ТУБЕРОЗНЫЙ СКЛЕРОЗ | #08/05 | «Лечащий врач» – профессиональное медицинское издание для врачей. Научные статьи.
Туберозный склероз — генетически детерминированное заболевание, относится к группе нейроэктодермальных нарушений, характеризуется поражением нервной системы, кожи и наличием доброкачественных опухолей (гамартом) в различных органах.
Первое описание клинического случая было сделано в 1862 г. F. von Recklinghausen. В 1880 г. D.-M. Bourneville подробно описал изменения, возникающие в головном мозге при этом заболевании [1, 24].
Частота туберозного склероза составляет 1 : 30 000 населения. Распространенность среди новорожденных варьирует от 1 : 6000 до 1:10 000 [39].
Туберозный склероз наследуется по аутосомно-доминантному типу. Большинство случаев заболевания (80%) является следствием мутации de novo. Болезнь отличается варьирующей экспрессивностью и почти 100%-ной пенетрантностью.
В 1998 г. были приняты диагностические критерии заболевания (табл.). Несомненный диагноз туберозного склероза: два или один первичный признак + два вторичных признака. Возможный диагноз: один первичный признак + один вторичный признак. Предположительный диагноз: или один первичный признак, или два (и больше) вторичных признака.
Клиническая характеристика
Кожные изменения при туберозном склерозе представлены гипопигментными пятнами, ангиофибромами лица, участками «шагреневой кожи», околоногтевыми фибромами, фиброзными бляшками, белыми прядями волос [43].
Рисунок 1. Гипопигментное пятно Гипопигментное пятно |
Гипопигментные пятна являются одним из наиболее частых кожных проявлений туберозного склероза (рис. 1). Они встречаются в 90% случаев и нередко обнаруживаются с рождения, являясь одним из манифестных признаков заболевания. С возрастом наблюдается тенденция к увеличению их числа. Гипопигментные пятна при туберозном склерозе локализуются преимущественно на туловище и ягодицах. Характерной их особенностью является асимметричность расположения. Отмечена вариабельность числа, размера и формы пятен.
С младенчества могут выявляться белые пряди волос, ресниц и бровей, которые, как и гипопигментные пятна, являются характерным признаком туберозного склероза.
Наряду с гипопигментными пятнами при туберозном склерозе в 15,4% случаев встречаются пигментные пятна цвета «кофе с молоком», что не превышает средних популяционных значений.
Ангиофибромы лица — облигатный признак туберозного склероза — наблюдаются в 47–90% случаев и появляются, как правило, после 4 лет.
| Рисунок 2. Ангиофиброма лица |
«Шагреневая кожа» (peau chagrin в переводе с франц. — «недубленая, грубая, жесткая кожа») — облигатный признак туберозного склероза, встречается в 21–68% случаев. В большинстве случаев «шагреневая кожа» появляется на втором десятилетии жизни. Участки «шагреневой кожи» наблюдаются преимущественно в пояснично-крестцовой области, имеют плотную консистенцию, желтовато-коричневый или розовый цвет, умеренно выступают над поверхностью окружающей кожи. Количество участков «шагреневой кожи» вариабельно, но чаще они бывают единичными. Размер их колеблется от нескольких миллиметров до 10 см и более.
Фиброзные бляшки встречаются у 25% больных с туберозным склерозом и также являются облигатным признаком заболевания. Фиброзные бляшки имеют бежевый цвет, шероховаты на ощупь и несколько выступают над окружающей кожей. Они часто появляются уже на первом году жизни и являются, таким образом, одним из первых клинических симптомов заболевания. Чаще всего фиброзные бляшки локализуются на лбу. Размеры и число бляшек могут варьировать.
| Рисунок 3. Околоногтевые фибромы |
Околоногтевые фибромы — облигатный признак туберозного склероза (рис. 3). Они представляют собой тусклые, красные либо мясного цвета папулы или узлы, растущие от ногтевого ложа или вокруг ногтевой пластинки. Околоногтевые фибромы встречаются в 17–52% случаев. В большинстве случаев околоногтевые фибромы появляются на втором десятилетии жизни.
Мягкие фибромы встречаются у 30% больных. Они представляют собой множественные или единичные мягкие образования на ножках, мешотчатой формы, растущие на шее, туловище и конечностях (molluscum fibrosum pendulum). Другой вариант мягких фибром представляет собой множественные, несколько приподнятые над поверхностью кожи (и такого же цвета) мелкие образования, размером меньше булавочной головки, располагающиеся на туловище и шее и напоминающие гусиную кожу.
Наиболее типичными поражениями головного мозга при туберозном склерозе являются корковые туберы, субэпендимальные узлы и аномалии белого вещества мозга [20, 29].
| Рисунок 4. Магнитно-резонансное исследование головного мозга |
Корковые туберы различаются по своим размерам, локализации, консистенции и форме.
Своевременное выявление корковых туберов и кальцификатов мозга очень важно для диагностики туберозного склероза. Наибольшую значимость в верификации туберов при обследовании больных имеет магнитно-резонансная томография (МРТ), которая позволяет визуализировать туберы в 95% случаев (рис. 4).
| Рисунок 5. Компьютерно-томографическое исследование головного мозга |
Субэпендимальные узлы встречаются в 95% случаев и выявляются как при компьютерном томографическом (КТ), так и при МРТ-исследованиях мозга. Субэпендимальные узлы в большинстве случаев множественные, прилегающие друг к другу. Локализуются, как правило, в стенках боковых желудочков, реже — в стенках III и IV желудочков мозга. При локализации в стенках боковых желудочков субэпендимальные узлы глубинной частью могут внедряться в хвостатое ядро или таламус. Форма субэпендимальных узлов обычно округлая или вытянутая. По мере роста ребенка в субэпендимальных узлах происходит постепенное отложение кальция. На компьютерных томограммах доминирующим признаком заболевания являются множественные, полностью или частично кальцифицированные, субэпендимальные узлы округлой формы, локализующиеся в стенках боковых желудочков (рис. 5). КТ-исследование более чувствительно, когда речь идет о выявлении кальцифицированных субэпендимальных узлов.
Субэпендимальные узлы в большинстве случаев множественные, прилегающие друг к другу. Локализуются, как правило, в стенках боковых желудочков, реже — в стенках III и IV желудочков мозга. При локализации в стенках боковых желудочков субэпендимальные узлы глубинной частью могут внедряться в хвостатое ядро или таламус. Форма субэпендимальных узлов обычно округлая или вытянутая. По мере роста ребенка в субэпендимальных узлах происходит постепенное отложение кальция. На компьютерных томограммах доминирующим признаком заболевания являются множественные, полностью или частично кальцифицированные, субэпендимальные узлы округлой формы, локализующиеся в стенках боковых желудочков (рис. 5). КТ-исследование более чувствительно, когда речь идет о выявлении кальцифицированных субэпендимальных узлов.
Субэпендимальные узлы нередко трансформируются в гигантоклеточную астроцитому и выявляются у 10–15% больных [47, 51].  Для диагностики гигантоклеточных астроцитом применяются как КТ-, так и МРТ-исследования (рис. 6). В клинической практике нередко используют оба нейрофизиологических метода.
Для диагностики гигантоклеточных астроцитом применяются как КТ-, так и МРТ-исследования (рис. 6). В клинической практике нередко используют оба нейрофизиологических метода.
| Рисунок 6. Гигантоклеточная астроцитома: б — МРТ-исследование |
Учитывая тот факт, что при туберозном склерозе гигантоклеточные астроцитомы наблюдаются относительно часто, рекомендуется динамическое проведение нейрорадиологических исследований у больных детей, не реже 1 раза в 2 года. В случае появления таких клинических симптомов, как головная боль, рвота, ухудшение зрения, необходимо экстренное проведение нейрорадиологических исследований.
Поражение белого вещества головного мозга при туберозном склерозе характеризуется появлением своеобразных островков, состоящих из групп гетеротопических кластерных клеток и располагающихся вдоль линий, соединяющих эпендиму стенок желудочков и туберы.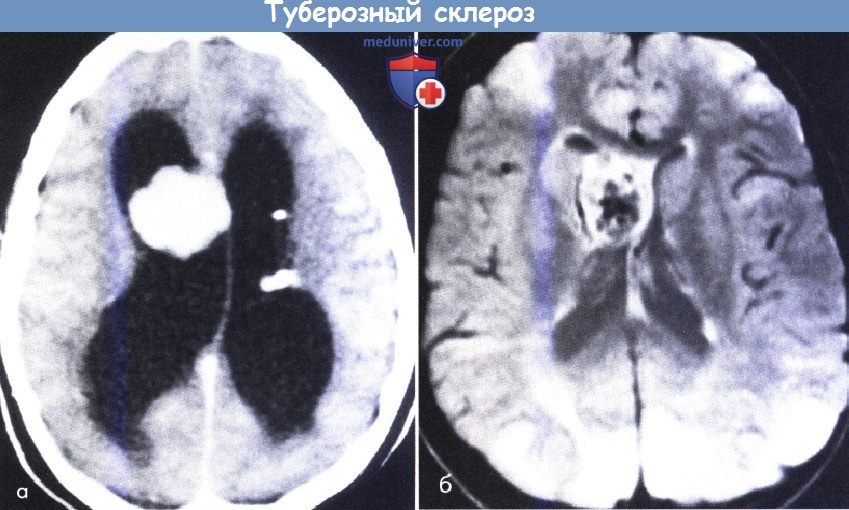 Данные линии соответствуют нормальным миграционным путям спонгиобластов во время эмбриогенеза.
Данные линии соответствуют нормальным миграционным путям спонгиобластов во время эмбриогенеза.
У 10% больных при туберозном склерозе описаны поражения мозжечка.
Поражения нервной системы являются доминирующими в клинической картине туберозного склероза. Наиболее характерны судорожные пароксизмы, умственная отсталость, нарушения поведения, изменения в цикле «сон–бодрствование».
Судорожные пароксизмы — один из наиболее значимых симптомов туберозного склероза — наблюдаются у 80–92% больных [19, 38] и чаще всего являются манифестным симптомом заболевания. Эпилептические пароксизмы при туберозном склерозе нередко резистентны к противосудорожной терапии, могут приводить к развитию нарушений интеллекта и поведения и являются одной из главных причин инвалидности у детей с туберозным склерозом. P. Curatolo [17] отмечено, что среди факторов, детерминирующих резистентность к противосудорожной терапии, наибольшее значение имеют: дебют в возрасте до 1 года, наличие нескольких типов приступов, высокая частота приступов, изменение характера приступов с течением заболевания.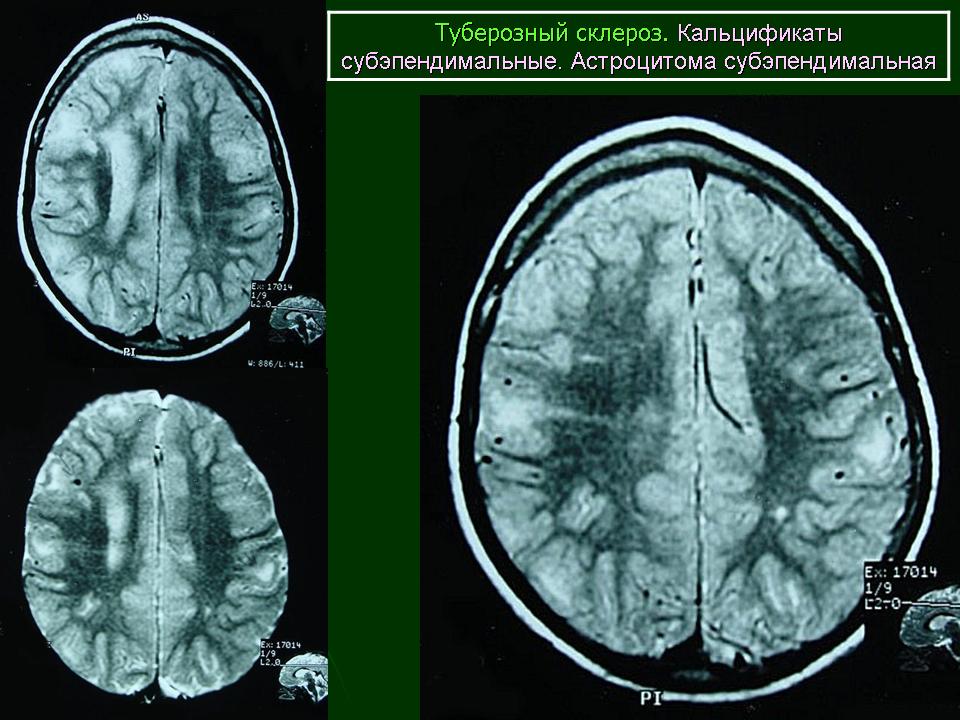
Умственная отсталость при туберозном склерозе наблюдается в 48% случаев [10, 18, 28] и варьирует от умеренной до глубокой степени. Одной из основных причин, которые определяют ее возникновение, являются судороги, возникающие на первом году жизни. Нарушение интеллекта при туберозном склерозе сочетается с изменениями поведения в виде аутизма, гиперактивности, агрессивности.
При туберозном склерозе лечение преимущественно носит симптоматический характер. Подбор антиконвульсантов проводится с учетом характера судорожных приступов. Правильно подобранная терапия позволяет избежать возникновения осложнений, характерных при эпилепсии. Для доказательства неэффективности препарата длительность его применения в максимально переносимой дозе (максимальная доза препарата, которую переносит больной без появления побочных эффектов) должна быть равна 5–6 межприступным интервалам. Как правило, больные с туберозным склерозом из-за резистентности приступов к проводимой терапии вынуждены принимать два противосудорожных препарата.
Согласно международным критериям [3, 13], резистентной называется эпилепсия, при которой неэффективны:
- последовательная монотерапия двумя антиконвульсантами первого выбора (карбамазепин, вальпроат натрия) в максимально переносимах дозах;
- комбинация двух антиконвульсантов первого выбора в максимально переносимых дозах;
- антиконвульсанты нового поколения (ламотриджин, вигабатрин, тиагабин) с широким спектром действия, которые обладают, в отличие от карбамазепинов и вальпроатов, иным механизмом действия.
Лечение поражений головного мозга
Принципиально важным является подбор антиконвульсантов с учетом характера эпилептических приступов. Для лечения инфантильных спазмов на фоне туберозного склероза, препаратами первого выбора являются вигабатрин (сабрил, сабрилекс) и гормональные средства (синактен депо — синтетический полипептид, обладающий свойствами эндогенного адренокортикотропного гормона).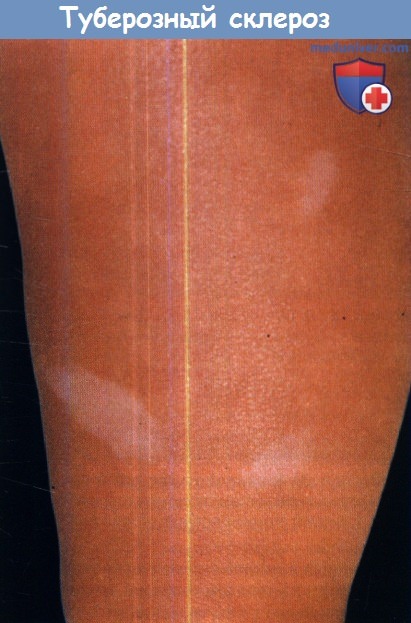 Вигабатрин усиливает ГАМКергическое ингибирование посредством необратимой блокады ГАМК-трансаминазы. Способ применения — пероральный (таблетки, порошок). Кратность приема — 1–2 раза в день. Начальная доза — 40 мг/кг. Поддерживающая доза — 80–100 мг/кг в сутки. Влияние на другие противосудорожные препараты клинически не проявляется. Основные побочные эффекты: дозозависимые — гиперактивность, сонливость; хронические — прибавка массы тела, концентрическое сужение полей зрения [52].
Вигабатрин усиливает ГАМКергическое ингибирование посредством необратимой блокады ГАМК-трансаминазы. Способ применения — пероральный (таблетки, порошок). Кратность приема — 1–2 раза в день. Начальная доза — 40 мг/кг. Поддерживающая доза — 80–100 мг/кг в сутки. Влияние на другие противосудорожные препараты клинически не проявляется. Основные побочные эффекты: дозозависимые — гиперактивность, сонливость; хронические — прибавка массы тела, концентрическое сужение полей зрения [52].
Синактен депо влияет на процессы регуляции судорожной активности головного мозга. При применении адренокортикотропного гормона (АКТГ) модифицируется образование различных биогенных аминов, включая серотонин, увеличивается уровень GABA и рецепторная аффинность, усиливается проницаемость гематоэнцефалического барьера. В настоящее время рекомендуются два варианта курсовой терапии: короткий — 3–8 нед, либо продолжительный — 4–6 мес. Наиболее типичными побочными эффектами при назначении АКТГ являются возбуждение, нарушение сна, эндокринные и электролитные нарушения, понижение сопротивляемости организма к инфекциям, эрозивные изменения слизистой оболочки желудка и кишечника, гиперпигментация кожи.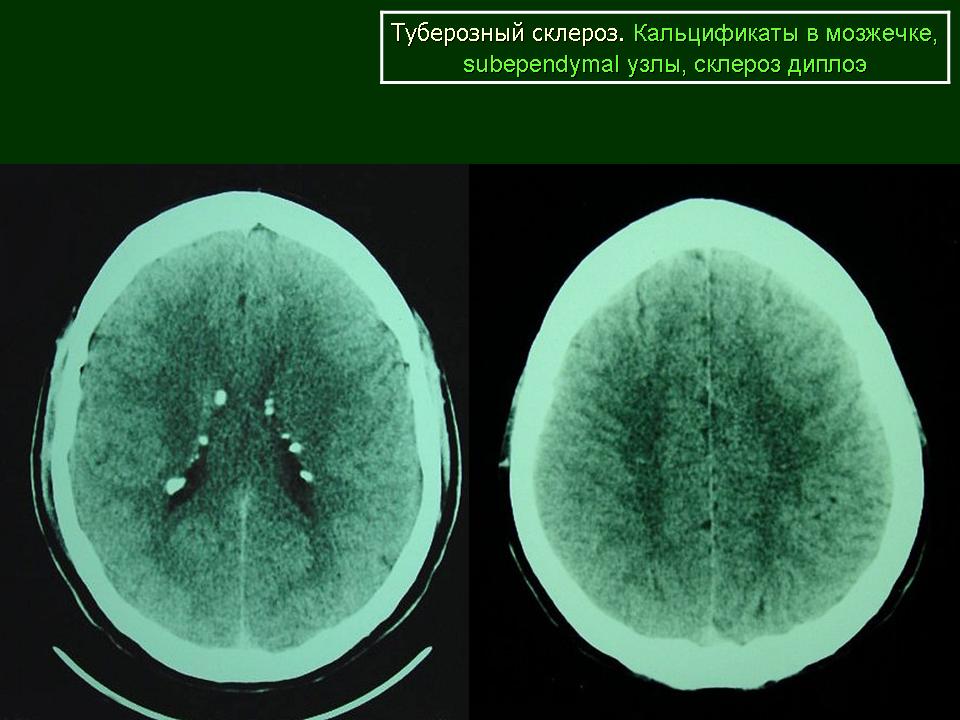 Лечение инфантильных спазмов кортикотропными препаратами при туберозном склерозе приводит к значительному росту рабдомиом сердца [27].
Лечение инфантильных спазмов кортикотропными препаратами при туберозном склерозе приводит к значительному росту рабдомиом сердца [27].
Средствами второго выбора для лечения инфантильных спазмов на фоне туберозного склероза являются препараты вальпроевой кислоты (конвулекс — капли, сироп, таблетки обычного и пролонгированного действия, депакин – сироп, таблетки обычного и пролонгированного действия). Их доза составляет 40–100 мг/кг в сут.
Препаратами первого выбора для лечения парциальных эпилептических пароксизмов являются базовые антиконвульсанты — вальпроаты (конвулекс пролонгированного действия, депакин хроно) и карбамазепин (тегретол, финлепсин и их ретардированные формы).
Препараты вальпроевой кислоты усиливают ГАМКергическое ингибирование и уменьшают пароксизмальные разряды нейронов (блокада Na+— и Ca+-каналов Т-типа). Способ применения — пероральный (таблетки, таблетки пролонгированного действия, капли, сироп). Применяются в дозе 15–40 мг/кг в сутки. Кратность приема — 1–3 раза в день в зависимости от формы выпуска. При комбинации с вальпроатами увеличивается концентрация в крови ламотриджина, карбамазепина, фенобарбитала, фенитоина, фелбамата, этосуксимида, в связи с чем их доза должна быть уменьшена. Основные побочные эффекты: идиосинкразия — панкреатит, печеночная недостаточность; дозозависимые — сонливость, тошнота, рвота, атаксия, тремор, облысение; хронические — прибавка в весе, тромбоцитопения, нарушения менструального цикла, поликистоз яичников.
Применяются в дозе 15–40 мг/кг в сутки. Кратность приема — 1–3 раза в день в зависимости от формы выпуска. При комбинации с вальпроатами увеличивается концентрация в крови ламотриджина, карбамазепина, фенобарбитала, фенитоина, фелбамата, этосуксимида, в связи с чем их доза должна быть уменьшена. Основные побочные эффекты: идиосинкразия — панкреатит, печеночная недостаточность; дозозависимые — сонливость, тошнота, рвота, атаксия, тремор, облысение; хронические — прибавка в весе, тромбоцитопения, нарушения менструального цикла, поликистоз яичников.
Карбамазепины уменьшают пароксизмальные разряды нейронов (блокада Na+-каналов Т-типа) и ослабляют влияние возбуждающих аминокислот — глутамата), индуцируют микросомальные ферменты печени, ускоряя тем самым собственный метаболизм (аутоиндукция). Способ применения — пероральный (таблетки, таблетки пролонгированного действия). Применяются в дозе 15–30 мг/кг в сутки. При комбинации с вальпроатами их концентрация в крови снижается.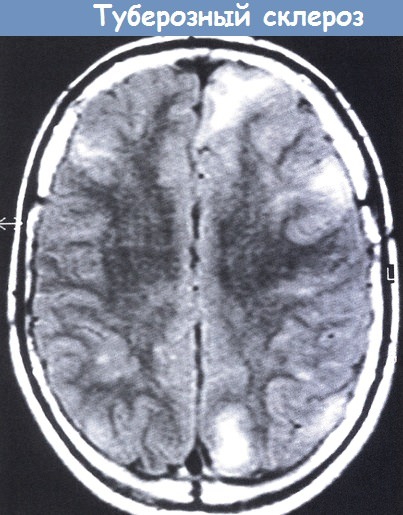 Основные побочные эффекты: идиосинкразия — лейкопения, тромбоцитопения, сыпь, гиперчувствительность с развитием гепатотоксичности; дозозависимые — сонливость, головная боль, головокружение, диплопия, нистагм, тошнота, рвота, запоры; хронические — гипонатриемия, недостаточность фолиевой кислоты. Карбамазепины, применяемые для лечения эпилепсии у больных с туберозным склерозом и рабдомиомой сердца, могут обусловливать поперечный атриовентрикулярный блок [53].
Основные побочные эффекты: идиосинкразия — лейкопения, тромбоцитопения, сыпь, гиперчувствительность с развитием гепатотоксичности; дозозависимые — сонливость, головная боль, головокружение, диплопия, нистагм, тошнота, рвота, запоры; хронические — гипонатриемия, недостаточность фолиевой кислоты. Карбамазепины, применяемые для лечения эпилепсии у больных с туберозным склерозом и рабдомиомой сердца, могут обусловливать поперечный атриовентрикулярный блок [53].
В случае отсутствия эффекта от монотерапии, возможно сочетание вальпроатов и карбамазепина с ламотриджином (ламикталом). Ламотриджин уменьшает пароксизмальные разряды нейронов — блокада Na+-каналов Т-типа и ослабляет возбуждающее влияние глутамата. Способ применения — пероральный. Кратность приема — 1–2 раза в день. Начальная доза — 0,5 мг/кг (при комбинации с вальпроатами — 0,2 мг/кг). Поддерживающая доза — 2–10 мг/кг (при комбинации с вальпроатами — 4–12 мг/кг). Доза повышается медленно, в течение 12 нед.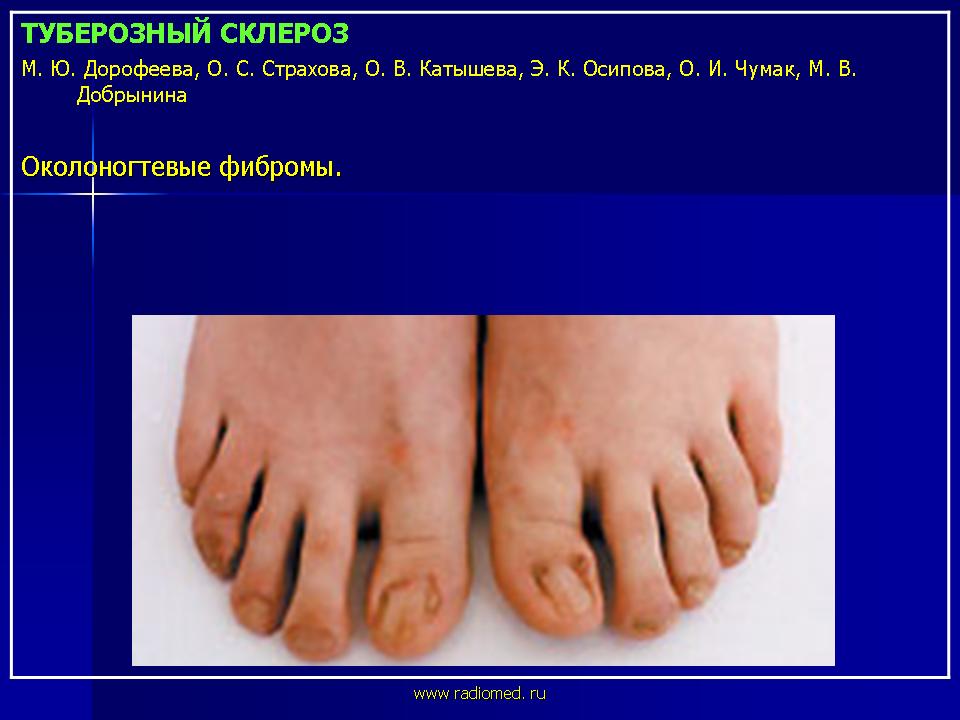 При комбинации с вальпроатами их концентрация в крови возрастает. Основные побочные действия: идиосинкразия — синдром Стивена-Джонсона, синдром Лайелла; дозозависимые — сонливость, аллергические реакции, сыпь, рвота, атаксия, головная боль, гиперкинезия.
При комбинации с вальпроатами их концентрация в крови возрастает. Основные побочные действия: идиосинкразия — синдром Стивена-Джонсона, синдром Лайелла; дозозависимые — сонливость, аллергические реакции, сыпь, рвота, атаксия, головная боль, гиперкинезия.
При резистентных формах эпилепсий судорожные приступы могут сохраняться, несмотря на проводимое лечение различными противосудорожными препаратами и их комбинациями [4]. Один из путей решения данной проблемы — применение новых антиконвульсантов. Новые препараты должны быть высокоэффективными, иметь широкий спектр терапевтического действия и минимум побочных эффектов, не вызывать аггравации приступов. Топирамат (топамакс) и леветирацетам (кеппра) представляют собой современные лекарственные средства, отвечающие данным требованиям.
Топирамат (топамакс) рекомендуется к применению как препарат первого выбора при парциальных и генерализованных судорожных приступах, а также в комбинации с другими препаратами [2, 5].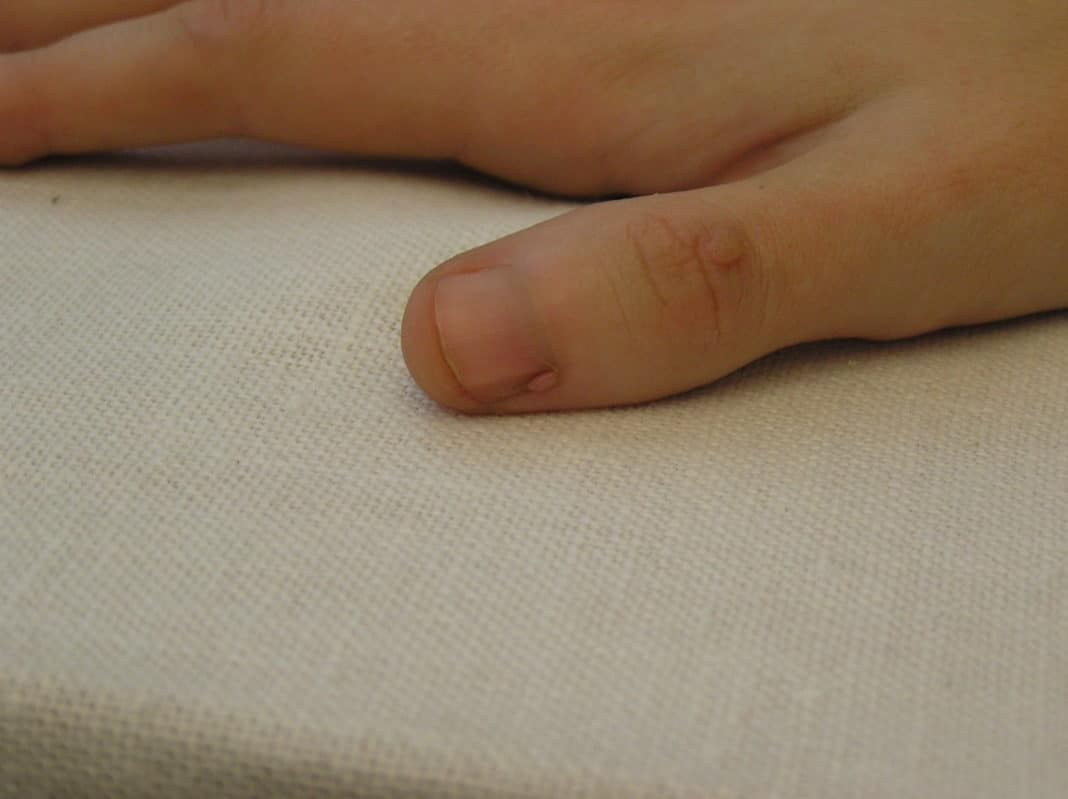
Топирамат представляет собой сульфатозамещенный моносахарид. Препарат обладает сложным и множественным механизмом действия и воздействует на различные звенья патогенеза эпилепсии: ослабляет (глутамат) возбуждающее и усиливает (ГАМК) тормозное влияние. Стабилизирует ионные (натриевые и кальциевые) каналы мембран, угнетает активность карбоангидразы. Для топирамата характерны антиэксайтотоксические (препятствует дегенерации двигательных нейронов) и нейропротективные свойства (снижает вероятность осложнений при фокальной ишемии мозга).
Фармакокинетический профиль топирамата характеризуется быстрой и практически полной абсорбцией, не зависящей от приема пищи; линейной кинетикой, что позволяет предсказать изменения концентрации препарата в плазме крови с изменением дозы препарата или режима его введения (постоянная концентрация препарата достигается через 4 дня). Топирамат не обладает аутоиндукцией и активными метаболитами, мало связывается с белками плазмы, что ограничивает его взаимодействие с другими препаратами, выводится в основном почками, обладает длительным периодом полувыведения — 19–23 ч, при сочетании с препаратами-индукторами белков плазмы — 12–15 ч.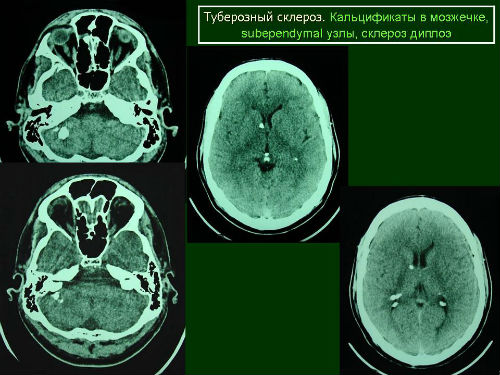 В сочетании с топираматом концентрация препаратов вальпроевой кислоты в плазме крови снижается минимально (11%), концентрация карбамазепина и его метаболитов остается прежней, тогда как концентрация фенитоина может возрастать. В свою очередь, карбамазепин и фенитоин несколько снижают концентрацию топирамата в крови.
В сочетании с топираматом концентрация препаратов вальпроевой кислоты в плазме крови снижается минимально (11%), концентрация карбамазепина и его метаболитов остается прежней, тогда как концентрация фенитоина может возрастать. В свою очередь, карбамазепин и фенитоин несколько снижают концентрацию топирамата в крови.
У больных с патологией почек доза препарата должна быть уменьшена, у новорожденных и детей требуются более высокие дозы препарата на килограмм веса в связи с большей скоростью выведения. Способ применения — пероральный. Кратность приема — 2 раза в день, независимо от приема пищи. Доза препарата — 1–20 мг/кг в сутки (средняя терапевтическая доза — 6–10 мг/кг в сутки). Доза титруется медленно — еженедельно увеличивается на 25 мг до достижения терапевтического эффекта. Топамакс обладает благоприятным профилем безопасности у пациентов различных возрастных групп. Побочные эффекты оцениваются как легкие и умеренные и носят преходящий характер; наблюдаются они в начале курса терапии, на этапе титрования.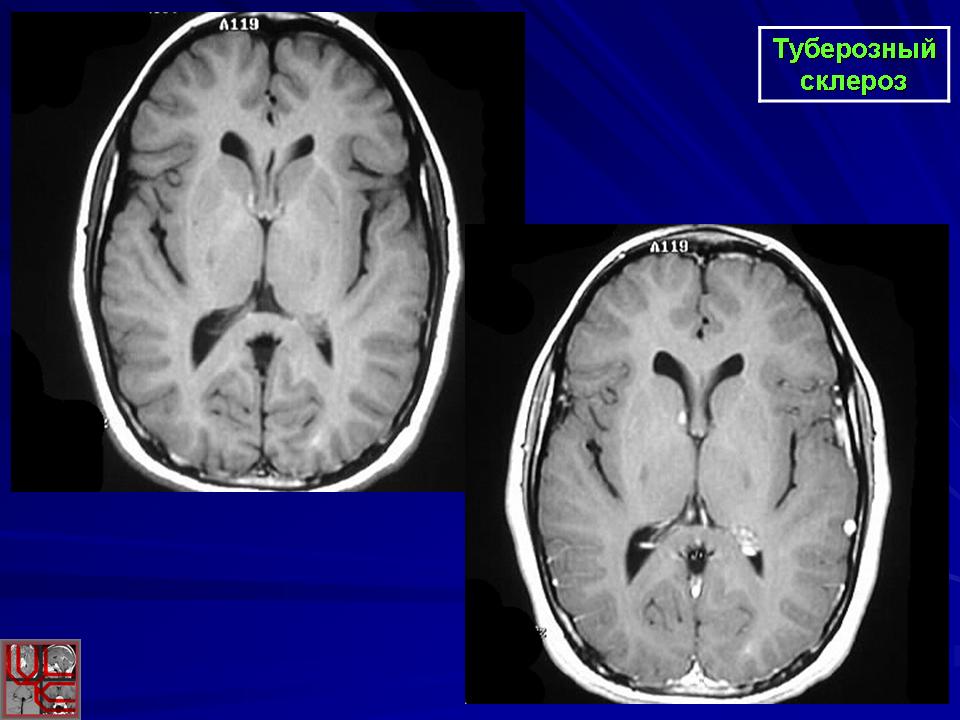 Основные побочные действия — сонливость, нарушение концентрации внимания, памяти, головная боль, парестезии. При длительной терапии возможно снижение массы тела, связанное с ухудшением аппетита [7, 23, 46].
Основные побочные действия — сонливость, нарушение концентрации внимания, памяти, головная боль, парестезии. При длительной терапии возможно снижение массы тела, связанное с ухудшением аппетита [7, 23, 46].
Леветирацетам (кеппра) применяется как в монотерапии, так и в комбинации с другими противосудорожными препаратами для лечения парциальных и генерализованных форм эпилепсий [8, 14, 16, 49].
Леветирацетам по химической структуре подобен пирацетаму. Точный механизм противосудорожного действия неизвестен. Препарат обладает высокой биодоступностью, линейной фармакокинетикой, мало связывается с белками, не влияет на печеночный метаболизм, обладает низким потенциалом лекарственных взаимодействий, не требует длительного титрования. Дозы препарата — 10–60 мг/кг в сутки (у детей с резистентными формами эпилепсий — до 100 мг/кг в сутки). Способ применения — пероральный. Кратность приема — 2 раза в день, независимо от приема пищи. Побочные эффекты леветирацетама легкие и крайне редкие — сонливость, астения, головная боль, головокружение, депрессия, тревога, эмоциональная лабильность.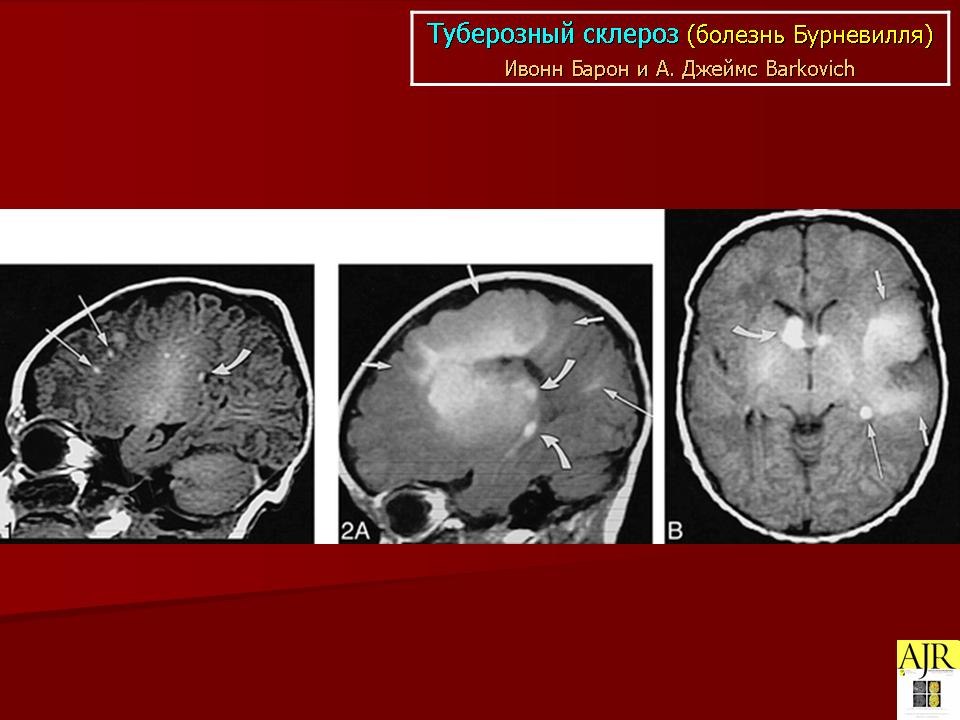
Одной из самых сложных проблем при лечении больных с туберозным склерозом является коррекция умственной отсталости. В связи с наличием судорожных пароксизмов применение ноотропных препаратов и стимулирующей терапии во многих случаях противопоказано. Основной акцент при работе с умственно отсталыми пациентами делается на нейропсихологической реабилитации.
При появлении гигантоклеточной астроцитомы тактика ведения больных, как правило, выжидательная. Хирургическое вмешательство показано лишь в случае быстрого роста опухоли, вызывающего повышение внутричерепного давления.
Поражение органов зрения при туберозном склерозе характеризуется появлением гамартом сетчатки и зрительного нерва, которые выявляются примерно у 50% больных. У половины больных они множественные. Выделяют три наиболее типичных варианта гамартом сетчатки. При первом, наиболее распространенном варианте гамартомы имеют нежную, относительно плоскую и гладкую поверхность, оранжево-розовый цвет, округлую или овальную форму, локализуются преимущественно в поверхностных слоях сетчатки.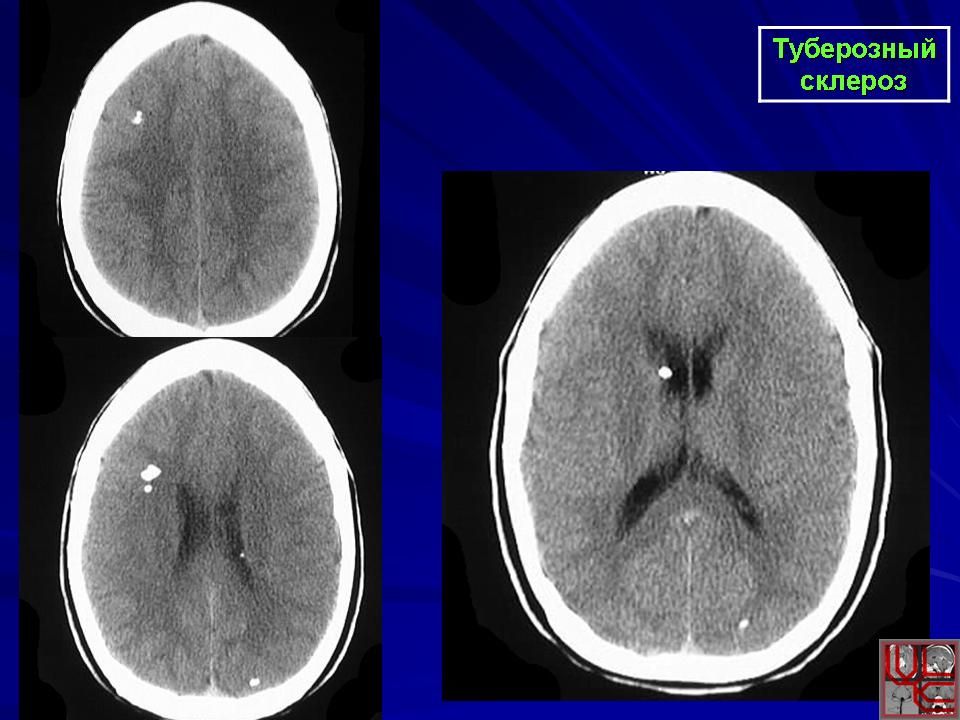 При втором — гамартомы имеют узловатый вид и напоминают тутовую ягоду. Они белого цвета, кальцифицированные, светонепроницаемые. При третьем варианте гамартомы сочетают в себе признаки первых двух. Они имеют округлую форму с узловатым и кальцифицированным центром и полупрозрачной, гладкой периферией оранжево-розового цвета (рис. 7).
При втором — гамартомы имеют узловатый вид и напоминают тутовую ягоду. Они белого цвета, кальцифицированные, светонепроницаемые. При третьем варианте гамартомы сочетают в себе признаки первых двух. Они имеют округлую форму с узловатым и кальцифицированным центром и полупрозрачной, гладкой периферией оранжево-розового цвета (рис. 7).
| Рисунок 7. Гамартома диска зрительного нерва |
Клинические проявления гамартом наблюдаются крайне редко. Основным симптомом является прогрессирующее снижение зрения [42].
Изменения сердечно-сосудистой системы при туберозном склерозе проявляются развитием рабдомиом, которые нередко служат первым клиническим признаком туберозного склероза наряду с гипопигментными пятнами. Рабдомиомы встречаются в 30–60 % случаев и выявляются чаще у лиц мужского пола (соотношение 2 : 1).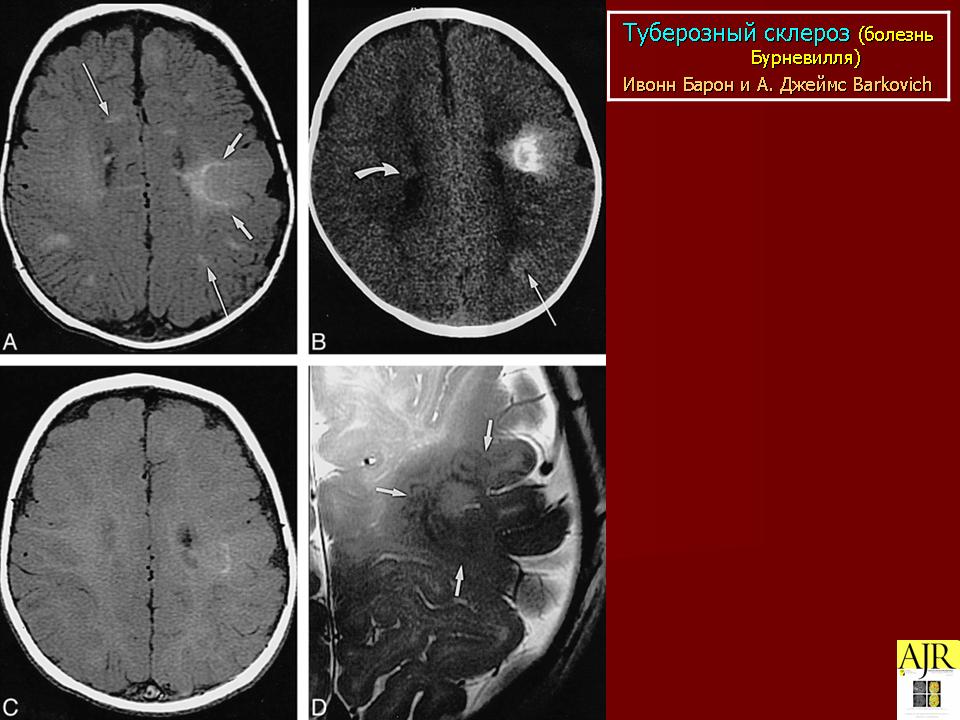 Наиболее высокая частота рабдомиомы сердца при туберозном склерозе наблюдается у новорожденных (у 21 из 23 детей) и детей грудного возраста (у 11 из 33 детей) [30, 31, 34].
Наиболее высокая частота рабдомиомы сердца при туберозном склерозе наблюдается у новорожденных (у 21 из 23 детей) и детей грудного возраста (у 11 из 33 детей) [30, 31, 34].
Рабдомиоматозные образования могут быть в виде одного узла или множественными. Они, как правило, локализуются в желудочках и имеют смешанный интраэкстрамуральный рост.
В очень редких случаях рабдомиомы могут локализоваться в предсердиях, исходя из межпредсердной перегородки. Рабдомиомы различаются по своим форме и размерам, которые варьируют от нескольких миллиметров до нескольких сантиметров. Опухоли имеют неправильную форму и всегда четко отделены от окружающих тканей [35, 36] (рис. 8).
| Рисунок 8. Рабдомиомы сердца |
Ультразвуковое исследование позволяет выявить опухоль сердца еще во время внутриутробного развития плода, начиная с 21 нед гестации.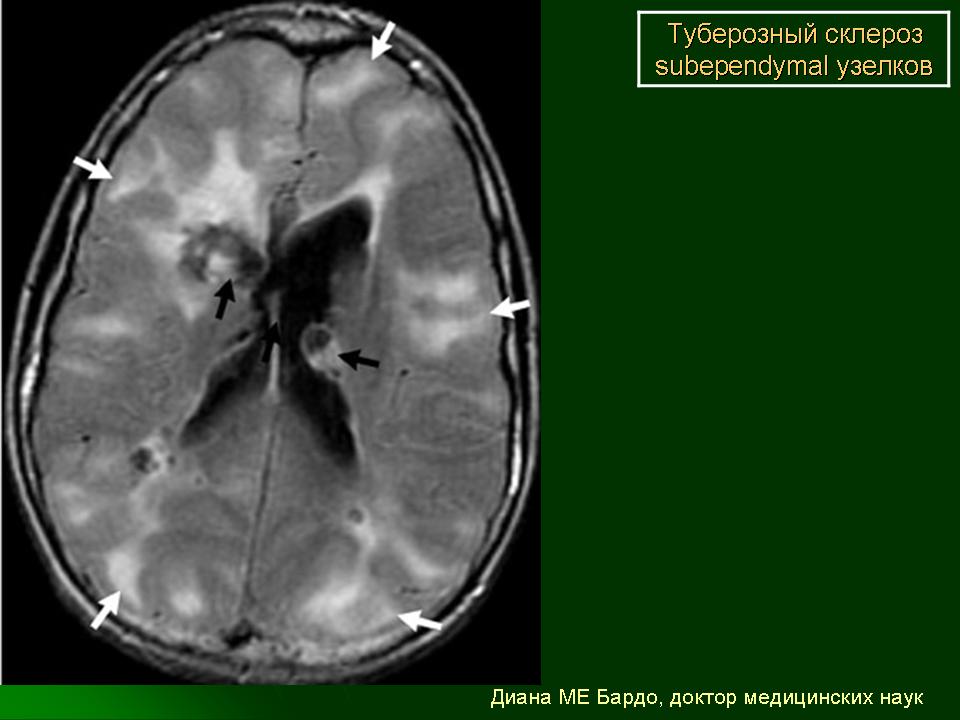 Во всех случаях внутриутробной диагностики опухоли у новорожденного должен быть исключен туберозный склероз даже при отсутствии семейного анамнеза [21].
Во всех случаях внутриутробной диагностики опухоли у новорожденного должен быть исключен туберозный склероз даже при отсутствии семейного анамнеза [21].
МРТ-исследование сердца более информативно при определении степени прорастания миокарда, поскольку позволяет определить «демаркационную» линию опухоли, отделяющую от рабочего миокарда [9].
Клинические симптомы рабдомиом у новорожденных различны. При опухолях, диагностированных внутриутробно, в 4 случаях из 11 наблюдалась внутриутробная смерть плода [26]. Примерно у 50% новорожденных опухоль может выявиться случайно при проведении планового эхокардиографического обследования по поводу туберозного склероза. Обычно эти опухоли не нарушают гемодинамику и не имеют выраженного интрамурального роста. Известны случаи диагностики рабдомиомы при обследовании новорожденных по поводу пароксизмальной тахикардии [12].
При массивных опухолях может наблюдаться внутриутробная смерть плода либо дети рождаются преждевременно с низкой оценкой по шкале Апгар, имеют распространенные отеки и выраженный цианоз.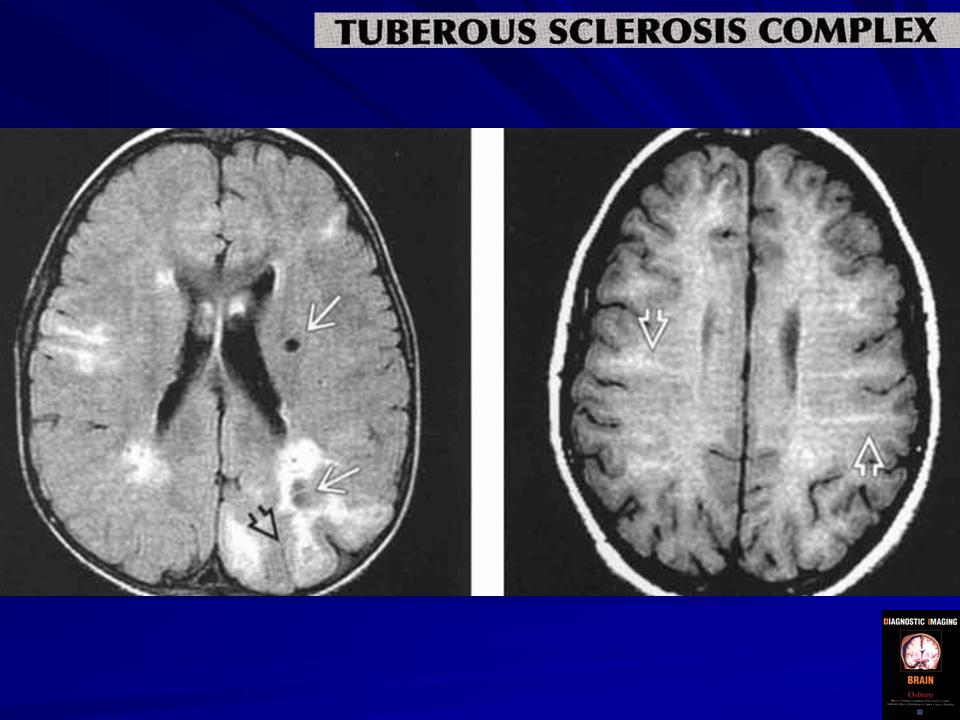 Имеются сообщения о случаях смерти новорожденных от застойной сердечной недостаточности [44].
Имеются сообщения о случаях смерти новорожденных от застойной сердечной недостаточности [44].
Замечено, что рабдомиомы сердца, как правило, быстро увеличиваются во время второй половины беременности, в основном достигают максимальных величин к моменту рождения, а затем постепенно уменьшаются в размерах. Большинство рабдомиом исчезают бесследно. Спонтанная регрессия рабдомиом наблюдалась у детей младше 6 лет. После 6 лет опухоли обычно не исчезают, однако могут несколько уменьшаться в размере [22, 36]. Регресс опухолей может наблюдаться как в размере, так и в числе.
Детальное изучение кардиологических нарушений при туберозном склерозе свидетельствует о высокой частоте не только опухолей сердца, но и различных нарушений ритма и проводимости, которые могут приводить к внезапной смерти. В периоде новорожденности рабдомиомы сопровождаются нарушениями ритма сердца у 13 из 33 детей, в том числе синдромом Вольфа–Паркинсона–Уайта и пароксизмальной тахикардией [11, 37, 40]. У детей с туберозным склерозом старшего возраста рабдомиомы сердца обычно бессимптомны. Редко могут наблюдаться преходящая блокада левой ножки пучка Гиса, псевдоишемические изменения на электрокардиограмме.
У детей с туберозным склерозом старшего возраста рабдомиомы сердца обычно бессимптомны. Редко могут наблюдаться преходящая блокада левой ножки пучка Гиса, псевдоишемические изменения на электрокардиограмме.
Хирургическое лечение показано, если опухоль вызывает обструкцию в приточных или отточных отделах желудочков или обусловливает тяжелые нарушения ритма сердца [6].
Изменения органов дыхания встречаются у 1% больных c туберозным склерозом (поражаются в основном женщины). Легкие вовлекаются в патологический процесс после 30 лет. Наиболее типичным поражением легких являются кисты. Первые клинические симптомы — это дыхательная недостаточность и рецидивирующий пневмоторакс. На рентгенограмме грудной клетки выявляется усиленный рисунок легочной паренхимы и характерный паттерн «сотовых» легких, распространяющийся на всю их паренхиму или только на ее изолированные участки [33].
Изменения в органах желудочно-кишечного тракта при туберозном склерозе отличаются разнообразием, встречаются относительно часто и проявляются патологией ротовой полости, печени и прямой кишки [25].
Наиболее типичные нарушения, выявляемые при исследовании ротовой полости, — это узловые опухоли, фибромы или папилломы. Они локализуются главным образом на переднем крае десен, преимущественно на верхней челюсти, но также встречаются на губах, слизистой оболочке щек, спинке языка и небе. Дефекты эмали зубов отмечаются практически у всех больных с туберозным склерозом. Одним из наиболее типичных нарушений является дефект эмали зубов в виде углублений, число которых варьирует от 1 до 11 на каждом зубе. Возможны несколько вариантов дефектов эмали зубов: небольшие углубления, невидимые без увеличения, около 4 мкм в диаметре; углубления в эмали зубов до 60 мкм в диаметре; кратерообразные углубления в эмали зубов, видимые невооруженным глазом, около 100 мкм в диаметре.
При туберозном склерозе в печени появляются одиночные и множественные гамартомы и ангиомиолипомы, наблюдаемые у 10% больных.
Изменения в кишечнике при туберозном склерозе проявляются главным образом ректальными полипами, которые встречаются в 50–78% случаев.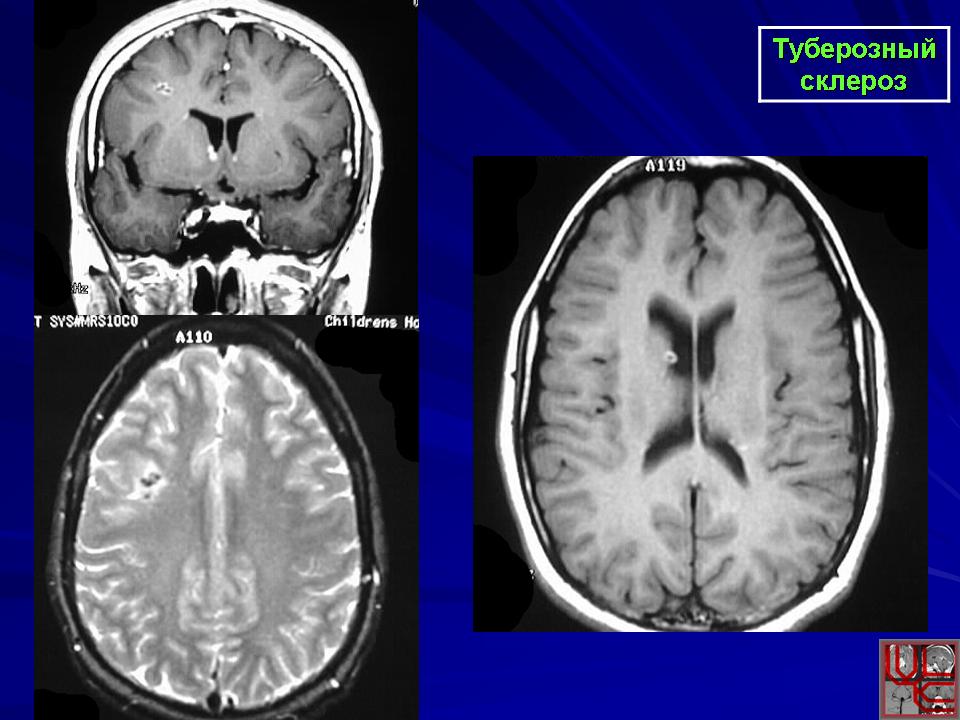 Ректальные полипы, как правило, выявляются у больных старше 20 лет. Клинически они бессимптомны и лишь в отдельных случаях возможны боли при дефекации. Ректальные полипы выявляются при пальцевом исследования прямой кишки и с помощью инструментальных методов исследования (сигмоидоскопии, колоноскопии, контрастной рентгенографии прямой кишки).
Ректальные полипы, как правило, выявляются у больных старше 20 лет. Клинически они бессимптомны и лишь в отдельных случаях возможны боли при дефекации. Ректальные полипы выявляются при пальцевом исследования прямой кишки и с помощью инструментальных методов исследования (сигмоидоскопии, колоноскопии, контрастной рентгенографии прямой кишки).
Полипы при туберозном склерозе обычно имеют благоприятный прогноз.
Наиболее типичной патологией почек при туберозном склерозе являются ангиомиолипомы и кисты, которые чаще всего бывают множественными и двусторонними; однако встречаются и единичные кисты и ангиомиолипомы с локализацией только в одной почке. По данным разных авторов, поражение почек при туберозном склерозе встречается в 47–85% случаев, причем изолированное поражение почек в дебюте заболевания встречается в 1–2%, а при аутопсийном исследовании, по данным клиники Mayo, в 100% случаев туберозного склероза. При этом ангиомиолипомы выявлены у 48% больных, кисты — у 35% и сочетание ангиомиолипом и кист — у 17% пациентов [50].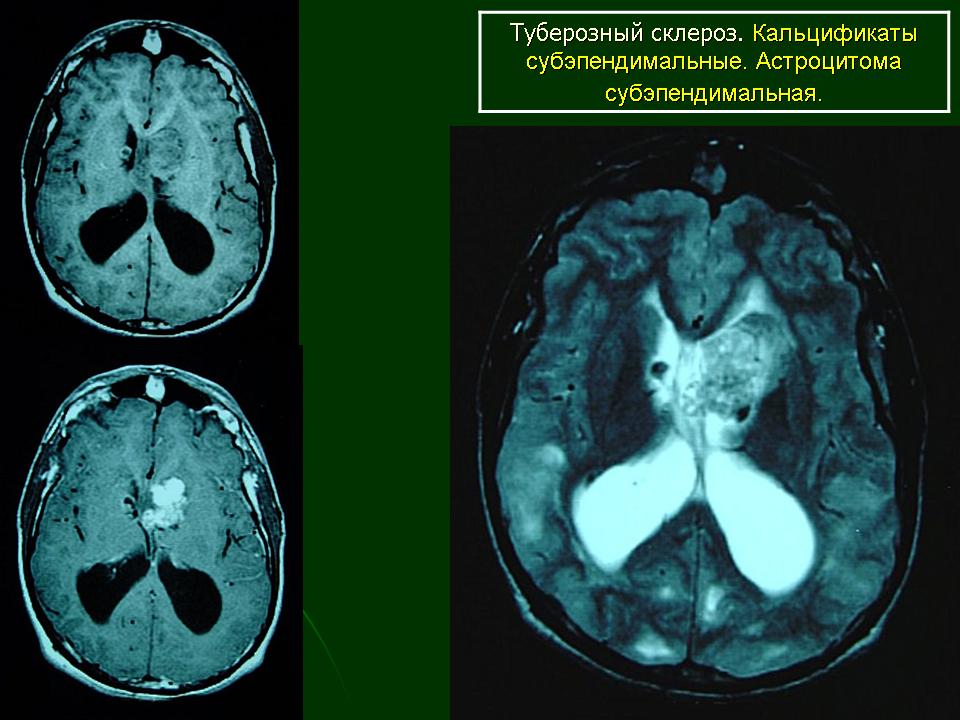 Реже встречаются и другие виды опухолей, такие, как почечноклеточная карцинома (в 5%), онкоцитома, а также неопухолевое поражение почек — фокальный сегментарный гломерулосклероз. Описаны также сосудистые дисплазии и пороки почечной ткани, тубулоинтерстициальный нефрит, мембранопролиферативный гломерулонефрит и нефрокальциноз. Как правило, поражение почек манифестирует во 2–3-й декадах жизни, однако клинические симптомы могут проявляться и в более ранние сроки.
Реже встречаются и другие виды опухолей, такие, как почечноклеточная карцинома (в 5%), онкоцитома, а также неопухолевое поражение почек — фокальный сегментарный гломерулосклероз. Описаны также сосудистые дисплазии и пороки почечной ткани, тубулоинтерстициальный нефрит, мембранопролиферативный гломерулонефрит и нефрокальциноз. Как правило, поражение почек манифестирует во 2–3-й декадах жизни, однако клинические симптомы могут проявляться и в более ранние сроки.
Ангиомиолипомы при туберозном склерозе являются одним из главных диагностических признаков, при условии множественности, а также при двустороннем характере поражения, в то время как спорадические ангиомиолипомы, не связанные с туберозным склерозом, бывают единичными и односторонними. Ангиомиолипомы представляют собой доброкачественные образования, состоящие из аномальных сосудов, гладкомышечных клеток и жировой ткани с локально-инвазивным ростом. Соотношение этих компонентов в каждом отдельном случае различно.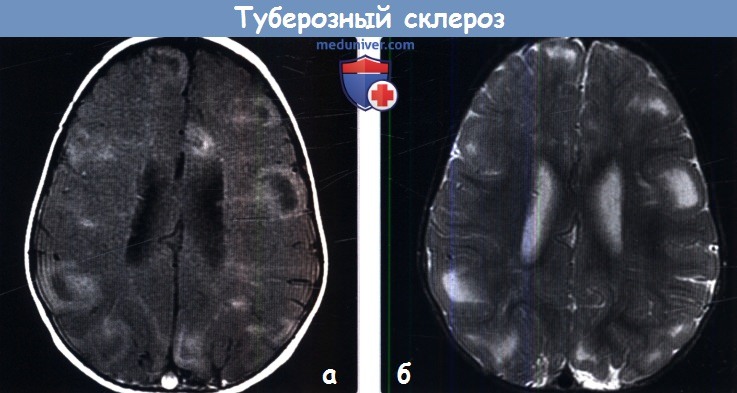
При ультразвуковом исследовании почек ангиомиолипомы выглядят как эхопозитивные округлые образования в почечной паренхиме. При величине их менее 4 см в диаметре, как правило, никаких клинических проявлений не отмечается. При дальнейшем росте в центре ангиомиолипомы может появиться участок просветления, свидетельствующий о потенциальной возможности забрюшинного или внутрипочечного кровотечения. Кровотечение может быть как острым, так и хроническим и квалифицируется как угрожающее жизни состояние. При этом отмечаются абдоминальные боли, падение артериального давления, холодный пот, анемия, возможна гематурия и микроальбуминурия.
Как правило, для диагностики ангиомиолипом достаточно ультразвукового исследования, однако при подозрении на почечно-клеточную карциному показано проведение компьютерной и магнитно-резонансной томографии. Высокое содержание жировой ткани в ангиомиолипоме позволяет четко дифференцировать ее с карциномой. Однако при низком содержании жировой ткани в опухоли определить ее характер бывает сложно.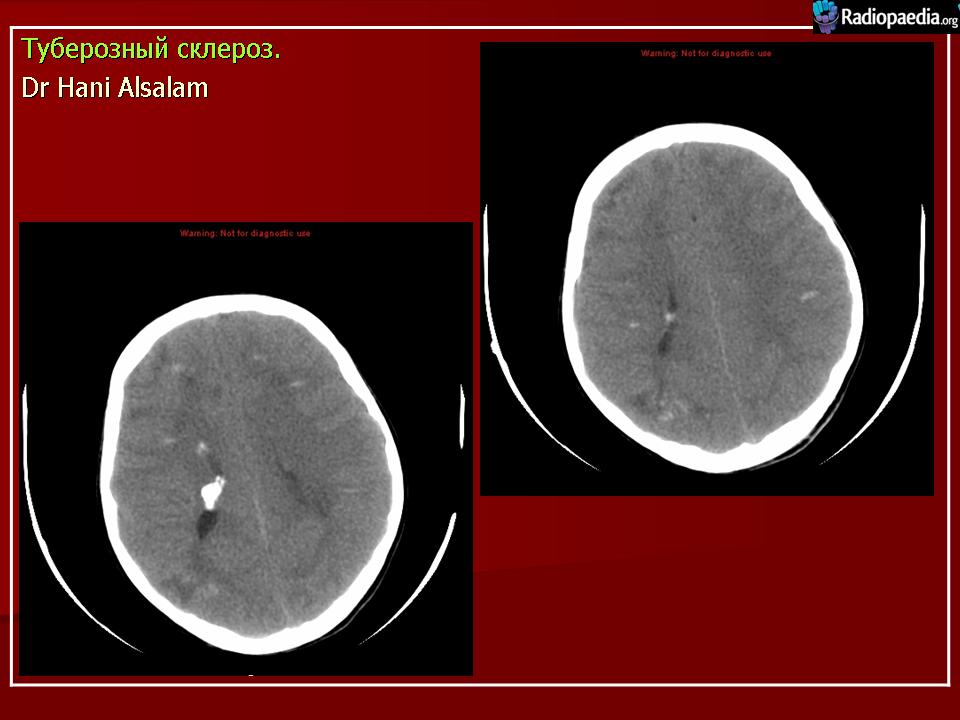
Кисты почек могут развиваться в любом отделе нефрона, бывают единичными или множественными, часто неотличимыми от кист при поликистозной болезни взрослого типа. Генез кистоза почек достаточно сложен. При туберозном склерозе основной причиной кист является гиперплазия клеток канальцевого эпителия, который при этом имеет специфические и уникальные, не встречающиеся при других видах кистоза черты: эозинофильность, крупное гиперхромное ядро. Эти клетки образуют скопления, нарушающие отток ультрафильтрата плазмы в нефроне, и вызывают расширение вышележащих отделов.
Почечные кисты выявляются при мутации как TSC1-, так и TSC2-генов. При мутации гена TSC1 кисты чаще солитарные, односторонние и выявляются реже, чем при мутации гена TSC2 [45].
Возраст выявления кист различен. Наиболее часто они диагностируются позже 10 лет, однако в ряде случаев поликистоз выявляется у детей раннего возраста, и даже при ультразвуковом исследовании плода.
Первыми клиническими симптомами кистоза почек могут быть боль в пояснице или гематурия.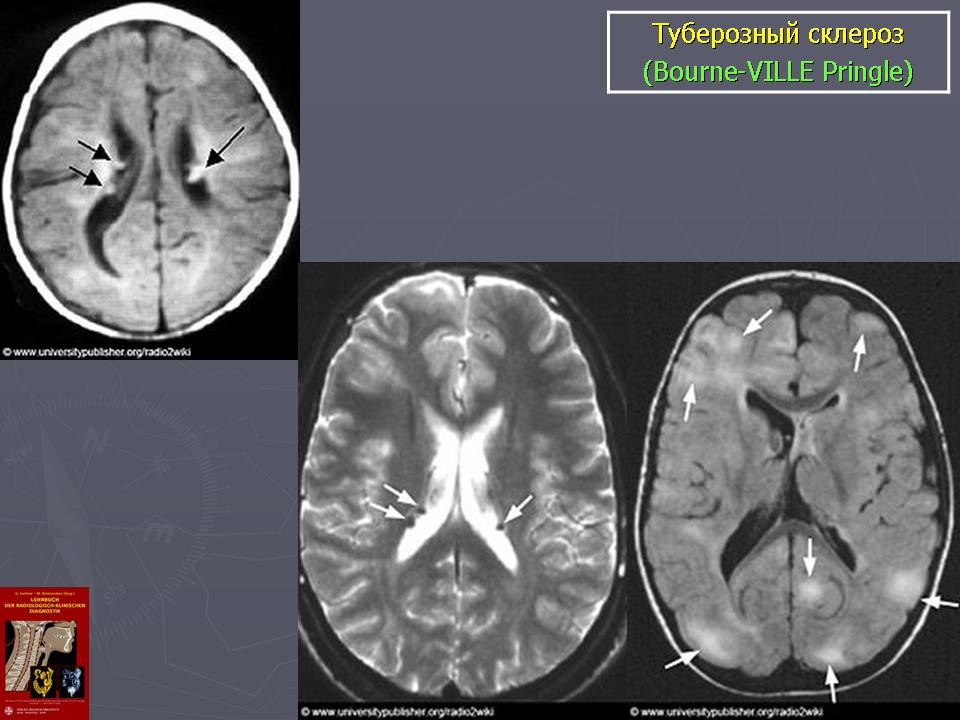 Исключением является рано выявленная поликистозная болезнь, которая может дебютировать артериальной гипертензией, обусловленной активацией ренин-ангиотензин-альдостероновой системы. Для постановки диагноза кистоза почек достаточно ультразвукового исследования. Внутривенная урография проводится в тех случаях, когда имеет место деформация чашечно-лоханочной системы с нарушением оттока мочи, присоединение инфекции. Часто поликистоз осложняется артериальной гипертензией, инфекцией мочевых путей, реже — кровотечением. Снижение функции почек, как правило, выявляется в 3–4-й декадах жизни. Прогрессированию почечной недостаточности способствуют тяжелые физические нагрузки, а также беременность. Однако в целом при туберозном склерозе терминальная хроническая почечная недостаточность (ХПН) возникает не часто.
Исключением является рано выявленная поликистозная болезнь, которая может дебютировать артериальной гипертензией, обусловленной активацией ренин-ангиотензин-альдостероновой системы. Для постановки диагноза кистоза почек достаточно ультразвукового исследования. Внутривенная урография проводится в тех случаях, когда имеет место деформация чашечно-лоханочной системы с нарушением оттока мочи, присоединение инфекции. Часто поликистоз осложняется артериальной гипертензией, инфекцией мочевых путей, реже — кровотечением. Снижение функции почек, как правило, выявляется в 3–4-й декадах жизни. Прогрессированию почечной недостаточности способствуют тяжелые физические нагрузки, а также беременность. Однако в целом при туберозном склерозе терминальная хроническая почечная недостаточность (ХПН) возникает не часто.
Злокачественные опухоли при туберозном склерозе выявляются в 4,4% случаев, т. е. чаще, чем в популяции, с преобладанием у женщин (81%). Средний возраст их выявления — 29 лет.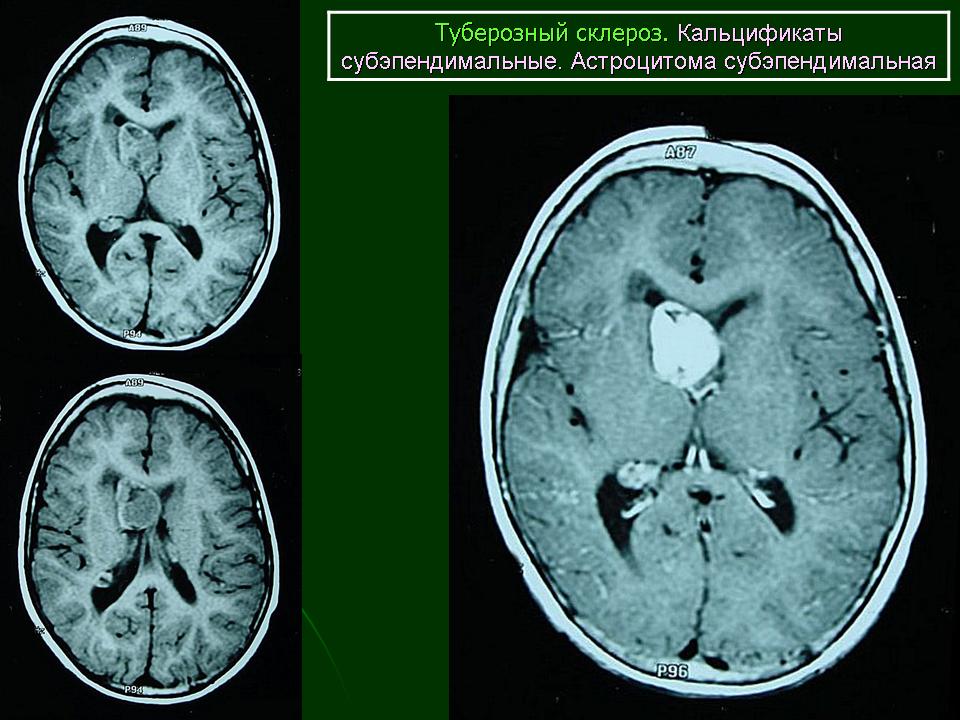 Билатеральное поражение встречается в 25% случаев. Наиболее часто диагностируется почечно-клеточная карцинома.
Билатеральное поражение встречается в 25% случаев. Наиболее часто диагностируется почечно-клеточная карцинома.
Летальность, связанная с патологией почек при туберозном склерозе, занимает второе место в структуре смертности после поражения центральной нервной системы. Наиболее часто причиной смерти становится ХПН. В 1996 г. F. Shillinger и R. Montagnac [48] описали 65 случаев туберозного склероза, все больные наблюдались в центрах гемодиализа Франции. Частота терминальной ХПН, по их данным, составила 1 : 100. Чаще она выявлялась у женщин (63,1%) и диагностировалась в среднем в 29-летнем возрасте. В половине случаев ХПН была первым симптомом манифестации туберозного склероза. Причинами ХПН при этом являлись: ангиомиолипоматоз в 23% случаев, поликистоз — в 18,5%, сочетание кист и ангиомиолипом — в 53%, злокачественные опухоли почек — в 13,8% случаев. ХПН при туберозном склерозе связана со сдавлением функционирующей ткани опухолевыми массами и/или кистами, а также с частичной или тотальной нефрэктомией (при операциях по поводу осложненных ангиомиолипом), что ведет к гиперфильтрации в сохранных нефронах и возникновению вследствие этого гломерулосклероза [48].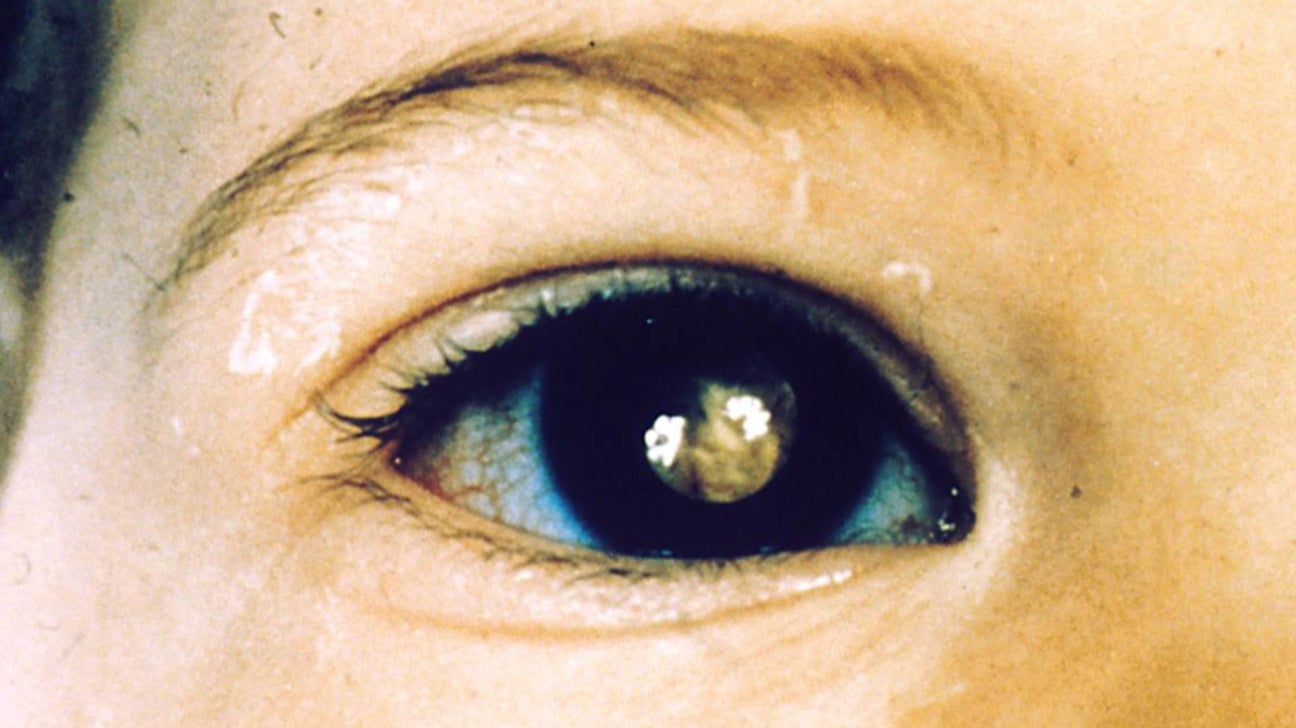
Трансплантация при туберозном склерозе, как правило, дает хорошие результаты (из 20 больных только у одного был криз отторжения). Перед трансплантацией рекомендуется проводить бинефрэктомию — во избежание кровотечения или малигнизации в сохраненных почках [48].
Консервативное лечение осложнений со стороны почек при туберозном склерозе состоит в постоянном применении гипотензивных средств при наличии скрытой или явной артериальной гипертензии (при этом препаратами выбора являются ингибиторы АПФ или блокаторы рецепторов ангиотензина), коррекции нарушения кальциевого обмена. При кистозном процессе в почках оперативное лечение проводится редко и заключается в декомпрессии кист. Хирургические вмешательства при ангиомиолипомах более распространены, проводятся они при угрозе или начавшемся кровотечении, а также при подозрении на малигнизацию. При угрозе кровотечения возможна эмболизация артерии, частичная нефрэктомия или тотальная в случае обширного поражения почки кистами и ангиомиолипомами.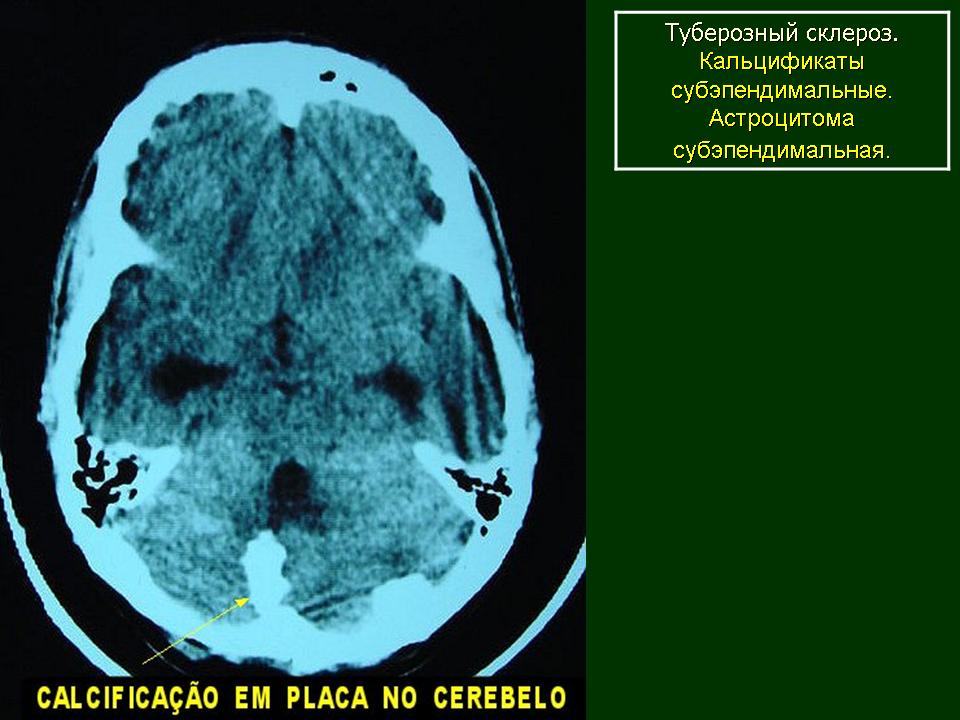
В настоящее время проводятся исследования процесса онкогенеза при туберозном склерозе. В последние годы появились сообщения об открытии фактора, названного m-TOR (mammalian-target of rapamycin), стимулирующего синтез белков, клеточный рост и пролиферацию клеток. При мутации генов TSC1 и TSC2 нарушается продукция кодируемых ими белков: туберина и гамартина, которые в комплексе друг с другом в норме угнетают активность m-TOR-фактора. При поломке этих генов происходит его активация, что ведет к увеличению размеров клеток, наблюдаемому в гамартомах и при гипертрофии миокарда, а также к ускоренной их пролиферации. Фактор m-TOR назван так в связи с супрессирующим воздействием на него рапамицина — препарата, относящегося к группе иммуносупрессоров, широко применяемых в трансплантологии для предупреждения криза отторжения. Эксперименты на животных по применению рапамицина дали обнадеживающие результаты в виде значительного уменьшения размеров ангиомиолипом. Описания применения рапамицина у людей немногочисленны.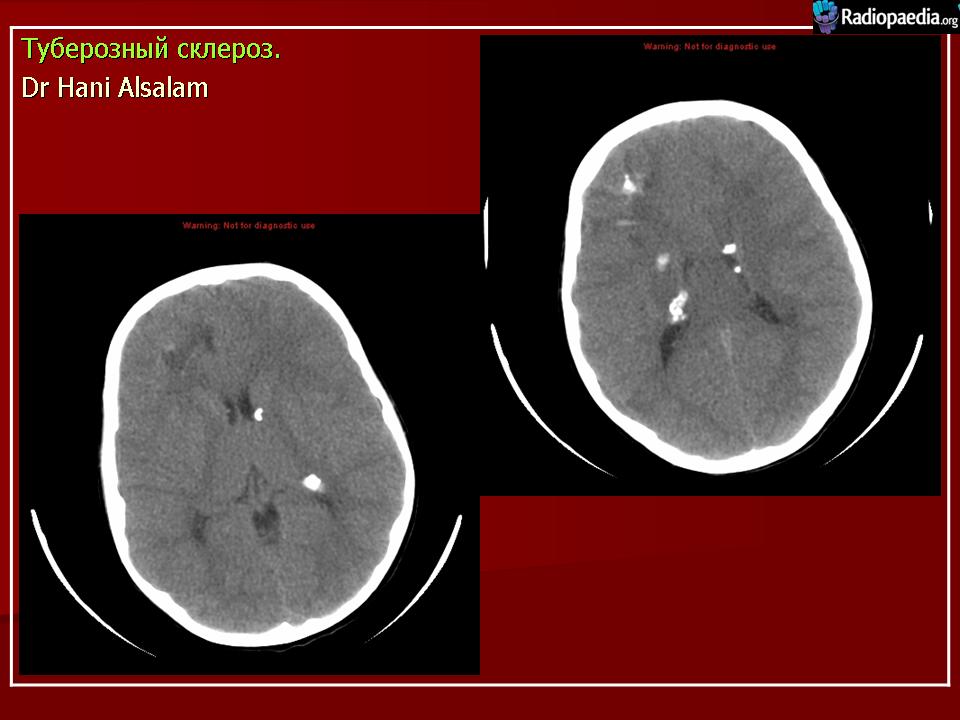 Препарат, в отличие от цитостатиков, применяемых в трансплантологии, не является нефротоксичным. В настоящее время планируется проведение мультицентровых клинических испытаний рапамицина (сиролимуса) при туберозном склерозе.
Препарат, в отличие от цитостатиков, применяемых в трансплантологии, не является нефротоксичным. В настоящее время планируется проведение мультицентровых клинических испытаний рапамицина (сиролимуса) при туберозном склерозе.
Существует ряд больных, у которых при верифицированном диагнозе туберозного склероза уже в младенческом возрасте выявляется тяжелый поликистоз, клинически идентичный аутосомно-доминантной поликистозной болезни (АДПКБ). При этом состоянии предполагается мутация двух генов — TSC2 и PKD1, которые на коротком плече 16-й хромосомы прилежат друг к другу [15]. В основе этого синдрома лежит делеция, повреждающая оба гена. На основании сопоставления клинических данных и генетических исследований J. R. Sampson и соавторов [45] делают вывод, что нерезко выраженный кистоз при туберозном склерозе может быть связан с небольшой мутацией гена ТSС1 или ТSС2 без вовлечения гена PKD1, в то время как тяжелая и рано манифестирующая поликистозная болезнь при туберозном склерозе обусловлена сочетанной мутацией двух генов.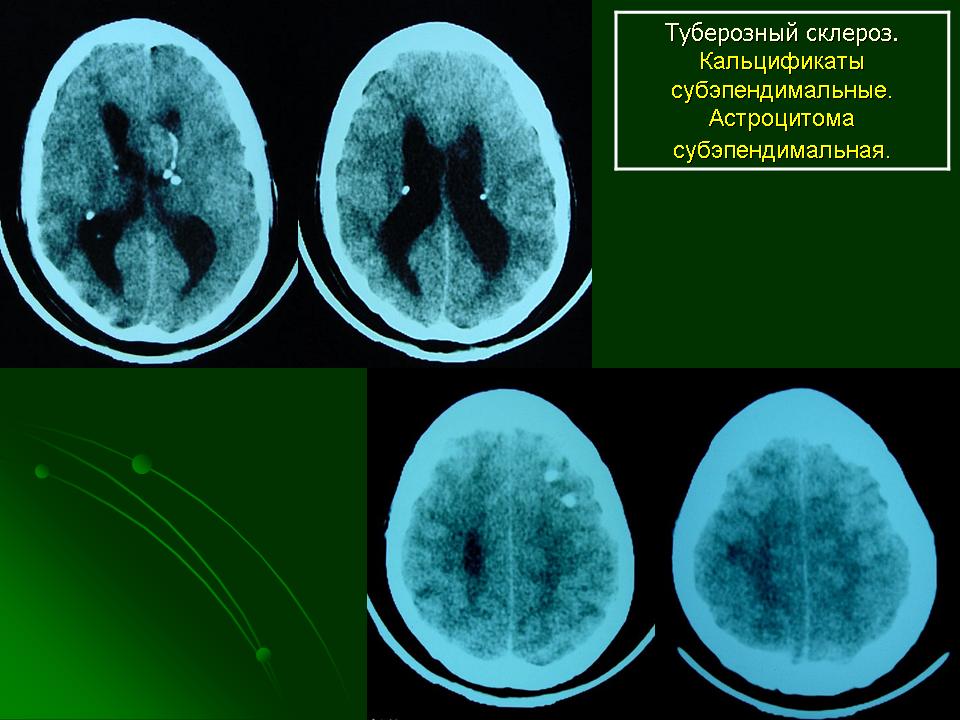 В почках больных с сочетанным поражением генов туберозного склероза и АДПКБ наблюдаются морфологические черты обоих заболеваний: множественные ангиомиолипомы, кисты с типичным для туберозного склероза эозинофильным и гиперплазированным эпителием, внутриклубочковые поражения, а также характерные для АДПКБ крупные кисты, выстланные уплощенным эпителием. Причины раннего дебюта поликистозной болезни при туберозном склерозе на настоящий момент до конца не выяснены. Возможно, он связан с полной инактивацией гена PKD1, в то время как дебют АДПКБ в старшем возрасте объясняется сохранением некоторой активности гена PKD.
В почках больных с сочетанным поражением генов туберозного склероза и АДПКБ наблюдаются морфологические черты обоих заболеваний: множественные ангиомиолипомы, кисты с типичным для туберозного склероза эозинофильным и гиперплазированным эпителием, внутриклубочковые поражения, а также характерные для АДПКБ крупные кисты, выстланные уплощенным эпителием. Причины раннего дебюта поликистозной болезни при туберозном склерозе на настоящий момент до конца не выяснены. Возможно, он связан с полной инактивацией гена PKD1, в то время как дебют АДПКБ в старшем возрасте объясняется сохранением некоторой активности гена PKD.
При наличии раннего дебюта поликистозной болезни при туберозном склерозе необходимо своевременное проведение суточного мониторирования артериального давления, определение уровня ренина и ангиотензина плазмы для назначения патогенетического лечения гипертонии ингибиторами АПФ, позволяющего отдалить формирование ХПН.
Литература
- Дорофеева М.
 Ю. Туберозный склероз у детей//Российский вестник перинатологии и педиатрии. 2001. № 4. С. 33-41.
Ю. Туберозный склероз у детей//Российский вестник перинатологии и педиатрии. 2001. № 4. С. 33-41. - Калинин В. В. Новый антиэпилептический препарат Топамакс//Российский медицинский журнал. 2002. № 10. С. 1-9.
- Никанорова М. Ю., Белоусова Е. Д., Ермаков А. Ю., Перминов В. С. Фармакорезистентные эпилепсии у детей//Российский медицинский журнал. 2002. № 2. С. 43-45.
- Никанорова М. Ю., Ермаков А. Ю., Белоусова Е. Д, Достижения и проблемы фармакотерапии эпилепсий у детей//Российский вестник перинатальной педиатрии. 2002. № 5. С. 23-27.
- Никанорова М. Ю., Ермаков А. Ю., Горчханова З. К. Топирамат в лечении эпилепсии у детей (обзор литературы)//Фарматека. 2003. 4: 67. С. 23-25.
- Abad C., Trillo M., Olalla E. et al. Cardiac rhabdomyoma and tuberous sclerosis. Survival after the surgical resection of the cardiac tumor. Rev Esp Cardiol. 1991; 44: 4: 280-282.
- Abou-Khalif B.
 and the Topiramate YOL Study Group. Topiramate in the Long-Term Management of Refractory Epilepsy. Epilepsia. 2000; 41: 1: 72-76.
and the Topiramate YOL Study Group. Topiramate in the Long-Term Management of Refractory Epilepsy. Epilepsia. 2000; 41: 1: 72-76. - Ben-Menachem E. Preliminary efficacy of levetiracetam in monotherapy. Epileptic Disord. 2003; 5: 51-55.
- Berkenblit R., Spindola F. H., Frater R. W., Fish B. B., Glickstein J. S. MRI in the evaluation and management of a newborn infant with cardiac rhabdomyoma. Ann Thorac Surg. 1997; 63: 5: 1475-1477.
- Bolton P. Intellectual and Cognitive Impairments. In: Nuberous Sclerosis complex: from Basic Science to Clinical Phenotypes. Ed: Curatolo P. London, England: Mac Keith Press. 2003; 77-90.
- Bosi G., Lintermans J. P., Pellegrino P. A. et al. The natural hystory of cardiac rhabdomyoma with and without tuberous sclerosis. Acta Paediatr. 1996; 85: 928-931.
- Bosio M., Vitali G. M., Pandolfi M., Pastori P. Cardiac rhabdomyoma in tuberous sclerosis.
 A report of five cases and review of the literature. Minerva Pediatr. 1992; 44: 6: 305-311.
A report of five cases and review of the literature. Minerva Pediatr. 1992; 44: 6: 305-311. - Bourgeois B. Pediatric epilepsy Syndromes and their Surgical Treatment. Eds. I. Tuxhorn et al. London. 1997; 99-103.
- Brodie M. J., French J. A. Role of levetiracetam in the treatment of epilepsy. Epileptic Disord. 2003; 5: 65-72.
- Brook-Carter P. T., Peral B., Ward C. J. Deletion of the TSC2 and PKD1 genes associated with severe infantile polycystic kidney disease — a contiguous gene syndrome. Nat Genet. 1994; 8: 328-332.
- Cohen J. Levetiracetam monotherapy for primary generalized epilepsy. Seizure 2003; 12: 150-153.
- Curatolo P. Tuberous Sclerosis. In: Infantile Spasms and West Syndrome. Ed. by O. Dulac, H. T. Chugani, B. Dalla Bernandina. W. B. Saunders. Company Ltd, London, Philadelphia, Toronto, Sydney, Tokio. 1994; 192-202.
- Curatolo P., Cusmai R., Cortesi F.
 et al. Neuropsychiatric aspects of tuberous sclerosis. Annals of the New York Academy of Sciences. 1991; 615: 8-16.
et al. Neuropsychiatric aspects of tuberous sclerosis. Annals of the New York Academy of Sciences. 1991; 615: 8-16. - Curatolo P., Seri S. Seizures. In: Nuberous Sclerosis complex: from Basic Science to Clinical Phenotypes. Ed: Curatolo P. London, England: Mac Keith Press. 2003; 46-77.
- Curatolo P., Verdecchia M. Neurological manifestations. In: Nuberous Sclerosis complex: from Basic Science to Clinical Phenotypes. Ed: Curatolo P. London, England: Mac Keith Press. 2003; 26-45.
- Destuynder R., Menget A., Fromentin C. et al. Bourneville tuberous sclerosis manifested by prenatal finding of intracardiac tumors. Pediatrie (Bucur). 1992; 47: 4: 279-284.
- DiMario F. J. J., Diana D., Leopold H., Chameides L. Evolution of cardiac rhabdomyoma in tuberous sclerosis complex Clin Pediatr (Phila). 1996; 35: 615-619.
- Garnett W. R. Clinical Pharmacology of Topiramate: A Review. Epilepsia.
 2000; 41: 1: 61-65.
2000; 41: 1: 61-65. - Gomez M. R. History of Tuberous Sclerosis Complex. In: Tuberous Sclerosis. Ed. M. Gomes, J. Sampson, V. Whittemore. New York; Oxford: Oxford University Press. 1999; 3-9.
- Gomez M. R. Liver, Digestive Tract, Spleen, Arteries, Thymus and Lymphatics. Ed. M. Gomes, J. Sampson, V. Whittemore. New York; Oxford: Oxford University Press. 1999; 228-239.
- Groves A. M., Fagg N. L., Cook A. C., Allan L. D. Cardiac tumors in intrauterine life. Arch Dis Child. 1992; 67: 10: 1189-1192.
- Hishitani T., Hoshino K., Ogava K. et al. Rapid enlargement of cardiac rhabdomyoma during corticotropin therapy for infantile spasms. Can J Cardiol. 1997; 13: 72-74.
- Hunt A. Psychiatric and Psychological Aspects. In: Tuberous Sclerosis. Ed. M. Gomes, J. Sampson, V. Whittemore. New York; Oxford: Oxford University Press. 1999; 47-62.
- Inoue Y., Nemoto Y., Murata R.
 et al. CT and MR imaging of cerebral tuberous sclerosis. Brain & Development. 1998; 20: 209-221.
et al. CT and MR imaging of cerebral tuberous sclerosis. Brain & Development. 1998; 20: 209-221. - Jozwiak S. Cardiac and Vascular Involvement. In: Nuberous Sclerosis complex: from Basic Science to Clinical Phenotypes. Ed: Curatolo P. London, England: Mac Keith Press. 2003; 26-45.
- Kadar K., Buzas E., Geczi E., Lozsadi K. Rhabdomyomas as a first manifestation of childhood tuberous sclerosis. Orv Hetil. 1998; 139: 2013-2015.
- Kwiatkowski D. J., Reeve M. P., Cheadle J. P., Sampson J. R. Molecular Genetics. In: Nuberous Sclerosis complex: from Basic Science to Clinical Phenotypes. Ed: Curatolo P. London, England: Mac Keith Press. 2003; 228-263.
- Lie J. T. Pulmonary Tuberous Sclerosis. In: Tuberous Sclerosis. Ed. M. Gomes, J. Sampson, V. Whittemore. New York; Oxford: Oxford University Press. 1999; 207-217.
- Mair D. D., Edwards W. D., Seward J. B. Cardiac Manifestations.
 Ed. M. Gomes, J. Sampson, V. Whittemore. New York; Oxford: Oxford University Press. 1999; 194-206.
Ed. M. Gomes, J. Sampson, V. Whittemore. New York; Oxford: Oxford University Press. 1999; 194-206. - Nakayama K., Gu K., Yamauchi M. et al. Successful operation for isolated cardiac rhabdomyoma of the right atrium. Kyobu Geka. 1993; 46: 9: 803-806.
- Nir A., Tajik A. J., Freeman W. K., Seward J. B. et al. Tuberous sclerosis and cardiac rhabdomyoma. Am J Cardiol. 1995; 76: 5: 419-421.
- O’Callaghan F. J. K.,Clarke A. C., Joffe H. et al. Tuberous Sclerosis Complex and Wolff-Parkinson-White syndrome. Arch Dis Child. 1998; 78; 159-162.
- Ohtsuka Y., Ohmori I., Oka E. Long-Term Follow-Up of Childhood Epilepsy Associated with Tuberous Sclerosis. Epilepsia. 1998; 39: 1158-1163.
- Osborne J. P., Fryer A., Webb D. Epidemiology of Tuberous Sclerosis. Annals of the New York Academy of Sciences. 1991; 615: 125-128.
- Quek S. C., Yip W., Quek S. T. et al. Cardiac manifestatios in tuberous sclerosis: a 10-year rewiew.
 J Paediatr Child Health. 1998; 34: 624-628.
J Paediatr Child Health. 1998; 34: 624-628. - Roach E. S., DiMario F. J., Kandt R. S., Northrup H. Tuberous Sclerosis Consensus Conference: Recommendations for Diagnostic Evaluation. Journal of Child Neurology. 1999; 14: 401-407.
- Robertson D. M. Ophthalmic findings. In: Tuberous Sclerosis. Ed. M. Gomes, J. Sampson, V. Whittemore. New York; Oxford: Oxford University Press. 1999; 147-159.
- Rogers R. S., O’Connor W. J. Dermatologic Manifestations. In: Tuberous Sclerosis. Ed. M. Gomes, J. Sampson, V. Whittemore. New York; Oxford: Oxford University Press. 1999; 160-180.
- Sadi A. M., Toda T., Kiyuna M. et al. Cardiac rhabdomyoma of a neonate: an autopsy case report. Acta Paediatr Jpn. 1996; 38: 4: 361-364.
- Sampson J. R., Maheshwar M. M., Aspenwall R., Thomson P. Renal cystic disease in tuberous sclerosis: role of the polycystic kidney disease 1 gene. Am J Hum Genet. 1997; 61: 843-851.

- Shank R. P., Gardocki J. F., Streeter A. J., Maryanoff B. E. An Overview of the Preclinical Aspects of Topiramate: Pharmacology, Pharmacokinetics and Mechanism of Action. Epilepsia. 2000; 41: 3-9.
- Shepherd C. W., Scheithauer B. W., Gomez M. R. et al. Subependymal Giant Cell Astrocytoma: A Clinical, Pathological, and Flow Cytometric Study. Neurosurgery. 1991; 28: 864-868.
- Shillinger F., Montagnac R. Chronic renal failure and its treatment in tuberous sclerosis. Nephrol Dial Transplant. 1996; 11: 481-485.
- Shorvon S. D., Lowenthal A., Jans D. et al. Multicenter double-blind, randomized, placebo-controlled trial of levetiracetam as add-on therapy in patients with refractory partial seizures. Epilepsia. 2000; 41: 1179-1186.
- Stillwell T. J., Gomez M. R., Kelalis P. P. Renal lesions in tuberous sclerosis. J Urol. 1987; 138: 477-481.
- Torres O. A., Roach E.
 S., Delgado M. R. et al. Early Diagnosis of Subependymal Giant Cell Astrocytoma in Patients With Tuberous Sclerosis. Journal of Child Neurology. 1998; 13: 173-177.
S., Delgado M. R. et al. Early Diagnosis of Subependymal Giant Cell Astrocytoma in Patients With Tuberous Sclerosis. Journal of Child Neurology. 1998; 13: 173-177. - Van Veelen C. W. M., Hardus P., Verduin W. M. et al. Concentric contraction of visual field in patients with temporal lobe epilepsy using vigabatrin, long term results. Epilepsia. 2004; 41: 7: 136.
- Weig S. G., Pollack P. Carbamazepne-induced heart block in a child with tuberous sclerosis and cardiac rhabdomyoma: implications for evaluation and follow up. Ann Neurol. 1993; 34: 617-619.
М. Ю. Дорофеева, кандидат медицинских наук
О. С. Страхова, кандидат медицинских наук
О. В. Катышева
Э. К. Осипова, кандидат медицинских наук
О. И. Чумак
М. В. Добрынина
НИИПиДХ, Москва
особенности клинических проявлений, диагностики и терапии у детей – тема научной статьи по клинической медицине читайте бесплатно текст научно-исследовательской работы в электронной библиотеке КиберЛенинка
0*^————————————————————————————————- ———
К
I
ЛЕКЦИЯ
N
Туберозный склероз:
особенности клинических проявлений,
диагностики и терапии у детей
| В.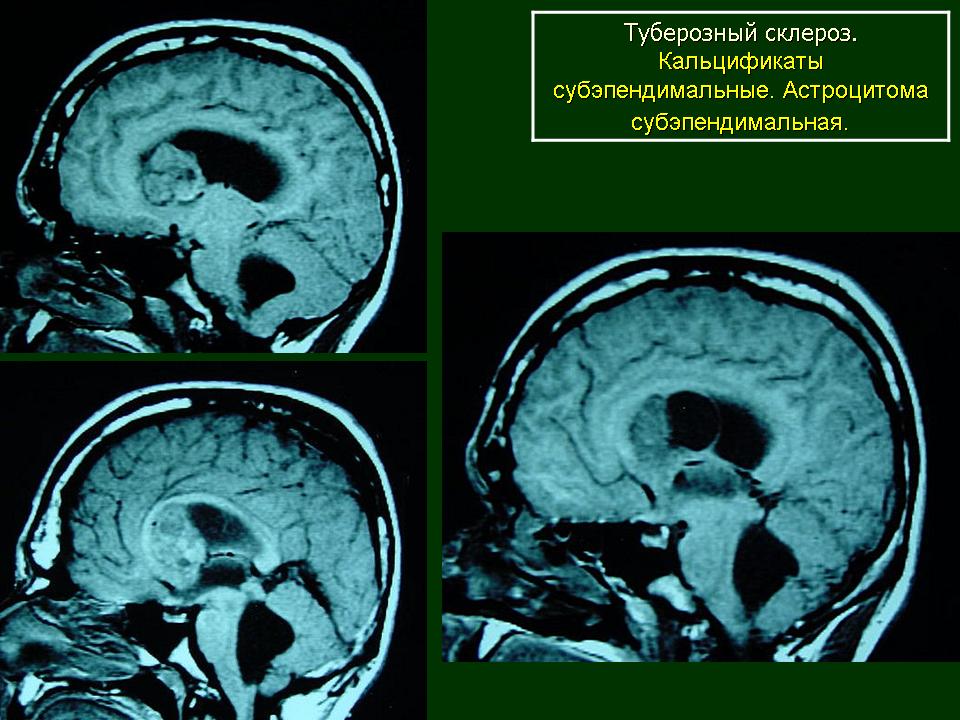 И.Шелковский, В.М.Студеникин, О.И.Маслова
И.Шелковский, В.М.Студеникин, О.И.Маслова
Научный центр здоровья детей РАМН, Москва
В работе представлены современные данные (литературные и на основе собственного опыта) о распространенности туберозного склероза, затронуты этиопатогенетические и генетические его аспекты, описаны особенности клинических проявлений заболевания у детей, а также методы лечения и диагностики туберозного склероза (включая методы нейровизуализации). Обсуждается проблема профилактической вакцинации пациентов с ТС с использованием вакцины АКДС.
Ключевые слова: туберозный склероз, факоматоз, инфантильные спазмы, нейровизуализация, дети
Tuberous sclerosis: peculiarities of clinical manifestations, diagnosis and treatment in children
V.I.Shelkovskiy, V. M.Studenikin, O.l.Maslova
M.Studenikin, O.l.Maslova
Scientific Centre for Children’s Health, Russian Academy of Medical Sciences, Moscow
The authors present herein the present-day data (both literature-derived and based on own experience) concerning the prevalence of tuberous sclerosis, touching upon the aetiopathogenetic and genetic aspects thereof, describing peculiarities of clinical manifestations of the disease in children, as well as methods of treatment and diagnosis of tuberous sclerosis (including methods of neurovisualization), also discussing the problem related to preventive immunization of patients with ТВ using the diphtheria and tetanus toxoids and pertussis vaccine.
Key words: tuberous sclerosis, phacomatosis, infantile spasms, neurovisualization, children
Факоматозы (от греч.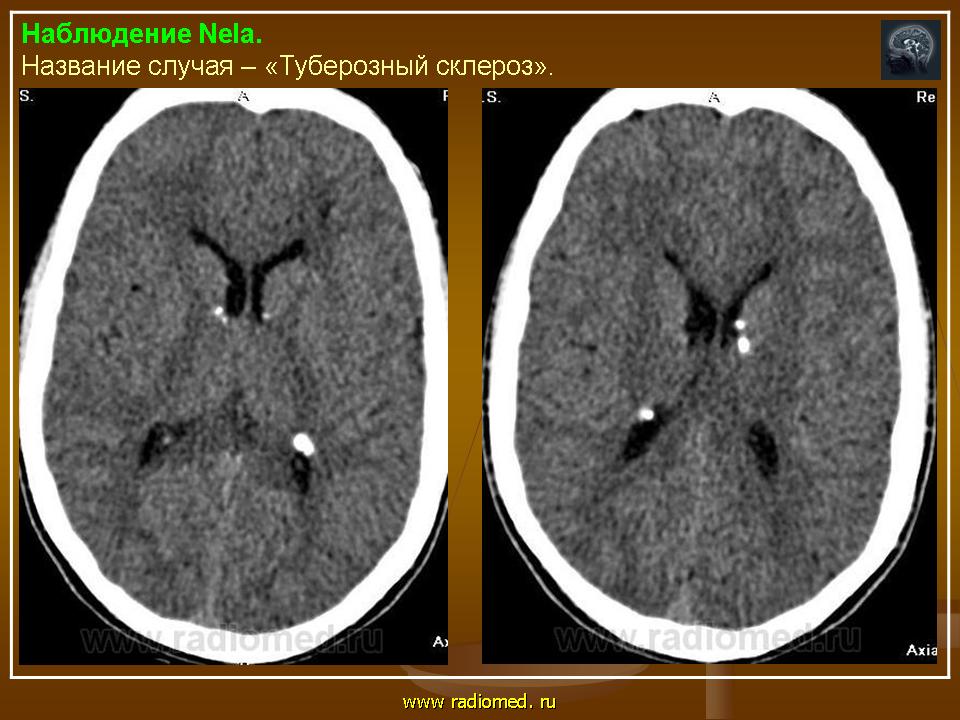 н Гиппе-ля-Ландау, гипомеланоз Ито, атаксия-телеангиэктазия (синдром Луи-Бар), синдром линейного невуса, а также incontinentia pigmenti (синдром Bloch-Sulzberger) [1]. В педиатрической практике особого внимания заслуживает туберозный склероз.
н Гиппе-ля-Ландау, гипомеланоз Ито, атаксия-телеангиэктазия (синдром Луи-Бар), синдром линейного невуса, а также incontinentia pigmenti (синдром Bloch-Sulzberger) [1]. В педиатрической практике особого внимания заслуживает туберозный склероз.
Туберозный склероз (синонимы: эпилойя, болезнь Бур-невилля-Прингля) — генетически гетерогенное заболевание с вариабельной экспрессивностью, характеризующееся разнообразными поражениями нервной системы, органов зрения, внутренних органов, эндокринных желез,
Для корреспонденции:
Щелковский Владимир Иванович, кандидат медицинских наук,
заслуженный врач Российской Федерации, врач отделения психоневрологии
Научного центра здоровья детей РАМН
Адрес: 119991, Москва, Ломоносовский проспект, дом 2/62
Телефон: (095) 134-04-09
Статья поступила 01.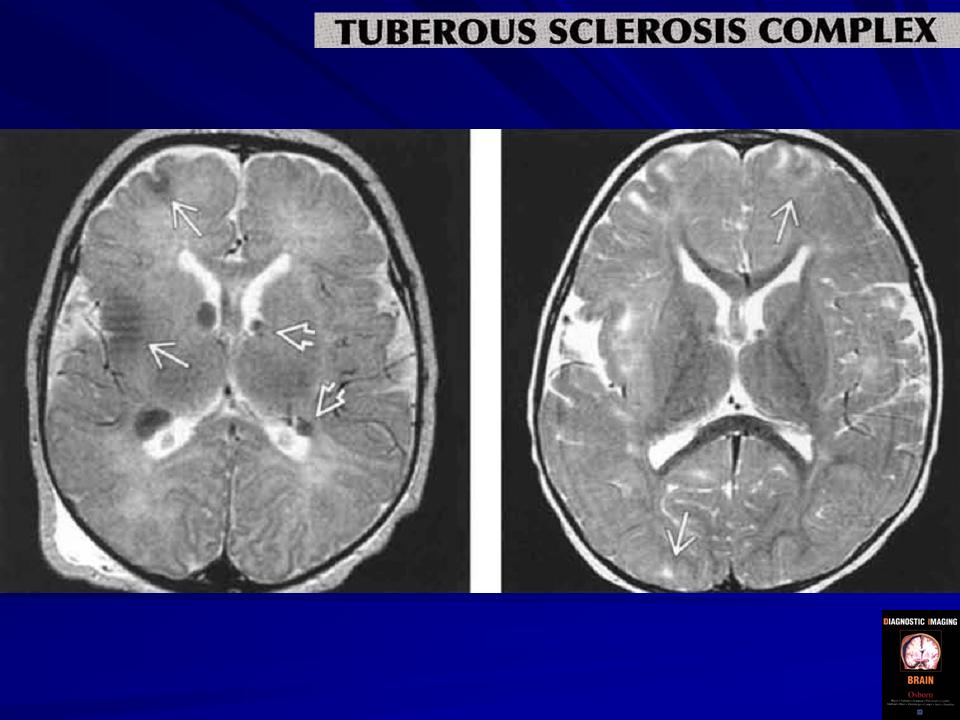 07.2002 г., принята к печати 16.11.2002 г.
07.2002 г., принята к печати 16.11.2002 г.
кожных покровов, слизистых оболочек, а также костной системы.
Впервые туберозный склероз был описан von F.D.Recklinghausen в 1863 г. D.M.Bourneville (1880) представил подробное описание неврологической картины и патологических изменений в мозге у 3 детей с глубокой умственной отсталостью [2]. У 1 новорожденной девочки им были отмечены судорожные пароксизмы с заведением глазных яблок и поражением кожи лица по типу сливной везикулопапул-лезной сыпи на носу, щеках, лбу, которую исследователь назвал «acne rosacea» (угри розовые). Впоследствии, Принг-лем (1890) был введен другой термин «adenoma sebaceum», или ангиофиброма. Посмертное исследование головного мозга больного мальчика с этим заболеванием (которое автор назвал «туберозный склероз») выявило своеобразные изменения в виде участков гипертрофии головного мозга, склерозирования борозд и узловатого вида извилин из-за множества клубневидных, твердых образований.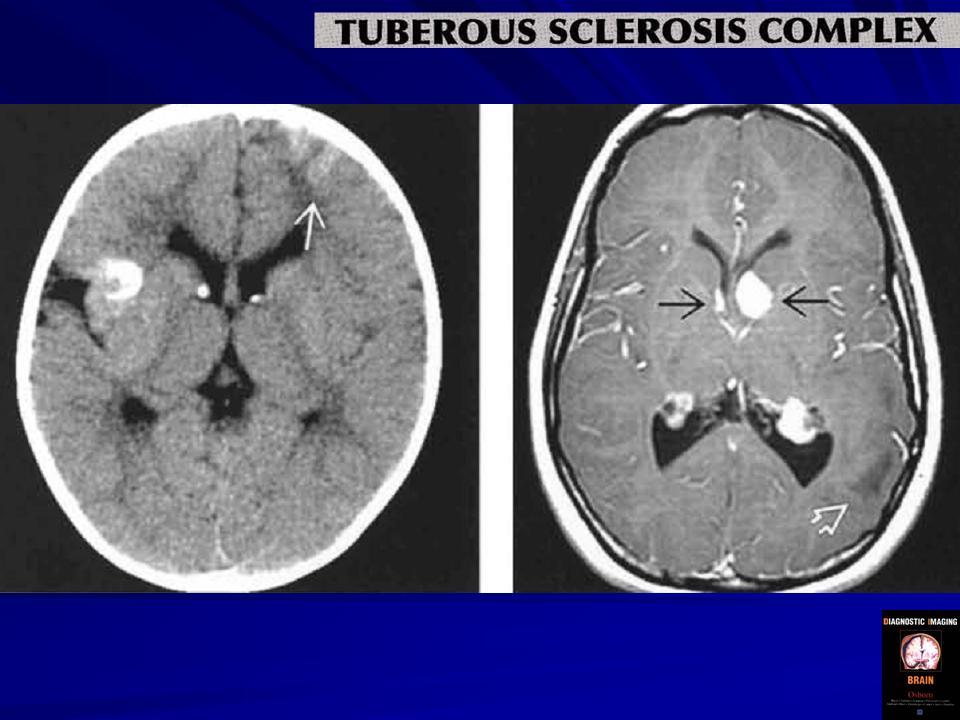 В последующие годы многие исследователи обращали внимание на полисистемность поражений при туберозном склерозе, внутри- и межсемейный клинический его полиморфизм [2].
В последующие годы многие исследователи обращали внимание на полисистемность поражений при туберозном склерозе, внутри- и межсемейный клинический его полиморфизм [2].
По данным эпидемиологических исследований, распространенность туберозного склероза варьирует в относительно широких пределах. Ранее считалось, что она не превышает 1 случая на 50 000 населения, но, по последним данным, туберозный склероз встречается в различных популя-
циях от 1 случая на 6000 населения до 1 — на 15 400 (вне зависимости от возраста) [2].
Этиология и патогенез туберозного склероза на сегодняшний день остаются практически не изученными, несмотря на мультидисциплинарный подход к нему на протяжении многих десятилетий. Известно, что при туберозном склерозе характерные поражения головного мозга представлены туберсами, которые располагаются в извилинах церебральных гемисфер, и присутствуют обычно также в субэпендимальном регионе, где и подвергаются кальцификации с последующим проецированием в полость желудочков (вид «тающих свечей»), Туберсы в области отверстия Монро могут вызывать обструкцию тока спинно-мозговой жидкости и гидроцефалию.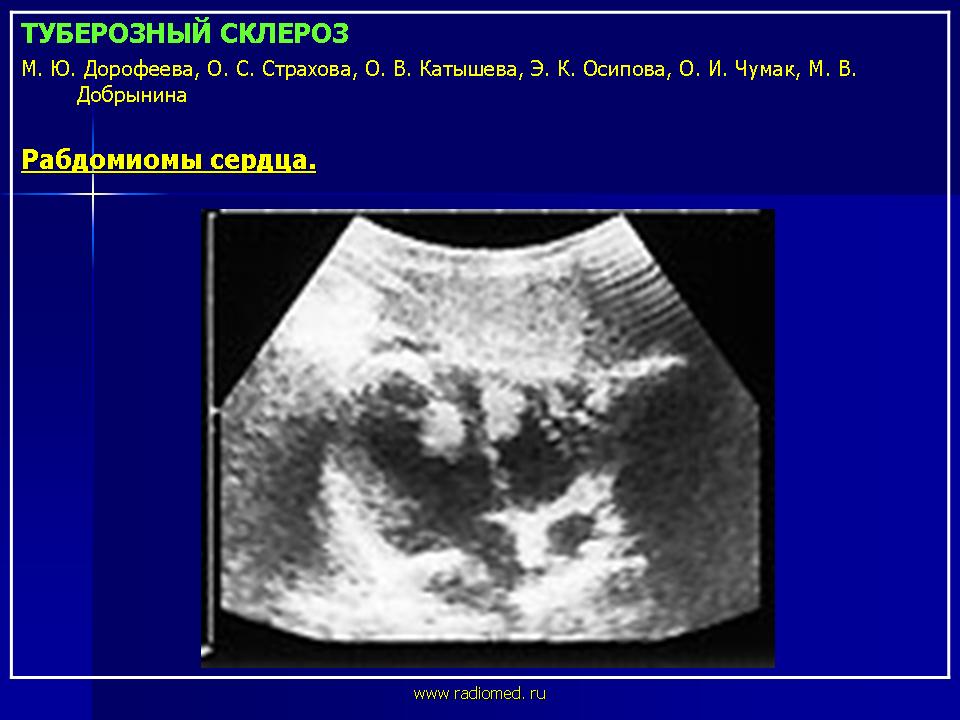 Гистологически в них выявляется сниженное количество нейронов, пролиферация астроцитов и мультинуклеарные гигантские нейроны [1].
Гистологически в них выявляется сниженное количество нейронов, пролиферация астроцитов и мультинуклеарные гигантские нейроны [1].
Внимания заслуживают некоторые генетические аспекты туберозного склероза. В настоящее время выяснено, что ген туберозного склероза, наследуемого по аутосомно-доми-нантному типу, располагается на хромосомах с локусами 9q34,3 (TSC1) и 16р13,3 (TSC2). Каждый из этих локусов ответственен за 50% семейных случаев [3]. По-видимому, фенотипическая экспрессия обоих названных генетических дефектов является сходной либо идентичной. Примерно 1/з заболеваний — семейные формы, а остальные 2/3 обусловлены новыми мутациями [4]. На сегодняшний день установлены белки генов туберозного склероза: гамартин и туберин, первый из которых является продуктом TSC1, а второй — TSC2 [2].
Несмотря на значительные достижения генетики, генетические методы диагностики при туберозном склерозе, применяются пока весьма ограниченно. 73 случаев туберозного склероза являются спорадическими, а значительная часть даже наиболее тяжелых случаев болезни может вызываться мозаицизмом и пропускаться при скринировании лейкоцитов [52]. К сожалению, для пренатальной диагностики туберозного склероза рутинное генетическое тестирование пока широко не применяется ни в одной стране мира [53].
73 случаев туберозного склероза являются спорадическими, а значительная часть даже наиболее тяжелых случаев болезни может вызываться мозаицизмом и пропускаться при скринировании лейкоцитов [52]. К сожалению, для пренатальной диагностики туберозного склероза рутинное генетическое тестирование пока широко не применяется ни в одной стране мира [53].
Клинические проявления. Симптомы туберозного склероза значительно варьируют в зависимости от возраста пациента к дебюту заболевания, тяжести и темпов его прогрессирования [1, 2]. Поскольку по мере развития болезни наблюдается динамическое изменение клинической симптоматики, многие исследователи считают целесообразным выделять как основные признаки болезни, позволяющие достоверно установить диагноз туберозного склероза, так и второстепенные симптомы, встречающиеся и при некоторых других заболеваниях. В настоящее время выделяют 4 основных клинических симптома туберозного склероза: 1) судорожные пароксизмы; 2) поражение кожных покровов; 3) нарушения интеллекта; 4) наличие опухолевидных образований в различных органах; включая головной мозг [2].
Наряду с этими основными клиническими симптомами, для туберозного склероза характерны и другие патологические признаки: 1) пигментные пятна цвета «кофе с молоком»; 2) участки так называемой «шагреневой кожи»; 3) мягкие фибромы на шее; туловище, конечностях, 4) гамартомы сетчатки и зрительного нерва; 5) adenoma sebaceum век; 6) пигментные изменения ресниц; 7) гетерохромия и гипо-пигментные пятна радужной оболочки глаза; 8) фибромы десен; 9) лимфоангиоматоз легких; 10) кисты костей и почек;
11) гамартоматозные полипы прямой кишки. Считается, что частота этих симптомов при туберозном склерозе колеблется от 5-10 до 50-60% [5-10]. Такие симптомы как гипопиг-ментные пятна, кальцификаты в головном мозге, а также инфантильные спазмы, не всегда являются патогномоничным для туберозного склероза и наблюдаются при других заболеваниях генетической и негенетической природы [11].
Нарушения со стороны нервной системы доминируют в клинической картине туберозного склероза. Наиболее частые и характерные симптомы: 1) судорожные приступы; 2) умственная отсталость; 3) нарушения поведения; 4) изменения в цикле «сон-бодрствование» [2, 6-8].
Наиболее частые и характерные симптомы: 1) судорожные приступы; 2) умственная отсталость; 3) нарушения поведения; 4) изменения в цикле «сон-бодрствование» [2, 6-8].
Судорожные приступы в большинстве случаев являются манифестными симптомами заболевания и наблюдаются у 80-92% больных [12]. В то же время, американские исследователи отмечают, что судороги наблюдаются у всех детей с туберозным склерозом и умственной отсталостью в разные возрастные периоды [2]. Судорожные пароксизмы чаще всего проявляются в виде инфантильных спазмов, парциальных моторных и генерализованных тонико-клонических приступов. Дебют эпилепсии при туберозном склерозе чаще приходится на первый год жизни (особенно на первые месяцы), являясь основной причиной обращений к врачу [13, 14]. Наиболее распространенным вариантом судорожных пароксизмов на первом году жизни являются инфантильные спазмы, частота которых у пациентов с туберозным склерозом колеблется от 68 до 88% [15].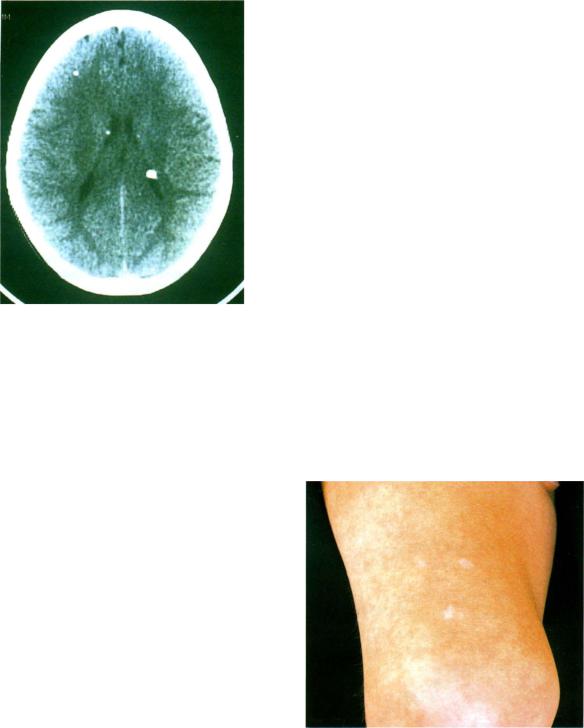 Основной пик их дебюта приходится на возраст от 3 до 9 мес, но возможно и более раннее (до 3 мес) появление судорожных приступов. Однако в большинстве случаев дебют инфантильных спазмов при туберозном склерозе совпадает с временем манифестирования инфантильных спазмов другой этиологии и варьирует в период от 3 до 5 мес [6]. При этом наблюдаются 3 основных типа инфантильных спазмов: 1) флексорные; 2) экстензорные и 3) флексорно-экстензорные (смешанные) [15]. Тип спазмов зависит от того, какая мускулатура задействована в приступе: сгибательная, разгибательная или одновременно вовлечены и та и другая. Инфантильные спазмы, как правило, асимметричны и касаются одной половины тела. Парциальный их компонент проявляется ритмическим подергиванием глазных яблок, девиацией глаз, головы, насильственной улыбкой на лице, которые наблюдаются во время спазма или предшествуют ему [14].
Основной пик их дебюта приходится на возраст от 3 до 9 мес, но возможно и более раннее (до 3 мес) появление судорожных приступов. Однако в большинстве случаев дебют инфантильных спазмов при туберозном склерозе совпадает с временем манифестирования инфантильных спазмов другой этиологии и варьирует в период от 3 до 5 мес [6]. При этом наблюдаются 3 основных типа инфантильных спазмов: 1) флексорные; 2) экстензорные и 3) флексорно-экстензорные (смешанные) [15]. Тип спазмов зависит от того, какая мускулатура задействована в приступе: сгибательная, разгибательная или одновременно вовлечены и та и другая. Инфантильные спазмы, как правило, асимметричны и касаются одной половины тела. Парциальный их компонент проявляется ритмическим подергиванием глазных яблок, девиацией глаз, головы, насильственной улыбкой на лице, которые наблюдаются во время спазма или предшествуют ему [14].
В большинстве случаев инфантильные спазмы при туберозном склерозе трансформируются в симптоматические парциальные пароксизмы, простые или со вторичной генерализацией [6], в отдельных случаях последние наблюдаются в неонатальном периоде или в первые дни жизни ребенка, а также могут предшествовать, сочетаться или трансформироваться в инфантильные спазмы.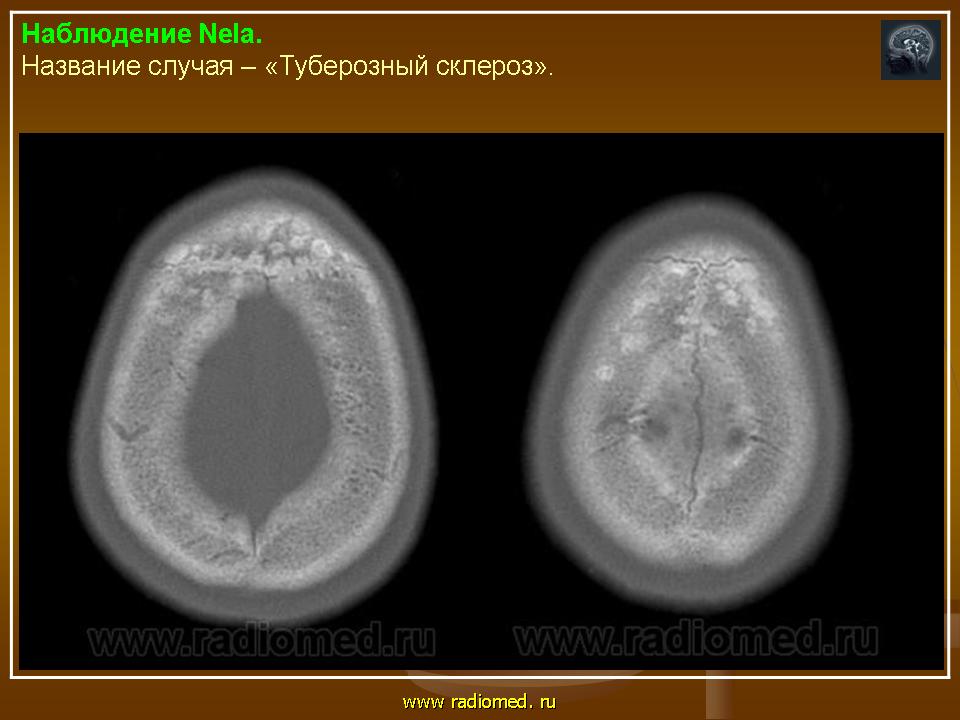 Парциальные судорожные приступы протекают преимущественно без потери сознания и характеризуются унилатеральным тоническим напряжением или кпо-ническими подергиваниями в конечностях. Кроме того, они могут проявляться трудно уловимыми судорогами с признаками латерализации (отклонения глазных яблок, поворот головы или одностороннее гримасничанье) [8]. Эти судороги встречаются часто, но не всегда фиксируются и распознаются родителями, вплоть до появления инфантильных спазмов.
Парциальные судорожные приступы протекают преимущественно без потери сознания и характеризуются унилатеральным тоническим напряжением или кпо-ническими подергиваниями в конечностях. Кроме того, они могут проявляться трудно уловимыми судорогами с признаками латерализации (отклонения глазных яблок, поворот головы или одностороннее гримасничанье) [8]. Эти судороги встречаются часто, но не всегда фиксируются и распознаются родителями, вплоть до появления инфантильных спазмов.
Особый и редко встречающийся вид эпилептических приступов при туберозном склерозе — парциальные рота-
торные пароксизмы. Они характеризуются поворотом больных вокруг своей оси по или против часовой стрелки, чаще контралатерально по отношению к эпилептическому очагу. Обычно приступ состоит из 2-5 ротаторных циклов и может сопровождаться вторичной генерализацией и появлением тонико-клонических судорог. Отличительной особенностью подобных приступов является их симптоматический характер и связь с морфологическим патологическим очагом в головном мозге [16].
При туберозном склерозе, как и при других видах симптоматической эпилепсии, судорожные пароксизмы нередко резистентны к антиконвульсантной терапии [15, 17]. Среди факторов, детерминирующих эту резистентность, наибольшее значение имеют: 1) дебют заболевания в возрасте до 1 года; 2) высокая частота приступов; 3) наличие нескольких типов судорог; 4) парциальные приступы, следующие за тоническими. Имеются и определенные факторы благоприятного прогноза судорог, к которым относятся: 1) дебют судорог после 2 лет; 2) низкая частота приступов; 3) один тип судорог; 4) симметричные изолированные инфантильные спазмы; 5) хорошая реакция на терапию [18]. К настоящему времени причины развития судорожных пароксизмов при туберозном склерозе (как и соответствующий ген) окончательно не определены. По мнению Gomez, et al. (1982), даже при отсутствии специфических изменений в мозге, при туберозном склерозе присутствует эпилептогенный фактор, который обусловливает ранний дебют судорог и в свою очередь нарушает нормальное развитие центральной нервной системы [19]. В то же время, А.А.Алиха-нов (1998) указывает, что тяжесть и частота инфантильных спазмов, а также степень задержки психомоторного развития зависят от количества кортикальных туберсов, но не от места их преимущественной локализации в головном мозге [20]. Исследователь считает, что при туберозном склерозе тяжесть эпилепсии и выраженность психомоторной задержки у детей с инфантильными спазмами практически не зависит от количества и локализации субэпендимальных узлов.
В то же время, А.А.Алиха-нов (1998) указывает, что тяжесть и частота инфантильных спазмов, а также степень задержки психомоторного развития зависят от количества кортикальных туберсов, но не от места их преимущественной локализации в головном мозге [20]. Исследователь считает, что при туберозном склерозе тяжесть эпилепсии и выраженность психомоторной задержки у детей с инфантильными спазмами практически не зависит от количества и локализации субэпендимальных узлов.
Нарушения интеллекта и поведения. Эта группа симптомов является второй по клинической значимости. Уровень интеллектуального дефицита у больных при туберозном склерозе колеблется в широких пределах: от легкой интеллектуальной недостаточности до глубокой умственной отсталости. Лишь в некоторых случаях интеллект остаетря сохранным. Задержка умственного развития наблюдается у 48-56% больных. Характерно, что у всех пациентов с тяжелой степенью умственной отсталости отмечался ранний дебют эпилептических приступов (преимущественно в виде инфантильных спазмов).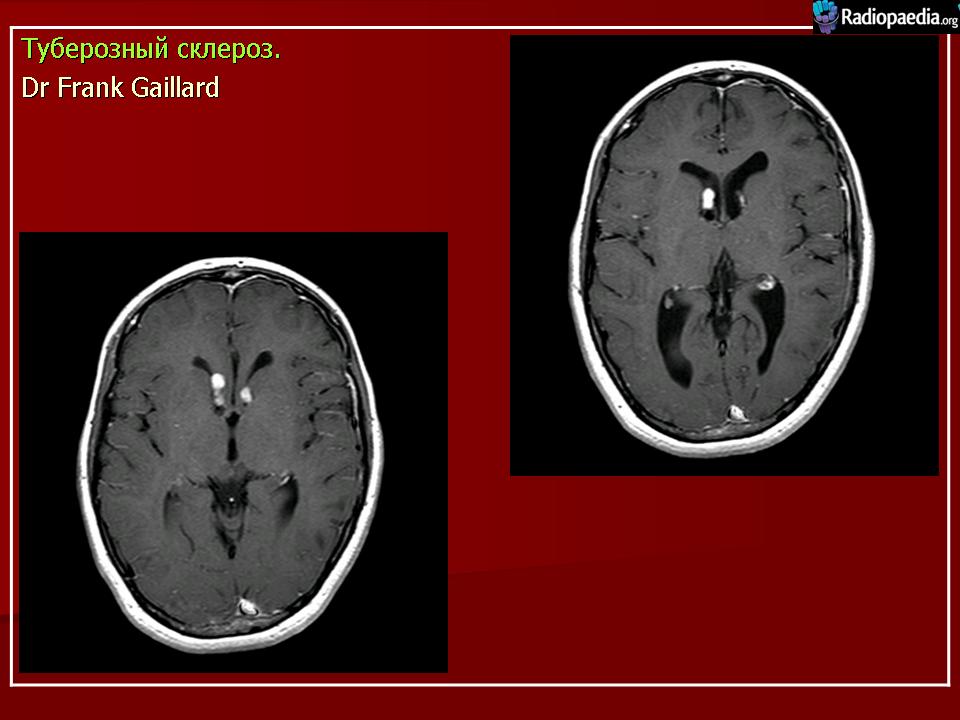 Вообще, считается, что умственная отсталость характерна для больных с инфантильными спазмами [21]. Среди детей с судорогами, начавшимися в возрасте до 1 года, лишь у 8% отмечался нормальный интеллект. Среди умственно отсталых детей только 15% пациентов развивались (психически) нормально до 3 лет, а первые признаки интеллектуального распада у них появлялись в возрасте от 8 до 14 лет [22]. По мнению A.Borberg, эти проявления могли быть следствием либо частых неконтролируемых судорог, либо развития повышенного внутричерепного давления вследствие обструкции отверстия Монро.
Вообще, считается, что умственная отсталость характерна для больных с инфантильными спазмами [21]. Среди детей с судорогами, начавшимися в возрасте до 1 года, лишь у 8% отмечался нормальный интеллект. Среди умственно отсталых детей только 15% пациентов развивались (психически) нормально до 3 лет, а первые признаки интеллектуального распада у них появлялись в возрасте от 8 до 14 лет [22]. По мнению A.Borberg, эти проявления могли быть следствием либо частых неконтролируемых судорог, либо развития повышенного внутричерепного давления вследствие обструкции отверстия Монро.
Определенный интерес представляют так называемые «фруст»-формы туберозного склероза, при которых, наряду
с типичными нейрорадиологическими проявлениями и характерными кожными изменениями, могут отсутствовать судорожные пароксизмы, интеллектуальный дефицит и нарушения поведения [23, 24].
В настоящее время в литературе имеется немало сообщений о прямой зависимости умственной отсталости от наличия корковых туберсов. В возникновении ментальных и поведенческих нарушений играют роль как топографические особенности туберсов, так и их количество. Некоторые когнитивные нарушения тесно связаны с топическим расположением корковых туберсов. Так, при расположении их в височной области отмечаются речевые нарушения, при локализации в лобной доле — психозы, в теменно-затылочной области — зрительные расстройства [25].
В возникновении ментальных и поведенческих нарушений играют роль как топографические особенности туберсов, так и их количество. Некоторые когнитивные нарушения тесно связаны с топическим расположением корковых туберсов. Так, при расположении их в височной области отмечаются речевые нарушения, при локализации в лобной доле — психозы, в теменно-затылочной области — зрительные расстройства [25].
P.F.Bolton и P.D.Griffiths (1997) высказали предположение о взаимосвязи между аутизмом и корковыми туберсами, расположенными в височных долях [26]. Это наблюдение представляет значительный интерес, так как нарушение интеллекта при туберозном склерозе нередко сочетается у детей с изменениями поведения в виде аутизма (первазивного нарушения развития), гиперактивности или агрессивности, являющимися частыми симптомами заболевания. Эти психические расстройства наблюдаются у 56% больных [27].
Так, среди пациентов с туберозным склерозом, наблюдаемых в США (Университет Калифорнии), у 28,5% были клинические проявления аутизма, а у 14,2% — симптомы первазивного нарушения развития [28].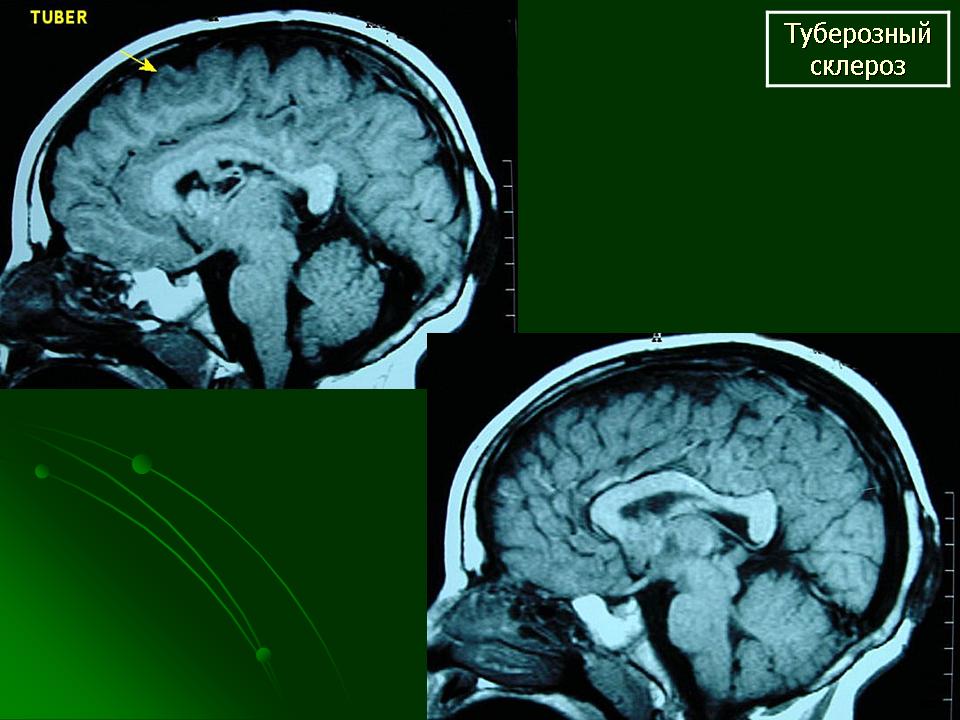 По другим данным, распространенность аутизма была значительно выше [29]. Он чаще возникает в раннем детском возрасте и является одной из самых серьезных проблем туберозного склероза. Тем не менее первые признаки аутизма редко фиксируются врачами, поскольку возникают на фоне задержки нервно-психического развития. Одним из наиболее ранних симптомов аутизма у детей первого года жизни является «безразличное отношение к состоянию комфорта». Находясь в состоянии естественного комфорта, ребенок равнодушен к родителям, вяло реагирует на голос матери, кормление грудью, апатичен, не улыбается, не проявляет интереса к игрушкам, не реагирует на обращенную к нему речь [27]. Наличие аутизма у ребенка предопределяет сложные взаимоотношения в семье. В некоторых случаях родители, разочарованные эмоциональной вялостью ребенка, сами прекращают активную родительскую опеку и перестают с ним общаться.
По другим данным, распространенность аутизма была значительно выше [29]. Он чаще возникает в раннем детском возрасте и является одной из самых серьезных проблем туберозного склероза. Тем не менее первые признаки аутизма редко фиксируются врачами, поскольку возникают на фоне задержки нервно-психического развития. Одним из наиболее ранних симптомов аутизма у детей первого года жизни является «безразличное отношение к состоянию комфорта». Находясь в состоянии естественного комфорта, ребенок равнодушен к родителям, вяло реагирует на голос матери, кормление грудью, апатичен, не улыбается, не проявляет интереса к игрушкам, не реагирует на обращенную к нему речь [27]. Наличие аутизма у ребенка предопределяет сложные взаимоотношения в семье. В некоторых случаях родители, разочарованные эмоциональной вялостью ребенка, сами прекращают активную родительскую опеку и перестают с ним общаться.
Ведущими симптомами аутизма у детей более старшего возраста являются коммуникационные нарушения и поведенческая ригидность [26]. У многих из них отмечается задержка речевого развития, вялая, аграмматичная речь. Частым проявлением речевых нарушений является эхолалия -повторение слов или предложений (непосредственно после их произнесения или через некоторое время).
Так называемая «ригидность поведения» — весьма характерный признак аутизма, она проявляется в виде патологической фиксации на каком-либо (одном) виде деятельности. У этих пациентов наблюдается навязчивое стремление беседовать на одну тему, следовать какому-либо одному маршруту, зачастую поведение вообще является бесцельным. Для аутичных детей характерны навязчивые действия, односторонние интересы, которые ими постоянно обсуждаются. Эти больные избегают смотреть в глаза, у них часто наблюдаются своеобразные «селективные» страхи [6]. Про-
а- явления аутизма и гиперкинетического поведения у детей с гамартомы в виде красных пятен или узелков с гладкой
у- выраженной умственной отсталостью при туберозном скле- блестящей поверхностью [33]. Излюбленным местом лока-
у- розе традиционно связывают с наличием туберсов в лобных лизации ангиофибром являются центральные отделы лица,
и задних отделах мозга [14]. чаще — в области носогубных складок, крыльев носа, щек
5- Нарушения сна. По данным A.Hunt и J.Dennis (1987), они и/или подбородка. Патогномоничным является их билате-
а- выявляются у 73 больных моложе 15 лет. Чаще это пробле- рально-симметричное расположение, что позволяет срав-
и мы, связанные с засыпанием, ранним пробуждением, а так- нить ангиофибромы на лице с «крыльями бабочки». Обыч-
э- же снохождением [27]. но аденомы сальных желез появляются в возрасте 1-5 лет.
ю Кожные проявления. К значимым симптомам туберозного По опыту G.Pampiglione и E.J.Moynahan (1976), у 12% боль-
> склероза относятся изменения кожных покровов в виде гипо- ных эти кожные изменения развивались к концу первого
в пигментных и пигментных пятен, фиброзных бляшек, белых года жизни, а у 40% — к 3-летнему возрасту [31].
> прядей волос, депигментированных бровей, ресниц, ангиофиб- Участки «шагреневой кожи», как и ангиофибромы лица, —
|й ром лица, участков «шагреневой кожи», а также околоногтевых облигатный признак туберозного склероза [34]. Частота
фибром. Депигментированные невусы, напоминающие витили- встречаемости этого симптома колеблется от 21 до 80%,
ie го, встречаются наиболее часто (у 90% больных) [30]. Внешний причем в большинстве случаев участки «шагреневой кожи»
л, вид, размер и количество пятен могут варьировать в широких появляются лишь на втором десятилетии жизни. «Шагрене-
ie пределах. Они могут быть округлой формы или в виде овапь- вая кожа» обычно желто-коричневого или розового цвета,
н- ных очагов с неровными краями, напоминающими «пепель- плотной консистенции, напоминает кожу поросенка или
5- ные» или «кленовые» листья. Их количество колеблется от шкурку апельсина, расположены асимметричными участка-
о 3-4-х до 100 и более. Нередко наблюдаются множественные ми на дорсальной поверхности туловища, чаще всего — в
‘i, мелкие пятна по типу «рассыпанного конфетти». Гипопигмент- люмбосакральных отделах. Гистологическим субстратом
1- ные пятна чаще располагаются асимметрично на туловище, ко- «шагреневых» пятен являются также гамартомы 2 типов: это
нечностях и очень редко — на лице. Их можно заметить уже при гамартоматозная инфильтрация 1) всех слоев дермы или
г- рождении ребенка, а более чем у половины пациентов они ста- 2) только средних и глубоких при нормальной структуре по-
5- • новятся видны в возрасте 2-3 лет жизни [31, 32]. Депигметиро- верхностных слоев.
о ванные невусы отличаются от витилиго тем, что при витилиго Изменения органов зрения выявляются примерно у 50%
1- отсутствуют меланоциты, а при туберозном склерозе в депиг- больных с туберозным склерозом в виде гамартом сетчатки
I- ментированных пятнах меланоциты остаются нормальными, но и зрительного нерва [32]. Ретинальные гамартомы подраз-
>- при этом снижено число меланосом и содержание меланина. деляют на 2 большие группы: некальцинированные и каль-
е Участки со сниженным содержанием меланина при освещении цинированные. Первые из них (чаще наблюдаемые) оранже-
¡- ультрафиолетовым светом ярко светятся по сравнению с туск- во-розового цвета, полупрозрачные, округлой или овальной
I- лой здоровой кожей. С этой целью применяется лампа Вуда (со формы, имеют нежную, относительно плоскую и гладкую по-
о сниженным коэффициентом поглощения света, длина волны — верхность. Они локализуются преимущественно в поверхно-
о 360 нм). Американские неврологи рекомендуют исследовать с стных слоях сетчатки, в области заднего полюса или в непо-
!- лампой Вуда всех больных с судорогами и умственной отстало- средственной близости к нему. Кальцинированные гамарто-
!- стью. Кроме гипопигментных пятен на коже, важным клиниче- мы имеют узловатый вид, напоминают тутовую ягоду, распо-
т ским симптомом заболевания являются пряди седых или белых лагаясь возле или по краю диска зрительного нерва. Клини-
ь волос, а также депигментированные брови и ресницы. Они не- ческие нарушения при наличии гамартом наблюдаются
I- редко предшествуют появлению гипопигментных пятен, а еле- крайне редко. Основным симптомом является прогрессиру-
I- довательно, являются самым ранним клиническим симптомом ющее снижение остроты зрения [34].
I- заболевания. Следует помнить, что гипопигментные пятна от- Изменения внутренних органов многочисленны и
г мечаются у 0,8%, а депигментированные волосы, брови и рес- включают разнообразные нарушения в сердечно-сосуди-
о ницы — у 0,3% здоровых новорожденных [33]. * стой, пищеварительной, мочеполовой, эндокринной и дру-
■- Среди других особенностей кожных проявлений при ту- гих системах [1, 2, 6].
[- берозном склерозе в различных местах тела, включая ту- В частности, характерным и частым проявлением
:- ловище, десны и околоногтевые участки, встречаются туберкулезного склероза в сердечно-сосудистой системе явля-
плоские фибромы [30]. У некоторых детей первого года ются рабдомиомы сердца. Нередко они, наряду с гипопигмент-
э жизни фибромы обнаруживаются вдоль линии роста волос ными пятнами, оказываются первыми клиническими признака-
или бровей. Гиперпигментированные пятна цвета «кофе ми заболевания [35]. Рабдомиома является самой часто встре-
с молоком» имеют овальную или округлую форму, их раз- чаемой опухолью сердца у новорожденных и детей раннего
I- меры колеблются в пределах 1-5 см (обычно число пятен возраста (наблюдается у 60% пациентов), причем в 2 раза ча-
I. не превышает 5). Указанные пятна отмечаются у 7-16% ще она встречается у мальчиков. В 50% случаев она распола-
больных, что не превышает частоту таковых в популяции. гается интрамурапьно и может пролабировать в полость серд-
у Их изолированное появление не является доказательст- ца. Клинические симптомы: нарушения сердечного ритма и
вом диагноза нейрофиброматоза. проводимости (тахикардия, миграция водителя ритма, блока-
I, Ангиофибромы — характерное поражение кожных покро- ды, синдром Вольфа-Паркинсона-Уайта, фибрилляция желу-
вов при туберозном склерозе (частота встречаемости от 50 дочков и т.д.), сократительной функции миокарда (при интра-
э до 90%). Ангиофибромы (аденомы сальных желез) пред- муральном расположении опухоли) и сердечная недостаточ-
ставляют собой возвышающиеся над поверхностью кожи ность (вследствие обструкции камер сердца опухолью) [36, 37].
Рабдомиомы, пролабирующие в полости сердца, часто являются основной причиной развития тяжелой сердечной недостаточности и летального исхода у новорожденных в первые сутки жизни. Как правило, они быстро растут во второй половине беременности и достигают максимальных размеров к моменту рождения ребенка. В последующем они постепенно уменьшаются и у большинства больных исчезают бесследно [30].
Поражение сосудов при туберозном склерозе встречается крайне редко, имеются лишь единичные сообщения о коарк-тации и аневризме аорты [36]. Причиной развития аневризмы считают изменения сосудистой стенки, сходные с таковыми при синдроме Марфана и Элерса-Данлоса, а именно обширную дегенерацию средних слоев артериальной стенки.
Патологические нарушения в системе органов дыхания также крайне редки и наблюдаются преимущественно у девочек. Лимфоангиомиоматоз легких является возрастзави-симым симптомом и появляется обычно на 3-4-й декаде жизни (у более старших редко). Клиническими его проявлениями являются спонтанный пневмоторакс и тяжелая дыхательная недостаточность, которые обычно быстро прогрессируют и приводят к летальному исходу [32].
Поражение пищеварительной системы встречается у 25% больных в виде патологии ротовой полости, печени и прямой кишки [1]. Типичными для ротовой полости являются дефекты эмали зубов, гиперплазия десен, фибромы или папилломы. В печени наблюдаются одиночные или множественные гамартомы и ангиомиолипомы, в кишечнике — ректальные полипы, которые чаще выявляются у пациентов старше 20 лет. Клинически последние практически бессимптомны и обычно прогностически благоприятны.
При туберозном склерозе выявляется дисфункция желез внутренней секреции плюригландулярного характера [2]. Наиболее часто это — патология надпочечников в виде ангиомиолипом, которые могут быть одиночными или множественными, локализоваться уни- или билатерально. У детей с туберозным склерозом иногда наблюдают диэнцефальный синдром, преждевременное половое созревание, несахарный диабет, гипотиреоидизм или гипертиреоидизм, а также гиперпаратиреоидизм.
Изменения в почках — частое и характерное проявление туберозного склероза (наблюдаются у 50-80% больных) [34]. Чаще наблюдаются множественные ангиомиолипомы, кисты, значительно реже — злокачественные НЬчечно-клеточные карциномы. Такие нарушения встречаются преимущественно у девочек и манифестируют на 2-3-й декаде жизни. Ангиомиолипомы — облигатный признак этого заболевания. Отличительная особенность этих опухолей -их множественный, билатеральный характер и доброкачественное течение без тенденции к малигнизации.
Поликистозное поражение почек может длительно протекать бессимптомно. Клиническими признаками выраженного поликистоза почек являются артериальная гипертензия, умеренная азотемия и развитие почечной недостаточности. Существует мнение, что у больных туберозным склерозом повышен риск возникновения карциномы почек. Однако анализ 107 случаев, проведенный Я.ТеПо, е! а1. (1998), показал, что частота злокачественных опухолей у таких больных не превышает соответствующих показателей в популяции [9].
За период с 1995 по 2002 гг. в психоневрологическом и
консультативном отделениях и в Консультативно-диагностическом центре Научного центра здоровья детей РАМН нами наблюдались и обследовались 35 детей в возрасте от 8 мес до 14 лет с туберозным склерозом (23 мальчика и 12 девочек). Симптоматика туберозного склероза у наших пациентов полностью соответствовала изложенным выше клиническим проявлениям заболевания и их возрастным особенностям.
Диагностика. В целом диагноз туберозного склероза основывается преимущественно на характерных поражениях кожи, наличии судорожных пароксизмов и дефектов интеллекта. Диагностическими критериями у младенцев являются сочетание депигментированных участков кожи с инфантильными спазмами и отставанием в психомоторном развитии. Независимо от самочувствия и проявлений болезни пациенты должны регулярно наблюдаться невропатологом. При необходимости у них должны быть применены нейрора-диологические методы исследования: компьютерная томография (КТ), магнитно-резонансная томография (МРТ), электроэнцефалография (ЭЭГ), а также ЭЭГ-видеомонито-ринг, ЭЭГ-картирование, ультразвуковое исследование (УЗИ) сердца (эхокардиография), УЗИ органов брюшной полости, позволяющие вовремя выявлять и отслеживать динамику развития гамартом [18, 38].
Роль нейровизуализации, по мнению P.D.Griffiths и T.R.Martland (1997), заключается в подтверждении клинического диагноза, в оценке выраженности имеющихся нарушений, в поиске клинически не обнаруженных ассоциированных аномалий, а также в объективном наблюдении за процессом прогрессирования болезни [39].
Для подтверждения диагноза туберозного склероза наиболее важны КТ и МРТ, позволяющие обнаружить множественные рассеянные кальцификаты различной величины, локализованные преимущественно вблизи стенок боковых и третьего желудочков возле отверстия Монро. По данным D. P. Е. Kingsley, et al. (1986), только у 5% больных с клиническими признаками туберозного склероза не отмечено изменений при КТ-исследовании [32]. В то же время указывается, что при КТ могут визуализироваться церебральная корковая атрофия, расширение желудочков и кальцифицированные массы в пределах коры и белого вещества, но не выявляются корковые ту-берсы, если они не кальцифицированы. Хотя МРТ менее информативна, по сравнению с КТ-сканированием для выявления кальцифицированных участков, она более предпочтительна для визуализации корковых туберсов, различных поражений белого вещества, а также очагов гетеротопии и гамартом. На МРТ также четко демонстрируются островки абнормаль-ных гетеротипических гигантских клеток, которые распространяются радиально от эпендимы к коре, и наиболее типичны для лобных долей и мозжечка [40, 41]. Корковые туберсы (обнаруживаются у 95-100% больных) выглядят как утолщение коры, гиперинтенсивное на Т2-взвешенных изображениях, с размытой дифференцировкой на серое и белое вещество. Для выявления маленьких туберсов применяются исследования в режиме FLAIR (fluid attenuated inversion recovery — жидкостно-аттенуированное восстановление инверсии) с подавлением сигнала от спинно-мозговой жидкости. Субэпендимальные узелки гипоинтенсивны на Т1 -взвешенных изображениях. Они видны примерно у 95% больных туберозным склерозом, при-
э- чем объем кальцификатов увеличивается возрастом пациен-
Н тов. Дифференциальная диагностика между субэпендималь-
е ной гигантоклеточной астроцитомой и доброкачественным
;а субэпендимальным узелком осуществляется с использовани-
а- ем гадолиний-усиленной МРТ [40, 42]. Таким образом, КТ и
м МРТ необходимы для полной оценки состояния больного PCS’ бенка, особенно, для обнаружения гетеротопий. Последние, по
мнению J.H.Menkes, H.B.Sarnat (2000), являются очагами эпи-лептической активности и причиной судорожных пароксизмов IX [2]. Предметом дебатов продолжает оставаться вопрос о пери-
V одичности проведения нейровизуализации для обнаружения у
г- пациентов с туберозным склерозом субэпендимальных гиган-
н- токлеточных астроцитом. По мнению P.Curatolo (1995), при
1- нейрорадиологическом определении до 5 туберсов небольшо-
а- го размера только в затылочной области, прогноз заболева-
/I. ния считается сравнительно благоприятным, наличие же бо-
а- лее 10 больших туберсов в парасагиттальной и лобной облас-
)- тях — неблагоприятным [18].
), Электроэнцефалография обладает сравнительно не-
)- большой диагностической значимостью [2]. Примерно у
е 1/3 детей отмечается гипсаритмия, которая может перси-
)- стировать в измененной форме до 8-летнего возраста или
1- определяются очаговые и мультиочаговые пароксизмаль-
ные разряды [31, 43]. Медленноволновые нарушения зача-и стую указывают на наличие крупных внутримозговых
;- кальцификатов или масс.
;- В спинно-мозговой жидкости таких больных специфиче-
н- ских изменений не выявляется. Тем не менее содержание
)- белка может быть повышенным, особенно у больных с круп-
ными внутрижелудочковыми узелками, которые препятству-)- ют циркуляции спинно-мозговой жидкости.
У многих больных туберозным склерозом не наблюдается 1- полного набора типичных клинических симптомов. Диагноз в
:- этих случаях подтверждается генетическими исследованиями,
м Лечение. В настоящее время специфической терапии ту-
1- берозного склероза не существует, используются преиму-
й щественно симптоматические средства,
и Так, при судорожных пароксизмах применяются противосу-
1, дорожные препараты с индивидуальным подбором антикон-
!- вульсантов, зависящим от вида эпилептических приступов [44].
i- При судорожных приступах, протекающих по типу инфан-
)- тильных спазмов, препаратом выбора является сабрил (вига-
!- батрин) [30, 43]. Вигабатрин — это селективный и необратимый
»- ингибитор трансаминазы ГАМК-фермента, обеспечивающего
!- метаболизм ГАМК. Его терапевтическая доза составляет
1. 40-100 мг/кг/сут, а терапевтическая концентрация в плазме
»- 10-60 мг/л. Вигабатрин высокоэффективен у детей в первые
i- 3 года жизни и способствует ремиссии у 50-100% больных [45].
di Отмена препарата производится постепенно: доза снижается в
i- течение 2-3 нед во избежание учащения припадков. В то же
е время вигабатрин может вызывать учащение и усиление аб-
с сансов и миоклонических приступов. В конце 1990-х годов по-
я явились сообщения об изменении (сужении) полей зрения у
в больных, принимающих вигабатрин. Необратимое выпадение
)- периферических полей зрения регистрировалось преимущест-
венно у взрослых больных, и протекало субъективно бессимп-е томно в большинстве случаев [46]. Поэтому при приеме вигаба-
и трина обязательно тестирование полей зрения больных [47].
i- Споры о целесообразности назначения вигабатрина детям про-
должаются [48]. В Российской Федерации препарат зарегистрирован в 1998 г., но в настоящее время он не продается.
При лечении инфантильных спазмов также используют производные вальпроевой кислоты (депакин и др.), назначаемые детям в начальной дозе 20-30 мг/кг/сут с постепенным ее повышением (еженедельно) до достижения клинического эффекта, либо до появления выраженных побочных реакций. Максимальная доза препаратов вальпроевой кислоты достигает 200 мг/кг/сут, однако, по мнению некоторых авторов она может быть и выше [17].
При атипичных инфантильных спазмах при их сочетании с другими типами приступов — с парциальным компонентом, латерализацией и др., применяется комбинация вальпроа-тов с препаратами карбамазепинового ряда (финлепсин, те-гретол, тимонил и их ретард-формы) в дозе 15-40 мг/кг/сут. Для лечения парциальных, а также генерализованных форм эпилепсии у детей старше 2 лет возможно применение комбинации препаратов вальпроевой кислоты с ламикталом (ламотриджином) в дозе 0,2-5 мг/кг/сут [30].
При резистентных к лечению формах эпилепсии у больных туберозным склерозом значительное урежение приступов может быть достигнуто посредством нейрохирургического вмешательства (резекция кортикального эпилепто-генного клубня стереотаксическим методом или открытой краниотомии) [49].
Возможность развития специфических опухолевидных образований и истинных опухолей в центральной нервной системе и других органах ставит в каждом конкретном случае вопрос о целесообразности хирургического вмешательства или проведения радиационной терапии. Решение этого вопроса зависит от тяжести и степени выраженности функциональных нарушений у пациента. При наличии вентрикулярной обструкции проводится резекция внутрижелудочко-вых опухолей [2].
Проблема коррекции умственной отсталости у детей с туберозным склерозом чрезвычайно актуальна. Применение стимулирующей терапии и ноотропных препаратов у большинства больных противопоказано из-за судорожных приступов. Поэтому в основном усилия медиков направлены на адекватную нейропсихологическую реабилитацию [1].
Проблема профилактической вакцинации. До настоящего времени не утихают споры о том, провоцируют ли профилактические прививки против коклюша начало инфантильных спазмов у больных туберозным склерозом, предрасположенных к таким приступам [50]. Проведенные исследования, а также наблюдения М.R.Gomez (1988) продемонстрировали, что иммунизация против коклюша (вакциной АКДС) достоверно часто предшествует началу инфантильных спазмов у младенцев с туберозным склерозом (время между вакцинацией и появлением припадка — менее 24 ч). По этой причине профилактическую вакцинацию против коклюша таким детям лучше не проводить [8].
Весьма часто у пациентов могут наблюдаться лишь такие изолированные клинические симптомы, как adenoma sebaceum, ретинальные гамартомы, adenoma sebaceum с внутричерепными опухолями (но без судорог или интеллектуальной недостаточности), а также опухоли внутренних органов без вовлечения головного мозга [43]. При МРТ-скри-нировании здоровых родителей детей с туберозным склеро-
зом, лишь у 0,8% из них отмечались типичные МРТ-измене-ния, при этом отсутствовали какие-либо отклонения при фи-зикальном осмотре [51]. По этой причине тщательный физи-кальный осмотр родителей не менее важен и обходится значительно дешевле, чем методы нейровизуализации.
Литература
1. Nelson textbook of pediatrics. Behrman R.E., Kliegman R.M., Jenson H.B., eds. 16th ed. Philadelphia—London: W.B.Saunders; 2000.
2. Child Neurology. Menkes J.H., Sarnat H.B., eds. 16th ed. Phlladelphia-Baltlmore: Lippincott Williams and Wilkins; 2000.
3. Kwlatkowski D.J. An index marker map of chromosome 9 provides strong evidence for positive Interference. Am J Hum Genet 1993; 53:1279-88.
4. Hunt A., Lindenbaum R.H. Tuberous sclerosis: a new estimate of prevalence within the Oxford region. J Med Genet 1984; 21: 272-7
5. Калинина Л.В., Гусев Е.И. Наследственные болезни метаболизма и факоматозы. М.; 1981: с. 128.
6. Темин П.А., Дорофеева М.Ю. Туберозный склероз. Клиника, диагностика, лечение. Вестник практической неврологии 1998; 4: 228-41.
7. Williams R., Taylor D. Tuberous sclerosis. Sur Ophtalmol 1985; 30:143-54.
8. Gomez M.R. Neurologic and psychiatric features. In: Tuberous sclerosis. Gomez M.R., ed. New York: Raven Press; 1988; 21-49.
9. Tello R., Shakudo М., Kohno K. Meta-analysis of the relations between tuberous sclerosis complex and renal cell carcinoma. Eur J Radiol 1998; 27:131-8.
10. Hass-Teller C., Rohrwacher F., Wiedemann P. Bilateral retinal tumours in a child. Tuberous sclerosis with retinal astrocytomas. Ophtalmology 1998; 95: 348-9.
11. Dulac 0., Plowln P., Jambaque J. Predicting favorable outcome in Idiopathic West syndrome. Epilepsia 1993; 34: 747-56.
12. Webb D.M., Fryer A.E., Osborne J.P Morbidity associated with tuberous sclerosis: a population study. Dev Med Child Neurol 1996; 38; 146-55.
13. Cusami R., Dulac 0., Dlebier C. Lesions focales dans les spasmes Infantiles. Neurophisiol Clin 1998; 18: 235-41.
14. Curatolo P., Arpino C„ Stazi M.A., et al. Risk factors for the co-occurence of partial epilepsy, cerebral palsy and mental retardation. Dev Med Child IMeurol 1995; 9; 776-82.
15. Медведев М.И. Резистентные эпилептические синдромы раннего детского возраста. Автореф. дисс…. д-ра мед. наук. М.; 1998; 32.
16. Ramelll С.P., Donati F., Kollar М., Remondo L, Vassella F. Rotatory seizures In a patient with tuberous sclerosis. Epileptic Disorders 1999; 1: 233-5.
17. Медведев М.И., Алиханов A.A. Современные подходы к лечению инфантильных спазмов. Вестник практической неврологии 1996; 2: 96-100.
18. Curatolo P. Tuberous sclerosis: relationships between clinical anj EEG findings and magnetic resonance imaging. In: Dysplasias of cerebral cortex and epilepsy. R.Guerrini ed. Philadelphia: Lippincott—Raven Publ; 1996; 191-8.
19. Gomez M.R. Tuberous sclerosis, early onset of seizures and mental subnormality: study of discordant monozygous twins. Neurology 1982; 32: 604-11.
20. Алиханов A.A. Нейровизуализация в клинической диагностике эпилепсии у детей. Автореф. дисс…. д-ра мед. наук. М.; 1998; 34.
21. Yamamoto N., Watanabe К., Negoro Т., Matsumoto A., et al. Long-term prognosis of tuberous sclerosis with epilepsy in children. Brain Develop 1997; 9: 292-5.
22. Borberg A. Clinical and genetic Investigation Into tuberous sclerosis and Recklinghausen’s neurofibromatosis: contribution to elucidation of interrelationship and eugenics of the syndromes. Acta Psychiatr Neurol Scand 1951; 71: 211-39.
23. Andermann F., Olivier A., Melanson D.. et al. Epilepsy due to focal cortical dysplasia with microgyria and the forme fruste of tuberous sclerosis: a study of 15 cases. In: Advances in Epileptology. M.Dam, P.Wolf eds. New York: Raven Press; 1987; 35-8.
24. Yoshida Т., Nakagawa S.J., Tabata K., et al. A case of forme fruste of tuberous sclerosis having been treated as genuine epilepsy. Rinsho-Shinkeigaku 1994; 34: 925-7.
25. Демушкина A.A. Электро-клинические и нейрорадиологические характери-
стики туберозного склероза. Автореф. дисс…. канд. мед. наук. М.; 2000; 22.
26. Bolton P.F., Griffiths P.D. Association of tuberous sclerosis of temporal lobes with autism and atypical autism. Lancet 1997; 349: 392-5.
27. Hunt A., Dennis J. Psychiatric disorders among children with tuberous sclerosis. Dev Med Child Neurol 1987; 29:190-8.
28. Gillberg J.C., Gillberg C., Ah/sen G. Autistic behaviour and attention deficits in tuberous sclerosis: a population based study. Dev Med Child Neurol 1994; 36: 50-6.
29. Gutierrez G.C., Smalley S.L., Nanguey P.E. Autism in tuberous sclerosis complex. J Autism Dev Disord 1998; 28: 97-103.
30. Темин П.А., Дорофеева М.Ю. Туберозный склероз. В кн.: «Наследственные нарушения нервно-психического развития детей. Руководство для врачей». Под ред. П.А.Темина, Л.З.Казанцевой. М.: Медицина; 2001; 288-312.
31. Pampiglione G., Moynahan E.J. The tuberous sclerosis syndrome: clinical and EEG studies in 100 children. J Neurol Neurosurg Psychiatry 1976; 39; 666-73.
32. Kingsley D.P., Kendall B.E., Fits C.R. Tuberous sclerosis: a clinical-pathological evaluation of 110 cases with particular reference to atypical presentation. Neuroradiology 1986; 28; 38-46.
33. Alper J.C., Holmes J.B. The incidence and significance of birthmarks in a cohort of 4641 newborns. Pediatr Dermatol 1983; 1; 58-68.
34. Osborne J.P. Diagnosis of tuberous sclerosis. Arch DIs Child 1988; 63; 1423-5.
35. Belozerov J.M. Myocardial affection in patients with tuberous sclerosis and heart tumours. Myocardial color echocardiography coding. TSA International Research Symposium’96. UK: Bath; 1996; 30.
36. Quek S.T., Yip W., Chang S.K., et al. Cardiac manifestation in tuberous sclerosis: a 10-year review. Paediatr Chil Health 1998; 34: 283-7.
37. O’Callaghan F.J., Clarke A.C., Joffe H., et al. Tuberous sclerosis complex and Wolf-Parkinson-White syndrome. Arch Dis Child 1998; 78:159-62.
38. Manchinl J. Tuberous sclerosis and epilepsy: a retrospective analysis of 54 cases. Epilepsia 1995; 36(3): 235.
39. Griffiths P.D., Martland T.R. Tuberous sclerosis complex: the role of neuroradiology. Neuropediatrics 1997; 28: 244-52.
40. Truhan A.P., Filipek P.A. Magnetic resonance imaging. Its role in the neuroradlo-logic evaluations of neurofibromatosis, tuberous sclerosis, and Sturge-Weber syndrome. Arch Dermatol 1993; 129: 219-26.
41. Inoue Y. CT and MR imaging of cerebral tuberous sclerosis. Brain Dev 1998; 20: 209-21.
42. Martin N. Gadolinium-DTPA enhanced MR imaging in tuberous sclerosis. Neuroradiology 1990; 31: 492-7.
43. Progress in tuberous sclerosis (editorial). Lancet 1990; 336; 598-9.
44. Вольф К. Медикаментозное лечение эпилепсии. В кн.: «Диагностика и лечение эпилепсии у детей». Под ред. П.А.Темина, М.Ю.Никаноровой. М.-Мо-жайск: Терра; 1997; 581-631.
45. Chiron С. Randomized trial comparing vlgabatrin and hydrocortisone in infantile spasms due to tuberous sclerosis. Epilepsy Res 1997; 26; 389-95.
46. Зенков Л.Р. Лечение эпилепсии. Справочное руководство для врачей. М., 2001; 61-2.
47. Гусев Е.И., Белоусов Ю.Б., Гехт А.Б., Бондарева И.Б. и соавт. Лечение эпилепсии: Рациональное дозирование антиконвульсантов. СПб.: Мергер; 2000; 39-40.
48. Feeley М. Drug treatment of epilepsy. Br Med J 1999; 318:106-9.
49. Bebin E.M., Kelly P.J., Gomez M.R. Surgical treatment for epilepsy in cerebral tuberous sclerosis. Epilepsia 1993; 111: 651-7.
50. Goodman М., Lamm S.H., Bellaman M.H. Temporal relationship modeling: DTP or DT immunizations and infantile spasms. Vaccine 1998; 16: 225-31.
51. Roach E.S. Diagnosis and management of neurocutaneous syndromes. Semin Neurol 1988; 8: 83-96.
52. Kwiatkowska J. Mosaicism in tuberous sclerosis as a potential cause of the failure of molecular diagnosis. N Engl J Med 1999; 340: 703-7.
53. Tuberous sclerosis complex. M.R.Gomez, J.R.Sampson, V.H.Whittemore, eds. 3d ed. Oxford New York-Oxford: University Press; 1999; P. 340.
Возможности патогенетической терапии туберозного склероза uMEDp
Туберозный склероз – это заболевание с широким спектром клинических проявлений, сопровождающееся развитием доброкачественных опухолей (гамартом) в различных органах, включая головной мозг, глаза, кожу, сердце, почки и печень. Реже в процесс вовлекаются легкие, эндокринная система и желудочно-кишечный тракт. Около 96% пациентов с туберозным склерозом имеют один или несколько кожных признаков болезни, у 90% выявляются изменения в головном мозге, 84% страдают эпилепсией, более чем у 60% обнаруживается патология почек, у 50% встречаются гамартомы сетчатой оболочки и диска зрительного нерва. Фенотип пациента зависит от числа, локализации и размера гамартом. Возраст пациента также играет важную роль, поскольку симптомы болезни проявляются в различные возрастные периоды [1].
Туберозный склероз – генетически гетерогенное заболевание. Приблизительно от 10 до 30% случаев туберозного склероза обусловлено мутациями в гене TSC1 (OMIM 605284) (туберозный склероз 1 типа, OMIM (Online Mendelian Inheritance in Man – интерактивный каталог генетических маркеров у человека) № 191100), локализованном на 9-й хромосоме в районе 9q34, который кодирует белок гамартин. Остальные случаи болезни, частота которых, соответственно, выше, обусловлены мутациями в гене TSC2 (OMIM 191092) (туберозный склероз 2 типа – OMIM № 613254), локализованном на 16-й хромосоме в районе 16p13 и кодирующем белок туберин. Мутации в гене TSC2 ассоциированы с более тяжелыми с клинической точки зрения случаями болезни [2]. Генам туберозного склероза присущи практически 100%-ная пенетрантность и вариабельная экспрессивность [3]. Особенно это характерно для семейных случаев туберозного склероза, когда у родственников с одной и той же семейной доминантной мутацией тяжесть заболевания может различаться.
Гены туберозного склероза TSC1 и TSC2 в норме – это естественные гены-супрессоры опухолевого роста. В результате их повреждения активируется путь сигнальной передачи PI3K/Akt/mTOR. Данный каскад является ключевым регулятором роста и пролиферации клеток. В многочисленных исследованиях показано, что именно этот путь сигнальной трансдукции служит ключевым звеном патогенеза туберозного склероза. Лекарственные препараты – ингибиторы mTOR – считаются основой патогенетической таргетной системной терапии туберозного склероза. Клинические испытания лекарственных препаратов – ингибиторов mTOR успешно проводятся с 2003 г. В результате этих исследований 29 октября 2010 г. в США впервые был зарегистрирован препарат для лечения гигантоклеточных астроцитом, ассоциированных с туберозным склерозом. 3 мая 2012 г. эверолимус (препарат Афинитор) зарегистрирован и в России, показаниями к его применению являются лечение субэпендимальных гигантоклеточных астроцитом, ассоциированных с туберозным склерозом, у пациентов с 3 лет, а также лечение ангиомиолипом (AMЛ) почек у пациентов с туберозным склерозом старше 18 лет.
Подходы к патогенетической терапии туберозного склероза
Развернувшиеся в последние десятилетия активные исследования механизма опухолевой трансформации привели к идентификации ряда сигнальных путей, ответственных за регуляцию пролиферации опухолевых клеток. Инициируемые ростовыми факторами, гормонами или цитокинами, такие сигнальные пути, как правило, начинаются с тирозинкиназного каскада и заканчиваются активацией различных семейств транскрипционных факторов, контролирующих экспрессию генов клеточного деления. Выявление таких активированных при канцерогенезе сигнальных путей и подавление их активности являются одной из актуальных задач современной системной таргетной терапии. Описание ключевой роли в патогенезе туберозного склероза каскада передачи сигналов PI3K/Akt/mTOR, ответственного за интеграцию пролиферативных стимулов и активацию трансляции белков, позволило спланировать и начать клинические исследования эффективности ингибиторов mTOR в качестве препаратов патогенетической терапии туберозного склероза.
Рапамицин, медиатор синтеза белков, ингибирует пути сигнальной трансдукции mTOR и прямо влияет на нейрофизиологические процессы. Рапамицин также воздействует на опосредованное mTOR подавление трансляции через рецепторы к глицину и гамма-аминомасляной кислоте (GlyR/GABA-R (gamma-amino-butyric acid receptor)). Доклинические исследования на мышиных моделях и ранние клинические исследования рапамицина и его активного аналога эверолимуса (RAD001) продемонстрировали их потенциальную терапевтическую значимость при туберозном склерозе. Были определены высокоспецифичность и эффективность рапамицина и эверолимуса (RAD001) в отношении ингибирования пути Akt/mTOR, а также их терапевтическое воздействие на размеры и миелинизацию нейронов (в мышиных моделях). Ингибиторы mTOR могут нормализовать нарушенную при потере функции генов туберозного склероза активность киназы mTOR. Аналоги рапамицина могут быть эффективны в лечении различных вариантов туберозного склероза, включая субэпендимальную гигантоклеточную астроцитому (СЭГА), кожные изменения, ангиомиолипомы почек, лимфангиолейомиоматоз легких (ЛAM), почечноклеточный рак и поликистоз почек, а также связанных с туберозным склерозом эпилепсии, умственной отсталости и аутизма [4].
Возможности патогенетической терапии субэпендимальных гигантоклеточных астроцитом, ассоциированных с туберозным склерозом
У больных туберозным склерозом субэпендимальные гигантоклеточные астроцитомы встречаются с частотой 5–20%. СЭГА представляет собой медленно растущую глионейрональную опухоль, не способную к спонтанной регрессии. Опухоль обычно располагается в непосредственной близости к отверстию Монро. Рост опухоли связан с риском развития острой гидроцефалии, последствия которой могут быть фатальными. До последнего времени единственным способом лечения СЭГА была хирургическая резекция. Особенности локализации СЭГА делают хирургическое вмешательство затруднительным, а удаление опухоли связано с высоким риском развития интраоперационных и послеоперационных осложнений и, тем не менее, не исключает вероятность продолженного роста или рецидива опухоли. Ингибитор mTOR-1-комплекса эверолимус (RAD001) корректирует специфический молекулярный дефект, вызывающий заболевание туберозным склерозом.
По некоторым данным, подавление mTOR приводит к уменьшению объема опухолей или стабилизации СЭГА, ангиомиолипом почек, ангиофибром лица, лимфангиолейомиоматоза легких [5]. Ранее также сообщалось об активности рапамицина (другого ингибитора mTOR) в отношении СЭГА. D. Franz и соавт. опубликовали данные о пяти пациентах с СЭГА, ассоциированной с туберозным склерозом, которые получали терапию рапамицином в дозе 1,5 мг/м² ежедневно. У всех пациентов в результате лечения отмечено уменьшение объема опухоли в среднем на 65%, что позволило избежать хирургического вмешательства [6]. S. Jozwiak и соавт. приводят клиническое наблюдение за пациентом, которому ранее дважды выполняли субтотальную резекцию опухоли головного мозга. Пациенту было показано шунтирование, однако установить перитонеальный шунт не представлялось возможным из-за высокого содержания белка в спинномозговой жидкости. На фоне терапии эверолимусом в дозе 4,5 мг/м² содержание белка снизилось с 1400 до 489 мг/дл, после чего шунт был установлен. Через 6 месяцев терапии эверолимусом уровень белка снизился до 189 мг/дл. Было отмечено уменьшение размеров СЭГА: наибольший диаметр опухоли сократился с 54 до 38 мм [7].
Эффективность и безопасность эверолимуса для лечения гигантоклеточных астроцитом головного мозга, ассоциированных с туберозным склерозом, у пациентов старше 3 лет была оценена в клиническом исследовании I–II фазы (NCT00411619). В исследование включали пациентов с диагнозом «туберозный склероз», установленным в соответствии с диагностическими критериями 1998 г., и прогрессирующими СЭГА (увеличение размеров опухоли подтверждалось результатами двух и более магнитно-резонансных томографий (МРТ)), однако без кистозных изменений в головном мозге или декомпенсированной гидроцефалии. Эверолимус назначали ежедневно внутрь в начальной дозе 3 мг/м², которая в последующем могла быть модифицирована до достижения концентрации препарата в плазме крови 5–15 нг/мл. Эффективность оценивали по изменению объема СЭГА через 6 месяцев терапии препаратом (с централизованным пересмотром данных МРТ-исследований). Кроме того, оценивали влияние препарата на частоту судорожных приступов, качество жизни, нейро-когнитивную функцию. Всего с января 2007 г. по декабрь 2008 г. в исследование было включено 28 пациентов в возрасте от 3 до 34 лет, из них 22 пациента были моложе 18 лет.
Средний возраст больных в исследовании составил 11 лет. При оценке объема опухоли после 6 месяцев терапии было выявлено, что опухоль уменьшилась не менее чем на 30% у 21 пациента (75%), уменьшение объема опухоли более чем на 50% отмечено у 9 пациентов (32%). Наиболее быстрое уменьшение объема опухоли регистрировалось в первые 3 месяца терапии, при продолжении лечения эффект сохранялся или усиливался. Уменьшение общего объема опухолей в исследовании было статистически достоверным (р
Дополнительно был проведен анализ изменения объемов левого и правого желудочков мозга. Средний объем левого желудочка до начала лечения был 15,5 см³, через 6 месяцев – 12,3 см³. Левый желудочек через 6 месяцев терапии уменьшился в среднем на 3,2 см³ (от 7,7 см³ до 31,6 см³). Средний объем правого желудочка до начала лечения был 17,3 см³, через 6 месяцев – 14,4 см³. Правый желудочек через 6 месяцев терапии уменьшился в среднем на 3,2 см³ (от -4,8 см³ до 26,1 см³).
Терапия эверолимусом была ассоциирована со снижением общей частоты судорожных приступов (в среднем -1 приступ, р = 0,02). На момент включения в исследование противоэпилептические препараты получали 23 пациента (82%). В случаях, когда данные препараты индуцировали CYP3A4, их применение в комбинации с эверолимусом приводило к снижению его концентрации. Качество жизни оценивали по 100-балльной шкале QUOLCE (Quality of life in childhood epilepsy questionnaire – опросник по качеству жизни, применяемый при детской эпилепсии). Было показано, что качество жизни пациентов на фоне лечения в целом характеризовалось стабильным улучшением. Так, до начала лечения средний показатель был 57,8 ± 14,0 баллов, через 3 месяца лечения – 63,4 ± 12,4, через 6 месяцев – 62,1 ± 14,2 баллов. Нейропсихологическое тестирование было проведено у 24 пациентов. Выполнение тестов в большинстве случаев было затруднено из-за сниженной способности к обучению, аутизма и других расстройств поведения. По результатам тестирования не было отмечено изменений в способности к обучению и другим измеряемым показателям. Кроме этого, у 13 из 15 пациентов с ангиофибромами лица через 6 месяцев лечения отмечено уменьшение размеров образований.
Терапия эверолимусом характеризовалась развитием как минимум одного нежелательного явления у каждого пациента. В большинстве случаев нежелательные явления были 1–2-й степени тяжести и соответствовали известному профилю безопасности эверолимуса. Серьезные нежелательные явления 3-й степени были зарегистрированы у 10 пациентов (единичные случаи развития синусита, пневмонии, вирусного бронхита, инфекций полости рта, стоматита, лейкопении), 4-й степени – у одного пациента (эпилептический приступ). Исследователи пришли к заключению о том, что лечение эверолимусом приводило к значительному уменьшению объема СЭГА, ассоциированной с туберозным склерозом, а также значимому снижению частоты судорожных приступов. Последний эффект особенно важен, так как достигается за счет механизма действия эверолимуса, отличного от традиционных противоэпилептических препаратов. Таким образом, системная терапия эверолимусом может считаться приемлемой альтернативой хирургической резекции опухоли. Редукция объема опухоли на 30% и более устраняет или снижает риск развития гидроцефалии и инвазии в паренхиму. У некоторых пациентов на фоне лечения удалось достичь нормализации объема желудочков мозга [5].
Эпилепсия и аутизм при туберозном склерозе
Туберозный склероз является фактором высокого риска развития эпилептических приступов и аутизма у детей. Факторами риска развития аутизма являются как локализация кортикальных туберов, так и нарушение регуляции передачи сигналов внутри клеток за счет активации mTOR-пути сигнальной передачи. Современные достижения в нейробиологии туберозного склероза от фундаментальных исследований молекулярной биологии и генетики до доклинических исследований на экспериментальных моделях у животных привели к более полному пониманию патогенеза неврологических симптомов при туберозном склерозе, включая аутизм. Известно, что у лиц с мутациями в гене TSC2 более вероятно развитие инфантильных спазмов, снижение коэффициента интеллектуального развития, появление аутизма по сравнению с лицами, у которых имеются мутации в гене TSC1. Описана ассоциация различных мутаций в гене TSC2 и фенотипа, характеризующегося тяжелым клиническим течением и эпилепсией, включая синдром Леннокса – Гасто, синдром Веста и аутизм, расстройства настроения, тревожные расстройства [8].
Рациональная стратегия предупреждения эпилепсии подразумевает назначение лечения, направленного на первичный сигнальный путь, который запускает другие механизмы эпилептогенеза. Это обусловливает возможность использования в качестве мишени подобной терапии путь сигнальной передачи mTOR, контролирующий синтез белков, клеточный рост и пролиферацию, синаптическую пластичность. Накапливается все больше данных о том, что путь mTOR вовлечен не только в патогенез эпилепсии при туберозном склерозе, но также участвует в эпилептогенезе при фокальной кортикальной дисплазии и приобретенных повреждениях головного мозга. Подавление активности пути mTOR может рассматриваться как подход к противоэпилептической терапии как при генетически обусловленной, так и приобретенной эпилепсии [9].
Мутации в генах TSC предрасполагают, но не определяют развитие аутизма. Предполагается, что на развитие клиники аутизма могут оказывать влияние генетические факторы, особенности морфологии головного мозга, течения эпилепсии и микросоциальной среды. Исследования на животных моделях позволяют проверить предположение о том, что в основе манифестации неврологических проявлений при туберозном склерозе лежат нарушения внутриклеточной передачи сигналов. У мышей с инактивирующей мутацией в гене TSC2 наблюдаются нарушения памяти и способности к обучению. Активация mTOR в гиппокампе приводит к его патологической долговременной потенциации, что ведет к нарушению способностей к обучению, связанных с гиппокампом. Аналогичные нарушения наблюдаются у мышей с мутациями в гене TSC1, кроме этого, у них отмечаются нарушения социального поведения.
В диспластичных клетках кортикальных туберов отмечается уникальная экспрессия ионотропных рецепторов к глутамату в сочетании с повышенной возбудимостью, что обусловливает нарушение синаптической пластичности, расстройства поведения и способности к обучению. Возможный механизм эпилептогенеза при туберозном склерозе связан с уменьшением ГАМК-ергической межнейрональной плотности, а также со снижением высвобождения ГАМК в пресинаптических окончаниях и повышенным возбуждением. Подобные изменения могут возникать вторично из-за молекулярных изменений рецепторов к глутамату, что тоже является звеном патогенеза эпилепсии и аутизма при туберозном склерозе. Активация пути сигнальной передачи PI3K/mTOR ассоциирована с нарушениями в гомеостазе синапсов и также считается фактором риска развития аутизма. Еще одно изменение, предрасполагающее к аутизму, – нарушение способности нейронов взаимодействовать. Эти данные легли в основу исследований активности ингибиторов mTOR. На животных моделях показано, что рапамицин предупреждает развитие эпилепсии и приводит к обратному развитию признаков умственной отсталости. Таким образом, нарушения мозговых функций при раннем начале лечения могут быть обратимыми. Кроме того, в исследовании была продемонстрирована эффективность рапамицина в отношении уменьшения выраженности клинических проявлений при морфологическом, биохимическом и поведенческом фенотипах [8].
На мышиной модели эпилепсии, индуцированной каинатом, показано, что рапамицин эффективно ингибировал активированный судорожными приступами сигнальный путь mTOR как в острую, так и в хроническую фазы. Рапамицин, введенный мышам перед каинатом, снижал связанную с его введением гибель нервных клеток, нейрогенез, формирование «мшистых волокон» (mossy fiber sprouting) и развитие спонтанной эпилепсии. Рапамицин, введенный мышам позднее, после развития индуцированного каинатом эпилептического статуса, блокировал хроническую фазу активации mTOR и предупреждал формирование «мшистых волокон» и эпилепсию [10]. На мышиной модели с мутацией в гене TSC1 было показано, что раннее применение рапамицина (с 14-го дня жизни) предупреждает развитие эпилепсии, а позднее начало лечения рапамицином (по достижении возраста 6 недель) позволяет подавить эпилептические приступы и увеличить продолжительность жизни мышей с инактивирующей мутацией в гене TSC1 [11]. У мышей с гетерозиготной инактивирующей мутацией в гене TSC2 в эксперименте развивались расстройства памяти и нарушение способности к обучению. Тем не менее когнитивный дефицит не сопровождался развитием неврологических нарушений и судорожных приступов. Непродолжительное введение этим мышам рапамицина оказывало положительное влияние на синаптическую пластичность и поведение [12].
Результаты доклинических исследований позволили начать изучение ингибиторов mTOR при эпилепсии в клинике. На сегодняшний день опубликованы как отдельные работы, так и первые результаты ранних клинических исследований ингибиторов mTOR при неврологических проявлениях туберозного склероза. Например, сообщалось об эффективности рапамицина в отношении частоты эпилептических приступов у пациентки с туберозным склерозом, у которой на момент начала терапии рапамицином наблюдалась резистентная к лечению эпилепсия с частотой приступов 5–10 в сутки, сопровождавшихся парезом правой руки. Лечение рапамицином было предложено в качестве альтернативы хирургическому лечению. Пациентка с 9-летнего возраста начала получать рапамицин в дозе 0,05 мг/кг в день (уровень в плазме 3,8 нг/мл), затем доза была постепенно увеличена до 0,15 мг/кг в день. В течение 10 месяцев терапии был достигнут контроль над частотой приступов. При контрольных МРТ-исследованиях головного мозга не было отмечено уменьшения числа или размеров кортикальных туберов, тем не менее частота эпилептических приступов значительно снизилась и составляла от 1 до 5 в день. Серии приступов, отмеченные до начала лечения, на фоне лечения не регистрировались [13].
В клиническом исследовании II фазы (NCT00490798) у больных с туберозным склерозом и специфическими изменениями центральной нервной системы оценивали не только ответ на лечение ангиомиолипом и изменение функции легких при лимфангиолейомиоматозе, но и нейро-когнитивную функцию. Противоэпилептическую терапию получали 4 пациента. В ходе исследования у них не было зарегистрировано эпилептических приступов. Краткосрочную память оценивали с помощью опросников у 8 пациентов, у 7 из них было отмечено улучшение краткосрочной памяти, основанной на воспоминании об объекте, однако не было отмечено улучшений краткосрочной памяти, основанной на отождествлении воспринимаемого объекта [14]. J. Muncy и соавт. представили данные об эффективности сиролимуса в случаях трудно поддающейся лечению эпилепсии, ассоциированной с туберозным склерозом. В группе 15 пациентов с ежедневными судорожными приступами на фоне приема сиролимуса снижение частоты приступов более чем на 90% достигнуто у 3 пациентов (20%), более чем на 50% – у 8 пациентов (53%). У 4 пациентов (27%) ответа на терапию сиролимусом не зарегистрировано. Интересно, что положительное воздействие сиролимуса на частоту эпилептических приступов у 8 больных (53%) сохранялось в течение 18 месяцев последующего наблюдения [13].
Роль ингибитора mTOR эверолимуса у больных с неврологическими проявлениями туберозного склероза оценивают в ряде продолжающихся клинических исследований. В клиническом исследовании I–II фазы (NCT00789628) при контроле после 6 месяцев терапии отмечено уменьшение общей частоты эпилептических приступов на 1 приступ у 16 из 28 пациентов с туберозным склерозом и СЭГА. Течение эпилепсии у больных туберозным склерозом на фоне терапии эверолимусом оценивают в клиническом исследовании I–II фазы (NCT01070316) и в клиническом исследовании III фазы (NCT00789828). Эффективность и безопасность эверолимуса оценивают в продолжающемся исследовании, в которое включено 100 пациентов с туберозным склерозом и нейро-когнитивными нарушениями; основные оцениваемые показатели в данном исследовании: вербальная память, визуально-пространственная память, внимание, функции исполнения. Дополнительно оценивают частоту эпилептических приступов и функциональный статус пациентов. В другом исследовании эверолимуса у пациентов с туберозным склерозом и нейро-когнитивными нарушениями оценивают нейро-когнитивную функцию, а также эпилептиформные приступы, нарушения сна, аутизм [15].
Возможности патогенетической терапии ангиомиолипом почек, ассоциированных с туберозным склерозом
Ангиомиолипомы почек встречаются более чем у половины больных туберозным склерозом. Ангиомиолипома – доброкачественная мезенхимальная опухоль, состав которой в различных соотношениях представлен жировой тканью, веретенообразными и эпителиоидными гладкомышечными клетками, аномальными тонкостенными кровеносными сосудами. У женщин в опухолях нередко определяются рецепторы к прогестерону. АМЛ составляют около 1% всех удаляемых хирургически опухолей почек; при этом 33% всех случаев АМЛ почек определяется у больных туберозным склерозом. При туберозном склерозе опухоли чаще множественные, могут сочетаться с лимфангиолейомиоматозом легких [16].
Сиролимус (еще один ингибитор mTOR) был изучен у 25 взрослых пациентов с АМЛ почек, ассоциированными с туберозным склерозом или спорадическим ЛАМ (NCT00457808). Согласно дизайну исследования пациенты получали лечение сиролимусом в течение 12 месяцев. Пациентов, завершивших лечение, продолжали наблюдать в течение еще 12 месяцев. Было показано, что объем АМЛ после 12 месяцев лечения составил в среднем 53,2 ± 26,6 см³ и существенно отличался от объема до начала терапии (р
Опубликованы также результаты клинического исследования II фазы (NCT00490798) терапии сиролимусом АМЛ почек, ассоциированных с туберозным склерозом, и спорадического ЛАМ легких. В исследование включили 16 пациентов, у 10 из них был установлен диагноз туберозного склероза (в том числе у 3 – с ЛАМ), у 6 больных – только спорадический ЛАМ. Пациенты получали сиролимус в начальной дозе 0,5 мг/м² ежедневно с последующей коррекцией до достижения концентрации препарата в плазме в пределах 3–6 нг/мл, длительность терапии в исследовании составила 2 года. Частота общего ответа на лечение АМЛ по критериям RECIST (Response Evaluation Criteria In Solid Tumors – критерии оценки ответа на лечение при солидных опухолях) составила 50% (8 из 16) в общей группе и 80% в группе больных с туберозным склерозом (8 из 10). Частичный ответ в группе больных с АМЛ и туберозным склерозом через 2 года терапии отмечен у 40% (4 из 10).
У пациентов как со спорадическим ЛАМ, так и с ЛАМ при туберозном склерозе на фоне терапии отмечено некоторое улучшение функции легких. Однако при серийных исследованиях органов грудной клетки методом компьютерной томографии значимых изменений в легочной ткани зарегистрировано не было [14]. В настоящее время продолжаются два клинических многоцентровых исследования эверолимуса третьей фазы: EXIST-1 (EXamining everolimus In a Study of TSC) «Эверолимус при субэпендимальных гигантоклеточных астроцитомах, ассоциированных с туберозным склерозом» (NCT00789828) и EXIST-2 «Эверолимус при ангиомиолипомах почек») (NCT00790400) (табл. 1). В исследованиях участвуют 10 стран, в том числе Россия.
В клиническом исследовании III фазы EXIST-1 (NCT00789828) были убедительно подтверждены полученные ранее доказательства эффективности и безопасности эверолимуса у больных туберозным склерозом с СЭГА. Результаты были представлены на Европейском мультидисциплинарном конгрессе по онкологии (European Multidisciplinary Cancer Congress, EMCC) в сентябре 2011 г. [18]. В это двойное слепое плацебоконтролируемое исследование были включены больные с подтвержденным диагнозом «туберозный склероз» и прогрессирующей СЭГА диаметром не менее 1 см. Пациенты были рандомизированы в группы эверолимуса и плацебо в соотношении 2:1 соответственно. Стратификацию осуществляли в зависимости от того, получали или не получали пациенты терапию EIAED (enzyme inducing anti-epileptic drugs – энзим-индуцирующие противоэпилептические средства). Эверолимус в группе лечения назначали в начальной дозе 4,5 мг/м² в день, доза могла быть скорректирована для достижения терапевтической концентрации препарата в сыворотке крови 5–15 нг/мл. Лечение продолжали до регистрации прогрессирования или появления признаков непереносимой токсичности. В случае прогрессирования болезни пациенты из группы плацебо могли перейти на открытый прием эверолимуса и продолжить наблюдение в клиническом исследовании.
Основной показатель, который оценивался в исследовании, – частота ответа СЭГА. Ответ определяли как уменьшение суммы объемов таргетных очагов на ≥ 50% по сравнению с исходным при следующих условиях: отсутствии ухудшения со стороны нетаргетных очагов или появления новых очагов ≥ 1 см в диаметре, а также появления или ухудшения гидроцефалии. Дополнительно оценивались такие показатели, как изменение частоты судорожных приступов после 6 месяцев терапии по сравнению с исходной, время до прогрессирования СЭГА, частота ответа кожных очагов (у пациентов с кожными проявлениями). Кроме того, регистрировалась частота ответа у пациентов с АМЛ.
За период с августа 2009 г. по сентябрь 2010 г. в исследование включили 117 пациентов с СЭГА и туберозным склерозом, которые были рандомизированы в группу эверолимуса (n = 78) и группу плацебо (n = 39). На момент публикации первых результатов средняя продолжительность наблюдения составила 9,7 месяцев, средняя продолжительность терапии – 41,9 и 36,1 недель для эверолимуса и плацебо соответственно. Результаты подтвердили ранее полученные данные об эффективности и безопасности: в группе эверолимуса частота ответа на терапию составила 35% (95% ДИ 24–46), при этом был отмечен наилучший ответ – частичная регрессия опухоли, в группе плацебо не было зарегистрировано ни одного ответа на терапию. Данные различия были статистически значимыми (р
В исследовании не было получено достоверного и значимого снижения частоты эпилептических приступов на фоне терапии эверолимусом по сравнению с плацебо. Скорее всего, это связано с малым числом больных с эпилептическими приступами до включения в исследование, малым числом приступов в группе пациентов с эпилептическими приступами на скрининге, а также методологическими недостатками применения метода 24-часового ЭЭГ для оценки частоты эпилептических приступов. При оценке показателя «время до прогрессирования СЭГА» было установлено, что при средней продолжительности наблюдения 9,7 месяцев в группе эверолимуса не было зарегистрировано ни одного случая прогрессирования, тогда как в группе плацебо у 6 из 39 пациентов отмечено прогрессирование СЭГА.
Кожные проявления (≥ 1) туберозного склероза были зарегистрированы на скрининге у 110 из 117 включенных в исследование больных. Кожные очаги оценивали каждые 3 месяца. Ответом на лечение считалось уменьшение суммы наибольших диаметров кожных очагов на ≥ 50%. Наилучшим ответом на лечение была частичная регрессия кожных очагов. Ответ на лечение зарегистрировали у 42% пациентов группы эверолимуса и у 11% больных группы плацебо (р = 0,0004). Ангиомиолипомы почек на скрининге были выявлены у 44 пациентов, из них 30 получали терапию эверолимусом, 14 – плацебо. Пациентам с АМЛ выполняли магнитно-резонансную или компьютерную томографию почек на скрининге и через 3, 6, 12 месяцев, затем ежегодно при АМЛ ≥ 1 см в диаметре. Ответ АМЛ на лечение определяли как уменьшение объема опухоли > 50%, расчет достигаемого уровня значимости не проводился в соответствии со статистическим планом. При анализе результатов оказалось, что ответ АМЛ на лечение отмечен у 53% пациентов группы эверолимуса и ни у одного пациента группы плацебо.
Анализ мутаций генов TSC1 и TSC2 был проведен у всех пациентов. Мутации выявлены у 84% (98/116) пациентов, при этом мутации гена TSC2 выявлялись чаще мутаций гена TSC1. Ни у одного пациента с мутацией только гена TSC1 (n = 13) не было АМЛ почек с размером опухоли > 1 см. Следует особо отметить, что ответ на эверолимус отмечался независимо от генотипа. Данные о переносимости терапии существенно не отличались от опубликованных ранее. Средняя продолжительность наблюдения пациентов в исследовании составила 9 месяцев. В ходе исследования смертельных исходов зарегистрировано не было, серьезные нежелательные явления, связанные с исследуемым препаратом, отмечены у 5% (4/78) пациентов, получавших эверолимус, и у 0% (0/39) из группы плацебо. Наиболее часто отмечалось развитие язв слизистой полости рта и стоматита, инфекций верхних дыхательных путей. Аменорея развилась у 3 из 8 пациенток в возрасте ≥ 13 лет, получавших эверолимус, по сравнению с 0 из 5 пациенток группы плацебо в возрасте ≥ 13 лет. Таким образом, в исследовании III фазы EXIST-1 (NCT00789828) убедительно показано, что:
- эверолимус приводит к значимому сокращению объема опухоли СЭГА по сравнению с плацебо;
- эверолимус приводит к клинически значимым позитивным результатам по показателям времени до прогрессирования СЭГА и частоте ответа на лечение кожных очагов;
- профиль переносимости эверолимуса соответствует уже известному для препарата, большинство нежелательных явлений были 1–2-й степени выраженности.
Целью другого клинического исследования эверолимуса EXIST-2 (NCT00790400) является оценка эффективности безопасности препарата у пациентов с туберозным склерозом и ангиомиолипомами почек. Таким образом, данные доклинических исследований mTOR-ингибиторов и обнадеживающие первые результаты ранних клинических исследований позволяют надеяться на то, что в ближайшем будущем появится возможность проводить патогенетическую терапию туберозного склероза и тем самым улучшать результаты лечения пациентов с различными проявлениями этого заболевания.
Клинический пример применения патогенетической терапии туберозного склероза*
Пациент X, 1995 г.р., наблюдается в МНИИ педиатрии и детской хирургии с 2005 г. с диагнозом «Туберозный склероз. Симптоматическая фокальная эпилепсия. Гигантоклеточные астроцитомы боковых желудочков мозга. Гамартома сетчатки OS. Множественные рабдомиомы сердца. Поликистоз и ангиомиолипоматоз почек». Анамнез жизни. Ребенок от 2-й физиологической беременности, роды в срок, плановое кесарево сечение. Раннее психомоторное развитие особенностей. Семейный анамнез. Не отягощен. Спорадический случай туберозного склероза.
Анамнез болезни. С рождения у пациента отмечалась белая прядь волос. Дебют эпилепсии в возрасте 9 месяцев, когда родители ребенка впервые обратили внимание на эпизоды «застывания взора». В 4 года появились вторично генерализованные эпилептические приступы. До 6 лет наблюдался неврологом с диагнозом «эпилепсия». Принимал препараты вальпроевой кислоты в монотерапии, затем в сочетании с препаратами карбамазепинового ряда без стойкого положительного эффекта. Диагноз туберозного склероза установлен в 6 лет (декабрь 2001 г.) при стационарном обследовании. Впервые были отмечены множественные гипопигментные пятна на коже туловища, фиброзные бляшки и ангиофиброма на лице. При УЗИ внутренних органов были выявлены ангиомиолипомы в почках. В правой почке выявлено образование > 3 см в диаметре. Ребенок был обследован в Российском онкологическом научном центре РАМН им. Н.Н. Блохина. Была проведена пункция образования, а затем резекция части правой почки в связи с выявлением атипичных клеток при гистологическом исследовании (24.01.2002). Снят с диспансерного учета в 2007 г.
В 2005 г. при проведении МРТ-исследования головного мозга были выявлены туберы и объемные образования вблизи отверстия Монро (рис. 1). Наблюдался нейрохирургом НИИ нейрохирургии РАМН им. Н.Н. Бурденко. В 2006 г. окулистом была выявлена гамартома сетчатки OS. С осени 2009 г. отмечается стойкое повышение артериального давления (выявлено школьным врачом при обращении по поводу головной боли). Пациенту постоянно проводилась коррекция противосудорожной терапии в связи с тяжелым течением эпилепсии.
Данные объективного обследования на момент включения в исследование NCT00789828 «Эверолимус при субэпендимальных гигантоклеточных астроцитомах, ассоциированных с туберозным склерозом». Возраст на момент включения в исследование – 15 лет и 4 месяца. При осмотре выявляются: белая прядь волос, фиброзные бляшки и ангиофиброма на лице, мягкие фибромы на шее, множественные гипопигментные пятна на туловище (рис. 2). Вес – 68,5 кг, рост – 174 см. Площадь поверхности тела – 1,82 м2. При аускультации тоны сердца звучные, ритмичные. Артериальное давление: 140/90 мм рт. ст. Пульс – 78 ударов в минуту. Частота дыхательных движений – 14 в 1 минуту. В легких дыхание везикулярное, хрипов нет. Живот мягкий безболезненный. Печень выступает из-под края реберной дуги на 1 см, не увеличена. Селезенка не пальпируется. Дизурических явлений нет. Симптом Пастернацкого отрицательный. Стул регулярный. В неврологическом статусе: очаговой неврологической симптоматики не выявляется. Учится в коррекционной школе в 9-м классе. Мальчик активный. Ограничений в жизнедеятельности нет (оценка по шкале ВОЗ – 0). Сложные фокальные эпилептические приступы – до 10 раз в неделю. По поводу эпилептических приступов пациент получает: Ламолеп 400 мг/сут (5,8 мг/кг/сут), Топамакс 400 мг/сут (5,8 мг/кг/сут) и Кеппра 4000 мг/сут (58,8 мг/кг/сут).
Пациент включен в исследование в декабре 2009 г., получал лечение активным исследуемым препаратом. Разослепление было проведено на момент первого промежуточного анализа, пациент перешел в открытую фазу исследования и продолжил прием эверолимуса. На момент начала лечения доза эверолимуса составляла 4,5 мг/м2 ежедневно, на основании результатов определения истинной концентрации в сыворотке доза повышена в апреле 2010 г. до 8 мг/м2 ежедневно. Общая продолжительность терапии – 1 год 10 месяцев. Приверженность к терапии высокая. На фоне терапии эверолимусом отмечены следующие нежелательные явления: в течение первых двух месяцев после назначения препарата отмечалось ухудшение аппетита и снижение веса. Других нежелательных явлений не зарегистрировано. Переносимость эверолимуса пациентом хорошая. Отмечалась ремиссия эпилептических приступов с декабря 2009 г. по февраль 2011 г., в настоящее время эпилептические приступы редкие – 1 раз в 2–3 месяца.
Оцениваемые проявления заболевания. Через 48 недель приема эверолимуса было проведено динамическое МРТ-исследование головного мозга пациента (рис. 3). В таблице 2 приведены изменения основных оцениваемых параметров (наибольший диаметр и объем опухоли СЭГА 1 и 2, общий объем туберов). Так, в результате лечения уменьшились размеры астроцитом и туберов. Кроме того, оценивалось состояние кожных покровов: отмечен частичный ответ на лечение (улучшение состояния кожи ≥ 50–75%) – уменьшение площади ангиофибромы и фиброзных бляшек на лице (рис. 4). В настоящее время пациент продолжает получать терапию эверолимусом.
Туберозный склероз как причина нейропсихических расстройств
Авторы: Petrus J. de Vries, Lucy Wilde, Magdalena C. de Vries, Romina Moavero, Deborah A. Pearson, Paolo Curatolo
Туберозный склероз, или туберозно-склерозный комплекс (TSC), связан с широким спектром поведенческих, психических, интеллектуальных, нейропсихологических и психосоциальных проблем, которые часто недооцениваются врачами в плане диагностики и лечения.
В этой статье представлены обновленные клинические данные касательно TSC-ассоциированных нервно-психических расстройств (TAND), которые могут быть использованы для усовершенствования скрининга, диагностики и лечения болезни на практике. Обзор предназначен для клинических генетиков, консультантов по генетике, педиатров и врачей общего профиля, которые участвуют в диагностике и лечении детей, подростков и взрослых с TSC и связанными с ним расстройствами.
Туберозно-склерозный комплекс – это мультисистемное генетическое заболевание, ассоциированное с широким спектром патологических проявлений, поражением головного мозга, кожи, почек, глаз и легких (Curatolo, Moavero, de Vries, 2015; Henske, Jozwiak, Kingswood, Sampson, Thiele, 2016). Симптомы TSC имеют возрастзависимый характер и появляются в определенный период жизни человека (Curatolo, Bombardieri, Jozwiak, 2008). Основными мишенями болезни являются головной мозг, кожа и почки, которые поражаются у 80‑90% больных. Помимо патологических изменений в органах, у 90% пациентов с TSC возникают разного рода нейропсихические расстройства (Curatolo et al., 2015; de Vries et al., 2015). Эти проявления также имеют возрастзависимый характер и возникают на разных этапах развития болезни (de Vries, 2010a; de Vries et al., 2005; de Vries et al., 2015). Неврологические и нейропсихические симптомы являются наиболее тяжелыми для пациента с TSC (Curatolo et al., 2015; Hallett, Foster, Liu, Blieden, Valentim, 2011; Rentz et al., 2015). Несмотря на значительный прогресс в плане диагностики и лечения многих физических проявлений болезни, в том числе и субэпидермальной гигантоклеточной астроцитомы (SEGA), ангиомиолипомы (AML) и эпилепсии, психоневрологические расстройства остаются недостаточно изученными (Kingswood et al., 2017).
Концепция и уровни TAND
В рамках Международной консенсусной конференции по вопросам TSC (International TSC Consensus Conference) в 2012 г., целью которой являлся пересмотр диагностических критериев TSC (Northrup et al., 2013), а также рекомендаций касательно ведения и наблюдения за такими пациентами (Krueger et al., 2013), рабочая группа нейропсихиатров ввела новый термин – TAND, обозначающий весь спектр психомоторных, поведенческих, психиатрических и психосоциальных расстройств, ассоциированных с TSC (de Vries et al., 2015; Krueger et al., 2013). Рабочая группа также отметила, что такая сложная патология, как TSC, требует многопрофильного (когда в лечебном процессе участвуют специалисты по психотерапии, логопедии, трудотерапии и др.), мультидисциплинарного (привлечение медиков, педагогов, социальных работников) подходов, а также сотрудничества с юридическими и неюридическими организациями. Специалисты всех этих направлений раньше использовали различные термины для оценки одних и тех же аспектов развития патологии, состояния психического здоровья и психосоциальных потребностей. С целью оптимизации междисциплинарного сотрудничества был разработан 6-уровневый алгоритм обследования пациентов для специалистов, участвующих в ведении пациентов с TSC. Названия этих уровней и краткое изложение каждого из них представлены в таблице 1. Учитывая то, что для TAND характерна возрастная зависимость, как и для других физических симптомов TSC, согласно рекомендациям Международного консенсуса, пациенты с TSC должны проходить скрининговое обследование на TAND не реже 1 раза в год (Krueger et al., 2013). Нейропсихиатрическая комиссия определила скрининг как важное исследование для любых очевидных или возникающих TAND, которые могут потребовать комплексного обследования или лечения. В качестве поддержки ежегодного скрининга был разработан и апробирован контрольный список TAND – TAND Checklist (Le Clezio, Jansen, Whittemore, de Vries, 2015). Контрольный список TAND – это простой способ, который с помощью ручки и листа бумаги помогает клиницисту вести беседу с больным и его родственниками. Он подходит для пациентов любого возраста, с любой тяжестью болезни и предназначен для всех уровней обследования. Контрольный список состоит из серии вопросов, на которые в основном предлагаются два варианта ответа – «Да/Нет». За последние несколько лет контрольный список TAND переведен на испанский, немецкий, шведский, голландский, итальянский, польский и каталанский язык.
Последовательно мы обобщим текущие данные для каждого уровня обследования при TAND, включая основные рекомендации для дальнейшей оценки и интервенции.
Поведенческий уровень
Поведенческий уровень TAND включает поведение, которое само по себе не является психическим расстройством, но вызывает беспокойство у пациента, его родственников и специалистов. Оно часто становится причиной для направления больного с TSC для психологического или психиатрического обследования. Согласно данным Регистра TSC для повышения осведомленности о болезни (TuberOus SClerosis registry to increase disease Awareness, TOSCA), 36% пациентов с TSC сообщают по крайней мере об одном случае поведенческого нарушения. Наиболее частыми расстройствами являются гиперактивность, импульсивность, нарушение сна (встречается у 20% больных). Среди других поведенческих нарушений у 11-14% пациентов возникали тревожность, перепады настроения, агрессия, у 6-8% больных были отмечены депрессивное настроение, самоповреждение, навязчивое поведение (Kingswood et al., 2017). Другие исследования показывают более высокую распространенность поведенческих нарушений, чем TOSCA, в котором представлены данные пациентов разного возраста и интеллектуального развития. Известно также, что возраст и интеллектуальные способности влияют на поведенческие реакции, поэтому эти расстройства зачастую проявляются у лиц с интеллектуальным дефицитом (ИД) и у детей (de Vries, Hunt, Bolton, 2007; Wilde et al., 2017). В таблице 2 проиллюстрирована корреляция между разными поведенческими расстройствами, уровнем интеллекта и возрастом.
Наивысшие показатели поведенческих расстройств наблюдаются у детей и подростков с ИД (у 2/3 пациентов этой категории наблюдают самоповреждение, вспышки агрессии и/или гнева). Частота самоповреждения гораздо ниже у детей и подростков без ИД или у взрослых пациентов с ИД. Поэтому дети с ИД имеют больший риск развития неблагоприятных последствий в результате поведенческих расстройств.
Учитывая сильную связь между расстройствами аутистического спектра (autism spectrum disorder, ASD) и TSC, описано много случаев социальной дезадаптации таких пациентов, что особенно ярко проявляется у детей и подростков с нарушениями интеллекта. Но даже при отсутствии ИД частота поведенческих нарушений у больных TSC в 10 раз выше, чем в общей популяции.
Гиперактивность и импульсивность следует рассматривать в контексте психиатрического диагноза – синдрома дефицита внимания с гиперактивностью (ADHD), а не в аспекте поведенческого нарушения. Представленные данные демонстрируют, что у детей и подростков ADHD зависит от наличия или отсутствия ИД, и с возрастом выраженность синдрома может уменьшаться.
Каждый пациент с TSC может иметь разные проявления TAND, которые становятся причиной дисгармонии в семейных отношениях и затрудняют лечение. Определение кластеров поведенческих нарушений TAND может помочь решить эту проблему.
Психиатрический уровень
Психиатрический уровень TAND включает разные проявления, которые могут возникнуть у больных с TSC (ASD или ADHD), чаще в детском возрасте, а также тревожные и депрессивные расстройства в юношестве и зрелости.
Нарушение развития нервной системы
Расстройства аутистического спектра. TSC является результатом мутации гена, с которым может быть связано возникновение ASD. В ряде исследований приводятся различные данные касательно распространенности ASD среди пациентов с TSC, которая в среднем составляет 40‑50% (Curatolo et al., 2015). К факторам риска развития ASD относят мутацию TSC-гена, структурные аномалии головного мозга и эпилепсию. Что касается ASD на фоне TSC, то такое сочетание чаще наблюдается при мутации гена TSC2.
Мутация одного из двух генов TSC приводит к внутриутробной активации гена mTOR (mammalian target of rapamycin), повышая риск развития как ASD, так и эпилепсии вследствие нарушения синаптогенеза, ГАМК-глутаматного баланса и других предполагаемых внутриклеточных аберраций (Curatolo et al., 2016). Кроме того, ранняя манифестация и высокая частота припадков, наличие патологических изменений (особенно в височных долях) при проведении эхоэнцефалографии (ЭЭГ) являются дополнительными факторами риска развития ASD (Bolton et al., 2002; Numis et al., 2011). Результаты недавних исследований показали, что нарушения нейронных связей в зонах, отвечающих за ASD (поясная извилина), наблюдаются у пациентов с ранней манифестацией припадков (Moavero et al., 2016). В таких ситуациях раннее начало противоэпилептической терапии существенно уменьшает риск наступления отдаленных последствий. В противном случае длительный временной промежуток между первыми припадками и началом терапии ассоциирован с более высоким риском развития ASD (Cusmai et al., 2011).
Первые признаки аутизма могут проявляться в возрасте до 1 года: изменение поведения ребенка во время игры, нарушение социального взаимодействия, избегание зрительного контакта (Jeste et al., 2008). С 2 лет наблюдаются разного характера поведенческие расстройства: гиперактивность, повторяющиеся и ритуальные формы поведения, приступы гнева (Jeste et al., 2008). Дети с TSC и ASD обычно имеют более низкие интеллектуальные способности в сравнении с детьми с TSC без ASD.
Синдром дефицита внимания с гиперактивностью. Распространенность ADHD среди пациентов с TSC составляет 30-50% (de Vries et al., 2007), что в 10 раз выше, чем в общей популяции (de Vries, 2010a). Пока до конца не известен патогенез возникновения ADHD при TSC, но было предложено несколько возможных причин, способствующих развитию этого варианта нарушения, например лобная эпилепсия и/или патологические изменения на ЭЭГ, особенно при наличии структурных изменений лобной доли головного мозга на фоне мутации гена TSC2 (D’Agati, Moavero, Cerminara, Curatolo, 2009; Muzykewicz et al., 2007). Локус, отвечающий за склонность к ADHD, расположен в 16p13 хромосоме, в которой также есть ген TSC2, кодирующий NMDA-рецепторы 2A и аномальную глутаматергическую передачу – они могут быть решающими факторами в развитии ADHD (Carrey, MacMaster, Gaudet, Schmidt, 2007; Ogdie et al., 2004; Turic et al., 2004). Остается также неизвестным, существует ли взаимосвязь между ASD и ADHD, вызванной мутацией гена TSC2, с ИД, и могут ли эти расстройства возникать независимо друг от друга.
Тревога и депрессивные расстройства
Несмотря на высокую частоту тревоги и депрессивных симптомов на поведенческом уровне у пациентов с TSC, данных о тревожных и депрессивных расстройствах в аспекте психиатрического уровня очень мало. В ходе обследования пациентов с TSC высокий уровень тревожности (56%) показывали взрослые пациенты с нормальным интеллектом, но никто из них не был достаточно обследован и, соответственно, не получал терапию (Lewis et al., 2004). В процессе систематического наблюдения выявлена высокая частота тревожных расстройств, соответствующих критериям МКБ‑10. Результаты ретроспективного исследования продемонстрировали, что при психиатрическом осмотре у 28% больных было выявлено тревожное расстройство, у 27% – депрессивное расстройство (Muzykewicz et al., 2007). В работах Lewis не обнаружено связи между возникновением тревожных и депрессивных расстройств и мутацией генов TSC1 и TSC2, но данные Muzykewicz показывают значимую корреляцию с TSC2-статусом. Следовательно, этот вопрос требует дальнейшего изучения.
Другие психические расстройства
Касательно других психических расстройств у пациентов с TSC собрано мало статистических данных. Психические болезни (в том числе шизофрения) у больных с TSC периодически регистрируются с низкой частотой, которая совпадает с таковой в общей популяции.
Интеллектуальный уровень
Пациенты с TSC демонстрируют разные интеллектуальные возможности. У 40-50% больных уровень IQ находится в нормальном диапазоне и в среднем составляет 93,6 (Joinson et al., 2003). Этот показатель на 12 пунктов ниже, чем средний уровень IQ у сестер и братьев пациентов без TSC (105,6).
Сегодня изучен ряд факторов, которые коррелируют с умственным развитием пациентов с TSC: большое количество опухолевых узлов, ранняя манифестация эпилептических приступов, инфантильные спазмы, недостаточный контроль над припадками, применение большого количества противоэпилептических средств, отражающее плохой контроль над приступами. Вероятно, существует также дозозависимая связь между эпилептической активностью и уровнем умственного развития. У детей с начальным средним уровнем IQ 92 в результате воздействия инфантильных спазмов менее 1 мес IQ снизился до показателя 72, больше 1 мес – до 63 (Humphrey et al., 2014). Наличие мутации гена TSC2 также ассоциировано с повышенным риском возникновения ИД (Dabora et al., 2001; Jansen et al., 2008; Jones et al., 1997; Kothare et al., 2014; Sancak et al., 2005).
С целью изучения корреляции между генотипом и интеллектуальным фенотипом было проведено исследование, в котором оценивались интеллектуальные способности 100 пациентов с известными TSC-мутациями с помощью стандартизованных шкал. У большинства лиц с мутацией TSC1 обнаружен нормальный уровень интеллекта, при этом 10% исследуемых показали глубокую степень ИД. Пациенты с мутацией TSC2 показали худшие результаты: у 34% исследуемых выявлен глубокий ИД (Wong et al., 2015).
Была изучена динамика умственного развития у больных с TSC на протяжении длительного времени. Обнаружено, что у большинства пациентов IQ практически не менялся (среднее снижение – 2 единицы), но у 9 из 66 исследуемых было отмечено улучшение интеллектуальных показателей, а у 11 из 66 – значительное ухудшение. Вместе с тем со временем наблюдается снижение адаптивных возможностей или практических жизненных навыков. Эта тенденция касается не потери уже имеющихся навыков, а, скорее, неспособности приобретать новые. Поэтому младенчество является критическим периодом, когда судороги могут крайне неблагоприятно воздействовать на формирование головного мозга (van Eeghen, Chu-Shore et al., 2012).
Следует отметить, что у лиц с ИД чаще наблюдаются поведенческие нарушения (АSD, ADHD, но не депрессивное настроение и тревожные расстройства), самоповреждение в сравнении с пациентами с нормальным уровнем интеллекта.
Академический уровень
Даже на фоне нормальных интеллектуальных способностей у детей с TSC часто наблюдаются разного рода академические трудности. Согласно современной терминологии DSM‑5 это нарушение идентифицируется как «специфические расстройства способности к обучению». У детей с TSC часто наблюдается дискалькулия, также имеет место нарушение чтения, письма. Наиболее часто проблемы с решением математических задач наблюдаются у детей с TSC и ADHD (de Vries, 2010a). Дети, имеющие разные академические трудности, подвержены высокому риску возникновения целого ряда вторичных проблем, таких как отказ от посещения школы, тревога, связанная с учебным заведением, недостаток социальных навыков, низкая самооценка.
При проведении опроса >2000 школьников 57,8% респондентов сообщили о трудностях в обучении, и только остальным (48,9%) была проведена официальная оценка этого расстройства (Kingswood et al., 2017). Сложившаяся ситуация обусловливает необходимость в совершенствовании образовательных систем и систематической оценке способности к обучению школьников с TSC даже при нормальном уровне интеллекта.
Нейропсихологический уровень
Пациенты с TSC даже при нормальном уровне интеллекта подвержены высокому риску возникновения нейропсихологических расстройств. Результаты недавнего исследования, проведенного TOSCA, показали, что из 510 пациентов 55% демонстрировали низкий уровень психоневрологических навыков, что указывает на специфический нейропсихологический дефицит (Kingswood et al., 2017).
Дефицит внимания
Постоянный дефицит внимания отмечается как у детей, так и у взрослых. Его выявляли при выполнении пациентами двойных задач, например визуального поиска при прослушивании звукового сигнала (de Vries et al., 2009; Tierney et al., 2011). Важно отметить, что дефицит внимания коррелирует с практическими трудностями в реализации жизненных навыков, низкой академической успеваемостью и возникновением чувства подавленности. Поэтому важно учитывать, что люди с TSC склонны к высокому риску развития нейропсихологического дефицита внимания, а не только расстройств внимания на поведенческом уровне.
Дефицит памяти
Помимо проблем с вниманием, у пациентов с TSC часто отмечается дефицит памяти вне зависимости от интеллектуальных способностей. Ridler и соавт. (2007) у взрослых с TSC обнаруживали нарушение вспоминания (при сохранении узнавания), а также дефицит вербальной и пространственной памяти.
Дефицит высших нервных функций
У взрослых пациентов с TSC наблюдаются проблемы с планированием, самоконтролем, когнитивной гибкостью и целенаправленными действиями. Prather и de Vries (2004) отметили, что у пациентов с TSC наиболее сильно повреждаются фронтальные зоны головного мозга, приводя к неспособности выполнения регулярных и целенаправленных действий. Этот вариант расстройств сопровождается негативными последствиями для человека в виде дезориентации в реальных жизненных ситуациях, также их довольно сложно идентифицировать в сравнении с ИД.
Психосоциальный уровень и влияние TAND
Учитывая пожизненность физических и нейропсихических проявлений TSC, болезнь оказывает существенное влияние на психосоциальное состояние больного, его семьи и общества. Сегодня доступно очень мало исследований относительно качества жизни таких пациентов и их семей, а также финансовой нагрузки и тяжести ухода, ложащегося на плечи опекунов.
Текущие результаты и перспективные направления
Ввиду разнообразия проявлений TAND у пациентов с TSC большой интерес представляет их четкая систематизация и сокращение этого перечня. Сегодня удалось все уникальные варианты TAND изобразить в виде шести кластеров (уровней). Создание 6-уровневой схемы TAND в ближайшие годы может стать очень полезным для клиницистов в плане скрининга, диагностики и лечения большинства TAND.
Растет интерес к потенциалу ингибиторов mTOR в лечении TAND. Кроме косвенных путей активации mTOR на фоне TAND, представленных в этом обзоре (например, через структурные изменения головного мозга, судороги), существует способ прямой активации mTOR при TAND (de Vries, 2010b; de Vries, Howe, 2007). Обнадеживающие результаты исследований на мышах демонстрируют, что на фоне применения ингибиторов mTOR может наблюдаться регрессия или уменьшение проявлений TAND. Данных о применении такого лечения у пациентов очень мало. В рамках исследования TESSTALL на фоне лечения ингибиторами mTOR у пациентов с TAND отмечалось улучшение памяти и когнитивных навыков (Davies et al., 2011; de Vries, 2010b).
В настоящее время пока нет данных, подтверждающих использование ингибиторов mTOR в качестве основного лечения при TAND, но применение этих препаратов может способствовать уменьшению интенсивности проявлений TAND и улучшению качества жизни таких пациентов за счет косвенного влияния. Например, эти лекарства уже разрешены к применению в Соединенных Штатах и Европе при SEGA, AML или эпилепсии (Bissler et al., 2013; Franz et al., 2013; French et al., 2016).
Заключение
TSC ассоциирован со многими физическими и психоневрологическими нарушениями. В этой статье изложена обновленная и актуальная информация о разных уровнях TAND. Обобщая приведенные выше данные, можно сказать, что TAND представляет собой распространенные и стойкие нарушения, возникающие у пациентов с TSC, которые зачастую не идентифицируются и не подлежат терапии. Проведение скрининга с помощью контрольного списка TAND может стать простым и эффективным методом удовлетворения потребностей пациентов и их родственников.
Список литературы находится в редакции.
Статья печатается в сокращении.
de Vries P.J., Wilde L., de Vries M.C., Moavero R., Pearson D.A., Curatolo P. A clinical update on tuberous sclerosis complex-associated neuropsychiatric disorders (TAND). Am J Med Genet Part C. 2018;178C:309-320.
https://doi.org/10.1002/ajmg.c.31637.
Статья в формате PDF
Перевела с англ. Илона Цюпа
Тематичний номер «Педіатрія» №1 (48), березень 2019 р.
MEDISON.RU — УЗИ почек и печени у ребенка с туберозным склерозом
УЗИ сканер HS50
Доступная эффективность. Универсальный ультразвуковой сканер, компактный дизайн и инновационные возможности.
Введение
Туберозный склероз, или синдром Бурневиля-Прингля, впервые описанный в 1862 году, представляет собой генетическое заболевание, наследуемое по аутосомно-доминантному типу с двумя вариантами поражения генов. Первый вариант туберозного склероза развивается при мутации гена, расположенного на хромосоме 9q34, второй — в связи с мутацией другого гена на хромосоме 16q13. Частота заболевания в популяции — 1:10000.
В настоящее время известно, что мутация перечисленных генов является основой для развития гиперпластических процессов в связи со снижением синтеза белка туберина.
Основными клиническими симптомами являются полиморфные судорожные приступы, психические расстройства в виде снижения интеллекта вплоть до идиотии, узелковые высыпания на лице в виде бабочки (аденома Прингля), локальное поседение, кожные фибромы, гемангиоэктазии, участки по типу шагреневой кожи, доброкачественные опухоли в сердце (рабдомиомы), адипозогенитальный синдром, деформации грудной клетки, позвоночника и конечностей [1].
У взрослых пациентов при туберозном склерозе наиболее часто диагностируются ренальные ангиомиолипомы. Так Steiner и соавт. у 17 % с ангиомиолипомами почек обнаружили туберозный склероз, причем нередко отмечалось двустороннее поражение. В этом возрастном контингенте к другой по частоте патологии почек при туберозном склерозе относятся гамартомы, которые могут сочетаться с саркомой [6]. В детском возрасте патогномоничным для туберозного склероза являются кистозные поражения почек, и, как правило, поражение носит двусторонний характер [2, 4].
Скрининговые исследования печени у детей с туберозным склерозом, проведенные Jozwiak и соавт., обнаружили гамартому у 23,5 % пациентов детского возраста.
В представленном наблюдении приводим нетипичное поражение почек и печени у ребенка с туберозным склерозом.
Описание случая
Девочка, 9 лет, поступила в хирургическое отделение с жалобами на острые боли в животе. Из анамнеза было выяснено, что пациентка состоит на диспансерном учете в течение шести лет у невропатолога по поводу туберозного склероза. Страдала эпилептиформными припадками, последние три года отмечалась ремиссия. Неоднократно проходила обследование головного мозга: при ЯМР — томографии в затылочных, теменных и лобных долях определялись зоны диаметром до 10 мм, с нечеткими неровными контурами, распространяющимися как на белое, так и на серое вещество (гамартомы?) и субэпиндимальные узлы в боковых желудочках.
При поступлении состояние удовлетворительное, девочка правильного телосложения, повышенного питания. На лице ярко-красные плотные бугорки в виде бабочки (рис. 1) (характерно, что на лице у матери пациентки аналогичные аденоматозные высыпания), кожа на туловище и конечностях покрыта обильными уртикарными элементами, на большом пальце левой кисти — изменения кожи по типу «шагреневой». Область головки лучевой кости деформирована, здесь же определяется опухолевидное образование плотноэластической консистенции (рис. 2). При допплерографии сосудов левого предплечья, выполненной год назад, были выявлены признаки дисциркуляции и сосудистой мальформации.
Рис. 1. Аденоматозные высыпания на лице в виде бабочки.
Рис. 2. Объемное образование в проекции лучезапястного сустава левой руки. Изменения на коже первого пальца левой руки.
При ультразвуковом исследовании органов брюшной полости признаков деструктивного аппендицита не выявлено, в нижних отделах брюшной полости определяется незначительное количество свободной жидкости.
Печень в размере не увеличена, контуры четкие, эхогенность средняя, в структуре 6, 7 и 8 сегментов визуализируются множественные гиперэхогенные включения размером 2-4 мм без акустических теней (рис. 3). Желчный пузырь, поджелудочная железа и селезенка без структурных изменений. Почки увеличены в размерах: правая — 97 х 52 мм, левая — 93 х 50 мм, контуры почек нечеткие, корковый слой утолщен до 24-25 мм, эхогенность паренхимы повышена, в ее структуре визуализируются множественные гиперэхогенные включения диаметром 1,5-2 мм без акустических теней, располагающиеся как хаотично, так и по ходу корковых сосудов в виде тонких линейных гиперэхогенных микроструктур, чашечно-лоханочная система слева без дилатации, справа — чашечки 5-6 мм, лоханка 8 мм (рис. 4, 5). При исследовании внутрипочечного кровотока каких-либо отклонений от нормы не отмечено (рис. 6). Мочевой пузырь и яичники без особенностей.
Рис. 3. Гиперэхогенные включения в правой доле печени.
Рис. 4. Гиперэхогенные включения в структуре паренхимы правой почки.
Рис. 5. Гиперэхогенные включения в структуре паренхимы левой почки.
Рис. 6. Допплерограмма интраренального кровотока.
При эхокардиографии обнаружена ложная хорда левого желудочка.
Следует отметить, что при ультразвуковом исследовании печени и почек, выполненных год назад, каких-либо структурных изменений не определялось.
Заключение
В доступной нам литературе мы не встретили описания сочетанного поражения печени и почек, подобного представленному случаю. Если кистозная трансформация и гамартома относятся к наследственному дисэмбриогенезу, то приведенное клиническое наблюдение (с учетом характерного поражения головного мозга, кожи, печени и почек, динамики появления изменений) можно интерпретировать как диссиминированный фиброматоз.
Литература
- Бадалян Л.О. Наследственные болезни. Медицина УССР. 1980.
- AshcraftK.W. Pediatric urology. W.B. Sounders company. 1990.
- Jozwiak S., Pedich M., Rajszys P., Michalowicz R. // Incidence of hepatic hamartomas in tuberous sclerosis. Arch Dis Child. 1992. Nov. 67(11). P 1363-5.
- Sogut A., Ozmen M., SenserS., et al // Clinical features of tuberous sclerosis cases. Turk. J. Pediatr. 2002. Apr — Jun. 44(2). P. 98-101.
- Steiner MS; Goldman SM; Fishman EK; Marshall FF // The natural history of renal angiomyolipoma. Urol. 1993. Dec. 150(6). P. 1782- 1786.
- Washecka R, Hanna M. // Malignant renal tumors in tuberous sclerosis. Urology. 1991. Apr. 37(4). P. 340-3.
УЗИ сканер HS50
Доступная эффективность. Универсальный ультразвуковой сканер, компактный дизайн и инновационные возможности.
ФГБНУ НЦПЗ. ‹‹Аутизм в детстве››
Туберозный склероз (эпилойя, болезнь Бурневилля — Прингла) известен с конца XIX в., относится к группе факоматозов [Калинина Л. М., 1973; Козлова С. И. и др., 1987; Маринчева Г. С., Гаврилов В. И., 1988; Маринчева Г. С., Леденев Б. А., 1995].
Частота встречаемости 1 случай на 6800—12 000 детей и подростков [Hunt A., Shepherd С., 1993]. Предполагается равное распределение среди мальчиков и девочек одного и того же возраста. В отдельных работах называют большую встречаемость среди мальчиков.
Наследуется по аутосомно-доминантному типу с разной пенетрантностью. Новые мутации обнаруживаются в 68 % от всех случаев, начинающихся в раннем возрасте [Fleury P. et al., 1980; Hunt A., Lindenbaum R., 1984; Ahlsen J., 1994].
При туберозном склерозе (ТС) имеет место нарушение обмена протеина с расстройством обратного захвата дофамина. Последнее связывается с 9, 11, 16-й хромосомами, что представляет несомненный интерес в связи с наличием у больных с ТС аутистическиподобных расстройств [Webb D. et al., 1993]. Туберозные узлы обнаруживаются в констелляциях астроцитов, нейронов и по их путям в стенках передних желудочков мозга, в области манроева отверстия, хвостатого ядра и таламуса.
Туберозный склероз прежде всего характеризуется нарастающим слабоумием, наличием судорожных припадков и поражениями кожи и других органов.
У детей с ТС (обычно с раннего возраста) обнаруживаются пигментированные пятна овальной и листовидной формы, иногда депигментация волос. Между 3 и 15 годами можно видеть лицевой ангиофиброматоз, старое название которого — adenomae sebaceum. Это особые узелковые высыпания типа просяных зерен. Они плотны на ощупь, бледно-желтоватого, розово-красноватого цвета, располагаются в виде бабочки в области носа, щек и подбородка. Эти образования состоят из гиперплазированных сосудов, разросшейся фиброзной ткани, незрелых волосяных фолликулов; встречаются они в 1/3 случаев от всех наблюдений. На коже поясничной области изредка обнаруживаются участки так называемой шагреневой кожи. Вокруг ногтевых лож пальцев рук нередки фибромы и участки гиперпигментации. Наряду с туберозными узлами в мозге встречаются рабдомиомы сердца, ангиомиолипомы и кисты в почках, ретинальные гамартомы, факоматоз и катаракты, колобомы радужки, изменения сетчатки, узелковые изменения конъюнктивы, пигментная ретинопатия [Яхно Н. Н., Штульман Д. Р., Мельничук П. В., 1995; Gomez Н., 1988; Robbins I., Bernstein J., 1988]. Губерозные узлы могут расти, увеличиваться, изредка Подвергаясь распаду или кальцификации [Trombley I., Mirra S. et al., 1981; Steffanson R. et al., 1988]. В таких случаях на рентгенограмме можно увидеть внутримозговые петрификаты.
В большинстве случаев наблюдаются эпиприступы типа кивков, абсансов, малых и больших развернутых, психомоторных и джексоновских припадков. Они трудно или вовсе не купируются. В единичных наблюдениях приступы, возникая с первого года жизни ребенка, являются первыми клиническими симптомами заболевания.
Наблюдается задержка в умственном и речевом развитии и более чем в половине случаев с первых лет жизни обнаруживаются моторное возбуждение, общее беспокойство, которые напоминают полевое поведение при аутизме. Характерно нарастание психопатических черт в поведении с недовольством, капризностью, взрывчатостью, застреваемостью на аффективных реакциях. Дети медлительны, торпидны, с трудом переходят от одного вида деятельности к другому.
На разных этапах онтогенеза у них наблюдаются аутистические черты в поведении. В таких случаях ограничено общение с окружающими, резко подчеркнута отрешенность. Дети проводят почти все время в стороне от всех, сидят, ничем не занимаясь, устремив «пустой» взгляд в пространство, раскачиваются, однообразно вертят или разглядывают кисти рук. При попытках вовлечь их в игру возникают негативистические отказные реакции со злобностью. С годами у них нарастает эмоциональное потускнение с безразличием к родным, формальностью.
Периодически меняется настроение: сниженное настроение обычно сочетается с недовольством, агрессивностью; значительно реже наблюдается дисфория с дурашливостью, недовольством.
Отмечается задержка умственного развития, достигающая умеренной, средней и тяжелой степени выраженности. Коммуникативность утрачивается. Моторное беспокойство сменяется малой подвижностью. В отдельных случаях заторможенность приближается к суб-ступорозной, протекает с явлениями застывания, подчиняемостью, стереотипиями и амбивалентностью в действиях и полной утратой речи. Больные бездействуют. Ничто не привлекает их внимания. Негативные реакции усиливаются и нередко завершаются тяжелой агрессией с взрывом недовольства, криком, очень медленным изживанием аффекта. Характерны расстройства сна с длительным периодом засыпания, частыми ночными пробуждениями, бессонницей.
Сочетание симптомов недоразвития и распада приобретенных навыков, знаний создает сложную картину умственного дефекта.
В большинстве наблюдений у детей с ТС есть понимание обращенной к ним простой речи и сохранность экспрессивной речи с грубыми аграмматизмами, косноязычием, бедностью словарного запаса. Резко страдают целенаправленная деятельность, психическая активность, побуждения, снижены память и внимание.
В ряде случаев у этих детей в препубертатном, пубертатном периоде возникают стертые психотические состояния, страхи, обманы восприятия, нарастают кататонические расстройства. Наблюдается нецеленаправленное поведение, отсутствует критика собственных поступков, отмечается дезориентировка в окружающем; при этом сохраняется ориентировка в избирательных видах деятельности.
Становится явной диссоциация между степенью интеллектуального дефекта и тяжестью нарушения деятельности. Речь используется только в эмоционально-значимой ситуации и напоминает нелепое реагирование случайного характера, не соотносимое с окружающей реальностью.
Итак, низкий уровень побудительных мотивов, неравномерность интеллектуального снижения, нарушение общения, стереотипии в пальцах рук, негативистические реакции, периодическая заторможенность, достигающая субкататонии, и другие перечисленные выше особенности в поведении — вот перечень симптомов, | создающих некоторое сходство с расстройствами аутистического типа. Эти нарушения отличны от проявлений классического аутизма и могут быть отнесены к так называемым аутистическиподобным расстройством или, по МКБ-10, — атипичным формам аутизма у детей с УМО разного генеза.
Чем раньше проявляется ТС, захватывая период от первых месяцев жизни до 1,6 года, тем грубее умственное недоразвитие, что соотносится с коморбидностью ТС с критическим периодом нейроонтогенеза, явлениями физиологического апоптоза. При этом в 50 % случаев наблюдаются умственное недоразвитие и задержка развития локомоторно-статических функций [Калинина Л. М., 1973]. У этих детей нередко до 2—5 лет ставят диагноз аутизма или аутистических черт с тяжелой гиперактивностью [Hunt A., Denis J., Gillberg I., 1987; Gillberg Ch., Ahelsen G., 1994].
Туберозный склероз нуждается в дифференциации с такими прогредиентными заболеваниями, как токсоплазмоз, лейкодистрофические процессы, лейкоэнцефалиты, сопровождающиеся слабоумием и эпиприступа-ми. Особый характер кожных и органных расстройств, их сочетанность с быстро нарастающей деменцией и особый характер коморбидных с ними аутистическиподобных проявлений — все это помогает в дифференциации этих расстройств от ТС.
Наличие у детей с ТС внутренней гидроцефалии, локализация внутримозговых петрификатов в области III желудочка мозга или по соседству с ним, локализация туберкул по всему пути желудочковых стенок, а также в хвостатом ядре и таламусе, по мнению ряда авторов, и лежит в основе нарушений социального поведения, сверхподвижности, психического недоразвития и аутизма. Эти феномены, свойственные ТС, служат дифференциально-диагностическими маркерами данного состояния.
Изменения на ранних стадиях развития ТС наблюдаются и при ряде других расстройств разного происхождения. Нарушения в указанных областях мозга являются как бы общими для таких заболеваний, как детский аутизм, туберозный склероз, синдром Ретта и другие расстройства [Smith P. et al., 1986]. Эти находки позволяют высказать предположения о фенокопировании аутизма в связи с поражением сходных структур мозга при разных расстройствах.
Есть и другие гипотезы о связи генного дефекта при ТС с дофаминовым метаболизмом, а отсюда и о происхождении аутистических расстройств при ТС [Kandt R. et al., 1992; Gillberg Ch., 1995].
Мы считаем, что аутистические расстройства при ТС следует относить к так называемым аутистически-подобным расстройствам и дело будущего — исследовать причинность данных психопатологических проявлений в круге самых разных патологических состояний, умственной отсталости разного хромосомного, обменного генеза.
Дети с подозрением на ТС нуждаются во всестороннем обследовании, включая МРТ, ЭЭГ, ультразвуковое исследование почек, сердца, консультации окулиста (исследование глазного дна), дерматолога и обязательно генетиков.
Специальной терапии при ТС не существует. Противосудорожное лечение проводится обязательно, особенно надо учитывать, что наличие генерализованных эпиприступов ведет к утяжелению больных с ТС. При наличии инфантильных спазмов рекомендуется введение кортикостероидов. В отдельных работах приводятся описания хирургического удаления туберкул мозга с последующим приостановлением эпиприступов.
Рекомендуется обязательное генетическое изучение семьи для предсказания возможности повторных случаев ТС. Если один из родителей имеет признаки ТС, то риск возможности последующего рождения ребенка с ТС увеличивается. В случае присутствия в семье у родителей физических признаков ТС вероятность рождения ребенка с ТС увеличивается до 1:10.
Продолжительность жизни у лиц с ТС иногда приближается к популяционной. Лица с ранним началом и наличием тяжелых эпиприступов умирают до 29 лет. Приводим клиническое наблюдение.
Больная Д., 6 лет. Родилась от 1-й, нормально протекавшей беременности. Роды в срок, физиологические. Масса тела 3600 г, длина 52 см. Закричала сразу. К груди приложена на 2-е сутки, сосала активно. Из роддома выписали на 6-й день. В грудном, раннем детском возрасте росла беспокойной, находилась на грудном вскармливании, прибавляла в массе тела, хорошо переносила прикорм. Раннее моторное развитие с отставанием: голову держала с 3 мес, села к 8 мес, пошла в 1 год 4 мес. Не гулила, лепет к 12 мес, первые слова после 1,5 года, фразовая речь с 2,5 года. Выделяла мать, но могла лежать одна в кроватке, игрушками интересовалась мало. В 8 мес внезапно возник приступ клонических, затем генерализованных судорог с потерей сознания. В последующие 7 мес (до 15 мес жизни) приступы повторялись 1—2 раза в неделю. Затем они изменились, стали преобладать кивки, абсансы. Частота их достигала 3—4 раз в сутки. С 9 мес наблюдалась невропатологом, получала противосудорожную терапию без видимого эффекта. Со времени появления приступов психическое развитие ребенка замедлилось.
После 2 лет стала еще более беспокойной, капризной, подолгу помнила обиды, с трудом переходила от одного вида деятельности к другому. К детям не стремилась, редко играла с игрушками, могла сидеть, устремив «пустой» взгляд в пространство. При попытках матери вовлечь ее в игру становилась агрессивной, злобной. С 3 лет периодами бегала из угла в угол по комнате или раскачивалась сидя на стуле. После 5 лет нарушился сон, подолгу не могла заснуть, часто пробуждалась ночью или вообще не спала ночами. Наряду с тем, что словарный запас пополнялся медленно, периодами совсем не пользовалась речью как средством общения, замолкала. В это время была малоподвижной, подолгу лежала в однообразных позах. Эпилептические приступы повторялись. Нарастало отставание в развитии. В 6-летнем возрасте поступила в НЦПЗ РАМН.
Психический статус. В кабинет введена матерью, не отпускала ее от себя, сопротивлялась осмотру. Не смотрит в глаза собеседнику. Речь фразовая, бедная с грубыми аграмматизмами, периодами эгоцентрическая. Есть понимание простой обращенной к ней речи. Целенаправленная деятельность, психическая активность, побуждения нарушены. Резко снижены память, внимание. Наряду с плохим развитием мелкой моторики сохраняются атетозоподобные движения в пальцах рук. Интеллект снижен.
Соматический статус: девочка правильного телосложения, повышенного питания. В области спины, поясницы множественные депигментированные пятна, кожа шершавая. На Щеках, носу плотная розово-красная сыпь.
Неврологический статус: череп гидроцефальной формы, легкая лицевая асимметрия, мышечный тонус не изменен.
На ЭЭГ: полиморфные медленные и островершинные колебания высокой амплитуды, гипервентиляция усиливает выраженность медленных колебаний с тенденцией к образованию билатеральных вспышек 0- и Д-волн.
Диагноз: туберозный склероз.
Назначена терапия депакином в сочетании с ноотропами, аминокислотами.
Таким образом, данное наблюдение демонстрирует вариант умственной отсталости при туберозном склерозе с аутистическиподобными расстройствами.
«Мою дочку нельзя вылечить, но мы научились с этим жить». История Евы Стюарт из проекта «Москва — добрый город»
До годика малышка Лола росла совершенно обычной девочкой. Но потом у нее начались эпилептические приступы. Начали обследоваться. Врачи поставили редкий диагноз, а позже дали инвалидность. Привычный мир для ее матери Евы перевернулся, стал другим.
«Никто не мечтал стать родителем ребенка с инвалидностью. Моя жизнь изменилась, перевернулась буквально в один день. После долгого обследования врачи сказали, что у Лолы туберозный склероз. Это очень редкое заболевание. Когда я это услышала, мне показалось, что я нахожусь в зазеркалье, все происходит как будто не со мной. Но придя в себя, я поняла, что нужно что-то делать. Жалость к себе не поможет», — вспоминает 47-летняя Ева Стюарт.
И она начала действовать. Девочке сделали операцию, а потом Лола пошла в детский сад, школу, занялась плаванием и научилась жить без постоянного маминого контроля. Но обо всем по порядку.
ПОБЕДА НАД СОБОЙ
После того, как Ева узнала о диагнозе дочери, женщина стала искать родителей с похожими историями. Кто-то активно пытался что-то делать, бороться, другие — горько оплакивали свою судьбу. Ева поняла, что жалость и сострадание окружающих — это не для нее. И стала действовать.
Социализация Лолы началась с маленьких шагов: сначала специализированный детский сад, потом — школа. Сегодня девочке-подростку уже шестнадцать. Лола занимается в Комплексном реабилитационно-образовательном центре: посещает театральный кружок, рисует и вышивает. Параллельно занимается спортом.
«Мою дочку нельзя вылечить, но мы научились с этим жить». Сегодня дочка ходит в разные творческие кружки, активно участвует в школьных капустниках. Для Лолы каждый сделанный самостоятельно бутерброд — это огромная победа над собой. Заплетенная косичка — тоже победа. В ее жизни важна не только медицинская реабилитация, но и социально-бытовая, психологическая«, — признается Ева.
Больше всего Лола любит плавать. Причем делает она это на профессиональном уровне: участвует в городских и всероссийских специальных соревнованиях и побеждает. Тренируется девушка дважды в неделю на базе Федерации водных видов спорта для лиц с ментальными нарушениями.
ДЕТИ — ЭТО ОСОБЫЕ ИСКОРКИ
Сама же Ева присоединилась к Московской городской ассоциации родителей детей-инвалидов (МГАРДИ). Работала над разными социальными проектами. В итоге стала заместителем председателя Совета МГАРДИ: курирует работу со столичными округами по выездной реабилитации детей с инвалидностью в Центре спорта «Эволюция» (Крым).
«В нашу ассоциацию входит много прекрасных мам и пап, сильных людей, которые приняли диагноз своих детей. Они живут, радуются и показывают всем, что своих детей с инвалидностью надо любить и понимать. Это особые искорки. Признаться, ассоциация сложилась непросто. Ведь у каждой мамы свой путь. Мы случайно все вместе встретились и поняли, что у нас много чего общего, схожие проблемы. И решить их можно только в диалоге друг с другом и нашим городом», — рассказывает Ева.
Сегодня Ева благодарна городу за то, что специалисты социальных центров помогали подобрать индивидуальную комплексную программу реабилитации для ее дочери.
«Однажды я зашла в управление социальной защиты своего округа, там работают замечательные люди. Мы с ними дружим до сих пор, хотя прошло уже 11 лет. Инвалидность — это не приговор. Мы приняли этот вызов. Социальные службы помогли с реабилитацией. У Лолы разносторонние интересы: учеба, спорт, пение, рукоделие и, конечно, общение с друзьями», — говорит Ева.
Пресс-служба Департамента труда и социальной защиты населения города Москвы
Комплекс туберозного склероза | Симптомы и причины
Каковы симптомы комплекса туберозного склероза?
Симптомы комплекса туберозного склероза (ТСК) сильно различаются от одного ребенка к другому, в зависимости от того, какие части тела поражены. У некоторых детей заболевание связано с серьезными проблемами со здоровьем, которые проявляются в раннем возрасте, в то время как у других детей могут быть такие легкие симптомы, что диагноз TSC у них диагностируется гораздо позже.Каждый человек будет испытывать симптомы TSC в разное время на протяжении своей жизни.
Общие симптомы могут включать:
- Опухоли сердца. Около 50 процентов людей с TSC имеют доброкачественные опухоли сердца, называемые рабдомиомами. Большинство рабдомиом не растут, а либо уменьшаются, либо остаются того же размера. В некоторых случаях у ребенка могут быть диагностированы TSC еще до рождения, если эти опухоли сердца обнаруживаются на эхокардиограмме плода. Младенцы с более чем одной рабдомиомой имеют более высокую вероятность получить диагноз TSC.
- Поражения кожи . Один из самых ранних признаков туберозного склероза — белые пятна на коже на теле ребенка, называемые гипомеланотическими пятнами. По мере взросления у ребенка могут появиться другие поражения, такие как сыпь на щеках и носу, участки утолщенной кожи и небольшие бугорки под ногтями на руках или ногах.
- Опухоли головного мозга. Дети с TSC также могут иметь один или несколько типов опухолей в головном мозге. Чаще всего встречаются корковые клубни, субэпендимные гигантоклеточные астроцитомы (SEGA) и субэпендимальные узелки.Хотя у некоторых детей может не быть ни одной из этих опухолей, у большинства детей с TSC будет по крайней мере одна.
- Изъятия . Около 85 процентов детей с TSC имеют эпилепсию , вызванную опухолями головного мозга. У младенцев часто случаются приступы, называемые инфантильными спазмами, которые включают короткие повторяющиеся сокращения мышц и движения головы, туловища, рук и ног. Эти припадки могут выглядеть как колики или проблемы с животом. У детей старшего возраста и взрослых могут быть другие типы припадков, включая генерализованные, сложные парциальные и другие очаговые припадки.Более 50 процентов людей, страдающих эпилепсией, страдают припадками, которые не поддаются лечению стандартными лекарствами.
- Поражения почек. Более 80 процентов людей с TSC имеют какой-либо тип поражения почек. Три наиболее распространенных — кисты почек, ангиомиолипомы почек и карциномы почек. Ангиомиолипомы почек являются наиболее распространенными и встречаются более чем у 80% пациентов с TSC. Около 50 процентов людей с TSC имеют почечные кисты, которые обычно представляют собой доброкачественные заполненные жидкостью «дыры» в почках.Кисты иногда могут вызывать повышение артериального давления, а если почка заполняется кистами, это может вызвать проблемы с функцией почек. Рак почек, злокачественное новообразование в почке, является наименее распространенным типом поражения почек.
- Поражения глаз . У некоторых детей с TSC есть поражения сетчатки или зрительного нерва, называемые гамартомами. Большинство этих поражений остаются в спящем состоянии и обычно не приводят к потере зрения. Белые пятна или нарушения пигментации сетчатки иногда появляются на сетчатке, радужной оболочке или ресницах.Эти белые пятна не вредны и не требуют лечения.
Каковы причины туберозного комплекса склероза?
Туберозный склероз — аутосомно-доминантное генетическое заболевание, вызванное изменением (патогенный вариант) в гене TSC1 или TSC2. Это означает:
- Девочки и мальчики имеют равный риск заболевания.
- Изменение только одной копии гена вызывает TSC. Ребенок может унаследовать условие, если оно есть у одного из родителей.
- Люди с туберозным склерозом имеют 50-процентный шанс передать заболевание своим детям.
Около одной трети детей с TSC унаследовали генетическое заболевание от родителей. Однако для других двух третей детей с TSC это состояние является «спонтанным», что означает, что изменение ДНК является первым случаем такого изменения в семье ребенка.
Иногда обнаруживается, что у ребенка с TSC есть родитель, который также имеет это заболевание, но не знал об этом.Если вашему ребенку поставлен диагноз TSC, вы можете пройти генетическое тестирование, чтобы узнать, есть ли он у вас.
Если у вас есть один ребенок с TSC, существует повышенная вероятность того, что другие ваши дети также будут иметь это заболевание.
Назначить встречу
Детский туберозный склероз (TSC)
Туберозный склероз (TSC) — это генетическое заболевание, которое вызывает рост доброкачественных (доброкачественных) опухолей в головном мозге и на других частях тела, таких как кожа, мозг и почки.
Что такое детский туберозный склероз (ТСК)?
Также называемый комплексом туберозного склероза, туберозный склероз вызывает рост доброкачественных (доброкачественных) опухолей во многих частях тела. Это редкое генетическое (присутствует при рождении) заболевание. В большинстве случаев туберозный склероз диагностируется вскоре после рождения или в детстве. Однако в очень легких случаях заболевание может оставаться невыявленным, пока человек не станет взрослым.
Признаки и симптомы туберозного склероза различаются — от пятен на светлой коже до судорог или проблем с поведением — в зависимости от того, где развиваются поражения.Если поражение находится в головном мозге, часто возникают судороги. Хотя невозможно предсказать течение или тяжесть заболевания, при соответствующем лечении многие дети с туберозным склерозом ведут полноценную продуктивную жизнь.
Центр эпилепсии при Детском здравоохранении — первая программа в стране, сертифицированная Объединенной комиссией, ведущим национальным органом по установлению стандартов аккредитации и сертификации в сфере здравоохранения. Мы также являемся центром эпилепсии 4-го уровня, обеспечивающим высочайший уровень лечения детей, страдающих эпилепсией.Это означает, что у нас есть опыт выявления туберозного склероза и изучения последних достижений в лечении этого состояния.
Наша междисциплинарная медицинская команда, в которую входят консультанты-генетики, имеет опыт не только для всесторонней диагностики детей с этим заболеванием, но и для того, чтобы мы остаемся единственным центром в этом районе, где проводят самые передовые процедуры и методы лечения эпилепсии.
Поскольку это заболевание влияет на вашего ребенка и вашу семью, вы будете рады узнать, что мы обеспечиваем уход за всей семьей, включая образование и поддержку.Кроме того, Центр эпилепсии работает с лечащими врачами и региональными отделениями неотложной помощи по телефонам:
- Предоставить образовательные программы по технике безопасности при изъятии
- Ускоренная запись на прием для быстрой оценки вашего ребенка
Каковы признаки и симптомы туберозного склероза у детей (ТСК)?
Признаки и симптомы, которые испытывает ребенок с этим заболеванием, сильно различаются в зависимости от того, где находятся опухоли и насколько серьезным является состояние. Признак этого состояния — незлокачественные опухоли или другие поражения, которые растут по всему телу — чаще всего в головном мозге, почках, сердце, легких и коже.
Другие симптомы включают:
- Поведенческие проблемы, такие как гиперактивность, вспышка гнева или агрессия
- Задержки в развитии, включая умственную отсталость или нарушение обучаемости
- Проблемы с глазами, например поражения сетчатки (ткани задней поверхности глаза)
- Проблемы с сердцем, например, высыпания, которые со временем уменьшаются
- Проблемы с почками, например поражения, которые в конечном итоге влияют на функцию почек
- Проблемы с легкими, например поражения, вызывающие одышку или кашель
- Изъятия
- Патологии кожи, такие как участки светлой кожи, участки утолщенной кожи или наросты под ногтями или вокруг них
Как диагностируется детский туберозный склероз (ТСК)?
Для диагностики туберозного склероза ваш ребенок, скорее всего, будет обследован несколькими разными специалистами, включая тех, кто обучен диагностировать и лечить проблемы головного мозга (невролог), сердца (кардиолог), глаз (офтальмолог), кожи (дерматолог) и почек (нефролог). ).Эти врачи, скорее всего, назначат несколько анализов для диагностики туберозного склероза.
Если у вашего ребенка были судороги, обследование может включать электроэнцефалограмму (ЭЭГ), чтобы определить, откуда в головном мозге берутся судороги. ЭЭГ выполняется путем размещения электродов на коже черепа и регистрации электрической активности мозга.
Каковы причины туберозного склероза у детей (TSC)?
Туберозный склероз — это редкое генетическое заболевание, которое возникает до рождения ребенка, причина которого неизвестна.
Как лечится детский туберозный склероз (ТСК)?
Туберозный склероз — это пожизненное заболевание, требующее тщательного наблюдения и наблюдения. Лекарства от TSC нет, хотя существует лечение ряда симптомов, включая прием лекарств, программы вмешательства, школьные услуги, трудотерапию и хирургическое вмешательство при поражениях кожи. При соответствующем лечении многие дети могут вести продуктивную жизнь и иметь нормальную продолжительность жизни.
Если у вашего ребенка судороги, важно как можно быстрее начать правильное лечение.Отсутствие лечения эпилепсии может увеличить риск серьезной травмы вашего ребенка в результате судорог. Судороги также могут поставить вашего ребенка в невыгодное социальное и академическое положение.
У большинства детей с туберозным склерозом приступы могут купироваться лекарствами. Если судороги случаются так часто, что ухудшают качество жизни вашего ребенка, может потребоваться операция. Хирургия может включать удаление участка мозга, в котором возникают судороги, или имплантация небольшого устройства, регулирующего электрическую активность мозга.
Новый подход к уходу за детьми с комплексом туберозного склероза
Люку Авансино, которому сейчас 8 лет, в младенчестве поставили диагноз туберозный склероз, редкое генетическое заболевание.
Восемь лет назад доктор Джефф Авансино, хирург из Детского отделения Сиэтла, и его жена, доктор Эми Кринити, родили третьего ребенка — мальчика по имени Люк.
Первые несколько месяцев жизни Люка развивалось, как и ожидалось. Примерно в 6 месяцев у него начались приступы раздражительности. Авансино и Кринити, оба врачи, думали, что это, вероятно, вызвано вирусом. Но заклинания Люка продолжались.
«У моей жены хорошая интуиция, и она знала, что что-то не так, — сказал Авансино.«Она начала изучать его симптомы и подумала, что у него могут быть детские спазмы или судороги».
Они взяли Люка на обследование, и Кринити была права — у Люка были припадки. Врачи также обнаружили на его коже светлые пятна. Дальнейшие исследования подтвердили, что у Люка редкое генетическое заболевание, называемое комплексом туберозного склероза (TSC).
Плата за TSC
Доктор Джефф Авансино и его семья в отпуске. Слева направо: Авансино, Люк, Миа, 12 лет, Джон, 10 лет, и доктор.Эми Кринити.
TSC вызывает рост опухолей в различных частях тела, включая мозг и другие жизненно важные органы. Хотя опухоли доброкачественные, они влияют на развитие ребенка по-разному, в зависимости от того, где они находятся и насколько велики. В Соединенных Штатах около 50 000 человек страдают этим заболеванием.
«У детей с TSC очень разные симптомы», — сказал Авансино. «Один ребенок может выглядеть типично, но у него почечная недостаточность. Другой может быть физически здоровым, но иметь значительную задержку в развитии.”
Хотя симптомы различаются, почти у всех детей с TSC есть родимые пятна, и у большинства из них возникают судороги из-за опухолей в головном мозге.
У Люка, которому сейчас 8 лет, опухоли головного мозга, сердца, сетчатки и почек. Он принимал противосудорожные препараты с детства. Опухоли в его мозгу уменьшились с помощью лекарств, и уже пару лет у него не было припадков. Но TSC взяла свое.
«У него значительные задержки в развитии», — сказал Авансино. «В когнитивном отношении он больше похож на ребенка двух или трех лет, но он добивается прогресса благодаря интенсивной терапии.”
Там, где встречаются страсть и опыт
Поскольку TSC является мультисистемным заболеванием, детям с этим заболеванием может потребоваться обследование у разных специалистов.
Проблема, по словам Авансино, заключается в том, что уход за пациентами с TSC в этих областях часто не скоординирован, что может быть трудным и вызывать стресс для семей. Как и многие пациенты со сложными заболеваниями, семьи вынуждены управлять своими многочисленными визитами, приемами лекарств, процедурами и многим другим.
Авансино, который помог разработать многопрофильную программу для детей с атипичным развитием тазовых органов, названную Программой реконструктивной тазовой медицины, увидел, как подобные усилия могут помочь пациентам с TSC получить скоординированную помощь, в которой они нуждаются.
Эта осведомленность в сочетании с его собственным опытом в качестве отца ребенка с TSC побудила его объединиться с доктором Стефани Рэндл, детским неврологом и эпилептологом из Детского центра неврологии Сиэтла.
Доктор Стефани Рэндл, детский невролог, специализируется на лечении детей с комплексом туберозного склероза.
Поскольку у большинства пациентов с TSC есть опухоли головного мозга и судороги, их обычно наблюдают неврологи, и Рэндл проявляет растущий интерес к TSC.
«Родители детей с TSC иногда звонили мне, чтобы получить рекомендации относительно всей картины расстройства их ребенка, а не только мозга», — сказал Рэндл. «У других пациентов, которых я вижу, основное внимание уделяется мозгу».
Чтобы лучше координировать уход за пациентами с TSC, Авансино и Рэндл недавно открыли комплексную клинику туберозного склероза в Детском центре Сиэтла. Как клиника, одобренная Альянсом по борьбе с туберозным склерозом, одна из целей клиники — помочь семьям получить все необходимое для своего ребенка медицинское обслуживание за минимальное количество посещений.
В клинике также работает команда основных поставщиков услуг, которые необходимы для ухода за пациентами TSC: неврологи, кардиологи, нефрологи, дерматологи и многие другие.
Новая перспектива
Люк (слева) со своим братом Джоном и сестрой Миа.
Нет четкого прогноза TSC и нет лекарства. Однако, по словам Рэндла, есть преимущества в том, чтобы устранять симптомы пациента на раннем этапе оказания им помощи.
«Чем раньше мы начнем бороться с симптомами этих детей, оказывая социальную и финансовую поддержку, тем лучше им будет», — сказала она.«При правильном скоординированном уходе у многих может быть более типичное развитие».
Для Авансино рождение ребенка с TSC изменило его взгляд на уход за пациентами. Зная, каково быть на месте родителей, которых он встречает, он подходит к беседам с пациентом и семьей с чуткостью и сочувствием.
Это также изменило взгляд Авансино на людей во всех сферах жизни.
«У каждого своя личность», — сказал он. «Мы ассоциируем людей как нормальных и ненормальных, типичных и нетипичных, но каждый сам по себе.Люк ничем не отличается от любого другого ребенка. У него своя уникальная личность, которая делает его таким особенным ».
Для получения дополнительной информации или записи на прием обращайтесь в Клинику комплекса туберозного склероза по телефону 206-987-2016.
ресурсов
СвязанныеТуберозный склероз — симптомы и причины
Обзор
Туберозный склероз (TWO-bur-uhs skluh-ROH-sis), также называемый комплексом туберозного склероза, является необычным генетическим заболеванием, которое вызывает доброкачественные (доброкачественные) опухоли — неожиданные разрастания нормальной ткани — во многих частях тела. тело.Признаки и симптомы сильно различаются в зависимости от того, где развиваются наросты и насколько серьезно поражен человек.
Туберозный склероз часто выявляется в младенчестве или детстве. У некоторых людей с туберозным склерозом проявляются такие легкие признаки и симптомы, что заболевание не диагностируется до взрослого возраста или остается недиагностированным. Другие страдают серьезными ограничениями.
Несмотря на то, что туберозный склероз неизлечим, а течение или тяжесть заболевания невозможно предсказать, существуют методы лечения симптомов.
Продукты и услуги
Показать больше товаров от Mayo ClinicСимптомы
Симптомы туберозного склероза вызваны доброкачественными новообразованиями (доброкачественными опухолями) в частях тела, чаще всего в головном мозге, глазах, почках, сердце, легких и коже, хотя может быть поражена любая часть тела. Симптомы могут варьироваться от легких до тяжелых, в зависимости от размера или местоположения разрастания.
Хотя признаки и симптомы уникальны для каждого человека с туберозным склерозом, они могут включать:
- Патологии кожи. У большинства людей с туберозным склерозом есть участки светлой кожи, или у них могут образовываться небольшие безвредные участки утолщенной, гладкой кожи или красноватые бугорки под ногтями или вокруг них. Ростки лица, которые начинаются в детстве и напоминают прыщи, также являются обычным явлением.
- Изъятия. Рост головного мозга может быть связан с судорогами, которые могут быть первым признаком туберозного склероза. У маленьких детей общий тип приступа, называемый инфантильным спазмом, проявляется в виде повторяющихся спазмов головы и ног.
- Когнитивные нарушения. Туберозный склероз может быть связан с задержкой развития, а иногда и с умственной отсталостью или трудностями в обучении. Также могут возникать расстройства психического здоровья, такие как расстройство аутистического спектра или синдром дефицита внимания / гиперактивности (СДВГ).
- Поведенческие проблемы. Общие поведенческие проблемы могут включать гиперактивность, членовредительство или агрессию, а также проблемы с социальной и эмоциональной адаптацией.
- Проблемы с почками. У большинства людей с туберозным склерозом на почках появляются доброкачественные новообразования, и с возрастом они могут увеличиваться в размерах.
- Проблемы с сердцем. Разрастания сердца, если они есть, обычно самые большие при рождении и уменьшаются по мере взросления ребенка.
- Проблемы с легкими. Новообразования, развивающиеся в легких, могут вызывать кашель или одышку, особенно при физической активности или физических упражнениях. Эти доброкачественные опухоли легких чаще возникают у женщин, чем у мужчин.
- Патология глаз. Наросты могут проявляться в виде белых пятен на светочувствительной ткани в задней части глаза (сетчатке). Эти доброкачественные новообразования не всегда мешают зрению.
Когда обращаться к врачу
Признаки и симптомы туберозного склероза можно заметить при рождении. Или первые признаки и симптомы могут проявиться в детстве или даже спустя годы во взрослом возрасте.
Обратитесь к врачу вашего ребенка, если вы обеспокоены развитием ребенка или заметили какие-либо признаки или симптомы туберозного склероза, описанные выше.
Причины
Признаки и симптомы туберозного склероза можно заметить при рождении. Или первые признаки и симптомы могут проявиться в детстве или даже спустя годы во взрослом возрасте.
Обратитесь к врачу вашего ребенка, если вы обеспокоены развитием ребенка или заметили какие-либо признаки или симптомы туберозного склероза, описанные выше.
Факторы риска
Туберозный склероз может быть результатом:
- Случайная ошибка деления клеток. Около двух третей людей с туберозным склерозом имеют новую мутацию в гене TSC1 или TSC2 — генах, связанных с туберозным склерозом — и не имеют семейного анамнеза туберозного склероза.
- Наследование. Около одной трети людей с туберозным склерозом наследуют измененный ген TSC1 или TSC2 от родителя, у которого есть заболевание.
Если у вас туберозный склероз, вероятность передачи заболевания вашим биологическим детям составляет до 50 процентов.Степень тяжести состояния может быть разной. Родитель с туберозным склерозом может иметь ребенка с более легкой или более тяжелой формой заболевания.
Осложнения
В зависимости от места развития доброкачественных новообразований (доброкачественных опухолей) и их размера они могут вызывать серьезные или опасные для жизни осложнения у людей с туберозным склерозом. Вот несколько примеров осложнений:
- Избыток жидкости в головном мозге и вокруг него. Один из типов роста головного мозга может блокировать поток спинномозговой жидкости в головном мозге.Эта закупорка может вызвать скопление жидкости в полостях (желудочках) глубоко внутри мозга — состояние, называемое гидроцефалией. Различные признаки и симптомы включают неожиданно большой размер головы, тошноту, головные боли и изменение поведения.
- Сердечные осложнения. Разрастания сердца, обычно у младенцев, могут блокировать кровоток или вызывать проблемы с сердечным ритмом (аритмию).
- Поражение почек. Нарост в почке может быть большим и вызывать потенциально серьезные — даже опасные для жизни — проблемы с почками.Рост почек может вызвать высокое кровяное давление, кровотечение или привести к почечной недостаточности. В редких случаях новообразование почек может стать злокачественным.
- Легочная недостаточность. Рост в легких может привести к коллапсу легкого или образованию жидкости вокруг легких, которая нарушает функцию легких.
- Повышенный риск раковых (злокачественных) опухолей. Туберозный склероз связан с повышенным риском развития злокачественных опухолей почек и головного мозга.
- Визон урона. Глазные новообразования могут мешать зрению, если они блокируют слишком большую часть сетчатки, хотя это бывает редко.
25 октября 2017 г.
Туберозный склероз (ТСК)
Насколько распространен туберозный склероз?
Туберозный склероз встречается примерно у 1 из 6000 новорожденных. Он в равной степени затрагивает все этнические группы и оба пола.Что вызывает туберозный склероз?
Примерно 1 из 3 случаев TSC вызван генетической мутацией, переданной от родителя.Это постоянная аномалия ДНК, которая существует в каждой клетке тела. Остальные две трети генетических мутаций TSC возникают случайно.Половина людей с туберозным склерозом передаст заболевание своим детям.
Симптомы и сопутствующие состояния
Поначалу симптомы у вашего ребенка могут быть очень незаметными. Судороги и / или белые пятна на коже часто являются первыми признаками заболевания.
Судороги и эпилепсия
Почти у всех детей с туберозным склерозом есть проблемы с мозгом.Примерно 80–90% детей с туберозным склерозом страдают эпилепсией, генерализованными или парциальными припадками. Лекарства могут помочь уменьшить эти симптомы.
Детские спазмы
Инфантильные спазмы возникают примерно у трети детей и чаще всего возникают в возрасте от трех до десяти месяцев. Во время детского спазма голова, живот, руки и ноги ребенка могут кратковременно вздрагивать. Ребенок может плакать во время и после приступов. Детские спазмы часто возникают при первом пробуждении ото сна и могут возникать регулярно в течение нескольких дней, проходить, а затем возобновляться.Лекарства могут облегчить эти спазмы.
Поражения головного мозга
Туберозный склероз был назван в честь обычно ассоциированного поражения головного мозга, называемого кортикальным клубнем. Эти доброкачественные (доброкачественные) поражения обычно образуются на внешней поверхности мозга. Другие типы поражений головного мозга могут развиваться глубже внутри мозга.
Поражения головного мозга растут примерно у 20% пациентов. В зависимости от местоположения они могут блокировать поток жидкости в головном мозге. По мере накопления жидкости у ребенка могут возникать головные боли и проблемы со зрением.
Кожные симптомы
У вашего ребенка могут быть белые пятна на лице, теле или ногтях, большинство из которых присутствует при рождении. Врачу может потребоваться ультрафиолетовый свет, чтобы увидеть эти белые пятна.
По мере взросления у вашего ребенка может появиться сыпь на носу и щеках в форме бабочки (ангиофиброма лица). Они также могут видеть небольшие кожные узелки (бугорки) вокруг ногтей рук и ног.
Ни одно из этих кожных заболеваний не вредно для вашего ребенка.
Симптомы почек
Поражения, вызванные TSC в почках, очень распространены и могут вызывать изменение функции почек. Скрининг этих поражений и проверка функции почек с течением времени являются частью рутинного лечения TSC.
Симптомы сердца
Большинство детей с TSC рождаются с доброкачественными опухолями сердца (сердечными рабдомиомами). Эти опухоли могут обнаруживаться на УЗИ до рождения или выявляться на первом году жизни, после чего направляется к кардиологу.Эти опухоли часто уменьшаются в размерах сами по себе по мере роста ребенка.
Если у ребенка нарушение сердечного ритма или «трепетание», его снова направляют к кардиологу для обследования.
Глазные симптомы
Около половины всех детей с TSC имеют поражения сетчатки (глаз), которые могут проявляться как воспаление сетчатки или доброкачественные опухоли. Они редко влияют на зрение.
Иногда некоторые участки сетчатки, радужной оболочки или ресниц будут иметь слабый цвет / пигментацию или совсем не иметь его.
Симптомы развития и поведения
Одними из самых серьезных проблем для детей с TSC и их семей являются нарушения развития и поведения, вызванные нарушением функции мозга. В то время как почти все дети с туберозным склерозом будут сталкиваться с трудностями в обучении, примерно половина детей будет иметь одно или несколько из следующего:
Некоторые дети могут иметь нормальное развитие и интеллект по сравнению с другими детьми, но все же могут сталкиваться с умеренными трудностями в обучении.
Диагностика
Диагностика туберозного склероза может быть сложным процессом, поскольку это заболевание влияет на многие системы организма. Сначала симптомы можно рассматривать как отдельные проблемы, тогда как на самом деле они вызваны одним заболеванием.
В процессе диагностики комбинация других диагностических тестов и процедур помогает понять:
- Причины судорог : Вашему ребенку, скорее всего, будет сделана электроэнцефалограмма (ЭЭГ) для регистрации электрической активности в головном мозге.Невролог определит аномалии, которые могут вызвать судороги.
- Расположение (а) опухолей / новообразований : Тестирование может включать магнитно-резонансную томографию (МРТ), компьютерную томографию (КТ) и / или ультразвуковое исследование для обнаружения любых аномальных новообразований.
- Воздействие на сердце: Вашему ребенку будет сделана эхокардиограмма для просмотра изображений сердца и электрокардиограмма (ЭКГ или ЭКГ) для контроля электрической активности сердца. Это покажет, затронуто ли это заболеванием сердце.
- Генетические мутации: Небольшой образец крови вашего ребенка будет отправлен в лабораторию генетического тестирования для выявления генных мутаций, связанных с туберозным склерозом. Результаты анализов позволят специалистам проверить диагноз.
Во многих случаях туберозный склероз в конечном итоге диагностирует генетик, обученный выявлять очень специфические генные мутации, связанные с этим заболеванием. Однако не все случаи туберозного склероза можно подтвердить генетически.
Лечение
Детей с TSC часто осматривает многопрофильная группа специалистов, которые предложат лечение в зависимости от конкретной ситуации вашего ребенка.Ваш ребенок может пройти обследование и / или лечение у следующих специалистов:
• Невролог
• Нефролог
• Дерматолог или пластический хирург
• Кардиолог
• Офтальмолог
• Специалисты по развитию / поведению
• Психиатр
• Социальный работник
• Консультант по генетике
Противосудорожные препараты или хирургическое вмешательство могут помочь облегчить симптомы припадков.
Если у вашего ребенка опухоль, которая препятствует нормальному функционированию системы организма, ваш хирург может порекомендовать удаление опухоли.Удаление опухоли может быть неинвазивным или потребовать открытого хирургического вмешательства в зависимости от локализации опухоли.
Прогноз
Многие дети, рожденные с туберозным склерозом, живут полноценной и продуктивной жизнью. Состояние необходимо лечить соответствующим образом в течение многих лет, но в большинстве случаев результаты очень положительные при нормальной продолжительности жизни.
Как и в случае с большинством генетических заболеваний, долгосрочные перспективы для ребенка с диагностированным диагнозом широко варьируются в зависимости от тяжести симптомов. У некоторых детей могут быть только легкие симптомы, что позволяет им жить так же, как и другие дети.Другие дети с этим заболеванием могут испытывать более серьезные симптомы, которые приводят к постоянным физическим и психическим проблемам.
Раннее выявление туберозного склероза очень важно для замедления или остановки прогрессирования заболевания. После постановки диагноза мы рекомендуем как можно скорее связаться со специалистом TSC для получения соответствующих рекомендаций по лечению и постоянного ухода, чтобы повысить шансы вашего ребенка на ведение полноценной и продуктивной жизни.
Туберозный склероз — Педиатрия, связанная с развитием и поведением — Детская больница Голизано
Что такое нейрокожные синдромы у детей?
Нейрокожные синдромы — это заболевания, поражающие головной, спинной мозг, органы, кожа да кости.Заболевания — это пожизненное состояние, которое может вызвать рост опухоли. в этих областях. Они также могут вызывать другие проблемы, такие как потеря слуха, судороги, и проблемы развития. У каждого расстройства разные симптомы. Самый распространенный нарушения у детей вызывают кожные новообразования.
3 наиболее распространенных типа нейрокожных синдромов:
Туберозный склероз (TS)
Нейрофиброматоз (НФ), включая НФ1, НФ2 и шванноматоз
Болезнь Штетра-Вебера
Что вызывает кожно-нервный синдром у ребенка?
Все эти болезни присутствуют при рождении (врожденные).Они вызваны изменениями генов.
Туберозный склероз (ТС) — аутосомно-доминантное заболевание. Аутосомно означает, что оба мальчики и девочки страдают. Доминантный означает, что требуется только 1 копия гена. иметь состояние. Родитель с TS или геном TS имеет 50% шанс сдать экзамен. ген передается каждому ребенку. Многие дети, рожденные с ТС, — первые случаи в семье. Это связано с тем, что большинство случаев TS вызваны новым изменением гена (мутацией) и являются не передается по наследству.Но у родителей ребенка с TS могут быть очень легкие симптомы беспорядок. Считается, что родители имеют несколько повышенный риск иметь еще один ребенок с ТС.
Нейрофиброматоз типа 1 (NF1) встречается примерно у 1 из 3000-4000 детей в США. NF1 — аутосомно-доминантное заболевание. Это вызвано изменениями в гене на хромосоме. 17. В половине случаев это заболевание передается по наследству от родителя, заболевшего заболеванием.
Нейрофиброматоз 2 типа (NF2) встречается реже, также является аутосомно-доминантным заболеванием. Он поражает примерно 1 из 25 000 младенцев в США. Изменение гена, вызывающее NF2, — это на хромосоме 22.
Родитель с NF имеет шанс 1 из 2 передать генетическую мутацию и заболевание. каждому ребенку.
NF также может быть результатом изменения нового гена. От 3 из 10 до 1 из 2 случаев НФ вызваны новой мутацией и не передаются по наследству. Мальчики и девочки страдают одинаково.
Шванноматоз — форма НФ. Это редко, и только в 3 случаях из 20 передаются по наследству. Выделяют 2 генетические формы шванноматоза:
Шванноматоз 1. Это вызвано мутациями в генах SMARCB1 или LZTR1. Это условие также известен как врожденный кожный нейрилемматоз.
Шванноматоз 2. Это заболевание начинается в зрелом возрасте. Это вызывает шванномы (доброкачественные опухоли нервов). разрастаться по всему телу.Но других симптомов у него нет.
Причина болезни Стерджа-Вебера неизвестна. Исследователи считают, что это происходит случайно (спорадически). В некоторых случаях гемангиомы есть у других членов семьи. Это не рак (доброкачественные) новообразования, состоящие из кровеносных сосудов. Некоторые дети с этим заболеванием могут иметь мутации в гене под названием GNAQ.
Какие дети подвержены риску нейрокожного синдрома?
Ребенок более подвержен риску нейрокожного синдрома, если у него есть член семьи. с одним из синдромов.
Каковы симптомы кожно-нервного синдрома у ребенка?
Симптомы могут проявляться у каждого ребенка по-разному. Ниже приведены наиболее частые симптомы. для каждого условия:
Туберозный склероз
Это вызывает рост клубней в головном мозге и сетчатке глаза. Клубневидный склероз поражает также многие другие органы тела. Это может повлиять на мозг, спинной пуповина, легкие, сердце, почки, кожа и кости. Это также может вызвать умственную отсталость, задержки в развитии, судороги и неспособность к обучению.
Нейрофиброматоз типа 1 (NF1)
Это наиболее распространенный тип нейрофиброматоза. Его еще называют фон Реклингхаузеном. болезнь. Классический симптом NF1 — светло-коричневые пятна пигмента на коже. Они известны как кафе с молоком. У ребенка также могут быть опухоли кожи, которые не рак (доброкачественный). Их называют нейрофибромами. Нейрофибромы встречаются часто растет на нервах и в органах. У людей чаще возникают опухоли головного мозга. с NF.Менее чем у 1 из 100 человек с NF1 будет рак (злокачественный) нейрофибромы. У более старшего ребенка также могут быть узелки Лиша. Это небольшие опухоли на цветных часть глаза (радужная оболочка). Обычно это не вызывает проблем. Другие симптомы могут включать: потеря слуха, головные боли, судороги, сколиоз и лицевая боль или онемение. Интеллектуальный Инвалидность той или иной степени может несколько чаще встречаться у людей с NF1. О у половины могут быть различные проблемы с обучением и синдром дефицита внимания.Почечный стеноз артерии и другие сосудистые проблемы могут возникнуть при NF1.
Нейрофиброматоз 2 типа (NF2)
NF2 поражает примерно 1 человека из 25 000. Симптомы обычно появляются в возрасте 18 лет. и 22. Опухоли, называемые шванномами, растут на ветви вестибулярного нерва. Эти известны как двусторонние вестибулярные шванномы (БВШ). Эти опухоли на 8-м черепном нерве может привести к потере слуха, головным болям, проблемам с мимикой, проблемам с равновесие и затруднения при ходьбе.У ребенка может быть потеря слуха. Другие признаки NF2 могут включают судороги, опухоли оболочек головного и спинного мозга (менингиомы), узелки на коже (нейрофибромы), катаракта и пятна с молоком.
Шванноматоз
Этот тип нейрофиброматоза вызывает прорастание шванном по всему телу, но без другие симптомы NF1 или NF2. Основной симптом — сильная боль, возникающая при шваннома увеличивается в размерах или давит на нерв или близлежащие ткани.Другие симптомы могут включают онемение, покалывание или слабость в пальцах рук и ног.
Болезнь Штетра-Вебера
Классический симптом этого заболевания — отметина на лице ребенка, называемая портвейном. пятно. Пятно от портвейна — это плоский участок на коже, цвет которого варьируется от красного. до темно-фиолетового. Присутствует с рождения. Чаще всего встречается рядом с глаз и лоб. Родинка вызвана слишком большим количеством крошечных кровеносных сосудов, образующихся под кожа. Также могут быть связанные аномалии головного мозга на той же стороне мозга. как поражение лица.У ребенка также могут быть судороги, мышечная слабость, изменения зрения, и умственная отсталость. У ребенка также может быть повышенное давление в глазу (глаукома). при рождении. Болезнь Стерджа-Вебера не влияет на другие органы тела.
Симптомы нейрокожных синдромов могут быть такими же, как и при других состояниях здоровья. Делать Убедитесь, что ваш ребенок обращается к своему врачу для постановки диагноза.
Как диагностируют кожно-нервный синдром у ребенка?
Медицинский работник спросит у вашего ребенка симптомы, историю болезни и этапы развития. Он или она может также спросить об истории болезни вашей семьи. Он или она проведет медицинский осмотр вашего ребенка. У вашего ребенка также могут быть анализы, такие как в виде:
Генетические тесты. Это анализы крови. Они проверяют состояние здоровья, присущее семьям.
МРТ. В этом тесте используются большие магниты, радиоволны и компьютер для создания изображений изнутри. тела.
Компьютерная томография. Этот тест использует серию рентгеновских лучей и компьютер для создания изображений внутренней части тело. КТ показывает больше деталей, чем обычный рентген.
Электроэнцефалограмма (ЭЭГ). Этот тест регистрирует электрическую активность мозга с помощью липких подушечек (электродов). прикрепляется к коже головы.
Офтальмологический осмотр. Это делается для проверки наличия новообразований на сетчатке, катаракты или избыточного давления в сетчатке. глаз.
Биопсия. Можно взять небольшой образец ткани опухоли или поражения кожи. Это проверено с микроскопом.
Как лечится нейрокожный синдром у ребенка?
Лечение будет зависеть от симптомов, возраста и общего состояния вашего ребенка.Это также будет зависят от того, насколько тяжелое состояние. Нейрокожные синдромы — это пожизненное состояние. от которых нет лекарства. По этой причине медицинские работники вашего ребенка будут стремиться:
Управлять такими симптомами, как судороги
Предотвратить или уменьшить проблемы
Максимально используйте способности ребенка
Ребенка лечит медицинская бригада, которая может включать:
Педиатр или семейный врач. Это лечащий врач ребенка.
Невролог. Это поставщик медицинских услуг, занимающийся лечением заболеваний головного, спинного мозга и нервы.
Нейрохирург. Это хирург, занимающийся лечением головного и спинного мозга.
Хирург-ортопед. Это хирург, который занимается лечением мышц, связок, сухожилий и костей.
Офтальмолог. Это поставщик медицинских услуг, который занимается лечением глазных болезней.
Онколог. Это медицинский работник, занимающийся лечением рака и других опухолей.
Реабилитационная бригада. В эту группу могут входить физиотерапевты, терапевты, логопеды и аудиологи. Это может также включать медсестер и социальных работников.
Лечение меняется по мере необходимости.В некоторых случаях может проводиться операция по удалению опухолей, которые может быть рак или по косметическим причинам.
Обсудите с лечащим врачом вашего ребенка риски, преимущества и возможные побочные эффекты всех видов лечения.
Как я могу помочь предотвратить кожно-нервный синдром у моего ребенка?
Ваш лечащий врач может посоветовать генетическое консультирование. Вы можете обсудить с консультантом риск нейрокожного синдрома при будущей беременности.
Как я могу помочь своему ребенку жить с нейрокожным синдромом?
Нейрокожный синдром — неизлечимое заболевание на всю жизнь.Здравоохранение вашего ребенка поставщики будут работать, чтобы предотвратить деформации или свести их к минимуму. Они также будут работайте, чтобы помочь вашему ребенку максимально использовать свои способности. Вы можете помочь своему ребенку укреплять его или ее самооценку и быть максимально независимым. Физические и профессиональная реабилитация, а также дополнительная поддержка в школе могут помочь ребенку нормально функционировать как можно лучше.
Полная степень кожно-нервного синдрома обычно полностью не известна. после рождения.Это может стать яснее по мере взросления и развития ребенка.
Когда мне следует позвонить поставщику медицинских услуг для моего ребенка?
Позвоните поставщику медицинских услуг, если у вашего ребенка:
Основные сведения о нейрокожных синдромах у детей
Нейрокожные синдромы — это заболевания, поражающие головной, спинной мозг, органы, кожа да кости.
Заболевания — это пожизненные состояния, которые могут вызывать рост опухолей в этих областях.Они также могут вызывать другие проблемы, такие как потеря слуха, судороги и нарушения развития. проблемы.
У каждого расстройства разные симптомы. Наиболее частые расстройства у детей вызывают кожные новообразования.
3 наиболее распространенных типа нейрокожных синдромов: туберозный склероз (TS), нейрофиброматоз. (NF) и болезнь Стерджа-Вебера.
Все эти болезни присутствуют при рождении (врожденные).Они вызваны изменениями генов.
Нейрокожный синдром — неизлечимое заболевание на всю жизнь. В некоторых случаях, операция может быть сделана для удаления опухоли, которая может быть раком или по косметическим причинам.
Следующие шаги
Советы, которые помогут вам получить максимальную пользу от посещения лечащего врача вашего ребенка:
Знайте причину визита и то, что вы хотите.
Перед визитом запишите вопросы, на которые хотите получить ответы.
При посещении запишите название нового диагноза и любые новые лекарства, методы лечения, или тесты. Также запишите все новые инструкции, которые ваш поставщик дает вам для вашего ребенка.
Узнайте, почему прописано новое лекарство или лечение и как они помогут вашему ребенку. Также знайте, каковы побочные эффекты.
Спросите, можно ли вылечить состояние вашего ребенка другими способами.
Знайте, почему рекомендуется тест или процедура и что могут означать результаты.
Знайте, чего ожидать, если ваш ребенок не принимает лекарство, не проходит обследование или процедуру.
Если вашему ребенку назначен повторный прием, запишите дату, время и цель. для этого визита.
Узнайте, как вы можете связаться с лечащим врачом вашего ребенка в нерабочее время.Это важно если ваш ребенок заболел, и у вас есть вопросы или вам нужен совет.
Медицинские онлайн-обозреватели:
- Джозеф Кампеллоне MD
- Pat F Басс MD MPH
- Раймонд Кент Терли BSN MSN RN
, если у вашего ребенка комплекс туберозного склероза (TSC)
Комплекс туберозного склероза (ТСК) — это заболевание, вызывающее наросты по всему телу.Нервные клетки развивают аномальные разрастания, называемые гамартомами. Наиболее частыми местами возникновения гамартом являются мозг, глаза, сердце, легкие, почки и кожа. Гамартомы не являются раком (доброкачественными). Но в зависимости от того, где они растут, они могут вызвать проблемы. Это могут быть судороги, проблемы с кожей и нарушение обучаемости. Лечащий врач вашего ребенка может рассказать вам больше о TSC и вариантах лечения для вашего ребенка.
Каковы причины TSC?
TSC вызывается изменением (мутацией) определенных генов, влияющих на рост нервов.Это изменение часто случается случайно. Он также может передаваться в семьях. Если диагноз подтверждается, родители, братья и сестры также должны проверить это состояние.
Каковы симптомы TSC?
Дети с TSC часто имеют:
Когнитивные проблемы, проблемы с обучением и развитием
Аутизм и аутистическое поведение
Гиперактивность
Самоповреждающее поведение
в зависимости от других симптомов на месте роста гамартом:
Гамартомы глаза могут вызывать проблемы со зрением.
Гамартомы сердца могут вызывать нерегулярное сердцебиение.
Гамартомы почек могут вызывать аномальное развитие клеток. Это может привести к повышению артериального давления или снижению функции почек.
Гамартомы легких встречаются только у девочек и могут вызывать проблемы с дыханием.
Гамартомы головного мозга могут вызывать:
Гамартомы кожи могут вызывать:
Светлые пятна (гипопигментация)
Утолщение кожи, напоминающее апельсиновую корку
Прыщи, похожие на угри,
на лицеНебольшие мясистые опухоли вокруг ногтей на ногах или на руках
Как диагностируется TSC?
Ваш ребенок, скорее всего, обратится к детскому неврологу для диагностики и лечения.Это врач, который занимается лечением проблем с нервной системой. Медицинский работник спросит об истории болезни вашего ребенка. Это сделано для того, чтобы больше узнать о симптомах вашего ребенка, других проблемах со здоровьем и семейном анамнезе. Вашему ребенку также могут пройти тесты, например:
Обследование нервной системы. Это необходимо для проверки того, насколько хорошо работает нервная система вашего ребенка. Во время обследования врач проверяет мышечную силу, баланс, координацию и рефлексы вашего ребенка.Он или она также проверяет такие навыки, как зрение, память и слух. Кроме того, врач проверяет наличие гамартом на коже.
Кожный осмотр. Это нужно для поиска роста TSC.
Офтальмологический осмотр. Это нужно для поиска роста TSC.
Визуальный тест. Это может быть МРТ или компьютерная томография. Эти снимки показывают подробные изображения мозга. Врач может проверить наличие аномальных клеток или опухолей.Ультразвуковая визуализация также полезна для поиска и наблюдения за поражениями в сердце, печени и почках.
Генетические тесты. Это для проверки мутации.
Как лечится TSC?
Лечение TSC зависит от потребностей вашего ребенка. Лечение может включать:
Регулярные осмотры. Посещение поставщика медицинских услуг для проверки здоровья вашего ребенка и проведения планового тестирования. Например, если у вашего ребенка гамартомы в сердце, ему или ей могут потребоваться тесты, чтобы проверить наличие таких проблем, как нерегулярное сердцебиение.
Специальное образование. Это может помочь детям справиться с симптомами задержки развития.
Поддерживающая терапия. Это может включать речевую терапию, физиотерапию или трудотерапию.
Лекарства. Они могут контролировать проблемы, такие как судороги.
Хирургия. Это может быть сделано для удаления опухолей или кожных повреждений.
Каковы проблемы в долгосрочной перспективе?
TSC — это пожизненное состояние, которым необходимо управлять.Результат для вашего ребенка зависит от тяжести его или ее состояния. Некоторые дети могут быть такими же активными и независимыми, как и другие дети. Другим может потребоваться дополнительное лечение и поддерживающая терапия. Со стороны почек, легких и головного мозга могут возникать долгосрочные осложнения. Также существует некоторый риск развития рака. Гамартомы необходимо наблюдать на предмет возможного превращения в раковые (злокачественные) опухоли. Работайте в тесном сотрудничестве с медицинской бригадой вашего ребенка, чтобы узнать, как лучше всего помочь вашему ребенку. Расскажите ребенку о TSC в соответствии с возрастом.Как можно больше вовлекайте вашего ребенка в решения, касающиеся здравоохранения, которые на него влияют.
Позитивный настрой помогает поддерживать вашего ребенка. Поощряйте ребенка быть активным и пробовать новое. Подумайте о консультациях, которые помогут вам и вашему ребенку справиться с любыми тревогами или проблемами. И получите помощь от своих друзей, сообщества и групп поддержки.

 Ю. Туберозный склероз у детей//Российский вестник перинатологии и педиатрии. 2001. № 4. С. 33-41.
Ю. Туберозный склероз у детей//Российский вестник перинатологии и педиатрии. 2001. № 4. С. 33-41.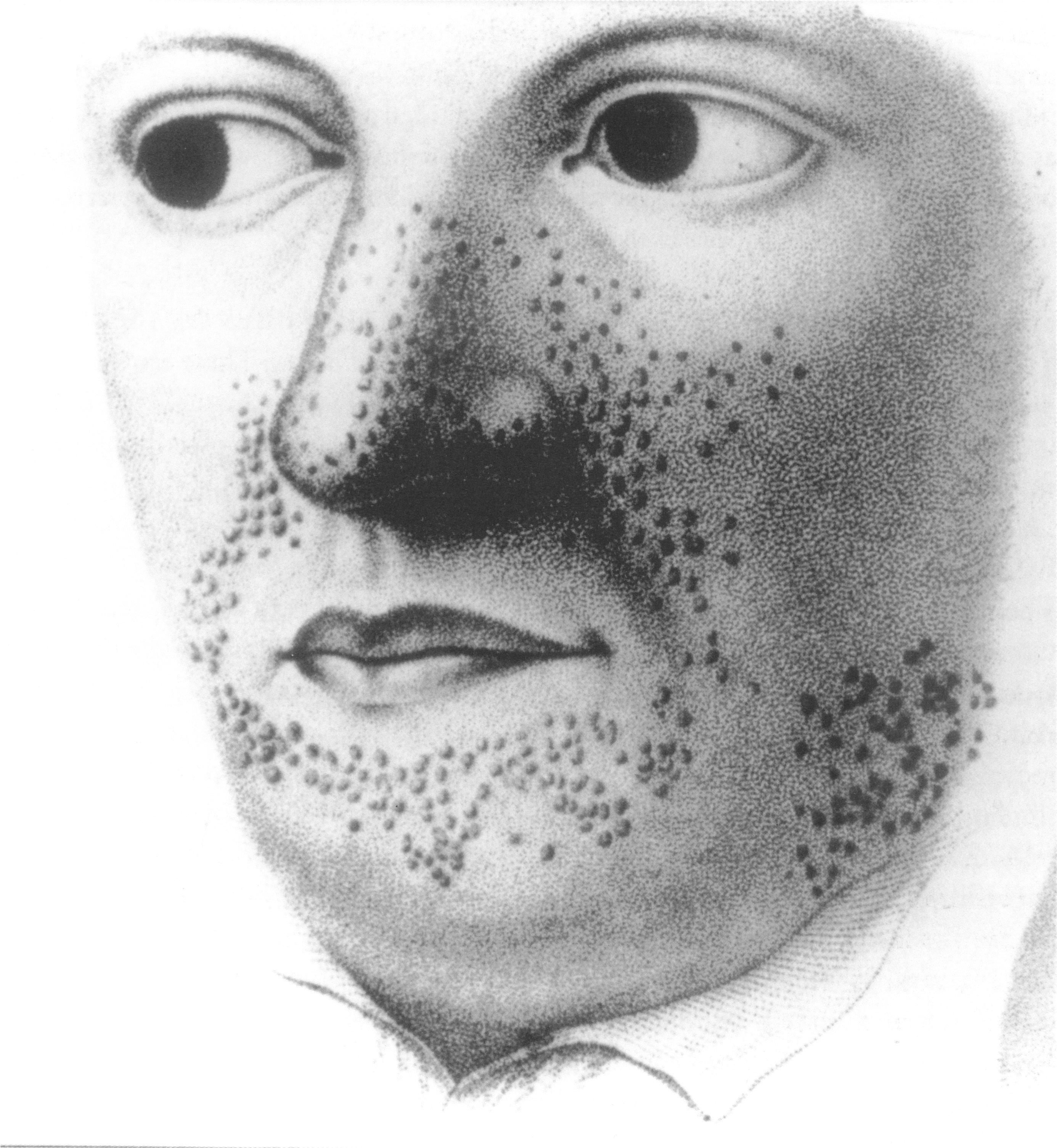 and the Topiramate YOL Study Group. Topiramate in the Long-Term Management of Refractory Epilepsy. Epilepsia. 2000; 41: 1: 72-76.
and the Topiramate YOL Study Group. Topiramate in the Long-Term Management of Refractory Epilepsy. Epilepsia. 2000; 41: 1: 72-76.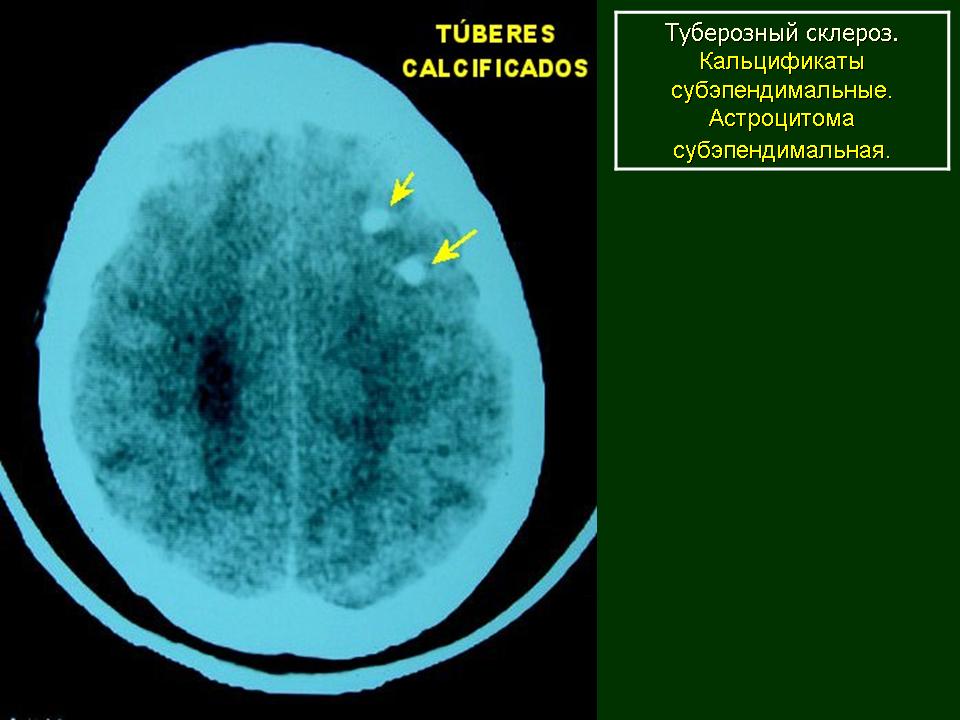 A report of five cases and review of the literature. Minerva Pediatr. 1992; 44: 6: 305-311.
A report of five cases and review of the literature. Minerva Pediatr. 1992; 44: 6: 305-311.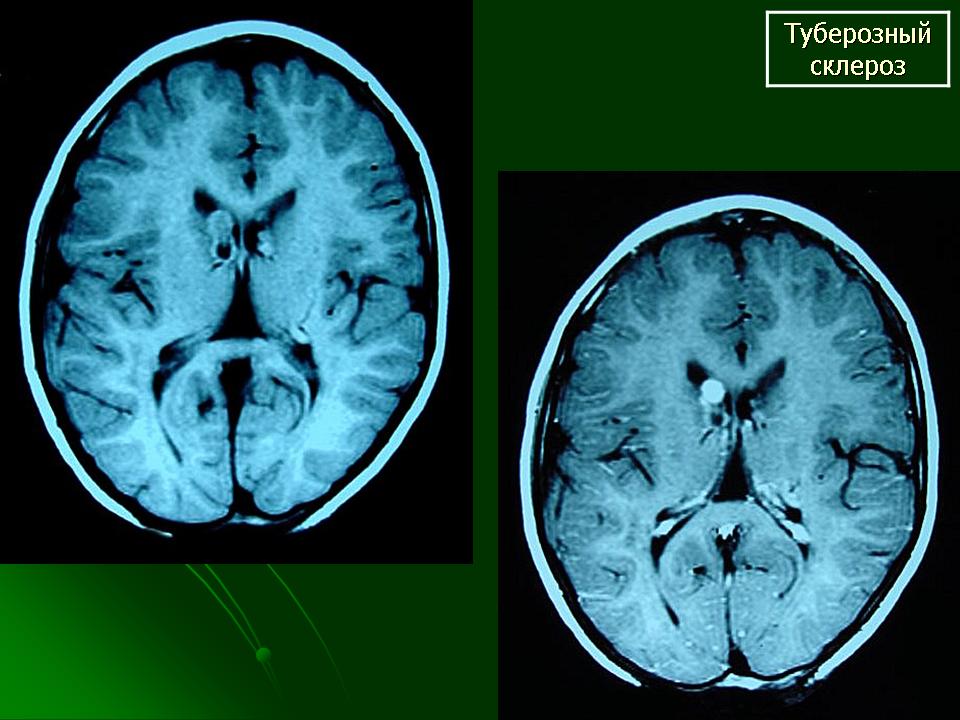 et al. Neuropsychiatric aspects of tuberous sclerosis. Annals of the New York Academy of Sciences. 1991; 615: 8-16.
et al. Neuropsychiatric aspects of tuberous sclerosis. Annals of the New York Academy of Sciences. 1991; 615: 8-16. 2000; 41: 1: 61-65.
2000; 41: 1: 61-65.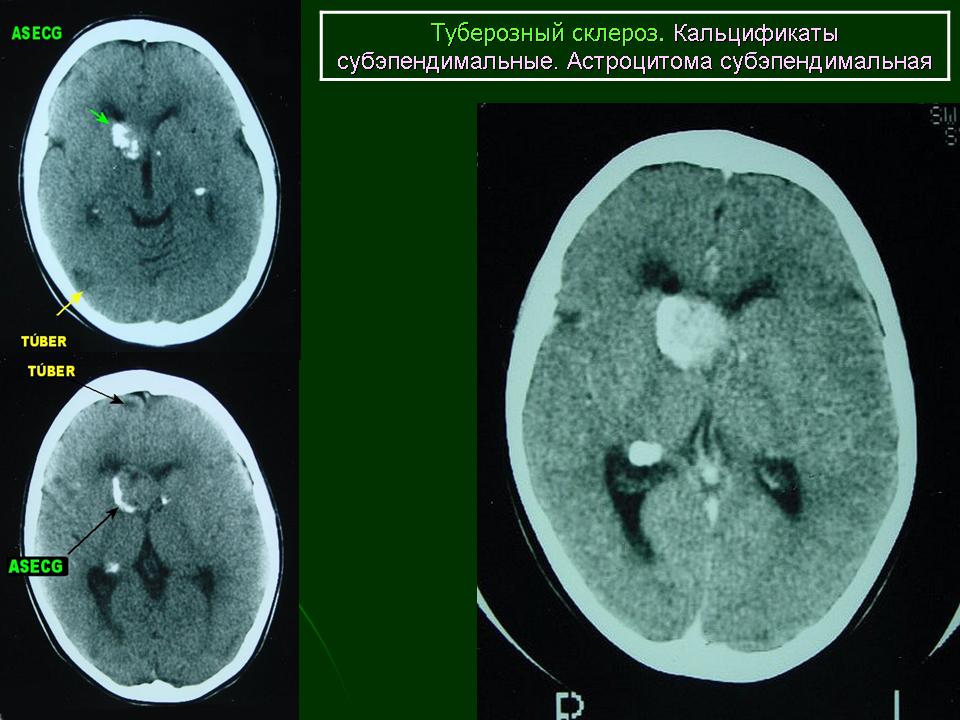 et al. CT and MR imaging of cerebral tuberous sclerosis. Brain & Development. 1998; 20: 209-221.
et al. CT and MR imaging of cerebral tuberous sclerosis. Brain & Development. 1998; 20: 209-221.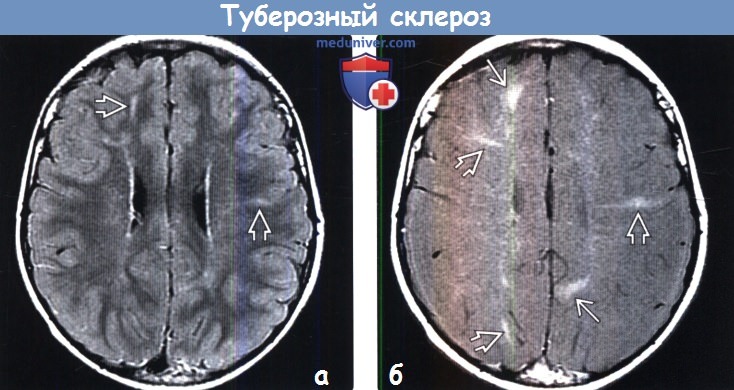 Ed. M. Gomes, J. Sampson, V. Whittemore. New York; Oxford: Oxford University Press. 1999; 194-206.
Ed. M. Gomes, J. Sampson, V. Whittemore. New York; Oxford: Oxford University Press. 1999; 194-206.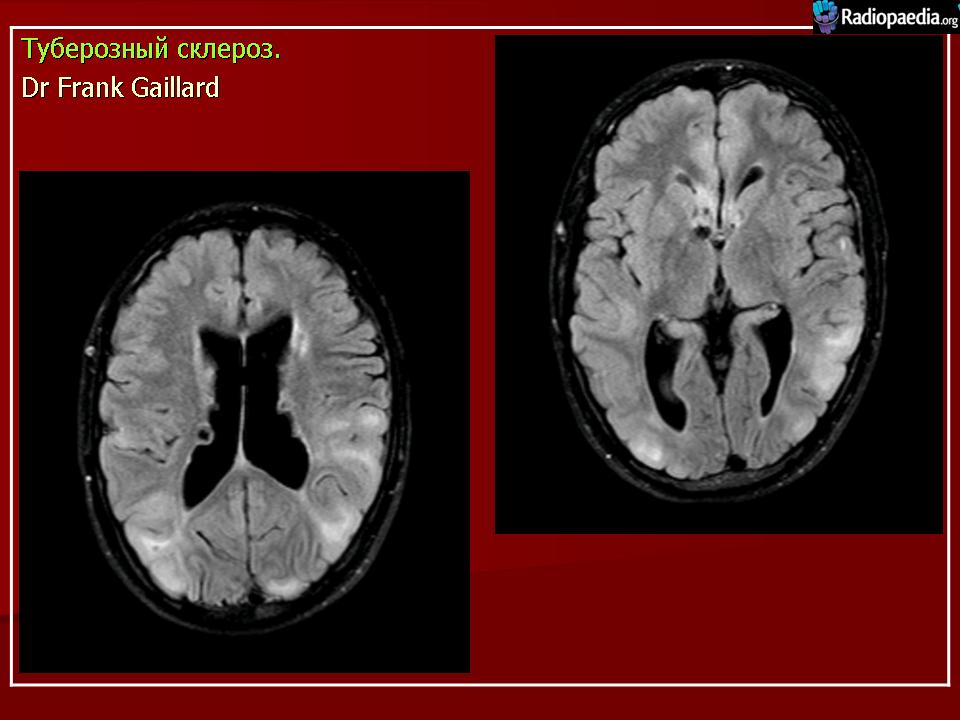 J Paediatr Child Health. 1998; 34: 624-628.
J Paediatr Child Health. 1998; 34: 624-628.
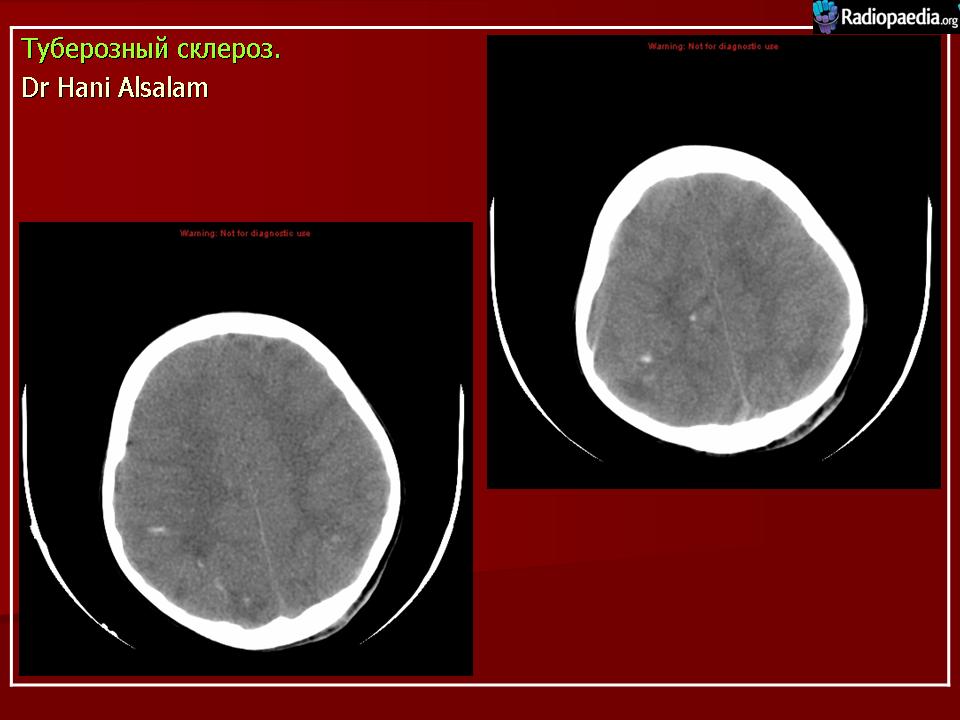 S., Delgado M. R. et al. Early Diagnosis of Subependymal Giant Cell Astrocytoma in Patients With Tuberous Sclerosis. Journal of Child Neurology. 1998; 13: 173-177.
S., Delgado M. R. et al. Early Diagnosis of Subependymal Giant Cell Astrocytoma in Patients With Tuberous Sclerosis. Journal of Child Neurology. 1998; 13: 173-177.