Лаборатория ДНК-Диагностики — ПЦР-исследования из урогенитального тракта у женщин
В материале даны общие рекомендации по взятию материала из урогенитального тракта у женщин для исследований методом ПЦР. Просим тщательно соблюдать данные рекомендации для повышения точности исследования.
Для диагностики урогенитальных инфекций у женщин используют соскобы эпителия цервикального канала, уретры, а также мазки из влагалища. При комплексном обследовании целесообразно исследовать материал из всех трёх локализаций.
Соскоб эпителия слизистой цервикального канала
Используется для диагностики инфекций, вызванных хламидиями, гонококком, ВПЧ, ВПГ 1/2 типов, ЦМВ, Mycoplasma genitalium. Материал из слизистой цервикального канала должен обязательно исследоваться при контроле терапии этих инфекций. Соскоб из цервикального канала должен содержать достаточное количество клеток цилиндрического эпителия.
Рекомендуемый инструмент для взятия материала — зонд-цитощётка тип D (например, «Юнона»), либо зонд универсальный ЗГУ-ЦМ.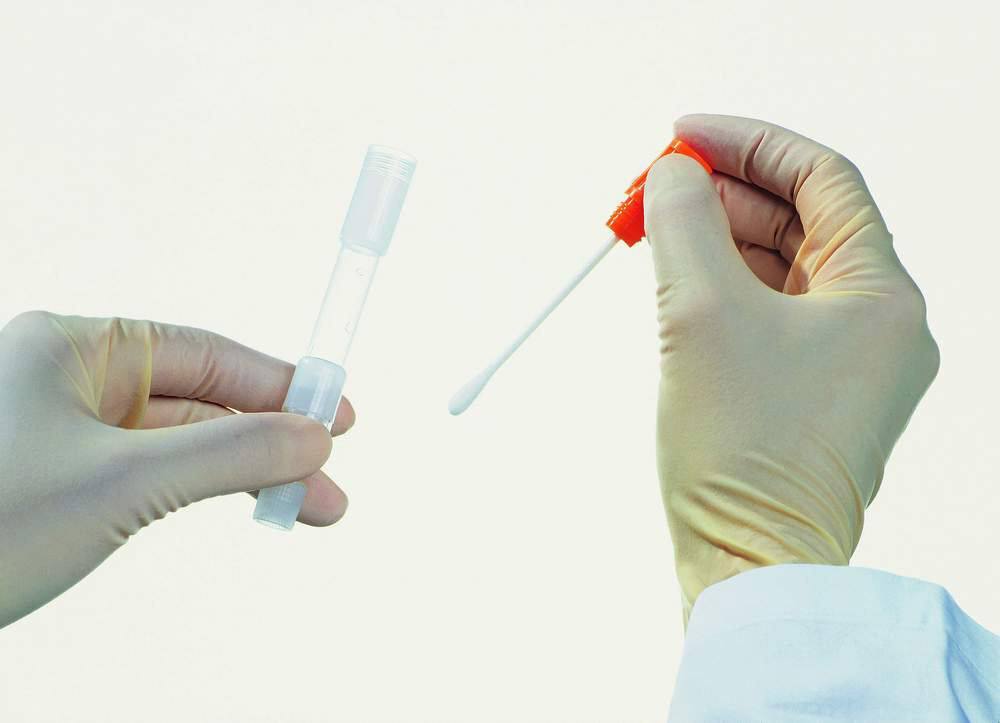
Перед получением материала стерильным тампоном удаляют слизистую пробку и слизь с поверхности шейки матки. Рабочую часть зонда вводят в цервикальный канал и делают два полных оборота по и против часовой стрелки.
Зонд с собранным материалом переносится в пробирку с транспортной средой ЭДЕМ. Рабочую часть зонда обламывают в области насечки и оставляют в пробирке с транспортной средой, пробирку закрывают. Если на зонде нет насечки, рабочую часть зонда погружают в среду, после чего прижимают её к внутренней стенке пробирки и вращают 5-10 секунд, после чего инструмент удаляют, а пробирку плотно закрывают и маркируют.
Мазок (отделяемое) из влагалища
Рекомендуемый инструмент для взятия материала — зонд универсальный ЗГУ-ЦМ.
Рабочую часть зонда погружают в отделяемое задненижнего свода влагалища, и, вращая зонд, проводят по поверхности слизистой, стараясь максимально полно собрать материал.
Зонд с собранным материалом переносится в
Основные требования подготовки пациента к ПЦР-диагностике
Общие рекомендации по подготовке к ПЦР-диагностике
Помните, что достоверные результаты можно получить только в том случае, если соблюдать несложные рекомендации, приведенные ниже!
- За сутки до сдачи анализа исключить интимную близость.

При взятии мазка:
- Для женщин — не брать мазок перед началом менструации.
- Для мужчин — перед взятием материал воздержаться от мочеиспускания в течение полутора-двух часов.
Рекомендации по подготовке к сдаче анализов на инфекции, передаваемые половым путем
В некоторых случаях заболевания протекают так, что их трудно выявить. То есть, человека практически ничего не беспокоит, но в то же время он болен и ему необходимо лечение. Для того, чтобы точно выявить заболевание, передаваемое половым путем, необходимо придерживаться нескольких несложных правил, соблюдение которых обеспечит наилучшую выявляемость:
- Перед сдачей материала на исследование потерпите пару часов, воздержитесь от мочеиспускания. Это необходимо для того, чтобы инфекция скопилась в нужном для выявления количестве.
- Воздержитесь от возможной интимной близости в течение суток, предшествующих сдаче ПЦР-анализов.
 Это также необходимо для того, чтобы инфекция скопилась в нужном количестве в предстательной железе или влагалище.
Это также необходимо для того, чтобы инфекция скопилась в нужном количестве в предстательной железе или влагалище. - Женщины по возможности сдают анализы на ПЦР-диагностику на 4-5 день менструального цикла. Это обеспечивает наилучшую выявляемость инфекций.
Настоятельно рекомендуется провести так называемую провокацию перед забором анализов на ПЦР-диагностику. Эту процедуру проводит лечащий врач или сам пациент по рекомендации врача. Она заключается в небольшом потреблении слабоалкогольных напитков и острой пищи для временного ослабления иммунной системы человека.
Основные требования подготовки пациента к пцр-диагностике
За 10 дней до взятия биоматериала необходимо прекратить прием лекарственных препаратов и лечебные процедуры.
Кровь сдавать натощак.
Моча (средняя порция) собирается утром после сна.
Доставка в лабораторию осуществляется в тот же день в течение 2-3 часов.Мазок для женщин. Не проводится взятие материала в дни менструации.
Не проводится взятие материала в дни менструации.
Мазок для мужчин. Перед исследованием воздержаться от мочеиспускания в течение 1,5-2 часов.
Взятие материала на гонорею
Накануне исследования запрещается проводить туалет наружных половых органов и спринцевание.
За 3-4 часа до исследования воздержаться от мочеиспускания и половых контактов. У женщин материал берется перед менструацией или через 1-2 дня после ее окончания.
Как правильно подготовиться к ПЦР-анализу (ДНК-диагностике)
Достоверность результатов лабораторной диагностики пцр зависит не только от опыта и профессионализма врача-лаборанта, возможностей данной лаборатории, но и от того, соблюдал ли пациент рекомендации врача, насколько правильной была его подготовка к проведению анализа. На самом деле, ничего сложного в правильной подготовке нет. При сдаче анализа методом ПЦР врачи рекомендуют соблюдать следующие правила:
За сутки до проведения анализа не жить половой жизнью.
Сдача ПЦР-анализа крови проводится натощак, т.е. необходимо ничего не есть, не пить и не жевать жвачку.
Для ПЦР-анализа мочи используется первая утренняя порция, собранная в чистый, стерильный контейнер.
Анализы на torch-инфекции при планировании беременности и на ранних сроках беременности
Анализы на TORCH-инфекции лучше всего сдавать не во время беременности, а за 2-3 месяца до планируемого зачатия. В этом случае при обнаружении острой или подострой формы инфекции врач сможет назначить эффективное лечение, не беспокоясь о том, что лекарственные препараты могут повредить плоду.
Если во время обследования обнаружится, что антитела к данной инфекции из ТОРЧ-комплекса в организме есть и их количество соответствует норме, то это скажет о том, что в период протекаемости беременности торч-инфекции не будут угрожать плоду.
Наконец, если антител к торч-инфекциям обнаружено не будет, то во время беременности женщине необходимо будет обращать повышенное внимание на меры профилактики: принимать препараты, укрепляющие иммунитет, вести здоровый образ жизни, правильно и полноценно питаться, много двигаться, проводить несколько часов в день на свежем воздухе.
Кроме того, есть дополнительные меры профилактики токсоплазмоза — они включают в себя тщательное соблюдение правил гигиены, избегание контакта с кошками или процесса обработки сырого мяса.
Для профилактики краснухи за несколько месяцев до предполагаемой беременности женщине рекомендуется сделать прививку против краснухи.
Если сдать анализы на ТОРЧ-инфекции до беременности не удалось, это необходимо сделать на как можно более ранних сроках, потому что именно в первые несколько недель первичное заражение торч-инфекциями может быть наиболее опасно с точки зрения инфицирования плода.
Наиболее распространенными для выявления торч-инфекций методами диагностики являются ИФА (иммуноферментный анализ) и ПЦР (полимеразная цепная реакция).
Методом ПЦР можно выявить наличие или отсутствие ДНК возбудителя инфекции в организме. Более того, этот метод позволяет идентифицировать тип возбудителя (например, герпес I или II типа).
Для анализа методом ПЦР может использоваться кровь, выделения из влагалища или шейки матки, моча. ПЦР характеризуется высокой точностью получаемых результатов (90-95%). Время от взятия материала для исследования до получения результатов обычно составляет не более двух суток.
Метод ПЦР хорошо зарекомендовал себя в диагностике хронических и бессимптомных инфекций. Очень важно, что он позволяет выявить даже ничтожно малое количество возбудителя инфекции.
Однако метод ПЦР не может ответить на все вопросы, касающиеся торч-инфекций. Например, отличить с помощью ПЦР острую или недавнюю инфекцию от носительства инфекции невозможно. Для этого используется метод ИФА, основанный на выявлении антител к возбудителю инфекции.
Для этого используется метод ИФА, основанный на выявлении антител к возбудителю инфекции.
У мужчин материалом для исследования служат выделения из мочеиспускательного канала; у женщин — выделения из мочеиспускательного канала, шейки матки, влагалища.
Однако более достоверные результаты дает анализ крови, так как именно сыворотка крови содержит антитела к возбудителю инфекций. По тому, какие именно антитела выявлены и какова их концентрация, врач делает выводы о том, страдает пациентка острой или хронической формой заболевания или просто является носителем инфекции.
Разумеется, точную интерпретацию анализов на торч-инфекции может дать только врач, он же, в случае необходимости, назначит дополнительные обследования и предложит схему лечения или меры профилактики TORCH-инфекций.
Анализы на ВПЧ цена — сдать анализ на папилломавирус человека в СПб
 Нет точной статистики, сколько людей в мире заражены ВПЧ, потому что у большинства заражённых вирус никак себя не проявляет. Биологи считают, что около 80 % населения земли — носители ВПЧ.
Нет точной статистики, сколько людей в мире заражены ВПЧ, потому что у большинства заражённых вирус никак себя не проявляет. Биологи считают, что около 80 % населения земли — носители ВПЧ.
Опасность вируса в том, что некоторые его типы могут привести к онкологии. 98 % рака шейки матки (по данным учёных США — 100 %) связаны с ВПЧ. Вирус провоцирует рак влагалища, вульвы, анального канала, мужских половых органов, горла, рта. Причём смертельно опасное заболевание может развиться спустя годы, десятилетия после заражения, если возникнут благоприятные для этого условия.
Всего в группу ВПЧ входит более 170 вирусов и штаммов, из них примерно 40 передаются половым путём, а 13 способны вызвать рак.
Заражение отдельными типами ВПЧ — при наличии высокого иммунитета — проходит незаметно, бесследно для организма. Другие штаммы заставляют клетки кожи усиленно делиться, в итоге появляются бородавки, папилломы, кондиломы («венерические бородавки»). Третьи типы, интегрируя в ДНК человека, действуют как онкогены и способствуют злокачественной трансформации клеток, росту опухолей.
Третьи типы, интегрируя в ДНК человека, действуют как онкогены и способствуют злокачественной трансформации клеток, росту опухолей.
Это важно! ВПЧ не является достаточным фактором для развития онкологического заболевания. Но он — один из важнейших онкофаторов, «провокатор» озлокачествления клеток.
Чтобы началось перерождение здоровой ткани в раковую, необходимо сочетание нескольких условий, в их числе — сбои в работе иммунной системы. Именно иммунитет — главный защитник в том числе и от увеличения вирусной нагрузки ВПЧ.
Очень важно периодически сдавать анализа на ВПЧ, чтобы предотвратить опасность, вызванную вирусом. Так, можно вылечить предраковое состояние шейки матки. Другие онкологии, связанные с ВПЧ, лучше поддаются лечению, если оно начинается на ранней стадии заболевания и контролируется периодическими исследованиями на снижение/повышение вирусной нагрузки.
Основные способы заражения:
-
вагинальный, оральный, анальный секс с человеком, заражённым ВПЧ;
-
при контактах «кожа-к-коже» с человеком, заражённым папилломавирусом, или контакте с поверхностями, которых касался заражённый человек — бытовое заражение возможно, если на коже имеются порезы, ссадины, другие повреждения;
-
при родах — от матери к ребёнку.

Последние исследования американских и европейских учёных показали, что велика вероятность заражения ВПЧ в медицинских учреждениях — при переливании крови, использовании медицинского оборудования, вдыхании вирусных частиц, например — при лазерной абляции или электрокоагуляции кондилом.
Сложность борьбы с неполовыми формами заражениями в том, что вирус чрезвычайно устойчив к большинству дезинфицирующих средств. ВПЧ — первый вирус, оказавшийся нечувствительным к инактивации (обработке) глутаровым альдегидом (средством для стерилизации хирургических инструментов, требующих абсолютной чистоты). Перед врачами и технологами встала проблема обеззараживания приборов, которые нельзя автоклавировать и подвергать воздействию агрессивных химических соединений.
Симптомы и типы вируса папилломы человека
Симптомы заражения различаются в зависимости от типа ВПЧ. Некоторые типы, например — ВПЧ5, сохраняются в организме человека без клинических симптомов и могут быть обнаружены только специальными исследованиями. Штаммы ВПЧ1, 2, 4, 7, 22, 63 вызывают образование бородавок на руках, ногах, подошвах.
Штаммы ВПЧ1, 2, 4, 7, 22, 63 вызывают образование бородавок на руках, ногах, подошвах.
Типы 6, 11, 42, 44 способны вызвать развитие генитальных бородавок, папилломатоза гортани; 6, 16, 18, 31 и другие — анальной дисплазии; 60 — вирусной кисты.
К раку половых органов способны привести штаммы 26, 53, 66. Штаммы с высоким онкориском — 33, 35, 39, 51, 52, 56, 58, 59. Самым высоким риском трансформации клеток в злокачественные обладают типы 16, 18, 31, 45.
Когда назначаются
Анализы на ВПЧ нужно пройти каждому взрослому человеку самостоятельно, без назначения, т. к. вероятность, что вы заражены — 8 из 10.
Направление на анализ обычно выдаётся дерматологом, урологом, гинекологом при наличии характерных внешних признаков или заболеваний, причиной которых может стать вирус.
Анализы на ВПЧ сдают при планировании беременности, при выявлении причин и лечении бесплодия, патологий беременности и вынашивания. В этом случае анализы сдают оба партнёра.
В этом случае анализы сдают оба партнёра.
Факторами риска и поводом для сдачи анализа у женщин также являются:
-
ранняя половая жизнь;
-
отношения с разными, иногда сразу несколькими половыми партнёрами;
-
общие хронические, гинекологические заболевания, патологии;
-
слабый иммунитет.
Факторами риска и поводом для сдачи анализа у мужчин также являются:
-
множественные половые контакты;
-
половые контакты с женщинами, заражёнными ВПЧ;
-
плохая гигиена;
-
сужение крайней плоти;
-
слабый иммунитет.
Кольпоскопическое исследование
Кольпоскопия — осмотр с помощью кольпоскопа влагалищной части шейки матки, входа и стенок влагалища. Это простой, недорогой, но высокоинформативный метод диагностирования заболеваний шейки матки.
Это простой, недорогой, но высокоинформативный метод диагностирования заболеваний шейки матки.
Клиническое значение имеет расширенная кольпоскопия с применением нескольких тестов — с 3-процентной уксусной кислотой, йодным раствором Люголя. Тесты выявляют различные типы эпителия, позволяют оценить размеры и качество патологических образований (при их наличии), сосудистый рисунок, качество шеечных желёз.
Во время кольпоскопии проводят прицельную биопсию с наиболее атипично изменённых участков.
Цитологическое исследование
Задача цитологического исследования шеечных мазков (тест Папаниколау, пап-тест) — выявление специфических для ВПЧ-инфекции клеток — койлоцитов и дискератоцитов.
Подтверждением папилломовирусной инфекции считается обнаружение койлоцитов, трансэпителиальной лимфоцитарной инфильтрации, базально-клеточной гиперплазии в биоптате (биоматериале, взятом на исследование).
Пап-тест обязателен для:
-
женщин после 30 лет;
-
женщин, у кого был ранее диагностирован ВПЧ;
-
женщин, у кого во время кольпоскопии обнаружили зоны с изменённым эпителием.
По результатам пап-теста определяют класс опасности для здоровья женщины: 1—2 класс — без подозрения на рак, 3 класс — подозрение на онкологию, 4—5 класс — наличие раковых клеток в малом или большом количестве.
К недостаткам цитологического исследования относят сложность исполнения, высокие квалификационные требования к врачу-цитологу. Потому проходить исследование нужно в диагностических центрах и лабораториях, персонал которых постоянно подтверждает свой профессионализм.
Гистологическое исследование
Гистологический метод обнаружения ВПЧ можно было бы считать золотым стандартом диагностики вируса, однако мешает его высокая стоимость, невозможность частого проведения и не всегда точный прицельный забор биоптата из шейки матки. Для проведения гистологической диагностики также требуются специалисты очень высокой квалификации.
Для проведения гистологической диагностики также требуются специалисты очень высокой квалификации.
Поэтому гистологическое исследование биоптата часто служит дополнением к пап-анализу. Оно позволяет оценить состояние клеток, степень поражения, определить, чем является новообразование — опухолью или кондиломой.
ПЦР диагностика папилломавируса
Полимеразная цепная реакция (ПЦР) относится к высокоразрешающим технологиям детекции нуклеиновых кислот. Современные ПЦР тест-системы обладают высокой чувствительностью, используются не только для выявления ВПЧ, но и вирусной нагрузки на организм (количественный показатель заражённости) главных клинически значимых генотипов (16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59), которые ответственны за почти 94 % случаев тяжёлых цервикальных дисплазий и рака шейки матки. ПЦР тест-системы используют также для обнаружения штаммов ВПЧ 6 и 11.
Такие возможности тест-системы позволяют прогнозировать течение ВПЧ-инфекции, оценивать эффективность терапии. Установлено, что папилломавирусная инфекция имеет дозозависимый эффект: чем выше концентрация ДНК вируса в исследуемом материале, тем выше риск развития неоплазии и раковой опухоли.
Установлено, что папилломавирусная инфекция имеет дозозависимый эффект: чем выше концентрация ДНК вируса в исследуемом материале, тем выше риск развития неоплазии и раковой опухоли.
В результатах теста указывают концентрацию ВПЧ:
-
Lg < 3 — папилломавирус обнаружен в клинически незначимом количестве;
-
Lg 3–5 — папилломавирус обнаружен в клинически значимом количестве;
-
Lg > 5 — папилломавирус обнаружен в высокой концентрации, вирусная нагрузка на организм высокая.
Виды исследуемого материала, правила забора:
-
для пап-теста — шеечный мазок;
-
для цитологического исследования — биоптат, взятый прицельно с атипично изменённых участков слизистой.
-
для ПЦР-теста — соскоб клеток слизистых оболочек генитального тракта.

Мазок у женщин берут из цервикального канала, у мужчин — из уретры. Для мазка используют мягкую щётку или ватный тампон. Их бережно вводят в канал, затем осторожно вынимают, вращая. На поверхности щётки/тампона остаются эпителиальные клетки, нужные для исследования.
Взятие биоматериала не проводится во время менструации, за 5 дней до её начала и в течение 5 дней по окончании. Нельзя проходить исследование, если есть воспалительные процессы.
За 2 суток до забора биоматериала женщинам и мужчинам нужно воздержаться от сексуальных контактов. Женщинам нельзя в течение 48 часов использовать вагинальные кремы, лекарства, суппозитории, спринцевания, тампоны, вместо ванны нужно принимать душ. Мазок берут до проведения любых гинекологических манипуляций или через 2 суток после них.
Если биоматериал берут из уретры, то от последнего мочеиспускания до забора биоматериала должно пройти не менее 90 минут.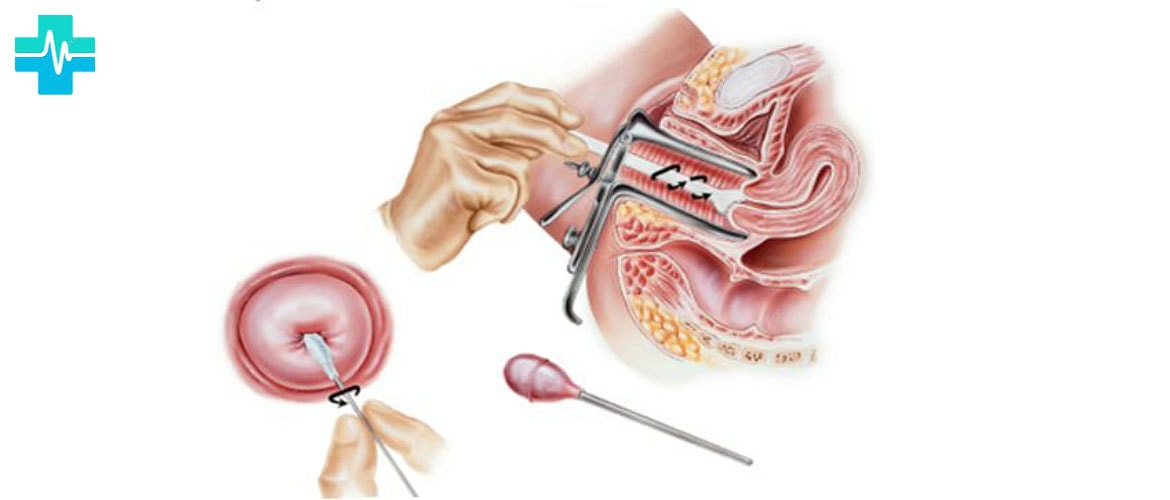
При заборе биоптата для гистологического исследования соблюдаются те же правила, что и при подготовке к забору мазка. После биопсии в течение 2—3 недель нельзя:
вступать в половые контакты,
-
испытывать значительные физические нагрузки,
-
перегреваться (баня, сауна, жаркая погода),
-
купаться в открытом водоёме или бассейне,
-
принимать препараты, разжижающие кровь;
-
использовать вагинальные средства.
Если возникнет кровотечение, следует пользоваться только прокладками (не тампонами!)
На точность результата могут влиять антибиотики, пробиотики, местные антисептики, которые вы принимали/применяли даже 2 месяца назад. Перед сбором материала нужно рассказать врачу обо всех лекарственных средствах, которыми вы пользовались или пользуетесь.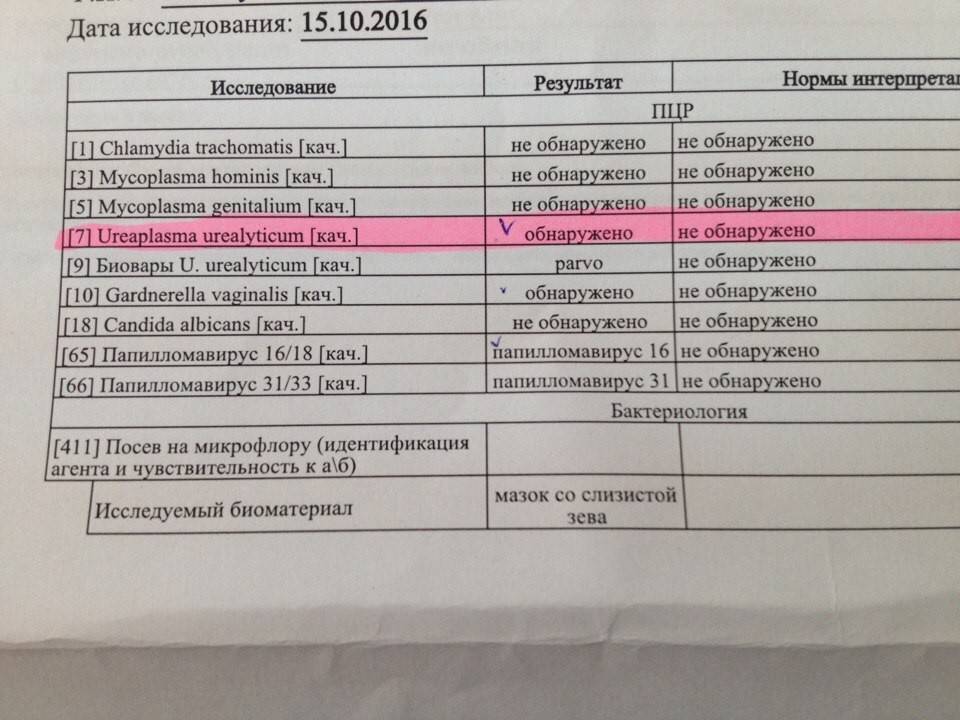
Стоимость исследования на заражение ВПЧ зависит от вида исследования, охвата штаммов вируса, определения типа/без определения, расчёта вирусной нагрузки.
Цены на виды исследований в медицинских подразделениях АО «СЗДЦМ» представляют собой разнообразные комбинации по охватности, подробности, прогностической ценности.
Какой способ исследования выбрать, вам подскажет врач — гинеколог, дерматолог, венеролог. Если вы сдаёте анализы по собственной инициативе, выберите исследование на наличие онкогенных штаммов ВПЧ.
Анализы на ВПЧ вы можете сдать в медицинских подразделениях АО «СЗДЦМ», расположенных в Санкт-Петербурге, Ленинградской области, в Великом Новгороде, Старой Руссе и других городах.
Чтобы найти ближайший к вам пункт, воспользуйтесь интерактивной картой или перечнем медицинских учреждений АО «СЗДЦМ».
Во всех наших отделениях — терминалах и центрах — вас встретят внимательные, опытные специалисты с высокой квалификацией. Медицинские учреждения АО «СЗДЦМ» оснащены современным оборудованием, лабораторными материалами, одноразовыми инструментами и расходными материалами.
Мы гарантируем вам точность исследований, заботливое отношение, полную конфиденциальность ваших личных данных и результатов обследования.
Будьте здоровы! А для этого вовремя и регулярно проходите важные обследования в АО «СЗДЦМ».
Мы поможем вам сохранить и вернуть здоровье!
Урологический мазок на флору. Анализ урологического мазка в сети медицинских клиник «Здоровье»
Посещение врача часто не ограничивается только лишь осмотром, предполагая взятие определенных анализов, которые проливают свет на состояние и функционирование органов. Мазок из уретры — одно из таких исследований, которые помогает оценить микробиологический состав указанного органа, предсказать возможное развитие заболеваний, предотвратить его или назначить курс лечения.
Показания к анализу мазка
- Подозрение на инфекции мочеполовых путей
- Жалобы пациента на дискомфорт во время, до или после мочеиспускания или неприятные ощущения в этой области, не связанные с этим процессом
- Появление специфических, нехарактерных для уретры выделений или запаха
Мазок из уретры у мужчин, вопреки расхожему мнению, — это такой же распространенный и популярный вид исследования, как и у представительниц слабого пола. В частности мазок из уретры у женщин берется в рамках обязательных анализов во время беременности или при плановом посещении врача-гинеколога.
Взятие мазков из уретры: подготовка к процедуре
Чтобы добиться максимальной точности результатов исследования и правильного диагноза, нужно соблюсти ряд правил.
Вот самые важные из них:
- За 2 недели до проведения анализа нужно прекратить прием антибиотиков. Если лечение ими проводится по жизненным показаниям, в этом случае необходимо дождаться его окончания
- За сутки — сделать перерыв в лечении вагинальными средствами (для женщин), отказаться от спринцевания
- За 12 часов — избегать полового акта
- За 1—2 часа — воздержаться от мочеиспускания
Если пациент — женщина, следует дождаться примерно 10 дня менструального цикла.
Как берут мазок из уретры
Если исследуемые органы здоровы, никаких болезненных ощущений не будет. Боль возможна только тогда, когда вас уже беспокоит воспалительный процесс, который поразил стенки мочеиспускательного канала. Мазок из уретры у мужчин и у женщин берут приблизительно одинаково. При помощи стерильного аппликатора, который вводят в канал, с его стенок собирают клетки, которые затем тщательно изучают в лаборатории. Для взятия мазка из уретры у женщин есть альтернативный способ. Во влагалище вводится палец, им надавливают на стенку уретры, а содержимое осторожно собирается при помощи специального шпателя или бактериологической петли.
Мазок из уретры: расшифровка результатов
Флора практически любого органа состоит из так называемых положительных и отрицательных бактерий. Весь вопрос исследования — их баланс. Анализ мазка из уретры в норме должен показать наличие умеренное количество слизи, эпителия и лейкоцитов — не более 5 в поле зрения. Если в мазке указанных структур больше, это уже говорит о различного рода нездоровых состояниях. Еще большим поводом для беспокойства служит наличие разнообразных кокков — стафилококков, стрептококков, энтерококков, гонококков, а также трихомонад. Это сигнал о том, что в организме развивается воспаление, виной которому, возможно, инфекционное заболевание.
Если в мазке указанных структур больше, это уже говорит о различного рода нездоровых состояниях. Еще большим поводом для беспокойства служит наличие разнообразных кокков — стафилококков, стрептококков, энтерококков, гонококков, а также трихомонад. Это сигнал о том, что в организме развивается воспаление, виной которому, возможно, инфекционное заболевание.
Взятие мазка из уретры: где сделать
Данный вид исследования нужно регулярно проходить, даже в том случае, если вы полностью уверены в своем здоровье. Он включен в список обязательных для женщин, вынашивающих ребенка, и рекомендуемых при каждом плановом приеме врача уролога или гинеколога. В нашей клинике успешно работают специалисты обеих отраслей, поэтому записаться на приём к любому из них — это дело пары минут.
Что необходимо, чтобы сдать анализы на ИППП
Для сдачи анализов на инфекции, передаваемые половым путем нужно явиться натощак и с задержкой мочеиспускания в течение 3–4 часов (для мужчин) и вне периода месячных (для женщин).
Более подробно требования для сдачи каждого анализа приведены ниже:
1. Сдача анализов крови. Перед сдачей рекомендовано не употреблять жирной пищи. В ряде случаев, например при постановке комплекса серологических реакций на сифилис, прием жирной пищи может быть причиной ложноположительного результата.
2. Для исследования урогенитального материала (мазков) у мужчин требуется задержка мочеиспускания в течение 2 часов для предотвращения смывания содержимого уретры. Иногда требуется более длительная задержка — в течение ночи, когда имеются очень незначительные симптомы уретрита — легкий дискомфорт в уретре или скудные выделения Забор мазков у женщин проводится по возможности в период вне месячных. Не рекомендуется использование спринцевания, а также любых вагинальных средств: свечей, овулей, таблеток и т. д. за 7 дней, а coitus (сексуальный контакт) за 24 часа до проведения исследования.
3. При наличии каких-либо высыпаний на половых органах (в т. ч. покраснения, зуда, налета, бородавок и т. д.) могут потребоваться исследования соскобов непосредственно с очага поражения. В этих случаях рекомендовано избегать применения мазей, примочек, ванночек и других местных процедур за 3 сут. Не следует также смывать налет или выделения с поверхности кожи.
д.) могут потребоваться исследования соскобов непосредственно с очага поражения. В этих случаях рекомендовано избегать применения мазей, примочек, ванночек и других местных процедур за 3 сут. Не следует также смывать налет или выделения с поверхности кожи.
4. В ряде случаев требуется исследование соскобов из ротовой полости. В этом случае не следует перед забором анализов принимать пищу, жевательные резинки, леденцы и средства гигиены полости рта.
5. Для проведения бактериологических исследований следует воздерживаться от приема антибактериальных препаратов (антибиотиков и антисептиков) как внутрь, так и в виде местных инстилляций. Минимальный срок проведения бактериологических исследований после приема антибиотиков — 1 мес.
6. Для проведения спермограммы рекомендовано половое воздержание не менее 3 и не более 7 суток. Эякулят (сперма) сдается путем мастурбации. Для получения репрезентативных результатов за 2 недели перед исследованием не следует принимать алкоголь, острую пищу.
7. Для исследования секрета предстательной железы и семенных пузырьков рекомендовано половое воздержание минимум 2–3 суток.
8. Для сдачи анализов на ИППП в настоящее время нет необходимости проведения различного рода «провокаций» как медикаментозных, так и пищевых.
ПЦР диагностика в Саратове и Энгельсе — (клиники Di Центр)
Высокотехнологичные лабораторные методы диагностики дают возможность выявить множество заболеваний на самых ранних стадиях. Метод полимеразной цепной реакции (ПЦР) — один из самых новых и точных способов диагностики. За его разработку ученый Кэри Муллис получил в 1993 году Нобелевскую премию.
Сегодня этот метод хотя и считается экспериментальным, но уже широко и успешно применяется в медицине.
ПЦР-диагностика: суть подхода
Метод ПЦР использует принципы молекулярной биологии. Его суть заключается в применении особых ферментов, которые многократно копируют фрагменты РНК и ДНК возбудителей болезни, которые находятся в пробах биоматериала, например в крови. После этого работники лаборатории сверяют полученные фрагменты с базой данных, выявляют тип возбудителя болезни и его концентрацию.
После этого работники лаборатории сверяют полученные фрагменты с базой данных, выявляют тип возбудителя болезни и его концентрацию.
ПЦР проводят в амплификаторе — приборе, охлаждающем и нагревающем пробирки с пробами биоматериала. Нагрев и охлаждение необходимы для проведения репликации. Точность температурного режима влияет на точность результата.
Сферы применения метода
Диагностические возможности метода ПЦР огромны, с его помощью можно выявить самые разные инфекции. Чаще всего ПЦР-метод применяют для диагностики:
- ВИЧ;
- герпеса;
- различных половых инфекций, в частности хламидиоза, уреаплазмоза, гарднереллеза, микоплазмоза и трихомониаза;
- кандидоза;
- гепатитов;
- мононуклеоза;
- листериоза;
- цитомегаловируса;
- туберкулеза;
- вируса папилломы человека;
- клещевого энцефалита.

Это далеко не полный список, метод ПЦР-анализа используется в разных областях медицины.
Преимущества и недостатки подхода
У диагностики методом ПЦР много плюсов:
- Высокая чувствительность. Метод позволяет выявить возбудителя болезни даже при наличии нескольких молекул его ДНК, то есть на очень ранних стадиях, при хронической форме заболевания, а так же в случаях, когда болезнь никак себя не проявляет, протекая латентно.
- Универсальность. Для проведения ПЦР анализа подходит почти любой биоматериал — от крови и слюны до клеток кожи.
- Широкий охват. Исследование одного образца может выявить сразу нескольких возбудителей болезни.
- Оперативность. Результат, как правило, готов через 5−7 часов, то есть получить заключение можно уже на следующий день после забора биоматериала.
- Точность. Метод ПЦР практически никогда не дает ложноположительных или ложноотрицательных результатов, если была соблюдена технология проведения этого анализа.

- Невысокая стоимость. По цене ПЦР-анализ сравним с любыми другими лабораторными анализами крови.
Однако следует понимать, что совершенных методов анализа не бывает. У ПЦР есть и минус — высокие требования к соблюдению технологии и к профессионализму лаборантов. Если образец был загрязнен, анализ может дать ложный результат. Поэтому проводить ПЦР-диагностику лучше только в самых лучших лабораториях, где внедрены системы контроля качества работы.
Исследуемый биоматериал
Для ПЦР-диагностики заболеваний на анализ берут разные виды биоматериала. Выбор зависит от типа инфекции. При анализе на ЗППП методом ПЦР берут соскоб или мазок из шейки матки или уретры, а также мочу. Для выявления герпеса, цитомегаловируса, гепатита, токсоплазмоза и ВИЧ на анализ берут кровь. При анализе на мононуклеоз и цитомегаловирус берут мазок из зева. Спинномозговая жидкость используется для анализа при поражениях нервной системы, для диагностики внутриутробных инфекций исследуются ткани плаценты, для выявления легочных инфекций — мокрота или плевральная жидкость.
Подготовка к исследованию
Подготовка к ПЦР-диагностике напрямую зависит от типа биоматериала. Кровь сдается натощак утром. Моча также сдается утром, в лабораторных условиях, в стерильный контейнер. Перед сдачей мазка или соскоба из урогенитальной области нельзя вступать в половые контакты за несколько дней до исследования, не следует проводить спринцевания. Мазок или соскоб нельзя сдавать во время менструации и в течение 2-х дней после ее окончания.
Расшифровка результатов
Для пациента результат ПЦР-анализа может быть либо положительным, либо отрицательным. Отрицательный означает, что следов враждебной ДНК не обнаружено и человек здоров. Положительный подразумевает наличие фрагментов ДНК возбудителя болезни — это значит, что человек заражен и ему требуется лечение.
Нередко ПЦР-диагностика дает положительный результат, но пациент не чувствует никакого недомогания, а признаки болезни отсутствуют. Однако это означает не ошибку, а очень раннюю стадию заболевания. В этом случае необходимы дополнительные исследования и лечение. Если заболевание было диагностировано на столь ранней стадии, следует начинать терапию как можно скорее, ведь чем дальше зайдет болезнь, тем сложнее будет ее вылечить.
В этом случае необходимы дополнительные исследования и лечение. Если заболевание было диагностировано на столь ранней стадии, следует начинать терапию как можно скорее, ведь чем дальше зайдет болезнь, тем сложнее будет ее вылечить.
ПЦР-диагностика инфекций невероятно точна — она позволяет обнаружить возбудителя болезни, даже если в пробе находится всего одна-единственная молекула его ДНК. Именно это качество сделало ПЦР-анализ одним из эффективнейших диагностических инструментов как для определения наличия инфекции, так и для контроля за ходом лечения.
ПЦР в реальном времени в Медицинском Di-Центре проводится на анализаторах Rotor-Gene 6000 и Rotor-Gene Q (Австралия, Германия).
Тест на вирус иммунодефицита человека (ВИЧ)
Обзор теста
Тест на вирус иммунодефицита человека (ВИЧ) выявляет антитела или антигены ВИЧ или генетический материал (ДНК или РНК) ВИЧ в крови или другом типе образца. Это определяет наличие ВИЧ-инфекции (ВИЧ-положительный). ВИЧ заражает лейкоциты, называемые клетками CD4 +, которые являются частью иммунной системы организма и помогают бороться с инфекциями. ВИЧ может прогрессировать до синдрома приобретенного иммунодефицита (СПИД).
Это определяет наличие ВИЧ-инфекции (ВИЧ-положительный). ВИЧ заражает лейкоциты, называемые клетками CD4 +, которые являются частью иммунной системы организма и помогают бороться с инфекциями. ВИЧ может прогрессировать до синдрома приобретенного иммунодефицита (СПИД).
После первоначального заражения антитела или антигены ВИЧ появляются в крови через 4–12 недель. Период между заражением ВИЧ и моментом, когда антитела или антигены к ВИЧ могут быть обнаружены в крови, называется сероконверсией или периодом «окна». В течение этого периода ВИЧ-инфицированный человек все еще может распространять болезнь, даже если тест не обнаружит никаких антител или антигенов в его или ее крови.
Несколько тестов могут обнаружить антитела или генетический материал (РНК) вируса ВИЧ.Эти тесты включают:
- Иммуноферментный анализ (ELISA) . Этот тест обычно является первым, который используется для выявления ВИЧ-инфекции. При наличии антител к ВИЧ (положительных) тест обычно повторяется для подтверждения диагноза.
 Если ИФА отрицательный, другие тесты обычно не нужны. Этот тест имеет низкую вероятность получения ложного результата после первых нескольких недель заражения человека.
Если ИФА отрицательный, другие тесты обычно не нужны. Этот тест имеет низкую вероятность получения ложного результата после первых нескольких недель заражения человека. - Полимеразная цепная реакция (ПЦР) .Этот тест обнаруживает либо РНК вируса ВИЧ, либо ДНК ВИЧ в лейкоцитах, инфицированных этим вирусом. ПЦР-тестирование проводится не так часто, как тестирование на антитела, поскольку требует технических навыков и дорогостоящего оборудования. Этот тест можно провести через несколько дней или недель после контакта с вирусом. Генетический материал может быть обнаружен, даже если другие тесты на вирус отрицательны. ПЦР-тест очень полезен для выявления недавно перенесенной инфекции, определения наличия ВИЧ-инфекции, когда результаты теста на антитела были неопределенными, и для проверки крови или органов на ВИЧ перед сдачей крови.
- Непрямое флуоресцентное антитело (IFA) . Этот тест выявляет антитела к ВИЧ с помощью специального флуоресцентного красителя и микроскопа.
 Этот тест может использоваться для подтверждения результатов теста ELISA.
Этот тест может использоваться для подтверждения результатов теста ELISA.
Если антитела или антигены к ВИЧ не обнаружены, тест можно повторить через несколько месяцев.
Если у вас положительный результат теста, обратитесь к своим сексуальным партнерам, чтобы сообщить им. Они могут захотеть пройти тестирование. В этом вам может помочь местный отдел здравоохранения.
Домашние тестовые наборы
Два типа домашних тестовых наборов на ВИЧ были одобрены Управлением по контролю за продуктами и лекарствами США (FDA). Если результаты домашнего теста показывают, что у вас ВИЧ-инфекция, поговорите с врачом. И имейте в виду, что эти наборы для тестирования иногда могут показать, что у вас ВИЧ, когда нет (ложноположительный результат), или могут показать, что у вас нет ВИЧ (ложноотрицательный результат).
- Один набор для тестирования (под названием OraQuick) сразу же даст вам результаты.Для этого теста вы протираете десны тампоном, входящим в комплект.
 Затем поместите тампон во флакон с жидкостью. Тест-полоска на тампоне показывает, есть ли у вас ВИЧ.
Затем поместите тампон во флакон с жидкостью. Тест-полоска на тампоне показывает, есть ли у вас ВИЧ. - Другой тип набора для тестирования на ВИЧ — это набор для домашнего анализа крови. В этом наборе содержатся инструкции и материалы для взятия небольшого образца крови с помощью ланцета. Кровь помещается на специальную карту, которая затем отправляется в лабораторию для анализа. Вы можете узнать свои результаты по телефону, используя анонимный кодовый номер.Консультации также доступны по телефону для людей, использующих тестовый набор.
Зачем это нужно
Тест на вирус иммунодефицита человека (ВИЧ) проводится для:
- Выявить ВИЧ-инфекцию.
- Скрининг крови, продуктов крови и доноров органов для предотвращения распространения ВИЧ.
- Скрининг беременных на ВИЧ. Беременные женщины, инфицированные ВИЧ и получающие лечение, с меньшей вероятностью передадут инфекцию своим детям, чем женщины, которые не получают лечения.

- Узнайте, инфицирован ли ВИЧ-инфицированный ребенок, рожденный от ВИЧ-инфицированной женщины. В этом случае часто проводят ПЦР-тест, потому что ребенок может получить антитела против ВИЧ от матери, но при этом не заразиться.
Центры по контролю и профилактике заболеваний (CDC) рекомендуют скрининг на ВИЧ как часть рутинного анализа крови.
Целевая группа профилактических услуг США (USPSTF) рекомендует пройти тестирование на ВИЧ: сноска 1
- В рамках регулярного медицинского обслуживания людям от 15 до 65 лет.
- Для всех беременных.
- Для людей моложе 15 и старше 65 лет, если они имеют высокий риск заражения ВИЧ, например, для людей, ведущих поведение, сопряженное с высоким риском.
Вы и ваш врач можете решить, подходит ли вам тестирование.
Этот тест не проводится для определения того, болен ли человек СПИДом. Диагноз СПИД означает, что человек ВИЧ-инфицирован и есть другие проблемы.
Как подготовиться
Вам не нужно ничего делать перед этим тестом.
Тест на ВИЧ нельзя сдать без вашего согласия. Большинство врачей предлагают консультации до и после теста, чтобы обсудить:
- Как проводится тест, что означают его результаты, а также любые другие тесты, которые могут быть выполнены.
- Как диагноз ВИЧ-инфекции может повлиять на ваши социальные, эмоциональные, профессиональные и финансовые перспективы.
- Преимущества ранней диагностики и лечения.
Перед обследованием важно сообщить врачу, как и где с вами связаться, когда будут готовы результаты анализа.Если ваш врач не связался с вами в течение 1-2 недель после обследования, позвоните и узнайте результаты.
Как это делается
Медицинский работник берет кровь:
- Оберните эластичную ленту вокруг вашего плеча, чтобы остановить кровоток. Это увеличивает размер вены под повязкой, что упрощает введение иглы в вену.
- Очистите место иглы спиртом.
- Введите иглу в вену. Может потребоваться более одной иглы.

- Присоедините к игле трубку, чтобы наполнить ее кровью.
- Снимите повязку с руки, когда наберется достаточно крови.
- При извлечении иглы приложите марлевую салфетку или ватный тампон к месту укола.
- Сдавите это место, а затем наложите повязку.
Каково это
Вы можете ничего не почувствовать от прокола иглой или можете почувствовать кратковременное покалывание или защемление, когда игла проходит через кожу.Некоторые люди чувствуют жгучую боль, когда игла находится в вене. Но многие люди не чувствуют боли (или испытывают лишь незначительный дискомфорт), когда игла вводится в вену. Степень боли, которую вы чувствуете, зависит от навыков медицинского работника по забору крови, состояния ваших вен и вашей чувствительности к боли.
Риски
Риск осложнений при заборе крови из вены очень низок.
- На месте прокола может образоваться небольшой синяк.
 Вы можете снизить риск образования синяков, удерживая давление на этом участке в течение нескольких минут после извлечения иглы.
Вы можете снизить риск образования синяков, удерживая давление на этом участке в течение нескольких минут после извлечения иглы. - В редких случаях после взятия пробы крови вена может воспаляться. Это состояние называется флебитом и обычно лечится теплым компрессом, прикладываемым несколько раз в день.
Результаты
Тест на вирус иммунодефицита человека (ВИЧ) выявляет антитела или антигены ВИЧ или генетический материал (ДНК или РНК) ВИЧ в крови или другом типе образца.Это определяет наличие ВИЧ-инфекции (ВИЧ-положительный). Результаты ELISA обычно доступны через 2–4 дня. Для получения результатов других тестов может потребоваться больше времени.
Нормально: | Антитела или антигены к ВИЧ не обнаружены. Нормальные результаты называются отрицательными. |
| | Если тест был проведен в период сероконверсии и дал отрицательный результат, необходимо повторное тестирование. |
| | Тест ПЦР для поиска генетического материала не обнаруживает РНК или ДНК ВИЧ. |
Неопределенно: | Результаты анализов не ясно показывают, есть ли у человека ВИЧ-инфекция. Обычно это называется неопределенным результатом. Это может произойти до того, как появятся антитела или антигены к ВИЧ, или когда какой-либо другой тип антитела или антигена мешает результатам.В этом случае можно провести ПЦР-тест, который обнаруживает РНК или ДНК ВИЧ, чтобы проверить, присутствует ли вирус. |
| | Человека, у которого все еще есть неопределенные результаты в течение 3 месяцев или дольше, называют «стабильно неопределенным» и не считают инфицированным ВИЧ. |
Аномально: | Обнаружены антитела или антигены к ВИЧ. |
| | Положительный ELISA повторяется с использованием того же образца крови.Если два или более результатов ELISA положительные, они должны быть подтверждены другим тестом, например, тестом ПЦР. |
| | Тест ПЦР обнаруживает генетический материал (РНК или ДНК) ВИЧ. |
Что влияет на тест
Причины, по которым вы не сможете пройти тест или почему его результаты могут оказаться бесполезными, включают:
- Использование кортикостероидов.
- Проведение теста на антитела до того, как будет обнаружено определяемое количество антител (в период сероконверсии).
- Аутоиммунное заболевание, лейкемия или сифилис.
- Слишком много алкоголя.
Что думать о
- После первоначального тестирования важно, чтобы ваш врач связался с вами и сообщил результаты вашего теста.
 Обязательно сообщите врачу, как и где с вами связаться. Если ваш врач не связался с вами в течение 1-2 недель после обследования, позвоните и узнайте результаты.
Обязательно сообщите врачу, как и где с вами связаться. Если ваш врач не связался с вами в течение 1-2 недель после обследования, позвоните и узнайте результаты. - ELISA — хороший скрининговый тест, потому что он обычно бывает положительным при наличии ВИЧ-инфекции.Но результаты теста ELISA могут указывать на наличие ВИЧ, когда его нет (ложноположительный). Таким образом, один только ИФА нельзя использовать для постановки точного диагноза ВИЧ-инфекции. Никто не считается ВИЧ-инфицированным до тех пор, пока у него не будет положительного результата теста на ДНК или РНК ВИЧ.
- Выявить ВИЧ у новорожденного сложно. Примерно до 18 месяцев даже у неинфицированного ребенка могут быть антитела к ВИЧ, полученные от его или ее ВИЧ-инфицированной матери. Чтобы узнать, присутствует ли генетический материал ВИЧ (РНК или ДНК) у ребенка, можно провести ПЦР-тест.
- Чтобы быть уверенным в отсутствии ВИЧ-инфекции, человек должен получить отрицательный результат теста на вирус как минимум через 3 месяца после последнего возможного контакта с ВИЧ.
 Тестирование часто повторяется через несколько недель, чтобы выяснить, инфицирован ли человек.
Тестирование часто повторяется через несколько недель, чтобы выяснить, инфицирован ли человек. - Скрининговый тест на ВИЧ-инфекцию также может проводиться на основе мочи или слюны. Оральный тест на ВИЧ обнаруживает антитела к ВИЧ. Анализ мочи проводится редко.
- Наборы для орального тестирования, которые обнаруживают ВИЧ-1 и ВИЧ-2 в слюне, были одобрены Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA).Результаты теста предоставляются в тот же день. Результаты тестов, свидетельствующие о наличии ВИЧ-инфекции, необходимо подтвердить с помощью ПЦР.
- В большинстве штатов медицинские работники, клиники и больницы должны сообщать о подтвержденных случаях ВИЧ-инфекции в департамент здравоохранения штата. В некоторых штатах разрешено анонимное сообщение (имя человека или другая идентифицирующая информация не предоставляется). В других штатах требуется конфиденциальная отчетность (идентифицирующая информация предоставляется, но только уполномоченным должностным лицам общественного здравоохранения).
 Все штаты должны сообщать о количестве случаев СПИДа без имен или другой идентифицирующей информации в Центры по контролю и профилактике заболеваний (CDC).
Все штаты должны сообщать о количестве случаев СПИДа без имен или другой идентифицирующей информации в Центры по контролю и профилактике заболеваний (CDC). - После выявления ВИЧ-инфекции проводятся другие тесты, чтобы определить, когда лечить инфекцию и как лечение работает. Эти тесты включают подсчет CD4 + и вирусную нагрузку.
- Выявлено два типа ВИЧ.
- ВИЧ-1 вызывает почти все случаи СПИДа во всем мире.
- ВИЧ-2 встречается в основном в Западной Африке.
Список литературы
Цитаты
- Целевая группа превентивных услуг США (2013 г.). Скрининг на ВИЧ: рекомендации Рабочей группы США по профилактическим услугам. Доступно в Интернете: http://www.uspreventiveservicestaskforce.org/uspstf/uspshivi.htm.
Консультации по другим работам
- Fischbach FT, Dunning MB III, ред. (2009).
Руководство по лабораторным и диагностическим исследованиям, 8-е изд. Филадельфия: Липпинкотт Уильямс и Уилкинс.
- Pagana KD, Pagana TJ (2010). Руководство Мосби по диагностическим и лабораторным исследованиям, 4-е изд. Сент-Луис: Мосби Эльзевьер.
- Комиссия Министерства здравоохранения и социальных служб США по руководящим принципам антиретровирусной терапии для взрослых и подростков (2015). Руководство по применению антиретровирусных препаратов у ВИЧ-1-инфицированных взрослых и подростков. Министерство здравоохранения и социальных служб США.http://aidsinfo.nih.gov/contentfiles/lvguidelines/adultandadolescentgl.pdf. По состоянию на 5 мая 2015 г.
Кредиты
Текущий по состоянию на: 26 января 2020 г.
Автор: Healthwise Staff
Медицинский обзор:
Э. Грегори Томпсон, врач-терапевт
Грегори Томпсон, врач-терапевт
Адам Хусни, доктор медицины, семейная медицина
Питер Шалит, доктор медицины, врач-терапевт
По состоянию на: 26 января 2020 г.
Автор: Здоровый персонал
Медицинское обозрение: E.Грегори Томпсон, врач-терапевт и Адам Хусни, доктор медицины, семейная медицина и Питер Шалит, доктор медицины, врач-терапевт,
комментариев экспертов по различным типам тестов на COVID-19
Комментарии в ответ на некоторые вопросы журналистов о различных типах тестирования на COVID-19.
Доктор Зания Стаматаки, вирусный иммунолог, Бирмингемский университет, сказала:
«Есть два типа тестов, которые мы проводим на COVID-19: один — для подтверждения наличия у вас вируса (ПЦР), а второй — для выяснения наличия у вас антител против вируса (серология). Оба вида тестов помогают нам принимать решения общественного здравоохранения о мерах по сдерживанию вспышки. Информация, полученная в результате этих тестов, важна для того, чтобы помочь нам вернуться к работе, возобновить работу школ и ослабить ограничения.
Оба вида тестов помогают нам принимать решения общественного здравоохранения о мерах по сдерживанию вспышки. Информация, полученная в результате этих тестов, важна для того, чтобы помочь нам вернуться к работе, возобновить работу школ и ослабить ограничения.
«Тест ПЦР обнаруживает вирус, и важно определить, есть ли у кого-то очень больной COVID-19. В тесте используются мазки из носа и горла, он отличается высокой точностью, но не позволяет выявить все инфекции. В одних странах тестируют как можно больше людей, в других тестируют тех, у кого развиваются серьезные симптомы болезни.Это связано с логистикой, очень сложно масштабировать тестирование для большой части населения.
«ПЦР-тестирование важно на ранней стадии заражения, потому что оно может помочь нам изолировать инфицированных людей и сдержать вспышку. ПЦР-тестирование также важно на более поздних этапах вспышки, потому что оно показывает нам, как вирус передается среди населения, и затем мы можем рассчитать процент людей, у которых развиваются серьезные осложнения, что показывает, насколько опасен этот вирус для разных людей (молодых и старых, мужчины и женщины, люди с другими проблемами со здоровьем). Если мы не проверим вирус, мы не сможем решить, работают ли наши меры по сдерживанию передачи. Например, имело ли значение закрытие школ?
Если мы не проверим вирус, мы не сможем решить, работают ли наши меры по сдерживанию передачи. Например, имело ли значение закрытие школ?
«Серологический анализ показывает, подвергались ли вы воздействию вируса, и в вашем организме выработались антитела. Антитела IgM присутствуют на ранней стадии заражения, антитела IgG (сероконверсия) возникают через несколько дней. COVID-19 — новое явление для человечества, и у вас не будет антител против него, если вы не заразились. Мы еще не знаем, способны ли ваши антитела защитить вас от повторного заражения, и мы не знаем, как долго они сохранятся в вашей крови.Однако вполне вероятно, что если вы выздоровели, вы сможете вернуться к работе. Некоторые страны, такие как Германия, проводят расследование, используя результаты серологического исследования в качестве «паспорта иммунитета», чтобы рекомендовать выздоровевшим вернуться к работе.
«Антитела могут уменьшить инфекцию, блокируя прикрепление вируса к клеткам-мишеням (нейтрализующие антитела).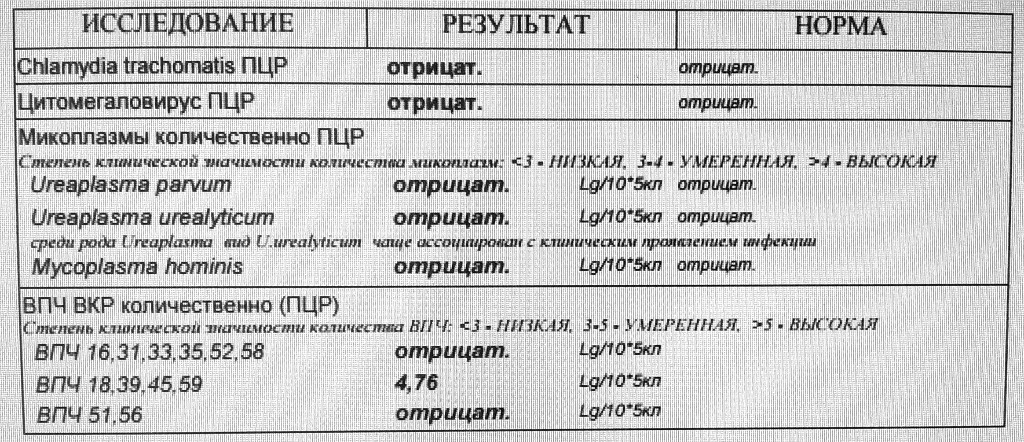 Если антитела обладают защитным действием, вакцина сгенерирует иммунитет к вирусу и поможет нам вернуться к нормальной жизни. В COVID-19 есть опасность для антител, и сообщалось, что антитела могут активировать иммунные клетки, что приводит к побочным повреждениям в легких https: // insight.jci.org/articles/view/123158. Исследование пяти пациентов в критическом состоянии, которые получали антитела от выздоровевших вместе с противовоспалительными препаратами, показало обнадеживающее снижение смертности https://jamanetwork.com/journals/jama/fullarticle/2763983 ».
Если антитела обладают защитным действием, вакцина сгенерирует иммунитет к вирусу и поможет нам вернуться к нормальной жизни. В COVID-19 есть опасность для антител, и сообщалось, что антитела могут активировать иммунные клетки, что приводит к побочным повреждениям в легких https: // insight.jci.org/articles/view/123158. Исследование пяти пациентов в критическом состоянии, которые получали антитела от выздоровевших вместе с противовоспалительными препаратами, показало обнадеживающее снижение смертности https://jamanetwork.com/journals/jama/fullarticle/2763983 ».
Доктор Джеймс Гилл, заместитель врача общей практики и почетный клинический лектор Медицинской школы Уорика, сказал:
«Было много споров относительно сроков проведения тестов на антитела и ПЦР. Разберемся, что ищут.Как и во всем, что касается коронавируса и науки в целом, чем больше вы упрощаете, тем больше упускаете. Итак, давайте попробуем снова добавить немного деталей, чтобы люди могли понять, что исследования ПЦР и антител больше, чем черно-белые тесты.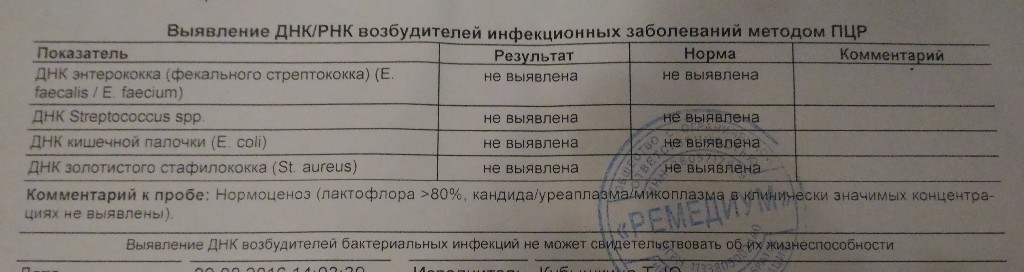
«С тестированием ПЦР — здесь вы ищите доказательства ДНК или РНК инфекционного агента — в случае Коронавируса мы ищем РНК. Если вы возьмете пробирку, заполненную вирусом (здесь нет пациента), и проведете на ней ПЦР-тест, тест вернется с указанием последовательности РНК того, что находится в пробирке.Мы сопоставляем эту последовательность с известными последовательностями вирусов, что затем говорит нам: «Да, вы обнаружили вирус, и последовательность соответствует этому вирусу». Это, очевидно, чисто лабораторный тестовый пример. При использовании на практике мы берем мазок у пациента, надеясь, что , если у есть инфекция вируса короны, что на мазке обнаружено достаточно вируса для ПЦР-теста, чтобы можно было обнаружить вирус. Поскольку мазок должен собрать достаточное количество вируса для работы, это одна из причин, по которой коронавирус при ПЦР-тесте может иметь более высокий процент ложноотрицательных результатов — — i.е. отсутствует вирус, даже если у кого-то есть инфекция.
«По ту сторону забора у нас новый анализ крови на антитела. Тест на антитела необходимо провести на образце крови пациента. Если вы поместите образец вируса непосредственно на тест на антитела, вы получите нет результата . Тест на антитела — это , а не для поиска вируса, а свидетельств того, что вируса находится в организме, и организм реагирует на него, вырабатывая антитела, которые помогают бороться с ним.Не все антитела одинаковы и не образуются в одно и то же время в ходе инфекции — и вот сложность теста на антитела — КОГДА вы проводите тест? Антитела IgM являются первой реакцией организма на инфекцию — обычно в течение 5-10 дней после того, как инфекция закрепляется, с пиком через 21 день после заражения. Эти временные рамки составляют критических , если у вас только что появились симптомы, которые, по вашему мнению, являются коронавирусом, вашему организму потребуется примерно неделя, чтобы вырабатывать антитела IgM к вирусу. Теперь, в то время как с коронавирусом у нас действительно есть доказательств, что IgM представляют кровь в течение 1 дня после появления симптомов, но это не будет надежным тестом на этом этапе, поскольку, вероятно, не будет большого количества IgM для использования. обнаружить. Лучшим тестом на раннюю инфекцию является сочетание теста на антитела И мазка ПЦР, взятого у пациента. Тогда у нас коэффициент обнаружения 98,6% в течение первых 5,5 дней заражения — https://www.jwatch.org/na51255/2020/03/31/serologic-tests-sars-cov-2-first-steps-long- дорога
Теперь, в то время как с коронавирусом у нас действительно есть доказательств, что IgM представляют кровь в течение 1 дня после появления симптомов, но это не будет надежным тестом на этом этапе, поскольку, вероятно, не будет большого количества IgM для использования. обнаружить. Лучшим тестом на раннюю инфекцию является сочетание теста на антитела И мазка ПЦР, взятого у пациента. Тогда у нас коэффициент обнаружения 98,6% в течение первых 5,5 дней заражения — https://www.jwatch.org/na51255/2020/03/31/serologic-tests-sars-cov-2-first-steps-long- дорога
«Когда тестируется отдельно, тест ПЦР имеет 66.Уровень обнаружения 7% в течение первой недели, в то время как тест на антитела имеет более низкий уровень обнаружения 38,3%.
«А что насчет другого антитела, IgG, также обнаруженного с помощью нового теста на антитела к коронавирусу? IgG показывает, что у кого-то было , было вируса и теперь защищено от вируса , это можно обнаружить в крови пациента ~ 10-14 дней после заражения. Возможно, одним из способов взглянуть на это является то, что IgM — это сила быстрой реакции, тогда как IgG — это основная, более медленная, но более мощная армия, которая и в дальнейшем действует для обеспечения безопасности тела.Что, если бы пациент снова подвергся воздействию коронавируса, а не был инфицирован? Как только пациент избавился от инфекции, IgG, армия теперь знает, что это цель, и может быть снова быстро мобилизована. Огромный объем IgG поднимается для борьбы с вирусом в течение 24-48 часов после повторного контакта и, как мы надеемся, предотвратит новую инфекцию. Таким образом, если у пациента обнаруживается IgM, это говорит о том, что он может быть в течение первой недели после инфекции. Если у них есть ОБА IgM и IgG, это говорит о том, что они будут в течение первого месяца заражения и должны быть защищены от повторного заражения.”
Возможно, одним из способов взглянуть на это является то, что IgM — это сила быстрой реакции, тогда как IgG — это основная, более медленная, но более мощная армия, которая и в дальнейшем действует для обеспечения безопасности тела.Что, если бы пациент снова подвергся воздействию коронавируса, а не был инфицирован? Как только пациент избавился от инфекции, IgG, армия теперь знает, что это цель, и может быть снова быстро мобилизована. Огромный объем IgG поднимается для борьбы с вирусом в течение 24-48 часов после повторного контакта и, как мы надеемся, предотвратит новую инфекцию. Таким образом, если у пациента обнаруживается IgM, это говорит о том, что он может быть в течение первой недели после инфекции. Если у них есть ОБА IgM и IgG, это говорит о том, что они будут в течение первого месяца заражения и должны быть защищены от повторного заражения.”
https://cvi.asm.org/content/23/7/540
https://ltd.aruplab.com/Tests/Pub/0065122
Проф Роберт Дингуолл, профессор социологии Университета Ноттингем Трент, сказал:
«В принципе, вы никогда не должны тестировать, если у вас нет точных тестов и вы не знаете, что вы собираетесь делать с информацией. В нынешних обстоятельствах есть только три причины для использования текущего ПЦР-теста или теста на антиген, если и когда он доступен, который скажет вам, действительно ли кто-то инфицирован в данный момент:
В нынешних обстоятельствах есть только три причины для использования текущего ПЦР-теста или теста на антиген, если и когда он доступен, который скажет вам, действительно ли кто-то инфицирован в данный момент:
«1.Вы хотите знать, сколько людей заражено в определенный день. Это будет от 1500 до 10000 тестов, в зависимости от необходимой степени точности, из случайной выборки населения — например, избирательных опросов. Это также даст вам некоторое представление о том, приближаемся ли мы к тому уровню популяционного иммунитета, который приведет к ослаблению вируса, потому что у него заканчиваются люди, которых можно заразить. Необязательно делать это каждый день — может быть, каждые пару недель.
«2. Вы хотите получить правильное лечение серьезно больных людей.Если у них бактериальная пневмония, вы дадите им антибиотики. Если у них вирусная пневмония, вы оказываете им поддерживающую терапию. Вы избегаете риска чрезмерного назначения антибиотиков.
“3. Вы хотите, чтобы сотрудники NHS и социального обеспечения (и, возможно, другие секторы в индивидуальном порядке) вернулись к работе быстрее за счет сокращения масштабов превентивной самоизоляции для легких симптомов. Если у них серьезная респираторная инфекция, они все равно не должны возвращаться к работе — и появляются доказательства того, что вирус в любом случае перестает распространяться в инфекционных количествах через 7 дней после появления симптомов.Этот вывод еще не является надежным, но правдоподобным.
Если у них серьезная респираторная инфекция, они все равно не должны возвращаться к работе — и появляются доказательства того, что вирус в любом случае перестает распространяться в инфекционных количествах через 7 дней после появления симптомов.Этот вывод еще не является надежным, но правдоподобным.
«Если появится эффективный и доступный тест на антитела, который расскажет вам, кто болел этим заболеванием, появятся другие причины для тестирования. Имейте в виду, что тесты на антитела следует проводить примерно через 3-4 недели после исчезновения симптомов, потому что для определения уровня антител требуется время.
«1. Вы хотите знать, как долго сохраняется иммунитет. В этом случае вы должны вернуться к группе, которая прошла тестирование на антиген, и повторно протестировать ее.Если вы вернетесь к первой группе выше, это также поможет с оценкой иммунитета населения и рисков обострений.
«2. Вы хотите, чтобы сотрудники NHS и социального обеспечения (и, возможно, другие секторы в индивидуальном порядке) вернулись к работе, особенно в районах, где они могут быть подвержены заражению, — но вам нужно сначала выполнить предыдущее упражнение и если вы это сделаете, информация может оказаться неактуальной с учетом установленного уровня иммунитета населения. Более того, ожидание, пока антитела достигнут стабильного и измеримого уровня, означает, что этот тест вряд ли сыграет важную роль в освобождении людей от работы.
Более того, ожидание, пока антитела достигнут стабильного и измеримого уровня, означает, что этот тест вряд ли сыграет важную роль в освобождении людей от работы.
“3. Вы хотите знать, кому следует отдавать приоритет вакцинации, когда она станет доступной, потому что у них нет обнаруживаемых антител, либо потому, что они никогда не были инфицированы, либо потому, что их уровни антител упали до уровня, при котором они не являются защитными. Нет смысла делать это до того, как вакцина станет доступной, потому что это не принесет пользы ни обществу, ни пациентам.который, вероятно, потребует ресурсов, которые в настоящее время можно было бы более эффективно использовать в другом месте NHS ».
Pr Робин Мэй, профессор инфекционных болезней и директор Института микробиологии и инфекций Университета Бирмингема, сказал:
«ПЦР-тестирование выявляет определенные фрагменты ДНК, поэтому, например, его можно использовать для проверки того, действительно ли тушеная баранина является бараниной и т. Д. В случае COVID19 возникает небольшая сложность, заключающаяся в том, что вирус кодирует ее геном в родственной молекуле РНК, а не в ДНК (многие вирусы делают это), поэтому вирусную РНК необходимо «скопировать» в ДНК, а затем проверить с помощью ПЦР, чтобы проверить наличие вируса.Однако этот процесс прост и быстр и может быть достаточно хорошо автоматизирован — отсюда и возможность развернуть крупномасштабное вирусное тестирование. Следовательно, тестирование ПЦР (или, точнее, «количественное тестирование RT-PCR») измеряет количество вируса в образце (обычно мазке из носа или горла), и устанавливается порог, выше которого человек считается «положительным». » для вируса.
Д. В случае COVID19 возникает небольшая сложность, заключающаяся в том, что вирус кодирует ее геном в родственной молекуле РНК, а не в ДНК (многие вирусы делают это), поэтому вирусную РНК необходимо «скопировать» в ДНК, а затем проверить с помощью ПЦР, чтобы проверить наличие вируса.Однако этот процесс прост и быстр и может быть достаточно хорошо автоматизирован — отсюда и возможность развернуть крупномасштабное вирусное тестирование. Следовательно, тестирование ПЦР (или, точнее, «количественное тестирование RT-PCR») измеряет количество вируса в образце (обычно мазке из носа или горла), и устанавливается порог, выше которого человек считается «положительным». » для вируса.
«Тестирование на антитела позволяет выявить наличие антител против вируса в крови человека.Обычно это делается путем взятия белка, производимого вирусом, и последующего тестирования, связываются ли какие-либо антитела в крови с этим белком. Проблема с этим типом теста заключается в идентификации конкретного белка (или комбинации белков), который уникален для этого вируса (а не для других коронавирусов, например, что может привести к ложноположительным результатам), но для которого взаимодействие антитело / белок является все еще достаточно сильный, чтобы позволить чувствительное обнаружение. Оптимизация и проверка этой части теста — это то, что в настоящее время требует времени.После того, как такой тест разработан, сначала процесс тестирования действительно будет медленным. Однако часто такие лабораторные тесты можно адаптировать к более простым устройствам для оказания медицинской помощи, например, к тесту на беременность. Если это возможно для теста на антитела SARS-COV-2, тогда быстрое тестирование может стать очень возможным в больших масштабах. После развертывания такой тест скажет нам, у кого есть вирус, но не обязательно, у кого он есть в данный момент (поскольку для выработки антител требуется несколько дней, и, таким образом, у людей может быть активная инфекция, но не обнаруживаемых антител.
Оптимизация и проверка этой части теста — это то, что в настоящее время требует времени.После того, как такой тест разработан, сначала процесс тестирования действительно будет медленным. Однако часто такие лабораторные тесты можно адаптировать к более простым устройствам для оказания медицинской помощи, например, к тесту на беременность. Если это возможно для теста на антитела SARS-COV-2, тогда быстрое тестирование может стать очень возможным в больших масштабах. После развертывания такой тест скажет нам, у кого есть вирус, но не обязательно, у кого он есть в данный момент (поскольку для выработки антител требуется несколько дней, и, таким образом, у людей может быть активная инфекция, но не обнаруживаемых антител.
«При тестировании антигена проверяется наличие молекулы, специфичной для патогена, например, белка на поверхности вируса. Обычно он работает, имея специфическое антитело, которое распознает этот специфический антиген — если антитело связывает этот антиген, тогда тест регистрирует «положительный результат». Как и ПЦР, тесты на антигены выявляют присутствие вируса, но ничего не говорят нам о том, вырабатывает ли человек устойчивый иммунный ответ. Как только инфекция исчезнет, антиген также исчезает (поскольку он вырабатывается патогеном, а не хозяином).В принципе, упомянутый выше ПЦР-тест также является своего рода тестом на антиген, поскольку вирусный геном в этом смысле является «антигеном». Однако обычно люди не относятся к ПЦР-тесту как к тесту на антиген, потому что он работает иначе (он основан на копировании генома вируса, а не на обнаружении определенного белка или другой выделяющейся молекулы. вирусом) ».
Как и ПЦР, тесты на антигены выявляют присутствие вируса, но ничего не говорят нам о том, вырабатывает ли человек устойчивый иммунный ответ. Как только инфекция исчезнет, антиген также исчезает (поскольку он вырабатывается патогеном, а не хозяином).В принципе, упомянутый выше ПЦР-тест также является своего рода тестом на антиген, поскольку вирусный геном в этом смысле является «антигеном». Однако обычно люди не относятся к ПЦР-тесту как к тесту на антиген, потому что он работает иначе (он основан на копировании генома вируса, а не на обнаружении определенного белка или другой выделяющейся молекулы. вирусом) ».
Комментарии отправлены в среду, 1 апреля 2020 г.
Профессор Элеонора Райли, профессор иммунологии и инфекционных заболеваний, Эдинбургский университет, сказала:
«Тесты на вирус (текущая инфекция) часто называют« тестами на антиген »- где антиген относится к некоторому компоненту вируса, обычно внешнему белку (оболочке) вируса. Однако тест, используемый для COVID-19, на самом деле ищет вирусную РНК (которая технически не является вирусным антигеном). Поэтому, когда люди говорят об «антигенных» тестах, а другие говорят о тестах на вирусную РНК или «ПЦР-тестах», они фактически говорят об одном и том же. Я бы предпочел, чтобы люди просто говорили о тестах на наличие вируса — которые охватывают все возможные случаи — и четко отличает его от тестов на антитела (которых у нас еще нет) ».
Однако тест, используемый для COVID-19, на самом деле ищет вирусную РНК (которая технически не является вирусным антигеном). Поэтому, когда люди говорят об «антигенных» тестах, а другие говорят о тестах на вирусную РНК или «ПЦР-тестах», они фактически говорят об одном и том же. Я бы предпочел, чтобы люди просто говорили о тестах на наличие вируса — которые охватывают все возможные случаи — и четко отличает его от тестов на антитела (которых у нас еще нет) ».
Профессор Никола Стоунхаус, профессор молекулярной вирусологии Университета Лидса, сказала:
«Существует два основных типа тестов: один для оценки того, инфицированы ли вы в настоящее время, а другой — для оценки того, были ли вы инфицированы.Нам нужны оба.
«Для SARS CoV2 первый тест обнаруживает вирусный генетический материал — РНК. Это тест на основе ПЦР. Последний обнаруживает антитела к вирусу.
«Я думаю, что путаница возникла из-за того, что вирусную РНК неправильно называют« антигеном »».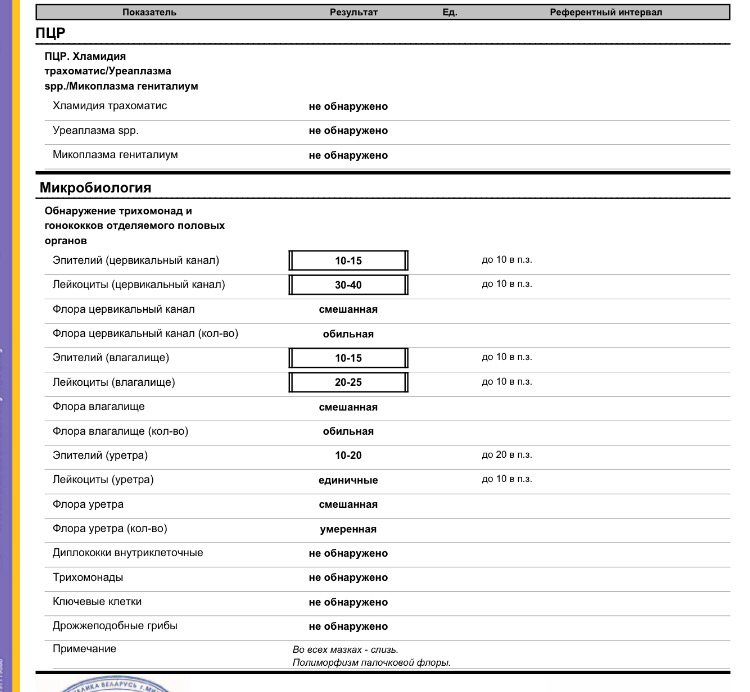
Доктор Эндрю Престон, специалист по патогенезу микробов, Университет Бата, сказал:
«Вирусные тесты. Обнаруживает наличие вируса, таким образом диагностирует активную инфекцию. Либо:
“(а) ОТ-ПЦР (тест ПЦР) обнаруживает вирусную РНК, ее генетический материал.Преимущество ПЦР в том, что она включает усиление сигнала, поэтому может быть очень чувствительной (обнаруживать очень низкие уровни вирусной РНК). Использует образец мазка или жидкость из нижних дыхательных путей (реально возможно только для госпитализированных пациентов, находящихся под седативным действием). Теоретически результаты получаются в течение нескольких часов после отбора проб (в зависимости от того, находится ли отбор проб рядом с испытательной лабораторией). Образцы объединяются в партии, поэтому за одну партию запускаются сотни. Лабораторный тест. Требуется квалифицированный персонал. Доступны и разрабатываются другие методы обнаружения вирусной РНК (например,грамм. ID настоятеля сейчас).
ID настоятеля сейчас).
“(б) Антигенный тест. Обнаруживает вирусные белки в образцах. Те, что я видел, похоже, созданы для использования с мазками из дыхательных путей. И лабораторные, и POC (точки оказания помощи) анализы в разработке. Теоретически тесты POC позволяют использовать их дома. Это тесты в стиле «тест-полоски», похожие на домашние глюкометры / тесты на беременность. Дайте ответ да / нет. Я не знаю ни одного из них, получившего официальное одобрение, многие из них на веб-сайтах компаний отображаются как разрабатываемые.
«Серологические тесты / тесты на антитела:
«Они, как следует из названия, обнаруживают антитела против вирусных белков. Антитела — один из ключевых компонентов иммунного ответа. Их можно обнаружить примерно через неделю после заражения. Некоторые типы антител (IgM) продуцируются раньше, чем реакция переключается на антитела с преобладанием IgG. Многие тесты могут различать IgM и IgG и, таким образом, давать информацию о фазе инфекции (ранняя / текущая против более поздней стадии / предыдущей инфекции). В подавляющем большинстве инфекционных заболеваний выздоровление от болезни и наличие сильного иммунного ответа приведет к возникновению периода иммунитета от повторного возникновения. Таким образом, существует большой интерес к использованию теста на антитела для определения иммунитета против болезни для использования при снятии ограничений. Обе лабораторные версии и версии POC, аналогичные тесту на антиген.
В подавляющем большинстве инфекционных заболеваний выздоровление от болезни и наличие сильного иммунного ответа приведет к возникновению периода иммунитета от повторного возникновения. Таким образом, существует большой интерес к использованию теста на антитела для определения иммунитета против болезни для использования при снятии ограничений. Обе лабораторные версии и версии POC, аналогичные тесту на антиген.
«Важно сформулировать задаваемый вопрос, чтобы решить, какой тест. Диагностика больного свидетельствует в пользу использования теста на вирусы.Определение количества людей, которые могли заразиться COVID-19 симптоматически или бессимптомно, способствует проведению теста на антитела. Определение иммунитета — тест на антитела (с оговоркой, что мы не знаем наверняка, что положительный тест на антитела действительно означает, что у кого-то есть иммунитет). Логистика — POC для использования в домашних условиях позволяют проводить массовые испытания без необходимости в огромных лабораторных мощностях, но как будет подтвержден результат домашнего тестирования?
«Когда, например, пресс-конференции говорят о тестах, важно, чтобы человек очень внимательно относился к типу обсуждаемого теста. В последнее время неясно, имеют ли официальные лица в виду тесты на вирусы, антигены или антитела в некоторых случаях ».
В последнее время неясно, имеют ли официальные лица в виду тесты на вирусы, антигены или антитела в некоторых случаях ».
Д-р Майкл Скиннер, преподаватель вирусологии Имперского колледжа Лондона, сказал:
«В последнее время в дискуссии о вирусе (и тестировании на антитела) закралась некоторая путаница. Это понятно из-за частично совпадающей терминологии.
«Заголовки, такие как:« Передовой персонал NHS первым прошел «тест на антиген» на коронавирус »и« Передовой персонал NHS первым получил новые тесты на антиген Covid-19 »27 и 28 марта, к сожалению, стали жертвами этой путаницы.
«Суммируем:
“1) Тест доступен сейчас (и уже в течение нескольких месяцев) — qPCR — определяет вирусный компонент (нуклеиновую кислоту, геном РНК) в мазках и других образцах через несколько дней после заражения (даже до симптомов) пары через несколько недель после появления первых симптомов (дольше при остром заболевании). Выполняется в лабораториях, занимает несколько часов с момента доставки образца (со временем станут доступны более быстрые точки и альтернативные варианты оказания медицинской помощи).
«2) Тест будет доступен в ближайшее время — Тест на антитела — выявляет вирус-специфические антитела в крови.Быстро на месте. Указывает на вероятность иммунитета к COVID-19, но не исключает наличия вируса, поэтому, если его использовать слишком рано, человек все равно может выделять вирус.
“3) В стадии разработки — Тест на антиген — определяет белковый компонент вируса (вероятно, в мазках, а не в крови). Может использоваться в качестве пункта оказания медицинской помощи перед тестом на антитела. Предложит альтернативу тестам на нуклеиновые кислоты.
«Как только последовательность генома SARS-COV-2 была опубликована китайцами с удивительной быстротой, ученые всего мира смогли разработать специфический и высокочувствительный тест для обнаружения присутствия генетического материала вируса, его нуклеиновой кислоты (в в данном случае, РНК) генома (или, скорее, небольшой части его генома) с использованием метода, называемого полимеразной цепной реакцией (ПЦР) [поскольку это РНК, а не ДНК, они фактически используют модификацию, называемую ПЦР с обратной транскрипцией, или ОТ-ПЦР ].
«Некоторые проводили ПЦР в колледже или школе и просматривали продукты (ампликоны; пара десятков одновременно) с помощью электрофореза в агарозном геле, который до сих пор используется в лабораториях молекулярной биологии для некоторых целей.
«Однако обработка от 100 до 300 образцов за один раз в исследовательских или диагностических лабораториях теперь выполняется с использованием машин, называемых (что сбивает с толку) ПЦР в реальном времени или количественной ПЦР (qPCR). После загрузки образцов цикл занимает от 1 до 2 часов, а вывод является цифровым, готовым для анализа данных и создания отчетов.
«Чувствительность анализа количественной ПЦР означает, что он может улавливать небольшое количество вируса, выделяемого (в данном случае) на слизистую носа или глотки через несколько дней после заражения, даже до появления симптомов.
«Правительство заявило о необходимости и желании использовать тесты на« вирус-специфические антитела »в нашей крови. Мы производим эти антитела примерно через неделю или около того после появления первых симптомов, поэтому эти тесты не так хороши, как ПЦР для выявления инфекции. На их разработку также ушло больше времени, потому что они полагаются на то, что мы произвели один из вирусных белков (что можно было бы сделать, когда мы увидели последовательность генома) для включения в набор, чтобы антитела могли прикрепиться к нему и дать положительный результат. .Однако сам тест может быть очень быстрым (15 минут). Ценность этих тестов заключается в том, чтобы показать, был ли кто-то инфицирован и, если выздоровел, может быть теперь невосприимчив к ней. Их нужно использовать осторожно. Если его использовать слишком рано, выздоравливающий пациент может все еще переносить и распространять вирус, и они все еще могут представлять опасность для других. Такие наборы были разработаны (например, компаниями BD и BioMedomics).
На их разработку также ушло больше времени, потому что они полагаются на то, что мы произвели один из вирусных белков (что можно было бы сделать, когда мы увидели последовательность генома) для включения в набор, чтобы антитела могли прикрепиться к нему и дать положительный результат. .Однако сам тест может быть очень быстрым (15 минут). Ценность этих тестов заключается в том, чтобы показать, был ли кто-то инфицирован и, если выздоровел, может быть теперь невосприимчив к ней. Их нужно использовать осторожно. Если его использовать слишком рано, выздоравливающий пациент может все еще переносить и распространять вирус, и они все еще могут представлять опасность для других. Такие наборы были разработаны (например, компаниями BD и BioMedomics).
«Путаница в терминологии тестирования возникает из-за того, что тест на антитела является одной из форм« серологического теста ».Другая форма ищет не антитела против вируса, а белки вируса, так называемые «антигены». Он использует технологию, аналогичную тесту на антитела, но работает наоборот. Мы должны были идентифицировать, а затем производить в лаборатории или на фабрике антитела, специфичные для вируса. Они будут включены в набор, где будут связывать вирусные антигены из образца, возвращая положительный результат. Они будут столь же быстрыми в работе и могут использоваться на месте оказания медицинской помощи, обнаруживая присутствие вируса (раньше, чем наличие антител).Однако сложность идентификации и получения необходимых антител для набора означает, что разработка тестов значительно отстает от разработки тестов для антител. Еще одна проблема для тестов на антигены — природа образца — тесты qPCR показывают, что в крови мало SARS-COV-2, поэтому тест, вероятно, придется работать с образцами мазков ».
Мы должны были идентифицировать, а затем производить в лаборатории или на фабрике антитела, специфичные для вируса. Они будут включены в набор, где будут связывать вирусные антигены из образца, возвращая положительный результат. Они будут столь же быстрыми в работе и могут использоваться на месте оказания медицинской помощи, обнаруживая присутствие вируса (раньше, чем наличие антител).Однако сложность идентификации и получения необходимых антител для набора означает, что разработка тестов значительно отстает от разработки тестов для антител. Еще одна проблема для тестов на антигены — природа образца — тесты qPCR показывают, что в крови мало SARS-COV-2, поэтому тест, вероятно, придется работать с образцами мазков ».
Предыдущие комментарии к испытаниям:
https://www.sciencemediacentre.org/expert-comment-on-different-types-of-testing-for-covid-19/
Все наши предыдущие результаты по этой теме можно увидеть по этой ссылке:
www. sciencemediacentre.org/tag/covid-19/
sciencemediacentre.org/tag/covid-19/
Заявленные интересы
Не получено.
женщин Оклахомы с Covid-19 получили 3 ложноотрицательных теста до того, как ей поставили диагноз. Теперь она предупреждает людей сохранять бдительность.
«Как и все в этом году, это была настоящая буря ужасных совпадений», — сказала CNN Лесли Шоллмьер из Талсы. «За несколько дней до Дня благодарения меня начало тошнить, и я прошел тест.Я предположил, что у меня отрицательный результат, как и показал тест ».
42-летняя женщина сказала, что проснулась за пару дней до Дня благодарения, чувствуя, что простужается. На всякий случай она решила пройти экспресс-тест на Covid-19 24 ноября, прежде чем побывать в кругу семьи.
Тест оказался отрицательным. Итак, Шоллмиер решила продолжить свои планы по организации ужина в День Благодарения. В этом году у нее с мужем было небольшое праздничное собрание, с присутствовали только ее мать, брат и невестка.
Все они были рядом друг с другом во время пандемии, сказал Шоллмьер. В основном они работали из дома и соблюдали меры предосторожности.
Праздник ознаменовал собой время, когда семья все еще оплакивала потерю своего отца, Роджера, который умер от рака в апреле. Шоллмьер, которая работает дизайнером кухонь, сказала, что не хотела, чтобы ее мать оставалась одна, особенно после того, как потеряла 50-летнего мужа.
После первого теста она сказала, что ее симптомы остались прежними.Она чувствовала себя простуженной, но приписывала свою усталость приготовлению пищи и приготовлению семейного ужина на День Благодарения.
Утром 27 ноября она заварила чашку чая и отрезала кусок тыквенного пирога, чтобы съесть его на завтрак, когда поняла, что больше не чувствует запаха и вкуса. Она сказала, что тогда она знала, что у нее должен быть вирус, так как потеря вкуса и запаха были явным признаком.
В исследовании, опубликованном в августе, изучались ложноотрицательные результаты тестов людей, у которых действительно был Covid-19. Он показал, что в тот день, когда у людей начали проявляться симптомы, средний процент ложноотрицательных результатов достиг 38%. Через три дня после появления симптомов количество ложноотрицательных результатов упало до 20%. Люди, инфицированные Covid-19, испытали множество различных симптомов, от заложенности грудной клетки до тошноты и лихорадки, а некоторые даже не проявляли никаких симптомов. В новом медицинском исследовании, опубликованном в прошлом месяце, исследователи определили, что потеря обоняния и вкуса является «очень надежным показателем» того, что кто-то инфицирован коронавирусом, вызывающим Covid-19.
Он показал, что в тот день, когда у людей начали проявляться симптомы, средний процент ложноотрицательных результатов достиг 38%. Через три дня после появления симптомов количество ложноотрицательных результатов упало до 20%. Люди, инфицированные Covid-19, испытали множество различных симптомов, от заложенности грудной клетки до тошноты и лихорадки, а некоторые даже не проявляли никаких симптомов. В новом медицинском исследовании, опубликованном в прошлом месяце, исследователи определили, что потеря обоняния и вкуса является «очень надежным показателем» того, что кто-то инфицирован коронавирусом, вызывающим Covid-19.«Я просто волновался, что заразил всю свою семью», — сказал Шоллмьер. «Страх потерять маму после того, как мой отец стал жертвой этой пандемии, был очень тяжелым. Я понимаю, что в этот момент я был тем, кто потенциально мог разоблачить ее. Эта мысль напугала меня до смерти».
В тот день она пошла в другое испытательное учреждение, на этот раз, чтобы пройти ПЦР-тест, свой второй тест на covid.
На следующий день эти результаты также оказались отрицательными. Симптомы ухудшились, а застой крови переместился в грудь, и 30 ноября Шоллмиер прошла еще один ПЦР-тест, который также оказался отрицательным.
Тем не менее, Шоллмьер находилась на карантине в своем доме, оставаясь наверху вдали от мужа.
По ее словам, у нее начались сильные боли в спине, одышка, заложенность носа и усталость.Однако она сказала, что у нее никогда не было лихорадки и она регулярно проверяла уровень кислорода.
«На данный момент я действительно сбита с толку, у меня есть все симптомы, и мои анализы снова отрицательные», — сказала она. «Я просто предполагал на 100%, что у меня Covid, и меньше всего я хотел заразить кого-нибудь».
«Я просто предполагал на 100%, что у меня Covid, и меньше всего я хотел заразить кого-нибудь».
2 декабря она сказала, что проконсультировалась со своим лечащим врачом и назначила тест через кабинет врача.
Потребовалось 12 дней и четыре разных теста, чтобы подтвердить то, что она подозревала: у нее был положительный результат на Covid-19.
«Людям действительно важно знать о ложных отрицаниях», — сказал Шоллмьер. «Вам действительно нужно помнить о симптомах, о том, где вы были, и если вам нужно выйти на улицу, наденьте маску».
Shollmier все еще борется с давними симптомами, включая кашель, усталость и отсутствие чувства вкуса или запаха.
С тех пор ее семья была проверена дважды, сказала она, и все получили отрицательные результаты. К счастью, по ее словам, никто не сообщил о каких-либо симптомах.
Холли Ян и Наоми Томас из CNN внесли свой вклад в этот отчет.
Обследование на SARS-CoV-2 в грудном молоке у 18 инфицированных женщин | Грудное вскармливание | JAMA
Высказывались опасения, что коронавирус 2 (SARS-CoV-2) может передаваться младенцам при грудном вскармливании. Ряд организаций рекомендуют женщинам, инфицированным SARS-CoV-2, кормить грудью с помощью средств защиты, предотвращающих передачу вируса через дыхательные пути.Из 24 сообщений о случаях заболевания в образцах грудного молока от женщин, инфицированных SARS-CoV-2, вирусная РНК была обнаружена в 10 образцах от 4 женщин. 1 -6 В некоторых случаях нельзя исключать загрязнение окружающей среды или ретроградное течение от инфицированного младенца. Обнаружение вирусной РНК с помощью обратной транскриптазно-полимеразной цепной реакции (ОТ-ПЦР) не означает инфекционность. На сегодняшний день SARS-CoV-2 не был выделен из грудного молока, и нет задокументированных случаев передачи инфекционного вируса младенцу через грудное молоко.Однако возможность передачи вируса через грудное молоко остается критическим вопросом для женщин, инфицированных SARS-CoV-2, которые хотят кормить грудью.
Ряд организаций рекомендуют женщинам, инфицированным SARS-CoV-2, кормить грудью с помощью средств защиты, предотвращающих передачу вируса через дыхательные пути.Из 24 сообщений о случаях заболевания в образцах грудного молока от женщин, инфицированных SARS-CoV-2, вирусная РНК была обнаружена в 10 образцах от 4 женщин. 1 -6 В некоторых случаях нельзя исключать загрязнение окружающей среды или ретроградное течение от инфицированного младенца. Обнаружение вирусной РНК с помощью обратной транскриптазно-полимеразной цепной реакции (ОТ-ПЦР) не означает инфекционность. На сегодняшний день SARS-CoV-2 не был выделен из грудного молока, и нет задокументированных случаев передачи инфекционного вируса младенцу через грудное молоко.Однако возможность передачи вируса через грудное молоко остается критическим вопросом для женщин, инфицированных SARS-CoV-2, которые хотят кормить грудью.
Начиная с марта 2020 года, женщины, проживающие где-либо в США, которые сообщили о наличии симптомов, контактировали с инфицированным человеком или имели подтвержденную инфекцию SARS-CoV-2 и которые в настоящее время кормили грудью, были приглашены для участия в исследовании с использованием различных методов, включая информирование СМИ, веб-сайт и направление к врачу. Были включены только женщины, у которых был положительный результат теста ОТ-ПЦР. Наблюдательный совет Калифорнийского университета в Сан-Диего одобрил исследование, и женщины дали устное и письменное информированное согласие. Клинические данные были собраны путем телефонного интервью. Образцы грудного молока были собраны самостоятельно и отправлены в исследовательский центр в соответствии со стандартным протоколом. В некоторых случаях женщины также предоставляли образцы, собранные до зачисления (электронное приложение в Приложении).
Были включены только женщины, у которых был положительный результат теста ОТ-ПЦР. Наблюдательный совет Калифорнийского университета в Сан-Диего одобрил исследование, и женщины дали устное и письменное информированное согласие. Клинические данные были собраны путем телефонного интервью. Образцы грудного молока были собраны самостоятельно и отправлены в исследовательский центр в соответствии со стандартным протоколом. В некоторых случаях женщины также предоставляли образцы, собранные до зачисления (электронное приложение в Приложении).
Был разработан и утвержден количественный анализ ОТ-ПЦР для SARS-CoV-2 в грудном молоке.Были разработаны методы культивирования тканей для выявления репликационно-компетентного SARS-CoV-2 в грудном молоке (eAppendix в Приложении).
Кроме того, условия пастеризации по держателю, обычно используемые в банках грудного молока, были имитированы путем добавления SARS-CoV-2 (200-кратная средняя инфекционная доза тканевой культуры 50% [TCID 50 ]) к образцам грудного молока от 2 различных контрольных доноров, предоставивших образцы молока до начала пандемии. Образцы нагревали до 62,5 ° C в течение 30 минут, а затем охлаждали до 4 ° C.После этой процедуры образцы были добавлены в культуру ткани. Непастеризованные аликвоты тех же двух смесей молока и вируса культивировали параллельно.
Образцы нагревали до 62,5 ° C в течение 30 минут, а затем охлаждали до 4 ° C.После этой процедуры образцы были добавлены в культуру ткани. Непастеризованные аликвоты тех же двух смесей молока и вируса культивировали параллельно.
SPSS версии 25 и Prism версии 8.4.3 (GraphPad).
В период с 27 марта по 6 мая 2020 г. мы включили 18 женщин с подтвержденной инфекцией SARS-CoV-2 (77,7% белых неиспаноязычных, средний возраст 34,4 года [SD, 5,2 года]). Их потомство было в возрасте от новорожденного до 19 месяцев.Женщины предоставили от 1 до 12 образцов, в общей сложности 64 образца, взятых в разные моменты времени до и после положительного результата теста SARS-CoV-2 RT-PCR. Все, кроме 1 женщины, имели симптоматическое заболевание (рисунок). В одном образце грудного молока обнаруживалась РНК SARS-CoV-2. Положительный образец был собран в день появления симптомов; однако 1 образец, взятый за 2 дня до появления симптомов, и 2 образца, взятые через 12 и 41 день, дали отрицательный результат на вирусную РНК.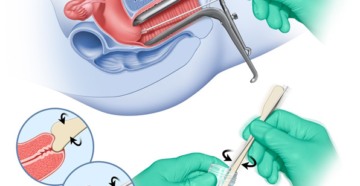 Младенец на грудном вскармливании не тестировался. Компетентный к репликации вирус не был обнаружен ни в одном образце, включая образец, который дал положительный результат на вирусную РНК.
Младенец на грудном вскармливании не тестировался. Компетентный к репликации вирус не был обнаружен ни в одном образце, включая образец, который дал положительный результат на вирусную РНК.
После пастеризации по держателю вирусная РНК не была обнаружена с помощью ОТ-ПЦР в 2 образцах, в которые был добавлен репликационно-компетентный SARS-CoV-2, а также не был обнаружен культивируемый вирус. Однако вирус был обнаружен путем культивирования в непастеризованных аликвотах тех же двух смесей молока и вируса.
Хотя РНК SARS-CoV-2 была обнаружена в 1 образце молока от инфицированной женщины, вирусная культура для этого образца была отрицательной. Эти данные предполагают, что РНК SARS-CoV-2 не представляет собой репликационно-способный вирус и что грудное молоко не может быть источником инфекции для младенца.Кроме того, когда контрольные образцы с добавлением компетентного к репликации вируса SARS-CoV-2 обрабатывались пастеризацией по Холдеру, не было обнаружено репликационно-компетентного вируса или вирусной РНК. Эти результаты обнадеживают, учитывая известные преимущества грудного вскармливания и грудного молока, предоставляемого через банки молока. Ограничения включают небольшой размер выборки, неслучайную выборку с возможным смещением выборки, самоотчет о положительности ОТ-ПЦР и самостоятельный сбор образцов молока, некоторые из которых были до введения стандартного протокола.
Эти результаты обнадеживают, учитывая известные преимущества грудного вскармливания и грудного молока, предоставляемого через банки молока. Ограничения включают небольшой размер выборки, неслучайную выборку с возможным смещением выборки, самоотчет о положительности ОТ-ПЦР и самостоятельный сбор образцов молока, некоторые из которых были до введения стандартного протокола.
Автор для корреспонденции: Кристина Чемберс, доктор философии, магистр здравоохранения, Калифорнийский университет, Сан-Диего, 9500 Gilman Dr, MC0828, La Jolla, CA 92093 ([email protected]).
Принято к публикации: 3 августа 2020 г.
Опубликовано в Интернете: 19 августа 2020 г. doi: 10.1001 / jama.2020.15580
Вклад авторов: Доктора Чемберса и Крогстад имели полный доступ ко всем данные в исследовании и взять на себя ответственность за целостность данных и точность анализа данных.
Концепция и дизайн: Chambers, Krogstad, Bertrand, Tobin, Bode, Aldrovandi.
Сбор, анализ или интерпретация данных: Все авторы.
Составление рукописи: Палаты, Крогстад, Бертран, Боде.
Критический пересмотр рукописи на предмет важного интеллектуального содержания: Все авторы.
Статистический анализ: Chambers, Bertrand.
Получено финансирование: Чемберс, Бертран, Боде, Альдрованди.
Административная, техническая или материальная поддержка: Chambers, Krogstad, Bertrand, Contreras, Tobin, Aldrovandi.
Надзор: Чемберс, Бертран, Альдрованди.
Раскрытие информации о конфликте интересов: Д-р Чемберс сообщил о получении грантов от Управления Президента Калифорнийского университета (UC) по программе чрезвычайных исследований COVID-19 и от Национального центра развития трансляционных наук Национального института здравоохранения (NIH) и получения нефинансовая поддержка со стороны корпорации Medela и банка материнского молока в Остине. Д-р Крогстад сообщил, что получил поддержку от Института СПИДа Калифорнийского университета в Лос-Анджелесе, Благотворительного фонда Джеймса Б. Пендлтона и Фонда семьи Маккарти. Д-р Боде сообщил, что он работал в Калифорнийском университете в Сан-Диего в качестве председателя по совместным исследованиям человеческого молока, финансируемым Фондом семьи Ларссон-Розенквист. Д-р Альдрованди сообщил, что получил поддержку от Международной сети клинических исследований СПИДа среди матерей и детей-подростков (IMPAACT). О других раскрытиях информации не сообщалось.
Д-р Крогстад сообщил, что получил поддержку от Института СПИДа Калифорнийского университета в Лос-Анджелесе, Благотворительного фонда Джеймса Б. Пендлтона и Фонда семьи Маккарти. Д-р Боде сообщил, что он работал в Калифорнийском университете в Сан-Диего в качестве председателя по совместным исследованиям человеческого молока, финансируемым Фондом семьи Ларссон-Розенквист. Д-р Альдрованди сообщил, что получил поддержку от Международной сети клинических исследований СПИДа среди матерей и детей-подростков (IMPAACT). О других раскрытиях информации не сообщалось.
Финансирование / поддержка: Сеть IMPAACT поддерживается грантами UM1AI068632 (Центр управления и операций), UM1AI068616 (Центр управления статистикой и данными) и UM1AI106716 (Лабораторный центр) от Национального института аллергии и инфекционных заболеваний, Национальный институт детского здоровья и развития человека Юнис Кеннеди Шрайвер и Национальный институт психического здоровья.Корпорация Medela предоставила материалы для сбора образцов молока для этого исследования.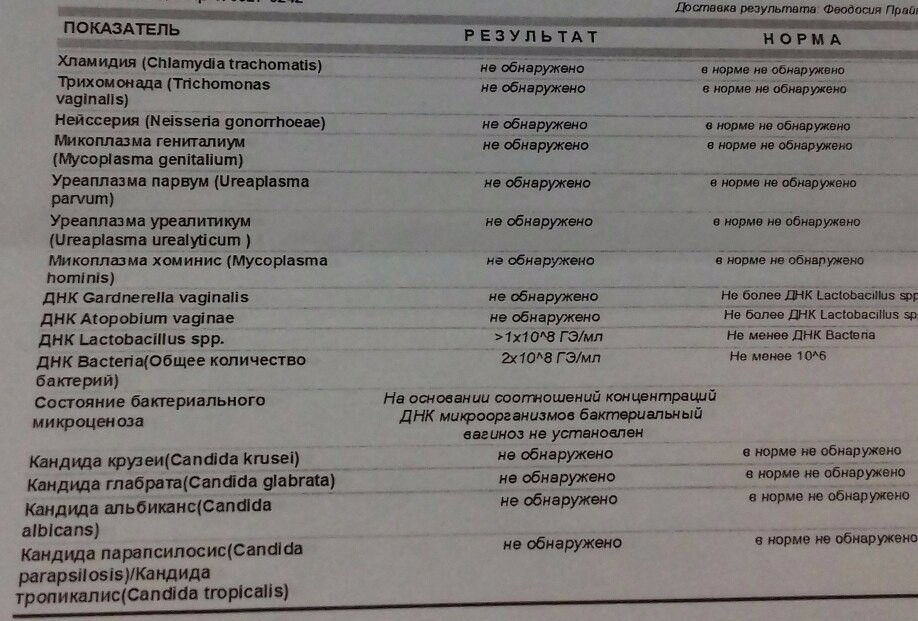 Фонд семьи Ларссон-Розенквист предоставил неограниченный фонд пожертвований на случай COVID-19. Банк материнского молока в Остине, аккредитованный банк молока и член Ассоциации банков грудного молока Северной Америки, оплатил транспортные расходы.
Фонд семьи Ларссон-Розенквист предоставил неограниченный фонд пожертвований на случай COVID-19. Банк материнского молока в Остине, аккредитованный банк молока и член Ассоциации банков грудного молока Северной Америки, оплатил транспортные расходы.
Роль спонсора / спонсора: Спонсоры не играли никакой роли в разработке и проведении исследования; сбор, управление, анализ и интерпретация данных; подготовка, рецензирование или утверждение рукописи; и решение представить рукопись для публикации.
Заявление об ограничении ответственности: Авторы несут исключительную ответственность за содержание и не обязательно отражают официальную точку зрения NIH.
Дополнительные взносы: Мы благодарим женщин, которые участвовали в этом исследовании и которые так щедро потратили свое время и усилия на предоставление образцов молока и клиническую информацию.
1. Чэнь H, Guo J, Ван C, и другие. Клинические характеристики и потенциал вертикальной внутриутробной передачи инфекции COVID-19 у девяти беременных женщин: ретроспективный обзор медицинских карт. Ланцет . 2020; 395 (10226): 809-815. DOI: 10.1016 / S0140-6736 (20) 30360-3PubMedGoogle ScholarCrossref 2.Wu
Y, Лю
C, Донг
L,
и другие. Коронавирусная болезнь 2019 среди беременных китаянок: данные серии случаев по безопасности вагинальных родов и грудного вскармливания. БЖОГ . Опубликовано в Интернете 5 мая 2020 г. doi: 10.1111 / 1471-0528.16276PubMedGoogle Scholar5.Tam
PCK, Ly
КМ, Кернич
ML,
и другие. Обнаруживаемый тяжелый острый респираторный синдром коронавируса 2 (SARS-CoV-2) в грудном молоке пациента с легкими симптомами коронавирусной болезни 2019 (COVID-19). Clin Infect Dis . Опубликовано в Интернете 30 мая 2020 г. doi: 10.1093 / cid / ciaa673PubMedGoogle Scholar
Клинические характеристики и потенциал вертикальной внутриутробной передачи инфекции COVID-19 у девяти беременных женщин: ретроспективный обзор медицинских карт. Ланцет . 2020; 395 (10226): 809-815. DOI: 10.1016 / S0140-6736 (20) 30360-3PubMedGoogle ScholarCrossref 2.Wu
Y, Лю
C, Донг
L,
и другие. Коронавирусная болезнь 2019 среди беременных китаянок: данные серии случаев по безопасности вагинальных родов и грудного вскармливания. БЖОГ . Опубликовано в Интернете 5 мая 2020 г. doi: 10.1111 / 1471-0528.16276PubMedGoogle Scholar5.Tam
PCK, Ly
КМ, Кернич
ML,
и другие. Обнаруживаемый тяжелый острый респираторный синдром коронавируса 2 (SARS-CoV-2) в грудном молоке пациента с легкими симптомами коронавирусной болезни 2019 (COVID-19). Clin Infect Dis . Опубликовано в Интернете 30 мая 2020 г. doi: 10.1093 / cid / ciaa673PubMedGoogle Scholarположительных результатов на вирус COVID, но без симптомов.
 Что это означает? : Выстрелов
Что это означает? : ВыстреловКогда мне позвонили и сказали, что мой тест на COVID-19 положительный, я подумал, что это, должно быть, ошибка. Я чувствовала себя прекрасно, и в течение долгих месяцев пандемии мой муж Джефф и я вели себя так же, как и большая часть Соединенных Штатов: сверхбдительны в отношении того, куда мы ходим и с кем встречаемся, и внимательно следим за рекомендованными меры предосторожности в области общественного здравоохранения.
Кроме того, Джефф проходил тот же тест в то же время, и его результаты были отрицательными. Поскольку мы почти все делали вместе, как вы могли объяснить , что ?
«Это тест ПЦР — они очень точные», — сказала женщина по телефону из Управления здравоохранения штата Делавэр, когда я выразила некоторое недоверие. Мы прошли этот тест не потому, что что-то подозревали, а потому, что, приехав из нашего дома в Нью-Йорке в Делавэр на выходные, мы хотели быть хорошими гражданами и следовать правилам Нью-Йорка в отношении выезда за пределы штата по возвращении.
Женщина по телефону составила список того, что мне нужно сделать: остаться дома. Не выходите из квартиры ни по какой причине. И изолироваться от Джеффа.
Последнее немного удивило меня — мы с мужем, конечно же, не отделялись друг от друга между сдачей теста 7 ноября и получением результатов поздно вечером.11, так какой в этом смысл сейчас? Если я собирался разоблачить его, то, несомненно, самым опасным периодом были те четыре решающих дня, когда я якобы избавлялся от коронавируса в нашей общей кровати, глотки бурбона, которыми мы обменялись, и три с лишним часа вместе в машине окна закрыты, когда мы ехали домой в Нью-Йорк 9 ноября после выходных.
Как научный журналист, который писал о новых вирусах в течение 30 лет, я знал достаточно, чтобы спросить представителя здравоохранения штата Делавэр, есть ли в лабораторном отчете число Ct. Эксперты говорят, что число Ct (порог цикла) имеет решающее значение для понимания того, как распространяется коронавирус и как он вызывает заболевание. Он может предложить полезную информацию не только для эпидемиологов, но и для отдельных людей — тех из нас, кто отчаянно пытается предсказать, как я внезапно стал, вероятную траекторию нашей болезни после положительного результата теста.
Эксперты говорят, что число Ct (порог цикла) имеет решающее значение для понимания того, как распространяется коронавирус и как он вызывает заболевание. Он может предложить полезную информацию не только для эпидемиологов, но и для отдельных людей — тех из нас, кто отчаянно пытается предсказать, как я внезапно стал, вероятную траекторию нашей болезни после положительного результата теста.
Число Ct показывает, сколько циклов амплификации через аппарат ПЦР необходимо, прежде чем лаборатория сможет получить определяемый уровень вирусной РНК.Если лаборатории пришлось пройти цикл всего 20 раз или около того, это означает, что вы начали с относительно высокой вирусной нагрузкой, и было бы логично ожидать, что вы сильно заболеете. (Хотя даже это предположение; никто не отслеживал взаимосвязь между вирусной нагрузкой и тяжестью симптомов, поэтому то, что у нас осталось, в основном обоснованное предположение, основанное на корреляциях, наблюдаемых в некоторых наблюдательных исследованиях. )
)
Если вместо этого потребовалось больше раундов амплификации — скажем, 35 или 40 циклов — чтобы можно было обнаружить вирус в вашем образце, возможно, это означает, что вы начали с очень небольшого количества вирусов.
Согласно анализу, проведенному The New York Times прошлым летом, лаборатории, которые отслеживают числа Ct, как правило, сообщают о них от 37 до 40, то есть они проводят образец через 37-40 циклов амплификации, если необходимо, прежде чем решить, стоит ли называть это положительным или отрицательным. Это может означать, что по крайней мере некоторые из людей, которых считали положительными на COVID-19, начали с незначительного количества вируса. И хотя нет прямых доказательств того, что люди с таким высоким числом циклов будут меньше болеть, чем люди с низким числом циклов, есть веские доказательства того, что они, по крайней мере, будут менее заразными.
Анализ Times , среди прочего, показал, что лаборатория штата Нью-Йорк использует Ct 40 для получения положительного результата.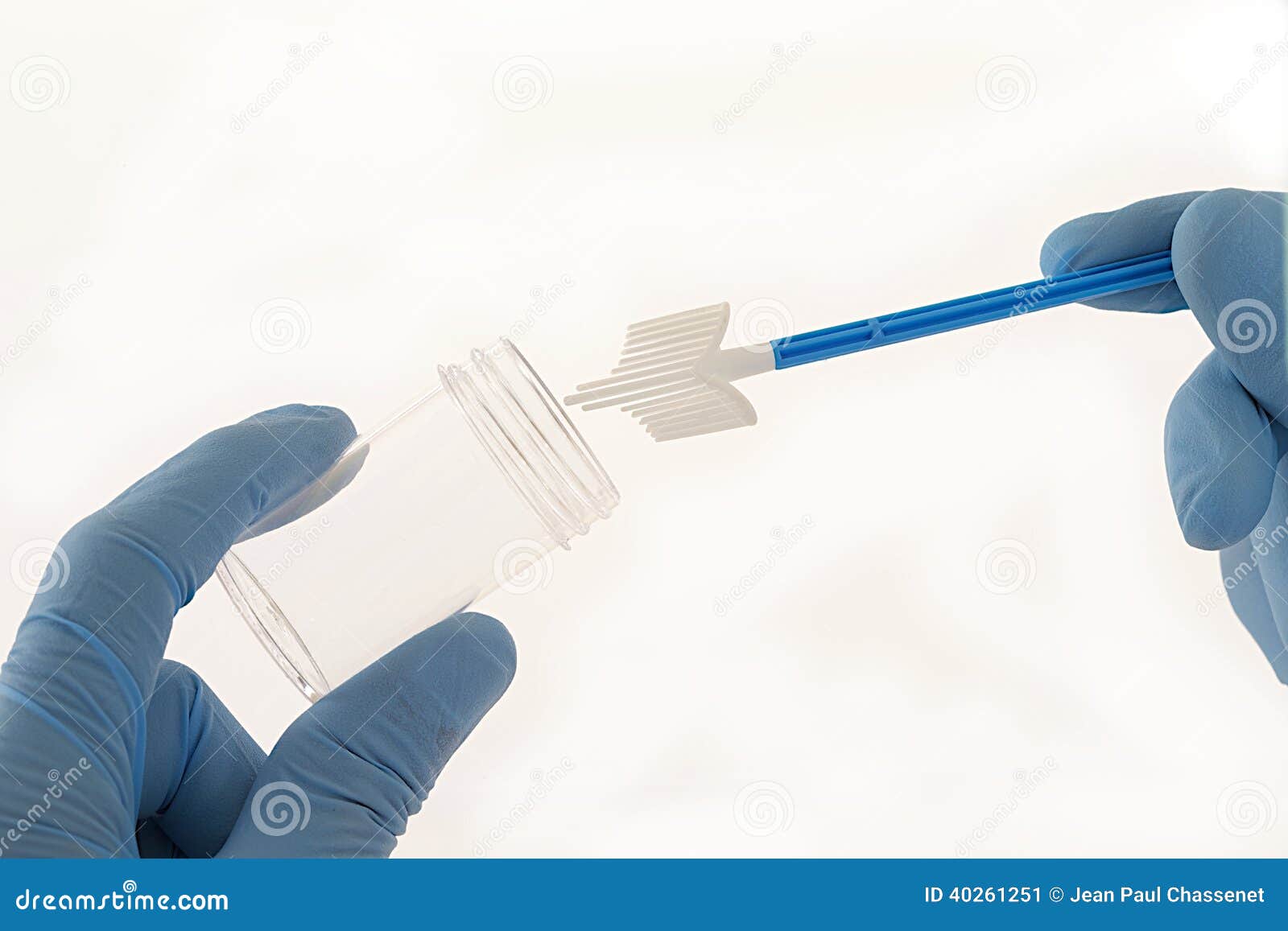 Если бы вместо этого использовался Ct, равный 30, в качестве порогового значения, подсчитал Times , 63% людей, идентифицированных как положительные, вместо этого сказали бы, что вирус не может быть обнаружен — другими словами, им сказали бы, что у них нет COVID-19.
Если бы вместо этого использовался Ct, равный 30, в качестве порогового значения, подсчитал Times , 63% людей, идентифицированных как положительные, вместо этого сказали бы, что вирус не может быть обнаружен — другими словами, им сказали бы, что у них нет COVID-19.
Мне было любопытно узнать, на какой стороне этой границы упал мой собственный тест.
Женщина по телефону никогда не слышала о числе Ct.Она сказала, что через два-три дня мне позвонит специалист по отслеживанию контактов из Делавэра, и я могу спросить их.
И с этим я начал реальную демонстрацию того, как мало мы действительно знаем о коронавирусе.
Начнем с того, что никто из Делавэра никогда не звонил мне, чтобы получить список моих контактов — показатель того, что еще до Дня благодарения COVID-19 уже опережал возможности чиновников здравоохранения его загонять. У меня было несколько контактов — Джефф и я были в коконах, но даже коконы проницаемы, и хотя мы покорно носили маски на публике, на прошлой неделе нас было около полдюжины человек. Мне оставалось самому предупреждать эти контакты.
Мне оставалось самому предупреждать эти контакты.
Кроме того, каждый раз, когда я пытался лучше понять мою ситуацию, я наталкивался на каменную стену неполной информации. Это ужасающая перспектива в данный момент пандемии, поскольку показатели передачи, заболеваемости и смертности от COVID-19 продолжают экспоненциально расти.
После звонка из Делавэра я надел маску и застелил кровать в запасной комнате, готовясь к 10 дням изоляции в нашем доме, как рекомендует CDC. Несмотря на то, что тот факт, что я прекрасно себя чувствовал, заставлял все это казаться немного сюрреалистичным, мы с Джеффом решили предположить, что тест был правильным, и действовать так, как будто я действительно инфицирован, что означало нахождение в разных концах квартиры друг от друга. Нам обоим посчастливилось работать удаленно — я фрилансер, он профессор колледжа, — поэтому карантин не повлек за собой никаких финансовых последствий для нас.
«Нет, это не так. ПЦР очень точны», — сказал мой врач во время видеозвонка, когда я спросил ее, мог ли тест быть ложноположительным. Она сказала, что симптомы, вероятно, проявятся в течение следующей недели. Я сказал ей, что это не обнадеживает. «Что-нибудь, что я могу сделать, чтобы попытаться их предотвратить?» Я спросил ее.
Может, мне стоит принять витамин D, подумал я. Или увлажнитель? Как насчет моего уровня кислорода? следует ли мне отслеживать вещи с помощью пульсоксиметра, который мы купили несколько месяцев назад во время первого раунда пандемической паники?
«Нет», — ответила она, я подумал, что это слишком весело, хотя с ее маской было трудно сказать наверняка.Мой врач, казалось, думала, что симптомы скоро проявятся, что было пугающей перспективой, и она посоветовала мне назначить еще один телетрансляцию, если (когда?) Я почувствую себя действительно плохо.
Я лег спать ночью 11 ноября, совершенно бессимптомно, но с тревогой ждал, когда упадет второй ботинок.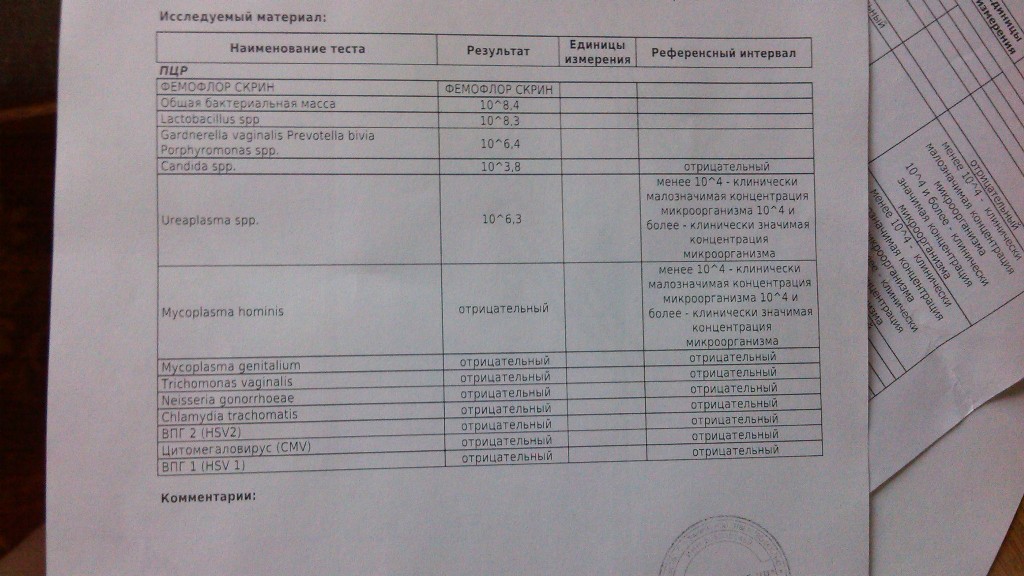
Все чтение и репортажи, которые я делал с марта, внезапно стали глубоко личными. Я больше не играл в азартные игры, следуя советам общественного здравоохранения о «смягчении», пытаясь ограничить распространение в крайне маловероятном случае, когда я извергал вирус изо рта и носа.Теперь это было по-настоящему. Ради мужа я пыталась меньше распространять вирус, который, как я знала, был у меня.
Я все время носил маску. Я открыл все окна в квартире, хотя на улице было холодно. Я мыла руки так маниакально, что маленькое кольцо с бриллиантом, доставшееся мне в наследство от бабушки, сияло, как будто оно было новеньким. Я закрывала унитаз крышкой всякий раз, когда смывала воду.
12 ноября все еще чувствовал себя хорошо. Я связался с людьми, с которыми общался непосредственно перед тестом: с двумя парами в Делавэре, каждый раз на улице и на расстоянии; и наша экономка в Нью-Йорке, которая пробыла в квартире несколько часов ноября.4 и носил маску, как и мы с Джеффом. Я сказал им, что сожалею, что невольно поставил их под угрозу. Все они прошли тесты на COVID-19.
Все они прошли тесты на COVID-19.
Мой врач подумал, что я, вероятно, заразился 3 или 4 ноября, но разве это не было предположением? Может быть, это было 1 ноября, когда я выбрал личное досрочное голосование. Может быть, это было 31 октября, когда мы с Джеффом провели несколько часов с нашей дочерью, зятем и двумя маленькими внучками 2 и 5 лет в их районе Бруклин. Во время визита мы были в основном на улице и в основном в масках, но когда начался дождь, мы переместили наш бублик-бранч в их комнату для вечеринок в гараже, оставив все двери и окна открытыми.После того, как они узнали, что у меня положительный результат, мои дочь и зять тоже прошли тестирование вместе со своим 5-летним ребенком.
Но, может быть, не сейчас. Может быть, я заразился несколько месяцев назад, и это был просто тлеющий хвост полностью скрытой инфекции. Насколько известно CDC, тесты на COVID-19 могут быть положительными в течение трех месяцев после исчезновения симптомов. Так можно ли рассчитывать на три месяца назад для человека, у которого симптомы так и не появились? Вот тогда было бы действительно удобно узнать число Ct для моего теста.
13 ноября я все еще чувствовал себя хорошо, хотя я не снимал маску во время звонка в Zoom с тремя старыми друзьями из колледжа, просто чтобы уменьшить количество вируса, который я мог бы испустить в квартиру. Я был в маске во время разговора с обеими нашими дочерьми 14 ноября, когда мы увеличили масштаб, чтобы разгадывать кроссворд Sunday Times всей группой.
«Ты не собираешься заразить нас через экран», — поддразнила моя старшая дочь, но я все равно не сняла маску, наверное, ради Джеффа, который ел часть своей еды в комнате, из которой я звонил. .Я очень, очень не хотел, чтобы он заразился; Исследования показывают, что мужчины, как правило, болеют этой коронавирусной инфекцией больше, чем женщины.
Все мои контакты дали отрицательный результат на COVID-19. Это успокаивало. Но не совсем так, поскольку большинство из них использовали экспресс-тест на антиген, который может иметь удручающе высокий уровень как ложноотрицательных, так и ложноположительных результатов. И снова подробности попытки составить схему опыта одного человека с коронавирусом показали неоднородность нашей способности отслеживать вирус, надежно проверять его присутствие и опережать его разрушения.
Мое отсутствие симптомов начинало ощущаться, если честно, слишком хорошо, чтобы быть правдой. Почему мне так повезло? Укрывательство вируса, который опустошил Америку, вызвав болезни, смерть и бесконечное отчаяние для сотен тысяч из нас. Не имело смысла избавляться от худшего из его последствий, когда так много других людей с этим диагнозом пострадали.
Я не был даже особенно хорошим кандидатом для того, чтобы легко отделаться. Мне 67 лет, и я принадлежу к группе людей с повышенным риском смерти от COVID-19.И хотя я в основном здоров и у меня нет заболеваний, которые могут быть связаны с плохим исходом COVID-19, моя стареющая иммунная система, без сомнения, более вялая, чем была раньше.
Я продолжил исследование, пытаясь объяснить свою необъяснимую удачу. Эпидемиологи мало знают о том, что отличает людей с симптомами от людей без симптомов, отчасти потому, что бессимптомные случаи, которые, по оценке CDC, составляют около 40% людей с COVID-19 по всей стране, обычно остаются невидимыми.
У меня не было симптомов, потому что я всегда ношу маску? Исследования показывают, что доля бессимптомных случаев на выше в регионах, где большая часть людей носит маски в общественных местах. Может быть, маски уменьшают количество вируса, который вы принимаете, когда действительно подвергаетесь воздействию, а может быть, меньше вируса означает меньше симптомов.
Или, может быть, моя удача связана с другими привычками. Например, я столкнулся с одним исследованием, которое показало, что получение определенных вакцин может предложить некоторую защиту от COVID-19 в качестве неожиданного преимущества.За две недели до положительного результата теста мне сделали прививку от пневмонии, а еще в сентябре мне сделали прививку от гриппа. Может ли одна из этих прививок иметь значение?
Я здесь просто плююсь. Но в некотором смысле это то, что во многих случаях приходится делать даже экспертам. Хотя они все время учатся, они все еще очень мало знают о том, как именно этот новый для человека вирус ведет себя в контексте конкретного сочетания генов, физиологии, воздействия окружающей среды или любого из ряда других факторов, которые могут помочь любому человеку. Объясните, почему одни страдают намного сильнее, чем другие.
Джефф пошел на второй тест ПЦР 14 ноября и из-за перегрузки испытательных центров в Нью-Йорке он все еще ждал результатов 17 ноября, когда я вышел из периода изоляции. У меня никогда не было никаких симптомов.
Когда на следующий день пришли результаты Джеффа — отрицательные на COVID-19 — мы почувствовали большое облегчение, но также, возможно, извращенно, немного разочарованы. Теперь какие уроки мы должны были извлечь?
Может быть, осторожность, которую мы использовали в течение моей недели изоляции, защитила его.Возможно, отсутствие симптомов показало, что у меня очень низкая вирусная нагрузка, и я никогда не собирался ее передавать. Или, может быть, мой собственный тест был ложноположительным — возможно, из-за загрязнения или путаницы в лаборатории Делавэра? — и у меня никогда не было COVID-19.
Через три недели после положительного результата теста на COVID-19 я пошел на место проведения анализов на Манхэттене, чтобы сдать кровь на анализ на антитела, просто чтобы довести свою историю до конца. Это было отрицательно — еще одно разочарование и еще одна порция данных, которую я не совсем знал, как интерпретировать.
Тесты на антитела имеют высокий уровень как ложноотрицательных, так и ложноположительных результатов. В сочетании с моим положительным ПЦР-тестом на вирус я бы считал положительный тест на антитела подтверждением того, что я действительно когда-то был инфицирован коронавирусом, независимо от того, насколько здоровым я все время чувствовал себя. Но отрицательный тест на антитела? Это представляло собой большую загадку.
Это могло означать, что я никогда не заражался коронавирусом. Или это могло означать, что я просто медленно накапливал запас антител, но в конце концов они обнаружились.Или это может означать, когда я размышляю сейчас в 3 часа ночи, что у меня действительно бессимптомный случай, и я молча храню хороший здоровый запас Т-клеток — еще одной защитной формы иммунных клеток, которую большинство коммерческих лабораторий пока не ищите. Я понимаю, что это последнее, без сомнения, просто выдавать желаемое за действительное посреди ночи.
Но в свете этого опыта я точно знаю одну вещь: несмотря на глобальные научные усилия, которые привели в прошлом году к впечатляющему всплеску новой информации о ранее неизвестном патогене, мы мало что можем сказать с уверенностью о том, как коронавирус будет вести себя внутри любого из нас.
Мы до сих пор не можем рассказать полную историю о встрече с конкретным человеком. Не начало, о том, как и когда был передан вирус; ни середины, о том, какие симптомы это вызовет; ни, что особенно печально, ничего о том, чем это закончится.
Полимеразная цепная реакция (ПЦР) и тестирование на ЗППП
Анализ полимеразной цепной реакции (ПЦР) — это лабораторный метод. Целью ПЦР-тестирования является обнаружение небольших количеств ДНК в образце с использованием процесса, известного как амплификация .Во время ПЦР-амплификации интересующая ДНК многократно копируется до тех пор, пока ее не будет достаточно для анализа и обнаружения. Например, ПЦР можно использовать для идентификации небольших количеств ДНК организмов, вызывающих гонорею или хламидиоз, присутствующих в образце мочи.
Адам Голт / OJO Images / Getty ImagesКак работает ПЦР?
Первым шагом ПЦР является создание праймеров . Это короткие последовательности ДНК, которые соответствуют концам образца ДНК, который вы пытаетесь обнаружить.Это уловка для поиска, усиления и обнаружения определенного фрагмента ДНК. Этот фрагмент ДНК можно использовать для идентификации патогена. Его также можно использовать для обнаружения генов устойчивости к антибиотикам.
После того, как у вас есть праймеры, следующим шагом в ПЦР является нагревание образца так, чтобы двухцепочечная ДНК разделилась на две одинарные цепи — это называется денатурацией . Затем праймеры , объединяют с образцом ДНК. После этого используют ДНК -полимеразу для запуска репликации ДНК в месте праймера.Наконец, ДНК нагревают, чтобы еще раз разделить нити. После этого весь процесс ПЦР начинается снова.
Количество интересующего сегмента ДНК, присутствующего в образце, экспоненциально увеличивается с каждым циклом ПЦР. В первом цикле одна копия становится двумя. Затем две копии превращаются в четыре, затем в восемь и т. Д. Этот экспоненциальный рост означает, что обычно требуется всего от 20 до 40 циклов, чтобы определить, присутствует ли рассматриваемая ДНК. (Если ДНК присутствует, 20-40 циклов также достаточно, чтобы получить достаточный образец для анализа).
Все стадии полимеразной цепной реакции — денатурация ДНК, нанесение праймеров и удлинение ДНК — происходят при разных температурах. Это означает, что после того, как исходная смесь собрана, этапы можно контролировать с помощью процесса, известного как термоциклирование . Термоциклирование означает, что температура поддерживается на необходимом уровне ровно достаточно долго для выполнения каждого шага. Таким образом, ПЦР является эффективным способом увеличения количества целевой ДНК. Фактически, это может быть выполнено в одной пробирке без вмешательства человека.
Полимеразная цепная реакция стала революцией в биологической технике, когда она была впервые разработана в начале 1980-х годов. Создатель PCR Кэри Муллис получил Нобелевскую премию по химии за свою работу в 1993 году.
Почему ПЦР имеет отношение к тестированию на ЗППП
Полимеразная цепная реакция и связанные с ней методы, такие как лигазная цепная реакция , становятся все более важными для тестирования на ЗППП. Это связано с тем, что эти методы могут напрямую идентифицировать небольшие количества вирусной ДНК или РНК в образцах.Для определения генетического кода патогена не требуется, чтобы патоген был живым — в отличие от бактериальной или вирусной культуры. Также не требуется, чтобы инфекция произошла достаточно давно, чтобы у людей развилась обнаруживаемая реакция антител (способ, которым инфекции выявляются с помощью ELISA). Это означает, что методы ПЦР могут иногда обнаруживать заболевания раньше, чем другие тесты. Более того, ЗППП можно обнаружить, не беспокоясь о сохранении образцов или проведении тестирования в нужное время.
Chlamydia trachomatis — Диагностика и лечение
Диагноз
Центры по контролю и профилактике заболеваний рекомендуют скрининг на хламидиоз:
- Сексуально активные женщины в возрасте 25 лет и младше. Уровень инфицирования хламидиозом самый высокий в этой группе, поэтому рекомендуется ежегодный скрининговый тест. Даже если вы проходили тестирование в прошлом году, пройдите тестирование, когда у вас появится новый сексуальный партнер.
- Беременные. Вы должны пройти тест на хламидиоз во время первого дородового осмотра. Если у вас высокий риск заражения — в результате смены полового партнера или из-за того, что ваш постоянный партнер может быть инфицирован, — пройдите тестирование еще раз на более позднем этапе беременности.
- Женщины и мужчины из группы высокого риска. Людям, у которых несколько половых партнеров, которые не всегда используют презервативы, или мужчинам, практикующим секс с мужчинами, следует рассмотреть возможность частого скрининга на хламидиоз. Другими маркерами высокого риска являются текущая инфекция, передающаяся половым путем, и возможное воздействие ИППП через инфицированного партнера.
Скрининг и диагностика хламидиоза относительно просты. Всего тестов:
- Анализ мочи. Образец вашей мочи анализируется в лаборатории на наличие этой инфекции.
Тампон. Для женщин: врач берет мазок из выделений из шейки матки для посева или анализа антигена на хламидиоз. Это можно сделать во время обычного мазка Папаниколау. Некоторые женщины предпочитают сами брать мазки из влагалища, что, как было доказано, так же диагностически, как и мазки, полученные врачом.
Для мужчин врач вводит тонкий тампон в конец полового члена, чтобы взять образец из уретры. В некоторых случаях врач возьмет мазок из ануса.
Если вы лечились от начальной хламидиозной инфекции, вам следует пройти повторное обследование примерно через три месяца.
Лечение
Chlamydia trachomatis лечится антибиотиками. Вы можете получить одноразовую дозу или вам может потребоваться принимать лекарство ежедневно или несколько раз в день в течение пяти-десяти дней.
В большинстве случаев инфекция проходит в течение одной-двух недель. В течение этого времени вам следует воздерживаться от секса. Ваш половой партнер или партнеры также нуждаются в лечении, даже если у них нет никаких признаков или симптомов. В противном случае инфекция может передаваться между половыми партнерами.
Наличие хламидиоза или лечение от него в прошлом не мешает вам заболеть им снова.
Клинические испытания
Изучите исследования клиники Мэйо, в которых тестируются новые методы лечения, вмешательства и тесты как средства предотвращения, обнаружения, лечения или контроля этого состояния.
Подготовка к приему
Если вы подозреваете, что у вас инфекция, передающаяся половым путем, например Chlamydia trachomatis, обратитесь к семейному врачу.
Что вы можете сделать
Перед встречей приготовьтесь ответить на следующие вопросы:
- Когда у вас появились симптомы?
- Что-нибудь делает их лучше или хуже?
- Какие лекарства и добавки вы принимаете регулярно?
Вы также можете подготовить список вопросов, которые следует задать врачу.Примеры вопросов:
- Следует ли мне проходить тестирование на другие инфекции, передающиеся половым путем?
- Следует ли моему партнеру пройти обследование или лечить от хламидиоза?
- Следует ли мне избегать секса во время лечения? Как долго ждать?
- Как я могу предотвратить заражение хламидиозом в будущем?
Чего ожидать от врача
Ваш врач может задать вам ряд вопросов, например:
- У вас новый сексуальный партнер или несколько партнеров?
- Постоянно ли вы пользуетесь презервативами?
- У вас болит таз?
- Есть ли у вас боль при мочеиспускании?
- У вас есть язвы или необычные выделения?
Февраль20, 2020
Показать ссылки- Рекомендации ВОЗ по лечению Chlamydia trachomatis. Всемирная организация здоровья. https://www.who.int/reproductivehealth/publications/rtis/chlamydia-treatment-guidelines/en/. Проверено 13 января 2020 г.
- Cohen J, et al., Eds. Инфекция Chlamydia trachomatis. В кн .: Инфекционные болезни. 4-е изд. Эльзевир; 2017. https://www.clinicalkey.com. Проверено 13 января 2020 г.
- AskMayoExpert. Хламидиоз, гонорея и негонококковый уретрит.Клиника Майо; 2019.
- Chlamydia: информационный бюллетень CDC (подробный). Центры по контролю и профилактике заболеваний. https://www.cdc.gov/std/chlamydia/stdfact-chlamydia-detailed.htm. Проверено 4 января 2020 г.


 Это также необходимо для того, чтобы инфекция скопилась в нужном количестве в предстательной железе или влагалище.
Это также необходимо для того, чтобы инфекция скопилась в нужном количестве в предстательной железе или влагалище.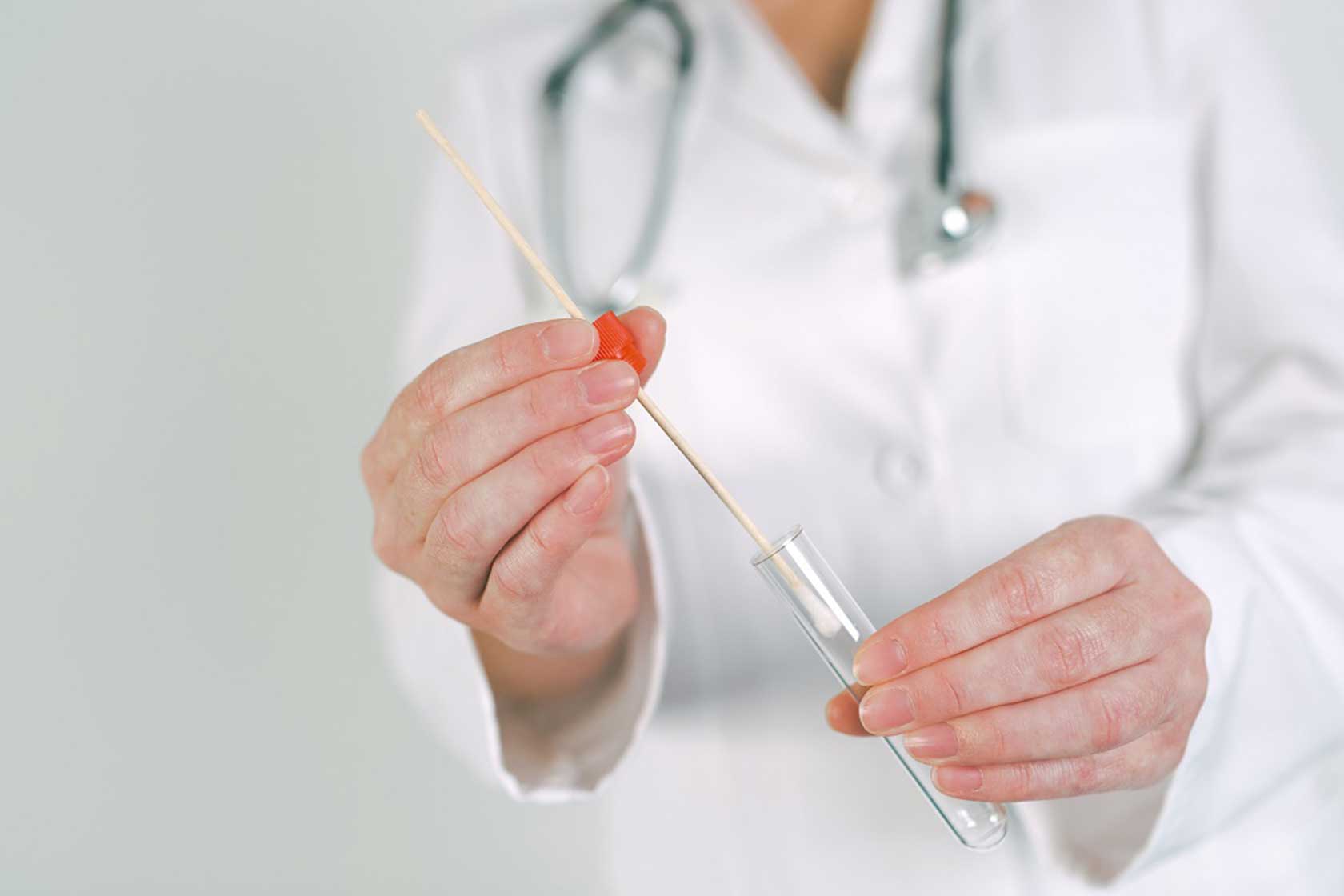


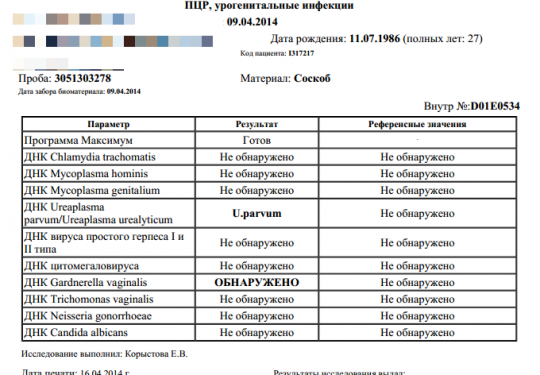
 Если ИФА отрицательный, другие тесты обычно не нужны. Этот тест имеет низкую вероятность получения ложного результата после первых нескольких недель заражения человека.
Если ИФА отрицательный, другие тесты обычно не нужны. Этот тест имеет низкую вероятность получения ложного результата после первых нескольких недель заражения человека.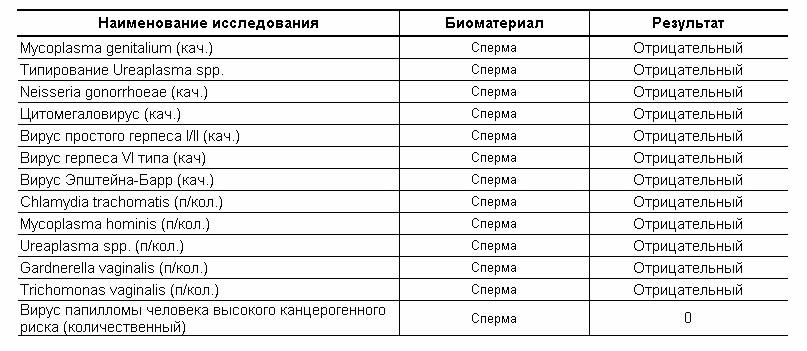 Этот тест может использоваться для подтверждения результатов теста ELISA.
Этот тест может использоваться для подтверждения результатов теста ELISA.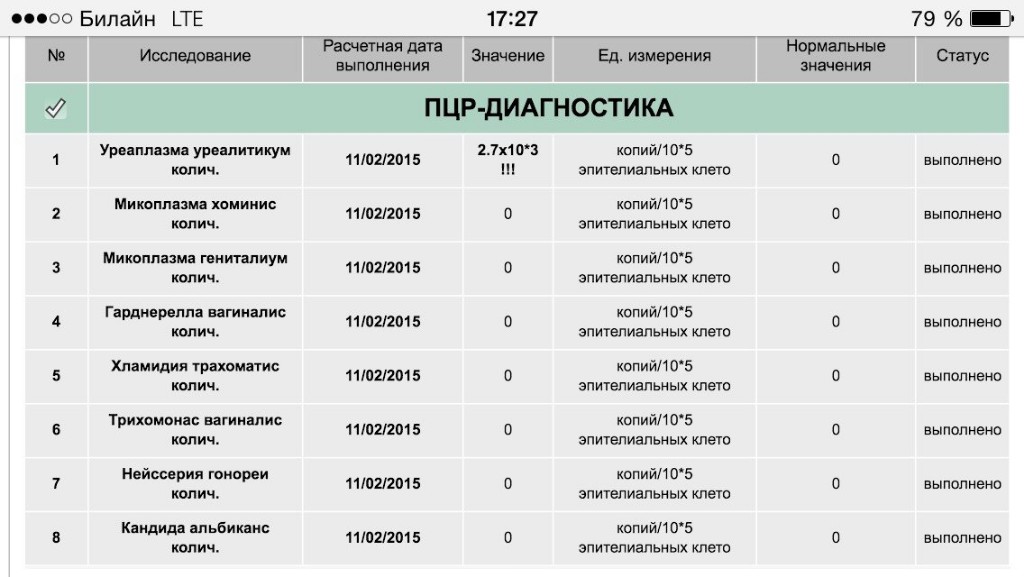 Затем поместите тампон во флакон с жидкостью. Тест-полоска на тампоне показывает, есть ли у вас ВИЧ.
Затем поместите тампон во флакон с жидкостью. Тест-полоска на тампоне показывает, есть ли у вас ВИЧ.

 Вы можете снизить риск образования синяков, удерживая давление на этом участке в течение нескольких минут после извлечения иглы.
Вы можете снизить риск образования синяков, удерживая давление на этом участке в течение нескольких минут после извлечения иглы.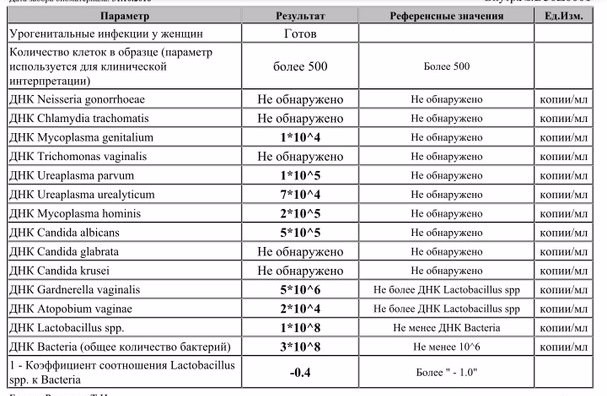 У большинства людей антитела или антигены к ВИЧ появляются в течение 3 месяцев после заражения. Если повторный тест отрицательный, инфекции нет.
У большинства людей антитела или антигены к ВИЧ появляются в течение 3 месяцев после заражения. Если повторный тест отрицательный, инфекции нет. Эти результаты называются положительными.
Эти результаты называются положительными. Обязательно сообщите врачу, как и где с вами связаться. Если ваш врач не связался с вами в течение 1-2 недель после обследования, позвоните и узнайте результаты.
Обязательно сообщите врачу, как и где с вами связаться. Если ваш врач не связался с вами в течение 1-2 недель после обследования, позвоните и узнайте результаты.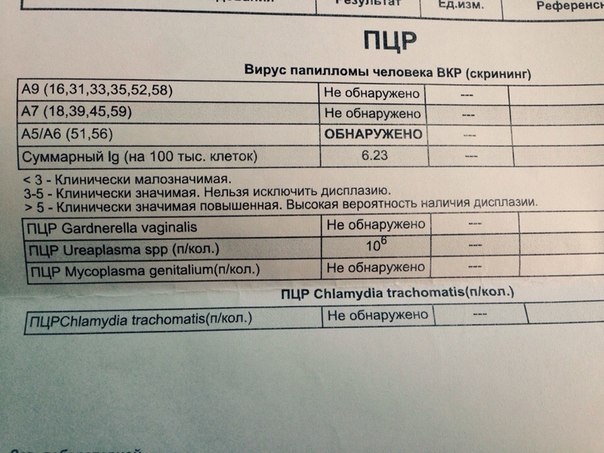 Тестирование часто повторяется через несколько недель, чтобы выяснить, инфицирован ли человек.
Тестирование часто повторяется через несколько недель, чтобы выяснить, инфицирован ли человек.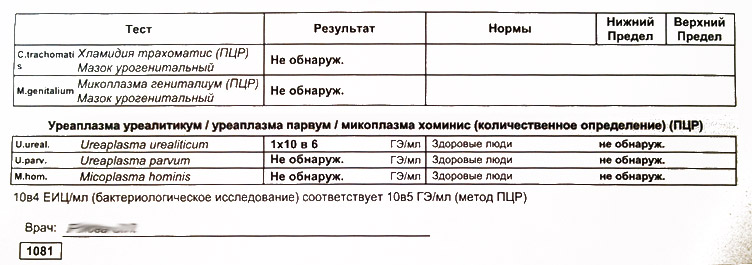 Все штаты должны сообщать о количестве случаев СПИДа без имен или другой идентифицирующей информации в Центры по контролю и профилактике заболеваний (CDC).
Все штаты должны сообщать о количестве случаев СПИДа без имен или другой идентифицирующей информации в Центры по контролю и профилактике заболеваний (CDC). Руководство по лабораторным и диагностическим исследованиям, 8-е изд. Филадельфия: Липпинкотт Уильямс и Уилкинс.
Руководство по лабораторным и диагностическим исследованиям, 8-е изд. Филадельфия: Липпинкотт Уильямс и Уилкинс.