Пневмония у детей: симптомы, лечение, профилактика
Четверг,
13
Декабря
2018
Воспаление легких (пневмония) – тяжелое инфекционное заболевание, которому подвержены люди всех возрастов. И дети не являются исключением. В последнее время наблюдается увеличение количества острых инфекционных заболеваний органов дыхания, и воспаление легких является самым опасным из них. Поэтому родители должны понимать, что это такое – пневмония, как распознать эту болезнь, и что делать в случае ее появления у ребенка.
Описание
Опасность болезни связана с той важной ролью, которую играют легкие в организме человека. Ведь легкие выполняют функцию доставки кислорода в ткани организма и, следовательно, поражение столь важного органа может иметь тяжелые последствия.
В легкие поступает кислород из верхних дыхательных путей во время вдоха. В специальных пузырьках легких – альвеолах происходит процесс обогащения крови кислородом. Одновременно из крови в альвеолы поступает углекислый газ, который выбрасывается наружу при выдохе. Внутренняя поверхность легких имеет слизистую оболочку, назначение которой — защищать легкие от негативных внешних воздействий.
Каждое легкое состоит из 10 сегментов, которые сгруппированы в доли – в правом легком их три, в левом – два. При воспалении легких инфекционный процесс поражает внутренние структуры легких, что значительно затрудняет процесс дыхания и газообмена. А это может отражаться и на других органах, прежде всего, на сердце.
Газообмен отнюдь не исчерпывает функции легких в организме. Также они участвуют в следующих процессах:
- регулирование температуры тела,
- фильтрация вредных веществ ,
- регулирование количества жидкостей и солей,
- очищение крови,
- выведение токсинов,
- синтез и нейтрализация белков и жиров.
При инфекционных заболеваниях желудочно-кишечного тракта, отравлениях, травмах и ожогах во много раз возрастает нагрузка на легкие, и они могут не справляться с выведением токсинов из организма. Это может спровоцировать инфекционный процесс в легких.
Разновидности воспаления легких
В отличие от других заболеваний органов дыхания доля случаев, имеющих чисто вирусную этиологию, невелика. Примерно в 80% случаев речь идет о поражении легких различными штаммами бактерий. В детском возрасте основная масса заболеваний пневмонией связана с тремя типами бактерий – пневмококком, микоплазмой и легочной хламидией. Однако и бактерии других видов также могут стать источником заболевания.
В их число входят стафилококки, стрептококки, клебсиеллы, гемофильная палочка, кишечная палочка, синегнойная палочка, микобактерии туберкулеза и некоторые другие. Гораздо реже легкие страдают от воздействия патогенных грибков, еще реже могут наблюдаться пневмонии, вызванные гельминтами.
По возрастным группам возбудители также распределяются неравномерно. Пневмония у грудных детей и у детей дошкольного возраста чаще всего вызвана пневмококками. В младшем школьном возрасте дети чаще подвержены микоплазменной пневмонии. Подростки чаще всего болеют пневмонией, вызываемой хламидиями.
По размерам и форме области воспаления пневмония делится на:
- очаговую,
- сегментарную,
- сливную,
- крупозную,
- левостороннюю,
- правостороннюю.
При очаговой пневмонии существуют лишь отдельные очаги воспаления размером около 1 см, а при сливной эти очаги сливаются вместе. При сегментарной пневмонии поражается один из сегментов легких. При крупозном типе воспаления легких патологическим процессом охватывается вся доля.
При бронхопневмонии затрагиваются не только ткань легких, но и слизистая оболочка бронхов. Обычно бронхопневмония является следствием бронхитов.
Реже встречается чисто вирусная пневмония. Возбудителями данной формы болезни могут являться вирусы гриппа, парагриппа, аденовирусы. Двусторонняя пневмония чаще всего вызывается пневмококками и гемофильной палочкой. Атипичная пневмония у ребенка чаще всего вызывается микоплазмами и хламидиями. Этот вид пневмонии может длиться дольше, и тяжело поддается лечению антибиотиками.
Больничная пневмония чаще всего вызывается стафилококками, синегнойной палочкой и клебсиеллой.
Особенности воспаления легких в детском возрасте
Левосторонняя пневмония у ребенка чаще всего протекает тяжелее, чем правосторонняя. Это обусловлено тем, что легкие имеют ассиметричное строение, и с левой стороны дыхательные пути уже, чем с правой. Это обстоятельство затрудняет выведение слизи и способствует укоренению инфекции.
Хорошо известно, что дети подвержены пневмонии чаще, чем взрослые. У этого факта есть несколько причин. Прежде всего, у маленьких детей довольно слабый иммунитет по сравнению с взрослыми. А вторая причина заключается в том, что органы дыхания у ребенка не столь развиты как у взрослого. Кроме того, узость дыхательных ходов у детей обуславливает застой в них слизи и затрудняет ее выведение.
Также у грудных детей обычно осуществляется дыхание при помощи движений диафрагмы, на которые влияет состояние желудочно-кишечного тракта. Нарушение его работы, выражающееся, например, во вздутии живота, немедленно отражается на легких – в них возникают застойные явления, приводящие к повышению количества болезнетворных микроорганизмов. У грудных детей также относительно слабая дыхательная мускулатура, которая не позволяет им эффективно откашливать мокроту.
Симптомы пневмонии у ребенка
Как проявляется пневмония? Симптомы пневмонии у детей разного возраста несколько отличаются. Однако стоит отметить, что при всех видах пневмонии отмечается такой симптом, как дыхательная недостаточность. Она выражается, прежде всего, в учащении дыхания при пневмонии, чего обычно не бывает при инфекционных заболеваниях верхних дыхательных путей. В норме соотношение пульса и частоты дыхания составляет 3 к 1. Однако при пневмонии соотношение может достигать 2 к 1 и 1 к 1. То есть, если пульс у ребенка – 100, то частота дыхания может составлять более 50 вдохов в минуту. Несмотря на повышенную частоту дыхания, оно обычно поверхностное, неглубокое.
Как еще можно определить дыхательную недостаточность? Существует и ряд других признаков, свидетельствующих о ней, например, посинение кожных поверхностей, прежде всего, в области носогубного треугольника. Иногда может наблюдаться бледность кожных покровов.
Во-вторых, при воспалении легких существует и другой характерный признак – высокая температура. Уровень гипертермии при пневмонии обычно значительно выше, чем при прочих респираторных заболеваниях и может достигать +39-40ºС. Однако этот симптом может наблюдаться не при всех видах пневмонии. Признаки атипичной пневмонии у ребенка включают субфебрильную температуру или температуру несколько выше +38ºС. Иногда может наблюдаться и такой сценарий заболевания, когда температура в первые дни повышается до высоких значений, а затем снижается. Кроме того, у детей до года из-за несовершенства иммунной системы температура также может оставаться в пределах субфебрильной даже при тяжелейших формах пневмонии.
Признаки пневмонии у ребенка включают и другие респираторные симптомы. Прежде всего, это кашель. Как правило, он может наблюдаться в том случае, если инфекцией затронуты не только легкие, но и бронхи, что чаще всего и бывает на практике, а также в том случае, если пневмония является осложнением ОРЗ. Кашель может быть разнообразным, но как правило, он не совсем сухой, а связан с отхождением мокроты. Или же в первые дни заболевания появляется сухой кашель, а затем он переходит в кашель с отхаркиванием мокроты. Многообразием проявлений отличается двусторонняя крупозная пневмония. У детей симптомы при данной форме заболевания включают не только кашель, но «ржавую» мокроту, включающую эритроциты из поврежденных мелких капилляров.
При развитии пневмонии у ребенка симптомы будут включать признаки интоксикации – головные боли, тошнота, головокружение. При некоторых видах пневмонии у детей симптоматика может включать боли в груди, иногда в области подреберья.
Симптомы пневмонии у грудного ребенка могут быть не столь сильно выражены, как у детей старшего возраста. Часто симптомы пневмонии у грудных детей включают лишь субфебрильную температуру и кашель (в некоторых случаях может и отсутствовать). Поэтому распознавание недуга в возрасте до года затруднено. Следует обращать внимание на косвенные симптомы – низкий тонус мышц, вялость, отказ от груди, беспокойство, частые срыгивания.
Причины возникновения
По причинам возникновения пневмония делится на первичную и вторичную. К первичным пневмониям относятся случаи заболевания, которые возникают непосредственно от заражения болезнетворными микроорганизмами. К вторичным пневмониям относятся случаи заболевания, представляющие собой осложнения других респираторных заболеваний – ОРВИ, бронхита, гриппа, ангины, и т.д.
В большинстве случаев речь идет о вторичных заболеваниях. Надо отметить, что вирусные респираторные заболевания очень часто провоцируют возникновение пневмоний и подготавливают для них почву тем, что они ослабляют иммунитет и понижают защитные свойства бактерицидной мокроты, образующейся в легких.
Довольно редко пневмония переносится от человека к человеку воздушно-капельным путем. Как правило, возбудители заболевания уже обитают в организме, задолго до его начала, и просто ждут своего часа, чтобы начать свое наступление на легкие. Спусковым крючком, способным спровоцировать активизацию патогенной микрофлоры, может быть инфекционное заболевание верхних дыхательных путей, грипп, ослабление иммунитета, например, в результате переохлаждения организма.
В особую группу случаев заболеваний пневмонией входят так называемые госпитальные инфекции. Они возникают в стационарах, в том случае, если больные лечатся от других заболеваний. Госпитальные пневмонии вызываются особыми, госпитальными штаммами бактерий, имеющих повышенную устойчивость к традиционным антибиотикам.
Таким образом, пневмонию могут вызвать и застойные явления в легких, связанные с долгим постельным режимом. У маленьких детей застой в легких может вызываться и кишечными инфекционными заболеваниями, при которых появляется вздутие живота и нарушается нормальная вентиляция легких. Также возникновению пневмонии может способствовать частое срыгивание пищи ребенком, при котором рвотные массы с содержащимися в них кишечными патогенными микроорганизмами могут частично попадать в легкие.
Если пневмония возникает у новорожденных, то этому могут быть две основные причины – либо ребенок заразился непосредственно в роддоме, либо был инфицирован уже в утробе матери.
Прочие факторы, способствующие заболеванию:
- стрессы,
- авитаминозы,
- неправильное питание,
- пассивное курение окружающих.
Диагностика
У ребенка острая пневмония может диагностироваться лишь врачом. При первых признаках пневмонии у ребенка следует вызвать терапевта. Опытный врач может определить очаг воспаления при помощи прослушивания шумов и хрипов в легких и простукивания грудной клетки. Также для распознавания болезни используются и прочие диагностические признаки: дыхательная недостаточность, характер гипертермии, поражение верхних дыхательных путей.
Однако для того, чтобы однозначно поставить диагноз и определить местоположение очага заболевания в большинстве случаев требуется рентгенография. На рентгеновском снимке прекрасно видны степень поражения легких и область распространения патологического процесса. Именно этот признак является наиболее важным при диагностике.
Тем не менее, рентген далеко не всегда позволяет определить возбудителя заболевания. А ведь от этой информации во многом зависит стратегия лечения. Для этой цели используются бактериологические анализы – выделение антител к возбудителю или самих возбудителей из крови и капелек мокроты. Правда, далеко не всегда удается однозначно определить возбудителя, поскольку в мокроте может содержаться сразу несколько потенциально патогенных микроорганизмов. Кроме того, принимается во внимание нарушение лейкоцитарной формулы, увеличение уровня СОЭ (20 мм/ч и более), снижение гемоглобина. Однако значительное увеличение количества лейкоцитов сопровождает не все виды пневмонии. Максимальное увеличение количества лейкоцитов наблюдается при хламидийных инфекциях (30 000 на мкл).
Прогноз
В большинстве случаев пневмонии у детей, при условии своевременного обращения к врачу прогноз благоприятный. Серьезную опасность для жизни представляют пневмонии у новорожденных и грудных детей, особенно у недоношенных. Также опасны своими тяжелыми осложнениями пневмонии, вызванные стафилококками и стрептококками, а также синегнойной палочкой. В большинстве случаев при правильном лечении вероятность осложнений невелика.
Осложнения
Воспаление легких у ребенка в возрасте 2 года может принимать тяжелые формы и перекидываться на другие органы.
Среди наиболее распространенных осложнений стоит назвать абсцесс легкого, деструкцию легочной ткани, плеврит, попадание воздуха в область плевры.
Осложнения при пневмонии у детей, оказывающие влияние на другие органы:
- сердечная недостаточность,
- сепсис и септический шок,
- менингит,
- миокардит,
- эндокардит,
- перикардит,
- нарушение свертываемости крови.
Лечение
Лечение острой пневмонии у ребенка может проводиться как в стационаре, так и в домашних условиях. Выбор того или иного варианта делается врачом, исходя из таких факторов:
- возраст ребенка,
- состояние больного,
- предполагаемый тип заболевания,
- возможность родителей обеспечить должный уход за ребенком,
- наличие курящих в семье.
Если не вылечить острую пневмонию, то она может перейти в хроническую, длящуюся до полугода.
Лечение бактериальной пневмонии у ребенка осуществляется в основном при помощи антибиотиков. Разумеется, во время первого осмотра у врача зачастую нет возможности точно установить тип возбудителя. Поэтому сначала назначаются антибиотики общего действия или же выбирается антибиотик на основе приблизительных предположений. Впоследствии, по мере того, как будут накапливаться диагностические данные, это назначение может быть либо отменено, либо подтверждено. Эффективность антибиотика оценивается в первые дни после назначения, обычно спустя 2-3 дня. Как понять, подействовал ли препарат? Если на фоне его приема происходят улучшения состояния пациента – снижение температуры, ослабление симптомов, свидетельствующих о легочной недостаточности, то медикаментозная терапия данным препаратом продолжается. Если же улучшений не наступает, то используется другой препарат. К этому времени у врача уже могут быть в распоряжении данные о природе инфекции, которые могут помочь ему сделать правильный выбор.
Далеко не всякий антибактериальный препарат может использоваться при лечении пневмонии у детей. Среди препаратов, эффективных при пневмонии и разрешенных в педиатрической практике, наибольшее распространение получили антибиотики группы цефалоспоринов и макролидов. Однако возможен и выбор других препаратов – пенициллинов, сульфаниламидов, амоксициллинов. Реже используются фторхинолоны и тетрациклины, лишь в случае тяжелых осложнений и неэффективности других средств. Стоит учитывать и возраст ребенка, например, в 3 года могут подойти одни препараты, а в 1 год – уже нет.
Выбор препарата – непростое дело, и он должен осуществляться не наобум, людьми, не обладающими сведениями о свойствах антибиотиков, а квалифицированным специалистом, обладающим большим практическим опытом и способным учесть все факторы, такие как противопоказания, эффективность и побочные действия препарата, а также состояние больного, его возраст, особенности заболевания. В противном случае применение антибиотиков может только навредить.
Если у ребенка пневмония, то, как правило, назначается пероральный прием антибиотиков. Однако в случае тяжелого протекания болезни, или же в том случае, если прием антибиотиков вызывает у ребенка тошноту или рвоту, назначается парентеральное введение препаратов.
Следует строго соблюдать указанную врачом дозировку препаратов. Нерегулярный прием может свести на нет весь терапевтический эффект лекарств, из-за того, что в крови не будет достаточной концентрации вещества. Также, если у больного появились признаки улучшения, не стоит бросать прием препарата, необходимо довести курс лечения до конца.
Среди негативных факторов, связанных с приемом антибиотиков, следует выделить то обстоятельство, что они негативно воздействуют на полезную микрофлору организма, прежде всего, кишечную. Поэтому параллельно с приемом антибиотиков следует принимать и препараты-пробиотики.
Стоит ли использовать жаропонижающие и противовоспалительные средства при пневмонии у ребенка? Это делать в отдельных случаях можно, но только с разрешения врача. Сбивать температуру при помощи жаропонижающих при воспалении легких не рекомендуется по той причине, что гипертермия является защитной реакцией организма и призвана мобилизовать все его силы на борьбу с инфекцией. Разумеется, многое зависит от того, насколько высоки значения температуры. Если она превышает +39ºС, то такой перегрев организма может негативно сказываться на состоянии больного. У маленьких детей высокая температура может даже приводить к судорогам. В подобных случаях стоит давать ребенку жаропонижающее уже при достижении градусником отметки в +37, 5ºС. В противном случае, если ребенок хорошо переносит температуру, и у него нет каких-то сопутствующих заболеваний, при которых высокая температура может быть опасна, то температуру лучше не снижать искусственно. В качестве жаропонижающих препаратов чаще всего используются парацетамол и прочие нестероидные препараты.
Необходимо также давать больному как можно больше питья. При пневмонии у ребенка организм теряет много жидкости – это связано, прежде всего, с обильным выделением пота. Кроме того, обильное питье позволяет скорее выводить токсины из организма. Однако при признаках отека легких прием жидкости ограничивается.
Как правило, пневмония у ребенка сочетается с образованием слизи в бронхах и кашлем, при котором эта слизь выводится из дыхательной системы. Поэтому важной категорией средств являются препараты для облегчения кашля. Они делятся на три основные группы – муколитические, отхаркивающие и бронхорасширяющие. Муколитические средства понижают вязкость бронхиальной слизи, а отхаркивающие средства облегчают ее вывод. Среди отхаркивающих и муколитических препаратов чаще всего используют бромгексин, амброгексал, ацетилцистеин. Среди бронхорасширяющих препаратов, предназначенных для снятия бронхоспазмов, чаще всего используется эуфиллин.
Противокашлевые препараты, подавляющие активность кашлевого центра, противопоказаны, поскольку они приводят к застою мокроты в легких.
Можно ли применять народные средства?
Стоит ли использовать средства народной медицины при пневмонии, выявленной у ребенка, и могут ли они заменить антибиотики? Как известно, многие родители настороженно относятся к антибиотикам. И эта обеспокоенность понятна – ведь антибиотики могут иметь побочные эффекты, например, дисбактериоз и способны вызывать аллергические реакции. Поэтому они стараются заменить антибиотики при лечении инфекционных заболеваний какими-то альтернативными средствами. Стоит прямо сказать, что подобный подход в случае бактериальной пневмонии – это безответственное легкомыслие.
Пневмония у ребенка – это не ангина, которая проходит за семь дней в случае лечения, и за неделю в случае отсутствия лечения. Это тяжелая и представляющая опасность для жизни болезнь, которая не имеет других эффективных способов лечения, кроме приема антибиотиков. Связано это с тем, что очаг воспаления находится очень глубоко, порой в нижней части легких, и никакие полоскания горла настоями трав и даже ингаляции не смогут на него воздействовать. Желающим лечить своего ребенка народными методами следует вспомнить, что до изобретения антибиотиков выживаемость маленьких детей в случае пневмонии составляла около 30%. Эта статистика наглядно показывает эффективность народных средств по сравнению с современной антибиотикотерапией. Разумеется, если ребенок плохо переносит какой-то антибиотик, то следует сказать об этом врачу, и он наверняка сможет найти замену.
Дополнительные меры при лечении
В качестве вспомогательных мер могут назначаться массаж и физиопроцедуры. Их проводят при пневмонии, когда у ребенка началась снижаться температура.
Само собой разумеется, что при лечении в домашних условиях больной должен соблюдать постельный режим. Воздух в комнате, где он находится, не должен быть ни слишком теплым, ни слишком холодным. Оптимальной является температура в 19-20 градусов. Также следует следить за достаточной влажностью воздуха, поскольку сухой воздух раздражает слизистые оболочки дыхательных путей. Помимо обильного питья также стоит обратить внимание на диету. Разумеется, больного не стоит кормить насильно, если нет аппетита при высокой температуре. Однако стоит отметить, что при заболевании организм должен получать повышенное количество белков, витаминов и микроэлементов, так что питание должно быть полноценным. Пища должна быть легкоусвояемой и гипоаллергенной.
В стационарных условиях при тяжелом состоянии проводится оксигенотерапия (искуственная вентиляция легких).
Восстановительный период
При правильном соблюдении всех предписаний врача полное выздоровление может произойти за 10-14 дней. Однако даже после выздоровления ребенок, посещающий школу, на несколько месяцев (от 1,5 до 3) должен быть освобожден от занятий физкультурой и физических нагрузок Следует избегать эмоционального и физического переутомления детей, переболевших пневмонией. Их ставят на диспансерный учет на период до полутора лет. В этот время могут назначаться дополнительные анализы и рентгеновские исследования. В период реабилитации рекомендуется использовать дыхательную гимнастику.
После выздоровления могут в течение некоторого времени наблюдаться остаточные симптомы болезни, например, сухой кашель, связанный с недостаточным восстановлением слизистой оболочки. Для скорейшего восстановления функциональности легких рекомендуется санаторно-курортное лечение, вдыхание морского воздуха.
Профилактика
Пневмония у ребенка в большинстве случаев – это болезнь пониженного иммунитета. Поэтому профилактика заболевания у детей включает мероприятия по повышению иммунитета – закаливание, правильный распорядок дня, физическая активность, полноценное питание, прием витаминных комплексов. Вместе с этим следует следить за тем, чтобы ребенок не получал бы переохлаждений, за чистотой и достаточной влажностью воздуха в квартире. И, разумеется, необходимо вовремя лечить респираторные заболевания, которые могут стать непосредственной причиной пневмонии – ОРВИ, фарингиты, ларингиты, тонзиллиты, и в первую очередь, бронхиты.
Важной мерой профилактики является вакцинация детей. Универсальных прививок от пневмонии на данный момент не существует, однако можно сделать прививки от некоторых возбудителей пневмонии, например, пневмококка и гемофильной палочки. Прививки против пневмококковой инфекции ведены в Национальный календарь профилактических прививок и являются обязательными, проводятся детям до 1 года двукратно с интервалом 2 месяца, прививки против гемофильной инфекции проводятся детям из группы риска трехкратно одновременно с вакцинацией против дифтерии, коклюша и столбняка в 3, 4,5 и 6 месяцев и однократной ревакцинацией на втором году жизни.
Пневмония у детей: как родителям распознать симптомы и что нужно делать
https://ria.ru/20201230/pnevmoniya-1591588986.html
Пневмония у детей: как родителям распознать симптомы и что нужно делать
Пневмония у детей: как родителям распознать симптомы и что нужно делать — РИА Новости, 30.12.2020
Пневмония у детей: как родителям распознать симптомы и что нужно делать
Пневмония — это острое респираторное заболевание, поражающее легкие. Как распознать признаки заболевания у ребенка и как его лечить — в материале РИА Новости. РИА Новости, 30.12.2020
2020-12-30T15:11
2020-12-30T15:11
2020-12-30T15:11
россия
медицина
орви
здоровье
грипп
общество
/html/head/meta[@name=’og:title’]/@content
/html/head/meta[@name=’og:description’]/@content
https://cdn24.img.ria.ru/images/97521/90/975219076_0:104:2000:1229_1920x0_80_0_0_ae6c7417565eb68b12060416c1de5344.jpg
МОСКВА, 30 дек – РИА Новости. Пневмония — это острое респираторное заболевание, поражающее легкие. Как распознать признаки заболевания у ребенка и как его лечить — в материале РИА Новости.Симптомы пневмонииПневмония — это острое респираторное заболевание нижних дыхательных путей, которое также называют воспалением легких. У несовершеннолетних иммунитет еще недостаточно развит, и для малышей до 5 лет патология может быть особенно опасна. Наиболее характерные симптомы пневмонии у детей:Иногда симптомы могут быть не столь яркими — субфебрильная температура и несильный кашель. Для грудничков характерны отказ от груди или смеси, понос, малыш часто срыгивает. Режим дня нарушается — ребенок или постоянно спит, или, наоборот, отказываться от сна, капризничает.Специалист решит, можно лечить воспаление легких дома или необходимо положить ребенка в больницу. Показания для госпитализации: Причины и возбудители пневмонииПо причине возникновения выделяют два типа пневмонии. Первичная — вызванная непосредственно контактом с микроорганизмами или вирусами-возбудителями. Вторичная — развившаяся на фоне тех или иных врожденных и хронических заболеваний — патологии бронхов, деформации грудной клетки и т.д. Окончательный диагноз при симптомах пневмонии у ребенка можно установить только по рентгеновскому снимку легких. Общий анализ крови позволит определить тип возбудителя, вирус это или бактерия.При бактериальном воспалении легких доктор назначает антибиотики. Если конкретный препарат не подействовал в течение 2-3 дней (при лечении пневмонии у ребенка симптомы не облегчаются, температура тела не снижается), его могут заменить на другой, но в каждом конкретном случае решается индивидуально. Курс антибиотиков обычно длится 7 — 10 дней.Вирусная пневмония характеризуется слабыми проявлениями симптомов. Ее возбудители — вирусы гриппа, парагриппа, аденовирусы, риновирусы, вирусы кори и ветряной оспы. Педиатр-пульмонолог детской клиники «РебенОК» Мария Маслова пояснила РИА Новости, что антибиотики применяются и при вирусных пневмониях, т.к. в чистом виде этот тип заболевания встречаются редко. При высокой температуре для ее снижения показан прием жаропонижающих средств, для разжижения мокроты и более легкого ее отделения — отхаркивающие и муколитические препараты, помогающие бронхам очищаться от накопившейся слизи. При воспалении легких человек сильно потеет, поэтому необходимо восполнять потерю жидкости обильным питьем.При пневмония ребенок не должен постоянно лежать, отмечает Мария Маслова. Осложнения при пневмонииНесвоевременное обращение к врачу или неправильно назначенный курс лечения чреват осложнениями. Среди них: плеврит – скопление жидкости в легких; легочный абсцесс – застой гноя в дыхательной системе; сепсис — заражение крови; заболевания сердца; анемия. Рассказы о течении пневмония у ребенка на форумах в Интернете содержат и такие истории.Профилактика пневмонииДля снижения риска развития патологии нужно проводить закаливание, рацион должен включать необходимые витамины и микроэлементы. Следует своевременно лечить респираторные и вирусные заболевания, избегать переохлаждения в холодное время года и одеваться по погоде, важно соблюдать режим проветривания и уборки помещений. Для профилактика пневмонии у детей во время подъема заболеваемости следует избегать контакта с больными и носить маску, а также соблюдать гигиену рук. При первых признаках заболевания нужно незамедлительно обратиться к врачу.Также ребенку стоит сделать все необходимые прививки. Компьютерная томография органов грудной полостиОбычно при подозрении на воспаление легких пациенту выполняют рентгенограмму. Если на флюорографии обнаруживаются при пневмонии у детей признаки болезни, которые требуют дальнейшего изучения, следующим этапом обследования служит КТ грудной клетки. Компьютерную томографию назначают, чтобы выявить осложнения и для выбора дальнейшей тактики лечения. Этот метод более информативен и позволяет точнее визуализировать очаги поражения и патологические процессы, происходящие в легких. Врач может направить пациента на КТ, если лечение не дает результата и болезнь приобретает затяжной характер.Неправильное лечение при ОРВИ По некоторым данным, до 90% воспаления легких у детей возникают как осложнение какой-либо вирусной инфекции (ОРВИ, грипп и т. д.). Иногда, когда ребенок болеет ОРВИ, родители «выпрашивают» антибиотики для профилактики воспаления легких. Врач и телеведущий Евгений Комаровский предостерегает от приема антибиотиков при вирусной инфекции ради избежания осложнений — это может привести к обратному эффекту.
https://ria.ru/20201112/pnevmoniya-1584223658.html
https://ria.ru/20201113/pnevmoniya-1584517465.html
https://ria.ru/20201109/pneumonia-1583825956.html
https://ria.ru/20200424/1570493622.html
https://ria.ru/20201215/pnevmoniya-1589255097.html
россия
РИА Новости
[email protected]
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
2020
РИА Новости
[email protected]
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
Новости
ru-RU
https://ria.ru/docs/about/copyright.html
https://xn--c1acbl2abdlkab1og.xn--p1ai/
РИА Новости
[email protected]
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
https://cdn23.img.ria.ru/images/97521/90/975219076_113:0:1888:1331_1920x0_80_0_0_345d592eb95aeaa91f1d89467336f863.jpg
РИА Новости
[email protected]
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
РИА Новости
[email protected]
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
россия, медицина, орви, здоровье, грипп, общество
МОСКВА, 30 дек – РИА Новости. Пневмония — это острое респираторное заболевание, поражающее легкие. Как распознать признаки заболевания у ребенка и как его лечить — в материале РИА Новости.
Симптомы пневмонии
Пневмония — это острое респираторное заболевание нижних дыхательных путей, которое также называют воспалением легких. У несовершеннолетних иммунитет еще недостаточно развит, и для малышей до 5 лет патология может быть особенно опасна.
12 ноября 2020, 09:45
Роспотребнадзор перечислил наиболее подверженные пневмонии группы россиян
Наиболее характерные симптомы пневмонии у детей:
—
температура повышается до 39°;—
хрипы в легких;—
кожные покровы бледные;—
одышка;—
дети старшего возраста могут отплевывать мокроту, которая иногда имеет «ржавый» оттенок;—
потливость;—
при пневмонии у детей симптомы дополняются признаками интоксикации — слабостью, вялостью, апатичностью, отсутствием аппетита, головной болью, тошнотой.—
в тяжелых случаях признаки пневмонии у ребенка включают кашель, сопровождающийся болезненными ощущениями в груди.
Иногда симптомы могут быть не столь яркими — субфебрильная температура и несильный кашель. Для грудничков характерны отказ от груди или смеси, понос, малыш часто срыгивает.
Режим дня нарушается — ребенок или постоянно спит, или, наоборот, отказываться от сна, капризничает.
При проявлении симптомов нужно обратиться в поликлинику, а при высокой температуре тела — вызвать доктора на дом. Признаки пневмонии у детей может точно распознать только врач, так как болезнь способна «маскироваться» под «обычные» ОРВИ, ОРЗ.
Специалист решит, можно лечить воспаление легких дома или необходимо положить ребенка в больницу. Показания для госпитализации:
—
возраст до 1 года;—
тяжелая форма патологии;—
осложнения;—
поражение большого участка легкого.
Причины и возбудители пневмонии
По причине возникновения выделяют два типа пневмонии. Первичная — вызванная непосредственно контактом с микроорганизмами или вирусами-возбудителями. Вторичная — развившаяся на фоне тех или иных врожденных и хронических заболеваний — патологии бронхов, деформации грудной клетки и т.д.
Окончательный диагноз при симптомах пневмонии у ребенка можно установить только по рентгеновскому снимку легких. Общий анализ крови позволит определить тип возбудителя, вирус это или бактерия.
13 ноября 2020, 17:04Распространение коронавирусаМясников рассказал, как снизить риск возникновения пневмонии
При бактериальном воспалении легких доктор назначает антибиотики. Если конкретный препарат не подействовал в течение 2-3 дней (при лечении пневмонии у ребенка симптомы не облегчаются, температура тела не снижается), его могут заменить на другой, но в каждом конкретном случае решается индивидуально. Курс антибиотиков обычно длится 7 — 10 дней.
Вирусная пневмония характеризуется слабыми проявлениями симптомов. Ее возбудители — вирусы гриппа, парагриппа, аденовирусы, риновирусы, вирусы кори и ветряной оспы.
Педиатр-пульмонолог детской клиники «РебенОК» Мария Маслова пояснила РИА Новости, что антибиотики применяются и при вирусных пневмониях, т.к. в чистом виде этот тип заболевания встречаются редко.
9 ноября 2020, 20:53Распространение коронавирусаДоктор Комаровский развеял мифы о пневмонии
При высокой температуре для ее снижения показан прием жаропонижающих средств, для разжижения мокроты и более легкого ее отделения — отхаркивающие и муколитические препараты, помогающие бронхам очищаться от накопившейся слизи. При воспалении легких человек сильно потеет, поэтому необходимо восполнять потерю жидкости обильным питьем.
При пневмония ребенок не должен постоянно лежать, отмечает Мария Маслова.
— Это ухудшает «вентилируемость» в легких. Если плохо, следует больше отдыхать, на этапе выздоровления можно и гулять. Пневмония — это заболевание, передающееся воздушно-капельным путем, через предметы заразиться очень трудно. Соответственно, показаны изоляция больного, проветривание, использование ультрафиолетовых облучателей-рециркуляторов, — пояснила эксперт.
Осложнения при пневмонии
Несвоевременное обращение к врачу или неправильно назначенный курс лечения чреват осложнениями. Среди них: плеврит – скопление жидкости в легких; легочный абсцесс – застой гноя в дыхательной системе; сепсис — заражение крови; заболевания сердца; анемия. Рассказы о течении пневмония у ребенка на форумах в Интернете содержат и такие истории.
24 апреля 2020, 03:15Распространение коронавирусаВ Минздраве рассказали о необычном течении пневмонии при коронавирусе
Профилактика пневмонии
Для снижения риска развития патологии нужно проводить закаливание, рацион должен включать необходимые витамины и микроэлементы. Следует своевременно лечить респираторные и вирусные заболевания, избегать переохлаждения в холодное время года и одеваться по погоде, важно соблюдать режим проветривания и уборки помещений.
Для профилактика пневмонии у детей во время подъема заболеваемости следует избегать контакта с больными и носить маску, а также соблюдать гигиену рук. При первых признаках заболевания нужно незамедлительно обратиться к врачу.
«Комплекс профилактических мероприятий, который применяется в настоящее время против COVID-19, актуален для всех респираторных заболеваний, в том числе для внебольничной пневмонии», —
отметили в Роспотребнадзоре.
Также ребенку стоит сделать все необходимые прививки.
Компьютерная томография органов грудной полости
Обычно при подозрении на воспаление легких пациенту выполняют рентгенограмму. Если на флюорографии обнаруживаются при пневмонии у детей признаки болезни, которые требуют дальнейшего изучения, следующим этапом обследования служит КТ грудной клетки.
Компьютерную томографию назначают, чтобы выявить осложнения и для выбора дальнейшей тактики лечения. Этот метод более информативен и позволяет точнее визуализировать очаги поражения и патологические процессы, происходящие в легких.
Врач может направить пациента на КТ, если лечение не дает результата и болезнь приобретает затяжной характер.
15 декабря 2020, 09:11
Москва открыла сервис оценки тяжести пневмонии по анализу крови
Неправильное лечение при ОРВИ
По некоторым данным, до 90% воспаления легких у детей возникают как осложнение какой-либо вирусной инфекции (ОРВИ, грипп и т. д.). Иногда, когда ребенок болеет ОРВИ, родители «выпрашивают» антибиотики для профилактики воспаления легких. Врач и телеведущий Евгений Комаровский предостерегает от приема антибиотиков при вирусной инфекции ради избежания осложнений — это может привести к обратному эффекту.
запись к врачу — ДокДок СПб
Педиатры Санкт-Петербурга — последние отзывы
Всё было корректно и профессионально. Доктор оценила состояние, правильно поставила диагноз и расписала лечение. Всё по существу! Вопросов нет.
На модерации,
08 июня 2021
Доктор очень внмиательный. Он выслушал все мои жалобы и провел остеопатические процедуры. Я обращусь к нему повторно и осталась довольна!
Ирина,
06 июня 2021
Врач очень обходительный и тактичный. Она провела осмотр и назначила мне лечение.
Екатерина,
05 июня 2021
Замечательный и отзывчивый доктор. Она полностью осмотрела ребенка и дала рекомендации. Пациентка заплакала, а врач ей показала игрушку и успокоила. В следующий раз я обращусь обязательно к ней и буду ее рекомендовать своим знакомым.
Виктория,
03 июня 2021
Доктор очень вежливый и профессионал своего дела, который вызывает доверие. Он посоветовал ребёнку по питанию некоторые нюансы и всё доходчиво объяснил. Я довольна и если потребуется, то обязательно порекомендую его!
Дарья,
02 июня 2021
Доктор внимательный. Она осмотрела пациентку и назначила мне лечение.
Елена,
31 мая 2021
Доктор тактичный и ласковый. Она расположила к себе детей, расспросила нас, все объяснила, показала и дала хорошие рекомендации. Мы придем к врачу на прививку.
Анна,
30 мая 2021
Инна Владимировна назначила ребёнку сдачу анализов и дала рекомендации. Она вежливый, культурный, тактичный и доброжелательный врач.
Елена,
28 мая 2021
Доктор профессиональный, приятный, отзывчивый и хороший. Она осмотрела меня, назначила лечение и дала рекомендации по дальнейшим действиям.
Юлия,
25 мая 2021
Доктор хороший, профессиональный и человечный. Мы сразу поняли друг друга. Она мне назначила лечение, которое помогло.
Сергей,
25 мая 2021
Показать 10 отзывов из 770
Пневмония — причины заболевания, симптомы и лечение
Пневмония (воспаление легких) – острое инфекционно-воспалительное заболевание легких, при котором в процесс вовлекаются все структурные элементы легочной ткани.
Воспаление легких до появления антибиотиков было одним из самых грозных заболеваний. Смертность от пневмонии в конце XIX века достигала рекордных 83%. Сегодня, несмотря на все достижения современной медицины, разработку новых антибактериальных и противовирусных препаратов, данное заболевание по-прежнему остается актуальной проблемой : ежегодно у 14 человек из 1000 диагностируют пневмонию; в структуре смертности населения в РФ пневмонии стоят на четвертом месте (9%), уступая лишь онкологическим, сердечно-сосудистым заболеваниям и травмам. Поэтому лечение пневмонии требует обязательного контроля и наблюдения специалиста.
ПРИЧИНЫ ВОЗНИКНОВЕНИЯ
Острая пневмония вызывается различными инфекционными агентами. Примерно в 90% случаев- это бактерии, оставшиеся 10% приходятся на вирусы, грибы, простейшие и гельминты (аскариды, токсоплазмы, шистосомы).
К числу наиболее распространенных возбудителей относятся пневмококк, гемофильная палочка, микоплазма пневмония, золотистый стафилококк, вирусы гриппа и респираторно-синцитиальной инфекции. Чаще всего пневмония, вызванная этими патогенами развивается после перенесенного переохлаждения, или как осложнение ОРВИ.
КЛАССИФИКАЦИЯ ПНЕВМОНИЙ
В зависимости от эпидемиологических условий возникновения пневмонии подразделяются на:
- Внебольничные (амбулаторные) -возникают вне стационара, или в течение 48 часов с момента поступления в стационар. Имеют благоприятный прогноз.
- Внутрибольничные (госпитальные) — возникают в условиях стационара, спустя 48-72 часа после поступления. Прогноз во многом зависит от резистентности возбудителя к антибиотикам.
- Пневмонии у больных с иммунодефицитными состояними. Прогноз неблагоприятный, требуют активного лечения в условиях стационара.
- Аспирационные пневмонии – пневмонии, возникшие вследствие попадания содержимого желудочно-кишечного тракта в дыхательные пути.
В зависимости от объема поражения и механизма возникновения принято подразделять пневмонии на очаговые и долевые.
- Очаговая пневмония — это вариант пневмонии с локализацией воспалительного процесса на ограниченном участке легочной ткани, в пределах мелких структурных единиц легкого – долек. Очаговая пневмония обычно развивается как осложнение ОРВИ или острого трахеобронхита. Клиническая картина в этом случае может быть «стертой» и напоминать затяжное течение бронхита.
- Долевая пневмония — это воспаление легкого инфекционного характера, которое характеризуется вовлечением в процесс одной или нескольких долей легкого, с покрывающей их плеврой. Клиническая картина проявляется выраженной интоксикацией, интенсивным кашлем, одышкой с тахипноэ и тахикардией. Долевые пневмонии чаще всего развиваются на фоне эпизодов длительного переохлаждения.
В амбулаторной практике чаще всего встречаются случаи внебольничной пневмонии, которые при грамотном лечении имеют благоприятный прогноз.
СИМПТОМЫ ПНЕВМОНИИ
Клиническая картина воспаления легких во многом зависит от объема поражения. Проявления пневмонии подразделяют на легочные и внелегочные. К легочным проявлениям относят кашель, боли в грудной клетке, одышку. К внелегочным – лихорадку, синдром интоксикации, лабораторный синдром воспаления.
Кашель является характерным симптомом воспаления легких. В первые-вторые сутки от начала заболевания пациента может беспокоить только лишь легкое подкашливание, позже кашель становится более интенсивным, появляется слизисто-гнойная мокрота.
Боли в грудной клетке наиболее характерны для долевой пневмонии, т.к. в этом случае в процесс воспаления вовлекается плевра. Обычно такая боль возникает внезапно, усиливается на глубине вдоха. При обширном поражении может наблюдаться отставание пораженной половины грудной клетки в акте дыхания.
Одышка при пневмонии чаще всего взаимосвязана с объемом пораженной легочной ткани. Так, при мелкоочаговых пневмониях отмечается нарастание одышки, сопровождающееся повышением частоты дыхательных движений до 30 в минуту.9/л) повышение уровней СОЭ, СРБ, гамма- и альфа2-глобулинов, серомукоида, но эти показатели имеют низкую специфичность.
ДИАГНОСТИКА ПНЕВМОНИИ
Подозрение на пневмонию должно возникать при наличии у больного лихорадки, в сочетании с жалобами на продуктивный кашель, отхождение слизисто-гнойной мокроты, одышку и/или боли в грудной клетке. Также пациенты с воспалением легких могут жаловаться на повышенное потоотделение в ночное время, общую слабость, быструю утомляемость, повышение артериального давления.
При малейших подозрениях на это заболевание следует пройти дополнительное обследование. Минимальный диагностический минимум с целью подтвердить пневмонию должен включать в себя клинический анализ крови, общий анализ мочи, рентгенографию органов грудной клетки в двух проекциях, а также консультацию специалиста, во время которой проводится общий осмотр, пальпация грудной клетки, перкуссия и аускультация легких.
С целью определения возбудителя и дифференциальной диагностики с другими заболеваниями, врач может назначить дополнительные исследования: общий анализ мокроты, посев мокроты на стерильность, серологические тесты, определение IgG и IgM к отдельным возбудителям, ПЦР-диагностику, проведение МСКТ органов грудной клетки с контрастированием, туберкулиновые пробы, эхокардиографию и ЭКГ.
ЛЕЧЕНИЕ
Большинство пациентов с внебольничными пневмониями может лечиться на дому, однако в каждом конкретном случае назначение антибиотиков или противовирусных препаратов определяется этиологическим фактором, анамнезом, данными осмотра и результатами дообследования. Самолечением в случае возникновения пневмонии заниматься КАТЕГОРИЧЕСКИ нельзя, поскольку неправильная терапия значительно увеличивает риск летального исхода.
В ряде случаев пациентам требуется лечение в условиях стационара. Показаниями для госпитализации являются обширное поражение легочной ткани, нарастание явлений дыхательной недостаточности, возраст старше 60 лет. Консультация терапевта или пульмонолога в таких ситуациях обязательна.
Информацию для Вас подготовил:
Гусев-Щербаков Александр Сергеевич, врач терапевт, ведет прием в корпусе клиники на Усачева
Для записи к пульмонологу позвоните по телефону единого контакт-центра в Москве +7 (495) 775 75 66 или воспользуйтесь сервисом online-записи. Врач-пульмонолог Конюхова Мария Юрьевна ведет прием в клинике «Семейный доктор» на Бауманской.
Пневмония у детей: диагностика и лечение | #08/08
Успехи медицины ощутимы, пожалуй, больше всего в лечении пневмонии у детей— одного из самых частых, серьезных, потенциально угрожающих жизни заболеваний, которое среди причин смерти ушло с первого места далеко в середину и даже в конец списка. Но это не меняет серьезного отношения к пневмонии, поскольку хороший ее прогноз зависит от своевременности диагноза и правильности лечебной тактики.
Прежде всего— что есть пневмония. В России с 1980 г. пневмония определяется как «острое инфекционное заболевание легочной паренхимы, диагностируемое по синдрому дыхательных расстройств и/или физикальным данным при наличии очаговых или инфильтративных изменений на рентгенограмме». Это не значит, что без рентгенограммы нельзя ставить диагноз пневмонии. Однако указанные изменения являются «золотым стандартом», поскольку позволяют дифференцировать пневмонию — преимущественно бактериальное заболевание — от чисто вирусных поражений нижних дыхательных путей (бронхитов и бронхиолитов), что, в частности, доказывается их успешным лечением без антибиотиков.
Диагностика
Для пневмонии типично наличие кашля, нередки и другие признаки острого респираторного заболевания (ОРЗ), а также, в большинство случаев, температура >38°С (исключение— атипичные формы в первые месяцы жизни), без лечения она держится 3 дня и дольше, тогда как при бронхитах обычно температура <38°С или она в течение 1–3 дней снижается до этого уровня.
Первая задача в диагностике— выявить у ребенка с признаками ОРЗ поражение нижних дыхательных путей, для них характерно наличие хотя бы одного из следующих признаков, легко распознаваемых при осмотре ребенка:
-
учащение или затруднение (обструкция) дыхания, втяжения податливых мест грудной клетки;
-
укорочение перкуторного звука;
-
наличие хрипов.
Вторая задача— отличить пневмонию от бронхита— преимущественно вирусного поражения нижних дыхательных путей. Важный симптом пневмонии— учащение дыхания, оно наблюдается тем чаще, чем обширнее поражение легких и чем меньше ребенок. Однако этот признак значим только при отсутствии симптомов обструкции, которая характерна для крупа и бронхитов, в т.ч. обструктивного. Следующие параметры частоты дыхания (в 1 мин.), по данным ВОЗ, характерны для пневмонии: ≥60 у детей 0–2 мес, ≥50— 2–12 мес, ≥40— 1–4 лет. Бронхиальная обструкция с высокой вероятностью исключает типичную (вызванную пневмококками, гемофильной палочкой, стрептококками) внебольничную пневмонию и встречается лишь при атипичных формах и внутрибольничном заражении.
Укорочение перкуторного звука характерно для пневмонии, но оно встречается лишь в половине случаев, так что его отсутствие не исключает пневмонии. Это же относится и к локализованным над местом поражения мелкопузырчатым или крепитирующим хрипам и ослабленному и/или бронхиальному дыханию— их выявление позволяет поставить диагноз пневмонии, но их отсутствие этот диагноз не исключает. У половины всех больных с типичной пневмонией в остром периоде хрипы отсутствуют. С другой стороны, хрипы, равномерно выслушиваемые в обоих легких, как и обструкция, характерны для бронхитов, но не для пневмонии: сухие хрипы обнаруживаются только у 10%, а рассеянные влажные— у 25% больных, чаще всего они асимметричны (в основном, при атипичных формах).
Поскольку диагноз пневмонии по указанным выше физикальным данным удается поставить менее чем в половине случаев, следует использовать алгоритм, созданный на основании предложенных ВОЗ признаков (рис.). Он позволяет выявить больных, у которых при рентгеновском исследовании с высокой вероятностью будут обнаружены пневмонические изменения; в отсутствие рентгена вполне оправдана их антибактериальная терапия.
Алгоритм освобождает педиатра от необходимости ставить диагноз при недостатке информации. Он позволяет снизить гипердиагностику пневмонии и сократить число необоснованных рентгеновских снимков и назначений антибиотиков; его чувствительность— 94%, а специфичность— 95%.
В какой степени помогают диагностике лабораторные данные? Лейкоцитоз 10–15·109/л наблюдается в первые дни у половины больных пневмонией, но также и у трети больных с ОРЗ, крупом, острым бронхитом. Так что сам по себе он не говорит о бактериальной инфекции и не требует назначения антибиотиков. Но и число лейкоцитов ниже 10·109/л не исключает пневмонии, оно характерно для пневмоний, вызванных гемофильной палочкой и микоплазмой, а также нередко наблюдается при кокковой пневмонии в первые дни болезни. Цифры лейкоцитоза выше 15·109/л (и/или абсолютное число нейтрофилов ≥10·109/л и/или палочкоядерных форм ≥ 1,5·109/л) делают диагноз пневмонии весьма вероятным. Это же относится и к повышению СОЭ выше 30 мм/ч, более низкие цифры не исключают пневмонию, но они нередки и при бронхитах.
Из дополнительных маркеров бактериальной инфекции в диагностике помогает С-реактивный белок (СРБ), уровни которого >30 мг/л, а также уровни прокальцитонина >2 нг/мл позволяют на 90% исключить вирусную инфекцию. Но низкие уровни этих маркеров могут наблюдаться при пневмониях, чаще атипичных, так что их отрицательная прогностическая ценность в отношении диагноза пневмонии недостаточна.
Классификация
Наиболее важным классификационным признаком пневмонии является место ее возникновения— внебольничные и внутрибольничные пневмонии резко отличаются по этиологии и, следовательно, требуют разных терапевтических подходов. Внебольничные пневмонии возникают у ребенка в обычных условиях его жизни, внутрибольничные— через 72 ч пребывания в стационаре или в течение 72 ч после выписки оттуда. Отдельно классифицируют пневмонии новорожденных, к внутриутробным относят пневмонии, развившиеся в первые 72 ч жизни ребенка. Различают также пневмонии, ассоциированные с искусственной вентиляцией легких (ИВЛ) (ранние— первые 72 ч и поздние) и пневмонии у лиц с иммунодефицитными состояниями.
Практически важно различать типичные пневмонии, вызванные кокковой или бактериальной флорой, они выглядят на рентгенограмме как легочные очаги или инфильтраты достаточно гомогенного вида с четкими контурами; клинически это больные с фебрильной лихорадкой, часто токсичные, нередко с локальными необильными хрипами и притуплением перкуторного звука. Атипичные пневмонии, обусловленные микоплазмой, хламидиями и, редко, пневмоцистами, выглядят как негомогенные инфильтраты без четких границ или диссеминированные очаги; их отличает обилие мелкопузырчатых влажных хрипов, крепитации с двух сторон, обычно асимметричные с преобладанием над пневмоническим фокусом. Характерно отсутствие токсикоза, хотя температурная реакция может быть выраженной, как при микоплазмозе, или отсутствовать (у детей 1–6 мес с хламидиозом).
Тяжесть пневмонии обусловливается токсикозом, легочно-сердечной недостаточностью, наличием осложнений (плеврит, инфекционно-токсический шок, очагово-сливная форма чревата легочной деструкцией). При адекватном лечении большинство неосложненных пневмоний рассасывается за 2–4 недели, осложненные— за 1–2 месяца; затяжное течение диагностируется при отсутствии обратной динамики в сроки от 1,5 до 6 месяцев.
Этиология пневмоний
Расшифровывается с большим трудом, поскольку требует выделения возбудителя из в норме стерильных сред; поэтому лечение пневмонии начинают эмпирически исходя из данных о частоте той или иной этиологии в данном возрасте при соответствующей клинической картине (см. ниже). Обнаружение пневмотропной (пневмококки, гемофильная палочка, стрепто- и стафилококки) или кишечной флоры, а также вирусов, микоплазм, хламидий, грибков, пневмоцист в мокроте не говорит о их роли как возбудителя, т.к. их носительство скорее правило, чем исключение. Нарастание титров антител к пневмотропным возбудителям имеет относительное значение, так как часто наблюдается при любом ОРЗ (поликлональная активация иммунной системы). Более надежно выявление в крови антител класса IgM к микоплазме и Chlamydia trachomatis, в меньшей степени к C. pneumoniae. Приводимые ниже данные о бактериальной этиологии пневмоний у детей разного возраста основаны на исследованиях по выявлению возбудителя или его антигена в пунктатах легкого и плевральной полости, антител к хламидиям и микоплазме, пневмококковых иммунных комплексов.
Новорожденные. Этиологический спектр пневмоний во многом зависит от характера инфицирования (табл. 1). Нередко пневмонии имеют септическое происхождение. Респираторные вирусы могут вызывать инфекцию только верхних дыхательных путей или бронхит, однако она часто осложняется бактериальной пневмонией либо появлением в легких ателектазов и участков вздутия, что также соответствует критериям пневмонии.
Дети 1–6 месяцев. В этом возрасте часто наблюдается два вида пневмоний. Для вызываемых C. trachomatis пневмоний характерно постепенное начало без температуры, кашель стокатто, тахипноэ, мелкопузырчатые хрипы, отсутствие обструкции, лейкоцитоз (часто >30·109/л) и эозинофилия (>5%), на снимках— множество мелких очажков (как при милиарном туберкулезе). В анамнезе— влагалищные выделения у матери и конъюнктивит на первом месяце жизни. Стафилококковые пневмонии вне стационара возникают редко— у детей первых месяцев жизни и иммунодефицитных, чаще имеет место внутрибольничные заболевания, обусловленными штаммами, резистентными к пенициллину, а часто— и к метициллину. При аэрогенном заражении в легких возникают сливные очаги со склонностью к некрозу, при сепсисе— очаг в интерстиции с последующим формированием абсцессов. Характерен лейкоцитоз >25·109/л. Аспирационная пневмония может проявляться как острая, с токсикозом, высокой температурой, одышкой или как малосимптомная с картиной бронхита. Бактериальный процесс обусловлен кишечной флорой, часто полирезистентной (Proteus spp., K.pneumoniae, Р.aeruginosa), а также анаэробами. Ее локализация— правая, реже левая верхняя доля; в фазе обратного развития она имеет вид негомогенной тени, часто с вогнутой нижней границей. Разрешение пневмонии длительное. Диагноз подтверждает выявление дисфагии (наблюдение за кормлением!), рентгеноконтрастное исследование пищевода позволяет выявить рефлюкс и аномалии пищевоа.
Внебольничные пневмонии в первые недели жизни обычно возникают при заражении от старшего ребенка в семье и вызываются кокковой или бактериальной флорой. В этом возрасте обычны пневмонии, обусловленные иммунодефицитом, муковисцидозом, так что всех детей с пневмонией следует обследовать в этом направлени.
В возрасте 6 месяцев— 5 лет основная масса пневмоний типичные, они вызываются пневмококками, 5–10%— гемофильной палочкой типа b; лишь 10–15%— микоплазмой и C.pneumoniae. Пневмококковая пневмония может протекать как неосложненная с умеренным токсикозом, но в этом возрасте она часто сопровождается образованием крупных очагов с последующей деструкцией и образованием внутрилегочных полостей, часто сопровождается плевритом. Типичная крупозная пневмония свойственна подросткам. Пневмония, вызыванная гемофильной палочкой типа b, встречается практически только до 5-летнего возраста, она сопровождается гомогенным инфильтратом с плевритом и деструкцией. Заподозрить ее помогает невысокий лейкоцитоз и СОЭ, геморрагический экссудат. Стрептококковая пневмония, вызванная гемолитическим стрептококком группы А, развивается лимфогенно из очага в зеве— чаще у детей 2–7 лет. Характерен выраженный интерстициальный компонент с очагами в обоих легких (часто с полостями), плевритом. Клиническая картина с бурным началом неотличима от таковой при пневмококковой пневонии.
Дети и подростки 5–17 лет. В этом возрасте пневмококк остается практически единственным возбудителем типичных пневмоний, которые составляют лишь 40–60% всех пневмоний, тогда как остальные пневмонии— атипичные, вызываются микоплазмой и хламидиями. M. pneumoniae вызывает до 45% всех пневмоний у подростков. Характерны: кашель, масса мелкопузырчатых хрипов, чаще асимметричных, покраснение конъюнктив при скудных катаральных симптомах, негомогенный инфильтрат, нормальное число лейкоцитов и несильно повышенная СОЭ; температура выше 39°С обычно сочетается с нетяжелым состоянием, что часто ведет к позднему (на 9–12-й день) обращению. C.pneumoniае в этом возрасте вызывает 15–25% пневмоний, иногда она сочетается с фарингитом и шейным лимфаденитом; характерны лихорадка, развитие бронхоспазма. Изменения крови не характерны. Без лечения течет длительно. Диагностические критерии не разработаны, в пользу этой этиологии говорят антитела класса IgM (микро-ИФА) в титре 1:8 и выше, IgG— 1:512 и выше или 4-кратное нарастание их титра.
Осложнения пневмоний. Пневмококки ряда серотипов, стафилококки, H.influenzae типа b, БГСА, клебсиеллы, синегнойная палочка, серрации вызывают синпневмонический гнойный плеврит и рано нагнаивающиеся инфильтраты с полостями деструкции в легких. Снижение иммунного ответа (первичный иммунодефицит, недоношенность, тяжелая гипотрофия) или эффективности очищения бронхов (муковисцидоз, инородное тело, аспирация пищи и др.) утяжеляют процесс. До опорожнения гнойника нагноение сопровождается стойкой лихорадкой и нейтрофильным лейкоцитозом, оно часто сочетается с серозно-фибринозным метапневмоническим плевритом, имеющим иммунопатологическую природу; для него характерны 5–7-дневная лихорадка, повышение СОЭ на 2-й неделе болезни.
Дыхательная недостаточность характерна для диссеминированных процессов (пневмоцистоз, хламидиоз у детей 0–6 мес). Токсические осложнения (нарушения со стороны ЦНС, сердца, микроциркуляции, кислотно-щелочного состояния, диссеминированного внутрисосудистого свертывания (ДВС)) зависят от тяжести процесса и адекватности терапии. Их следует отличать от компенсаторных сдвигов (гиперкоагуляция, олигурия, снижение объема циркулирующей крови менее чем на 25%, уровня гемоглобина и сывороточного железа, компенсированный ацидоз), коррекция которых нецелесообразна и может быть опасной.
Тактика назначения антибактериальных препаратов при пневмонии должна учитывать вероятную этиологию болезни. Хотя утверждения ряда авторов о невозможности точного определения этологии пневмонии по клинико-рентгенологическим данным справедливы, тем не менее, у постели больного педиатр в большинстве случаев может очертить круг вероятных возбудителей (по крайней мере, «типичных» и «атипичных») и назначить препарат соответствующего спектра. Эффективность препарата оценивается по снижению температуры ниже 38°С через 24–36 часов лечения (при осложненных формах— через 2–3 дня при улучшении состояния и местного статуса).
Новорожденные (табл. 2). Для эмпирического лечения пневмоний, возникших в первые 3 дня после родов (в т. ч на ИВЛ) используют ампициллин (или амоксициллин/клавуланат) в комбинации с аминогликозидом или цефалоспорином III поколения. Возникшие в более поздние сроки нозокомиальные пневмонии требуют введения в комбинации с цефалоспоринами аминогликозидов, ванкомицина, а при высеве псевдомонад— цефтазидима, цефоперазона или имипенема/циластатина.
Дети 1–6 месяцев жизни. Препараты выбора при атипичных пневмониях (чаще всего хламидийной)— макролиды. Азитромицин эффективен как в дозе 10 мг/кг/сут курсом 5 дней, так и в виде 1 дозы 30 мг/кг. С учетом опасности пилоростеноза у детей 0–2 месяцев при использовании эритромицина и азитромицина обосновано применение 16-членных макролидов (мидекамицин 50 мг/кг/сут, джозамицин 30–50 мг/кг/сут, спирамицин 150 000 МЕ/кг/сут) с менее выраженным прокинетическим действием; длительность курса— 7–10 дней. Поскольку сходная клиническая картина у пневмоцистоза, при неэффективности макролидов уместно ввести ко-тримоксазол (10–15 мг/кг/сут по триметоприму). При типичных пневмониях удобна стартовая терапия в/в амоксициллином/клавуланатом (90 мг/кг/сут), в/в или в/м цефуроксимом (50 мг/кг/сут), цефотаксимом (100 мг/кг/сут) или цефтриаксоном (80 мг/кг/сут) для подавления как вероятной грамотрицательной флоры, так и пневмококков.
Дети старше 6 мес (табл. 3). При тяжелой, в т.ч. осложненной, пневмонии антибиотик вводят парентерально и срочно госпитализируют больного; используют, в основном, бета-лактамные препараты, при наступлении эффекта их заменяют на оральные. О тяжести говорит наличие у больного хотя бы одного из следующих симптомов, независимо от уровня температуры:
-
втяжение межреберий в отсутствие обструкции;
-
стонущее (кряхтящее) дыхание, акроцианоз;
-
токсикоз (больной вид, отказ от еды и питья, сонливость, нарушение сознания, резкая бледность при повышенной температуре).
При неосложненной внебольничной пневмонии— в отсутствие указанных выше признаков тяжести— и при сомнении в диагнозе у нетяжелых больных начало терапии можно отложить до рентгенологического подтверждения. Используют оральные препараты, их выбор определяется характером пневмонии. При признаках типичной пневмонии назначают бета-лактамные препараты, при атипичной— макролиды. В сомнительных случаях оценивают эффект лечения через 24–36 часов и, при необходимости, меняют препарат либо, при невозможности оценки, назначают 2 препарата разных групп сразу. Достижение эффекта от назначения макролидов не обязательно указывает на атипичный характер пневмонии, поскольку они действуют (хотя и не во всех случаях) на пневмококки. Длительность лечения неосложненных форм— 5–7 дней (2–3 дня после падения температуры). При пневмоцистозе (частом у ВИЧ-инфицированных) используют ко-тримоксазол в дозе 20 мг/кг/сут (расчет по триметоприму).
Из препаратов для приема внутрь на сегодняшний день особый интерес представляют антибиотики, выпускающиеся в лекарственной форме Солютаб— так называемые диспергируемые таблетки. К ним относят Флемоксин (амоксициллин), Флемоклав (амоксициллин/клавуланат), Вильпрафен (джозамицин) и Юнидокс (доксициклин). Антибиотики в форме Солютаб позволяют выбрать удобный для каждого пациента способ приема (их можно принимать целиком, либо растворять в воде), обеспечивают наиболее высокую биодоступность среди аналогов, выпускающихся в твердой лекарственной форме, они гораздо проще суспензий в приготовлении и хранении. Применение амоксициллина/клавуланата в форме Солютаб позволяет значительно сократить частоту диареи, характерной для данной группы антибиотиков.
При выборе препарата для лечения внутрибольничных пневмоний (табл. 4) следует учитывать предыдущую терапию; оптимально лечение по бактериологическим данным. Фторхинолоны используют у лиц >18 лет, у детей— только по жизненным показаниям. При анаэробных процессах используют амоксициллин/клавуланат, метронидазол, при грибковых— флуконазол.
Другие виды терапии. В остром периоде дети практически не едят; появление аппетита— признак улучшения. Витамины вводят при неправильном питании до болезни.
Соблюдение питьевого режима (1 л/сут и более), оральная гидратация обязательны. Внутривенное введение жидкости в большинстве случаев не показано, при необходимости введения в вену препаратов общий объем жидкости не должен превышать 20–30 мл/кг/сут; инфузии кристаллоидов более 50–80 мл/кг/сут чреваты развитием отека легких 2 типа.
У больных с массивным инфильтратом, гнойным плевритом (цитоз >5 000), гиперлейкоцитозом оправдано введение антипротеаз (Контрикал, Гордокс) для профилактики деструкции— но только в первые 2–3 дня болезни В случае развития ДВС-синдрома (обычно в сочетании с нарушением микроциркуляции— мраморность кожи, холодные конечности при высокой температуре) показано назначение гепарина в/в или п/к (200–400 ЕД/кг/сут в 4 приема), Реополиглюкина— 15–20 мл/кг/сутки, бикарбоната, стероидов. Инфекционно-токсический шок требует введения вазотонических средств (Адреналин, Мезатон), стероидов, борьбы с ДВС-синдромом. Эффективен плазмоферез. Внутрилегочные полости после опорожнения обычно закрываются, к дренированию напряженных полостей по Мональди либо окклюзии приводящего бронха в настоящее время приходится прибегать редко.
Лечение дисфагий у грудных детей с аспирационной пневмонией предусматривает подбор позиции кормления, густоты пищи, отверстия соски. При неуспехе этих мер— кормление через зонд или гастростому, устранение гастроэзофагального рефлюкса. Антибиотики назначают в остром периоде (защищенные пенициллины, цефалоспорины II–III поколения с аминогликозидами), вне обострения, даже при обилии мокроты и хрипов, их не вводят. Гиперсекрецию слизи снижают противогистаминными препаратами курсами до 2 недель.
Синпневмонический плеврит специальных назначений не требует, внутриплевральное введение антибиотиков нецелесообразно, дренирования требует сдавление легкого (редко) и быстрое накопление экссудата после 1–2 повторных пункций (неэффективность антибиотика). Метапневмонический плеврит усиления антибактериальной терапии не требует, при сохранении температурных волн— нестероидные противовоспалительные препараты (ибупрофен, диклофенак), стероиды (преднизолон 1 мг/кг/сут) 2–5 дней. Дренирование не показано, рассасыванию фибрина способствует лечебная физкультура.
Многочисленные рекомендации по так называемой патогенетической терапии пневмонии— иммуномодуляторов, «дезинтоксикационных», «стимулирующих», «общеукрепляющих» средств не основаны на доказательствах и не улучшают исход пневмонии, лишь удорожая лечение и создавая риск осложнений. Введение белковых препаратов оправдано при гипопротеинемии, эритроцитарной массы— при падении уровня гемоглобина <50 г/л, железа— при сохранении анемии в периоде реконвалесценции. Физиотерапевтические процедуры на грудную клетку (ионофорез, СВЧ и т.д.), в т.ч. в периоде репарации, неэффективны.
По вопросам литературы обращайтесь в редакацию.
Таблица 2. Антибиотики при пневмонии новорожденных.
Таблица 3. Выбор стартого препарата при внебольничной пневмонии.
Таблица 4. Антибиотики при внутрибольничной пневмонии.
В. К. Таточенко,
доктор медицинских наук, профессор
НЦЗД РАМН, Москва
Острые пневмонии у детей раннего возраста Текст научной статьи по специальности «Клиническая медицина»
© РЯБОВА Т.М., 2003
ОСТРЫЕ ПНЕВМОНИИ У ДЕТЕЙ РАННЕГО ВОЗРАСТА
РЯБОВА Т.М.
Витебская детская областная клиническая больница
Резюме. Настоящая статья посвящена изложению имеющихся в литературе сведений об этиологии, патогенезе, классификации, клинической картине пневмоний у детей раннего возраста. Анализ полученных сведений поможет практическому врачу в постановке правильного диагноза и назначении адекватной терапии.
Ключевые слова: дети, пневмония.
Abstract. The present article deals with literature data about etiology, pathogenesis, classification, clinical picture of pneumonia in children of early age. The analysis of this information will help the practicing doctor to make a proper diagnosis and to prescribe an adequate therapy.
Проблема пневмоний у детей раннего возраста по-прежнему остается одной из самых актуальных в педиатрии. Несмотря на большие достижения в профилактике и лечении этого заболевания оно и сегодня значительно распространено среди детей, является одной из основных причин детской смертности [5].
Пневмония (греч. рпеитоп — легкое; синоним: воспаление легких) — острое инфекционное заболевание легочной паренхимы, диагностируемое при наличии синдрома дыхательных расстройств и (или) физикальных данных, а также инфильтративных изменений на рентгенограмме [6].
Заболеваемость пневмонией находится в пределах от 15 до 20 на 1000 детей первого года жизни.
По условиям инфицирования пневмонии делят на внебольничные (домашние) и нозокомиальные (госпитальные, внутрибольничные), у новорожденных — на внутриутробные (врожденные), интранатальные и постнатальные (приобретенные), последние также могут быть внебольничными и нозокомиальными [2, 3, 6].
Вентиляционные пневмонии — пневмоАдрес для корреспонденции: 210008, г.Витебск, ул. Горького, д. 121, кв. 5. Тел. 8-0297-711-08-81 — Рябова Т.М.
нии, развивающиеся у лиц, находящихся на искусственной вентиляции легких (ИВЛ), — делят на ранние (первые 4 суток на ИВЛ) и поздние (более 4 суток на ИВЛ). Выделяют также пневмонии при иммунодефицитных состояниях [5].
Под внебольничными понимают пневмонии, возникающие у ребенка в обычных домашних условиях, под нозокомиальными — пневмонии, развившиеся после 48 ч. пребывания ребенка в стационаре или в течение 48 ч. после выписки. К внутриутробным относят пневмонии, проявившиеся в первые 72 ч. жизни ребенка.
По характеру клинико-рентгенологической картины выделяют очаговую, очагово-сливную, сегментарную, долевую (крупозную) и интерстициальную пневмонии. Кроме того, по тяжести течения выделяют крайне тяжелые, тяжелые, средней тяжести и легкие пневмонии. Тяжесть клинического течения обуславливается наличием и степенью выраженности легочно-сердечной недостаточности и токсикоза, а также наличием осложнений. В свою очередь осложнения подразделяются на легочные -плеврит, легочная деструкция (абсцесс, буллы, пневмоторакс, пиопневмоторакс) и внелегоч-ные — септический шок, отит, менингит.
При адекватном лечении большинство острых неосложненных пневмоний разрешается за 2-4 недели, осложненных — за 1-2 месяца. Затяжное течение диагностируется в случаях отсутствия положительной динамики — процесса в сроки от 1,5 до 6 месяцев.
У новорожденных преобладает внутриутробное (анте — и интранатальное) и нозокомиальное (в том числе связанное с ИВЛ) инфицирование. Внебольничные пневмонии наблюдаются у доношенных, в основном после 3-6 недель жизни, у недоношенных — после 1,5-3 месяцев [2, 3, 4, 6].
Внутриутробные пневмонии чаще вызываются стрептококками группы В (Streptococcus adalactiae) и грамотрицательными бактериями
— Escherichia coli, Klebsiella pneumoniae, реже -Staphylococcus aureus, Listeria monocytogenes. Возможны ассоциации с цитомегаловирусом, вирусом простого герпеса и грибами рода Candida. У недоношенных детей в редких случаях пневмония может быть вызвана Pneumocystis carini.
Внебольничные пневмонии у детей в возрасте от 1 до 6 месяцев жизни можно разделить на две группы в зависимости от клинических проявлений. Это типичные — фокальные (очаговые, сливные), развивающиеся на фоне высокой лихорадки, и атипичные — с преимущественно диффузными изменениями в легких, протекающие при невысокой или нормальной температуре тела [4, 6].
Наиболее частыми возбудителями являются вирусы (респираторно- синцитиальный, парагриппа и др.), E. coli и другая грамотрица-тельная кишечная микрофлора, стафилококки. Еще реже внебольничные пневмонии вызываются Moraxella catarrhalis и Bordetella pertussis. Haemophilus influenzae в этом возрасте выделяют редко (около 10%).
Основным возбудителем атипичных пневмоний является Chlamydia trachomatis. Инфицирование C.trachomatis. происходит при родах. Первое проявление хламидийной инфекции — конъюнктивит в первый месяц жизни ребенка, а симптоматика пневмонии проявляется после 6-8 недель жизни.
В первом полугодии жизни пневмония может быть первым проявлением муковисци-доза и первичных иммунодефицитов. Значительный процент пневмоний связан с привыч-
ной аспирацией пищи (желудочно-пищеводный рефлюкс, дисфагия). В их этиологии основную роль играют грамотрицательные бактерии кишечной группы и неспорообразующие анаэробы.
У детей старше 6 месяцев основными возбудителями внебольничных пневмоний являются вирусы: респираторно-синцитиальный, парагриппа (тип 3 и 1), гриппа А и В и реже аденовирусы. Из бактериальных возбудителей у детей старше 6 месяцев преобладает Streptococcus pneumoniae, вызывая около половины всех внебольничных пневмоний. Реже встречаются пневмонии, вызванные
H.influenzae типа В (до 10%), Mycoplazma pneumoniae (менее чем в 10% случаев), еще реже
— пневмонии, вызванные Chlamydia pneumoniae.
В этиологии госпитальных пневмоний играет роль как больничная микрофлора, обычно резистентная к антибиотикам, так и ауто -микрофлора пациента. Среди возбудителей чаще других встречаются E.coli, K. pneumoniae, Proteus spp., Enterobacter spp., Pseudomonas aeruqinosa, реже S.aureus. Нередко инфицирование происходит при выполнении лечебных и диагностических манипуляций (отсасывание мокроты, катетеризация, бронхоскопия, торако-центез). Характер микрофлоры зависит от профиля стационара и противоэпидемического режима.
Очаговые пневмонии (бронхопневмонии) чаще отмечаются у детей раннего возраста и в настоящее время составляют 30-40% от общего числа пневмоний [2, 3].
В подавляющем большинстве случаев очаговая пневмония развивается остро на фоне ОРВИ уже в первые дни или на 4-7 день от ее начала. Вирусная инфекция нарушает защитный механизм легкого, подавляет фагоцитоз, изменяет бактериальную флору, влияет на работу мерцательного эпителия и способствует возникновению воспалительных очагов. Тяжесть пневмоний, развившихся на фоне ОРВИ, определяется характером вирусной инфекции, бактериальной флорой, а также особенностями индивидуальной реактивности ребенка. Для очаговой пневмонии характерным является глубокий влажный кашель (признак поражения бронхов). Интоксикация чаще умеренная. Температура тела поднимается до 38оС, отмеча-
ется вялость или беспокойство, бледность кожных покровов, умеренный цианоз носогубного треугольника, учащение дыхания с втяже-нием межреберных промежутков и напряжением крыльев носа. Перкуссия грудной клетки выявляет наличие легочного звука, иногда с тимпаническим оттенком или с небольшим укорочением. Важным диагностическим признаком очаговой пневмонии является характерная клиническая картина в легких: стойкие локальные мелкопузырчатые хрипы или крепитация, преимущественно с одной стороны. При сопутствующем бронхите выслушиваются распространенные сухие и влажные разнокалиберные хрипы.
Большую помощь в диагностике очаговой пневмонии оказывает рентгенологическое обследование. На рентгенограммах при этом выявляются инфильтративные тени, не всегда гомогенные, в виде очагов различной величины. Процесс чаще односторонний, с поражением нижних отделов правого легкого.
В периферической крови при очаговой пневмонии может выявляться умеренная ги-похромная анемия, почти у половины больных детей отмечается лейкоцитоз. Наиболее часто высокий лейкоцитоз со сдвигом формулы влево (до миелоцитов и юных форм), токсическая зернистость нейтрофилов имеют место при очагово-сливной пневмонии. У ряда больных обнаруживается лейкопения со сдвигом формулы влево. В то же время нередко (у 1/3 больных) количество лейкоцитов сохраняется в пределах нормы, СОЭ увеличивается, но не у всех детей. При исследовании крови определяются гипопротеинемия (до 65г/л белка), диспротеи-немия, повышение уровней серомукоида, серореактивного протеина.
Показатели КОС зависят от выраженности токсикоза, гипоксии, сроков заболевания. В первые дни от начала болезни КОС, как правило, характеризуется наличием ацидоза, чаще респираторного, реже метаболического. Метаболический и респираторный алкалоз развивается в более поздние сроки болезни [1, 3].
Характерны для детей раннего возраста и нарушения водно-электролитного обмена. Выраженность их зависит в значительной степени от периода заболевания, наличия осложнений и диспепсических расстройств. Гипока-
лиемия клинически выражается вялостью, мышечной гипотонией, гипорефлексией, резкой тахикардией (до 160-200 ударов в 1 минуту). Содержание натрия в сыворотке крови остается более стабильным и проявляется незначительной гипо- или гипернатриемией с колебаниями от 130 до 145 ммоль/л.
У многих детей в первые дни заболевания на фоне токсикоза и лихорадки отмечается уменьшение диуреза. При исследовании мочи могут определяться альбуминурия, лейкоциту-рия, цилиндрурия.
Диагноз «сегментарная пневмония» означает не только количество пораженных сегментов и размеры воспалительного очага, но и указывает на первичность поражения паренхимы с последующей клинической картиной заболевания [3].
Сегментарные пневмонии развиваются остро, иногда бурно. Температура повышается до 39-40оС. Появляется выраженный токсикоз, иногда с признаками эксикоза. Обращают на себя внимание особенности кожных покровов (бледность с восковидным или сероватым оттенком, мраморный рисунок), сухой, болезненный, реже влажный кашель, кряхтящее или стонущее дыхание. Могут определяться вздутие в передних отделах грудной клетки, отставание в акте дыхания пораженного легкого. Важным диагностическим признаком сегментарной пневмонии является характерная перкуторная картина: укорочение звука над легкими, переходящее в тупость, — соответственно проекции пораженных воспалительным процессом сегментов легкого. Менее информативна для постановки диагноза аускультация легких: выслушивается ослабленное дыхание над пораженными участками легкого, иногда с бронхиальным или амфорическим оттенком. Влажные хрипы не характерны для этой формы пневмонии. Они могут выслушиваться в небольшом количестве, очень кратковременно или вообще не выслушиваться.
Изменения гемограмм, биохимического состава крови, нарушения водно-электролитного обмена, КОС у детей с полисегментар-ной пневмонией, так же как и у больных с очаговой пневмонией, зависят от сроков заболевания, наличия осложнений, но в целом более выражены.
Решающую роль в диагностике сегментарной пневмонии играет рентгенологическое исследование, при котором обнаруживается интенсивное, иногда неравномерное затемнение в области одного, двух и более сегментов легкого или всей доли. Воспалительный инфильт-ративный процесс чаще локализуется в верхней доле правого легкого (I, II сегменты), в нижних долях правого и левого легкого (VIII, IX, X сегменты), в язычковых сегментах. Процесс обычно односторонний. Нередко сегмент находится в состоянии ателектаза.
Крупозная пневмония вызывается пневмококками: воспалительный процесс распространяется на значительные участки паренхимы и характеризуется циклическим течением с высокой лихорадкой и разрешением по типу кризиса. Рентгенологически отличить тень крупозной пневмонии от сегментарной бывает трудно, поэтому этот диагноз основывается на клинических данных. В последние годы крупозная пневмония диагностируется редко (1-3% от общего числа пневмоний), главным образом в случаях амбулаторного лечения без антибактериальных препаратов в связи с поздней диагностикой. Редкость крупозных пневмоний на первом году жизни объясняют отсутствием сенсибилизации у детей этого возраста к пневмококкам [2, 3, 6].
Интерстициальные пневмонии являются редкой формой и составляют меньше 1% всех пневмоний, по данным В.К. Таточенко.
Характерные рентгенологические их черты выделил Р. Ленк в 1946 г. [7].
1. Изменение легочного рисунка; веретенообразно исходящее из расширенного корня, состоящее из грубых или нежно очерченных полос, в основе которых лежит перибронхиаль-ная инфильтрация, возможно, и наполнение бронхов экссудатом.
2. Сетчатый легочной рисунок в зоне поражения с различной по величине ячеистостью. На фоне этих двух видов изменений при развитии очажков ателектазов появляется мелкая пятнистость.
3. Распространенные тяжистые, четко очерченные тени с признаками сужения бронхов (участки ателектаза).
У пневмоний, протекающих рентгенологически по интерстициальному типу, этиология бывает различной. Они вызываются вирусами,
пневмоцистами, микоплазмами, хламидиями, патогенными грибами, стрептококком [3, 4].
У детей раннего возраста интерстициальная пневмония начинается остро или на фоне катара верхних дыхательных путей: заболевание протекает тяжело, с симптомами нейротоксикоза и дыхательной недостаточности (резкая одышка с частотой дыхания до 80-100 в минуту, цианоз носогубного треугольника, бледность кожных покровов, при беспокойстве — генерализованный цианоз, напряжение крыльев носа, втяжение межреберий), лихорадки, в дальнейшем с присоединением частого навязчивого, мучительного коклюшеподобного кашля.
При перкуссии отмечаются тимпанит, при аускультации — жесткое дыхание, у некоторых больных нестойкие рассеянные сухие, реже влажные разнокалиберные хрипы.
Классическим примером интерстициальной пневмонии является пневмоцистная пневмония.
Клиническая картина пневмонии зависит не только от формы (очаговая, сегментарная и т.д.), но и от возбудителя [2, 3, 4, 6] (табл. 1).
Многообразие клинических проявлений отмечается и при вирусных поражениях бронхолегочной системы. Основные возбудители вирусных пневмоний — миксовирусы (гриппа, парагриппа, респираторно-синцитиальные), аденовирусы, энтеровирусы (ЕСНО и Коксаки). Присоединение бактериальной и микоплазмен-ной инфекции, а также ассоциации с другими вирусами значительно ухудшает тяжесть и прогноз при вирусной пневмонии. Как утверждает К.А.Сотникова (1974), об этиологии пневмонии можно в какой-то мере судить по ее клиническим проявлениям. Так, аденовирусная пневмония сочетается с выраженными катаральными явлениями со стороны носоглотки, конъюнктивы, ей сопутствует частый, влажный кашель, рано присоединяется одышка, цианоз, обструктивный синдром. Респираторно-синцитиальная инфекция вызывает явления бронхи-олита и тяжелой дыхательной и сосудистой недостаточности. При этом отмечаются упорный, малопродуктивный кашель с обильной вязкой мокротой, умеренно выраженная интоксикация. Разрешение воспалительного процесса обычно наступает быстро, к 8-10 дню от начала заболевания.
Таблица 1
Основные клинико-рентгенологические признаки острых пневмоний бактериальной этиологии
Этиология Клиническая картина Рентгенологическая картина
Стафилококковая пневмония Острое начало, высокая температура тела, быстро нарастающие тахипноэ, диспноэ, цианоз, вялость или возбуждение, метеоризм, анорексия, рвота, срыгивание, диарея. Часто возникают внелегочные осложнения (отит, пиелонефрит и др.) Массивные (крупнопятнистые) ин-фильтративные тени в пределах одного или нескольких сегментов доли или нескольких долей. Наличие воздушных полостей (булл), абсцессов, плеврита, пневмоторакса.
Стрептококковая пневмония Бурное начало, выраженная интоксикация, озноб. Физикальные данные отсутствуют (нет четких перкуторных изменений, хрипов мало) Выраженные интерстициальные изменения с множественными округлыми очагами в разных стадиях рассасывания.
Псевдомонадная пневмония Преобладание в клинике симптомов интоксикации, дыхательной недостаточности на фоне нормальной температуры тела. Мокрота слизисто-гнойная или гнойная, зеленоватого цвета. Болеют, как правило, дети, получавшие антибиотики, в условиях стационара. Двусторонние сливные очаговые тени малой интенсивности, разной величины, без четких границ, на фоне избыточного сосудисто-интерстициального рисунка. Быстрый прогресс с развитием пневмоторакса.
Клебсиеллезная пневмония Острое начало, интоксикационный синдром, дыхательные расстройства. Выбухающая междолевая граница при лобарном инфильтрате. Часто отмечаются пневмоторакс, эмпиема.
Пневмония, вызванная кишечной палочкой, протеем Клиника напоминает пневмонию, вызванную псевдомонадами. Сливные тени средней плотности в виде «лучистости», без четких границ с мелкими полостями деструкции. Обычно процесс двусторонний.
Микоплазмен-ная пневмония Сопутствующие катаральные явления верхних дыхательных путей. Затяжное, волнообразное течение. Начало постепенное, навязчивый коклюшеподобный непродуктивный кашель, отсутствие тяжелой дыхательной недостаточности, физикаль-ные данные в легких скудные. Неоднородная инфильтративная тень с нечеткими контурами на фоне резко усиленного легочного рисунка, носящего пятнистый или ячеистый характер. Тяжистый, «мохнатый» вид инфильтратов.
Пневмоцистная пневмония Наиболее часто болеют дети в возрасте 720 недель, с нарушением клеточного иммунитета (преимущественно дети, находившиеся в отделении для недоношенных, в палатах интенсивной терапии, дети из закрытых коллективов, поступающие повторно в отделения респираторных инфекций). Начало постепенное, напоминает ОРВИ. Ведущие симптомы в следующем: одышка, цианоз, бледность кожных покровов, навязчивый коклюшеподобный кашель, вздутие грудной клетки. Рецидивирующий обструктивный синдром. Температура нормальная или субфебрильная. Грубый сетчатый рисунок, более выраженный в прикорневых зонах и в области верхней доли обоих легких. В дальнейшем участки локализованных вздутий, очаговые тени различной плотности, усиленный легочной рисунок — картина «ватного» легкого.
Парагриппозная пневмония сопровождается вовлечением в воспалительный процесс лимфоузлов прикорневой и парамедиастиналь-ной областей, образованием ателектазов. Характеризуется тяжелым течением, что обусловлено развитием нейротоксикоза и сердечно-сосудистых расстройств, часто парагриппозного
ларингита с явлениями крупа и бронхиолита (встречается примерно у трети больных). Для парагриппозной пневмонии характерно затяжное течение.
Гриппозная пневмония чаще встречается во время эпидемий гриппа. Начинается остро, без продромальных явлений. Характерны сим-
птомы интоксикации, повышение температуры тела до 39-40оС, нередко отмечаются судороги, рвота, расстройство желудочно-кишечного тракта, поражение сердечно-сосудистой системы (глухость тонов, тахикардия, аритмия), менингиальные знаки. Катаральные явления скудные. Гриппозные пневмонии чаще протекают как интерстициальные с явлениями эмфиземы или как мелкоочаговые.
Энтеровирусная пневмония вызывается вирусами ЕСНО и Коксаки. Течение отмечается тяжестью, обусловленной сопутствующей патологией (герпетическая ангина, миокардит, диарея, экзантема, лимфаденопатия, менинго-энцефалит). Физикальные и рентгенологические данные скудные.
Лечение пневмоний у детей раннего возраста осуществляется с учетом этиологического фактора, клинической формы и особенностей течения заболевания. Основные принципы лечения пневмоний сводятся к проведению мероприятий, направленных на борьбу с кислородной недостаточностью, инфекционным началом и токсикозом, на восстановление нарушенных функций различных систем и органов, предупреждение возможных осложнений, повышение сопротивляемости и улучшение
реактивности организма.
В условиях отсутствия широкого этиологического скрининга заболеваний органов дыхания знание особенностей клинико-морфологических форм острых пневмоний у детей раннего возраста приобретает решающее значение в плане прогноза заболевания и подборе стартовой антибактериальной терапии.
Литература
1. Г авалов С.М Острые пневмонии у детей. Новосибирск: изд-во Новосибирского университета, 1990.
2. Еренков В.А., Китикарь Ф.М. Пневмонии и пневмопатии у детей раннего возраста. Кишинев, 1980.
3. Пневмонии у детей. / Под ред. С.Ю Каганова и Ю.Е. Вельтищева. — М., 1995.
4. Покровский В.И., Прозоровский С.В., Малеев В.В. и др. Этиологическая диагностика и этиотропная терапия острых пневмоний. — М., 1995.
5. Самсыгина Г.А., Дудина Т. А., Чебышева М.В. и др. Госпитальные пневмонии у детей: этиология и клинико-морфологические особенности. -Педиатрия, 2001. — №1 — С. 5-8.
6. Таточенко В.К., Середа Е.В., Федоров А.М. и др. Антибактериальная терапия пневмоний у детей. Клиническая микробиология и антимикробная химиотерапия. — 2000. — №1 — С. 77-88.
7. Справочник семейного врача: Педиатрия / Под ред. Г.П. Матвейкова, С.И. Тена. — Мн: Беларусь, 1997.
Поступила 31.10.2003 г. Принята в печать 26.12.2003 г.
Микоплазма пневмония у детей
Микоплазма пневмония у детей.
В органах дыхания человека поддаются развитию 5 типов возбудителя микоплазма. Одной из опасных считается микоплазма пневмония у детей. Было зафиксировано около 20% эпизодов, когда микробы данного типа вызывали воспаление органов дыхания. Больше всего заражаются дети до 15-летнего возраста.
Болезнь переходит воздушно-капельным путем, причем особо опасны капли крупного размера. Чаще всего по развивающимся признакам болезни только врач с опытом способен выявить пневмонию, которая была вызвана микоплазмой. Болезнь легких на этапе развития напоминает вирусную инфекцию. Данный вид воспаления практически не имеет специфических симптомов. Время инкубации может составлять от 7 до 21 дня.
Характерные особенности болезни
Микоплазменная пневмония у детей относится к воспалению легких атипичной формы. Возбудителем заболевания является микоплазма пневмония. Развитие микоплазмома начинается с катаральных проявлений, потому нередко становится причиной неправильного диагностирования и несвоевременного посещения врача.
Болезнь чаще возникает за стенами больниц, за что и получила название внебольничная. Около 50% случаев заражения именно этой пневмонии. Зачастую недуг поражает детей и подростков. Чаще можно заразиться в детских учреждениях.
Бывают случаи, когда пневмония возникает сразу после рождения малыша. Это врожденная форма микоплазмоза. У новорожденного она развивается очень тяжело. Может возникнуть и генерализованная форма недуга, при которой поражаются внутренние органы.
Различают очаговую и долевую микоплазменную пневмонию. Для очаговой болезни характерно поражение незначительного участка легкого (несколько долек органа). Долевой пневмонии свойственно вовлечение в процесс поражения всей доли легкого. Чаще всего воспалительный процесс односторонний.
Особенность течения пневмонии заключается в частой хронизации процесса, по причине запоздалого лечения и генерализацией микоплазменной инфекции в раннем возрасте у детей. Это объясняется строением микроорганизма, напоминающего по структуре отдельные собственные клетки. Потому выработка защитных антител происходит поздно, с возможным поражением собственной ткани, вызывая аутоиммунные процессы у взрослых, детей.
Если не лечить заболевание, могут возникнуть серьезные последствия.
Категории рискаОпасность заболеть воспалением легких, которое вызвано микоплазмой, обусловлено защитной силой организма человека, возрастной категорией. Зачастую заражению пневмонией предрасположены дети. Исходя из различных групп детей по возрасту, можно наблюдать различную стадию предрасположенности заражению органов дыхания.
- У малышей до 3-х летнего возраста болезнь протекает достаточно легко, без проявлений признаков.
- Дети от 3-х лет имеют ярко выраженную клиническую картину.
- В школьном возрасте до 15-ти лет болезнь проявляется намного чаще.
Способы и причины зараженияЗаражение происходит через воздух. Микоплазмы с потоком вдыхаемого воздуха попадают в верхние пути дыхания с прохождением далее в бронхи, легкие. Источник заражения – больной человек либо носитель, без проявления признаков.
Микоплазма размножается в альвеолах, что способствует формированию интернационального типа пневмонии, при которой возникает утолщение перегородок посередине альвеол. После перенесенной болезни у детей появляется иммунитет на 10 лет.
Факторы развития недуга следующие:
- иммунодефицит;
- хронические болезни в тяжелой форме;
- переохлаждение;
- плохое питание.
Признаки заболеванияПри проникновении микоплазмы в организм у ребенка возникают признаки следующих болезней:
- фарингит;
- ларингит;
- бронхиолит;
- синусит;
- ринит.
Проникая ниже в легкие, бронхи, болезнь способствует развитию бронхопневмонии.
Изначально пневмония у детей не проявляется специфическими признаками и зачастую схожа с признаками гриппа.
- Болит голова.
- Температура, озноб.
- Присутствует насморк.
- Болит горло.
- Сухой надрывной кашель, с возможным выделением у малыша мокроты в виде белого цвета пены.
В зависимости от течения пневмонии поднимается температура, кашель, выраженный и частый, бывает, проявляется одышка.
При первичном посещении специалиста при прослушивании органов дыхания, физикальные симптомы пневмонии могут не проявляться ярко. Изначально они вообще не проявляются. Основной признак – это влажные хрипы в органах дыхания, похожие на хрипы со свистом, как при астме.
При сопротивлении бронхов кашель может присутствовать у детей 2-3 недели. Признаки отравления могут выражаться слабо. Отличие микоплазменной пневмонии в том, что при ней часто присутствуют признаки, возникающие вне легкого.
- Высыпания на коже.
- Болит живот.
- Боль в мышцах и суставах.
- Покалывание.
Высыпания проявляются у детей в 12-15% случаев. Сыпь пятнисто-пупулезная, уртикарная.
Некоторые больные дети имеют смешанную этиологию. Это указывает на присоединение вторичной бактериальной инфекции. Тяжелое течение замечено у сливной пневмонии, когда мелкие очаги соединяются между собой и затрагивают несколько сегментов легкого либо целую долю.
У половины больных детей наблюдают увеличенную печень. Работа органа нарушается. Увеличение селезенки возникает в редких случаях. У дошкольников нередко увеличиваются лимфоузлы.
Как вылечить болезнь?Лечебный процесс у детей проводится после установления диагноза и исключения иных болезней органов дыхания.
Диагностика включает ряд исследований.
- Рентгенография грудной клетки.
- Компьютерная томография.
- Физикальное исследование.
- Исследование слизи, чтобы уточнить вид возбудителя.
- Осмотр зева, анализ мочи и крови.
На рентгеновском изображении при сегментарном воспалении органов дыхания видны очаговые инфильтраты в нижних сегментах нечетких контуров, также интерстициальные нарушения. При исследовании слизи микоплазмы не выявляют.
Лечение больных детей микоплазменной пневмонии направлено на прием антибактериальных средств.
- Тетрациклины – доксициклин.
- Макролиды – азитромицин, эритромицин.
Перед назначением этих препаратов врач опирается на возраст ребенка. Так, доксициклином лечить детей до 12 лет нельзя, так и старших по возрасту детей, у которых масса тела меньше 45 кг.
Для новорожденных детей, макролиды намного безопаснее фторхинолонов, тетрациклинов. Лечение заключается в нарушении процесса синтеза белка в клетке чувствительного микроорганизма.
Так как антибиотики пенициллиновой и цефалоспориновой группы малоэффективны, их не назначают детям.
Лечение детей не проходит без осуществления ряда рекомендаций:
- обильное питье;
- постельный режим;
- дезинтоксикация организма;
- физиопроцедуры;
- массаж.
Помимо данных процедур и приема антибиотиков, лечение проходит с приемом отхаркивающих лекарств, это сиропы, микстуры.
Если лечение правильное, отсутствуют осложнения, тогда выздоровление можно наблюдать спустя 2 недели от начала терапии соответствующими препаратами.
ОсложненияОчень часто дети сталкиваются с геморрагическими поражениями слизистой оболочки, кожи, высыпаниями и воспалением конъюнктивы. Часть представленных симптомов проходит самостоятельно к концу 2 недели заболевания.
При осложнениях кардиального характера возникает миокардит, перикардит. Встречаются такие болезни редко.
Также дети подвержены таким симптомам, как рвота, тошнота, понос. Они проявляются в 25% случаев микоплазменной пневмонии.
Бывают осложнения на суставы, которые выражаются возникновением артрита.
После перенесенного микоплазменного воспаления органов дыхания рекомендуют диспансерное наблюдение у врача — пульманолога на протяжении 1-2 месяцев.
назад
Пневмония у детей | Детская больница Филадельфии
Пневмония — это воспаление легких, вызванное бактериями, вирусами или химическими раздражителями. Это серьезная инфекция или воспаление, при котором воздушные мешочки наполняются гноем и другой жидкостью.
Основными видами пневмоний являются:
Бактериальная пневмония. Это вызвано различными бактериями. streptococcus pneumoniae — наиболее распространенная бактерия, вызывающая бактериальную пневмонию.
Многие другие бактерии могут вызывать бактериальную пневмонию, в том числе:
Группа B стрептококк
Золотистый стафилококк
Группа А стрептококк
Бактериальная пневмония может развиваться быстро и проявляться следующими симптомами:
Продуктивный кашель
Боль в груди
Рвота или диарея
Снижение аппетита
Усталость
Лихорадка
Вирусная пневмония. Это вызвано различными вирусами, в том числе следующими:
Ранние симптомы вирусной пневмонии такие же, как и при бактериальной пневмонии. Однако при вирусной пневмонии поражение дыхательных путей происходит медленно. Может возникнуть свистящее дыхание и усилиться кашель.
Вирусные пневмонии могут сделать ребенка восприимчивым к бактериальной пневмонии.
Микоплазменная пневмония . Симптомы и физические признаки несколько отличаются от других типов пневмонии.Обычно они вызывают легкую, широко распространенную пневмонию, которая поражает все возрастные группы, но чаще встречается у детей старшего возраста.
Симптомы обычно не начинаются с простуды и могут включать следующее:
Первыми появляются лихорадка и кашель
Постоянный кашель, который может длиться от трех до четырех недель
Сильный кашель с выделением слизи
Другие, менее распространенные пневмонии могут быть вызваны вдыханием пищи, жидкости, газов или пыли или грибками.
Помимо перечисленных выше симптомов, все пневмонии имеют следующие симптомы. Однако каждый ребенок может испытывать симптомы по-разному. Симптомы могут включать:
Симптомы пневмонии могут напоминать другие проблемы или заболевания.Всегда консультируйтесь с лечащим врачом вашего ребенка для постановки диагноза.
Диагноз обычно ставится в зависимости от сезона и степени болезни. Основываясь на этих факторах, ваш основной лечащий врач может поставить диагноз просто на основе тщательного анамнеза и физического осмотра, но может включать следующие тесты для подтверждения диагноза:
Рентген грудной клетки. Диагностический тест, в котором используются невидимые лучи электромагнитной энергии для создания изображений внутренних тканей, костей и органов на пленке.
Анализы крови. Анализ крови на наличие инфекции; газ артериальной крови для анализа количества углекислого газа и кислорода в крови.
Посев мокроты. Диагностический тест, выполняемый на материале, который кашлянул из легких и попал в рот. Посев мокроты часто проводится для определения наличия инфекции.
Пульсоксиметрия. Оксиметр — это небольшой прибор, который измеряет количество кислорода в крови.Чтобы получить это измерение, небольшой датчик (например, лейкопластырь) прикрепляется лентой к пальцу руки или ноги. Когда машина включена, на датчике виден небольшой красный свет. Датчик безболезненный и красный свет не нагревается.
КТ грудной клетки. Тест для получения изображений структур грудной клетки
Бронхоскопия. Процедура, используемая для осмотра дыхательных путей легких
Посев плевральной жидкости. Культура образца жидкости, взятой из плевральной полости (пространство между легкими и грудной стенкой) для выявления бактерий, вызывающих пневмонию
Конкретное лечение пневмонии будет определено лечащим врачом вашего ребенка на основании:
Возраст вашего ребенка, общее состояние здоровья и история болезни
Степень условия
Причина состояния
Толерантность вашего ребенка к определенным лекарствам, процедурам или методам лечения
Ожидания по ходу состояния
Лечение бактериальной и микоплазменной пневмонии может включать антибиотики.Однозначно эффективного лечения вирусной пневмонии, которое обычно проходит само по себе, не существует.
Прочие обращения могут включать:
Некоторые дети могут лечиться в больнице, если у них серьезные проблемы с дыханием. Находясь в больнице, лечение может включать:
Внутривенные (IV) или пероральные антибиотики
Внутривенные (IV) жидкости, если ваш ребенок не может хорошо пить
Кислородная терапия
Частое сосание из носа и рта вашего ребенка (чтобы помочь избавиться от густого секрета)
Лечение небулайзером по заказу лечащего врача вашего ребенка
Детская пневмония — StatPearls — Книжная полка NCBI
Непрерывное образование
Во всем мире пневмония является ведущей причиной заболеваемости и смертности среди детей младше 5 лет.Хотя большинство смертей, связанных с пневмонией у детей, происходит в основном в развивающихся странах, бремя болезней является значительным, а в развитых странах пневмония сопряжена со значительными расходами на здравоохранение. В этом упражнении рассматриваются причины, патофизиология и проявления детской пневмонии, а также подчеркивается роль межпрофессиональной группы в ее ведении.
Цели:
Определить этиологию детской пневмонии.
Просмотрите презентацию детской пневмонии.
Опишите доступные варианты лечения и ведения детской пневмонии.
Опишите стратегии межпрофессиональной группы для улучшения координации помощи и результатов у педиатрических пациентов с пневмонией.
Заработайте кредиты на непрерывное образование (CME / CE) по этой теме.
Введение
Во всем мире пневмония является ведущей причиной заболеваемости и смертности детей в возрасте до 5 лет.[1] Хотя большинство смертей, связанных с пневмонией у детей, в основном приходится на развивающиеся страны, бремя болезней является значительным, и в развитых странах с пневмонией связаны значительные расходы на здравоохранение. [2]
Этиология
Этиология пневмонии в педиатрической популяции может быть классифицирована по возрастным и патоген-специфическим микроорганизмам. [3] Новорожденные подвержены риску присутствия в родовых путях бактериальных патогенов, в том числе таких организмов, как стрептококки группы B, клебсиелла , кишечная палочка и Listeria monocytogenes .[4] [5] [6] Streptococcus pneumoniae, Streptococcus pyogenes, и Staphylococcus aureus могут быть идентифицированы при поздней неонатальной пневмонии. [4] Вирусы являются основной причиной пневмонии у детей старшего возраста и малышей в возрасте от 30 дней до 2 лет [7]. У детей от 2 до 5 лет респираторные вирусы также наиболее распространены. [8] [9] В этой возрастной группе наблюдается рост случаев, связанных с S. pneumoniae и H. influenzae типа B. [10] [11] Микоплазменная пневмония часто встречается у детей в возрасте от 5 до 13 лет [12] [13]; однако S.pneumoniae по-прежнему является наиболее часто идентифицируемым организмом [8]. Подростки обычно подвержены таким же инфекционным рискам, как и взрослые. Важно учитывать туберкулез (ТБ) у иммигрантов из районов с высокой заболеваемостью и у детей с известными контактами. Дети с хроническими заболеваниями также подвержены риску заражения определенными возбудителями. При муковисцидозе повсеместно встречается пневмония, вторичная по отношению к S. aureus и Pseudomonas aeruginosa [14]. Пациенты с серповидно-клеточной анемией подвержены риску заражения инкапсулированными организмами.[15] Дети с ослабленным иммунитетом должны быть обследованы на предмет Pneumocystis jirovecii , цитомегаловируса и видов грибов, если другие организмы не обнаружены. [16] Невакцинированные дети подвержены риску заражения болезнетворными микроорганизмами, которые можно предотвратить с помощью вакцинации.
Эпидемиология
По оценкам, ежегодно во всем мире регистрируется 120 миллионов случаев пневмонии, в результате которых умирают 1,3 миллиона человек. [3] На детей младшего возраста в возрасте до 2 лет в развивающихся странах приходится почти 80% детских смертей, связанных с пневмонией.[17] Прогноз пневмонии лучше в развитом мире, уносится меньше жизней, но бремя болезней чрезвычайно велико, примерно 2,5 миллиона случаев ежегодно. Примерно от трети до половины этих случаев приводят к госпитализации. [18]
Введение пневмококковой вакцины значительно снизило риск пневмонии в Соединенных Штатах.
Патофизиология
Пневмония — это инвазия патогенными микроорганизмами в нижние дыхательные пути, ниже гортани, путем вдыхания, аспирации, инвазии респираторного эпителия или гематогенного распространения.[19] Существуют барьеры для инфекции, которые включают анатомические структуры (носовые волосы, носовые раковины, надгортанник, реснички), а также гуморальный и клеточный иммунитет. [19] Как только эти барьеры нарушены, инфекция, вызванная либо распространением фомита / капель (в основном вирусами), либо колонизацией носоглотки (в основном бактериальной), приводит к воспалению и повреждению или гибели окружающего эпителия и альвеол. В конечном итоге это сопровождается миграцией воспалительных клеток к месту инфекции, вызывая экссудативный процесс, который, в свою очередь, ухудшает оксигенацию.[20] В большинстве случаев микроб не идентифицируется, и наиболее частой причиной является вирусная этиология.
Существует четыре стадии крупозной пневмонии. Первая стадия наступает в течение 24 часов и характеризуется отеком альвеол и закупоркой сосудов. Присутствуют как бактерии, так и нейтрофилы.
Красная гепатизация — вторая стадия, она имеет консистенцию печени. Этап характеризуется нейтрофилами, эритроцитами и слущенными эпителиальными клетками. Отложения фибрина в альвеолах — обычное явление.
Третья стадия серого опеченения наступает через 2-3 дня, и легкое приобретает темно-коричневый цвет. Наблюдается накопление гемосидерина и гемолиз эритроцитов.
Четвертая стадия — стадия разрешения, когда инфильтраты целлюлы рассасываются и легочная архитектура восстанавливается. Если заживление не является идеальным, это может привести к парапневмоническим выпотам и спайкам плевры.
При бронхопневмонии часто наблюдается уплотнение одной или нескольких долей.Нейтрофильный инфильтрат в основном находится вокруг центра бронхов.
История и физика
Во многих случаях жалобы, связанные с пневмонией, неспецифичны, включая кашель, лихорадку, тахипноэ и затрудненное дыхание. [21] Маленькие дети могут испытывать боль в животе. Важный анамнез, который необходимо получить, включает продолжительность симптомов, воздействие, путешествия, контакты с больными, исходное состояние здоровья ребенка, хронические заболевания, повторяющиеся симптомы, удушье, анамнез иммунизации, здоровье матери или родовые осложнения у новорожденных.[22]
Физический осмотр должен включать наблюдение за признаками респираторного дистресс-синдрома, включая тахипноэ, расширение носа, втягивание нижней части грудной клетки или гипоксию в воздухе помещения. [21] Обратите внимание, что у младенцев могут быть сообщения о непереносимости пищи, хрюканье или апноэ. Аускультация на предмет хрипов или хрипов во всех полях легких с помощью стетоскопа подходящего размера также может помочь в диагностике. В развитом мире другие вспомогательные средства, такие как лабораторные исследования и визуализация, могут быть полезной частью физического обследования.Никакие изолированные результаты физикального обследования не могут точно диагностировать пневмонию. [23] Однако сочетание симптомов, включая лихорадку, тахипноэ, очаговые потрескивания и снижение шума дыхания, повышает чувствительность обнаружения пневмонии на рентгеновском снимке. [23] Пневмония — это клинический диагноз, который должен учитывать анамнез настоящего заболевания, результаты физикального обследования, дополнительные тесты и методы визуализации.
Оценка
Лабораторное обследование детей с подозрением на пневмонию в идеале должно начинаться с неинвазивного быстрого прикроватного тестирования, включая анализ мазков из носоглотки на грипп, респираторно-синцитиальный вирус и метапневмовирус человека, когда это возможно и возможно.Это может помочь свести к минимуму ненужные визуализации и лечение антибиотиками у детей с гриппом или бронхиолитом. Детям, которые поступают с тяжелым заболеванием и кажутся токсичными, следует сделать общий анализ крови (CBC), электролиты, тестирование функции почек / печени и посев крови. [24] Эти тесты обычно не требуются у детей с легкой формой заболевания. Воспалительные маркеры не помогают различать вирусную и бактериальную пневмонию в педиатрической популяции. [24] [25] Однако эти тесты могут быть получены для определения тенденции прогрессирования заболевания и служить прогностическими индикаторами.Детям, которые побывали в эндемичных по туберкулезу территориях или в анамнезе были обнаружены признаки и симптомы, подозрительные на пневмонию, следует взять образцы мокроты или желудочный аспират для посева.
Окрашивание и посев на грамм мокроты непродуктивны, поскольку образцы часто загрязнены ротовой флорой. Посев крови может быть сделан, но он часто бывает отрицательным. Сегодня серология используется для определения наличия микоплазм, легионелл и хламидий. ПЦР становится доступной в большинстве больниц, но, тем не менее, получение результатов занимает 24–48 часов.
Нет четких рекомендаций по рутинному использованию рентгена грудной клетки в педиатрической популяции. [24] Хотя рентген грудной клетки может быть полезен в диагностике и подтверждении пневмонии [26], он несет в себе риски, включая радиационное облучение, связанные со здравоохранением расходы и ложноотрицательные результаты, что увеличивает использование неоправданных антибиотиков. Визуализация должна быть ограничена детьми, которые выглядят токсичными, детьми с рецидивирующим или длительным течением болезни, несмотря на лечение, младенцами в возрасте от 0 до 3 месяцев с лихорадкой, подозрением на аспирацию инородного тела или врожденным пороком развития легких.Визуализация также может быть рассмотрена у детей младше 5 лет, у которых есть лихорадка, лейкоцитоз и отсутствие идентифицируемого источника инфекции. [26] Визуализация также может быть полезна при остром обострении инфекций верхних дыхательных путей или для исключения основной массы у детей с «круглой пневмонией». [27] [28]
Лечение / ведение
Лечение должно быть нацелено на конкретный патоген подозрение на это основано на информации, полученной из анамнеза и медицинского осмотра.Поддерживающее и симптоматическое лечение является ключевым и включает дополнительный кислород при гипоксии, жаропонижающие средства при лихорадке и жидкости при обезвоживании. Это особенно важно при неинфекционном пневмоните и вирусной пневмонии, при которых не показаны антибиотики. [21] [29] Средства от кашля не рекомендуются.
При подозрении на бактериальную пневмонию лечите эмпирически антибиотиками с учетом значительного анамнеза и бактериальных патогенов, общих для определенных возрастных групп.
Новорожденные должны получать ампициллин плюс аминогликозид или цефалоспорин третьего поколения [21] [30], однако не цефтриаксон, поскольку он может вытеснить связанный билирубин и привести к ядерной желтухе.
Атипичная пневмония часто встречается у детей в возрасте от 1 до 3 месяцев, и эта группа должна иметь дополнительную антибиотикотерапию эритромицином или кларитромицином. [21] [30]
Для младенцев и детей старше 3 месяцев наиболее распространенным является S. pneumoniae , для которого предпочтительным препаратом является пероральный амоксициллин в высоких дозах [21] [30] или другой бета-лактамный антибиотик.
У детей старше 5 лет атипичные агенты играют более важную роль, и макролидные антибиотики обычно являются терапией первой линии.[21]
Особое внимание следует уделять детям с хроническими заболеваниями, поскольку они могут повлиять на выбор антибиотиков [21]. Детям с серповидноклеточной анемией в тяжелой форме потребуются цефотаксим, макролид, ванкомицин. Детям с муковисцидозом потребуется пиперациллин или цефтазидим плюс тобрамицин. Лечите молниеносную вирусную пневмонию, как указано, в зависимости от идентифицированного вируса. При ветряной оспе используйте ацикловир, а при респираторно-синцитиальном вирусе (RSV) используйте рибавирин для пациентов из группы высокого риска.Пациентов с ВИЧ следует лечить сульфаметоксазолом / триметопримом и преднизоном, а в случае цитомегаловируса предпочтительными препаратами являются ганцикловир и гамма-глобулин. При подозрении на метициллин-резистентный Staphylococcus aureus (MRSA) можно назначить клиндамицин или ванкомицин.
Важно иметь высокий индекс подозрения на осложнения, особенно у пациентов, возвращающихся для повторного обследования. Для пациентов, отправленных домой с симптоматическим или поддерживающим лечением при подозрении на вирусную пневмонию, при повторном обследовании следует рассмотреть возможность вторичной бактериальной инфекции или других диагнозов.[31] Дети с неосложненными бактериальными инфекциями, которые не реагируют на лечение в течение 72 часов, должны быть обследованы на предмет наличия осложнений, включая пневмоторакс, эмпиему или плевральный выпот. [32] Другие системные осложнения пневмонии включают сепсис, обезвоживание, артрит, менингит и гемолитико-уремический синдром.
Новорожденных и младенцев младше 90 дней следует госпитализировать для лечения, в дополнение к детям с ослабленным иммунитетом или другими хроническими заболеваниями, такими как серповидноклеточная анемия или муковисцидоз.[21] Дети с социальными факторами, которые препятствуют доступу к медицинской помощи, не прошли амбулаторное лечение или имеют предполагаемый туберкулез, также должны быть госпитализированы. [33]
Пациентам с респираторной недостаточностью и низкой оксигенацией часто требуется госпитализация. В большинстве случаев наличие парапневмонического выпота требует госпитализации. Детям с тяжелой респираторной недостаточностью может потребоваться грудная терапия, CPAP или даже механическая вентиляция легких. Большой плевральный выпот требует дренирования в диагностических и терапевтических целях.
Важно обеспечить четкие инструкции по выписке и меры предосторожности при возвращении для родителей или опекунов детей, выписываемых домой, в дополнение к тщательному наблюдению педиатром.
Прогноз
Для большинства детей прогноз хороший. Вирусная пневмония обычно проходит без лечения. Долгосрочные последствия редки. Однако и стафилококковая пневмония, и пневмония, вызванная ветряной оспой, имеют осторожные результаты у детей.
Дети с туберкулезом подвергаются высокому риску прогрессирования заболевания, если их состояние не лечить. Дети с ослабленным иммунитетом имеют худший прогноз.Каждый год примерно 3 миллиона детей умирают от пневмонии, и у большинства этих детей также есть другие сопутствующие заболевания, такие как врожденный порок сердца, иммуносупрессия или хроническое заболевание легких недоношенных.
Осложнения
Эмпиема
Плевральный выпот
Абсцесс легкого
Некротическая пневмония
Сепсис
Пневмония часто неэффективна. к высокой заболеваемости и смертности.С этим заболеванием лучше всего справляется межпрофессиональная команда для улучшения результатов. Большинство пациентов находятся под наблюдением педиатра, практикующей медсестры или поставщика первичной медико-санитарной помощи. Обучение пациентов и лиц, осуществляющих уход, имеет жизненно важное значение. Родителям нужно посоветовать избегать курения, и важность мытья рук невозможно переоценить. Кроме того, все врачи, ухаживающие за детьми, должны уделять особое внимание вакцинации против пневмококка и гриппа.
Медицинские работники, включая врачей, медсестер, фельдшеров, практикующих медсестер, фармацевтов, в идеале работают вместе в тесном окружении для оптимального ухода за пациентами.При уходе за детьми с пневмонией фармацевты могут оказать значительную помощь с географической структурой резистентности для улучшения результатов лечения выбранными антибиотиками.
Воспитатели должны быть осведомлены о признаках респираторной недостаточности и о том, когда следует обращаться за медицинской помощью. Только с помощью командного подхода можно быстро вылечить детскую пневмонию с минимальной заболеваемостью.
Дополнительное образование / Контрольные вопросы
Список литературы
- 1.
- Gupta GR.Борьба с пневмонией и диареей: самыми смертоносными заболеваниями для беднейших детей мира. Ланцет. 2012 июн 09; 379 (9832): 2123-4. [PubMed: 22682449]
- 2.
- Рудан И., Наир Х., Марушич А., Кэмпбелл Х. Снижение смертности от детской пневмонии и диареи: главный приоритет — это еще и величайшие возможности. J Glob Health. 2013 июн; 3 (1): 010101. [Бесплатная статья PMC: PMC3700027] [PubMed: 23826497]
- 3.
- Рудан И., О’Брайен К.Л., Наир Х., Лю Л., Теодорату Э., Кази С., Лукшич И., Фишер Уокер С.Л., Блэк Р.Э., Кэмпбелл Х. ., Референс-группа по эпидемиологии здоровья детей (CHERG). Эпидемиология и этиология детской пневмонии в 2010 году: оценки заболеваемости, тяжелой заболеваемости, смертности, основных факторов риска и возбудителей болезней для 192 стран. J Glob Health. 2013 июн; 3 (1): 010401. [Бесплатная статья PMC: PMC3700032] [PubMed: 23826505]
- 4.
- Ариф Ф. Обновленные рекомендации Rcog по профилактике ранней неонатальной инфекции стрептококками группы B. Дж. Аюб Мед Колл Абботтабад. 2018 июль-сентябрь; 30 (3): 490.[PubMed: 30465394]
- 5.
- Чен Дж. К., Дженкинс-Марш С., Фленади В., Ирландия С., Мэй М., Гримвуд К., Лили Х. Г.. Стрептококковая инфекция группы B с ранним началом в условиях профилактики на основе факторов риска: 15-летнее популяционное исследование. Aust N Z J Obstet Gynaecol. 2019 июн; 59 (3): 422-429. [PubMed: 30203834]
- 6.
- Аль-Хаззани А.А., Бавазир Р.А.Б., Шехата А.И. Эпидемиологическая характеристика неонатальных инфекций Streptococci серотипа B, ассоциированная с уровнем интерлейкина-6 как чувствительным параметром для ранней диагностики.Saudi J Biol Sci. 2018 ноя; 25 (7): 1356-1364. [Бесплатная статья PMC: PMC6252016] [PubMed: 30505181]
- 7.
- Верховен Д. Влияние иммунологической зрелости на заболеваемость, вызванную респираторно-синцитиальным вирусом, у детей младшего возраста. Viral Immunol. 2019 Март; 32 (2): 76-83. [PubMed: 30499759]
- 8.
- GBD 2016 Соавторы по инфекциям нижних дыхательных путей. Оценки глобальной, региональной и национальной заболеваемости, смертности и этиологии инфекций нижних дыхательных путей в 195 странах, 1990-2016 гг .: систематический анализ для исследования глобального бремени болезней 2016 г.Lancet Infect Dis. 2018 ноя; 18 (11): 1191-1210. [Бесплатная статья PMC: PMC6202443] [PubMed: 30243584]
- 9.
- Omer SB, Sutanto A, Sarwo H, Linehan M, Djelantik IG, Mercer D, Moniaga V, Moulton LH, Widjaya A, Muljati P, Gessner BD , Steinhoff MC. Климатические, временные и географические характеристики респираторно-синцитиального вируса у населения тропических островов. Epidemiol Infect. Октябрь 2008 г .; 136 (10): 1319-27. [Бесплатная статья PMC: PMC2870725] [PubMed: 18177515]
- 10.
- Gessner BD, Sutanto A, Linehan M, Djelantik IG, Fletcher T., Gerudug I.K, Ingerani, Mercer D, Moniaga V, Moulton LH, Moulton LH, Moulton LH Mulholland K, Nelson C, Soemohardjo S, Steinhoff M, Widjaya A, Stoeckel P, Maynard J, Arjoso S.Заболеваемость пневмонией и менингитом, предотвращаемыми с помощью вакцинации, Haemophilus influenzae типа b у индонезийских детей: рандомизированное испытание вакцины с помощью вакцины. Ланцет. 1-7 января 2005 г .; 365 (9453): 43-52. [PubMed: 15643700]
- 11.
- Cutts FT, Zaman SM, Enwere G, Jaffar S, Levine OS, Okoko JB, Oluwalana C, Vaughan A, Obaro SK, Leach A, McAdam KP, Biney E, Saaka M, Онвучеква У., Яллоп Ф., Пирс Н.Ф., Гринвуд Б.М., Адегбола Р.А., Гамбийская группа по исследованию пневмококковой вакцины. Эффективность девятивалентной пневмококковой конъюгированной вакцины против пневмонии и инвазивного пневмококкового заболевания в Гамбии: рандомизированное, двойное слепое, плацебо-контролируемое исследование.26 марта 2005 г. — 1 апреля 2005 г. 365 (9465): 1139-46. [PubMed: 15794968]
- 12.
- Сарая Т. Инфекция Mycoplasma pneumoniae : основы. J Gen Fam Med. 2017 июн; 18 (3): 118-125. [Бесплатная статья PMC: PMC5689399] [PubMed: 29264006]
- 13.
- Akashi Y, Hayashi D, Suzuki H, Shiigai M, Kanemoto K, Notake S, Ishiodori T, Ishikawa H, Imai H. Клинические особенности и сезонные вариации по распространенности устойчивых к макролидам Mycoplasma pneumoniae . J Gen Fam Med.2018 ноя; 19 (6): 191-197. [Бесплатная статья PMC: PMC6238234] [PubMed: 30464865]
- 14.
- Дряхина К., Совова К., Немец А., Шпанель П. Дифференциация легочных бактериальных патогенов при муковисцидозе с помощью летучих метаболитов, выделяемых их культурами in vitro aeruginosa: Pseudomonas , Staphylococcus aureus, Stenotrophomonas maltophilia и комплекс Burkholderia cepacia. J Breath Res. 2016 10 августа; 10 (3): 037102. [PubMed: 27506232]
- 15.
- Martí-Carvajal AJ, Conterno LO.Антибиотики для лечения внебольничной пневмонии у людей с серповидно-клеточной анемией. Кокрановская база данных Syst Rev. 14 ноября 2016 г .; 11: CD005598. [Бесплатная статья PMC: PMC6530651] [PubMed: 27841444]
- 16.
- Stagno S, Brasfield DM, Brown MB, Cassell GH, Pifer LL, Whitley RJ, Tiller RE. Детский пневмонит, связанный с цитомегаловирусом, хламидиозом, пневмоцистом и уреаплазмой: проспективное исследование. Педиатрия. 1981 сентябрь; 68 (3): 322-9. [PubMed: 6269042]
- 17.
- Гаренн М., Ронсманс К., Кэмпбелл Х.Величина смертности от острых респираторных инфекций у детей до 5 лет в развивающихся странах. World Health Stat Q.1992; 45 (2-3): 180-91. [PubMed: 1462653]
- 18.
- Howie SRC, Murdoch DR. Глобальная детская пневмония: хорошие новости, плохие новости и будущее. Ланцет Glob Health. 2019 Янв; 7 (1): e4-e5. [PubMed: 30497987]
- 19.
- Bengoechea JA, Sa Pessoa J. Биология инфекции Klebsiella pneumoniae: жизнь для противодействия защитным силам хозяина. FEMS Microbiol Rev.01 марта 2019; 43 (2): 123-144. [Бесплатная статья PMC: PMC6435446] [PubMed: 30452654]
- 20.
- Zar HJ. Бактериальная и вирусная пневмония: новые выводы из исследования здоровья детей Дракенштейна. Paediatr Respir Rev.2017 Сентябрь; 24: 8-10. [PubMed: 28687247]
- 21.
- Джадавджи Т., Ло Б, Лебель М.Х., Кеннеди В.А., Голд Р., Ван Э. Практическое руководство по диагностике и лечению детской пневмонии. CMAJ. 1 марта 1997 г .; 156 (5): S703-11. [Бесплатная статья PMC: PMC1232848] [PubMed:
- 82]
- 22.
- Дон М. Факторы риска детской внебольничной пневмонии. Eur Respir J. 2011 Mar; 37 (3): 724-5; ответ автора 725. [PubMed: 21357931]
- 23.
- Neuman MI, Monuteaux MC, Scully KJ, Bachur RG. Прогнозирование пневмонии в педиатрическом отделении неотложной помощи. Педиатрия. 2011 Август; 128 (2): 246-53. [PubMed: 21746723]
- 24.
- Макинтош К. Внебольничная пневмония у детей. N Engl J Med. 2002, 7 февраля; 346 (6): 429-37. [PubMed: 11832532]
- 25.
- Nohynek H, Valkeila E, Leinonen M, Eskola J. Скорость оседания эритроцитов, количество лейкоцитов и C-реактивный белок в сыворотке при оценке этиологического диагноза острых инфекций нижних дыхательных путей у детей. Pediatr Infect Dis J. 1995 Jun; 14 (6): 484-90. [PubMed: 7667052]
- 26.
- Марковиц Р.И., Ручелли Э. Пневмония у младенцев и детей: лучевая и патологическая корреляция. Семин Рентгенол. 1998 Апрель; 33 (2): 151-62. [PubMed: 9583110]
- 27.
- Ким Ю.В., Доннелли Л.Ф.Круглая пневмония: результаты визуализации у большой группы детей. Pediatr Radiol. 2007 декабрь; 37 (12): 1235-40. [PubMed: 17952428]
- 28.
- McLennan MK. Радиологические туры. Круглая пневмония. Может Фам Врач. 1998 апр; 44: 751, 757-9. [Бесплатная статья PMC: PMC2277819] [PubMed: 9585845]
- 29.
- Hall CB, Powell KR, Schnabel KC, Gala CL, Pincus PH. Риск вторичной бактериальной инфекции у младенцев, госпитализированных с респираторно-синцитиальной вирусной инфекцией. J Pediatr. 1988 Август; 113 (2): 266-71.[PubMed: 3397789]
- 30.
- Матера М.Г., Роглиани П., Ора Дж., Каццола М. Современные фармакотерапевтические варианты лечения инфекций нижних дыхательных путей у детей с акцентом на противомикробные препараты. Эксперт Opin Pharmacother. 2018 декабрь; 19 (18): 2043-2053. [PubMed: 30359143]
- 31.
- Wald ER. Рецидивирующая и неизлечимая пневмония у детей. Semin Respir Infect. 1993 Март; 8 (1): 46-58. [PubMed: 8372275]
- 32.
- Freij BJ, Kusmiesz H, Nelson JD, McCracken GH.Парапневмонический выпот и эмпиема у госпитализированных детей: ретроспективный обзор 227 случаев. Pediatr Infect Dis. 1984 ноябрь-декабрь; 3 (6): 578-91. [PubMed: 6514596]
- 33.
- Джайн С., Уильямс Д. Д., Арнольд С. Р., Ампофо К., Брамли А. М., Рид С., Стокманн К., Андерсон Э. Дж., Гриджалва К. Г., Селф WH, Чжу Ю., Патель А., Хаймас В., Чаппелл Дж. Д., Кауфман Р. А., Кан Дж. Х., Дэнси Д., Ленни Н., Хиллард Д. Р., Хейнс Л. М., Левин М., Линдстром С., Винчелл Дж. М., Кац Дж. М., Эрдман Д., Шнайдер Е., Хикс Л. А., Вундеринк Р. Г., Эдвардс К. М., Павия А. Т. , Маккаллерс Дж.А., Финелли Л., Исследовательская группа CDC EPIC. Внебольничная пневмония среди детей в США, требующая госпитализации. N Engl J Med. 2015 26 февраля; 372 (9): 835-45. [Бесплатная статья PMC: PMC4697461] [PubMed: 25714161]
Детская пневмония — StatPearls — NCBI Bookshelf
Непрерывное образование
Во всем мире пневмония является основной причиной заболеваемости и смертности среди детей младше 5 лет. Хотя большинство смертей, связанных с пневмонией у детей, происходит в основном в развивающихся странах, бремя болезней является значительным, а в развитых странах пневмония сопряжена со значительными расходами на здравоохранение.В этом упражнении рассматриваются причины, патофизиология и проявления детской пневмонии, а также подчеркивается роль межпрофессиональной группы в ее ведении.
Цели:
Определить этиологию детской пневмонии.
Просмотрите презентацию детской пневмонии.
Опишите доступные варианты лечения и ведения детской пневмонии.
Опишите стратегии межпрофессиональной группы для улучшения координации помощи и результатов у педиатрических пациентов с пневмонией.
Заработайте кредиты на непрерывное образование (CME / CE) по этой теме.
Введение
Во всем мире пневмония является ведущей причиной заболеваемости и смертности детей в возрасте до 5 лет [1]. Хотя большинство смертей, связанных с пневмонией у детей, происходит в основном в развивающихся странах, бремя болезней является значительным, и в развитых странах с пневмонией связаны значительные медицинские расходы [2].
Этиология
Этиология пневмонии в педиатрической популяции может быть классифицирована по возрастным и патоген-специфическим микроорганизмам.[3] Новорожденные подвержены риску бактериальных патогенов, присутствующих в родовых путях, в том числе таких организмов, как стрептококки группы B, Klebsiella, Escherichia coli и Listeria monocytogenes . [4] [5] [6] Streptococcus pneumoniae, Streptococcus pyogenes, и Staphylococcus aureus могут быть идентифицированы при поздней пневмонии новорожденных. [4] Вирусы являются основной причиной пневмонии у детей старшего возраста и малышей в возрасте от 30 дней до 2 лет [7]. У детей от 2 до 5 лет респираторные вирусы также являются наиболее распространенными.[8] [9] В этой возрастной группе наблюдается рост случаев, связанных с S. pneumoniae и H. influenzae типа B. [10] [11] Микоплазменная пневмония часто встречается у детей в возрасте от 5 до 13 лет [12] [13]; однако наиболее часто идентифицируемым организмом остается S. pneumoniae [8]. Подростки обычно подвержены таким же инфекционным рискам, как и взрослые. Важно учитывать туберкулез (ТБ) у иммигрантов из районов с высокой заболеваемостью и у детей с известными контактами. Дети с хроническими заболеваниями также подвержены риску заражения определенными возбудителями.При муковисцидозе повсеместно встречается пневмония, вторичная по отношению к S. aureus и Pseudomonas aeruginosa [14]. Пациенты с серповидно-клеточной анемией подвержены риску заражения инкапсулированными организмами. [15] Дети с ослабленным иммунитетом должны быть обследованы на предмет Pneumocystis jirovecii , цитомегаловируса и видов грибов, если не выявлено никаких других организмов. [16] Невакцинированные дети подвержены риску заражения болезнетворными микроорганизмами, которые можно предотвратить с помощью вакцинации.
Эпидемиология
По оценкам, ежегодно во всем мире регистрируется 120 миллионов случаев пневмонии, что приводит к 1.3 миллиона смертей. [3] На детей младшего возраста в возрасте до 2 лет в развивающихся странах приходится почти 80% детских смертей, связанных с пневмонией. [17] Прогноз пневмонии лучше в развитом мире, где уносится меньше жизней, но бремя болезней чрезвычайно велико — примерно 2,5 миллиона случаев ежегодно. Примерно от трети до половины этих случаев приводят к госпитализации. [18]
Введение пневмококковой вакцины значительно снизило риск пневмонии в Соединенных Штатах.
Патофизиология
Пневмония — это инвазия патогенных микроорганизмов в нижние дыхательные пути, ниже гортани, путем вдыхания, аспирации, инвазии респираторного эпителия или гематогенного распространения. [19] Существуют барьеры для инфекции, которые включают анатомические структуры (носовые волосы, носовые раковины, надгортанник, реснички), а также гуморальный и клеточный иммунитет. [19] Как только эти барьеры нарушены, инфекция, вызванная либо распространением фомита / капель (в основном вирусами), либо колонизацией носоглотки (в основном бактериальной), приводит к воспалению и повреждению или гибели окружающего эпителия и альвеол.В конечном итоге это сопровождается миграцией воспалительных клеток к месту инфекции, вызывая экссудативный процесс, который, в свою очередь, ухудшает оксигенацию [20]. В большинстве случаев микроб не идентифицируется, и наиболее частая причина — вирусная этиология.
Существует четыре стадии крупозной пневмонии. Первая стадия наступает в течение 24 часов и характеризуется отеком альвеол и закупоркой сосудов. Присутствуют как бактерии, так и нейтрофилы.
Красная гепатизация — вторая стадия, она имеет консистенцию печени.Этап характеризуется нейтрофилами, эритроцитами и слущенными эпителиальными клетками. Отложения фибрина в альвеолах — обычное явление.
Третья стадия серого опеченения наступает через 2-3 дня, и легкое приобретает темно-коричневый цвет. Наблюдается накопление гемосидерина и гемолиз эритроцитов.
Четвертая стадия — стадия разрешения, когда инфильтраты целлюлы рассасываются и легочная архитектура восстанавливается. Если заживление не является идеальным, это может привести к парапневмоническим выпотам и спайкам плевры.
При бронхопневмонии часто наблюдается уплотнение одной или нескольких долей. Нейтрофильный инфильтрат в основном находится вокруг центра бронхов.
История и физика
Во многих случаях жалобы, связанные с пневмонией, неспецифичны, включая кашель, лихорадку, тахипноэ и затрудненное дыхание. [21] Маленькие дети могут испытывать боль в животе. Важный анамнез, который необходимо получить, включает продолжительность симптомов, воздействие, путешествия, контакты с больными, исходное состояние здоровья ребенка, хронические заболевания, повторяющиеся симптомы, удушье, анамнез иммунизации, здоровье матери или родовые осложнения у новорожденных.[22]
Физический осмотр должен включать наблюдение за признаками респираторного дистресс-синдрома, включая тахипноэ, расширение носа, втягивание нижней части грудной клетки или гипоксию в воздухе помещения. [21] Обратите внимание, что у младенцев могут быть сообщения о непереносимости пищи, хрюканье или апноэ. Аускультация на предмет хрипов или хрипов во всех полях легких с помощью стетоскопа подходящего размера также может помочь в диагностике. В развитом мире другие вспомогательные средства, такие как лабораторные исследования и визуализация, могут быть полезной частью физического обследования.Никакие изолированные результаты физикального обследования не могут точно диагностировать пневмонию. [23] Однако сочетание симптомов, включая лихорадку, тахипноэ, очаговые потрескивания и снижение шума дыхания, повышает чувствительность обнаружения пневмонии на рентгеновском снимке. [23] Пневмония — это клинический диагноз, который должен учитывать анамнез настоящего заболевания, результаты физикального обследования, дополнительные тесты и методы визуализации.
Оценка
Лабораторное обследование детей с подозрением на пневмонию в идеале должно начинаться с неинвазивного быстрого прикроватного тестирования, включая анализ мазков из носоглотки на грипп, респираторно-синцитиальный вирус и метапневмовирус человека, когда это возможно и возможно.Это может помочь свести к минимуму ненужные визуализации и лечение антибиотиками у детей с гриппом или бронхиолитом. Детям, которые поступают с тяжелым заболеванием и кажутся токсичными, следует сделать общий анализ крови (CBC), электролиты, тестирование функции почек / печени и посев крови. [24] Эти тесты обычно не требуются у детей с легкой формой заболевания. Воспалительные маркеры не помогают различать вирусную и бактериальную пневмонию в педиатрической популяции. [24] [25] Однако эти тесты могут быть получены для определения тенденции прогрессирования заболевания и служить прогностическими индикаторами.Детям, которые побывали в эндемичных по туберкулезу территориях или в анамнезе были обнаружены признаки и симптомы, подозрительные на пневмонию, следует взять образцы мокроты или желудочный аспират для посева.
Окрашивание и посев на грамм мокроты непродуктивны, поскольку образцы часто загрязнены ротовой флорой. Посев крови может быть сделан, но он часто бывает отрицательным. Сегодня серология используется для определения наличия микоплазм, легионелл и хламидий. ПЦР становится доступной в большинстве больниц, но, тем не менее, получение результатов занимает 24–48 часов.
Нет четких рекомендаций по рутинному использованию рентгена грудной клетки в педиатрической популяции. [24] Хотя рентген грудной клетки может быть полезен в диагностике и подтверждении пневмонии [26], он несет в себе риски, включая радиационное облучение, связанные со здравоохранением расходы и ложноотрицательные результаты, что увеличивает использование неоправданных антибиотиков. Визуализация должна быть ограничена детьми, которые выглядят токсичными, детьми с рецидивирующим или длительным течением болезни, несмотря на лечение, младенцами в возрасте от 0 до 3 месяцев с лихорадкой, подозрением на аспирацию инородного тела или врожденным пороком развития легких.Визуализация также может быть рассмотрена у детей младше 5 лет, у которых есть лихорадка, лейкоцитоз и отсутствие идентифицируемого источника инфекции. [26] Визуализация также может быть полезна при остром обострении инфекций верхних дыхательных путей или для исключения основной массы у детей с «круглой пневмонией». [27] [28]
Лечение / ведение
Лечение должно быть нацелено на конкретный патоген подозрение на это основано на информации, полученной из анамнеза и медицинского осмотра.Поддерживающее и симптоматическое лечение является ключевым и включает дополнительный кислород при гипоксии, жаропонижающие средства при лихорадке и жидкости при обезвоживании. Это особенно важно при неинфекционном пневмоните и вирусной пневмонии, при которых не показаны антибиотики. [21] [29] Средства от кашля не рекомендуются.
При подозрении на бактериальную пневмонию лечите эмпирически антибиотиками с учетом значительного анамнеза и бактериальных патогенов, общих для определенных возрастных групп.
Новорожденные должны получать ампициллин плюс аминогликозид или цефалоспорин третьего поколения [21] [30], однако не цефтриаксон, поскольку он может вытеснить связанный билирубин и привести к ядерной желтухе.
Атипичная пневмония часто встречается у детей в возрасте от 1 до 3 месяцев, и эта группа должна иметь дополнительную антибиотикотерапию эритромицином или кларитромицином. [21] [30]
Для младенцев и детей старше 3 месяцев наиболее распространенным является S. pneumoniae , для которого предпочтительным препаратом является пероральный амоксициллин в высоких дозах [21] [30] или другой бета-лактамный антибиотик.
У детей старше 5 лет атипичные агенты играют более важную роль, и макролидные антибиотики обычно являются терапией первой линии.[21]
Особое внимание следует уделять детям с хроническими заболеваниями, поскольку они могут повлиять на выбор антибиотиков [21]. Детям с серповидноклеточной анемией в тяжелой форме потребуются цефотаксим, макролид, ванкомицин. Детям с муковисцидозом потребуется пиперациллин или цефтазидим плюс тобрамицин. Лечите молниеносную вирусную пневмонию, как указано, в зависимости от идентифицированного вируса. При ветряной оспе используйте ацикловир, а при респираторно-синцитиальном вирусе (RSV) используйте рибавирин для пациентов из группы высокого риска.Пациентов с ВИЧ следует лечить сульфаметоксазолом / триметопримом и преднизоном, а в случае цитомегаловируса предпочтительными препаратами являются ганцикловир и гамма-глобулин. При подозрении на метициллин-резистентный Staphylococcus aureus (MRSA) можно назначить клиндамицин или ванкомицин.
Важно иметь высокий индекс подозрения на осложнения, особенно у пациентов, возвращающихся для повторного обследования. Для пациентов, отправленных домой с симптоматическим или поддерживающим лечением при подозрении на вирусную пневмонию, при повторном обследовании следует рассмотреть возможность вторичной бактериальной инфекции или других диагнозов.[31] Дети с неосложненными бактериальными инфекциями, которые не реагируют на лечение в течение 72 часов, должны быть обследованы на предмет наличия осложнений, включая пневмоторакс, эмпиему или плевральный выпот. [32] Другие системные осложнения пневмонии включают сепсис, обезвоживание, артрит, менингит и гемолитико-уремический синдром.
Новорожденных и младенцев младше 90 дней следует госпитализировать для лечения, в дополнение к детям с ослабленным иммунитетом или другими хроническими заболеваниями, такими как серповидноклеточная анемия или муковисцидоз.[21] Дети с социальными факторами, которые препятствуют доступу к медицинской помощи, не прошли амбулаторное лечение или имеют предполагаемый туберкулез, также должны быть госпитализированы. [33]
Пациентам с респираторной недостаточностью и низкой оксигенацией часто требуется госпитализация. В большинстве случаев наличие парапневмонического выпота требует госпитализации. Детям с тяжелой респираторной недостаточностью может потребоваться грудная терапия, CPAP или даже механическая вентиляция легких. Большой плевральный выпот требует дренирования в диагностических и терапевтических целях.
Важно обеспечить четкие инструкции по выписке и меры предосторожности при возвращении для родителей или опекунов детей, выписываемых домой, в дополнение к тщательному наблюдению педиатром.
Прогноз
Для большинства детей прогноз хороший. Вирусная пневмония обычно проходит без лечения. Долгосрочные последствия редки. Однако и стафилококковая пневмония, и пневмония, вызванная ветряной оспой, имеют осторожные результаты у детей.
Дети с туберкулезом подвергаются высокому риску прогрессирования заболевания, если их состояние не лечить. Дети с ослабленным иммунитетом имеют худший прогноз.Каждый год примерно 3 миллиона детей умирают от пневмонии, и у большинства этих детей также есть другие сопутствующие заболевания, такие как врожденный порок сердца, иммуносупрессия или хроническое заболевание легких недоношенных.
Осложнения
Эмпиема
Плевральный выпот
Абсцесс легкого
Некротическая пневмония
Сепсис
Пневмония часто неэффективна. к высокой заболеваемости и смертности.С этим заболеванием лучше всего справляется межпрофессиональная команда для улучшения результатов. Большинство пациентов находятся под наблюдением педиатра, практикующей медсестры или поставщика первичной медико-санитарной помощи. Обучение пациентов и лиц, осуществляющих уход, имеет жизненно важное значение. Родителям нужно посоветовать избегать курения, и важность мытья рук невозможно переоценить. Кроме того, все врачи, ухаживающие за детьми, должны уделять особое внимание вакцинации против пневмококка и гриппа.
Медицинские работники, включая врачей, медсестер, фельдшеров, практикующих медсестер, фармацевтов, в идеале работают вместе в тесном окружении для оптимального ухода за пациентами.При уходе за детьми с пневмонией фармацевты могут оказать значительную помощь с географической структурой резистентности для улучшения результатов лечения выбранными антибиотиками.
Воспитатели должны быть осведомлены о признаках респираторной недостаточности и о том, когда следует обращаться за медицинской помощью. Только с помощью командного подхода можно быстро вылечить детскую пневмонию с минимальной заболеваемостью.
Дополнительное образование / Контрольные вопросы
Список литературы
- 1.
- Gupta GR.Борьба с пневмонией и диареей: самыми смертоносными заболеваниями для беднейших детей мира. Ланцет. 2012 июн 09; 379 (9832): 2123-4. [PubMed: 22682449]
- 2.
- Рудан И., Наир Х., Марушич А., Кэмпбелл Х. Снижение смертности от детской пневмонии и диареи: главный приоритет — это еще и величайшие возможности. J Glob Health. 2013 июн; 3 (1): 010101. [Бесплатная статья PMC: PMC3700027] [PubMed: 23826497]
- 3.
- Рудан И., О’Брайен К.Л., Наир Х., Лю Л., Теодорату Э., Кази С., Лукшич И., Фишер Уокер С.Л., Блэк Р.Э., Кэмпбелл Х. ., Референс-группа по эпидемиологии здоровья детей (CHERG). Эпидемиология и этиология детской пневмонии в 2010 году: оценки заболеваемости, тяжелой заболеваемости, смертности, основных факторов риска и возбудителей болезней для 192 стран. J Glob Health. 2013 июн; 3 (1): 010401. [Бесплатная статья PMC: PMC3700032] [PubMed: 23826505]
- 4.
- Ариф Ф. Обновленные рекомендации Rcog по профилактике ранней неонатальной инфекции стрептококками группы B. Дж. Аюб Мед Колл Абботтабад. 2018 июль-сентябрь; 30 (3): 490.[PubMed: 30465394]
- 5.
- Чен Дж. К., Дженкинс-Марш С., Фленади В., Ирландия С., Мэй М., Гримвуд К., Лили Х. Г.. Стрептококковая инфекция группы B с ранним началом в условиях профилактики на основе факторов риска: 15-летнее популяционное исследование. Aust N Z J Obstet Gynaecol. 2019 июн; 59 (3): 422-429. [PubMed: 30203834]
- 6.
- Аль-Хаззани А.А., Бавазир Р.А.Б., Шехата А.И. Эпидемиологическая характеристика неонатальных инфекций Streptococci серотипа B, ассоциированная с уровнем интерлейкина-6 как чувствительным параметром для ранней диагностики.Saudi J Biol Sci. 2018 ноя; 25 (7): 1356-1364. [Бесплатная статья PMC: PMC6252016] [PubMed: 30505181]
- 7.
- Верховен Д. Влияние иммунологической зрелости на заболеваемость, вызванную респираторно-синцитиальным вирусом, у детей младшего возраста. Viral Immunol. 2019 Март; 32 (2): 76-83. [PubMed: 30499759]
- 8.
- GBD 2016 Соавторы по инфекциям нижних дыхательных путей. Оценки глобальной, региональной и национальной заболеваемости, смертности и этиологии инфекций нижних дыхательных путей в 195 странах, 1990-2016 гг .: систематический анализ для исследования глобального бремени болезней 2016 г.Lancet Infect Dis. 2018 ноя; 18 (11): 1191-1210. [Бесплатная статья PMC: PMC6202443] [PubMed: 30243584]
- 9.
- Omer SB, Sutanto A, Sarwo H, Linehan M, Djelantik IG, Mercer D, Moniaga V, Moulton LH, Widjaya A, Muljati P, Gessner BD , Steinhoff MC. Климатические, временные и географические характеристики респираторно-синцитиального вируса у населения тропических островов. Epidemiol Infect. Октябрь 2008 г .; 136 (10): 1319-27. [Бесплатная статья PMC: PMC2870725] [PubMed: 18177515]
- 10.
- Gessner BD, Sutanto A, Linehan M, Djelantik IG, Fletcher T., Gerudug I.K, Ingerani, Mercer D, Moniaga V, Moulton LH, Moulton LH, Moulton LH Mulholland K, Nelson C, Soemohardjo S, Steinhoff M, Widjaya A, Stoeckel P, Maynard J, Arjoso S.Заболеваемость пневмонией и менингитом, предотвращаемыми с помощью вакцинации, Haemophilus influenzae типа b у индонезийских детей: рандомизированное испытание вакцины с помощью вакцины. Ланцет. 1-7 января 2005 г .; 365 (9453): 43-52. [PubMed: 15643700]
- 11.
- Cutts FT, Zaman SM, Enwere G, Jaffar S, Levine OS, Okoko JB, Oluwalana C, Vaughan A, Obaro SK, Leach A, McAdam KP, Biney E, Saaka M, Онвучеква У., Яллоп Ф., Пирс Н.Ф., Гринвуд Б.М., Адегбола Р.А., Гамбийская группа по исследованию пневмококковой вакцины. Эффективность девятивалентной пневмококковой конъюгированной вакцины против пневмонии и инвазивного пневмококкового заболевания в Гамбии: рандомизированное, двойное слепое, плацебо-контролируемое исследование.26 марта 2005 г. — 1 апреля 2005 г. 365 (9465): 1139-46. [PubMed: 15794968]
- 12.
- Сарая Т. Инфекция Mycoplasma pneumoniae : основы. J Gen Fam Med. 2017 июн; 18 (3): 118-125. [Бесплатная статья PMC: PMC5689399] [PubMed: 29264006]
- 13.
- Akashi Y, Hayashi D, Suzuki H, Shiigai M, Kanemoto K, Notake S, Ishiodori T, Ishikawa H, Imai H. Клинические особенности и сезонные вариации по распространенности устойчивых к макролидам Mycoplasma pneumoniae . J Gen Fam Med.2018 ноя; 19 (6): 191-197. [Бесплатная статья PMC: PMC6238234] [PubMed: 30464865]
- 14.
- Дряхина К., Совова К., Немец А., Шпанель П. Дифференциация легочных бактериальных патогенов при муковисцидозе с помощью летучих метаболитов, выделяемых их культурами in vitro aeruginosa: Pseudomonas , Staphylococcus aureus, Stenotrophomonas maltophilia и комплекс Burkholderia cepacia. J Breath Res. 2016 10 августа; 10 (3): 037102. [PubMed: 27506232]
- 15.
- Martí-Carvajal AJ, Conterno LO.Антибиотики для лечения внебольничной пневмонии у людей с серповидно-клеточной анемией. Кокрановская база данных Syst Rev. 14 ноября 2016 г .; 11: CD005598. [Бесплатная статья PMC: PMC6530651] [PubMed: 27841444]
- 16.
- Stagno S, Brasfield DM, Brown MB, Cassell GH, Pifer LL, Whitley RJ, Tiller RE. Детский пневмонит, связанный с цитомегаловирусом, хламидиозом, пневмоцистом и уреаплазмой: проспективное исследование. Педиатрия. 1981 сентябрь; 68 (3): 322-9. [PubMed: 6269042]
- 17.
- Гаренн М., Ронсманс К., Кэмпбелл Х.Величина смертности от острых респираторных инфекций у детей до 5 лет в развивающихся странах. World Health Stat Q.1992; 45 (2-3): 180-91. [PubMed: 1462653]
- 18.
- Howie SRC, Murdoch DR. Глобальная детская пневмония: хорошие новости, плохие новости и будущее. Ланцет Glob Health. 2019 Янв; 7 (1): e4-e5. [PubMed: 30497987]
- 19.
- Bengoechea JA, Sa Pessoa J. Биология инфекции Klebsiella pneumoniae: жизнь для противодействия защитным силам хозяина. FEMS Microbiol Rev.01 марта 2019; 43 (2): 123-144. [Бесплатная статья PMC: PMC6435446] [PubMed: 30452654]
- 20.
- Zar HJ. Бактериальная и вирусная пневмония: новые выводы из исследования здоровья детей Дракенштейна. Paediatr Respir Rev.2017 Сентябрь; 24: 8-10. [PubMed: 28687247]
- 21.
- Джадавджи Т., Ло Б, Лебель М.Х., Кеннеди В.А., Голд Р., Ван Э. Практическое руководство по диагностике и лечению детской пневмонии. CMAJ. 1 марта 1997 г .; 156 (5): S703-11. [Бесплатная статья PMC: PMC1232848] [PubMed:
- 82]
- 22.
- Дон М. Факторы риска детской внебольничной пневмонии. Eur Respir J. 2011 Mar; 37 (3): 724-5; ответ автора 725. [PubMed: 21357931]
- 23.
- Neuman MI, Monuteaux MC, Scully KJ, Bachur RG. Прогнозирование пневмонии в педиатрическом отделении неотложной помощи. Педиатрия. 2011 Август; 128 (2): 246-53. [PubMed: 21746723]
- 24.
- Макинтош К. Внебольничная пневмония у детей. N Engl J Med. 2002, 7 февраля; 346 (6): 429-37. [PubMed: 11832532]
- 25.
- Nohynek H, Valkeila E, Leinonen M, Eskola J. Скорость оседания эритроцитов, количество лейкоцитов и C-реактивный белок в сыворотке при оценке этиологического диагноза острых инфекций нижних дыхательных путей у детей. Pediatr Infect Dis J. 1995 Jun; 14 (6): 484-90. [PubMed: 7667052]
- 26.
- Марковиц Р.И., Ручелли Э. Пневмония у младенцев и детей: лучевая и патологическая корреляция. Семин Рентгенол. 1998 Апрель; 33 (2): 151-62. [PubMed: 9583110]
- 27.
- Ким Ю.В., Доннелли Л.Ф.Круглая пневмония: результаты визуализации у большой группы детей. Pediatr Radiol. 2007 декабрь; 37 (12): 1235-40. [PubMed: 17952428]
- 28.
- McLennan MK. Радиологические туры. Круглая пневмония. Может Фам Врач. 1998 апр; 44: 751, 757-9. [Бесплатная статья PMC: PMC2277819] [PubMed: 9585845]
- 29.
- Hall CB, Powell KR, Schnabel KC, Gala CL, Pincus PH. Риск вторичной бактериальной инфекции у младенцев, госпитализированных с респираторно-синцитиальной вирусной инфекцией. J Pediatr. 1988 Август; 113 (2): 266-71.[PubMed: 3397789]
- 30.
- Матера М.Г., Роглиани П., Ора Дж., Каццола М. Современные фармакотерапевтические варианты лечения инфекций нижних дыхательных путей у детей с акцентом на противомикробные препараты. Эксперт Opin Pharmacother. 2018 декабрь; 19 (18): 2043-2053. [PubMed: 30359143]
- 31.
- Wald ER. Рецидивирующая и неизлечимая пневмония у детей. Semin Respir Infect. 1993 Март; 8 (1): 46-58. [PubMed: 8372275]
- 32.
- Freij BJ, Kusmiesz H, Nelson JD, McCracken GH.Парапневмонический выпот и эмпиема у госпитализированных детей: ретроспективный обзор 227 случаев. Pediatr Infect Dis. 1984 ноябрь-декабрь; 3 (6): 578-91. [PubMed: 6514596]
- 33.
- Джайн С., Уильямс Д. Д., Арнольд С. Р., Ампофо К., Брамли А. М., Рид С., Стокманн К., Андерсон Э. Дж., Гриджалва К. Г., Селф WH, Чжу Ю., Патель А., Хаймас В., Чаппелл Дж. Д., Кауфман Р. А., Кан Дж. Х., Дэнси Д., Ленни Н., Хиллард Д. Р., Хейнс Л. М., Левин М., Линдстром С., Винчелл Дж. М., Кац Дж. М., Эрдман Д., Шнайдер Е., Хикс Л. А., Вундеринк Р. Г., Эдвардс К. М., Павия А. Т. , Маккаллерс Дж.А., Финелли Л., Исследовательская группа CDC EPIC. Внебольничная пневмония среди детей в США, требующая госпитализации. N Engl J Med. 2015 26 февраля; 372 (9): 835-45. [Бесплатная статья PMC: PMC4697461] [PubMed: 25714161]
Детская пневмония — StatPearls — NCBI Bookshelf
Непрерывное образование
Во всем мире пневмония является основной причиной заболеваемости и смертности среди детей младше 5 лет. Хотя большинство смертей, связанных с пневмонией у детей, происходит в основном в развивающихся странах, бремя болезней является значительным, а в развитых странах пневмония сопряжена со значительными расходами на здравоохранение.В этом упражнении рассматриваются причины, патофизиология и проявления детской пневмонии, а также подчеркивается роль межпрофессиональной группы в ее ведении.
Цели:
Определить этиологию детской пневмонии.
Просмотрите презентацию детской пневмонии.
Опишите доступные варианты лечения и ведения детской пневмонии.
Опишите стратегии межпрофессиональной группы для улучшения координации помощи и результатов у педиатрических пациентов с пневмонией.
Заработайте кредиты на непрерывное образование (CME / CE) по этой теме.
Введение
Во всем мире пневмония является ведущей причиной заболеваемости и смертности детей в возрасте до 5 лет [1]. Хотя большинство смертей, связанных с пневмонией у детей, происходит в основном в развивающихся странах, бремя болезней является значительным, и в развитых странах с пневмонией связаны значительные медицинские расходы [2].
Этиология
Этиология пневмонии в педиатрической популяции может быть классифицирована по возрастным и патоген-специфическим микроорганизмам.[3] Новорожденные подвержены риску бактериальных патогенов, присутствующих в родовых путях, в том числе таких организмов, как стрептококки группы B, Klebsiella, Escherichia coli и Listeria monocytogenes . [4] [5] [6] Streptococcus pneumoniae, Streptococcus pyogenes, и Staphylococcus aureus могут быть идентифицированы при поздней пневмонии новорожденных. [4] Вирусы являются основной причиной пневмонии у детей старшего возраста и малышей в возрасте от 30 дней до 2 лет [7]. У детей от 2 до 5 лет респираторные вирусы также являются наиболее распространенными.[8] [9] В этой возрастной группе наблюдается рост случаев, связанных с S. pneumoniae и H. influenzae типа B. [10] [11] Микоплазменная пневмония часто встречается у детей в возрасте от 5 до 13 лет [12] [13]; однако наиболее часто идентифицируемым организмом остается S. pneumoniae [8]. Подростки обычно подвержены таким же инфекционным рискам, как и взрослые. Важно учитывать туберкулез (ТБ) у иммигрантов из районов с высокой заболеваемостью и у детей с известными контактами. Дети с хроническими заболеваниями также подвержены риску заражения определенными возбудителями.При муковисцидозе повсеместно встречается пневмония, вторичная по отношению к S. aureus и Pseudomonas aeruginosa [14]. Пациенты с серповидно-клеточной анемией подвержены риску заражения инкапсулированными организмами. [15] Дети с ослабленным иммунитетом должны быть обследованы на предмет Pneumocystis jirovecii , цитомегаловируса и видов грибов, если не выявлено никаких других организмов. [16] Невакцинированные дети подвержены риску заражения болезнетворными микроорганизмами, которые можно предотвратить с помощью вакцинации.
Эпидемиология
По оценкам, ежегодно во всем мире регистрируется 120 миллионов случаев пневмонии, что приводит к 1.3 миллиона смертей. [3] На детей младшего возраста в возрасте до 2 лет в развивающихся странах приходится почти 80% детских смертей, связанных с пневмонией. [17] Прогноз пневмонии лучше в развитом мире, где уносится меньше жизней, но бремя болезней чрезвычайно велико — примерно 2,5 миллиона случаев ежегодно. Примерно от трети до половины этих случаев приводят к госпитализации. [18]
Введение пневмококковой вакцины значительно снизило риск пневмонии в Соединенных Штатах.
Патофизиология
Пневмония — это инвазия патогенных микроорганизмов в нижние дыхательные пути, ниже гортани, путем вдыхания, аспирации, инвазии респираторного эпителия или гематогенного распространения. [19] Существуют барьеры для инфекции, которые включают анатомические структуры (носовые волосы, носовые раковины, надгортанник, реснички), а также гуморальный и клеточный иммунитет. [19] Как только эти барьеры нарушены, инфекция, вызванная либо распространением фомита / капель (в основном вирусами), либо колонизацией носоглотки (в основном бактериальной), приводит к воспалению и повреждению или гибели окружающего эпителия и альвеол.В конечном итоге это сопровождается миграцией воспалительных клеток к месту инфекции, вызывая экссудативный процесс, который, в свою очередь, ухудшает оксигенацию [20]. В большинстве случаев микроб не идентифицируется, и наиболее частая причина — вирусная этиология.
Существует четыре стадии крупозной пневмонии. Первая стадия наступает в течение 24 часов и характеризуется отеком альвеол и закупоркой сосудов. Присутствуют как бактерии, так и нейтрофилы.
Красная гепатизация — вторая стадия, она имеет консистенцию печени.Этап характеризуется нейтрофилами, эритроцитами и слущенными эпителиальными клетками. Отложения фибрина в альвеолах — обычное явление.
Третья стадия серого опеченения наступает через 2-3 дня, и легкое приобретает темно-коричневый цвет. Наблюдается накопление гемосидерина и гемолиз эритроцитов.
Четвертая стадия — стадия разрешения, когда инфильтраты целлюлы рассасываются и легочная архитектура восстанавливается. Если заживление не является идеальным, это может привести к парапневмоническим выпотам и спайкам плевры.
При бронхопневмонии часто наблюдается уплотнение одной или нескольких долей. Нейтрофильный инфильтрат в основном находится вокруг центра бронхов.
История и физика
Во многих случаях жалобы, связанные с пневмонией, неспецифичны, включая кашель, лихорадку, тахипноэ и затрудненное дыхание. [21] Маленькие дети могут испытывать боль в животе. Важный анамнез, который необходимо получить, включает продолжительность симптомов, воздействие, путешествия, контакты с больными, исходное состояние здоровья ребенка, хронические заболевания, повторяющиеся симптомы, удушье, анамнез иммунизации, здоровье матери или родовые осложнения у новорожденных.[22]
Физический осмотр должен включать наблюдение за признаками респираторного дистресс-синдрома, включая тахипноэ, расширение носа, втягивание нижней части грудной клетки или гипоксию в воздухе помещения. [21] Обратите внимание, что у младенцев могут быть сообщения о непереносимости пищи, хрюканье или апноэ. Аускультация на предмет хрипов или хрипов во всех полях легких с помощью стетоскопа подходящего размера также может помочь в диагностике. В развитом мире другие вспомогательные средства, такие как лабораторные исследования и визуализация, могут быть полезной частью физического обследования.Никакие изолированные результаты физикального обследования не могут точно диагностировать пневмонию. [23] Однако сочетание симптомов, включая лихорадку, тахипноэ, очаговые потрескивания и снижение шума дыхания, повышает чувствительность обнаружения пневмонии на рентгеновском снимке. [23] Пневмония — это клинический диагноз, который должен учитывать анамнез настоящего заболевания, результаты физикального обследования, дополнительные тесты и методы визуализации.
Оценка
Лабораторное обследование детей с подозрением на пневмонию в идеале должно начинаться с неинвазивного быстрого прикроватного тестирования, включая анализ мазков из носоглотки на грипп, респираторно-синцитиальный вирус и метапневмовирус человека, когда это возможно и возможно.Это может помочь свести к минимуму ненужные визуализации и лечение антибиотиками у детей с гриппом или бронхиолитом. Детям, которые поступают с тяжелым заболеванием и кажутся токсичными, следует сделать общий анализ крови (CBC), электролиты, тестирование функции почек / печени и посев крови. [24] Эти тесты обычно не требуются у детей с легкой формой заболевания. Воспалительные маркеры не помогают различать вирусную и бактериальную пневмонию в педиатрической популяции. [24] [25] Однако эти тесты могут быть получены для определения тенденции прогрессирования заболевания и служить прогностическими индикаторами.Детям, которые побывали в эндемичных по туберкулезу территориях или в анамнезе были обнаружены признаки и симптомы, подозрительные на пневмонию, следует взять образцы мокроты или желудочный аспират для посева.
Окрашивание и посев на грамм мокроты непродуктивны, поскольку образцы часто загрязнены ротовой флорой. Посев крови может быть сделан, но он часто бывает отрицательным. Сегодня серология используется для определения наличия микоплазм, легионелл и хламидий. ПЦР становится доступной в большинстве больниц, но, тем не менее, получение результатов занимает 24–48 часов.
Нет четких рекомендаций по рутинному использованию рентгена грудной клетки в педиатрической популяции. [24] Хотя рентген грудной клетки может быть полезен в диагностике и подтверждении пневмонии [26], он несет в себе риски, включая радиационное облучение, связанные со здравоохранением расходы и ложноотрицательные результаты, что увеличивает использование неоправданных антибиотиков. Визуализация должна быть ограничена детьми, которые выглядят токсичными, детьми с рецидивирующим или длительным течением болезни, несмотря на лечение, младенцами в возрасте от 0 до 3 месяцев с лихорадкой, подозрением на аспирацию инородного тела или врожденным пороком развития легких.Визуализация также может быть рассмотрена у детей младше 5 лет, у которых есть лихорадка, лейкоцитоз и отсутствие идентифицируемого источника инфекции. [26] Визуализация также может быть полезна при остром обострении инфекций верхних дыхательных путей или для исключения основной массы у детей с «круглой пневмонией». [27] [28]
Лечение / ведение
Лечение должно быть нацелено на конкретный патоген подозрение на это основано на информации, полученной из анамнеза и медицинского осмотра.Поддерживающее и симптоматическое лечение является ключевым и включает дополнительный кислород при гипоксии, жаропонижающие средства при лихорадке и жидкости при обезвоживании. Это особенно важно при неинфекционном пневмоните и вирусной пневмонии, при которых не показаны антибиотики. [21] [29] Средства от кашля не рекомендуются.
При подозрении на бактериальную пневмонию лечите эмпирически антибиотиками с учетом значительного анамнеза и бактериальных патогенов, общих для определенных возрастных групп.
Новорожденные должны получать ампициллин плюс аминогликозид или цефалоспорин третьего поколения [21] [30], однако не цефтриаксон, поскольку он может вытеснить связанный билирубин и привести к ядерной желтухе.
Атипичная пневмония часто встречается у детей в возрасте от 1 до 3 месяцев, и эта группа должна иметь дополнительную антибиотикотерапию эритромицином или кларитромицином. [21] [30]
Для младенцев и детей старше 3 месяцев наиболее распространенным является S. pneumoniae , для которого предпочтительным препаратом является пероральный амоксициллин в высоких дозах [21] [30] или другой бета-лактамный антибиотик.
У детей старше 5 лет атипичные агенты играют более важную роль, и макролидные антибиотики обычно являются терапией первой линии.[21]
Особое внимание следует уделять детям с хроническими заболеваниями, поскольку они могут повлиять на выбор антибиотиков [21]. Детям с серповидноклеточной анемией в тяжелой форме потребуются цефотаксим, макролид, ванкомицин. Детям с муковисцидозом потребуется пиперациллин или цефтазидим плюс тобрамицин. Лечите молниеносную вирусную пневмонию, как указано, в зависимости от идентифицированного вируса. При ветряной оспе используйте ацикловир, а при респираторно-синцитиальном вирусе (RSV) используйте рибавирин для пациентов из группы высокого риска.Пациентов с ВИЧ следует лечить сульфаметоксазолом / триметопримом и преднизоном, а в случае цитомегаловируса предпочтительными препаратами являются ганцикловир и гамма-глобулин. При подозрении на метициллин-резистентный Staphylococcus aureus (MRSA) можно назначить клиндамицин или ванкомицин.
Важно иметь высокий индекс подозрения на осложнения, особенно у пациентов, возвращающихся для повторного обследования. Для пациентов, отправленных домой с симптоматическим или поддерживающим лечением при подозрении на вирусную пневмонию, при повторном обследовании следует рассмотреть возможность вторичной бактериальной инфекции или других диагнозов.[31] Дети с неосложненными бактериальными инфекциями, которые не реагируют на лечение в течение 72 часов, должны быть обследованы на предмет наличия осложнений, включая пневмоторакс, эмпиему или плевральный выпот. [32] Другие системные осложнения пневмонии включают сепсис, обезвоживание, артрит, менингит и гемолитико-уремический синдром.
Новорожденных и младенцев младше 90 дней следует госпитализировать для лечения, в дополнение к детям с ослабленным иммунитетом или другими хроническими заболеваниями, такими как серповидноклеточная анемия или муковисцидоз.[21] Дети с социальными факторами, которые препятствуют доступу к медицинской помощи, не прошли амбулаторное лечение или имеют предполагаемый туберкулез, также должны быть госпитализированы. [33]
Пациентам с респираторной недостаточностью и низкой оксигенацией часто требуется госпитализация. В большинстве случаев наличие парапневмонического выпота требует госпитализации. Детям с тяжелой респираторной недостаточностью может потребоваться грудная терапия, CPAP или даже механическая вентиляция легких. Большой плевральный выпот требует дренирования в диагностических и терапевтических целях.
Важно обеспечить четкие инструкции по выписке и меры предосторожности при возвращении для родителей или опекунов детей, выписываемых домой, в дополнение к тщательному наблюдению педиатром.
Прогноз
Для большинства детей прогноз хороший. Вирусная пневмония обычно проходит без лечения. Долгосрочные последствия редки. Однако и стафилококковая пневмония, и пневмония, вызванная ветряной оспой, имеют осторожные результаты у детей.
Дети с туберкулезом подвергаются высокому риску прогрессирования заболевания, если их состояние не лечить. Дети с ослабленным иммунитетом имеют худший прогноз.Каждый год примерно 3 миллиона детей умирают от пневмонии, и у большинства этих детей также есть другие сопутствующие заболевания, такие как врожденный порок сердца, иммуносупрессия или хроническое заболевание легких недоношенных.
Осложнения
Эмпиема
Плевральный выпот
Абсцесс легкого
Некротическая пневмония
Сепсис
Пневмония часто неэффективна. к высокой заболеваемости и смертности.С этим заболеванием лучше всего справляется межпрофессиональная команда для улучшения результатов. Большинство пациентов находятся под наблюдением педиатра, практикующей медсестры или поставщика первичной медико-санитарной помощи. Обучение пациентов и лиц, осуществляющих уход, имеет жизненно важное значение. Родителям нужно посоветовать избегать курения, и важность мытья рук невозможно переоценить. Кроме того, все врачи, ухаживающие за детьми, должны уделять особое внимание вакцинации против пневмококка и гриппа.
Медицинские работники, включая врачей, медсестер, фельдшеров, практикующих медсестер, фармацевтов, в идеале работают вместе в тесном окружении для оптимального ухода за пациентами.При уходе за детьми с пневмонией фармацевты могут оказать значительную помощь с географической структурой резистентности для улучшения результатов лечения выбранными антибиотиками.
Воспитатели должны быть осведомлены о признаках респираторной недостаточности и о том, когда следует обращаться за медицинской помощью. Только с помощью командного подхода можно быстро вылечить детскую пневмонию с минимальной заболеваемостью.
Дополнительное образование / Контрольные вопросы
Список литературы
- 1.
- Gupta GR.Борьба с пневмонией и диареей: самыми смертоносными заболеваниями для беднейших детей мира. Ланцет. 2012 июн 09; 379 (9832): 2123-4. [PubMed: 22682449]
- 2.
- Рудан И., Наир Х., Марушич А., Кэмпбелл Х. Снижение смертности от детской пневмонии и диареи: главный приоритет — это еще и величайшие возможности. J Glob Health. 2013 июн; 3 (1): 010101. [Бесплатная статья PMC: PMC3700027] [PubMed: 23826497]
- 3.
- Рудан И., О’Брайен К.Л., Наир Х., Лю Л., Теодорату Э., Кази С., Лукшич И., Фишер Уокер С.Л., Блэк Р.Э., Кэмпбелл Х. ., Референс-группа по эпидемиологии здоровья детей (CHERG). Эпидемиология и этиология детской пневмонии в 2010 году: оценки заболеваемости, тяжелой заболеваемости, смертности, основных факторов риска и возбудителей болезней для 192 стран. J Glob Health. 2013 июн; 3 (1): 010401. [Бесплатная статья PMC: PMC3700032] [PubMed: 23826505]
- 4.
- Ариф Ф. Обновленные рекомендации Rcog по профилактике ранней неонатальной инфекции стрептококками группы B. Дж. Аюб Мед Колл Абботтабад. 2018 июль-сентябрь; 30 (3): 490.[PubMed: 30465394]
- 5.
- Чен Дж. К., Дженкинс-Марш С., Фленади В., Ирландия С., Мэй М., Гримвуд К., Лили Х. Г.. Стрептококковая инфекция группы B с ранним началом в условиях профилактики на основе факторов риска: 15-летнее популяционное исследование. Aust N Z J Obstet Gynaecol. 2019 июн; 59 (3): 422-429. [PubMed: 30203834]
- 6.
- Аль-Хаззани А.А., Бавазир Р.А.Б., Шехата А.И. Эпидемиологическая характеристика неонатальных инфекций Streptococci серотипа B, ассоциированная с уровнем интерлейкина-6 как чувствительным параметром для ранней диагностики.Saudi J Biol Sci. 2018 ноя; 25 (7): 1356-1364. [Бесплатная статья PMC: PMC6252016] [PubMed: 30505181]
- 7.
- Верховен Д. Влияние иммунологической зрелости на заболеваемость, вызванную респираторно-синцитиальным вирусом, у детей младшего возраста. Viral Immunol. 2019 Март; 32 (2): 76-83. [PubMed: 30499759]
- 8.
- GBD 2016 Соавторы по инфекциям нижних дыхательных путей. Оценки глобальной, региональной и национальной заболеваемости, смертности и этиологии инфекций нижних дыхательных путей в 195 странах, 1990-2016 гг .: систематический анализ для исследования глобального бремени болезней 2016 г.Lancet Infect Dis. 2018 ноя; 18 (11): 1191-1210. [Бесплатная статья PMC: PMC6202443] [PubMed: 30243584]
- 9.
- Omer SB, Sutanto A, Sarwo H, Linehan M, Djelantik IG, Mercer D, Moniaga V, Moulton LH, Widjaya A, Muljati P, Gessner BD , Steinhoff MC. Климатические, временные и географические характеристики респираторно-синцитиального вируса у населения тропических островов. Epidemiol Infect. Октябрь 2008 г .; 136 (10): 1319-27. [Бесплатная статья PMC: PMC2870725] [PubMed: 18177515]
- 10.
- Gessner BD, Sutanto A, Linehan M, Djelantik IG, Fletcher T., Gerudug I.K, Ingerani, Mercer D, Moniaga V, Moulton LH, Moulton LH, Moulton LH Mulholland K, Nelson C, Soemohardjo S, Steinhoff M, Widjaya A, Stoeckel P, Maynard J, Arjoso S.Заболеваемость пневмонией и менингитом, предотвращаемыми с помощью вакцинации, Haemophilus influenzae типа b у индонезийских детей: рандомизированное испытание вакцины с помощью вакцины. Ланцет. 1-7 января 2005 г .; 365 (9453): 43-52. [PubMed: 15643700]
- 11.
- Cutts FT, Zaman SM, Enwere G, Jaffar S, Levine OS, Okoko JB, Oluwalana C, Vaughan A, Obaro SK, Leach A, McAdam KP, Biney E, Saaka M, Онвучеква У., Яллоп Ф., Пирс Н.Ф., Гринвуд Б.М., Адегбола Р.А., Гамбийская группа по исследованию пневмококковой вакцины. Эффективность девятивалентной пневмококковой конъюгированной вакцины против пневмонии и инвазивного пневмококкового заболевания в Гамбии: рандомизированное, двойное слепое, плацебо-контролируемое исследование.26 марта 2005 г. — 1 апреля 2005 г. 365 (9465): 1139-46. [PubMed: 15794968]
- 12.
- Сарая Т. Инфекция Mycoplasma pneumoniae : основы. J Gen Fam Med. 2017 июн; 18 (3): 118-125. [Бесплатная статья PMC: PMC5689399] [PubMed: 29264006]
- 13.
- Akashi Y, Hayashi D, Suzuki H, Shiigai M, Kanemoto K, Notake S, Ishiodori T, Ishikawa H, Imai H. Клинические особенности и сезонные вариации по распространенности устойчивых к макролидам Mycoplasma pneumoniae . J Gen Fam Med.2018 ноя; 19 (6): 191-197. [Бесплатная статья PMC: PMC6238234] [PubMed: 30464865]
- 14.
- Дряхина К., Совова К., Немец А., Шпанель П. Дифференциация легочных бактериальных патогенов при муковисцидозе с помощью летучих метаболитов, выделяемых их культурами in vitro aeruginosa: Pseudomonas , Staphylococcus aureus, Stenotrophomonas maltophilia и комплекс Burkholderia cepacia. J Breath Res. 2016 10 августа; 10 (3): 037102. [PubMed: 27506232]
- 15.
- Martí-Carvajal AJ, Conterno LO.Антибиотики для лечения внебольничной пневмонии у людей с серповидно-клеточной анемией. Кокрановская база данных Syst Rev. 14 ноября 2016 г .; 11: CD005598. [Бесплатная статья PMC: PMC6530651] [PubMed: 27841444]
- 16.
- Stagno S, Brasfield DM, Brown MB, Cassell GH, Pifer LL, Whitley RJ, Tiller RE. Детский пневмонит, связанный с цитомегаловирусом, хламидиозом, пневмоцистом и уреаплазмой: проспективное исследование. Педиатрия. 1981 сентябрь; 68 (3): 322-9. [PubMed: 6269042]
- 17.
- Гаренн М., Ронсманс К., Кэмпбелл Х.Величина смертности от острых респираторных инфекций у детей до 5 лет в развивающихся странах. World Health Stat Q.1992; 45 (2-3): 180-91. [PubMed: 1462653]
- 18.
- Howie SRC, Murdoch DR. Глобальная детская пневмония: хорошие новости, плохие новости и будущее. Ланцет Glob Health. 2019 Янв; 7 (1): e4-e5. [PubMed: 30497987]
- 19.
- Bengoechea JA, Sa Pessoa J. Биология инфекции Klebsiella pneumoniae: жизнь для противодействия защитным силам хозяина. FEMS Microbiol Rev.01 марта 2019; 43 (2): 123-144. [Бесплатная статья PMC: PMC6435446] [PubMed: 30452654]
- 20.
- Zar HJ. Бактериальная и вирусная пневмония: новые выводы из исследования здоровья детей Дракенштейна. Paediatr Respir Rev.2017 Сентябрь; 24: 8-10. [PubMed: 28687247]
- 21.
- Джадавджи Т., Ло Б, Лебель М.Х., Кеннеди В.А., Голд Р., Ван Э. Практическое руководство по диагностике и лечению детской пневмонии. CMAJ. 1 марта 1997 г .; 156 (5): S703-11. [Бесплатная статья PMC: PMC1232848] [PubMed:
- 82]
- 22.
- Дон М. Факторы риска детской внебольничной пневмонии. Eur Respir J. 2011 Mar; 37 (3): 724-5; ответ автора 725. [PubMed: 21357931]
- 23.
- Neuman MI, Monuteaux MC, Scully KJ, Bachur RG. Прогнозирование пневмонии в педиатрическом отделении неотложной помощи. Педиатрия. 2011 Август; 128 (2): 246-53. [PubMed: 21746723]
- 24.
- Макинтош К. Внебольничная пневмония у детей. N Engl J Med. 2002, 7 февраля; 346 (6): 429-37. [PubMed: 11832532]
- 25.
- Nohynek H, Valkeila E, Leinonen M, Eskola J. Скорость оседания эритроцитов, количество лейкоцитов и C-реактивный белок в сыворотке при оценке этиологического диагноза острых инфекций нижних дыхательных путей у детей. Pediatr Infect Dis J. 1995 Jun; 14 (6): 484-90. [PubMed: 7667052]
- 26.
- Марковиц Р.И., Ручелли Э. Пневмония у младенцев и детей: лучевая и патологическая корреляция. Семин Рентгенол. 1998 Апрель; 33 (2): 151-62. [PubMed: 9583110]
- 27.
- Ким Ю.В., Доннелли Л.Ф.Круглая пневмония: результаты визуализации у большой группы детей. Pediatr Radiol. 2007 декабрь; 37 (12): 1235-40. [PubMed: 17952428]
- 28.
- McLennan MK. Радиологические туры. Круглая пневмония. Может Фам Врач. 1998 апр; 44: 751, 757-9. [Бесплатная статья PMC: PMC2277819] [PubMed: 9585845]
- 29.
- Hall CB, Powell KR, Schnabel KC, Gala CL, Pincus PH. Риск вторичной бактериальной инфекции у младенцев, госпитализированных с респираторно-синцитиальной вирусной инфекцией. J Pediatr. 1988 Август; 113 (2): 266-71.[PubMed: 3397789]
- 30.
- Матера М.Г., Роглиани П., Ора Дж., Каццола М. Современные фармакотерапевтические варианты лечения инфекций нижних дыхательных путей у детей с акцентом на противомикробные препараты. Эксперт Opin Pharmacother. 2018 декабрь; 19 (18): 2043-2053. [PubMed: 30359143]
- 31.
- Wald ER. Рецидивирующая и неизлечимая пневмония у детей. Semin Respir Infect. 1993 Март; 8 (1): 46-58. [PubMed: 8372275]
- 32.
- Freij BJ, Kusmiesz H, Nelson JD, McCracken GH.Парапневмонический выпот и эмпиема у госпитализированных детей: ретроспективный обзор 227 случаев. Pediatr Infect Dis. 1984 ноябрь-декабрь; 3 (6): 578-91. [PubMed: 6514596]
- 33.
- Джайн С., Уильямс Д. Д., Арнольд С. Р., Ампофо К., Брамли А. М., Рид С., Стокманн К., Андерсон Э. Дж., Гриджалва К. Г., Селф WH, Чжу Ю., Патель А., Хаймас В., Чаппелл Дж. Д., Кауфман Р. А., Кан Дж. Х., Дэнси Д., Ленни Н., Хиллард Д. Р., Хейнс Л. М., Левин М., Линдстром С., Винчелл Дж. М., Кац Дж. М., Эрдман Д., Шнайдер Е., Хикс Л. А., Вундеринк Р. Г., Эдвардс К. М., Павия А. Т. , Маккаллерс Дж.А., Финелли Л., Исследовательская группа CDC EPIC. Внебольничная пневмония среди детей в США, требующая госпитализации. N Engl J Med. 2015 26 февраля; 372 (9): 835-45. [Бесплатная статья PMC: PMC4697461] [PubMed: 25714161]
Признаки детской пневмонии | Ада
Что такое детская пневмония?
Пневмония — это воспаление одного или обоих легких, которое почти всегда вызывается вирусной или бактериальной инфекцией. Воспаление нарушает способность организма доставлять кислород и удалять углекислый газ из крови.У человека больше шансов заболеть пневмонией в детстве, известной как детская пневмония, чем во взрослом возрасте.
Симптомы детской пневмонии зависят от причины инфекции и ряда других факторов, включая возраст и общее состояние здоровья ребенка. Учащенное дыхание, высокая температура и кашель — три наиболее распространенных признака этого состояния.
Пневмония у новорожденных и очень маленьких детей, скорее всего, вызвана вирусной, а не бактериальной инфекцией.Возможные вирусные причины пневмонии включают респираторно-синцитиальный вирус или инфекцию гриппа. Бактериальные инфекции все чаще встречаются у детей школьного возраста и подростков. Наиболее частой бактериальной причиной пневмонии является тип бактерии, известный как Streptococcus pneumoniae, но есть несколько других бактериальных инфекций, которые также могут вызывать пневмонию.
Диагноз обычно основывается на медицинском осмотре и нескольких других тестах, которые могут включать анализы крови и рентген.
Прогноз при детской пневмонии в целом хороший.Бактериальную инфекцию часто можно лечить антибиотиками, такими как амоксициллин. Вирусная пневмония обычно проходит сама по себе, без приема лекарств. Однако родителям и опекунам следует проявлять бдительность, так как у детей это заболевание часто трудно обнаружить. Большинство смертей от детской пневмонии происходит из-за основных заболеваний, таких как болезни сердца.
Вакцинация против бактериальной инфекции — лучший способ предотвратить распространение детской пневмонии. Дети старше шести месяцев также могут получить пользу от вакцины против гриппа.
Симптомы
Симптомы детской пневмонии зависят от ряда факторов, в частности от возраста больного ребенка, а также от того, является ли причина инфекции бактериальной или вирусной.
Симптомы у новорожденных
Новорожденные и младенцы в возрасте до месяца — единственная возрастная группа, которая редко кашляет как прямое следствие пневмонии. Наиболее частые симптомы — раздражительность и неправильное питание. Ребенок этого возраста может также отображать:
- Аномально учащенное дыхание
- Одышка
- Хрюкающие звуки
Симптомы у детей старше месяца
Когда ребенку больше месяца, наиболее заметным симптомом пневмонии, вероятно, будет кашель.Все симптомы, которые влияют на новорожденных, возможно, также будут присутствовать, хотя кряхтение становится реже, когда ребенок становится старше. Другие симптомы пневмонии, наблюдаемые у младенцев этого возраста, включают:
- Застой, ощущение, что грудь переполнена или забита
- Свистящее или тяжелое дыхание
- Лихорадка, особенно при пневмонии, вызванной бактериальной инфекцией
Малыши и дошкольники
Лихорадка и кашель — самые частые симптомы у детей старше года.Другие типичные симптомы включают:
- Аномально учащенное дыхание
- Перегрузка
- Рвота, особенно после кашля
Дети старшего возраста
Лихорадка и кашель остаются наиболее частыми признаками пневмонии у детей школьного возраста. Также они могут жаловаться на следующие симптомы:
- Боль в груди
- Усталость
- Неопределенная боль в животе
Другие возможные симптомы пневмонии в этом возрасте включают:
- Рвота
- Диарея
- Боль в горле
- Боль в ухе
Если вы беспокоитесь о том, что ваш ребенок или ребенок, которого вы знаете, могут проявлять признаки детской пневмонии или другого заболевания, вы можете получить бесплатную оценку симптомов, загрузив приложение Ada.
Причины детской пневмонии
Пневмония — это воспаление воздушных мешочков, также известных как альвеолы, в легких, обычно вызванное инфекцией, из-за которой они наполняются жидкостью или гноем.
Это воспаление нарушает способность легких дышать и правильно снабжать организм кислородом, вызывая многие из описанных выше симптомов.
Пневмония почти всегда вызывается бактериями или вирусом. У детей младше школьного возраста вирусная инфекция является наиболее частой причиной.Дети школьного возраста и молодые подростки более склонны к развитию бактериальной инфекции.
Возможные вирусные инфекции
К вирусным инфекциям, которые могут вызвать детскую пневмонию, относятся:
- Респираторно-синцитиальный вирус (RSV), который является наиболее частой вирусной причиной
- Грипп
- Вирус парагриппа, вызывающий также круп
И реже:
Возможные бактериальные инфекции
Наиболее частой бактериальной причиной детской пневмонии являются бактерии Streptococcus pneumoniae.Эта бактерия часто переносится под носом у здоровых людей, не причиняя никакого вреда, но может перерасти в пневмонию, если бактерия распространяется на людей с уязвимой иммунной системой, таких как дети и пожилые люди.
Другой возможной бактериальной причиной является Mycoplasma pneumoniae, которая обычно вызывает более легкую форму заболевания, известную как ходячая пневмония или атипичная пневмония. Ходячую пневмонию иногда путают с простудой и обычно не требуют постельного режима.Однако в некоторых случаях симптомы заражения Mycoplasma pneumoniae будут такими же серьезными, как и симптомы, вызванные другими типами бактерий.
Несколько других типов бактерий могут вызывать пневмонию у детей, в том числе стрептококк группы B и золотистый стафилококк.
Другие возможные причины
В редких случаях у ребенка может быть другая причина пневмонии. К ним относятся другие потенциальные инфекционные причины, такие как:
- Аспирационная пневмония, при которой пища, слюна или желудочная кислота попадают в легкие
- Вдыхание грибов, например, из почвы
Существуют также неинфекционные причины, такие как вдыхание вредных веществ и химикатов.
Подробнее о различных типах пневмонии »
Диагностика детской пневмонии
Первым шагом в диагностике детской пневмонии обычно является медицинский осмотр, когда врач оценивает симптомы ребенка. Обычно измеряется их температура, и врач выслушивает их грудную клетку с помощью стетоскопа.
Особая проблема — выяснить, имеет ли пневмония бактериальное или вирусное происхождение. Врач может задать вопросы о недавних поездках и проверить их историю вакцинации.
Рентген грудной клетки иногда используется для подтверждения диагноза или для поиска любых осложнений, вызванных пневмонией в области легких. В последние годы был достигнут обнадеживающий прогресс в использовании ультразвука, сканирования, которое использует звуковые волны для получения изображения внутренней части тела для диагностики пневмонии. В какой-то момент в будущем ультразвук может заменить рентгеновское обследование.
Другие возможные тесты включают:
- Анализ крови может помочь определить наличие инфекции, степень ее распространения и, возможно, причину
- Анализ мокроты, при котором образец слюны или мокроты исследуется в лаборатории.Это может подтвердить, что определенный тип бактерий вызывает пневмонию.
- Пульсоксиметрия, которая представляет собой тест для измерения уровня кислорода в крови
- Бронхоскопия, при которой трубка с камерой и светом, прикрепленным к концу, вводится в легкие, чтобы врач мог заглянуть внутрь. Это редко и обычно используется только в сложных случаях пневмонии
Лечение
Лечение детской пневмонии зависит от возраста и состояния здоровья ребенка, а также от причины инфекции.В большинстве случаев, особенно у детей школьного возраста, пневмонию можно лечить дома. Детям с бактериальными инфекциями обычно назначают антибиотики, тогда как вирусные инфекции обычно проходят сами по себе без необходимости в дополнительных лекарствах.
Иногда ребенка нужно госпитализировать для лечения. Решение о госпитализации обычно основывается на таких факторах, как:
- Дыхательная способность ребенка
- Возраст ребенка
- Риск осложнений из-за типа пневмонии или любых сопутствующих заболеваний, которые могут быть у ребенка
- Уровень кислорода в крови
- Наличие любых необычных симптомов, например измененного психического состояния
Госпитализация обычно включает в себя дополнительную кислородную терапию пострадавшему ребенку, наблюдение за его состоянием и лечение антибиотиками.Также может потребоваться устранение любых осложнений.
Лекарства от пневмонии
Детям, которые лечатся дома от бактериальной пневмонии, обычно назначают антибиотик амоксициллин, который может быть в таблетках или в жидкой форме. Если это не поможет, врач может порекомендовать альтернативные антибиотики.
Макролидные антибиотики, такие как азитромицин, могут быть рекомендованы, если предполагается, что ребенок страдает атипичной пневмонией.
Антибиотики, применяемые в больнице, обычно отличаются от тех, которые рекомендуются для домашнего применения.Врач основывает лечение антибиотиками на нескольких факторах, например, был ли ребенок иммунизирован. В больнице антибиотики можно вводить непосредственно в кровоток с помощью внутривенной капельницы.
Антибиотики не подходят для лечения детей с вирусными инфекциями. Однако, если пневмония была вызвана инфекцией гриппа, противовирусная терапия может использоваться для борьбы с распространением болезни.
У ребенка симптомы лихорадки можно облегчить с помощью ацетаминофена, независимо от того, находятся ли они в больнице или проходят лечение дома.
Советы по уходу на дому
Если врач решит, что ребенка следует лечить дома, его опекун должен предпринять следующие шаги:
- Поддерживайте их водный баланс, предлагая много жидкости.
- Если при кашле у ребенка выделяется слизь, поощряйте выплевывание мокроты, чтобы очистить эфир. Если ребенок слишком мал, чтобы понять, то взрослый должен положить ребенка себе на колени и похлопать его по спине, когда возникают приступы кашля
- Снимите боль в груди с помощью грелки или теплого компресса на область груди
Если у ребенка губы или ногти голубоватые или серые, это может указывать на то, что он не получает достаточно кислорода. Это знак того, что следует связаться с медицинскими работниками.
Осложнения
Подавляющее большинство детей, заболевших пневмонией, выздоравливают без каких-либо длительных трудностей. Однако есть некоторые потенциальные осложнения, в том числе:
Плевральный выпот, , который представляет собой скопление жидкости между слоями плевры, мембраны, покрывающей легкое. Он также известен как вода для легких. Эта жидкость иногда может инфицировать и вызвать более опасное состояние, известное как эмпиема.Эмпиему можно лечить путем слива лишней жидкости из организма.
Абсцессы легких, представляют собой заполненные гноем полости, которые могут появляться в легких. Их часто можно лечить антибиотиками.
Сепсис возникает, когда инфекция попадает в кровоток, вызывая опасную реакцию организма. В наиболее серьезных случаях сепсис потенциально может привести к полиорганной недостаточности
Пневмоторакс, медицинский термин для обозначения коллапса легкого. Это когда воздух попадает в пространство вокруг легких человека, что может повлиять на способность легких оставаться надутыми.
Профилактика
Центры по контролю и профилактике заболеваний (CDC) рекомендуют в США две вакцины для защиты от бактерий Streptococcus pneumoniae, наиболее частой причины бактериальной пневмонии. Он также может вызывать ряд других заболеваний, включая бронхит и менингит. Заболевания, вызванные инфицированием бактериями Streptococcus pneumoniae, известны как пневмококковые заболевания.
Вакцина PCV13 рекомендуется для всех детей в возрасте до двух лет. Защищает от 13 наиболее распространенных штаммов пневмококковых бактерий. Первая прививка должна быть сделана в двухмесячном возрасте, следующие две — в четыре и шесть месяцев. Последняя ревакцинация должна быть сделана, когда ребенку будет от 12 до 15 месяцев. Для детей старше этого возраста обычно достаточно одного укола.
Вакцина PPSV23 рекомендуется детям старше двух лет, у которых есть определенные заболевания , такие как лейкемия или хронические сердечно-сосудистые заболевания.PPSV23 защищает от 23 видов пневмококковых бактерий. Детям с этими заболеваниями обычно требуется две дозы PPSV23.
Побочные эффекты возникают редко. Считается, что аллергические реакции на вакцину возникают только в одном случае из миллиона. Тем не менее, следует сообщить врачу, если у человека возникла аллергическая реакция на какую-либо другую вакцину. Обычно вакцинацию следует отложить, если ребенок почувствует себя плохо, но врач сможет посоветовать это.
Внедрение вакцины против Streptococcus pneumoniae в U.С. совпал со значительным снижением заболеваемости пневмококками у детей в возрасте до пяти лет.
Вакцинация против гриппа
Одной из потенциальных вирусных причин пневмонии является инфекция гриппа, также известная как грипп. Вакцинация против гриппа не может остановить всех детей от заражения гриппом, но это лучшее средство защиты от инфекции.
CDC рекомендует всем детям старше шести месяцев делать прививку от гриппа один раз в год до конца октября.Новая вакцинация необходима каждый год, потому что конкретные вирусы гриппа, распространяющиеся среди населения, со временем меняются.
Младенцы младше шести месяцев слишком малы для вакцинации. Лучший способ защитить их от гриппа — это сделать вакцинацию всем вокруг.
Часто задаваемые вопросы
Q: Детский бронхит против пневмонии: в чем разница?
A: Бронхит — это инфекция и последующее воспаление бронхов, по которым воздух поступает в легкие и из них.20]
Эти два состояния вызывают очень похожие симптомы, и их бывает трудно отличить друг от друга. Однако ребенка с подозрением на бронхит или пневмонию следует отвезти к врачу, который сможет помочь с диагностикой. Вы также можете получить бесплатную оценку симптомов, загрузив приложение Ada.
Подробнее об остром бронхите »
В: Заразна ли детская пневмония?
A: Бактерии и вирусы, которые обычно вызывают пневмонию, могут передаваться от человека к человеку.Лучший способ предотвратить развитие этого заболевания у ребенка — это сделать ему надлежащую вакцинацию.
Также полезно соблюдать правила гигиены, например, регулярно мыть руки и прикрывать кашель и чихание.
В: Когда следует лечить ребенка в больницу с пневмонией?
A: Врач обычно звонит, чтобы узнать, нужна ли ребенку госпитализация, на основании ряда факторов, в том числе того, насколько хорошо ребенок дышит и сколько ему лет.
Подробнее о госпитализации и других видах лечения пневмонии »
Другие названия детской пневмонии
- Инфекция легких у детей
- Пневмония детская
- Пневмония младенческая
Пневмония
Пневмония — это форма острой респираторной инфекции, поражающей легкие. Легкие состоят из небольших мешочков, называемых альвеолами, которые наполняются воздухом, когда здоровый человек дышит. Когда у человека пневмония, альвеолы наполнены гноем и жидкостью, что делает дыхание болезненным и ограничивает поступление кислорода.
Пневмония — самая распространенная инфекционная причина смерти детей во всем мире. В 2017 году от пневмонии погибло 808 694 ребенка в возрасте до 5 лет, что составляет 15% всех случаев смерти детей в возрасте до пяти лет. Пневмония поражает детей и семьи повсюду, но наиболее распространена в Южной Азии и странах Африки к югу от Сахары. Детей можно защитить от пневмонии, ее можно предотвратить с помощью простых вмешательств и лечить с помощью недорогих, низкотехнологичных лекарств и ухода.
Причины
Пневмония вызывается рядом инфекционных агентов, включая вирусы, бактерии и грибки.Наиболее распространены:
- Streptococcus pneumoniae — наиболее частая причина бактериальной пневмонии у детей;
- Haemophilus influenzae тип b (Hib) — вторая по частоте причина бактериальной пневмонии;
Респираторно-синцитиальный вирус- является наиболее частой вирусной причиной пневмонии;
- у младенцев, инфицированных ВИЧ, Pneumocystis jiroveci — одна из наиболее частых причин пневмонии, на которую приходится не менее четверти всех случаев смерти от пневмонии среди ВИЧ-инфицированных младенцев.
Трансмиссия
Пневмония может передаваться разными путями. Вирусы и бактерии, которые обычно встречаются в носу или горле ребенка, могут заразить легкие при вдыхании. Они также могут передаваться воздушно-капельным путем при кашле или чихании. Кроме того, пневмония может передаваться через кровь, особенно во время и вскоре после рождения. Необходимо провести дополнительные исследования различных патогенов, вызывающих пневмонию, и путей их передачи, поскольку это имеет решающее значение для лечения и профилактики.
Представление функций
Проявления вирусной и бактериальной пневмонии схожи. Однако симптомы вирусной пневмонии могут быть более многочисленными, чем симптомы бактериальной пневмонии. У детей младше 5 лет, у которых наблюдается кашель и / или затрудненное дыхание, с лихорадкой или без нее, пневмония диагностируется по наличию учащенного дыхания или втягивания нижней части грудной клетки, когда грудная клетка втягивается или втягивается во время вдоха (у здорового человека). человека, при вдохе грудь расширяется).Свистящее дыхание чаще встречается при вирусных инфекциях.
Очень тяжелобольные младенцы могут быть не в состоянии есть или пить, а также могут испытывать бессознательное состояние, переохлаждение и судороги.
Факторы риска
В то время как большинство здоровых детей могут бороться с инфекцией с помощью своей естественной защиты, дети с ослабленной иммунной системой подвергаются более высокому риску развития пневмонии. Иммунная система ребенка может быть ослаблена из-за недоедания или недоедания, особенно у младенцев, которые не находятся на исключительно грудном вскармливании.
Существующие ранее заболевания, такие как симптоматическая ВИЧ-инфекция и корь, также повышают риск заражения ребенка пневмонией.
Следующие факторы окружающей среды также повышают восприимчивость ребенка к пневмонии:
- Загрязнение воздуха внутри помещений, вызванное приготовлением пищи и обогревом с использованием топлива из биомассы (например, древесины или навоза)
- проживающих в многолюдных домах
- курение родителей.
Лечение
Пневмонию следует лечить антибиотиками.Антибиотик выбора — диспергируемые таблетки амоксициллина. В большинстве случаев пневмонии требуются пероральные антибиотики, которые часто назначают в поликлинике. Эти случаи также могут быть диагностированы и вылечены недорогими пероральными антибиотиками на уровне сообщества обученными медработниками. Госпитализация рекомендуется только в тяжелых случаях пневмонии.
Профилактика
Профилактика пневмонии у детей — важный компонент стратегии снижения детской смертности.Иммунизация против Hib, пневмококка, кори и коклюша (коклюша) является наиболее эффективным способом предотвращения пневмонии.
Адекватное питание является ключом к улучшению естественной защиты детей, начиная с исключительно грудного вскармливания в течение первых 6 месяцев жизни. Помимо того, что он эффективно предотвращает пневмонию, он также помогает сократить продолжительность болезни, если ребенок действительно заболеет.
Устранение факторов окружающей среды, таких как загрязнение воздуха в помещениях (например, путем обеспечения доступными по цене чистыми домашними печами) и поощрение хорошей гигиены в переполненных домах, также снижает количество детей, заболевших пневмонией.
Детям, инфицированным ВИЧ, ежедневно назначают антибиотик котримоксазол, чтобы снизить риск заражения пневмонией.
Хозяйственные затраты
Стоимость антибиотикотерапии для всех детей с пневмонией в 66 странах с отсчетом времени до 2015 года для выживания матерей, новорожденных и детей оценивается примерно в 109 миллионов долларов США в год. В стоимость входят антибиотики и диагностика для лечения пневмонии.
Ответ ВОЗ
Комплексный Глобальный план действий ВОЗ и ЮНИСЕФ по пневмонии и диарее (GAPPD) направлен на ускорение борьбы с пневмонией с помощью комбинации мероприятий по защите, профилактике и лечению пневмонии у детей с действиями по:
- защитить детей от пневмонии, включая содействие исключительно грудному вскармливанию и адекватному прикорму;
- предотвратить пневмонию с помощью вакцинации, мытья рук с мылом, снижения загрязнения воздуха в домашних условиях, профилактики ВИЧ и профилактики котримоксазолом для ВИЧ-инфицированных и подвергшихся воздействию детей детей;
- лечить пневмонию, уделяя особое внимание тому, чтобы каждый больной ребенок имел доступ к нужному виду помощи — будь то медицинский работник на уровне общины или в медицинском учреждении, если болезнь тяжелая, — и мог получить антибиотики и кислород, необходимый им для выздоровления;
Ряд стран, включая Бангладеш, Индию, Кению, Уганду и Замбию, разработали районные, государственные и национальные планы по активизации действий по борьбе с пневмонией и диареей.Многие другие включили конкретные меры по борьбе с диареей и пневмонией в свои национальные стратегии по охране здоровья детей и выживанию детей. Для многих стран повестка дня в области развития после достижения Целей развития тысячелетия прямо включала прекращение предотвратимой диареи и смертности от пневмонии в качестве приоритетного действия.
Внебольничная пневмония у младенцев и детей
1. Комитет по стандартам медицинской помощи Британского торакального общества. Рекомендации Британского торакального общества по ведению внебольничной пневмонии в детстве. Грудь .
2002; 57suppl 1: i1–24 ….
2. Мерфи Т.Ф.,
Хендерсон Ф.В.,
Клайд WA младший,
Кольер А.М.,
Денни Ф.В.
Пневмония: одиннадцатилетнее исследование педиатрической практики. Am J Epidemiol .
1981; 113: 12–21.
3. Йокинен С,
Хейсканен Л,
Ювонен Х,
Каллинен С,
Каркола К,
Корппи М,
и другие.
Заболеваемость внебольничной пневмонией среди населения четырех муниципалитетов восточной Финляндии. Am J Epidemiol .
1993; 137: 977–88.
4. Боски-Пинто С., Дебай М. Неофициальные консультации по эпидемиологическим оценкам здоровья детей. 11–12 июня 2001 г. Доступно онлайн 27 февраля 2004 г. по адресу: http://www.who.int/child-adolescent-health/New_Publications/Overview/Report_of_CHERG_meeting.htm.
5. Редд СК,
Vreuls R,
Метсинг М,
Мохобане PH,
Патрик Э,
Моти М.
Клинические признаки пневмонии у детей, находящихся в амбулаторном отделении больницы Лесото. Bull World Health Organ .
1994; 72: 113–8.
6. Ювен Т,
Мертсола Дж.,
Варис М,
Лейнонен М,
Меурман О,
Ройвайнен М,
и другие.
Этиология внебольничной пневмонии у 254 госпитализированных детей. Pediatr Infect Dis J .
2000; 19: 293–8.
7. Гастон Б.
Пневмония. Педиатр Ред. .
2002; 23: 132–40.
8. Макинтош К.
Внебольничная пневмония у детей. N Engl J Med .
2002; 346: 429–37.
9. Брэдли Дж. С.. Ведение внебольничной детской пневмонии в эпоху роста устойчивости к антибиотикам и конъюгированных вакцин. Pediatr Infect Dis J, 2002; 21: 592–8, 613–4.
10. Принципи Н,
Эспозито С.
Mycoplasma pneumoniae и Chlamydia pneumoniae вызывают заболевание нижних дыхательных путей у педиатрических пациентов. Curr Opin Infect Dis .
2002; 15: 295–300.
11. Хейсканен-Косма Т,
Корппи М,
Йокинен С,
Курки С,
Хейсканен Л,
Ювонен Х,
и другие.Этиология детской пневмонии: серологические результаты проспективного популяционного исследования. Pediatr Infect Dis J .
1998; 17: 986–91.
12. Марголис П,
Гадомский А.
Рациональное клиническое обследование. У этого младенца пневмония? JAMA .
1998. 279: 308–13.
13. Политика здравоохранения и программа клинической эффективности Медицинского центра детской больницы Цинциннати. Руководство по клинической практике, основанное на доказательствах. Внебольничная пневмония у детей от 60 дней до 17 лет.Доступ онлайн 27 февраля 2004 г. по адресу: http://www.cincinnatichildrens.org/NR/rdonlyres/E25BBF59-5EDD-4B75-A28F-24B6F6C35016/0/PneumoniaGL.pdf.
14. Всемирная организация здравоохранения. Политика в отношении основных лекарственных средств и лекарственных средств. Лекарства, применяемые при бактериальных инфекциях. Доступ онлайн 27 февраля 2004 г., по адресу: http://www.who.int/medicines/library/bacterial_model_pres/bacterial_content.shtml.
15. Руководящий комитет по руководству по клинической практике Альберты. Руководство по диагностике и ведению внебольничной пневмонии: педиатрия.2002. Доступно онлайн 1 июня 2004 г. по адресу: http://www.albertadoctors.org/bcm/ama/ama-website.nsf/AllDocSearch/87256DB000705C3F87256E0500553605/$File/PNEUMONIA_PEDIATRICS.PDF.
16. McCracken GH Jr.
Диагностика и лечение пневмонии у детей. Pediatr Infect Dis J .
2000; 19: 924–8.
17. Корппи М,
Хейсканен-Косма Т,
Лейнонен М,
Халонен П.
Определение антигенов и антител в этиологической диагностике респираторных инфекций у детей. Акта Педиатр .
1993; 82: 137–41.
18. Корппи М., Лейнонен М. Пневмококковые иммунные комплексы в диагностике инфекций нижних дыхательных путей у детей. Pediatr Infect Dis J1998; 17: 992–5.
19. Принципи Н,
Эспозито С.
Растущая роль Mycoplasma pneumoniae и Chlamydia pneumoniae в инфекциях дыхательных путей у детей. Ланцет Infect Dis .
2001; 1: 334–44.
20. Нохинек Х.,
Валкейла Э,
Лейнонен М,
Эскола Дж.Скорость оседания эритроцитов, количество лейкоцитов и С-реактивный белок сыворотки в оценке этиологического диагноза острых инфекций нижних дыхательных путей у детей. Pediatr Infect Dis J .
1995; 14: 484–90.
21. Эспозито С,
Bosis S,
Cavagna R,
Фаэлли Н,
Беглятти Э,
Маркизио П,
и другие.
Характеристика Streptococcus pneumoniae и атипичных бактериальных инфекций у детей 2–5 лет с внебольничной пневмонией. Клин Инфекция Дис .
2002; 35: 1345–52.
22. Корппи М,
Кекара О,
Хейсканен-Косма Т,
Соймакаллио С.
Сравнение рентгенологических данных и микробной этиологии детской пневмонии. Акта Педиатр .
1993; 82: 360–3.
23. Брэдли Дж. С., Нельсон Дж. Д.. 2002–2003 Карманный справочник Нельсона по детской антимикробной терапии. 15-е изд. Филадельфия: Липпинкотт, Уильямс и Уилкинс; 2002: 31–5.
24. Питер Г.Пневмония. В: Burg FD, Gellis SS, Kagan BM. Современная педиатрическая терапия Геллиса и Кагана. 16-е изд. Филадельфия: Сондерс; 1999: 32–5.
25. Фишер Дж. Э.,
Штайнер Ф,
Цукол F,
Бергер С,
Мартиньон L,
Боссарт В,
и другие.
Использование простой эвристики для целевого назначения макролидов детям с внебольничной пневмонией. Arch Pediatr Adolesc Med .
2002. 156: 1005–8.
26. Nelson JD.
Внебольничная пневмония у детей: рекомендации по лечению. Pediatr Infect Dis J .
2000; 19: 251–3.
27. Гибсон Н.А.,
Холлман А.С.,
Paton JY.
Значение рентгенологического наблюдения при детской пневмонии. BMJ .
1993; 307: 1117.
28. Heffelfinger JD,
Доуэлл С.Ф.,
Йоргенсен JH,
Клугман К.П.,
Мабры Л.Р.,
Мушер Д.М.,
и другие.
Ведение внебольничной пневмонии в эпоху пневмококковой резистентности: отчет терапевтической рабочей группы по лекарственно-устойчивому Streptococcus pneumoniae. Arch Intern Med .
2000; 160: 1399–408.
29. McCracken GH Jr.
Этиология и лечение пневмонии. Pediatr Infect Dis J .
2000; 19: 373–7.
30. Манделл Г.Л., Дуглас Р.Г., Беннетт Дж. Э., Долин Р. Манделл, Дуглас и принципы Беннета в отношении инфекционных заболеваний. 5-е изд. Филадельфия: Черчилль Ливингстон, 2000: 2416–7.
31. Черный S,
Шайнфилд H,
Пожарный Б,
Льюис Э,
Рэй П,
Хансен-младший,
и другие.Эффективность, безопасность и иммуногенность гептавалентной пневмококковой конъюгированной вакцины у детей. Группа Центра изучения вакцин Kaiser Permanente Северной Калифорнии. Pediatr Infect Dis J .
2000. 19: 187–95.
32. Черный SB,
Шайнфилд HR,
Линг С,
Хансен Дж.,
Пожарный Б,
Весна D,
и другие.
Эффективность гептавалентной пневмококковой конъюгированной вакцины у детей младше пяти лет для профилактики пневмонии. Pediatr Infect Dis J .
2002; 21: 810–5.
33. Линь пл.,
Майклс М.Г.,
Яноски Дж.,
Ортенцо М,
Вальд ER,
Мейсон Е.О. младший
Заболеваемость инвазивным пневмококком у детей в возрасте от 3 до 36 месяцев в педиатрическом центре третичного уровня через 2 года после лицензирования пневмококковой конъюгированной вакцины. Педиатрия .
2003; 1114 ч. 1: 896–9.
34. Уитни К.Г.,
Фарли ММ,
Хадлер Дж.
Харрисон LH,
Беннетт Н.М.,
Линфилд Р,
и другие.Снижение инвазивного пневмококкового заболевания после введения конъюгированной протеин-полисахаридной вакцины. N Engl J Med .
2003; 348: 1737–46.
35. Эскола Дж.,
Килпи Т,
Палму А,
Йокинен Дж.,
Хаапакоски Дж.,
Herva E,
и другие.
Эффективность пневмококковой конъюгированной вакцины против острого среднего отита. N Engl J Med .
2001; 344: 403–9.
36. Комитет по инфекционным болезням.Американская академия педиатрии. Снижение бремени гриппа у детей. Педиатрия .

 А также польза крахмала обусловлена способностью, активизировать формирование мышечной массы и питания нервных клеток.
А также польза крахмала обусловлена способностью, активизировать формирование мышечной массы и питания нервных клеток.
 05 г
05 г 1%
1% 1%
1% 6 мг
6 мг 053 мг
053 мг 1%
1% 01 г
01 г 009 г
009 г 019 г
019 г 024 г
024 г 009 г
009 г 016 г
016 г 1%
1%
 Интересно, что крахмал отделяется от нерастворимого белка в огромных центрифугах, а затем его тщательно промывают и высушивают для получения сухого пищевого продукта. Калорийность крахмала кукурузного немного выше картофельного крахмала и составляет 343 ккал на 100 граммов.
Интересно, что крахмал отделяется от нерастворимого белка в огромных центрифугах, а затем его тщательно промывают и высушивают для получения сухого пищевого продукта. Калорийность крахмала кукурузного немного выше картофельного крахмала и составляет 343 ккал на 100 граммов.
 Сколько грамм?
Сколько грамм? После этого полученная крупа еще раз измельчается, что дает возможность получить крахмальное молоко. Крахмал и нерастворимый белок разделяют в специализированных центрифугах. Чтобы получить готовый крахмал, порошок хорошенько стоит тщательно промыть и высушить.
После этого полученная крупа еще раз измельчается, что дает возможность получить крахмальное молоко. Крахмал и нерастворимый белок разделяют в специализированных центрифугах. Чтобы получить готовый крахмал, порошок хорошенько стоит тщательно промыть и высушить. При регулярном употреблении в ограниченных количествах можно заметить значительное снижение количества «плохого» холестерина. Кроме этого, кукурузный крахмал обладает способностью снижать сахар, что будет полезно для людей с диабетом.
При регулярном употреблении в ограниченных количествах можно заметить значительное снижение количества «плохого» холестерина. Кроме этого, кукурузный крахмал обладает способностью снижать сахар, что будет полезно для людей с диабетом.
 7 г
7 г 9%
9%
 Он вносит очень мало калорий и не содержит существенных или минимальных витаминов.Он оказывает минимальное влияние на ваше ежедневное питание.
Он вносит очень мало калорий и не содержит существенных или минимальных витаминов.Он оказывает минимальное влияние на ваше ежедневное питание. Исследования показывают, что он медленно всасывается в пищеварительной системе. Однако исследования также показали, что продукты с кукурузным крахмалом (например, тушеное мясо или пудинг) могут иметь высокий гликемический индекс.
Исследования показывают, что он медленно всасывается в пищеварительной системе. Однако исследования также показали, что продукты с кукурузным крахмалом (например, тушеное мясо или пудинг) могут иметь высокий гликемический индекс.

 В последнее время более широкое распространение получили загустители на основе жевательной резинки, но были некоторые опасения по поводу безопасности загустителей жевательной резинки, особенно для младенцев.
В последнее время более широкое распространение получили загустители на основе жевательной резинки, но были некоторые опасения по поводу безопасности загустителей жевательной резинки, особенно для младенцев.
 Кроме того, типичный потребитель вряд ли найдет кукурузный крахмал с высоким содержанием амилозы на полках магазинов. Они могут получить эти потенциальные преимущества только в том случае, если производители продуктов питания будут использовать его вместо кукурузного сиропа или кукурузного сиропа с высоким содержанием фруктозы в обработанных пищевых продуктах.
Кроме того, типичный потребитель вряд ли найдет кукурузный крахмал с высоким содержанием амилозы на полках магазинов. Они могут получить эти потенциальные преимущества только в том случае, если производители продуктов питания будут использовать его вместо кукурузного сиропа или кукурузного сиропа с высоким содержанием фруктозы в обработанных пищевых продуктах. Чистый кукурузный крахмал не содержит глютена и является обычным ингредиентом безглютеновых продуктов.
Чистый кукурузный крахмал не содержит глютена и является обычным ингредиентом безглютеновых продуктов.
 Некоторые потребители, которые стараются избегать генетически модифицированных (ГМО) продуктов, могут беспокоиться о продукте.
Некоторые потребители, которые стараются избегать генетически модифицированных (ГМО) продуктов, могут беспокоиться о продукте. Это один из многих загустителей с низким содержанием углеводов, которые можно использовать на кухне. Но кукурузный крахмал толще, поэтому используйте примерно одну столовую ложку кукурузного крахмала на каждые две столовые ложки муки, требуемые по рецепту.
Это один из многих загустителей с низким содержанием углеводов, которые можно использовать на кухне. Но кукурузный крахмал толще, поэтому используйте примерно одну столовую ложку кукурузного крахмала на каждые две столовые ложки муки, требуемые по рецепту.
 Кукурузный крахмал и мука содержат менее грамма жира на порцию в 30 грамм.
Кукурузный крахмал и мука содержат менее грамма жира на порцию в 30 грамм. Кукурузный крахмал почти не содержит необходимых витаминов и минералов.
Кукурузный крахмал почти не содержит необходимых витаминов и минералов. Все товарные знаки, авторские права и другие формы интеллектуальной собственности являются собственностью соответствующих владельцев.
Все товарные знаки, авторские права и другие формы интеллектуальной собственности являются собственностью соответствующих владельцев.
 ru
ru foodstuff.monoSaturated}} г-
foodstuff.monoSaturated}} г- 05g
05g 05g
05g на 100 г. Во время такого детокса из организма уходит лишняя жидкость, а вместе с ней соли и токсины, но учтите, что очищающий эффект довольно сильный, поэтому дольше трех дней сидеть на такой диете диетологи не рекомендуют.
на 100 г. Во время такого детокса из организма уходит лишняя жидкость, а вместе с ней соли и токсины, но учтите, что очищающий эффект довольно сильный, поэтому дольше трех дней сидеть на такой диете диетологи не рекомендуют. Постепенно, в течение 10 дней, соблюдайте определенные правила, чтобы закрепить полученный результат. Вот примерное меню на этот период:
Постепенно, в течение 10 дней, соблюдайте определенные правила, чтобы закрепить полученный результат. Вот примерное меню на этот период: Вот список противопоказаний к арбузной диете. В любом случае, если вы находитесь в группе риска, проконсультируйтесь со своим врачом и возможно, вы подберете более щадящий вариант детокса, например, всего один разгрузочный день.
Вот список противопоказаний к арбузной диете. В любом случае, если вы находитесь в группе риска, проконсультируйтесь со своим врачом и возможно, вы подберете более щадящий вариант детокса, например, всего один разгрузочный день. Все 3 дня вы должны есть только арбуз, иногда позволяя себе немного сушеного цельнозернового или ржаного хлеба. Количество арбуза, которое вы должны есть в день, зависит от вашего изначального веса, исходя из пропорции 1кг мякоти ягоды на 10кг вашего веса. А значит, если ваш вес составляет, к примеру, 70кг, то в день вы должны съесть 7кг мякоти арбуза за 6 приемов пищи. Так, при соблюдении арбузной диеты за 3 дня вы можете потерять до 3 кг веса. Не правда ли, звучит воодушевляюще?
Все 3 дня вы должны есть только арбуз, иногда позволяя себе немного сушеного цельнозернового или ржаного хлеба. Количество арбуза, которое вы должны есть в день, зависит от вашего изначального веса, исходя из пропорции 1кг мякоти ягоды на 10кг вашего веса. А значит, если ваш вес составляет, к примеру, 70кг, то в день вы должны съесть 7кг мякоти арбуза за 6 приемов пищи. Так, при соблюдении арбузной диеты за 3 дня вы можете потерять до 3 кг веса. Не правда ли, звучит воодушевляюще? Выходить из арбузной диеты на 3 дня нужно постепенно и лучше всего перекроить весь свой рацион с акцентом на здоровую и полезную пищу.
Выходить из арбузной диеты на 3 дня нужно постепенно и лучше всего перекроить весь свой рацион с акцентом на здоровую и полезную пищу. Возможно, этот продукт вам может надоесть, именно поэтому рекомендуемый срок соблюдения этой монодиеты — 3 дня.
Возможно, этот продукт вам может надоесть, именно поэтому рекомендуемый срок соблюдения этой монодиеты — 3 дня.
 При условии, что ты любишь арбузы, ты будешь терять лишние кило стремительно и без изнурительного голода.
При условии, что ты любишь арбузы, ты будешь терять лишние кило стремительно и без изнурительного голода. Существует несколько методик похудения на арбузе, предлагаем остановиться на наиболее безопасном, по мнению диетологов, варианте.
Существует несколько методик похудения на арбузе, предлагаем остановиться на наиболее безопасном, по мнению диетологов, варианте. Нельзя использовать такую методику людям с сахарным диабетом, при наличии камней в почках и забитых мочеточниках.
Нельзя использовать такую методику людям с сахарным диабетом, при наличии камней в почках и забитых мочеточниках.
 — И такие разгрузочные дни полезны не только для фигуры. Это отличная чистка всего организма, вы избавитесь от токсинов, песка, лишних солей, даже избытка холестерина, а заодно дадите неплохой «толчок» своему иммунитету.
— И такие разгрузочные дни полезны не только для фигуры. Это отличная чистка всего организма, вы избавитесь от токсинов, песка, лишних солей, даже избытка холестерина, а заодно дадите неплохой «толчок» своему иммунитету. В общем, держите себя в руках и не частите с разгрузочными днями, чтобы не заработать истощение при арбузной диете для похудения.
В общем, держите себя в руках и не частите с разгрузочными днями, чтобы не заработать истощение при арбузной диете для похудения. – Арбуз – прекрасный адсорбент, впитывающий в себя все вредные вещества. А через трещину могут попасть вредные бактерии. Если вы разрезали арбуз и увидели, что в одном месте мякоть темнее, и только потом обратили внимание, что помят или треснут бок, лучше всего такой арбуз детям не давать, даже с «чистого» бочка. Да и взрослым не рекомендуется. Мы все думаем – срежем попорченное, и можно спокойной есть. Но бактерии в сочной мякоти распространяются очень быстро. И самое меньшее, что может грозить – диарея.
– Арбуз – прекрасный адсорбент, впитывающий в себя все вредные вещества. А через трещину могут попасть вредные бактерии. Если вы разрезали арбуз и увидели, что в одном месте мякоть темнее, и только потом обратили внимание, что помят или треснут бок, лучше всего такой арбуз детям не давать, даже с «чистого» бочка. Да и взрослым не рекомендуется. Мы все думаем – срежем попорченное, и можно спокойной есть. Но бактерии в сочной мякоти распространяются очень быстро. И самое меньшее, что может грозить – диарея. У людей с проблемным ЖКТ чрезмерное потребление арбуза может вызвать диарею, а это значит — обезвоживание. В этом случае ягода окажет обратный от желаемого вами эффект.
У людей с проблемным ЖКТ чрезмерное потребление арбуза может вызвать диарею, а это значит — обезвоживание. В этом случае ягода окажет обратный от желаемого вами эффект. Частыми симптомами при его недостатке являются судороги конечностей, ощущение покалывания, слабость и утомляемость. А в запущенной форме дефицит магния может сказаться и на сердце: нарушения нервной проводимости в сочетании с плохим тонусом сосудов грозят аритмией и значительно увеличивают вероятность инфаркта. Поэтому людям с проблемным давлением особенно стоит обратить внимание на количество магния в своём питании. Полезен магний и почкам — он предотвращает образование камней и вообще уменьшает отложение солей в организме. И третье: магний считается отличным антидепрессантом. Если вы хандрите несколько дней подряд, плохо спите и не можете сконцентрироваться на рутинной работе, возможно, именно арбузная диета вернет вам силы и бодрость.
Частыми симптомами при его недостатке являются судороги конечностей, ощущение покалывания, слабость и утомляемость. А в запущенной форме дефицит магния может сказаться и на сердце: нарушения нервной проводимости в сочетании с плохим тонусом сосудов грозят аритмией и значительно увеличивают вероятность инфаркта. Поэтому людям с проблемным давлением особенно стоит обратить внимание на количество магния в своём питании. Полезен магний и почкам — он предотвращает образование камней и вообще уменьшает отложение солей в организме. И третье: магний считается отличным антидепрессантом. Если вы хандрите несколько дней подряд, плохо спите и не можете сконцентрироваться на рутинной работе, возможно, именно арбузная диета вернет вам силы и бодрость. По их данным, в мякоти арбуза содержится вещество цитруллин, который в процессе метаболизма превращается в аргинин и эффективно расширяет кровеносные сосуды. По этому действию арбуз оказался даже лучше, чем виагра.
По их данным, в мякоти арбуза содержится вещество цитруллин, который в процессе метаболизма превращается в аргинин и эффективно расширяет кровеносные сосуды. По этому действию арбуз оказался даже лучше, чем виагра.



 — Один раз в неделю, в сезон, есть только арбузы – обязательно будет польза для здоровья, и вес скинете. Хотя помните, что больше 2 килограммов сбрасывать за неделю вредно.
— Один раз в неделю, в сезон, есть только арбузы – обязательно будет польза для здоровья, и вес скинете. Хотя помните, что больше 2 килограммов сбрасывать за неделю вредно.
 Люди, страдающие диабетом первого типа, советуют некоторые источники, могут позволить себе до 800 г арбуза в сутки. Диабетикам же, относящимся ко второму типу, можно съесть до 300 г.
Люди, страдающие диабетом первого типа, советуют некоторые источники, могут позволить себе до 800 г арбуза в сутки. Диабетикам же, относящимся ко второму типу, можно съесть до 300 г. За это время вся лишняя жидкость покинет организм, вследствие чего вес уменьшится на 3-7 кг в зависимости от исходной массы тела. Соблюдение диеты более указанного срока может привести к серьезным проблемам со здоровьем.
За это время вся лишняя жидкость покинет организм, вследствие чего вес уменьшится на 3-7 кг в зависимости от исходной массы тела. Соблюдение диеты более указанного срока может привести к серьезным проблемам со здоровьем. Их нужно чередовать: завтрак – полосатая ягода, второй завтрак – кефир и т.д. На ночь – кефир.
Их нужно чередовать: завтрак – полосатая ягода, второй завтрак – кефир и т.д. На ночь – кефир. Белая мякоть улучшает микрофлору толстого кишечника и нормализует кишечное пищеварение.
Белая мякоть улучшает микрофлору толстого кишечника и нормализует кишечное пищеварение.
 Таким образом, существует бесчисленное множество людей, которые постоянно ищут эффективные уловки для похудения и доверяют неэффективным сборникам упражнений, тем самым подвергая опасности свое физическое здоровье и общее самочувствие.Идея быстрой потери веса без усилий распространяется через манипулирование сообщениями и статьями в социальных сетях с неподтвержденными утверждениями. Но когда дело касается вашего здоровья, крайне важно провести тщательное исследование. Сегодня вы можете узнать обо всех рисках и преимуществах детоксикации с арбузом. Поэтому решайте сами, крутить вам или нет. Давайте начнем.
Таким образом, существует бесчисленное множество людей, которые постоянно ищут эффективные уловки для похудения и доверяют неэффективным сборникам упражнений, тем самым подвергая опасности свое физическое здоровье и общее самочувствие.Идея быстрой потери веса без усилий распространяется через манипулирование сообщениями и статьями в социальных сетях с неподтвержденными утверждениями. Но когда дело касается вашего здоровья, крайне важно провести тщательное исследование. Сегодня вы можете узнать обо всех рисках и преимуществах детоксикации с арбузом. Поэтому решайте сами, крутить вам или нет. Давайте начнем.
 Например, он может снизить риск сердечных заболеваний, улучшить пищеварение и обладает противовоспалительным действием. Он низкокалорийный, а содержание клетчатки помогает вам дольше чувствовать сытость (4). Согласно некоторым исследованиям, он также помогает уменьшить болезненность мышц (1). Однако его детоксицирующий эффект не имеет научного обоснования и вряд ли поможет вам похудеть в долгосрочной перспективе.Кроме того, такой детокс несет определенные риски для вашего здоровья.
Например, он может снизить риск сердечных заболеваний, улучшить пищеварение и обладает противовоспалительным действием. Он низкокалорийный, а содержание клетчатки помогает вам дольше чувствовать сытость (4). Согласно некоторым исследованиям, он также помогает уменьшить болезненность мышц (1). Однако его детоксицирующий эффект не имеет научного обоснования и вряд ли поможет вам похудеть в долгосрочной перспективе.Кроме того, такой детокс несет определенные риски для вашего здоровья. Убедитесь, что ваш рацион сбалансирован и содержит все необходимые питательные вещества (2). Также важно избавиться от вредных привычек, получить достаточно качественного сна и снизить уровень стресса и беспокойства. Все эти простые советы помогут безопасно получить желаемый результат.
Убедитесь, что ваш рацион сбалансирован и содержит все необходимые питательные вещества (2). Также важно избавиться от вредных привычек, получить достаточно качественного сна и снизить уровень стресса и беспокойства. Все эти простые советы помогут безопасно получить желаемый результат.
 Он не заменяет профессиональный совет или помощь, и на него нельзя полагаться при принятии каких-либо решений. Любые действия, которые вы предпринимаете в отношении информации, представленной в этой статье, строго на ваш страх и риск и ответственность!
Он не заменяет профессиональный совет или помощь, и на него нельзя полагаться при принятии каких-либо решений. Любые действия, которые вы предпринимаете в отношении информации, представленной в этой статье, строго на ваш страх и риск и ответственность! .greetings..greetings, Everybody! Я надеюсь, у тебя отличный день! Хорошо, многие из вас, кто следит за моими страницами в социальных сетях: facebook (All Things O’Natural ) и Instagram (@Team_ATON), возможно, видели и читали мои посты о трехдневном детоксе с арбузом, который я начал в начале прошлой недели. Я был очень взволнован, когда увидел сообщения двух красивых натуралистов, которые постоянно придерживаются здоровой натуральной и органической пищи, поэтому мне захотелось побаловать себя. И .. Я хотел поделиться с вами, ребята, как я прошел трехдневный Детокс и мои результаты.Если вы что-то знаете обо мне, я стараюсь как можно больше помнить о том, что я кладу на свои волосы, кожу и внутренности. Конечно, я верю в баланс, поскольку я трачу деньги, и поэтому важно, чтобы я дал своему храму передышку, и этот детокс был отличным способом сделать это. Как всегда, я надеюсь, что эта информация будет очень полезной.
.greetings..greetings, Everybody! Я надеюсь, у тебя отличный день! Хорошо, многие из вас, кто следит за моими страницами в социальных сетях: facebook (All Things O’Natural ) и Instagram (@Team_ATON), возможно, видели и читали мои посты о трехдневном детоксе с арбузом, который я начал в начале прошлой недели. Я был очень взволнован, когда увидел сообщения двух красивых натуралистов, которые постоянно придерживаются здоровой натуральной и органической пищи, поэтому мне захотелось побаловать себя. И .. Я хотел поделиться с вами, ребята, как я прошел трехдневный Детокс и мои результаты.Если вы что-то знаете обо мне, я стараюсь как можно больше помнить о том, что я кладу на свои волосы, кожу и внутренности. Конечно, я верю в баланс, поскольку я трачу деньги, и поэтому важно, чтобы я дал своему храму передышку, и этот детокс был отличным способом сделать это. Как всегда, я надеюсь, что эта информация будет очень полезной. В этом есть смысл, потому что во время детоксикации вы останавливаете приток вещей, которые в первую очередь заставили вас нуждаться в детоксикации.Исключив сахар, кофеин, трансжиры, насыщенные жиры и заменив их свежими фруктами и овощами, вы получите естественный прилив энергии без каких-либо последствий. Во время любой программы детоксикации жизненно важно поддерживать высокий уровень гидратации, и это также может быть источником увеличения энергии, если вы обычно не получаете достаточно воды в течение дня.
В этом есть смысл, потому что во время детоксикации вы останавливаете приток вещей, которые в первую очередь заставили вас нуждаться в детоксикации.Исключив сахар, кофеин, трансжиры, насыщенные жиры и заменив их свежими фруктами и овощами, вы получите естественный прилив энергии без каких-либо последствий. Во время любой программы детоксикации жизненно важно поддерживать высокий уровень гидратации, и это также может быть источником увеличения энергии, если вы обычно не получаете достаточно воды в течение дня. Придерживайтесь фруктов и овощей даже после завершения программы детоксикации — это хороший способ сохранить движение. Поскольку мы так много пьем во время детоксикации, мы избавляем наш организм от неприятных отходов от мертвой пищи (обработанной), сахара (обработанного), вредных химикатов из продуктов и т. Д.
Придерживайтесь фруктов и овощей даже после завершения программы детоксикации — это хороший способ сохранить движение. Поскольку мы так много пьем во время детоксикации, мы избавляем наш организм от неприятных отходов от мертвой пищи (обработанной), сахара (обработанного), вредных химикатов из продуктов и т. Д. За потреби скористайтеся підручником і додатко-вими джерелами інформації.
За потреби скористайтеся підручником і додатко-вими джерелами інформації.
 1 будинки, і дороги, і ліси, і перелоги все, що видно навкруги. (В. Лучук.)
1 будинки, і дороги, і ліси, і перелоги все, що видно навкруги. (В. Лучук.)

 І хоть кажуть що в них не має поживних речовин, але зате їх смак не порівняти ні з чим. Як цікаво спостерігати за лісовими тваринами які готуються до зими. Маленька білочка носить до своєї нірки різні запаси їжі: ягоди, гриби, горіхи. Багато тварин впадають у сплячку, наприклад ведмідь і борсук, але на відмінну від інших, їхній сон чутливий, вони можуть прокидатися. Озерні жаби зариваються в мул на дні водойм
І хоть кажуть що в них не має поживних речовин, але зате їх смак не порівняти ні з чим. Як цікаво спостерігати за лісовими тваринами які готуються до зими. Маленька білочка носить до своєї нірки різні запаси їжі: ягоди, гриби, горіхи. Багато тварин впадають у сплячку, наприклад ведмідь і борсук, але на відмінну від інших, їхній сон чутливий, вони можуть прокидатися. Озерні жаби зариваються в мул на дні водойм
 Але всі пропускають ці чудові моменти, коли по дорозі в школу багряне листя шумить під ногами, ще не морозний, але прохолодний вітер дме в обличчя, а рідкісні крапельки дощу капають на одяг, волосся та рюкзак.
Але всі пропускають ці чудові моменти, коли по дорозі в школу багряне листя шумить під ногами, ще не морозний, але прохолодний вітер дме в обличчя, а рідкісні крапельки дощу капають на одяг, волосся та рюкзак. Люди насолоджуються яскравими сонячними днями, якщо вони в селі або на морі. Вони купаються і плавають, ловлять рибу, катаються на човнах. Повітря свіже, і дихати легко.
Люди насолоджуються яскравими сонячними днями, якщо вони в селі або на морі. Вони купаються і плавають, ловлять рибу, катаються на човнах. Повітря свіже, і дихати легко.
 А ще влітку обов’язково кудись їдеш: до табору відпочинку, до родичів у село, на море. Багато гуляєш надворі, спілкуєшся з великою кількістю людей, знаходиш нових друзів.
А ще влітку обов’язково кудись їдеш: до табору відпочинку, до родичів у село, на море. Багато гуляєш надворі, спілкуєшся з великою кількістю людей, знаходиш нових друзів. Ми розповідаємо один одному, хто як провів літо. Саме за все це я і люблю осінь.
Ми розповідаємо один одному, хто як провів літо. Саме за все це я і люблю осінь.
 / 10 февр. г., твір на тему моя улюблена пора року зима. класс английский язык ответов 1. руслан / 29 июля г., твір на тему моя улюблена пора року — зима. класс английский язык ответов 1. Vlad / 01 мая г., Данный вопрос относится к разделу «» классов.
/ 10 февр. г., твір на тему моя улюблена пора року зима. класс английский язык ответов 1. руслан / 29 июля г., твір на тему моя улюблена пора року — зима. класс английский язык ответов 1. Vlad / 01 мая г., Данный вопрос относится к разделу «» классов. З безсполучними. Текст міркування на тему моя улюблена пора року зима. Добро пожаловать на сайт Правильные Ответы и Решения. Обратная связь. От создателей Книжной Библиотеки greenpark63.ru Топік на тему My summer holidays англійською мовою з перекладом — Мої літні канікули твір з англійської. Зміна місяців нагадує нове маленьке життя, коли можна все почати спочатку.
З безсполучними. Текст міркування на тему моя улюблена пора року зима. Добро пожаловать на сайт Правильные Ответы и Решения. Обратная связь. От создателей Книжной Библиотеки greenpark63.ru Топік на тему My summer holidays англійською мовою з перекладом — Мої літні канікули твір з англійської. Зміна місяців нагадує нове маленьке життя, коли можна все почати спочатку. Но все же один из таких прекрасных дней запомнился мне больше других, так как он, пожалуй, был лучшим в прошлом году. Читать полностью>>>.
Но все же один из таких прекрасных дней запомнился мне больше других, так как он, пожалуй, был лучшим в прошлом году. Читать полностью>>>. Скажи яка пора року твоя улюблена і чому на англійській. Скажи яка пора року твоя улюблена і чому на англійській. Текст на англійській мові «моя улюблена зірка»,слів. Моя улюблена ТВ програма на англійській мові.
Скажи яка пора року твоя улюблена і чому на англійській. Скажи яка пора року твоя улюблена і чому на англійській. Текст на англійській мові «моя улюблена зірка»,слів. Моя улюблена ТВ програма на англійській мові. Ми підготували для вас приклади творів про літо та літній відпочинок. Обирайте текст твору на вільну тему.
Ми підготували для вас приклади творів про літо та літній відпочинок. Обирайте текст твору на вільну тему.
 Було дуже весело кататися на водних гірках. А ще я був у зоопарку і дивився на різних тварин. Мені там дуже сподобалося. Затока – красиве курортне місто. У серпні я був вдома, готувався до нового навчального року, читав книги та з нетерпінням чекав 1 вересня, щоб знову побачити своїх шкільних друзів.
Було дуже весело кататися на водних гірках. А ще я був у зоопарку і дивився на різних тварин. Мені там дуже сподобалося. Затока – красиве курортне місто. У серпні я був вдома, готувався до нового навчального року, читав книги та з нетерпінням чекав 1 вересня, щоб знову побачити своїх шкільних друзів. Завжди чекаю літньої пори з нетерпінням.
Завжди чекаю літньої пори з нетерпінням. Ми з батьками вихідними обов’язково їдемо на річку.
Ми з батьками вихідними обов’язково їдемо на річку. Море влітку завжди такого казкового, фантастичного кольору. І накупатися вдосталь неможливо, весь час хочеться ще і ще. На літніх канікулах можна грати в різні спортивні ігри: футбол, волейбол. Можна просто ходити та милуватися красою літа, як цвітуть дерева та квіти. Влітку багато людей весело проводять час.
Море влітку завжди такого казкового, фантастичного кольору. І накупатися вдосталь неможливо, весь час хочеться ще і ще. На літніх канікулах можна грати в різні спортивні ігри: футбол, волейбол. Можна просто ходити та милуватися красою літа, як цвітуть дерева та квіти. Влітку багато людей весело проводять час. Однак найбільше мені подобається гуляти в компанії друзів, базікати та милуватися літніми барвами.
Однак найбільше мені подобається гуляти в компанії друзів, базікати та милуватися літніми барвами. Сподіваюся, навчальний рік буде настільки ж приємний і продуктивний.
Сподіваюся, навчальний рік буде настільки ж приємний і продуктивний. І навіть дощ влітку – теплий і ласкавий. Під шатром низьких хмар повітря стає гарячим. Прохолодні краплі дощу змивають пил з доріг і листя. Літо – яскраве, різнобарвне… червень не схожий на серпень, і у липні є чим порадувати око. Високе чисте небо, тепла прозора вода річок, стиглі фрукти, насичені кольори навколо – немає на світі людини, яка б не любила літа!
І навіть дощ влітку – теплий і ласкавий. Під шатром низьких хмар повітря стає гарячим. Прохолодні краплі дощу змивають пил з доріг і листя. Літо – яскраве, різнобарвне… червень не схожий на серпень, і у липні є чим порадувати око. Високе чисте небо, тепла прозора вода річок, стиглі фрукти, насичені кольори навколо – немає на світі людини, яка б не любила літа!
 Сто
годы спустя негр все еще томится в углах американского общества и находит
сам изгнанник на своей земле.Итак, мы пришли сюда сегодня, чтобы инсценировать позорное
условие.
Сто
годы спустя негр все еще томится в углах американского общества и находит
сам изгнанник на своей земле.Итак, мы пришли сюда сегодня, чтобы инсценировать позорное
условие. Итак, мы пришли, чтобы обналичить этот чек, чек, который нам выдадут по требованию.
богатство свободы и надежность правосудия.
Итак, мы пришли, чтобы обналичить этот чек, чек, который нам выдадут по требованию.
богатство свободы и надежность правосудия. И в Америке не будет ни покоя, ни покоя, пока негру не дадут свое
права гражданства. Вихри восстания будут и дальше сотрясать основы нашей
нация, пока не наступит светлый день справедливости.
И в Америке не будет ни покоя, ни покоя, пока негру не дадут свое
права гражданства. Вихри восстания будут и дальше сотрясать основы нашей
нация, пока не наступит светлый день справедливости. И они осознали, что их свобода неразрывно связана
к нашей свободе.
И они осознали, что их свобода неразрывно связана
к нашей свободе. Нет, нет, мы не удовлетворены, и мы не будем удовлетворены, пока «справедливость не рухнет, как
воды и праведность, как поток могучий «. 1
Нет, нет, мы не удовлетворены, и мы не будем удовлетворены, пока «справедливость не рухнет, как
воды и праведность, как поток могучий «. 1  Это мечта, глубоко укоренившаяся в американских
мечтать.
Это мечта, глубоко укоренившаяся в американских
мечтать.

 Обновление : Мартин Лютер Кинг-младший, исследования и образование
В Институте Стэнфордского университета есть аудиозапись всего выступления. здесь.
Обновление : Мартин Лютер Кинг-младший, исследования и образование
В Институте Стэнфордского университета есть аудиозапись всего выступления. здесь. org
org Они также приносят видения авторов песен, размышляющих о потерянной любви и разбитых сердцах, покрытых рубцовой тканью, и произведениях Дж.Р.Р. Толкин.
Они также приносят видения авторов песен, размышляющих о потерянной любви и разбитых сердцах, покрытых рубцовой тканью, и произведениях Дж.Р.Р. Толкин. Герои песни Рэя Дэвиса с нетерпением ждут, когда по выходным будут поджариваться, чистить листья, есть ростбиф и смотреть Автономный сингл, выпущенный между альбомом Something Else 1967 года выпуска Kinks и альбомом The Kinks Are the Village Green Preservation Society 1968 года, объединяет эстетику обоих альбомов. Даже Дэйву Дэвису он нравится: «Я играл через «Осенний альманах» [недавно], и это феноменальная запись.Вы можете понять, почему это длилось так долго », — сказал он Yahoo! в 2015 году.
Герои песни Рэя Дэвиса с нетерпением ждут, когда по выходным будут поджариваться, чистить листья, есть ростбиф и смотреть Автономный сингл, выпущенный между альбомом Something Else 1967 года выпуска Kinks и альбомом The Kinks Are the Village Green Preservation Society 1968 года, объединяет эстетику обоих альбомов. Даже Дэйву Дэвису он нравится: «Я играл через «Осенний альманах» [недавно], и это феноменальная запись.Вы можете понять, почему это длилось так долго », — сказал он Yahoo! в 2015 году. Песня грохочет, как шторм в конце августа (по слухам, Джон Бонэм отбивает бит в пластиковом ведре для мусора), но акустическое бренчание и электрическая свинца Джимми Пейджа вызывают очарование начала октября.
Песня грохочет, как шторм в конце августа (по слухам, Джон Бонэм отбивает бит в пластиковом ведре для мусора), но акустическое бренчание и электрическая свинца Джимми Пейджа вызывают очарование начала октября. Со второй стороны отеля Morrison 1970-х годов это приятная, но второстепенная трасса Дорз. Тем не менее, это, вероятно, отличный саундтрек для путешествия по пейоту.
Со второй стороны отеля Morrison 1970-х годов это приятная, но второстепенная трасса Дорз. Тем не менее, это, вероятно, отличный саундтрек для путешествия по пейоту. Для приятного поворота мелодии раскрутите версию Bangles из Different Light 1986 года.
Для приятного поворота мелодии раскрутите версию Bangles из Different Light 1986 года. Даже когда она поет о «серых днях», все равно остается тепло.
Даже когда она поет о «серых днях», все равно остается тепло.
 » Знаешь, что еще недосягаемо? Бывший Хенли. Наклейка Deadhead на кадиллаке говорит ему не делать этого » Оглядываясь назад, эти дни ушли навсегда — это чувство вызвано интроспективными гитарными линиями Кэмпбелла и жалобным голосом певца Eagles.
» Знаешь, что еще недосягаемо? Бывший Хенли. Наклейка Deadhead на кадиллаке говорит ему не делать этого » Оглядываясь назад, эти дни ушли навсегда — это чувство вызвано интроспективными гитарными линиями Кэмпбелла и жалобным голосом певца Eagles. Найти проверенные рецепты и рекомендации по приготовлению вы можете в блоге Metro.
Найти проверенные рецепты и рекомендации по приготовлению вы можете в блоге Metro.  Исключением являются ситуации, когда человек не переносит лактозу — но таким людям противопоказаны любые молочные продукты.
Исключением являются ситуации, когда человек не переносит лактозу — но таким людям противопоказаны любые молочные продукты. Вот почему этот напиток так нравится всем, кто любит разнообразие и доверяет только тому, что приносит ощутимую пользу.
Вот почему этот напиток так нравится всем, кто любит разнообразие и доверяет только тому, что приносит ощутимую пользу.
 Еще в молоке достаточно протеина, который является строительным материалом наших мышц. Регулярное употребление молока позволяет повысить выносливость и компенсировать израсходованные калории во время физических нагрузок.
Еще в молоке достаточно протеина, который является строительным материалом наших мышц. Регулярное употребление молока позволяет повысить выносливость и компенсировать израсходованные калории во время физических нагрузок.
 Запах коктейля должен быть исключительно молочным. Нередко добавляют в него немного ванили.
Запах коктейля должен быть исключительно молочным. Нередко добавляют в него немного ванили. Высоту полета вашей фантазии никто не ограничивает.
Высоту полета вашей фантазии никто не ограничивает.
 Он калориен, но при этом в нем мало жиров. Коктейль богат микроэлементами, белками, минералами и витаминами, поэтому он идеален для завтрака или полдника ребенка. И, конечно, он станет гвоздем программы в веселой компании друзей твоего отпрыска! Причем неважно, будет это празднование дня рождения или детвора просто решит переждать дождь у вас дома.
Он калориен, но при этом в нем мало жиров. Коктейль богат микроэлементами, белками, минералами и витаминами, поэтому он идеален для завтрака или полдника ребенка. И, конечно, он станет гвоздем программы в веселой компании друзей твоего отпрыска! Причем неважно, будет это празднование дня рождения или детвора просто решит переждать дождь у вас дома. Выбирая в магазине основу для милкшейка, отдай предпочтение пастеризованному: по сравнению со стерилизованным в нем остается больше полезных веществ. Но учти: срок хранения пакетика – всего 2-3 дня. Продукт для детского коктейля должен быть натуральным (а не молочным напитком из порошка) и иметь жирность 3,2%. Если у твоего малыша лактозная непереносимость, не спеши расстраиваться – он не останется без сладкого! Обычное молоко можно заменить соевым, низколактозным или йогуртом без наполнителя. Но какой бы продукт ты ни взяла, запомни главное правило милкшейка – основа для коктейля должна быть холодной. Теплое молоко плохо взбивается и не получается густым и воздушным, поэтому перед приготовлением обязательно подержи его в холодильнике и добавь в него мороженое – это еще один важный ингредиент милкшейка. Желательно, чтобы ты купила как можно более натуральное лакомство, – сегодня это большая проблема, ведь большинство продающихся у нас эскимо и вафельных стаканчиков сделаны на основе пальмового масла.
Выбирая в магазине основу для милкшейка, отдай предпочтение пастеризованному: по сравнению со стерилизованным в нем остается больше полезных веществ. Но учти: срок хранения пакетика – всего 2-3 дня. Продукт для детского коктейля должен быть натуральным (а не молочным напитком из порошка) и иметь жирность 3,2%. Если у твоего малыша лактозная непереносимость, не спеши расстраиваться – он не останется без сладкого! Обычное молоко можно заменить соевым, низколактозным или йогуртом без наполнителя. Но какой бы продукт ты ни взяла, запомни главное правило милкшейка – основа для коктейля должна быть холодной. Теплое молоко плохо взбивается и не получается густым и воздушным, поэтому перед приготовлением обязательно подержи его в холодильнике и добавь в него мороженое – это еще один важный ингредиент милкшейка. Желательно, чтобы ты купила как можно более натуральное лакомство, – сегодня это большая проблема, ведь большинство продающихся у нас эскимо и вафельных стаканчиков сделаны на основе пальмового масла. Признаками молочного продукта будут знак ГОСТа на этикетке и название «пломбир» или «сливочное». Магазинный сорбет лучше не использовать (в нем много «химии»), а вот натуральный домашний из фруктового сока – пожалуйста.
Признаками молочного продукта будут знак ГОСТа на этикетке и название «пломбир» или «сливочное». Магазинный сорбет лучше не использовать (в нем много «химии»), а вот натуральный домашний из фруктового сока – пожалуйста.  В целях экономии времени можешь использовать готовое плодово-ягодное питание из баночек – многие экзотические фрукты привозят к нам незрелыми и не очень качественными, а производители детского пюре гарантируют безопасность.
В целях экономии времени можешь использовать готовое плодово-ягодное питание из баночек – многие экзотические фрукты привозят к нам незрелыми и не очень качественными, а производители детского пюре гарантируют безопасность. В отдельную глубокую тарелку помести яичный белок. Затем возьми высокие стаканы и окунай их края по очереди сначала в белок, а затем в цветной сахар – получится веселая и вкусная окантовка. Разлив напиток, можешь сделать на каждой порции красивую «шапку» из взбитых сливок и украсить ее свежими ягодами, например черникой или ежевикой. На сам стакан насади разрезанную пополам клубничку и не забудь про разноцветные (обязательно толстые) трубочки.
В отдельную глубокую тарелку помести яичный белок. Затем возьми высокие стаканы и окунай их края по очереди сначала в белок, а затем в цветной сахар – получится веселая и вкусная окантовка. Разлив напиток, можешь сделать на каждой порции красивую «шапку» из взбитых сливок и украсить ее свежими ягодами, например черникой или ежевикой. На сам стакан насади разрезанную пополам клубничку и не забудь про разноцветные (обязательно толстые) трубочки. 


 Перемены, происходящие с ребенком может заметить внимательный родитель: блеск глаз, улыбка полная тайны, а взгляд – загадки. Как же быть в такой непростой ситуации?
Перемены, происходящие с ребенком может заметить внимательный родитель: блеск глаз, улыбка полная тайны, а взгляд – загадки. Как же быть в такой непростой ситуации? Тоже самое касается и девочек, им следует понять, что ухаживания нужно принимать достойно, а не лупить мальчика книгой по голове.
Тоже самое касается и девочек, им следует понять, что ухаживания нужно принимать достойно, а не лупить мальчика книгой по голове. Не всегда он хочет что-то менять в своей жизни, но новая роль подталкивает его к этим переменам.
Не всегда он хочет что-то менять в своей жизни, но новая роль подталкивает его к этим переменам. Если у вас активный мальчик, то нужно после школы его занять в спортивной секции, бассейне, девочкам хорошо подойдет хореография.
Если у вас активный мальчик, то нужно после школы его занять в спортивной секции, бассейне, девочкам хорошо подойдет хореография. Данный период характеризует увеличение объема памяти, устойчивости внимания, поэтому воспитание включает в себя совместное чтение энциклопедий, просмотра развивающих передач, причем важно это делать вместе.
Данный период характеризует увеличение объема памяти, устойчивости внимания, поэтому воспитание включает в себя совместное чтение энциклопедий, просмотра развивающих передач, причем важно это делать вместе.

 Все типы семей могут быть хорошими;
Все типы семей могут быть хорошими; Вы говорите: «Кто хочет первым рассказать нам о чем-нибудь хорошем, что случилось сегодня?»
Вы говорите: «Кто хочет первым рассказать нам о чем-нибудь хорошем, что случилось сегодня?»







 Он рисовал отдельно или себя, или отца, не понимая, что на рисунке должны быть и мать, и старшая сестра. Не мог он также выбрать в игре и роль отца или матери и стать в ней самим собой. Невозможность идентификации с отцом и его низкий авторитет были вызваны тем, что отец постоянно приходил домой навеселе и сразу укладывался спать. Он относился к мужчинам, «живущим за шкафом», — незаметным, тихим, отключенным от проблем семьи и не участвующим в воспитании детей.
Он рисовал отдельно или себя, или отца, не понимая, что на рисунке должны быть и мать, и старшая сестра. Не мог он также выбрать в игре и роль отца или матери и стать в ней самим собой. Невозможность идентификации с отцом и его низкий авторитет были вызваны тем, что отец постоянно приходил домой навеселе и сразу укладывался спать. Он относился к мужчинам, «живущим за шкафом», — незаметным, тихим, отключенным от проблем семьи и не участвующим в воспитании детей./tantrum-5709c4925f9b5814080fff17.jpg)
 И мамочка могла отводить и встречать из садика старшего в то время, когда малыш спал дома. Кроме того, вечером, после того, как младенец засыпал, она могла заниматься домашними делами: готовить, стирать, гладить. Трудно, но возможно. Бабушки, конечно, были, но они не помогали, мотивируя это тем, что сильная женщина — справится. И она справилась.
И мамочка могла отводить и встречать из садика старшего в то время, когда малыш спал дома. Кроме того, вечером, после того, как младенец засыпал, она могла заниматься домашними делами: готовить, стирать, гладить. Трудно, но возможно. Бабушки, конечно, были, но они не помогали, мотивируя это тем, что сильная женщина — справится. И она справилась. Если у вас есть балкон – замечательно! Ставим коляску на балкон, а сами занимаемся другими делами. Так поступала одна женщина, у которой муж был дальнобойщиком. Одежду, коляски, кроватки и другие необходимые для детей вещи можно просить отдать даром, размещая объявления в газетах и социальных сетях. Попробуйте найти надомную работу. Можно немного подрабатывать, когда дети спят.
Если у вас есть балкон – замечательно! Ставим коляску на балкон, а сами занимаемся другими делами. Так поступала одна женщина, у которой муж был дальнобойщиком. Одежду, коляски, кроватки и другие необходимые для детей вещи можно просить отдать даром, размещая объявления в газетах и социальных сетях. Попробуйте найти надомную работу. Можно немного подрабатывать, когда дети спят. Некоторые выбирают путь одиночки.
Некоторые выбирают путь одиночки. Детей трудно обмануть — я видела, что они просто живут по накатанной. Как родственники, как близкие, но не как страстно любящие друг друга люди.
Детей трудно обмануть — я видела, что они просто живут по накатанной. Как родственники, как близкие, но не как страстно любящие друг друга люди. Я поняла, что мой муж не готов к ответственности за ребенка в полной мере. Наши зоны действий разделились: я принимала абсолютно все решения касательно ребенка, потому что «ты мать, ты лучше знаешь». Роль отца свелась к тому, чтобы заработать денег. Не лучшее распределение ролей.
Я поняла, что мой муж не готов к ответственности за ребенка в полной мере. Наши зоны действий разделились: я принимала абсолютно все решения касательно ребенка, потому что «ты мать, ты лучше знаешь». Роль отца свелась к тому, чтобы заработать денег. Не лучшее распределение ролей. Абсолютно всем бытом занимаюсь я сама. Зачем мне муж? Починить машину? Я нашла хорошего мастера, мужу некогда этим заниматься, он на работе. Уборку в квартире сделать? Он и раньше никогда в этом не участвовал. Ужин приготовить? Он не умеет. Стиральную машину включить? Он мне звонит, чтоб узнать, на какую кнопку нажать. Батарейку в игрушке поменять? Я сама отвертки для этого купила.
Абсолютно всем бытом занимаюсь я сама. Зачем мне муж? Починить машину? Я нашла хорошего мастера, мужу некогда этим заниматься, он на работе. Уборку в квартире сделать? Он и раньше никогда в этом не участвовал. Ужин приготовить? Он не умеет. Стиральную машину включить? Он мне звонит, чтоб узнать, на какую кнопку нажать. Батарейку в игрушке поменять? Я сама отвертки для этого купила. Мы вообще более уязвимы.
Мы вообще более уязвимы. Сейчас я рассчитываю только на себя. Это не добавляет легкости, но я понимала, что так будет.
Сейчас я рассчитываю только на себя. Это не добавляет легкости, но я понимала, что так будет. Поэтому рано или поздно встает вопрос о том, не съехаться ли нам. Нет, не съехаться.
Поэтому рано или поздно встает вопрос о том, не съехаться ли нам. Нет, не съехаться. Да и вообще еда у меня то недосол, то пересол то пресная то еще какая. Дома постоянно бардак — игрушки , одежки детские, на столе документов куча неразобранных по полочкам. Он прямо мне на днях сказал что я его не устраиваю как жена, как хозяйка и тд. Сейчас в разговорах он все чаще намекаетт на то что «придется учиться жить одной», что он нам не (мне не нужен и что если с ним что то произойдет то я и не заплачу) нужен. С издевкой говорит что «бабы мне не нужны, буду жить в свое удовольствие направо и налево и плодить детей — типо не сотрется», а я «кому ты нужна будешь старая, злая, жадная (в плане секса) сейчас куча молодых, а у тебя еще и два прицепа (ребенка)». Я: потеряла уверенность в себе (больше под его натиском), не уродина, не толстушка, жесткая, жестокая и злая (тоже наверно больше его слова меня к этому склоняют), не хочу о нем заботиться — просыпаться в 6 утра чтоб к 7ми ему готовить каждый день что то вкусненькое, не хочу потакать его прихотям как его мама(она хорошая женщина и я ее люблю и олна вроде тоже меня любит и понимает как мне с ним тяжело — у нее муж такой же — мой свекор — тоже хороший человек но иногда бывает невыносимым и капризным) тем более что мне приходится несколько раз ночью кормить малышку грудью — и иногда меня это так выматывает что проснуться готовить завтрак ему я не могу.
Да и вообще еда у меня то недосол, то пересол то пресная то еще какая. Дома постоянно бардак — игрушки , одежки детские, на столе документов куча неразобранных по полочкам. Он прямо мне на днях сказал что я его не устраиваю как жена, как хозяйка и тд. Сейчас в разговорах он все чаще намекаетт на то что «придется учиться жить одной», что он нам не (мне не нужен и что если с ним что то произойдет то я и не заплачу) нужен. С издевкой говорит что «бабы мне не нужны, буду жить в свое удовольствие направо и налево и плодить детей — типо не сотрется», а я «кому ты нужна будешь старая, злая, жадная (в плане секса) сейчас куча молодых, а у тебя еще и два прицепа (ребенка)». Я: потеряла уверенность в себе (больше под его натиском), не уродина, не толстушка, жесткая, жестокая и злая (тоже наверно больше его слова меня к этому склоняют), не хочу о нем заботиться — просыпаться в 6 утра чтоб к 7ми ему готовить каждый день что то вкусненькое, не хочу потакать его прихотям как его мама(она хорошая женщина и я ее люблю и олна вроде тоже меня любит и понимает как мне с ним тяжело — у нее муж такой же — мой свекор — тоже хороший человек но иногда бывает невыносимым и капризным) тем более что мне приходится несколько раз ночью кормить малышку грудью — и иногда меня это так выматывает что проснуться готовить завтрак ему я не могу. Просыпаемся мы все в 7 тк старшую мне надо в сад отвозить к 8ми — иногда отвозит он, но мне страшно младшую с ним оставлять. У младшей сейчас такой период что она только меня видит — сразу слезы и на руки ко мне, иногда даже не удается позавтракать, спасает слинг — завязываю ее на себе и вместе готовим. Она в основном на гв. С неей вместе приходится ездить на машине несколько раз в неделю решать какие то текущие вопросы, иногда привозить товар в павильон, она постоянно на руках — в машине же на стоянке не оставишь, иногда она засыпает перед тем как мы приедем в нужное место — мне приходится ее будить — нарушается ее режим. Говорю ему что мне нужна его помощь — он продавай свой павилон нахрен если не можешь заниматься. В общем полный пипец. По поводу детей как я могла рожать с этим тираном — не знаю — думала что все будет хорошо — ведь когда то же было все ок, мы находили общий язык и тд. Я не жалею что у меня есть дочки, жалею только о том, что они иногда присутствую при наших скандалах — для их психики это очень плохо и авторитет мой как матери при них старается опустить ниже уровня.
Просыпаемся мы все в 7 тк старшую мне надо в сад отвозить к 8ми — иногда отвозит он, но мне страшно младшую с ним оставлять. У младшей сейчас такой период что она только меня видит — сразу слезы и на руки ко мне, иногда даже не удается позавтракать, спасает слинг — завязываю ее на себе и вместе готовим. Она в основном на гв. С неей вместе приходится ездить на машине несколько раз в неделю решать какие то текущие вопросы, иногда привозить товар в павильон, она постоянно на руках — в машине же на стоянке не оставишь, иногда она засыпает перед тем как мы приедем в нужное место — мне приходится ее будить — нарушается ее режим. Говорю ему что мне нужна его помощь — он продавай свой павилон нахрен если не можешь заниматься. В общем полный пипец. По поводу детей как я могла рожать с этим тираном — не знаю — думала что все будет хорошо — ведь когда то же было все ок, мы находили общий язык и тд. Я не жалею что у меня есть дочки, жалею только о том, что они иногда присутствую при наших скандалах — для их психики это очень плохо и авторитет мой как матери при них старается опустить ниже уровня. У нас и раньше были разногласия но как то все решалось — мы оба пытались или иногда я (он никогда не извиняется и первым на примирение не идет) найти выход и компромисс. Он не урод, умный , если захочет то работящий, кандидат биологических наук (страшно этим гордится) (у меня только два образ-я и только одно из них высшее — ), специалист в своей области — люди его уважают. У меня нет желания доводить себя до полного неуважения себя самой. Еще у меня есть желание родить ещё — в мой жизненный план входит еще и третий ребенок. Получились такие сумбурные мысли в слух, но если я их ни напишу, то мой мозг лопнет! Если у кого то есть опыт жизни и воспитания детей в одиночку буду рада услышать мнения.
У нас и раньше были разногласия но как то все решалось — мы оба пытались или иногда я (он никогда не извиняется и первым на примирение не идет) найти выход и компромисс. Он не урод, умный , если захочет то работящий, кандидат биологических наук (страшно этим гордится) (у меня только два образ-я и только одно из них высшее — ), специалист в своей области — люди его уважают. У меня нет желания доводить себя до полного неуважения себя самой. Еще у меня есть желание родить ещё — в мой жизненный план входит еще и третий ребенок. Получились такие сумбурные мысли в слух, но если я их ни напишу, то мой мозг лопнет! Если у кого то есть опыт жизни и воспитания детей в одиночку буду рада услышать мнения.  Что же должен отвечать родитель-одиночка на вопросы ребенка? Как он может вселить в него покой и уверенность, если его собственный брак не состоялся? Пять примеров из жизни с комментариями психоаналитика.
Что же должен отвечать родитель-одиночка на вопросы ребенка? Как он может вселить в него покой и уверенность, если его собственный брак не состоялся? Пять примеров из жизни с комментариями психоаналитика.
 Очень важно при этом оставаться правдивым: не следует ни идеализировать второго родителя, ни пользоваться его именем, чтобы усилить свое влияние на детей.
Очень важно при этом оставаться правдивым: не следует ни идеализировать второго родителя, ни пользоваться его именем, чтобы усилить свое влияние на детей. Пора отказаться от мифа, что только отец способен символизировать авторитет. Если его нет рядом, дети находят образцы везде, где могут: ими становятся дядя, дед, тренер, учитель, даже киногерой. Чтобы личность ребенка сформировалась правильно, ему необходим символический образ отца, роль которого — помочь ребенку отделиться от матери. Матери достаточно ссылаться на него: «Если бы твой отец сейчас был здесь…» Ее слова способны отчасти нарисовать в воображении ребенка образ отсутствующего родителя.
Пора отказаться от мифа, что только отец способен символизировать авторитет. Если его нет рядом, дети находят образцы везде, где могут: ими становятся дядя, дед, тренер, учитель, даже киногерой. Чтобы личность ребенка сформировалась правильно, ему необходим символический образ отца, роль которого — помочь ребенку отделиться от матери. Матери достаточно ссылаться на него: «Если бы твой отец сейчас был здесь…» Ее слова способны отчасти нарисовать в воображении ребенка образ отсутствующего родителя.
 Зато у меня есть возможность рассказать сыну, как удивителен этот мир: мелкий всегда со мной, потому что его некуда деть, так он учится общаться и приучается к взрослой жизни. Понимает, что он не центр мира и иногда нужно потерпеть. Был бы муж, они бы сидели дома и смотрели мультики.
Зато у меня есть возможность рассказать сыну, как удивителен этот мир: мелкий всегда со мной, потому что его некуда деть, так он учится общаться и приучается к взрослой жизни. Понимает, что он не центр мира и иногда нужно потерпеть. Был бы муж, они бы сидели дома и смотрели мультики. Сын добрый и ласковый, всех любит — он не поймёт, как это. Понимаю, что папа в любой момент может «воскреснуть из мёртвых», но что делать, не знаю — психолог рекомендует просто обходить эту тему стороной.
Сын добрый и ласковый, всех любит — он не поймёт, как это. Понимаю, что папа в любой момент может «воскреснуть из мёртвых», но что делать, не знаю — психолог рекомендует просто обходить эту тему стороной.  Зато у меня есть друзья, которые и сидели с ребёнком, и защищали меня, когда бывший муж говорил про меня и сына гадости. Семья же мне не помогает практически никак. Мама предлагает отдать ребёнка в детдом и не мучиться, она считает, что мне повезло, ведь за ребёнка-инвалида платят пенсию.
Зато у меня есть друзья, которые и сидели с ребёнком, и защищали меня, когда бывший муж говорил про меня и сына гадости. Семья же мне не помогает практически никак. Мама предлагает отдать ребёнка в детдом и не мучиться, она считает, что мне повезло, ведь за ребёнка-инвалида платят пенсию.
 Дети как бы вступают в конкуренцию с удовлетворением материальных потребностей их родителей. Если материальные потребности высоки, то ребенок не выдерживает конкуренции. А те, кто сознательно рожают много детей, представляют себе, каким образом они будут их содержать. Чаще всего это состоявшиеся профессионалы, представители среднего класса, или небогатые, но глубоко верующие люди, полагающие, что Бог, послав им ребенка, даст ему и пропитание».
Дети как бы вступают в конкуренцию с удовлетворением материальных потребностей их родителей. Если материальные потребности высоки, то ребенок не выдерживает конкуренции. А те, кто сознательно рожают много детей, представляют себе, каким образом они будут их содержать. Чаще всего это состоявшиеся профессионалы, представители среднего класса, или небогатые, но глубоко верующие люди, полагающие, что Бог, послав им ребенка, даст ему и пропитание». К тому же не стоит сбрасывать со счетов тот факт, что кроме рождения ребенка его еще надо вырастить, поставить на ноги. А у родителей за сорок на это остается меньше времени. Да и когда же радоваться внукам?..
К тому же не стоит сбрасывать со счетов тот факт, что кроме рождения ребенка его еще надо вырастить, поставить на ноги. А у родителей за сорок на это остается меньше времени. Да и когда же радоваться внукам?.. — Многодетная семья — это мини-социум: ребенок в ней оказывается и в роли старшего, и в роли младшего, он должен налаживать контакты с каждым членом семьи, общаться с детьми как своего, так и противоположного пола, учиться уступать и настаивать на своем, защищать свое мнение, проявлять гибкость. Дети из многодетных семей обладают более мобильной психикой, устойчивее к стрессам и лучше адаптируются в любом коллективе. Воспитание у детей чувства ответственности в многодетных семьях происходит естественно, в силу обстоятельств. Другие же семьи сталкиваются в этом вопросе с серьезными трудностями».
— Многодетная семья — это мини-социум: ребенок в ней оказывается и в роли старшего, и в роли младшего, он должен налаживать контакты с каждым членом семьи, общаться с детьми как своего, так и противоположного пола, учиться уступать и настаивать на своем, защищать свое мнение, проявлять гибкость. Дети из многодетных семей обладают более мобильной психикой, устойчивее к стрессам и лучше адаптируются в любом коллективе. Воспитание у детей чувства ответственности в многодетных семьях происходит естественно, в силу обстоятельств. Другие же семьи сталкиваются в этом вопросе с серьезными трудностями».

 Люди продолжают играть счастливых супругов, думая, что ребенок ни о чем не догадывается. А потом эти дети, ради которых двое много лет портили друг другу жизнь, несут бремя вечного долга, который невозможно отдать.
Люди продолжают играть счастливых супругов, думая, что ребенок ни о чем не догадывается. А потом эти дети, ради которых двое много лет портили друг другу жизнь, несут бремя вечного долга, который невозможно отдать. С другой — ввязывается в несвойственные и непонятные взрослые отношения, в которых ему предлагают стать на позицию одного из родителей, другого же признать «плохим».
С другой — ввязывается в несвойственные и непонятные взрослые отношения, в которых ему предлагают стать на позицию одного из родителей, другого же признать «плохим».
 Например, запугивают трудностями самостоятельной жизни, преувеличивают важность близости к родителям. Мол, никто тебя не будет любить так, как мы, чужим людям ты не будешь нужен.
Например, запугивают трудностями самостоятельной жизни, преувеличивают важность близости к родителям. Мол, никто тебя не будет любить так, как мы, чужим людям ты не будешь нужен. Также рекомендуется сократить дневное потребление кофеина. Узнайте больше на странице Питание.
Также рекомендуется сократить дневное потребление кофеина. Узнайте больше на странице Питание. Поддерживайте чистоту кухонных приспособлений и поверхностей, тщательно мойте руки, а также фрукты и овощи, подвергайте мясные и рыбные продукты термической обработке и храните их при соответствующей температуре.
Поддерживайте чистоту кухонных приспособлений и поверхностей, тщательно мойте руки, а также фрукты и овощи, подвергайте мясные и рыбные продукты термической обработке и храните их при соответствующей температуре. Рекомендуемый во время беременности уровень потребления питательных веществ возрастает до 188%1 и бывает сложно гарантировать поступление достаточного количества питательных веществах только за счет пищи.
Рекомендуемый во время беременности уровень потребления питательных веществ возрастает до 188%1 и бывает сложно гарантировать поступление достаточного количества питательных веществах только за счет пищи. Количество фолатов в пищевом рационе женщины может играть важную роль в формировании нервной трубки. Клинически доказано, что фолиевая кислота, дополнительная форма фолата2, снижает риск дефектов нервной трубки, таких как расщелина позвоночника. Поэтому в предшествующий беременности период важно принимать витаминно-минеральный комплекс для беременных с фолиевой кислотой, такой как Элевит.
Количество фолатов в пищевом рационе женщины может играть важную роль в формировании нервной трубки. Клинически доказано, что фолиевая кислота, дополнительная форма фолата2, снижает риск дефектов нервной трубки, таких как расщелина позвоночника. Поэтому в предшествующий беременности период важно принимать витаминно-минеральный комплекс для беременных с фолиевой кислотой, такой как Элевит. Идеально начать прием Элевита не менее чем за 1 месяц до планируемого зачатия* и продолжать прием во время беременности и кормления грудью.
Идеально начать прием Элевита не менее чем за 1 месяц до планируемого зачатия* и продолжать прием во время беременности и кормления грудью. Такой подход позволит свести к минимуму все риски для здоровья матери и малыша. Но когда начать готовится к зачатию и что включает себя комплекс мер по подготовке к беременности?
Такой подход позволит свести к минимуму все риски для здоровья матери и малыша. Но когда начать готовится к зачатию и что включает себя комплекс мер по подготовке к беременности? При таком подходе можно с большей вероятностью рассчитывать на благоприятное течение беременности и рождение здорового малыша. Причем этот факт уже давно не оспаривается. Например, невылеченные до зачатия TORCH-инфекции могут спровоцировать выкидыш или аномалии в развитии плода. К тем же последствиям, возможно, приведет и недостаток в организме женщины фолиевой кислоты и некоторых других витаминов и минералов. Не менее пагубны проблемы с нервной системой — хронический стресс может отодвинуть желанную беременность на неопределенный срок. Недаром же врачи рекомендуют будущим родителям не нервничать, по возможности оградив себя от стрессовых факторов.
При таком подходе можно с большей вероятностью рассчитывать на благоприятное течение беременности и рождение здорового малыша. Причем этот факт уже давно не оспаривается. Например, невылеченные до зачатия TORCH-инфекции могут спровоцировать выкидыш или аномалии в развитии плода. К тем же последствиям, возможно, приведет и недостаток в организме женщины фолиевой кислоты и некоторых других витаминов и минералов. Не менее пагубны проблемы с нервной системой — хронический стресс может отодвинуть желанную беременность на неопределенный срок. Недаром же врачи рекомендуют будущим родителям не нервничать, по возможности оградив себя от стрессовых факторов. Консультации других специалистов назначаются по результатам следующих анализов и исследований [1] .
Консультации других специалистов назначаются по результатам следующих анализов и исследований [1] .
 Следует учитывать, что отказ от вредных привычек поначалу вызывает стресс, который лучше пережить до наступления беременности, а не по факту.
Следует учитывать, что отказ от вредных привычек поначалу вызывает стресс, который лучше пережить до наступления беременности, а не по факту. Врачи часто рекомендуют начинать прием витаминно-минеральных комплексов с фолиевой кислотой за 3 месяца до предполагаемой беременности.
Врачи часто рекомендуют начинать прием витаминно-минеральных комплексов с фолиевой кислотой за 3 месяца до предполагаемой беременности. В России практически все регионы в той или иной степени считаются йододефицитными. Чтобы компенсировать недостаток поступления йода, ежедневный рацион должен быть дополнен большим количеством йодсодержащих продуктов — рыбой и морепродуктами, инжиром. При планировании беременности необходимо получать суточную норму йода, которая для взрослого человека составляет 0,2 мг.
В России практически все регионы в той или иной степени считаются йододефицитными. Чтобы компенсировать недостаток поступления йода, ежедневный рацион должен быть дополнен большим количеством йодсодержащих продуктов — рыбой и морепродуктами, инжиром. При планировании беременности необходимо получать суточную норму йода, которая для взрослого человека составляет 0,2 мг. То же касается и рациона питания — в случае превышения нормы потребления следует исключить из рациона продукты с высоким содержанием витамина А.
То же касается и рациона питания — в случае превышения нормы потребления следует исключить из рациона продукты с высоким содержанием витамина А.
 Например, если раньше листовой салат считался мощным источником кальция, то сейчас содержание этого микроэлемента в нем критически снизилось — на 85%. Более чем на 30% упало содержание магния в петрушке и укропе. К тому же нутриенты из пищи усваиваются не полностью. В результате для получения необходимого количества нутриентов человеку пришлось бы съедать 5–7 кг различной пищи в сутки. Это физически невозможно, поэтому прием витаминно-минеральных комплексов, особенно при планировании беременности, необходим [3] .
Например, если раньше листовой салат считался мощным источником кальция, то сейчас содержание этого микроэлемента в нем критически снизилось — на 85%. Более чем на 30% упало содержание магния в петрушке и укропе. К тому же нутриенты из пищи усваиваются не полностью. В результате для получения необходимого количества нутриентов человеку пришлось бы съедать 5–7 кг различной пищи в сутки. Это физически невозможно, поэтому прием витаминно-минеральных комплексов, особенно при планировании беременности, необходим [3] . И то, подавляющее количество «сознательных» пар готовится к зачатию потому, что оно не происходит само по себе, т.е. есть вероятность бесплодия. Все же есть вопросы, связанные с подготовкой к сознательному зачатию и не связанные напрямую с лечением и медицинскими диагнозами.
И то, подавляющее количество «сознательных» пар готовится к зачатию потому, что оно не происходит само по себе, т.е. есть вероятность бесплодия. Все же есть вопросы, связанные с подготовкой к сознательному зачатию и не связанные напрямую с лечением и медицинскими диагнозами.

 Кроме того, в первые месяцы отмены гормональной контрацепции увеличивается вероятность рождения двойни, т.к. из яичников может выходить не одна, а две яйцеклетки.
Кроме того, в первые месяцы отмены гормональной контрацепции увеличивается вероятность рождения двойни, т.к. из яичников может выходить не одна, а две яйцеклетки. Поначалу, оно вызывает двоякое чувство: с одной стороны, оно пугает женщину, а с другой ― вселяет надежду, что она сможет родить здорового ребенка.
Поначалу, оно вызывает двоякое чувство: с одной стороны, оно пугает женщину, а с другой ― вселяет надежду, что она сможет родить здорового ребенка.


 На репродуктивное здоровье сильно влияют стрессы, курение, алкоголь и малоподвижный образ жизни. Если обследование проводится на предмет «бесплодия», также определяется гормональный статус.
На репродуктивное здоровье сильно влияют стрессы, курение, алкоголь и малоподвижный образ жизни. Если обследование проводится на предмет «бесплодия», также определяется гормональный статус.
 Лечение откладывает беременность на 3-6 месяцев в зависимости от сложности болезни.
Лечение откладывает беременность на 3-6 месяцев в зависимости от сложности болезни.



 Окончательный этап ― это ранее подтверждение беременности, скрининнговые тесты, биохимическая диагностика и узд-мониторинг. Это поможет сохранить долгожданную беременность и родить чудного малыша.
Окончательный этап ― это ранее подтверждение беременности, скрининнговые тесты, биохимическая диагностика и узд-мониторинг. Это поможет сохранить долгожданную беременность и родить чудного малыша. Причем, желание иметь ребенка должно быть у обоих родителей. Доказано, что нездоровая психологическая обстановка в семье часто препятствует наступлению долгожданного момента. Но и излишняя «зацикленность» на будущем потомстве не приносит пользы. При планировании нужно продолжать жить наполненной жизнью, иметь работу, заниматься хобби и отвлекаться от мыслей о беременности.
Причем, желание иметь ребенка должно быть у обоих родителей. Доказано, что нездоровая психологическая обстановка в семье часто препятствует наступлению долгожданного момента. Но и излишняя «зацикленность» на будущем потомстве не приносит пользы. При планировании нужно продолжать жить наполненной жизнью, иметь работу, заниматься хобби и отвлекаться от мыслей о беременности. Поэтому покончить с вредными привычками лучше до планируемого зачатия. Кроме того, алкоголь и никотин могут приводить к изменениям в яйцеклетке и сперматозоидов, что само по себе связано с бесплодием и невынашиванием беременности.
Поэтому покончить с вредными привычками лучше до планируемого зачатия. Кроме того, алкоголь и никотин могут приводить к изменениям в яйцеклетке и сперматозоидов, что само по себе связано с бесплодием и невынашиванием беременности. Поэтому при планировании зачатия важно сменить труд на менее вредный и тяжелый. То же относится и к бытовым вредностям. У беременных женщин часто появляется желание сделать ремонт в детской. Поэтому лучше провести все отделочные работы заранее, до зачатия, избегая при этом сильного физического перенапряжения. Сократите до минимума применение средств бытовой химии, откажитесь от обильного использования хлорсодержащих чистящих и моющих веществ в быту, переходите на использование средств, сделанных самими из пищевой соды, хозяйственного мыла, уксуса и прочих безопасных и всеми забытых средств (см. вред бытовой химии, как сделать моющие средства самим).
Поэтому при планировании зачатия важно сменить труд на менее вредный и тяжелый. То же относится и к бытовым вредностям. У беременных женщин часто появляется желание сделать ремонт в детской. Поэтому лучше провести все отделочные работы заранее, до зачатия, избегая при этом сильного физического перенапряжения. Сократите до минимума применение средств бытовой химии, откажитесь от обильного использования хлорсодержащих чистящих и моющих веществ в быту, переходите на использование средств, сделанных самими из пищевой соды, хозяйственного мыла, уксуса и прочих безопасных и всеми забытых средств (см. вред бытовой химии, как сделать моющие средства самим). В таких условиях наступление беременности затруднено. Если попытки все же оказываются удачными, то плод страдает от хронической гипоксии, а будущая мама рискует получить гипертонический криз или завершить беременность преэклампсией. Именно поэтому все акушеры советуют нормализовать вес до наступления беременности. Обычно для этого достаточно коррекции диеты и рациональной физической нагрузки. В редких случаях требуются специальные препараты, назначаемые специалистом. Кстати, патологически низкий вес также не способствует наступлению нормальной беременности. Для определения нормы можно использовать индекс массы тела: ИМТ = вес (кг)/рост2(метры). Нормальный индекс колеблется от 18,5 до 24,9.
В таких условиях наступление беременности затруднено. Если попытки все же оказываются удачными, то плод страдает от хронической гипоксии, а будущая мама рискует получить гипертонический криз или завершить беременность преэклампсией. Именно поэтому все акушеры советуют нормализовать вес до наступления беременности. Обычно для этого достаточно коррекции диеты и рациональной физической нагрузки. В редких случаях требуются специальные препараты, назначаемые специалистом. Кстати, патологически низкий вес также не способствует наступлению нормальной беременности. Для определения нормы можно использовать индекс массы тела: ИМТ = вес (кг)/рост2(метры). Нормальный индекс колеблется от 18,5 до 24,9. Но еще более важно избегать продуктов, потенциально несущих вред будущему ребенку. Ведь в процессе планирования нельзя точно сказать, когда беременность наступит. Поэтому и вести себя нужно так, как будто бы интересное положение уже наступило. Беременная женщина (следовательно, и та, которая планирует забеременеть), должна исключить из рациона следующую еду:
Но еще более важно избегать продуктов, потенциально несущих вред будущему ребенку. Ведь в процессе планирования нельзя точно сказать, когда беременность наступит. Поэтому и вести себя нужно так, как будто бы интересное положение уже наступило. Беременная женщина (следовательно, и та, которая планирует забеременеть), должна исключить из рациона следующую еду: Но интерпретировать результаты, оценивать риски, и определять необходимость лечения будет гораздо легче, если известны уровни этих антител именно до беременности.
Но интерпретировать результаты, оценивать риски, и определять необходимость лечения будет гораздо легче, если известны уровни этих антител именно до беременности. Отрицательный иммунитет к токсоплазме — повод для тщательной термической обработки пищи и сокращения контактов с кошками. Подобные результаты на ЦМВ и герпес требуют обследования партнера и внимательного отношения к профилактике половых инфекций, а также ограничения общения с детьми, посещающими дошкольные учреждения. IgM – отрицательные,
Отрицательный иммунитет к токсоплазме — повод для тщательной термической обработки пищи и сокращения контактов с кошками. Подобные результаты на ЦМВ и герпес требуют обследования партнера и внимательного отношения к профилактике половых инфекций, а также ограничения общения с детьми, посещающими дошкольные учреждения. IgM – отрицательные, При подготовке к зачатию ребенка наличие IgM – отложить беременность до стихания болезни и формирования стойкого иммунитета (подтвердить это повторным анализом).
При подготовке к зачатию ребенка наличие IgM – отложить беременность до стихания болезни и формирования стойкого иммунитета (подтвердить это повторным анализом). При нарушениях в ее работе ТТГ поднимается либо падает. Известно, что гипотиреоз (пониженная работа щитовидки) пагубно влияет на развитие малыша, приводя к нарушениям психического развития. Поэтому важно выявить это состояние еще до беременности. Повышенный уровень ТТГ (больше 2,5мЕд/л у небеременной) часто является показанием для приема Тироксина. Дозу препарата назначает лечащий врач, корректируя ее при наступлении беременности. В некоторых случаях необходимо сдавать дополнительные анализы. ТТГ – единственный гормон, необходимый для проверки при планировании беременности каждой женщины.
При нарушениях в ее работе ТТГ поднимается либо падает. Известно, что гипотиреоз (пониженная работа щитовидки) пагубно влияет на развитие малыша, приводя к нарушениям психического развития. Поэтому важно выявить это состояние еще до беременности. Повышенный уровень ТТГ (больше 2,5мЕд/л у небеременной) часто является показанием для приема Тироксина. Дозу препарата назначает лечащий врач, корректируя ее при наступлении беременности. В некоторых случаях необходимо сдавать дополнительные анализы. ТТГ – единственный гормон, необходимый для проверки при планировании беременности каждой женщины. Некоторые подобные пороки видны еще до рождения (анэнцефалия – отсутствие большинства структур мозга), а некоторые являются закрытыми и выдают себя через много лет болями в спине, укорочением конечностей, сколиозом и головными болями. Главным средством профилактики дефектов закрытия нервной трубки считается прием фолиевой кислоты за несколько месяцев до зачатия и в течение первых 12 недель беременности.
Некоторые подобные пороки видны еще до рождения (анэнцефалия – отсутствие большинства структур мозга), а некоторые являются закрытыми и выдают себя через много лет болями в спине, укорочением конечностей, сколиозом и головными болями. Главным средством профилактики дефектов закрытия нервной трубки считается прием фолиевой кислоты за несколько месяцев до зачатия и в течение первых 12 недель беременности. Такие покупки лучше не совершать. БАДы не проверяются на безопасность, поэтому прием перед и во время беременностью сопряжен с большим риском для здоровья. Лучше приобретать обычное лекарственное средство – фолиевую кислоту.
Такие покупки лучше не совершать. БАДы не проверяются на безопасность, поэтому прием перед и во время беременностью сопряжен с большим риском для здоровья. Лучше приобретать обычное лекарственное средство – фолиевую кислоту. Для оценки депо железа в организме используют уровень ферритина (в идеале он должен быть выше 40). Удобен в применении для желающих забеременеть препарат Ферретаб, так как он содержит и фолиевую кислоту. Но по назначению специалиста можно принимать многие другие препараты 2-х валентного железа. Важно помнить, что низкий ферритин без симптомов анемии – не противопоказание к беременности. При любом его уровне будет рекомендован прием железа для профилактики. В дополнении к этому стоит включить в диету достаточное количество красного мяса, яиц и рыбы (см. беременность при низком гемоглобине). Бесполезные действия перед беременностью
Для оценки депо железа в организме используют уровень ферритина (в идеале он должен быть выше 40). Удобен в применении для желающих забеременеть препарат Ферретаб, так как он содержит и фолиевую кислоту. Но по назначению специалиста можно принимать многие другие препараты 2-х валентного железа. Важно помнить, что низкий ферритин без симптомов анемии – не противопоказание к беременности. При любом его уровне будет рекомендован прием железа для профилактики. В дополнении к этому стоит включить в диету достаточное количество красного мяса, яиц и рыбы (см. беременность при низком гемоглобине). Бесполезные действия перед беременностью флуконазол в 1 триместре очень опасен). Бесспорно, все эти патогенны при больших концентрациях и явных симптомах у женщины могут осложнять течение беременности. Но если та же гарднерелла не превышает показателя 105 КОЭ, при этом полезных лактобактерий не менее, чем 105 КОЭ, при этом полностью отсутствуют симптомы – лечение не требуется! Бездумная санация уничтожает нормальную флору, способствуя размножение опасных микробов (см. бактериальный вагиноз, кольпит при беременности).
флуконазол в 1 триместре очень опасен). Бесспорно, все эти патогенны при больших концентрациях и явных симптомах у женщины могут осложнять течение беременности. Но если та же гарднерелла не превышает показателя 105 КОЭ, при этом полезных лактобактерий не менее, чем 105 КОЭ, при этом полностью отсутствуют симптомы – лечение не требуется! Бездумная санация уничтожает нормальную флору, способствуя размножение опасных микробов (см. бактериальный вагиноз, кольпит при беременности).
 результаты теста на беременность).
результаты теста на беременность). Важно помнить, что вклад отцовских хромосом в развитие ребенка очень велик: от них зависит размер и качество плаценты. Поэтому подготовка мужчины к зачатию должна быть не менее тщательной, чем у женщины.
Важно помнить, что вклад отцовских хромосом в развитие ребенка очень велик: от них зависит размер и качество плаценты. Поэтому подготовка мужчины к зачатию должна быть не менее тщательной, чем у женщины. Чаще это происходит на крайне ранних сроках, когда о своем положении женщина может и не знать. Причина этому – генетические поломки. Считается, что комплексное обследование пар необходимо только после 2 и более замерших беременностей подряд. При меньшем количестве неудач никаких дополнительных мер принимать не нужно.
Чаще это происходит на крайне ранних сроках, когда о своем положении женщина может и не знать. Причина этому – генетические поломки. Считается, что комплексное обследование пар необходимо только после 2 и более замерших беременностей подряд. При меньшем количестве неудач никаких дополнительных мер принимать не нужно. То есть остается половина суток, чтобы произошел половой акт и сперматозоиды достигли цели. Сперматозоиды после попадания влагалища сохраняют жизнеспособность около 72 часов.
То есть остается половина суток, чтобы произошел половой акт и сперматозоиды достигли цели. Сперматозоиды после попадания влагалища сохраняют жизнеспособность около 72 часов. То есть происходит обновление их состава каждые три месяца. Поэтому мужчине желательно воздержаться от вредных привычек и воздействия высоких температур за три месяца до планирования беременности.
То есть происходит обновление их состава каждые три месяца. Поэтому мужчине желательно воздержаться от вредных привычек и воздействия высоких температур за три месяца до планирования беременности. Все эти методы абсолютно ненаучны и бесполезны. Есть данные, что сперматозоиды, несущие Х-хромосому (то есть отвечающие за рождение девочки), более медлительные и выносливые. А сперматозоиды с Y-хромосомой более быстрые и живущие меньше. Поэтому половой акт за день-два до овуляции позволит Х-сперматозоиду добраться до яйцеклетки и увеличит шанс родить девочку. Соответственно если половой акт совершить в день овуляции — высок шанс зачать мальчика, т.к. сперматозоиды с Y-хромосомой быстрее доберутся до яйцеклетки. В этом методе есть доля научности, он имеет право на существование. Но никаких статистических доказательств такой способ не имеет.
Все эти методы абсолютно ненаучны и бесполезны. Есть данные, что сперматозоиды, несущие Х-хромосому (то есть отвечающие за рождение девочки), более медлительные и выносливые. А сперматозоиды с Y-хромосомой более быстрые и живущие меньше. Поэтому половой акт за день-два до овуляции позволит Х-сперматозоиду добраться до яйцеклетки и увеличит шанс родить девочку. Соответственно если половой акт совершить в день овуляции — высок шанс зачать мальчика, т.к. сперматозоиды с Y-хромосомой быстрее доберутся до яйцеклетки. В этом методе есть доля научности, он имеет право на существование. Но никаких статистических доказательств такой способ не имеет. Она не должна ограничиваться исключительно посещением гинеколога! Обследоваться нужно как женщине, так и мужчине. Обоим важно уделить внимание своим привычкам и образу жизни. Если они могут негативно сказаться на достижении цели, стоит пересмотреть и режим питания, и особенности работы и отдыха.
Она не должна ограничиваться исключительно посещением гинеколога! Обследоваться нужно как женщине, так и мужчине. Обоим важно уделить внимание своим привычкам и образу жизни. Если они могут негативно сказаться на достижении цели, стоит пересмотреть и режим питания, и особенности работы и отдыха. Если это будет необходимо, врачи назначат необходимое лечение, проведение которого до беременности обеспечит безопасность для плода и самой женщины во время вынашивания.
Если это будет необходимо, врачи назначат необходимое лечение, проведение которого до беременности обеспечит безопасность для плода и самой женщины во время вынашивания.

 В него входят такие опасные заболевания, как токсоплазмоз, краснуха, вирус простого герпеса, корь и др.
В него входят такие опасные заболевания, как токсоплазмоз, краснуха, вирус простого герпеса, корь и др. Если будущие родители страдают от наследственных патологий, им следует посетить врача-генетика. Это позволит определить риски развития аналогичных болезней у ребенка.
Если будущие родители страдают от наследственных патологий, им следует посетить врача-генетика. Это позволит определить риски развития аналогичных болезней у ребенка. К работе с пациентами привлекаются психологи и психотерапевты, которые помогут скорректировать жизненные установки, избавиться от вредных привычек и решить другие актуальные задачи. Все процедуры проводятся в максимально комфортной обстановке, не вызывают раздражения и иного эмоционального дискомфорта. Пациенты не ощущают давления, а самостоятельно приходят к принятию важных для них решений
К работе с пациентами привлекаются психологи и психотерапевты, которые помогут скорректировать жизненные установки, избавиться от вредных привычек и решить другие актуальные задачи. Все процедуры проводятся в максимально комфортной обстановке, не вызывают раздражения и иного эмоционального дискомфорта. Пациенты не ощущают давления, а самостоятельно приходят к принятию важных для них решений Поэтому любимой игрой становятся «дочки-матери».
Поэтому любимой игрой становятся «дочки-матери». До 21 июня девочки рождаются под знаком Близнецов. С 22 июня в свои права вступает Рак.
До 21 июня девочки рождаются под знаком Близнецов. С 22 июня в свои права вступает Рак. А учитывая их впечатлительность и обидчивость, нередко они попросту отказываются от дружбы.
А учитывая их впечатлительность и обидчивость, нередко они попросту отказываются от дружбы.
 Святой, чье имя выберете для крохи, будет защищать ее и оберегать, давать часть святой силы.Церковные имена для девочек в июне по святцам
Святой, чье имя выберете для крохи, будет защищать ее и оберегать, давать часть святой силы.Церковные имена для девочек в июне по святцам

 Однако нередко июньские барышни проявляют вспыльчивость, твердость, настойчивость и уверенность в собственных действиях. Это говорит о том, что для девочек, рожденных в это время года, не нужно выбирать имя, закладывающее слишком значимые и яркие изменения в характер. Оно должно быть немного нейтральным – в меру мягким, нежным и устойчивым.
Однако нередко июньские барышни проявляют вспыльчивость, твердость, настойчивость и уверенность в собственных действиях. Это говорит о том, что для девочек, рожденных в это время года, не нужно выбирать имя, закладывающее слишком значимые и яркие изменения в характер. Оно должно быть немного нейтральным – в меру мягким, нежным и устойчивым.
 Давайте же посмотрим, какими чертами обладают нежные создания, появившиеся на свет в июне.
Давайте же посмотрим, какими чертами обладают нежные создания, появившиеся на свет в июне.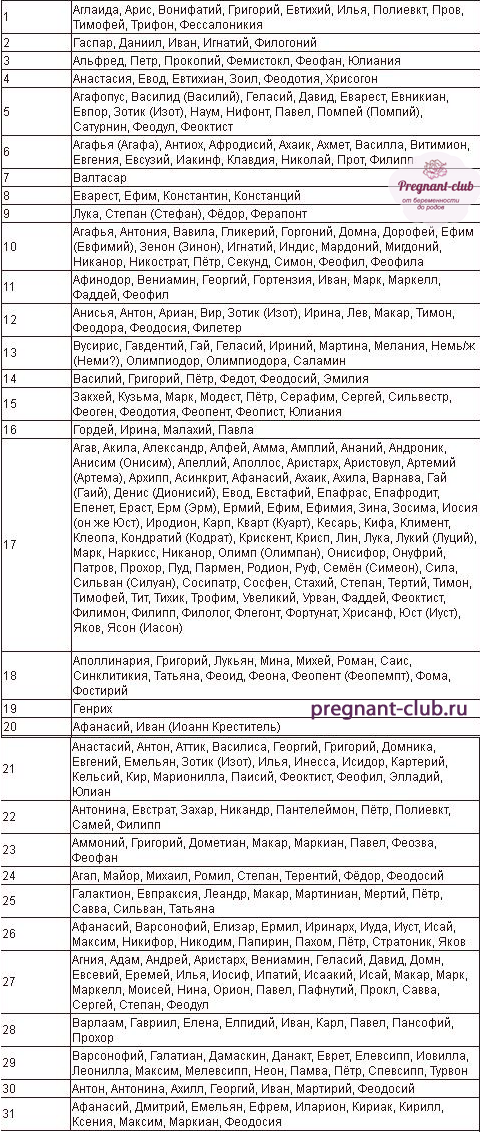 За советом или просьбой о помощи для них легче обратиться к постороннему, иной раз, малознакомому человеку.
За советом или просьбой о помощи для них легче обратиться к постороннему, иной раз, малознакомому человеку.



 Ведь время года, и даже месяц рождения оставляет свои отпечатки в жизни человека.
Ведь время года, и даже месяц рождения оставляет свои отпечатки в жизни человека.
 У женщин есть одна слабость — красивая и дорогая посуда.
У женщин есть одна слабость — красивая и дорогая посуда. Наверняка все так и происходит, мы желаем вновь появившейся на свет маленькой принцессе только всего наилучшего, а первая наша задача, это дать ей имя и причем не простое, а то с которым она пойдет по жизни и какое украсит ее, поможет преодолевать жизненные трудности, даст ей уверенности в себе и своих возможностей, придаст ей шарма и элегантности, будет отвечать ее внутреннему состоянию.
Наверняка все так и происходит, мы желаем вновь появившейся на свет маленькой принцессе только всего наилучшего, а первая наша задача, это дать ей имя и причем не простое, а то с которым она пойдет по жизни и какое украсит ее, поможет преодолевать жизненные трудности, даст ей уверенности в себе и своих возможностей, придаст ей шарма и элегантности, будет отвечать ее внутреннему состоянию. Здесь же вы сможете ознакомиться с церковными (православными) именами для девочек, истинно русскими для дочки, одним словом — мы подготовили всю полноту информации касающуюся данной темы на одной странице, ваше дело разобраться в ней и сделать правильный выбор имени для своей девочки, чтобы она когда повзрослеет была благодарна вам за него и ваш правильный выбор, который вы не поленились сделать ради нее.
Здесь же вы сможете ознакомиться с церковными (православными) именами для девочек, истинно русскими для дочки, одним словом — мы подготовили всю полноту информации касающуюся данной темы на одной странице, ваше дело разобраться в ней и сделать правильный выбор имени для своей девочки, чтобы она когда повзрослеет была благодарна вам за него и ваш правильный выбор, который вы не поленились сделать ради нее.


 Будут расти такие малышки — дальновидными и четко понимающими чего они хотят от жизни. У них будет собственная точка зрения на многие вопросы, также особое мировоззрение и умение точно разбираться в окружающей их действительности.
Будут расти такие малышки — дальновидными и четко понимающими чего они хотят от жизни. У них будет собственная точка зрения на многие вопросы, также особое мировоззрение и умение точно разбираться в окружающей их действительности.
 Родителям следует рассмотреть таланты у своего ребенка и отдать ее в тот кружок или может быть спортивную секцию, где ей понравится чем-то заниматься и она сможет в полной мере раскрыть свой потенциал.
Родителям следует рассмотреть таланты у своего ребенка и отдать ее в тот кружок или может быть спортивную секцию, где ей понравится чем-то заниматься и она сможет в полной мере раскрыть свой потенциал.


 Нельзя даже думать, а тем более рассчитывать на повторение чьего-то пути, каждый должен пройти свой собственный, индивидуально.
Нельзя даже думать, а тем более рассчитывать на повторение чьего-то пути, каждый должен пройти свой собственный, индивидуально. Но девочке можно подобрать имя, которое в списке стоит в любой день после ее рождения. При этом мамам и папам стоит учесть некоторые общие особенности «июньских» детей.
Но девочке можно подобрать имя, которое в списке стоит в любой день после ее рождения. При этом мамам и папам стоит учесть некоторые общие особенности «июньских» детей.
 В этом месяце появляются на свет очень нежные, отзывчивые и чувствительные девочки. При этом они также яркие и вспыльчивые. В характере июньских девочек присутствует и твердость, и мягкость, поэтому называть их лучше нейтрально, без утяжеления “жесткостью“ и смягчения “нежностью“.
В этом месяце появляются на свет очень нежные, отзывчивые и чувствительные девочки. При этом они также яркие и вспыльчивые. В характере июньских девочек присутствует и твердость, и мягкость, поэтому называть их лучше нейтрально, без утяжеления “жесткостью“ и смягчения “нежностью“.