Что означают прозрачные прыщики у новорожденного?
В первые недели после рождения малыш адаптируется к новой окружающей среде. У него недостаточно развит иммунитет. Нередко на коже у ребенка появляются различные высыпания. Прозрачные пузырьки у новорожденного возникают по разным причинам. Некоторые из них обусловлены физиологией, не несут в себе опасности и быстро проходят без вмешательства. Но иногда подобная сыпь может быть причиной серьезного заболевания.
Аллергия
Возникает на пищу, средства гигиены, стиральный порошок, синтетическую одежду и пеленки. Представляет собой зудящие высыпания по всему телу. Для решения проблемы необходимо выявить источник аллергенов и изолировать малыша от него.
Чтобы избежать аллергии, следует выбирать специальные детские моющие средства и натуральные ткани. Если ребенок на естественном вскармливании, маме крайне важно следить за своим питанием, ведь то, что она ест, влияет на качество грудного молока.
Потница
Возникает преимущественно летом из-за жары. Также причиной может стать слишком теплая одежда в любое время года. Иногда проблему провоцирует недостаточная гигиена. Проявляется потница в виде мелких зудящих пузырьков красного цвета.
Чаще всего высыпания образуются на сгибах локтей и колен и в естественных складках кожи. Также нередко появляются прозрачные прыщики на лбу у новорожденного и на волосистой части головы. Важно следить, чтобы малыш не расчесывал сыпь, иначе в ранки может попасть инфекция.
Избавиться от пузырьков можно с помощью подсушивающих средств и купания ребенка в теплой воде с добавлением марганцовки. Чтобы проблема не возвращалась, нужно мыть грудничка ежедневно, а в жару дважды в день. Необходимо регулярно подмывать ребенка, периодически устраивать ему воздушные ванны и проветривать комнату.
Пеленочный дерматит
Воспалительная кожная реакция. Возникает из-за повышенной влажности в местах прилегания пеленок или подгузников. Усугубляется из-за трения или раздражения мочой и калом. Сначала выглядит, как опрелость. Постепенно на красных пятнах образуются папулы, трещины, эрозии. В случае присоединения инфекции появляются пузырьки, заполненные мутной жидкостью.
Чтобы справиться с проблемой, необходимо поддерживать пораженные места в чистом и сухом виде. Для подсушивания подходят детские присыпки. Полезно устраивать воздушные ванны. Одежда и подгузники должны быть подходящего размера, не натирать, но и не быть слишком свободными. При инфицировании используют противогрибковые и антибактериальные мази.
Прозрачные прыщи у новорожденного фото
Герпес
Вирус обычно передается ребенку от больного родителя и может поразить любую часть тела. Но чаще всего появляются прозрачные прыщики на лице у новорожденного, обычно в области губ. Высыпания сопровождаются жжением и зудом.
Повышается температура тела. После вскрытия пузырьков на коже остаются язвочки. Иногда воспаляются шейные лимфатические узлы. При возникновении патологии назначают противовирусные средства в виде мазей, таблеток, уколов. Также применяются жаропонижающие и иммуностимулирующие препараты.
Ветрянка
Вирусное заболевание, передаваемое воздушно-капельным путем. У грудных детей возникает нечасто и протекает очень тяжело. Возникает, если мать заразилась ветряной оспой во время беременности, или никогда не болела ветрянкой, а малыш контактировал с больным человеком. Это происходит из-за отсутствия необходимых антител.
Врожденная патология проявляется в течение первых полутора недель жизни. У малыша повышается температура, возникает рвота, возможны судороги. Ребенок теряет аппетит, становится вялым. Апатия резко сменяется раздражительностью. Через пару дней появляются высыпания в виде красных пятен и пузырьков, наполненных жидкостью. Больным детям показано обильное питье и частое прикладывание к груди.
При высокой температуре необходим прием жаропонижающих. Высыпания обрабатывают зеленкой, сыпь во рту смазывают маслом облепихи. Также полезно использование противозудных мазей.
Токсическая эритема
Имеет аллергическую природу и обычно возникает в первые дни жизни. Не считается заболеванием. Представляет собой пограничное состояние между здоровьем и болезнью. Появляется из-за адаптации ребенка к внеутробным условиям.
Симптоматика включается в себя высыпания в виде красных пятен с плотной поверхностью. На пигментированных участках образуются пузырьки или бугорки. Сыпь покрывает конечности, грудь и живот. Никогда не появляется на ладонях и ступнях. Возможен зуд.
В большинстве случаев лечение не требуется, так как все проявления бесследно исчезают в течение недели. Чтобы облегчить состояние малыша, можно смазывать высыпания противоаллергическими мазями.
Прозрачные прыщики у новорожденного – обычное явление. В большинстве случаев они быстро пропадают и не оставляют последствий. Но при вирусной, грибковой и бактериальной природе появляется опасность для жизни и здоровья грудничка. Поэтому не стоит ставить диагноз и назначать лечение самостоятельно. Этим должен заниматься педиатр.
Водянистые пузырьки на коже у ребенка: фото, причины, симптомы и лечение
Сыпь — частое явление в жизни детей. Водянистые пузырьки на коже у ребенка могут быть симптомом как инфекционных заболеваний, протекающих с экзантемами (ветряная оспа, герпес), так и явлением неинфекционной природы, связанным с аллергической реакцией или дерматитом.
Водянистые пузырьки на коже в медицине носят название везикул и представляют собой полостные образования, выступающие над поверхностью кожи и заполненные прозрачным содержимым. В зависимости от локализации они делятся на интрадермальные, если расположены в глубине дермы, или субэпидермальные, когда находятся поверхностно под эпидермисом.

Механизм возникновения пузырьков под воздействием внешних и внутренних факторов заключается в расслоении кожных слоев, разрыве межклеточных мостиков и локальном скоплении в этих промежутках экссудата.
Первичный контактный дерматит
Возникает в результате непосредственного контакта кожных покровов с раздражителем.
Виды поражающих факторов:
- Физические. Воздействие излучения, повышенной или пониженной температуры. При второй степени ожогов или обморожений появляются водянистые пузырьки на поверхности кожи. При солнечном ожоге наблюдаются пузыри и отслойка эпидермиса.
- Механические, когда патологические изменения происходят из-за трения при ношении тесной одежды или обуви (мозоли на ногах).
- Биологические, при которых повреждающим агентом является или укус насекомого (клещ), или действие растения (крапива).
- Химические — при контакте кожи с различными веществами, в состав которых входят щелочи или кислоты высокой концентрации, способные разрушить клеточные мембраны и вызвать ожог.
Опрелости (пеленочный дерматит) возникают при длительном воздействии мочи и кала на кожу паховой области и ягодиц. Появляется краснота, сыпь в виде пузырьков и узелков. Общее состояние ребенка страдает незначительно.
Аллергический дерматит
Возникает у детей с повышенной сенсибилизацией, то есть чувствительностью. Реализуется в виде аллергической реакции замедленного типа. После первого контакта с аллергеном проходит не менее двух недель. В это время формируются специфические антитела. В качестве раздражителей выступают различные химические вещества-аллергены, которых в настоящее время насчитывается более трех тысяч
Клинически это выражается появлением гиперемированных пятен, затем на их фоне возникают многочисленные пузырьки, заполненные серозной жидкостью. При их вскрытии остаются мокнущие участки в виде эрозий, которые вскоре покрываются корочками.

Основная зона высыпания располагается в месте непосредственного контакта с аллергеном, но вторично сыпь может появиться на любом участке кожного покрова. Описание симптомов включает боль, жжение, сильный зуд.
Признаки аллергического дерматита:
- После контакта с раздражающим веществом и появлением сыпи должно пройти время.
- Интенсивность и распространенность кожных проявлений не связаны напрямую с концентрацией раздражителя и временем его воздействия.
- Специфичность — появление сыпи только при действии определенного вещества.
- Аллергический дерматит протекает без общетоксических признаков: без повышения температуры и ухудшения общего состояния ребенка.
Токсикодермия
Токсикодермия — это острое поражение, развившееся под действием токсинов, проникших в кожу гематогенным путем. В отличие от аллергического дерматита, повреждающий фактор действует не прямо на эпидермис, а через кровь, содержащую аллерген.


- На первом месте по частоте развития токсикодермии стоят лекарственные средства: антибиотики, сульфаниламиды, снотворные, транквилизаторы, витамины группы В и многие другие.
- На втором месте — поражения кожи, вызванные пищевыми продуктами.
- Различные химические вещества, применяемые в быту: гели, шампуни, стиральные порошки, средства для уборки дома.
- Эндогенные токсины вырабатываются и в самом организме в результате нарушений обмена веществ, работы пищеварительной системы, печени, почек.
Одной из форм токсикодермии является везикулярный тип, при котором образуются распространенные высыпания на коже в виде пузырьков с жидкостью, окруженных кольцом гиперемированной кожи. Вариант локализованной токсикодермиии — дисгидроз, когда сыпь располагается на подошвах и ладонях. При массивном поражении больших площадей ухудшается общее состояние: на фоне слабости повышается температура, возникает зуд, озноб, болезненные ощущения.
Бактериальная инфекция
При поражении стрептококком на теле у ребенка могут появиться волдыри на коже с жидкостью, которые можно рассмотреть на фото ниже. Возбудитель проникает в поверхностный слой эпидермиса через малейшие повреждения на коже (укус насекомого, царапина).

Вначале появляются ярко-красные пятна, через сутки они покрываются пузырьками с мутной жидкостью. По мере прогрессирования патологического процесса везикулы лопаются, гнойное содержимое вытекает. При подсыхании образуются твердые желтые корки. Ребенка беспокоит зуд и жжение. Заболевание носит название стрептококкового импетиго.
Если возбудителем является стафилококк, то он проникает под кожу через устья волосяных фолликулов. Содержимое пузырьков сразу становится гнойным.
Заболевают дети от периода новорожденности до 2 лет. Сыпь локализуется на конечностях, редко переходит на туловище и лицо. У новорожденных наблюдается везикулопустулез — одиночные или множественные пузыри с гнойным водянистым содержимым. Преимущественная локализация — внутренняя поверхность конечностей, естественные складки тела, туловище.
Более тяжелым видом высыпаний является пузырчатка — пемфигус новорожденных. На кожных покровах ребенка (на груди, животе, на сгибательных поверхностях конечностей) возникают вялые волдыри различных размеров. Пузыри быстро вскрываются, жидкое содержимое высыхает, образуя корочку. Процесс поверхностный: глубокие слои кожи не поражаются. Возбудителями являются кокковые микробы, кишечная и синегнойная палочки, клебсиелла, энтеробактер.
Вирусная инфекция
Самая частая причина появления пузырьковой сыпи на коже у детей — это заболевание ветряной оспой. Возбудитель ветрянки — вирус герпеса человека III типа, который обладает сродством к эпителиальной ткани. Размножаясь, он вызывает гибель клеток, на их месте формируются полости, заполненные экссудатом.
Для ветряной сыпи характерно наличие мелких зудящих пузырьков с цикличностью высыпаний: сначала на лице, шее, затем поражаются туловище и конечности.
При тяжелом течении ветряной оспы сыпь имеет вид булл — крупных вялых пузырей, после заживления которых остаются кожные дефекты.

Опоясывающий лишай провоцируется возбудителем ветряной оспы, который после выздоровления не покидает организм, а пребывает в «спящем» состоянии в нервных узлах спинного мозга. При снижении иммунитета происходит его реактивация с появлением характерной ветряной сыпи по ходу нервных стволов: в межреберном пространстве, плечевом сплетении, в проекции тройничного нерва на лице. У детей встречается редко. Основным симптомом, помимо сыпи, является сильная боль в местах локализации патологического очага. Невралгия после выздоровления часто сохраняется на длительное время.
У детей симптомы простого герпеса 1 типа — везикулярные высыпания на губах, вокруг рта, под носом — часто сочетаются с проявлениями острого респираторного заболевания.У герпеса II типа излюбленная локализация — область наружных половых органов, у девочек поражается слизистая малых и больших половых губ.
Грибковая инфекция
Везикулярная форма грибка стопы относится к наиболее редким. Проявляется возникновением на ступнях волдырей, наполненных жидкостью. После разрыва оболочки пузыря обнажается эрозированная поверхность, которая часто инфицируется бактериальной флорой.

Этот вид грибкового поражения является очень контагиозным, возможно заражение в бассейнах, саунах, банях. Для него характерен сильный зуд.
Аутоиммунные заболевания
Буллезный пемфигоид — крайне редко наблюдается у детей. Он проявляется у пожилых людей старше 65 лет. Считается, что заболевание имеет аутоиммунный характер. Доказательством этому служат нахождение у больных специфических антител, поражающих различные кожные структуры. Основной симптом — образование на коже туловища, конечностях, реже на лице и волосистой части головы напряженных водяных пузырей. Жидкость в них прозрачная, иногда с примесью крови. Вскоре пузыри лопаются, эрозии и язвочки на их месте быстро заживают.
Герпетиформный дерматит Дюринга относят к хроническим рецидивирующим заболеваниям. Считается, что развитие его связано с повышенной чувствительностью к белку злаков — глютену. Начинается остро с незначительного подъема температуры, появления на ограниченном участке кожи чувства жжения, зуда. Через несколько часов выступает полиморфная сыпь — красные пятна, пузыри, папулы на руках, ногах, лице, волосистой части головы, ягодицах. Внутри сыпных элементов находится кровянистое содержимое.

Осложнения
В детском возрасте заболевания, протекающие с высыпаниями на кожных покровах, при своевременном лечении заканчиваются выздоровлением. Осложнения, связанные со вторичной бактериальной инфекцией, особенно опасны в раннем детском возрасте на фоне других болезней.
Если в развитии патологии заложен аллергический компонент, возможна не местная реакция в виде кожных высыпаний, а системная, приводящая к состояниям, угрожающим жизни ребенка — анафилактический шок, отек Квинке.
Лечение
Так как пузырьковая сыпь сопровождает многие кожные заболевания, то прежде чем проводить терапию, необходимо выяснить причину высыпаний на коже. Правильная диагностика позволит назначить адекватное лечение, и сыпь как симптом по мере выздоровления исчезнет вместе с другими клиническими проявлениями.
При аллергии
При аллергических и токсико-аллергических видах дерматитов необходимо выяснить причинный фактор, запускающий неадекватный иммунный ответ, и постараться оградить ребенка от контакта с ним. Терапия начинается с назначения антигистаминных препаратов, которые блокируют действие местных медиаторов воспаления — гистамина, простагландинов.
Это — Супрастин, Фенкарол, Зиртек, Эриус. Фенкарол и Супрастин, относящиеся к первому поколению антигистаминных средств, тормозят активность ЦНС, обладают успокаивающим действием, что важно при сильном зуде. Малыш будет меньше чесаться и перестанет беспокоиться во сне. Местно назначают Фенистил Гель 2—3 раза в день.
При других заболеваниях
- Контактный дерматит, вызванный действием физических или механических факторов, лечится место с помощью противовоспалительных и ранозаживляющих мазей: Пантенол, Солкосерил, Цинковая мазь.
- Герпетические дерматиты, сыпь при ветряной оспе и опоясывающем лишае обрабатывают антисептиками: бриллиантовым зеленым, Хлоргексидином, противовирусными мазями: Панавир, Ацикловир, Оксолиновая мазь.
- При опоясывающем лишае назначают обезболивающие из группы нестероидных противовоспалительных средств — Ибупрофен, Найз, Кеторолак.
- При бактериальном поражении применяют системные антибиотики, к которым чувствительны возбудители. Местно требуется обработка антисептиками для ограничения воспалительного процесса.
- Грибковое поражение. На очаги накладывают фунгицидные мази: Клотримазол, Ламизил, Пимафуцин.


- При тяжелом течении дерматита подключают стероидные препараты — Преднизолон, Дексаметазон.
- Герпетиформный дерматит у детей лечат введением гамма-глобулина, витаминных комплексов группы В. При распространенном процессе назначают антибиотики пенициллинового ряда или аминогликозиды.
Народные средства
Нетрадиционные методы народной медицины у детей применяют после разрешения врача при легких формах кожных поражений для уменьшения зуда, скорейшего заживления эрозий и язв.
Лечебные ванны
Температура воды — 36—37 0С, время процедуры — 15 минут.
- Заварить 100 г сушеной травы череды или соцветий ромашки литром кипящей воды. Настаивать 3 часа, процедить, добавить настой в ванну.
- В литр теплой воды всыпать 100 г крахмала. Размешать до получения однородной массы, влить в ванну.


Компрессы и протирки
- Залить стаканом кипятка 20 г измельченной коры дуба. После остывания процедить, смачивать льняную салфетку в настое и прикладывать к больному месту на 15 минут.
- Потребуется по 30 г шишек хмеля и березовых почек на 200 мл кипящей воды. Настаивать 5 часов. Полученным раствором протирать пораженные места несколько раз в день.
- Стакан молодых сушеных листьев груши добавить в кастрюлю с литром кипящей воды. Варить на медленном огне 5 минут. Настаивать 8 часов. В отваре смачивать марлю и накладывать на пораженные места 2—3 раза в день.
- Для примочек используют свежевыжатые соки картофеля, тыквы, столетника. Пропитанную соком марлю приложить к больному месту на полчаса.


Различные виды сыпи — постоянные спутники детства. Некоторые из них не представляют особой опасности здоровью малыша, например, потница или опрелости. В большинстве случаев достаточно выполнять правила гигиены и ухода за ребенком, и все пройдет само. Но нередко высыпания — симптомы тяжелых заболеваний, и разобраться в них может лишь опытный врач. Поэтому любые изменения кожных покровов у ребенка должны стать поводом обращения к специалисту.
Кожа новорожденного, на глазу прозрачный пузырек
Картины эпохи Возрождения, на которых изображены младенцы, купидоны, ангелочки, невозможно рассматривать без умиления. Великие живописцы с неповторимым правдоподобием отобразили прелесть детей младенческого возраста. И, в первую очередь, бросается в глаза нежная, бархатистая с розово-перламутровым оттенком кожа крохи.
Действительно, от рождения все младенцы наделены нежной, упругой, ароматной кожей. И, чтобы сохранить ее прелесть, мамы тщательно моют своих малышей различными специальными пенками, смазывают кремами и маслами, натирают присыпками.
Чего только не придумывают производители детской косметики, чтобы еще эффективнее защитить, увлажнить и успокоить нежную кожу малыша. Масло ши, авокадо, молочные протеины, экстракт цветов водяной лилии, – какие только вещества не используется для этой цели. Однако, даже при идеальном уходе за кожей младенца, мама не застрахована от неожиданностей. то шелушатся щечки, то покраснела попка, то появились какие-то непонятные пятнышки на животике… Любые кожные проблемы приводят молодых родителей в замешательство: а вдруг, это симптом какого-то грозного заболевания, требующего немедленного лечения? Не волнуйтесь!
Что же является нормой и не должно вызывать беспокойство, а в каких случаях следует немедленно обращаться к специалисту?
Детская кожа отличается от взрослой рядом особенностей. Кожа состоит из двух слоев – эпидермиса и дермы. Наружный слой – эпидермис – имеет особое строение. В его основании – базальном слое, образуются новые клетки кожи. Они постепенно поднимаются вверх через шиповатый и зернистый к роговому слою эпидермиса. При этом они растут и сильно изменяются. На поверхности кожи клетки превращаются в роговые чешуйки и благополучно отшелушиваются.
Под эпидермисом располагается следующий слой кожи – дерма, которая состоит из рыхлой соединительной ткани. Связь эпидермиса с дермой у малышей очень рыхлая, поэтому любая инфекция у детей распространяется по кожному покрову очень быстро.
Воздух в организм новорожденного младенца попадает не только через легкие, но и через стенки сосудов кожи. Малыши буквально «дышат» кожей, потому что у них хорошо развита сеть кровеносных капилляров. Однако эта особенность облегчает и прохождение инфекции по току крови.
Известно, что в коже синтезируются такие необходимые вещества, как витамин Д, который регулирует в организме обмен кальция и фосфора, необходимых для роста ребенка и пигмент меланин, защищающий кожу от ультрафиолетовых лучей. У маленьких детей этого пигмента немного, поэтому детская кожа абсолютно незащищена от солнечного облучения. Поэтому находиться на солнце маленьким детям можно лишь в утренние и вечерние часы. в кружевной тени деревьев.
Кроме того, кожа выполняет выделительную функцию. Это значит, что с потоотделением из организма выводятся продукты обмена веществ.
И, естественно, кожа обеспечивает различные виды чувствительности – болевую, температурную и осязательную. В заключение этого небольшого экскурса в анатомию, хочется отметить, что кожа – это абсолютно необходимый и уникальный орган, и ухаживать за ней с раннего детства нужно как можно тщательней.
Период новорожденности – первый период жизни маленького человечка, начинающийся с момента перевязки пуповины. Практически у всех детей в этот период появляются те или иные специфические изменения кожи, которые проходят потом сами собой. Эти изменения не требуют лечения и обусловлены особенностями строения детской кожи.
У 80% детей на 2-3 день жизни появляется желтушная окраска кожных покровов – так называемая, физиологическая желтуха новорожденных, которая ослабевает к 7-10 дню. Связана она с функциональной незрелостью систем печени. Никакого специфического лечения проводить не требуется, необходимо только больше поить малыша и следить за его стулом.
После удаления первородной смазки может возникнуть покраснение кожи, называемое простой эритемой. Обычно на вторые сутки после рождения покраснение становится очень ярким, затем, к концу первой недели жизни, постепенно проходит. Продолжительность и степень выраженности эритемы зависят от зрелости малыша – у недоношенных детей простая эритема длится до 2-3 недель.
Вслед за простой эритемой появляется физиологическое шелушение кожи: тельце малыша покрывается отрубевидными или пластинчатыми чешуйками. Продолжается процесс примерно около двух недель. Чуть улучшать вид кожи помогут теплые ванночки с последующим смазыванием детским кремом.
У трети новорожденных на 2-4 день жизни на коже спины, груди, живота, реже – на лице и конечностях появляются мелкие белые плотные узелки или пузырьки, иногда расположенные на красном основании. Это проявления токсической эритемы новорожденных. Продолжительность высыпаний – от нескольких часов до 2-3 дней. При этом общее состояние малыша не нарушается. Ребенок хорошо себя чувствует, температура тела не повышается.
Замечено, что детки, перенесшие токсическую эритему, в дальнейшем более предрасположены к аллергическим реакциям, в том числе и к, так называемому, диатезу. Лечения, как правило, не проводят. Но при обильных высыпаниях назначают дополнительное питье (5% раствор глюкозы), противоаллергические препараты, а сами болячки смазывают 1% раствором зеленки.
До сих пор не выяснены причины возникновения этого странного состояния. По-видимому, токсическая эритема является переходным этапом между нормой и патологией.
У новорожденных количество сальных желез в 4 раза больше, чем у взрослых. Из-за обильного выделения и застоя секрета этих желез у половины новорожденных малышей на крыльях носа, переносице, в области щек и лба, на затылке возникают точечные беловато-желтые узелки. Это, так называемые, милиа, или сальные кисты. Сыпь самопроизвольно исчезает. В случае покраснения узелка, его следует обработать 0,5% раствором марганцовки. Ко второму году жизни сальные железы начинают функционировать слабо и восстанавливают свою функцию лишь в период полового созревания.
При рождении у малыша в области шейных складок, на волосистой части головы, плечах и груди можно увидеть пузырьки с прозрачным содержимым. Так выглядят расширенные потовые железы. Пузырьки легко удаляются ватным тампоном, смоченным спиртом. Повторных высыпаний не возникает.
Часто у маленьких детей на кожице в области затылка, на лбу, переносице, надбровных дугах, верхней губе и на веках можно увидеть пятнышки или полоски можно увидеть бледно-розовой окраски. При плаче или резких движениях они приподнимаются над уровнем кожи. Под давлением пальца исчезают, а затем появляются вновь. Это – телеангиэктазии, расширенные капилляры кожи, часто называемые «сосудистыми звездочками». Это ничто иное как остатки эмбриональных сосудов. Телеангиэктазии не требуют лечения и проходят самопроизвольно. На веках они исчезают к концу первого года жизни, на переносице – в начале второго года, а в области затылка проходят лишь к полутора годам.
Иногда на коже новорожденных можно увидеть синие, или «монгольские», пятна, которые представляют собой пигментное поражение кожи. Пятна похожи на синяки, не возвышаются над уровнем кожи, неправильной формы. Обычно всего синяки появляются в пояснично-крестцовой области, реже – на ягодицах и лопатках. Чаще всего они встречаются у маленьких негритят и азиатов. Но в 5% случаев они бывают и у малышей белой расы, преимущественно у брюнетов с темными глазами и волосами Это также физиологическое явление, не требующее медикаментозного вмешательства. Синие пятна постепенно бледнеют и исчезают без лечения в первые годы жизни.
Небольшие врожденные родинки, цвет которых изменяется от светло-коричневого до темного, как правило, растут вместе с малышом. Они настолько типичны, что встречаются практически у всех детей. Родинки не исчезают, но внимания специалиста они требуют лишь в тех случаях, когда начинают быстро увеличиваться или менять цвет и форму.
Все эти изменения не вызывают серьезных опасений и пройдут, когда завершится недолгий период новорожденности, полный радостей и тревог. И все же, консультация специалиста-дерматолога в любом случае не будет лишней. Хотя, в любом случае консультация специалиста никогда не будет лишней. Надеемся, что полученные из статьи знания позволят вам сохранить драгоценные нервные клетки, которые еще так понадобятся в дальнейшем.
Юлия Дьяченко, врач-дерматолог
Водянистые пузырьки на коже у малыша :: SYL.ru
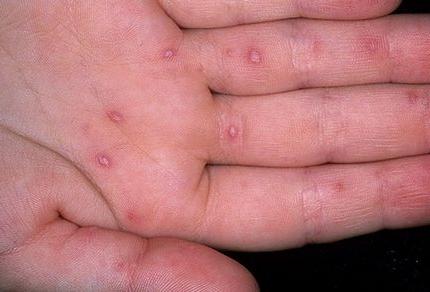
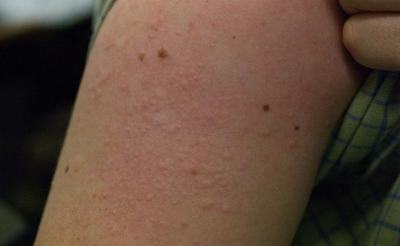
Водянистые пузырьки на коже могут появиться даже у младенцев, причем в самых неожиданных местах: на стопе или ладошке, на ручке или животике и даже на пальцах. При их возникновении родители начинают бить тревогу: чесотка, аллергия, ветрянка? Невозможно предостеречь малыша от их появления на все сто процентов, поэтому давайте разберемся, при каких заболеваниях чаще всего появляются водянистые пузырьки на коже.
Аллергия
Она может быть буквально на все: одежду, пищу, бытовую химию, пыль, лекарства и
 так далее. Чаще всего в этом случае пузырьки группируются и выглядят как густая сыпь. К этой же категории можно отнести:
так далее. Чаще всего в этом случае пузырьки группируются и выглядят как густая сыпь. К этой же категории можно отнести:- Атопический дерматит – воспаление кожи, которому подвержены в большей степени дети до двух лет. В большинстве случаев пятна обнаруживаются на щеках малыша, иногда на лбу.
- Нейродермит – сначала появляется зуд, затем очаговая сухость кожных покровов. Его опасность заключается в том, что он может быть осложнен вторичными инфекциями, например, стафилококком.
Опрелости
В этом случае водянистые пузырьки на коже локализуются в кожных складках и
 вызывают сильнейший дискомфорт. Данное явление чаще всего бывает у малышей как реакция на плохую циркуляцию воздуха, при «парниковом эффекте» при использовании одноразовых или непромокаемых подгузников, при «запаривании» кожи. Часто локализуется на попе, шее, в паху, под мышками, между пальцами. На начальном этапе водянистые пузырьки на коже достаточно легко убрать специальными детскими кремами. Однако при несвоевременной помощи могут возникнуть бактериальные или грибковые осложнения.
вызывают сильнейший дискомфорт. Данное явление чаще всего бывает у малышей как реакция на плохую циркуляцию воздуха, при «парниковом эффекте» при использовании одноразовых или непромокаемых подгузников, при «запаривании» кожи. Часто локализуется на попе, шее, в паху, под мышками, между пальцами. На начальном этапе водянистые пузырьки на коже достаточно легко убрать специальными детскими кремами. Однако при несвоевременной помощи могут возникнуть бактериальные или грибковые осложнения.Стрептодермия
Имеет разные проявления. У детей чаще всего выражается в появлении
 стрептококкового импетиго. В этом случае мелкие водянистые пузырьки на коже локализуются вокруг рта и носа. В большинстве случаев такие высыпания носят безболезненный характер, но в отдельных случаях может появиться зуд. Заболевание передается бытовым путем и даже через пыль и насекомых. Сначала появляется пятно красного цвета, затем преобразуется в водянистый прыщик.
стрептококкового импетиго. В этом случае мелкие водянистые пузырьки на коже локализуются вокруг рта и носа. В большинстве случаев такие высыпания носят безболезненный характер, но в отдельных случаях может появиться зуд. Заболевание передается бытовым путем и даже через пыль и насекомых. Сначала появляется пятно красного цвета, затем преобразуется в водянистый прыщик.Контагиозный моллюск
Недуг носит вирусный характер, передается бытовым путем. При нем водянистые пузырьки на руках, ногах, туловище имеют внутри черную точку. Проявляется исключительно высыпаниями на коже. При этом малыш активен, хорошо кушает. Заболевание требует скорого лечение, поскольку узелки начинают быстро распространяться по телу, и в результате слияния образовывать гигантские моллюски.
Ветрянка
Обычно о ней родители думают в первую очередь, обнаружив водянистые пузырьки на коже у малыша. Сначала появляются единичные такие прыщи, однако с течением времени их количество быстро увеличивается. Сначала они имеют красный цвет, потом, по мере созревания, наполняются жидкостью и лопаются. На этом месте появляется корочка. Ребенок испытывает сильный зуд, иногда отмечается повышение температуры. Ветрянка не у всех протекает характерно, и может, например, выглядеть как несколько таких прыщиков.
Конечно, для того чтобы точно поставить диагноз, необходимо видеть форму водянистых пузырьков, их локализацию. Поэтому не стоит медлить и обратиться к врачу. Он определит причину и назначит необходимое лечение, которое поможет избежать последствий.
Водянистые пузырьки на коже у детей
Кожа у малышей крайне нежная, да и иммунная система окончательно формируется к 3 годам. Любые неблагоприятные воздействия могут проявиться кожными реакциями – эритемой, крапивницей, папулёзными высыпаниями.
Мамочки, увидев пузырьки у детей на теле, испытывают беспокойство: «Нужно срочно вызывать врача? Может быть, высыпания безобидные, и после купания в череде все пройдет?»
Зная причины кожных реакций, легче определиться с «самостоятельным» диагнозом и понять, когда помощь педиатра действительно необходима.
Мамочки могут столкнуться с сыпью на теле новорожденных с первых дней их внеутробного существования.
Если ребенок здоров, хорошо кушает, то, скорее всего, это неонатальный пустулез – гормональные высыпания, спровоцированные изменением условий существований. При внутриутробном состоянии потовые железы у плода не работают, тело стерильное. После появления на свет кожу заселяют условно-патогенные микроорганизмы; поры, которые еще работают нестабильно, засоряются, появляются пузырьки, заполненные мутной жидкостью. Маленькие волдыри у ребенка этого возраста чаще вызывает Кандида – дрожжевой грибок.
Локализуются неонатальные высыпания на голове – цефалическая сыпь, на шее – чаще на задней поверхности, на спине, на груди, плечах, реже – на наружной поверхности бедер и на ягодицах.
Новорожденные страдают так же от опрелостей, которые проявляются как пузырьки с водянистым содержимым, или плотные пустулы. Появляются опрелости у детей в естественных кожных складках, в местах натирания памперсами или одеждой.
Пеленочный дерматит. Если родители пренебрегают гигиеническими правилами и экономят на подгузниках, то мелкие водянистые пузыри появляются на ягодицах и в паху. Они напоминают опрелости, но вылечить их гораздо труднее. Из-за постоянного контакта с агрессивной средой – мочой, их поверхность быстро разъедается, тканевая жидкость растекается, на нежном теле образуются корочки, присоединяется вторичное инфицирование. В этом случае появляется высокая вероятность развития гнойно-воспалительного процесса.
Избыточное ультрафиолетовое излучение. Как уже упоминалось, кожа в раннем возрасте очень нежная, и если у детей постарше после перегревания на солнце тело краснеет, что соотвествует ожогу 1 степени, то у младенцев злоупотребление солнечными ваннами может привести к поражению 2 степени – с водянистыми волдырями и значительным отеком. Состояние ухудшается, появляется температура, ребенок становится беспокойным, отказывается от еды.
Аллергическая сыпь. Водянистые пузырьки в этом случае появляются редко, в большинстве случае сыпь напоминает крапивницу.
Ее локализация зависит от вида контакта с аллергеном.
- Пероральный контакт – вокруг рта, дополнительный симптом – отек слизистой рта и гортани. Наиболее опасный тип аллергии, который у младенцев развивается очень быстро.
- Пищевая аллергия – чаще высыпания появляются на щеках, но могут возникать и по всей поверхности тела.
- Контактная аллергия – в этом случае высыпания возникают на тех частях тела, которые непосредственно соприкасались с аллергеном.
Развитие дыхательной недостаточности, вызванное отеком гортани, может наблюдаться у малышей до 3 лет при любом типе аллергии – при пероральных раздражениях и реакции на медикаментозные препараты возможность такой реакции увеличена. Это связано с особенностью анатомического строения малышей – узкие трахея и пищевод, и нестабильностью иммунной системы.
Следующие причины высыпаний у детей устранить без лечения невозможно.
- Ветрянка. Водянистые волдыри у ребенка возраста до полугода по этой причине возникают редко – в раннем возрасте младенцы находятся под защитой материнского иммунитета, но в дальнейшем они могут легко заразиться контактным или респираторным путем от старших детей или при посещении людных мест. У малышей часто болезнь начинается с сыпи в виде розово-красных папул и отечности кожного покрова, но уже на 2-3 день нетипичные высыпания сменяются обычными мелкими волдырями с жидкостным содержимым.
- Дисгидроз. Папулы с жидкостью при этом заболевании появляются на ладонях или стопах, обостряется дисгидроз чаще в переходный период – осенью и весной.
- Стрептодермия. Заболевание легко распространяется в детских коллективах, у детей болезнь протекает достаточно тяжело, с увеличением лимфоузлов и повышением температуры. Причина стрептодермии – повышенная активность условно-патогенной стрептококковой флоры.
Пузырьки при стрептодермии наполнены мутной жидкостью, место их локализации зависит от формы заболевания:
- стрептококковое импетиго – на носогубном треугольнике;
- буллезное импетиго – на боковой поверхности тела и конечностях;
- турниоль – пузырьки на кистях вокруг ногтя;
- поверхностный панариций – высыпания на ногтевых валиках;
- стрептококковая заеда – уже по названию ясно, что сыпь с жидкостным содержимым появляется в уголках рта;
- стрептококковая опрелость – из-за опрелостей на детской коже увеличивает свою активность стрептококк;
- лишай – этот тип инфекционного заболевания вызывает глубокие поражения, пузыри крупные, когда они лопаются, образуются крупные эрозии, повреждаются глубокие слои дермы.
- Контагиозный моллюск. Пузырьки при этом вирусном заболевании заполнены творожистой субстанцией. Папулы напоминают по виду полусферы, при нажатии на которые эта субстанция легко отторгается.
- Герпес. Мелкие водянистые пузырьки могут появиться на слизистой губ и носа, но при более тяжелом течении инфекции локализуются в проекции крупных нервных волокон, чаще на пояснице. Один из разновидностей вируса герпеса и вызывает ветрянку.
Даже самые безобидные волдыри на теле у ребенка чешутся, вызывая дискомфорт. В раннем возрасте это приводит к нарушению физического и психического развития. Поэтому любые высыпания на коже требуют устранения.
Способы по борьбе с сыпью у детей – вне зависимости от этиологии – во многом похожи. При различных видах раздражений помогают восстановить качество кожного покрова ванны с лекарственными травами, обработка высыпаний антисептиками, использование антигистаминных средств.
Неонатальная сыпь – в большинстве случаев – лечения не требует. Родители должны направить усилия на предотвращение вторичного инфицирования и ограничиться ванночками с лекарственными травами и слабым раствором марганцовки.
Для устранения опрелостей и пеленочного дерматита также достаточно усилить гигиенические мероприятия и держать кожу младенца в чистоте. Если уже появились гнойнички, то требуется дополнительное лечение – назначения должен делать педиатр. В этом случае могут быть использованы: антигистаминные средства для внешнего и внутреннего применения, мази и кремы – в том числе и с антибактериальным компонентом.
Ожоги детской кожи лучше лечить аэрозолями – «Пантенолом», «Д-Пантенолом», мазью «Бепантен» и подобными средствами.
Если высыпания появились из-за аллергии, необходимо дать малышу антигистаминный препарат – название, дозировка и кратность применения по рекомендации педиатра. В дальнейшем можно использовать ванны для устранения раздражения и средства наружного применения с антигистаминными ингредиентами – например, «Фенистил» гель.
При лечении ветрянки пузырьки на коже обрабатывают антисептическими средствами, чтобы предупредить вторичное инфицирование и купировать гнойно-воспалительный процесс. После подсыхания пузырьков кожа полностью очищается, если корочка отшелушивается естественным путем. Совсем недавно для лечения ветрянки использовались только зеленка и фукорцин, но сейчас уже появились противовирусные мази «Ацикловир», «Валацикловир»; «Каламин» лосьон и подобные.
Лечение дисгидроза: цинковая мазь, анилиновые красители, ванночки с марганцовкой, антигистаминные средства.
При стрептодермии проводится санация очагов инфекции:
- антисептическими жидкостями – «Мирамистином», «Хлоргексидином»;
- раствором фурацилина;
- 2% борным спиртом.
После того как пузырьки вскрылись, используют синтомициновую эмульсию, тетрациклиновую или эритромициновую мазь.
Обязательно применяют антигистаминные средства общего и местного действия.
В настоящее время для купирования активности болезнетворной микрофлоры используются ациклические нуклеозиды. К ним относятся: «Ацикловир» или «Зовиракс», «Валацикловир», «Фамцикловир».
Если мамочка не уверена в причине высыпаний или они сопровождаются неблагоприятной симптоматикой: повышением температуры, лихорадочным состоянием, увеличением лимфоузлов – необходимо обратиться к педиатру.
Даже самые безобидные водянистые пузырьки при опрелостях, при внедрении бактериальной флоры, могут спровоцировать гнойно-воспалительный процесс.
Материалы, размещённые на данной странице, носят информационный характер и предназначены для образовательных целей. Посетители сайта не должны использовать их в качестве медицинских рекомендаций. Определение диагноза и выбор методики лечения остаётся исключительной прерогативой вашего лечащего врача.
Прыщики у грудничков
Малейшее пятнышко на личике новорожденного способно надолго испортить настроение его маме и послужить поводом бессонной ночи. Но, на самом деле, далеко не каждая сыпь так ужасна, как это рисуют в воображении заботливые родители. Сегодня на страничках Лопотуна мы узнаем, чем отличаются друг от друга различные пятна на коже младенца.
Белые или красные прыщики с гнойным наполнением
Педиатры называют их угрями или неонатальным пустулезом. Обычно причиной этого неприятного акне становится избыток гормона эстриола, который интенсивно накапливается в организме будущей мамы на протяжении последних месяцев беременности и передается ребеночку посредством плаценты. Такая сыпь неопасна для здоровья малыша. Она не вызывает неприятных ощущений и проходит самостоятельно на протяжении первых недель жизни, когда у новорожденного окончательно сформируются сальные железы.
Множественные мелкие водянистые пузырики
Это, скорее всего, себорейный дерматит. Его виновником, как и в предыдущем случае, является чрезмерная выработка гормонов, закупоривающая сальные железы. Чаще всего эту сыпь можно заметить на лбу ребенка, ближе к волосам. Реже – на шее, за ушами, на щеках, груди и даже спине.
Белые прыщики с желтоватым оттенком в окружении красного кольца
По-научному называются токсической эритемой. Она имеет свойство проявляться, примерно, у половины новорожденных и вызвана недостаточно качественной работой кожной секреции. Это высыпание также полностью проходит самостоятельно в самом начале жизни ребеночка.
Множественные красноватые прыщики
Обычно покрывают не только лицо, но и складки кожи в районе шеи, паху, за ушами и т.д. Рано или поздно с ними сталкиваются практически все родители. Это потничка, закономерно возникающая, если ребенок пребывает в слишком теплом помещении.
Водянистые прыщики на лице
Они почти во всех случаях свидетельствуют о наличии аллергической реакции. Она может быть спровоцирована продуктами, лекарственными препаратами, которые употребляет мама, или одеждой ребеночка. Довольно частой причиной прыщиков становятся любимые домашние питомцы. Но наиболее типичный вариант – введение нового прикорма.
Значительно реже перечисленных случаев прыщики у ребенка могут свидетельствовать о появлении герпеса или ветрянки. Время от времени высыпания провоцируются дисбактериозом кишечника, укусами насекомых или даже сменой климата. Для того чтобы выяснить окончательный диагноз необходимо обратиться к участковому педиатру.
Лечение высыпаний
Разумеется, оно будет зависеть от диагноза, который поставит врач. Тем не менее, существуют и общие рекомендации. Это тщательное соблюдение правил личной гигиены: регулярные купания и умывания, своевременная замена подгузников, стерилизация бутылочек и пр.
Бабушки советуют лечить прыщики у новорожденных при помощи хорошо известных трав: ромашки, череды, чистотела. Они подсушивают гнойные воспаления и устраняют акне. Чтобы приготовить отвар достаточно заварить столовую ложку сухой травы стаканом кипятка и подержать на водяной бане 10 минут. Затем отвару необходимо остыть и настояться.
Ватным диском, смоченном в растворе, протирайте воспаленный участок кожи не реже трех раз в день. Если высыпания проявляются по всему телу, приготовленный отвар можно добавлять прямо в воду для купания.
Категорически запрещено выдавливать прыщики на теле ребенка, протирать их спиртом, смазывать кожу младенца гормональными мазями без назначения педиатра.
Кормящей маме на время лечения следует пересмотреть свой рацион питания, исключив овощи и фрукты красного цвета, все виды цитрусовых и сладости промышленного производства.
Водянистые пузырьки у новорожденного на голове — Все о детях
Высыпания на лице и голове у новорожденных могут появиться из-за перегрева, аллергии, инфекционных заболеваний, патологий пищеварительной системы либо изменений гормонального фона.
Сыпь у новорожденного на лице и голове часто шокирует молодых мамочек. В утробе матери плод защищен от влияния микробов, но после рождения организм младенца заселяют патогенные микроорганизмы, что отражается на состоянии кожи.
Содержание статьи:
Что такое сыпь
Высыпания на лице и голове появляются у каждого пятого новорожденного в первый месяц жизни. Мелкие красные прыщики проступают на коже со второй недели. Это явление называется неонатальный цефалический пустулез (НЦП). Иногда сыпь похожа на жировики в виде небольших белых бугорков. Порой они не видны, обнаружить их можно только на ощупь.
Гормональный фон кормящей матери и самого малыша активизирует выработку кожного жира. После рождения работа сальных желез постепенно усиливается. Кожа начинает жирнеть, сыпь проявляется не только на лице, распространяется на голову, подбородок и шею. Появляется благоприятная среда для чрезмерного развития дрожжеподобных грибков.
Подобное состояние не считается болезнью и не требует лечения. Постепенно организм ребенка вырабатывает иммунитет к действию патогенных микроорганизмов. Когда гормональный фон малыша стабилизируется, высыпания исчезнут сами собой.


Родители должны быть предельно внимательными и обратиться к врачу в любом случае при появлении сыпи. Высыпания на лице и коже головы могут быть симптомом инфекционного заболевания. Поэтому только квалифицированный врач может поставить правильный диагноз.
Причины высыпаний
Кожа новорожденного очень чувствительна и восприимчива, бурно реагирует на любой внутренний и внешний раздражитель. Болезни кормящей мамы, патология беременности, нарушения в организме ребенка – все это может вызвать высыпания и раздражение кожи малыша.
Высыпания могут иметь вид пузырьков, папул, волдырей. Элементы могут появляться одномоментно или постепенно как на здоровой коже, так и в местах старых высыпаний. Высыпания занимают ограниченный участок лица или имеют сливной характер.
Сыпь может иметь разную форму и сопровождаться определенными симптомами. Мамочка должна насторожиться, если пятна распространяются по всему телу, появляются бляшки и гнойники, кожа пересыхает, шелушится, начинает кровоточить. Чаще всего раздражение кожи и высыпания на лице могут появиться по следующим причинам:
- стабилизация гормонального фона;
- аллергия;
- нарушения пищеварительного аппарата и кишечника;
- присоединение бактериальной инфекции;
- нарушение определенного микроклимата в комнате младенца;
- вирусно-инфекционные заболевания.
Родители должны оценить характер сыпи, проанализировать ситуацию, разобраться в причинах и устранить их, если они связаны с неправильным уходом за малышом. В противном случае необходима консультация педиатра. Внешний вид высыпаний на коже грудничка имеет первостепенное значение для правильного диагноза.
Классификация и симптомы
При неонатальном цефалическом пустулезе сыпь физиологическая. Маленькие красные или белые прыщики на лице и голове вызваны гормональной перестройкой. Они уйдут со временем без медикаментозного лечения.
Аллергическая сыпь на лице может быть пищевой и контактной.
Пищевая встречается, если мама ест аллергенные продукты. Иногда высыпания может спровоцировать переход с грудного кормления на смеси. Аллергия проявляется в виде прыщиков на щеках после кормления. Контактная реакция возникает после соприкосновения кожи с аллергеном: косметические средства по уходу, лекарства, белье, одежда. Чаще такие высыпания расположены на теле грудничка.
Из-за нарушения теплообмена у новорожденного может появиться сыпь на лбу и затылке. Ее провоцируют высокая температура и влажность в комнате. Не по погоде укутанный для прогулки ребенок потеет. Выделяющийся пот раздражает нежную кожу малыша, появляется потница. Высыпания имеют вид бугорка иногда с жидкость внутри, возвышаются над уровнем кожи. При погрешностях в уходе возникает дерматит.
Инфекционная сыпь является симптомом определенного заболевания: ветрянка, краснуха, розеола, корь. Им сопутствуют такие проявления, как повышение температуры, увеличение лимфоузлов, а при кори добавляется кашель и насморк. Инфекционно-вирусные заболевания приводят к нарушению работы пищеварительной системы: срыгивание, вздутие кишечника, обводненный стул.


Высыпания при НЦП, аллергии и потнице не заразны, не передаются при контакте. Если сыпь сопутствует инфекционно-вирусному заболеванию, малыша следует изолировать от других детей. Не переболевшим в детстве взрослым тоже нужно поберечься от контакта.
Как избавиться от сыпи
Проявления высыпаний на лице без осложнений и повышения температуры легко устранимы в домашних условиях. Важно придерживаться советов и рекомендаций по уходу за ребенком. При аллергии бывает достаточно наладить питание кормящей мамы или заменить смесь. Иногда кожа новорожденного подобным образом реагирует на некоторые ткани или порошок для их стирки. Важно найти аллерген и устранить его.
Что касается потницы, то здесь первым правилом будет: одевать новорожденного в соответствии с температурой окружающего воздуха, будь то улица или комната в квартире. Мама должна надеть на ребенка одежды на один слой больше, нежели на себя. Полезны воздушные ванны для грудничка перед купанием. В воду добавляют отвары лекарственных трав: ромашка, череда. После купания используют подсушивающие средства.
Себорейный дерматит, при котором образуются жирные серые и желтые чешуйки на голове, проходит сам по себе. Быстрее избавить ребенка от них поможет втирание растительного масла для размягчения корок. Затем малыша моют, используя мягкую щетку.
Вирусные инфекции опасны для новорожденных и заразны для всех не болевших. Для больного ребенка нужно вызвать педиатра. Лечение при инфекционных заболеваниях направлено на устранение отдельных симптомов и проводится под наблюдением врача.
Профилактика сыпи
Чтобы предотвратить появление сыпи у грудничка, важно придерживаться некоторых простых правил:
- сохранить грудное вскармливание как можно дольше;
- маме отказаться от аллергенных пищевых продуктов;
- при необходимости тщательно подбирать для малыша адаптированные молочные смеси;
- средства ухода за кожей покупать только в аптеке;
- умывать личико кипяченой водой;
- устраивать ребенку воздушные ванны;
- ежедневно купать малыша, добавляя отвар череды;
- необходимы частые прогулки на свежем воздухе, при этом нельзя перегревать ребенка.
Детское белье нужно стирать специальным порошком, а лучше детским мылом. Каждый день необходимо делать влажную уборку и проветривание в комнате, где постоянно находится малыш. Во избежание аллергических проявлений придется убрать из квартиры животных.
Если все же сыпь появилась, ни в коем случае нельзя выдавливать прыщики.
Не нужно использовать для обработки сыпи на лице спиртовые настойки, болтушки, жирные гормональные мази. Не стоит применять для лечения самостоятельно назначенные медицинские препараты.
Понравилась статья? Поделитесь ей:
Source: tutzud.ru
Читайте также



