Что это такое?
Туберозный склероз – это заболевание, возникающее из-за генетических нарушений, передается по наследству.
Если один из родителей болен, вероятность, что в семье родиться больной ребенок около 50%.
Основным признаком заболевания являются многочисленные опухоли доброкачественного характера, которые могут локализоваться на разных частях тела человека.

Данное заболевание встречается у людей намного чаще, чем его диагностируют специалисты. Так как симптоматика его разная, все зависит от возраста человека и индивидуальных особенностей его организма.
Врачи чаще всего не берут во внимание специфическую этиологию туберозного склероза. Поэтому лечением отдельных признаков и проявлений занимаются узкие специалисты.
Чаще заболевание проявляется у новорожденных детей, и гораздо реже у взрослых. Однако у младенцев его диагностировать сложнее, для этого необходимо провести ряд исследований.
Первые признаки заболевания чаще возникает в первый год жизни.
Симптоматика туберозного склероза

Проявления данного заболевания разнообразны, так как нарушается работа многих систем и органов.
Основная симптоматика:
- заболевание дает о себе знать уже впервые годы жизни ребенка, но прогрессировать начинает в подростковом возрасте;
- иногда наблюдаются судорожные припадки. Их разделяют на миоклонические и генерализование тонко-клонические. Первые менее опасны, они характеризуются сокращением определенной группы мышц, но человек при этом не теряет сознание. Вторые, более опасные, проявляются в виде судорожного приступа, при этом человек теряет сознание, может прикусить язык, также может случиться непроизвольное мочеиспускание;
- на коже появляются обесцвеченные участки, напоминают листовую пластинку, локализуются по всей поверхности кожного покрова;
- также появляются бугорки, на различных участках кожи, чаще на лице в районе носа и губ;
- наблюдается гемианопатия (когда человек не видит определенных участков пространства, они как будто выпадают), и другие патологии зрения.
Яркие признаки заболевание выражаются в полиморфизме. Гамартомы, это опухоли эмбриональной незрелой ткани, единственное место, где появляются новообразования вследствие этого заболевания.
Основными признаками этой болезни являются внешние, отражающиеся на кожном покрове человека и нарушения работы ЦНС. На поверхности кожи появляются различные пятна, теряется ее гладкость, развиваются фиброзные бляшки и опухоли.
Кожные проявления болезни (фото)

- Пятна неестественного цвета (гипопигментированные пятна) раскиданы по всему телу, расположение их ассиметричное и диффузное. Могут проявиться у малыша с рождения или на протяжении жизни. Чем старше ребенок, тем больше у него таких пятен, много их локализуется нагрудной клетке и спине также на ягодицах. Они отличаются характерным матово-белым цветом. Также наблюдаются обесцвеченные волос на голове и на лице. Это один из характерных симптомов данного заболевания.
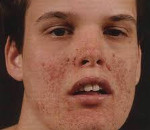
- Уже с 4 лет у больных детей появляются так называемые ангиофибромы лица. Этот узелки, которые напоминают зерно проса, они блестят и гладкие на ощупь, но плотные. На коже их может быть много, также встречаются одиночные образования. Локализуются на коже лица, в районе носа и губ. Данные высыпания бледно-желтого или розово-красного цвета. Но если сосуды на лице расширенные, их цвет становиться более насыщенными. Образования формируются из разросшейся фиброзной ткани и недоразвитых волосяных фолликул. Данные симптомы чаще проявляются у детей с 3 до 11 лет.
- Шагреновая кожа – это огрубелые участки кожного покрова. Они представляют собой скопления гамартром в одном месте, при этом образуется одно общее пятно. Оно напоминают апельсиновую кожуру, которая покрывает кожу. Имеют специфическую коричневую, желтую или разовую окраску. Чаще такие образования встречаются на пояснице больного. Размером они могут быть до 10 см. Данный симптом проявляется у детей старше 10 лет.
- Фиброзные бляшки, еще один характерный симптом туберозного склероза у детей, диагностируются у 25%. Они имеют характерный бежевый цвет, шероховатые на ощупь, появляются в первый год жизни. Данный симптом является первым проявлением данного заболевания. В большей степени они характерны для больных старшего возраста. Появляется на волосяном покрове лба и головы.
- У тридцати процентов больных врачи диагностируют фибромы, это мягкие образования на коже. Их может быть много на определенном участке или единичные новообразования. Они напоминают мешочек, чаще появляются на туловище, шее и конечностях. Иногда их размер настолько маленький, что их легко перепутать с гусиной кожей.
- Иногда опухоли развиваются на пальцах возле ногтя или под самой ногтевой пластинкой. Они напоминают красные узелки или пятна. Появляются у женщин, чаще поражают ногти на ногах. Такой симптом диагностируется после полового созревания у 50% больных туберозным склером.
- Также к симптомам, которые проявляются на кожном покрове, присоединяется второй важный признак заболевания нарушения центральной нервной системы. А именно туберсы и субэпиндимальные узлы. Первые локализуются на поверхности головного мозга, могут стать причиной гидроцефалии. Туберсы – это опухолевые образования они проявляются единичными или многочисленными выступами.
Очень важно вовремя диагностировать эти опухоли в головном мозге, это нужно для прогнозирования исхода болезни. Субэпендимальные узлы можно увидеть на снимке КТ или МРТ головного мозга. При их наличии у больного:
- ухудшается зрение,
- мучает частая головная боль,
- иногда беспричинная рвота.
Какие диагностируют нарушения работы центральной нервной системы
Если поражена ЦНС у ребенка наблюдаются приступы эпилепсии. Это влияет на умственное развитие малыша, у него может быть аутизм или задержка психического развития.
Также может измениться режим дня, поведение. Иногда туберозный склероз у детей протекает без этих проявлений. Но если они есть, нужно быть очень внимательным и осторожным в поведении с ним.
Нельзя не брать во внимание эпилепсию, это значимый признак данного заболевания. Ее диагностируют у 90% больных. Приступы могут стать причиной нарушения интеллекта, также вследствие этого ребенок может стать инвалидом.
Данный симптом проявляется у ребенка до года. У половины пациентов диагностируют умственная отсталость.
У ребенка проявляются нарушения в поведении, это может быть агрессия, также аутоагрессия. Расстройства аутистического спектра, гиперактивность зачастую диагностируется с синдромом дефицита внимания. Это не значит, что ребенку действительно не хватает внимания.
У детей с таким диагнозом наблюдается также задержка речевого развития. Они часто чем-то недовольны, капризничают, развивается так называемая «взрывная» реакция на действия или слова родителей и других взрослых или детей. Они становятся медлительными, теряют способность к коммуникации. И чем раньше поражает болезнь ребенка, тем серьезнее нарушения умственного развития.
У больных детей нарушен сон, он долго засыпает, часто просыпается, также может быть бессонница. В таком случае родители должны проявлять терпение и понимание к ребенку и учитывать, что он болен, а не просто вредничает.
У 50% детей с данным заболеванием диагностируют рабдомиомы сердца. Это доброкачественнее опухолевые образования, которые образуются из мышечной ткани. Их можно диагностировать еще на этапе внутриутробного развития с помощью ЭхоКГ, если ребенок попадает в группу риска. Они локализуются на левом желудочке сердца или же располагаются хаотично на всей сердечной мышце.
В следствии, развивается застойная сердечная недостаточность или аритмия. Но у этих образований есть тенденция к медленному, но спонтанному регрессу.
Также у многих пациентов диагностируют гамартомы или поликистозы почек, вследствие чего развивается гематурия, болевой синдром.
Туберозный склероз у детей может стать причиной болезни почек, а именно почечной недостаточности. Из-за доброкачественных опухолей в легких появляется генерализованый кистоз или фиброзные изменения тканей органа, вследствие этого может спонтанного накопления воздуха в плевральной полости.
Также симптомом заболевания у детей является нарушение зрения. На сетчатке глаза появляются оранжево-розовые образования, это и есть причиной частичной или полной потери зрения. Наблюдается опухлость век и другие проблемы со зрением.
Когда в больницу попадает ребенок с младенческими спазмами врачам необходимо в ходе обследования исключить туберозный склероз.
Поэтому он тщательно осматривает кожные покровы пациента, для выявления изменений кожного покрова, также ребенка обязательно осматривает офтальмолог, он осматривает сетчатку глаза, а именно патологические изменения на ней. Но основные исследования, которые, скорее всего, подтвердят или, опровергнут диагноз, это МРТ или КТ.
Данные нужны врачу для того, что бы определить правильный прогноз и лечение для пациента.
Осложнения туберознного склероза
Укоротить продолжительность жизни пациенту могут различные осложнения симптомов.
Они возникают из-за неправильного или несвоевременного лечения, в таком случаи они будут проявляться на протяжении всей жизни больного.
К таким осложнениям относят эпилептическое состояние, причиной которых стало нарушение работы головного мозга, при этом наблюдаются сильные судороги.
В случае наличия этих признаков, человек может длительное время быть без сознания, или приходить в себя на некоторое время, до повторного появления спазмов.
Также у пациента может нарушиться нормальный отток спинномозговой жидкости. Тогда она скапливается в черепной коробке, давить на головной мозг.
Кроме этого на качество жизни влияет почечная недостаточность, чаще она переходит в хроническую форму.
Формы туберозного склероза
- Наследственная или семейная, передается от больного родителя к ребенку. Так как ген данного заболевания доминантен то в такой семье с вероятностью 50%, будет болен ребенок туберозным склерозом.
- Спорадическая, когда заболевание возникает спонтанно, когда нет наследственного признака. Возникает на любом этапе жизни, в любом возрасте.
Также есть 2 степени сложности болезни:
- Тяжелая форма – проявляется у пациентов с расстройством спорадического типа;
- Легкая – наблюдается у детей, с наследственным типом расстройства.
Лечение и прогноз туберозного склероза
Так как заболевание возникает из-за мутаций на хромосомном уровне излечить его невозможно. Ребенку назначают поддерживающую терапию, чтобы облегчить симптомы.
Есть два метода, которые используют для лечения:
- медикаментозный, назначают препараты, которые будут подавлять проявления симптомов, и положительно действовать на ЦНС. Для профилактики приступов эпилепсии кардиостероидоиды.
- хирургический, используют для удаления опухолевых образований на органах, если они быстро растут и могут стать причиной нарушения работы внутренних органов. Когда значительно меняется форма внутренних органов. Если доброкачественная опухоль, превращается в злокачественную. Тогда хирург вырезает опухоль из органа, не повреждая при этом здоровые ткани.
Также удаляют кожные проявления заболевания лазером или другими доступными методами.
Чаще, для получения лучшего эффекта эти методы применяют комплексно.
Сколько с ним живут?
Живут больные не долго, все зависит от скорости прогрессирования заболевания. Если оно быстро развивается, отмечается тяжелое течение симптомов, нет качественного лечения, тогда больной проживет не больше 5 лет.
Если проявляются симптомы средней тяжести, при этом применяется качественное лечение и меры профилактики, то пациент может прожить больше 25 лет. Сейчас методы и препараты для лечения туберозного склероза усовершенствуются с каждым годом, все благодаря внедрению новых, современных методик.
При этом у половины больных будет олигофрения или аутизм. Также может развиться одно из нарушений зрения: косоглазие, катаракта, обесцвечивание радужки глаза, при этом снижается острота и поле зрения.
Туберозный склероз может стать причиной летального исхода, к этому приводят различные опухолевые образования на органах, в результате чего нарушается их функция. Но если их вовремя диагностировать и лечить, это можно предотвратить.
Несмотря на то, что заболевание полностью излечить невозможно, многие живут с ним достаточно долго, больше двух десятков лет.
Также врачи рекомендуют семьям, у которых есть больной родственник, и они планируют беременность, обратится к врачу-генетику. Это единственная мера профилактики заболевания.
Видеозаписи по теме
Туберозный склероз (ТС) – это генетическая патология, при которой образовываются доброкачественные опухоли на кожных покровах и органах. Поставить точный диагноз очень тяжело, так как склероз имеет очень большой спектр клинических проявлений и зависимость от возраста ребенка.
Данная болезнь встречается намного чаще, чем ее диагностируют врачи. Так как отдельные клинические проявления заболевания просто не берутся во внимание, и рассматриваются некоторыми специалистами как отдельные патологии.
Тяжелые формы встречаются от случая к случаю, а более легкие имеют семейный тип развития. Первые образования формируются из нескольких разновидностей клеток, и могут поражать любой из органов.

Причины туберозного склероза
Туберозный склероз имеет аутосомно-доминантный тип наследственности. К основным причинам развития ТС относят генные мутации, на 9-ой и 16-ой хромосомах которые отвечают за это заболевание. Существует две разновидности патологий, которые происходят TSC 1 и TSC 2 генах, которые в свою очередь кодируют такие белковые соединения как туберин и гамартин. Данные гены подавляют рост опухолевых клеток, и из-за этого ограничивается чрезмерный рост тканей.
Симптомы туберозного склероза
Самыми распространенными и встречающимися симптомами у всех больных на ТС являются новообразования на коже и нарушения в работе центральной нервной системы.
Кожные проявления
Высыпания на коже представлены самыми разными проявлениями, а именно: гипомеланозные макулы, пигментные плоские бляшки, которые окрашены в светло-коричневый цвет, местами темнее, участки с шелушащейся кожей, фиброзные бляшки и опухоли Коенена (см.фото).

Макулы не имеют четкой локализации и располагаются на всех кожных покровах, кроме половых органов, кистей рук и стоп. Могут появляться как у новорожденных, так и в более позднем возрасте, как в два, так и в три года. Чем старше становится дитя, тем быстрее прогрессирует заболевание и соответственно увеличивается количество пятен на туловище и ягодицах, с асимметричным расположением.
Гипопигментированные участки кожи окрашены в белый цвет, слегка матовый, и имеют листьев или овала. Характерным признаком ТС является депигментация волос, бровей и ресниц.
С 4-х летнего возраста у большей половины детей диагностируется аденома Прингла (ангиофиброма). Характерными признаками аденомы являются образования на коже похожие на узлы, размером с пшеничную крупу, но можно встретить и более крупные элементы. Узелки имеют плотную структуру, на ощупь их поверхность гладкая и с легким отблеском. Локализуются как группами, так и как одиночные элементы в области подбородка, щек, носогубного треугольнике и крыльев носа. Окрашены в оттенки желтого и красного цветов. Иногда ангиофибромы срастаются с телеангиэктазиями, что дает им более насыщенный оттенок красного. Это связано с тем, что внутри образований расположены фиброзная ткань и сверхувеличенные сосуды, и недозревший волосяной фолликул. Данные проявления наблюдаются у детей с 3-х до одиннадцати лет.
Участки с жесткой и шероховатой кожей имеют название «шагреневая кожа», представляют собой скопления гамартром, которые объединяются в единый элемент. Окрашены пятна в желтый, коричневый и розовый цвет, на вид схожи с кожурой апельсина. Располагаются в области пояснично-крестцового отдела. Размеры пятен могут быть от 1 мм и до 10 см. Шагреневая кожа начинает развиваться после достижения ребенком десятилетнего возраста.
У ¼ части детей образовываются фиброзные бляшки. Окрашены в светло-бежевый цвет, поверхность слегка шероховата, активно формируются в первые месяцы жизни ребенка. Так как бляшки начинают развиваться первыми, то и являются начальным клиническим проявлением ТС у ребенка. Но в большинстве случаев данные новообразования характерны для людей более зрелых. Расположены в основном в районе лба и волосистой части головы.
Более 30% детей имеет видоизмененные фибромы, которые представляют собой многочисленные мягкие образования, имеющие ножку и форму маленького мешочка. Расположены по всему туловищу, на шее и конечностях тела. Встречаются очень маленькие фибромы, которые порой сложно отличить от гусиной кожи.

И последний вид новообразований, который можно встретить это опухоли Коенена. Их можно обнаружить возле ногтевой пластины или непосредственно под ней, это маленькие красные узелки, размером до 10 мм. Зачастую образуются после полового созревания, у младшего поколения почти не встречаются.
Поражения нервной системы
ТС поражает не только кожные покровы, но и вовлекает в процесс нервную систему. Это проявляется развитием туберсов и субэпендимальных узлов, которые локализуются в головном мозге, что в свою очередь приводит к гидроцефалии.
При своевременной диагностике туберсов можно судить о дальнейшем развитии туберозного склероза и возможных прогнозах.
При использовании компьютерной томографии и магнитно – резонансной томографии можно определить наличие и четкое расположение субэпендимальных узлов. Их образование и разрастание в головном мозге параллельно сопровождается снижением остроты зрения, периодически возникающая рвота и головная боль.
Когда нарушается работа центральной нервной системы, то присоединяются эпилептические приступы, приостанавливается умственное развитие, иногда ребенок начинает путать день и ночь, то есть нарушаются циклы бодрствования и сна. ТС при котором отсутствуют данные проявления называют формой с неясной клинической картиной.
Почти у 90% больных детей присутствуют эпилептические припадки, которые являются одним из главных симптомов ТС. Эпилепсия может привести к задержке умственного развития малыша, а в дальнейшем сделать из него инвалида. Приступы не заставляют себя ждать, они начинают проваляться уже в первые месяцы жизни ребенка.
Параллельно с этим можно наблюдать синдром Леннокса-Гасто и синдром Веста. Но в основном эпилепсия проявляет себя слабыми спазмами, припадками соматорного характера и иногда клоническими приступами.
Задержка умственного развития наблюдается у половины больных, бывает разной степени тяжести.
Среди изменений в поведении ребенка наблюдается аутизм, агрессивный настрой к окружающей его среде и людям, повышенная двигательная активность, и как результат синдром недостатка внимания.
Кроме задержки умственного развития наблюдается торможение речевого развития. У ребенка нарастает чувство недовольства, он начинает капризничать и становится агрессивным и вспыльчивым. Замедляются двигательные реакции, и дитя становится менее разговорчивым и коммуникабельным. Чем раньше начались клинические проявления туберозного склероза у ребенка, тем тяжелее будут признаки задержки умственного развития. У таких детей нарушаются процесс засыпания, также сон сменяется частыми ночными пробуждениями, иногда бессонницей и возможными прогулками во сне.
Нарушения со стороны органов зрения связаны с образованием опухолей вблизи зрительного нерва, в некоторых случаях прямо на сетчатке. Также внешне можно заметить отек век, модификациями на радужной оболочке, развитием катаракты и косоглазия.
При ТС поражается большая часть органов, самым первым нарушаются функции сердца, под влиянием рабдомиомы. Серьезных нарушений она не вызывает, но при наличии данного вида опухоли возможна смерть в утробе матери или ребенок рождается с низким показателем Апгара. У детей наблюдается выраженный цианоз, нарушается сердечный ритм, в результате чего развивается тахикардия.
Нарушения со стороны легких наблюдается только у людей достигших тридцатилетнего возраста.
Со стороны желудочно-кишечного тракта наблюдается разнообразие патологических процессов. Поражается полость рта, прямая кишка, печень и нарушение целостности эмали зубов.

Поражение мочеполовой системы, а в особенности почек практически всегда проходит бессимптомно. На обеих почках локализуются опухоли размером до 4 см, из-за них могут быть кровоизлияния, которые проявляются сильными болевыми ощущениями, резким снижением артериального давления, анемией и примесями крови в моче. И как следствие развитие хронической почечной недостаточности.
Аномалии развития скелета можно обнаружить только после рентгена, чаще всего поражаются кости черепа, конечностей и таза.
Лечение туберозного склероза у детей
К сожалению, на сегодняшний день не существует схемы лечения, которая позволила бы полностью излечить ребенка от туберозного склероза. Лечение направлено на облегчение состояния больного и устранение симптомов заболевания.
Для устранения судорог у грудных детей применяются кортикостероиды. Если удалось остановить судорожные припадки с помощью Клонозепама или Нитразепама, то можно замедлить процесс умственного недоразвития.
Для детей постарше можно использовать производные вальпроевой кислоты, Карбамазепин и Диакарб которые снижают частоту судорожных припадков, иногда их можно даже полностью устранить.
При наличии гидроцефалии ребенку проводят шунтирование.
Дети, которым удалось сохранить умственные способности, очень комплексуют из-за кожных образований, в особенности на лице. Для удаления изменений на коже используют метод дерматоабразии и использование аргонового лазера. Но ни один из них не дает 100% гарантии на то, что новообразования не появятся вновь.
К сожалению, данное заболевание имеет очень неблагоприятный прогноз, и в большинстве случаев такие пациенты живут не дольше пяти лет.
Туберозный склероз — генное заболевание, характеризующееся поражением нервной системы в виде эпилепсии и олигофрении, полиморфными кожными симптомами, опухолевыми и неопухолевыми процессами в соматических органах. Диагностический алгоритм состоит из обследования нервной системы (МРТ, КТ головного мозга, ЭЭГ), офтальмологического исследования, обследования внутренних органов (УЗИ, МРТ сердца, КТ почек, рентгенография легких, ректороманоскопия). Главными направлениями лечения являются: противоэпилептическая терапия, нейропсихологическая коррекция, наблюдение и своевременное хирургическое лечение новообразований.
Общие сведения
Туберозный склероз (ТС) — наследственная нейроэктодермальная патология, проявляющаяся изменениями кожи, эпилептическими приступами, олигофренией (умственной отсталостью) и возникновением новообразований различной локализации. Наряду с нейрофиброматозом, болезнью Гиппеля-Линдау, синдромом Луи-Бар, болезнью Стерджа-Вебера и др., ТС относится к факоматозам. Заболеваемость составляет 1 случай на 30 тыс. населения, среди новорожденных — 1 случай на 6-10 тыс. Известны не только семейные, но и спорадические случаи. Причем последние составляют до 70%.
Впервые туберозный склероз был описан Реклингхаузеном в 1862 г. Француз Бурневилль в 1880 г. подробно исследовал морфологические изменения, происходящие в головном мозге при этом заболевании, и впервые употребил термин «туберозный склероз». В 1890 г. дерматолог Прингл сделал описание ангиофибром лица у пациентов с ТС. Поэтому в литературе по неврологии можно встретить синонимичное название ТС — болезнь Бурневилля-Прингла.
Туберозный склероз
Причины туберозного склероза
Заболевание имеет генетическую природу. Большинство случаев обусловлено возникновением новых мутаций и лишь 30% аутосомно-доминантным наследованием генных аберраций, имеющихся у родителей. Выделяют туберозный склероз тип 1, развитие которого обусловлено мутациями в гене 34 локуса 9-й хромосомы, ответственном за кодирование гамартина, и туберозный склероз тип 2, связанный с нарушениями в 13-ом участке 16-й хромосомы, отвечающем за кодирование туберина.
Биохимические аспекты патогенеза до конца не изучены. Известно только, что в норме гамартин и туберин являются факторами подавления опухолевого роста. Морфологическим субстратом выступают разросшиеся глиальные элементы церебральной ткани, гистологически представленные гигантскими клетками с атипично увеличенными ядрами и большим числом отростков. Глиальные разрастания формируют субэпендимальные узлы, корковые туберы и специфические островки в белом веществе. Все эти образования имеют тенденцию к обызвествлению. Субэпендимальные узлы зачастую дают начало образованию гигантоклеточной астроцитомы. В 10% случаев отмечается поражение тканей мозжечка. Глиальные разрастания наблюдаются также на диске зрительного нерва и в периферических отделах сетчатки.
Симптомы туберозного склероза
Клиника, которую имеет туберозный склероз, очень вариабельна. Она включает поражение центральной нервной системы (ЦНС), дерматологические и офтальмологические проявления, новообразования внутренних органов. Дебют приходится на различные возрастные периоды, но чаще туберозный склероз манифестирует в течение первых 5-ти лет жизни. Возможны различные по тяжести варианты течения. В легких случаях пациенты имеют ряд факультативных неспецифических симптомов и зачастую не проходят диагностику на наличие ТС. Туберозный склероз в стертой форме протекает без эпиприступов, олигофрении и расстройств поведения.
Поражение ЦНС
Изменения в ЦНС выступают доминирующими проявлениями ТС. Среди них наиболее часто (в 80-90% случаев) встречается судорожный синдром, с которого обычно манифестирует заболевание. Для эписиндрома, дебютирующего на первом году жизни, характерны инфантильные спазмы (синдром Веста), затем трансформирующиеся в синдром Леннокса-Гасто. Возможны атипичные абсансы, сомато- и сенсомоторные пароксизмы, вторично-генерализованные приступы. Возникновение в возрасте до года, высокая частота и гетерогенность приступов сопровождаются их резистентностью к антиконвульсантной (противоэпилептической) терапии. Эпилептические пароксизмы являются причиной задержки психического развития и нарушений поведения (агрессивности, аутизма, СДВГ) у детей.
В половине случаев туберозный склероз сопровождается выраженной в различной степени олигофренией. Наряду с эпилепсией, причиной ее развития считается наличие корковых туберов. Уже в младшем возрасте у детей отмечается анормальное поведение: общее беспокойство, капризность и недовольство наряду с медлительностью, затруднениями переключаемости внимания. Степень этих нарушений тем выше, чем раньше возник туберозный склероз. У большинства пациентов также наблюдаются нарушения сна. Они характеризуются ночными пробуждениями, инсомнией, сомнамбулизмом, ранним утренним переходом от сна к бодрствованию.
Дерматологические симптомы
Изменения со стороны кожи сопровождают туберозный склероз практически в 100% случаев. Они характеризуются большим полиморфизмом элементов и их сочетаний. Чаще всего (в 90% случаев) наблюдаются пятна гипопигментации, которые возникают обычно в первые 3 года жизни и в дальнейшем увеличивают свое количество. Они асимметрично разбросаны по ягодицам, туловищу и на передне-латеральных поверхностях конечностей. Возможна депигментация ресниц, бровей и волос. В 14% случаев выявляются участки гиперпигментации в виде пятен, более характерных для нейрофиброматоза. Как правило, их насчитывается не более 5 штук.
Ангиофибромы лица по различным данным отмечаются у 50-90% пациентов и образуются в основном после 4-летнего возраста. Это множественные или одиночные плотные узелки в виде зерен проса, красноватого или желтоватого цвета. «Шагреневая кожа» имеет место в 21–68 % случаев. Обычно возникает в период от 10 до 20 лет. Представляет собой асимметричные участки жесткой огрубевшей кожи, локализующиеся на спине и пояснице, имеющие размер от 2-3 мм до 10 см. При дерматоскопии видно, что шагреневые участки состоят из множества фиброзных гамартом.
В 25% случаев туберозный склероз сопровождается образованием фиброзных бляшек, в 30% случаев — мягких дерматофибром. До 50% больных после пубертата имеют склонные к прогредиентному росту околоногтевые фибромы. Последние более часто располагаются на ступнях. Имеют вид тусклых красных узелков или папул, окружающих ногтевую пластинку.
Офтальмологические симптомы
Отмечаются редко, хотя почти у половины больных ТС выявляется наличие гамартом зрительного нерва и/или гамартом сетчатки. Гамартомы могут иметь плоскую гладкую, незначительно возвышающуюся поверхность или представляют собой узловатое образование, иногда встречаются гамартомы смешанного типа — узловатые в центре. Основным проявлением гамартом является прогрессирующее падение зрения, но зачастую наблюдается их субклиническое течение. Возможны и другие офтальмологические расстройства: депигментация радужки, отек диска зрительного нерва, колобома, косоглазие, ангиофибромы век, катаракта.
Поражение внутренних органов
Новообразования соматических органов, сопровождающие туберозный склероз, отличаются множественностью и частым двусторонним поражением парных органов, длительно протекают субклинически. Период их манифестации колеблется от 5 до 40 лет. К наиболее патогномоничным для ТС новообразованиям относятся: рабдомиома сердца, кисты легких, поликистоз почек, гамартомы печени, ректальные полипы. В 4,5% случаев при ТС наблюдаются злокачественные опухоли, чаще почечно-клеточный рак.
Со стороны сердечно-сосудистой системы выявляются опухоли сердца. В 30-60% случаев это рабдомиомы. При их внутриутробном развитии может наблюдаться антенатальная гибель плода. У половины новорожденных с ТС рабдомиомы выявляются случайно при выполнении ЭхоКГ. У маленьких детей они проявляются аритмией, синдромом WPW, тахикардией, фибрилляцией желудочков. Интрамуральное положение рабдомиомы влечет за собой расстройство сократимости; обтурация опухолевой массой сердечных камер приводит к сердечной недостаточности. У старших детей рабдомиомы преимущественно бессимптомны; возможна блокада ножки пучка Гиса, псевдоишемические отклонения на ЭКГ. Зачастую наблюдается регресс и даже полное исчезновение рабдомиомы к 6-летнему возрасту.
Поражение легких отмечается у пациентов, имеющих туберозный склероз, после 30 лет. На рентгенограмме определяется характерная для множественных легочных кист картина «сотового легкого». Поражение ЖКТ включает опухоли полости рта, дефекты зубной эмали, множественные или одиночные гамартомы в печени, не склонные к малигнизации полипы прямой кишки. Поражение почек сопровождают туберозный склероз в 50-85%. Могут отмечаться ангиомиолипомы, кисты, гломерулосклероз, нефрокальциноз, интерстициальный нефрит, гломерулонефрит. Патология почек выступает второй после поражения ЦНС причиной летального исхода при ТС.
Диагностика туберозного склероза
Диагностировать туберозный склероз возможно лишь совместными усилиями нескольких специалистов (невролога, офтальмолога, дерматолога, кардиолога, нефролога) с проведением широкого аппаратного обследования пациента. Церебральная эпилептическая активность регистрируется при помощи ЭЭГ и ЭЭГ с пробами. У детей до года возможно проведение нейросонографии. Наибольшую значимость в диагностике поражений ЦНС имеют КТ и МРТ. КТ головного мозга более информативно в отношении кальцифицированных туберов и субэпендимальных узлов, а МРТ головного мозга — в выявлении некальцифицированных туберов. С целью своевременной диагностики астроцитомы детям, имеющим туберозный склероз, рекомендовано прохождение МРТ или КТ-исследования не реже чем раз в 2 года.
Проводится комплексное обследование соматических органов: ЭКГ, УЗИ и МРТ сердца, УЗИ брюшной полости, УЗИ и КТ почек, урография, обзорная рентгенография грудной клетки, ректороманоскопия, колоноскопия. Диагностика офтальмологических поражений осуществляется путем прямой и непрямой офтальмоскопии, сканирующей томографии сетчатки.
В связи с большой полиморфностью сопровождающих туберозный склероз проявлений, для установления диагноза используют диагностические критерии, разработанные в 1998 г. в Швеции. Они включают первичные, вторичные и третичные признаки. Туберозный склероз достоверен, когда имеет место 1 первичный признак в сочетании с 2 вторичными или третичными. Туберозный склероз вероятен при наличии 1 вторичного и 1 третичного или 3 третичных признаков.
Лечение туберозного склероза
Основополагающим направлением в лечении ТС является антиконвульсантная терапия, поскольку степень олигофрении и ЗПР напрямую коррелирует с частотой эпиприступов, а эпилептический статус может стать причиной смертельного исхода. Выбор препарата зависит от вида пароксизмов, при недостаточной эффективности монотерапии, назначается комбинированное лечение. При синдроме Веста применяют вигабатрин и тетракозактид. Препаратами второй очереди выступают вальпроаты. Если туберозный склероз протекает с парциальными эпиприступами, то базовой терапией считается сочетание вальпроатов с карбамазепином. При отсутствии эффекта в эту схему лечения включают ламотриджин. При генерализованных эпиприступах и парциальных пароксизмах в качестве монопрепарата и в комбинации с другими противоэпилептическими средствами могут применяться современные антиконвульсанты топирамат и леветирацетам.
Терапия олигофрении проводится преимущественно путем нейропсихологической коррекции и комплексного психологического сопровождения ребенка. Назначение ноотропов и прочих стимулирующих нейропрепаратов противопоказано из-за наличия эписиндрома. При выявлении астроцитомы проводится динамическое наблюдение. Хирургическое удаление внутримозговой опухоли показано только при резком увеличении ее размеров с подъемом внутричерепного давления. Операцию проводят нейрохирурги.
В отношении новообразований соматических органов применяется преимущественно выжидательная тактика. Хирургическое лечение проводится по показаниям, в основном в случаях, когда опухоль вызывает существенную дисфункцию органа или имеется угроза ее злокачественного течения.
Дефекты в генетическом аппарате человека вызывают различные тяжелые заболевания, среди которых туберозный склероз. Отсутствие генов, кодирующих белки подавляющие избыточный рост клеток, оборачивается для больного появлением множества опухолей. Это заболевание трудно диагностировать, а разработанное лечение подходит лишь для устранения симптомов.
Причины появления болезни Бурневилля
Туберозный склероз (болезнь Бурневилля-Прингла) внесен группу факоматозов. Эти генетически обусловленные состояния с прогрессирующим поражением нервной системы записаны в МКБ 10 как Q85. В рубрику также включены нейрофиброматоз, синдромы Пейтца-Егерса, Страджа-Вебера, Гиппеля-Линдау. Туберозный склероз, код которого указан как Q85.1, считается редким заболеванием, встречающимся у людей с отягощенной наследственностью. Однако в последнее время 70% зарегистрированных случаев возникали у населения, не имеющего родственников с болезнью Бурневилля. Лишь 30% больных имеют мутантные гены, унаследованные по аутосомно-доминантому типу.
Болезнь Бурневилля обусловлена мутациями в генах TSC1 и TSC2, при нарушении работы которых организм не способен контролировать патологический рост тканей с образованием опухолей. В зависимости от места дефекта в генетическом аппарате выделяют два типа туберозного склероза:
- Первый тип обусловлен нарушением кодирования гамартина – белка супрессора опухолей. Патология возникает из-за мутантного гена 34 локуса девятой хромосомы.
- Второй тип устанавливается при появлении мутации в 13 участке шестнадцатой хромосомы, которая приводит к нарушению работы туберина – белка блокирующего неконтролируемый рост клеток.
Симптомы при туберозном склерозе
Учитывая, что опухолевый рост при туберозном склерозе начинается из любой ткани, появившиеся симптомы очень вариабельны. Первые проявления болезни возникают в детском возрасте. В течение первых 5 лет жизни ребенка могут произойти опухолевые поражений глиальной ткани в центральной нервной системе, любого участка кожи, глаз и внутренних органов. Тяжесть течения болезни определяется индивидуально на основании сложившейся клинической картины. Туберозный склероз у детей при легкой степени не имеет специфических признаков, что усложняет диагностику заболевания. Более благоприятное течение ТС обусловлено отсутствием эпиприпадков, слабоумия и психического расстройства.
Туберозный склероз ЦНС
Наиболее тяжелые проявления болезни Бурневилля наблюдаются при поражении головного мозга. Туберозный склероз у детей сопровождается судорожными припадками. Именно эпилептические припадки служат поводом для тотального исследования мозга с целью поиска опухолей.
Судорожный синдром при туберозном склерозе
Взаимосвязь судорог с новообразованиями в ЦНС объясняется тем, что опухоль в процессе своего роста раздражает нейроны. Образовавшийся эктопический очаг импульсации перегружает головной мозг, из-за чего и начинается эпиприступ.
Туберозный склероз у детей с поражением головного мозга на первом году жизни манифестирует с характерными признаками:
- Инфантильные спазмы – тяжелая форма припадков, которые сопровождаются спастическими сокращениями отдельных мышц или генерализацией судорожного приступа в период бодрствования. Особенностью синдрома Веста является серийность эпиприпадков (до 30 раз в сутки).
- Синдром Леннокса-Гасто нередко является последствием инфантильных спазмов. Проявляется пароксизмальными эпилептическими приступами разной степени выраженности (абсанс, тонические, атонические, миоклонические) сочетающиеся с торможением в психомоторном развитии.
Особо злокачественно туберозный склероз протекает у детей до года. Возникающая эпилепсия склонна к серийности и чередованию малых припадков с генерализированными приступами. Задержка и нарушение психического здоровья ребенка проявляется агрессивным поведением, синдромом гипервозбудимости. Такая форма эпилепсии слабо поддается терапии антиконвульсантами.
Умственная отсталость при болезни Бурневилля
Часто эпилептические припадки сочетаются с умственной отсталостью у ребенка. Развитие олигофрении у больных происходит из-за формирования корковых туберов. Кора головного мозга чувствительна к любому раздражителю, а возникающие опухоли склонны смещать и разрушать важнейшие нейронные центры. Дефекты психики определяются даже на ранних этапах жизни младенца и проявляются заторможенностью или капризностью, нарушением концентрации внимания. Поздно пропадают рефлексы периода новорожденности, ребенок вялый, плохо осваивает простейшие движения (поднятие головы, сидение, стояние).
Существует закономерность между временем появления корковых опухолей и задержкой в умственном развитии. Чем раньше возраст манифестации туберов в ЦНС, тем тяжелее будет выражена умственная отсталость. При глубокой олигофрении люди теряют способность к самооблуживанию, за ними требуется постоянный уход. Легкая степень проявиться на этапе обучения, когда у ребенка возникнут проблемы с усвоением школьного материала, параллельно появляется снохождение, бессонница, ночные кошмары.
Кожные проявления туберозного склероза
Дерматологические проявления болезни Бурневилля-Прингла представляют огромную эстетическую проблему. Практически 100% людей с туберозным склерозом имеют кожные новообразования, представленные разнообразными патологическими элементами.
С рождения на теле ребенка могут присутствовать участки гипопигментации, имеющие вид белых пятен на фоне кожи нормального цвета. Также депигментация возникает на ресницах, бровях, волосах. У 14% больных наоборот появляются участки с усиленной пигментацией, тогда следует провести дифференциальную диагностику с нейрофиброматозом.
У 60-80% пациентов образуются ангиофибромы лица. Они имеют вид единичных уплотненных узлов. Ангиофибромы имеют красный или желтый цвет, размером и формой напоминают зерно проса.
При туберозном склерозе около 46% больных имеют «Шагреневую кожу». Этот эстетический дефект формируется в период от 10 до 20 лет. Туберозный склероз кожи сформирован из множества фиброзных гамартом, которые обнаруживаются при дерматоскопии. При ощупывании обнаруживаются зоны шершавой, плотной кожи размером от 0,2 см до 10 см.
Околоногтевые фибромы у пациента с туберозным склерозом обнаруживаются в 50% всех случаев. Эти опухоли усиленно развиваются в постпубертатный период. Фибромы в виде тусклых красных узелков располагаются на мягких тканях вокруг ногтя.
Офтальмологические признаки ТС
Менее половины больных с туберозным склерозом страдают от опухолей сетчатки или зрительного нерва. Их можно выявить только при проведении офтальмоскопии. При исследовании глазного дна визуально заметны одиночные или множественные узловатые новообразования. Клинически офтальмологические признаки ТС проявляются снижением остроты зрения. Иногда к основному симптому присоединяются ангиофибромы век и катаракта.
Состояние внутренних органов при болезни Бурневилля
Опухоли и псевдоопухоли (кисты) внутренних органов при туберозном склерозе находятся на 2 месте после ЦНС по тяжести течения заболевания. Смешанная симптоматика затрудняет постановку диагноза, каждый орган выдает собственную клиническую картину поражения.
- Опухоли из сердечной мышцы проявляются аритмиями. На ЭКГ определяются фибрилляции, экстросистолия, блокады и признаки ишемии миокарда. Обычно к 6 годам рабдомиома самопроизвольно исчезает.
- Для людей старшего возраста характерно одностороннее или двустороннее поражение паренхимы легкого. При проведении рентгенографического исследования определяется симптом «сотового легкого», что свидетельствует о множественном образовании кист в органе.
- Новообразования ЖКТ могут располагаться в любом отделе системы. В верхних отделах пищеварительного тракта располагаются опухоли, а в нижних – полипы.
- Поражение почек при туберозном склерозе проходит особенно злокачественно. Около 4,5% доброкачественных опухолей становятся злокачественными новообразованиями. При двустороннем поражении органов возникает почечная недостаточность, которая быстро приводит к гибели.
Диагностика болезни Бурневилля
Учитывая полиморфизм клинических проявлений, диагностировать туберозный склероз можно только при комплексной работе специалистов из узких медицинских специальностей (невролог, дерматолог, офтальмолог, кардиолог и др.).
Постановка диагноза требует проведения специальных исследований:
- Суточный мониторинг ЭЭГ назначается для выявления эпилепсии.
- Для визуализации головного мозга с поиском причин эктопической активности используется КТ и МРТ. КТ используется для выявления твёрдых кальцифицированных туберов и узлов. МРТ лучше визуализирует опухоли из мягкой ткани и некальцифицированные туберы. Детям до 1 года рекомендуется провести нейросонографию.
- Диагностика болезни Бурневилля с поражением внутренних органов также проводится с использованием высокоточных методов визуализации. Для исследования почек можно применить УЗИ, рентгенографические способы исследования. Опухоли в ЖКТ определяются с помощью эндоскопических устройств.
Диагноз считается достоверным при одном первичном признаке в сочетании с двумя вторичными или третичными симптомами.
Лечение болезни Бурневилля
Помощь больным с туберозным склерозом включает в себя такие принципы:
- Симптоматическое лечение.
- Коррекция когнитивных нарушений и работа с психикой.
- Хирургическое лечение.
Наиболее важным пунктом в лечении болезни Бурневилля является устранение и профилактика эпилептических припадков. Подбор препарата зависит от вида эпилептического приступа. Для купирования малых припадков используется комбинация вальпроатов и карбомазепином. При крупных припадках применяется топиромат или леветирацетам. Профилактика эпилепсии необходима для предотвращения эпистатуса, приводящего к смерти больного.
Назначение ноотропов противопоказано из-за эпилепсии. Коррекция когнитивных нарушений и психических функций выполняется путем комплексного лечения у психолога.
Хирургическое лечение в случае опухоли мозга проводится нейрохирургами по строгим показаниям. Только при прогрессивном росте новообразования с нарушением в перспективе (или фактическом) структуры мозговых центров и их функций, выполняется удаление опухоли.
Туберозный склероз трудно выявить и лечить, но распространение информации о болезни поможет своевременно поставить диагноз. Делитесь ссылками на статью в соц. сетях, оставляйте комментарии и участвуйте в обсуждении темы.
Туберозный склероз, или болезнь Бурневилля относится к наследственным заболеваниям, которые поражают как взрослых (1:30000), так и детей (1:10000). Является не слишком распространенной патологией, ее наличие можно заподозрить по характерным поражениям кожных покровов.
Также при проведении инструментальных исследований у пациентов на УЗИ или КТ нередко можно увидеть доброкачественные образования на внутренних органах. Итак, что же это за болезнь, насколько она опасна, можно ли прожить с ней долгую и полноценную жизнь? Обо всем этом – в данной статье.
Что это, причины возникновения и симптомы у детей и взрослых
Туберозный склероз, известный также как болезнь Бурневилля – наследственное генетическое заболевание, при котором происходит мутация двух генов – 9 и 16. Вследствие этого не коже и в теле больного начинают вырастать доброкачественные опухоли. В некоторых случаях данное состояние может представлять угрозу для жизни, когда опухоль начинает расти в головном мозге или на других жизненно важных органах.

Первые описания недуга можно найти у врача Фридриха Реклингхаузера, датированные второй половиной 19-го века. Немного позже французский исследователь по фамилии Бурневилль (именно в честь него назвали болезнь) провел тщательное обследование пациентки, страдающей от туберозного склероза, и дал полную характеристику заболевания. После этого, в конце 19 века врач-дерматолог Прингл дал описание доброкачественных опухолей на лицах пациентов.
Все эти исследования, собранные воедино и проанализированные потомками, дали полное представление о болезни Бурневилля. Важно помнить, что течение туберозного склероза будет по-разному протекать у детей и взрослых.
Особенности протекания у детей
Туберозный склероз у малышей может быть диагностирован вплоть до 11 лет, а настораживающая симптоматика явственно проявляется, начиная с 3-х лет. Сначала на коже можно обнаружить формирование небольших участков, кожа на которых становится грубой и толстой. Впоследствии у больных наблюдается поражение небольшими доброкачественными уплотнениями на лице и руках.

Со временем опухоли сливаются в одно целое, изначально розовая кожа в этих местах становится желтоватой, с выраженной пористостью. Однако только такими симптомами развитие болезни Бурневилля не ограничивается. Родителей должны насторожить некоторые особенности поведения, которые возникают по времени развития заболевания. К ним относятся:
- Между пальцами у малыша начинает появляться большое количество доброкачественных новообразований, а кожа в этих местах грубеет и шелушиться.
- При тщательном осмотре малыша можно обнаружить локализацию относительно небольших бугорков диаметром от 1 до 10 в районе поясницы.
- Отмечается начало формирования бугорков бежевого цвета, которые будут обладать волокнистой структурой.
- Также все более заметными становятся задержка умственного развития, прогрессирование аутизма и развитие олигофрении.
- Нередко появление эпилептических припадков и нервных судорог.
Туберозный склероз у детей тяжело поддается выявлению в случае с новорожденными, так как симптомы не ярко выражены.
Взрослые пациенты
У данной категории больных туберкулезный склероз встречается реже, чем у детей. Проявления болезни похожи на детские, при этом больному может не потребоваться специфическое лечение. Важно лишь купировать симптоматику, чтобы у больного не снижалось качество жизни.
Туберозный склероз бывает 2-х видов:
- Семейный, когда у пациента обнаруживаются ближайшие родственники, страдающие от данной патологии.
- Спорадический, когда болезнь возникает ниоткуда. В данном случае никто из ближайших родственников больного может не страдать от туберозного склероза.
По типу протекания болезнь может быть как легкой, так и тяжелой.

Причины возникновения
Болезнь Бурневилля зарождается вследствие мутационного поражения 16-й и 9-й хромосом. Именно они отвечают за предупреждение развития отклонений, связанных с образованием доброкачественных новообразований.
Первопричина, по которой возникает подобная мутация, до конца не изучена. Известно лишь, что мутирование может быть как унаследованным, так и приобретенным в результате особенностей внутриутробного формирования плода либо через некоторое время после появления на свет.
Симптоматика
Все проявления туберозного склероза можно условно разделить на первичные и вторичные. К первичным относятся:
- Постепенное образование небольших участков на коже, которые имеют грубую и пористую структуру.
- Возникновение доброкачественных новообразований, которые могут локализоваться на глазах, лице, вокруг ногтевых лунок.
- После инструментальных исследований обнаруживается наличие кист на почках, а также выявляются новообразования в головном мозге.

Такие симптомы могут развиваться не один год, и никто не заподозрит о его существовании. Ко вторичным проявлениям болезни Бурневилля можно отнести:
- На поверхности кожи начинают образовываться бесцветные пигментные пятна.
- Доброкачественные опухоли начинают появляться в ротовой полости, особенно страдают десны.
- Наблюдается разрастание и размножение кист в почках больного.
- На различных участках кожи появляются наросты, по виду напоминающие клубни, которые покрыты хорошо видимыми корочками.
- Поражение сердца и мозга крупными доброкачественными новообразованиями.
- У больного начинаются инфантильные судороги.
- На лице, особенно на лбу, возникают фиброзные наросты.
Важно помнить, что любые опухоли внутренних органов, особенно когда они достигают крупных размеров, мешают нормальному функционированию органов и систем организма.
Кроме вышеописанных симптомов, болезнь Бурневилля можно заподозрить по следующим проявлениям со стороны различных органов. Нарушения в работе центральной нервной системы. Туберозный склероз проявит себя беспричинным беспокойством, паническими атаками, снижением настроения, в некоторых случаях – немотивированной агрессией. Пациентам с болезнью Бурневилля тяжело переключать внимание на что-то новое, они могут страдать от нарушений сна и сомнамбулизма.

Дерматология. Такая симптоматика туберозного склероза ярко выражена, так как на теле больного начинают появляться многочисленные фибромы. Они бывают мягкими на ощупь, порой как бы свисают с конечностей. При этом кожа в пораженных местах становится грубой и шелушащейся.
Патологии внутренних органов и систем. Самое тяжелое проявление болезни Бурневилля. Опухоли могут поражать не только взрослых, но и не рожденных малышей, вследствие чего последние рождаются с тяжелыми патологиями и низкими шансами на выживание.
Кисты при туберозном склерозе начинают образовываться во рту, на легких, в кишечнике, поражают зубную эмаль. Особенно сильно страдают почки, так как кисты могут перерождаться в злокачественные новообразования.

Офтальмология. Туберозный склероз приводит к постепенному и неминуемому ухудшению зрения. У больных начинает развиваться косоглазие, возможно возникновение опухолей век, а также нарастающие патологические изменения радужной оболочки. Она становится блеклой, возникают отеки, на веках образуются новые наросты. Нередко возникает катаракта.
Все эти симптомы туберозного склероза могут быть выражены в разной степени и зависят от возраста, сопутствующих патологий пациента.
Диагностика
Туберозный склероз тяжело поддается диагностированию, так как обладает обширной симптоматикой, которую можно спутать с другими болезнями. Прежде всего больному, у которого имеется подозрение на туберозный склероз, следует проконсультироваться с узкими специалистами, такими как кардиолог, дерматолог, окулист, невролог и нефролог.

После этого можно выполнить следующие инструментальные исследования: сбор анамнеза, МРТ, офтальмоскопия, электроэнцефалография, компьютерная томография, нейросонография, электрокардиограмма, рентген грудной клетки, исследование прямой кишки при помощи колоноскопии, проверка остроты зрения, обследование глазного дна, общие анализы мочи и крови.
По мере проведения диагностических мероприятий у пациентов с подозрением на туберозный склероз может дополнительно потребоваться более тщательное обследование пораженных органов при помощи УЗ, чтобы выяснить причину возникновения подобных изменений.
Лечение
Терапия болезни Бурневилля у маленьких и больших пациентов может несколько различаться. Для детей, у которых диагностирован туберозный склероз, крайне важно своевременно купировать любые негативные проявления со стороны органов и систем организма, так как они значительно ухудшают качество жизни малыша.
Существует три тактики лечения туберозного склероза: медикаментозная, хирургическая и смешанная. Рассмотрим их подробнее.

Медикаменты. Такое лечение при туберозном склерозе направлено на устранение негативных симптомов, а также пролечивание попутно возникающих патологических состояний. Больным выписывают прогестерон, который помогает при повреждениях легкий. Также не исключен прием кортикостероидных гормонов – при туберозном склерозе они отлично борются с приступами эпилепсии.
Если имеются нарушения в функционировании почек, могут быть назначены гипотензивные лекарственные средства. При наличии проблем с сердечной мышцей в консервативное лечение туберозного склероза могут включить различные сердечно-сосудистые препараты.
Хирургический метод при туберозном склерозе оправдан в тех случаях, когда разрастающиеся опухоли мешают нормальному функционированию органов, приводят к сдавливанию сосудов либо рискуют перерасти в злокачественные новообразования. Наиболее сложными оперативными вмешательствами при туберозном склерозе являются операции на мозге, а также шунтирование и вскрытие черепной коробки.

Смешанный метод хорошо подойдет детям, страдающим от туберозного склероза. В данном случае применяются не только медпрепараты, но и проводится психокоррекционное лечение. Оно необходимо в тех случаях, когда наблюдается задержка умственного развития.
Взрослым больным, помимо приема лекарственных средств, следует скорректировать диету в сторону увеличения жиров в рационе, при этом количество белков и углеводов следует понизить. Такие меры помогут больным туберозным склерозом предупредить либо полностью избежать развития эпилептических припадков.
Своевременно начатое лечение поможет значительно облегчить жизнь большим и маленьким пациентам. Оно не сможет устранить первопричину, но скорректирует последствия тяжелой генетической болезни.
Прогноз
Данный показатель зависит от тяжести протекания туберозного склероза и степени поражения внутренних органов. При своевременной и грамотной терапии прогноз является благоприятным. Больным важно периодически проходить обследования, направленные на выявление новых доброкачественных опухолей в организме, и своевременно предпринимать меры по их устранению.

Если же не проводить никаких лечебных мероприятий, то туберозный склероз может привести к следующим осложнениям:
- Прогрессирующее ухудшение зрения, которое может окончиться полной слепотой.
- Частое возникновение судорог и эпилептических припадков. Если такие проявления становятся очень частыми и затягиваются по времени, возникает риск летального исхода вследствие западания языка. В некоторых случаях возможно впадение в кому.
- Тяжелые поражения почек и печени, развитие почечной и печеночной недостаточности.
- Нарушение оттока спинномозговой жидкости из черепной коробки.
Именно поэтому крайне важно не затягивать визит к специалисту, чтобы не упустить время и не спровоцировать развитие тяжелых осложнений, которые могут окончиться летальным исходом.
Профилактика
К сожалению, в случае туберозного склероза невозможно проведение каких бы то ни было профилактических мероприятий. Болезнь является генетической и может проявиться в любом поколении, даже у здоровых родителей, один из которых является носителем гена.

Единственное профилактическое мероприятие, возможное в данном случае – анализ на генетические заболевания, передающиеся по наследству, который можно сделать в период планирования беременности. От возникновения туберкулезного склероза он не защитит, но поможет установить, каков риск возникновения заболевания у будущего ребенка.
Болезнь Бурневилля – достаточно распространенное заболевание, передающееся по наследству. При своевременной диагностике и адекватном лечении, а также соблюдении поддерживающей терапии, взрослые и дети смогут прожить долгую и полноценную жизнь.
Причины
В виду малой распространенности заболевания, специалисты по-прежнему уделяют огромное внимание тому, как проявляется болезнь Бурневилля, пытаясь найти оптимальную профилактическую стратегию.
На сегодняшний день известно, что мутационные изменения в хромосомах являются основной причиной. «Виновниками» туберозного склероза являются мутационные изменения в хромосомах, а именно в 9-й и 16-й. В первом случае мутации отмечаются на 34 длинном, а во втором – на 13 коротком плечах. Именно они влекут за собой нарушения выработки туберина и гамартина. В свою очередь расстройство синтеза не позволяет организму пациента контролировать и предотвращать новые новообразования на различных наружных и внутренних тканях.
С учетом двух возможных ответов на вопрос, от чего может быть туберозный склероз у ребёнка, различают и две формы заболевания:
1. Семейная – при наличии случаев болезни Бурневилля у родственников несовершеннолетнего пациента.
2. Спорадическая – при отсутствии случаев болезни Бурневилля и, как следствие, спонтанном проявлении мутации.
Несмотря на неразрывную связь между болезнью Бурневилля и генетикой, далеко не всегда носительство мутированного гена одним или обоими родителями может вызвать появление на свет больного ребенка.
Симптомы
Болезнь Бурневилля проявляется внешними и внутренними симптомами. Среди группы внешних симптомов можно выделить следующие признаки:
- Проявления депигментации на коже ребёнка. На кожных покровах можно распознать характерные пятна. Чаще всего они локализуются в области туловища или ягодиц. Пятна присутствуют уже с момента рождения, а с течением времени начинается увеличение их количества. Размеры, форма и локализация этих пятен склонны к изменениям.
- Первые признаки пигментации в виде пятен светлого или темного коричневого цвета.
- Образование бесцветных прядей на волосистой части головы, появление волос белых волос на ресницах и/или бровях.
- Появления сыпи на коже лица, преимущественно на щеках, носу, области подбородка. Сыпь рельефная, выступает над кожей мелкими бугорками. Имеет цвет от светло-розового до красного. Поверхность ангиофибром гладкая. Такие признаки туберозного склероза часто встречаются после достижения ребенком возраста 4-х лет.
- Грубые кожные участки с уплотненной структурой, так называемые шагреневые пятна. В первую очередь образуются на пояснице. Имеют светло-коричневый цвет.
- Околоногтевые фибромы. Небольшие красноватые узелки локализуются рядом с ногтевым валиком и становятся заметными в возрасте 10-15-ти лет.
- Кожные уплотнения, чаще всего расположенные на лбу. Имеют шершавую поверхность, появляются в 12-18 месяцев.
Внутренние симптомы заболевания может обнаружить только специалист, использующий методы аппаратной диагностики.
Диагностика туберозного склероза у ребёнка
Диагностировать заболевание может детский:
- дерматолог;
- офтальмолог;
- генетик и другие профильные специалисты.
Для постановки точного диагноза несовершеннолетнему пациенту назначаются:
- анализы крови и мочи;
- тестирование у генетиков;
- ЭЭГ и ЭХО-КГ;
- компьютерная и магнитно-резистентная томография;
- уз-обследование внутренних органов;
В обязательном порядке проверяются поля и показатели остроты зрения. Проводится глубокое исследование дна глаза.
Осложнения
Чем опасна болезнь Бурневилля? Следствием активного появления новообразований является выраженность болезни Бурневилля на:
- Зрении ребёнка. При наличии туберозного склероза развиваются опухоли – также известны, как гарматомы, – в области нерва и сетчатки глаза. Это сопровождается ухудшением зрения.
- Головном мозге. Туберозный склероз вызывает образование аномального белого вещества, корковых тубером и субэпидемальных узелков разных размеров. С течением времени новообразования «сливаются» в одно. Следствием поражения мозга становятся частые судороги, умственная отсталость.
- ЖКТ. Гарматомы, папилломы или фиброматозные опухоли покрывают всю слизистую, начиная с полости рта, заканчивая непосредственно кишечником. Процесс сопровождается разрушением эмали зубов.
- Органы дыхательной системы. Туберозный склероз вызывает рост многочисленных кист внутри легких. В результате возможна тяжёлая лёгочная недостаточность, аналогично сердечной.
Лечение
Вылечить заболевание полностью невозможно в виду того что оно развивается на генетическом уровне. Тем не менее, используя методы консервативной и хирургической терапии можно максимально устранить симптомы заболевания и облегчить состояние ребёнка в целом.
Что можете сделать вы
Непосредственно после постановки диагноза врач подробно рассказывает родителям, что делать с заболеванием, и как лечить его в домашних условиях. Обязательно соблюдение кетогенной диеты с повышенным содержанием жиров в рационе.
Что делает врач
Начиная лечить ребёнка медикаментозными средствами, врачи назначают:
- кортикостероиды – в целях устранения приступов эпилепсии;
- препараты, стимулирующие сердце и сосуды;
- гипотензивные лекарственные средства для минимизации воздействия на почки.
Если заболевание выражается в умственной и речевой отсталости, дополнительно врач использует психокоррекцию.
Операция по причине туберозного склероза проводится, если болезнь вызвала гидроцефалию, опухоли мозга, почек, глазной сетчатки, полипы в кишечнике, сильные дефекты кожных покровов.
Профилактика
Единственный способ не предотвратить болезнь, но минимизировать риски – тщательное планирование беременности с посещением генетика. Особенно, если в семье уже есть случаи туберозного склероза.
Оцените материал:
спасибо, ваш голос принят
Вооружайтесь знаниями и читайте полезную информативную статью о заболевании туберозный склероз у детей. Ведь быть родителями – значит, изучать всё то, что поможет сохранять градус здоровья в семье на отметке «36,6».
Узнайте, что может вызвать недуг , как его своевременно распознать. Найдите информацию о том, каковы признаки, по которым можно определить недомогание. И какие анализы помогут выявить болезнь и поставить верный диагноз.
В статье вы прочтёте всё о методах лечения такого заболевания, как туберозный склероз у детей. Уточните, какой должна быть эффективная первая помощь. Чем лечить: выбрать лекарственные препараты или народные методы?
Также вы узнаете, чем может быть опасно несвоевременное лечение недуга туберозный склероз у детей, и почему так важно избежать последствий. Всё о том, как предупредить туберозный склероз у детей и не допустить осложнений.
А заботливые родители найдут на страницах сервиса полную информацию о симптомах заболевания туберозный склероз у детей. Чем отличаются признаки болезни у детей в 1,2 и 3 года от проявлений недуга у деток в 4, 5, 6 и 7 лет? Как лучше лечить заболевание туберозный склероз у детей?
Берегите здоровье близких и будьте в тонусе!
Туберозный склероз
Туберозный склероз (болезнь Бурневилля) — редкое генетическое заболевание, при котором во множестве органов и тканей образуются доброкачественные опухоли. Полисистемный характер нарушений порождает широкий спектр симптомов — повреждения мозга могут вызвать эпилепсию, снижение интеллекта; поражаются внутренние органы — почки, сердце, лёгкие; характерные новообразования кожи лица и глазного дна могут быть использованы при начальной диагностике.
Первое слово в названии болезни происходит от латинского tuber — нарост, опухоль, и описывает «туберсы» — характерные новообразования в коре мозга больных, обычно на границе серого и белого вещества. Туберсы были впервые описаны французским неврологом Бурневиллем, поэтому иногда болезнь называют его именем.
Частота этого заболевания составляет 10—14 на 100 000 населения. Она выше у детей, составляя максимум у не достигших 5-летнего возраста. Число случаев с отрицательным семейным анамнезом велико: от 50 до 70 %. Заболевание характеризуется высокой ранней детской смертностью и снижением продолжительности жизни у взрослых людей.
Критерии диагностики туберозного склероза
Все признаки подразделяются на первичные и вторичные.
Первичные признаки:
- ангиофибромы лица или фиброзные бляшки на лбу,
- нетравматические околоногтевые фибромы,
- гипопигментные пятна (больше трех),
- «шагреневая кожа»,
- множественные гамартомы сетчатки,
- корковые туберсы, субэпендимарные узлы,
- гиганто-клеточная астроцитома,
- рабдомиомы сердца множественные или одиночные,
- лимфангиолейомиоматоз легких,
- множественные ангиомиолипомы почек.
Вторичные признаки:
- многочисленные углубления в эмали зубов,
- гамартоматозные ректальные полипыа,
- костные кистыб,
- фибромы десен,
- гамартомы внутренних органов,
- ахроматический участок сетчатой оболочки,
- пятна «конфетти» на коже,
- множественные кисты почека.
Несомненный диагноз туберозного склероза: 2 первичных признака или 1 первичный признак + два вторичных признака.
Возможный диагноз — 1 первичный признак + 1 вторичный признак.
Предположительный диагноз – или 1 первичный признак или два и больше вторичных признака.
а — требуется гистологическое подтверждение
б – достаточно рентгенологического подтверждения
Кожные изменения
Гипопигментные пятна, ангиофибромы лица, участки “шагреневой кожи”, околоногтевые фибромы, фиброзные бляшки, белые пряди волос, ресниц и бровей.
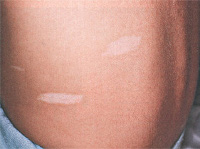
Гипопигментные пятна (овальные, полигональные или в виде рассыпанного «конфетти») нередко обнаруживаются с рождения, с возрастом число их может увеличиваться. Располагаются асимметрично, преимущественно на туловище и ягодицах.

Гипопигментное пятно на коже голени
Ангиофибромы лица (аденома Прингля) — узлы розового или красного цвета с гладкой, блестящей поверхностью, располагаются симметрично с двух сторон лица на щеках и носу (по типу “крыльев бабочки”) и подбородке. Развиваются, как правило, после 4-х лет.

Ангиофибромы лица
Участки “шагреневой кожи” (peau chagrine в переводе с французского — “недубленая, грубая, жесткая кожа”), желтовато-коричневого или розового цвета, умеренно выступают над поверхностью окружающей кожи и напоминают шкурку апельсина. Размер их колеблется от нескольких миллиметров до 10 и более сантиметров. Чаще они появляются на втором десятилетии жизни. Располагаются преимущественно в пояснично-крестцовой области.

Участок «шагреневой кожи»
Фиброзные бляшки — образования бежевого цвета, шероховатые на ощупь, несколько выступают над окружающей кожей. Часто появляются уже на первом году жизни. Излюбленным местом локализации фиброзных бляшек является лоб. Размер и число их варьируют.
Околоногтевые фибромы — тусклые, красные или мясного цвета узлы, растущие от ногтевого ложа или вокруг ногтевой пластинки. В большинстве случаев околоногтевые фибромы появляются на втором десятилетии жизни. Чаще встречаются на ногах, чем на руках. Размер варьирует от 1 миллиметра до 1 сантиметра в диаметре.
Мягкие фибромы располагаются на туловище и шее, реже на конечностях. Бывают двух видов:
— множественные или единичные, мягкие мешотчатые образования на ножках
— множественные образования, несколько приподнятые над поверхностью кожи, размером меньше булавочной головки (напоминают “гусиную кожу”)

Околоногтевые фибромы
Изменения со стороны органов зрения
доброкачественные опухоли сетчатки и зрительного нерва (часто множественные) — ретинальные гамартомы астроцитарного происхождения. Наблюдается у 50 % больных. Опухоль трудно заметить в самом начале.
Она довольно быстро кальцифицируется. Офтальмологическое исследование следует предпринять как можно раньше у детей с дилатированным сосочком зрительного нерва. Опухоль чаще располагается вблизи оптического диска.

Обызвествления в гамартомах сетчатки с обеих сторон.
Изменения со стороны сердечно-сосудистой системы
Рабдомиомы сердца. Рабдомиомы локализуются в любой полости сердца, но преимущественно — в желудочках. Более характерно их расположение в левой половине сердца. У 2/3 больных — рабдомиомы множественные. Клинически рабдомиомы сердца проявляются признаками сердечной недостаточности, нарушениями гемодинамики, сократительной функции миокарда и сердечного ритма.

Рабдомиома сердца
Изменения со стороны органов дыхания
Лимфангиолейомиоматоз легких. Легкие вовлекаются в патологический процесс после 30 лет. Первые клинические симптомы — дыхательная недостаточность и рецидивирующий пневмоторакс.

Фрагмент КТ: множественные кистозные изменения — лимфангиомиоматоз легких
Изменения со стороны желудочно-кишечного тракта
полость рта (узловые опухоли, фибромы или папилломы, дефекты эмали зубов), печень (одиночные и множественные гамартомы и ангиомиолипомы), прямая кишка (ректальные полипы)
Изменения со стороны почек
Ангиомиолипомы и кисты. Редко — карциномы. Нарушения со стороны почек, как правило, появляются на 2-м — 3-м десятилетии жизни. Ангиомиолипомы при туберозном склерозе множественные, двусторонние и длительное время имеют бессимптомное течение.
Ангиомиолипомы больше 4 см в диаметре имеют тенденцию к спонтанному кровоизлиянию. Основными клиническими симптомами кровоизлияния из ангиомиолипомы: острые абдоминальные боли, падение артериального давления. Кисты почек при туберозном склерозе чаще небольшого размера, двусторонние. При увеличении размера кист развивается почечная недостаточность, появляется высокое артериальное давление.

УЗИ. Кисты почки
На КТ множественные двусторонние образования в почках, содержащие жировую ткань – ангиомиолипомы.
Изменения со стороны костей
Поражения костной ткани чаще бессимптомные, в виде периостальной реакции, склероза или кистоза.

КТ. Участки склероза в костях черепа, преимущественно в лобной кости.
Изменения со стороны нервной системы
судорожные приступы, умственная отсталость, нарушения поведения, изменения в цикле сон-бодрствование. Судороги при туберозном склерозе могут начинаться на первом году жизни. Чаще всего в этот возрастной период встречаются инфантильные спазмы, которые в дальнейшем переходят в другие типы судорог. Судорожные приступы при туберозном склерозе нередко плохо поддаются противосудорожной терапии. Умственная отсталость при туберозном склерозе наблюдается у половины больных. Степень снижения умственной отсталости колеблется от умеренной до глубокой. Изменения поведения характеризуются аутизмом, синдромом гиперподвижности и дефицита внимания, агрессией и аутоагрессией. Нарушения сна у большинства больных связаны с длительным засыпанием, снохождением и ранним пробуждением.
Наиболее типичными нарушениями в головном мозге являются корковые туберсы и субэпендимарные узлы. Туберсы могут быть как единичными, так и множественными, располагаются в виде выступов над единичной или прилегающими бороздами коры, расширяя их. Субэпендимарные узлы локализуются в стенках боковых желудочков и, реже, в стенках III и IV желудочков мозга. У новорожденных субэпендимарные узлы редко бывают кальцифицированными. По мере роста ребенка наблюдается постепенное отложение кальция в субэпендимарных узлах.
Субэпендимарные узлы в 10% случаев трансформируются в гиганто-клеточную астроцитому, которые манифестируют обычно между 5 и 10 годами жизни, имеют тенденцию к росту и локализуются у отверстия Монро

Субэпендимарные кальцификаты и корковые туберсы на КТ головного мозга ребенка с туберозным склерозом

Субэпиндемальные узлы и корковые туберсы на МРТ

Комплекс исследований больных туберозным склерозом
- КТ и/или МРТ
- Электроэнцефалография
- Ультразвуковое исследование внутренних органов
- Эхокардиография
- Электрокардиография
- УЗИ щитовидной железы
- Анализы крови и мочи
Тревожные симптомы туберозного склероза
Лихорадка, боли в спине, подташнивание и рвота, гематурия, анемия.
Симптомы возникают, как правило, при увеличении массы и объема ангиомиолипом. Увеличенные в объеме ангиомиолипомы (больше 4 см в диаметре) нередко имеют тенденцию к спонтанному кровоизлиянию (ретроперитонеальному или внутрипочечному), либо способствуют компрессии окружающих тканей.
Клинические симптомы, свидетельствующие о кровоизлиянии из ангиомиолипомы:
— острые абдоминальные боли
— развитие шокового состояния
— падение артериального давления
— вегетативные расстройства (обильный пот, озноб, сердцебиение)
Высокое артериальное давление, головные боли, утомляемость, кожный зуд.
Кисты почек при туберозном склерозе могут достигать нескольких сантиметров в диаметре. При выраженном патологическом процессе, при бесчисленном количестве кист большого размера, течение заболевания напоминает поликистозную болезнь почек, которая приводит к почечной недостаточности.
Частые головные боли, рвоты, ухудшение зрения.
Симптомы повышения внутричерепного давления, которые могут свидетельствовать о росте гиганто-клеточной астроцитомы.
Поверхностное дыхание, бледность кожных покровов рецидивирующий пневмоторакс. Симптомы могут свидетельствовать о развитии патологического процесса в легких (лимфангиомиоматоз легких).
Заключение
Туберозный склероз – генетическое заболевание из группы факоматозов. Встречается довольно редко, проявляется чаще в детском возрасте. Наряду с наследственными формами существуют и спонтанные мутации более, чем в 50% случаев. Клинические проявления разнообразны и связаны с поражением многих органов и систем. В зависимости от локализации изменений в тех или иных органах применяются разные методы лучевой диагностики: УЗИ, КТ, МРТ, эхокардиография. Правильная диагностика возможна только с учетом клинических данных и данных анамнеза, в том числе семейного. Туберозный склероз, поражая многие органы, приводит к высокой смертности в детском возрасте и сокращению продолжительности жизни. Подозрение на осложнения туберозного склероза могут потребовать дополнительных исследований, и лечебных мероприятий, например, при кровоизлияниях в ангиомиолипомах почек, окклюзионной гидроцефалия при астроцитомах, стенозирующих отверстия Монро, развитии почечной и легочной недостаточности и др.
Что такое туберозный склероз?
Туберозный склероз (также называемый комплексом туберозного склероза, или TSC) является редким, мультисистемным генетическим заболеванием, которое вызывает рост незлокачественных (доброкачественных) опухолей в головном мозге и других жизненно важных органах, таких как почки, сердце, глаза, легкие и кожа. Это обычно влияет на центральную нервную систему и может привести к сочетанию симптомов, включая судороги, нарушение интеллектуального развития, аутизм, поведенческие проблемы, кожные аномалии и заболевания почек.
Серьезность симптомов варьируется в широких пределах. Симптомы варьируются от легких — позволяющих людям вести независимую, продуктивную жизнь — до более серьезных симптомов, которые могут повлиять на повседневную жизнь и даже быть опасными для жизни. Многие люди с TSC показывают признаки расстройства в первый год жизни. Тем не менее, клинические признаки могут быть едва различимыми, и многие признаки и симптомы развиваются годами. В результате, TSC может быть не распознан или неправильно диагностирован в течение многих лет.
Название туберозный склероз происходит от характерного клубней или картофелеподобных узелков в головном мозге, которые с возрастом кальцифицируются и становятся твердыми или склеротическими .TSC встречается у всех рас и этнических групп, а также у обоих полов.
топ
Что вызывает туберозный склероз?
TSC вызван дефектами или мутациями двух генов — TSC1 и TSC2. Для присутствия TSC необходимо воздействовать только на один из генов. Ген TSC1 находится в хромосоме 9 и продуцирует белок под названием хамартин . Ген TSC2 находится в хромосоме 16 и продуцирует белок туберин . Ученые считают, что эти белки действуют как супрессоры роста, подавляя активацию белка, называемого mTOR.Потеря регуляции mTOR происходит в клетках, в которых отсутствует либо хамартин, либо туберин, и это приводит к аномальной дифференцировке и развитию, а также к образованию увеличенных клеток, как это наблюдается при поражениях головного мозга TSC.
топ
TSC наследуется?
Хотя некоторые люди наследуют расстройство от родителя с TSC, большинство случаев происходят как спорадические случаи из-за новых, спонтанных мутаций в TSC1 или TSC2, то есть ни у одного из родителей нет расстройства или дефектного гена (ов). Вместо этого дефектный ген сначала возникает у пострадавшего человека.
В случаях, когда TSC наследуется, только один родитель должен иметь дефектный ген, чтобы передать его ребенку (так называемое аутосомно-доминантное наследование). Если у родителя TSC, у каждого ребенка есть 50-процентная вероятность развития расстройства. Дети, которые наследуют TSC, могут не иметь таких же симптомов, как их родители, и могут иметь более легкую или более тяжелую форму расстройства.
В редких случаях люди приобретают TSC через процесс, называемый гонадным мозаицизмом .У этих людей есть родители без видимых дефектов в двух генах, которые вызывают расстройство. Тем не менее, у этих родителей может быть ребенок с TSC, потому что часть одной из репродуктивных клеток родителя (сперма или яйцеклетка) может содержать генетическую мутацию без участия других клеток организма. В случаях гонадного мозаицизма генетическое тестирование образца крови может не выявить возможности передачи заболевания потомству.
топ
Каковы признаки и симптомы TSC?
TSC может поражать многие различные системы организма, вызывая различные признаки и симптомы, которые варьируются от очень легких до довольно серьезных.Общие симптомы включают в себя:
Доброкачественные опухоли наиболее распространены в мозге, почках, сердце, легких и коже. Раковые опухоли редки при TSC, и те, которые возникают, в первую очередь поражают почки.
В TSC видны три типа поражений головного мозга:
- кортикальных клубней , для которых названо заболевание, обычно образуются на поверхности мозга, но также могут появляться в глубоких областях мозга
- субэпендимальных узелков (SEN) , которые образуются в стенках желудочков — заполненные жидкостью полости мозга, и
- субэпендимальные гигантоклеточные астроцитомы (SEGA) , которые развиваются из SEN и растут таким образом, что могут блокировать поток жидкости в мозге, вызывая накопление жидкости и давления, что может привести к головным болям и помутнению зрения.
Опухоли, называемые рабдомиомами сердца , часто обнаруживаются в сердцах младенцев и детей младшего возраста с ТСК, и их часто можно увидеть на ультразвуковых исследованиях плода в пренатальном периоде. Если опухоли являются большими или есть многократные опухоли, они могут заблокировать кровообращение и вызвать смерть. Однако, если они не вызывают проблем при рождении — когда в большинстве случаев они имеют наибольший размер — они обычно становятся меньше со временем и не влияют на человека в дальнейшей жизни.
Доброкачественные опухоли, называемые факомами , иногда обнаруживаются в глазах людей с TSC, появляясь в виде белых пятен на сетчатке.Как правило, они не вызывают потерю зрения или другие проблемы со зрением, но их можно использовать для диагностики заболевания.
Дополнительные опухоли и кисты могут быть обнаружены в других областях тела, в том числе печени, легких и поджелудочной железы. Также могут встречаться костные кисты, полипы прямой кишки, фибромы десен и зубные ямки.
Судороги затрагивают большинство людей с TSC в определенный момент их жизни. В то время как некоторые виды судорог, вызванные TSC, приводят к явным судорожным движениям, другие изменяют осознание, поведение или позу без судорог.Приступы также могут быть трудно контролировать с помощью лекарств, и иногда используются операции или другие меры.
Когнитивные нарушения затрагивают некоторых людей с TSC. Задержка развития встречается примерно у половины-двух третей людей с TSC. Задержки варьируются от легких нарушений в обучении до серьезных нарушений.
Проблемы с поведением , включая агрессию, внезапную ярость, синдром дефицита внимания и гиперактивности, отыгрывание, обсессивно-компульсивное расстройство и повторяющееся, деструктивное или вредное для здоровья поведение, возникают у детей с TSC и могут быть сложными в управлении.Около трети детей с TSC соответствуют критериям расстройства аутистического спектра.
Нарушения кожи широко варьируют у людей с TSC. Большинство не вызывает проблем, но полезно в диагностике. Некоторые случаи могут привести к обезображиванию, что требует лечения. Наиболее распространенные аномалии кожи:
- Hypomelanic macules («пятна на пепельном листе»), представляющие собой белые или более светлые участки кожи, которые могут появиться в любом месте на теле и вызванные недостатком пигмента кожи или меланина — вещества, придающего коже ее цвет.
- Лицевые ангиофибромы (также называемые adenoma sebaceum ) представляют собой красноватые пятна или бугорки, которые появляются на лице (иногда напоминающие прыщи) и состоят из кровеносных сосудов и волокнистой ткани.
- Бляшки на лбу представляют собой приподнятые, обесцвеченные участки на лбу, которые являются общими и уникальными для TSC и могут помочь врачам диагностировать расстройство.
- Шагреневые пятна представляют собой участки с толстой кожистой, галькой, обычно находящиеся на нижней части спины или задней части шеи.
- Нестабильные или субунгулярные фибромы представляют собой небольшие мясистые опухоли, которые растут вокруг и под ногтями или ногтями и могут нуждаться в хирургическом удалении, если они увеличиваются или вызывают кровотечение. Они обычно появляются в более позднем возрасте, в возрасте 20-50 лет.
- Другие особенности кожи, которые не являются уникальными для людей с TSC, включая molluscum fibrosum или признаки кожи, которые обычно встречаются на задней части шеи и плеч; café au lait пятна или плоские коричневые отметины; и , полиоз , пучок или пятно белых волос, которые могут появиться на коже головы или век.
Проблемы с почками , такие как кист, и ангиомиолипом (доброкачественные образования жировой ткани и мышечных клеток) возникают примерно у 70-80 процентов людей с TSC. Они обычно происходят в возрасте от 15 до 30 лет.
- Кисты обычно маленькие, появляются в ограниченном количестве и чаще всего не вызывают серьезных проблем. У очень небольшого процента людей с TSC развивается большое количество кист в детстве, что может привести к кровотечению, анемии и почечной недостаточности.
- Ангиомиолипомы являются наиболее распространенными поражениями почек при TSC и могут быть обнаружены у людей без TSC. Ангиомиолипомы, вызванные TSC, обычно обнаруживаются в обеих почках и в большинстве случаев не вызывают симптомов. Однако иногда они могут становиться настолько большими, что вызывают боль или почечную недостаточность. Также может возникнуть кровотечение из-за ангиомиолипом, что вызывает боль и слабость. Если сильное кровотечение не прекращается естественным образом, возможна сильная кровопотеря, приводящая к глубокой анемии и опасному для жизни падению кровяного давления, что требует неотложной медицинской помощи.
- Другие редкие проблемы с почками включают почечно-клеточный рак, развивающийся из ангиомиолипомы, и онкоцитомы, доброкачественные опухоли, уникальные для людей с TSC.
Поражения легких присутствуют примерно у трети взрослых женщин с TSC и гораздо реже встречаются у мужчин. Повреждения легких включают лимфангиолейомиоматоз (LAM) и мультинодулярную мультифокальную гиперплазию пневмоцитов (MMPH). LAM представляет собой опухолеподобное заболевание, при котором клетки пролиферируют в легких и происходит разрушение легких с образованием кисты.При LAM может возникать целый ряд симптомов, при этом у многих пациентов с TSC симптомы отсутствуют, а у других наблюдается одышка, которая может прогрессировать и быть тяжелой. MMPH является более доброкачественной опухолью, которая встречается у мужчин и женщин одинаково.
топ
Как диагностируется TSC?
Диагностика TSC основана на клинических критериях. Первым признаком может быть наличие судорог или задержка развития. В других случаях первым признаком могут быть белые пятна на коже (гипомеланотические пятна) или выявление рабдомиомы опухоли сердца.
Диагностика расстройства основана на тщательном клиническом обследовании в сочетании с компьютерной томографией (КТ) или магнитно-резонансной томографией (МРТ) головного мозга, которые могут показать клубни в мозге, а также УЗИ сердца, печени и почек. , которые могут показать опухоли в этих органах. Врачи должны тщательно осматривать кожу на предмет широкого разнообразия особенностей кожи, ногтей и ногтей на ногах на предмет нестандартных фибром; зубы и десны для зубных ям и / или фибром десны; и глаза для поражения сетчатки.Небольшая лампа ручной помощи, в которой используется черный свет, также известный как ультрафиолетовый свет, может показывать гипомеланотические пятна, которые иногда трудно увидеть у младенцев и лиц с бледной или светлой кожей. Врач, имеющий опыт диагностики ТСК, должен оценить потенциального пациента.
У детей грудного возраста можно заподозрить TSC, если у ребенка при рождении наблюдаются сердечные рабдомиомы или судороги (особенно такие, которые называются инфантильные спазмы) в первые шесть месяцев жизни. При тщательном осмотре кожи и головного мозга может быть возможно диагностировать TSC у очень маленького ребенка.Тем не менее, многим детям не ставят диагноз до тех пор, пока в их жизни не начнутся судороги и не появятся другие симптомы, такие как ангиофиброма лица.
топ
Как лечится TSC?
Нет никакого лечения для TSC, хотя лечение доступно для ряда симптомов. Противоэпилептические препараты могут быть использованы для контроля судорог. Vigabatrin является особенно полезным лекарством при TSC и был одобрен Управлением по контролю за продуктами и лекарствами США (FDA) для лечения инфантильных спазмов при TSC, хотя он имеет значительные побочные эффекты.FDA одобрило препарат эверолимус (Afinitor®) для лечения субэпендимальных гигантоклеточных астроцитом (SEGA опухоли головного мозга) и ангиомиолипомы опухолей почек, в дополнение к трудно поддающимся лечению припадкам (припадки, которые не контролируются медициной). Конкретные лекарства могут быть предписаны для проблем поведения. Программы вмешательства, включая специальные школьные программы и различные виды терапии (такие как физическая, профессиональная и логопедическая терапия), могут помочь людям с особыми потребностями и проблемами развития. Операция может потребоваться в случае осложнений, связанных с клубнями, субэпендимальными узлами или SEGA, а также в случае риска кровоизлияния из опухолей почки.Дыхательная недостаточность из-за LAM может лечиться дополнительной кислородной терапией или трансплантацией легких, если это серьезно.
Поскольку TSC является пожизненным состоянием, люди должны регулярно проверяться врачом, чтобы убедиться, что они получают наилучшие возможные методы лечения. Из-за множества разнообразных симптомов TSC рекомендуется помощь врача, имеющего опыт с этим расстройством.
Базовые лабораторные исследования позволили получить представление о функции генов TSC и привели к использованию ингибиторов рапамицина (mTOR) и связанных с ними лекарств для лечения некоторых проявлений TSC.
топ
Какой прогноз?
Прогноз для людей с TSC сильно варьируется и зависит от тяжести симптомов. Те люди с легкими симптомами обычно преуспевают и имеют нормальную продолжительность жизни, обращая внимание на проблемы, связанные с TSC. Люди, которые серьезно пострадали, могут страдать от тяжелой умственной отсталости и постоянной эпилепсии.
Все люди с TSC подвержены риску угрожающих жизни состояний, связанных с опухолями головного мозга, поражением почек или LAM.Важным является постоянный мониторинг со стороны врача, имеющего опыт работы с TSC. При соответствующей медицинской помощи большинство людей с расстройством могут рассчитывать на нормальную продолжительность жизни.
топ
Какие исследования проводятся?
В федеральном правительстве ведущим сторонником исследований в области TSC является Национальный институт неврологических расстройств и инсульта (NINDS). NINDS, часть Национального института здоровья (NIH), отвечает за поддержку и проведение исследований мозга и центральной нервной системы.NINDS проводит исследования в своих лабораториях в NIH, а также поддерживает исследования посредством грантов для крупных медицинских учреждений по всей стране. Ученые надеются, что знания, полученные в результате этого исследования, могут улучшить диагностическое и генетическое тестирование на TSC и привести к новым направлениям лечения, методам профилактики и, в конечном итоге, к излечению.
Национальный институт сердца, легких и крови и Национальный институт рака, также являющиеся компонентами NIH, поддерживают и проводят исследования в области TSC.
финансируемых NINDS ученых используют модели на основе животных или клеток, чтобы понять:
- роль TSC1 / TSC2 и пути mTOR в развитии нервной системы,
- механизмы, которые приводят к эпилепсии и аутизму в TSC,
- общих механизмов со связанными с ней расстройствами развития, и
- , как мутации TSC способствуют когнитивной дисфункции и умственной отсталости.
В одном из поддерживаемых NINDS клинических испытаний исследователи изучают эффективность раннего вмешательства с применением антисейзерного препарата вигабатрин, для предотвращения судорог и улучшения нейрокогнитивных результатов у детей с TSC.
Сеть клинических исследований NIH по редким заболеваниям (RDCRN) развивает медицинские исследования редких заболеваний, предоставляя поддержку для клинических исследований и облегчая сотрудничество, зачисление в исследования и обмен данными. RDCRN включает Консорциум по развитию синаптопатий, который поддерживает естественную историю, визуализацию и идентификацию биомаркеров для TSC и связанных с ней нарушений развития нервной системы.
Работа по исследованиям и планированию TSC координируется через рабочую группу TSC Trans-NIH, в которую входят представители институтов NIH, Альянса по туберозному склерозу и программ медицинских исследований, направленных Конгрессом Министерства обороны. Цель группы — поделиться достижениями в понимании патологии заболеваний и стратегий лечения и определить возможности для поддержки деятельности, которая будет способствовать дальнейшему прогрессу исследований.
топ
Где я могу получить больше информации?
Для получения дополнительной информации о неврологических расстройствах или исследовательских программах, финансируемых NIND, обращайтесь в Информационную сеть Института мозга (BRAIN) по телефону:
МОЗГ
P.O. Box 5801
Bethesda, MD 20824
800-352-9424
Информация также доступна из следующих организаций:
Альянс по туберозному склерозу
801 Roeder Road, Suite 750
Silver Spring, MD 20910-4467
301-562-9890;
800-225-6872
Фонд эпилепсии
8301 Professional Place West, Suite 230
Landover, MD 20785-7223
[email protected]
301-459-3700;
800-EFA-1000 (332-1000)
Национальная организация по редким заболеваниям (NORD)
55 Kenosia Avenue
Danbury, CT 06810
orphan @ rarediseases.org
203-744-0100
800-999-NORD (6673)
«Информационный бюллетень по туберозному склерозу», NINDS
NIH Публикация № 20-NS-1846, март 2020
Вернуться на страницу информации о туберкулезном склерозе
Смотреть список всех расстройств NINDS
Publicaciones en Español
Esclerosis tuberosa
Подготовлено:
Управление по связям с общественностью
Национальный институт неврологических расстройств и инсульта
Национальные институты здоровья
Бетесда, MD 20892
NINDS связанные со здоровьем материалы предоставлены исключительно в информационных целях и не обязательно представляют собой одобрение или официальную позицию Национального института неврологических расстройств и инсульта или любого другого федерального агентства.Консультации по лечению или уходу за отдельным пациентом должны быть получены путем консультации с врачом, который осмотрел этого пациента или знаком с историей болезни этого пациента.
Вся информация, подготовленная NINDS, находится в открытом доступе и может быть свободно скопирована. Кредит NINDS или NIH приветствуется.
,00:01 В этой лекции мы собираемся обсудить нейрокожные синдромы. 00:06 Конкретно клубневой Склероз Нейрофибро Митоз И Стердж-Вебер Итак, начнем с туберозного склероза.00:14 Туберозный склероз аутосомно-доминантного наследования. 00:18 Имеет переменную пенетрантность. Некоторые пациенты больше подвержены влиянию, чем другие. 00:22 И поражение найдено на хромосома 9.00:25 Примерно 2/3 случаев являются спорадическими. 00:29 И это клинический диагноз как правило, основанный на основных и второстепенные критерии. 00:35 Это разделено на главные и второстепенные особенности как и многие из подобных заболеваний.00:39 И поэтому мы должны решить, как диагностировать это на основе сколько из каждой из этих различных функций присутствуют. 00:46 Если пациент имеет точный диагноз если у них есть два основных или один мажор и два второстепенных Вероятный диагноз, если они есть один майор и один несовершеннолетний и возможный диагноз, если один мажор и два минора.1:02 Хорошо. 1:03 Каковы основные и второстепенные критерии? Они очень длинные. 1:08 И я не думаю, что это может быть ценный.1:10 Для меня, чтобы запомнить все из основных и второстепенных критериев но вы должны иметь общее знакомство с вещами, которые могут представлять. 1:18 Вещи, как в основных критерии, Кортикальные опухоли или лицевые ангиофибромы.1:24 По второстепенным критериям такие вещи, как Костные кисты или фиброма десны. 1:29 Итак, дело в том, что они могут иметь много выводы в этих две категории.1:35 Давайте пройдемся по некоторым из действительно важные основные критерии что мы видим в подавляющем большинстве пациентов. 1:42 Первое пятно ясеня.1:45 Пятна листьев ясеня, вероятно, обнаружатся на ваших экзаменах. 1:49 Пятна листьев ясеня являются одними из первых выводы, которые мы находим у детей с туберозным склерозом.1:56 Как правило, у пациентов будет зона это макулярно, оно не ощутимо. 2:01 И это гипопигментировано. 2:03 Это квартира чуть меньше пигментированной области на коже.2:08 Если у пациента есть один и вы хотели бы искать больше, хитрый трюк — выбраться у леса и сиять Потому что пятно ясеня еще не появился, может быть видно по лампе в лесу.2:23 Следующая возможная находка обычно появляется чуть позже. 2:27 У детей возможно 3-5 лет. 2:30 Они будут развиваться Аденоматозный сибаций.2:34 Аденоматозный сибаум твердый резиновые узелки, которые распространяются по лицу как вы можете видеть в этом ребенке. 2:41 Это патогномонично для этого состояния.2:45 Следующие пациенты могут отображать урок на коже под названием Шагрень патч. 2:51 Обычно это происходит немного позже в старшем детстве.2:56 шагрень твердый резиновый тип поднят поражения, который часто слегка гиперпигментирован и имеет тенденцию выходить в патче. 3:06 Обычно на туловище или проксимальном конечностей.3:10 И последние пациенты могут развиваться периунгальная фиброма. 3:14 Это твердое резиновое повреждение, которое происходит по краю ногтя. 3:20 С точки зрения клинических проявлений, есть несколько проблем у детей, с которыми мы сталкиваемся.3:27 Нам нужно помнить, что первичны Проблема в том, что они становятся клубневыми. 3:31 Это резиновые твердые узелки. 3:33 И они могут случиться во многих местах в теле.3:36 В сердце эти пациенты могут развиваться не почечные гамартомы Они могут возникнуть в сердце. Они могут вызвать аритмии. 3:45 Особенно если они на артриальное святилище.3:49 Клубни могут образовываться в мозге. 3:52 И это общая причина эпилепсия у этих детей. 3:56 Они часто развиваются до четырехлетнего возраста года.3:59 И это второстепенный критерий для этих болезнь. 4:04 Легкие, почки и сетчатки также могут быть вовлечены. 4:08 Любая из этих областей может быть вовлечена и они могут иметь недостатки в результате их.4:12 И помните, что все заботы поддерживают. Там нет известного лечения. 4:16 Дети и взрослые с этим условием иметь переменную презентацию и будет относиться к ним в зависимости от на то, что происходит.
,Туберозный склероз

Ангиофибромы у больного туберозным склерозом.
(http://www.primehealthchannel.com/tuberous-sclerosis.html)
Что такое комплекс туберозного склероза (TSC)?
- Редкое аутосомно-доминантное, мультисистемное заболевание, вызывающее рост доброкачественных опухолей в мозге, почках, сердце, глазах, легких и коже.
- 1 / 5000-1 / 10000 живорождений, затронутых TSC.
- Первоначально названный в честь характерных клубней или подобных картофелю новообразований, наблюдаемых в мозге.
- Общие проявления включают судороги, задержку развития, проблемы с поведением, кожные аномалии, заболевания почек.
Эпидемиология
- TSC описывается как генетическое заболевание, , несмотря на то, что только 30% случаев являются семейными.
- Распространенность от 25 000 до 40 000 пациентов в США и от 1 до 2 миллионов во всем мире.
- TSC имеет одинаковую заболеваемость во всех расах и обоих полов.
- Клинические особенности, связанные с TSC, обычно проявляются в течение первого года жизни; однако, некоторые могут быть тонкими и внутренними по природе, задерживая диагноз намного позже.
Патогенез
- Мутации в TSC1 или TSC2 (хромосома 9) являются известными причинами TSC.
- Гамартин (TSC1) и туберин (TSC2) — это белки, которые отсутствуют при заболевании, приводящем к нерегулируемой потере подавления опухоли.
- Гамартин и туберин могут быть обнаружены в клетках многих различных органов, что объясняет распространение опухоли по всему телу.
- Генетические мутации могут присутствовать несколькими способами:
- Генетическая аутосомно-доминантная картина — 100% пенетрантность 30%
- Спорадические мутации 70%
- Гонадальный мозаицизм — РЕДКИЙ
клинических проявлений
Одна (полезная?) Мнемоника для проявления туберозного склероза: HAMARTOMA
H амартома
A denoma sebaceum
M Итральная регургитация
A пятнистый лист
R хабдомиома
(туберкулезный туберкулез )
d O наследственное наследство
M Задержка энтала
A ngiomyolipoma (почек)
Общие выводы
CNS | — неспособность к обучению (50%) — аутизм, СДВГ — Глионейрональные гамартомы (кортикальные клубни), субэпендимальные узелки, субэпендимальные гигантоклеточные астроцитомы -Массовые симптомы, такие как гидроцефалия и папиллома — судороги или инфантильные судороги.Пример можно найти ЗДЕСЬ. |
Почки | -Ангиомиолипомы (60-80%), почечные кисты -Раклеточно-клеточный рак (редко) |
Легкие | — лимфангиолейомиоматоз (замена паренхимы легкого кистами) |
Сердце | -рабдомимомы (50%) |
КОЖА | -Дерматологический признак = 95% от TSC — Лицевые ангиофибромы, периунгулярные фибромы, гипомеланические пятна, бляшки на лбу, шагреневые пятна -Минимальный или нулевой риск злокачественной трансформации кожных образований — Повреждения кожи, как правило, увеличиваются в размерах и количестве в период полового созревания, а затем имеют тенденцию стабилизироваться с течением времени. |
Глаза | -Астроцитарные гамартомы (сетчатка) — колобома, ангиофибромы век, папиллеема |

Пятно ясеня.
http://universitipetronas.hostoi.com/ACP%20Medicine/02.01.htm

Гамартомы лица.
http://www.aocd.org/?page=TuberousSclerosis

Астроцитома сетчатки. http: //www.kellogg.umich.edu/theeyeshaveit/congenital/tuberous-sclerosis …

Субепендимальный узелок.
http://adc.bmj.com/content/93/9/751/F2.expansion

Ангиомиолипма почки.
http://webpathology.com/slides-13/slides/Kidney_AML1.jpg
Диагноз
Наиболее важным проявлением являются инфантильные спазмы (судороги), но следует помнить, что многие случаи TSC могут протекать бессимптомно и не проявляться до более позднего периода их развития. Тем не менее, единственный точный метод диагностики заключается в генетическом секвенировании и наличии мутаций на TSC1 и TSC2. Визуализация также важна для оценки степени поражения органов.
Триада Фогта = классическая диагностическая триада <50% пациентов
- Изъятия (80%)
- Умственная отсталость
- Лицевые ангиофибромы
(см. Диагностические критерии с сайта TSC Alliance)
Управление
К сожалению, нет никакого лечения для TSC.Лечение проводится на основе симптомов. Приступы можно контролировать с помощью противоэпилептических средств, хирургическое вмешательство может рассматриваться для неврологических и дерматологических поражений. Тяжелые случаи могут привести к задержке развития.
Новее: Недавнее исследование рапамицина (блок активности mTOR) на животных моделях и предварительные клинические испытания показывают многообещающий результат.
Прогноз при этом заболевании зависит от тяжести симптомов. Самые легкие случаи имеют хорошие прогнозы, тогда как самые тяжелые случаи вызывают глубокую инвалидность.Большинство может ожидать нормальной продолжительности жизни с медицинской помощью.
Ведущие причины смерти:
Заболевание почек, опухоль головного мозга, поражение легких, эпилептический статус
См. Также
Сайт NIH по туберкулезному склерозу
Альянс по туберозному склерозу
Рекомендации
- Curatolo P. et al. Комплекс туберозного склероза: обзор неврологических аспектов. Европейский журнал детской неврологии 2002
- Крино П.Б. и соавт. Комплекс туберозного склероза. NEJM 2006
- Кумар, В., Аббас, А. К., Астер, Дж. Робинс и Котран Патологическая основа болезни. 9-е издание. 2015
- Национальные институты здоровья: Медицинская энциклопедия Medline Plus. 9/11/2014 https://medlineplus.gov/ency/article/000787.htm
- Оуэнс, Дж. И Боденштайнер, Дж. Б. Комплекс туберозного склероза: генетика, клинические особенности и диагностика. UpToDate.com. 27 июня 2016 г.
- PrimeHealthChannel. Туберозный склероз.http://www.primehealthchannel.com/tuberous-sclerosis.html
- Радхакришнан, Р., Верма, С. Клинически значимая визуализация при туберозном склерозе. Журнал клинической визуализации науки. 2011. 1:39
- Сталей Б.А. и другие. Комплекс туберкулезного склероза: диагностические проблемы, наличие симптомов и часто пропускаемые признаки. Педиатрия 2011
- Альянс по туберкулезному склерозу. Что такое TSC? http://www.tsalliance.org/pages.aspx?content=2
Вернуться к содержанию
SaveSaveSaveSave
.