Тромбоцитопения при беременности: причины, лечение
Тромбоцитопения при беременности, по-другому низкий уровень тромбоцитов, считается распространенным заболеванием крови в период вынашивания ребенка. Болезнь появляется из-за определенных для беременности условий.
Что такое тромбоцитопения
Тромбоцитопения — стойкое снижение количества тромбоцитов. Нормальный показатель этого элемента крови колеблется от 150000 до 400000 тромбоцитов на микролитр.
При низком уровне тромбоцитов при беременности, ниже 150000 на мкл, диагностируют тромбоцитопению. Небольшое снижение не вызывает беспокойства: никаких осложнений и ухудшения самочувствия не возникнет у матери или ребенка.
Но экстремальное уменьшение тромбоцитов приводит к серьезным осложнениям. Беременная нуждается в медицинской помощи.
Тромбоцитопения — второе наиболее распространенное заболевание крови во время беременности после анемии, нехватке железа в организме. Это происходит в 8-10% всех беременностей.
Классификация болезни
Классификация тромбоцитопении:
Легкая стадия. Число тромбоцитов при беременности больше 100000, но меньше 150000.</li>Умеренная стадия. Количество элемента в крови находится в пределах 50000-100000.</li>Тяжелая стадия. Диагностируется, если показатель менее 50000.
Причина возникновения у беременных
Тромбоцитопения у беременных возникает из-за снижения выработки тромбоцитов или их самопроизвольного разрушения. Причинами появления болезни во время беременности становятся:
- Гестационная тромбоцитопения — 75% всех случаев тромбоцитопении во время беременности.
- Преэклампсия и синдром АД — 15-20%.
- Иммунная тромбоцитопеническая пурпура — 3%.
- Другие причины — 8%.
При перечисленных причинах норма тромбоцитов у беременных снижается индивидуально.
Гестационная тромбоцитопения
Болезнь развивается в 8% всех беременностей. Это связано с повышенной активацией кровяных пластинок, повышенным периферическим потреблением тромбоцитов, что возникает из-за сокращения продолжительности их жизни во время беременности.
Особенности гестационной тромбоцитопении у беременных:
- отсутствие характерных симптомов заболевания;
- состояние количества тромбоцитов умеренное, более 70000 на мкл;
- болезнь преимущественно развивается в третьем триместре, выявляется во время перинатального скрининга;
- количество элементов крови возвращается к норме в течение 2-12 недель после родов.
Гестационная тромбоцитопения не представляет опасности ни для матери, ни для плода, ни для новорожденного ребенка. Мать не нуждается в лечении, кроме периодического наблюдения. Иногда врач предлагает постоянное наблюдение, даже после родов.
Иммунная тромбоцитопеническая пурпура
Идиопатическая тромбоцитопеническая пурпура или аутоиммунная тромбоцитопеническая пурпура практически не отличается от ГТ. Состояние преследует женщину еще до беременности: в анамнезе часто возникали влагалищные кровотечения.
ИТП — аутоиммунное заболевание, которое появляется из-за развития антиагрегантных антител иммуноглобулина G.
Особенности иммунной тромбоцитопенической пурпуры при беременности:
- У женщин не возникает никаких симптомов, но есть в анамнезе появление легких кровоподтеков, кровотечений слизистой оболочки, петехии, пурпурное пятно на коже, и кровоточивость десен.
- Болезнь сохраняется до и после рождения ребенка.
- Беременную наблюдают во время и после беременности.

В зону риска попадают:
- Дети, рожденные от женщин с ИТП, не имеют никаких симптомов. У некоторых снижается уровень тромбоцитов, осложнения очень редки. Но количество кровяных пластин у новорожденного контролируют в течение 10-14 дней после рождения.
- Женщины, у которых появились незначительные кровотечения в неонатальном периоде с возникновением пурпуры, пятна на коже пурпурного цвета, мелены, темного смолистого стула, и экхимозы, выделения крови из разорванных кровеносных сосудов.
- Мать ребенка подвергается риску развития спонтанного кровоизлияния, если количество тромбоцитов падает ниже 20000 на мкл.
Лечение необходимо для женщин с количеством тромбоцитов ниже 10000 на мкл в любое время беременности или ниже 30000 на мкл в третьем триместре.
Преэклампсия и синдром АД
Болезнь появляется у беременной из-за высокого кровяного давления во время беременности, и гемолиза, повышение уровня печеночных ферментов. Низкий уровень тромбоцитов связывают с тяжелой преэклампсией.
Особенности развития преэклампсии и синдрома АД:
- количество тромбоцитов ниже 100000 на мкл;
- патология развивается приблизительно в третьем триместре между 28 и 36 неделями беременности;
- симптомы синдрома АД включают боль в животе, болезненность в верхнем правом квадранте и эпигастрий;
- протеинурия и гипертония встречаются в 85% случаев преэклампсии;
- отсутствуют кровотечения;
- тромбоцитопения тяжелее протекает при синдроме АД по сравнению с преэклампсией.

При этом возникают риски:
- рост плода замедляется.
- у новорожденных может развиться тромбоцитопения.
- мать может нуждаться в переливании тромбоцитов, если возникает кровотечение.
- синдром АД встречается у женщин, рожающих нескольких детей.
Синдром АД — серьезное заболевание, которое требует тщательного внимания со стороны ведущего беременность гинеколога.
Тромботические микроангиопатии
Тромботическая тромбоцитопеническая пурпура (ТТП) и гемолитический уремический синдром в совокупности называются тромботическими микроангиопатиями. Они характеризуются низким количеством тромбоцитов в крови и гемолитической анемией.
Тромботические микроангиопатии возникают при одной из 25000 беременностей. Патология встречается у беременных во втором и третьем триместрах. Микроангиопатии принимают за преэклампсию или синдром АД из-за схожести симптомов. ТТП негативно влияет на центральную нервную систему, а ГУС на почки.
Плазмаферез, плазмообмен, проводится в качестве первого уровня лечения. Задача терапии — удаление веществ, вызывающих ТТП, ГУС.
Острая жировая дистрофия печени
Острая жировая дистрофия печени — редкое заболевание, которое встречается при одной из 10000-15000 беременностей, в основном в третьем триместре или в раннем послеродовом периоде. Она развивается из-за нарушений бета-окисления внутримитохондриальных жирных кислот.
К симптомам относят тошноту, рвоту, боль в правом верхнем квадранте, недомогание и холестатическую дисфункцию печени, нарушение оттока желчи.
Недостаток питания
Дефицит витамина B12 и фолиевой кислоты приводит к развитию тромбоцитопении при беременности. Это редкое явление, поскольку женщины принимают добавки фолиевой кислоты с первых недель для предотвращения деформации нервной трубки.
Прием медикаментов и другие причины
Некоторые лекарства, чаще парацетамол и ибупрофен, влияют на образование тромбоцитов в крови и их выработку. К другим причинам развития тромбоцитопении во время беременности относят:
- псевдотромбоцитопении;
- внутрисосудистая коагуляция;
- гепарин-индуцированная тромбоцитопения;
- тип 2Б болезни Виллебранда;
- нарушения инфильтрации костного мозга
- аутоиммунные заболевания системной красной волчанкой и антифосфолипидный синдром;
- наследственные формы тромбоцитопении;
- рак, наподобие лимфопролиферативного м миелодиспластического синдрома.

Что делают при болезни
Если у беременной низкий уровень тромбоцитов был до беременности или это выявили на ранних стадиях беременности, это связывают с болезнями, упомянутым в предыдущем разделе, или с приемом лекарств. Врач следит за состоянием женщины в течение беременности.
Если низкий уровень тромбоцитов обнаружен на более поздних стадиях, врач проверяет, есть ли у беременной другие признаки преэклампсии или синдрома АД, высокого артериального давления.
Лечебная терапия
Лечение зависит от тяжести состояния, и направлено на устранение причины. В легких случаях не производится никакого медицинского лечения, но нужен регулярный мониторинг. Тяжелые заболеваний, такие как преэклампсия, требуют медицинского лечения.
Лечебные процедуры включают:
- Прием кортикостероидов, которые быстро увеличивают количество тромбоцитов и снижают риск кровотечений.
- Инъекции иммуноглобулина. Они увеличивают количество тромбоцитов.
- Переливание, когда переливается масса элементов крови. Это делается редко.
- Полоскание с аминокапроновой кислотой при чрезмерном кровотечении из слизистой оболочки рта.
- Если ни одно из вышеперечисленных методов лечения не помогает, спленэктомия, удаление селезенки. Операция проводится во втором триместре в редких случаях.
Как поднять уровень тромбоцитов при беременности без лекарств
Природные средства повышают уровень тромбоцитов в крови без применения лекарств, возможно при легкой степени заболевания:
- Нужно есть больше фруктов, овощей: апельсины, киви, помидоры и зеленые листовые овощи. Они укрепляют иммунную систему и предотвращают развитие тромбоцитопении.
- Необходимо пить свежеприготовленные соки из свеклы и моркови. Соки улучшают уровень тромбоцитов в крови.
- Включить в рацион питания продукты, богатые витамином С: шпинат, лимон, болгарский перец и брокколи.
- Есть свежеприготовленный маринованный крыжовник или варенье. Это очистит кровь.
- Продукты, содержащие жирные кислоты омега-3, повышают иммунитет и естественным образом повышают уровень тромбоцитов. Беременным с тромбоцитопенией рекомендуется кушать яйца, рыбу, льняное масло, тунца и лосося.
- Цельное зерно содержит фитоэстрогены и витамин Е, которые снижают эффект агрегации тромбоцитов в крови и повышают их уровень.
- Грецкие орехи, отварная морковь, арахис, черный кунжут, постное мясо и молоко также увеличивают количество тромбоцитов.
Смотрите видео о том, как поднять уровень тромбоцитов во время беременности:
Чем опасно заболевание
Если появляется тромбоцитопения у беременных и предлагаемое лечение не работает, во время родов возникают осложнения:
- В матке самый большой запас кровеносных сосудов; при низком количестве тромбоцитов кровь не сгущается, чем и опасна тромбоцитопения. У женщины может не остановиться кровотечение.
- У новорожденного может быть внутреннее кровотечение.
- Возникают противоречия при использовании эпидуральной анестезии, так как возрастает риск образования эпидуральной гематомы, случайная пункция позвоночника.
Точную причину тромбоцитопении во время беременности бывает трудно диагностировать из-за перекрывающейся патофизиологии. Для восстановления нормы уровня кровяных пластинок необходимо соблюдать сбалансированную диету, заботиться о своем здоровье, подмечая любые симптомы.
Сталкивались ли вы с этим заболеванием? Расскажите об этом в комментариях. Поделитесь статьей с друзьями в социальных сетях.
Можно ли принимать слабительное при беременности?
Далее
Стресс при беременности: какие последствия и как избежать
Далее
Вакуум при родах в 2020 году: что это такое и как делается
Далее</li>
Картина крови у беременных меняется. По статистике, примерно у 7% пациенток во второй половине срока развивается тромбоцитопения при беременности. Окончательно все механизмы развития данного отклонения пока не изучены, но ясно одно, что тромбоцитопения в большинстве случаев связана с внутриорганическими перестройками, которые вполне естественны для беременных.
Специфика заболевания
Тромбоцитопения – это патология крови, при которой происходит существенное понижение тромбоцитарных клеток, вырабатываемых костным мозгом. Чем важны данные клеточные структуры? Когда происходит повреждение сосудистой стенки и начинается кровотечение, тромбоциты устремляются к месту ранки, чтобы ее перекрыть. Основной тромбоцитарной функцией считается участие в кровесвертывании. Помимо этого, тромбоциты питают внутреннюю артериальную оболочку, тем самым обеспечивая крепость и эластичность стенок.
Если же диагностируется тромбоцитопеническая патология, то происходит недостаточное синтезирование данных клеток крови, либо они слишком быстро разрушаются. В норме у небеременных женщин уровень тромбоцитов достигает 200-300*109/л. Живут эти кровяные клетки всего неделю, после чего гибнут в печеночных структурах или селезенке. Для женщины в положении нормой считается 150*109/л, если показатели опускаются ниже 140 единиц, то врачи начинают бить тревогу. Тромбоцитопения при беременности встречается достаточно часто, причем далеко не всегда данное состояние протекает безопасно для плода.
Причины тромбоцитопении у беременных
Основными факторами, вызывающими тромбоцитопению у мамочек, выступают:
- Внутриутробная плодная гибель;
- Аллергические реакции;
- Инфекционные вирусные патологии;
- Нерациональное питание с дефицитом В12 и фоллатов;
- Излишне скорая гибель эритроцитов на фоне гормонального неравновесия;
- Побочный эффект от длительной антибиотикотерапии, интоксикация лекарственными препаратами и прочими веществами;
- Акушерские кровотечения, к примеру, при плацентарной отслойке;
- Тромбоцитопения аутоиммунного происхождения;
- Невропатическое состояние, преэклампсия либо эклампсия беременной;
- Увеличение объемов циркулирующей крови, отчего процентное содержание тромбоцитарных клеток падает.
Иногда число тромбоцитарных клеточных структур понижается на фоне физиологических факторов. Такое отклонение в специальной терапии не нуждается, однако, требует контроля посредством лабораторных анализов крови. Если диагностика показала, патологическое понижение тромбоцитарного уровня, то требуется терапевтическое устранение этиологического фактора с помощью индивидуально подобранного лечения. Подобные меры необходимы во избежание опасных осложнений беременности и родового процесса.
Выделяют еще и вторичную форму тромбоцитопении, которая обычно развивается на фоне лучевой болезни (облучения), токсического отравления спиртным, бензиновыми производными или солями металлов. Кроме того, вторичная тромбоцитопения у беременных может обуславливаться угнетением мегакариоцитарного роста и токсическими костномозговыми поражениями. Подобные состояния возникают при вирусном воздействии (ветрянка, корь, скарлатина и пр.) или под влиянием бактериальных ядов. Сократить выработку тромбоцитов способен лейкоз, спленомегалия, прием цитостатических препаратов.
Чем опасно патологическое снижение тромбоцитов
Такое состояние, как тромбоцитопения при беременности, считается довольно опасным. Особый риск имеет вероятность сильных и неконтролируемых кровотечений, что угрожает жизни самой матери, а также может привести к формированию тромбоцитопении у младенца. В родах таким мамочкам специалисты категорически запрещают физически воздействовать на малыша, поскольку подобные действия способны привести к кровотечениям.
Что касается вторичной тромбоцитопении, то она наибольшую опасность представляет для ребенка, поскольку антитела беспрепятственно проникают через пуповинные структуры в организм плода, разрушая его тромбоцитарные клетки. Если своевременно диагностировать и правильно осуществлять лечение подобного состояния, то малыш и беременная имеют все шансы на благоприятный исход заболевания.
Клиническая картина патологии
О пониженных тромбоцитах при беременности говорят достаточно разнообразные и яркие клинические проявления. Женщины отмечают появление небольших синяков на коже даже после незначительного прикосновения. На конечностях и передней части тела появляются характерные мелкоточечные кровоизлияния. Наличие тромбоцитопенических признаков у беременных говорит о развитии довольно-таки серьезных нарушений кроветворительного процесса, что опасно для плода и для пациентки.
Также мамочек могут беспокоить маточные, десенные либо носовые кровотечения, хотя последний вариант к специфическим признакам отнести нельзя, поскольку беременные на фоне витаминно-минеральной недостаточности часто страдают воспалительными поражениями десен. Источником кровотечений при тромбоцитопении могут также выступать ЖКТ структуры, прямая кишка, геморроидальные узлы.
Обследование
Определить, что у пациентки низкие тромбоциты при беременности, можно посредством различных диагностических методик. В целом в ходе диагностики используются разнообразные лабораторные и аппаратные исследования:
- Поначалу пациентку осматривает доктор, который и назначает лабораторное исследование крови клинического и биохимического характера;
- Затем осуществляется выявление кровесвертывающего фактора;
- Также понадобится сдача анализа крови на определение вырабатывающихся к тромбоцитарным клеткам аутоантител;
- Также при необходимости беременной проводится аспирационная костномозговая биопсия.
Самым простым и удобным способом диагностировать у беременной тромбоцитопению считается анализ крови, с помощью которого можно оценить количество тромбоцитов, эритроцитов или лейкоцитов. Для полноты картины нелишне будет сделать анализ урины на гемосидерин. Если в ходе диагностики у беременной наблюдаются визуальные проявления патологии вроде мелких кровоизлияний или мелкофракционной сыпи, то рекомендуется провести костномозговую пункцию. Если подобное исследование покажет наличие повышенного уровня мегакариоцитов, то это свидетельствует о скором разрушении тромбоцитарных клеток.
Методы лечения
Терапия при тромбоцитопении у беременных носит особенный характер, поскольку лечение помимо нормализации тромбоцитарного уровня должно еще и не навредить растущему внутри малышу. По статистике, случаев данного заболевания с серьезными последствиями встречается немного. Лечение назначается после лабораторного подтверждения диагноза.
Если тромбоциты понижены при беременности незначительно, то особой терапии не требуется. Если же параметры тромбоцитарного уровня находятся на критических отметках, то лечение проводится в стационарных условиях. Беременной необходим постельный режим, пока кровь не восстановится до нормальных показателей. Если патология развивается в достаточно тяжелой форме, то требуется особая терапия.
Медикаменты
Основу медикаментозного лечения тромбоцитопении составляют препараты из группы глюкокортикостероидов вроде Дексаметазона или Преднизолона и пр. Назначают данные средства короткими курсами, системно, с постепенным снижением дозировки до достижения положительных результатов. Для минимизации риска негативного воздействия препаратов на плод доктор подбирает дозировку и длительность лечебного курса индивидуально. При отсутствии должного терапевтического эффекта после применения глюкокортикостероидов назначаются внутривенные инъекции иммуноглобулинов. Назначают их по такой схеме: 3-4 приема за период вынашивания, при родоразрешении и после него.
При особенно сложных клинических случаях тромбоцитопении назначается внутривенное вливание тромбоцитарной массы. При отсутствии требуемого терапевтического результата в третьем триместре беременной назначают спленэктомию, в ходе которой проводится удаление селезенки. С учетом особенного положения беременной рекомендовано оперативное вмешательство посредством лапароскопического доступа. Способ родоразрешения подбирается индивидуально, хотя для ребенка наименее травматичным считается проведение плановой родоразрешающей операции кесарева сечения.
Особенности рациона
Если понижение тромбоцитарной концентрации у беременных незначительно, то и особого лечения данное отклонение не требует, женщине достаточно поддерживать некоторые рекомендации относительно питания. Чтобы нормализовать уровень тромбоцитарных клеток, мамочке рекомендуется:
- Кушать больше свеклы и пить свекольный сок. Для его приготовления овощ вечером измельчают теркой, немного посыпают сахаром и до утра убирают в холодильник. После пробуждения свекольную массу отжимают, а сок выпивают обязательно на пустой желудок.
- Кушать кунжутное масло. Им можно заправлять овощные салаты. Данный продукт способен регулировать тромбоцитарный уровень и улучшать кровесвертываемость. Кроме того, кунжут отличается богатым витаминным составом, что немаловажно для беременной. Но и злоупотреблять им не нужно.
- Следить за уровнем железа. В сутки мамочке необходимо употреблять 30 мг этого микроэлемента. Для его полноценного поступления и усвоения беременным рекомендовано кушать говядину, печень, гречу и овсянку, а также цельнозерновой хлеб. С этими продуктами нельзя одновременно употреблять чай, молоко или сыр, поскольку железо с этими блюдами усваивается плохо. Лучше запить еду апельсиновым соком, тогда микроэлемент усвоится беременным организмом без остатка, да еще и вдвое быстрее.
- Продукты, богатые фолиевой кислотой и витамином В12, должны обязательно присутствовать в рационе каждодневно. К таким продуктам относятся мясные и рыбные блюда, орехи и фасоль, яйца и молочная продукция, брокколи, мед и пр.
- Обязательно при пониженных тромбоцитах необходимо включить в рацион повышенное потребление аскорбиновой кислоты.
Полезно пить шиповниковый чай с добавлением лесных ягод, березовый и вишневый сок, настой крапивы или тысячелистника.
Прогнозы
В целом прогностические данные при тромбоцитопении у беременных благоприятные, поскольку встречается отклонение достаточно редко и преимущественно в простых формах. Чаще всего такие изменения в крови носят гормональное происхождение, поскольку с наступлением зачатия женский гормональный фон переживает глобальные перестройки. Незначительные понижения тромбоцитов не опасны, но при иммунной тромбоцитопении необходимо срочное лечение, поскольку она серьезно угрожает ребенку. Антитела от матери проникают в плодный кровоток и убивают его тромбоцитов. Если плодная тромбоцитопения подтверждается, то любые акушерские мероприятия и операции в ходе родов запрещены, поскольку у ребенка может произойти кровоизлияние внутричерепного характера.
При тромбоцитопении умеренного характера роды носят консервативный характер. В тех случаях, когда лечение оказалось безрезультативным, либо состояние пациентки и плода заметно ухудшилось, рекомендовано проведение досрочного родоразрешения посредством кесарева. Подобная мера избавит ребенка от родовых травм, а мать – от излишней кровопотери. При острой тромбоцитопении беременность противопоказана, но если она все же наступила, то аборт делать нельзя, поскольку вмешательство может закончиться летально для пациентки.
Профилактические меры
Чтобы избежать тромбоцитарного дефицита при вынашивании, необходимо заранее исключить вероятные провоцирующие факторы отклонения. Для этого беременной нужно вакцинироваться или избегать общения с больными краснухой и корью, ОРВИ и гриппом, ветрянки и пр. Особенно опасны для мамочек вирусные возбудители, которые выделяют токсические вещества, угнетающие костномозговую деятельность.
<center></center>Также необходимо избегать облучения и вероятного воздействия химических токсинов. Если в семейном анамнезе имелись случаи тромбоцитопении, то на ранних сроках вынашивания обязательно требуется генетическая и гематологическая консультация. Тромбоцитопению можно вылечить, главное, следовать назначениям доктора.Используемые источники:
- https://helpmommy.ru/trombocitopenia-pri-beremennosti/
- https://jdembaby.com/pregnancy/analyzes/trombotsitopeniya-pri-beremennosti.html
Поделитесь с друзьями:
Тромбоцитопения у беременных: причины, лечение, норма.
Тромбоциты или кровяные пластинки вырабатываются костным мозгом. Основным предназначением, которых является регулировка свертываемости крови во время кровотечений. Тромбоцитопения у беременных не редкое заболевание, обусловленное пониженным уровнем тромбоцитов. Эти клетки обеспечивают эластичность артерий, а также формируют защитный механизм от внешних повреждений.Причины тромбоцитопения при беременности
Основным фактором влияния, который приводит к тромбоцитопении – это наличие воспалительного процесса в организме женщины. Двойная нагрузка при беременности снижает защитную функцию, иммунитет становится ослабленным, за счет чего получают свое начало вирусные инфекции. Вредоносные бактерии воздействуют на работу костного мозга, таким образом, тромбоциты вырабатываются с меньшей интенсивностью.К другим причинам возникновения тромбоцитопении относятся:
- изменение гормонального фона в период вынашивания ребенка;
- резкое повышение общего объема содержания крови, что сказывается на процентном снижении тромбоцитов;
- отсутствие рационального питания с содержанием всех питательных веществ и витамина В12;
- развитие аутоиммунного заболевания;
- аллергическая реакция;
- отслаивание оболочки плода, сопровождающееся кровотечениями;
- гибель младенца внутри утробы;
- интоксикация организма после приема сильнодействующих лекарственных препаратов;
- преэклампсия или эклампсия.
Симптоматика тромбоцитопении у беременных
Симптоматика патологии дефицита тромбоцитов в период вынашивания плода проявляется ярче и интенсивнее. Незначительное прикосновение и надавливание на кожные покровы приводит к появлению гематом. Среди других признаков можно выделить:- кровоточивость десен или носовые кровоизлияния;
- наличие крови в каловых массах указывает на нарушения в ЖКТ;
- кровотечение из половых органов в результате повреждения матки;
- мелкие кровоизлияния на коже в виде сыпи.
Тромбоцитопения при беременности: лечение
Развитие тромбоцитопении во время беременности, с риском для здоровья пациентки встречается крайне редко. Часто, показатели содержания кровяных пластинок, незначительно снижаются и не требуют специальной терапии. В большинстве случаев, патология возникает, когда пациентка до беременности имела проблемы с уровнем тромбоцитов.Норма для показателей тромбоцитопении считается 100*109/л. Значительное превышение этого соотношения указывает на необходимость начала лечения в условиях стационара с соблюдением постоянного постельного режима.
Курс лечения предполагает прием глюкокортикоидов в дозировке, которую определить может только врач, чтобы избежать вредного воздействия на плод. Следующим этапом, при отсутствии положительного результата от преднизолона, становится назначение иммуноглобулина внутривенно.
Частые кровотечения, которые не поддаются медикаментозной терапии, подразумевают применение хирургического вмешательства по удалению селезенки – спленэктомия. Операция проводится исключительно на 2 триместре, только если существует повышенный риск возникновения осложнений.
Необходимо понимать, что некоторые продукты питания снижают уровень тромбоцитов, поэтому следует исключить из рациона:
- аспирин, который в принципе не рекомендуется беременным;
- напитки, содержащие кофе;
- чай;
- яйца;
- шоколад.
Беременной женщине с поставленным диагнозом тромбоцитопения, следует избегать больших скопления людей, во избежание заражения инфекционными заболеваниями.
Подавляющее большинство случаев тромбоцотопении у беременных встречается вследствие изменения гормонального фона на третьем триместре, поэтому специального лечения не предполагает, только наблюдение за дальнейшим уровнем тромбоцитов.
что делать при повышении в 3 триместре, гиперагрегация и агрегация в крови у беременных женщин

Уровень тромбоцитов при беременности имеет немаловажное значение. В анализах крови определяют количество этих кровяных пластин, чтобы своевременно диагностировать у будущей мамы различные нарушения, которые могут быть потенциально опасными и для здоровья женщины, и для ее малыша.
Какой должна быть норма тромбоцитов в период вынашивания крохи и о чем могут говорить отклонения, мы расскажем в этой статье.

Что это такое?
Тромбоциты не случайно называют кровяными пластинками. Они буквально собственными тельцами закрывают пространство, через которое организм может потерять большое количество крови при ранении.
Еще несколько десятилетий назад считалось, что на этом функции тромбоцитов можно считать исчерпанными. Однако, современные врачи и ученые выяснили, что, помимо создания тромба, тромбоциты способствуют заживлению и восстановлению тканей после травмы, раны или хирургической операции. Для этого они выделяют в поврежденные ткани особые вещества, которые называются факторами роста.
Тромбоциты участвуют в процессе свертывания крови, являясь частью первичной пробки, которая закрывает рану. Кроме того, их поверхность ускоряет процессы плазменного свертывания.

Дополнительно тромбоциты берут на себя роль помощников иммунитета. Они способствуют иммунной защите, взаимодействуя с особыми клетками иммунитета — антителами.
Недостаток тромбоцитов в крови, равно как и избыток, – состояния, опасные для жизни человека. При этом большую роль играет не только количество кровяных пластинок, но и их функциональность. Иногда при нормальном количестве клеток со сниженной функцией наблюдается недостаточная агрегация, и свертываемость крови нарушается.


Анализ
Отдельного анализа на содержание тромбоцитов беременным не назначают. Их количество хорошо определяется в общем анализе крови, который сдается неоднократно во время вынашивания малыша. Подготовки к этому анализу не требуется, сдавать его натощак совершенно необязательно.
При выявлении проблем с тромбоцитами женщине могут назначить дополнительные анализы, которые помогут ответить на вопрос, какая из клеточных функций недостаточна или избыточна.
Это могут быть комплексные исследования крови на свертываемость, коагулограмма.

Нормы для беременных
В крови взрослого здорового человека содержится примерно 180—360*10^9 клеток на литр тромбоцитов. Однако во время беременности их количество вполне объяснимо и обоснованно падает — количество циркулирующей крови у будущей матери возрастает, а потому концентрация кровяных пластинок уменьшается.
В третьем триместре количество тромбоцитов в крови будущей матери достигает своего минимума. Одновременно с этим увеличивается способность пластинок связываться между собой и участвовать в агрегации. Таким образом организм беременной готовится к предстоящим родам, ведь самым главным является недопущение сильного кровотечения в процессе рождения на свет нового человека.
Для беременной женщины нормой считается средний объем тромбоцитов на уровне 140 до 340 тыс/мкл при агрегации от 40 до 60%.


Нормальная концентрация тромбоцитов при беременности – таблица:
Количество тромбоцитов в 12 недель беременности, превышающее 180-190 тыс/мкл, рассматривается как высокое содержание кровяных пластин, а показатели ниже 110-125 в 34-36 недель беременности расцениваются как недостаточное количество тромбоцитов.

Возможные нарушения — причины
Состав крови не является постоянной величиной, количественный и качественный ее состав напрямую зависит от самых разных причин и факторов, как внешнего, так и внутреннего характера. Поэтому увеличение или уменьшение тромбоцитов в крови будущей мамы не расценивается как самостоятельное заболевание, а рассматривается как яркий симптом, требующий более детального разбирательства — почему такое произошло, и как это исправить.
Повышение тромбоцитов приводит к явлению, которое в народе имеют «густая кровь». Это чревато возникновением и отрывом тромбов и возможной гибелью матери. Плод же недополучает полезные вещества, ведь кровоток в организме мамы замедлен.
Пониженное содержание тромбоцитов создает угрозу кровотечения, которое будет очень сложно остановить. Особенно опасно это в родах, в момент рождения плаценты.

Повышенное содержание
О повышенном уровне кровяных пластинок речь идет в том случае, если их количество превышает 380 — 400 тыс/мкл. В медицине это явление называется тромбоцитозом.
Многие будущие мамы могут задаться вопросом, почему при верхнем пороге в 320-340 тыс/мкл тромбоцитоз диагностируется только ближе к 400 тыс/мкл. Все очень просто — врачи оставляют свободный «коридор», который может быть обусловлен индивидуальными физиологическими особенностями, ведь к родам организм каждой беременной готовится со своими «нюансами». Поэтому значение тромбоцитов в 370 тыс/мкл на 36 неделе беременности не будет считаться тромбоцитозом и нуждаться в каком-либо лечении.
Тромбоцитоз у будущих мам нередко связан с токсикозом. Тошнота и рвота, которые нередко сопровождают первый триместр, а порой и возвращаются в третьем, приводят к потерям жидкости организмом, что в свою очередь незамедлительно сказывается на составе крови — она густеет, количество кровяных пластинок-тромбоцитов в ней увеличивается.

Если токсикоза и рвоты нет, а у женщины все равно обнаруживают высокие тромбоциты, это может быть связано с большим рядом причин:
- Недостаток жидкости. Некоторые из будущих мам так опасаются отеков, что ограничивают прием жидкости до критической отметки. Такие же причины могут вызвать повышение тромбоцитов у беременной в летнее время, когда на улице стоит жара, и потоотделение повышено.
- Инфекции. Вирусные и бактериальные недуги также вызывают подъем тромбоцитов в крови. Причиной тромбоцитоза также могут быть грибковые заражения.
- Хронические заболевания. В период беременности нагрузка на все органы и системы возрастает. Если у женщины имеются хронические болезни, то не исключено их обострение. Это также вызовет подъем тромбоцитов, которые очень чувствительны к любым изменениям в организме.
- Анемия. Недостаток гемоглобина в крови при беременности случается не так редко. Но на количество тромбоцитов в первую очередь влияет анемия, связанная с дефицитом железа.
- Онкологические заболевания. Повышенный уровень тромбоцитов часто сопровождает злокачественные опухоли и процессы, особенно в системе кроветворения.
- Медикаменты. На повышение количество кровяных пластинок влияют мочегонные препараты или гормональные средства, которые могла употреблять будущая мама.

Никаких выраженных симптомов тромбоцитоза женщина может не испытывать, однако в некоторых случаях могут проявляться такие симптомы, как спонтанное возникновение гематом — даже при легком прикосновении у женщины могут оставаться синяки. Иногда может проявиться мелкая сосудистая сыпь на коже, она по характеру очень напоминает мелкую «звездную» менингококковую сыпь.
Догадаться о проблемах с кровью женщина может по таким достаточно универсальным симптомам, как кровоточивость десен. Могут наблюдаться носовые кровотечения. Повышенные тромбоциты могут вызывать перепады артериального давления, покалывание и онемение в кончиках пальцев, бледность кожных покровов, одышку, приступы головной боли.

Пониженное содержание
Низкое содержание тромбоцитов — это снижение их количества ниже отметки в 140 тыс/мкл. 120-122 тыс/мкл — это умеренная тромбоцитопения. Если происходит падение ниже 110 тыс/мкл — это выраженная тробоцитопения.
На раннем сроке это опасно невынашиванием, а на позднем — массированным внутренним или наружным кровотечением.


Причины, которые могут вызвать уменьшение тромбоцитов, также многообразны:
- Аллергическая реакция. Любая аллергия вызывает целый каскад реакций в организме, если у женщины имеется аллергическая склонность. Понижение уровня кровяных пластинок — лишь одно из изменений в составе крови. Уровень эозинофилов поможет врачам установить истину. При аллергии он также оказывается повышенным.
- Авитаминоз. Нехватка витаминов и нужных минералов в организме будущей мамы, недостаточное питание также могут быть причиной тромбоцитопении. Особенно часто снижение тромбоцитов развивается на фоне нехватки фолиевой кислоты и витамина В 12.
- Эндокринные нарушения. Гормональный дисбаланс может стать причиной многих осложнений во время беременности. Особенно часто падение тромбоцитов развивается на фоне нехватки или избытка гормонов щитовидной железы.
- Нарушения свертываемости крови. Количество кровяных пластинок может уменьшиться из-за некоторых отклонений в разных факторах свертываемости. Так, нехватка фермента тромбина приводит к избытку тромбоцитов, а избыток фибриногена — к их недостатку.
- Проблемы с костным мозгом. Состав крови меняется из-за гипоплазии костного мозга или онкологических заболеваний, которые затрагивают костный мозг.
- Медикаменты. Более «жидкой» кровь становится из-за приема антибиотиков и мочегонных средств, а также от антигистаминных препаратов и обезболивающих лекарств.

Тромбоцитопению подтверждают лабораторные анализы, но о ней внимательная женщина может догадаться и сама по ряду характерных симптомов, среди которых главный критерий — нарушение свертываемости крови.
При малейшем порезе женщине достаточно сложно остановить кровь, у нее часто возникают синяки, происхождение которых не может вспомнить сама будущая мама, а также носовые кровотечения.
У женщин в «интересном положении» с нехваткой тромбоцитов в крови может возникать слабая сукровичная «мазня» из половых органов, которую многие по ошибке принимают за угрозу прерывания беременности. Она может продолжаться несколько дней, а может оставаться неизменной по неделям, сопровождая практически всю беременность, если будущей маме не будет оказана медицинская помощь, направленная на устранение причины.


Лечение
При высоких тромбоцитах
Лечить тромбоцитоз врачи рекомендуют в условиях стационара, ведь женщине могут быть назначены лекарства — ангиагреганты и антикоагулянты, которые плохо сочетаются с вынашиванием плода.
Дозировки подбираются в индивидуальном режиме, в условиях стационара врачи имеют возможность предусмотреть все возможные риски.
При небольшом превышении в лекарственных препаратах необходимости нет, бывает вполне достаточно просто изменить рацион будущей мамы.
На столе женщины с повышенными тромбоцитами должны обязательно быть продукты, которые благотворно влияют на вязкость крови, уменьшая ее. Это растительное масло, рыбий жир, томатный сок, репчатый лук, клюква, зеленое яблоко, зеленые овощи, гречневая каша, кефир и творог, рыбная икра и морепродукты.
Гиперагрегация нуждается в правильном питьевом режиме. За сутки женщине нужно выпивать не менее 2 литров жидкости. Разрешаются чистая питьевая вода, зеленый чай, домашние морсы из ягод.
Перед тем, как принять такой режим за правило, обязательно следует посоветоваться с лечащим врачом, ведь при гестозе и склонности к отекам с жидкостью следует быть осторожнее. В этом случае доктор назначает индивидуальный питьевой режим, и количество требуемой жидкости в сутки может отличаться от средних значений.
Народные средства беременным лучше не применять, несмотря на то, что они помогают довольно эффективно разжижать кровь. В домашних условиях очень непростая задача — правильно рассчитать дозировку лекарственных растений.
Даже самые безобидные травы и соцветия при несоблюдении дозировки и незнании их побочных действий могут негативно отразиться на состоянии плода и самой женщины.


При недостатке тромбоцитов
При небольшом снижении, особенно если оно произошло вследствие перенесенной инфекции, например, гриппа или ОРВИ, лечение не требуется. Обычно уровень тромбоцитов нормализуется после того, как женщина окончательно выздоровеет. Таким же образом справляются с тромбоцитопенией, вызванной медикаментами, — просто отменяют препараты, вызвавшие такой эффект.
Проблемы с внутренними органами — почками или щитовидной железой — должны решаться врачами узкой специализации. Женщине необходимы консультации нефролога и эндокринолога, чтобы ей было назначено правильное лечение.
Если биохимический анализ крови подтвердит, что причина падения количества кровяных пластинок кроется в нехватке определенных витаминов, будущей маме назначат витаминные комплексы.
Препараты-коагулянты, которые вызывают загустевание крови, также применять желательно только в условиях стационара под наблюдением врача. Обычно такая необходимость возникает в последнем триместре беременности, когда следует подготовить женщину к родам или операции кесарева сечения.
В остальных случаях бывает достаточно скорректировать образ жизни беременной и поменять ее рацион. В ежедневное меню должны быть включены бананы, яблоки, куриные яйца, мясо и рыба, зелень и бобовые.
При существенной тромбоцитопении, при которой сам организм вырабатывает антитела против тромбоцитов, женщину госпитализируют. Ей показан прием кортикостероидных гормонов, медикаментозное подавление иммунитета, а также заменные переливания крови, если уровень кровяных пластинок опустится ниже критической отметки, при которой возникает серьезная опасность для жизни. Вести такую беременность гинекологу помогает врач-гематолог.
Более подробно об уровне тромбоцитов в крови и причинах его колебания смотрите в следующем видео.
📌 вопросы по гематологии и советы по лечению заболеваний
На данной странице собраны наиболее популярные посты и комментарии наших пользователей по теме «Тромбоцитопения и беременность». Это поможет вам быстро получить ответ на вопрос, также вы можете принять участие в обсуждении.
Нашла интересную статью, источник — www.mamcompany.ru/articles/66/4103/ Из чего состоят детские смеси?Основные компоненты: Белки (дают незаменимые аминокислоты — строительный материал для роста, иммунной системы, развития нервной системы и интеллекта),Жиры (дают незаменимые жирные кислоты — строительный материал для мембран клеток и работы иммунной системы; незаменимы для развития…
Если Вы планируете использовать детскую молочную смесь, у Вас конечно множество вопросов. Мы поможем Вам разобраться в составе молочной смеси, научиться её выбирать и правильно использовать.Какие есть виды молочной смеси?Молочные смеси бывают в трёх основных формах: готовые к использованию, жидкий концентрат и порошкообразная смесь.1. Готовые к использованию смеси, несомненно, являются наиболее…
Пост о моих родах, пишу для себя, дабы сохранить воспоминания, для подруг, с которыми хочу поделиться, и для тех, кто ищет информацию о родах в Видновском перенатальном центре и враче Колодиной И.А. Тут про то, как нам дался наш малыш http://www.baby.ru/blogs/post/389107246-252547298/ ТУТ чуть позже будет пост, о моей беременности… Я очень готовилась морально на легкие роды и настраивала себя…
25.08.2019 — 1 дц На 6 дц эндометрий 6 мм, 4 раза гирудотерапия: 2 вагинально, 1 на низ живота, 1 (11.09.19) на копчик. По подготовке — иноферт 2 р в день, омега 3, эстрожель гель 3 р в день. С 09.09.2019 + дюфастон 10 мг 3 р в день, иноферт на ангиовит сменила. *0 дпп* — 13.09.2019 (пятница) перенос 1 криоэмбриончика (мальчик, после ПГД, 4 аа, пятидневка, на эндометрий 12 мм, разморозился…
Медицина здорова, пока мы больны?ЗдоровьеУолтер Ласт Химиотерапия, вакцины, антибиотики и многие прочие «лечащие средства» виновны в неконтролируемом распространении в мире таких заболеваний, как раковые, аутоиммунные, астма и СПИД. Результаты недавних исследований объясняют причины быстрого роста числа ятрогенных заболеваний… Не претендуя на объективность этого расследования, я, тем не…
Довольно давно наткнулась в сети на эту статью, ссылка к сожалению не сохранилась — публикую что удалось сохранить. Для себя нашла ее очень полезной, надеюсь и вам пригодится. Вводим прикорм! Часть I: подготовка Что такое прикорм? Это пищевые добавки, назначаемые ребенку в дополнение к грудному молоку или молочным смесям. То есть прикорм – это не основная еда. Основным питанием до года…
Прикорм: как и когда начинать? (инструкция) Зачем вводить прикорм? С 4-6 месяцев молоко матери или его заменитель не могут полностью удовлетворить потребности растущего организма в энергии и питательных веществах; К 3 месяцам жизни созревают пищеварительные ферменты; В 3-4 месяца формируются местный иммунитет кишечника и механизмы проглатывания. Когда? Время введения прикорма приходится на…
Прикорм: как и когда начинать? (инструкция) Зачем вводить прикорм? С 4-6 месяцев молоко матери или его заменитель не могут полностью удовлетворить потребности растущего организма в энергии и питательных веществах; К 3 месяцам жизни созревают пищеварительные ферменты; В 3-4 месяца формируются местный иммунитет кишечника и механизмы проглатывания. Когда?Время введения прикорма приходится на…
Прикорм: как и когда начинать? (инструкция) Зачем вводить прикорм? С 4-6 месяцев молоко матери или его заменитель не могут полностью удовлетворить потребности растущего организма в энергии и питательных веществах; К 3 месяцам жизни созревают пищеварительные ферменты; В 3-4 месяца формируются местный иммунитет кишечника и механизмы проглатывания. Когда?Время введения прикорма приходится на…
Прикорм: как и когда начинать? ( инструкция) Зачем вводить прикорм? С 4-6 месяцев молоко матери или его заменитель не могут полностью удовлетворить потребности растущего организма в энергии и питательных веществах; К 3 месяцам жизни созревают пищеварительные ферменты; В 3-4 месяца формируются местный иммунитет кишечника и механизмы проглатывания. Когда?Время введения прикорма приходится на…
Прикорм: как и когда начинать? (инструкция) Зачем вводить прикорм? С 4-6 месяцев молоко матери или его заменитель не могут полностью удовлетворить потребности растущего организма в энергии и питательных веществах; К 3 месяцам жизни созревают пищеварительные ферменты; В 3-4 месяца формируются местный иммунитет кишечника и механизмы проглатывания. Когда?Время введения прикорма приходится на…
Подготовка к протоколу Обычно начинаем готовиться к протоколу за 2-3 месяца. 1. Пьем витамины для беременных с фолиевой кислотой: Элевит, Фемибион (для тех, у кого есть неусвоение фолиевой кислоты по анализам на риск невынашиваемости и повышенный гомоцистеин), Ангиовит. 2.Улучшаем состав крови и кровоснабжение органов: Омега-3, Курантил, Актовегин, Вобензим. 3.Улучшаем работу…
Тема: ПРИКОРМ все подробно > Прикорм: как и когда начинать? (инструкция) > > Зачем вводить прикорм? > > С 4-6 месяцев молоко матери или его заменитель не могут полностью удовлетворить потребности растущего организма в энергии и питательных веществах; > К 3 месяцам жизни созревают пищеварительные ферменты; > В 3-4 месяца формируются местный иммунитет кишечника…
Интересная статья, правда очень много написано, но мне кажется, что здесь каждый найдет ответ на свой вопрос по этой теме))желаю всем здоровых деток))Прикорм: как и когда начинать? (инструкция) Зачем вводить прикорм? С 4-6 месяцев молоко матери или его заменитель не могут полностью удовлетворить потребности растущего организма в энергии и питательных веществах;К 3 месяцам жизни созревают…
Зачем вводить прикорм? С 4-6 месяцев молоко матери или его заменитель не могут полностью удовлетворить потребности растущего организма в энергии и питательных веществах;К 3 месяцам жизни созревают пищеварительные ферменты;В 3-4 месяца формируются местный иммунитет кишечника и механизмы проглатывания.Когда?Время введения прикорма приходится на 4-6 месяцев, когда ребенок:1. Сидит с…
Прикорм: как и когда начинать? (инструкция) Зачем вводить прикорм? С 4-6 месяцев молоко матери или его заменитель не могут полностью удовлетворить потребности растущего организма в энергии и питательных веществах; К 3 месяцам жизни созревают пищеварительные ферменты; В 3-4 месяца формируются местный иммунитет кишечника и механизмы проглатывания. Когда? Время введения прикорма приходится на…
Прикорм: как и когда начинать? ( инструкция) Зачем вводить прикорм? С 4-6 месяцев молоко матери или его заменитель не могут полностью удовлетворить потребности растущего организма в энергии и питательных веществах; К 3 месяцам жизни созревают пищеварительные ферменты; В 3-4 месяца формируются местный иммунитет кишечника и механизмы проглатывания. Когда? Время введения прикорма…
1 часть:www.baby.ru/blogs/post/296130831-9313731/2 часть:www.baby.ru/blogs/post/296131203-9313731/ 3 часть:http://www.baby.ru/blogs/post/296131635-9313731/ Нет молока?Если вы по каким-то причинам выбрали искусственное вскармливание, важно знать основные правила и нюансы. Все прекрасно знают о том, как важно грудное вскармливание для новорожденного. Однако иногда случается так, что…
Обычно начинается за 2-3 месяца до протокола. 1. Пьем витамины для беременных с фолиевой кислотой: Элевит, Фемибион (для тех, у кого есть неусвоение фолиевой кислоты по анализам на риск невынашиваемости и повышенный гомоцистеин), Ангиовит. 2. Улучшаем состав крови и кровоснабжение органов: Омега-3, Курантил, Актовегин, Вобензим. 3. Улучшаем работу яичников, снижаем ФСГ, улучшаем…
Подготовка к ЭКО(для себя) Кто как готовился? Обычно начинается за 2-3 месяца до протокола. 1. Пьем витамины для беременных с фолиевой кислотой: Элевит, Фемибион (для тех, у кого есть неусвоение фолиевой кислоты по анализам на риск невынашиваемости и повышенный гомоцистеин), Ангиовит. 2. Улучшаем состав крови и кровоснабжение органов: Омега-3, Курантил, Актовегин, Вобензим. 3. Улучшаем…
Первый прикорм Прикорм: как и когда начинать? ( инструкция)Зачем вводить прикорм?С 4-6 месяцев молоко матери или его заменитель не могут полностью удовлетворить потребности растущего организма в энергии и питательных веществах; К 3 месяцам жизни созревают пищеварительные ферменты; В 3-4 месяца формируются местный иммунитет кишечника и механизмы проглатывания. Когда?Время введения прикорма…
3 статьи, которые пригодятся любому Родителю! 1) ПРОДУКТЫ, ОТ КОТОРЫХ ДЕТИ УМНЕЮТ!!! 2) Идеальная мама по знаку зодиака: 3) 20 СПОСОБОВ УЛОЖИТЬ РЕБЕНКА СПАТЬ!!! Если хочешь, чтобы у ребенка не было проблем с памятью, чтобы его мозг работал лучше, советуем в рацион вводить продукты питания, благотворно влияющие на функции мозга. 1. Лосось. Жирная морская рыба содержит полезную для…
причины, лечение, симптомы, степени и клинические рекомендации взрослым и детям
Тромбоцитопения – патологическое явление, характеризующееся сниженной концентрацией тромбоцитов в артериальной крови, код по МКБ-10 – D69. Ситуация провоцирует повышенную кровоточивость и слабое прекращение кровотечений из сосудов. Заболевание встречается как самостоятельное, порой становится следствием других патологий внутренних органов. Пик болезни приходится на дошкольный и средний возраст от сорока лет.
Среди женщин патология встречается в три раза чаще, чем у мужчин. Дети болеют данным заболеванием ещё реже. Внезапное излияние крови к внутренним органам – угроза жизни человека. Морфология тромбоцитов такова, что у этих компонентов крови отсутствует ядро. Это плазма клеток костного мозга, маленькие пластинки, состоящие из крови. Продолжительность жизни клетки – 12 дней. Умершие тромбоциты перерабатывают макрофаги в организме, тканях и клетках. На смену мёртвым микроорганизмам формируются новые в костной жидкости.
Стенки тромбоцитов содержат специальные молекулы, чувствительные к повреждениям вен и кровяных артерий. В момент кровотечения они выстраиваются в ряд, преграждая путь кровотока, останавливая кровоизлияние. Задача тромбоцитов – образовать защитную пробку в поврежденной артерии, сузить сосуды, способствовать процессу свертывания крови. При тромбоцитопении перечисленные функции не выполняются, потому что содержание тромбоцитов в кровяных клетках недостаточное.
Появление и формирование тромбоцитов
Образуются пластинкообразные компоненты крови в костной жидкости из мегакариоцитов – гигантских клеток костного мозга, внутри которых цитоплазма. Во время созревания микрочастицы, называемые тромбоцитами, отсоединяются от мегакариоцитов, позднее поступают в кровоток. Формирование и рост мегакариоцитов контролирует особый гормон белкового происхождения – тромбопоэтин. Он образуется в печени, тканях почек и мышцах. Затем с потоком крови проникает в красный костный мозг и обеспечивает кровяной процесс формирования тромбоцитов и мегакариоцитов. В это же время происходит угнетение выработки тромбопоэтина. Это способствует балансу данных микроорганизмов, поддержанию их количества на нормальном уровне.


Тромбоциты в крови
Основные задачи тромбоцитов
Компонент крови выполняет две функции в человеческом организме:
- Прекращение кровотечения, гемостаз. В момент повреждения структуры артерии или кровеносного сосуда моментально происходит выброс тромбоцитов. Потом вырабатывается серотонин – вещество, которое спазмирует сосуды. Отростки тромбоцитов, соединяясь со стенкой поврежденного сосуда, образуют преграду, тормозящую кровотечение. В течение нескольких минут кровоизлияние прекращается.
- Снабжение сосудов питательными веществами. Разрушаясь, активированные тромбоциты способствуют фактору роста, питающему стенки поврежденного сосуда или артерии. Описанное действие помогает ускорить процесс восстановления.
Тромбоциты – жизненно необходимые клетки крови, без которых остановка кровотечений и заживление ран невозможны.
Разрушительные процессы
В привычных условиях тромбоциты остаются в периферической крови по прошествии восьми дней, совершая стандартные функции. По окончании указанного периода изменяется их строение и структурирование. В результате микроэлементы поглощаются, разрушаются селезёнкой – внутренним органом, который участвует в исключении из кровообращения элементов крови с изменённой структурой.
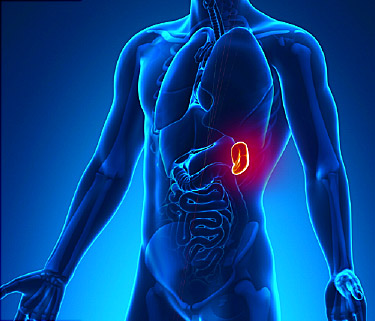

Селезёнка в теле человека
Причины возникновения тромбоцитопении
Нарушения физических процессов приводят к тому, что количество тромбоцитов в крови резко уменьшается. Это становится причиной кровотечений, сбоев циркуляции кровообращения. От принципа действия и системы распределения тромбоцитопения бывает:
- Наследственной.
- Продуктивной.
- Разрушительной.
- Вид потребления.
- Распределительной.
- Вид разведения.
Далее в статье подробно рассказано о каждом виде.
Наследственная патология
Недостаток тромбоцитов в крови способен передаваться по наследству. В этом случае человек с рождения обнаруживает аномалию крови. К примеру:
- Наследственная патология Мея-Хегглина. Аутосомно-рецессивный тип заболевания. При наличии болезни у одного из родителей вероятность заражения ребёнка 50%. Наблюдается нарушенный процесс деления тромбоцитов, содержащихся в красной костной жидкости, вследствие чего снижается концентрация клеток внушительных размеров. Вдобавок происходит лейкоцитоз, нарушенное функционирование лейкоцитов в периферический тип крови.
- Болезнь Вискотта-Олдрича, транзиторная патология. Характеризуется образованием слишком маленьких тромбоцитов. По причине неправильной структуры их распад в селезёнке увеличивается, а продолжительность жизни сокращается до двух-трёх часов. Болезнь сопровождается воспалительными процессами на коже, снижением иммунитета. Поэтому дополнительно происходит заражение инфекциями и вирусами. Заболевание встречается только среди мальчиков школьного и дошкольного возраста.

- Патология Бернара-Сулье. Встречается у ребёнка только в случае болезни обоих родителей одновременно. Проявляется дефектный синдром в раннем детстве. Происходит образование гигантских, но не функционирующих тромбоцитов. Они не крепятся к поврежденной стенке артерии, массово разрушаясь в селезёнке.
- Амегакариоцитарная тромбоцитопения. Аутосомная болезнь, проявляется в младенчестве. Происходит процесс деформации в гене, вырабатывающем чувствительную реакцию к появлению и формированию мегакариоцитов. Вследствие этого нарушается выработка тромбоцитов костным мозгом.
- TAR-синдром. Редкая врождённая патология, проявляющаяся при рождении. Сопровождается отсутствием лучевых костей, дефицитом тромбоцитов. Ген, благодаря которому растут и развиваются мегакариоциты, мутирует. В результате количество данных клеток сокращается и приводит к недостаточному содержанию тромбоцитов в крови.
Генетические мутации выявляются в раннем детстве и младенчестве. Обнаружить патологию и поставить диагноз может врач, специализирующийся в указанном направлении, после внимательного обследования.
Продуктивный вид заболевания
Этот вид патологии отличается нарушением процесса формирования тромбоцитов в костном мозге. Дефект крови наблюдается при заболеваниях описанного характера:
- Апластическая анемия. Процесс, происходящий в красном костном мозге, угнетающий кроветворение, способствующий снижению концентрации всех кровяных клеток. Причины тромбоцитопении бывают разными: приём медикаментозных препаратов, загрязнение окружающей среды, повышение уровня радиации и при ВИЧ-инфекции.
- Миелодиспластическая патология, истинная полицитемия. Комплекс опухолевых новообразований, которые нарушают кровоток красных костных тканей. Происходит стремительное размножение кровяных клеток, но нарушается процесс созревания. Это приводит к повышенной концентрации клеток, не способных выполнять возложенные на них функции в организме.
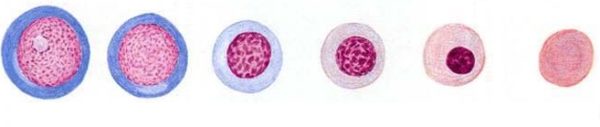

Созревание клеток крови
- Мегалобластная анемия. Развивается при недостаточном содержании в организме фолиевой кислоты. Происходит нарушение в функционировании клеток ДНК, которые отвечают за хранение генетических информационных данных, а также за развитие и формирование клеток крови. Под удар попадают в первую очередь кровеносная система и слизистые оболочки человека.
- Острая форма лейкоза. Являет собой опухолевые образования кровеносной системы, вызывающие процессы деформации стволовых клеток костного мозга. Сопровождается чрезмерно стремительным делением данных клеток, не способных к выполнению стандартных функций. Впоследствии опухолевые клетки заполоняют красный костный мозг, устраняя из него кроветворные, жизненно необходимые микроорганизмы.
- Миелофиброз. В процессе данного заболевания образуются фиброзные ткани и мутирование стволовых клеток организма человека. Специфическая ткань со временем заполняет собой все пространство, вытесняя жизненно необходимые микроэлементы. Патология развивается также в других внутренних органах, способствуя их увеличению.
- Злокачественные новообразования. Завершающая стадия онкологии отличается распространением метастазов по организму и внутренним процессам. Это также влияет на нарушение выработки кроветворных клеток, влечёт дефицит тромбоцитов и других микроорганизмов.
- Повышенная чувствительность к действию медикаментозных препаратов. Некоторые организмы имеют особенность – чрезмерную чувствительность к медикаментозным препаратам. Действие некоторых лекарственных средств оказывает негативное влияние на костный мозг, блокируя образование и формирование тромбоцитов.
- Радиоактивное излучение. При лечении онкологии лучевая терапия оказывает негативное влияние на функции костного мозга, замедляя образование тромбоцитов. Возможен процесс образования опухолей кроветворной системы.
- Чрезмерное употребление алкоголя. Этанол, содержащийся в спиртных напитках, в неумеренных количествах приводит к деформирующим процессам в костных тканях. В составе крови уменьшается количество нужных компонентов и клеток. Разрушительный процесс наблюдается при систематическом и регулярном употреблении алкогольных веществ. В последнем случае в организме и мозге происходят необратимые процессы, осложнения.


Перечисленные выше причины возникновения влияют на развитие продуктивной аномалии, когда компонент крови нарушается на этапе формирования. Данные случаи патологических процессов исследуются клинически.
Разрушительная тромбоцитопения
В данном виде патологий болезнь наблюдается в процессе разрушения тромбоцитов во внутренних органах человека. К примеру, возможны виды:
- Аутоиммунная тромбоцитопения. Количество тромбоцитов в крови уменьшается, при этом последствия для других клеток организма минимальные. Точная причина возникновения патологии неизвестна. Считается, что дефект носит врождённый, генетический характер. Предположительно, заболевание могут вызвать: переохлаждение организма, вирусные инфекции и бактерии, а также действие медикаментозных лекарственных препаратов. Также патология может развиться после прививки, сделанной в целях профилактики вирусного заболевания. При попадании антигена на поверхность тромбоцита он разрушается. Это приводит к внезапным кровоизлияниям.
- Тромбоцитопения младенцев. Проявляется и возникает в случае, когда тромбоциты у новорождённых имеют индивидуальные антигены, которых не содержится в организме женщины.
- Посттрансфузионная, постцитостатическая патология. Проявляется после проведённой процедуры переливания крови, может характеризоваться распад и разрушение тромбоцитов в крови. Кровяная масса чужого человека не сразу воспринимается организмом. К ней вырабатываются антитела, снижается концентрация тромбоцитов на ближайшие десять дней после проведения процедуры.
- Снижение тромбоцитов из-за приёма медикаментов. Избранные лекарственные препараты способствуют выработке антител. Это приводит к распаду тромбоцитов в составе крови. Развивается ЭДТА-зависимая тромбоцитопения, изолированная патология.
К возникновению патологии приводят порой медикаментозные препараты, вирусные заболевания, переливание крови, генетическая предрасположенность. Выявить заболевание и установить верный диагноз и клинические рекомендации сможет опытный врач.


Тромбоцитопения потребления
При данном виде патологии тромбоциты приходят в активность, находясь в сосудистом русле. Это способствует свёртываемости кровяного потока. Тяжёлый дефект крови развивается в результате высокой выработки клеток, при этом истощаются возможности костного мозга. К заболеванию приводят подобные явления:
- ДВС-синдром, или эссенциальная патология. Возникает при повреждении внутренних органов и их тканей, с последующей свёртываемостью крови, истощением функций организма. Тромбоциты стремительно активируются в большом количестве из органа или ткани, которые оказались повреждены. Данное действие образует тромбы, преграждающие кровоток к сосудам, артериям, внутренним органам организма. Это явление активирует противосвёртываемую реакцию, которая направлена на то, чтобы восстановить привычное течение. На этом фоне кровь постепенно утрачивает свою функцию к свёртываемости, что приводит к обильным наружным и внутренним кровотечениям. При лечении происходит спленэктомия – удаление селезёнки, образовавшихся опухолей. Указанная патология становится причиной внезапной смерти человека.
- Тромботическая пурпура ТТП. Вид заболевания возникает при недостаточном содержании свертывающего компонента в составе крови. Это объясняется высокой концентрацией простациклина – вещества, которое препятствует свёртываемости, образованию тромбов, закупорки вен и артерий. Тромбоциты при этом разрушаются.
- Гепарин индуцированная тромбоцитопения. Проявляется в результате применения гепарина – медикаментозного препарата для разжижения крови, предотвращающего тромбы в кровеносных артериях. Сопровождается некрозом на кожном покрове, возможна идиопатическая крапивница. Наблюдается тахикардия, боль в грудной клетке, лихорадка.
Причиной развития патологии становятся аллергические реакции на внешние факторы, а также на действие лекарственных препаратов. Снижение иммунитета, процесс переливания крови снижают количество клеток в крови. Часто тромбоцитопения, эритроцитопения и лейкопения имеют врождённую форму, проявляются в младенчестве и раннем детстве. Онкологические заболевания, распространённые метастазы, нехватка витаминов в организме – все это способствует развитию патологии.
Симптоматика болезни
Клиническая картина заболевания проявляется при снижении тромбоцитов до 50000 в мкл крови. Норма для взрослого человека – 150000 на микролитр. Тромбоцитопения разных форм проявляется в организме следующим образом:
- Появление подкожных гематом и кровоизлияний при небольшом ударе или давлении на поверхность тела.
- Сыпь на теле в виде жёлтых, синих, красных пятен.
- Кровоподтеки на глазном яблоке.
- Кровотечения внутренних органов. В отдельных случаях происходит кровяное излияние в головной мозг.
- Сильные головные боли неясного генеза.
- Кровотечения из носа, повышенная чувствительность десен.
- Увеличенная в размерах селезёнка.
- Длительный менструальный цикл у женщин, выделения крови между циклами.
- Открывающиеся кровотечения на месте перенесенных хирургических операций.
Все симптомы тромбоцитопении сводятся к тому, что кровь теряет способность к свёртываемости, а стенки сосудов приобретают повышенную проницаемость. Кровь не сворачивается по причине нарушенного фермента, отвечающего за соединение клетки с поврежденной стенкой сосуда или артерии. Сосуды теряют привычную проницаемость из-за того, что нарушены питающие их каналы, зависящие от тромбоцитов. Негативное влияние оказывает сниженный показатель серотонина в организме. Признаки патологии в отдельных случаях выглядят идентичными другим заболеваниям, нарушениям в организме. Устанавливать диагноз и лечить болезнь, составлять клинический протокол должен врач после проведённых процедур и анализов.
Стадии заболевания
Яркость, очевидность симптомов патологии зависит от снижения тромбоцитов в организме. Разработана классификация по степени тяжести. При начальной стадии заметны периодические носовые кровотечения, продолжительные и обильные месячные у женщин, кровоподтёки при небольших ударах, повреждениях кожи. Начальную стадию болезни чаще выявляют случайно, во время комплексного обследования или диагностирования другого, сопутствующего заболевания.


При второй, средней степени развития патологии наблюдаются крошечные кровоизлияния по всему телу в виде точек. Данный процесс наблюдается на теле, внутренних органах, в ротовой полости человека. При тяжёлой, запущенной стадии происходят обильные излияния крови во внутренние органы и ткани головного мозга. При болезни доктором назначается лекарственная терапия.
Первичная стадия заболевания
Аутоиммунная пурпура – патология, в процессе которой разрушаются кровяные пластинки под влиянием аутоантител. Для лёгкой формы болезни характерна головная боль, наблюдаются скачки артериального давления, недомогания. В то же время содержание тромбоцитов в костном мозге находится в норме или повышено. Причина, по которой развивается заболевание, до конца не известна. При остром протекании процесс патологии не занимает дольше шести месяцев.
Заболевания у детей
Аутоиммунная первичная пурпура возникает у детей возрастом до шести лет. Патологический процесс наблюдается после перенесенной прежде вирусной болезни. В отдельных случаях развивается гетероиммунная патология после того, как была сделана вакцинация от вирусов. Заболевание имеет одинаковую статистику среди мальчиков и девочек. Но в период взросления и полового формирования девочки заболевают в два раза чаще.
Патологический процесс возникает внезапно, беспрецедентно и протекает бурно. Симптомы болезни у детей:
- Высыпания на теле разных цветов: жёлтых, красных, синих, зеленоватых.
- Пятна на коже принимают ассиметричные формы.
- Высыпания появляются неожиданно. Чаще это происходит после пробуждения от ночного сна.
Течение заболевания сопровождается кровотечениями из десен, носа. У девочек в период полового созревания наблюдаются маточные выделения. Мочеиспускания сопровождаются кровью. Поражение головного мозга случается крайне редко. О кровоизлиянии в мозг сигнализирует сыпь в ротовой полости, на слизистых оболочках, чрезмерная чувствительность дёсен, покраснения глазного яблока.

При протекании данной патологии у детей наблюдается увеличенная до больших размеров селезёнка. При этом температура тела остаётся умеренной. Длительность протекания заболевания – от шести недель до шести месяцев. После курса терапии в 80% случаях достигается стойкая вызванная ремиссия. У отдельных детей аутоиммунная патология приобретает хроническую форму. Способствуют данному прогнозу факторы, перечисленные ниже:
- Расположенность к кровотечениям, сигнализирующая за полгода до вспышки заболевания.
- Беспрецедентное возникновение болезни.
- Присутствие у ребёнка инфекционных очагов, хронической формы.
- Лимфоцитарные патологические реакции в костной ткани.
- Кровоподтеки и подкожные гематомы, не проходящие в процессе терапевтического лечения.
- Острая пурпура у девочек, достигших возраста полового созревания.
У детей при хронической патологической форме наблюдаются неожиданные ремиссии. В целом заболевание протекает по одному сценарию у взрослых и детей.
Начальная тромбоцитопения у взрослых
Хроническая форма идиопатической пурпуры образуется преимущественно у женщин от двадцати до сорока лет. Данная патология – неуточненная тромбоцитопения. Женское население болеет в два раза чаще мужского. Патология имеет медленный процесс течения. Внешний раздражитель определить не получается. В некоторых отдельных случаях наблюдается связь с тонзиллитом хронической формы, контактом с веществами, имеющими химическую основу.

Продолжительный период патология принимает субклиническую форму течения, выявляется неожиданно во время обследования другого заболевания. Затем медленно формируется геморрагический процесс, выраженный появлением гематом на теле, отличающихся формой и оттенком. Наблюдается выделение крови при кашле, рвоте, мочеиспускании, при диарее. Гематомы возникают чаще всего на животе, руках и ногах, в точке недавних инъекционных прокалываний. Кровоподтеки на лице, конъюнктиве, губах, слизистой ткани сигнализируют о развитии серьёзной патологии.
В период завершающей, последней стадии происходит анемия, кровотечение в глаза и головной мозг. Предупреждать о данном явлении могут возникающие кровяные водянки в ротовой полости, на слизистых тканях. Неожиданное отступление болезни у взрослых происходит в виде исключения из правил. Патология требует наблюдения врача, которым назначается терапевтическое лечение тромбоцитопении.
Тромбоцитопения во время беременности
Патология гестационная при беременности встречается редко. По статистике, 7% женщин сталкиваются с заболеванием в третьем триместре вынашивания плода. Форма болезни не выраженная, поэтому видимых клинических проявлений и симптомов не наблюдается. Заболевание протекает без геморрагического синдрома. Процесс возникновения патологии в данном случае не исследован до конца. Аутоиммунная тромбоцитопения у беременных опасна тем, что антитела могут проникать в организм неродившегося ребёнка, разрушая в нем тромбоциты.
Это приводит к развитию патологий у новорождённых, открытию кровотечений. Но чаще заболевание обнаруживает благоприятный прогноз для женщины и для малыша. Опасный исход происходит при внезапной вспышке скачка артериального давления, возникающей в период позднего токсикоза. Происходит резкое снижение тромбоцитов и увеличивается риск кровотечения, развивается трансиммунная патология у ребёнка. В этот период необходимо стационарное наблюдение врача, может потребоваться экстренная помощь.


Диагностирование заболевания
Исследованием болезней крови занимается гематология – медицинская наука. Для выявления необходимо сдать анализ крови для лабораторного исследования, чтобы увидеть количество содержащихся в ней клеток и компонентов. После этого проводится комплексная диагностика организма с целью исключить повторное образование тромбоцитопении. Патология может оказаться ложная, поэтому её следует исследовать скрупулезно. Причинные болезни, которым сопутствует сокращение концентрации тромбоцитов, имеют выраженные симптомы, поэтому опытному врачу не составит больших усилий, чтобы определить их. Это сокращение тромбоцитов при циррозе печени, лейкозе, злокачественных опухолях и других болезнях.
В отдельных случаях довольствуются тщательным сбором анамнеза. Но чаще проводится комплексный анализ, берётся пункция костной ткани, иммунологическая проба для дальнейшего скрупулезного исследования в лабораторных условиях. Прежде чем диагностировать аутоиммунную тромбоцитопеническую пурпуру, основываются на следующих критериях:
- Снижение концентрации тромбоцитов при отсутствии других патологий в ходе исследования анализа крови.
- Отсутствие клинических патологий крови у близких родственников.
- Наличие мегакариоцитов в костном мозге сверх допустимой нормы.
- Отсутствие диагностирования дополнительных, сопутствующих заболеваний.
- Выявление антител, имеющих антитромбоцитарные свойства.
- Результативность терапии кортикостероидного типа.
Диагноз должен устанавливать врач, специализирующийся в данном направлении, на основании проведённых обследований.


Анализы, которые назначает доктор
При каждом виде тромбоцитопении назначается клинический анализ крови для клинического обследования и подсчёта содержания её компонентов, а также морфологический анализ тромбоцитов. Обследуется уровень свёртываемости крови. Эти действия определяют степень заболевания и дальнейший ход лечения, дополнительных обследований. Если в результате проведённых анализов отсутствуют характерные симптомы, то проводят пункцию костного мозга, чтобы исследовать характер стволовых клеток и наличие антител, наблюдается агрегация тромбоцитов.
После установления точного диагноза тромбоцитопении первой стадии проводится УЗИ брюшной полости с целью обследовать состояние и здоровье внутренних органов. Также делается рентгенография, биопсия и томография для исключения серьёзных поражений организма. Если в результате проведённых обследований была обнаружена вторичная форма болезни, то алгоритм последующих действий завит от того, какое заболевание диагностируется причинным. Назначаются дополнительные анализы и обследования организма с целью выявить патологию.
Так, подозревая онкологическое заболевание крови, наблюдается сниженная концентрация тромбоцитов, слабость мышц, скорая утомляемость. Заметно уплотнение и увеличение в размерах лимфатических узлов, образование гнойных ран, частые простудные заболевания. Врач назначает сделать анализ пункции костного мозга, а также лимфоузлов. Пункция подвергается детальному микроскопическому исследованию с целью выявить тип и стадию развития онкологии, распространённость метастазов в организме.
Для подтверждения диагноза онкологии назначаются дополнительные обследования внутренних органов, чтобы исключить распространённость метастазов. Делается УЗИ брюшной полости, рентгенография, томография, биопсия и другие методы. В отдельных случаях сдаются анализы на выявление ВИЧ и СПИД инфекций. Способ обследования пациента назначает лечащий врач, основываясь на симптомах болезни, общем состоянии больного, его возраста и пола.


Методы лечения тромбоцитопении
Способ лечения пациента определяет врач, основываясь на стадии патологии, доминирующего, причинного заболевания, а также учитывается возраст и самочувствие больного. Все методы терапии преследуют следующие цели:
- Предотвратить смертельный исход.
- Снизить вероятность инвалидности.
- Укрепить физическое состояние больного.
- Улучшить качество жизнедеятельности пациента после курса лечения.
При начальной стадии болезни ёмкого терапевтического курса не проводится. Врач ограничивается специальными рекомендациями, которые нужно соблюдать пациенту для стойкого удовлетворительного самочувствия. Прилагаются усилия, чтобы не допустить неожиданного открытия кровотечения.
Если сниженная концентрация тромбоцитов обусловлена приёмом медикаментов, врач прописывает другой препарат или изменяет схему приёма лекарства. В отдельных случаях назначается специально разработанный препарат для свёртываемости крови. При аутоиммунной патологии, когда иммунная система блокирует тромбоциты, назначаются медикаментозные средства, подавляющие данные реакции организма. Больному вводят внутривенно иммуноглобулин – раствор сыворотки крови для нормализации тромбоцитов. Часто нормализовать состояние пациента помогает плазмаферез. Прописывают также Дексаметазон для укрепления иммунитета и нормализации функций крови.
Лечение тяжёлой стадии заболевания
Для улучшения физического состояния пациента с тяжёлой формой патологии применяются указанные методы:
- Медикаментозные препараты. При необходимости врач назначает стероиды, замедляющие распад тромбоцитов. Также используются иммуноглобулины для нормализации реакции иммунитета.
- Переливание крови или кровезаменителей. Применяется при обильных кровопотерях с целью восполнить объём жидкости в организме.
- Спленэктомия. Хирургическое удаление селезёнки. Применяется в том случае, когда медикаментозное лечение оказалось безрезультатным.


Метод лечения устанавливается лечащим врачом. Самолечение может привести к осложнениям. Опасность болезни порой необратима.
Профилактика заболевания
Возможность применения профилактических мер зависит от причины возникновения патологии. Невозможно избежать наследственной болезни или возрастных изменений. Следующие рекомендации помогут избежать тромбоцитопении и улучшить физическое состояние при болезни:
- Алкоголь препятствует формированию тромбоцитов, поэтому употребление спиртных напитков нужно свести к минимуму.
- Избегать контакта с токсическими, химическими и радиационными веществами.
- Не принимать медикаментозные препараты, которые приводили к снижению концентрации тромбоцитов. Также лучше не пить лекарства, повышающие риск кровотечения.
- Сделать прививки от вирусов, способных привести к развитию патологии.
Соблюдение вышеперечисленных советов снизит риск заболевания, облегчит симптомы и предотвратить рецидив у излечившихся.
Питание при тромбоцитопении
Разработана специальная диета для больных с нарушенной структурой крови. Рекомендуется употреблять в пищу продукты, которые оказывают благотворное влияние на строение кровотока, формирование кровяных клеток и компонентов. Следует исключить из дневного рациона животные жиры, а питаться преимущественно свежими фруктами, ягодами и овощами. Они содержат витамины, минералы, полезные микроэлементы. Продукты должны быть диетическими, но в то же время питательными. Для приготовления блюд можно использовать растительные масла.
Можно готовить куриные бульоны, каши, макароны твёрдых сортов. Рекомендуется выбирать цельнозерновой хлеб из ржаной муки. Также в меню включаются рыбные блюда, содержащие фосфор и кальций, и мясо птицы, прошедшее необходимую термическую обработку. Питание выстраивается сбалансированным, с большим содержанием белков и витамина В. Правильный образ жизни, умеренные физические нагрузки, грамотный выбор пищи помогут достичь стойкой ремиссии при заболевании, укрепить здоровье.
Тромбоцитопения при беременности: лечение и причины
Снижение тромбоцитов в крови до минимальных значений в медицине называют тромбоцитопения. Чаще всего патология наблюдается в период беременности и родов.
Тромбоцитопения при беременности может стать причиной появления кровотечения, как у плода, так и самой мамочки.
Причины возникновения тромбоцитопении могут быть связаны, как с наследственным, так и приобретенным фактором. Чаще всего фиксируют идиопатическую тромбоцитопеническую пурпуру.
Во время беременности количество тромбоцитов существенно ниже нормы. Нормой у здоровых считается 150,0—400,0 • 109/л.
В связи с причинами развития и течения заболевания, принято разделять тромбоцитопеническую пурпуру на следующие виды:
- Острые (медикаментозные, инфекционные, аллергические, сопутствующие заболеваниям, появление повторных гемотрансфузий у новорожденных в период беременности).
- Хронические (симптоматические и аутоиммунные).

Причины развития
Причины появления тромбоцитопении не имеют точной доказательной базы. Фактором и толчком к развитию служит беременность, вирусные инфекции, стресс, хирургические операции, иммунные нарушения.
Симптомы
Симптомы тромбоцитопении в период беременности выражены кровоизлияниями в коже. Они появляются внезапно, даже в случаях легкого ушиба. Прогрессируя, могут стать причиной кровотечения из слизистых оболочек носа или и десен.

Кровоизлияния под кожей могут иметь разный оттенок (красный, синий, желтый) и размер. Чаще всего такие кровоизлияния фиксируют на передней части конечностей и туловища. Иногда проявляются на лице и слизистой полости рта.
Чем опасна тромбоцитопения для беременных и какие последствия?
Тромбоцитопеническая пурпура не влияет на фертильность (способность забеременеть). Однако существует большой риск возникновения прерывания беременности, возникновения токсикоза и появления осложнений (гестоз). Имеются частые случаи преждевременных родов.
Обширное кровотечение, которое может возникнуть во время родов, является угрозой для жизни. Существует риск возникновения тромбоцитопении и у новорожденного.
Лечение тромбоцитопении
 Лечение тромбоцитопении при беременности начинается с тщательной диагностики. Диагностика и выявление патологии основана на полном сборе анамнеза, осмотра пациента и назначении анализов. Важно в этот момент исключить другие заболевания.
Лечение тромбоцитопении при беременности начинается с тщательной диагностики. Диагностика и выявление патологии основана на полном сборе анамнеза, осмотра пациента и назначении анализов. Важно в этот момент исключить другие заболевания.
Схема лечения идиопатической тромбоцитопенической пурпуры зависит от стадии протекания заболевания и количества тромбоцитов.
При легкой форме, в период беременности, лечение не применяется. Показано только наблюдение врача и ежемесячный контроль анализов крови. Рекомендуется сменить работу с вредными условиями труда. В остальных случаях, когда количество тромбоцитов занижено, назначают общую терапию. Применяют терапию лекарственными препаратами (глюкокортикоиды).
В России часто назначают преднизолон, короткими курсами с постепенным снижением дозы. В случаях резистентности (сопротивляемости организма) к преднизолону, может быть назначен иммуноглобулин (внутривенно).
Лечение тромбоцитопении народными средствами подразумевает фитотерапию. Употребляют настойки из шиповника и крапивы.
Беременные с кровотечением и количеством тромбоцитов менее 20,0 ・ 109/л должны находиться в стационаре. Такие пациентки получают повышенные дозы глюкокортикоидов.
При угрозе большой потери крови назначают лапароскопическую спленэктомию.
Фото проявления тромбоцитопенииВидео
Тромбоцитопения при беременности: причины и лечение
С наступлением беременности организм женщины подвергается внутренним перестройкам. Эндокринная система вступает в бой за благополучие малыша, повышая выработку гормонов. Между тем такая забота нередко вредит будущим мамам. Однако в этот период женщины редко обращают внимание на собственное здоровье, терпя лишения ради здоровья будущего малыша.
Именно в период беременности женщинам приходится сталкиваться с самыми различными недугами, с которыми в обычном состоянии им вряд ли удалось бы «повстречаться». Одним из них является тромбоцитопения или тромбоцитопеническая пурпура.
Следует заметить, что тромбоцитопения при беременности возникает достаточно часто. Поэтому каждая женщина, готовящаяся стать матерью, должна знать, какие факторы могут спровоцировать развитие этого заболевания, как его распознать, и какие способы лечения используются во время беременности для устранения этого недуга.
Общее описание
Увидев лишь название этого заболевания, становится понятно, что при тромбоцитопении возникают проблемы с тромбоцитами. Действительно, тромбоцитопеническая пурпура развивается в том случае, если в крови снижается уровень тромбоцитов. Но чтобы понять, насколько опасно это состояние для беременных женщин, следует разобраться с функциями тромбоцитов.

Красный мозг является основным органом кроветворения, который образует особые клетки, называемые мегакариоцитами. При их разрушении происходит образование тромбоцитов. В норме в каждом литре крови человека содержится около 300*109 тромбоцитов. При этом на их количество оказывает влияние множество факторов, например, сон, менструации или стрессы.
Время жизни каждого тромбоцита не превышает 7-ми дней, после чего они утилизируются селезенкой. В случае ее отсутствия функцию чистильщика выполняет печень.
Тромбоциты покрыты оболочкой, содержащей особые молекулы, способные отыскивать и распознавать повреждения в сосудах. При появлении малейшего повреждения тромбоциты оперативно приближаются к месту повреждения и слепляются вместе, затыкая, таким образом, прореху в сосуде. Кроме этого тромбоциты повышают свертываемость крови и способствуют остановке кровотечения, формируя в месте повреждения тромбоцитарную пробку.
На основании вышесказанного можно сделать вывод, что тромбоциты выполняют защитную функцию, не допуская больших кровопотерь. Также эти мельчайшие клетки питают стенки сосудов, повышая их эластичность и устойчивость к внешнему воздействию.
Если по каким-либо причинам выработка или процесс утилизации тромбоцитов нарушаются, у человека развивается тромбоцитопения, которая, по сути, является низкой свертываемостью крови. Данное состояние может быть вызвано и неравномерным распределением клеток в сосудистом русле. То есть они могут скапливаться в одном месте, а в других местах будет ощущаться их дефицит.

Причины развития заболевания
Тромбоцитопения при беременности развивается у 2% женщин. Хотя ученым так и не удалось установить точную причину этого явления, они выделили несколько факторов, способных спровоцировать развитие этой патологии. К ним относятся:
- гормональный дисбаланс, уменьшающий жизненный срок тромбоцитов;
- снижение количества тромбоцитов во время беременности возможно из-за увеличения объема крови;
- дефицит питательных веществ и витаминов в рационе беременных;
- нарушение функции почек;
- преэклампсия и эклампсия;
- инфекционные заболевания вирусной этиологии;
- нарушение функций иммунной системы, вызывающее развитие аутоиммунной тромбоцитопении;
- маточные кровотечения, не связанные с менструацией, например, при отслойке плаценты;
- замершая беременность;
- прием некоторых лекарственных препаратов;
- общая интоксикация организма.

Тромбоцитопения может быть первичной или вторичной. При этом вторичная тромбоцитопения у беременных развивается на фоне отравления различными токсическими веществами или приема некоторых лекарственных препаратов.
Если количество тромбоцитов снижается до показателя 100*109, у женщины диагностируется физиологическая тромбоцитопения. Данное состояние не угрожает жизни и здоровью будущей мамы и плода. Однако в этом случае женщина должна находиться под особым наблюдением врача и контролировать уровень данных клеток посредством сдачи анализов.
Чтобы избежать серьезных последствий в случае патологического снижения уровня тромбоцитов, необходимо установить, какие именно патологические процессы спровоцировали развитие данного состояния, и незамедлительно начать лечение.
Признаки заболевания
В обычном состоянии снижение свертываемости крови, как правило, выявляется в ходе обязательного медицинского обследования. Однако у беременных женщин данное состояние сопровождается специфическими и неспецифическими признаками. К специфическим признакам относится следующее:
- беспричинное появление на коже синяков;
- носовое и маточное кровотечение;
- желудочно-кишечные кровотечения;
- появление красной сыпи на туловище и конечностях, представляющей мелкоточечные кровоизлияния.

Одним из неспецифических признаков является кровоточивость десен. Однако на это состояние женщины мало обращают внимание, так как в период беременности гингивит является частым явлением.
Способы диагностики тромбоцитопении
При появлении признаков тромбоцитопении врач проводит комплексное обследование, которое позволяет подтвердить либо исключить данное заболевание.
В перечень диагностических мероприятий входит следующее:
- опрос пациентки на предмет наследственной тромбоцитопении;
- общий осмотр;
- общий анализ крови, позволяющий определить количество тромбоцитов в крови;
- аспирационная биопсия костного мозга.

Тромбоцитопения при беременности определяется посредством лабораторного исследования крови, являющегося самым информативным методом диагностики. Если на теле женщины присутствуют явные признаки заболевания, врач может назначить проведение аспирационной биопсии костного мозга.
Преобладание в изъятом материале высокого содержания мегакариоцитов указывает на повышенную активность селезенки, разрушающей тромбоциты. Способ лечения данной патологии определяется исходя из общего состояния будущей мамы и ее ребенка.
Чем опасна тромбоцитопения
Если игнорировать признаки заболевания и не лечить его, высока вероятность развития осложнений, которые могут возникнуть, как во время беременности, так и в процессе родов. Наибольшую опасность представляет массивное кровотечение, которое может закончиться смертью роженицы.
Если развитие тромбоцитопении вызвано аутоиммунными процессами, возникает риск проникновения антител через плаценту и их попадание в кровь будущего малыша. В этом случае развивается тромбоцитопения новорожденных.
Способ рождения малыша определяется врачом. Рожать естественным способом женщинам не противопоказано только в том случае, если уровень тромбоцитов не опускается до критической отметки, равной 40*109.
При этом противопоказано проведение любых акушерские операции, предусматривающих извлечение плода при родовой деятельности или забор крови, так как в этом случае значительно возрастает риск внутричерепного кровоизлияния.
Сразу после рождения у таких детей берут пуповинную кровь для определения уровня тромбоцитов. Если их количество приближается к критической отметке, малышам вводят иммуноглобулин, а при необходимости и тромбоцитарные массы.
Лечение тромбоцитопении
Тромбоцитопения, как правило, развивается в последнем триместре беременности, когда вероятность попадания аутоантител через пуповину в кровь плода значительно повышается. Поэтому если диагноз подтвержден, женщине сразу же назначается лечение.
Если уровень тромбоцитов критически мал, женщину помещают в стационар, где определяется причина развития тромбоцитопении и принимаются меры для поддержки гомеостаза.
Консервативное лечение подразумеваетглюкокортикостероидов, к числу которых относятся Дексаметазон и Преднизолон. Если эти препараты не оказали должного эффекта, будущим мамам показано внутривенное введение иммуноглобулина. Данный препарат вводят 3-4 раза сначала во время беременности, затем во время родов и последний раз сразу же после родоразрешения. В некоторых случаях женщинам вводят тромбоцитарные массы.

Если ни один из возможных консервативных методов лечения не принес положительных результатов, будущей маме проводят хирургическую операцию, в процессе которой производится удаление селезенки. Чтобы минимизировать негативное влияние на плод, полостную операцию заменяют лапароскопической.
Как консервативное, так и хирургическое лечение тромбоцитопении не оказывают влияние на состояние беременной женщины и будущего ребенка. Поэтому прогноз полного выздоровления является положительным.
Профилактика тромбоцитопении
Каждая женщина в период беременности должна регулярно посещать врача, вовремя сдавать анализы и принимать назначаемое лечение. Это поможет избежать развития гестоза (позднего токсикоза), на фоне которого способна возникнуть гестационная тромбоцитопения.
Однако основные профилактические мероприятия направлены на предотвращение заражения вирусными инфекциями, оказывающими негативное влияние на иммунную систему. Именно вирусы чаще всего вызывают развитие аутоиммунных процессов.
Кроме этого вирусы, попадая в организм, выделяют продукты жизнедеятельности, вызывающие сильную интоксикацию. Интоксикация в свою очередь угнетает функции красного мозга, вследствие чего происходит снижение выработки тромбоцитов.
