➤ Второй скрининг при беременности
В современном мире информация о здоровье, пожалуй, занимает одно из первых мест среди сведений, которые интересуют людей больше, чем все остальное. А информация о ведении беременности является наиболее востребованной, поскольку сегодня женщины прекрасно понимают: от того, как пройдут эти девять месяцев, часто зависит не только здоровье, но и жизнь будущего человека. Поэтому радости от предстоящей встречи с ребенком всегда сопутствует переживание по поводу состояния его здоровья. Но если раньше эти переживания могли длиться все девять месяцев, то сегодня существует второй скрининг при беременности, который помогает с определенной степенью достоверности понять — как растет малыш в утробе и как происходит его развитие.
Попробуем досконально разобраться: кому следует пройти 2 скрининг при беременности, какие процедуры врач может назначить во втором триместре, что именно покажут результаты исследований и какой путь выбрать при получении негативных результатов анализов.
На каком сроке проводят 2 скрининг при беременности
Возможность проведения скрининга с целью обнаружения возможных проблем развития у будущего ребенка появилась не так давно — его начали проводить будущим мамам только в 2000 году. Обычно первый скрининг делают на 10-13 неделе беременности: это исследование помогает выявить риски, связанные с присутствием хромосомных аномалий у плода. Второе обследование, как правило, проводится на 16-20 неделе беременности, однако врачи стремятся назначить такой скрининг до наступления 19-й недели, поскольку диагностика на таком сроке покажет более достоверные результаты, чем в более позднее время. Скрининг может быть полным или не полным, включая в себя, к примеру, только ультразвуковое исследование (УЗИ): в таком случае его могут назначить и позже, на 19-22 неделе беременности.
Зачем проводится 2 скрининг при беременности? Главная задача исследования — либо дать опровержение результатов первого скрининга (как правило, негативных), либо подтвердить их. Полученные показатели подвергаются доскональному анализу, после чего их сравнивают со значениями, принимаемыми за норму. При сравнении становится очевидно, как развивается и растет плод.


В каких случаях необходим скрининг во втором триместре беременности
- если оба родителя достигли возраста 35+;
- когда в роду имеются наследственные генетические заболевания;
- если беременная переболела на ранних сроках вирусной инфекцией: некоторые казалось бы «безобидные» заболевания могут негативно отразиться на здоровье будущего ребенка;
- если в анамнезе женщины уже встречались случаи, связанные с замершей беременностью, выкидышем, мертворождениями;
- когда беременная применяла препараты, обладающие тератогенным действием;
- если у будущих матери или отца существует алкогольная или наркотическая зависимость;
- если у детей, рожденных от прежних беременностей, были обнаружены хромосомные аномалии;
- если у будущей матери обнаружены хронические или аутоиммунные заболевания, способные повлиять на развитие будущего ребенка и его рост;
- в случаях выявления злокачественных новообразований у женщины, которая находится уже на третьем месяце или более позднем сроке беременности;
- когда кто-то из родителей будущего ребенка незадолго до срока зачатия или в этот период трудился на производстве, где присутствует радиационное облучение или имеющем статус «вредного».
Второй скрининг при беременности позволяет увидеть те проблемы и патологии, которые нельзя было обнаружить на ранних сроках. Кроме того, скрининг помогает определить предполагаемые риски опасных состояний, которые могут развиться в недалеком будущем, а также увидеть отклонения в функционировании основных систем организма плода. И хотя исследования, проводимые на первом скрининге, врачи считают более информативными, важность второго скрининга нельзя недооценивать. Ведь многие беременные с нетерпением ждут подтверждения или опровержения информации, полученной ранее.
Какие анализы и исследования включает второй скрининг при беременности
На скрининге во втором триместре специалисты будут рассматривать всего два параметра — показатели ультразвукового исследования и биохимического анализа компонентов крови. Этого достаточно для того, чтобы поставить предварительный диагноз состояния плода.
Что покажет ультразвуковое исследование во втором триместре
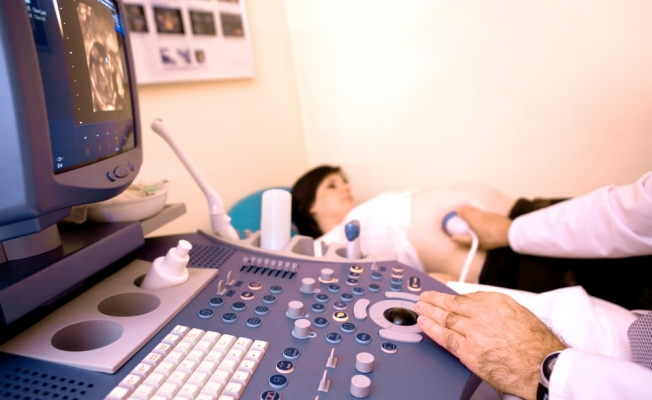
Малыш в утробе матери настолько быстро развивается, что к моменту проведения скрининга второго триместра вы обратите внимание на то, как очевидно изменился внешний вид ребенка и его физические параметры. Все это позволит увидеть ультразвуковое исследование: благодаря ему, врач оценит соответствие нормативам физических данных плода, посмотрит, существуют ли какие-либо признаки патологических состояний. Также во время проведения УЗИ доктор оценит состояние плаценты и матки, а если возникнет необходимость уточнить данные по состоянию кровеносно-сосудистой системы, будет проведено ультразвуковое исследование с допплером.
Во время проведения УЗИ на втором скрининге при беременности:
- врач оценит строение головы и лицевых контуров плода: особое внимание будет уделено размеру и строению носовых костей, отсутствию (или наличию) расщелины между носовой и ротовой полостями, процессу формирования глазных яблок;
- доктор досконально определит размеры плода, рассмотрит — нормальным ли является количество пальцев на ногах и руках;
- также специалист определит, насколько зрелыми являются легкие у плода и соответствует ли их развитие акушерскому сроку беременности;
- будут заметны проблемы состояния и формирования сердца и развития спинного и головного мозга;
- многие внутренние органы к моменту проведения второго скрининга уже должны быть сформированы, поэтому на ультразвуковом исследовании хорошо заметно их расположение, строение и состояние;
- также доктор отметит, в каком объеме вод приходится развиваться плоду, какой тонус имеет матка в данный момент, в каком состоянии находятся придатки женщины;
- важным является толщина стенок и уровень зрелости плаценты;
- врач обратит внимание на организацию кровотока в сосудах матки, а также на функционирование пуповинных артерий и среднего сосуда головного мозга ребенка;
Чтобы определить, насколько работоспособны сосуды матки, врач будет проводить отдельные обследования левой и правой артерий, поскольку при обследовании только с одной стороны результаты, как правило, бывают ложными. Чем это объяснить? Дело в том, что при возникновении состояния гестоза (позднего токсикоза) нарушение кровотока происходит лишь в одной артерии матки. Это состояние считается одной из опасных патологий, довольно часто приводящей к преждевременным родам или даже гибели новорожденного.
Если плод удачно расположен в матке, то на втором скрининге при беременности вы уже узнаете пол будущего ребенка, ведь в этот период первичные половые признаки уже будут очевидны.
Специальных приготовлений и процедур второе УЗИ не требует. Однако за день про проведения процедуры постарайтесь не употреблять продукты, содержащие потенциальные аллергены — шоколад, какао, морепродукты, цитрусы, жареные и жирные блюда.
Также следует помнить, что условием проведения УЗИ является незаполненныый мочевой пузырь. Чтобы получить качественные результаты этого обследования, вполне достаточно обильного количества околоплодных вод, находящихся в матке.

Показатели нормального УЗИ
УЗИ на втором скрининге при беременности выполняют трансабдоминально, то есть поверхностным способом. Эта методика позволяет увидеть не только состояние плода, но и оценить внутренние органы беременной — возможное наличие опухолей (при условии, что они имеют не маленькие размеры), оценить общую картину состояния органов малого таза. Методика не требует специальной подготовки, абсолютно безвредна для организма матери и будущего ребенка, а также безболезненна. Доктор нанесет на живот специальный гель, который даст возможность ультразвуковому сигналу дать более четкое изображение. Чтобы его получить и рассмотреть необходимый орган плода или матери, врач водит по коже датчиком.
Все необходимые оценки и измерения делают, исходя из данных на картинке монитора. Также, глядя на общее «видео», врач визуально оценивает состояние и внешний вид ребенка. Чтобы дать оценку маточным сосудам, врач УЗИ применит особый индекс резистентности: на сроке второго скрининга показателями нормы будут считаться 0,38-0,7 единицы. Однако для проведения такого исследования необходимо условие: ребенок должен пребывать в состоянии покоя и не делать быстрых перемещений. При этом измеряется и пульс малыша, показатели которого должны находиться в пределах 119-161 ударов в минуту.
Чтобы исключить на УЗИ какие-то патологические моменты, врач прежде всего обращает внимание на состояние средней артерии головного мозга — на этом участке не должно быть гипоксии. Обнаружить эту проблему может снизившийся показатель пульсационного индекса. Если диагностируется резкое повышение этого показателя, оно может означать мозговое кровоизлияние. Нормальные показатели пульсационного индекса в период второго скрининга находятся в пределах 1,35-2,32 единицы.
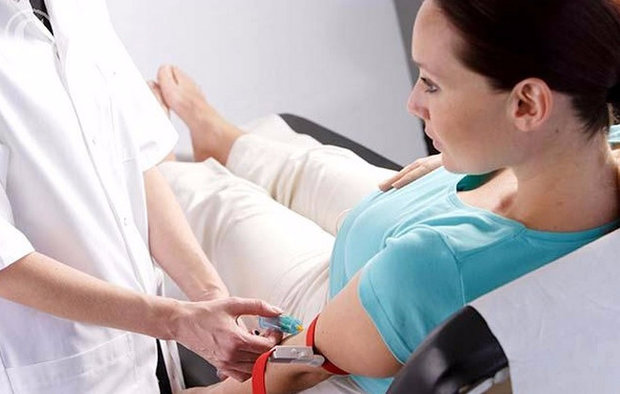
2 скрининг при беременности: когда назначают анализ крови
Биохимический анализ сыворотки крови врач обычно назначает не всегда, а только если по результатам УЗИ он заподозрил или обнаружил патологию. Однако, если вы примете самостоятельное решение сделать полный скрининг, доктор вам не откажет.
Какие показатели учитывают в анализе крови
Первый из них — уровень хорионического гонадотропина человека (ХГЧ, он оценивается в мг/мл). ХГЧ является одним из основных анализов у беременных, не случайно его так и называют «исследование уровня гормона беременности». Хорионический гонадотропин человека представляет собой активный гормон, выработка которого начинается во время формирования эмбриона и затем продолжается в процессе всей беременности.
Второй важный показатель — уровень эстриола (оценивается в ммоль/л). Эстриол (Е3) иначе называют эстрогеном. Это малоактивный второстепенный женский половой гормон, который производится фолликулярным аппаратом яичников у женщин.
АПФ (ангиотензин-превращающий фермент, оценивается в МЕ/мл) — это особый фермент, который в малых дозах содержится в эпителиальной ткани почек, а в большом объеме – в легких человека и в сыворотке крови. Уровень АПФ важен, когда доктор устанавливает, насколько нормальным в организме женщины являются электролитный и водный обмены.
Иногда три этих общих показателя дополняют четвертым, устанавливая уровень еще одного гормона – ингибина А. Он производится в женских фолликулах и показывает, насколько достаточным является фолликулярный резерв женщины.
Какие данные в анализе крови дают повод для подозрений на патологию?
- при подозрении на синдром Дауна у плода уровень ХГЧ оказывается повышенным, при этом показатели других гормонов — пониженными;
- заподозрить синдром Эдвардаса следует, если все уровни гормонов снижаются;
- на некроз печени, дефект формирования нервной трубки или синдром Меккеля укажет повышенная концентрация ЕЗ и АФП, а ХГЧ будет сохранять нормальную концентрацию;
- если в зону нахождения плода попала инфекция или обнаружена недостаточность плаценты, то уровень свободного эстриола будет снижаться; такой же показатель можно заметить в результате приема беременной антибиотиков.
Серьезные отклонения от нормативных показателей в биохимическом анализе крови дают врачу повод провести процедуру амниоцентеза. Это прокол в брюшной стенке для забора небольшого количества околоплодной жидкости, которую затем отправляют для исследования в лаборатории. Такая диагностика является высоко достоверной (около 99%) и дает возможность сделать окончательный вывод о наличии или отсутствии патологии у плода.
Необходимо учесть, что биохимический анализ крови в период 2 скрининга при беременности проводится натощак. Важно при этом не испытывать стресса перед исследованием и находиться в спокойном расположении духа, а также не перегружаться физически и воздержаться от сексуальных контактов.

Программа расчетов уровня риска
Все данные, полученные по результатам анализов, анализирует компьютерная программа, которая высчитывает коэффициент МоМ: с помощью этого коэффициента рассчитывается риск рождения ребенка с хромосомными аномалиями, при этом нормой считаются значения 1:380.
Негативные результаты второго скрининга при беременности
Несмотря на определенную достоверность второго скрининга, это исследования все же не являются точными на все 100%. Поэтому, даже если результаты УЗИ и биохимического анализа крови показали риски хромосомных аномалий у плода, есть надежда, что малыш родится вполне здоровым. Однако это будет скорее удачным стечением обстоятельств, чем исключением из правила. Поэтому, если генетик и гинеколог сообщают вам о высоких рисках патологий у плода, будьте готовы к любому исходу.
В каких случаях исследование может демонстрировать ложные результаты:
- если плод имеет достаточно большой размер;
- когда беременная вынашивает двойню или тройню;
- если срок зачатия был установлен неверно;
- когда семья использовала методы ЭКО;
- если будущая мать имеет слишком малую массу тела или напротив — страдает ожирением;
- когда женщина страдает диабетом.
Негативные результаты: что делать?
Период второго скрининга приходится на середину беременности, поэтому врачи уже не ведут речь о ее прерывании по медицинским показаниям. Иногда бывают случаи, когда патологию плода можно скорректировать медицинскими методами — в таком случае надежда есть, и врачи будут предлагать беременной выбор из возможных манипуляций и вмешательств. Если же негативные результаты второго скрининга показывают высокий риск развития аномалий (в соотношении 1:360) без надежды обратить процесс вспять, то женщине предлагают решиться на искусственные роды.
В любом случае принимать сложное решение о сохранении или прерывании беременности придется обоим родителям. Когда шанс на коррекцию патологии существует, то будущей маме во всех подробностях разъясняют: какие существуют современные методы исправления ситуации, насколько они рискованы, возможны ли осложнения в процессе вмешательства и каковы в целом шансы рождения здорового малыша.
Вконтакте
Google+
Второй скрининг при беременности: сроки проведения, подготовка
Диагностическое мероприятие, проводимое беременным женщинам, называется перинатальным скринингом. Его делают для того, чтобы определить имеются ли аномальное развитие плода у женщины, существует ли отклонение от нормы. Сколько раз делать перинатальный скрининг решает лечащий врач.
В такое исследование входит:
- УЗИ развития плода во время беременности.
- Биохимические анализы, для исследования крови.
Конечно, биохимический скрининг 2 триместра не поможет определить риск появления патологий, не сможет защитить от нарушения нормы. Чтобы получить точные результаты, требуется проведение дополнительной инвазивной диагностики.
Содержание статьи
Разновидности пренатального скрининга
Срок до 14 недель — 1 триместр. Делается двойной тест триместра беременности.
Когда срок равен 20 неделям и более — скрининг 2 триместра. Делается тройной тест второго триместра, врачи смотрят и определяют динамику вынашивания, сравнивают с нормой.
После 30 недель, скрининг является комплексом исследований, проводится интегральный тест.
В принципе, при получении нормальных результатов, достаточно сделать три УЗИ. Однако нужно хорошо понимать, что организм каждой женщины индивидуален, поэтому, сколько необходимо пройти УЗИ подбирается гинекологом.
Нужно ли делать второй скрининг?
Одним из аргументов, чтобы не проводить скрининговую диагностику, становится боязнь получить точную информации о формировании ребенка, узнать информацию об отклонении от нормы. Иногда результаты такой диагностики оказываются ложными, показывают неправильные отклонения от нормы. Это обязательно вызовет волнение матери, что может негативно отразиться на здоровье будущего малыша.
Вот почему, делать второй скрининг женщина решает самостоятельно.
Если у беременной женщине все показатели оказались в норме, когда отсутствуют отклонения, достаточно сделать одно УЗИ. Ей лучше не делать инвазивную диагностику.
Данные результатов повторного скрининга могут показать отклонения от существующих норм в развитии плода. Ребенок может появиться на свет с выраженной патологией. Результаты такого скрининга оказывают влияние на психику женщины. Учитывая это, в России уже два года запрещен второй скрининг.
Какие заболевания можно диагностировать у плода
Проведение второго скринингового триместра позволяет врачам диагностировать у плода вероятность нескольких заболеваний:
- Болезнь Дауна
- Синдром Эдвардса
- Нарушения работы нервной трубки
Показаниями к проведению исследования скринингом второго триместра, считаются:
- Когда возраст женщины больше 35 лет.
- Имеется угроза выкидыша.
- Уже есть ребенок, имеющий врожденные отклонения.
- Женщине необходимо принимать лекарство, противопоказанное во время протекания беременности.
- Когда при первом скрининге выявился риск возникновения патологических изменений плода.
Для проведения второго скрининга, требуется специальная подготовка к УЗИ, например, придется пить стакан воды.
Фетометрические показатели
Стандартными фетометрическими показателями нормального развития плода являются:
- Бипариетальный размер – БПР. Определяется диаметр головки плода
- Лобно-затылочные данные – ЛЗР
- Окружность головки – ОГ
- Размер животика и его округлость — ОЖ
- Величина длинных костей
Полученные результаты дают возможность врачу установить срок беременности. Кроме того, врачи смотрят анатомическое строение внутренних органов малыша, чтобы обнаружить возникновение врожденных пороков или отклонений от стандартной нормы.
Какие анализы требуются для второго скрининга
Для прохождения второго скрининга врач дает направление на проведение обязательных анализов:
- Биохимический скрининг или тройной тест. Определяется белковый уровень — ХГЧ, АФП, эстриола. Более подробная расшифровка этих значений дается в конце статьи.
- УЗИ. На 20 неделе это обследование может обнаружить отклонения, не соответствующие норме. Позднее это станет невозможным. Специалист определит насколько размер плода, соответствует сроку беременности, правильно ли проходит его развитие.
Кроме этого, проводится и несколько дополнительных анализов:
- Проводится изучение околоплодных вод.
- Изучается кровь плода. Делается кордоцентез, при котором кровь, берется из пуповины.
- Когда женщина страдает хроническими заболеваниями, проводятся дополнительные исследования.
Подготовка к исследованию
В принципе для проведения второго скрининга специальная подготовка не требуется. Перед проведением диагностики нужно соблюдать определенный рацион питания:
- принимать пищу можно за три часа перед началом скрининга
- в продуктах не должно находиться много жиров и холестерина
- запрещается пить газированные напитки
- не употреблять морепродукты
- не пить какао и кофе
Конечно, если появилось желание перекусить, полностью отказываться от этого беременной женщине не нужно. Когда делается второй скрининг, женщина может не соблюдать строгую диету. Только первый скрининг нуждается в соблюдении строжайшей диеты.
Проведение второго скрининга не требует, чтобы мочевой пузырь был полностью заполнен. В этот период уровень околоплодных вод вполне достаточен для проведения исследования.
Состояние желудочно-кишечного тракта не оказывает никакого влияния на проведение ультразвуковой диагностики. Под давлением матки, в этот период кишечник отодвинулся назад. И все же, врачи, чтобы получить максимально точные результаты, советуют женщинам не пользоваться вышеперечисленными продуктами за 24 часа до начала проведения процедуры.
Необходимо сказать, что проведение скрининга второго триместра во время беременности открывает возможность выявить группу риска. Он показывает имеющиеся патологии. Однако, подготовка к данному исследованию, независимо от триместра, остается одинаковой и неизменной.
Главной задачей беременной женщины является исключение волнения, сохранение нормального психологического состояния, желание получить позитивный результат.
Методика проведения диагностики
Такое исследование после 20 недели может происходить и в присутствии супруга будущей матери. Для проведения УЗИ используется абдоминальный способ. Пациентка должна лежать на спине, можно использовать кушетку, подложив валик под её правый бок.
Живот должен быть открытым до лобка. Датчик устанавливается на его переднюю часть, предварительно смазанную гелем.
Проводя исследование, после 20 недели, сонолог изменяет местонахождение ультразвукового трансдюсера. Женщина при этом не ощущает дискомфорта. Ребенок в это время шевелиться намного активнее.
Тройной тест
На 20 неделе беременности, каждая женщина, наблюдаемая в женской консультации, должна в обязательном порядке сделать «тройной тест». Проведение такой процедуры, подразумевает анализ крови, сдаваемый рано утром натощак. Определяется несколько показателей.
Уровень ХГЧ
Расшифровывается как хорионический гонадотропин человека, относится к группе гормонов. Он обладает несколькими свойствами:
- Не позволяет исчезнуть желтому телу при беременности. Этот гормон усиливает синтез эстрогенов в начале беременности.
- Занимается изменением анатомического строение организма будущей матери.
- Предотвращает отторжение клеток плода материнским иммунитетом.
- Стимулирует половые железы.
- Усиливает работу надпочечников плода.
Что такое АФП (альфа-фетопротеин)
Белок или альфа-фетопротеин вырабатывается в печени и желудочно-кишечном тракте плода. Он транспортирует питательные вещества к появившемуся плоду. Защищает эмбрион от иммунной системы матери. Предотвращает отторжение плода. Концентрация АФП во время беременности постоянно увеличивается в крови матери и будущего ребенка.
Свободный эстриол
Эстрогенный гормон, вырабатывается в женском организме в небольших количествах.
После наступления беременности роль свободного эстриола резко повышается. Под его воздействием матка подготавливается к питанию плода, к его будущему росту. Подготавливаются и раскрываются молочные протоки, чтобы в будущем проводить грудное вскармливание малыша.
Эти три показателя дают возможность специалистам определить, имеются ли у ребенка патологии развития на 20 неделе беременности, все ли в норме. В результате можно будет понять, имеется ли у малыша порок сердца, синдрома Дауна, и другие патологии развития.
Надо сказать, что иногда даже «отрицательные» результаты тройного теста не всегда точно говорят, что плод развивается неправильно.
Похожие записи:
сроки проведения, нормы, расшифровка показателей
Второе сканирование беременных, как и первое дает возможность обнаружить нарушения в развитии плода, проблемы со здоровьем будущей мамы, оценить возможные риски для нормального течения беременности.
Если есть отклонения о нормы, можно вовремя предпринять меры для предотвращения осложнений или самопроизвольного аборта.
Показания 2 скрининга
Оптимальный срок для скрининга — 17-20 неделя. Проводить плановые исследования можно на протяжении 14-27 недели. В целом, обязательный скрининг при беременности выполняют трижды – по разу в каждом триместре. Но беременная должна посещать врача чаще и не пропускать диагностические процедуры, чтобы можно было наблюдать беременность в динамике и сравнивать «свежие» результаты анализов с данными, полученными ранее и в первом триместре.
Скрининги важны на каждом этапе гестации и для всех беременных, но особое значение они имеют для женщин, составляющих группу риска:
- Выкидыши в анамнезе.
- Эпизоды замершей беременности.
- Имеются родственники с генными мутациями и пороками различных органов.
- Заболевание инфекционной этиологии на раннем этапе беременности.
- Табакокурение, прием алкоголя.
- Работа во вредных условиях.
- Контакт с агрессивными токсическими веществами.
- Контакт с инфекционными больными, особенно, если патологии относятся к ТОРЧ-инфекциям.
- 35-летний возраст и старше у одного или обоих родителей.
- Если женщина до беременности наблюдалась у гинеколога по поводу болезней половых органов.
- При вынужденном приеме лекарственных препаратов по состоянию здоровья.
Скрининг этого триместра включает два метода диагностики:
- Исследование венозной крови.
- Ультразвуковой скрининг.
При необходимости проводят экспертное (расширенное) УЗИ, на котором изучаются отдельные органы, системы и сосудистое русло плода. Это позволяет обнаружить даже незначительные нарушения.
Основными показаниями к скринингу 2 экспертного уровня становятся:
- многоплодная беременность;
- применение любой методики ВРТ, в том числе ЭКО;
- осложненное вынашивание;
- если в семье есть дети с врожденными аномалиями;
- уточнение информации после обычного скрининга;
- когда результат обследования отказался спорным или неясным.
Скрининговое УЗИ
Скрининг проводят чаще всего между 20 и 24 неделей гестации, когда интенсивно формируются органы и системы плода, а внешний облик принимает конкретные очертания. Полученные диагностические данные второго ультразвукового скрининга позволяют специалисту определить состояние и параметры органов плода и матери, состояние плаценты:
- Конфигурация лица – симметричность, размер кости носа, отсутствие расщелин неба, развитие глазных яблок.
- Фетометрия – степень развития легких, анатомия всех внутренних органов, в том числе головного мозга (мозжечка, желудочков) и позвоночника.
- Количество пальцев на конечностях. На втором УЗИ это сделать проще.
- Определение частоты сердечных сокращений.
- Зрелость плаценты оценивается на основании ее структуры, толщины. Толщина плаценты должна быть в пределах 16,7-28,6 мм. Плацента может созреть преждевременно, что является причиной гипоксии плода, приводящей к дефициту питательных веществ, серьезным расстройствам.
- Состояние амниотических вод. Определяется индекс околоплодной жидкости, по уровню которого делают выводы о маловодии (незначительное маловодие, умеренное или критическое) или о многоводии. Оценивается плацентарный кровоток.
- Состояние пуповины: длина, количество сосудов (в норме их три: одна вена, две артерии). Если сосудов в пуповине меньше, то это не считается жизнеугрожающим состоянием для женщины или ее ребенка, но требует дополнительной диагностики и консультаций специалистов. Даже при наличии только одной артерии беременность может протекать без проблем. Также смотрят место прикрепления пуповины. Краевое или оболочечное прикрепление опасно для плода.
- Состояние матки и придатков.
- Величина шейки матки. Должна быть не менее 40-45 мм. Укорочение шейки указывает на угрозу выкидыша.
- Определение пола.
Некоторые родители не хотят знать пол ребенка заранее, по желанию врач не сообщает эту информацию. На данном этапе беременности можно обнаружить у плода проблемы с развитием несовместимые с жизнью. Тогда беременной рекомендуют сделать аборт.
Диагност сравнивает параметры второго обследования плода с нормой и данными первого скрининга. Если параметры меньше нормы, то возможна задержка внутриутробного развития.
Нормы показателей плода, которые определяют во время второго УЗИ:
| Название | Значение |
| Бипариетальный размер (БП) | 26-56 мм |
| Лобно-затылочный размер (ЛЗР) | 56-68 мм |
| Длина бедренной кости (ДБР) | 13-38 мм |
| Длина плечевой кости (ДПК) | 13-36 мм |
| Окружность головы (ОГ) | 112-186 мм |
| Окружность живота (ОЖ) | 88-164 мм |
| Индекс амниотической жидкости (ИАЖ) | 73-230 мл |
В конце второго триместра пока не оценивают предлежание, поскольку малыш двигается в утробе еще свободно и может занимать любое положение.
Проведение ультразвукового исследования, при скрининге 2 осуществляется абдоминальным датчиком – через живот.
Перед УЗИ беременной необходимо:
- за три часа желательно не есть, можно легко перекусить;
- за несколько дней до сонографии не принимать жирную пищу, уменьшить потребление цитрусовых;
- за сутки не пить газированные напитки.
Второй ультразвуковой скрининг проводится в лежачем положении беременной на спине. Врач смазывает кожу и датчик гелем, водит датчиком по исследуемой зоне. На монитор выводится картина, которую врач интерпретирует и делает выводы. В зависимости от класса УЗИ-аппарата изображение получается черно-белым и стабильным (2D-УЗИ), цветным и в динамике (3D и 4D-УЗИ). Во время обследования женщина не ощущает дискомфорта или болезненности.
Ультразвуковые лучи безвредны для ребенка и беременной, поэтому УЗИ при беременности можно проходить столько, сколько потребуется, но без злоупотреблений.
По желанию родители могут получить первые фотографии своего малыша и запись на цифровом носителе. По окончанию процедуры выдается протокол эхографии с описанием исследования, выводами специалиста, печатью и подписью врача.
Мнение эксперта

Диагностическая ценность скрининга 2-го триместра огромна. В этот период проще выявить или предотвратить возможные отклонения от нормы, подобрать грамотное лечение и устранить вероятные осложнения. В более позднем периоде гестации устранить их будет сложнее, а иногда невозможно. Многие пороки сейчас можно лечить. Например, операции на сердце делают внутриутробно. Когда плод еще соединен пуповиной с матерью. И в этом есть много плюсов. При внутриутробном развитии влияние порока на организм небольшое. Но после родов нагрузка на сердце малыша возрастает. Это негативно влияет на весь организм. Если же своевременно устранить аномалию, ребенок будет расти и развиваться как свои сверстники.
Анализы крови во втором триместре
Биохимический скрининг заключается в исследовании венозной крови для определения концентрации гормональных веществ, свидетельствующих о здоровом протекании беременности либо наличии нарушений:
- Альфа-фетопротеин – гликопротеин, образующийся при развитии зародыша, затем синтезируется печенью и ЖКТ плода. В процессе гестации его концентрация постепенно растет, наибольший уровень наблюдается на 30-32 неделе.
- Хорионический гонадотропин – вырабатывается при беременности после закрепления (имплантации) эмбриона.Максимального значения достигает на 10-11 неделе, затем показатель снижается
- Свободный эстриол – вырабатывается в плаценте. Маркер осложнений при вынашивании (отслойка плаценты, преэклампсия. При высоком ХГЧ и АФП указывает на задержку развития плода.
- Ингибин А – вырабатывается вначале доминантным фолликулом, затем – плацентой.
Нормы показателей биохимических маркеров при скрининге следующие:
| 16 неделя | 17 неделя | 18 неделя | 19 неделя | 20 неделя | |
| Эстриол (Е3) нг/мл | 0,4-3,39 | 0,47-2,6 | 0,34-2,2 | 0,28-1,48 | 2,3-6,4 |
| Хорионический гонадотропин (ХГЧ) мЕд/мл | 10-58 | 8-57 | 8-57 | 7-49 | 1,6-49 |
| Альфа фетопротеин (АФП) МЕ/мл | 15-95 | 15-95 | 15-95 | 27-125 | 27-125 |
Для расшифровки результатов нужно иметь точные данные о сроке беременности, факторах, которые могут повлиять на результат тестов. Срок беременности вычисляют по дню последней менструации и сравнивают его с данными УЗИ. Если КТР плода меньше нормальных показателей, обследование рекомендуют повторить, через 1-2 недели.
Пониженное содержание АПФ в анализах второго триместра свидетельствует о таких проблемах:
- риск прерывания;
- гибель плода внутриутробно;
- синдромы Дауна или Эдварса;
- пузырный занос.
Повышение АПФ при втором скрининге свидетельствует о возможных нарушениях:
- синдром Меккеля;
- неправильное развитие, дефект нервной трубки;
- пупочная грыжа;
- нарушения в формировании двенадцатиперстной кишки или пищевода;
- вирусная патология, которую перенесла беременная.
Причины повышения ХГЧ могут быть следующими:
- сроки гестации установлены неверно;
- синдром Дауна;
- прием гормонсодержащих медикаментов;
- хронические болезни эндокринной системы;
- различные патологии плода.
Причины понижения ХГЧ при втором скрининге бывают следующими:
- неверно установленные сроки гестации;
- синдром Эдварса;
- замирание плода;
- риск выкидыша;
- задержка внутриутробного развития;
- плацентарная дисфункция.
При хорошо протекающей неосложненной беременности уровень эстриола должен постоянно повышаться. Слишком высокая концентрация возможна при многоплодии, если плод крупный, при проблемах с печенью у беременной.
Дефицит свободного эстриола в этом триместре может указывать на:
- синдром Дауна;
- плацентарную недостаточность;
- внутриутробную инфекцию;
- угрозу выкидыша;
- у плода задержка в развитии;
- анэнцефалию.
Снижение эстриола на 40% и более считается критическим для беременности.
Читайте также
Расчет рисков
Наилучшее время для второго скрининга – 16-18 неделя, но на каждом сроке норма показателей крови будет различаться. 2-3 суток до процедуры нельзя употреблять кофеинсодержащие продукты, шоколад, цитрусовые, жирную пищу. Перед исследованием нельзя курить. Биоматериал для исследования забирается натощак, через 8-10 часов после последнего приема пищи. Поэтому в лабораторию лучше прийти утром до завтрака.
С собой на скрининг надо взять: паспорт, результаты предыдущих обследований, направление от гинеколога. Перед процедурой беременная заполняет анкету с указыванием таких данных, как возраст, вес, вредные привычки, хронические патологии, срок гестации, количество плодов, проводилось ли ЭКО или другая методика ВРТ. В некоторых случаях указывается этническая принадлежность, поскольку норма определенных показателей крови может разниться в зависимости от национальности.
Эти данные вместе с результатами анализов и показателями УЗИ используют для определения риска развития трисомий и пороков у плода. Наиболее часто встречаются:
- Синдром Дауна (трисомия по 21 хромосоме). Частота развития 1 случай на 900 беременностей. С возрастом риск появления этого заболевания увеличивается. У женщин старше 45 лет, он составляет 1:20. Возраст отца ребенка, если ему 42 года и более, также учитывается. Синдром Дауна проявляется задержкой умственного и речевого развития разной степени тяжести. В некоторых случаях можно уменьшить проявления направленными занятиями с ребенком.
- Синдром Эдвардса (трисомия по 18 хромосоме). Проявляется реже, примерно у 1 ребенка из 7 тысяч. Половина эмбрионов с такой хромосомной патологией погибают внутриутробно, остальные умирают в течении 3 месяцев. Только 1 новорожденный из 15-20 доживает до года.
- Синдром Патау (трисомия по 13 хромосоме). Встречается в 1 случае на 8-14 тысяч. Проявляется тяжелыми пороками развития несовместимыми с жизнью. Поэтому новорожденные с этой патологией погибают в первые недели после родов. До годовалого возраста доживают 3-4%.
Индивидуальный риск развития трисомий при скрининге, также рассчитывается с помощью компьютерной программы, которая учитывает следующие индивидуальные данные беременной и показатели обследования:
- Значения биохимических маркеров (АФП. ХГЧ, Е3).
- Показатели второго УЗИ.
- Результаты первого скрининга.
- Точный срок беременности, лучше по данным ультразвукового исследования (КТР, БПР).
- Антропометрические данные (возраст, вес, рост) беременной.
- Национальность.
- Вредные привычки.
- Прием лекарственных препаратов.
- Акушерский анамнез (количество беременностей, их исход (выкидыш, аборт, замирание, роды).
- Применение ВРТ.
- Сахарный диабет у беременной или другие хронические заболевания.
Затем акушер-гинеколог сравнивает рассчитанный индивидуальный риск с популяционным. Неблагоприятные результаты обследования второго триместра – еще не окончательный диагноз. Это только статистическая обработка данных. И чем детальнее они указаны, тем более точным будет результат.
При высоком риске трисомий, беременную могут обследовать повторно, направить на экспертное УЗИ, на консультацию генетика. Точный диагноз ставится только на основе цитогенетического исследования плода.
Для забора материала на анализ используют:
- Амниоцентез. Исследуется амниотическая жидкость из плодного пузыря.
- Кордоцентез. На анализ берется пуповинная кровь плода.
Только после подтверждения диагноза, решается вопрос о возможности дальнейшего вынашивания.
Список литературы:
- Автоматизированная комплексная программа пренатальной профилактики синдрома Дауна у плода «Прогноз»: Методические рекомендации / Золотухина Т.В. и др.. 1998.
- Базовые уровни альфа-фетопротеина в зависимости от срока беременности / Кулиев A.M. и др. // Вопр. охраны материнства и детства. 1990. — №9.
- Вахарловский В.Г. Исследование содержания АФП в сыворотке крови беременных как критерия наличия врожденных пороков развития у плода / Вахарловский В.Г., Горбунова В.Н., Кащеева Т.К. // Акуш. и гин. 1995. — Т.4.
- Кащеева Т.К. Биохимический скрининг маркерных белков при беременности // Пренатальная диагностика наследственных и врожденных болезней / Ред. Э.К.Айламазян, В.С.Баранов. 2006. -Москва.: Медпресс-информ.
Скрининги беременности второй скрининг при беременности что смотрят


Скрининг: история, основные понятия
Скрининг беременных в России стал проводиться не так давно — с 2000 года. Если Вы наблюдаетесь в женской консультации, то наверняка Вы уже столкнулись или скоро столкнетесь с этим понятием.
По сути, перинатальный скрининг — комплекс исследований, которые еще на стадии беременности оценивает риск хромосомных аномалий плода — трисомии 21 (синдром Дауна), трисомии 18 (синдром Эдвардса), дефекта нервной трубки (ДНТ).
Во время беременности обычно проводят два скрининга: скрининг первого триместра и скрининг второго триместра беременности. И тот и другой включают в себя УЗИ (с дополнительным измерениями к стандартному УЗИ) и биохимический анализ крови (маркерами биохимического скрининга являются АФП, бета-ХГЧ, свободный эстриол, РАРР-А и ингибин А).
Первый скрининг (скрининг первого триместра) проводится на сроке 11-14 недель (оптимально – 12-13 недель), подробнее о первом скрининге, результатах исследования читать далее
Второй скрининг (скрининг второго триместра) проводится на сроке 16-20 недель (оптимально – 16-17 недель), подробнее о втором скрининге, результатах исследования читать далее
Основные маркеры биохимического скрининга (анализа крови)
ХГЧ (бета-ХГЧ) — так называемый, гормон беременности, вырабатывается с первых недель беременности. Служит для выявления как самой беременности, так и хромосомных аномалий.
РАРР-А (ассоциированный с беременностью белок А) — белок, который вырабатывается плацентой. Его уровень растет во время беременности, максимум достигается к родам. По изменению концентрации можно судить о возможных хромосомных изменениях плода.
АФП — специфический фетальный а-глобулин, с 13-й недели его вырабатывает печень плода (до этого — желтый мешочек). Его концентрация позволяет оценить вероятность дефектов открытой нервной трубки.
Свободный эстриол (ЕЗ) — стероидный гормон, в его образовании принимают участие и плод, и плацента. Изменение его уровня служит показателем функции фетоплацентарной системы.
Ингибин А — гормон, который вырабатывается желтым телом (в начале беременности), плодом (в первом триместре) и плацентой. Является маркером трисомии 21 и трисомии 18.
Что может повлиять на результат скрининга
К сожалению, помимо важных диагностических значений скрининг доставляет массу переживаний беременным. Кроме того нужно учесть, что скрининг может дать ложноположительный результат (до 9% случаев). А это лишние беспокойства самой мамы и передергивания со стороны врача.
Совсем не лишним будет ознакомиться со случаями, когда результат скрининга может быть трактован неправильно.
1. Экстракорпоральное (искусственное) оплодотворение (ЭКО): ХГЧ выше на 10-15%, затылочный размер плода на УЗИ больше на 10-15%, РАРР-А и свободный эстриол ниже на 10-20%
2. Вес матери: АФП, свободный эстриол (ЕЗ), ингибин-А и ХГЧ повышены у полных женщин и снижены у миниатюрных
3. Многоплодная беременность: АФП, свободный эстриол (ЕЗ), ингибин-А и ХГЧ повышены; точность расчета рисков заболевания низкая, скрининг вообще могут отменить из-за невозможности верной трактовки результатов скрининга
4. Сахарный диабет: АФП, свободный эстриол, ингибин снижен; точность расчета рисков заболевания низкая, скрининг вообще могут отменить из-за невозможности верной трактовки результатов скрининга
5. Амниоцентез: после амниоцентеза рекомендуется брать кровь на исследование не ранее, чем через неделю.
Первый скрининг, скрининг первого триместра – сроки, подробности, результаты
Первый скрининг: описание
Первый скрининг (скрининг первого триместра) проводится на сроке 11-14 недель, причем идеальным сроком является 12-13 неделя.
Скрининг первого триместра включает в себя:
1. Исследование УЗИ (причем, многие лаборатории запрашивают результаты УЗИ в обязательном порядке, без них расчеты не проводятся)
2. Биохимическое исследование (анализ крови). Исследуются два гормона: свободная b-субъединица хорионического гонадотропина человека (свободный b-ХГЧ) и РАРР-А (белок А плазмы ассоциированный с беременностью)
Первый скрининг: результаты, или на что смотрим
УЗИ
Помимо стандартного исследования УЗИ с наблюдением ручек-ножек, позвоночника, формирования мозга, измеряют так называемую воротничковую зону. Воротничковая (воротниковая) зона – это зона в области шеи между кожей и мягкими тканями, в которой скапливается жидкость. Сильное превышение показателей над нормой может говорить об отклонениях в развитии плода.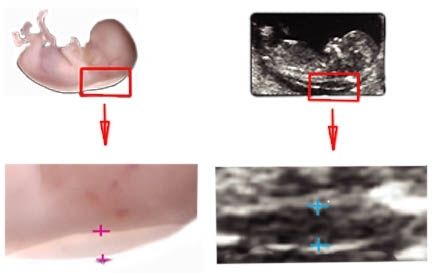

БИОХИМИЧЕСКИЙ АНАЛИЗ
Нормы содержания свободного b-ХГЧ, нг/мл:
Неделя беременности Содержание своб. Медиана, нг/мл
b-ХГЧ, нг/мл
9 23,6 — 193,1 70,90
10 25,8 — 181,6 58,17
11 17,4 — 130,4 47,73
12 13,4 — 128,5 39,17
13 14,2 — 114,7 32,14
14 8,9 — 79,4 23,56
Повышение значений в среднем в 2 раза может говорить о увеличении риска наличия у плода трисомии 21 (синдром Дауна). Снижение значений — о риске наличия у плода трисомии 18 (синдром Эдвардса).
Обычно результаты скрининга представляют собой отчет. В нем указываются данные, использовавшиеся при расчётах, приводятся результаты проведённых исследований, скорректированные значения МоМ (отношение полученного при исследовании результата к индивидуально скорректированной медиане референсных значений). В заключении указываются количественные показатели степени риска по трисомии 21 (синдром Дауна), трисомии 18 (синдром Эдвардса) и дефекту нервной трубки (ДНТ).
Результаты расчёта риска хромосомных аномалий плода на основании скрининговых биохимических исследований — это статистические вероятностные показатели, которые не являются основанием для постановки диагноза, а служат показанием для дальнейших специальных методов исследования.
На основе результатов скрининга Ваш врач может посоветовать Вам консультацию у специалиста-генетика, а он – дополнительные исследования.
Второй скрининг, скрининг второго триместра – сроки, подробности, результаты
Второй скрининг: описание
Второй скрининг (скрининг второго триместра) проводится на сроке 16-20 недель, оптимальным сроком является 16-17 неделя.
Скрининг второго триместра включает в себя:
1. Расширенное исследование УЗИ
2. Биохимическое исследование (анализ крови), исследуются три гормона
Второй скрининг: результаты или на что смотрим
УЗИ
Во втором триместре проводится расширенное исследование УЗИ: специалист внимательно осматривает плод, его ручки-ножки, внутренние органы (сердце, мозг, позвоночник), оценивает состояние плаценты, околоплодных вод. Делается предположение о дате родов.
БИОХИМИЧЕСКИЙ АНАЛИЗ
Биохимический анализ крови исследует три гормона:
1. Хорионический гонадотропин человека (ХГЧ)
Срок беременности, недель Уровень ХГЧ, мЕд/мл
16 10 000 — 58 000
17-18 8 000 — 57 000
19 7 000 — 49 000
20-28 1 600 — 49 000
Повышенный уровень ХГЧ может говорить о хромосомных патологиях. Также увеличение уровня может быть вызвано многоплодной беременностью, несоответствием реального и установленного сроков беременности, гестоза, сахарного диабета у матери
2. Альфа-фетопротеин (АФП)
Срок беременности, недель Уровень АФП, Ед/мл
15-19 15 — 95
20-24 27 — 125
3. Свободный эстриол (неконъюгированный эстриол)
Срок беременности, недель Содержание св. эстриола, нмоль/л
15-16 5,4 — 21,0
17-18 6,6 — 25,0
19-20 7,5 — 28,0
Обычно результаты скрининга представляют собой отчет. В нем указываются данные, использовавшиеся при расчётах, приводятся результаты проведённых исследований, скорректированные значения МоМ (отношение полученного при исследовании результата к индивидуально скорректированной медиане референсных значений). В заключении указываются количественные показатели степени риска по трисомии 21 (синдром Дауна), трисомии 18 (синдром Эдвардса) и дефекту нервной трубки (ДНТ).
Результаты расчёта риска хромосомных аномалий плода на основании скрининговых биохимических исследований — это статистические вероятностные показатели, которые не являются основанием для постановки диагноза, а служат показанием для дальнейших специальных методов исследования.
На основе результатов скрининга Ваш врач может посоветовать Вам консультацию у специалиста-генетика, а он – дополнительные исследования.
