Внутрибольничные инфекции — причины, симптомы, диагностика и лечение
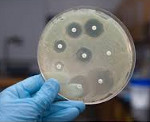
Внутрибольничные инфекции – различные инфекционные заболевания, заражение которыми произошло в условиях лечебного учреждения. В зависимости от степени распространения различают генерализованные (бактериемию, септицемию, септикопиемию, бактериальный шок) и локализованные формы внутрибольничных инфекций (с поражением кожи и подкожной клетчатки, дыхательной, сердечно-сосудистой, урогенитальной системы, костей и суставов, ЦНС и т. д.). Выявление возбудителей внутрибольничных инфекций проводится с помощью методов лабораторной диагностики (микроскопических, микробиологических, серологических, молекулярно-биологических). При лечении внутрибольничных инфекций используются антибиотики, антисептики, иммуностимуляторы, физиотерапия, экстракорпоральная гемокоррекция и т. д.
Общие сведения
Внутрибольничные (госпитальные, нозокомиальные) инфекции — инфекционные заболевания различной этиологии, возникшие у пациента или медицинского сотрудника в связи с пребыванием в лечебно-профилактическом учреждении. Инфекция считается внутрибольничной, если она развилась не ранее 48 часов после поступления больного в стационар. Распространенность внутрибольничных инфекций (ВБИ) в медицинских учреждениях различного профиля составляет 5-12%. Наибольший удельный вес внутрибольничных инфекций приходится на акушерские и хирургические стационары (отделения реанимации, абдоминальной хирургии, травматологии, ожоговой травмы, урологии, гинекологии, отоларингологии, стоматологии, онкологии и др.). Внутрибольничные инфекции представляют собой большую медико-социальную проблему, поскольку утяжеляют течение основного заболевания, увеличивают длительность лечения в 1,5 раза, а количество летальных исходов — в 5 раз.

Внутрибольничные инфекции
Этиология и эпидемиология внутрибольничных инфекций
Основными возбудителями внутрибольничных инфекций (85% от общего числа) выступают условно-патогенные микроорганизмы: грамположительные кокки (эпидермальный и золотистый стафилококк, бета-гемолитический стрептококк, пневмококк, энтерококк) и грамотрицательные палочковидные бактерии (клебсиеллы, эшерихии, энтеробактер, протей, псевдомонады и др.). Кроме этого, в этиологии внутрибольничных инфекций велика удельная роль вирусных возбудителей простого герпеса, аденовирусной инфекции, гриппа, парагриппа, цитомегалии, вирусных гепатитов, респираторно-синцитиальной инфекции, а также риновирусов, ротавирусов, энтеровирусов и пр. Также внутрибольничные инфекции могут быть вызваны условно-патогенными и патогенными грибами (дрожжеподобными, плесневыми, лучистыми). Особенностью внутригоспитальных штаммов условно-патогенных микроорганизмов служит их высокая изменчивость, лекарственная резистентность и устойчивость к воздействию факторов среды (ультрафиолета, дезинфектантов и пр.).
Источниками внутрибольничных инфекций в большинстве случаев выступают пациенты или медицинский персонал, являющиеся бактерионосителями или больными стертыми и манифестными формами патологии. Как показывают исследования, роль третьих лиц (в частности, посетителей стационаров) в распространении ВБИ невелика. Передача различных форм госпитальной инфекции реализуется с помощью воздушно-капельного, фекально-орального, контактного, трансмиссивного механизма. Кроме этого, возможен парентеральный путь передачи внутрибольничной инфекции при проведении различных инвазивных медицинских манипуляций: забора крови, инъекций, вакцинации, инструментальных манипуляций, операций, ИВЛ, гемодиализа и пр. Таким образом в медучреждении возможно заразиться гепатитами В, С и D, гнойно-воспалительными заболеваниями, сифилисом, ВИЧ-инфекцией. Известны случаи внутрибольничных вспышек легионеллеза при приеме больными лечебного душа и вихревых ванн.
Факторами, участвующими в распространении внутрибольничной инфекции, могут выступать контаминированные предметы ухода и обстановки, медицинский инструментарий и аппаратура, растворы для инфузионной терапии, спецодежда и руки медперсонала, изделия медицинского назначения многоразового использования (зонды, катетеры, эндоскопы), питьевая вода, постельные принадлежности, шовный и перевязочный материал и мн. др.
Значимость тех или иных видов внутрибольничной инфекции во многом зависит от профиля лечебного учреждения. Так, в ожоговых отделениях преобладает синегнойная инфекция, которая в основном передается через предметы ухода и руки персонала, а главным источником внутрибольничной инфекции являются сами пациенты. В учреждениях родовспоможения основную проблему представляет стафилококковая инфекция, распространяемая медицинским персоналом-носителем золотистого стафилококка. В урологических отделениях доминирует инфекция, вызываемая грамотрицательной флорой: кишечной, синегнойной палочкой и др. В педиатрических стационарах особую значимость имеет проблема распространения детских инфекций – ветряной оспы, эпидемического паротита, краснухи, кори. Возникновению и распространению внутрибольничной инфекции способствуют нарушение санитарно-эпидемиологического режима ЛПУ (несоблюдение личной гигиены, асептики и антисептики, режима дезинфекции и стерилизации, несвоевременное выявление и изоляция лиц-источников инфекции и т. д.).
К группе риска, в наибольшей степени подверженной развитию внутрибольничной инфекции, относятся новорожденные (особенно недоношенные) и дети раннего возраста; пожилые и ослабленные пациенты; лица, страдающие хроническими заболеваниями (сахарным диабетом, болезнями крови, почечной недостаточностью), иммунодефицитом, онкопатологией. Восприимчивость человека к внутрибольничным инфекциям увеличивается при наличии у него открытых ран, полостных дренажей, внутрисосудистых и мочевых катетеров, трахеостомы и других инвазивных устройств. На частоту возникновения и тяжесть течения внутрибольничной инфекции влияет долгое нахождение пациента в стационаре, длительная антибиотикотерапия, иммуносупрессивная терапия.
Классификация внутрибольничных инфекций
По длительности течения внутрибольничные инфекции делятся на острые, подострые и хронические; по тяжести клинических проявлений – на легкие, среднетяжелые и тяжелые формы. В зависимости от степени распространенности инфекционного процесса различают генерализованные и локализованные формы внутрибольничной инфекции. Генерализованные инфекции представлены бактериемией, септицемией, бактериальным шоком. В свою очередь, среди локализованных форм выделяют:
- инфекции кожи, слизистых и подкожной клетчатки, в т. ч. послеоперационных, ожоговых, травматических ран. В частности, к их числу относятся омфалит, абсцессы и флегмоны, пиодермия, рожа, мастит, парапроктит, грибковые инфекции кожи и др.
- инфекции полости рта (стоматит) и ЛОР-органов (ангина, фарингит, ларингит, эпиглоттит, ринит, синусит, отит, мастоидит)
- инфекции бронхолегочной системы (бронхит, пневмония, плеврит, абсцесс легкого, гангрена легкого, эмпиема плевры, медиастинит)
- инфекции пищеварительной системы (гастрит, энтерит, колит, вирусные гепатиты)
- глазные инфекции (блефарит, конъюнктивит, кератит)
- инфекции урогенитального тракта (бактериурия, уретрит, цистит, пиелонефрит, эндометрит, аднексит)
- инфекции костно-суставной системы (бурсит, артрит, остеомиелит)
- инфекции ЦНС (абсцесс мозга, менингит, миелит и др.).
В структуре внутрибольничных инфекций на долю гнойно-септических заболеваний приходится 75-80%, кишечных инфекций — 8-12%, гемоконтактных инфекций — 6-7%. На прочие инфекционные заболевания (ротавирусные инфекции, дифтерию, туберкулез, микозы и др.) приходится около 5-6%.
Диагностика внутрибольничных инфекций
Критериями, позволяющими думать о развитии внутрибольничной инфекции, служат: возникновение клинических признаков заболевания не ранее чем через 48 часов после поступления в стационар; связь с проведением инвазивного вмешательства; установление источника инфекции и фактора передачи. Окончательное суждение о характере инфекционного процесса получают после идентификации штамма возбудителя с помощью лабораторных методов диагностики.
Для исключения или подтверждения бактериемии проводится бактериологический посев крови на стерильность, желательно не менее 2-3-х раз. При локализованных формах внутрибольничной инфекции микробиологическое выделение возбудителя может быть произведено из других биологических сред, в связи с чем выполняется посев мочи, кала, мокроты, отделяемого ран, материала из зева, мазка с конъюнктивы, из половых путей на микрофлору. Дополнительно к культуральному методу выявления возбудителей внутрибольничных инфекций используются микроскопия, серологические реакции (РСК, РА, ИФА, РИА), вирусологический, молекулярно-биологический (ПЦР) методы.
Лечение внутрибольничных инфекций
Сложности лечения внутрибольничной инфекции обусловлены ее развитием в ослабленном организме, на фоне основной патологии, а также резистентностью госпитальных штаммов к традиционной фармакотерапии. Больные с диагностированными инфекционными процессами подлежат изоляции; в отделении проводится тщательная текущая и заключительная дезинфекция. Выбор противомикробного препарата основывается на особенностях антибиотикограммы: при внутрибольничной инфекции, вызванной грамположительной флорой наиболее эффективен ванкомицин; грамотрицательными микроорганизмами – карбапенемы, цефалоспорины IV поколения, аминогликозиды. Возможно дополнительное применение специфических бактериофагов, иммуностимуляторов, интерферона, лейкоцитарной массы, витаминотерапии.
При необходимости проводится чрескожное облучение крови (ВЛОК, УФОК), экстракорпоральная гемокоррекция (гемосорбция, лимфосорбция). Симптоматическая терапия осуществляется с учетом клинической формы внутрибольничной инфекции с участием специалистов соответствующего профиля: хирургов, травматологов, пульмонологов, урологов, гинекологов и др.
Профилактика внутрибольничных инфекций
Основные меры профилактики внутрибольничных инфекций сводятся к соблюдению санитарно-гигиенических и противоэпидемических требований. В первую очередь, это касается режима дезинфекции помещений и предметов ухода, применения современных высокоэффективных антисептиков, проведения качественной предстерилизационной обработки и стерилизации инструментария, безукоснительного следования правилам асептики и антисептики.
Медицинский персонал должен соблюдать меры индивидуальной защиты при проведении инвазивных процедур: работать в резиновых перчатках, защитных очках и маске; осторожно обращаться с медицинским инструментарием. Большое значение в профилактике внутрибольничных инфекций имеет вакцинация медработников от гепатита В, краснухи, гриппа, дифтерии, столбняка и других инфекций. Все сотрудники ЛПУ подлежат регулярному плановому диспансерному обследованию, направленному на выявление носительства патогенов. Предупредить возникновение и распространение внутрибольничных инфекций позволит сокращение сроков госпитализации пациентов, рациональная антибиотикотерапия, обоснованность проведения инвазивных диагностических и лечебных процедур, эпидемиологический контроль в ЛПУ.
Внутрибольничные инфекции: профилактика, пути распространения нозокомиальных инфекций
Закрыть- Болезни
- Инфекционные и паразитарные болезни
- Новообразования
- Болезни крови и кроветворных органов
- Болезни эндокринной системы
- Психические расстройства
- Болезни нервной системы
- Болезни глаза
- Болезни уха
- Болезни системы кровообращения
- Болезни органов дыхания
- Болезни кожи
- Болезни костно-мышечной системы
- Болезни мочеполовой системы
- Беременность и роды
- Болезни плода и новорожденного
- Врожденные аномалии (пороки развития)
- Травмы и отравления
- Симптомы
- Системы кровообращения и дыхания
- Система пищеварения и брюшная полость
- Кожа и подкожная клетчатка
- Нервная и костно-мышечная системы
- Мочевая система
- Восприятие и поведение
- Речь и голос
- Общие симптомы и признаки
- Отклонения от нормы
- Диеты
- Снижение веса
- Лечебные
- Быстрые
- Для красоты и здоровья
- Разгрузочные дни
- От профессионалов
- Монодиеты
- Звездные
- На кашах
- Овощные
- Детокс-диеты
- Фруктовые
- Модные
- Для мужчин
- Набор веса
- Вегетарианство
- Национальные
- Лекарства
- Антибиотики
- Антисептики
- Биологически активные добавки
- Витамины
- Гинекологические
- Гормональные
- Дерматологические
- Диабетические
- Для глаз
- Для крови
- Для нервной системы
- Для печени
- Для повышения потенции
- Для полости рта
- Для похудения
- Для суставов
- Для ушей
- Желудочно-кишечные
- Кардиологические
- Контрацептивы
- Мочегонные
- Обезболивающие
- От аллергии
- От кашля
- От насморка
- Повышение иммунитета
- Противовирусные
- Противогрибковые
- Противомикробные
- Противоопухолевые
- Противопаразитарные
- Противопростудные
- Сердечно-сосудистые
- Урологические
- Другие лекарства
- Врачи
- Клиники
- Справочник
- Аллергология
- Анализы и диагностика
- Беременность
- Витамины
- Вредные привычки
- Геронтология (Старение)
- Дерматология
- Дети
- Женское здоровье
- Инфекция
- Контрацепция
- Косметология
- Народная медицина
- Обзоры заболеваний
- Обзоры лекарств
- Ортопедия и травматология
- Питание
- Пластическая хирургия
- Процедуры и операции
- Психология
- Роды и послеродовый период
- Сексология
- Стоматология
- Травы и продукты
- Трихология
- Другие статьи
- Словарь терминов
- [А] Абазия .. Ацидоз
- [Б] Базофилы .. Богатая тромбоцитами плазма
- [В] Вазектомия .. Выкидыш
- [Г] Галлюциногены .. Грязи лечебные
- [Д] Деацетилазы гистонов .. Дофамин
- [И] Иммунитет .. Искусственная кома
- [К] Каверна .. Кумарин
- [Л] Лапароскоп .. Лучевая терапия
- [М] Макрофаги .. Мутация
- [Н] Наркоз .. Нистагм
- [О] Онкоген .. Отек
- [П] Паллиативная помощь .. Пульс
- [Р] Реабилитация .. Родинка (невус)
- [С] Секретин .. Сыворотка крови
- [Т] Таламус .. Тучные клетки
- [У] Урсоловая кислота
- [Ф] Фагоциты .. Фитотерапия
- [Х]
Внутрибольничные инфекции — Медицинский справочник

Внутрибольничные инфекции – различные инфекционные заболевания, заражение которыми произошло в условиях лечебного учреждения. В зависимости от степени распространения различают генерализованные (бактериемию, септицемию, септикопиемию, бактериальный шок) и локализованные формы внутрибольничных инфекций (с поражением кожи и подкожной клетчатки, дыхательной, сердечно-сосудистой, урогенитальной системы, костей и суставов, ЦНС и т. д.). Выявление возбудителей внутрибольничных инфекций проводится с помощью методов лабораторной диагностики (микроскопических, микробиологических, серологических, молекулярно-биологических). При лечении внутрибольничных инфекций используются антибиотики, антисептики, иммуностимуляторы, физиотерапия, экстракорпоральная гемокоррекция и т. д.
Внутрибольничные инфекции
 Внутрибольничные инфекции
Внутрибольничные инфекцииВнутрибольничные (госпитальные, нозокомиальные) инфекции — инфекционные заболевания различной этиологии, возникшие у пациента или медицинского сотрудника в связи с пребыванием в лечебно-профилактическом учреждении. Инфекция считается внутрибольничной, если она развилась не ранее 48 часов после поступления больного в стационар. Распространенность внутрибольничных инфекций (ВБИ) в медицинских учреждениях различного профиля составляет 5-12%. Наибольший удельный вес внутрибольничных инфекций приходится на акушерские и хирургические стационары (отделения реанимации, абдоминальной хирургии, травматологии, ожоговой травмы, урологии, гинекологии, отоларингологии, стоматологии, онкологии и др.). Внутрибольничные инфекции представляют собой большую медико-социальную проблему, поскольку утяжеляют течение основного заболевания, увеличивают длительность лечения в 1,5 раза, а количество летальных исходов — в 5 раз.
Этиология и эпидемиология внутрибольничных инфекций
Основными возбудителями внутрибольничных инфекций (85% от общего числа) выступают условно-патогенные микроорганизмы: грамположительные кокки (эпидермальный и золотистый стафилококк, бета-гемолитический стрептококк, пневмококк, энтерококк) и грамотрицательные палочковидные бактерии (клебсиеллы, эшерихии, энтеробактер, протей, псевдомонады и др.). Кроме этого, в этиологии внутрибольничных инфекций велика удельная роль вирусных возбудителей простого герпеса, аденовирусной инфекции, гриппа, парагриппа, цитомегалии, вирусных гепатитов, респираторно-синцитиальной инфекции, а также риновирусов, ротавирусов, энтеровирусов и пр. Также внутрибольничные инфекции могут быть вызваны условно-патогенными и патогенными грибами (дрожжеподобными, плесневыми, лучистыми). Особенностью внутригоспитальных штаммов условно-патогенных микроорганизмов служит их высокая изменчивость, лекарственная резистентность и устойчивость к воздействию факторов среды (ультрафиолета, дезинфектантов и пр.).
Источниками внутрибольничных инфекций в большинстве случаев выступают пациенты или медицинский персонал, являющиеся бактерионосителями или больными стертыми и манифестными формами патологии. Как показывают исследования, роль третьих лиц (в частности, посетителей стационаров) в распространении ВБИ невелика. Передача различных форм госпитальной инфекции реализуется с помощью воздушно-капельного, фекально-орального, контактного, трансмиссивного механизма. Кроме этого, возможен парентеральный путь передачи внутрибольничной инфекции при проведении различных инвазивных медицинских манипуляций: забора крови, инъекций, вакцинации, инструментальных манипуляций, операций, ИВЛ, гемодиализа и пр. Таким образом в медучреждении возможно заразиться гепатитами В, С и D, гнойно-воспалительными заболеваниями, сифилисом, ВИЧ-инфекцией. Известны случаи внутрибольничных вспышек легионеллеза при приеме больными лечебного душа и вихревых ванн.
Факторами, участвующими в распространении внутрибольничной инфекции, могут выступать контаминированные предметы ухода и обстановки, медицинский инструментарий и аппаратура, растворы для инфузионной терапии, спецодежда и руки медперсонала, изделия медицинского назначения многоразового использования (зонды, катетеры, эндоскопы), питьевая вода, постельные принадлежности, шовный и перевязочный материал и мн. др.
Значимость тех или иных видов внутрибольничной инфекции во многом зависит от профиля лечебного учреждения. Так, в ожоговых отделениях преобладает синегнойная инфекция, которая в основном передается через предметы ухода и руки персонала, а главным источником внутрибольничной инфекции являются сами пациенты. В учреждениях родовспоможения основную проблему представляет стафилококковая инфекция, распространяемая медицинским персоналом-носителем золотистого стафилококка. В урологических отделениях доминирует инфекция, вызываемая грамотрицательной флорой: кишечной, синегнойной палочкой и др. В педиатрических стационарах особую значимость имеет проблема распространения детских инфекций – ветряной оспы, эпидемического паротита, краснухи, кори. Возникновению и распространению внутрибольничной инфекции способствуют нарушение санитарно-эпидемиологического режима ЛПУ (несоблюдение личной гигиены, асептики и антисептики, режима дезинфекции и стерилизации, несвоевременное выявление и изоляция лиц-источников инфекции и т. д.).
К группе риска, в наибольшей степени подверженной развитию внутрибольничной инфекции, относятся новорожденные (особенно недоношенные) и дети раннего возраста; пожилые и ослабленные пациенты; лица, страдающие хроническими заболеваниями (сахарным диабетом, болезнями крови, почечной недостаточностью), иммунодефицитом, онкопатологией. Восприимчивость человека к внутрибольничным инфекциям увеличивается при наличии у него открытых ран, полостных дренажей, внутрисосудистых и мочевых катетеров, трахеостомы и других инвазивных устройств. На частоту возникновения и тяжесть течения внутрибольничной инфекции влияет долгое нахождение пациента в стационаре, длительная антибиотикотерапия, иммуносупрессивная терапия.
Классификация внутрибольничных инфекций
По длительности течения внутрибольничные инфекции делятся на острые, подострые и хронические; по тяжести клинических проявлений – на легкие, среднетяжелые и тяжелые формы. В зависимости от степени распространенности инфекционного процесса различают генерализованные и локализованные формы внутрибольничной инфекции. Генерализованные инфекции представлены бактериемией, септицемией, бактериальным шоком. В свою очередь, среди локализованных форм выделяют:
- инфекции кожи, слизистых и подкожной клетчатки, в т. ч. послеоперационных, ожоговых, травматических ран. В частности, к их числу относятся омфалит, абсцессы и флегмоны, пиодермия, рожа, мастит, парапроктит, грибковые инфекции кожи и др.
- инфекции полости рта (стоматит) и ЛОР-органов (ангина, фарингит, ларингит, эпиглоттит, ринит, синусит, отит, мастоидит)
- инфекции бронхолегочной системы (бронхит, пневмония, плеврит, абсцесс легкого, гангрена легкого, эмпиема плевры, медиастинит)
- инфекции пищеварительной системы (гастрит, энтерит, колит, вирусные гепатиты)
- глазные инфекции (блефарит, конъюнктивит, кератит)
- инфекции урогенитального тракта (бактериурия, уретрит, цистит, пиелонефрит, эндометрит, аднексит)
- инфекции костно-суставной системы (бурсит, артрит, остеомиелит)
- инфекции сердца и сосудов (перикардит, миокардит, эндокардит, флебиты, тромбофлебиты).
- инфекции ЦНС (абсцесс мозга, менингит, миелит и др.).
В структуре внутрибольничных инфекций на долю гнойно-септических заболеваний приходится 75-80%, кишечных инфекций — 8-12%, гемоконтактных инфекций — 6-7%. На прочие инфекционные заболевания (ротавирусные инфекции, дифтерию, туберкулез, микозы и др.) приходится около 5-6%.
Диагностика внутрибольничных инфекций
Критериями, позволяющими думать о развитии внутрибольничной инфекции, служат: возникновение клинических признаков заболевания не ранее чем через 48 часов после поступления в стационар; связь с проведением инвазивного вмешательства; установление источника инфекции и фактора передачи. Окончательное суждение о характере инфекционного процесса получают после идентификации штамма возбудителя с помощью лабораторных методов диагностики.
Для исключения или подтверждения бактериемии проводится бактериологический посев крови на стерильность, желательно не менее 2-3-х раз. При локализованных формах внутрибольничной инфекции микробиологическое выделение возбудителя может быть произведено из других биологических сред, в связи с чем выполняется посев мочи, кала, мокроты, отделяемого ран, материала из зева, мазка с конъюнктивы, из половых путей на микрофлору. Дополнительно к культуральному методу выявления возбудителей внутрибольничных инфекций используются микроскопия, серологические реакции (РСК, РА, ИФА, РИА), вирусологический, молекулярно-биологический (ПЦР) методы.
Лечение внутрибольничных инфекций
Сложности лечения внутрибольничной инфекции обусловлены ее развитием в ослабленном организме, на фоне основной патологии, а также резистентностью госпитальных штаммов к традиционной фармакотерапии. Больные с диагностированными инфекционными процессами подлежат изоляции; в отделении проводится тщательная текущая и заключительная дезинфекция. Выбор противомикробного препарата основывается на особенностях антибиотикограммы: при внутрибольничной инфекции, вызванной грамположительной флорой наиболее эффективен ванкомицин; грамотрицательными микроорганизмами – карбапенемы, цефалоспорины IV поколения, аминогликозиды. Возможно дополнительное применение специфических бактериофагов, иммуностимуляторов, интерферона, лейкоцитарной массы, витаминотерапии.
При необходимости проводится чрескожное облучение крови (ВЛОК, УФОК), экстракорпоральная гемокоррекция (гемосорбция, лимфосорбция). Симптоматическая терапия осуществляется с учетом клинической формы внутрибольничной инфекции с участием специалистов соответствующего профиля: хирургов, травматологов, дерматологов, отоларингологов, пульмонологов, офтальмологов, урологов, гинекологов, кардиологов, неврологов и др.
Профилактика внутрибольничных инфекций
Основные меры профилактики внутрибольничных инфекций сводятся к соблюдению санитарно-гигиенических и противоэпидемических требований. В первую очередь, это касается режима дезинфекции помещений и предметов ухода, применения современных высокоэффективных антисептиков, проведения качественной предстерилизационной обработки и стерилизации инструментария, безукоснительного следования правилам асептики и антисептики.
Медицинский персонал должен соблюдать меры индивидуальной защиты при проведении инвазивных процедур: работать в резиновых перчатках, защитных очках и маске; осторожно обращаться с медицинским инструментарием. Большое значение в профилактике внутрибольничных инфекций имеет вакцинация медработников от гепатита В, краснухи, гриппа, дифтерии, столбняка и других инфекций. Все сотрудники ЛПУ подлежат регулярному плановому диспансерному обследованию, направленному на выявление носительства патогенов. Предупредить возникновение и распространение внутрибольничных инфекций позволит сокращение сроков госпитализации пациентов, рациональная антибиотикотерапия, обоснованность проведения инвазивных диагностических и лечебных процедур, эпидемиологический контроль в ЛПУ.
Вконтакте
Google+
LiveJournal
Одноклассники
Мой мир
Внутриутробные инфекции — Википедия
Внутриутробные инфекции (ВУИ) — это различные инфекционные заболевания эмбриона, плода и новорождённого, заражение которыми происходит внутриутробно и в процессе родов[1]. Возбудителями инфекции могут быть вирусы, бактерии и (реже) паразиты. Путь передачи — вертикальный, от матери к плоду. Результатом инфицирования может стать выкидыш, врождённые пороки развития или острый инфекционный процесс у новорождённого.
Истинная частота врождённых инфекций до настоящего времени не установлена, но, по данным ряда авторов, распространённость данной патологии в человеческой популяции может достигать 10 %.
Внутриутробным инфекциям присущи те же закономерности, что и инфекционным заболеваниям в целом.
Имеют ведущее место в структуре младенческой смертности.
Доля ВУИ в структуре перинатальной смертности в нашей стране составляет почти 25 %, вместе с тем трансплацентарное инфицирование плода считается одной из наиболее вероятных причин 80 % врождённых пороков развития, которые, в свою очередь, составляют около 30 % всех смертей детей до 1 года [2][3]
TORCH[править | править код]
В 1971 году ВОЗ выделил понятие TORCH — синдром. Это аббревиатура наиболее часто встречающихся внутриутробных инфекций
- Т — токсоплазмоз,
- О — другие, в которые входит микоплазма, сифилис, гепатиты, стрептококки, кандида и прочие вирусные и бактериальные инфекции,
- R — краснуха (rubella),
- C — цитомегаловирус,
- H — герпес
Если нет четкого этиологического диагноза, говорят о TORCH-синдроме.
Инфекционный процесс у плода могут вызывать самые разнообразные возбудители. Согласно этому принципу можно выделить несколько групп.
Примечательно, что инфицирование этими же инфекциями в постнеонатальный период протекает в большинстве случаев бессимптомно или в виде лёгкого инфекционного процесса. Для плода особенно опасны возбудители инфекционных заболеваний, с которыми мать впервые встретилась во время беременности, так как в этот период первичный иммунный ответ снижен, тогда как вторичный — нормален.
Источник инфекции[править | править код]
Источником инфекции является мать. Но так же есть и ятрогенные причины инфицирования во время медицинских манипуляций[4][5].
Пути проникновения инфекции[править | править код]
- Трансплацентарный (гематогенный) путь — от матери к плоду через плаценту. Чаще передаются вирусные ВУИ, так как вирус легко проникает через гемато-плацентарный барьер (как и токсоплазма).
- Восходящий — когда инфекция из половых путей попадает в полость матки и затем может инфицировать плод. Чаще это бактериальные инфекции, ЗППП, хламидиоз, грибы, микоплазмы, энтерококки.
- Нисходящий путь — из маточных труб в полость матки
- Контактный (интранатальный) путь — заражение во время прохождения через родовые пути.
Исход инфицирования плода[править | править код]
- Инфекционное заболевание,
- Санация возбудителя с приобретением иммунитета,
- Носительство инфекционного агента с возможностью развития заболевания в будущем. Таким образом, наличие инфекции у матери, инфекционного поражения последа и инфицирование не означают 100 % развитие ВУИ у плода и новорождённого[1]
Для всех ВУИ есть ряд общих симптомов. Схожесть симптомов связана с несколькими моментами: особенности возбудителей — чаще внутриклеточные инфекции, организм не может самостоятельно элиминировать инфекции — как следствие персистирующее течение. Кроме того у новорождённых возрастная слабость иммунитета, из-за чего инфекции принимают медленное течение. В результате действия инфекции на плод возникает комплекс воздействий таких как гипертермия, патологическое действие микроорганизмов и их токсинов вследствие чего происходит нарушение процесса плацентации и нарушения обменных процессов[6]. [7]
- Проявления инфекции определяется сроком инфицирования плода
- в первые 2 недели после зачатия — бластопатия, чаще заканчивается спонтанным абортом на очень раннем сроке
- со 2 по 10 неделю беременности — истинные пороки развития вследствие поражений на клеточном уровне.
- с 10 по 28 неделю беременности — ранние фетопатии. Плод на внедрение инфекции может ответить генерализованной воспалительной реакцией (ярко выражены 1-я и 3-я фаза воспаления, альтерация и пролиферация и фиброз, а 2-я фаза — экссудация не выражена) вследствие чего у ребёнка формируются множественные пороки развития, например фиброэластоз.
- с 28 по 40 неделю беременности — поздние фетопатии. Плод уже может ответить полноценной воспалительной реакцией, чаще всего вовлекается несколько органов
- инфицирование во время родов — воспаление чаще одного органа — пневмония, гепатит.
- Тератогенный эффект
- Генерализация процесса
- Персистентное, длительное течение
- Высокая частота смешанной, сочетанной патологии
- Малая специфичность клиники
Общие признаки[6]:
- задержка внутриутробного развития
- гепатоспленомегалия
- малые аномалии развития (стигмы дисэмбриогенеза) ранняя или прологнированная или интенсивная желтуха
- сыпи различного характера
- синдром дыхательных расстройств
- сердечно-сосудистая недостаточность
- тяжёлые неврологические нарушения
- лихорадочные состояния в первые сутки жизни
- Отягощенный акушерско-гинекологический анамнез
- Патологическое течение беременности
- Заболевания мочеполовой системы у матери
- Инфекционные заболевания любых других органов и систем у матери, которые возникают во время беременности
- Иммунодефициты, в том числе СПИД
- Повторные гемотрансфузии
- Состояние после трансплантации
Диагностика ВУИ включает два обязательных компонента: 1) уточнение характера (этиологии) инфекции и 2) доказательство внутриутробного генеза заболевания. Диагностика ВУИ крайне затруднительна. Данные анамнеза и особенности течения беременности могут позволить лишь предположить возможность внутриутробного инфицирования. Точная диагностика предполагает исследование 1) матери, 2) последа и 3) плода (новорождённого, ребёнка). Исследование последа (плаценты, оболочек и пуповины) должно быть качественным, что предполагает изучение не менее 2-х кусочков пуповины, 2-х роликов оболочек (скрученных от места разрыва до места прикрепления к плаценте) и 10 кусочков плаценты. Необходимо проведение бактериологического и иммуногистохимического (ИГХ) исследований плаценты и оболочек. Внедрение ИГХ исследований в практику патологоанатома является совершенно необходимым. Только так можно преодолеть существующую гипердиагностику хламидиоза, микоплазмоза, токсоплазмоза, «дээнковой» и других инфекций. Метод иммунофлюоресценции при исследовании последа даёт большое количество ложноположительных результатов. Методы лабораторной диагностики ВУИ можно разделить на прямые и непрямые.
К прямым относят:
Непрямые методы диагностики — это серологические исследования методом иммуноферментного анализа (ИФА) качественный и количественный анализ IgM, IgG, IgA. У новорождённого исследуют кровь. Наличие IgG может говорить о трансплацентарном заносе антител материнских, поэтому кровь новорождённого исследуют повторно через 3-4 недели. диагностически значимым является увеличение титра IgG в 4 рза и более[9]. Обнаружение в крови новорождённого IgM говорит о наличии активной инфекции у ребёнка. Из дополнительных исследований — в общем анализе крови можно обнаружить лейкоцитоз со сдвигом влево, лейкоцитоз с нейтропенией, токсическую зернистость нейтрофилов, анемию. Кроме того, детям с подозрением на ВУИ необходимо провести УЗИ брюшной полости для выявления гепатоспленомегалии, нейросонографию[10][11].
Неонатальный герпес[править | править код]
Из вирусов семейства герпеса все основные типы могут вызывать герпетическую инфекцию у новорождённого: вирус простого герпеса 1 и 2 типа, вирус простого герпеса 3 типа (varicella zoster), 4 тип — Вирус Эпштейна — Барр, волосистая лейкоплакия языка, синдром иммунной депрессии, 5-й тип — цитомегаловирусная инфекция, 6-й тип — розеола, 7-й тип — синдром хронической усталости, 8-й тип — саркома Капоши. Однако термин «неонатальный герпес» употребляется только применительно к заболеваниям, вызванным вирусом простого герпеса 1 и 2 типа. Самым опасным для ребёнка является ВПГ-2.
Вероятность инфицирования ребёнка зависит от того, насколько давно инфицирована мать. Чем «свежее» инфекция — тем больше шансов заразиться у ребёнка. Если к моменту родов у матери есть высыпания — это показание для кесаревого сечения[12].
- Клинические проявления
- 1. Локальная форма (кожно-слизистая) — поражение кожи, слизистых, реже энцефалит.
- 2. Церебральная форма — клиническая картина соответствует общим признакам ВУИ, но есть и специфические признаки: поражение глаз и слизистых; герпетический энцефалит, который носит некротический характер, в результате чего разрушение мозга может быть вплоть до полушарий; выраженная тромбоцитопения с геморраческим синдромом.
- 3. Диссеминированный неонатальный герпес
- Диагностика
В диагностике неонатального герпеса имеет значение оценка специфического анамнеза матери. При клиническом осмотре детей, родившихся от матерей с острым или рецидивирующим генитальным герпесом, осмотр кожи и слизистых необходимо производить с особой тщательностью. При возникновении у новорождённого судорог неясной этиологии показано проведение люмбальной пункции (при герпетическом энцефалите отмечается лимфоцитоз, моноцитоз и высокая концентрация белка). При возникновении у новорождённого клиники сепсиса, при котором нет эффекта от антибиотиков — необходимо обследование на герпес. Среди лабораторных методов диагностики золотым стандартом является выделение вируса из крови, ликвора, везикул культуральным методом. При кожной форме можно исследовать содержимое везикул или соскоб с кожи иммунофлуоресцентным методом с целью обнаружения антигена вируса. А при генерализованной инфекции и менингоэнцефалите исследуют кровь и ликвор методом ПЦР. Уровень антител IgG не информативен, так как это антитела матери. Уровни IgM говорят об острой инфекции у новорождённого.
- Лечение
При всех формах неонатального герпеса показана системная противовирусная терапия, так как локализованная форма может предшествовать генерализованной. При раннем назначении противовирусных препаратов исход благоприятный. Независимо от формы инфекции применяют ацикловир. Ацикловир (Зовиракс, Виролекс) в\в 2-3 недели плюс противогерпетический иммуноглобулин 2 — недели[12]. Прекращать грудное вскармливание не имеет смысла, так как проникновение ВПГ в молоко матери маловероятно, за исключением высыпаний на груди у матери. Из местных средств при офтальмогерпесе применяется видарабин, флореналь, бонафтоновая мазь.
Врождённая цитомегаловирусная инфекция[править | править код]
Частота встречаемости 0,2-2,5 %. Вирус передается всеми секретами (слюна, моча, кровь, слезы). Клинические проявления при первичном инфицировании у беременных неспецифичны, могут напоминать клинику ОРВИ. Есть ряд факторов, способствующих высокой частоте внутриутробного инфицирования вирусом цитомегалии. К ним относятся эпидемиологические особенности, такие как значительная генетическая вариабельность штаммов ЦМВ, широкое распространение ЦМВ-инфекции в человеческой популяции (в подавляющем большинстве — в виде латентно-персистирующего течения), преобладание субклинических форм, как при первичной, так и при вторичной инфекции, разнообразие механизмов и путей передачи инфекции. Следующим фактором является незрелость иммунитета плода и новорождённого. И наконец, адаптационные иммунные изменения в организме женщины во время беременности (снижение функциональной активности клеточных механизмов иммунитета), при которых возможна реактивация латентно-персистирующей ЦМВ-инфекции.
Заражение чаще всего происходит в родах, или с молоком матери. Во время беременности заражение происходит только в том случае, если мать впервые инфицируется во время беременности.
- Клинические проявления
Врождённый гепатит с выраженной желтухой, тяжёлая тромбоцитопения с геморрагическим синдромом, менингоэнцефалит. Специфические признаки — кальцификаты в субэпендимальных отделах мозга и хориоретинит. Отдаленный прогноз определяется степенью поражения головного мозга. Если рано перенесённый менингоэнцефалит — дети как правило инвалиды, если гепатит — рано развивается цирроз, если кардит — хроническая сердечная недостаточность.
- Диагностика
Обследованию на ЦМВ-инфекцию подлежат дети, имеющие симптоматику врождённой инфекции, а также без клинических проявлений TORCH-синдрома, если они рождены женщинами из группы риска. У новорождённых детей в раннем неонатальном периоде при подозрении на ЦМВ прежде всего проводят идентификацию возбудителя любым доступным способом. Чаще всего используется ПЦР или выявление антигенов вируса, реже используется вирусологический метод. Материалом для ПЦР может служить любая биологическая жидкость (моча, слюна, кровь, слезы), однако об активной ЦМВ-инфекции говорят только при обнаружении методом ПЦР генома ЦМВ в крови и ликворе. При нахождении ДНК вируса в других средах однозначную оценку периоду заболевания дать нельзя. Для уточнения остроты процесса используют серологические методы — определяют анти-цитомегаловирусные антитела классов М и G. Причём обязательно исследование «парных сывороток», то есть контроль исследования титров антител через 3-4 недели. Выявление антител класса IgM в пуповинной крови и в крови ребёнка в первые недели жизни является важным диагностическим признаком. А выявление IgG в крови ребёнка без сопоставления с материнскими титрами не является диагностически значимым, так как возможен трансплацнтарный перенос антител из организма матери.
- Лечение
Терапия врождённой ЦМВ-инфекции складывается из этиотропной и синдромальной терапии. Показанием к проведению этиотропной терапии является активный период врождённой ЦМВ-инфекции. Препаратом для выбора этиотропного лечения является цитотект. Детям вводят антицитомегаловирусный иммуноглобулин (цитотект) внутривенно 2 мл/кг 2 раза в день каждые 2 дня в течение 3 недель[13].
Если есть опасность для жизни, то добавляют ганцикловир в/в на 14-21 день, хотя виростатики (противовирусные препараты) типа ганцикловира, фоскарнета применяются крайне редко из-за их высокой токсичности.
Врождённый токсоплазмоз[править | править код]
Частота 1:1000 новорождённых Ооцисты токсоплазм обычно находятся в фекалиях кошек и коз, откуда попадают во внешнюю среду. У беременных клиника заболевания протекает по типу мононуклеоза или гриппа, с высокой температурой или очень длительным субфебрилитетом, увеличены лимфоузлы. Часто присоединяется артралгия или артрит.
Вероятность инфицирования плода: заражение обычно происходит если инфекция свежая и зависит от срока инфицирования. Если 1 триместр — вероятность 15 %, во второй 30 %, в третий — 60 %.
- Клинические проявления
У плода и новорождённого инфекция может быть в двух формах: поражение глаз и головного мозга или генерализованный токсоплазмоз. Помимо общих признаков инфекционного токсикоза присоединяется гепатит, менингоэнцефалит, поражение глаз (врождённая катаракта, может быть глаукома, атрофия зрительного нерва).
- Диагностика
Схема обследования на токсоплазмоз новорождённых детей: при наличии клинических признаков токсоплазмоза исследуют антитела. Если антитела не обнаружены — исследование повторяют через 2 недели, если при повторном исследовании антител нет — то дальнейший контроль не нужен. При обнаружении показана специфическая терапия. Если при первичном исследовании обнаружены антитела класса IgM, то сразу показана этиотропная терапия. Если обнаружены только IgG, то исследование повторяют через 4 недели. Терапия показана при нарастании титра антител. При падении титра ребёнок в лечении не нуждается, но дальнейший контроль необходим.
- Лечение
Лечение токсоплазмоза может проводиться антенатально — то есть лечение беременной женщины. Если инфицирование в 1-й половине беременности — применяют спирамицин, клафоран, ровамицин. Если во 2-ю половину беременности — хлоридин + сульфасалазин + фолиевая кислота. Лечение детей эффективно в периоды циркуляции в крови внецистных форм паразита, на цистные формы препараты не действуют. В полной санации нет необходимости, так как цистные формы (носительство) обеспечивает нормальный нестерильный иммунитет. Наиболее эффективны препараты пириметамина в комбинации с сульфаниламидами. Имеются комбинированные препараты: фансидар, метакельфин. Также применяют ко-тримоксазол в возрастной дозировке[14]. Лечение новорождённых предполагает следующую схему: хлоридин + сульфадимезин + фолиевая кислота. Курс 4-6 недель. В течение первого года 4 курса с перерывом 1,5 месяца, а в перерыве спирамицин в течение 1,5 месяцев[12][15][16].
Хламидиоз[править | править код]
Данные ВОЗ свидетельствуют о том, что у 35-50 % новорождённых, матери которых инфицированы C. trachomatis, развивается хламидийная офтальмия (в 5 раз чаще гонококковой), у 11-20 % — пневмония[17]. Инфицирование как правило происходит в родах, вероятность передачи 40-70 %. Заболевание проявляется не сразу, а спустя 7-14 суток.
- Клинические проявления
Существуют три формы инфекции у новорождённых:
- персистирующая
- латентная
- острая (генерализованная инфекция — менингоэнцефалит, внутриутробная пневмония, гастроэнтерит)[17][18].
Основными проявлениями заболевания у новорождённого являются:
- Лечение
Необходимо кроме ребёнка лечить и папу и маму. Новорождённому ребёнку назначают эритромицин в свечах на 24 дня или эригран внутрь. Также можно использовать Азитромицин[12][19].
Микоплазмоз[править | править код]
Инфицирование микоплазмой как правило происходит в родах. Частота выявления возбудителя у беременных — 20—50 %, риск инфицирования плода не известен. Проводят терапию беременных с серопозитивным микоплазмозом после 16-й недели беременности, что снижает частоту заболеваемости новорождённых.
- Клинические проявления
У новорождённых проявляется в виде пневмонии, которая начинается незаметно с токсикоза, появляется бледность, нарастает одышка, а только потом появляются физикальные данные. На рентгенограмме специфичным признаком является «симптом снежной бури» — двухсторонняя мелкоочаговая, местами сливная пневмония. Летальность составляет 15 %.
- Лечение
Новорождённым назначают эритромицин или азитромицин, а при тяжёлых формах левомицетин[20][12].
Синдром врождённой краснухи[править | править код]
Если мать инфицируется в первые 12 недель, то беременность лучше прервать. До беременности необходимо обследоваться, и если мать серонегаттивна — то вакцинироваться[12]. Если мать заражается краснухой в 1 триместре — вероятность у ребёнка 25 %, после 5-го месяца — 1-2 %.
- Клинические проявления
Характерным клиническим проявлением является триада Грега:
У 2\3 детей врождённая краснуха проявляется по окончании перинатального периода.
- Лечение
Специфической терапии не существует, лечение симптоматическое.
Кандидоз новорождённых[править | править код]
Частота кандидоза в структуре инфекционно-воспалительных болезней новорождённых около 15—30 % случаев, причём в половине из них он остаётся нераспознанным или поздно диагностируемым[21]. Кандидоз может быть вызван любым из видов, но чаще всего Candida albicans. К факторам риска развития кандидоза у новорождённых относятся: недоношенность, сахарный диабет у матери во время беременности, урогенитальный кандидоз матери во время беременности, повторные курсы антибиотиков, особенно в сочетании с иммуносупрессивной терапией, нарушения иммунитета, особенно нейтропения, наличие в раннем неонатальном периоде ИВЛ, реанимационных мероприятий, полостных операций.
- Клинические проявления
По времени инфицирования выделяют врождённый кандидоз, который развился при антенатальном или интранатальном инфицировании и постнатальный кандидоз. В зависимости от локализации процесса кандидоз делят на:
- кандидоз кожи — поражение кожи и её придатков. Может быть локализованное или распространённое поражение.
- кандидоз слизистых оболочек полости рта, конъюнктивы, наружных половых органов
- генерализованный кандидоз — поражение внутренних органов, не сообщающихся с внешней средой с присоединением кандидемии.
- висцеральный кандидоз — поражение внутренних органов и других систем, не сообщающихся с внешней средой, например кардит, гепатит, нефрит.
- системный кандидоз — поражаются один или несколько органов, сообщающихся с внешней средой — например, кандидоз желудочно-кишечного тракта.
- кандидозоносительство — присутствие Candida в естественных местах обитания в большей, чем предусмотрено концентрации.
Также кандидоз классифицируют по тяжести процесса на лёгкую и тяжёлую формы в зависимости от локализации и объёма поражения, наличия инфекционного токсикоза. А кроме этого выделяют острое (7—14 дней) и затяжное (более 6 недель) течение заболевания.
- Диагностика
Диагностика неонатального кандидоза базируется на клинической картине. При кожной и кожно-слизистой форме необходимости в лабораторном подтверждении нет. Лабораторная диагностика приобретает решающее значение при генерализованном, висцеральном и системном кандидозе. Лабораторными критериями могут считаться выявление грибов в активном состоянии при микроскопии субстрата, выделение антигенов и ДНК в стерильных субстратах, выделение в количествах больше допустимых при посеве субстратов, являющихся местом сапротифирования грибов.
- Лечение
При локализованном кандидозе кожи применяется местная терапия противогрибковыми мазями (клотримазол, изоконазол, кетоконазол, натамицин). При затяжном течении назначают системные антимикотики — флуконазол внутрь. Суточная доза 5-8 мг\кг один раз в сутки. При кандидозе слизистых пораженные участки обрабатывают 2 % раствором соды или 0,1 % раствором гексорала. При рецидивировании применяют флуконазол. При системных кандидозах для лечения ЖКТ, дыхательной, мочеполовой системы, а также при висцеральном и генерализованном кандидозе лечение начинают с назначения флуконазола, а при неэффективности в течение 5—7 дней назначают амфотерицин В или амбизом в/в капельно[22].
Ранний врождённый сифилис[править | править код]
На фоне эпидемического роста заболеваемости сифилисом в России в 90-х годах резко выросла заболеваемость врождённым сифилисом: в 1997 г. общая заболеваемость сифилисом превысила уровень 1990 г. в 51 раз, врождённым сифилисом — в 47 раз. Динамика роста заболеваемости врождённым сифилисом аналогична динамике удельного веса беременных среди больных сифилисом женщин. По данным Л. И. Тихоновой (1999 г.), в 1995-97 гг. в России этот показатель постоянно рос: 4,9 %, 5,5 %, 6,5 %[23].
Врождённый сифилис можно предупредить путём выявления и лечения зараженных матерей во время беременности. Поэтому беременных трёхкратно обследуют серологически, в том числе непосредственно перед родами.
Ранний врождённый сифилис — это ВУИ, проявляющаяся у ребёнка в возрасте до 2-х лет (согласно МКБ-10). Ранний врождённый сифилис может быть манифестный (с клиническими проявлениями) и скрытый.
- Клинические проявления
У новорождённых детей с ранним врождённым сифилисом наблюдаются следующие симптомы: сифилитический ринит, диффузная инфильтрация Хохзингера, хориоретинит, гепатоспленомегалия, сифилитическая пузырчатка, розеолезная и пустулезная сыпь, остеохондрит, периоститы, остеопороз.
- Диагностика
У новорождённых от матерей больных сифилисом при рождении берут на анализ пуповинную кровь для проведения комплекса серологических реакций. Кроме того проводят взвешивание и патоморфологическое исследование плаценты. При сифилисе плацента увеличена по массе, имеются признаки воспаления. Обязательно делают спинномозговую пункцию. В анализе ликвора присутствуют специфические изменения: лимфоцитарный цитоз выше 20 клеток в 1 мл, белок выше 1,5-1,7 г\л, положительные результаты РИФ и комплекса серологических реакций. На 7-8 сутки жизни ребёнка повторяют серологические исследования крови — реакцию микропреципитации, реакцию иммунофлуоресценции, реакцию иммобилизации бледных трепонем, иммуноферментный анализ для выявления IgM.
- Лечение
Лечение проводится одним из препаратов пенициллина в течение 2-3 недель. Выбор препарата зависит от анализа ликвора. После окончания лечения ребёнка выписывают под наблюдение дерматовенеролога, а в районную поликлинику диагноз сообщается только с согласия матери. В КВД 1 раз в 3 месяца до достижения ребёнком возраста 3-х лет проводится клинико-серологический контроль[24].
Примечания[править | править код]
- ↑ 1 2 В. В. Власюк Морфологическая диагностика внутриутробных инфекций. Учебное пособие. СПб, 2010 — 47 с. ISBN — 5-00-001976-8/
- ↑ Охотникова И. М., Агейкин В. А., Лозовская Л. С. Значение внутриутробной вирусной инфекции в органной патологии детей грудного возраста // Мед. научный и учебно-методич. журнал. — 2001. — № 5. — С. 81-87.
- ↑ Врождённые пороки развития. Пренатальная диагностика и тактика / Под ред. Б. М. Петриковского, М. В. Медведева, Е. В. Юдиной. — М.: РАВУЗДПГ: Реальное время, 1999. — 325 с.
- ↑ http://spravka.komarovskiy.net/vnutriutrobnye-infekcii.html Комаровский. Внутриутробные инфекции
- ↑ http://www.ic.omskreg.ru/~medstat/BIBLIO/opport/index.htm Долгих Т. И., Носкова Ф. В. Оппортунистические инфекции у детей (вопросы диагностики, клиники и лечения). Омск: Изд-во ОГМА, 1999. — 99 с.
- ↑ 1 2 А. Л. Заплатников, Н. А. Коровина, М. Ю. Корнева, А. В. Чебуркин А. Л. Заплатников, Н. А. Коровина, М. Ю. Корнева, А. В. Чебуркин Лечащий врач 08-2005 http://www.lvrach.ru/doctore/2005/08/4532901/
- ↑ А. Я. Сенчук, З. М. Дубоссарская. Перинатальные инфекции: практич. пособие. — М.: МИА, 2004. — 448 с с.
- ↑ Диагностика внутриутробных инфекций у новорождённых детей методом полимеразной цепной реакции
- ↑ Внутриутробные инфекции. Симптомы. Диагностика. Профилактика. | EUROLAB | Педиатрия
- ↑ Володина Н. Н., Дегтярева Д. Н. Диагностика и лечение внутриутробных инфекций. — М.: Метод. рек. для врачей неонатологов, 1999.
- ↑ http://www.rae.ru/ru/publishing/mono07_811.html СОВРЕМЕННЫЕ ПРИНЦИПЫ ДИАГНОСТИКИ ВНУТРИУТРОБНОЙ ИНФЕКЦИИ ПЛОДА
- ↑ 1 2 3 4 5 6 Перинатальные инфекции (вопросы патогенеза, морфологической диагностики и клинико-морфологических сопоставлений) Цинзерлинг В. А., Мельникова В. Ф.
- ↑ Клинико-лабораторная характеристика, патоморфологические особенности, диагностика и лечение цитомегаловирусной пневмонии «Инфекционные болезни», 2004. — Т. 2, № 1. — С. 73-80. В. И. Шахгильдян, О. А. Тишкевич, О. Ю. Шипулина. http://www.hivrussia.ru/pub/2006/16.shtml
- ↑ Чебуркин А. В. Клиника и дифференциальная диагностика врождённого токсоплазмоза «Медицинская паразитология и паразитарные болезни» № 5, 1984, с. 53-57.
- ↑ О выявлении и профилактике токсоплазмоза в Москве. Методические рекомендации (№ 25). М., 2007
- ↑ Клиника, диагностика и лечение токсоплазмоза Г. Ю. Никитина, Ф. К. Дзуцева, Ю. В. Борисенко, Л. П. Иванова Лечащий врач 10-2008 http://www.lvrach.ru/doctore/2008/10/5828652/
- ↑ 1 2 Урогенитальный хламидиоз Chlamydial Genitourinary Infections http://www.venuro.info/venera/chlamidioz.php
- ↑ Хламидиоз Усков Александр Николаевич http://queerlvov.narod.ru/hlamidioz.html
- ↑ http://www.hlamidioz.info/6.html Хламидиоз у детей
- ↑ Перинатальные инфекции: практич. пособие / под ред. А. Я. Сенчука, З. М. Дубоссарской. М.: МИА, 2005. 318 с
- ↑ Протоколы диагностики, лечения и профилактики внутриутробных инфекций у новорождённых детей, Москва, ГОУ ВУНМЦ МЗ РФ, 2001 год стр. 53
- ↑ Протоколы диагностики, лечения и профилактики внутриутробных инфекций у новорождённых детей, Москва, ГОУ ВУНМЦ МЗ РФ, 2001 год стр. 55-57
- ↑ http://www.ill.ru/news.art.shtml?c_article=142 Сифилис и беременность
- ↑ Протоколы диагностики, лечения и профилактики внутриутробных инфекций у новорождённых детей, Москва, ГОУ ВУНМЦ МЗ РФ, 2001 год стр. 59-64
- Дегтярев Д. Н., Дегтярева М. В., Ковтун И. Ю., Шаламова Л. В. Принципы диагностики внутриутробных инфекций у новорождённых и тактика ведения детей группы риска. — М.: Перинатология сегодня, 1997. — Т. 3. — С. 18—24.
- Володина Н. Н., Дегтярева Д. Н. Диагностика и лечение внутриутробных инфекций. — М.: Метод. рек. для врачей неонатологов, 1999.
- Чебуркин А. В., Чебуркин А. А. Перинатальная инфекция. — М., 1999.
- Н. Н. Володин. Актуальные проблемы неонатологии. — М.: ГЭОТАР-МЕД, 2004. — 448 с с.
- А. Я. Сенчук, З. М. Дубоссарская. Перинатальные инфекции: практич. пособие. — М.: МИА, 2004. — 448 с с.
Внутрибольничная пневмония — причины, симптомы, диагностика и лечение
Внутрибольничная пневмония – это легочная инфекция, развившаяся спустя двое и более суток после поступления больного в стационар, при отсутствии признаков заболевания на момент госпитализации. Проявления внутрибольничной пневмонии аналогичны таковым при других формах воспаления легких: лихорадка, кашель с мокротой, тахипноэ, лейкоцитоз, инфильтративные изменения в легких и т. п., однако могут быть слабо выраженными, стертыми. Диагноз основывается на клинических, физикальных, рентгенологических и лабораторных критериях. Лечение внутрибольничной пневмонии включает адекватную антибиотикотерапию, санацию дыхательных путей (лаваж, ингаляции, физиометоды), инфузионную терапию.
Общие сведения
Внутрибольничная (нозокомиальная, госпитальная) пневмония – приобретенная в стационаре инфекция нижних дыхательных путей, признаки которой развиваются не ранее 48 часов после поступления больного в лечебное учреждение. Нозокомиальная пневмония входит в тройку самых распространенных внутрибольничных инфекций, уступая по распространенности лишь раневым инфекциям и инфекциям мочевыводящих путей. Внутрибольничная пневмония развивается у 0,5-1% больных, проходящих лечение в стационарах, а у пациентов отделений реанимации и интенсивной терапии встречается в 5-10 раз чаще. Летальность при внутрибольничной пневмонии чрезвычайно высока – от 10-20% до 70-80% (в зависимости от вида возбудителя и тяжести фонового состояния пациента).
Внутрибольничная пневмония
Причины
Основная роль в этиологии внутрибольничной бактериальной пневмонии принадлежит грамотрицательной флоре (синегнойной палочке, клебсиелле, кишечной палочке, протею, серрациям и др.) – эти бактерии обнаруживаются в секрете дыхательных путей в 50-70% случаев. У 15-30% пациентов ведущим возбудителем выступает метициллинрезистентный золотистый стафилококк. За счет различных приспособительных механизмов названные бактерии вырабатывают устойчивость к большинству известных антибактериальных средств. Анаэробы (бактериоды, фузобактерии и др.) являются этиологическими агентами 10-30% внутрибольничных пневмоний. Примерно у 4% пациентов развивается легионеллезная пневмония – как правило, она протекает по типу массовых вспышек в стационарах, причиной которых служит контаминация легионеллами систем кондиционирования и водоснабжения.
Значительно реже, чем бактериальные пневмонии, диагностируются нозокомиальные инфекции нижних дыхательных путей, вызванные вирусами. Среди возбудителей внутрибольничных вирусных пневмоний ведущая роль принадлежит вирусам гриппа А и В, РС-вирусу, у больных с ослабленным иммунитетом – цитомегаловирусу.
Общими факторами риска инфекционных осложнений со стороны дыхательных путей служат длительная госпитализация, гипокинезия, бесконтрольная антибиотикотерапия, пожилой и старческий возраст. Существенное значение имеет тяжесть состояния больного, обусловленная сопутствующими ХНЗЛ, послеоперационным периодом, травмами, кровопотерей, шоком, иммуносупрессией, комой и пр. Способствовать колонизации нижних дыхательных путей микробной флорой могут медицинские манипуляции: эндотрахеальная интубация и реинтубация, трахеостомия, бронхоскопия, бронхография и пр. Основными путями попадания патогенной микрофлоры в дыхательные пути служат аспирация секрета ротоносоглотки или содержимого желудка, гематогенное распространение инфекции из отдаленных очагов.
Вентилятор-ассоциированная пневмония возникает у больных, находящихся на ИВЛ; при этом каждый день, проведенный на аппаратном дыхании, увеличивает риск развития внутрибольничной пневмонии на 1%. Послеоперационная, или застойная пневмония, развивается у обездвиженных больных, перенесших тяжелые оперативные вмешательства, главным образом, на грудной и брюшной полости. В этом случае фоном для развития легочной инфекции служит нарушение дренажной функции бронхов и гиповентиляция. Аспирационный механизм возникновения внутрибольничной пневмонии характерен для больных с цереброваскулярными расстройствами, у которых отмечаются нарушения кашлевого и глотательного рефлексов; в этом случае патогенное действие оказывают не только инфекционные агенты, но и агрессивный характер желудочного аспирата.
Классификация
По срокам возникновения госпитальная инфекция подразделяется на раннюю и позднюю. Ранней считается внутрибольничная пневмония, возникшая в первые 5 суток после поступления в стационар. Как правило, она вызывается возбудителями, присутствовавшими в организме пациента еще до госпитализации (St. аureus, St. pneumoniae, H. influenzae и др. представителями микрофлоры верхних дыхательных путей). Обычно эти возбудители проявляют чувствительность к традиционным антибиотикам, а сама пневмония протекает более благоприятно.
Поздняя внутрибольничная пневмония манифестирует через 5 и более дней стационарного лечения. Ее развитие обусловлено собственно госпитальными штаммами (метициллинрезистентным St. аureus, Acinetobacter spp., P. аeruginosa, Enterobacteriaceae и др.), проявляющими высоковирулентные свойства и полирезистентность к противомикробным препаратам. Течение и прогноз поздней внутрибольничной пневмонии весьма серьезны.
С учетом причинных факторов выделяют 3 формы нозокомиальной инфекции дыхательных путей:
При этом довольно часто различные формы наслаиваются друг на друга, еще в большей степени утяжеляя течение внутрибольничной пневмонии и увеличивая риск летального исхода.
Симптомы внутрибольничной пневмонии
Особенностью течения внутрибольничной пневмонии является стертость симптомов, из-за чего распознавание легочной инфекции бывает затруднительным. В первую очередь, это объясняется общей тяжестью состояния больных, связанной с основным заболеванием, хирургическим вмешательством, пожилым возрастом, коматозным состоянием и т. п.
Тем не менее, в ряде случаев заподозрить внутрибольничную пневмонию можно на основании клинических данных: нового эпизода лихорадки, увеличения количества мокроты/трахеального аспирата или изменение их характера (вязкости, цвета, запаха и пр.). Больные могут предъявлять жалобы на появление или усиление кашля, одышки, болей в грудной клетке. У пациентов, находящихся в тяжелом или бессознательном состоянии следует обратить внимание на гипертермию, увеличение ЧСС, тахикардию, признаки гипоксемии. Критериями тяжелого инфекционного процесса в легких служат признаки выраженной дыхательной (ЧД > 30/мин.) и сердечно-сосудистой недостаточности (ЧСС > 125/мин., АД
Диагностика
Полное диагностическое обследование при подозрении на внутрибольничную пневмонию строится на сочетании клинических, физикальных, инструментальных (рентгенография легких, КТ грудной клетки), лабораторных методов (ОАК, биохимический и газовый состав крови, бакпосев мокроты).
Для выставления соответствующего диагноза пульмонологи руководствуются рекомендуемыми критериями, включающими в себя: лихорадку выше 38,3°С, усиление бронхиальной секреции, гнойный характер мокроты или бронхиального секрета, кашель, тахипноэ, бронхиальное дыхание, влажные хрипы, инспираторную крепитацию. Факт внутрибольничной пневмонии подтверждается рентгенологическими признаками (появлением свежих инфильтратов в легочной ткани) и лабораторными данными (лейкоцитозом >12,0х109/л, палочкоядерным сдвигом >10%, артериальной гипоксемией Ра02
С целью верификации вероятных возбудителей внутрибольничной пневмонии и определения антибиотикочувствительности производится микробиологическое исследование секрета трахеобронхиального дерева. Для этого используются не только образцы свободно откашливаемой мокроты, но и трахеальный аспират, промывные воды бронхов. Наряду с культуральным выделение возбудителя, широко применяется ПЦР-исследование.
Лечение внутрибольничной пневмонии
Сложность лечения внутрибольничной пневмонии заключается в полирезистентности возбудителей к противомикробным препаратам и тяжести общего состояния больных. Практически во всех случаях первоначальная антибиотикотерапия является эмпирической, т. е. начинается еще до микробиологической идентификации возбудителя. После установления этиологии внутрибольничной пневмонии может быть произведена замена препарата на более действенный в отношении выявленного микроорганизма.
Препаратами выбора при внутрибольничной пневмонии, вызванной E.Coli и K. pneumoniae, служат цефалоспорины III-IV поколения, ингибиторзащищенные пенициллины, фторхинолоны. Синегнойная палочка чувствительна к сочетанию цефалоспоринов III-IV поколения (или карбапенемов) с аминогликозидами. Если госпитальные штаммы представлены St. аureus, требуется назначение цефазолина, оксациллина, амоксициллина с клавулановой кислотой и т. д. Для терапии аспергиллеза легких используется вориконазол или каспофунгин.
В начальном периоде предпочтителен внутривенный путь введения препарата, в дальнейшем при положительной динамике возможен переход на внутримышечные инъекции либо пероральный прием. Продолжительность курса антибиотикотерапии у пациентов с нозокомиальной пневмонией составляет 14-21 день. Оценка эффективности этиотропной терапии проводится по динамике клинических, лабораторных и рентгенологических показателей.
Кроме системной антибиотикотерапии, при внутрибольничной пневмонии важное внимание уделяется санации дыхательных путей: проведению бронхоальвеолярного лаважа, ингаляционной терапии, трахеальной аспирации. Больным показан активный двигательный режим: частая смена положения и присаживание в постели, ЛФК, дыхательные упражнения и т. п. Дополнительно проводится дезинтоксикационная и симптоматическая терапия (инфузии растворов, введение и прием бронхолитиков, муколитиков, жаропонижающих препаратов). Для профилактики тромбозов глубоких вен назначается гепарин или ношение компрессионного трикотажа; с целью предупреждения стрессовых язв желудка используются Н2-блокаторы, ингибиторы протонной помпы. Пациентам с тяжелыми септическими проявлениями может быть показано введение внутривенных иммуноглобулинов.
Прогноз и профилактика
Клиническими исходами внутрибольничной пневмонии могут быть разрешение, улучшение, неэффективность терапии, рецидив и летальный исход. Внутрибольничная пневмония является главной причиной смертности в структуре внутрибольничных инфекций. Это объясняется сложностью ее своевременной диагностики, особенно у пожилых, ослабленных больных, пациентов, пребывающих в коматозном состоянии.
Профилактика внутрибольничной пневмонии базируется на комплексе медицинских и эпидемиологических мероприятий: лечении сопутствующих очагов инфекции, соблюдении санитарно-гигиенического режима и инфекционного контроля в ЛПУ, предупреждении переноса возбудителей медперсоналом при проведении эндоскопических манипуляций. Чрезвычайно важна ранняя послеоперационная активизация пациентов, стимуляция откашливания мокроты; тяжелые больные нуждаются в адекватном туалете ротоглотки, постоянной аспирации трахеального секрета.
|
Решающие симптомы представляют собой наиболее характерный для конкретной болезни признак (патогномоничный). Например, пятна Вельского — Филатова — Коплика при кори; тризм жевательных мышц при столбняке; карбункул на коже с безболезненным струпом, окруженный венчиком дочерних элементов, при сибирской язве. Опорные симптомы (факультативные) также типичны для данного заболевания, однако могут быть и при некоторых других болезнях. Например, стул со слизью и прожилками крови при шигеллезе может быть и при сальмонеллезе; симптомы Кернига и Брудзинского свойственны менингококковому менингиту, но могут быть и при субарахноидальном кровоизлиянии. Наводящие симптомы часто встречаются при подозреваемой болезни, но могут быть и при ряде других заболеваний (головная боль, гепатомегалия, ангина). Правильная оценка клинических синдромов важна не только для постановки диагноза, но и для определения степени тяжести заболевания, прогноза течения, исходов, развития неотложных состояний (С. Н. Соринсон, 1990). Характеристика ведущих синдромов при инфекционных болезнях.Синдром лихорадки. Наиболее часто в поликлинических условиях врачу терапевтического профиля приходится встречаться с заболеваниями, сопровождающимися синдромом лихорадки. Лихорадка — характерное проявление многих инфекционных болезней (тифо-паратифозные заболевания сыпной тиф и болезнь Брилла, сепсис, грипп и ОРВИ, менингококковая инфекция инфекционный мононуклеоз, малярия, токсоплазмоз, бруцеллез, лептоспироз трихинеллез, орнитоз и др.). Однако лихорадочный синдром может встречаться при соматических заболеваниях (злокачественные новообразования, коллагенозы гипертиреоз, диэнцефальнай синдром и др.). При оценке лихорадочного синдрома необходимо учитывать его выраженность, продолжительность и тип температурной кривой. Так, субфебрильная температура (37-38°С) встречается при бруцеллезе, токсоплазмозе, туберкулезе; умеренно высокая или фебрильная (38—39°С) при тифо-паратифозных заболеваниях, инфекционном мононуклеозе, аденовирусной инфекции, орнитозе; высокая, или пиритическая (39-41°С) — при генерализованных формах менингококковой инфекции, лептоспирозе, трихинеллезе; сверхвысокая, или гиперпиритическая (выше 41°С) — при гриппе, сыпном тифе, малярии, сепсисе. Острая лихорадка (до 2 недель) характерна для гриппа и ОРВИ, сыпного тифа, менингококковой инфекции, лептоспироза, орнитоза; подострая (до 6 недель) — для тифо-паратифозных заболеваний, инфекционного мононуклеоза, трихинеллеза, малярии; хроническая (более 6 недель) — для бруцеллеза, токсоплазмоза, хронического сепсиса, туберкулеза. Постоянный тип температурной кривой (суточные колебания не превышают 1 °С) проявляется в разгаре брюшного и сыпного тифа, чумы, генерализованных форм менингококковой инфекции. Ремиттирующая лихорадка (суточные колебания превышают 1°С, нередко достигая 2—2,5°С) встречается при гнойных заболеваниях, паратифе А, Ку-лихорадке, клещевом боррелиозе (болезнь Лайма). Гектическая температурная кривая (суточные колебания 3-5°С) характерна для сепсиса, тяжелых форм лептоспироза и туберкулеза. Интермиттирующая лихорадка (правильное чередование приступов высокой лихорадки с периодом апирексии) типична для трех- и четырехдневной малярии. Другие типы температурных кривых встречаются редко: волнообразная —при бруцеллезе, возвратная — при возвратном тифе, неправильного типа — при менингите, гриппе, сибирской язве; извращенная лихорадка — при туберкулезе, сепсисе и других заболеваниях. Важным дифференциально-диагностическим критерием лихорадки является быстрый ее подъем (грипп, сыпной тиф, малярия) или постепенный в течение нескольких дней (брюшной тиф, инфекционный мононуклеоз, бруцеллез), Как правило, в диагностике инфекционных заболеваний синдром лихорадки оценивается в совокупности с объективными и лабораторными данными у конкретного больного. Синдром экзантем. Поражение кожи (экзантема) и слизистых оболочек (энантема) отмечается при многих инфекционных заболеваниях и имеет большое значение в постановке диагноза. Однако экзантема может появляться и при соматических заболеваниях — аллергические сыпи лекарственного и пищевого генеза, болезнь Верльгофа, Шенлейна—Геноха. Наибольшее раннее диагностическое значение имеют первичные экзантемы (розеола, пятно, эритем^ геморрагия, папула, бугорок, узелок, пузырь, везикула, пустула, волдырь) 11 меньшее (позднее) — вторичные эритемы (чешуйка, корочка, пигментация, язва, рубец). При обследовании больных с экзантемами следует обращать внимание на характер элементов, их количество, преимущественную локализацию, порядок высыпания и исчезновения сыпи. В процессе постановки диагноза в первую очередь следует решить вопрос к какой группе экзантем (точечные, розеолезные, пятнистые, везикулезные, смешанные) отнести выявленную у конкретного больного сыпь, а также очертить круг заболеваний с подобной сыпью. Так, точечная экзантема характерна для скарлатины, псевдотуберкулеза, стафилококковой инфекции, потницы. Пятнистая сыпь выявляется при кори, краснухе, энтеровирусной инфекции, инфекционной эритеме Розенберга и Тшамера. Везикулезно-пустулезная сыпь определяется при ветряной оспе, оспе обезьян, герпетической инфекции, стрептодермии. Смешанные экзантемы выявляются при тифо- паратифозных заболеваниях, сыпном тифе, токсикодермиях. При постановке диагноза следует учитывать, что инфекционные экзантемы сопровождаются лихорадкой и интоксикацией. Необходимо выяснить наличие контактов с инфекционными больными с подобными клиническими проявлениями. Следует учитывать длительность инкубационного периода, острое или постепенное начало заболевания с наличием продромальных явлений (соответственно скарлатина и корь), одномоментное или поэтапное высыпание (краснуха и корь). Важное диагностическое значение при инфекционных экзантемах имеет порядок исчезновения сыпи, наличие последующего шелушения (чешуйчатого при кори и пластинчатого при скарлатине) и пигментации кожи на месте исчезнувшего элемента (сыпной тиф). Следует обращать внимание на наличие одновременно с экзантемой соответствующего типа энантемы (сыпной тиф, корь, ветряная оспа), а при некоторых заболеваниях еще в продромальном периоде — на патогномоничный синдром для данного заболевания (пятна Филатова—Коплика при кори). При постановке диагноза ’’неинфекционных экзантем» следует учитывать связь появления сыпи с приемом лекарственных средств, пищевых продуктов, порядок высыпания, характер элементов, отсутствие лихорадки и симптомов интоксикации. Менингеальный синдром. На догоспитальном этапе при наличии у больного менингеального синдрома важно определить, имеется ли у больного менингит или какое-либо заболевание симулирует его. Так, возникновение одновременно лихорадки и менингеального симптомокомплекса свидетельствует об инфекционном происхождении заболевания, чаще всего менингококкового менингита. В то же время, позднее присоединение гипертермии характерно для менингеального синдрома другого генеза (опухоль головного мозга, субарахноидальное кровоизлияние и т.д.). Больные с менингеальным синдромом подлежат обязательной госпитализации. Грубой врачебной ошибкой является тактика, когда больные, преимущественно дети, в силу особенностей проявления и течения менингеального симптомокомплекса продолжают наблюдаться на дому, несмотря на возникшее у врача подозрение на менингит. Быстротечность болезни, как это наблюдается при молниеносном менингококковом сепсисе, приводит в считанные часы к осложнениям, экстренная терапия которых в большинстве случаев не дает эффекта. Особенности эпидемиологической ситуации, преморбидного состояния в комплексе с объективными данными требуют от врача при выявлении менингеального синдрома срочной эвакуации больного (в горизонтальном положении) чаще всего в инфекционный стационар Отсутствие интоксикации субфебрильная температура, постепенное начало болезни, нарастание проявлений менингеального синдрома в течение нескольких суток, полное отсутствие одного из симптомов характерной триады для менингитов (лихорадка, головная боль, рвота), особенно гипертермии, даже при положительных менингеальных симптомах нетипичны для первичных менингитов. Следует также помнить о специфике начальных проявлений менингитов в раннем детском возрасте, когда анатомо-физиологические особенности ребенка накладывают отпечаток на клинические признаки менингитов. Так, у грудных детей симптом Кернига и ригидность мышц затылка могут быть не выражены, о наличии головной боли можно судить по беспокойству, плачу, крику, в тяжелых случаях стону ребенка. Выпячивание родничка, ослабление его пульсации иж ее отсутствие, «арбузный» звук при поколачивании по черепу свидетельствуют о повышенном внутричерепном давлении. Нередко начальными признаками менингеального симптома комплекса у детей могут быть жидкий стул и судорожный синдром. Установить окончательную причину менингеального синдрома (менингизм, характер менингита и его генез, субарахноидальное кровоизлияние, опухоль головного мозга и т.д.) возможно только в условиях стационара с учетом клинических, ликворологических данных и других параклинических методов исследования. Синдром ангины. До настоящего времени с термином «ангина» связывают многие патологические состояния в области ротоглотки, которые имеют общие симптомы, но часто совершенно различны по существу. Исходя из этого, ангины подразделяют на три категории: первичные, специфические и вторичные. Под первичной ангиной, как самостоятельной нозологической формой понимают острое общее инфекционное заболевание, вызываемое чаще всего бета- гемолитическим стрептококком группы А, характеризующееся лихорадкой, интоксикацией, воспалительными явлениями лимфоидного кольца глотки, чаше всего небных миндалин, с реактивными изменениями лимфатических узлов шеи. Специфические ангины вызываются внедрением в лимфоидные образования глотки какой-нибудь специфической инфекции — дифтеритическои, фузоспирилезной, грибковой и др. Вторичные, то есть симптоматические, ангины возникают как симптом общих заболеваний, при которых наблюдаются ангинозные изменения в области ротоглотки как при острых заболеваниях — скарлатина, корь, туляремия, листериоз, так и при хронических — вторичных туберкулезном и сифилитическом поражении глотки, заболеваниях кроветворных органов (лейкоз, агранулоцитоз, авитаминозы). В условиях поликлиники врачу чаще всего приходится встречаться с первичными ангинами, которые подразделяются на катаральные, фолликулярные и лакунарные, а также с обострением хронического тонзиллита. Осложнением ангины или хронического тонзиллита является перитонзиллит, а в фазе нагноения — пери- или паратонзиллярный абсцесс (флегмонозная ангина). Наибольшие дифференциально-диагностические трудности для врачей поликлинической сети представляют лакунарная ангина и дифтерия зева. Тем более, что в настоящее время плановая активная профилактика детей против дифтерии привела к тому, что дифтерия чаще всего наблюдается у подростков и взрослых. В отличие от лакунарной ангины, при локализованной форме дифтерии ротоглотки симптомы интоксикации и лихорадка выражены умеренно, менее выражен болевой синдром, на фоне застойной гиперемии на миндалинах появляются фибринозные налеты, которые выступают над уровнем миндалин и не снимаются шпателем. При малейшем подозрении на дифтерию ротоглотки больной направляется в инфекционный стационар. Особенно сложно проводить дифференциальную диагностику между паратонзиллярным абсцессом и токсической дифтерией ротоглотки, где нужны неотложные лечебные мероприятия в условиях стационара: в первом случае — вскрытие абсцесса, а во втором — срочное введение противодифтерийной сыворотки в достаточной дозе. В отличие от флегмонозной ангины, при токсической дифтерии ротоглотки отсутствует тризм жевательных мышц и больной в состоянии открыть рот, что позволяет врачу провести осмотр ротовой части глотки, но это не удается при паратонзиллярном абсцессе. Кроме того, при флегмонозной ангине в противоположность токсическому отеку при дифтерии резко выражена воспалительная реакция, значительно увеличены и болезненны регионарные лимфатические узлы, температура тела резко повышена, процесс чаще всего односторонний и сопровождаемся сильной болезненностью при глотании и гиперсаливацией. Помимо дифтеритической ангины, другие специфические ангины имеют свои клинические особенности. Так, при ангине Венсана на фоне слабо выраженной интоксикации и лихорадки, при отсутствии болевого синдрома на миндалине развивается односторонний язвенно-некротический процесс. Грибковая ангина чаще всего возникает у детей раннего возраста после продолжительного лечения антибиотиками и химиопрепаратами и характеризуется наличием на миндалинах рыхлых («творожистых») островчатых налетов на фоне слабо выраженной интоксикации и субфебрильной температуры. В диагностике вторичных ангин (скарлатина, инфекционный мононуклеоз, аденовирусная инфекция, туляремия, сифилис и др.) важное значение имеют клинические проявления конкретного заболевания, а имеющаяся ангина расценивается как синдром основного заболевания. Синдром желтухи. Приходится констатировать, что в настоящее время на догоспитальном этапе дифференциальной диагностике синдрома желтухи участковые врачи уделяют недостаточно внимания, а имеющийся клинический симптомокомплекс, эпидемиологические и анамнестические данные в большинстве случаев анализируются поверхностно. Следствием этого является гипердиагностика вирусных гепатитов и практически все больные с синдромом желтухи направляются в инфекционный стационар. Одна из причин этого несовершенство сложившейся системы поликлинического приема, отсутствие достаточного времени для анализа клинических особенностей заболевания и возможности быстро получить результаты необходимых лабораторных исследований. С другой стороны, многолетний опыт работы позволяет нам высказать мнение о том, что первичная госпитализация всех больных с синдромом желтухи в гепатологическое отделение инфекционной больницы более оправдана, чем в другие стационары соматического профиля. Прежде всего это связано с преобладанием среди данной категории больных инфекционной природы желтушного синдрома, и такой подход предупреждает дополнительное инфицирование в случае госпитализации в другие стационары. Кроме того, даже при исключении вирусного гепатита в инфекционном стационаре удается провести нетравматичные, чаще всего функциональные, биохимические, иммунологические исследования, результаты которых необходимы в дальнейшем. Первичная же госпитализация больных в хирургические и онкологические отделения зачастую приводит к гипердиагностике механической желтухи. Вследствие этого часть больных необоснованно подвергается микро- и макрохирургическим вмешательствам, что в последующем отягощает течение болезни и её исход. Дифференциальная диагностика желтух требует от врача знания возможных причин ее развития. Согласно классификации А.Ф.Блюгера (1968), выделяют желтухи надпеченочные, связанные с повышенным распадом эритроцитов; печеночные, обусловленные поражением гепатоцитов и подпеченочные, вызванные нарушением проходимости желчевыводящих протоков. При диагностике вирусных гепатитов А, В, С, D, Е необходимо учитывать эпидемиологический анамнез (наличие контакта с желтушными больными, гемотрансфузий, манипуляций, сопровождающихся повреждением целостности кожи и слизистых), длительность инкубационного периода, динамику заболевания, клинические данные, результаты биохимических и иммунологических лабораторных показателей. Наиболее часто поликлиническому врачу приходится встречаться с печеночными (паренхиматозными) желтухами, которые могут быть как самостоятельным заболеванием (вирусные гепатиты), так и синдромом определенной нозологической формы (лептоспироз, инфекционный мононуклеоз, иерсиниоз). Желтушный синдром при этой патологии диагностируется с учетом клинических проявлений основного заболевания и проведения специальных лабораторных исследований.. При подозрении на надпеченочную (гемолитическую) и подпеченочную (механическую) желтухи окончательная диагностика их может быть осуществлена в условиях стационара с учетом анамнестических, клинических и параклинических методов исследования в динамике заболевания. Синдром диареи. На раннем этапе амбулаторной диагностики острых кишечных инфекций необходимо разграничение синдрома диареи инфекционного и неинфекционного происхождения. В разграничении инфекционной и неинфекционной диареи большая роль отводится эпидемиологическому анамнезу: прием недоброкачественней пищи, употребление сырой воды из подозрительных источников, несоблюдение правил личной гигиены, наличие больных кишечными инфекциями в семье, на работе. В дифференциальной диагностике синдрома диареи важны сведения о перенесенных в прошлом кишечных инфекциях и преморбидном фоне больного, особенно со стороны системы пищеварения. Известно, что лица страдающие хроническим гастритом, главным образом с пониженной секреторной функцией, гастро-дуоденитом, гепатохолециститом, хроническим панкреатитом, а также имеющие глистные и протозойные инвазии, более подвержены заболеванию острыми кишечными инфекциями. На догоспитальном этапе и даже в приемном покое больницы установить этиологический диагноз возникшего спорадического случая диарейного заболевания трудно. В этой ситуации наиболее оправдана постановка синдромального диагноза, отражающего преимущественное поражение того или иного отдела желудочно-кишечного тракта. В связи с этим наиболее часто употребляются такие формулировки, как гастрит, энтерит, энтероколит, колит и гастроэнтероколит. У детей до года при наличии признаков инфекционной диареи правомочен диагноз «острая кишечная инфекция». Так, синдром гастрита и гастроэнтерита характерен для сальмонеллеза и пищевых токсикоинфекций, синдром энтерита — для холеры, эшерихиоза, вызванного ЭПКП, иерсиниоза, кампилобактериоза, ротавирусной и энтеровирусной инфекций; синдром колита развивается при шигеллёзе, кишечном амебиазе, балантидиазе, лямблиозе, неспецифическом язвенном колите. Этиологический диагноз инфекционной диареи при легких формах заболевания, где госпитализация бальных необязательна, может быть поставлен в условиях поликлиники после бактериологического и серологического обследования больного. При госпитализации больных со среднетяжелыми и тяжелыми формами кишечных инфекций окончательный диагноз устанавливается в стационаре с учетом эпидемиологических, клинических и параклинических данных. Диарея неинфекционного происхождения наиболее часто встречается при отравлении ядовитыми грибами, солями тяжелых металлов, а также при хирургической патологии (острый аппендицит,панкреатит, тромбоз мезентериальных сосудов, острая инвагинация кишечника, дивертикул кишечника, опухоли кишечника). В этих случаях необходимо в первую очередь оценить тяжесть состояния больного и до постановки окончательного диагноза осуществить комплекс неотложных лечебных мероприятий по удалению яда из организма и его нейтрализации в связи с высокой скоростью всасывания боль¬шинства токсических веществ и избирательным их действием на важные центры жизнедеятельности. Срочная медицинская помощь должна быть оказана также больному с подозрением на острую хирургическую патологию с привлечением специалистов соответствующего профиля. В заключение следует отметить, что принцип синдромальной диагностики на догоспитальном этапе является наиболее рациональным в ранней диагностике инфекционной патологии. Структура ответа. Для правильной оценки клинических симптомов и постановки диагноза существенное значение приобретает выделение решающих, опорных и наводящих симптомов. |
Инфекция — Википедия
Инфе́кция (от лат. inficio, infeci, infectum «заражать») — заражение живых организмов микроорганизмами (бактериями, грибами, простейшими). В категорию «инфекция» могут также включаться заражения вирусами, прионами, риккетсиями, микоплазмами, протеями, вибрионами, паразитами, насекомыми и членистоногими (очень редко). Термин означает различные виды взаимодействия чужеродных микроорганизмов с организмом человека (в медицине), животных (в зоотехнике, ветеринарии), растений (в агрономии).
Термин ввёл в медицину Джиро́ламо Фракасто́ро В 1546 году.[1]
Наука об инфекции называется инфектология и изучает инфекционный процесс, инфекционную болезнь, инфекционную патологию, возникающую в результате конкурентного взаимодействия организма с патогенными или условно-патогенными возбудителями (инфектогенами), и, разрабатывает методы диагностики, лечения и профилактики инфекционных болезней. Инфектология как системная медицинская наука связана или затрагивает так или иначе все остальные отрасли медицины.
Поражения органов и систем (инфекционно-воспалительными процессы: -иты), обусловленные инфектологией — часто следует дифференцировать с другими дисциплинами — системными. по мере своей прогрессии — с токсикологией, онкологией, гематологией (вторичные иммунодефициты при лучевой болезни, лейкозе, при поражении тимуса, селезёнки и костного мозга, при витаминной недостаточности: бери-бери, пеллагра, куриная слепота) и эндокринологией (вторичные инфекционные осложнения при сахарном диабете, гипотиреозе), метаболическими синдромами — такими как уремия, печеночная недостаточность, цирроз печени, полиорганная недостаточность.
Общую инфектологию часто дифференцируют с общими заболеваниями и локальными воспалительными процессами (ангина, отит, синусит) из гнойно-септическая хирургии (флегмона, эмпиема, абцессы) и гангреозно-некротическая хирургии (гангрена легких/пневмония, декурабельная язва) которые они дают.
Состояния, патологии и заболевания, инфекционно-воспалительные процессы часто дифференцируют с токсическими процессами, патологиями и состояниями (методы детоксикации и дезинтоксикации организма часто пересекаются), с гематологическими (гематогенные иммунодефициты, апластические анемии, инфекционные осложнения при гемабластозах), с заболеваниями, обусловленными нарушениями обмена, с эндокринными (метаболические диареи при панкреотогенных ферментопатиях, уремический энтерит, вторичные метаболические иммунодефициты на фоне почечной, печенной недостаточности, на фоне сахарного диабета и его инфекционных осложнений, витаминная недостаточность: цинга) и онкологией (последний вариант дифференциальной диагностики представляет наиболее часто тяжело осуществимую задачу в современной медицине, однако эти ошибки могут стоить жизни пациенту).
Чаще всего желудочно-кишечные формы острых инфекций следует дифференцировать с абдоминальной или колопрокторектальной в виде острых отравлений. Интоксикации инфекционного генеза следует дифференцировать с интоксикациями неинфекционного генеза — токсического (при пищевых токсикоинфекциях, ботулизме, инфекционно-токсическом шоке), онкологического (ввиду схожести в склонности к метастазированию некоторых инфекционных патогенов и их способностей давать опухолеподобную симптоматику), а в некоторых случаях запускать паранеопластический, канцерогенный процессы, и различные метаболические синдромы.
Хирургические осложнения обычно являются продолжением неблагоприятного течения острого или хронического инфекционного процесса, его генерализации, как при сепсисе, столбняке и септицемии, бактеримии, септипкокемии или если у возбудителя есть, например, склонность к абсцедированию (в частности, амебиазный абсцесс печени, эхинококковая киста, абсцедирующие осложнения кори, паротита, стрептококковых и стафилококковых инфекций, рожи). Инфектология находится в наиболее тесном взаимодействии с аллергологией (помогающая в диагностике инфекций с помощью кожных проб), иммунологией (помогающая в диагностике с помощью ИФА, РСК), токсикологией, пульмонологией, гастроентерологией, неврологей и отоларингологией, а также челюстно-лицевой хирургией (в общей инфекционной практике — чаще всего поражаются системы из этих областей медицины). Инфектология имеет несколько подотраслей, занимающихся соответствующими инфекциями: трансмиссионными и антропозоонозными: паразитология — микология, протозойлогия, протистология, гельминтология, рабиология; вирусными — вирусология, бактериальными — бактериология, специфичными: фтизиатрия и венерология. Эпидемиология была одним направлений инфектологии и в классической форме была с ней связана, занимаясь вопросами ареала эпидемического процесса — вопросами распространения инфекционных патогенов. Микробиология занимается изучением патогенных свойств живых организмов. Гигиена, антисептика, асептика и вакцинация занимаются вопросами о мерах профилактики и сдерживания распространения инфекционных заболеваний и образования пандемий в эндемичных, а чаще, в эпоху глобализации, климатических коллапсов и глобального потепления — в неэндемичных регионах.
Инфекция может развиваться в разных направлениях и принимать различные формы. Форма развития инфекции зависит от соотношения патогенности микроорганизма, факторов защиты макроорганизма от инфекции и факторов окружающей среды.
Генерализованная инфекция — инфекция, при которой возбудители распространились преимущественно лимфо-гематогенным путём по всему макроорганизму.
Локальная инфекция — местное повреждение тканей организма под действием патогенных факторов инфекто-гена Локальный процесс, как правило, возникает на месте проникновения микроба в ткани и обычно характеризуется развитием местной воспалительной реакции. Локальные инфекции представлены ангинами, фурункулами, дифтерией, рожей и пр. В некоторых случаях локальная инфекция может перейти в общую. В некоторых случаях локальная инфекция, от инфекциониста может перейти в хирургическую практику или в удел специалистов, в зависимости от поражённых органов, и от степени хроники процесса (отоларинголог — ангина, уролог — простатит, остеомиелит, пародонтит — челюстно-лицевой хирург, абсцесс лёгкого, гангрена легкого — торакальный хирург, ревматоидный артрит — ревматолог, менингоэнцефалит, ганглиит, арахноидит — невролог, васкулит — сосудистый хирург; нефрит, цистит, пиелонефрит — нефролог, пневмония, бронхит, плеврит — пульмонолог, гастроэнтерит, гепатит — гастроэнтеролог, перитонит — абдоминальный хирург, аппендицит, колит — колопроректальный хирург)
Общая инфекция — проникновение микроорганизмов в кровь и распространение их по всему организму. Проникнув в ткани организма, микроб размножается на месте проникновения, а затем проникает в кровь. Такой механизм развития характерен для гриппа, сальмонеллёза, сыпного тифа, сифилиса, некоторых форм туберкулёза, вирусных гепатитов и пр.
Латентная инфекция — состояние, при котором микроорганизм, живущий и размножающийся в тканях организма, не вызывает никаких симптомов (хроническая форма гонореи, хронический сальмонеллёз и др.).
Интеркуррентная инфекция — инфекция, возникающая вторично к уже существующей, или же к существующему заболеванию, например при сахарном диабете, или c почечно-печеночной недостаточностью. Является одной разновидностью иммунодефицитов.
Манифестная инфекция — инфекция с явными специфическими клиническими признаками и проявлениями .[править | править код]
Очаговая инфекция[править | править код]
Инфекция возникающая как результат воспаления какого-либо органа, сопровождающаяся деструкцией тканей.
Инкубационный период — [от лат. incubatio «высиживание птенцов»]. Обычно между проникновением инфекционного агента в организм и проявлением клинических признаков существует определённый для каждой болезни промежуток времени — инкубационный период, характерный только для экзогенных инфекций. В этот период возбудитель размножается, происходит накопление как возбудителя, так и выделяемых им токсинов до определённой пороговой величины, за которой организм начинает отвечать клинически выраженными реакциями. Продолжительность инкубационного периода может варьироваться от нескольких часов и суток до нескольких лет.
Продромальный период — [от др.-греч. πρόδρομος «бегущий впереди, предшествующий»]. Как правило, первоначальные клинические проявления не несут каких-либо патогномоничных [от др.-греч. πάθος «болезнь» + γνώμων «истолкователь, смотритель, норма, правило»] для конкретной инфекции признаков. Обычны слабость, головная боль, чувство разбитости. Этот этап инфекционной болезни называется продромальным периодом, или «стадией предвестников». Его продолжительность не превышает 24-48 ч.
Период развития болезни — в течение этой фазы проявляются черты индивидуальности болезни либо общие для многих инфекционных процессов признаки (лихорадка, воспалительные изменения и др.). В клинически выраженной фазе можно выделить стадии нарастания симптомов (stadium incrementum), расцвета болезни (stadium acme) и угасания проявлений (stadium decrementum).
Реконвалесценция — [от лат. re-, повторность действия, + convalescentia, выздоровление]. Период выздоровления, или реконвалесценции, как конечный период инфекционной болезни может быть быстрым (кризис) или медленным (лизис), а также характеризоваться переходом в хроническое состояние. В благоприятных случаях клинические проявления обычно исчезают быстрее, чем наступает нормализация морфологических нарушений органов и тканей и полное удаление возбудителя из организма. Выздоровление может быть полным либо сопровождаться развитием осложнений (например, со стороны ЦНС, костно-мышечного аппарата или сердечно-сосудистой системы). Период окончательного удаления инфекционного агента может затягиваться и для некоторых инфекций (например, сыпного тифа) может исчисляться десятилетиями.
- ↑ Поздеев Оскар Кимович. Глава 1. Ренессанс // Медицинская микробиология / под редакцией В.И. Покровского. — 1 -ое изд. — М.: ГЭОТАР-МЕД, 2004. — С. 10. — 768 с. — («XXI век»). — 1500 экз. — ISBN 5-9231-0429-6.
