ХГЧ при замершей беременности на ранних сроках
Содержание:
- Рост уровня гормона
- Как изменяется уровень гормона при замершей беременности
Рост уровня гормона
Через несколько дней после оплодотворения яйцеклетка прикрепляется к стенке матки. Так начинается беременность. Прикрепившийся зародыш начинает выделять особый гормон – хорионический гонадотропин человека, ХГЧ. Количество гормона быстро увеличивается во много раз. Это служит признаком нормальной беременности.
ХГЧ при замершей беременности перестает расти
Постановка на учет у гинеколога происходит на сроке 7–8 недель, когда снижается риск неразвивающейся беременности. С каждой неделей показатель хорионического гонадотропина растет. Концентрация по неделям составляет:
- 1–2 недели – 25–300 мМе/мл;
- 21 день – 1500–5000;
- 3–4 недели 10000–30000;
- 5 недель – 20000–100000;
- 6–8 недель 50000–200000;
- 9 недель – 20000–100000;
- 10 недель – до 95000;
- 12 недель – 90000.
Как видно из списка, динамика геометрического роста наблюдается до 6 недель беременности. Затем ХГЧ может достигать максимального значения 200000 мМе/мл и оставаться таким до 2 месяцев срока. Затем показатель гонадотропина постепенно снижается и приходит к концу беременности к значению 10000–60000 мМе/мл.
Как изменяется уровень гормона при замершей беременности
Как правило, природа заботится о том, чтобы организм избавился от нежизнеспособного образования. При остановке роста плода часто случается выкидыш. Если этого не происходит, говорят о неразвивающейся или замершей беременности.
Поэтому очень важно в первые недели следить, растет ли ХГЧ в крови. Обычные тесты на беременность реагируют на ХГЧ в моче. Но для точного знания необходимо делать анализ крови.
Если ХГЧ повышается, это может быть не только беременность. Возможны также прогрессирование гормонозависимой опухоли, нарушение работы почек, сахарный диабет или следствие приема гормональных препаратов.
Если снижаются показатели ХГЧ, это не всегда признак замирания развития плода. Это может быть признаком нарушения маточно-плацентарного кровообращения, угрозы прерывания или внематочного прикрепления зародыша.
Если беременность подтверждена, но результаты повторного анализа показывают значение гормона на 40–45% меньше положенного, доктор начинает подозревать замершую беременность. В таком случае назначаются дополнительные обследования. Критериями, говорящими в пользу замершей беременности, будут несоответствие размеров матки предполагаемому акушерскому сроку развития плода, отсутствие сердцебиения плода на сроке 5–6 недель, появление признаков разложения плода.
В любом случае при подозрении на замершую беременность следует обратиться к врачу!
Читайте также: понижены лимфоциты при беременности
ХГЧ при замершей беременности |
ХГЧ-гормон, который выделяется оболочками плодного яйца –хорионом. Он же является на ранних сроках диагностическим признаком беременности. Исследование проводится не раньше второго дня от зачатия.
Значения ХГЧ при беременности, нормаПри развивающейся беременности количество гормона ежедневно увеличивается вдвое. Это гормон отвечает за заложение иммунитета будущего ребенка. Его рост продолжается до конца первого триместра. Врачи следят за этим показателем при плановом обследовании женщин.
Ниже в таблице приводятся референсные значения гормона при разных сроках беременности:
Срок беременности, нед.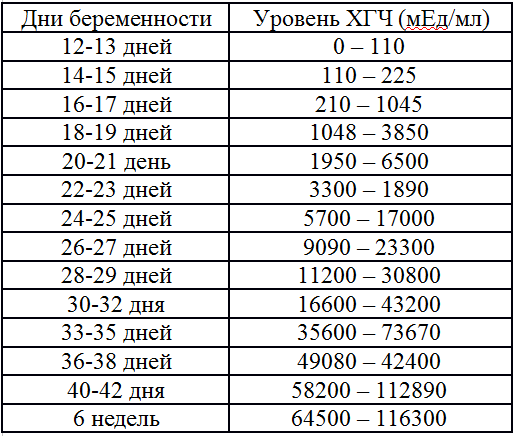 |
Показатель ХГЧ, мМе-/мл |
|---|---|
| 1-2 | 16-156 |
| 2-3 | 101-4870 |
| 3-4 | 1110-31500 |
| 4-5 | 2560-82300 |
| 5-6 | 23100-151000 |
| 6-7 | 27300-233000 |
| 20900-291000 | |
| 11-16 | 5130-103000 |
Показатели ХГЧ при замершей беременности
Значение ХГЧ, меньшее, чем должно быть при реальном сроке может быть свидетельством гибели плода. Разовое значение этого показателя малоинформативно. ХГЧ исследуется в динамике. И именно в динамике он должен снижаться по сравнению с предыдущим значением.
Если врач определил несоответствие, он попросит женщину пересдать анализ через 2 дня. Если показатель ХГЧ еще снизится, врач предполагает гибель эмбриона, и отправляет пациентку на УЗИ для подтверждения диагноза.
Если замершая беременность подтверждается, что делать?
Единственный выход – операционное удаление замершей беременности. Экстренность ситуации определяет оперативность принятия решения с целью исключения возможных осложнений в организме женщины, вызванного внутриутробным разложением плода. Эта процедура делается в стационарных условиях под внутривенным наркозом в клиниках, имеющих лицензию на операционную деятельность.
Лечение замершей беременности в клинике Медсервис
хгч при замершей беременности — 25 рекомендаций на Babyblog.ru
Девочки, подскажите, может было у кого так … и как справиться (((
Полгода назад была ЗБ. Пытались забеременеть около года. С самого начала плохо рос хгч: 424 — 523 — 1300 — 1969 — 2999 — 4 424 (анализы с интервалом два, максимум три дня). ПЯ не видели, потом увидели, но маленькое, росло плохо, потом как-то обнаружили сердцебиение.
Через полгода новая Б. Получилось в первом же цикле, как только перестали с мужем предохраняться. Рост ХГЧ : 10 — 55 — 495 — 3 675 (интервал два — три дня). Далее: через четыре дня и результат 8 670 (45 дц). Через пять дней результат 15 190.
Перед 45 дц начало мазать, кремовые выделения. Пошла к врачу, и на 46 дц сделали УЗИ. Результаты: срок беременности по дате п.м.- 6 нед, 2 дня. Матка 65 * 51 * 65. Гипертонус миометрия — умеренный, локальный, по передней стенке. Эндометрий — до 18-19 мм.
ПЯ несколько деформированное гипертонусом, СВД = 8,5 мм, желточный мешок = 2,1 мм. эмбрион не визуализируется. Хорион кольцевидный, участков отслойки не выявлено.
По данным УЗИ — маточная беременность 5,5 недель акушерского срока (6,2 недели с даты п.м.). По зачатию — 3,5 недели. Косвенные признаки недостаточности желтого тела, локального гипертонуса миометрия (умеренного). Кистозное тело справа.
Назначения врача: дюфастон 3 р/д, Магне B6 Форте — 1 т 2 р/д, фолиевую к-ту 1 р/д (я пью фолацин), утрожестан 200 мг вагинально на ночь, свечи с папаверином — утром и вечером.
У меня еще овуляция бывает не в середине цикла, а позже. После ЗБ я её отслеживать бросила, а тогда «ловила» на 16, 18 и даже 21 дц при цикле в 28 — 30 дней.
Через три дня после УЗИ начало мазать коричневым. Полдня. Потом всё чисто на протяжении двух дней.
Сегодня сдала ХГЧ — 15 190. Днем опять мазануло коричневым. Потом нормально.
К врачу и на УЗИ — в пятницу (т.е. через четыре дня).
Я вся извелась. То успокоюсь, то опять в слезы.
Новости от 17/06.
Сегодня была на УЗИ. Спасибо доктору из поликлиники по ДМС, что отправила меня к этому дядечке. Поставили акушерский срок — 6 нед 4 дня. ЧСС — 110 уд/мин, сердцебиение отчетливое, ритмичное. Врач включил звук, чтобы послушать, а я сначала не поняла )) Спрашиваю, эмбрион видно? Он улыбнулся в ответ и спрашивает — «а вы думаете, чье сердце вы сейчас слышали? до вашего я не достану.
Дяденька сказал поддерживать Б медикаментозно (гормонально) и успокоиться. Отслеживать Б не по последним месячным, а по развитию по УЗИ.
Общий результат: все нормально, кроме недостаточности ЖТ ((( Врач по ДМС сказала продолжать пить дюфастон и Магне B6, фолиевую, ставить утрожестан (я сама его себе увеличила до 400 — по 1 свече утром и вечером). Свечи с папаверином уже не надо, т.к. нет болей.
Во вторник иду к платному врачу в Сеченовку, у которой планирую вести беременность. Она меня помнит про предыдущей ЗБ, в этот раз уже поздравила по телефону ))))
Спасибо большое всем за поддержку!! Очень приятно отписываться хорошими новостями!!
Симптомы многоплодной беременности на ранних сроках
Здравствуйте, уважаемые подписчики! Некоторые мамы точно знают, что беременны двумя и более младенцами с самого начала. Возможно, они имеют сильную интуицию, либо, вероятнее всего, находятся под наблюдением репродуктивного специалиста. В сегодняшней статье я перечислю основные симптомы многоплодной беременности на ранних сроках.
Оглядываясь назад, многие из симптомов для меня очевидны – жуткий токсикоз, крайняя усталость (все, что я хотела – это валяться на диване). После новости о том, что у нас будут близнецы, мы с мужем испытали бурю эмоций: от ужаса до счастья. А ведь вероятность многоплодной беременности так невелика (1 случай из 80).
Подозрительные симптомы
У большинства женщин обнаруживают многоплодную беременность только после УЗИ. Тем не менее, существует ли способ, позволяющий узнать, что вы вынашиваете больше, чем одного ребенка? Да, вы можете это понять до визита к врачу. К ранним признакам многоплодной беременности относятся:
Сильный токсикоз
Непереносимость некоторых пищевых продуктов и запахов сопровождает многих женщин в начале пути. Но многоплодие усиливает симптомы недомогания, такие как тошнота и рвота, которые могут возникать в течение всего дня.
Но многоплодие усиливает симптомы недомогания, такие как тошнота и рвота, которые могут возникать в течение всего дня.
Утомляемость
Чрезмерная усталость является распространенной жалобой женщин, вынашивающих близнецов, как на ранних сроках, так и на всем протяжении беременности. В их организме происходит мощная гормональная перестройка, поэтому для выполнения повседневных дел остается так мало энергии.
Постоянный голод
Растет малыш – это тяжелая работа для организма, особенно, если их два. Вы питаетесь уже не за двоих, а за троих. Мамы часто не знают о двойне на ранних сроках. Они кушают недостаточно и ощущают беспрестанное чувство голода.
Не подходит прежняя одежда
Прибавка в весе может варьироваться в зависимости от роста женщины, ее телосложения, сколько она весила до этого. При одноплодной беременности мама набирает в среднем 1-2 кг. Если больше, то это говорит о многоплодии или о чрезмерном потреблении нездоровой пищи. Если у вас есть явно большой живот в 8-10 недель, то это свидетельствует о наличии нескольких малышей.
Гормоны выходят из-под контроля
Так как организм вырабатывает гормоны в повышенном количестве, перепады настроения во время двойной беременности могут быть хуже, чем при ПМС. Поэтому перейти от слез к радости, от меланхолии к активным действиям и обратно за пять минут – это не редкость.
Повышенный уровень хорионического гонадотропина человека
Данный гормон растет быстрыми темпами, достигая максимума около 10 недель. Из-за того, что уровень ХГЧ выше при многоплодной беременности, то и положительный тест появляется раньше, чем обычно, и выглядеть он будет в виде двух жирных полосок.
Экстремальная изжога и гиперактивный мочевой пузырь
Данные симптомы более выражены потому, что два ребенка занимают больше места, чем один. Кроме того, дети растут быстрее, матка при многоплодной беременности оказывает еще большее давление на желудок и мочевой пузырь.
Несколько тактов сердцебиения
Услышать стук сердца вашего ребенка в первый раз – одно из самых запоминающихся событий. Используя звуковые волны, допплеровский детектор усиливает сердечные тоны плода. К сожалению, это не самый эффективный способ на ранних сроках. Отчетливо стук сердца обычно регистрируют к концу первого триместра. И даже то, что покажется сердцебиением второго малыша, может быть обычным эхом стука материнского сердца. Либо малыши могут располагаться в матке так близко друг другу, особенно однояйцевые, что их ритмы не различаются и сливаются в один звук.
Высокие результаты теста на альфа-фетопротеин
Анализ на АФП, также известный как «тройной скрининг», обычно проводится во втором триместре. Он исключает риски врожденных дефектов плода. С двойней титры данного маркера имеют повышенный уровень.
Интуиция
В дополнение к физическим симптомам многие мамы говорят о необъяснимом предчувствии или смутном подозрении. Зачастую происходят необычные случаи. Одна будущая мать близнецов обнаружила, что все яйца, которые она купила для праздничной выпечки, содержат двойные желтки. Через пару дней УЗИ показало, что она ждет двойню!
Самый верный способ диагностики двойни
Считается, что точно увидеть несколько эмбрионов, можно только при помощи УЗИ. На каком сроке определяют многоплодную беременность? Специалист может увидеть данный факт в 5-6 недель. Но, как правило, ее диагностируют во время первого скрининга в 12 недель.
Хотя бывают случаи, когда УЗИ не обнаруживало двойню (там просто слишком много носов, чтобы точно определить, кто есть кто). Иногда когда двойня выявляется очень рано (до 10 недель) позже находят только одного ребенка. Так называется синдром «исчезающего близнеца».
Кстати, самая большая многоплодная беременность в современном мире случилась у 33-летней Нади Сулиман в 2009 году. Она забеременела с помощью ЭКО и родила восьмерых здоровеньких детишек. Интересно, что шесть малышей у нее уже было. Книгой рекордов зафиксированы и десять одновременно рожденных детей, но ни один из них не выжил.
Книгой рекордов зафиксированы и десять одновременно рожденных детей, но ни один из них не выжил.
Теперь вы знаете, как определить многоплодную беременность, и эта новость не застанет вас врасплох, как меня.
Адресуйте статью своим друзьям в социальных сетях и не забудьте оформить подписку на рассылку. Дальше будет еще интереснее!
Источник:
http://gemelos-feliz.ru/vse-dlya-mami/beremennost/simptomy-mnogoplodnoy-beremennosti/
Ранние признаки многоплодной беременности
Многоплодная беременность – достаточно частое явление сегодняшнего дня. Многие женщины уже на первом УЗИ узнают о том, что вынашивают двойню. Каким образом можно предугадать или даже запланировать столь долгожданное зачатие, по каким признакам его определить подробно рассказано в статье.
Особенности многоплодной беременности
Под многоплодной беременностью понимают зачатие одной женской клетки, если речь идет о рождении близняшек, или двух яйцеклеток, если речь идет о двойняшках. И в том и в другом случае в процессе оплодотворения участвуют две мужские клетки. Только близняшки очень сильно друг на друга похожи, как две капли воды, что объясняется развитием и усиленным делением одной женской клетки, у малышей оказывается одинаковый набор хромосом. А двойняшки могут быть не походи друг на друга и иметь разный пол, так как женские клетки у них различны.
Врачи в ходе обследования многодетной беременности могут вынести женщине следующий диагноз:
- Полизиготное многоплодие. При оплодотворении нескольких яйцеклеток наследуется половина общих генетических черт, но хромосомный набор сильно при этом отличается. Детки развиваются каждый в собственной плаценте со своим водным пространством. Полизиготное многоплодие может развиваться путем одномоментного оплодотворения (оплодотворение яйцеклетки из разных яичников), путем единовременного оплодотворения (из одного яичника) и оплодотворение нескольких яйцеклеток разными мужчинами.
- Монозиготное многоплодие.
 После оплодотворения яйцеклетка расщепляется и образуется два или более однополых, однояйцевых, генетически идентичных плода. Детки внешне очень схожи, да и заболевают, как правило, одновременно. Монозиготное многоплодие может происходить следующими способами: делением яйцеклетки на две в течение 3 дней после зачатия и унаследование каждым своей отдельной плаценты с амниотической жидкостью, расщеплением эмбриона на 4 – 8 день после зачатия и унаследованием общей оболочки с разными амриотическими полостями и деление эмбриона на 9 – 12 день после олодотворения (у каждого зародыша образуется своя плацента и амниотическая, хорионическая полости).
После оплодотворения яйцеклетка расщепляется и образуется два или более однополых, однояйцевых, генетически идентичных плода. Детки внешне очень схожи, да и заболевают, как правило, одновременно. Монозиготное многоплодие может происходить следующими способами: делением яйцеклетки на две в течение 3 дней после зачатия и унаследование каждым своей отдельной плаценты с амниотической жидкостью, расщеплением эмбриона на 4 – 8 день после зачатия и унаследованием общей оболочки с разными амриотическими полостями и деление эмбриона на 9 – 12 день после олодотворения (у каждого зародыша образуется своя плацента и амниотическая, хорионическая полости).
Можно ли предугадать или запланировать зачатие двойни?
Гормональный фон женщины в современном мире не стабилен, поэтому вероятность зачатия у нее двойни достаточно велик.
Справка! Врачами отмечается определенная закономерность между начличием у женщины детей и двойным оплодотворением. Чем больше в анамнеза беременностей, тем выше шанс многоплодной беременности в дальнейшем.
При этом на двойную беременность могут оказывать существенное влияние следующие факторы:
- Возраст. С каждым годом у женщины повышается гормональный фон и гонадотропин, который отвечает за созревание сразу нескольких яйцеклеток. Именно поэтому после 35 лет вероятность зачатия сразу двоих деток значительно возрастает.
- Генетика. Если по родовой линии супружеской пары были случаи рождения двойняшек (особенно по линии родных бабушек дедушек), то шансы на активацию нужных генов возрастают.
- Нарушение работы яичников. Если при овуляции образуется не одна, а две яйцеклетки, то при зачатии получается двойня. Хотя нормой является образование всего лишь одной яйцеклетки.
- ЭКО. При экстракорпоральном оплодотворении проводится подсадка сразу двух яйцеклеток, что повышает вероятность осуществления зачатия. Если они приживаются, то рождатся двойня.

- Искусственная стимуляция. Женщина пропивает усиливающие работу яичников препараты. В результате этого могут образовываться 2 яйцеклетки, что и приводит к двойному оплодотворению.
- Прекращение приема комбинированных оральных контрацептивов. При длительном их приеме яичники находились в полнейшем покое. Как только воздействие на организм из вне прекращается, то яичники акитивизируются с удвоенной силой. Именно поэтому вероятность многоплодной беременности при зачатии возрастает.
- Патологии развития матки. Строение этого органа может стать причиной оплодотворения сразу двух яйцеклеток, например, при двурогой матке.
Признаки многоплодной беременности:
– сомнительные
Предположительные признаки многоплодной беременности схожи по своим проявлениям с одноплодной беременностью, только симптомы выражены, как правило, еще ярче и нтенсивнее:
- Тошнота. Особенно сильно тошнота проявляется по утрам. К данному признаку может присоединиться еше и рвота. Особенно сильно тошнит будущих мамочек после приема утренней еды.
- Желудочно-кишечные расстройства. На 4- 6 неделе беременности вплоть до 8 – 12 недели мамочка испытывет дискомфорт с пищеварением и нерегулярность со стулом.
Источник:
http://beremennost.net/priznaki-mnogoplodnoi-beremennosti
Все о многоплодной беременности
- Причины
- Признаки и симптомы
- Как определить
- Ведение беременности
- Осложнения
- Прогноз
Распространенность многоплодных беременностей варьируется в зависимости от региона и составляет около 1.5%. При этом отмечается стойкая тенденция в сторону увеличения числа двуяйцевых или дизиготных, двоен, что является прямым следствием использования новых репродуктивных технологий – стимуляции овуляции и зачатия, ЭКО.
Причины
Два и более плода начинают развиваться после оплодотворения нескольких яйцеклеток и при делении зародыша на стадии зиготы, зародышевого пузыря или морулы.
Существует несколько факторов, способствующих многоплодной беременности:
- Генетика. Если мама, бабушка, сестра рожали двойню или близнецов, шансы многоплодия повышаются многократно. Однако замечено, что чаще всего многоплодная беременность наблюдается не в каждом поколении. К примеру, если бабушка родила двойняшек, то подобное повторится, скорее всего, не у дочери, а у внучки, которая тоже родит близнецов.
- Повторные роды и возраст. За несколько лет до начала перименопаузального периода у женщины могут созревать сразу несколько яйцеклеток за один цикл, что связано с гормональной перестройкой. В группу «повышенного риска» многоплодия входят уже рожавшие женщины.
- Стероидные лекарства. Прием любых гормонов, включая контрацептивы, нередко приводит к созреванию нескольких яйцеклеток и может быть одним из факторов, приводящих к многоплодной беременности.
- ЭКО. В основе данного метода лежит идея суперовуляции с последующим оплодотворением яйцеклеток вне тела матери и подсадкой в матку от 2 до 6 эмбрионов. Однако нередки случаи успешного приживания (имплантации) не одного, а двух или трех плодных яиц. Результатом такого процесса будет многоплодие.
Признаки и симптомы
В первом триместре гестации никаких особых симптомов, указывающих на наличие нескольких плодов, не возникает. Однако, начиная с середины второго триместра возможно появление следующих признаков:
- увеличение массы тела, не соответствующее общепринятым нормам;
- сильная утомляемость;
- ранний и выраженный токсикоз, гестоз;
- очень быстрый, скачкообразный рост живота;
- регулярные задержки стула;
- отечность нижних конечностей;
- повышенное артериальное давление.
Перечисленные симптомы может легко заметить сама женщина. Врач во время осмотра увидит слишком объемный живот при сравнительно небольшом размере головки плода, расположенной очень низко, и высокое стояние маточного дна.
Если диагностировано тазовое предлежание плода, то его таз также будет находиться слишком низко, непосредственно над входом в таз матери. В анализах крови уровень ХГЧ и лактогена превысит норму вдвое.
В анализах крови уровень ХГЧ и лактогена превысит норму вдвое.
При обнаружении нескольких вышеозначенных особенностей акушер-гинеколог может предположить многоплодие. Чтобы подтвердить его, необходимо провести УЗИ.
Как определить
Наиболее информативным и достоверным диагностическим методом, позволяющим выявить наличие нескольких плодов, является УЗИ. С помощью эхографического обследования можно со стопроцентной точностью установить многоплодие даже на ранних сроках, до полутора месяцев, благодаря чему женщина может узнать свой диагноз практически сразу.
УЗИ-диагностика необходима также для определения тактики ведения беременности и предупреждения возможных осложнений. Поэтому в ходе процедуры врач оценивает хориальность и амниотичность плодов по количеству плацент и плодных пузырей. Беременность протекает наиболее спокойно, когда у каждого малыша есть своя плацента и плодное яйцо. Если же два плода делят одну плаценту в одном плодном пузыре, вероятность осложнений максимальна.
Иногда необходима дополнительная диагностика, в ходе которой исключается миома матки, гидрамнион, пузырный занос.
Кроме того, метод УЗИ позволяет выявить пороки развития уже на начальных сроках. Это единственный способ исключить задержку или дефект развития, поскольку другие тесты в данном случае неинформативны.
Важными диагностическими критериями являются анализы на хорионический гонадотропин (ХГ) и альфа-фетопротеин (АПФ). ХГ синтезируется в оболочке плода, а АПФ вырабатывает его пищеварительный тракт. При множественной беременности эти показатели увеличены как минимум в четыре раза. Данный тест является достаточно информативным, но не совсем точным. С его помощью можно установить, что плод не один, но невозможно определить, сколько их всего.
Дополнительно могут назначаться и другие методы обследования:
- лабораторные анализы крови и мочи;
- фетометрия – измерение основных частей тела плода посредством ультразвука.
 Может выполняться отдельно или в ходе планового УЗИ;
Может выполняться отдельно или в ходе планового УЗИ; - цервикометрия – трансвагинальное УЗИ для исключения риска самопроизвольного прерывания беременности или преждевременных родов;
- фонокардиография – оценка работы сердца ребенка, помогающая выявить пороки миокарда, гипоксию, обвитие пуповиной и пр.
Ведение беременности
Вынашивание нескольких плодов создает колоссальную нагрузку на женский организм, который работает в усиленном режиме и требует обязательной коррекции питания и образа жизни. Будущей матери рекомендуется больше отдыхать и меньше напрягаться физически и психически, хорошо и разнообразно питаться.
Необходимо употреблять достаточное количество белков, углеводов, растительных и животных жиров, витаминов и минералов.
Суточная калорийность должна составлять не меньше 3500 ккал, если ребенка – 2, и не меньше 4500 ккал. Воду можно пить без ограничений, если нет особых противопоказаний, желательно добавлять в нее лимон или клюкву. Такое питье укрепляет иммунитет и нервную систему, обогащает организм витаминами. Важно знать, что при несбалансированном рационе или дефиците пищи возникает истощение, весьма опасное для здоровья и матери, и малышей.
При нормальном протекании беременности женщина направляется в роддом за полмесяца до родов. При наличии трех и более плодов – за месяц. Иногда госпитализация осуществляется на 26 – 27 неделе.
Далее выбирают оптимальный способ родоразрешения. Если нет осложнений, и дети располагаются продольно головками вниз, возможны естественные роды. При нормальных показателях развивающихся плодов рекомендуется стимулировать родовую деятельность на 37 неделе.
Однако в последние годы чаще проводят плановое кесарево сечение, которое показано в следующих случаях, когда:
- дети очень крупные;
- наблюдается тазовое предлежание плода;
- плодов больше двух;
- родовые пути не готовы после 37 недели;
- один или несколько детей расположены поперечно;
- отмечается гипоксия.

Причиной для экстренного выполнения кесарева сечения может быть возникшее осложнение или угроза жизни матери/ребенку (например, в случае отслойки плаценты).
При необходимости проводятся операции амниоредукции (если есть многоводие), лазерной коагуляции сосудов плаценты, септостомии и эвтаназии плода-донора.
Осложнения
Ввиду частого осложненного течения многоплодная беременность входит в разряд патологических. Вероятность появления осложнений наиболее высока в первом триместре, особенно у первородящих женщин с индуцированной беременностью. В этом периоде расстройства разной степени тяжести возникают примерно у 94% будущих мам.
Самыми распространенными осложнениями являются выкидыши и преждевременные роды, с несколько меньшей частотой диагностируется ряд других последствий:
- гибель плодов;
- тяжелые токсикозы, преимущественно в конце беременности;
- гипоксия плодов;
- обратная артериальная перфузия, возникающая только при двойне;
- кровотечение или субинволюция, когда матка плохо сокращается в послеродовом периоде;
- коллизия – одновременное вхождение крупных частей тел младенцев в малый таз матери. Примером классической коллизии является сцепление подбородками, когда один плод имеет тазовое предлежание, а второй – головное;
- гидрамнион;
- обвитие пуповиной;
- фето-фетальный трансфузионный синдром – дисбаланс кровотока плодов;
- дефекты и задержки развития;
- сращивание однояйцевых плодов между собой – сиамские близнецы.
Перечисленные особенности характерны для многоплодия, но могут возникать и другие осложнения, связанные с имеющимися хроническими заболеваниями, внутриутробной инфекцией, резус-конфликтом и пр.
При многоплодии нередки случаи гидроцефалии, респираторного дистресс-синдрома, некротического энтероколита новорожденных, септических нарушений, внутричерепных гематом, асимметрии черепа и скелетных деформаций, в частности, врожденного вывиха бедра и дефектов стоп. Кроме этого, существенно повышается риск развития ДЦП. По сравнению с одноплодной беременностью, его вероятность выше почти в 7 раз.
Кроме этого, существенно повышается риск развития ДЦП. По сравнению с одноплодной беременностью, его вероятность выше почти в 7 раз.
Прогноз
Как будет протекать многоплодная беременность, определяется в основном ее хориальностью. Наиболее большой процент осложнений и смертности приходится на монохориальное многоплодие.
Пока не существует эффективных методов по предупреждению множественного зачатия. Чтобы избежать возможных осложнений, женщинам рекомендуется рано вставать на учет и систематически наблюдаться у гинеколога. Успешно преодолеть этот непростой путь поможет полноценное питание, обогащенное витаминами и минеральными веществами, а также частый отдых в положении лежа на боку.
Источник:
http://www.baby.ru/wiki/vse-o-mnogoplodnoj-beremennosti/
Первые признаки беременности двойней на раннем сроке
Многие женщины мечтают родить двойняшек. Заподозрив свое «интересное положение», они выискивают любые признаки беременности двойней, которые бы подтвердили их догадки.
Можно дождаться первого скрининга, который проводят в 3 месяца. Там точно скажут количество детей и даже постараются определить их пол. Но ждать еще долго, а ответ хочется получить прямо сейчас!
В этой статье мы описали первые признаки беременности двойней на раннем сроке, когда вы еще только догадываетесь о своем «интересном положении».
Признаки беременности двойней до задержки месячных
Первые признаки появляются уже на 3-5 день после зачатия
Первые признаки двойней до задержки менструации точно такие же, как и при одном плоде. Касаются они общего самочувствия мамы. Сонливость, усталость, легкая раздражительность. Такие симптомы могут проявиться с 3-5 дня после зачатия. Есть даже вероятность легкой тошноты, но не путайте ее с настоящим токсикозом беременных. Он возникает к 12-14 неделе.
Это лишь косвенные показатели, но есть и более точные. Связаны они с перестройкой женского организма и подготовкой к вынашиванию плодов. При этом симптомы беременности двойней на ранних сроках могут возникнуть уже через неделю после незащищенного полового акта. Когда ни один тест еще ничего не покажет.
Связаны они с перестройкой женского организма и подготовкой к вынашиванию плодов. При этом симптомы беременности двойней на ранних сроках могут возникнуть уже через неделю после незащищенного полового акта. Когда ни один тест еще ничего не покажет.
Имплантационное кровотечение
После встречи со сперматозоидами, оплодотворенные яйцеклетки попадают в матку. Там они «внедряются» внутрь мягких тканей. При этом может выделиться небольшое количество крови. Через 5-7 дней после незащищённого полового акта это видно как коричневая мазня на трусиках. Это один из признаков беременности на раннем сроке.
Имплантация в стенку матки. Оплодотворенная яйцеклетка превратилась в бластоцисту и «внедряется» в ткани эндометрия — верхнего слоя матки.
Имплантационное кровотечение происходит за неделю до предполагаемых месячных
Имплантационное кровотечение происходит примерно на 21-22 день менструального цикла. То есть, у женщины еще нет задержки месячных. Длится оно от нескольких часов до 2 суток. Выделения настолько скудные, что большинство девушек даже не замечают их. Важно помнить, что имплантационное кровотечение не совпадает с менструацией. Оно происходит за 3-7 дней до предполагаемого начала месячных.
Подобный симптом бывает у очень небольшого числа будущих мам. И считается скорее исключением из правил, нежели нормой. В основном любые кровянистые или коричневые выделения сигнализируют о необходимости срочной медицинской помощи. Это могут быть признаки:
- венерических заболеваний;
- воспалительного процесса в матке;
- выкидыша;
- замершей беременности.
Отличие имплантационного кровотечения от месячных:
1. Происходит за 3-7 дней до месячных.
2. Очень скудные выделения коричневого или розового цвета, без сгустков крови и неприятного запаха.
3. Мазня проходит за 1-2 дня.
Боли внизу живота
При двойне или тройне стенки матки растягивают быстрее, чем при одном плоде. Это приводит к тонусу матки. Женщина ощущает тяжесть в нижней части живота или тянущие боли, как при месячных. Симптом может проявиться рано. Примерно через 5-7 дней после попадания сперматозоидов во влагалище.
Это приводит к тонусу матки. Женщина ощущает тяжесть в нижней части живота или тянущие боли, как при месячных. Симптом может проявиться рано. Примерно через 5-7 дней после попадания сперматозоидов во влагалище.
Боли в живете — возможный признак растяжения матки
Подобные ощущения возникают и при подготовке организма к принятию эмбрионов. После зачатия они еще целую неделю идут до матки. За это время структура внутренней слизистой оболочки матки — эндометрия — должна стать рыхлой, чтобы будущие зародыши крепко вошли в ткани. Матка готовится к этому процессу, и поэтому могут возникнуть не сильные боли внизу живота, чаще всего чувство покалывания.
Чувствительность груди
Набухание молочных желез и повышенная чувствительность сосков тоже относятся к признакам беременности двойней на раннем сроке. Это связано с гормональной перестройкой организма женщины. Симптом может проявиться еще до задержки месячных.
При двойне или тройне гормоны вырабатываются сильнее. От того ощущение, что грудь «наливается», происходит у женщин с двойней раньше, чем при одноплодной беременности. Обычно этот симптом возникает на 6-7 акушерской неделе (срок считается от первого дня последних месячных). При двойне возможно раньше — на 4-5 неделе.
Запор
Как только произошло оплодотворение, организм женщины начинает выработку целого коктейля гормонов. Один из них это прогестерон — главный гормон беременных. Он «оберегает» будущих детей, создает им все условия для развития, но в тоже время приводит к ослаблению моторики кишечника.
У беременных двойней – прогестерон вырабатывается больше. Поэтому и запоры начинаются раньше.
Диагностические методы определения многоплодной беременности на ранних сроках
Вышеперечисленные методы могу лишь намекнуть на ваше «интересное положение». Но как определить беременность двойней на ранних сроках с большей вероятностью? Врачи склонны доверять точным методам.
Задержка месячных
Это первый и главный признак беременности. Однако у женщин бывает плавающий цикл, когда не понятна дата следующей менструации. Поэтому при вероятности задержки стоит подождать еще 3-7 дней. Если не началось обильное кровотечение, можно сделать тест на беременность.
Однако у женщин бывает плавающий цикл, когда не понятна дата следующей менструации. Поэтому при вероятности задержки стоит подождать еще 3-7 дней. Если не началось обильное кровотечение, можно сделать тест на беременность.
При двойне полоски будут яркие и четкие. Это связано с повышенной выработкой ХГЧ при многоплодной беременности.
Вы беременны, если ХГЧ выше 25 мЕд/мл
Все аптечные тесты основаны на методе определения беременности по ХГЧ в моче. Хорионический гонадотропин человека (ХГЧ) – это белок, необходимый для развития плодов. Он начинает вырабатываться сразу после зачатия.
Чтобы заявить о беременности, показатель ХГЧ должен быть равен или выше 25 мЕд/мл. Такой уровень в моче может появится на 8-9 день после зачатия. Но у большинства женщин (98%) должный уровень ХГЧ поднимается лишь на 11 день или позже. До этого анализ показывает отсутствие беременности, даже если она есть!
При двойне или тройне уровень в 25 мЕд/мл может подняться через пару дней или даже часов от зачатия. Поскольку идет повышенная выработка ХГЧ.
Таблица ХГЧ при двойне. В таблице приведены примерные значения. В разных лабораториях нормы ХГЧ могут отличаться. Обратите внимание, в таблице указаны эмбриональные недели беременности, то есть реальный срок от момента зачатия. А в статье используются акушерские недели – время от первого дня последних месячных.
В России нет утвержденных Министерством здравоохранения данных по нормам ХГЧ при беременности двойней или тройней. Но известно, что при многоплодии ХГЧ всегда выше нормы. Умножайте обычные показатели как минимум на два. Поэтому, когда женщина делает свой первый тест на беременность, уровень ХГЧ уже достаточно большой. Две полоски будут яркими.
Показатель ХГЧ в крови
Более «скоростной» метод определения беременности – это ХГЧ по крови. Анализ можно сдать уже на 7 – 8 день после полового акта. При двойне показатель должен превышать 25 мЕд/мл. Заподозрив многоплодную беременность, врач-гинеколог назначит повторные исследования ХГЧ с разницей в 3 дня. Если уровень будет постоянно повышаться, значит готовьтесь к двойне.
Если уровень будет постоянно повышаться, значит готовьтесь к двойне.
УЗИ органов малого таза
Самый верный способ выяснить количество эмбрионов – это дождаться первого УЗИ. В муниципальных женских консультациях оно проводится на 12 – 14 неделях во время первого скрининга.
По УЗИ двойня видна на 8 акушерской неделе (6 неделя от зачатия)
В частных клиниках аппарат УЗИ часто стоит в кабинете гинеколога. Врач проводит ультразвуковое исследование во время первой консультации. Обычно используется трансвагинальный способ. То есть аппарат вводят внутрь пациентки через половые органы. Не волнуйтесь, процедура безболезненная. На сроке 8-10 недель рекомендуется применять скрининговый метод. Эмбрионы исследуют сквозь стенку живота матери, чтобы не повредить их физически.
Самый ранний срок, когда по УЗИ различим плодный мешочек – это 4 недели и 3 дня при условии, что менструальный цикл женщины 28 – 30 дней. Но двойню пока никакой аппарат не определит. Это возможно лишь на 8 акушерской неделе.
Если вы планируете беременность, конечно, хочется быстрее узнать результаты. Но не стоит нагнетать обстановку. Стрессы противопоказаны, тем более на маленьком сроке.
Если у вас есть несколько из вышеперечисленных симптомов, запишитесь на прием в женскую консультацию. Там точно ответят на вопрос о вашем «интересном положении».
Источник:
http://kurs-na-dvojnyu.ru/pervye-priznaki-beremennosti-dvojnej-na-rannem-sroke/
Признаки многоплодной беременности на ранних сроках
Многоплодная беременность сопряжена с повышенными нагрузками на организм будущей матери, имеет свои особенности развития, поэтому выявление ее на ранних сроках позволяет избежать многих неприятностей и недомоганий. Признаки многоплодной беременности могут проявиться сразу после закрепления оплодотворенной яйцеклетки. Однако распознать их под силу далеко не каждой женщине.
Особенности развития многоплодной беременности
Медицинская статистика показывает, что за последние два десятилетия количество многоплодных беременностей увеличилось.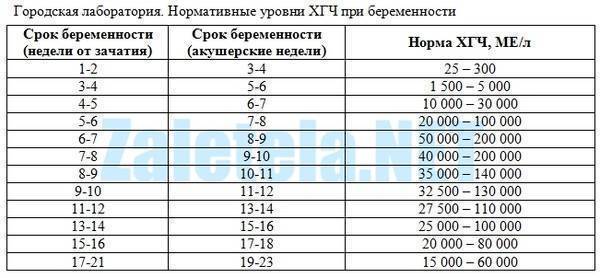 В среднем, их соотношение составляет 1,5-2% от общего количества беременных женщин. Несмотря на современный уровень развития акушерской помощи при вынашивании и родовспоможении, женщины с многоплодной беременностью нуждаются в дополнительном наблюдении и внимании со стороны специалистов. Это требование обусловлено высокой степенью риска осложнений в процессе вынашивания и развития ребенка, а также в послеродовой период. Именно поэтому так важно определить многоплодную беременность по первым признакам на ранних сроках.
В среднем, их соотношение составляет 1,5-2% от общего количества беременных женщин. Несмотря на современный уровень развития акушерской помощи при вынашивании и родовспоможении, женщины с многоплодной беременностью нуждаются в дополнительном наблюдении и внимании со стороны специалистов. Это требование обусловлено высокой степенью риска осложнений в процессе вынашивания и развития ребенка, а также в послеродовой период. Именно поэтому так важно определить многоплодную беременность по первым признакам на ранних сроках.
Самостоятельно определить многоплодную беременность очень сложно и маловероятно. Для точной диагностики необходим комплекс специальных медицинских исследований.
Одной из главных особенностей многоплодной беременности выступает большой живот, который начинает доставлять неудобства будущей матери уже с 20-22 недели. Если при обычной беременности женщина за весь период набирает в норме 12-13 кг, то при многоплодной прибавка массы тела составляет не менее 18-20 кг.
Многоплодная беременность, особенно при вынашивании более 2 детей, сопряжена с некоторыми рисками. Пороки развития плода при вынашивании двух и более детей регистрируются в 2 раза чаще. Риск внутриутробной смерти одного из плодов повышается 3-4 раза. Угроза развития ДЦП при многоплодной беременности повышается в несколько раз, при рождении двойни – от 3 до 7 раз, тройни – в 10 раз.
Установить по первоначальным признакам многоплодную беременность на ранних сроках важно еще и потому, что большинство женщин, вынашивающих 2 и более детей, рожают раньше установленного срока. Этот факт обусловлен чрезмерным растяжением матки. По статистике роды при двойне происходят в 36-37 недель, при тройне срок вынашивания сокращается до 33-34 недель, при четверне родовая деятельность может начаться уже на 32 неделе. Ранний срок родов предполагает заранее прогнозируемую недоношенность и маленький вес детей, поэтому подготовка будет очень важным этапом.
Первые признаки многоплодной беременности
В самом начале развития многоплодная беременность не отличается какими-то особыми симптомами, клинические проявления абсолютно идентичны обычной одноплодной беременности. Как правило, женщины определят беременность после задержки менструации по результату экспресс-теста. Но этот метод позволяет лишь установить повышение в крови уровня гормона ХГЧ (хорионический гонадотропин человека), что происходит при наступлении беременности. Со временем развития беременности уровень этого гормона постоянно меняется, сначала идет повышение, а ближе к родам некоторое снижение ХГЧ. Это естественный процесс поддержания беременности и подготовки родовой деятельности. При развитии многоплодной беременности уровень ХГЧ повышается значительно выше, но выявить это можно только с помощью специального исследования крови.
Как правило, женщины определят беременность после задержки менструации по результату экспресс-теста. Но этот метод позволяет лишь установить повышение в крови уровня гормона ХГЧ (хорионический гонадотропин человека), что происходит при наступлении беременности. Со временем развития беременности уровень этого гормона постоянно меняется, сначала идет повышение, а ближе к родам некоторое снижение ХГЧ. Это естественный процесс поддержания беременности и подготовки родовой деятельности. При развитии многоплодной беременности уровень ХГЧ повышается значительно выше, но выявить это можно только с помощью специального исследования крови.
Определить многоплодную беременность на ранних сроках можно по ряду признаков:
- Высокая чувствительность экспресс-теста. Даже в первый день задержки менструации тест на беременность выдает положительный результат с очень ярко выраженной второй полоской. Этот факт объясняется тем, что даже на самом раннем сроке гормон ХГЧ при многоплодной беременности повышается сильнее, чем при обычной.
- Чрезмерно быстрый рост живота. Увеличение матки при вынашивании многоплодной беременности происходит гораздо быстрее. Если при одноплодной беременности живот округляется к концу третьего триместра, то при многоплодной – первые признаки увеличения матки заметны на ранних сроках, к началу 2-го месяца.
- Активная прибавка веса. Этот фактор обусловлен предыдущими аспектами – более высоким уровнем ХГЧ, повышенной секрецией женских гормонов и увеличением объема матки. В целом, при многоплодной беременности набор веса идет более быстрыми темпами уже начиная с первых месяцев.
- Снижение тонуса организма. Высокая нагрузка на организм приводит к тому, что женщины при многоплодной беременности уже на первых неделях начинают ощущать слабость, сонливость и повышенную утомляемость.
- Слишком ранний и ярко выраженный токсикоз. Симптомы и проявления токсикоза сопровождают далеко не каждую беременность, некоторые женщины его вообще не ощущают.
 При обычной беременности начало токсикоза обычно приходится на 4-6 неделе. При многоплодной беременности токсикоз может начаться гораздо раньше буквально с момента имплантации эмбрионов в эндометрий матки, то есть, начиная со 2-3 недели. Помимо раннего начала токсикоз при вынашивании нескольких детей он отличается ярко выраженной интенсивностью.
При обычной беременности начало токсикоза обычно приходится на 4-6 неделе. При многоплодной беременности токсикоз может начаться гораздо раньше буквально с момента имплантации эмбрионов в эндометрий матки, то есть, начиная со 2-3 недели. Помимо раннего начала токсикоз при вынашивании нескольких детей он отличается ярко выраженной интенсивностью. - Изменения и раздражения кожного покрова. Высыпания на коже и ранняя пигментация выступают как реакция организма на резкое изменение гормонального фона.
- Повышенное артериальное давление на ранних сроках относится к числу опасных симптомов, которые требуют дополнительных исследований и коррекции. Однако этот симптом может выступать как один из признаков многоплодной беременности, что объясняется повышенной нагрузкой на сердечно-сосудистую систему и большими гормональными изменениями.
Даже если на первых неделях не удалось выявить многоплодную беременность, женщина может определить ее сама по слишком раннему ощущению шевелений. При обычной одноплодной беременности первые движения малыша в полости матки женщина начинает ощущать на сроке 18 недель при первой беременности, в 16 – при последующих. При многоплодной беременности ощущение движений в матке женщина может начать чувствовать с 12-15 недели.
Медицинская диагностика многоплодной беременности
В клинической гинекологии многоплодная беременность на ранних сроках лучше всего определяется по характерным признакам на УЗИ. Опытный диагност при условии использования высокочувствительной аппаратуры может увидеть количество эмбрионов в полости матки, начиная с 5-6 недели, то есть задолго до первого планового УЗИ. Этот метод диагностики считается наиболее достоверным и информативным, к дополнительным способам исследования многоплодной беременности относятся:
- Повышенный уровень гормона ХГЧ в сравнении его со сроком задержки.
- Повышенный уровень женских гормонов (эстрогенов, прогестерона).
- Повышенное содержание белка АПФ (альфа-фетопротеина) при биохимическом анализе крови.

- Определение по углублению дна матки при пальпации живота (возможно не всегда, а при удобном расположении плодов).
- При прослушивании живота врач может услышать более одного сердцебиения.
Часто дополнительно к УЗИ беременной женщине рекомендуется пройти исследование с помощью Допплер. При проведении допплеровской диагностики высока вероятность определения многоплодной беременности по выявлению более одного пульса плода. Нередки случаи, когда полную картину многоплодной беременности на ранних сроках не удается определить даже при проведении всех исследований. При таких обстоятельствах специалист собирает полный анамнез, включая данные лабораторных исследований, результаты инструментальной диагностики, параметры измерений и симптомы самочувствия женщины.
Видео: Многоплодная беременность | Факторы риска. Зачатие близнецов
Внимание! Данная статья размещена исключительно в ознакомительных целях и ни при каких обстоятельствах не является научным материалом или медицинским советом и не может служить заменой очной консультации с профессиональным врачом. За диагностикой, постановкой диагноза и назначением лечения обращайтесь к квалифицированным врачам!
Источник:
http://ginekologi-msk.ru/info/articles/priznaki-mnogoplodnoy-beremennosti-na-rannikh-srokakh/
Замершая беременность | Гинекология | Направления ЦПС Медика
Врач акушер-гинеколог
Врач акушер-гинеколог, первичный приём 2100
Врач акушер-гинеколог, повторный приём 1900
Врач акушер-гинеколог (высшая категория/кандидат медицинских наук/доктор медицинских наук), первичный приём 2300
Врач акушер-гинеколог (высшая категория/кандидат медицинских наук/доктор медицинских наук), повторный приём 2100
Врач акушер-гинеколог Танчук Е.В., первичный приём 2600
Врач акушер-гинеколог Танчук Е. В., повторный приём
2400
В., повторный приём
2400
Врач акушер-гинеколог к.м.н. Басос А.С., первичный приём 3500
Врач акушер-гинеколог к.м.н. Басос А.С., повторный приём 3200
Врач акушер-гинеколог Волкова А.В., первичный приём 2600
Врач акушер-гинеколог Волкова А.В., повторный приём 2400
Врач акушер-гинеколог Захарова О.В., первичный приём 2600
Врач акушер-гинеколог Захарова О.В., повторный приём 2400
Врач акушер-гинеколог Бокач О.М., первичный приём 2600
Врач акушер-гинеколог Бокач О.М., повторный приём 2400
Врач акушер-гинеколог эндокринолог, первичный приём 2300
Врач акушер-гинеколог эндокринолог, повторный приём 2100
Врач акушер-гинеколог подростковый и детский, первичный приём 1750
Врач акушер-гинеколог подростковый и детский, повторный приём 1350
Врач акушер-гинеколог, прием по беременности, первичный прием 2600
Врач акушер-гинеколог, прием по беременности, повторный приём 2400
Врач акушер-гинеколог подростковый и детский (высшая категория/кандидат медицинских наук/доктор медицинских наук), первичный приём 2000
Врач акушер-гинеколог подростковый и детский (высшая категория/кандидат медицинских наук/доктор медицинских наук), повторный приём 1800
Консультация акушера-гинеколога по вопросам планирования семьи, первичный приём 2300
Консультация акушера-гинеколога по вопросам планирования семьи, повторный приём 2000
как быстро падает, определение уровня, показания для контроля гормона, подготовка и правила сдачи анализа
Появление в утробе женщины новой жизни влечет многие изменения в ее организме. Реагируют на перемены и половые гормоны. Одним из важнейших гормонов, позволяющих судить о течении беременности, является ХГЧ — хорионический гонадотропин человека. Меняются ли показатели ХГЧ при замершей беременности, какое поведение гормона указывает на вероятные проблемы с беременностью?
Реагируют на перемены и половые гормоны. Одним из важнейших гормонов, позволяющих судить о течении беременности, является ХГЧ — хорионический гонадотропин человека. Меняются ли показатели ХГЧ при замершей беременности, какое поведение гормона указывает на вероятные проблемы с беременностью?
Роль ХГЧ во время беременности
Термин «ХГЧ» характеризует гормон, который продуцирует плодная оболочка зародыша — хорион — сразу после имплантации плодного яйца. Гормон определяется как в крови, так и в моче уже через 2 недели после успешного оплодотворения. В это время УЗИ-диагностика еще не способна дать однозначный ответ на вопрос, произошло зачатие или нет.
Именно на увеличившуюся выработку ХГЧ реагируют тесты на определение беременности в домашних условиях. Контроль уровня данного гормона в крови женщины позволяет установить ориентировочный срок беременности, а также отследить динамику ее развития. ХГЧ состоит из двух субъединиц — α и β.
Появление второго компонента происходит раньше, именно поэтому в лабораторных и аптечных тестах указано, что диагностируется содержание β-ХГЧ.
В организме женщины, в чреве которой появился малыш, гормон ХГЧ выполняет следующую роль:
- На ранних сроках ожидания малыша ХГЧ стимулирует активную выработку прогестерона, эстрадиола и эстриола.
- До 7 недели гестации гормон поддерживает работу желтого тела в яичнике женщины.
- ХГЧ подавляет работу иммунной системы женщины, предотвращая отторжение малыша.
- Стимулирует клетки, отвечающие за выработку тестостерона у карапуза мужского пола.
- Влияет на процесс накапливания в месте прикрепления плодного яйца питательных веществ и минералов для дальнейшего роста эмбриона.
Контроль уровня ХГЧ как способа диагностики развития беременности актуален до 10-12 гестационной недели. Далее в течение нескольких недель (до 16-18 недели) уровень ХГЧ несколько снижается и остается постоянным до 34 недель ожидания малыша. Уменьшение продуцирования гормона связано с увяданием функции желтого тела.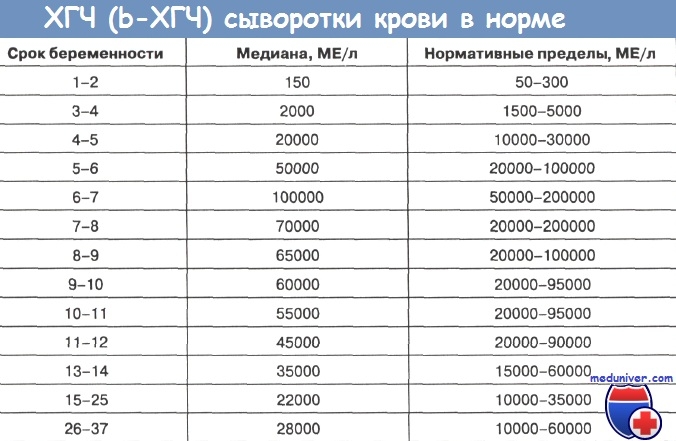
В некоторых случаях увеличение ХЧГ бывает и при отсутствии беременности. Если человек не принимает дополнительно препараты, содержащие ХГЧ (синтетические гестагены), такая лабораторная картина говорит о необходимости дополнительного обследования — возможно наличие опухолевых образований.
Определение уровня ХГЧ при замершей беременности
Интерпретация результата содержания ХГЧ в крови производится на основании референтных интервалов выбранной для проведения исследования лаборатории. Наличие «разбега» в числах не позволяет установить точный срок беременности. При этом можно отследить динамику поведения показателя ХГЧ.
На первых неделях вынашивания малыша содержание гормона в крови женщины должно увеличиваться в 2 раза каждые 48 часов. Нормальное увеличение, медленный рост или падение уровня «гормона беременности» позволяют сделать вывод о развитии беременности, ее замирании или наличии прочих отклонений.
ХГЧ при замершей беременности на ранних сроках — показания для контроля гормона
Все ли беременные женщины сдают анализ на определение уровня гормона ХГЧ? Ответ — нет. В каких случаях будущей маме рекомендован мониторинг поведения гормона в первом триместре ожидания малыша?
- В анамнезе женщины имело место замирание или срыв беременности.
- Беременность наступила в результате ЭКО.
- Беременная испытывает дискомфорт, тянущие или острые боли внизу живота.
- Резкое исчезновение всех признаков токсикоза, особенно в тех случаях, когда до этого они были ярко выражены.
- Появление мажущих или кровянистых выделений из половых путей.
Многих женщин волнует, показывает ли ХГЧ замершую беременность, можно ли с помощью данного анализа развеять сомнения относительно течения беременности?
Подготовка и правила сдачи анализа на ХГЧ
- Кровь сдается натощак. Забор материала производится утром.
- Биоматериалом для исследования является венозная кровь.
- Чтобы не расстраиваться раньше времени, данный анализ целесообразно сдавать не ранее, чем через неделю после овуляции.

- Интервал для мониторинга динамики показателя — 48-72 часа.
- Различные лаборатории имеют разные критерии оценки результатов. Оптимальным вариантом является сдача анализа в одном и том же диагностическом центре.
Динамика ХГЧ при замершей беременности
Как выяснили, результат анализа не дает информацию о точном сроке беременности.
Однако, если полученный результат выходит за рамки положенного интервала, данный факт должен насторожить женщину и ее гинеколога. Особенно, если показатель ниже нормы.
В таком случае настоятельно рекомендуется повторить данный анализ через 2 суток. Можно ли заподозрить проблемы с развитием беременности на основании результата анализа? Да.
Как падает ХГЧ при замершей беременности
Основной причиной падения уровня гормона ХГЧ являются проблемы с нормальным течением беременности. При этом темпы падения, отслеженные в динамике (минимум 2-3 анализа), могут говорить и о степени серьезности ситуации.
- Выраженная отрицательная динамика чаще всего свидетельствует о гибели плода. Диагноз должен быть подтвержден с помощью УЗИ.
- Плавное снижение уровня ХГЧ может указывать на угрозу срыва беременности. Беременной необходимо провести дополнительные обследования — контроль динамики гормона ХГЧ, проведение УЗИ, определение уровня прогестерона в крови.
- Однократное снижение уровня гормона может объясняться неправильной сдачей анализа или стрессом, который испытала женщина. Рекомендация — дальнейший контроль показателя.
Вне зависимости от причин, падение ХГЧ при беременности — это нехорошо. Женщине необходимо провести комплексное обследование, а также до установления точного диагноза находиться под медицинским наблюдением.
Растет ли ХГЧ при замершей беременности
Остановка роста показателя ХГЧ или его уменьшение являются весомым признакам для установки диагноза неразвивающейся беременности. А как оценивать результаты, по которым рост уровня гормона присутствует, но темпы его слишком маленькие? Может ли идти речь о нормально развивающейся беременности в таком случае?
Причинами роста ХГЧ при замершей беременности могут быть:
В течении некоторого времени после гибели эмбриона плодные оболочки еще продолжают функционировать, продуцируя гормон ХГЧ.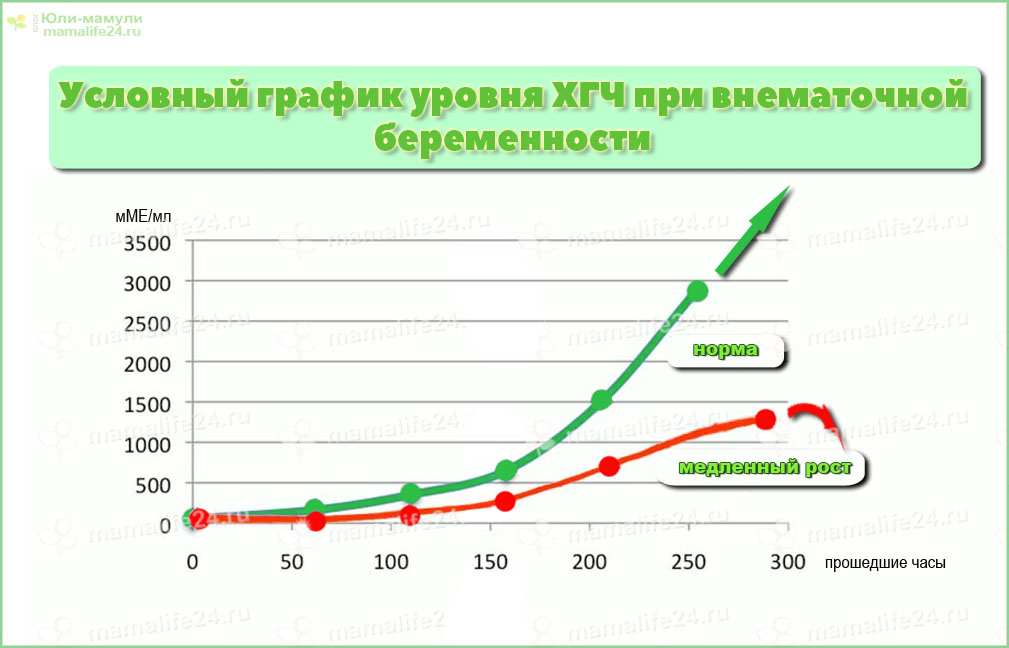
По этой причине даже после замирания беременности может отмечаться увеличение ХГЧ. При этом прирост его будет незначительным. Уже через 3-4 дня после гибели крохи ХГЧ начнет снижаться.
Нарушение, к сожалению, достаточно частое — порядка 15% беременным пришлось столкнуться с таким диагнозом. Патология представляет особый случай замирания беременности, когда в матке присутствует плодное яйцо, оно живое, но эмбрион в нем не сформировался.
Функционирование плодного яйца приводит к выработке ХГЧ, хотя ребенка по сути нет. В таком случае темпы прироста гормона так же будут сниженными. При этом женщина может испытывать признаки токсикоза и напряжение в нижней части живота. Точный диагноз ставится на основании результатов УЗИ.
Подобное развитие событий нередко завершается самопроизвольным срывом беременности.
Незначительный прирост «гормона беременности» может также наблюдаться при развитии беременности вне полости матки — в фаллопиевой трубе. Показатель ХГЧ будет находиться практически на одном и том же уровне. Двойное увеличение возможно по итогам недели.
Хгч при замершей беременности — таблица референтных значений
Отклонение от референтных показателей выбранной для проведения анализа лаборатории говорит о наличии отклонений в нормальном течении беременности, ее возможном замирании.
Хгч после чистки замершей беременности
В зависимости от сроков беременности, причин, спровоцировавших остановку ее развития, локализации беременности, врач принимает решение о методе прерывания беременности. В некоторых случаях выбор может быть сделан в пользу ожидания естественного отторжения плодного яйца.
Однако, чаще всего (особенно если речь идет о трубной беременности) решением доктора является хирургическая чистка женщины. Как ведет себя ХГЧ после данной процедуры? Удаление плодного яйца из организма женщины не может привести к моментальной «очистке» всего ее организма. Именно поэтому мониторинг уровня ХГЧ после аборта является мало информативным.
Падение гормона беременности происходит в течение недели после чистки. Окончательно приходит в норму данный показатель спустя месяц после неудачной беременности.
Причинами высокого ХГЧ после чистки могут быть:
- Неполное удаление плодного яйца.
- Эмбрион был не один.
- Установлен неправильный срок беременности.
- Женщина принимала синтетические гормоны.
Анализ ХГЧ, проведенный в динамике, является достоверным методом диагностики при замершей беременности. Окончательный диагноз и тактика терапии зависит от результатов комплексного обследования женщины.
Источник: https://beremennuyu.ru/analiz-na-hgch-pri-zamershej-beremennosti-rastet-li-uroven-hchg-pri-zamershej-beremennosti-dinamika-hgch-pri-zamershej-beremennosti
Снижается ли ХГЧ при замершей беременности, можно ли определить патологию?
Показатели гормона ХГЧ важны при контроле состояния плода и помогают уберечь организм женщины от осложнений.
- Гормон вырабатывается хорионом, регулирует гормональный фон женщины, создает благодатные условия для развития плода.
- Не стоит пренебрегать этим анализом.
- Расшифровывать значения должен врач, но предварительно ознакомиться с информацией вам также не будет лишним.
- В первом триместре уровень ХГЧ растет каждые два дня, на 7-10 неделе отмечается пик роста показателей, а затем он снижается.
Уровни:
- 1-5 недели – удвоение показателей каждые два дня до 1500;
- 5-13 недели – удвоение показателей каждые три-четыре дня до 60000;
- 13-18 недели – каждые четыре дня показатели уменьшаются до 35000.
Причины избыточного роста уровня гормона:
- Многоплодная беременность: чем больше малышей, тем выше показатели. Увеличение также будет идти стремительно в зависимости от недели.
- Неправильный подсчет сроков. Гормон на ранних сроках растет очень быстро, поэтому даже ошибки на 5-7 дней будет достаточно для неправильной трактовки.

- Ранний токсикоз. При таком состоянии у женщины умеренно повышаются показатели.
- Болезнь Дауна у ребенка. Причина до конца не выяснена, но повышение гормона в совокупности с другими исследованиями помогает выявить болезнь.
- Сахарный диабет у беременной.
- Прием препаратов синтетического гестагена.
Отсутствие роста гормона происходит по следующим причинам:
- внематочная беременность;
- замирание плода;
- угроза выкидыша;
- задержка развития плода;
- плацентарная недостаточность;
- перенашивание ребенка.
Если в организме женщины происходят изменения, то и уровень гормона будет изменяться: падать или расти. Иногда это происходит резко.
Как быстро падаетЕсли есть подозрения на замершую беременность, врач назначает анализы несколько раз. Уровень будет снижаться. Но то, как быстро снижается уровень, будет зависеть от индивидуальных особенностей организма женщины.
Может ли растиКак бы ни было прискорбно, это состояние не лечится. После подтверждения диагноза уровень гормона будет снижаться, это приведет к сокращению матки, что, в свою очередь, вызовет самопроизвольный выкидыш. Если срок менее 8 недель, беременность прерывают лекарственными препаратами, а на более поздних сроках женщине предстоит выскабливание.
Итак, анализы крови на ХГЧ помогают диагностировать замершую беременность. Женщине важно контролировать эти показатели, следить за состоянием здоровья и при малейших подозрениях обращаться к гинекологу.
Источник: https://formama.online/zamershaya-beremennost/snizhaetsya-li-hgch-pri-zamershej-beremennosti/
Растет или падает показатель ХГЧ при замершей беременности
Беременность – поэтапный и сложный процесс. Не всегда он протекает благополучно, в силу разных причин развитие плода останавливается. Изменение ХГЧ при замершей беременности (ЗБ) становится первым тревожным сигналом.
Изменение ХГЧ при замершей беременности (ЗБ) становится первым тревожным сигналом.
Рассмотрим, как изменяются показатели гормона и какие патологии угрожают прерыванием на раннем сроке.
- Хорионический гонадотропин как маркер развития зачатия
- Таблица норм гормона при благополучной гестации по неделям
- В каких случаях снижается концентрация гормона
- Как быстро падает ХГЧ при замершей беременности
- Причины замирания плода на ранних сроках
- Что такое антитела к хорионическому гонадотропину, норма и причины патологии
- Возможен ли рост ХГЧ при замершей беременности
- Симптомы остановки развития плода
- Повторный анализ при подозрении на ЗБ
- Дополнительные методы исследования
- Сможет ли мочевой тест показать ЗБ
- Динамика ХГЧ после выскабливания замершего плода
- Как предупредить неразвивающуюся беременность
Действительно ли по ХГЧ определяется замирание плода?
Согласно статистике, большая часть случаев замершей беременности приходится на срок до 8 недель. Именно в этот период происходит закладка жизнеобеспечивающих органов и систем эмбриона, а формирование плаценты еще не завершено полностью.
Замершая беременность: причины, симптомы на ранних сроках
Можно ли по ХГЧ определить замершую беременность, и как количество гормона соотносится со сроками? Хорионический гонадотропин вырабатывается под воздействием гипофиза в организме беременной женщины, после выхода плодного яйца в полость матки. С этого момента его показатели растут ежедневно в разы, что свидетельствует о благополучном формировании ребенка.
Затихание роста ХГЧ или, напротив, его снижение – признак развивающейся патологии.
Таблица нормативов при благополучном развитии гестации
Динамика роста гонадотропина подчиняется определенной схеме: активное наращивание в I триместре, стабилизация к середине срока, плавный спад.
| Неделя | Допустимые показатели |
| 2-я | 26 – 450 |
| 3-я | 470 – 1450 |
| 4-я | 1100 – 4900 |
| 5-я | 11200 – 34900 |
| 6-я | 24300 – 98700 |
| 7-я | 2900 – 151500 |
| 8-я | 37500 – 290000 |
| до 12-й | 27300 – 110500 |
| до 16-й | 18700 – 81000 |
| до 21-й | 4700 – 7400 |
| до 40-й | 2750 – 9000 |
В разных лабораториях результат может несколько разниться, но общая тенденция сохраняется. Как ведет себя ХГЧ при замершей беременности, завистит от развивающейся патологии.
Как ведет себя ХГЧ при замершей беременности, завистит от развивающейся патологии.
В каких случаях падает концентрация гонадотропина
Пониженный уровень гонадотропина может встречаться при благоприятном вынашивании, если овуляция произошла поздно. Причина – раннее проведение исследования и несоответствие предполагаемого срока реальному.
В остальных ситуациях падение ХГЧ – признак патологических состояний:
- Развитие оплодотворенной яйцеклетки вне маточной полости. В 90% случаев эктопического прикрепления формирование эмбриона происходит в фаллопиевой трубе. Тест покажет незначительный рост гонадотропина.
- Прекращение эмбрионального созревания и угроза отторжения плода. Показатели ХГЧ при замершей беременности ниже нормативов на 40 – 45%.
- Недостаточное кровоснабжение плаценты. Выявляется по результатам замеров гонадотропина и УЗ-исследования.
- Длительная гестация. На сроках более 40 недель продуцирование гормона хорионом угасает.
Важно! Перечисленные состояния угрожают здоровью и жизни самой женщины и требуют немедленного врачебного вмешательства.
Скорость падения гонадотропина при патологии
Для определения нарушения однократной сдачи анализа недостаточно, необходимо проследить динамику падения. Как быстро падает ХГЧ при замершей беременности и почему, рассмотрим в таблице.
| Установленный срок в неделях | Отрыв от нормы |
| До 6 недель | Меньше в 2,5 |
| До 10 недель | Меньше в 3,5 |
| До 21 недели | Меньше в 3,7 |
| До 32 недель | Меньше в 2,5 |
Плавное, но стойкое снижение показателей предупреждает об угрозе выкидыша. Быстрое сокращение более чем в 3 – 4 раза свидетельствует о гибели внутриутробного ребенка. Разовый низкий результат при последующей благополучной динамике возникает, скорее, на фоне стрессовых ситуаций и переживаний или лабораторной ошибки.
Что становится причиной прекращения развития эмбриона?
Выделяют несколько причин самопроизвольного затихания вынашивания на ранних сроках:
- Генетически обусловленный фактор. Сбой в хромосомном наследовании приводит к возникновению анэмбрионии – плодной оболочки без эмбриона, развивающейся до определенного срока, как полноценная беременность.
- Ситуация резус-конфликта. При этом первой беременности, при условии отсутствия абортов в анамнезе, ничего не угрожает. Риску подвергаются последующие случаи зачатия, количество антител достигает пика уже в первые недели вынашивания.
- Атака инфекционных агентов. Особую опасность представляют кишечная, грибковая флора, а также TORCH-инфекции.
- Эндокринные нарушения.
- Вредные пристрастия мамы (никотиновая, алкогольная, наркотическая зависимость).
То, как меняется ХГЧ при замершей беременности, может рассказать о причинах и стадиях патологии.
Сенсибилизация к беременности
Обнаружение антител к ХГЧ – проблема аутоиммунного характера, свидетельствующая о развитии аллергической реакции. Женская иммунная система воспринимает зародыш, как чужеродное опасное тело и атакует его.
В данном случае первостепенное значение имеет, ни какой ХГЧ при замершей беременности, ставшей результатом сенсибилизации, а количество иммуноглобулина G в крови.
Это своеобразный маркер аллергической реакции, в норме его уровень не должен превышать 16 ЕД/мл.
Чем грозит высокий показатель антител к гонадотропину:
- невозможностью эмбриона закрепиться в матке;
- неполноценным формированием плаценты;
- развитием ДВС-синдрома и остановкой формирования зародыша;
- преждевременным отхождением околоплодной жидкости и самопроизвольным абортом.
Может ли уровень гормона расти при ЗБ?
Поскольку описаны эпизоды, когда показатель гонадотропина повышается, актуален запрос, растет ли ХГЧ при замершей беременности и почему.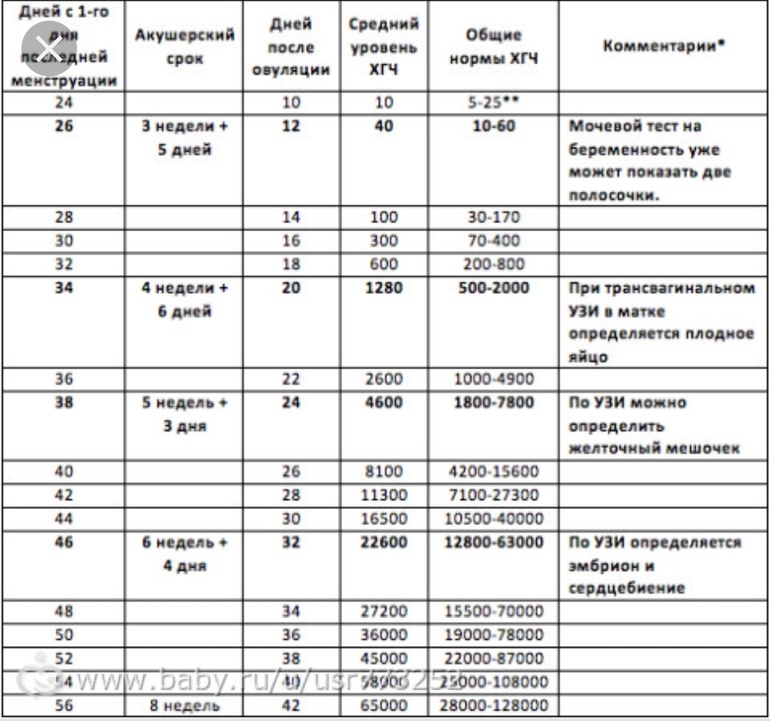 Чаще всего причиной становится «пустое» плодное яйцо.
Чаще всего причиной становится «пустое» плодное яйцо.
Развитие зародыша остановилось еще на стадии зиготы, но околоплодная оболочка продолжает функционировать и вырабатывать гонадотропин.
При анэмбрионии появляются все классические признаки раннего токсикоза.
При этом важное значение имеет не только то, как растет ХГЧ при замершей беременности, но и показания УЗ-исследования. Темп роста гонадотропина динамичен, но снижен. При УЗ-сканировании в яйцеклетки четко видно желтое тело, но определить эмбрион не удается.
Признаки остановки развития плода
Специфических признаков ЗБ в первом триместре не существует, сердцебиение малыша еще не прослушивается, а шевеление не ощущается. Рост ХГЧ при замершей беременности еще продолжается какое-то время. Косвенные признаки, на которые следует обратить внимание:
- внезапно и полностью исчезают признаки токсикоза;
- грудные железы становятся мягче, пропадает нагрубание;
- появляются тянущие ощущения в нижней части живота или в области поясницы;
- возможны темно-коричневые неинтенсивные выделения;
- происходит повышение температуры до 37,2 градусов.
Повторное исследование гормона при подозрении на ЗБ
Повторный анализ крови берется дважды с интервалом в 2 – 3 дня. Динамика ХГЧ при замершей беременности не меняется или меняется незначительно. Это дает повод для повторного УЗ-исследования. Только после подтверждения диагноза выбирается дальнейшая тактика поведения.
Дополнительная диагностика
Кроме расчета того, как снижается ХГЧ, при замершей беременности в I триместре проводится:
На более поздних сроках проверяют соответствие норме количество других гормонов.
Насколько эффективна диагностика по мочевому тесту
Покажет ли ХГЧ замершую беременность, если применять стандартные экспресс – тесты в домашних условиях? Использование для диагностики тестовых полосок – не лучший вариант. Если гибель эмбриона произошла недавно, уровень гонадотропина в моче остается повышенным еще в течение нескольких дней.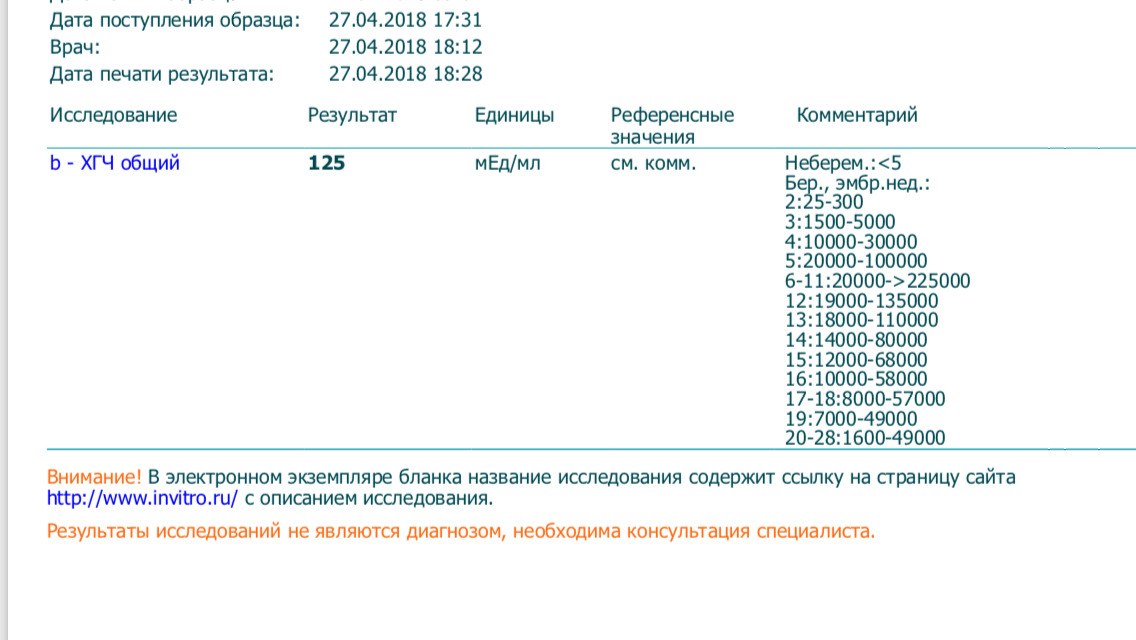
Отследить же, увеличивается концентрация или нет и насколько, по мочевому тесту не возможно. При подозрении необходимо проводить анализ крови ежедневно в течение 5 – 6 дней.
Внимание! Длительное бездействие при замершей беременности приводит к инфицированию полости матки и дальнейшим проблемам репродуктивной системы.
Изменение в расшифровке гормона после хирургического выскабливания
Через сколько после выскабливания уровень гормона приходит в норму и организм женщины очищается? Падение происходит быстрыми темпами в первую неделю, поэтому первый анализ на гонадотропин проводят спустя 7 – 10 дней. Полностью ХГЧ после замершей беременности исчезает через месяц. Если этого не произошло, возможно:
- фрагментарное удаление плода;
- остаточный результат гормональной терапии после ЭКО.
Как предотвратить гибель плода
Динамика того, как падает ХГЧ при замершей беременности – достоверный, но не единственный метод диагностики. В сочетании с УЗ-сканированием анализ крови позволяет своевременно выявить патологию и предотвратить неблагоприятные последствия ЗБ.
Источник: https://stanumamoy.com.ua/hgch-pri-zamershey-beremennosti/
Как падает ХГЧ при замершей беременности?
Хорионический гонадотропин стимулирует выработку прогестерона, поддерживает работу и питание плаценты, способствует увеличению ворсинок хориона. По некоторым данным, ХГЧ ускоряет и улучшает приспособление (адаптацию) организма матери к наличию и протеканию беременности.
Как известно, беременность — это очень сильный стресс для организма матери, ведь эмбрион на 50% состоит из чужого генного материала. Соответственно иммунная система может воспринять плод как угрозу и попытаться избавиться от него. Именно наличие ХГЧ устраняет эту опасность.
При протекании беременности без патологий уровень ХГЧ удваивается, достигая своего максимума к 11 неделе (иногда к 7-9 неделе). Такой стремительный рост не случаен. Период развития беременности с 2 по 13 недели считается критическим. Чтобы вынашивание не прервалось, организм усиленно продуцирует гормоны «беременности», позволяя плоду, расти и развиваться.
Чтобы вынашивание не прервалось, организм усиленно продуцирует гормоны «беременности», позволяя плоду, расти и развиваться.
Нормы для уровня ХГЧ варьируются в зависимости от лаборатории, которая проводит исследование анализа. Существуют средние данные, на которые можно опираться:
Обнаружить ХГЧ можно у не беременных женщин и даже у мужского населения. Нормой станут показатели 0-5 мЕД/мл. При увеличении показателей можно предполагать о наличии следующих патологий:
- Опухолевые процессы в яичках, желудочно-кишечном тракте.
- Новообразования в матке, яичниках, почках или лёгких.
- Злокачественная опухоль, часто образующаяся из остатков зародышевых тканей – хорионкарцинома.
- Исключением считаются женщины, климактерического возраста. В этом случае нормой являются показатели до 14 мЕД/мл.
У беременных женщин увеличение уровня ХГЧ свидетельствует о следующих ситуациях:
- Многоплодная беременность. При вынашивании женщиной 2 и более детей, уровень ХГЧ будет расти в два раза быстрее.
- Различные патологии развития плода.
- Сахарный диабет у женщины.
- Существует повышенная опасность развития гестоза, тяжёлого осложнения беременности.
Необходимо знать, что уровень ХГЧ при экстракорпоральном оплодотворении всегда немного выше, чем при естественно наступившем зачатии. Причина лежит на поверхности: перед подсадкой эмбриона всегда проводят гормональную подготовку женщины, то есть назначают приём гормональных препаратов.
Обследование
Обнаружить гормон можно в анализах мочи и крови. Для подтверждения беременности в домашних условиях можно использовать аптечный тест. Однако следует знать, что содержание ХГЧ в моче понижено. Поэтому достоверные данные в точных единицах можно получить только после исследования крови.
При подозрении на замирание развития плода проводят 2-3 кратное исследование, чтобы отследить динамику изменения уровня гормона и исключить ошибку.
Необходимо знать, что только на основании уровня ХГЧ нельзя поставить диагноз «замершая беременность». Для этого необходимо провести дополнительные исследования: УЗИ, гинекологический осмотр.
Только на основании всестороннего обследования можно на 100% установить диагноз.
Кровь на определение уровня хорионического гонадотропина необходимо сдавать утром, на голодный желудок. Если нужно сдать срочный анализ на ХГЧ, то следует выждать не менее 4 часов после принятия пищи. Желательно за день до сдачи крови отказаться от жирной еды, так как такая пища незначительно искажает результаты.
Важно провести исследование всех заборов крови в одной лаборатории, так как каждая клиника использует свой набор препаратов (реактивов), собственные методы и нормы. Что естественно сказывается на результате.
Патология
Если произошло замирание беременности, то уровень гормона в крови упадёт. Возникает вопрос, как быстро падает ХГЧ при замершей беременности? Оценить скорость падения уровня гормона можно, если проводить контрольные анализы 2-3 раза.
Чаще всего, происходит резкое падение уровня гормона в крови. К примеру, анализ проводят на 7 недели с момента зачатия. В норме в этот период показатели начинаются от 20 000 мЕД/мл. При развитии патологии результаты будут значительно ниже, соответствуя 3-4 неделе (10000 мЕД/мл и ниже). П
Предугадать как быстро упадёт уровень ХГЧ при замершей беременности невозможно. Тем более, что не редко уровень гормона некоторое время после гибели эмбриона продолжает расти, но не значительно. Объясняется это тем, что ткани хориона (наружной оболочки плодного яйца) некоторое время продолжают выработку ХГЧ.
Антитела к ХГЧ
Одной из аутоиммунных патологий, способных спровоцировать замирание эмбриона, является появление сенсибилизации к ХГЧ. При этом организм женщины вырабатывает антитела к хорионическому гонадотропину человека.
Появление такой патологии провоцирует целый ряд изменений:
- Нарушается связь гормона с жёлтым телом.

- Резко снижается выработка гормонов, необходимых для развития и вынашивания плода.
- Непосредственно атакуются эмбриональные клетки, провоцируя гибель эмбриона.
- Увеличивается риск развития синдрома ДВС (повышенная свёртываемость крови, нарушение плацентарного кровообращения, закупорка сосудов плаценты).
Проще говоря, при появлении антител к ХГЧ организм матери реагирует на эмбрион неправильно, воспринимая его как угрозу. Точных причин, приводящих к появлению антител, на данный момент не найдено. Однако выявлены факторы риска:
- Сбой в работе иммунной системы.
- Частые и/или хронические инфекционно-воспалительные заболевания, хронические очаги инфекции (хронический тонзиллит, кариозные зубы и т.д.).
- Аллергические реакции.
- Самопроизвольные выкидыши и медаборты в анамнезе.
- Наличие опухолевидных новообразований.
- Применение лекарственных препаратов на основе половых гормонов.
Антитела к ХГЧ могут появиться спонтанно (однократно), то есть иметь временный характер и появиться именно при данной беременности. Это своеобразная защитная реакция организма, призванная защитить женщину от «угрозы».
Сложнее дело обстоит с постоянной аутоиммунной патологией. В этом случае в анамнезе женщины могут присутствовать выкидыши и/или бесплодие неясного генеза. Остро встаёт проблема вынашивания и рождения здорового ребёнка.
Постановка диагноза «антитела к ХГЧ» осложняется тем, что патология никак себя не проявляет до наступления зачатия. А при появлении патологий беременности ищут другие, типичные проблемы, которые могут спровоцировать развитие подобной патологии.
Для определения наличия антител к ХГЧ проводят взятие крови из вены у женщины. Правила сдачи анализа стандартные: в период с 8 утра до 12 дня, натощак. Вечером перед анализом лёгкий ужин.
К сожалению, возможность провести данное исследование крови есть не во всех лабораториях. Анализ на определение антител требует специализированного оборудования и комплекта реагентов.
Исследование крови на антитела носит название «ЭЛИ-АФС/ХГЧ» тест. Исследование призвано обнаружить антифосфолипидный синдром и присутствие антител к хорионическому гонадотропину (частыми виновниками замирания и невынашивания беременности).
При помощи иммуноферментного анализа сыворотки крови определяют следующий тип маркеров:
- lgM- антитела, появляющиеся в организме в острой фазе заболевания.
- lgG- антитела, появляющиеся в организме через 1-2 месяца после перенесённой инфекции (иммунный ответ).
Интерпретируют результаты анализа исходя из следующих данных:
- Антитела lgM — 0,0-30,0;
- Антитела lgG — 0,0-25,0.
Превышение референсных значений требует проведения лечения.
Как справиться с патологией? Перед назначением лечения специалист проводит тщательное обследование женщины и знакомится с историей перенесённых заболеваний. Чаще всего в основе аутоиммунных патологий лежат системные заболевания. Оценка состояния здоровья позволит выяснить иммунный статус.
Ведением беременности при наличии антител, занимаются несколько специалистов:
- Гинеколог.
- Ревматолог.
- Иммунолог.
- Генетик.
- Гематолог.
В результате проведённых исследований будет подобрано наиболее подходящее лечение именно к конкретной ситуации. Одним из видов терапии при аутоиммунных патологиях является плазмаферез. Данный метод лечения является безопасным и достаточно эффективным.
Во время процедуры происходит забор крови, которую затем разделяют на плазму и форменные элементы (эритроциты, лейкоциты и т.д.). Плазму, которая и содержит продукты метаболизма и антитела, удаляют. Сама процедура проводится с помощью специального аппарата для плазмафереза.
Источник: https://babytwins.ru/kak-padaet-hgch-pri-zamershej-beremennosti/
Как изменяется уровень ХГЧ при замершей беременности
Во время беременности в организме женщины происходит ряд изменений.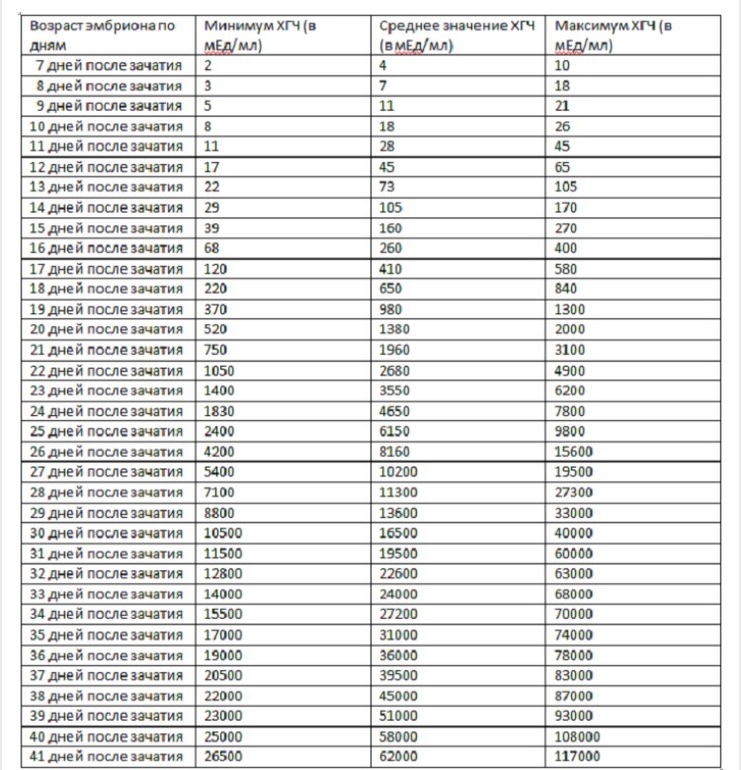 Первыми реагируют половые гормоны, они способствуют закреплению эмбриона в матке, обеспечивают нормальное кровоснабжение, рост плода.
Первыми реагируют половые гормоны, они способствуют закреплению эмбриона в матке, обеспечивают нормальное кровоснабжение, рост плода.
По уровню биологически активных веществ можно судить о состоянии зародыша, степени его развития, наличии отклонений.
Снижение ХГЧ при замершей беременности – неблагоприятный признак, который свидетельствует о гибели эмбриона.
Нормы ХГЧ
В период вынашивания ребенка повышается уровень многих половых гормонов, но специфическим является только хорионический гонадотропин. У небеременных женщин он почти отсутствует, после оплодотворения показатели увеличиваются в сотни раз.
ХГЧ выделяется клетками оболочки плода (хорионом), влияет на количество других биологически активных веществ. Это не просто индикатор беременности, но и важное звено в развитии иммунитета, формировании будущего ребенка. Врач должен учитывать изменения количества гонадотропина. Гинеколог определяет, растет ли ХГЧ, или речь идет о замершей беременности.
Уровень гормона повышается постепенно, начиная со второй недели после зачатия. Если анализ сделать раньше, результаты могут быть сомнительными, так как оболочка зародыша не успевает сформироваться. Исследование рекомендовано проводить на 2 день задержки менструаций.
ХГЧ необходимо оценивать в динамике, единичные показатели являются неинформативными. До наступления беременности уровень хорионического гонадотропина минимальный, не превышает 4-5 мЕд/мл. Каждые 48 часов наблюдается увеличение показателей в 2 раза, таким образом, к концу первого триместра количество гормона достигает максимума. Далее рост приостанавливается.
Для оценки состояния будущего ребенка и исключения замершей беременности врачи используют специальные таблицы уровня ХГЧ.
Результаты анализов сравниваются с нормальными значениями гонадотропина на текущем сроке:
| 2 недели | 25-150 мЕд/мл |
| 2-3 неделя | 100-4800 мЕд/мл |
| 3-4 неделя | 1100-32000 мЕд/мл |
| 4-5 неделя | 3000-82000 мЕд/мл |
| 5-6 неделя | 23000-150000 мЕд/мл |
| 6-7 недель | 28000-240000 мЕд/мл |
| 8-11 недель | уровень достигает 280000 мЕд/мл, затем начинается постепенное снижение |
Показатели могут незначительно отличаться в нескольких лабораториях, ведь оборудование и методы определения разные. Для объективности результатов анализы рекомендовано сдавать в одном месте.
Для объективности результатов анализы рекомендовано сдавать в одном месте.
Хорионический гонадотропин при замершей беременности
Некоторых пациенток интересует, может ли расти ХГЧ при замершей беременности. Постепенное увеличение количества гормона свидетельствует о нормальном развитии плода. Если гинеколог видит, что показатели соответствуют таблице, беспокоиться не о чем. Отсутствие же роста должно насторожить женщину.
Если показатели остаются прежними или снижаются, доктор направляет пациентку на повторное исследование через 2 дня. Отрицательная динамика может свидетельствовать о гибели плода. Важно учитывать, как быстро падает ХГЧ при замершей беременности. Выраженное снижение количества гормона указывает на необратимые изменения. Диагноз подтверждается с помощью УЗИ.
На вопрос, растет ли ХГЧ при замершей беременности, врачи отвечают однозначно: если количество гормона не увеличивается при повторных анализах, скорее всего, плод прекратил свое развитие.
Исследование проводится несколько раз с промежутком в 48 часов. Динамика ХГЧ при замершей беременности отрицательная, количество гонадотропина остается на прежнем уровне или уменьшается.
Некоторое время после гибели плода хорион функционирует, вырабатывая гормоны. Потому иногда наблюдается рост ХГЧ при замершей беременности.
Показатели увеличиваются незначительно, через 2-3 дня уровень гормонов начинает снижаться.
Показания к определению хорионического гонадотропина
Женщины планово сдают кровь на ХГЧ во время беременности. Это позволяет оценить состояние плода, сделать выводы о его развитии.
Но существуют случаи, когда есть необходимость определить уровень гормона дополнительно:
При возникновении вышеуказанных симптомов необходимо отправиться в больницу для дальнейшего обследования и лечения. Чтобы поставить правильный диагноз необходимо учитывать, как снижается ХГЧ при замершей беременности. Быстрого уменьшения количества гормонов может не быть, наблюдается отсутствие роста, незначительная отрицательная динамика.
Дополнительно используется УЗИ для определения размеров плода, наличия сердцебиений.
На каких сроках существует угроза?
Наиболее опасным является первый триместр. Женщина не всегда знает о наступившей беременности, потому не исключено отрицательное влияние на плод алкоголя, табачного дыма, химических соединений, препаратов.
Риск замершей беременности на ранних сроках возрастает в период имплантации. Эмбрион должен закрепиться в полости матки для дальнейшего развития. Этот процесс происходит через 4-5 дней после оплодотворения и относится к критическим периодам беременности. Подробнее об имплантации эмбриона →
В первые месяцы происходит закладка основных органов и систем, любые мутации, гормональные нарушения могут спровоцировать возникновение пороков развития, несовместимых с жизнью.
Как измерить ХГЧ?
Хорионический гонадотропин содержится в крови и моче. Чтобы определить, какой уровень ХГЧ у женщины при беременности, и исключить замершую, для исследования используется венозная кровь.
Для максимальной точности необходимо придерживаться нескольких правил:
- Анализы сдаются утром натощак.
- Вечером накануне разрешен легкий ужин, желательно не есть за 8-9 часов до исследования.
- Необходимо воздержаться от половых контактов на протяжении 24 часов.
- Сообщить обо всех препаратах, которые принимает женщина, врачу.
- Кровь берется не раньше 5 дня с момента задержки месячных.
- Уровень ХГЧ при замершей беременности оценивается в динамике. Исследования повторяют через 2-3 дня.
Факторы, влияющие на объективность анализа
Не всегда снижение или повышение уровня гормона свидетельствует о патологии.
Существует ряд объективных причин, которые могут влиять на результаты исследования:
- Прием препаратов, в состав которых входит гонадотропин, может спровоцировать ложноположительную реакцию. Уровень биологически активного вещества в таком случае соответствует определенному сроку вынашивания ребенка, но женщина при этом не беременна.
 Концентрация гормона искусственно повышена в связи с приемом препаратов.
Концентрация гормона искусственно повышена в связи с приемом препаратов. - Наличие опухолей женских половых органов и почек приводит к увеличению выработки ХГЧ.
Необходимо учитывать, как растет ХГЧ при беременности, чтобы вовремя обнаружить замершую. Иногда низкие показатели свидетельствуют не о патологии, а указывают на неправильно установленный срок. Если уровень гонадотропина незначительно понижается, нужно сделать ультразвуковое исследование для подтверждения диагноза.
Гормоны не только регулируют работу организма, но и являются индикаторами серьезных заболеваний. Снижение ХГЧ при беременности на ранних сроках представляет опасность, речь может идти о замирании плода. Если при повторном исследовании наблюдается отрицательная динамика, существует риск гибели ребенка в утробе. Очень важно состоять на учете в период вынашивания, не пропускать сдачу анализов.
Источник: https://mama66.ru/pregn/khgch-pri-zamershejj-beremennosti
Анализ крови на беременность на ранних сроках – зачем нужно и как правильно сдать кровь
Оглавление
Анализ крови на беременность – это процедура, которая необходима для выявления имеющихся патологий. Она также позволяет определить и само наличие беременности, поскольку выявляет наличие в крови женщины гормона под названием «хорионический гонадотропин» (ХГЧ).
В ситуации, когда зачатие не произошло, данное вещество не вырабатывается в организме пациентки, поскольку его появление связано с образованием хориона. Это ткань, возникающая между эндометрием и зиготой после прикрепления к стенке матки оплодотворенной яйцеклетки.
Причины проведения исследования
Анализ крови способен показать наличие беременности уже на шестой день после успешного зачатия. Тогда как стандартный тест на беременность в ряде случаев может дать некорректные результаты. Поэтому анализы при беременности назначаются для определения таких состояний, как:
- Установление собственно факта зачатия
- Оценка гормонального фона на предмет сбоев
- Отслеживание патологических типов беременности:
- Замершая – в этом случае на определенной стадии эмбрион прекращает свое развитие
- Внематочная – в данной ситуации зигота прикрепляется не к стенке матки, а в фаллопиевой трубе
Также анализ крови показывает наличие инфекций, иных типов нарушений функционирования организма и таких заболеваний, как:
- Цитомегаловирус
- Дифтерия
- Столбняк
- Герпес
- Хламидиоз
- Гепатит
- Уреаплазмоз
- ВИЧ
- Микоплазмоз
- Сифилис
- Лептоспироз
- Хламидиоз
Любое из данных заболеваний представляет собой опасность не только для организма самой женщины, но и для ее будущего ребенка. Поэтому, если в результатах анализа крови имеются отклонения, врач направляет пациентку на дополнительное обследование.
Изменение ХГЧ при беременности
После физического наступления зачатия уровень ХГЧ в женском организме начинает расти, и каждые два-три дня его концентрация увеличивается практически в два раза. Самого высокого уровня она достигает на 8–11 неделе, а затем он начинает постепенно уменьшаться.
Первый анализ можно сдать на 6-й день предполагаемой задержки, но более точным результат будет на 11–12 сутки. Поэтому врачи рекомендуют проходить исследование крови два-три раза (через двое суток каждый).
Контроль уровня ХГЧ позволяет отслеживать динамику развития беременности, появление патологий и др.:
- При внематочной беременности уровень гормона практически не растет
- Если развитие эмбриона замерло, то уровень ХГЧ падает с момента его гибели
Обычно результат анализа сравнивают со специальной таблицей. На первой-второй неделях концентрация ХГЧ может составлять от 25 до 700 единиц, на пике значения – достигать 18 000–240 000 единиц, а в конце срока беременности – 2 179–60 000 единиц.
После установки факта зачатия врач направляет пациентку на другие исследования крови:
- Общий
- Биохимический
- На свертываемость
- На гепатиты и ВИЧ
- На наличие TORCH-инфекций
- На генетические патологии
- На резус-фактор и группу крови (если они не были определены ранее)
- На содержание гормонов, вырабатываемых щитовидной железой
- На антифосфолипидный синдром
- На наличие ЗППП
Причины отклонения от нормы гормона ХГЧ
В норме после наступления беременности уровень хорионического гонадотропина должен постепенно повышаться. Если же происходит его понижение, то врач может предположить наличие таких проблем, как:
- На ранних сроках:
- Гибель плода
- Вероятность самопроизвольного прерывания беременности
- Отсутствие эмбриона в плодном яйце
- На позднем сроке:
- Отслоение плаценты
В ряде случаев низкий уровень ХГЧ может быть связан с неправильно рассчитанным сроком беременности. Поэтому, чтобы установить точную причину низкого уровня гормона, обычно проводятся анализы на беременность на ранних стадиях, а также несколько типов иных обследований.
Причины повышения уровня ХГЧ
В результатах анализов крови уровень ХГЧ может быть серьезно выше нормы по следующим причинам:
- Наличие токсикоза
- Образование более одного плода
- Появление пузырного заноса
- Наличие генетических проблем
- Осложнение из-за сахарного диабета
Уровень хорионического гонадотропина может быть повышен не только из-за наступления беременности, но и по причине некоторых отклонений:
- Чрезвычайно высокий уровень ХГЧ из-за приема гормональных препаратов
- Наличие злокачественного новообразования в различных органах (почки, ЖКТ, матка, легкие и др.)
- Сохранение нестабильного гормонального фона в результате перенесенного аборта
В редких случаях, при наличии серьезных гормональных нарушений, у мужчин также может быть обнаружен повышенный уровень ХГЧ.
Подготовка к процедуре
Перед сдачей анализов для беременных на количество ХГЧ необходима следующая подготовка:
- Голодание в течение 7–8 часов до процедуры
- Ограничение приема любой жидкости за несколько часов до обследования
Также необходимо предупредить врача о приеме лекарственных препаратов.
Статистические данные показывают, что наиболее высокая концентрация ХГЧ в крови наблюдается в первой половине дня, поэтому обычно врач назначает такой анализ именно на утренние часы.
При несоблюдении рекомендаций исследование может показать недостоверный результат, поэтому придется проводить дополнительные процедуры.
Как проводится манипуляция по забору крови
Анализы крови беременным женщинам берутся из вены в области, расположенной на внутренней стороне руки на локтевом сгибе. Процедура проходит следующим образом:
- Пациентка садится на кушетку или стул и обнажает левую или правую руку
- Медик накладывает жгут выше локтя
- После этого женщина проводит несколько сжиманий ладони в кулак
- Врач смазывает область будущего прокола дезинфицирующим средством
- Затем он вводит иглу в вену и наполняет шприц (для исследования необходимо около 10-ти мл крови)
- После этого жгут снимается, а к области прокола прикладывается ватный тампон, который пациентка должна зажать согнутой в локте рукой (это способствует прекращению выделения жидкости из раны)
После проведения данных манипуляций кровь в пробирке отправляется в лабораторию на исследование. Результаты анализа могут быть переданы непосредственно лечащему врачу, либо выданы пациентке. Женщина может самостоятельно сравнить указанные показатели со значениями в таблицах, но рекомендуется доверить данный процесс профессионалам.
Преимущества проведения процедуры в МЕДСИ
- В клиниках работают врачи высокой квалификации, которые не только разрабатывают комплексные программы обследования и лечения, но и помогут правильно подготовиться к родам в случае, если беременность наступила
- Для будущих родителей созданы специальные консультационные механизмы
- Клиники располагают собственной лабораторией для приема и проверки анализов, что позволяет получить точный результат в максимально короткие сроки
- Для обследований и терапии используются современные аппараты ведущих производителей из таких стран, как: Япония, США, Германия и др.
- Применяются оригинальные препараты (не дженерики)
Для записи на прием необходимо позвонить по телефону 8 (495) 7-800-500 или обратиться в одну из множества регистратур, расположенных в Москве, области и регионах РФ.
Не затягивайте с лечением, обратитесь к врачу сейчас:
Возможность живорождения у пациентов с низким уровнем β-ХГЧ в сыворотке через 14 дней после переноса бластоцисты | Journal of Ovarian Research
В настоящем исследовании изучали исходы беременности у пациенток, у которых уровень β-ХГЧ в сыворотке крови был <300 мМЕ / мл через 14 дней после переноса бластоцисты. Наше исследование показало, что исходы беременности у пациенток с исходно низким уровнем β-ХГЧ в сыворотке крови были плохими - только 18,6% живорождений. Почти у 50% (47,4%) пациенток был выкидыш на ранней стадии, а частота внематочной беременности составила 9.6%. В наше исследование были включены пациенты с исходно низким уровнем β-ХГЧ в сыворотке, а не все беременные женщины, поскольку было проведено много подобных исследований. Пациенты с низким уровнем β-ХГЧ часто очень обеспокоены исходом беременности. Кроме того, от них часто требуется сдавать тесты на уровень β-ХГЧ в сыворотке крови, чтобы отслеживать прогресс зачатия, что увеличивает количество посещений и, таким образом, вызывает у них как психологический, так и экономический стресс.
По этим причинам очень важно составлять индивидуальные планы последующего наблюдения в соответствии с различными интервалами сывороточного β-ХГЧ.Для пациенток с исходно низким уровнем β-ХГЧ наиболее важным фактором является определение клинической беременности. Наше исследование показало, что исходное значение β-ХГЧ> 58,8 мМЕ / мл предсказывало 85,8% клинических беременностей, в то время как неспособность достичь этого значения приводила к 73,3% биохимической потери беременности. Среди пациенток с клинической беременностью около 60% имели ранний выкидыш и 12,4% — внематочную беременность (данные не показаны). Следовательно, для пациентов с исходным β-ХГЧ> 58.8 мМЕ / мл, хотя рекомендуется продолжать поддержку лютеиновой фазы, через неделю следует провести дополнительный анализ сывороточного β-ХГЧ и ультразвуковое исследование, чтобы исключить внематочную беременность. Если исходный уровень β-ХГЧ в сыворотке <58,8 мМЕ / мл, рекомендуется прекратить поддержку лютеиновой фазы и через неделю провести измерение уровня β-ХГЧ в сыворотке и провести УЗИ, поскольку в этой группе пациентов не было живорождений.
В нашем исследовании мы рассчитали кратное увеличение β-ХГЧ за 48 часов в соответствии со вторым тестом и обнаружили, что значение 1.9 было оптимальным порогом для отличия живорожденных от неживых. Вероятность живорождения составляла 63,6%, если кратное увеличение было> 1,9, по сравнению с минимальной вероятностью живорождения (7,7%) у пациентов с кратным увеличением <1,9. Пациентам со сниженным уровнем β-ХГЧ в сыворотке крови следует назначить еще один тест на β-ХГЧ через 7–10 дней, поскольку может произойти аномальное зачатие, такое как внематочная беременность, как и в случае внематочной беременности в нашем настоящем исследовании. Шамонки и др.подтвердили, что снижение уровня β-ХГЧ в сыворотке почти всегда приводило к неудачному рождению живого ребенка, хотя они сообщили о 3 случаях живорождения со сниженным уровнем β-ХГЧ в сыворотке в когорте из 6021 пациента [10].
В нескольких ранее опубликованных исследованиях изучали прогноз исходов беременности по уровням β-ХГЧ в сыворотке в течение различных дней после переноса витрифицированной-нагретой бластоцисты. Oron et al. Продемонстрировали, что для β-ХГЧ, который был измерен через 11 дней после переноса одной бластоцисты, оптимальное пороговое значение для прогнозирования клинической беременности составляло 137 МЕ / л с PPV 85% и NPV 75% [6 ].Исследование Xiong et al. Определило, что оптимальные пороги составляли 152,2 МЕ / л и 211,9 МЕ / л соответственно для прогнозирования клинической беременности и живорождений у пациенток, у которых были тесты на β-ХГЧ через 11 дней после переноса витрифицированной-нагретой бластоцисты [7]. Zhao et al. Обнаружили, что единичное значение β-ХГЧ 399,5 МЕ / л на 12-й день после переноса бластоцисты было надежным для прогнозирования клинической беременности с PPV 93,47% и NPV 67,61%. Единичное значение β-ХГЧ> 410,8 МЕ / л указывает на то, что 76,62% живорождений и значение ниже этого порога привели к 80.72% неживых рождений [8]. Пороговые значения для прогнозирования клинической беременности и живорождений в этих исследованиях были выше, чем в нашем исследовании, что можно объяснить тем фактом, что в наше исследование были включены только пациенты с низким уровнем β-ХГЧ.
Stone et al. Исследовали связь между временем удвоения сывороточного β-ХГЧ (β-t2) и продолжающейся беременностью у беременных после вспомогательных репродуктивных технологий (ВРТ). Они проиллюстрировали, что β-t2 на 12-й день после переноса эмбриона составлял около 1.6 дней и пороговое значение 2,2 дня имели оптимальную PPV 87% и NPV 42% [11]. Sung et al. Вычислили кратное увеличение между 12-м и 14-м днями после овуляции в циклах замораживания-размораживания, но разницы между живорождениями и ранним невынашиванием беременности не обнаружено (3,1 ± 0,9 раза по сравнению с 3,0 ± 1,0 раза; ). P> 0,05). Тем не менее, они продемонстрировали, что 2,37- и 2,6-кратные значения соответственно предсказывают 89,8% клинических беременностей и 72,7% живорождений [1].
В нашем настоящем исследовании оптимальный порог кратного увеличения для клинической беременности был равен 1.4 с AUC 0,899, чувствительностью 90,3%, специфичностью 77,8% и PPV 97,4%. Значение при прогнозировании живорождений составило 1,9 с AUC 0,803, чувствительностью 88,5%, PPV 97,4% и NPV 92,3%. Кратное увеличение клинических беременностей и живорождений в нашем исследовании было ниже, чем в исследовании Суна. Возможные причины следующие: во-первых, уровни β-ХГЧ в сыворотке в нашем исследовании были измерены через 14 дней после переноса бластоцисты, что было как минимум на два дня позже, чем в исследовании Сунга.Исследование Stone et al. Показало, что время удвоения сывороточного β-ХГЧ (β-t2) увеличилось с 1,6 дня на 12 день до времени удвоения через 3 дня на 24 день после переноса эмбриона [11], что позволяет предположить, что β -ХГЧ удваивается быстрее на ранних сроках беременности. Во-вторых, исследуемая популяция в нашем исследовании включала пациентов с низким уровнем β-ХГЧ в сыворотке крови, у которых перенесенные эмбрионы могут быть менее эффективными, чем у пациентов с нормальным уровнем β-ХГЧ.
В нашем предыдущем исследовании изучалась вероятность живорождений с сывороточными уровнями β-ХГЧ <100 мМЕ / мл через 14 дней после переноса эмбрионов на третий день, что показало, что коэффициент живорождений составлял всего 4 человека.3%. Также в нашем настоящем исследовании коэффициент живорождения составлял 4,5%, когда уровень β-ХГЧ в сыворотке был <100 мМЕ / мл через 14 дней после переноса бластоцисты (таблица 2), что сопоставимо с данными наблюдений, обнаруженных для эмбриона 3 дня. перевод [12].
Настоящее исследование обладает следующими преимуществами. Во-первых, мы проанализировали только пациентов с низким уровнем β-ХГЧ в сыворотке, а не обследовали всех беременных, что будет полезно для разработки соответствующих рекомендаций по дальнейшему наблюдению для этой группы пациентов.Во-вторых, все включенные пациенты адоптивно получали только витрифицированные нагретые бластоцисты и имели уровни β-ХГЧ в сыворотке, которые были измерены точно в тот же день после переноса эмбриона, что может повысить точность уровней β-ХГЧ в сыворотке. Однако текущее исследование имело два недостатка. Сначала исследуемые пациенты прошли тест на β-ХГЧ через 14 дней после переноса эмбрионов. Более того, время проведения теста на ХГЧ в каждом центре сильно варьировалось. Таким образом, наши результаты могут быть применимы только для прогнозирования пациентов, у которых был тест на ХГЧ в сыворотке через 14 дней после переноса бластоцисты.Прогноз для пациентов, у которых был тест на ХГЧ, отличный от 14 дней, следует рассчитывать в соответствии со временем удвоения ХГЧ, равным 48 часам, что ограничивает его более широкое применение. Во-вторых, количество успешно перенесенных эмбрионов варьировало от одного до двух. Это может вызвать синдром исчезающих близнецов, который может повлиять на исходный уровень β-ХГЧ в сыворотке.
Сообщалось, что частота синдрома исчезающих близнецов достигает 10% после АРТ [13], что может повлиять на исходный уровень β-ХГЧ в сыворотке крови матери.В настоящем исследовании частота двойных беременностей составила всего 5,1% (16/312) с исходным уровнем β-ХГЧ в сыворотке <300 мМЕ / мл. И, наконец, при беременности двойней не наблюдалось синдрома исчезающих близнецов, за исключением 14 полных выкидышей.
Диапазоны, что они означают и когда обращаться за помощью
ХГЧ — это гормон, который играет важную роль при беременности. Но высокий или низкий уровень ХГЧ может указывать на определенные проблемы со здоровьем у кого-либо.
Полное название этого гормона — хорионический гонадотропин человека (ХГЧ).
В этой статье мы подробно рассмотрим ХГЧ — в том числе нормальные диапазоны во время беременности, что происходит, когда уровни колеблются, и как врачи используют измерения для определения основных состояний здоровья.
Поделиться на PinterestВрач может измерить уровень ХГЧ у человека во время беременности, чтобы выявить любые основные проблемы со здоровьем.Этот естественный гормон присутствует у мужчин и женщин. Но обычно это связано с беременностью, потому что играет ключевую роль.
Чтобы сохранить беременность, ХГЧ заставляет организм вырабатывать другой гормон, прогестерон.Это также может помочь:
- способствовать развитию новых кровеносных сосудов в матке
- сглаживать мышечные клетки в среднем слое стенки матки, что важно для поддержания беременности
Человек может быть знаком с ХГЧ, потому что это гормон, который тесты на беременность проверяют в моче. Домашний тест может сначала определить уровень ХГЧ, указывающий на беременность, примерно через 12–14 дней после зачатия.
Врач также может проверить беременность, заказав анализ крови для измерения уровня ХГЧ.
Определение уровня ХГЧ в крови также может помочь врачу определить определенные основные состояния здоровья, включая некоторые виды рака, и проверить, насколько эффективно лечение рака.
Уровни ХГЧ могут широко варьироваться от одной беременной женщины к другой.
Тест дает измерение ХГЧ в единицах на литр (Ед / л).
Ниже приведены типичные уровни ХГЧ на протяжении всей беременности:
В течение первых 8 недель беременности концентрация ХГЧ в крови и моче обычно удваивается каждые 24 часа.
Уровни гормона обычно достигают пика примерно через 10 недель, снижаются до 16 недель, а затем остаются постоянными.
Во время беременности низкий уровень ХГЧ не всегда является поводом для беспокойства. Это открытие может указывать только на то, что может возникнуть проблема со здоровьем, которую необходимо исследовать.
В других случаях низкий уровень ХГЧ может указывать на более серьезную проблему. Согласно исследованию 2018 года, уровень ХГЧ был значительно снижен у беременных женщин, которые перенесли беременность.
Узнайте больше о невынашивании беременности.
Низкий уровень ХГЧ также может указывать на то, что плод не растет надлежащим образом. Исследование 2017 года показало, что низкий уровень ХГЧ был связан со снижением роста плода и меньшей массой тела при рождении.
Не существует лечения низкого уровня ХГЧ.
Узнайте больше о низком уровне ХГЧ.
Как и низкий уровень, высокий уровень ХГЧ не обязательно указывает на проблему с беременностью. У некоторых женщин просто более высокий уровень.
Если у женщины высокий уровень ХГЧ, это может указывать на двойню или тройню, хотя только сканирование может подтвердить это.
Иногда уровень ХГЧ выше среднего указывает на более высокую вероятность синдрома Дауна. Для проверки врач может использовать анализы крови и сканирование.
Гестационная трофобластическая болезнь
Одна медицинская проблема, связанная с более высокими уровнями ХГЧ, заключается в том, что они могут указывать на гестационную трофобластическую болезнь (GTD).
GTD может возникнуть во время или после беременности. Это вызывает рост аномальных клеток в матке. Некоторые из них могут быть злокачественными, но большинство из них доброкачественными.
Лечение зависит от массы клеток и от того, является ли оно злокачественным или доброкачественным.
Для удаления новообразования врач может порекомендовать дилатацию и кюретаж, которые включают в себя отсасывание новообразования с помощью хирургического вакуума и осторожное соскабливание любых оставшихся аномальных клеток.
Или врач может порекомендовать гистерэктомию для удаления матки.
После удаления человеку может потребоваться химиотерапия или другое лечение. Это может быть более вероятно, если уровень ХГЧ остается высоким.
Преэклампсия
Высокий уровень ХГЧ может также указывать на преэклампсию, связанное с беременностью состояние, которое включает отек и внезапное повышение артериального давления.
В исследовании 2012 года, например, исследователи обнаружили, что уровень ХГЧ значительно повышен у женщин с тяжелой преэклампсией.
Для женщины с преэклампсией легкой степени может быть безопасно подождать и родить как обычно. Но если у женщины развивается заболевание и беременность наступает на сроке 34–37 недель или позже, может потребоваться вызвать роды.
Лечение, как правило, включает тщательный мониторинг, который может потребоваться в больнице, а также прием лекарств для контроля артериального давления и предотвращения судорог.
Узнайте больше о преэклампсии.
Нормальный уровень ХГЧ обычно не определяется у небеременных женщин и мужчин.
Более высокие уровни могут иногда указывать на основную проблему со здоровьем, например:
Исследование 2011 года показало, что у мужчин с пониженным количеством сперматозоидов и другими проблемами, связанными со спермой, уровень ХГЧ был значительно ниже.
Врачи иногда назначают ХГЧ для борьбы с симптомами таких состояний, как гипогонадизм, при котором яички не вырабатывают достаточного количества тестостерона, спермы или того и другого.
Беременным женщинам, у которых наблюдается вагинальное кровотечение или спазмы в животе, следует обратиться за медицинской помощью.
Каждый должен обратиться к врачу, если:
- испытывают трудности с зачатием
- заметили уплотнение в груди или яичках
- есть кровь в моче, стуле, рвоте или мокроте
- есть кашель, который не проходит вдали, одышка или боль в груди
- заметили изменения в дефекации
- заметили необъяснимую потерю веса
- заметили изменения кожи, такие как родинки, которые меняют форму или кровоточат
ХГЧ — это гормон, который есть у всех.
Он играет ключевую роль во время беременности, во время которой его уровень значительно повышается. Особенно высокий или низкий уровень во время беременности может указывать на проблему, но это не всегда так.
У других людей высокий уровень ХГЧ иногда указывает на основное заболевание, возможно, на то, что влияет на фертильность.
Тесты на беременность, интерпретируемые анализатором: значение пограничных уровней ХГЧ в образцах мочи
Качественные визуальные тесты на беременность в моче все чаще заменяются тестами на хроматографический иммуноферментный анализ (CIA), которые определяют хорионический гонадотропин человека (ХГЧ) в образцах.Точные и последовательные результаты тестов на беременность, считываемые анализатором, имеют значительные преимущества по сравнению с традиционной методологией и отчетностью. Поскольку визуальная интерпретация или ручная расшифровка документации не требуется, вероятность ошибки значительно снижается. Приборы для тестирования ХГЧ, подключенные через лабораторные или больничные информационные системы (LIS / HIS), автоматически сообщают о результатах ХГЧ, которые можно немедленно просмотреть и принять меры, что способствует нынешней тенденции к тестированию и немедленному оказанию медицинской помощи в децентрализованных амбулаторных условиях.
Хорионический гонадотропин человека
Хорионический гонадотропин человека (ХГЧ) представляет собой гликопротеиновый гормон 40 кДа, секретируемый развивающейся плацентой вскоре после оплодотворения. Он состоит из двух субъединиц α и β. Субъединица α является общей для ХГЧ, фолликулостимулирующего гормона (ФСГ), лютеинизирующего (ЛГ) и тиреотропного гормона (ТТГ). Субъединица β различается для ХГЧ, отсюда и номенклатурный тест «βhCG», который подразумевает снижение перекрестной реактивности с другими гормонами, упомянутыми выше.
При нормальной беременности ХГЧ может быть обнаружен в сыворотке крови уже через шесть-семь дней после зачатия. Недавние исследования показывают, что концентрация ХГЧ в моче составляет примерно половину или менее половины соответствующих концентраций ХГЧ в сыворотке. Таким образом, ХГЧ может быть надежно обнаружен в моче уже через 14 дней после зачатия (примерно через 28 дней после последнего менструального цикла). Концентрация ХГЧ примерно удваивается примерно каждые два дня, пока не достигает пика примерно через 8-10 недель после последней менструации. 1 Появление ХГЧ вскоре после зачатия и последующее повышение его концентрации во время раннего гестационного роста делают его отличным маркером для раннего выявления беременности.
Уровни гормонов ≥25 мМЕ / мл обычно считаются положительным качественным признаком беременности. Образцы мочи, содержащие ″ 5 мМЕ / мл, обычно указывают на отрицательный результат беременности. Пограничный результат получается в некоторых анализах, когда уровень ХГЧ составляет от 5 до 25 мМЕ / мл. Образцы, отмеченные как пограничные, считаются неопределенными, и клиницисты должны запросить повторный анализ в течение 48–72 часов или получить количественный сывороточный ХГЧ.Однако некоторые анализы сообщают, что значения в диапазоне от 5 до 25 мМЕ / мл положительны для беременности. Иногда это может вызвать замешательство у пациентки, если позже ее обследуют, и результат будет отрицательным.
Ложноположительные результаты могут привести к неправильному лечению. Установлено, что уровень ХГЧ в сыворотке крови у небеременных женщин увеличивается с возрастом. 2 Фактически, Снайдер и др. предлагают использовать пороговое значение 14,0 мМЕ / мл при интерпретации результатов ХГЧ у женщин старше 55 лет.Таким образом, очевидно, что некоторые анализы, дающие положительный результат при низких значениях, могут привести к неправильной интерпретации. Лучше пройти тест через два дня и посмотреть, повышается ли уровень ХГЧ, как ожидается при нормальной беременности. Использование неопределенной интерпретации позволяет лучше проанализировать ситуацию, которая привела к снижению уровня ХГЧ. Фактически Коул в письме к редактору журнала Clinical Chemistry, 3 заявляет:
«На самом деле, чтобы беременность считалась вероятной, результаты ХГЧ должны превышать концентрацию не менее 20 МЕ / л.Для успешной доношенной беременности уровень ХГЧ должен удваиваться каждые два дня до восьми недель беременности. В случаях, когда обнаруживаются устойчиво низкие результаты ХГЧ, можно рассмотреть злокачественные новообразования. Трофобластные злокачественные новообразования образуют интактный димер ХГЧ, тогда как другие злокачественные новообразования в основном производят свободную субъединицу ХГЧ (бета-субъединицу). Оба обнаруживаются с помощью современных тестов интактного ХГЧ. Всегда необходимо учитывать продукцию ХГЧ гипофизом или крайние случаи фонового ХГЧ, особенно у женщин в пери- или постменопаузе.”
Хотя тесты на ХГЧ, считываемые анализатором, не предназначены для выявления состояний, отличных от беременности, ряд состояний, помимо беременности, включая трофобластическое заболевание и некоторые нетрофобластные новообразования, могут вызывать пограничные уровни ХГЧ. Пограничные результаты ХГЧ ни в коем случае не являются диагностическими, но могут, особенно когда результаты не соответствуют клинической картине, указывать клиницистам на необходимость дальнейшего исследования.
Пограничный ХГЧ
Пограничный уровень ХГЧ может возникать в следующих условиях или ситуациях:
- Ранняя нормальная беременность
- Внематочная беременность, когда уровень ХГЧ повышается значительно медленнее, чем при нормальной беременности
- Трофобластические заболевания, включая опухоль яичников или пузырный занос (пузырный занос — это образование, которое может образоваться внутри матки в начале беременности.)
- Повышение уровня ХГЧ у здоровых небеременных женщин в постменопаузе
- ХГЧ, полученный пассивно при переливании крови
- Необнаруженный ранний самопроизвольный аборт (Выкидыш также можно назвать «самопроизвольным абортом». Около половины всех оплодотворенных яйцеклеток умирают и теряются, то есть прерываются самопроизвольно, обычно до того, как женщина узнает, что она беременна. Среди женщин, которые знают, что они беременны. беременных, частота выкидышей составляет от 15% до 20%. 4 )
- Уровни ХГЧ, которые могут оставаться определяемыми в течение нескольких недель после родов, выкидыша или инъекций ХГЧ (после лечения ЭКО)
- Мешающие антитела в лекарствах пациентов, получающих терапию антителами
- Гетерофильные антитела.(Присутствие гетерофильных антител может помешать иммуноаналитическим тестам, таким как ХГЧ. Гетерофильные антитела — это человеческие антитела, обладающие способностью связываться с иммуноглобулинами животных, тем самым, возможно, препятствуя взаимодействию между антителами животного происхождения и антигеном [ХГЧ в нашем обсуждении] , которые являются компонентами всех иммуноанализов. Их обычно называют человеческими антителами против животных [HAAA]. К этой категории относятся человеческие антитела против мышиных [HAMA]. Они могут давать как ложноположительные, так и ложноотрицательные результаты.) 5
Проверка уровня ХГЧ
Из приведенного выше обсуждения можно сделать вывод, что тестирование на ХГЧ на беременность не так просто, как кажется на первый взгляд. Сам по себе ХГЧ не является простой молекулой и не существует в одной форме. Более того, один тест может привести к неправильному диагностическому заключению. Вот почему, когда тест показывает низкий уровень ХГЧ, лучше проверить диагностическое заключение, чем просто назвать результат положительным, как это делают некоторые анализы.Фактически, Снайдер утверждает: 2
«Поскольку измерения ХГЧ имеют два клинических применения, ложноположительные результаты ХГЧ не только вызывают клиническую путаницу, но в некоторых случаях приводят к вредным терапевтическим вмешательствам».
Лоуренс Дж. Кролла, доктор философии, адъюнкт-профессор кафедры патологии, Университет Лойолы, Медицинская школа Стрича. Статья подготовлена с использованием гранта компании Siemens Diagnostics.
Список литературы
- Карин Чанг, MDS.Определение повышения уровня ХГЧ в сыворотке крови при жизнеспособных беременностях, достигнутых с помощью ЭКО. Репродукция человека . 2006; 21 (3): 823-828.
- Snyder JA, Haymond S, Parvin CA, Gronowski AM, Grenache DG. Диагностические соображения при измерении хорионического гонадотропина человека у стареющих женщин. Clin Chem . 2005; 51 (10): 1830-1835.
- Cole LA. «Фон» хорионического гонадотропина человека у здоровых небеременных женщин. Clin Chem . 2005; 51 (10): 1765-1766.
- Шторк С.Выкидыш. 2012; http://www.nlm.nih.gov/medlineplus/ency/article/001488.htm . Проверено 8 июля 2014 г.
- Публикация, M.R.S. Призрак в пробирке: помехи гетерофильных антител в иммуноанализах — постоянно повторяющаяся, но часто забытая проблема. В публикации Mayo Reference Services. Публикация справочных служб Mayo, 2003 г., 1-4 http://www.mayomedicallaboratories.com/mediax/articles/communique/2003/mc2831-0303.pdf . По состоянию на 8 июля 2014 г.
Уровни бета-ХГЧ у матери на 12-й день после переноса эмбриона для прогнозирования исхода беременности в клинике экстракорпорального оплодотворения Prima Medika, Денпасар, Бали, Индонезия
Карта I.Б. М., Путра И. М. М., Мандини И. А. И., Двипаяна И. М. П. Уровень бета-ХГЧ у матери на 12-й день после переноса эмбриона для прогнозирования исхода беременности в клинике экстракорпорального оплодотворения Prima Medika, Денпасар, Бали, Индонезия. Biomed Pharmacol J 2017; 10 (4).
Рукопись получена: 28 сентября 2017 г.
Рукопись принята: 1 ноября 2017 г.
Опубликовано онлайн: —
Как Citeclose | История публикаций Закрыть Просмотры: (Посещений: 70,138, сегодня 39) Загрузки в формате PDF: 1622
Ida Bagus Made Kartha 1 , I.Сделано Махадината Путра 2 , Ида Аю Индира Мандини 2 и я. Сделано Панде Двипаяна 3
1 Специализированные акушеры / гинекологи, врачи-консультанты по репродуктивной эндокринологии и бесплодию в клинике экстракорпорального оплодотворения, больница Prima Medika, Денпасар, Бали, Индонезия.
2 Специализированные акушеры / гинекологи в клинике экстракорпорального оплодотворения, больница Prima Medika, Денпасар, Бали, Индонезия.
3 Эндокринология и метаболизм, отделение внутренней медицины, медицинский факультет, университет Удаяна, больница общего профиля Сангла, Денпасар, Бали, Индонезия.
Автор, ответственный за переписку Электронная почта: [email protected]
DOI: https://dx.doi.org/10.13005/bpj/1300
Аннотация
Многие методы прогнозирования исходов беременностей, достигнутых после применения вспомогательных репродуктивных технологий (ВРТ), были протестированы. Некоторые сывороточные маркеры были изучены в отношении исходов беременности, такие как β-субъединица хорионического гонадотропина человека (β-ХГЧ), эстрадиол, прогестерон, раковый антиген 125 (Са-125), активины и ингибин.Среди них было доказано, что β-ХГЧ является наиболее прогностическим фактором. Прогнозирование исхода беременности важно в программе вспомогательных репродуктивных технологий. Беременность, полученная в результате ЭКО с ИКСИ или без него, имеет более высокий риск акушерских и перинатальных осложнений по сравнению со спонтанной беременностью. Определить клиническую ценность бета-ХГЧ в материнской сыворотке на двенадцатый день после переноса эмбриона и предсказать исход беременности. Использованный метод представлял собой ретроспективное исследование, в котором данные были получены у женщин, перенесших ЭКО в клинике IVF Prima Medika Hospital Denpasar с января по декабрь 2015 года.Нежизнеспособная беременность определяется как биохимическая беременность, внематочная беременность и выкидыш. Продолжающаяся беременность определяется как одноплодная беременность и многоплодная беременность, срок гестации которых превышает 12 недель. Уровни ß-ХГЧ в сыворотке, измеренные на двенадцатый день после забора яйцеклетки (OPU) и сравненные между двумя группами Через 12 дней после переноса эмбриона, средние уровни β-ХГЧ в группе продолжающейся беременности (419,7 ± 232,9 мМЕ / мл) были значительными. выше, чем в группе нежизнеспособных беременностей (44.8 ± 72,9 мМЕ / мл) (p <0,005). При многоплодной беременности уровни β-ХГЧ при многоплодной беременности (683,3 ± 194,4 мМЕ / мл) были значительно выше, чем при одноплодной беременности (272,7 ± 155,0 мМЕ / мл) (p <0,005). Уровни β-ХГЧ в материнской сыворотке на двенадцатый день после переноса эмбриона имеют хорошую прогностическую ценность для оценки клинических исходов беременности в программе ЭКО и помогают спланировать последующее наблюдение.
Ключевые слова
Перенос эмбрионов; уровни бета-ХГЧ на 12-й день; Прогноз исхода беременности
Загрузите эту статью как:| Скопируйте следующее, чтобы процитировать эту статью: Kartha I.Б. М., Путра И. М. М., Мандини И. А. И., Двипаяна И. М. П. Уровень бета-ХГЧ у матери на 12-й день после переноса эмбриона для прогнозирования исхода беременности в клинике экстракорпорального оплодотворения Prima Medika, Денпасар, Бали, Индонезия. Biomed Pharmacol J 2017; 10 (4). |
| Скопируйте следующее, чтобы процитировать этот URL: Kartha IB M, Putra IM M, Mandini IA I, Dwipayana IMP Уровни бета-ХГЧ у матери на 12-й день после переноса эмбриона для прогнозирования исхода беременности при экстракорпоральном оплодотворении Клиника Прима Медика, Денпасар, Бали, Индонезия.Biomed Pharmacol J 2017; 10 (4). Доступно по ссылке: http://biomedpharmajournal.org/?p=17741 |
Введение
Возможность прогнозирования наступления беременности в программе вспомогательных репродуктивных технологий (ВРТ) желательна как для врача, так и для пациента. Некоторые сывороточные маркеры были изучены в отношении беременности, такие как β-субъединицы хорионического гонадотропина человека (β-ХГЧ), эстрадиол, прогестерон, раковый антиген-125 (Ca-125), активин и ингибин.β-ХГЧ оказался наиболее прогностическим фактором. Беременность, полученная путем ЭКО с ИКСИ или без него, имеет высокий риск акушерских и перинатальных осложнений по сравнению со спонтанной беременностью. 1,2,3 Ультразвуковое сканирование — это часть того, что обычно проводится после переноса эмбриона, но гестационный мешок можно четко увидеть только в течение третьей недели после переноса эмбриона. 4,5
Успех имплантации эмбриона с инвазией и пролиферацией клеток трофобласта зависит от восприимчивости эндометрия.Эстрадиол (E2) образуется в фолликуле, а большое количество преовуляторных фолликулов указывает на высокий уровень E2. Далее влияет на окончательный процесс созревания ооцитов с помощью ХГЧ при инвитрооплодотворении (ЭКО), супрафизиологическое образование E2 и концентрации прогестерона в начальной лютеиновой фазе, включая время имплантации. Большое количество ооцитов, полученных во время извлечения ооцитов, может привести к последующей эмбрио-эндометриальной асинхронии, влияющей на процесс имплантации эмбриона, что приводит к менее оптимальной пролиферации трофобластов и низким уровням β-ХГЧ. 6
M a t erials a nd Методы
Клиника экстракорпорального оплодотворения, Госпиталь Прима Медика в Денпасаре, в январе — декабре 2015 года 138 участников следят за программой экстракорпорального оплодотворения (ЭКО), из них 123 участницы могут пройти этап сбора яйцеклеток (OPU). 57 участников дали положительный результат на биохимическую беременность (46,3%) и 42 участницы дали положительный результат на клиническую беременность (34.1%). Критериями включения являются данные медицинской карты пациента в отделении медицинской документации больницы Prima Medika в Денпасаре с положительным биохимическим результатом беременности после переноса не менее двух клеток эмбриона 8. Уровни сывороточного ß-ХГЧ были измерены на двенадцатый день после переноса эмбрионов в клинике экстракорпорального оплодотворения, больница Prima Medika в Денпасаре, с использованием иммуноферментного метода electroiluminesens, измеряющего уровни ß-ХГЧ минимум до <2,00 мМЕ / мл. Участницы, у которых был положительный результат биохимической беременности, имели ß-ХГЧ> 10 мМЕ / мл.Из 57 участниц, у которых был положительный уровень ß-ХГЧ после 12 недель беременности, они были разделены на две основные группы: жизнеспособная беременность (текущая беременность) и нежизнеспособная беременность (аборт, внематочная беременность и биохимическая беременность). С помощью независимого Т-теста можно определить среднюю разницу в уровнях ß-ХГЧ между биохимическими беременностями и абортами. Тест ANOVA (дисперсионный анализ) может определить разницу в средних уровнях ß-ХГЧ между одноплодной беременностью, беременностью двойней и многоплодной беременностью с 95% доверительным интервалом. 7 В качестве дополнительного анализа скорректированный индекс массы тела (ИМТ), возраст матери и продолжительность бесплодия. Статистический анализ был выполнен с использованием SPSS IBM Statistical Package версии 17 для Windows, при этом значимость p <0,05.
Результаты и обсуждение
Средние уровни β-ХГЧ на 12-й день после переноса эмбриона на основе возраста матери, индекса массы тела и продолжительности бесплодия. Были получены средние концентрации ß-ХГЧ в зависимости от возраста матери (23-33 года против 34-45 лет) (357.9 + 276,7 против 269,5 ± 244,4 мМЕ / мл), где различия в обеих группах статистически значимо не различались (p = 0,206). На основании индекса массы тела (ИМТ) образец с ИМТ 18-24 кг / м 2 составил 349,1 ± 290,8 мМЕ / мл, а образец с ИМТ> 24 кг / м 2 составил 281,0 ± 232,9 мМЕ / мл. Различия в обеих группах ИМТ не были статистически значимыми (р = 0,335). При продолжительности бесплодия от 1 до 10 лет средняя концентрация ß-ХГЧ составила 324,9 ± 268,2 мМЕ / мл. Средняя концентрация β-ХГЧ у бесплодных 11-20 лет составила 176.5 ± 121,8 мМЕ / мл, при этом разница между двумя группами существенно не различалась (p = 0,086) (таблица 1). Sekhonm et al., при наблюдении за 458 пациентками, забеременевшими после переноса одного замороженного эмбриона (FET), также обнаружили, что факторы возраста матери статистически значимо не различались. 8 Аналогичным образом, при переносе эмбриона или бластоцисты концентрация β-ХГЧ на 14-й и 16-й дни после OPU не имеет значительной корреляции с возрастом матери. 9
Таблица 1: Характеристики образцов для исследований на основе уровней β-ХГЧ у матери
| Переменные | Категория | Уровни ß-ХГЧ у матери (мМЕ / мл) | ||
| Среднее | Стандартное отклонение | п. | ||
| Возраст матери (лет) | 23–33 | 357.9 | 276,7 | 0,206 |
| 34–45 | 269,5 | 244,4 | ||
| Индекс массы тела (ИМТ) (кг / м 2 ) | 18–24 | 349,1 | 290,8 | 0,335 |
| > 24 | 281,0 | 232,9 | ||
| Продолжительность бесплодия (Годы) | 1–10 | 324,9 | 268,2 | 0,086 |
| 11-20 | 176.5 | 121,8 | ||
Средние материнские концентрации ß-ХГЧ при жизнеспособной беременности были выше, чем при нежизнеспособных беременностях (419,7 против 44,8 мМЕ / мл, P = 0,000). При нежизнеспособной беременности средний уровень β-ХГЧ при биохимической беременности был ниже, чем при аборте (24,3 против 165,2 мМЕ / мл), но не был статистически значимым (P = 0,495). Wang et al., В 212 циклах ЭКО, получавших ß-ХГЧ через 10 дней после OPU, значительно различались как при жизнеспособных, так и при нежизнеспособных беременностях, а также при одноплодной и многоплодной беременности. 10 Аналогичным образом Reljic et al. обнаружили существенно разные уровни ß-ХГЧ как при жизнеспособных, так и при нежизнеспособных беременностях в группе переноса свежих эмбрионов и переноса замороженных эмбрионов, исследованных на 13 день после переноса эмбрионов. 11 Средние концентрации ß-ХГЧ при одноплодной беременности, многоплодной беременности и многоплодной беременности указывают на значительную разницу, как показано в таблице 2.
При жизнеспособной беременности средние концентрации β-ХГЧ при одноплодной беременности меньше при многоплодной беременности (гемелли) и являются статистически значимыми (p = 0.008). Средние уровни β-ХГЧ при многоплодной беременности были выше, чем при одноплодной беременности, что было статистически значимым (p = 0,004). Между тем, средние концентрации ß-ХГЧ при многоплодной беременности и многоплодной беременности (гемелли) различались, но не статистически (p = 0,283), как в таблице 3.
Таблица 2: Среднее значение материнского β-ХГЧ материнского коэффициента жизнеспособности
| Категория | Переменные | Уровни ß-ХГЧ у матери (мМЕ / мл) | ||
| Среднее | Стандартное отклонение | п. | ||
| нежизнеспособный | 44.8 | 72,9 | 0,000 | |
| Биохимическая беременность | 24,3 | 22,5 | 0,495 | |
| Внематочная беременность | 70,5 | – | ||
| Аборт | 165,2 | 196,5 | ||
| Категория | Текущая беременность | 419,7 | 232,9 | 0,000 |
| Одноплодная беременность | 272.7 | 155,0 | 0,000 | |
| Беременность двойней | 497,9 | 192,7 | ||
| Многоплодная беременность | 683,3 | 194,4 | ||
Sing N, et al. при наблюдении за медианными уровнями ß-ХГЧ на 14-й день после переноса эмбриона, обнаружил значительные различия в медианных концентрациях ß-ХГЧ при жизнеспособных беременностях (625 МЕ / л) и без виабел (174 МЕ / л), в то время как медиана β-ХГЧ уровни одноплодной беременности (502 МЕ / л), двойней (1093 МЕ / л) и тройни (2160 МЕ / л) были статистически значимыми. 12
Таблица 3: Различия в уровнях материнского β-ХГЧ по количеству плодов
| Переменные | Категория | Уровни ß-ХГЧ у матери (мМЕ / мл) | |
| Средняя разница. | п. | ||
| Жизнеспособная беременность | Одноплодная беременность | 410,56 | 0,004 |
| Многоплодная беременность | |||
| Беременность двойней | 185.44 | 0,283 | |
| Многоплодная беременность | |||
| Одноплодная беременность | 225,12 | 0,008 | |
| Беременность двойней | |||
Выводы и предложения
В этом исследовании была выявлена разница в средних концентрациях ß-ХГЧ при жизнеспособных и нежизнеспособных беременностях, с более жизнеспособными беременностями. При одноплодной беременности, многоплодной беременности и многоплодной беременности существует статистически значимая разница.
В этом исследовании было обнаружено, что материнские уровни β-ХГЧ на очень ранних сроках беременности существенно различаются в зависимости от жизнеспособности. Это открытие влияет на интерпретацию уровней ß-ХГЧ после программы АРТ
.Благодарность
Исследователь благодарит др. H.M. Ильяс Ангсар, SpOG (K), руководитель клиники экстракорпорального оплодотворения, больница Prima Medika, Денпасар
Список литературы
- Чен Х, Хуан И, Го П.P, и др. . Связь между бета-ХГЧ в сыворотке на 24 день беременности и продолжающейся беременностью в циклах переноса замороженных эмбрионов. Международный журнал гинекологии и акушерства. Source Science Direct . Доступна с. 2016; 134: 278-281. http://dx.doi.org/10.1016/j.ijgo.2016.02.019
CrossRef - Basirat Z, Bijani A. Уровни ß-хорионического гонадотропина человека в сыворотке через 16 дней после переноса эмбриона во время циклов внутрицитоплазматической инъекции сперматозоидов для прогнозирования исхода беременности. Саудовский медицинский журнал. Источник PubMed . 2010; 31: 1015-1020. Доступно по адресу: http://www.researchgate.net/publication/46282173
- Джаячандран К.Д., Натараджан П., Пандиян Р. Первый постэмбриональный уровень ß-ХГЧ и исход беременности в программе вспомогательных репродуктивных технологий. Международный журнал бесплодия и медицины плода . 2012; 3: 57-62.
CrossRef - Клм Дж. Х, Шин М. С., Йи Г., и др. . Биомаркеры сыворотки для прогнозирования исхода беременности у женщин, перенесших ЭКО: хорионический гонадотропин человека, прогестерон и уровень ингибина А через 11 дней после ЭКО. Клин Экспрод Мед . 2012; 39: 28-32.
CrossRef - Zeadna A, Son W.Y, Moon J.H, Dahan M.H. Сравнение показателей биохимической беременности у женщин, перенесших ЭКО, и контрольных женщин, забеременевших самопроизвольно. Репродукция человека. 2015 11 февраля; 0: 1-6.
CrossRef - Танбо Т.Г., Эскилд А. Концентрации ХГЧ у матери на ранних сроках беременности ЭКО: ассоциации с количеством клеток в эмбрионе 2-го дня и полученными ооцитами. Репродукция человека. 2015 27 октября; 0: 1-6.
- Тумбелака А.Р., Рионо П., Састроасморо С., Вирджодиарджо М., Пуджиастути П., Фирман К. Баб 15 Пемилихан Удзи Гипотес. В: Састросморо С., редактор. Dasar-dasar Metodologi Penelitian Klinis. Джакарта: CV Сагунг Сето. 2008; 279-301.
- Секхонм Л., Родригес-Пурата Дж., Аарон Д., и др. . Интерпретация ранней динамики ХГЧ в эпоху оттаявшего эуплоидного переноса одиночных эмбрионов: насколько важно удвоение? Фертильность и бесплодие . 2016; 106 (3): e341-e342.
CrossRef - Маккой В., Накадзима С.Т., Болер-младший Х.С. Возраст и один 14-дневный β-ХГЧ могут предсказать продолжение беременности после ЭКО. Репродуктивная биология. Медицина. 2009; 19 (1): 114-120.
CrossRef - Ван Кью, Чжан Р., Цзя М., и др. . Уровень бета-субъединицы человеческого хорионического гонадотропина (βHCG) в сыворотке может прогнозировать исход беременности при экстракорпоральном оплодотворении (ЭКО) на 10 -й день после получения ооцитов. Фертильность и бесплодие. 2013; 100 (3): 495.
CrossRef - Reljič M, Knez J.Влайсавлевич Уровни хорионического гонадотропина человека одинаково предсказуемы для исхода беременности после переноса свежей и витрифицированной-нагретой бластоцисты. Вспомогательная репродукция и генетика. 2013; 30 (11): 1459–1463.
CrossRef - Singh N, Begum A.A, Malhotra N, et al. Роль раннего измерения бета-хорионического гонадотропина человека в сыворотке крови в прогнозировании многоплодной беременности и прерывания беременности в цикле ЭТ in vitro. Репродуктивные науки человека. 2013; 6 (3): 213-218.
CrossRef
ТЕСТ ДЛЯ БЕРЕМЕННОСТИ МОЧИ И СЫВОРОТКИ **
ИНТЕРПРЕТАЦИЯ РЕЗУЛЬТАТОВ
ПОЛОЖИТЕЛЬНЫЙ *: появляются две отчетливые красные линии. Одна линия должна быть в контрольной области (C), а другая линия должна быть в тестовой области (T). ПРИМЕЧАНИЕ. Концентрация ХГЧ в образце ниже порогового уровня этого теста может привести к появлению слабой линии в тестовой области (T) через продолжительный период времени.Линия в тестовой области (T), видимая после времени считывания, может указывать на низкий уровень ХГЧ в образце. Если такие результаты видны, рекомендуется повторить тест с новым образцом через 48-72 часа или использовать альтернативный метод подтверждения.
ОТРИЦАТЕЛЬНЫЙ: одна красная линия появляется в контрольной области (C). В тестовой области (T) не появляется видимой красной или розовой линии.
НЕДЕЙСТВИТЕЛЬНО: контрольная линия не появляется. Недостаточный объем образца или неправильные методы процедуры являются наиболее вероятными причинами отказа линии управления.Просмотрите процедуру и повторите тест с новой тест-кассетой. Если проблема не исчезнет, немедленно прекратите использование тестового набора и обратитесь в службу технической поддержки по телефону 1-877-441-7440, опция 2.
* ПРИМЕЧАНИЕ. Интенсивность красного цвета в области тестовой линии (Т) будет варьироваться в зависимости от концентрации ХГЧ, присутствующего в образце. Однако ни количественное значение, ни скорость увеличения ХГЧ не могут быть определены с помощью этого качественного теста.
КОНТРОЛЬ КАЧЕСТВА
Внутренний процедурный контроль включен в тест.Красная линия, появляющаяся в области управления (C), — это внутренний процедурный контроль. Это подтверждает достаточный объем образца и правильную методику процедуры. Чистый фон — это внутренний отрицательный фоновый контроль. Если тест работает правильно, фон в области результатов должен быть от белого до светло-розового и не мешать возможности прочитать результат теста.
Exteranal контролирует ХГЧ в моче: Quantimetrix Dropper Plus Положительный и отрицательный контроль запускаются каждые тридцать дней, с каждой новой партией, каждой новой партией и каждым новым оператором.Результаты заносятся в LIS, а дата записывается в таблице «Быстрая проверка …» на дверце шкафа.
External Contros hCG Serum: Stanbio hCG Trilevel Serum Controls, два положительных уровня и один отрицательный уровень исследуются с каждым образцом пациента. Результаты заносятся в LIS.
ОГРАНИЧЕНИЯ
1. Образцы очень разбавленной мочи, на что указывает низкий удельный вес, могут не содержать репрезентативных уровней ХГЧ. Если подозрение на беременность все же сохраняется, необходимо взять первый образец утренней мочи через 48 часов и исследовать его.
2. Ложноотрицательные результаты могут быть получены, когда уровень ХГЧ ниже уровня чувствительности теста. Если еще есть подозрение на беременность, через 48 часов следует собрать первый образец утренней мочи или сыворотки и проверить его.
3. Очень низкие уровни ХГЧ (менее 50 мМЕ / мл) присутствуют в образце мочи вскоре после имплантации. Однако, поскольку значительное количество беременностей в первом триместре прерывается по естественным причинам, слабоположительный результат теста должен быть подтвержден повторным тестированием с первым образцом утренней сыворотки или мочи, взятым через 48 часов.
4. Этот тест надежно определяет интактный ХГЧ до 500 000 мМЕ / мл. Он не позволяет надежно обнаруживать продукты деградации ХГЧ, включая свободный бета-ХГЧ и бета-фрагменты ядра. Количественные анализы, используемые для обнаружения ХГЧ, могут обнаруживать продукты деградации ХГЧ и, следовательно, могут не соответствовать результатам этого экспресс-теста.
5. Ряд состояний, помимо беременности, включая трофобластическую болезнь и некоторые нетрофобластические новообразования, включая опухоли яичек, рак простаты, рак груди и рак легких, вызывают повышенный уровень ХГЧ.Следовательно, наличие ХГЧ в образцах сыворотки или мочи не должно использоваться для диагностики беременности, если только эти условия не были исключены.
6. Этот тест позволяет предположить беременность. Подтвержденный диагноз беременности должен быть поставлен врачом только после оценки всех клинических и лабораторных данных.
Чувствительность и специфичность
Консультационная диагностика Комбинированный тест на ХГЧ — кассета обнаруживает ХГЧ в концентрации 20 мМЕ / мл или выше в моче и 10 мМЕ / мл или выше в сыворотке.Тест был стандартизирован для W.H.O. Третий международный стандарт. Добавление ЛГ (300 мМЕ / мл), ФСГ (1000 мМЕ / мл) и ТТГ (1000 мкМЕ / мл) к отрицательным (0 мМЕ / мл ХГЧ) и положительным (25 мМЕ / мл ХГЧ) образцам не показало перекрестного реактивность
ССЫЛКИ
Проконсультируйтесь с отделом диагностики ХГЧ Combo Cassette Package Insert 09/13
Сывороточный хорионический гонадотропин среди женщин с ожирением и без него после переноса одного эмбриона | Журнал клинической эндокринологии и метаболизма
Аннотация
Контекст
Уровни хорионического гонадотропина человека (ХГЧ) в сыворотке очень важны для диагностики и мониторинга беременности на ранних сроках.Ожирение — это эпидемия здравоохранения; однако эффективность этого жизненно важного гормона сыворотки крови у женщин с повышенным индексом массы тела (ИМТ) неизвестна.
Цель
Изучить связь ИМТ со значениями ХГЧ в сыворотке и скоростью увеличения ХГЧ.
Дизайн
Ретроспективное когортное исследование.
Окружение
Университетская клиника бесплодия.
Пациенты
Женщины, перенесшие свежее и замороженное цикл оплодотворения in vitro цикла оплодотворения с однодневным переносом трех или пяти эмбрионов, в результате чего родились живорожденные одиночки (гестационный возраст ≥24 недель) с 2008 по 2015 год.
Основные показатели результата
Исходный ХГЧ (мМЕ / мл, 16 дней после извлечения ооцитов) и 2-дневный процент увеличения ХГЧ среди категорий ИМТ сравнивались с использованием многовариантной линейной и логистической регрессии, скорректированной априори для день переноса эмбрионов.
Результаты
Исходные сывороточные значения ХГЧ обратно коррелировали с ИМТ ( P <0,0001, тест на тенденцию). Низкие исходные значения ХГЧ (<100 мМЕ / мл) были значительно более распространены среди возрастающих классов ИМТ, начиная с 1.От 4% пациентов с нормальным весом до 15,6% с ИМТ ≥40 кг / м 2 ( P = 0,001, тест на тенденцию). Среднее увеличение ХГЧ за 2 дня было одинаковым и нормальным (≥53%) во всех группах ИМТ.
Выводы
Пациенты с ожирением, родившиеся живыми, имели статистически значимо более низкие исходные значения ХГЧ в сыворотке по сравнению с пациентами, не страдающими ожирением. Однако средний 2-дневный процент увеличения ХГЧ был одинаковым для разных категорий ИМТ. Начальным значениям ХГЧ может не хватать чувствительности для живорождений у пациентов с ожирением.Скорость повышения ХГЧ остается основой мониторинга очень ранних беременностей после оплодотворения in vitro . В будущих исследованиях следует выяснить, следует ли корректировать диапазоны аналитов сыворотки в соответствии с ИМТ.
У пациенток, перенесших оплодотворение in vitro (ЭКО), ранние уровни хорионического гонадотропина человека (ХГЧ) в сыворотке жизненно важны для диагностики беременности и мониторинга этих ранних беременностей в гестационных сроках, для которых ультразвуковое исследование еще не поможет (≤5-6 недель беременности). беременность) (1).Было обнаружено, что низкие начальные значения ХГЧ, в диапазоне от 20 до 150 мМЕ / мл, позволяют дифференцировать жизнеспособную и нежизнеспособную беременность (самопроизвольные аборты и внематочные беременности) с умеренной чувствительностью и специфичностью, хотя абсолютное пороговое значение для клинического использования не принято (2). –7). Скорость повышения ХГЧ с 2-дневными интервалами также использовалась для мониторинга прогноза беременности на ранних сроках. Минимальный 2-дневный процент увеличения ХГЧ с 35% до 53% был связан с продолжающейся беременностью (8, 9).Сообщается, что среди беременностей с ЭКО средний 2-дневный процент увеличения ХГЧ составляет 124% (10). Однако критерии включения в исследования различались, и клинические переменные, такие как количество перенесенных эмбрионов, могут влиять на динамику ХГЧ.
Идентификация клинических факторов, влияющих на уровни и тенденции ХГЧ, имеет жизненно важное значение, поскольку значения ХГЧ определяют клиническое ведение, а отклонения от нормы могут привести к вмешательствам, которые могут нарушить нормально протекающую беременность ( e.g., метотрексат при предполагаемой внематочной беременности). Было обнаружено, что несколько клинических переменных влияют на значения ХГЧ. Исследования противоречивы в отношении того, влияет ли день переноса эмбриона (ET; день 3 или день 5) на начальные измерения ХГЧ (6, 11, 12). Предыдущие исследования не ограничивались одиночными ЭТ, и большинству пациентов было перенесено от двух до трех эмбрионов во всех группах. Процент повышения ХГЧ через 2 дня, хотя и не исходный уровень ХГЧ, был более низким у пациентов, получавших несколько эмбрионов (13).Было показано, что исходные значения ХГЧ выше у лиц с многоплодной беременностью. Напротив, в предыдущих исследованиях не было согласовано, будут ли начальные значения ХГЧ аналогичными или выше после однократного замораживания по сравнению со свежим ЭТ (14–17). Динамика ХГЧ также может варьироваться в зависимости от расы (18).
По данным Всемирной организации здравоохранения, ожирение является всемирной эпидемией; примерно 650 миллионов взрослых страдают ожирением с сопутствующими серьезными заболеваниями (19). В ответ на это возросло внимание к влиянию индекса массы тела (ИМТ) как на результаты вспомогательной репродукции, так и на аналиты сыворотки.Несколько исследований показали, что ожирение связано с более низким уровнем живорождения после ЭКО. В единственном исследовании 391 цикла ЭКО, приведшего к рождению живого ребенка, сообщалось, что исходные уровни ХГЧ были ниже у женщин с ИМТ> 30 кг / м 2 , хотя было перенесено в среднем три эмбриона, а уровни ХГЧ измерялись от 8 до 26 дней после получения ооцитов (10, 20).
Насколько нам известно, настоящий анализ является первым исследованием, в котором оценивается влияние ИМТ и, в частности, класса ожирения на уровни ХГЧ и тенденции у женщин, зачатых одиночками после одиночных ЭТ.
Материалы и методы
Пациенты
Наблюдательный совет учреждения Partners Health Care одобрил настоящее исследование. Были просмотрены медицинские карты всех женщин, перенесших свежую или замороженную ЭТ с октября 2007 года по сентябрь 2015 года в нашей академической клинике по лечению бесплодия. Циклы аутологичного ЭКО или интрацитоплазматической инъекции сперматозоидов с переносом одного эмбриона на 3-й или 5-й день включались, если при УЗИ визуализировался только один гестационный мешок, за которым следовало одиночное рождение живого ребенка на сроке ≥24 недели.Циклы с использованием доимплантационной генетической диагностики и / или приводящие к каким-либо ультразвуковым свидетельствам многоплодной беременности (более одного гестационного мешка) были исключены. Клинические и лабораторные данные были собраны из ведомственной базы данных, которая постоянно поддерживается. Ключевые данные (включая значения ХГЧ) были проверены из электронной медицинской карты.
По классу ИМТ пациенты были разделены на следующие категории: недостаточный вес (<18,5 кг / м 2 ), нормальный вес (от 18,5 до 24,9 кг / м 2 ), избыточный вес (от 25 до 29.9 кг / м 2 ), ожирение I степени (от 30 до 34,9 кг / м 2 ), ожирение II степени (от 35 до 39,9 кг / м 2 ) и ожирение III степени (> 40 кг / м 2 ) (21). Эмбрионы на стадии дробления хорошего качества (день 3) определялись как эмбрионы, имеющие не менее семи клеток, с оценкой фрагментации 0 (фрагментация 0%) или 1 (фрагментация от 1% до 9%) и оценкой симметрии 1 (идеальная симметрия) или 2 (умеренная асимметрия) (22). Бластоцисты (эмбрионы 5 или 6 дней) оценивали с использованием модифицированной версии алгоритма, описанного Gardner and Schoolcraft (23) и Gardner et al. (24). Бластоцисты хорошего качества определялись как вылупившиеся или вылупившиеся бластоцисты с удовлетворительным или хорошим качеством внутренней клеточной массы и трофэктодермы. Эмбрионы самого низкого качества были наименее размноженными, с меньшим количеством клеток и меньшей плотностью или сплоченностью в трофэктодерме и внутренних клеточных массах (23). Раса пациентов была классифицирована как белая, афроамериканская / черная, азиатская, латиноамериканская или другая / отказалась отвечать.
Протоколы стимуляции включали протоколы подавления с использованием агонистов GnRH, протоколы с использованием антагонистов GnRH и протоколы с низким ответом с использованием прайминга эстрадиола или низких доз агонистов GnRH (25–28).День ET и / или замораживания определялся клиническими протоколами, которые учитывали возраст пациента, количество нормально оплодотворенных ооцитов и историю лечения пациента. Замороженные циклы поддерживались пероральным эстрадиолом (3 мг два раза в день) с титрованием до сывороточного уровня 200 пг / мл. Если сывороточные уровни были недостаточными, введение эстрадиола переводили на вагинальное (1 мг два раза в день). Лютеиновая поддержка свежих циклов обеспечивалась ежедневным применением вагинального микронизированного геля прогестерона (Crinone 8%; Actavis Pharma, Inc., Парсиппани, Нью-Джерси). Замороженные циклы поддерживались внутримышечным введением прогестерона в масле (50 мг в день), титрованного до уровня сыворотки ≥20 нг / мл, в соответствии с протоколом нашего центра. Лютеиновая поддержка была продолжена до 10 недель беременности.
Определение значения ХГЧ
Анализ был ограничен теми пациентами, у которых первая сыворотка ХГЧ была измерена через 14-18 дней после извлечения ооцитов или эквивалент для замороженных циклов ЭТ (, т.е. уровни ХГЧ были проверены через 9-13 дней после переноса бластоцисты или 11-15 дней. после стадии расщепления ET).Последующие значения ХГЧ по возможности проверяли с 2-дневными интервалами (от 2 до 7 дней). Согласно политике, серийные уровни ХГЧ для каждого пациента измерялись в одном центре.
Измерения ХГЧ были выполнены в клинических лабораториях двух участвующих академических медицинских центров. Из всех выборок 79% были выполнены в первом центре и 21% — во втором центре. ХГЧ измеряли с помощью электрохемилюминесцентного иммуноанализа, запускаемого с использованием Cobas ® e601 или e602 (Roche Diagnostics, Mannheim, Germany).Коэффициенты вариации между анализами и внутри анализа для анализа были <6% в обоих центрах, и результаты были стандартизированы по четвертому международному стандарту хорионического гонадотропина из Национального института биологических стандартов и контрольного кода 75/589 (29). Первая лаборатория была аккредитована Коллегией американских патологов, а вторая была проверена Совместной комиссией с сертификатом о внесении поправок в клинические лаборатории.
Для пациентов, у которых уровни ХГЧ не проверялись точно с интервалом в 2 дня, было рассчитано 2-дневное увеличение с использованием лог-линейного характера раннего повышения ХГЧ до ≤10 недель гестации (9).Этот метод использовался в предыдущих исследованиях и был подтвержден в субанализе значений, измеренных с интервалом ровно 2 дня (30, 31). Для этого расчета разница между логарифмическими значениями первого и второго показателей ХГЧ была разделена на логарифм первого измерения. Этот общий процент увеличения log ХГЧ был разделен на количество дней между первым и вторым измерениями и умножен на два. Возведение этого значения в степень дало оценочное абсолютное значение ХГЧ, из которого был рассчитан абсолютный 2-дневный процент увеличения.Эти рассчитанные значения были включены во все представленные анализы.
Для пациенток, у которых уровень ХГЧ не был проверен ровно через 16 дней после получения ооцитов или эквивалент, значение ХГЧ на 16-й день было рассчитано с использованием логарифмической скорости увеличения ХГЧ на ранних сроках беременности (9). Чтобы ограничить степень экстраполяции, анализы были ограничены теми пациентами, у которых первый ХГЧ был измерен через 14–18 дней после извлечения ооцитов или эквивалент для замороженных циклов ЭТ. Была рассчитана разница между логарифмом первых двух значений ХГЧ, которую затем делили на количество дней между ними.Результат умножали на количество дней с 16 дня, когда было получено первое значение ХГЧ. Затем это значение добавлялось (если первый уровень ХГЧ был проверен после 16 дня) или вычиталось (если первый уровень ХГЧ был проверен до 16 дня) в журнал первого доступного значения, которое затем возводилось в степень. Был проведен субанализ, ограниченный пациентами, у которых значения ХГЧ в сыворотке были проверены точно на 16 день. Рассчитанные значения на 16-й день были включены в анализ, если не указано иное.Также был проведен субанализ результатов ХГЧ из каждой из двух лабораторий.
Также была рассчитана доля пациентов с низкими исходными значениями ХГЧ, определенными как значения <100 мМЕ / мл. Низкое исходное значение ХГЧ по-разному определялось в опубликованных исследованиях. В нашем центре 100 мМЕ / мл считается ненормальным и требует раннего сканирования жизнеспособности (на 6 неделе вместо 7-8 недель) из-за опасений по поводу возможной внематочной беременности.
Статистический анализ
Обобщенные оценочные уравнения использовались для учета нескольких циклов у пациента, как указано.Модели логистической регрессии с множественной регулировкой использовались для дихотомических переменных для расчета OR и 95% ДИ низкого исходного ХГЧ (<100 мМЕ / мл) и аномального повышения ХГЧ между первым и вторым и между вторым и третьим измерениями (с использованием биномиальное распределение и функция логит-связи). Многопараметрическая линейная регрессия использовалась для оценки различий в средних значениях ХГЧ и процента увеличения ХГЧ с использованием надежных стандартных ошибок «сэндвича».
День ЭТ был включен в модели априори как потенциальная мешающая переменная, потому что ЭТ 5-го дня были связаны с более высокими последующими уровнями ХГЧ в сыворотке по сравнению с ЭТ 3-го дня (11, 12).Ковариаты (, например, качество эмбриона , раса, диагноз бесплодия, протокол стимуляции, история внематочной беременности, история невынашивания беременности, цикл свежих и замороженных сперматозоидов, вспомогательное вылупление, интрацитоплазматическая инъекция сперматозоидов, возраст пациента, беременность, паритет, 3-й день ФСГ, эстрадиол, пик эстрадиола, толщина полоски эндометрия (в мм) при триггере или замороженном картировании ЭТ и количество перенесенных эмбрионов хорошего качества) были протестированы в качестве предикторов низкого исходного уровня ХГЧ и аномального повышения ХГЧ, а также в качестве потенциальных факторов, влияющих на взаимосвязь с аномальные тенденции ХГЧ.Добавление этих ковариат отдельно к базовой модели не изменило оценки эффекта более чем на 10% и поэтому не были включены в окончательную модель (32). Поэтому в финальную модель априори вошел только день ЕТ.
Анализы выполняли с использованием программного обеспечения для статистического анализа, версия 9.3 (SAS Institute, Inc., Кэри, Северная Каролина).
Результаты
Из 14 505 циклов ЭКО с января 2008 г. по апрель 2015 г. были исключены все циклы, в которых было перенесено более одного эмбриона, а также циклы с исходом, отличным от одноплодной беременности, приведшей к живорождению.Остальные 831 цикл среди 541 пациента соответствовали критериям включения в настоящее исследование, при этом большинство циклов (63%) произошло после 2012 года. Демографические данные и характеристики цикла, которые были схожими между группами, перечислены в таблице 1. Из этих циклов уровни ХГЧ в сыворотке были проверены ровно через 16 дней после извлечения ооцитов или эквивалент в замороженных циклах у 248 (29,8%). Первые два уровня ХГЧ были проверены ровно через 2 дня у 724 пациентов (87%).
Таблица 1.Демографические данные и характеристики цикла пациентов с ожирением и без него, использующих ЭКО
| Характеристика . | ИМТ <30 кг / м 2 (n = 697) . | ИМТ ≥30 кг / м 2 (n = 134) . | |||||
|---|---|---|---|---|---|---|---|
| Возраст ооцитов, лет | |||||||
| Среднее ± SD | 33,3 ± 3,3 | 34,4 ± 3,9 | |||||
| Диапазон | 21.8–43,9 | 20,7–41,6 | |||||
| Возраст в ЭТ, лет | |||||||
| Среднее ± SD | 33,7 ± 3,4 | 34,7 ± 4,0 | |||||
| 44 20,7–42,0 | |||||||
| Race | |||||||
| Белый | 477 (68,4) | 105 (78,4) | |||||
| Афроамериканец / черный | 25 (3,6) 7 | ..2)||||||
| Латиноамериканцы | 32 (4,6) | 6 (4,5) | |||||
| Азиатский | 100 (14,4) | 10 (7,4) | |||||
| Прочие / отклонено | 6390 (9) | 6 (4,5) | |||||
| Диагностика бесплодия | |||||||
| Мужской фактор | 228 (32,7) | 36 (26,9) | |||||
| Снижение резерва яичников | ,6) | 6 (4,5) | |||||
| ановуляция / олиговуляция | 88 (12,6) | 21 (15,7) | |||||
| Трубный | 34 (4,9) | 8 (6,0) | |||||
| 170 (24,4) | 35 (26,1) | ||||||
| Другое | 77 (11,0) | 14 (10,4) | |||||
| Несколько | 54 (7,7) | 14 (10,4) | |||||
| Среднее ± стандартное отклонение | 0.92 ± 1,15 | 0,86 ± 1,45 | |||||
| Диапазон | 0–6,0 | 0–6,0 | |||||
| Четность | |||||||
| Среднее ± SD | 30,40 | ||||||
| Диапазон | 0–3,0 | 0–3,0 | |||||
| День 3 ФСГ (мМЕ / мл) | |||||||
| Среднее значение ± стандартное отклонение | 7,55 ± 3,18 | ± 213||||||
| Диапазон | 1,60–29,0 | 2,40–11,50 | |||||
| Средний пик E2 для новых циклов | |||||||
| Среднее ± SD | 1584,2 ± 1387,3 | Диапазон | 0–9484 | 0–11,771,0 | |||
| ICSI | 228 (32,7) | 49 (36,6) | |||||
| Толщина эндометрия в ЭТ, мм | SD | 10.49 ± 2,69 | 11,80 ± 2,91 | ||||
| Диапазон | 4,80–21,30 | 6,02–20,50 | |||||
| D 3 ET | 321 (46,1) | 65 (48,5) | Использование | 65 (48,5) | (из d 3 ET) | 79 (24,6) | 23 (35,4) |
| Свежий цикл | 478 (68,6) | 86 (64,2) | |||||
| Перенесенный эмбрион хорошего качества a | 2436 (62.6) | 69 (51,5) |
| Характеристика . | ИМТ <30 кг / м 2 (n = 697) . | ИМТ ≥30 кг / м 2 (n = 134) . | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Возраст ооцитов, лет | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Среднее ± стандартное отклонение | 33,3 ± 3,3 | 34,4 ± 3,9 | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Диапазон | 21,8–43,97–41,6 | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Возраст в ET, лет | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Среднее ± SD | 33,7 ± 3,4 | 34,7 ± 4,0 | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Диапазон | 21,8–442 2090–44 | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Раса | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Белый | 477 (68,4) | 105 (78,4) | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Афроамериканец / черный | 25 (3,6) | 7 (5,2) | 7 (5,2) | 032 (4.6) | 6 (4,5) | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Азиатский | 100 (14,4) | 10 (7,4) | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Другое / отклонено | 63 (9,0) | 6 (4,5) | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Диагностика бесплодия | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Мужской фактор | 228 (32,7) | 36 (26,9) | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Снижение резерва яичников | 46 (6,6) | 6 (4,5) 88 (12.6) | 21 (15,7) | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Трубный | 34 (4,9) | 8 (6,0) | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Необъяснимый | 170 (24,4) | 35 (26,1) |
и характеристики цикла среди пациентов с ожирением и без него, использующих ЭКО
|

 После оплодотворения яйцеклетка расщепляется и образуется два или более однополых, однояйцевых, генетически идентичных плода. Детки внешне очень схожи, да и заболевают, как правило, одновременно. Монозиготное многоплодие может происходить следующими способами: делением яйцеклетки на две в течение 3 дней после зачатия и унаследование каждым своей отдельной плаценты с амниотической жидкостью, расщеплением эмбриона на 4 – 8 день после зачатия и унаследованием общей оболочки с разными амриотическими полостями и деление эмбриона на 9 – 12 день после олодотворения (у каждого зародыша образуется своя плацента и амниотическая, хорионическая полости).
После оплодотворения яйцеклетка расщепляется и образуется два или более однополых, однояйцевых, генетически идентичных плода. Детки внешне очень схожи, да и заболевают, как правило, одновременно. Монозиготное многоплодие может происходить следующими способами: делением яйцеклетки на две в течение 3 дней после зачатия и унаследование каждым своей отдельной плаценты с амниотической жидкостью, расщеплением эмбриона на 4 – 8 день после зачатия и унаследованием общей оболочки с разными амриотическими полостями и деление эмбриона на 9 – 12 день после олодотворения (у каждого зародыша образуется своя плацента и амниотическая, хорионическая полости).
 Может выполняться отдельно или в ходе планового УЗИ;
Может выполняться отдельно или в ходе планового УЗИ;
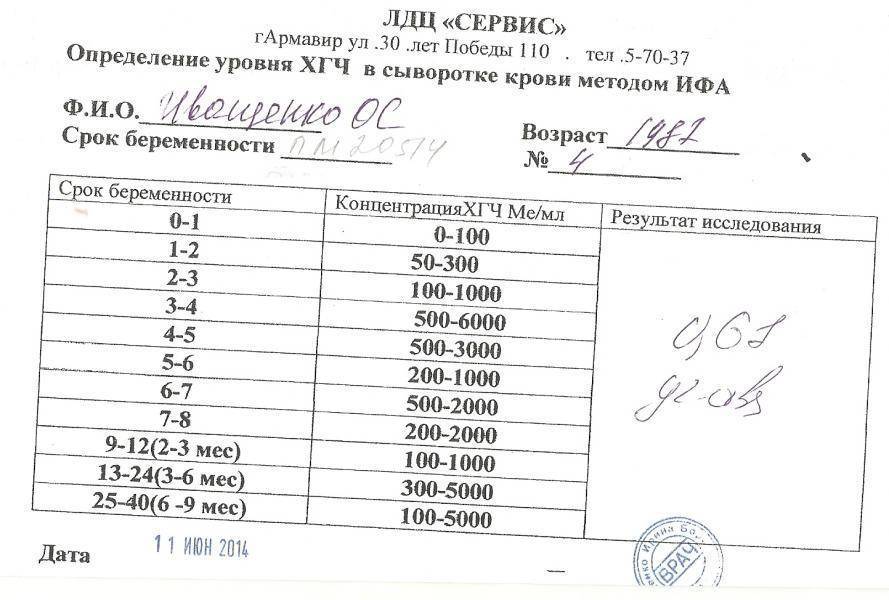 При обычной беременности начало токсикоза обычно приходится на 4-6 неделе. При многоплодной беременности токсикоз может начаться гораздо раньше буквально с момента имплантации эмбрионов в эндометрий матки, то есть, начиная со 2-3 недели. Помимо раннего начала токсикоз при вынашивании нескольких детей он отличается ярко выраженной интенсивностью.
При обычной беременности начало токсикоза обычно приходится на 4-6 неделе. При многоплодной беременности токсикоз может начаться гораздо раньше буквально с момента имплантации эмбрионов в эндометрий матки, то есть, начиная со 2-3 недели. Помимо раннего начала токсикоз при вынашивании нескольких детей он отличается ярко выраженной интенсивностью.


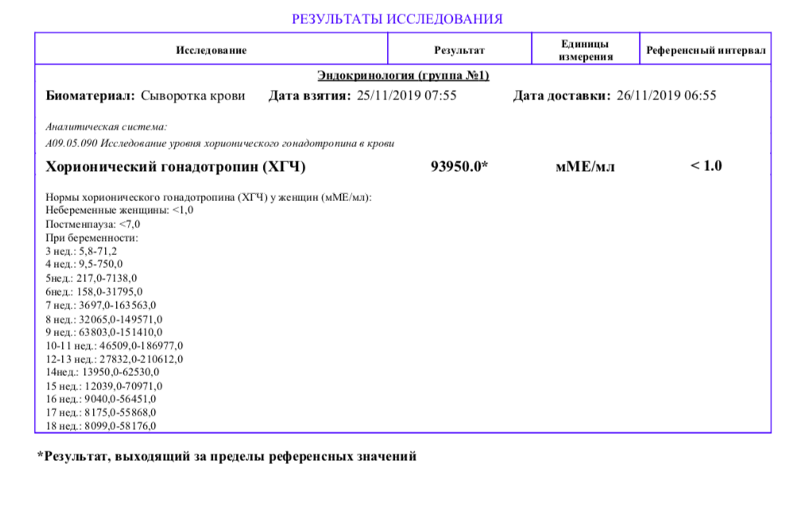
 Концентрация гормона искусственно повышена в связи с приемом препаратов.
Концентрация гормона искусственно повышена в связи с приемом препаратов.