Цистит подкрадывается незаметно: врачи рассказали, чем может быть опасен цистит во время беременности
Беременность — прекрасное время в жизни женщины. Если, конечно, оно протекает без осложнений, однако, как показывает статистика, от этого не застрахован никто. Например, цистит — одно из самых коварных заболеваний, которое может подстерегать беременную практически на каждом шагу. Вместе с этим заболевание, о котором хоть раз в жизни слышал каждый, приносит массу неудобств. Необходимость часто посещать туалет отнимает много времени, снижает работоспособность. Со временем становится причиной нервных расстройств – женщина не может ни о чем думать, кроме как о том, когда ей снова придется бежать в туалет. Как бороться с циститом, если вы находитесь в «интересном положении», рассказывает специалист клиники «Геном-Астана» — терапевт Асель Абдыкаримова.Абдыкаримова Асель Галимовна, врач-терапевт высшей категории, стаж более 18лет.
Что такое цистит?
Цистит — это восполнение внутренней оболочки мочевого пузыря, причиной которого, чаще всего, является бактериальная инфекция.
В чем причины цистита у беременных?
Во-первых, здесь нужно отметить, что цистит при беременности может быть как острым, так и хроническим – как результат заболевания, не вылеченного ранее. При беременности острый цистит может возникать в результате колебаний гормонального фона: повышенная выработка прогестерона влияет на состояние гладких мышечных волокон не только матки, но и мочевого пузыря. Снижается его тонус, что способствует инфицированию. Кроме того при беременности снижается иммунитет, происходит изменение мочевыводящей системы, механическое сдавливания мочеточников маткой, меняется состав мочи. Эти факторы способствуют рецидиву цистита у беременных. А если женщина имела хронический цистит до беременности, то весьма высока вероятность его рецидива при беременности. Поскольку цистит в первом триместре беременности не редко сопровождается угрозой прерывания, крайне важно вовремя начать лечение.
Какие же симптомы у цистита?
Основными симптомами являются: учащение позывов к мочеиспусканию с выделением небольшого количества мочи, жжение болевых ощущений при мочеиспускании, ложные позывы, ощущение не полного опорожнения мочевого пузыря, болевые ощущения внизу живота, мутная моча, иногда с примесью крови и даже гноя. Повышение температуры тела, симптомы интоксикации.
А как должно проходить лечение цистита у беременных женщин?
Самое важное, о чем должна знать каждая женщина, лечением цистита — как, впрочем, и других недугов – должен заниматься только врач! Не стоит полагаться на народные методы, ведь такого рода терапия всегда подразумевает самодиагностику и самолечение без каких-либо четких критериев устранения проблемы. Лечить цистит во время беременности необходимо антибиотиками, которые не окажут негативного влияния ни на мать, ни на плод. Антибактериальные препараты назначаются лишь при обнаружении гематурии (кровь в моче), бактериурии (бактерии в моче), лекоцитурии (лейкоциты в моче). Здесь нужно отметить, что одним из наиболее важных анализов является посев мочи на микрофлору и чувствительность к антибиотикам. Т.е. очень важно знать, какие бактерии обитают в моче и какие антибиотики на них действуют. Данный анализ желательно сдавать до беременности или при постановлении на учёт по беременности.
А можно ли избежать болезни и что нужно делать для профилактики?
В период планирования беременности очень важно устранить все хронические очаги инфекции в организме. Также необходимо до беременности пролечить все половые инфекции (при их наличии). Во время беременности нужно следить за регулярностью стула (запоры предрасполагают к циститу за счёт нарушения кровообращения в малом тазу), исключить переохлаждения, стрессы и переутомления. Берегите себя и будьте здоровы!
Также необходимо до беременности пролечить все половые инфекции (при их наличии). Во время беременности нужно следить за регулярностью стула (запоры предрасполагают к циститу за счёт нарушения кровообращения в малом тазу), исключить переохлаждения, стрессы и переутомления. Берегите себя и будьте здоровы!
Урология | Ваш семейный доктор
КОМУ НЕОБХОДИМА КОНСУЛЬТАЦИЯ УРОЛОГА?
Среди множества симптомов урологических заболеваний выделяют несколько основных групп жалоб, которые чаще всего отмечают пациенты с заболеваниями органов мочеполовой системы:
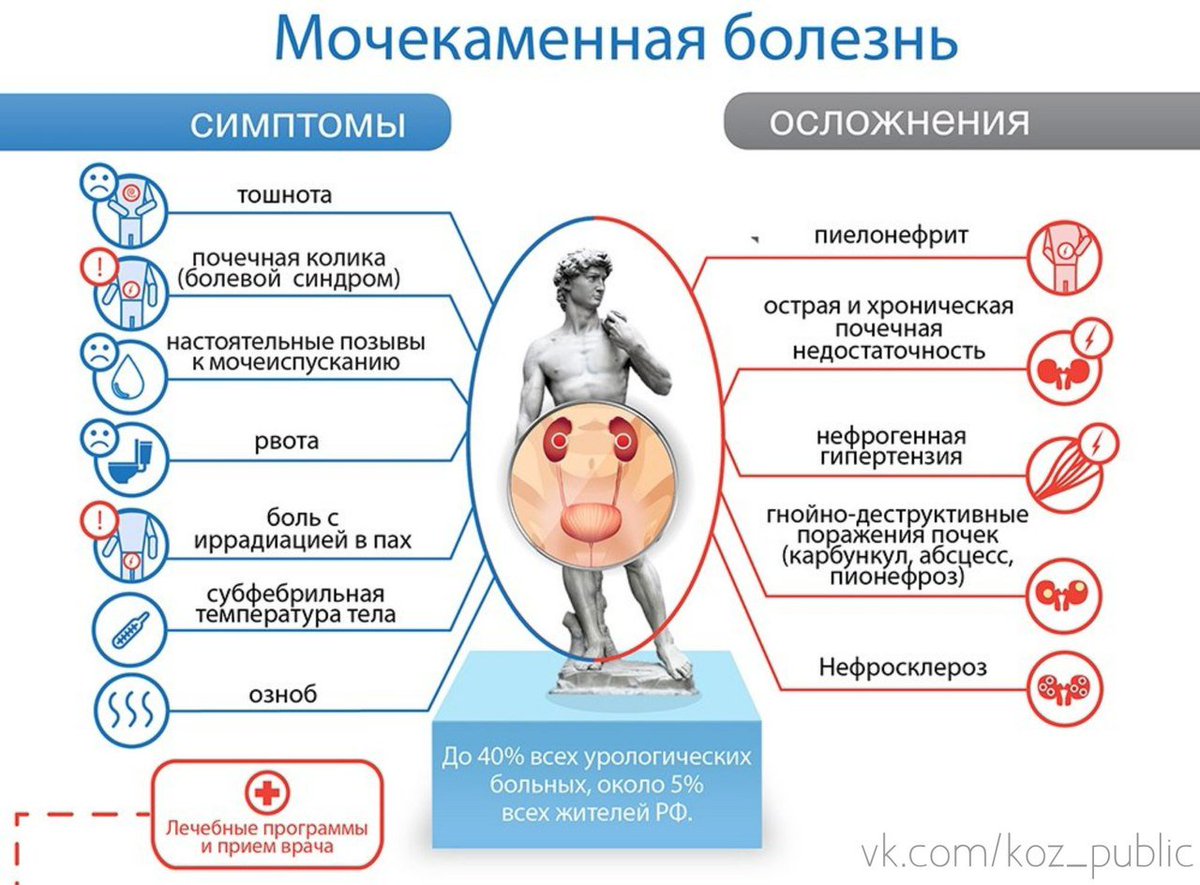
• Боль при урологических заболеваниях может быть острой или тупой, в зависимости от степени интенсивности. Боль в поясничной области характерна для заболеваний почек и мочеточников. Наиболее острая, интенсивная боль называется почечная колика. Возникает она при нарушении проходимости верхних мочевых путей, обусловленном камнями, конгломератами солей, сгустками крови и многими другими факторами. К почечной колике приводят перегибы мочеточника или сдавление его со стороны других органов. Почечная колика начинается внезапно, часто после физических нагрузок, ходьбы, но может наступить внезапно в состоянии покоя. Интенсивность колики высока, боль имеет приступообразный характер, располагается в поясничной области, но может « отдаваться» в другие анатомические области (пах, бедро, половые органы и др.). Почечная колика может сопровождаться тошнотой, рвотой, вздутием живота.
К почечной колике приводят перегибы мочеточника или сдавление его со стороны других органов. Почечная колика начинается внезапно, часто после физических нагрузок, ходьбы, но может наступить внезапно в состоянии покоя. Интенсивность колики высока, боль имеет приступообразный характер, располагается в поясничной области, но может « отдаваться» в другие анатомические области (пах, бедро, половые органы и др.). Почечная колика может сопровождаться тошнотой, рвотой, вздутием живота.
• Почечную колику могут вызвать более 40 различных заболеваний мочевыводящей системы, но в большинстве случаев причиной являются камни почек и мочеточников. Урал — эндемичный по мочекаменной болезни регион. Это означает, что распространенность мочекаменной болезни, обусловленная составом почвы, воды и другими факторами достоверно выше, чем в других регионах.
• Боль различной интенсивности, тупого, ноющего, распирающего, давящего характера беспокоит пациентов при большинстве острых и хронических заболеваний мочеполовой системы. Локализация боли зависит от того, какой орган поражен патологическим процессом. При заболеваниях почек болезненные ощущения располагаются в поясничной области, в боковых областях живота, могут «отдаваться» в нижние отделы живота, усиливаться при физической нагрузке, при наполнении мочевого пузыря, во время мочеиспускания.
Локализация боли зависит от того, какой орган поражен патологическим процессом. При заболеваниях почек болезненные ощущения располагаются в поясничной области, в боковых областях живота, могут «отдаваться» в нижние отделы живота, усиливаться при физической нагрузке, при наполнении мочевого пузыря, во время мочеиспускания.
• При заболеваниях мочевого пузыря боль может быть различной интенсивности, располагается внизу живота, над лоном, в глубине таза, часто она связана с актом мочеиспускания, усиливается при наполнении или сокращении мочевого пузыря. Подробное описание болезненных ощущений поможет врачу точно и быстро установить их причину и назначить эффективное лечение. Боль в мочеиспускательном канале часто вызвана воспалительным процессом и усиливается при мочеиспускании, проявляется как рези, жжение, спазмы или дискомфорт. Наиболее интенсивной бывает боль при остром уретрите, отхождении камня из мочевого пузыря, механическом раздражении слизистой кристаллами солей. При хронических патологических процессах пациента беспокоит чувство тяжести, дискомфорта в мочеиспускательном канале.
• Боль при заболеваниях предстательной железы может быть различной по интенсивности и локализации. При острых воспалительных заболеваниях беспокоит сильная, распирающая, пульсирующая, приступообразная боль, которая располагается в глубине таза, в паху, над лоном, в промежности, в заднем проходе, в прямой кишке, может «отдаваться» в крестец, копчик, поясничную область, половые органы. При хронических патологических процессах в простате боль носит ноющий, тянущий, постоянный, длительный характер, трудно поддается лечению и негативно влияет на эмоциональный настрой, работоспособность, половую жизнь мужчины.
• Боль при заболеваниях наружных половых органов также бывает различной интенсивности и имеют характерные особенности при разных заболеваниях. Для острых воспалительных процессов типичны резкие, выраженные боли, а также изменения кожи и мягких тканей над пораженным органом (покраснение, отек, увеличение в размерах и др.). Иногда, при наличии камней в мочевом пузыре или мочеточнике, боли в наружных половых органах являются рефлекторными и диагноз в таком случае требует уточнения.
Важно помнить, что «коварство» онкологических заболеваний заключается в скудности или отсутствии проявлений болезни на ранних стадиях, а боль и другие признаки болезни появляются на более поздних стадиях, когда лечение менее эффективно. Именно поэтому не следует откладывать визит к врачу при появлении жалоб на расстройство мочеиспускания, изменение мочи и болевой синдром.
Боль в животе во время беременности: причины и что делать
Беременность – очень волнительное время, требующее внимательного отношения к своему здоровью и самочувствию. Любая ситуация, не укладывающаяся в привычные ощущения, требует консультации грамотного доктора.
Наиболее распространенной жалобой беременных является боль в животе. Почему она возникает, о чем говорит и куда обращаться – ответы на эти вопросы мы постараемся дать в нашей статье.
Боль в животе, непосредственно связанная с беременностью
К сожалению, нередко боль в животе во время беременности может быть тревожным сигналом того, что с малышом не все в порядке. Например, дискомфортные ощущения могут быть признаком высокой угрозы прерывания беременности. В такой ситуации будущая мама жалуется на ноющую боль в животе, отдающую в поясницу. Как правило, это сопровождается кровянистыми выделениями из половых путей.
Например, дискомфортные ощущения могут быть признаком высокой угрозы прерывания беременности. В такой ситуации будущая мама жалуется на ноющую боль в животе, отдающую в поясницу. Как правило, это сопровождается кровянистыми выделениями из половых путей.
В такой ситуации необходимо как можно быстрее обратиться в стационар за помощью – доктора установят причину угрозы и назначат комплексное лечение.
Боли в животе из-за преждевременной отслойки плаценты
Преждевременная отслойка плаценты может возникать в результате травмы, сильных физических нагрузок, повышенного тонуса и выраженного токсикоза. Такое состояние угрожает жизни и малыша, и его мамы. Оно сопровождается сильной болью в животе, кровотечением и резкой слабостью. В данной ситуации счет идет на минуты и требуется срочная госпитализация в специализированный стационар.
Боль в животе, связанная с органами пищеварения
Пищеварение во время беременности нередко страдает, особенно часто это наблюдается во второй половине срока. И это неудивительно – увеличивающаяся матка сдавливает желудок, желчный пузырь, поджелудочную железу, на что органы могут реагировать различной симптоматикой, в том числе и болью.
И это неудивительно – увеличивающаяся матка сдавливает желудок, желчный пузырь, поджелудочную железу, на что органы могут реагировать различной симптоматикой, в том числе и болью.
В этом случае карта боли весьма проста:
– правое подреберье – это воспаление желчного пузыря или желчных путей. Боль в основном давящая, ноющая и тупая. Чаще всего возникает после еды, особенно, если на обед была жирная или жареная пища. Острая боль возможна при желчной колике, если будущая мама страдает желчекаменной болезнью;
– левое подреберье – это воспаление поджелудочной железы. Такая ситуация создает проблемы с пищеварением, становится причиной тошноты, боли в животе, проблем со стулом. Панкреатит – состояние серьезное, требующее грамотной терапии, а также соблюдения простого, но важного и эффективного правила – холод, голод, и покой;
– боль в эпигастральной области – это чаще всего симптом гастрита, то есть воспаления желудка. Сопровождается, как правило, тошнотой и нарушениями стула.
Все эти состояния требуют своевременной консультации грамотного и опытного гастроэнтеролога. Он подберет правильное лечение, которое поможет маме и не навредит ее малышу. Важнейшей частью терапии является диета – исключение жирных, жареных и острых блюд, солений, копчений и маринадов. Вся пища должна быть теплой, измельченной, жидкой и полужидкой.
Боль, связанная с мочевыделительной системой
Боль внизу живота с частыми позывами в туалет в первую очередь наталкивает на мысль о цистите, поэтому будущей маме нужно без промедления сдать общий анализ мочи. Цистит – это воспаление мочевого пузыря, которое нередко развивается при беременности. Во-первых, в этот период наблюдается физиологическое снижение иммунитета. А, во-вторых, растущая матка сдавливает мочевой пузырь, что способствует застою мочи и развитию воспаления.
Основными проявлениями являются: частые походы в туалет, жжение при мочеиспускании и боль внизу живота. При подозрении на цистит доктор назначает общий анализ мочи, пробу по Нечипоренко, общий анализ крови и УЗИ мочевого пузыря.
Что же касается лечения, то при остром цистите в первую очередь рекомендуется постельный режим. Из меню необходимо сразу же исключить острые и соленые блюда, маринованные и копченые продукты, что, в принципе, является базовой рекомендацией при беременности. Очень важно расширить питьевой режим.
Для борьбы с инфекцией врач обычно назначает индивидуальную схему лекарственной терапии – антибактериальные средства и уроантисептики, разрешенные в период ожидания малыша.
Таким образом, найти причину боли в животе и оказать качественную и своевременную помощь может только грамотный специалист. Поэтому, почувствовав недомогание, будущей маме рекомендуется в кратчайшие сроки обратиться за помощью к доктору.Боль, связанная с мочевыделительной системой
Боль внизу живота с частыми позывами в туалет в первую очередь наталкивает на мысль о цистите, поэтому будущей маме нужно без промедления сдать общий анализ мочи. Цистит – это воспаление мочевого пузыря, которое нередко развивается при беременности. Во-первых, в этот период наблюдается физиологическое снижение иммунитета. А, во-вторых, растущая матка сдавливает мочевой пузырь, что способствует застою мочи и развитию воспаления.
Во-первых, в этот период наблюдается физиологическое снижение иммунитета. А, во-вторых, растущая матка сдавливает мочевой пузырь, что способствует застою мочи и развитию воспаления.
Основными проявлениями являются: частые походы в туалет, жжение при мочеиспускании и боль внизу живота. При подозрении на цистит доктор назначает общий анализ мочи, пробу по Нечипоренко, общий анализ крови и УЗИ мочевого пузыря.
Что же касается лечения, то при остром цистите в первую очередь рекомендуется постельный режим. Из меню необходимо сразу же исключить острые и соленые блюда, маринованные и копченые продукты, что, в принципе, является базовой рекомендацией при беременности. Очень важно расширить питьевой режим.
Для борьбы с инфекцией врач обычно назначает индивидуальную схему лекарственной терапии – антибактериальные средства и уроантисептики, разрешенные в период ожидания малыша.
Таким образом, найти причину боли в животе и оказать качественную и своевременную помощь может только грамотный специалист. Поэтому, почувствовав недомогание, будущей маме рекомендуется в кратчайшие сроки обратиться за помощью к доктору.
Поэтому, почувствовав недомогание, будущей маме рекомендуется в кратчайшие сроки обратиться за помощью к доктору.
Читайте также: Употребление жирной рыбы во время беременности защитит ребенка от астмы
Не надоедаем! Только самое важное — подписывайся на наш Telegram-канал
Лечение цистита при беременности
Беременность — прекрасное время в жизни каждой женщины. Если, конечно, оно протекает без осложнений, однако, как показывает статистика, от этого не застрахован никто. Например, цистит — одно из самых коварных заболеваний, которое может подстерегать беременную практически на каждом шагу.Цистит при беременности
Очень часто цистит проявляется (или обостряется, если он в хронической форме) именно в период беременности, и особенно на ранних ее сроках. Почему так происходит? Иммунитет женщины в это время несколько снижен, и это создает благоприятную почву для развития заболевания. Однако же цистит может побеспокоить будущую маму и на более поздних сроках, когда происходит ухудшение кровоснабжения органов малого таза вследствие увеличения матки и сдавливания соседних органов, в том числе мочевого пузыря.
В чем сложность лечения острого или хронического цистита? А в том, что обычно назначаемые в данном случае препараты (антибиотики тетрациклинового ряда и сульфаниламиды) нельзя принимать при вынашивании ребенка! Значит ли это, что беременной женщине не будет оказана квалифицированная медицинская помощь? Конечно же, нет. Медицина нового поколения имеет отличную возможность помочь вам не только справиться с циститом, но и выносить и родить здорового малыша. Главное условие здесь — при первых же симптомах обратиться в клинику гинекологии и урологии, ведь подобное лечение цистита может провести только врач. Помните, самолечение крайне недопустимо!
Многих беременных пациенток наших клиник гинекологии и урологии интересует вопрос: возможно ли лечение острого цистита народными средствами? Со всей долей ответственности отвечаем: не рискуйте! В период беременности использование большинства отваров и настоек целебных трав противопоказано. Все неприятные симптомы останутся на месте, а вот спровоцировать таким образом гипертонус матки можно очень просто.

Предвестники цистита
У беременной женщины появляются боль и жжение при мочеиспускании, а количество позывов в туалет резко увеличивается. Возникает ощущение того, что мочевой пузырь опорожнен не до конца, наблюдается тяжесть внизу живота. Следует иметь ввиду, что некоторые из перечисленных симптомов могут сопровождать и гипертонус матки, а потому диагностика в этом случае необходима.Лечение цистита при беременности необходимо!
Игнорировать цистит и закрывать глаза на его лечение не стоит, тем более во время беременности! Чем это чревато? Развитием пиелонефрита, проникновением инфекции к плоду, развитием преждевременных, тяжелых родов или появлению на свет малыша с недостаточным весом.Лечение цистита в нашей гинекологии и урологии
В наших урологических отделениях прием ведут как урологи-мужчины, так и урологи-женщины. Если данный вопрос столь важен для вас, вы можете сами выбрать лечащего врача!Вам будут назначены современные эффективные(и что немаловажно в положении беременной женщины — современно безопасные!) препараты на основе растительных компонентов, а так же при необходимости ряд вспомогательных процедур, например, гирудотерапию и инстиляцию мочевого пузыря (введение лекарства непосредственно в мочевой пузырь) и т.
 д. Подобное лечение цистита позволит устранить неприятные симптомы, восстановить стенки пузыря и качественно предотвратить рецидивы на время беременности.
д. Подобное лечение цистита позволит устранить неприятные симптомы, восстановить стенки пузыря и качественно предотвратить рецидивы на время беременности. симптомы, лечение, профилактика обсуждаем с акушер-гинекологом
Выходные прошли прекрасно. Вы сходили в поход с платками или съездили на пляж, где вдоволь наплавались, а потом посидели в холодном мокром купальнике, или побывали на пикнике, где всё было прекрасно, кроме того, что в прохладные вечер вы слишком долго сидели на холодной земле… И вот в результате вы чувствуете резкую боль при мочеиспускании, ощущение невозможности сходить в туалет, приходится выжимать жидкость буквально по капле? Как это ни грустно, скорее всего, у вас начался цистит.
Наш консультант: акушер-гинеколог «ЕвроМед клиники» Алина Владимировна ЧАПЛОУЦКАЯ.
Цистит – это воспаление мочевого пузыря. Этот термин нередко используют для обозначения мочевой инфекции, связанной с воспалением слизистой мочевого пузыря и с нарушением его функции.
Появление цистита могут спровоцировать травма слизистой оболочки мочевого пузыря, проблемы с мочеиспусканием, заболевания мочевого пузыря и близлежащих органов (простаты, уретры, половых органов), кишечные бактерии, застой крови в венах таза, гормональные нарушения, авитаминозы, переохлаждение, и др.
Женщины чаще страдают циститом, нежели мужчины – приблизительно от 20 до 40% женского населения сталкивались с этим заболеванием.
Цистит бывает первичный и вторичный, острый и хронический, инфекционный и неинфекционный. Симптомы цистита зависят от его разновидности.
Симптомы
Острый цистит характеризуется частым мочеиспусканием, сопровождающимся «режущей» болью, гематурией (кровь в моче), неприятными ощущениями внизу живота, усиливающимися при мочеиспускании, помутнением мочи, повышением температуры тела, общим недомоганием.
При хроническом цистите симптомы могут практически отсутствовать. Единственное, на что можно обратить внимание – это учащение позывов к мочеиспусканию.
Единственное, на что можно обратить внимание – это учащение позывов к мочеиспусканию.
Острый цистит диагностируется по клинической картине – ярко выраженные симптомы позволяют легко определить это заболевание. Хронический цистит определяется по характерным симптомам, результатам анализа мочи, данным бактериологических исследований, цистоскопии, функциональным исследованиям состояния нижних мочевых путей.
Лечение
Не затягивайте с обращением к врачу! Только врач сможет оценить ваше состояние и назначить эффективное лечение, благодаря которому вы забудете о неприятных ощущениях очень быстро. При цистите обычно назначают антибактериальные препараты, а также средства, снимающие спазм мускулатуры мочевого пузыря, что уменьшает боли.
При остром цистите пациентам рекомендуют специальную диету с пониженным содержанием кальция и обильное питье, в том числе травяных настоев, оказывающих мочегонное действие. А вот от чая, кофе и спиртного на период лечения лучше отказаться. Чтобы уменьшить боли можно использовать грелки, принимать теплые ванны.
Чтобы уменьшить боли можно использовать грелки, принимать теплые ванны.
Профилактика
- Пейте не меньше 8 стаканов жидкости в день.
- Не сдерживайте мочеиспускание, опорожняйте мочевой пузырь регулярно. Застоявшаяся моча – прекрасная среда для размножения бактерий.
- Важно соблюдение гигиены – подмываться не реже раза в день, при этом направление движения губки должно быть спереди назад – чтобы избежать попадания бактерий из анального отверстия во влагалище. Аналогичным способом нужно использовать туалетную бумагу.
- Выбирайте защищенный секс.
- После полового акта совершите мочеиспускание. Так вы смоете бактерии, попавшие в мочеиспускательный канал во время акта.
- Нижнее белье должно быть из натуральных тканей, не стоит на регулярной основе носить синтетические трусики, и особенно – стринги, какими бы красивыми они ни были.
-
Избегайте переохлаждения: не сидите на холодных поверхностях, сразу по выходу из воды снимайте мокрый купальник и надевайте сухое белье и т.
 д.
д.
Консервативное и хирургическое лечение мочекаменной болезни у беременных
Во время беременности в организме женщины происходит целый ряд изменений, в том числе и не самых приятных. Многие будущие мамы сталкиваются с тошнотой, неадекватным увеличением веса, пигментацией, повышенной раздражительностью. Однако все эти изменения в целом естественны, ведь беременность – это нагрузка на организм, которая неизбежно провоцирует те или иные перестройки.
При этом есть некоторые признаки, которые могут представлять серьезную опасность и требуют скорейшей консультации акушера-гинеколога, ведущего беременность, а затем и врачей других специальностей, в чьей компетенции оказание необходимой помощи будущей маме. Одна из таких ситуаций – симптомы мочеполовой инфекции.
Пиелонефрит занимает ведущее место среди экстрагенитальных заболеваний беременных. Пиелонефрит при беременности чаще развивается во второй половине срока. По статистике, пиелонефрит во время беременности – проблема 6-7% будущих мам, что в целом является достаточно высоким показателем.
Беременные с пиелонефритом составляют группу высокого риска возникновения осложнений беременности. Заболевание почек может оказать неблагоприятное влияние на течение беременности, родов, послеродового периода и состояние плода (невынашивание, преэклампсия, гипотрофия плода).
В свою очередь беременность, вследствие изменения гормонального и иммунного статуса, может осложнять течение пиелонефрита. То есть хронический пиелонифрит при беременности, например, требует особого внимания врачей, о данном диагнозе обязательно нужно сообщить своему доктору на первом визите.
Немаловажное значение имеет нарушение уродинамики вследствие изменения положения внутренних органов, которое обусловлено ростом матки. Так, из-за сдавления мочеточников маткой, может возникать расширение верхних мочевых путей (чаще справа), что, в свою очередь, может способствовать обострению вялотекущих или хронических воспалительных процессов в мочевыделительной системе, о существовании которых пациентка может не знать.
Клинические проявления
Симптомы острого пиелонефрита или обострения хронического пиелонефрита у будущих мам такие же, как и у всех урологических пациентов, а именно:
- высокая температура тела;
- боль в поясничной области;
- изменения в моче, характерные для воспалительного процесса.
Диагностика пиелонефрита у беременных
Диагностика заболеваний почек включает специальное обследование в первом триместре беременности, в максимально ранние сроки. Наибольшее значение в диагностике пиелонефрита имеют клинические симптомы и лабораторные методы исследования. Обязательными являются: проведение общего и бактериологического исследований мочи, общего и биохимического анализов крови.
Для дифференциальной диагностики и исключения осложняющих факторов воспалительного процесса проводят ультразвуковое исследование (УЗИ) мочевыделительной системы. Экспертное УЗИ позволяет с высокой точностью выявлять основные осложняющие факторы (нарушенный отток мочи, камни) пиелонефрита.
Одновременно необходимо проведение дифференциальной диагностики с гломерулонефритом — инфекционно-иммунным заболеванием, частота которого составляет 0,1—0,2%. Острый гломерулонефрит во время беременности нередко протекает под видом тяжелых форм преэклапсии.
Лечение пиелонефрита у беременных в Клиническом Госпитале Лапино «Мать и дитя»
При неосложненных формах пиелонефрита лечение начинается с назначения адекватной антибактериальной, противовоспалительной, спазмолитической и дезинтоксикационной терапии, которая позволяет добиться желаемого лечебного эффекта у большинства будущих мам.
При осложненном пиелонефрите или пиелонефрите тяжелого течения необходимо восстановление нарушенного пассажа мочи из пораженной почки. Для этого в арсенале врачей госпиталя имеются все современные хирургические щадящие методики дренирования почки при пиелонефрите у беременных.
С адекватным и безопасным для ребенка обезболиванием могут быть проведены следующие малоинвазивные оперативные вмешательства:
- стентирование почки уникальными мочеточниковыми стентами, снижающими до минимума вероятность плохой их переносимости (данный вид дренирования не требует использования мочеприемников, так как стент не выведен наружу) — процедура проводится под эндоскопическим и УЗИ-контролем;
- пункционная чрескожная нефростомия под УЗ-наведением.

Лечение пиелонефрита во время беременности в КГ Лапино – это мультидисциплинарный подход к каждой пациентке, коллегиальная работа опытных врачей-урологов и акушеров-гинекологов. Главные задачи наших специалистов – не только провести терапию, направленную на купирование воспалительного процесса и восстановления нормально пассажа мочи, но и сделать все возможное, чтобы женщина могла благополучно выносить беременность и родить здорового ребенка. Поэтому после купирования острого воспалительного процесса мы рекомендуем беременной находиться под постоянным контролем врачей акушеров-гинекологов и урологов.
Пиелонефрит у беременных. Автор статьи: врач-гинеколог Павлова Ирина Александровна.
03 декабря 2019
Журнал «Здоровье семьи»Пиелонефрит – это воспалительный
процесс в лоханках почек, вызванный различными микроорганизмами (в переводе с
греческого «пиелос» – лоханка, «нефрос» –
почка). Заболевание почек среди экстрагенитальных патологических процессов у беременных занимает второе место.
Заболевание почек среди экстрагенитальных патологических процессов у беременных занимает второе место.
- Причины возникновения пиелонефрита у беременных:
Механическая причина: связана с характерной чертой беременности – ростом
матки. По мере увеличения матки меняется и соотношение всех внутренних органов
брюшной полости; матка начинает теснить
и кишечник, и диафрагму, и другие органы.
Точно такому же «притеснению» подвергаются и мочеточники – каналы, проводящие
мочу от почек к мочевому пузырю. Они располагаются так, что растущая матка в области малого таза начинает пережимать и
сдавливать их, что затрудняет прохождение
мочи по мочеточникам. Возбудителем пиелонефрита является
грамотрицательные бактерии, чаще всего
кишечная палочка. Инфекционный процесс в почках приводит к угрозе отторжения плодного яйца: повышается тонус
матки, появляются признаки угрозы выкидыша. Невынашивание плода при пиелонефрите наблюдается в 5 раз чаще, чем при
беременности у здоровых женщин. Инфекция проникает в плаценту, где возникает
воспаление вплоть до некроза (омертвение)
и гибели плода.
Другая причина – гормональные изменения в организме беременной. Количество
одних гормонов нарастает, других же, наоборот, уменьшается. Эти изменения способствуют тому, что перистальтика мочеточников тоже затруднена.
Таким образом, создаются условия для
неполного опорожнения, застоя мочи в лоханках почек. А даже минимальный застой
чреват инфицированием мочи.
Кроме того, для нормального функционирования почек и мочевыделительной
системы желательно вести активный образ
жизни. А по мере увеличения срока беременности женщины часто все более пассивны – мало двигаются (чаще лежат или
сидят).
Особенно часто пиелонефрит возникает
у беременных, перенесших в детстве или в
подростковом возрасте цистит (воспаление мочевого пузыря) или пиелонефрит. По
статистике, он обостряется у 20-30 % таких
беременных.
Роды часто осложняются аномалиями родовых сил.
Инфекция проникает в плаценту, где возникает
воспаление вплоть до некроза (омертвение)
и гибели плода.
Другая причина – гормональные изменения в организме беременной. Количество
одних гормонов нарастает, других же, наоборот, уменьшается. Эти изменения способствуют тому, что перистальтика мочеточников тоже затруднена.
Таким образом, создаются условия для
неполного опорожнения, застоя мочи в лоханках почек. А даже минимальный застой
чреват инфицированием мочи.
Кроме того, для нормального функционирования почек и мочевыделительной
системы желательно вести активный образ
жизни. А по мере увеличения срока беременности женщины часто все более пассивны – мало двигаются (чаще лежат или
сидят).
Особенно часто пиелонефрит возникает
у беременных, перенесших в детстве или в
подростковом возрасте цистит (воспаление мочевого пузыря) или пиелонефрит. По
статистике, он обостряется у 20-30 % таких
беременных.
Роды часто осложняются аномалиями родовых сил. В послеродовом периоде может
развиться воспаление матки, инфицирования ран.
В послеродовом периоде может
развиться воспаление матки, инфицирования ран.
- Влияние пиелонефрита на течение беременности.
Сначала беременность создает предпосылки для развития пиелонефрита, но в
случае заболевания, пиелонефрит сам неблагоприятно влияет на беременность.
Чаще наблюдается поздний токсикоз, самопроизвольное прерывание беременности
в ранние или поздние сроки, развивается
тяжелая анемия.
- Влияние пиелонефрита на течение беременности.
Сначала беременность создает предпосылки для развития пиелонефрита, но в
случае заболевания, пиелонефрит сам неблагоприятно влияет на беременность.
Чаще наблюдается поздний токсикоз, самопроизвольное прерывание беременности
в ранние или поздние сроки, развивается
тяжелая анемия.
Обязательно выполнение общего анализа крови и мочи, а также посева мочи, (т. е.
лабораторной диагностики) до начала антибактериальной терапии. Рентгеновские и радионуклеидные методы исследования противопоказаны. Наибольшие преимущества при беременности
имеет ультразвуковое исследование (УЗИ),
которое дает возможность оценить состояние почек матери и состояние плода. Этот
метод позволяет выявить расширение полостной системы почки, свидетельствующее
о нарушении оттока мочи из почки, камни
в мочевыводящих путях и изменения в околопочечных тканях. УЗИ мочевыделительной системы должно быть первым этапом.
Рентгеновские и радионуклеидные методы исследования противопоказаны. Наибольшие преимущества при беременности
имеет ультразвуковое исследование (УЗИ),
которое дает возможность оценить состояние почек матери и состояние плода. Этот
метод позволяет выявить расширение полостной системы почки, свидетельствующее
о нарушении оттока мочи из почки, камни
в мочевыводящих путях и изменения в околопочечных тканях. УЗИ мочевыделительной системы должно быть первым этапом.
Лечение должно быть своевременным
и комплексным. Острый пиелонефрит без признаков обструкций мочевых путей подлежит, в первую очередь, антибактериальной терапии. Если по данным УЗИ имеются признаки обструкции мочевых путей
(расширение чашечно-лоханной системы),
то лечение беременной начинается с восстановления оттока мочи с помощью стенткатетера, который может удерживаться в
мочевых путях до родов, во время родов и
после них. Если своевременно не восстановить пассаж (отток) мочи, то может возникнуть угроза эндотоксического шока. Лечение – стационарное, так как необходимо уточнить, к какому антибиотику
чувствителен возбудитель, постоянно контролировать показатели крови и мочи. В
зависимости от тяжести болезни в больничной палате можно провести от недели до
двух.
Главными компонентами в лечении пиелонефрита являются антибиотики и другие
антибактериальные препараты, назначенные врачом (растительные антисептики, препараты, улучшающие почечный кровоток). На фоне лечения пиелонефрита
уменьшаются признаки угрозы прерывания беременности. При прогрессировании
тяжелых форм заболевания, несмотря на
лечение, необходимо ставить вопрос о прерывании беременности, ввиду угрозы для
жизни женщины. Еще большую угрозу жизни беременной представляет хронический
пиелонефрит. При хроническом пиелонефрите в виду длительного воспалительного
процесса происходит истончение коркового
слоя, утолщение стенок чашечек и лоханок, склерозирование сосудов, а в результате – сморщивание почки и нарушение ее
функции.
Лечение – стационарное, так как необходимо уточнить, к какому антибиотику
чувствителен возбудитель, постоянно контролировать показатели крови и мочи. В
зависимости от тяжести болезни в больничной палате можно провести от недели до
двух.
Главными компонентами в лечении пиелонефрита являются антибиотики и другие
антибактериальные препараты, назначенные врачом (растительные антисептики, препараты, улучшающие почечный кровоток). На фоне лечения пиелонефрита
уменьшаются признаки угрозы прерывания беременности. При прогрессировании
тяжелых форм заболевания, несмотря на
лечение, необходимо ставить вопрос о прерывании беременности, ввиду угрозы для
жизни женщины. Еще большую угрозу жизни беременной представляет хронический
пиелонефрит. При хроническом пиелонефрите в виду длительного воспалительного
процесса происходит истончение коркового
слоя, утолщение стенок чашечек и лоханок, склерозирование сосудов, а в результате – сморщивание почки и нарушение ее
функции. К обострению хронического пиелонефрита во время беременности может
привести дополнительная нагрузка на почки, а также переохлаждение, инфекционные заболевания, плохие условия работы.
При этом обязательно нужно «промывать» почки. Пить можно растительный
почечный чай, клюквенный морс, отвары
петрушки, толокнянки.
Беременность, протекающая на фоне
хронического пиелонефрита, характеризуется частыми угрозами прерывания беременности – 10-20 %; 3-6 % – выкидышами;
12-15 % – преждевременными родами.
У женщин, страдающих хроническим пиелонефритом, беременность в 80 % случаев
осложняется гестозом, который значительно ухудшает прогноз. Возможно развитие
тяжёлых осложнений: острая почечная недостаточность, бактериально-токсический
шок, сепсис. Хронический пиелонефрит у
беременных характеризуется упорным течением, плохо поддается лечению, нередко сочетается с мочекаменной болезнью и
может сам способствовать нефролитиазису,
гидронефрозу.
К обострению хронического пиелонефрита во время беременности может
привести дополнительная нагрузка на почки, а также переохлаждение, инфекционные заболевания, плохие условия работы.
При этом обязательно нужно «промывать» почки. Пить можно растительный
почечный чай, клюквенный морс, отвары
петрушки, толокнянки.
Беременность, протекающая на фоне
хронического пиелонефрита, характеризуется частыми угрозами прерывания беременности – 10-20 %; 3-6 % – выкидышами;
12-15 % – преждевременными родами.
У женщин, страдающих хроническим пиелонефритом, беременность в 80 % случаев
осложняется гестозом, который значительно ухудшает прогноз. Возможно развитие
тяжёлых осложнений: острая почечная недостаточность, бактериально-токсический
шок, сепсис. Хронический пиелонефрит у
беременных характеризуется упорным течением, плохо поддается лечению, нередко сочетается с мочекаменной болезнью и
может сам способствовать нефролитиазису,
гидронефрозу. В 10 % случаев приходится проводить досрочное родоразрешение.
У женщин с хроническим пиелонефритом
беременность нередко осложняется задержкой внутриутробного развития плода (15
%), хроническая плацентарная недостаточность (35 %), хроническая гипоксия плода
(30 %). Часто причиной преждевременного
прерывания беременности нередко является тяжёлое сочетания гестоза, возникшего
на фоне хронического пиелонефрита. Гестоз часто возникает и при аномалиях развития почек (поликистозе, риск развития
акушерских осложнений у беременных с
аномалиями мочевыделительных путей
повышается в отсутствие прегравидарной
подготовки).
Дети, рождённые от матери с воспалительными заболеваниями мочеполового
тракта, нередко имеют признаки внутриутробного инфицирования, пороки развития мочеполовой системы (МПС). Поэтому
у матерей, страдающих МПС, необходимо
своевременно проводить УЗИ с целью выявления аномалий строения различных органов и систем у плода.
В 10 % случаев приходится проводить досрочное родоразрешение.
У женщин с хроническим пиелонефритом
беременность нередко осложняется задержкой внутриутробного развития плода (15
%), хроническая плацентарная недостаточность (35 %), хроническая гипоксия плода
(30 %). Часто причиной преждевременного
прерывания беременности нередко является тяжёлое сочетания гестоза, возникшего
на фоне хронического пиелонефрита. Гестоз часто возникает и при аномалиях развития почек (поликистозе, риск развития
акушерских осложнений у беременных с
аномалиями мочевыделительных путей
повышается в отсутствие прегравидарной
подготовки).
Дети, рождённые от матери с воспалительными заболеваниями мочеполового
тракта, нередко имеют признаки внутриутробного инфицирования, пороки развития мочеполовой системы (МПС). Поэтому
у матерей, страдающих МПС, необходимо
своевременно проводить УЗИ с целью выявления аномалий строения различных органов и систем у плода. Профилактика пиелонефрита у беременных направлена на выявление различных
признаков заболевания, своевременное
адекватное лечение бессимптомной бактериурии, предупреждение обострений воспалительного процесса.
По мере прогрессирования беременности
возрастает роль механического фактора в
возникновении уродинамических нарушений. В связи с этим применяют позиционную терапию коленно-локтевого положения, положения на боку, противоположной
стороне поражения для улучшения оттока
мочи.
Качественно состав пищи не отличается
какими-либо особенностями. Приём жидкости ограничивать не следует. Необходимо
следить за функцией кишечника, так как запоры поддерживают воспаление в почках.
При запорах рекомендуется вводить в рацион питания продукты, вызывающие послабление кишечника (чернослив, свекла,
компот или кисель из ревеня), или наладить
функцию кишечника с помощью растительных слабительных средств. Калорийность
еды должна составлять 2000-3000 ккал.
Профилактика пиелонефрита у беременных направлена на выявление различных
признаков заболевания, своевременное
адекватное лечение бессимптомной бактериурии, предупреждение обострений воспалительного процесса.
По мере прогрессирования беременности
возрастает роль механического фактора в
возникновении уродинамических нарушений. В связи с этим применяют позиционную терапию коленно-локтевого положения, положения на боку, противоположной
стороне поражения для улучшения оттока
мочи.
Качественно состав пищи не отличается
какими-либо особенностями. Приём жидкости ограничивать не следует. Необходимо
следить за функцией кишечника, так как запоры поддерживают воспаление в почках.
При запорах рекомендуется вводить в рацион питания продукты, вызывающие послабление кишечника (чернослив, свекла,
компот или кисель из ревеня), или наладить
функцию кишечника с помощью растительных слабительных средств. Калорийность
еды должна составлять 2000-3000 ккал. При
острой стадии заболевания количество жидкости может быть увеличено до 2,5-3 литров
в сутки. Количество поваренной соли не
нуждается в ограничении, так как при пиелонефрите не происходит задержки соли и
жидкости в организме.
При
острой стадии заболевания количество жидкости может быть увеличено до 2,5-3 литров
в сутки. Количество поваренной соли не
нуждается в ограничении, так как при пиелонефрите не происходит задержки соли и
жидкости в организме.
- Если его не лечить!
Последствия пущенного на самотёк или
плохо вылеченного пиелонефрита известны. Прежде всего эта болезнь неблагоприятно отражается на плоде. Плод может
страдать от внутриутробной инфекции, полученной от матери. Эта инфекция может
привести к самопроизвольному прерыванию беременности или к преждевременным родам.
Проявления внутриутробной инфекции
у новорожденного ребёнка могут быть различными: от простейшего заболевания
глаз – конъюнктивита, не представляющего
особой опасности для ребенка, до тяжелых
инфекционных поражений лёгких, почек и
других органов.
Кроме того, развивается внутриутробная
гипоксия плода, когда в связи с изменениями в организме матери плод получает
меньше кислорода, чем ему требуется для
нормального роста. Это грозит гипотрофией плода – меньшим весом, недостаточным
его развитием. В период новорожденности
такие дети чаще болеют.
Все женщины, перенесшие пиелонефрит
во время беременности, нуждаются в последующем наблюдении. После выписки
из роддома их должен осмотреть участковый терапевт и поставить на диспансерный
учёт. Это важно потому, что у таких женщин
может оставаться поражение почек, и хотя
оно и недостаточно выражено, его следует
долечить. Поэтому необходимы врачебное
наблюдение и соответствующие контрольные исследования до конца беременности и
после родов.
Для предупреждения развития пиелонефрита или какого-либо другого осложнения беременности необходимо как можно
раньше обратиться к врачу по поводу беременности, регулярно посещать женскую
консультацию, прислушиваться к советам
доктора и выполнять его назначения.
Это грозит гипотрофией плода – меньшим весом, недостаточным
его развитием. В период новорожденности
такие дети чаще болеют.
Все женщины, перенесшие пиелонефрит
во время беременности, нуждаются в последующем наблюдении. После выписки
из роддома их должен осмотреть участковый терапевт и поставить на диспансерный
учёт. Это важно потому, что у таких женщин
может оставаться поражение почек, и хотя
оно и недостаточно выражено, его следует
долечить. Поэтому необходимы врачебное
наблюдение и соответствующие контрольные исследования до конца беременности и
после родов.
Для предупреждения развития пиелонефрита или какого-либо другого осложнения беременности необходимо как можно
раньше обратиться к врачу по поводу беременности, регулярно посещать женскую
консультацию, прислушиваться к советам
доктора и выполнять его назначения.
Поделиться в соц.сетях
Причин болезненного мочеиспускания во время беременности
Во время беременности совершенно нормально ходить в туалет много-много раз в день. Почти с самого начала беременности у вас, вероятно, будет частое мочеиспускание. Но это не значит, что это должно быть болезненно. Конечно, не так уж много суперкомфортного во время беременности — мы все можем согласиться с этим! Но болезненное мочеиспускание во время беременности может быть сигналом того, что проблема продолжается. К счастью, это довольно легко исправить, особенно если ваша боль при мочеиспускании во время беременности указывает на инфекцию мочевыводящих путей (которую испытывают до 7 процентов беременных женщин).
Почти с самого начала беременности у вас, вероятно, будет частое мочеиспускание. Но это не значит, что это должно быть болезненно. Конечно, не так уж много суперкомфортного во время беременности — мы все можем согласиться с этим! Но болезненное мочеиспускание во время беременности может быть сигналом того, что проблема продолжается. К счастью, это довольно легко исправить, особенно если ваша боль при мочеиспускании во время беременности указывает на инфекцию мочевыводящих путей (которую испытывают до 7 процентов беременных женщин).
Здесь мы обсудим все, что вам нужно знать о болезненном мочеиспускании во время беременности — почему это происходит, какова скрытая причина и как с этим справиться. Так что, по крайней мере, вы можете убрать одну вещь из своего списка болей при беременности.
Что вызывает болезненное мочеиспускание во время беременности?
Когда дело доходит до мочеиспускания во время беременности, частое мочеиспускание — это нормально, но боль — это проблема. «Мочеиспускание никогда не должно быть болезненным, — говорит Сара Прагер, доктор медицинских наук, профессор кафедры акушерства и гинекологии Вашингтонского университета.Хотя существует ряд причин, связанных с болью при мочеиспускании во время беременности, наиболее распространенной на сегодняшний день является инфекция мочевыводящих путей (ИМП). «ИМП чаще встречаются во время беременности из-за гормональных изменений, вызывающих расслабление мочевыводящих путей, а также из-за механических изменений, вызванных увеличением матки», — говорит Алан Фишман, доктор медицины, специалист по медицине матери и плода в Obstetrix Medical Group в Сан-Хосе. В Калифорнии.
«Мочеиспускание никогда не должно быть болезненным, — говорит Сара Прагер, доктор медицинских наук, профессор кафедры акушерства и гинекологии Вашингтонского университета.Хотя существует ряд причин, связанных с болью при мочеиспускании во время беременности, наиболее распространенной на сегодняшний день является инфекция мочевыводящих путей (ИМП). «ИМП чаще встречаются во время беременности из-за гормональных изменений, вызывающих расслабление мочевыводящих путей, а также из-за механических изменений, вызванных увеличением матки», — говорит Алан Фишман, доктор медицины, специалист по медицине матери и плода в Obstetrix Medical Group в Сан-Хосе. В Калифорнии.
Если вы испытываете болезненное мочеиспускание во время беременности, знайте, что следующие состояния могут привести к ИМП или могут быть основной причиной боли в мочевом пузыре и болезненного мочеиспускания во время беременности.
Видео по теме
Бактериальный вагиноз
Бактериальный вагиноз — распространенное заболевание, вызванное дисбалансом нормальных бактерий, обитающих во влагалище. Это может вызвать болезненное мочеиспускание из-за воспаления в непосредственной близости или попадания бактерий в мочевыводящие пути, что может привести к ИМП.
Это может вызвать болезненное мочеиспускание из-за воспаления в непосредственной близости или попадания бактерий в мочевыводящие пути, что может привести к ИМП.
Инфекции, передающиеся половым путем
Любые невыявленные инфекции, передаваемые половым путем, могут вызывать болезненное мочеиспускание во время беременности в результате воспаления.«ИППП могут вызывать боль, обычно в области таза, но иногда и вагинальную, или даже болезненное мочеиспускание. Вот почему беременные женщины проходят скрининг на ИППП в начале беременности », — говорит Фишман.
Генитальный герпес
Герпес может вызывать болезненное мочеиспускание вне зависимости от того, беременны вы или нет. Но, к сожалению, это болезненное состояние может вызвать дополнительные осложнения во время беременности. Если вы знаете, что у вас герпес, очень важно следовать советам врача, чтобы не допустить активных инфекций, особенно по мере приближения срока родов.
Механическое препятствие
По мере того, как ваша матка во время беременности увеличивается в несколько раз по сравнению с нормальным размером, она может (в буквальном смысле) сдавливать все остальное внутри. Это включает в себя мочеточники (также известные как протоки от почек к мочевому пузырю, через которые проходит моча), — говорит Бриттани Роблес, доктор медицины, гинеколог, ведущий сайт PostpartumTrainer.com, сайта о здоровье и фитнесе для беременных и послеродовых. Когда моча остается в мочеточниках из-за того, что их физически трудно правильно опорожнить, «это вызывает состояние, известное как уростаз», — говорит Роблес.«Это может привести к стойкому росту бактерий и, в конечном итоге, к инфекции мочевыводящих путей».
Это включает в себя мочеточники (также известные как протоки от почек к мочевому пузырю, через которые проходит моча), — говорит Бриттани Роблес, доктор медицины, гинеколог, ведущий сайт PostpartumTrainer.com, сайта о здоровье и фитнесе для беременных и послеродовых. Когда моча остается в мочеточниках из-за того, что их физически трудно правильно опорожнить, «это вызывает состояние, известное как уростаз», — говорит Роблес.«Это может привести к стойкому росту бактерий и, в конечном итоге, к инфекции мочевыводящих путей».
Опасно ли болезненное мочеиспускание во время беременности?
Боль при мочеиспускании во время беременности может показаться безобидной, но на самом деле это не так. Вот почему так важно обратиться к врачу, если вы испытываете болезненное мочеиспускание или боль в мочевом пузыре во время беременности. «Нелеченные инфекции мочевыводящих путей связаны с такими осложнениями беременности, как преждевременные роды и преждевременные роды. Они также могут вызывать повреждение почек или сепсис у беременных женщин », — говорит Фишман.
Если у вас болезненное мочеиспускание вызвано недиагностированной или нелеченной ИППП, это также может быть вредным как для вас, так и для ребенка. По данным CDC, при отсутствии лечения хламидиоз может вызвать преждевременные роды и низкий вес при рождении. Он также может передаваться ребенку при рождении, что может привести к глазным и легочным инфекциям. Нелеченная гонорея связана с выкидышем, преждевременными родами и низкой массой тела при рождении, и новорожденные также могут заразиться ею при рождении через родовые пути.
Как лечить болезненное мочеиспускание во время беременности
Обратитесь к врачу при первых признаках болезненного мочеиспускания, — советует Прагер.Ваш врач, вероятно, назначит антибиотики, особенно если окажется, что у вас ИМП. Причина? «ИМП могут перерасти в инфекцию почек или даже хуже, поэтому мы относительно агрессивно относимся к их лечению во время беременности», — говорит Прагер.
Это, вероятно, тот же курс действий, который предпримет ваш врач, если выяснится, что у вас ИППП: антибиотики могут довольно быстро вылечить многие инфекции, поэтому не стесняйтесь говорить об этом.
Как предотвратить болезненное мочеиспускание во время беременности
Во время беременности так много болей и болей, что мы предполагаем, что вы не готовы добавить еще одну.Так как же предотвратить болезненное мочеиспускание во время беременности? «Адекватная гидратация — лучшее, что вы можете сделать для предотвращения ИМП во время беременности», — говорит Фишман. «Это оказывает благотворное влияние на увеличение выработки и оттока мочи, а также на промывание почек». Стремитесь выпивать или даже превышать рекомендуемые восемь чашек воды в день. Другие способы предотвращения ИМП включают:
- Не удерживается в моче
- Всегда протирайте спереди назад, чтобы бактерии не попали во влагалище
- Опорожните мочевой пузырь до и после секса
- Носить нижнее белье из дышащего хлопка
Чтобы предотвратить ИППП во время беременности, просто следуйте тем же правилам, что и обычно: используйте презервативы во время секса и старайтесь иметь только одного партнера.
Сара Прагер, MD, MAS, профессор кафедры акушерства и гинекологии Вашингтонского университета и директор отдела планирования семьи. Она получила медицинскую степень в Юго-западной медицинской школе Техасского университета в 2000 году и прошла стажировку и резидентуру в Университете Вермонта.
Алан Фишман, MD, является медицинским директором Obstetrix Medical Group в Сан-Хосе в Кэмпбелле, Калифорния, и имеет двойные сертификаты в акушерстве и гинекологии, а также в медицине материнства и плода.Он получил медицинскую степень в Медицинском колледже Джефферсона в Филадельфии, штат Пенсильвания, и закончил резидентуру по гинекологии и стипендию по медицине матери и плода в Медицинской школе Университета Южной Калифорнии в Лос-Анджелесе.
Бриттани Роблес , MD, MPH, CPT, — акушер-гинеколог и сертифицированный NASM персональный тренер, который ведет PostpartumTrainer.com, сайт о здоровье и фитнесе для беременных и послеродовых.
Пожалуйста, обратите внимание: Bump, а также материалы и информация, которые он содержит, не предназначены и не являются медицинскими или другими рекомендациями или диагнозом для здоровья и не должны использоваться как таковые.Вы всегда должны проконсультироваться с квалифицированным врачом или медицинским работником о ваших конкретных обстоятельствах.
Plus, еще из The Bump:
Дело о частом мочеиспускании во время беременности
Как лечить (и предотвращать) ИМП во время беременности
Нормально ли иметь темную мочу во время беременности?
Боль в мочевом пузыре во время беременности: причины и методы лечения
Ваш мочевой пузырь испытывает давление во время беременности? Вы не уверены, что вызывает боль, и беспокоитесь, что это может быть серьезно? Надеюсь, мы сможем намекнуть вам, в чем проблема.
Давайте поговорим обо всем, что касается мочевого пузыря и, да, будет несколько упоминаний о моче. Как вы заметили, во время беременности в наших телах происходит много всего.
Давайте рассмотрим некоторые причины и способы устранения одной из наиболее распространенных проблем: боли в мочевом пузыре.
Изменения мочевого пузыря во время беременности
Мочевой пузырь, вероятно, один из самых уязвимых органов во время беременности. За девять месяцев беременности он претерпевает ряд изменений.
Внезапно ваши почки расширяются из-за гормонов, вызывая перепроизводство мочи, от которой мочевой пузырь должен избавиться.Кроме того, ваш ребенок будет продолжать расти, оказывая дополнительное давление на уже растянутый орган.
Давайте подробнее рассмотрим, как эти изменения происходят во время беременности:
1. Первый триместр
Не знаю, как вы, но мой мочевой пузырь действовал еще до положительного теста. Пришлось писать как сумасшедший! Это, без сомнения, было первым признаком, который побудил меня купить тест на беременность, и я знаю, что я здесь не одна.
Частое мочеиспускание часто является одним из первых намеков на беременность.С момента оплодотворения волна гормонов наводняет почки, увеличивая выработку мочи (1) .
Но помимо всего этого, наша матка также начинает расширяться, хотя ребенок все еще размером с пятнышку. Это дополнительное давление матки на мочевой пузырь заставляет нас чаще ходить в туалет.
2. Второй триместр
Обычно, когда мы достигаем второго триместра, все имеет тенденцию замедляться. Наши животы, конечно, все еще растут, а ребенок все еще развивается.Но он становится менее интенсивным — утреннее недомогание, вероятно, пройдет, и вы можете снова начать есть свою обычную пищу, не чувствуя тошноты.
То же самое и с мочевым пузырем и выделением мочи. В течение этих нескольких недель им дается заслуженный перерыв перед последним и, вероятно, самым сложным триместром.
3. Третий триместр
Когда мы достигаем третьего триместра беременности, дискомфорт первых нескольких месяцев снова приветствует нас. К настоящему времени частое желание пойти снова придет.
Кроме того, ребенок стал намного крупнее, что оказывает еще большее давление на таз и мочевой пузырь. К сожалению, для некоторых женщин это ухудшается ночью, когда они лежат.
Жидкость важна, и вам следует увеличить ее потребление во время беременности. Хотя частое просыпание для облегчения может быть хорошей практикой, поскольку, когда рождается ребенок, вам нужен отдых. Вот почему медицинские работники рекомендуют сократить потребление жидкости за пару часов до сна.
Возможные причины боли в мочевом пузыре
Некоторые будущие мамы могут чувствовать боль в мочевом пузыре, а не просто давление. Этот дискомфорт — это не просто то, что ребенок использует его как подушку. Несколько вещей могут вызвать боль в мочевом пузыре во время беременности.
1. Увеличение выработки мочи
Это может быть самой простой причиной давления на мочевой пузырь. Однако у некоторых женщин это вызывает боль, а не просто давление.
Как мы установили выше, во время беременности наш организм начинает вырабатывать гормоны.Эти гормоны увеличивают объем и скорость кровотока по вашему телу.
К концу беременности в вашем организме циркулирует на 50 процентов больше крови, чем до беременности.
Ваши почки должны перерабатывать лишнюю жидкость из этого кровотока, в результате чего ваш мочевой пузырь наполняется быстрее, вызывая частые позывы к мочеиспусканию (2) .
Это обычно становится проблемой в течение последних нескольких месяцев, когда матка занимает так много места.До беременности ваша матка была размером с апельсин. За девять месяцев беременности он вырастает до размеров арбуза!
Представьте себе давление, которое это вместе с быстро растущим плодом оказывает на ваш мочевой пузырь.
Как минимизировать выработку мочи
Постоянное давление на мочевой пузырь может быть очень раздражающим и болезненным, особенно когда он чаще наполнен. К счастью, есть способы минимизировать это.
Избегайте определенных напитков, таких как кофе, газированные напитки и сок.Вы можете время от времени есть их, если хотите (мы все испытываем тягу), но сведите их к минимуму. Напитки этого типа известны как мочегонные средства и увеличивают выработку мочи (3) .
Однако никогда не сокращайте потребление воды. Беременность делает нас восприимчивыми к обезвоживанию, что может вызвать множество проблем для вас и вашего ребенка. Обязательно выпивайте от 8 до 10 стаканов воды каждый день.
Убедитесь, что вы полностью опорожняете мочевой пузырь, наклоняясь вперед, когда писаете.Вытолкни все, мама! И, наконец, не задерживайся — когда тебе нужно идти, ты должен идти.
2. Инфекция мочевыводящих путей (ИМП)
Это также частая причина боли в мочевом пузыре во время беременности. ИМП является результатом бактериального воспаления мочевыводящих путей (4) .
ИМП может возникнуть в любое время, однако чаще всего это происходит между 6-й и 24-й неделями беременности. Обычно это происходит из-за того, что растущая матка оказывает давление на мочевой пузырь. Это вызывает закупорку мочи из мочевого пузыря в мочевыводящие пути, задерживая мочу и вызывая инфекцию.
Как правило, когда ИМП возникает во время беременности, это связано с доброкачественными бактериями, называемыми Escherichia coli . Однако иногда у инфекции может быть более печально известный виновник, а именно бактерия, называемая стрептококком группы B (GBS), или состояние, называемое пиелонефритом.
GBS вызывает более тяжелую форму ИМП. Пострадавшим во время беременности и родов требуются пероральные и внутривенные антибиотики. Если его не лечить, он может серьезно заболеть и ребенку, и матери (5) .
Пиелонефрит — острое воспаление почек, вызванное ИМП. Это состояние также требует интенсивного лечения, иначе оно может привести к сепсису или почечной недостаточности.
Обычно, если врачи подозревают возможность заражения ИМП во время беременности, они назначают несколько анализов, чтобы определить, какое лечение необходимо.
Признаки ИМП
- Жжение или боль при мочеиспускании.
- Повышенная потребность в мочеиспускании и чувство срочности.
- Следы слизи или крови в моче.
- Судороги или боль ниже пупка.
- Симптомы лихорадки — включая озноб и пот.
Если оставить ИМП без лечения, это может привести к инфекции почек. Это вызовет боль в спине, озноб, тошноту и жар.
Нелеченная инфекция почек может в конечном итоге вызвать ранние роды или низкую массу тела при рождении — это даже может быть опасно для жизни как матери, так и ребенка.
Лечение ИМП во время беременности
Медицинские работники обычно лечат ИМП курсом антибиотиков. Если инфекцию вызвала бактерия, лечение обычно работает быстро. Ваш лечащий врач, скорее всего, назначит трех-семидневный курс антибиотиков.
Предоставленное лекарство безопасно для вас и вашего ребенка, пока вы принимаете его в соответствии с предписаниями. Завершите курс и проконсультируйтесь с врачом, если симптомы не исчезнут в течение трех-четырех дней.
Если вы почувствуете жар, озноб, пот и тошноту, немедленно обратитесь к врачу.
Застой мочи
Застой мочи — частое заболевание, возникающее во время беременности. Этот недуг препятствует полному опорожнению мочевого пузыря, как правило, из-за какой-либо закупорки.
Беременные женщины особенно подвержены этому заболеванию, обычно из-за того, что растущая матка блокирует естественный отток мочи.
Чтобы проверить это состояние, ваш врач может сделать посев мочи. Вероятно, это станет частью ваших регулярных осмотров, поскольку известно, что застой мочи вызывает ИМП, и наоборот. (6) .
Симптомы застоя мочи
- Отсутствие мочеиспускания.
- Ощущение неотложной, но болезненной потребности в мочеиспускании.
- Боль внизу живота.
- Вздутие в нижней части живота (это может быть незаметно на более поздних сроках беременности).
- Усиление схваток или спазмов (2-й или 3-й триместр).
Врачи обычно диагностируют застой мочи при физикальном обследовании и измерении остаточного мочеиспускания (PVR).Здесь ваш врач увидит, сколько мочи осталось в мочевом пузыре после попытки помочиться. Врачи обычно делают это с помощью ультразвукового исследования (7) .
Лечение застоя мочи
Врачи обычно лечат его антибактериальными препаратами, такими как цефалексин, нитрофурантоин или триметоприм / сульфаметоксазол. Требуются раннее вмешательство и лечение. Если его оставить без лечения, он может вызвать повреждение мочевого пузыря или почек.
Другие способы облегчения боли в мочевом пузыре
Конечно, если боль в мочевом пузыре вызывает инфекция мочевыводящих путей или застой мочи, вам потребуются лекарства, отпускаемые по рецепту.
Но ваш дискомфорт может быть просто еще одним неприятным симптомом беременности. Возможно, вам будет приятно узнать, что на самом деле есть полезный инструмент, который вы можете использовать. Найдите что-то, что называется поддерживающим поясом для беременных.
Это отличный инструмент для поддержки вашего растущего живота. Это снизит давление на мочевой пузырь, приподняв шишку. Это было что-то волшебное, что я обнаружила во время своей второй беременности, и очень рада, что сделала это.
Заключение
Здоровье мочевого пузыря очень важно, и бактерии разрастутся, если их не контролировать.Носите свободную одежду, хлопковое белье и избегайте мыла с запахом или спринцевания. Помочитесь после полового акта и как можно скорее снимите мокрую одежду (например, купайтесь, занимайтесь спортом).
Примечание редактора:
Кейтлин Гудвин, MSN, RN, CNMОщущение давления или боли в мочевом пузыре или рядом с ним — совершенно нормальное явление в какой-то момент во время беременности. У некоторых женщин это происходит просто из-за роста матки и проходит без дальнейшего лечения.
Иногда, однако, это происходит из-за инфекции мочевыводящих путей (ИМП) или застоя мочеиспускания. Эти состояния требуют лечения курсом антибиотиков или антибактериальных препаратов.
Лекарства необходимы, поскольку одно может привести к другому и в конечном итоге вызвать серьезные, хотя и не опасные для жизни, осложнения.
Боль в мочевом пузыре при беременности: причины, лечение и советы
Беременность влечет за собой множество изменений в организме женщины. Хотя мы в основном сосредотачиваемся на телесных изменениях, органы тела тоже меняются.Например, мочевой пузырь является одним из наиболее уязвимых органов тела, и во время беременности он претерпевает значительные изменения, но эти изменения иногда могут вызывать боль в мочевом пузыре. В этой статье мы обсудим различные изменения, происходящие в мочевом пузыре во время беременности, их различные причины и методы лечения, если таковые имеются.
Какие изменения происходят в мочевом пузыре во время беременности?
Гормональные изменения во время беременности приводят к расширению почек, что приводит к перепроизводству мочи, от которой мочевой пузырь должен избавляться.Более того, по мере того, как ребенок продолжает расти внутри вас, на уже растянутый орган будет оказываться дальнейшее давление. Давайте посмотрим на изменения, которые происходят в мочевом пузыре по триместру.
Изменения в первом триместре
Большинство женщин очень часто испытывают потребность в мочеиспускании еще до того, как они пройдут тест на беременность. В течение первого триместра вы испытаете следующее:
- У вас могут возникать позывы к частому мочеиспусканию.
- Как только произойдет оплодотворение, ваши почки будут переполнены гормонами, что приведет к увеличению выработки мочи.
- Более того, матка начнет расширяться, оказывая дополнительное давление на мочевой пузырь, вызывая боль в мочевом пузыре на ранних сроках беременности.
Изменения во втором триместре
Второй триместр — это время, когда вы можете расслабиться, поскольку в это время все становится немного лучше.
- Выработка мочи будет меньше, поэтому во втором триместре изменений в мочевом пузыре не будет.
- Вы все еще можете испытывать боль в мочевом пузыре во втором триместре беременности.
Изменения в третьем триместре
Во время третьего триместра вы, скорее всего, испытаете дискомфорт первого триместра.
- В эти месяцы у вас будут частые позывы к мочеиспусканию.
- По мере роста ребенка в третьем триместре беременности давление на мочевой пузырь будет выше.
Причины боли в мочевом пузыре во время беременности
Вместо простого давления некоторые женщины могут даже ощущать настоящую боль в мочевом пузыре.Ниже приведены несколько причин боли в мочевом пузыре:
Увеличение производства мочи
Повышенная выработка мочи — наиболее очевидная причина давления на мочевой пузырь. Однако у некоторых женщин это вызывает боль. Во время беременности организм начнет увеличивать выработку гормонов. Эти гормоны отвечают за увеличение скорости и объема крови, текущей по телу.
В течение последних нескольких недель беременности в организме циркулирует на 50% больше крови, чем раньше.Это вызывает частое мочеиспускание, потому что ваш мочевой пузырь будет наполняться быстрее, поскольку дополнительная жидкость из кровотока перерабатывается почками. В течение последних нескольких недель это станет проблемой, потому что растущая матка будет оказывать большее давление на мочевой пузырь.
Инфекция мочевыводящих путей
ИМП (инфекция мочевыводящих путей) — одна из наиболее частых причин боли в мочевом пузыре во время беременности. ИМП возникает из-за бактериального воспаления мочевыводящих путей. Инфекция мочевыводящих путей может возникнуть в любое время во время беременности, но чаще встречается между 6 и 24 неделями беременности.Обычно это происходит из-за давления матки на мочевой пузырь. Это давление задерживает мочу, блокируя ее от мочевого пузыря к тракту, вызывая инфекцию.
Обычно доброкачественная бактерия, известная как кишечная палочка, вызывает ИМП во время беременности. Однако инфекция иногда может быть вызвана бактериями под названием GBS (Strep Group B), вызывающими более тяжелую форму ИМП.
Ваш лечащий врач обычно подозревает возможность ИМП и может назначить несколько тестов, чтобы определить тип необходимого лечения.Также обратите внимание на следующие знаки:
- Спазмы или боль ниже пупка.
- Боль или жжение при мочеиспускании.
- Повышенные позывы к мочеиспусканию и срочность.
- Симптомы лихорадки, такие как пот и озноб.
- Следы крови или слизи в моче.
Если почечную инфекцию не лечить, она может в конечном итоге привести к низкому весу при рождении или ранним родам, а также вызвать проблемы для ребенка и матери.
Застой мочи
Это еще одно распространенное состояние во время беременности, которое возникает, когда мочевой пузырь не может полностью опорожниться, обычно из-за закупорки. Это чаще встречается во время беременности, потому что матка увеличивается в размерах, что приводит к блокированию естественного оттока мочи. Чтобы самостоятельно проверить застой мочи, обратите внимание на следующие симптомы:
- Частые позывы к мочеиспусканию.
- Неспособность помочиться.
- Боль при мочеиспускании.
- Вздутие в нижней части живота (это может быть не всегда заметно).
- Боль, обычно в нижней части живота.
- Усиление спазмов или схваток во 2-м или 3-м триместре.
Застой мочи обычно диагностируется с помощью PVR (измерение остаточного мочеиспускания) и физического осмотра. PVR — это когда врач проверяет количество мочи, оставшейся в мочевом пузыре после мочеиспускания. Обычно это измеряется с помощью ультразвукового сканирования.
Способы лечения и облегчения боли в мочевом пузыре во время беременности
Первое, что вам нужно сделать, если вы испытываете боль в мочевом пузыре, — это проконсультироваться с врачом.Кроме того, эти советы могут помочь.
Советы по борьбе с чрезмерным выделением мочи
Постоянное давление на мочевой пузырь может быть очень болезненным и неприятным. К счастью, есть определенные способы предотвратить это:
- Избегайте таких напитков, как кофе, газированные напитки и соки, поскольку они приводят к избыточному выделению мочи.
- Выпивайте не менее 8–10 стаканов воды каждый день. Беременность может увеличить вероятность обезвоживания и вызвать ряд проблем.
- Наклонитесь вперед во время мочеиспускания, чтобы убедиться, что мочевой пузырь полностью опустел.
Более того, если вам захочется помочиться, сделайте это. Удержание также может привести ко многим проблемам.
Советы по предотвращению ИМП
ИМП можно предотвратить с помощью:
- Поддерживать обезвоживание и пить много воды.
- Часто опорожняйте мочевой пузырь.
- Ношение хлопковых трусов.
- Избегать использования агрессивных средств для мытья тела или мыла в области гениталий.
- Избегать спреев и парфюмерии.
Врачи обычно лечат ИМП с помощью трех-семидневного курса антибиотиков. Любое лекарство, предоставленное вашим врачом, будет безопасным для ребенка и матери, если оно будет приниматься в соответствии с предписаниями. Если эти симптомы, включая боль после опорожнения мочевого пузыря во время беременности, не исчезают даже после прохождения курса, немедленно обратитесь к врачу.
Лечение застоя мочи
Застой мочи является фактором риска рецидива ИМП, и медицинские работники обычно лечат его определенными антибактериальными препаратами, включая:
- Нитрофурантоин.
- Цефалексин.
- Триметоприм / сульфаметоксазол.
Состояние требует лечения как можно раньше. Если его не лечить, это может привести к повреждению почек или мочевого пузыря.
Другие средства правовой защиты
Если боль вызвана застоем мочи или ИМП, вам необходимо принять лекарства. Но дискомфорт, который вы испытываете, также может быть еще одним неприятным симптомом беременности. Полезным инструментом, который вы можете использовать, является поддерживающий пояс для беременных. Это может помочь:
- Поддержите растущий живот
- Немного приподнять неровность
- Снизьте давление на мочевой пузырь
Боль в мочевом пузыре во время беременности встречается чаще, чем вы думаете.Если вы испытываете острую боль в мочевом пузыре, лучше всего обратиться к своему врачу, чтобы он исключил какое-либо заболевание и назначил лечение.
Также читают:
Наиболее распространенные боли при беременности и способы их устранения
Боль в ребрах во время беременности
Боль в копчике во время беременности
Боль в животе и дизурия во время беременности: инфекция мочевыводящих путей или опасное для жизни кровотечение?
Женщина 27 лет поступила в отделение неотложной помощи на 19 неделе беременности с болью в эпигастрии и дизурией.Вагинальных кровотечений в анамнезе не было. В ее акушерском анамнезе было одно прерывание беременности и шесть выкидышей в первом триместре. У нее было двое здоровых детей, рожденных путем кесарева сечения. Ее наблюдения были нормальными, и обследование брюшной полости показало легкую надлобковую болезненность. Тест-полоска мочи была положительной на лейкоциты, и у нее была диагностирована инфекция мочевыводящих путей. Хотя последующая микроскопия и посев были отрицательными, ее симптомы улучшились после курса амоксициллина.
Она повторно обратилась через 10 дней с острым началом, сильной болью в эпигастрии с иррадиацией в обе ключицы.Боль усилилась при вдохе и лежа. При осмотре она была бледна и расстроена, пульс 110 / мин, артериальное давление 115/50 мм рт. Живот у нее в целом болезненный, с перистальтикой в эпигастральной области. Вагинальное и зеркальное исследования без особенностей. Гемоглобин составлял 93 г / л, при нормальном количестве лейкоцитов, мочевины и электролитов, функции печени и амилазы. Анализ газов артериальной крови был нормальным, при вертикальном положении грудной клетки под диафрагмой не было воздуха.
Трансабдоминальное ультразвуковое исследование показало большое количество жидкости в брюшной полости и тазу.Органы брюшной полости выглядели нормально, плод был активен в достаточном количестве жидкости. Ретроплацентарного скопления не наблюдалось, яичники не визуализировались.
Предполагалось, что у нее внутрибрюшное кровотечение, хотя источник на тот момент был не определен. Поступила на совместную хирургическую и акушерскую помощь. Первоначальная стратегия управления была консервативной. Она находилась под тщательным наблюдением в течение ночи и оставалась гемодинамически стабильной после первоначальной инфузионной инфузии. В течение следующих 6 часов ее симптомы не исчезли, и когда ее гемоглобин упал до 61 г / л, ей потребовалось переливание крови.Принято решение перейти к лапаротомии, при которой в брюшной полости обнаружено 2,5 л крови. Было обширное кровотечение из нижнего сегмента матки, который разорвался на месте предыдущего рубца после кесарева сечения. Проникновение плаценты через дефект с прилеганием к мочевому пузырю. Чтобы остановить кровотечение, нужно было приступить к прерыванию беременности и гистерэктомии. Мочевой пузырь был рассечен, и цистоскопия не выявила инвазии слизистой оболочки.Послеоперационное восстановление прошло хорошо. Консультации были организованы, чтобы помочь пациенту с ее потерей, и ее выписали из палаты через 7 дней.
ОБСУЖДЕНИЕ
Плацента percreta — крайняя форма приросшей плаценты и редкое, но серьезное осложнение беременности. Приросшая плацента — это аномальное прикрепление плаценты или проникновение в миометрий. 1 Описаны три степени: истинное приращение плаценты, когда ворсинки прикрепляются к ложе миометрия без инвазии; прирост плаценты, где ворсинки вторгаются в мышцу; и percreta плаценты, где происходит проникновение миометрия на всю толщину. 2
Частота приросшей плаценты увеличилась с 1 на 30739 в период с 1930 по 1950 год до 1 на 7270 в 1970-е годы. 3 Заболеваемость окклюзией плаценты оценивается примерно в 1 на 90 000 родов, 4 , что соответствует примерно шести случаям в год в Великобритании.
Факторы, предрасполагающие к развитию приросшей плаценты, включают: предыдущее кесарево сечение, выскабливание матки, удаление плаценты вручную и предлежание плаценты. 5 Увеличение частоты приросшей плаценты может быть связано с увеличением частоты кесарева сечения. 6, 7
Клиническая картина приросшей плаценты зависит от степени проникновения плаценты в матку и включает вагинальное кровотечение, разрыв матки, внутрибрюшное кровотечение и инвазию мочевого пузыря. 7 Ультразвуковая визуализация использовалась для оценки матки при беременности с риском приращения плаценты. Однако невозможно последовательно продемонстрировать степень вовлечения внематочных маток. 1, 8 Таким образом, ультразвук полезен в острых случаях для обнаружения внутрибрюшинной жидкости, но не может надежно диагностировать перкрету плаценты.
Оглядываясь назад, можно сказать, что симптомы мочевыводящих путей, которые испытывала наша пациентка, можно было считать «предупреждением», и они могли быть следствием раздражения мочевого пузыря вторжением плаценты. Однако, если бы на этом этапе не было кровотечения, маловероятно, что ультразвуковое исследование могло бы диагностировать проблему.
Этот случай также демонстрирует, насколько хорошо молодой пациент может компенсировать значительную кровопотерю.Может произойти быстрая декомпенсация, и при подозрении на продолжающееся кровотечение необходимо тщательное наблюдение. Наличие приросшей плаценты увеличивает материнскую смертность на 10%. В отчете о материнской смертности, опубликованном в 2001 году, 9 два случая смерти были отнесены на счет приросшей плаценты. В одном из этих случаев, несмотря на ожидание кровотечения и образцовый уход, пациент все же умер от массивной кровопотери.
Гемоперитонеум и разрыв матки из-за перкрета плаценты обычно требует гистерэктомии.Описана консервативная хирургия, которая включает локализованную резекцию места имплантации плаценты, зашивание, тупую диссекцию и тампонирование. 1, 7 Однако такие методы связаны с более высокой летальностью, и их использование, вероятно, ограничивается менее обширными сростками, где кровотечение минимально. 7
Плацента percreta встречается редко, но по мере увеличения числа кесарева сечения увеличивается и число женщин из группы риска.Перкрета плаценты следует рассматривать у беременных с факторами риска аномального прикрепления плаценты, проявляющимися болью в животе и признаками кровотечения. Ранняя диагностика и быстрое хирургическое вмешательство могут снизить материнскую смертность.
ССЫЛКИ
- ↵
Смит Л. , Мюллер П. Боль в животе и гемоперитонеум у беременных: отчет о percreta плаценты. Am J Emerg Med 1996; 14: 45–7.
- ↵
Ирвинг FC , Hertig AT.Исследование акрета плаценты. Surg Gynaecol Obstet, 1937; 64: 178–200.
- ↵
Прочтите JA , Cotton DB, Miller FC. Приросшая плацента: изменение клинических аспектов и исходов. Obstet Gynaecol1980; 56: 31–4.
- ↵
Cario GM , Adler AD, Morris N. Percreta плаценты проявляется как внутрибрюшное дородовое кровотечение. История болезни. B J Obstet Gynaecol1983; 90: 491–3.
- ↵
Фокс H .Placenta acreta 1945–1969. Obstet Gynaecol Surv1972: 27: 475–90.
- ↵
O’Brien JM , Barton JR, Donaldson ES. Ведение percreta плаценты: консервативные и оперативные стратегии. Am J Obstet Gynaecol1996; 175: 1632–8.
- ↵
Haynes DI , Smith JHF, Fothergill DJ. Случай инкремента плаценты в первом триместре. J Obstet Gynaecol2000; 20: 434–5.
- ↵
Leaphart WL , Schapiro H, Broome J, et al. Перкрета плаценты с инвазией в мочевой пузырь. Obstet Gynaecol1997; 89: 834–5.
- ↵
Льюис G . Почему умирают матери: 1997–1999: пятый отчет конфиденциального расследования случаев материнской смертности в Соединенном Королевстве. Лондон: RCOG, 2001.
.
ИМП во время беременности: симптомы, лечение, общие вопросы
Инфекции мочевыводящих путей (ИМП), также известные как инфекции мочевого пузыря, являются наиболее распространенным типом бактериальной инфекции, диагностируемой сегодня, согласно исследованию, опубликованному в American Journal of Medicine .Исследования показывают, что примерно 31 процент беременных женщин будут иметь симптоматические или бессимптомные (бессимптомные) ИМП во время беременности. ИМП возникают, когда бактерии проникают в обычно стерильные мочевыводящие пути и размножаются, вызывая болезненное мочеиспускание и другие симптомы. Определенные факторы во время беременности повышают вероятность этого. Вот что вам нужно знать, чтобы сохранить здоровье себе и своему ребенку.
СВЯЗАННЫЙ: 8 Домашние средства от симптомов инфекции мочевыводящих путей (ИМП)
Почему ИМП часто встречаются у беременных женщин?Когда вы беременны, анатомия мочевыводящих путей фактически меняется.Например, ваши почки становятся больше, а растущая матка может сдавливать мочеточники и мочевой пузырь. Из-за этого сжатия становится труднее полностью опорожнить мочевой пузырь во время беременности. Кроме того, во время беременности повышается уровень прогестерона и эстрогена, что может ослабить мочевой пузырь и мочеточники. Беременность также изменяет состав вашей мочи, снижая кислотность и увеличивая количество белка, гормонов и сахара в моче. Этот избыток сахара, например, может стимулировать рост бактерий.Все вышеперечисленное увеличивает вероятность развития ИМП у беременных. Вот почему всем беременным женщинам рекомендуется сдавать анализ мочи и посев мочи на сроке от 12 до 16 недель или во время первого дородового визита.
СВЯЗАННЫЕ С : 7 вещей, которые анестезиолог хочет, чтобы вы знали о боли
ИМП в триместре беременностиВаш риск ИМП возрастает, начиная с 6 недели беременности; вероятность того, что у вас ИМП, зависит от триместра.
Первый триместрОколо 41 процента ИМП диагностируются в первом триместре . Поскольку ИМП в первом триместре является очень распространенным явлением, Целевая группа профилактических услуг США рекомендует вашему лечащему врачу сделать анализ мочи и посев мочи при первом дородовом посещении. Эта рекомендация актуальна независимо от того, есть у вас симптомы ИМП или нет.
Второй триместрПо данным Центров по контролю и профилактике заболеваний, ИМП во втором триместре диагностируется примерно вдвое меньше, чем в первом триместре.
Третий триместрПо сравнению со вторым триместром количество женщин, у которых ИМП в третьем триместре, почти вдвое уменьшилось. Однако, согласно исследованиям, опубликованным в архиве Archives of Medical Science , от 80 до 90 процентов острых инфекций почек во время беременности (многие из которых вызваны прогрессированием невылеченных ИМП) происходят во втором и третьем триместрах. Таким образом, рекомендуется сделать повторный посев мочи и в третьем триместре.
Общие симптомы ИМП у беременных«Хотя умеренно болезненное мочеиспускание во время беременности часто может означать дрожжевую инфекцию, а не ИМП, всегда лучше обратиться к врачу, если у вас возникнут какие-либо симптомы», — говорит Хизер Бартос. Доктор медицины, акушер-гинеколог из Кросс-Роудс, штат Техас. В конце концов, исследования показывают, что около 18 процентов ИМП, возникающих во время беременности, являются симптоматическими ИМП, что означает наличие характерных признаков и симптомов ИМП:
- Сильное и частое позывание в туалет
- Жжение при мочеиспускании
- Только регулярное прохождение небольшое количество мочи
- Мутная, красная, розовая или цветная моча
- Моча с неприятным запахом
- Тазовая боль, обычно в центре таза
Во время беременности женщины также более восприимчивы к бессимптомным ИМП, т. е. у вас много бактерий в моче, но в мочевыводящих путях нет признаков и симптомов.Однако отсутствие симптомов не означает, что бессимптомные ИМП являются доброкачественными. «Бессимптомная ИМП может привести к симптоматической ИМП или даже почечной инфекции», — говорит д-р Бартос. Фактически, исследования показывают, что если не лечить бессимптомные ИМП, у 30 процентов беременных женщин разовьются симптоматические ИМП, и у половины этих женщин в конечном итоге будет диагностирован острый пиелонефрит (инфекция почек). До 23 процентов рецидивов почечной инфекции во время той же беременности.Важно отметить, что классические признаки ИМП, такие как частое и болезненное мочеиспускание, могут возникать, а могут и не возникать при почечной инфекции. Вот некоторые признаки, на которые следует обратить внимание:
Типичные признаки симптомов ИМП- Высокая температура
- Озноб и озноб (внезапное ощущение холода с дрожью)
- Головная боль
- Тошнота или рвота
- Нижняя часть Боль в спине
- Боль в боку (часто справа)
- Возможное снижение диуреза
«ИМП могут быстро прогрессировать до почечной инфекции во время беременности, которая может быть намного опаснее, чем почечная инфекция у небеременных женщин», — говорит Бартос.«Тяжелые инфекции могут привести к респираторным проблемам и сепсису, что в свою очередь может привести к преждевременным родам или даже к необходимости срочно родить ребенка». Помимо почечной инфекции, простое наличие ИМП во время беременности, возможно, является фактором, способствующим низкой массе тела при рождении. Согласно метаанализу, опубликованному в сентябре 2018 года в журнале Medicine , у женщин, у которых есть ИМП во время беременности, также в 1,31 раза выше риск развития преэклампсии, осложнения беременности, характеризующегося высоким кровяным давлением. Считается, что ИМП может изменить воспалительную реакцию беременной женщины, которая может спровоцировать преэклампсию.
СВЯЗАННЫЕ С : Национальный день 19 октября.
Может ли ИМП во время беременности повредить ребенку?Возможно. «Сама по себе ИМП не причиняет непосредственного вреда ребенку», — говорит Бартос. «Отсутствие лечения ИМП может вызвать такие вещи, как преждевременные роды или, в редких случаях, инфицирование амниотического мешка». Например, исследование, опубликованное в номере American Family Physician , показывает, что лечение беременных женщин с бессимптомными ИМП снижает частоту преждевременных родов и новорожденных с низкой массой тела.Вот почему так важны обследование и быстрое лечение.
Может ли ИМП вызвать схватки во время беременности?Согласно исследованию, опубликованному в журнале Китайской медицинской ассоциации , инфекции мочевыводящих путей не связаны с преждевременными родами. Однако, если инфекцию мочевыводящих путей не лечить, она может перейти в инфекцию почек. Инфекция почек (пиелонефрит) во время беременности может незначительно увеличить ваши шансы на ранние схватки и роды.В исследовании, опубликованном в Американском журнале акушерства и гинекологии , отмечается, что у женщин с диагнозом острый пиелонефрит во время беременности вероятность преждевременных родов составляет 10,3 процента по сравнению с 7,9 процентами среди женщин без инфекции почек во время беременности.
СВЯЗАННЫЕ С : Распространенные типы вагинальных инфекций
Отличаются ли ИМП в зависимости от триместра?На 6 неделе риск ИМП начинает повышаться, при этом две пятых ИМП возникают в течение первого триместра . Из-за вероятности заражения ИМП в течение первого триместра Целевая группа профилактических служб США рекомендует беременным женщинам делать анализ мочи и посев мочи при первом дородовом посещении независимо от того, есть ли у них симптомы ИМП или нет. По данным Центров по контролю и профилактике заболеваний, во втором триместре примерно вдвое меньше беременных женщин диагностируют ИМП, чем в первом триместре, а в третьем триместре это число снова сокращается почти вдвое. Однако, согласно данным, опубликованным в Archives of Medical Science , от 80 до 90 процентов острых инфекций почек во время беременности (многие из которых вызваны прогрессированием нелеченых ИМП) происходят во втором и третьем триместрах, поэтому беременные женщины должны иметь повторить посев мочи в течение третьего триместра.
СВЯЗАННЫЕ С : Март Месяц осведомленности об эндометриозе
Какие варианты лечения ИМП, безопасные для беременности?Как лечить ИМП во время беременности? Это похоже на то, как вы лечите ИМП, когда не беременны, с некоторыми ключевыми отличиями. Краткий курс антибиотиков — это стандартное лечение бессимптомных и симптоматических инфекций мочевыводящих путей, возникающих во время беременности. Однако есть два важных отличия в лечении ИМП у беременных и небеременных.Во-первых, бессимптомные ИМП, диагностированные в первом триместре, лечат антибиотиками, тогда как инфекции у небеременных женщин часто не лечатся таким образом. (Вне беременности бессимптомная бактериурия обычно не лечится антибиотиками.) Кроме того, предпочтительные антибиотики, используемые для лечения ИМП во время беременности, часто отличаются от тех, которые использовались бы во время беременности. Например, следующие антибиотики не связаны с какими-либо врожденными дефектами, поэтому их можно безопасно использовать на любом этапе беременности:
Перед назначением любого из этих препаратов необходимо изучить анамнез ИМП и характер резистентности.
Поскольку определенные антибиотики представляют потенциальный риск врожденных дефектов (анэнцефалия, пороки сердца и волчья пасть) при приеме в течение первого триместра, они считаются только препаратами первой линии для лечения ИМП, возникающих во втором и третьем триместрах, согласно данным Американский колледж акушеров и гинекологов. Назначение перечисленных ниже антибиотиков в течение первого триместра считается целесообразным только в том случае, если нет других подходящих альтернативных методов лечения:
Не забудьте перепроверить, что прописывает ваш лечащий врач, поскольку, несмотря на предупреждения, нитрофурантоин остается наиболее часто назначаемым антибиотиком во время беременности. первый триместр.
Инфекции мочевыводящих путей (ИМП) во время беременности
Инфекция мочевыводящих путей (ИМП) — это инфекция какой-либо части мочевыделительной системы вашего тела, в том числе:
- Почки
- Мочеточники (трубки, по которым моча выводится из почек. к мочевому пузырю)
- Мочевой пузырь
- Уретра (короткая трубка, по которой моча выводится из мочевого пузыря за пределы вашего тела)
Бактерии вызывают большинство ИМП. Заразиться им может кто угодно, но чаще всего они встречаются у женщин и могут быть особенно опасны, если вы беременны.
Если вы подозреваете, что у вас ИМП, сообщите об этом своему врачу. При надлежащем уходе у вас и вашего ребенка все будет в порядке.
Обычно это инфекции мочевого пузыря и уретры. Но иногда они могут привести к инфекциям почек. В противном случае ИМП могут привести к преждевременным родам (слишком ранним родам) и низкой массе тела при рождении.
Симптомы ИМП
Если у вас ИМП, у вас могут быть:
- Срочная необходимость в туалет или более частое мочеиспускание
- Проблемы с мочеиспусканием
- Чувство жжения или судороги в пояснице или нижней части живота
- Чувство жжения при мочеиспускании
- Моча выглядит мутной или имеет запах
- Кровь в моче, которая может окрашивать ее в красный, ярко-розовый или цвет колы
Продолжение
Если у вас инфекция почек, вы может иметь:
- Лихорадка
- Тошнота
- Рвота
- Боль в верхней части спины, часто только с одной стороны
Если у вас есть симптомы почечной инфекции, немедленно обратитесь к врачу.Без лечения инфекция может распространиться в ваш кровоток и вызвать опасные для жизни состояния.
Почему ИМП чаще встречаются во время беременности?
Гормоны — одна из причин. Во время беременности они вызывают изменения в мочевыводящих путях, что увеличивает вероятность заражения женщин. Изменения гормонов также могут привести к пузырно-мочеточниковому рефлюксу — состоянию, при котором моча возвращается из мочевого пузыря в почки. Это может вызвать ИМП.
Когда вы беременны, моча содержит больше сахара, белка и гормонов.Эти изменения также повышают риск ИМП.
Поскольку вы беременны, ваша растущая матка давит на ваш мочевой пузырь. Из-за этого вам трудно выпустить всю мочу из мочевого пузыря. Оставшаяся моча может быть источником инфекции.
Другие причины ИМП включают:
Продолжение
Escherichia coli и другие бактерии из ваших фекалий. E. Coli является наиболее частой причиной ИМП и может перейти из прямой кишки в уретру, если вы не протираете ее спереди назад.
Сексуальная активность. Пальцы, пенис вашего партнера или устройства могут перемещать бактерии из влагалища в уретру.
Стрептококк группы B. У многих женщин эти бактерии находятся в толстой кишке и влагалище. Это может вызвать ИМП, и женщины могут передать их своим новорожденным. Ваш врач проверит вас на наличие этих бактерий примерно на 36–37 неделе беременности. Если у вас положительный результат на стрептококк группы B, ваш врач пропишет вам антибиотики внутривенно во время родов.
Диагноз ИМП
Вы сделаете анализ мочи.Ваш врач проверит его на наличие бактерий, эритроцитов и лейкоцитов. Также можно проверить посев мочи. Он показывает, какие бактерии находятся в моче.
Лечение ИМП во время беременности
Вы будете принимать антибиотики в течение 3–7 дней или в соответствии с рекомендациями врача. Если ваша инфекция вызывает у вас дискомфорт, ваш врач, вероятно, начнет лечение до того, как вы получите результаты анализа мочи.
Продолжение
Ваши симптомы исчезнут через 3 дня. В любом случае принимайте все лекарства по расписанию.Не прекращайте его раньше, даже если симптомы исчезнут.
Многие распространенные антибиотики — например, амоксициллин, эритромицин и пенициллин — считаются безопасными для беременных. Ваш врач не пропишет другие препараты, такие как ципрофлоксацин (Cipro), сульфаметоксазол, тетрациклин или триметоприм (Primsol, Proloprim, Trimpex), которые могут повлиять на развитие вашего ребенка.
Осложнения ИМП во время беременности
Пиелонефрит — это ИМП, поражающая почки. Если вы беременны, это может вызвать:
- Преждевременные роды
- Тяжелая инфекция
- Респираторный дистресс-синдром у взрослых
- Анемия
- Длительная инфекция
Профилактика ИМП
Чтобы избежать заражения ИМП:
- Выпивайте не менее восьми стаканов воды в день.
- Вытирайтесь спереди назад, когда идете в ванную.
- Опорожните мочевой пузырь незадолго до и после секса.
- Если вам нужна смазка, когда вы занимаетесь сексом, выберите смазку на водной основе.
- Не спринцеваться.
- Избегайте сильных женских дезодорантов или мыла, вызывающих раздражение.
- Вымойте область гениталий теплой водой перед сексом.
- Носите хлопковое нижнее белье.
- Принимайте душ вместо ванны.
- Не надевайте слишком тесные брюки.
- Часто писайте.
- Избегайте алкоголя, цитрусовых соков, острой пищи и напитков с кофеином, которые могут вызвать раздражение мочевого пузыря.
ИМП во время беременности: причины, риски и лечение
Инфекции мочевыводящих путей или ИМП являются обычным явлением, и женщины часто могут испытывать их во время беременности. При отсутствии лечения ИМП может представлять серьезный риск для здоровья беременной женщины и развивающегося плода.
В этой статье описаны возможные причины ИМП во время беременности, а также потенциальные риски.Мы также предоставляем информацию о том, как предотвратить и лечить ИМП.
ИМП — это инфекция любого отдела мочевыделительной системы, включая мочевой пузырь и почки. Исследования показывают, что ИМП у беременных — обычное явление.
Согласно одному исследованию Центров по контролю и профилактике заболеваний (CDC), 8% беременных женщин страдают ИМП.
Во время беременности матка расширяется для растущего плода. Это расширение оказывает давление на мочевой пузырь и мочеточники. Мочеточники — это трубки, по которым моча из почек попадает в мочевой пузырь.
Моча также менее кислая и содержит больше белков, сахаров и гормонов во время беременности. Эта комбинация факторов увеличивает риск возникновения ИМП.
Женщины также подвержены ИМП во время и после родов. Во время родов существует повышенный риск попадания бактерий в мочевыводящие пути. После родов у женщины может возникнуть повышенная чувствительность и отек мочевого пузыря, что может повысить вероятность ИМП.
Человек с ИМП может испытывать следующие симптомы:
- срочная или частая потребность в мочеиспускании
- ощущение жжения при мочеиспускании
- мутная или сильно пахнущая моча
- кровь в моче
- боль в пояснице, живот и бока
Люди должны немедленно сообщить своему врачу, если у них есть кровь в моче, поскольку это может быть признаком другого заболевания.
В некоторых случаях бактериальная инфекция, вызывающая ИМП, может распространиться на почки. Человек с почечной инфекцией может испытывать следующие симптомы:
Если у человека есть эти симптомы, ему следует немедленно обратиться к врачу. Инфекции почек могут быть серьезными и требуют немедленного лечения.
Беременным женщинам следует обратиться к врачу, если у них есть какие-либо симптомы ИМП. Без лечения ИМП может вызвать серьезные осложнения.
Для лечения ИМП во время беременности может потребоваться 3-дневный курс антибиотиков.Врач может прописать один из следующих антибиотиков:
- амоксициллин
- ампициллин
- цефалоспорины
- нитрофурантоин
- триметоприм-сульфаметоксазол
Американский колледж акушеров и гинекологов, которые избегают беременных женщин-нитрофизиологов (ACOG). сульфаметоксазол в первом триместре. Эти антибиотики могут вызвать врожденные аномалии, если человек принимает их на этом этапе беременности.
Согласно обзору 2015 года, исследования показывают, что и нитрофурантоин, и триметоприм-сульфаметоксазол, как правило, безопасны во втором и третьем триместрах. Однако прием любого из антибиотиков в последнюю неделю перед родами может увеличить риск желтухи у новорожденных.
Если во время беременности у беременных разовьется инфекция почек, им потребуется лечение в больнице. Это лечение будет включать антибиотики и внутривенные вливания.
Короткий курс антибиотиков вряд ли нанесет вред развивающемуся плоду.Исследования показывают, что польза от приема антибиотиков для лечения ИМП намного превышает риски оставления ИМП без лечения.
Беременным женщинам с симптомами ИМП следует обратиться к врачу. Помимо медицинского лечения, они также могут захотеть попробовать следующее в домашних условиях, чтобы ускорить выздоровление:
- Обильное питье : Вода разбавляет мочу и помогает вывести бактерии из мочевыводящих путей.
- Пить клюквенный сок : Согласно обзору 2012 года, клюква содержит соединения, которые могут помочь предотвратить прикрепление бактерий к слизистой оболочке мочевыводящих путей.Это действие помогает предотвратить и устранить заражение.
- Мочеиспускание при возникновении позывов : помогает бактериям быстрее выходить из мочевыводящих путей.
- Прием определенных добавок : исследование 2016 года показало, что сочетание витамина С, клюквы и пробиотиков может помочь в лечении рецидивирующих ИМП у женщин.
Некоторые женщины могут выбрать вышеуказанные методы лечения в качестве альтернативы антибиотикам. Однако перед этим им всегда следует проконсультироваться со своим врачом.Врач будет регулярно наблюдать за беременностью, чтобы проверить эффективность естественных методов лечения и убедиться, что ИМП не ухудшается.
Без лечения ИМП могут вызвать серьезные осложнения во время беременности. Осложнения могут включать:
- Инфекция почек
- преждевременные роды
- сепсис
Ребенок, рожденный от женщины с нелеченой ИМП, также может иметь низкий вес при родах.
Если ИМП распространяется на почки, это может вызвать дальнейшие осложнения, например:
В некоторых случаях инфекция может передаваться новорожденному, вызывая редкое, но серьезное осложнение.Посещение обследований на ИМП во время беременности и своевременное лечение при их возникновении может помочь предотвратить эти осложнения.
Следующие советы могут помочь снизить вероятность заражения ИМП:
Беременные женщины обычно проходят обследование для выявления ИМП на ранних сроках беременности. Эти проверки являются важным шагом в предотвращении инфекций ИМП или их раннем обнаружении.
ИМП являются обычным явлением, и некоторые женщины могут испытывать их во время беременности.
Женщинам, у которых во время беременности наблюдаются симптомы ИМП, следует немедленно обратиться к врачу. Без лечения ИМП могут вызвать серьезные осложнения у беременной женщины и развивающегося плода. Своевременное вмешательство может помочь предотвратить эти осложнения.


 д.
д.