Зачем в России пытаются спасать детей, у которых почти нет шансов выжить и быть здоровыми: Общество: Россия: Lenta.ru
В России предложили только с седьмого дня регистрировать младенцев, которые родились на очень раннем сроке (менее 22 недель) и с экстремально низким весом (менее 500 граммов). Это произошло после череды уголовных дел, которые Следственный комитет возбудил в отношении акушеров. Так, в убийстве 22-недельного мальчика обвинили неонатолога Элину Сушкевич из Калининграда. Почему вообще сегодня в России пытаются спасать 500-граммовых детей, какие шансы у них выжить и могут ли они вырасти здоровыми — «Лента.ру» узнала у доктора медицинских наук, руководителя научного отдела неонатологии и патологии детей раннего возраста Научно-исследовательского клинического института педиатрии имени Ю.Е. Вельтищева Елены Кешишян.
«Лента.ру»: Сейчас минимальные критерии для спасения недоношенных — 22-23 недели и 500 граммов веса. Почему?
Елена Кешишян: Чтобы понять, каков предел возможностей как в техническом плане (создание среды, приближенной к внутриутробной), так и в плане зрелости мозга ребенка, который способен развиваться внеутробно, в мире были предприняты попытки выходить недоношенных детей разного возраста.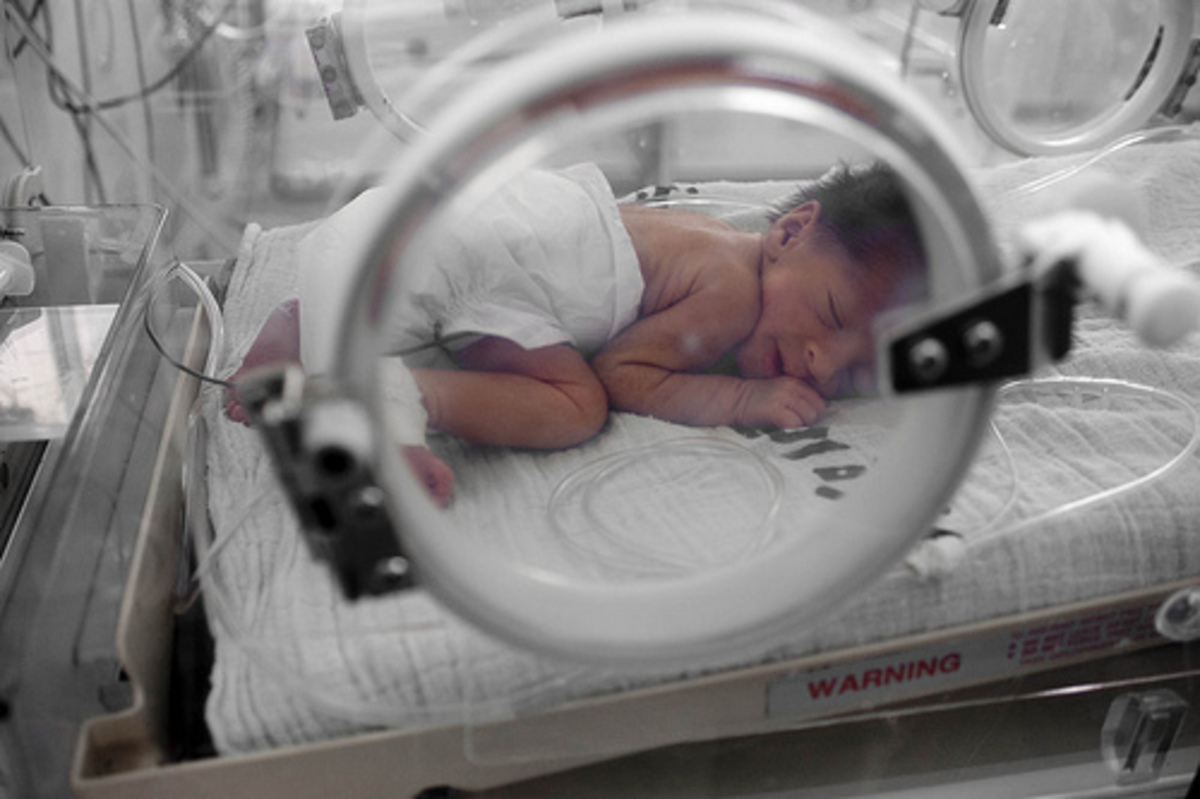 Наибольших успехов в этом достигли японцы. Они попробовали выходить детей, рожденных в 20 недель. То есть приблизительный срок беременности составлял пять месяцев. Японцам это удалось, но в единичных случаях. И они увидели, что у рожденных детей в этом возрасте не происходит дифференцировки головного мозга, деления на серое и белое вещество. Если грубо говорить, то этот процесс определяет возможность думать, чувствовать. Это называется высшей нервной деятельностью. Именно эта способность отличает человека от животного.
Наибольших успехов в этом достигли японцы. Они попробовали выходить детей, рожденных в 20 недель. То есть приблизительный срок беременности составлял пять месяцев. Японцам это удалось, но в единичных случаях. И они увидели, что у рожденных детей в этом возрасте не происходит дифференцировки головного мозга, деления на серое и белое вещество. Если грубо говорить, то этот процесс определяет возможность думать, чувствовать. Это называется высшей нервной деятельностью. Именно эта способность отличает человека от животного.
Поэтому, руководствуясь данными исследований и на основании гуманистической идеи, Всемирная организация здравоохранения и установила эту границу человеческого живорождения — 23 недели, что соответствует примерно 500 граммам веса. Это минимальный возраст, при котором головной мозг может дифференцироваться на серое и белое вещество. И, соответственно, есть надежда, что это уже будет человеческая личность с умственными способностями.
Страны, имеющие технологические возможности, в том числе и Россия, договорились о том, что рожденных на этом сроке беременности можно юридически считать людьми. То есть они имеют все права человека, в том числе и на медицинскую помощь.
То есть они имеют все права человека, в том числе и на медицинскую помощь.
На критерии ВОЗ по выхаживанию недоношенных Россия перешла с 2012 года. Много ли за это время удалось спасти таких детей?
В процентном соотношении со всеми рожденными — это мизер. У меня нет точных цифр. Но хочу сказать, что организм детей, рожденных почти наполовину раньше срока, — очень незрелый. И выживаемость у них, условно, один из ста. Все-таки 22-23 недели — это не роды в полном смысле. С точки зрения природы — это выкидыш, это критическая ситуация, которая может быть связана со здоровьем мамы или самого больного ребенка. Поэтому готовность к самостоятельному существованию у таких плодов приближена к нулю. Даже если предположить, что для спасения ребенка брошены максимальные усилия врачей, подключена вся необходимая аппаратура, шанс, что он выкарабкается, очень небольшой. У такого младенца могут не заработать почки, желудочно-кишечный тракт, сердце и другие органы. Это очень-очень сложная, ювелирная работа врачей.
Один из самых маленьких выживших недоношенных детей в мире. Амиля Тэйлор родилась в 2006 году в Майами, США. Она провела в утробе матери только 22 недели и появилась на свет с весом 284 грамма и ростом 24 сантиметра.
Фото: Baptist Health South Florida / Reuters
И дорогая?
Конечно. Сутки в хорошо оснащенной реанимации новорожденных — несколько тысяч долларов. А чтобы выходить такого ребенка, нужны месяцы. Но хочу подчеркнуть, что количество выживших на таком сроке минимально. И минимально оно практически во всех странах, где действуют критерии ВОЗ.
Если эти дети нежизнеспособны, обходятся слишком дорого, для чего тогда были установлены эти критерии?
Медицинская задача тут вовсе не в том, чтобы спасать поголовно всех детей, рожденных на сроке в пять месяцев. Понятно, что нет ни одного человека, который не понимает, что этот ребенок имеет риск быть слепым, глухим и обездвиженным. Задача медицины в этой ситуации — приобретать знания и опыт.
Акушеры учатся максимально продлевать беременность. Тут целый комплекс мероприятий: пренатальная диагностика генетических хромосомных болезней, различных пороков развития плода, выделение групп риска среди беременных, их специальное наблюдение, дородовая логистика и маршрутизация. Также оттачивают умение правильно принимать роды на таком сроке. Это необходимо делать максимально бережно и не забывать о «золотом часе». Нужно успеть дать ребенку, не дожидаясь, пока его состояние ухудшится, то, что он не смог получить от мамы. То есть даже если ребенок закричал, нужно понимать, что скоро он перестанет это делать и не сможет дышать. «Золотой час», по сути, определяет, будет или нет повреждение клеток мозга. А значит, будет или нет полноценная жизнь у ребенка.
Тут целый комплекс мероприятий: пренатальная диагностика генетических хромосомных болезней, различных пороков развития плода, выделение групп риска среди беременных, их специальное наблюдение, дородовая логистика и маршрутизация. Также оттачивают умение правильно принимать роды на таком сроке. Это необходимо делать максимально бережно и не забывать о «золотом часе». Нужно успеть дать ребенку, не дожидаясь, пока его состояние ухудшится, то, что он не смог получить от мамы. То есть даже если ребенок закричал, нужно понимать, что скоро он перестанет это делать и не сможет дышать. «Золотой час», по сути, определяет, будет или нет повреждение клеток мозга. А значит, будет или нет полноценная жизнь у ребенка.
И квалификация реаниматологов, работающих с такими детьми, сегодня растет. Все это привело к важному моменту: качество выхаживания детей, родившихся чуть позже, на 26-28 неделях, стало значительно лучше. Я регулярно наблюдаю таких малышей. И могу сказать, что со временем многие из них ничем не отличаются от своих сверстников./premature-baby-in-nicu-545701274-5946e5b85f9b58d58a54e7a2.jpg)
А раньше?
Лет 30 назад примерно шесть-семь детей из десяти стали бы тяжелыми инвалидами. А сегодня у меня на приеме были три 26-недельных ребенка. И все развиваются вполне хорошо, есть небольшое отставание, но они это нагонят. У этих детей нет уже тех возможных пороков развития, которые, к сожалению, обязательно возникли бы в прошлые годы.
И это стало возможным благодаря опыту, накоплению знаний о том, как развиваются такие младенцы. Мелочей нет. Это касается всего — как оценивать сердцебиение, как трактовать анализы крови, и прочее. Вести недоношенного ребенка как в неонатальном периоде, так и позже, на первом-втором году жизни, — не то же самое, что обычного, доношенного малыша. Но знания позволяют вовремя проводить корректировку развития, даже не дожидаясь проблем.
Фото: Science Photo Library / East News
Важно понимать, что недоношенный ребенок — это вовсе не уменьшенная копия обычного. Это ребенок, который вынужден приспосабливаться к внеутробной жизни, когда еще физиологически делать этого не должен. Его органы и системы не подготовлены к функционированию в новых условиях.
Его органы и системы не подготовлены к функционированию в новых условиях.
От чего чаще всего страдают такие дети?
Одна из типичных патологий — ретинопатия недоношенных. У детей еще не созрел механизм, защищающий глаз от света. И они испытывают настоящий шок, внезапно попадая в наш светлый мир. Фотоны света и поток кислорода начинают действовать на сетчатку, ее сосуды начинают быстро расти, пронизывают все среды глаза, и, в конечном итоге, отслаивают сетчатку, приводя к тотальной слепоте. Раньше, еще когда я только начинала работать, хотя мы и знали о таком заболевании, как ретинопатия недоношенных, но детей, рожденных и выживших на сроках беременности менее 30 недель, было мало. Поэтому никто не знал, как лечить это заболевание. Страшно вспомнить, но недоношенные дети лежали в палатах с круглосуточным освещением. Свет был нужен для того, чтобы врачи и медсестры могли наблюдать за состоянием младенца, вовремя заметить изменения. В то время шесть из десяти детей, чей вес на момент рождения составлял менее килограмма, слепли. Как раз тогда в России открыли границы, и мы поражались тому, что в Европе слепота была максимум у двух из десяти новорожденных.
Как раз тогда в России открыли границы, и мы поражались тому, что в Европе слепота была максимум у двух из десяти новорожденных.
Но мы начали очень быстро учиться. Сейчас в перинатальных центрах во всех отделениях реанимации недоношенных — полумрак. Кювезы полностью накрыты темными покрывалами. Персоналу не нужно все время наблюдать за малышом — все показания автоматически пишут специальные приборы. В хороших реанимациях у медсестер, которые подходят к младенцам, — налобный свет. Это для того, чтобы не тревожить других детей. Во многих реанимациях висит большое «ухо». Если уровень децибел в помещении начинает превышать допустимый предел, прибор загорается красным.
После рождения ребенку каждую неделю начинают специальным методом смотреть глаза. Если идет разрастание сосудов — проводится лазерная коагуляция сетчатки. Специалисты по таким операциям есть практически в каждом крупном городе.
За год через меня проходит примерно 400-600 детей, появившихся на 26-28 неделях. За последние несколько лет среди них — ни одного слепого. Хотя раньше в больницах для таких новорожденных приходилось открывать целые отделения.
Хотя раньше в больницах для таких новорожденных приходилось открывать целые отделения.
Есть данные, сколько недоношенных детей впоследствии перешли в разряд здоровых?
Сейчас среди недоношенных, рожденных в пять-шесть месяцев (25-26-я неделя беременности), 25-30 процентов становятся инвалидами. В развитых странах примерно так же. А еще лет 20-30 назад таких было 75-80 процентов.
Риски у этих детей все равно очень высокие. Они требуют длительного наблюдения, лечения. Но все же сегодня у них несоизмеримо большие шансы, чем раньше.
Жалеют ли родители, которым не повезло, что настаивали на реанимации любой ценой?
Как врачу мне такого никто никогда не говорил. Естественно, что семьи возлагали совсем другие надежды на роды. В кабинете врача плачут, но не стенают. Этих детей безумно любят. Но это болезненная любовь на уровне глубокой депрессии. Наверное, некоторые из этих мам ночью могут думать, что было бы, если бы знали наперед, как все сложится. Возможно, они озвучивают это своим мамам, мужьям, подругам. .. Но не врачам. Тут люди предпочитают держаться.
.. Но не врачам. Тут люди предпочитают держаться.
Когда ребенку исполнится год-два — с моральной точки зрения ситуация тяжелее, чем в три дня. Новорожденные — все чудесные кулечки, это уже потом дети начинают отличаться друг от друга. У этих семей очень специфическая и тяжелая жизнь. Когда у тебя дома лежит ребенок, не шевелится, не глотает, никогда не смотрит на тебя, не говорит — это очень тяжело. И нужно помочь родителям превратить свою жизнь хотя бы в относительно социальную, не делать их изгоями.
На какую помощь семьи сейчас могу рассчитывать?
Когда в России перешли на нормативы ВОЗ, врачи начали говорить о том, что если мы начали выхаживать таких детей, будет высокая частота детского церебрального паралича, умственной отсталости и других патологий, приводящих к тяжелой инвалидности. Без развития специализированной службы, которая будет помогать таким детям, мы нанесем огромный урон обществу, которое не примет такое увеличение числа инвалидов. Тогда стала развиваться система последующего наблюдения недоношенных детей, которая ведет их до трех лет./GettyImages-545838786-58f38a265f9b582c4d84640e.jpg) Потому что в обычной поликлинической сети не всегда встречаются врачи, разбирающиеся, как растет и развивается ребенок, рожденный с низкой или экстремально низкой массой тела. Параллельно с этим достаточно быстро развивается система медицинской реабилитации.
Потому что в обычной поликлинической сети не всегда встречаются врачи, разбирающиеся, как растет и развивается ребенок, рожденный с низкой или экстремально низкой массой тела. Параллельно с этим достаточно быстро развивается система медицинской реабилитации.
Хуже всего у нас обстоят дела с социальной службой. Помощь таким детям минимальна. Как ухаживать за таким ребенком, как его развивать, как поддерживать двигательные навыки — мало кто объясняет семьям. Если в крупных городах хоть какого-то мизера можно добиться, то что уж говорить про провинцию? Все это выключает одного из родителей из социальной жизни. Мест, куда можно было бы хотя бы на неделю, месяц передать такого ребенка, чтобы родители смогли немного отдохнуть, нет. Раз уж государство пошло на такой шаг, раз уж мы юридически признали 500-граммовый плод человеком, то и поступать в последующем с его семьей, им самим тоже нужно по-человечески.
В других странах система поддержки существует?
Я знаю, что в Европе и в США это выстроено очень хорошо.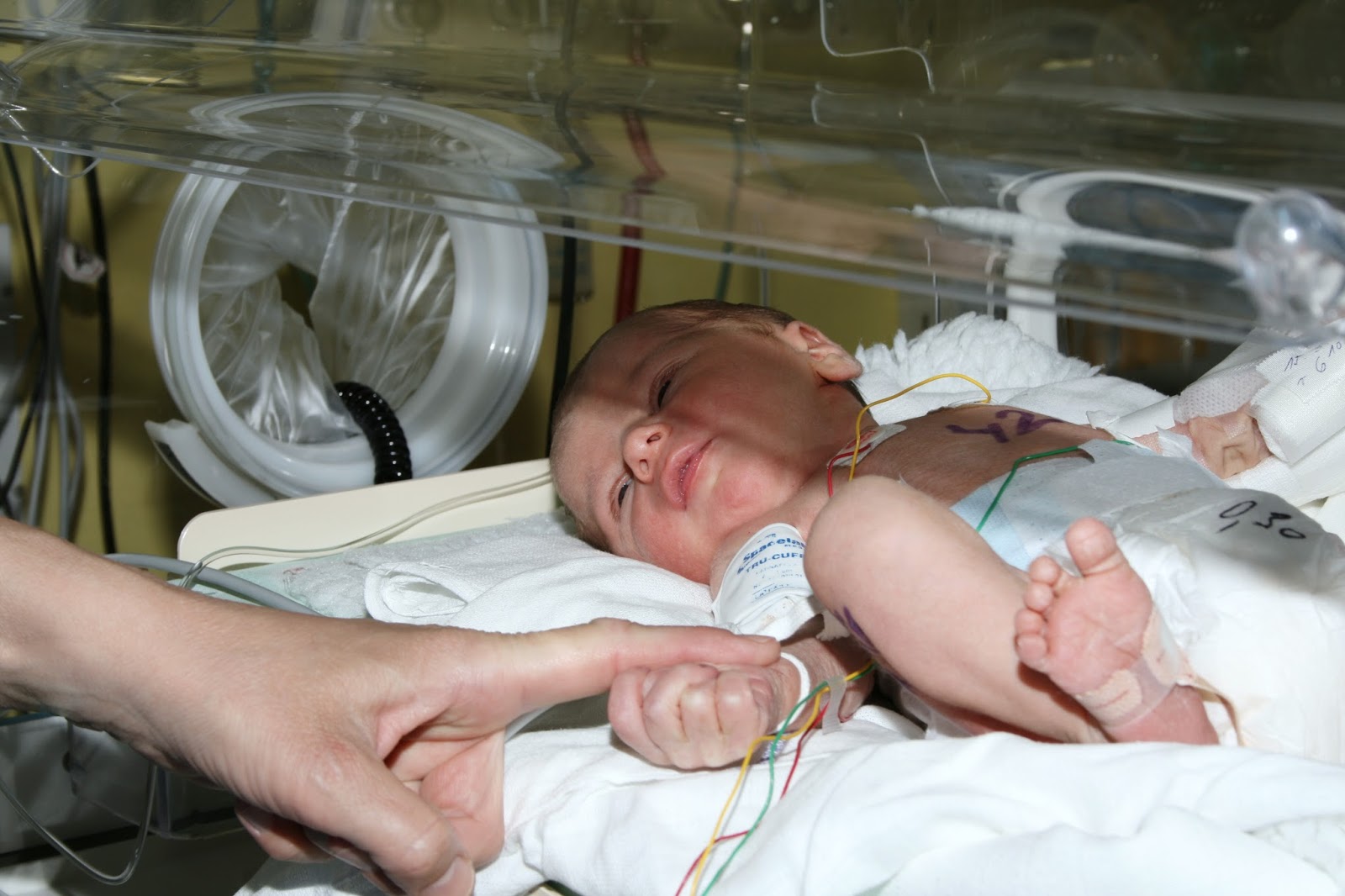 Там делается упор не на медицинскую реабилитацию, а именно на социальную. У них есть социальные работники, которые приходят и освобождают эти семьи от существенной части забот. Где-то есть социальные центры, куда ребенка можно привести как в детсад. Причем они районированы — родителям не нужно ехать на другой конец города.
Там делается упор не на медицинскую реабилитацию, а именно на социальную. У них есть социальные работники, которые приходят и освобождают эти семьи от существенной части забот. Где-то есть социальные центры, куда ребенка можно привести как в детсад. Причем они районированы — родителям не нужно ехать на другой конец города.
Фото: Александр Кондратюк / РИА Новости
Вы говорите о том, что еще некоторое время назад килограммовые недоношенные также считались «нежильцами», а сейчас — вполне перспективны. Возможно ли, что через 30-40 лет то же самое можно будет сказать и о 500-граммовых?
Действительно, еще 30-40 лет назад, когда не было возможности поддержать дыхание, дети, родившиеся на сроке раньше семи месяцев, выживали очень редко.
Потом, когда появились какие-то первые механизмы, планка поднялась до 28-й недели беременности — это примерно шесть месяцев. Но технический прогресс всегда идет вперед, это позволило и дальше постепенно сокращать возраст выживания. Мы сейчас можем хотя бы частично смоделировать внутриутробные условия. Например, когда ребенок рождается не в срок, у него в легких еще нет вещества, благодаря которому он может дышать, — сурфактантов. Их можно доввести сразу при рождении, начать искусственную вентиляцию легких и за счет этого поддержать газообмен. Также появились возможности давать дотации питания не через желудочно-кишечный тракт, а через вену специальными веществами, которые уже готовы к включению в метаболизм. Есть множество других приспособлений: создание теплового режима, влажности, приближенной к внутриутробной.
Например, когда ребенок рождается не в срок, у него в легких еще нет вещества, благодаря которому он может дышать, — сурфактантов. Их можно доввести сразу при рождении, начать искусственную вентиляцию легких и за счет этого поддержать газообмен. Также появились возможности давать дотации питания не через желудочно-кишечный тракт, а через вену специальными веществами, которые уже готовы к включению в метаболизм. Есть множество других приспособлений: создание теплового режима, влажности, приближенной к внутриутробной.
Технологически граница могла бы отодвигаться бесконечно. При желании можно смоделировать ситуацию, когда женщина вообще не нужна для вынашивания ребенка. Но я уже говорила о том, что ученые установили, что возраст в 22-23 недели — это минимальный срок, при котором клетки коры головного мозга могут развиваться постнатально. Все-таки главным критерием нормального развития ребенка являются не технологические достижения, а возможности мозга.
Правда ли, что всех 500-граммовых детей пытаются спасать лишь в России и Турции, а в других странах — только если у ребенка есть высокие шансы на нормальную жизнь?
Это не так. Во всех странах, где принята концепция ВОЗ, эти дети подлежат обязательной медицинской помощи. Но есть нюансы. Если ребенок родился на сроке с 23-й по 25-ю неделю, родители могут отказаться от реанимации. Для этого во многих странах есть юридический норматив, напоминающий закон об эвтаназии.
Во всех странах, где принята концепция ВОЗ, эти дети подлежат обязательной медицинской помощи. Но есть нюансы. Если ребенок родился на сроке с 23-й по 25-ю неделю, родители могут отказаться от реанимации. Для этого во многих странах есть юридический норматив, напоминающий закон об эвтаназии.
В перинатальных центрах там работает специальная служба. Когда становится понятно, что начались преждевременные роды, представители подходят к родственникам — отцу и, если возможно, к матери. «Мы предполагаем, что родится малыш с такими-то параметрами. В этом случае существуют такие-то риски развития… Вы имеете право выбора — либо на полную реанимацию, либо на паллиативную помощь». И в зависимости от того, что решат родители, врачи и действуют.
Фото: Сергей Пятаков / РИА Новости
В России ведь также можно сегодня выбрать паллиатив?
Законодательно это никак не прописано. Сегодня, даже если ясно, что у ребенка несовместимые с жизнью патологии, его обязаны спасать до последнего. Бывает, что родители могут самостоятельно подписать бумагу, что не хотели бы реанимацию, но это не имеет юридической силы. Родители могут сказать: «Смотрите, он дышит, дышит. Он глазки приоткрыл. Давайте теперь его реанимировать!» А мы потеряли время, которое в этом случае очень существенно. У этого ребенка изначально мало шансов, а стало еще меньше. И может возникнуть ситуация, когда родители обвинят врачей, что их ребенка специально не лечили, «заговаривали зубы».
Бывает, что родители могут самостоятельно подписать бумагу, что не хотели бы реанимацию, но это не имеет юридической силы. Родители могут сказать: «Смотрите, он дышит, дышит. Он глазки приоткрыл. Давайте теперь его реанимировать!» А мы потеряли время, которое в этом случае очень существенно. У этого ребенка изначально мало шансов, а стало еще меньше. И может возникнуть ситуация, когда родители обвинят врачей, что их ребенка специально не лечили, «заговаривали зубы».
Медицинская общественность очень обеспокоена таким двусмысленным положением врачей. И у нас есть целый ряд предложений по решению проблемы их защиты.
Что именно предлагается?
Законодательная инициатива о том, чтобы родители самостоятельно могли решать вопросы о целесообразности реанимационной помощи ребенку, родившемуся в срок с 23-й по 25-ю неделю. Естественно, все это должно обговариваться. К дискуссии необходимо привлекать общественность: это и юристы, врачи, пациентские сообщества, представители религиозных конфессий.
Минздрав сейчас подготовил новые критерии о новорожденных, родившихся слишком рано. В частности, предлагается не регистрировать такого ребенка до тех пор, пока он не проживет семь дней. Может это исправит ситуацию, защитит врачей от обвинений в убийствах?
Тут масса подводных камней. В России был аналогичный закон о килограммовых детях. Им оказывали помощь с рождения, но до возраста семи дней ребенок считался плодом. Если он погибал, то его смертность уже шла в другие критерии, не считалась гибелью новорожденного.
Детей с экстремально низкими показателями рождается не много, они просто не могут никак повлиять на демографическую структуру. Но при наличии такого положения, что до семи дней можно не регистрировать, — мне кажется, к врачам еще больше может появиться претензий по поводу неоказания помощи.
Это очень сложные вопросы. С одной стороны, родители могут говорить: вы не спасли ребенка. А другие, напротив, скажут: зачем вы его мучаете напрасно? А представьте себе реаниматолога, который может оказаться перед этическим выбором: у него в больнице всего один ИВЛ, и на нем уже 40-й день находится 23-недельный ребенок. И тут в больнице рождается 32-недельный. Ему нужно помочь, подержать три дня на аппарате, а дальше малыш сам справится. В первом случае наверняка будет инвалид. А во втором — практически здоровый. И что делать врачу?
И тут в больнице рождается 32-недельный. Ему нужно помочь, подержать три дня на аппарате, а дальше малыш сам справится. В первом случае наверняка будет инвалид. А во втором — практически здоровый. И что делать врачу?
Вы сейчас говорите теоретически или такие ситуации происходят?
В федеральных центрах у нас такого быть не может. У нас достаточное количество аппаратуры. Я просто проиллюстрировала примером, что вопрос выхаживания таких детей — сложнейший, в нем перекликаются все аспекты — от медицинских до этических и религиозных.
Фото: Сергей Красноухов / РИА Новости
Вопрос младенческой смертности в последнее время стал политическим. Наверное, поэтому так остро развиваются пациентские скандалы, связанные с роддомами?
Вопрос младенческой смертности всегда был политическим. Это социально значимый параметр, определяющий положение страны в плане развития. У нас в целом по стране младенческая смертность за десять лет существенно уменьшилась. Однако в последние два года темпы снижения замедлились. Наше правительство говорит, что это плохо. С точки зрения врачей — это не совсем так. Есть объективные причины, которые с наскоку не преодолеешь.
Наше правительство говорит, что это плохо. С точки зрения врачей — это не совсем так. Есть объективные причины, которые с наскоку не преодолеешь.
Первичное снижение смертности произошло за счет качественного насыщения больниц аппаратурой, за счет строительства перинатальных центров. Это сразу же дало результат. А теперь эти показатели вышли на плато. Другое дело, что плато, допустим в Калининграде, Санкт-Петербурге, — это одно. Там показатели смертности — на европейском уровне. То есть очень низкие. А есть регионы, где смертность высока — Алтайский край, Еврейская автономная область, Магаданская. Там нехватка врачей, нехватка оборудования, очень большие расстояния, трудности маршрутизации. И с этим очень трудно что-то сделать.
Мы не компактная Швейцария. У нас огромная страна со сложными географическими условиями. Есть регионы, откуда мы не можем даже на вертолете доставить женщину. Я в свое время очень много времени провела на Чукотке, смотрела службу родовспоможения. Часто, если там рождается недоношенный ребенок, ты ему никак не поможешь.
Там нет хороших больниц?
Там все есть, но в одном городе — в Анадыре. А если женщина в другом месте родила, то часто она может оказаться отрезанной от мира. Есть периоды, когда даже самолеты не летают: пурга, еще что-то. И с маршрутизацией тоже не подгадаешь. Потому что когда ждешь первенца — не собираешься же рожать в 24 недели. Это если ситуация с родами повторяется, то можно что-то спланировать, приехать на «опасном» сроке поближе к специализированной помощи…
Правда ли, что в последнее время стало больше рождаться недоношенных?
Нет, их количество стабильно. Это примерно 7-10 процентов от всех новорожденных. Существенно выросла их выживаемость.
На родительских интернет-форумах одна из самых «разжигающих» тем — о том, что дети, которых «выбраковала» природа, плохо влияют на качество генофонда. Есть ли основания так думать?
Чтобы «выжившие» могли влиять на популяцию, их должно быть в процентном соотношении много. Например, 26-недельных очень мало — не больше двух процентов от всех родившихся. Это никоим образом не может на что-то повлиять.
Это никоим образом не может на что-то повлиять.
Я знаю, что одно время обсуждали: а что будет, если мой ребенок женится в будущем на том, кто был когда-то недоношенным, не пострадает ли генофонд? Во-первых, могу сказать, то, что касается детей, рожденных после 30-й недели, — они совершенно здоровы, адаптированы и ничем не отличаются от других. Они сами рожают прекрасных здоровых детей, мы уже видели многие поколения. Опасность преждевременных родов не передается по наследству. И обычно над недоношенными детьми трясутся, ими много занимаются. Так что в плане развития эти дети могут дать фору другим.
А что касается детей, родившихся 5-6-месячными, то когда они догоняют сверстников, важно, чтобы родители продолжали с ними активную жизнь, а не занимались охранительным режимом. Нужны песни, пляски, спорт. У этих детей есть особенности поведения. Но сейчас есть центры, которые курируют такие семьи. Если детьми заниматься — все будет отлично. Я смотрю на этих детей регулярно. И у меня стал значительно более оптимистичный взгляд. Например, частота хронических заболеваний среди них приближается к норме. То есть она не выше, чем в популяции. Шанс на полноценную жизнь есть у каждого, даже самого безнадежного, на первый взгляд, ребенка.
Например, частота хронических заболеваний среди них приближается к норме. То есть она не выше, чем в популяции. Шанс на полноценную жизнь есть у каждого, даже самого безнадежного, на первый взгляд, ребенка.
«Дочка родилась весом 550 граммов»
Мамы, пережившие преждевременные роды, говорят, что самое главное – не плакать и даже мысли не допускать, что что-то пойдёт не так
17 ноября с 2009 года объявлен во всём мире Днём недоношенных детей. В перинатальном центре Воронежской областной больницы, единственном учреждении в области, где выхаживают детей родившихся с 22 недели беременности и весом от 500 граммов, слово «недоношенный» не любят.
— Оно как будто указывает неполноценность ребёнка, а ведь многие эти дети абсолютно ни в чём не уступают «доношенным» сверстникам, — говорит главный неонатолог областного департамента здравоохранения Людмила Ипполитова, — Поэтому они у нас «торопыжки», «мальки», «чуда»…
Специально для «торопыжек» и их родных в перинатальном центре устраивают праздник, день «Белых лепестков» — так ещё ласково называют детей, поспешивших появиться на свет.
Когда в 2012 году по приказу Минздрава начали регистрировать детей, родившихся не на 28-й, как раньше, а на 22 неделе беременности с весом от 500 граммов – то есть считать их не выкидышами, а новорождёнными, которых надо спасать – это вызвало споры. Противники закона говорили, мол, зачем государству тратить огромные деньги на выхаживание детей, заранее обречённых или на гибель, или на глубокую инвалидность. Жаль, эти противники не видели, как танцует на празднике трёхлетняя Настя Скрыльникова! Девчушка, смело выбегавшая на сцену за компанию с артистами, моментально стала звездой утренника. Шустрая Настя и на свет появилась на четыре месяца раньше срока с весом 550 граммов.
— С 20 недель у меня начались отёки, гестоз, плохие анализы, — вспоминает Настина мама, Марина, — Положили в больницу, пытались сохранять, но в 25 недель пришлось делать срочное кесарево. Больше трёх месяцев мы провели в перинатальном центре. Каждый день мы с мужем Сергеем, как молитву, повторяли: всё будет хорошо. Очень важно в такой ситуации не ссориться, поддерживать друг друга. Старалась сохранить молоко – и в итоге кормила дочку до года и трёх месяцев. Помню, малышка ещё лежала в кювезе, но врачи уже разрешали её вытаскивать и ненадолго класть себе на грудь. Так страшно было — красненькая, маленькая, хрупкая с трубочкой во рту… А некоторые «добрые» друзья-приятели говорили, мол, что вы с ней возитесь, она у вас инвалидом будет, слепой! Поддерживали, в общем…
Каждый день мы с мужем Сергеем, как молитву, повторяли: всё будет хорошо. Очень важно в такой ситуации не ссориться, поддерживать друг друга. Старалась сохранить молоко – и в итоге кормила дочку до года и трёх месяцев. Помню, малышка ещё лежала в кювезе, но врачи уже разрешали её вытаскивать и ненадолго класть себе на грудь. Так страшно было — красненькая, маленькая, хрупкая с трубочкой во рту… А некоторые «добрые» друзья-приятели говорили, мол, что вы с ней возитесь, она у вас инвалидом будет, слепой! Поддерживали, в общем…
Конечно, совсем без осложнений у Насти не обошлось, но сейчас она – абсолютно здоровый, активный ребёнок. И даже болеет куда реже доношенных сверстников!
У мамы двоих детей, Лены Араповой – совсем другая история. Её младшенький, Вова (сейчас ему два с половиной года), родился на хорошем сроке, в 34 недели. Но в реанимации он был самый тяжёлый – не мог дышать, были проблемы с сердцем.
— Я каждый день приходила в реанимацию и пела ему песни, все детские, какие знала, — рассказывает Лена, — Меня медсёстры и врачи до сих пор в пример ставят! Конечно, никто не ожидал, что у меня возникнут такие сложности.
Годовалые близнецы Андрей и Вика Лысенко не так давно научились ходить и с удовольствием покоряют всё новые и новые территории. Как известно, многоплодная беременность – самая по себе имеет риск преждевременных родов. Малыши родились у их мамы Ирины на 27-й неделе и каждый весил чуть более 900 граммов.
— Дышали очень плохо, то он, то она – рассказывает их тётя и крёстная, Елена, — Особенно Вике это сложно давалось. Но знаете, что интересно? Когда их клали рядом, малыши начинали дышать! Они и сейчас очень дружат. У меня два мальчика, родились по 5 кг каждый, а эти по 980 грамм — но сейчас разницы нет вообще никакой!
С Натальей Поздняковой мы разговаривали в палате отделения второго этапа выхаживания. Разговаривая с нами, она то и дело гладила по головке своего сынишку Дениса, а тот мирно себе посапывал в колыбельке. Своего первого ребёнка Наталья ждала с радостью, чувствовала себя хорошо. Но когда в 30 недель врачи померяли ей давление, то пришли в ужас – 110 на 190. Девушке прямо сказали, что нужны срочные роды, иначе ребёнок умрёт, а у неё откажут почки.
— Хорошо меня на «скорой» привезли сюда, иначе я боюсь, всё было бы совсем плохо, — молодая мама чуть не плачет, — Он родился семимесячным, но из-за проблем с моей беременностью плохо развивался и весил всего 860 граммов!
Сначала мальчик 24 дня провёл в реанимации, затем месяц — в интенсивной терапии.
— Мы с мужем очень ждали, когда он наберёт хотя бы килограммчик, потом кило двести, полтора. Вчера мы уже весили 1975 граммов! – радуется Наталья, — Огромное спасибо врачам! Были, конечно, у меня и страх, и слёзы. Но слова докторов нас радуют. Папа один раз уже подержал сына на руках и теперь весь извёлся – ждёт нас! Я знаю, что скоро заберу малыша домой. И всё у нас будет хорошо.
С 2011 года, когда открылся областной перинатальный центр, здесь здесь спасли четыре сотни младенцев весом меньше килограмма – самый маленький весил всего 490 граммов. По статистике перинатального центра, из ста детей, родившихся с массой меньше килограмма, выживают 87.
О том, какими способами врачи сегодня выхаживают детей с экстремально низкой массой тела, из-за чего у будущих мам возникает риск преждевременных родов и после какой недели беременности шансы родить здорового малыша резко увеличиваются — читайте в номере «МОЁ!» от 21 ноября
«Детей не всегда удается спасти, а обвиняют в этом нас».
 Пермские медики — о том, почему новые критерии живорождения в России приводят к уголовному преследованию врачей
Пермские медики — о том, почему новые критерии живорождения в России приводят к уголовному преследованию врачейВ 2012 году Российская Федерация перешла на рекомендованные Всемирной организацией здравоохранения критерии живорождения. Детей, родившихся преждевременно, стали выхаживать, начиная с 22-недельного срока беременности — до 2012 года преждевременными родами считались роды в сроке 28 недель. Частота преждевременных родов в развитых странах составляет 5-7 %, ежегодно в мире рождается 15 миллионов недоношенных детей.
Западные страны, накопив достаточный опыт и проанализировав результаты выживаемости новорождённых и состояние здоровья детей, родившихся в сроке 22-24 недели, решили сместить эту границу с 22 недель на 25. Связано это с высокой смертностью новорождённых в сроке 22-24 недели, более 90 % из них имеют массу тела всего 500-700 грамм.
Справка
В ноября 2018 года в Следственном Комитете появились специальные отделы по расследованию преступлений в сфере медицины.
Как сообщает СК РФ по Пермскому краю, в 2017-2019 годах было возбуждено девять уголовных дел по преступлениям, связанным с врачебными ошибками и ненадлежащим оказанием медицинской помощи, по следующим статьям: 109 УК РФ (Причинение смерти по неосторожности), и 238 УК РФ (Производство, хранение, перевозка либо сбыт товаров и продукции, выполнение работ или оказание услуг, не отвечающих требованиям безопасности).
Нас приравнивают к убийцам и насильникам
Фото: Максим АртамоновАкушер-гинеколог больницы № 6 и председатель профсоюза Альянс врачей Анастасия Тарабрина:
— Все врачи в нашей стране абсолютно не защищены. Я считаю уголовное преследование, которому подвергаются медицинские работники сегодня, просто возмутительным! У всего медицинского сообщества сейчас на слуху имя врача-неонатолога Неонатологияраздел медицины, который изучает младенцев и новорождённых, их рост и развитие, их заболевания и патологические состояния. Основными пациентами неонатологов являются новорождённые младенцы с синдромом дыхательных расстройств, которые больны или требуют специального медицинского ухода из-за недоношенности, низкого веса при рождении, задержки внутриутробного развития, врождённых пороков развития (врождённых дефектов), сепсиса, или врождённой асфиксии из Калиниграда Элины Сушкевич, которой Следственный комитет предъявил обвинение по статье «убийство малолетнего, заведомо находящегося в беспомощном состоянии». Её обвиняют в убийстве новорождённого, который родился преждевременно на сроке 23 недели.
Её обвиняют в убийстве новорождённого, который родился преждевременно на сроке 23 недели.
Дети, рождённые на сроке в 23 недели и, например, 27 недель, имеют огромную разницу в плане дальнейших перспектив по здоровью, ведь каждая неделя значительно увеличивает шансы на жизнь и здоровье.Те из них, кто выживает, остаются инвалидами тяжелой и средней степени, они не могут самостоятельно питаться и передвигаться, имеют тяжёлые неврологические нарушения, в том числе и ДЦП, часть из них оказываются слепыми или глухими. Поэтому они требуют постоянного тщательного ухода.
Выжившие дети после долгих месяцев нахождения в Перинатальном центре выписываются домой и попадают в общую сеть, где ими должны заниматься участковые педиатры, у которых и так по два участка. А такой ребёнок требует ежесекундного участия. Как правило, такие семьи остаются со своей проблемой один на один: огромная психологическая нагрузка, немалые финансовые затраты — всё это ложится на родителей! Многие из них не выдерживают.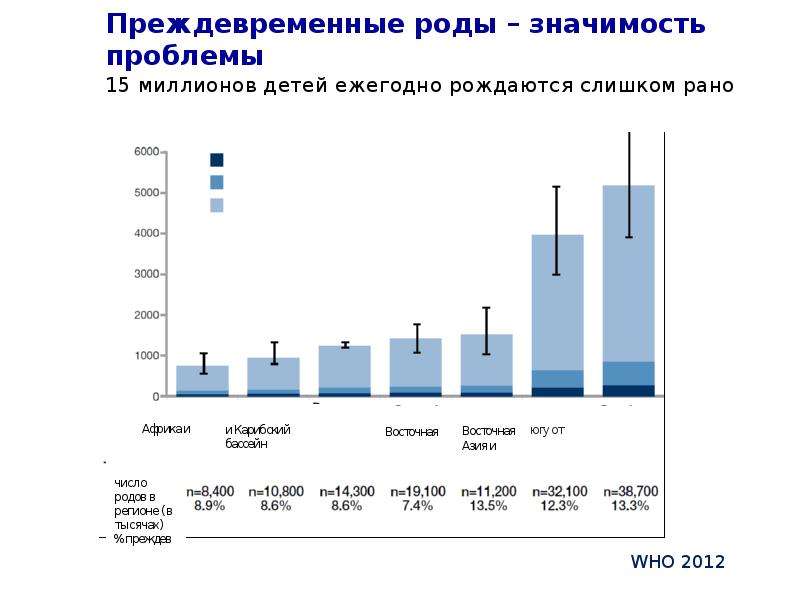 Дети-инвалиды в таких семьях должны проходить серьёзную реабилитацию, которая у нас в стране не развита.
Дети-инвалиды в таких семьях должны проходить серьёзную реабилитацию, которая у нас в стране не развита.
Именно поэтому западные страны отказались от выхаживания таких детей и сдвинули сроки: это слишком дорого, и перспективы при этом весьма туманны. Руководство нашей страны вложило огромные денежные средства в развитие сети Перинатальных центров, их оснащение, но не продумало, что делать дальше с такими детьми.
Российское общество акушеров-гинекологов неоднократно обращалось в Минздрав, предупреждая, что страна не готова к переходу на критерии по ВОЗ, но их не услышали. Я думаю, что это происходит потому, что существует политический аспект этого вопроса: мы не можем быть хуже стран Запада и должны догнать и перегнать их; мы должны увеличить показатели рождаемости любыми возможными способами для устранения демографического кризиса. Раньше родов было намного больше. Сейчас рожают женщины, рождённые в 90-х, когда был демографический провал. Поэтому стало меньше самих женщин, способных родить, и сами они не всегда решаются на рождение ребенка из-за экономической ситуации в стране.
Этические и моральные аспекты этого вопроса до сих пор вызывают бурное обсуждение в медицинской среде: что лучше: спасти, обрекая семью и таких детей на мучительную жизнь, или не оказать помощь, имея при этом благие намерения? Но самая главная беда заключается в том, что акушеры-гинекологи и неонатологи становятся заложниками таких ситуаций: детей не всегда удаётся спасти, а обвиняют в этом врачей, возбуждая при этом уголовные дела.
Справка
В 2018 году в Пермском краевом перинатальном центре родилось живыми 4763 ребёнка. Погибло 32 ребёнка. 31 случай (97 %) — недоношенные дети и 1 случай (3 %) — доношенный ребёнок, умер от врождённого порока сердца.
Из недоношенных детей, которые погибли, 25 (78 %) — дети, рождённые с экстремально низкой массой тела до 1000 грамм. Из них три ребёнка — с массой тела до 500 грамм, 16 детей — с массой тела от 500 грамм до 750 грамм, и шесть — с массой тела до 1000 грамм. Более половины детей родились в сроке гестации до 25 недель.
Основную долю составили случаи гибели от внутриутробного сепсиса и внутриутробной пневмонии 19 детей (59 %), врождённые пороки развития — 3 случая (9 %) и другие причины.
Незрелость тканей, органов и систем
Фото: Из личного архива Ольги ЛихГлавный акушер-гинеколог Перми Ольга Лих, заведующая Пермским краевым перинатальным центром:
— Срок беременности 22-24 недели — это неблагоприятный срок для здоровья и выживаемости детей. Родители должны быть осведомлены, что в данной группе детей крайне низкая выживаемость (6-20 % в зависимости от срока беременности) и высокий процент инвалидизации детей, что обусловлено глубокой незрелостью всех органов и систем ребёнка, появившегося на свет раньше срока. Шансы на выживаемость детей в сроке свыше 24 недель беременности возрастают на 2-3 % с каждым днём. Прогноз для выживаемости детей в сроке 25-26 недель составляет уже более 50 %.
Основная причина младенческой смертности при сверхранних преждевременных родах — это внутриутробное инфицирование и врожденная пневмония. В данных случаях внутриутробное инфицирование является и причиной преждевременных родов. Дети рождаются глубоко недоношенными, с дыхательной недостаточностью, с сердечно-сосудистой недостаточностью, требуют оказания реанимационной помощи. При рождении новорождённый получает в полном объёме весь комплекс реанимационных мероприятий и в дальнейшем получает лечение в соответствии с выявленной патологией, но это не может служить гарантией выживаемости такого ребёнка.
В данных случаях внутриутробное инфицирование является и причиной преждевременных родов. Дети рождаются глубоко недоношенными, с дыхательной недостаточностью, с сердечно-сосудистой недостаточностью, требуют оказания реанимационной помощи. При рождении новорождённый получает в полном объёме весь комплекс реанимационных мероприятий и в дальнейшем получает лечение в соответствии с выявленной патологией, но это не может служить гарантией выживаемости такого ребёнка.
В подавляющем большинстве случаев преждевременные роды и внутриутробное инфицирование детей связано с хронической экстрагенитальной патологией у беременных (заболевания сердечно-сосудистой системы, заболеваний мочеполовой системы, полового тракта, эндрокринной патологией, анемией), наличием хронических очагов инфекции до беременности и во время беременности (инфекция половых органов, мочевыводящих путей, ЛОР-органы, ротовая полость), отсутствием прегравидарной подготовки, отсутствием санации хронических очагов инфекции до наступления беременности. Учитывая выше указанное, следует обратить внимание женщин, планирующих беременность, на необходимость обращения к участковому врачу акушеру-гинекологу до наступления беременности для проведения прегравидарной подготовки (коррекции экстрагенитальной патологии, санации хронических очагов инфекции, приёма препаратов, снижающих риск врождённых пороков развития у плода).
Учитывая выше указанное, следует обратить внимание женщин, планирующих беременность, на необходимость обращения к участковому врачу акушеру-гинекологу до наступления беременности для проведения прегравидарной подготовки (коррекции экстрагенитальной патологии, санации хронических очагов инфекции, приёма препаратов, снижающих риск врождённых пороков развития у плода).
Женщины должны понимать: чтобы выносить здорового ребёнка, беременность надо планировать, обследоваться на инфекции, лечить их, корректировать экстрагенитальную патологию, но так бывает далеко не всегда. Часть женщин требуют досрочного родоразрешения по медицинским показаниям в связи со своим тяжёлым заболеванием. Всё чаще женщины, имеющие крайне тяжёлую экстрагенитальную патологию, беременеют. Существует приказ № 736 Министерства здравоохранения и социального развития РФ « Об утверждении перечня медицинских показаний для искусственного прерывания беременности», в этом приказе обозначены заболевания, которые угрожают жизни женщины при вынашивании беременности. Данным пациенткам беременность противопоказана, но пациентки игнорируют это. Несмотря на то, что риск для здоровья колоссальный, они пытаются выносить ребёнка.
Данным пациенткам беременность противопоказана, но пациентки игнорируют это. Несмотря на то, что риск для здоровья колоссальный, они пытаются выносить ребёнка.
Мы оказываем медицинскую помощь пациенткам с тяжёлыми заболеваниями сердечно-сосудистой системы, заболеваниями почек с почечной недостаточностью, эндокринными заболеваниями, онкологическими заболеваниями, заболеваниями желудочно-кишечного тракта, системными заболеваниями, потенциально угрожаемыми для жизни пациентки. На фоне беременности эти заболевания прогрессируют, состояние пациенток ухудшается. По медицинским показаниям, при ухудшении состояния пациентки показано досрочное родоразрешение, в противном случае женщина может погибнуть. Соответственно, дети рождаются преждевременно, и прогнозы по таким детям неблагоприятные.
Европейские страны перешли на срок беременности в 25 недель в связи с высоким уровнем младенческой смертности и высоким процентом инвалидности среди этих детей. Данные дети отличаются глубокой незрелостью всех органов и систем. Одно из грозных осложнений — незрелость бронхолёгочной системы у новорождённого. Легочная ткань незрелая, развивается респираторный дистресс, эти дети страдают тяжёлой дыхательной недостаточностью, нуждаются в искусственной вентиляции легких (ИВЛ), для них характерна высокая частота инфекционных осложнений, в связи с чем дети нуждаются в антибактериальной терапии. Незрелая иммунная система снижает способность к сопротивлению инфекционному агенту, возникают септические осложнения и полиорганная недостаточность.
Одно из грозных осложнений — незрелость бронхолёгочной системы у новорождённого. Легочная ткань незрелая, развивается респираторный дистресс, эти дети страдают тяжёлой дыхательной недостаточностью, нуждаются в искусственной вентиляции легких (ИВЛ), для них характерна высокая частота инфекционных осложнений, в связи с чем дети нуждаются в антибактериальной терапии. Незрелая иммунная система снижает способность к сопротивлению инфекционному агенту, возникают септические осложнения и полиорганная недостаточность.
После реанимационного отделения дети переводятся на второй этап выхаживания (отделение патологии новорождённых). Дети, рождённые от сверхранних преждевременных родов, находятся в перинатальном центре довольно длительное время, пока не достигнут, как минимум, веса двух килограмм, они нуждаются в круглосуточном наблюдении врачей и пребывании в стационаре. После выписки они наблюдаются в отделении «Катамнестического наблюдения и восстановительного лечения раннего возраста», специально созданного для детей, перенёсших тяжёлую перинатальную патологию. Дети, требующие реабилитационных мероприятий, продолжают лечение в специализированных центрах.
Дети, требующие реабилитационных мероприятий, продолжают лечение в специализированных центрах.
***
Читайте также:
Акушер-гинеколог. Как сегодня «сводят дебет с кредитом» пермяки.
В Перми создан региональный профсоюз медиков «Альянс Врачей».
Председатель независимого профсоюза «Альянс Врачей» в Перми: «На меня оказывают давление. Страх — это их нормальная реакция».
▶Преждевременные роды: что их провоцирует ✅ МЦ ADONIS
Ежегодно более 15 млн. детей рождаются раньше срока. В разных странах они составляют от 5 до 18% от общего числа новорожденных. Известно, что преждевременные роды несут угрозу для здоровья ребенка из-за неполного внутриутробного созревания. Сегодня мы попросили акушера-гинеколога высшей категории клиники ADONIS Александра Владимировича Богомаза рассказать, о причинах преждевременных родов, их особенностях и методах пролонгации беременности.
Александр Владимирович, скажите, какие роды считаются преждевременными?
– Преждевременными считаются роды до 37 недели беременности, но критичным порогом является 34 неделя. Дети, которые рождаются раньше этого срока, крайне незрелые. Они нуждаются в интенсивной терапии и длительном выхаживании. Если у женщины есть риск преждевременных родов или определенные патологии, желательно, чтобы беременность все же была пролонгирована хотя бы до 34 недели, но лучше до 37.
Дети, которые рождаются раньше этого срока, крайне незрелые. Они нуждаются в интенсивной терапии и длительном выхаживании. Если у женщины есть риск преждевременных родов или определенные патологии, желательно, чтобы беременность все же была пролонгирована хотя бы до 34 недели, но лучше до 37.
Расскажите о причинах преждевременных родов. Почему одни женщины рожают в срок, а другие значительно раньше?
– Причин преждевременных родов достаточно много, но в ряде случаев их установить не удается. В число основных входят хронические заболевания женщины, гормональные нарушения в ее организме, патологии беременности и травмы. Часто роды раньше срока происходят из-за внутриутробного инфицирования плода. Если у женщины еще до беременности были скрытые инфекции мочеполовой системы, то в период вынашивания плода они могут обостряться и передаваться ему.
Можно ли заранее выявить риск преждевременных родов и пролонгировать беременность?
– Да, сейчас есть возможность прогнозировать преждевременные роды и пролонгировать беременность. Для этого проводят контроль гормонального фона и измерение шейки матки. В случае укорочения на нее накладывают шов или устанавливают акушерский пессарий. Мы используем разные методы для пролонгации беременности в зависимости от причин, которые повышают риск преждевременных родов. С их помощью мы стараемся помочь женщине доносить малыша хотя бы до 37 недель.
Для этого проводят контроль гормонального фона и измерение шейки матки. В случае укорочения на нее накладывают шов или устанавливают акушерский пессарий. Мы используем разные методы для пролонгации беременности в зависимости от причин, которые повышают риск преждевременных родов. С их помощью мы стараемся помочь женщине доносить малыша хотя бы до 37 недель.
Если у женщины все же начались преждевременные роды, то чем они, с точки зрения акушера-гинеколога, отличаются от родов в срок?
– Недоношенные детки, как правило, очень слабые, поэтому нужно стараться, чтобы роды проходили максимально легко и естественно. Врач должен использовать щадящую тактику родовспоможения с минимальным вмешательством в естественный процесс.
Если роды происходят до 34 недели, беременной назначают курс уколов дексаметазона. Он необходим для профилактики дыхательных нарушений у ребенка. Препарат способствует ускорению созревания плаценты и внутренних органов недоношенных деток.
Скажите, при преждевременных родах женщины чаще рожают естественным путем или с помощью кесарева сечения?
– Преждевременные роды не являются показанием для кесарева сечения, поэтому при отсутствии других показаний к проведению операции, женщинам рекомендуют рожать самостоятельно. Чаще всего именно так все и происходит.
Преждевременные роды сопряжены с рядом рисков для ребенка. А для женщины они имеют какие-либо особенности?
– Физиологический процесс преждевременных родов и произошедших в срок никак не отличается. Для женщины не имеет значения, на которой неделе она рожает, однако это сильно влияет на состояние ребенка. Недоношенные дети нуждаются в выхаживании и большей заботе со стороны родителей. Они должны психологически подготовиться к тому, что ребенок может находиться в палате интенсивной терапии и долгое время наблюдаться у неонатологов.
История о том, как я родила в 25 недель
По данным ВОЗ, каждые десятые роды происходят раньше срока, в мире ежегодно рождается 15 миллионов недоношенных детей. Но когда это случается с нами, мы теряемся и совершенно не знаем, что делать. Наш автор Юлия Евстигнеева рассказывает о своем опыте преждевременных родов. «Я прошла через это и знаю, это не конец, это начало: начало нового, очень сложного пути к счастью».
Каждый шаг давался с трудом. Полусогнутая, я цеплялась за перила и ползла вверх по ступеням, к детской реанимации. В боксе — светлой комнате с прозрачными стенами — среди малышей в трёх кювезах (приспособление с автоматической подачей кислорода и с поддержанием оптимальной температуры, в который помещают недоношенного новорожденного — Примеч. ред.) я сразу узнала её: во-первых, она была самая маленькая — именно так, как и должна была в моём сознании выглядеть девочка 740 граммов весом, во-вторых, моя: крошечная, красная, сморщенная, беспомощная и очень похожая на мужа.
Датчики пищали и выли в унисон моему разрывающемуся сердцу, а я держалась за кювез и не знала, чем помочь моей малышке. И почему, почему это случилось? Ведь я не этого хотела и ждала!
В ожидании
Мы с мужем мечтали о ней два года. Не могу сказать, что она не получалась, нет. Я грезила ребёнком, а врач постоянно находила предлоги не разрешать приступать к планированию. Но мне просто очень нужна была дочь, она снилась мне. За полтора года я привела в порядок анализы, прошла операцию по удалению полипа, подтянула гормональный фон и потратила невероятное количество нервов в ожидании, когда же будет можно. А потом полгода не приносящих результатов попыток.
Две полоски на тесте проявились, когда я была в отпуске за границей. Я была счастлива, а отпуск был безвозвратно потерян, потому что теперь вместо того, чтобы плавать в море, нестись на гидроскутере и пробовать экзотическую еду, я думала о том, чтобы не застудиться, не «растрясти» ребёнка и не загреметь в инфекционное отделение местной больницы. А появившаяся внезапно угроза выкидыша заставила всю семью собрать чемоданы и вернуться на родину. Но всё это было ерундой. Живот постепенно рос, угроза была позади, анализы в норме, я чувствовала себя великолепно, до декрета оставался всего месяц, а врач, делая замеры, радостно предвещала вес малышки при рождении 3700, не меньше.
© Фото Юлии Евстигнеевой
У вас родилась дочь, 740 грамм
Воды потекли ровно в тот день, когда приложение моего смартфона провозгласило, что беременности «исполнилось» 25 недель. Прямо на работе, у компьютера. Я не сразу поняла, что это воды, но в душе напряглась. Отпросилась домой, а оттуда вызвала скорую. В роддом меня привезли с заметно уменьшившимся животом, и врач на осмотре спокойно провозгласил: «Выкидыш! Ничего не поделать! К вечеру родите! Забудьте, что были беременны!» Я была в состоянии шока и не верила, что это происходит со мной.
Пыталась возражать, но медсестра, стоявшая рядом, пресекла все мои попытки словами: «Вы ещё молодая. Через год другого родите».
Мне повезло, по закону всех малышей сроком более 22 недель и весом более 500 грамм должны пытаться сохранить, и если в роддоме нет оборудования и персонала для этого, роженицу обязаны отправить в другое учреждение. Меня отвезли на скорой в перинатальный центр, и я благодарна нашим городским врачам — за то, что я больше их не видела.
Что должны знать будущие мамы, у которых беременность 22 недели или больше и надвисла реальная угроза преждевременных родов? Им срочно нужны уколы дексаметазона, которые помогают раскрыть лёгкие плода. Это значительно повышает процент выживаемости недоношенных детей. В идеале надо сделать три укола с промежутком в 8-10 часов.
В перинатальном центре меня сразу же уложили на каталку, сделали УЗИ, ввели укол дексаметазона, поставили капельницу, успокоили и заверили, что будут сохранять как можно дольше. Ну а потом сделают кесарево сечение — это для того, чтобы ребёнок «не поломался» о родовые пути. Сохраняться довелось всего лишь три дня, затем повысилась температура, анализы испортились, малышка перестала стучать.
Кесарево сечение проходило в безмолвии. Только разок рениматолог спросил у врачей: «Что там по баллам?», и я услышала неутешительное: «Какие там баллы!» Не было шлепка по попке, волнующего плача ребёнка, констатации факта «у вас девочка» со всеми подробностями и даже прогнозов, что она будет жить.
В тишине кювез провезли мимо меня, попросили ни о чём не спрашивать, и только спустя несколько часов ко мне, уже в реанимацию, спустилась врач, и сквозь затуманенное от лекарств сознание я услышала: «У вас родилась дочь, 740 грамм. Сама не дышит, под ИВЛ».
Спасительное молоко
У каждого своя реакция на такое событие. Одна молодая мама после преждевременных родов около недели постоянно плакала, другая была уверена, что всё будет хорошо, и не пролила ни слезинки. Но у всех у нас есть то, что жизненно важно нашим детям — молоко.
Они недоношенные, оказались в трудной ситуации, их пичкают множеством лекарств, вместо самостоятельного дыхания — трубки, и хотя бы пища, которую им дают по капле, должна быть той, что дана природой. И это зависит от нас.
© Фото Юлии Евстигнеевой
Когда через четыре часа после кесарева мне разрешили встать и покинуть реанимацию, я принялась искать моего ребенка. Доползти до нее на другой этаж было делом нелёгким, смотреть на это крошечное, не больше кукольного пупса, дитя — тяжело. Но ко мне подошла медсестра и протянула колбочку: «Сцедите сюда, пожалуйста, пару капель». Я сделала то, что просили, и увидела, как через трубочку моей дочке влили эти капли. Она даже не шелохнулась, но ведь я покормила её, покормила! «Через три часа приходите ещё на кормление», — попросила врач.
Дальше началась борьба моей дочери за жизнь, а моя — за её здоровье и сохранение молока. Муж привёз молокоотсос, каждые три часа я сцеживала по 100-150 мл молока, ребёнок из них выпивал всего несколько миллилитров, но я верила, когда-нибудь потребуется весь объём, а ещё я обязательно приложу мою малышку к груди.
Совет тем, кто родил раньше срока: сцеживаться регулярно, не жалеть себя. Для этого вставать даже ночью, именно в темное время суток вырабатывается пролактин, способствующий выработке молока.
Что это за цифра?
Мамы недоношенных детей в нашей стране сталкиваются с большим дефицитом информации. Сами же врачи говорят мало, дозировано, очень ругаются, когда спрашивают их о прогнозах, и между делом упрекают: «Вы относили ребенка только полсрока, чего вы хотите?!».
Нет, я благодарна этим людям, они настоящие труженики и делают нереально хорошее и доброе дело, а ещё все они суеверны и боятся загадывать. Но что делать мамам? С позиции своего опыта скажу:
- Самостоятельно разбираться в симптомах и датчиках. Синий цвет лица у ребёнка — повод позвать врача. Я, например, разобралась, в том, что такое ИВЛ, только через три дня, когда дочку уже перевели на другую, более лёгкую поддержку дыхания, называющуюся СИПАП. Нормальная сатурация на мониторе (датчик дыхания) должна быть в пределах 100 (эти цифры постоянно мелькают на мониторе рядом с диафрагмой дыхания), а чем лучше дышит ваш малыш сам, тем меньше поддержка: с помощью ИВЛ кислород подаётся по трубочкам прямо в лёгкие, а СИПАП равномерными толчками подаёт кислород в организм ребёнка, но дышит ребёнок уже сам. Если вас перевели с ИВЛ на СИПАП, это очень хорошо. А если на «усики» — трубочки, в которых просто воздух больше насыщен кислородом, чем тот, которым дышим мы — то можно прыгать от радости, малыш дышит сам;
- Не слушать «доброжелателей». Например, мне встретилась одна роженица, которая, узнав о моем случае, воскликнула: «Не хочу тебя пугать, но такие дети не выживают!»;
- Читать форумы. Именно те сайты, которые посвящены недоношенным детям. В них множество информации, и много похожих историй. Конечно, и там могут появиться «недоброжелатели». Я, к счастью, не встретила, а если и попадалось что-то негативное, не обращала внимание. Как себя настроишь, так всё и будет.
© Фото Юлии Евстигнеевой
Второй этап
Когда риски для жизни сводятся к минимуму, недоношенного ребёнка переводят на 2 этап. Это уже не реанимация, а больница, где недоношенный набирает вес и выписывается домой.
В том отделении, где лежала моя дочь, домой отпускали с весом 1800 грамм и более. Моя дочка перешла на 2 этап в возрасте 17 суток, к тому времени она уже дышала сама, но рядом с ней лежала трубочка с кислородом. Она весила 800 грамм и всё ещё нуждалась в кювезе. Её положили одну, без меня, около месяца мне пришлось навещать её всего два раза в неделю (увы, таковы правила больницы) и ежедневно привозить молоко.
Врачи объясняли, что я мало чем смогу ей помочь, а места для мам есть только в общей палате с детьми (моя девочка была не готова туда переехать).
Зато каждый день с трепетом я находила её фамилию в списке и радовалась набранным граммам. Когда мне разрешили лечь с ней, она весила уже целых 1300 грамм, а когда она набрала ещё 100, я приложила её к груди.
Что мне помогло пережить разлуку с ребёнком?
- Подготовка к госпитализации. Для того, чтобы лечь с малышом, требуются анализы и флюорография (даже кормящим мамам). Вы готовитесь, и морально вам легче.
- Вязание. Недоношенные детки очень мёрзнут, и им необходимы носочки из чистой шерсти (без акрила), шапочки, а ещё вязаные игрушки-осьминожки (психологи считают, щупальца этих животных напоминают детям пуповину, таким образом малыши успокаиваются). Если вы умеете, вяжите, врачи больницы будут благодарны, а дети согреются благодаря вашей заботе.
Лежать на втором этапе тоже в какой-то степени сложно: надо выполнять все указания медсестёр, каждые три часа кормить ребёнка, а перед кормлением целый час делать различные манипуляции — подмывать, пеленать, стерилизовать молокоотсос, сцеживаться и кормить ребёнка из бутылки. Почему бутылка? Не все дети берут грудь, да и не всем разрешают грудное вскармливание, ведь на это нужны силы.
Малыши на выхаживании — совсем не такие, как обычные новорождённые: они ослабленные, много спят, а плачут так, что их еле слышно.
Я радовалась до слёз, когда ко мне во время обеда в столовую прибежала соседка и сказала, что моя дочка громко плачет и может разбудить других детей. А ещё 2 этап — это очень долго: я лежала целый месяц, и за это время моему ребёнку сделали операцию на глаза (к сожалению, у недоношенных часто страдает зрение).
Запастись терпением просто необходимо, но знайте, всё это временно: эти три месяца — с момента отошедших вод до выписки — казались мне кошмаром, но он прошёл и сейчас остался лишь в воспоминаниях.
Нас выписали, когда ребёнок весил почти 2 килограмма. Отставание в развитии по возрасту было в три месяца — ровно столько, сколько она не досидела в животике. Чтобы подтянуть ребёнка, в первый год я несколько раз ложилась на реабилитацию с массажами и прочими процедурами в больницу, сделала три курса массажа на дому.
Сейчас моей дочке два годика. Она весёлая, бойкая и совсем не отличается от ровесников, родившихся в срок. Она носит очки, но это такая ерунда по сравнению с тем, что далось пережить. И я знаю, мы прошли с ней через всё это, чтобы быть счастливыми – как сейчас!
Спецпроект «Рожденные раньше срока: истории и факты о недоношенных детях»
Все материалы спецпроекта
— поделитесь с друзьями!
25 неделя беременности: ощущения, размер и развитие плода
В легких ребенка образуются воздушные мешки. Хотя пока вы все еще дышите за двоих, малыш готовится к тому, чтобы дышать самостоятельно с момента рождения.
Прошло почти 6 месяцев беременности. У вас округлый живот, и с каждой неделей вы выглядите все более беременной. Без сомнения, вы уже начали задумываться о покупках для ребенка. Если вы рожали раньше, затруднений не возникнет, но, если это ваша первая беременность, у вас может быть очень много вопросов. В магазинах столько всего, а тут еще и туман в мозгах!
Куда я положила список покупок?
Младенцам не нужно многого для счастья. Полный живот, безопасное место для сна, нежная забота и чистый сухой подгузник — вот почти и все. Постарайтесь не переусердствовать, когда начнете планировать детскую комнату. Уделите внимание тому, что будет нужно в течение длительного времени. И не покупайте дорогие вещи, которые выглядят великолепно, но которыми вы будете пользоваться всего несколько месяцев.
Попросите других родителей поделиться опытом — пусть они расскажут, без чего не смогли бы обойтись. При каждом визите в магазин кладите в тележку подгузники и детские салфетки. Так вы сможете постепенно накопить необходимый запас детских туалетных принадлежностей.
Я просто обязана купить это!
Походите по магазинам, чтобы начать разбираться в размерах детской одежды и в том, как они соотносятся с возрастом. На этом сроке многим мамам очень хочется купить хотя бы несколько детских вещей. Вы тоже можете обнаружить, что не способны сопротивляться этому желанию. Это гормоны беременности призывают вас создать «гнездышко» для вашего малыша и наполнить его всем необходимым.
Не оставляйте все на последнюю минуту, но слишком спешить тоже не стоит, иначе на поздних сроках беременности вам будет совсем нечем заняться. Привлекайте к принятию решений вашего партнера и радуйтесь вместе. Глядя на растущую коллекцию вещей для малыша, вы физически понимаете, что у вас будет ребенок.
Физические изменения на 25 неделе беременности
Заметили кровь на зубной щетке? Кроме этого, у вас могут появиться отеки десен и гингивит. Не забывайте чистить зубы не менее двух раз в день и пользуйтесь зубной нитью перед сном. Кровоточащие десны — знак, что гигиену рта надо усилить, а не уменьшить. Запишитесь на прием к стоматологу: во время беременности его надо посетить хотя бы два раза.
Связки и мышцы, поддерживающие вашу растущую матку, работают во всю силу. Прогестерон и релаксин, важные гормоны беременности, действуют волшебным образом, расслабляя мускулатуру. Это позволяет вашему организму подготовиться к родам, но в то же время делает все соединения в вашем теле немного «разболтанными». Снять дискомфорт помогут теплые ванны, массаж живота и физиотерапия.
Постоянно бегаете к холодильнику? Чувствуете непрекращающийся голод? Если вам трудно удовлетворить свой аппетит, подумайте о том, что вы едите. Печенье и пирожные могут казаться очень привлекательными, но они не принесут вам и вашему ребенку пользы. Ваше тело быстро переварит их, и вы снова вернетесь к холодильнику. Выбирайте цельнозерновой хлеб, кексы, фрукты, молочные напитки и хлопья для завтрака с молоком и ягодами. Думайте о качестве, а не о количестве. Нет необходимости морить себя голодом, но избегайте пустой пищи, которая не помогает вашему малышу расти.
Эмоциональные изменения на 25 неделе
Чем больше срок беременности, тем, скорее всего, вы будете чаще думать о родах. Если это ваша первая беременность, вас предстоят совершенно незнакомые ощущения. Если вы рожали раньше, вам захочется, чтобы приятные моменты повторились, а неприятных удалось избежать. Однако каждые роды уникальны, и на 25 неделе беременности очень трудно, если вообще возможно предсказать, как они пройдут.
Скорее всего, в эти дни вы будете получать много интересных советов, и не обязательно от тех, от кого ожидаете. Каждый человек считает себя экспертом в вопросах беременности, и у каждого в запасе мудрость, которой он хочет поделиться. Если вы не заинтересованы в этой информации, вежливо извинитесь или придумайте какое-нибудь срочное дело, требующее вашего немедленного участия.
Вам становится все сложнее вспомнить время, когда вы не были беременны, и о чем вы раньше думали. Малыш стал очень важной вашей частью, и вам трудно думать о себе, как об отдельной от него личности.
Вы можете беспокоиться о том, что у вас могут случиться преждевременные роды, особенно если раньше с вами такое уже происходило. Не волнуйтесь, ваш врач в курсе историй ваших предыдущих родов. Но, если ваше беспокойство не уходит, поговорите с ним об этом.
Что происходит с малышом на 25 неделе беременности
Ноздри вашего ребенка проходимы, т.е. не закрыты, как раньше. Происходящие на этом сроке изменения в легких малыша подготавливают его к самостоятельному дыханию при рождении. Сурфактант покрывает крошечные альвеолы, помогая им оставаться открытыми и удерживать кислород.
Сейчас ваш ребенок может находиться в тазовом предлежании, т.е. попкой вниз и головой вверх, а также в поперечном и даже наклонном, т.е. по диагонали поперек матки. На этом этапе места внутри еще достаточно, поэтому малыш может свободно передвигаться и находить для себя удобные положения.
Наблюдая за развитием малыша, помните, что он уникален. Ваш ребенок похож во многих отношениях на других младенцев, но, безусловно, это маленькая личность со своими особенностями.
Если у вас визит к врачу на этой неделе, послушайте сердцебиение малыша. В среднем оно бьется в два раза быстрее, чем у вас, и в этом ритмичном стуке есть какая-то высшая уверенность. Некоторые женщины покупают домашний допплеровский прибор, чтобы как можно чаще слышать сердце своего ребенка, но в здоровой беременности с низким уровнем риска в этом нет необходимости.
Советы 25 недели
Всегда пристегивайтесь ремнем безопасности в машине, даже несмотря на то, что при беременности это может быть не очень удобно. Некоторых беременных женщин укачивает в машине и особенно в общественном транспорте, где может не хватать свежего воздуха. В поезде или автобусе садитесь ближе к проходу и постарайтесь сфокусировать взгляд на отдаленной точке. В этой ситуации может помочь обычная вода, а также перекусы или напитки с имбирем.
Отойдите, если кто-то рядом с вами курит. Пассивное курение опасно почти так же, как и обычное, а ваша плацента неспособна отфильтровывать весь угарный газ и другие химические вещества, которые вы вдыхаете. Если вы все еще курите, бросайте, используя для этого любые доступные методы. Гипнотерапия, иглоукалывания, группы поддержки — все это может увеличить ваши шансы на успешный отказ от курения.
Привыкайте лежать на левом боку, а не на спине. Ваша тяжелая матка может передавить важные кровеносные сосуды, снабжающие кислородом плаценту и ребенка. Также у вас может случиться головокружение и даже обморок, если вы будете лежать неподвижно в течение долгого времени. Купите качественные подушки и вообще организуйте спальное место наиболее комфортным образом. Но только оставьте немного пространства для вашего любимого.
Листерия — редкая, но опасная бактерия, встречающаяся в некоторых продуктах, среди которых мягкие сыры, салат «коулслоу», паштеты, непастеризованное молоко, холодные мясные нарезки, суши и мясо «с кровью». Будьте особенно внимательны в вопросах гигиены на кухне и хорошо мойте руки после работы с сырым мясом. К продуктам, которые могут вызвать сальмонеллу, относятся сырые яйца, майонез, приготовленный из сырых яиц, а также сырое или недожаренное мясо.
При возникновении любой боли, кровотечения или необычных симптомов обращайтесь к врачу. Некоторые женщины более склонны к преждевременным родам, и их начало не всегда можно распознать самостоятельно. Не стесняйтесь обращаться к врачу, даже если чувствуете, что перестраховываетесь.
Впереди 26-я неделя беременности!
Как это работает. Выхаживание недоношенных детей в Воронеже. Последние свежие новости Воронежа и области
В Воронежском перинатальном центре в седьмой раз отметили День белых лепестков, приуроченный к Международному дню недоношенных детей – 17 ноября. В перинатальном центре раньше срока рождается около 400 младенцев в год – это более 62% всех недоношенных детей в регионе. О том, как выхаживают «торопыжек», рассказали специалисты перинатального центра.
Каких новорожденных считают недоношенными?
В норме беременность длится 38-40 недель. Недоношенными считаются дети, рожденные на сроке от 22-й недели до окончания 37-й. В 2012 году Россия перешла на критерии живорожденности, утвержденные Всемирной организацией здравоохранения. По этим параметрам недоношенный новорожденный ребенок весит не менее 500 г. Если его масса еще ниже, он считается плодом.
– Дети, рожденные раньше срока, делятся на несколько групп: с массой при рождении менее килограмма (экстремально низкая масса тела), от 1 до 1,5 кг (очень низкая масса тела) и более 1,5 кг (низкая масса тела). Мощная реанимация позволяет нам выхаживать детей начиная с 500 г, – рассказал заместитель главного врача по акушерству и гинекологии Воронежского перинатального центра Сергей Хоц.
Каждый год в перинатальном центре выхаживают около сотни малышей массой меньше килограмма, а всего за восемь лет работы центра их родилось около 600.
В чем причина преждевременных родов?
Причин много: это могут быть и стресс, и гормональные нарушения, и проблемы с плацентой, и внутриутробная инфекция.
– К сожалению, не только в Воронежской области, но и в целом в России количество преждевременных родов не снижается. Это проблема мирового уровня: в мире роды раньше срока составляют 5-10%. Во время беременности растет нагрузка на организм мамы, обостряются все хронические заболевания сердечно-сосудистой системы, почек, эндокринной системы. Поэтому хотелось бы пожелать будущим родителям во время планирования беременности пройти тщательное обследование на так называемые дремлющие инфекции и соматические патологии, – сказал Сергей Хоц.
Эксперты отметили: тезис о том, что недоношенные младенцы рождаются чаще в неблагополучных семьях, неверен. Такое может, наоборот, произойти в благополучной семье, где родители очень ждут ребенка и во время беременности у будущей матери высока тревожность.
Чем дети, рожденные раньше срока, отличаются от обычных новорожденных?
Есть внешние признаки: рост и вес ниже нормы, голова выглядит более крупной по отношению к туловищу, пупок низко расположен, открыт родничок на затылке, не развиты ногти, тонкая кожа. Но главная проблема – незрелость всех органов и систем. Недоношенные дети хуже удерживают тепло, у них пониженный мышечный тонус, могут быть проблемы с дыханием, отсутствует или слабо выражен сосательный рефлекс.
Как выхаживают недоношенных малышей?
Если у новорожденного есть проблемы с дыханием, его направляют в отделение реанимации и интенсивной терапии. Малыш помещается в высокотехнологичный кювез, где с максимальной точностью воссоздается внутриутробная среда: поддерживаются определенная температура и влажность, есть возможность дополнительной дотации кислорода. Кювезы оборудованы аппаратами искусственного дыхания и даже весами, чтобы взвешивать малыша можно было, не вынимая его лишний раз и не тревожа.
Новорожденных оберегают от стресса, поэтому в отделении реанимации соблюдается режим тишины, здесь нельзя ходить на каблуках, запрещен яркий свет.
– Близнецов, брата и сестру весом по 800 г, мы поместили в один кювез: они чувствуют присутствие друг друга, и это помогает им выживать. Родились они в срок 24 недели с весом 700 г. Мальчик дышит самостоятельно, девочка – пока с помощью аппарата искусственной вентиляции легких (ИВЛ). Малыши в сознании, неврологических отклонений на данный момент нет. У них есть все шансы на полноценную жизнь, но они должны пройти все этапы развития. Просто в данном случае это происходит не внутриутробно, – рассказал заведующий отделением реанимации новорожденных перинатального центра Константин Паничев.
Важная часть выхаживания недоношенных детей – развивающий уход. Малыши лежат в так называемых гнездах, на младенцах – теплые шапочки и носочки из чистой шерсти, которые вяжут как мамы, так и добровольные помощники. Помимо крошечных одежек, для младенцев вяжут игрушки – осьминожек с длинными щупальцами, морковку с ботвой. Как выяснилось, такие предметы тоже помогают воссоздавать внутриутробную среду: сжимая в ручках все эти веревочки, младенцы как будто перебирают пуповину и чувствуют себя спокойнее, натуральная шерсть активизирует рецепторы и улучшает кровообращение.
Если нет признаков течения инфекционного процесса и малыш перестает нуждаться в дотации кислорода, его переводят из реанимации на второй этап выхаживания. Там малыши также лежат в кювезах, но уже не оборудованных аппаратами ИВЛ. Однако там поддерживаются нужные температура и влажность. Затем ребенка отправляют в палату совместного пребывания с мамой.
Как кормят недоношенных детей?
Лучшее питание для всех младенцев – грудное материнское молоко. Оно содержит все необходимые новорожденному питательные вещества в легкоусвояемой форме и антитела, защищающие от инфекций. Мамы сцеживают молоко, и младенцев в реанимации кормят им через специальные маленькие соски. При необходимости молоко обогащают микроэлементами. Также дети могут получать дополнительное питание через зонд или внутривенно.
Пускают ли мам в реанимацию?
Родители могут в любое время навещать детей в реанимации, но обычно их просят согласовывать время посещений, чтобы оно не совпало с процедурами.
В каждой палате стоит кресло, на которое мама может сесть и положить ребенка на грудь, кожей к коже. Этот метод под названием «кенгуру» укрепляет связь матери и ребенка, успокаивает малыша и помогает ему лучше развиваться.
Ольга каждое утро провожает в школу старшего ребенка и спешит в перинатальный центр к своей дочке Стефании. Малышка родилась с весом 875 г, но со дня рождения – 3 октября – фактически удвоила вес. Ее уже перевели на второй этап выхаживания.
– Тактильный контакт очень важен. Так говорят врачи, но я и сама вижу, что ребенок совсем по-другому себя ведет, когда к ней прикасаешься. Дочка берет меня за руку, улыбается. Она чувствует даже эмоциональное состояние, поэтому в плохом настроении к ней приходить нельзя, – рассказала Ольга.
Какие осложнения здоровья грозят недоношенным детям?
Существует целая группа особых болезней недоношенных детей. Это может быть анемия, рахит, остеопения – заболевания, не характерные для обычных новорожденных.
– Например, откуда берется анемия? Закладка железа в печени младенца происходит в третьем триместре от мамы, а если он родился раньше, у него этого депо нет. Остеопения – метаболическая болезнь костей, потому что в них у недоношенных детей мало кальция и фосфора. Недоношенность является и фактором риска развития неврологических нарушений. Возможны хронические заболевания легких, серьезные проблемы со зрением. Но создание условий внутриутробной среды для «торопыжек» и специальная терапия позволяют вести профилактику и не допускать развития болезней. К счастью, технологии выхаживания и, соответственно, прогнозы недоношенных малышей с каждым годом улучшаются, и большинство детей, рожденных раньше срока, идут в школу вместе со своими сверстниками, – рассказала главный неонатолог Воронежской области Людмила Ипполитова.
Чему учат родителей «торопыжек»?
Школу для таких родителей открыли в 2018 году. Врачи и медсестры подробно рассказывают матерям и отцам о состоянии их детей, о терапии, которую они получают, о тонкостях выхаживания и реабилитации, о грудном вскармливании. Мамы делятся своими счастливыми историями на сайте торопыжки.36 и поддерживают родителей, которые находятся в начале этого пути.
– Родители, которые прошли эту школу, более спокойны, они становятся одной командой с медперсоналом и помогают специалистам выхаживать своих детей на всех этапах. Сначала решается вопрос жизни и смерти, потом – качества жизни. Хотя школу мы официально создали в прошлом году, занятия проводим уже около трех лет и обратили внимание, что за это время количество разводов в семьях недоношенных детей сократилось в три раза. Ведь рождение такого малыша – это большая физическая и моральная нагрузка, и часто папа уходит из семьи, не выдержав этого груза. А тут многие папы приходят на занятия даже без мам, давая им отдохнуть, и спрашивают, чем могут помочь. Когда мы стали проводить такие занятия еще и в палате патологий, куда женщины поступают с угрозой прерывания беременности, то заметили, что преждевременных родов стало меньше: будущая мама получила информацию, успокоилась, и беременность сохранилась, – рассказала Людмила Ипполитова.
Истории о детях, которых выходили в перинатальном центре
Три года назад у Натальи родилась тройня. Стефания, Вероника и Арина. Одна девочка весила 1,8 кг, две – по 1,4 кг.
– Их выхаживали месяц, они хорошо набирали вес. Особое внимание уделяли еще и потому, что это тройня. Сейчас девочкам три года, никаких проблем со здоровьем у них нет, – поделилась Наталья.
Дочка Марины и Сергея родилась на 25-й неделе и на тот момент была самым маленьким новорожденным перинатального центра: весила всего 550 г.
– У нее было кровоизлияние в мозг, неврологические проблемы. С такими диагнозами выживают лишь 25% детей. Но через месяц, проведенный в реанимации, состояние дочки стабилизировалось, а через два она начала дышать самостоятельно. В два года ее сняли с учета у невролога, – рассказала мать.
Сергей первым увидел дочь через 20 минут после родов, в это время Марина была еще под наркозом после операции.
– Было страшно! – признался он. – Но врачи молодцы, все время морально нас поддерживали. Через два месяца я впервые взял дочку на руки.
В год «самая маленькая девочка» весила всего 7 кг. Сейчас ей пять лет, она ходит в садик и, как говорит мама, уже даже не самая маленькая в группе.
– Дочка посещает логопедический детсад. У нее хорошо идет английский. Но сейчас идет подготовка к школе, врачи посоветовали не перенапрягать дополнительными занятиями. А в будущем планируем записаться на борьбу: девочка должна уметь постоять за себя! – рассказала Марина.
Анастасия увидела сына лишь на третьи сутки после рождения, когда его состояние немного улучшилось. Малыш родился весом 1650 г, ростом 48 см, сам не дышал.
– Никаких прогнозов врачи не давали, надо было просто ждать. Я сцеживала молоко, кормили начиная с 2 мл – сначала через зонд, потом сам научился. Месяц мы жили в состоянии неизвестности. Выписали Федора в возрасте полутора месяцев с весом 3 кг. Сейчас ему пять лет. Он занимается танцами. Не все пока получается, но он очень старается. Ему нравятся музыка и общение с детьми. На праздник белых лепестков приходим каждый год, переписываемся, с кем вместе лежали, общаемся с врачами.
У Лили сложно протекала беременность, а потом наступили преждевременные роды.
Лиля:
– Я сама работаю в перинатальном центре и знаю, что нашим специалистам можно довериться. Но все равно переживала сильно. Дочь родилась в начале 32-й недели, вес 1660 г. Пять дней провела в реанимации, дышала с помощью аппарата ИВЛ, но благодаря нашим специалистам все обошлось. Перевели на второй этап выхаживания, мы начали набирать вес на грудном вскармливании и выписались с 2200 г. Сейчас Латике год, она очень любознательная, все ей интересно, особенно техника. Невозможно было оторвать ее от аппарата УЗИ, она все пыталась вытащить датчики. Наверное, будет врачом!
Яна:
– Вес Алисы был 1270 г. Пять дней она провела в реанимации. Через месяц нас выписали с весом 2050 г. Огромное спасибо всем врачам, которые поддерживают этих малышей! Сейчас Алисе полтора года, она подвижная, веселая девочка, развивается как обычный ребенок.
Мария:
– Сергей родился 8 марта шестимесячным, с весом 1120 г. За день до этого он перестал шевелиться, я поехала на УЗИ – сказали ложиться на сохранение. А в перинатальном центре сразу отправили на операционный стол. У малыша была единичка по шкале Апгар (система быстрой оценки состояния новорожденного, хорошим считается результат от семи до десяти баллов. – Прим. РИА «Воронеж»), он не дышал, 49 дней жил на аппарате ИВЛ, два с половиной месяца провел в реанимации. Сложно объяснить, что мы пережили, иногда думали, что надежды нет. Несколько раз он давал поволноваться и нам, и врачам. Сейчас Сереже два с половиной года, это очень активный непоседа. Наверное, если бы не такой энергичный характер, он бы не выкарабкался.
Справка РИА «Воронеж»
Пороговым весом для выхаживания недоношенных детей в период с 1930-х до начала 1950-х годов было около 2 кг, потом показатель начал снижаться: в 1960-е годы – уже 1,5 – 1,8 кг, в конце 1970-х – начале 1980-х относительно хорошо научились выхаживать новорожденных с весом 1 кг, а вот детей весом 500 г стали спасать сравнительно недавно.
Заметили ошибку? Выделите ее мышью и нажмите Ctrl+Enter
Чего ожидать при появлении крайне недоношенного ребенка
Обзор темы
Младенцы, родившиеся до 28 недель беременности, называются «крайне недоношенными». Если ваш ребенок родился так рано, вы, вероятно, столкнетесь с трудными решениями.
У вашего недоношенного ребенка гораздо больше шансов на выздоровление, чем когда-либо прежде. У ребенка больше всего шансов выжить в отделении интенсивной терапии новорожденных (NICU), в котором работают сотрудники с большим опытом.
Когда ребенок рождается слишком рано, его или ее основные органы не полностью сформированы.Это может вызвать проблемы со здоровьем. Ваш младенец может плохо реагировать на попытки сохранить ему жизнь. Часто неясно, поможет ли лечение младенцу жить — с инвалидностью или без нее — или только заставит процесс умирать дольше. Специалист, называемый неонатологом, может дать вам представление о том, что может случиться. Но никто не может предсказать, что именно будет . В конце концов, решать, как долго продолжать лечение, решать вам.
Рождение недоношенного ребенка может вызывать стресс и страх.Чтобы пройти через это, вы и ваш партнер должны хорошо заботиться о себе и друг о друге. Может быть полезно поговорить с духовным наставником, консультантом или социальным работником. Возможно, вам удастся найти группу поддержки из других родителей, которые переживают то же самое.
Чего ожидать после крайне преждевременных родов?
Если ребенок не может дышать, первое решение, с которым могут столкнуться родители и врачи, — это реанимировать ребенка. Это означает оживление ребенка, заставив сердце и легкие работать.Когда реанимация не работает или не проводится, младенцы получают помощь, которая делает их комфортными, вместо того, чтобы поддерживать их жизнь.
Решения о лечении обычно основываются на том, был ли поврежден мозг младенца. Это может произойти из-за кровотечения в головном мозге или недостатка кислорода. Другие факторы, влияющие на принятие решения о лечении, включают в себя то, насколько физически здоровым выглядит ребенок и сколько недель ему кажется.
В первый месяц после родов возникают самые серьезные проблемы.Для родителей это важный период принятия решений. В вашем регионе могут быть законы, которые влияют на ваши решения. Поговорите об этом со своим врачом.
Сколько из этих младенцев выживают после рождения?
Чем более недоношенный ребенок, тем ниже шансы на выживание. Очень немногие дети выживают, когда они рождаются на сроке от 22 до 23 недель беременности. В таблице ниже приведены оценки, основанные на двух источниках.
Недели беременности | Выживаемость |
|---|---|
23 | Почти 2–3 из 10 выжили (от 7 до 8 из 10 погибли) |
24 | 5 из 10 выжили (5 из 10 погибли) |
25 | Почти 8 из из 10 выживших (примерно 2 из 10 умерли) |
Важно помнить, что результаты исследований являются лишь общими цифрами.У всех разные случаи, и эти цифры могут не показывать, что будет с вашим ребенком.
У скольких из этих младенцев впоследствии появятся проблемы?
В первый год жизни дети с очень низкой массой тела при рождении чаще попадают в больницу, чем дети, родившиеся с более здоровым весом. сноска 2
Многие проблемы не могут быть обнаружены до тех пор, пока не будут взяты под контроль более неотложные проблемы младенца. Например:
Ниже приведены примеры исследований детей, которые выжили, родившись очень рано.Исследователи изучали, насколько вероятно, что у этих детей позже возникнут проблемы, в зависимости от того, насколько рано они родились и / или что они весили при рождении.
Недели беременности или вес при рождении | Количество младенцев, у которых позже возникли проблемы |
Вес менее 1000 г (2 фунта) | До 4 из 10 имели одну или несколько умеренных или серьезных проблем к тому времени, когда им исполнилось 8 лет. сноска 3 Эти проблемы включали умственную отсталость, церебральный паралич, слепоту и глухоту. |
От 23 до 25 недель | В возрасте 2,5 лет примерно 3 из 10 имели одну или несколько из перечисленных выше серьезных проблем. сноска 4 Это означает, что около 7 из 10 не имели этих проблем. В возрасте 6 лет примерно 5 из 10 детей, рожденных в этом раннем возрасте, чаще, чем другие дети, имели проблемы с вниманием, проблемы с поведением и проблемы с адаптацией к школе. сноска 5 |
От 25 до 26 недель | Почти 4 из 10 имели проблемы в возрасте 19 лет, включая проблемы со слухом, зрением, умственной отсталостью и работой. сноска 6 Это означает, что более 6 из 10 не имели этих проблем. |
Инструмент, который поможет оценить исход для детей, рожденных в возрасте от 22 до 25 недель, можно найти на сайте www.nichd.nih.gov/about/org/cdbpm/pp/prog_epbo/epbo_case.куб.
Список литературы
Цитаты
- Тайсон Дж. Э. и др. (2008). Интенсивная терапия при крайней недоношенности — выход за рамки гестационного возраста. Медицинский журнал Новой Англии , 358 (16): 1672–1681.
- Карло WA (2011). Недоношенность и задержка внутриутробного развития. В RM Kliegman et al., Eds., Учебник педиатрии Нельсона , 19-е изд., Стр. 555–564. Филадельфия: Сондерс.
- Хак М. и др. (2005). Хронические состояния, функциональные ограничения и особые медицинские потребности детей школьного возраста, родившихся с крайне низкой массой тела при рождении в 1990-х годах. JAMA , 294 (3): 318–325.
- Костелое К. от имени исследовательской группы EPICure (2006 г.). EPICure: факты и цифры: Почему следует лечить преждевременные роды. Британский журнал акушерства и гинекологии , 113 (Приложение 3): 10–12.
- Самара М. и др.(2008). Распространенные проблемы поведения в возрасте 6 лет в выборке всей популяции детей, родившихся на 25 неделе беременности. Педиатрия , 122 (3): 562–573.
- Hille ETM и др. (2007). Функциональные результаты и участие в молодом возрасте для очень недоношенных детей и детей с очень низкой массой тела при рождении: голландский проект по недоношенным и маловесным детям гестационного возраста в возрасте 19 лет. Педиатрия . Опубликовано в Интернете 31 августа 2007 г. (doi: 10.1542 / peds.2006-2407).
Кредиты
Текущий по состоянию на: 22 августа 2019 г.,
Автор: Healthwise Staff
Медицинский обзор:
Сара Маршалл, доктор медицины, семейная медицина,
, Энн К. Пуанье, врач внутренних болезней,
Кэтлин Ромито, доктор медицины, семейная медицина,
Джон Поуп, доктор медицины, педиатрия,
Кимберли Доу, доктор медицины, FRCPC — неонатология,
Дженнифер Мерчант, доктор медицины Неонатально-перинатальная медицина
По состоянию на 22 августа 2019 г.
Автор: Healthwise Staff
Медицинский обзор: Сара Маршалл, доктор медицины, семейная медицина и Энн К.Пуанье, врач-терапевт, Кэтлин Ромито, семейная медицина, Джон Поуп, врач, педиатрия, Кимберли Доу, доктор медицинских наук, FRCPC, неонатология, Дженнифер Мерчант, врач, неонатальная и перинатальная медицина
Тайсон Дж. Э. и др. (2008). Интенсивная терапия при крайней недоношенности — выход за рамки гестационного возраста. Медицинский журнал Новой Англии , 358 (16): 1672-1681.
Карло WA (2011). Недоношенность и задержка внутриутробного развития. В RM Kliegman et al., Eds., Nelson Учебник педиатрии , 19-е изд.С. 555-564. Филадельфия: Сондерс.
Hack M и др. (2005). Хронические состояния, функциональные ограничения и особые медицинские потребности детей школьного возраста, родившихся с крайне низкой массой тела при рождении в 1990-х годах. JAMA , 294 (3): 318-325.
Костелое К. от имени исследовательской группы EPICure (2006). EPICure: факты и цифры: Почему следует лечить преждевременные роды. Британский журнал акушерства и гинекологии , 113 (Приложение 3): 10-12.
Самара М и др.(2008). Распространенные проблемы поведения в возрасте 6 лет в выборке всей популяции детей, родившихся на 25 неделе беременности. Педиатрия , 122 (3): 562-573.
Hille ETM, et al. (2007). Функциональные результаты и участие в молодом возрасте для очень недоношенных детей и детей с очень низкой массой тела при рождении: голландский проект по недоношенным и маловесным детям гестационного возраста в возрасте 19 лет. Педиатрия . Опубликовано в Интернете 31 августа 2007 г. (doi: 10.1542 / peds.2006-2407).
Выживаемость и проблемы со здоровьем у Micro Preemie
Недоношенный ребенок — это ребенок, родившийся с весом менее 1 фунта, 12 унций (800 граммов) или до 26 недель беременности.Поскольку недоношенные дети рождаются на несколько месяцев раньше срока, им грозит длительное пребывание в отделении интенсивной терапии новорожденных (NICU). Хотя многие чрезвычайно недоношенные дети вырастают без долгосрочных последствий преждевременных родов, некоторые из них сталкиваются с серьезными проблемами со здоровьем на протяжении всей жизни.
Недоношенный ребенок против Micro Preemie
Чтобы дать вам некоторый контекст, любой ребенок, родившийся до 37 недель беременности, считается недоношенным (также известный как недоношенный).
Стадии недоношенности
Младенцы, родившиеся на сроке от 34 до 37 недель беременности, называются «поздно недоношенными».«Те, кто родился на сроке от 31 недели до 34 недель, называются« умеренно недоношенными », а дети, родившиеся на сроке от 27 до 30 недель беременности, называются« очень недоношенными ».
Микро недоношенные
Микро недоношенные дети — это самые недоношенные дети, рожденные на сроке 26 недель или раньше. Многие удивляются тому, насколько маленькие недоношенные дети. Их кожа тонкая, с видимыми прожилками, может выглядеть липкой или студенистой. Если вы посещаете недоношенного ребенка в отделении интенсивной терапии, вы можете ожидать увидеть следующее:
- Респираторная поддержка : У микро недоношенных обычно изо рта выходят эндотрахеальные трубки (ЭТ-трубки).Трубка прикреплена к вентилятору, который помогает вашему ребенку дышать. Некоторые недоношенные дети могут дышать самостоятельно и вместо этого будут находиться в режиме постоянного положительного давления в дыхательных путях (CPAP). Этим младенцам на носу будут надежно закреплены маски CPAP.
- Внутривенные линии (IV) : Если пищеварительная система недоношенных малышей слишком незрелая для поглощения пищи, их кормят внутривенно. У большинства будут линии на культях пуповины (называемые пуповинными линиями) в течение первой или двух недель жизни, а позже — линия PICC или периферические IV.
- Оборудование для мониторинга : Все пациенты отделения интенсивной терапии находятся под тщательным наблюдением. У маленьких недоношенных детей могут быть прикрепленные наклейки на груди, ступнях, запястьях, руках и ногах. Они используются для проверки артериального давления, частоты дыхания и уровня кислорода в крови.
- Пробирка NG / OG : Поскольку маленькие недоношенные дети еще слишком незрелы, чтобы есть из бутылочки или из груди, трубка пройдет из их рта (трубка OG) или из носа (трубка NG) в желудок.
Проблемы со здоровьем у Micro Preemie
Когда ребенок рождается очень преждевременно, он подвержен ряду заболеваний.Некоторые проблемы со здоровьем носят краткосрочный характер, в то время как другие могут повлиять на них на всю оставшуюся жизнь.
Краткосрочные проблемы со здоровьем
Сразу после родов и во время пребывания в отделении интенсивной терапии недоношенных детей врачи и медсестры внимательно следят за несколькими серьезными заболеваниями, такими как перечисленные ниже.
- Респираторный дистресс-синдром (RDS) : Большинство недоношенных детей (около 85%) испытывают затрудненное дыхание после рождения. RDS лечится респираторной поддержкой и лекарствами.
- Открытый артериальный проток (PDA) : чуть более половины недоношенных детей имеют КПК. КПК — это постоянное соединение между крупными кровеносными сосудами около сердца. Связь нормальна для плода, но должна закрываться, когда ребенок рождается и начинает дышать. КПК лечат лекарствами или хирургическим путем.
- Сепсис : Недоношенные дети подвержены инфекциям по нескольким причинам. Микро недоношенные дети имеют незрелую иммунную систему и сталкиваются с множеством инвазивных процедур в отделении интенсивной терапии, каждая из которых может позволить бактериям проникнуть в организм.Около 40% недоношенных новорожденных нуждаются в антибиотиках для лечения бактериальных инфекций.
- Внутрижелудочковое кровоизлияние (ВЖК) : ВЖК кровоточит в части мозга. У микро недоношенных детей в мозгу хрупкие кровеносные сосуды, и эти сосуды легко разрываются. Около четверти недоношенных детей имеют серьезную ВЖК. В большинстве случаев ВЖК проходит самостоятельно, но некоторым младенцам может потребоваться операция, чтобы избавиться от лишней жидкости.
- Ретинопатия недоношенных (РН) : Кровеносные сосуды в глазах недоношенных недоношенных не полностью сформированы при рождении.Когда сосуды развиваются, они могут расти так быстро, что повреждают сетчатку. Чуть менее 15% недоношенных микроорганизмов развивают ROP, которая обычно проходит сама по себе. В тяжелых случаях может потребоваться операция.
- Некротический энтероколит (NEC) : Поскольку у микродоношек незрелая пищеварительная система, их кишечник восприимчив к инфекции. При NEC слизистая оболочка кишечника заражается и начинает умирать. Около 7% недоношенных микроорганизмов развивают НЭК, что может быть очень серьезным заболеванием.NEC лечат с помощью внутривенного введения жидкостей и лекарств. Может потребоваться операция.
Долгосрочные проблемы со здоровьем
Многие недоношенные микроорганизмы не проявляют долгосрочных последствий недоношенности. Фактически, к 8 годам около 60% имеют нормальный IQ. Однако у других недоношенных детей могут быть пожизненные проблемы со здоровьем, в том числе перечисленные ниже.
- Когнитивные проблемы : Задержки в развитии, проблемы в школе и другие когнитивные проблемы — частые последствия недоношенности.Около 20% недоношенных малышей имеют серьезные когнитивные нарушения к 8 годам, а еще 20% имеют когнитивные проблемы от легких до умеренных.
- Детский церебральный паралич : Около 10% недоношенных детей имеют церебральный паралич средней и тяжелой степени.
- Хроническая болезнь легких : Около половины недоношенных детей нуждаются в кислороде при выписке из отделения интенсивной терапии. У недоношенных детей также может быть астма или другие респираторные проблемы, включая бронхолегочную дисплазию или БЛД.
- Проблемы с пищеварением : Недоношенные дети предрасположены к проблемам с пищеварением, таким как гастроэзофагеальная рефлюксная болезнь (ГЭРБ), отказ от еды или плохое питание.
- Потеря зрения или слуха : От 2% до 3% недоношенных детей имеют постоянные проблемы со зрением или слухом из-за осложнений, связанных с недоношенностью.
Выживаемость для маленьких недоношенных детей
Микро недоношенные дети очень хрупкие, и каждый день, который вы проводите беременным, увеличивает шансы вашего ребенка на выживание.
| Неделя рождения | Средняя выживаемость |
|---|---|
| 22 недели | Около 10% младенцев выживают |
| 23 недели | От 50% до 66% младенцев выживают |
| 24 недели | От 66% до 80% младенцев выживают |
| 25 недель | От 75% до 85% младенцев выживают |
| 26 недель | Более 90% младенцев выживают |
Повысьте шансы вашего ребенка
Несмотря на то, что микродомашины могут столкнуться с серьезными проблемами со здоровьем, есть много вещей, которые вы как родитель можете сделать, чтобы дать своему ребенку наилучшее начало.
- Получите раннюю дородовую помощь : Когда вы забеременеете, заранее поговорите со своим врачом о том, как минимизировать риск преждевременных родов. Ранний дородовой уход может помочь вам избежать преждевременных родов.
- Рожайте ребенка в больнице с отделением интенсивной терапии : Если вы знаете, что ваш ребенок будет недоношенным, роды в госпитале с отделением интенсивной терапии 3 уровня с круглосуточным неонатологическим покрытием могут дать вашему ребенку наилучшее начало.
- Изучите признаки преждевременных родов : Пока вы беременны, убедитесь, что вы понимаете признаки преждевременных родов, и немедленно обратитесь за медицинской помощью, если у вас возникнут какие-либо из них.
- Обращайтесь за помощью к раннему вмешательству : Дети, родившиеся рано, могут иметь право на участие в государственных программах раннего вмешательства. Как можно скорее начать эти программы, чтобы свести к минимуму любые когнитивные эффекты недоношенности.
Спасибо за отзыв!
Отслеживайте самые захватывающие моменты вашего ребенка с помощью нашего контрольного списка вех. Получите это бесплатно, подписавшись на нашу рассылку новостей.
Зарегистрироваться
Ты в!Спасибо, {{form.email}}, за регистрацию.
Произошла ошибка. Пожалуйста, попробуйте еще раз.
Что вас беспокоит?
Другой Неточный Сложно понять Verywell Family использует только высококачественные источники, в том числе рецензируемые исследования, для подтверждения фактов в наших статьях. Прочтите наш редакционный процесс, чтобы узнать больше о том, как мы проверяем факты и обеспечиваем точность, надежность и надежность нашего контента.- Hoekstra, R et al. «Выживаемость и долгосрочные исходы нервного развития крайне недоношенных детей, родившихся в гестационном возрасте 23–26 недель в третичном центре».» Педиатрия , январь 2004 г .; 113, c1-c7.
- Qiu, X et al. «Сравнение результатов одиночных и множественных родов у младенцев, родившихся на 32 неделе беременности или ранее». Акушерство и гинекология фев 2008 г .; 111, 365-371.
- Vohr, B et al. «Результаты нервного развития младенцев с крайне низкой массой тела при рождении <32 недель беременности в период с 1993 по 1998 год». Педиатрия Сентябрь 2005 г .; 116, 635-643.
Я часто думаю: «Как такое маленькое существо выжило?»
Первый снимок Скарлетт, сделанный отцом Коди Далгарно в отделении интенсивной терапии сразу после того, как она и ее сестра-близнец Пэйтон родились на 25 неделе беременности.
Экстренное кесарево сечение определенно не входило в план Эшли Далгарно по поводу родов. Мама Калгари была взволнована, ожидая девочек-близнецов — они с мужем отметят лето 2015 года семьей из четырех человек. Затем, на 20-й неделе беременности, Далгарно испугалась, когда она попала в пизду.«Меня осмотрели парамедики, и они сказали, что все в порядке».
Ей посоветовали немедленно отправиться в больницу, если у нее возникнут судороги или она просто плохо себя чувствует, а также записаться на прием к врачу на следующий день, что она и сделала. «Услышав их сердцебиение, я стала немного меньше беспокоиться», — говорит она.
Позже той ночью начались спазмы в животе, поэтому Далгарно и ее мать поспешили в реанимацию, где тесты показали, что с беременностью все в порядке, к большому облегчению будущей мамы.«Это было просто супер страшно, потому что ты не знаешь, каков будет результат».
Итак, когда всего месяц спустя Далгарно испытала похожие, но более сильные спазмы, она поняла, что что-то не так. «Я была на работе, поэтому сама поехала в больницу», — говорит она. Вскоре ей сказали, что она расширилась уже на три сантиметра — у нее произошел необъяснимый разрыв мембраны, что является причиной от одной трети до четверти преждевременных родов. «Я просто потерял его», — вспоминает Далгарно. «Я был так расстроен собой.И единственное, что приходило мне в голову, было: я сделал что-то не так? Почему это со мной происходит? В итоге они позвонили моему мужу и сказали, что ему нужно приехать как можно скорее ».
Далгарно была госпитализирована для перинатального ухода и получила две дородовые инъекции стероидов, чтобы ускорить развитие легких ее младенцев, в надежде дать им шанс выжить.
То, что ей сказали в течение следующих нескольких часов, было трудно услышать. «Я помню, как врач сказал, что от 50 до 70 процентов людей, живущих в 25 недель, выживают, и, если они выживут, все проблемы со здоровьем, которые могут произойти, такие как недоразвитые легкие, ведущие к хроническим заболеваниям легких или мозговым кровотечениям, которые могут привести к церебральному параличу.Или что они могут быть слепыми или глухими, или и тем, и другим », — говорит Далгарно. «Все, что я сделала, это посмотрела на Коди, моего мужа, и сказала:« Надеюсь, мы сможем продержаться, может быть, еще один день, еще одну неделю ».
Первая запись Эшли Далгарно в журнале Скарлетт, 7 марта 2015 года, через семь дней после рождения Скарлетт (один фунт шесть унций) и Пэйтон (один фунт одна унция) на 25 неделе беременности.
Всемирная организация здравоохранения определяет преждевременные роды как ребенка, рожденного живым до 37 полных недель гестации, и недоношенные дети делятся на три категории в зависимости от гестационного возраста: средне- и поздние недоношенные — от 32 до менее 37 полных недель; очень недоношенные — от 28 до 32 недель; и чрезвычайно преждевременные роды до 28 недель.Это определение является предметом споров: некоторые врачи и Канадское педиатрическое общество (CPS) определяют микрородящих как детей, рожденных до 26 недель беременности, а другие основывают определение на массе тела при рождении (например, ребенок с массой тела менее 1000 граммов или двух фунтов и три унции).
Около восьми процентов детей, рожденных в Канаде, являются недоношенными, согласно последнему отчету Канадского фонда недоношенных детей, опубликованному в 2014 году, из них 14 процентов были чрезвычайно недоношенными.
Для особо недоношенных детей имеет значение каждый дополнительный день беременности. Канадская сеть новорожденных собирает данные из 29 медицинских центров по всей стране, обеспечивая моментальный снимок выживаемости недоношенных. Из недоношенных детей, госпитализированных в эти больницы в 2013 году, выживаемость до выписки составила 94 процента для детей, родившихся на 28 полных неделях беременности, 85 процентов на 26 неделе, 68 процентов на 24 неделе и 51 процент на 23 неделе. (Важно отметить, что эти показатели не учитывают смертность в родильных домах, что значительно снижает общую выживаемость детей, родившихся до 24 недель.)
Хорошие новости: «За последние 10 лет маятник сдвинулся в сторону выживания на более низком сроке беременности», — говорит Горацио Осиович, руководитель отделения неонатологии Женской больницы и медицинского центра Британской Колумбии.
Пэйтон (слева) и Скарлетт в своих инкубаторах.
Всего лишь поколение назад для детей, родившихся в возрасте 25 недель и младше, было бы мало радостных возвращений домой. Благодаря достижениям в области технологий, исследований и лекарств минимальный возраст, при котором у новорожденного появляется разумная возможность выжить за пределами матки, известный как порог жизнеспособности, снизился до 23 недель в Канаде и США и всего 22 недели в Японии.
Тем не менее, младенцев, рожденных между 23 неделями и 24 неделями и шестью днями беременности (или 25 неделями и шестью днями, в зависимости от того, кого вы спросите), обычно называют находящимися в «серой зоне» жизнеспособности. И продолжаются этические дебаты о том, отвечает ли реанимация и лечение детей, рожденных в серой зоне, наилучшим интересам ребенка.
Чрезвычайно недоношенные дети, особенно рожденные до 26 недель, часто имеют серьезные долгосрочные проблемы, включая церебральный паралич (затрагивающий до 20 процентов), когнитивные нарушения, а также нарушения зрения или слуха.
«Часто возникает вопрос:« Должны ли мы что-то делать только потому, что мы можем? », — говорит Джессика Фауст, социальный работник отделения интенсивной терапии новорожденных (NICU) Больницы для больных детей в Торонто. Отделение интенсивной терапии в ее больнице работает по модели совместного принятия решений, когда родители и медицинские работники вместе принимают решения о том, что лучше всего для младенцев, при поддержке отдела биоэтики. Но политика различается в зависимости от страны.
Руководство CPS по консультированию и ведению крайне недоношенных новорожденных в настоящее время рекомендует невмешательство и паллиативную помощь (например, согревание и обезболивание) для тех, кто родился в возрасте до 22 недель и шести дней, поскольку выживаемость «остается редкостью.«Для детей, рожденных в возрасте от 23 до 25 недель и шести дней, он предлагает индивидуальный и информированный подход к совместному принятию решений при консультировании родителей. Но CPS заявляет, что его руководство пересматривается и будет пересмотрено, чтобы отразить новые данные о показателях выживаемости, долгосрочных результатах и качестве жизни; рассмотрение факторов, помимо срока беременности, которые могут повлиять на вероятность выживания и неблагоприятных исходов; и «необходимость еще больше и лучше подчеркивать важность информированного совместного принятия решений и как лучше всего достичь консенсусного решения.”
Катарина Стауб, исполнительный директор и основатель Канадского фонда недоношенных детей, поддерживает более широкий подход к уходу за микрородящими детьми. «Общение должно быть индивидуальным и относиться к каждому уникальному ребенку в контексте его или ее собственной семьи, а не упрощаться до нескольких полных недель беременности», — говорит она.
Дженнифер Той, неонатолог детской больницы Столлери в Эдмонтоне, повторяет этот индивидуальный подход: «Существуют ли ситуации, когда шанс на выживание настолько низок, что реанимация не рекомендуется? Да.Существуют ли ситуации, когда шанс на выживание настолько велик, что повсеместно рекомендуется реанимация? Да, — говорит она.
Помимо гестационного возраста, факторы, влияющие на выживаемость, включают массу тела при рождении, многоплодие, осложнения во время беременности и то, получала ли мать дородовые стероиды. Конечно, при принятии решения о реанимации очень важны пожелания, вклад и ценности семьи.
«Качество жизни — важный вопрос для обсуждения, поскольку каждая семья может воспринимать это по-своему и, возможно, иначе, чем медицинская бригада», — говорит Тойе.«Это сложная концепция для объяснения, потому что у каждого есть личное определение, но это определение не обязательно фиксировано, и на него влияют опыт и личные ценности».
В Канаде имеется 30 отделений интенсивной терапии новорожденных III уровня, которые помогают завершить работу, начатую еще в утробе матери. Они предназначены для наиболее уязвимых младенцев, в том числе для недоношенных детей, которым требуется особое внимание, например поддержка искусственной вентиляции легких, хирургическое вмешательство, интенсивное наблюдение и немедленный доступ к специализированным медицинским консультантам, таким как кардиологи, хирурги и неврологи.
Раннее вмешательство помогает улучшить исходы недоношенных детей, говорит Эйдин Мур, неонатолог из больницы для больных детей. Женщин с беременностями высокого риска (включая многоплодную беременность, гестационный диабет, предлежание плаценты, высокое кровяное давление и преждевременный разрыв плодных оболочек) переводят в акушерские отделения высокого риска. Будущим мамам, у которых начались роды до 34 недель, назначают дородовые стероиды, прежде всего, для быстрого созревания легких ребенка. А транспортные бригады неотложной помощи предназначены для стабилизации и транспортировки недоношенных больных из общественных больниц в отделение интенсивной терапии уровня III.
Медицинские подходы также развиваются. Раньше считалось, что каждый ребенок, рожденный до 28 недель, нуждался в сурфактанте (жирной жидкости, которая смазывает воздушные мешочки в легких), и его нужно было интубировать и подключить к аппарату искусственной вентиляции легких, чтобы сделать за них основную часть их дыхания. Но это часто приводило к легочным инфекциям и большему повреждению легких. Теперь менее травматичная процедура вентиляции, называемая непрерывным положительным давлением в дыхательных путях (CPAP), при которой воздух с дополнительным кислородом или без него подается младенцу через маленькие мягкие трубки в носу, помогает обеспечить поддержку дыхания, а сурфактант можно вводить с CPAP или без него.
«Я бы сказал, что 25-недельные люди сейчас чувствуют себя хорошо, в основном потому, что мы стараемся быть как можно менее инвазивными», — говорит Бернар Тебо, неонатолог Детской больницы Оттавы в Восточном Онтарио и профессор педиатрии в Оттавском университете. «Со временем мы научились лучше применять методы лечения. Еще пять лет назад мы были убеждены, что каждого ребенка младше 28 недель нужно интубировать », — говорит он. «Сегодня за ребенком наблюдают, в конечном итоге помещают на CPAP и вводят сурфактант, интубируют и помещают на вентилятор только в том случае, если это необходимо из-за ухудшения дыхательной недостаточности.Это общее изменение философии лечения привело к лучшим результатам ».
Запись в журнале Эшли Далгарно от 12 марта 2015 года, после операции Скарлетт по исправлению открытого артериального протока, состояния, более распространенного при микропримиссиях, когда сосуд, соединяющий аорту плода и легочную артерию, не закрывается после рождения, как должно.
Помимо выживания, еще одна важная цель неонатологов — избежать серьезных проблем у младенцев. Недоношенные имеют больший риск интеллектуальных нарушений, нарушений нервного развития, таких как аутизм и СДВГ, неспособности к обучению, двигательных проблем, снижения функции легких, потери слуха и ухудшения зрения из-за ретинопатии недоношенных, чрезмерного разрастания кровеносных сосудов в сетчатке.
Экстремальные недоношенные дети также более склонны к внутрижелудочковым кровоизлияниям (ВЖК), кровотечениям в головном мозге, которые могут повредить или разрушить области, важные для развития и двигательной функции. Чаще всего это происходит в течение 48–72 часов после рождения и чаще встречается у детей с респираторной недостаточностью или колебаниями артериального давления.
ВЖК — один из факторов, ответственных за церебральный паралич, неврологическое расстройство, вызванное аномальным развитием мозга или повреждением развивающихся областей мозга, которые контролируют движения и координацию мышц.
Не каждый ребенок будет иметь эти проблемы, и даже когда они есть, «степень этих проблем варьируется от ребенка к ребенку», — говорит Осиович. «Некоторые дети очень хорошо себя чувствуют; некоторые из младенцев испытывают трудности ».
В каждом отделении интенсивной терапии в Канаде существует собственный процесс, позволяющий родителям знать, с какими проблемами они столкнутся, и оказывать им поддержку. «Родители часто чувствуют себя ошеломленными, когда им дают всю информацию в первый день, поэтому мы обычно пытаемся дать им важную информацию сразу после рождения, а затем формально садимся с ними на второй или третий день и снова на седьмой день — или при необходимости чаще », — говорит Пракеш Шах, неонатолог из больницы Mount Sinai в Торонто.
Как правило, врачи доступны всякий раз, когда у родителей возникают вопросы, что очень важно, учитывая, насколько хрупким может быть здоровье микроприемов. «Иногда дни были такими длинными, — вспоминает Далгарно. «Особенно в плохие дни, когда вы бежали впустую, просто чтобы быть рядом со своим ребенком, когда он борется за свою жизнь, и вы не можете представить, каков будет результат».
Для особо недоношенных детей пребывание в отделении интенсивной терапии длится несколько месяцев, поэтому родителей не только информируют, но и поощряют к тому, чтобы они играли активную роль в повседневной жизни своего ребенка.
По часовой стрелке, сверху слева: Скарлетт в инкубаторе в возрасте 12 дней; мама Эшли Далгарно обнимается с 90-дневными близнецами Пэйтон (слева) и Скарлетт — впервые ей позволили держать их вместе; У постели больного Пэйтон в отделении интенсивной терапии новорожденных в Медицинском центре Футхиллс в Калгари, где она провела свои первые 125 дней жизни; папа Коди Далгарно делится особым моментом с Пэйтон после того, как они с Эшли впервые вместе купали девочек.
В отделениях интенсивной терапии по всей Северной Америке появилась новая медицинская модель, которая меняет порядок оказания помощи самым маленьким пациентам: помощь, ориентированная на семью, становится скорее нормой, чем исключением.«Семьи считаются частью нашей медицинской бригады, — говорит Осиович. «В прошлом мы обнаружили, что родители не могли полностью контролировать ситуацию. Теперь мы призываем их участвовать в уходе за своим новорожденным ».
Это означает, что родители сами следят за прогрессом своего ребенка и представляют его медицинскому персоналу на обходах, участвуют в групповых учебных занятиях и индивидуальном обучении у постели больного, кормлении, купании и смене своего ребенка — чего не было даже 10 лет назад некоторые отделения интенсивной терапии — и обеспечение контакта кожи с кожей ребенка, также известное как «Уход за матерью кенгуру».
«Я думаю, что самым волнующим моментом для меня был первый раз, когда я услышал, как мои девочки плачут», — говорит Далгарно. «Я держал Пэйтон и помещал ее обратно в инкубатор после ухода за кенгуру, и ее маленькие ручки схватили мою одежду, и она вскрикнула, как будто не хотела, чтобы ее снова положили. И я не хотел возвращать ее после того, как услышал ее! »
Уход, ориентированный на семью, хорош и для младенцев: по данным Канадского фонда недоношенных детей, он сокращает продолжительность пребывания в больнице, усиливает привязанность младенца к родителю, улучшает долгосрочные результаты, улучшает прибавку в весе младенца и повышает уровень грудного вскармливания .
Многие больницы также меняют дизайн отделений интенсивной терапии, чтобы семьям было проще присутствовать при максимально возможном присутствии. По всей стране отделения интенсивной терапии реанимации планируют перейти от дизайна открытого отсека — в среднем от 40 до 60 квадратных футов пространства на ребенка и только занавески для уединения — в односемейные комнаты площадью около 160 квадратных футов.
Эти комнаты снизят риск перекрестного заражения от ребенка к ребенку — что важно, поскольку иммунная система недоразвита у недоношенных детей, — а добавление кровати для мамы или папы и стула помогает повысить уверенность родителей в том, что они являются основным опекуном.На горе Синай, где уже есть 62 односемейных номера, родители могут оставаться сколько хотят, даже на ночь, говорит Шах.
Социальные работники вместе с другими родителями, которые пережили «американские горки», то есть преждевременные роды, теперь также являются важной частью лечения в отделении интенсивной терапии. «Никто не ждет недоношенного ребенка», — говорит Осиович. «Все мечтают иметь идеального ребенка. Так что мы пытаемся оказать большую поддержку со стороны социальных работников и других родителей ».
Далгарно вспоминает, что социальный работник приходил к ее девочкам почти каждый день и «следил за тем, чтобы все было в порядке.«Эти посещения дали ей возможность поговорить о своих страхах и опасениях, а также узнать, как ориентироваться в системе здравоохранения. «Социальные работники и существуют для этого — помочь родителям приспособиться к неожиданному опыту», — говорит Фауст.
«Значительная часть работы социальных работников ОИТН — это поддержка семей, которые переживают горе. Горе и потеря не всегда связаны со смертью и умиранием, а скорее оплакивают потерю будущего, которое они представляли для своего ребенка, потерю « типичного » опыта рождения, потерю « нормальных » способов связи с вашим ребенком .”
Есть также опасения по поводу долгосрочных результатов, — добавляет Фауст. «Неопределенность присутствует на протяжении всего периода поступления в отделение интенсивной терапии и сохраняется еще долго после выписки ребенка», — объясняет она. «Родители часто покидают отделение интенсивной терапии с неопределенным прогнозом, поскольку только тогда, когда ожидается, что ребенок достигнет определенных этапов развития, их потребности в уходе становятся очевидными».
Дневная запись Эшли Далгарно для Скарлетт, 28 июня 2015 года, через 120 дней после рождения ее близнецов.
Обе девочки наконец-то вернулись домой через 125 дней после рождения.
Возвращение домой — важная и волнующая веха для всех недоношенных детей, и врачи празднуют это вместе с семьями своих крошечных пациентов. «Это лучшая часть работы», — отмечает Тебо. «Когда вы видите ребенка, идите домой и видите улыбки на лицах родителей».
После выписки из больницы недоношенные дети с самым высоким риском инвалидности будут включены в программу наблюдения за развитием новорожденных. В зависимости от ребенка и центра они могут участвовать в программе в течение двух лет, а иногда и дольше, чтобы оценить их крупномоторную, мелкую моторику, социальное развитие и языковые навыки, а также их способности к обучению в определенном возрасте.Если ребенок отстает от возрастных ожиданий, организуются ресурсы для оказания поддержки и терапии.
После 121 дня присмотра за своими дочерьми в отделении интенсивной терапии Далгарно и ее муж принесли домой Скарлетт, тогда она весила шесть фунтов две унции. Четыре дня спустя к ним присоединилась Пэйтон, весившая пять фунтов четыре унции.
Близнецы уже пять месяцев дома, и пока у них мало медицинских осложнений. Пэйтон, у которой в отделении интенсивной терапии диагностировали хроническое заболевание легких, скорее всего, будет отлучена от кислорода, необходимого для ее тахипноэ (быстрое, но поверхностное дыхание) где-то в январе.И Дальгарно недавно выяснили, что ретинопатия недоношенных, влияющая на зрение девочек, на данный момент больше не является проблемой.
«Каждая битва, которую мы преодолеваем, делает нас намного сильнее», — говорит Далгарно, которая, по понятным причинам, становится эмоциональной, когда смотрит фотографии тех страшных первых дней. «Я думаю, Как такое крошечное существо выжило? ”
Первая запись Коди Далгарно в журнале Пэйтон, 30 марта 2015 г.
Папа Коди Далгарно спит с близнецами Скарлетт и Пэйтон.
Экстремальный стресс во взаимоотношениях
Для многих родителей стресс и неуверенность в рождении чрезвычайно недоношенного ребенка могут серьезно сказаться на их отношениях. Воспоминания Даниэлы Лафас о пребывании дочерей в отделении интенсивной терапии и о том, как это повлияло на ее брак, все еще свежи.
Старшая дочь ЛаФаса, Лилиана, родившаяся в 2011 году на 25 неделе беременности, пережила тяжелую поездку. В течение нескольких часов после прибытия Лилиане сделали первое из семи переливаний крови, а также серьезное мозговое кровотечение, в результате которого был поставлен диагноз «церебральный паралич легкой степени», поражающий ее левую руку и ногу.Всего через 18 месяцев в Стоуффвилле, Онтарио, мама оказалась в том же отделении интенсивной терапии, что и ее вторая дочь Саманта, родившаяся на 26 неделе беременности, но с меньшим количеством медицинских осложнений.
ЛаФас говорит, что недоношенные дети были самым трудным, через что они с мужем когда-либо проходили. «Вы чувствуете, что попали в самую сильную грозу, торнадо или ураган, в которых вы когда-либо были».
Эти месяцы в отделении интенсивной терапии могут быть очень изолированными, даже с партнером, — говорит она. «Когда мы были в больнице, очень редко мы с мужем находились там в одно и то же время в течение длительного периода — мы просто помечали друг друга метками.Он вел бизнес с портативного компьютера в больнице, и я пыталась научиться справляться с потерей полных девяти месяцев беременности », — говорит она. «Для него невозможно понять, как мне было грустно, что я никогда не чувствовал, как мои дети лягут меня, или что со мной действительно обращаются как с большой, толстой, ковыляющей беременной женщиной. Мне было всего шесть месяцев [когда я родила] ».
Несмотря на радость от того, что они привезли домой своего первенца, стресс в отделении интенсивной терапии сказался на паре. «Некоторые дни были чудесными; мы были счастливой семьей.А некоторые дни были ужасными — я чувствовала себя мамой-одиночкой, а он — зарплатой », — объясняет она. «Казалось, что мы потеряли хоть какую-то искру после трех лет и двух недоношенных детей. В супружеской жизни мы чувствовали себя соседями по комнате ».
В конце концов, по словам Лафаса, потребовалась «очень большая борьба», чтобы принять решение поработать над их отношениями для своей семьи. Теперь разница, по ее словам, в том, что «мы делаем паузу, а не сражаемся, мы спрашиваем, а не предполагаем, и мы обсуждаем, а не молчим».
На основе этого опыта ЛаФас советует новым родителям недоношенных детей уделять столько времени, сколько вы можете сэкономить, чтобы поделиться своими чувствами с супругом или партнером.«Вам все еще нужно праздновать, что у вас родился ребенок, и праздновать, что однажды ребенок вернется домой, и вы снова станете семьей. Не забывайте любить друг друга и заботиться друг о друге ».
Поддержка везде
Рождение крайне недоношенного ребенка может быть очень изолирующим, но сеть поддержки родителей недоношенных детей Канадского фонда недоношенных детей помогает родителям по всей Канаде общаться и опираться друг на друга за поддержкой и советом. Этой закрытой группе в Facebook помогают родители, обученные поддержке сверстников, и она дает мамам и папам недоношенных детей место, где они могут поделиться своим опытом и задать вопросы, веря, что ответы, которые они получат, будут основаны на фактах, — говорит Катарина Стауб, исполнительный директор и основатель фонда.«Семьям нужно безопасное место для разговоров, где они будут знать, что с их детьми все в порядке», — говорит она. Для получения дополнительной информации посетите cpbf-fbpc.org.
Наша дочь родилась на 25 неделе
На 23 неделе беременности мы узнали ужасные новости о нашей милой девочке. Она близнец, но у ее сестры восемь недель не было сердцебиения. Меня и мою жену Лору отправили к специалисту, который сказал нам, что у нас есть последовательность TRAP.По сути, одна из близнецов пыталась поделиться кровью со своей сестрой, у которой не было сердца, что сильно напрягало ее собственное маленькое сердце. Она пыталась сделать работу двух младенцев.
Мы решили назвать ее Уитни, что означает «защищенная», и мы верили, что Бог защитит ее жизнь, как и до сих пор.
9 ноября: трудное решение
Наши возможности были ограничены. Мы могли бы пройти процедуру, чтобы попытаться перекрыть кровоснабжение другого ребенка, но это было рискованно, поскольку это могло вызвать у Лоры сразу же роды.Мы могли бы переждать и надеяться, что Уитни сумеет сразиться и не устанет, пока находится в утробе матери, или мы могли бы сделать выбор, зная, что ранние роды сопряжены с бесчисленными рисками. Мы решили позволить Уитни указывать нам путь.
22 ноября: родился в 25 недель.
Всего две недели спустя мы были готовы к операции по перевязке пуповины близнеца Уитни. Во время наблюдения перед операцией у Лоры отошла вода.В момент хаоса частота сердечных сокращений Лоры резко возросла, и медсестры не смогли найти на мониторе пульс Уитни. У Уитни был ягодичный предлежание, и ее ступни пережимали пуповину. Было выполнено экстренное кесарево сечение, и это была самая страшная вещь, через которую мы когда-либо проходили. Мы приветствовали появление на свет Уитни Парк Линебарджер, весом всего 1 фунт 12 унций. Ее немедленно доставили в отделение интенсивной терапии.
23 ноября: душераздирающие дни
Мы могли навестить Уитни в отделении интенсивной терапии, и в ту ночь я даже смог держать ее за руку.Те решающие первые несколько дней были смесью эмоций. Мы были в таком восторге от того, что наша вторая дочь появилась здесь, в мире, но боялись предстоящего долгого и трудного пути. Ультразвук головного мозга показал кровотечение третьего уровня, ее сердце страдало от тяжелой работы в утробе в течение столь длительного времени, а многие из ее систем были недоразвиты.
28 ноября: наконец обнял ее
Лоре пришлось удерживать Уитни на шестой день ее жизни.Она могла поместиться в одной руке. Было страшно видеть такого крошечного ребенка, но мы были так благодарны за успехи, которых она уже добилась за свое короткое время. Это был первый момент, когда я помню, как я почувствовал, что Уитни настоящая и что она наша. Выражение лица моей жены было в точности таким, каким она была в первый раз, когда она держала на руках нашу старшую дочь Клэр. Было очень приятно увидеть знакомый взгляд в ее глазах, и я знал, что мы все преодолеем это вместе.
29 ноября: Чем я мог помочь
Одна из главных вещей, которыми я мог бы заниматься как папа в те первые дни, — это то, что сотрудники отделения интенсивной терапии называют уходом за полостью рта.Я смочила ватный тампон в грудном молоке и потерла им рот Уитни. Это стимулировало ее, а также предлагало ей немного еды. С таким хрупким ребенком знать, что я могу связать и помочь Уитни таким образом, было таким подарком. Она шевелила крошечными губками и почти глотала молоко!
2 декабря: Наконец-то в моих объятиях
Я впервые взял Уитни на руки 2 декабря. Ее жизненно важные органы оставались стабильными, что, по словам Лоры, было признаком того, что она любит своего папу.Мы провели этот день, как и многие другие, чувствуя себя переполненными полученными нами любовью и поддержкой. Простое спасибо не кажется достаточным, чтобы выразить нашу благодарность всем, кто молился за нас, зарегистрировался и только что был с нами в этом.
8 декабря: Битва ее жизни
Самыми большими ранними проблемами для Уитни были кровотечение из мозга и сердечная недостаточность. Мало того, что ее сердце так усердно работало в утробе матери, у нее был так называемый открытый КПК, который представляет собой большую дыру.Дважды врачи хотели пройти операцию, но оба раза состояние Уитни было достаточно стабильным, чтобы избежать операции. В конце концов, ее КПК уменьшился в размерах с помощью лекарств и времени.
15 декабря: Крошечный, но крутой
Уитни продолжала оставаться самым милым и крохотным существом, и все ее медсестры отмечали ее дерзость. Она побила так много шансов. Кровоизлияние в мозг было для нас самой страшной проблемой, но УЗИ показало, что оно стабилизировалось и даже немного уменьшилось, поэтому мы надеялись на ее будущее.За время пребывания в отделении интенсивной терапии мы привыкли следить за цифрами — чтобы понимать ее состояние, но не зацикливаться на них. Это было утомительно, и нужно было стараться не поддаваться страху перед неизвестным. Но мы верили, что Бог крепко держал нас на каждом этапе пути, и это помогло нам справиться.
20 декабря: исполнился месяц!
Ее первый месяц жизни — это почти как пятно прогресса и упадка. Она делала два больших шага вперед, а затем делала шаг назад, что, как мы быстро поняли, было нормальным для жизни в отделении интенсивной терапии.Примерно через месяц своего дня рождения она смогла перейти от аппарата CPAP, чтобы помочь ей дышать, на носовую канюлю. Было так приятно видеть ее лицо без гигантской маски, закрывающей его!
24 декабря: Первое семейное фото
Наша первая фотография, сделанная семьей из четырех человек, была сделана в канун Рождества и навсегда останется лучшим подарком, который мы когда-либо получали. Уитни было достаточно, чтобы мы могли ее удержать, и наша двухлетняя дочь Клэр смогла навещать ее несколько раз.Нам было очень приятно сделать это фото; это позволило нам представить нашу совместную жизнь в будущем.
25 декабря: счастливые праздники
Мы провели несколько отпусков в отделении интенсивной терапии. Хотя это было сложно, персонал сделал вещи такими особенными для Уитни и для нас. Одна из медсестер сшила ей нарядную рождественскую юбку, когда Санта пришел в гости. Мы знали, что наш ребенок получает от них столько любви, когда мы были в отъезде. Каждый человек, входивший в комнату Уитни во время ее пребывания в отделении интенсивной терапии, навсегда останется в наших сердцах.
5 января: время купания
Ее первая ванна 5 января была такой сладкой. Вы быстро забываете, насколько прекрасными могут быть нормальные вещи, когда ваш ребенок находится в больнице, но мы любили купать ее сами, а ей нравилась вода. Она вымыла волосы, и ее клубнично-светлые волосы шокировали ее родителей, которые предполагали, что у нее будут темные волосы. Уитни все время нас удивляет!
7 января: Связь сестер
У нас действительно не было времени подготовить нашу старшую дочь Клэр к быстрому приезду Уитни.Но Клэр смогла посетить больницу несколько раз и, к счастью, не особо задумывалась обо всех машинах и проводах.
Совмещение времени на работе, в больнице и дома было сложной и утомительной задачей, но мы с Лорой всегда считали этот этап временным. Были и сладкие моменты, разбросанные повсюду: тихие прижимания к Уитни, позволение Клэр «поиграть» с Уитни, наклеивая стикеры на ее изолетку, и действительно проводить время с Клэр до того, как Уитни вернется домой.Клэр служила хорошим отвлечением во время стресса и отчаяния, а Уитни уже многому нас научила о решимости. Эти две девочки — любовь всей нашей жизни, и мы так благодарны, что они остались друг с другом, пока вырастают.
13 января: поворотный момент
День, когда Уитни перешла из изолетты в открытую кроватку в больнице, стал настоящей вехой. Это означало, что она действительно скоро отправится домой. В один прекрасный день Уитни добилась больших успехов: она взяла бутылку, перешла в кроватку и смогла начать носить одежду.Все эти важные события происходили в такой быстрой последовательности, что это было почти ошеломляющим. Только в это время мы поняли, что Уитни была голой уже два месяца!
4 февраля: Планируя отъезд
4 февраля состояние Уитни резко улучшилось, и врачи сказали нам, что она может быть дома в течение недели. Мы были взволнованы — и напуганы. Мне тоже впервые пришлось кормить ее из бутылочки, и все прошло хорошо.Кормить недоношенного ребенка может быть сложно, но мы каждый раз учились. Это помогло нам подготовиться к ее приезду.
15 февраля: Наконец-то домой
15 февраля, после 86 дней в отделении интенсивной терапии, Уитни вернулась домой! Это был такой радостный день для нашей семьи. Все в больнице были взволнованы и удивлены, потому что до ее родов оставалась еще пара недель. Она зашла так далеко.
1 марта: истекает срок ее родов
Уитни должен был родиться 1 марта, и празднование этого дня — дома — было подарком.Мы никогда не ожидали, что дорога приведет сюда или что ей будет три месяца вместо нескольких дней. Она преодолела так много препятствий, и мы благодарим Бога за Его милость и обеспечение в ее жизни. Нам не терпится увидеть человека, в которого она вырастет!
12 марта: привычка к рутине
Жизнь дома была невероятно утомительной. Основная цель Уитни — набрать вес, поэтому она придерживается строгого графика кормления. Хотя график кажется жестким, невероятно иметь семью под одной крышей.Как папа, мои лучшие моменты в эти дни, когда я вижу всех своих девочек вместе, будь то Клэр, постоянно предлагающая Уайти пустышки, или все, уютно устроившиеся в постели Клэр для ночных историй. Мы впитываем это мимолетное время.
Этот контент создается и поддерживается третьей стороной и импортируется на эту страницу, чтобы помочь пользователям указать свои адреса электронной почты. Вы можете найти больше информации об этом и подобном контенте на сайте piano.io.
Родители крайне недоношенных детей сталкиваются с невозможным выбором
Однако даже ведущие академические учреждения расходятся во мнениях о правильном подходе к лечению 22- и 23-недельных детей.
В Калифорнийском университете в Сан-Франциско есть высококлассная больница с высокими ресурсами, которая открыто заявляет о своей политике предоставления только комфортного ухода за младенцами, родившимися до первого дня 23-й недели с точностью до часа. . А для того, чтобы получить право на реанимацию до 24 недель, мать ребенка должна получить стероидную инъекцию по крайней мере за 24 часа до рождения, хотя иногда это подлежит обсуждению.
Доктор Элизабет Роджерс, доктор медицины, лечащий неонатолог в U.C.S.F., сказала, что она и ее коллеги оценивают результаты исследования на 22-й и 23-й неделях и изменят свою политику, когда данные в литературе предложат, чтобы они это сделали.
Ее беспокоит постоянство вариантов, предлагаемых в ее больнице. Она сказала, что расизм и другие предубеждения являются проблемами в здравоохранении, а политика в отношении гестационного возраста, не подлежащая обсуждению, гарантирует, что ко всем относятся одинаково, вместо того, чтобы оставлять это на усмотрение отдельных поставщиков на индивидуальной основе. «Для меня неприемлемо, что, если женщина прибывает в четверг, она получает другое лечение, чем если бы она приехала на следующий день с другим дежурным врачом», — сказал доктор Роджерс. «Есть места, где это правда.”
Любой, кто побывал в отделении интенсивной терапии, знает, что это нелегко: интенсивная терапия может быть болезненной. Для самых маленьких младенцев он должен длиться месяцами и может оставить их со сложными медицинскими потребностями. Иногда недоношенные дети умирают независимо от того, какой уход им оказывают. Но такие родители, как Кил, хотят, чтобы семьи знали, что они могут задавать вопросы и сопротивляться.
Доктор Кристи Каммингс, доктор медицины, неонатолог из детской больницы Бостона, согласилась. Она отметила, что многие преждевременные роды происходят непредвиденно, но некоторые женщины знают, что это высокий риск.Если это так, она рекомендовала женщинам из группы высокого риска спросить своего врача на ранних сроках беременности, как в их больнице проходят такие чрезвычайно ранние роды, поскольку не всегда безопасно или целесообразно переносить роды во время родов.
Что касается Кил, то через день после ее пребывания в больнице у нее все еще не отошли воды, поэтому она все еще была беременна. По настоянию группы родителей отделения интенсивной терапии в Facebook она начала обзванивать всех, чтобы узнать, предложат ли другие больницы помощь, чтобы дать ее ребенку шанс на выживание.Пресвитерианин Texas Health в Плано, через 15 минут по дороге, ответил, что они попробуют. В день, когда ей исполнилось 22 недели, она была переведена и немедленно получила стероидную инъекцию. Два дня спустя, на 22 неделе и трех днях, Кил родила Томми, который весил 1 фунт 5 унций.
Прогноз выживаемости при преждевременных родах
BMJ. 2000 4 марта; 320 (7235): 647.
Таблица выживаемости была непростой для понимания
THHG Koh, неонатологБольница Кирван, Тюрингова, Квинсленд 4817, Австралия
H Харрисон, мать ребенка, родившегося в возрасте 28 недель1144 Sterling Avenue, Беркли, Калифорния 94708, США
Кейси, мать ребенка, родившегося в возрасте 27 недельСихолм, Виктория 3018, Австралия
Эта статья цитируется в других статьях в PMC.Редактор— статья Дрейпера и др. Заслуживает дальнейшего комментария. 1 Целью исследования было получение текущих данных о выживаемости недоношенных детей, однако их исследование было ретроспективным за 1994-7 гг. Поскольку сейчас 1999 год, мы считаем, что их данные, хотя и полезные, скорее недавние, чем текущие. Дородовое введение стероидов матерям не упоминалось как один из дополнительных факторов, влияющих на выживаемость младенцев.
Как неонатолог и две матери крайне недоношенных детей, мы не находим таблицы, описанные в статье, легкими для понимания.Дрейпер и его коллеги могут быть заинтересованы в нашей статье, опубликованной в прошлом месяце, в которой описана таблица, дающая результаты для родителей детей на сроке беременности менее 28 недель. 2 Эта таблица содержит информацию о выживаемости, а также краткосрочных осложнениях и лечении последней когорты таких младенцев. Эта таблица может составляться на основе единиц, ежегодно обновляться и быть доступной для родителей и каждого члена перинатальной бригады для обеспечения единообразия информации, предоставляемой родителям.Мы также предлагаем проинформировать родителей об 11 пунктах, четыре из которых:
Результат для ребенка зависит от многих факторов, не все из очевидных, включая инфекцию, а также здоровье матери и плода.
Достаточно легко запомнить руководство: выживаемость составляет около 40% для всех детей, рожденных на 24 неделе беременности, 50% для тех, кто родился на 25 неделе, 60% для тех, кто родился на 26 неделе, 70% для те, кто родился на 27 неделе, и 80% для тех, кто родился на 28 неделе. 3
Каждый ребенок индивидуален, и родители должны понимать, что их ребенок может отличаться от среднего.Таблица предназначена для того, чтобы поделиться с родителями факторами риска, которые необходимо понимать в уникальном контексте ребенка и семьи.
Младенцы, рожденные в возрасте 25 недель и менее, подвергаются высокому риску смерти, долгого и мучительного жизненного пути и инвалидности. Однако некоторые дети, рожденные на 24 и 25 неделях, развиваются нормально.
Необходимо выяснить мнения врачей, медсестер и родителей относительно такой информации. Мы только что завершили исследование 71 перинатолога, 35 неонатальных медсестер и 48 родителей крайне недоношенных детей, чтобы узнать их мнение о нашей таблице результатов.Мы обнаружили, что родители были наиболее позитивными и принимали таблицу, за ними следовали медсестры на втором месте и, наконец, врачи.
Ссылки
1. Дрейпер Э.С., Манктелоу Б., Филд-ди-джей, Джеймс Д. Прогнозирование выживаемости при преждевременных родах по массе и гестационному возрасту: ретроспективное популяционное исследование. BMJ. 1999; 319: 1093–1097. [Бесплатная статья PMC] [PubMed] [Google Scholar] 2. Ко THHG, Харрисон Х., Морли С. Диаграмма беременности и заболеваемости для родителей в отделении интенсивной терапии. J Perinatol. 1999; 19: 452–453.[PubMed] [Google Scholar] 3. Ко THHG. Упрощенный способ консультирования родителей по поводу исхода крайне недоношенных детей. Ланцет. 1996; 348: 963. [PubMed] [Google Scholar]Выживание и ухудшение состояния крайне недоношенных детей: метаанализ
Abstract
КОНТЕКСТ: Выживаемость младенцев, рожденных на пределе жизнеспособности, варьируется в зависимости от страны с высоким уровнем дохода.
ЦЕЛЬ: Обобщить прогноз выживаемости и риска нарушений для младенцев, родившихся в гестационном возрасте от 22 + 0/7 недель (GA) до 27 + 6/7 недель в странах с высоким уровнем дохода.
ИСТОЧНИКИ ДАННЫХ: Мы провели поиск в 9 базах данных на предмет когортных исследований, опубликованных в период с 2000 по 2017 год, в которых исследователи сообщали о выживаемости или результатах нервного развития.
ВЫБОР ИССЛЕДОВАНИЯ: GA был основан на результатах ультразвукового исследования, последней менструации или их комбинации, а исходы нервного развития оценивались с использованием шкал Бейли II или III в возрасте от 18 до 36 месяцев.
ИЗВЛЕЧЕНИЕ ДАННЫХ: Два составителя обзора независимо извлекли данные и оценили риск систематической ошибки и качество доказательств.
РЕЗУЛЬТАТЫ: Было включено шестьдесят пять исследований. Средняя выживаемость увеличилась с почти 0% всех рождений, 7,3% живорождений и 24,1% младенцев, поступивших в реанимацию при сроке беременности 22 недели, до 82,1%, 90,1% и 90,2% при сроке беременности 27 недель, соответственно. Для выживших частота тяжелых нарушений снизилась с 36,3% до 19,1% в течение 22–24 недель GA и с 14,0% до 4,2% в течение 25–27 недель GA. Средний шанс выжить без нарушений у младенцев, рожденных живыми, увеличился с 1.От 2% до 9,3% для GA от 22 до 24 недель и от 40,6% до 64,2% для GA от 25 до 27 недель.
ОГРАНИЧЕНИЯ: Доверие к этим оценкам варьировалось от высокого до очень низкого.
ВЫВОДЫ: Выживаемость без нарушений была существенно ниже у детей, родившихся на сроке <25 недель, чем у детей, родившихся позже.
- BSID —
- Шкалы Бейли для развития младенцев
- BW —
- масса тела при рождении
- CI —
- доверительный интервал
- GA —
- гестационный возраст
- NDD
- 907
Проактивное жизнеобеспечение младенцев, рожденных в гестационном возрасте от 22 до 24 недель (GA), является относительно новым явлением, и наши знания о шансах на выживание и выживание без значительных нарушений ограничены.Действительно, зарегистрированные коэффициенты выживаемости значительно различаются между странами с высоким уровнем доходов, которые в остальном схожи, вероятно, в значительной степени из-за различного отношения к обеспечению жизнеобеспечения со стороны специалистов здравоохранения, родителей и общества. 1 — 3 Например, жизненно важное лечение обычно предлагается с 22 недель GA в Швеции 4 и некоторых учреждениях в Японии, 5 Германии, 6 и США 7 но обычно даже не предлагается на 23-недельной общей неделе в Нидерландах и Франции. 2 , 8
Решение о предоставлении или приостановке жизненно необходимого лечения на пределе жизнеспособности является этически сложным как с точки зрения того, что может рассматриваться как отвечающее наилучшим интересам ребенка и семьи, норм общества, и кто должен быть частью процесса принятия решений. 9 Насколько это возможно, этические обсуждения и обоснованные процессы принятия решений должны основываться на медицинских фактах, предпочтительно представленных в обновленных строгих систематических обзорах.В 2013 г. Salihu et al. 10 обобщили прогноз выживаемости для младенцев, родившихся на сроке беременности <24 недель или с массой тела при рождении (BW) <500 г в США, а Moore et al. 11 рассмотрели когортные исследования вероятность нарушения психического развития. Насколько нам известно, не существует обновленных систематических обзоров, которые суммировали бы прогноз как выживаемости, так и функциональных исходов для младенцев, рожденных на пределе жизнеспособности. Таким образом, в настоящем систематическом обзоре мы стремились обобщить когортные исследования, в которых исследователи изучали прогноз выживаемости и риск нарушений, оцениваемый с помощью шкалы развития младенцев Бейли (BSID) 12 , 13 для каждую неделю ГА с 22 по 27 недель.
Методы
Протокол этого систематического обзора был зарегистрирован в Международном проспективном реестре систематических обзоров (CRD 42016047230), и систематический обзор был представлен в соответствии с предпочтительными элементами отчетности для систематических обзоров и метаанализов. 14
Стратегия поиска
Мы провели поиск в Кокрановском центральном реестре контролируемых исследований, PubMed, Medline, Embase, PsycINFO, совокупном индексе литературы по медсестринскому делу и смежной медицинской литературе, Института научной информации Web of Science, SveMed +, а также по беременности и родам. Уход в июне 2015 г. и марте 2017 г.Стратегия поиска состояла из текстовых слов и предметных заголовков, адаптированных к каждой базе данных (подробности см. В разделе «Дополнительная информация»).
Критерии отбора
Мы включили когортные исследования, в которых сообщалось о выживаемости или риске нарушений, оцененных с помощью BSID II или III в возрасте от 18 до 36 месяцев у детей, родившихся в возрасте от 22 + 0/7 до 27 + 6/7 недель ‘ GA. Мы выбрали этот возрастной диапазон, чтобы охватить большинство опубликованных когорт для последующего наблюдения и использования BSID, потому что этот метод использовался почти исключительно в этом возрасте.Поскольку в странах с высоким уровнем дохода обычно проводится спасающее жизнь лечение большинству младенцев, родившихся на сроке от 25 до 27 недель, мы посчитали, что данные этих оценок важны в качестве справочной информации при оценке сообщаемых результатов для более недоношенных младенцев. GA должен был быть определен с помощью ультразвука, последнего менструального цикла или их комбинации. Чтобы уменьшить степень вариабельности, мы включили только исследования из стран с высоким уровнем дохода 15 , опубликованные в рецензируемых журналах в период с 2000 по март 2017 года.Исследования должны быть доступны на английском, немецком, французском или скандинавском языках.
Выбор исследований и извлечение данных
Заголовки и отрывки всех ссылок, полученных в результате систематического поиска, были проверены на соответствие критериям отбора. Статьи были извлечены в полном тексте, если аннотация была сочтена актуальной хотя бы 1 автором. Соответствующие статьи были просмотрены и включены, если они соответствовали критериям включения. Следующие данные были извлечены из каждого из включенных исследований: характеристики популяции, метод определения GA, страна рождения, год рождения и показатели результатов.Два рецензента независимо выполняли каждый этап процесса выбора и извлечения. Любые разногласия разрешались путем обсуждения или привлечения третьего автора.
Риск смещения
Мы использовали модифицированный контрольный список для исследований прогноза, чтобы оценить риск смещения. 16 Исследования, которые мы рассматривали как имеющие низкий риск систематической ошибки, соответствовали следующим критериям: (1) включенные дети должны были быть репрезентативными для определенной популяции, (2) ГА и исходы должны были оцениваться последовательно и с использованием надежных критериев оценки результатов, и (3) участников нужно было контролировать достаточно долго, чтобы можно было выявить положительные и отрицательные результаты.
Анализ данных
Характеристики популяции, методы определения ГА, показатели результатов, возраст на момент последующего наблюдения и риск систематической ошибки были приняты во внимание при определении того, какие исследования целесообразно объединить в метаанализ.
Мета-анализ был ограничен рождениями после 1998 года для оценки выживаемости и рождениями после 1994 года в отношении исходов развития нервной системы. Эти пределы были выбраны, чтобы разумно отразить текущую практику спасения жизней и последующего наблюдения. Поскольку пороговые значения для начала, продолжения или прекращения жизнеобеспечения различаются, мы рассчитали выживаемость в трех измерениях: как процент от всех рождений, живорождений и детей, поступивших в отделение интенсивной терапии.Для включения в метаанализ исследования, сообщающие о выживаемости, должны иметь низкий риск систематической ошибки. Исследования исходов развития нервной системы должны были быть основаны на BSID II 13 или III 12 с нарушениями, классифицированными как отсутствие, легкое, умеренное или тяжелое. Иногда об умеренных и тяжелых нарушениях сообщали вместе, и поэтому они представлены в данном исследовании как таковые. Поскольку показатели этих категорий могут различаться для BSID II и III, 17 , 18 , мы также сравнили результаты исследований, основанных на любой из них.
Для каждого исследования мы рассчитали частоту событий для конкретных исходов (например, выживаемость и риск тяжелого нарушения). Мы выполнили двойной ввод данных. Поскольку во многих исследованиях было мало участников, а исследователи сообщили о частоте событий, близкой к 0% или 100%, мы выполнили метаанализ пропорций на основе данных, преобразованных в логит. Мета-анализ и лесные участки были подготовлены в R (R Core Team) с использованием пакетов «metafor» 19 и «forestplot» 20 . Поскольку мы ожидали некоторой степени неоднородности, метаанализ был основан на модели случайных эффектов, в которой мы использовали оценку Дер-Симониан-Лэрда.Чтобы иметь возможность построить доверительный интервал (ДИ) для исследований без событий, мы добавили небольшое значение (0,01) к номинатору и знаменателю. Вес, придаваемый каждому исследованию в метаанализах, был пропорционален количеству участников в исследовании. Для каждой гестационной недели и доступного исследования мы построили график зависимости выживаемости от риска обесценения. Мы провели апостериорный мета-регрессионный анализ, чтобы выяснить, оказывает ли год рождения сдерживающий эффект на наблюдаемую выживаемость, выживаемость без нарушений или риск ухудшения.
Качество доказательств
Мы использовали адаптированную методологию оценки, разработки и оценки классификации рекомендаций для оценки нашей уверенности в общих прогностических оценках, как описано Iorio et al. 21 Вкратце, мы оценили нашу уверенность в оценках выживаемости и риска отсутствия или серьезных нарушений среди выживших младенцев, родившихся на сроке от 22 до 24 недель, и классифицировали нашу уверенность в прогностических оценках как высокую, среднюю, низкую или очень высокую. низкий (дополнительная таблица 3).
Результаты
Поиск дал 6718 уникальных ссылок (рис. 1). Мы исключили 6150 ссылок после просмотра заголовков и аннотаций и просмотрели 568 ссылок в полном тексте. Из них мы включили 65 статей из Австралии ( n = 5), Австрии ( n = 2), Бельгии ( n = 2), Канады ( n = 3), Франции ( n = 5), Германия ( n = 6), Италия ( n = 1), Япония ( n = 3), Южная Корея ( n = 1), Португалия ( n = 2), смешанные страны ( n = 1 22 ), Норвегия ( n = 2), Сингапур ( n = 2), Испания ( n = 3), Швеция ( n = 2), Швейцария ( n = 4), Тайвань ( n = 1), Нидерланды ( n = 2), Великобритания ( n = 4) и США ( n = 14).Обзор включенных исследований представлен в дополнительной таблице 4.
РИСУНОК 1Блок-схема предпочтительных элементов отчетности для систематических обзоров и мета-анализов 2009. По материалам Moher D, Liberati A, Tetzlaff J, Altman DG; ПРИЗМА Групп. Предпочтительные элементы отчетности для систематических обзоров и метаанализов: заявление PRISMA. ПЛоС Мед . 2009; 6 (7): e1000097. Для получения дополнительной информации посетите www.prisma-statement.org.
Риск систематической ошибки
Тридцать две из 63 статей, в которых исследователи оценивали прогноз выживаемости, имели низкий риск систематической ошибки (Таблица 1), тогда как 8 из 15 статей, в которых исследователи оценивали риск нарушения в возрасте от 18 до 36 месяцев. возраста имел высокий риск предвзятости.Высокий риск систематической ошибки был вызван, главным образом, неопределенностью в отношении репрезентативности населения и слепотой оценщиков результатов.
Прогноз выживаемости
Двадцать семь * из 63 статей были включены в метаанализ выживаемости (дополнительная таблица 5). Пять статей 28 , 30 , 64 , 73 , 80 были исключены из-за плохой отчетности с оценками прогноза, года рождения 1997–1998 и данных о выживаемости. принадлежат к той же когорте. 64 , 81 Оставшаяся 31 статья † была исключена из-за неясного или высокого риска систематической ошибки (Таблица 1). Выживаемость оценивалась при выписке или в возрасте от 1 до 6 лет. Эти данные были объединены независимо от продолжительности наблюдения.
Общая выживаемость увеличилась, в то время как разница в выживаемости, рассчитанная как доля всех рожденных, живорожденных и младенцев, переведенных в отделение интенсивной терапии, уменьшалась для каждого GA (рис. 2). Показатели выживаемости младенцев, родившихся на сроке 22 недели беременности, оценивались примерно в 0% (95% ДИ 0–37.1%; 5 исследований 22 , 36 , 54 , 66 , 72 ; 948 участников) при расчете доли всех рождений 7,3% (95% ДИ 3,9–13,1%; 19 исследований ‡ ; 4657 участников) как доля живорождений и 24,1% (95% ДИ 17,6% — 32,0%; 13 исследований § ; 707 участников) как доля младенцев, переведенных в отделение интенсивной терапии. Соответствующие цифры составили 9,0% (95% ДИ 5,3–14,7%) 25.7% (95% ДИ 20,3–31,9%) и 38,2% (95% ДИ 31,0–45,9%) в течение 23 недель GA и 29,9% (95% ДИ 23,0–37,9%), 53,9% (95% ДИ 48,0–59,6%) и 59,7% (95% ДИ 54,0–65,1%) в течение 24 недель GA. Для младенцев, родившихся живыми, выживаемость увеличилась с 74,0% для детей, родившихся на 25 неделе беременности, до 90,1% для детей, родившихся на 27 неделе беременности. Дополнительная информация представлена в дополнительных таблицах 4 и 5 и дополнительных рисунках 5–22. В кумулятивном метаанализе исследований низкого риска систематической ошибки у детей, родившихся в период 2000–2015 годов, не было обнаружено никаких доказательств изменения показателей выживаемости в зависимости от года рождения.Некоторые оценки выживаемости кажутся выше в первые, чем в последующие годы, наблюдение, которое можно объяснить влиянием отдельных исследований с высокими показателями выживаемости в начале периода 52 , 69 , 77 ( Дополнительный рис 23).
РИСУНОК 2Общий прогноз выживаемости (риск и 95% доверительный интервал) для детей, рожденных на сроке от 22 до 27 недель, рассчитанный как доля всех новорожденных, живорожденных младенцев и младенцев, переведенных в отделение интенсивной терапии интенсивной терапии.
Качество доказательств для младенцев, родившихся на сроке 22 недели, было оценено как низкое по показателям выживаемости живорожденных младенцев и младенцев, переведенных в отделение интенсивной терапии, в первую очередь из-за неоднородности показателей выживаемости между исследованиями и широкими доверительными интервалами. Для младенцев, родившихся на 23 и 24 неделях беременности, качество доказательств выживаемости оценивалось как от умеренного до высокого (дополнительная таблица 6).
Прогноз выживаемости с нарушением или без него
Из 15 исследований, которые соответствовали критериям включения, 3 не были включены в метаанализ из-за недостаточного представления оценок. 7 , 46 , 76 Из 12 включенных исследований ‖ риск систематической ошибки был высоким для восьми 3 , 26 , 38 , 48 , 49 , 56 , 58 , 75 и неясно для четырех 39 , 62 , 77 , 81 (таблица 1).Общий риск отсутствия, от умеренного до тяжелого и тяжелого нарушения для каждого ГА представлен на рис. 3. Двадцать три процента (95% ДИ 3,8–70,7%) выживших детей, родившихся на 22 неделе беременности, выжили без нарушение по сравнению с 35,0% (95% ДИ 24,6–47,1%) младенцев, родившихся на 23 неделе GA, и 39,3% (95% CI 27,4–52,5%) младенцев, рожденных на 24 неделе GA (рис. 4, дополнительная таблица 7). В течение 25–27 недель GA вероятность выживания без нарушений увеличилась с 54,6% (95% ДИ 39,8–68,6%) до 70.8% (95% ДИ 56,6–81,9%; рис. 4, дополнительная таблица 7).
РИСУНОК 3Общий риск отсутствия, от умеренного до тяжелого и тяжелого нарушения развития нервной системы согласно GA у выживших в возрасте от 18 до 36 месяцев.
РИСУНОК 4Мета-анализ прогноза отсутствия нарушений и тяжелых нарушений для младенцев, родившихся на сроке от 22 до 27 недель GA.
Расчетный риск тяжелого поражения составил 36,3% (95% ДИ 23,5–51,3%) для выживших, родившихся на 22 неделе GA, 22,1% (95% ДИ 11,5–38,1%) для тех, кто родился на 23 неделе GA. , и 19.1% (95% ДИ 11,2–30,8%) для тех, кто родился на 24 неделе беременности (рис. 4). Для выживших, родившихся на сроке от 25 до 27 недель GA, риск тяжелого нарушения снизился с 14,0% (95% ДИ 10,2–19,0%) до 4,2% (95% ДИ 0,3–43,2%; рис. 4, дополнительная таблица 7). . Риски отсутствия, от умеренного до тяжелого или тяжелого обесценения существенно не различались между исследованиями, основанными на BSID II или III (дополнительная таблица 7).
Вероятность выживания без каких-либо нарушений для новорожденных, рожденных живыми, увеличилась с 1,2% (95% ДИ 0.4% -3,7%) в течение 22 недель GA до 64,2% (95% ДИ 49,8% -76,9%) в течение 27 недель GA, но наибольшее увеличение произошло после 24 недель GA (9,3; 95% ДИ 31,6% -50,3 %) до 25 недель GA (40,6; 95% ДИ 31,6–50,3%; Таблица 2). Не было значительных различий в частоте обесценения с разными периодами последующего наблюдения (данные не показаны).
ТАБЛИЦА 2Шансы на выживание без каких-либо нарушений для живорожденных
Мы оценили качество доказательств прогноза исходов развития нервной системы как очень низкое и низкое для детей, рожденных на сроке от 22 до 24 недель, из-за риска систематической ошибки. из-за небольшого числа, больших вариаций прогноза и широких доверительных интервалов (таблица 1, дополнительная таблица 8).
Корреляция между показателем выживаемости и риском нарушений
Не было очевидной корреляции между показателем выживаемости (или живорождением; данные не показаны) и риском нарушений развития нервной системы. Однако статистическому анализу препятствовали ограничения доступных данных, в частности, из-за множества небольших и гетерогенных выборок младенцев, родившихся на сроке от 22 до 24 недель (дополнительный рисунок 24).
Год рождения в качестве модератора
В метаанализе исследований, опубликованных между 2000 и 2015 годами, год рождения не оказал сдерживающего влияния на показатели выживаемости, выживаемость без нарушений у живорожденных детей или показатели серьезных нарушений или отсутствия нарушений среди выживших для любого из ГА.Однако оценки неточны из-за ограниченности данных и низкой статистической мощности (данные не показаны).
Обсуждение
В этом систематическом обзоре младенцев, родившихся в странах с высоким уровнем дохода на сроке от 22 до 27 недель, выживаемость всех младенцев, включая мертворожденных, увеличилась с почти 0% при рождении на 22 неделе беременности до ∼80. % при сроке погашения 27 недель. Для младенцев, переведенных в отделение интенсивной терапии, соответствующие показатели выживаемости увеличились с ~ 24% до 90%. Различия в показателях выживаемости между когортами увеличивались с уменьшением GA и были особенно большими для младенцев, родившихся на сроке <25 недель GA, вероятно, отражая различия в отношении к обеспечению жизнеобеспечения при более низких GA.Мы классифицировали доказательства прогноза выживаемости как имеющие низкое или высокое качество при рождении на сроке от 22 до 24 недель, подразумевая, что истинный прогноз (вероятность будущих событий) был близок к оценкам или существенно отличался от них.
Если верно, что в период между 2000 и 2015 годами не произошло явного улучшения выживаемости, это может отражать как неизменное отношение к обеспечению жизнеобеспечения наиболее незрелых младенцев, так и текущие терапевтические ограничения. Среди включенных когорт самые высокие зарегистрированные показатели выживаемости младенцев, родившихся живыми, составили 40% при сроке беременности 22 недели, 63% при сроке беременности 23 недели и 81% при сроке беременности 24 недели. 77 Эти показатели выживаемости были зарегистрированы для детей, проходивших лечение в одном отделении интенсивной терапии в Соединенных Штатах, и могут отражать то, что можно получить в идеальных условиях и при соблюдении проактивной перинатальной помощи, такой как раннее использование пренатальных стероидов, либеральное использование кесарево сечение и активное жизнеобеспечение новорожденных. Salihu et al. 10 объединили общий прогноз ранней выживаемости младенцев в США, родившихся живыми на сроке беременности <24 недель или с массой тела <500 г с 2003 по 2013 год, и оценили коэффициент выживаемости в 46% (95% ДИ 41% - 52%).Текущий обзор и обзор Salihu et al. 10 нельзя напрямую сравнивать из-за различий в критериях отбора.
Для выживших детей шанс выживания без явных нарушений увеличился с 23,5% на 22 неделе GA до 70,8% на 27 неделе GA, тогда как риск серьезного нарушения снизился с 36,3% на 22 неделе GA до 19,1% на GA 24 недели и 4,2% на 27 неделе GA. Наша уверенность в этих оценках ограничена, что указывает на то, что истинный прогноз (вероятность будущих событий) может существенно отличаться от оценки.По сравнению с BSID II, исследователи, использующие BSID III, могут недооценивать риск нарушений. 17 , 18 Поскольку оценки риска были аналогичными для исследований, основанных на BSID II и III, а BSID III использовался в самых последних исследованиях, результаты показывают, что риск ухудшения не был снижен для дети, родившиеся в самые последние годы. Для младенцев, родившихся живыми, наблюдалась заметная разница в выживаемости без нарушений от GA <25 недель (1% -9%) до 25 недель GA (41%).Эта пороговая разница может частично отражать разницу в уязвимости, но, вероятно, в значительной степени отражает различия в отношении к обеспечению жизнеобеспечения на сроке до 25 недель. В метаанализе Moore et al., 11 риск серьезных нарушений у детей, родившихся на 22 и 23 неделях беременности, был несколько ниже (31% и 17% соответственно), чем в наших объединенных оценках. Различие в оценках риска может, по крайней мере частично, быть связано с разными инструментами оценки результатов.
Исследования показали, что увеличение выживаемости не обязательно приводит к увеличению количества выживших с тяжелыми нарушениями развития нервной системы, 4 , 76 , 82 , но наши доступные данные не позволяют сделать однозначных выводов.Тем не менее, результаты неврологического развития, оцененные с помощью BSID в возрасте от 18 до 36 месяцев в настоящем обзоре, могут значительно недооценивать риск значительных нарушений развития нервной системы (NDD) в более позднем детстве. Например, в исследовании «Чрезвычайно недоношенные дети в Швеции» частота умеренного и тяжелого НДЗ увеличилась с 26,6% в скорректированном возрасте 2,5 года (по оценке BSID III) до 33,5% в возрасте 6,5 лет (по шкале интеллекта Векслера). для детей, четвертое издание) для детей, родившихся в возрасте <27 недель гестации. 64 Кроме того, значительная часть детей, рожденных крайне недоношенными, с оценками BSID в пределах нормального диапазона или с легкой задержкой, могут иметь значительные когнитивные или умственные трудности в более позднем детстве. 83 Например, симптомы нарушения психического здоровья в 5 раз чаще встречались в возрасте 11 лет среди детей, рожденных крайне недоношенными, у которых не было значительных нарушений в возрасте от 5 до 6 лет, чем в контрольной группе в норвежском исследовании. 84 В исследовании, проведенном в Соединенном Королевстве, 70% всех детей, рожденных в возрасте <26 недель GA, имели особые образовательные потребности в возрасте 11 лет по сравнению с 11% их одноклассников. 85 Раннее предсказание более поздних проблем с NDD, как правило, наиболее эффективно при тяжелых формах инвалидности, таких как церебральный паралич, тогда как более тонкие проблемы развития трудно предсказать в раннем возрасте. 86 Экологические, социальные и биологические взаимодействия могут иметь большее влияние на долгосрочные результаты у детей с незначительными проблемами развития, чем у детей с более серьезными нарушениями. 86 Следовательно, продольные оценки могут быть более предсказуемыми, чем одиночная оценка, поскольку они включают информацию о прогрессировании в развитии, включая пики, плато и регрессии. 87
На основе неизменных оценок прогноза на основе кумулятивного анализа вероятность увеличения выживаемости среди младенцев, рожденных на пределе жизнеспособности, может быть небольшой, если не будут внедрены серьезные терапевтические достижения и не изменится отношение к обеспечению жизнеобеспечения. . Терапевтические средства постоянно совершенствуются, но отсутствие улучшения результатов в течение периода этого обзора предполагает, что улучшений было недостаточно, чтобы существенно изменить общий прогноз и, следовательно, отношение к обеспечению жизнеобеспечения на пределе жизнеспособности.Действительно, недавнее сравнение национальных норвежских когорт крайне недоношенных детей, рожденных в 1999–2000 и 2013–2014 годах, не выявило различий в выживаемости или ранней заболеваемости. 66 Нам неизвестно о грядущих новых технологиях, которые могут существенно изменить прогноз и, следовательно, отношение к обеспечению жизнеобеспечения. Относительно высокие и стойкие показатели значительных нарушений нервного развития и неопределенности, связанные с долгосрочным функциональным прогнозом, могут по-прежнему удерживать профессионалов, а также родителей от расширения границ поддерживающих жизнь вмешательств.
На наш анализ и достоверность доказательств повлияла большая неоднородность результатов исследований, которая, вероятно, связана с различными факторами, включая методы, используемые для прогнозирования даты ожидаемых доношенных родов, и плохое описание различий в стратегиях лечения во многих из включенных в исследование. исследования. Мы попытались уменьшить вариабельность исследований, включив только исследования из стран с высоким уровнем дохода. Однако в разных условиях существует разное отношение к предоставлению жизненно необходимого лечения наиболее недоношенным младенцам.Более того, различия в социально-экономических условиях, общем состоянии здоровья и образе жизни могут влиять на выживаемость и заболеваемость. Эти факторы также плохо описаны в исследованиях.
Выводы
Прогноз выживаемости и выживаемости без нарушений, оцененный с помощью BSID, был заметно хуже для младенцев, родившихся на сроке беременности <25 недель, чем для детей, рожденных на сроке беременности ≥25 недель. Эта пороговая разница, вероятно, была связана с вариациями в отношении к обеспечению жизнеобеспечения наиболее незрелых младенцев, потому что разница между когортами была особенно большой при сроке беременности <25 недель.Из-за небольшого количества и размера исследований оценки риска ухудшения для самых низких GA были неопределенными.
Благодарности
Мы благодарим Ингвильд Киркехей (библиотекаря-исследователя) за планирование и проведение поиска литературы, Йенса Грёгаарда и Пера Вандвика за ценные обсуждения качества доказательств, Арильда Рённестада за полезные вопросы и комментарии при планировании и проведении мета -анализ и Хизер Эймс за редактирование части статьи.
Сноски
- Принята к печати 7 ноября 2018 г.
- Адресная корреспонденция Хильде Тиндерхолт Мирхауг, доктору философии, Отдел медицинских услуг, Норвежский институт общественного здравоохранения, Sandakerveien 24C D11, 0473 Осло, Норвегия. Электронная почта: himy {at} fhi.no
Эта пробная версия была зарегистрирована в реестре PROSPERO (https://www.crd.york.ac.uk/prospero/) (идентификатор CRD 42016047230).
РАСКРЫТИЕ ФИНАНСОВОЙ ИНФОРМАЦИИ: Авторы указали, что у них нет финансовых отношений, имеющих отношение к этой статье, которые следует раскрывать.
ФИНАНСИРОВАНИЕ: Нет внешнего финансирования.
ПОТЕНЦИАЛЬНЫЙ КОНФЛИКТ ИНТЕРЕСОВ: Авторы указали, что у них нет потенциальных конфликтов интересов, которые необходимо раскрывать.
↵ * Ссылки 6, 23, 24, 26, 29, 31, 35, 37, 38, 41, 42, 44, 47–49, 53, 55–61,63,65,67,70,71,75,78,79.
