Осложнения аборта
Любой аборт, как серьезное медицинское вмешательство, неизбежно несет за собой риск осложнений. Некоторые негативные последствия и осложнения после аборта могут быть характерными для определенного метода прерывания беременности.Например, при медикаментозном аборте – легкие боли в области живота, тошнота, рвота, головные боли, головокружения, озноб, жар, маточные сокращения. В 2,5% при медикаментозном аборте беременность не прерывается, до 5% случаев происходит неполный аборт, в этом случае дополнительно делается выскабливание.
Самым опасным видом аборта является выскабливание (хирургический аборт), т.к. оно наиболее травматично. При хирургическом аборте возможно повреждение матки операционными инструментами.Риск осложнений заметно снижается, если способ прерывания беременности выбран с учетом её срока.
Осложнения, возникающие после аборта, делятся на две группы: ранние и поздние.
Ранние последствия аборта
Ранние осложнения развиваются во время аборта или сразу после него.
В ходе операции происходит разрыв стенки матки вводимыми инструментами. Риск этого осложнения увеличивается с продолжительностью беременности. Перфорация матки требует немедленного хирургического лечения, а в особо тяжелых случаях необходимо оперативное удаление матки. Кроме того, при перфорации стенки матки могут быть повреждены кишечник, мочевой пузырь или крупные сосуды.Иногда происходит разрыв или разрез шейки матки. Эти последствия могут существенно снизить вероятность наступления беременности после аборта или даже привести к бесплодию. При последующих беременностях затрудняется вынашивание, высокий риск разрыва матки при родах.Сильное кровотечение – возникает при повреждении крупных сосудов, при миоме матки или после многочисленных родов. Требует срочной терапии, в тяжелых случаях делают переливание крови. При невозможности остановки кровотечения матку удаляют, т.к. длительная кровопотеря может привести к смерти женщины.
Перфорация матки требует немедленного хирургического лечения, а в особо тяжелых случаях необходимо оперативное удаление матки. Кроме того, при перфорации стенки матки могут быть повреждены кишечник, мочевой пузырь или крупные сосуды.Иногда происходит разрыв или разрез шейки матки. Эти последствия могут существенно снизить вероятность наступления беременности после аборта или даже привести к бесплодию. При последующих беременностях затрудняется вынашивание, высокий риск разрыва матки при родах.Сильное кровотечение – возникает при повреждении крупных сосудов, при миоме матки или после многочисленных родов. Требует срочной терапии, в тяжелых случаях делают переливание крови. При невозможности остановки кровотечения матку удаляют, т.к. длительная кровопотеря может привести к смерти женщины.
Неполный аборт – иногда во время аборта плодное яйцо удаляется не полностью. В этом случае развивается кровотечение, появляются боли в животе, может развиться хроническое воспаление матки – эндометрит. При этом осложнении проводится повторный аборт, удаляются остатки плодного яйца.
При этом осложнении проводится повторный аборт, удаляются остатки плодного яйца.
Проникновение инфекции в полость матки во время операции может вызвать воспалительные процессы и обострение заболеваний органов малого таза – эндометрита (воспаления матки), параметрита (воспаления околоматочной клетчатки), сальпингита (воспаления маточных труб). В особо тяжелых случаях может развиться сепсис – заражение крови. Это состояние очень опасно для жизни, и требует срочного лечения антибиотиками.
Поздние последствия
Поздние осложнения после аборта могут возникать через месяцы, и даже годы после операции. Это хронические воспалительные заболевания, спаечные процессы, гормональные нарушения и нарушения функций органов половой системы. Во время беременности в организме женщины происходят масштабные гормональные и физиологические перестройки, которые обеспечивают вынашивание, подготавливают организм к рождению, вскармливанию.Аборт – сильный стресс для организма, при котором страдает в первую очередь гормональная система.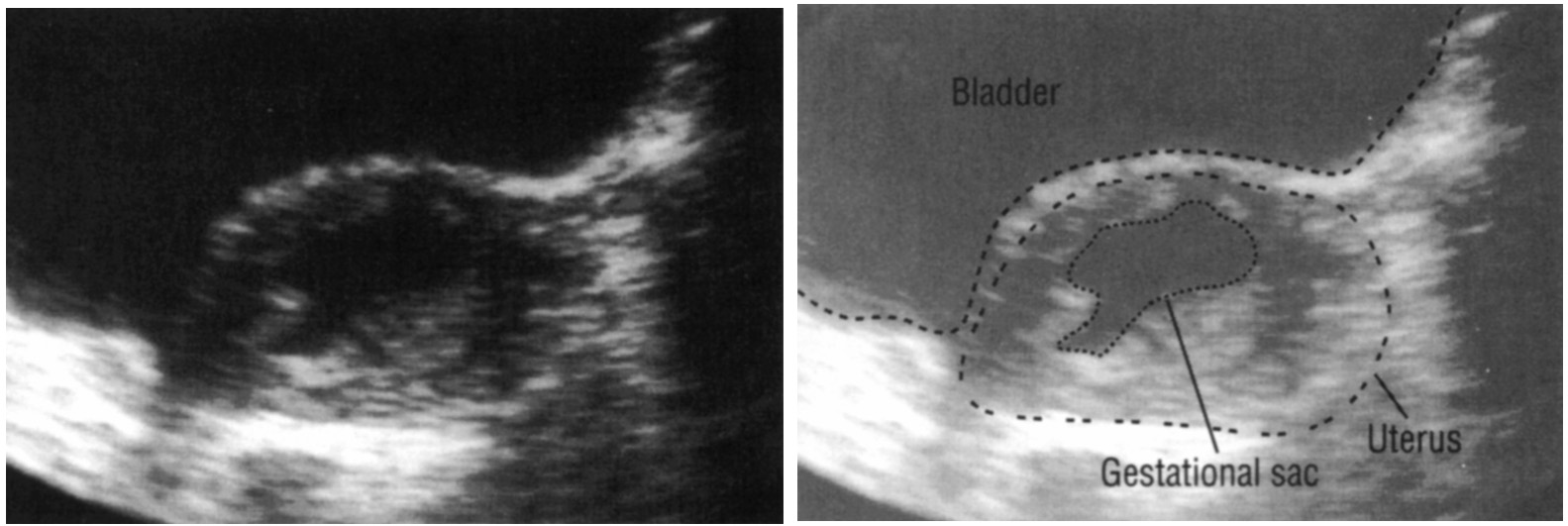
Нарушения менструального цикла
— когда после аборта месячные становятся нерегулярными, с частыми задержками – весьма распространенная проблема, она встречается более чем у 12% пациенток.Причины нарушений менструального цикла после аборта:Во-первых, во время аборта удаляется слизистый слой внутренней поверхности матки (эндометрий). При этом нередко повреждаются более глубокие слои, что приводит к образованию спаек и рубцов. Впоследствии, нарастание эндометрия происходит неравномерно. Из-за этого месячные после аборта становятся очень скудными, или наоборот, обильными и болезненными. В отличие от хирургического выскабливания, после медикаментозного аборта месячные обычно восстанавливаются сразу, т.к. механического повреждения эндометрия не происходит.Во-вторых, сильный гормональный сбой приводит к нарушениям работы яичников. Развивается дисфункция, которая способствует возникновению других осложнений. Вот некоторые из них:
- миома матки,
- эндометриоз (врастание слизистой оболочки матки в мышечный слой),
- патологическое разрастание эндометрия (гиперплазия),
- полипы эндометрия,
- внутриматочных спаек (синехий)
- поликистоз яичников,
- аденомиоз (видоизменение эндометриальной ткани вследствие воспаления маточных желез) и др.

Серьезные гормональные нарушения могут приводить к образованию доброкачественных и злокачественных опухолей.
Эндокринные нарушения
— вызываемые гормональным сбоем, включают в себя нарушения функций щитовидной железы и надпочечников, прерывание беременности существенно увеличивает риск возникновения рака груди.
Воспалительные заболевания
Прямо влияют на возможность вынашивания беременности после аборта, могут вызывать болезненные ощущения во время секса, в результате снижается сексуальное влечение, женщина реже испытывает оргазм.Воспалительные заболевания, которые очень часто сопровождают аборты, могут негативно влиять на кровоснабжение плода — его питание и дыхание. Повышается риск замирания беременности, мертворождения, задержки роста плода, заболеваний новорожденных. При тяжелых осложнениях высока вероятность развития бесплодия.
Внематочная беременность
Встречается гораздо чаще среди женщин, перенесших аборт, т.к. спайки, образующиеся в маточных трубах, очень сильно затрудняют их проходимость.
Влияние аборта на последующие беременности
Аборт однозначно негативно влияет на репродуктивную функцию. Насильственное расширение шейки матки во время аборта приводит к ее ослаблению, что в дальнейшем может спровоцировать выкидыш. Угроза выкидыша при последующей беременности после одного аборта составляет 26%, после двух абортов – 32%, а после трёх и более – возрастает до 41%. Спайки и повреждения матки препятствуют закреплению плода в матке, его неправильное расположение, а перфорация может спровоцировать её разрыв во время родов.
Женское бесплодие
— невозможность оплодотворения и вынашивания, может возникать в результате нарушения функция половых органов, при их повреждении или удалении. По мнению врачей, до 50% всех случаев женского бесплодия обусловлены ранее совершенными абортами.
Помните, что безопасного аборта не бывает. Аборт — это серьезный удар по здоровью женщины и плата за беспечное отношение к контрацепции и предупреждению нежелательной беременности.
Абортов без последствий не бывает!
Фото: архив «КП».
За последние пять лет количество абортов в Приамурье снизилось. Если в 2009 году показатель составлял 57,7 операций на тысячу женщин детородного возраста, то в 2013 — 43,7.
Удалось снизить удельный вес абортов среди девочек до 14 лет. В 2009 уровень составил 0,11, в 2013 — уже 0,03. Во многом добиться такого результата удалось благодаря разъяснительной работе. Создано немало роликов о последствиях абортов и раннем сексе, проводятся консультации и беседы с детьми и их родителями, вся необходимая информация размещена в интернете.
Кстати, чаще всего на аборты идут женщины 23 — 28 лет. Причем это совсем не одинокие девушки, неспособные обеспечить себя и ребенка. Обычно на операцию идут женщины семейные, уже имеющие одного малыша.
— Очень часто женщины рассуждают так: «Соседка уже 15 абортов сделала, и ей ничего. Сделаю и я разочек, ничего мне не будет». Они не понимают, что каждая из них уникальна, и как операция скажется на ее организме, предсказать нельзя, — говорит директор Центра охраны здоровья семьи и репродукции, кандидат медицинских наук, врач-генетик высшей квалификационной категории Владимир Самохвалов. — Аборт разрушает организм женщины, включая детородные органы и психику. Когда они приходят ко мне на прием, я всегда говорю им: «Попробуйте разбить в доме все окна, оборвать батареи или разнести печку, и перезимуйте в этой квартире. Получится? Так и с абортом». Комфортно ли будет жить будущему ребенку в таком «доме»? Тогда некоторые начинают задумываться, отказываются от операции. Важно понимать, что, как бы успешно ни прошла операция, абортов без последствий не бывает.
— Аборт разрушает организм женщины, включая детородные органы и психику. Когда они приходят ко мне на прием, я всегда говорю им: «Попробуйте разбить в доме все окна, оборвать батареи или разнести печку, и перезимуйте в этой квартире. Получится? Так и с абортом». Комфортно ли будет жить будущему ребенку в таком «доме»? Тогда некоторые начинают задумываться, отказываются от операции. Важно понимать, что, как бы успешно ни прошла операция, абортов без последствий не бывает.
Виды абортов
Аборты бывают медикаментозные и хирургические. Хирургические — это когда плодное яйцо удаляют механическим путем из полости матки. Происходит это либо путем отсасывания вакуумом на маленьких сроках, либо выскабливанием специальным хирургическим инструментом. При медикаментозном аборте женщины просто принимают таблетки, но и здесь впоследствии может потребоваться выскабливание, если плодное яйцо не вышло самостоятельно.
Последствия аборта
Как первый, так и второй способы избавления от плода чрезвычайно опасны для организма.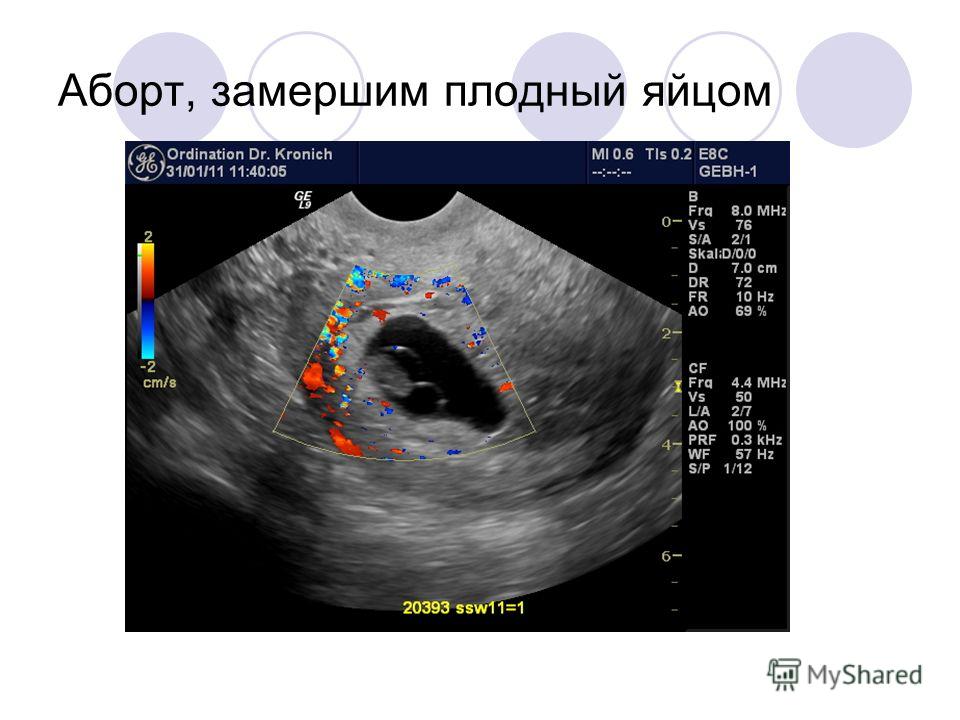
— Во-первых, при механических абортах может случиться травма шейки матки, — предупреждает Галина Валентиновна Рачеева, врач перинатолог высшей категории. — Представьте, насильственным путем металлическими инструментами происходит расширение шейки матки. Естественно, это все идет против природы, поэтому иногда нарушается мышечный аппарат шейки матки. Если аборт делается на больших сроках, может произойти и разрыв шейки, в дальнейшем это может привести к невынашиванию беременности, потому что шейка матки — это тот аппарат, который удерживает беременность в полости матки. Если мышечное кольцо нарушено, плодное яйцо может быть изгнано. Часто обнаруживается это только при УЗИ. Тогда требуется срочная госпитализация. Если ситуация позволяет, врачи могут наложить шов на шейку матки либо ввести писсарий, который удерживает плодное яйцо в матке.
Другие возможные осложнения после аборта
— Если плодное яйцо убрано не полностью, у женщины может начаться воспаление и кровотечение.
— После выскабливания стенка матки уже не будет полноценной. Она может истончаться до такой степени, что плодное яйцо просто не сможет на ней правильно закрепиться. Это в дальнейшем приводит к таким осложнениям, как предлежание плаценты, когда у женщины детское место прикрепляется на выходе из матки, и она не может самостоятельно родить. Неполноценная стенка матки влияет и на малыша. У него может развиться задержка внутриутробного развития, он будет отставать от сроков, родится маленьким и слабым.
— Разрыв матки при последующих родах. Если матка порвалась во время родов, ее уже не зашивают, а просто убирают, естественно, родить женщина в дальнейшем не сможет. Если же это произошло во время аборта, матку зашивают, но родить сама женщина не сможет, ей будут делать кесарево сечение.
— Особенно опасны аборты для женщин с отрицательным резусом крови. Если первая беременность закончилась абортом, то риск того, что кровь плода попала в кровь матери очень высок. В организме матери начинают вырабатываться антитела, и при следующей беременности происходит резус-конфликт, который может привести к гемолитической болезни плода. Ребенок может погибнуть внутриутробно либо родиться с гемолитической болезнью.
Ребенок может погибнуть внутриутробно либо родиться с гемолитической болезнью.
— После аборта в матке могут начаться воспалительные процессы, воспаление может перейти на трубы и на яичники. Воспаление в трубах приводит к слипанию стенок и к бесплодию.
— Также аборты могут в будущем привести к внематочной беременности.
По наблюдениям специалистов, женщины часто недооценивают опасность такой операции.
— Я работаю уже очень долго и видела такие трагедии в жизни, когда сделав аборт, даже, казалось бы, без осложнений, в дальнейшем женщина не может реализовать себя как мать. У нее развивается бесплодие, и никакое лечение не помогает. Женщина по собственной глупости остается бесплодной, — делится опытом Галина Валентиновна. — Поэтому те, кто идет на аборт, должны хорошо подумать. Некоторые идут на аборт, потому что у них нет работы, нет мужа. А потом, когда они страдают бесплодием, все это уходит на второй план и кажется: это все такие мелочи, со всем можно было бы справиться, если бы был ребеночек.
Удар по иммунной системе…
— Известно, что нервная система, иммунная и эндокринная — это одно целое, они работают в комплексе. Аборт — это гормональный срыв плюс стресс. Естественно, он повлияет и на иммунную систему, — объясняет врач-иммунолог высшей категории, кандидат медицинских наук Михаил Второв. — Последствия могут быть самые разные. У кого-то появляются вирусные или грибковые инфекции, герпес например, который не проявлялся много лет, а тут вдруг начинает обостряться.
Во время беременности иммунная система женщины претерпевает достаточно серьезную перестройку. Для того чтобы работа иммунной системы во время ожидания малыша проходила без сбоев, нужно много условий. Важнейшие из них это, во-первых, правильный гормональный фон. Многие гормоны, усиленно вырабатывающиеся во время беременности, участвуют и в иммунных реакциях. Соответственно, при гормональном дисбалансе работа иммунной системы может нарушиться. А во-вторых, отсутствие воспалительных заболеваний у матери к моменту зачатия. Есть мнение, что именно будущий ребенок запускает в организме беременной женщины множество иммунных изменений. И очень важно, чтобы к моменту наступления беременности в организме не было воспалительного процесса, иначе реакция иммунной системы матери на плод может быть неожиданной.
Есть мнение, что именно будущий ребенок запускает в организме беременной женщины множество иммунных изменений. И очень важно, чтобы к моменту наступления беременности в организме не было воспалительного процесса, иначе реакция иммунной системы матери на плод может быть неожиданной.
— В результате аборта организм женщины испытывает настоящий шок, поскольку практически все органы и системы, настроившиеся на развитие эмбриона, после его удаления испытывают необычайное угнетение. Наступает дисбаланс гормональной, почечно-печеночной функций, регуляции артериального давления, объема циркулирующей крови и, конечно, иммунной системы, — добавляет Михаил Олегович.
… и по эндокринной
Аборты сказываются не только на здоровье женщины, но и на ее внешности.
— Гормональный дисбаланс и спровоцированные им нарушения приводят к набору лишнего веса, появлению угрей, выпадению волос на голове и их усиленному росту на ногах, вокруг сосков, над верхней губой, — предупреждает акушер гинеколог-эндокринолог высшей категории Ольга Патрушева.
Кроме того, в результате аборта возникают многочисленные сексуальные расстройства, вплоть до полной утраты интереса к интимной жизни и половой холодности — фригидности. Неспособность получить удовольствие от секса повышает риск мастопатии, усугубляет послеабортную депрессию и ставит под угрозу семейное благополучие. Также затянувшаяся послеабортная депрессия может стать причиной психологического блока для следующего зачатия: даже если организм женщины будет в полном порядке, забеременеть в таком случае сложно.
ВАЖНО!
Сразу же после аборта позаботьтесь о контрацепции, ведь он нарушает гормональный фон, а значит, беременность может наступить в любой день цикла. Одним из самых надежных и эффективных средств послеабортной защиты считаются комбинированные оральные контрацептивы. Эти препараты не только уберегут женщину от нежеланной беременности, но и смягчат удар по эндокринной системе, нанесенный после операции, предотвратят нарушения менструального цикла и предменструального синдрома, а также снизят риск воспалительных заболеваний матки и ее придатков, эндометриоза и внематочной беременности, сведя к минимуму негативные последствия аборта.
КСТАТИ
Обычно врачи стараются всеми силами отговорить пациенток от аборта, но бывают случаи, когда без операции не обойтись. Беременность может быть прервана по медицинским показаниям — тяжелое заболевание матери, угрожающее ее здоровью и жизни, и выраженные аномалии плода, которые диагностированы внутриутробно специальными методами.
Законодательство предусматривает прерывание беременности по социальным показаниям — если беременность наступила в результате изнасилования.
Сделать аборт по желанию женщина может до 12 недель беременности. По показаниям срок увеличивается до 21 недели включительно.
Небезопасный аборт
Аборт безопасен, если он проводится персоналом, обладающим необходимой квалификацией, на основе использования рекомендованных ВОЗ методов, соответствующих сроку беременности. Такое прерывание беременности может проводиться с помощью медикаментов (медикаментозный аборт) или простой амбулаторной процедуры.
Аборт небезопасен, если он проводится либо лицами, не обладающими необходимой квалификацией, либо в условиях, которые не соответствуют минимальным медицинским стандартам, либо при наличии обоих этих факторов. Персонал, его квалификация и медицинские стандарты, считающиеся безопасными для проведения искусственного аборта, различны при медикаментозных абортах (которые проводятся исключительно с помощью медикаментов) и при хирургических абортах (которые проводятся с помощью мануального или электрического аспиратора). Кроме того, необходимые для проведения безопасного аборта квалификация и медицинские стандарты зависят от срока беременности и достижений науки.
Персонал, его квалификация и медицинские стандарты, считающиеся безопасными для проведения искусственного аборта, различны при медикаментозных абортах (которые проводятся исключительно с помощью медикаментов) и при хирургических абортах (которые проводятся с помощью мануального или электрического аспиратора). Кроме того, необходимые для проведения безопасного аборта квалификация и медицинские стандарты зависят от срока беременности и достижений науки.
- Аборт менее безопасен, если он проводится устаревшими методами, такими как выскабливание, даже при наличии соответствующей квалификации у персонала, или если женщины, использующие медикаментозные средства, не имеют доступа к надлежащей информации или возможности обратиться при необходимости к квалифицированному специалисту.
- Аборт опасен или наименее безопасен, если он связан с употреблением внутрь едких веществ, или же если неквалифицированный персонал применяет опасные методы, такие как введение инородных предметов или использование отваров, приготовленных по рецептам народной медицины.

Женщины, в том числе девочки-подростки, с незапланированной беременностью часто прибегают к небезопасному аборту, если у них отсутствует доступ к безопасному аборту. К числу факторов, препятствующих безопасному аборту, относятся:
- ограничительные законы;
- ограниченный выбор услуг;
- высокая стоимость;
- стигматизация;
- продиктованный убеждениями отказ провайдеров медико-санитарной помощи от проведения аборта;
- ненужные требования, такие как обязательные периоды ожидания, обязательное консультирование, предоставление информации, вводящей в заблуждение, разрешение третьей стороны и ненужные с медицинской точки зрения тесты, отсрочивающие оказание медицинской помощи.
Масштабы проблемы
По данным за 2010-2014 гг. , около 45% всех абортов в мире были небезопасными (2).
, около 45% всех абортов в мире были небезопасными (2).
Одна треть из всех небезопасных абортов проводилась в наименее безопасных условиях, то есть лицами, не имеющими квалификации, с использованием опасных и инвазивных методов (2).
В Латинской Америке и Африке большинство (примерно 3 из 4) абортов небезопасны.
По оценкам за 2012 г., в одних только развивающихся странах 7 миллионов женщин в год проходили лечение в больницах в связи с осложнениями небезопасного аборта (4).
От 4,7% до 13,2% ежегодных случаев материнской смерти могут быть связаны с небезопасным абортом (3). По оценкам, в развитых районах мира на каждые 100 000 небезопасных абортов приходится 30 случаев смерти женщин. Это число достигает 220 случаев смерти на 100 000небезопасных абортов в развивающихся регионах и 520 случаев смерти на 100 000 небезопасных абортов в странах Африки к югу от Сахары.
В Африке почти половина всех абортов проводится в наименее безопасных условиях. В Африке смертность женщин от небезопасного аборта непропорционально высока. В то время как на этот континент приходится 29% всех небезопасных абортов, здесь происходит 62% всех случаев смерти, связанных с небезопасным абортом (2).
В то время как на этот континент приходится 29% всех небезопасных абортов, здесь происходит 62% всех случаев смерти, связанных с небезопасным абортом (2).
Кто подвергается риску?
Любая женщина с незапланированной беременностью, которая лишена доступа к безопасному аборту, подвергается риску небезопасного аборта. С большей вероятностью небезопасный аборт угрожает женщинам, живущим в странах с низким уровнем дохода, и женщинам из неимущих слоев населения. Смертность и травматизм выше в тех случаях, когда небезопасный аборт проводится на поздних сроках беременности. Доля небезопасных абортов выше там, где доступ к эффективной контрацепции и безопасному аборту ограничен или невозможен.
Осложнения небезопасного аборта, при которых требуется неотложная медицинская помощь
После небезопасного аборта женщины могут испытывать целый ряд негативных последствий, влияющих на их благополучие и качество жизни, а у некоторых женщин развиваются осложнения, представляющие угрозу для жизни. К наиболее серьезным, представляющим угрозу для жизни осложнениям наименее безопасных абортов, относятся кровотечения, инфекции и травмы половых путей и внутренних органов. Небезопасные аборты, проведенные в наименее безопасных условиях, могут в частности приводить к следующим осложнениям:
К наиболее серьезным, представляющим угрозу для жизни осложнениям наименее безопасных абортов, относятся кровотечения, инфекции и травмы половых путей и внутренних органов. Небезопасные аборты, проведенные в наименее безопасных условиях, могут в частности приводить к следующим осложнениям:
- неполный аборт (неполное извлечение или изгнание плодного яйца из матки)
- кровотечение (обильная кровопотеря)
- инфекция
- перфорация матки (вызванная прокалыванием матки острым предметом)
- повреждение половых путей и внутренних органов из-за введения во влагалище или анус опасных предметов, таких как стержни, вязальные спицы или осколки стекла.
Для обеспечения надлежащего лечения и быстрого направления к специалистам при осложнениях небезопасного аборта решающую роль играет тщательная первоначальная оценка.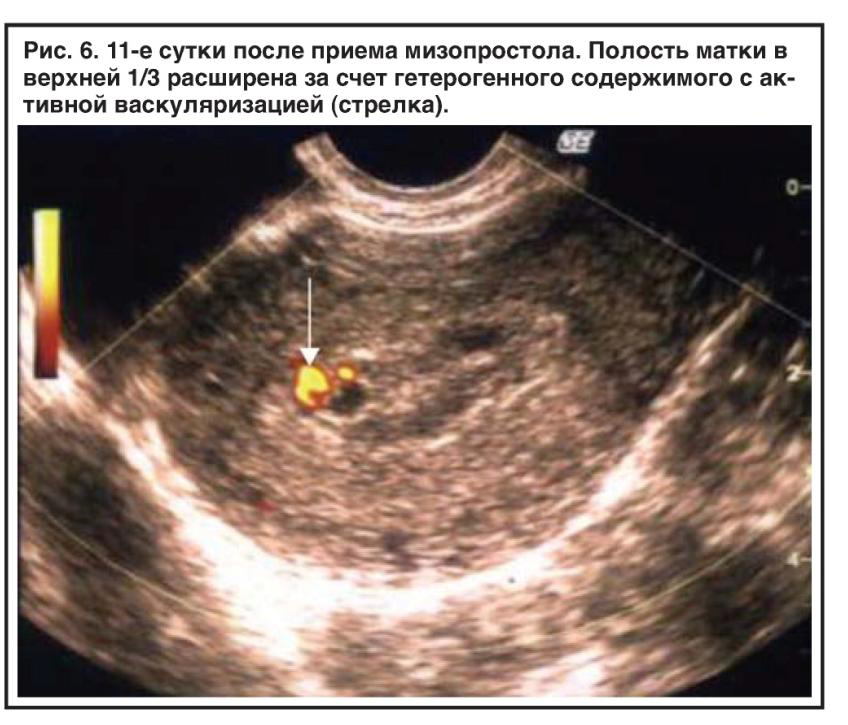 К критическим признакам и симптомам осложнений, при которых требуется принятие незамедлительных мер, относятся:
К критическим признакам и симптомам осложнений, при которых требуется принятие незамедлительных мер, относятся:
- анормальное вагинальное кровотечение
- абдоминальная боль
- инфекция
- шоковое состояние (коллапс системы кровообращения).
Осложнения небезопасного аборта бывает сложно диагностировать. Так, например, у женщин с внематочной или эктопической беременностью (патологическое развитие оплодотворенной яйцеклетки вне матки) могут наблюдаться симптомы, схожие с симптомами неполного аборта. Поэтому очень важно, чтобы работники здравоохранения были готовы перенаправить таких женщин к специалистам и организовать их транспортировку в учреждение, где может быть поставлен окончательный диагноз и быстро оказана необходимая медицинская помощь.
Лечение и уходОсложнения небезопасного аборта и их лечение включают в себя следующие ситуации:
- Кровотечение: крайне важно своевременно остановить обильную потерю крови, поскольку промедление может привести к летальному исходу.

- Инфекция: безотлагательное лечение антибиотиками и извлечение остатков плодного яйца из матки.
- Травмы половых путей и/или внутренних органов: при наличии таких подозрений женщин необходимо как можно скорее направлять на соответствующий уровень медицинской помощи.
Доступ к лечению осложнений аборта
Провайдеры медико-санитарной помощи обязаны предоставлять медицинскую помощь, необходимую для спасения жизни, всем женщинам, у которых развились связанные с абортом осложнения, включая лечение осложнений небезопасного аборта, независимо от правового статуса аборта. Тем не менее в некоторых случаях лечение осложнений аборта проводится лишь при условии предоставления женщиной информации о лице ( лицах), проводившем(-их) незаконный аборт.
Практика получения признаний от женщин, обращающихся за неотложной медицинской помощью в связи с последствиями незаконного аборта, ставит под угрозу их жизнь. Предусмотренное законом требование о том, чтобы врачи и другие работники здравоохранения сообщали о женщинах, перенесших аборт, приводит к задержкам в оказании медицинской помощи и повышает риски для здоровья и жизни женщин. В нормативах ООН по правам человека содержится призыв к странам обеспечивать незамедлительное и безоговорочное предоставление лечения каждому, кто обращается за неотложной медицинской помощью (7) .
Предусмотренное законом требование о том, чтобы врачи и другие работники здравоохранения сообщали о женщинах, перенесших аборт, приводит к задержкам в оказании медицинской помощи и повышает риски для здоровья и жизни женщин. В нормативах ООН по правам человека содержится призыв к странам обеспечивать незамедлительное и безоговорочное предоставление лечения каждому, кто обращается за неотложной медицинской помощью (7) .
Профилактика и контроль
К средствам предупреждения небезопасного аборта относятся:
- комплексное половое воспитание;
- предупреждение незапланированной беременности с помощью эффективных противозачаточных средств, включая экстренную контрацепцию; и
- обеспечение безопасного легального аборта.
Кроме того, число случаев смерти и инвалидности в результате небезопасного аборта можно уменьшить путем своевременного обеспечения неотложного лечения осложнений (6).
Экономические последствия
Помимо смертности и инвалидности в результате небезопасного аборта, женщины, семьи, общины и системы здравоохранения несут значительные социальные и финансовые издержки. По оценкам, в 2006 г. на лечение серьезных последствий небезопасного аборта было израсходовано 553 млн долл. США (4). Для полного обеспечения неудовлетворенных потребностей в лечении осложнений небезопасного аборта потребуется дополнительно 375 млн долл. США (4).
Деятельность ВОЗ
Ресурсы, основанные на фактических данныхВОЗ обеспечивает глобальное техническое и политическое руководство в области использования противозачаточных средств для предупреждения незапланированной беременности, проведения безопасного аборта и лечения осложнений небезопасного аборта. В 2012 г. ВОЗ опубликовала обновленное техническое и политическое руководство по безопасному аборту. Рекомендации ВОЗ в отношении безопасного аборта содержатся в следующих публикациях:
Интерактивная онлайновая база данных, содержащая всеобъемлющую информацию о законодательстве, политике, стандартах здравоохранения и рекомендациях в отношении аборта для всех стран, размещена по адресу: https://abortion-policies. srhr.org.
srhr.org.
По запросу ВОЗ оказывает техническую поддержку странам в адаптации рекомендаций по охране сексуального и репродуктивного здоровья к их специфическим условиям, а также в укреплении национальной политики и программ, связанных с контрацепцией и услугами по безопасному прерыванию беременности.
Научные исследованияВОЗ является соучредителем Специальной программы по научным исследованиям, разработкам и подготовке научных кадров в области воспроизводства населения ПРООН/ЮНФПА/ЮНИСЕФ/ВОЗ/Всемирного банка, которая осуществляет научные исследования в области клинической помощи, а также внедренческие исследования, посвященные методам предупреждения небезопасного аборта в общинах и на уровне систем здравоохранения. Кроме того, ВОЗ осуществляет мониторинг глобального бремени небезопасного аборта и его последствий.
(1) Bearak J, Popinchalk A, Ganatra B, Moller A-B, Tunçalp Ö, Beavin C, Kwok L, Alkema L.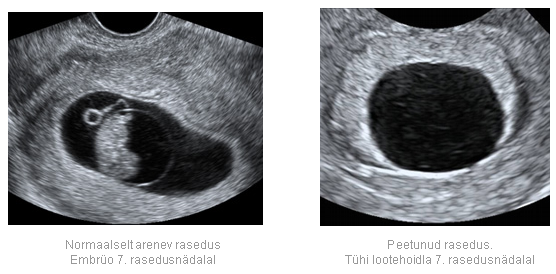 Unintended pregnancy and abortion by income, region, and the legal status of abortion: estimates from a comprehensive model for 1990–2019. Lancet Glob Health. 2020 Sep; 8(9):e1152-e1161. doi: 10.1016/S2214-109X(20)30315-6.
Unintended pregnancy and abortion by income, region, and the legal status of abortion: estimates from a comprehensive model for 1990–2019. Lancet Glob Health. 2020 Sep; 8(9):e1152-e1161. doi: 10.1016/S2214-109X(20)30315-6.
(2) Ganatra B, Gerdts C, Rossier C, Johnson Jr B R, Tuncalp Ö, Assifi A, Sedgh G, Singh S, Bankole A, Popinchalk A, Bearak J, Kang Z, Alkema L. Global, regional, and subregional classification of abortions by safety, 2010–14: estimates from a Bayesian hierarchical model. The Lancet. 2017 Sep
(3) Say L, Chou D, Gemmill A, Tunçalp Ö, Moller AB, Daniels J, Gülmezoglu AM, Temmerman M, Alkema L. Global causes of maternal death: a WHO systematic analysis. Lancet Glob Health. 2014 Jun; 2(6):e323-33.
(4) Singh S, Maddow-Zimet I. Facility-based treatment for medical complications resulting from unsafe pregnancy termination in the developing world, 2012: a review of evidence from 26 countries. BJOG 2015; published online Aug 19. DOI:10. 1111/1471-0528.13552.
1111/1471-0528.13552.
(5) Vlassoff et al. Economic impact of unsafe abortion-related morbidity and mortality: evidence and estimation challenges. Brighton, Institute of Development Studies, 2008 (IDS Research Reports 59).
(6) L Haddad. Unsafe Abortion: Unnecessary Maternal Mortality. Rev Obstet Gynecol. 2009 Spring; 2(2): 122–126.
(7) Комитет по правам человека; Комитет против пыток; Комитет по ликвидации дискриминации в отношении женщин.
Медикаментозный аборт — VMC Verte medical clinic
Медикаментозный аборт
Медикаментозный аборт (с использованием таблетированных лекарственных средств) — это способ безоперационного прерывания беременности.Этот вид аборта является наиболее безопасным и щадящим современным методом прерывания беременности. Такой метод получил распространения в 1990 году.
Перед медикаментозным абортом независимо от срока беременности проводятся клинические анализы крови, УЗИ, мазок из влагалища на степень чистоты. Необходимо установить точный срок беременности и нахождение плодного яйца в полости матки (исключается трубная беременность).
Необходимо установить точный срок беременности и нахождение плодного яйца в полости матки (исключается трубная беременность).
Медикаментозный аборт в нашей клинике проводится по предварительной записи в день обращения.После проведения медикаментозного прерывания, мы оцениваем состояние матки, наблюдаем и проводим диагностику выделений из половых путей.В нашей клинике медикаментозное прерывание беременности проводится
МИФЕПРИСТОН (МИФЕГИН)
В течение многих лет исследования по изучению стероидов проводились учеными разных стран. В 1975 году исследовательским центром Романвиля во Франции была начата программа исследования стероидов с антигормональным действием. В 1980 году исследования компании Roussel Uclaf в области синтеза стероидов привели к созданию мифепристона, который представляет собой синтетический стероидный препарат для перорального применения и является антагонистом прогестерона, глюкокортикоидов и андрогенов. Торговое название мифепристона РУ 486 (RU 486 (Mifepriston) — MIFEGYNE®) произошло от первых букв компании и номера комнаты, в которой работала команда, синтезировавшая препарат.
Торговое название мифепристона РУ 486 (RU 486 (Mifepriston) — MIFEGYNE®) произошло от первых букв компании и номера комнаты, в которой работала команда, синтезировавшая препарат.
В настоящее время препарат выпускается под торговым названием мифепристон, мифегин, пенкрофтон, мифолиан и др.
МЕХАНИЗМ ДЕЙСТВИЯ МИФЕПРИСТОНА ( МИФЕГИН)
Под действием Мифепристона происходит отделение яйцеклетки, падение бета-хорионического гонадотропина и вторичный лютеолиз. Повышение сократимости миометрия под воздействием Мифепристона и вследствие стимуляции синтеза эндогенных простагландинов. Размягчение и раскрытие шейки матки.Воздействуя на эндометрий, миометрий и шейку матки, Мифепристон приводит к прерыванию беременности и изгнанию плодного яйца.
ПРОТИВОПОКАЗАНИЯ ДЛЯ ПРИМЕНЕНИЯ МИФЕПРИСТОНА (МИФЕГИН)
- почечная недостаточность
- хроническая надпочечниковая недостаточность
- тяжелая форма бронхиальной астмы
- аллергия на мифепристон
- подозрение на внематочную беременность
- неподтвержденная беременность
Медикаментозный метод прерывания беременности не рекомендуется курящим женщинам старше 35 лет во избежание осложнений со стороны сердечно-сосудистой системы.
ПРЕИМУЩЕСТВА МИФЕПРИСТОНА ( МИФЕГИНА)
Медикаментозный аборт предпочтителен для молодых и не рожавших девушек, так как важным преимуществом медикаментозного прерывания является отсутствие необходимости хирургического вмешательства (следовательно, уменьшается риск развития всевозможных осложнений таких, как бесплодие, эндометрит и т.д.)
Важным достоинством является и то, что медикаментозный метод дает возможность осуществить прерывание беременности на самых ранних сроках, что так же уменьшает риск развития всевозможных осложнений после проведения манипуляции.
Несколько миллионов женщин уже использовали мифепристон. Накопленный опыт прерывания беременности позволяет утверждать, что его применение дает существенное преимущество в случае его использования для прерывания беременности.
Преимущества прерывания беременности медикаментозным способом
- высокая эффективность — до 98,6 %
- позволяет избежать риска, связанного с анестезией и с хирургическим вмешательством
- исключает опасность занесения инфекции, развития спаечного процесса, непроходимости маточных труб
- сохраняет полость матки от инструментального воздействия
- позволяет осуществлять прерывание беременности на ранней стадии
- хорошо переносится пациентками, которые отрицательно относятся к аборту
- вызывает умеренные боли и маточные сокращения
- не влияет на последующую репродуктивную функцию женщины.

МЕТОД ПРЕРЫВАНИЯ БЕРЕМЕНОСТИ ПРИ ПОМОЩИ МИФЕПРИСТОНА (МИФЕГИН)
(схема аналогична для всех препаратов мифепристона — мифегин, пенкрофтон, мифолиан)
Прием мифепристона.
1 день. Вы подтверждаете свое желание прервать беременность, а так же подтверждаете, что:
- у вас нет противопоказаний к приему мифепристона
- вы ознакомились с прилагаемой к мифепристону информацией
- вы получили от врача дополнительные разъяснения
- подписываете информированное согласие, подтверждающие, что Вы получили всю необходимую информацию, ознакомлены о противопоказаниях и возможных осложнениях. Вы принимаете таблетки мифепристона в присутствии врача.
- Врач дает свои координаты, объязательно!
Повторно явиться к врачу необходимо спустя 36-48 часов. При этом Вам от врача должно быть хорошо известно, куда следует звонить или обращаться в случае необходимости. Кровянистые выделения из половых путей в ряде случаев могут начаться на этом этапе.
3 день. Вы возвращаетесь в медицинскую клинику.
Врач определяет, начался ли процесс прерывания беременности. При необходимости Вы принимаете препараты, стимулирующие этот процесс. Если Вас беспокоят какие-либо симптомы (боли внизу живота, тошнота, головокружение), врач может назначить дополнительно необходимые препараты.
Какое-то время (2-4 часа) вы остаетесь под наблюдением, затем возвращаетесь к себе домой. Изгнание плодного яйца происходит либо, когда Вы находитесь в медицинской клинике, либо в один из последующих дней. Кровотечение обычно продолжается вплоть до контрольной консультации.
Контроль. 14-17 день. Контрольный осмотр гинеколога.
Вы еще раз являетесь в клинику для контрольного осмотра. Врач определяет, полностью ли был изгнан плод. Производится контрольное УЗИ. В случае если беременность прервана не была, или плод был изгнан не полностью, врач предложит Вам хирургическое вмешательство. При необходимости назначается гормональная регуляция менструального цикла и контрацепция.
ОТВЕТЫ НА ВОПРОСЫ
— Какой из методов самый лучший?
Самого лучшего метода не существует. Каждый из них имеет свои ограничения. Выбор должен основываться на индивидуальных особенностях пациентки, на ее истории болезни и на заключениях врача.
— Смогу ли я выйти на работу после приема МИФЕПРИСТОНА?
Да, после приема мифегина пациентка может вернуться к своей повседневной деятельности, предусмотрев при этом все необходимое на случай кровотечения, которое может начаться спустя 24 часа после приема таблеток.
— Могу ли я воспользоваться МИФЕПРИСТОНОМ, если я курю больше 10 сигарет в день?
Да, курение табака не является противопоказанием для пациенток моложе 35 лет.
— Что мне делать, если после приема МИФЕПРИСТОНА меня вырвало?
Обычно полное усвоение препарата происходит в течение полутора часов. Поэтому, если вас вырвало в течение этого времени, прием МИФЕГИНА необходимо повторить, если позже — необходимости в этом уже не будет.
— Связана ли эта процедура с сильными болезненными ощущениями?
Нет, как правило, боли в области живота бывают умеренными. Необходимость прибегнуть к болеутоляющему средству возникает лишь в 16 % случаев. Но предпочтительно облегчить эти ощущения, чтобы пациентка осталась расслабленной, дабы не задерживать изгнание плода. Боли, связанные с сокращением матки, обычно бывают той же интенсивности, что и при болезненно протекающей менструации.
— Должна ли я сохранять постельный режим после приема препарата?
Нет никакой необходимости соблюдать постельный режим. Напротив, это только задержит изгнание плода. Вполне достаточно будет устроиться на удобном сидении в спокойном месте.
— Может ли вызвать этот метод обильные кровотечения?
В исключительных случаях маточное кровотечение может быть обильным. Контрольный осмотр матки требуется в 1,5 процентах случаев. Пациентке сообщается номер телефона клиники и неотложной медицинской помощи.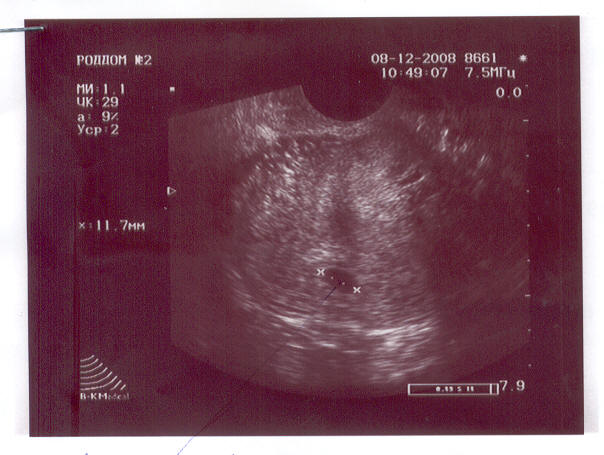 При этом настоятельно рекомендуется воспользоваться этими телефонами без колебаний в случае необходимости.
При этом настоятельно рекомендуется воспользоваться этими телефонами без колебаний в случае необходимости.
— Если выкидыш не произойдет в тот момент, когда я буду находиться в клинике, как я узнаю, что он действительно произошел?
Врач должен информировать пациентку, что изгнание плодного яйца может произойти в домашних условиях. Чаще всего это происходит в течение первых 24 часов после второго приема. Через две недели обычно проводится контрольный осмотр полости матки.
— Существует ли опасность бесплодия после приема МИФЕПРИСТОНА?
Нет, блокировка рецепторов прогестерона носит временный и обратимый характер. Не наблюдается никаких последствий — ни для следующего менструального цикла, ни для фертильности в дальнейшем. Кроме того, поскольку наблюдались случаи повторной беременности еще до начала следующей менструации, необходимо начать использовать противозачаточные средства как можно раньше.
— В каких странах применяется МИФЕПРИСТОН?
Медикаментозное прерывание беременности с применением мифегина производится во многих европейских странах, Канаде, США, России.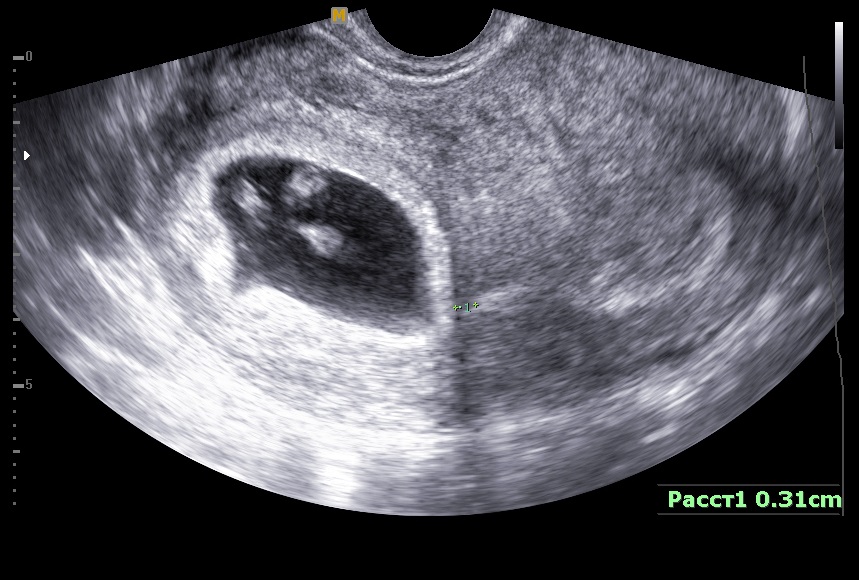 Например, в Европе (в частности, во Франции) 80% женщин предпочитают медикаментозный аборт хирургическому прерыванию беременности.
Например, в Европе (в частности, во Франции) 80% женщин предпочитают медикаментозный аборт хирургическому прерыванию беременности.
Вернуться
Медикаментозное прерывание беременности на ранних сроках
Медикаментозное прерывание беременности на ранних сроках – это самый легкий и безболезненный способ среди существующих в современной медицинской практике. По стандартам Российского законодательства женщина вправе отказаться от беременности, если срок гестации не больше 12 недель. Однако медицинское прерывание проводится только на самых ранних этапах, до 6 недель включительно.
Что такое медикаментозное прерывание беременности
По определение, абортом является любое прерывание течения беременности при помощи медикаментозного или хирургического воздействия. Прерывание беременности при помощи медикаментов возможно только в раннем периоде вынашивания, когда плодное яйцо только начинает оформляться и искать себе место прикрепления и развития.
Прерывание беременности с помощью медикаментов – самый легкий путь, поскольку в этом случае не происходит вмешательства в женский организм хирургическим путем. Всю работу делают препараты – разрушают и отторгают плодное яйцо. Тем не менее, такая процедура – серьезный сбой в работе целого организма, поэтому перед ее проведением необходима обязательная консультация гинеколога.
Как оно происходит
Прерывание беременности при помощи медикаментов бывает одно- и двухэтапным. Для определения тактики и способа проведения этой процедуры необходимо проконсультироваться с гинекологом.
Способы проведения:
- За один этап. При принятии решения о проведении прерывания в один этап женщина принимает средство, блокирующее активность прогестеронов. Из-за этого эндометрий прекращает свой рост, а организм начинает усиленную выработку окситоцина. Этот элемент приводит к повышению сократительной способности матки, в результате чего плодное яйцо открепляется от стенки и выходит наружу.

- За два этапа. Такой способ необходим в случае длительного прикрепления плодного яйца к маточным стенкам. Первый этап проходит, как и при одноэтапном прерывании – используются те же препараты. Через двое суток после принятия первого медикаментозного средства необходимо принять второе – с высоким содержанием простагландинов. Их действие повышает активность сокращений матки, сжимает миометрий и повышает тонус.
Чтобы правильно и безопасно провести процедуру медикаментозного аборта, необходимо следовать определенной инструкции:
- Обратиться на прием к гинекологу. Специалиста можно посетить в поликлинике по месту жительства, а можно выбрать требуемого специалиста в частном центре, по отзывам. В случае выбора частного специалиста необходимо убедиться в праве центра и врача вести специализированный прием. Это можно сделать, ознакомившись с лицензиями и сертификатами.
- Первоочередным обследованием для планирования медикаментозного аборта является ультразвуковое исследование органов малого таза.
 Эта процедура покажет расположение плодного яйца в матке или придатках, приблизительные сроки беременности и состояние органов в целом.
Эта процедура покажет расположение плодного яйца в матке или придатках, приблизительные сроки беременности и состояние органов в целом. - Следующий шаг – проверки лабораторных анализов. Необходимо сдать клинические и биохимические анализы крови и мочи, чтобы врач оценил общее состояние организма. В государственных поликлиниках результаты готовы на следующий день, в частных возможно проведение экспресс-анализа за пару часов.
- Далее следует консультационная беседа. Гинеколог расскажет, каким образом будет проходить медикаментозное прерывание беременности, как действует препарат, возможные симптомы и проявления. Необходимо заполнить специальную форму – информационное согласие о том, что вся процедура проводится сознательно, все необходимые рекомендации и инструкции разъяснены.
- После заполнения всех необходимых документов женщина принимает специальный препарат, при помощи которого будет производиться прерывание беременности. Первые два часа нужно будет провести под наблюдением медперсонала, для исключения побочных явлений и осложнений.
 Через 2 часа можно будет отправиться домой, рекомендуют провести этот день в спокойной обстановке, лучше всего соблюдать постельный режим.
Через 2 часа можно будет отправиться домой, рекомендуют провести этот день в спокойной обстановке, лучше всего соблюдать постельный режим. - При двухэтапном прерывании через двое суток требуется повторно принять препарат, для этого следует опять обратиться в выбранную клинику.
- Стандартные симптомы при медикаментозном прерывании беременности – тянущие боли внизу живота, периодически усиливающиеся. Кровянистые выделения должны выходить постепенно, в течение всего дня, допускаются небольшие сгустки.
- Когда весь процесс прерывания беременности закончен, появляются обильные менструальноподобные выделения. Длительность таких выделений не должна превышать двух недель, в среднем они идут 10 дней. После их окончания необходимо вновь пройти обследование – УЗИ органов малого таза и клинические анализы. При низком содержании гемоглобина в крови необходимо назначение препаратов железа для его восстановления. При остаточных элементах плодного яйца в полости матки женщина направляется на процедуру вакуум-аспирации.

- Если болезненные ощущения принимают сильный схваткообразный характер, можно принимать спазмолитические препараты для их снижения. Препаратами выбора являются но-шпа и дротаверин, поскольку их действие является наиболее приемлемым в этой ситуации. Стоит отметить, что прием некоторых лекарственных средств замедляет и ухудшает действие препарата для прерывания беременности, поэтому необходимо рассказать гинекологу о проводимом лечении.
- Полностью нормальное течение менструального цикла восстанавливается через месяц после успешного проведения медикаментозного прерывания беременности.
При обращении в поликлинику или частный центр, следует узнать об услугах психологической поддержки. Профилактическая беседа с психологом необходима, чтобы вернуться к полноценной жизни.
В том случае, когда в день проведения медикаментозного аборта прокладка очень быстро наполняется кровяными выделениями, следует сразу обратиться за медицинской помощью для устранения острого кровотечения. В противном случае существует повышенный риск угрозы для здоровья.
В противном случае существует повышенный риск угрозы для здоровья.
Плюсы медикаментозного прерывания
Сроки медикаментозного прерывания беременности ограничены – до 6 недель. Однако такой вид имеет ряд преимуществ, выгодно отличающих его от других видов вмешательства.
Плюсы:
- Использование на ранних сроках;
- Имеет незначительные последствия на женский организм;
- Осложнения возникают лишь в 5% случаев;
- Нет необходимости в стационарном пребывании;
- Минимум обследований перед процедурой.
Если соблюдать необходимые требования по состоянию здоровья, обследованиям и выполнениям рекомендаций гинеколога, риск осложнений сводится к нулю.
До какого срока можно делать
Вопрос о том, до какого срока медикаментозное прерывание беременности считается возможным, определен Российским законодательством. Стандартный срок для совершения аборта – до 12 недели включительно. Однако прерывание беременности с помощью медикаментозного препарата возможно только в самом его начале – до 8 недели.
Однако прерывание беременности с помощью медикаментозного препарата возможно только в самом его начале – до 8 недели.
Если беременность нежелательная или по каким-либо показателям ее необходимо прервать, то в зависимости от срока проводят различные виды аборта:
- Аборт при помощи воздействия медикаментозного препарата. Проводится на самом раннем сроке, до 8 недель течения периода вынашивания. Однако, чем больше проходит времени с момента зачатия, тем больше вероятность неуспешного исхода прерывания.
- Прерывание при помощи вакуум-аспирации. Такой способ является самым приемлемым в условиях современной медицины, так как практически не влияет на состояние здоровья и полностью удаляет фрагменты плодного яйца из матки.
- Аборт при помощи хирургического вмешательства. Самый небезопасный способ избавиться от нежелательной беременности. По медицинским показаниям возможно проведение такого вмешательства вплоть до конца двадцатой недели. Такое вмешательство оказывает пагубное воздействие на психическое и физическое здоровье женщины, поэтому к такому способу прибегают только по острой необходимости.

Существует способ вычислить оптимальное время для прерывания беременности при помощи медикаментозного средства. Для этого следует определить период с 42 по 49 день после начала менструации. Этот период в пересчете на сроки беременности окажется 4 – 5 неделей. Это идеальный период для прерывания беременности, по двум причинам:
- Можно определить, что беременность не течет по внематочному типу;
- Плодное яйцо еще не закрепилось на маточной стенке и его можно легко вывести наружу.
Возможности абортизации при помощи медицинского препарата не безграничны, поэтому после восьмой неделе беременности лучше прибегнуть к другим способам прерывания.
Стоимость медикаментозного прерывания беременности
Цена медикаментозного прерывания беременности будет напрямую зависеть от места, где это прерывание проводится.
В частном центре комплексная услуга рассчитывается в зависимости от спектра анализов и обследований, которые необходимо пройти перед началом процесса прерывания.
Какие противопоказания
Все противопоказания, при которых аборт становится невозможным, условно делятся на две группы – общие и частные.
Общие противопоказания:
- Острый инфекционный процесс или обострение хронического;
- Течение или обострение воспаления любой локализации, особенно органов мочеполовой системы;
- Если диагностирована внематочная беременность.
Чтобы аборт закончился успешно, все эти состояния необходимо устранить. Что касается внематочной беременности – в этом случае показано только хирургическое лечение.
Частные противопоказания относятся только к виду медикаментозного прерывания:
- Аллергическая реакция на вещества, входящие в состав выбранного препарата для прерывания беременности. Устранить это противопоказание можно, если предложить другой препарат с более безопасным составом.
- Почечная или печеночная недостаточность, в остром или хроническом течении.
- Патологии сердечно-сосудистой системы.

- Пониженный уровень гемоглобина в крови. При медикаментозном аборте теряется большое количество крови, что на фоне уже существующей анемии может привести к серьезным осложнениям.
- Период лактации – все препараты проникают в грудное молоко.
- На фоне неправильного приема таблеток для оральной контрацепции.
- Обострение заболеваний пищеварительной системы.
- Рубцовые изменения на стенках матки.
Если подобные нарушения имеют место, необходимо подумать о других вариантах.
Возможные осложнения
Любое вмешательство в естественное течение нормального процесса в организме не остается без последствий. Необходимо знать, что даже при малотравматичном медикаментозном прерывании беременности возможно возникновение осложнений:
- Продолжение периода гестации. Существует риск высокой сопротивляемости организма женщины на препарат, в этом случае беременность продолжается.
- Острые схваткообразные боли в нижних отделах живота.

- Острое кровотечение из матки.
- Рвота. Такой симптом может свести к нулю воздействие препарата из-за его раннего удаления из организма.
- Сбой в работе гормональной системы.
- Обострение хронических процессов или возникновение острых в органах и системах организма.
- Нарушение в работе органов половой сферы, неправильная работа в результате стресса на фоне прерывания беременности.
- Длительное восстановление менструального цикла.
При возникновении подобных осложнений необходимо проконсультироваться с гинекологом и пройти дополнительные обследования.
Что делать после процедуры
Медикаментозный способ прерывания беременности предполагает периодическое наблюдение у гинеколога, заботу о своем здоровье и выполнение всех предписаний.
Повторное посещение гинеколога необходимо на третий и пятнадцатый день после проведения медикаментозного аборта. Цель этих посещений – установить нормальное течение восстановительного процесса и проведение УЗИ органов малого таза для динамического наблюдения.
Как узнать, что аборт был не закончен. @ Women on Web
Незаконченный аборт является успешным частично. Беременность была прервана – плод развиваться дальше не будет – однако Ваш организм не избавился от всех продуктов аборта ( крови и тканей плоти). Если кровотечение не прекращается, а так же является тяжелым ( больше, чем при обычных месячных), если у Вас наблюдаются боли в животе, продолжающиеся в течение нескольких дней после приема Мизопростола, жар, непрекращающееся кровотечение в течение 3 недель или боли при нажатии на живот, существует риск незаконченного аборта. При наличии одного или более из данных симптомов, Вам немедленно нужно обратиться к врачу, так как остатки крови и тканей плоти в матке могут вызвать тяжелое кровотечение или инфекцию. Лечение незаконченного аборта предоставляется везде, а так же является легальным.
В странах, где женщины могут преследоваться за попытку аборта, необязательно говорить врачу, что Вы приняли препарат, можно так же сказать, что у Вас произошел самопроизвольный выкидыш. Никакие тесты не могут определить, что Вы приняли медикаменты. Лечение незаконченного аборта является очень важным, данное лечение включает в себя кюретаж или вакуумную аспирацию матки. В любом медицинском учреждении Вам смогут оказать необходимую помощь в связи с осложнениями после самопроизвольного аборта, а так же незаконченного аборта, так как их симптомы являются идентичными.
Никакие тесты не могут определить, что Вы приняли медикаменты. Лечение незаконченного аборта является очень важным, данное лечение включает в себя кюретаж или вакуумную аспирацию матки. В любом медицинском учреждении Вам смогут оказать необходимую помощь в связи с осложнениями после самопроизвольного аборта, а так же незаконченного аборта, так как их симптомы являются идентичными.
| Насколько часто аборт остается незаконченным после медикаментозного аборта? | |
Продолжительность беременности | % незаконченных абортов | |
0-77 дней | 1.6% | |
78-83 дней | 2.6% | |
83-91 дней | 3.4% |
|
20 21 22 17
Чистка после медикаментозного прерывания беременности
Функциональная диагностика и УЗИ
Карпочев
Максим Викторович
Баранова
Юлия Викторовна
Фроловская
Людмила Викторовна
Ткаченко
Евгений Владимирович
Базарнова
Евгения Васильевна
Басаков
Кирилл Сергеевич
Рентгенология
Кивасев
Станислав Александрович
Фельдшеров
Михаил Викторович
 отдел. лучевой диагностики
отдел. лучевой диагностикиНечаев
Валентин Александрович
Басарболиев
Алексей Викторович
Тихонова
Валерия Сергеевна
Мухин
Андрей Андреевич
Грибкова
Мария Сергеевна
Крысанова
Александра Владимировна
Шульц
Евгений Игоревич
Звездина
Дарья Максимовна
Терапия
Горбачева
Елена Владимировна
Карданова
Ольга Дмитриевна
Шашкова
Татьяна Валерьевна
 диагностики
диагностикиКомиссаренко
Ирина Арсеньевна
Слащева
Ольга Михайловна
Шаповалова
Вероника Сергеевна
Кускунова
Евгения Александровна
Пульмонология
Физиотерапия
Родина
Елена Вячеславовна
Хан
Иннокентий Евгеньевич
Кардиология
Горбачева
Елена Владимировна
Карданова
Ольга Дмитриевна
Шашкова
Татьяна Валерьевна
 диагностики
диагностикиКомиссаренко
Ирина Арсеньевна
Аудиология и слухопротезирование
Паукова
Марина Владимировна
Колтышева
Екатерина Борисовна
Левина
Юлия Викторовна
Неврология и мануальная терапия
Замерград
Максим Валерьевич
Небожин
Александр Иванович
Иванова
Татьяна Андреевна
Екушева
Евгения Викторовна
Толстенева
Александра Игоревна
Лабораторные услуги
Дерматология и трихология
Телешева
Ирина Вадимовна
Массаж
Ермуш
Станислав Геннадьевич
Эндокринология
Бахтеева
Ирина Владимировна
Аллергология-иммунология
Стационар
Гнелица
Николай Викторович
Добролюбов
Евгений Евгеньевич
Флебология
Морозов
Константин Моисеевич
Голованчук
Лилия Петровна
Косметология
Телешева
Ирина Вадимовна
Гепатология
Комиссаренко
Ирина Арсеньевна
Гинекология
Душкина
Ирина Александровна
Горский
Сергей Леонидович
Егорова
Елена Анатольевна
Афанасьев
Максим Станиславович
Баранова
Юлия Викторовна
Фроловская
Людмила Викторовна
Проктология
Мормышев
Вячеслав Николаевич
Петрук
Максим Николаевич
Педиатрия
Строк
Ирина Викторовна
Эндоскопия
Мардачев
Олег Александрович
Хайдурова
Татьяна Константиновна
Центр травматологии и ортопедии
ЛОР (оториноларингология)
Варенкова
Ольга Владимировна
Марковская
Наталья Геннадьевна
Харина
Дарья Всеволодовна
Мирошниченко
Андрей Петрович
Коршунова
Наталья Александровна
Малышева
Ольга Дмитриевна
Джафарова
Марьям Зауровна
Гастроэнтерология
Комиссаренко
Ирина Арсеньевна
Урология-андрология
Долженок
Андрей Николаевич
Болучевский
Дмитрий Николаевич
Ткаченко
Евгений Владимирович
Маргиева
Диана Анатольевна
Шамов
Денис Алексеевич
Стоматология. Терапия
Терапия
Кужанова
Аннета Магометовна
Орлова
Елизавета Сергеевна
Бабкина
Екатерина Сергеевна
Хирургия
Горский
Сергей Леонидович
Мирошниченко
Андрей Петрович
Трофимова
Ольга Викторовна
Малышева
Ольга Дмитриевна
Медведева
Анна Олеговна
Туманов
Андрей Борисович
Кипарисов
Владислав Борисович
Голованчук
Лилия Петровна
Джафарова
Марьям Зауровна
Боблак
Юлия Александровна
Психотерапия
Поддо
Галина Николаевна
Офтальмология
Миронкова
Елена Александровна
Паршунина
Ольга Алексеевна
 лазерный хирург
лазерный хирургВерещагин
Лев Владиславович
Центр головокружения и нарушения равновесия
Паукова
Марина Владимировна
Замерград
Максим Валерьевич
Колтышева
Екатерина Борисовна
Мельников
Олег Анатольевич
Иванова
Татьяна Андреевна
Травматология и ортопедия
Дедов
Сергей Юрьевич
Циркин
Сергей Сергеевич
Степанов
Андрей Борисович
Герасимов
Денис Олегович
Цибиков
Илья Владимирович
Криворотько
Михаил Сергеевич
МРТ
Кивасев
Станислав Александрович
Фельдшеров
Михаил Викторович
 отдел. лучевой диагностики
отдел. лучевой диагностикиНечаев
Валентин Александрович
Басарболиев
Алексей Викторович
Тихонова
Валерия Сергеевна
Мухин
Андрей Андреевич
Грибкова
Мария Сергеевна
Крысанова
Александра Владимировна
Шульц
Евгений Игоревич
Звездина
Дарья Максимовна
Компьютерная томография
Кивасев
Станислав Александрович
Фельдшеров
Михаил Викторович
 отдел. лучевой диагностики
отдел. лучевой диагностикиНечаев
Валентин Александрович
Басарболиев
Алексей Викторович
Тихонова
Валерия Сергеевна
Мухин
Андрей Андреевич
Грибкова
Мария Сергеевна
Крысанова
Александра Владимировна
Шульц
Евгений Игоревич
Звездина
Дарья Максимовна
Маммография
Кивасев
Станислав Александрович
Крысанова
Александра Владимировна
Басаков
Кирилл Сергеевич
Денситометрия
Кивасев
Станислав Александрович
Фельдшеров
Михаил Викторович
 отдел. лучевой диагностики
отдел. лучевой диагностикиНечаев
Валентин Александрович
Басарболиев
Алексей Викторович
Тихонова
Валерия Сергеевна
Мухин
Андрей Андреевич
Грибкова
Мария Сергеевна
Звездина
Дарья Максимовна
Нефрология
Маркина
Елена Александровна
Центр нефрологии
Детская стоматология
Орлова
Елизавета Сергеевна
Стоматология. Хирургия
Хирургия
Кулиш
Александр Александрович
Стоматология. Ортопедия
Богословский
Владимир Александрович
Захарченко
Александр Валериевич
Диагностика COVID-19
Маммология
Басаков
Кирилл Сергеевич
Артемьев
Алексей Александрович
Online-консультация врача от 1490 ₽
Паукова
Марина Владимировна
Варенкова
Ольга Владимировна
Карданова
Ольга Дмитриевна
Марковская
Наталья Геннадьевна
Шашкова
Татьяна Валерьевна
 диагностики
диагностикиПоддо
Галина Николаевна
Комиссаренко
Ирина Арсеньевна
Левина
Юлия Викторовна
Иванова
Татьяна Андреевна
Миронкова
Елена Александровна
Маркина
Елена Александровна
Циркин
Сергей Сергеевич
Бахтеева
Ирина Владимировна
Строк
Ирина Викторовна
Паршунина
Ольга Алексеевна
 лазерный хирург
лазерный хирургКоршунова
Наталья Александровна
Петрук
Максим Николаевич
Малышева
Ольга Дмитриевна
Медведева
Анна Олеговна
Туманов
Андрей Борисович
Ткаченко
Евгений Владимирович
Депозитная система
Служба помощи на дому
Слащева
Ольга Михайловна
Коршунова
Наталья Александровна
Горбачев
Евгений Михайлович
Медицинские справки
Стоматология. Имплантология
Имплантология
Кулиш
Александр Александрович
МРТ открытого типа
Кивасев
Станислав Александрович
Фельдшеров
Михаил Викторович
 отдел. лучевой диагностики
отдел. лучевой диагностикиНечаев
Валентин Александрович
Басарболиев
Алексей Викторович
Тихонова
Валерия Сергеевна
Мухин
Андрей Андреевич
Грибкова
Мария Сергеевна
Крысанова
Александра Владимировна
Шульц
Евгений Игоревич
Звездина
Дарья Максимовна
Центр маммологии
Стоматология. Ортодонтия
Ортодонтия
Шафоростова
Екатерина Васильевна
Как происходит беременность (зачатие) | Michigan Medicine
Обзор темы
Большинство женщин могут забеременеть с периода полового созревания, когда у них начинается менструальный цикл, до менопаузы, когда их циклы прекращаются. Беременность начинается с оплодотворения, когда женская яйцеклетка соединяется со спермой мужчины. Оплодотворение обычно происходит в маточной трубе, которая связывает яичник с маткой. Если оплодотворенная яйцеклетка успешно проходит по фаллопиевой трубе и имплантируется в матку, эмбрион начинает расти.
Оплодотворение обычно происходит в маточной трубе, которая связывает яичник с маткой. Если оплодотворенная яйцеклетка успешно проходит по фаллопиевой трубе и имплантируется в матку, эмбрион начинает расти.
Овуляция, оплодотворение, имплантация
Все яйцеклетки в течение всей жизни женщины хранятся в ее яичниках. Женщины не производят яиц. Это отличается от мужчин, которые постоянно производят больше спермы.
Примерно раз в месяц яйцеклетка выделяется из одного из двух яичников женщины. Это называется овуляцией. Затем яйцо попадает в ближайшую маточную трубу, которая ведет к матке.
Если женщина и мужчина вступают в незащищенный половой акт, сперма, эякулирующая из пениса мужчины, может достичь яйцеклетки в маточной трубе.Если одна из сперматозоидов проникает в яйцеклетку, яйцеклетка оплодотворяется и начинает развиваться.
Чтобы яйцеклетка попала в матку по фаллопиевым трубам, требуется несколько дней. После попадания в матку оплодотворенная яйцеклетка обычно прикрепляется (имплантируется) к слизистой оболочке матки (эндометрию). Но не все оплодотворенные яйца успешно имплантируются. Если яйцеклетка не оплодотворяется или не имплантируется, тело женщины теряет яйцеклетку и эндометрий. Это выделение вызывает кровотечение во время менструального цикла женщины.
Но не все оплодотворенные яйца успешно имплантируются. Если яйцеклетка не оплодотворяется или не имплантируется, тело женщины теряет яйцеклетку и эндометрий. Это выделение вызывает кровотечение во время менструального цикла женщины.
Когда оплодотворенная яйцеклетка имплантируется, в матке начинает вырабатываться гормон, называемый хорионическим гонадотропином человека (ХГЧ). Это гормон, измеряемый тестом на беременность. Он предотвращает выпадение слизистой оболочки матки, поэтому у женщины нет менструации. В организме женщины возникают другие признаки, такие как изменения груди и тошнота, что также означает, что беременность началась.
Кредиты
Текущий по состоянию на: 8 октября 2020 г.
Автор: Healthwise Staff
Медицинский обзор:
Сара Маршалл, доктор медицины, семейная медицина
Адам Хусни, доктор медицины, семейная медицина
Кэтлин Ромито, доктор медицины, доктор медицины, семейная медицина
Феми Олатунбосун, MB, FRCSC — акушерство и гинекология
По состоянию на 8 октября 2020 г.
Автор: Здоровый персонал
Медицинский обзор: Сара Маршалл — семейная медицина и Адам Хусни — доктор медицины — семейная медицина и Кэтлин Ромито — семейная медицина и Феми Олатунбосун, MB, FRCSC — акушерство и гинекология
Где происходит оплодотворение? 10 фактов, которые могут вас удивить
Существует множество неправильных представлений об оплодотворении и беременности.Многие люди не понимают, как и где происходит оплодотворение или что происходит по мере развития эмбриона.
Хотя оплодотворение может показаться сложным процессом, понимание его может вооружить вас знаниями о вашей собственной репродуктивной системе и дать вам возможность принимать решения.
Давайте подробнее рассмотрим 10 фактов об оплодотворении. Некоторые из них могут даже вас удивить.
Многие думают, что оплодотворение происходит в матке или яичниках, но это не так.Оплодотворение происходит в маточных трубах, соединяющих яичники с маткой.
Оплодотворение происходит, когда сперматозоид успешно встречает яйцеклетку в маточной трубе. После оплодотворения эта недавно оплодотворенная клетка называется зиготой. Отсюда зигота будет двигаться по маточной трубе в матку.
Затем зигота проникает в слизистую оболочку матки. Это называется имплантацией. Когда зигота имплантируется, это называется бластоцистой. Выстилка матки «питает» бластоцисту, которая в конечном итоге превращается в плод.
Исключением из этого правила является экстракорпоральное оплодотворение (ЭКО). В этом случае яйца оплодотворяются в лаборатории.
Если ваши маточные трубы заблокированы или отсутствуют, все еще можно забеременеть с помощью ЭКО, поскольку оплодотворение будет происходить вне вашего тела. Как только эмбрион оплодотворяется этим методом, он переносится в матку.
Овуляция — это когда зрелая яйцеклетка выходит из одного из ваших яичников. Если вы овулируете, а сперматозоид не оплодотворяет яйцеклетку, яйцеклетка просто перемещается по фаллопиевой трубе через матку и выходит наружу через влагалище. Менструация начнется примерно через две недели, когда слизистая оболочка матки отпадет.
Менструация начнется примерно через две недели, когда слизистая оболочка матки отпадет.
Существует ряд причин, по которым оплодотворение может не произойти. Это включает использование противозачаточных средств и бесплодие. Если вам трудно забеременеть и вы пытаетесь забеременеть более года (или более шести месяцев, если вам больше 35 лет), поговорите со своим врачом.
Обычно во время овуляции выделяется только одна яйцеклетка. Однако иногда яичники выпускают сразу две яйцеклетки. Обе яйцеклетки могут быть оплодотворены двумя разными сперматозоидами.В этом случае вы можете забеременеть двойней.
Эти близнецы будут называться разнояйцевыми близнецами (также называемыми разнояйцевыми близнецами). Поскольку они происходят из двух отдельных яйцеклеток и двух отдельных сперматозоидов, у них не будет одинаковой ДНК и они могут не выглядеть одинаково.
По данным Cleveland Clinic, лечение бесплодия, такое как ЭКО, может увеличить вероятность многоплодных родов. Это связано с тем, что лечение бесплодия часто включает перенос в матку более одного эмбриона за раз, чтобы увеличить шансы на беременность. Препараты для лечения бесплодия также могут привести к выделению более чем одной яйцеклетки во время овуляции.
Препараты для лечения бесплодия также могут привести к выделению более чем одной яйцеклетки во время овуляции.
Иногда один эмбрион после оплодотворения разделяется, в результате чего появляются однояйцевые близнецы. Поскольку обе клетки происходят из одной и той же яйцеклетки и сперматозоида, однояйцевые близнецы будут иметь одинаковую ДНК, один и тот же пол и почти идентичный внешний вид.
В момент овуляции стенка матки толстая. Во избежание каких-либо осложнений, оплодотворенная яйцеклетка (эмбрион) должна имплантироваться в матку, «прилипая» к утолщенной стенке матки.
Американский колледж акушерства и гинекологии (ACOG) считает кого-то беременным только после того, как эмбрион успешно имплантирован в стенку матки. Другими словами, имплантация знаменует начало беременности.
Эмбрион, однако, может не имплантироваться. Экстренная контрацепция, внутриматочные спирали (ВМС) и бесплодие могут помешать имплантации эмбриона.
Стандартные оральные контрацептивы и таблетки для экстренной контрацепции («План Б») предотвращают овуляцию. Если при приеме Плана Б овуляция уже произошла, Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США отмечает, что это может помешать имплантации оплодотворенной яйцеклетки.
Если при приеме Плана Б овуляция уже произошла, Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США отмечает, что это может помешать имплантации оплодотворенной яйцеклетки.
ВМС работает путем уплотнения цервикальной слизи. Это может как предотвратить овуляцию, так и создать среду, которая убивает или иммобилизует сперму, предотвращая возможность оплодотворения.
Поскольку ACOG считает вас беременной только после имплантации, ВМС не прекращают беременность. Скорее они предотвращают беременность.ACOG отмечает, что ВМС и экстренная контрацепция — это не формы аборта, а контрацепция.
ВМС и таблетки для экстренной контрацепции являются чрезвычайно эффективными формами контрацепции. По данным Всемирной организации здравоохранения, оба препарата предотвращают беременность на 99 процентов.
Если оплодотворенная яйцеклетка прячется в другом месте, кроме слизистой оболочки матки, это называется внематочной беременностью. Около 90 процентов внематочных беременностей происходят, когда эмбрион имплантируется в одну из маточных труб. Он также может прикрепляться к шейке матки или брюшной полости.
Он также может прикрепляться к шейке матки или брюшной полости.
Внематочная беременность — это неотложная медицинская помощь, которая требует немедленного лечения для предотвращения разрыва трубки.
После имплантации формируется плацента. На этом этапе ваше тело будет производить гормон хорионический гонадотропин человека (ХГЧ). По данным Mayo Clinic, на ранних сроках беременности уровень ХГЧ должен удваиваться каждые два-три дня.
Тесты на беременность работают, обнаруживая ХГЧ в организме. Вы можете сделать анализ мочи, как в домашних тестах на беременность, или сделать анализ крови у врача.Если вы проверяете мочу с помощью домашнего теста на беременность, сделайте анализ утром, так как именно тогда ваша моча наиболее концентрированная. Это упростит тест для измерения уровня ХГЧ.
«Срок беременности» — это срок беременности. Когда вы узнаете, что беременны, ваш врач или акушерка могут подсчитать срок беременности с шагом в несколько недель. Большинство детей рождается на 39 или 40 неделе.
Многие люди думают, что гестационный возраст начинается с оплодотворения, а «1 неделя» — это неделя, когда вы забеременели, но это не так.Неделя 1 фактически отсчитывается задним числом с первого дня вашей последней менструации. Поскольку овуляция обычно происходит примерно через 14 дней после первого дня менструации, оплодотворение обычно происходит на «3 неделе» беременности.
Итак, в первые две недели гестационного периода вы вообще не беременны.
Разница между эмбрионом и плодом — это срок беременности. До конца 8 недели беременности оплодотворенная яйцеклетка называется эмбрионом. С медицинской точки зрения это считается плодом с начала 9 недели и далее.
На этом этапе все основные органы начали развиваться, и плацента берет на себя многие процессы, такие как выработка гормонов.
Пытаетесь ли вы забеременеть или интересуетесь наукой, лежащей в основе беременности, важно знать о процессе оплодотворения. Знание о репродукции может помочь вам забеременеть, принять более правильные решения в отношении контрацепции и лучше понять свое тело.
Где происходит внесение удобрений? 10 фактов, которые могут вас удивить
Существует множество неправильных представлений об оплодотворении и беременности.Многие люди не понимают, как и где происходит оплодотворение или что происходит по мере развития эмбриона.
Хотя оплодотворение может показаться сложным процессом, понимание его может вооружить вас знаниями о вашей собственной репродуктивной системе и дать вам возможность принимать решения.
Давайте подробнее рассмотрим 10 фактов об оплодотворении. Некоторые из них могут даже вас удивить.
Многие думают, что оплодотворение происходит в матке или яичниках, но это не так.Оплодотворение происходит в маточных трубах, соединяющих яичники с маткой.
Оплодотворение происходит, когда сперматозоид успешно встречает яйцеклетку в маточной трубе. После оплодотворения эта недавно оплодотворенная клетка называется зиготой. Отсюда зигота будет двигаться по маточной трубе в матку.
Затем зигота проникает в слизистую оболочку матки. Это называется имплантацией. Когда зигота имплантируется, это называется бластоцистой. Выстилка матки «питает» бластоцисту, которая в конечном итоге превращается в плод.
Это называется имплантацией. Когда зигота имплантируется, это называется бластоцистой. Выстилка матки «питает» бластоцисту, которая в конечном итоге превращается в плод.
Исключением из этого правила является экстракорпоральное оплодотворение (ЭКО). В этом случае яйца оплодотворяются в лаборатории.
Если ваши маточные трубы заблокированы или отсутствуют, все еще можно забеременеть с помощью ЭКО, поскольку оплодотворение будет происходить вне вашего тела. Как только эмбрион оплодотворяется этим методом, он переносится в матку.
Овуляция — это когда зрелая яйцеклетка выходит из одного из ваших яичников. Если вы овулируете, а сперматозоид не оплодотворяет яйцеклетку, яйцеклетка просто перемещается по фаллопиевой трубе через матку и выходит наружу через влагалище.Менструация начнется примерно через две недели, когда слизистая оболочка матки отпадет.
Существует ряд причин, по которым оплодотворение может не произойти. Это включает использование противозачаточных средств и бесплодие. Если вам трудно забеременеть и вы пытаетесь забеременеть более года (или более шести месяцев, если вам больше 35 лет), поговорите со своим врачом.
Если вам трудно забеременеть и вы пытаетесь забеременеть более года (или более шести месяцев, если вам больше 35 лет), поговорите со своим врачом.
Обычно во время овуляции выделяется только одна яйцеклетка. Однако иногда яичники выпускают сразу две яйцеклетки. Обе яйцеклетки могут быть оплодотворены двумя разными сперматозоидами.В этом случае вы можете забеременеть двойней.
Эти близнецы будут называться разнояйцевыми близнецами (также называемыми разнояйцевыми близнецами). Поскольку они происходят из двух отдельных яйцеклеток и двух отдельных сперматозоидов, у них не будет одинаковой ДНК и они могут не выглядеть одинаково.
По данным Cleveland Clinic, лечение бесплодия, такое как ЭКО, может увеличить вероятность многоплодных родов. Это связано с тем, что лечение бесплодия часто включает перенос в матку более одного эмбриона за раз, чтобы увеличить шансы на беременность.Препараты для лечения бесплодия также могут привести к выделению более чем одной яйцеклетки во время овуляции.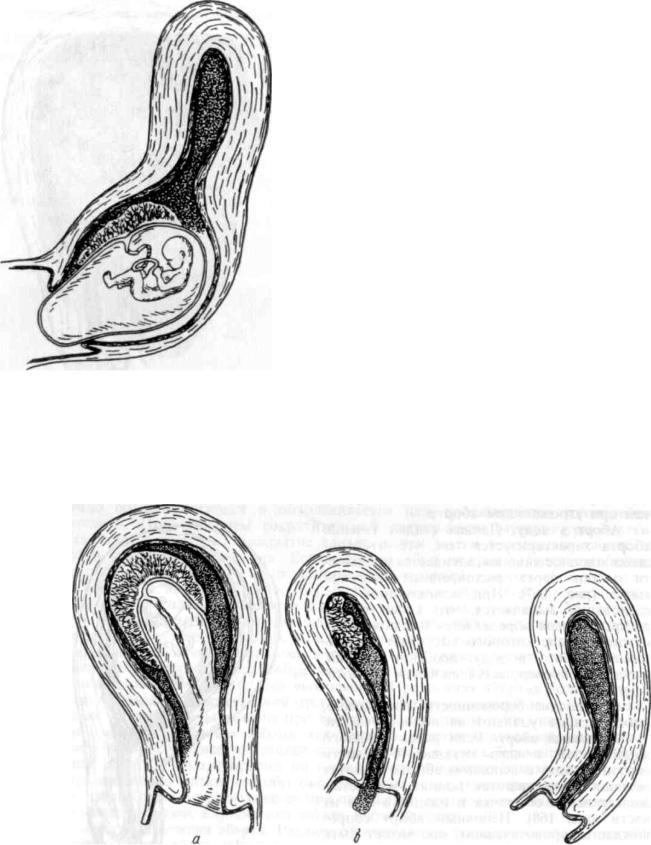
Иногда один эмбрион после оплодотворения разделяется, в результате чего появляются однояйцевые близнецы. Поскольку обе клетки происходят из одной и той же яйцеклетки и сперматозоида, однояйцевые близнецы будут иметь одинаковую ДНК, один и тот же пол и почти идентичный внешний вид.
В момент овуляции стенка матки толстая. Во избежание каких-либо осложнений, оплодотворенная яйцеклетка (эмбрион) должна имплантироваться в матку, «прилипая» к утолщенной стенке матки.
Американский колледж акушерства и гинекологии (ACOG) считает кого-то беременным только после того, как эмбрион успешно имплантирован в стенку матки. Другими словами, имплантация знаменует начало беременности.
Эмбрион, однако, может не имплантироваться. Экстренная контрацепция, внутриматочные спирали (ВМС) и бесплодие могут помешать имплантации эмбриона.
Стандартные оральные контрацептивы и таблетки для экстренной контрацепции («План Б») предотвращают овуляцию.Если при приеме Плана Б овуляция уже произошла, Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США отмечает, что это может помешать имплантации оплодотворенной яйцеклетки.
ВМС работает путем уплотнения цервикальной слизи. Это может как предотвратить овуляцию, так и создать среду, которая убивает или иммобилизует сперму, предотвращая возможность оплодотворения.
Поскольку ACOG считает вас беременной только после имплантации, ВМС не прекращают беременность. Скорее они предотвращают беременность.ACOG отмечает, что ВМС и экстренная контрацепция — это не формы аборта, а контрацепция.
ВМС и таблетки для экстренной контрацепции являются чрезвычайно эффективными формами контрацепции. По данным Всемирной организации здравоохранения, оба препарата предотвращают беременность на 99 процентов.
Если оплодотворенная яйцеклетка прячется в другом месте, кроме слизистой оболочки матки, это называется внематочной беременностью. Около 90 процентов внематочных беременностей происходят, когда эмбрион имплантируется в одну из маточных труб.Он также может прикрепляться к шейке матки или брюшной полости.
Внематочная беременность — это неотложная медицинская помощь, которая требует немедленного лечения для предотвращения разрыва трубки.
После имплантации формируется плацента. На этом этапе ваше тело будет производить гормон хорионический гонадотропин человека (ХГЧ). По данным Mayo Clinic, на ранних сроках беременности уровень ХГЧ должен удваиваться каждые два-три дня.
Тесты на беременность работают, обнаруживая ХГЧ в организме. Вы можете сделать анализ мочи, как в домашних тестах на беременность, или сделать анализ крови у врача.Если вы проверяете мочу с помощью домашнего теста на беременность, сделайте анализ утром, так как именно тогда ваша моча наиболее концентрированная. Это упростит тест для измерения уровня ХГЧ.
«Срок беременности» — это срок беременности. Когда вы узнаете, что беременны, ваш врач или акушерка могут подсчитать срок беременности с шагом в несколько недель. Большинство детей рождается на 39 или 40 неделе.
Многие люди думают, что гестационный возраст начинается с оплодотворения, а «1 неделя» — это неделя, когда вы забеременели, но это не так.Неделя 1 фактически отсчитывается задним числом с первого дня вашей последней менструации. Поскольку овуляция обычно происходит примерно через 14 дней после первого дня менструации, оплодотворение обычно происходит на «3 неделе» беременности.
Поскольку овуляция обычно происходит примерно через 14 дней после первого дня менструации, оплодотворение обычно происходит на «3 неделе» беременности.
Итак, в первые две недели гестационного периода вы вообще не беременны.
Разница между эмбрионом и плодом — это срок беременности. До конца 8 недели беременности оплодотворенная яйцеклетка называется эмбрионом. С медицинской точки зрения это считается плодом с начала 9 недели и далее.
На этом этапе все основные органы начали развиваться, и плацента берет на себя многие процессы, такие как выработка гормонов.
Пытаетесь ли вы забеременеть или интересуетесь наукой, лежащей в основе беременности, важно знать о процессе оплодотворения. Знание о репродукции может помочь вам забеременеть, принять более правильные решения в отношении контрацепции и лучше понять свое тело.
Где происходит внесение удобрений? 10 фактов, которые могут вас удивить
Существует множество неправильных представлений об оплодотворении и беременности. Многие люди не понимают, как и где происходит оплодотворение или что происходит по мере развития эмбриона.
Многие люди не понимают, как и где происходит оплодотворение или что происходит по мере развития эмбриона.
Хотя оплодотворение может показаться сложным процессом, понимание его может вооружить вас знаниями о вашей собственной репродуктивной системе и дать вам возможность принимать решения.
Давайте подробнее рассмотрим 10 фактов об оплодотворении. Некоторые из них могут даже вас удивить.
Многие думают, что оплодотворение происходит в матке или яичниках, но это не так.Оплодотворение происходит в маточных трубах, соединяющих яичники с маткой.
Оплодотворение происходит, когда сперматозоид успешно встречает яйцеклетку в маточной трубе. После оплодотворения эта недавно оплодотворенная клетка называется зиготой. Отсюда зигота будет двигаться по маточной трубе в матку.
Затем зигота проникает в слизистую оболочку матки. Это называется имплантацией. Когда зигота имплантируется, это называется бластоцистой. Выстилка матки «питает» бластоцисту, которая в конечном итоге превращается в плод.
Исключением из этого правила является экстракорпоральное оплодотворение (ЭКО). В этом случае яйца оплодотворяются в лаборатории.
Если ваши маточные трубы заблокированы или отсутствуют, все еще можно забеременеть с помощью ЭКО, поскольку оплодотворение будет происходить вне вашего тела. Как только эмбрион оплодотворяется этим методом, он переносится в матку.
Овуляция — это когда зрелая яйцеклетка выходит из одного из ваших яичников. Если вы овулируете, а сперматозоид не оплодотворяет яйцеклетку, яйцеклетка просто перемещается по фаллопиевой трубе через матку и выходит наружу через влагалище.Менструация начнется примерно через две недели, когда слизистая оболочка матки отпадет.
Существует ряд причин, по которым оплодотворение может не произойти. Это включает использование противозачаточных средств и бесплодие. Если вам трудно забеременеть и вы пытаетесь забеременеть более года (или более шести месяцев, если вам больше 35 лет), поговорите со своим врачом.
Обычно во время овуляции выделяется только одна яйцеклетка. Однако иногда яичники выпускают сразу две яйцеклетки. Обе яйцеклетки могут быть оплодотворены двумя разными сперматозоидами.В этом случае вы можете забеременеть двойней.
Эти близнецы будут называться разнояйцевыми близнецами (также называемыми разнояйцевыми близнецами). Поскольку они происходят из двух отдельных яйцеклеток и двух отдельных сперматозоидов, у них не будет одинаковой ДНК и они могут не выглядеть одинаково.
По данным Cleveland Clinic, лечение бесплодия, такое как ЭКО, может увеличить вероятность многоплодных родов. Это связано с тем, что лечение бесплодия часто включает перенос в матку более одного эмбриона за раз, чтобы увеличить шансы на беременность.Препараты для лечения бесплодия также могут привести к выделению более чем одной яйцеклетки во время овуляции.
Иногда один эмбрион после оплодотворения разделяется, в результате чего появляются однояйцевые близнецы. Поскольку обе клетки происходят из одной и той же яйцеклетки и сперматозоида, однояйцевые близнецы будут иметь одинаковую ДНК, один и тот же пол и почти идентичный внешний вид.
В момент овуляции стенка матки толстая. Во избежание каких-либо осложнений, оплодотворенная яйцеклетка (эмбрион) должна имплантироваться в матку, «прилипая» к утолщенной стенке матки.
Американский колледж акушерства и гинекологии (ACOG) считает кого-то беременным только после того, как эмбрион успешно имплантирован в стенку матки. Другими словами, имплантация знаменует начало беременности.
Эмбрион, однако, может не имплантироваться. Экстренная контрацепция, внутриматочные спирали (ВМС) и бесплодие могут помешать имплантации эмбриона.
Стандартные оральные контрацептивы и таблетки для экстренной контрацепции («План Б») предотвращают овуляцию.Если при приеме Плана Б овуляция уже произошла, Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США отмечает, что это может помешать имплантации оплодотворенной яйцеклетки.
ВМС работает путем уплотнения цервикальной слизи. Это может как предотвратить овуляцию, так и создать среду, которая убивает или иммобилизует сперму, предотвращая возможность оплодотворения.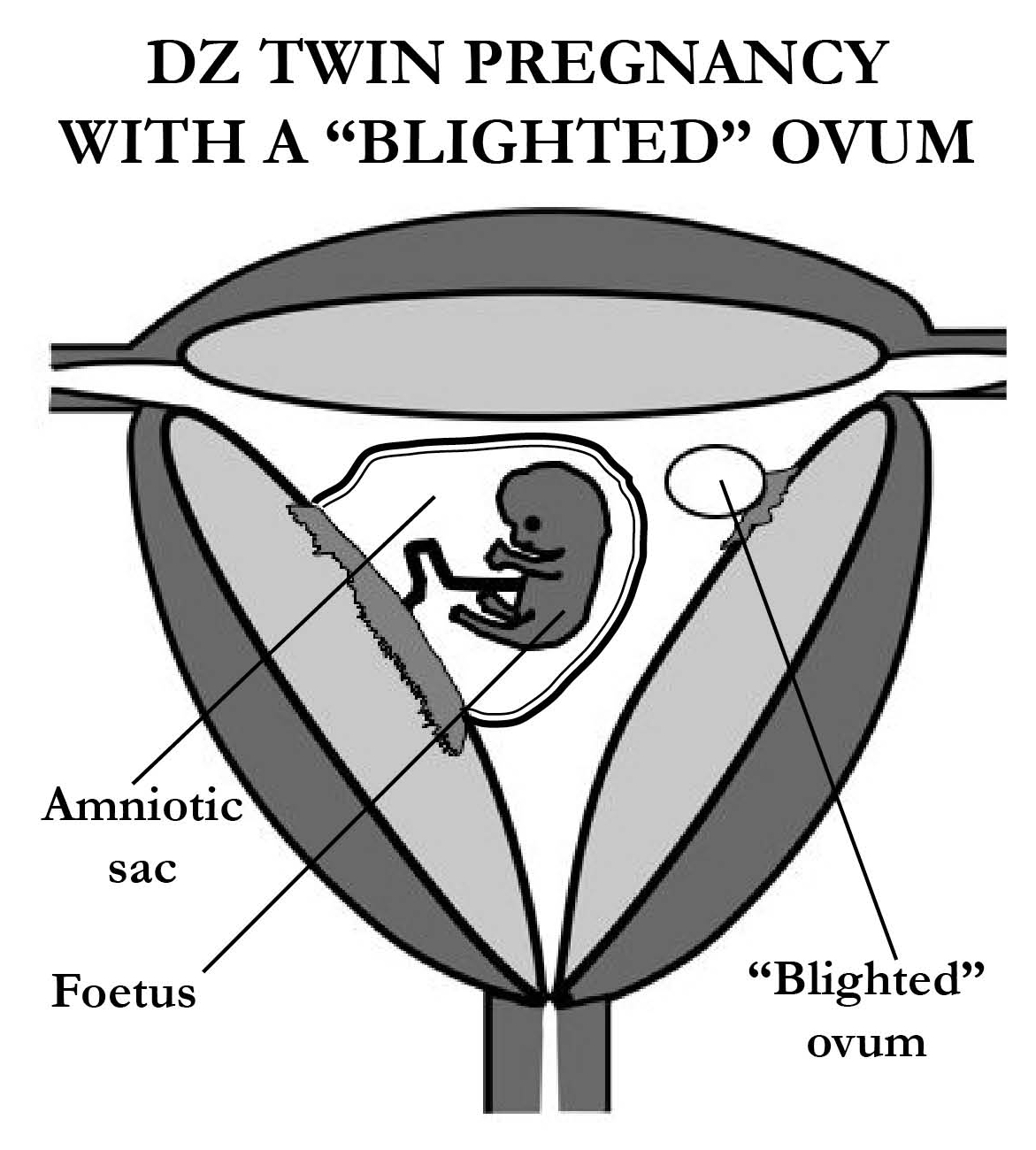
Поскольку ACOG считает вас беременной только после имплантации, ВМС не прекращают беременность. Скорее они предотвращают беременность.ACOG отмечает, что ВМС и экстренная контрацепция — это не формы аборта, а контрацепция.
ВМС и таблетки для экстренной контрацепции являются чрезвычайно эффективными формами контрацепции. По данным Всемирной организации здравоохранения, оба препарата предотвращают беременность на 99 процентов.
Если оплодотворенная яйцеклетка прячется в другом месте, кроме слизистой оболочки матки, это называется внематочной беременностью. Около 90 процентов внематочных беременностей происходят, когда эмбрион имплантируется в одну из маточных труб.Он также может прикрепляться к шейке матки или брюшной полости.
Внематочная беременность — это неотложная медицинская помощь, которая требует немедленного лечения для предотвращения разрыва трубки.
После имплантации формируется плацента. На этом этапе ваше тело будет производить гормон хорионический гонадотропин человека (ХГЧ).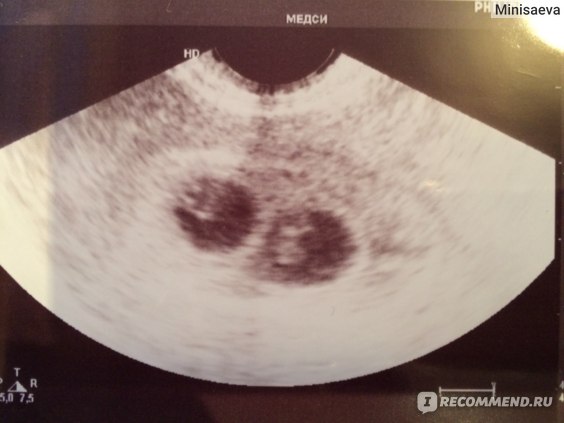 По данным Mayo Clinic, на ранних сроках беременности уровень ХГЧ должен удваиваться каждые два-три дня.
По данным Mayo Clinic, на ранних сроках беременности уровень ХГЧ должен удваиваться каждые два-три дня.
Тесты на беременность работают, обнаруживая ХГЧ в организме. Вы можете сделать анализ мочи, как в домашних тестах на беременность, или сделать анализ крови у врача.Если вы проверяете мочу с помощью домашнего теста на беременность, сделайте анализ утром, так как именно тогда ваша моча наиболее концентрированная. Это упростит тест для измерения уровня ХГЧ.
«Срок беременности» — это срок беременности. Когда вы узнаете, что беременны, ваш врач или акушерка могут подсчитать срок беременности с шагом в несколько недель. Большинство детей рождается на 39 или 40 неделе.
Многие люди думают, что гестационный возраст начинается с оплодотворения, а «1 неделя» — это неделя, когда вы забеременели, но это не так.Неделя 1 фактически отсчитывается задним числом с первого дня вашей последней менструации. Поскольку овуляция обычно происходит примерно через 14 дней после первого дня менструации, оплодотворение обычно происходит на «3 неделе» беременности.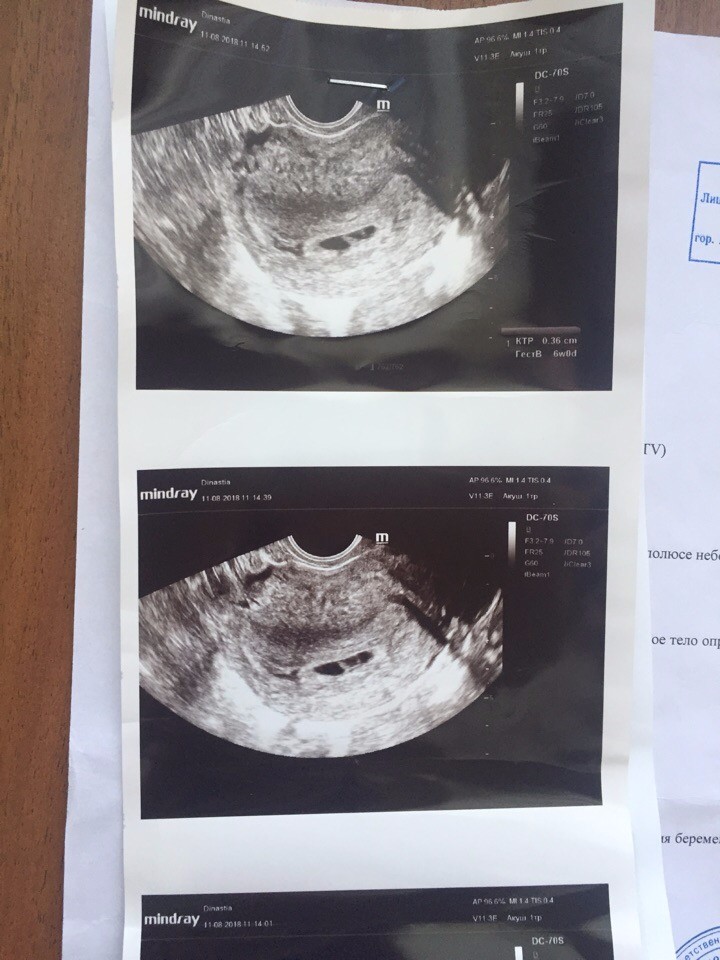
Итак, в первые две недели гестационного периода вы вообще не беременны.
Разница между эмбрионом и плодом — это срок беременности. До конца 8 недели беременности оплодотворенная яйцеклетка называется эмбрионом. С медицинской точки зрения это считается плодом с начала 9 недели и далее.
На этом этапе все основные органы начали развиваться, и плацента берет на себя многие процессы, такие как выработка гормонов.
Пытаетесь ли вы забеременеть или интересуетесь наукой, лежащей в основе беременности, важно знать о процессе оплодотворения. Знание о репродукции может помочь вам забеременеть, принять более правильные решения в отношении контрацепции и лучше понять свое тело.
Судьба оплодотворенного яйца: почему некоторые эмбрионы не приживаются
Некоторые эмбрионы не могут имплантироваться в матку, в то время как другие успешно имплантируются, что приводит к беременности, и новое исследование проливает свет на то, почему это так.
В ходе исследования исследователи обнаружили, что человеческие эмбрионы обычно вырабатывают химическое вещество, называемое трипсином, которое сигнализирует матке о необходимости подготовить внутреннюю оболочку к имплантации.
Но у эмбрионов со значительными генетическими аномалиями этот химический сигнал был изменен, и он вызвал стрессовую реакцию в матке, которая могла сделать имплантацию маловероятной, говорят исследователи. [9 условий, которые может вызвать беременность]
Исследователи сравнили этот процесс с «вступительным экзаменом», который задает матка — эмбрион должен пройти этот тест для имплантации.
Но иногда матка может сделать этот экзамен слишком сложным или слишком легким, что может привести к отторжению здоровых эмбрионов или имплантации эмбрионов с проблемами развития, говорят исследователи.
Новые результаты могут иметь значение для лечения бесплодия, поскольку одна из основных причин неудач таких методов лечения бесплодия, как экстракорпоральное оплодотворение (ЭКО), заключается в том, что эмбрионы не приживаются.
Благодаря будущим исследованиям факторов, влияющих на имплантацию, возможно, удастся выявить женщин с риском выкидыша или других осложнений беременности, взяв образец слизистой оболочки матки, сказал Ян Бросенс, профессор Университета Уорвика в США. Королевство.
Некоторые лекарства могут также помочь матке подготовить почву для имплантации, сказал Бросенс.
«Сейчас мы смотрим на то, как изменить слизистую оболочку матки, чтобы можно было настроить этот« вступительный экзамен »на нужном уровне и предотвратить неудачи имплантации и выкидыши», — сказал Бросенс.
Человеческие эмбрионы генетически разнообразны, и некоторые из них имеют мутации, нарушающие нормальное развитие. В некоторых случаях эти поврежденные эмбрионы не имплантируются в матку, но часто они имплантируются только для последующего выкидыша.
В исследовании использовались человеческие эмбрионы четырехдневного возраста, созданные с помощью ЭКО. Некоторые из эмбрионов позже были имплантированы женщинам и привели к успешной беременности, в то время как другие не подходили для имплантации из-за нарушений развития. В обоих случаях исследователи взяли часть жидкости, в которой росли эмбрионы, и перенесли ее в лабораторные чашки, содержащие клетки слизистой оболочки матки, для проведения своих экспериментов.
Исследование опубликовано сегодня (фев.6) в журнале Scientific Reports.
Следуйте за Рэйчел Реттнер @RachaelRettner . Подпишитесь на Live Science @livescience , Facebook и Google+ . Оригинальная статья на Live Science.
Как происходит беременность — Источник о здоровье подростков
Беременность бывает простой и очень сложной. Вы когда-нибудь задумывались, именно как происходит беременность? Если да, то приведенная ниже информация должна помочь.
Как протекает беременность?- Прежде чем беременность может начаться, необходимо сделать два важных шага. Яйцеклетка должна высвободиться во время овуляции и оплодотворяться сперматозоидом.
- С медицинской точки зрения беременность начинается, когда оплодотворенная яйцеклетка имплантируется в стенку матки. Беременность продолжается по мере того, как яйцеклетка превращается в эмбрион, а затем в плод.
Гормоны, связанные с менструальным циклом (периодом), вызывают созревание яиц в яичниках. Примерно каждые 28 дней из яичника выходит одна зрелая яйцеклетка. Это называется овуляцией. После того, как яйцо выпущено, оно перемещается в маточную трубу, где остается около 24 часов. Если яйцеклетка не оплодотворяется в течение этого времени, яйцеклетка распадается (распадается), и менструация (ваш период) начинается через 11-16 дней.
2.Оплодотворение: сперма встречается с яйцеклеткойЗрелая яйцеклетка оплодотворяется, когда она соединяется со сперматозоидом. Обычно это происходит после того, как половой член * эякулирует во влагалище *. Сперма содержится в семенной жидкости, которая движется вверх по влагалищу, через шейку матки и матку в маточные трубы. Если яйцеклетке менее 24 часов, ее можно оплодотворить спермой.
Оплодотворение иногда (но редко) происходит, когда семя эякулирует снаружи, но около входа во влагалище.Технологии также могут использоваться для оплодотворения яйцеклетки путем введения спермы в тело женщины (искусственное оплодотворение) или путем оплодотворения яйцеклетки вне тела и последующего помещения ее в матку.
3. Имплантация: Оплодотворенная яйцеклетка прикрепляется к слизистой оболочке матки, и начинается беременность.Большинство яйцеклеток оплодотворяются спермой еще в маточной трубе. Затем оплодотворенная яйцеклетка перемещается по маточной трубе в матку. Это может занять 1-2 дня.Когда яйцеклетка достигает матки, она может прикрепиться к слизистой оболочке матки (эндометрию), и наступит беременность. Многие оплодотворенные яйцеклетки никогда не имплантируются и выводятся из организма во время следующей менструации.
Как узнать, когда наступит овуляция?- Лучший способ узнать, когда происходит овуляция, — это использовать метод определения фертильности (FAM). Если вы не используете FAM, может быть трудно определить, когда у вас овуляция.
- Чтобы узнать больше о FAM, посетите нашу информационную страницу [Ссылка].
- Овуляция у всех разная, и она может меняться от цикла к циклу, особенно когда вы подросток и ваше тело все еще развивается.
| Полезный совет |
| Несмотря на то, что яйцеклетка может быть оплодотворена только в течение 24 часов после высвобождения, сперма может жить в организме до пяти дней. Это означает, что вы можете заниматься сексом, когда у вас нет овуляции, но вы все еще беременны. Другими словами, сперма, которая была эякулирована в понедельник, могла оплодотворить яйцеклетку, выпущенную в пятницу. |
- Не совсем. Бывают случаи, когда беременность менее вероятна, например, во время менструации.
- Если вы не хотите забеременеть, вы можете использовать метод контрацепции.
- Для получения дополнительной информации о методах контроля рождаемости посетите раздел о контроле над рождаемостью на этом веб-сайте [Ссылка].
Если у вас есть вопросы по этой теме, не стесняйтесь обращаться к одному из наших инструкторов-сверстников. [Ссылка]
* Мы знаем, что это не те слова, которые все используют для обозначения своего тела (например, трансгендерные люди), и поддерживаем вас в использовании того языка, который вам больше всего подходит.
Последнее редактирование: май 2020 г.
Без оплодотворения с ЭКО — Оплодотворение яиц
Яйца не оплодотворяются по разным причинам.
Эмбриолог может увидеть, что некоторые яйца незрелые.
По мере созревания яйца проходят стадии хромосомного деления. Эти стадии приводят к уменьшению числа хромосом вдвое. Дополнительные хромосомы содержатся в небольшом круглом теле, расположенном сбоку от яйца. Это называется полярным телом. Если во время проверки оплодотворения яйцеклетка не имеет полярного тела, она еще незрелая и не готова к оплодотворению спермой. Кроме того, если к этому времени (двадцать четыре часа после извлечения яйцеклетки) оно не сформировало полярное тело, оно является дефектным и не сможет оплодотворить позже.
У некоторых яиц есть полярное тело, но они еще не оплодотворены.
Они зрелые, но не показали характерного образования пронуклеуса или образования пронуклеуса сперматозоидов. Это может произойти, если яйцеклетка имеет дефект по количеству хромосом и не имеет полного плана построения эмбриона. Это приводит к тому, что яйцо не может развиваться. Сперма также может быть причиной того, что зрелая яйцеклетка не оплодотворяется. В образце спермы может быть небольшое количество сперматозоидов, способных проникать через оболочки яйцеклетки.Это часто связано с высоким процентом сперматозоидов неправильной формы. В тяжелых случаях это может привести к полному отказу от оплодотворения. Если есть подозрение на это, для решения этой проблемы с проникновением можно использовать внутрицитоплазматическую инъекцию сперматозоидов. Если проблема со спермой имеет хромосомную природу, оплодотворение может потерпеть неудачу, потому что у спермы нет полного плана построения эмбриона. В этом случае не имеет значения, проникнет ли сперма в яйцеклетку, потому что она не может образовать пронуклеус.Яйцо не оплодотворяется и препятствует дальнейшему развитию. К сожалению, в этих случаях внутрицитоплазматическая инъекция сперматозоидов не может решить проблему.
Есть некоторые яйца, которые находятся в яичниках, у которых нет шансов развиться в эмбрион, потому что они атретичны. Атрезия — это форма аномального развития, при которой цитоплазма или клеточный материал яйца темная и нефункциональная. Так же, как есть сперматозоиды с ненормальной морфологией и нефункциональными, есть и яйцеклетки, которые являются ненормальными с момента их развития и не имеют потенциала для роста.


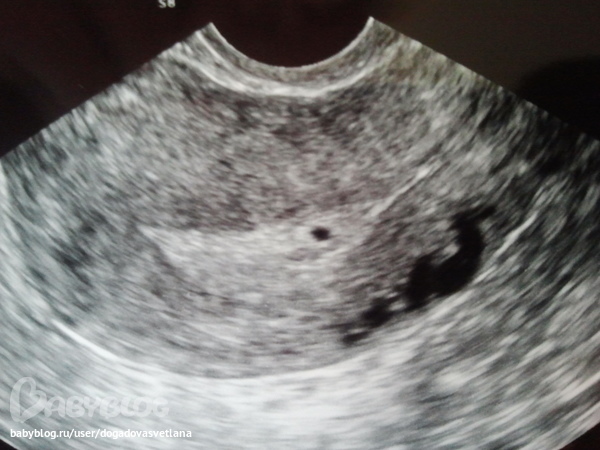



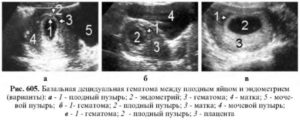 Эта процедура покажет расположение плодного яйца в матке или придатках, приблизительные сроки беременности и состояние органов в целом.
Эта процедура покажет расположение плодного яйца в матке или придатках, приблизительные сроки беременности и состояние органов в целом. Через 2 часа можно будет отправиться домой, рекомендуют провести этот день в спокойной обстановке, лучше всего соблюдать постельный режим.
Через 2 часа можно будет отправиться домой, рекомендуют провести этот день в спокойной обстановке, лучше всего соблюдать постельный режим.


