Пиодермия у ребенка — причины, симптомы, диагностика и лечение
Пиодермия у ребенка — это группа дерматозов, характеризующихся гнойно-воспалительным поражением кожи, придатков, подкожно-жирового слоя. В клинической картине ведущим является кожный синдром — локальное воспаление разной степени тяжести и глубины, гнойничковая сыпь, мацерация. Отдельные формы заболевания сопровождаются ухудшением общего состояния. Диагностика базируется на данных анамнеза и объективного осмотра. Основные методы лечения — антибактериальная терапия местного или системного характера, антисептический туалет кожи. Некоторые формы глубокой пиодермии требуют оперативного вмешательства.
Общие сведения
В детской дерматологии и педиатрии гнойничковые кожные заболевания встречаются довольно часто. По статистическим данным, доля пиодермий составляет 25-60% от всех дерматозов у детей, обращаемость за хирургической помощью достигает 30-40%. Гнойничковая сыпь у ребенка — типичное осложнение заболеваний, сопровождающихся зудом и нарушением целостности кожного покрова. Ситуация связана с несовершенством защитной функции кожи в детском возрасте, слабым пассивным иммунитетом против возбудителей, контактом с носителями инфекции в дошкольных и школьных учреждениях.

Пиодермия у ребенка
Причины
Возбудителями пиодермии у ребенка являются патогенные или условно-патогенные микроорганизмы. Ведущая роль принадлежит стафилококкам (золотистому, эпидермальному, гемолитическому), бета-гемолитическому стрептококку. При исследовании отделяемого из очагов выявляется: стафилококков патогенных — 80-90%, эпидермального стафилококка — 12%, стрептококков — до 10%. Реже встречаются ассоциации данных микроорганизмов с другими инфекциями: синегнойной палочкой, протеем, пневмококком, кишечной палочкой.
Предрасполагающие факторы
Факторы риска пиодермии у ребенка можно условно разделить на две большие группы:
- Экзогенные: дефекты гигиены, нарушение барьерной функции дермы (микротравмы, мацерации, ожоги, гипергидроз), прием иммуносупрессоров (цитостатики, стероиды).
- Эндогенные: соматические заболевания (эндокринопатии, патологии ЖКТ, ВСД, гиповитаминоз), хронические очаги пиококковой инфекции, врожденный или приобретенный иммунодефицит.
Патогенез
Основные пути передачи возбудителей пиодермии — контактный и контактно-бытовой. У новорожденного ребенка возможен антенатальный и интранатальный механизмы передачи. Патогенный микроорганизм проникает в дерму через микроповреждения, вырабатывает токсины, которые вызывают расслоение эпидермиса. Как результат − образуются папулы, пустулы или волдыри. Патогномоничная локализация стафилококков — производные кожи (потовые, сальные железы, фолликулы волос), стрептококков — кожные складки, участки вокруг естественных отверстий.
В ответ на местное воспаление в очаг устремляются лимфоциты. Процесс уничтожения пиококков лимфоцитами сопровождается выделением серозного или гнойного секрета. При проникновении токсинов в лимфоцитарное и кровеносное русло присоединяется клиника интоксикации или даже токсического шока. При внутриутробном заражении ребенка, симптомы системного воспалительного ответа обычно выходят на первый план.
Классификация
Пиодермия классифицируется по нескольким критериям. Принято разделение на первичные пиодермии, возникшие у ребенка на здоровой коже, и вторичные, осложняющие течение других дерматитов. В зависимости от распространения вглубь дифференцируют поверхностные и глубокие формы. Наиболее распространенная классификация основана на выделении этиологического фактора:
- Стафилодермии: фурункулез, везикулопустулез, неонатальная пузырчатка, фолликулит, карбункул, абсцесс.
- Стрептодермии: импетиго, паронихия, целлюлит, рожа, стрептодермия эрозивно-папулезная и интертригинозная.
Симптомы пиодермии у ребенка
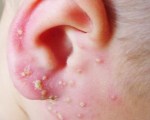
Везикулопустулез
Патология характерна для периода новорожденности. Везикулопустелез представляет собой воспалительный процесс области устья потовой железы. Формированию гнойничков у ребенка предшествует потница. В результате инфицирования элементы потницы воспаляются, преобразуются в пустулы с молочно-белым секретом. Сыпь располагается на коже волосистой части головы, туловища, в складках.
Пузырчатка новорожденных
Неонатальная пузырчатка возникает на 3-15 сутки жизни ребенка. Характеризуется появлением фликтен (пузырей) размером от горошины до грецкого ореха, наполненных мутным содержимым. Типичное расположение пузырей − на животе, промежности, в околопупочной зоне. После разрешения фликтен остаются влажные эрозии. Общее состояние младенца обычно нарушено: отмечается лихорадка, вялость, ухудшение аппетита.
Остиофолликулит. Фолликулит
Остиофолликулит представляет собой инфицирование устья волосяного фолликула, имеет острое начало: на неизмененном фоне кожи появляются пустулы, пронизанные волосом. Излюбленная локализация высыпаний — голова, грудь, конечности. Спустя несколько дней пустула разрешается, покрывается корочкой, которая оставляет после себя розовое пятно.
При распространении процесса на весь фолликул развивается фолликулит. Зона воспаления увеличивается в размере, становится болезненной. Через неделю гнойничок ссыхается, не оставляя рубца. Если инфекция проникает в подкожный слой, формируется фурункул. Конгломерат фурункулов называется карбункулом. Вскрытие карбункулезной пустулы оставляет глубокие шрамы.
Импетиго
Существует несколько разновидностей патологии. Стрептококковое импетиго характеризуется образованием на лице фликтен с гнойно-серозным секретом, которые вскрываются через 3-4 суток, не оставляя шрама. Щелевое импетиго также носит название «заеда». Представляет собой мацерацию, линейные эрозии у крыльев носа, в углах рта, глаз. При буллезной форме пиодермии гнойничковые высыпания локализуются на коже кистей, нижних конечностей.
Папулоэрозивная стрептодермия
Пеленочный дерматит встречается только у детей до года, чаще в неонатальный период. В аногенитальной зоне, на внутренней поверхности бедер образуются плотные папулы синюшного цвета с воспалительным венчиком. Папулы трансформируются в волдыри, после — в эрозии и корочки. Элементы появляются на фоне мацерации, раздражения кожи испражнениями.
Интертригинозная стрептодермия
Зачастую стрептодермия возникает у детей с нарушением жирового обмена. Высыпания появляются в области крупных складок: паховых, шейных, подмышечных, ягодичных. Сыпь представляет собой пузыри, которые при разрешении оставляют мокнущие эрозии с фестончатыми границами.
Рожа
Заболевание поражает детей раннего возраста. Преимущественная локализация — шея, конечности, лицо. В очаге воспаления появляется эритематозный участок неправильных очертаний, разных размеров. При пальпации отмечается местная гипертермия, болезненность. В тяжелых случаях к эритеме присоединяется абсцедирование, некроз кожи. Общее состояние нарушено.
Осложнения
Диагностика
Постановка диагноза в основном базируется на клинической картине. Детский дерматолог выясняет основные жалобы пациента и/или родителей, собирает подробный анамнез. При наличии показаний в диагностике принимают участие детский хирург, эндокринолог. Алгоритм обследования ребенка:
- Физикальный осмотр. Важное значение принадлежит тщательному анализу местных проявлений пиодермии: характер сыпи, локализация, флюктуация, болезненность, наличие выделений. Из общего состояния информативность имеет лихорадка, нарастающая вялость, отказ от еды.
- Лабораторные исследования. В общеклиническом анализе крови возможен нейтрофильный лейкоцитоз, ускорение СОЭ. У ребенка с сахарным диабетом обязательно проводится оценка гликемии. При наличии отделяемого осуществляется бактериологический посев на микрофлору.
Лечение пиодермии у ребенка
Консервативное лечение
Большинство форм пиодермии лечатся амбулаторно. Госпитализации подлежат пациенты с большой площадью пораженной кожи, осложненным течением. Частые и длительные водные процедуры, использование косметических средств по уходу не рекомендованы. При расположении элементов в волосистой зоне головы волосы нельзя сбривать. Диета ребенка с пиодермией должна ограничивать поступление соли и углеводов.
Основой медикаментозной терапии служит борьба с возбудителем. Местное лечение включает использование препаратов следующих групп:
- анилиновые красители — растворы бриллиантовой зелени, этакридина лактата, метиленовой синьки;
- антисептики — растворы калия перманганата, хлоргексидина, йода, перекиси водорода;
- антибиотики для наружного применения — различные аптечные формы (порошок, мазь, крем) на основе гентамицина, неомицина, фузидовой кислоты;
Глубокие формы пиодермии, а также распространенные поверхностные и осложненные требуют системного назначения ребенку антимикробной терапии. В педиатрической практике используются антибиотики из групп полусинтетических пенициллинов, цефалоспоринов, макролидов, линкозаминов. Курс лечения составляет 1-2 недели. Для лечения состояний, сопровождающихся развитием бактериемии, к терапии добавляют внутривенное введение иммуноглобулина.
При рецидивирующем течении пиодермии ребенку показана иммунотерапия. К препаратам специфической иммунотерапии принадлежат стафилококковый анатоксин и антифагин. Как неспецифическая имммунокоррекция используется аутогемотерапия, прием элеутерококка, лимонника китайского, спленина. У больных с подтвержденным иммунодефицитом применяются иммуностимуляторы: препараты тимуса, γ-глобулина, лизирующихся актиномицет.
Хирургическое лечение
Оперативное вмешательство показано при формировании фурункула, карбункула, абсцесса. В условиях стационара детский хирург проводит вскрытие и дренирование гнойной полости, рассечение свищевых ходов. Далее рану ежедневно промывают растворами антисептиков до заживления вторичным натяжением. При язвенно-некротических поражениях кожи проводится иссечение пораженных участков (некрэктомия) с последующей пластикой раневого дефекта.
Физиолечение
В подострый период активно применяются физиотерапевтические методы. Рекомендованы световые процедуры — УФО, низкоэнергетическое лазерное излучение, инфракрасное излучение. Из электропроцедур при пиодермии у ребенка эффективна УВЧ-терапия. Курс лечения включает 5-10 сеансов.
Прогноз и профилактика
Прогноз при неосложненных пиодермиях для ребенка благоприятен. Развитие генерализованных форм, присоединение осложнений ухудшает прогноз. Первичная профилактика заключается в соблюдении должного санитарно-гигиенического режима дома и в детских учреждениях, адекватной обработке раневых поверхностей. Следует вовремя проводить выявление и лечение фоновых патологий: сахарного диабета, заболеваний ЖКТ, верхних дыхательных путей.
Лечение пиодермии у ребенка — что это за болезнь, фото, симптомы, как можно заразиться, как лечить детей медикаментозно и народными средствами
Что это за болезнь
Воспалительный процесс, имеющий гнойные выделения, провоцируется проникновением на верхний и внутренний слой кожного покрова бактерий:
- стафилококка;
- стрептококка;
- дрожжевые грибы;
- кишечной, синегнойной палочки.
Реже воспаление вызывают бактероиды и энтерококки.
Это самые известные возбудители, которые окружают повсюду людей. Показывают себя только при ослабленном иммунитете. Большое скопление микробов находится в слизистой оболочке носоглотки и под ногтями.
Поражают участки эпидермиса:
- лицо;
- крылья носа;
- подмышечные впадины.
Проявляются в виде гнойничковых пузырьков разного размера, но если болячка появилась на половых органах, то это кондилома. Вылечить ее поможет крем «Вартоцид». Наносится один раз в день, перед сном. Его состав вырабатывает интерферон, который помогает бороться с вирусом.
Пути инфицирования
Инфекция попадает в организм:
- воздушно-капельным путем;
- через раны, ссадины;
- посредством личных бытовых предметов – игрушки, посуда.
В запущенных случаях воспалительный процесс может перейти в хроническую форму. Период, при котором очаг поражения проникает в нижние кожные слои, вызывает серьезные осложнения. Оболочка травмируется, из-за сильного зуда. В результате появляются рубцы и пигментные пятна.
Пиодермия наиболее распространенная болезнь у детей, каждый родитель должен знать, что это такое, посмотреть фото недуга. В возрасте до года недуг подтверждается у половины грудничков, обратившихся к доктору. Защитные функции детской кожи слабые, она тонкая, уязвимая. Иммунная система плохо развита и не может сопротивляться воздействию вирусов – кокков, поэтому дети чаще инфицируются, чем взрослые. На этом фоне могут развиться пневмония и отит. Снизить опасность заразы можно, если соблюдать простое правило – часто мыть руки.
Причины возникновения
Заражение может произойти внутриутробно, если у будущей мамы кариозные зубы или какие-то другие внутренние инфекции. Длительные и сложные роды, безводный промежуток времени в утробе способствуют образованию микробов. В риске находятся недоношенные и рожденные с маленьким весом крохи.
Существуют неблагоприятные факторы, которые провоцируют появление гнойных пузырьков. Они делятся на две группы.
Внешние – экзогенные:
- Несоблюдение температурного режима – перегревы или переохлаждения.
- Травмирование эпидермиса – царапины, укусы насекомых, расчесывания, порезы, трещины.
- Содержание ребенка в помещении с высокой влажностью воздуха.
- Антисанитария.
- Переутомляемость.
- Стрессы.
- Психологические травмы.
- Большие физические и эмоциональные нагрузки.
- Общение с инфицированным или переболевшим человеком – пользование общими вещами, игрушками, постельным бельем.
- Неправильное питание.
- Недостаток витаминов, злаков, жиров, белков в рационе.
- Ослабленный иммунитет.
- Генетическая предрасположенность.
- Частое применение антибактериальных средств – полезные бактерии убиваются
- Опрелости у грудничков.
- Повышенное потоотделение.
- Нестабильный режим сна.
Внутренние – эндогенные:
- Осложнения от перенесенных болезней – ОРВИ, ОРЗ, грипп.
- Проблемы с пищеварением.
- Расстройства ЦНС.
- Аллергические реакции.
- Слабая защитная функция организма.
- Нарушение обмена веществ.
- Особенности кожных покровов – сухость, небольшое количество сальных желез.
- Интоксикация.
- Прием антибиотиков.
- Гормональные сбои.
- Патологии эндокринной системы – сахарный диабет, гипотиреоз.
- Вегетососудистая дистония.
На коже человека постоянно присутствует множество бактерий. Недостаточный гигиенический уход за телом ребенка при пиодермии может привести к развитию сыпи. Перечисленные факторы вызывают активную деятельность микроорганизмов.
Классификация
Заболевание разделяется на несколько форм:
- Острая – если недуг поразил первый раз, и своевременно была оказана консультация врача.
- Хроническая – когда малыш часто болеет гнойничковыми высыпаниями, и они трудно поддаются санации.
- Локализованная – покрывает руки, слизистую носа.
- Разлитая – зараза распространяется сразу на двух и более местах.
Образования бывают поверхностными, когда задет наружный слой и глубокими, если центр поражения затрагивает волосяные мешочки. В случае появления на половых органах шероховатости свидетельствует, что это остроконечная кондилома. Крем Wartocid лечит такую язву. Дозирование проходит три раза в неделю, до полного исчезновения бородавки.
Распространенные типы заболевания по возбудителю:
- стафилококковый;
- стрептококковый;
- смешанный (участвуют два кокка).
Виды кожных проявлений:
- Фолликулы – уплотнения красно-синего цвета. Кроха испытывает болевой синдром при воздействии на больной очаг. Появляются гнойнички со светлой непрозрачной жидкостью.
- Остиофолликулиты – дерматозы, покрывают участки, на которых растут волосы.
- Эпидемическая пузырчатка – опасная болячка, высыпает пузырьками на стопах и ладонях. Встречается у детей грудного возраста. При ее нарушении образуются ранки.
- Фурункулы – большой чирей, созревает во внутреннем эпидермисе, далее выходит на поверхность, вскрывается и выделяется в огромном количестве желтоватая смесь. На этом месте формируется рубец. Возможно, потребуется хирургическое вмешательство для его удаления.
- Карбункул – объединенные гнойники, при вскрытии вытекает много гноя. В результате развивается ямка. Среда обитания находится на волосяных покровах.
- Гидраденит – воспаление сальных желез. Розовые прыщики с прозрачным содержимым. Локализуется в области подмышек.
- Стрептококковое импетиго – затрагивает лицо, шею, уши, конечности. Высыпания различного размера в среднем до 1 см в диаметре. Со временем патология превращается в эрозию. Чувствуется зуд, дискомфорт.
- Перипорит – создается при повышенном потоотделении. Мокнущие пузырьки вырастают, сливаясь воедино. Дерматозы приобретают желтую корочку.
- Пеленочный дерматит – маленькие прыщи. Прорыв их оболочки приводит к появлению гнойных ран в паху и на ягодицах. Повышается температура тела. Продолжительность течения составляет шесть недель.
Недуг показывает себя как осложнения после чесотки, экземы. На расчесы попадают бактерии, и ребенок инфицируется.
Симптомы и признаки
На фото видно, как начинается пиодермия у детей.
По внешним свойствам заболевание похоже на другие дерматологические болезни. Распознать и отличить недомогание от других кожных болезней достаточно сложно. Родители должны незамедлительно обратиться к врачу, для избегания серьезных последствий.
Поражение головы:
- Первоначально проявляется в виде маленьких гнойничков. Происходит воспаления волосяных луковиц.
- Следующий этап сопровождается гипермированием и сыпью.
Патология на лице и теле:
- На участке возникает пузырь с гнойной жидкостью.
- Ткань приобретает красный цвет. Очаг стремительно распространяется.
- Прыщик быстро вскрывается, на месте появляется сероватая корочка.
- Спустя несколько дней нарост отпадает.
Признаки:
- Жжение.
- Сильный зуд.
- Неприятная боль.
- Изменяется структура и поверхность эпидермиса.
- Отечность.
- Покраснения.
- При тяжелой форме у малыша наблюдается гипертермия, ухудшения самочувствия. Ребенок капризничает. Беспричинно плачет.
- Повышение температуры до 39-40 градусов, особенно у младенцев.
- Плохой аппетит.
- Увеличенные лимфоузлы.
- Возможно появление лихорадки.
- Распространение высыпаний на другие части.
Диагностика, и как быстро распознать пиодермию
Доктор при первых сигналах патологии обязательно назначит комплекс клинических исследований:
- Забор крови, он покажет содержание лейкоцитов, эозинофилов, СОЭ.
- Необходимо сделать тест на глюкозу, чтобы определить отсутствие сахарного диабета.
- Общий анализ мочи.
- Биохимия.
- Реакция на ВИЧ, сифилис.
- Бакпосев. Взятие содержимого вещества из пузырьков.
- Биопсия пораженных тканей.
В лаборатории образцы помещают в специальные условия и смотрят, какая бактерия образуется. Выращенный микроб изучают на чувствительность к антибиотикам. Стандартная процедура для болезни, не осложненной серьезными заболеваниями, достаточна, чтобы выявить возбудителя и знать, какую схему лечения использовать. Медицинская консультация заключается в осмотре и опросе больного.
Для определения диагноза требуются специалисты:
- Дерматолог. Выявляет наличие проблем эндокринных органов. Узнает состояние иммунной системы, нехватки витаминов.
- Эндокринолог. Проводит обследование гормонального фона.
- Иммунолог. Консультирует в том случае, если малыш постоянно болеет и инфекция не поддается терапии. Случаются частые рецидивы. Пациенту дают направление на установление показателей уровня иммунитета.
- Педиатр. Получает все анализы и на их основании делает заключение. Прописывает необходимые терапевтические мероприятия.
Медикаментозное лечение
Применяют антибактериальные препараты. Конкретные средства назначают после получения результатов на бакпосев и выявления чувствительности микроба к этим лекарствам. Врач с точностью определит, чем лечить пиодермию у ребенка.
Антибиотики, оказывающие бактериостатическое и бактерицидное действие:
- «Цефтриаксон».
- «Линкомицин».
- «Эритромицин».
- «Целорин».
- «Роцефин».
- «Кефлин».
- «Супракс».
- «Сигмамицин».
- «Ампиокс».
Противовоспалительные мази:
- «Вишневского».
- «Деситин».
- «Тимоген».
- «Левомеколь»
Противомикробные:
- «Фурадонин».
- «Фурагин».
- «Бисептол».
Противоаллергические:
- «Тавегил».
- «Диазолин».
- «Супрастин».
Иммунитет нужно поддерживать иммуностимуляторами. Если при такой санации не наблюдается положительного результата, прописывают специальною вакцину, которая убивает микрофлору. Проводят терапию ультрафиолетом, иногда применяют хирургическое вмешательство, чтобы удалить гнойные пузыри. Лечение при острой форме протекает семь дней, а хронической – четырнадцать.
При образовании язв на коже назначают стационар детям до трех лет и внутривенные уколы для улучшения движения крови – «Актовегин», «Трентал». Рекомендуют прием витаминов – В6, В12, поливитаминные препараты с содержанием микроэлементов. Наружные обработки ран делают несколько раз в день с применением зеленки, раствора борной кислоты, хлоргексидина и диоксидина.
Для удаления кожных высыпаний и восстановления ткани используют физиотерапию, которая ускоряет выздоровление:
- Магнитотерапия.
- Кислородные, сероводородные, минеральные ванны.
- УВЧ, СВЧ.
- Инфракрасное излучение.
Малышу необходимо соблюдать постельный режим и правильное питание.
Народные средства
Дополнение к основному лечению можно применять только после консультации с лечащим врачом.
- Компресс из картофеля. Измельчаем клубни до образования кашицы. Отжимаем в марле жидкость. Прикладываем к больному месту несколько раз в день. Это поможет уменьшить зуд, воспаление.
- Алоэ. Состав из перетертого растения разбавляем водой в равных частях, смачиваем зараженные участки.
- Мазь. Вазелин 20 г и сок лопуха одна чайная ложка. Все ингредиенты смешиваем. Крем размягчает корочки, которые потом легко удаляются.
- Травяные отвары, примочки – календула, ромашка, череда, девясил. Характеризуются противовоспалительными и противомикробными свойствами.
- Накладываем повязки из настоя имбиря, имеет качества антибиотика. Заливаем плод кипятком. Настаиваем два часа.
- Раствор из калины.
- Листья чистотела, березы, подорожника, сельдерея.
- Настойка прополиса.
- Ванны из отваров трав – шалфей, тысячелистник.
- Кашица из огурца.
- Тертая свежая столовая свёкла.
Профилактика
Для предотвращения развития недуга, ребенку следует соблюдать гигиену.
Необходимые меры:
- Поддерживать иммунитет – пить укрепляющие препараты.
- Закаляться.
- Придерживаться диеты.
- Делать зарядку.
- Полноценно спать.
- Сбалансировано питаться.
- Больше двигаться.
- Гулять на свежем воздухе.
- Регулярно принимать душ.
- Тщательно и правильно мыть руки.
- Менять белье.
- Употреблять в пищу злаки, фрукты, овощи, рыбу.
- По возможности не есть сладости и сдобную выпечку.
- Раны, ссадины, порезы, царапины обрабатывать противомикробными средствами.
- Лечить вовремя простудные заболевания – ОРВИ, грипп, ангину.
- Любые высыпания показывать врачу.
Заметив первые признаки болезни, нужно изолировать малыша от общения с другими детьми. Исключить посещение детского садика, школы, секции и кружка, чтобы не распространять инфекцию. Кроха должен быть всегда одет по погоде. Помещение нужно держать всегда в чистоте, проводить влажную уборку. Дезинфицировать антисептическим раствором игрушки и предметы обихода. Такие важные рекомендации помогут предотвратить патологию и ее последствия.
В статье рассмотрели фото пиодермии у детей, лечение, симптомы и причины возникновения заразного недуга.
что это такое, фото, как начинается, симптомы и лечение
Пиодермии в дословном переводе – гнойные воспалительные поражения кожи, провоцирующиеся отдельными видами возбудителей. Они относятся к одним из наиболее распространенных поражений детской кожи. На практике, практически не единый ребенок еще не вырос, ни разу не столкнувшись хотя бы с локальными проявлениями пиодермии. Но важно, чтобы поражение не распространялось по коже и не приводило к вспышке заболевания среди других детей, так как часть пиодермий – заразна.
Оглавление: Общие данные о пиодермии Причины развития пиодермии Этапы развития заболевания, классификация Симптомы пиодермии у детей Диагностика Осложнения Лечение пиодермии у детей Профилактика
Общие данные о пиодермии
Термин «пиодермия» имеет греческие корни, он означает «гнойная кожа», что очень точно и конкретно характеризует особенность патологии. Нагноения на коже провоцируются за счет активности особых кокковых бактерий. Они относятся к широко распространенной во внешней среде флоре, входят в состав условно-патогенной флоры кожных покровов, полностью их никогда невозможно удалить с кожи, даже если тщательно и педантично соблюдать гигиену, они снова попадают на кожу из внешней среды.
Обратите внимание
Инфекция возможна не только у детей, кокковая флора провоцирует нагноения кожи и у взрослых. Но в силу специфики иммунитета, частого травмирования кожи и особенностей ее строения у детей, пиодермии у них встречаются чаще. Кожные покровы более тонкие, гидролипидный слой несовершенен, недостаточно местных иммунных факторов, защищающих от агрессии кокков.
Чем младше возраст детей, тем слабее выражены защитные функции эпителия, наиболее тяжело пиодермии могут протекать до года.
Считается, что различные варианты пиодермии в год переносит более 100млн детей по всему миру, нет особой разницы между уровнем заболеваемости в развитых странах и развивающихся. Большее влияние оказывает климат, жаркие и влажные регионы обычно показывают статистику более тяжелого течения инфекций. Это связано с потливостью, сальностью кожи, что нередко осложняет течение, делает поражения более распространенными.
Важно
По мнению врачей, пиодермии в детском возрасте нередко связаны с дефектами ухода или ненадлежащим отношением к гигиене детей. Наиболее часто она возникает в период новорожденности, на нее приходится до половины всех воспалительных процессов эпидермиса.
Причины развития пиодермии
 Процесс может иметь первичное происхождение, когда нагноение возникает на чистой, непораженной до этого коже, либо вторичное – как осложнение каких-либо имеющихся проблем кожных покровов. Особенно часто осложняются пиодермиями зудящие дерматозы (аллергия, чесотка, экзема), при которых дети расчесывают, травмируют кожу ногтями, занося в ткани возбудителей. Мелкие ранки на коже, ссадины, места ожогов или отморожений, царапины, наносимые животными, также могут стать источником пиодермии. Попадание на поврежденную кожу стафило— или стрептококков приводит к их активному размножению и гнойным процессам.
Процесс может иметь первичное происхождение, когда нагноение возникает на чистой, непораженной до этого коже, либо вторичное – как осложнение каких-либо имеющихся проблем кожных покровов. Особенно часто осложняются пиодермиями зудящие дерматозы (аллергия, чесотка, экзема), при которых дети расчесывают, травмируют кожу ногтями, занося в ткани возбудителей. Мелкие ранки на коже, ссадины, места ожогов или отморожений, царапины, наносимые животными, также могут стать источником пиодермии. Попадание на поврежденную кожу стафило— или стрептококков приводит к их активному размножению и гнойным процессам.
Могут способствовать развитию пиодермий, особенно у малышей, проблемы ухода, перегревание и потливость, если ребенка сильно перекутали. На фоне перегрева или переохлаждения страдает местная иммунная защита кожи, что позволяет возбудителям активнее размножаться. Наиболее уязвимы поры кожи области волосяных фолликулов, где скопления бактерий наиболее обильные.
Важно
Могут влиять на кожные патологии ослабление системного иммунитета, поражение нервной системы, проблемы с обменом веществ или болезни пищеварения. Предрасполагающим фактором для пиодермии является детский сахарный диабет.
В редких случаях имеется специфическая инфекционно-аллергическая реакция ребенка на возбудителей. В этом случае микробы проявляют повышенную агрессию в области тканей, при этом организм реагирует на них чрезмерно бурно, приводят к обширным гнойным повреждениям.
Факторы риска, которые повышают шансы на провокацию пиодермии у детей, можно относительно условно разделить на две большие группы. Это внутренние, которые связаны с проблемами всего детского организма в целом и внешние негативные влияния, которые могут влиять постоянно или эпизодически.
Среди эндогенных влияний можно особо выделить:
- Дефекты иммунитета врожденной или приобретенной природы, клинически диагностированный иммунодефицит;
- Перенесенные вирусные или затяжные соматические заболевания;
- Нехватка витаминов и минералов, связанная с нерациональным питанием;
- Неполноценное функционирование потовых и сальных желез в раннем возрасте, несовершенство выделения защитных факторов, щелочная реакция кожи;
- Общая аллергизация организма, местные проявления аллергии на коже.
Среди внешних факторов, которые могут способствовать патологиям кожи, повышающих активность бактерий, можно выделить:
 Нарушение целостности кожных покровов;
Нарушение целостности кожных покровов;- Неполноценная гигиена кожи, избыточное применение антимикробных, моющих средств;
- Тесные контакты с болеющими пиодермией детьми в саду или на улице, использование общих вещей, игрушек, постели;
- Контакт с носителями потенциально патогенных микробов на коже или в области слизистых;
- Длительные стрессы физические и психоэмоциональные, истощающие иммунную систему;
- Нерациональное питание, изобилующее жирами и углеводами с дефицитом белковых компонентов, а также витаминов и минеральных солей.
Этапы развития заболевания, классификация
Изначально пиодермия возникает как острый процесс, но при длительном игнорировании симптомов или попытках самолечения она может перетекать в хроническую форму. Поражение может иметь одну, узко очерченную локализацию – лоб, нос, лицо, шея, тогда говорят о локальной пиодермии. Если же очаги поражения имеются на двух и более участках тела – это разлитая форма патологии, если поражены обширные кожные поверхности – говорят о тотальной пиодермии.
Поражения кожи могут наблюдаться в пределах верхних слоев кожи, не затрагивая более глубокие области эпидермиса. В осложненных случаях может поражаться и более глубокая часть тканей, вовлекаются дерма и волосяные фолликулы.
По классификации выделяют пиодермии:
- Стафилококковой этиологии
- Стрептококковой этиологии
- Стафило-стрептодермии – сочетанное поражение обоими видами возбудителя.
Если же говорить о клинической классификации, она строится на различии внешних форм патологии, в зависимости от поражения тех или иных участков тканей. Она включает специфические локализации и типичные клинические проявления пиодермий.
Симптомы пиодермии у детей
 Внешние проявления многих пиодермий, особенно в начальных этапах, похожи на различные дерматологические патологии. Самим родителям отличить опасные и инфекционные поражения от аллергии или грибка непросто. Зачастую даже врачи без дополнительных анализов и процедур не ставят диагноз сразу и окончательно. Важны результаты посевов и определения типа возбудителя.
Внешние проявления многих пиодермий, особенно в начальных этапах, похожи на различные дерматологические патологии. Самим родителям отличить опасные и инфекционные поражения от аллергии или грибка непросто. Зачастую даже врачи без дополнительных анализов и процедур не ставят диагноз сразу и окончательно. Важны результаты посевов и определения типа возбудителя.
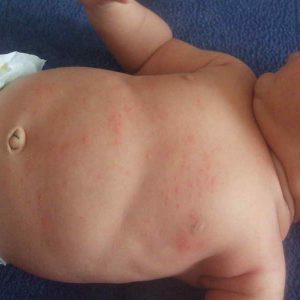
Есть целый ряд тревожных проявлений, появление которых у малыша должно стать поводом для обращения к доктору. К ним стоит отнести образование одного или нескольких элементов гнойничкового или пузырькового характера, которые заполнены жидкостью. Сыпь может оставаться на одной части тела или же переходит на соседние зоны. Часто поражается лицо и волосистая часть головы, множественные высыпания могут сливаться, образуя корки и мокнутия. В области лица и шеи повреждения могут быть достаточно глубокими.
В зависимости от возбудителя, сыпь может иметь определенную специфику:
- стафилококковое поражение обычно вовлекает волосяные фолликулы и кожу, которая их окружает. В области гнойничка, если внимательно его рассмотреть, можно увидеть рост волоса. Бактерии такого типа провоцируют более активное нагноение, приводящее к образованию фурункулов и карбункулов. Поверхностное воспаление они провоцируют редко.
- стрептококковое поражение обычно вовлекает гладкую кожу, приводя к пузырьковым высыпаниям, которые заполнены мутным содержимым. Вокруг пузырька кожа воспалена, но сам пузырек имеет тонкую стенку и может легко вскрываться, образуя эрозии, от незначительных травм. В местах, где вскрылись пузырьки, формируются серовато-желтые корочки, после их отпадения не формируются пигментация и рубцы.
Если говорить о конкретных проявлениях различных типов пиодермии, они имеют определенные симптомы:
Фолликулит – образование на коже узелков, имеющих синюшно-красный цвет и болезненных, они быстро переходят в гнойные головки.
Остеофолликулит – это гнойнички, по центру которых имеется волос, поражают кожу на голове и теле, в области роста волос.
Эпидемическая пузырчатка – серьезное кожное поражение, при нем страдает область подошв и ладоней, образуются пузыри, на месте которых затем образуются болезненные эрозии.
 Фурункул – запущенная форма фолликулита с повреждением подлежащих тканей. Изначально образуется болезненный узелок, который по мере того, как созревает, по центру образует гнойный стержень с областью некроза (отмирания тканей). Затем область нагноения выкрывается с оттеканием гноя и отхождением стержня. Ранка на месте фурункула заживает с образованием рубца.
Фурункул – запущенная форма фолликулита с повреждением подлежащих тканей. Изначально образуется болезненный узелок, который по мере того, как созревает, по центру образует гнойный стержень с областью некроза (отмирания тканей). Затем область нагноения выкрывается с оттеканием гноя и отхождением стержня. Ранка на месте фурункула заживает с образованием рубца.
Карбункул – более крупное образование, может объединять в себе несколько фурункулов, поражает подлежащие ткани до клетчатки, образуя очаги плотной ткани с отеком. После его вскрытия формируются большие язвы, заживающие с выраженными рубцами.
Гидраденит – поражение потовых желез, имеющее склонность к хроническому течению. Образуются розово-синюшные узелки в области протоков потовых желез, которые затем вскрываются с отделением жидкого гноя.
Везикулопустулез – поражение кожи на фоне избыточного потоотделения. Страдает кожа в области складок, паховой зоны и ягодиц. Образуются мелкие гнойничковые высыпания, которые выкрываются и формируют корочки, эрозии или мокнутия. Области высыпаний склонны к слиянию между собой.
Стрептококковое импетиго – поражение лица с образованием покраснений на фоне которого образуются пузырьки, заполненные жидкостью. После вскрытия они образуют корки или эрозии. Типичен выраженный кожный зуд, в силу которого ребенок расчесывает пораженные области и распространяет инфекцию все шире.
Обратите внимание
На фоне активной микробной инфекции типично повышение температуры, интоксикация с вялостью и раздраженностью, плачем и капризами.
Диагностика
При обращении к врачу с жалобами на гнойничковые высыпания, врач обязательно будет проводить полноценную диагностику патологии, дабы определить ее истинную причину.
Показаны клинический осмотр и взятие мазков для посева на питательные среды и определения возбудителя. Кроме того, показано проведение анализов крови с мочой, а также исследований с исключением сифилиса, системных инфекций. Может быть показана ПЦР диагностика с определением возбудителей из отделяемого ранок. Кроме того, необходимо проведение тестов на чувствительность обнаруженного микроба к антибиотикам.
Осложнения
Пиодермия опасна своей заразностью и способностью к распространению по коже без ее адекватного лечения. Кроме того, без полноценного лечения она может переходить в хроническую форму, лечить которую будет гораздо сложнее и дольше. Если же возникают тяжелые формы пиодермии, на коже могут оставаться шрамы и рубцы.
В раннем возрасте массивные поражения кожи приводят к интоксикации и лихорадке, угрожают развитием сепсиса. Хронические процессы могут тормозить развитие ребенка, снижают аппетит, провоцируют неврозы и капризы.
Лечение пиодермии у детей
Первичная инфекция требует активного лечения с применением антибиотиков.
Важно
Конкретные виды препаратов и форма их применения определяется врачом, исходя из возраста малыша, локализации поражения и тяжести общего состояния. При подборе антимикробных средств обязательно учитывается результат посевов на чувствительность к антибиотикам.
 При осложнении пиодермией иных патологий, параллельно проводится лечение основного заболевания, а пиодермия лечится с ним в комплексе.
При осложнении пиодермией иных патологий, параллельно проводится лечение основного заболевания, а пиодермия лечится с ним в комплексе.
Наиболее часто из антибиотиков разрешаются те, которые безопасны для детей и эффективны в отношении возбудителей – защищенные пенициллины, цефалоспорины от 2-3 поколения и макролидные препараты. Если это локальная и не осложненная форма, антимикробные препараты применимы в местных формах – мазь или крем. Применение их внутрь будет необходимо при осложненных или тотальных поражениях. В среднем, острая форма пиодермии лечится на протяжении недели. При хроническом поражении может потребоваться до двух недель.
У детей до трех лет или детей старше, но с осложненными формами пиодермии (язвы, пузыри на коже, карбункулы) лечение проводится в рамках стационара. Назначаются антибиотики и внутривенно препараты против гипоксии тканей, нормализующие текучесть крови и метаболические, средства для улучшения функционирования печени, витамины группы В, а также микроэлементы.
Если пиодермия имеет хроническое течение, ткани поражены глубоко, могут потребоваться мази с гормонами, наносимые по специальной технологии. Первые три дня препараты с преднизолоном применяют в чистом виде, затем постепенно разбавляют детским кремом. Постепенно разбавляют его дозировку наполовину, снижая количество действующего вещества постепенно.
Может быть показано применение специфических вакцин и глобулинов – антистафилококковых и антистрептококковых. Их вводят по схеме, разработанной врачом.
Наружная обработка кожи проводится до 4-х раз в сутки, препараты со спиртом применять не рекомендовано, они не эффективны, сушат кожу и приводят к боли и жжению. Показана обработка 1% раствором борной кислоты, фукорцином, раствором йода, фурациллином, хлоргексидином. При наличии корок их предварительно отмачивают и удаляют, затем нанося антимикробную мазь.
На время лечения показано мытье под душем без применения мочалки и агрессивных моющих средств, в питании ограничиваются легкие углеводы и жиры.
Фурункулы и карбункулы требуют хирургической обработки с вскрытием полости и очищением ее от некротических масс и гноя, затем показано лечение с применением антибиотиков и иммунотерапии. Показаны витамины и УФО-облучение ран, введение иммуноглобулинов.
Профилактика
Основа профилактики – полноценный уход за кожными покровами и разобщение ребенка болеющими пиодермией детьми. При первых же признаках болезни ребенок должен быть изолирован от окружающих детей и показан врачу.
Уменьшить риск гнойных поражений ранок и царапин помогает правильная обработка – применение антисептиков без содержания спирта (салфетки, растворы).
Необходимо планомерное закаливание и укрепление иммунитета, забота о коже – регулярный умеренный загар, ежедневное мытье тела без мыла, под душем, дважды в неделю с деликатным мылом.
Дома и на улице важна одежда по сезону, чтобы не было потливости и перегревания, которые снижают иммунитет и делают кожу предрасположенной к повреждениям.
Необходимо активное лечение очагов хронической инфекции, санация полости рта, миндалин, прием витаминов и полноценное питание по возрасту.
Парецкая Алена, педиатр, медицинский обозреватель
8,640 просмотров всего, 3 просмотров сегодня
 Загрузка…
Загрузка… что это такое, фото, симптомы, лечение
Кожа человека – лакмусовая бумага, чутко реагирующая на все изменения.
Именно поэтому не стоит игнорировать появление гнойников и фурункулов. Особенно, когда сыпь проявляется постоянно, обильно.
Воспаления могут свидетельствовать о серьезных недугах от сахарного диабета до вируса иммунодефицита.
Пиодермия: что это такое
Медицинская статистика говорит о том, что каждое третье кожное заболевание относится к пиодермии. Под термином понимают совокупность гнойниковых болезней кожи.
Сюда относят фурункулы, карбункулы, всем известную стрептодермию, и ряд других воспалительных заболеваний кожи. О том, что такое стрептодермия и какие методы ее лечения существуют, мы писали в этой статье.
Согласно Международной классификации, пиодермия относится к заболеваниям кожи и подкожной клетчатки и получила код по МКБ-10 — L08.0.
Лечением этого недуга занимается отрасль медицины – дерматовенерология.
Причины возникновения
Высыпания вызваны болезнетворными бактериями различного генезиса. Возбудитель пиодермии – стафилококк и стрептококк.
При отсутствии должного иммунного сопротивления патогенные микроорганизмы стремительно размножаются и находят выход в гнойниковых очагах.

Заболеванию подвержены различные группы населения, но больше всего уязвимы дети грудного возраста, раннего детского возраста, пожилые люди, а также те, чей иммунитет ослаблен хроническими и острыми заболеваниями.
В патогенезе заболевания особенно важны гигиенические условия, а также иммунный отклик. Сотни микробов окружают человека повсюду. С патогенными приходится сталкиваться ежесекундно.
Однако стептококковая и стафилококковая инфекции развиваются далеко не всегда. Все дело в способности организма к иммунному сопротивлению.
Для присоединения гнойниковых инфекций обычно необходимы дополнительные условия. Выделяют внутренние и внешние факторы распространения недуга.
Важно понимать, что распространенная по телу инфекция патологически действует не только на кожных покровах, но и нарушает функцию внутренних органов.
Внутренние факторы развития недуга
Способность противостоять стрептококкам и стафилококкам в значительной степени зависит от общего состояния организма. Когда иммунитет ослаблен, риск подхватить инфекцию увеличивается.
Даже, если в анамнезе не наблюдалось тяжелых заболеваний, хронических недугов, может развиться пиодермия.
Способствуют появлению гнойников:
- угнетение иммунитета. Сопротивляемость к бактериям резко падает после перенесенных острых респираторных вирусных и бактериальных инфекций. Тяжелее организм справляется с атаками микробов в весенне-зимний период, при дефиците витаминов и солнца;
- эндокринные патологии. Нарушение гормонального обмена в первую очередь влияет на барьерные функции кожи. Сальные железы, а с ними и липидный слой становятся при этом не протекторами, а причинами поражения кожи. У подростка часто пиодермия развивается на фоне полового созревания и становления гормонального обмена;
 сахарный диабет. При нарушении углеводного обмена питание кожного покрова недостаточно, в целом организм ослаблен, любые поражения на коже заживают длительно, сказывается скудное питание сосудов, а очаги инфекции вспыхивают чаще;
сахарный диабет. При нарушении углеводного обмена питание кожного покрова недостаточно, в целом организм ослаблен, любые поражения на коже заживают длительно, сказывается скудное питание сосудов, а очаги инфекции вспыхивают чаще;- онкологические заболевания. Злокачественные клетки влияют на все функции организма, особенно страдает защитная. Чаще всего пиодермия протекает на фоне лейкемии, когда клетки крови не работают «на оборону»;
- наличие травм и проведение операционного вмешательства. При полостных операциях, нарушении целостности мышечной, костной, кожной тканей все силы уходят на заживление ран, трещин и швов. При этом защитные функции слабеют и у недругов организма есть большая вероятность распространиться по телу беспрепятственно. Способствует этому также интенсивная работа надпочечников в посттравматический период – они вырабатывают гормоны, угнетающие иммунную систему;
- наследственная предрасположенность. Вероятность развития гнойниковых очагов на коже повышается, если кровные родственники страдали подобными недугами.
Подробная инструкция по применению крема Локоид рассмотрена в этом материале.
Причины возникновения и фото афтозного стоматита представлены в данной публикации.
Если вас интересует, как выглядит герпес на теле на начальной стадии, загляните сюда: https://udermatologa.com/zabol/gerp/gerpes-na-kozhe-tela-simptomy-foto-lechenie-prichiny/
Внешние
«Удобная» для кокков среда – влажная грязная кожа – один из важных катализаторов развития инфекции.
Чаще всего благоприятными для гнойников становятся местное или общее переохлаждение организма, загрязнение кожных покровов маслянистыми жидкостями, производственными маслами, продуктами нефтепереработки.

Несоблюдение правил личной гигиены, длительное нахождение в сыром помещении увеличивает шансы микробов на выживание.
Важно помнить, что если устранить внутренние причины бывает не просто, то справиться с внешними провокаторами вполне реально.
Заразна или нет?
 Большинство людей (до 60%) являются носителями стафилококка. У многих микроорганизм обитает в носовой полости, не вызывая патологий.
Большинство людей (до 60%) являются носителями стафилококка. У многих микроорганизм обитает в носовой полости, не вызывая патологий.
Заразиться пиодермией вполне реально, ведь она передается даже от рядом стоящего больного. Считается, что наиболее заразной формой является стрептодермия.
Бактерии транспортируются при контакте с больным, через предметы быта и гигиены.
По этой причине больные должны пользоваться исключительно личным полотенцем, регулярно менять постельное белье, проводить санацию помещения.
Инкубационный период кокков составляет около 2-5 суток. Хроническая форма пиодермии может возобновляться при снижении иммунной функции. Рецидивирующая инфекция, как правило, требует более интенсивной терапии.
Педиатр Евгений Комаровский отстаивает мнение, что подхваченный в больнице стафилококк плохо поддается лечению. Виной всему антибиотики, применяемые в терапии.
Микроорганизм способен быстро адаптироваться к их действию и противодействовать лечению.
После многократного лечения антибиотиками на выходе получается что-то вроде стафилококка-мутанта, в разы увеличившего сопротивляемость.
О том, какие болезни вызывает стафилококк, расскажет доктор Комаровский:
Классификация: виды и формы
В зависимости от источника заражения выделяют несколько видов пиодермии:
- стафилококковые;
- стрептококковые;
- комбинированные.
Каждый из видов недуга имеет внутреннее деление, в зависимости от локации и типа поражения.

По критерию наличия заболевания в анамнезе пациента выделяют первичную и рецидивирующую формы недуга.
При этом стратегия лечения и выбранные препарат могут кардинально различаться, поэтому устранение очередного воспалительного процесса должно происходить под контролем врача.
В зависимости от степени поражения выделяют поверхностную форму пиодермии, а также глубокую.
Первая характеризуется повреждением верхних слоев кожи, вторая – захватывает дерму, иногда и окружающие ткани.
Симптомы и типичная локализация болезни
Локализироваться очаги воспаления могут в различных местах, чаще всего в областях наибольшего количества сальных желез.
Симптоматика варьируется в зависимости от типа недуга и глубины поражения.
Стафилодермия
 Как правило, стафилококк поражает волосяные фолликулы, сальные и потовые железы.
Как правило, стафилококк поражает волосяные фолликулы, сальные и потовые железы.
Микроорганизм вызывает воспалительный процесс, отделение гноя, некроз тканей на поверхности кожи, в дерме, а также в более глубоких ее слоях.
Медицине известны несколько разновидностей стафилококкового поражения кожи. Наиболее распространенные из них рассмотрим ниже.
Остиофолликулит
Другое название недуга – стафилококковое импетиго. Поражается верхняя область волосяного фолликула. Локализируется гнойник чаще всего на лице, спине, груди, волосистой части головы.
Пустула небольшого размера, покрыта коркой, в ее центре – волос. В течение 3-5 дней гнойник подсыхает, а корочка самостоятельно отпадает.
При осложненном течении может быть затронута глубинная часть фолликула. При этом продолжительность заживления увеличивается до 7-9 дней, а на месте пустулы остается гиперпигментация.
Фолликулит
 Недостаточная гигиена в сочетании с микротравмами кожи – наиболее распространенная причина фолликулита.
Недостаточная гигиена в сочетании с микротравмами кожи – наиболее распространенная причина фолликулита.
Кожное заболевание характеризуется поражением волосяной луковицы, часто начинается с остиофолликулита.
При легкой форме ощущается незначительная болезненность, гнойник самостоятельно рассасывается. Редко оставляет на месте небольшое пятно.
Обилие пораженных фолликулов провоцирует у больных зуд. Места наиболее частого появления – на коже лица, груди и спины.
Фурункул
Характеризуется острой болью, может сопровождаться повышением температуры, интоксикацией, общим недомоганием. Для фурункула типичны некроз и гнилостно-воспалительные процессы тканей с образованием стержня.
На начальной стадии образования фурункула он достигает небольших размеров, характеризуется незначительной болезненностью и покалыванием. Через 3-4 дня фурункул увеличивается в размере, в центральной части появляется стержень.
После вскрытия фурункула и отторжения стрежня боль и неприятные ощущения уходят, а на его месте остается язвенная полость. Появляются фурункулы чаще всего на лице, шее, задней части тела, в паховой области.
Карбункул
 Воспаление сразу нескольких слоев кожи, а также волосяной луковицы, сальных желез, подкожной клетчатки именуется карбункулом.
Воспаление сразу нескольких слоев кожи, а также волосяной луковицы, сальных желез, подкожной клетчатки именуется карбункулом.
Обычно охватывает большой участок в несколько луковиц и сальных протоков, а также проникает вглубь кожи.
Фурункул и карбункул очень похожи по симптоматике, отличаются они тем, что у последнего гнойники соединяются в единое целое. Размер карбункула варьируется от 1 до 10 см.
Среди симптомов – острая боль, гипертермия, тошнота, рвота, общее недомогание. Появляется карбункул чаще всего в ягодичной области, пояснице, на лице и шее.
Вылечить карбункул в домашних условиях, не прибегая к помощи медиков тяжело. С основными причинами и методами лечения карбункула можно ознакомиться здесь.
Вульгарный сикоз
Характеризуется появлением пустул в области бороды и усов, лобка, шеи, спины.
Пустулы в течение нескольких дней наполняются гноем, вскрываются самостоятельно.
Вульгарная форма имеет длительное заживление с интенсивным покраснением.
Гидраденит
Заболевание чаще всего диагностируется у женщин до 25 лет, реже у молодых мужчин.
Локализуется воспаление в месте расположения апокриновых потовых желез – в подмышечной области, паху, на половых губах.
Недуг начинается с небольших плотных узлов, расположенных в глубинных слоях кожи. Постепенно узлы увеличиваются в размере, нарастает болезненность.
Часто отдельные очаги воспаления сливаются в один, отекают, кожа приобретает сине-красный оттенок. Нередко повышается температура.
Постепенно узлы становятся мягче, самопроизвольно вскрываются. После прорыва гноя с примесью крови болезненность уходит. Недуг опасен появлением рецидивов.
Ознакомиться с фото проявлений гидраденита и его методами лечения можно по ссылке.
Пузырчатка новорожденных
Одно из наиболее опасных заболеваний новорожденных, особенную угрозу составляет недоношенным или ослабленным малышам.
Заражение происходит при недостаточной гигиене малыша, контакте с персоналом родильного отделения, родственниками, матерью, которые перенесли стафилококковую инфекцию.

Заболевание чрезвычайно заразно. В случае эпизодов пузырчатки в родильном отделении его немедленно закрывают на карантин.
Пораженные участки представляют собой пузырьки, наполненные желтоватой жидкостью. Высыпания быстро распространяются по всему телу, захватывая слизистые оболочки, гениталии.
Болезнь сопровождается лихорадкой, болезненностью, беспокойством. У слабых детей заболевание часто сопровождается осложнениями – пневмонией, отитом, воспалением почек.
При отсутствии должного лечения нередки смертельные случаи.
Гангренозная язва
 Особо тяжелая форма пиодермии. Характеризуется глубокими ранами.
Особо тяжелая форма пиодермии. Характеризуется глубокими ранами.
Очаги воспаления появляются спонтанно, локализируются часто на месте травм.
Большинство язв обнаруживаются на ногах, ягодицах, животе. Заболевание сопровождается большим объемом некротических тканей, длительно заживает.
Без медицинского вмешательства является смертельно опасным. Язвенно-вегетирующая форма пиодермии отличается множественными гнойными очагами с ответвлениями, грануляциями и вегетациями.
Стрептококковая инфекция
Кожные заболевания, вызванные стрептококком, чаще всего поражают людей с нежной и чувствительной кожей, а также детей. Наиболее распространенные типы представлены ниже.
Импетиго
 Для стрептококкового импетиго характерно большое количество мелких пузырьков наполненных жидкостью. Они сливаются между собой, а по разрешению недуга оставляют пигментированное пятно.
Для стрептококкового импетиго характерно большое количество мелких пузырьков наполненных жидкостью. Они сливаются между собой, а по разрешению недуга оставляют пигментированное пятно.
Преимущественно встречается у женщин и детей. Локализуется на лице, в области рта и носа, сопровождается зудом, имеет высокую скорость распространения.
Обычно не вызывает гипертермии, боли. Выделяют несколько форм – буллезная, кольцевидная и щелевидная импетиго (заеда), постэрозивный сифилид.
Ознакомиться более подробно с видами импетиго и тем, как их лечить, можно по данной ссылке.
Турниоль
Для этого типа инфицирования характерно поражение кожи вокруг ногтевой пластины.
Гной собирается у ложа ногтя, причиняет боль, зуд, дискомфорт. После вскрытия остаются небольшие язвочки.
Сухая стрептодермия
Пятна с розоватыми краями и бледным центром по структуре напоминают лишай. В отличие от последнего вызвана болезнь не грибком, а все тем же стрептококком.
Пятна через 3-4 дня покрываются корочкой, сопровождается процесс зудом, после схождения остаются язвенные следы и пигментация. Располагается чаще всего на спине, руках, лице, ушной раковине.
Стрептококковая опрелость
 И у младенцев, и у взрослых могут возникать опрелости в местах трения кожи, в складках.
И у младенцев, и у взрослых могут возникать опрелости в местах трения кожи, в складках.
Излишняя потливость, избыточный вес, недостаточная гигиена становятся благоприятными условиями для присоединения стрептококковой инфекции.
На месте опрелости развивается эрозия, трещины вызывают сильный дискомфорт, боль, жжение. Края опрелости резко отделены от здоровых участков кожи эпидермальным воротничком.
Рецидивы болезни случаются достаточно часто. Неоднократные повторения недуга оставляют после себя стойкую пигментацию.
Смешанная (шанкриформная)
Типичны эрозии и язвы с гнойным отделением. Располагаются чаще всего на половых органах, губах, глазах, языке. Выглядит и напоминает по форме шанкр, встречаемый при сифилисе.

Заживление происходит длительно, на протяжении 2-3 месяцев. На месте язвы остается рубец.
Это особо контагиозная форма, поэтому больные требуют изоляции. Смешанная пиодермия (вызвана стафилокком и стрептококком).
Фото
Диагностика
Установление диагноза проводится на основании симптомов, общего состояния больного, а также биохимических показателей.
Для определения патологии понадобится:
- осмотр врача дерматолога;
- сдача общего анализа крови и мочи;
- посев гноя на чувствительность к антибиотикам.
При вторичной инфекции или глубокой степени поражения может быть назначено гистологическое исследование.
Методы лечения пиодермии у детей и взрослых в домашних условиях
Хирург или дерматолог определяет подходящий способ в зависимости от характера и сложности поражения. Среди основных методов лечения:
- препараты локального действия;
- прием антибиотиков внутрь;
- стимулирование иммунитета;
- оперативное вмешательство;
- физиотерапия.
Местное
 Для снятия покраснения и неприятных ощущений применяют мази направленного действия. Если степень поражения невелика, то ограничиваются местным лечением.
Для снятия покраснения и неприятных ощущений применяют мази направленного действия. Если степень поражения невелика, то ограничиваются местным лечением.
Используют антисептики, обеззараживающие растворы. Основными препаратами при этом становятся – стрептоцидовая мазь, лекарства на основе салициловой кислоты, мази смягчающего действия с ланолином.
Хорошо зарекомендовал себя в лечении стафилодермии «Бальзамический линимент Вишневского». Мазать нужно не только рану, осуществляется обработка кожи вокруг места поражения.
Справиться с развитием патогенной флоры помогают серная, салицилово-цинковая, норсульфазоловая мази.
Инфекционное заболевание часто требует более серьезного лечения. По назначению врача применяют мази с антибиотиком.
Могут быть использованы препараты типа Гиоксизона, Бактробана, эритромициновой и тетрациклиновой мази.
Применение антибиотиков
В случае более глубокого поражения кожи назначают прием антибиотиков внутрь. Первичная и вторичная инфекции имеют различную схему приема препаратов.
Обычно при хронической форме антибиотикотерапию продлевают с 7 дней до 10-14. Применяют препараты пенициллиновой, тетрациклиновой, цефалоспориновой и других групп.

Алгоритм приема антибиотиков назначается исключительно врачом на основе антибиотикограммы.
Стимулирование защитных функций
 Для поддержания организма назначают прием витаминов, правильное питание, постельный режим, непродолжительные солнечные ванны.
Для поддержания организма назначают прием витаминов, правильное питание, постельный режим, непродолжительные солнечные ванны.
При кожных инфекциях рекомендована диетотерапия. Стол больного пиодермией не должен иметь обилие углеводов, стоит забыть также о чрезмерно соленой, а также жареной пище.
Для повышения устойчивости используют также настойку эхинацеи, препараты на основе интерферона, вводят антистафилококковый иммуноглобулин.
Физиотерапия
Активно применяется в лечении гнойников физиотерапия. Используют ультрафиолетовое облучение, облучение крови лазером, кварцевание.
Применяют метод, как в активной фазе заболевания, так и во время регрессии, дабы ускорить выздоровление и блокировать возвращение проблемы.
Операция
Часто для вскрытия фурункулов, карбункулов может понадобиться хирургическое вмешательство. Проводят его исключительно в условиях стационара.
Не рекомендуется самостоятельно раскрывать фурункулы, особенно крупные. Только специалист может правильно установить дренаж для полного извлечения гноя.
Также может потребоваться иссечение ткани гнойного очага для забора на биопсию.
Не стоит пренебрегать опасными симптомами, в страхе посещения хирурга, ведь запущенная болезнь опасна заражением крови.
Общие рекомендации
Мыться при стрептодермии нежелательно, ведь вместе с водными потоками по коже путешествует и армия стрептококков.
При открытых очагах стафилодермии также не рекомендован прием ванн.
При сильном зуде применяются антигистаминные препараты. Для снятия боли можно мазать область язвы, воспаленный участок лекарством с анестетиком. С этой целью применяют гепариновую мазь.
Как лечить новорожденных и грудничков
 Особенно уязвимыми перед пиодермией являются малыши-груднички. Кожа детей очень тонкая и легко разрушается под действием патогенных бактерий.
Особенно уязвимыми перед пиодермией являются малыши-груднички. Кожа детей очень тонкая и легко разрушается под действием патогенных бактерий.
Распространиться инфекция у крохи может стремительно, поэтому даже незначительные высыпания не должны остаться без врачебного внимания.
При лечении новорожденных в целом применяется такая же схема, как и при лечении взрослых.
Педиатр назначает санацию пораженной зоны, обработку антисептиками, по необходимости – препараты для снижения зуда и температуры.
Проводится посев патогенной флоры для определения необходимого антибиотика.
Особое внимание уделяют питьевому режиму малыша, а также контролю температуры.
Важно следить за тем, чтобы новорожденный не расчесывал язвочки. Также необходимо строго ограничить общение с другими детьми.
Возможные осложнения
Гнойничковые образования при неправильном лечении могут спровоцировать осложнения. Наиболее опасными среди них являются:
- менингит;
- воспаление легких;
- заражение крови;
- лимфаденит.

Чем ближе к мозгу расположен воспалительный очаг, тем важнее вовремя начать лечение.
Профилактика
Дабы предотвратить заражение пиодермией, необходимо придерживаться несколько простых правил:
- соблюдать личную гигиену, поддерживать чистоту одежды и помещения;
- обрабатывать порезы, ссадины, царапины антисептическими средствами;
- своевременно лечить очаги инфекции;
- принимать сбалансированное богатое витаминами питание;
- контролировать состояние иммунитета, поддерживать его при необходимости.
Причины возникновения, основные симптомы, методы лечения и профилактики, а также фото симптомов вируса Коксаки у детей найдете в этой статье.
Если вас интересуют симптомы и лечение цитомегаловируса у женщин и детей, прочтите нашу публикацию.
Отзывы
Марина, 47 лет, Тверь. Один раз мне приходилось вырезать фурункул. Находился он на самом интересном месте. Хотя был и небольших размеров, операцию пришлось делать под общим наркозом. Ощущения не самые приятные. Обрабатывали фукорцином и мазали каким-то гелем. Уже и не вспомню.
Стас, 19 лет, Камянец-Подольский. Лучше не болеть стрептодермией. Во-первых, это неприятно. Во-вторых, нужно все время находиться дома. В-третьих, теперь на лице остались пятна. Как их убирать?
Егор, 32 года, Ростов-на-Дону. Чирии под мышкой не проходили месяц. Уже несколько антибиотиков пропили, а результат только временный. Только через полгода поставили диагноз. Оказалось, что был скрытый диабет. После низкоуглеводной диеты пошло заживление быстрее.
Пиодермия что это такое у детей фото и лечение
Все о пиодермии у детей. Как правильно лечить? Описание симптомов
Время чтения: 8 мин.Под названием «пиодермия» в дерматологии подразумевается целый ряд заболеваний, вызываемых патогенными микроорганизмами. Основным симптомом, позволяющим объединять болезни, является воспалительный процесс, протекающий с образованием гнойников.
Пиодермия у детей диагностируется в несколько раз чаще, чем у взрослых. В особенности подвержены заболеванию груднички и малыши первого года жизни. У них болезнь нередко проходит в тяжелой форме и может стать причиной опасных осложнений. Поэтому родителям нужно при появлении симптомов пиодермии не заниматься самолечением, а обращаться за квалифицированной медицинской помощью.
Определение заболевания
Термин «пиодермия» точно отражает суть заболевания, поскольку в переводе с греческого языка «pýon» означает гной, а «dérma» — кожа. Причиной возникновения гнойного поражения являются болезнетворные бактерии – стафилококки и стрептококки. При этом воспаление может затрагивать не только кожный покров, но и волосяные фолликулы, сальные и потовые железы, а также подкожно-жировую клетчатку.
Пиодермии относятся к инфекционным болезням, передающимся от человека к человеку. Заражение ребенка может происходить следующими путями:
- контактным, через объятия, рукопожатия или поцелуи;
- бытовым, через предметы личного обихода – полотенца, мочалки, расчески, посуду, постельные принадлежности и т п;
- орально-фекальным при несоблюдении личной гигиены;
- воздушно-капельным при чихании или кашле.
Малыши, посещающие ясли или детские сады, болеют различными формами пиодермии в несколько раз чаще. Причина этого – тесное общение, а также совместное пользование игрушками, головными уборами и другими предметами, через которые распространяется инфекция.
Фото симптомов
На приведенных фотографиях отражены основные разновидности пиодермии, встречающиеся у детей – везикулопустулез, стрептококковое импетиго, псевдофурункуллез, угловой стоматит (заеда), сухой лишай.
Очаги локализации симптомов пиодермии могут быть расположены на голове, руках, ногах, ягодицах, спине, животе ребенка. В тяжелых случаях, когда гнойники покрывают все тельце малыша, заболевание приобретает генерализованный характер и представляет угрозу не только здоровью, но и жизни ребенка.
Причины заболевания
На коже любого человека всегда присутствует большое количество различных микроорганизмов, в том числе, стрептококков и стафилококков, которые могут вызвать пиодермию. Находиться на теле, не причиняя вреда они могут длительное время.
Чтобы возбудители смогли проникнуть в организм и стать причиной заболевания, необходимо наличие определенных условий. Для детей такими провоцирующими факторами, в первую очередь, являются анатомо-физиологические особенности кожного покрова:
- нежность и рыхлость эпидермального слоя;
- щелочная реакция поверхности кожи;
- недостаточное развитие потовых и сальных желез;
- «неотлаженный» процесс терморегуляции;
- повышенная влажность кожи.
Кроме того, иммунная система маленьких детей находится в стадии формирования и не всегда способна оказать должное сопротивление инфекции.
По данным медицинской статистики, около половины случаев кожных заболеваний у новорожденных приходится на долю пиодермии.
Важным фактором, влияющим на возможность заражения стафилококками или стрептококками, является наследственная предрасположенность к воспалительным заболеваниям. Риск инфицирования может увеличиться по таким причинам:
- сильное переохлаждение или перегревание;
- длительное нахождение в мокрых пеленках;
- гиповитаминоз;
- чрезмерная масса тела;
- недостаточный уровень санитарии и гигиены;
- использование для стирки одежды ребенка «взрослых» порошков, которые раздражают нежную кожу;
- наличие на теле малыша ссадин, ранок, порезов и других микротравм.
По мнению педиатров, дети-искусственники болеют гораздо чаще, чем малыши, находящиеся на грудном вскармливании. Однако, если кормящая мама употребляет запрещенные продукты или принимает лекарственные препараты, ребенок также попадает в группу риска по заболеванию пиодермией.
Снизить уровень защитных сил и спровоцировать заражение патогенной микрофлорой могут врожденные или приобретенные заболевания пищеварительной или эндокринной системы, а также нервное и эмоциональное перевозбуждение.
Симптомы пиодермии
Дерматологи выделяют первичную пиодермию, которая появляется при наличии одного или нескольких провоцирующих факторов у здорового ребенка, и вторичную, возникающую на фоне какого-либо заболевания.
Кроме того, различают острую форму болезни, симптомы которой появляются в течение короткого периода времени, и хроническую, когда ремиссии сменяются рецидивами.
Под общим названием «пиодермия» в дерматологии понимают целый ряд заболеваний, из которых некоторые присущи как детям, так и взрослым, а другие развиваются только в детском возрасте. По типу возбудителя, их классифицируют на три группы:
- стафилодермия: везикулопустулез, эксфолиативный дерматит Риттера, эпидемическая пузырчатка новорожденных, псевдофурункулез Фингера.
- стрептодермия: стрептококковое импетиго, угловой стоматит, поверхностная паронихия, белый лишай, интертригинозная стрептодермия;
- стафилострептодермия: вульгарное импетиго, папуло-эрозивная стрептостафилодермия.
Более, чем в 85% случаев пиодермия у детей вызывается стафилококковой инфекцией, которая поражает сальные и потовые железы и волосяные луковицы. Стрептодермия локализуется на гладкой коже и носит поверхностный характер.
Каждая разновидность пиодермии имеет характерную картину развития и отличительные симптомы.
Везикулопустулез
Заболевание чаще всего диагностируется у грудничков и детей до 3 лет и связано с воспалением в области устьев эккриновых потовых желез. Локализуется на ягодицах, внутренней стороне бедер, в естественных складках кожи.
Основной симптом – появление небольших пузырьков, наполненных вначале прозрачным, а затем мутным экссудатом. Через несколько дней волдыри лопаются, а на их месте образуются сухие корочки.
Эксфолиативный дерматит Риттера
Одна из тяжелых форм пиодермии, встречающаяся у новорожденных. Болезнь начинается с появления вокруг пупка, в паху и около рта покраснения и трещин кожи, которые расходятся по телу и преобразуются в мокнущие участки ярко-красного цвета. В период наибольшего развития тело малыша выглядит, как обваренное кипятком из-за большого числа эрозий. На пораженных участках начинает отслаиваться кожа, слезая большими лоскутами.
При благоприятном исходе на 3-4 сутки очаги поражения подсыхают и заживают. В осложненном варианте у ребенка может развиться конъюнктивит, отит, пневмония и сепсис.
Эпидемическая пузырчатка новорожденных
Болеют дети в первые 7-10 дней жизни, которые заразились от персонала в роддоме или матери при ненадлежащем соблюдении санитарии. Отличительная особенность – появление по всему телу, кроме ладошек и подошв, волдырей различного размера, наполненных серозной жидкостью.
Сопровождается повышением температуры до 38-390, потерей аппетита, диспепсией. При быстром развитии может стать прич
Пиодермия: лечение и симптомы у детей и взрослых
Закрыть- Болезни
- Инфекционные и паразитарные болезни
- Новообразования
- Болезни крови и кроветворных органов
- Болезни эндокринной системы
- Психические расстройства
- Болезни нервной системы
- Болезни глаза
- Болезни уха
- Болезни системы кровообращения
- Болезни органов дыхания
- Болезни органов пищеварения
- Болезни кожи
- Болезни костно-мышечной системы
- Болезни мочеполовой системы
- Беременность и роды
- Болезни плода и новорожденного
- Врожденные аномалии (пороки развития)
- Травмы и отравления
- Симптомы
- Системы кровообращения и дыхания
- Система пищеварения и брюшная полость
- Кожа и подкожная клетчатка
- Нервная и костно-мышечная системы
- Мочевая система
- Восприятие и поведение
- Речь и голос
- Общие симптомы и признаки
- Отклонения от нормы
- Диеты
- Снижение веса
- Лечебные
- Быстрые
- Для красоты и здоровья
- Разгрузочные дни
- От профессионалов
- Монодиеты
- Звездные
- На кашах
- Овощные
- Детокс-диеты
- Фруктовые
- Модные
- Для мужчин
- Набор веса
- Вегетарианство
- Национальные
- Лекарства
- Антибиотики
- Антисептики
- Биологически активные добавки
- Витамины
- Гинекологические
- Гормональные
- Дерматологические
- Диабетические
- Для глаз
- Для крови
- Для нервной системы
- Для печени
- Для повышения потенции
- Для полости рта
- Для похудения
- Для суставов
- Для ушей
- Желудочно-кишечные
- Кардиологические
- Контрацептивы
- Мочегонные
- Обезболивающие
- От аллергии
- От кашля
- От насморка
- Повышение иммунитета
- Противовирусные
- Противогрибковые
- Противомикробные
- Противоопухолевые
- Противопаразитарные
- Противопростудные
- Сердечно-сосудистые
- Урологические
- Другие лекарства
- Врачи
- Клиники
- Справочник
- Аллергология
- Анализы и диагностика
- Беременность
- Витамины
- Вредные привычки
- Геронтология (Старение)
- Дерматология
- Дети
- Женское здоровье
- Инфекция
- Контрацепция
- Косметология
- Народная медицина
- Обзоры заболеваний
- Обзоры лекарств
- Ортопедия и травматология
- Питание
- Пластическая хирургия
- Процедуры и операции
- Психология
- Роды и послеродовый период
- Сексология
- Стоматология
- Травы и продукты
- Трихология
- Другие статьи
- Словарь терминов
- [А] Абазия .. Ацидоз
- [Б] Базофилы .. Богатая тромбоцитами плазма
- [В] Вазектомия .. Выкидыш
- [Г] Галлюциногены .. Грязи лечебные
- [Д] Дарсонвализация .. Дофамин
- [Ж] Железы .. Жиры
- [И] Иммунитет .. Искусственная кома
- [К] Каверна .. Кумарин
- [Л] Лапароскоп .. Лучевая терапия
- [М] Макрофаги .. Мутация
- [Н] Наркоз .. Нистагм
- [О] Онкоген .. Отек
- [П] Паллиативная помощь .. Пульс
- [Р] Реабилитация .. Родинка (невус)
- [С] Секретин .. Сыворотка крови
- [Т] Таламус .. Тучные клетки
- [У] Урсоловая кислота
- [Ф] Фагоциты .. Фитотерапия
- [Х] Химиотерапия .. Хоспис
- [Ц] Цветовой показатель крови .. Цианоз
- [Ш] Штамм
- [Э] Эвтаназия .. Эстрогены
- [Я] Яд .. Язва желудка
Симптомы причины и лечение пиодермии у детей + народные средства
Содержание:
Пиодермия – кожные заболевания, объединяемые по схожести течения, симптоматике, вызываемые болезнетворными бактериями (преимущественно стафилококками и стрептококками). Общая характеристика всех болезней – гнойные воспалительные процессы на кожных покровах, развивающиеся как самостоятельные или вторичные их поражения. Пиодермия у детей – наиболее часто встречающийся вид дерматитов. Может развиваться в любом возрасте, зачастую распространяясь на значительные площади эпидермиса.
У новорожденных явления пиодермии диагностируются в 50% случаев всех воспалительных поражений кожи.
Фото
Причины
Большинство бактериальных возбудителей является частью нормальной микрофлоры кожных покровов. Под воздействием провоцирующих факторов их численность увеличивается, в результате чего на коже развиваются воспалительные процессы.
Нередко ребенок инфицируется от больных взрослых, а также при контакте с зараженными вещами, игрушками и больными в детских коллективах.
Основной причиной развития патологических процессов на коже ребенка служит чувствительность организма к воздействию внешних раздражителей, а также незавершенность формирования иммунного ответа организма и процессов терморегуляции. В течение первых 6 месяцев жизни антитела матери исчезают из крови ребенка, вследствие чего повышается риск заражения инфекционными заболеваниями.
Зачастую новорожденные имеют физиологические особенности, предрасполагающие к инфицированию болезнетворными бактериями – тонкий и рыхлый роговой слой кожи, близкое расположение протоков потовых желез, особый химический состав пота, благоприятный для размножения патогенной микрофлоры.
Огромную роль играют и микротравмы, опрелости и ранки на коже у детей, через которые стафилококки и стрептококки способны легко проникать в организм.
У детей старшего возраста факторами, способствующими возникновению явлений пиодермии, служат:
- нарушения обмена веществ, заболевания крови и сосудов;
- стрессы, нейроэндокринные заболевания;
- болезни желудка, кишечника, печени;
- повышенная сенсибилизация организма, склонность к аллергическим реакциям;
- загрязнения кожного покрова, несоблюдение правил гигиены;
- несбалансированное питание, авитаминозы.
Виды пиодермии
Все заболевания, включаемые в группу гнойно-воспалительных поражений кожи у детей, делят на стрептококковые и стафилококковые пиодермии.
К первой разновидности заболеваний относятся импетиго, эктимы, простой лишай лица. Стафилококки вызывают воспаление сальных и потовых желез, волосяных фолликулов (фолликулиты, фурункулы и карбункулы, множественные абсцессы и т.д.). Некоторые виды кожных заболеваний могут быть вызваны смешанной инфекций, при этом тяжелее протекая и имея склонность к осложнениям и рецидивам.
Нередко у детей появляются пиоаллергические воспаления кожи, что происходит при поражении бактериальной микрофлорой участков кожи с явлениями аллергических дерматитов, экземы, диатеза.
Симптомы и признаки
Гнойные процессы у новорожденных зачастую охватывают лицо, пупочную ранку, крупные кожные складки, являясь следствием опрелостей, потниц.
Самые распространенные заболевания, вызванные стафилококковой инфекцией у детей:
- Перипорит. Развивается на коже с явлениями потницы. Вызывает поражение потовых желез грудного ребенка. Внешне представляет собой мелкую сыпь, состоящую из воспаленных папул и везикул, которые постепенно наполняются гноем. Область локализации высыпаний – голова, корпус, кожные складки. Длительность течения болезни при адекватном лечении – не более недели.
- Импетиго вульгарное. Зачастую болезнь вызвана смешанной бактериальной инфекцией, является чрезвычайно заразной. На коже лица, конечностей или туловища появляются гнойные фликтены, которые после лопания трансформируются в красно-желтые корки на гиперемированной поверхности эпидермиса. После подсыхания корок на коже остаются белые пигментные пятна.
- Пеленочный дерматит. Стрептостафилококковая инфекция, проникая на кожные покровы грудничка, поражает промежность, ягодицы в форме мелкой сыпи из плотных красно-синюшных папул. По мере развития заболевания на месте папул образуются гнойные пустулы, прорывающиеся с формированием эрозивных элементов. С подобной симптоматикой протекает и пузырчатка новорожденных. Признаки этого типа пиодермии включают повышение температуры тела ребенка, сильный понос, отсутствие аппетита, увеличение лимфатических узлов. Длительность болезни нередко составляет 4-6 недель.
- Фурункулы, карбункулы. Представляют собой гнойное поражение волосяных фолликулов, наблюдаются у детей при условии снижения функций иммунной системы.
Стрептококковые бактерии становятся причиной следующих заболеваний у детей:
- Стрептококковое импетиго. Пораженные участки кожи покрываются фликтенами диаметром до 1 см., наполненных серозно-гнойным содержимым. По мере лопания элементов на коже появляются ярко-желтые корки, при повреждении оставляющие воспаленные участки эпидермиса. Область локализации фликтен – конечности, лицо, шея, уголки рта (щелевидное импетиго), область за ушами и крупные кожные складки (интертригинозное импетиго).
- Сухой лишай. Сводится к появлению светло-розовых пятен с шелушащимися участками на лице ребенка.
- Панариций. Вокруг ногтевых пластин образуются гнойные пустулы на фоне сильной гиперемии и воспаления кожи вокруг них. Симптоматика дополняется выраженной болезненностью, может присоединяться лихорадка, потеря аппетита.
Последствия заболевания для ребенка
Последствия явлений пиодермии у грудных детей могут быть довольно серьезными. Множественные поражения кожи приводят к общей интоксикации организма, появлению лихорадки, слабости, потере аппетита.
Наиболее тяжелым осложнением пузырчатки новорожденных является эксфолиативная пиодермия Рихтера, сопровождающаяся отечностью лица и тела ребенка.
Позже на теле появляются крупные гнойные пузыри, которые, лопаясь, оставляют следы, подобные сильному ожогу. Генерализация процесса и интенсивные болевые ощущения способны привести к летальному исходу.
Диагностирование
Диагностирование заболевания основывается на общей клинической картине, микроскопическом исследовании отделяемого гнойников (бактериологический посев) с одновременным определением чувствительности бактерий к антибиотикам.
Про анализы
Нередко в общем анализе крови у детей обнаруживается ускорение СОЭ, лейкоцитоз, при сочетании пиодермии с аллергическими реакциями кожи – эозинофилия.
Дифференциальный диагноз проводится с кожными проявлениями паразитарных инвазий, вирусными заболеваниями (например, герпесом), дерматитами и экземой, микозами кожи.
Лечение пиодермии у детей
Перед назначением антибактериальной терапии проводится определение индивидуальной переносимости препаратов с целью исключения аллергических реакций у ребенка путем назначения кожных или оральных тестов (микродозы антибиотиков). Параллельно рекомендуется тщательное обследование на наличие сопутствующих заболеваний внутренних органов и систем.
Местная терапия пиодермий включает:
- Обработка здоровых поверхностей кожи борным, салициловым, камфорным спиртом.
- Смазывание пораженных областей йодом, анилиновыми красителями.
- Ванночки для рук, примочки для лица и тела с раствором перманганата калия, цинка сульфатом.
- С целью удаления корок применяются полимиксиновая, серная, дегтярная мази.
- При отсутствии выраженных аллергических проявлений назначаются мази с антибактериальными компонентами (эритромициновая, линкомициновая).
- При сильном зуде и эритеме рекомендуются мази с кортикостероидами (лоринден, оксикорт, преднизолоновая).
- При наличии крупных гнойных элементов практикуются повязки с ихтиоловой мазью или мазью Вишневского.
При тяжелом течении пиодермии назначается системная терапия:
- Антибактериальные препараты (ампициллин, эритромицин, сигмамицин, неомицин, линкомицин). При распространенности процесса рекомендовано применение цефалоспоринов (супракс, цепорин, кефзол).
- Сульфаниламиды (норсульфазол, бисептол) – при непереносимости антибиотиков.
- При сильном зуде, а также для предотвращения аллергический реакций на прием антибиотиков назначаются антигистаминные препараты (телфаст, зиртек, зодак).
- Для повышения собственных защитных сил организма – иммуностимулирующие препараты (амиксин, эхинацея, иммунал).
- При отсутствии результатов лечения применяется специфическая иммунотерапия (стафилококковые бактериофаги, аутовакцины, фильтраты).
- Аутогемотерапия, подкожное введение гистоглобулинов.
- Физиотерапевтическое лечение, парафинотерапия, ультрафиолетовое облучение.
Лечение народными средствами
Народные методы лечения применяются только в сочетании с консервативным лечением, а также предварительной проверкой на аллергические реакции у детей старше 3-х лет:
- Пораженные области кожи ребенка можно смазывать соком алоэ, разведенным водой в пропорции 1: 1, а также соком, выжатым из картофеля.
- Отвары и настои череды, девясила, тысячелистника, календулы, коры дуба – эффективные средства против явлений пиодермии. Применяются в виде примочек или ванночек для кожи.
- Мазь из 20 гр. вазелина или детского крема и 1 ложки сока листьев и стеблей лопуха используется при образовании корост, способствуя их размягчению и отслаиванию.
- Настой корня имбиря (1 ложка тертого корня на 200 мл. воды) применяется для прикладывания к гнойным элементам, что ускоряет их лопание и дальнейшее заживление.
- Чайную ложку свежих лепестков календулы потолочь, смешать с 10 мл. детского крема, оставить на ночь. Смазывать пораженные зоны ежедневно 2-3 раза в день.
Профилактика пиодермии у детей
Для профилактики явлений пиодермии у грудных детей важнейшей мерой служит тщательный контроль состояния кожи ребенка, ежедневные купания и обработки пупочной ранки, опрелостей рекомендованными педиатром средствами.
В случае заражения члена семьи необходимо полностью изолировать его от контактов со здоровыми людьми, особенно детьми.
В обязательном порядке поддерживается чистота помещения, в котором находится ребенок, включая регулярные дезинфицирующие обработки поверхностей, удаление пыли, загрязнений.
При посещении ребенком детского сада, школы необходимо принимать меры по предотвращению простудных заболеваний (закаливание, полноценное питание, профилактическое применение иммунопрепаратов), а также своевременно лечить все хронические болезни, особенно желудочно-кишечные, эндокринные, болезни ЛОР-органов.
Новости, которые помогают!
 Нарушение целостности кожных покровов;
Нарушение целостности кожных покровов; сахарный диабет. При нарушении углеводного обмена питание кожного покрова недостаточно, в целом организм ослаблен, любые поражения на коже заживают длительно, сказывается скудное питание сосудов, а очаги инфекции вспыхивают чаще;
сахарный диабет. При нарушении углеводного обмена питание кожного покрова недостаточно, в целом организм ослаблен, любые поражения на коже заживают длительно, сказывается скудное питание сосудов, а очаги инфекции вспыхивают чаще; Подробная инструкция по применению крема Локоид рассмотрена в этом материале.
Подробная инструкция по применению крема Локоид рассмотрена в этом материале. Причины возникновения, основные симптомы, методы лечения и профилактики, а также фото симптомов вируса Коксаки у детей найдете в этой статье.
Причины возникновения, основные симптомы, методы лечения и профилактики, а также фото симптомов вируса Коксаки у детей найдете в этой статье.