Панкреатит
Панкреатит — воспаление поджелудочной железы, сопровождающееся нарушением переваривания пищи и болевым синдромом, приводящее к постепенной замене нормальной ткани железы, рубцовой.
Поджелудочная железа выполняет две основные функции:
- Выработка ферментов, которые необходимы для переваривания пищи.
- Выработка инсулина, из-за нехватки которого может развиться сахарный диабет.
Панкреатит может осложняться панкреонекрозом (отек и омертвение части поджелудочной железы). Данное осложнение может привести к перитониту, угрожает жизни и требует лечения в хирургичском отделении. Только прохождение курса лечения и соблюдение всех рекомендаций врача избавит пациента от острого приступа панкреатита и сократит число рецидивов при хронической форме заболевания.
При частых обострениях или длительном течении панкреатита может формироваться внешнесекреторная недостаточность поджелудочной железы (недостаточная выработка пищеварительных ферментов). Это приводит к нарушению переваривания пищи и проявляется неустойчивым плохо переваренным стулом, урчанием, вздутием живота, похуданием, гиповитаминозом.
Возникновению заболевания способствуют ряд факторов:
- злоупотребление алкоголем
- нарушение диеты (обильная жирная или острая пища)
- заболевания желчного пузыря (желчекаменная болезнь, холецистит)
- заболевания желудка, двенадцатиперстной кишки
- прием некоторых лекарств
- нарушение обмена веществ
- курение
- некоторые профессиональные вредности
Лечение панкреатита
Лечение панкреатита — сложная задача, требующая комплексного подхода, консервативного или хирургического.
При панкреатите происходит нарушение оттока пищеварительного сока поджелудочной железы и ее самопереваривание, поэтому для стихания обострения нужно обеспечить поджелудочной железе функциональный покой. С этой целью назначается щадящая диета и антисекреторая терапия. Кроме того лечение направлено на устранение сопутствующих заболеваний (желчекаменной и язвенной болезни, запоров и др.)
С этой целью назначается щадящая диета и антисекреторая терапия. Кроме того лечение направлено на устранение сопутствующих заболеваний (желчекаменной и язвенной болезни, запоров и др.)
При панкреонекрозе требуется хирургическое лечение. Пациенту проводят перитонеальный лаваж (промывание брюшной полости), при необходимости удаляют поврежденную ткань поджелудочной железы.
При недостаточной функции поджелудочной железы назначается заместительная терапия ферментными препаратами, иногда пожизненная.
Болезни молодых мам цистит, холецистит, панкреатит — 3
Молодые мамы после родов на фоне ослабленного иммунитета сталкиваются с обострением хронических заболеваний, а также появляются новые проблемы, связанные со здоровьем. Что делать кормящим грудью женщинам при цистите, панкреатите и холецистите.
После родов у большинства женщин начинает давать сбои иммунная система, появляются новые заболевания, обостряются хронические. Чтобы свести к минимуму их появление, необходимо придерживаться рекомендаций, которые дают врачи.
Цистит
Все мы знаем, что после процесса родов возникают проблемы с мочеиспусканием. Объем брюшной полости меняется и женщина не чувствует позывов в туалет, а каждый визит в него часто сопровождается болью. В первые дни освобождать мочевой пузырь необходимо через каждые 4-5 часа, даже при отсутствии желания. Если этого не делать, то может развиться такое заболевание, как цистит. Лечить его, особенно в ситуации, когда женщина кормит грудью, очень сложно. Обычно назначаются антибиотики при цистите, которые противопоказаны кормящим матерям. Поэтому лучшим решением становится использование лекарственных препаратов, в основе которых находятся натуральные компоненты, например, «Канефрон». Если же справиться с инфекцией не получается, то терапевт назначает антибиотики и просит на некоторое время прекратить грудное вскармливание.
Холецистит
Еще одна проблема, с которой сталкиваются молодые мамы – появление после родов спазмов и болей в правом подреберье. Часто холецистит появляется на фоне нарушенного обмена веществ и неправильного питания. Особенно часто он обостряется, если до беременности и родов у женщины были камни в желчном пузыре, поскольку острая форма бескаменного холецистита встречается редко. На первоначальной стадии с болезнью обычно удается справиться консервативными методами. При этом антибиотики при холецистите назначаются далеко не всегда. Такие лекарства не могут остановить деструктивный процесс, протекающий в стенках желчного пузыря. Вместе с тем, появление болезни не является показанием к прекращению кормления грудью. Поэтому главным условием становится соблюдение строгой диеты.
Часто холецистит появляется на фоне нарушенного обмена веществ и неправильного питания. Особенно часто он обостряется, если до беременности и родов у женщины были камни в желчном пузыре, поскольку острая форма бескаменного холецистита встречается редко. На первоначальной стадии с болезнью обычно удается справиться консервативными методами. При этом антибиотики при холецистите назначаются далеко не всегда. Такие лекарства не могут остановить деструктивный процесс, протекающий в стенках желчного пузыря. Вместе с тем, появление болезни не является показанием к прекращению кормления грудью. Поэтому главным условием становится соблюдение строгой диеты.
Панкреатит
Часто после родов отмечается и застой панкреатического сока и желчи, что приводит к развитию острой формы панкреатита. При ее появлении человека сразу же госпитализируют. Для лечения применяются антихолинергические лекарства. Для кормящих мам диета при панкреатите и холецистите является главным фактором, способствующим быстрому выздоровлению. К ней относится стол №5, основная задача которого восстановит функциональную активность печени, кишечника. Такая диета подразумевает полное исключение эфирных масел, пуринов, щавелевой кислоты и продуктов окисления жиров, холестерина.
Диета при панкреатите: какие продукты придется исключить и пример меню
Допускается:
подсушенный вчерашний хлеб, сухарики,
овощные, вермишелевые супы,
паровые мясные блюда и птица — котлетки, фрикадельки, рулеты, паштеты, пюре мясные,
отварное рыбное филе (нежирное), запеченная рыба,
омлеты,
молоко, творог, сыр нежирный и неострый, кефир,
растительное и сливочное (в каши) масла,
овощные пюре и рагу, отварные овощи,
макароны, лапша, из круп — овсянка, манка, гречка, рис,
несладкие запеченные фрукты (груши, яблоки, персики, сливы),
компот, кисель, желе,
отвары шиповника, травяные чаи, напиток из отрубей.

Конечно, рацион ограничен, но по согласованию с врачом постепенно вы будете расширять свое меню.
Примерное меню при панкреатите
Стоит помнить, что меню это можно применять уже дома, при стихании обострения, на острой стадии панкреатита назначают голодание и постепенное введение пищи. При составлении рациона помните: должно быть не менее пяти приемов пищи, которые примерно равны по калорийности и нагрузке на пищеварение.
Меню при панкреатите на 5 дней
День первый
Завтрак: картофельное пюре — 100-150 г, 2 сухарика белого хлеба, 200 мл минеральной воды (без газа!).
Второй завтрак: куриная котлета паровая — 100 г, омлет — 100 г, белый подсушенный хлеб — 1 кусочек, 200 мл молока (кефира).
Обед: овощной суп — 200 мл, вареная рыба — 100 г, пюре из кабачка — 100 г, хлеб белый — 1 кусочек, отвар шиповника — 200 мл, треть банана.
Полдник: фруктовое желе — 100 г, творог обезжиренный — 100 г, минеральная вода без газа — 200 мл.
Ужин: овсяная каша — 200 г, тыквенное пюре — 100 г, паровая фрикаделька — 2 шт., чай некрепкий с молоком, кусочек темного хлеба.
День второй
Завтрак: гречневая каша — 200 г, 2 сухарика белого хлеба, 200 мл чая с молоком.
Второй завтрак: говяжья котлета паровая — 100 г, морковное суфле — 200 г, белый подсушенный хлеб — 1 кусочек, 200 мл компота из сухофруктов.
Обед: суп-лапша — 200 мл, вареная курица — 100 г, овощное пюре — 100 г, хлеб белый — 1 кусочек, минеральная вода — 200 мл, половинка печеной груши.
Полдник: яблочное пюре — 200 г, минеральная вода без газа — 200 мл, печенье галетное «Мария» — 100 г.
Ужин: картофельное пюре — 200 г, творог нежирный — 100 г, бутерброд с сыром (30 г сыра, кусочек подсушенной булки), чай некрепкий с молоком, кусочек темного хлеба.
День третий
Завтрак: кабачково-тыквенное пюре — 100-150 г, 2 сухарика белого хлеба, 200 мл минеральной воды (без газа!).
Второй завтрак: творог нежирный — 100 г, половинка печеной груши, белый подсушенный хлеб — 1 кусочек, 200 мл компота.
Обед: суп с брокколи — 200 мл, вареное мясо, смолотое в пюре — 100 г, картофельное пюре — 100 г, хлеб белый — 1 кусочек, ромашковый чай — 200 мл.
Полдник: овощное рагу — 200 г, сыр — 50 г, минеральная вода без газа — 200 мл.
Ужин: гречневая каша — 200 г, кефир — 200 г, полбанана, кусочек белого хлеба.
День четвертый
Завтрак: картофельное пюре — 100-150 г, 2 сухарика белого хлеба, 200 мл минеральной воды (без газа!).
Второй завтрак: рисовая каша — 200 г, белый подсушенный хлеб — 1 кусочек, 200 мл молока (кефира).
Обед: овощной суп — 200 мл, вареная рыба — 100 г, пюре из моркови — 100 г, хлеб белый — 1 кусочек, отвар шиповника — 200 мл, треть банана.
Полдник: омлет — 100 г, печеное сладкое яблоко, минеральная вода без газа — 200 мл.
Ужин: овсяная каша — 200 г, тыквенное пюре — 100 г, паровая фрикаделька — 2 шт., чай некрепкий с молоком, кусочек темного хлеба.
День пятый
Завтрак: овсяная каша — 200 г, тыквенное пюре — 100 г, паровая фрикаделька — 2 шт., чай некрепкий с молоком, кусочек темного хлеба.
Второй завтрак: куриная котлета паровая — 100 г, омлет — 100 г, белый подсушенный хлеб — 1 кусочек, 200 мл молока (кефира).
Обед: суп с макаронами — 200 мл, паровая рыбная котлета — 100 г, пюре из тыквы с морковью — 100 г, хлеб белый — 1 кусочек, отвар шиповника — 200 мл, печенье «Мария» — 2 шт.
Полдник: печеные фрукты — 100 г, творог обезжиренный — 100 г, минеральная вода без газа — 200 мл.
Ужин: картофельное пюре — 100-150 г, 2 сухарика белого хлеба, 200 мл минеральной воды (без газа!).
Клиническое наблюдение наследственного панкреатита у ребенка в результате мутации в гене PRSS1
В развитии хронического панкреатита задействовано множество этиологических факторов..jpg) В отличие от взрослой популяции, в которой развитие данного заболевания чаще связывают с алкоголем и курением, в педиатрии особое внимание уделяют генетическим причинам. Мутации в генах CFTR, CTRC, SPINK1, CPA1 и PRSS1 значительно увеличивают риск развития хронического панкреатита. В статье рассмотрен случай непрерывно-рецидивирующего хронического панкреатита у мальчика девяти лет с мутацией в гене PRSS1, выявленной при проведении молекулярно-генетического исследования.
В отличие от взрослой популяции, в которой развитие данного заболевания чаще связывают с алкоголем и курением, в педиатрии особое внимание уделяют генетическим причинам. Мутации в генах CFTR, CTRC, SPINK1, CPA1 и PRSS1 значительно увеличивают риск развития хронического панкреатита. В статье рассмотрен случай непрерывно-рецидивирующего хронического панкреатита у мальчика девяти лет с мутацией в гене PRSS1, выявленной при проведении молекулярно-генетического исследования.Введение
Хронический панкреатит (ХП) – хроническое заболевание поджелудочной железы (ПЖ) различной этиологии, протекающее с повторными эпизодами паренхиматозного воспаления, приводящими к необратимым морфологическим изменениям паренхимы и ее замещению фиброзной тканью. Фибротическая реорганизация ткани поджелудочной железы способствует прогрессирующему снижению ее экзокринной и эндокринной функции и может сопровождаться формированием кист, псевдокист, стриктур, конкрементов, обструкцией протоковой системы, сосудистыми осложнениями, болевым синдромом, мальнутрицией. Как следствие – снижение качества и продолжительности жизни [1].
К основным этиологическим причинам формирования ХП у взрослых относят употребление алкоголя и желчнокаменную болезнь (ЖКБ) [1–4]. При алкогольном панкреатите повреждение ПЖ обусловлено гиперсекрецией белка ацинарными клетками. В протоковой системе белковый секрет, не сбалансированный гиперпродукцией воды и бикарбонатов, накапливается в мелких протоках в виде белковых преципитатов. Впоследствии формируются конкременты ПЖ с отложениями солей кальция. Подобные изменения приводят к развитию интра- и перидуктального склероза, локальных стенозов и обтурации протоков ПЖ с одновременной дилатацией протоковой системы. Еще один фактор, участвующий в патогенезе алкогольного панкреатита, – изменение тонуса сфинктера Одди.
Курение – независимый фактор прогрессирования ХП [4–6]. Хронический панкреатит у курящих наблюдается в два раза чаще, чем у некурящих. Риск развития заболевания зависит от количества выкуриваемых сигарет [4, 7, 8]. Курение истощает запасы витаминов C и А, а также снижает сывороточный уровень других антиоксидантов, что приводит к повреждению ткани железы свободными радикалами [9].
Нередко ХП становится результатом дуоденопанкреатического рефлюкса, возникающего на фоне дисфункции сфинктера Одди и ЖКБ, особенно при наличии дуоденальной гипертензии. Гипертензия в протоке ПЖ, связанная с обструкцией протока или ампулы дуоденального сосочка, впоследствии приводит к разрыву мелких панкреатических протоков, выделению секрета в паренхиму железы и активации пищеварительных ферментов. Обычно рецидивы билиарного панкреатита возникают при миграции конкрементов размером до 4 мм. Наличие в желчном пузыре конкрементов менее 5 мм в диаметре увеличивает риск развития панкреатита в четыре раза [10].
Высокий риск панкреатита наблюдается при повышении уровня триглицеридов более 500 мг/дл. Механизм развития ХП обусловлен токсическим воздействием на ткань ПЖ высоких концентраций свободных жирных кислот, которые не могут быть полностью связаны сывороточными альбуминами в плазме крови [2].
Хронический панкреатит у 12% пациентов с первичным гиперпаратиреозом обусловлен травматическим повреждением железы из-за гиперкальциемии [11, 12].
Сахарный диабет 1-го и 2-го типов служит независимым фактором риска развития панкреатита. В свою очередь сахарный диабет 3-го типа (панкреатогенный) может быть следствием ХП. Связь между ХП и сахарным диабетом 3-го типа обусловлена деструкцией островков Лангерганса на фоне прогрессирующих воспалительных изменений в ткани ПЖ. Такие изменения влекут за собой снижение продукции инсулина, соматостатина, глюкагона, а следовательно, развитие диабета [13].
Такие изменения влекут за собой снижение продукции инсулина, соматостатина, глюкагона, а следовательно, развитие диабета [13].
Причинами развития ХП могут быть вирусная инфекция (гепатит B, вирусы гриппа, Коксаки и др.), длительный прием лекарственных средств (глюкокортикостероидов, нестероидных противовоспалительных препаратов, цитостатиков, эстрогенов), нарушение кровообращения и травмы ПЖ.
Аутоиммунная этиология панкреатита – редкая форма хронических заболеваний ПЖ. Это системное воспалительное заболевание, при котором ПЖ является одним из органов-мишеней. Впервые аутоиммунный панкреатит был описан в 1961 г. [14].
В крупном исследовании K. Yoshida и соавт. [15] с участием 731 пациента у мужчин аутоиммунный панкреатит встречался чаще, чем у женщин (2:1). У пациентов с подозрением на карциному ПЖ, получивших оперативное лечение, в 50% случаев гистологически подтвердился диагноз аутоиммунного панкреатита [16]. При обследовании пациентов выявлен повышенный уровень иммуноглобулина (Ig) G (за счет фракции IgG4), у незначительного количества пациентов обнаружены антитела к лактоферрину и карбоангидразе. Такие антитела при аутоиммунном панкреатите выявляются редко, поэтому они не относятся к актуальным диагностическим критериям. В свою очередь повышение уровня IgG4-антител отмечалось примерно у 50% пациентов с подозрением на панкреатит аутоиммунной этиологии. При гистологическом исследовании аутоиммунный панкреатит характеризуется плотной перидуктальной лимфоплазмоцитарной инфильтрацией с явлениями облитерирующего флебита и перидуктальным фиброзом (1-й тип аутоиммунного панкреатита) или гранулоцитарным повреждением эпителия (GELs) в ПЖ и схожим повреждением других органов (2-й тип аутоиммунного панкреатита) [17]. Аутоиммунный панкреатит 2-го типа манифестирует преимущественно у женщин, ассоциирован с воспалительными заболеваниями кишечника и редко имеет рецидивирующее течение. Для этого типа аутоиммунного панкреатита не характерно повышение IgG4-антител в сыворотке крови [17].
Диагностика аутоиммунного панкреатита основана на критериях HiSORT. Речь идет о гистологических, серологических критериях, аутоиммунном поражении других органов и систем и ответе на стероидную терапию [18, 19].
В настоящее время все больше внимания уделяется изучению генетических факторов – триггеров хронического воспаления ПЖ. К основным генам, мутации в которых приводят к формированию ХП, можно отнести CFTR, PRSS1, SPINK1, CTRC и CPA1 [20–25]. Общая характеристика протестированных генов представлена в таблице [26]. Мутации в указанных генах существенно увеличивают риск развития ХП.
Ген PRSS1 обеспечивает синтез трипсиногена 1, на долю которого в составе общего трипсиногена ПЖ приходится 2/3. Мутации в гене PRSS1 приводят к развитию ХП с аутосомно-доминантным типом наследования [27, 28]. Ген PRSS1 обладает неполной пенетрантностью – около 80%. Это означает, что примерно у 20% людей, несущих патогенную мутацию PRSS1, заболевание клинически не проявляется, вероятно из-за наличия дополнительных генетических факторов, в том числе имеющих протективное значение, в других генах, влияющих на работу ПЖ. К наиболее частым и повторяющимся мутациям гена PRSS1 относятся Arg122His (c.365G>A), Arg122Cys (c.364C>T), Asn29Ile (c.86A>T), Asn29Thr (c.86A>C), Arg116Cys (c.346C>T), Ala16Val (c.47C>T) и Glu79Lys (c.235G>A). Трипсиноген является ключевой молекулой в патогенезе панкреатита. До 66% пациентов с наследственным панкреатитом имеют мутацию в гене PRSS1. Распространенность наследственного панкреатита составляет в среднем 0,3:100 000 [27–29].
Следует отметить, что для развития панкреатита недостаточно генетической предрасположенности. Необходим инициирующий внешний фактор (злоупотребление алкоголем, наличие билиарной патологии и др.), способствующий манифестации заболевания.
Ген SPINK1 кодирует ингибитор трипсина. Физиологическая роль данного белка сводится к предотвращению катализируемого трипсином процесса активации зимогенов в ПЖ. Мутации в гене SPINK1 у пациентов с идиопатическим и наследственным панкреатитом приводят к увеличению активности трипсина в ПЖ. Так запускается патологический воспалительный процесс в паренхиме органа. Для SPINK1-ассоциированного панкреатита характерен аутосомно-доминантный тип наследования.
Мутации в гене SPINK1 у пациентов с идиопатическим и наследственным панкреатитом приводят к увеличению активности трипсина в ПЖ. Так запускается патологический воспалительный процесс в паренхиме органа. Для SPINK1-ассоциированного панкреатита характерен аутосомно-доминантный тип наследования.
К частым мутациям гена SPINK1 относят Asn34Ser (до 13% больных), Leu14Arg и c.194+2T>C. Первая из представленных мутаций (Asn34Ser) достаточно распространена в мире, особенно в южноазиатских популяциях, где ее частота достигает 2%. В целом мутации в гене SPINK1 встречаются у 30% пациентов с идиопатическим хроническим панкреатитом и только у 1–2% общей популяции [30, 31].
У 25–30% пациентов с идиопатическим ХП выявляется гетерозиготное носительство мутации в гене CFTR. Ген CFTR кодирует муковисцидозный трансмембранный регулятор проводимости и обеспечивает работу хлорного канала слизеобразующих желез, посредством которого происходит транспорт ионов натрия и хлора через клеточную мембрану. В классическом варианте (при наличии мутаций CFTR в гомозиготной или компаунд-гетерозиготной форме) патогенные изменения данного гена приводят к развитию наследственного аутосомно-рецессивного заболевания муковисцидоза. Однако гетерозиготное носительство мутаций CFTR считается генетическим фактором риска развития гипоферментного панкреатита [23].
Другим генетическим фактором развития ХП служат изменения гена СTRC. Первые данные о мутациях в CTRC появились в 2008 г. [32]. Сегодня известно, что ген CTRC кодирует химотрипсин C, физиологическая роль которого заключается в интрапанкреатической деградации трипсина и трипсиногена. Мутации в гене CTRC нарушают блокировку чрезмерной интрапанкреатической активации трипсина с помощью химотрипсина С. Мутации в гене CTRC выявляются у 3,3% пациентов с идиопатическим панкреатитом [32, 33].
В 2013 г. была установлена еще одна генетическая причина панкреатита – патогенные варианты гена CPA1. Ген кодирует выработку фермента карбоксипептидазы А1. Показано, что функционально значимые варианты гена CPA1 в гетерозиготной форме существенно увеличивают риск развития ХП. Относительный риск его развития в группе пациентов с манифестацией до десяти лет особенно высок – 84. Считается, что мутации в гене CPA1 ведут к нарушению функции эндоплазматического ретикулума в клетках ПЖ и запрограммированной гибели ацинарных клеток [34].
Ген кодирует выработку фермента карбоксипептидазы А1. Показано, что функционально значимые варианты гена CPA1 в гетерозиготной форме существенно увеличивают риск развития ХП. Относительный риск его развития в группе пациентов с манифестацией до десяти лет особенно высок – 84. Считается, что мутации в гене CPA1 ведут к нарушению функции эндоплазматического ретикулума в клетках ПЖ и запрограммированной гибели ацинарных клеток [34].
Клинический случай
Пациент 9 лет с непрерывно-рецидивирующим ХП, у которого при проведении молекулярно-генетического исследования выявлена мутация в гене PRSS1.
Анамнез жизни. Ребенок от второй физиологически протекавшей беременности, вторых естественных срочных родов. Масса при рождении – 5300 г, длина – 51 см. Грудное вскармливание до шести месяцев, затем – искусственное. Раннее развитие без особенностей, у специалистов на диспансерном учете не состоял.
Анамнез заболевания. Впервые заболел в возрасте 5 лет: жалобы на рвоту, диарею до шести раз в сутки, повышение температуры до субфебрильных цифр. Из эпидемиологического анамнеза известно, что ребенок выезжал в Южный федеральный округ, употреблял в пищу сырое фермерское молоко. При обследовании инфекционистом исключены вирусные гепатиты А, B, C, бактериальные кишечные инфекции (сальмонеллез, шигеллез, эшерихиоз). На фоне симптоматического лечения (антациды, ферменты) отмечалась положительная динамика, однако через месяц вновь возник эпизод повышения температуры, сопровождавшийся рвотой, болями в животе, диарейным синдромом. Ребенок обследован по месту жительства.
Ультразвуковое исследование (УЗИ) брюшной полости: гепатоспленомегалия, лимфоаденопатия, свободная жидкость в брюшной полости с взвесью. В лабораторных исследованиях – изолированное повышение уровня панкреатической амилазы до трех-четырех норм, уровни аланинаминотрансферазы (АЛТ), аспартатаминотрансферазы (АСТ), щелочной фосфатазы (ЩФ), гамма-глутамилтранспептидазы (ГГТП) – в пределах референсных значений. Общий анализ крови – без патологических изменений. Методом иммуноферментного анализа (ИФА) исключены описторхоз, токсокароз, трихинеллез, лямблиоз, амебиаз. В связи с лимфоаденопатией для проведения дифференциальной диагностики между инфекционным и лимфопролиферативным процессом ребенка направили в Московский областной научно-исследовательский клинический институт (МОНИКИ) им. М.Ф. Владимирского. При поступлении обращало на себя внимание вздутие живота, гепатомегалия +2 см по среднеключичной линии, спленомегалия +3,0 см из-под края реберной дуги. Данные лабораторных исследований показали анемию легкой степени (106 г/л), тромбоцитоз (512 тыс.), гипопротеинемию (общий белок 60 г/л), гипоальбуминемию (40 г/л при норме 45–55 г/л), умеренную гипогаммаглобулинемию IgG – 6,2 г/л (норма 7–12 г/л), при нормальных значениях общих IgM, IgA. Биохимические показатели крови: АЛТ, АСТ, ЩФ, ГГТП в пределах референсных значений, за исключением панкреатической амилазы, уровень которой в 1,5–2 раза превышал нормальные значения. В копрологии выявлено большое количество нейтрального жира. Впервые отмечались изменения в коагулограмме крови в виде гипофибриногенемии 0,79–1,67 г/л (норма 2–4 г/л), умеренного повышения уровня антитромбина III 139% (норма 83–128%), тромбинового времени 30 с (15–25 с). Подозрения гематолога на наследственную форму гипофибриногенемии впоследствии не подтвердились.
Общий анализ крови – без патологических изменений. Методом иммуноферментного анализа (ИФА) исключены описторхоз, токсокароз, трихинеллез, лямблиоз, амебиаз. В связи с лимфоаденопатией для проведения дифференциальной диагностики между инфекционным и лимфопролиферативным процессом ребенка направили в Московский областной научно-исследовательский клинический институт (МОНИКИ) им. М.Ф. Владимирского. При поступлении обращало на себя внимание вздутие живота, гепатомегалия +2 см по среднеключичной линии, спленомегалия +3,0 см из-под края реберной дуги. Данные лабораторных исследований показали анемию легкой степени (106 г/л), тромбоцитоз (512 тыс.), гипопротеинемию (общий белок 60 г/л), гипоальбуминемию (40 г/л при норме 45–55 г/л), умеренную гипогаммаглобулинемию IgG – 6,2 г/л (норма 7–12 г/л), при нормальных значениях общих IgM, IgA. Биохимические показатели крови: АЛТ, АСТ, ЩФ, ГГТП в пределах референсных значений, за исключением панкреатической амилазы, уровень которой в 1,5–2 раза превышал нормальные значения. В копрологии выявлено большое количество нейтрального жира. Впервые отмечались изменения в коагулограмме крови в виде гипофибриногенемии 0,79–1,67 г/л (норма 2–4 г/л), умеренного повышения уровня антитромбина III 139% (норма 83–128%), тромбинового времени 30 с (15–25 с). Подозрения гематолога на наследственную форму гипофибриногенемии впоследствии не подтвердились.
С помощью визуализирующих методов диагностики (мультиспиральная компьютерная томография) выявлены гепатоспленомегалия, большой лимфоузел в воротах селезенки, лимфоаденопатия в области селезенки, множественные лимфоузлы в брыжейке тонкой кишки. Структура ПЖ не изменена. Умеренный асцит. Лимфоаденопатии в грудной полости не выявлено, в обеих аксиллярных областях множественные лимфоузлы до 10 мм в диаметре. Результаты рекомендованного инфекционистом обследования на туляремию, кампилобактериоз отрицательные. Консультация онколога: данных о лимфопролиферативном процессе нет. Ребенок получал месалазин, нифуроксазид, омепразол, ферментную терапию с умеренным положительным эффектом. Мальчик выписан с диагнозом хронического панкреатита, полиаденопатии.
Мальчик выписан с диагнозом хронического панкреатита, полиаденопатии.
После выписки из стационара в течение месяца у ребенка сохранялись боли в животе. Через два месяца ребенок повторно поступил в МОНИКИ им. М.Ф. Владимирского. Результаты компьютерной томографии брюшной полости: ПЖ увеличена – 22 ×13 × 12 мм, неровные нечеткие контуры, накопление контрастного препарата снижено преимущественно в головке и теле ПЖ, парапанкреатическая клетчатка уплотнена, инфильтрирована, лимфоузлы увеличены. Вирсунгов проток – 1,5–2,0 мм, стенка двенадцатиперстной кишки и прилежащих отделов тощей кишки утолщена. Лимфоаденопатия по ходу брыжейки тонкой кишки, спленомегалия. Данных об уровне амилазы и липазы крови не представлено. Мальчик обследован на оппортунистические инфекции методом ИФА: герпес 1-го, 2-го, 6-го типов, цитомегаловирус – результат отрицательный, повышены антитела класса IgG к вирусу Эпштейна – Барр до 264 Ед/л (норма до 16 Ед/л). У инфекциониста ребенок не наблюдался, лечения не получал.
В течение двух лет периодически беспокоили умеренные боли в животе, которые купировались спазмолитическими препаратами, курсами получал антациды и панкреатин в минимикросферах.
В сентябре 2016 г. (в возрасте 7 лет) в связи с жалобами на периодические боли в животе и неоформленный стул впервые исследована панкреатическая эластаза кала. Ее уровень составил 168 мкг/г (норма выше 200 мкг/г).
Впоследствии ребенок с жалобами на рвоту и рецидивирующие боли в животе неоднократно госпитализировался в гастроэнтерологическое отделение Московского государственного медицинского университета им. И.М. Сеченова. При клиническом осмотре признаки трофологической недостаточности и гепатоспленомегалия не выявлены. Результаты лабораторного обследования: уровни общего белка, АЛТ, АСТ, общего и прямого билирубина, С-реактивного белка, амилазы, диастазы мочи в пределах референсных значений. Коагулограмма без патологических изменений. Фиброэзофагогастродуоденоскопия показала эрозии желудка, в связи с чем применена трехкомпонентная схема антихеликобактерной терапии.
Фиброэзофагогастродуоденоскопия показала эрозии желудка, в связи с чем применена трехкомпонентная схема антихеликобактерной терапии.
В возрасте 8 лет с жалобами на приступообразные боли в животе, явлениями асцита ребенок поступил в отделение торакальной хирургии Детской городской клинической больницы № 13 им. Н.Ф. Филатова. При обследовании отмечалось повышение уровня панкреатической амилазы до восьми норм. Результаты исследования крови на наличие вирусов (цитомегаловирус, вирус Эпштейна – Барр, герпес 6-го типа) методом полимеразной цепной реакции отрицательные, на наличие инфекции (токсоплазмоз, эхинококкоз, аскаридоз, лямблии) методом ИФА – также отрицательные. При дополнительном обследовании на панель глистной инвазии и патогенную кишечную группу в Институте медицинской паразитологии, тропических и трансмиссивных заболеваний им. Е.И. Марциновского патологии не выявлено. Гормоны тиреоидного спектра – Т3, Т4, ТТГ – в пределах референсных значений. Показатели гуморального иммунитета (IgG, IgМ, IgА) в пределах нормы. Для исключения IgG4-ассоциированного панкреатита исследован уровень IgG4. Результат в пределах референсных значений. Исследование онкомаркера рака поджелудочной железы СА19-9 – результат отрицательный. Магнитно-резонансная томография выявила признаки хронического панкреатита: неоднородная гиперэхогенная структура ПЖ, с участками отека, множественными мелкими уплотнениями, умеренная спленомегалия, асцит.
После стабилизации состояния, разрешения асцита, расширения энтеральной нагрузки, снижения уровня амилазы с восьми до двух норм ребенок выписан домой. Однако спустя три дня вновь госпитализирован в хирургическое отделение с болевым абдоминальным синдромом. В биохимическом анализе крови – увеличение уровня амилазы до четырех норм. УЗИ органов брюшной полости вновь показало значительное количество свободной жидкости в брюшной полости, изменения структуры ПЖ: увеличение размеров ПЖ 25 × 10 × 26 мм, структура неоднородная, гиперэхогенная с участками отека, умеренное расширение вирсунгова протока до 3,4 мм, спленомегалия 106 × 46 мм.
На консилиуме врачей под руководством члена-корреспондента РАМН, профессора А.Ю. Разумовского принято решение о проведении оперативного лечения ребенку с рецидивирующим течением тяжелого ХП, резистентного к стандартной терапии.
В июне 2017 г. в возрасте 8 лет мальчику провели лапаротомию с наложением панкреатоеюноанастомоза по Ру. Интраоперационно выявлены геморрагический выпот в брюшной полости (300 мл), расширение общего панкреатического протока (до 3 мм). При гистологическом исследовании ткани ПЖ установлен диагноз: хронический панкреатит, массивный фиброз ПЖ, липоматоз, гиперплазия островков Лангерганса. В послеоперационном периоде ребенок получал ингибиторы протеазы, синтетический аналог соматостатина в течение десяти дней, с десятых послеоперационных суток – энтеральное кормление смесью на основе гидролизованного белка молочной сыворотки с постепенным увеличением объема питания и расширением продуктов, согласно диете № 5 по Певзнеру. При неоднократном послеоперационном контроле уровня амилазы данный показатель не превышал референсных значений, в том числе после отмены ингибиторов протеазы и синтетического аналога соматостатина, а также на фоне расширения диеты. В удовлетворительном состоянии на 23-и послеоперационные сутки с уровнем амилазы 49 Ед/л (норма 2280 Ед/л) и липазы 68 Ед/мл (норма 4–130 Ед/мл) ребенок выписан домой.
В течение года после выписки у ребенка дважды отмечались выраженные боли в животе на фоне нарушения диеты. Лечение проходил в амбулаторных условиях.
При УЗИ в августе 2018 г. (в возрасте 9 лет) клинических признаков трофологической недостаточности не выявлено: поджелудочная железа с четкими, неровными контурами, не увеличена в размерах – 16,7 × 7,4 × 15,6 мм, паренхима повышенной эхогенности, неоднородная, без гипоэхогенных участков. Вирсунгов проток в области хвоста не расширен. Копрология: нейтральный жир, жирные кислоты, мыла в умеренном количестве. Панкреатическая эластаза кала 171 мкг/г (норма выше 200 мкг/г).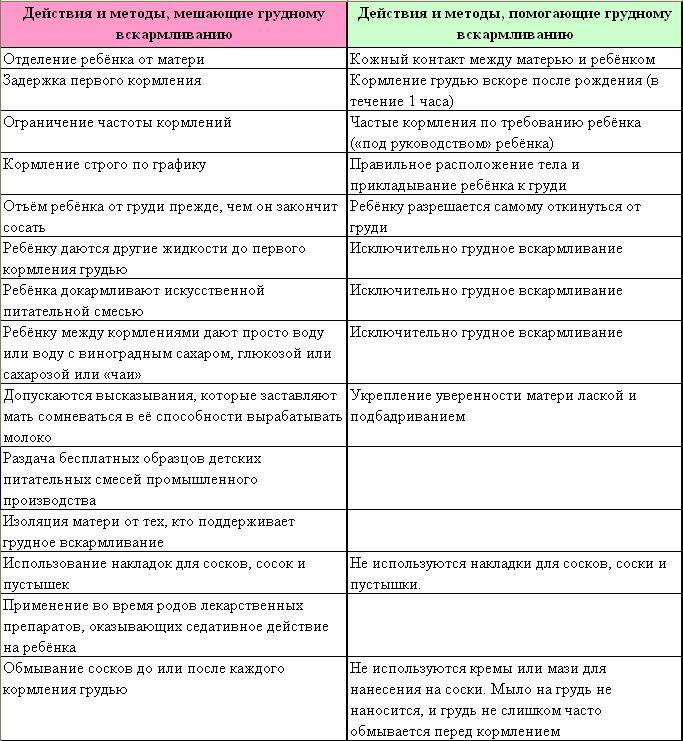 Мать ребенка самостоятельно уменьшила дозу панкреатина. Препарат ребенок получал нерегулярно.
Мать ребенка самостоятельно уменьшила дозу панкреатина. Препарат ребенок получал нерегулярно.
В октябре 2018 г. на фоне интеркуррентного заболевания у мальчика вновь отмечалось обострение панкреатита, потребовавшее госпитализации, интенсивной терапии в течение недели. С учетом рецидивирующего характера панкреатита ребенку рекомендовано генетическое исследование для исключения наследственных форм панкреатита.
Проведено молекулярно-генетическое исследование на наличие мутаций в генах CFTR, CTRC, SPINK1, CPA1 и PRSS1. Метод исследования – массовое параллельное секвенирование (Next Generation Sequencing, NGS) всей колирующей последовательности генов. Для проведения анализа создана праймерная таргетная панель из 65 пар праймеров. Используемая платформа – Ion S5 (Thermo Fisher Scientific). Суммарная область покрытия составила около 13 000 нуклеотидов. Молекулярно-генетическая часть работы проведена на базе Центрального НИИ эпидемиологии Роспотребнадзора.
В ходе исследования у пациента выявлена патогенная мутация c.86A>T (p.Asn29Ile) в гене PRSS1 в гетерозиготной форме.
К настоящему моменту в гене PRSS1 описано свыше 25 различных мутаций. Большинство из них в гетерозиготной форме вызывает развитие аутосомно-доминантной формы панкреатита [26].
Семейный анамнез в таких случаях обычно отягощен панкреатитом. По законам Менделя, теоретическая вероятность передачи заболевания из поколения в поколение 50%. Однако ген PRSS1 обладает неполной пенетрантностью. Показано, что патогенные мутации в гене трипсиногена приводят к проявлению заболевания в 80% случаев. В 20% симптомы отсутствуют (пока по неизвестным причинам) [35–37].
К сожалению, в силу семейных обстоятельств получить достаточную информацию о состоянии здоровья родственников пробанда по отцовской линии не удалось. По материнской линии выявлен единичный случай ХП у матери пациента, у которой ранее, в возрасте 23 лет, диагностирована ЖКБ, проведено оперативное вмешательство в виде холецистэктомии. В настоящее время (возраст 41 год) при УЗИ органов брюшной полости обнаружены диффузные изменения ПЖ (атак острого панкреатита не наблюдалось).
В настоящее время (возраст 41 год) при УЗИ органов брюшной полости обнаружены диффузные изменения ПЖ (атак острого панкреатита не наблюдалось).
Обсуждение
Обнаруженная у пациента мутация c.86A>T (p.Asn29Ile) является одной из частых мутаций гена PRSS1 [38]. Эта мутация, по данным различных авторов, обнаруживается у 5–21% больных с наследственной формой ХП [36, 39, 40]. В целом патогенное действие мутаций гена PRSS1 обусловлено двумя основными механизмами – преждевременной внутрипанкреатической активацией трипсина или его устойчивостью к деградации. Показано, что in vitro патогенный вариант p.Asn29Ile, выявленный у пациента, сопровождается значительным увеличением аутоактивации катионного трипсиногена [41]. В свою очередь преждевременная активация панкреатических ферментов, еще до выхода сока из протока ПЖ, вызывает воспалительную реакцию и провоцирует процесс аутолиза в отношении собственных ацинарных клеток органа. Впоследствии атаки панкреатита повторяются, и воспалительный процесс приобретает хронический характер.
Сегодня известно, что патогенные мутации гена PRSS1 сопровождаются значительным увеличением риска развития рака ПЖ. В частности, риск развития рака ПЖ у пациентов с наследственным панкреатитом возрастает в 50–70 раз. Риск развития рака ПЖ повышается начиная с 40 лет и достигает 40–70% в возрасте 70 лет (особенно если наследственный панкреатит прослеживается по мужской линии) [20, 42].
С учетом изложенного всем пациентам помимо разнообразных профилактических мер в отношении предупреждения повторных атак панкреатита (избегание стрессовых воздействий, ограничение пищи с высоким содержанием жиров, исключение курения и алкоголя) должен быть рекомендован комплекс мер, направленных на максимально раннее выявление опухоли (мониторинг уровня онкомаркера СА19-9 в крови, регулярное проведение УЗИ поджелудочной железы, магнитно-резонансной томографии и др.).
Заключение
При непрерывно-рецидивирующем течении идиопатического панкреатита после исключения алкогольного, билиарнозависимого, дисметаболического, инфекционного, лекарственного и аутоиммунного генеза заболевания необходимо проведение генетических тестов для выявления наследственных форм панкреатита.
В представленном клиническом наблюдении наследственный панкреатит манифестировал у мальчика в возрасте 5 лет и носил непрерывно-рецидивирующий характер. Результаты проведенного молекулярно-генетического анализа подтвердили наследственный характер ХП (PRSS1-ассоциированный панкреатит). Рекомендовано генетическое тестирование родственников первой и второй степени родства с целью своевременного выявления лиц, предрасположенных к развитию панкреатита.
Все пациенты с генетически подтвержденным наследственным панкреатитом нуждаются в динамическом наблюдении гастроэнтеролога для профилактики и лечения обострений, коррекции экзокринной недостаточности ПЖ, дефицита макро- и микронутриентов, мониторинга раннего выявления онкологического процесса в ПЖ.
Авторы статьи подтвердили отсутствие конфликта интересов и финансовой поддержки исследования, о которой необходимо сообщить.
Панкреатит у детей, симптомы, лечение и профилактика. Панкреатит у детей у детей до 7 лет. Азбука болезней.
Острые кишечные инфекцииЭто группа инфекционно-воспалительных заболеваний, для которых характерно поражение желудочно-кишечного тракта и явления интоксикации. Лечение зависит от типов диареи. Рассмотрим их…
Панкреатит – воспалительное заболевание поджелудочной железы. Ранее считалось, что панкреатиты у детей – явление редкое. Затем, с развитием ультразвуковой диагностики, врачи стали находить изменения в поджелудочной железе буквально у каждого пациента, обратившегося с болями в животе. По УЗИ ставился диагноз — реактивный панкреатит, что крайне настораживало родителей. В их представлении, панкреатит — тяжелое заболевание, которое требует немедленного назначения сильнодействующий препаратов. Вопрос в терминах. Панкреатит ( настоящий) действительно имеет место в детской практике. Но совсем не так часто, как видит врач УЗИ-диагностики.
В их представлении, панкреатит — тяжелое заболевание, которое требует немедленного назначения сильнодействующий препаратов. Вопрос в терминах. Панкреатит ( настоящий) действительно имеет место в детской практике. Но совсем не так часто, как видит врач УЗИ-диагностики.
Острый панкреатит, а также обострение хронического панкреатита – это активный деструктивный процесс в поджелудочной железе. Причиной его может быть инфекция (гепатит, цитомегаловирус, вирус Эпштейна-Барр), нарушение оттока панкреатического сока , травма, отравление медикаментами.
Симптомы острого панкреатита:
— интенсивные боли в животе, которые нарастают после пальпации и отдают в левую поясничную область;
— вздутие живота;
— тошнота;
— отрыжка;
— рвота.
Изменения происходят и в биохимическом анализе крови ( повышение панкреатических ферментов), в общем анализе крови.
Как всякий острый живот – это ситуация, которая требует скорой медицинской помощи. Необходимо, как можно скорее, госпитализировать ребенка и провести лечение в условиях стационара.
Хронический латентный панкреатит, который имеет определенную ультразвуковую картину практически не имеет клинических проявлений. Это процесс нарушения микроциркуляции в поджелудочной железе. Теоретически, возможно, это приводит к фиброзу и недостаточности поджелудочной железы, но в детской практике врачи очень редко с этим сталкиваются. Хронический панкреатит по УЗИ невозможно отличить от вторичного и реактивного панкреатита. Так как поджелудочная железа – это орган, который реагирует на все неблагополучие в желудочно-кишечном тракте. Поэтому если у ребенка болит живот по причине, например, гастродуоденита или патологии желчевыводящих путей, то диагноз «реактивный панкреатит» обязательно прозвучит. Видимо, все же это не самостоятельное заболевание. Это сигнал для врача, что нужно выявлять первичное заболевание и стараться компенсировать его.
Это сигнал для врача, что нужно выявлять первичное заболевание и стараться компенсировать его.
Профилактика
— Питание. Поджелудочная железа очень чувствительна к рациону питания ребенка. Ребенок до 3 лет ни в коем случае не должен есть пищу с взрослого стола. Желательно как можно дольше удержать ребенка от бесконтрольного потребления легко усваиваемых углеводов (булочки, конфеты), жирной, жареной пищи. Нельзя переедать. Потребление за один раз большого количества пищи, особенно если это фастфуд, сосиски, торт может вызвать даже острый панкреатит.
— Наблюдение у гастроэнтеролога детей с патологией желчевыводящих путей, с хроническим дуоденитом. Достаточно часто у детей встречается спазм и повышение давления в двенадцатиперстной кишке, которое сопровождается нарушением оттока желчи и панкреатического сока. Поэтому гастроэнтеролог периодически назначает детям с такой патологией желчегонные препараты, спазмолитики. Как правило, 1-2 раза в год необходимо проводить такой курс лечения. Это позволяет разгрузить поджелудочную железу, предотвращать обострения.
— Соблюдение особой диеты при пищевых токсикоинфекциях. Если ребенка рвет, то знайте, что поджелудочная железа страдает. Поэтому обязательно после перенесенной пищевой токсикоинфекции или отравления химическими веществами необходим период восстановления поджелудочной железы. Самый лучший отдых для нее – это исключить молочные продукты, легко усваиваемые углеводы, рафинированные сахара, продукцию из высококачественной муки.
какие продукты придется исключить и пример меню — Рамблер/женский
Панкреатит — одно из серьезнейших заболеваний системы пищеварения. Различают острый панкреатит и хронический, каждый из этих видов имеет свои характерные особенности и способы лечения.
Алена Парецкая Врач-педиатр, ассистент кафедры патологической физиологии ВолГМУ, член ассоциации МАКМАХ, член ассоциации АКЕВ, консультант по грудному вскармливанию и детскому питанию. Сфера профессиональных интересов: неонатология, грудное вскармливание, прикормы, развитие детей
Сфера профессиональных интересов: неонатология, грудное вскармливание, прикормы, развитие детей
Основное о панкреатите
Панкреатит — это приобретенное заболевание, он развивается в результате травмы живота, вирусного поражения поджелудочной железы, из-за нарушения работы печени и желчного пузыря, после отравлений алкоголем и другими токсическими веществами, при частых и выраженных нарушениях питания — длительном голодании, сидении на диетах с целью похудения.Основные признаки панкреатита:
боли в животе — острые, кинжальные, почти до потери сознания при остром панкреатите, либо тупые или ноющие при хроническом варианте, тошнота и рвота, нарушения стула, чаще сильные поносы, лихорадка, резкое похудение.При остром панкреатите обычно кладут в больницу. Обострения хронического можно лечить и дома, но только под контролем врача. Самолечение в случае панкреатита опасно развитием осложнений вплоть до панкреонекроза (ферментативное расплавление ткани железы, самопереваривание железы) и развитием перитонита, что смертельно опасно.
Лечебное питание при панкреатите
Лекарственную, ферментную и диетическую терапию панкреатита подбирает врач, основываясь на состоянии больного и данных анализов. Однако общие принципы диетической коррекции всегда остаются примерно одинаковыми. Они дают отдых пищеварению и поджелудочной железе, а, значит, уменьшают боли и нормализуют самочувствие.Питание при панкреатите резко ограничено — большинство привычных продуктов придется забыть. Есть необходимо часто, примерно 5-6 раз в день — каждые 2,5-3 часа, с перерывом на 8 часов сна. Но порции по объему должно быть небольшими — около 200-250 г, особенно в первое время после обострения заболевания.
Все блюда механически обрабатываются — они практически все употребляются в протертом виде. Затем, по мере стихания воспаления, в пище появляются более крупные частицы, но нужно тщательно пережевывать пищу.
Так как из-за недостаточного обеспечения питательными веществами при панкреатите страдает весь организм, необходимо увеличение белковой составляющей рациона (мясо, рыба, молочные продукты) — в среднем до 140-150 г белка в сутки.
А вот жиры и углеводы, которые сильно напрягают поджелудочную железу, ограничивают до минимально возможных. Углеводов на сутки дается около 300 г, жиров — не более 70-80 г.
Из рациона удаляются продукты, имеющие сокогонный эффект — мясные и рыбные бульоны, капустный сок и отвар, на время выраженного болевого приступа рекомендуют лечебное голодание сроком на 1-2 суток под присмотром врача.
При панкреатите необходимо пить больше жидкости — рекомендуется выпивать в день до 2 литров чистой воды, примерно каждые полчаса делать по 2-3 глотка воды в течение всего дня.
Какие продукты и блюда нужно исключить
Список запрещенных продуктов станет весьма внушительным и может первое время приводить в уныние. Однако без соблюдения этих ограничений облегчения можно ждать очень долго. Постепенно можно будет аккуратно расширять свой рацион, придерживаясь общих принципов правильного питания.
Итак, на весь острый период или момент обострения хронического процесса исключить нужно:
свекольники, щи и борщи, окрошку, супы на мясных, грибных и рыбных бульонах, сами бульоны, жирное мясо — свинину, баранину, гуся и утку, субпродукты — почки, сердце, мозги, печень, жареные, копченые, соленые и пряные блюда, консервированные продукты, колбасные изделия, жирную рыбу (сома, севрюгу, осетра, карпа), икру, сало, маргарин, майонез, жирные молочные блюда — сливки, сметану, кумыс, желтки, вареные яйца, пшенные, кукурузные, ячменные, бобовые гарниры, капусту, репу, редьку, редис, брюкву, баклажаны, лук и чеснок, щавель, огурцы, помидоры и болгарский перец, цитрусы, яблоки (кислых сортов), виноград, гранат, клюкву, шоколад, варенья, острые поджарки, соусы, маринады, уксус, кетчуп, все газированные напитки, даже минералку (можно только без газа), крепкие чай и кофе, соки, какао, все свежие хлебные изделия и выпечку, блины, пирожки, песочное печенье.Как видите, список ограничений достаточно велик, но это только на время острого процесса. Затем постепенно можно понемногу расширять рацион, но раздражающие и «тяжелые» блюда придется забыть практически навсегда.
Что можно есть при панкреатите
Это первый вопрос, который возникает после прочтения списка запретов. Конечно, рацион не сильно разнообразен, но он направлен на поддержание покоя для поджелудочной железы и снятие воспаления.
подсушенный вчерашний хлеб, сухарики, овощные, вермишелевые супы, паровые мясные блюда и птица — котлетки, фрикадельки, рулеты, паштеты, пюре мясные, отварное рыбное филе (нежирное), запеченная рыба, омлеты, молоко, творог, сыр нежирный и неострый, кефир, растительное и сливочное (в каши) масла, овощные пюре и рагу, отварные овощи, макароны, лапша, из круп — овсянка, манка, гречка, рис, несладкие запеченные фрукты (груши, яблоки, персики, сливы), компот, кисель, желе, отвары шиповника, травяные чаи, напиток из отрубей.Конечно, рацион ограничен, но по согласованию с врачом постепенно вы будете расширять свое меню.
Примерное меню при панкреатите
Стоит помнить, что меню это можно применять уже дома, при стихании обострения, на острой стадии панкреатита назначают голодание и постепенное введение пищи. При составлении рациона помните: должно быть не менее пяти приемов пищи, которые примерно равны по калорийности и нагрузке на пищеварение.Меню при панкреатите на 5 дней
День первый Завтрак: картофельное пюре — 100-150 г, 2 сухарика белого хлеба, 200 мл минеральной воды (без газа!). Второй завтрак: куриная котлета паровая — 100 г, омлет — 100 г, белый подсушенный хлеб — 1 кусочек, 200 мл молока (кефира). Обед: овощной суп — 200 мл, вареная рыба — 100 г, пюре из кабачка — 100 г, хлеб белый — 1 кусочек, отвар шиповника — 200 мл, треть банана. Полдник: фруктовое желе — 100 г, творог обезжиренный — 100 г, минеральная вода без газа — 200 мл. Ужин: овсяная каша — 200 г, тыквенное пюре — 100 г, паровая фрикаделька — 2 шт., чай некрепкий с молоком, кусочек темного хлеба.
День второй Завтрак: гречневая каша — 200 г, 2 сухарика белого хлеба, 200 мл чая с молоком. Второй завтрак: говяжья котлета паровая — 100 г, морковное суфле — 200 г, белый подсушенный хлеб — 1 кусочек, 200 мл компота из сухофруктов. Обед: суп-лапша — 200 мл, вареная курица — 100 г, овощное пюре — 100 г, хлеб белый — 1 кусочек, минеральная вода — 200 мл, половинка печеной груши. Полдник: яблочное пюре — 200 г, минеральная вода без газа — 200 мл, печенье галетное «Мария» — 100 г. Ужин: картофельное пюре — 200 г, творог нежирный — 100 г, бутерброд с сыром (30 г сыра, кусочек подсушенной булки), чай некрепкий с молоком, кусочек темного хлеба.
Обед: суп-лапша — 200 мл, вареная курица — 100 г, овощное пюре — 100 г, хлеб белый — 1 кусочек, минеральная вода — 200 мл, половинка печеной груши. Полдник: яблочное пюре — 200 г, минеральная вода без газа — 200 мл, печенье галетное «Мария» — 100 г. Ужин: картофельное пюре — 200 г, творог нежирный — 100 г, бутерброд с сыром (30 г сыра, кусочек подсушенной булки), чай некрепкий с молоком, кусочек темного хлеба.
День третий Завтрак: кабачково-тыквенное пюре — 100-150 г, 2 сухарика белого хлеба, 200 мл минеральной воды (без газа!). Второй завтрак: творог нежирный — 100 г, половинка печеной груши, белый подсушенный хлеб — 1 кусочек, 200 мл компота. Обед: суп с брокколи — 200 мл, вареное мясо, смолотое в пюре — 100 г, картофельное пюре — 100 г, хлеб белый — 1 кусочек, ромашковый чай — 200 мл. Полдник: овощное рагу — 200 г, сыр — 50 г, минеральная вода без газа — 200 мл. Ужин: гречневая каша — 200 г, кефир — 200 г, полбанана, кусочек белого хлеба.
День четвертый Завтрак: картофельное пюре — 100-150 г, 2 сухарика белого хлеба, 200 мл минеральной воды (без газа!). Второй завтрак: рисовая каша — 200 г, белый подсушенный хлеб — 1 кусочек, 200 мл молока (кефира). Обед: овощной суп — 200 мл, вареная рыба — 100 г, пюре из моркови — 100 г, хлеб белый — 1 кусочек, отвар шиповника — 200 мл, треть банана. Полдник: омлет — 100 г, печеное сладкое яблоко, минеральная вода без газа — 200 мл. Ужин: овсяная каша — 200 г, тыквенное пюре — 100 г, паровая фрикаделька — 2 шт., чай некрепкий с молоком, кусочек темного хлеба.
День пятый Завтрак: овсяная каша — 200 г, тыквенное пюре — 100 г, паровая фрикаделька — 2 шт., чай некрепкий с молоком, кусочек темного хлеба. Второй завтрак: куриная котлета паровая — 100 г, омлет — 100 г, белый подсушенный хлеб — 1 кусочек, 200 мл молока (кефира). Обед: суп с макаронами — 200 мл, паровая рыбная котлета — 100 г, пюре из тыквы с морковью — 100 г, хлеб белый — 1 кусочек, отвар шиповника — 200 мл, печенье «Мария» — 2 шт. Полдник: печеные фрукты — 100 г, творог обезжиренный — 100 г, минеральная вода без газа — 200 мл. Ужин: картофельное пюре — 100-150 г, 2 сухарика белого хлеба, 200 мл минеральной воды (без газа!).
Ужин: картофельное пюре — 100-150 г, 2 сухарика белого хлеба, 200 мл минеральной воды (без газа!).
Инга Хенце Специалист по функциональному питанию
«При панкреатите необходимо строго следить за своим рационом и включать в перечень только те продукты, которые ваша поджелудочная железа любит и которые не спровоцируют ее воспаление. Обратите внимание на желчный пузырь, потому как в 80% случаев заболевания поджелудочной идут в ногу с заболеваниями этого органа. Поджелудочная любит холод и голод, а вот желчный, напротив, поэтому стоит понять, что происходит в организме. При обострении панкреатита из рациона исключаются жиры, белки. Несколько дней диета состоит из слизистых каш: овсяная, рисовая. Отвары из овсяных круп весьма полезны, так как способствуют выведению свинца из организма через кишечник. Овощи вареные или приготовленные на пару, перетертые: батат, кабачок, морковь, цветная капуста, тыква, сельдерей. Через несколько дней добавляется качественный легкоперевариваемый белок: говядина, телятина, курица, индейка, кролик, треска в виде котлет и тефтелей. И затем уж возвращаются жиры: сливочное и растительное масло. Поджелудочная железа не любит: капусту белокочанную, лук, чеснок, соленые и консервированные овощи, редьку, репу, редис, томаты, острые и жгучие специи, кофе, какао, шоколад, копчености и жирные продукты, грибы. Принципиально следует исключить алкоголь, потому как этанол и продукты его метаболизма действуют разрушающее на ткань железы, вследствие чего происходит нарушение секреции и биохимического состава панкреатического сока».
Какие травяные чаи можно при панкреатите
Тэги: Чай для иммунитета, где купить Какие травяные чаи можно при панкреатите, Чай эхинацея для иммунитета детям.
Китайский чай для поднятия иммунитета, Травяной чай для диабетиков 2 типа, Горный травяной чай купить, Какой чай поднимает иммунитет, Чай иммунитет состав
Описание
Последнее время я стала часто простывать. Терапевт посоветовала мне пропить курс витаминов, а также травяной сбор для поднятий иммунитета. Приобрела этот сбор на сайте производителя, пью уже две недели. Стала лучше спать, исчезла повышенная утомляемость. Надеюсь, что иммунитет тоже станет крепче. Каждый раз, когда наш организм атакует патогенная микрофлора, лимфоциты вырабатывают антитела, которые предупреждают распространение инфекции по организму, уничтожая клетки вирусов и бактерий. Но это картина в идеале, когда иммунная система работает правильно и хорошо. Если же иммунитет ослаблен, то антител вырабатывается недостаточно, а инфекция распространяется по организму, вызывая осложнения, которые могут даже угрожать жизни человека. Поэтому не ждите, когда вам придется бороться за свою жизнь с инфекций, лучше отыщите безопасный, эффективный, натуральный, не имеющий негативных отзывов препарат, который поможет укрепить защитные силы организма.
Терапевт посоветовала мне пропить курс витаминов, а также травяной сбор для поднятий иммунитета. Приобрела этот сбор на сайте производителя, пью уже две недели. Стала лучше спать, исчезла повышенная утомляемость. Надеюсь, что иммунитет тоже станет крепче. Каждый раз, когда наш организм атакует патогенная микрофлора, лимфоциты вырабатывают антитела, которые предупреждают распространение инфекции по организму, уничтожая клетки вирусов и бактерий. Но это картина в идеале, когда иммунная система работает правильно и хорошо. Если же иммунитет ослаблен, то антител вырабатывается недостаточно, а инфекция распространяется по организму, вызывая осложнения, которые могут даже угрожать жизни человека. Поэтому не ждите, когда вам придется бороться за свою жизнь с инфекций, лучше отыщите безопасный, эффективный, натуральный, не имеющий негативных отзывов препарат, который поможет укрепить защитные силы организма.
Официальный сайт Какие травяные чаи можно при панкреатите
Состав
5. Какие травы помогают избавиться от реактивного панкреатита. По эффективности травяные чаи не уступают настоям и отварам. монастырский чай (смесь для приготовления такого чая можно приобрести в готовом виде или собрать самостоятельно, в состав заготовки входят равные пропорции. Сборы аптечных трав. Многие травы для поджелудочной железы используются для приготовления аптечных сборов. Хронический панкреатит нужно лечить в обязательном порядке. При этом не имеет значения, беспокоит ли заболевание время от времени или нет. Терапия необходима для того, чтобы не. какие травы можно пить при панкреатите. Травы для лечения панкреатита – составляющая комплекса мер, направленных. Травяные чаи при панкреатите – разрешенные напитки, приготовление которых не вызывает трудностей. какие травы можно пить при панкреатите. Травы для лечения панкреатита – составляющая комплекса мер, направленных. Травяные чаи при панкреатите – разрешенные напитки, приготовление которых не вызывает трудностей. Выбор травяных чаев при панкреатите большой, нужно подобрать подходящий для вас. Чтобы улучшить работу желез внутренней секреции можно употреблять монастырский чай при панкреатите, состав которого содержит лекарственные травы: Шалфей содержит антиоксиданты, поддерживает общий тонус. Под воспалением поджелудочной железы подразумевают серьезное заболевание, требующее обязательного лечения медикаментами и с применением специальной диеты. Панкреатит – это заболевание, в ходе которого повреждаются и постепенно разрушаются ткани поджелудочной железы. Развитие болезни приводит к интоксикации, нарушению функций других органов, а иногда и летальному исходу. Комплексная терапия включает. 12 Травяной чай. 13 Лабазник при панкреатите. 14 Какие травы нельзя принимать. 15 Травы, помогающие облегчить. Для ограничения образования ферментов поджелудочной железой. Какие травы и сборы можно пить при панкреатите? Разрешены травы: солодка, девясил, красавка, ольха. Применять народные средства в терапии панкреатита можно исключительно. Обезболивающий эффект при панкреатите демонстрирует софора японская. Напиток пить как чай. Воспаление поджелудочной снимает отвар бессмертника. Живительные травы и растения.
Чтобы улучшить работу желез внутренней секреции можно употреблять монастырский чай при панкреатите, состав которого содержит лекарственные травы: Шалфей содержит антиоксиданты, поддерживает общий тонус. Под воспалением поджелудочной железы подразумевают серьезное заболевание, требующее обязательного лечения медикаментами и с применением специальной диеты. Панкреатит – это заболевание, в ходе которого повреждаются и постепенно разрушаются ткани поджелудочной железы. Развитие болезни приводит к интоксикации, нарушению функций других органов, а иногда и летальному исходу. Комплексная терапия включает. 12 Травяной чай. 13 Лабазник при панкреатите. 14 Какие травы нельзя принимать. 15 Травы, помогающие облегчить. Для ограничения образования ферментов поджелудочной железой. Какие травы и сборы можно пить при панкреатите? Разрешены травы: солодка, девясил, красавка, ольха. Применять народные средства в терапии панкреатита можно исключительно. Обезболивающий эффект при панкреатите демонстрирует софора японская. Напиток пить как чай. Воспаление поджелудочной снимает отвар бессмертника. Живительные травы и растения.
Результаты испытаний
Состав продукта обогащен 16 растениями, суммирующих положительный эффект которых удается наблюдать. Травяной симбиоз средства Каронастоп для иммунитета нужно правильно заваривать и настаивать не менее 30 минут. Кроме перечисленных компонентов, Каронастоп содержит такие травы, как кошачья лапка, тысячелистник, толокнянка, шиповник, цветы липы и т.д., которые известны своими лекарственными свойствами. Уникальное сочетание этих трав позволяет Каронастопу являться эффективным иммуномодулятором, а также заменителем химических средств подобного действия.
Мнение специалиста
После рождения троих детей очень сильно пошатнулся иммунитет, стала очень часто болеть. Начала пить сбор Каронастоп и где-то месяца через 2 заметила, что перестала болеть простудными заболеваниями! Чувствую себя замечательно, и всю семью свою на этот чаек подсадила, крепкий иммунитет никому не помешает.
Зеленый чай с имбирем. Для того, чтобы приготовить отличный тонизирующий напиток, помогающий очистить организм. Чай с шиповником и имбирем. Обратите внимание на этот отличный тонизирующий, укрепляющий иммунитет напиток, богатый витамином С, каротином, полезными минералами (железом. Корнеплод славится своими полезными свойствами. Растение используют в приготовлении пищи и в медицине, благодаря вкусовым качествам и набору витаминов. Укрепляем иммунитет с помощью меда, имбиря и лимона. Простуда, грипп, вирусные инфекции – непременные спутники промозглой Имбирь для иммунитета – это стимулятор обменных процессов, активатор выработки антител, поставщик дезинфицирующих. Для профилактики простуды и укрепления общего иммунитета можно каждый день заваривать имбирный чай. Для этого в заварник с зеленым или черным чаем кладут измельченный. С целью улучшения тонуса и для укрепления иммунитета хорошо подходит чай с имбирем и лимоном. Кожу с имбиря срезают как можно тоньше, так как под ней находится самый ароматный, насыщенный эфирными маслами слой. В заварку добавляют пару кусочков очищенного корня и несколько капель. Рецепты приготовления имбиря для повышения иммунитета. Имбирь для иммунитета или корень лекарственный жгучий — по отзывам один из самых. Можно приготовить чайный напиток иначе: две столовые ложки корешка натереть. Сдобрить смесью лекарственных трав (лопух, одуванчик). Предпочтительней готовить целебные напитки с имбирем для повышения. Имбирь можно смешивать с любыми сортами чая в пропорции: ложка чайная на стакан чая. Можно привести еще массу полезных для иммунитета рецептов. Но в любом случае к выбору подобных препаратов нужно относиться не. Имбирь — мощная природная таблетка для иммунитета, доступная каждому. Как принимать напитки из имбиря. Употребляя имбирь для укрепления. Из этих же ингредиентов можно приготовить чудесный состав, способный укрепить иммунитет в любое время года. На видео приготовление этой смеси показано. Поднять иммунитет поможет имбирный чай. Можно приготовить из имбиря чай, целебный напиток, отвар или настойку. Для иммунитета имбирь является активатором выработки антител, стимулятором обменных процессов, поставщиком антибактериальных веществ. Корень имбиря можно применять. Как приготовить настойку для взрослых из имбиря. Противопоказания. Добавить кружок-другой в горячий чай. Но у нас в семье любят для укрепления иммунитета пить имбирный коктейль с лимоном и медом.
Можно приготовить из имбиря чай, целебный напиток, отвар или настойку. Для иммунитета имбирь является активатором выработки антител, стимулятором обменных процессов, поставщиком антибактериальных веществ. Корень имбиря можно применять. Как приготовить настойку для взрослых из имбиря. Противопоказания. Добавить кружок-другой в горячий чай. Но у нас в семье любят для укрепления иммунитета пить имбирный коктейль с лимоном и медом.
Назначение
При сниженном иммунитете организму трудно бороться с патогенными микроорганизмами. Помогает ему справиться с инфекцией Каронастоп для иммунитета, повышающий сопротивляемость организма негативным факторам окружающей среды. При регулярном применении удается улучшить общее самочувствие, повысить активность и устранить хроническую усталость.
Травяной чай для иммунитета. Витаминный чай укрепляющий иммунитет. Рецепт чая с женьшенем. Из каких трав готовят иммунные чаи. Польза травяных настоев и отваров известна с давних времен. Наши предки активно использовали их для лечения различных недугов и укрепления здоровья. Время идет, но популярность душистых витаминных чаев не спадает, провоцируя. Некоторые компоненты иммунного чая способны вызвать аллергию, обострение. Травяной сбор. Наиболее распространенным травяным чаем для повышения иммунитета является монастырский. Он состоит из эхинацеи. № 3 – Травяной чай. Эхинацея – сильная иммуностимулирующая трава. А вы, уважаемые читатели, каким чаем поддерживаете свою иммунную систему? Хотите получать уведомление о выходе новых вкусных рецептов. Shutterstock. В период бушующего коронавируса нужно активно повышать иммунитет. Один из способов — регулярное употребление натурального чая. Разбираемся, какими полезными свойствами обладают разные виды. Пьем иммунный чай каждый день, чтобы не болеть!!! Польза для иммунитета в каждой чашке! Приветствую всех заглянувших ко мне на огонек! В наше время, полное стрессов и плохой экологии, иммунная система может легко дать сбой. Рассказываем, какие народные средства помогают укрепить иммунитет. Травяной фиточай Иммунитет 100г. Травяной чай Иммунитет. Целебный чай из комбинации этих трав имеет эффект иммуностимулирующий, укрепляющий. Живительные травы и растения. Чай, кофе, какао на Ozon.ru. Быстрая доставка, гарантия, низкие цены! Доставка по всей России. Низкие цены. Более 15.000 товаров. Всегда новые скидки Продавец: Интернет-магазин Ozon.ru.
Рассказываем, какие народные средства помогают укрепить иммунитет. Травяной фиточай Иммунитет 100г. Травяной чай Иммунитет. Целебный чай из комбинации этих трав имеет эффект иммуностимулирующий, укрепляющий. Живительные травы и растения. Чай, кофе, какао на Ozon.ru. Быстрая доставка, гарантия, низкие цены! Доставка по всей России. Низкие цены. Более 15.000 товаров. Всегда новые скидки Продавец: Интернет-магазин Ozon.ru.
Как заказать?
Заполните форму для консультации и заказа Какие травяные чаи можно при панкреатите. Оператор уточнит у вас все детали и мы отправим ваш заказ. Через 1-10 дней вы получите посылку и оплатите её при получении.
Какие травяные чаи можно при панкреатите. Чай кавказский иммунитет. Отзывы, инструкция по применению, состав и свойства.
Официальный сайт Какие травяные чаи можно при панкреатите
Купить-Какие травяные чаи можно при панкреатите можно в таких странах как:
Россия, Беларусь, Казахстан, Киргизия, Молдова, Узбекистан, Украина Армения
Каждый раз, когда наш организм атакует патогенная микрофлора, лимфоциты вырабатывают антитела, которые предупреждают распространение инфекции по организму, уничтожая клетки вирусов и бактерий. Но это картина в идеале, когда иммунная система работает правильно и хорошо. Если же иммунитет ослаблен, то антител вырабатывается недостаточно, а инфекция распространяется по организму, вызывая осложнения, которые могут даже угрожать жизни человека. Поэтому не ждите, когда вам придется бороться за свою жизнь с инфекций, лучше отыщите безопасный, эффективный, натуральный, не имеющий негативных отзывов препарат, который поможет укрепить защитные силы организма. Полезные травы при грудном вскармливании. Абсолютно безопасных трав не существует, ведь любое растение. Травяной чай вводят в рацион маленькими порциями, при этом нужно обращать внимание на состояние младенца и своё. Рекомендуется употреблять не крепкие чаи, так как концентрированный. Какой чай можно пить при грудном вскармливании. Кормящая мама должна осторожно вводить любой чай или травяной сбор в свои рацион питания. Начинайте пить маленькими дозами, внимательно следя за реакцией своего организма и грудничка (поведение, сыпь). Не заваривайте в начале грудного. Ромашковый или имбирный чай, можно использовать при грудном вскармливании для лечения проблем как у матери, так и у ребенка. В таких случаях мамам следует ограничить или даже исключить потребление травяного чая. Зеленый, черный, травяные чаи и травы при грудном вскармливании, какие можно и какие нельзя употреблять при лактации. По мнению специалистов, липовый чай способствует увеличению количества грудного молока. Какой чай при грудном вскармливании полезен, а какой противопоказан? Можно ли пить травяной чай при ГВ. Внешне столь безобидный напиток – обычный чай, – при грудном вскармливании способен серьезно навредить маме и карапузу. На результаты дегустации влияет многое – от крепости заваривания. Классические чаи содержат много кофеина и могут влиять на самочувствие грудничка. Ромашковый чай много не пьют, особенно если есть проблемы с лактацией, в таком случае ваша максимальная доза – 1 чашка в сутки. Вы здесь: Главная Кормление Грудное вскармливание Чай для кормящей мамы: какой можно пить и в каком количестве?. травяной. Каждый из этих напитков имеет свои особенности, плюсы и минусы. Выбирать следует ту разновидность чая, которая лучше всего воспринимается организмом матери и ее. Травяной чай при грудном вскармливании. Какие нужны травяные чаи которые можно кормящей маме, чтобы увеличить объем грудного молока и количество полезных веществ в нем – задачка не из простых. Чай с анисом, фенхелем и тмином. Без консервантов, ароматизаторов и красителей. Чистое питание. Контроль качества. Знак HiPP Organic. Натуральный состав Проконсультируйтесь со специалистом. Для питан Живительные травы и растения. Состав продукта обогащен 16 растениями, суммирующих положительный эффект которых удается наблюдать.
Какой чай можно пить при грудном вскармливании. Кормящая мама должна осторожно вводить любой чай или травяной сбор в свои рацион питания. Начинайте пить маленькими дозами, внимательно следя за реакцией своего организма и грудничка (поведение, сыпь). Не заваривайте в начале грудного. Ромашковый или имбирный чай, можно использовать при грудном вскармливании для лечения проблем как у матери, так и у ребенка. В таких случаях мамам следует ограничить или даже исключить потребление травяного чая. Зеленый, черный, травяные чаи и травы при грудном вскармливании, какие можно и какие нельзя употреблять при лактации. По мнению специалистов, липовый чай способствует увеличению количества грудного молока. Какой чай при грудном вскармливании полезен, а какой противопоказан? Можно ли пить травяной чай при ГВ. Внешне столь безобидный напиток – обычный чай, – при грудном вскармливании способен серьезно навредить маме и карапузу. На результаты дегустации влияет многое – от крепости заваривания. Классические чаи содержат много кофеина и могут влиять на самочувствие грудничка. Ромашковый чай много не пьют, особенно если есть проблемы с лактацией, в таком случае ваша максимальная доза – 1 чашка в сутки. Вы здесь: Главная Кормление Грудное вскармливание Чай для кормящей мамы: какой можно пить и в каком количестве?. травяной. Каждый из этих напитков имеет свои особенности, плюсы и минусы. Выбирать следует ту разновидность чая, которая лучше всего воспринимается организмом матери и ее. Травяной чай при грудном вскармливании. Какие нужны травяные чаи которые можно кормящей маме, чтобы увеличить объем грудного молока и количество полезных веществ в нем – задачка не из простых. Чай с анисом, фенхелем и тмином. Без консервантов, ароматизаторов и красителей. Чистое питание. Контроль качества. Знак HiPP Organic. Натуральный состав Проконсультируйтесь со специалистом. Для питан Живительные травы и растения. Состав продукта обогащен 16 растениями, суммирующих положительный эффект которых удается наблюдать. Травяной симбиоз средства Каронастоп для иммунитета нужно правильно заваривать и настаивать не менее 30 минут.
Травяной симбиоз средства Каронастоп для иммунитета нужно правильно заваривать и настаивать не менее 30 минут.
Последнее время я стала часто простывать. Терапевт посоветовала мне пропить курс витаминов, а также травяной сбор для поднятий иммунитета. Приобрела этот сбор на сайте производителя, пью уже две недели. Стала лучше спать, исчезла повышенная утомляемость. Надеюсь, что иммунитет тоже станет крепче.
Вы можете купить Каронастоп – травяной сбор для иммунитета не в аптеке, данный товар продаётся на нашем сайте с доставкой в ваш город. Доставка осуществляется удобным для вас способом и без предоплаты. Оплата только после получения товара.
После рождения троих детей очень сильно пошатнулся иммунитет, стала очень часто болеть. Начала пить сбор Каронастоп и где-то месяца через 2 заметила, что перестала болеть простудными заболеваниями! Чувствую себя замечательно, и всю семью свою на этот чаек подсадила, крепкий иммунитет никому не помешает.
Я родила сына, а потом мое здоровье рухнуло
Практически всем известно, что рождение ребенка может быть болезненным, потенциально травмирующим и драматическим опытом. Чего я не знал до рождения сына в прошлом году, так это того, сколько еще других вещей могут пойти не так. Я знала о страшных вещах, которые могут случиться во время беременности и родов, но не думала о том, что может случиться потом. У меня были камни в желчном пузыре после родов, и это одно из наиболее распространенных (из-за дополнительного прогестерона, который сопровождает беременность) послеродовых «осложнений».«После адских родов, которые в конечном итоге закончились кесаревым сечением и появлением здорового ребенка, я ожидал, что мое тело медленно заживет и восстановится. Вместо этого я испытал еще больше боли, страха и, в конечном итоге, вторую операцию. Я понятия не имел, что это была то, что могло случиться, и я был совершенно не готов.
Согласно Web MD, желчные камни — это куски твердого материала, которые образуются в желчном пузыре. Иногда образуются камни, и нет никаких симптомов, но в других случаях они вызывают сильную боль в животе, и они может попасть в желчные протоки, окружающие желчный пузырь, и вызвать раздражение других органов.В моем случае это было мучительно больно даже по сравнению с родами. Мой официальный диагноз был «желчнокаменный панкреатит», и он был достаточно плохим, что единственным жизнеспособным вариантом лечения было хирургическое удаление желчного пузыря. Единственная проблема была в том, что тогда я этого не знал.
Иногда образуются камни, и нет никаких симптомов, но в других случаях они вызывают сильную боль в животе, и они может попасть в желчные протоки, окружающие желчный пузырь, и вызвать раздражение других органов.В моем случае это было мучительно больно даже по сравнению с родами. Мой официальный диагноз был «желчнокаменный панкреатит», и он был достаточно плохим, что единственным жизнеспособным вариантом лечения было хирургическое удаление желчного пузыря. Единственная проблема была в том, что тогда я этого не знал.
Примерно через две недели после родов с кесаревым сечением я ехал в больницу на контрольную встречу с врачом, когда заметил странную стесненность в верхней части живота.Это не было повторным визитом, которого я особенно ждал с самого начала, потому что мой разрез был инфицирован, был повторно открыт и очищен, и теперь мои врачи хотели проверить, как идет процесс. Я был клубком нервов. Я предположил, что прямое ощущение (как будто кто-то сжимает мои ребра) было связано с паникой, и к тому времени, когда я был в офисе акушера-гинеколога, я совсем забыл об этом. Это было болезненно, но это казалось такой мелочью по сравнению со всем остальным, и, в любом случае, у меня был новорожденный, о котором нужно было заботиться.Я мог справиться с этим. Поскольку я забыл о странных болях, я не упомянул об этом.
Я был в ужасе от того, чтобы бросить его, и начал говорить, что я никуда без него не могу. Парамедики были явно рассержены, и тогда они предъявили ультиматум: «Послушайте, вы можете взять его или девушку (он указал на мою жену), но там только место для двоих».
Через неделю после этого мы с женой сидели обедать, когда это случилось снова. Однако на этот раз давление охватило всю мою спину, и оно было настолько сильным, что я почувствовал, что не могу дышать.Я пробовал поменять позу, но от этого стало только хуже. Через несколько минут я рыдал и умолял о помощи. Моя жена сделала единственное, что имело смысл, и набрала 911.
Наш район известен медленным реагированием на чрезвычайные ситуации, но скорая помощь приехала через 15 минут. Как только вошли медработники, я почувствовал себя беззащитным и напуганным. Я был в пижаме в грязной спальне с новенькой малышкой и понятия не имел, что должно было случиться. Боли утихли, но остались.Один из них посмотрел на моего сына, лежащего на кровати. Он сказал:
У вас есть кто-нибудь, кто позаботится о ребенке? Мы не можем взять его с собой.Предоставлено Катериной Д.М. Клевер
Они просто оставили меня там, испуганного, покрытого молоком, с головокружением и болью, в грязной больничной палате. Это было унизительно и бесчеловечно.
В то время моему сыну было меньше трех недель, и мы никогда не расставались. Вдобавок я кормила исключительно грудью, и хотя я сцеживала и замораживала немного молока, это было немного, и он буквально никогда не принимал бутылочку . Я боялся бросить его и начал говорить, что без него никуда не уйду. Парамедики были явно рассержены, и тогда они предъявили ультиматум: «Послушайте, вы можете взять его или девушку (он указал на мою жену), но там только место для двоих».
После долгих слез и обсуждений о риске доставки новорожденного в отделение неотложной помощи, где много очень больных людей, я согласился позвонить своей свекрови, чтобы она приехала и позаботилась о нашем сыне. Потом я забрался в машину скорой помощи, и они поехали в ближайшую скорую помощь.Поскольку больница, в которой родился мой сын, находилась довольно далеко, фельдшеры отвезли нас с женой в местную городскую больницу. Мы ждали часами в коридоре, потом часами в зале ожидания, а затем, наконец, они отвели нас в маленькую комнату с занавеской вместо двери. Сила боли исчезла после того, как мы приехали, но мне все еще было крайне неудобно.
В конце концов я получил два УЗИ, которые подтвердили, что причиной проблемы были камни в желчном пузыре. Мне не разрешали ничего есть или пить на случай, если они решат прооперировать меня тут же, но и не подключили меня к капельнице, так что обезвоживание меня становилось все больше и больше.Через пару часов из моей груди стала протекать жидкость, пропитавшая больничный халат, что ускорило процесс обезвоживания. Они не предложили мне чистое платье или молокоотсос. Они просто оставили меня там, испуганного, покрытого молоком, с головокружением и болью, в грязной больничной палате. Это было унизительно и бесчеловечно, и я почувствовал себя еще более напуганным, злым и беспомощным.
С любезного разрешения Катерины Д.М. КловерВ конце концов пришел врач и сказал мне, что мне понадобится операция, но не той ночью, она мне просто понадобилась «в конце концов».«Я спросил, могу ли я поехать домой к моему сыну, и он сказал, что они хотят, чтобы некоторые хирурги сначала поговорили со мной о моих возможностях. Мы ждали часами. Хирурги так и не приехали. В конце концов я потребовал выписки.
После операции я был готов к дезориентации, но никто не сказал мне, что у меня будет мучительная боль. Я кричал от боли, требуя увидеть мою жену.
Мы с женой всю следующую неделю лихорадочно искали врача, который мог бы поспешить осмотреть меня, чтобы определить, насколько срочно мое состояние, но никто не мог меня принять.У меня больше не было приступов желчного пузыря, поэтому я подумал, что, возможно, смогу справиться с этим состоянием с помощью диеты, пока не смогу записаться на прием. Однако я пообещал, что если у меня случится еще один приступ, я пойду в реанимацию, только на этот раз я хотел бы пойти куда-нибудь еще.
За неделю до дня моей первой поездки я проснулся в 3 часа ночи, согнувшись пополам от боли. Это было хуже, чем схватки, и на этот раз не прошло. В то утро моя жена должна была пойти на работу, но я знал, что у меня нет возможности позаботиться о младенце.Итак, мы отправились в то место, где я чувствовал себя в безопасности, — в больницу, где родился мой сын. Это было 45 минут езды, но оно того стоило. И на этот раз мы взяли с собой сына.
Предоставлено Катериной DM CloverМы только что прибыли в самый загруженный день на чьей-либо памяти, и после того, как они проверили мою кровь и определили, что я действительно не собираюсь умереть, мне пришлось ждать. Персонал больницы невероятно сочувствовал мне и нуждам моей семьи, и это имело огромное значение.Я кормил сына, читал роман и делал вид, что игнорирую боль и страх, которые я испытывал. Следующим меня допустили под посылкой, что я там ненадолго. Из-за переполненности больниц и более срочных хирургических вмешательств я пролежал в больнице целых два дня. Моему сыну пришлось уехать к бабушке и дедушке, и у них не было другого выбора, кроме как дать ему смесь. Реальность разбила мне сердце. Я была так увлечена его грудным вскармливанием, но была так благодарна, что в такой чрезвычайной ситуации, как эта, у нас была возможность полагаться на смесь.
Я отчаянно хотела просто закончить все это испытание и вернуться домой к своему ребенку, но меня также пугала предстоящая операция. Мысль о том, чтобы полностью «уйти», была ужасающей, но я изо всех сил старался сохранять спокойствие. Они сделали четыре небольших лапароскопических разреза и полностью удалили мне желчный пузырь. После операции я был готов к дезориентации, но никто не сказал мне, что у меня будет мучительная боль. Я кричал от боли, требуя увидеть мою жену. От боли все было расплывчато.Мое тело стало раскаленным добела. Я был так зол и, признаюсь, был не очень вежлив с медсестрой. Она сказала мне, что мне нужно будет доказать, что я могу съесть немного пудинга, прежде чем я смогу увидеть свою жену. Я съела пудинг.
Предоставлено Катериной DM CloverЯ бы никому не пожелал своего опыта, но впоследствии я узнал, что камни в желчном пузыре после рождения — довольно распространенное явление. После такого беспорядка я, наконец, очутился дома через четыре недели после родов, исцеляясь после двух операций вместо одной.Справиться с серьезным медицинским кризисом с новорожденным ребенком, о котором нужно заботиться, было непохоже на все, что я когда-либо мог себе представить. С помощью моих друзей, семьи, замечательного партнера и отличных поставщиков медицинских услуг мне удалось получить необходимую мне помощь. Я сразу же смогла возобновить грудное вскармливание сына, и теперь я счастлива и здорова. Я понимаю, насколько действительно важно мое здоровье не только для меня, но и для моего ребенка, и я так рад, что получил помощь, которую оказал.
Когда мне не следует кормить ребенка грудью?
Есть очень мало состояний, когда мать не может кормить грудью.Во время простых инфекций и заболеваний, таких как простуда, грипп, желудочно-кишечные инфекции и т. Д., Младенцев можно кормить грудью, если соблюдаются соответствующие меры предосторожности и гигиены.
На самом деле, во время таких инфекций разумнее продолжать грудное вскармливание, поскольку грудное молоко содержит антитела против инфекции, и это защитит ребенка от заражения той же инфекцией.
Есть несколько условий, при которых грудное вскармливание не рекомендуется. К ним относятся: —
Если мать инфицирована ВИЧ или больна СПИДом.Вирус ВИЧ может передаваться ребенку через молоко матери, поэтому грудное вскармливание запрещено, если мать инфицирована ВИЧ или больна СПИДом. Для таких матерей можно связаться с банками грудного молока, если они хотят обеспечивать своих детей грудным молоком, а не детской смесью.
Многие лекарства, принимаемые матерью, могут передаваться ребенку через грудное молоко. Хотя некоторые из них безвредны, некоторые лекарства могут нанести вред новорожденному при попадании в организм с грудным молоком.Если мать принимает антиретровирусные препараты (полезные против ВИЧ и СПИДа), кормление грудью не рекомендуется.
Раковые матери, принимающие противораковые химиотерапевтические препараты, также не могут кормить грудью своих детей. Химиотерапевтические препараты против рака препятствуют делению и быстрому росту клеток. Это может серьезно повлиять на рост ребенка, если он передается с грудным молоком. Раковые заболевания как таковые не являются противопоказанием для кормления грудью.
Матерям, которые проходят лучевую терапию, особенно грудную клетку, также не разрешается кормить грудью, пока их режим терапии не закончится.
Матерям с нелечеными и активными туберкулезными инфекциями не рекомендуется кормить грудью. Они могут кормить грудью после того, как их инфекция будет вылечена или взята под контроль, чтобы она не передалась младенцу.
Матери, инфицированные лимфотропным вирусом Т-клеток человека типа I или типа II, не должны кормить своих детей грудью.
Матери, принимающие запрещенные наркотики, такие как кокаин, PCP, героин, марихуана и т. Д.не разрешается кормить грудью своих младенцев. Это потому, что эти агенты могут повлиять на ребенка и вызвать серьезные побочные эффекты. Разрешается выпивать изредка стакан алкоголя при условии, что мать воздерживается от кормления ребенка в течение как минимум двух часов после питья. Кормящим матерям следует избегать курения и алкоголя в целом.
Младенцы с заболеванием, называемым галактоземией, при котором они не могут переваривать или переносить грудное молоко, не могут кормить грудью. Это потому, что их тела не могут расщеплять сахарную галактозу.Младенцы с классической галактоземией должны получать специальную диету, не содержащую лактозы и галактозы.
Дополнительная литература
Простое диетическое решение для избытка липазы в грудном молоке — Здоровые семьи для Бога
Проводя небольшое исследование для моей первой электронной книги: Gluten: Biblical or Bad , я наткнулся на некоторые поразительные исследования. Я обнаружил, что проблема, с которой сталкиваются некоторые женщины с кислым грудным молоком, которое необходимо кипятить перед кормлением ребенку, скорее всего, связана с непереносимостью глютена у матери.
В частности, я нашел следующее исследование:
Предпосылки и цели: Частота повышенных уровней ферментов поджелудочной железы в сыворотке крови у пациентов с глютеновой болезнью (глютеновой болезнью) неизвестна. Целью этого исследования было оценить сывороточные уровни ферментов поджелудочной железы у пациентов с глютеновой болезнью.
Методы. Уровни изоамилазы и липазы поджелудочной железы в сыворотке крови были проанализированы у 90 взрослых и 112 педиатрических последовательных пациентов с глютеновой болезнью при постановке диагноза и после 12 месяцев безглютеновой диеты (GFD).Уровни эластазы и трипсина в сыворотке крови определяли в подгруппе взрослых пациентов с целиакией. Также было выполнено УЗИ поджелудочной железы.
Результаты: 26 взрослых (29%) и 29 детей (26%) пациентов с глютеновой болезнью показали повышенные значения сывороточной амилазы и / или липазы поджелудочной железы; уровень трипсина был повышен на 69%, а эластазы — на 19%. Наблюдаемая частота повышенных уровней ферментов поджелудочной железы в сыворотке крови была идентична у пациентов с «типичными» и «атипичными» симптомами целиакии и у бессимптомных пациентов.Большинство повышенных значений были ниже двухкратного порогового значения. Повышенные ферменты поджелудочной железы не были связаны с употреблением алкоголя, наркотиками, наличием боли в животе или сахарным диабетом. Ультразвуковое исследование брюшной полости не выявило отклонений от нормы в области поджелудочной железы ни у одного из пациентов с глютеновой болезнью. После 12 месяцев GFD уровень панкреатической амилазы был повышен в 3 случаях, а липаза — в 2 случаях; эти пациенты не строго соблюдали GFD.
Выводы. Мы продемонстрировали частоту повышения уровня ферментов поджелудочной железы около 25% у пациентов с глютеновой болезнью, включая субъектов без желудочно-кишечных проявлений и явно бессимптомных субъектов.Обнаружение повышенного уровня амилазы или липазы в сыворотке при отсутствии признаков заболевания поджелудочной железы, по-видимому, указывает на необходимость скрининга на целиакию.
Источник: КЛИНИЧЕСКАЯ ГАСТРОЭНТЕРОЛОГИЯ И ГЕПАТОЛОГИЯ 4 (4): 455-459 апреля 2006 г.
Обратите внимание, что исследование обнаружило увеличение ферментов, таких как липаза и амилаза, у лиц с бессимптомной (отсутствие симптомов) целиакией и / или непереносимостью глютена. .
Я был чрезвычайно счастлив найти эту информацию, потому что, хотя у меня никогда не было проблем с закисанием грудного молока, мне больно слышать о многих женщинах, которые делают это и чьи врачи советуют им просто нагревать молоко, чтобы убить ферменты.Это прискорбно, потому что нагретое грудное молоко лишает ребенка ферментов, необходимых для правильного переваривания молока. Он также разрушает многие чувствительные к нагреванию питательные вещества.
Это исследование показывает, что даже при отсутствии пищеварительных симптомов, эти матери могут вырабатывать чрезмерные уровни ферментов, переваривающих жир и белок, в тихой реакции на глютен. Есть больше проблем, связанных с этим эффектом домино из-за лежащей в основе чувствительности к глютену, чем просто скиснуть материнское грудное молоко.Это может включать предрасположенность к будущим проблемам со здоровьем, которые могут включать желудочно-кишечные проблемы, аллергию, депрессию и другие проблемы со здоровьем.
Когда я впервые обнаружил эту информацию, некоторые мамы сказали мне:
У меня была проблема с моим первым, кто никогда не брал бутылку. Выяснилось, что у меня избыток липазы. Спустя годы, наконец, появились симптомы, которые я связал с чувствительностью к глютену. Я уверен, что это тоже была проблема. Надеюсь, это поможет людям !!
У меня проблема с высоким содержанием липазы, и я не смог найти НИКАКОГО с ответами или предложениями о том, что с этим делать.Еще одна причина оставаться без глютена!
Педиатр сказал, что высокое содержание липазы в моем молоке может способствовать тому, что у ребенка пахнущие металлом подгузники, которые у него были некоторое время назад … И мое хранимое молоко действительно пахнет кислым. Все это имеет смысл — если я чувствителен к глютену, конечно, ребенок тоже будет более чувствительным! Спасибо, что поделился! Для меня это полностью завершило головоломку!
Как описано в моей электронной книге, важно отметить две вещи:
1. Полное устранение глютена в течение как минимум двух месяцев необходимо в ситуациях, когда глютен вызывает проблему.Проблема не в количестве потребляемой глютена; даже самое маленькое количество будет содержать белок, который вызывает выработку антител в организме и, как следствие, воспаление. Чтобы уменьшить воспаление и ощутить положительный эффект, может потребоваться несколько недель.
2. Тесты на аллергию не являются надежным способом определить, следует ли исключить глютен. Есть несколько причин, по которым в организме может возникнуть аллергия на что-то, особенно на глютен, и тесты на аллергию не позволяют проверить все из них.Единственный надежный способ узнать это — полностью исключить его на срок до двух месяцев и посмотреть, имеет ли он значение.
Эти вещи описаны гораздо больше в моей электронной книге, а также о том, как избавиться от глютена, любимых рецептах моей семьи без глютена и важной информации о том, как избежать неправильного употребления глютена.
Панкреатит
Желчные камни, застрявшие в отверстии поджелудочной железы, являются наиболее частой причиной панкреатита. Следующим виновником является алкоголь.Обычно для воспаления поджелудочной железы требуется несколько лет пьянства — например, 12 банок пива каждый день.
Что такое панкреатит?
Поджелудочная железа — это небольшой трудолюбивый орган, расположенный за нижней частью желудка. Центр, производящий пищеварительные соки и ферменты (которые расщепляют пищу в желудке, чтобы организм мог ее усвоить) и гормоны, такие как инсулин, обычно занимается своими делами, не доставляя никаких проблем. Но если что-то повреждает орган, он может воспалиться, часто вызывая мучительную боль.Это редкое состояние называется панкреатитом.
У 80 процентов пациентов воспаление проходит в течение нескольких дней, поджелудочная железа полностью заживает, а боль остается лишь воспоминанием. Остальным 20% повезло меньше. В тяжелых случаях воспаление может распространиться на другие органы, такие как легкие и почки, и пациенты могут впасть в шок. Без быстрого агрессивного лечения тяжелый панкреатит может быть фатальным.
В редких случаях панкреатит становится хронической проблемой, когда поджелудочная железа не заживает полностью, а боль продолжает возвращаться.Большинство людей с хроническим панкреатитом сильно пьют.
Что вызывает панкреатит?
Камни в желчном пузыре, застрявшие в отверстии поджелудочной железы, являются наиболее частой причиной панкреатита. Следующим виновником является алкоголь. Обычно для воспаления поджелудочной железы требуется несколько лет пьянства — например, 12 банок пива каждый день. Тем не менее, всего четырех бокалов пива в день может быть достаточно. Вместе камни в желчном пузыре и алкоголь составляют 80 процентов всех случаев панкреатита.
В редких случаях панкреатит может быть вызван некоторыми лекарствами, включая диуретики, сердечные препараты, известные как ингибиторы АПФ, эстрогены и кортикостероиды. Другие возможные причины включают травмы поджелудочной железы, вирусные или бактериальные инфекции, паразиты, гипертриглицеридемию (избыточное количество жиров в крови), пептические язвы, болезнь Крона, муковисцидоз, переохлаждение и эпидемический паротит. Примерно в 15% случаев причина неизвестна.
Каковы симптомы панкреатита?
Самый очевидный признак панкреатита — мучительная боль.Боль начинается в верхней части живота и часто распространяется в стороны и спину. Если панкреатит вызван желчными камнями, боль, вероятно, возникнет вскоре после обильного приема пищи. Если воспаление вызвано алкоголем, вы, вероятно, почувствуете боль через 6–12 часов после запоя. Другие общие симптомы включают тошноту, рвоту, лихорадку, желтуху и учащенное сердцебиение.
Как диагностируется панкреатит?
Если у вас есть симптомы панкреатита, ваш врач измерит уровень определенных ферментов в вашей крови.Высокие показатели — верный признак того, что ваша поджелудочная железа в беде. Чтобы подтвердить диагноз, вашему врачу может потребоваться более детальное обследование с помощью УЗИ или компьютерной томографии (КТ).
Как лечится панкреатит?
Как только ваш врач заподозрит панкреатит, он немедленно отправит вас в больницу. Если у вас заболевание от легкой до средней степени тяжести и нет никаких признаков осложнений, ваша медицинская бригада позаботится о том, чтобы вам было комфортно, пока поджелудочная железа заживает сама.Большинству пациентов требуется препарат для снятия боли. Вы будете получать жидкости через капельницу. Если у вас тошнота и рвота, вам придется обходиться без еды, пока ваш желудок не успокоится. Вы должны почувствовать себя намного лучше в течение двух-трех дней.
Если ваш панкреатит тяжелый, вам нужно будет внимательно наблюдать в отделении интенсивной терапии. Ваш врач введет вам большое количество жидкости через капельницу, чтобы предотвратить шок. Если воспаление легких затрудняет дыхание, вас подключат к аппарату искусственной вентиляции легких.Точно так же вам понадобится диализ, если ваши почки отключатся.
Если панкреатит вызван камнями в желчном пузыре, врач может удалить их перед выпиской из больницы. Это можно сделать с помощью специального хирургического устройства, которое вставляется через небольшой разрез в брюшной полости.
Если у вас хронический панкреатит или проблемы с усвоением жиров из пищи, ваш врач, скорее всего, даст вам рекомендации по питанию, которые включают ограничение потребления жиров. Вам также может потребоваться принимать добавки с ферментами поджелудочной железы с пищей, чтобы помочь вам лучше усваивать питательные вещества.А если панкреатит вызван употреблением алкоголя, откажитесь от него вообще.
Список литературы
Муньос А. и Д.А. Катерндаль. Диагностика и лечение острого панкреатита. Американский семейный врач, Vol. 62 (1): 164-174.
Beckingham IJ и PC Bornman. Острый панкреатит. Британский медицинский журнал, Vol. 322: 595-598.
Bornman PC и IJ Beckingham. Хронический панкреатит. Британский медицинский журнал, Vol. 322: 660-663.
Национальный информационный центр по заболеваниям пищеварительной системы. Панкреатит. Июль 2008.
Авторские права © 2015 LimeHealth. Все права защищены.
Побочные эффекты, дозировка, использование и др.
Rybelsus может вызывать легкие или серьезные побочные эффекты. В следующих списках перечислены некоторые ключевые побочные эффекты, которые могут возникнуть при приеме Рыбельсуса. В эти списки не включены все возможные побочные эффекты.
Для получения дополнительной информации о возможных побочных эффектах Rybelsus проконсультируйтесь со своим врачом или фармацевтом.Они могут дать вам советы о том, как бороться с любыми побочными эффектами, которые могут вызывать беспокойство.
Примечание: Управление по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) отслеживает побочные эффекты одобренных ими лекарств. Если вы хотите сообщить в FDA о побочном эффекте, вызванном Rybelsus, вы можете сделать это через MedWatch.
Легкие побочные эффекты
Наиболее частые легкие побочные эффекты * Rybelsus могут включать:
Большинство этих побочных эффектов могут исчезнуть в течение нескольких дней или нескольких недель.Но если они становятся более серьезными или не проходят, поговорите со своим врачом или фармацевтом.
* Это неполный список легких побочных эффектов Rybelsus. Чтобы узнать о других легких побочных эффектах, поговорите со своим врачом или фармацевтом или посетите Руководство по лекарствам Rybelsus .
Серьезные побочные эффекты
Серьезные побочные эффекты Rybelsus встречаются нечасто, но могут возникнуть. Немедленно позвоните своему врачу, если у вас есть серьезные побочные эффекты.Позвоните по номеру 911, если ваши симптомы угрожают жизни или если вы думаете, что вам требуется неотложная медицинская помощь.
Серьезные побочные эффекты и их симптомы могут включать:
- Гипогликемию (низкий уровень сахара в крови) при использовании с гормоном, называемым инсулином. Симптомы могут включать:
- Панкреатит (отек или раздражение поджелудочной железы). Симптомы могут включать:
- Осложнения диабетической ретинопатии (форма повреждения глаз из-за диабета). Симптомы могут включать:
- ухудшение зрения, такое как нечеткое зрение, плавающие пятна (движущиеся точки в вашем зрении) и проблемы с восприятием цветов.Симптомы могут включать:
- Изменения уровней электролитов (минералов, которые электрически заряжены, таких как калий и натрий)
Другие серьезные побочные эффекты, более подробно описанные ниже в разделе «Подробные сведения о побочных эффектах», включают:
* Rybelsus имеет предупреждение в рамке для риска С-клеточных опухолей щитовидной железы . Это самое серьезное предупреждение от Управления по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA).Для получения дополнительной информации см. «Предупреждение FDA: T С-клеточные опухоли гироидов » в начале этой статьи.
Подробные сведения о побочных эффектах
Вы можете задаться вопросом, как часто возникают определенные побочные эффекты при применении этого препарата . Вот некоторые подробности о некоторых побочных эффектах, которые может вызывать этот препарат.
Аллергическая реакция
Как и в случае с большинством лекарств, у некоторых людей после приема Рыбельсуса может возникнуть аллергическая реакция. Однако неизвестно, как часто возникают аллергические реакции на Rybelsus.
Симптомы легкой аллергической реакции могут включать:
- кожная сыпь
- зуд
- покраснение (тепло и покраснение кожи)
Более тяжелая аллергическая реакция встречается редко, но возможна. Симптомы тяжелой аллергической реакции могут включать:
- припухлость под кожей, обычно в области век, губ, рук или ног
- отек языка, рта или горла
- проблемы с дыханием или речью
Позвоните в свой Немедленно обратитесь к врачу, если у вас сильная аллергическая реакция на Rybelsus.Позвоните по номеру 911, если ваши симптомы угрожают жизни или если вы думаете, что вам требуется неотложная медицинская помощь.
Потеря веса
При приеме Рыбельсуса для лечения диабета 2 типа может произойти потеря веса от 5 до 10 фунтов (от 2 до 3 кг). Исследования показали, что люди, принимавшие Рыбельсус, похудели больше, чем люди, принимавшие лираглутид (Виктоза), ситаглиптин (Янувия), эмпаглифлозин (Джардианс) или плацебо (лечение без активного препарата). Но точные цифры того, сколько людей похудели с каждым курсом лечения, неизвестны.
Потеря веса может быть результатом лучшего контроля уровня сахара в крови, а также изменений в диете и физических упражнениях. Это также может быть результатом побочных эффектов со стороны пищеварения, вызванных Rybelsus (см. Ниже).
Если у вас есть какие-либо опасения по поводу потери веса при приеме Рыбельсуса, проконсультируйтесь с врачом. Они могут пересмотреть ваш план лечения, чтобы убедиться, что у вас нормальный вес.
Побочные эффекты со стороны пищеварения
Наиболее частыми побочными эффектами, вызываемыми Rybelsus, являются побочные эффекты со стороны пищеварения, которые наблюдались более чем у 5% людей, принимавших это лекарство.Побочные эффекты включали тошноту, боль в животе, диарею, снижение аппетита, рвоту и запор. Более высокие дозы Rybelsus обычно вызывают побочные эффекты.
Вот как часто побочные эффекты со стороны пищеварения возникали в исследованиях с участием людей, принимавших Рыбельсус в дозах 7 или 14 мг, или плацебо:
- тошнота: у 11-20% людей, принимавших Рыбельсус, по сравнению с 6 % принимавших плацебо
- боль в животе: у от 10% до 11% людей, принимавших Рыбельсус, по сравнению с 4%, которые принимали плацебо
- диарея: у 9% до 10% людей, принимавших Рыбельсус, по сравнению с 4% принимавших плацебо
- снижение аппетита: у 6% до 9% людей, принимавших Рыбельсус, по сравнению с 1%, принимавших плацебо
- рвота: у 6% до 8% людей, принимавших Рыбельсус, по сравнению с 3%, которые принимали плацебо
- запор: у 5% до 6% людей, принимавших Rybelsus, по сравнению с 2%, которые принимали плацебо
Другие менее распространенные побочные эффекты со стороны пищеварения, такие как газы, кислотный рефлюкс и отрыжка также сообщалось в исследованиях.
Если у вас есть симптомы пищеварения, которые вас беспокоят или не проходят, сообщите об этом врачу. Они могут порекомендовать способы облегчить ваши побочные эффекты или выбрать для вас другую дозу или лекарство.
C-клеточные опухоли щитовидной железы
Семаглутид, активное лекарственное средство Rybelsus, в исследованиях на животных, как было показано, вызывает опухоли C-клеток щитовидной железы *. (Опухоли представляют собой массу раковой ткани, и в данном случае они возникают в щитовидной железе. На самом деле опухоли возникают в клетках такого типа, которые называются С-клетками.) Однако неизвестно, вызывает ли Rybelsus эти опухоли у людей.
Если вы беспокоитесь о опухолях С-клеток щитовидной железы во время приема Рыбельсуса, поговорите со своим врачом.
* Rybelsus имеет предупреждение в рамке для риска С-клеточных опухолей щитовидной железы . Это самое серьезное предупреждение FDA. Для получения дополнительной информации см. «Предупреждение FDA: С-клеточные опухоли щитовидной железы » в начале этой статьи.
Журналы поджелудочной железы | Список проиндексированных статей
JOP — это рецензируемый журнал с открытым доступом, который два раза в месяц публикует рукописи по соответствующим темам, включая этиологию, эпидемиологию, профилактику, генетику, патофизиологию, диагностику, хирургическое и медицинское лечение заболеваний поджелудочной железы, включая рак, воспалительные заболевания, сахарный диабет, клиническую практику. панкреатология, внутренние болезни, клинические исследования, желудочно-кишечная хирургия, эндокринология, гепатология, лечение острого панкреатита, диабета, протоковой аденокарциномы поджелудочной железы и ее лечения, хронического панкреатита, нейроэндокринной опухоли, муковисцидоза и других врожденных заболеваний.
Представленные материалы включают оригинальные исследования, тематические исследования, нововведения в разработке программ, научные обзоры, теоретический дискурс и обзоры книг. Кроме того, Журнал поощряет представление ответственных предположений и комментариев. JOP. Журнал поджелудочной железы предоставляет актуальные обзоры и обновления, относящиеся к аномалиям поджелудочной железы и терапии, а также текущие аннотированные обзоры исследований, опубликованные в других местах, что делает журнал уникальным и ценным справочным ресурсом. Редакционная коллегия состоит из международных корифеев, которым поручено предоставлять читателям новейшую информацию, которая будет иметь большое значение для всех, кто работает в области исследований поджелудочной железы.
The JOP. Journal of Pancreas следует процессу простого слепого рецензирования для проверки качества и ценности каждой полученной рукописи. Рецензирование осуществляется под эгидой членов редакционной коллегии журнала. После первичной проверки качества каждая статья рецензируется сторонними экспертами под руководством назначенного редактора. Утверждение по крайней мере двух независимых рецензентов с последующим одобрением редактора является обязательным для принятия любой заявки.
Цитирование
Журнал индексируется: EBSCO, CNKI, ICMJE, THOMSON REUTERS ESCI (EMERGING SOURCES CITATION INDEX), COSMOS, BRITISH LIBRARY и University of Zurich — UZHСвязано с
Сеть сторонников панкреатита
Греческое общество печени поджелудочной железы и желчных путей
Белорусский панкреатический клубЗаявление об открытом доступе
Это журнал с открытым доступом, который позволяет бесплатно получить весь контент для отдельного пользователя или любого учреждения.Пользователям разрешается читать, скачивать, копировать, распространять, распечатывать, искать или ссылаться на полные тексты статей или использовать их для любых других законных целей без предварительного разрешения издателя или автора при условии, что автор предоставлен должный кредит там, где это необходимо. Это соответствует определению открытого доступа BOAI.
Поджелудочная железа
Поджелудочная железа — это длинная плоская железа, расположенная в брюшной полости за желудком. Он производит несколько важных ферментов, которые попадают в тонкий кишечник и помогают пищеварению.Поджелудочная железа также содержит кластеры клеток, называемые островками. Клетки этих островков вырабатывают гормоны, такие как инсулин и глюкагон, которые помогают контролировать уровень глюкозы (типа сахара) в крови.
Связанные журналы поджелудочной железы
Поджелудочная железа, панкреатология, Журнал гепато-билиарно-панкреатических наук, гепатобилиарные и панкреатические заболевания International
Панкреатит
Панкреатит — это воспаление поджелудочной железы. Поджелудочная железа — это длинный ровный орган, расположенный за животом в верхней части живота.Поджелудочная железа вырабатывает ферменты, которые помогают пищеварению, и гормоны, которые помогают управлять процессом обработки сахара (глюкозы) вашим организмом. Поджелудочная железа может протекать как острый панкреатит, так и хронический панкреатит.
Связанные журналы панкреатита
Панкреатология, Медицинский журнал Новой Англии, Журнал гепато-билиарно-панкреатических наук, Международный вестник гепатобилиарных и панкреатических заболеваний
Функция поджелудочной железы
Поджелудочная железа — это две железы, которые тесно перемешаны в один орган.Первый функциональный компонент — «экзокринный», а второй функциональный компонент — «эндокринный». Экзокринные »клетки, вырабатывающие ферменты, помогающие переваривать пищу, а эндокринная поджелудочная железа состоит из небольших островков клеток, называемых островками Лангерганса.
Связанные журналы функции поджелудочной железы
Поджелудочная железа, заболевания поджелудочной железы и терапия, панкреатология, гепатобилиарные заболевания и заболевания поджелудочной железы International
Острый панкреатит
Острый панкреатит — это внезапное кратковременное воспаление поджелудочной железы.Другой термин, используемый для обозначения острого панкреатита, — это острый некроз поджелудочной железы. Несмотря на высокий уровень лечения, это может привести к серьезным осложнениям или даже смерти. В тяжелых случаях острый панкреатит приводит к кровотечению в железе, серьезному повреждению тканей, инфекции и образованию кист. Он также может нанести вред другим жизненно важным органам, таким как сердце, легкие и почки. Острый панкреатит диагностируется клинически, но иногда требуется компьютерная томография, полный анализ крови, функциональные тесты почек, визуализация и т. Д.
Связанные журналы острого панкреатита
Гастроэнтерология, эндоскопия желудочно-кишечного тракта, Американский журнал хирургии, панкреатологии, болезней органов пищеварения и печени
Хронический панкреатит
Хронический панкреатит — это постоянное воспаление поджелудочной железы, которое не излечивает и не улучшает, а изменяет нормальную структуру и функции органа.Обычно это наблюдается после приступа острого панкреатита. Еще одна серьезная причина — употребление алкоголя в больших количествах. Хронический панкреатит может проявляться как эпизоды сильного воспаления в поврежденной поджелудочной железе или как хроническое поражение с постоянной болью или нарушением всасывания. Диабет — частое осложнение, возникающее из-за хронического поражения поджелудочной железы, и требует лечения инсулином.
Связанные журналы хронического панкреатита
Гастроэнтерология, эндоскопия желудочно-кишечного тракта, Американский журнал хирургии, панкреатологии, болезней органов пищеварения и печениРак поджелудочной железы
Рак поджелудочной железы — злокачественное новообразование, возникающее из трансформированных клеток, возникающих в тканях, образующих поджелудочную железу.Рак поджелудочной железы (рак поджелудочной железы) в основном встречается у людей старше 60 лет. Если он диагностирован на ранней стадии, то операция по удалению рака дает некоторые шансы на излечение. В целом, чем более развит рак (чем больше он разрастался и распространился), тем меньше шансов, что лечение будет излечивающим. Как экзокринные, так и эндокринные клетки поджелудочной железы могут образовывать опухоли. Но опухоли, образованные экзокринными клетками, встречаются гораздо чаще. Клетки рака поджелудочной железы не погибают программно, а продолжают расти и делиться.
Связанные журналы рака поджелудочной железы
Гастроэнтерология, эндоскопия желудочно-кишечного тракта, Европейский журнал рака, панкреатологии, Американский журнал хирургии
Сахарный диабет
Сахарный диабет — это группа метаболических заболеваний, характеризующихся недостаточностью инсулина гормона поджелудочной железы, которая возникает в результате нарушения секреции или действия инсулина, либо того и другого. Сахарный диабет Диабет — это хроническое заболевание, а это означает, что, хотя его можно контролировать, он сохраняется на всю жизнь.Существует три основных типа сахарного диабета: 1. СД 1 типа; 2. Тип 2 ДМ; 3. Гестационный диабет.
Связанные журналы сахарного диабета
Исследования и клиническая практика диабета, метаболизм, гастроэнтерология, панкреатология
Хирургия поджелудочной железы
Хирургия поджелудочной железы — сложная процедура и выполняется, когда это единственный вариант, который может привести к длительному выживанию при раке поджелудочной железы и, в некоторых случаях, возможно, имеет потенциальный шанс на излечение.Применяется для лечения хронического панкреатита и других, менее распространенных доброкачественных заболеваний поджелудочной железы. Панкреатодуоденэктомия Уиппла — это операция, наиболее часто выполняемая при опухолях головки поджелудочной железы. Он включает удаление части желудка, всей двенадцатиперстной кишки, части тонкой кишки, головки поджелудочной железы, желчного протока и желчного пузыря, оставляя после себя основные кровеносные сосуды. Основная цель хирургии поджелудочной железы — снятие трудноизлечимых болей и декомпрессия соседних органов.
Связанные журналы хирургии поджелудочной железы
Гастроэнтерология, Эндоскопия желудочно-кишечного тракта, Американский журнал хирургии, Журнал детской хирургии, Панкреатология, Журнал хирургических исследований, Ланцет, Хирургия, Европейский журнал рака, болезней пищеварения и печени, Европейский журнал добавок к раку, Журнал гастроинтестинальной хирургии
Аутоиммунный панкреатит
Аутоиммунный панкреатит (АИП) — это недавно обнаруженный тип хронического панкреатита, который трудно отличить от карциномы поджелудочной железы.Установлено, что аутоиммунный панкреатит (АИП) поддается лечению кортикостероидами, особенно преднизоном. В настоящее время это считается формой гипер-IgG4-болезни. Существует две категории AIP: Тип 1 и Тип 2, каждая с разными клиническими профилями. Пациенты с AIP типа 1, как правило, были старше и имели высокую частоту рецидивов, но пациенты с AIP типа 2 не испытывали рецидивов и, как правило, были моложе. AIP не влияет на долгосрочную выживаемость.
Связанный журнал аутоиммунного панкреатита
Гастроэнтерология, эндоскопия желудочно-кишечного тракта, панкреатология, заболевания органов пищеварения и печени, клиническая гастроэнтерология и гепатология, Отчет по гастроэнтерологии, Американский журнал рентгенологии, Медицинский журнал Новой Англии
Псевдокиста поджелудочной железы
Псевдокиста поджелудочной железы — это заполненный жидкостью мешок в брюшной полости, который иногда также содержит ткани, ферменты и кровь из поджелудочной железы.Псевдокиста поджелудочной железы обычно возникает у пациентов с хроническим панкреатитом. Он также может возникать у людей с травмой поджелудочной железы или после травмы живота. Псевдокиста поджелудочной железы развивается, когда протоки поджелудочной железы повреждены воспалением, возникающим при панкреатите. В отличие от настоящих кист, псевдокисты выстланы не эпителием, а грануляционной тканью. Другие осложнения, возникающие из-за псевдокисты поджелудочной железы, включают инфекцию, кровотечение, непроходимость, разрыв, сдавление мочевыделительной системы, желчевыводящей системы и артериовенозной системы.
Связанный журнал псевдокисты поджелудочной железы
Эндоскопия желудочно-кишечного тракта, Гастроэнтерология, Американский журнал хирургии, Журнал детской хирургии, панкреатология
Островковно-клеточная карцинома
Островоклеточная карцинома — это необычный рак эндокринной поджелудочной железы. На его долю приходится примерно 1,3% случаев рака поджелудочной железы. Он также известен как или несидиобластома. Опухоли из островковых клеток поджелудочной железы могут быть доброкачественными и злокачественными. Островковые клетки производят множество различных гормонов; большинство опухолей выделяют только один гормон, который вызывает определенные симптомы.Существуют различные типы островковых опухолей, такие как: гастриномы (синдром Золлингера-Эллисона), глюкагономы, инсулиномы. Опухоли островковых клеток поддаются лечению даже после метастазирования. Симптомы включают потливость, головную боль, голод, беспокойство, двоение в глазах или нечеткое зрение, учащенное сердцебиение, диарею, язвы в желудке и тонкой кишке, рвоту с кровью и т. Д.
Реализованные журналы островково-клеточной карциномы
Гастроэнтерология, Американский журнал хирургии, Ланцет, Патология человека, Американский медицинский журнал
Трансплантация поджелудочной железы
Трансплантация поджелудочной железы — это передача здоровой поджелудочной железы от донора пациентам с диабетом.Поскольку поджелудочная железа является жизненно важным органом, родная поджелудочная железа пациента остается на месте, а пожертвованная поджелудочная железа помещается в другое место. Это делается потому, что в случае отторжения новой поджелудочной железы у пациента разовьется тяжелый диабет, и он не смог бы выжить без сохранившейся родной поджелудочной железы. Здоровая поджелудочная железа поступает от только что умершего донора или от человека с мертвым мозгом. В настоящее время трансплантация поджелудочной железы обычно проводится людям с тяжелым инсулинозависимым диабетом.
Связанные журналы трансплантации поджелудочной железы
Трансплантация, Гастроэнтерология, Панкреатология, The Lancet, Американский журнал хирургии, Журнал хирургических исследований
Муковисцидоз
Муковисцидоз (МВ) — это аутосомно-рецессивное генетическое заболевание, поражающее легкие, поджелудочную железу, печень и кишечник. Его основная характеристика — нарушенный транспорт хлоридов и натрия через эпителий, что приводит к густым вязким секретам.Он также известен как муковисцидоз. Ненормальное дыхание — самый серьезный симптом, возникающий в результате частых инфекций легких. Муковисцидоз вызывается мутацией сдвига рамки считывания в гене белка трансмембранного регулятора проводимости (CFTR). Название муковисцидоз было дано из-за образования кисты в поджелудочной железе. Густая секреция слизи, возникающая из-за муковисцидоза, блокирует путь пищеварительных и эндокринных ферментов поджелудочной железы, вызывая полное повреждение поджелудочной железы.
Связанные журналы муковисцидоза
Журнал муковисцидоза, Журнал педиатрии, гастроэнтерологии, Ланцет, Журнал детской хирургии, Журнал аллергии и клинической иммунологии, Журнал трансплантации сердца и легких, Американский журнал хирургии, респираторной медицины, Американский журнал медицины
Патофизиология
Патофизиология или физиопатология — это соединение патологии с физиологией. Патология описывает состояния во время болезненного состояния, тогда как физиология — это дисциплина, которая описывает механизмы, действующие в организме.Патология описывает ненормальное состояние, тогда как патофизиология пытается объяснить физиологические процессы, из-за которых такое состояние развивается и прогрессирует. Другими словами, патофизиология определяет функциональные изменения, связанные с заболеванием или травмой.
Связанные журналы патофизиологии
Гастроэнтерология, панкреатология, биологическая психиатрия, журнал Американского колледжа кардиологии, патофизиология
Искусственная поджелудочная железа
Искусственная поджелудочная железа — это технология, разработанная, чтобы помочь людям с диабетом автоматически контролировать уровень глюкозы в крови, обеспечивая замену инсулина здоровой поджелудочной железы.Основная цель искусственной поджелудочной железы — обеспечить эффективную заместительную инсулиновую терапию, чтобы контроль уровня глюкозы в крови был нормальным и не было осложнений гипергликемии. Искусственная поджелудочная железа облегчает лечение инсулинозависимых. Эту систему носят как инсулиновую помпу и называют «искусственной поджелудочной железой», потому что она контролирует и регулирует уровень инсулина так же, как поджелудочная железа у людей без диабета.
Связанные журналы искусственной поджелудочной железы
Гастроэнтерология, панкреатология, Медицинский журнал Новой Англии, Американский журнал хирургии, исследований диабета и клинической практики, метаболизмКольцо поджелудочной железы
Кольцо поджелудочной железы — редкое заболевание, при котором часть ткани поджелудочной железы разрастается и окружает двенадцатиперстную кишку.Эта дополнительная ткань возникает из головки поджелудочной железы. Это вызывает сужение двенадцатиперстной кишки, блокируя поступление пищи в оставшуюся часть кишечника. Частота возникновения кольцевидной железы поджелудочной железы составляет 1 случай на 12–15 000 новорожденных. Обычно это происходит из-за аномального или экстраэмбриологического развития. Однако также сообщалось о некоторых случаях заболевания у взрослых. Ранние признаки аномалии включают многоводие, низкий вес при рождении и непереносимость кормления сразу после рождения.
Связанные журналы кольцевидной железы поджелудочной железы
Журнал детской хирургии, Американский журнал хирургии, желудочно-кишечная эндоскопия, ультразвук в медицине и биологии, клиники и исследования в области гепатологии и гастроэнтерологии
Заболевания поджелудочной железы
Поджелудочная железа — это орган, который играет важную роль в пищеварении и производстве гормонов.Заболевания поджелудочной железы включают острый панкреатит, наследственный панкреатит и рак поджелудочной железы. В журнале собрана информация о заболеваниях поджелудочной железы, методах выявления, различных методах лечения и передовых методах лечения заболеваний поджелудочной железы.
Связанные журналы заболеваний поджелудочной железы
Pancreatic Disorders & Therapy, Journal of Hepato-Bili-Pancreatic Sciences, Международный журнал гепатобилиарных и панкреатических заболеваний, Журнал гастроэнтерологии, панкреатологии и заболеваний печени
Беременность и жиры холестерина и триглицеридов
Холестерин и триглицериды при беременности
Уровни холестерина и триглицеридов естественным образом повышаются во время беременности.Это связано с тем, что по мере развития беременности поток питательных веществ к плаценте увеличивается, чтобы поддерживать рост и развитие ребенка.
Дополнительный холестерин необходим для быстрого роста ребенка и плаценты, он также необходим для выработки эстрогена и прогестерона, гормонов, которые играют ключевую роль в здоровой беременности.
Проверка уровня холестерина во время беременности
Поскольку измерения, проведенные во время беременности, не могут дать точную картину обычного уровня холестерина у женщины, HEART UK сообщает, что измерения холестерина во время беременности не помогают.
У женщин с высоким уровнем холестерина до беременности может наблюдаться более резкое повышение уровня холестерина во время беременности. Это временное увеличение не представляет опасности для мамы или ребенка.
Проверка уровня триглицеридов во время беременности
HEART UK также не рекомендует проверять уровень триглицеридов во время беременности. Однако в редких случаях у женщин с очень высоким уровнем триглицеридов в крови до беременности может развиться сильно повышенный уровень триглицеридов, что подвергает их высокому риску острого панкреатита, редкого, но серьезного осложнения, которое может привести к сильной боли в животе и появлению жирных пятен на коже (высыпание). ксантома).
Беременность и семейная гиперхолестеринемия
Нет причин, по которым здоровой женщине с семейной гиперхолестеринемией (СГ) следует рекомендовать не беременеть или кормить ребенка грудью.
Уход за женщинами с СГ во время беременности
Беременные или планирующие беременность женщины с СГ должны находиться под общим наблюдением таких специалистов, как липидологи (липидная клиника), кардиологи и акушеры.Следует оценить их риск ишемической болезни сердца. Пациенты с более редкой и тяжелой формой СГ также должны пройти скрининг, чтобы исключить заболевание аортального клапана
Беременность и лекарства для снижения уровня холестерина:
Женщинам рекомендуется прекратить прием гиполипидемических препаратов по крайней мере за 3 месяца до попытки зачать ребенка. Это дает время, чтобы эти лекарства полностью исчезли, и к началу беременности в их крови не останется следов. Этот трехмесячный период известен как период «вымывания».
Это связано с тем, что многие гиполипидемические препараты, такие как статины и эзетимиб, могут проникать через плаценту и нанести вред нерожденному ребенку. Хотя риск невелик, эти лекарства нельзя считать безопасными для использования во время беременности.
Женщинам рекомендуется воздерживаться от приема лекарств на протяжении всей беременности, а также во время грудного вскармливания. Прием обычных лекарств можно возобновить после того, как ребенок будет отлучен от грудного молока.
Некоторые женщины могут случайно зачать ребенка, продолжая принимать статины или другие лекарства.Хотя считается, что риск для ребенка невелик, женщинам настоятельно рекомендуется прекратить прием лекарств, как только они узнают, что они беременны, и незамедлительно связаться со своим терапевтом, специалистом или другим медицинским работником.
Некоторые гиполипидемические препараты, такие как секвестранты желчных кислот, не попадают в кровоток и не проникают через плаценту и поэтому являются единственными лекарствами, которые можно назначать во время беременности и кормления грудью. Их следует назначать только под наблюдением специалиста.Секвестранты желчных кислот могут снизить всасывание жирорастворимых витаминов и фолиевой кислоты, поэтому для предотвращения любого дефицита обычно требуются дополнительные витаминные добавки.
Для большинства женщин целесообразно вообще прекратить липидоснижающую терапию во время беременности и кормления грудью. Это связано с тем, что временное повышение содержания жиров в крови не представляет риска для ребенка и не будет иметь долгосрочных неблагоприятных последствий для здоровья матери, особенно если хороший долгосрочный контроль холестерина был установлен до беременности и снова восстановлен впоследствии. .
Как скоро холестерин и триглицериды вернутся к уровням до беременности?
- При нормальной беременности уровень холестерина в крови остается повышенным в течение как минимум одного месяца после рождения ребенка.
- ухудшение зрения, такое как нечеткое зрение, плавающие пятна (движущиеся точки в вашем зрении) и проблемы с восприятием цветов.Симптомы могут включать:
