Беременность и нарушения функции щитовидной железы. Что вы должны знать об этом?
Новости сайта — Новости
Обновлено 12.07.2018 12.07.2018
Автор: ManagerБеременность – один из самых сложных этапов в жизни женщины. Несмотря на то, что материнство – величайшая радость, этот период не всегда проходит так, как хотелось бы. Во время вынашивания ребенка организм полностью перестраивается: изменяется кровоток, смещается центр иннервации, меняется гормональный фон.
Самая серьезная перестройка во время беременности происходит в щитовидной железе: изменяется внутренняя структура эндокринного органа, а также соотношение гормонов, которые она выделяет в кровь. Однако патология щитовидной железы при беременности не столь опасна, как многим может казаться. Современная медицина позволяет выносить и родить здорового малыша даже с заболеваниями данного органа.
Щитовидная железа
Щитовидная железа – это один из органов эндокринной системы человека. Локализуется железа в норме на передней поверхности шеи, а по форме многим может напомнить бабочку, так как имеет два полюса – «крыла», и перешеек между ними.
Главные клетки носят название тиреоцитов. Они осуществляют основную функцию железы – выработку гормонов тироксина (Т4) и трийодтиронина (Т3). Это одни из самых важных гормонов в теле, так как способны регулировать все виды обмена, ускоряя или замедляя их, а также практически все процессы роста и созревания клеток, тканей и органов, которые протекают в организме.
Гормоны щитовидной железы содержат в себе йод. Это говорит еще об одной важной функции – кумуляции и хранении йода в организме. Он входит в огромное количество ферментов и химических веществ, которые синтезируются в теле человека.
Это говорит еще об одной важной функции – кумуляции и хранении йода в организме. Он входит в огромное количество ферментов и химических веществ, которые синтезируются в теле человека.
Помимо тиреоцитов, в железе содержатся С-клетки, относящиеся к диффузной эндокринной системе и вырабатывающие кальцитонин, который регулирует обмен кальция в организме
Гормоны щитовидной железы при беременности приобретают колоссальное значение для нормального развития плода. Т3 и Т4 участвуют во всех процессах роста и созревания клеток и тканей. Организм плода не исключение.
Нормальное развитие нервной, сердечно-сосудистой, половой, мочевыделительной и всех остальных систем ребенка возможно только при достаточной концентрации этих гормонов в крови будущей мамы.
Функционирование щитовидной железы при беременности
Щитовидная железа во время беременности подвергается некоторым изменениям. Происходит ее физиологическое увеличение и разрастание ее ткани (паренхимы). Таким образом, гормонов вырабатывается на 30-50 % больше.
Довольно интересно, что факт увеличения щитовидной железы при беременности был замечен еще в Древнем Египте. Там применялся довольно необычный тест. Египтянки носили на шее тончайшую шелковую нить. Если нить рвалась, это считалось подтверждением беременности.
Процесс закладки и дифференцировки щитовидной железы у плода начинается уже с 12-й недели беременности. Окончательное ее формирование происходит к 17-й неделе.
С этого момента щитовидная железа плода способна самостоятельно синтезировать гормоны. Однако источником йода являются гормоны материнской щитовидной железы. К тому же масса щитовидной железы у плода составляет всего около 1,5-2 граммов, то есть она неспособна полностью обеспечивать организм малыша.
О чем необходимо знать, если вы планируете рождение ребенка
Гормоны щитовидной железы играют важную роль в функционировании репродуктивной системы женщины.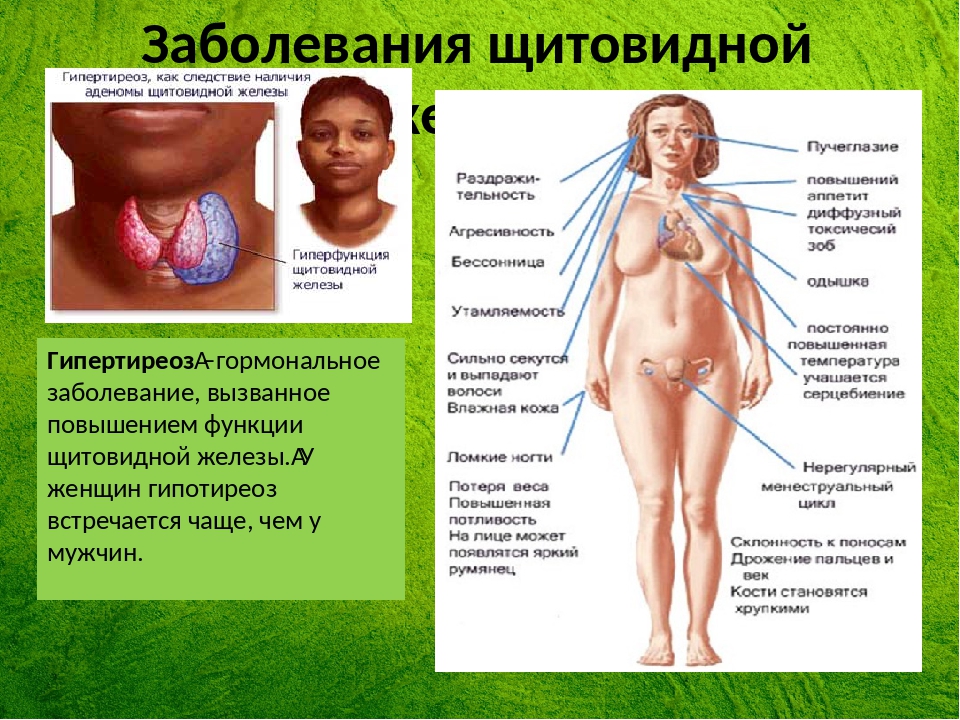 Поэтому женщины, страдающие бесплодием или имеющие родственников с заболеванием щитовидной железы, должны обратиться к врачу для проверки функции щитовидной железы.
Поэтому женщины, страдающие бесплодием или имеющие родственников с заболеванием щитовидной железы, должны обратиться к врачу для проверки функции щитовидной железы.
Примерно у 5 % беременных женщин выявляется снижение активности щитовидной железы, и она вырабатывает слишком мало тиреоидных гормонов – это состояние обозначается термином
Нелеченый гипотиреоз во время беременности потенциально опасен: он увеличивает риск преждевременных родов и повышает вероятность задержки развития ребенка и в дальнейшем трудности с обучением. Гипотиреоз во время беременности также может привести к отслойке плаценты (отделению плаценты от внутренней стенки матки до родов) – состоянию опасному для жизни матери и ребенка.
Целью лечения гипотиреоза является восполнение недостающих гормонов щитовидной железы в организме. Для этого врач назначает препарат, идентичный гормону, вырабатываемому самой щитовидной железой. Препарат нужно принимать в течение всей беременности и во время грудного вскармливания. Лечение является чрезвычайно важным, поскольку защищает мать и ребенка от возможных осложнений в будущем. Женщинам с гипотиреозом во время беременности потребуются более частые обследования с целью оценки адекватности проводимого лечения.
Выводы, которые вы должны сделать из данной статьи, следующие:
- Беременность следует планировать.
- Перед зачатием следует посетить врачей-специалистов, в том числе эндокринолога, и произвести необходимые обследования.
- Если беременность не была запланирована, посетить специалистов стоит сразу, как только о ней стало известно.

Врач-эндокринолог КДЦ № 1 Светлана Петровна Ефимова
Особенности течения беременности у женщин с диффузным токсическим зобом
SummaryОбследованы 59 беременных с диффузным токсическим зобом в различные сроки беременности (основная группа), средний возраст — 25,2 ± 0,9 года. Контрольную группу составили 12 женщин с физиологическим течением беременности, средний возраст — 24,5 ± 0,8 года.
Обнаружено, что у 10,2 % беременных тиреотоксикоз был снят тиреостатиками, у 6,7 % диагностировался частично снятый тиреотоксикоз, у 3,4 % — медикаментозный эутиреоз. 6,7 % беременных женщин обратились с рецидивом тиреотоксикоза. У 82,3 % больных обнаружен тиреотоксикоз, из них у 4,4 % — легкой степени тяжести, у 28,8 % — средней.
Увеличение щитовидной железы диагностировано: у 36,8 % беременных — до I степени, у 63,7 % — до II степени. Беременные основной группы жаловались на увеличение щитовидной железы (100 %), общую слабость (90 %), потливость (89 %), сердцебиение (98 %), раздражительность (74 %), головокружение (85 %), плохой сон (35 %).
Объем щитовидной железы у женщин с физиологическим течением беременности — 14,10 ± 1,08 мл, а у женщин с диффузным токсическим зобом достоверно увеличен до 21,6 ± 1,2 мл (при норме до 18 мл по критериям ВОЗ (2001)).

Аномалии родовых сил наблюдались у 54,8 % беременных с диффузным токсическим зобом, стремительные роды — у 12 %, у 8,9 % проведено кесарево сечение по акушерским показаниям, у 10 % — ручное обследование полости матки. 13 % новорожденных родились незрелыми. Состояние 8,7 % новорожденных оценивалось как удовлетворительное по шкале Апгар (8–9 баллов), 39,1 % имели оценку 7–8 баллов, состояние средней тяжести отмечалось у 43,5 % (6–7 баллов), у 8,7 % — тяжелое с оценкой 2–5 баллов. Транзиторный гипертиреоз отмечался у 43,5 % новорожденных (ТТГ — 0,80 ± 0,02 мМЕ/л; Т3 — 2,90 ± 0,04 нмоль/л; Т4 — 172,0 ± 6,9 нмоль/л), транзиторный неонатальный гипотиреоз — у 8,7 %.
Введение
Болезнь Грейвса (диффузный токсический зоб) — одно из наиболее распространенных аутоиммунных заболеваний, частота новых случаев которого составляет порядка 13,9 на 100 тыс. населения [1, 5]. Это заболевание поражает преимущественно женщин молодого репродуктивного возраста, и вопрос планирования беременности при диффузном токсическом зобе (ДТЗ) является весьма актуальным. Беременность может наступить и при декомпенсированном тиреотоксикозе, распространенность ДТЗ среди беременных — 1–2 случая на 1000 [2], в связи с чем в клинической практике нередко приходится решать проблему лечения тиреотоксикоза во время беременности. Беременности, осложненные тиреотоксикозом, сопровождаются повышенной частотой спонтанных выкидышей, преждевременных родов, рождения детей с низкой массой тела и неонатальной смертности [3, 4]. Кроме того, гипертиреоз может вызывать сердечную недостаточность, а во время родов у женщин с тиреотоксикозом может развиться тиреотоксический криз. Все эти осложнения встречаются намного реже, если тиреотоксикоз распознается и лечится до зачатия, нежели тогда, когда терапия проводится на фоне уже наступившей беременности. Тем не менее компенсация тиреотоксикоза у будущей матери на любых этапах беременности является критически важным условием для улучшения ее исхода.
Вопрос о подходах к лечению гипертиреоза у женщин детородного возраста, планирующих повторную беременность, попрежнему вызывает полемику. Если антитиреоидные препараты уже применялись когдато по поводу гипертиреоза и на фоне малых доз сохранялся эутиреоз, то беременность можно разрешить. Однако такой режим требует понимания и сотрудничества со стороны больной.
Целью настоящей работы явилось изучение особенностей течения беременности у беременных с диффузным токсическим зобом.
Материалы и методы исследования
Обследованы 59 беременных с ДТЗ в различные сроки беременности (основная группа). Средний возраст — 25,2 ± 0,9 года. Контрольную группу составили 12 женщин с физиологическим течением беременности, средний возраст — 24,5 ± 0,8 года.
Все беременные получали мерказолил или тирозол в индивидуально подобранной дозе. Кроме тиреостатиков назначалось дезинтоксикационное, антианемичное и, при необходимости, симптоматическое лечение. Средняя доза тиреостатиков составила 20–30 мг в сутки. Лечение тиреостатиками проводилось под контролем содержания свободных тиреоидных гормонов Т3 и Т4 (свТ3 и свТ4) и тиреотропного гормона (ТТГ). После снижения уровня свТ3 и свТ4 до верхней границы нормы дозу тиреостатиков уменьшали постепенно. С увеличением гестационного срока происходит закономерное уменьшение тяжести тиреотоксикоза, соответственно, снижается потребность в тиреостатиках, в связи с этим к III триместру под контролем свТ4 тиреостатики отменяли.
Результаты пальпаторного исследования щитовидной железы (ЩЖ) подтверждались лабораторноинструментальными методами. Степень увеличения ЩЖ определялась по классификации ВОЗ (2001).
Акушерскогинекологический статус беременных оценивался совместно с гинекологами. При проведении комплексного обследования больных учитывались анамнестические данные: возраст, сопутствующие экстрагенитальные и гинекологические заболевания. При оценке клинического течения беременности учитывались частота и тяжесть осложнений: токсикоза беременных, угрозы прерывания беременности, нефропатии, преэклампсии, анемии и др.
При оценке клинического течения беременности учитывались частота и тяжесть осложнений: токсикоза беременных, угрозы прерывания беременности, нефропатии, преэклампсии, анемии и др.
В течение всей беременности больные находились под наблюдением эндокринолога и акушерагинеколога амбулаторно, в случаях ухудшения их обязательно госпитализировали.
Уровень свТ3, свТ4, ТТГ определялся радиоиммунологическим методом с использованием коммерческих наборов фирмы Immunotech (Чехия) на базе Республиканского специализированного научнопрактического центра эндокринологии Республики Узбекистан. Границы нормы свТ3 составили 3,5–5,8 пмоль/л; свТ4 — 11,5–23,0 пмоль/л; ТТГ — 0,17–4,05 мМЕ/л.
Ультразвуковое исследование ЩЖ и определение ее объема проведены с помощью ультразвукового сканера Fukuda «У2000» (Япония), снабженного линейным датчиком 5,0 МГц. Объем (V) ЩЖ рассчитывали по формуле:
V = {(W ´ D ´ L) справа + (W ´ D ´ L) слева} ´ 0,479,
где W, D, L — соответственно ширина, толщина, и длина долей ЩЖ, 0,479 — коэффициент коррекции [3].
Статистическую обработку результатов проводили с помощью компьютерной программы Microsoft Excel с использованием критерия Стьюдента.
Результаты исследования и их обсуждение
Обнаружено, что при обследовании беременные находились на различной стадии тиреотоксикоза: у 10,2 % тиреотоксикоз был снят тиреостатиками, у 6,7 % диагностировался частично снятый тиреотоксикоз, у 3,4 % — медикаментозный эутиреоз. 6,7 % беременных женщин обратились с рецидивом тиреотоксикоза. У 82,3 % больных обнаружен тиреотоксикоз, из них у 4,4 % — легкой степени тяжести, у 28,8 % — средней. У 4,3 % (2) беременных обнаружен тиреотоксикоз тяжелой степени, у обеих была нежеланная беременность, в связи с этим произведен медицинский аборт.
54,6 % женщин страдали ДТЗ до наступления настоящей беременности, из них 25,3 % забеременели в эутиреоидном состоянии на фоне лечения. 20,3 % женщин забеременели в декомпенсированном состоянии на фоне приема тиреостатиков, 75 % из них самостоятельно прекратили лечение в связи с наступлением беременности.
Увеличение ЩЖ диагностировано: у 36,8 % беременных — до I степени, у 63,7 % — до II сте пени.
Впервые обратились к эндокринологу по направлению гинеколога 42,3 % пациенток, по состоянию здоровья осознанно — 47,5 %, при сроках гестации до 12 недель — только 33,8 %, при сроке 13–26 недель — 40,7 %, более 27 недель — 25,4 %. Лишь 45,5 % беременных с тиреоидной патологией знали, что у них увеличена ЩЖ, и 25,4 % получали лечение (тиреостатики) по поводу ДТЗ в данной беременности.
Анализ исследований показал, что у 22 % женщин с ДТЗ отмечена первая беременность, а у 77,9 % — повторная. В группе повторно беременных предыдущие беременности закончились рождением здорового ребенка у 44,4 % женщин, выкидышами в ранние сроки — у 48,1 %, интранатальной гибелью плода — у 11,1 %, медицинским абортом — у 37 %. Экстрагенитальными заболеваниями страдали 52,2 % пациенток. У 37,3 % беременных диагностирована эндокринная офтальмопатия I–II степени.
Беременные основной группы жаловались на увеличение ЩЖ (100 %), общую слабость (90 %), потливость (89 %), сердцебиение (98 %), раздражительность (74 %), головокружение (85 %), плохой сон (35 %).
Настоящая беременность у женщин с ДТЗ осложнилась ранним токсикозом у 84,5 % женщин, угрозой прерывания беременности — у 68,1 %, гестозом — у 62,3 %, преэклампсией — у 3,3 %. Анемия во время беременности развилась у 64 % пациенток, из них анемия I степени — у 68 %, II степени — у 16 %, III степени — у 16 %.
Объем ЩЖ у женщин с физиологическим течением беременности составил 14,10 ± 1,08 мл, а у женщин с ДТЗ достоверно увеличен до 21,6 ± 1,2 мл (при норме до 18 мл по критериям ВОЗ (2001)).
Концентрация свободных тиреоидных гормонов у беременных основной группы была достоверно повышена, а уровень ТТГ — достоверно снижен по сравнению с контрольной группой (табл. 1).
1).
Аномалии родовых сил наблюдались у 54,8 % беременных с ДТЗ, стремительные роды — у 12 %, у 8,9 % женщин проведено кесарево сечение по акушерским показаниям, у 10 % — ручное обследование полости матки. 13 % новорожденных родились незрелыми. Состояние 8,7 % новорожденных оценивалось как удовлетворительное по шкале Апгар (8–9 баллов), 39,1 % имели оценку 7–8 баллов, состояние средней тяжести отмечалось у 43,5 % (6–7 баллов), у 8,7 % — тяжелое с оценкой 2–5 баллов. Транзиторный гипертиреоз отмечался у 43,5 % новорожденных (ТТГ — 0,80 ± 0,02 мМЕ/л; Т3 — 2,90 ± 0,04 нмоль/л; Т4 — 172,0 ± 6,9 нмоль/л), транзиторный неонатальный гипотиреоз — у 8,7 %.
Выводы
1. Диффузный токсический зоб во время беременности оказывает выраженное отрицательное влияние на течение и исход гестации: у 84,5 % таких женщин беременность осложнилась ранним токсикозом, угрозой прерывания беременности — у 68,1 %, гестозом — у 62,3 %, преэклампсией — у 3,3 %.
2. Диффузный токсический зоб матери приводит к нарушению ранней постнатальной адаптации новорожденных и к развитию транзиторного тиреотоксикоза в 43,5 % случаев, транзиторного гипотиреоза — в 8,7 %.
Влияние диффузного токсического зоба на течение и исход беременности Текст научной статьи по специальности «Клиническая медицина»
© Ю. С. Ловкова, В. В. Потин, Влияние диффузного токсического зоба
Н. Н. Ткаченко, Е. В. Шелаева, на течение и исход беременности
Т. Т. Мусаева
ФГБУ «НИИАГ им. Д. О.Отта» СЗО РАМН,
Санкт-Петербург УДК:616.441-006:618.2-06
■ Изучены особенности течения беременности, родов и состояния щитовидной железы новорожденных
у 58 женщин с диффузным токсическим зобом (ДТЗ). Во время беременности больные получали тиреостатические препараты, производные тиоурацила и имидазола. Обследование включало определение в крови беременных женщин и в пуповинной крови свободного тироксина, ТТГ, аутоантител к рецептору ТТГ и тиреопероксидазе. Группы сопоставления состояли из 58 женщин без патологии щитовидной железы и 111 женщин с аутоиммунным тиреоидитом. При ДТЗ чаще наблюдался гестоз, хроническая плацентарная недостаточность, несвоевременное излитие околоплодных вод, гипотрофия и гипоксия плода. У 17 % новорожденных от матерей с ДТЗ имеется субклинический тиреотоксикоз и почти у 54 % — субклинический гипотиреоз, связанный с трансплацентарным переходом тиреостатических препаратов.
Во время беременности больные получали тиреостатические препараты, производные тиоурацила и имидазола. Обследование включало определение в крови беременных женщин и в пуповинной крови свободного тироксина, ТТГ, аутоантител к рецептору ТТГ и тиреопероксидазе. Группы сопоставления состояли из 58 женщин без патологии щитовидной железы и 111 женщин с аутоиммунным тиреоидитом. При ДТЗ чаще наблюдался гестоз, хроническая плацентарная недостаточность, несвоевременное излитие околоплодных вод, гипотрофия и гипоксия плода. У 17 % новорожденных от матерей с ДТЗ имеется субклинический тиреотоксикоз и почти у 54 % — субклинический гипотиреоз, связанный с трансплацентарным переходом тиреостатических препаратов.
■ Ключевые слова: беременность; диффузный токсический зоб; новорожденные.
Диффузный токсический зоб (ДТЗ) является органным аутоиммунным заболеванием, в основе патогенеза которого лежит выработка аутоантител к рецептору ТТГ, которые не блокируют, а, напротив, стимулируют функцию щитовидной железы. Частота выявления ДТЗ во время беременности колеблется в широких пределах: от 0,05 % до 3 % [6, 8, 13, 18, 24]. Частота встречаемости ДТЗ во время беременности требует уточнения, так как клинику тиреотоксикоза могут давать другие патологические состояния, например, гестационный тиреотоксикоз, деструктивный тиреотоксикоз при аутоиммунном тиреоидите, узловой токсический зоб, трофобластическая болезнь [12, 1, 5, 11].
Неустраненный тиреотоксикоз оказывает неблагоприятное действие на течение беременности (угроза невынашивания, гестоз), родов (преждевременное излитие околоплодных вод, стремительные роды) [6, 9, 10, 3, 20, 21]. Известно негативное влияние ДТЗ на состояние плода и новорожденного [2, 6, 9, 3, 21]: отмечаются задержка внутриутробного развития плода [14], мертворождение, внутриутробный и врожденный тиреотоксикоз. Изредка возникает риск врожденного гипотиреоза, связанного с циркуляцией ТТГ-блокирующих антител [2, 6, 3, 21]. Аутоантитела к рецептору ТТГ проникают через плацентарный барьер и у 2-3 % больных могут вызывать внутриутробный и врожденный тиреотоксикоз [12, 2]. Действительная частота врожденного тиреотоксикоза, включая его субклинические формы, неизвестна, т. к. большинство женщин с ДТЗ во время беременности получают проникающие через плацентарный барьер тиреостатические препараты, и имеются определенные трудности в дифференциальной диагностике врожденного субклинического гипотиреоза и физиологического гипертиреоза новорожденных. В обоих случаях имеется повышение уровня тиреотропного гормона (ТТГ) в крови, тогда как свободный тироксин (своб. Т4) при субклиническом гипотиреозе имеет тенденцию к снижению, а при гипертиреозе новорожденных — к повышению. Причиной гиперплазии и гиперфункции щитовидной железы плода и новорожденного, офтальмопатии, иногда претибиальной микседемы являются аутоантитела к рецептору ТТГ матери, проникающие через плацентарный барьер. Неонатальный тиреотоксикоз продолжается в течение 2-6 месяцев и, как правило, проходит самостоятельно вместе с исчезновением из циркуляции ребенка материнских антител. Антенатальный тиреотоксикоз можно заподозрить по задержке внутриутробного развития, тахикардии, увеличению щитовидной железы плода. Для подтверждения диагноза в пуповинной крови определяют содержание тиреоидных гормонов, ТТГ и рассчитывают коэффициент ТТГ/св. Т4 [8].
Аутоантитела к рецептору ТТГ проникают через плацентарный барьер и у 2-3 % больных могут вызывать внутриутробный и врожденный тиреотоксикоз [12, 2]. Действительная частота врожденного тиреотоксикоза, включая его субклинические формы, неизвестна, т. к. большинство женщин с ДТЗ во время беременности получают проникающие через плацентарный барьер тиреостатические препараты, и имеются определенные трудности в дифференциальной диагностике врожденного субклинического гипотиреоза и физиологического гипертиреоза новорожденных. В обоих случаях имеется повышение уровня тиреотропного гормона (ТТГ) в крови, тогда как свободный тироксин (своб. Т4) при субклиническом гипотиреозе имеет тенденцию к снижению, а при гипертиреозе новорожденных — к повышению. Причиной гиперплазии и гиперфункции щитовидной железы плода и новорожденного, офтальмопатии, иногда претибиальной микседемы являются аутоантитела к рецептору ТТГ матери, проникающие через плацентарный барьер. Неонатальный тиреотоксикоз продолжается в течение 2-6 месяцев и, как правило, проходит самостоятельно вместе с исчезновением из циркуляции ребенка материнских антител. Антенатальный тиреотоксикоз можно заподозрить по задержке внутриутробного развития, тахикардии, увеличению щитовидной железы плода. Для подтверждения диагноза в пуповинной крови определяют содержание тиреоидных гормонов, ТТГ и рассчитывают коэффициент ТТГ/св. Т4 [8].
Существуют различные методики устранения тиреотоксикоза во время беременности тиреостатическими препаратами. Йодид калия в качестве самостоятельного метода лечения для устранения тиреотоксикоза не используется. Его применение во
время беременности может привести к транзитор-ному гипотиреозу плода и новорожденного [12, 4, 2, 8]. Обычно при беременности используют производные имидазола (мерказолил — МКИ) или тиоурацила (пропилтиоурацил — ПТУ). Считается [2, 7, 16, 19, 15], что ПТУ практически не проникает через плаценту к плоду. Имеются отдельные описания нарушения развития плода (нарушение волосяного покрова головы, атрезия хоан) на фоне приема тиреостатических препаратов [12, 23, 17, 24], однако убедительных данных о тератогенном действии МКИ и ПТУ не получено [17, 22]. Для устранения тиреотоксикоза во время беременности начальные дозы МКИ колеблются от 15 мг до 30 мг в сутки, ПТУ — от 150 мг до 300 мг в сутки. После устранения тиреотоксикоза дозы препаратов уменьшают (МКИ до 5-10 мг в сутки, ПТУ до 50-100 мг в сутки) или полностью отменяют. Некоторые авторы [2, 5] после устранения тиреотоксикоза антити-реоидными препаратами рекомендуют проведение субтотальной резекции щитовидной железы во II триместре беременности с последующим назначением тиреоидных гормонов для профилактики транзиторного или стойкого гипотиреоза. Схема «блокада-замещение», предусматривающая использование больших доз тиреостатических препаратов с одновременным назначением тироксина, во время беременности не используется, так как тироксин, в отличие от тиреостатиков, практически не проникает через плацентарный барьер, что несет риск формирования зоба и гипотиреоза у плода [12, 4, 5, 6, 9, 8, 10]. Влияние тиреостатических препаратов на размеры и функциональное состояние щитовидной железы новорожденных от матерей с ДТЗ изучено недостаточно.
Имеются отдельные описания нарушения развития плода (нарушение волосяного покрова головы, атрезия хоан) на фоне приема тиреостатических препаратов [12, 23, 17, 24], однако убедительных данных о тератогенном действии МКИ и ПТУ не получено [17, 22]. Для устранения тиреотоксикоза во время беременности начальные дозы МКИ колеблются от 15 мг до 30 мг в сутки, ПТУ — от 150 мг до 300 мг в сутки. После устранения тиреотоксикоза дозы препаратов уменьшают (МКИ до 5-10 мг в сутки, ПТУ до 50-100 мг в сутки) или полностью отменяют. Некоторые авторы [2, 5] после устранения тиреотоксикоза антити-реоидными препаратами рекомендуют проведение субтотальной резекции щитовидной железы во II триместре беременности с последующим назначением тиреоидных гормонов для профилактики транзиторного или стойкого гипотиреоза. Схема «блокада-замещение», предусматривающая использование больших доз тиреостатических препаратов с одновременным назначением тироксина, во время беременности не используется, так как тироксин, в отличие от тиреостатиков, практически не проникает через плацентарный барьер, что несет риск формирования зоба и гипотиреоза у плода [12, 4, 5, 6, 9, 8, 10]. Влияние тиреостатических препаратов на размеры и функциональное состояние щитовидной железы новорожденных от матерей с ДТЗ изучено недостаточно.
Цель исследования состояла в определении влияния ДТЗ на течение беременности, родов и на объем и функциональное состояние щитовидной железы новорожденных.
Материалы и методы исследования
Обследовано 58 беременных женщин с ДТЗ. Возраст больных варьировал от 19 до 37 лет и в среднем составил 27,3 + 0,5 года. Продолжительность заболевания колебалась от нескольких недель до 7 лет. Офтальмопатия 1-11 степени имелась у 15 больных. У 42 женщин диагноз ДТЗ был установлен до беременности, из них у 20 женщин беременность наступила на фоне приема тиреостатических препаратов, у 22 — в период с 7-й по 30-ю неделю беременности произошел рецидив тиреотоксикоза после ремиссии ДТЗ к моменту наступления беременности после консервативной терапии (от 1 года до 3 лет). У 16 женщин диагноз ДТЗ установлен во время беременности. Во всех случаях дебют заболевания пришелся на I
У 16 женщин диагноз ДТЗ установлен во время беременности. Во всех случаях дебют заболевания пришелся на I
триместр беременности. Диагноз ДТЗ устанавливался на основании характерной клинической картины, данных объективного осмотра, характерной эхографической картины щитовидной железы и повышенного содержания свободного тироксина и аутоантител к рецептору ТТГ в крови больных. Средний объем щитовидной железы больных составлял 27,9 + 2,0 см 3.
У 37 беременных женщин ДТЗ сочетался с аутоиммунным тиреоидитом. Все женщины с ДТЗ во время беременности получали тиреостати-ческие препараты: 33 больных принимали МКИ и 25 — ПТУ. Начальная доза МКИ составляла 20 мг/сутки, «поддерживающая» — 5-10 мг/сутки. Начальная доза ПТУ составляла 100-200 мг/сутки, «поддерживающая» — 50 мг/сутки. Начало применения тиреостатических препаратов у 42 больных пришлось на I триместр беременности, у 11 больных — на II триместр беременности. У 5 женщин с ДТЗ терапия антитиреоидными препаратами была начата в III триместре беременности. У 44 женщин применение тиреостатических препаратов в «поддерживающей» дозе сохранялось вплоть до родоразрешения. Отмена терапии на более ранних сроках у этих больных несла риск рецидива тиреотоксикоза перед родами в связи с наличием в крови высокого уровня аутоантител к рецептору ТТГ. Функциональное состояние щитовидной железы больных до начала и во время применения тиреостатических препаратов оценивали по содержанию своб. Т4, свободного трийод-тиронина (своб. Т3) и ТТГ в крови.
В группы сопоставления были включены 58 беременных женщин без патологии щитовидной железы (группа I) и 111 беременных женщин с аутоиммунным тиреоидитом (группа II).
Группу I составили 58 беременных женщин без патологии щитовидной железы. Возраст женщин данной группы варьировал от 20 до 39 лет и в среднем составил 28,7 ± 0,6 года. Все беременные женщины этой группы получали йодид калия в дозе 200 мкг в сутки. Обследовано 58 новорожденных от матерей данной группы. Средний срок родов составил 39,2 ± 0,7 недель. Средняя масса тела новорожденных в этой группе составила 3380,1 ± 59,5 г, средняя длина тела — 50,9 ± 0,3 см.
Все беременные женщины этой группы получали йодид калия в дозе 200 мкг в сутки. Обследовано 58 новорожденных от матерей данной группы. Средний срок родов составил 39,2 ± 0,7 недель. Средняя масса тела новорожденных в этой группе составила 3380,1 ± 59,5 г, средняя длина тела — 50,9 ± 0,3 см.
В группу II были включены 111 беременных женщин с аутоиммунным тиреоидитом. У 65 из них данная патология выявлена до беременности, у 46 — при настоящей беременности. До беременности 47 женщин с аутоиммунным тиреоиди-том получали несупрессивные дозы тироксина. Диагноз аутоиммунного тиреоидита устанавливался на основании пальпаторных данных, характерной эхографической картины щитовидной железы и повышенного содержания антитиреоидных ау-
тоантител в крови. При выявлении аутоиммунного тиреоидита больным назначали тироксин в дозе от 50 мкг в сутки до 175 мкг в сутки в зависимости от функционального состояния щитовидной железы. Возраст больных колебался от 20 до 40 лет и в среднем составил 29,9 ± 0,5 года. Средний срок родораз-решения у больных аутоиммунным тиреоидитом составил 38,5 ± 0,2 недели. Родилось 105 детей от матерей данной группы. Средняя масса тела новорожденных составила 3359,4 ± 48,8 г. Длина тела составила 52,1 ± 0,2 см.
Содержание в крови больных и пуповинной крови своб. Т3, своб. Т4, ТТГ и аутоантител к ти-реопероксидазе (аутоантител к ТПО) определяли иммуноферментным методом с использованием стандартных наборов фирмы «Алкор-Био» (Россия), антител к рецептору ТТГ иммунофер-ментным методом с использованием наборов фирмы «DRG diagnostics» (Германия). Для оценки функционального состояния щитовидной железы новорожденного определяли уровень своб. Т4 и ТТГ в пуповинной крови и высчитывали коэффициент ТТГ/своб. Т4. У здоровых женщин среднее содержание в пуповинной крови свободного тироксина составило 12,5 ± 0,6 пмоль/л, ТТГ — 6,4 ± 0,9 мМЕ/л. Коэффициент ТТГ/своб. Т4 колебался при р=0,001 от 0,27 до 0,72.
Коэффициент ТТГ/своб. Т4 колебался при р=0,001 от 0,27 до 0,72.
Эхографию щитовидной железы новорожденного проводили на 4-7-й день жизни с использованием мультичастотного датчика (частота 6,9 МГц) на аппарате Voluson 730, Expert GE. Измерение долей щитовидной железы проводили при продольном и по-
Осложнения беременности у обследованных женщин
перечном сканировании. Объем щитовидной железы рассчитывали по формуле J. Brunn [21]. Средний размер щитовидной железы новорожденных от матерей без патологии щитовидной железы составил 0,57 ± 0,03 см 3 Пределы колебаний этого показателя при р=0,001 варьировали от 0,47 см3 до 0,71 см 3
Полученные результаты обрабатывали с помощью стандартной программы SPSS (версия 6.0) на персональном компьютере методом вариационной статистики. Проверку гипотезы о равенстве двух средних проводили с помощью t-критерия Стьюдента. Различия между сравниваемыми величинами считали статистически достоверными при p < 0,05.
Результаты и их обсуждение
Частота осложнений беременности и родов у обследованных женщин представлена в таблицах 1 и 2.
У больных ДТЗ по сравнению с группами сопоставления достоверно чаще выявлялись такие осложнения беременности, как угроза прерывания, гестоз, с высокой частотой диагностировались плацентарная недостаточность и гипотрофия плода (табл. 1).
Наиболее частыми осложнениями родов у женщин с ДТЗ были преждевременные роды, несвоевременное излитие околоплодных вод, гипоксия плода (табл. 2). Частота аномалии родовой деятельности превышала этот показатель в группах сопоставления, однако это различие не было статистически достоверным.
Таблица 1
Женщины с ДТЗ Женщины с ДТЗ в сочетании с АИТ Группа сопоставления I Группа сопоставления II
Осложнения (n = 58) (n = 37) (n = 58) (n = 111)
абс % абс % абс % абс %
Ранний токсикоз 10 17,2 ± 4,9 6 16,2 ± 6,1 1 1,7 ± 1,7 8 7,2 ± 2,5
Угроза прерывания 37 63,8 ± 6,3** 22 59,5 ± 8,1 23 40,0 ± 6,5 81 73,0 ± 4,1***
Самопроизвольный выкидыш 1 1,7 ± 1,7 0 — 0 — 2 1,8±1,3
Неразвивающаяся беременность 1 1,7 ± 1,7 0 — 1 1,7 ± 1,7 4 3,6±1,7
Анемия беременных 3 5,2 ± 2,9 4 10,8 ± 5,1 7 12,1 ± 4,3 11 9,9 ± 2,8
Хр. плацентарная недостаточность 8 13,8 ± 4,5** 3 8,1 ± 4,5* 0 — 4 3,6 ± 1,7*
Гестоз 42 72,4 ± 5,9**ЛЛ 22 59,5 ± 8,1 28 48,3 ± 4,5 55 49,5 ± 7,8
Многоводие 2 3,4 ± 2,4 1 2,7 ± 2,7 3 5,2 ± 2,9 7 6,3 ± 2,3
Гипотрофия плода 13 22,4 ± 5,5***ЛЛ 7 18,9 ± 6,4*Л 1 1,7 ± 1,7 5 4,5 ± 2,0
Урогенитальная инфекция 12 20,7 ± 5,3 6 10,3 ± 3,9 20 34,5±6,3 46 41,4 ± 4,7
* — р< 0,05 по сравнению с группой сопоставления I, **р< 0,01 по сравнению с группой сопоставления I, ***р< 0,001 по сравнению с группой сопоставления I, лр< 0,05 по сравнению с группой сопоставления П, ЛЛр< 0,01 по сравнению с группой сопоставления II
Таблица 3
Осложнения беременности у больных с ДТЗ в зависимости от уровня антител к рецептору ТТГ и тиреопероксидазе в пуповинной крови
Таблица 2
Течение родов у обследованных женщин_
Осложнения Женщины с ДТЗ Женщины с ДТЗ в сочетании с АИТ Группа сопоставления I Группа сопоставления II
(п = 58) (п = 37) (п = 58) (п = 105)
абс. % абс. % абс. % абс. %
% абс. % абс. % абс. %
Преждевременные роды 7 12,1 ± 4,3* 6 16,2 ± 6,1* 1 1,8±1,8 6 5,7 ± 2,3
Несвоевременное излитие вод 27 46,6 ± 6,6***лл’ 20 54 1 ± 8,2***ллл 7 12,3 ± 4,4 24 22,9 ± 4,1*
Аномалия родовой деятельности 7 12,1 ± 4,3 4 10,8 ± 5,1 2 3,5 ± 2,5 11 10,5 ± 2,9
• слабость род. деят. 6 10,3 ± 3,4 3 8,1 ± 4,5 2 3,5 ± 2,5 10 9,5 ± 2,9
• быстрые роды 1 1,7 ± 1,7 1 2,7 ± 2,7 0 — 1 0,9 ± 0,9
Гипоксия плода 6 10,3 ± 3,4* 5 13,5 ± 5,6* 0 — 4 3,8 ± 1,9*
Кровотечение в послеродовом периоде 0 — 0 — 1 1,8+1,8 3 2,5+1,5
Кесарево сечение 13 22,4 ± 5,5* 7 18,9 ± 6,4 4 7,0 ± 3,4 12 11,4 ± 2,4
• плановое 7 12,1 ± 4,3 4 10,8 ± 5,1 3 5,3 ± 3,0 6 5,7 ± 2,3
• экстренное 6 10,3 ± 3,4 3 8,1 ± 4,5 1 1,8±1,8 6 5,7 ± 2,3
Выходные акушерские щипцы 0 — 0 — 0 — 3 2,5±1,5
Ручное отделение плаценты 1 1,7 ± 1,7 0 — 5 8,8 ± 3,8 8 7,6 ± 2,6
*р < 0,05 по сравнению с группой сопоставления I, ***р < 0,001 по сравнению с группой сопоставления I, лллр < 0,01 по сравнению с группой сопоставления II
Аутоантитела Аутоантитела Аутоантитела Аутоантитела
Осложнения к рецептору ТТГ > 5,0 МЕ/л к рецептору ТТГ < 5,0 МЕ/л к ТПО > 200 МЕ/мл к ТПО < 200МЕ/мл
(п — 19) (п — 39) (п -18) (п -40)
абс. % абс. % абс. % абс. %
% абс. % абс. % абс. %
Ранний токсикоз 7 36,8 ± 11,0* 3 7,7 ± 4,3 6 33,3 ± 11,1 4 10,0 ± 4,7
Угроза прерывания 17 89,5 ± 7,0*** 20 51,3 ± 8,0 16 88,9 ± 7,4ллл 21 52,5 ± 11,7
Самопроизвольный выкидыш 1 5,3±5,1 0 — 1 5,6±5,4 0 —
Неразвивающаяся беременность 1 5,3±5,1 0 — 0 — 1 2,5 ± 2,5
Анемия беременных 1 5,3±5,1 2 5,1± 3,5 2 11,1 ± 7,4 1 2,5 ± 2,5
Хр. плацентарная недостаточность 5 26,3 ± 10,1 3 7,7 ± 4,3 4 22,2 ± 9,8 4 10,0 ± 4,7
Гестоз 18 94,7 ± 5,1*** 25 64,1 ± 7,7 17 94,4 ± 5,4ллл 25 62,5 ± 11,4
Многоводие 1 5,3±5,1 1 2,6 ± 2,5 1 5,6±5,4 1 2,5 ± 2,5
Гипотрофия плода 9 47,4 ± 11,5** 4 10,3 ± 4,9 4 22,2 ± 9,8 9 22,5 ± 6,6
Урогенитальная инфекция 8 42,1 ± 11,3 4 10,3 ± 4,9 5 27,8 ± 10,6 7 17,5 ± 6,0
* — отличие в группе с аутоантителами к рецептору ТТГ при р < 0,05, ** отличие в группе с аутоантителами к рецептору ТТГ
при р < 0,01, *** отличие в группе с аутоантителами к рецептору ТТГ при р < 0,001, ллл отличие в группе с аутоантителами к ТПО при р < 0,001
Частота оперативного родоразрешения достоверно отличалась от данного показателя в группах сопоставления. Показаниями к операции кесарева сечения были: гестоз тяжелой степени с отсутствием эффекта от проводимой терапии, слабость родовой деятельности, начавшаяся гипоксия плода, крупные размеры плода с признаками диабетической фетопатии у женщины с гестационным диабетом, а также симфизит с расхождением костей лонного сочленения.
При аутоиммунном тиреоидите частота осложнений беременности не зависела от содержания своб. Т4 и ТТГ в крови больных, но была прямо связана с титром аутоантител к ТПО. У беремен-
ных с ДТЗ также отмечена связь между частотой осложнений беременности и уровнем аутоантител к рецептору ТТГ и тиреопероксидазе в пуповинной крови (табл. 3). Наиболее частыми осложнениями беременности у этих больных были ранний токсикоз, угроза прерывания, гестоз, гипотрофия плода.
Осложнения беременности у больных с ДТЗ в зависимости от уровня антител к рецептору ТТГ и тиреопероксидазе в пуповинной крови
Срок родоразрешения в группе женщин с ДТЗ варьировал от 34 до 41 недели и в среднем со-
Таблица 4
Особенности течения родов у больных ДТЗ в зависимости от уровня аутоантител к рецептору ТТГ и тиреопероксидазе в пуповинной крови
Осложнения Аутоантитела к рецептору ТТГ >5,0 МЕ/л Аутоантитела к рецептору ТТГ < 5,0 МЕ/л Аутоантитела к ТПО>200 МЕ/мл Аутоантитела к ТПО < 200МЕ/мл
(п — 19) (п — 39) (п -18 ) (п -40 )
абс. % абс. % абс. % абс. %
Преждевременные роды 4 21,1 9,4 3 7,7 ± 4,3 3 16,7 ± 8,8 4 10,0 ± 4,7
Несвоевременное излитие вод 10 52,6 ± 11,5 17 43,6 ± 7,9 10 55,5 ± 11,7 17 42,5 ± 7,8
Аномалия родовой деятельности 4 21,1 ± 9,4 3 7,7 ± 4,3 4 22,2 ± 9,8 3 7,3 ± 4,2
• слабость родовой деятельности 4 21,1 ± 9,4 2 5,1± 3,5 3 16,7 ± 8,8 3 7,5 ± 4,2
• быстрые роды 0 — 1 2,6 ± 2,5 1 5,6 ± 5,4 0 —
Гипоксия плода 4 21,1 ± 9,4 2 5,1± 3,5 2 11,1 ± 7,2 4 10,0 ± 4,7
Кровотечение в послерод. периоде 0 — 0 — 0 — 0 —
периоде 0 — 0 — 0 — 0 —
Кесарево сечение 7 36,8 ± 11,1 6 15,4 ± 5,8 5 27,7 ± 10,5 7 17,5 ± 8,9
• плановое 4 21,1± 9,4 3 7,7 ± 4,3 3 16,7 ± 8,8 3 7,5 ± 4,2
• экстренное 3 15,8 ± 8,4 3 7,7 ± 4,3 2 11,1± 7,4 4 10,0 ± 4,7
Выходные акушерские шипцы 0 — 0 — 0 — 0 —
Ручное отделение плаценты 0 — 1 2,6 ± 2,5 0 — 1 2,5 ± 2,5
ставил 38,5 ± 0,2 недели, что заметно не отличалось от показателя в группе сопоставления I (39,2 ± 0,7 недель), и в группе сопоставления II (38,5 ± 0,2 недели).
У 50 женщин с ДТЗ во время беременности определялись аутоантитела к рецептору ТТГ и тиреопероксидазе. Было отмечено снижение их уровня ко времени родоразрешения (рис. 1 и 2).
От матерей с ДТЗ родилось 59 живых детей (одна двойня). Средняя масса тела доношенных новорожденных от матерей с ДТЗ (п=52) (3297,7 ± 55,7 г) достоверно не отличалась от показателя в группе сравнения (3404,1 ± 66,6 г).
Рис. 1. Уровень аутоантител к рецептору ТТГ в крови больных ДТЗ в течение беременности (МЕ/л)
Гипотрофия имелась у 6 детей, у матерей которых во время беременности диагностирована хроническая плацентарная недостаточность, однако связи гипотрофии плода с функциональным состоянием щитовидной железы новорожденных не выявлено. Оценка по шкале Апгар в исследуемой группе (Апгар I — 7,8 ± 0,1 балла; Апгар II — 7,9 ± 0,1 балла) не имела достоверных отличий от показателей группы сопоставления I (Апгар I — 7,9 ± 0,1 балла; Апгар II — 8,0 ± 0,1 балла) и группы сопоставления II (Апгар I — 7,8 ± 0,1 балла; Апгар II — 7,9 ± 0,1 балла).
Течение родов у больных ДТЗ не зависело от уровня в пуповинной крови аутоантител к рецептору ТТГ и тиреопероксидазе (табл. 4).
I триместр II триместр Штримесгр Пуп.кронь беременное™
Рис. 2. Уровень аутоантител к тиреопероксидазе в крови больных ДТЗ в течение беременности (МЕ/мл)
Особенности течения родов у больных ДТЗ в зависимости от уровня аутоантител к рецептору ТТГ и тиреопероксидазе в пуповинной крови
Клинически выраженный врожденный тиреотоксикоз был диагностирован лишь у одного новорожденного (коэффициент ТТГ/своб. Т4 составил 0,002). Уровень аутоантител к рецептору ТТГ в пуповинной крови этого ребенка составил 36,9 МЕ/л. Субклинический тиреотоксикоз (коэффициент ТТГ/своб. Т4 менее 0,27) был выявлен у 9 новорожденных. Среднее содержание в пуповинной крови своб. Т4 составило 17,2 ± 1,8 пмоль/л, ТТГ — 2,2 ± 0,6 м МЕ/л. Врожденный тиреотоксикоз обнаруживался преимущественно у новорожденных от матерей с ДТЗ, в крови которых отмечался повышенный уровень аутоантител к рецептору ТТГ, средний уровень которого в пуповинной крови составил 21,4 ± 6,2 МЕ/л.
У 32 из 59 новорожденных от матерей с ДТЗ выявлен субклинический гипотиреоз (коэффициент ТТГ/своб. Т4 более 0,72). Средний уровень своб. Т4 в их крови составил 12,5 ± 0,5 пмоль/л, средний уровень ТТГ — 13,6 ± 0,9 мМЕ/л. Среднее содержание ТТГ в пуповинной крови достоверно (р < 0,001) превышало этот показатель в группе сравнения I (6,4 ± 0,9 мМЕ/л) и группе сравнения II (6,3 ± 0,6 мМЕ/л). Гипофункция щитовидной железы выявлялась преимущественно у новорожденных от матерей, принимавших тиреостатические препараты во II и III триместрах беременности (87,5 ± 5,8 %). Субклинический гипотиреоз был диагностирован у 18 из 34 новорожденных (52,9 ± 8,5 %), матери которых получали МКИ, и у 14 из 25 новорожденных (56,0 ± 9,9 %), матери которых получали ПТУ во время беременности, что не имело достоверных отличий. Полученные результаты ставят под сомнение непроницаемость плацентарного барьера для ПТУ. Аутоантитела к рецептору ТТГ в пуповинной крови определялись у 25 из 32 новорожденных с субклиническим гипотиреозом. Повышенный уровень ау-тоантител к рецептору ТТГ выявлен у 14 из них (средний уровень 5,2 ± 0,9 МЕ/л). Неясным остается вопрос о связи врожденного субклинического гипотиреоза с трансплацентарным переходом аутоантител к рецептору ТТГ, блокирующих, а не стимулирующих щитовидную железу. Такая возможность теоретически не исключена, но маловероятна. По нашим данным, матери лишь трех новорожденных с субклиническим гипотиреозом не принимали тиреостатических препаратов в III триместре беременности.
Полученные результаты ставят под сомнение непроницаемость плацентарного барьера для ПТУ. Аутоантитела к рецептору ТТГ в пуповинной крови определялись у 25 из 32 новорожденных с субклиническим гипотиреозом. Повышенный уровень ау-тоантител к рецептору ТТГ выявлен у 14 из них (средний уровень 5,2 ± 0,9 МЕ/л). Неясным остается вопрос о связи врожденного субклинического гипотиреоза с трансплацентарным переходом аутоантител к рецептору ТТГ, блокирующих, а не стимулирующих щитовидную железу. Такая возможность теоретически не исключена, но маловероятна. По нашим данным, матери лишь трех новорожденных с субклиническим гипотиреозом не принимали тиреостатических препаратов в III триместре беременности.
У 17 из 59 новорожденных от матерей с ДТЗ нарушения функции щитовидной железы выявлено не было. Матери 8 детей получали МКИ,
Рис. 3. Объем щитовидной железы новорожденных от матерей с ДТЗ, аутоиммунным тиреоидитом и от женщин без патологии щитовидной железы
и 9 — ПТУ. Средний уровень ТТГ в пуповинной крови составил 7,0 ± 0,5 мМЕ/л, своб. Т4 13,6 ± 0,7 пмоль/л, что достоверно не отличалось от показателей в группе сравнения.
УЗИ щитовидной железы выполнено 28 новорожденным от матерей с ДТЗ. Средний объем щитовидной железы доношенных новорожденных (п = 24) от матерей данной группы (1,82 + 0,19 см 3) достоверно (р < 0,001) превышал соответствующий показатель в группе сравнения I (0,57 ± 0,03 см3) и группе сравнения II (0,98 ± 0,06 см3) (рис. 3).
Частота зоба у новорожденных, матери которых получали МКИ и ПТУ достоверно не отличалась.
Объем щитовидной железы новорожденных, матери которых получали МКИ (1,9 ± 0,2 см3) и ПТУ (2,2 ± 0,3 см 3), сколько-нибудь заметно не отличался. Лишь у четырех новорожденных объем щитовидной железы не превышал верхнюю границу физиологических колебаний (0,71 см3). Их матери получали МКИ (у одной женщины ти-реостатическая терапия отменена в I триместре беременности, у трех — терапия МКИ начата во II триместре беременности и сохранялась до родов в «поддерживающей» дозе). Объем щитовидной железы двух недоношенных новорожденных от матерей с ДТЗ, получавших ПТУ, превышал данный показатель у новорожденных группы сравнения I и составил 6,05 см3 и 1,01 см 3. Дебют тиреотоксикоза у этих женщин пришелся на I триместр беременности, тиреостатическая терапия продолжалась на протяжении всей беременности в связи с высоким риском рецидива тиреотоксикоза из-за повышенного уровня аутоантител к рецептору ТТГ в крови (более 15 МЕ/л). Объем щитовидной железы недоношенных новорожденных от матерей с ДТЗ, получавших во время беременности МКИ, не превышал нормальных значений. Увеличение размеров щитовидной железы новорожденных от матерей с ДТЗ может
Лишь у четырех новорожденных объем щитовидной железы не превышал верхнюю границу физиологических колебаний (0,71 см3). Их матери получали МКИ (у одной женщины ти-реостатическая терапия отменена в I триместре беременности, у трех — терапия МКИ начата во II триместре беременности и сохранялась до родов в «поддерживающей» дозе). Объем щитовидной железы двух недоношенных новорожденных от матерей с ДТЗ, получавших ПТУ, превышал данный показатель у новорожденных группы сравнения I и составил 6,05 см3 и 1,01 см 3. Дебют тиреотоксикоза у этих женщин пришелся на I триместр беременности, тиреостатическая терапия продолжалась на протяжении всей беременности в связи с высоким риском рецидива тиреотоксикоза из-за повышенного уровня аутоантител к рецептору ТТГ в крови (более 15 МЕ/л). Объем щитовидной железы недоношенных новорожденных от матерей с ДТЗ, получавших во время беременности МКИ, не превышал нормальных значений. Увеличение размеров щитовидной железы новорожденных от матерей с ДТЗ может
ОРИГИНАЛЬНЕЕ ИССЛEДОBAНИЯ
73
быть связано с трансплацентарным переходом в кровоток плода как аутоантител к рецептору ТТГ, так и тиреостатических препаратов.
Объем щитовидной железы новорожденных, матери которых получали тиреостатическую терапию в III триместре беременности, составил 1,91 ± 0,23 см 3 и достоверно не отличался от этого показателя у новорожденных, матерям которых тиреостатические препараты были отменены на более ранних сроках беременности (1,36 ± 0,29 см 3).
Выявлена прямая статистически достоверная (p < 0,05) зависимость между объемом щитовидной железы новорожденных от матерей с ДТЗ и уровнем аутоантител к рецептору ТТГ в пуповинной крови.
В отличие от женщин с аутоиммунным ти-реоидитом и без патологии щитовидной железы, беременные с ДТЗ не получали препараты йода. Поэтому увеличение объема щитовидной железы новорожденных от матерей с ДТЗ может быть связано как с трансплацентарным переходом аутоанти-тел к рецептору ТТГ, тиреостатических препаратов, так и с относительным дефицитом йода у матери.
Поэтому увеличение объема щитовидной железы новорожденных от матерей с ДТЗ может быть связано как с трансплацентарным переходом аутоанти-тел к рецептору ТТГ, тиреостатических препаратов, так и с относительным дефицитом йода у матери.
Выводы
При диффузном токсическом зобе беременность и роды чаще, чем при аутоиммунном ти-реоидите, осложняются гестозом, хронической плацентарной недостаточностью, гипотрофией плода, несвоевременным излитием околоплодных вод, преждевременными родами.
У беременных с ДТЗ имеется прямая зависимость между частотой осложнений беременности и уровнем аутоантител к рецептору ТТГ и тиреопероксидазе.
У 17 % новорожденных от матерей с ДТЗ выявляется гиперфункция щитовидной железы, обусловленная трансплацентарным переходом от матери к плоду аутоантител к рецептору ТТГ.
У 54 % новорожденных от матерей с ДТЗ выявляется субклинический гипотиреоз, обусловленный, вероятно, трансплацентарным переходом тиреостатических препаратов, производных как имидазола, так и производных тиоурацила.
Увеличение щитовидной железы новорожденных от матерей с ДТЗ может быть связано с трансплацентарным переходом тиреостатических препаратов, аутоантител к рецептору ТТГ, а также с относительным дефицитом йода.
Литература:
1. Аржанова О. Н. Заболевание щитовидной железы и беременность // Проблемы эндокринологии в акушерстве и гинекологии: материалы 2-го съезда Российской ассоциации акушеров-гинекологов / ред. В. Н. Серов. — М.,1997. — С. 127-128.
2. Болезнь Грейвса и репродуктивная функция женщины / Каширова Т. В. [и др.] // Клиническая экспериментальная тиреоидология. — 2007. — Т. 3, № 2. — С. 19-25.
В. [и др.] // Клиническая экспериментальная тиреоидология. — 2007. — Т. 3, № 2. — С. 19-25.
3. Врожденная патология у новорожденных, родившихся у матерей с диффузным токсическим зобом/Шид-ловская Н. В. [и др.] // Российский вестник акушера-гинеколога. — 2008. — № 6. — С. 40-44.
4. Дедов И. И., Мельниченко Г.А., Фадеев В. В. Эндокринология. — М.: Медицина, 2000.
5. Динамическое наблюдение за беременными с диффузным токсическим зобом и аутоиммунным тиреои-дитом / Логутова Л. С. [и др.] // Российский вестник акушера-гинеколога. — 2002. — № 4. — С. 62-67.
6. Заболевания щитовидной железы и беременность / Мельниченко Г. А. [и др.] // Русский медицинский журнал. — 1999. — № 3 (87). — С. 145-150.
7. Мельниченко Г.А., Фадеев В. В., Дедов И. И. Заболевания щитовидной железы во время беременности: диагностика, лечение, профилактика: пособие для врачей. — М.: МедЭкспертПресс, 2003. — 48 с.
8. Патология щитовидной железы и репродуктивная система женщины / Потин В. В. [и др.] // Проблемы эндокринологии. — 1989. — № 1. — С. 44-48.
9. Перминова С. Г., ФадеевВ.В., КонеееваИ. Е. Репродуктивная функция женщин с патологией щитовидной железы // Проблемы репродукции. — 2006. — № 1. — С. 70-77.
10. Фадеев В. В., Лесникова С. В. Аутоиммунные заболевания щитовидной железы и беременность // Проблемы эндокринологии. — 2003. — № 2. — С. 23-31.
11. Щитовидная железа и репродуктивная система женщины: пособие для врачей / Потин В. В. [и др.]. — СПб.,2008. — 44 с.
12. Щитовидная железа и репродукция / Айламазян Э. К. [и др.] // Медицинский академический журнал. — 2008. — Т. 8,№ 1. — С. 22-28.
Щитовидная железа и репродукция / Айламазян Э. К. [и др.] // Медицинский академический журнал. — 2008. — Т. 8,№ 1. — С. 22-28.
13. Bartalena L., Pinchera A., Marcocci L. Management of Graves’ ophthalmopathy: reality and perspectives // En-docr. Rev. — 2000. — Vol. 21. — P. 168-199.
14. Effect of maternal hyperthyroidism during late pregnancy on the risk of neonatal low birth weight / Phoojaroencha-nachai M. [et al.] // Clin. Endocrinol. — 2001. — Vol. 54. — P. 365.
15. Effects of propylthiouracil and methimazole on fetal thyroid status in mothers with Graves» hyperthyroidism / Mo-motani N. [et al.] // J. Clin. Endocrinol. Metab. — 1997. — Vol. 82, № 11. — P. 3633-3636.
16. GlinoerD. The systematic screening and management of hypothyroidism and hyperthyroidism during pregnancy // Trends. Endocr. Metab. — 1998. — Vol. 9. — P. 403.
17. KarlssonF., Axelsson O., Melhus H. Severe embryopathy and exposure to methimazole in early pregnancy // J. Clin. Endocrinol. Metab. — 2002. — Vol. 87, № 2. — P. 947-948.
18. Management of Graves’ Disease during pregnancy: the key role of fetal thyroid gland monitoring / Luton D. [et al.] // J. Clin. Endocrinol. Metab. — 2005. — Vol. 90, № 11. — P. 6093-6098.
19. Mandel S., CooperD. The use of antithyroid drags in pregnancy and lactation // J. Clin. Endocrinol. Metab. — 2001. — Vol. 86, № 6. — P. 2354-2359.
20. Masiukiewicz U. S., Burrow G.N. Hyperthyroidism in pregnancy: diagnosis and treatment // Thyroid. — 1999. — Vol. 9, № 7. — P. 647-652.
21. MestmanJ.H. Hyperthyroidism in pregnancy // Endocrinol.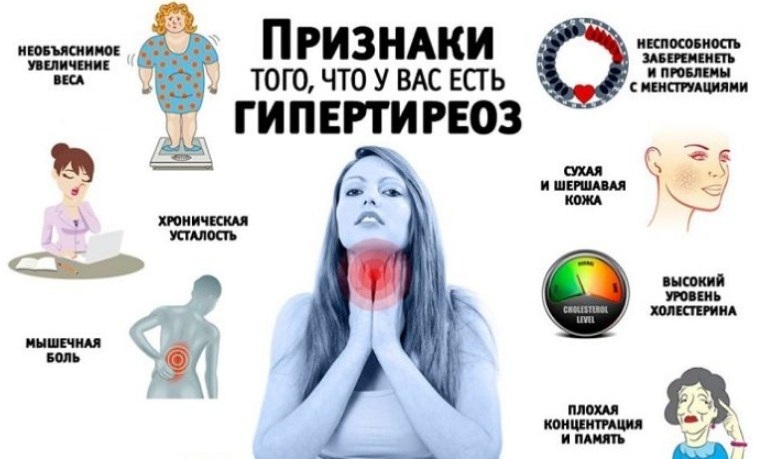 Metab. Clin. North. Am. — 1998. — Vol. 27, № 1. — P. 127-149.
Metab. Clin. North. Am. — 1998. — Vol. 27, № 1. — P. 127-149.
22. Methimazole and propylthiouracil equalle cross the perfused human term placental lobule / Mortimer RH. [et al.] // J. Clin. Endocrinol. Metab. —1997. — Vol. 82, № 9. — P. 3099-3102.
23. Thyroid function and intellectual development of infants nurset by mathers taking methimazole / Azizi F. [at al.] // J. Clin. Endocrinol. Metab. —2000. — Vol. 85, № 9. — P. 3233-3238.
24. Vilson G. Thyroid disorders // Clin. Fam. Pract. — 2002. — Vol. 4. — P. 667-691.
25. Volumetrie der Schilddriise mittels Real time-Sonogro-phie / Brunn J. [et al.] // Dtsch. Med. Wochenschr. — 1981. — Bd. 106. — S. 1338-1340.
Статья представлена А. М. Гзгзяном, ФГБУ «НИИАГ им. Д. О. Отта» СЗО РАМН, Санкт-Петербург
THE INFLUENCE OF DIFFUSE TOXIC GOITER ON THE COURSE AND OUTCOME OF PREGNANCY
Lovkova J. S., Potin V. V., Tkachenko N. N., Shelayeva E. V, Musaeva T. T.
■ Summary: We have studied peculiarities of pregnancy, delivery and neonatal thyroid status in 58 women with diffuse toxic goiter. During pregnancy patients received thyreostatic therapy (imidazole and thiouracil derivates). Examination consisted of assessment of levels of free thyroxin, TSH, autoantibodies to TSH-receptors and autoantibodies to thyroperoxidasis in the blood of pregnant women and in umbilical cord blood. The group of comparison consisted of 58 women without thyroid pathology and 111 women with autoimmune thyroiditis. In women with diffuse toxic goiter preeclampsia, chronic placental insufficiency, preterm rupture of membranes, fetal hypotrophy and hypoxia were observed more frequently. 17 % of newborns of mothers with diffuse toxic goiter had subclinical hyperthyroidism and 54% of newborns — subclinical hypothyroidism, depending of transplacental pass of thyreostatic medications.
17 % of newborns of mothers with diffuse toxic goiter had subclinical hyperthyroidism and 54% of newborns — subclinical hypothyroidism, depending of transplacental pass of thyreostatic medications.
■ Key words: pregnancy; diffuse toxic goiter; newborns.
■ Адреса авторов для переписки-
Ловкова Юлия Сергеевна — врач эндокринолог. ФГБУ «НИИАГ им. Д. О. Отта» СЗО РАМН. 199034, СПб., Менделеевская линия, д. 3. E-mail: [email protected]
Потин Владимир Всеволодович — руководитель отдела эндокринологии репродукции, заслуженный деятель науки Российской Федерации, профессор. ФГБУ «НИИАГ им. Д. О. Отта» СЗО РАМН. 199034, СПб., Менделеевская линия, д. 3.
E-mail: [email protected]
Ткаченко Наталья Николаевна — Заведующая гормональной лабораторией отдела эндокринологии репродукции, старший научный сотрудник, кандидат медицинских наук. ФГБУ «НИИАГ им. Д. О. Отта» СЗО РАМН. 199034, СПб., Менделеевская линия, д. 3. E-mail: [email protected]
Шелаева Елизавета Валерьевна — Старший научный сотрудник лаборатории физиологии и патофизиологии плода, кандидат медицинских наук. ФГБУ «НИИАГ им. Д. О. Отта» СЗО РАМН. 199034, СПб., Менделеевская линия, д. 3. E-mail: [email protected]
Мусаева Тахира Тимуровна — Врач акушер-гинеколог, кандидат медицинских наук. ФГБУ «НИИАГ им. Д. О. Отта» СЗО РАМН. 199034, СПб., Менделеевская линия, д. 3.
E-mail: [email protected]
Lovkova Julia Sergeevna — Endocrinologist. FSBI «The D. O. Ott Research Institute of Obstetrics and Gynecology» NWB RAMS.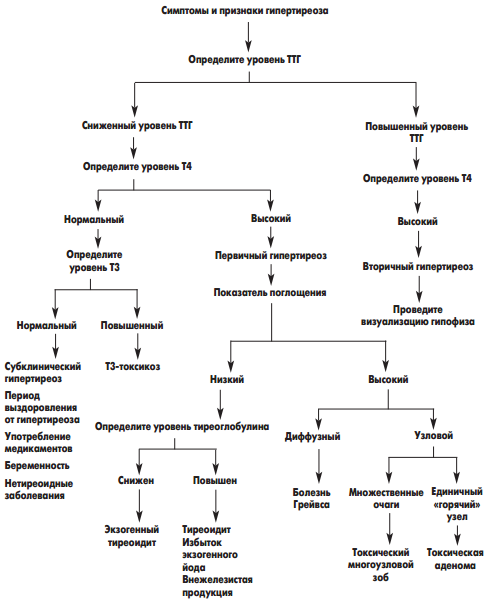 199034, Saint-Petersburg, Mendeleevskaya liniya, 3.
199034, Saint-Petersburg, Mendeleevskaya liniya, 3.
E-mail: [email protected]
Potin Vladimir Vsevolodovich — Head of the Reproductive Endocrinology Department, Honored Scientist, Professor. FSBI «The D. O. Ott Research Institute of Obstetrics and Gynecology» NWB RAMS. 199034, Saint-Petersburg, Mendeleevskaya liniya, 3.
E-mail: [email protected]
Tkachenko Natalya Nikolaevna — Head of hormone laboratory of the Reproductive Endocrinology Department, Senior Researcher, Candidate of biological science. FSBI «The D. O. Ott Research Institute of Obstetrics and Gynecology» NWB RAMS. 199034, Saint-Petersburg, Mendeleevskaya liniya, 3.
E-mail: [email protected]
Shelayeva Elisaveta Valeryevna — Senior Researcher of laboratory Physiology and Path physiology of fetal, Candidate of medical science. FSBI «The D. O. Ott Research Institute of Obstetrics and Gynecology» NWB RAMS. 199034, Saint-Petersburg, Mendeleevskaya liniya, 3. E-mail: [email protected]
Musaeva Tachira Timurovna — Gynecologist, Candidate of medical science. FSBI «The D. O. Ott Research Institute of Obstetrics and Gynecology» NWB RAMS. 199034, Saint-Petersburg, Mendeleevskaya liniya, 3. E-mail: [email protected]
Щитовидная железа – держим под контролем
Важные гормоны
Основная задача щитовидной железы – это продукция гормонов: тироксина – Т4 (тетрайодтиронина) и Т3 (трийодтиронина). Именно эти гормоны в течение всей жизни поддерживают работу головного мозга, сердца, мышц, регулируют обмен веществ в организме. Так что от щитовидки зависят наши умственные способности, масса тела, физическая активность, половое развитие, прочность костей скелета, состояние кожи и волос, сон и аппетит. Правильно работает щитовидная железа – человек бодр, активен, спокоен, хорошо себя чувствует и хорошо выглядит. Есть нарушения в ее деятельности – симптомы могут быть самыми разными: вот, например, возьмем массу тела. При повышенной выработке гормонов щитовидной железы человек может есть сколько угодно, но будет терять вес. А при пониженной функции можно вообще ничего не есть, но прибавлять в весе, потому что в организме развивается так называемый слизистый отек. И дело будет совсем не в питании, а в щитовидке.
Правильно работает щитовидная железа – человек бодр, активен, спокоен, хорошо себя чувствует и хорошо выглядит. Есть нарушения в ее деятельности – симптомы могут быть самыми разными: вот, например, возьмем массу тела. При повышенной выработке гормонов щитовидной железы человек может есть сколько угодно, но будет терять вес. А при пониженной функции можно вообще ничего не есть, но прибавлять в весе, потому что в организме развивается так называемый слизистый отек. И дело будет совсем не в питании, а в щитовидке.
Незаменимый йод
На то, как будет функционировать щитовидная железа, влияют разные факторы: даже стресс и бессонница способны нарушить выработку ее гормонов. Но все-таки больше всего для нормальной работы щитовидной железе нужен йод, именно из него на 65% состоят тиреоидные гормоны. Этот микроэлемент наш организм сам производить не может, его мы получаем только извне – из пищи, воды или лекарств. И если в питании будет мало йода, то, значит, и щитовидная железа не сможет произвести нужное количество гормонов. В обычной жизни это, конечно, тоже плохо, но еще не так критично, а вот во время беременности дефицит йода может вызвать настоящие проблемы. Ведь теперь этот микроэлемент нужен не только женщине, но и ее ребенку. Под угрозой окажется и само вынашивание малыша, и его здоровье: ведь, как говорилось выше, щитовидка влияет на все органы и системы.
Развитие малыша
Начнем с того, что малыш полностью зависит от работы щитовидной железы мамы. У самого будущего ребенка щитовидная железа хотя и начинает формироваться уже на 4–5-й неделе беременности, но функционировать, то есть вырабатывать гормоны она начинает только в 12 недель, а окончательно работать в полную силу она способна вообще к 16–17-й неделе беременности. До этого времени развитие ребенка и закладка всех его органов и систем идет «под защитой» маминой щитовидки. И если у женщины будет мало йода, то это значит, что какая-то система или орган малыша могут пострадать. И даже когда собственная щитовидка ребенка сформируется и начнет работать, все равно взять йод она сможет только из организма мамы.
Сильнее всего дефицит йода влияет на интеллектуальное развитие, даже если ребенок родится физически здоровым, умственные способности у него могут быть ниже, чем у его сверстников.
В замедленном темпе
Недостаток йода ведет к развитию гипотиреоза – снижению продукции гормонов щитовидной железы, а значит, энергия образуется менее интенсивно и все процессы в организме замедляются. Сначала женщина ощущает слабость, ей постоянно хочется спать. Волосы тускнеют, секутся и выпадают, ногти слоятся и ломаются. Появляется лишний вес, запоры, ощущение зябкости. При развившемся гипотиреозе становится одутловатым лицо, отекают веки, сухая кожа шелушится и иногда даже слегка желтеет. Из-за отека голосовых связок голос может стать более низким. Очень многие из этих симптомов гипотиреоза похожи на обычные «неприятности» беременности (особенно слабость, сонливость, лишний вес, запоры), но если они выражены значительно – есть повод для обследования щитовидной железы. Так что если будущая мама устала, плохо выглядит, ей все равно, что происходит вокруг, не надо сваливать все на беременность или авитаминоз. Возможно, есть проблемы со щитовидной железой.
Смена настроения
С началом беременности, когда щитовидная железа начинает работать за двоих, она немного увеличивается и вырабатывает чуть больше гормонов. Это обычное явление, и после беременности все придет в норму. Но есть женщины, у которых по каким-то причинам щитовидная железа начинает вырабатывать слишком много гормонов и без влияния беременности, возникает гипертиреоз (или тиреотоксикоз). Тогда появляются другие симптомы – неуравновешенность, плаксивость, возбуждение, усиление аппетита, мелкая дрожь в руках, нарушения сна. Температура тела может беспричинно повышаться до небольших значений, часто болит голова, быстрее бьется сердце, повышается артериальное давление. Если такие симптомы появились, особенно если еще есть вроде бы обычная для беременных рвота со значительной потерей веса, необходимо обследование щитовидной железы.
Идем к врачу
Если раньше будущая мама не была у эндокринолога, то сейчас самое время посетить этого специалиста и, возможно, сделать анализ крови для определения уровня тиреоидных гормонов.
Даже если со щитовидкой все будет в порядке, врач все равно порекомендует принимать или отдельное лекарство с йодом, или витаминный комплекс. Дело в том, что в России в большинстве районов и вода, и продукты питания содержат мало йода, так что с пищей его поступает недостаточно. Причем если до беременности суточная доза йода была 150 мкг, то теперь будущая мама должна принимать уже 200 мкг. Но все-таки перед приемом даже безобидных витаминов с йодом лучше проверить уровень гормонов щитовидной железы.
А еще для того, чтобы предупредить дефицит йода, можно солить пищу йодированной солью (хотя сама по себе соль и неполезна). Много йода содержится в морской рыбе, морской капусте, кальмарах, хурме, фейхоа, финиках, сушеном инжире, молочных продуктах и мясе.
Обратите внимание на щитовидную железу, и она обязательно поможет вам и выглядеть, и чувствовать себя хорошо!
Заболевания щитовидной железы и беременность :: ТРУДНЫЙ ПАЦИЕНТ
Н.А. Петунина
Кафедра эндокринологии ФППО ММА им. И.М. Сеченова, Москва
Тиреоидная патология встречается в 10-15 раз чаще у женщин, чем у мужчин. В последнее время особенно настораживает тот факт, что распространенность заболеваний щитовидной железы в период беременности резко возросла. В основе этого феномена лежит несколько причин. Среди них такие, как ухудшение экологической и радиационной обстановки, изменение характера питания населения. Определенную роль в увеличении тиреоидной патологии имеет также совершенствование методов диагностики.
Что касается беременности, то нередко именно этот период в жизни женщины выступает в роли провоцирующего фактора для развития целого ряда заболеваний щитовидной железы, прежде всего для формирования эутиреоидного зоба. Во время беременности функция щитовидной железы (ЩЖ) подвергается следующим адаптационным изменениям:
1. Под влиянием эстрогенов активируется синтез тироксинсвязывающего глобулина (ТСГ) в печени, в связи с чем повышается общая концентрация тиреоидных гормонов в крови, а свободных (биологически активных) – остается неизменной.
2. Развивается относительная гормональная и йодная недостаточность вследствие усиленного связывания тиреоидных гормонов с белком, конверсии (и инактивации) Т4 в плаценте, перехода йода в плод и потери его с мочой – возникает тенденция к формированию зоба и развитию гипотиреоза.
3. Фактором, воздействующим преимущественно в первом триместре беременности и приводящим к временной стимуляции щитовидной железы, является хорионический гонадотропин (ХГ). Это объясняется тем, что структуры ХГ и ТТГ близки, поэтому ХГ может подобно ТТГ стимулировать функцию ЩЖ. Важно отметить, что умеренное повышение уровня Т4 и понижение ТТГ в первом триместре беременности – явление физиологическое и его не следует путать с тиреотоксикозом.
Для женщин, проживающих в странах с достаточным уровнем потребления йода, например в Японии, США, потери этого микроэлемента во время беременности не имеют существенного значения, поскольку его суточное потребление составляет больше 150-200 мкг и остается удовлетворительным в течение всей беременности. В то же время в регионах с умеренной и тяжелой степенью йодного дефицита в биосфере пониженное потребление йода (менее 100 мкг в сутки) является достаточно жестким фактором стимуляции ЩЖ во время беременности. При отягощенном анамнезе по заболеваниям ЩЖ риск их прогрессирования в период беременности возрастает. Так, например, в России в зонах йодного дефицита частота узлового зоба у женщин репродуктивного возраста достигает 10 %, причём количество и размеры узлов увеличиваются в значительном проценте случаев во время беременности.
Предполагается, что ЩЖ матери и плода регулируются автономно, однако доказан по крайней мере частичный перенос через плаценту гормонов материнской ЩЖ. Гормоны ЩЖ матери играют важную роль на протяжении всего гестационного периода (так, например, они стимулируют функцию желтого тела, что важно для поддержания беременности на ранних сроках). Однако особенно важен нормальный уровень тиреоидных гормонов материи и фетоплацентарный их перенос на ранних стадиях эмбриогенеза. Именно дисбалансу тиреоидных гормонов матери во время беременности отводится ведущая роль в нарушении психоневрологического развития детей. Таким образом, плацентарный барьер трудно проходим для тиреоидных гормонов и ТТГ, однако он без труда пропускает йодиды, тиреостимулирующие иммуноглобулины и тиреостатические препараты.
Щитовидная железа развивается из щитовидно-язычного протока, остатком которого является пирамидальная доля. Как отдельный орган ЩЖ у плода начинает функционировать с 12-й недели внутриутробного развития. Гормоны ЩЖ оказывают влияние на рост и дифференцировку тканей, процессы оссификации, на формирование центральной нервной системы плода.
На уровне тканей-мишеней тиреоидные гормоны стимулируют синтез белка, регулируют термогенез и энергетический баланс, влияют на половое развитие, менструальную функцию и овуляцию, на различные метаболические процессы.
Беременность и роды у женщин с патологией ЩЖ характеризуются высокой частотой осложнений: ранних токсикозов, гестоза (54,5 %), хронической внутриутробной гипоксией плода (22,7 %), угрозой прерывания беременности, увеличением риска преждевременных родов (10,2 %) (Г.А. Мельниченко, 1999). Отмечено, что при заболеваниях ЩЖ у матери 68,2 % новорожденных имеют перинатальную энцефалопатию; наиболее часто отмечали также поражения центральной нервной и эндокринной систем (с частотой 18-25 %).
Как уже было отмечено выше, усиленная тиреоидная стимуляция в период беременности может привести как к развитию, так и прогрессированию диффузного нетоксического зоба, который является одним из наиболее распространенных заболеваний в Европе. Крайняя степень дефицита йода лежит в основе развития эндемического кретинизма. Дефицит йода приводит к чрезмерной тиреоидной стимуляции, на фоне которой происходят гиперплазия и гипертрофия клеток ЩЖ. Схема патогенеза йод-дефицитного диффузного и узлового нетоксического зоба представлена на рис. 2.
В настоящее время в оценке размеров ЩЖ принята классификация ВОЗ (1994), представленная в табл. 1.
Более точно оценить размеры ЩЖ можно при помощи ультразвукового метода исследования. При этом верхней границей нормальных значений для женщин старше 18 лет является объём, не превышающий 18 см3. Объём каждой доли подсчитывается путём умножения толщины (Т) на ширину (Ш) и длину (Д), суммируется и умножается на коэффициент коррекции (0,479), вводящий поправку на эллипсовидную форму ЩЖ:
VЩЖ = [(Тл х Шл х Дл) + (Тп х Шп х Дп)] х 0,479.
В регионах с недостаточным потреблением йода, к которым относится подавляющее большинство областей России, всем беременным женщинам с целями индивидуальной профилактики, а также для лечения диффузного нетоксического зоба целесообразно рекомендовать прием йода из расчёта 150-200 мкг в сутки. С этими целями можно рекомендовать ежедневный прием 200 мкг «Йодомарина». В настоящее время обсуждается вопрос об увеличении рекомендуемой профилактической дозы йода до 300 мкг. Прием поливитаминных препаратов, содержащих микроэлементы, в т. ч. 150 мкг йода, не может служить альтернативой, так как не обеспечивает полностью потребность беременной женщины в йоде. В труднодоступных регионах малоразвитых стран чаще всего используют инъекции йодированного масла, 1 мл которого содержит около 0,5 мг йода. Однако назначение йода в столь высокой дозе может приводить к развитию осложнений:
• транзиторного гипотиреоза новорожденных по эффекту Вольфа-Чайкова путем ингибирования секреции тиреоидных гормонов плода;
• при невыявленной ранее тиреоидной автономии возможно развитие йодиндуцированного тиреотоксикоза;
• при генетической предрасположенности возможна манифестация аутоиммунных заболеваний ЩЖ.
При наличии зоба больших размеров показана комбинированная терапия препаратами йода в комплексе с тиреоидными гормонами: 100 мкг L-Тироксина + 100 мкг калия йодида, либо одна таблетка тиреокомба в сутки, содержащая 70 мкг L-Тироксина, + 10 мкг трийодтиронина + 150 мкг калия йодида. Многочисленные исследования показали, что йодная профилактика в период беременности предотвращает развитие зоба и способствует нормализации функции ЩЖ.
Наличие первичного гипотиреоза у женщин является одной из причин нарушения репродуктивной функции, и при нелеченом гипотиреозе вероятность наступления беременности крайне мала. Однако при гипотиреозе легкой степени или при его медикаментозной компенсации наступление беременности возможно, и, за исключением регионов с явной нехваткой йода, дети при этом рождаются здоровыми. Самыми частыми причинами первичного гипотиреоза у беременных являются его послеоперационные формы либо исход аутоиммунного тиреоидита (АТ). У женщин с АТ, даже при нормальной функции ЩЖ, возможен трансплацентарный перенос антитиреоидных антител и связанный с этим риск задержки умственного развития плода. Перенос ТТГ-блокирующих антител может вызвать фетальный и неонатальный гипотиреоз. Фетальный гипотиреоз сопровождается внутриутробным замедлением роста, брадикардией, запоздалым развитием ядер окостенения. Длительность неонатального гипотиреоза обусловлена периодом выведения материнских антител из крови ребенка и обычно составляет один-три месяца. Его наиболее значительными клиническими признаками являются переношенная беременность, длительно не проходящая желтуха новорожденных, большой вес при рождении. Неонатальный скрининг всех новорожденных на врожденный гипотиреоз по уровню ТТГ позволяет своевременно поставить диагноз.
Для диагностики гипотиреоза у женщин в период беременности наиболее информативными являются определение в сыворотке крови уровня свободного Т4 и ТТГ. При подозрении на АТ целесообразно определение титра антител к тиреоглобулину и тиреодной пероксидазе, а также выявление ультразвуковых изменений в ткани ЩЖ (пониженная эхогенность). Так как гипотиреоз может представлять угрозу для беременной (аборт, токсикоз, преэклампсия, отслойка плаценты, анемия, слабость родовой деятельности, послеродовые кровотечения) и ребенка (нарушение развития мозга и скелета), необходимость безотлагательного начала терапии при его диагностике как в манифестной, так и в субклинической форме, не вызывает сомнений. Подбор адекватной дозы L-Тироксина (обычно 100-200 мкг в сутки) проводится под контролем уровня свободного Т4 и ТТГ. Женщинам, болеющим гипотиреозом и получающим заместительную терапию, дозу L-Тироксина в период беременности необходимо увеличить на ≈ 30-50 %.
Тиреотоксикоз встречается при беременности в 0,1 % случаев. Поскольку способность больных с тиреотоксикозом к зачатию снижена, то и встречается он относительно редко. Самой частой причиной тиреотоксикоза у беременных является ДТЗ; токсическая аденома и многоузловой токсический зоб встречаются реже. Легкий тиреотоксикоз во время беременности зачастую спонтанно улучшается, что частично объясняется увеличением степени связывания тиреоидных гормонов с ТСГ за счёт гиперэстрогенемии, а также с известным благоприятным влиянием гестации на аутоиммунные заболевания. В то же время нередко после родов возникают рецидивы заболевания.
Диагностика заболевания при беременности имеет свои особенности. Определение уровня общего Т4 неинформативно, так как его повышение выявляется и при физиологически протекающей беременности, колебания уровня ТТГ при беременности также нередко затрудняют интерпретацию полученных результатов, использование сцинтиграфии противопоказано. Таким образом, наиболее информативными тестами являются определение свободного Т4 и использование сонографии ЩЖ. Поскольку нелеченый тиреотоксикоз – фактор повышенного риска аборта, преждевременных родов, мертворождения, аномалий развития, его ликвидация является обязательной.
Терапия тиреотоксикоза в период беременности имеет ряд особенностей. В это время антитиреоидное лечение следует проводить низкими дозами препаратов без обычной комбинации с гормонами щитовидной железы, поскольку тионамиды и пропилтиоурацил переходят в фетальное кровообращение, в то время как гормоны ЩЖ не проходят через плацентарный барьер. При неэффективности консервативной терапии показано хирургическое лечение ДТЗ, предпочтительно во втором триместре беременности. Лечение радиоактивным йодом абсолютно противопоказано.
Тератогенные поражения, вызванные тиреостатическими препаратами, неизвестны. Врожденные уродства встречаются несколько чаще в случаях нелеченого тиреотоксикоза у беременной и являются, таким образом, следствием самого тиреотоксикоза.
В настоящее время для консервативного лечения тиреотоксикоза используются препараты из группы тионамидов: мерказолил в суточной дозе 20 мг (поддерживающая доза – 2,5-10 мг) либо пропилтиоурацил в суточной дозе 300-450 мг (поддерживающая доза – 50-60 мг). Препаратом выбора является пропилтиоурацил, так как он менее растворим в жирах и в большей степени связывается с белками, кроме того, он меньше подвержен трансплацентарному переносу. Применение малых доз тиреостатических препаратов не является препятствием к грудному вскармливанию.
Женщинам в детородном возрасте с установленным диагнозом ДТЗ следует до наступления спонтанной ремиссии проводить какую-либо форму предупреждения беременности, чтобы избежать тиреостатического или оперативного лечения в период беременности. Некоторые авторы полагают, что после лечения антитиреоидными препаратами при поддержании их минимальными дозами эутиреоидного статуса можно разрешить женщинам забеременеть. Другие настаивают на показаниях к радикальным методам лечения тиреотоксикоза у молодых женщин до наступления беременности (хирургический либо лечение 131I). Беременность разрешается пациентке через год после лечения радиоактивным йодом. При использовании тиреостатиков в период беременности возможны осложнения: развитие зоба и гипотиреоза у плода при их слишком высокой дозе либо развитие тиреотоксикоза новорожденных при плохой компенсации тиреотоксикоза у матери, часто за счёт трансплацентарного переноса антител к рецепторам ТТГ. Тиреотоксикоз плода можно заподозрить уже на сроке больше 22 недель по числу сердечных сокращений плода более 160 в минуту. Вопрос о возможности наступления и сохранения беременности при раке ЩЖ должен решаться индивидуально. Разрешить наступление и сохранение беременности можно после радикальной операции по поводу дифференцированных карцином ЩЖ при длительности послеоперационного периода более года (Г.А. Мельниченко, 1995). При недифференцированных карциномах наступление беременности и её сохранение противопоказаны.
Особая форма АТ (скрытая, безболевая) развивается после родов. Первое сообщение о прослеродовом тиреоидите (ПТ) относится к 1948 г., когда H.E.W. Roberton, терапевт из Новой Зеландии, описал клинические симптомы гипотиреоза, развившиеся у больной в послеродовом периоде. Сообщение оставалось незамеченным до 1970-х гг., когда вновь появились публикации о наличии послеродовой тиреоидной дисфункции. К этому же периоду относятся наблюдения, доказывающие аутоиммунную природу заболевания. ПТ развивается у 5-10 % всех беременных независимо от величины потребления йода, характера питания и генетической предрасположенности. Вместе с тем имеются сведения об ассоциации ПТ с антигенами HLA DR3, DR4, DR5 и DQ7 и отрицательной связи с HLA DR2. Нарушения тиреоидной функции при ПТ носят фазовый характер: как правило, через 8-12 недель после родов выявляется транзиторный умеренно выраженный гипертиреоз, который затем обычно сменяется гипотиреоидной фазой. Эта фаза продолжается 6-8 месяцев, после чего вновь восстанавливается эутиреоидное состояние. Переход в стойкий гипотиреоз наблюдается крайне редко. Функциональные нарушения ЩЖ у больных ПТ не всегда являются клинически выраженными. Лабораторно они могут проявляться лишь в незначительном изменении показателей уровней гормонов ЩЖ внутри границ нормы.
Клиническое течение ПТ имеет свои особенности. Установлено, что примерно у 30 % больных ПТ развивается только транзиторная гипертиреоидная фаза (без последующего гипотиреоза), у 45 % отмечается только транзиторная гипотиреоидная фаза и лишь 20 % пациенток ПТ имеет классический фазовый характер (гипертиреоз, сменяющийся гипотиреозом). Повышенный риск развития гипотиреоза отмечен у женщин с предшествовавшими эпизодами ПТ и на фоне приема высоких фармакологических доз йода. Длительное (более 9 лет) наблюдение за женщинами, у которых в период беременности отмечалось повышение титра антител к ТПО (с 16-й недели беременности), показало высокий риск развития стойкого гипотиреоза – 48 % по сравнению с 8 % у женщин без нарушения тиреоидного статуса в период беременности.
ПТ развивается у 30 % беременных, в крови которых были определены антитела к ткани ЩЖ. В этой связи рядом специалистов ставился вопрос о необходимости скрининга всех беременных женщин на антитиреоидные антитела для выявления группы риска развития ПТ. По данным литературы, у 40-70 % женщин, перенесших ПТ, имеется риск его рецидива на фоне последующих беременностей. Более высокий риск развития ПТ имеют женщины, страдающие 1 типом сахарного диабета, в сравнении с больными диабетом 2 типа.
Как правило, клинические проявления гиперфункции ЩЖ у пациенток выражены умеренно. Наиболее частой жалобой является утомляемость, потеря (или прибавка) веса, увеличение ЩЖ. При проявлении указанных симптомов в послеродовом периоде необходимо провести гормональное обследование (ТТГ, сТ4). При подтверждении гиперфункции ЩЖ необходимо провести дифференциальную диагностику с ДТЗ. В отличие от ДТЗ, при ПТ снижено поглощение радиоактивного йода или технеция ЩЖ, отсутствуют тиреоидстимулирующие антитела, повышена экскреция йода с мочой. ПТ не сочетается с офтальмопатией.
Лечение ПТ направлено на коррекцию функциональных нарушений ЩЖ. Поскольку гипертиреоз при ПТ связан с деструкцией ткани ЩЖ и пассивным выходом коллоида в кровь, назначение тиреостатиков является нецелесообразным, несущим потенциальный риск развития гипотиреоза. Однако при невозможности провести дифференциальную диагностику ПТ и ДТЗ, при выраженной картине тиреотоксикоза, высоком уровне сТ4 в крови возможно назначение небольших (до 20 мг в день) доз мерказолила при тщательном лабораторном контроле тиреоидной функции. Как правило, транзиторный гипертиреоз при ПТ проходит самостоятельно в течение 3-5 недель. Лечение гипотиреоза проводится по обычным канонам. Через 6 месяцев после назначения Тироксина следует сделать попытку его отмены и проверить функцию ЩЖ (не менее чем через 4-6 недель после отмены лечения). Если функция ЩЖ восстановилась, в дальнейшей терапии Тироксином нет необходимости. При наличии гипотиреоза лечение Тироксином следует продолжить, а через 3-6 месяцев сделать еще одну попытку отменить препарат. У ряда пациенток возможно развитие стойкого гипотиреоза после перенесенного ПТ.
Заслуживают внимания сообщения о связи послеродовой депрессии с тиреоидной дисфункцией. Было показано, что у женщин с повышением титра антител к ТГ и ТПО в период беременности риск развития послеродовой депрессии значительно выше, чем у женщин без наличия указанных антител в крови. Убедительного объяснения этих наблюдений пока не существует. Возможно, что антитела модулируют нейротрансмиттерную функцию в головном мозге; также не исключается, что эти антитела являются маркерами специфического генотипа, связанного с депрессией. Лечение Тироксином не влияло на частоту и тяжесть депрессивной симптоматики в послеродовом периоде.
В заключение следует упомянуть об исследовании, посвященном длительному наблюдению за детьми, родившимися от матерей с наличием антител к ТПО, обнаруженных после 32-й недели беременности. Контролем служили дети, рожденные от матерей без указанных антител. У детей, родившихся от матерей с аутоиммунным нарушением, обнаружено достоверное снижение IQ (коэффициент интеллекта) на 10 пунктов по сравнению с детьми, рожденными от антителонегативных матерей. Механизм, посредством которого антитела влияют на умственное развитие детей, неясен. Возможно, имеет место понижение концентрации материнского Т4 в крови на ранних стадиях беременности. Это сообщение служит дополнительным аргументом в пользу необходимости проведения скрининга всех беременных женщин на тиреоидные антитела на ранних стадиях беременности.
Планирование беременности при тиреотоксикозе – что учесть?
Весьма распространенной эндокринной патологией являются заболевания щитовидной железы, которые часто наблюдаются у женщин детородного возраста. Однако, желание стать матерью чаще сильнее всех возможных заболеваний.
В связи с этим необходимо тщательно подходить к планированию беременности и родов. Это важно еще и потому, что в момент беременности на щитовидную железу ложится основная нагрузка, чтобы обеспечить плод необходимым количеством гормонов, которые будут участвовать в формировании и развитии органов и систем малыша, в частности, центральной нервной системы.
Наиболее частой патологией щитовидной железы является тиреотоксикоз, причиной которой является диффузный токсический зоб.
Этап планирования беременности при тиреотоксикозе
Очень важно добиться стойкой ремиссии данного заболевания перед беременностью. Как правило, это достигается путем регулярного медикаментозного лечения. Безусловно, лучшим моментом для планирования ребенка будет полное устранение тиреотоксикоза, а также устранение из крови матери тиреостимулирующих иммуноглобулинов во избежание их проникновения через плаценту в кровь малыша. В противном случае у крохи может возникнуть врожденный тиреотоксикоз.
Беременность при тиреотоксикозе
В случае если тиреотоксикоз не вылечен, то течение беременности может быть неблагоприятным – повышается риск выкидыша. Заболевание может развиться как во время беременности, так и после родов. Риск заболевания зависит от уровня тиреостимулирующих антител в организме матери. Их наличие проверяется путем анализа сыворотки крови матери.
Лечащим врачом назначается специальное медикаментозное лечение, но иногда оно может быть хирургическим.
Противопоказано применение радиоактивного йода, поскольку он очень легко проникает через плаценту. На ранних сроках женщинам, страдающим тиреотоксикозом, положена госпитализация и тщательный врачебный контроль, чтобы предотвратить угрозу выкидыша. Нужно постоянно контролировать гормональные нарушения путем исследования функций щитовидной железы матери каждые 8 недель. Сразу после появления на свет малыша у женщин, имеющих данную патологию, необходимо исследовать щитовидную железу младенца.
Будущие мамы, которые внимательно и трепетно относятся к здоровью малыша, должны понимать, чем тщательнее они будут наблюдаться у врачей и соблюдать все их предписания, тем меньше риск возможных осложнений у них самих и у их малышей.
Не надоедаем! Только самое важное — подписывайся на наш Telegram-канал
Нехорошая пятёрка. Что вызывает эндокринное бесплодие | Здоровая жизнь | Здоровье
Наш эксперт – руководитель отделения эндокринной гинекологии ФГБУ «Эндокринологический научный центр» Минздрава РФ Елена Андреева.
Причин, из-за которых супруги не могут стать родителями, много. На втором месте среди них – эндокринные, то есть различные повреждения регуляции репродуктивной системы, а также нарушение функции эндокринных желёз, которое приводит к гормональным сдвигам в половой сфере. Поговорим о пяти наиболее распространённых отклонениях.
Заболевания щитовидной железы
Стойкий недостаток её гормонов (состояние гипотиреоза) или их избыточное «производство» (гипертиреоз) могут привести к серьёзным проблемам с репродуктивным здоровьем. Кстати, немногим известно, что гипотиреоз может быть как явным, так и скрытым, субклиническим, когда его симптомы особо себя не выдают и патологию обнаруживают случайно. Дефицит тиреоидных гормонов порой оборачивается тем, что со временем нарушается менструальный цикл, отсутствует овуляция и забеременеть становится невозможно.
У мужчин гипотиреоз встречается гораздо реже, но приводит к снижению физической активности и либидо, иногда и к бесплодию.
Избыток же гормонов в крови при гипертиреозе может привести к невынашиванию беременности, развитию пороков у плода.
Большая ошибка многих бесплодных пар – позднее обращение к врачу. Если в течение года при нормальной половой жизни (без использования контрацептивов) желанная беременность не наступила, важно пройти серьёзное обследование. И начинаться оно должно с мужчины. Бесплодие сегодня не приговор: современная медицина располагает широкими возможностями лечения – используются препараты нового поколения, хирургические методы, вспомогательные репродуктивные технологии. Главное – суметь вовремя их использовать.Какие обследования нужно пройти? Определить концентрацию в сыворотке крови гормона ТТГ и сделать УЗИ щитовидной железы. При подозрении на гипертиреоз – пройти ЭКГ из-за возможных отклонений в работе сердечно-сосудистой системы. Эндокринолог может назначить дополнительные обследования.
Ожирение
Вызывает нарушение обменных процессов, в результате повышается уровень эстрогена (женского гормона), а уровень прогестерона (гормон беременности) падает. Это приводит к возникновению различных форм нарушений менструальной функции (нерегулярные циклы, аменорея), и беременность не наступает.
У мужчин с избыточной массой тела появляется «лишний» эстроген – и соответственно снижается уровень тестостерона, что нарушает и подавляет процесс сперматогенеза и может привести к мужскому бесплодию.
Какие обследования нужно пройти? Сдать анализ на содержание глюкозы в крови. При отклонении показателей от нормы назначают специальные анализы крови для более точной постановки диагноза.
Сахарный диабет
Стремлению стать родителями может препятствовать и сахарный диабет второго типа. При этом заболевании поджелудочная железа вырабатывает собственный инсулин, но инсулинозависимые клетки перестают его «узнавать». Это приводит к нарушениям гормонального обмена в организме – и в результате страдает репродуктивная функция.
Какие обследования нужно пройти? Прежде всего нужно определить уровень глюкозы в крови натощак. Если показатели выше нормы, проводят глюкозотолерантный тест (с нагрузкой). При необходимости назначают дополнительное обследование.
Синдром поликистозных яичников (СПЯ)
Это заболевание может передаваться по наследству. У 60% пациенток с этим заболеванием наблюдается ожирение, но порой СПЯ развивается и у женщин с нормальной массой тела. При этой патологии повышается выработка эстрогена (женский половой гормон), а чем его больше, тем меньше прогестерона (гормон беременности). Яичники увеличиваются в объёме, в них образуются многочисленные кисты (фолликулы, заполненные жидкостью), в результате не происходит овуляции (созревание яйцеклетки) и зачатия, нарушается менструальный цикл. При такого рода гормональных нарушениях нередко появляются угревая сыпь, усики над губами, иногда выпадают волосы на голове.
Какие обследования нужно пройти? УЗИ органов малого таза (при необходимости и надпочечников), анализы крови на определённые гормоны (сдают на 5–7‑й день от начала менструации), а также на уровень липидов, глюкозы и инсулина.
Гиперпролактинемия
Для продолжения рода важен гормон гипофиза пролактин, один из «регулировщиков» работы половых желёз. Его высокий уровень в крови (гиперпролактинемия) – одна из причин того, что пара не может иметь детей. Такое состояние встречается у 25–30% процентов бесплодных семей, причём у мужчин гиперпролактинемия – такая же частая причина нарушения репродуктивной функции, как и у женщин.
Причины возникновения такого состояния до конца остаются невыясненными: оно может развиваться как самостоятельное, но может быть обусловлено и наличием доброкачественной опухоли в гипофизе. Избыточную выработку пролактина у мужчин могут провоцировать дисфункция щитовидной железы, заболевания печени, опухоли в головном мозге.
Для женщин гиперпролактинемия, как правило, не остаётся незамеченной: нет овуляции, нарушается менструальный цикл. А вот у мужчин она может протекать до поры до времени бессимптомно.
Какие обследования нужно пройти? Сдать анализы крови на уровень пролактина, на определение гормонов щитовидной железы – изменение их уровня может говорить о наличии патологии в области гипофиза, где продуцируется пролактин. Иногда необходимы специальные пробы крови. Мужчинам назначается спермограмма. По показаниям могут понадобиться и дополнительные исследования: магнитно-резонансная томография с контрастными веществами или без них и другие.
Беспокоитесь о беременности, если у вас заболевание щитовидной железы?
Если у вас недиагностированное заболевание щитовидной железы, оно может затруднить зачатие и потенциально может вызвать некоторые проблемы во время беременности. Итак, если в семейном анамнезе есть проблемы с щитовидной железой; или у вас нерегулярный менструальный цикл; или для зачатия потребовалось более 6 месяцев, возможно, вы захотите проверить любые потенциальные симптомы в этих листах с рекомендациями для пациентов и подумать о сдаче анализов.
Если вам уже поставили диагноз заболевания щитовидной железы, нет причин, по которым у вас не должно быть здоровой беременности и ребенка. Однако важно сообщить своему врачу за несколько месяцев до попытки зачать ребенка, чтобы вы могли вместе работать над оптимизацией результатов до и во время беременности.
Если вы думаете, что забеременели до того, как послушались совета терапевта, не паникуйте. Ваш риск осложнений будет лишь немного выше, чем обычно.Просто дайте им знать как можно скорее.
Уровни щитовидной железы
До зачатия в настоящее время рекомендуется, чтобы ваш ТТГ (концентрация, стимулирующая щитовидную железу) в идеале находилась в нижней половине референсного диапазона (от 0,5 до 2,5 мЕд / л), поскольку это было связано с более низким риском выкидыша.
В течение первого триместра (12 недель) здоровое развитие мозга плода во многом зависит от гормонов щитовидной железы матери, поэтому рекомендуется тщательный контроль.Во время беременности ваш уровень в идеале должен быть ниже 2,0 мЕд / л, что может потребовать корректировки дозы вашего лекарства, чтобы имитировать естественный рост гормонов щитовидной железы в организме на целых 50%.
Для женщин с недостаточной активностью щитовидной железы (гипотиреоз) совершенно безопасно принимать левотироксин во время беременности, и нередко в это время повышают дозу на 25–50 мкг в день.
Что касается женщин с повышенной активностью щитовидной железы (гипертиреоз), то пропилтиоурацил (ПТУ) обычно считается предпочтительным препаратом на ранних сроках беременности, поскольку он менее вероятно проникает через плаценту, чем карбимазол (КМЗ).Однако в более поздние месяцы его часто меняют обратно на карбимазол, поскольку были редкие сообщения о токсическом воздействии на печень у маленьких детей.
Во время беременности следует регулярно сдавать анализы крови с ежемесячным измерением уровня ТТГ, чтобы поддерживать необходимый уровень щитовидной железы.
Уровни йодаЕсли у вас нормальная функция щитовидной железы, ваша потребность в йоде увеличивается во время беременности, поэтому вам все равно будут рекомендовать пренатальные витамины, которые обычно включают йод, фолиевую кислоту и витамины D и B12.
Добавки и левотироксин
Если вам прописаны добавки, содержащие железо, кальций или вы принимаете гевискон, вам следует подождать три-четыре часа до или после приема левотироксина, поскольку они могут повлиять на всасывание. Это относится к витаминам для беременных, если они также содержат железо или кальций. Нет необходимости принимать дополнительный йод, если вы уже принимаете левотироксин.
Болезнь Грейвса и беременность
Мужчинам рекомендуется подождать 4 месяца, прежде чем родить ребенка, если они прошли курс лечения радиоактивным йодом.Женщинам рекомендуется подождать 6 месяцев, прежде чем забеременеть после лечения радиоактивным йодом.
Хотя ваша функция щитовидной железы может быть нормальной на левотироксине после успешного хирургического лечения или радиойода, в крови все еще могут быть антитела к болезни Грейвса (так называемые антитела к рецепторам ТТГ), даже если ваше состояние находится под контролем.
Эти антитела могут проникать через плаценту и вызывать временные симптомы болезни Грейвса у ребенка во второй половине беременности и в течение 2-3 месяцев после родов.
Измеряя уровень этого антитела на ранних сроках беременности, вы можете определить, может ли это быть проблемой для вашей беременности. Частота сердечных сокращений и скорость роста развивающегося ребенка в утробе матери также могут указывать на наличие потенциальной проблемы.
Надеюсь, вы нашли это полезным. Прочтите мой следующий пост об утреннем недомогании и беременности — вы можете быть удивлены, узнав, что это связано с эндокринной системой.
Несмотря на то, что прилагаются все усилия для обеспечения точности и актуальности всех рекомендаций по вопросам здоровья на этом веб-сайте, они предназначены для информационных целей и не должны заменять посещение вашего врача или медицинского работника.
Поскольку совет носит общий характер, а не конкретный для отдельных лиц, доктор Вандерпамп не может нести никакой ответственности за действия, связанные с его использованием, а также не может нести ответственность за содержание любых страниц, на которые имеется внешняя ссылка
The Connection Между заболеваниями щитовидной железы и фертильностью
С Еленой Христофидес, доктором медицины и Дэвидом Унуане, доктором медицины
Дисбаланс гормонов щитовидной железы может влиять как на женскую, так и на мужскую фертильность, затрудняя попадание сперматозоидов в яйцеклетку для имплантации.
Щитовидная железа — это орган в форме бабочки в передней части шеи, который вырабатывает гормоны, регулирующие обмен веществ в организме и влияющие на жизненно важные функции. Фертильность относится к способности пары зачать и родить ребенка. Взаимосвязь между здоровьем щитовидной железы и фертильностью — важная, а иногда и сложная часть зачатия.
Заболевания щитовидной железыЗаболевания щитовидной железы относятся к группе заболеваний, которые вызывают нарушение регуляции функции щитовидной железы, приводящее к избыточной продукции (гипертиреоз) или недостаточной продукции (гипотиреоз) гормонов щитовидной железы, трийодтиронина (T3) и тироксина (T4).
Наиболее частым заболеванием гипотиреоза является аутоиммунное заболевание, тиреоидит Хашимото, которое преобладает у женщин. Болезнь Грейвса, еще одно аутоиммунное заболевание, является наиболее частой причиной гипертиреоза.
Как нарушения щитовидной железы могут повлиять на вашу фертильность?Гипотиреоз и гипертиреоз могут отрицательно влиять на фертильность — как на способность забеременеть, так и на способность выносить плод до срока. Присутствие аутоиммунных антител с гипер- или гипотиреозом или без него также может повлиять на вашу фертильность.
Д-р Елена Кристофидес, доктор медицинских наук, член Американской ассоциации клинических эндокринологов, объясняет, что «аномальные уровни ТТГ могут препятствовать овуляции» и что «при любом типе заболевания щитовидной железы (без надлежащего лечения) вы увидит нарушение лютеиновой фазы (последняя половина цикла после овуляции) ».
Это опосредовано уровнями прогестерона. Если заболевание щитовидной железы не регулируется, у пациентки могут возникнуть проблемы с беременностью, потому что имплантация не будет.У вас также может быть ранний выкидыш из-за неполной имплантации.
Признаки низкого уровня или неправильного функционирования прогестерона включают:
- Менструальный цикл короче или длиннее обычного менструального цикла
- Более легкое или более сильное кровотечение, чем обычно для вас
- Окна для кровотечения длиннее или короче, чем обычно
Фертильность — это проблема не только женщин. Нарушения щитовидной железы у мужчин также могут влиять на фертильность пары.Нарушение регуляции функции щитовидной железы может повредить качество и подвижность сперматозоидов, затрудняя проникновение сперматозоидов в яйцеклетку для имплантации.
Гипотиреоз и фертильностьСлишком мало гормона щитовидной железы может повлиять на фертильность следующим образом:
- Нарушение менструального цикла, затрудняющее зачатие.
- Нарушение выхода яйцеклетки из яичников (овуляция)
- Повышенный риск выкидыша
- Повышенный риск преждевременных родов
Гипотиреоз чаще встречается у женщин и часто может быть обнаружен с помощью простого анализа крови на тиреотропный гормон (ТТГ).Тем не менее, многие женщины остаются невыявленными, особенно женщины с плохо выраженным субклиническим гипотиреозом. Общие симптомы гипотиреоза включают:
- Частые и обильные менструальные циклы
- Усталость
- Болезненность мышц
- Забывчивость
- Сухая кожа и волосы
- Прибавка в весе
- Непереносимость холода
субклинический гипотиреоз может быть спорной темой в медицинском сообществе.Доктор Христофидес объясняет, что субклинический гипотиреоз предназначен для объяснения клинического явления, а не биологического определения. Эндокринолог Дэвид Унуане, доктор медицинских наук, говорит: «Верхний предел нормы для ТТГ остается предметом дискуссий в литературе. Сейчас широко признано, что это должно основываться на эталонном диапазоне для конкретной популяции ».
Многие врачи не решаются лечить или даже не признают субклинический гипотиреоз. Скотт Айзекс, доктор медицинских наук, FACP, FACE, предостерегает от склонности к чрезмерному лечению и подчеркивает, что лечение вашего состояния щитовидной железы осуществляется под наблюдением надежного специалиста.
Доказательства эффективности лечения субклинического гипотиреоза остаются специфичными как для качественных, так и для количественных симптомов каждого человека, особенно в отношении фертильности.
Доктор Христофидес работает на индивидуальной основе. Для пациента с субклиническим гипотиреозом доктор Кристофидес начинает с комплексного обследования метаболических синдромов, которые также могут вызывать проблемы с фертильностью.
«Если я не найду других нарушений обмена веществ, я назначу пациентам пробную терапию левотироксином в течение трех месяцев.Затем мы задокументируем и измерим, чтобы определить, является ли лечение корректирующим », — объясняет доктор Христофидес. Если лечение показывает качественные и количественные улучшения, доктор Кристофидес будет продолжать лечение пациента, чтобы регулировать его состояние.
ГипертиреозАутоиммунное заболевание. Болезнь Грейвса является наиболее частой причиной гипертиреоза. Слишком большое количество гормона щитовидной железы, вызванное гипертиреозом, может повлиять на фертильность:
- Нарушение менструального цикла
- Вызывает уменьшение количества сперматозоидов
- Повышение риска преждевременного выкидыша
- Повышение риска преждевременных родов
Пациенты с гипертиреозом обычно получают самую низкую эффективную дозу их лекарств во время беременности, потому что эти лекарства могут проникать через плаценту.Если у вас в анамнезе болезнь Грейвса, важно связаться с врачом, даже если ваше состояние находится под контролем.
Аутоиммунитет, воспаление и фертильностьАутоиммунитет может отрицательно сказаться на фертильности, даже если уровень ТТГ находится в пределах нормы. Доктор Унуане объясняет, что иммунный дисбаланс, на который указывают антитела к щитовидной железе, может повлиять на фертильность:
- Причина затруднений с оплодотворением яйцеклетки
- Вызывает трудности с имплантацией
- Повышение риска выкидыша
Специалисты не всегда соглашаются с тем, является ли количество антител важным фактором.Доктор Кристофидес объясняет, что, хотя количество антител не имеет значения для диагностики (наличие любого уровня антител к щитовидной железе указывает на аутоиммунное состояние), количество антител может быть клинически значимым.
Поскольку как наличие антител, так и уровни гормонов щитовидной железы играют важную роль в фертильности, важно работать с вашим врачом для достижения стабильного баланса, основанного на ваших индивидуальных потребностях.
Образ жизниДоктор.Кристофидес объясняет довольно просто: «Ваше тело ищет индикаторы того, что вы здоровы и достаточно подготовлены, чтобы вынашивать ребенка». Это означает, что могут помочь здоровая диета и физическая активность. «Вам не обязательно быть культуристом, — говорит Христофидес, — но лучше балансировать между сердечно-сосудистой деятельностью и тренировками с отягощениями».
Доктор Христофидес выступает за протокол аутоиммунной диеты. Существует несколько различных диет, которые направлены на противовоспалительное действие для лечения аутоиммунных заболеваний, и вы можете выбрать ту, которая лучше всего подходит для вас.Отказ от искусственных добавок и обработанных пищевых продуктов — важный компонент.
Исследователи также обнаружили, что определенные питательные вещества могут оказывать профилактическое действие на развитие аутоиммунных заболеваний щитовидной железы. Это может быть важной информацией для людей, планирующих беременность, особенно для тех, кто в семейном анамнезе имел аутоиммунные заболевания.
Витамин D также может играть роль в поддержании здоровья вашей щитовидной железы. Некоторые недавние исследования показывают многообещающие результаты, что витамин D может также помочь снизить уровень антител к щитовидной железе.Витамин D легко найти в виде добавок (если вы не получаете достаточно от солнца).
Селен — еще одно важное питательное вещество для здоровья щитовидной железы. Добавки селена могут быть немного сложнее, и Кристофидес рекомендует получать питательные вещества из своего рациона. Орехи макадамия — отличный источник.
Проконсультируйтесь с эндокринологомДа, заболевания щитовидной железы могут затруднить зачатие, но они абсолютно не делают это невозможным. Прежде всего, правильное регулирование уровня щитовидной железы обычно решает проблемы фертильности, связанные с вашей щитовидной железой.Аутоиммунные заболевания могут осложнить беременность, но не всегда, и вы можете многое сделать, чтобы сделать свое тело более здоровой и сбалансированной системой. Помните, что каждый случай индивидуален. Найдите специалиста по щитовидной железе, а затем разработайте подход, который подходит вам и вашим индивидуальным потребностям.
Обновлено: 08.04.20
Пограничная недостаточность щитовидной железы связана с женским бесплодием
Какая связь между щитовидной железой и фертильностью?
Щитовидная железа — это небольшая железа, расположенная на вашей шее.Его задача, как важнейшей части эндокринной системы, — контролировать метаболизм вашего тела — процесс, с помощью которого ваше тело превращает то, что вы едите и пьете, в энергию — через выделяемые им гормоны. Щитовидная железа получает сигнал от гипофиза через тиреотропный гормон (ТТГ) и выделяет трийодтиронин (Т3), тироксин (Т4) и кальцитонин.
Хотя многие знают, что дисбаланс ТТГ, Т3 и Т4 может вызвать изменение веса или настроения, знаете ли вы, что он также может повлиять на ваш менструальный цикл и фертильность? Другими словами, ваша щитовидная железа — это то, на что стоит обратить внимание.
Продолжайте читать, чтобы узнать ответы на следующие вопросы:
- Что такое заболевания щитовидной железы?
- Как дисфункция щитовидной железы связана с фертильностью?
- Может ли дисфункция щитовидной железы влиять на мужскую фертильность?
- Что может случиться, если вы забеременеете с заболеванием щитовидной железы?
- Как можно свести к минимуму риск проблем с фертильностью, связанных с щитовидной железой?
Первое… напоминание о заболеваниях щитовидной железы
Заболевания щитовидной железы гораздо чаще встречаются у женщин, чем у мужчин — примерно в пять-восемь раз чаще (медицинское сообщество до сих пор не совсем понимает, почему это так).
Гипертиреоз (высокий уровень гормонов щитовидной железы из-за сверхактивной щитовидной железы) поражает до 5% женщин. Симптомы этого состояния могут включать необъяснимую потерю веса, повышенный аппетит, чувство нервозности и беспокойства, трудности со сном, уменьшение или уменьшение менструального цикла, повышенное потоотделение и непереносимость тепла.
Гипотиреоз (низкий уровень гормонов щитовидной железы из-за недостаточной активности щитовидной железы) встречается у 2-4% женщин. Некоторые общие симптомы, наблюдаемые при гипотиреозе, включают увеличение веса, усталость, запор, ощущение холода, истончение волос, бледность кожи и учащенное или обильное менструальное кровотечение.(Из-за сходства симптомов между гипотиреозом и синдромом поликистозных яичников, или СПКЯ, поставщики медицинских услуг часто проверяют гормоны щитовидной железы при обследовании пациентов на СПКЯ, и наоборот.)
Профилактический скрининг уровней гормонов щитовидной железы с помощью анализа крови в настоящее время обычно не проводится врачами небеременным женщинам репродуктивного возраста, у которых отсутствуют симптомы заболевания. (Хотя Американская тироидная ассоциация рекомендует регулярно проверять функцию щитовидной железы, начиная с 35 лет.) Но если у вас есть семейный анамнез дисфункции щитовидной железы, личный или семейный анамнез аутоиммунных заболеваний (которые могут быть связаны с функцией щитовидной железы) или у вас есть симптомы гипотиреоза или гипертиреоза, важно проверить вашу щитовидную железу.
Если вас интересуют гормоны щитовидной железы — потому что вы имеете дело с родственными симптомами или просто из любопытства, — мы вам поможем. С помощью теста на современную фертильность вы можете измерить свой уровень ТТГ, а также других репродуктивных гормонов.
Дисфункция щитовидной железы и репродуктивное здоровье
Функция щитовидной железы регулируется осью гипоталамус-гипофиз (HPA), взаимосвязанным дуэтом, состоящим из гипоталамуса (части мозга, вырабатывающей гормоны) и гипофиза (который ожидает сигнала от гипоталамуса). Эта пара толстая как воровская — когда один из этих органов посылает сигнал, он запускает цепную реакцию в другом.
Поскольку HPA также контролирует выработку некоторых из наиболее важных гормонов, связанных с фертильностью, дисфункция щитовидной железы может влиять на количество выделяемых этих гормонов.Когда происходит какое-либо из этих отклонений от статус-кво, они могут нарушить (или остановить) менструальный цикл. Без полного цикла, включая овуляцию, оплодотворение и имплантацию, вы не сможете забеременеть естественным путем.
В результате этих гормональных изменений гипертиреоз и гипотиреоз были связаны с нарушением менструального цикла. (Несколько исследований указывают на пролактин как на главную движущую силу этого.)
Все это говорит о том, что лечение щитовидной железы может снизить вероятность связанных с ней проблем с фертильностью.В одном исследовании группы почти 400 женщин, страдающих бесплодием, у 24% участников был обнаружен гипотиреоз, но в течение года лечения 76% смогли забеременеть. (Сила медицины!)
«Нормальный диапазон» уровней ТТГ и необъяснимые проблемы с фертильностью
В одном исследовании, проведенном между 2000 и 2012 годами, у женщин с необъяснимым бесплодием было обнаружено, что уровень ТТГ выше «нормы», чем в контрольной популяции, что указывает на субклиническое (читай: легкое) заболевание щитовидной железы, хотя и не полное раздутый гипотиреоз.
Что это означает: даже менее резко повышенный уровень ТТГ в пределах допустимого диапазона может привести к затруднению зачатия. (Еще одна причина проверять свои уровни и опережать любые проблемы.)
А как насчет дисфункции щитовидной железы и мужской фертильности?
Нарушение щитовидной железы влияет не только на способность женщин к зачатию, но и на мужскую фертильность. Почему? Потому что Т3 и Т4 играют роль в развитии и функционировании яичек.
Гипертиреоз может привести к снижению:
- Объем спермы или количество эякуляции
- Плотность сперматозоидов, или количество сперматозоидов на миллилитр спермы
- Подвижность сперматозоидов, или насколько хорошо и эффективно движутся сперматозоиды
- Морфология сперматозоидов или размер и форма сперматозоидов
Гипотиреоз может привести к снижению:
Подобно влиянию дисфункции щитовидной железы на людей с яичниками, люди с яичками могут обратить вспять проблемы с фертильностью, связанные с щитовидной железой, как только железа вернется в рабочее состояние после лечения.
Ваша щитовидная железа во время беременности
Есть несколько способов повлиять на беременность, если сначала не решить проблемы с щитовидной железой.
Возрастающие потребности развивающегося ребенка могут иногда вызывать новое начало или обострение гипотиреоза у беременных женщин.
Кроме того, нарушение функции щитовидной железы (из-за диагностированных состояний и / или наличия антител к щитовидной железе) до и во время зачатия может повлиять на здоровое развитие мозга у плода. Тем не менее, терапия Т4 с помощью таких лекарств, как левотироксин, может снизить риск рождения детей с более низкой массой тела и другими осложнениями.
Что касается потери беременности и выкидыша, обнаружено мало доказательств прямой связи гипертиреоза (при отсутствии аутоиммунного заболевания щитовидной железы или AITD) ни с одним из них. Но одно исследование показало, что риск выкидыша у женщин с гипертиреозом увеличивается вдвое по сравнению с женщинами без проблем со щитовидной железой. (Вероятно, это связано с избытком гормонов щитовидной железы, токсично влияющими на развитие эмбрионов.) Что касается гипотиреоза (явного или сублинического), есть данные, свидетельствующие о том, что неадекватное лечение может привести к бесплодию, выкидышу и неблагоприятным исходам беременности.
После беременности также повышается риск послеродового тиреоидита или воспаления щитовидной железы — это происходит у пяти-десяти из каждых 100 женщин в течение первого года после родов. Это может привести к временному (продолжительностью до года) гипотиреозу, гипертиреозу или гипертиреозу с последующим гипотиреозом.
Лечение заболеваний щитовидной железы
Лечение заболеваний щитовидной железы перед попыткой завести ребенка может снизить риск любых проблем, влияющих на вашу способность забеременеть или иметь успешную беременность.Методы лечения гипертиреоза и гипотиреоза различаются в зависимости от тяжести симптомов и предпочтений врача, но часто их можно лечить с помощью лекарств, прописанных врачом.
Как правило, пациенты будут находиться под тщательным наблюдением при начальном лечении (лабораторные исследования проводятся каждые шесть недель или несколько месяцев) до тех пор, пока не будет подобрана надлежащая поддерживающая доза. После того, как пациенту будет введена поддерживающая доза, лаборатории щитовидной железы все равно необходимо будет проверять ежегодно.
Итак, что же все это в итоге?
Ну, для начала, хотя щитовидная железа — довольно крошечная железа, это важно.Поскольку его не всегда проверяют регулярно, знание симптомов дисбаланса щитовидной железы может быть невероятно полезным. Если у вас нерегулярный цикл или вы испытываете что-то необычное, напоминающее любой из вышеперечисленных симптомов, посетите врача. Они могут помочь вам разобраться в проблеме и решить проблему до того, как она затруднит беременность.
И последнее, но не менее важное: если все это заставило вас задуматься о вашем собственном уровне щитовидной железы или о фертильности в целом, пройдите тест на современную фертильность, чтобы выполнить несколько частей головоломки воспроизводства.Потому что даже крошечные железы, такие как щитовидная железа, и короткие трехбуквенные сокращения, такие как TSH, могут дать вам общую картину вашего здоровья. (Разговор о мощных.)
Для получения дополнительной информации вы можете посмотреть наши вопросы и ответы с доктором Синди Дьюк ниже.
Эта статья была проверена с медицинской точки зрения доктором Евой Мари Луо, акушером-гинекологом в Медицинском центре Бет Исраэль Дьяконесса и научным сотрудником по политике и управлению в области здравоохранения в Врачи медицинского факультета Гарварда, организации врачей, связанной с системой здравоохранения Бет Исраэль-Лахи.
Гипертиреоз и беременность | Hormone Health Network
Дисфункция щитовидной железы — изменение того, насколько хорошо работает ваша щитовидная железа — может начаться во время или после беременности у женщин, которые никогда раньше не имели проблем со щитовидной железой. Это происходит потому, что беременность вызывает серьезные изменения уровня гормонов в щитовидной железе.
Когда щитовидная железа вырабатывает слишком много гормонов Т3 и Т4, это называется гиперактивностью щитовидной железы или гипертиреозом. Эта проблема также вызывает очень низкий уровень тиреотропного гормона (ТТГ), гормона, который заставляет щитовидную железу вырабатывать Т3 и Т4.Это связано с тем, что слишком много Т3 и Т4 в организме приводит к прекращению производства ТТГ. Сверхактивная щитовидная железа значительно увеличивает метаболизм (то, как ваше тело использует энергию). Чаще всего он поражает женщин в возрасте от 20 до 40 лет детородного возраста.
К счастью, гипертиреоз во время беременности встречается нечасто. Однако симптомы могут быть упущены из виду, потому что некоторые из них могут имитировать гормональные изменения, которые происходят у женщины при нормальной беременности: например, ощущение тепла, усталости или беспокойства. Если не лечить, гипертиреоз матери представляет опасность как для матери, так и для ребенка.У беременных с неконтролируемым гипертиреозом может развиться высокое кровяное давление. Также существует повышенный риск выкидыша, преждевременных родов и рождения ребенка с низкой массой тела при рождении.
Что вызывает гипертиреоз у матери?
Распространенной причиной повышенной активности щитовидной железы у беременных женщин является болезнь Грейвса. Это заболевание возникает, когда ваша иммунная система становится сверхактивной и вырабатывает антитела (иммунные белки), которые атакуют щитовидную железу. Это приводит к увеличению железы и выработке слишком большого количества гормона щитовидной железы.Большинство женщин с болезнью Грейвса узнают о ней и проходят лечение до того, как забеременеют.
У женщин с сильной тошнотой и рвотой или у тех, кто ожидает близнецов, может развиться временный гипертиреоз. Этот гипертиреоз, называемый преходящим гестационным тиреотоксикозом, возникает из-за высокого уровня гормона беременности, называемого хорионическим гонадотропином человека или ХГЧ. Поскольку он проходит к 14-18 неделе беременности, женщинам не нужны антитиреоидные препараты для лечения этого состояния.
Иногда гипертиреоз начинается во время беременности из-за узелков (небольших шишек) в щитовидной железе.Эти узелки производят слишком много гормона щитовидной железы.
Щитовидная железа также может стать сверхактивной после родов. В первый год после родов около 7% женщин заболевают послеродовым тиреоидитом (воспалением щитовидной железы). Эта проблема начинается с гипертиреоза. Чаще всего он проходит без лечения через несколько недель или месяцев. Но иногда воспаление приводит к гипотиреозу, противоположному состоянию, при котором щитовидная железа не вырабатывает достаточное количество гормонов щитовидной железы. В большинстве случаев этот гипотиреоз проходит сам по себе.
Каковы симптомы гипертиреоза у матери?
Симптомы гипертиреоза включают:
- Слишком жарко, когда другим комфортно
- Учащенное сердцебиение
- Дрожащие руки
- Похудание, даже если вы достаточно едите
- Усталость и / или проблемы со сном
- Чувство раздражительности и беспокойства
Как обнаруживается гипертиреоз?
Чаще всего женщины узнают, что у них гипертиреоз, еще до беременности.Чтобы обнаружить гипертиреоз, ваш врач проводит медицинский осмотр и назначает анализы крови для измерения уровня гормонов щитовидной железы. Низкий уровень ТТГ плюс высокий уровень Т4 (также называемого тироксином) указывают на гипертиреоз.
Другой тест на гипертиреоз — это тест на поглощение радиоактивного йода. Беременным и кормящим женщинам не следует проходить этот тест, поэтому сообщите своему врачу, если вы беременны или кормите грудью. Этот тест измеряет, сколько йода усваивает ваша щитовидная железа. Щитовидная железа использует йод для производства гормона щитовидной железы.
Важно выяснить причину гиперактивности щитовидной железы, чтобы врач знал, нужно вам лечение или нет.
Как лечить гипертиреоз у матери?
Во время беременности. Предпочтительным лечением беременных женщин с гипертиреозом, вызванным болезнью Грейвса, являются антитиреоидные препараты. Эти препараты не позволяют щитовидной железе вырабатывать слишком много гормонов щитовидной железы. Временный (гестационный) гипертиреоз в этом лечении не нуждается.
Беременным женщинам с гипертиреозом Грейвса или узлами щитовидной железы следует начать лечение антитиреоидными препаратами или, если они уже принимают это лекарство, узнать дозу у врача.Гипертиреоз, вызванный болезнью Грейвса, чаще всего улучшается по мере наступления беременности, но может ухудшиться в течение первых шести месяцев после рождения. Поэтому вашему врачу может потребоваться изменить дозу антитиреоидного лекарства как во время, так и после беременности.
В первом триместре беременности предпочтительным препаратом для лечения гипертиреоза является пропилтиоурацил (ПТУ). Другой антитиреоидный препарат, метимазол, может вызвать врожденные дефекты, если его принимать на ранних сроках беременности. Женщинам может потребоваться прием метимазола в первые три месяца беременности, если они не переносят ПТУ.
После первого триместра специалисты рекомендуют перейти с ПТУ на метимазол. Это связано с тем, что в редких случаях ПТУ может вызвать серьезное повреждение печени. Оба препарата одинаково эффективны. Поговорите со своим врачом о преимуществах и рисках этих лекарств, а также о том, какое из них лучше всего подходит для вас.
Антитиреоидные препараты могут лечить большинство случаев болезни Грейвса во время беременности. В редких случаях некоторым женщинам может потребоваться операция по удалению части щитовидной железы. Лучшее время для этой операции во время беременности — второй триместр (с 4 по 6 месяц).
Беременным или беременным женщинам не следует лечить радиоактивным йодом. Этот радиоактивный препарат обычно разрушает щитовидную железу пациента, чтобы не допустить ее чрезмерной активности и может нанести вред щитовидной железе будущего ребенка.
При грудном вскармливании. Кормящие женщины не должны получать лечение радиоактивным йодом. Они могут продолжить терапию антитиреоидными препаратами, если они будут принимать лекарства в соответствии с предписаниями.
Потребуется ли вашему ребенку особый уход?
У большинства людей с болезнью Грейвса в крови есть измеримые антитела, известные как иммуноглобулины, стимулирующие щитовидную железу.У беременных женщин с болезнью Грейвса эти антитела могут передаваться ребенку через плаценту. Хотя это случается не часто, это может вызвать заболевание щитовидной железы и другие проблемы со здоровьем у новорожденного. Все новорожденные от матерей с болезнью Грейвса, у которых обнаружены эти антитела, должны быть проверены на наличие признаков проблем со щитовидной железой и при необходимости пролечены.
Что вы можете сделать, чтобы родить здорового ребенка?
Вы можете помочь обеспечить здоровье вашего ребенка и собственное здоровье. Проконсультируйтесь со своим врачом по уходу за беременными и эндокринологом, специалистом по лечению гормональных состояний, чтобы получить надлежащую медицинскую помощь до, во время и после беременности.Принимайте лекарства в соответствии с предписаниями.
Ваш врач проконсультирует вас по вопросам планирования беременности. Если у вас активная болезнь Грейвса, отложите беременность до тех пор, пока болезнь не будет контролироваться. Кроме того, если вы проходили курс лечения радиоактивным йодом, подождите от 6 до 12 месяцев, прежде чем пытаться забеременеть.
РАЗРАБОТАН ДЛЯ ПАЦИЕНТОВ НА ОСНОВЕ: ЛЕЧЕНИЯ ДИСФУНКЦИИ ЩИТОВИДНОЙ ЖЕЛЕЗЫ ВО ВРЕМЯ БЕРЕМЕННОСТИ И ПОСЛЕ РОЖДЕНИЯ: Руководство по клинической практике эндокринного общества
Гипотиреоз и бесплодие: есть связь?
Есть ли у женщин связь между гипотиреозом и бесплодием?
Ответ Ивонн Батлер Тобах, М.Д.Иногда существует связь между гипотиреозом — когда у вас малоактивная щитовидная железа — и бесплодием у женщин.
При гипотиреозе ваша щитовидная железа не производит достаточного количества определенных важных гормонов. Низкий уровень гормона щитовидной железы может препятствовать выходу яйцеклетки из яичника (овуляции), что снижает фертильность. Кроме того, некоторые из основных причин гипотиреоза, такие как определенные аутоиммунные заболевания или нарушения гипофиза, могут ухудшать фертильность.
Для женщин лечение гипотиреоза является важной частью любых усилий по исправлению бесплодия. Если бесплодие сохраняется после коррекции гипотиреоза, могут потребоваться другие вмешательства для лечения бесплодия.
Если у вас гипотиреоз и вы надеетесь забеременеть, проконсультируйтесь с врачом, чтобы убедиться, что ваш гипотиреоз находится под контролем. При необходимости обратитесь за дополнительной помощью к специалисту по бесплодию.
Если у вас гипотиреоз и вы забеременеете, немедленно сообщите об этом врачу.Тщательный контроль уровня гормонов щитовидной железы во время беременности может способствовать нормальному развитию плода и снизить риск выкидыша.
с
Ивонн Батлер Тобах, доктор медицины
- Фаллопиевы трубы: возможна ли беременность только с одной?
- Признаки овуляции
- Surks MI. Клинические проявления гипотиреоза. https://www.uptodate.com/contents/search. Доступ 17 апреля 2019 г.
- Maraka S, et al. Субклинический гипотиреоз у женщин, планирующих зачатие, и во время беременности: кого и как лечить? Журнал эндокринного общества. 2018; 2: 533.
- Jameson JL, et al, eds. Диагностика и лечение заболеваний щитовидной железы при беременности. В кн .: Эндокринология: взрослая и детская. 7-е изд. Филадельфия, Пенсильвания: Сондерс Эльзевир; 2016 г. https://www.clinicalkey.com. По состоянию на 18 апреля 2019 г.
- AskMayoExpert. Гипотиреоз. Рочестер, Миннесота.: Фонд Мэйо медицинского образования и исследований; 2018.
- AskMayoExpert. Уход до зачатия. Рочестер, Миннесота: Фонд Мейо медицинского образования и исследований; 2019.
- Американский колледж акушеров и гинекологов (ACOG) Комитет по практическим бюллетеням — акушерство. Бюллетень ACOG № 148: Заболевания щитовидной железы у беременных. Акушерство и гинекология. 2015; 125: 996. Подтверждено 2017.
.
Мешает ли вам забеременеть недостаточная активность щитовидной железы?: Путь к естественному здоровью: врачи-натуропаты
В этой серии статей рассматривается фертильность и то, как натуропатическая медицина может помочь улучшить ее, если у вас проблемы с зачатием. На этот раз я хочу посмотреть на роль щитовидной железы в бесплодии. Если вы пропустили какую-либо из предыдущих статей этой серии и хотели бы наверстать упущенное, вы можете найти их здесь:
- Посев семян: повышение плодородия с помощью семян и масла
- Фертильность и фолиевая кислота: почему нельзя принимать фолиевую кислоту Хватит
- Хотите забеременеть? Не забывайте о здоровье сперматозоидов
- Что такое СПКЯ и как он влияет на мою фертильность?
Основная функция щитовидной железы — вырабатывать гормоны, регулирующие метаболизм, однако она также играет важную роль в женской и мужской фертильности и беременности:
- Утолщение слизистой оболочки матки для прикрепления оплодотворенной яйцеклетки к
- Повышение температуры тела для содействия овуляции
- Помощь в дифференцировке клеток, которая необходима для быстро развивающегося плода
- Способствует развитию мозга у плода
- Помогает поддерживать здоровый уровень тестостерона у мужчин
- Способствует выработке нужного количества высококачественная сперма
При слишком высоком или слишком низком уровне гормонов щитовидной железы могут возникнуть следующие риски беременности:
- Повышенный риск выкидыша
- Плохое развитие плода
- Повышенный риск преждевременных родов
Неисправность щитовидной железы может либо неактивный (Гипотиреоз) или сверхактивный (гипертироид).Из этих двух гипотиреоз бывает сложнее диагностировать, а признаки и симптомы могут быть более тонкими и менее очевидными, чем те, которые связаны с гипертиреозом; из-за этого симптомы гипертиреоза реже игнорируются. По этой причине в этой статье я сосредоточусь на недостаточной активности гипотиреоза; однако я рассмотрю симптомы гипертиреоза для сравнения.
Щитовидная железа и фертильность
Щитовидная железа играет ключевую роль в фертильности как для мужчин, так и для женщин, но, поскольку заболевания щитовидной железы чаще встречаются у женщин, чем у мужчин, проблемы с фертильностью, возникающие в результате дисбаланса щитовидной железы, также чаще встречаются у женщин.Фактически, у многих людей, которые борются с бесплодием, не диагностируется гипотиреоз.
Щитовидная железа является частью эндокринной системы и, наряду с яичниками и надпочечниками, ее задача — контролировать гормоны в нашем организме. Эти гормоны отвечают за связь между мозгом и нашими органами и тканями. Щитовидная железа вырабатывает гормон щитовидной железы, основная роль которого — энергетический обмен. Он также регулирует вес, память, фокусировку и температуру. В дополнение к вышеуказанным метаболическим функциям гормон щитовидной железы также влияет на репродуктивную систему и играет роль в фертильности и здоровье развивающегося ребенка.
У мужчин слишком большое количество гормона щитовидной железы (сверхактивная щитовидная железа) влияет на уровень тестостерона, вызывает снижение количества сперматозоидов и их подвижность — недостаточное количество здоровых, сильных пловцов снижает фертильность. У мужчин с гипотиреозом уровни тестостерона, качество и объем спермы снижаются, а морфология, качество и подвижность сперматозоидов снижаются. Чтобы узнать больше о здоровой сперме, вы можете обратиться к статье «Хотите забеременеть?» Не забывайте о здоровье спермы.
У женщин с повышенной активностью щитовидной железы основной риск связан с развивающимся плодом.Плохое развитие плода и, как следствие, повышенный риск выкидыша и преждевременных родов.
У женщин с гипотиреозом снижение температуры тела влияет на овуляцию и качество слизистой оболочки матки, которая необходима для прикрепления оплодотворенной яйцеклетки (имплантации) — 2 ключевых фактора бесплодия. Гормон щитовидной железы также необходим для правильного деления клеток, что имеет решающее значение для быстрого деления клеток плода. В основном, если у нас недостаточно гормона щитовидной железы, развивающийся плод внутри матки не будет расти должным образом, и существует повышенный риск выкидыша.
Как узнать, есть ли у меня дисбаланс щитовидной железы?
Если вы изо всех сил пытались забеременеть, и врачи не могут дать вам удовлетворительную причину этого, возможно, стоит посмотреть на вашу щитовидную железу, чтобы узнать, не является ли это причиной вашего необъяснимого бесплодия. Многие люди годами ходят с недостаточной активностью щитовидной железы и даже не подозревают об этом, поэтому первое, что нужно сделать, — это посмотреть на следующий список признаков и симптомов, которые могут быть вызваны проблемами со щитовидной железой, чтобы узнать, испытывали ли вы какие-либо из них раньше. Обратитесь к врачу и попросите пройти обследование:
Признаки недостаточной или гиперактивной щитовидной железы
- Женское бесплодие
- Мужское бесплодие
- Выкидыши
- Усталость
- Депрессия
- Потеря волос
- Сухость волос
- Сухая кожа
- Мозговой туман
Признаки недостаточной активности щитовидной железы
- Холодная температура тела
- Увеличение веса или неспособность похудеть
- Запор
Признаки сверхактивной щитовидной железы
- Повышенная температура тела Бессонница и возможное увеличение веса в результате
- Потеря веса
- Anxi ety
- учащенное сердцебиение / учащенное сердцебиение
- изменение зрения или выпученные глаза
Тестирование — как я могу быть уверен, что моя щитовидная железа функционирует оптимально?
Если вы чувствуете разочарование из-за того, что не смогли забеременеть, или если вы поговорили со своим врачом или специалистом по фертильности, но все еще не получили ответа на вопрос, почему вы не можете забеременеть, то ваши проблемы с фертильностью могут быть вызваны гипотиреозом.На самом деле, даже если вам много раз говорили, что с щитовидной железой все в порядке, у вас все равно может быть малоактивная щитовидная железа. Позволь мне объяснить.
Все сводится к обучению вашего врача.
Врачи с прогрессивным мышлением были обучены читать полную картину человека, все его симптомы, базальную температуру тела и результаты своих анализов щитовидной железы. Когда ваш врач учтет все эти переменные, вы можете обнаружить, что причиной бесплодия является недостаточная активность щитовидной железы.К сожалению, многие врачи смотрят только на одно лабораторное значение — ТТГ (тиреотропный гормон) — прежде чем принять решение о вашей эндокринной системе. Вот почему так много людей упускают из виду диагноз гипотиреоза.
Если вы готовитесь к беременности или боретесь с бесплодием, важно понимать, какой тип исследования щитовидной железы вам следует пройти. Вот полный список лабораторных тестов щитовидной железы, которые я провожу у всех своих пациентов, не только для определения фертильности, и диапазонов, которые указывают на то, что ваша щитовидная железа функционирует нормально.Вы можете обнаружить, что ваш врач не решается запускать все эти лаборатории, и поэтому вам нужно будет найти врача, который знаком со всеми этими лабораториями и готов выполнять их все:
- ТТГ (тиреостимулирующий гормон) — нормальный диапазон 0,450-2,0 ед. / мл
- Свободный Т3 ( Трийодтиронин) — нормальный диапазон 2,0-4,4 пг / мл
- Свободный Т4 (тироксин) — нормальный диапазон 0,82-1,77 нг / дл
- Обратный Т3 — нормальный диапазон 9,2-24,1 нг / дл
- Антитела к тиреоглобулину — нормальный диапазон 0-0.9 МЕ / мл
- Антитела к тироидной пероксидазе — нормальный диапазон 0-34 МЕ / мл
Проблема использования ТТГ в качестве единственного инструмента для скрининга или мониторинга недостаточной активности щитовидной железы заключается в том, что разные врачи по-разному определяют диапазон. Как врачу-натуропату мне всегда говорили, что ТТГ 2 или ниже, с симптомами низкого уровня щитовидной железы, следует рассматривать как гипотиреоз. Однако, как вы можете видеть выше, нормальный диапазон лабораторных исследований составляет 0,450–4,5 МЕ / мл, поэтому, если у кого-то был ТТГ 2,5 или 3, ему могут сказать, что его щитовидная железа в норме, хотя на самом деле он гипотиреоз.
Свободный Т3 и свободный Т4 имеют точные параметры и являются хорошим индикатором циркулирующих уровней гормона щитовидной железы. Обратный Т3 отражает способность превращать Т4 в активный Т3, поэтому, если обратный Т3 высокий, возможно, у вас недостаточно активного гормона щитовидной железы.
Аутоантитела должны либо отсутствовать, либо быть в очень низком уровне в случае антител к тироидной пероксидазе. Если они присутствуют в больших количествах, но ТТГ, свободный Т3 и свободный Т4 находятся в пределах нормы, вам следует ежегодно контролировать свои лаборатории по щитовидной железе.
Помимо лабораторных тестов, базальная температура тела (BBT) может использоваться для оценки функции гормонов щитовидной железы. Это основано на протоколе Wilson’s Thyroid Protocol, , разработанном доктором Wilson MD. В протоколе Wilson Thyroid Protocol вы не используете уровни крови для определения того, находится ли ваша щитовидная железа в недостаточной степени или гипотиреоз, вы принимаете BBT 3 раза в день и, если в среднем эти три значения ниже 98,6 F, значит, у вас, вероятно, недостаточная активность щитовидной железы. Протокол лечения щитовидной железы Уилсона использует активную форму гормона щитовидной железы Т3 для восстановления работы щитовидной железы и должен выполняться под наблюдением квалифицированного специалиста по щитовидной железе Уилсона.
Я подозреваю, что у меня заболевание щитовидной железы. Что мне делать?
При диагностировании гипотиреоза большинство людей начинают принимать рецептурные гормоны щитовидной железы. Есть несколько фармацевтических вариантов:
- Armor Thyroid
Высушенная щитовидная железа свиньи и содержит гормоны T3 и T4
- Лиотиронин
Содержит гормон T3
- Levothyroxine 9 Однако люди с пограничными результатами лабораторных анализов щитовидной железы не решаются назначать гормон щитовидной железы и хотят знать, что они могут сделать, прежде чем начинать замену лекарственного препарата.Ниже приводится список питательных веществ, которые используются для поддержки щитовидной железы и помогают в выработке гормонов щитовидной железы. Перед началом любого лечения я рекомендую вам проконсультироваться с врачом, чтобы определить лучший курс лечения для вас:
- L-тирозин
500–1000 мг / день
- Йод (как йодид калия)
225 –500 мкг / день
- Селен (как селенометионин)
200 мкг / день
- Витамин C (в виде аскорбиновой кислоты)
200–400 мг / день
- -витамин Токоферил)
400 МЕ / день
- Витамин B12 (в виде метилкобаламина)
1000 мкг / день
- Цинк (в виде пиколината цинка)
30 мг / день в виде пиколина
1 мг / день - L-тирозин
- Экстракт ашваганды (корень) ( Withania somnifera )
500 мг / день
Резюме
Если вы думаете о беременности или безуспешно пытались забеременеть, и у вас есть какие-либо из перечисленных выше признаков и симптомов щитовидной железы, я рекомендую вам попросить вашего врача провести тщательное обследование щитовидной железы.Для повышения фертильности достаточно просто добавить гормон щитовидной железы или даже витамины и минералы для поддержания гормона щитовидной железы.
За годы своей практики я видел много женщин, борющихся с фертильностью, которым удалось забеременеть вскоре после начала приема гормонов щитовидной железы, и некоторым из этих женщин даже не нужно было продолжать принимать гормоны щитовидной железы после родов. Я изменил жизни многих людей, диагностировав и вылечив лежащее в их основе гипотиреоз.
Снова и снова я слышу, как люди задаются вопросом, почему их гипотиреоз не был диагностирован ранее другим врачом.Многие люди знают, что с их телом что-то не так, но не могут понять, что именно. Поэтому, если вы боретесь с бесплодием, убедитесь, что ваша щитовидная железа работает нормально.
Если вы хотите проверить свою щитовидную железу или поработать со мной над своей фертильностью, узнайте больше о моем пакете услуг по лечению бесплодия.
Присоединяйтесь ко мне в следующий раз, когда мы исследуем роль надпочечникового стресса в бесплодии.
10 вопросов о щитовидной железе и бесплодии
Мы спросили доктораКрис Сайп, президент и врач Центров фертильности штата Иллинойс, 10 самых частых вопросов, которые он слышит о том, как нарушения щитовидной железы влияют на фертильность:
Как щитовидная железа влияет на фертильность?
Расположенная в передней части шеи, железа в форме бабочки, известная как щитовидная железа, работает в ответ на работу гипофиза в эндокринной системе. Основная функция обоих — вырабатывать и регулировать гормоны. Гипофиз в вашем мозгу вырабатывает тиреотропный гормон (ТТГ), который заставляет щитовидную железу производить два других гормона, Т3 и Т4.Когда продукция T3 и T4 высокая или низкая, могут возникнуть проблемы с щитовидной железой. Этот дисбаланс щитовидной железы может вызвать проблемы с фертильностью. Это может вызвать учащение выкидышей, нарушения овуляции, нерегулярные месячные, преждевременные роды и снижение IQ.
Какие заболевания щитовидной железы чаще всего связаны с фертильностью?
Врачи ищут отклонения в уровне гормонов, которые обычно приводят к диагнозу гипертиреоза или гипотиреоза. Гипертиреоз возникает, когда щитовидная железа чрезмерно производит гормоны.Пациенты могут страдать от беспокойства, тремора, учащенного сердцебиения, потери веса, более частого испражнения, непереносимости тепла и ломкости волос. Симптомы бесплодия могут включать потерю либидо и нарушения менструального цикла. Гипотиреоз возникает, когда щитовидная железа не производит гормонов. Общие симптомы включают усталость, низкий уровень энергии, мышечную слабость, увеличение веса, депрессию, запор, непереносимость холода и сухость кожи. Симптомы бесплодия могут включать нарушения менструального цикла с более тяжелыми и менее частыми циклами, низкую базальную температуру тела и трудности с зачатием.Как видите, некоторые из этих признаков могут указывать на другие проблемы с фертильностью, что затрудняет оценку симптомов.
Есть ли другие проблемы с бесплодием, связанные с проблемами щитовидной железы?
Проблемы с щитовидной железой также часто диагностируются вместе с синдромом поликистозных яичников (СПКЯ), поскольку оба связаны с аномальным уровнем гормонов. Женщинам, которым поставили двойной диагноз, не стоит отчаиваться — гормональный баланс значительно увеличивает шансы на зачатие ребенка.
Могут ли заболевания щитовидной железы повредить мужской фертильности?
Гипотиреоз у мужчин может вызывать различные проблемы с фертильностью — уменьшение объема и подвижности сперматозоидов (движения), дефекты сперматозоидов, снижение либидо, проблемы с поддержанием эрекции и снижение уровня гормонов мужской фертильности, таких как тестостерон, лютеинизирующий гормон (ЛГ) и фолликул. стимулирующий гормон (ФСГ). Если есть подозрения на проблемы со щитовидной железой, лучше всего провести полную диагностику щитовидной железы.
Как узнать, что у меня проблема с щитовидной железой?
Простой анализ крови с вашим врачом может определить уровень ТТГ.Нормальные уровни ТТГ падают от 0,5 до 4,5, причем более высокие уровни связаны с гипертиреозом, а более низкие — с гипотиреозом. Если уровень гормонов выходит за пределы нормального диапазона, ваш врач также проверит ваш T4 для дальнейшей оценки.
Что можно сделать, чтобы исправить проблему с щитовидной железой?
Людям с гипотиреозом врачи прописывают недостающий гормон для коррекции низкого уровня. Левотироксин (Synthroid) — это лекарство, которое чаще всего назначают для решения этой проблемы.Пациенты могут страдать от множества симптомов, пока их уровни щитовидной железы уравновешиваются, но большинство из них почувствуют, что их симптомы исчезнут. Левотироксин сам по себе не имеет серьезных побочных эффектов. Гипертиреоз — более сложная эндокринная проблема для лечения. Варианты включают такие лекарства, как метимазол и пропилтиоурацил, хирургическое вмешательство по удалению щитовидной железы и радиоактивный йод, а также другие методы.
Могу ли я что-нибудь сделать самостоятельно?
Здоровый образ жизни всегда способствует фертильности.Избыточный вес может способствовать гормональному дисбалансу, нарушению овуляции у женщин и нарушению гормонального баланса у мужчин. Регулярно делайте физические упражнения, снижайте уровень стресса, держитесь подальше от сигарет и марихуаны, ограничьте употребление алкоголя не более одного напитка в день и ограничьте потребление кофеина двумя порциями в день. Также может помочь здоровая диета, богатая йодом, цельнозерновыми, овощами и нежирным белком. Богатые йодом продукты могут включать морскую фасоль, клубнику, цельножирный йогурт, сырую клюкву, сушеные водоросли, треску, тунец и грудку индейки.Ваш врач может также порекомендовать натуральные добавки, такие как цинк, витамин E, витамин A, витамин B и витамин C.
Сколько времени нужно, чтобы решить проблемы с щитовидной железой?
Это будет зависеть от того, насколько нарушен баланс гормонов, а также от наличия каких-либо других медицинских проблем. При умеренных проблемах со щитовидной железой, которые не требуют дополнительного медицинского диагноза, уровень гормонов обычно можно восстановить в течение нескольких месяцев.

