Диагностика причины женского бесплодия и лечение в гинекологии поликлиники Литфонда
Зачатие ребенка, является актуальной проблемой для многих семей. Программа «Диагностика причин бесплодия», разработанная в Поликлинике Литфонда, позволяет эффективно помочь семейным парам выявить все факторы приведшие к бесплодию и решить эту проблему.
Какие существуют причины женского бесплодия?
Зачастую, причиной женского бесплодия являются гормональные нарушения. Это может приводить к отсутствию менструаций вообще, либо к отсутствию созревания яйцеклетки. При этом нарушения могут касаться как половых гормонов, так и любых других, например, щитовидной железы, поджелудочной железы.
Ниже на рисунке представлен менструальный цикл, развитие яйцеклетки, изменения в эндометрии и изменение гормонального фона (по 4 гормонам) у здоровой женщины.
Гормональные причины бесплодия
Гормональные причины бесплодия могут быть вызваны нарушениями нормы содержания в крови таких основных гормонов, как ФСГ (фолликулостимулирующий гормон), ЛГ (лютеинизирующий гормон), пролактин, эстрадиол, прогестерон, тестостерон, ДЭА-сульфат и других.
Проблемы с овуляцией
Если у женщины отсутствует регулярный менструальный цикл, или если менструальный цикл меньше 21 дня или больше 35 дней, то есть риск, что яйцеклетка не созревает или нежизнеспособна.
При этом почти в половине случаев отсутствия овуляции яичники не вырабатывают зрелые фолликулы, из которых потом могли бы развиться яйцеклетки. Поэтому овуляция невозможна, зрелые яйцеклетки не появляются, сперматозоидам нечего оплодотворять. Это наиболее распространенная причина женского бесплодия.
Основная цель обследования женщин в этом направлении — проследить все этапы образования, созревания и выхода яйцеклетки, готовой к оплодотворению. Обследование может выявить нарушение на одном из этапов или опровергнуть наличие нарушения в созревании яйцеклетки.
Дисфункция яичников
Дисфункция яичников (нарушение процесса формирования «юной» яйцеклетки [фолликула]) в 20 % случаев бывает следствием нарушений выработки гормонов в системе гипоталамус-гипофиз. Если деятельность этой системы нарушена, в яичники не поступают соответствующие сигналы, а потому ритмичная выработка гормонов нарушается. Лютеинизирующий гормон (ЛГ) и Фолликулостимулирующий гормон (ФСГ) вырабатываются в слишком больших или слишком малых количествах, либо нарушается их соотношение. Соответственно, нарушается созревание фолликула, яйцеклетка либо не созревает вообще, либо нежизнеспособна.
Если деятельность этой системы нарушена, в яичники не поступают соответствующие сигналы, а потому ритмичная выработка гормонов нарушается. Лютеинизирующий гормон (ЛГ) и Фолликулостимулирующий гормон (ФСГ) вырабатываются в слишком больших или слишком малых количествах, либо нарушается их соотношение. Соответственно, нарушается созревание фолликула, яйцеклетка либо не созревает вообще, либо нежизнеспособна.
Самый простой способ проконтролировать образование фолликулов – это ультразвуковое исследование (УЗИ) яичников, которое проводится на седьмой-девятый день менструального цикла. В одном яичнике должно образоваться, как минимум, несколько фолликулов.
Ранний климакс
Ранний климакс редко бывает причиной отсутствия овуляции. Обычный возраст женского климакса – 45-55 лет, но у некоторых женщин запасы яйцеклеток, по неясным причинам, исчерпываются раньше, менструации прекращаются до 45 лет. Многие врачи не склонны считать такое состояние нормой и говорят о синдроме истощения функции яичников.
Поликистоз яичников
Поликистоз яичников – это гормональные изменения приводящие к выработке множества недееспособных (нефункциональных) фолликулов.
Среди нескольких фолликулов должен созреть один – доминантный, то есть превосходящий остальные по размерам и непосредственно участвующий в овуляции. Происходит это ближе к середине менструального цикла (на 11-13 день). И это можно наблюдать в ходе ультразвукового исследования. Несвоевременность и неполноценность созревания доминантного фолликула может быть причиной бесплодия. Эта проблема бесплодия, называющаяся поликистозом яичников, встречается достаточно часто.
Поликистоз яичников приводит как к нарушениям в обмене гормонов, так и к изменениям в яичниках. Внешне он проявляется усиленным оволосением, нарушениями менструального цикла или даже аменореей, отсутствием овуляции, бесплодием.
Воспалительный процесс в яичниках
Созревший доминантный фолликул должен разорвать оболочку яичника. При воспалениях стенка значительно утолщается, соответственно, фолликул не может выйти из яичника. Это и есть еще одна причина бесплодия. Перед тем, как начать попытки забеременеть, необходимо провести анализ на наличие скрытых инфекций, в том числе половых, ведь именно они чаще всего вызывают вялотекущий воспалительный процесс в яичниках и влияют как на зачатие, так и на течение беременности.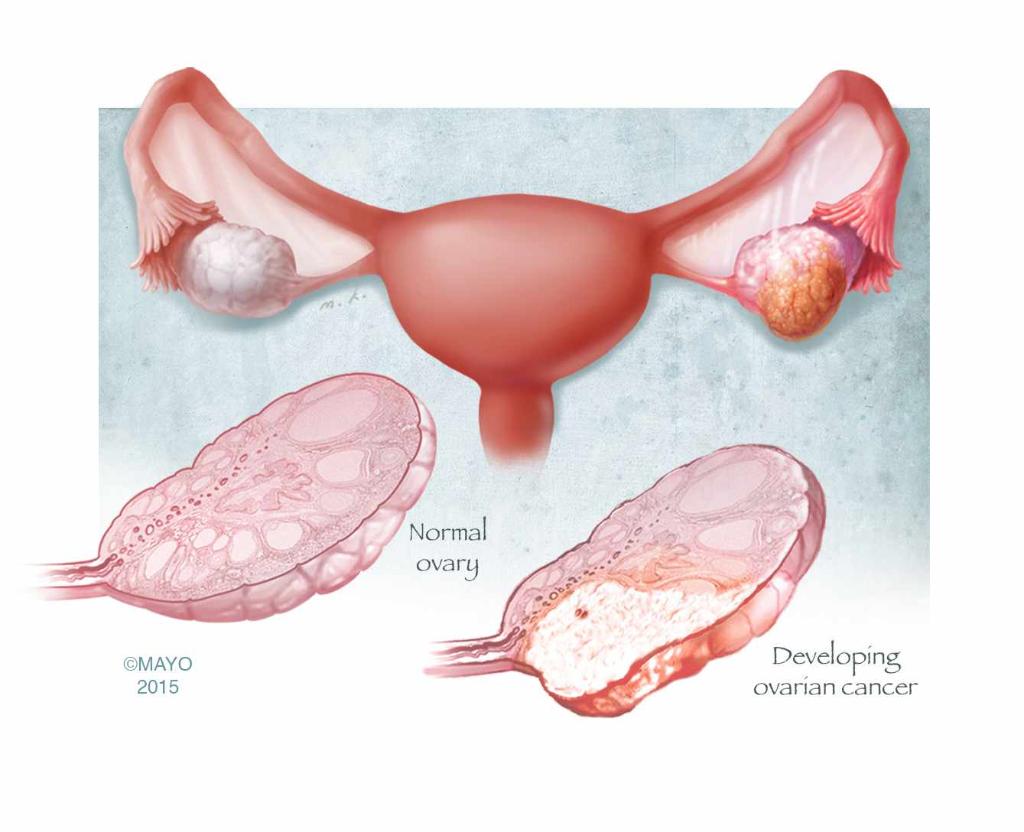
Повреждение маточных труб
Повреждение маточных труб – их полная непроходимость, а также измененная подвижность трубы.
Вышедшая из доминантного фолликула и готовая к оплодотворению яйцеклетка направляется к маточным (фаллопиевым) трубам и находится там, ожидая сперматозоид. Естественно, если проходимость труб нарушена, оплодотворение будет крайне затруднено.
Чаще всего трубы бывают повреждены в результате воспаления, вызванного инфекциями, передающимися половым путем. При этом нарушения в трубах могут быть самые разные – от повреждения ресничек, выстилающих трубы изнутри, до образования гидросальпинкса (скопление жидкости в маточной трубе, запаянной в результате воспаления).
Для определения проходимости маточных труб применяют гистеросальпингографию. Суть этого метода заключается в том, что в полость матки вводится контрастное вещество, и под рентген-контролем проверяется движение контраста по маточным трубам и проникновение его в брюшную полость, также есть метод соногистерография – проверка проходимости маточных труб при помощи УЗИ.
Нарушения строения матки
Любые образования, деформирующие полость матки, действуют как внутриматочная спираль, не позволяя яйцеклетке прикрепиться к эндометрию. К подобным заболеваниям относят полипы слизистой матки, миому матки, эндометриоидные образования, а также врожденные аномалии развития матки – седловидную, двурогую матку, матку с неполной перегородкой, полное удвоение матки и другие.
Многие заболевания влияют на качество слизи шейки матки. Если она слишком густая, то сперматозоиды не могут преодолеть ее. Если же слизь ядовита для сперматозоидов (по химическому составу или из-за иммунных особенностей), то они просто погибнут.
Истинная эрозия шейки матки, а также полипы цервикального канала шейки могут быть причиной бесплодия за счет изменения показателей слизи, и поэтому требуют обязательного удаления до начала лечения бесплодия.
Эндометриоз
В норме, клетки эндометрия образуют внутреннюю поверхность матки, помогают эмбриону питаться, а в отсутствие беременности участвуют в менструации. При эндометриозе клетки эндометрия разрастаются, образуя нечто вроде полипов или глубоких «карманов» в толще матки, могут проникать в маточные трубы, яичники и даже в брюшную полость. Эндометриоз нарушает процессы созревания яйцеклетки, мешает слиянию яйцеклетки и сперматозоида, а также нарушает прикрепление оплодотворенной яйцеклетки к стенке матки.
При эндометриозе клетки эндометрия разрастаются, образуя нечто вроде полипов или глубоких «карманов» в толще матки, могут проникать в маточные трубы, яичники и даже в брюшную полость. Эндометриоз нарушает процессы созревания яйцеклетки, мешает слиянию яйцеклетки и сперматозоида, а также нарушает прикрепление оплодотворенной яйцеклетки к стенке матки.
Психологические причины
Психологические причины также бывают причиной бесплодия. Известны такие состояния, как аменорея военного времени, стрессовая аменорея, даже экзаменационная аменорея, когда из-за стресса нарушается работа функций гормонозависимых органов.
К психологическим относят причины идиопатического бесплодия (бесплодия неясного генеза). У женщины (реже у мужчины) подсознательно сложилось отрицательное отношение к возможной беременности, а потому организм сам, автоматически не позволяет совершиться процессам, приводящим к зачатию.
Если все те причины бесплодия, о которых уже сказано, у семейной пары отсутствуют, то в этом случае лечение бесплодия не требуется. Для зачатия тогда значимым фактором является синхронизация времени «встречи» сперматозоида с яйцеклеткой. Созревшая яйцеклетка может «ожидать встречу» со сперматозоидом от 12 часов до нескольких дней.
Для зачатия тогда значимым фактором является синхронизация времени «встречи» сперматозоида с яйцеклеткой. Созревшая яйцеклетка может «ожидать встречу» со сперматозоидом от 12 часов до нескольких дней.
Абсолютное женское бесплодие – отсутствие или стойкая непроходимость маточных труб – является показанием к экстракорпоральному оплодотворению с последующим переносом эмбрионов в матку матери (ЭКО).
При всех видах бесплодия, кроме абсолютного, как правило, удается провести лечение, позволяющее забеременеть естественным путем и подготовить организм к нормальному протеканию беременности и родов.
Записывайтесь на консультацию гинеколога по телефону +7(495)150-60-01
Возврат к списку
🤰 Оценка функционального резерва яичников
Что такое овариальный резерв яичников?
Если Вы когда-нибудь были на приеме у врача репродуктолога, то наверняка слышали это словосочетание, в оптимистичной интонации: «ну, резерв яичников у Вас вполне перспективный» или же с негативным оттенком: «низковат резерв яичников». ..
..
Овариальный резерв или функциональный резерв яичников — так можно назвать предполагаемое количество яйцеклеток в яичниках женщины, которые могут в перспективе дать беременность.
Этот потенциал закладывается в яичниках девочки еще в утробе матери, после ее рождения в яичниках остается около 400 000 клеток. В дальнейшем же нас ждет печальная участь, в отличие от мужского репродуктивного резерва, который периодически обновляется всю жизнь, наш, женский запас в течение жизни только тратится, без возможности восстановления. Ежемесячно мы теряем не менее 20 клеток, независимо от образа жизни, наличия или отсутствия беременностей, приема контрацептивов и проч.
Таким образом, с возрастом в норме у всех женщин снижается количество клеток, способных дать беременность.
Кроме того, в течение жизни яичники подвергаются негативному воздействию множества факторов, которые снижают качество этих клеток (воспалительные реакции, новообразования, воздействие различных токсичных веществ и проч. ). Оперативные вмешательства на яичниках (удаление кист яичников, резекция яичников и т. п.) может преждевременно уменьшить фолликулярный резерв до 0 у молодых женщин.
). Оперативные вмешательства на яичниках (удаление кист яичников, резекция яичников и т. п.) может преждевременно уменьшить фолликулярный резерв до 0 у молодых женщин.
Как узнать, каков Ваш функциональный резерв яичников?
При помощи УЗИ органов малого таза
УЗИ органов малого таза делают на 5-7 день цикла. С его помощью можно посчитать количество антральных фолликулов — пузырьков, в которых созревают яйцеклетки.
Возраст женщины — самый важный независимый прогностический фактор, влияющий на фолликулярный запас, а следовательно — на вероятность достижения беременности и эффективность лечения бесплодия.
У женщин в возрасте 35-38 и старше 40 лет по сравнению с 25-летними способность к зачатию снижается до 50 %, 25 % и менее 5 % соответственно. Но изменения фолликулярного резерва у всех женщин индивидуальны. У кого-то уже к 30 годам в яичниках не остается фолликулов, содержащих клетки (это называется преждевременным истощением яичников), а у кого-то после 40 лет сохраняется достаточный фолликулярный запас.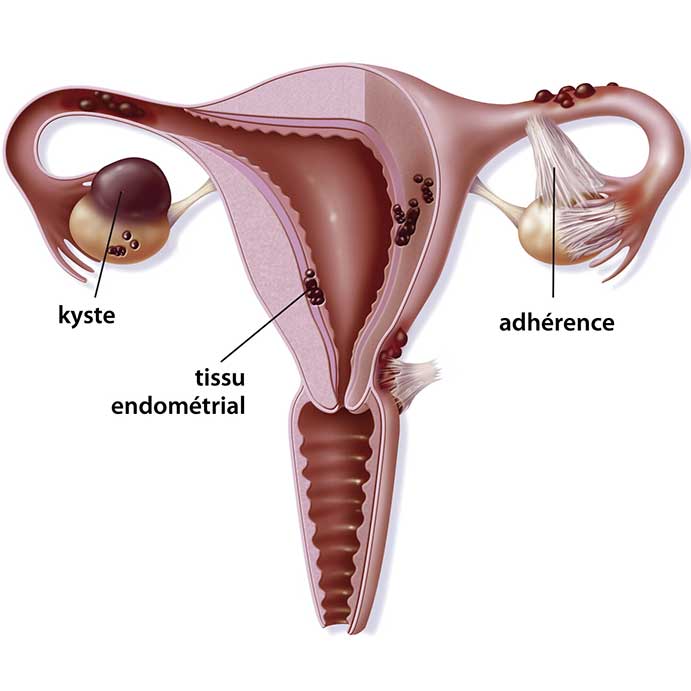
Биологический репродуктивный возраст женщины отражает количество фолликулов размером менее 10 мм при УЗИ, проведенном на 5-7 день менструального цикла. У женщин в активном репродуктивном возрасте (до 35 лет) должно быть не менее 5-6 фолликулов в одном срезе в каждом яичнике по результатам УЗИ.
Менее 8 антральных фолликулов в яичниках — это уже снижение фолликулярного резерва, по которому можно предполагать слабый ответ на стимуляцию овуляции и необходимость повышения дозы препаратов в программе ЭКО.
При наличии менее 5 фолликулов в обоих яичников прогноз адекватного ответа на стимуляцию овуляции очень сомнителен.
При помощи анализа крови на гормоны
Кроме УЗИ фолликулярный резерв яичников может помочь определить анализ крови на гормоны. В первую очередь исследуют уровень ФСГ — фолликулостимулирующего гормона гипофиза. Он вырабатывается в специальной железе, которая находится в головном мозге — гипофизе и стимулирует рост фолликулов в яичниках.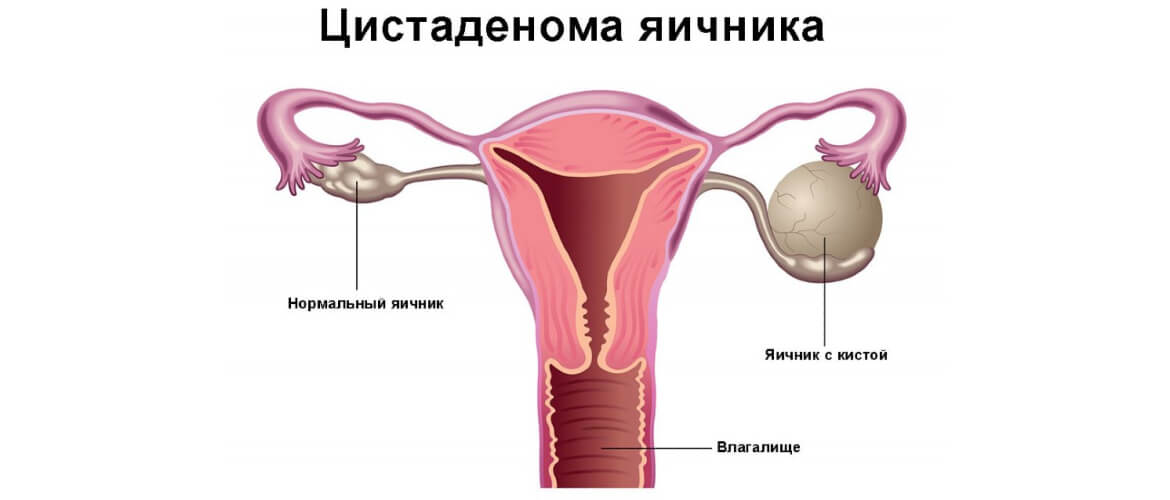 Если в яичниках достаточного количества фолликулов нет и они не реагируют на его «требования» адекватным ответом, гормон повышается, чтобы заставить яичники работать.
Если в яичниках достаточного количества фолликулов нет и они не реагируют на его «требования» адекватным ответом, гормон повышается, чтобы заставить яичники работать.
Уровень ФСГ исследуется на 2-5 день менструального цикла. Повышение концентрации гормона выше 10-12 МЕ/л говорит о снижении фолликулярного резерва яичников.
Другие гормоны, показывающие уровень фолликулярного резерва — это АМГ (антимюллеров гормон) и ингибин В. Они вырабатываются в ткани яичников. Концентрация ингибина В менее 45 пг/мл сопровождается уменьшением количества яйцеклеток.
Уровень АМГ наиболее точный прогностический фактор исхода лечения, низким считается его показатель менее 1 нг/л. Но для получения достоверной оценки фолликулярного резерва яичников нужно учитывать в целом все показатели — малое число антральных фолликулов на узи, высокие концентрации ФСГ, низкие уровни АМГ и ингибина В.
Многие пациентки, получив результаты обследования на гормоны, задают вопрос: Как повысить уровень АМГ? Можно ли снизить уровень ФСГ?
Изменить уровень этих гормонов в крови можно. Для этого существует так называемая заместительная гормональная терапия, например, можно пропить курс гормональных препаратов, которые «обманут» гипофиз и он уменьшит выработку ФСГ, т. к. будет получать сигнал о мнимой активности яичников. Но, к сожалению, как я уже говорила выше, восстановить таким образом фолликулярный резерв яичников не удастся.
Для этого существует так называемая заместительная гормональная терапия, например, можно пропить курс гормональных препаратов, которые «обманут» гипофиз и он уменьшит выработку ФСГ, т. к. будет получать сигнал о мнимой активности яичников. Но, к сожалению, как я уже говорила выше, восстановить таким образом фолликулярный резерв яичников не удастся.
Снижение уровня ФСГ не улучшит результативность ЭКО и не повысит вероятность получения беременности, поэтому делать этого перед ЭКО не нужно.
Что же делать, если по результатам обследования констатировано снижение фолликулярного резерва яичников?
В этом случае для достижеия беременности необходимо обратиться к врачу репродуктологу. Получить беременность у женщин позднего репродуктивного возраста или со сниженным фолликулярным резервом можно с помощью лечения методом ЭКО.
При выборе клиники ЭКО при этом факторе бесплодия очень важно обратить внимание на качество эмбриологической службы, ведь от ее работы зависит львиная доля успеха.
Также важным является такой, казалось бы, на первый взгляд не слишком существенный момент, как режим работы клиники. Если у Вас снижен фолликулярный запас, оптимально выбрать для лечения клинику, работающую без выходных. Именно такой режим позволяет производить своевременный забор клеток, даже если их мало, всего 1-2, без риска допустить их овуляцию.
Также сейчас широко применяются новые эффективные методики получения большего количества ооцитов в циклах ЭКО у пациенток с низким фолликулярным резервом. Например, так называемая «двойная стимуляция» яичников, суть которой заключается в том, что в течение одного цикла ЭКО собирается двойной «урожай» клеток. Повышение количества клеток увеличивает шансы на наступление беременности, ведь так получается большее количество эмбрионов, из которых можно с большей вероятностью выбрать перспективные эмбрионы на перенос.
Имеет ли значение особенность проведения программы ЭКО?
Безусловно. Схема стимуляции яичников подбирается врачом индивидуально в каждом конкретном случае, с учетом возраста женщины, ее веса, гормонального фона, результатов УЗИ, предыдущих протоколов ЭКО. Если за плечами у пациентки со сниженным фолликулярным резервом уже были неэффективные протоколы ЭКО, например такие, при которых не было получено яйцеклеток при пункции яичников, врач использует альтернативные подходы, чтобы изменить ситуацию.
Схема стимуляции яичников подбирается врачом индивидуально в каждом конкретном случае, с учетом возраста женщины, ее веса, гормонального фона, результатов УЗИ, предыдущих протоколов ЭКО. Если за плечами у пациентки со сниженным фолликулярным резервом уже были неэффективные протоколы ЭКО, например такие, при которых не было получено яйцеклеток при пункции яичников, врач использует альтернативные подходы, чтобы изменить ситуацию.
Например, есть теория, что у пациенток со сниженным фолликулярным резервом в программе ЭКО можно использовать специальную технику пункции фолликулов, с промыванием содержимого фолликулов специальным раствором, что якобы повышает вероятность получения ооцитов. Правда исследования, которые проводились у таких пациенток, не подтвердили, что пункция, проведенная таким образом, способствует увеличению общего числа полученных яйцеклеток и повышению частоты наступления беременности, а методика при этом существенно удлиняет время процедуры и требует большей дозы анестетиков во время операции, поэтому целесообразность ее спорна (данные исследования 2010 г. ).
).
Истощение фолликулярного резерва у женщин до 40 лет называется преждевременной недостаточностью яичников или, в прежней классификации болезней — синдром истощения яичников.
Яичники перестают продуцировать женские гормоны — эстрогены, что сопровождается нарушениями работы всего организма — повышение артериального давления, учащенное сердцебиение, появлении симптомов «приливов», жара, повышенной потливости, сухости кожи, ломкости волос, плаксивости и раздражительности, снижения либидо, сухости влагалища и как следствие — болезненности при половых контактах, нарушении мочеиспускания (учащенное мочеиспускание, недержание мочи при напряжении) и проч. Конечно же при этом страдает и репродуктивная функция — при синдроме преждевременного истощения яичников яйцеклеток, пригодных для оплодотворения практически не остается.
Преждевременное истощение яичников часто носит наследственный характер (у 25 % матерей женщин с такими проблемами менопауза также наступила до 40 лет)
Другие причины истощения яичников — воздействие на яичники повреждающих факторов, от аутоиммунных до внешних, например, интоксикации, радиации или воспалительного процесса. Также такая проблема может возникнуть у женщин с резким снижением массы тела из-за неправильного питания (анорексии).
Диагностировать преждевременную недостаточность яичников у женщин младше 40 лет кроме указанных выше жалоб помогает УЗИ, на котором определяется уменьшение размеров матки, истончение слизистой оболочки матки (эндометрия), уменьшение яичников, а также отсутствие в них фолликулов.
При исследовании гормонального профиля выявляется существенное повышение фолликулостимулирующего гормона, уменьшения эстрадиола, выраженное снижение АМГ и ингибина В.
Восстановление репродуктивной функции у женщин с преждевременной недостаточностью яичников перспективно только в случаях, когда она вызвана интоксикаций или нарушением веса вследствие анорексии — устранение повреждающего фактора в этой ситуации может помочь яичникам вновь заработать.
В большинстве же случаев единственный способ забеременеть при такой проблеме — это ЭКО с использованием донорских ооцитов.
Если у молодых девушек (20-25 лет) поздно начинается и долго устанавливается менструальный цикл, можно предположить риск возникновения преждевременной недостаточности яичников в будущем, особенно, если у мамы девушки отмечалась ранняя менопауза. В этом случае нужно обратиться к врачу репродуктологу — его своевременное вмешательство может помочь решить проблему бесплодия до ее возникновения.
Например, на сегодняшний день существует возможность сохранить яйцеклетки при повышенном риске их преждевременной утраты с помощью программы криоконсервации (заморозки) ооцитов, которая позволяет хранить их в течение десятков лет без повреждения их структуры, а при планировании беременности — безопасно разморозить, оплодотворить спермой партнера и получить эмбрионы, которые после переноса в подготовленную полость матки помогут обрести паре долгожданного здорового малыша.
Симптомы и лечение синдрома истощения яичников
Синдромом истощения яичников принято называть преждевременное прекращение функционирования яичников у женщин детородного возраста. Такое состояние может развиться у женщин младше сорока лет, имевших ранее нормальный менструальный цикл и способность к зачатию. Синдром истощения яичников также называют преждевременным климаксом.
Если вас коснулась данная проблема, вы можете заметить, что снизилось ваше сексуальное влечение, возникают приливы жара как при климаксе, настроение стало нестабильным. Все это происходит на фоне отсутствия менструации из-за того, что в вашем организме стало вырабатываться меньшее количество женских половых гормонов.
Синдром истощения яичников характеризуется тем, что снижается количество фолликулов, а значит, перестает происходить овуляция.
Механизм и причины развития синдрома истощения яичниковСтоит отметить, что точные причины развития у женщин синдрома истощения яичников пока не выявлены, но ученые медики предполагают, что этому могут способствовать:
- некоторые врожденные хромосомные аномалии;
- аутоиммунные процессы;
- поражения ЦНС.
Помимо этих физиологических факторов, существует ряд других воздействий, которые могут спровоцировать развитие первичного и вторичного синдрома истощения яичников. У вас может иметься повышенный риск возникновения первичной формы синдрома истощения яичников, если ваша мама в период беременности:
- подвергалась воздействию радиоактивного излучения;
- переболела краснухой, гриппом, паротитом;
- принимала медикаменты или имела контакт с химическими веществами, способными навредить плоду.
На развитие вторичной формы синдрома истощения яичников могут повлиять такие факторы:
- воздействие на ваш организм радиации или вредных химических веществ;
- изнурительные диеты, голодание;
- проведенная ранее химиотерапия;
- наличие в анамнезе внематочной беременности;
- множественные самостоятельные стимуляции яичников.
Важно сказать, что одним из основных факторов, влияющих на развитие синдрома истощения яичников, является наследственность. Проведенные исследования помогли установить, что подобное патологическое состояние гораздо чаще возникает у тех женщин, чьи близкие родственницы имели аналогичные симптомы истощения яичников.
Признаки истощения яичниковОсновным симптомом данного патологического состояния является прекращение менструации. В ряде случаев полному прекращению месячных может предшествовать период олигоменореи, при котором менструации становятся скудными и нерегулярными. Однако, если менструация прекратится у вас внезапно, это также может свидетельствовать о синдроме истощения яичников. При этом у вас, скорее всего, будут присутствовать клинические проявления, характерные для климакса:
- приливы жара в совокупности с повышенной потливостью, а также покраснением кожи в области груди и шеи;
- сухость в зоне наружных половых органов, возможно появление дискомфорта и даже боли при половом акте;
- снижение либидо;
- раздражительность, частые смены настроения, депрессия;
- ухудшение памяти, общее снижение работоспособности.
Все вышеперечисленные симптомы в значительной степени способствуют снижению качества жизни женщины. Однако на основании одной клинической картины диагноз истощение яичников не ставится. Если вы заметили у себя признаки, описанные выше, обратитесь в нашу клинику – опытные врачи проведут все необходимые диагностические исследования и помогут справиться с неприятными симптомами.
Диагностика в нашей клиникеПри подозрении на синдром истощения яичников наши врачи предложат вам пройти комплексное обследование, которое будет включать в себя:
- сбор подробного анамнеза – вам необходимо детально рассказать врачу о том, что вас беспокоит (отсутствие месячных, приливы жара и т.д.), а также о перенесенных ранее заболеваниях;
- исследование гормонального статуса – наш специалист с помощью этого анализа сможет выявить, что уровень гонадотропных гормонов увеличился в 3 раза от базальной нормы, антимюллеров гормон критически низкий;
- исследование метаболизма, биохимии крови, биоимпедансный анализ ;
- кариотипирование;
- эхосальпингография;
- УЗИ органов малого таза – метод трансвагинального ультразвукового исследования позволит врачу оценить состояние и размеры матки, яичников, а также заметить отсутствие примордиальных фолликулов;
В ходе этих исследований наши специалисты смогут выявить признаки, указывающие на синдром истощения яичников. К таким признакам непременно относятся : отсутствие менструации, уменьшение матки и яичников в размерах, отсутствие в яичниках фолликулов и симптомы, характерные для менопаузы.
Возможные осложненияЕсли вам поставили диагноз «синдром истощения яичников», обязательно обратитесь к нашим специалистам, чтобы они назначили вам грамотную заместительную терапию. Если этого не сделать и пустить заболевание на самотек, это может быть чревато следующими последствиями:
- преждевременным старением всего организма;
- увеличением рисков развития тяжелых заболеваний сердечнососудистой системы;
- остеопорозом, при котором снижается уровень кальция и возникает повышенная ломкость костей;
- серьезными психологическими проблемами вплоть до тяжелейшей депрессии;
- снижением общего качества жизни, в том числе и интимной.
На сегодняшний день единственным методом лечения синдрома истощения яичников является грамотно подобранная замещающая гормональная терапия. Врач может назначить вам натуральные эстрогены и гестагены, также могут быть использованы высокие дозы оральных контрацептивов. Наряду с гормональным лечением вам могут быть назначены физиотерапевтические процедуры, витаминотерапия, метаболическая терапия, лечебная физкультура.
Если вы желаете иметь детей, но вам поставили диагноз «синдром истощения яичников» – решением проблемы смогут стать вспомогательные репродуктивные технологии. В нашей клинике возможно проведение ЭКО при данной патологии с использованием донорских ооцитов.
Профилактические мерыЕсли вы входите в группу риска развития синдрома истощения яичников, очень важно скорректировать образ жизни уже сейчас до появления первых признаков патологии. В этом вам помогут следующие советы:
- полноценно и рационально питайтесь, избегая всевозможных изнурительных диет;
- любые вирусные инфекции лечите вовремя;
- постарайтесь исключить воздействие на ваш организм химических и радиоактивных веществ;
- любые лекарства принимайте под контролем опытного врача;
- не прибегайте к стимуляции овуляции без серьезных показаний;
- проверьте свой уровень антимюллерова гормона;
- посещайте врача-гинеколога для проведения профилактического осмотра каждые полгода.
Соблюдение этих рекомендаций позволит вам свести к минимуму риски развития синдрома истощения яичников.
УЗИ яичников. Патология и норма
Яичники – половые органы, выполняющие важные функции в женском организме. В них созревают женские половые клетки, а также происходит выработка половых гормонов.
Яичники – половые органы, выполняющие важные функции в женском организме. В них созревают женские половые клетки, а также происходит выработка половых гормонов. Яичники расположены в малом тазу возле матки. Благодаря современным технологиям ультразвукового обследования, врачи могут увидеть их строение, структуру и размеры.
Обычно УЗИ яичников проводится после завершения менструального цикла. В некоторых случаях, когда специалисту нужно оценить их работу, обследование может проводиться несколько разв течение всего цикла.
Что можно обнаружить с помощью УЗИ?
Очень часто проведение ультразвукового обследования назначается при подозрении следующих патологий:
- Опухоли. Чтобы определить, является новообразование злокачественным или доброкачественным, пациенту требуется дообследование: сдать анализы и сделать биопсию.
- Кисты. Это патологическая полость в тканях, наполненная жидкостью.
- Воспалительные процессы в матке и яичниках.
- Апоплексия яичника. Это внезапный разрыв ткани яичника, который сопровождается кровотечением.
Расшифровка результатов
В первую очередь, специалист обращает внимание на величину яичников. Для пациенток репродуктивного возраста это следующие показатели:
- высота – от 1,7 до 3 см;
- длина – от 1,9 до 3,7 см;
- объем – от 4,2 до 10,1 см3;
- глубина – от 1,5 до 2,3 см.
Для того, чтобы контролировать состояние здоровья, врачи рекомендуют регулярно проходить это обследование, даже если никаких жалоб нет. В нашей клинике работают специалисты с высоким уровнем квалификации и большим опытом в сфере ультразвуковой диагностики.
Ученые дают надежду женщинам с преждевременной менопаузой
Підпис до фото,Доктор Казухиро Кавамура из Медицинской школы Университета им. Святой Марианны с малышом, родившимся благодаря технологии «пробуждения» яичников
Группа врачей из США и Японии помогли забеременеть женщине, у которой началась преждевременная менопауза, использовав технологию «пробуждения» яичников. Недавно эта женщина родила здорового малыша.
Технология, использованная врачами, заключается в том, что женщине удаляют яичники, активируют их в лабораторных условиях, а затем пересаживают пациентке фрагменты ткани яичников.
С помощью этого метода уже родился один ребенок, а вскоре на свет должен появиться еще один.
Ученые говорят, что выводы об эффективности их технологии делать рано, но потенциально их метод может стать революционным.
К своему эксперименту ученые привлекли 27 молодых женщин в возрасте около 30 лет, которые не могли забеременеть из-за так называемого синдрома истощения яичников. Сегодня этот синдром наблюдается у каждой 100-й женщины. Он проявляется в том, что у женщины преждевременно заканчиваются жизнеспособные яйцеклетки, в результате чего наступает ранняя менопауза.
От рождения у женщины есть определенное количество яйцеклеток. Но в случае синдрома истощения яичников, яйцеклетки либо быстро заканчиваются, либо их количество невелико с самого рождения.
Разбудить яичники
Яйцеклетки в яичнике находятся в полусформированном виде — в форме фолликулов. Каждый месяц у женщины созревает одна или несколько яйцеклеток.
Команда ученых из Стэнфордского университета (США) и Медицинской школы Университета им. Святой Марианны (Япония) попытались активизировать яйцеклетки, которые еще оставались в яичниках женщин, переживающих менопаузу.
Ученые удалили женщинам яичники, а потом попытались «разбудить» спящие яйцеклетки. Сначала ученые разделили яичники на несколько фрагментов, а потом обработали их специальным реагентом с активизирующим свойством. После этого фрагменты яичника подсаживали женщинам, которые с того времени должны были пройти курс гормонотерапии.
После завершения курса терапии ученые провели обследование и увидели, что восемь из испытуемых женщин демонстрируют признаки развития яичных фолликулов. Образующиеся таким образом яйцеклетки ученые в дальнейшем использовали для искусственного оплодотворения. На сегодня с помощью этого метода уже появился на свет один малыш, а рождения еще одного ждут счастливые родители.
Профессор Аарон Хсуе из Стэнфордского университета рассказал, что разработанный его командой метод требует совершенствования и по предварительным подсчетам, может помочь 25-30 % женщин.
«Думаем, этот метод может использоваться еще в двух случаях: для женщин, которые преодолели рак и прошли курс химио — или радиотерапии. Если у них остались фолликулы яйцеклеток, есть шанс, что этот метод может помочь. Вторая категория — женщины в возрасте 40-45 лет с нерегулярным менструальным циклом», — говорит Хсуе.
Большой интерес
Последствия применения этого метода для женщин с преждевременной менопаузой пока неизвестны, поскольку эта технология требует дальнейшего тестирования и совершенствования, прежде чем ее можно будет применять в больницах.
«Это очень умное изобретение, но сработает ли оно для всех? Этого мы не знаем. Потенциально, эта технология является чрезвычайно интересной, но нужно провести больше исследований, чтобы можно было с уверенностью сказать, что это не очередной повод для ложной надежды», — высказывает свое мнение профессор Чарльз Кингсланд из ливерпульской женской больницы и Королевского колледжа акушеров и гинекологов.
Профессор Ник Маклон из Саутгемптонского университета также с оптимизмом воспринимает новую технологию. «Найти новый способ производить яйцеклетки путем пробуждения спящих фолликулов — звучит очень обнадеживающе. Это может стать настоящим прорывом. Это очень важный и захватывающий научный эксперимент, но пока этот метод недостаточно исследован для использования в больницах», — говорит Маклон.
По мнению господина Маклона, применить этот метод за пределами лаборатории будет невозможно, но все же лучшее понимание механизмов развития яйцеклетки может помочь в поиске новых путей лечения бесплодия.
По материалам статьи Джеймса Галлахера, корреспондента по вопросам науки и здоровья, BBC News
Киста яичника: симптомы, диагностика и лечение
Ведущий специалист акушер-гинеколог, гинеколог-хирург
Гаврилов
Михаил Владимирович
Стаж 17 лет
Ведущий специалист акушер-гинеколог, гинеколог-хирург. Кандат медицинских наук. Первая медицинская категория. Доцент кафедры акушерства и гинекологии лечебного факультета РНИМУ им. Н.И. Пирогова.
Записаться на приемКиста яичника – это заболевание, касающееся гинекологии, от которого страдают женщины. Выглядит киста как опухолевидное образование, которое возникает непосредственно на яичнике, но такая опухоль обладает доброкачественным характером. Существует несколько видов кисты яичника, которые классифицируются по симптомам, стадии заболевания, генетической предрасположенности. Вообще такие болезни, как киста яичника, во время своего развития в организме женщины не подает совершенно никаких симптомов. Только через некоторое время может начаться дискомфорт. Если менструация перестает быть стабильной, ощущается боль внизу живота, то вполне вероятно, что женщина страдает от развития внутри кисты яичника.
Если рассматривать общую информацию о яичниках и такой болезни, как киста левого яичника, то профессионалы под кистой имеют в виду патологическую полость в органе, которая состоит из капсулы, жидкости. Эта полость со временем начинает увеличиваться и разрастаться. Вообще киста обоих яичников – это довольно распространенное среди женской половины населения заболевание. Наиболее часто оно встречается у женщины в период деторождения. Важно отметить, что от кисты яичников зачастую больше страдают девушки, менструальный цикл которых нарушен, чем с регулярной менструацией. Реже всего кисту яичников можно обнаружить внутри у женщины, которая проходить период менопаузы. На самом деле, киста яичника может представать в разных вариациях, поскольку это целая группа различных видов опухоли.
Все специалисты единогласно определяют кисту яичника как доброкачественное новообразование ткани железы. Вообще появление кисты в обоих яичниках – не редкий случай у девушек. Новые образования в яичниках зачастую характеризуются длительностью в развитии, могут постоянно видоизменяться, вырастать в размере от нескольких миллиметров до пары сантиметров. Важно отметить, что иногда киста в левом яичнике может исчезнуть самостоятельно и тогда женщина может не обращаться к врачу, но лучше всего посетить одну из клиник, чтобы провериться. Чаще всего новообразование в обоих яичниках требует профессионального лечения у врача, гормонального или противовоспалительного лечения. Бывают ситуации, когда вылечить больную женщину без привлечения хирургии невозможно, потому что тогда могут возникнуть недоброкачественные осложнения.
Не стоит забывать и о том, что киста яичников внутри в дальнейшем без необходимого лечения может привести к развитию рака яичника, а это уже более серьезное заболевание, которое может привести к летальному исходу.
Киста может вызвать у женщины такое осложнение, как бесплодие или проблемы с беременностью, поэтому лучше всего посещать гинеколога как можно чаще. То же самое гинекологическое отделение может помочь выявить кисту яичников внутри организма и предложить женщине современные методы лечения болезни. Не нужно допускать, чтобы женские органы начинали болеть и приводили к плачевным последствиям. Лучше всего время от времени посещать лечащего врача. Жить с кистой яичников женщине небезопасно, если она хочет прожить долгую жизнь, родить детей и не иметь проблем с женским здоровьем.
Симптомы, признаки
Наиболее частый случай в медицинской практике – это случай возникновения кисты яичников без каких-либо первичных симптомов. В таком случае киста яичника не вызывает симптомы и медленно начинает рассасываться, постепенно отравляя женский организм. В таком случае никак нельзя опираться только на признаки, которые подает организм, так как их может вовсе и не быть. Одним из частых симптомов заболевания являются нерегулярные месячные, но они могут указывать и на многие другие проблемы с женским здоровьем. Лучше всего время от времени проходить ультразвуковое излучение, которое сможет проверить организм на наличие кисты яичника. Именно поэтому все девушки во время регулярного профосмотра, обследования посещают гинеколога, делают УЗИ, проходят лечение.
Все же, есть некоторые основные признаки, указывающие на наличие кисты яичника женщин, о которых должна знать абсолютно каждая. Женское здоровье – это та тема, о которой стоит говорить всегда, поскольку недоброкачественную кисту яичника в редких тяжелых случаях оба удалить невозможно. В таком случае пострадают не только яичники женщины, но и весь организм.
Основные признаки и симптомы кисты яичника:
- если ощущается тяжесть внизу живота или постоянно донимают ноющие боли, то, возможно, стоит сходить на прием к гинекологу, чтобы удостовериться в состоянии здоровья и в порядке ли яичники;
- если во время полового акта болевые ощущения девушки в области низа живота усиливаются, то стоит подумать о кисте;
- на развитие кисты яичника женщин могут указывать регулярные кровотечения из матки без понятной физиологической причины;
- если во время похода в туалет ощущается боль и давление, то это может быть киста яичника, симптомы которой на все указывают;
- после значительных физических нагрузок девушку может начать тошнить или подступят приступы рвоты, если это так, то, вполне возможно, что проблема в яичнике и развитии кист яичника;
- нарушенный менструальный цикл точно указывает на проблемы с женским здоровьем. Причиной этого могут быть и симптомы возникновения кисты.
Кроме вышеперечисленных признаков, киста яичника симптомы может вызывать и другого характера. Так, к примеру, если женщина заметила, что на ее брюшной полости появилось какое-то непонятное уплотнение и оно прощупывается прикосновением пальцев, то стоит немедленно ехать в клинику. Если в дополнение к боли и тяжести внизу живота высокая стабильная температура, может болеть голова, то это могут быть у женщин симптомы кисты яичнике, которые подают яичники.
Из-за того, что есть проблемы в кисте яичника, то симптомы часто бывают еще и такими, как головная боль, усталость, невнимательность, раздражение, постоянное чувство жажды, стремительное похудение. Если страдает яичник из-за развития кисты, то могут сдавливаться сосуды. Это все из-за того, что киста сама по себе продолжает увеличиваться и надавливает на мочевой пузырь, из-за чего сосуды меняют свое расположение и тоже сдавливаются. Живот может стать ассиметричным, потому что большинство таких заболеваний влияет на внешний вид женщины.
Важно отметить, что любую кисту при нездоровом яичнике можно лечить, если не затягивать с диагностикой и прохождением курса лечения. Есть множество разных видов кист яичников и все они выдают разные признаки и симптомы своего развития. Чтобы женский яичник нормально функционировал, и это не привело к бесплодию, временами стоит посещать клинику, чтобы провести полноценное обследование.
У вас появились симптомы кисты яичника?
Точно диагностировать заболевание может только врач. Не откладывайте консультацию — позвоните по телефону +7 (495) 775-73-60Диагностика
Чтобы понять, есть ли киста яичника женщин, рекомендуется провериться в больнице, поскольку, как указывалось ранее, чаще всего киста обоих яичников протекает без каких-либо следов. В таком случае только специалист сможет грамотно разложить все по полочкам и, проверив анализы, проведя исследования, поставить пациентке верный диагноз заболеваний. Заболевание характеризуется разными симптомами и другими факторами, которые верно подметить сможет только специалист в качественном медицинском центре.
Что касается того, как диагностируют кисту у яичника, то в некоторых случаях профессиональный врач может проверить наличие заболевания даже голыми руками, воспользовавшись ручным осмотром. Все же, чтобы поставить точный диагноз, профессиональный специалист должен сделать проверку анализов, уточнить наличие признаков, которыми характеризуется болезнь кисты обоих яичников и провести УЗИ. Именно ультразвуковое изучение женщинам, у которых обнаружена киста яичника лучше любого анализа или симптома позволяет определить наличие нароста.
УЗИ без каких-либо ошибок быстро и профессионально определяет местонахождение в кистах яичников и лучше любых анализов крови ставит точную диагностику. Так, при помощи ультразвукового исследования и профессионализма врача можно узнать не только локализацию заболевания, которое показывается на экране как темное пятно. Можно увидеть размеры, предположить, к какому типу относится киста. Кроме того, такой современный анализ позволяет понять, можно ли вылечить болезнь традиционной медикаментозной терапией или необходимо хирургическое вмешательство. Такие анализы показывают, что происходит внутри женского организма, как диагностируется болезнь и какое лучше лечение применить.
В современной медицине, помимо того, что обязательно нужно сдать анализ крови и пройти УЗИ, диагностика успешно использует и другие инновационные методы, анализы в борьбе с кистами:
- лапароскопия;
- томография, сделанная при помощи компьютерной техники;
- общий анализ, который выявляет, на каком уровне на данный момент у больного находятся половые органы;
- эффективной считается такая диагностика, как магнитно-резонансный томографический метод;
- обязательно пациент, который подозревает наличие в организме кисты яичников, должен сдать анализ на проверку наличия раковых клеток в организме.
Важно акцентировать внимание на том, что если обратившаяся за помощью в медицинский центр женщина находится в репродуктивном возрасте, то обычно врач использует тактику выжидания и соответствующее лечение. Но такой метод допускается только в случае, если точно нет никаких оснований думать о том, что в организме образовывается злокачественная киста. Если никаких перемен во время исследования специалист не замечает, то можно ограничиться консервативной терапией, но если же диагностическое обследование показало, что развитие кисты увеличивается, то лучше всего удалить ее во время операции.
Причины
На самом деле, нельзя точно сказать, какими являются причины кисты, поскольку до сих пор ведутся различные научные исследования и дискуссии в кругах докторов и специалистов. Нельзя точно сказать, что это такое и какие профилактические меры помогут предотвратить развитие кисты. Но если в целом опираться на мнение профессиональных врачей со стажем и многолетний опыт, то можно сделать общие выводы по борьбе с болезнью. Доктора акцентируют внимание на том, что довольно существенно влияет на развитие кисты нарушенный баланс апоптоза и женских половых гормонов, а это существенная причина. Если больной страдает от анамнеза и частых воспалений половых органов, эндокринных заболеваний, то и это может быть причиной для развития кисты.
Факторы, которые влияют на возникновение кисты яичников:
- можно выделить такую причину, как курение и алкоголь. Их злоупотребление может привести к тому, что в будущем женщине понадобится лечение от кисты;
- большая масса тела или наоборот очень маленький вес могут стать причиной того, что девушке придется бороться с данной болезнью;
- профессиональные врачи из клиники говорят о том, что даже частая или резкая смена климата может стать началом для такого заболевания, как киста яичника;депрессия, постоянный стресс, переутомление могут привести к образованию доброкачественной кисты;
- ранняя половая жизнь становится фактором, вызывающим дальнейшие проблемы с женскими половыми органами;
- постоянные сильные физические нагрузки могут способствовать образованию кисты.
Важно отметить, что в принципе ни одна молодая девушка или уже состоявшаяся женщина не застрахована от того, что у нее может образоваться киста яичника. В таких случаях остается только срочно обращаться к профессиональному врачу из клиники. Своевременная диагностика и инновационный метод лечения помогут справиться с заболеванием женщине любого возраста, важно лишь прислушиваться к собственному организму и заботиться о нем.
Лечение
Большинство видов кист яичников вылечиваются со временем самостоятельно, но это не значит, что можно ничего не делать и жить дальше. Чтобы киста прошла без операционного вмешательства, все равно нужен профессионал, который сможет использовать необходимые принципы лечения и стабилизировать гормональный фон. О том, как лечить данное заболевание правильно, стоит сразу же на первых порах обговорить с лечащим врачом в клинике. Чтобы навсегда избавиться от кисты, пациентки, как уже указывалось ранее, сдают специальные анализы. По их результатам и результатам УЗИ врач предоставляет список возможных методов лечения. Так, можно ограничиться принятием гормональных препаратов или специальных контрацептивных медикаментов. Обязательно пациентка должна пройти антибактериальное лечение, избавиться от воспаления и пройти физиологическое восстановление.
Если никакой из предложенных методов не помог, то тогда пациентке стоит согласиться на хирургическое вмешательство. Можно не сомневаться на качество выполненной работы в одной из лучших клиник города. Если согласиться на прохождение лечения в клинике, то уже буквально через пару месяцев от прежних мучений не будет и следа.
Если киста часто дает о себе знать и отравляет организм больной, то необходима незамедлительная операция. При этом не обойтись без такого метода, как лапаротомия. Если проявления кисты усиливаются, то можно воспользоваться эндоскопическим способом лечения заболевания, провести ревизию органов и как можно скорее остановить кровотечение.
Перед тем, как, собственно, проводить операцию, которую предлагает клиника, нужно заблаговременно подготовиться к лечению и не ограничиваться только на выборе метода. Для начала необходимо еще раз пройти тест на все анализы, сделать ультразвуковое исследование, проверить состояние сердца. Отдельно, пользуясь таким методом, как операционное вмешательство, доктора должны подготовить кишечник пациентки к проведению операции. Что касается самого операционного действия, его длительности, то нет одного четкого плана, которому следуют все доктора. Дело в том, что ход операции зависит от индивидуальных факторов пациентки, поэтому к каждой будет свой подход.
При лечении могут быть проявления слабости, усталости, убытка жизненных сил и т.д., особенно это касается, если доктор пользовался таким методом лечения, как операция. Именно поэтому после пациентка обязательно должна пройти полный курс восстановления от недели до месяца. Обратившись в больницу, каждый пациент получает профессиональный уход и не остается без должного внимания до тех пор, пока не вернется к полноценной жизни.
Классификация
Есть множество различных видов кисты яичников, которые называют доктора, ученые и специалисты. Поскольку заболевание все еще изучается, с каждым годом открывается новая информация о болезни. Все же, можно выделить наиболее распространенные у женской половины нашего населения виды кисты яичников.
Наиболее часто встречаются такие виды:
- функциональная;
- фолликулярная;
- параовариальная;
- эндометриоидная;
- истома;
- дермоидная.
Вылечить можно каждый из видов кист, но для этого нужен свой индивидуальный подход, поэтому ни в коем случае нельзя заниматься самолечением. При первых признаках заболевания нужно сразу же обращаться в больницу, идти на прием к доктору, подвергаться лечению, причем цены в медицинском учреждении довольно подъемные. Всего за месяц можно избавиться от любого вида кисты и дальше жить полной жизнью.
Врачи, занимающиеся лечением этой болезни
Большая часть женского населения, которая рано или поздно сталкивается лицом к лицу с такой проблемой, как киста яичников, начинает интересоваться тем, какой врач лечит данное заболевание. Как стоило догадаться, раз заболевание касается женского здоровья, лечит кисту яичника врач, который называется гинеколог. Он не только осматривает пациентку, но и проводит диагностику, ставит диагноз, занимается разработкой дальнейшего лечения и восстановления. Важно отметить, что в принципе в ходе лечения данного заболевания участие может принимать не только гинеколог, но и хирург, терапевт, поэтому перечень докторов довольно долгий.
Профессиональная клиника предоставляет большой выбор специалистов в области гинекологии, поэтому, говоря о врачах, можно порекомендовать ознакомиться со списком профессионалов. Для каждого вида заболевания найдется свой профессионал, который предложит лечение, поэтому нельзя заблаговременно знать, кто все-таки займется им, но можно иметь представление о специалистах. В медицинском учреждении работают гинекологи высочайшего уровня, поэтому не стоит волноваться о том, как будет проходить лечение.
Показания
Киста яичников – довольно распространенное во всем мире женское заболевание, которое может образоваться в женском организме не один раз, а возвращаться до тех пор, пока идет менструальный цикл. Именно поэтому докторами были выявлены некоторые показания, которые должны помочь свести к минимуму развитие такого заболевания, как киста яичников.
Список показаний:
- при обнаружении заболевания необходимо правильно подобрать гормональную терапию;
- если врач рекомендует проводить операцию, то нужно соглашаться на такое лечение;
- дермоидные кисты лучше всего удалять не медикаментозно, а хирургическим путем, это способствует тому, что они никогда не образуются снова;
- во время беременности лучше всего использовать консервативные способы лечения;
- время от времени стоит посещать гинеколога и делать УЗИ, чтобы в нужный момент обнаружить болезнь и излечиться.
Противопоказания
При кисте яичников запрещено вести нездоровый образ жизни, физически напрягаться, часто прибегать к половому акту, не посещать гинеколога, заниматься домашним самолечением.
Стоимость первичного приема, исследований, лечения
Что касается лечения, то нельзя назвать его точную стоимость. Дело в том, что каждый вид заболевания требует индивидуального подхода, использования определенных способов лечения и лекарств, из-за чего стоимость может быть разной. Ознакомившись с таблицей, вы можетеузнать цены на лечение, первичный прием, диагностику. Вообще все это происходит индивидуально в стенах клиники, уже после первого приема доктор назовет цены за исследования, диагностику и предложит подходящий метод лечения.
Внимание! Вы можете бесплатно получить медицинскую помощь в АО «Медицина» (клиника академика Ройтберга) по программе Государственных гарантий ОМС (Обязательного медицинского страхования) и ВМП (выскокотехнологичной медицинской помощи). Чтобы узнать подробности, позвоните, пожалуйста, по телефону +7(495) 775-73-60, или на странице ВМП по ОМСПреимущества лечения в клинике АО «Медицина»
АО «Медицина» (клиника академика Ройтберга) – это лучшее место для лечения в городе, где каждому пациенту окажут должное внимание и профессиональный уход. В стенах медицинского учреждения используют инновационное оборудование и современные методики лечения. Обратившись в нашу клинику, абсолютно каждый пациент получит индивидуального доктора, за ним постоянно будет присматривать медперсонал, а выздоровление и восстановление пройдет максимально быстро, что позволит как можно скорее вернуться к прежней здоровой жизни.
Яйцеклетка не созревает: почему и что делать
Зачатие происходит только в том случае, если яйцеклетка созрела и вышла из фолликула в брюшную полость. Этот процесс называется овуляцией, и обычно он приходится на середину цикла. Но в организме иногда бывают сбои, которые негативно отражаются на фертильности. Почему не созревает яйцеклетка, поможет установить высококвалифицированный гинеколог. Нарушения могут затрагивать различные звенья фолликулогенеза. И только грамотный подход к диагностике, проводимой на современном оборудовании, позволит разобраться в истинных причинах и механизмах ановуляции.
Как созревает яйцеклетка
Овуляция – это эндокринно-опосредованный процесс разрыва фолликула, который происходит примерно через 35-40 часов после подъема уровня лютеинизирующего гормона (ЛГ). Яйцеклетка должна выйти в брюшную полость и затем попасть в маточную трубу.
Подъем уровня лютеинизирующего гормона инициирует окончательное созревание женской половой клетки, которая будет готова к встрече со сперматозоидом. Одновременно с этим под влиянием ЛГ активируется синтез простагландинов. Эти вещества способствуют отделению яйценосного бугорка от стенки фолликула, а также способствуют растворению мембраны фолликула и ее разрыву. Если этого не происходит, то развивается синдром пустого фолликула. В этом случае при проведении ЭКО после пункции фолликула не удается получить яйцеклетку.
В норме яичник в фазе овуляции должен сблизиться с фимбриями маточной трубы, чтобы ооцит с легкостью туда мог попасть. Этот процесс могут нарушить спайки и рубцы, кисты, эндометриоидные очаги вследствие механического давления или посредством нарушения моторики маточной трубы.
Таким образом, процесс созревания фолликулов очень сложный. И только его грамотное моделирование, учитывающее физиологические особенности, может привести к желаемым результатам в рамках лечения эндокринного бесплодия.
Персонифицированный подход к каждой женщине центра репродуктивного здоровья «СМ-Клиника» позволяет добиваться наилучших терапевтических результатов. Врачи разбираются в каждом случае до мельчайших подробностей, отвечают на вопрос, может ли яйцеклетка не созреть, и выявляют факторы, которые этому способствуют, чтобы провести коррекцию имеющихся нарушений.
Как может повести себя фолликул
Созревание фолликула происходит в первой фазе менструального цикла. В норме этот процесс завершается овуляцией, при этом эндометрий становится достаточно толстым, чтобы в последующем быть в состоянии принять оплодотворенную яйцеклетку (после процесса секреторной трансформации).
Однако процесс фолликулогенеза может нарушиться. Основные варианты нарушения:
- Отсутствие овуляции – фолликул так и не разрывается, что выявляется на УЗИ в виде синдрома неовулировавшего фолликула. Если размеры этого образования превышают 21 мм в диаметре, то это расценивается как фолликулярная киста.
- Запоздалая овуляция – выход яйцеклетки происходит позже, чем в норме.
- Преждевременная овуляция – яйцеклетка выходит раньше, чем успевает подготовиться эндометрий.
Во всех случаях нарушается репродуктивная функция женщины, и может развиваться эндокринное бесплодие.
Причины, по которым не созревает яйцеклетка
Основными причинами нарушенной овуляции являются эндокринные факторы – недостаточная активность щитовидной железы или гипофиза, который вырабатывает тропные гормоны, стимулирующие яичник. Также яйцеклетка не созревает правильно при повышенном уровне мужских половых гормонов или пролактина. Зачастую подобные эндокринные расстройства можно заподозрить по нарушению менструального цикла. У женщин месячные приходят нерегулярно, могут быть скудными или обильными.
Процесс выхода яйцеклетки из фолликула могут нарушать некоторые лекарственные препараты, которые отодвигают наступление овуляции или вовсе блокируют ее.
Естественные физиологические причины
Как ни странно это звучит, но даже в норме допускается отсутствие овуляции. В течение года может быть 2-3 менструальных цикла, которые не сопровождаются созреванием яйцеклетки и ее выходом из фолликула. Стоит отметить, что такое состояние является вариантом нормы только в том случае, если ановуляторные циклы не следуют один за другим.
Достаточно часто несозревание фолликула могут спровоцировать следующие состояния:
- жаркий климат;
- авиаперелет;
- психо-эмоциональные переживания;
- снижение массы тела.
Патологии в органах малого таза
Основными патологиями в органах малого таза, при которых не созревает яйцеклетка, являются следующие:
- спаечная болезнь;
- поликистоз яичников;
- эндометриоз;
- преждевременная недостаточность яичников;
- яичниковые кисты;
- воспалительные процессы.
Симптомы и диагностика
По клиническим симптомам бывает трудно догадаться, что яйцеклетка не созревает. Обычно подобные расстройства устанавливаются с помощью ультразвуковой оценки состояния эндометрия и яичников. На 8-9-й день менструального цикла в норме должен определяться доминантный фолликул, который увеличивается каждый день на 2-3 мм. Накануне овуляции его размер должен достигать 18-22 мм. Гранулезные клетки такого фолликула вырабатывают половые гормоны, преобладающим из которых в первую фазу цикла является эстрадиол. Он вызывает пролиферацию эндометрия, в результате чего слизистая утолщается и имеет типичную трехслойную структуру. Ближе к овуляции начинается рост желез – секреторная трансформация эндометрия, которая хорошо определяется с помощью ультразвука.
Заподозрить нарушенное созревание яйцеклетки помогают следующие симптомы:
-
недостаточная толщина эндометрия; отсутствие трехслойной структуры и предовуляторных изменений; отсутствие доминантного фолликула или его малые размеры накануне овуляции.
Дополнительно для оценки фолликулогенеза может определяться концентрация в крови эстрадиола и лютеинизирующего гормона.
Когда необходима стимуляция овуляции
Стимуляция овуляции – это медикаментозное моделирование фолликулогенеза и проведение соответствующей подготовки эндометрия. Такое лечение показано тогда, когда овуляция не происходит или запаздывает. Достаточно часто синдром неовулировавшего фолликула подразумевает индукцию с помощью инъекций ХГЧ. Могут применяться и другие препараты (рекомбинантный лютеинизирующий гормон, антагонисты гонадолиберинов и т.д.). Оптимальный препарат гинеколог подбирает индивидуально каждой женщине после детального обследования.
После индукции овуляции пара должна совершить половой акт через 24-36 часов. Если уровень ЛГ в сыворотке крови уже повышен, то интимная близость должна состояться в день введения индуцирующего препарата.
Поле стимуляции овуляции гинеколог подбирает прогестероновый препарат для поддержания второй фазы менструального цикла. Это позволит подготовить эндометрий (вызвать секреторную трансформацию) для возможной имплантации оплодотворенной яйцеклетки.
Преимущества лечения в Центре репродуктивного здоровья «СМ-Клиника»
В многопрофильном холдинге центр репродуктивного здоровья «СМ-Клиника» прием ведут не только гинекологи, но и врачи других специальностей, задача которых «настроить» организм женщины на правильное функционирование и успешную реализацию репродуктивной функции. Диагностика выполняется с использованием оборудования экспертного класса, которое позволяет выявить даже незначительные отклонения в функциональном состоянии органов. В собственной лаборатории проводится оценка различных показателей, которые отражают состояние и функционирование репродуктивной системы.
Центр репродуктивного здоровья «СМ-Клиника» — это центр, в котором квалифицированные специалисты помогут оценить вашу фертильность и в случае имеющихся нарушений подберут наиболее оптимальный способ коррекции.
Размер яичника
может предсказать биологические часы
16 июня 2004 г. — Новое исследование, проведенное в Великобритании, предполагает, что размер яичников женщины может быть лучшим предиктором, чем возраст, когда ее биологические часы перестанут работать, но эксперты, с которыми связались WebMD оставайтесь скептически настроенными.
Британские исследователи разработали математическую модель, показывающую прямую взаимосвязь между размером яичников, измеренным с помощью ультразвука, и количеством яйцеклеток, оставшихся в яичниках женщин в детородном и пременопаузальном возрасте.
Они говорят, что полученные данные могут помочь лучше определить, подходит ли женщина для лечения бесплодия, такого как экстракорпоральное оплодотворение, которое требует извлечения женских яйцеклеток для оплодотворения. Полученные данные также могут помочь женщинам более точно определить, сколько времени у них есть, чтобы создать семью.
«По сути, это означает, что теперь у нас есть возможность сказать женщине, с какой скоростью тикают ее биологические часы и сколько времени у нее есть до того, как они истекут», — говорит ведущий исследователь Хэмиш Уоллес, доктор медицины, Королевский госпиталь для больных детей в Эдинбурге, Шотландия.
Количество по сравнению с качеством
Яичники женщин становятся меньше в детородном возрасте, и более ранние исследования связывали это с уменьшением количества доступных яйцеклеток. В своем отчете исследователи предполагают, что размер яичников, измеренный по объему, может служить точным показателем будущей фертильности, независимо от возраста.
Результаты их поиска опубликованы в июньском номере журнала Human Reproduction.
Но эксперты говорят, что даже если размер яичника точно предсказывает количество яйцеклеток, оставшихся у женщины, он все равно говорит только половину истории.
«Фертильность женщины определяется не только количеством яйцеклеток, оставшихся в яичнике, но и качеством этих яйцеклеток», — говорит WebMD эксперт по бесплодию и медицинский директор Центра фертильности WebMD Амос Грюнебаум.
«Мы все еще многого не знаем о том, почему определенные яйцеклетки оплодотворяются и имплантируются. У некоторых бесплодных женщин яйцеклеток много, но они могут быть недостаточно хороши, чтобы забеременеть».
Оуэн Дэвис, доктор медицинских наук, президент Общества вспомогательных репродуктивных технологий, называет отчет «интригующим», но говорит, что необходимы дополнительные исследования, чтобы определить, имеет ли модель ценность для лечения пациентов в реальной жизни.
«На данный момент результаты являются чисто теоретическими», — говорит он WebMD. «Неясно, можно ли использовать объем яичников для определения количества лет, которое у женщины есть до наступления менопаузы».
Другие тесты
Исследователи полагают, что женщина рождается с конечным числом яиц, и их количество с возрастом уменьшается. Хотя средний возраст большинства женщин наступает в период менопаузы — около 50 лет, фертильность начинает снижаться примерно за 1-2 десятилетия до этого. Однако небольшой процент остается фертильным и после 40 лет.
Уоллес и математик Томас Келси, доктор философии, разработали свою модель для оценки того, что они называют «репродуктивным возрастом» женщины. Келси сообщает WebMD, что в настоящее время они планируют исследования, чтобы проверить его полезность.
«Большинство центров (вспомогательных репродуктивных технологий) не лечат женщин старше 40 лет, но у некоторых женщин фертильность может быть намного дольше», — говорит Келси. «Может быть много веских причин отказать определенной женщине в 40, но возраст не должен быть единственной.»
Возраст и анализ крови, измеряющий уровни гормона, стимулирующего рост и созревание яйцеклеток, известного как фолликулостимулирующий гормон (ФСГ), обычно используются для определения шансов женщины на зачатие.
Продолжение
Даже если исследования доказывают, что Размер яичников является клинически полезным показателем фертильности, говорит Дэвис, возраст остается лучшим показателем для большинства женщин.Дэвис — заместитель директора программы ЭКО в Медицинском колледже Вейля Центра репродуктивной медицины и бесплодия Корнельского университета.
«Мы знаем, что шансы женщины забеременеть в 45 лет очень, очень малы, независимо от уровня ФСГ», — говорит он. «То же самое, вероятно, верно и для объема яичников».
Грюнебаум, руководитель отдела клинической медицины плода и матери в Медицинском колледже Вейля, соглашается.
«Пока я не увижу исследования, подтверждающие эту связь, я бы никогда не сказал 42-летней женщине, что у нее достаточно времени, чтобы родить ребенка, исходя только из размера яичников», — говорит он.
Первичная недостаточность яичников | POI
Что такое первичная недостаточность яичников (POI)?
Первичная недостаточность яичников (ПНЯ), также известная как преждевременная недостаточность яичников, возникает, когда яичники женщины перестают нормально работать до того, как ей исполнится 40 лет.
Многие женщины естественным образом испытывают снижение фертильности в возрасте около 40 лет. У них могут начаться нерегулярные менструальные периоды при переходе к менопаузе. У женщин с ПНЯ нерегулярные менструации и снижение фертильности начинаются в возрасте до 40 лет. Иногда это может начаться уже в подростковом возрасте.
POI отличается от преждевременной менопаузы. При преждевременной менопаузе месячные прекращаются до достижения 40-летнего возраста. Вы больше не можете забеременеть. Причина может быть естественной или заболеванием, хирургическим вмешательством, химиотерапией или радиацией.При ПНЯ у некоторых женщин все еще бывают периодические периоды. Они могут даже забеременеть. В большинстве случаев причина POI неизвестна.
Что вызывает первичную недостаточность яичников (ПНЯ)?
Примерно в 90% случаев точная причина POI неизвестна.
Исследования показывают, что ПНЯ связана с проблемами с фолликулами. Фолликулы — это небольшие мешочки в яичниках. Ваши яйца растут и созревают внутри них. Один из типов проблем с фолликулами заключается в том, что у вас заканчиваются рабочие фолликулы раньше, чем обычно.Другой заключается в том, что фолликулы не работают должным образом. В большинстве случаев причина проблемы с фолликулом неизвестна. Но иногда причиной может быть
Кто подвержен риску первичной недостаточности яичников (ПНЯ)?
Определенные факторы могут повысить риск инфицирования женщин:
Каковы симптомы первичной недостаточности яичников (ПНЯ)?
Первым признаком POI обычно являются нерегулярные или пропущенные месячные. Более поздние симптомы могут быть похожи на симптомы естественной менопаузы:
- Приливы
- Ночные поты
- Раздражительность
- Плохая концентрация
- Снижение полового влечения
- Боль во время секса
- Сухость влагалища
Для многих женщин с ПНЯ проблемы с беременностью или бесплодие являются причиной обращения к своему врачу.
Какие еще проблемы может вызвать первичная недостаточность яичников (ПНЯ)?
Поскольку POI приводит к снижению уровня определенных гормонов, вы подвергаетесь большему риску других заболеваний, в том числе
- Беспокойство и депрессия. Гормональные изменения, вызванные ПНЯ, могут вызвать беспокойство или привести к депрессии.
- Синдром сухого глаза и заболевание поверхности глаза. У некоторых женщин с ПНЯ есть одно из этих заболеваний глаз. Оба могут вызвать дискомфорт и привести к нечеткости зрения.Если не лечить, эти состояния могут вызвать необратимое повреждение глаз.
- Порок сердца. Более низкий уровень эстрогена может повлиять на мышцы, выстилающие артерии, и может увеличить накопление холестерина в артериях. Эти факторы увеличивают риск атеросклероза (затвердевания артерий).
- Бесплодие.
- Низкая функция щитовидной железы. Эта проблема также называется гипотиреозом. Щитовидная железа — это железа, вырабатывающая гормоны, контролирующие обмен веществ и уровень энергии в организме.Низкий уровень гормонов щитовидной железы может повлиять на ваш метаболизм и вызвать очень низкий уровень энергии, умственную вялость и другие симптомы.
- Остеопороз. Гормон эстроген помогает сохранять кости крепкими. Без достаточного количества эстрогена у женщин с ПНЯ часто развивается остеопороз. Это заболевание костей, которое вызывает слабость и ломкость костей, которые с большей вероятностью сломаются.
Как диагностируется первичная недостаточность яичников (ПНЯ)?
Для диагностики POI ваш лечащий врач может сделать
- История болезни, , в том числе вопрос о том, есть ли у вас родственники с POI
- Тест на беременность, , чтобы убедиться, что вы не беременны
- Медицинский осмотр, для выявления признаков других заболеваний, которые могут быть причиной ваших симптомов
- Анализы крови, для проверки уровня определенных гормонов.Вы также можете сдать анализ крови на хромосомный анализ. Хромосома — это часть клетки, которая содержит генетическую информацию.
- Ультразвуковое исследование органов малого таза, , чтобы увидеть, увеличены ли яичники или имеется несколько фолликулов
Как лечится первичная недостаточность яичников (ПНЯ)?
В настоящее время не существует проверенного метода восстановления нормальной функции яичников женщины. Но есть методы лечения некоторых симптомов ПНЯ. Есть также способы снизить риск для вашего здоровья и вылечить состояния, которые может вызвать POI:
- Заместительная гормональная терапия (ЗГТ). ЗГТ — наиболее распространенное лечение. Он дает вашему организму эстроген и другие гормоны, которые не вырабатываются яичниками. ЗГТ улучшает сексуальное здоровье и снижает риск сердечных заболеваний и остеопороза. Обычно вы принимаете его примерно до 50 лет; примерно в том возрасте, когда обычно начинается менопауза.
- Добавки кальция и витамина D. Поскольку женщины с ПНЯ имеют более высокий риск развития остеопороза, вам следует принимать кальций и витамин D каждый день.
- Экстракорпоральное оплодотворение (ЭКО). Если у вас есть ПНЯ и вы хотите забеременеть, вы можете попробовать ЭКО.
- Регулярные физические нагрузки и здоровая масса тела. Регулярные упражнения и контроль веса могут снизить риск остеопороза и сердечных заболеваний.
- Лечение сопутствующих состояний. Если у вас есть заболевание, связанное с POI, важно вылечить и его. Лечение может включать лекарства и гормоны.
NIH: Национальный институт детского здоровья и развития человека
Синдром поликистозных яичников (СПКЯ) | Центр репродуктивной медицины и репродуктивной медицины
Что такое СПКЯ?
По оценкам, от четырех до шести процентов женщин детородного возраста страдают синдромом поликистозных яичников (СПКЯ).Это самая распространенная эндокринопатия у женщин.
Если женщина обладает двумя из трех следующих характеристик, у нее может быть синдром поликистозных яичников:
- Свидетельство овуляции или нерегулярного менструального цикла.
- Признаки гиперандрогенемии, будь то клинические или биохимические, означают, что есть свидетельства повышенной выработки мужских гормонов. Это измеряется анализом крови, который измеряет уровень тестостерона. Еще одним признаком является гирсутизм или проблемы с ростом волос, то есть аномальный рост волос в гормонально зависимых областях, включая верхнюю губу, подбородок, лицо, грудь и нижнюю часть живота.Это может быть от очень легкой до очень тяжелой степени.
- При трансвагинальном УЗИ органов малого таза изображение поликистозных яичников выглядит как крошечные кистообразные образования. Это яйца или фолликулы, окаймляющие яичники, которые начинают расти, а затем останавливаются на небольшом размере фолликула примерно 2-10 мм. Этот вид очень характерен и может быть использован для постановки диагноза.
- Следует отметить, что при постановке диагноза СПКЯ необходимо исключить другие заболевания, которые присутствуют, например, СПКЯ.Перед постановкой диагноза СПКЯ необходимо исключить следующие гормональные состояния: заболевание щитовидной железы, опухоли яичников и / или надпочечников, дефицит ферментов надпочечников и аномалии пролактина.
Это состояние может быть связано с множеством различных симптомов, в том числе:
- Высокий уровень мужских гормонов, также называемых андрогенами. Это может вызвать чрезмерное оволосение на лице и теле или гирсутизм.
- Нерегулярный или отсутствующий менструальный цикл
- Может иметь или не иметь много мелких кист в яичниках, как видно на УЗИ
- Невозможность забеременеть
- Акне, жирная кожа
- Увеличение веса или ожирение, обычно избыточный вес приходится на талию
- Трудности похудения
- Сахарный диабет 2 типа
- Высокий холестерин, высокий уровень триглицеридов
- Высокое кровяное давление
- Пятна утолщенной темно-коричневой или черной кожи на шее, руках, груди или бедрах (черный акантоз)
- Апноэ во сне — чрезмерный храп и прерывистое дыхание во время сна
- Важной причиной для распознавания СПКЯ является то, что он может подвергнуть человека риску возникновения медицинских проблем типа синдрома инсулинорезистентности.У вас может развиться высокий риск диабета 2 типа, высокого уровня холестерина, высокого уровня триглицеридов и высокого кровяного давления. Женщина также может быть подвержена риску рака эндометрия или аномального роста слизистой оболочки матки. Вот почему важно, чтобы люди с СПКЯ получали медицинское лечение и устраняли их нерегулярные циклы.
Точная причина СПКЯ неизвестна. У СПКЯ есть наследственный компонент, что означает, что у женщин с этим заболеванием часто есть мать или сестра с СПКЯ.Вероятность заболевания СПКЯ составляет пятьдесят процентов, если это заболевание у вашей матери. Многие женщины с СПКЯ имеют проблемы с весом, поэтому исследователи изучают взаимосвязь между СПКЯ и способностью организма вырабатывать инсулин. Инсулин — это гормон, регулирующий превращение сахара, крахмала и другой пищи в энергию для использования или хранения в организме. Женщины с СПКЯ вырабатывают слишком много инсулина, заставляя яичники реагировать и вырабатывать слишком много мужских гормонов. Инсулин также нарушает процесс созревания яичников и выделения яйцеклеток, создавая нерегулярные циклы.Нарушение нормального функционирования яичников при СПКЯ может привести к появлению прыщей, чрезмерному росту волос, увеличению веса и проблемам с овуляцией.
Какие тесты используются для диагностики СПКЯ?Будут проведены различные тесты для диагностики СПКЯ. Ваш врач изучит историю болезни, проведет физический осмотр и проверит ваш уровень гормонов. Это может включать анализ уровней гормонов щитовидной железы, гипофиза и надпочечников. Вы можете проверить метаболизм глюкозы и уровень риска диабета, что делается с помощью двухчасового перорального теста на толерантность к глюкозе и введения инсулина натощак.
Ультразвуковое исследование влагалища может быть выполнено для исследования яичников на предмет кистозного вида и оценки слизистой оболочки матки (или эндометрия).
Почему у женщин с СПКЯ проблемы с менструальным циклом?Каждый месяц в яичниках женщины созревает скопление нескольких яйцеклеток, но обычно только одна становится зрелой или доминирующей. У женщин с СПКЯ яичник не получает правильных сигналов от гипофиза для выработки гормонов, необходимых для полного созревания любой из яйцеклеток.Некоторые исследователи считают, что это связано с высоким уровнем инсулина, который прерывает нормальные сигналы для роста яиц. Фолликулы, содержащие яйца, начинают расти, но не получают правильных сигналов. Фолликулы перестают расти или останавливаются и становятся атретичными, оставаясь в виде небольших кистозных участков, видимых на УЗИ. Поскольку яйцеклетка не созревает и не выделяется, овуляция не происходит и гормон прогестерон не производится. Без прогестерона менструальный цикл женщины нерегулярный или отсутствует. Небольшие задержанные или атретические фолликулы вырабатывают мужские гормоны, которые способствуют развитию симптомов СПКЯ.
Как лечится СПКЯ?Нет лекарства от СПКЯ, поэтому нужно управлять им, чтобы предотвратить проблемы. Лечение основано на каждом индивидуальном случае. Ниже приведены описания методов лечения СПКЯ. Лечение СПКЯ основано на целях пациента.
- Образ жизни: Это самый важный фактор для длительного здоровья. Упражнение — ключ к успеху. Женщинам с СПКЯ необходимо выполнять больше обычных рутинных или ареобических упражнений.Институт медицины рекомендует ежедневно выполнять 1 час ареобических упражнений. Необязательно делать это за один раз. Его можно разбить на два тридцатиминутных режима каждый день, но упражнения — это ключевой момент. Кроме того, диета важна для изменения образа жизни.
- Здоровый вес: Женщины, которые поддерживают нормальный вес, могут помочь справиться с СПКЯ. Поскольку ожирение является обычным явлением, здоровое питание и физическая активность помогают поддерживать здоровый вес.
Еще вопросы о СПКЯ?
Запишитесь на прием к специалисту по фертильности Вашингтонского университета!
Запишитесь на прием онлайн или позвоните нам по телефону 314-286-2497
Синдром поликистозных яичников (СПКЯ): Что такое СПКЯ? Симптомы СПКЯ, лечение, диагностика
ОБСЛЕДОВАНИЕ СПКЯ
У вас СПКЯ и вы старше 18 лет? или же…
У вашей дочери СПКЯ? Если да, мы хотели бы пригласить вас принять участие в опросе. Опросы можно найти по адресу:
Обследование пациентов (PDF)> | Опрос родителей (PDF)> Уже доступны опросы
!
Что такое СПКЯ?
Синдром поликистозных яичников — наиболее частая гормональная аномалия у женщин репродуктивного возраста, встречающаяся у 10% таких людей. Характеризуется гиперпродукцией андрогенного тестостерона, нарушением менструального цикла, когда овуляция не происходит, и увеличенными яичниками, содержащими множество мелких фолликулов ( поликистозных яичников, ).
Женщины с тяжелой формой СПКЯ имеют более выраженные нарушения менструального цикла, избыток андрогенов, общий и брюшной жир и резистентность к инсулину; а также имеют более серьезные факторы риска диабета и сердечно-сосудистых заболеваний, чем женщины с менее тяжелыми формами СПКЯ.
Синдром поликистозных яичников более распространен среди членов семьи, чем среди населения в целом, что позволяет предположить, что гены могут влиять на развитие СПКЯ. Образ жизни, включая диету и упражнения, также влияет на тяжесть СПКЯ, при этом увеличение веса ухудшает как репродуктивные, так и метаболические нарушения.
Следовательно, СПКЯ может нанести вред здоровью женщины, увеличивая ее риск бесплодия , акушерских осложнений, диабета и сердечно-сосудистых заболеваний. Диагностика СПКЯ зависит от определения наличия у женщины 1) избытка андрогенов, 2) нарушений овуляции и / или 3) поликистозных яичников, а также устранения других заболеваний, имитирующих СПКЯ.
Симпозиум по осведомленности о СПКЯ 2015 г.
Как диагностируется СПКЯ?
Первым шагом в диагностике СПКЯ является сбор полного анамнеза и физическое обследование, проводимое обученным врачом. Тщательный анамнез и физикальное обследование могут определить, вызывает ли избыток андрогенов рост волос по мужскому типу (гирсутизм), акне или выпадение волос. и нормально ли происходит овуляция. Физикальное обследование также может выявить высокое кровяное давление и повышенное абдоминальное ожирение как факторы риска диабета и сердечно-сосудистых заболеваний у людей с избыточным весом.
Затем можно провести анализы крови, чтобы определить, нормально ли функционируют яичники или вырабатываются избыточные количества андрогенов.Также можно провести УЗИ яичников, чтобы измерить размер яичников и определить, есть ли у них поликистоз. В то же время могут быть идентифицированы другие состояния, напоминающие СПКЯ, включая аномалии гипофиза, щитовидной железы и надпочечников, а также другие редкие опухоли. Уровни глюкозы, триглицеридов и холестерина в крови натощак также могут быть измерены вместе с другим определением глюкозы, полученным через 2 часа после приема раствора глюкозы (2-часовой пероральный тест на толерантность к глюкозе), для прогнозирования риска развития диабета и сердечно-сосудистых заболеваний.
Лечение СПКЯ
Лечение синдрома поликистозных яичников индивидуализировано для лечения преобладающих признаков / симптомов и, как правило, направлено на коррекцию нерегулярных кровотечений из матки, восстановление фертильности, улучшение кожных проявлений избытка андрогенов (гирсутизм, угри, выпадение волос ), а также предотвращение диабета и сердечно-сосудистых заболеваний. В последнее время внимание также было сосредоточено на улучшении качества жизни женщин с СПКЯ, у которых есть проблемы с изображением тела.
Нерегулярное маточное кровотечение
Нерегулярное маточное кровотечение при СПКЯ обычно происходит из-за отсутствия овуляции. В этом случае хрупкая слизистая оболочка матки (эндометрий) утолщается из-за избытка эстрогена и не корректируется ежемесячной выработкой прогестерона яичниками, которая обычно следует за овуляцией. Следовательно, оральные контрацептивы (которые содержат прогестероноподобные вещества), один прогестерон или, возможно, внутриматочная спираль, высвобождающая прогестин, могут быть использованы для отмены действия эстрогена на слизистую оболочку матки.В редких случаях аномальное маточное кровотечение после вынашивания ребенка, которое не поддается лечению, может потребовать хирургического вмешательства.
Синдром поликистозных яичников Бесплодие
Прежде чем пытаться забеременеть, важно понять, что женщины с СПКЯ подвержены повышенному риску диабета, гипертонии и других осложнений беременности. Поэтому любой женщине с СПКЯ, желающей забеременеть, рекомендуется консультация врача, чтобы увеличить свои шансы на нормальную беременность.
Отсутствие овуляции (ежемесячное выделение яйцеклетки из яичника) является преобладающей причиной бесплодия у женщин с СПКЯ , хотя у некоторых людей также может быть более высокий уровень выкидыша.У некоторых женщин с СПКЯ с избыточным весом диета в сочетании с упражнениями может восстановить овуляцию без использования лекарств. В противном случае доступны несколько лекарств для восстановления овуляции у женщин с СПКЯ. Оральный цитрат кломифена стимулирует секрецию ФСГ собственным гипофизом женщины (расположенный у основания черепа), чтобы вызвать рост фолликула яичника. При необходимости подкожные инъекции гонадотропинов с ФСГ и ЛГ могут вызвать те же явления. Оба препарата увеличивают вероятность многоплодных родов, хотя инъекции ФСГ являются наиболее эффективными.Другие лекарства включают метформин, сенсибилизатор инсулина, который медленно снижает уровни инсулина и андрогенов, чтобы постепенно вызвать овуляцию с более низкой вероятностью многоплодия. Лекарства, которые блокируют выработку эстрогена для стимуляции секреции ФСГ (летрозол), также существуют, но необходимы дополнительные исследования, прежде чем их можно будет регулярно рекомендовать для индукции овуляции. Поскольку у большинства женщин с СПКЯ овуляция происходит после медикаментозной терапии, операция или экстракорпоральное оплодотворение (ЭКО) обычно предназначены для женщин с СПКЯ, у которых не удается овулировать с помощью лекарств или у которых есть другие проблемы с фертильностью.
Кожные проявления
Гирсутизм лечится с помощью комбинации подходов, включая оральные контрацептивы с антиандрогенами или без них, такими как спиронолактон, для снижения уровней или блокирования действия андрогенов на волосяные фолликулы. Оральные контрацептивы часто комбинируют с антиандрогенами для улучшения их клинического эффекта и предотвращения беременности, поскольку случайное воздействие антиантрогенов на плод мужского пола может нанести вред развитию плода. Крем для местного применения (эфлорнитина гидрохлорид) также можно применять для лечения гирсутизма на лице.
Медикаментозная терапия подавляет рост волос, не удаляя уже имеющиеся волосы. Поэтому медикаментозную терапию обычно комбинируют с механическими методами эпиляции , такими как электролиз или лазеры. Электролиз — это введение электрода для разрушения отдельных волосяных фолликулов. Идеально подходит для удаления небольших участков редких волос любого цвета. Лазерная эпиляция — это распространенная, безопасная и эффективная косметическая процедура, которая также применяется для удаления нежелательных волос на лице и теле.Лазерная терапия дороже электролиза, но она быстрее, менее болезненна и требует меньшего количества сеансов. Лазерная терапия разрушает волосы, воздействуя на пигмент (меланин) в волосяном фолликуле, и идеально подходит для темноволосых и светлокожих людей. Более длинноволновые лазеры с охлаждающими устройствами могут использоваться для людей с рыжими, настоящими светлыми или белыми волосами, а также для темнокожих людей. При соответствующей терапии густота волос на обработанных участках уменьшается на 70%, а оставшиеся волосы становятся тоньше в диаметре в течение 3-6 месяцев после лечения.Большинству пациентов затем требуется определенная поддерживающая терапия, обычно каждые 6–12 месяцев.
Угри обычно лечат оральными контрацептивами, а также местными или антибиотиками. Выпадение волос может потребовать подавления андрогенов в сочетании с антиандрогенной терапией и местными средствами, стимулирующими отрастание волос.
Профилактика диабета и сердечно-сосудистых заболеваний
Двухчасовой пероральный тест на толерантность к глюкозе можно легко провести для оценки риска диабета у женщины с СПКЯ.При необходимости профилактика диабета может потребовать управления образом жизни с помощью похудания, диеты и физических упражнений и, возможно, добавления инсулино-сенсибилизирующих агентов, таких как метформин, или других лекарств. Измерение липидов в крови натощак также может быть выполнено для прогнозирования риска сердечно-сосудистых заболеваний в будущем и может также потребовать управления образом жизни, наряду с пероральными статинами и другими лекарствами для коррекции повышенных уровней триглицеридов и липопротеинов низкой плотности (ЛПНП) и / или снижение уровня холестерина липопротеинов высокой плотности (ХС-ЛПВП).
Качество жизни
Появляется все больше свидетельств того, что расстройства настроения, в основном тяжелая депрессия, распространены у женщин с СПКЯ, у которых ухудшение качества жизни из-за проблем с изображением тела вызывает утомляемость, нарушение сна и изменения в привычках питания. Кроме того, многие пациенты с СПКЯ сообщают, что чувствуют себя ненормальными, неженственными и смущенными из-за нежелательных волос, часто скрывая их рост и закрывая лицо, когда разговаривают с другими. Понимание того, что женщина думает о своем образе тела, и улучшение этого восприятия являются важными компонентами любого плана лечения, который обеспечивает общую медицинскую помощь женщинам с СПКЯ.
В UCLA OB / GYN наша миссия —
Узнайте о наших исследованиях
Программа исследований женского здоровья в Калифорнийском университете в Лос-Анджелесе предоставляет женщинам с СПКЯ и другими заболеваниями, связанными с андрогенами, высочайший уровень ухода и качества жизни. Узнайте о нашем исследовании »
Познакомьтесь с нашими врачами
Наши услуги по лечению бесплодия являются комплексными, сострадательными и индивидуализированными, основанными на взаимном уважении, а также на потребностях и предпочтениях пары.Познакомьтесь с нашими врачами »
Назначить встречу
Чтобы узнать, какие врачи по лечению бесплодия могут иметь опыт, чтобы помочь вам, позвоните по номеру телефона акушера-гинеколога:
(310) 794-7274 Записаться на прием »
Как размер яичников влияет на возможность забеременеть?
Последнее обновление:
Яичники играют важную роль в зачатии.Яйца производятся в яичниках, которые при оплодотворении спермой оплодотворяются. Яичники также производят основные женские половые гормоны, эстроген и прогестерон.
Размер ваших яичников имеет значение, когда речь идет о простоте зачатия — меньшие яичники означают, что запас яйцеклеток у женщины ниже, чем обычно. Однако наличие более крупных яичников не обязательно означает, что у женщины высокий запас яйцеклеток. Яичники могут изменяться в размере из-за нескольких факторов, которые мы обсудим ниже.
Факторы, вызывающие изменение размера яичников
Размер яичников женщины может меняться несколько раз в жизни по разным причинам. Вот различные факторы, которые могут вызвать изменение размера яичников:
1. Возраст
Размер яичников меняется с возрастом. Яичники самого маленького размера до достижения женщиной половой зрелости и после менопаузы; они увеличиваются в размерах в период полового созревания и в предклимактерический период жизни женщины. Средний размер яичников женщины — 3 см в длину, 2.5 см в высоту и 1,5 см в ширину. До полового созревания или после менопаузы они имеют диаметр менее 20 мм. Яичники также увеличиваются в размерах во время овуляции или менструации.
2. Заболевания яичников
Заболевания яичников и рак могут вызывать увеличение яичников. Такие состояния, как синдром поликистозных яичников (СПКЯ), фолликулярные кисты и кисты желтого тела вызывают увеличение яичников, что приводит к боли и внутреннему кровотечению. Эти расстройства затрудняют беременность женщинам.
3. Гормональная стимуляция
Женщины, у которых было диагностировано бесплодие, часто проходят лечение от бесплодия, чтобы забеременеть. Часть этих методов лечения включает гормональные инъекции для стимуляции яичников, чтобы они высвобождали яйцеклетки для оплодотворения. Эти методы лечения могут привести к увеличению яичников во время овуляции и их возвращению к нормальному размеру после завершения фазы овуляции.
4. Беременность
Размер яичников увеличивается во время беременности, поскольку они вырабатывают гормоны эстроген и прогестерон, которые помогают при беременности.Однако разумно обратиться к врачу и убедиться, что у вас нет кист или миомы.
Связан ли размер яичника с тем, насколько легко или сложно зачать ребенка?
Размер яичников женщины зависит от ее способности легко зачать ребенка. Количество потенциальных яйцеклеток, готовых к оплодотворению, зависит от размера яичников. Если яичники женщины меньше нормального размера, ей может быть трудно забеременеть, поскольку ее запас яйцеклеток, вероятно, ниже среднего.Такие тесты, как ультразвук и анализы крови, могут определить размер яичников и правильность их функционирования. Техники могут подсчитать количество фолликулов в яичнике с помощью ультразвукового сканирования. Количество фолликулов может указывать на то, нормальный или низкий запас яйцеклеток у женщины.
Увеличивают ли большие яичники ваши шансы на воспроизводство?
Наличие более крупных яичников автоматически не означает, что запас яйцеклеток выше. Яичники также могут быть увеличены из-за заболеваний или опухолей.В этих случаях у женщин не происходит нормальной овуляции, и, следовательно, у них будут проблемы с зачатием. У женщин с поликистозом яичники могут достигать 15 см в диаметре.
Таким образом, увеличенные яичники часто являются показателем гормонального нарушения, кисты или опухоли. Поговорите со своим врачом, чтобы проверить яичники на наличие подобных проблем, если у вас есть проблемы с зачатием.
Каков нормальный размер яичников для беременности?
Правильный размер яичника для беременности — 3 см x 2.5 см на 1,5 см, что соответствует размеру здорового нормального яичника. Завязь такого размера будет иметь достаточный запас яиц. Но размер самого яйца также имеет значение при попытке зачать ребенка — яйцо должно быть правильного размера, чтобы оно могло быть оплодотворенным. Если яйцо сжалось, оно не разовьется должным образом.
Всегда есть способ улучшить здоровье яичников и яйцеклеток, употребляя питательную пищу, регулярно занимаясь физическими упражнениями, поддерживая здоровую массу тела и избегая стресса.
Лучшие способы улучшить здоровье яичников и яиц
Есть способ улучшить качество ваших яичников и яйцеклеток.Вот некоторые из них:
- Поддерживайте здоровую массу тела. Избыточный или недостаточный вес может повлиять на качество ваших яиц — следите за своим здоровьем.
- Регулярно выполняйте физические упражнения. Вы можете поддерживать здоровье яичников, регулярно занимаясь спортом. Это не обязательно должно быть чрезмерным — всего час занятий йогой, 30 минут бега или бега или ходьба могут быть полезны для поддержания вашего здоровья.
- Научитесь управлять своим стрессом. Трудно сохранять душевное спокойствие в быстро меняющемся мире, но мы часто недооцениваем влияние стресса на наши тела. Каждый день делайте одно занятие, которое вам нравится, чтобы успокоить свой ум. Держитесь подальше от телефона по крайней мере за час до сна, чтобы очистить свой разум на следующий день.
- Ешьте сбалансированную пищу. Вам не нужно сразу и навсегда отказываться от всего, что вы любите, — вам просто нужно знать, как управлять тем, что вы едите.Убедитесь, что вы получаете равное количество всех необходимых питательных веществ — белков, хороших углеводов, хороших жиров, клетчатки, витаминов и минералов. Проконсультируйтесь с врачом и начните принимать добавки, если вашему организму не хватает необходимых питательных веществ. Отслеживание того, что вы едите, очень поможет здоровью яйцеклеток и яичников.
- Избегайте курения и алкоголя. Сигареты и алкоголь могут вызвать проблемы с фертильностью, поэтому старайтесь избегать их употребления или сократите их количество.
Размер яичника влияет на шансы женщины на зачатие, но этому есть много основных причин.Проконсультируйтесь со своим врачом, чтобы понять, является ли это одной из причин, по которым вам трудно забеременеть, и спросите его, как вы можете улучшить его здоровье для положительного результата.
Также читайте: Преждевременная недостаточность яичников
Первичная недостаточность яичников у подростков и молодых женщин
Номер 605 (Подтверждено в 2020 г.)
Комитет по охране здоровья подростков
В этом документе отражены клинические и научные достижения на дату выпуска, и в него могут быть внесены изменения.Информация не должна толковаться как предписывающая исключительный курс лечения или процедуры, которым необходимо следовать.
РЕФЕРАТ: Первичная недостаточность яичников — это истощение или дисфункция фолликулов яичников с прекращением менструаций в возрасте до 40 лет. Нет единого мнения о критериях выявления первичной недостаточности яичников у подростков, и часто бывает задержка в диагностике. Медицинские работники, которые ставят этот клинический диагноз, должны помнить о деликатном характере этого заболевания.Пациентов и их семьи следует проконсультировать о влиянии состояния пациента на будущую фертильность, о риске сопутствующих заболеваний, связанных с первичной недостаточностью яичников, и о возможности генетической наследственности этого состояния. Также следует предложить психологическое консультирование, поскольку после постановки диагноза первичной недостаточности яичников сообщалось о снижении самооценки и эмоциональном стрессе. После диагностики первичной недостаточности яичников пациенты должны проходить обследование не реже одного раза в год.Цели гормональной терапии выходят за рамки простого облегчения симптомов до уровней, поддерживающих здоровье костей, сердечно-сосудистой системы и сексуального здоровья. По желанию пациента и семьи следует направлять к специалисту по репродуктивной эндокринологии и бесплодию для дальнейшего обсуждения доступных репродуктивных методов лечения.
Число репродуктивных лет у женщин варьируется в зависимости от выработки стероидов яичниками. Первичная недостаточность яичников — это истощение или дисфункция фолликулов яичников с прекращением менструаций в возрасте до 40 лет, и ранее ее называли преждевременной менопаузой или первичной недостаточностью яичников.«Первичная недостаточность яичников» — это предпочтительный термин, рекомендуемый Национальными институтами здравоохранения, поскольку функция яичников во многих случаях является прерывистой или непредсказуемой. Поскольку у 5–10% женщин с первичной недостаточностью яичников происходит самопроизвольное зачатие и роды, первичную недостаточность яичников можно отличить от естественной менопаузы, а также можно описать как снижение резерва яичников. 1 2. Это мнение Комитета касается первичной недостаточности яичников у подростков и молодых женщин. .
Этиология
Истощение или дисфункция фолликулов у подростков может быть вызвано множеством различных факторов. Это часто вызвано хромосомными аномалиями или повреждением в результате химиотерапии или лучевой терапии. Это также связано с премутацией в гене FMR1 ломкой X. Первичная недостаточность яичников может быть связана с множественными эндокринопатиями, включая гипопаратиреоз и гипоадренализм. Реже это может быть следствием инфильтративных или инфекционных процессов 3.Хирургия органов малого таза также может привести к нарушению функции яичников. Примерно 4% женщин с первичной недостаточностью яичников будут иметь антитела к надпочечникам или яичникам, что свидетельствует об аутоиммунном механизме заболевания 4. Во многих случаях этиология остается неизвестной 1.
Хромосомные аномалии
Частая причина первичной недостаточности яичников в у подростков наблюдается дисгенезия гонад с синдромом Тернера или без него 3. Когда у подростков наблюдается первичная аменорея и нет сопутствующих заболеваний, у 50% обнаруживается аномальный кариотип.Среди более молодых женщин (в возрасте 30 лет и младше) со вторичной аменореей у 13% также был отмечен аномальный кариотип 5. Хотя в этой группе часто наблюдается задержка полового созревания и задержки роста, многие пораженные женщины могут быть впервые обнаружены во время оценки. при нарушении менструального цикла.
Химиотерапия и лучевая терапия
Немедленная потеря функции яичников после химиотерапии или лучевой терапии называется «острой яичниковой недостаточностью», которая может быть преходящей. При химиотерапии возраст пациента, когда она получала химиотерапию, типы лекарств и количество доз — все это влияет на возможность гонадотоксичности.Хотя самая высокая частота острой недостаточности яичников возникает после использования алкилирующих агентов или прокарбазина, чем моложе пациентка на момент прохождения химиотерапии, тем больше вероятность того, что некоторые фолликулы выживут 6 7 8. Все тело, целое- Облучение головного мозга, таза и спинного мозга также увеличивает риск острой недостаточности яичников 9. Облучение таза (особенно дозы более 10 Гр) является значительным фактором риска острой недостаточности яичников 8. Химиотерапия в сочетании с лучевой терапией увеличивает вероятность острой недостаточности яичников. .Следует отметить, что даже у женщин, у которых менструация после химиотерапии, в течение жизни повышен риск первичной недостаточности яичников. 9.
Синдром ломкой Х-хромосомы
Синдром ломкой Х-хромосомы является наиболее распространенной формой наследственной умственной отсталости. Среди женщин с первичной недостаточностью яичников и нормальным кариотипом у 6% есть премутация в гене FMR1 5. Хотя начало менструации кажется нормальным для носителей премутации в подростковом возрасте, примерно у 1% носителей премутации будет последняя менструация. до 18 лет 10.Если у женщины в личном или семейном анамнезе имеется недостаточность яичников или повышенный уровень фолликулостимулирующего гормона (ФСГ) в возрасте до 40 лет без известной причины, следует предложить тестирование на носитель хрупкой Х-хромосомы перед мутацией 11.
Диагноз
Существует нет единого мнения по критериям выявления первичной недостаточности яичников у подростков, и задержка постановки диагноза является обычным явлением. Разумный подход к диагностике и первоначальной оценке (вставка 1). Хотя некоторые девушки-подростки сообщают о приливах или вагинальных симптомах, таких как сухость или диспареуния, наиболее частым симптомом первичной недостаточности яичников является первичная или вторичная аменорея.Среди пациентов с аменореей частота первичной недостаточности яичников колеблется от 2% до 10%. 3. Патологические формы кровотечения также могут включать олигоменорею (кровотечение, которое происходит реже, чем каждые 35 дней), неструктурные причины патологического маточного кровотечения (например, дисфункция овуляции. , ятрогенная или еще не классифицированная) или полименорея (кровотечение, которое происходит чаще, чем каждые 21 день) 1. Поскольку нерегулярные менструальные циклы встречаются часто в раннем подростковом возрасте и являются начальным симптомом ранней первичной недостаточности яичников, диагностика может быть затруднена Население.Хотя менее чем у 10% женщин с аномальными менструациями в конечном итоге будет обнаружена первичная недостаточность яичников, это состояние имеет такие пагубные последствия для здоровья костей, что ранняя диагностика этого состояния важна 12. Поэтому у молодых женщин важно: оценить аменорею или изменение регулярных менструаций на нерегулярные в течение 3 или более месяцев подряд в отсутствие гормональных препаратов, таких как оральные контрацептивы (ОК), по всем потенциальным причинам, включая беременность, синдром поликистозных яичников, гипоталамическую аменорею, аномалии щитовидной железы, гиперпролактинемию и первичная недостаточность яичников 1 12.Необходимо выяснить семейный медицинский анамнез, поскольку женщины с семейным анамнезом ранней менопаузы подвержены риску первичной недостаточности яичников 13.
Диагностика и первичная оценка первичной недостаточности яичников
Диагностика первичной недостаточности яичников
Нарушение менструального цикла в течение не менее 3 месяцев подряд
Уровни фолликулостимулирующего гормона и эстрадиола (два случайных теста с интервалом не менее 1 месяца)
Тест пролактина и функции щитовидной железы
Если диагноз подтвержден:
Кариотип
FMR1 премутация
Антитела надпочечников
Ультразвуковое исследование тазовых органов
Данные Nelson LM.Клиническая практика. Первичная недостаточность яичников. N Engl J Med 2009; 360: 606–14.
Первичная лабораторная оценка подозреваемой первичной недостаточности яичников включает измерения базального уровня ФСГ и базального эстрадиола, а также тесты для исключения таких причин, как беременность, заболевание щитовидной железы и гиперпролактинемия. Значения гонадотропина и эстрадиола могут изменяться при одновременном приеме гормональных препаратов, поэтому их следует получать только у пациентов, которые не принимают гормональные препараты, включая ОК.Если уровень гонадотропинов повышен до уровня менопаузы (обычно базальный уровень ФСГ будет выше 30–40 мМЕ / мл, в зависимости от используемой лаборатории), повторное измерение ФСГ показано через 1 месяц. Если результат показывает, что ФСГ повышен, можно установить диагноз первичной недостаточности яичников. Уровни эстрадиола менее 50 пг / мл указывают на гипоэстрогенизм.
Антимюллеров гормон и ингибин B оцениваются, чтобы определить их значение в диагностике первичной недостаточности яичников.При дальнейших исследованиях тестирование на антимюллеровы гормоны может стать все более ценным для оценки резерва яичников до и после химиотерапии для молодых женщин с онкологическими заболеваниями, до и после операции на яичниках, а также для женщин с высоким риском первичной недостаточности яичников 14. Однако существует значительная вариабельность в показателях. уровни ингибина B между менструальными циклами. Этот маркер не позволяет надежно предсказать плохой ответ на стимуляцию яичников, и, следовательно, ингибин B не рекомендуется для тестирования.
Суррогатные маркеры яичникового резерва (наличие регулярных менструаций, серийные уровни эстрадиола в сыворотке и количество антральных фолликулов по данным трансвагинального ультразвукового исследования) сильно варьируются и не позволяют прогнозировать будущую фертильность или выработку гормонов у молодых женщин, прошедших курс лечения рака 6 7 , но в настоящее время ведется расследование.После установления диагноза первичной недостаточности яичников могут быть показаны дальнейшие исследования, включая кариотип, антитела к надпочечникам, предварительную мутацию FMR1 и ультразвуковое исследование органов малого таза для исследования возможной этиологии первичной недостаточности яичников.
Лечение
Оптимальное лечение подростка, у которого диагностирована первичная недостаточность яичников, требует особого внимания к физическим и эмоциональным потребностям молодых женщин, получивших этот диагноз, в период значительных изменений в развитии.Пациенты могут быть эмоционально неподготовленными, и им может потребоваться дополнительная информация и понимание, чтобы справиться с непосредственными и долгосрочными последствиями этого расстройства.
Гормональная терапия
Для подростков с первичной недостаточностью яичников целью лечения является восполнение гормонов, которые яичники вырабатывают до наступления менопаузы, что существенно отличает лечение от гормональной терапии менопаузы, которая направлена на лечение симптомы менопаузы.Цели гормональной терапии выходят за рамки простого облегчения симптомов до уровней, поддерживающих здоровье костей, сердечно-сосудистой системы (ССЗ) и сексуальное здоровье. Независимо от этиологии у пациенток с первичной недостаточностью яичников наблюдается дефицит эстрогена. Таким образом, молодым женщинам с первичной недостаточностью яичников могут потребоваться более высокие дозы эстрогена, чем женщинам в период менопаузы, чтобы обеспечить адекватное восполнение и оптимальное здоровье костей 12. У девочек с отсутствующим или неполным развитием груди терапию эстрогенами следует начинать и постепенно увеличивать перед введением градуированных доз прогестерона. пока не завершится развитие груди, чтобы предотвратить образование трубчатой груди.Тем пациентам, у которых не начался или не завершился период полового созревания и половой зрелости, рекомендуется консультация специалиста по росту и развитию и гормональной терапии у детей.
После завершения полового созревания для долгосрочного здоровья потребуется постоянная гормональная терапия. Гормональная поддержка включает ежедневную терапию с целью поддержания нормального уровня эстрадиола в яичниках. Трансдермальный, пероральный или иногда трансвагинальный эстрадиол в дозах 100 мкг в день является терапией выбора для имитации диапазона физиологических доз и для достижения облегчения симптомов.Добавление циклического прогестерона в течение 10–12 дней каждый месяц защищает от гиперплазии эндометрия и рака эндометрия, а также от риска беспрепятственного приема эстрогена. Можно использовать пероральный эстрадиол, но он увеличивает вероятность тромбоэмболии по сравнению с трансдермальным эстрадиолом из-за воздействия первого прохождения на печень. Оральные контрацептивы содержат более высокие дозы эстрогена, чем это необходимо для гормональной терапии; поэтому они не рекомендуются в качестве гормональной терапии первой линии.
Фертильность и контрацепция
Фертильность может сохраняться даже при наличии небольшого числа функциональных фолликулов.Из-за случайного самопроизвольного возобновления функции яичников вероятность самопроизвольной беременности составляет 5–10%, несмотря на диагноз первичной недостаточности яичников. 10. Если беременность не желательна, следует обсудить эффективные методы контрацепции. Хотя ОК обычно назначают в этой ситуации, рекомендуется использование барьерных методов или внутриматочной спирали. 1. Если пациент выбирает неэстрогенный метод контрацепции, следует также вводить эстроген для сохранения минеральной плотности костей и предотвращения других побочных эффектов гипоэстрогенемии.Пропущенный менструальный цикл требует проведения теста на беременность.
Сопутствующие заболевания
Первичная недостаточность яичников увеличивает риск потери костной массы, сердечно-сосудистых заболеваний и эндокринных нарушений. Медицинские работники также должны знать о потенциальных психологических последствиях первичной недостаточности яичников и должны консультировать членов семьи и пациентов о риске сопутствующих заболеваний.
Потеря костной массы
Нарушение функции яичников в раннем возрасте влияет на архитектуру кости в то время, когда наращивание костной ткани является максимальным.Нет опубликованных данных, подтверждающих конкретные рекомендации по сканированию двухэнергетической рентгеновской абсорбциометрии у подростков с дефицитом эстрогена. Хотя некоторые эксперты предлагают ежегодно контролировать плотность костной ткани у подростков с дефицитом эстрогена в период раннего и среднего полового созревания, чтобы регистрировать пиковое наращивание костной массы, а затем каждые 2 года в позднем подростковом возрасте, другие этого не делают, потому что последствия низкой минеральной плотности костной ткани в этой популяции неясны. учитывая низкий риск переломов и возможность длительного лечения низкой костной массы.На сегодняшний день длительное использование бисфосфонатов среди подростков не рекомендуется из-за неопределенных побочных эффектов и профилей безопасности. Необходимы дальнейшие исследования в этой области.
Сердечно-сосудистые заболевания
Было показано, что лица с ранней потерей эндогенного эстрогена имеют повышенный риск сердечно-сосудистой смертности 15. Хотя данные о подростковой популяции отсутствуют и отсутствуют стандартные схемы скрининга на сердечно-сосудистые заболевания в этой популяции, бдительный мониторинг оправдано, и практикующие врачи должны помочь пациентам оптимизировать сердечно-сосудистую систему.Регулярные посещения должны включать консультирование по вопросам отказа от табака и соответствующей диеты и физических упражнений для улучшения здоровья сердечно-сосудистой системы. Рекомендуется измерять артериальное давление не реже одного раза в год, а уровень липидов — каждые 5 лет. Пациенты с синдромом Тернера имеют дополнительные риски сердечно-сосудистых заболеваний, включая аневризму аорты. Дополнительные рекомендации для пациентов с синдромом Тернера и отсутствием очевидной сердечно-сосудистой патологии включают рутинную визуализацию сердца каждые 5–10 лет или целенаправленную визуализацию при переходе от педиатрического врача к взрослому, перед попыткой беременности или при появлении гипертонии для оценки коарктации. или стеноз аорты 16.Хотя ранняя потеря функции яичников была связана с фактором риска смертности от сердечно-сосудистых заболеваний, нет данных, указывающих на то, что эти пациенты подвергаются повышенному риску сердечно-сосудистых побочных эффектов от гормональной терапии 15 17.
Эндокринные расстройства
Примерно 20% взрослые с идиопатической первичной недостаточностью яичников будут испытывать гипотиреоз, чаще всего тиреоидит Хашимото 5 18. После первоначального диагноза первичной недостаточности яичников целесообразно проверить уровни тиреотропина на наличие антител к тироидной пероксидазе.Хотя в этой популяции не существует рекомендаций по стандартному скринингу щитовидной железы, учитывая высокую распространенность этого расстройства у пациентов с первичной недостаточностью яичников, допустимо проводить тестирование на заболевание щитовидной железы каждые 1-2 года. Пациенты с первичной недостаточностью яичников также имеют 50% шанс развития недостаточности надпочечников, если у них есть аутоиммунитет надпочечников. Пациенты должны быть проверены на антитела к надпочечникам, и если результаты будут положительными, им следует ежегодно проходить тестирование на стимуляцию кортикотропинами.Отсутствуют данные о последующем наблюдении за пациентами с отрицательными результатами анализов 1. Сахарный диабет, пернициозная анемия, миастения, ревматоидный артрит, системная красная волчанка и синдром сухого глаза также связаны с первичной недостаточностью яичников, и исследования должны быть обоснованы по симптоматике. У этих пациентов могут присутствовать антиовариальные антитела, но их специфичность и патогенная полезность не подтверждены. 17.
Консультации пациентов
Когда у девочки-подростка диагностируется первичная недостаточность яичников, пациент и ее семья часто не готовы к таким новостям. его значение для снижения фертильности и ухудшения самооценки, а также необходимость длительной гормональной терапии.Лучше всего проинформировать пациента и семью, напрямую поговорив в офисе 12. Подростки могут демонстрировать множество эмоций, начиная от апатии или отрицания до раскаяния или печали, и эти эмоции могут отличаться от эмоций их родителей или опекунов. Практикующие могут подумать о том, чтобы рассказать родителям отдельно от своих детей, чтобы у родителей была возможность понять диагноз и скорректировать свое поведение так, чтобы они максимально поддерживали своих дочерей. Родители также могут предоставить ценную информацию о способности своих дочерей оценить важность диагноза первичной недостаточности яичников и направить врача или команду.Медицинские работники, которые ставят этот клинический диагноз, должны помнить о деликатном характере этого заболевания, а также о культурном значении диагноза в семье. Использование термина «преждевременная недостаточность яичников» может быть особенно неприятным для молодой женщины и ее семьи 3. «Недостаточность» — более приемлемый термин в этой популяции, который более точно отражает возможность периодического возобновления функции. Пациентов и их семьи следует проконсультировать о влиянии состояния пациента на фертильность в будущем.По желанию пациента и семьи следует направлять к специалисту по репродуктивной эндокринологии и бесплодию для дальнейшего обсуждения доступных репродуктивных методов лечения. Оплодотворение in vitro донорскими ооцитами часто является наиболее подходящим лечением; в остальном существуют ограниченные терапевтические возможности. Хотя процедура может быть не идеальной, она может дать некоторую надежду пациенту, которому сказали, что ее фертильность серьезно нарушена. Однако это не рекомендуется для пациентов с синдромом Тернера из-за риска разрыва аорты во время беременности.Психологическое консультирование также должно быть предложено, поскольку после постановки диагноза первичной недостаточности яичников было зарегистрировано снижение самооценки и эмоциональный стресс. средства для улучшения ухода за пациентами (см. Ресурсы).
Более глубокое понимание женской репродуктивной биологии и физиологических последствий первичной недостаточности яичников позволяет поставщикам медицинских услуг предлагать этим молодым женщинам консультации.После диагностики первичной недостаточности яичников пациенты должны проходить обследование не реже одного раза в год. Врачи должны учитывать особые потребности этой группы населения и консультировать членов семьи и пациентов о риске сопутствующих заболеваний, связанных с первичной недостаточностью яичников, и о возможности генетической наследственности этого состояния. Приветствуется обращение к точной медицинской информации.
Ресурсы
Следующие ресурсы предназначены только для информационных целей. Обращение к этим источникам и веб-сайтам не означает одобрения Американского колледжа акушеров и гинекологов.Эти ресурсы не должны быть исчерпывающими. Исключение источника или веб-сайта не отражает качества этого источника или веб-сайта. Обратите внимание, что веб-сайты могут быть изменены без предварительного уведомления.
Международная ассоциация преждевременной яичниковой недостаточности
Почтовый ящик 23643
Александрия, Вирджиния 22304
(703) 913-4787
http://www.ipofa.org
Юнис Кеннеди Шрайвер Национальный институт здоровья детей и развития человека
Юнис Кеннеди Шрайвер Национальный институт здоровья детей и развития человека.Первичная недостаточность яичников. Доступно на: http://poi.nichd.nih.gov. Проверено 5 февраля 2014 г.
National Fragile X Foundation
Авторские права июль 2014 г., Американский колледж акушеров и гинекологов, 409 12th Street, SW, PO Box 96920, Washington, DC 20090-6920. Все права защищены.
ISSN 1074-861X
Первичная недостаточность яичников у подростков и молодых женщин. Мнение Комитета № 605. Американский колледж акушеров и гинекологов.Акушерский гинекол 2014; 123: 193–7.
Небольшие эхогенные очаги в яичниках: корреляция с гистологическими данными
Цель: Целью этого исследования было определить гистологический коррелят небольших эхогенных очагов в яичнике и оценить любую связь с эндометриозом или эндосальпингиозом.
Методы: Женщинам, планирующим хирургическое удаление нормального яичника, перед операцией было проведено трансвагинальное ультразвуковое сканирование.Если на предоперационном сканировании присутствовали эхогенные очаги в любом нормальном яичнике, удаленный яичник сканировали в солевой ванне, и поверхность отмечали тушью над эхогенным очагом. Затем на отмеченном участке были получены гистологические срезы.
Полученные результаты: Эхогенные очаги выявлены в 23 яичниках 16 женщин. Возможные причины были обнаружены в 17 из 23 яичников: гемосидерин в 6 случаях, кальциноз в 5 случаях, гемосидерин и кальцификация в 2 случаях, скопления кист включения в 2 случаях, в 1 из которых также обнаружен гемосидерин, и плотные корковые узелки в 2 случаях. .Гистологические данные были доброкачественными во всех случаях, за исключением 1 пациента, у которого была первичная карцинома брюшины, не связанная с эхогенными очагами. Один яичник у другого пациента имел и эндосальпингиоз, и эндометриоз. Еще у одного пациента был эндометриоз маточной трубы, но не яичника. Других случаев эндометриоза или эндосальпингиоза не было.
Выводы: Небольшие эхогенные очаги в яичниках чаще всего возникают из-за гемосидерина или кальцификации.Несколько небольших эхогенных очагов в яичниках связаны с доброкачественными гистологическими изменениями и не являются надежными индикаторами эндосальпингиоза или эндометриоза.
