что это такое, причины, симптомы и лечение
 Кардиопатией называется патология сердечной мышцы. При недостаточном внимании к болезни она развивается в серьезные проблемы, к примеру, сердечную недостаточность. Детская кардиопатия связана с неправильным развитием сердца, однако все чаще встречаются и другие разновидности, поэтому родителям стоит всерьез задуматься о том, что это такое – кардиопатия у подростков и детей?
Кардиопатией называется патология сердечной мышцы. При недостаточном внимании к болезни она развивается в серьезные проблемы, к примеру, сердечную недостаточность. Детская кардиопатия связана с неправильным развитием сердца, однако все чаще встречаются и другие разновидности, поэтому родителям стоит всерьез задуматься о том, что это такое – кардиопатия у подростков и детей?
Виды
Существует две основных разновидности кардиопатии у подростков и детей:
- Врожденная;
- Приобретенная.
Внешне разницу между этими разновидностями иногда довольно сложно выявить. Хотя кардиомиопатию у новорожденных можно диагностировать на первых двух неделях жизни, такое раннее проявление болезни все еще остается редкостью. Чаще всего примерно до 7 лет малыш практически не жалуется на симптомы врожденной кардиопатии. Иногда причиной для беспокойства может стать наблюдение за поведением ребенка во время подвижных игр, однако, в большинстве случаев врожденный порок не дает о себе знать до 7–12 лет.
Этот же возраст у детей совпадает с появлением приобретенной кардиопатии. Вторая волна жалоб на боли в сердце обычно наступает ближе к 15 годам, когда подросток вступает в пубертатный период.

Приобретенную патологию можно разделить еще на несколько категорий, в зависимости от причин проявления болезни:
- Вторичная кардиомиопатия у детей. Патология возникает в результате некоторых заболеваний в детском возрасте. Хотя к группе риска сопряженных болезней относятся такие патологии, как миокардит или астма, болезнь сердца может развиться и на фоне долгого насморка или обычной простуды.
- Функциональная. Болезнь сердца в данном случае является реакцией организма на чрезмерную физическую нагрузку. Подвижные игры для детей – обычное дело, они не станут причиной функциональной патологии. А вот занятия в различных спортивных секциях могут привести к заболеванию. Обычно это вина тренера или учителя, который заставляет ребенка выполнить нагрузку, слишком тяжелую для его возраста.
Можно выделить и другие разновидности в этой классификации. К примеру, тонзиллогенная кардиопатия тоже часто развивается у детей, так как связана с наличием тонзиллита в миндалинах и аденоидах. А инфекционно-токсическую кардиопатию можно считать как вторичной моделью, так и обособленным заболеванием.
Следует выделить классификацию патологии, связанную с тем, какие именно изменения возникают в сердце. Суть дилатационной разновидности заключается в том, что растягиваются мышцы левого желудочка. Фактически сердечные стенки не меняют своей толщины, однако из-за увеличения объема участка сердца, сокращения мышцы недостаточно резкие и сильные для нормальной работы. Также такой вид могут называть застойным, так как движение крови сильно замедлено. Хотя в большинстве случаев дилатационную кардиопатию относят к приобретенным заболеваниям, не исключается вероятность врожденного порока.
Гипертрофическая кардиопатия выражается в утолщении стенок. При этом они также теряют свою эластичность, поэтому для нормального кровотока требуется большее усилие со стороны сердца. Заболевание также бывает врожденным и приобретенным; на врожденную патологию влияет наследственность, а не проблемы с внутриутробным развитием.
Термин диспластическая кардиопатия у детей используется лишь на территории стран постсоветского пространства. Второе ее название – рестриктивная. Она редко встречается в детском возрасте, хотя в советские времена врачи обычно приписывали именно эту категорию. Суть этого вида в том, что мышечная ткань замещается соединительной тканью.
Причины
 Врожденная кардиопатия связана с внутриутробным развитием, поэтому во время беременности женщинам необходимо периодически обследоваться у врача, а также следить за своим здоровьем. Желательно отказаться от вредных привычек, которые имеют влияние на формирование плода.
Врожденная кардиопатия связана с внутриутробным развитием, поэтому во время беременности женщинам необходимо периодически обследоваться у врача, а также следить за своим здоровьем. Желательно отказаться от вредных привычек, которые имеют влияние на формирование плода.
К сожалению, даже в таком случае нет гарантии в том, что ребенок родится абсолютно здоровым. Для врожденной патологии большую роль играет наследственность и проблемы с сердцем у ближайших родственников. Чаще всего они «повторяются» и у малыша.
Частично причины приобретенной кардиопатии рассматривались в предыдущем пункте:
- Чрезмерная физическая нагрузка;
- Последствия перенесенных болезней.
Эти факторы очень часто влияют на состояние сердечной мышцы и приводят к изменениям. Однако, если заболевание проявило себя в подростковом возрасте, причиной становится гормональный фон. Также на подростков часто влияют внешние факторы в виде стрессов и неврозов, поэтому многие симптомы могут проявиться, если ребенок переволновался. Для детей младшего возраста это менее характерно, хотя возможны исключения для малышей из неблагополучных семей, которые постоянно живут в условиях стресса.
Симптомы
 У ребенка с функциональной кардиопатией симптомы такие же, как и при врожденной патологии. В первую очередь, это усталость. Дети дошкольного возраста очень подвижные, поэтому заметить какие-то симптомы можно на ранних стадиях во время подвижных игр.
У ребенка с функциональной кардиопатией симптомы такие же, как и при врожденной патологии. В первую очередь, это усталость. Дети дошкольного возраста очень подвижные, поэтому заметить какие-то симптомы можно на ранних стадиях во время подвижных игр.
Хотя ребенок не всегда в этом возрасте способен описать свое состояние, при постоянном наблюдении отмечается резкий отказ от подвижных игр на небольшой период. Это связано с тем, что в моменты активности сердце должно быстрее перекачивать кровь, при кардиопатии с этим есть проблемы, поэтому ребенок чувствует боли в сердце. По определенному набору симптомов врач может локализовать проблему в сердце.
К примеру, при патологии левого желудочка или предсердия ребенок имеет очень низкую выносливость. Он не способен продолжительное время заниматься физкультурой, очень быстро устает. В период особо активной нагрузки случаются приступы тахикардии. Внешне ребенок очень бледный, особенно это заметно по носогубному треугольнику, где кожа из-за недостатка кислорода может отдавать синим цветом.
Если заболевание затрагивает правое предсердие или желудочек, кроме болей в сердце ребенок при физической активности будет чувствовать не только слабость. Усилится потоотделение, часто у детей бывают отеки. Одышка сопровождает ребенка даже при незначительных усилиях. Также стоит обратить внимание на кашель. В данном случае он не является последствием болезни, так как кроме кашля и ранее перечисленных признаков, ребенок не жалуется на свое самочувствие.
Родителям стоит быть внимательней и прислушиваться к жалобам детей, а также обращать внимание на их поведение. Слишком частая утомляемость, головокружение и одышка – уже серьезный повод провести обследование, диагностика без труда сможет выявить причину состояния.
Вторичная кардиопатия у детей более разнообразна в плане симптомов, так как большинство из них не относятся непосредственно к проблемам сердца. На переднем плане стоят признаки текущего заболевания. Так как ребенок в этот момент проходит лечение, педиатр должен сам заподозрить возможность развития патологии сердца и отправить к кардиологу, где уже проводится непосредственная диагностика.
Диагностика
 Сложнее всего вывить кардиопатию у новорожденных, поэтому подозрение на проблемы с сердцем обычно возникает еще в момент родов. Обычно это асфиксия, родовые травмы и наличие инфекции. Наиболее часто диагностируют постгипоксическую кардиопатию у грудничков. Любой из этих пунктов может стать причиной более тщательного наблюдения за новорожденным в первые недели его жизни.
Сложнее всего вывить кардиопатию у новорожденных, поэтому подозрение на проблемы с сердцем обычно возникает еще в момент родов. Обычно это асфиксия, родовые травмы и наличие инфекции. Наиболее часто диагностируют постгипоксическую кардиопатию у грудничков. Любой из этих пунктов может стать причиной более тщательного наблюдения за новорожденным в первые недели его жизни.
Для непосредственной диагностики используют 3 основных метода:
Проблемы с сердцем отражаются на его ритме, а с помощью этих способов можно досконально изучить сердцебиение и поставить диагноз. К примеру, для ЭКГ электроды ставятся на разные участки, что соответствует разным областям сердца. Готовая диаграмма вырисовывает картину по каждому участку, что дает возможность определить конкретную разновидность болезни.
В некоторых случаях кардиолог может назначить дополнительно рентген грудной клетки. Такая «фотография» сердечной мышцы позволяет увидеть, насколько увеличен желудочек. Чаще всего рентген назначают при дилатационной кардиопатии.
Лечение

Основным способом лечения является медикаментозная терапия. Набор препаратов назначает только врач, исходя из индивидуальных особенностей организма и болезни. Часто выписывают Верапамил, Анаприлин, ингибиторы АПФ, а также лекарства на основе валерианы. Иногда для кардинального лечения проводится гормональная терапия.
Функциональная кардиопатия у детей может лечиться санаторными методами с помощью физиотерапии. Также в качестве рекомендации родителям предписывают следить за распорядком дня ребенка. Он должен больше времени проводить на свежем воздухе, заниматься лечебной физкультурой. Прописывается даже специальная диета. Наличие даже обычной простуды при кардиопатии должно стать поводом для похода к врачу.
Кардиопатия: что это такое у детей
Признаки, виды и способы лечения кардиопатии у детей
Кардиопатия у детей — это сердечная болезнь неинфекционного характера, зачастую характеризующаяся тем, что в развитии сердечной мышцы (миокарда) возникают какие-либо нарушения. Часто эти нарушения вызваны воспалительными процессами, идущими в миокарде.
Иногда этот термин (кардиопатия) может быть использован при диагностировании у ребенка сердечных отклонений невыявленной этиологии, кроме того, в медицине различается кардиопатия нескольких видов.
Виды и типы детской кардиопатии
В нынешнее время специалисты выделяют два вида данного заболевания у детей:
 Врожденная кардиопатия, чаще всего диагностируемая вскоре после рождения ребенка (на первой — второй неделе его жизни). Ее этиология часто связана с пороками сердца малыша, которые возникли еще в период внутриутробного развития или же с аутоиммунной ревматоидной патологией младенца.
Врожденная кардиопатия, чаще всего диагностируемая вскоре после рождения ребенка (на первой — второй неделе его жизни). Ее этиология часто связана с пороками сердца малыша, которые возникли еще в период внутриутробного развития или же с аутоиммунной ревматоидной патологией младенца.- Приобретенная кардиопатия, наиболее часто обнаруживается у детей в возрасте от 7 до 12 лет, так как именно в этом периоде идет интенсивный рост детского организма. Следующий опасный в этом плане возраст — с 15 лет, когда в организме подростка происходят резкие изменения гормонального фона.
Существует и другая классификация — в зависимости от патогенеза заболевания принято выделять такие типы кардиопатии:
- Функциональная кардиопатия у детей — заболевание, вызванное несистемными увеличениями физической и/или эмоциональной нагрузки на ребенка, когда детский организм в попытке «подстроиться» запускает метаболические изменения. Распространенный пример — бессистемные физические тренировки, когда неподготовленный ребенок подвергается тяжелым физическим нагрузкам, например, на уроках физкультуры или на тренировках в спортивной секции.
- Вторичная кардиопатия — недуг, проявляющийся на фоне иных нарушений здоровья у малыша. Наибольшую опасность в данной ситуации для ребенка представляют следующие патологии: пневмония и бронхиальная астма, все виды миокардитов и эндокардит. Однако этот тип кардиопатии наиболее прост в диагностике, поскольку болеющий ребенок уже находится под врачебным наблюдением, а значит, болезнь будет быстро замечена и вылечена.
 Диспластическая кардиопатия — кардиопатия, не связанная с аномалиями в работе иных внутренних органов ребенка. Часто имеющая неясную природу, иногда сопровождающаяся образованием соединительной ткани на каком-либо участке сердца. Зачастую не требует специфического лечения. Достаточно обычных профилактических мер (таких как соблюдение режима дня, полноценного и правильного питания, а также длительных прогулок на воздухе).
Диспластическая кардиопатия — кардиопатия, не связанная с аномалиями в работе иных внутренних органов ребенка. Часто имеющая неясную природу, иногда сопровождающаяся образованием соединительной ткани на каком-либо участке сердца. Зачастую не требует специфического лечения. Достаточно обычных профилактических мер (таких как соблюдение режима дня, полноценного и правильного питания, а также длительных прогулок на воздухе).- Дилатационная кардиопатия — этот тип заболевания сопровождается разнообразными отклонениями в структуре сердца (в частности, увеличение одной или нескольких его полостей), которое вызвано недостаточной эластичностью тканей сердца.
Симптомы кардиопатии
Как и любая проблема со здоровьем, кардиопатия имеет определенные симптомы, при наличии которых у детей стоит безотлагательно обратиться к специалисту. Основной из них — это сильная ноющая боль в области сердца, причем этот симптом обязателен для любого из типов этого заболевания. По времени боль может быть и кратковременной, и достаточно длительной (до нескольких часов).
Все другие симптомы существенно разнятся, поскольку зависят от типа заболевания.
- При функциональной кардиопатии это появление одышки, даже при малых физических нагрузках, частая слабость и быстрая утомляемость ребенка, что спровоцировано низким поступлением в органы кислорода.
- При диспластической кардиопатии это нехватка кислорода при дыхании, нарушение ритма сердцебиения, бледность кожных покровов ребенка, частое головокружение.
- Вторичная кардиопатия имеет большое количество симптомов, так как она протекает на фоне другого, основного, заболевания, а потому наиболее важным признаком для этого типа болезни считается боль в области сердца.
Как лечить ребенка с этим диагнозом?
Методика лечения данной болезни также напрямую зависит от ее типа.
При функциональной кардиопатии пациенту показано лечение с применением специального аппарата, воздействующего на детский организм с помощью интерференционных токов (это способствует значительному улучшению кровообращения пациента, а также частично снимает болевой синдром).
При остальных типах заболевания назначаются медикаменты, и к тому же, лечение разрабатывается для каждого маленького пациента индивидуально, с учетом его возраста и особенностей физиологии.
Кроме того, заболевшим прописывают сбалансированное питание, соблюдение правильного распорядка дня и частые прогулки.
Нужно отметить, что в детском возрасте успех терапии весьма высок, то есть, скорее всего, при соблюдении всех врачебных рекомендаций и предписаний болезнь полностью отступит, не оставив после себя даже малейшего следа.
Не путать с кардиомиопатией!
Важно! Иногда кардиопатию путают с кардиомиопатией, однако эти два абсолютно разные заболевания .
 Кардиомиопатия у детей — это болезнь невыясненной этиологии, характеризующаяся поражениями всех сердечных тканей (не только миокарда, но и эндокарда, перикарда). Кроме того, кардиопатия вполне излечима, а кардиомиопатия — почти нет. Ребенок может излечиться от этого недуга при помощи пересадки сердца.
Кардиомиопатия у детей — это болезнь невыясненной этиологии, характеризующаяся поражениями всех сердечных тканей (не только миокарда, но и эндокарда, перикарда). Кроме того, кардиопатия вполне излечима, а кардиомиопатия — почти нет. Ребенок может излечиться от этого недуга при помощи пересадки сердца.
Кардиомиопатия также классифицируется в зависимости от патогенеза. Принято выделять такие виды этого недуга:
- Гипертрофическая кардиомиопатия — при данной форме болезни происходит увеличение сердечной мышцы, которая перекрывает значительную часть одного из желудочков. Если этот процесс происходит в левой части сердца, то часто отмечается сужение устья аорты, соответственно, левому желудочку крайне тяжело проталкивать кровь в аорту.
- Дилатационная кардиомиопатия — патологию данной формы отличают излишне тонкие, растянутые мышцы сердца, а также избыточный объем сердечных камер. Это часто вызывает острые формы нарушения кровообращения у ребенка (поскольку слабые мышцы не могут поддерживать нормальный кровоток).
- Рестриктивная кардиомиопатия — эта форма болезни встречается наиболее редко. Для нее характерно пониженное расслабление стенок сердца (их ригидность). Как следствие, нарушение сократительной функции сердца, а значит, и нарушение кровообращения вообще.
Однако, выявить, чем именно болен ребенок — кардиопатией или кардиомиопатией — сможет только врач. И чем раньше это будет сделано, тем большая вероятность полного излечения малыша или, как минимум, существенного ослабления симптомов недуга. Если ваш ребенок жалуется на боли в области сердца, на то, что ему «тяжело дышать» или вообще на какое-либо недомогание, не игнорируйте его жалобы. Если есть хоть малейшее подозрение на сердечное заболевание у ребенка, следует без замедления обращаться к специалисту, помня о том, что от этого зависит успех в лечении.
Кардиопатия — что это такое у детей? Симптомы и лечение кардиопатии
По определению ВОЗ – название «кардиомиопатия» обозначает заболевание миокарда неизвестной этиологии, характеризующееся необструктивным расширением левого желудочка, сниженной контрактильной способностью миокарда, что сопровождается рефрактерной недостаточностью, острое, подострое или хроническое заболевание сердечной мышцы, часто сочетающееся с поражением эндокарда, иногда перикарда. В этой статье мы рассмотрим основные причины и симптомы кардиопатии у ребенка, а также расскажем о том, как проводится лечение кардиопатии.
Кардиопатия сердца — что это такое у детей?
Кардиопатия у ребенка — это первичная миокардиальная болезнь, поражение сократительного миокарда. У малышей чаще наблюдаются идиопатическая, гипертрофическая кардиомиопатия — 5 — 8 случаев на 1000 детей. Отмечается гипертрофия преимущественно левого желудочка с уменьшением его систолического объема, ухудшением функции расслабления (наполнения), то есть страдает диастола. Систолическая функция хорошая. Часто кардиопатия бывает семейным заболеванием, связанным с антигенами системы HLA, особенно DRN4. Появились сообщения об открытии гена, определяющего развитие гипертрофической кардиомиопатии, локализующегося на 6-й хромосоме. Заболевание встречается чаще у мальчиков.
В генезе кардиопатии играет роль нарушение симпатической иннервации и эндокринных факторов (повышение выработки катехоламинов), что нарушает обычный процесс сокращения и расслабления миокарда (гипертрофия межжелудочковой перегородки, дезорганизация мышечных волокон, разрастание фиброзной ткани).
Адренергическая стимуляция увеличивает градиент давления между левым желудочком и аортой. Уровень норадреналина в крови повышен.
Имеет место при кардиопатии неравномерность распространения возбуждения по миокарду левого желудочка, нарушение последовательности сокращения.
Симптомы кардиопатии у детей
Первыми симптомами являются систолический шум и одышка. Одышка вначале при нагрузке, затем в покое (повышение давления в малом круге кровообращения). У мальчиков и девочек раннего возраста может сформироваться сердечный горб. Верхушечный толчок усилен. Систолическое дрожание определяется редко и свидетельствует о градиенте давления более 60 мм рт. ст.
Наиболее характерны при кардиопатии два разных по локализации и характеру систолических шума:
- первый на верхушке продолжительный, с проведением в левую аксиллярную область или на основание сердца,
- второй – стенотического тембра с отрывом от I тона, в 3 — 4-ом межреберье слева у грудины.
Особенностью этого шума является его изменчивость на протяжении даже одного обследования больного, что связано с нефиксированным стенозом. Иногда выслушивается изолированно только тот или другой шум.
При кардиомегалии возможен систолический шум относительной недостаточности трехстворчатого клапана. У малышей с умеренно выраженной асимметричной гипертрофией перегородки шум вообще отсутствует.
Основные признаки кардиопатии
Если у ребенка кардиопатия, то у него могут быть, хотя и нечасто, признаки легочной гипертензии в виде малинового цианоза, резкого усиления II тона при аускультации и на ФКГ, перегрузка правых отделов на ЭКГ и эхокардиограмме.
Сердечная недостаточность долго отсутствует, реже появляется в первые годы жизни и даже с рождения, преимущественно по левожелудочковому типу.
ЭКГ – признаки гипертрофии миокарда левого желудочка, реже – левого предсердия. Уширение и деформация комплекса QRS связаны с внутрижелудочковой блокадой, блокадой ветвей пучка Гиса, синдромом WPW (следствие фиброза перегородки).
У детей наблюдается неполная или полная блокада правой ветви пучка Гиса, что может быть косвенным показателем гипертрофии межжелудочковой перегородки.
Важным прогностическим показателем, что возникла кардиопатия у ребенка, является удлиненный интервал Q-Т (может быть внезапная смерть).
ФКГ – систолический шум ромбовидной формы, расположен в первой половине систолы, не доходит до II тона. На ФКТ часто фиксируются III и IV тоны, отражающие ригидность миокарда левого желудочка и усиленное сокращение левого предсердия соответственно
Рентгенологически увеличение размеров сердца, приподнятая над диафрагмой верхушка сердца. Талия сердца отсутствует из-за дилатированного левого предсердия, которое выходит и на правый контур. В косых проекциях отмечается увеличение левого предсердия и правых отделов.
УЗИ – всегда обнаруживается уменьшение систолического объема левого желудочка, гипертрофия межжелудочковой перегородки, ее гипо- или акинезия при нормальной или умеренно гипертрофированной гиперкинетической задней стенке левого желудочка (соотношение их толщины чаще превышает 1,3). Расстояние между левосторонней поверхностью межжелудочковой перегородки и систолическим положением клапана уменьшено. Имеется среднесистолическое закрытие клапанов аорты.
Диагностика кардиопатии у детей
Радионуклидная ангиокардиография позволяет выявить анатомические особенности, оценить центральную и сердечную гемодинамику, выявить легочную гипертензию, поставить диагноз кардиопатия.
Исходы: внезапная смерть – 5 — 15% всей летальности. Угрожающие жизни аритмии (фибрилляция, мерцательная аритмия), сердечная недостаточность, тромбоэмболии, инфекционный эндокардит.
Лечение кардиопатии у детей
Как лечить кардиопатию?
Назначение при кардиопатии для лечения бета-адреноблокаторов (обзидан, индерал по 0,5 — 2 мг/кг), назначают длительно (непрерывные и прерывистые курсы по 10 дней, антиаритмические препараты (кордарон), улучшение микроциркуляции (курантил, трентал).
При сердечной недостаточности бета-блокаторы и небольшие дозы сердечных гликозидов, диуретики.
При синдроме удлиненного QT неселективные бета-адреноблокаторы, не обладающие собственной симпатомиметической активности – обзидан (индерал анаприлин) и надолол (коргард) на протяжении нескольких месяцев, иногда – лет.
Улучшение диастолической функции левого желудочка отмечается при использовании антагониста кальциевых каналов – верапамила [Школьникова М. А., 1999].
Периферические вазодилататоры противопоказаны.
Теперь вы знаете основные причины и симптомы кардиопатии у детей, а также о том, как проводится лечение кардиопатии у ребенка. Здоровья вашим детям!
Что такое кардиопатия и как ее лечить у детей
В последнее время врачи довольно часто диагностируют сердечные заболевания, причем дети здесь не являются исключением. Одной из самых распространенных групп считаются кардиопатии. Обычно они включают в себя патологии, характеризующиеся нарушениями развития миокарда. Но не во всех случаях, ведь в буквальном переводе с греческого термин означает «болезнь сердца», современные медики иногда используют его и для определения неустановленных отклонений. Для разбора, следует более подробно рассмотреть виды и особенности кардиопатии у детей.

Определение и виды
Кардиопатия способна проявляться в любом возрасте, ее условно делят на две формы:
- Врожденная . Чаще обнаруживается на 1 — 2 неделе жизни малыша. Обычно она связана с пороками сердца, возникшими в период внутриутробного развития, и аутоиммунными ревматоидными патологиями у новорожденных.
- Приобретенная . Большинство случаев наблюдается в возрастном диапазоне 7 — 12 лет, поскольку в данный период организм ребенка активно растет. Следующий всплеск заболеваний начинается с 15 лет в связи с резкими изменениями гормонального фона.
Обычно кардиопатию диагностируют при наличии одного из следующих факторов:
- аномальное увеличение толщины перегородки между желудочками;
- неполное открытие створок клапанов;
- дефекты магистральных сосудов;
- нарушения развития одного из желудочков;
- патологические соединения между артериями;
- изменение нормальной очередности сокращений сердца;
- изменение положения сердечной электрической оси.
Как видно из списка, большинство отклонений прямо указывают на наличие у ребенка порока сердца. А два последних пункта сами по себе – симптомы многих заболеваний, и для постановки точного диагноза в каждом отдельном случае требуются соответствующие дополнительные исследования.
В зависимости от течения патологии все кардиопатии у детей делят на несколько видов.
Как вы знаете, в крови имеются нейтрофилы, и если их будет меньше нормы — появится болезнь, нейтропения.
Если у вашего малыша слишком быстрое сердцебиение, у него тахикардия, ознакомьтесь с ее описанием и методом лечения.
Функциональная
Если неподготовленный ребенок подвергается чрезмерным физическим или эмоциональным нагрузкам, его организм способен пытаться подстроиться под регулярно возникающие «экстренные» ситуации путем метаболических изменений. Нередко это отражается и на работе миокарда –в функциональной кардиопатии.
Наиболее распространенным примером являются занятия спортом, сопровождающиеся постоянными нарушениями регламента проведения тренировок. Виновниками здесь выступают неквалифицированные спортивные руководители, заставляющие ребенка делать большой объем упражнений без предварительной подготовки. Функциональная кардиопатия нередко наблюдается у детей, живущих в неблагополучных семьях.
Вторичная
Вторичная кардиопатия, как следует из названия, появляется на фоне других заболеваний, причем наибольшему риску дети подвергаются при наличии следующих патологий:
Хотя в принципе она развивается и при затяжной простуде, и в результате любого хронического инфекционного воспаления. Вторичная кардиопатия в большинстве случаев легко диагностируется, поскольку ребенок уже болеет и, соответственно, находится под наблюдением врачей.
Диспластическая
Данный вид кардиопатии не связан с аномалиями в других системах организма. По определению ряда специалистов патология сопровождается образованием на одном из участков сердца соединительной ткани. Но данной точки зрения придерживаются далеко не все, относя изменения к функциональной форме.
Диспластическая кардиопатия у детей согласно международной классификации заболеваний не является диагнозом. Но в постсоветских странах среди врачей принято добавлять термин к основной формулировке. По сути подобная запись означает наличие у ребенка пролапса митрального клапана, который в большинстве случаев не требует специфического лечения.
Известно немало прецедентов, когда специалисты обнаруживали незначительные отклонения, но не могли объяснить их природу. И, чтобы зафиксировать в медицинской карте, они писали «диспластическая кардиопатия», назначая для лечения обычные профилактические средства.
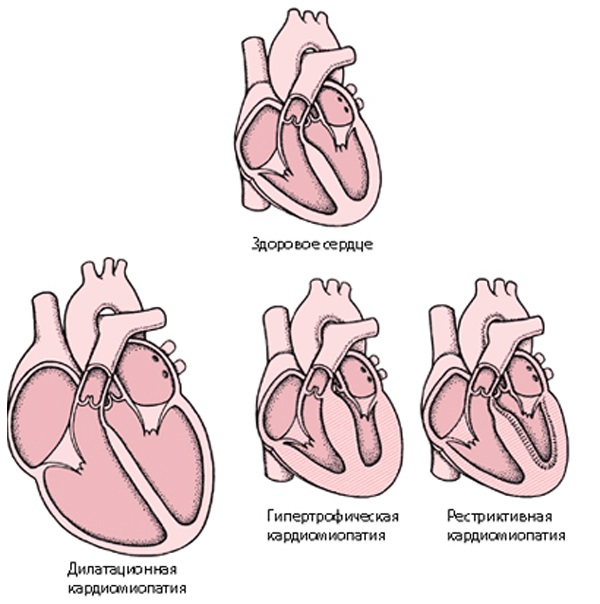
Дилатационная
Под воздействием определенных внешних факторов, например болезнетворные бактерии, вирусы, токсины, и при затяжных воспалениях ткани миокарда теряют свою эластичность. Отделы сердца со временем увеличиваются в размерах. Тогда говорят, что у ребенка дилатационная кардиопатия. Некоторые специалисты предполагают и наследственную природу данного заболевания, поскольку иногда такое наблюдается у большинства членов отдельных семей.
Симптомы
В первую очередь кардиопатия проявляется болевым синдромом в области сердца. Боль чаще всего ноющая, кратковременная, хотя иногда длительная. Остальные симптомы зависят от вида заболевания и формы его течения, а также индивидуальных особенностей организма ребенка:
- одышка при небольших физических нагрузках, быстрая утомляемость, слабость обычно присущи функциональной кардиопатии, поскольку снижается поступление кислорода в системы организма;
- диспластическая форма часто сопровождается нехваткой кислорода при дыхании, побледнением кожи, головокружением, ощущением перебоев в ритме биения сердца;
- при вторичной кардиопатии список симптомов слишком разнообразен, чтобы их все описать, ведь в данном случае присутствует и первичное заболевание.
На основании предварительного осмотра врач только предположит, что у ребенка присутствует кардиопатия. Если есть подозрения на данную патологию, для постановки точного диагноза он должен исследовать результаты электрокардиограммы и УЗИ сердца.
Особенности у новорожденных
У новорожденных данная патология нередко наблюдается после перенесения гипоксии, причем не имеет значения, внутриутробной или перинатальной. Обусловлено нарушением вегетативной регуляции сердечной деятельности и энергообменных процессов, что приводит к дисфункциям в работе миокарда.
Подобные дефекты в той или иной степени по разным данным встречаются у 40 — 70% новорожденных, испытывавших гипоксию. Причем их тяжесть зависит от того, наблюдалось ли продолжение состояния уже после рождения, и в некоторых случаях требуется специфическое лечение. Такая кардиопатия сохраняется примерно у трети детей, обычно в виде незначительных аномалий, на протяжении от месяца до 3 лет.
Лечение
Лечение кардиопатии в первую очередь зависит от ее формы. При функциональной обычно назначают физиотерапию с использованием специального аппарата, воздействующего на организм посредством интерференционных токов. По сути не столько лечебная, сколько профилактическая процедура, с которой сталкивались многие «клиенты» санаторно-курортных учреждений. Она улучшает кровообращение, обменные процессы в организме, снимает незначительный болевой синдром.
В других случаях применяют медикаменты, причем лечение разрабатывают индивидуально для каждого ребенка, поскольку кардиопатия – понятие довольно обширное. Успех терапии в детском возрасте очень высокий, то есть, скорее всего от заболевания не останется и следа.
Естественно, важными моментами здесь являются соблюдение пациентом правильного распорядка дня, сбалансированное питание, регулярные прогулки на свежем воздухе. Также не следует «запускать» любые болезни, будь то серьезная инфекция или обычная простуда.
Если ребенок часто устает, не выдерживает ритма занятий по физкультуре, периодически жалуется на боли в области сердца, не стоит игнорировать симптомы. Здесь желательно обратиться к врачу, ведь вовремя диагностированное заболевание лечить намного проще. И помните: какими бы незначительными ни были проявления кардиопатии, следует воспринять всерьез. Ведь сердечная мышца играет ключевую роль в жизнедеятельности человека.
Что такое кардиопатия и как ее лечить у детей
В последнее время врачи довольно часто диагностируют сердечные заболевания, причем дети здесь не являются исключением. Одной из самых распространенных групп считаются кардиопатии. Обычно они включают в себя патологии, характеризующиеся нарушениями развития миокарда. Но не во всех случаях, ведь в буквальном переводе с греческого термин означает «болезнь сердца», современные медики иногда используют его и для определения неустановленных отклонений. Для разбора, следует более подробно рассмотреть виды и особенности кардиопатии у детей.

Определение и виды
Кардиопатия способна проявляться в любом возрасте, ее условно делят на две формы:
- Врожденная . Чаще обнаруживается на 1 — 2 неделе жизни малыша. Обычно она связана с пороками сердца, возникшими в период внутриутробного развития, и аутоиммунными ревматоидными патологиями у новорожденных.
- Приобретенная . Большинство случаев наблюдается в возрастном диапазоне 7 — 12 лет, поскольку в данный период организм ребенка активно растет. Следующий всплеск заболеваний начинается с 15 лет в связи с резкими изменениями гормонального фона.
Обычно кардиопатию диагностируют при наличии одного из следующих факторов:
- аномальное увеличение толщины перегородки между желудочками;
- неполное открытие створок клапанов;
- дефекты магистральных сосудов;
- нарушения развития одного из желудочков;
- патологические соединения между артериями;
- изменение нормальной очередности сокращений сердца;
- изменение положения сердечной электрической оси.
Как видно из списка, большинство отклонений прямо указывают на наличие у ребенка порока сердца. А два последних пункта сами по себе – симптомы многих заболеваний, и для постановки точного диагноза в каждом отдельном случае требуются соответствующие дополнительные исследования.
В зависимости от течения патологии все кардиопатии у детей делят на несколько видов.
Как вы знаете, в крови имеются нейтрофилы, и если их будет меньше нормы — появится болезнь, нейтропения.
Если у вашего малыша слишком быстрое сердцебиение, у него тахикардия, ознакомьтесь с ее описанием и методом лечения.
Функциональная
Если неподготовленный ребенок подвергается чрезмерным физическим или эмоциональным нагрузкам, его организм способен пытаться подстроиться под регулярно возникающие «экстренные» ситуации путем метаболических изменений. Нередко это отражается и на работе миокарда –в функциональной кардиопатии.
Наиболее распространенным примером являются занятия спортом, сопровождающиеся постоянными нарушениями регламента проведения тренировок. Виновниками здесь выступают неквалифицированные спортивные руководители, заставляющие ребенка делать большой объем упражнений без предварительной подготовки. Функциональная кардиопатия нередко наблюдается у детей, живущих в неблагополучных семьях.
Вторичная
Вторичная кардиопатия, как следует из названия, появляется на фоне других заболеваний, причем наибольшему риску дети подвергаются при наличии следующих патологий:
Хотя в принципе она развивается и при затяжной простуде, и в результате любого хронического инфекционного воспаления. Вторичная кардиопатия в большинстве случаев легко диагностируется, поскольку ребенок уже болеет и, соответственно, находится под наблюдением врачей.
Диспластическая
Данный вид кардиопатии не связан с аномалиями в других системах организма. По определению ряда специалистов патология сопровождается образованием на одном из участков сердца соединительной ткани. Но данной точки зрения придерживаются далеко не все, относя изменения к функциональной форме.
Диспластическая кардиопатия у детей согласно международной классификации заболеваний не является диагнозом. Но в постсоветских странах среди врачей принято добавлять термин к основной формулировке. По сути подобная запись означает наличие у ребенка пролапса митрального клапана, который в большинстве случаев не требует специфического лечения.
Известно немало прецедентов, когда специалисты обнаруживали незначительные отклонения, но не могли объяснить их природу. И, чтобы зафиксировать в медицинской карте, они писали «диспластическая кардиопатия», назначая для лечения обычные профилактические средства.
Дилатационная
Под воздействием определенных внешних факторов, например болезнетворные бактерии, вирусы, токсины, и при затяжных воспалениях ткани миокарда теряют свою эластичность. Отделы сердца со временем увеличиваются в размерах. Тогда говорят, что у ребенка дилатационная кардиопатия. Некоторые специалисты предполагают и наследственную природу данного заболевания, поскольку иногда такое наблюдается у большинства членов отдельных семей.

Симптомы
В первую очередь кардиопатия проявляется болевым синдромом в области сердца. Боль чаще всего ноющая, кратковременная, хотя иногда длительная. Остальные симптомы зависят от вида заболевания и формы его течения, а также индивидуальных особенностей организма ребенка:
- одышка при небольших физических нагрузках, быстрая утомляемость, слабость обычно присущи функциональной кардиопатии, поскольку снижается поступление кислорода в системы организма;
- диспластическая форма часто сопровождается нехваткой кислорода при дыхании, побледнением кожи, головокружением, ощущением перебоев в ритме биения сердца;
- при вторичной кардиопатии список симптомов слишком разнообразен, чтобы их все описать, ведь в данном случае присутствует и первичное заболевание.
На основании предварительного осмотра врач только предположит, что у ребенка присутствует кардиопатия. Если есть подозрения на данную патологию, для постановки точного диагноза он должен исследовать результаты электрокардиограммы и УЗИ сердца.
Особенности у новорожденных
У новорожденных данная патология нередко наблюдается после перенесения гипоксии, причем не имеет значения, внутриутробной или перинатальной. Обусловлено нарушением вегетативной регуляции сердечной деятельности и энергообменных процессов, что приводит к дисфункциям в работе миокарда.
Подобные дефекты в той или иной степени по разным данным встречаются у 40 — 70% новорожденных, испытывавших гипоксию. Причем их тяжесть зависит от того, наблюдалось ли продолжение состояния уже после рождения, и в некоторых случаях требуется специфическое лечение. Такая кардиопатия сохраняется примерно у трети детей, обычно в виде незначительных аномалий, на протяжении от месяца до 3 лет.
Лечение
Лечение кардиопатии в первую очередь зависит от ее формы. При функциональной обычно назначают физиотерапию с использованием специального аппарата, воздействующего на организм посредством интерференционных токов. По сути не столько лечебная, сколько профилактическая процедура, с которой сталкивались многие «клиенты» санаторно-курортных учреждений. Она улучшает кровообращение, обменные процессы в организме, снимает незначительный болевой синдром.
В других случаях применяют медикаменты, причем лечение разрабатывают индивидуально для каждого ребенка, поскольку кардиопатия – понятие довольно обширное. Успех терапии в детском возрасте очень высокий, то есть, скорее всего от заболевания не останется и следа.
Естественно, важными моментами здесь являются соблюдение пациентом правильного распорядка дня, сбалансированное питание, регулярные прогулки на свежем воздухе. Также не следует «запускать» любые болезни, будь то серьезная инфекция или обычная простуда.
Если ребенок часто устает, не выдерживает ритма занятий по физкультуре, периодически жалуется на боли в области сердца, не стоит игнорировать симптомы. Здесь желательно обратиться к врачу, ведь вовремя диагностированное заболевание лечить намного проще. И помните: какими бы незначительными ни были проявления кардиопатии, следует воспринять всерьез. Ведь сердечная мышца играет ключевую роль в жизнедеятельности человека.
Функциональная кардиопатия у подростков
Кардиопатия у детей и подростков: что это такое, причины, симптомы и лечение
Кардиопатией называется патология сердечной мышцы. При недостаточном внимании к болезни она развивается в серьезные проблемы, к примеру, сердечную недостаточность. Детская кардиопатия связана с неправильным развитием сердца, однако все чаще встречаются и другие разновидности, поэтому родителям стоит всерьез задуматься о том, что это такое – кардиопатия у подростков и детей?
Виды
Существует две основных разновидности кардиопатии у подростков и детей:
- Врожденная;
- Приобретенная.
Внешне разницу между этими разновидностями иногда довольно сложно выявить. Хотя кардиомиопатию у новорожденных можно диагностировать на первых двух неделях жизни, такое раннее проявление болезни все еще остается редкостью. Чаще всего примерно до 7 лет малыш практически не жалуется на симптомы врожденной кардиопатии. Иногда причиной для беспокойства может стать наблюдение за поведением ребенка во время подвижных игр, однако, в большинстве случаев врожденный порок не дает о себе знать до 7–12 лет.
Этот же возраст у детей совпадает с появлением приобретенной кардиопатии. Вторая волна жалоб на боли в сердце обычно наступает ближе к 15 годам, когда подросток вступает в пубертатный период.
Приобретенную патологию можно разделить еще на несколько категорий, в зависимости от причин проявления болезни:
- Вторичная кардиомиопатия у детей. Патология возникает в результате некоторых заболеваний в детском возрасте. Хотя к группе риска сопряженных болезней относятся такие патологии, как миокардит или астма, болезнь сердца может развиться и на фоне долгого насморка или обычной простуды.
- Функциональная. Болезнь сердца в данном случае является реакцией организма на чрезмерную физическую нагрузку. Подвижные игры для детей – обычное дело, они не станут причиной функциональной патологии. А вот занятия в различных спортивных секциях могут привести к заболеванию. Обычно это вина тренера или учителя, который заставляет ребенка выполнить нагрузку, слишком тяжелую для его возраста.
Можно выделить и другие разновидности в этой классификации. К примеру, тонзиллогенная кардиопатия тоже часто развивается у детей, так как связана с наличием тонзиллита в миндалинах и аденоидах. А инфекционно-токсическую кардиопатию можно считать как вторичной моделью, так и обособленным заболеванием.
Следует выделить классификацию патологии, связанную с тем, какие именно изменения возникают в сердце. Суть дилатационной разновидности заключается в том, что растягиваются мышцы левого желудочка. Фактически сердечные стенки не меняют своей толщины, однако из-за увеличения объема участка сердца, сокращения мышцы недостаточно резкие и сильные для нормальной работы. Также такой вид могут называть застойным, так как движение крови сильно замедлено. Хотя в большинстве случаев дилатационную кардиопатию относят к приобретенным заболеваниям, не исключается вероятность врожденного порока.
Гипертрофическая кардиопатия выражается в утолщении стенок. При этом они также теряют свою эластичность, поэтому для нормального кровотока требуется большее усилие со стороны сердца. Заболевание также бывает врожденным и приобретенным; на врожденную патологию влияет наследственность, а не проблемы с внутриутробным развитием.
Термин диспластическая кардиопатия у детей используется лишь на территории стран постсоветского пространства. Второе ее название – рестриктивная. Она редко встречается в детском возрасте, хотя в советские времена врачи обычно приписывали именно эту категорию. Суть этого вида в том, что мышечная ткань замещается соединительной тканью.
Причины
Врожденная кардиопатия связана с внутриутробным развитием, поэтому во время беременности женщинам необходимо периодически обследоваться у врача, а также следить за своим здоровьем. Желательно отказаться от вредных привычек, которые имеют влияние на формирование плода.
К сожалению, даже в таком случае нет гарантии в том, что ребенок родится абсолютно здоровым. Для врожденной патологии большую роль играет наследственность и проблемы с сердцем у ближайших родственников. Чаще всего они «повторяются» и у малыша.
Частично причины приобретенной кардиопатии рассматривались в предыдущем пункте:
- Чрезмерная физическая нагрузка;
- Последствия перенесенных болезней.
Эти факторы очень часто влияют на состояние сердечной мышцы и приводят к изменениям. Однако, если заболевание проявило себя в подростковом возрасте, причиной становится гормональный фон. Также на подростков часто влияют внешние факторы в виде стрессов и неврозов, поэтому многие симптомы могут проявиться, если ребенок переволновался. Для детей младшего возраста это менее характерно, хотя возможны исключения для малышей из неблагополучных семей, которые постоянно живут в условиях стресса.
Симптомы
У ребенка с функциональной кардиопатией симптомы такие же, как и при врожденной патологии. В первую очередь, это усталость. Дети дошкольного возраста очень подвижные, поэтому заметить какие-то симптомы можно на ранних стадиях во время подвижных игр.
Хотя ребенок не всегда в этом возрасте способен описать свое состояние, при постоянном наблюдении отмечается резкий отказ от подвижных игр на небольшой период. Это связано с тем, что в моменты активности сердце должно быстрее перекачивать кровь, при кардиопатии с этим есть проблемы, поэтому ребенок чувствует боли в сердце. По определенному набору симптомов врач может локализовать проблему в сердце.
К примеру, при патологии левого желудочка или предсердия ребенок имеет очень низкую выносливость. Он не способен продолжительное время заниматься физкультурой, очень быстро устает
что это такое, симптомы и лечение
Сердце — функциональной активный мышечный орган, способный к саморегуляции и восстановлению деятельности. Сократимость, спонтанная возбудимость, высокий запас выносливости, эти факторы делают кардиальные структуры устойчивыми к внешним моментам и обеспечивают бесперебойную работу многие годы.
Существуют патологии, которые ставят крест на нормальной активности. Пациент ими страдающий рискует стать глубоким инвалидом без лечения, а там не за горами летальный исход на фоне остановки сердца или инфаркта.
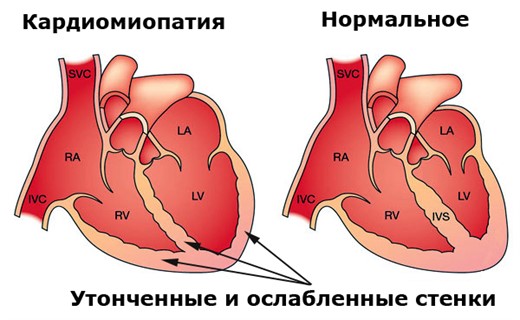
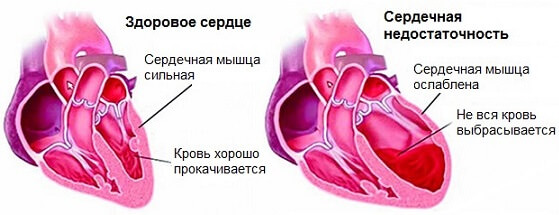
Кардиопатия — это острое или хроническое состояние, при котором наблюдается изменение мышечного слоя органа (миокарда) по гипертрофическому или иному типам: структура утолщается, либо истончается и становится не способна к спонтанному сокращению.
Снижается сердечный выброс, нарушается гемодинамика. Во всех случаях происходит нарушение сократительной способности сердца, соответственно другое название болезни — это функциональная кардиопатия.
Вылечить патологическое состояние можно медикаментозными методами на ранних стадиях, и хирургическими при развитом процессе.
Запущенные этапы и вовсе требуют трансплантации, что равно приговору, особенно в слабо развитых странах.
Классификация патологии
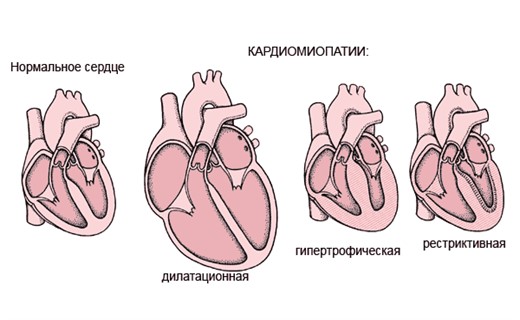
Типизация процесса проводится по одному главному критерию: форме болезни. По этому основанию выделяют четыре вида кардиопатии.
Дилатационный тип
Считается самым распространенным в клинической практике. Характеризуется бесконтрольным разрастанием тканей сердца, без возможности радикальной помощи.
Появляется как итог длительного течения ревматоидного процесса, иных воспалительных патологий. Наблюдается растяжение желудочков миокарда.
Проявления на ранней стадии минимальны. Диагностика проблем не представляет. На эхокардиографии отмечаются выраженные отклонения анатомического развития органа.
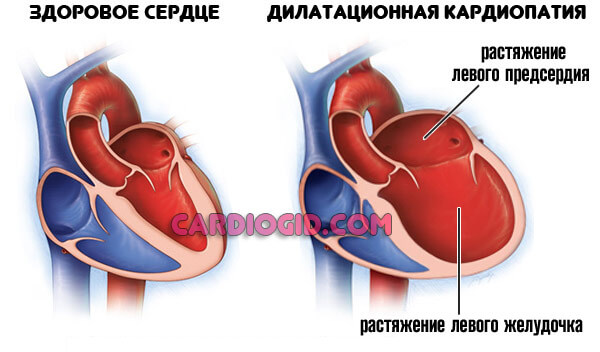
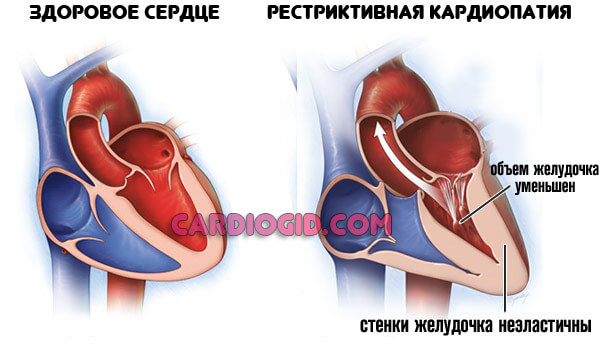
Рестриктивная разновидность
Наблюдается у пациентов с метаболическими патологиями. Так, часто страдают диабетики, люди с ревматоидным и иными формами артрита.
Характеризуется утолщением желудочков с одной стороны, с другой — отложением солей на их стенках, в результате чего снижается растяжимость, эластичность и, соответственно, функциональная активность. Процесс потенциально летален.
Гипертрофическая форма
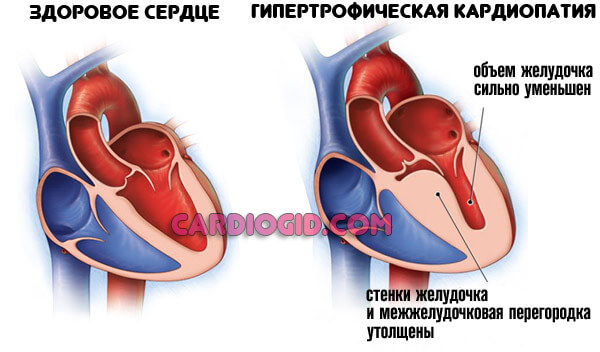
Развивается у большинства пациентов с гипертонической болезнью и иными патологическими процессами. Считается относительно безобидным типом, но до определенного момента.
Формирование дополнительных миоцитов не повышает функциональную активность сердца, скорее даже наоборот, оно хуже справляется со своей работой. Лечение медикаментозное или хирургическое, в зависимости от стадии.
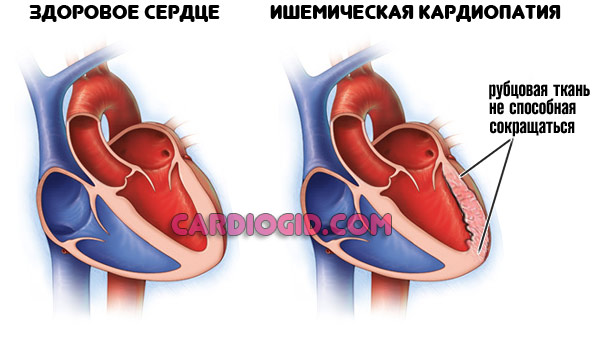
Ишемическая форма
По сути это кардиосклероз, то есть замещение нормальных тканей, представленных кардиомиоцитами, рубцовыми, соединительными.
Такие клетки не способны к сокращению или же возбуждению, проводимость таких структур нулевая. Они полностью выключены из работы, что делает сердце малоэффективным.
Наблюдается процесс на фоне недавно перенесенного инфаркта или же ишемической болезни.
Все описанные типы могут быть как первичными, так и вторичными, в зависимости от основной причины патологического процесса. Это другой способ классификации. Играет большую роль в деле выбора терапевтической тактики. Выявление этиологии сложно и требует длительного динамического наблюдения, лучше в условиях стационара.
Причины первичной кардиопатии
В данном случае речь идет о собственно кардиологических процессах.
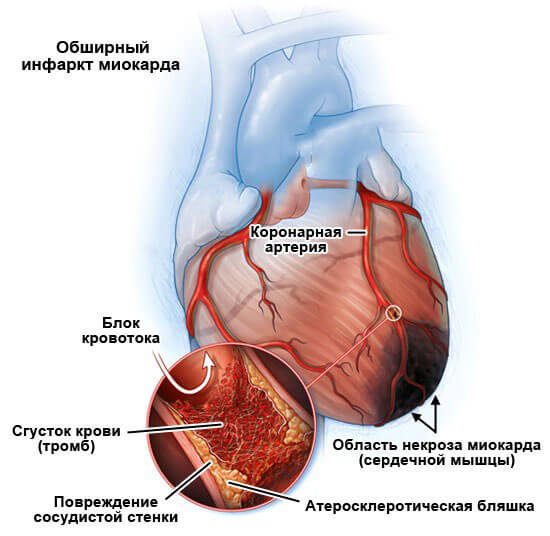
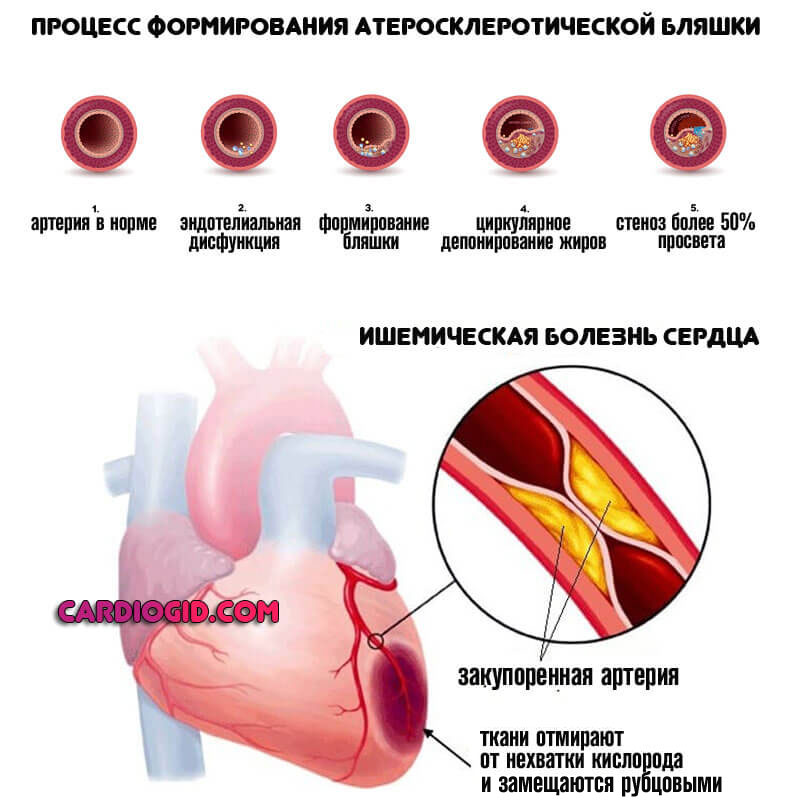
- Инфаркт миокарда. Некроз сердечной мышцы. Развивается как итог длительно текущей гипертензии и иных явлений. В ходе формирования наблюдается отмирание кардиомиоцитов (клеток из которых состоит сердце), и замещение их грубой рубцовой тканью, без возможности восстановления. Как уже было сказано, такие структуры не способны выполнять сократительную функцию, отсюда снижение гемодинамики, кровообращения в тканях, хроническая гипоксия и масса иных патологий некардиального рода. В такой ситуации наиболее распространены дилатационная ишемическая разновидности кардиопатии.
- ИБС. Ишемическая болезнь сердца. Процесс, предшествующий инфаркту и кардиосклеротическим изменениям. Развивается у пациентов старшего возраста, после 60. Ранее редко, только при наличии соматических патологий сердечного или эндокринного генеза. Сопровождается болями в груди, одышкой, нарушениями сознания. Лечение не этиотропное, направлено на устранение симптомов. Без терапии инфаркт наступит в перспективе 1-3 лет. На фоне ИБС вероятно повторное неотложное состояние. На сей раз летальное.
- Гипертоническая болезнь. Отнести ее к факторам первичного развития патологического процесса можно только условно. ГБ и симптоматическое повышение артериального давления обуславливает становление гипертрофической формы кардиопатии. На ранних этапах она не опасна, вообще никак не дает о себе знать. Как только проявления возникают, становится слишком поздно даже для радикальной помощи.
- Легочная гипертензия. Приводит к становлению особого состояния, при котором сердце и его структуры разрастаются. Это потенциально смертельное явление, которое требует срочного лечения. Даже при условии комплексной терапии прогноз туманный.
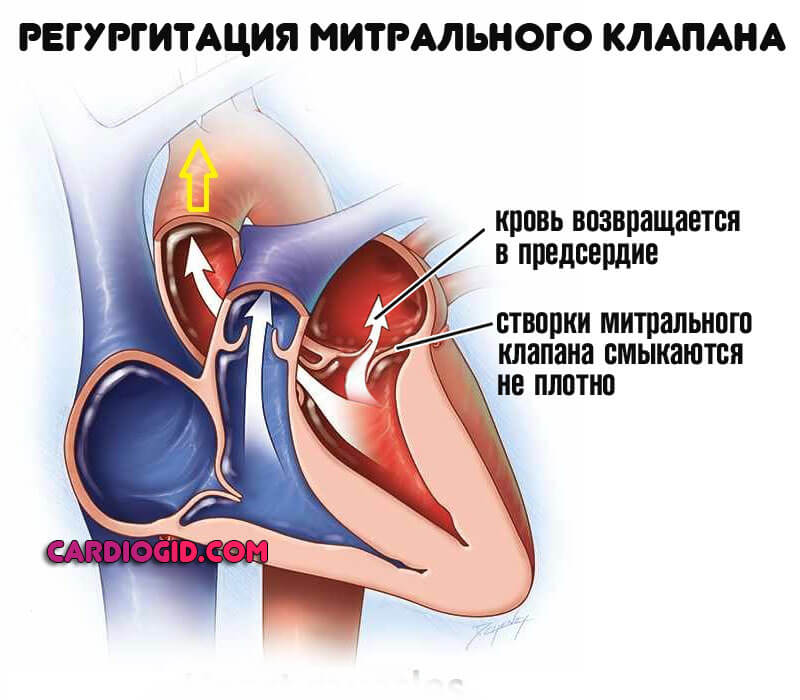
- Врожденные и приобретенные пороки развития сердца. Многообразны по характеру: от митральной регургитации, когда кровь поступает из желудочков обратно в предсердия, до стеноза митрального клапана и аортальных патологий. Симптомов этих процессов нет вообще, что делает раннюю диагностику затруднительной.
Кардиопатия сердца — результат патологий и явлений, которые их сопровождают: нарушения гемодинамики, повышение артериального давления, гипоксия тканей, в том числе и самого миокарда. Чем раньше назначается терапевтический курс, тем лучше прогноз.
Причины вторичной кардиопатии
Такие факторы не имеют прямого отношения к кардиальным структурам. Обусловленность косвенная.
Примерный перечень заболеваний:
- Ревматоидный артрит. Воспалительная аутоиммунная патология, вовлекающая суставы, мелкие, позже крупные. Сопровождается поражением в том числе сердечной мышцы. Проявления процесса в основном со стороны опорно-двигательного аппарата. Возможны варианты.
- Собственно ревматизм. Путать с предыдущим не стоит. В данном случае возникает поражение сердца, суставы и ткани вовлекаются позднее. Также имеет автоиммунное происхождение.
- Наследственность. Заболевания кардиального профиля могут быть обусловлены генетическими факторами напрямую или косвенно. Точная корреляция и вероятность фатальных осложнений на фоне семейного анамнеза не установлена. Предполагается, что наличие одного больного родственника повышает риски до 30-40%.
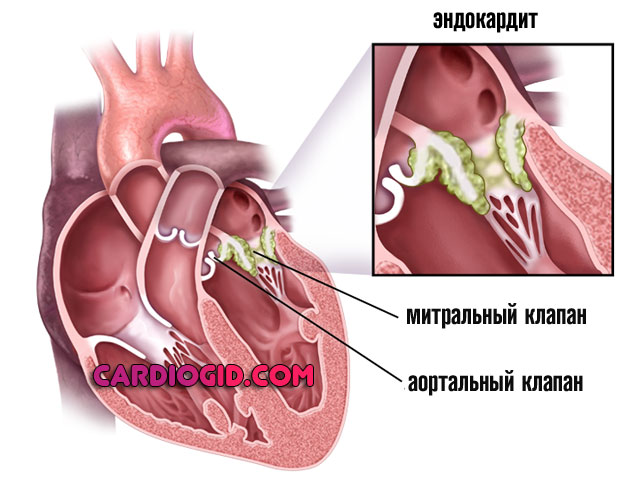
- Вирусные и инфекционные патологии со стороны сердца и иных структур. В первом случае обусловленность прямая. Интенсивной, тем более пиогенное поражение, приводит к нарушению нормальной работы органа. Так, эндокардит «убивает» предсердия, требуется протезирование. Воспалительные патологии вроде туберкулеза, сифилитического поражения, сказывается на организме интоксикационным образом: продукты жизнедеятельности агентов проникают в сердце и разрушают кардиомиоциты.
- Злоупотребление алкогольными напитками. Вопреки распространенному мнению, под ударом не только печень. Доказано, прием спиртного в количестве более 50 мл в сутки повышает риск инфаркта в на 20%, возможны иные патологические корреляции, еще не выявленного рода.
- Проблемы метаболического плана, сопряженные с нарушением обмена кальция и неорганических солей. Возможно их отложение на стенках желудочков и миокарда. Происходит подобное на фоне атеросклероза. Холестериновые бляшки почти сразу петрифицируются, такое состояние устраняется только хирургическими методами.
- Паразитарные инвазии. Как ни странно, возможно непосредственное поражение кардиальных структур гельминтами. Чаще же возникает симптоматическое повреждение тканей токсинами и продуктами жизнедеятельности организмов.
Вторичная кардиопатия у взрослых устраняется легче: с одной стороны диагностика проще, с другой — арсенал терапевтических мероприятий шире.
Кардиопатия у детей и подростков
Изменение кардиальной активности у пациентов младшего возраста — вероятный сценарий. Распространенность — примерно у 10-12% лиц от 7 до 13 лет в популяции. Клинические виды процесса разнообразны. Чем обусловлены нарушения работы сердца?
Вариантов несколько:
- Гормональный фон. Функциональная кардиопатия у детей развивается в пубертатный период. Это не нормальное состояние. Но вероятность подобного явления не велика. Регресс патологического процесса не происходит, но и развитие останавливается спонтанно. Потому катастрофические последствия относительно редки. Показано динамическое наблюдение подростка у кардиолога, по мере необходимости — хирургическое лечение.
- Врожденные генетические или фенотипические нарушения. Первые сопряжены с семейным анамнезом, вторые — с отклонениями формирования плода, еще на 1-3 неделях беременности. Установить патологические процессы подобного рода в гестационный период сложно, если не сказать невозможно. Проявляется врожденная кардиопатия не сразу, а ближе к 6-7 годам. При серьезных отклонениях вероятен летальный исход в первые несколько месяцев жизни.
Гарантия предотвращения фатальных осложнений — регулярное, не менее раза в год профилактическое обследование у кардиолога.
Программа-минимум — Эхокардиография, ЭКГ, выслушивание сердечного звука, измерение ЧСС и артериального давления.
Детская и пубертатная форма патологического процесса характеризуется рядом отличительных черт:
- Прогноз относительно благоприятен. Кардинальное восстановление невозможно, требуется длительная поддерживающая терапия. Однако процесс полностью подконтролен, выживаемость 80%, при этом продолжительность биологического существования не отличается от таковой у здоровых пациентов.
- Симптоматика возникает относительно рано, потому диагностика легче. При этом интенсивность проявлений несколько выше. Скрининг регулярный, 1-2 раза в год.
В остальном же процессы идентичны. При работе с детьми диагностика проще, поскольку многие факторы: алкоголь, курение, алиментарный момент и др. исключены.
Признаки и симптомы
Клиническая картина зависит от типа патологического процесса.
Дилатационная разновидность характеризуется застойными явлениями со стороны сердечнососудистой системы.
Отмечаются:
- Одышка. Обуславливается нарушением газообмена и гипоксией тканей. Организм таким образом пытается восстановить нормальное кровообращение. Гемодинамические проблемы тем интенсивнее, чем запущеннее процесс. Сначала явление отмечают при интенсивной физической нагрузке, потому порог активности снижается, наконец одышка возникает в состоянии полного покоя.
- Нарушения сознания. Обмороки могут происходить до нескольких раз за сутки. Это предвестники инсульта ишемического типа.
- Бледность кожных покровов.
- Повышенная потливость. Гипергидроз. Особенно в ночное время.
- Цианоз носогубного треугольника. Это визитная карточка любого сердечного заболевания.
Горб также развивается, но на поздних стадиях.
Рестриктивная форма. Отличается от иных разновидностей в большей мере:
- Дискомфорт за грудиной без понятных причин. Продолжительность — от нескольких секунд до пары часов. Колит, стреляет, тянет. При возникновении давления, иррадиации дискомфорта в живот, лопатку, руку, нужно исключить инфаркт миокарда.
- Одышка. Возможна тотальная дисфункция с формированием асфиксии.
Почечная недостаточность вторичного плана. - Асцит в результате скопления жидкости в брюшной полости.
- Физическая активность ослабевает практически сразу. Форма сложная для излечения. В европейских странах встречается редко.
Гипертрофическая разновидность. Определяется по преимуществу у гипертоников и сердечников со стажем. На ранних этапах проявлений нет вообще, позднее возникают такие симптомы:
- Головная боль без видимых причин.
- Вертиго. Вплоть до невозможности ориентироваться в пространстве и твердо стоять на ногах.
- Одышка.
- Аритмия. По типу фебрилляции предсердий или же ускорения ЧСС пароксизмального плана. Указанные разновидности характеризуются большой опасностью. Возможна остановка работы органа, тотальная дисфункция и скорая смерть.
- Обмороки. Неоднократного характера. Развиваются спонтанно, могут застать пациента в самом неожиданном месте. Это угрожает жизни человека. Возможны травмы и фатальные происшествия.
Итогом длительного течения становится неконтролируемая сердечная недостаточность. Она летальна в 90% ситуаций. Медина выживаемости — 1-3 года. В лучшем случае при комплексной помощи.
Ишемическая кардиопатия не имеет специфических проявлений. Превалирующий симптом — аритмия. Вариаций множество. Прогрессирование необычайно быстрое, отсюда скорый летальный исход.
Диагностика
Выявление патологического процесса — прерогатива врача-кардиолога. По мере необходимости привлекаются сторонние специалисты.
Примерная схема обследования такова:
- Опрос пациента и сбор анамнеза. Играют первостепенную роль в определении вектора дальнейшей диагностики.
- Выслушивание сердечного звука. При аритмии он глухой, сокращения хаотичные, громкие. На фоне специфических пороков возможны иные отклонения.
- Измерение артериального давления и ЧСС. Оба показателя играют наибольшую роль в деле выявления проблемы. Этиология процесса становится понятнее.
- Электрокардиография. Оценка функциональности сердца с помощью специального считывающего аппарата. Позволяет обнаружить даже минимальные отклонения активности органа. При этом все представленные выше мероприятия не позволяют быстро определиться не только с первопричиной состояния, но даже с констатацией факта.
- Эхокардиография или ультразвуковое исследование кардиальных структур. Основной способ диагностики пороков развития. Подходит для постановки, но не для верификации.
- Ангиография.
- МРТ и КТ. Можно с усилением препаратами гадолиния, если есть подозрения на неопластические процессы.
Выявление проблемы сложностей не представляет, но «докопаться» до этиологии намного труднее. Функциональная кардиопатия дает множество симптомов: от гемодинамических нарушений до нервных очаговых явлений.
Лечение
Терапия под контролем кардиолога. Первый этап заключается в стабилизации состояния пациента. Применяются препараты нескольких фармацевтических групп:
- Сердечные гликозиды. Нормализуют сократимость миокарда. Восстанавливают активность органа. В больших дозировках могут спровоцировать смерть пациенты. Дигоксин и настойка ландыша наиболее распространены.
- Ингибиторы АПФ. Призваны устранить гипертензию любого генеза. Перинева, престариум. Это первая мера по борьбе с гипертрофической формой болезни.
- Антиаритмические средства вроде Амиодарона и других.
- Ангикоагулянты на основе Аспирина. Восстанавливают реологические свойства крови.
Использование медикаментов возможно только на ранних стадиях процесса. По мере усугубления их назначение в рамках этиотропного лечения смысла не имеет. Это поддерживающая методика.
К сведению:При кардиопатии у детей применение указанных препаратов невозможно. Назначаются антагонисты кальция. В основном Дилтиазем. В рамках необходимости другие средства, разрешенные к применению.
Хирургические методики — это крайняя мера. Суть их заключается в иссечении измененных тканей, протезировании кардиальных структур. Наиболее радикальный способ — трансплантация сердца.
Он относительно редок из-за сложности и отсутствия доноров. Законодательно вопрос пересадки не урегулирован почти нигде, не считая нескольких развитых государств.
Применение народных средств НЕ практикуется. Это пустая трата драгоценного времени и сил. Изменение образа жизни также не возымеет эффекта, разве что отказаться от курения и спиртного, минимизировать физическую активность.
Возможные осложнения
Вероятные последствия:
- Инсульт. Острое нарушение мозгового кровообращения. Ишемическая разновидность менее летальна, по сравнению с геморрагической.
- Инфаркт. Схожий процесс. Сопровождается нарушением питания миокарда. Усугубляет течение кардиопатии.
- ИБС. Предвестник некроза тканей сердца.
- Дисциркуляторные процессы. Отклонения со стороны нервной системы.
- Также вероятна сосудистая деменция. В отсутствии своевременной помощи. Это потенциально обратимое состояние.
- В разы повышается риск болезни Альцгеймера, Паркинсона. Причем независимо от возраста.
- Остановка сердца.
- Кардиогенный шок.
Все явления потенциально летальны. Некоторые в социальном смысле, но чаще речь о биологическом прекращении существования.
Прогноз
Прогноз определяется возрастом, моментом начала лечения, его качеством, ответом на прием препаратов.
- Пациенты в детском периоде имеют хорошую выживаемость. Она определяется числом в 80%, при этом длительность не понятна и оценке не подлежит, ввиду ее соответствия средним значениям по той или иной стране.
- Старческий период ассоциирован с худшим исходом. Смерть наступает в перспективе 2-5 лет в 70% ситуаций.
Прогноз ухудшается при приеме алкоголя, курении, наркомании, сопутствующих сердечнососудистых патологиях.
Определение потенциального результата проводится профильным специалистом, при динамическом наблюдении. С ходу можно сказать только приблизительно.
В заключение
Кардиопатия — обобщенное наименования патологий миокарда, дистрофического, дегенеративного или иного рода. Сопровождается тотальной дисфункцией органа.
Перспективы восстановления туманны даже при своевременном лечении. Тем не менее, начало терапии при обнаружении первых же симптомов — единственная возможность продлить жизнь и в меру сил улучшить ее качество.
симптомы, причины, лечение, профилактика, осложнения
Существует множество причин, которые могут привести к возникновению неполадок в мышечных процессах сердечной сумки. В медицине классифицируют кардиомиопатию по происхождению. Выделяют три основные группы:
- идиопатическую, сюда входят нарушения, которые образовались сами по себе без влияния основных заболеваний. К ним относятся все виды дисплазии правого желудочка;
- специфические, эту группу составляют болезни, причинами которых стали инфекционные, токсические и метаболические нарушения в организме;
- неклассифицируемые, к этим заболеваниям относят фиброэластоз мышцы миокарда, идиопатический миокардит Фидлера. Данные патологии встречаются крайне редко.
У детей разного возраста преобладают различные факторы появления кардиомиопатии. У грудничков до года основными причинами заболеваний являются:
- генетическая предрасположенность,
- врождённые патологии сердца, кровеносной и эндокринной системы,
- внутриутробное аномальное развитие.
Основные причины кардиомиопатии у детей более старшего возраста:
- вирусные инфекции,
- нарушения сердечного ритма,
- наследственный фактор.
У подростков основными факторами появления болезни являются:
- быстрый темп роста,
- чрезмерные физические нагрузки,
- избыточные эмоциональные переживания.
Существует классификация заболевания по проявлению клинической картины. При этом вне зависимости от типа кардиомиопатии у ребёнка происходят необратимые метаболические процессы в сумке сердца, что приводит к нарушению обмена веществ, последующей дистрофии миокарда и постепенно нарастающей сердечной недостаточности.
- Гипертрофическая кардиомиопатия. Клиника редко проявляется в выраженной форме. К сожалению, очень часто у больного ребёнка можно наблюдать один обморок и внезапную смерть. Среди возможных симптомов данного типа патологии называют нарушения сердечного ритма, периодические обмороки и головокружения.
- Рестриктивная кардиомиопатия представляет собой медленное снижение эластичности мышц миокарда и постепенное развитие болезни миокарда и сердечной недостаточности. По мере развития болезни будет изменяться и симптоматика. У малышей наблюдается посинение кожи лица при плаче и появление синюшнего оттенка на руках и ногах при физической нагрузке, задержка в развитии, постоянная вялость. У детей постарше отмечаются такие признаки, как чувство нехватки воздуха, посинение конечностей, нежелание играть в активные игры. В подростковом периоде ребёнок может рассказать о постоянном чувстве усталости и слабости, болевых ощущениях в грудной клетке, частом сердцебиении и проблемах с дыханием.
- Дилатационная кардиомиопатия. Это самый распространенный вариант заболевания. При этом клинические проявления также проявляются с возрастом. У грудничков основными признаками являются проблемы с кормлением из-за нехватки воздуха, плохая прибавка в весе. У детей от 3лет и старше могут наблюдаться асцит, влажный кашель, трудности с дыханием, одышка, усталость при небольших физических нагрузках, общая слабость.
- Дисметаболическая кардиомиопатия. Это заболевание является симптомом или следствием системной болезни, поэтому доминировать будет клиника основного заболевания. Часто кардиомиопатия наблюдается при злокачественных опухолях, проблемах с лишним весом, сахарном диабете, тиреотоксикозе и других патологических состояниях.
Диагностика кардиомиопатии у ребёнка
Обнаружить патологические изменения сердечной сумки можно по результатам электрокардиограммы, которая назначается при проведении профилактических медосмотров. Для постановки точного диагноза необходимы дополнительные исследования:
- ЭхоКГ,
- допллерография,
- томография,
- сцинтиграфия,
- пункционная биопсия.
При своевременном обнаружении и раннем начале лечения возможно обратное течение кардиомиопатии у ребёнка.
В большинстве же случаев из-за слабо выраженной симптоматики лечение начинается позже, поэтому врач может лишь поддерживать состояние, но не улучшать его.
При дальнейшем развитии болезни без врачебного вмешательства возникают множественные сердечные патологии, которые могут привести к детскому инфаркту и летальному исходу.
Что можете сделать вы
При обнаружении у ребёнка заболевания родители должны помнить о нескольких правилах, которые помогут в лечении:
- сохранять спокойствие, не передавать свои переживания ребёнку, поскольку эмоциональные нагрузки усиливают прогрессирование сердечных заболеваний;
- создать в доме благоприятный климат, это касается не только температуры воздуха и влажности, но и психологической атмосферы в семье;
- полностью и в полном объёме выполнять все предписания специалистов;
- не заниматься самолечением,
- не использовать методы народной медицины без согласования с лечащим врачом.
Что делает врач
После получения результатов профилактического медосмотра врач может назначить дополнительные исследования для постановки точного диагноза и выявления причин кардиомиопатии.
В зависимости от общего состояния маленького пациента, типа и стадии его болезни врач разрабатывает индивидуальную схему лечения.
Если заболевание было выявлено на начальном этапе, то при помощи консервативного медикаментозного лечения возможно полное излечение.
В том случае, когда кардиомиопатия уже переросла в сердечную недостаточность, врач назначает симптоматические препараты.
В самых тяжёлых случаях показано хирургическое вмешательство и пересадка сердца.
Предотвратить развитие генетических, аутоиммунных и наследственных заболеваний пока не представляется возможным.
Можно предотвратить лишь приобретённую кардиомиопатию. Для этого необходимо выполнять следующие рекомендации:
- регулярно посещать врача и проходить плановые обследования;
- полностью лечить каждую детскую болезнь, а не устранять их симптомы;
- укреплять иммунитет при помощи витаминов, закаливания, ежедневной гимнастики и прогулок на свежем воздухе;
- придерживаться правил сбалансированного питания, ограничить потребление ребёнком жирной, острой, копчёной пищи;
- в более старшем возрасте рассказать ребёнку о вреде курения и алкоголя;
- показывать своим детям хороший пример поведения и ведения здорового образа жизни.
Вооружайтесь знаниями и читайте полезную информативную статью о заболевании кардиомиопатия у детей. Ведь быть родителями – значит, изучать всё то, что поможет сохранять градус здоровья в семье на отметке «36,6».
Узнайте, что может вызвать недуг , как его своевременно распознать. Найдите информацию о том, каковы признаки, по которым можно определить недомогание. И какие анализы помогут выявить болезнь и поставить верный диагноз.
В статье вы прочтёте всё о методах лечения такого заболевания, как кардиомиопатия у детей. Уточните, какой должна быть эффективная первая помощь. Чем лечить: выбрать лекарственные препараты или народные методы?
Также вы узнаете, чем может быть опасно несвоевременное лечение недуга кардиомиопатия у детей, и почему так важно избежать последствий. Всё о том, как предупредить кардиомиопатия у детей и не допустить осложнений.
А заботливые родители найдут на страницах сервиса полную информацию о симптомах заболевания кардиомиопатия у детей. Чем отличаются признаки болезни у детей в 1,2 и 3 года от проявлений недуга у деток в 4, 5, 6 и 7 лет? Как лучше лечить заболевание кардиомиопатия у детей?
Берегите здоровье близких и будьте в тонусе!
Кардиомиопатия у детей: особенности заболевания, лечение


Кардиолог
Высшее образование:
Кардиолог
Кубанский государственный медицинский университет (КубГМУ, КубГМА, КубГМИ)
Уровень образования — Специалист
1993-1999
Дополнительное образование:
«Кардиология», «Курс по магнитно-резонансной томографии сердечно-сосудистой системы»
НИИ кардиологии им. А.Л. Мясникова
«Курс по функциональной диагностике»
НЦССХ им. А. Н. Бакулева
«Курс по клинической фармакологии»
Российская медицинская академия последипломного образования
«Экстренная кардиология»
Кантональный госпиталь Женевы, Женева (Швейцария)
«Курс по терапии»
Российского государственного медицинского института Росздрава
Контакты: [email protected]
Кардиомиопатия у ребенка это заболевание сердца, которое связано с неправильным формированием структуры сердца, всех его тканей. Без должного лечения патология приводит к выраженной сердечной недостаточности, задержки в развитии ребенка, ранней внезапной смерти. Кардиомиопатия выражается в нескольких формах, некоторые из которых развиваются медленно и бессимптомно.
Причины
Кардиомиопатия в детском возрасте развивается по-разному. Точную причину болезни установить можно не во всех случаях. Факторы, которые способствуют развитию патологии разняться в зависимости от возраста больного.
Факторы, которые провоцируют развитие кардиомиопатии у грудных детей:
- генетика
- пороки внутриутробного развития
У школьников в формировании патологии играют роль:
- наследственная предрасположенность
- инфекционные вирусные заболевания (например, грипп)
- состояние стресса
Причины развития кардиомиопатии у подростков:
- стремительный рост тела при «отставании в развитии» внутренних органов
- чрезмерные физические или\и психоэмоциональные нагрузки

Патологические изменения в правом желудочке сердца, как правило, возникают «сами по себе», без влияния внешних факторов или заболеваний организма. Расширение левого желудочка почти всегда связано с патологическими процессами в бронхах, легких, с нарушением эндокринного статуса или со сбоем метаболизма (обмена веществ).
Классификация болезни
Кардиомиопатия в раннем возрасте формируется до рождения ребенка, в процессе внутриутробного развития. В школьный период спусковым механизмом для развития патологических изменений в тканях сердечной мышцы могут быть физические, эмоциональные перегрузки.
Различают следующие формы заболевания по механизму их развития:
- дилатационную
- гипертрофическую
- аритмогенную
- рестриктивную
Аритмогенная кардиомиопатия развивается вследствие выраженных процессов перерождения тканей миокарда из мышечной в жировую или фиброзную, часто злокачественных. Патология поражает правый желудочек. Заболевание имеет генетическую природу или развивается как осложнение основного заболевания.
Рестриктивная кардиомиопатия представляет собой заболевание, при котором ткани миокарда постепенно теряют свою эластичность, становятся ригидными (жесткими). Уменьшается наполнение сердца кровью, снижается сердечный выброс. Постепенно нарастают явления сердечной недостаточности синюшность кожи, утомляемость, вялость, отеки ног, вздутие живота.
Гораздо чаще встречаются дилатационная и гипертрофическая формы болезни.

Дилатационная детская кардиомиопатия
Наиболее распространенная патология миокарда это дилатационная кардиомиопатия у детей (ДКМП). Заболевание представляет собой выраженное растяжение (дилатацию) стенок сердца с одновременным уменьшением их сократительной способности. Заболевание протекает тяжело, хотя годами может развиваться без выраженной симптоматики. Финалом болезни является сердечная недостаточность, инвалидность, летальный исход.
В настоящее время нет разработанной специфической методики диагностики дилатационной формы болезни сердца. Установить точную причину и начало у ребенка часто не удается из-за скрытого течения и медленного развития патологии. Симптоматика заболевания определяется степенью сердечной недостаточности.
При кардиомиопатии у детей возможны следующие симптомы:
- задержка набора веса у грудничков
- склонность к обморокам
- повторное воспаление легких без видимой причины
- физическая слабость, апатия
При осмотре ребенка отмечают:
- снижение артериального давления
- слабый пульс
- синюшность, бледность кожи
- смещение границ сердца
- раздвоенность тонов
Дилатационная кардиомиопатия у детей, которую называют застойной, приводит к образованию тромбов, застою крови в легочном (малом) круге кровообращения. Данная особенность проявляется при рентгеновском обследовании выраженной венозной сосудистой сеткой на снимке.

Прогноз для детей неблагоприятный, поскольку заболевание носит упорный, злокачественный характер, трудно поддается консервативной терапии, часто оканчивается внезапной смертью. Действенное лечение болезни заключается в пересадке сердца.
Гипертрофическая форма кардиомиопатии
Гипертрофическая кардиомиопатия у ребенка выражается в увеличении толщины стенки левого желудочка сердца или межжелудочковой перегородки при сохранении границ органа. Опасность данной формы болезни заключается в ее бессимптомном развитии и внезапном проявлении обмороком с последующим летальным исходом. Именно детская кардиомиопатия этого типа становится причиной внезапной смерти молодых спортсменов во время интенсивных тренировок или соревнований.
Гипертрофическая кардиомиопатия у детей отличается от других форм болезни тем, что при ней нет признаков сердечной недостаточности. Заподозрить патологию можно по обморокам, боли в груди, немотивированной отдышке. Однако такое проявление возникает только у 1 больного из 7. Различают обструктивную форму гипертрофической кардиомиопатии и необструктивную.
Нарушение ритма сердца, увеличение желудочков определяется инструментальными исследованиями:
- Электрокардиография (ЭКГ) – показывает нарушение сердечного ритма, специфического для данной патологии
- Эхокардиография (УЗИ сердца) – показывает состояние (толщину) сердечных стенок и размеры желудочков
Кардиомиопатия у грудных детей носит наследственный характер и заключается в беспорядочном формировании мышечных волокон стенок сердца, заменой части мышц на фиброзные фрагменты.
Лечение
Выбор тактики лечения кардиомиопатии у ребенка зависит от стадии и типа болезни. При ранней диагностике медикаментозная терапия вкупе с усилиями родителей может показывает отличные результаты – кардиомиопатия получает обратное развитие и ребенок выздоравливает полностью.
Лечение детской кардиомиопатии при сердечной недостаточности направлено на поддержание качества жизни ребенка и компенсацию проявлений болезни. Нужно минимизировать нарушение кровообращения и «убрать» симптомы сердечной недостаточности. Комплекс лечебных мероприятий подбирается индивидуально, после всестороннего обследования ребенка.
Лечить медикаментозно болезнь можно до момента перехода ее в тяжелую форму сердечной недостаточности. Для дальнейшего лечения у ребенка определяют потенциал сократительной способности миокарда. Это важно для выбора тактики поддержки кровообращения в ожидании донорского органа.
Что могут родители?
Избежать развития кардиомиопатии у детей невозможно, поскольку причина патологии часто наследственная или идиопатическая (неопределяемая). Роль родителей заключается во внимательном воспитании ребенка.
При подозрении на нарушение работы сердца у ребенка следует обращаться к педиатру или ревматологу. Ультразвуковое исследование (УЗИ) сердца процедура доступная, безболезненная и крайне информативная.
Если вам показалось, что у вашего ребенка:
- периодически синеют губы, носогубный треугольник
- иногда появляется отдышка
- отеки
Если ваш ребенок быстро устает, большую часть времени вял, безынициативен, то проконсультируйтесь у врача. Возможно, это спасет ему жизнь.
Кардиопатия у детей и взрослых, что это такое
Закрыть- Болезни
- Инфекционные и паразитарные болезни
- Новообразования
- Болезни крови и кроветворных органов
- Болезни эндокринной системы
- Психические расстройства
- Болезни нервной системы
- Болезни глаза
- Болезни уха
- Болезни системы кровообращения
- Болезни органов дыхания
- Болезни органов пищеварения
- Болезни кожи
- Болезни костно-мышечной системы
- Болезни мочеполовой системы
- Беременность и роды
- Болезни плода и новорожденного
- Врожденные аномалии (пороки развития)
- Травмы и отравления
- Симптомы
- Системы кровообращения и дыхания
- Система пищеварения и брюшная полость
- Кожа и подкожная клетчатка
- Нервная и костно-мышечная системы
- Мочевая система
- Восприятие и поведение
- Речь и голос
- Общие симптомы и признаки
- Отклонения от нормы
- Диеты
- Снижение веса
- Лечебные
- Быстрые
- Для красоты и здоровья
- Разгрузочные дни
- От профессионалов
- Монодиеты
- Звездные
- На кашах
- Овощные
- Детокс-диеты
- Фруктовые
- Модные
- Для мужчин
- Набор веса
- Вегетарианство
- Национальные
- Лекарства
- Антибиотики
- Антисептики
- Биологически активные добавки
- Витамины
- Гинекологические
- Гормональные
- Дерматологические
- Диабетические
- Для глаз
- Для крови
- Для нервной системы
- Для печени
- Для повышения потенции
- Для полости рта
- Для похудения
- Для суставов
- Для ушей
- Желудочно-кишечные
- Кардиологические
- Контрацептивы
- Мочегонные
- Обезболивающие
- От аллергии
- От кашля
- От насморка
- Повышение иммунитета
- Противовирусные
- Противогрибковые
- Противомикробные
- Противоопухолевые
- Противопаразитарные
- Противопростудные
- Сердечно-сосудистые
- Урологические
- Другие лекарства
- Врачи
- Клиники
- Справочник
- Аллергология
- Анализы и диагностика
- Беременность
- Витамины
- Вредные привычки
- Геронтология (Старение)
- Дерматология
- Дети
- Женское здоровье
- Инфекция
- Контрацепция
- Косметология
- Народная медицина
- Обзоры заболеваний
- Обзоры лекарств
- Ортопедия и травматология
- Питание
- Пластическая хирургия
- Процедуры и операции
- Психология
- Роды и послеродовый период
- Сексология
- Стоматология
- Травы и продукты
- Трихология
- Другие статьи
- Словарь терминов
- [А] Абазия .. Ацидоз
- [Б] Базофилы .. Богатая тромбоцитами плазма
- [В] Вазектомия .. Выкидыш
- [Г] Галлюциногены .. Грязи лечебные
- [Д] Деацетилазы гистонов .. Дофамин
- [Ж] Железы .. Жиры
- [И] Иммунитет .. Искусственная кома
- [К] Каверна .. Кумарин
- [Л] Лапароскоп .. Лучевая терапия
- [М] Макрофаги .. Мутация
- [Н] Наркоз .. Нистагм
- [О] Онкоген .. Отек
- [П] Паллиативная помощь .. Пульс
- [Р] Реабилитация .. Родинка (невус)
- [С] Секретин .. Сыворотка крови
- [Т] Таламус .. Тучные клетки
- [У] Урсоловая кислота
- [Ф] Фагоциты .. Фитотерапия
- [Х] Химиотерапия .. Хоспис

 Врожденная кардиопатия, чаще всего диагностируемая вскоре после рождения ребенка (на первой — второй неделе его жизни). Ее этиология часто связана с пороками сердца малыша, которые возникли еще в период внутриутробного развития или же с аутоиммунной ревматоидной патологией младенца.
Врожденная кардиопатия, чаще всего диагностируемая вскоре после рождения ребенка (на первой — второй неделе его жизни). Ее этиология часто связана с пороками сердца малыша, которые возникли еще в период внутриутробного развития или же с аутоиммунной ревматоидной патологией младенца. Диспластическая кардиопатия — кардиопатия, не связанная с аномалиями в работе иных внутренних органов ребенка. Часто имеющая неясную природу, иногда сопровождающаяся образованием соединительной ткани на каком-либо участке сердца. Зачастую не требует специфического лечения. Достаточно обычных профилактических мер (таких как соблюдение режима дня, полноценного и правильного питания, а также длительных прогулок на воздухе).
Диспластическая кардиопатия — кардиопатия, не связанная с аномалиями в работе иных внутренних органов ребенка. Часто имеющая неясную природу, иногда сопровождающаяся образованием соединительной ткани на каком-либо участке сердца. Зачастую не требует специфического лечения. Достаточно обычных профилактических мер (таких как соблюдение режима дня, полноценного и правильного питания, а также длительных прогулок на воздухе).