Какие анализы нужны и где получить родовой сертификат
Практически каждую беременную женщину волнуют три основных вопроса – как проходит ведение беременности, где получить родовой сертификат и можно ли обследоваться без долгих очередей в женской консультации. На эти и многие другие вопросы для читателей ИА «Чита.Ру» ответила акушер-гинеколог медицинского центра «Медлюкс» Татьяна Ожегова.
— К какому сроку женщина должать встать на учёт по беременности?
— У современных женщин часто встречаются гинекологические проблемы, трудности с зачатием, поэтому зачастую наблюдение нужно ещё на этапе планирования беременности. Вынашивание ребёнка также очень часто сейчас протекает с осложнениями, и только врач может спрогнозировать возможные риски и помочь их избежать. Встать на учёт по беременности женщина должна до срока 12 недель. Это важно, потому что на сроке 12-14 недель проводится первое скрининговое УЗИ. Оно направлено на выявление врождённых аномалий развития плода и возможных хромосомных аномалий. Врач, у которого женщина наблюдается во время беременности, следит чтобы не был пропущен срок скринингового исследования, даёт на него направление. Оптимальный срок для постановки на учёт — 7-8 недель беременности. Женщины, у которых были проблемы с зачатием приходят ещё раньше.
Врач, у которого женщина наблюдается во время беременности, следит чтобы не был пропущен срок скринингового исследования, даёт на него направление. Оптимальный срок для постановки на учёт — 7-8 недель беременности. Женщины, у которых были проблемы с зачатием приходят ещё раньше.
В «Медлюксе» можно встать на учёт с любого срока беременности. К нам приходят и из женской консультации, если что-то не устраивает, и женщины, приехавшие из других городов, у которых нет возможности встать на учёт по месту жительства.
— Что, помимо УЗИ, ждёт женщину?
— Наблюдение по беременности везде проходит одинаково — и в женской консультации, и в частной клинике. Все обследования регламентированы приказами минздрава России. В них расписано на каких сроках и какие обследования женщина должна пройти. Устанавливается три обязательны УЗИ: в 12-14, 20-22 и 32-34 недели. Они, как мы уже говорили, нужны для выявления на малых сроках грубых пороков развития, а на больших сроках выявляются отклонения от нормального течения беременности.
Регулярно сдаётся общий анализ крови — мы отслеживаем уровень гемоглобина и другие показатели. Почти каждую явку сдают анализ мочи, по изменениям в них врач может спрогнозировать возможные осложнения. На более поздних сроках беременным проводится запись сердцебиения плода, ультразвуковые исследования кровотока, исследования сосудов.
— Как часто проходят обследования?
— Регулярно, некоторые анализы сдаются по несколько раз за беременность. Меня часто спрашивают — зачем сдавать те же анализы на инфекции трижды за беременность? Я объясняю — у этих инфекций есть так называемое серонегативное окно. Если человек болен такой инфекцией — лабораторные исследования могут не сразу это выявить.
— Кроме гинеколога, каких врачей ещё нужно пройти?
— Беременная должна осматриваться узкими специалистами. При первичном обследовании обязателен осмотр терапевта, окулиста, лора и стоматолога. Если есть какая-то сопутствующая патология, назначаются дополнительные консультации — чаще всего эндокринолога, невролога, хирурга. Терапевт и стоматолог осматривают женщин дважды во время беременности — при постановке на учёт и в начале третьего триместра — это всё тоже оговорено приказами минздрава. Если у женщины есть проблемы со зрением, окулист на поздних сроках беременности также повторно осматривает женщину.
— Как связаны зрение и роды?
— Если у женщины просто плохое зрение — это одно, а если есть изменения на глазном дне, может возникнуть отслоение сетчатки. Во время родов очень большая нагрузка идёт на сердечно-сосудистую систему, и, если есть проблемы с сосудами сетчатки, это может привести к нарушению зрения.
— В каких ещё случаях может быть назначено кесарево?
— Показаний очень много. Бывает, что женщине нужно срочно разрешиться, а родовые пути не готовы. Могут быть показания со стороны узких специалистов — проблемы со зрением, позвоночником. Поводом для операции может стать и состояние малыша — если есть вероятность, что ребёнок не перенесёт родовую нагрузку.
— Какие витамины прописывают беременным?
— Я обычно не рекомендую их принимать просто так. Длительный приём витаминов может быть даже вреден, например, превышение дозы определённых витаминов может привести к аномалиям в развитии. Часть витаминов группы B очень часто вызывает аллергические реакции. Единственный витамин, который, по моему мнению, женщинам стоит принимать – это фолиевая кислота. Обычно его рекомендуют на этапе подготовки – за 2-3 месяца до планируемой беременности. И первые 12 недель беременности. Приём этих витаминов с большой вероятностью снижает шанс развития у плода врождённых пороков центральной нервной системы.
Длительный приём витаминов может быть даже вреден, например, превышение дозы определённых витаминов может привести к аномалиям в развитии. Часть витаминов группы B очень часто вызывает аллергические реакции. Единственный витамин, который, по моему мнению, женщинам стоит принимать – это фолиевая кислота. Обычно его рекомендуют на этапе подготовки – за 2-3 месяца до планируемой беременности. И первые 12 недель беременности. Приём этих витаминов с большой вероятностью снижает шанс развития у плода врождённых пороков центральной нервной системы.
— Что делать, если во время беременности заболела?
— В любом случае женщина должна прийти к своему акушеру-гинекологу, который её наблюдает, знает, как у неё с самого начала протекает беременность. У него есть план наблюдения беременной, поэтому с любой проблемой, прежде всего, идти нужно к нему. А он направит дальше.
— Может ли женщина выбрать, в каком родильном доме ей рожать?
— Многие женщины хотят рожать в перинатальном центре.
— Из-за чего начинаются преждевременные роды?
— Причин очень много, даже банальная анемия – снижение гемоглобина во время беременности может стать причиной для этого. Инфекции, другие осложнения – беременность вообще очень сложный биохимический процесс. Иногда организм с беременностью не справляется, он сам чувствует, что ему надо «расстаться» с ней. Бывает, что ничего не предвещает беды, а всё равно это происходит. В идеале наступление родов зависит от малыша – он вырос, у него начинают работать ферментные системы, выделяются гормоны, и ребёнок говорит этим самым организму мамы, что он готов к родам.
Бывает, что ничего не предвещает беды, а всё равно это происходит. В идеале наступление родов зависит от малыша – он вырос, у него начинают работать ферментные системы, выделяются гормоны, и ребёнок говорит этим самым организму мамы, что он готов к родам.
— Из-за чего происходят выкидыши?
— Они не происходят на пустом месте, поэтому если у женщины раньше были выкидыши, ей нужно планировать беременность заранее. Нужно выяснить, что было причиной неудачной беременности и постараться этого избежать. Если причиной была какая-то инфекция, женщину нужно пролечить. Также причина может быть в гормональных нарушениях – здесь тоже женщину нужно обследовать в небеременном состоянии.
— А стресс?
— Он может быть пусковым механизмом, но, если беременность протекает хорошо, в целом это маловероятно. Хотя эмоциональный фон будущей мамы очень важен – нужно чтобы её поддерживали. Мы на подготовку к родам приглашаем пары, потому что у пап тоже очень много вопросов в связи с беременностью жены.
— Есть курсы подготовки к родам?
— Да. Когда женщина подготовлена к родам, она легче переносит боль, потому что знает, что её ждёт, и как действовать в этой ситуации. Мы рассказываем, что будет ощущать женщина в определённый период родов, учим правильному дыханию, приёмам самообезболивания, которые помогают легче перенести схватки.
— Зачем идти в частную клинику, когда есть женская консультация?
— В женских консультациях очень большой поток, и у врачей там просто нет достаточного времени на каждую женщину. Это не вина медработников, это их беда. А здесь мы можем ответить на все вопросы пациентки и разговаривать с ней хоть час.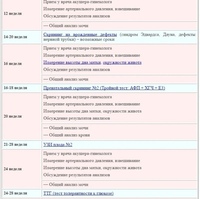 Она может прийти в удобное для неё время, центр работает без выходных, с 9.00 до 21.00. Часть женщин идёт к нам не потому, что им плохо в женской консультации, а потому, что они работают допоздна. Здесь проводятся все необходимые обследования, УЗИ, пока нет только лора и окулиста. Остальное всё можно сделать у нас. Это удобно. Мои пациентки могут мне позвонить на мобильный. За 9 месяцев мы становимся практически близкими друзьями. Я знаю, как у них зовут кошек, собак, старших детей. Приходят после родов, показывают фото. Мне очень интересно посмотреть, потому что обычно мы уже ждём конкретного малыша – Анечку или Вовочку, ведь пол известен заранее.
Она может прийти в удобное для неё время, центр работает без выходных, с 9.00 до 21.00. Часть женщин идёт к нам не потому, что им плохо в женской консультации, а потому, что они работают допоздна. Здесь проводятся все необходимые обследования, УЗИ, пока нет только лора и окулиста. Остальное всё можно сделать у нас. Это удобно. Мои пациентки могут мне позвонить на мобильный. За 9 месяцев мы становимся практически близкими друзьями. Я знаю, как у них зовут кошек, собак, старших детей. Приходят после родов, показывают фото. Мне очень интересно посмотреть, потому что обычно мы уже ждём конкретного малыша – Анечку или Вовочку, ведь пол известен заранее.
— Нужно ли матери наблюдаться после родов?
— Примерно через 1,5 месяца женщина должна прийти на послеродовой осмотр к гинекологу, если её ничего не беспокоит. Если есть жалобы, она приходит раньше. После оперативных родов зачастую мы снимаем швы, так как выписка из роддомов сейчас ранняя. Если всё хорошо, 7-10 дней их никто в родильном доме не держит.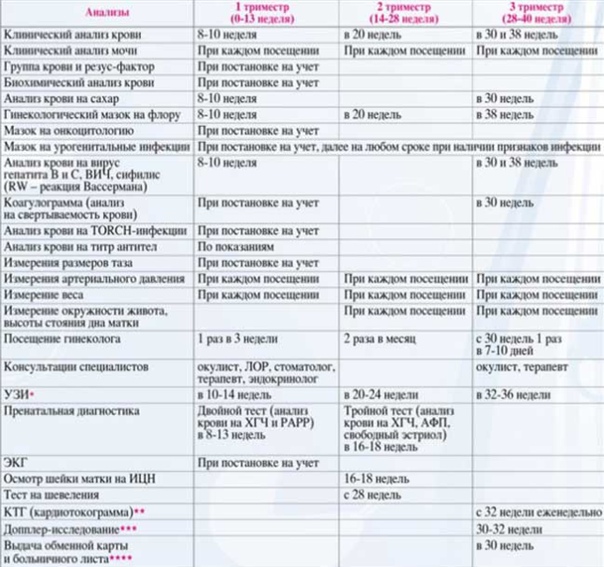
— Что ещё интересует беременных женщин?
— Родовые сертификаты и больничные листы. Мы оформляем и больничные, и декретный отпуск. У нас есть лицензия на этот вид деятельности. Родовой сертификат мы не выдаём – мы частная структура. Родовой сертификат оформляет родильный дом, для этого нужно взять с собой паспорт, СНИЛС и пенсионный страховой полис. Здесь никаких проблем нет, система отработана.
Ещё спрашивают, в каком виде хранятся документы в центре. У нас заводится индивидуальная карта со всей информацией о женщине: результаты анализов, обследований, осмотров. Всё это мы дублируем в «Паспорт будущей мамы», который выдают в женской консультации. Паспорт всегда находится у женщины на руках.
— Что можете посоветовать женщинам, которые пока только планируют стать мамами?
— Врачи всегда готовы вам помочь, но помните, что во многих случаях беременность лучше спланировать заранее. Мы уже подробно рассказывали на «Чита.Ру», что входит в прегравидарную подготовку, и почему она так важна.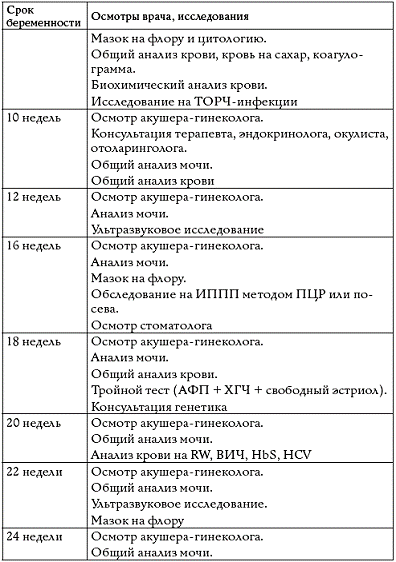 В любом случае, не важно, только готовитесь вы к зачатию или уже носите под сердцем ребёнка, мы желаем вам счастливого материнства и здоровья малышу!
В любом случае, не важно, только готовитесь вы к зачатию или уже носите под сердцем ребёнка, мы желаем вам счастливого материнства и здоровья малышу!
МедЛюкс, ул. Красной Звезды, 58 (ТД «Царский»)
Информация для беременных | Женская консультация №40
Милые наши беременные!
За время наблюдения в женской консультации вам придется сдавать большое количество анализов, посещать специалистов. Это необходимо для того, чтобы врачи смогли проследить за развитием беременности в динамике, чтобы правильно оценить состояние Вашего малыша и при необходимости скорректировать тактику наблюдения.
Объем обследования беременной женщины и сроки проведения лабораторно-инструментальных методов обследования в нашей консультации представлены ниже.
Своевременно сдавайте анализы! Доверяйте своему врачу и акушерке! И у нас все получится!
Осмотр врачами-специалистами
Во время беременности обязательны консультации:
- Врача-терапевта и стоматолога не менее 2 раз.

- Окулиста и отоларинголога 1 раз.
Консультации других специалистов осуществляются по показаниям и по направлению врача-акушера-гинеколога или врача-терапевта.
Амбулаторная акушерская помощь
При нормально протекающей беременности (оценивает врач-акушер-гинеколог) при ранней явке на учет по беременности женщина посещает врача 10-12 раз:
- первый раз при постановке на учет;
- затем через 10-14 дней с результатами анализов, заключением врача-терапевта, окулиста, стоматолога и ЛОР-врача;
- в последующем 1 раз в месяц до 28 нед. беременности;
- далее 2 раза в месяц с 28 нед. до 37 нед. беременности;
- и каждые 7-10 дней после 37 нед. беременности.
При выявлении патологических отклонений частота посещений врача-акушера-гинеколога возрастает.
При неявке женщины на прием к врачу в назначенный срок убедительная просьба сообщить о причине неявки и согласовать следующее посещение с врачом, позвонив в регистратуру по телефону: 393-25-59 (Богатырский пр. , 7, корп. 5) и 300-51-27 (Вербная ул., 16) назвав свои Ф.И.О., адрес и фамилию участкового врача.
, 7, корп. 5) и 300-51-27 (Вербная ул., 16) назвав свои Ф.И.О., адрес и фамилию участкового врача.
Будьте дисциплинированы! В указанные сроки посещайте специалистов!
Организация наблюдения родильниц
После выписки из родильного дома в женской консультации продолжает проводиться динамический контроль состояния женщины после родов.
На прием к врачу-акушеру-гинекологу рекомендуется приходить на 10-12 сутки после родов.
Основные лечебно-оздоровительные мероприятия: советы и рекомендации по личной гигиене, по уходу за молочными железами, режим домашнего труда и отдыха, рациональное питание, гигиеническая гимнастика.
Следующая явка через 6 — 8 недель после родов. Желательно эту явку согласовать на первом приеме после родов.
Во время второго посещения проводится обязательный осмотр на кресле, влагалищное исследование. Необходимо получить рекомендации по контрацепции.
Последующие осмотры в течение двух лет каждые 6 месяцев для восстановления и поддержания общего и репродуктивного здоровья женщин.
Желаем Вам здорового и счастливого материнства!
Когда беременной нужно встать на учет в женской консультации и что включает ведение беременности
Ведение беременности (наблюдение за беременностью), зачем нужна, что включает, возможности 4Д УЗИ в Добробуте
Беременность – это один из самых важных периодов в жизни любой женщины; на всем его протяжении она нуждается в особом внимании врачей. Срок 8-10 недель – это оптимальное время, когда беременной нужно стать на учет в женской консультации. В течение последующих 9 месяцев ей предстоит регулярно проходить осмотр, сдавать необходимые анализы, и неукоснительно следовать рекомендациям специалиста.
К сожалению, в государственных клиниках зачастую приходится часами сидеть в очередях, что негативно сказывается на состоянии мамы и будущего малыша. Никто не застрахован от невнимательного отношения со стороны медицинского персонала. Лучшим способом избежать возможных проблем является заключение контракта на ведение беременности с одной из частных клиник. Он включает широкий список гарантированных услуг – анализов, других диагностических процедур, а также родоразрешение в определенной клинике.
Лучшим способом избежать возможных проблем является заключение контракта на ведение беременности с одной из частных клиник. Он включает широкий список гарантированных услуг – анализов, других диагностических процедур, а также родоразрешение в определенной клинике.
О том, какие услуги предоставляются в рамках программы ведения беременности, вы узнаете на нашем сайте Добробут.ком. Здесь же можно узнать номер телефона для записи на прием в женскую консультацию.
Какие анализы берутся у женщины согласно контракту на ведение беременности
Существует минимальный перечень обязательных анализов и процедур, которые проводятся каждой будущей матери. Регулярный мониторинг состояния беременной позволяет предупредить преждевременные роды и своевременно выявить возможные патологии развития плода.
Обратите внимание: Важным достоинством заключения постоянного договора можно считать фиксированные цены на предоставляемые услуги. Пациентка может быть уверена в том, что цена ведения беременности в клинике Добробут для нее уже не изменится.
Какие анализы и сколько раз проводятся:
- клинический анализ крови – 4;
- анализ крови на биохимию – 3;
- кровь на реакцию Вассермана (сифилис) и ВИЧ-инфекцию – 3;
- мазок из зева (на стафилококк) – 1;
- общий анализ мочи – перед каждым посещением специалиста;
- анализ на скрытые – не менее 1 раза.
Помимо этого, в платной женской консультации беременных пациентке назначается перинатальный скрининг (тройной тест) – анализы крови на ХГЧ, Е3 и АФП. ХГЧ – это хорионический гонадотропин, а Е3 – свободный эстриол. Уровень этих гормонов важен для нормального течения беременности.
Определение АФП (альфа-фетопротеина) нужно для выявления акушерских патологий. Этот белок является одним из основных маркеров хромосомных нарушений.
На сроке в 33-35 недель обязательно изучается коагулограмма (свертываемость крови).
Коагулограмма позволяет определить риск кровотечений (во время родоразрешения) или риск образования тромбов.
Важно: Непременно устанавливают группу крови и резус-фактор. Данные пригодятся при необходимости гемотрансфузии. Кроме того, они позволят выявить возможный резус-конфликт.
Зачем нужны регулярные осмотры и аппаратные методы диагностики
В период вынашивания ребенка не менее 2 раз осуществляется осмотр терапевтом и ЛОР-врачом. Консультация окулиста проводится 3 раза. Кроме того, обязателен осмотр (при необходимости – и лечение) у стоматолога, чтобы исключить наличие очагов хронической инфекции.
Осмотр в кресле врачей-гинекологов женской консультации в больнице обязателен при первичном осмотре (постановке на учет), а затем на 28 и 36 неделях. Особое внимание уделяется обследованию шейки матки. Укорачивание, раскрытие или размягчение могут свидетельствовать об угрозе спонтанного прерывания беременности или преждевременных родов. При обнаружении отклонений необходимы дополнительные (внеплановые) влагалищные осмотры.
При каждом посещении врача женщину взвешивают и измеряют ей артериальное давление. Высокое АД в сочетании с чрезмерным набором веса в последнем триместре нередко свидетельствует о развитии гестоза (позднего токсикоза).
Высокое АД в сочетании с чрезмерным набором веса в последнем триместре нередко свидетельствует о развитии гестоза (позднего токсикоза).
Обязательным является измерение окружности живота. Недостаточные размеры позволяют заподозрить задержку развития плода или маловодие, а чрезмерные – поперечное положение малыша или многоводие.
В ходе наблюдения беременности, начиная с 8 недели, определяется высота дна матки (ВДМ). Критичным считается превышение нормального показателя на 3 см.
С 20-22 неделе при каждом посещении необходима аускультация – выслушивание сердцебиения малыша. Эта методика позволяет выявить пороки сердца будущего ребенка и другие патологии сердечно-сосудистой системы.
Ультразвуковое сканирование проводится по крайней мере трижды (в каждом триместре).
Такая диагностическая процедура, как кардиотокография (КТГ), осуществляется не менее 2 раз.
Обратите внимание: Узнать, сколько стоит программа ведения беременности, вы можете на нашем сайте www. dobrobut.com.
dobrobut.com.
Кардиотокография (КТГ) предполагает регистрацию ЧСС малыша и их изменений в зависимости от сокращений матки, активности плода или действия внешних раздражителей. Эта методика позволяет объективно оценить функциональное состояние будущего ребенка во время беременности и при родах.
Для исследования кровотока сосудах плода, пуповины и матки применяется допплерография. С ее помощью можно выявить пороки сердца и гипоксию плода. Оптимальные сроки процедуры – 21-26 неделя.
Обследование на 4D аппарате УЗИ
Обычное ультразвуковое исследование – это обязательная диагностическая процедура. УЗИ позволяет на определенных сроках определить положение плода, его пол, а также наличие отклонений в развитии.
При ведении беременности в клинике Добробут женщины имеют возможность получить изображение еще не рожденного малыша на 4D аппарате УЗИ – трехмерную картинку в динамике. На ней врач может определить незаметные при обычном исследовании патологии (незаращение неба, расщепление губы или лишние пальчики), а будущая мать – рассмотреть, как ее малыш улыбается или хмурится. Продолжительность исследования – около часа.
Продолжительность исследования – около часа.
Важно:Не рекомендуется делать 4D-УЗИ на сроке до 20 недель, поскольку к этому времени не окончательно сформирована клетчатка, и есть риск увидеть просвечивающие кости и органы плода, что неприятно для любой беременной. Скрининг имеет смысл проводить на 32-37 неделе.
Связанные услуги:
Ультразвуковое исследование
Консультация акушера-гинеколога при беременности
Ранняя постановка на учёт по беременности
Постановка на учёт по беременности
Ранняя постановка на учёт по беременности в срок до 12 недель рекомендуется всем без исключения девушкам. Это позволяет в первую очередь выявить отклонения в ходе беременности на ранней стадии и вовремя начать лечение. В 10–12 недель все будущие мамы должны пройти первый скрининг на выявление патологических состояний в организме плода.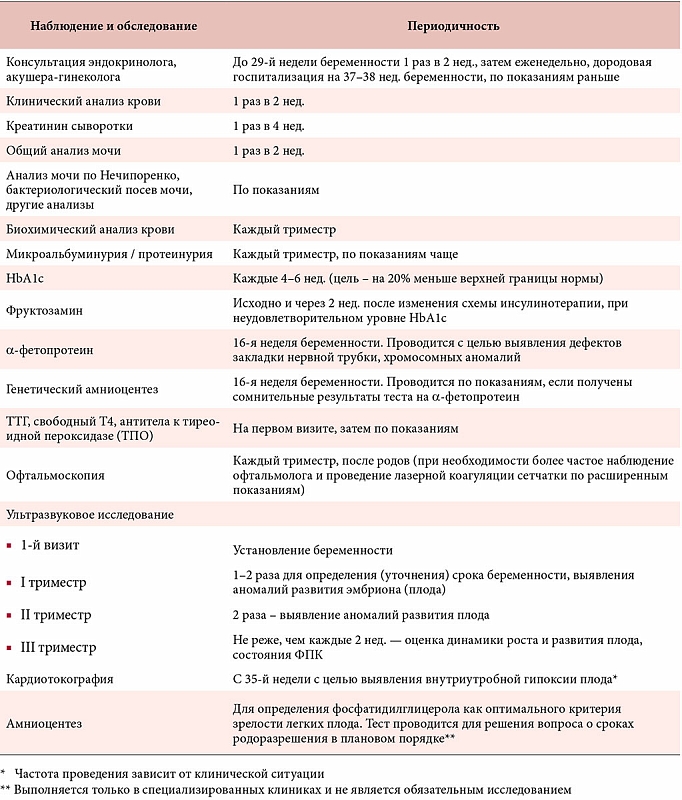 Поэтому своевременная постановка на учёт в ЖК по беременности – это забота о здоровье вашего будущего малыша.
Поэтому своевременная постановка на учёт в ЖК по беременности – это забота о здоровье вашего будущего малыша.
Документы для постановки на учёт по беременности можно отнести в женскую консультацию по месту жительства или фактического проживания. Если вы имеете страховой медицинский полис, то вас обязаны принять в любой поликлинике по всей России. Прописка не играет важной роли при постановке на учёт.
Как происходит постановка на учёт по беременности?
- Вы приходите на приём к гинекологу с документами.
- Он проводит тщательный осмотр, опрашивает будущую маму и заполняет на неё карту, которая будет храниться в женской консультации.
- В дальнейшем вы получите на руки обменную карту, в которой будут отражены все данные об анализах, УЗИ и наблюдениях гинеколога. Эта карта обязательно нужна при поступлении в родильное отделение.
Документы для постановки на учёт по беременности
Следует вовремя прийти на первый осмотр к врачу. При этом необходимо иметь обязательные документы для постановки на учёт по беременности:
При этом необходимо иметь обязательные документы для постановки на учёт по беременности:
- паспорт;
- страховое медицинское свидетельство;
- страховое пенсионное свидетельство (полис СНИЛС).
Анализы для постановки на учёт по беременности
При постановке на учёт по беременности гинеколог проводит обследования, которые необходимы ему для заполнения карты. Обязательно осуществляется осмотр на кресле: врач возьмёт мазок для исследований, осмотрит шейку матки и стенки влагалища, пропальпирует низ живота. Кроме того, он измерит массу тела будущей мамы, давление и наружные размеры таза с помощью специального инструмента.
На приёме врач-гинеколог даст направления на сдачу других анализов (анализ крови, мочи, УЗИ, ЭКГ и т.д.) и осмотр других врачей (терапевт, окулист, отоларинголог, стоматолог). После сдачи анализов и осмотра специалистов нужно будет снова посетить своего гинеколога для оценки результатов исследований и получения дальнейших рекомендаций.
Ранняя постановка на учёт по беременности осуществляется в срок до 12 недель. Обычно девушка впервые обращается в женскую консультацию именно в период от 7 до 12 недель, когда узнаёт о беременности. Специалисты не рекомендуют обращаться в женскую консультацию ранее 7 недель, так как на этом этапе велик риск самопроизвольного выкидыша, о котором многие девушки даже не догадываются.
Обследование женщины во время беременности и сроки: анализы крови, анализ мочи, кольпоскопия, УЗИ по неделям, тесты
24 июля 2014
Клиника ISIDA делает подарок будущим мамам – предлагает воспользоваться следующими специальными предложениями:
«ISIDA test drive» – это возможность получить бесплатно первую консультацию врача-гинеколога в отделениях клиники ISIDA:
А также – пройти УЗ-исследование в этих отделениях.
Воспользовавшись специальным предложением «ISIDA test drive», Вы получаете возможность лично познакомиться с клиникой ISIDA, сформировать собственное мнение об уровне профессионализма специалистов клиники, сервисном обслуживании и т. д. Данное специальное предложение действительно только для пациенток в первом триместре беременности, которые еще ни разу не были в клинике ISIDA.
д. Данное специальное предложение действительно только для пациенток в первом триместре беременности, которые еще ни разу не были в клинике ISIDA.
Подробнее: https://isida.ua/test-drive/
После установления факта беременности женщина должна встать на учет в женской консультации по месту жительства, наблюдаться в этот период можно также в платных медицинских центрах, специализирующихся на ведении беременности.
Согласно приказу Министерства здравоохранения Украины от15.07.2011 № 417 «Методические рекомендации про оказание акушерско-гинекологической помощи» определен стандартный перечень обследования беременной:
- Определение веса во время каждого визита.
- Измерение артериального давления, частоты сердечных сокращений во время каждого визита.
- Измерение высоты стояния матки с ведением гравидограммы с 20 нед. беременности.
- Выслушивание сердцебиения плода с 25-26 нед. беременности.
- Определение группы крови.
- Определение резус-фактора при постановке на учет.

- При отрицательной резус принадлежности крови матери и резус положительной у отца ребенка – сдаются антирезус антитела, — при постановке на учет и в 28 нед., при условии неосложненного течения беременности.
- При отрицательной резус принадлежности крови матери и резус положительной у отца — в 28-32 недели матери вводиться антирезус иммуноглобулин.
- Общий анализ крови (при постановке на учет, в 29-30 нед. беременности, если необходимо чаще — по показаниям).
- Общий анализ мочи (при постановке на учет и в каждый плановий визит к акушеру гинекологу, если необходимо чаще — по показаниям).
- Посев мочи.
- Двухчасовой тест толерантности к глюкозе в 24-28 недель.
- Бимануальное исследование и осмотр беременной в зеркалах на гинекологическом кресле.
- Анализ выделений из влагалища, онкоцитологическое исследование.
- Кольпоскопия (микроскопическое исследование шейки матки), если это необходимо.
- Исследование крови на сифилис( впри постановке на учет и в29- 30 нед.
 ) и австралийский антиген.
) и австралийский антиген. - Исследование крови на ВИЧ при постановке на учет и в 22-23 недели..
- Обследование молочных желез.
- Ультразвуковое исследование в сроке 11-13 нед., с измерением воротникового пространства и выявлением маркеров хромосомной патологии (включая биохимический скрининг плацентарного белка – РАРР, хорионического гонадотропина с расчетом риска хромосомной патологии).
Ультразвуковое исследование в сроке в 18-21 нед., направленное на выявление структурных аномалий у плода и УЗИ в 32-36нед. беременности + дополнительно по показаниям.
Рекомендуется всем беременным с целью своевременного выявления хромосомных аномалий у плода – трисомии 21й пары (синдром Дауна), 18й (с-м Эдвардса) и 13й пары хромосом (с-м Патау) и дефектов развития нервной трубки(спинальные дизрафии) проводить тесты пренатальной диагностики:
Двойной тест – включает в себя: ультразвуковое исследование в сроке
10нед. и 1 день — 13 нед. и 6дней, с измерением воротникового пространства и выявлением маркеров хромосомной патологии + биохимический скрининг плацентарного белка – РАРР, хорионического гонадотропина(ХГЧ), в день проведения УЗИ. , с расчетом риска хромосомной патологии.
, с расчетом риска хромосомной патологии.
Тройной тест: проводиться в 16-18нед. — биохимический скрининг АльфаФетоПротеина(АФП), естриола(Е3) и ХГЧ с расчетом риска хромосомной патологии.
Либо проведения неинвазивной пренатальной диагностики (HARMONY PRENATAL TEST) – позволяет выявить синдромы Дауна, Эдвардса и Патау, синдром Тернера и опрелелить пол будущего ребенка.
Исследование (забор крови из локтевой вены) проводится начиная с 10 недель беременности. Оптимальным сроком проведения является срок 10 недель, т.к. в случае выявления хромосомных аномалий возможно прерывание беременности до 12 нед.
Какие анализы нужно сдавать при постановке на учет по беременности
Услуга —-Анализ на COVID-19ЭКОДистанционная консультация врачаКонсультация акушера-гинеколога для постановки на учетКонсультация акушера-гинеколога разоваяКонсультация аллерголога-иммунологаКонсультация андрологаКонсультация гастроэнтерологаКонсультация гинекологаКонсультация гинеколога по лечебной тренировке мышц тазового днаСпецприем гинеколога по хирургическому лечению и недержанию мочиКонсультация гинеколога-эндокринологаКонсультация главного врачаКонсультация дерматовенерологаКонсультация кардиологаКонсультация колопроктологаКонсультация косметологаКонсультация маммологаКонсультация неврологаКонсультация онкоурологаКонсультация оториноларингологаКонсультация офтальмологаКонсультация пластического хирургаКонсультация психотерапевтаКонсультация пульмонологаКонсультация ревматологаКонсультация репродуктологаКонсультация сердечно-сосудистого хирургаКонсультация терапевтаКонсультация урологаСпецприем уролога по оперативному лечениюКонсультация хирургаКонсультация эндокринологаКонсультация эндоскопистаВидеоколоноскопияВидеокольпоскопияГирудотерапияИглорефлексотерапияКинезиотейпирование в неврологииКомплексные программы обследованияМассажОформление санаторно-курортной картыПункция щитовидной железыРентген и маммографияУЗИ, 4D УЗИУходовые процедуры в косметологииФиброгастродуоденоскопия (ФГДС)ФизиотерапияФункциональная диагностика: холтер, ЭКГ, КТГМедицинские анализыДля детейКонсультация аллерголога-иммунолога детскогоКонсультация гастроэнтеролога детскогоКонсультация гинеколога детскогоКонсультация дерматолога детскогоКонсультация кардиолога детскогоКонсультация невролога детскогоКонсультация оториноларинголога детскогоКонсультация офтальмолога детскогоКонсультация педиатраКонсультация пульмонолога детскогоКонсультация хирурга детскогоКонсультация эндокринолога детскогоКонсультация уролога детскогоВакцинация детямМассаж детямПатронаж новорожденного на домуПрограмма наблюдения ребенка 1 года жизниПрограмма наблюдения ребенка 2 года жизниПрограммы осмотра с заполнением документации для ДДУ, для школыРентген детямУЗИ детямФизиотерапия детямФункциональная диагностика детям
Врач
—-Яковлев Сергей Николаевич, высш. кат.Коркодинова Анна Владимировна, высш.кат.Тишинская Наталья ВалерьевнаАллерголог-иммунологГастроэнтерологГинекологГинеколог-эндокринологДерматологКардиологЛОРМаммологНеврологПроктологТерапевтУрологЭндокринологПсихотерапевтПрерывание беременностиМухаметшина Марина ЮрьевнаИльенкова Полина Анатольевна, высш.кат.Кабак Лариса Антоновна , высш.кат.Богославцева Марина Викторовна, высш.кат.Волкова Алиса Алексеевна, к.м.н.Кондратьева Виктория Анатольевна, высш.кат.Мазур Антонина Николаевна, высш.кат.Маймеско Марина Михайловна, высш.кат.Яковлева Ирина Александровна, к.м.н.Клюжина Ольга СергеевнаБорчанинов Дмитрий ВалерьевичВаськов Антон ВладимировичПрудников Александр СергеевичСангинов Алишер Равшанович, первая кат.Терехов Алексей СергеевичГайдук Анна ЮрьевнаКовалева Анна РобертовнаКовалёва Диана Викторовна, высш.кат.Куфко Ирина Тимофеевна, к.м.н., высш.кат.Смирнова Инга КалимжановнаХристич Вера ДалильевнаМосквина Мария ВладимировнаАбакумова Елена Ивановна, высш.кат.Аносова Юлия Раильевна, первая кат.
кат.Коркодинова Анна Владимировна, высш.кат.Тишинская Наталья ВалерьевнаАллерголог-иммунологГастроэнтерологГинекологГинеколог-эндокринологДерматологКардиологЛОРМаммологНеврологПроктологТерапевтУрологЭндокринологПсихотерапевтПрерывание беременностиМухаметшина Марина ЮрьевнаИльенкова Полина Анатольевна, высш.кат.Кабак Лариса Антоновна , высш.кат.Богославцева Марина Викторовна, высш.кат.Волкова Алиса Алексеевна, к.м.н.Кондратьева Виктория Анатольевна, высш.кат.Мазур Антонина Николаевна, высш.кат.Маймеско Марина Михайловна, высш.кат.Яковлева Ирина Александровна, к.м.н.Клюжина Ольга СергеевнаБорчанинов Дмитрий ВалерьевичВаськов Антон ВладимировичПрудников Александр СергеевичСангинов Алишер Равшанович, первая кат.Терехов Алексей СергеевичГайдук Анна ЮрьевнаКовалева Анна РобертовнаКовалёва Диана Викторовна, высш.кат.Куфко Ирина Тимофеевна, к.м.н., высш.кат.Смирнова Инга КалимжановнаХристич Вера ДалильевнаМосквина Мария ВладимировнаАбакумова Елена Ивановна, высш.кат.Аносова Юлия Раильевна, первая кат. Артамонова Наталья Валерьевна, к.м.н., первая кат.Белозёрова Вероника ВладимировнаБогославцева Марина Викторовна, высш.кат.Волкова Алиса Алексеевна, к.м.н.Гаврилова Елена НиколаевнаДудина Вероника Николаевна, высш.кат.Енина Анна ЕвгеньевнаЖданова Инна ВладимировнаИльенкова Полина Анатольевна, высш.кат.Кабак Лариса Антоновна, высш.кат.Кондратьева Виктория Анатольевна, высш.кат.Коркодинова Анна Владимировна, высш.кат.Кунц Людмила Борисовна, первая кат.Мазур Антонина Николаевна, высш.кат.Маймеско Марина Михайловна, высш.кат.Мухаметшина Марина ЮрьевнаПироженко Елена Владимировна, первая кат.Пронина Людмила МихайловнаРославцева Анна ВадимовнаСаченко Ольга Григорьевна, высш.кат.Сокур Светлана Александровна, к.м.н.Сухогузов Владимир Александрович, первая кат.Тишинская Наталья Валерьевна$9Четвернина Галина Алексеевна, высш.кат.Аносова Юлия Раильевна, первая кат.Артамонова Наталья Валерьевна, к.м.н., первая кат.Волкова Алиса Алексеевна, к.м.н.Дудина Вероника Николаевна, высш.кат.Маймеско Марина Михайловна, высш.
Артамонова Наталья Валерьевна, к.м.н., первая кат.Белозёрова Вероника ВладимировнаБогославцева Марина Викторовна, высш.кат.Волкова Алиса Алексеевна, к.м.н.Гаврилова Елена НиколаевнаДудина Вероника Николаевна, высш.кат.Енина Анна ЕвгеньевнаЖданова Инна ВладимировнаИльенкова Полина Анатольевна, высш.кат.Кабак Лариса Антоновна, высш.кат.Кондратьева Виктория Анатольевна, высш.кат.Коркодинова Анна Владимировна, высш.кат.Кунц Людмила Борисовна, первая кат.Мазур Антонина Николаевна, высш.кат.Маймеско Марина Михайловна, высш.кат.Мухаметшина Марина ЮрьевнаПироженко Елена Владимировна, первая кат.Пронина Людмила МихайловнаРославцева Анна ВадимовнаСаченко Ольга Григорьевна, высш.кат.Сокур Светлана Александровна, к.м.н.Сухогузов Владимир Александрович, первая кат.Тишинская Наталья Валерьевна$9Четвернина Галина Алексеевна, высш.кат.Аносова Юлия Раильевна, первая кат.Артамонова Наталья Валерьевна, к.м.н., первая кат.Волкова Алиса Алексеевна, к.м.н.Дудина Вероника Николаевна, высш.кат.Маймеско Марина Михайловна, высш. кат.Пироженко Елена Владимировна, первая кат.Саченко Ольга Григорьевна, высш. кат.Четвернина Галина Алексеевна, высш. кат.Абакумова Елена Ивановна, высш.кат.Сокур Светлана Александровна, к.м.н.Сухогузов Владимир Александрович, первая кат.Исламиди Диана Константиновна, к.м.н.Курбатова Наталья ВладимировнаТокаржевская Лариса Владимировна, высш.кат.Плотко Евгений Эдуардович, д.м.н., гинеколог высш.кат.Амирасланова Анна ВладимировнаГрекова Юлия Николаевна, д.м.н., высш.кат.Жуйкова Лидия ЮрьевнаИванова Елена Викторовна, первая кат.Князева Алёна Юрьевна, высш.кат.Копылова Наталья Борисовна, к.м.н., высш.кат.Мурманская Анна Юрьевна, высш.кат.Ямщиков Виктор АнатольевичДемин Антон Альбертович, высш.кат.Амирасланова Анна ВладимировнаГрекова Юлия Николаевна, д.м.н., высш.кат.Жуйкова Лидия ЮрьевнаКнязева Алёна Юрьевна, высш.кат.Дружин Андрей Станиславович, высш.кат.Дружин Сергей АндреевичЧухарев Виктор Олегович, высш.кат.Бойцова Зинаида ВасильевнаИванова Ольга Викторовна, высш.кат.Кузнецова Светлана Васильевна, высш.
кат.Пироженко Елена Владимировна, первая кат.Саченко Ольга Григорьевна, высш. кат.Четвернина Галина Алексеевна, высш. кат.Абакумова Елена Ивановна, высш.кат.Сокур Светлана Александровна, к.м.н.Сухогузов Владимир Александрович, первая кат.Исламиди Диана Константиновна, к.м.н.Курбатова Наталья ВладимировнаТокаржевская Лариса Владимировна, высш.кат.Плотко Евгений Эдуардович, д.м.н., гинеколог высш.кат.Амирасланова Анна ВладимировнаГрекова Юлия Николаевна, д.м.н., высш.кат.Жуйкова Лидия ЮрьевнаИванова Елена Викторовна, первая кат.Князева Алёна Юрьевна, высш.кат.Копылова Наталья Борисовна, к.м.н., высш.кат.Мурманская Анна Юрьевна, высш.кат.Ямщиков Виктор АнатольевичДемин Антон Альбертович, высш.кат.Амирасланова Анна ВладимировнаГрекова Юлия Николаевна, д.м.н., высш.кат.Жуйкова Лидия ЮрьевнаКнязева Алёна Юрьевна, высш.кат.Дружин Андрей Станиславович, высш.кат.Дружин Сергей АндреевичЧухарев Виктор Олегович, высш.кат.Бойцова Зинаида ВасильевнаИванова Ольга Викторовна, высш.кат.Кузнецова Светлана Васильевна, высш. кат.Лаптева Елена ВладимировнаОплетаева Ирина ВикторовнаАстапович Наталья Васильевна, первая кат.Буниатян Арамазд АбововичГромова Ирина СергеевнаДяченко Майя ГавриловнаКотфодова Кристина ВалерьевнаБирюкова Галина Леонидовна, высш.кат.Медведева Анастасия Константиновна, высш.кат.Мелехина Екатерина ЕвгеньевнаУбаков Сергей Александрович, к.м.н., высш.кат.Лысак Елена Геннадьевна, высш.кат.Томилова Татьяна ВикторовнаТурунцева Мария АлексеевнаКорявченко Татьяна Петровна, первая кат.Куликова Анна ВикторовнаШварцман Александр Наумович, высш.кат.Коркодинова Анна Владимировна, высш.кат.Тишинская Наталья ВалерьевнаЯковлев Сергей Николаевич, высш.кат.Марковская Майя Александровна, высш.кат.Чеснов Сергей Владимирович, высш.кат.Гайдук Анна ЮрьевнаДуман Вячеслав Львович, д.м.н., высш.кат.Ковалёва Диана Викторовна, высш.кат.Копылова Наталья Борисовна, к.м.н., высш.кат.Корявченко Татьяна Петровна, первая кат.Куфко Ирина Тимофеевна, к.м.н., высш.кат.Новичкова Татьяна Владимировна, высш.кат.Смирнова Инга ГалимжановнаСолопов Валерий Петрович, высш.
кат.Лаптева Елена ВладимировнаОплетаева Ирина ВикторовнаАстапович Наталья Васильевна, первая кат.Буниатян Арамазд АбововичГромова Ирина СергеевнаДяченко Майя ГавриловнаКотфодова Кристина ВалерьевнаБирюкова Галина Леонидовна, высш.кат.Медведева Анастасия Константиновна, высш.кат.Мелехина Екатерина ЕвгеньевнаУбаков Сергей Александрович, к.м.н., высш.кат.Лысак Елена Геннадьевна, высш.кат.Томилова Татьяна ВикторовнаТурунцева Мария АлексеевнаКорявченко Татьяна Петровна, первая кат.Куликова Анна ВикторовнаШварцман Александр Наумович, высш.кат.Коркодинова Анна Владимировна, высш.кат.Тишинская Наталья ВалерьевнаЯковлев Сергей Николаевич, высш.кат.Марковская Майя Александровна, высш.кат.Чеснов Сергей Владимирович, высш.кат.Гайдук Анна ЮрьевнаДуман Вячеслав Львович, д.м.н., высш.кат.Ковалёва Диана Викторовна, высш.кат.Копылова Наталья Борисовна, к.м.н., высш.кат.Корявченко Татьяна Петровна, первая кат.Куфко Ирина Тимофеевна, к.м.н., высш.кат.Новичкова Татьяна Владимировна, высш.кат.Смирнова Инга ГалимжановнаСолопов Валерий Петрович, высш. кат.Христич Вера ДалильевнаЯмщиков Виктор АнатольевичБорчанинов Дмитрий ВалерьевичВаськов Антон ВладимировичКоган Олег Семенович, к.м.н., высш.кат.Коваленко Анна ГеннадьевнаПоспелов Игорь Витальевич, высш.кат.Прудников Александр СергеевичСангинов Алишер Равшанович, первая кат.Терехов Алексей СергеевичКоган Олег Семенович к.м.н., высш. кат.Терехов Алексей СергеевичАлюков Аскерхан Шарапутдинович, высш.кат.Коркодинов Вадим Геннадьевич, высш.кат.Баранова Ирина Ильинична, высш.кат.Полякова Светлана НиколаевнаСафонова Людмила Борисовна, высш.кат.Серебренникова Елена Витальевна, высш.кат.Филинкова Людмила МихайловнаЧукреева Татьяна Викторовна, высш.кат.Береснев Евгений СергеевичБуторов Игорь Леонидович, высш.кат.Расковалов Дмитрий Александрович, первая кат.Белозерова Вероника ВладимировнаКомплексная программа «Диагностика хронического цистита»Комплексная программа «Кардиориск»Комплексная программа по раку молочной железы (РМЖ)Комплексная программа ранней диагностики патологии щитовидной железыКомплексные программы для будущих отцовПрограммы комплексного обследования женщин «Женское здоровье»Урологические программы для мужчинВорончихина Елена ВитальевнаНеуймин Тимофей Сергеевич, первая кат.
кат.Христич Вера ДалильевнаЯмщиков Виктор АнатольевичБорчанинов Дмитрий ВалерьевичВаськов Антон ВладимировичКоган Олег Семенович, к.м.н., высш.кат.Коваленко Анна ГеннадьевнаПоспелов Игорь Витальевич, высш.кат.Прудников Александр СергеевичСангинов Алишер Равшанович, первая кат.Терехов Алексей СергеевичКоган Олег Семенович к.м.н., высш. кат.Терехов Алексей СергеевичАлюков Аскерхан Шарапутдинович, высш.кат.Коркодинов Вадим Геннадьевич, высш.кат.Баранова Ирина Ильинична, высш.кат.Полякова Светлана НиколаевнаСафонова Людмила Борисовна, высш.кат.Серебренникова Елена Витальевна, высш.кат.Филинкова Людмила МихайловнаЧукреева Татьяна Викторовна, высш.кат.Береснев Евгений СергеевичБуторов Игорь Леонидович, высш.кат.Расковалов Дмитрий Александрович, первая кат.Белозерова Вероника ВладимировнаКомплексная программа «Диагностика хронического цистита»Комплексная программа «Кардиориск»Комплексная программа по раку молочной железы (РМЖ)Комплексная программа ранней диагностики патологии щитовидной железыКомплексные программы для будущих отцовПрограммы комплексного обследования женщин «Женское здоровье»Урологические программы для мужчинВорончихина Елена ВитальевнаНеуймин Тимофей Сергеевич, первая кат. Сотарев Андрей АлександровичМакарова Светлана Николаевна, высш.кат.Скрябина Лариса ЮрьевнаКлюжина Ольга СергеевнаЯковлева Ирина Александровна, к.м.н.Ковалева Анна РобертовнаМосквина Мария ВладимировнаГаврилова Елена НиколаевнаРославцева Анна ВадимовнаИванова Елена ВикторовнаОлонцева Татьяна Васильевна, высш. кат.Косинцева Ульяна ПавловнаШульгина Ольга ВасильевнаДенисова Ольга Юрьевна, высш.кат.Плантич Алла НиколаевнаБуниатян Арамазд АбововичГромова Ирина СергеевнаКотфодова Кристина ВалерьевнаМедведева Анастасия Константиновна, высш.кат.Мелехина Екатерина ЕвгеньевнаКлюжина Ольга СергеевнаКолтунова Олеся ИвановнаКуликова Анна ВикторовнаКуликова Юлия Владимировна, высш.кат.Москвина Мария ВладимировнаСигал Людмила Феликсовна, высш.кат.Плотникова Ольга Анатольевна, высш.кат.Куликова Анна ВикторовнаМосквин Владимир Борисович, высш. кат.Основин Павел Леонидович, высш.кат.Баранова Ирина Ильинична, высш.кат.Юсупова Альбина Рашитовна, первая кат.Основин Павел Леонидович, высш. кат.Прудников Александр СергеевичВорончихина Елена ВитальевнаНеуймин Тимофей Сергеевич, первая кат.
Сотарев Андрей АлександровичМакарова Светлана Николаевна, высш.кат.Скрябина Лариса ЮрьевнаКлюжина Ольга СергеевнаЯковлева Ирина Александровна, к.м.н.Ковалева Анна РобертовнаМосквина Мария ВладимировнаГаврилова Елена НиколаевнаРославцева Анна ВадимовнаИванова Елена ВикторовнаОлонцева Татьяна Васильевна, высш. кат.Косинцева Ульяна ПавловнаШульгина Ольга ВасильевнаДенисова Ольга Юрьевна, высш.кат.Плантич Алла НиколаевнаБуниатян Арамазд АбововичГромова Ирина СергеевнаКотфодова Кристина ВалерьевнаМедведева Анастасия Константиновна, высш.кат.Мелехина Екатерина ЕвгеньевнаКлюжина Ольга СергеевнаКолтунова Олеся ИвановнаКуликова Анна ВикторовнаКуликова Юлия Владимировна, высш.кат.Москвина Мария ВладимировнаСигал Людмила Феликсовна, высш.кат.Плотникова Ольга Анатольевна, высш.кат.Куликова Анна ВикторовнаМосквин Владимир Борисович, высш. кат.Основин Павел Леонидович, высш.кат.Баранова Ирина Ильинична, высш.кат.Юсупова Альбина Рашитовна, первая кат.Основин Павел Леонидович, высш. кат.Прудников Александр СергеевичВорончихина Елена ВитальевнаНеуймин Тимофей Сергеевич, первая кат. Сотарев Андрей АлександровичЭКГ детямЭЭГ головного мозга
Сотарев Андрей АлександровичЭКГ детямЭЭГ головного мозга
—-c 8:00 до 15:00c 15:00 до 20:00
Ваше ФИО
Контактный телефон
Вопрос-ответ » Городская поликлиника №66 — Официальный сайт | Платные услуги | Cправки на оружие по форме № 002-О/у | Cправки ГИБДД № 003-В/у | Новокосино
Здравствуйте, хочу обратиться к Вам и сообщить о произошедшем недопустимом факте безразличия, хамства и просто недопустимого отношения врача – терапевта поликлиники № 66 Полищук Амины к ее пациентам. Первый раз на прием для открытия больничного листа (по причине сильного кашля, насморка, головокружения и повышенной температуры) попала на прием 07 декабря 2016 года к дежурному врачу, которая, в свою очередь осмотрела меня, прописала необходимое лечение и записала на прием в понедельник, 12 декабря 2016 года, к терапевту Полищук Амине. К понедельнику состояние мое не улучшилось, когда я зашла на прием к Полищук, она нехотя на меня взглянула, долго что то нажимала в компьютере и проверяла по распечатанным спискам не посмела ли я прийти не в назначенное время.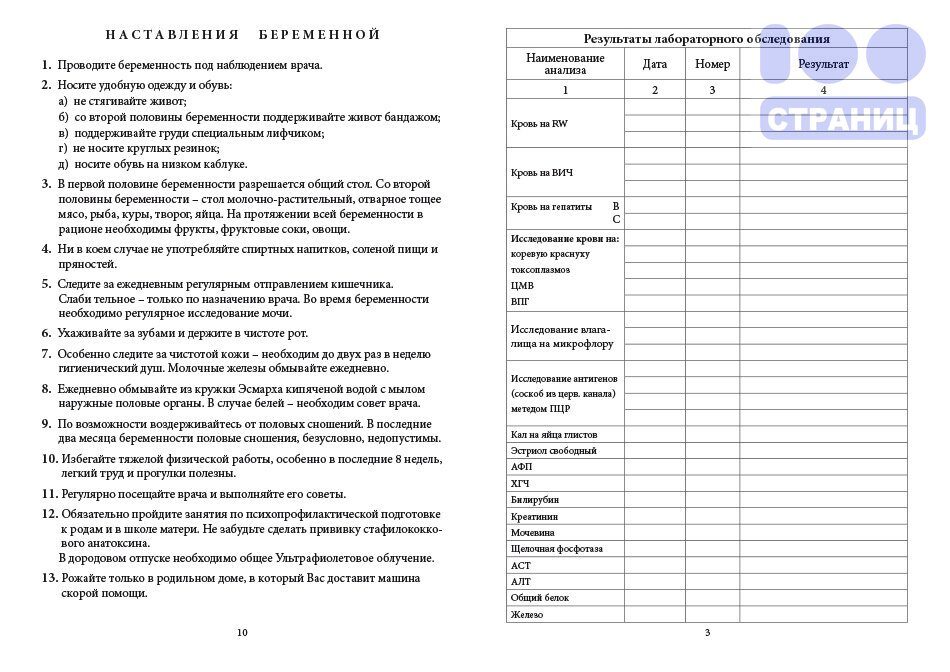 Я рассказала о своих жалобах, основной проблемой в тот момент у меня была очень сильная головная боль, слабость, головокружение и непрекращающийся насморк (диагноз хронический гайморит поставлен в 2014 году), Полищук в ответ посмотрев на мой год рождения задала один единственный вопрос проходила ли я диспансеризацию, затем она нехотя сделала вид что послушала, нет ли у меня хрипов в легких секунд за 15. Я сказала что нет, диспансеризацию я не проходила, она дала мне карту, вложила в нее записку и сказала я продлеваю тебе больничный до четверга, сейчас с картой и этой запиской иди в 425 кабинет, а потом внизу пропечатаешь больничный. Когда я поднялась в 425 кабинет оказалось что она направила меня на полную диспансеризацию, все необходимые исследования мною были пройдены, и в процессе нахождения в поликлинике, где очень много больных людей, судо по моему состоянию, я заразилась еще больше, потому что состояние мое только становилось хуже, и я ждала следующего приема, надеясь что меня хоть как то начнут лечить и с признаками обострения гайморита как минимум дадут направление к отоларингологу.
Я рассказала о своих жалобах, основной проблемой в тот момент у меня была очень сильная головная боль, слабость, головокружение и непрекращающийся насморк (диагноз хронический гайморит поставлен в 2014 году), Полищук в ответ посмотрев на мой год рождения задала один единственный вопрос проходила ли я диспансеризацию, затем она нехотя сделала вид что послушала, нет ли у меня хрипов в легких секунд за 15. Я сказала что нет, диспансеризацию я не проходила, она дала мне карту, вложила в нее записку и сказала я продлеваю тебе больничный до четверга, сейчас с картой и этой запиской иди в 425 кабинет, а потом внизу пропечатаешь больничный. Когда я поднялась в 425 кабинет оказалось что она направила меня на полную диспансеризацию, все необходимые исследования мною были пройдены, и в процессе нахождения в поликлинике, где очень много больных людей, судо по моему состоянию, я заразилась еще больше, потому что состояние мое только становилось хуже, и я ждала следующего приема, надеясь что меня хоть как то начнут лечить и с признаками обострения гайморита как минимум дадут направление к отоларингологу. Когда я пришла на прием в четверг 15 декабря 2016 года с головной болью, головокружением, непрекращающимся кашлем и насморком, Полищук посмотрела на меня и сказала что таких пациентов она не любит, что я шляюсь где попало, поэтому не могу вылечиться, что ей все равно что там дальше будет в субботу она будет дежурным врачом, не важно как я себя буду чувствовать, она меня будет выписывать, потому что у нее по регламенту 10 дней дается на больничный, дальше он продлевается с разрешения заведующего отделением. Во время приема все жалобы на какие либо боли и недомогания ею игнорировались, температура (которая в тот день была 37,5 градусов) измерена не была, легкие не прослушивались, более того у нее даже не было моей карты, в которой уже были результаты анализов, которые как потом оказалось не в порядке, под конец она нехотя сказала «Ну и что, что у тебя гайморит, у меня тоже, я не знаю чем ты там лечилась, карты твоей у меня нет» (!!!!!), написала на бумажке пару названий лекарственных препаратов сказала иди отсюда, приходи в субботу, я тебя буду выписывать.
Когда я пришла на прием в четверг 15 декабря 2016 года с головной болью, головокружением, непрекращающимся кашлем и насморком, Полищук посмотрела на меня и сказала что таких пациентов она не любит, что я шляюсь где попало, поэтому не могу вылечиться, что ей все равно что там дальше будет в субботу она будет дежурным врачом, не важно как я себя буду чувствовать, она меня будет выписывать, потому что у нее по регламенту 10 дней дается на больничный, дальше он продлевается с разрешения заведующего отделением. Во время приема все жалобы на какие либо боли и недомогания ею игнорировались, температура (которая в тот день была 37,5 градусов) измерена не была, легкие не прослушивались, более того у нее даже не было моей карты, в которой уже были результаты анализов, которые как потом оказалось не в порядке, под конец она нехотя сказала «Ну и что, что у тебя гайморит, у меня тоже, я не знаю чем ты там лечилась, карты твоей у меня нет» (!!!!!), написала на бумажке пару названий лекарственных препаратов сказала иди отсюда, приходи в субботу, я тебя буду выписывать. Я поднялась в 425 кабинет, где узнала, что анализы мои готовы и они не в порядке, сотрудники этого кабинета (огромное им спасибо) искренне удивились, что терапевт, видя мое состояние даже не удосужился перед приемом взять мою карту и посмотреть результаты анализов. До настоящего времени состояние мое не улучшается, температура так и держится, все признаки обострения гайморита на лицо, ввиду отказа Полищук лечить меня должным образом, приняла самостоятельное решение принимать антибиотики, завтра в таком состоянии собираюсь закрывать лист нетрудоспособности. На основании вышеизложенного, на лицо следующие факты:
Я поднялась в 425 кабинет, где узнала, что анализы мои готовы и они не в порядке, сотрудники этого кабинета (огромное им спасибо) искренне удивились, что терапевт, видя мое состояние даже не удосужился перед приемом взять мою карту и посмотреть результаты анализов. До настоящего времени состояние мое не улучшается, температура так и держится, все признаки обострения гайморита на лицо, ввиду отказа Полищук лечить меня должным образом, приняла самостоятельное решение принимать антибиотики, завтра в таком состоянии собираюсь закрывать лист нетрудоспособности. На основании вышеизложенного, на лицо следующие факты:
1) Полищук Амина, врач – терапевт поликлиники города Москвы № 66 желания лечить пациентов не имеет, осмотр не производит, даже ради приличия не берет карту, чтобы сделать вид что ее волнует состояние пациента и посмотреть анализы.
2) Основной целью моего лечения являлось для Полищук выполнить государственную программу и отправить меня на полную диспансеризацию в больном состоянии, видимо чтобы ей где – то поставили галочку. Насколько я понимаю диспансеризация проводится добровольно и проходят ее здоровые граждане Российской Федерации, в целях объективной оценки состояния здоровья и в дальнейшем зачисления в какую либо группу здоровья и дальнейшего наблюдения у специалиста, если это необходимо по состоянию здоровья. Полищук направила меня на диспансеризацию заведомо зная, что на данный момент мой организм не здоров и анализы и исследования априори не могут быть в порядке, на проведение исследований и анализов затрачены бюджетные средства, следственно, заведомо зная, что диспансеризацию в нездоровом состоянии проходить нельзя, Полищук создала в поликлинике № 66 ситуацию, в которой произошло нецелевое использование бюджетных средств.
Насколько я понимаю диспансеризация проводится добровольно и проходят ее здоровые граждане Российской Федерации, в целях объективной оценки состояния здоровья и в дальнейшем зачисления в какую либо группу здоровья и дальнейшего наблюдения у специалиста, если это необходимо по состоянию здоровья. Полищук направила меня на диспансеризацию заведомо зная, что на данный момент мой организм не здоров и анализы и исследования априори не могут быть в порядке, на проведение исследований и анализов затрачены бюджетные средства, следственно, заведомо зная, что диспансеризацию в нездоровом состоянии проходить нельзя, Полищук создала в поликлинике № 66 ситуацию, в которой произошло нецелевое использование бюджетных средств.
В конце своего обращения прошу разобраться в сложившейся ситуации, и:
1) Издать приказ о применении к Полищук Амине дисциплинарного взыскания.
2) В дальнейшем никогда не направлять меня, в случае моей болезни, к такому не квалифицированному, равнодушному и агрессивному специалисту как Полищук Амина.
3) Ответ на мое обращение, с указанием в нем мер дисциплинарного воздействия, которые были применены к виновникам сложившейся ситуации прошу направить мне в установленные законом сроки.
К каким врачам обращаться во время беременности
У будущих мам есть много вариантов выбора во время беременности: устраивать ли вечеринку для выяснения пола, как украсить новую комнату ребенка, какое имя выбрать и многое другое. Один из самых больших вопросов, который необходимо решить будущей маме, — это то, к какому специалисту по уходу она будет обращаться во время беременности.
Типы поставщиков услуг по уходу за беременными
Существует несколько различных типов медицинских работников, к которым женщина может обращаться во время беременности.В зависимости от своих предпочтений и ситуации она может выбрать один или все из нижеперечисленных способов обращения за помощью.
Отделение акушерства и гинекологии (акушерство-гинекология)
Акушер — это медицинский работник, который оказывает комплексную помощь будущей матери. У них есть опыт беременностей с низким и высоким риском, и у них есть возможности и ресурсы для оказания медицинской помощи во время родов, если в этом возникнет необходимость. Акушер-гинеколог может прописать лекарства, посоветовать здоровье и ответить на многие вопросы, которые могут возникнуть у будущих родителей.
У них есть опыт беременностей с низким и высоким риском, и у них есть возможности и ресурсы для оказания медицинской помощи во время родов, если в этом возникнет необходимость. Акушер-гинеколог может прописать лекарства, посоветовать здоровье и ответить на многие вопросы, которые могут возникнуть у будущих родителей.
Семейный врач
Семейный врач обладает обширными знаниями во многих областях, включая беременность. Семейный врач может родить ребенка при неосложненной беременности с низким риском. Они обучены понимать, когда ситуация выходит за пределы их глубины, и при необходимости проконсультируются с акушером. В некоторых случаях акушер может взять на себя уход за пациентом после осложнений.
Дула
Дула — помощник по родовспоможению, который находится в постоянном контакте с матерью во время схваток и родов.Она не заменяет мужа или партнера, но увеличивает опыт с целью сделать роды более удобными и комфортными.
Дула не оказывает никакой медицинской помощи, но использует немедикаментозные обезболивающие, чтобы помочь матери расслабиться во время схваток и родов. Ее успокаивающее, обнадеживающее присутствие часто дает возможность родить ребенка.
Ее успокаивающее, обнадеживающее присутствие часто дает возможность родить ребенка.
До родов доула помогает матери составить план родов и отвечает на вопросы или проблемы, которые могут возникнуть у матери.Дулу также можно назвать помощницей при родах, специалистом по поддержке родов или товарищами по работе.
Акушерка
Сертифицированная медсестра-акушерка (CNM) — альтернатива врачу, который может родить ребенка при неосложненной беременности с низким уровнем риска. Акушерке может потребоваться проконсультироваться с акушером по определенным вопросам или проблемам. В некоторых случаях им может потребоваться передать пациента с осложнениями к акушеру.
Акушерка обеспечивает индивидуальный уход до, во время и после беременности.Она также проводит больше времени с матерью, выступая в качестве личного тренера по беременности. Акушерка обычно снижает объем медицинского вмешательства, необходимого во время схваток и родов.
В чем разница между акушером и акушеркой?
Акушерка может выполнять многие из тех же ролей, что и акушер, при нормальной беременности, но ограничена в том, что они могут делать при возникновении осложнений. Разница между акушером и акушеркой во многом зависит от того, какой опыт хочет получить будущая мать.
Разница между акушером и акушеркой во многом зависит от того, какой опыт хочет получить будущая мать.
Как правило, мать, обращающаяся за услугами акушерки, хочет, чтобы роды были естественными, что ограничивает объем медицинского вмешательства. Она не ограничивается пребыванием в больнице, но может родить ребенка в родильном доме или дома.
Преимущества акушерки
- Обычно акушерка практически не требует медицинского вмешательства
- Акушерке всегда нужен запасной план на случай чрезвычайной ситуации
- Сертифицированные медсестры-акушерки (CNM) могут выписывать рецепты только в определенных штатах.
- Обычно работает с врачами акушерами-гинекологами, чтобы обеспечить наилучшее возможное лечение
- Предлагает терапию, поддержку и успокаивает будущую мать
- Знает о занятиях, способствующих укреплению здоровья женщины
Акушер-гинеколог обеспечивает более удобную работу в больнице.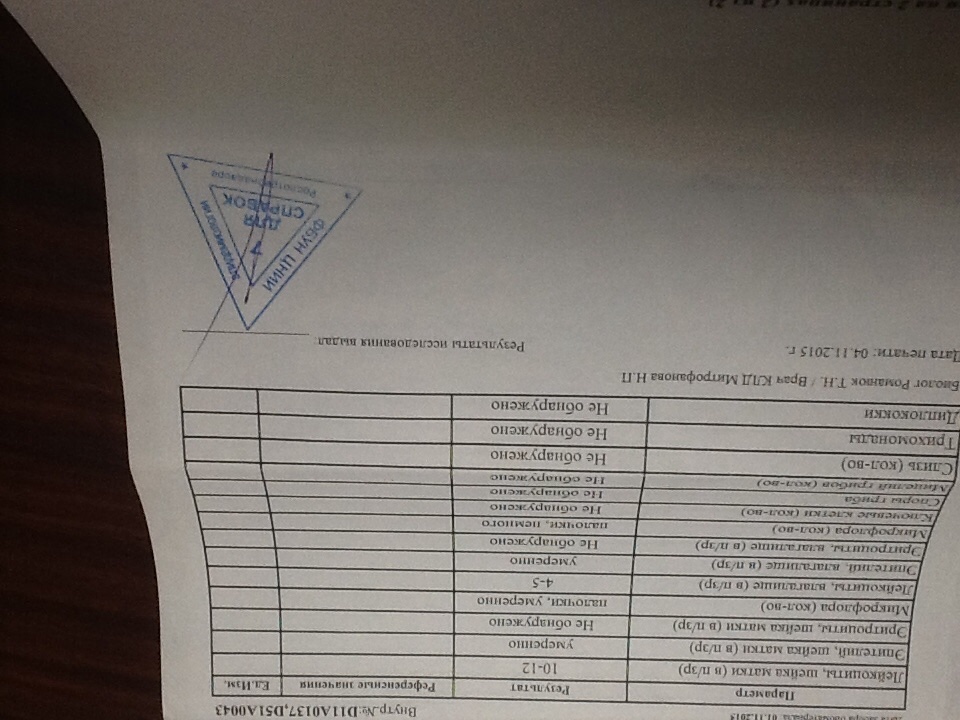 Матери будут находиться под наблюдением практикующего врача, который имеет все необходимое для лечения любых непредвиденных осложнений, которые могут возникнуть. Акушер-гинеколог может родить любого ребенка, но он особенно полезен для матерей с беременностями высокого риска.
Матери будут находиться под наблюдением практикующего врача, который имеет все необходимое для лечения любых непредвиденных осложнений, которые могут возникнуть. Акушер-гинеколог может родить любого ребенка, но он особенно полезен для матерей с беременностями высокого риска.
Преимущества акушера / гинеколога
- Врач-акушер хорошо подготовлен, чтобы справиться с осложнениями, которые могут возникнуть у матери и ребенка
- Может выполнять экстренное кесарево сечение или другие необходимые процедуры
- Имеет в своем распоряжении больший арсенал ресурсов
- Могу дать информацию и совет будущим родителям
- Универсальный ресурс для молодых родителей
Выбор между акушеркой или акушером зависит от нескольких факторов, таких как риск конкретной беременности и желаемый результат.Это все вопросы, которые вам следует рассмотреть, когда вы решаете, какой поставщик медицинских услуг вам нужен во время беременности.
Беременность: возможности для родов и врачи
Позитивный настрой и образ жизни — очень важные аспекты здоровой беременности, но они также требуют хорошего дородового ухода и помощи профессионала здравоохранения. Важно быть в курсе всех возможных вариантов и выбрать план родов, соответствующий вашим потребностям.
Важно быть в курсе всех возможных вариантов и выбрать план родов, соответствующий вашим потребностям.
Если вы испытываете какие-либо симптомы, связанные с беременностью, первым делом проконсультируйтесь с лечащим врачом. Они подтвердят беременность и посоветуют выбрать специалистов для наблюдения за беременностью.
Некоторые семейные врачи оказывают дородовую помощь и принимают роды. Вы также можете посетить акушера-гинеколога (OB-GYN) или медсестру-акушерку. Многие акушеры работают в одной клинике с акушерками, поэтому они могут легко разделить заботу о своих пациентах.
Акушер-гинеколог — врач, специализирующийся на уходе за женщинами и их репродуктивном здоровье. Акушерство занимается непосредственно беременностью и родами, а гинекология включает заботу о женской репродуктивной системе вне беременности.
Ваш акушер проведет вас на протяжении всей беременности. Вполне возможно, что врач, к которому вы обратились по вопросам репродуктивного здоровья, может заниматься только гинекологией. В этом случае вас направят к акушеру-гинекологу с активной акушерской практикой.
В этом случае вас направят к акушеру-гинекологу с активной акушерской практикой.
Акушерка предлагает те же услуги, что и акушер, но в нехирургической среде. Акушерки, как правило, практикующие медсестры, прошедшие дополнительную подготовку в области акушерства. Большинство акушерок в Соединенных Штатах — это медсестры, которые прошли обучение в этой области.
Акушерка может быть отличным вариантом в качестве основного ориентира при беременности с низким уровнем риска. Вам может потребоваться обратиться к акушеру, если возникнут какие-либо осложнения во время беременности, родов или родов.
Акушерство и акушерство очень часто могут дополнять друг друга. Акушерки не проводят кесарево сечение (обычно называемое кесаревым сечением), поэтому эта процедура будет передана акушеру.
Многие акушерки практикуют в различных условиях и могут помочь в родах, которые происходят в больницах, на дому или в специальных родильных домах.
Доула — непрофессионал, получивший образование в качестве помощника по работе. Доулы не являются профессионалами в области медицины. Их основная роль — оказывать эмоциональную и физическую поддержку во время родов.
Доулы не являются профессионалами в области медицины. Их основная роль — оказывать эмоциональную и физическую поддержку во время родов.
Доул можно задействовать на протяжении всей беременности или только во время родов. Дулас также предлагает поддержку и консультации после родов (послеродовой период).
Родильный партнер может предложить поддержку и комфорт во время родов и родов. Это может быть кто угодно, от вашего супруга или партнера до хорошего друга.
У женщин становится все больше и больше возможностей выбирать, как и где они будут рожать. Хотя большинство решений о родах нельзя принять до самой родов, важно понимать, какие у вас есть варианты, и иметь представление о том, что кажется вам правильным.
Больничные роды
Большинство младенцев, рожденных в Соединенных Штатах, рождаются в больничных условиях. В вашем районе может быть несколько больниц. Вы и ваш врач можете выбрать больницу, подходящую для ваших родов.
В больницах есть отделения для родов и родов, а также операционные для кесарева сечения. В большинстве больниц есть люксы для родов / родов / выздоровления (LDR), которые представляют собой большие комнаты, которые позволяют женщинам оставаться в одной комнате от родов до выздоровления.
В большинстве больниц есть люксы для родов / родов / выздоровления (LDR), которые представляют собой большие комнаты, которые позволяют женщинам оставаться в одной комнате от родов до выздоровления.
Многие больницы проводят экскурсии по родильному отделению для беременных родителей.
Родильные центры
Это отдельно стоящие центры, которые пропагандируют «естественные роды» (роды без лекарств) для женщин с низким риском осложнений беременности, родивших в срок (от 37 до 42 недель). В родильных домах часто царит атмосфера, напоминающая домашние роды.
Медицинскую помощь оказывают медсестры-акушерки или дипломированные акушерки. В клинике нет акушера или анестезиолога, а также нет возможности выполнять кесарево сечение.
Акушерки обучены определять возможные проблемы в период деторождения и при необходимости направляют пациентов к акушеру в больницу.
Водные роды
Водные роды не получили широкого распространения в акушерском сообществе, но более приемлемы среди акушерок. Большинство родов в воде происходит дома, но некоторые больницы и родильные дома предлагают услуги по родовспоможению.
Большинство родов в воде происходит дома, но некоторые больницы и родильные дома предлагают услуги по родовспоможению.
Сторонники водных родов предполагают, что вода расслабляет мать и облегчает роды. Риск утонуть невелик, поскольку новорожденный не делает первого вдоха, пока не окажется на воздухе. Нет никаких доказательств увеличения побочных эффектов для младенцев, родившихся в воде.
Роды в воде не рекомендуются женщинам, которые подвержены риску осложнений или преждевременных родов и нуждаются в более тщательном наблюдении.
Роды в домашних условиях
Роды в больнице не для всех. Лучшим вариантом для вас может быть рождение ребенка в комфортной домашней обстановке. Обратной стороной является то, что неотложная помощь не доступна немедленно, если во время родов возникнут осложнения.
Специалисты, принимающие женщин во время домашних родов, обучены оказывать ограниченную медицинскую помощь, такую как отсасывание и введение кислорода.
Планы родов становятся все более распространенными, поскольку все больше женщин и их партнеров принимают активное участие в принятии решений о беременности и родах. Будущие родители должны заполнить план родов до даты их родов и обсудить варианты и предпочтения со своим врачом.
Будущие родители должны заполнить план родов до даты их родов и обсудить варианты и предпочтения со своим врачом.
План родов может включать в себя такие темы, как:
- Обезболивание во время родов
- положений родов
- предпочтений при родах
- сроки удержания ребенка на руках
- когда партнер перерезал пуповину
Планы родов не высечены в камне.Их может потребоваться изменить во время схваток и родоразрешения, если возникнут осложнения.
Запись в класс по родам — отличный способ подготовиться к родам и дает вам возможность задать любые вопросы или высказать свои опасения квалифицированному инструктору по родам.
Большинство больниц предлагают занятия, цель которых — предоставить информацию о родах и методах, которые помогут вам расслабиться во время родов. Вы также можете проводить дородовые занятия в частном порядке у себя дома или в общественных центрах.
Беременность: родовспоможение и врачи
Позитивный настрой и образ жизни являются очень важными аспектами здоровой беременности, но они также требуют хорошего дородового ухода и помощи профессионала здравоохранения.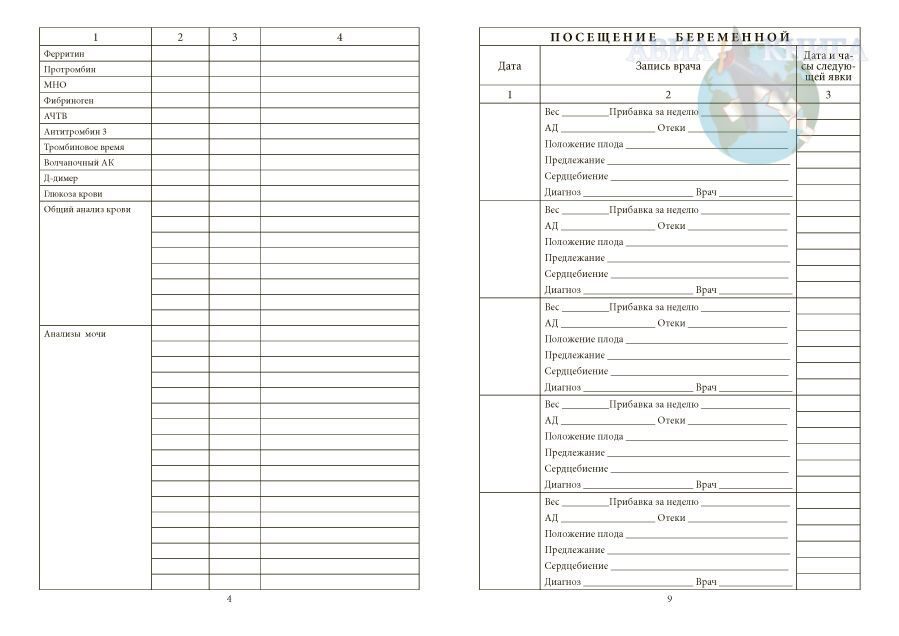 Важно быть в курсе всех возможных вариантов и выбрать план родов, соответствующий вашим потребностям.
Важно быть в курсе всех возможных вариантов и выбрать план родов, соответствующий вашим потребностям.
Если вы испытываете какие-либо симптомы, связанные с беременностью, первым делом проконсультируйтесь с лечащим врачом. Они подтвердят беременность и посоветуют выбрать специалистов для наблюдения за беременностью.
Некоторые семейные врачи оказывают дородовую помощь и принимают роды. Вы также можете посетить акушера-гинеколога (OB-GYN) или медсестру-акушерку. Многие акушеры работают в одной клинике с акушерками, поэтому они могут легко разделить заботу о своих пациентах.
Акушер-гинеколог — врач, специализирующийся на уходе за женщинами и их репродуктивном здоровье. Акушерство занимается непосредственно беременностью и родами, а гинекология включает заботу о женской репродуктивной системе вне беременности.
Ваш акушер проведет вас на протяжении всей беременности. Вполне возможно, что врач, к которому вы обратились по вопросам репродуктивного здоровья, может заниматься только гинекологией. В этом случае вас направят к акушеру-гинекологу с активной акушерской практикой.
В этом случае вас направят к акушеру-гинекологу с активной акушерской практикой.
Акушерка предлагает те же услуги, что и акушер, но в нехирургической среде. Акушерки, как правило, практикующие медсестры, прошедшие дополнительную подготовку в области акушерства. Большинство акушерок в Соединенных Штатах — это медсестры, которые прошли обучение в этой области.
Акушерка может быть отличным вариантом в качестве основного ориентира при беременности с низким уровнем риска. Вам может потребоваться обратиться к акушеру, если возникнут какие-либо осложнения во время беременности, родов или родов.
Акушерство и акушерство очень часто могут дополнять друг друга. Акушерки не проводят кесарево сечение (обычно называемое кесаревым сечением), поэтому эта процедура будет передана акушеру.
Многие акушерки практикуют в различных условиях и могут помочь в родах, которые происходят в больницах, на дому или в специальных родильных домах.
Доула — непрофессионал, получивший образование в качестве помощника по работе. Доулы не являются профессионалами в области медицины. Их основная роль — оказывать эмоциональную и физическую поддержку во время родов.
Доулы не являются профессионалами в области медицины. Их основная роль — оказывать эмоциональную и физическую поддержку во время родов.
Доул можно задействовать на протяжении всей беременности или только во время родов. Дулас также предлагает поддержку и консультации после родов (послеродовой период).
Родильный партнер может предложить поддержку и комфорт во время родов и родов. Это может быть кто угодно, от вашего супруга или партнера до хорошего друга.
У женщин становится все больше и больше возможностей выбирать, как и где они будут рожать. Хотя большинство решений о родах нельзя принять до самой родов, важно понимать, какие у вас есть варианты, и иметь представление о том, что кажется вам правильным.
Больничные роды
Большинство младенцев, рожденных в Соединенных Штатах, рождаются в больничных условиях. В вашем районе может быть несколько больниц. Вы и ваш врач можете выбрать больницу, подходящую для ваших родов.
В больницах есть отделения для родов и родов, а также операционные для кесарева сечения. В большинстве больниц есть люксы для родов / родов / выздоровления (LDR), которые представляют собой большие комнаты, которые позволяют женщинам оставаться в одной комнате от родов до выздоровления.
В большинстве больниц есть люксы для родов / родов / выздоровления (LDR), которые представляют собой большие комнаты, которые позволяют женщинам оставаться в одной комнате от родов до выздоровления.
Многие больницы проводят экскурсии по родильному отделению для беременных родителей.
Родильные центры
Это отдельно стоящие центры, которые пропагандируют «естественные роды» (роды без лекарств) для женщин с низким риском осложнений беременности, родивших в срок (от 37 до 42 недель).В родильных домах часто царит атмосфера, напоминающая домашние роды.
Медицинскую помощь оказывают медсестры-акушерки или дипломированные акушерки. В клинике нет акушера или анестезиолога, а также нет возможности выполнять кесарево сечение.
Акушерки обучены определять возможные проблемы в период деторождения и при необходимости направляют пациентов к акушеру в больницу.
Водные роды
Водные роды не получили широкого распространения в акушерском сообществе, но более приемлемы среди акушерок. Большинство родов в воде происходит дома, но некоторые больницы и родильные дома предлагают услуги по родовспоможению.
Большинство родов в воде происходит дома, но некоторые больницы и родильные дома предлагают услуги по родовспоможению.
Сторонники водных родов предполагают, что вода расслабляет мать и облегчает роды. Риск утонуть невелик, поскольку новорожденный не делает первого вдоха, пока не окажется на воздухе. Нет никаких доказательств увеличения побочных эффектов для младенцев, родившихся в воде.
Роды в воде не рекомендуются женщинам, которые подвержены риску осложнений или преждевременных родов и нуждаются в более тщательном наблюдении.
Роды в домашних условиях
Роды в больнице не для всех. Лучшим вариантом для вас может быть рождение ребенка в комфортной домашней обстановке. Обратной стороной является то, что неотложная помощь не доступна немедленно, если во время родов возникнут осложнения.
Специалисты, принимающие женщин во время домашних родов, обучены оказывать ограниченную медицинскую помощь, такую как отсасывание и введение кислорода.
Планы родов становятся все более распространенными, поскольку все больше женщин и их партнеров принимают активное участие в принятии решений о беременности и родах. Будущие родители должны заполнить план родов до даты их родов и обсудить варианты и предпочтения со своим врачом.
Будущие родители должны заполнить план родов до даты их родов и обсудить варианты и предпочтения со своим врачом.
План родов может включать в себя такие темы, как:
- Обезболивание во время родов
- положений родов
- предпочтений при родах
- сроки удержания ребенка на руках
- когда партнер перерезал пуповину
Планы родов не высечены в камне. Их может потребоваться изменить во время схваток и родоразрешения, если возникнут осложнения.
Запись в класс по родам — отличный способ подготовиться к родам и дает вам возможность задать любые вопросы или высказать свои опасения квалифицированному инструктору по родам.
Большинство больниц предлагают занятия, цель которых — предоставить информацию о родах и методах, которые помогут вам расслабиться во время родов. Вы также можете проводить дородовые занятия в частном порядке у себя дома или в общественных центрах.
Беременность: родовспоможение и врачи
Позитивный настрой и образ жизни являются очень важными аспектами здоровой беременности, но они также требуют хорошего дородового ухода и помощи профессионала здравоохранения. Важно быть в курсе всех возможных вариантов и выбрать план родов, соответствующий вашим потребностям.
Важно быть в курсе всех возможных вариантов и выбрать план родов, соответствующий вашим потребностям.
Если вы испытываете какие-либо симптомы, связанные с беременностью, первым делом проконсультируйтесь с лечащим врачом. Они подтвердят беременность и посоветуют выбрать специалистов для наблюдения за беременностью.
Некоторые семейные врачи оказывают дородовую помощь и принимают роды. Вы также можете посетить акушера-гинеколога (OB-GYN) или медсестру-акушерку.Многие акушеры работают в одной клинике с акушерками, поэтому они могут легко разделить заботу о своих пациентах.
Акушер-гинеколог — врач, специализирующийся на уходе за женщинами и их репродуктивном здоровье. Акушерство занимается непосредственно беременностью и родами, а гинекология включает заботу о женской репродуктивной системе вне беременности.
Ваш акушер проведет вас на протяжении всей беременности. Вполне возможно, что врач, к которому вы обратились по вопросам репродуктивного здоровья, может заниматься только гинекологией. В этом случае вас направят к акушеру-гинекологу с активной акушерской практикой.
В этом случае вас направят к акушеру-гинекологу с активной акушерской практикой.
Акушерка предлагает те же услуги, что и акушер, но в нехирургической среде. Акушерки, как правило, практикующие медсестры, прошедшие дополнительную подготовку в области акушерства. Большинство акушерок в Соединенных Штатах — это медсестры, которые прошли обучение в этой области.
Акушерка может быть отличным вариантом в качестве основного ориентира при беременности с низким уровнем риска. Вам может потребоваться обратиться к акушеру, если возникнут какие-либо осложнения во время беременности, родов или родов.
Акушерство и акушерство очень часто могут дополнять друг друга. Акушерки не проводят кесарево сечение (обычно называемое кесаревым сечением), поэтому эта процедура будет передана акушеру.
Многие акушерки практикуют в различных условиях и могут помочь в родах, которые происходят в больницах, на дому или в специальных родильных домах.
Доула — непрофессионал, получивший образование в качестве помощника по работе. Доулы не являются профессионалами в области медицины. Их основная роль — оказывать эмоциональную и физическую поддержку во время родов.
Доулы не являются профессионалами в области медицины. Их основная роль — оказывать эмоциональную и физическую поддержку во время родов.
Доул можно задействовать на протяжении всей беременности или только во время родов. Дулас также предлагает поддержку и консультации после родов (послеродовой период).
Родильный партнер может предложить поддержку и комфорт во время родов и родов. Это может быть кто угодно, от вашего супруга или партнера до хорошего друга.
У женщин становится все больше и больше возможностей выбирать, как и где они будут рожать. Хотя большинство решений о родах нельзя принять до самой родов, важно понимать, какие у вас есть варианты, и иметь представление о том, что кажется вам правильным.
Больничные роды
Большинство младенцев, рожденных в Соединенных Штатах, рождаются в больничных условиях. В вашем районе может быть несколько больниц. Вы и ваш врач можете выбрать больницу, подходящую для ваших родов.
В больницах есть отделения для родов и родов, а также операционные для кесарева сечения. В большинстве больниц есть люксы для родов / родов / выздоровления (LDR), которые представляют собой большие комнаты, которые позволяют женщинам оставаться в одной комнате от родов до выздоровления.
В большинстве больниц есть люксы для родов / родов / выздоровления (LDR), которые представляют собой большие комнаты, которые позволяют женщинам оставаться в одной комнате от родов до выздоровления.
Многие больницы проводят экскурсии по родильному отделению для беременных родителей.
Родильные центры
Это отдельно стоящие центры, которые пропагандируют «естественные роды» (роды без лекарств) для женщин с низким риском осложнений беременности, родивших в срок (от 37 до 42 недель). В родильных домах часто царит атмосфера, напоминающая домашние роды.
Медицинскую помощь оказывают медсестры-акушерки или дипломированные акушерки. В клинике нет акушера или анестезиолога, а также нет возможности выполнять кесарево сечение.
Акушерки обучены определять возможные проблемы в период деторождения и при необходимости направляют пациентов к акушеру в больницу.
Водные роды
Водные роды не получили широкого распространения в акушерском сообществе, но более приемлемы среди акушерок. Большинство родов в воде происходит дома, но некоторые больницы и родильные дома предлагают услуги по родовспоможению.
Большинство родов в воде происходит дома, но некоторые больницы и родильные дома предлагают услуги по родовспоможению.
Сторонники водных родов предполагают, что вода расслабляет мать и облегчает роды. Риск утонуть невелик, поскольку новорожденный не делает первого вдоха, пока не окажется на воздухе. Нет никаких доказательств увеличения побочных эффектов для младенцев, родившихся в воде.
Роды в воде не рекомендуются женщинам, которые подвержены риску осложнений или преждевременных родов и нуждаются в более тщательном наблюдении.
Роды в домашних условиях
Роды в больнице не для всех. Лучшим вариантом для вас может быть рождение ребенка в комфортной домашней обстановке. Обратной стороной является то, что неотложная помощь не доступна немедленно, если во время родов возникнут осложнения.
Специалисты, принимающие женщин во время домашних родов, обучены оказывать ограниченную медицинскую помощь, такую как отсасывание и введение кислорода.
Планы родов становятся все более распространенными, поскольку все больше женщин и их партнеров принимают активное участие в принятии решений о беременности и родах. Будущие родители должны заполнить план родов до даты их родов и обсудить варианты и предпочтения со своим врачом.
Будущие родители должны заполнить план родов до даты их родов и обсудить варианты и предпочтения со своим врачом.
План родов может включать в себя такие темы, как:
- Обезболивание во время родов
- положений родов
- предпочтений при родах
- сроки удержания ребенка на руках
- когда партнер перерезал пуповину
Планы родов не высечены в камне.Их может потребоваться изменить во время схваток и родоразрешения, если возникнут осложнения.
Запись в класс по родам — отличный способ подготовиться к родам и дает вам возможность задать любые вопросы или высказать свои опасения квалифицированному инструктору по родам.
Большинство больниц предлагают занятия, цель которых — предоставить информацию о родах и методах, которые помогут вам расслабиться во время родов. Вы также можете проводить дородовые занятия в частном порядке у себя дома или в общественных центрах.
Беременность: родовспоможение и врачи
Позитивный настрой и образ жизни являются очень важными аспектами здоровой беременности, но они также требуют хорошего дородового ухода и помощи профессионала здравоохранения. Важно быть в курсе всех возможных вариантов и выбрать план родов, соответствующий вашим потребностям.
Важно быть в курсе всех возможных вариантов и выбрать план родов, соответствующий вашим потребностям.
Если вы испытываете какие-либо симптомы, связанные с беременностью, первым делом проконсультируйтесь с лечащим врачом. Они подтвердят беременность и посоветуют выбрать специалистов для наблюдения за беременностью.
Некоторые семейные врачи оказывают дородовую помощь и принимают роды. Вы также можете посетить акушера-гинеколога (OB-GYN) или медсестру-акушерку. Многие акушеры работают в одной клинике с акушерками, поэтому они могут легко разделить заботу о своих пациентах.
Акушер-гинеколог — врач, специализирующийся на уходе за женщинами и их репродуктивном здоровье. Акушерство занимается непосредственно беременностью и родами, а гинекология включает заботу о женской репродуктивной системе вне беременности.
Ваш акушер проведет вас на протяжении всей беременности. Вполне возможно, что врач, к которому вы обратились по вопросам репродуктивного здоровья, может заниматься только гинекологией. В этом случае вас направят к акушеру-гинекологу с активной акушерской практикой.
В этом случае вас направят к акушеру-гинекологу с активной акушерской практикой.
Акушерка предлагает те же услуги, что и акушер, но в нехирургической среде. Акушерки, как правило, практикующие медсестры, прошедшие дополнительную подготовку в области акушерства. Большинство акушерок в Соединенных Штатах — это медсестры, которые прошли обучение в этой области.
Акушерка может быть отличным вариантом в качестве основного ориентира при беременности с низким уровнем риска. Вам может потребоваться обратиться к акушеру, если возникнут какие-либо осложнения во время беременности, родов или родов.
Акушерство и акушерство очень часто могут дополнять друг друга. Акушерки не проводят кесарево сечение (обычно называемое кесаревым сечением), поэтому эта процедура будет передана акушеру.
Многие акушерки практикуют в различных условиях и могут помочь в родах, которые происходят в больницах, на дому или в специальных родильных домах.
Доула — непрофессионал, получивший образование в качестве помощника по работе.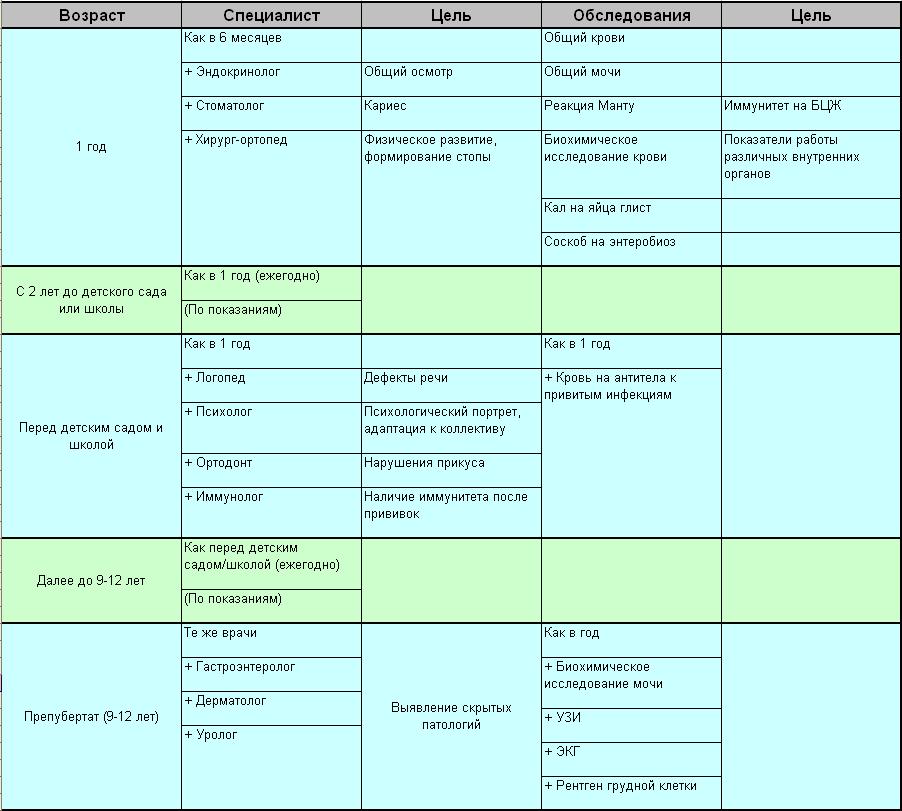 Доулы не являются профессионалами в области медицины. Их основная роль — оказывать эмоциональную и физическую поддержку во время родов.
Доулы не являются профессионалами в области медицины. Их основная роль — оказывать эмоциональную и физическую поддержку во время родов.
Доул можно задействовать на протяжении всей беременности или только во время родов. Дулас также предлагает поддержку и консультации после родов (послеродовой период).
Родильный партнер может предложить поддержку и комфорт во время родов и родов. Это может быть кто угодно, от вашего супруга или партнера до хорошего друга.
У женщин становится все больше и больше возможностей выбирать, как и где они будут рожать. Хотя большинство решений о родах нельзя принять до самой родов, важно понимать, какие у вас есть варианты, и иметь представление о том, что кажется вам правильным.
Больничные роды
Большинство младенцев, рожденных в Соединенных Штатах, рождаются в больничных условиях. В вашем районе может быть несколько больниц. Вы и ваш врач можете выбрать больницу, подходящую для ваших родов.
В больницах есть отделения для родов и родов, а также операционные для кесарева сечения. В большинстве больниц есть люксы для родов / родов / выздоровления (LDR), которые представляют собой большие комнаты, которые позволяют женщинам оставаться в одной комнате от родов до выздоровления.
В большинстве больниц есть люксы для родов / родов / выздоровления (LDR), которые представляют собой большие комнаты, которые позволяют женщинам оставаться в одной комнате от родов до выздоровления.
Многие больницы проводят экскурсии по родильному отделению для беременных родителей.
Родильные центры
Это отдельно стоящие центры, которые пропагандируют «естественные роды» (роды без лекарств) для женщин с низким риском осложнений беременности, родивших в срок (от 37 до 42 недель).В родильных домах часто царит атмосфера, напоминающая домашние роды.
Медицинскую помощь оказывают медсестры-акушерки или дипломированные акушерки. В клинике нет акушера или анестезиолога, а также нет возможности выполнять кесарево сечение.
Акушерки обучены определять возможные проблемы в период деторождения и при необходимости направляют пациентов к акушеру в больницу.
Водные роды
Водные роды не получили широкого распространения в акушерском сообществе, но более приемлемы среди акушерок. Большинство родов в воде происходит дома, но некоторые больницы и родильные дома предлагают услуги по родовспоможению.
Большинство родов в воде происходит дома, но некоторые больницы и родильные дома предлагают услуги по родовспоможению.
Сторонники водных родов предполагают, что вода расслабляет мать и облегчает роды. Риск утонуть невелик, поскольку новорожденный не делает первого вдоха, пока не окажется на воздухе. Нет никаких доказательств увеличения побочных эффектов для младенцев, родившихся в воде.
Роды в воде не рекомендуются женщинам, которые подвержены риску осложнений или преждевременных родов и нуждаются в более тщательном наблюдении.
Роды в домашних условиях
Роды в больнице не для всех. Лучшим вариантом для вас может быть рождение ребенка в комфортной домашней обстановке. Обратной стороной является то, что неотложная помощь не доступна немедленно, если во время родов возникнут осложнения.
Специалисты, принимающие женщин во время домашних родов, обучены оказывать ограниченную медицинскую помощь, такую как отсасывание и введение кислорода.
Планы родов становятся все более распространенными, поскольку все больше женщин и их партнеров принимают активное участие в принятии решений о беременности и родах. Будущие родители должны заполнить план родов до даты их родов и обсудить варианты и предпочтения со своим врачом.
Будущие родители должны заполнить план родов до даты их родов и обсудить варианты и предпочтения со своим врачом.
План родов может включать в себя такие темы, как:
- Обезболивание во время родов
- положений родов
- предпочтений при родах
- сроки удержания ребенка на руках
- когда партнер перерезал пуповину
Планы родов не высечены в камне. Их может потребоваться изменить во время схваток и родоразрешения, если возникнут осложнения.
Запись в класс по родам — отличный способ подготовиться к родам и дает вам возможность задать любые вопросы или высказать свои опасения квалифицированному инструктору по родам.
Большинство больниц предлагают занятия, цель которых — предоставить информацию о родах и методах, которые помогут вам расслабиться во время родов. Вы также можете проводить дородовые занятия в частном порядке у себя дома или в общественных центрах.
Обследование беременных
Что такое дородовой уход и почему он важен?
Дородовая помощь — это медицинская помощь, которую вы получаете во время беременности. При каждом посещении ваш лечащий врач проверяет вас и вашего растущего ребенка. Позвоните своему врачу и пройдите первое дородовое обследование, как только узнаете, что беременны. И ходите на все дородовые осмотры, даже если вы чувствуете себя хорошо.
При каждом посещении ваш лечащий врач проверяет вас и вашего растущего ребенка. Позвоните своему врачу и пройдите первое дородовое обследование, как только узнаете, что беременны. И ходите на все дородовые осмотры, даже если вы чувствуете себя хорошо.
Ранний и регулярный дородовой уход может помочь вам иметь здоровую беременность и родить доношенного ребенка. Полный срок означает, что ваш ребенок родился в период от 39 недель (за 1 неделю до срока родов) до 40 недель, 6 дней (через 1 неделю после установленного срока). Рождение доношенного ребенка дает вашему ребенку необходимое количество времени в утробе матери для роста и развития.
Не бойтесь говорить со своим провайдером о личных вещах. Ваш врач должен знать о вас все, чтобы обеспечить вам и вашему ребенку наилучший уход. Она задает много вопросов о вас, вашем партнере и ваших семьях. Ваша медицинская информация и все, что вы ей говорите, конфиденциальны. Это означает, что она не может поделиться ими с кем-либо без вашего разрешения. Так что не бойтесь рассказывать ей о вещах, которые могут быть неудобными или смущающими, например, если ваш партнер причиняет вам боль или пугает вас, или если вы курите, пьете алкоголь, употребляете уличные наркотики или злоупотребляете лекарствами, отпускаемыми по рецепту.
Так что не бойтесь рассказывать ей о вещах, которые могут быть неудобными или смущающими, например, если ваш партнер причиняет вам боль или пугает вас, или если вы курите, пьете алкоголь, употребляете уличные наркотики или злоупотребляете лекарствами, отпускаемыми по рецепту.
К кому вы можете обратиться за дородовой помощью?
Вы можете получить дородовую помощь у разных поставщиков:
- Акушер / гинеколог (также известный как акушер-гинеколог) — это врач, имеющий образование и подготовку по уходу за беременными женщинами и родам. Американский колледж акушеров и гинекологов может помочь вам найти акушерства в вашем районе.
- Семейный врач (также называемый семейным врачом) — это врач, который может позаботиться о каждом члене вашей семьи.Этот врач позаботится о вас до, во время и после беременности. Американский совет семейной медицины может помочь вам найти семейного врача в вашем районе.
- Специалист по материнско-фетальной медицине (также называемый MFM) — это акушер, имеющий образование и подготовку по уходу за женщинами с беременностями высокого риска.
 Если у вас есть проблемы со здоровьем, которые могут вызвать проблемы во время беременности, ваш поставщик может попросить вас обратиться к специалисту по МЖМ. Общество медицины матери и плода может помочь вам найти специалиста в вашем районе.
Если у вас есть проблемы со здоровьем, которые могут вызвать проблемы во время беременности, ваш поставщик может попросить вас обратиться к специалисту по МЖМ. Общество медицины матери и плода может помочь вам найти специалиста в вашем районе. - Сертифицированная медсестра-акушерка (также называемая CNM) — это медсестра, имеющая образование и подготовку по уходу за женщинами всех возрастов, включая беременных. Американский колледж медсестер-акушерок может помочь вам найти CNM в вашем районе.
- Практикующая семейная медсестра (также называемая FNP) или практикующая медсестра женского пола (также известная как WHNP). FNP — это медсестра, имеющая образование и подготовку, которая заботится о каждом члене вашей семьи. WHNP — это медсестра, получившая образование и прошедшую подготовку для ухода за женщинами всех возрастов, включая беременных.Американская ассоциация практикующих медсестер может помочь вам найти таких практикующих медсестер в вашем районе.
Подумайте об этом, чтобы помочь вам выбрать поставщика:
- Имеет ли поставщик лицензию и сертификат совета директоров для ухода за вами во время беременности, родов и родов? Лицензированный означает, что провайдер может законно заниматься медициной в штате.
 Чтобы получить лицензию, поставщик медицинских услуг должен иметь определенное образование и пройти определенную подготовку, а также пройти определенные тесты, чтобы убедиться, что он может безопасно заботиться о пациентах.Сертифицированный советом означает, что поставщик прошел дополнительное обучение в определенной области (называемой специальностью).
Чтобы получить лицензию, поставщик медицинских услуг должен иметь определенное образование и пройти определенную подготовку, а также пройти определенные тесты, чтобы убедиться, что он может безопасно заботиться о пациентах.Сертифицированный советом означает, что поставщик прошел дополнительное обучение в определенной области (называемой специальностью). - Покрывается ли поставщик вашей медицинской страховкой?
- Слышали ли вы хорошие отзывы о провайдере? Ее рекомендуют ваши друзья или семья? Как ваш партнер относится к ней как к вашему поставщику услуг по дородовой помощи?
- Вы бы предпочли видеть врача или женщину? Сколько вам лет должен быть провайдер? Он ясно объясняет вещи?
- Легко добраться до офиса? График работы офиса вписывается в ваш график? Дружелюбный и услужливый персонал офиса?
- Кто отвечает за телефонные звонки в рабочее время? Кто занимается с ними в нерабочее время или в экстренных случаях? Придется ли вам платить, если ваш провайдер проводит с вами время по телефону?
- Есть ли у провайдера групповая практика? Если да, всегда ли вы будете видеться со своим врачом во время дородовых осмотров? Или вы увидите на практике других поставщиков? Кто будет рожать вашего ребенка, если ваш поставщик недоступен, когда вы рожаете?
- Какую больницу или родильный дом использует поставщик? Что ты знаешь об этом? Вам легко добраться?
Как часто вы ходите на медицинские осмотры во время беременности?
Большинство беременных женщин могут следовать следующему расписанию:
- 4-28 недели беременности.
 Проходите один осмотр каждые 4 недели (один раз в месяц).
Проходите один осмотр каждые 4 недели (один раз в месяц). - 28–36 недели беременности. Проходите одно обследование каждые 2 недели (два раза в месяц).
- 36–41 неделя беременности. Проходите одно обследование каждую неделю (один раз в неделю).
Если у вас возникли осложнения во время беременности, ваш врач может захотеть видеть вас чаще.
Ваш партнер или поддерживающее лицо (друг или кто-то из вашей семьи) приветствуется на ваших дородовых осмотрах.
Как вы можете подготовиться к первому осмотру во время беременности?
Будьте готовы поговорить со своим провайдером о:
- Первый день вашей последней менструации (также называется ПНМ). Ваш поставщик медицинских услуг может использовать это, чтобы узнать дату родов вашего ребенка.
- Состояние вашего здоровья , такое как депрессия, диабет, высокое кровяное давление и отсутствие нормального веса.
 Подобные состояния могут вызвать проблемы во время беременности. Расскажите своему врачу об истории здоровья вашей семьи.Это запись обо всех состояниях здоровья и лечении, которые прошли вы, ваш партнер и все члены вашей семьи. Используйте анкету семейного здоровья March of Dimes и поделитесь ею со своим врачом. Если у вас есть запись о вакцинации, возьмите ее с собой на медосмотр. Прививка — это прививка, содержащая вакцину, которая помогает защитить вас от определенных вредных инфекций.
Подобные состояния могут вызвать проблемы во время беременности. Расскажите своему врачу об истории здоровья вашей семьи.Это запись обо всех состояниях здоровья и лечении, которые прошли вы, ваш партнер и все члены вашей семьи. Используйте анкету семейного здоровья March of Dimes и поделитесь ею со своим врачом. Если у вас есть запись о вакцинации, возьмите ее с собой на медосмотр. Прививка — это прививка, содержащая вакцину, которая помогает защитить вас от определенных вредных инфекций. - Лекарства, которые вы принимаете , включая лекарства, отпускаемые по рецепту, лекарства, отпускаемые без рецепта, пищевые добавки и растительные продукты.Некоторые лекарства могут нанести вред вашему ребенку, если вы принимаете их во время беременности, поэтому вам может потребоваться прекратить их прием или перейти на другое лекарство. Не прекращайте и не начинайте принимать какие-либо лекарства, не посоветовавшись предварительно со своим врачом. И сообщите своему врачу, если у вас аллергия на какое-либо лекарство.
 У вас может быть аллергия на лекарство, если оно вызывает у вас чихание, зуд, сыпь или затрудненное дыхание во время приема.
У вас может быть аллергия на лекарство, если оно вызывает у вас чихание, зуд, сыпь или затрудненное дыхание во время приема. - История вашей беременности. Сообщите своему врачу, если вы были беременны раньше или у вас были проблемы с беременностью.Сообщите ей, были ли у вас какие-либо осложнения при беременности, недоношенный ребенок (ребенок, родившийся до 37 недель беременности), выкидыш или мертворождение. Выкидыш — это когда ребенок умирает в утробе матери до 20 недели беременности. Мертворождение — это смерть ребенка в утробе матери после 20 недель беременности.
- Курение, употребление алкоголя, уличные наркотики и злоупотребление лекарствами, отпускаемыми по рецепту. Все это может навредить вашему ребенку. Алкоголь включает пиво, вино и спиртные напитки. Уличные наркотики, такие как героин и кокаин, запрещены к употреблению.Злоупотребление лекарствами, отпускаемыми по рецепту, означает, что вы употребляете их не так, как вам говорит поставщик.
 Это означает, что вы принимаете больше, чем указано вашим врачом, вы принимаете это вместе с алкоголем или другими наркотиками или принимаете лекарства, отпускаемые по рецепту.
Это означает, что вы принимаете больше, чем указано вашим врачом, вы принимаете это вместе с алкоголем или другими наркотиками или принимаете лекарства, отпускаемые по рецепту. - Вы чувствуете стресс. Стресс — это беспокойство, напряжение или давление, которые вы чувствуете в ответ на события, происходящие в вашей жизни. Поговорите со своим поставщиком о том, как справиться со стрессом и уменьшить его. Высокий уровень стресса может вызвать осложнения во время беременности.
- Ваша безопасность дома и на работе. Расскажите своему поставщику медицинских услуг о химических веществах, которые вы используете дома или на работе, и о том, чем вы занимаетесь. Если вы беспокоитесь о жестоком обращении во время беременности и спрашиваете, как можно оставаться здоровым и безопасным дома и на работе.
Что происходит во время вашего первого осмотра во время беременности?
Ваш первый осмотр обычно самый продолжительный, потому что врач задает вам много вопросов о вашем здоровье.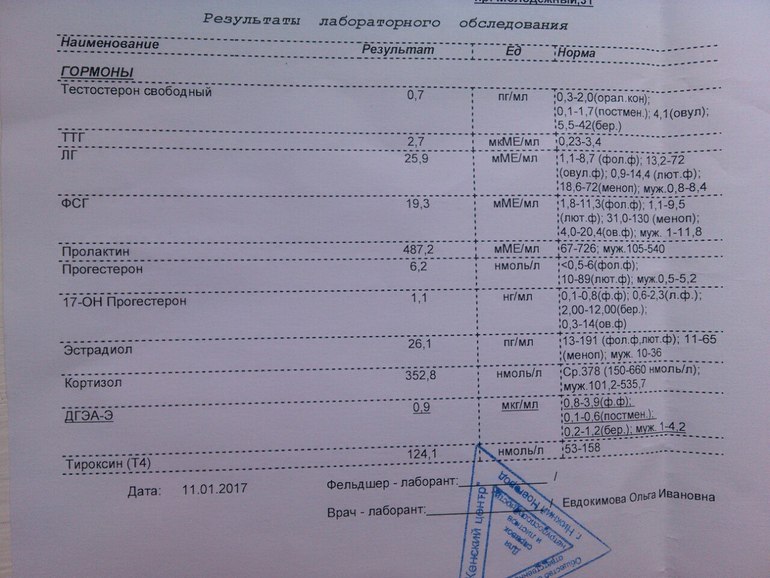 При первом осмотре по дородовой помощи ваш врач:
При первом осмотре по дородовой помощи ваш врач:
- Проводит медицинский осмотр и проверяет ваше общее состояние здоровья. Ваш врач проверяет ваш вес и рост, чтобы определить, сколько веса вам следует набрать во время беременности.
- Проверяет вашу кровь, артериальное давление и мочу. Анализы крови могут сказать вашему врачу, есть ли у вас определенные инфекции, такие как сифилис, гепатит B и ВИЧ. Ваш врач также использует анализ крови, чтобы определить вашу группу крови и резус-фактор, а также проверить наличие анемии. Анемия — это когда у вас недостаточно здоровых эритроцитов для переноса кислорода в остальную часть вашего тела. Резус-фактор — это белок, который у большинства людей содержится в эритроцитах.Если у вас его нет, а у вашего ребенка есть, это может вызвать у него резус-инфекцию. Лечение во время беременности может предотвратить резус-инфекцию. Анализы артериального давления и мочи могут помочь вашему врачу диагностировать серьезное заболевание, называемое преэклампсией.
 Это разновидность повышенного артериального давления, которое может случиться во время беременности. Слишком много белка в моче может быть признаком преэклампсии. Анализы мочи также могут сказать вашему врачу, есть ли у вас инфекция почек или мочевого пузыря или другие заболевания, например диабет.
Это разновидность повышенного артериального давления, которое может случиться во время беременности. Слишком много белка в моче может быть признаком преэклампсии. Анализы мочи также могут сказать вашему врачу, есть ли у вас инфекция почек или мочевого пузыря или другие заболевания, например диабет. - Дает вам тазовый осмотр и мазок Папаниколау. Ваш врач проверяет органы малого таза (таз и матку), чтобы убедиться, что они здоровы. Для мазка Папаниколау ваш врач собирает клетки из шейки матки для проверки на наличие рака и инфекций, таких как хламидиоз и гонорея. Шейка матки — это вход в матку (матку), которая находится в верхней части влагалища.
- Могут сделать вам прививки, например от гриппа. В любой момент беременности можно сделать прививку от гриппа. Но некоторые прививки лучше всего делать в определенное время, а некоторые не рекомендуются во время беременности.Поговорите со своим врачом о том, что лучше и безопасно для вас и вашего ребенка.

- Сообщает вам срок родов. Ваш провайдер обычно использует LMP для определения срока родов. Но вы можете пройти УЗИ раньше, чтобы подтвердить, что вы беременны, и помочь врачу определить возраст вашего ребенка. Ультразвук использует звуковые волны и экран компьютера, чтобы показать изображение вашего ребенка в утробе матери.
- Прописывает витамин для беременных. Это поливитаминный комплекс для беременных.Ваш витамин для беременных должен содержать 600 микрограммов фолиевой кислоты. Фолиевая кислота — это витамин, который необходим каждой клетке вашего тела для здорового роста и развития. Если вы принимаете его до беременности и на ранних сроках беременности, это может помочь защитить вашего ребенка от врожденных дефектов мозга и позвоночника, называемых дефектами нервной трубки (также называемых NTD), и врожденных дефектов рта, называемых заячьей губой и нёбом.
- Говорит с вами о пренатальных тестах. Это медицинские тесты, которые вы проходите во время беременности.
 Они помогают вашему провайдеру узнать, как поживаете вы и ваш ребенок. Вы можете пройти определенные тесты только в том случае, если у вас есть определенные проблемы или если у вас высокий риск рождения ребенка с генетическим или хромосомным заболеванием, например с синдромом Дауна. Если ваш врач считает, что вы рискуете зачать ребенка с одним из этих состояний, он может порекомендовать вам обратиться к генетическому консультанту. Этот человек прошел обучение, чтобы помочь вам понять, что такое гены, врожденные дефекты и другие заболевания, присущие семьям, и как они могут повлиять на ваше здоровье и здоровье вашего ребенка.
Они помогают вашему провайдеру узнать, как поживаете вы и ваш ребенок. Вы можете пройти определенные тесты только в том случае, если у вас есть определенные проблемы или если у вас высокий риск рождения ребенка с генетическим или хромосомным заболеванием, например с синдромом Дауна. Если ваш врач считает, что вы рискуете зачать ребенка с одним из этих состояний, он может порекомендовать вам обратиться к генетическому консультанту. Этот человек прошел обучение, чтобы помочь вам понять, что такое гены, врожденные дефекты и другие заболевания, присущие семьям, и как они могут повлиять на ваше здоровье и здоровье вашего ребенка.
Что происходит при более поздних осмотрах во время беременности?
Поздние дородовые осмотры обычно короче первого. На обследованиях расскажите врачу, как вы себя чувствуете. Во время беременности в вашем теле происходит много всего. Ваш врач может помочь вам понять, что происходит, и помочь вам почувствовать себя лучше, если вы плохо себя чувствуете. Между посещениями запишите вопросы, которые у вас есть, и задайте их при следующем осмотре.
Между посещениями запишите вопросы, которые у вас есть, и задайте их при следующем осмотре.
При более поздних дородовых осмотрах ваш лечащий врач:
- Проверяет ваш вес и артериальное давление. Вы также можете сдать анализы мочи и крови.
- Проверяет сердцебиение вашего ребенка. Это происходит примерно через 10–12 недель беременности. Вы тоже можете слушать!
- Измеряет размер живота, чтобы проверить рост ребенка. Ваш врач начинает это делать примерно на 20 неделе беременности. На более поздних сроках беременности она также прощупывает ваш живот, чтобы проверить положение ребенка в утробе матери.
- Дает вам определенные пренатальные тесты для проверки вас и вашего ребенка. Например, большинство женщин проходят УЗИ на сроке от 18 до 20 недель беременности.Вы можете определить, мальчик или девочка у вашего ребенка, по этому УЗИ, поэтому обязательно сообщите об этом своему врачу, если не хотите знать! На более поздних сроках беременности ваш врач может использовать ультразвук, чтобы проверить количество околоплодных вод вокруг вашего ребенка в утробе матери.
 Между 24 и 28 неделями вы должны пройти тест на глюкозу, чтобы узнать, есть ли у вас гестационный диабет. Это разновидность диабета, которым заболевают некоторые женщины во время беременности. А на сроке от 35 до 37 недель вы получите тест на стрептококк группы B. Это инфекция, которую вы можете передать своему ребенку.
Между 24 и 28 неделями вы должны пройти тест на глюкозу, чтобы узнать, есть ли у вас гестационный диабет. Это разновидность диабета, которым заболевают некоторые женщины во время беременности. А на сроке от 35 до 37 недель вы получите тест на стрептококк группы B. Это инфекция, которую вы можете передать своему ребенку. - Спрашивает о движениях вашего ребенка в утробе матери. Если это ваша первая беременность, вы можете почувствовать шевеление ребенка примерно через 20 недель. Если вы были беременны раньше, вы можете почувствовать, что ваш ребенок шевелится раньше. Ваш врач может попросить вас подсчитать количество ударов, чтобы отслеживать, как часто ваш ребенок двигается.
- Делает вакцинацию Tdap на 27–36 неделе беременности. Эта вакцинация защищает и вас, и вашего ребенка от коклюша (также называемого коклюшем). Коклюш легко распространяется и опасен для ребенка.
- Делает гинекологический осмотр. Ваш врач может проверить наличие изменений в вашей шейке матки по мере приближения срока родов.

Как можно получить бесплатную или недорогую дородовую помощь?
Если у вас нет медицинской страховки или вы не можете позволить себе дородовой уход, узнайте о бесплатных или недорогих услугах дородового ухода в вашем районе:
- Звоните (800) 311-BABY [(800) 311-2229]. Для получения информации на испанском языке звоните (800) 504-7081.
- Посетите медицинское учреждение.gov, чтобы найти ближайший к вам общественный центр здоровья. Общественные центры здоровья могут предоставить недорогую дородовую помощь.
Последняя проверка: июнь 2017 г.
Чего ожидать до, во время и после вашего первого дородового приема
Беременность — это очень волнующее время, но оно также может нести в себе много беспокойства.
В клинике женского здоровья при Университете Миннесоты мы стремимся вооружить всех наших пациентов как можно большим объемом информации, и беременность не является исключением.Мы встретились с сертифицированной медсестрой-акушеркой Энн Форстер Пейдж, DNP, APRN, CNM, FACNM и попросили ее ответить на некоторые общие вопросы о первом дородовом приеме.
УЗНАЙТЕ БОЛЬШЕ О НАШИХ УСЛУГАХ ДЛЯ ДЕННЫХ И ЖЕНСКОГО ЗДОРОВЬЯ.
Когда мне следует прийти на первую дородовую встречу?
Обычно мы назначаем первый дородовой прием через восемь недель после первого дня последней менструации у женщины. Этот восьминедельный прием также называется приемом.Он включает в себя УЗИ, лабораторные работы и встречу с сертифицированной медсестрой-акушеркой. Пожалуйста, выделите около 90 минут на эту встречу. Приглашаем вас взять с собой человека поддержки во время этого визита и любого будущего визита. Что происходит во время этой встречи? Трансвагинальное УЗИ или УЗИ брюшной полости сообщит нам, как далеко вы продвинулись, и подтвердит предполагаемую дату родов. После УЗИ вы встретитесь с акушеркой. Вы вдвоем рассмотрите свои ответы на подробную анкету, предоставленную вам перед назначением, либо через наши услуги MyChart, либо по прибытии в клинику.Анкета включает вашу семейную историю, историю болезни, прошлые беременности и операции.
Эта информация поможет вам и акушерке составить план на случай беременности. Акушерка порекомендует анализы крови, и во время этого визита вам сделают анализ крови. Она также рассмотрит информацию для дополнительных генетических скрининговых тестов. Она также может ответить на другие вопросы, которые могут у вас возникнуть по поводу утреннего недомогания, тошноты, рвоты, питания, предупреждающих знаков, чего ожидать от нашей клиники во время дородового ухода и на другие темы.
Узнайте больше о месте рождения в Масонской детской больнице Университета Миннесоты.
А как насчет 10-недельного визита? Чего мне ожидать?
Через две недели после первого визита мы просим наших пациентов прийти на первый прием у акушера. Во время этого визита вы можете посетить акушерку или врача на текущих приемах. Индивидуальное последующее наблюдение может варьироваться в зависимости от вашей уникальной ситуации; во время этого визита мы составим для вас уникальный план медицинского обслуживания. Прием у акушера на 10 недель включает полный медицинский осмотр и при необходимости мазок Папаниколау. Ваш лечащий врач изучит результаты ваших лабораторных исследований и выслушает ребенка с помощью фетального монитора Doptone. Эта встреча обычно занимает около 30 минут.
Прием у акушера на 10 недель включает полный медицинский осмотр и при необходимости мазок Папаниколау. Ваш лечащий врач изучит результаты ваших лабораторных исследований и выслушает ребенка с помощью фетального монитора Doptone. Эта встреча обычно занимает около 30 минут. Посмотрите, что может предложить Место рождения в Масонской детской больнице Университета Миннесоты. Зарегистрируйтесь сегодня на тур по месту рождения.
Как часто я буду приходить на прием после восьми- и десятинедельных посещений?Обычно мы видим вас каждые четыре-шесть недель, пока ваша беременность не достигнет 28 недель, после чего мы рекомендуем вам приходить каждые две-три недели.С 36 недель до родов мы рекомендуем посещения еженедельно.
Мы также предлагаем вариант группового дородового ухода для женщин, которые хотели бы получить больше образования, возможность встретиться с другими женщинами в то же время во время их беременности или более продолжительное время с одной из наших акушерок. Эти групповые посещения обычно проходят ранним вечером и планируются примерно на 20, 24, 28 и 32 неделе беременности.
Эти групповые посещения обычно проходят ранним вечером и планируются примерно на 20, 24, 28 и 32 неделе беременности.
Я родила последнего ребенка через Университет Миннесоты или Службу здравоохранения Фэрвью, так что вы должны иметь мою историю болезни.Мне все еще нужно записаться на прием?
Да. Мы относимся к каждой новой беременности по-своему, поэтому, пожалуйста, запланируйте этот важный визит. Этот визит позволяет нам изучить любые изменения в вашем здоровье с момента последней беременности и составить план на эту.Что делать, если у меня возникнут вопросы перед первым приемом или в любое время во время беременности?
Позвоните в нашу клинику по телефону 612-273-7111 и поговорите с одной из наших медсестер. Если у вас возникнут проблемы в нерабочее время, наш дежурный врач или акушерка сообщит о любых проблемах. Примечание редактора: эта статья была первоначально опубликована 20 января 2016 г. и была обновлена для обеспечения постоянной точности и полноты.



 ) и австралийский антиген.
) и австралийский антиген. Если у вас есть проблемы со здоровьем, которые могут вызвать проблемы во время беременности, ваш поставщик может попросить вас обратиться к специалисту по МЖМ. Общество медицины матери и плода может помочь вам найти специалиста в вашем районе.
Если у вас есть проблемы со здоровьем, которые могут вызвать проблемы во время беременности, ваш поставщик может попросить вас обратиться к специалисту по МЖМ. Общество медицины матери и плода может помочь вам найти специалиста в вашем районе. Чтобы получить лицензию, поставщик медицинских услуг должен иметь определенное образование и пройти определенную подготовку, а также пройти определенные тесты, чтобы убедиться, что он может безопасно заботиться о пациентах.Сертифицированный советом означает, что поставщик прошел дополнительное обучение в определенной области (называемой специальностью).
Чтобы получить лицензию, поставщик медицинских услуг должен иметь определенное образование и пройти определенную подготовку, а также пройти определенные тесты, чтобы убедиться, что он может безопасно заботиться о пациентах.Сертифицированный советом означает, что поставщик прошел дополнительное обучение в определенной области (называемой специальностью). Проходите один осмотр каждые 4 недели (один раз в месяц).
Проходите один осмотр каждые 4 недели (один раз в месяц). Подобные состояния могут вызвать проблемы во время беременности. Расскажите своему врачу об истории здоровья вашей семьи.Это запись обо всех состояниях здоровья и лечении, которые прошли вы, ваш партнер и все члены вашей семьи. Используйте анкету семейного здоровья March of Dimes и поделитесь ею со своим врачом. Если у вас есть запись о вакцинации, возьмите ее с собой на медосмотр. Прививка — это прививка, содержащая вакцину, которая помогает защитить вас от определенных вредных инфекций.
Подобные состояния могут вызвать проблемы во время беременности. Расскажите своему врачу об истории здоровья вашей семьи.Это запись обо всех состояниях здоровья и лечении, которые прошли вы, ваш партнер и все члены вашей семьи. Используйте анкету семейного здоровья March of Dimes и поделитесь ею со своим врачом. Если у вас есть запись о вакцинации, возьмите ее с собой на медосмотр. Прививка — это прививка, содержащая вакцину, которая помогает защитить вас от определенных вредных инфекций. У вас может быть аллергия на лекарство, если оно вызывает у вас чихание, зуд, сыпь или затрудненное дыхание во время приема.
У вас может быть аллергия на лекарство, если оно вызывает у вас чихание, зуд, сыпь или затрудненное дыхание во время приема. Это означает, что вы принимаете больше, чем указано вашим врачом, вы принимаете это вместе с алкоголем или другими наркотиками или принимаете лекарства, отпускаемые по рецепту.
Это означает, что вы принимаете больше, чем указано вашим врачом, вы принимаете это вместе с алкоголем или другими наркотиками или принимаете лекарства, отпускаемые по рецепту. Это разновидность повышенного артериального давления, которое может случиться во время беременности. Слишком много белка в моче может быть признаком преэклампсии. Анализы мочи также могут сказать вашему врачу, есть ли у вас инфекция почек или мочевого пузыря или другие заболевания, например диабет.
Это разновидность повышенного артериального давления, которое может случиться во время беременности. Слишком много белка в моче может быть признаком преэклампсии. Анализы мочи также могут сказать вашему врачу, есть ли у вас инфекция почек или мочевого пузыря или другие заболевания, например диабет.
 Они помогают вашему провайдеру узнать, как поживаете вы и ваш ребенок. Вы можете пройти определенные тесты только в том случае, если у вас есть определенные проблемы или если у вас высокий риск рождения ребенка с генетическим или хромосомным заболеванием, например с синдромом Дауна. Если ваш врач считает, что вы рискуете зачать ребенка с одним из этих состояний, он может порекомендовать вам обратиться к генетическому консультанту. Этот человек прошел обучение, чтобы помочь вам понять, что такое гены, врожденные дефекты и другие заболевания, присущие семьям, и как они могут повлиять на ваше здоровье и здоровье вашего ребенка.
Они помогают вашему провайдеру узнать, как поживаете вы и ваш ребенок. Вы можете пройти определенные тесты только в том случае, если у вас есть определенные проблемы или если у вас высокий риск рождения ребенка с генетическим или хромосомным заболеванием, например с синдромом Дауна. Если ваш врач считает, что вы рискуете зачать ребенка с одним из этих состояний, он может порекомендовать вам обратиться к генетическому консультанту. Этот человек прошел обучение, чтобы помочь вам понять, что такое гены, врожденные дефекты и другие заболевания, присущие семьям, и как они могут повлиять на ваше здоровье и здоровье вашего ребенка.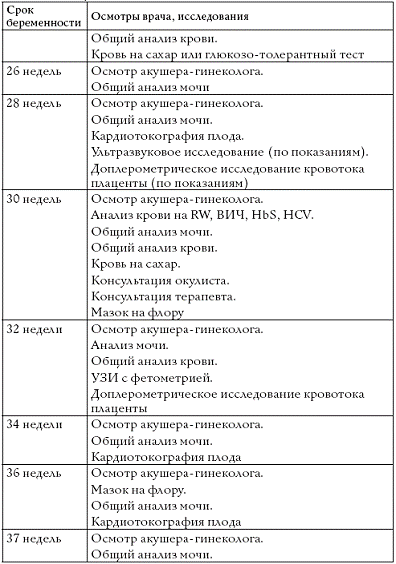 Между 24 и 28 неделями вы должны пройти тест на глюкозу, чтобы узнать, есть ли у вас гестационный диабет. Это разновидность диабета, которым заболевают некоторые женщины во время беременности. А на сроке от 35 до 37 недель вы получите тест на стрептококк группы B. Это инфекция, которую вы можете передать своему ребенку.
Между 24 и 28 неделями вы должны пройти тест на глюкозу, чтобы узнать, есть ли у вас гестационный диабет. Это разновидность диабета, которым заболевают некоторые женщины во время беременности. А на сроке от 35 до 37 недель вы получите тест на стрептококк группы B. Это инфекция, которую вы можете передать своему ребенку.