Симптомы дискинезии желчевыводящих путей и холецистита у детей
Дискинезия — это нарушение оттока желчи по желчевыводящим путям.
Выделяют два типа нарушения моторики желчевыводящих путей:
- Гиперкинетический (когда усилены сокращения желчного пузыря).
- Гипокинетический (когда стенки пузыря и протоков расслаблены, а отток желчи замедлен).
Причины заболевания
- Перенесенный гепатит
- Кишечные инфекции
- Лямблиоз
- Гельминтоз
- Аномалии развития желчного пузыря и желчных протоков и др.
Симптомы при гиперкинетической дискинезии:
- Интенсивная приступообразная боль в правом подреберье, иногда отдающая в правое плечо и лопатку. Боль появляется из-за погрешности в диете, физической нагрузки, стрессовой ситуации.
- Тошнота, реже рвота.

Симптомы при гипокинетической дискинезии:
- Постоянная, неинтенсивная боль в правом подреберье, сопровождающаяся чувством переполнения, тяжести в животе, тошнотой, привкусом горечи во рту, снижением аппетита.
- Нарушения стула (запор или диарея).
- Иногда изменяется цвет кала: он становится светлым.
- Опасность гипокинезии желчного пузыря заключается в том, что при застое желчи усиливается всасывание жидкости и водорастворимых веществ, повышается концентрация холестерина и билирубина в желчи, что способствует образованию сгустков, а в дальнейшем и камней в желчном пузыре.
С помощью УЗИ желчного пузыря оценивается форма, размеры, деформации желчного пузыря, состояние протоков, наличие камней.
Дуоденальное зондирование у детей с дискинезией желчевыводящих путей позволяет оценить объем порций желчи, ее микроскопический и биохимический состав. При исследовании дуоденального содержимого могут быть обнаружены признаки воспаления, склонность к формированию камней, лямблии и др.
При исследовании дуоденального содержимого могут быть обнаружены признаки воспаления, склонность к формированию камней, лямблии и др.
Своевременная диагностика и адекватное лечение дискинезии с учетом ее типа позволяет нормализовать процессы желчеотведения и пищеварения, предупредить воспаление и раннее камнеобразование в желчевыводящих путях у детей. Длительное нарушение в работе желчевыводящей системы может приводить к развитию холецистита, холангита, желчнокаменной болезни, дисбактериоза кишечника.
Результаты анализа крови также свидетельствуют о наличии в организме воспалительного процесса. В таких случаях ребенка нередко необходимо госпитализировать, чтобы провести обследование и назначить правильное лечение.
Дети с дискинезией желчевыводящих путей нуждаются в диспансерном наблюдении педиатра, детского невролога и гастроэнтеролога, контроле УЗИ, проведении курсов желчегонной терапии дважды в год, оздоровительном отдыхе в специализированных санаториях.
симптомы, причины появления, диагностика, лечение
Признаки воспаления в желчном пузыре
Острый холецистит проявляется внезапно, характеризуется неприятными, чётко ощутимыми симптомами. Существует две его формы: калькулёзный (с присутствием камней) и некалькулёзный (характеризующийся отсутствием конкрементов).
Хронический холецистит развивается постепенно, незаметно. Часто человек попадает на приём к гастроэнтерологу потому, что в общих анализах обнаруживаются отклонения от нормы и холецистит – одна из возможных причин. Иногда острая форма превращается в хроническую.
Симптомы следует знать, ведь это поможет своевременно обратиться к специалисту, сократить время на поиски проблемы. Предварительный осмотр, информация, полученная от пациента, его жалобы – это ориентир для поисков. Важно проинформировать врача обо всех симптомах и о своих подозрениях.
Важно проинформировать врача обо всех симптомах и о своих подозрениях.
К симптомам острого холецистита относятся:
- боли в области живота с правой стороны;
- повышение температуры;
- тошнота;
- рвота;
- озноб;
- изменение цвета кожи – появление жёлтого оттенка.
Распознать хронический холецистит можно по следующим признакам:
- ярко выраженная негативная реакция организма на некоторые продукты, такие как яйца, молоко и прочее;
- боли в правой части живота, реже в эпигастральной области;
- вздутие живота;
- метеоризм;
- нарушения дефекации;
- горький привкус во рту.
Механизм формирования патологии
И острая форма, и хроническая развивается при нарушениях оттока желчи и попадании болезнетворных микроорганизмов из кишечника – гематогенным, лимфогенным или контактным путём. В этом случае формируется идеальная среда для воспалительных процессов. Инфекция стафилококками, стрептококками, синегнойной палочкой, сальмонеллами или гельминтами может быть первопричиной.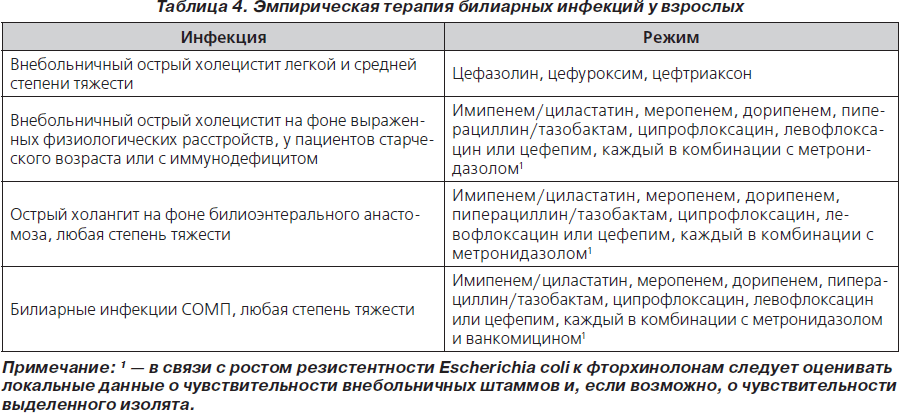
Раздражение, деформации оболочек желчного пузыря приводят к снижению его моторики, застою желчи. Это, в свою очередь, усугубляет ситуацию. Состав желчи меняется. Могут формироваться конкременты, которые в дальнейшем перекроют желчевыводящие протоки или может появиться пробка из секрета. Первопричиной могут быть камни, которые сформировались на фоне нарушения обменных процессов в организме.
Методы диагностики холецистита
Основным методом, позволяющим обнаружить холецистит, является УЗИ. Во время диагностики обнаруживается, что присутствует утолщение, воспаление стенок желчного пузыря. Дуоденальное зондирование позволяет исследовать желчь, понять, почему появились проблемы. Для получения более подробной информации могут быть назначены дополнительные анализы.
Профилактика и лечение болезни
Лечение холецистита – продолжительный процесс. Обычно назначаются антибиотики, которые актуальны в данном случае, соответствуют возбудителю. Назначаются антисептические препараты, которые купируют воспаление. Уделяется внимание стимулированию моторики желчного пузыря.
Уделяется внимание стимулированию моторики желчного пузыря.
Людям, у которых обнаружен холецистит, приходится соблюдать диету. Из повседневного рациона исключаются те продукты питания, которые стимулируют выработку желчи. Поощряется употребление тех, что способствуют снижению её густоты, улучшают моторику стенок желчного пузыря: в этом случае нагрузка на поражённый болезнью орган невелика и рациональна.
Необходимо уменьшить количество потребляемой соли. На фоне негативных тенденций, сгущения желчи, образования камней, употребление солёных продуктов в большом количестве приведёт только к ухудшению обмена жидкостей. Для нормализации секреторной функции печени, работы почек рекомендуется пить больше жидкости, чем обычно.
Профилактика сводится к заботе о микрофлоре слизистых оболочек тела, ведь часть возбудителей инфекции в нём присутствуют – плохо, что они попали в желчный пузырь, и их популяция начала расти. Важно своевременно сдавать анализы на наличие паразитов, проходить лечение при их обнаружении. Необходимо отказаться от курения и алкоголя, а также от малоподвижного образа жизни. Не запрещено для профилактики время от времени пить лекарственные сборы.
Необходимо отказаться от курения и алкоголя, а также от малоподвижного образа жизни. Не запрещено для профилактики время от времени пить лекарственные сборы.
Получить консультацию
врача-гастроэнтеролога
Желчный пузырь, симптомы заболеваний — Клиника Здоровье 365 г. Екатеринбург
Холецистит. Симптомы
Холецистит, лечение, профилактика
Диагностика холецистита
Холецистит, вопросы врачу
Причины возникновения холецистита
Осложнения холецистита
Операция по удалению желчного пузыря (холецистэктомия)
Холецистит, дискинезии желчевыводящих путей, желчнокаменная болезнь — заболевания желчного пузыря, симптомы которых во многом схожи.
Часто бывает, что при хроническом заболевании желчного пузыря и желчевыводящих путей симптомы неспецифичны. Пациентов может беспокоить общее недомогание, субфебрилитет (температура 37.0 — 37.5), диспепсия (отрыжка, тошнота и т.д.), боли или дискомфорт в области грудной клетки.
Такие пациенты могут длительное время, порой безуспешно посещать различных специалистов, которые иногда выставляют диагнозы тиреотоксикоз, язвенную болезнь, гастрит, дистонию и т.д., тогда как причина всех этих симптомов заключена в латентно протекающих заболеваниях желчного пузыря и желчевыводящих путей.
При хроническом холецистите (воспалительном заболевании желчного пузыря), симптомами, наиболее часто встречающимися являются:
- болевые ощущения в правом подреберье;
- горечь во рту;
- тошнота, иногда рвота;
- плохой аппетит.
Приступ хронического холецистита сопровождается резкой болью в правом подреберье или в подложечной области. При этом боль часто иррадиирует вверх, вправо и кзади (в область правой лопатки, правого плеча, правой половины шеи), иногда боль разливается по всему животу, усиливается в положении на левом боку или при глубоком вдохе.
Обострение может сопровождаться тошнотой и повторной рвотой с желчью. Может отмечаться бледность и желтушность кожных покровов. Язык, как правило, обложен желто-бурым налетом. При пальпации (надавливании) брюшной стенки в верхней части справа выражена болезненность, иногда симптом мышечной защиты.
Может отмечаться бледность и желтушность кожных покровов. Язык, как правило, обложен желто-бурым налетом. При пальпации (надавливании) брюшной стенки в верхней части справа выражена болезненность, иногда симптом мышечной защиты.
При дискинезиях желчевыводящих путей обострение чаще всего обусловлено психоэмоциональным стрессом или нейроэндокринными нарушениями.
При гипомоторном типе дискенезии, основным симптомом является боль, которая может быть, как тупая, так и резкая, в виде колик. У большинства больных обычно выражены общеневротические симптомы.
При гипотоническом типе дискинезии, болевой синдром проявляется обычно тупыми болями (дискомфортом) в правом подреберье. Как правило, боль сопровождаются тошнотой, нарушением аппетита, неприятным привкусом во рту.
При желчнокаменной болезни, приступ чаще всего возникает после физических перегрузок, езды на велосипеде и т.п. Приступ боли может внезапно начаться и так же внезапно прекратиться, так, что больной уже на следующий день чувствует себя вполне удовлетворительно.
У больных с хроническими заболеваниями желчного пузыря и желчевыводящих путей в процесс может вовлекаться желудок, поджелудочная железа, и др., что сопровождается такими симптомами, как горький вкус во рту, отрыжка, изжога, тошнота, нарушения стула (поносы, запоры)
Диатез у детей — причины, симптомы, лечение, профилактика
Оглавление
Под диатезом понимают нарушение нервной и гормональной регуляции, которое становится причиной измененных реакций на обычные раздражители.
Что такое диатез?
Диатез является аномалией конституции, и сейчас этот термин применяется скорее как дань отечественной традиции в педиатрии. Похожим понятием является «наследственная предрасположенность». В зарубежной литературе подобные признаки не описываются. Нет для них отдельной рубрики и в Международной классификации болезней.
Диатез у детей – это не заболевание, а лишь совокупность разнообразных функциональных изменений, не всегда способствующая развитию каких-либо болезней. Чтобы такая реакция не реализовалась в патологию, необходимо наблюдение ребенка у опытного педиатра и комплексное лечение диатеза.
Причины диатеза
Факторы риска развития аномалий конституции:
- хронические заболевания у родителей, например, аллергические;
- плохое питание беременной женщины, прием ею лекарств, заболевания во время вынашивания плода;
- осложненное течение беременности и родов;
- частые инфекционные болезни у ребенка, прием большого количества медикаментов;
- неправильное, несбалансированное кормление.
Основные причины диатеза:
- несинхронизированность созревания в организме ребенка печени, почек, элементов крови, нервной системы;
- нарушение работы иммунной системы;
- недостаточная гормональная активность коры надпочечников (гипокортицизм).

Симптомы диатеза у детей
Всего насчитывается более 20 видов диатезов. Они могут протекать бессимптомно или сопровождаться разнообразными признаками. Для всех аномалий конституции характерны общие симптомы:
- быстрая утомляемость, неспособность приспособиться к меняющимся условиям среды;
- трудности при обучении, общении со сверстниками, социальная дезадаптация;
- частые простудные заболевания;
- бронхообструктивный синдром;
- кожная сыпь;
- увеличенные миндалины, аденоиды;
- нарушенный обмен веществ, низкий вес, малый рост.
Виды диатеза
Наиболее частые разновидности аномалий конституции у детей:
- Экссудативно-катаральный диатез
Отмечается склонность к отеку, воспалению, опрелостям, шелушению кожи, поражению слизистых оболочек. Возникают частые инфекции, кожная сыпь на щеках, ягодицах, неустойчивая прибавка в весе. Это частый диатез у новорожденных и детей первых 3 месяцев жизни, который выявляется у половины младенцев, но обычно проходит к 3-летнему возрасту. Его разновидностью является аллергический диатез, который в дальнейшем может трансформироваться в хронические атопические болезни (ринит, астма, дерматит).
Его разновидностью является аллергический диатез, который в дальнейшем может трансформироваться в хронические атопические болезни (ринит, астма, дерматит).
- Лимфатико-гипопластический диатез
Наблюдается увеличение лимфатических узлов и вилочковой железы при одновременном угнетении защитных сил, нарушается работа эндокринных желез. Это частый диатез у грудничков и детей до 3 лет. В результате ребенок часто болеет инфекционными заболеваниями, причем могут развиться тяжелые поражения – сепсис, пневмония.
- Нервно-артритический диатез
У ребенка в крови повышено содержание мочевой кислоты. Отмечается повышенная нервная возбудимость, боли в суставах, приступы рвоты, спазмы гладкой мускулатуры. Возраст проявления патологии – около 6 лет.
Диатез у взрослых
Диатез у взрослых — неверный термин, так как такое состояние встречается только у детей. В дальнейшем оно может стать причиной развития различных заболеваний:
- экссудативный диатез: бронхиальная астма, холецистит, дуоденит;
- лимфатический диатез: бронхиальная астма, нефропатия, миокардиодистрофия;
- мочекислый диатез: гипертония, мочекаменная и желчнокаменная болезни, подагра, язвенная болезнь, колит, бронхиальная астма.

Отдельной формой патологии, не относящейся к аномалиям конституции и встречающейся у детей и взрослых, является геморрагический диатез. Это большая группа заболеваний, которую объединяет склонность к кровотечениям и кровоизлияниям. Возникают они при поражениях сосудов, тромбоцитов или нарушении плазменного звена гемостаза. Такие болезни, в отличие от обычных диатезов, лечит гематолог.
Лечение диатеза
Чтобы узнать, как лечить диатез у ребенка и как предотвратить его последствия, необходимо обратиться к педиатру. При необходимости назначаются дополнительные анализы и
консультации (ЛОР-врач, аллерголог, дерматолог, невролог и другие).
Основа лечения – гипоаллергенная диета для беременной женщины, а в будущем и для ребенка, ограничение острых, пряных, жирных блюд. Ребенок вакцинируется по индивидуальному графику. За ним необходим постоянный тщательный уход и забота. При лимфатическом диатезе может быть рекомендовано домашнее воспитание до 5 – 6-летнего возраста.
Все лекарственные препараты назначаются индивидуально. Это могут быть ферменты, антигистаминные средства, витамины, препараты кальция, адаптогены. При поражениях кожи может использоваться негормональная мазь при диатезе, например, нафталановая. Полезны ванны с настоем ромашки, череды, отрубей.
Профилактика диатеза
Предупреждение развития аномалии конституции нужно начинать еще во время вынашивания ребенка и продолжать как минимум в течение первого года жизни. Основные мероприятия:
- регулярное наблюдение во время беременности;
- профилактика и лечение гестоза, других аномалий беременности и родов;
- правильный рацион питания и эмоциональный покой будущей мамы;
- раннее прикладывание новорожденного к груди;
- грудное вскармливание с правильным, постепенным введением новых продуктов;
- гипоаллергенная диета ребенка и матери, кормящей грудным молоком;
- использование только хлопчатобумажного белья, стирка детским мылом или специальным порошком;
- гимнастика, массаж, закаливающие процедуры, начиная с самого раннего возраста;
- соблюдение всех инструкций по проведению прививок;
- при поступлении в детсад или школу – курс адаптогенных препаратов по назначению врача.

Почему стоит обратиться в клинику «Мама Папа Я»
При диатезе у ребенка важно внимание к мелочам – организации питания, ухода, составление индивидуального календаря прививок, режима закаливающих процедур и так далее. Нередко требуется осмотр и профильных специалистов. Сеть семейных клиник «Мама Папа Я» предлагает медицинские услуги по профилактике и лечению диатезов. Обратившись в один из филиалов нашей клиники, расположенный в Москве или других городах, вы получите:
- консультацию квалифицированного педиатра по всем интересующим вопросам;
- необходимые диагностические и лечебные процедуры;
- посещение всех необходимых врачей в одной клинике;
- возможность наблюдения детей разного возраста.
Запишитесь к врачу по указанному телефону или на нашем сайте.
Отзывы
Марина Петровна
Доктор внимательно осмотрела моего мужа, назначила ЭКГ и поставили предварительный диагноз. Дала рекомендации по нашей ситуации и назначила дополнительное обследование. Пока замечаний нет. Финансовые договоренности соблюдены.
Пока замечаний нет. Финансовые договоренности соблюдены.
Роах Ефим Борисович
Я просто в восторге от доктора и клиники. Давно не получал удовольствия в клиниках. Всё прошло идеально с точки зрения логистики, строго по времени. Так же получил удовольствие эстетическое и как пациент и как человек. Я мог общаться и это общение доставило мне огромное удовольствие. Нижайший поклон доктору УЗИ.
Лузина Софья Хамитовна
Мне очень понравилась доктор Власова. Приятная и милая женщина, хороший специалист. На все свои вопросы я получила ответ, врач дала мне много хороших советов. Визитом осталась довольна более чем.
Евгения
Посетили с ребенком Клинику «Мама Папа Я». Нужна была консультация детского кардиолога. Клиника понравилась. Хороший сервис, врачи. В очереди не стояли, по стоимости все совпало.
Ольга
Очень понравилась клиника. Обходительный персонал. Была на приеме у гинеколога Михайловой Е.А.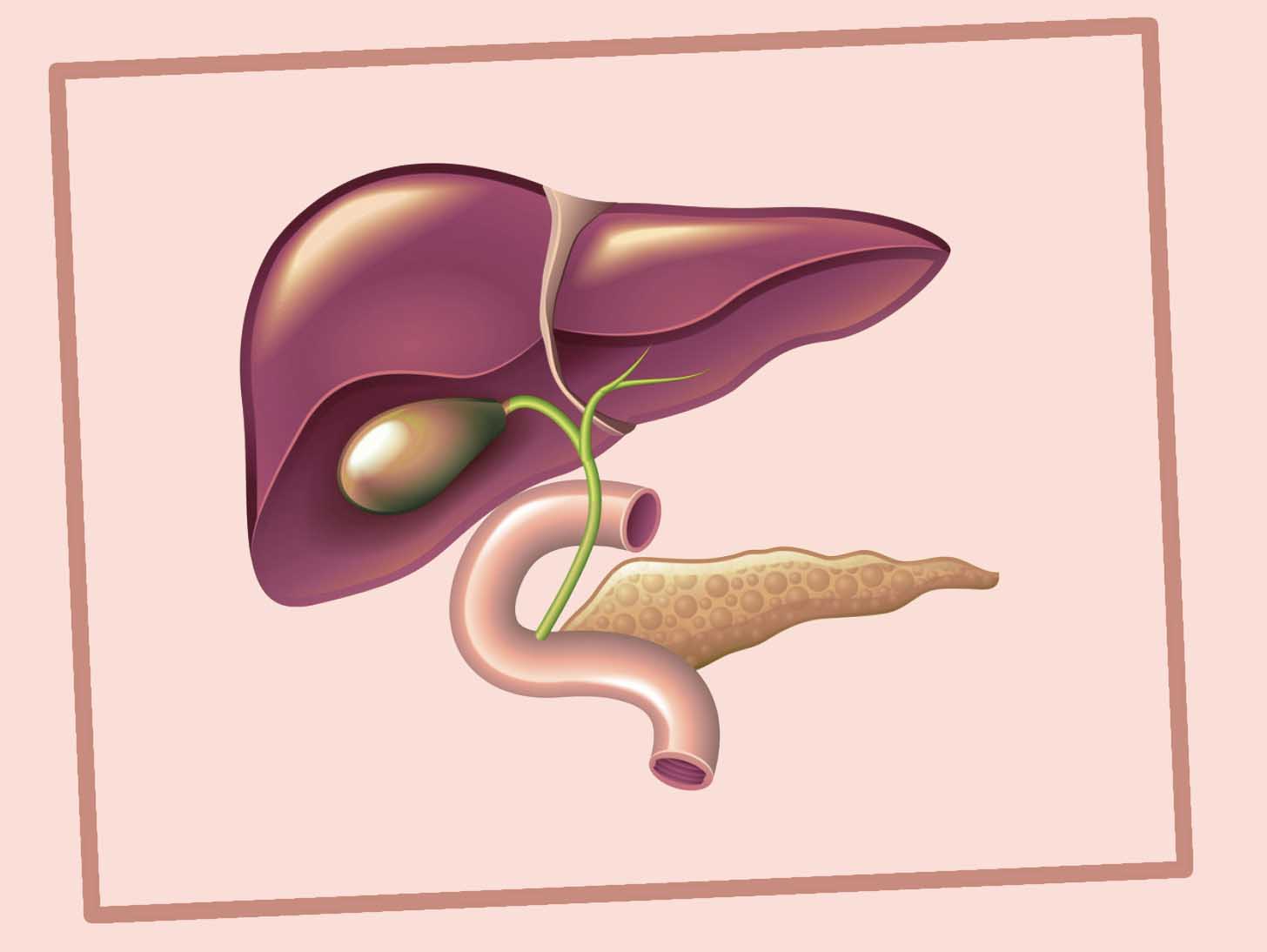 осталась довольна, побольше таких врачей. Спасибо!!!
осталась довольна, побольше таких врачей. Спасибо!!!
Анонимный пользователь
Удалял жировик у Алины Сергеевны, операцию сделала великолепно! Огромное ей спасибо за чуткое внимание и подход к каждой мелочи.
Анонимный пользователь
Сегодня обслуживалась в клинике, осталась довольна персоналом, а также врачом гинекологом. Все относятся к пациентам с уважением и вниманием. Спасибо им большое и дальнейшего процветания.
Иратьев В.В.
Клиника «Мама Папа Я» в Люберцах очень хорошая. Коллектив дружелюбный, отзывчивый. Советую данную клинику всем своим знакомым. Спасибо всем врачам и администраторам. Клинике желаю процветания и много адекватных клиентов.
Белова Е.М.
Сегодня удаляла родинку на лице у дерматолога Кодаревой И.А. Доктор очень аккуратная! Корректная! Спасибо большое! Администратор Борщевская Юлия доброжелательна, четко выполняет свои обязанности.
Анонимный пользователь
Хочу выразить благодарность работникам клиники Мама, Папа, я. В клинике очень дружелюбная атмосфера, очень приветливый и веселый коллектив и высококвалифицированные специалисты. Спасибо вам большое! Желаю процветания вашей клинике.
В клинике очень дружелюбная атмосфера, очень приветливый и веселый коллектив и высококвалифицированные специалисты. Спасибо вам большое! Желаю процветания вашей клинике.
Кристина
Первое посещение понравилось. Меня внимательно осмотрели, назначили дополнительные обследования, дали хорошие рекомендации. Буду продолжать лечение и дальше, условия в клинике мне понравились.
Анна
Хорошая клиника, хороший врач! Раиса Васильевна может понятно и доступно объяснить, в чем суть проблемы. Если что-то не так, она обо всем говорить прямо, не завуалированно, как это порой делают другие врачи. Не жалею, что попала именно к ней.
Рекомендовано к прочтению:
Холецистит симптомы и лечение у взрослых
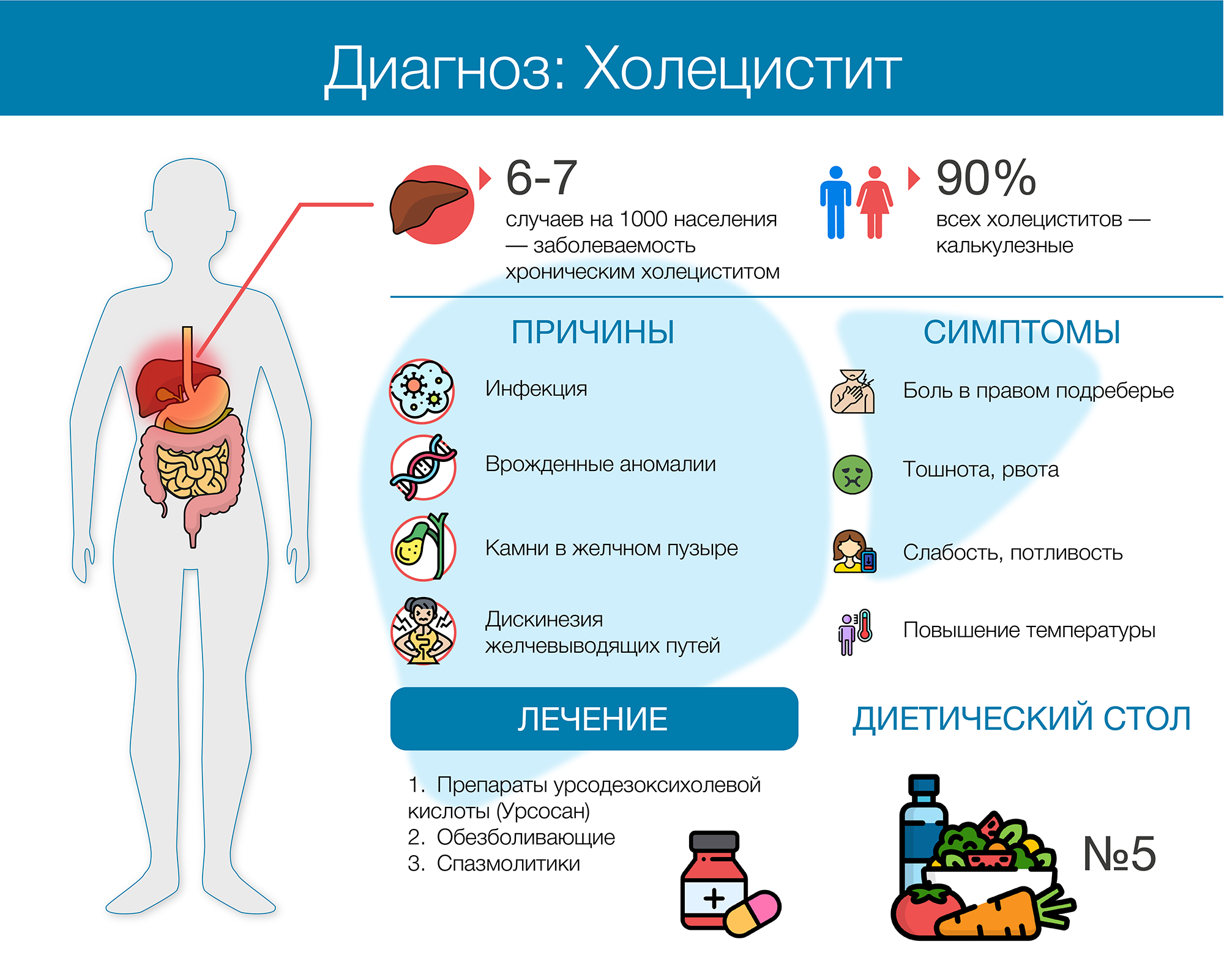
Холецистит – общее название группы заболеваний, которые приводят к развитию воспалительных процессов в желчном пузыре. Основным признаком патологических изменений в тканях органа становятся систематические боли в правом подреберье. Холецистит проявляется у мужчин и женщин всех возрастных групп. Факторами риска становятся злоупотребление алкогольными напитками, несбалансированный рацион, пребывание в стрессовых ситуациях. Детям и взрослым с признаками холецистита потребуется консультация гастроэнтеролога, диетолога и терапевта.
Основным признаком патологических изменений в тканях органа становятся систематические боли в правом подреберье. Холецистит проявляется у мужчин и женщин всех возрастных групп. Факторами риска становятся злоупотребление алкогольными напитками, несбалансированный рацион, пребывание в стрессовых ситуациях. Детям и взрослым с признаками холецистита потребуется консультация гастроэнтеролога, диетолога и терапевта.
Причины развития патологии
Очаги воспаления в желчном пузыре формируются под воздействием патогенной микрофлоры или застоя желчи. В первом случае вирусы или бактерии попадают в орган через источники хронической инфекции (полость рта, носоглотка) или прямым путем – из кишечника. Возбудителями заболевания становятся стафилококки, стрептококки или вирусы гепатитов типа C и B.
Причинами застоя желчи остаются:
- желчнокаменная болезнь;
- нарушение проходимости желчевыводящих путей;
- врожденные аномалии или пороки развития;
- хронические патологии ЖКТ.
Риск развития холецистита повышается на фоне наследственной предрасположенности человека к воспалению желчного пузыря. Аналогичным образом на орган влияет систематическое употребление алкоголя и курение табака. Гормональная перестройка организма женщины в период беременности или менопаузы остается значимым фактором риска для нарушения нормального функционирования желчного пузыря.
Виды воспалительных процессов в желчном пузыре
Гастроэнтерологи используют несколько оснований для классификации холецистита. В их числе:
В их числе:
- наличие или отсутствие конкрементов (камней) в просвете желчного пузыря;
- выраженность деструктивных изменений в тканях органа;
- степень тяжести развившихся у пациента симптомов холецистита.
В первом случае врачи выделяются калькулезный (с отложением камней) и некалькулезный холециститы. Конкременты выявляются у 90% пациентов, столкнувшихся с воспалительным процессом в желчном пузыре. Некалькулезный холецистит, характеризующийся отсутствием камней, отличается редкими обострениями и благоприятным прогнозом при выборе консервативных методов лечения.
Выраженность симптоматики и деструктивных изменений позволяет врачам выделять острый и хронический типы заболевания. В первом случае пациент сталкивается с резким проявлением симптомов, острым болевым синдромом, интоксикацией организма. Хроническая форма холецистита может протекать почти без симптомов. Боли возникают редко и обладают малой интенсивностью.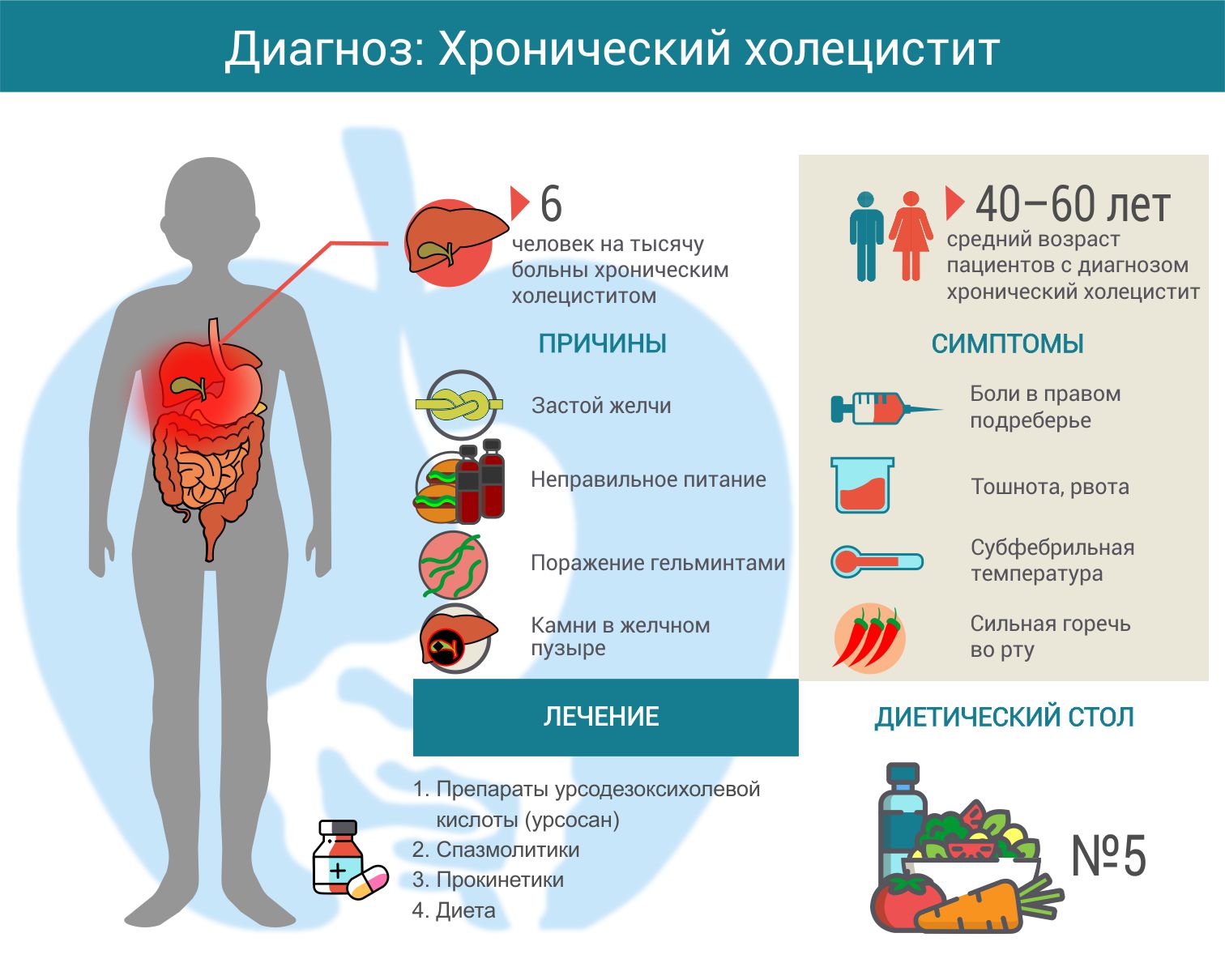
По тяжести клинической картины заболевания выделяют легкую, среднюю и тяжелую формы холецистита. Основное различие между ними заключается в продолжительности и периодичности возникновения болевого синдрома у пациентов.
Симптомы патологии
Хронический холецистит характеризуется волнообразным течением. Приступы боли различной интенсивности возникают в правом подреберье. Болевой синдром имеет иррадиирующий характер — вторичными очагами становятся плечо, лопатка или ключица. Усиление неприятных ощущений происходит после приема пищи пациентом или на фоне умеренных физических нагрузок.
Среди прочих симптомов холецистита можно выделить:
- общую слабость;
- повышение температуры тела;
- систематические приступы тошноты;
- регулярную рвоту с примесями желчи.

На фоне интоксикации организма проявляются тахикардия, одышка, гипотония. Присутствие камней в просвете желчного пузыря приводит к желтушности кожных покровов пациентов и интенсивному зуду.
У вас появились симптомы холецистита?
Точно диагностировать заболевание может только врач. Не откладывайте консультацию — позвоните по телефону +7 (495) 775-73-60Диагностические мероприятия
Основной сложностью для гастроэнтеролога становится определения типа и характера развившегося у пациента холецистита. Пациенту необходимо посетить гастроэнтеролога. В ходе сбора анамнеза и физикального обследования врач поставит предварительный диагноз. Стратегия лечения холецистита разрабатывается после получения гастроэнтерологом результатов следующих исследований:
В качестве дополнительного теста врач может направить на компьютерную томографию брюшной полости.
Лечение холецистита
онсервативное лечение острого и хронического холецистита, не осложненных камнями, основано на соблюдении пациентами диеты и приеме медикаментов. Диета при холецистите предполагает переход на вареные или тушеные блюда. Перерыв между приемами пищи не должен превышать 4 часов.
Медикаментозная терапия включает обезболивающие препараты и спазмолитики. При обнаружении в биоматериалах пациента патогенной микрофлоры врач может настоять на применении антибиотиков.
Физиотерапия призвана восстановить тонус желчного пузыря. Пациенты получают направления на электрофорез, индуктометрию и УВЧ.
Хирургическое вмешательство выполняется на фоне запущенного холецистита. Удаление желчного пузыря выполняется в ходе полостной или лапароскопической операции. В первом случае хирург получает возможность оценить состояние прилежащих органов и тканей. Во втором врачи используют эндоскопы, которые позволяют минимизировать сроки полного восстановления работоспособности пациентов.
В первом случае хирург получает возможность оценить состояние прилежащих органов и тканей. Во втором врачи используют эндоскопы, которые позволяют минимизировать сроки полного восстановления работоспособности пациентов.
Статистические данные
Холецистит – самая распространенная патология органов брюшной полости. На его долю приходится до 12% клинически регистрируемых случаев. Конкременты обнаруживаются у 60-95% лиц, страдающих от воспаления желчного пузыря.
Холецистит чаще развивается у женщин: признаки заболевания обнаруживаются у девушек в 4-6 раз чаще, чем у мужчин. До 75% обладателей хронического или острого типа заболевания относятся к возрастной группе 45-60 лет.
Вопросы и ответы
На частые вопросы отвечает:
Виноградов
Дмитрий Алексеевич
Стаж 5 лет
Остались вопросы? Оставьте завявку и запишитесь на консультацию
Наибольшую опасность для жизни человека представляет не само заболевание, а его возможные осложнения. Так, интоксикация организма может привести к полиорганной недостаточности. При отсутствии медицинской помощи пациент может не пережить начавшееся обостре
Так, интоксикация организма может привести к полиорганной недостаточности. При отсутствии медицинской помощи пациент может не пережить начавшееся обостре
Виноградов Дмитрий Алексеевич
Врач-гастроэнтеролог
Опасен ли холецистит для жизни пациентов?
Пациентам, входящим в группу риска, следует соблюдать рекомендации гастроэнтеролога относительно ежедневного рациона. Отказ от алкогольных напитков и табачных изделий положительно повлияет на временные интервалы между приступами хронического холецистита.
Виноградов Дмитрий Алексеевич
Врач-гастроэнтеролог
Существуют ли эффективные средства для профилактики заболевания?
Пациенты, столкнувшиеся с удалением желчного пузыря, сохраняют исходное качество жизни. Своевременно выполненная операция исключает вероятность развития осложнений, которые могут угрожать жизни ребенка или взрослого.
Своевременно выполненная операция исключает вероятность развития осложнений, которые могут угрожать жизни ребенка или взрослого.
Виноградов Дмитрий Алексеевич
Врач-гастроэнтеролог
Опасно ли хирургическое вмешательство на фоне холецистита?
Холецистит — причины, симптомы и лечение — Медкомпас
Холецистит – это термин, который обозначает воспалительный процесс желчного пузыря. Различают острый и хронический холецистит. Острая форма болезни является опасной для жизни и подлежит лечению в хирургическом стационаре. Также выделяют калькулезный и не калькулезный холецистит. Калькулезная форма заболевания сопровождается образованием камней в желчных протоках и пузыре, ее еще называют желчнокаменной болезнью.
Симптомы болезни
Признаки болезни зависят от формы заболевания, от того сопровождается ли воспаление образованием камней и сопутствующими нарушениями функций ЖКТ.
Симптомы острого варианта болезни весьма специфичны. Почти в 80% случаев это состояние является последствием наличия конкрементов. Заболевание начинается с приступа острой боли в правой верхней части живота, которая отдает в разные участки тела. Болевой синдром сопровождается тошнотой и рвотой с примесью желчи. Повышается температура до высоких цифр. Беспокоят вздутие живота, горький привкус во рту, общая слабость. Если воспалительный процесс осложняется развитием механической желтухи (камешек перекрывает отток желчи в кишечник), то развивается желтуха. Живот при ощупывании очень болезнен, в ряде случаев к брюшной стенке невозможно притронуться из-за боли (симптом развития перитонита).
Симптомы хронического холецистита зависят от фазы заболевания (обострение или ремиссия). Основным признаком обострения воспалительного процесса является боль в верхней половине живота и правом подреберном участке, боль носит тупой, ноющий характер, обостряется после погрешностей в диете. Обязательной составляющей клинической картины хронического холецистита являются диспепсические явления: чувство дискомфорта после обильной еды, тошнота, отрыжка воздухом, горьковатый вкус во рту, вздутие живота, ощущение урчания в кишечнике. Иногда появляется боль в области сердца, которая имеет рефлекторный характер.
Иногда появляется боль в области сердца, которая имеет рефлекторный характер.
Причины болезни
Основные этиологические факторы развития болезни:
- Патогенные бактерии
- Инфицирование паразитами (лямблиоз, описторхоз)
- Нарушения режима питания (большое количество острой, жирной, жареной пищи)
- Образование камней в желчном пузыре
- Дискинетические заболевания желчных путей (нарушение моторики)
- Сопутствующие хронические болезни ЖКТ (гастриты, гепатиты, панкреатиты, дуоденогастральный рефлюкс)
- Аномалии формы желчного пузыря.
Диагностика
Чтобы установить диагноз холецистита, нужны дополнительные лабораторные и инструментальные методы обследования.
Обязательно выполнение общего анализа крови. В случае острого или обострения хронического холецистита в крови повышается уровень лейкоцитов, возрастает СОЭ, появляются показатели острого воспаления (сиаловые кислоты, С-реактивный белок, альфа-глобулины). Анализы мочи, как правило, без отклонений от нормы. Анализ кала информативен только в случае механической желтухи – наблюдают его обесцвечивание (серый кал).
Анализ кала информативен только в случае механической желтухи – наблюдают его обесцвечивание (серый кал).
Большим диагностическим потенциалом обладает УЗИ. Данный метод визуализации позволяет увидеть прямые и косвенные признаки воспаления желчного пузыря (утолщение стенки, неровный контур, деформации пузыря, увеличение его размеров, неоднородное содержимое, наличие конкрементов). В сомнительных случаях проводят магнитно-резонансную или компьютерную томографию.
Много информации дает такое обследование, как дуоденальное зондирование и получение желчи для анализа. Полученный материал (порция В желчи) исследуют под микроскопом, производят бактериологический посев для определения возбудителя болезни и антибиотикочувствительности.
В комплексе обследований обязательно проводят ФЭГДС (фиброэзофагогастродуоденоскопию) для осмотра слизистой пищевода, желудка, двенадцатиперстной кишки с целью исключения их патологии.
Осложнения
К осложнениям холецистита можно отнести:
- Холангит (воспаление желчевыводящих путей)
- Механическую желтуху
- Гнойный холецистит с разрывом желчного пузыря и развитием перитонита
- Вторичные панкреатиты.

Лечение болезни
Лечение холецистита может быть медикаментозным и оперативным. Хирургические методики предусматривают удаление желчного пузыря (холецистектомия) лапароскопическим методом (малоинвазивная процедура) или обычным доступом. Используется при остром воспалительном процессе, если консервативные действия неэффективны, при развитии желтухи, в плановом порядке при наличии камней в пузыре (с целью профилактики болевых приступов и острого воспаления в будущем).
Медикаментозная терапия холецистита ориентирована на уничтожение инфекции (антибиотики, противопаразитарные средства), нормализацию моторики желчевыводящих путей и оттока желчи (лечебная диета, спазмолитические лекарства, желчегонные препараты, лечебные дуоденальные зондирования).
Раздел для практикующего врача, назначающего лечение, наглядно демонстрирующий применение новейших научных разработок в области медицины. Статьи носят рекомендательный характер, сочетая в себе практическую информацию и научные обзоры.

Журнал «Медицинский совет» №18/2020
DOI: 10.21518/2079-701X-2020-18-134-141
А.Н. Горяйнова1, Е.В. Беленович2, А.А. Худякова2, Ю.А. Бронникова2, Л.В. Чурилова2
1 Российская медицинская академия непрерывного профессионального образования; 125993, Россия, Москва, ул. Баррикадная, д. 2/1, стр. 1
2 Детская городская клиническая больница им. З.А. Башляевой; 125373, Россия, Москва, ул. Героев Панфиловцев, д. 28
Синдром сгущения желчи, или билиарный сладж, вызывающий обструкцию общего желчного протока и нарушение пассажа желчи в двенадцатиперстную кишку, занимает второе место среди «хирургических желтух» у новорожденных и детей раннего возраста. Ранняя диагностика синдрома необходима для своевременного проведения консервативной терапии, позволяющей избежать оперативного вмешательства и таких осложнений, как острый панкреатит, острый холецистит, желчнокаменная болезнь. К факторам риска синдрома сгущения желчи относятся недоношенность, экстремально низкая масса при рождении, длительное парентеральное питание, назначение диуретиков, цефалоспоринов III поколения. В случае угрозы билиарного сладжа показано проведение УЗИ органов брюшной полости в динамике и выявление характерных для этого синдрома признаков: дилатации общего желчного протока более 3 мм, наличие неоднородного осадка в желчном пузыре и общем желчном протоке. В статье дается клинический разбор случая синдрома сгущения желчи у девочки, родившейся с экстремально низкой массой и гестационным возрастом 29 нед. Состояние новорожденной при рождении очень тяжелое. Тяжесть состояния обусловлена синдромом дыхательных расстройств 1-го типа, сразу же интубирована, начата ИВЛ. В возрасте 1 мес. 10 дней девочка переведена из отделения реанимации и интенсивной терапии в отделение для новорожденных. По данным УЗИ желчный пузырь овальной формы, размерами 26 х 6 мм, объемом 0,5 мл, имеется лабильный перегиб в области тела и шейки, стенки утолщены до 2 мм, слоистые, повышенной эхогенности, в просвете гиперэхогенное содержимое (замазкообразная желчь), что позволило сделать вывод о наличии синдрома сгущения желчи.
К факторам риска синдрома сгущения желчи относятся недоношенность, экстремально низкая масса при рождении, длительное парентеральное питание, назначение диуретиков, цефалоспоринов III поколения. В случае угрозы билиарного сладжа показано проведение УЗИ органов брюшной полости в динамике и выявление характерных для этого синдрома признаков: дилатации общего желчного протока более 3 мм, наличие неоднородного осадка в желчном пузыре и общем желчном протоке. В статье дается клинический разбор случая синдрома сгущения желчи у девочки, родившейся с экстремально низкой массой и гестационным возрастом 29 нед. Состояние новорожденной при рождении очень тяжелое. Тяжесть состояния обусловлена синдромом дыхательных расстройств 1-го типа, сразу же интубирована, начата ИВЛ. В возрасте 1 мес. 10 дней девочка переведена из отделения реанимации и интенсивной терапии в отделение для новорожденных. По данным УЗИ желчный пузырь овальной формы, размерами 26 х 6 мм, объемом 0,5 мл, имеется лабильный перегиб в области тела и шейки, стенки утолщены до 2 мм, слоистые, повышенной эхогенности, в просвете гиперэхогенное содержимое (замазкообразная желчь), что позволило сделать вывод о наличии синдрома сгущения желчи. Сразу же после УЗИ назначена урсодезоксихолевая кислота 20 мг/кг/сут, спустя 10 дней доза препарата была увеличена до 30 мг/кг/сут. Спустя две недели ребенок был выписан домой в удовлетворительном состоянии без признаков синдрома сгущения желчи. Знание факторов риска билиарного сладжа позволяет своевременно назначить инструментальное обследование, обеспечить раннюю диагностику и назначение консервативной терапии, исключить хирургические методы лечения.
Сразу же после УЗИ назначена урсодезоксихолевая кислота 20 мг/кг/сут, спустя 10 дней доза препарата была увеличена до 30 мг/кг/сут. Спустя две недели ребенок был выписан домой в удовлетворительном состоянии без признаков синдрома сгущения желчи. Знание факторов риска билиарного сладжа позволяет своевременно назначить инструментальное обследование, обеспечить раннюю диагностику и назначение консервативной терапии, исключить хирургические методы лечения.
Для цитирования: Горяйнова А.Н., Беленович Е.В., Худякова А.А., Бронникова Ю.А., Чурилова Л.В. Синдром сгущения желчи у новорожденных и детей раннего возраста: факторы риска, терапия, прогноз. Разбор клинического случая. Медицинский Совет. 2020;(18):134-141. https://doi.org/10.21518/2079-701X-2020-18-134-141
Конфликт интересов: автор заявляет об отсутствии конфликта интересов.
Bile thickening syndrome in newborns and young children: risk factors, therapy, prognosis. А clinical case study
А clinical case study
Aleksandra N. Goryaynova1, Elena V. Belenovich2, Anastasiya A. Khudyakova2, Yuliya A. Bronnikova2, Lyudmila V. Churilova2
1 Russian Medical Academy of Continuous Professional Education; 2/1, Bldg. 1, Barrikadnaya St., Moscow, 125993, Russia
2 Bashlyaeva City Children’s Clinical Hospital; 28, Geroev Panfilovtsev St., Moscow, 125373, Russia
Children with chronic diseases, such as neurological, neuromuscular, respiratory, in particular cystic fibrosis, hereditary, metabolic, oncological, and congenital heart defects often suffer from malnutrition, often accompanied by stunted growth. The main reason leading to a change in nutritional status is inadequate intake of nutrients and energy with increased nutrient requirements or various eating problems. Lack of nutrient status correction and continued malnutrition contribute to major body changes that worsen disease progression, increase the risk of death and reduce patients’ quality of life. To fully cover the body’s nutrient needs, the use of specialized enteric nutrition is a priority. Sufficient clinical experience has been accumulated, confirming the high effectiveness of the use of enteral nutrition formulas in children with malnutrition through gastrointestinal feeding. It has been proved that this method of delivery of food is safe for patients, improves nutritional status, simplifies care, as well as reduces the duration of hospitalization, the frequency of respiratory and infectious complications and, consequently, the cost of treatment and rehabilitation. The article presents the assortment of “Nutriсia” formulas for enteral nutrition, which allows a differentiated approach to nutrition of patients depending on the clinical situation. Nutritional problems in patients with neurological disorders and ways of their correction are described in detail. The advantage of using domestic enteric nutrition through feeding tube for the correction of nutritional deficiencies.
To fully cover the body’s nutrient needs, the use of specialized enteric nutrition is a priority. Sufficient clinical experience has been accumulated, confirming the high effectiveness of the use of enteral nutrition formulas in children with malnutrition through gastrointestinal feeding. It has been proved that this method of delivery of food is safe for patients, improves nutritional status, simplifies care, as well as reduces the duration of hospitalization, the frequency of respiratory and infectious complications and, consequently, the cost of treatment and rehabilitation. The article presents the assortment of “Nutriсia” formulas for enteral nutrition, which allows a differentiated approach to nutrition of patients depending on the clinical situation. Nutritional problems in patients with neurological disorders and ways of their correction are described in detail. The advantage of using domestic enteric nutrition through feeding tube for the correction of nutritional deficiencies.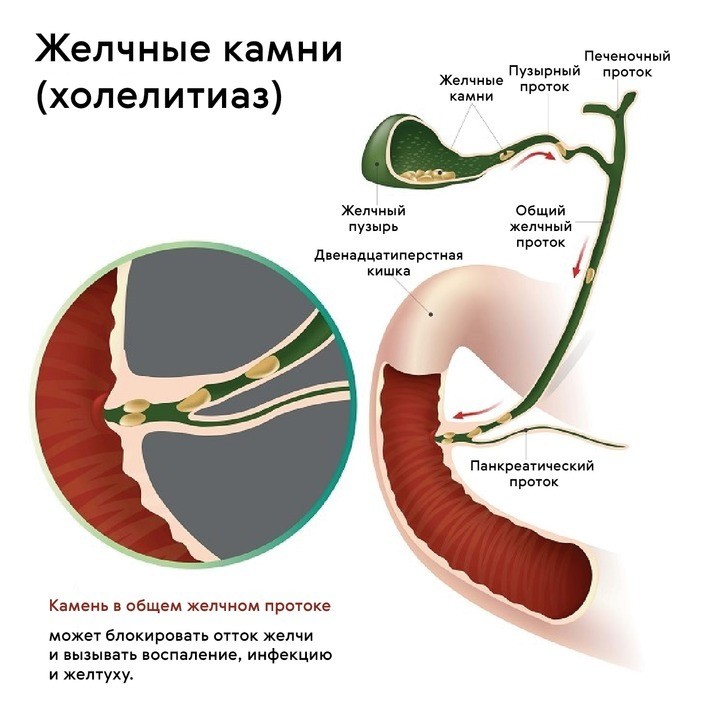 Timely assigned nutritional support is a highly effective method of correction of nutritional deficiencies or preventing their development in children with chronic diseases.
Timely assigned nutritional support is a highly effective method of correction of nutritional deficiencies or preventing their development in children with chronic diseases.
For citation: Goryaynova A.N., Belenovich E.V., Khudyakova A.A., Bronnikova Yu.A., Churilova L.V. Bile thickening syndrome in newborns and young children: risk factors, therapy, prognosis. А clinical case study. Meditsinskiy sovet = Medical Council. 2020;(18):134-141. (In Russ.) https://doi.org/10.21518/2079-701X-2020-18-134-141
Conflict of interest: the author declare no conflict of interest.
ВВЕДЕНИЕ
Синдром сгущения желчи – это экстрапеченочная обструкция билиарного тракта билиарным сладжем (слизистыми или желчными пробками) без признаков врожденной билиарной мальформации, без дефекта синтеза желчных кислот и без повреждения гепатоцитов [1]. Экстрапеченочные отделы билиарного тракта включают общий печеночный проток, общий желчный проток, пузырный проток и желчный пузырь. Как следует из определения синдрома сгущения желчи, для него не характерно развитие гепатоцитолиза и повышение гепатоспецифичного фермента аланинаминотрансферазы. Ведущим клиническим симптомом является появление ахоличного стула вследствие нарушения пассажа желчи в двенадцатиперстную кишку.
Как следует из определения синдрома сгущения желчи, для него не характерно развитие гепатоцитолиза и повышение гепатоспецифичного фермента аланинаминотрансферазы. Ведущим клиническим симптомом является появление ахоличного стула вследствие нарушения пассажа желчи в двенадцатиперстную кишку.
Синдром сгущения желчи (Inspissated bile syndrome, или синдром «грязной желчи») относится к редким причинам холестаза: у детей раннего возраста встречается в среднем в 1,36–6,2% всех вероятных причин конъюгированной (прямой) гипербилирубинемии [2, 3]. Среди основных вариантов «хирургических желтух» на долю синдрома сгущения желчи приходится 8,2% [4], лидирующее положение занимает билиарная атрезия (81,1%), третье место принадлежит аномалии развития общего желчного протока (7%). В подавляющем большинстве случаев синдром характерен для детей первых трех месяцев жизни, может развиваться без предрасполагающих факторов и существовать только как радиологический диагноз, когда УЗИ выявляет осадок в желчном пузыре и общем желчном протоке [3, 5].
ЭТИОЛОГИЯ, ПАТОГЕНЕЗ, ФАКТОРЫ РИСКА, ПРОГНОЗ
Считается, что билиарный сладж (синдром сгущения желчи) был впервые описан в 70-х гг. прошлого века благодаря появлению ультразвукового исследования [6]. Однако еще в 1916 г. были приведены примеры обструкции общего желчного протока пробками из густой, вязкой желчи [7]. Образование сладжа зависит от физико-химического взаимодействия компонентов желчи (сложного раствора с многими составляющими), нарушения функции слизистой желчного пузыря и его моторики [6, 8]. В состав сладжа в первую очередь входят кристаллы моногидрата холестерина и билирубината кальция, взвешенные (или преципитированные) в слизи желчного пузыря. Кроме основных компонентов, сладж может включать другие соли кальция, протеин-липидные комплексы, муцин и ксенобиотики, в частности цефтриаксон [8]. Цефтриаксон экскретируется в мочу, но значительное его количество (от 30 до 60%) экскретируется в желчь как бивалентный анион [9], и в желчном пузыре его концентрация повышается в 20–150 раз [10]. Подобно билирубину, цефтриаксон может выпадать в осадок в виде комплексного соединения «кальций + цефтриаксон». Среди пациентов, получавших цефтриаксон, образование билиарного сладжа отмечается в 25–46% случаев [11].
Подобно билирубину, цефтриаксон может выпадать в осадок в виде комплексного соединения «кальций + цефтриаксон». Среди пациентов, получавших цефтриаксон, образование билиарного сладжа отмечается в 25–46% случаев [11].
Синдром сгущения желчи может разрешиться спонтанно (в 48,1% случаев, по данным E. Fitzpatrick et al.) или на фоне терапии урсодезоксихолиевой кислотой (УДХК), в 6,6% случаев имеет место образование камней в общем желчном протоке или в желчном пузыре, около 4% детей требуют оперативного вмешательства [3]. Билиарный сладж может иметь такие осложнения, как билиарные колики, острый панкреатит, острый холецистит [6].
Ведущими факторами риска синдрома сгущения желчи в 47% случаев являются гемолиз, сепсис и недоношенность.
Однако, кроме них, играют роль следующие [5, 6, 12–19]:
- Низкая масса при рождении
- Парентеральное питание
- Дегидратация (назначение диуретиков)
- Гемотрансфузии
- Кистозный фиброз
- Врожденные заболевания сердца
-
Интракраниальные, интраабдоминальные и ретроперитонеальные кровоизлияния
- Парез кишечника
- Длительное голодание, быстрая потеря массы
- Цефалоспорины III поколения (цефотаксим и цефтриаксон)
- Терапия октреотидом
- Трансплантация костного мозга или других органов
Среди перечисленных факторов риска особое место занимает парентеральное питание: доказано, что уже через 3 нед. полного парентерального питания билиарный сладж выявляется не менее чем у 6% пациентов, через 4–6 нед.– у 50%, после 6 нед. – у 100% [20].
полного парентерального питания билиарный сладж выявляется не менее чем у 6% пациентов, через 4–6 нед.– у 50%, после 6 нед. – у 100% [20].
МЕТОДЫ ДИАГНОСТИКИ БИЛИАРНОГО СЛАДЖА
Для подтверждения синдрома сгущения желчи или выявления его ранних признаков используются инструментальные методы, в первую очередь УЗИ. Основными признаками синдрома сгущения желчи являются умеренная дилатация интрапеченочных отделов билиарного тракта, увеличение диаметра общего желчного протока (иногда до 12,3 мм), густая вязкая желчь (осадок низкой эхогенности) в желчном пузыре и желчных протоках (рис. 1) [3, 5].
Рисунок 1. Синдром сгущения желчи. Дилатация общего желчного протока. Билиарный сладж в общем желчном протоке [21]
Figure 1. Bile thickening syndrome. Dilatation of the common bile duct. Biliary sludge in the common bile duct [21]
Диаметр общего желчного протока у детей первых 3 мес. жизни не должен превышать 1–1,2 мм. Как показали результаты УЗИ, проанализированных E. Fitzpatrick в 2010 г. у 878 детей первых трех месяцев жизни с холестазом, дилатация общего желчного протока более 1,2 мм (от 1,2 до 12,3 мм) была обнаружена в 9% случаев. На долю детей с синдромом сгущения желчи в этой группе приходилось 71,1%. Доказано, что дилатация общего желчного протока более 3 мм характерна для синдрома сгущения желчи (чувствительность 100% и специфичность 87%). Ниже мы приводим ультразвуковые признаки изменения желчи, полностью подтверждающие дословный перевод термина “Inspissated bile syndrome” – синдром «грязной желчи» (исследование проведено врачом отделения лучевой диагностики больницы им. З.А. Башляевой Ю.А. Бронниковой). На фотографиях с монитора (рис. 2А) видно, что содержимое желчного пузыря неоднородно, при внимательном осмотре обращает внимание осадок в области дна. Использование более чувствительного датчика и увеличение изображения на экране монитора (рис.
жизни не должен превышать 1–1,2 мм. Как показали результаты УЗИ, проанализированных E. Fitzpatrick в 2010 г. у 878 детей первых трех месяцев жизни с холестазом, дилатация общего желчного протока более 1,2 мм (от 1,2 до 12,3 мм) была обнаружена в 9% случаев. На долю детей с синдромом сгущения желчи в этой группе приходилось 71,1%. Доказано, что дилатация общего желчного протока более 3 мм характерна для синдрома сгущения желчи (чувствительность 100% и специфичность 87%). Ниже мы приводим ультразвуковые признаки изменения желчи, полностью подтверждающие дословный перевод термина “Inspissated bile syndrome” – синдром «грязной желчи» (исследование проведено врачом отделения лучевой диагностики больницы им. З.А. Башляевой Ю.А. Бронниковой). На фотографиях с монитора (рис. 2А) видно, что содержимое желчного пузыря неоднородно, при внимательном осмотре обращает внимание осадок в области дна. Использование более чувствительного датчика и увеличение изображения на экране монитора (рис. 2B) позволяет более четко рассмотреть наличие осадка в желчном пузыре и подтвердить наличие синдрома сгущения желчи [22, 23].
2B) позволяет более четко рассмотреть наличие осадка в желчном пузыре и подтвердить наличие синдрома сгущения желчи [22, 23].
Рисунок 2. УЗИ органов брюшной полости. Синдром сгущения желчи у девочки с врожденным пороком сердца
Figure 2. Abdominal ultrasound imaging. Bile thickening syndrome in a girl with congenital heart disease
А – в области дна желчного пузыря и частично стенок взвесь со слабой эхогенностью; В – изображение выполнено с помощью более чувствительного датчика, хорошо определяется неоднородная взвесь в просвете желчного пузыря (выполнено Ю.А. Бронниковой, врачом отделения лучевой диагностики больницы им. З.А. Башляевой).
В диагностически трудных случаях для подтверждения синдрома сгущения желчи проводится магнитнорезонансная холангиография [1]. В пользу синдрома сгущения желчи свидетельствуют маленький желчный пузырь, диффузная дилатация интрапеченочных и экстрапеченочных желчных протоков, резкое сужение общего желчного протока после зоны дилатации (рис. 3).
3).
Рисунок 3. Синдром сгущения желчи
Figure 3. Bile thickening syndrome
УЗИ (А, В): умеренная дилатация интрапеченочных желчных протоков, дилатированный общий желчный проток, заполненный неоднородной эхогенной массой. Магнитно-резонансная холангиография (С): маленький желчный пузырь, умеренная дилатация интра- и экстрапеченочных желчных протоков, внезапный обрыв общего желчного протока, отсутствие пассажа желчи в двенадцатиперстную кишку [1].
Для диагностики синдрома сгущения желчи используется также и интраоперативная холангиография через пунктированный желчный пузырь, позволяющая выявить полную обструкцию общего желчного протока с дилатацией пузырного протока и печеночного протока (рис. 4).
Рисунок 4. Синдром сгущения желчи. Чрескожная холецистохолангиография через пунктированный желчный пузырь. Дилатация и обрыв общего желчного протока и умеренная дилатация интрапеченочных желчных протоков [24, 25]
Figure 4. Bile thickening syndrome. Percutaneous cholecystocholangiography via a gallbladder puncture. Dilatation and rupture of the common bile duct and moderate dilatation of the intrahepatic bile ducts [24, 25]
Bile thickening syndrome. Percutaneous cholecystocholangiography via a gallbladder puncture. Dilatation and rupture of the common bile duct and moderate dilatation of the intrahepatic bile ducts [24, 25]
Терапия синдрома сгущения желчи у детей раннего возраста включает хирургические и консервативные методы. В оперативном лечении, позволяющем восстановить пассаж желчи в двенадцатиперстную кишку, нуждаются менее 4% детей с синдромом сгущения желчи (рис. 4). Исторически первым хирургическим вмешательством была лапаротомия с последующей ирригацией через доступ в общий желчный проток или желчный пузырь, выполненная W.E. Ladd в 1935 г. [7, 26].
В настоящее время существуют два основных варианта оперативного лечения билиарного сладжа: открытый хирургический дренаж с последующим лаважем желчных протоков физиологическим раствором и урсодезоксихолевой кислотой (УДХК) и чрескожная пункция желчного пузыря под контролем УЗИ с проведением холецистографии и дренированием желчных протоков [1, 4, 13, 21, 25–30]. С целью предупреждения утечки желчи нередко используется чрескожная транспеченочная пункция желчного пузыря [13, 21, 26, 30]
С целью предупреждения утечки желчи нередко используется чрескожная транспеченочная пункция желчного пузыря [13, 21, 26, 30]
Показаниями для консультации хирургом и решения вопроса об оперативном лечении ребенка с синдромом сгущения желчи являются:
- Дилатация общего желчного протока более 3 мм [1, 3]
- Персистирующая желтуха и изменения в биохимическом анализе крови: нарастание уровня ферментов АЛТ и АСТ, щелочной фосфатазы, общего и прямого билирубина, ГГТП [1, 25]
- Отсутствие эффекта от проводимой консервативной терапии
Оперативное лечение позволяет полностью восстановить пассаж желчи в двенадцатиперстную кишку (рис. 5).
Рисунок 5. Полное восстановление пассажа желчи в двенадцатиперстную кишку после успешного оперативного лечения билиарного сладжа: изменение окраски стула в течение 5 дней [25]
Figure 5. Complete restoration of the bile passage into the duodenum after successful surgical treatment of biliary sludge: stool discoloration within 5 days [25]
Недостатками оперативного вмешательства являются осложнения и необходимость длительного доступа (в среднем 26 дней) к желчным протокам для их дренирования и лаважа [13]. Одним из частых осложнений (до 50% случаев) считается смещение катетера, требующее его переустановки [13], кроме этого, возможны кровотечения, билиарный перитонит и другие инфекции [26].
Одним из частых осложнений (до 50% случаев) считается смещение катетера, требующее его переустановки [13], кроме этого, возможны кровотечения, билиарный перитонит и другие инфекции [26].
Консервативная терапия синдрома сгущения желчи у новорожденных и детей раннего возраста. Принципы консервативной терапии синдрома сгущения желчи в первую очередь включают анализ проводимой медикаментозной терапии и исключение из нее средств, способных вызвать сгущение желчи. Новорожденным, находящимся на искусственном вскармливании, рекомендуется назначение адаптированных смесей, обогащенных среднецепочечными триглицеридами. Обязательным является назначение УДХК 20–30 мг/кг/сут, жирорастворимых витаминов (табл. 1) [6, 19, 24].
Таблица 1. Дозы жирорастворимых витаминов у новорожденных и детей раннего возраста c холестазом (C. Dani et al., 2015 г.) [31]
Table 1. Doses of fat-soluble vitamins in newborns and young children with cholestasis (C. Dani et al., 2015) [31]
Dani et al., 2015) [31]
| Витамин | Доза |
|---|---|
| A | 5000–25000 ед/сут |
| D | 800–5000 ед/сут |
| E | 15–25 ед/кг/сут |
| K | 2,5–5 мг дважды в неделю, возможен ежедневный прием |
В качестве альтернативы инвазивному хирургическому вмешательству рекомендуется использование полиненасыщенных жирных кислот (рис. 6), например 20%-ной жировой эмульсии для парентерального питания SMOFlipid [32]. В 1000 мл SMOFlipid содержится 60 г очищенного масла соевых бобов, 60 г среднецепочечных триглицеридов, 50 г очищенного оливкового масла, 30 г рыбьего жира, обогащенного омега-3 полиненасыщенными жирными кислотами (α-линоленовой, эйкозапентаеновой и докозагексаеновой).
Теоретическая осмолярность эмульсии составляет 380 мосм/кг, биоусвояемость – 100%, по размерам частиц и биологическим свойствам SMOFlipid идентична эндогенным хиломикронам. Каждые 200 г жира в литре 20%-ной эмульсии SMOFlipid содержат 0,6 г α-линоленовой, 0,6 г эйкозапентаеновой и 0,1 г докозагексаеновой кислот. W.Y. Jun et al. [32] рекомендуют одновременное назначение УДХК 20 мг/кг/сут и жировой эмульсии 1,5 г/кг/сут в течение 3 нед. Скорость внутривенного введения жировой эмульсии 1 мл/ч [32].
Рисунок 6. Пассаж желчи в двенадцатиперстную кишку после 3-недельной консервативной терапии УДХК и 20%-ной жировой эмульсией SMOFlipid [32]
Figure 6. Bile passage into the duodenum after 3 weeks of conservative therapy with UDCA and SMOFlipid 20% lipid emulsion [32]
Полиненасыщенные жирные кислоты могут назначаться внутрь в капсулах (препарат Omacor, W.Y. Jun et al.) как замена внутривенному введению жировой эмульсии. Каждая капсула Omacor содержит 460 мг этилового эфира эйкозапентаеновой и 380 мг этилового эфира докозагексаеновой кислоты. Согласно рекомендациям [32], новорожденным и детям раннего возраста с синдромом сгущения желчи рекомендуется по ½ капсулы Omacor 4 раза в день в течение 3–4 мес. Авторы исследования [32] считают, что омега-3 полиненасыщенные жирные кислоты могут играть роль холеретиков. Механизм действия полиненасыщенных жирных кислот включает улучшение клиренса липидов, индукцию окисления печеночных жирных кислот, модуляцию воспаления и метаболизм желчных кислот [33–35].
КЛИНИЧЕСКИЙ СЛУЧАЙ
Девочка Г. родилась на 29-й нед. гестации с массой 900,0 г и оценкой по шкале Апгар 3/5 баллов. Неонатальный и кардиоскрининг отрицательные, группа крови 0(I) первая, Rh (+), фенотип CcDEe, Kell отрицательный.
Матери ребенка 23 года, беременность первая, протекавшая с токсикозом в первом триместре и гестозом. Роды оперативные (экстренное кесарево сечение из-за нарастающей гипоксии плода), в ягодичном предлежании. Околоплодные воды светлые. Группа крови матери 0(I), Rh (+). Во время беременности у матери ребенка выявлен высокий титр антител класса IgG к токсоплазме и CMV.
Состояние новорожденной при рождении очень тяжелое. Тяжесть состояния обусловлена синдромом дыхательных расстройств 1-го типа, сразу же интубирована, начата ИВЛ. Спустя 6 мин. после начала ИВЛ переведена в отделение реанимации и интенсивной терапии. Там эндотрахеально введен сурфактант. На 6-е сут. жизни была переведена на осциллаторную ИВЛ, на которой находилась до 23 сут. жизни. В отделении реанимации отмечалось однократное повышение СРБ до 220,9 мг/л, постоянно регистрировалось повышение щелочной фосфатазы (от 871 до 1500 ед/л), АлАт и АсАт были в пределах нормы.
В возрасте 1 мес. 10 дней девочка переведена из отделения реанимации и интенсивной терапии в отделение для новорожденных №2 ДГКБ им. З.А. Башляевой в состоянии средней степени тяжести с диагнозом «Недоношенность 29 нед. Постконцептуальный возраст 35–36 нед. Бронхолегочная дисплазия, новая форма, среднетяжелое течение. ДН 0–1-й степени. Гипоксическиишемическое поражение ЦНС I–II степени, синдром угнетения безусловно-рефлекторной деятельности, синдром вегетовисцеральной дисфункции. Врожденная пневмония, реконвалесцент. Функционирующие фетальные коммуникации: открытый артериальный проток. Открытое овальное окно. НК-0. Анемия недоношенных. Неонатальная тромбоцитопения. Транзиторная неонатальная гипогликемия».
Вес при поступлении в отделение 2000,0 г. Кожные покровы розовые, стул окрашен.
Терапия в отделении для новорожденных больницы им. З.А. Башляевой
- Лечебно-охранительный режим (находится в условиях термокроватки)
- Энтеральное кормление (соска/зонд) каждые 3 ч по 45–50 мл сцеженным грудным молоком, докорм смесью «ПреНАН»
- Элькар 30% по 5 капель 3 раза в сутки per os
- Витамин Д3 по 2 капли (1000 МЕ) х 1 раз в сутки. Мальтофер 5 мг/кг/сут (4 капли х 1 раз в сутки)
- Витамин Е 10% 2 капли х 1 раз в сутки
- Фолиевая кислота 50 мкг х 1 раз в сутки
В больнице им. З.А. Башляевой состояние средней тяжести, назначенный объем питания усваивает, кожные покровы розовые, стул окрашен. Однако, учитывая наличия факторов риска синдрома сгущения желчи (экстремально низкая масса при рождении, гестационный возраст 29 нед.) и имеющиеся ранее в отделении реанимации признаки холестаза (постоянное повышение щелочной фосфатазы), для исключения билиарного сладжа на 11-й день госпитализации проведено УЗИ органов брюшной полости.
По данным УЗИ желчный пузырь овальной формы, размером 26 х 6 мм, объемом 0,5 мл. Имеется лабильный перегиб в области тела и шейки, стенки утолщены до 2 мм, слоистые, повышенной эхогенности, в просвете гиперэхогенное содержимое (замазкообразная желчь). Наличие замазкообразной желчи позволило сделать вывод о наличии синдрома сгущения желчи. Сразу же после УЗИ назначена урсодезоксихолевая кислота (УДХК) 20 мг/кг/сут. В этот же день взята кровь для проведения биохимического анализа крови. В биохимическом анализе крови выявлено незначительное повышение уровня общего билирубина и щелочной фосфатазы (табл. 2). Оставлена назначенная доза УДХК (20 мг/кг/сут).
Таблица 2. Биохимический анализ крови на 11-й день госпитализации
Table 2. Biochemical blood test on Day 11 of hospitalization
| Показатель | Результат | Норма |
|---|---|---|
| Общий билирубин | 27 мкмоль/л | 1,7–21 |
| Прямой билирубин | 5 мкмоль/л | 0–5 |
| АсАт | 36 ед/л | 0–35 |
| АлАт | 15 ед/л | 0–45 |
| ЛДГ | 576 ед/л | 0–430 |
| Щелочная фосфатаза | 788 ед/л | 0–727 |
| Глюкоза | 5,3 ммоль/л | 1,9–5,5 |
| ГГТП | 179 ед/д | 0–200 |
| СРБ | 9 мг/л | 0–10 |
Спустя 10 дней от начала терапии УДХК на 21-й день госпитализации ребенка в больницу им. З.А. Башляевой повторно проведено УЗИ органов брюшной полости.
Результаты повторного УЗИ
Желчный пузырь овальной формы, размерами 30 х 5 мм, объемом 0,4 мл. Имеется лабильный перегиб в области тела и шейки. Стенки неравномерной толщины, максимум до 1,5 мм, повышенной эхогенности, в просвете желчного пузыря гиперэхогенные включения до 3 мм в диаметре, без акустической дорожки, контуры неровные, нечеткие (замазкообразная желчь). Общий желчный проток диаметром до 5 мм, прослеживается на расстоянии до 20 мм, стенки неровные, нечеткие, просвет гипоэхогенный.
Полученные результаты (наличие в просвете желчного пузыря гиперэхогенных включений без акустической дорожки с нечеткими контурами, увеличение диаметра общего желчного протока до 5 мм) позволили подтвердить наличие синдрома сгущения желчи. Следует обратить внимание, что окраска стула в день повторного проведения УЗИ была обычной, но, учитывая отрицательную динамику по данным УЗИ, в этот же день доза УДХК была увеличена до 30 мг/кг/сут.
На следующий день после проведения УЗИ и увеличения дозы УДХК у ребенка появился ахоличный стул (рис. 7). В этот же день был взят биохимический анализ крови (табл. 3).
Таблица 3. Биохимический анализ крови на 21-й день госпитализации
Table 3. Biochemical blood test on Day 21 of hospitalization
| Показатель | Результат | Норма |
|---|---|---|
| Общий билирубин | 46 мкмоль/л | 1,7–21 |
| Прямой билирубин | 21 мкмоль/л | 0–5 |
| АсАт | 50 ед/л | 0–35 |
| АлАт | 21 ед/л | 0–45 |
| ЛДГ | 608 ед/л | 0–430 |
| Щелочная фосфатаза | 744 ед/л | 0–727 |
| Глюкоза | 4,6 ммоль/л | 1,9–5,5 |
| ГГТП | 189 ед/д | 0–200 |
| СРБ | 37,7 мг/л | 0–10 |
В биохимическом анализе крови выявлена отрицательная динамика: конъюгированная гипербилирубинемия (общий билирубин 46 мкмоль/л, прямой билирубин 31 мкмоль/л), сохранялось повышение щелочной фосфатазы. В связи с появлением ахоличного стула, увеличением диаметра общего желчного протока более 3 мм (в нашем случае до 5 мм), нарастанием холестаза, несмотря на проводимую терапию УДХК, девочка была осмотрена детским хирургом для решения вопроса о необходимости оперативного лечения.
Рисунок 7. Ахоличный стул у девочки 2 мес. с синдромом сгущения желчи
Figure 7. Acholic stool in a 2-month-old girl with bile thickening syndrome
Учитывая отсутствие синдрома гепатоцитолиза, незначительное повышение общего билирубина, снижение щелочной фосфатазы по сравнению с предыдущим анализом и нормальный уровень ГГТП, было принято решение о продолжении консервативной терапии (УДХК) и наблюдении за ребенком в динамике. На второй день после увеличения дозы УДХК появилось окрашивание стула, на третий день окраска стала более интенсивной.
Терапия УДХК была продолжена в дозе 30 мг/кг/сут. Спустя две недели ребенок был выписан домой в удовлетворительном состоянии без признаков синдрома сгущения желчи. Представленный клинический случай демонстрирует раннюю диагностику синдрома сгущения желчи и его благоприятный исход у 2-месячного ребенка на фоне терапии УДХК без оперативного вмешательства.
ЗАКЛЮЧЕНИЕ
Синдром сгущения желчи относится к редким причинам холестаза у новорожденных и детей раннего возраста, в некоторых случаях требующим оперативного вмешательства. Знание факторов риска билиарного сладжа позволяет своевременно назначить инструментальное обследование, в первую очередь УЗИ, обеспечить раннюю диагностику синдрома сгущения желчи и назначение консервативной терапии, исключить хирургические методы лечения.Список литературы / References
- G1. Chen S.M., Liao Y.Y., Lin C.P. Inspissated bile syndrome: A rare cause of neonatal cholestasis. Pediatr Neonatol. 2020;61(4):449-450. https://doi.org/10.1016/j.pedneo.2020.03.002.
- Gottesman L.E., Del Vecchio M.T., Aronoff S.C. Etiologies of conjugated hyperbilirubinemia in infancy: a systematic review of 1692 subjects. BMC Pediatrics. 2015;15:192. https://doi.org/10.1186/s12887-015-0506-5.
- Fitzpatrick F., Jardine R., Farrant P., Karani J., Davenport M., Mieli-Vergani G., Baker A. Predictive Value of Bile Duct Dimensions Measured by Ultrasound in Neonates Presenting With Cholestasis. J Pediatr Gastroenterol Nutr. 2010;51(1):55-60. https://doi.org/10.1097/MPG.0b013e3181d1b226.
- Davenport M., Betalli P., D’Antiga L., Cheeseman P., Mieli-Vergani G., Howard E.R. The spectrum of surgical jaundice in infancy. J Pediatr Surg. 2003;38(10):1471-1479. https://doi.org/10.1016/s0022-3468(03)00498-6.
- Gubernick J.A., Rosenberg H.K., Ilaslan H., Kessler A. US approach to jaundice in infants and children. Radiographics. 2000;20(1):173-195. https://doi.org/10.1148/radiographics.20.1.g00ja25173.
- Ko C.W., Sekijim J.H., Lee S.P. Biliary sludge. Ann Intern Med. 1999; 130(4 Pt. 1):301-311. https://doi.org/10.7326/0003-4819-130-4-199902160-00016.
- Ladd W.E. Congenital obstruction of the bile ducts. Annals of Surgery. 1935;102(4):742-751. https://doi.org/10.1097/00000658-193510000-00021.
- Ko C.W., Murakami C., Sekijima J.H., Kim M.H., McDonald G.B., Lee S.P. Chemical composition of gallbladder sludge in patients after marrow transplantation. Am J Gastroenterol. 1996;91(6):1207-1210. Available at: https://pubmed.ncbi.nlm.nih.gov/8651172.
- Kim Y.S., Kestell M.F., Lee SP. Gall-bladder sludge: lessons from ceftriaxone. J Gastroenterol Hepatol. 1992;7(6):618-621. https://doi.org/10.1111/j.1440-1746.1992.tb01496.x.
- Park H.Z., Lee S.P., Schy A.L. Ceftriaxone-associated gallbladder sludge. Identification of calcium-ceftriaxone salt as a major component of gallbladder precipitate. Gastroenterology. 1991;100(6):1665-1670. https://doi.org/10.1016/0016-5085(91)90667-A.
- Shiffman M.L., Keith F.B., Moore E.W. Pathogenesis of ceftriaxone-associated biliary sludge. in vitro studies of calcium-ceftriaxone binding and solubility. Gastroenterology. 1990;99(6):1772-1778. https://doi.org/10.1016/0016-5085(90)90486-k.
- Володин Н.Н., Мухина Ю.Г., Чубарова А.И. (ред.). Неонатология. В: Володин Н.Н., Мухина Ю.Г. (ред.). Детские болезни. М.: Династия; 2011. Т. 1. 512 с.
- Bollu B.K., Dawrant M.J., Thacker K., Thomas G., Chenapragadda M., Gaskin K., Shun A. Inspissated bile syndrome; Safe and effective minimally invasive treatment with percutaneous cholecystostomy in neonates and infants. J Pediatr Surg. 2016;51(12):2119-2122. https://doi.org/10.1016/j.jpedsurg.2016.09.053.
- Miloh T., Rosenberg H.K., Kochin I., Kerkar N. Inspissated bile syndrome in a neonate treated with cefotaxime: sonographic aid to diagnosis, management, and follow-up. J Ultrasound Med. 2009;28(4):541-544. https://doi.org/10.7863/jum.2009.28.4.541.
- Rozmanic V., Banac S., Ivosevic D., Cace N. Biliary colic and sonographic evidence of pseudocholelithiasos 36 h after treatment with ceftriaxone. J Paediatr Child Health. 2006;42(10):658-661. Available at: https://www.researchgate.net/publication/6818041_Biliary_colic_and_sonographic_evidence_of_pseudocholelithiasos_36_h_after_treatment_with_ceftriaxone.
- Schaad U.B., Tschäppeler H., Lentze M.J. Transient formation of precipitations in the gallbladder associated with ceftriaxone therapy. Pediatr Infect Dis. 1986;5(6):708-710. https://doi.org/10.1097/00006454-198611000-00026.
- Bor O., Dinleyici E.C., Kebapci M., Aydogdu S.D. Ceftriaxone-associated biliary sludge and pseudocholelithiasis during childhood: a prospective study. Pediatr Int. 2004;46(3):322-344. https://doi.org/10.1111/j.1328-0867.2004.01884.x.
- Klar A., Branski D., Akerman Y., Nadjari M., Berkun Y., Moise J. et al. Sludge ball, pseudolithiasis, cholelithiasis and choledocholithiasis from intrauterine life to 2 years: a 13-year follow- up. J Pediatr Gastroenterol Nutr. 2005;40(4):477-480. https://doi.org/10.1097/01.mpg.0000151749.01631.21.
- Jain A., Poddar U., Elhence P., Tripathi A., Shava U., Yachha S.K. Cholestasis in a neonate with ABO haemolytic disease of newborn following transfusion of ABO group-specific red cells compatible with neonatal serum: inspissated bile syndrome. Blood Transfus. 2014;12(4):621-623. https://doi.org/10.2450/2014.0099-14.
- Messing B., Bories C., Kuntslinger F., Bernier J.J. Does total parenteral nutrition induce gallbladder sludge formation and lithiasis? Gastroenterology. 1983;84(5 Pt. 1):1012-1019. Available at: https://pubmed.ncbi.nlm.nih.gov/6403401.
- Chang S.H., Joo S.M., Yoon C.S., Lee K.H., Lee S.M. Percutaneous Transhepatic Biliary Drainage in a Two-Month-Old Infant with Inspissated Bile Syndrome. Yonsei Med J. 2018;59(7):904-907. https://doi.org/10.3349/ymj.2018.59.7.904.
- Hernanz-Schulman M., Ambrosino M.M., Freeman P.C., Quinn C.B. Common bile duct in children: sonographic dimensions. Radiology. 1995;195(1):193-195. https://doi.org/10.1148/radiology.195.1.7892467.
- Carroll B.A., Oppenheimer D.A., Muller H.H. High-frequency real-time ultrasound of the neonatal biliary system. Radiology. 1982;145(2):437-440. https://doi.org/10.1148/radiology.145.2.7134449.
- Heaton N.D., Davenport M., Howard E.R. Intraluminal biliary obstruction. Arch Dis Child. 1991;66(12):1395-1398. https://doi.org/10.1136/adc.66.12.1395.
- Berger S., Schibli S., Stranzinger E., Cholewa D. One-stage laparoscopic surgery for inspissated bile syndrome: case report and review of surgical techniques. Springerplus. 2013;2:648. https://doi.org/10.1186/2193-1801-2-648.
- Sideeka N, Shaikh R, Chaudry G. Single Procedure Saline Lavage for Treatment of Inspissated Bile. Case Rep Radiol. 2020;2020:8816599. https://doi.org/10.1155/2020/8816599.
- Gunnarsdóttir A, Holmqvist P, Arnbjörnsson E, Kullendorff CM. Laparoscopic aided cholecystostomy as a treatment of inspissated bile syndrome. J Pediatr Surg. 2008;43(4):e33-e55. https://doi.org/10.1016/j.jpedsurg.2007.12.068.
- Gao Z.G., Shao M., Xiong Q.X., Tou J.F., Liu W.G. Laparoscopic cholecystostomy and bile duct lavage for treatment of inspissated bile syndrome: a single-center experience. World J Pediatr. 2011;7(3):269-271. https://doi.org/10.1007/s12519-011-0321-5.
- Lieber J., Piersma F.E., Sturm E. et al. Surgical treatment of inspissated bile syndrome using a 2-stage pure laparoscopic approach: a case report. J Pediatr Surg. 2012; 47(12):e47-50. https://doi.org/10.1016/j.jpedsurg.2012.09.043.
- Helin R., Bhat R., Rao B. Ultrasound-guided percutaneous cholecystostomy for acute neonatal biliary obstruction. Neonatology. 2007;91(4):266-270. https://doi.org/10.1159/000098174.
- Dani C., Pratesi S., Raimondi F., Romagnoli C. Italian guidelines for the management and treatment of neonatal cholestasis. Ital J Pediatr. 2015;:41:69. https://doi.org/10.1186/s13052-015-0178-7.
- Jun W.Y., Cho M.J., Han H.S., Bae S.H. Use of Omega-3 Polyunsaturated Fatty Acids to Treat Inspissated Bile Syndrome: A Case Report. Pediatr Gastroenterol Hepatol Nutr. 2016;19(4):286-290. https://doi.org/10.5223/pghn.2016.19.4.286.
- Jonkers I.J., Smelt A.H., Princen H.M., Kuipers F., Romijn J.A., Boverhof R. et al. Fish oil increases bile acid synthesis in male patients with hypertriglyceridemia. J Nutr. 2006;136(4):987-991. https://doi.org/10.1093/jn/136.4.987.
- Bae S.H., Park H.S., Han H.S., Yun I.J. Omega-3 polyunsaturated fatty acid for cholestasis due to bile duct paucity. Pediatr Gastroenterol Hepatol Nutr. 2014;17(2):121-124. https://doi.org/10.5223/pghn.2014.17.2.121.
- Nandivada P., Carlson S.J., Chang M.I., Cowan E., Gura K.M., Puder M. Treatment of parenteral nutrition-associated liver disease: the role of lipid emulsions. Adv Nutr. 2013;4(6):711-717. https://doi.org/10.3945/an.113.004770.
Заболевание желчного пузыря у детей — HealthyChildren.org
Автор: Eveline Shue, MD, FAAP
Примерно каждый пятый взрослый страдает заболеванием желчного пузыря. Проблемы с желчным пузырем, такие как камни в желчном пузыре, менее вероятны у детей и подростков, но становятся все более распространенными. Вот что нужно знать родителям.
Что такое болезнь желчного пузыря?
Желчный пузырь — это орган, расположенный с правой стороны тела под печенью. Печень вырабатывает желчь — жидкость, которая помогает переваривать пищу.Желчный пузырь хранит желчь. Когда ваш ребенок ест, желчный пузырь выделяет желчь через протоки, соединяющие его с кишечником.
G Заболевание мочевого пузыря часто возникает, когда желчь затвердевает и образует камни. Это может быть вызвано или связано с:
Какие проблемы могут вызывать камни в желчном пузыре?
Дети с камнями в желчном пузыре могут иметь:
Боль из-за камней в желчном пузыре (желчная колика)
Инфекция желчного пузыря (холецистит)
Камни в протоков, дренирующих желчный пузырь, могут блокировать отток желчного пузыря. желчь (холедохолитиаз)
Воспаление поджелудочной железы (панкреатит)
Какие симптомы желчных камней у детей?
Желчные камни не всегда вызывают симптомы.Однако у детей с камнями в желчном пузыре могут возникать боли в верхней правой или средней части живота, чуть ниже грудной клетки. Боль может ощущаться острой, спастической или тупой и распространяться на спину или правое плечо. Это может приходить и уходить, ухудшаясь после еды, особенно от продуктов с высоким содержанием жира.
Если желчный камень блокирует проток, у ребенка также может быть:
Могут ли дети иметь заболевание желчного пузыря без желчных камней?
Иногда у детей возникают проблемы с желчным пузырем, не приводящие к образованию камней.Сюда могут входить:
Бескаменный холецистит. У детей иногда развивается воспаление желчного пузыря без камней в желчном пузыре.
Дискинезия желчевыводящих путей. При этом состоянии желчный пузырь испытывает затруднения при сжатии желчи. Обычно у детей с дискинезией желчевыводящих путей камни в желчном пузыре отсутствуют.
Какие тесты будут проводиться для диагностики заболевания желчного пузыря?
Если врачи считают, что у вашего ребенка проблемы с желчным пузырем, они могут попросить:
Анализы крови
Ультразвук для исследования желчного пузыря
Магнитно-резонансная холангиопанкреатография (MRCP) для получения подробных изображений желчные протоки
КТ, обычно если анализы крови показывают воспаление или инфекцию поджелудочной железы
Холесцинтиграфия или гепатобилиарное сканирование (HIDA) для выявления инфекции или дискинезии желчевыводящих путей
Примечание: диагностические тесты, такие как как холесцинтиграфия или сканирование HIDA может иметь ограниченную точность при не желчнокаменной болезни желчного пузыря.
Что можно сделать, чтобы моему ребенку стало лучше?
Наблюдение. Многие родители и дети знают, какие продукты вызывают боль в желчном пузыре. Эти продукты часто представляют собой жирные продукты или продукты с большим содержанием жира. Иногда боль можно уменьшить, отказавшись от этих продуктов.
Медицина. В настоящее время не существует надежного лекарства от болезни желчного пузыря.
Хирургия. Единственный надежный способ вылечить заболевание желчного пузыря — это удалить желчный пузырь хирургическим путем. Эта процедура называется холецистэктомией.Операция на желчном пузыре обычно проводится лапароскопически с использованием видеокамеры и нескольких крошечных разрезов или разрезов. Ваш хирург может порекомендовать процедуру, называемую холангиограммой, если кажется, что камни застряли в протоках, отводящих желчь в кишечник. Для этого во время операции вводят краситель в желчные протоки и делают рентген.
Иногда вокруг желчного пузыря слишком много инфекции, и лапароскопическая операция небезопасна. В этом случае вашему хирургу может потребоваться сделать операцию с одним большим разрезом.
Помните
Регулярные посещения педиатра вашего ребенка могут помочь избежать проблем с желчным пузырем, сохраняя под контролем состояние здоровья, которое может сделать их более вероятными.
Дополнительная информация
О докторе Шу
Эвелин Шу, MD, FAAP , член секции хирургии Американской академии педиатрии, детский хирург в Детской больнице Лос-Анджелеса и Мемориальной детской больнице Лонг-Бич.
Информация, содержащаяся на этом веб-сайте, не должна использоваться вместо медицинской помощи и рекомендаций вашего педиатра.Ваш педиатр может порекомендовать различные варианты лечения в зависимости от индивидуальных фактов и обстоятельств.
Желчные камни | Бостонская детская больница
Что такое камни в желчном пузыре?
Желчные камни — это твердые отложения пищеварительной жидкости в желчном пузыре, небольшом органе, расположенном чуть ниже печени. Хотя это заболевание чаще встречается у взрослых, около 2 процентов детей диагностируются с камнями в желчном пузыре.Еще одно слово для обозначения желчных камней — желчекаменная болезнь.
У многих людей камни в желчном пузыре, даже не подозревая об этом. Однако иногда желчный пузырь воспаляется или желчный камень перемещается в проток или проход, создавая закупорку. Когда это происходит, у ребенка могут возникнуть боли в животе и тошнота, рвота и / или жар.
Как образуются камни в желчном пузыре?
Обычно желчь выводится из печени в тонкий кишечник, где помогает переваривать пищу. Между приемами пищи желчь накапливается в желчном пузыре.Иногда желчь затвердевает и образует желчные камни. Камни в желчном пузыре бывают размером от маленького, как песчинка, до размера мяча для гольфа.
Есть разные типы камней в желчном пузыре:
- Пигментные камни в желчном пузыре являются наиболее распространенным типом желчных камней у детей. Они образуются, когда желчь содержит слишком много билирубина, побочного продукта естественного разложения эритроцитов в организме.
- Холестериновые камни в желчном пузыре являются наиболее распространенной формой желчных камней у взрослых. Они образуются, когда желчь смешивается с холестерином и затвердевает.
Что вызывает камни в желчном пузыре?
Девочки подвержены более высокому риску развития камней в желчном пузыре, чем мальчики. Помимо пола, образование камней в желчном пузыре может вызвать ряд факторов. К наиболее частым причинам у детей относятся:
- Нарушения выработки красных кровяных телец
- длительное голодание по болезни
- Использование противозачаточных средств
- беременность
- парентеральное питание длительное
Каковы симптомы камней в желчном пузыре
Часто у людей есть камни в желчном пузыре, но нет никаких симптомов.Если желчные камни становятся симптоматическими, желчный пузырь обычно необходимо удалить. Симптомы часто обостряются после еды, особенно еды с высоким содержанием жира или жира.
Симптомы включают:
- Боль в правом верхнем углу живота
- тошнота
- рвота
- лихорадка
Когда обращаться за неотложной медицинской помощью
Если у ребенка с камнями в желчном пузыре возникают какие-либо из следующих симптомов, ему требуется немедленная медицинская помощь:
- Боль в животе настолько сильная, что ребенок не может чувствовать себя комфортно
- желтуха (желтоватый оттенок в глазах и на коже)
- Лихорадка с ознобом
Как мы ухаживаем за желчными камнями
Отделение гастроэнтерологии, гепатологии и питания Бостонской детской больницы оценит симптомы вашего ребенка и назначит соответствующие анализы для определения степени желчнокаменной болезни.В зависимости от результатов обследования мы вместе с командой врачей определим лучший курс лечения для вашего ребенка.
Если у вашего ребенка есть желчные камни с симптомами, требующие хирургического вмешательства, наши хирурги будут использовать минимально инвазивную процедуру, называемую лапароскопической холецистэктомией, для удаления закупоренного желчного пузыря.
Камни в желчном пузыре
Что такое камни в желчном пузыре?
Камни в желчном пузыре — это небольшие камнеобразные объекты, которые образуются при затвердевании жидкости в желчном пузыре.Эта жидкость называется желчью. Помогает организму переваривать жиры.
Печень производит желчь, а желчный пузырь накапливает ее до тех пор, пока она не понадобится организму. Затем желчный пузырь сокращается и выдавливает желчь в кишечник. Серия трубок соединяет печень, желчный пузырь и кишечник. Трубки, выходящие из печени, называются печеночными протоками. Трубка, выходящая из желчного пузыря, называется пузырным протоком. Они объединяются, образуя общий желчный проток, который идет к кишечнику.
Желчь содержит воду и несколько твердых веществ: холестерин, жиры, соли и белки.Он также содержит билирубин, желтоватый пигмент. Обычно камни в желчном пузыре состоят в основном из холестерина. Некоторые из них сделаны из билирубина.
Если камни застревают в протоке, они могут блокировать отток желчи. Это может вызвать набухание протока или желчного пузыря. Продолжающаяся блокада может привести к повреждению печени, желчного пузыря или поджелудочной железы. Закупорка тоже может привести к инфекции. Повреждение органов и инфекция могут стать серьезными проблемами.
Желчные камни у детей
Желчные камни не так часто встречаются у детей, как у взрослых.Но у некоторых детей камни в желчном пузыре бывают. Чаще всего нет конкретной первопричины образования камней в желчном пузыре у детей. Но некоторые факторы могут подвергнуть детей повышенному риску для них:
- Наличие определенных наследственных проблем с кровью, таких как серповидноклеточная анемия или сфероцитоз
- Ожирение
- Наличие в семейном анамнезе камней в желчном пузыре
- Прием некоторых лекарств
Камни в желчном пузыре в детском центре Сиэтла
Мы вылечили много детей с камнями в желчном пузыре в Детском центре Сиэтла.Наши хирурги имеют большой опыт выполнения самой распространенной операции по удалению желчного пузыря, называемой лапароскопической холецистэктомией (произносится как koh-leh-sist-EKT-uh-mee). У нас также есть большой опыт борьбы с возможными осложнениями желчнокаменной болезни, такими как проблемы с печенью или поджелудочной железой.
Когда вы приходите в Детский центр Сиэтла, у вас есть группа людей, которые будут заботиться о вашем ребенке до, во время и после операции.Помимо хирурга вашего ребенка, вы связаны с медсестрами, диетологами, специалистами по детской жизни и другими людьми. Мы работаем вместе, чтобы удовлетворить все потребности вашего ребенка в отношении здоровья и помочь вашей семье пережить этот опыт.
С 1907 года компания Seattle Children’s занимается лечением только детей. Члены нашей команды проходят обучение в своих областях, а также в удовлетворении уникальных потребностей детей. Например, врачи, которые делают вашему ребенку анестезию, имеют сертификаты детской анестезиологии.Это означает, что у них есть дополнительные годы обучения тому, как заботиться о детях. Наши специалисты по детской жизни знают, как помочь детям разобраться в своих заболеваниях и методах лечения в соответствии с их возрастом.
Симптомы желчных камней
Иногда образуются камни в желчном пузыре, но не вызывают симптомов. Когда камни в желчном пузыре действительно вызывают симптомы, они, как правило, появляются внезапно.
Самый частый симптом — боль в верхней части живота (живота). Эта боль усиливается и длится не менее 30 минут. Это может длиться до нескольких часов. Ваш ребенок может чувствовать, что боль сосредоточена в верхней правой части живота.
Большинству детей младше 9–10 лет сложно определить свою боль. Они могут не знать, где им больно. Но некоторые дети старшего возраста или молодые люди могут описать свою боль как:
- Центрирование в правом верхнем или среднем верхнем животе
- Распространение на спину или между лопатками
- Ощущение остроты, спазма или тупости
- Уходит, затем возвращается (повторяется)
- Происходит сразу после еды
- Ухудшение после употребления жирной или жирной пищи
Если желчный камень блокирует проток, у вашего ребенка также могут быть некоторые или все из этих симптомов:
- Тошнота
- Рвота
- Лихорадка
- Желтуха, желтоватый оттенок кожи и глаз
Диагностика камней в желчном пузыре
Ультразвуковое исследование
Врачи часто диагностируют камни в желчном пузыре с помощью ультразвуковых исследований.Ультразвуковой аппарат излучает звуковые волны, которые отражаются от желчного пузыря и других органов, формируя изображение на видеомониторе. На этом снимке врач может поискать камни в желчном пузыре.
Другие изображения тела
Иногда врачи используют другие методы визуализации для поиска камней в желчном пузыре или закупоренных протоков или для проверки того, насколько хорошо работает желчный пузырь. Врач вашего ребенка может попросить вашего ребенка иметь:
- Рентген брюшной полости
- Холесцинтиграфия (произносится как koe-leh-skin-TIG-ruh-fee) или сканирование HIDA, которое позволяет врачам увидеть, насколько хорошо сокращается желчный пузырь вашего ребенка.
- ЭРХПГ (эндоскопическая ретроградная холангиопанкреатография, произносится как koe-LAN-jee-oh-PAN-kree-ah-TOG-rah-fee), которая помогает врачам находить и удалять камни в желчных протоках
- MRCP (магнитно-резонансная холангиопанкреатография), тип МРТ (магнитно-резонансная томография), позволяющая получать подробные изображения желчи и желчных путей
Лабораторная работа
Вашему ребенку тоже могут потребоваться анализы крови.Анализы крови могут показать признаки инфекции, непроходимости, желтухи или других проблем, связанных с камнями в желчном пузыре.
Лечение камней в желчном пузыре
Если желчные камни у вашего ребенка не вызывают симптомов, лечение может не потребоваться. Если они это сделают, вашему ребенку потребуется операция по удалению желчного пузыря. Эта операция называется холецистэктомией.
Нет желчного пузыря — это нормально. Если у вашего ребенка нет желчного пузыря, желчь просто потечет из печени прямо в кишечник.Ваш ребенок должен иметь возможность нормально есть и продолжать нормальную деятельность после удаления желчного пузыря. Самый частый симптом после удаления желчного пузыря — жидкий стул, особенно после жирной еды. У большинства детей этой проблемы нет.
Во время операции мы дадим вашему ребенку лекарство, чтобы он уснул без боли во время операции (общая анестезия). Удаление желчного пузыря занимает от 1 до 2 часов.Ваш ребенок проведет в палате выздоровления еще час.
Малоинвазивная хирургия
В большинстве случаев хирурги могут удалить желчный пузырь с помощью лапароскопической хирургии, также называемой малоинвазивной хирургией. Это означает, что они делают несколько небольших разрезов (разрезов) на животе вместо одного большого разреза (открытая операция). Хирурги вставляют тонкую освещенную трубку с камерой и своими хирургическими инструментами через эти небольшие разрезы. Затем они вырезают желчный пузырь и удаляют его через одно из отверстий.
Преимущество лапароскопической хирургии в том, что хирургам не нужно разрезать мышцы живота. Дети быстрее выздоравливают.
Открытая хирургия
В редких случаях детям требуется открытая операция (один большой разрез) вместо лапароскопической операции. Это может быть так, если у вашего ребенка в прошлом были другие операции на брюшной полости. В таком случае хирург вашего ребенка обсудит это с вами.
Во время операции по удалению желчного пузыря хирург может выполнить холангиограмму, исследование желчных протоков.Это исследование не всегда необходимо, но оно помогает врачам убедиться, что желчные камни не выпали из желчного пузыря в основной желчный проток. Если исследование действительно показывает камни в желчном протоке, хирург попытается удалить их. Поскольку желчные протоки у детей обычно очень маленькие, это может быть очень сложно сделать с помощью лапароскопических методов.
Удаление камней вне желчного пузыря
В некоторых случаях ребенку может потребоваться ЭРХПГ (эндоскопическая ретроградная холангиопанкреатография, произносится как koe-LAN-jee-oh-PAN-kree-ah-TOG-rah-fee) для удаления камней, выпавших из желчного пузыря.При ЭРХПГ хирург пропускает световой прицел через рот ребенка, мимо желудка в верхнюю часть тонкой кишки (двенадцатиперстную кишку). Таким образом, врач может увидеть, как желчный проток входит в кишечник. Небольшие инструменты можно пропустить через прицел и использовать для удаления камней в желчном пузыре. ERCP часто помогает врачам не делать более крупную операцию вашему ребенку. Если вашему ребенку нужна ЭРХПГ, скорее всего, она будет сделана в другой день после операции по удалению желчного пузыря.
После лапароскопической операции вы можете ожидать, что ваш ребенок останется в больнице в течение 1-2 дней.Когда ваш ребенок вернется домой, вам может потребоваться ограничить физическую активность на несколько дней.
После открытой операции вы можете ожидать, что ваш ребенок останется в больнице от 2 до 7 дней. Возможно, вам придется ограничить активность ребенка на несколько недель, пока он выздоравливает.
В любом случае мы дадим вашему ребенку обезболивающее, чтобы он чувствовал себя комфортно. Следите, чтобы разрезы оставались чистыми и сухими, пока они не заживут. Хирургическая бригада научит вас, как это делать, и расскажет о любых ограничениях активности.
Примерно через 2–3 недели после операции вашему ребенку необходимо будет посетить хирурга для последующего наблюдения. Хирург позаботится о том, чтобы разрез зажил и ваш ребенок поправился.
Острый холецистит — NHS
Острый холецистит — воспаление желчного пузыря. Обычно это происходит, когда желчный камень блокирует пузырный проток.
Желчные камни — это небольшие камни, обычно состоящие из холестерина, образующиеся в желчном пузыре.Пузырный проток — это главное отверстие желчного пузыря.
Желчные камни очень распространены, им страдает примерно 1 из 10 взрослых в Великобритании.
Обычно они не вызывают симптомов, но иногда могут вызывать приступы боли (желчные колики) или острый холецистит.
Острый холецистит потенциально опасен из-за риска осложнений.
Обычно его нужно лечить в больнице с покоем, внутривенными вливаниями и антибиотиками.
Симптомы холецистита
Основным симптомом острого холецистита является внезапная острая боль в верхней правой части живота (живота).Эта боль распространяется на ваше правое плечо.
Пораженная часть живота обычно очень болезненная, и глубокое дыхание может усилить боль.
В отличие от других видов боли в животе, боль при остром холецистите обычно постоянная и не проходит в течение нескольких часов.
У некоторых людей могут быть дополнительные симптомы, например:
- Высокая температура (лихорадка)
- плохое самочувствие
- болеет
- потеет
- потеря аппетита
- пожелтение кожи и белков глаз (желтуха)
- выпуклость на животике
Когда обращаться за медицинской помощью
Как можно скорее обратитесь к терапевту, если у вас возникла внезапная и сильная боль в животе, особенно если она длится дольше нескольких часов или сопровождается другими симптомами, такими как желтуха и высокая температура.
Если вы не можете немедленно связаться с терапевтом, позвоните в местную службу в нерабочее время или позвоните в NHS 111 за советом.
Очень важно, чтобы острый холецистит был диагностирован как можно скорее, поскольку есть риск развития серьезных осложнений, если его не лечить вовремя.
Что вызывает острый холецистит?
Причины острого холецистита можно разделить на 2 основные категории: калькулезный холецистит и бескаменный холецистит.
Калькулезный холецистит
Калькулезный холецистит — наиболее распространенный и обычно менее серьезный тип острого холецистита. На его долю приходится около 95% всех случаев.
Калькулезный холецистит развивается, когда главное отверстие желчного пузыря, пузырный проток, блокируется желчными камнями или веществом, известным как желчный ил.
Желчный осадок — это смесь желчи, жидкости, вырабатываемой печенью, которая помогает переваривать жиры, а также мелких кристаллов холестерина и соли.
Закупорка пузырного протока вызывает накопление желчи в желчном пузыре, повышая давление внутри него и вызывая его воспаление.
Примерно в 1 из 5 случаев воспаленный желчный пузырь также заражается бактериями.
Бескаменный холецистит
Бескаменный холецистит — менее распространенный, но обычно более серьезный тип острого холецистита.
Обычно развивается как осложнение серьезного заболевания, инфекции или травмы, повреждающей желчный пузырь.
Бескаменный холецистит может быть вызван случайным повреждением желчного пузыря во время серьезной операции, серьезными травмами или ожогами, сепсисом, тяжелым недоеданием или ВИЧ / СПИДом.
Диагностика острого холецистита
Если у вас сильная боль в животе, терапевт, вероятно, проведет простой тест, который называется симптомом Мерфи.
Вам будет предложено сделать глубокий вдох, прижав руку терапевта к вашему животу, чуть ниже грудной клетки.
Ваш желчный пузырь будет опускаться при вдохе. Если у вас холецистит, вы почувствуете внезапную боль, когда желчный пузырь достигнет руки врача.
Если ваши симптомы указывают на то, что у вас острый холецистит, ваш терапевт немедленно направит вас в больницу для дальнейших обследований и лечения.
Анализы, которые вы можете пройти в больнице, включают:
- Анализы крови — для выявления признаков воспаления в организме
- УЗИ вашего живота — чтобы проверить наличие камней в желчном пузыре или других признаков проблемы с желчным пузырем
Другие виды сканирования, такие как рентген, компьютерная томография или магнитно-резонансная томография, также могут быть выполнены для более подробного изучения вашего желчного пузыря, если есть какие-либо сомнения относительно вашего диагноза.
Лечение острого холецистита
Если у вас диагностирован острый холецистит, вам, вероятно, нужно будет лечь в больницу.
Первичное лечение
Первоначальное лечение обычно включает:
- отказ от еды и питья (голодание), чтобы снизить нагрузку на желчный пузырь
- получение жидкости через капельницу непосредственно в вену (внутривенно) для предотвращения обезвоживания
- принимать лекарство от боли
Вам также дадут антибиотики, если подозревают, что у вас инфекция.
Часто их необходимо продолжать до недели, в течение которой вам, возможно, придется оставаться в больнице или вы сможете вернуться домой.
После первоначального лечения любые желчные камни, которые могли вызвать острый холецистит, обычно возвращаются в желчный пузырь, и воспаление часто проходит.
Хирургия
Удаление желчного пузыря может быть рекомендовано в какой-то момент после начального лечения, чтобы предотвратить повторение острого холецистита и снизить риск развития потенциально серьезных осложнений.
Этот вид операции известен как холецистэктомия.
Хотя это и нечасто, альтернативная процедура, называемая чрескожной холецистостомией, может быть проведена, если вы слишком плохо себя чувствуете, чтобы делать операцию.
Здесь через живот вводится игла, чтобы слить жидкость, накопившуюся в желчном пузыре.
Если вы готовы к операции, врачи решат, когда лучше всего удалять желчный пузырь.
В некоторых случаях вам может потребоваться операция немедленно или на следующий день или два, или может потребоваться подождать несколько недель, пока воспаление не утихнет.
Операцию можно провести 3 способами:
- лапароскопическая холецистэктомия — тип хирургии замочной скважины, при которой желчный пузырь удаляется с помощью специальных хирургических инструментов, вводимых через несколько небольших разрезов в брюшной полости
- Лапароскопическая холецистэктомия с одним разрезом — желчный пузырь удаляется одним разрезом, который обычно делается около пупка
- открытая холецистэктомия — желчный пузырь удаляется через один большой разрез на животе
Хотя некоторые люди, которым удалили желчный пузырь, сообщали о симптомах вздутия живота и диареи после употребления определенных продуктов, можно вести совершенно нормальную жизнь без желчного пузыря.
Этот орган может быть полезен, но это не важно, так как ваша печень будет вырабатывать желчь для переваривания пищи.
Узнайте больше о восстановлении после удаления желчного пузыря
Возможные осложнения
Без соответствующего лечения острый холецистит иногда может привести к потенциально опасным для жизни осложнениям.
Основными осложнениями острого холецистита являются:
- смерть ткани желчного пузыря (гангренозный холецистит), которая может вызвать серьезную инфекцию, которая может распространиться по всему телу
- Расщепление желчного пузыря (перфорированный желчный пузырь), которое может распространить инфекцию в животе (перитонит) или привести к скоплению гноя (абсцесс)
Неотложная операция по удалению желчного пузыря необходима для лечения этих осложнений примерно в 1 из 5 случаев острого холецистита.
Профилактика острого холецистита
Не всегда можно предотвратить острый холецистит, но вы можете снизить риск его развития, снизив риск образования камней в желчном пузыре.
Одна из основных вещей, которые вы можете сделать, чтобы снизить ваши шансы на образование камней в желчном пузыре, — это придерживаться здоровой, сбалансированной диеты и сократить количество потребляемых продуктов с высоким содержанием холестерина, поскольку считается, что холестерин способствует образованию камней в желчном пузыре.
Избыточный вес, особенно ожирение, также увеличивает риск развития желчных камней.
Поэтому вам следует контролировать свой вес, придерживаясь здоровой диеты и регулярно занимаясь физическими упражнениями.
Но следует избегать низкокалорийных диет для быстрого похудения, потому что есть доказательства, что они могут нарушить химический состав желчи и фактически увеличить риск развития желчных камней.
Лучше всего использовать более постепенный план похудания.
Узнайте больше о предотвращении образования камней в желчном пузыре
Желчный пузырь
Желчный пузырь — это небольшой орган грушевидной формы, расположенный под печенью.Его основное предназначение — хранить и концентрировать желчь.
Печень производит желчь — жидкость, которая помогает переваривать жиры и переносит токсины, выводимые печенью.
Желчь передается из печени через ряд каналов, называемых желчными протоками, в желчный пузырь, где она хранится.
Со временем желчь становится более концентрированной, что делает ее более эффективной при переваривании жиров.
Желчный пузырь выделяет желчь в пищеварительную систему, когда это необходимо.
Желчный пузырь — полезный, но не важный орган.Его можно безопасно удалить, не мешая вашей способности переваривать пищу.
Последняя проверка страницы: 7 августа 2019 г.
Срок следующего рассмотрения: 7 августа 2022 г.
Холелитиаз у младенцев, детей и подростков
- Джордж У. Холкомб младший
- Джордж У. Холкомб III
- Клинический профессор детской хирургии, Медицинский факультет Университета Вандербильта, Нашвилл, Теннесси.
- Доцент кафедры детской хирургии, Медицинский факультет Университета Вандербильта, Нэшвилл, Теннесси.
Abstract
В течение последних двух десятилетий желчекаменная болезнь обнаруживается у все большего числа педиатрических пациентов. Этот диагноз следует рассматривать в случае жалоб со стороны верхних отделов брюшной полости, особенно когда очевиден один или несколько факторов риска. Этиология может быть неизвестна или может быть связана с факторами риска, включая гемолитические состояния. В последние годы стало очевидно, что примерно 80% желчных камней у детей не связаны с гемолитической болезнью, а остальные 20% связаны с повторяющимся гемолизом.Диагноз желчных камней лучше всего подтверждать с помощью ультразвукового исследования. Регулярное ультразвуковое исследование должно проводиться через определенные промежутки времени для всех детей, получавших TPA более 4 недель, особенно для тех, у кого была резекция подвздошной кишки или был хронический энтерит (болезнь Крона).
Холецистэктомия — это процедура выбора для детей с симптомами холелитиаза, независимо от возраста. Холецистэктомия рекомендуется бессимптомным детям младше 3 лет, когда эхогенные тени присутствуют в течение как минимум 12 месяцев после возобновления перорального кормления или когда желчные камни являются рентгеноконтрастными.Также холецистэктомия рекомендуется бессимптомным детям старше 3 лет, если ультразвуковые исследования подтверждают, что эхогенные очаги с затенением — это настоящие камни, а не эхогенный осадок. Таким образом можно предотвратить осложнения, связанные с обструкцией общего желчного протока, панкреатитом, перфорацией с желчным перитонитом и опасным для жизни сепсисом. Ожидается, что заболеваемость и смертность после холецистэктомии будут относительно низкими в детской возрастной группе.
- Авторские права © 1990 Американской академии педиатрии
Желчный пузырь, камни в желчном пузыре и заболевания желчного пузыря у детей
Практический пробел
Педиатрические поставщики должны иметь повышенную осведомленность о заболеваниях желчного пузыря у детей, частота которых увеличилась. в течение последних нескольких десятилетий.
Цели
После завершения этого обзора читатели должны уметь:
Понять проблемы с желчным пузырем у детей.
Узнайте, какая педиатрическая популяция подвержена повышенному риску холелитиаза.
Уметь распознавать признаки и симптомы, связанные с желчнокаменной болезнью у детей.
Знайте, какие методы лечения доступны и когда обращаться за хирургическим вмешательством.
Разберитесь в понятиях, связанных с другими заболеваниями желчного пузыря.
Abstract
В педиатрической популяции наблюдается повышенная заболеваемость желчными камнями, скорее всего, из-за роста детского ожирения. Необходимо повышать осведомленность этой группы населения о камнях в желчном пузыре и других факторах риска, связанных с образованием камней в желчном пузыре у детей.
Заболевания желчного пузыря известны с глубокой древности, а модели желчного пузыря и желчного дерева датируются тысячелетиями. На самом деле камни в желчном пузыре были найдены в мумиях из Древнего Египта.Некоторые историки даже предполагают, что Александр Македонский умер от острого холецистита. Хотя этот орган веками описывался в исторических медицинских отчетах, только за последние 100 лет функции и заболевания желчного пузыря стали лучше распознаваться. Заболеваемость этими расстройствами у детей относительно редко по сравнению со взрослыми. Однако в течение последних нескольких десятилетий среди педиатрической популяции возросло признание заболеваний желчного пузыря, в том числе желчных камней.Это может быть связано с резким ростом детского ожирения, которое несет в себе повышенный риск образования желчных камней. Следовательно, педиатры должны быть осведомлены о заболеваниях желчного пузыря…
Можно ли получить желчные камни в детстве или подростковом возрасте?
Томас Х. Льюис, американский хирург, написал для больницы Brattleboro Memorial: «Пациенты с симптомами заболевания желчного пузыря моложе, чем когда-либо прежде. Камни в желчном пузыре могут появиться у человека любого возраста, но средний возраст, когда они стали проблемой, был когда человек достиг сорока, пятидесяти или шестидесяти лет.Сейчас пациенты с симптоматическими камнями в желчном пузыре обычно находятся в возрасте от тридцати до сорока лет. Мне даже пришлось удалять желчный пузырь у подростков. Что-то происходит ».
Я должен знать, это случилось со мной
Когда я учился в университете, мне поставили диагноз« камни в желчном пузыре », к счастью, мне поставили диагноз сразу. К сожалению, тем не менее, людям, проявляющим симптомы желчных камней, но не соответствующим стереотипу «нормальный, жирный и 40», часто ставят неправильный диагноз.
Джорджии было около 20 лет, когда у нее впервые появились симптомы…
«Я страдал от ужасных болей в животе, которые возникали каждые пару недель или около того, как очень болезненный приступ. Я несколько раз посещал хирургию своего врача, и они почувствовали, что симптомы, а также мой возраст и вес (мне меньше 30 лет и он довольно худой) указывал на то, что у меня, вероятно, была язва желудка. После шести месяцев лечения язвы желудка мне наконец сделали ультразвуковое сканирование, и было подтверждено, что камни в желчном пузыре вызывают у меня такие проблемы ».
Летний хрустящий салат
Хрустящий летний салат из зеленой фасоли, сочных помидоров, нарезанных грибов, свежей зелени и пармезана…
Фактор риска — быть женщиной
То, что, похоже, не привлекает внимания общественности, так это то, что женщины подвергаются значительно более высокому риску развития этого состояния. Исследование показало, что у женщин во всем мире в два раза больше шансов заболеть желчными камнями, чем у мужчин. Это связано с тем, что камни в желчном пузыре обычно образуются из холестерина в желчи (жидкости, вырабатываемой печенью и хранящейся в желчном пузыре). Было обнаружено, что женский гормон эстроген увеличивает количество холестерина в желчи.Более высокий уровень холестерина также потенциально снижает подвижность желчного пузыря, что является еще одной причиной образования желчных камней.
В фертильные годы у женщин повышается уровень эстрогена, особенно во время беременности и при приеме противозачаточных средств на основе эстрогена. Девочки также чаще пропускают завтрак, который, как было установлено, способствует образованию желчных камней.
Я принимал противозачаточные таблетки на основе эстрогена в течение 7 лет до постановки диагноза, но меня никогда не предупреждали о камнях в желчном пузыре как о потенциальном побочном эффекте, и (честно говоря), даже если бы я это сделал, я бы, вероятно, не придал этому большого значения.
Осведомленность о факторах риска и симптомах желчных камней должна быть лучше, особенно для женщин, которые могут снизить эти риски.
Что молодые люди могут сделать, чтобы снизить риск развития камней в желчном пузыре?
Ешьте регулярно
Пытаясь похудеть, люди часто пропускают приемы пищи или сокращают потребление жиров. Это уменьшает использование и, следовательно, движение желчного пузыря, что, в свою очередь, увеличивает вероятность образования камней.
Например, исследование показало, что девочки с камнями в желчном пузыре с большей вероятностью пропускали завтрак, создавая более длительный период голодания между ужином и следующим приемом пищи на следующий день.
Поддерживайте здоровый вес, а если вы пытаетесь похудеть, делайте это медленно.
Несмотря на то, что здоровый вес снижает риск развития желчных камней, быстрая потеря веса может увеличить этот риск.
При похудании жировые клетки уменьшаются в размерах и из них выделяются гормоны (включая холестерин). Внезапная потеря веса также заставляет печень вырабатывать больше холестерина, и все эти факторы могут привести к накоплению и развитию камней.
Соблюдайте сбалансированную диету
В Великобритании мы, как правило, не потребляем рекомендуемые 18 г клетчатки в день, и было обнаружено, что низкое потребление клетчатки вместе с высоким потреблением жиров и рафинированных углеводов увеличивает ваш риск.Убедитесь, что вы выбираете много цельнозерновых продуктов и избегаете продуктов с высоким содержанием жиров и переработанных пищевых продуктов.