Противовоспалительные средства для облегчения боли в промежности после родов
В чем состоит проблема (вопрос)?
После родов многие женщины испытывают боль в промежности – области между задним проходом и влагалищем. Этот Кокрейновский обзор обращен к вопросу, можно ли эту боль уменьшить с помощью одной дозы нестероидного противовоспалительного средства (НПВС), такого, как аспирин или ибупрофен.
Почему это важно?
Некоторые женщины после родов испытывают особенно острую боль в промежности в том случае, если во время родов произошел ее разрыв, или же потребовался разрез (процедура, известная как эпизиотомия). Даже те женщины, роды которых прошли без разрыва промежности или хирургического вмешательства, часто испытывают определенный дискомфорт в области промежности, который может повлиять на активность женщины, а также на ее способность ухаживать за ребенком. Этот обзор является частью серии обзоров, посвященных эффективности различных лекарств, используемых для облегчения боли, при боли в промежности непосредственно после родов.
Какие доказательства мы нашли?
Мы обнаружили 28 исследований с участием 4181 женщины, в которых изучали 13 различных НПВС (аспирин, ибупрофен и пр.) Мы включили исследования, проведенные до 31 марта 2016 года. В исследования, которые мы обнаружили, были включены только женщины, перенесшие травмы промежности и которые не кормили грудью. Исследования были проведены в период между 1967 по 2013 годами, были небольшими и невысокого качества.
В исследованиях было показано, что однократная доза НПВС обеспечивает большее облегчение боли, при оценке через 4 часа (низкое качество доказательств) или 6 часов (очень низкое качество доказательств) после приема, по сравнению с плацебо (таблеткой, имитирующей лекарство) или отсутствием лечения у кормящих женщин, перенесших травму промежности во время родов. Женщины, получившие однократные дозы НПВС, также меньше нуждались в дополнительном обезболивании через 4 часа (низкое качество доказательств) или 6 часов (низкое качество доказательств) после первичного приема, по сравнению с женщинами, которые принимали плацебо или не получали лечения.
НПВС также оказались лучше, чем парацетамол, в облегчении боли при оценке через 4 часа (но не 6 часов) после приема лекарства, хотя такое сравнение было проведено только в трех небольших исследованиях. Женщины, получившие однократную дозу НПВС, также меньше нуждались в дополнительном обезболивании через 6 часов (но не 4 часа) после приема лекарства, по сравнению с женщинами, которые получали парацетамол.
Сравнения различных НПВС и различных доз одного и того же НПВС не продемонстрировали каких-либо явных различий в их эффективности в отношении основных исходов, оцениваемых в этом обзоре. Однако, по некоторым НПВС было мало доступных данных.
Ни в одном из включенных исследований не сообщали о каких-либо вторичных исходах, рассматриваемых в этом обзоре, включая: увеличение длительности госпитализации или повторные госпитализации в связи с болью в промежности; кормление грудью, боль в промежности через 6 недель после родов, мнение женщин, послеродовую депрессию, а также степень нетрудоспособности в связи с болью в промежности./GettyImages-183271761-59308d9d3df78c08ab0bae46.jpg)
Что это значит?
Женщинам, не кормящим грудью, однократная доза НПВС может облегчить боль в промежности, при оценке через 4 и 6 часов после приема лекарства. Парацетамол может принести похожую пользу. О серьезных побочных эффектах не сообщали, но не во всех исследованиях рассматривали этот вопрос. В отношении кормящих женщин данных нет и этим женщинам следует обратиться за помощью, поскольку некоторые НПВС не рекомендованы при кормлении грудью.
что, где и почему болит
После изгнания из рая человек обрел способность самостоятельно воспроизводить себе подобных, и женщина должна была рожать детей в муках… Болевые ощущения в процессе родов и боли после родов медики относят к разряду неизбежных. Даже после практически безболезненных родов, которые проводятся под эпидуральной анестезией, женщины в послеродовый период испытывают боли.
Чаще всего тянущие боли после родов в поясничной области и нижней части спины связаны со смещением бедренных суставов, а также с проявлением тех изменений в крестцово-копчиковом отделе позвоночника, которые происходят в течение всей беременности и во время рождения ребенка.
Причины боли после родов
Мы рассмотрим типичные боли после родов и их наиболее частые причины, хотя, безусловно, существует масса клинических случаев, когда симптомы боли после родов носят индивидуальный характер. Например, длительные сильные головные боли после родов мучают рожениц, перенесших регионарную эпидуральную (спинальную) анестезию, при которой обезболивающий роды препарат вводится в область позвоночника на границе поясничного и крестцового отделов. Длящаяся первые трое суток после родов сильная головная боль (с пеленой перед глазами и тошнотой) может быть и признаком преэклампсии – если у будущей мамы во втором и третьем триместре беременности было стойкое повышение артериального давления.
Боли в груди после родов, точнее, боль в грудной клетке с одышкой и кашлем, могут свидетельствовать об инфекционных заболеваниях легких, но это и симптомы легочной эмболии (попадания тромба в легочную артерию). Боли в ногах после родов — в икрах ног — может быть признаком угрожающего жизни тромбоза глубоких вен, при котором наблюдается покраснение кожи, отеки и повышение температуры.
Однако типичные причины боли после родов связаны с тем, что в процессе появления ребенка родовые пути подвергаются сильному механическому воздействию, которое нередко оказывается травмирующим.
Боли в животе после родов
Гормоны, которые вырабатываются во время беременности, вызывают расслабление связок и мышц. Это необходимо для нормального развития плода, и за весь период вынашивания ребенка размер матки увеличивается в 25 раз. После родов матка начинает возвращаться в свое «добеременное» состояние. И боли внизу живота после родов, которые многими роженицами определяются как боли в матке после родов, связаны с сокращением размеров матки.
Эти боли чаще всего бывают схваткообразными и при кормлении грудью усиливаются. Все это – абсолютно нормальное явление. Дело в том, что гормон окситоцин, который в большом количестве вырабатывает гипоталамус родившей женщины, попадает в кровь и стимулирует сокращение гладкой мускулатуры матки. Через 7-10 дней после рождения ребенка подобные боли в матке после родов проходят сами собой.
Через 7-10 дней после рождения ребенка подобные боли в матке после родов проходят сами собой.
Дно матки после родов располагается примерно на уровне пупка. В течение послеродового периода, то есть за 6-8 недель, матка сокращается до прежних размеров. Но у женщин, имевших во время беременности большой живот, мышечный тонус брюшины может быть ослаблен, что часто становится причиной пупочной грыжи. Именно она провоцирует боль в пупке после родов. Для решения этой проблемы следует показаться врачу-гинекологу, который наблюдал беременность.
Кстати, боль в желудке после родов, а также боли в кишечнике после родов могут возникать вследствие запоров, которыми страдают многие роженицы. Кроме того, боли данной локализации могут беспокоить тех, у кого есть хронические заболевания ЖКТ: в послеродовой период они могут обостриться. Так что без консультации специалиста не обойтись.
Боли в позвоночнике после родов
Как отмечают медики, причина того, что разные женщины по-разному чувствуют себя после родов, во многом зависит от того, как их организм справляется с изменением или падением уровня гормонов, которые вырабатывались в период вынашивания ребенка.
После родов и выхода плаценты выработка определенных гормонов резко прекращается. К примеру, почти полностью перестает вырабатываться гормон релаксин, который во время беременности способствует увеличению эластичности мышц и расслаблению связок лонного сочленения тазовых костей. Но к нормальному уровню содержания в организме роженицы этот гормон возвращается не сразу, а примерно через пять месяцев после родов.
Поэтому вся опорно-двигательная система женщины после родов к нормальному функционированию переходит постепенно. И некоторые этапы этого процесса вызывают симптомы боли после родов.
Боли в позвоночнике после родов связаны с тем, что релаксин, расслабляя мышцы живота в ходе беременности, ослабляет и связки вокруг позвоночника. Именно повышенная нестабильность позвоночника на протяжении беременности и даже некоторое смещение позвонков приводит к тянущей боли в спине после родов. Эту же причину имеют боли в суставах после родов, в том числе боль в запястье после родов, боли в ногах после родов и боль в коленях после родов.
Боль в пояснице после родов
Боль в пояснице после родов частично является следствием перенапряжения квадратной мышцы поясницы, которая расположена в области задней стенки живота и соединяет подвздошную кость, ребра и поперечные отростки поясничных позвонков. При ее чрезмерных сокращениях или при длительных статических нагрузках и начинаются ощущаться боли в пояснице и во всей спине.
Кроме того, во время беременности мышцы живота растягиваются и удлиняются, а мышцы поясничного отдела, отвечающие за наклон и выпрямление туловища и за стабильность нижней части позвоночника, становятся короче. И это тоже вызывает боль в пояснице после родов. Растяжение связок лобкового сочленения, позвоночника и мышц тазового дна также являются причинами дискомфорта и болезненных ощущений в поясничной области.
Боли в тазу после родов: боль в крестце и копчике
Боль в крестце и копчике после родов женщины обычно не различают и боль в копчике принимают за болевые ощущения в крестце. Между тем, копчиковая кость состоит из нескольких сросшихся рудиментарных позвонков, а крестец – это крупная треугольная кость, которая находится в основании позвоночника, чуть выше копчика. Вместе копчик и крестец составляют нижний неподвижный отдел позвоночника.
Между тем, копчиковая кость состоит из нескольких сросшихся рудиментарных позвонков, а крестец – это крупная треугольная кость, которая находится в основании позвоночника, чуть выше копчика. Вместе копчик и крестец составляют нижний неподвижный отдел позвоночника.
От передней и задней поверхностей крестца к тазовым костям идут связки, которые прочно удерживают кости тазового кольца. Но в течение беременности — буквально с самого ее начала — опорно-двигательная система женщины начинает готовиться к родам. Каким образом?
Во-первых, позвонки поясничного отдела от оси позвоночника отклоняются назад. Во-вторых, нижние конечности начинают удаляться от подвздошных костей, и тазобедренные головки даже выходят из вертлужных впадин. В-третьих, кости лонного и крестцово-подвздошного сочленений немного расходятся. Наконец, изменяется дуга загиба копчика, а обычно неподвижная кость крестца незначительно подвигается кзади. Все эти изменения в области костей таза предусмотрены природой и позволяют ребенку покинуть лоно матери.
Если ребенок крупный или его предлежание неправильное, или если роды проходили слишком быстро, то боль в крестце после родов и боль в копчике после родов появляется вследствие чрезмерного давления на сочленения в области таза. Провоцируют боли в тазу после родов и перерастяжение данных сочленений в случае принудительного ручного освобождения прохода для головки ребенка в ходе родов.
Чем больше было перегружено крестцово-копчиковое сочленение, тем сильнее и продолжительнее будут боли в тазу после родов и тем дольше будет процесс восстановления.
Зачастую в жалобах на боль в крестцовой зоне роженицы уточняют, что это боль при дефекации после родов. Действительно, боль данной локализации может становиться сильнее в случае расширения сигмовидной кишки при скоплении каловых масс или в острой фазе хронического колита, которая является осложнением послеродовых запоров. Как избавиться от запоров в послеродовом периоде, мы расскажем чуть позже.
Боль в лобке после родов
Под действием гормонов, которые «сигналят» всем системам организма роженицы об окончании процесса рождения ребенка, запускается механизм послеродового восстановления. И обычно сразу после родов происходит восстановление лонного сочленения (симфиза), кости которого во время беременности немного расходятся.
Если все в норме, то процесс восстановления обычного анатомического положения данного сочленения идет без ощутимых последствий.
Но если родившая женщина жалуется на боль в лобке после родов, значит соединяющий лобковые кости хрящ травмирован из-за перерастяжения тазового дна (которое происходит при разгибании головы выходящего из лона ребенка). В этом случае вероятно нарушение симметричности правой и левой лобковых костей. Врачи диагностируют эту патологию как симфизит — дисфункцию лобкового сочленения, при котором пациентка чувствует боль в области лобка при ходьбе и вынуждена ходить в развалку.
Если боли очень сильные и отдают во всех костях и сочленениях таза, то это уже не просто растяжение хряща, а разрыв лонного сочленения — симфизиолиз.
Боли в промежности после родов
Область промежности (regio perinealis) образует дно таза и состоит из мышц, фасций, жировой ткани и кожи. Боли в промежности после родов возникают при ее травмировании – разрыве или рассечении (перинеотомии).
Согласно данным акушерской практики, чаще всего травмы промежности бывают у женщин с хорошо развитой мускулатурой, у пожилых первородящих, при узком влагалище с воспалительными изменениями тканей, при отечности тканей, а также при наличии рубцов после предыдущих родов.
При перинеотомии рассекается только кожа промежности, а при эпизиотомии — промежность и задняя стенка влагалища. Обе эти процедуры делаются при угрозе произвольного разрыва промежности, а также во избежание черепно-мозговых травм новорожденного. При разрыве или разрезе промежности сразу же после родов проводится их ушивание. Наружные шва снимают за день до выписки из роддома, внутренние со временем рассасываются.
Наружные шва снимают за день до выписки из роддома, внутренние со временем рассасываются.
При этом хирургическое рассечение промежности лучше разрыва, так как рана получается ровная и чистая и в 95% случаев заживает, как говорят медики, prima intentio (первичным натяжением) — то есть быстро и без последствий.
Однако при этом неизбежны боли в промежности после родов. При соблюдении гигиены рана заживает через пару недель, в течение которых женщине нельзя сидеть, чтобы не нарушить швы. При эпизиотомии швы могут вызывать боль во влагалище после родов, которая будет беспокоить дольше – пока идет процесс заживления внутренних тканей.
Боли в паху после родов
Многих женщин боли в паховой области начинают беспокоить еще в период вынашивания ребенка. К боли в паху может приводить рост объемов матки, а также постепенное расхождение костей таза. Кроме того, боли в паху после родов (отдающие в поясницу) могут быть связаны с наличием камня в почке или мочеточнике. Нельзя исключать и такую причину, как воспаление внутренней слизистой оболочки тела матки — эндометрит. Как отмечают гинекологи, острый послеродовой эндометрит возникает при инфицировании матки в процессе родов довольно часто, при этом после проведения кесарева сечения он проявляется почти в 45% случаев.
Нельзя исключать и такую причину, как воспаление внутренней слизистой оболочки тела матки — эндометрит. Как отмечают гинекологи, острый послеродовой эндометрит возникает при инфицировании матки в процессе родов довольно часто, при этом после проведения кесарева сечения он проявляется почти в 45% случаев.
Для острого послеродового эндометрита характерны такие симптомы, как боли в нижней части живота и в паху, повышение температуры тела, гнойные выделении и маточные кровотечения. При наличии таких признаков следует немедленно обращаться за медицинской помощью.
Кроме того, боли в паху после родов даетгенитальный герпес, который был диагностирован у беременной.
Головные боли после родов
Головные боли после родов специалисты связывают с несколькими причинами. В первую очередь, это изменение гормонального фона в послеродовой период: нестабильность уровня эстрогенов и прогестерона. Причем, если роженица не кормит ребенка грудью, то головные боли возникают гораздо чаще, чем у кормящих женщин. Способствует головным болям после родов и прием противозачаточных препаратов, в составе которых есть эстроген.
Способствует головным болям после родов и прием противозачаточных препаратов, в составе которых есть эстроген.
Негативное влияние на состояние здоровья женщины в послеродовом периоде оказывают стрессы, переутомление, недосыпание и т.д. На фоне гормональных изменений данные факторы могут приводить к тому, что новоиспеченную мамочку будут донимать частые и довольно интенсивные головные боли после родов.
Боли в мышцах после родов
Мышечные боли различной локализации (в пояснице, мышцах таза, ног, спины, грудной клетки и др.) – естественное явление после такого сильного напряжения мышц, которой они испытывают во время появления ребенка на свет. Такие боли проходят естественным образом и ни в какой терапии не нуждаются.
Тем не менее, следует иметь в виду, что все изменения, через которые снова приходится проходить организму родившей женщины, необходимо контролировать и не допускать обострения имеющихся заболеваний. Например, заболеваний позвоночника, половой сферы, ЖКТ, которые могут проявить себя с новой силой после перенесенных во время родов нагрузок.
Боли в груди после родов
Мы уже рассказали о гормоне окситоцине, который стимулирует сокращение матки после родов. Кроме того, окситоцин имеет еще одну важнейшую функцию. В период лактации он вызывает сокращение миоэпителиальных клеток, окружающих альвеолы и протоки молочной железы. Благодаря этому вырабатываемое под воздействием гормона пролактина грудное молоко проходит в субареолярные протоки молочной железы и выделяется из сосков.
Молоко появляется в груди после рождения ребенка – сначала в виде молозива. Сроки «прибытия» собственно молока индивидуальные, но акушеры нормой начала лактации считают 48-72 часа после родов. Этот процесс происходит буквально на глазах — путем набухания молочных желез, которое довольно часто сопровождают боли в груди после родов. В дальнейшем процесс выработки молока отрегулируется, и все неприятные ощущения пройдут.
Боли при месячных после родов
Очень часто после родов месячные у женщин становятся не такими регулярными, как до беременности. И в течение 5-6 месяцев после рождения малыша это не должно быть поводом для беспокойства. Кроме того, первые 4 месяцев после родов регулы могут быть разной интенсивности и продолжительности. Что также не является патологией, так как гормональная перестройка на «добеременный» режим продолжается.
И в течение 5-6 месяцев после рождения малыша это не должно быть поводом для беспокойства. Кроме того, первые 4 месяцев после родов регулы могут быть разной интенсивности и продолжительности. Что также не является патологией, так как гормональная перестройка на «добеременный» режим продолжается.
Замечено, что большинство женщин, у которых до беременности была альгоменорея (болезненные менструации), после родов освобождаются от этих болей, или, по крайней мере, боли становятся намного слабее. Но бывает и наоборот — боли при месячных после родов начинаются у тех, кто их раньше не испытывал.
Если есть малейшие опасения по поводу восстановления менструального цикла после родов, в том числе по поводу болей, нужно проконсультироваться с гинекологом.
Боль при мочеиспускании после родов
Боль при мочеиспускании после родов и неприятное жжение во время этого физиологического процесса – весьма распространенное явление в первые дни послеродового периода.
Нередко роженицы сталкиваются и с такими проблемами, как невозможность опорожнить мочевой пузырь в связи с полным отсутствием позывов. У всех этих симптомов есть причины. Дело в том, что пространство для расширения мочевого пузыря после родов увеличилось, либо в ходе родов мочевой пузырь мог быть травмирован, тогда какое-то время позывы могут отсутствовать.
К боли при мочеиспускании после родов приводят отек промежности, а также болезненность швов, наложенных при зашивании разрыва или разреза промежности. В любом случае через 8 часов после завершения родов женщина должна освободить мочевой пузырь. Это крайне важно как для сокращения матки, так и для предотвращения возможного инфицирования мочевыводящих путей.
Если боль при мочеиспускании после родов продолжается и после того, как заживет шов на промежности, то это уже признак неблагополучия: вероятно воспаление мочевого пузыря, которое сопровождается повышением температуры. В этом случае нужно сразу же обращаться за медицинской помощью.
В этом случае нужно сразу же обращаться за медицинской помощью.
Боль при сексе после родов
Послеродовое восстановление в норме занимает не менее двух месяцев. Ранее этого срока врачи не рекомендуют возобновлять сексуальные отношения супругов. Тем не менее, даже после этих двух месяцев не менее трети женщин чувствуют физический дискомфорт и даже боль при сексе после родов.
Боль во влагалище после родов может быть вызвана различными местными инфекциями, которые привели к воспалению слизистой оболочки половых органов, и именно это является причиной болезненных ощущений при сексе после родов. А боль в клиторе после родов связана с его отеком и наличием швов в области промежности, особенно после эпизиотомии.
Диагностика боли после родов
Для своевременного выявления возможных патологий после рождения ребенка каждой женщине необходимо посетить своего врача – через полтора месяца после родов. Этот визит будет нелишним, даже если женщина чувствует себя хорошо и ни на что не жалуется.
Осмотр гинеколога, в первую очередь, покажет, как обстоят дела с детородными органами женщины. От их здоровья во многом зависит здоровье женщины.
При наличии каких-либо жалоб диагноз ставится на основании того же осмотра и сбора анамнеза, включая история ведения родов, в которой указаны все их этапы, осложнения и проведенные манипуляции.
Если возникает необходимость осмотра врача другой специализации (к примеру, ортопеда невролога, гастроэнтеролога, нефролога), то пациентке дается соответствующее направление. И тогда диагностика имеющейся патологии проводится узким специалистом – соответствующими методами. Например, при боли в лобке после родов диагноз симфизит или симфизиолиз ставится на основании обследования с помощью рентгена или компьютерного томографа.
Лечение боли после родов
Боли внизу живота после родов максимум через 7-10 дней исчезнут сами, но это произойдет быстрее, если женщина наладит нормальное опорожнение мочевого пузыря, которое даст возможность сокращаться матке.
Врачи говорят, что можно использовать при боли в промежности после родов спрей Пантенол (обычно он применяется для лечения ожогов). Этот бактерицидный и местнообезболивающий препарат применяется для ускорения заживления при различных повреждениях кожи и слизистых оболочек и послеоперационных ранах. Пантенол наносят на поврежденную кожу несколько раз в сутки, его можно использовать при беременности и в период кормления грудью.
Чтобы как можно меньше травмировать швы на промежности, врачи рекомендуют использовать не обычные прокладки, а специальные послеродовые, у которых верхний слой изготовлен из материала, не прилипающего к шву.
При боли в позвоночнике после родов и боли в спине после родов рекомендуются физические упражнения:
- лежа на спине согнуть в колене правую ногу, левая остается в горизонтальном положении,
- завести носок стопы согнутой правой ноги под икру лежащей левой ноги,
- левой рукой взяться за правое бедро и наклонять влево правое колено.

Данное упражнение выполняется 8-10 раз, затем то же самое делается левой ногой.
При болях в спине старайтесь меньше наклоняться, не поднимать ничего тяжелого, во время кормления выбирать положение, максимально комфортное для спины — с обязательной опорой под поясничной областью.
Задача первостепенной важности в послеродовом периоде – избавиться от запоров! Поскольку проблемы со стулом могут усиливать боли в кобчике и крестце. Никаких слабительных, кроме — в крайних случаях — клизмы или глицериновых свечей. Лучше всего и безопаснее — есть сухофрукты, овсянку, кисломолочные продукты; принимать по утрам по столовой ложке подсолнечного масла, а натощак выпивать стакан холодной очищенной воды без газа.
Помните, что любой слабительный лекарственный препарат при кормлении грудью приведет к аналогичному эффекту и у вашего малыша. Но и запор у мамы вызовет проблемы с кишечником у ребенка.
А вот при лечении боли в лобке после родов, особенно в случае с разрывом лонного сочленения (симфизиолизом), необходим постельный режим, болеутоляющие лекарства, физиотерапевтические процедуры и тазовый бандаж для фиксации костей.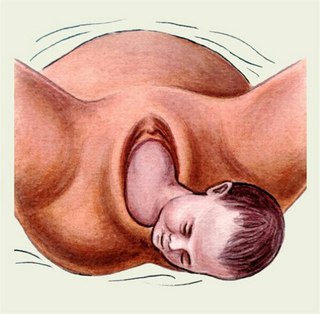 Все это должен назначить врач — после постановки диагноза.
Все это должен назначить врач — после постановки диагноза.
К народным средствам лечения боли после родов относятся отвары и настои лекарственных растений. Так, пастушья сумка является не только прекрасным кровоостанавливающим средством, но и способствует сокращению матки. Отвар пастушьей сумки готовится из расчета одной чайной ложки травы на стакан кипятка (заливается и настаивается около получаса). Его рекомендуется пить три раза в день по столовой ложке.
В излечении разрывов промежности поможет алоэ: сок из листика выдавливается на гигиеническую прокладку. Снизит боли при разрезе или разрыве промежности, а также смягчит грудь, затвердевшую от прилива молока, компресс с отваром имбирного корня: 50 г имбиря на литр воды.
А снять головную боль после родов можно при помощи эфирных масел (лаванды, лимона, грейпрута, базилика, розмарина и мелиссы), которыми натирают виски, за ушами и область шейных позвонков.
Если боли после родов не прекращаются (или усиливаются) спустя три месяца после рождения ребенка, то без лечения не обойтись. Но применение кормящей женщиной каких бы то ни было лекарственных препаратов, в первую очередь, обезболивающих, без рекомендации врача недопустимо!
Но применение кормящей женщиной каких бы то ни было лекарственных препаратов, в первую очередь, обезболивающих, без рекомендации врача недопустимо!
Профилактика боли после родов
Профилактику боли после родов следует начинать еще во время беременности. Например, чтобы уменьшить послеродовые боли в области поясницы, будущим мамам нужно заниматься специальным фитнесом или аэробикой в воде, освоить и правильно применять в процессе родов технику дыхания. Чтобы избежать проблем с болями в позвоночнике, ногах и мышцах, необходимо в течение всей беременности строго следить за своим весом и не допускать появления стойкой отечности ног.
Послеродовой период в норме длится от шести до восьми недель. За это время организм роженицы снова перестраивается, а ее репродуктивные органы возвращаются к дородовому состоянию — инволюционируют. К сожалению, большинство родивших женщин испытывают боли после родов. Но боль быстро проходит, а радость материнства остается на всю жизнь!
И чтобы боли после родов не омрачали эту радость, не забывайте консультироваться со своим врачом-гинекологом. Его рекомендации помогут вам быстрее прийти в норму и сохранить здоровье.
Его рекомендации помогут вам быстрее прийти в норму и сохранить здоровье.
Все новости Предыдущая Следующая
Сайт первой республиканской больницы УР, Ижевск
Уважаемые жители Удмуртской Республики! С 1 марта 2021 года на базе БУЗ УР «1 РКБ МЗ УР» начинает работу Центр профессиональной патологии. Подробная информация по тел.: 46-23-95 |
Прием посетителей:четверг с 14-00 час. до 16-00 час.по предварительной записи по телефону (3412) 46-32-70
Адрес: 426039, г.Ижевск, ул.Воткинское шоссе, 57
Эл.адрес: Этот e-mail адрес защищен от спам-ботов, для его просмотра у Вас должен быть включен Javascript
Отдел документац. обеспечения: (3412) 45-46-29, 46-86-36 (факс)
Справочное бюро (стационар): (3412) 46-57-93
Приемное отделение: (3412) 46-54-82
Диспетчер по ДТП: (3412) 46-56-82
Регистратура (гинекологи): (3412) 46-58-72
Регистратура (медико-генетич. консульт.): (3412) 46-87-71
консульт.): (3412) 46-87-71
Регистратура (поликлиника): (3412) 46-54-83, 46-55-74
Поликлиника: понедельник-пятница с 7-00 до 16-18 час.
прием врачей: с 8-00 до 15-06 час. (по графику работы)
Стационар: круглосуточно
прием экстренных пациентов — круглосуточно.
- (3412) 20-47-00, 20-48-00, 20-55-77 — цены, порядок оказания платных услуг
- (3412) 20-47-00, 20-48-00, 20-55-77 — запись на консультации врачей
- (3412) 20-47-00, 20-48-00, 20-55-77 — запись на обследования (КТ, МРТ, УЗДГ сосудов, электромиография, дуплексное сканирование сосудов)
- (3412) 44-54-70 — кабинет ДМС
- (3412) 46-23-95 — вопросы проведения медицинских осмотров
Эл.адрес: Этот e-mail адрес защищен от спам-ботов, для его просмотра у Вас должен быть включен Javascript
Реквизиты БУЗ УР «1 РКБ МЗ УР»: скачать
Сведения об учредителе: Министерство здравоохранения Удмуртской Республики,
Адрес: 426008, г. Ижевск, пер.Интернациональный, д.15.
Ижевск, пер.Интернациональный, д.15.
Телефон приемной: (3412) 60-23-00
Управление лечебно-профилактической помощи населению: (3412) 60-23-77, 60-23-26
Управление медицинской помощи детям и родовспоможения: (3412) 60-23-83, 60-23-21
Отдел по работе с обращениями граждан: (3412) 60-23-76
Эл.адрес: Этот e-mail адрес защищен от спам-ботов, для его просмотра у Вас должен быть включен Javascript
Результаты проведения независимой оценки качества
УВАЖАЕМЫЕ ПАЦИЕНТЫ!
Интересующие Вас вопросы по эндопротезированию суставов и артроскопическим операциям на суставах можно задать главному специалисту МЗ УР по травматологии и ортопедии
Ежову Евгению Сергеевичу
по телефону 8-912-459-63-26 с 13-00 до 18-00 час. с понедельника по пятницу.
Телефон «горячей линии» по вопросам формирования здорового образа жизни и «он-лайн кабинета врача» в БУЗ УР «1 РКБ МЗ УР» | |
Номер телефона | (3412) 45-11-75 |
Время приема звонков | с 9-00 до 12-00 часов |
Ответственный за прием звонков и консультирование | Смирнова Галина Иннокентьевна |
Электронный адрес «он-лайн кабинета врача» | Этот e-mail адрес защищен от спам-ботов, для его просмотра у Вас должен быть включен Javascript |
Ответственный за прием вопросов и ответы в «он-лайн кабинете врача» | Смирнова Галина Иннокентьевна |
Реабилитация после родов
Реабилитация после родов
Восстановление после родов – это определенный период в жизни женщины, он имеет свои особенности и остается в памяти, как правило, не самым лучшим воспоминанием. Однако восстановление после родов может пройти легче и быстрее, если знать, что ждет в этот период и как правильно преодолевать проблемы, которые могут возникнуть. Разумеется, за 9 месяцев беременности организм претерпевает существенные изменения, и ждать, что они исчезнут сразу после родов не стоит.
Однако восстановление после родов может пройти легче и быстрее, если знать, что ждет в этот период и как правильно преодолевать проблемы, которые могут возникнуть. Разумеется, за 9 месяцев беременности организм претерпевает существенные изменения, и ждать, что они исчезнут сразу после родов не стоит.
Важно помнить, что восстановление – это постепенный процесс, обратный отсчет к тому, каким был организм до беременности. Весь процесс восстановления условно можно разделить на следующие этапы:
1. Первые 2 часа после родов
В это время, до перевода в послеродовую палату, женщина постоянно находится под наблюдением врачей, так как именно в это время возможно выявление осложнений вроде кровотечения, повышения давления или температуры тела. На этом этапе проводится обязательное обследование матки с массажем, если он необходим. После некоторых процедур, которые проводятся под наблюдением врача, наступает постельный режим – около 6-8 часов после родов.
В этот период возможны такие симптомы, как жар из-за обезвоживания, озноб, жажда, сильная усталость от продолжительных родов, при кесаревом сечении – боль на месте шва и онемение в этой области.
2. Первые дни после родов
Внимание врачей постепенно ослабевает, и молодая мама остается предоставленной самой себе. Однако если самочувствие ее улучшается, то вид в зеркале доставляет мало удовольствия. Из-за родов могут произойти существенные изменения во внешности: красные глаза из-за лопнувших сосудов и коричневые точки на лице, похожие на родинки – далеко не самые неприятные из них.
После родов может появиться мышечная боль в теле, схваткообразные боли в животе, которые будут усиливаться во время кормления грудью. Последнее происходит из-за послеродового сокращения матки. Разумеется, присутствуют боли в промежности, которые могут быть как связаны с разрывами, так и вне зависимости от них. В районе груди возникает распирающая боль, однако молоко появляется только на 2-3 день, а в первые дни выделяется молозиво – густая желтоватая жидкость. Все это – нормальные явления, которые проходят у каждой женщины и могут быть как серьезными, так и вовсе неощутимыми, в зависимости от индивидуальных особенностей организма.
В этот период идет активное заживление, так что возможны многие ограничения – например, запрещено сидеть из-за опасности разрывов швов, а так же в течение 7-10 дней медсестры проводят регулярные обследования, чтобы контролировать процесс восстановления после родов на каждом этапе.
Кесарево сечение осложняет этот период тем, что первые сутки после операции разрешено пить только воду с лимонным соком. Однако на вторые сутки после кесарева уже переводят в послеродовое отделение, где молодая мама может сразу начать вести относительно активный образ жизни, в том числе и кормление ребенка.
3. Первые недели после родов
Первые недели после родов женщина все еще чувствует боли: например, боль в груди, особенно во время кормления. Также продолжаются выделения – они могут длиться от двух до шести недель. За швами после эпизиотомии необходимо вести тщательное наблюдение, особенно во время приема душа.
После кесарева сечения медсестра ежедневно обрабатывает шов антисептиками. Кожный рубец образуется только через неделю после операции, именно тогда становится возможно спокойно принимать душ, не тревожа шва. При отсутствии осложнений выписка происходит на 7-10 день после родов, однако еще некоторое время после этого женщине советуют воздержаться от наклонов из-за рубца.
Кожный рубец образуется только через неделю после операции, именно тогда становится возможно спокойно принимать душ, не тревожа шва. При отсутствии осложнений выписка происходит на 7-10 день после родов, однако еще некоторое время после этого женщине советуют воздержаться от наклонов из-за рубца.
По сравнению с физическим, намного сильнее может стать дискомфорт психологический. Это – сугубо индивидуальный процесс, он проявляется не у всех и зависит от множества факторов. Однако при восстановлении после родов достаточно распространенным явлением становится послеродовая депрессия.
Главное, изначально помнить, что это – нормально. На женщину после родов ложится еще большая ответственность, чем во время беременности. Роды истощают ее организм, а после них начинается повышенная выработка гормонов, что в сумме приводит к периоду психической нестабильности. После приподнятого настроения в первую неделю беременности часто приходит апатия, усталость и разочарование по поводу отсутствия таких же сильных эмоций по отношению к ребенку. Это – результат стабилизации гормонального фона, вот почему молодым матерям советуют больше гулять, отдыхать, концентрироваться только на положительных эмоциях и поддерживать восстанавливающийся после родов организм натуральными продуктами.
Это – результат стабилизации гормонального фона, вот почему молодым матерям советуют больше гулять, отдыхать, концентрироваться только на положительных эмоциях и поддерживать восстанавливающийся после родов организм натуральными продуктами.
Интимные послеродовые проблемы! Недержание, боль, дискомфорт. Как решить эту проблему?
Разрыв промежности в родах: последствия на всю жизнь?
Рождение ребенка – лучшее, что может случиться с женщиной, что наполняет ее сущность смыслом. Но сами роды — тяжелый и иногда травматический процесс, ведущий к разрывам промежности. После рождения малыша, у женщины другие приоритеты, а проблемы материнского здоровья, часто связанные с болью и дискомфортом, отходят на второй план. Проктолог Рижской 1-й больницы Каспарс Сниппе рассказывает, почему даже небольшие разрывы промежности требуют визита к врачу.
По статистике, в Латвии около 10 рожениц в день сталкиваются с повреждением промежности той или иной степени тяжести.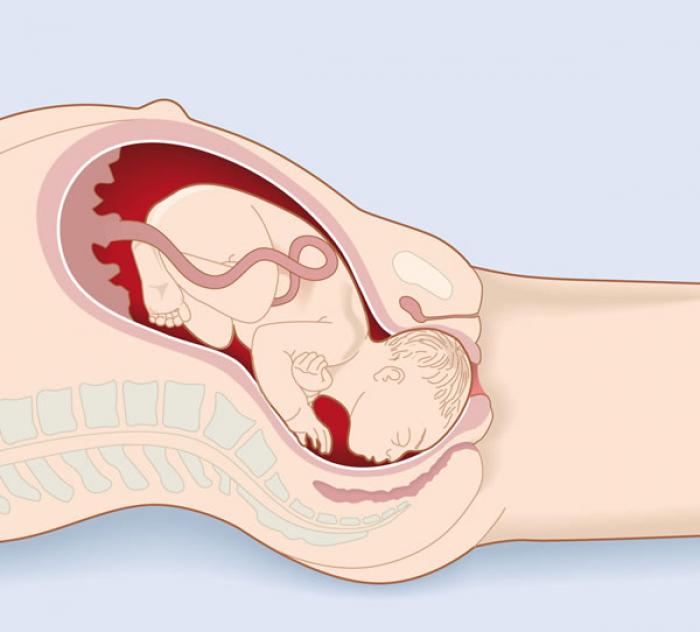 «Об этой проблеме часто не говорят, но она очень актуальна. Если роды первые, разрывы промежности встречаются в 4-6% случаев. Если повторные – в 26-87%. Вы спросите, почему такой разброс в цифрах? Дело в том, что во время первых родов много не диагностированных случаев. Если каждую женщину в первые два месяца после родов обследовать, то разрывы промежности, повреждения анального сфинктера или другие послеродовые травмы можно констатировать у 27-35%», — делится ужасающей статистикой доктор Сниппе.
«Об этой проблеме часто не говорят, но она очень актуальна. Если роды первые, разрывы промежности встречаются в 4-6% случаев. Если повторные – в 26-87%. Вы спросите, почему такой разброс в цифрах? Дело в том, что во время первых родов много не диагностированных случаев. Если каждую женщину в первые два месяца после родов обследовать, то разрывы промежности, повреждения анального сфинктера или другие послеродовые травмы можно констатировать у 27-35%», — делится ужасающей статистикой доктор Сниппе.
Факторы риска
Во время родов плод, проходя по родовым путям, сильно давит на промежность, растягивая ткани. Но у эластичности тканей есть свой предел — если они не эластичны или уже повреждены в предыдущих родах, может произойти разрыв. Часто, когда разрыв неизбежен, акушер намеренно производит разрез.
Факторы, которые могут привести к травме промежности:
- крупный вес плода;
- стремительные роды;
- вынужденное применение вакуума или акушерских щипцов;
- тазовое предлежание плода;
- тяжелые затяжные роды;
- эпизиотомия или разрез промежности.

«В последнем случае разрыв промежности не увидеть трудно, он совершается вынужденно, чтобы защитить женщину от еще более серьезных травм. Важно, чтобы эпизиотомия проводилась под правильным углом – 60 градусов. Если разрез уходит вбок или он слишком глубокий, то повреждаются не только внешние ткани — смещается ось, а вместе с ней и внутренние органы. Разрез может затронуть мышечное сплетение и нервные окончания, что при повторных родах чревато тяжелыми разрывами промежности третьей степени. Они коварны тем, что могут происходить незаметно, без видимых разрывов кожи», — поясняет доктор.
Степени тяжести разрыва промежности
I степень – небольшим разрывам подвергается только кожа;
II степень – кроме кожи страдает подкожная мускулатура тазового дна;
III степень – вовлекается в процесс сфинктер прямой кишки. Здесь разрывы делятся на те, которые внутренние и внешние, более или менее 50%.
IV степень – тяжелейшие разрывы промежности, которые требуют незамедлительного хирургического вмешательства.
«Большие разрывы и акушерские разрезы зашиваются почти сразу, а вот повреждения первых двух степеней могут и не заметить. С одной стороны, восстановить состояние влагалища можно и через 20 лет, с другой «золотые часы» — первые 12. Поэтому всем молодым мамам, которые родили сами, когда еще кормят грудью, советую честно себя спросить: все ли меня удовлетворяет, все ли происходит так, как до родов. Не верьте, что после родов «так у всех и так должно быть». Если есть дискомфорт, боли, недержание мочи или кала – это возможно вылечить», — отмечает проктолог.
Симптомы, появляющиеся со временем
Первый неприятный симптом, с которым сталкиваются женщины, пережившие разрыв промежности, это боль. И боль может преследовать на протяжении всей жизни, создавать дискомфорт. Второй – развивается слабость мускулатуры, что сказывается на функциональности анального и мочевого сфинктеров. Проще говоря, появляется излишняя влажность, зуд, дискомфорт, мучают газы, недержание мочи и кала, формируются мочеполовые и влагалищно-прямокишечные свищи. В более позднем периоде может быть опущение и даже выпадение внутренних органов. Все это ведет к психоэмоциональному дискомфорту и снижению качества жизни вообще и сексуальной в частности.
В более позднем периоде может быть опущение и даже выпадение внутренних органов. Все это ведет к психоэмоциональному дискомфорту и снижению качества жизни вообще и сексуальной в частности.
«Состояние мускулатуры тесно связано с уровнем содержания эстрогенов в организме. К нам приходят женщины за помощью слишком поздно, долгие годы жившие с уверенностью, что «это только геморрой»… Это женщины, кто рожал в 70-е и 80-е годы, а во время менопаузы проблемы только усугубились. В итоге эти женщины буквально привязаны к уборной (гигиенические проблемы трудно контролировать), стараются не выходить из дома, потому что любой «выход в свет» приводит к стрессу. Поэтому, в случае дискомфорта или болей, лучше обратиться за помощью к врачу сразу после родов», — отмечает врач.
Всемирная организация здоровья подчеркивает: у первородящих женщин, если есть подозрение на разрывы или была эпизиотомия, в обязательном порядке необходимо провести специфическую эндональную ультрасонографию, чтобы подтвердить или опровергнуть наличие разрывов. К сожалению, в Латвийских роддомах такое УЗИ не проводят.
К сожалению, в Латвийских роддомах такое УЗИ не проводят.
Как решить проблему?
Возможности интимной реконструкции сегодня очень развиты. Проктолог Каспарс Сниппе один из немногих специалистов в Латвии, который проводит такого вида операции. «Есть несколько видов реконструктивных операций, позволяющих восстановить внутренний и внешний анальный сфинктер, восстановить мускулатуру анального канала, функциональность мочевого пузыря. Главное – нет ограничения по срокам. Наши пациентки – это и девушки 18 лет, и женщины — 80-ти», — рассказывает Каспарс Сниппе.
«Те, кто уже прошел процедуру реконструкции промежности, должны понимать: на этом все не заканчивается. Очень важна физиотерапия для укрепления мускулатуры таза. И самое важное: после реконструкции можно полноценно жить половой жизнью и еще рожать детей», — уверенно заявляет Каспарс Сниппе.
Какой вид операции понадобится, какие обследования и анализы перед операцией необходимы, о видах обезболивания и послеоперационном периоде лучше всего расскажет врач во время консультации. Запись на прием возможна по телефону регистратуры 67366323 / e-pieraksts.
Запись на прием возможна по телефону регистратуры 67366323 / e-pieraksts.
Стоит ли беспокоиться, если после родов болит низ живота
При беременности в организме женщины происходят различные изменения, которые направлены на удовлетворение потребностей растущего плода. Увеличивается матка, меняется расположение внутренних органов, сдавливаются сосуды. Боли внизу живота после родов являются спутником каждой родившей женщины. Это связано с рядом физиологических или патологических состояний.
Содержание статьи
Когда это считать нормой
Основная причина боли заключается в повышенном выбросе окситоцина в кровь, который отвечает за сокращение матки и выработку грудного молока. Раскрытие ее шейки необходимо для изгнания плода, а после отделения плаценты сосуды маточных стенок сильно кровоточат. Активации тромбоцитов недостаточно для гемостаза, поэтому организм обеспечивает усиленную выработку гормона. Это позволяет остановить кровотечение, но вызывает ощущение схваткообразной боли в животе. Ее интенсивность ослабевает к концу первой недели после родов. У повторнородящих период длится дольше, так как тонус матки слабее.
Ее интенсивность ослабевает к концу первой недели после родов. У повторнородящих период длится дольше, так как тонус матки слабее.
Определение окситоцина
Выделяют ряд физиологических причин, когда через неделю после родов болит низ живота:
- Кормление грудью. Когда малыш сосет, происходит стимуляция сосков, которая сопровождается выработкой окситоцина. При каждом кормлении матка сокращается, что вызывает усиление болевых ощущений.
- Расхождение тазовых костей, вызванное прохождение по родовым путям крупного ребенка. Сразу женщина не испытывает дискомфорт за счет выработки релаксина, но через время возникает болезненность внизу живота и лобковой зоне.
- Переполненный мочевой пузырь, который давит на матку. Наличие трещин и других повреждений родовых путей дополнительно провоцирует ощущение жжения при мочеиспускании.
- Разрывы тканей и мышц. После наложения швов живот болит до момента их заживления, около 10–14 дней.
Если роды проходили путем кесарева сечения, то дискомфорт обусловлен наличием рубца на матке. Болеть живот будет 2–3 мес., до полного заживления. Важно соблюдать все рекомендации врача — не поднимать тяжести, своевременно обрабатывать область шва. Для купирования сильной болезненности используют анальгетики, которые в малых дозах не представляют угрозы ребенку.
Болеть живот будет 2–3 мес., до полного заживления. Важно соблюдать все рекомендации врача — не поднимать тяжести, своевременно обрабатывать область шва. Для купирования сильной болезненности используют анальгетики, которые в малых дозах не представляют угрозы ребенку.
Патологические причины
В норме организм женщины восстанавливается через месяц. При появлении сопутствующих симптомов или усиления болей гинеколог проводит диагностические мероприятия с целью выявления возможных заболеваний. Существуют следующие варианты патологических причин возникновения болей в животе после родов:
- Остатки плаценты в матке. Частицы эмбрионального органа способствуют образованию гнойных очагов, развитию воспалительного процесса.
- Недостаточная гигиена области швов родовых путей. Присоединение инфекции способствует нагноению рубцов.
- Эндометрит. Поверхность матки после родов представляет собой сплошную рану, поэтому любая инфекция способствует развитию воспаления внутренней слизистой.

- Перитонит. Развитие болезни связано с расхождением и воспалением швов на матке, что способствует распространению процесса нагноения в брюшную полость.
- Послеродовой аднексит. Носит обычно односторонний характер. Возникает при неправильном лечении или несвоевременной диагностике маточной инфекции, которая распространяется по трубам на яичники.
- Симфизит. Рентген для подтверждения диагноза проводят, если заболевание выявлено у женщины в период беременности, в анамнезе присутствуют патологии костей и суставов, многоплодная беременность.
- Болезни кишечника. Смена рациона питания при вынашивании ребенка, грудном вскармливании, стрессы усложняют работу органа. Это приводит к развитию ряда болезней, симптомы которых провоцируют болевой синдром в животе.
«Любые осложнения послеродового восстановления требуют незамедлительной консультации гинеколога.
Развитие подобных патологий угрожает здоровью и жизни матери. Путем диагностики врач определит точную причину длительного дискомфорта, назначит правильное лечение.
Признаки патологического процесса
Болезненность в области живота, которая возникает по физиологической причине, не сопровождается сопутствующими симптомами. Интенсивность, характер боли, а также вид дополнительных признаков зависит от типа болезни. Лечение гинеколог подбирает с учетом их характера, результатов диагностики. При необходимости назначает консультацию узкого специалиста.
Остатки плацентарной ткани
Неполное отхождение плаценты связано с ее частичным приростом к стенкам матки или ручным извлечением через пуповину, слабым тонусом, особенностями строения детородного органа. Подтверждают диагноз путем проведения УЗИ. Предпосылкой для его назначения считают следующие симптомы:
- сильное маточное кровотечение;
- подъем температуры до 37–37,5 градусов;
- общее ухудшение самочувствия.
Что делают при остатках плацентарной ткани
Проблему решают путем выскабливания под общим наркозом. После процедуры женщина длительно ощущает тянущие боли, напоминающие схватки. Такое вмешательство помогает избежать развития инфекции.
Такое вмешательство помогает избежать развития инфекции.
Эндометрит
Снижение иммунитета после родов, наличие хронических патологий мочеполовой системы, недостаточная гигиена половых органов, травмирование промежности и ряд других причин провоцируют развитие бактериальной инфекции. В полость матки она попадает из нижних отделов половых путей или ЖКТ. При легком течении тянущие боли сопровождаются дополнительными признаками патологии:
- обильные кровянисто-коричневые выделения из половых путей;
- учащение пульса до 100 уд/мин;
- подъем температуры до 38 градусов;
- ощущение холода, вызванное спазмом кровеносных сосудов;
- снижение тонуса матки.
Воспаление матки
Тяжелый эндометрит после родов возникает на 2–3 день после родоразрешения. Женщина жалуется на головную боль, слабость, высокую температуру с ознобом, плохой аппетит, нарушение сна, болевые синдромы в животе и пояснице, гнойные выделения. Любые осложнения болезни ведут к усилению дискомфорта, развитие перитонита опасно летальным исходом, поэтому медицинскую помощь оказывают незамедлительно.
Симфизит
Основной причиной симфизита после родов выделяют повышенную выработку релаксина при беременности. Связки и суставы быстро расслабляются, поэтому организм не успевает быстро восстановиться. Это приводит к размягчению костей, высокой подвижности суставов, развитию воспалительного процесса лонного сочленения. Если после родов симфиз самостоятельно не сократился до прежних размеров, то через 2–3 дня появляются следующие симптомы:
- дискомфорт при любых движениях, усиливающийся в ночное время;
- стреляющая боль, отечность в области лобка, таза;
- слабость в ногах;
- характерные щелчки при ощупывании лонного бугорка, ходьбе.
Расхождение костей лонного сочленения
Для подтверждения диагноза врач назначает рентген или МРТ, что позволит определить степень расхождения. При первой болевые ощущения отсутствуют, поэтому выявить патологию помогает анализ крови. Вторую и третью легко выявляют при пальпации.
Плацентарный полип
У 10% рожениц после неполноценного удаления остатков плаценты к остаткам ткани прилипают сгустки крови, что приводит к образованию полипа. Он мешает матке полностью закрыться, поэтому основным симптомом выделяют маточное кровотечение со сгустками. К дополнительным признакам относят тошноту, упадок сил, головокружение, бледность кожи, низкий уровень гемоглобина.
Полипы в матке
Клиническая картина обычно проявляется через месяц, боли в животе являются симптомами развития инфекции. Игнорирование симптомов становится причиной эндометрита, нарушения функции яичников, бесплодия, сепсиса.
Остеохондроз
Причина, когда после родов больше месяца сильно болит низ живота, нередко заключается в остеохондрозе. При беременности вес сильно увеличивается, что способствует изменению осанки. Не все женщины носят бандаж, поэтому нагрузка на спину возрастает. Происходит сдавливание нервных окончаний, боль будет отдавать в брюшную полость, поясницу. Заболевание характеризуется следующими признаками:
- прострелы в пояснице, в области паха усиливающиеся при поднятии тяжести;
- жжение между лопатками;
- снижение чувствительности внутренней стороны бедер;
- нарушение работы пищеварительной и мочеполовой систем;
- атрофия ножных мышц.
Остеохондроз после родов
Предпосылки болезни возникают в период вынашивания, но проявляется она в основном после родов. Рекомендуют соблюдать профилактические мероприятия, которые позволят снять часть нагрузки с позвоночника, замедлят развитие остеохондроза.
Проблемы с кишечником
Процесс пищеварения у роженицы часто нарушен по причине необходимости исключения ряда продуктов из рациона. Основной причиной болей внизу живота выступает синдром раздраженного кишечника, который сопровождается запором. Скопление каловых масс приводит к растяжению его стенок, сдавливанию матки, что и вызывает дискомфорт. Женщины ощущают спастические боли в области ЖКТ, вздутие, метеоризм. Клиническую картину усиливают стрессы, недосыпание, усталость.
Когда нужно к врачу
При наличии сильной болезненности внизу живота, которая не проходит спустя месяц после родов, женщинам рекомендуют проконсультироваться с гинекологом не предмет выявления причины дискомфорта. На развитие патологического процесса, требующего незамедлительного лечения, указывают следующие признаки:
- обильное кровотечение или кровянистые выделения, возникающие в середине месячного цикла;
- резкое повышение температуры тела до 39 градусов;
- постоянная тянущая боль внизу живота более 2–4 недель;
- невозможность поднятия ног в положении лежа;
- отсутствие стула более 3–4 дней;
- живот болит по типу схваток с выделением кровяных сгустков;
- «утиная» походка, прострелы в области поясницы;
- признаков интоксикации организма (тошнота, рвота, озноб).
При сильных болях, которые сопровождаются маточным кровотечением, повышением температуры нужно вызвать скорую. В отделении проведут диагностику, назначат лечение для нормализации состояния.
Профилактика и лечение
После родов большинство препаратов запрещено использовать или их назначают с осторожностью, чтобы компоненты поступали в грудное молоко в минимальной концентрации, не вызвали побочных реакций у ребенка. При сильных болях рекомендуют принимать перед кормлением Но-шпу.
«Лечение патологических причин дискомфорта определяют с учетом вида заболевания.
При эндометрите, плацентарном полипе проводят выскабливание, назначают антибактериальную терапию. Запоры устраняют с помощью диеты, мягких слабительных средств в форме ректальных свечей. Женщинам с симфизитом назначают постельный режим в специальной кровати, боли снимают НПВС. В острой стадии остеохондроза используют новокаиновые блокады, для уменьшения нагрузки — поддерживающий бандаж.
Корсет после родов
Следующие правила профилактики помогут снизить риск возникновения дискомфорта после родов:
- не пренебрегать интимной гигиеной;
- не поднимать тяжести;
- обогатить рацион питания продуктами с клетчаткой, белком;
- обрабатывать послеродовые швы зеленкой;
- выполнять дыхательную гимнастику;
- своевременно проходить осмотр у гинеколога, сдавать необходимые анализы;
- кормить малыша по требованию;
- не вступать в интимную близость до заживления рубцов в родовых путях;
- не терпеть при возникновении желания опорожнения.
Соблюдение несложных рекомендаций предупредит развитие серьезных патологий, снизит интенсивность болей, позволит организму быстрее восстановиться. При любых отклонениях, которые женщина не считает физиологическими, нужно посетить врача. В период беременности организм испытывает большие нагрузки, поэтому его восстановление нередко проходит болезненно. Знание признаков физиологической и патологической боли внизу живота позволит своевременно обратиться к врачу, а соблюдение правил профилактики — снизить интенсивность ее проявления, не допустить развития осложнений.
Как облегчить боль в промежности после эпизиотомии
Авторы: М. Стин, Б. Камминс
Эпизиотомия – хирургическое рассечение, осуществляемое для увеличения диаметра входа во влагалище с целью облегчения родов [15]. Эпизиотомия может потребоваться, например, при дистрессе плода, для проведения инструментальных родов, при наличии тяжелой артериальной гипертензии или пороков сердца и ряде других ситуаций [16]. Эпизиотомия может проводиться при дистоции плечиков для облегчения родовспомогательного маневра [3].
Существует два типа эпизиотомии: медиолатеральная и срединная (рис.). При срединной эпизиотомии минимизируется риск расширения эпизиотомической раны, поэтому этот тип процедуры рекомендуется Национальным институтом здоровья и качества медицинской помощи (NICE) [12].
Восстановление целостности промежности после эпизиотомии необходимо для предотвращения инфицирования и развития кровотечения, а также для заживления раны первичным натяжением. Рекомендуется накладывать швы на влагалище, поверхностные и глубокие мышцы, кожу с использованием рассасывающегося синтетического шовного материала, поскольку его использование ассоциируется с менее выраженной болью в промежности и снижением потребности в обезболивании [10].
Боль в промежности вызывает дистресс у матери, при этом неадекватное обезболивание может иметь неблагоприятные последствия для пациентки в ближайшей и отдаленной перспективе [14]. Для уменьшения боли в промежности могут использоваться локальные и системные методы. Диклофенак в форме суппозиториев эффективно облегчает боль в промежности в первые 24-48 ч после эпизиотомии, обезболивающее действие препарата дольше по сравнению с пероральными аналгетиками [2, 6, 13].
Пероральные аналгетики, купание, локальное охлаждение и упражнения на укрепление мышц тазового дна также обеспечивают некоторое уменьшение боли в промежности после эпизиотомии [14]. Парацетамол рекомендуется только при боли легкой или средней интенсивности [17]. Более сильные аналгетики, такие как трамадол или оксикодон, могут назначаться при сильной боли, однако они противопоказаны при грудном вскармливании. Альтернативой этим препаратам являются нестероидные противовоспалительные препараты (НПВП) [8].
Многим женщинами облегчить боль помогает купание, которое к тому же способствуют рассасыванию шовного материала [14]. Локальное применение пакетов со льдом или охлаждающей гелевой подушки эффективно для облегчения боли [14] в промежности и не оказывает негативного влияния на заживление [17]. Наложение пакета со льдом в течение 20 мин уменьшает боль, при этом эффект сохраняется до 2 ч [4]. Также сообщалось об уменьшении боли в промежности в первые 24 ч при использовании 2% геля лидокаина [1]. Тем не менее необходимы исследования по изучению отдаленных эффектов геля лидокаина и его влияния на заживление [7].
Регулярная гигиена промежности, мытье рук до и после туалета, частая смена гигиенических прокладок помогают предотвратить развитие инфекции, способствуют заживлению и снижают риск пролонгации боли. Для снижения давления на промежность пациентке рекомендуется чаще менять сидячее положение и периодически лежать на боку, особенно в первые дни после эпизиотомии и во время кормления грудью.
Важно рекомендовать пациентке придерживаться сбалансированной диеты и употреблять достаточное количество жидкости для ускорения заживления и профилактики запора, а также соблюдать баланс между физической активностью и отдыхом (в частности, спать в часы сна ребенка).
Имеются доказательства, что боль после эпизиотомии является более выраженной по сравнению с другими травмами промежности [5]. На интенсивность боли и скорость заживления раны промежности также влияют профессиональные навыки врача, который проводит операцию [9]. Неправильное восстановление целостности промежности может приводить к долгосрочным осложнениям. В первые 3 мес после родов примерно у 23% женщин наблюдается диспареуния, у 19% – проблемы с мочеиспусканием и у 3-10% – недержание стула [11]. Эти осложнения могут усиливать болевые ощущения и ухудшать переносимость боли в промежности, поэтому врач должен обладать достаточными знаниями и навыками для их коррекции.
Практические рекомендации
- Врач должен обеспечить облегчение боли непосредственно после восстановления целостности промежности.
- Врач должен объяснить пациентке, что в течение следующих дней она будет чувствовать определенную боль и дискомфорт, связанные с рассечением тканей и наложением швов. Однако эти ощущения будут постепенно ослабевать в течение первой недели и значительно уменьшатся на второй неделе.
- В раннем постнатальном периоде необходимо мониторировать тяжесть боли в промежности, а также выраженность ассоциированного отека и гематомы, при этом следует обеспечить системное и локальное обезболивание.
- Врач должен обсудить с пациенткой, как ей обращаться за медицинской помощью при наличии боли или других проблем.
- Врач должен убедиться в наличии необходимого оснащения, которое включает:
– перчатки;
– лубрикатор в форме геля;
– марлю;
– диклофенак в форме суппозиториев 100 мг;
– охлаждающую гелевую подушку или пакеты со льдом в марлевом чехле;
– аналгетики для перорального приема.
Процедура
Непосредственно после восстановления целостности промежности
- Оценить тяжесть боли в промежности и ассоциированного воспаления. Выяснить у пациентки интенсивность боли и характер болевых ощущений. У пациенток, получавших эпидуральную анестезию, чувствительность может быть неполной. Оценка интенсивности боли и то, как женщина описывает болевые ощущения, помогают выбрать правильную стратегию контроля боли.
- После восстановления целостности промежности и получения устного информированного согласия назначить диклофенак 100 мг ректально (при отсутствии противопоказаний).
- Для уменьшения отека и боли предложить местное охлаждение в виде гелевой подушки или пакета со льдом, которые с целью предотвращения обморожения не должны соприкасаться с кожей (накладываются в марлевом чехле).
- Показать пациентке, как использовать гелевую подушку или пакет со льдом, чтобы она самостоятельно могла облегчать боль.
Ранний постнатальный период
- Оценить интенсивность боли в промежности и выяснить характер болевых ощущений. Для контроля боли предложить системное и локальное обезболивание.
- При боли легкой или средней интенсивности рекомендовать парацетамол, купание и локальное охлаждение.
- При сильной боли в определенных случаях могут назначаться трамадол или оксикодон, однако эти препараты противопоказаны при грудном вскармливании. Альтернативный метод обезболивания – НПВП и локальное охлаждение.
- При получении устного информированного согласия пациентки следует завесить ее кровать шторой или закрыть дверь в палату для обеспечения приватности. Попросить пациентку принять полулежачее положение с раздвинутыми ногами для осмотра промежности и эпизиотомического шва с целью контроля процесса заживления и выявления сиптомов инфицирования.
- При необходимости для облегчения дискомфорта надрезать тугой шов или узел возле задней спайки (перед процедурой вымыть руки и надеть стерильные перчатки).
- Рекомендовать пациентке купание, поскольку водные процедуры облегчают боль и способствуют рассасыванию шовного материала.
- Разъяснить пациентке, как осуществлять гигиену промежности и выполнять упражнения для укрепления мышц тазового дня, как принимать сидячее и лежачее положения для уменьшения непосредственного давления на промежность.
- Разъяснить пациентке необходимость соблюдения сбалансированной диеты и употребления достаточного количества жидкости для ускорения заживления и профилактики запора.
- Обсудить необходимость самостоятельного ухода и достаточного отдыха, поскольку усталость и недосыпание могут усиливать болевые ощущения.
- Документировать интенсивность боли, оцениваемую пациенткой, и меры, принятые для облегчения боли в промежности.
Литература
- Abedzadeh-Kalahroudi M., Sadat Z., Saberi F. (2011) The efficacy of 2% lidocaine gel in pain relieving of episiotomy: a double-blind randomized trial. Pakistan Journal of Medical Sciences. 27, 2, 375-378.
- Achariyapota V., Titapant V. (2008) Relieving perineal pain after perineorrhaphy by diclofenac rectal suppositories: a randomized double-blinded placebo controlled trial. Journal of the Medical Association of Thailand. 91, 6, 799-804.
- American Academy of Family Physicians (2012) Advanced Life Support in Obstetrics (ALSO). Provider Syllabus. AAFP, Leawood KS.
- de Souza Bosco Paiva C., Junqueira Vasconcellos de Oliveira S.M., Amorim Francisco A., da Silva R.L., de Paula Batista Mendes E., Steen M. (2015) Length of perineal pain relief after ice pack application: a quasi-experimental study. Women and Birth.
- East C.E., Sherburn M., Nagle C., Said J., Forster D. (2012) Perineal pain following childbirth: prevalence, effects on postnatal recovery and analgesia usage. Midwifery. 28, 1, 93-97.
- Hedayati H., Parsons J., Crowther C.A. (2003) Rectal analgesia for pain from perineal trauma following childbirth. Cochrane Database of Systematic Reviews. Issue 3, CD003931.
- Hedayati H., Parsons J., Crowther C.A. (2005) Topically applied anaesthetics for treating perineal pain after childbirth. Cochrane Database of Systematic Reviews. Issue 2, CD004223.
- Kamondetdecha R., Tannirandorn Y. (2008) Ibuprofen versus acetaminophen for the relief of perineal pain after childbirth: a randomized controlled trial. Journal of the Medical Association of Thailand. 91, 3, 282-286.
- Kettle C., Dowswell T., Ismail K.M. (2010) Absorbable suture materials for primary repair of episiotomy and second degree tears. Cochrane Database of Systematic Reviews. Issue 6, CD000006.
- Kettle C., Dowswell T., Ismail K.M. (2012) Continuous and interrupted suturing techniques for repair of episiotomy or second-degree tears. Cochrane Database of Systematic Reviews. Issue 11, CD000947.
- Labrecque M., Eason E., Marcoux S. (2000) Randomized trial of perineal trauma during pregnancy: perineal symptoms three months after delivery. American Journal of Obstetrics & Gynecology. 182, 1 Pt 1, 76-80.
- National Institute for Health and Care Excellence (2014) Intrapartum Care for Healthy Women and Babies. Clinical guideline No. 190. NICE, London.
- Shafi F., Syed S., Bano N., Chaudhri R. (2011) Rectal versus oral analgesia for perineal pain relief after childbirth. Journal of Rawalpindi Medical College (JRMC). 15, 1, 56-58.
- Steen M. (2010) Care and consequences of perineal trauma. British Journal of Midwifery. 18, 11, 710-715.
- Steen M., Cummins B. (2016a) How to perform an episiotomy. Nursing Standard. 30, 24, 36-39.
- Steen M., Cummins B. (2016b) How to repair an episiotomy. Nursing Standard. 30, 25, 36-39.
- Steen M., Marchant P. (2007) Ice packs and cooling gel pads versus no localised treatment for relief of perineal pain: a randomized controlled trial. Evidence Based Midwifery. 5, 1, 16-22.
Steen M., Cummins B.
How to alleviate perineal pain following an episiotomy. Nurs Stand. 2016 Mar 30; 30 (31): 34-7.
Перевел с англ. Алексей Терещенко
Тематичний номер «Гінекологія, Акушерство, Репродуктологія» № 1 (21) березень 2016 р.СТАТТІ ЗА ТЕМОЮ Акушерство/гінекологія
23.01.2021 Акушерство/гінекологія Терапія та сімейна медицина Профілактична роль фолієвої кислоти в запобіганні вродженим вадам розвитку плодаНа сьогодні єдиним шляхом зниження рівня вродженої та спадкової патології є профілактичні заходи, що поділяються поетапно на: а) преконцепційна профілактика, котра включає, крім санації сім’ї при плануванні вагітності, заходи, спрямовані на зменшення дії керованих чинників довкілля; б) пренатальна діагностика вродженої та спадкової патології плода, що забезпечує виявлення плодів, які мають вроджені вади розвитку (ВВР) і спадкові хвороби; в) скринінгові масові й селективні програми серед новонароджених, які дають змогу виявити деякі патологічні стани та забезпечити адекватну медичну допомогу хворим дітям; г) рання хірургічна корекція ВВР [1]….
05.01.2021 Акушерство/гінекологія Сучасні підходи в терапії пацієнтів із дефіцитом VII фактора згортання кровіВроджені порушення згортання крові є рідкісними захворюваннями, з якими лікарю майже ніколи не доводиться стикатися. Тому зустріч із таким пацієнтом, особливо на первинному етапі медичної допомоги, може стати цілковитою несподіванкою. Щоби підвищити обізнаність лікарів щодо цієї патології, компанія «Ново Нордіск» продовжує цикл онлайн-вебінарів, присвячених проблемам діагностики та лікування рідкісних порушень системи гемостазу. Цього разу про стан, пов’язаний із дефіцитом VII фактора згортання крові, розповіла голова Асоціації гематологів України, завідувачка центру гематології та трансплантації кісткового мозку КНП КОР «Київський обласний онкологічний диспансер», кандидат медичних наук Ірина Радомирівна Гартовська….
04.01.2021 Акушерство/гінекологія Онкологія та гематологія Стратегія ведення пацієнток із вперше виявленим раком яєчникаЦиторедуктивна хірургія та хіміотерапія (ХТ) є невід’ємними складовими лікування пацієнток із раком яєчника (РЯ). Однак ХХІ сторіччя ознаменувалося появою в онкології сучасних таргетних та імунних препаратів, таргетні препарати зайняли свою нішу, зокрема, і в терапії РЯ. Проте успішний результат лікування при РЯ можливий за умови урахування низки факторів, розглянутих у рамках онлайн-заходу «Школа циторедуктивної хірургії у пацієнток з раком яєчників. Досвід клініки Lisod»….
30.12.2020 Акушерство/гінекологія Фолати: прегравідарна битва за гравідарний результатРаціонально спланована прегравідарна підготовка дозволяє забезпечити фізіологічний перебіг вагітності, а також попередити ймовірність народження дітей із вродженими вадами розвитку, не пов’язаними зі спадковими дефектами, однак зумовленими мікронутрієнтним статусом жінки. Про основні положення прегравідарної підготовки, зокрема про доцільність призначення деяких діагностичних та лікувально-профілактичних заходів під час планування вагітності, а також про важливість профілактики та корекції дефіциту поживних речовин у жінок фертильного віку докладно розповіла завідувач кафедри акушерства та гінекології № 2 Вінницького національного медичного університету ім. М. І. Пирогова, доктор медичних наук, професор Ольга Василівна Булавенко. Ключові слова: прегравідарна підготовка, невиношування вагітності, вроджені вади розвитку, фолієва кислота….
Восстановление после родов — послеродовое восстановление
Ваше тело только что сделало одну из самых замечательных вещей, которые оно когда-либо могло сделать: вырастить еще одного человека. После 9 месяцев ожидания вы, вероятно, рады наконец оказаться дома со своим новорожденным. Большая часть вашего внимания и энергии в ближайшие недели и месяцы будет сосредоточена на ребенке, но помните, что вам также нужно позаботиться о себе.
Ваша доставка могла быть сложной или легкой. Возможно, у вас было кесарево сечение (кесарево сечение) или естественные роды.Возможно, вы работали несколько часов или несколько дней. Независимо от того, как выглядели ваши роды, ваше тело пережило травму точно так же. Потребуется время, чтобы восстановиться.
Ваше послеродовое выздоровление не займет всего несколько дней. Полное восстановление после беременности и родов может занять месяцы. Хотя многие женщины чувствуют себя в основном выздоровевшими к 6-8 неделям, может потребоваться больше времени, чтобы снова почувствовать себя собой. В это время вам может казаться, что ваше тело повернулось против вас.Постарайтесь не расстраиваться. Помните, что ваше тело не знает ваших сроков и ожиданий. Лучшее, что вы можете сделать для этого, — это отдохнуть, хорошо поесть и дать себе перерыв.
В это время ваши гормоны также будут колебаться. Возможно, вы нечетко мыслите и будете более эмоциональны. Опять же, дайте себе время, чтобы это прошло. Однако, если в какой-то момент вы думаете о том, чтобы навредить себе или своему ребенку, расскажите об этом кому-нибудь.
Путь к улучшению здоровья
На то, чтобы вырасти и родить ребенка, потребовалась лучшая часть года.Успокойтесь, зная, что по большей части вы начнете чувствовать себя собой гораздо раньше. Через несколько месяцев вы выздоровеете.
Нельзя сказать, что у послеродового восстановления не будет проблем. Очень часто возникает ощущение, что ваше тело не заживает так быстро, как вам хотелось бы. Помните, чем больше вы сможете дать своему телу отдохнуть и дать ему полностью восстановиться, тем лучше вы будете для него. Даже если вы можете только есть, спать и заботиться о своем ребенке, этого достаточно.
В течение первых шести недель обращайте внимание на свое тело. Вы устанете и сосредоточитесь на своем ребенке, но постарайтесь замечать изменения в собственном теле. Это очень важно для выздоровления.
Когда вы почувствуете себя лучше, не поддавайтесь искушению делать больше. Если вы переусердствуете на этом этапе, это может отбросить вас назад к выздоровлению. Сосредоточьтесь на том, чтобы питать свое тело хорошей едой, пить много воды (особенно если вы кормите грудью) и достаточно отдыхать.
Если вам сделали кесарево сечение, у вас будет больше ограничений на то, что вы можете делать в дни и недели после родов.Распространенные не включают в себя вождение и поднятие чего-либо тяжелее вашего ребенка. Ваш врач сообщит вам, когда вы сможете вернуться к нормальной деятельности.
Вот еще что вы можете ожидать во время послеродового выздоровления.
Боль в животе. По мере того, как матка сжимается до нормального размера и формы, вы будете чувствовать боль в животе (внизу живота). Эти боли называются «послеродовыми». Большинство этих болей будут тупыми, но некоторые будут острыми. Вы можете почувствовать эти боли чаще, когда кормите ребенка грудью.Это потому, что кормление грудью стимулирует химическое вещество в вашем теле, которое заставляет матку сокращаться (сжиматься). Для многих женщин нанесение тепла на эту область помогает контролировать боль. Попробуйте использовать грелку или бутылку с горячей водой. Со временем боль в животе уменьшится. Если эти боли усиливаются или не прекращаются, обратитесь к врачу.
Детский блюз. Вы так взволнованы и счастливы, что привезли домой ребенка. Однако в следующую минуту вам будет грустно. Это может сбивать с толку, особенно молодых мам.Знайте, что многие женщины (70-80%) борются с чувством грусти в первые несколько недель после рождения ребенка. Его обычно называют «детской хандрой», и он вызван изменениями гормона . Стыдиться нечего. На самом деле, доверившись другу члена семьи, вы часто можете почувствовать себя лучше. Если эти чувства длятся более нескольких недель или из-за них вы не можете функционировать, у вас может быть послеродовая депрессия . Послеродовая депрессия более серьезна, чем детская хандра. Если вы испытываете сильное чувство печали или безнадежности, вам следует позвонить своему врачу.
Запор. В первые дни после родов очень часто возникают запоры. Это может быть вызвано несколькими причинами. Если вы получили в больнице какие-либо обезболивающие, они могут замедлить работу кишечника. Если по какой-либо причине вам сделали анестезию (болеутоляющее), это тоже может ее вызвать. Иногда послеродовой запор вызван просто страхом. Это верно, особенно если у вас наложены швы, потому что у вас была эпизиотомия (хирургический разрез между влагалищем и ануса для расширения влагалищного отверстия для родов) или разрыв этой области во время родов.Вы можете бояться повредить швы или опасаться, что движение кишечника вызовет еще большую боль в этой области. Чтобы облегчить запор, пейте много воды и старайтесь есть продукты, содержащие много клетчатки . Во многих случаях вы можете поговорить со своим врачом о назначении смягчителя стула (например, Colace или Docusoft). Если к четырем дням после родов у вас не было опорожнения кишечника, позвоните своему врачу.
Геморрой. Возможно, у вас во время беременности развился геморрой (болезненный отек вены в прямой кишке ).Если нет, возможно, вы получили их от штамма и толкали во время родов. Они могут вызвать боль и кровотечение после дефекации. Еще они чешутся. Чтобы облегчить боль и зуд, нанесите гамамелис на геморроидальные узлы. Это особенно эффективно, если вы храните гамамелис в холодильнике. Ваш геморрой со временем должен уменьшиться. В противном случае обратитесь к врачу.
Гормональные сдвиги. Гормоны не только подпитывают перепады настроения (см. «Детскую хандру» выше), но и вызывают другие послеродовые симптомы.Вы можете больше потеть, особенно ночью, когда вы спите. Только убедитесь, что ваше потоотделение не сопровождается лихорадкой . Это может быть признаком заражения . Гормональные изменения также вызывают выпадение волос у многих молодых мам. Это временно. Когда уровень эстрогена и увеличится, ваши волосы вернутся к своей нормальной толщине.
Болезненность промежности. Промежность — это область между влагалищем и анусом. Часто эта область рвется во время родов.В других случаях вашему врачу, возможно, придется сделать небольшой разрез в этой области, чтобы расширить влагалище перед родами. Даже если ни одно из этих событий не произошло во время вагинальных родов, в послеродовом периоде промежность будет болезненной и, возможно, опухшей. Вы можете чувствовать дискомфорт в этой области в течение нескольких недель. Пока вы выздоравливаете, сидение на пакете со льдом несколько раз в день по 10 минут поможет облегчить боль. Особенно хорошо это делать после посещения туалета. В течение первой послеродовой недели после посещения туалета промойте промежность теплой водой из шприца.Сообщите своему врачу, если область промежности не уменьшается с каждым днем или у вас есть какие-либо признаки инфекции.
Болят соски и груди . Первые несколько дней грудного вскармливания у женщин болезненные соски и грудь являются нормальным явлением. Если болезненность продолжается более нескольких дней, возможно, ребенок неправильно прикладывает грудь. Попробуйте поменять позу или обратитесь за помощью к специалисту по грудному вскармливанию (специалист по грудному вскармливанию). Сделайте это до того, как на сосках разовьются болезненные трещины, из-за которых вы не сможете кормить грудью.Американская академия семейных врачей (AAFP) рекомендует, чтобы все дети, за редким исключением, находились на грудном вскармливании и / или получали сцеженное грудное молоко исключительно в течение первых шести месяцев жизни. Грудное вскармливание следует продолжать с добавлением прикорма в течение второй половины первого года жизни.
Швы. Если у вас наложены швы из-за разорванной или порезанной промежности (см. «Болезненность промежности» выше), на заживление уйдет 7-10 дней. Швы со временем рассасываются.Важно, чтобы швы не заразились, осторожно промывая их теплой водой после каждого посещения туалета. Для этого промойте пораженный участок и промокните его насухо из бутылочки для шприца. Не протирайте этот участок туалетной бумагой, иначе вы можете раздражать место сшивания. Независимо от того, насколько вы хотите следить за прогрессом заживления, старайтесь держать руки подальше от швов. Если эта область начинает болеть сильнее или швы кажутся мокнущими, обратитесь к врачу. Это могло быть признаком инфекции.
Если у вас наложены швы после кесарева сечения (кесарево сечение), они заживают в разной степени. Швы на коже заживают через 5-10 дней. Для заживления нижележащих швов в слое мышц потребуется больше времени. Они не заживают полностью в течение 12 недель. Следите за швами, которые вы видите, на предмет каких-либо признаков инфекции. Эти признаки включают, если область разреза красная, опухшая или мокнущая гной ; или если у вас жар.
Вагинальное кровотечение и выделения. После родов у вас часто бывает вагинальное кровотечение и выделения (это называется лохии ), даже если вам сделали кесарево сечение. Это способ вашего тела избавиться от лишних крови и тканей , которые использовались для роста и питания вашего ребенка. Ожидайте, что это будет сначала тяжелее (до 10 дней), но затем постепенно уменьшится. Легкое кровотечение и кровянистые выделения могут длиться до шести недель после родов. Важно, чтобы в это время вы использовали только гигиенические прокладки.Использование тампонов может привести к заражению бактериями . Также ожидайте прохождения некоторых сгустков, особенно в первую неделю. Если сгустки больше четверти, обратитесь к врачу.
Удержание воды. Возможно, вы захотите, чтобы опухоль, которую вы заметили во время беременности, исчезла. Но это ненадолго. Также известный как послеродовой отек (опухоль), ваше тело будет продолжать удерживать воду из-за повышения уровня гормона прогестерона .Вы можете заметить опухоль на руках, ногах и ступнях. Это не должно длиться дольше недели после родов. Если это произойдет или со временем станет хуже, обязательно сообщите об этом своему врачу.
Похудание. Если вы надеялись на немедленную потерю веса после рождения ребенка, вы, вероятно, были очень разочарованы. Ни одной матери не повезло, что бы вы ни читали в таблоидах. Вы можете ожидать, что потеряете около 6-12 фунтов (в зависимости от роста вашего ребенка) во время родов.После этого ваша потеря веса значительно замедлится. В зависимости от того, сколько веса вы набрали во время беременности (в среднем 25-35 фунтов), для похудания ребенка может потребоваться несколько месяцев. Многим женщинам кажется, что кормление грудью способствует снижению веса. Другие мамы не видят, что потеря веса связана с кормлением грудью. Постарайтесь поддерживать постоянное питание во время кормления грудью и не расстраивайтесь, если на похудение уйдет больше времени, чем вы рассчитывали.
Что нужно учитывать
Обратите внимание на свое тело после родов.Если что-то кажется неправильным, вероятно, это не так. Ожидается болезненность, но слишком сильная боль может означать, что что-то серьезно не так. Не зацикливайтесь на уходе за малышом так, чтобы игнорировать собственное здоровье.
Только потому, что вы прошли через роды, вам не обязательно угрожать опасность для здоровья. Есть опасные для жизни проблемы, связанные с родами, которые могут произойти через несколько дней или недель после родов.
- Послеродовое кровоизлияние редко, но может произойти.Если ваше послеродовое кровотечение наполняет больше, чем подушечку каждый час, вам следует немедленно обратиться к врачу. Без лечения послеродовое кровотечение может привести к летальному исходу.
- Сильные и не проходящие головные боли также могут указывать на основную проблему, особенно в сочетании с высоким кровяным давлением . Вам может грозить ход поршня .
- Глубокая вена тромбоз (сгусток крови в глубокой вене) — довольно редкая проблема (1 из 1000 беременностей), которая может возникнуть во время или после беременности.Симптомы включают боль в ногах или ощущение растянутой мышцы. Ваша нога также может быть красной и горячей на ощупь. Если не лечить, эти сгустки могут оторваться и попасть в легкие . Когда это происходит, это может быть опасно для жизни.
- Послеродовой период преэклампсия встречается редко и может развиться в течение 48 часов после родов или в течение шести недель после родов. Это похоже на преэклампсию (также называемую токсемией ), которая может возникнуть во время беременности.И преэклампсия, и послеродовая преэклампсия вызывают сужение кровеносных сосудов (уменьшение их размеров). Это приводит к повышению артериального давления, а также к стрессу ваших внутренних органов. Иногда очевидные симптомы отсутствуют, если вы не контролируете свое кровяное давление. Когда у вас действительно есть симптомы, они могут включать сильную головную боль, отек рук и ног, нечеткое зрение , боль в правой верхней части тела и внезапное увеличение веса. Если вы подозреваете, что у вас послеродовая преэклампсия, немедленно обратитесь к врачу.
Когда обращаться к врачу
Когда вы восстанавливаетесь после родов, лучше проявить осторожность, если вы чувствуете, что что-то не так с вами или с ребенком. Вы должны ожидать некоторого дискомфорта во время заживления. Вам не должно становиться хуже.
В общем, если у вас есть какие-либо из этих послеродовых симптомов, обратитесь к врачу.
- Сильное вагинальное кровотечение, которое пропитывает более одной прокладки в час, или вагинальное кровотечение, которое увеличивается каждый день, а не уменьшается.
- Проходит большие сгустки (больше четверти).
- Озноб и / или лихорадка более 100,4 ° F.
- Обморок или головокружение.
- Изменения зрения или сильная головная боль (постоянная).
- Болезненное мочеиспускание или затрудненное мочеиспускание.
- Выделения из влагалища с сильным запахом.
- Учащенное сердцебиение, боль в груди или затрудненное дыхание.
- Рвота.
- Разрез после кесарева сечения или эпизиотомии красный, мокрый (с гноем) или опухший.
- Усиливающаяся боль в животе (внизу живота) или новая боль в животе.
- Боль в груди, красная или горячая на ощупь.
- Боль в ногах с покраснением или припухлостью.
- Увеличение отека.
Вопросы к врачу
- Как скоро я снова почувствую себя собой?
- Почему я все еще задерживаю воду?
- Сколько калорий мне нужно есть во время кормления грудью?
- Когда я могу начать тренировку?
- Как долго мне нужно ждать, прежде чем снова заняться сексом?
- Могу ли я забеременеть во время кормления грудью?
- Почему у меня выпадают волосы?
- Есть ли продукты, которые нельзя есть во время грудного вскармливания?
- Почему я не худею?
- Какие у меня есть варианты противозачаточных средств?
- Вернется ли моя грудь в нормальное состояние?
- Почему меня не интересует секс?
Ресурсы
Центры по контролю и профилактике заболеваний (CDC): депрессия среди женщин
Национальные институты здравоохранения, MedlinePlus: послеродовой уход
Международная послеродовая поддержка
U.S. Департамент здравоохранения и социальных служб, Womenshealth.gov: Беременность: восстановление после рождения
Предупреждающие признаки проблем со здоровьем после родов
Когда вам потребуется медицинская помощь после родов?
Ваше тело претерпевает множество изменений после родов, и ему нужно время, чтобы зажить. В течение нескольких недель после родов нормально чувствовать некоторый дискомфорт, например, болезненность и сильную усталость. Но у некоторых женщин после рождения ребенка возникают осложнения, которые могут вызвать серьезные, опасные для жизни проблемы со здоровьем.Если вас беспокоит то, как вы себя чувствуете, или вы испытываете боль или дискомфорт, которые вам не нравятся, позвоните своему врачу. Если вы считаете, что ваша жизнь в опасности, позвоните в службу экстренной помощи (911) или обратитесь в отделение неотложной помощи больницы.
Все женщины после родов нуждаются в послеродовом уходе. Послеродовой уход — это медицинское обслуживание только что родившей женщины. Сходите на все послеродовые осмотры, даже если вы чувствуете себя хорошо. Это медицинские осмотры, которые вы должны пройти, чтобы убедиться, что вы хорошо восстанавливаетесь после родов.Они помогают вашему лечащему врачу определить ваше состояние здоровья и вылечить его. Послеродовой уход важен, потому что молодые мамы подвергаются риску серьезных, а иногда и опасных для жизни осложнений для здоровья в первые дни и недели после родов. Слишком много молодых мам умирают от проблем, которые можно было предотвратить.
На какие предупреждающие знаки следует обращать внимание после родов?
Как правило, к серьезным признакам серьезного состояния здоровья относятся боль в груди, затрудненное дыхание, сильное кровотечение и сильная боль.Если у вас есть какие-либо из этих признаков или симптомов, немедленно позвоните своему врачу. Если вы думаете, что ваша жизнь в опасности, позвоните в службу экстренной помощи (911) или обратитесь в отделение неотложной помощи.
Признаки заболевания — это то, что другие люди могут видеть или знать о вас, например, у вас сыпь или вы кашляете. Симптомы — это то, что вы чувствуете сами, чего не могут видеть другие, например, боль в горле или головокружение.
Если у вас есть какие-либо из этих признаков или симптомов, позвоните своему провайдеру:
Признаки и симптомы инфекции
- Температура выше 100.4 F. У вас поднимается температура, когда ваше тело пытается убить вирус или бактерии, вызвавшие инфекцию.
- Выделения, боль или покраснение, которые не проходят или усиливаются вокруг кесарева сечения (разреза), эпизиотомии или разрыва промежности. Кесарево сечение (также называемое кесаревым сечением) — это операция, при которой ваш ребенок рождается через разрез, который врач делает в животе и матке (матке). Эпизиотомия — это разрез во влагалище, чтобы помочь ребенку выйти наружу во время родов.Разрыв промежности — это разрыв промежности, который представляет собой область между влагалищем и прямой кишкой. Во время вагинальных родов ваша промежность может разорваться естественным путем.
- Боль или жжение при мочеиспускании (мочеиспускании), боль в пояснице или боку или необходимость частого мочеиспускания. У вас может быть инфекция мочевыводящих путей (также называемая ИМП), например инфекция мочевого пузыря, называемая циститом, или инфекция почек, называемая пиелонефритом.
- Новые и болезненные красные полосы на груди или уплотнения на груди. У вас может быть инфекция груди, которая называется маститом. Это может произойти, если у вас закупорка протока, вы пропускаете или откладываете кормление грудью или ваша грудь набухает (набухает и наполняется молоком).
- Сильная боль внизу живота. У вас может быть эндометрит. Это воспаление (покраснение или припухлость) слизистой оболочки матки.
- Выделения из влагалища с неприятным запахом. У вас может быть эндометрит или инфекция, называемая бактериальным вагинозом (также называемая БВ).БВ возникает, когда во влагалище слишком много определенных бактерий.
Иногда организм резко реагирует на инфекцию, называемую сепсисом. Сепсис может быть опасным для жизни. Если после родов у вас появятся какие-либо из этих признаков или симптомов сепсиса, позвоните в службу 911 или обратитесь в отделение неотложной помощи:
- Озноб или ощущение сильного холода
- Липкая или потная кожа
- Быстрое дыхание
- Учащение пульса
- Чувство замешательства
- Лихорадка
- Сильная боль или дискомфорт
Признаки и симптомы других заболеваний
- Кровотечение более сильное, чем обычно, или кровотечение, которое со временем усиливается. У вас может быть послеродовое кровотечение (также называемое ПРК). ПРК — это когда у женщины сильное кровотечение после родов. Это серьезное, но редкое заболевание, которое может возникнуть в течение 12 недель после рождения ребенка.
- Боль, отек, покраснение, тепло или нежность в ногах, особенно в икрах. У вас может быть тромбоз глубоких вен (также называемый ТГВ). Это происходит, когда сгусток крови образуется глубоко в теле, обычно в голени или бедре.
- Изменения зрения, головокружение, сильная головная боль, боль в правом верхнем углу живота или в плече, затрудненное дыхание, резкое увеличение веса или отек ног, рук или лица. У вас может быть послеродовая преэклампсия. Это серьезное заболевание, которое возникает, когда у женщины высокое кровяное давление, и появляются признаки того, что некоторые ее органы, такие как почки и печень, могут перестать нормально работать после родов.
- Боль в груди, кашель или затрудненное дыхание. У вас может быть тромбоэмболия легочной артерии (также называемая ТЭЛА). Эмболия — это сгусток крови, который перемещается из того места, где он образовался, в другое место в организме. Когда сгусток перемещается в легкое, это ПЭ. ЧП — это чрезвычайная ситуация.
- Чувство грусти или безнадежности более 10 дней после родов. У вас может быть послеродовая депрессия (также называемая ППД), разновидность депрессии, которая возникает у некоторых женщин после рождения ребенка. ППД — это сильные чувства печали, тревоги (беспокойства) и усталости, которые продолжаются долгое время после родов. Эти чувства могут затруднить вам заботу о себе и своем ребенке. PPD — это заболевание, которое требует лечения, чтобы выздороветь.
- Чувство тошноты или рвоты. У вас может быть ПРК или сердечно-сосудистое заболевание (также называемое болезнью сердца). Сердечные заболевания включают состояния, поражающие сердце и кровеносные сосуды. Они часто поражают сердечную мышцу или затрагивают суженные или закупоренные кровеносные сосуды, что может привести к сердечному приступу или инсульту.
Последняя проверка: июль 2018 г.
См. Также: Ваше тело после ребенка: первые 6 недель, послеродовые осмотры, смерть, связанная с беременностью, материнская смерть и материнская смертность
Болезни и схватки после родов
Если после родов у вас начались схватки, не паникуйте! Ваше тело знает, что делает, и эти сокращения не похожи на сокращения, которые вы испытывали во время родов.В отличие от схваток, эти сокращения помогают матке уменьшиться до первоначального размера и предотвращают чрезмерное кровотечение после родов.
Послеродовые боли и сокращение матки
Хотя многие будущие родители не слышали о послеродовых болях, большинство уроков по родам обсуждают их. Послеродовые боли — это схватки, возникающие после родов. Эти сокращения сигнализируют о процессе инволюции, о процессе сокращения матки до размера и формы до беременности.
За последние девять месяцев ваша матка увеличилась почти в 25 раз. Обратите внимание, что вы можете продолжать выглядеть беременной после родов, пока ваша матка не вернется к своему нормальному размеру. Сокращения, которые вы чувствуете после родов, помогают ему снова уменьшиться, хотя оно будет не таким маленьким, как было изначально.
Несмотря на то, что для расширения матки потребовалось около 40 недель, обратный процесс происходит относительно быстро, примерно за четыре-шесть недель.
Повторные матери
Хотя послеродовые боли не являются поводом для беспокойства, они могут вызвать дискомфорт и даже боль.Послеродовые боли могут значительно отличаться от человека к человеку. Если это не ваш первый ребенок, ваша боль может быть сильнее, чем во время предыдущих беременностей.
Некоторые говорят, что послеродовые боли усиливаются после каждого следующего ребенка, хотя не все говорят, что это правда. От боли вы можете использовать средства комфорта, такие как теплые компрессы, массаж глазного дна через живот и определенные лекарства (с одобрения вашего врача). Лекарства, отпускаемые без рецепта, подходят большинству женщин.
Независимо от того, является ли это вашим первым ребенком, вы можете заметить, что эти схватки наиболее интенсивны в течение первых нескольких дней после родов.
Вы также можете заметить их больше, когда кормите грудью. Это происходит потому, что ваша матка чувствительна к окситоцину, который вы выделяете во время кормления грудью.
Уменьшение дискомфорта
Чтобы чувствовать себя более комфортно, вы можете попробовать принять меры по обеспечению комфорта или лекарства, отпускаемые без рецепта, непосредственно перед грудным вскармливанием, чтобы облегчить дискомфорт во время кормления.Прежде чем принимать какие-либо новые лекарства, убедитесь, что их можно безопасно принимать во время грудного вскармливания.
Не беспокойтесь, если вы не чувствуете послеродовых болей. Не каждая мама их чувствует. Это не означает, что ваша матка не заживает и не сокращается. Если вы обеспокоены тем, что матка не заживает, попросите послеродовую медсестру научить вас чувствовать матку. Таким образом, вы сможете самостоятельно следить за его продвижением.
Если вы испытываете сильную, постоянную или усиливающуюся боль или у вас есть какие-либо другие симптомы, обращайтесь к врачу или акушерке.Вам нужно будет как можно скорее пройти обследование.
Как помочь своему послеродовому телу восстановиться после родов
Вы наконец оставили позади 40 (или около того) недель беременности и долгие часы родов, и вы официально стали матерью. Поздравляю! Теперь наступает переход от беременности к послеродовой, который приносит с собой множество новых симптомов и вопросов. Вот что вам нужно знать о своем послеродовом организме и его восстановлении после родов — в идеале до родов.
Сколько времени нужно, чтобы восстановиться после родов?
Независимо от того, как вы родили, первые шесть недель после родов считаются периодом «выздоровления». Даже если вы пережили беременность и у вас были самые легкие в истории роды (и особенно если их не было), ваше тело было максимально напряжено и напряжено, и ему нужна возможность перегруппироваться.
Имейте в виду, что все новые мамы разные, поэтому каждая женщина выздоравливает с разной скоростью с разными послеродовыми симптомами.Большинство из них проходят в течение недели, в то время как другие (болезненность сосков, боли в спине и иногда боль в промежности) могут продолжаться в течение нескольких недель, а третьи (например, протекающая грудь или боль в спине) могут сохраняться, пока ваш ребенок не станет немного старше.
Если у вас были естественные роды, вы, вероятно, также задаетесь вопросом, сколько времени потребуется, чтобы болезненные ощущения исчезли и прошла заживление промежности. Восстановление может занять от трех недель, если у вас не было разрывов, до шести недель и более, если у вас был разрыв промежности или эпизиотомия.
Хотите знать, останется ли ваше влагалище таким же после рождения? Не совсем — хотя, скорее всего, будет очень близко.
Если вы родили с помощью кесарева сечения, рассчитывайте, что первые три-четыре дня после родов вы будете выздоравливать в больнице; пройдет четыре-шесть недель, прежде чем вы почувствуете себя нормально. В зависимости от того, толкали ли вы и как долго, вы также можете ожидать некоторой боли в промежности.
Сколько обычно кровотечений после родов?
Послеродовое кровотечение после родов — i.е. лохии — могут длиться до шести недель. Это будет похоже на очень тяжелые месячные, состоящие из остатков крови, тканей матки и слизи. Кровотечение является самым сильным в течение первых трех-десяти дней, затем оно стихнет — от красного до розового, от коричневого до желтовато-белого.
Если вы заметили большие сгустки или кровотечение через несколько подушечек каждый час, немедленно позвоните своему врачу, чтобы исключить послеродовое кровотечение. В это время использование тампонов запрещено, поэтому вам придется полагаться на прокладки.
Как ускорить послеродовой процесс заживления?
Следующие советы помогут вам ускорить послеродовое восстановление, чтобы вы выздоровели и почувствовали себя лучше:
- Помогите заживлению промежности. Обледеняйте промежность каждые пару часов в течение первых 24 часов после родов. Спрей теплой водой до и после мочеиспускания, чтобы моча не раздражала порванную кожу. Попробуйте принимать теплые сидячие ванны в течение 20 минут несколько раз в день, чтобы облегчить боль. Старайтесь избегать длительного стояния или сидения и спать на боку.
- Уход за рубцом после кесарева сечения. Осторожно очищайте кесарево сечение с мылом и водой один раз в день. Вытрите чистым полотенцем, затем нанесите мазь с антибиотиком. Поговорите со своим врачом о том, лучше ли прикрыть рану или оставить ее открытой для проветривания. Избегайте ношения большинства вещей (кроме вашего ребенка) и воздержитесь от энергичных упражнений, пока не получите одобрение от врача.
- Облегчить боли. Если вы чувствуете себя плохо от толчков, примите парацетамол. Уменьшите общее недомогание с помощью горячего душа или грелки или даже побалуйте себя массажем.
- Регулярно работайте. Первое послеродовое опорожнение кишечника может занять время, но не заставляйте его. Ешьте много продуктов, богатых клетчаткой (цельнозерновые, фрукты, овощи), гуляйте и используйте мягкие смягчители стула, чтобы получать и поддерживать регулярность. Избегайте натуживания, которое плохо влияет на разрыв промежности или рубец кесарева сечения, если он у вас есть.
- Сделайте свой Кегель. Нет лучшего способа вернуть влагалище в форму, сделать секс более приятным для вас и вашего партнера и решить проблему послеродового недержания мочи — независимо от того, как вы родили.Так что приступайте к послеродовым упражнениям Кегеля, как только почувствуете себя комфортно, и старайтесь выполнять три подхода по 20 раз каждый день.
- Будьте добры к своей груди. При болезненности груди попробуйте использовать теплый компресс или пакеты со льдом и сделать легкий массаж. Также не забудьте надеть удобный бюстгальтер для кормления. Если вы кормите грудью, позволяйте груди проветриваться после каждого сеанса кормления и наносите крем с ланолином, чтобы предотвратить или лечить трещины на сосках.
- Приходите на прием к врачу. Обратитесь к врачу, чтобы убедиться, что все выздоравливает должным образом.Ваш акушер-гинеколог также может связаться с вами эмоционально и, при необходимости, посоветовать, как получить помощь, чтобы приспособиться к тому, чтобы стать молодой мамой. Если у вас было кесарево сечение, обязательно запишитесь на прием, чтобы снять швы, так как если оставить их слишком долго, шрамы будут выглядеть хуже. И, конечно же, обязательно сообщите своему врачу, если у вас есть какие-либо симптомы, которые вас беспокоят, такие как лихорадка, боль или болезненность вокруг разреза.
- Хорошо питайтесь, чтобы снять усталость и бороться с запорами. Как и во время беременности, старайтесь есть пять небольших приемов пищи в течение дня вместо трех больших.Ешьте комбинацию сложных углеводов и белка для получения энергии, а также много клетчатки (содержащейся во фруктах, овощах и цельнозерновых), чтобы предотвратить геморрой: подумайте о тосте из цельнозерновой муки с арахисовым маслом, овощах с хумусом или йогурте с горсткой ягод. . Пейте не менее 64 унций (около восьми стаканов) воды каждый день. И постарайтесь отказаться от алкоголя и кофеина, которые могут повлиять на ваше настроение и усложнить засыпание, чем это уже бывает с новорожденным дома.
- Продолжайте движение. Упражнения, вероятно, запрещены по крайней мере в течение первых нескольких недель, если у вас было кесарево сечение, и вы не сразу вернетесь к жестким тренировкам до беременности, если у вас были естественные роды. Но обязательно поговорите со своим врачом о том, когда и как можно тренироваться; возможно, вы сможете сделать больше, чем думаете. Независимо от того, как вы родили, начните с прогулок. Прогуляйтесь по дому и, в конце концов, по окрестностям (прогулочная коляска на буксире!). Ходьба помогает при газах и запорах и ускоряет выздоровление за счет улучшения кровообращения и мышечного тонуса.Кроме того, он поднимает настроение и помогает облегчить симптомы депрессии. Чтобы начать, попробуйте эти советы по послеродовым упражнениям.
Контрольный список для послеродового восстановления
Вот несколько вещей, которые вы захотите спрятать, пока еще беременны, чтобы ваше послеродовое выздоровление прошло как можно более гладко:
- Ацетаминофен. Может помочь при болях в промежности и болях в целом.
- Подушечки Maxi. Они, вероятно, понадобятся вам как минимум пару недель, пока не прекратится послеродовое кровотечение.
- Пакеты со льдом. Есть много способов заморозить область промежности — от замороженных подушечек до стандартных ледяных блоков для ланча (конечно, завернутых в бумажные полотенца, чтобы избежать обморожения).
- Подушечки из гамамелиса. Часто используется в сочетании со льдом, чтобы облегчить вагинальную боль и помочь при послеродовом геморрое.
- Сидячая ванна. Эта маленькая ванночка создана для того, чтобы вы могли просто сидеть и снимать послеродовую боль.
- Флакон Peri или шприц. Вы будете использовать это, чтобы промыть область промежности до / после мочеиспускания, когда область заживет.
- Трусы из хлопка. Выбирайте «бабушкиное» или больничное марлевое белье — комфорт сейчас гораздо важнее, чем выглядеть сексуально.
- Бюстгальтеры для кормления. Купите несколько удобных, которые подходят вам.
- Ланолин. Крем творит чудеса для предотвращения и лечения трещин на сосках.
- Прокладки для кормящих. Если вы планируете кормить грудью, это поможет скрыть протекающие соски.
- Лидокаин спрей. Помогает облегчить боль при послеродовом геморрое.
- Смягчитель стула. В случае, если вы остановитесь, это может мягко помочь наладить дело.
- Пояс для послеродового восстановления. Если вы думаете, что вам может понадобиться такой пояс, Belly Bandit или другой аналогичный пояс поможет удерживать вещи на месте, пока ваш живот сжимается до нужных размеров.
- Электрогрелка. Это может помочь облегчить боли в груди.
Что нужно знать о послеродовой депрессии
Нет никаких сомнений в том, что рождение ребенка меняет жизнь.Почти каждая мама сталкивается с приступом детской хандры из-за гормонов гормонов, недостатка сна и борьбы за то, чтобы приспособиться к этому крошечному новому человеку дома. Тем не менее, если у вас есть симптомы послеродовой депрессии — в том числе чувство постоянной безнадежности, грусти, изоляции, раздражительности, бесполезности или беспокойства — в течение более двух недель после родов, поговорите со своим врачом.
Не стыдитесь и не чувствуйте себя одиноким: послеродовая депрессия — это не ваша вина, и она затрагивает примерно 1 из 4 молодых мам. Единственный способ почувствовать себя лучше и позаботиться о себе и своем ребенке — это поговорить со специалистом, который может помочь.
Послеродовой период является захватывающим, меняющим жизнь и подавляющим. Следуя этим советам, делая все возможное, чтобы заботиться о себе, пока вы заботитесь о своем ребенке, и проявляя терпение, вы справитесь с этим и полностью выздоровеете. И пока вы на нем, не забудьте насладиться этим особенным этапом со своим новорожденным. Это пойдет быстрее, чем вы думаете!
Самопомощь для мамы
Как справиться с послеродовой послеродовой болью
Восстановление после родов — не шутка.Послеродовые боли, также известные как инволюция, могут быть особенно жестокими. Вот как помочь вашему телу исцелиться.
Роды утомительны, и, скорее всего, вы заметите несколько послеродовых болей и болей, в том числе мышечную боль во всем теле, которая может сравниться с любой проблемой, которую вы когда-либо испытывали в спортзале. И некоторые послеродовые боли на самом деле хуже для мам, которые рожают второй раз, или для женщин, у которых рождается третий, четвертый или пятый (!) Ребенок, чем для мам, впервые родивших ребенка.
Инволюция (AKA afterpains)
Ах, судороги.Вы потратили девять месяцев на расширение, и теперь, что примечательно, ваша матка уменьшилась до нормального размера. Этот шестинедельный процесс, называемый «инволюцией», иногда может быть болезненным. Также называемые послеродовыми болями — короткие, резкие спазмы, которые вы можете почувствовать в животе через пару дней после родов, часто во время кормления грудью, — это ощущение сокращения матки, которое помогает избавиться от сгустков крови.
Некоторые мамы-новички могут вообще не замечать эти сокращения (независимо от того, была ли у вас эпидуральная анестезия или нет).Но многие мамы с несколькими детьми сообщают, что послеродовые боли могут усиливаться с каждым рождением ребенка.
«В первый раз я не чувствовала абсолютно ничего — кроме ужасной боли в сосках, когда училась кормить грудью», — говорит Кристен Браунли, мама двоих детей. «Но я определенно заметил послеродовые боли в больнице, когда у меня родился второй ребенок. Я рассказала об этом медсестре, и она поделилась, что у нее четверо детей, и сказала, что боли после четвертого ребенка были хуже, чем роды! »
Сокращения, вызванные инволюцией, запускаются гормоном окситоцином, который выделяется при кормлении грудью и контакте кожа к коже с вашим ребенком.
Все, что вам нужно знать об уходе за своим послеродовым телом «Инволюция ощущается по-разному для каждой женщины и часто ухудшается с каждой последующей беременностью, но хорошая новость заключается в том, что обезболивающее можно принимать», — говорит Нур Ладхани, специалист по медицине плода в больнице Саннибрук в Торонто. «Лучше всего подойдут нестероидные противовоспалительные средства короткого действия, такие как ибупрофен, и если вы принимаете их в соответствии с рекомендациями, их перенос в грудное молоко составляет менее одного процента.”
Кортни Грэм, зарегистрированная акушерка Кенсингтонских акушерок в Торонто, говорит своим пациентам, что после боли обычно проходит пять-семь дней. «Пока нет аллергии, вы можете принимать максимальную дозу парацетамола (1000 мг) и ибупрофена (400 мг) во время грудного вскармливания. Если вы хотите изучить немедикаментозные варианты, — добавляет она, — у каждого найдется свое лекарство: чай из кошачьей мяты, вишневый сок, экстракт After Ease или Monthly Comfort Tea. Я бы не сказал, что какие-либо из них являются идеальной наукой, но они посвящены изучению того, что работает для каждого отдельного человека.”
Некоторые мамы ругаются, используя грелку, бутылку с горячей водой или мешок для фасоли (например, Magic Bag), так же как они делают это при менструальных спазмах.
«Мои были плохими после ребенка номер два и ужасными после ребенка номер три», — говорит Марта Флауэр, мама, которая живет в Ванкувере. «В течение первой недели после третьей я принимал тайленол круглосуточно. А при грудном вскармливании было намного хуже. Я бы не сказал, что послеродовые боли были хуже, чем роды, , но это было плохо.”
«Я считаю, что женщины начинают по-настоящему чувствовать их, когда у них появляется третий ребенок», — подтверждает Грэм. «Но я говорю своим пациентам, что если они у вас есть, вы, вероятно, правильно кормите грудью — это выброс окситоцина и сокращение вашей матки. Вы тоже можете почувствовать приливы крови — это совершенно нормально.
Эпизиотомия и разрыв
Если у вас была эпизиотомия или разрыв, купите кольцо, чтобы сесть на него, чтобы снять давление. Бутылочка с распылителем также пригодится, когда дело доходит до облегчения покалывания после родов, которое вы испытываете, когда писаете.(Протирание может быть мучительным, потому что моча кислая и прижигает любые небольшие порезы или разрывы, которые могли появиться во время родов.)
Когда боль является проблемой?
Хотя первые послеродовые дни могут быть буквально болезненными, это вполне нормально. Тем не менее, если вы когда-либо беспокоились, что то, что вы испытываете, , не является нормальным для , посоветуйтесь со своим врачом, чтобы исключить инфекцию. По словам Ладхани, если боль в животе очень сильная и не проходит или боль не в матке, а где-то еще, обратитесь к врачу.То же самое, если вы испытываете длительное сильное кровотечение, кровь в стуле или если у вас жар.
Хотя у вас может возникнуть соблазн подумать, что вы можете сразу перейти к новому распорядку, не заставляйте себя сразу же, — говорит Ладхани. Пришло время окунуться в кокон дома и подлечиться. И если у вас был кесарево сечение , помните: никаких подъемов, вождения или бега в течение как минимум шести недель, даже если болеутоляющие вызывают соблазн поступить иначе.
Подробнее:
Сколько времени потребуется, чтобы ушел мой послеродовой живот?
Послеродовое недержание мочи: чего ожидать
Облегчение боли, вызванной спазмами или инволюцией матки после родов
В это обновление мы включаем 28 исследований (с участием 2749 женщин).Доказательства, выявленные в этом обзоре, поступают из стран со средним и высоким уровнем доходов. Как правило, в исследованиях был низкий риск систематической ошибки отбора, систематической ошибки результатов и систематической ошибки выбытия, но в некоторых исследованиях был высокий риск систематической ошибки из-за выборочной отчетности и отсутствия ослепления. Уверенность в оценке доказательств по шкале GRADE варьировалась от умеренной до очень низкой, с решениями о понижении оценки, основанными на ограничениях исследования, неточности и (для одного сравнения) косвенности.
В большинстве исследований сообщалось о нашем основном результате адекватного обезболивания, о котором сообщили женщины.Ни в одном исследовании не сообщалось о данных, касающихся побочных эффектов у новорожденных, продолжительности пребывания в больнице или показателей грудного вскармливания. Почти половина включенных исследований (11/28) исключала из участия кормящих женщин, что сделало доказательства менее распространенными на более широкую группу женщин.
Нестероидные противовоспалительные препараты (НПВП) по сравнению с плацебо
НПВП, вероятно, лучше, чем плацебо, для адекватного обезболивания, о чем сообщили женщины (отношение рисков (ОР) 1.66, 95% доверительный интервал (ДИ) от 1,45 до 1,91; 11 исследований, 946 женщин; доказательства средней достоверности). НПВП могут снизить потребность в дополнительном обезболивании по сравнению с плацебо (ОР 0,15, 95% ДИ 0,07–0,33; 4 исследования, 375 женщин; доказательства с низкой достоверностью). Может быть аналогичный риск нежелательных явлений у матери (ОР 1,05, 95% ДИ 0,78–1,41; 9 исследований, 598 женщин; доказательства с низкой степенью достоверности).
НПВП в сравнении с опиоидами
НПВП, вероятно, лучше опиоидов для адекватного обезболивания, как сообщают женщины (RR 1.33, 95% ДИ от 1,13 до 1,57; 5 исследований, 560 женщин; доказательства со средней достоверностью) и могут снизить риск нежелательных явлений у матери (ОР 0,62, 95% ДИ от 0,43 до 0,89; 3 исследования, 255 женщин; доказательства с низкой достоверностью). НПВП могут быть лучше опиоидов для дополнительного обезболивания, но широкие ДИ включают возможность того, что оба класса препаратов одинаково эффективны или что опиоиды лучше (ОР 0,37, 95% ДИ от 0,12 до 1,12; 2 исследования, 232 женщины; доказательства с низкой достоверностью).
Опиоиды в сравнении с плацебо
Опиоиды могут быть лучше плацебо для адекватного обезболивания, по сообщениям женщин (RR 1.26, 95% ДИ от 0,99 до 1,61; 5 исследований, 299 женщин; доказательства низкой достоверности). Опиоиды могут снизить потребность в дополнительном обезболивании по сравнению с плацебо (ОР 0,48, 95% ДИ 0,28–0,82; 3 исследования, 273 женщины; доказательства с низкой достоверностью). Опиоиды могут повышать риск нежелательных явлений у матери по сравнению с плацебо, хотя достоверность доказательств низкая (ОР 1,59, 95% ДИ от 0,99 до 2,55; 3 исследования, 188 женщин; доказательства с низкой достоверностью).
Парацетамол в сравнении с плацебо
Доказательства с очень низкой степенью достоверности означают, что мы не уверены, лучше ли парацетамол, чем плацебо, для адекватного обезболивания, о котором сообщают женщины, необходимости дополнительного обезболивания или риска нежелательных явлений у матери (2 исследования, 123 женщины).
Парацетамол в сравнении с НПВП
Доказательства с очень низкой достоверностью означают, что мы не уверены, существуют ли какие-либо различия между парацетамолом и НПВП для адекватного обезболивания, о которых сообщают женщины, или риск нежелательных явлений у матери. Нет данных о необходимости дополнительного обезболивания при сравнении парацетамола и НПВП (2 исследования, 112 женщин).
НПВП в сравнении с травяной анальгезией
Мы не уверены, существуют ли какие-либо различия между НПВП и травяными анальгетиками для адекватного обезболивания, о которых сообщают женщины, необходимость дополнительного обезболивания или риск нежелательных явлений у матери, поскольку достоверность доказательств очень низкая (4 исследования , 394 женщины).
Чрескожная стимуляция нервов (TENS) по сравнению с TENS
Доказательства с очень низкой степенью достоверности означают, что мы не уверены, лучше ли TENS, чем отсутствие TENS для адекватного обезболивания, как сообщили женщины. Никаких других данных по сравнению TENS с отсутствием TENS не сообщалось (1 исследование, 32 женщины).
Причины и способы их облегчения
Пристегните ремни для еще одной безумной поездки — вот и послеродовой период.
Как будто девяти долгих месяцев беременности и родов недостаточно, вы можете испытать множество болей и болей после родов, которых вы даже не ожидали.Даже если вы опытный родитель, с каждым ребенком у вас будут разные ситуации и ощущения.
Спазмы, безусловно, возникают в дни и недели после родов. Часто это связано с возвращением матки к своему нормальному состоянию. Однако в других случаях это может быть поводом для беспокойства.
Вот что вам нужно знать о послеродовых спазмах, их причинах и о том, когда вам следует обратиться к врачу.
Опять же, спазмы внизу живота после родов — это нормально.В конце концов, ваша матка увеличивается во много раз своего первоначального размера на протяжении всей беременности — при этом ее слизистая оболочка утолщается, а кровеносные сосуды расширяются, чтобы поддерживать плаценту и вашего ребенка.
Когда ваш ребенок рождается, ваше тело начинает процесс возвращения к исходной точке.
Afterpains
Самая распространенная причина, по которой у вас возникают спазмы после рождения ребенка, заключается в том, что ваша матка сокращается, чтобы вернуться к своему первоначальному размеру. Пока она сокращается, ваше тело также работает, чтобы сжимать кровеносные сосуды в матке, чтобы предотвратить слишком сильное кровотечение.
Схватки похожи на мини-версии схваток, и их иногда называют «остаточными болями», потому что, ну, вы получаете эти боли после того, как вы родили своего малыша.
Судороги могут во многом напоминать менструальные спазмы — временами от легких до, возможно, тяжелых — и становятся более заметными при второй или третьей беременностях.
Послеродовые боли обычно вызывают наибольший дискомфорт в первые несколько дней после родов. После этого они, как правило, исчезают, но вы можете обнаружить, что они более заметны во время кормления грудью.
Кесарево сечение
Послеродовые боли влияют не только на людей, рожающих естественным путем. Ваша матка также сокращается таким же образом после кесарева сечения. Таким образом, те же правила применяются к матке и ее необходимости вернуться к размеру до беременности.
При этом важно отметить, что у вас может возникнуть дополнительный дискомфорт в нижней части живота после кесарева сечения. В конце концов, это серьезная операция! По мере заживления разреза и окружающих тканей вы можете почувствовать спазмы и болезненность.
Запор
Верно — запор. То, о чем никто толком не говорит, это какать после родов, но мы пошли туда.
У вас, скорее всего, будет первое послеродовое опорожнение кишечника в течение нескольких дней после родов. Но у вас также может развиться запор, который может быть вызван высоким уровнем прогестерона во время беременности, вашей диетой (например, низким потреблением клетчатки) и пониженным уровнем активности.
Запор сопровождается спазмами, и вы также можете чувствовать себя опороченным или иметь вздутие живота и давление.
Это состояние может быть особенно вероятным, если у вас было кесарево сечение. Почему это? Что ж, возможно, вы проведете дополнительное время в постели, восстанавливаясь после операции. А некоторые обезболивающие также могут замедлить работу пищеварительной системы и поддержать вас, что приведет к спазмам.
Инфекции и др.
Хотя встречаются реже, после родов возможно развитие инфекции. Некоторые типы инфекций могут развиваться чаще, чем другие. Также важно отметить, что вы можете почувствовать боль и спазмы, которые вообще не связаны с родами.
Возможные варианты:
- Эндометрит — это воспаление слизистой оболочки матки, вызванное инфекцией. Другие симптомы включают жар, запор, необычные выделения из влагалища и боль в области таза.
- Бактериальный вагиноз — это инфекция, вызываемая слишком большим количеством вредных бактерий в матке. Другие симптомы включают жжение при мочеиспускании, выделения с неприятным запахом и зуд / боль в вульве.
- Инфекция мочевыводящих путей (ИМП) поражает мочеточники, мочевой пузырь, уретру и почки.Другие симптомы включают жар, болезненное или частое мочеиспускание, позывы к мочеиспусканию, мутную / кровавую мочу и боль в области таза.
- Аппендицит — это воспаление аппендикса. Хотя это совершенно не связано с родами, исследователи отмечают, что аппендицит (и другие состояния) можно испытать в послеродовом периоде, но при всем остальном диагноз может быть отложен. Другие симптомы включают субфебрильную температуру, тошноту / рвоту, боль в животе, усиливающуюся при движении, и диарею / запор.
Послеродовые боли могут начаться сразу после рождения ребенка. Их интенсивность достигает пика на 2 и 3 дни после рождения. Затем они продолжаются от первой недели до 10 дней после родов или до тех пор, пока ваша матка не вернется к своим размерам до беременности.
Дискомфорт при кесаревом сечении также более вероятен в первые несколько дней после родов. Тем не менее, вы все равно будете испытывать общие послеродовые боли, которые следуют временной шкале, указанной выше.
Спазмы, вызванные другими состояниями, такими как запор или инфекция, будут длиться разное время.А без лечения спазмы могут продолжаться до тех пор, пока вы не устраните основную причину.
Так что, если тебе больно — не откладывай. Проверьтесь, чтобы почувствовать себя лучше как можно скорее.
Ваша матка должна пройти через работу по сокращению и сокращению после рождения вашего ребенка. Нет лечения, которое остановит это — и вы бы не захотели его останавливать, — но вы можете облегчить спазмы и боль, которые испытываете, чтобы сделать их немного более комфортными.
- Обезболивающие. Лекарства, отпускаемые без рецепта, такие как ибупрофен, могут снизить риск. При особенно болезненных спазмах врач может выписать рецепт на короткий курс более сильных обезболивающих.
- Механизм. Это может показаться непривлекательным, но встать и осторожно пройтись, как только вы сможете, может облегчить ваши послеродовые боли. Бонус: движение тела также полезно при запоре.
- Расслабление. Попробуйте выполнить упражнения на глубокое дыхание, когда почувствуете боль.Это может помочь вам преодолеть их и сохранять спокойствие.
- Тепло. Электрогрелки или бутылки с горячей водой также могут оказать некоторое облегчение, и их легко найти в больших супермаркетах и аптеках. (Или вы можете сделать свой собственный.)
- Другие предложения. Держите мочевой пузырь пустым; если вы кормите грудью, старайтесь делать это чаще; и помните, что это тоже пройдет.
Если у вас запор, подумайте о том, чтобы принимать безрецептурные смягчители стула или слабительные средства, чтобы все двигалось.Ваш врач или фармацевт может указать вам конкретные препараты, которые можно принимать во время грудного вскармливания.
Изменения образа жизни, которые могут помочь, включают:
- выполнение легких упражнений (ключевое слово легкий — например, ходьба)
- диета с высоким содержанием клетчатки и большим количеством свежих фруктов и овощей
- пить больше воды
Сколько еще вода тебе нужна? Эксперты рекомендуют пить 13 чашек жидкости в день, если вы кормите грудью.
При инфекциях вам необходимо обратиться к врачу и получить рецепт на соответствующие лекарства.Ваш врач также может посоветовать вам домашние методы облегчения дискомфорта, например прием безрецептурных обезболивающих.
Хотя спазмы могут быть обычным явлением, сильная боль и другие симптомы отсутствуют и могут быть признаком инфекции. Обязательно проконсультируйтесь с врачом, если у вас возникнут какие-либо из следующих предупреждающих знаков.
- Лихорадка. Если вы плохо себя чувствуете, попробуйте измерить температуру. Любое значение температуры 100,4 ° F (38 ° C) или выше может указывать на инфекцию.
- Разряд. У вас будут кровотечения и выделения разной степени после родов. Но если выделения странного цвета или неприятного запаха, у вас может быть инфекция, например, эндометрит или бактериальный вагиноз.
- Кровотечение. При спазмах может наблюдаться усиление кровотечения и выделений. Кровотечение считается сильным, если оно просачивается более чем через одну подушечку каждые 1-2 часа.
- Болезненное мочеиспускание. Частое или болезненное мочеиспускание может быть признаком ИМП или другой инфекции.Без лечения ИМП могут привести к почечным инфекциям или сепсису.
- Сильная боль в животе. Хотя спазмы иногда могут быть сильными, они не должны длиться более нескольких дней или сохраняться, когда вы не кормите грудью. Если вы испытываете сильную боль, возможно, у вас инфекция.
- Покраснение вокруг разреза. Если после кесарева сечения у вас возникла боль, покраснение, выделения или тепло вокруг разреза, возможно, эта область инфицирована.
Американский колледж акушеров и гинекологов сообщает, что вам следует обратиться к своему врачу в течение первых 3 недель после родов.Таким образом, вы сможете объяснить все, что, по вашему мнению, может помешать вашему выздоровлению.
Отсюда вам также следует назначить полный прием в послеродовой период не позднее, чем через 12 недель после рождения вашего ребенка.



