статьи клиники Оксфорд Медикал Киев
Информация в статье предоставлена для ознакомления и не является руководством к самостоятельной диагностике и лечению. При появлении симптомов заболевания следует обратиться к врачу.
Мастопатия — это болезнь молочной железы, при которой происходит перестроение тканей органа. В зависимости от вида нарушений выделяют 2 формы: узловую и диффузную (может быть кистозной, фиброзной и фиброзно-кистозной). Мастопатия встречается у 30% всего женского населения.
ПРИЧИНЫ И СИМПТОМЫОсновная причина мастопатии — это гормональный дисбаланс. Низкий уровень прогестерона запускает перестройку тканей молочной железы — возникает мастопатия. Она часто появляется на фоне сопутствующих гинекологических заболеваний: поликистоза яичников, опухолей эндокринных органов, эндометриоза.
К основным симптомам мастопатии относятся:
- боли в молочных железах;
- дискомфорт и нагрубание в области сосков;
- выделения при надавливании на соски;
- возможность прощупать узелки в ткани молочной железы.

Все эти состояния — повод для немедленного обращения к врачу. Мастопатия не опасна для жизни, но часто является причиной дискомфорта женщины: неудобно носить нижнее белье, прикосновение к груди вызывает боль, а из сосков часто выделяется патологическое содержимое. Задача врача — отличить мастопатию от других болезней молочной железы и назначить правильное лечение.
ОПАСНА ЛИ МАСТОПАТИЯ ПРИ БЕРЕМЕННОСТИМолочные железы принимают участие в процессе лактации — здесь образовывается и накапливается молоко, которое пьет новорожденный. Из-за этого многие женщины боятся беременности при диагнозе «мастопатия». Но у врачей другое мнение: беременность — отличный способ избавиться от мастопатии.
Что происходит в процессе беременности:
- Гормональный фон женщины меняется — яичники секретируют больше прогестерона и меньше эстрогена.

- Увеличение уровня прогестерона положительно отображается на течении мастопатии: узелки и кисты в груди начинают рассасываться.
- Высокий уровень прогестерона сохраняется после беременности в период кормления грудью.
После беременности женщина либо забывает о мастопатии, либо течение заболевания становится более благоприятным.
ЛЕЧЕНИЕ МАСТОПАТИИ ПРИ БЕРЕМЕННОСТИПри беременности противопоказаны любые гормональные препараты, а это — основной способ лечения мастопатии. Также не рекомендуется применять гомеопатические средства, которые врачи часто назначают при этом заболевании. Преимущество отдают местным способам лечения: компрессам, нанесению гелей и мазей. Часто беременной приходится изменить образ жизни, чтобы справится с заболеванием. Для этого нужно:
- отказаться от курения и алкоголя;
- носить удобный бюстгальтер своего размера;
- избегать естественного и искуственного загара;
- чаще бывать на свежем воздухе;
- не посещать бани, сауны, физиотерапевтические процедуры;
- выполнять ЛФК;
- спать 8-9 часов в сутки.

Если выполнять эти рекомендации, то мастопатия пройдет после беременности и периода длительного кормления грудью.
ПРОФИЛАКТИКА МАСТОПАТИИМастопатию легче предупредить чем вылечить. Для этого нужно:
- регулярно ходить к врачу на обследование молочных желез, половых органов и уровня гормонов;
- выполнять самообследование, чтобы застать болезнь на ранних стадиях;
- обратиться к маммологу при малейших подозрениях на мастопатию.
Врачи клиники «Оксфорд Медикал» помогут вам с лечением мастопатии до беременности и после нее. Мы проведем осмотр, назначим обследование и, на основании полученных данных, пропишем лечение.
Источники:
Scientific reports
Science Direct
US National Library of Medicine
Опубликовано: 13.07.2018
Обновлено: 09.03.2021
( Рейтинг: 4.73, голосов: 40 )
симптомы, причины, лечение и профилактика — Клиника ISIDA Киев, Украина
Содержание
Доброкачественные заболевания молочной железы — одна из самых частых патологий встречающаяся у женщин детородного возраста. Их опасность в том, что под воздействием провокационных факторов новообразования могут малигнизироваться. Поэтому важно проводить тщательное обследование молочных желез и при возникновении первых симптомов болезни обращаться к врачу.
Их опасность в том, что под воздействием провокационных факторов новообразования могут малигнизироваться. Поэтому важно проводить тщательное обследование молочных желез и при возникновении первых симптомов болезни обращаться к врачу.
Что это и чем опасна
Мастопатия — болезнь молочной железы невоспалительного генеза. Характеризуется изменением соотношения в структуре железы эпителиальной и соединительной тканей. Это приводит к формированию кистозных и фиброзных образований. Данная патология распространена у женщин репродуктивного возраста. Чаще всего это заболевание протекает на фоне других гинекологических болезней. Опасность мастопатии заключается в том, что эта патология относится к предопухолевым заболеваниям, на фоне которых может сформироваться рак молочной железы. У категории больных мастопатией, риск развития злокачественных новообразований выше в 3-5 раз, чем в общей популяции людей.
Причины возникновения
Существуют определенные факторы риска развития этой патологии, к ним относят:
- Наследственность.
 Наличие данной патологии у близких родственников по женской линии.
Наличие данной патологии у близких родственников по женской линии. - Эндокринная патология. Диабет первого и второго типов, ожирение, болезни щитовидной железы повышают риск развития мастопатии.
- Стресс. Депрессии, перенапряжения на работе, нерегулярная половая жизнь приводят к гормональному дисбалансу и формированию кистозно-фиброзного процесса.
- Акушерский анамнез. Поздняя первая беременность, малый период грудного вскармливания, аборты, позднее менархе также влияют на активации невоспалительных болезней.
Развитие болезни имеет такие этиологические факторы:
- Нарушение в гипоталамо-гипофизарной системе. Это способствует активации пролиферативных процессов в гормонально зависимых органах.
- Изменение менструального цикла. При ановуляторном и неполном овуляторном цикле значительно повышается уровень женских гормонов, что непосредственно влияет на структуру молочной железы.
- Патология печени. В этом органе происходит разрушение эстрогенов.

- Гиповитаминоз. Многие витамины участвуют в переработке гормонов, и при их недостатке снижается активность печеночных ферментов.
Симптомы и признаки и как самому обнаружить
Клинические признаки патологии, женщины могут обнаружить самостоятельно. Симптомы, которые должны насторожить:
- Болезненность в месте новообразования.
- Уплотнение в ткани молочной железы.
- Отечность в зоне поражения.
- Увеличение и уплотнение лимфатических узлов в подмышечных впадинах.
- Возникновение выделений из сосков. Обычно они прозрачные серозные. Также могут быть по типу молозива, зеленоватые, жёлтые, коричневые.
Для мастопатии характерно усиление клинической симптоматики в предменструальном периоде. Также важно, что признаки заболевания не исчезают после окончания менструаций.
При данной симптоматике важно сразу обратиться к врачу.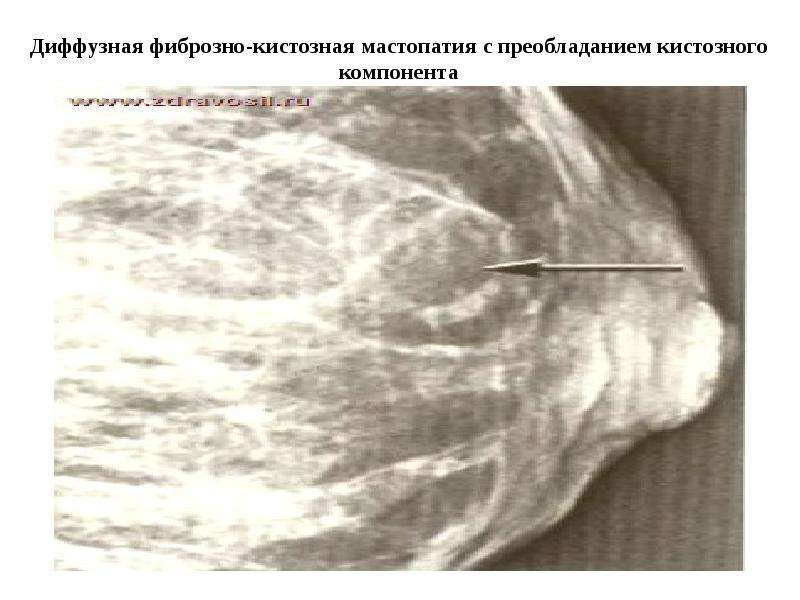 Он проведет осмотр места поражения, назначит обследование и лечение.
Он проведет осмотр места поражения, назначит обследование и лечение.
Виды
Существует несколько типов патологии, которые разнятся по клиническим признакам.
Фиброзно кистозная.
Обычно возникает у девочек пубертатного периода. Может быть единичной и множественной, до 8-12 штук. В зависимости от соотношения компонентов опухоли могут иметь различную консистенцию от мягкой до каменистой плотности.
Очаговая мастопатия.
В тканях молочной железы определяется плотно-эластичное или эластичное новообразование с уплощением в горизонтальной плоскости. Во время менструации становится рельефнее, плотнее и болезненно. Может пальпаторно не определяться из-за жидкостного компонента.
Диффузная
Обычно больные не предъявляют жалоб и патология обнаруживается случайно во время профилактического осмотра. Основным симптомом является боль разной локализации и степени, имеет циклический характер. Часто иррадиирует в руку, подмышку, сосок. Также характерны серозные, гнойные выделения из сосков.
Данную патологию часто могут обнаружить случайно, во время профилактического осмотра. Потому важно ежегодно посещать гинеколога и после 40 лет маммолога.
Мастопатия — как лечить данное заболевание
Для достижения оптимального эффекта от терапии важно скорректировать основную нейроэндокринную проблему. К негормональной медикаментозной терапии относят:
- Диетотерапию.
- Витаминотерапию.
- Иммуномодулирующую терапию.
- Гепатопротекторы.
Также проводят коррекцию гормонального дисбаланса с помощью препаратов мастодинон эстрогенов, пролактина, прогестерона, ингибиторы гонадотропной функции гипофиза.
Также широко используется хирургическая коррекция. Используется энуклеация или секторальная резекция.
Осложнения
Основным и самым грозным осложнением патологии является развитие рака молочной железы. Чаще всего злокачественное образование формируется при фиброзной и очаговой мастопатии. При диффузной форме злокачественность происходит реже.
При диффузной форме злокачественность происходит реже.
Мастопатия и беременность
Во время беременности избавиться от мастопатии можно быстрее. В этот период изменяется гормональный фон, уровень эстрогенов становится меньше, а прогестерона больше. Новообразования рассасываются быстрее. Также во время лактации кисты и узлы быстро исчезают.
Профилактика заболевания
Профилактика развития патологии включает в себя большой спектр вопросов. К ним относят и правильное питание, ведения активного образа жизни, занятия спортом, отказ от вредных привычек. К первичной профилактике относят:
- Правильный подбор бюстгальтера. Желательно выбирать белье из качественных, натуральных материалов по размеру.
- Самообследование груди. Важно несколько раз в месяц обследовать обе молочные железы. Методом пальпации, аккуратно, круговыми движениями.
Важно следить за состоянием молочных желез и при возникновении первых симптомов сразу обращаться за медицинской помощью.
Вывод
Мастопатия — распространенное неинфекционные заболевание. Может возникать у женщин различных возрастов. Основные причины формирования — гормональный дисбаланс, нейроэндокринные нарушения. Новообразование молочной железы формируется длительное время и долго может клинически не проявляться. Для лечения используется медикаментозная и хирургическая коррекция.
Фибро-кистозная мастопатия – статья в блоге Медскан
Фибро-кистозная мастопатия — это доброкачественное заболевание молочной железы, которое характеризуется нарушением гистологической структуры органа и возникновением уплотнений. Заболевание встречается достаточно часто у женщин репродуктивного возраста, чаще всего заболевание возникает в 30-50 лет. Возраст большинства пациенток, обращающихся к врачу с подозрением на
Молочные железы являются важной частью женской репродуктивной системы, ведь благодаря этим органам в организме женщины возможен процесс лактации, то есть продукции молока для питания новорожденного ребенка.
Чтобы точнее понять, от чего возникает
Как лечить фиброзно-кистозную мастопатию, принимает решение специалист на основании показаний и личных характеристик пациента. Так как мастопатия может возникать по многим причинам, характер лечения может быть очень разным.
Негормональное лечение мастопатии включает:
- соблюдение принципов здорового образа жизни с отказом от алкоголя, курения, соблюдением режима сна, нормализацией половой жизни, исключением стресса;
- соблюдение диеты, при которой необходимо исключить сладкое, жирное, кофе, шоколад, а также употребление большого количества клетчатки;
- применение седативных препаратов;
- лечение травами;
- физиотерапия и иглорефлексотерапия.

Гормональное лечение включает применение препаратов, направленных на восстановление баланса гормонов в организме женщины. Чаще всего врачи прописывают прогестаген, который устраняет избыточный эстроген. Также используют антиэстрогены, андрогены и другие. Для введения в организм гормонов используют как инъекции, так и специальные гели для местного применения.
Важно понимать, что лечение фибро-кистозной мастопатии является строго индивидуальным процессом и его определяет грамотный специалист на основе проведенных исследований и особенностей организма женщины. Не стоит заниматься самолечением и следовать советам других людей, ведь речь идет о здоровье репродуктивной системы организма.
Чтоб минимизировать риск возникновения мастопатии, важно следить за своим здоровьем, регулярно проходить осмотр у гинеколога и маммолога и руководствоваться простыми правилами:
- следить за изменениями в менструальном цикле и исключать возможность возникновения гинекологических заболеваний;
- следить за состоянием эндокринной системы и метаболизмом
- вести регулярную половую жизнь и соблюдать половую гигиену;
- по возможности планировать беременность и исключать аборты;
- исключать жизненные стрессы, ситуации, травмирующие психику;
- не злоупотреблять алкоголем и курением;
- своевременно обращаться за помощью к врачам-специалистам при возникновении подозрений на возникновение заболевания.

Причины
К причинам развития этого заболевания можно отнести не только гормональный дисбаланс, но и различного рода нарушения менструального цикла и ранее наступление менопаузы, аборты, нарушения эндокринной системы и заболевания печени. Нередко мастопатии подвержены женщины с наследственной предрасположенностью. Врачи отмечают, что причиной возникновения данного заболевания может стать отсутствие регулярной половой жизни, родов и вскармливания младенца, а также уплотнения могут возникнуть на фоне сильного стресса и при эмоциональных потрясениях.
Риск возникновения заболеваний молочной железы — таких, как кистозная болезнь, или, как ее иногда называют, болезнь Реклю, — увеличивается при наличии некоторых гинекологических заболеваний, ведь все органы репродуктивной системы женщины тесно взаимосвязаны. Вот почему так важно регулярно наблюдаться у врача-гинеколога, а также проходить обследования при планировании беременности.
В разных случаях возможно появление уплотнений в одной или обеих молочных железах, в зависимости от ситуации врач диагностирует одностороннюю или двустороннюю фибро-кистозную мастопатию.
Симптомы
Тревожными сигналами и поводом для обращения к специалисту могут стать такие симптомы, как боль в груди, увеличение молочной железы и появление пальпируемых уплотнений. Как правило, эти симптомы появляются и исчезают в зависимости от дней менструального цикла, то есть носят циклический характер. Отечность молочной железы и прозрачные выделения из сосков — также признаки возникновения нездоровых процессов, при которых нужно обратиться к специалисту. В зависимости от прогресса заболевания могут возникать кровянистые выделения из сосков. Реже, но, тем не менее, встречается увеличение лимфатических узлов в подмышках. При возникновении вышеперечисленных симптомов специалисты советуют провести обследование и показаться специалисту.
Диагностика
В целях профилактики врачи советуют женщинам, начиная с раннего возраста, регулярно осматривать молочные железы на предмет видимых и пальпируемых изменений. Осмотр молочной железы рекомендуют делать в дни цикла после завершения менструации.
Для раннего распознания мастопатии, специалисты рекомендуют регулярно проходить обследования в клинике. В диагностических центрах Медскан исследования проводятся с применением цифрового маммографа Giotto — высокотехнологичного, современного аппарата последнего поколения. Диагностика с его помощью позволяет врачу увидеть наиболее достоверную информацию о состоянии органа. С помощью маммографа получаются цифровые рентгеновские изображения, которые позволяют выявить малейшие изменения и патологию на самых ранних этапах развития.
Фиброзно-кистозная мастопатия. Симптомы и лечение фиброзно-кистозной мастопатии в клинике ИнТайм
Результативное лечение на любой стадии заболевания
Фиброзно-кистозная мастопатия – доброкачественное поражение молочной железы, диагностируется практически у половины женщин репродуктивного возраста. Частота заболевания при гинекологических болезнях возрастает до 95%. Симптомы фиброзно кистозной мастопатии достаточно характерны. Это узловые повреждения грудных желез, отеки и боль, усиливающаяся во время менструации и во второй половине менструального цикла, чрезмерная чувствительность сосков, иногда – выделение жидкости.
Причиной заболевания могут быть травмы молочных желез, гормональные изменения, постоянный стресс и наследственный фактор. При появлении первых симптомов фибромиозно-кистозной мастопатии лечение рекомендуется начинать немедленно, так как заболевание может вызвать опухолевый процесс.
Большой опыт работы квалифицированных врачей клиники ИнТайм (академики, профессора, доктора и кандидаты медицинских наук) позволяет эффективно лечить фиброзно-кистозную мастопатию молочных желез на любой стадии заболевания. Консультация для первичных клиентов – бесплатна.
Воспользуйтесь нашим специальным предложением!
Отправьте заявкуна бесплатную консультацию
Мы осуществляем первую бесплатную консультацию для новых пациентов. Просто оставьте свои контактные данные, и мы свяжемся с вами в течение рабочего дня.
Если вы уже были нашим клиентом, вы можете воспользоваться этой формой для заказа обратного звонка.
Спасибо!
Ваша заявка принята.
Мы свяжемся с вами в течение рабочего дня.
Преимущества лечения в нашем центре
Опытный медицинский персонал
Прием ведут кандидаты и доктора медицинских наук, академики и профессора, квалифицированные врачи высшей и первой категорий, прошедшие обучение и стажировку в лучших клиниках России, США и Европы.
Мощная техническая база
Диагностические и лечебные процедуры проводятся на медицинской аппаратуре последнего поколения: американский аппарат ультразвуковой диагностики GE Logiq C5, японский цифровой видеокольпоскоп Dr.Camscope DCSM — 102 с ПК, американский радиохирургический аппарат «Сургитрон EMC» и т.д.
Удобное местонахождения
Клиника «ИнТайм» находится рядом с тремя станциями метро (Фрунзенская, Спортивная, Парк Культуры) и ТТК – Третьим Транспортным Кольцом.
Методы лечения фиброзно-кистозную мастопатии
Классификация заболевания невероятно многообразна.
По степени выраженности разделяют:
- умеренную форму заболевания;
- незначительно выраженную;
- выраженную фиброзно-кистозную мастопатию.
По степени распространенности выделяют 2 вида:
- диффузная – начальный патологический процесс, в молочных железах небольшое количество диффузных уплотнений;
- узловая – кисты и узлы в молочной железе достигают крупных размеров.
В свою очередь диффузная фиброзно-кистозная мастопатия имеет один из преобладающих компонентов: фиброзный кистозный или может быть смешанной.
Лечение такого количества видов заболевания не может быть стандартным. Поэтому в каждом конкретном случае квалифицированные специалисты нашей клиники подбирают индивидуальную схему лечения фиброзно-кистозной мастопатии груди для каждой пациентки с учетом особенностей организма, иммунологического и гормонального статуса пациентки и различных внешних факторов.
Лечение умеренной фиброзно-кистозной мастопатии начинается с корректировки гормонального дисбаланса и оздоровительной диеты. При постоянных болях лечение фиброзно кистозной мастопатии проводится с помощью современных препаратов и требует наблюдение у онколога.
Хирургическое вмешательство показано в том случае, если в молочной железе явно прощупывается один или несколько узлов. После их иссечения ткань направляют на гистологическое исследование.
Мы заботимся о вашем здоровье!
При появлении первых признаков фиброзно-кистозной мастопатии обращайтесь в клинику «ИнТайм». Наши опытные врачи проведут тщательную диагностику и подберут оптимальную схему лечения.
Фиброзно-кистозная мастопатия: клиника, диагностика и лечение | #10/04
Одним из важнейших разделов программы охраны здоровья матери и ребенка является разработка принципов рациональной тактики диагностики и лечения заболеваний молочных желез. В ряде исследований показана тесная взаимосвязь изменений в половых и молочных железах.
Мастопатия представляет собой фиброзно-кистозное заболевание, характеризующееся спектром пролиферативных и регрессивных изменений ткани железы с нарушением соотношения эпителиального и соединительно-тканного компонентов. В последние годы во всем мире отмечается неуклонный рост этой патологии (А. Г. Егорова,1998; В. И. Кулаков и соавт., 2003). Мастопатия возникает у 30–70% женщин репродуктивного возраста, при гинекологических заболеваниях распространенность ее возрастает до 70–98% (А. В. Антонова и соавт., 1996). При этом наиболее высокую группу риска патологии молочных желез составляют женщины с гиперпластическими заболеваниями половых органов.
Риск возникновения патологии молочных желез возрастает под влиянием следующих факторов: отсутствие беременности и родов, поздняя первая беременность, искусственное прерывание беременности, отсутствие, кратковременный либо очень длительный период грудного вскармливания (более 1 года).
В настоящее время известно, что злокачественные заболевания молочных желез встречаются в 3–5 раз чаще на фоне доброкачественных новообразований молочных желез и в 30% случаев при узловых формах мастопатии с явлениями пролиферации (В. Ф. Семиглазов, 2001). Поэтому в противораковой борьбе наряду с ранней диагностикой злокачественных опухолей не меньшее значение имеет своевременное выявление и лечение предопухолевых заболеваний.
Различают непролиферативную и пролиферативную формы фиброзно-кистозной мастопатии (ФКМ). При этом риск малигнизации при непролиферативной форме составляет 0,86%, при умеренной пролиферации — 2,34%, при резко выраженной пролиферации — 31,4% (С. С. Чистяков и соавт., 2003).
Основную роль в возникновении фиброзно-кистозной мастопатии отводят дисгормональным расстройствам в организме женщины. Известно, что развитие молочных желез, регулярные циклические изменения в них в половозрелом возрасте, а также изменения их функции в период беременности и лактации происходят под влиянием целого комплекса гормонов: гонадотропинрилизинг-гормона (ГнРГ) гипоталамуса, гонадотропинов (ЛГ и ФСГ), пролактина, хорионического гонадотропина, тиреотропного гормона, андрогенов, кортикостероидов, инсулина, эстрогенов и прогестерона. Любые нарушения баланса гормонов сопровождаются диспластическими изменениями ткани молочных желез. Этиология и патогенез фиброзно-кистозной мастопатии до сих пор окончательно не установлены, хотя со времени описания данного симптомокомплекса прошло более ста лет. Важная роль в патогенезе фиброзно-кистозной мастопатии отводится относительной или абсолютной гиперэстрогении и прогестерондефицитному состоянию. Эстрогены вызывают пролиферацию протокового альвеолярного эпителия и стромы, а прогестерон противодействует этим процессам, обеспечивает дифференцировку эпителия и прекращение митотической активности. Прогестерон обладает способностью снижать экспрессию рецепторов эстрогенов и уменьшать локальный уровень активных эстрогенов, ограничивая тем самым стимуляцию пролиферации тканей молочной железы.
Гормональный дисбаланс в тканях молочной железы в сторону дефицита прогестерона сопровождается отеком и гипертрофией внутридольковой соединительной ткани, а пролиферация протокового эпителия приводит к образованию кист.
Авторы большинства клинических и экспериментальных исследований указывают на роль относительной гиперэстрогении в этиологии мастопатии. При прогестерондефицитных состояниях избыток эстрогенов вызывает пролиферацию тканей молочной железы и нарушение рецепторного аппарата. Однако результаты исследований содержания гормонов в плазме крови не всегда служат подтверждением этого патогенетического механизма. Большинство авторов обнаружили при мастопатии недостаточность прогестерона, в ходе других исследований его уровень был в пределах нормы (Л. Н. Сидоренко, 1998; De Boever et al., 1988).
В развитии фиброзно-кистозной мастопатии немаловажную роль играет повышение уровня пролактина крови, сопровождающееся нагрубанием, болезненностью молочных желез, отеком, которые больше выражены во второй фазе менструального цикла.
Причины дисгормональных расстройств могут быть следующими: гинекологические заболевания, сексуальные расстройства, эндокринные нарушения (дисфункция щитовидной железы), наследственная предрасположенность, патологические процессы в печени и желчных путях, беременность и роды, стрессовые ситуации. Часто фиброзно-кистозная мастопатия развивается в период менархе или менопаузы. В подростковом периоде и у молодых женщин наиболее часто выявляется диффузный тип мастопатии с незначительными клиническими проявлениями, характеризующимися умеренной болезненностью в верхненаружном квадранте молочной железы. В 30–40-летнем возрасте чаще всего выявляются множественные мелкие кисты с преобладанием железистого компонента; болевой синдром обычно выражен значительно. Единичные большие кисты наиболее характерны для больных в возрасте 35 лет и старше (А. Л. Тихомиров, Д. М. Лубнин, 2003).
Фиброзно-кистозная мастопатия отмечается и у женщин с регулярным двухфазным менструальным циклом (Л. М. Бурдина, Н. Т. Наумкина, 2000). В методических рекомендациях Минздрава РСФСР (1985) приводится следующая классификация диффузной ФКМ: с преобладанием железистого компонента; с преобладанием фиброзного компонента; смешанная форма; узловая фиброзно-кистозная мастопатия.
Диагностика заболеваний молочной железы основывается на осмотре молочных желез, их пальпации, маммографии, УЗИ, пункции узловых образований, подозрительных участков и цитологическом исследовании пунктата.
Исследование молочных желез у женщин репродуктивного возраста необходимо проводить в фазе I менструального цикла (2–3-й день после окончания менструации), т. к. в фазе II из-за нагрубания желез велика вероятность диагностических ошибок (С. С. Чистяков и соавт., 2003).
При осмотре молочных желез оценивают их внешний вид, обращая внимание на все проявления асимметричности (контуров, окраски кожи, положения сосков). Затем осмотр повторяется при поднятых руках пациентки. После осмотра производится пальпация молочных желез сначала в положении пациентки стоя, а затем лежа на спине. Одновременно пальпируются подмышечные, подключичные и надключичные лимфатические узлы. При обнаружении каких-либо изменений в молочных железах производятся маммография и ультразвуковое исследование.
Ультразвуковое исследование молочных желез приобретает все большее распространение. Этот метод безвреден, что позволяет при необходимости многократно повторять исследования. Он более эффективен, чем маммография. Когда речь идет об исследовании плотных молочных желез у молодых женщин, а также о выявлении кист, в том числе и мелких (до 2–3 мм в диаметре), этот метод без дополнительных вмешательств дает возможность судить о состоянии эпителия выстилки кисты и проводить дифференциальную диагностику между кистами и фиброаденомами. Кроме того, при исследовании лимфатических узлов и молочных желез с диффузными изменениями УЗИ играет ведущую роль. В то же время при жировой инволюции тканей молочных желез УЗИ по информативности значительно уступает маммографии.
Маммография — рентгенография молочных желез без применения контрастных веществ, выполняемая в двух проекциях. В настоящее время представляет собой наиболее распространенный метод инструментального исследования молочных желез. Достоверность маммографии весьма велика. Так, при раке молочной железы она достигает 95%, причем позволяет диагностировать непальпируемые (менее 1 см в диаметре) опухоли. Однако этот метод имеет существенные ограничения в применении. Так, маммография противопоказана женщинам до 35 лет, при беременности и лактации. Кроме того, ее информативность недостаточна при исследовании плотных молочных желез у молодых женщин.
Несмотря на то что связь заболеваний молочных желез и гениталий всеми признана, в России не разработана концепция комплексного подхода к диагностике и лечению заболеваний молочных желез и органов репродуктивной системы. Сравнение изменений молочных желез при миоме матки и воспалительных заболеваниях гениталий показало, что частота патологических изменений в молочных железах при миоме матки достигает 90%, узловые формы мастопатии чаще имеют место при сочетании миомы матки с аденомиозом (В. Е. Радзинский, И. М. Ордиянц, 2003). На основании приведенных выше данных и того факта, что более половины женщин с доброкачественными заболеваниями молочных желез страдают миомой матки, аденомиозом и гиперплазией эндометрия, авторы относят пациенток с этими заболеваниями к группе высокого риска возникновения заболеваний молочной железы.
При воспалительных заболеваниях женских половых органов частота доброкачественных заболеваний молочных желез оказалась существенно ниже — только у каждой четвертой пациентки, узловые формы у них не были выявлены. Следовательно, воспалительные заболевания гениталий не являются причиной развития фиброзно-кистозной мастопатии, а могут влиять через возникающие, либо сопутствующие гормональные нарушения.
Маммологическое исследование женщин репродуктивного возраста с различными гинекологическими заболеваниями позволило выявить у каждой третьей больной диффузную форму мастопатии, каждая третья женщина имела смешанную форму фиброзно-кистозной мастопатии. Узловая форма мастопатии определялась у пациенток с сочетанием миомы матки, генитального эндометриоза и гиперплазии эндометрия.
Лечение больных с узловыми формами доброкачественных заболеваний молочных желез начинается с пункции с тонкоигольной аспирацией. При обнаружении клеток с дисплазией в узловом образовании или клеток рака во время цитологического исследования производится оперативное лечение (секторальная резекция, мастэктомия) со срочным гистологическим исследованием удаленной ткани.
В зависимости от результатов обследования, осуществляется лечение гинекологической патологии, мастопатии, коррекция сопутствующих заболеваний.
В. И. Кулаков и соавторы (2003) при лечении больных с различными формами мастопатии, сопровождающимися мастальгией, применяли вобэнзим и фитотерапию. Эффективность лечения мастальгии через 3 мес составила 65%.
Вопросам, связанным с лечением этой патологии, посвящено множество исследований, но проблема остается актуальной и в настоящее время (Л. Н. Сидоренко, 1991; Т. Т. Тагиева, 2000).
Для лечения мастопатии, ассоциированной с мастальгией, применяются различные группы препаратов: анальгетики (АСК, ацетаминофен, ибупрофен), бромокриптин (абергин, бромкриптин рихтер, бромэргон), масло ночной примулы, гомеопатические препараты, витамины, йодид калия, оральные контрацептивы, фитопрепараты, даназол, амоксифен, а также натуральный прогестерон для трансдермального применения. Эффективность этих средств колеблется в широких пределах. Патогенетически наиболее обоснованным методом лечения является применение препаратов прогестерона.
С конца 80-х гг. прошлого века с лечебной и контрацептивной целью широко применяются инъецируемые (депо-провера) и имплантируемые (норплант) прогестагены (А. Г. Хомасуридзе, Р. А. Манушарова, 1998; Р. А. Манушарова, 2000). К инъекционным препаратам пролонгированного действия относятся медроксипрогестерона ацетат в виде депо-провера и норэтиндрон энантат. Механизм действия указанных препаратов сходен с таковым у прогестиновых компонентов комбинированных оральных противозачаточных средств. Депо-провера вводится внутримышечно с 3-месячным интервалом. Наиболее частыми осложнениями, возникающими в результате применения препарата, являются продолжительная аменорея и межменструальные кровянистые выделения. Данные наших исследований показали, что препарат не оказывает отрицательного влияния на нормальную ткань молочных желез и матки и в то же время обладает лечебным эффектом при гиперпластических процессах в них (A. G. Khomasuridze, R. A. Manusharova, 1993). К препаратам пролонгированного действия относится и имплантируемый препарат норплант, который обеспечивает контрацептивное и лечебное действие в течение 5 лет.
На протяжении многих лет считалось, что нельзя назначать гормональные препараты пациенткам с фиброзно-кистозной мастопатией с момента выявления заболевания и до возникновения показаний к хирургическому лечению. В лучшем случае осуществляли симптоматическую терапию, заключающуюся в назначении сбора трав, препаратов йода, витаминов. В последние годы в результате проведенных исследований стала очевидной необходимость активной терапии, в которой ведущее место принадлежит гормонам. По мере накопления клинического опыта использования норпланта появились сообщения о его положительном действии на диффузные гиперпластические процессы в молочных железах, поскольку под влиянием гестагенного компонента в гиперплазированном эпителии последовательно происходит не только торможение пролиферативной активности, но и развитие децидуалоподобной трансформации эпителия, а также атрофические изменения эпителия желез и стромы. В связи с этим применение гестагенов оказывается эффективным у 70% женщин с гиперпластическими процессами в молочных железах. Изучение влияния норпланта (А. Г. Хомасуридзе, Р. А. Манушарова, 1998) на состояние молочных желез у 37 женщин с диффузной формой фиброзно-кистозной мастопатии показало уменьшение или прекращение болевых ощущений и чувства напряжения в молочных железах. При контрольном исследовании через 1 год на УЗИ или маммографии отмечалось снижение плотности железистого и фиброзного компонентов за счет уменьшения участков гиперплазированной ткани, что трактовали как регресс гиперпластических процессов в молочных железах. У 12 женщин состояние молочных желез оставалось прежним: несмотря на исчезновение у них мастодинии, структурная ткань молочных желез не претерпевала каких-либо изменений. Наиболее частым побочным эффектом норпланта, как и депо-провера, является нарушение менструального цикла в виде аменореи и межменструальных кровянистых выделений. Применение пероральных гестагенов при межменструальных кровянистых выделениях и комбинированных контрацептивов при аменорее ( в течение 1–2 циклов) приводит к восстановлению менструального цикла у подавляющего большинства пациентов.
В настоящее время для лечения фиброзно-кистозной мастопатии используются и пероральные (таблетированные) гестагены. Среди этих препаратов наиболее широкое распространение получил утрожестан — натуральный микронизированный прогестерон для перорального и интравагинального применения. Он имеет целый ряд преимуществ перед синтетическими аналогами, заключающихся в первую очередь в том, что входящий в его состав микронизированный прогестерон полностью идентичен натуральному. Этим, в свою очередь, обусловлено практически полное отсутствие побочных воздействий. Утрожестан не только лишен андрогенных и анаболических эффектов, но и обладает важными регулирующими свойствами. Осуществляя контроль за физиологическим уровнем активных андрогенов, утрожестан обладает способностью регулировать метаболизм андрогенов. Очень важным свойством утрожестана является его регулирующее влияние на водно-электролитный обмен, который осуществляется благодаря конкурентному взаимодействию с рецепторами альдостерона, в результате чего и проявляется антиальдостероновое действие препарата. Эффект спиронолактона, присущий препарату, позволяет добиться мягкого мочегонного воздействия, при этом не происходит вымывания калия из организма. Препарат безопасен при длительном применении и обладает прогестагенным действием. Одним из положительных аспектов применения утрожестана является его способность оказывать эффект при интравагинальном применении, что дает возможность использовать препарат при заболеваниях печени.
Микронизированный утрожестан назначается по 100 мг 2–3 раза в сутки с 17-го дня менструального цикла в течение 10–14 дней, 3–6 циклов. Особенно показан препарат при сочетании фиброзно-кистозной мастопатии с гиперплазией эндометрия, аденомиозом и миомой матки.
Комбинированные оральные контрацептивы применяются с целью блокады овуляции и исключения циклических колебаний уровней половых гормонов.
Даназол назначается по 200 мг в течение 3 мес.
Агонисты ГнРГ — диферелин, золадекс, бусерелин — вызывают временную обратимую менопаузу. Лечение мастопатии агонистами ГнРГ практикуется с 1990 г.
Первый курс терапии обычно проводится в течение 3 мес. Лечение агонистами ГнРГ способствует торможению овуляции и функции яичников, развитию гипогонадотропной аменореи и обратному развитию симптомов мастопатии.
При циклической гиперпролактинемии назначаются агонисты дофамина (парлодел, достинекс). Эти препараты применяются во второй фазе цикла (с 14–16-го дня цикла) до начала менструации.
Широкое распространение в последние годы получили различные фитотерапевтические сборы, обладающие противовоспалительным, болеутоляющим и иммуномодулирующим эффектами. Сборы назначаются во вторую фазу менструального цикла и применяются длительно.
Под нашим наблюдением находились 49 женщин, которые жаловались на ноющие боли, ощущение распирания и тяжести в молочных железах, усиливающиеся в предменструальные дни, иногда начиная со второй половины менструального цикла. Возраст пациенток колебался от 18 до 44 лет. В некоторых случаях больные отмечали отдельные болезненные участки или уплотнения в ткани молочных желез. 11 женщин субъективных жалоб не предъявляли, однако при пальпации у них были выявлены уплотнения в ткани молочной железы. Всем пациенткам проводили осмотр, пальпацию молочных желез, при этом обращали внимание на состояние кожи, соска, форму и размер молочных желез, наличие или отсутствие выделений из сосков. При наличии выделений из сосков проводилось цитологическое исследование отделяемого.
Всем женщинам проводилось УЗИ молочных желез, а при наличии узлов — УЗИ и безконтрастная маммография, по показаниям осуществлялась пункция образования с последующим цитологическим исследованием полученного материала. На основании данных УЗИ молочных желез диагноз диффузной формы фиброзно-кистозной мастопатии был подтвержден в 46 случаях. Из них у 16 пациенток выявлена смешанная форма мастопатии, при которой в равной степени были представлены гиперплазия кистозных элементов и фиброзная трансформация, у 19 обнаружили фиброзную форму, у 11 — кистозную форму. В трех наблюдениях была выявлена узловая форма фиброзно-кистозной мастопатии.
Менструальный цикл был нарушен по типу олигоменореи у 34 женщин, у 5 из наблюдавшихся пациенток отмечалась полименорея, а у 10 больных цикл внешне был сохранен, но по тестам функциональной диагностики была выявлена ановуляция.
У 12 больных мастопатия сочеталась с гиперпластическими процессами в матке (миома матки, гиперплазия эндометрия), у 10 — с аденомиозом, у 20 больных наряду с мастопатией имелись воспалительные заболевания гениталий, у 9 женщин была выявлена патология щитовидной железы. У обследованных часто наблюдалась экстрагенитальная патология, а 11 ближайших родственников имели доброкачественные и злокачественные заболевания гениталий и молочных желез.
По результатам обследования проводили лечение гинекологической патологии, мастопатии и других сопутствующих заболеваний. Для лечения мастопатии применяли прожестожель гель (1%) — натуральный микронизированный растительного происхождения прогестерон местного действия. Назначался препарат в дозе 2,5 г геля на поверхность каждой молочной железы 1–2 раза в день, в том числе во время менструации. Препарат не влияет на уровень прогестерона в плазме крови и оказывает только местное действие. Прожестожель обладает выраженным противоотечным действием, что имеет очень большое значение при лечении фиброзно-кистозной мастопатии. Поэтому, как правило, достаточно быстро устраняются боль и чувство напряжения, которые характерны для фиброзно-кистозной мастопатии. Применение прожестожеля продолжали от 3 до 4 мес. При необходимости больным назначали курс поддерживающей терапии: витамины Е, В, С, А, РР. Витамин Е потенцирует действие прогестерона, витамин В6 снижает уровень пролактина, витамин А обладает антиэстрогенным действием, уменьшает явления пролиферации эпителия и стромы, витамины Р и С улучшают микроциркуляцию, сокращают локальный отек молочной железы. Кроме того, пациенткам назначали седативные средства (настойку валерианы, мелиссу, пустырник) и адаптогены (элеутерококк, женьшень).
Оценку эффективности проведенного лечения осуществляли через 4–12 мес по следующим критериям: снижение болевого синдрома и отечности тканей, уменьшение нагрубания молочных желез; по данным осмотра и пальпации молочных желез — уменьшение тяжистости, дольчатости, очагов уплотнения, нагрубания молочных желез, отсутствие рецидивов узловых образований.
УЗИ проводили через 6–12 мес после начала лечения. Положительной динамикой считали уменьшение диаметра протоков, сокращение количества и диаметра кист, а также их исчезновение.
После проведенного лечения (в течение 4–6 мес) у всех 49 женщин уже через 1 мес отмечалась положительная динамика, что выражалось в уменьшении и/или исчезновении болевых ощущений, чувства напряжения в молочных железах.
При контрольном УЗИ через 6–12 мес после окончания лечения отмечалось снижение плотности железистого и фиброзного компонентов за счет уменьшения участков гиперплазированной ткани, что трактовалось как регресс гиперплазированного процесса в молочных железах. У 11 женщин с диффузной формой фиброзно-кистозной мастопатии и у 3 с фиброаденомой при объективном осмотре и УЗИ изменений в состоянии молочных желез не было выявлено, однако все пациентки отмечали улучшение состояния (исчезли болезненность, чувство напряжения и распирания в молочных железах). У 22 женщин наряду с фиброзно-кистозной мастопатией имелась миома матки, гиперплазия эндометрия и аденомиоз. Для лечения этих больных применяли утрожестан и прожестожель в течение 5–6 мес. Во всех случаях мы отметили положительную динамику, выражающуюся в уменьшении размеров миоматозных узлов в 1,4 раза, улучшении клинического течения аденомиоза и обратном развитии гиперплазии эндометрия. Побочные эффекты при применении прожестожеля не были отмечены ни в одном наблюдении.
При доброкачественных заболеваниях молочных желез, к сожалению, качество жизни пациенток существенно страдает, поскольку причина заболевания точно не установлена, не существует узконаправленных лекарственных средств, применяющихся для лечения мастопатии. Консервативная терапия, включающая диетотерапию, назначение витаминов, прожестожеля, показана всем пациенткам с диффузной формой мастопатии. Использование указанных препаратов патогенетически обосновано, их можно рекомендовать для лечения диффузной формы фиброзно-кистозной мастопатии. При наличии сопутствующих заболеваний необходимо проводить их лечение. При сочетании диффузной фиброзно-кистозной мастопатии с миомой матки, гиперплазией эндометрия, аденомиозом к проводимой терапии (прожестожель, диета, витамины) необходимо дополнительно назначать чистые гестагены (утрожестан).
Р. А. Манушарова, доктор медицинских наук, профессор
Э. И. Черкезова, кандидат медицинских наук
РМАПО, Клиника андрологии, Москва
По вопросам литературы обращайтесь в редакцию.
Киста молочной железы — диагностика и хирургическое удаление кисты в груди в клинике Санкт-Петербурга
Киста молочной железы — это наполненная жидким содержимым капсула, формирующаяся в протоках груди. Жидкость — невоспалительная. Обычно заболевание начинается на фоне других болезней, например фиброзно-кистозной мастопатии. Доброкачественное новообразование может появиться в одной железе (односторонняя патология) или в обеих сразу (двухсторонняя). Встречаются как единичные очаги, так и множественные, распространяющиеся по всему органу. В группе риска — женщины от 30 до 55 лет, особенно не имеющие детей.
Новообразование женщина может почувствовать при пальпации груди во время самостоятельного осмотра. Оно будет иметь овальную, круглую или неправильную форму. Размер может достигать 5-ти см в сложных случаях. Обычное образование имеет ровные стенки, атипичное — направленные внутрь полости разрастания.
Множественные кисты разных размеров называются «поликистозом». Они со временем объединяются во многокамерные конгломераты. Видоизмененная кистозная ткань может занимать больше половины молочной железы.
Данное заболевание не является угрозой жизни, но способно снижать ее качество. Оно редко перерождается в онкологию, но его узловые формы могут стать пусковым механизмом к развитию рака.
Разновидности новообразований
Кисты молочной железы бывают атипичными, фиброзными, жировыми, солитарными, многокамерными, протоковыми, развивающимися на фоне диффузной мастопатии — рассмотрим их особенности и признаки.
Атипичные
Разрастаются внутрь полости ввиду отсутствия у них стенок, образуются в расширенном протоке, могут воспаляться, склонны к рецидивам. В полости могут быть папилломоматозные новообразования — как доброкачественные, так и злокачественные.
Фиброзные
Их отличительная черта — разрастание соединительной (фиброзной) ткани, приводящее к формированию полостей, накапливающих жидкость. Со временем эта жидкость выходит наружу из сосков. Эти новообразования создают фон для возникновения рака.
Жировые
Причина появления — закупорка сальной железы в коже и переполнение секретом (молоком). Доброкачественное образование имеет гладкие стенки, появляется при беременности либо кормлении грудью.
Солитарные
Могут содержать жидкость разных цветов, являются доброкачественными. Формируются только в одной груди, напоминают плотную капсулу.
Многокамерные
Мелкие кисты молочной железы, со временем объединяющиеся в одну.
Протоковые
Появляются после 50-ти лет, имеют доброкачественную природу, но относятся в медицине к предраковому состоянию.
На фоне диффузной мастопатии
Диффузная мастопатия характеризуется изменением структуры грудной ткани, при котором нарушается правильное соотношение соединительнотканных и эпителиальных структур. При диффузных изменениях в тканях неравномерно разрастаются соединительнотканные структуры, формируя тяжи и узелки. Это приводит к тому, что нарушается строение долек груди и ее протоков, появляются очень маленькие кисты. При наличии некоторых условий эта форма заболевания может перерасти в узловую мастопатию, являющуюся фактором риска появления рака.
Симптомы кисты молочной железы
Маленькое новообразование не вызывает неприятных ощущений, жалобы у пациенток появляются только тогда, когда оно увеличивается в размерах и может прощупываться руками. Симптомы при этом следующие:
- тяжесть в груди, жжение;
- выделение жидкости из сосков;
- головная боль, нервозность;
- дискомфорт внизу живота;
- усиление боли в груди во второй фазе менструации;
- изменение формы груди.
Когда новообразование воспаляется, проявляются:
- сильный болевой синдром в месте расположения образования;
- локальная отечность;
- покраснение кожных покровов в месте очага заболевания;
- общая слабость, сонливость, снижение работоспособности;
- повышение температуры тела.
Также следует отметить признаки того, что болезнь приняла злокачественную форму, то есть развивается рак:
- в месте расположения очага кожный покров твердеет и втягивается внутрь, может образоваться «лимонная корка»;
- молочная железа деформируется;
- соски краснеют, из них выходит жидкость;
- сосок может втягиваться;
- узел очень четко прощупывается при пальпации;
- грудь явно асимметрична.
Причины появления заболевания
Факторов, влияющих на появление новообразований в груди, очень много, перечислим основные:
- беременность;
- гормональный дисбаланс;
- травмы в этой области;
- длительный курс гормональных противозачаточных средств;
- увлечение загаром без купальника;
- оперативные вмешательства на груди;
- аборты;
- резкая прибавка веса;
- диабет;
- мастит;
- проблемы со щитовидкой;
- сильные и частые стрессы;
- воспалительные болезни половых органов;
- дегенеративные процессы в грудном отделе позвоночника;
- неправильное питание.
Диагностика
Диагноз устанавливает маммолог. Для постановки диагноза важны все жалобы женщины, оценка истории ее болезни и данные осмотра молочных желез. Необходимо точно описать все возникшие симптомы, их длительность и интенсивность. Врач проводит прощупывание молочной железы, тщательно изучая зону поражения. Вручную можно обнаружить образования более 1 см, но характер образования может подтвердить инструментальная диагностика.
Кистозные образования могут подтвердить данные УЗИ исследования, а также проведение тонкоигольной биопсии с аспирацией содержимого. Также при ультразвуковом исследовании можно определить, содержатся ли в области кисты плотные участки, которые могут быть признаками предраковых или онкологических образований.
После забора содержимого кисты проводится его цитологическое исследование. Определяют наличие клеток, в том числе атипичных, примеси крови и другие компоненты.
Также показано проведение маммографии. Она может обнаружить любые уплотнения в груди и помочь в их локализации, уточнении размера характера.
Методы хирургического лечения
Операция нужна, когда киста молочной железы стремительно растет, ее содержимое инфицируется. Классическая методика — секторальная резекция, при которой вырезается сама фиброзная оболочка и часть окружающих ее тканей. В целом методика вмешательства зависит от локализации новообразования, его вида, количества и причины появления. Показания к хирургии:
- отсутствие эффекта от консервативного лечения;
- многокамерные опухоли;
- частые рецидивы;
- воспаление содержимого капсулы;
- новообразования более 1,5 см.
К числу современных методик относится склеротерапия, при которой сначала делается пункция молочной железы для откачивания содержимого кисты, а затем — введение в оставшуюся капсулу специального препарата для склерозирования. В результате стенки новообразования склеиваются, жидкость больше не накапливается. Откачанное содержимое направляется на лабораторное исследование, чтобы исключить онкологию.
Также в «СМ-Клиника» предлагается лечить кисту молочной железы методом лапароскопии. Это низкоинвазивное вмешательство, при котором удаляется и содержимое капсулы, и она сама.
Еще один метод — лазерная резекция. Кистозное новообразование разрушается направленным лучом лазера. Это тоже малоинвазивная техника, при которой сведен к минимуму риск осложнений, кровопотери и инфицирования раны.
Стоимость удаления кисты молочной железы вы можете увидеть на нашем сайте в прайсе, как и цены на предоперационные анализы.
Возможные осложнения
При условии отсутствия лечения кистозные образования могут быть стабильными в течение многих лет, склонны к спонтанному регрессированию. Большая часть образований имеет доброкачественный характер, не требует лечения или последующей инвазивной диагностики. Некоторые виды кист могут потребовать удаления с исследованием материала для исключения рака груди.
Профилактика
Специфических средств профилактики кист груди не разработано. Предупредить образование кисты можно при прохождении регулярных осмотров, самообследовании. Для уменьшения риска кистозных образований показано ношение удобного бюстгальтера, отказ от избыточного употребления кофеина, снижение потребления соли, ведение здорового образа жизни.
ПРЕБЫВАНИЕ В СТАЦИОНАРЕ
Восстановиться и отдохнуть после операции можно в комфортабельной палате круглосуточного стационара. При палате дежурит врач, который следит за состоянием прооперированных пациентов.
Уточните дополнительную информацию по телефону +7 (812) 435 55 55 или заполните форму online — администратор свяжется с Вами для подтверждения записи.
«СМ-Клиника» гарантирует полную конфиденциальность Вашего обращения.
Ведущие врачи
Сухих Николай Сергеевич
Оперирующий гинеколог
Дунайский пр., 47
Васькович Татьяна Сергеевна
Оперирующий гинеколог
ул. Маршала Захарова, 20
Аветисян Гаяне Георгиевна
Акушер-гинеколог
пр. Ударников, 19
Хохлова Мария Викторовна
Оперирующий гинеколог, ведущий специалист
пр. Ударников, 19, Выборгское шоссе, 17-1
Шишкина Юлия Сергеевна
Оперирующий гинеколог
Дунайский пр., 47
Молокова Ирина Владимировна
Оперирующий гинеколог
Дунайский пр., 47
Лещенко Сергей Владимирович
Акушер-гинеколог
ул. Маршала Захарова, 20
Мучарова Патимат Рамазановна
Оперирующий гинеколог
Дунайский пр., 47
Пенкина Лариса Анатольевна
Акушер-гинеколог
пр. Ударников, 19
Чинчаладзе Александр Сергеевич
Врач акушер-гинеколог, гинеколог-эндокринолог
ул. Маршала Захарова, 20
Посмотреть всех
Скрыть
Адреса
Вылечить мастопатию с помощью мужа?! | ЗДОРОВЬЕ:Здоровье детей | ЗДОРОВЬЕ
Травы не панацея
«Уже много лет страдаю мастопатией. Лечиться «химией» устала, да и не вижу в этом смысла, поэтому регулярно использую народные средства»,- пишет наша читательница Елена.
— Если обнаружилась мастопатия, то бороться с ней придется до начала менопаузы. Причины возникновения этой болезни — гормональные нарушения, стрессы, переутомления, ослабленный иммунитет — действуют на организм в течение всей жизни, а значит, вылечить мастопатию практически невозможно. Единственный вариант — свести к минимуму степень выраженности болезни и поддерживать ее в таком состоянии. Но делать это следует все-таки лекарствами, применяя народные средства лишь в дополнение, — считает Марина ПОМЫТКИНА, онколог-мамолог Центра новых медицинских технологий в Академгородке. — Травы оказывают небольшое рассасывающее действие на ткань молочной железы с признаками фиброзно-кистозной мастопатии, а препараты устраняют причины возникновения нарушений.
Однако это не значит, что придется в буквальном смысле «залечиться». Существуют специальные схемы приема лекарств, которые не дают болезни прогрессировать. Обычно лечебные процедуры проводятся в течение пяти месяцев, затем делается перерыв на три месяца, после чего все повторяется по той же схеме еще 3–4 раза.
Беременность как лекарство
Еще один способ борьбы с болезнью — беременность. Зачастую врачи рекомендуют роды как один из видов лечения мастопатии. Дело в том, что во время беременности в плаценте вырабатывается гормон прогестерон, которого обычно не хватает женскому организму. Во время вынашивания плода будущая мама испытывает длительную стимуляцию прогестероном, и болезнь в итоге отступает.
— Одна из причин дефицита прогестерона — изменение ценностей современной женщины. Сегодня родить ребенка в позднем возрасте считается вполне нормальным. Все реже в семьях появляется больше одного ребенка. Поэтому вполне возможно, что беременность и лактация могут привести к уменьшению выраженности явлений мастопатии, — объясняет Ольга ФРАНЦКЕВИЧ, врач-онколог НУЗ «Дорожная клиническая больница». — Но, к сожалению, это происходит не всегда. Большинство женщин страдают мастопатией из-за заболеваний печени и щитовидной железы, гинекологических болезней, и беременность не поможет с ними справиться. Кроме того, мастопатия может носить узловой характер, а значит, опухоль не рассосется во время вынашивания ребенка. Лучше позаботиться о своем здоровье заранее и вылечить мастопатию до наступления беременности. Узловые формы являются предраковыми, поэтому необходимо регулярно посещать врача, самостоятельно делать ежемесячные осмотры.
Врачи также сходятся во мнении, что действие факторов, влияющих на болезни груди, можно минимизировать, воспитав в себе эмоциональную толерантность, избегая нагрузки, стресса. И здесь большую роль играют отношения с мужчинами. После трудного рабочего дня женщина должна возвращаться в дом, где ее любят и понимают. Счастливые женщины меньше болеют раком молочной железы и мастопатией.
Кстати, муж тоже должен следить за молочными железами своей жены. Все рекорды в этом отношении побили итальянцы: в 80% случаев опухоль первой стадии находили именно они. У нас же подобная чуткость встречается очень редко…
Смотрите также:
Заболевания груди при беременности и кормлении грудью
Obstet Gynecol Sci. 2013 май; 56 (3): 143–159.
, 1 , 2 , 3 , 4 , 4 и 4Джи Хун Ю
1 Отделение акушерства и гинекологии, Госпиталь Миз Жененсон, Корея.
Мин Чжон Ким
2 Отделение акушерства и гинекологии, Больница Святой Марии Пучхон, Медицинский колледж Католического университета, Пучхон, Корея.
Хёнил Чо
3 Отделение акушерства и гинекологии, Женская больница Инчхон, Сеул, Инчхон, Корея.
Хюн Джу Лю
4 Кафедра акушерства и гинекологии, Медицинский колледж Университета Чосун, Кванджу, Корея.
Сэй-Джун Хан
4 Кафедра акушерства и гинекологии, Медицинский колледж Университета Чосун, Кванджу, Корея.
Tae-Gyu Ahn
4 Кафедра акушерства и гинекологии, Медицинский колледж Университета Чосун, Кванджу, Корея.
1 Отделение акушерства и гинекологии, Госпиталь Miz Womens, Тэджон, Корея.
2 Отделение акушерства и гинекологии, Больница Святой Марии Пучхон, Медицинский колледж Католического университета, Пучхон, Корея.
3 Отделение акушерства и гинекологии, Женская больница Инчхон, Сеул, Инчхон, Корея.
4 Кафедра акушерства и гинекологии, Медицинский колледж Университета Чосун, Кванджу, Корея.
Автор, ответственный за переписку: Tae-Gyu Ahn. Кафедра акушерства и гинекологии, Медицинский колледж Университета Чосун, 365 Pilmun-daero, Dong-gu, Gwangju 501-717, Korea. Тел .: + 82-62-220-3690, Факс: + 82-70-7545-4871, rk.ca.nusohc@gtagoПолучено 13 марта 2013 г .; Пересмотрено 15 апреля 2013 г .; Принято 17 апреля 2013 г.org / licenses / by-nc / 3.0 /), которая разрешает неограниченное некоммерческое использование, распространение и воспроизведение на любом носителе при условии правильного цитирования оригинальной работы. Эта статья цитируется в других статьях в PMC.
Abstract
Грудь — типичный женский половой физиологический орган, на который стероидный гормон влияет от менархе до менопаузы. Следовательно, при постоянном действии эстрогена и прогестерона могут развиться различные заболевания. Заболевания груди в основном делятся на доброкачественные и злокачественные.Очень важно отличить злокачественное новообразование от болезней груди. Однако очень сложно диагностировать злокачественные новообразования у беременных и кормящих женщин, даже если имели место одни и те же заболевания груди. Поэтому мы рассмотрим такие заболевания груди, как рак груди, во время беременности и кормления грудью.
Ключевые слова: Заболевания груди, Беременность, Лактация
Введение
Во время беременности и кормления грудью женщины сталкиваются с рядом физиологических изменений.Эти изменения могут быть связаны с различными гормонами, которые также могут вызывать гиперплазию сосудов и гиперпластические дольки [ 1 ]. Такие изменения могут затруднить интерпретацию результатов физических и медицинских исследований груди. Важно отметить, что большинство поражений груди, диагностируемых во время беременности и кормления грудью, являются доброкачественными; однако в эти периоды сложно поставить другой диагноз рака груди. Таким образом, целью данной статьи было проанализировать происходящие в груди изменения, связанные с беременностью и кормлением грудью, и определить методы диагностики и лечения заболеваний груди.
Изменения груди во время беременности и кормления грудью
Грудь начинает меняться под влиянием эстрогена, прогестерона и пролактина в середине первого триместра беременности. В частности, под действием эстрогена кровеносные сосуды значительно разрастаются, а дольки разрастаются. Тем временем субстрат фибролипомы уменьшается, кровоток увеличивается, часто сопровождается инфильтрация мононуклеарных клеток. Во втором и третьем периоде беременности разрастание долек и уменьшение субстрата становятся более заметными.Обычно из-за прогестерона, очевидно, проявляется пролиферация клеток в единице дольки, а из-за эстрогена пролиферация протоков становится очень интенсивной. Под влиянием гормонов пролактина и окситоксина (секретируемых задней долей гипофиза) на поздних сроках беременности альвеолярные клетки производят раннее грудное молоко, называемое молозивом, за счет поглощения питательных веществ из крови. Предварительное и заднее молоко, состав которых отличается от состава молозива, впоследствии производится с помощью гормона прогестерона (лактогенез I).В период лактации из-за резкого снижения прогестерона уровень пролактина повышается. Форма миоэпителиальной клетки становится намного более тонкой и плоской, и вместе с инсулином, гормоном щитовидной железы и другими метаболическими гормонами миоэпителиальная клетка синтезирует основные питательные вещества грудного молока — жир, лактозу и белок (лактогенез II). В период лактации грудь демонстрирует расширение долей, а также накопление протокового секрета (). Грудное молоко секретируется окситоцином и нейроэндокринными взаимодействиями.Для обеспечения непрерывного производства грудного вскармливания в период лактации необходимо выделять определенное количество окситоцина из задней доли гипофиза за счет стимуляции сосания (лактогенез III) [ 2 — 6 ].
Изменения тканей груди при лактации. (A) Терминальный проток и дольчатая единица при отсутствии беременности (H&E, × 200). (B) Расширенные лобулярные ацинусы с вакуолями и выделениями можно увидеть во время лактации (H&E, × 200).
Через три месяца после прекращения грудного вскармливания до состояния до беременности выявляется выраженная атрофия долек [ 3 ].
Визуализация и биопсия во время беременности и кормления грудью
В этот период очень трудно отличить опухоль от нормальной груди с помощью клинического обследования или визуализации. Поскольку во время беременности грудь продолжает расти, становится твердой и узловатой, возможно, что в этот период опухоль может выглядеть как нормальная ткань. Кроме того, по мере увеличения размера груди опухоль может располагаться глубже, что затрудняет идентификацию при пальпации.
1.Маммография
Физиологические изменения, как указано выше, приводят к разрастанию паренхимы груди так, что она увеличивает размер и увеличивает плотность клеток, кровеносных сосудов или количество влаги, следовательно, маммографическая плотность паренхимы увеличивается и распространяется (). В частности, в период лактации плотность паренхимы груди дополнительно увеличивается, так что расширение молочного протока кажется узловатым и имеет повышенную плотность из-за наполнения сосков грудным молоком. Поэтому у беременных и кормящих женщин сложно диагностировать опухоль с помощью маммографии из-за архитектурного искажения и асимметричной плотности опухоли.В таких случаях ультразвуковое исследование является более подходящей диагностической процедурой, чем маммография. Если биопсия показана при ультразвуковом исследовании, необходимо провести дополнительную маммографию для определения диапазона поражений, включая микрокальцификации [ 7 — 12 ]. Считается, что аномалии плода, которые могут возникнуть из-за облучения во время беременности, проявятся при дозе более 0,05 Гр. Тем не менее, излучение, которое плод может получить с помощью четырехкратной маммографии, очень мало — 0.004 Гр, даже если не носить свинцовые фартуки [ 13 — 15 ]. Однако, за исключением особых случаев, не рекомендуется проводить лучевые исследования в течение первой четверти беременности.
Маммографические изменения во время кормления грудью. (A) Тип 2 по классификации Американского колледжа радиологии показан до беременности. (B) Маммограмма во время лактации показывает заметное диффузное увеличение плотности.
2. УЗИ молочных желез
Одной из характеристик УЗИ молочных желез, проводимых во время беременности, является то, что нежирная фиброзно-желчная ткань с диффузными свойствами становится больше, что свидетельствует о гипоэхогенности ().Во-вторых, в период лактации нежирная фиброгландулярная ткань проявляет гиперэхогенность, и как сосудистая ткань, так и сосудистые характеристики увеличиваются () [ 7 — 11 ]. Ультразвуковые волны можно использовать в качестве наиболее надежного метода визуализации для диагностики беременности и заболеваний груди, которые могут появиться в период кормления грудью. В случае злокачественных опухолей груди ультразвуковое исследование представляет более высокую чувствительность к опухолям, чем маммография [ 8 , 9 ].Известно, что рак молочной железы, связанный с беременностью (PABC), составляет примерно 3% всех случаев рака молочной железы. Около 90% PABC показывают опухоли, которые можно легко диагностировать с помощью ультразвука.
Типичное ультразвуковое исследование во время беременности показывает диффузное увеличение нежирового железистого компонента и общую гипоэхогенность.
Изменения ультразвукового исследования во время кормления грудью. (A) Ультразвуковое (УЗИ) изображение показывает неровный, гипоэхогенный расширенный проток с неровными краями (черная стрелка). (B) УЗИ показывает диффузное увеличение железистого компонента с диффузной гиперэхогенностью.(C) УЗИ с цветным допплером показывает повышенную васкуляризацию.
3. Магнитно-резонансная томография
Не рекомендуется использовать магнитно-резонансную томографию (МРТ) в качестве общего обследования для диагностики и лечения заболеваний груди во время беременности. По данным Американского колледжа радиологии, с точки зрения диагностики заболеваний груди во время беременности, МРТ следует использовать только в тех случаях, когда это будет считаться имеющим очевидные преимущества. Также сказано, что, за исключением особых случаев, нельзя использовать контрастные вещества [ 16 ].Однако в недавних исследованиях сообщалось, что контрастные вещества не могут быть тесно связаны с аномалиями плода [ 17 , 18 ].
Европейский комитет по радиационному риску сообщил, что контраст на основе гадолиния можно безопасно использовать во время беременности, поскольку он меньше всасывается в плаценту, а также быстро выводится в почки [ 19 ].
Для МРТ с использованием контраста на основе гадолиния в период кормления грудью меньше экскреции в грудное молоко, это относительно безопасно [ 18 , 19 ].
4. Цитологическое исследование
Поскольку эпителиальные клетки молочной железы претерпевают несколько клеточных морфологических изменений во время беременности и кормления грудью, при диагностике рака груди может быть получен ложноположительный результат. Следовательно, результаты этих диагностических процедур необходимо интерпретировать с осторожностью. Основное биопсийное исследование предполагаемого злокачественного новообразования должно проводиться и интерпретироваться квалифицированным патологом [ 20 , 21 ].
5.Core биопсия
Core биопсия, наиболее подходящий метод диагностики тканей в период беременности и кормления грудью, безопасен и экономичен (рентабелен). Процесс производства грудного молока характеризуется усилением притока крови к груди, что увеличивает риск кровотечения, а расширение молочных протоков увеличивает риск инфекции, которая может вызвать молочный свищ, поскольку на этой стадии вырабатывается грудное молоко. Известно, что молочный свищ чаще возникает в центральной части, чем в периферической.Таким образом, кормление временно приостанавливается перед асептической операцией и биопсией, биопсия находится в правильном месте, а после процедуры помогает гемостаз с помощью компрессов или пакетов со льдом [ 22 ].
Заболевание груди, связанное с беременностью, периодом лактации
1. Доброкачественное заболевание груди, связанное с физиологическими изменениями
1) Гестационная и секреторная гиперплазия
Микрокальцификация может быть результатом гестационной гиперплазии, связанной с беременностью, и секреторной гиперплазией, связанной с грудными железами. кормление в маммографии.Это обызвествление выглядит в основном круглым, с очаговым или диффузным распределением, но редко имеет нерегулярное, линейное распределение и структуру ветвления. Круглые и мелкие точечные кальцификаты представляют собой дольчатую ацинарную пролиферацию, а линейное распределение представляет рост канюлированной () [ 23 — 25 ].
Микрокальцификации во время кормления грудью. (A) Изображение показывает новый кластер неопределенной асимметричной микрокальцификации. (B) Краниокаудальные маммограммы с компрессией на увеличении: несколько кластеров гетерогенных и зернистых кальцификатов.Некоторые кластеры демонстрируют линейное распределение. (C) Микрофотография гистопатологического образца: группа грубых микрокальцификации видна в расширенном протоке. Относительно большие микрокальцификации (толстая стрелка) показаны в единственном протоке с однородными и эозиофильными признаками. Меньший микрокальцификация (тонкая стрелка) видна в дольке (H&E, × 50).
2) Самопроизвольные кровянистые выделения из сосков
Кровянистые выделения из сосков обычно не возникают во время беременности или в период кормления грудью.Однако это может быть вызвано даже небольшими раздражителями, потому что кровоток в груди быстро увеличивается, а изменение эпителиальных клеток становится еще хуже в 3-м триместре беременности. Незначительные кровянистые выделения из сосков можно увидеть примерно в 20% выделений из сосков во время беременности и 15% в период лактации [ 26 ]. Это явление в основном прекращается, когда начинается кормление лактатом, но также есть вероятность серьезного случая, который может сохраняться в течение всего периода лактации. Диагностические цитологические исследования необходимо проводить при ранениях сосков при кормлении.Если результат, физикальное обследование и УЗИ в норме, следует своевременно рекомендовать контрольный тест.
Если цитологическое исследование показало отклонение от нормы, следует провести галактографию, особенно когда наблюдаются кровянистые выделения из одного протока. Однако важно помочь пациенту почувствовать облегчение, потому что такие кровянистые выделения являются редким симптомом ПАВК (,) [ 26 — 28 ].
Женщина, у которой на 24 неделе беременности появились пальпируемые новообразования и кровянистые выделения из сосков.(A) Увеличенный вид маммограммы левой груди в краниокаудальной проекции: обширные плеоморфные микрокальцификации (стрелки). (B) Соответствующее продольное ультразвуковое изображение: нерегулярная сплошная гипоэхогенная масса (длинные стрелки) с внутренними кальцификациями (короткие стрелки), соответствующие маммографическим находкам. (C) Маммограмма 30-недельной беременной женщины с кровянистыми выделениями из сосков: многодольчатый дефект наполнения (длинные стрелки), который локально расширяет проток. Проксимальный проток расширен (короткие стрелки).
(A) Галактограмма кормящей женщины с кровянистыми выделениями из сосков: виден дефект наполнения дольки, который предположительно является внутрипротоковой папилломой. (B) Галактограммы у пациентов с папилломатозом, показывающие внутрипротоковый рост в отдельном протоке.
3) Галактоцеле
Галактоцеле — доброкачественное поражение, которое чаще всего выявляется через несколько недель или месяцев после прекращения грудного вскармливания, или во время лактации, или в течение 3-го триместра беременности [ 11 , 29 ].Это означает, что он окружен эпителиальными клетками и миоэпителиальными клетками и содержит жидкость, похожую на лактат, в кистозно измененном терминальном протоке и протоках. Большинство галактоцеле обнаруживается как безболезненная пальпируемая масса, которая содержит белок, жир, лактозу при аспирационном анализе и часто сопровождается воспалением и некрозом. Поэтому считается, что галактоцеле образовано фиброзом стенки из-за воспалительной реакции расширения лактатных протоков. Когда содержимое просачивается в грудь, наблюдается хроническое воспаление и некроз жира [ 30 ].Игольная аспирационная биопсия полезна для диагностики и лечения, однако при аспирации обнаруживается похожая на молоко жидкость во время лактации и липкое молочное содержимое после лактации [ 29 , 31 ]. Если он повторяется даже после нескольких попыток, требуется визуализация. В зависимости от пропорции жира и белка в грудном молоке результаты маммографии галактоцеле могут варьироваться, что можно увидеть следующим образом.
(1) Псевдолипома: при более высоком содержании жира кажется полностью рентгенопрозрачной массой.
(2) Кистозная масса с уровнем жировой жидкости: низкая концентрация жира поднимается вверх, а жидкость опускается на дно. Это диагностический результат, который можно увидеть при косой медиолатеральной проекции маммографии.
(3) Псевдогамартома: Galactoceles не отделяет липид от жидкости, и это видно по рентгенологическим данным, аналогичным гамартоме, содержащей грудное молоко высокой вязкости [ 31 ].
Сонографические данные галактоцеле могут также различаться в зависимости от времени и места поражения.В острой фазе может проявляться как безэхогенная однокамерная простая киста или многокамерная киста с тонкой перегородкой. Это обычная мультилокулярная киста, которая возникает в периферической области, и обычная монолокулярная или двухглазная киста, которая возникает в центральной области. Интенсивность гипоэхогенного эха постепенно увеличивается из-за границы раздела жиров и воды. В этом случае допплеровское обследование, выполняемое кровеносными сосудами в центре, чтобы убедиться, что никакие частицы не перемещаются при нажатии на очаги поражения датчика, может оказаться полезным в диагностике.На УЗИ галактоцеле только состав грудного молока состоит из доброкачественных твердых масс, как показано на границах, если и заднее акустическое усиление кажется четким. Спустя долгое время несколько ингредиентов смешиваются и, если заглянуть внутрь, выглядит смешанная эхогенная неоднородная масса (-) [ 11 , 32 — 34 ]. Галактоцеле богат питательными веществами, и иногда им можно инфицироваться. Эта находка хорошо видна на УЗИ. Здесь вы можете увидеть, что гнойная жидкость и ингредиенты грудного молока смешаны ().Обычно естественный распад длится несколько недель, но иногда и более продолжительный.
Псевдолипома типа галактоцеле. (A) Маммография показывает очертание овала 1,5 см (стрелка) в субареолярной области. (B) Сонография показывает гипоэхогенный узел размером 1,5 см овальной формы с затемнением сзади. У переднего края виден эхогенный ободок (стрелка).
Galactocele Доставка через 6 месяцев, демонстрирующая различные особенности. (A) Ультразвуковое (УЗИ) изображение показывает 2 кистозные образования: типичное галактоцеле с гомогенным безэхогенным, акустическим затуханием и затемнением боковых краев кисты большего размера.(B) На снимке, полученном в США, показано галактоцеле с дольчатой жировой жидкостью (стрелки).
Зараженное галактоцеле: кормящая женщина, у которой наблюдались красноватые кожные изменения в груди. (A) Ультразвуковое изображение показывает неоднородное эхогенное скопление с неровными краями, подозрительное на абсцесс. (B) Была выполнена тонкоигольная аспирация и посев.
2. Воспалительные и инфекционные заболевания
1) Послеродовой мастит (послеродовой мастит)
Инфекции во время беременности не наблюдаются, но часто наблюдаются в период лактации. Staphylococcus aureus и Streptococcus , которые являются обычными патогенами, присутствующими в носу и горле новорожденных, могут инфицировать грудь через поврежденные эпителиальные клетки комплекса соск-ареола во время кормления грудью. Трещины на сосках или ссадины кожи часто можно обнаружить в анамнезе пациента. Если грудное молоко застаивается, оно может быть хорошей питательной средой и вызывать симптомы [ 24 , 29 , 30 ]. S. aureus , будучи актуальными, вызывают тяжелые клинические симптомы с самого начала, тогда как инфекции, вызванные стрептококками, носят диффузный характер и вызывают локальный абсцесс только на поздней стадии инфекции (,). Хорошо лечится антибиотиками, особенно амоксициллин-клавуланатом. Это довольно редко, но послеродовой мастит, вызванный устойчивым к метициллину S. aureus , может быть очень смертельным [ 35 — 37 ]. Маммографию не следует проводить, если нет подозрительных злокачественных новообразований.Причина в том, что это в основном показывает утолщение кожи и фиброзной ткани, даже если это очень тяжелый мастит. Более того, редко обнаруживаются другие серьезные отклонения от нормы. Если есть подозрение на образование абсцесса, для диагностики и лечения в первую очередь требуется ультразвуковое исследование. В абсцессе могут наблюдаться неровные границы, гипоэхогенная или безэхогенная масса, толстые, неровные стенки, усиление заднего акустического фона и оттенки жидкого мусора (жидкость-мусор). Иногда воздух в абсцессе может вызывать яркое отражение.Эти гиперэхогенные точки с плавающей запятой — злокачественная дифференциация. Мастит при лактационном абсцессе развился в подострой форме, периартрите [ 38 , 39 ]. Абсцесс легко лечится с помощью надрезного дренажа. Если размер абсцесса меньше 3 см, его можно лечить с помощью пункционной иглы от 14 до 21. Если размер абсцесса составляет 3 см или более, его можно аспирировать с помощью катетерного дренажа от 6 до 8 Fr или хирургического дренажа. Перед этим важно сначала высушить абсцесс.Необходимо, чтобы исследователь промыл полость физиологическим раствором под местной анестезией после дренажа, чтобы предотвратить рецидив [ 38 — 40 ]. После лечения продолжение грудного вскармливания помогает уменьшить воспаление и способствует дренажу. Кроме того, грудное вскармливание можно безопасно проводить во время терапии антибиотиками [ 29 , 35 ]. Если несмотря на эти методы лечения улучшения не наблюдается, врач должен заподозрить опухоль и провести цитологический анализ и биопсию.
Послеродовой мастит с образованием абсцесса. (A) Лактационный абсцесс явно вторичный из-за пылающего покраснения, геморрагической области, отека и шелушения кожи. (B) Ультразвуковое изображение показывает большую массу и гнойный материал, полученный тонкоигольной аспирацией.
УЗИ при послеродовом мастите. Мастит на ранней стадии проявляется различными особенностями, которые представлены толщиной кожи и подкожного слоя, а также неровной границей между подкожным слоем и паренхимой.(A) УЗИ показывает неровный край и гипоэхогенное поражение. (B) При развитии абсцесса можно увидеть скопления гипоэхогенной или анэхогенной жидкости. Неровный край и эхогенное поражение также могут быть замечены вместе с акустическим усилением.
2) Гранулематозный мастит
Гранулематозный мастит встречается в основном у молодых женщин, и это необычный тип, который в основном возникает в течение пяти лет после беременности [ 41 — 43 ]. Он демонстрирует специфические гистологические данные, характеризующиеся неказеозными (неказеозными), несосудистыми (неваскулитными) гранулематозными воспалительными изменениями, которые могут быть отмечены в центре долек.Маммографические находки разнообразны: от нормальных до доброкачественных с очаговой асимметричной тенью и злокачественных. Сонографические данные, полезные для диагностики, — это множественные проявления, которые часто показывают гипоэхогенную, а иногда и большую гипоэхогенную массу в прилегающей молочной железе () [ 43 ]. Однако он требует особого внимания при диагностике, потому что он плохо дифференцируется от злокачественного новообразования, а реактивная лимфаденопатия наблюдается примерно в 15% случаев. Местное иссечение может быть лечением [ 40 — 46 ], но иногда оно исчезает естественным путем.Поэтому необходимо тщательное наблюдение [ 47 ].
Гранулематозный мастит после беременности. (A) Микрофотография (увеличенная, H&E, × 10) показывает эпителиоидные и гигантоклеточные гранулемы (стрелки) в полиморфном воспалительном инфильтрате. (B) Маммограмма показывает неравномерную увеличенную массу, почти заполняющую правую грудь.
3) Ювенильный папилломатоз груди
Доброкачественное пролиферативное поражение является распространенным типом из-за влияния гормонов во время беременности и кормления грудью.Юношеский папилломатоз груди редко встречается у молодых женщин и характеризуется протоковой гиперплазией и папиллярной пролиферацией стенки, окружающей его мешок [ 48 ]. Это видится как гипоэхогенное образование с нечетким краем на УЗИ, и на маммограмме не видно никаких специфических признаков, кроме асимметричной тени; однако иногда может наблюдаться микрокальцификация. Лечение — хирургическая резекция. Когда дело доходит до предотвращения рецидива, важно проверить, является ли край резекции полностью отрицательным.
3. Доброкачественная опухоль
1) Опухоли, связанные с беременностью и лактацией
Аденома в период лактации — это доброкачественная опухоль, в основном вызванная физиологическими изменениями, происходящими во время беременности и кормления грудью. Обычно это происходит во время кормления или в третьем триместре беременности. Лактирующую аденому иногда интерпретируют как вариант фиброаденомы, канальцевой аденомы или дольчатой гиперплазии, которые также вызваны физиологическими изменениями [ 49 — 51 ].Фиброаденома смешана со стромальным и эпителиальным компонентами. Однако лактирующие аденомы состоят только из эпителиального компонента. Грубо говоря, это определенная граница и упругая масса. Гистологически он плотно упакован дольками, которые отделены друг от друга тонкой соединительной тканью. Лактирующая аденома состоит из ацинаров и зрелых тонких трубок и заполнена секретом мягче, чем фиброаденома. Физиологические изменения, происходящие в окружающей нормальной паренхиме, происходят в поражении внутренней секреции и появляется секреторная гиперплазия [ 49 — 51 ].Аденома лактации может исчезнуть естественным путем в конце беременности или кормления грудью. Он также может исчезнуть в результате некроза, как фиброаденома [ 52 ]. В большинстве случаев аденома в период лактации не рецидивирует после полной резекции. Аденома в период лактации, сопровождающаяся злокачественными новообразованиями, встречается очень редко. И это не увеличивает риск рака груди. С помощью визуализации трудно отличить аденому в период лактации от фиброаденомы. Рентгенопрозрачная или гиперэхогенная область, которая указывает на жирность грудного молока в соответствии с гиперплазией лактации, может быть замечена на маммографии или ультразвуковом исследовании и полезна для диагностики ().Это небольшая гипоэхогенная масса, которую трудно отличить от окружающей ткани при ультразвуковом исследовании. Более того, из-за усиления заднего слуха и гормональных изменений он выглядит гиперваскулярным по цвету или выходному допплеровскому режиму. Иногда дифференциальная диагностика злокачественных новообразований затруднена в основном из-за нечетких границ, микролобулированной периферии, снижения заднего акустического эффекта, структурной неоднородности. Причем произошло это вследствие некроза лактирующей аденомы [ 11 , 53 — 55 ].
Аденома лактации. (A) Ультразвуковое изображение демонстрирует овальную, хорошо очерченную, регулярную массу. (B) Маммограмма показывает образование овальной формы в левой нижней части груди. (C) Дольки выстланы активно секретирующими эпителиальными клетками с вакуолизированной цитоплазмой. В железах могут скапливаться выделения. Клетки имеют базофильную цитоплазму, гиперхроматические ядра с выступающими ядрышками и незаметный слой миоэпителиальных клеток (H&E, × 400).
2) Морфологические и физиологические изменения фиброаденом, вызванные беременностью и лактацией
(1) Растущая фиброаденома
Фиброаденома является наиболее частым поражением, обнаруживаемым во время беременности и в период кормления грудью.Он может образоваться до беременности, однако во многих случаях он не обнаруживается, потому что не пальпируется или скрининговое обследование груди не проводится молодым женщинам. Фиброаденома увеличивается в размерах во время беременности из-за ее чувствительности к уровню гормонов. Результаты визуализации фиброаденомы во время беременности не сильно различаются, однако такие результаты, как расширение млечных протоков и увеличение кровотока, очень похожи на сложную фиброаденому () [ 29 , 56 , 57 ].При выполнении тонкоигольной аспирации для диагностики пальпируемой фиброаденомы необходимо учитывать физиологические изменения клеток во время беременности [ 58 ]. Центральная биопсия также уместна и должна выполняться осторожно, чтобы избежать кровотечения, лактофистулы и инфекции.
Фиброаденома. (A) Помимо кистозного поражения, фиброаденома проявляет внутреннюю эхогенность, и фиброаденому нельзя точно отличить от злокачественного поражения. (B) Цветное допплеровское ультразвуковое изображение показывает фиброаденому с повышенной васкуляризацией и дольчатой гипоэхогенной массой.
(2) Фиброаденома с инфарктом
Спонтанный некроз фиброаденомы встречается очень редко, но иногда наблюдается во время беременности или кормления грудью. Это можно предположить при внезапной боли в третьем триместре или во время родов. Причина — эмболия внутри сосудов, при которой видны границы долек, смешанные эхо-сигналы и задняя тень в зависимости от степени некроза. Если некроз более обширный, необходимо провести центральную биопсию, чтобы отличить от злокачественного образования [ 30 , 59 — 61 ].
(3) Фиброаденома с секреторной гиперплазией или изменением лактации
Во время беременности гормоночувствительная паренхима фиброаденомы стимулируется гормонами беременности, что приводит к секреторной гиперплазии. Это очень похоже на феномен, наблюдаемый при лактирующей аденоме, поэтому очень трудно различить и то и другое. Когда фиброаденома претерпевает изменения во время молочной фазы, может наблюдаться лактация во время сосания, и следует отметить, что это явление не ограничивает кисты груди.Подобно сложной фиброаденоме, она диагностируется на основании данных о секреторной гиперплазии, которая проявляется в виде смешанного эхо, и расширенных млечных протоков и кист. Кроме того, во время визуализации груди иногда может быть обнаружен кальциноз.
4. Злокачественная опухоль (PABC)
1) Введение
PABC определяется как рак груди, возникший во время беременности и после родов в течение одного года, составляет примерно 3% всех случаев рака груди, встречающихся в одном случае на 3000. до 10 000 беременностей.Задержка детородного возраста показывает повышенную распространенность и позднюю стадию на момент постановки диагноза и плохого прогноза и кажется, что более 50% составляют опухоли высокой степени злокачественности [ 29 , 62 , 63 ]. И большое количество из них является формой воспалительной опухоли и проявляется более чем в 50% метастазов в лимфатических узлах, отрицательных по рецептору гормона и положительных по HER2 / neu [ 62 , 63 ]. Поздняя диагностика опухолей из-за биологических эффектов беременности приводит к плохому прогнозу и быстрому росту опухоли; рецидив часто встречается в течение 2–3 лет с момента постановки диагноза [ 29 , 62 , 63 ].
В основном пальпируемые поражения и клинические симптомы представляют собой видимые опухоли, покраснение и диффузный мастоз при местнораспространенной карциноме [ 29 , 62 , 63 ]. Результаты визуализации рака груди у небеременных женщин существенно не отличаются от таковых у беременных из-за увеличения плотности желез. Даже у небеременных женщин маммография имеет низкую чувствительность, а ультразвуковое исследование считается лучшим диагностическим инструментом [ 7 — 12 ].
2) Причина позднего диагноза
Молочная железа претерпевает клинические и физиологические изменения во время беременности, что затрудняет диагностику с помощью изображений. Большинство пациентов с запущенной стадией выглядят так, отсроченный диагноз выглядит следующим образом [ 64 , 65 ].
Молодые женщины, не прошедшие скрининговое тестирование.
Самостоятельное обследование сложно и нечасто.
Клиническое обследование затруднено из-за повышенного кровотока и плотных тканей молочной железы.
До родов они не подходят для последующего тестирования.
Уход за грудью в отделении акушерства и гинекологии не осуществляется.
Неохотно делать биопсию во время беременности.
Известно, что во время беременности диагноз рака молочной железы откладывается в среднем на 5–7 месяцев, при отсрочке на один месяц диагностика показывает увеличение примерно на 0,9–1,8% метастазов в подмышечные лимфатические узлы [ 66 ].
3) Симптомы
В большинстве случаев это проявляется в виде образования груди без связанной боли, а иногда его можно обнаружить при осмотре груди в отсутствие кормления грудью [ 66 ]. В течение третьего триместра беременности секреция гемоида часто наблюдается из-за потери эпителиальных клеток, как папилломы в млечных дугах, и это частый симптом.
Цитологическое исследование будет проводиться, если секреция гемоида продолжается более 2 месяцев после родов.
4) Диагноз
Хотя маммография не эффективна во время беременности, поскольку физиологические изменения снижают чувствительность и специфичность, ее проводят при подозрении на злокачественность. От 68% до 74% PABC имеют отклонения от нормы при маммографии, а 90% PABC имеют от 3 до 4 баллов в Системе отчетов и данных визуализации молочной железы (BIRADS). Во время беременности ультразвуковое исследование кажется наиболее эффективным методом визуализации при диагностике заболеваний груди. И его чувствительность к заболеванию груди составляет от 93% до 98% (,).Сложная эхо-картина, усиление заднего акустического сигнала — обычная находка при PABC по сравнению с раком молочной железы без беременности. Некроз или кистозные изменения наблюдаются в карциноме с отсутствием эхо-паттерна и усилением задней акустической системы, поскольку опухоль быстро растет за счет стимуляции гормональных изменений во время беременности.
Воспалительная карцинома во время беременности. (A) Краниокаудальный вид. (B) Медиолатерально-косой вид: маммограмма показывает заметное диффузное увеличение плотности паренхимы с утолщением кожи.(C) Вычитание через 1 минуту после болюсной инъекции — диффузное усиление, проникающее в кожу и грудную мышцу (сплошные стрелки). (D) Т2-взвешенный отек изображения в кожной / подкожной, диффузной и предпекторальной локализации (прерывистые стрелки).
Связанный с беременностью рак груди у кормящей женщины с кожей оранжевого цвета. (A) Двусторонняя краниокаудальная маммограмма: тяжелая плотная грудь с гипертрофированной кожей. (B) Медиолатерально-косой вид: множественное образование (толстые и тонкие стрелки).(C) Ультразвуковое изображение кормящей женщины с пальпируемой массой через 9 месяцев после родов: оно показывает более высокое, чем широкое смешанное эхогенное поражение, выявленное при инвазивной карциноме протоков.
5) PABC у носителя с мутацией BRCA
Носители с мутацией рака груди (BRCA) 1 или BRCA2 имеют высокий риск рака груди. Следовательно, носители с мутацией BRCA1 или BRCA2, безусловно, должны пройти строгие клинические и визуальные исследования до и после беременности. При этом строгом обследовании используется УЗИ и МРТ, но УЗИ более полезно, чем МРТ, потому что последнее трудно найти в период кормления грудью ().
Атипичная медуллярная карцинома груди с хрящевой метаплазией. (A) Ультразвуковое изображение показывает дольчатое гипоэхогенное поражение у пациента с мутацией зародышевой линии BRCA1. (B) Изображение с большим увеличением на предыдущем слайде показывает высокоанапластические опухолевые клетки на фоне лимфоплазмоцитарного инфильтрата (H&E, × 200).
Согласно предыдущим исследованиям, распространенность носительства PABC с мутацией BRCA1 выше, чем с мутацией BRCA2 [ 67 ]. Носители мутаций в генах BRCA1 или BRCA2, которые имеют паритетность, имеют повышенный риск ПАВК, чем те, у кого нет паритета до 40 лет, и беременность в раннем возрасте не снижает распространенность [ 68 ].Но недавно в Международном когортном исследовании носителей BRCA1 / 2 (IBCCS) сообщалось, что носители со злокачественными опухолями BRCA1, BRCA2 и контрольная группа снизили риск злокачественности после 40 лет [ 69 ].
6) Лечение
(1) Прерывание беременности
В прошлом из-за неблагоприятного воздействия на рост и пролиферацию опухоли из-за повышения уровня гормонов во время беременности поощрялись терапевтические аборты. Но согласно нескольким исследованиям, лечебный аборт не улучшает прогноз.Причина в том, что молочная железа большинства PABC отрицательна по рецепторам гормонов, и в момент окончания беременности происходит неполный рост и деление. По этой причине лечебный аборт вызывает рост опухоли. Таким образом, прерывание беременности следует рассматривать в случае очень агрессивной опухоли или положительного рецептора.
(2) Стадия и гистологические типы
Согласно стадии по системе опухолевых узлов и метастазов (TNM) Американского объединенного комитета по раку, наиболее распространенным гистологическим типом является инфильтрация протоковой аденокарциномы на 80%.
(3) Хирургическое лечение
Во время беременности подмышечная патология может быть безопасно выполнена с помощью модифицированной радикальной мастэктомии и лимфэктомии. Паренхима груди может быть сохранена во время беременности двумя способами. Во-первых, консервативная операция может быть проведена во втором триместре беременности, а лучевая терапия — после родов. Во-вторых, консервативная терапия и неоадъювантная химиотерапия могут проводиться во втором триместре, а лучевая терапия — после родов.
(4) Химиотерапия
Большинство противоопухолевых препаратов, которые вводят пациенту с ПАВК, могут вызывать тератогенез и мутации, связанные с задержкой внутриутробного развития (ЗВУР), деформацией, мертворождением.Тератогенез увеличивается на 20%, особенно в первом триместре беременности. Кроме того, из-за физиологических изменений во время беременности, то есть увеличения почечного кровотока, клубочковой трансмиссии и креатинина, фармакокинетика цитотоксического лекарственного средства изменяется. Кроме того, препарат может накапливаться в околоплодных водах, что может нарушить его выведение. В целом цитотоксический препарат проникает через плаценту, но не знает, как пройти суспензию. Однако, потому что тератогенный в первом триместре, от 5 до 10 недель внимания и 13 недель после безопасности.Метотрексат запрещен из-за высокого риска противопоказаний к тератогенезу и выкидышу. Лекарства, относящиеся к категории D Управления по санитарному надзору за качеством пищевых продуктов и медикаментов, такие как циклофосфамид, фторурацил и цисплатин, влияют на тератогенез в первом триместре, но редко имеют побочные эффекты во втором и третьем триместрах. В целом таксаны и трастузумаб считаются безопасными при беременности; однако необходимы дополнительные исследования для подтверждения их безопасности.
(5) Гормональная терапия
Большинство PABC отрицательны по рецепторам гормонов, и этим пациентам необходимо назначать тамоксифен.Однако это лекарство запрещено во время беременности, поскольку оно связано с кольпоррагией, естественным абортом, мертворождением и пороками развития. При необходимости рекомендуется использовать после доставки [ 70 ].
(6) Радиотерапия
Даже небольшое облучение, которое трудно обнаружить, может быть смертельным для младенца. Беременные женщины наиболее чувствительны к радиации в течение первых 10–38 дней беременности. В этот период радиация может вызвать такие аномалии плода, как микроэнцефалия, анэнцефалия, повреждение глаз и косолапость.
По мере беременности поверхность тела матери увеличивается. Следовательно, количество излучения, которое поглощает младенец, зависит от физиологических изменений со стороны матери. Например, если в груди матери измеряется излучение 5000 сГр, младенец подвергается облучению от 10 до 15 сГр в первом квартале и более 100 сГр в третьем квартале. Следовательно, после родов рекомендуется проводить лучевую терапию ().
Таблица 1
Лечение, основанное на триместре беременности, во время которого диагностирован рак груди
Заключение
Поражения груди, обнаруженные во время беременности или кормления грудью, не сильно отличаются от поражений, обнаруженных у небеременных женщин. Но эти поражения у беременных трудно диагностировать из-за вызванных гормонами физиологических изменений в груди.
Однако при наличии достаточного понимания и знаний об особых клинических особенностях и особенностях визуализации во время беременности и наличии агрессивного подхода или действий в отношении этих симптомов, соответственно, будет полезно лечить и диагностировать.
Галактоцеле с жирно-жидким уровнем. (A) На маммограмме отображается кистозная масса овальной формы (стрелки) с уровнем жировой жидкости. (B) Ультразвуковое изображение показывает уровень жировой жидкости с высокой эхогенностью липидного компонента и низкой эхогенностью жидкости у одного и того же пациента.
Благодарности
Это исследование было поддержано исследовательскими фондами Университета Чосун, 2008.
Список литературы
1. Kopans DB. Визуализация груди. 2-е изд. Филадельфия (Пенсильвания): Липпинкотт-Рэйвен; 1998 г.[Google Scholar] 2. Салазар Х., Тобон Х., Джосимович Дж.Б. Развитие, гестационные и постгестационные модификации груди человека. Clin Obstet Gynecol. 1975. 18: 113–137. [PubMed] [Google Scholar] 3. Розен П.П. Анатомо-физиологическая морфология. В: Розен П.П., редактор. Патология груди Розена. 2-е изд. Филадельфия (Пенсильвания): Липпинкотт-Рэйвен; 2001. С. 1–21. [Google Scholar] 4. Форхерр Х. Лактация и грудное вскармливание человека. В: Ларсон Б.Л., редактор. Лактация: комплексный трактат. 2-е изд. Нью-Йорк (Нью-Йорк): Academic Press; 1978 г.С. 182–280. [Google Scholar] 5. Невилл М.С. Физиология лактации. Clin Perinatol. 1999; 26: 251–279. [PubMed] [Google Scholar] 6. Невилл М.С. Анатомия и физиология лактации. Pediatr Clin North Am. 2001; 48: 13–34. [PubMed] [Google Scholar] 7. Hogge JP, De Paredes ES, Magnant CM, Lage J. Визуализация и управление массами груди во время беременности и кормления грудью. Грудь J. 1999; 5: 272–283. [PubMed] [Google Scholar] 8. Либерман Л., Гисс К.С., Дершоу Д.Д., Дойч Б.М., Петрек Я. Визуализация рака груди, связанного с беременностью.Радиология. 1994; 191: 245–248. [PubMed] [Google Scholar] 9. Ан Б., Ким Х. Х., Мун В. К., Пизано Э. Д., Ким Х. С., Ча Е. С. и др. Рак молочной железы, связанный с беременностью и лактацией: результаты маммографии и сонографии. J Ultrasound Med. 2003. 22: 491–497. [PubMed] [Google Scholar] 10. Самуэльс TH, Лю Ф.Ф., Яффе М., Хайдер М. Гестационный рак груди. Кэн Асс Радиол Дж. 1998; 49: 172–180. [PubMed] [Google Scholar] 11. Сын EJ, Oh KK, Kim EK. Заболевания груди, связанные с беременностью: рентгенологические особенности и диагностические дилеммы.Йонсей Мед Дж. 2006; 47: 34–42. [Бесплатная статья PMC] [PubMed] [Google Scholar] 12. Ян В.Т., Драйден М.Дж., Гвин К., Уитман Г.Дж., Терио Р. Визуализация рака груди, диагностированного и пролеченного химиотерапией во время беременности. Радиология. 2006; 239: 52–60. [PubMed] [Google Scholar] 13. Грескович JF, младший, Macklis RM. Лучевая терапия при беременности: расчет риска и минимизация риска. Семин Онкол. 2000. 27: 633–645. [PubMed] [Google Scholar] 14. Осей Е.К., Фолкнер К. Дозы на плод при радиологических исследованиях. Br J Radiol.1999; 72: 773–780. [PubMed] [Google Scholar] 15. Копанс ДБ. Маммография и лучевой риск. В: Janower ML, Linton OW, редакторы. Радиационный риск: грунтовка. Рестон (Вирджиния): Американский колледж радиологии; 1996. С. 21–22. [Google Scholar] 16. Канал Э., Боргстеде Дж. П., Баркович А. Дж., Белл С., Брэдли В. Г., Фелмли Дж. П. и др. Официальный документ Американского колледжа радиологии по безопасности МРТ. AJR Am J Roentgenol. 2002; 178: 1335–1347. [PubMed] [Google Scholar] 17. Де Уайлд Дж. П., Риверс А. В., Цена DL. Обзор текущего использования магнитно-резонансной томографии во время беременности и ее значение для безопасности плода.Prog Biophys Mol Biol. 2005. 87: 335–353. [PubMed] [Google Scholar] 18. Нагаяма М., Ватанабе Ю., Окумура А., Амо Ю., Накашита С., Додо Ю. Быстрая МРТ в акушерстве. Рентгенография. 2002; 22: 563–580. [PubMed] [Google Scholar] 19. Webb JA, Thomsen HS, Morcos SK. Члены комитета по безопасности контрастных средств Европейского общества урогенитальной радиологии (ESUR) Использование йодированных и гадолиниевых контрастных веществ во время беременности и кормления грудью. Eur Radiol. 2005; 15: 1234–1240. [PubMed] [Google Scholar] 20. Митр Б.К., Канбур А.И., Маузер Н.Тонкоигольная аспирационная биопсия карциномы груди при беременности и кормлении грудью. Acta Cytol. 1997; 41: 1121–1130. [PubMed] [Google Scholar] 21. Гупта Р.К., МакХатчисон АГ, Доул С.С., Симпсон Дж. С.. Тонкоигольная аспирационная цитодиагностика новообразований молочной железы у беременных и кормящих женщин и ее влияние на лечение. Diagn Cytopathol. 1993; 9: 156–159. [PubMed] [Google Scholar] 22. Шакмут Э.М., Харлоу К.Л., Нортон Л.В. Молочный свищ: осложнение после стержневой биопсии молочной железы. AJR Am J Roentgenol. 1993; 161: 961–962. [PubMed] [Google Scholar] 23.Стакер Д. Т., Икеда Д. М., Хартман А. Р., Джордж Т. И., Новелс К. В., Бердвелл С. Л. и др. Новые двусторонние микрокальцификаты при маммографии у женщины в постлактационный период: история болезни. Радиология. 2000; 217: 247–250. [PubMed] [Google Scholar] 24. Mercado CL, Koenigsberg TC, Hamele-Bena D, Smith SJ. Кальцификации, связанные с лактационными изменениями груди: результаты маммографии с гистологической корреляцией. AJR Am J Roentgenol. 2002. 179: 685–689. [PubMed] [Google Scholar] 25. Хирон Г.Л., Булбол СК, Гросс Дж., Коэн Дж. М., Фельдман С.Постлактационные микрокальцификации. Грудь J. 2004; 10: 247–252. [PubMed] [Google Scholar] 26. Лафренье Р. Кровянистые выделения из сосков при беременности: обоснование консервативного лечения. J Surg Oncol. 1990; 43: 228–230. [PubMed] [Google Scholar] 27. Kline TS, Lash SR. Кровоточащий сосок при беременности и в послеродовом периоде: цитологическое и гистологическое исследование. Acta Cytol. 1964; 8: 336–340. [PubMed] [Google Scholar] 28. О’Каллаган Массачусетс. Атипичные выделения из груди при беременности и / или кормлении грудью.Aust N Z J Obstet Gynaecol. 1981; 21: 214–216. [PubMed] [Google Scholar] 29. Скотт-Коннер CEH. Диагностика и лечение заболеваний груди во время беременности и кормления грудью. Здоровье женщин Medscape. 1997; 2: 1. [PubMed] [Google Scholar] 30. Розен П.П. Воспалительные и реактивные опухоли. В: Розен П.П., редактор. Патология груди Розена. 2-е изд. Филадельфия (Пенсильвания): Липпинкотт-Рэйвен; 2001. С. 29–63. [Google Scholar] 31. Гомес А., Мата Дж. М., Доносо Л., Рамс А. Галактоцеле: три отличительных рентгенографических изображения. Радиология.1986; 158: 43–44. [PubMed] [Google Scholar] 32. Сони С., Петковска Л., Рамадан С., Аль-Мухтасеб С., Джайн Р., Шейх М. Сонографические проявления галактоцеле. J Clin Ультразвук. 2002; 30: 18–22. [PubMed] [Google Scholar] 33. Kim MJ, Kim EK, Park SY, Jung HK, Oh KK, Seok JY. Галактоцеле имитирует подозрительные твердые образования на сонографии. J Ultrasound Med. 2006. 25: 145–151. [PubMed] [Google Scholar] 34. Стивенс К., Баррелл Х.С., Эванс А.Дж., Сибберинг Д.М. Ультразвуковые проявления галактоцелец. Br J Radiol. 1997. 70: 239–241.[PubMed] [Google Scholar] 35. Stafford I, Hernandez J, Laibl V, Sheffield J, Roberts S, Wendel G., Jr. Внебольничный метициллин-резистентный Staphylococcus aureus среди пациентов с послеродовым маститом, требующих госпитализации. Obstet Gynecol. 2008; 112: 533–537. [PubMed] [Google Scholar] 36. Марчант DJ. Воспаление груди. Obstet Gynecol Clin North Am. 2002; 29: 89–102. [PubMed] [Google Scholar] 37. Дикси Дж. Дж., Шансон, округ Колумбия, Уильямс Т. Д., Растин М. Х., Крук С. Дж., Мидгли Дж. И др. Синдром токсического шока: четыре случая в лондонской больнице.Br Med J (Clin Res Ed) 1982; 285: 342–343. [Бесплатная статья PMC] [PubMed] [Google Scholar] 38. Карструп С., Солвиг Дж., Нолсо С.П., Нильссон П., Хаттар С., Лорен И. и др. Острые послеродовые абсцессы груди: дренирование под УЗИ. Радиология. 1993; 188: 807–809. [PubMed] [Google Scholar] 39. Ulitzsch D, Nyman MK, Carlson RA. Абсцесс груди у кормящих женщин: лечение под контролем УЗИ. Радиология. 2004; 232: 904–909. [PubMed] [Google Scholar] 40. Эриилмаз Р., Сахин М., Хакан Текелиоглу М., Далдал Э. Лечение лактационных абсцессов груди.Грудь. 2005. 14: 375–379. [PubMed] [Google Scholar] 41. Memis A, Bilgen I, Ustun EE, Ozdemir N, Erhan Y, Kapkac M. Гранулематозный мастит: результаты визуализации с гистопатологической корреляцией. Clin Radiol. 2002; 57: 1001–1006. [PubMed] [Google Scholar] 42. Yilmaz E, Lebe B, Usal C, Balci P. Маммографические и сонографические данные в диагностике идиопатического гранулематозного мастита. Eur Radiol. 2001; 11: 2236–2240. [PubMed] [Google Scholar] 43. Хан Б.К., Чхве Ю.Х., Пак Дж.М., Мун В.К., Ко Ю.Х., Ян Дж.Х. и др. Гранулематозный мастит: маммографические и сонографические проявления.AJR Am J Roentgenol. 1999; 173: 317–320. [PubMed] [Google Scholar] 45. Асоглу О, Озмен В., Каранлик Х., Тунаси М., Кабиоглу Н., Игчи А. и др. Возможности хирургического лечения пациентов с гранулематозным маститом. Грудь J. 2005; 11: 108–114. [PubMed] [Google Scholar] 46. Тунчбилек Н., Каракас Х.М., Октен О.О. Визуализация гранулематозного мастита: оценка трех случаев. Грудь. 2004. 13: 510–514. [PubMed] [Google Scholar] 47. Лай Э.С., Чан У.С., Ма Т.К., Тан А.П., Пун С.С., Леонг HT. Роль консервативного лечения при идиопатическом гранулематозном мастите.Грудь J. 2005; 11: 454–456. [PubMed] [Google Scholar] 48. Розен П.П. Опухоли груди у детей. В: Розен П.П., редактор. Патология груди Розена. Филадельфия (Пенсильвания): Липпинкотт-Рэйвен; 2001. С. 729–748. [Google Scholar] 49. Денер Л.П., Хилл Д.А., Дешривер К. Патология груди у детей, подростков и молодых людей. Semin Diagn Pathol. 1999. 16: 235–247. [PubMed] [Google Scholar] 50. Бейкер Т.П., Ленерт Дж. Т., Паркер Дж., Кемп Б., Кушваха А., Эванс Г. и др. Аденома лактации: диагноз исключения. Грудь J.2001. 7: 354–357. [PubMed] [Google Scholar] 51. Saglam A, Can B. Сосуществование лактирующей аденомы и инвазивной протоковой аденокарциномы груди у беременной женщины. J Clin Pathol. 2005. 58: 87–89. [Бесплатная статья PMC] [PubMed] [Google Scholar] 52. Берндт В.С., Барбакофф Д., Аскин Ф.Б., Брем РФ. Инфарктная аденома лактации, проявляющаяся в виде быстро увеличивающейся массы груди. AJR Am J Roentgenol. 1999; 173: 933–935. [PubMed] [Google Scholar] 53. Сумкин Дж. Х., Перрон А. М., Харрис К. М., Нат МЭ, Амортеги А. Дж., Вайнштейн Б. Дж..Аденома лактации: особенности США и обзор литературы. Радиология. 1998. 206: 271–274. [PubMed] [Google Scholar] 54. Ян В.Т., Суен М., Метревели С. Лактирующая аденома груди: дородовые и послеродовые сонографические и цветные доплеровские изображения с гистопатологической корреляцией. J Ultrasound Med. 1997. 16: 145–147. [PubMed] [Google Scholar] 55. Дарлинг М.Л., Смит Д.Н., Рэй Э., Денисон С.М., Лестер С.К., Мейер Дж. Э. Аденома лактации: сонографические особенности. Грудь J. 2000; 6: 252–256. [PubMed] [Google Scholar] 56.Розен П.П. Фиброэпителиальные новообразования. В: Розен П.П., редактор. Патология груди Розена. 2-е изд. Филадельфия (Пенсильвания): Липпинкотт-Рэйвен; 2001. С. 163–200. [Google Scholar] 57. О’Хара М.Ф., Страница DL. Аденомы груди и внематочная грудь под влиянием лактации. Hum Pathol. 1985. 16: 707–712. [PubMed] [Google Scholar] 58. Новотный ДБ, Maygarden SJ, Shermer RW, Frable WJ. Аспирация тонкой иглой доброкачественных и злокачественных новообразований груди, связанных с беременностью. Acta Cytol. 1991. 35: 676–686. [PubMed] [Google Scholar] 59.Раджу Г.К., Нарайнсингх В. Инфаркт фиброаденомы молочной железы. J R Coll Surg Edinb. 1985. 30: 162–163. [PubMed] [Google Scholar] 60. Маджмудар Б., Розалес-Кинтана С. Инфаркт фиброаденомы молочной железы во время беременности. ДЖАМА. 1975. 231: 963–964. [PubMed] [Google Scholar] 61. Хименес Дж. Ф., Риалс Р. О., Коэн С. Спонтанный инфаркт груди, связанный с беременностью, проявляющийся в виде пальпируемого образования. J Surg Oncol. 1986; 32: 174–178. [PubMed] [Google Scholar] 62. Петрек Я.А., Терио Р.Л. Связанный с беременностью рак груди и последующая беременность у выживших после рака груди.В: Harris JR, Lippman ME, Morrow M, Osborne CK, редакторы. Заболевания груди. 3-е изд. Филадельфия (Пенсильвания): Липпинкотт Уильямс и Уильямс; 2004. С. 1035–1046. [Google Scholar] 63. Кольцо А.Е., Смит И.Е., Эллис П.А. Рак груди и беременность. Энн Онкол. 2005; 16: 1855–1860. [PubMed] [Google Scholar] 64. Фуэнтес-Альбуро А., Чавес-МакГрегор Р., Рамирес Угальде М. Т., Де ла Гарса-Салазар Ю. Г.. Раннее выявление рака груди: кто виноват? 23-й ежегодный симпозиум по раку груди в Сан-Антонио. Лечение рака груди Res.2000; 64: аннотация 205. [Google Scholar] 65. Chiechi LM, Lobascio A, Loizzi P. Рак груди во время беременности. Устойчивость к скринингу. Минерва Гинекол. 1998. 50: 301–304. [PubMed] [Google Scholar] 66. Нетлтон Дж., Лонг Дж., Кубан Д., Ву Р., Шефффер Дж., Эль-Махди А. Рак груди во время беременности: количественная оценка риска отсрочки лечения. Obstet Gynecol. 1996. 87: 414–418. [PubMed] [Google Scholar] 67. Йоханнссон О., Ломан Н., Борг А., Олссон Х. Связанный с беременностью рак груди у носителей мутаций зародышевой линии BRCA1 и BRCA2.Ланцет. 1998. 352: 1359–1360. [PubMed] [Google Scholar] 68. Йернстрём Х., Лерман Ч., Гадириан П., Линч Х. Т., Вебер Б., Гарбер Дж. И др. Беременность и риск раннего рака груди у носителей BRCA1 и BRCA2. Ланцет. 1999; 354: 1846–1850. [PubMed] [Google Scholar] 69. Андриеу Н., Голдгар Д.Е., Истон Д.Ф., Рукус М., Брохет Р., Антониу А.С. и др. Беременность, кормление грудью и риск рака груди в Международном когортном исследовании носителей BRCA1 / 2 (IBCCS) J Natl Cancer Inst. 2006; 98: 535–544. [Бесплатная статья PMC] [PubMed] [Google Scholar] 70.Каллинз С.Л., Приджиан Г., Сазерленд С.М. Синдром Гольденхара, связанный с приемом тамоксифена матери во время беременности. ДЖАМА. 1994; 271: 1905–1906. [PubMed] [Google Scholar]Заболевания груди во время беременности и кормления грудью
Obstet Gynecol Sci. 2013 май; 56 (3): 143–159.
, 1 , 2 , 3 , 4 , 4 и 4Джи Хун Ю
1 Отделение акушерства и гинекологии, Госпиталь Миз Жененсон, Корея.
Мин Чжон Ким
2 Отделение акушерства и гинекологии, Больница Святой Марии Пучхон, Медицинский колледж Католического университета, Пучхон, Корея.
Хёнил Чо
3 Отделение акушерства и гинекологии, Женская больница Инчхон, Сеул, Инчхон, Корея.
Хюн Джу Лю
4 Кафедра акушерства и гинекологии, Медицинский колледж Университета Чосун, Кванджу, Корея.
Сэй-Джун Хан
4 Кафедра акушерства и гинекологии, Медицинский колледж Университета Чосун, Кванджу, Корея.
Tae-Gyu Ahn
4 Кафедра акушерства и гинекологии, Медицинский колледж Университета Чосун, Кванджу, Корея.
1 Отделение акушерства и гинекологии, Госпиталь Miz Womens, Тэджон, Корея.
2 Отделение акушерства и гинекологии, Больница Святой Марии Пучхон, Медицинский колледж Католического университета, Пучхон, Корея.
3 Отделение акушерства и гинекологии, Женская больница Инчхон, Сеул, Инчхон, Корея.
4 Кафедра акушерства и гинекологии, Медицинский колледж Университета Чосун, Кванджу, Корея.
Автор, ответственный за переписку: Tae-Gyu Ahn. Кафедра акушерства и гинекологии, Медицинский колледж Университета Чосун, 365 Pilmun-daero, Dong-gu, Gwangju 501-717, Korea. Тел .: + 82-62-220-3690, Факс: + 82-70-7545-4871, rk.ca.nusohc@gtagoПолучено 13 марта 2013 г .; Пересмотрено 15 апреля 2013 г .; Принято 17 апреля 2013 г.org / licenses / by-nc / 3.0 /), которая разрешает неограниченное некоммерческое использование, распространение и воспроизведение на любом носителе при условии правильного цитирования оригинальной работы. Эта статья цитируется в других статьях в PMC.
Abstract
Грудь — типичный женский половой физиологический орган, на который стероидный гормон влияет от менархе до менопаузы. Следовательно, при постоянном действии эстрогена и прогестерона могут развиться различные заболевания. Заболевания груди в основном делятся на доброкачественные и злокачественные.Очень важно отличить злокачественное новообразование от болезней груди. Однако очень сложно диагностировать злокачественные новообразования у беременных и кормящих женщин, даже если имели место одни и те же заболевания груди. Поэтому мы рассмотрим такие заболевания груди, как рак груди, во время беременности и кормления грудью.
Ключевые слова: Заболевания груди, Беременность, Лактация
Введение
Во время беременности и кормления грудью женщины сталкиваются с рядом физиологических изменений.Эти изменения могут быть связаны с различными гормонами, которые также могут вызывать гиперплазию сосудов и гиперпластические дольки [ 1 ]. Такие изменения могут затруднить интерпретацию результатов физических и медицинских исследований груди. Важно отметить, что большинство поражений груди, диагностируемых во время беременности и кормления грудью, являются доброкачественными; однако в эти периоды сложно поставить другой диагноз рака груди. Таким образом, целью данной статьи было проанализировать происходящие в груди изменения, связанные с беременностью и кормлением грудью, и определить методы диагностики и лечения заболеваний груди.
Изменения груди во время беременности и кормления грудью
Грудь начинает меняться под влиянием эстрогена, прогестерона и пролактина в середине первого триместра беременности. В частности, под действием эстрогена кровеносные сосуды значительно разрастаются, а дольки разрастаются. Тем временем субстрат фибролипомы уменьшается, кровоток увеличивается, часто сопровождается инфильтрация мононуклеарных клеток. Во втором и третьем периоде беременности разрастание долек и уменьшение субстрата становятся более заметными.Обычно из-за прогестерона, очевидно, проявляется пролиферация клеток в единице дольки, а из-за эстрогена пролиферация протоков становится очень интенсивной. Под влиянием гормонов пролактина и окситоксина (секретируемых задней долей гипофиза) на поздних сроках беременности альвеолярные клетки производят раннее грудное молоко, называемое молозивом, за счет поглощения питательных веществ из крови. Предварительное и заднее молоко, состав которых отличается от состава молозива, впоследствии производится с помощью гормона прогестерона (лактогенез I).В период лактации из-за резкого снижения прогестерона уровень пролактина повышается. Форма миоэпителиальной клетки становится намного более тонкой и плоской, и вместе с инсулином, гормоном щитовидной железы и другими метаболическими гормонами миоэпителиальная клетка синтезирует основные питательные вещества грудного молока — жир, лактозу и белок (лактогенез II). В период лактации грудь демонстрирует расширение долей, а также накопление протокового секрета (). Грудное молоко секретируется окситоцином и нейроэндокринными взаимодействиями.Для обеспечения непрерывного производства грудного вскармливания в период лактации необходимо выделять определенное количество окситоцина из задней доли гипофиза за счет стимуляции сосания (лактогенез III) [ 2 — 6 ].
Изменения тканей груди при лактации. (A) Терминальный проток и дольчатая единица при отсутствии беременности (H&E, × 200). (B) Расширенные лобулярные ацинусы с вакуолями и выделениями можно увидеть во время лактации (H&E, × 200).
Через три месяца после прекращения грудного вскармливания до состояния до беременности выявляется выраженная атрофия долек [ 3 ].
Визуализация и биопсия во время беременности и кормления грудью
В этот период очень трудно отличить опухоль от нормальной груди с помощью клинического обследования или визуализации. Поскольку во время беременности грудь продолжает расти, становится твердой и узловатой, возможно, что в этот период опухоль может выглядеть как нормальная ткань. Кроме того, по мере увеличения размера груди опухоль может располагаться глубже, что затрудняет идентификацию при пальпации.
1.Маммография
Физиологические изменения, как указано выше, приводят к разрастанию паренхимы груди так, что она увеличивает размер и увеличивает плотность клеток, кровеносных сосудов или количество влаги, следовательно, маммографическая плотность паренхимы увеличивается и распространяется (). В частности, в период лактации плотность паренхимы груди дополнительно увеличивается, так что расширение молочного протока кажется узловатым и имеет повышенную плотность из-за наполнения сосков грудным молоком. Поэтому у беременных и кормящих женщин сложно диагностировать опухоль с помощью маммографии из-за архитектурного искажения и асимметричной плотности опухоли.В таких случаях ультразвуковое исследование является более подходящей диагностической процедурой, чем маммография. Если биопсия показана при ультразвуковом исследовании, необходимо провести дополнительную маммографию для определения диапазона поражений, включая микрокальцификации [ 7 — 12 ]. Считается, что аномалии плода, которые могут возникнуть из-за облучения во время беременности, проявятся при дозе более 0,05 Гр. Тем не менее, излучение, которое плод может получить с помощью четырехкратной маммографии, очень мало — 0.004 Гр, даже если не носить свинцовые фартуки [ 13 — 15 ]. Однако, за исключением особых случаев, не рекомендуется проводить лучевые исследования в течение первой четверти беременности.
Маммографические изменения во время кормления грудью. (A) Тип 2 по классификации Американского колледжа радиологии показан до беременности. (B) Маммограмма во время лактации показывает заметное диффузное увеличение плотности.
2. УЗИ молочных желез
Одной из характеристик УЗИ молочных желез, проводимых во время беременности, является то, что нежирная фиброзно-желчная ткань с диффузными свойствами становится больше, что свидетельствует о гипоэхогенности ().Во-вторых, в период лактации нежирная фиброгландулярная ткань проявляет гиперэхогенность, и как сосудистая ткань, так и сосудистые характеристики увеличиваются () [ 7 — 11 ]. Ультразвуковые волны можно использовать в качестве наиболее надежного метода визуализации для диагностики беременности и заболеваний груди, которые могут появиться в период кормления грудью. В случае злокачественных опухолей груди ультразвуковое исследование представляет более высокую чувствительность к опухолям, чем маммография [ 8 , 9 ].Известно, что рак молочной железы, связанный с беременностью (PABC), составляет примерно 3% всех случаев рака молочной железы. Около 90% PABC показывают опухоли, которые можно легко диагностировать с помощью ультразвука.
Типичное ультразвуковое исследование во время беременности показывает диффузное увеличение нежирового железистого компонента и общую гипоэхогенность.
Изменения ультразвукового исследования во время кормления грудью. (A) Ультразвуковое (УЗИ) изображение показывает неровный, гипоэхогенный расширенный проток с неровными краями (черная стрелка). (B) УЗИ показывает диффузное увеличение железистого компонента с диффузной гиперэхогенностью.(C) УЗИ с цветным допплером показывает повышенную васкуляризацию.
3. Магнитно-резонансная томография
Не рекомендуется использовать магнитно-резонансную томографию (МРТ) в качестве общего обследования для диагностики и лечения заболеваний груди во время беременности. По данным Американского колледжа радиологии, с точки зрения диагностики заболеваний груди во время беременности, МРТ следует использовать только в тех случаях, когда это будет считаться имеющим очевидные преимущества. Также сказано, что, за исключением особых случаев, нельзя использовать контрастные вещества [ 16 ].Однако в недавних исследованиях сообщалось, что контрастные вещества не могут быть тесно связаны с аномалиями плода [ 17 , 18 ].
Европейский комитет по радиационному риску сообщил, что контраст на основе гадолиния можно безопасно использовать во время беременности, поскольку он меньше всасывается в плаценту, а также быстро выводится в почки [ 19 ].
Для МРТ с использованием контраста на основе гадолиния в период кормления грудью меньше экскреции в грудное молоко, это относительно безопасно [ 18 , 19 ].
4. Цитологическое исследование
Поскольку эпителиальные клетки молочной железы претерпевают несколько клеточных морфологических изменений во время беременности и кормления грудью, при диагностике рака груди может быть получен ложноположительный результат. Следовательно, результаты этих диагностических процедур необходимо интерпретировать с осторожностью. Основное биопсийное исследование предполагаемого злокачественного новообразования должно проводиться и интерпретироваться квалифицированным патологом [ 20 , 21 ].
5.Core биопсия
Core биопсия, наиболее подходящий метод диагностики тканей в период беременности и кормления грудью, безопасен и экономичен (рентабелен). Процесс производства грудного молока характеризуется усилением притока крови к груди, что увеличивает риск кровотечения, а расширение молочных протоков увеличивает риск инфекции, которая может вызвать молочный свищ, поскольку на этой стадии вырабатывается грудное молоко. Известно, что молочный свищ чаще возникает в центральной части, чем в периферической.Таким образом, кормление временно приостанавливается перед асептической операцией и биопсией, биопсия находится в правильном месте, а после процедуры помогает гемостаз с помощью компрессов или пакетов со льдом [ 22 ].
Заболевание груди, связанное с беременностью, периодом лактации
1. Доброкачественное заболевание груди, связанное с физиологическими изменениями
1) Гестационная и секреторная гиперплазия
Микрокальцификация может быть результатом гестационной гиперплазии, связанной с беременностью, и секреторной гиперплазией, связанной с грудными железами. кормление в маммографии.Это обызвествление выглядит в основном круглым, с очаговым или диффузным распределением, но редко имеет нерегулярное, линейное распределение и структуру ветвления. Круглые и мелкие точечные кальцификаты представляют собой дольчатую ацинарную пролиферацию, а линейное распределение представляет рост канюлированной () [ 23 — 25 ].
Микрокальцификации во время кормления грудью. (A) Изображение показывает новый кластер неопределенной асимметричной микрокальцификации. (B) Краниокаудальные маммограммы с компрессией на увеличении: несколько кластеров гетерогенных и зернистых кальцификатов.Некоторые кластеры демонстрируют линейное распределение. (C) Микрофотография гистопатологического образца: группа грубых микрокальцификации видна в расширенном протоке. Относительно большие микрокальцификации (толстая стрелка) показаны в единственном протоке с однородными и эозиофильными признаками. Меньший микрокальцификация (тонкая стрелка) видна в дольке (H&E, × 50).
2) Самопроизвольные кровянистые выделения из сосков
Кровянистые выделения из сосков обычно не возникают во время беременности или в период кормления грудью.Однако это может быть вызвано даже небольшими раздражителями, потому что кровоток в груди быстро увеличивается, а изменение эпителиальных клеток становится еще хуже в 3-м триместре беременности. Незначительные кровянистые выделения из сосков можно увидеть примерно в 20% выделений из сосков во время беременности и 15% в период лактации [ 26 ]. Это явление в основном прекращается, когда начинается кормление лактатом, но также есть вероятность серьезного случая, который может сохраняться в течение всего периода лактации. Диагностические цитологические исследования необходимо проводить при ранениях сосков при кормлении.Если результат, физикальное обследование и УЗИ в норме, следует своевременно рекомендовать контрольный тест.
Если цитологическое исследование показало отклонение от нормы, следует провести галактографию, особенно когда наблюдаются кровянистые выделения из одного протока. Однако важно помочь пациенту почувствовать облегчение, потому что такие кровянистые выделения являются редким симптомом ПАВК (,) [ 26 — 28 ].
Женщина, у которой на 24 неделе беременности появились пальпируемые новообразования и кровянистые выделения из сосков.(A) Увеличенный вид маммограммы левой груди в краниокаудальной проекции: обширные плеоморфные микрокальцификации (стрелки). (B) Соответствующее продольное ультразвуковое изображение: нерегулярная сплошная гипоэхогенная масса (длинные стрелки) с внутренними кальцификациями (короткие стрелки), соответствующие маммографическим находкам. (C) Маммограмма 30-недельной беременной женщины с кровянистыми выделениями из сосков: многодольчатый дефект наполнения (длинные стрелки), который локально расширяет проток. Проксимальный проток расширен (короткие стрелки).
(A) Галактограмма кормящей женщины с кровянистыми выделениями из сосков: виден дефект наполнения дольки, который предположительно является внутрипротоковой папилломой. (B) Галактограммы у пациентов с папилломатозом, показывающие внутрипротоковый рост в отдельном протоке.
3) Галактоцеле
Галактоцеле — доброкачественное поражение, которое чаще всего выявляется через несколько недель или месяцев после прекращения грудного вскармливания, или во время лактации, или в течение 3-го триместра беременности [ 11 , 29 ].Это означает, что он окружен эпителиальными клетками и миоэпителиальными клетками и содержит жидкость, похожую на лактат, в кистозно измененном терминальном протоке и протоках. Большинство галактоцеле обнаруживается как безболезненная пальпируемая масса, которая содержит белок, жир, лактозу при аспирационном анализе и часто сопровождается воспалением и некрозом. Поэтому считается, что галактоцеле образовано фиброзом стенки из-за воспалительной реакции расширения лактатных протоков. Когда содержимое просачивается в грудь, наблюдается хроническое воспаление и некроз жира [ 30 ].Игольная аспирационная биопсия полезна для диагностики и лечения, однако при аспирации обнаруживается похожая на молоко жидкость во время лактации и липкое молочное содержимое после лактации [ 29 , 31 ]. Если он повторяется даже после нескольких попыток, требуется визуализация. В зависимости от пропорции жира и белка в грудном молоке результаты маммографии галактоцеле могут варьироваться, что можно увидеть следующим образом.
(1) Псевдолипома: при более высоком содержании жира кажется полностью рентгенопрозрачной массой.
(2) Кистозная масса с уровнем жировой жидкости: низкая концентрация жира поднимается вверх, а жидкость опускается на дно. Это диагностический результат, который можно увидеть при косой медиолатеральной проекции маммографии.
(3) Псевдогамартома: Galactoceles не отделяет липид от жидкости, и это видно по рентгенологическим данным, аналогичным гамартоме, содержащей грудное молоко высокой вязкости [ 31 ].
Сонографические данные галактоцеле могут также различаться в зависимости от времени и места поражения.В острой фазе может проявляться как безэхогенная однокамерная простая киста или многокамерная киста с тонкой перегородкой. Это обычная мультилокулярная киста, которая возникает в периферической области, и обычная монолокулярная или двухглазная киста, которая возникает в центральной области. Интенсивность гипоэхогенного эха постепенно увеличивается из-за границы раздела жиров и воды. В этом случае допплеровское обследование, выполняемое кровеносными сосудами в центре, чтобы убедиться, что никакие частицы не перемещаются при нажатии на очаги поражения датчика, может оказаться полезным в диагностике.На УЗИ галактоцеле только состав грудного молока состоит из доброкачественных твердых масс, как показано на границах, если и заднее акустическое усиление кажется четким. Спустя долгое время несколько ингредиентов смешиваются и, если заглянуть внутрь, выглядит смешанная эхогенная неоднородная масса (-) [ 11 , 32 — 34 ]. Галактоцеле богат питательными веществами, и иногда им можно инфицироваться. Эта находка хорошо видна на УЗИ. Здесь вы можете увидеть, что гнойная жидкость и ингредиенты грудного молока смешаны ().Обычно естественный распад длится несколько недель, но иногда и более продолжительный.
Псевдолипома типа галактоцеле. (A) Маммография показывает очертание овала 1,5 см (стрелка) в субареолярной области. (B) Сонография показывает гипоэхогенный узел размером 1,5 см овальной формы с затемнением сзади. У переднего края виден эхогенный ободок (стрелка).
Galactocele Доставка через 6 месяцев, демонстрирующая различные особенности. (A) Ультразвуковое (УЗИ) изображение показывает 2 кистозные образования: типичное галактоцеле с гомогенным безэхогенным, акустическим затуханием и затемнением боковых краев кисты большего размера.(B) На снимке, полученном в США, показано галактоцеле с дольчатой жировой жидкостью (стрелки).
Зараженное галактоцеле: кормящая женщина, у которой наблюдались красноватые кожные изменения в груди. (A) Ультразвуковое изображение показывает неоднородное эхогенное скопление с неровными краями, подозрительное на абсцесс. (B) Была выполнена тонкоигольная аспирация и посев.
2. Воспалительные и инфекционные заболевания
1) Послеродовой мастит (послеродовой мастит)
Инфекции во время беременности не наблюдаются, но часто наблюдаются в период лактации. Staphylococcus aureus и Streptococcus , которые являются обычными патогенами, присутствующими в носу и горле новорожденных, могут инфицировать грудь через поврежденные эпителиальные клетки комплекса соск-ареола во время кормления грудью. Трещины на сосках или ссадины кожи часто можно обнаружить в анамнезе пациента. Если грудное молоко застаивается, оно может быть хорошей питательной средой и вызывать симптомы [ 24 , 29 , 30 ]. S. aureus , будучи актуальными, вызывают тяжелые клинические симптомы с самого начала, тогда как инфекции, вызванные стрептококками, носят диффузный характер и вызывают локальный абсцесс только на поздней стадии инфекции (,). Хорошо лечится антибиотиками, особенно амоксициллин-клавуланатом. Это довольно редко, но послеродовой мастит, вызванный устойчивым к метициллину S. aureus , может быть очень смертельным [ 35 — 37 ]. Маммографию не следует проводить, если нет подозрительных злокачественных новообразований.Причина в том, что это в основном показывает утолщение кожи и фиброзной ткани, даже если это очень тяжелый мастит. Более того, редко обнаруживаются другие серьезные отклонения от нормы. Если есть подозрение на образование абсцесса, для диагностики и лечения в первую очередь требуется ультразвуковое исследование. В абсцессе могут наблюдаться неровные границы, гипоэхогенная или безэхогенная масса, толстые, неровные стенки, усиление заднего акустического фона и оттенки жидкого мусора (жидкость-мусор). Иногда воздух в абсцессе может вызывать яркое отражение.Эти гиперэхогенные точки с плавающей запятой — злокачественная дифференциация. Мастит при лактационном абсцессе развился в подострой форме, периартрите [ 38 , 39 ]. Абсцесс легко лечится с помощью надрезного дренажа. Если размер абсцесса меньше 3 см, его можно лечить с помощью пункционной иглы от 14 до 21. Если размер абсцесса составляет 3 см или более, его можно аспирировать с помощью катетерного дренажа от 6 до 8 Fr или хирургического дренажа. Перед этим важно сначала высушить абсцесс.Необходимо, чтобы исследователь промыл полость физиологическим раствором под местной анестезией после дренажа, чтобы предотвратить рецидив [ 38 — 40 ]. После лечения продолжение грудного вскармливания помогает уменьшить воспаление и способствует дренажу. Кроме того, грудное вскармливание можно безопасно проводить во время терапии антибиотиками [ 29 , 35 ]. Если несмотря на эти методы лечения улучшения не наблюдается, врач должен заподозрить опухоль и провести цитологический анализ и биопсию.
Послеродовой мастит с образованием абсцесса. (A) Лактационный абсцесс явно вторичный из-за пылающего покраснения, геморрагической области, отека и шелушения кожи. (B) Ультразвуковое изображение показывает большую массу и гнойный материал, полученный тонкоигольной аспирацией.
УЗИ при послеродовом мастите. Мастит на ранней стадии проявляется различными особенностями, которые представлены толщиной кожи и подкожного слоя, а также неровной границей между подкожным слоем и паренхимой.(A) УЗИ показывает неровный край и гипоэхогенное поражение. (B) При развитии абсцесса можно увидеть скопления гипоэхогенной или анэхогенной жидкости. Неровный край и эхогенное поражение также могут быть замечены вместе с акустическим усилением.
2) Гранулематозный мастит
Гранулематозный мастит встречается в основном у молодых женщин, и это необычный тип, который в основном возникает в течение пяти лет после беременности [ 41 — 43 ]. Он демонстрирует специфические гистологические данные, характеризующиеся неказеозными (неказеозными), несосудистыми (неваскулитными) гранулематозными воспалительными изменениями, которые могут быть отмечены в центре долек.Маммографические находки разнообразны: от нормальных до доброкачественных с очаговой асимметричной тенью и злокачественных. Сонографические данные, полезные для диагностики, — это множественные проявления, которые часто показывают гипоэхогенную, а иногда и большую гипоэхогенную массу в прилегающей молочной железе () [ 43 ]. Однако он требует особого внимания при диагностике, потому что он плохо дифференцируется от злокачественного новообразования, а реактивная лимфаденопатия наблюдается примерно в 15% случаев. Местное иссечение может быть лечением [ 40 — 46 ], но иногда оно исчезает естественным путем.Поэтому необходимо тщательное наблюдение [ 47 ].
Гранулематозный мастит после беременности. (A) Микрофотография (увеличенная, H&E, × 10) показывает эпителиоидные и гигантоклеточные гранулемы (стрелки) в полиморфном воспалительном инфильтрате. (B) Маммограмма показывает неравномерную увеличенную массу, почти заполняющую правую грудь.
3) Ювенильный папилломатоз груди
Доброкачественное пролиферативное поражение является распространенным типом из-за влияния гормонов во время беременности и кормления грудью.Юношеский папилломатоз груди редко встречается у молодых женщин и характеризуется протоковой гиперплазией и папиллярной пролиферацией стенки, окружающей его мешок [ 48 ]. Это видится как гипоэхогенное образование с нечетким краем на УЗИ, и на маммограмме не видно никаких специфических признаков, кроме асимметричной тени; однако иногда может наблюдаться микрокальцификация. Лечение — хирургическая резекция. Когда дело доходит до предотвращения рецидива, важно проверить, является ли край резекции полностью отрицательным.
3. Доброкачественная опухоль
1) Опухоли, связанные с беременностью и лактацией
Аденома в период лактации — это доброкачественная опухоль, в основном вызванная физиологическими изменениями, происходящими во время беременности и кормления грудью. Обычно это происходит во время кормления или в третьем триместре беременности. Лактирующую аденому иногда интерпретируют как вариант фиброаденомы, канальцевой аденомы или дольчатой гиперплазии, которые также вызваны физиологическими изменениями [ 49 — 51 ].Фиброаденома смешана со стромальным и эпителиальным компонентами. Однако лактирующие аденомы состоят только из эпителиального компонента. Грубо говоря, это определенная граница и упругая масса. Гистологически он плотно упакован дольками, которые отделены друг от друга тонкой соединительной тканью. Лактирующая аденома состоит из ацинаров и зрелых тонких трубок и заполнена секретом мягче, чем фиброаденома. Физиологические изменения, происходящие в окружающей нормальной паренхиме, происходят в поражении внутренней секреции и появляется секреторная гиперплазия [ 49 — 51 ].Аденома лактации может исчезнуть естественным путем в конце беременности или кормления грудью. Он также может исчезнуть в результате некроза, как фиброаденома [ 52 ]. В большинстве случаев аденома в период лактации не рецидивирует после полной резекции. Аденома в период лактации, сопровождающаяся злокачественными новообразованиями, встречается очень редко. И это не увеличивает риск рака груди. С помощью визуализации трудно отличить аденому в период лактации от фиброаденомы. Рентгенопрозрачная или гиперэхогенная область, которая указывает на жирность грудного молока в соответствии с гиперплазией лактации, может быть замечена на маммографии или ультразвуковом исследовании и полезна для диагностики ().Это небольшая гипоэхогенная масса, которую трудно отличить от окружающей ткани при ультразвуковом исследовании. Более того, из-за усиления заднего слуха и гормональных изменений он выглядит гиперваскулярным по цвету или выходному допплеровскому режиму. Иногда дифференциальная диагностика злокачественных новообразований затруднена в основном из-за нечетких границ, микролобулированной периферии, снижения заднего акустического эффекта, структурной неоднородности. Причем произошло это вследствие некроза лактирующей аденомы [ 11 , 53 — 55 ].
Аденома лактации. (A) Ультразвуковое изображение демонстрирует овальную, хорошо очерченную, регулярную массу. (B) Маммограмма показывает образование овальной формы в левой нижней части груди. (C) Дольки выстланы активно секретирующими эпителиальными клетками с вакуолизированной цитоплазмой. В железах могут скапливаться выделения. Клетки имеют базофильную цитоплазму, гиперхроматические ядра с выступающими ядрышками и незаметный слой миоэпителиальных клеток (H&E, × 400).
2) Морфологические и физиологические изменения фиброаденом, вызванные беременностью и лактацией
(1) Растущая фиброаденома
Фиброаденома является наиболее частым поражением, обнаруживаемым во время беременности и в период кормления грудью.Он может образоваться до беременности, однако во многих случаях он не обнаруживается, потому что не пальпируется или скрининговое обследование груди не проводится молодым женщинам. Фиброаденома увеличивается в размерах во время беременности из-за ее чувствительности к уровню гормонов. Результаты визуализации фиброаденомы во время беременности не сильно различаются, однако такие результаты, как расширение млечных протоков и увеличение кровотока, очень похожи на сложную фиброаденому () [ 29 , 56 , 57 ].При выполнении тонкоигольной аспирации для диагностики пальпируемой фиброаденомы необходимо учитывать физиологические изменения клеток во время беременности [ 58 ]. Центральная биопсия также уместна и должна выполняться осторожно, чтобы избежать кровотечения, лактофистулы и инфекции.
Фиброаденома. (A) Помимо кистозного поражения, фиброаденома проявляет внутреннюю эхогенность, и фиброаденому нельзя точно отличить от злокачественного поражения. (B) Цветное допплеровское ультразвуковое изображение показывает фиброаденому с повышенной васкуляризацией и дольчатой гипоэхогенной массой.
(2) Фиброаденома с инфарктом
Спонтанный некроз фиброаденомы встречается очень редко, но иногда наблюдается во время беременности или кормления грудью. Это можно предположить при внезапной боли в третьем триместре или во время родов. Причина — эмболия внутри сосудов, при которой видны границы долек, смешанные эхо-сигналы и задняя тень в зависимости от степени некроза. Если некроз более обширный, необходимо провести центральную биопсию, чтобы отличить от злокачественного образования [ 30 , 59 — 61 ].
(3) Фиброаденома с секреторной гиперплазией или изменением лактации
Во время беременности гормоночувствительная паренхима фиброаденомы стимулируется гормонами беременности, что приводит к секреторной гиперплазии. Это очень похоже на феномен, наблюдаемый при лактирующей аденоме, поэтому очень трудно различить и то и другое. Когда фиброаденома претерпевает изменения во время молочной фазы, может наблюдаться лактация во время сосания, и следует отметить, что это явление не ограничивает кисты груди.Подобно сложной фиброаденоме, она диагностируется на основании данных о секреторной гиперплазии, которая проявляется в виде смешанного эхо, и расширенных млечных протоков и кист. Кроме того, во время визуализации груди иногда может быть обнаружен кальциноз.
4. Злокачественная опухоль (PABC)
1) Введение
PABC определяется как рак груди, возникший во время беременности и после родов в течение одного года, составляет примерно 3% всех случаев рака груди, встречающихся в одном случае на 3000. до 10 000 беременностей.Задержка детородного возраста показывает повышенную распространенность и позднюю стадию на момент постановки диагноза и плохого прогноза и кажется, что более 50% составляют опухоли высокой степени злокачественности [ 29 , 62 , 63 ]. И большое количество из них является формой воспалительной опухоли и проявляется более чем в 50% метастазов в лимфатических узлах, отрицательных по рецептору гормона и положительных по HER2 / neu [ 62 , 63 ]. Поздняя диагностика опухолей из-за биологических эффектов беременности приводит к плохому прогнозу и быстрому росту опухоли; рецидив часто встречается в течение 2–3 лет с момента постановки диагноза [ 29 , 62 , 63 ].
В основном пальпируемые поражения и клинические симптомы представляют собой видимые опухоли, покраснение и диффузный мастоз при местнораспространенной карциноме [ 29 , 62 , 63 ]. Результаты визуализации рака груди у небеременных женщин существенно не отличаются от таковых у беременных из-за увеличения плотности желез. Даже у небеременных женщин маммография имеет низкую чувствительность, а ультразвуковое исследование считается лучшим диагностическим инструментом [ 7 — 12 ].
2) Причина позднего диагноза
Молочная железа претерпевает клинические и физиологические изменения во время беременности, что затрудняет диагностику с помощью изображений. Большинство пациентов с запущенной стадией выглядят так, отсроченный диагноз выглядит следующим образом [ 64 , 65 ].
Молодые женщины, не прошедшие скрининговое тестирование.
Самостоятельное обследование сложно и нечасто.
Клиническое обследование затруднено из-за повышенного кровотока и плотных тканей молочной железы.
До родов они не подходят для последующего тестирования.
Уход за грудью в отделении акушерства и гинекологии не осуществляется.
Неохотно делать биопсию во время беременности.
Известно, что во время беременности диагноз рака молочной железы откладывается в среднем на 5–7 месяцев, при отсрочке на один месяц диагностика показывает увеличение примерно на 0,9–1,8% метастазов в подмышечные лимфатические узлы [ 66 ].
3) Симптомы
В большинстве случаев это проявляется в виде образования груди без связанной боли, а иногда его можно обнаружить при осмотре груди в отсутствие кормления грудью [ 66 ]. В течение третьего триместра беременности секреция гемоида часто наблюдается из-за потери эпителиальных клеток, как папилломы в млечных дугах, и это частый симптом.
Цитологическое исследование будет проводиться, если секреция гемоида продолжается более 2 месяцев после родов.
4) Диагноз
Хотя маммография не эффективна во время беременности, поскольку физиологические изменения снижают чувствительность и специфичность, ее проводят при подозрении на злокачественность. От 68% до 74% PABC имеют отклонения от нормы при маммографии, а 90% PABC имеют от 3 до 4 баллов в Системе отчетов и данных визуализации молочной железы (BIRADS). Во время беременности ультразвуковое исследование кажется наиболее эффективным методом визуализации при диагностике заболеваний груди. И его чувствительность к заболеванию груди составляет от 93% до 98% (,).Сложная эхо-картина, усиление заднего акустического сигнала — обычная находка при PABC по сравнению с раком молочной железы без беременности. Некроз или кистозные изменения наблюдаются в карциноме с отсутствием эхо-паттерна и усилением задней акустической системы, поскольку опухоль быстро растет за счет стимуляции гормональных изменений во время беременности.
Воспалительная карцинома во время беременности. (A) Краниокаудальный вид. (B) Медиолатерально-косой вид: маммограмма показывает заметное диффузное увеличение плотности паренхимы с утолщением кожи.(C) Вычитание через 1 минуту после болюсной инъекции — диффузное усиление, проникающее в кожу и грудную мышцу (сплошные стрелки). (D) Т2-взвешенный отек изображения в кожной / подкожной, диффузной и предпекторальной локализации (прерывистые стрелки).
Связанный с беременностью рак груди у кормящей женщины с кожей оранжевого цвета. (A) Двусторонняя краниокаудальная маммограмма: тяжелая плотная грудь с гипертрофированной кожей. (B) Медиолатерально-косой вид: множественное образование (толстые и тонкие стрелки).(C) Ультразвуковое изображение кормящей женщины с пальпируемой массой через 9 месяцев после родов: оно показывает более высокое, чем широкое смешанное эхогенное поражение, выявленное при инвазивной карциноме протоков.
5) PABC у носителя с мутацией BRCA
Носители с мутацией рака груди (BRCA) 1 или BRCA2 имеют высокий риск рака груди. Следовательно, носители с мутацией BRCA1 или BRCA2, безусловно, должны пройти строгие клинические и визуальные исследования до и после беременности. При этом строгом обследовании используется УЗИ и МРТ, но УЗИ более полезно, чем МРТ, потому что последнее трудно найти в период кормления грудью ().
Атипичная медуллярная карцинома груди с хрящевой метаплазией. (A) Ультразвуковое изображение показывает дольчатое гипоэхогенное поражение у пациента с мутацией зародышевой линии BRCA1. (B) Изображение с большим увеличением на предыдущем слайде показывает высокоанапластические опухолевые клетки на фоне лимфоплазмоцитарного инфильтрата (H&E, × 200).
Согласно предыдущим исследованиям, распространенность носительства PABC с мутацией BRCA1 выше, чем с мутацией BRCA2 [ 67 ]. Носители мутаций в генах BRCA1 или BRCA2, которые имеют паритетность, имеют повышенный риск ПАВК, чем те, у кого нет паритета до 40 лет, и беременность в раннем возрасте не снижает распространенность [ 68 ].Но недавно в Международном когортном исследовании носителей BRCA1 / 2 (IBCCS) сообщалось, что носители со злокачественными опухолями BRCA1, BRCA2 и контрольная группа снизили риск злокачественности после 40 лет [ 69 ].
6) Лечение
(1) Прерывание беременности
В прошлом из-за неблагоприятного воздействия на рост и пролиферацию опухоли из-за повышения уровня гормонов во время беременности поощрялись терапевтические аборты. Но согласно нескольким исследованиям, лечебный аборт не улучшает прогноз.Причина в том, что молочная железа большинства PABC отрицательна по рецепторам гормонов, и в момент окончания беременности происходит неполный рост и деление. По этой причине лечебный аборт вызывает рост опухоли. Таким образом, прерывание беременности следует рассматривать в случае очень агрессивной опухоли или положительного рецептора.
(2) Стадия и гистологические типы
Согласно стадии по системе опухолевых узлов и метастазов (TNM) Американского объединенного комитета по раку, наиболее распространенным гистологическим типом является инфильтрация протоковой аденокарциномы на 80%.
(3) Хирургическое лечение
Во время беременности подмышечная патология может быть безопасно выполнена с помощью модифицированной радикальной мастэктомии и лимфэктомии. Паренхима груди может быть сохранена во время беременности двумя способами. Во-первых, консервативная операция может быть проведена во втором триместре беременности, а лучевая терапия — после родов. Во-вторых, консервативная терапия и неоадъювантная химиотерапия могут проводиться во втором триместре, а лучевая терапия — после родов.
(4) Химиотерапия
Большинство противоопухолевых препаратов, которые вводят пациенту с ПАВК, могут вызывать тератогенез и мутации, связанные с задержкой внутриутробного развития (ЗВУР), деформацией, мертворождением.Тератогенез увеличивается на 20%, особенно в первом триместре беременности. Кроме того, из-за физиологических изменений во время беременности, то есть увеличения почечного кровотока, клубочковой трансмиссии и креатинина, фармакокинетика цитотоксического лекарственного средства изменяется. Кроме того, препарат может накапливаться в околоплодных водах, что может нарушить его выведение. В целом цитотоксический препарат проникает через плаценту, но не знает, как пройти суспензию. Однако, потому что тератогенный в первом триместре, от 5 до 10 недель внимания и 13 недель после безопасности.Метотрексат запрещен из-за высокого риска противопоказаний к тератогенезу и выкидышу. Лекарства, относящиеся к категории D Управления по санитарному надзору за качеством пищевых продуктов и медикаментов, такие как циклофосфамид, фторурацил и цисплатин, влияют на тератогенез в первом триместре, но редко имеют побочные эффекты во втором и третьем триместрах. В целом таксаны и трастузумаб считаются безопасными при беременности; однако необходимы дополнительные исследования для подтверждения их безопасности.
(5) Гормональная терапия
Большинство PABC отрицательны по рецепторам гормонов, и этим пациентам необходимо назначать тамоксифен.Однако это лекарство запрещено во время беременности, поскольку оно связано с кольпоррагией, естественным абортом, мертворождением и пороками развития. При необходимости рекомендуется использовать после доставки [ 70 ].
(6) Радиотерапия
Даже небольшое облучение, которое трудно обнаружить, может быть смертельным для младенца. Беременные женщины наиболее чувствительны к радиации в течение первых 10–38 дней беременности. В этот период радиация может вызвать такие аномалии плода, как микроэнцефалия, анэнцефалия, повреждение глаз и косолапость.
По мере беременности поверхность тела матери увеличивается. Следовательно, количество излучения, которое поглощает младенец, зависит от физиологических изменений со стороны матери. Например, если в груди матери измеряется излучение 5000 сГр, младенец подвергается облучению от 10 до 15 сГр в первом квартале и более 100 сГр в третьем квартале. Следовательно, после родов рекомендуется проводить лучевую терапию ().
Таблица 1
Лечение, основанное на триместре беременности, во время которого диагностирован рак груди
Заключение
Поражения груди, обнаруженные во время беременности или кормления грудью, не сильно отличаются от поражений, обнаруженных у небеременных женщин. Но эти поражения у беременных трудно диагностировать из-за вызванных гормонами физиологических изменений в груди.
Однако при наличии достаточного понимания и знаний об особых клинических особенностях и особенностях визуализации во время беременности и наличии агрессивного подхода или действий в отношении этих симптомов, соответственно, будет полезно лечить и диагностировать.
Галактоцеле с жирно-жидким уровнем. (A) На маммограмме отображается кистозная масса овальной формы (стрелки) с уровнем жировой жидкости. (B) Ультразвуковое изображение показывает уровень жировой жидкости с высокой эхогенностью липидного компонента и низкой эхогенностью жидкости у одного и того же пациента.
Благодарности
Это исследование было поддержано исследовательскими фондами Университета Чосун, 2008.
Список литературы
1. Kopans DB. Визуализация груди. 2-е изд. Филадельфия (Пенсильвания): Липпинкотт-Рэйвен; 1998 г.[Google Scholar] 2. Салазар Х., Тобон Х., Джосимович Дж.Б. Развитие, гестационные и постгестационные модификации груди человека. Clin Obstet Gynecol. 1975. 18: 113–137. [PubMed] [Google Scholar] 3. Розен П.П. Анатомо-физиологическая морфология. В: Розен П.П., редактор. Патология груди Розена. 2-е изд. Филадельфия (Пенсильвания): Липпинкотт-Рэйвен; 2001. С. 1–21. [Google Scholar] 4. Форхерр Х. Лактация и грудное вскармливание человека. В: Ларсон Б.Л., редактор. Лактация: комплексный трактат. 2-е изд. Нью-Йорк (Нью-Йорк): Academic Press; 1978 г.С. 182–280. [Google Scholar] 5. Невилл М.С. Физиология лактации. Clin Perinatol. 1999; 26: 251–279. [PubMed] [Google Scholar] 6. Невилл М.С. Анатомия и физиология лактации. Pediatr Clin North Am. 2001; 48: 13–34. [PubMed] [Google Scholar] 7. Hogge JP, De Paredes ES, Magnant CM, Lage J. Визуализация и управление массами груди во время беременности и кормления грудью. Грудь J. 1999; 5: 272–283. [PubMed] [Google Scholar] 8. Либерман Л., Гисс К.С., Дершоу Д.Д., Дойч Б.М., Петрек Я. Визуализация рака груди, связанного с беременностью.Радиология. 1994; 191: 245–248. [PubMed] [Google Scholar] 9. Ан Б., Ким Х. Х., Мун В. К., Пизано Э. Д., Ким Х. С., Ча Е. С. и др. Рак молочной железы, связанный с беременностью и лактацией: результаты маммографии и сонографии. J Ultrasound Med. 2003. 22: 491–497. [PubMed] [Google Scholar] 10. Самуэльс TH, Лю Ф.Ф., Яффе М., Хайдер М. Гестационный рак груди. Кэн Асс Радиол Дж. 1998; 49: 172–180. [PubMed] [Google Scholar] 11. Сын EJ, Oh KK, Kim EK. Заболевания груди, связанные с беременностью: рентгенологические особенности и диагностические дилеммы.Йонсей Мед Дж. 2006; 47: 34–42. [Бесплатная статья PMC] [PubMed] [Google Scholar] 12. Ян В.Т., Драйден М.Дж., Гвин К., Уитман Г.Дж., Терио Р. Визуализация рака груди, диагностированного и пролеченного химиотерапией во время беременности. Радиология. 2006; 239: 52–60. [PubMed] [Google Scholar] 13. Грескович JF, младший, Macklis RM. Лучевая терапия при беременности: расчет риска и минимизация риска. Семин Онкол. 2000. 27: 633–645. [PubMed] [Google Scholar] 14. Осей Е.К., Фолкнер К. Дозы на плод при радиологических исследованиях. Br J Radiol.1999; 72: 773–780. [PubMed] [Google Scholar] 15. Копанс ДБ. Маммография и лучевой риск. В: Janower ML, Linton OW, редакторы. Радиационный риск: грунтовка. Рестон (Вирджиния): Американский колледж радиологии; 1996. С. 21–22. [Google Scholar] 16. Канал Э., Боргстеде Дж. П., Баркович А. Дж., Белл С., Брэдли В. Г., Фелмли Дж. П. и др. Официальный документ Американского колледжа радиологии по безопасности МРТ. AJR Am J Roentgenol. 2002; 178: 1335–1347. [PubMed] [Google Scholar] 17. Де Уайлд Дж. П., Риверс А. В., Цена DL. Обзор текущего использования магнитно-резонансной томографии во время беременности и ее значение для безопасности плода.Prog Biophys Mol Biol. 2005. 87: 335–353. [PubMed] [Google Scholar] 18. Нагаяма М., Ватанабе Ю., Окумура А., Амо Ю., Накашита С., Додо Ю. Быстрая МРТ в акушерстве. Рентгенография. 2002; 22: 563–580. [PubMed] [Google Scholar] 19. Webb JA, Thomsen HS, Morcos SK. Члены комитета по безопасности контрастных средств Европейского общества урогенитальной радиологии (ESUR) Использование йодированных и гадолиниевых контрастных веществ во время беременности и кормления грудью. Eur Radiol. 2005; 15: 1234–1240. [PubMed] [Google Scholar] 20. Митр Б.К., Канбур А.И., Маузер Н.Тонкоигольная аспирационная биопсия карциномы груди при беременности и кормлении грудью. Acta Cytol. 1997; 41: 1121–1130. [PubMed] [Google Scholar] 21. Гупта Р.К., МакХатчисон АГ, Доул С.С., Симпсон Дж. С.. Тонкоигольная аспирационная цитодиагностика новообразований молочной железы у беременных и кормящих женщин и ее влияние на лечение. Diagn Cytopathol. 1993; 9: 156–159. [PubMed] [Google Scholar] 22. Шакмут Э.М., Харлоу К.Л., Нортон Л.В. Молочный свищ: осложнение после стержневой биопсии молочной железы. AJR Am J Roentgenol. 1993; 161: 961–962. [PubMed] [Google Scholar] 23.Стакер Д. Т., Икеда Д. М., Хартман А. Р., Джордж Т. И., Новелс К. В., Бердвелл С. Л. и др. Новые двусторонние микрокальцификаты при маммографии у женщины в постлактационный период: история болезни. Радиология. 2000; 217: 247–250. [PubMed] [Google Scholar] 24. Mercado CL, Koenigsberg TC, Hamele-Bena D, Smith SJ. Кальцификации, связанные с лактационными изменениями груди: результаты маммографии с гистологической корреляцией. AJR Am J Roentgenol. 2002. 179: 685–689. [PubMed] [Google Scholar] 25. Хирон Г.Л., Булбол СК, Гросс Дж., Коэн Дж. М., Фельдман С.Постлактационные микрокальцификации. Грудь J. 2004; 10: 247–252. [PubMed] [Google Scholar] 26. Лафренье Р. Кровянистые выделения из сосков при беременности: обоснование консервативного лечения. J Surg Oncol. 1990; 43: 228–230. [PubMed] [Google Scholar] 27. Kline TS, Lash SR. Кровоточащий сосок при беременности и в послеродовом периоде: цитологическое и гистологическое исследование. Acta Cytol. 1964; 8: 336–340. [PubMed] [Google Scholar] 28. О’Каллаган Массачусетс. Атипичные выделения из груди при беременности и / или кормлении грудью.Aust N Z J Obstet Gynaecol. 1981; 21: 214–216. [PubMed] [Google Scholar] 29. Скотт-Коннер CEH. Диагностика и лечение заболеваний груди во время беременности и кормления грудью. Здоровье женщин Medscape. 1997; 2: 1. [PubMed] [Google Scholar] 30. Розен П.П. Воспалительные и реактивные опухоли. В: Розен П.П., редактор. Патология груди Розена. 2-е изд. Филадельфия (Пенсильвания): Липпинкотт-Рэйвен; 2001. С. 29–63. [Google Scholar] 31. Гомес А., Мата Дж. М., Доносо Л., Рамс А. Галактоцеле: три отличительных рентгенографических изображения. Радиология.1986; 158: 43–44. [PubMed] [Google Scholar] 32. Сони С., Петковска Л., Рамадан С., Аль-Мухтасеб С., Джайн Р., Шейх М. Сонографические проявления галактоцеле. J Clin Ультразвук. 2002; 30: 18–22. [PubMed] [Google Scholar] 33. Kim MJ, Kim EK, Park SY, Jung HK, Oh KK, Seok JY. Галактоцеле имитирует подозрительные твердые образования на сонографии. J Ultrasound Med. 2006. 25: 145–151. [PubMed] [Google Scholar] 34. Стивенс К., Баррелл Х.С., Эванс А.Дж., Сибберинг Д.М. Ультразвуковые проявления галактоцелец. Br J Radiol. 1997. 70: 239–241.[PubMed] [Google Scholar] 35. Stafford I, Hernandez J, Laibl V, Sheffield J, Roberts S, Wendel G., Jr. Внебольничный метициллин-резистентный Staphylococcus aureus среди пациентов с послеродовым маститом, требующих госпитализации. Obstet Gynecol. 2008; 112: 533–537. [PubMed] [Google Scholar] 36. Марчант DJ. Воспаление груди. Obstet Gynecol Clin North Am. 2002; 29: 89–102. [PubMed] [Google Scholar] 37. Дикси Дж. Дж., Шансон, округ Колумбия, Уильямс Т. Д., Растин М. Х., Крук С. Дж., Мидгли Дж. И др. Синдром токсического шока: четыре случая в лондонской больнице.Br Med J (Clin Res Ed) 1982; 285: 342–343. [Бесплатная статья PMC] [PubMed] [Google Scholar] 38. Карструп С., Солвиг Дж., Нолсо С.П., Нильссон П., Хаттар С., Лорен И. и др. Острые послеродовые абсцессы груди: дренирование под УЗИ. Радиология. 1993; 188: 807–809. [PubMed] [Google Scholar] 39. Ulitzsch D, Nyman MK, Carlson RA. Абсцесс груди у кормящих женщин: лечение под контролем УЗИ. Радиология. 2004; 232: 904–909. [PubMed] [Google Scholar] 40. Эриилмаз Р., Сахин М., Хакан Текелиоглу М., Далдал Э. Лечение лактационных абсцессов груди.Грудь. 2005. 14: 375–379. [PubMed] [Google Scholar] 41. Memis A, Bilgen I, Ustun EE, Ozdemir N, Erhan Y, Kapkac M. Гранулематозный мастит: результаты визуализации с гистопатологической корреляцией. Clin Radiol. 2002; 57: 1001–1006. [PubMed] [Google Scholar] 42. Yilmaz E, Lebe B, Usal C, Balci P. Маммографические и сонографические данные в диагностике идиопатического гранулематозного мастита. Eur Radiol. 2001; 11: 2236–2240. [PubMed] [Google Scholar] 43. Хан Б.К., Чхве Ю.Х., Пак Дж.М., Мун В.К., Ко Ю.Х., Ян Дж.Х. и др. Гранулематозный мастит: маммографические и сонографические проявления.AJR Am J Roentgenol. 1999; 173: 317–320. [PubMed] [Google Scholar] 45. Асоглу О, Озмен В., Каранлик Х., Тунаси М., Кабиоглу Н., Игчи А. и др. Возможности хирургического лечения пациентов с гранулематозным маститом. Грудь J. 2005; 11: 108–114. [PubMed] [Google Scholar] 46. Тунчбилек Н., Каракас Х.М., Октен О.О. Визуализация гранулематозного мастита: оценка трех случаев. Грудь. 2004. 13: 510–514. [PubMed] [Google Scholar] 47. Лай Э.С., Чан У.С., Ма Т.К., Тан А.П., Пун С.С., Леонг HT. Роль консервативного лечения при идиопатическом гранулематозном мастите.Грудь J. 2005; 11: 454–456. [PubMed] [Google Scholar] 48. Розен П.П. Опухоли груди у детей. В: Розен П.П., редактор. Патология груди Розена. Филадельфия (Пенсильвания): Липпинкотт-Рэйвен; 2001. С. 729–748. [Google Scholar] 49. Денер Л.П., Хилл Д.А., Дешривер К. Патология груди у детей, подростков и молодых людей. Semin Diagn Pathol. 1999. 16: 235–247. [PubMed] [Google Scholar] 50. Бейкер Т.П., Ленерт Дж. Т., Паркер Дж., Кемп Б., Кушваха А., Эванс Г. и др. Аденома лактации: диагноз исключения. Грудь J.2001. 7: 354–357. [PubMed] [Google Scholar] 51. Saglam A, Can B. Сосуществование лактирующей аденомы и инвазивной протоковой аденокарциномы груди у беременной женщины. J Clin Pathol. 2005. 58: 87–89. [Бесплатная статья PMC] [PubMed] [Google Scholar] 52. Берндт В.С., Барбакофф Д., Аскин Ф.Б., Брем РФ. Инфарктная аденома лактации, проявляющаяся в виде быстро увеличивающейся массы груди. AJR Am J Roentgenol. 1999; 173: 933–935. [PubMed] [Google Scholar] 53. Сумкин Дж. Х., Перрон А. М., Харрис К. М., Нат МЭ, Амортеги А. Дж., Вайнштейн Б. Дж..Аденома лактации: особенности США и обзор литературы. Радиология. 1998. 206: 271–274. [PubMed] [Google Scholar] 54. Ян В.Т., Суен М., Метревели С. Лактирующая аденома груди: дородовые и послеродовые сонографические и цветные доплеровские изображения с гистопатологической корреляцией. J Ultrasound Med. 1997. 16: 145–147. [PubMed] [Google Scholar] 55. Дарлинг М.Л., Смит Д.Н., Рэй Э., Денисон С.М., Лестер С.К., Мейер Дж. Э. Аденома лактации: сонографические особенности. Грудь J. 2000; 6: 252–256. [PubMed] [Google Scholar] 56.Розен П.П. Фиброэпителиальные новообразования. В: Розен П.П., редактор. Патология груди Розена. 2-е изд. Филадельфия (Пенсильвания): Липпинкотт-Рэйвен; 2001. С. 163–200. [Google Scholar] 57. О’Хара М.Ф., Страница DL. Аденомы груди и внематочная грудь под влиянием лактации. Hum Pathol. 1985. 16: 707–712. [PubMed] [Google Scholar] 58. Новотный ДБ, Maygarden SJ, Shermer RW, Frable WJ. Аспирация тонкой иглой доброкачественных и злокачественных новообразований груди, связанных с беременностью. Acta Cytol. 1991. 35: 676–686. [PubMed] [Google Scholar] 59.Раджу Г.К., Нарайнсингх В. Инфаркт фиброаденомы молочной железы. J R Coll Surg Edinb. 1985. 30: 162–163. [PubMed] [Google Scholar] 60. Маджмудар Б., Розалес-Кинтана С. Инфаркт фиброаденомы молочной железы во время беременности. ДЖАМА. 1975. 231: 963–964. [PubMed] [Google Scholar] 61. Хименес Дж. Ф., Риалс Р. О., Коэн С. Спонтанный инфаркт груди, связанный с беременностью, проявляющийся в виде пальпируемого образования. J Surg Oncol. 1986; 32: 174–178. [PubMed] [Google Scholar] 62. Петрек Я.А., Терио Р.Л. Связанный с беременностью рак груди и последующая беременность у выживших после рака груди.В: Harris JR, Lippman ME, Morrow M, Osborne CK, редакторы. Заболевания груди. 3-е изд. Филадельфия (Пенсильвания): Липпинкотт Уильямс и Уильямс; 2004. С. 1035–1046. [Google Scholar] 63. Кольцо А.Е., Смит И.Е., Эллис П.А. Рак груди и беременность. Энн Онкол. 2005; 16: 1855–1860. [PubMed] [Google Scholar] 64. Фуэнтес-Альбуро А., Чавес-МакГрегор Р., Рамирес Угальде М. Т., Де ла Гарса-Салазар Ю. Г.. Раннее выявление рака груди: кто виноват? 23-й ежегодный симпозиум по раку груди в Сан-Антонио. Лечение рака груди Res.2000; 64: аннотация 205. [Google Scholar] 65. Chiechi LM, Lobascio A, Loizzi P. Рак груди во время беременности. Устойчивость к скринингу. Минерва Гинекол. 1998. 50: 301–304. [PubMed] [Google Scholar] 66. Нетлтон Дж., Лонг Дж., Кубан Д., Ву Р., Шефффер Дж., Эль-Махди А. Рак груди во время беременности: количественная оценка риска отсрочки лечения. Obstet Gynecol. 1996. 87: 414–418. [PubMed] [Google Scholar] 67. Йоханнссон О., Ломан Н., Борг А., Олссон Х. Связанный с беременностью рак груди у носителей мутаций зародышевой линии BRCA1 и BRCA2.Ланцет. 1998. 352: 1359–1360. [PubMed] [Google Scholar] 68. Йернстрём Х., Лерман Ч., Гадириан П., Линч Х. Т., Вебер Б., Гарбер Дж. И др. Беременность и риск раннего рака груди у носителей BRCA1 и BRCA2. Ланцет. 1999; 354: 1846–1850. [PubMed] [Google Scholar] 69. Андриеу Н., Голдгар Д.Е., Истон Д.Ф., Рукус М., Брохет Р., Антониу А.С. и др. Беременность, кормление грудью и риск рака груди в Международном когортном исследовании носителей BRCA1 / 2 (IBCCS) J Natl Cancer Inst. 2006; 98: 535–544. [Бесплатная статья PMC] [PubMed] [Google Scholar] 70.Каллинз С.Л., Приджиан Г., Сазерленд С.М. Синдром Гольденхара, связанный с приемом тамоксифена матери во время беременности. ДЖАМА. 1994; 271: 1905–1906. [PubMed] [Google Scholar]фиброзно-кистозных изменений груди — Columbus OBGYN
Поскольку риск рака груди является скрытой проблемой для всех женщин, неудивительно, что обнаружение уплотнения в груди может быть очень пугающим, эмоциональным открытием. Тем не менее, есть хорошие новости для женщин, которые замечали уплотнения и другие изменения в груди — не все эти новообразования являются злокачественными.Иногда у женщин появляются доброкачественные (не раковые) уплотнения в груди, особенно во время менструации. Это явление, называемое фиброзно-кистозными изменениями груди, не является заболеванием и не увеличивает риск рака. Тем не менее, все обнаруженные шишки все равно должны быть проверены врачом.
ЧТО ТАКОЕ ФИБРОКИСТИЧЕСКИЕ ИЗМЕНЕНИЯ МОЛОЧНОЙ ЖЕЛЕЗЫ?Ваша грудь состоит из жира, желез и фиброзной ткани. Все они разделены на 15-20 частей, называемых долями, которые содержат множество более мелких долек, из которых вырабатывается молоко.Ваша грудь реагирует на изменения уровня гормонов в организме, в частности, на эстроген и прогестерон, которые варьируются в зависимости от месячного менструального цикла, во время беременности и кормления грудью. Иногда количество этих гормонов может измениться, если вы используете лекарства, которые работают вместе с этими гормонами, такие как противозачаточные таблетки, имплантаты, заместительная гормональная терапия и определенные инъекции. Это может вызвать усиление боли и увеличение жидкости в фиброзных областях груди.
Фиброзно-кистозные уплотнения груди — это уплотнения, утолщенная ткань или временная опухоль. Они доброкачественные, то есть НЕ злокачественные, и часто появляются в детородном возрасте. Чаще всего они наиболее болезненны или проявляются в дни перед менструацией, когда уровень гормонов меняется больше всего. Иногда одна грудь может болеть сильнее, чем другая, и могут возникать прозрачные белые, кремовые или зеленые выделения. Однако все выделения, особенно с кровью, должны быть обследованы врачом.
КАКОВЫ СИМПТОМЫ ФИБРОКИСТИЧЕСКИХ ИЗМЕНЕНИЙ МОЛОЧНОЙ ЖЕЛЕЗЫ?Шишки, очевидно, являются наиболее очевидными симптомами.Также может возникнуть резкая или ноющая боль, отек, жжение и / или зуд. Грудь также может быть заметно неровной, а иногда из сосков могут выходить выделения. Часто фиброзно-кистозные изменения груди проявляются в виде нескольких шишек в бугристой области, а не в виде одной большой шишки или отдельной шишки, которая увеличивается в размерах, что может свидетельствовать о других проблемах и должно быть исследовано.
КАК ПРОВЕРИТЬ НА ЛАМПЫ?Шишки чаще всего обнаруживаются в кабинете врача во время обследования.Однако многие шишки также обнаруживаются дома во время самостоятельного осмотра груди. Всем женщинам важно ежемесячно проходить обследование груди на предмет наличия проблем. Это поможет вам определить, что является нормальным для вашей груди, а что является изменением.
Самостоятельное обследование груди лучше всего проводить при хорошем освещении перед зеркалом. Положите руки по бокам и внимательно следите за ямочками, морщинами или покраснением кожи груди. Также проверьте наличие выделений из сосков или любых изменений размера или формы груди.Следите за теми же признаками, когда держите руки на бедрах, а также когда поднимаете руки над головой. После тщательного осмотра лягте на спину и заведите одну руку за голову. Другой рукой осторожно проверьте грудь, двигаясь внутрь к соску с внешней стороны груди, двигая пальцами вверх и вниз, начиная с области подмышек и постепенно двигаясь вперед, или продвигаясь к соску с внешнего края. Не забывайте осматривать сосок, осторожно сжимайте каждый сосок, чтобы проверить наличие выделений.Помните области над подмышками, в которых также находится ткань груди.
ЧТО ДЕЛАТЬ, ЕСЛИ Я НАЙДУ КОМУ?Если вы обнаружите шишку, обязательно позвоните своему врачу и запишитесь на прием как можно скорее. Ваш врач назначит маммографию, УЗИ или биопсию, чтобы выяснить, доброкачественное или злокачественное образование. Иногда будет использоваться более одного из этих тестов. Если киста обнаружена, ваш врач может предложить процедуру, при которой используется игла для извлечения лишней жидкости из кисты, что обычно приводит к ее исчезновению.Если этого не происходит или он твердый, вашему врачу может потребоваться провести дополнительные анализы.
КАК ЛЕЧИТЬ ФИБРОКИСТИЧЕСКИЕ ИЗМЕНЕНИЯ МОЛОЧНОЙ ЖЕЛЕЗЫ?В настоящее время не существует лечения доброкачественных фиброзно-кистозных образований. Однако отказ от кофеина, шоколада и соленой пищи в течение нескольких месяцев и прием безрецептурных обезболивающих и добавок витамина Е могут помочь облегчить симптомы. Также важно делать регулярные осмотры груди. Это поможет вам регулировать образование шишек и убедиться, что ни одна из них не растет и не меняется.Регулярная маммография также может помочь в более раннем выявлении проблем.
ЗАКЛЮЧЕНИЕХотя обнаружение уплотнения в груди может быть очень пугающим открытием, важно помнить, что не все уплотнения вредны. Однако все шишки, независимо от их размера, следует осмотреть врачу, чтобы убедиться, что они не являются началом чего-либо серьезного.
Миома и фиброзно-кистозная грудь: симптомы, диагностика, лечение
Что такое фиброзно-кистозная грудь?
Фиброзно-кистозные изменения груди — это две вещи, которые могут произойти в груди естественным путем: фиброзная ткань и доброкачественные (незлокачественные) кисты.Это может произойти, когда у женщины становится более толстая ткань груди, которую они могут почувствовать через кожу. Иногда также образуются кисты.
Это очень распространенное состояние. Когда вы дотрагиваетесь до груди, вы можете заметить, что она становится бугристой или похожей на веревку. Они также могут ощущаться опухшими или болезненными, особенно в верхней, внешней части.
Симптомы фиброзно-кистозной груди
«Фиброз» означает, что у вас много тканей груди, похожих на шрамы. Он кажется твердым или эластичным. Киста — это опухоль или мешочек, наполненный жидкостью, который может перемещаться по груди.Если жидкость накапливается, она может растянуть окружающие ткани. Это не вредно, но может навредить.
Помимо различий в ощущении ткани груди, вы можете заметить:
Схожие изменения в обеих грудях
Темно-коричневые или зеленые выделения из сосков
Шишки, размер которых меняется во время ваш менструальный цикл и может двигаться под пальцами
Общая болезненность или болезненность груди, особенно перед менструацией
Боль или дискомфорт под мышками
Грудь кажется полной, опухшей или тяжелой
Причины и факторы риска фиброзно-кистозной молочной железы
Около половины женщин в возрасте от 20 до 50 лет будут иметь фиброзно-кистозные изменения груди.Это редко бывает после менопаузы, но может случиться, если вы принимаете гормональную терапию.
Это означает, что гормоны, такие как эстроген, могут играть определенную роль, поскольку они влияют на ткань груди. Но врачи не совсем уверены, что вызывает эти изменения. Употребление алкоголя может повысить их вероятность, особенно у женщин в возрасте от 18 до 22 лет.
Состояние, известное как фиброзно-кистозная болезнь груди. Но поскольку для многих женщин это нормальная часть жизни, а не болезнь, медицинские работники теперь называют это «изменениями».
Рак?
Нет. Фиброзно-кистозные изменения груди не вредны. И ваши шансы заболеть раком увеличиваются не потому, что они у вас есть.
Но при самообследовании бывает сложно нащупать новые уплотнения или изменения в груди. Вот почему вам действительно нужно знать, что является нормальным для вашей груди. Когда вы заметите что-то другое, немедленно обратитесь к врачу.
Диагноз фиброзно-кистозных изменений груди
Ваш медицинский прием может включать:
Клинический осмотр груди. Ваш врач осмотрит и ощупает вашу грудь и лимфатические узлы в нижней части шеи и под вашей рукой. Если изменения кажутся нормальными, возможно, вам не понадобятся дополнительные тесты. Или вы можете вернуться через несколько недель после месячных для еще одного обследования.
Маммограмма. Если вашему врачу нужна дополнительная информация о шишке или толстой ткани груди, вы можете сделать маммографию. Это вид рентгена, который исследует проблемную область груди. Радиолог, который смотрит на изображение, сосредоточит внимание на этой области.
УЗИ. В этом тесте используются звуковые волны для создания изображения вашей груди. Вы можете сделать это одновременно с маммографией или, если вам меньше 30 лет, вместо маммографии. Ультразвук лучше подходит для тестирования плотной ткани груди у молодых женщин.
Тонкоигольная аспирация. Если уплотнение похоже на кисту, ваш врач может попытаться удалить из него жидкость. Иногда это также может разрушить кисту и избавить от дискомфорта.
Биопсия груди. Если вашему врачу нужна дополнительная информация для принятия решения, он сделает биопсию. Это означает получение образца ткани груди. Обычно это делается в офисе или клинике с помощью иглы. Некоторым женщинам требуется операция. Биопсия покажет, является ли опухоль кистой или твердым веществом. Он также сообщит вашему врачу, является ли новообразование злокачественным.
Лечение фиброзно-кистозных изменений груди и домашние средства
Обычно лечение не требуется, если врач не обнаружит рак. Если это киста, врач может проколоть ее и осушить.Это может уменьшить боль и давление, но жидкость может вернуться. Иногда кисты проходят сами по себе.
Некоторым женщинам помогает ограничить употребление кофеина. Он содержится в кофе, чае, шоколаде и газированных напитках. Исследования не нашли доказательств связи, но если у вас фиброзно-кистозная грудь, вы можете попробовать сократить ее, чтобы посмотреть, поможет ли это.
Ваш врач может также порекомендовать незначительные изменения образа жизни, чтобы облегчить симптомы, например:
Исключите соль из своего рациона, чтобы уменьшить набухание груди в конце менструального цикла.
Примите мочегонное средство — лекарство, которое помогает выводить жидкость из организма.
Спросите своего врача, прежде чем принимать какие-либо витаминные или травяные добавки, которые, как утверждается, облегчают симптомы. У них могут быть побочные эффекты.
Некоторые врачи лечат тяжелые случаи с помощью рецептурных гормонов, таких как противозачаточные таблетки или тамоксифен, препарат, который чаще всего используется для лечения рака груди. Они также могут иметь серьезные побочные эффекты.
Фиброзно-кистозные изменения груди могут быть болезненными.Попробуйте эти советы, чтобы облегчить дискомфорт:
Избегайте контактных видов спорта и занятий, которые могут повлиять на вашу грудь.
Носите спортивный бюстгальтер во время тренировок, особенно когда ваша грудь кажется очень чувствительной. Также может помочь спать в одном.
Приложите тепло или лед к болезненным участкам.
Примите безрецептурный противовоспалительный препарат, например ибупрофен.
Носите качественный поддерживающий бюстгальтер, который хорошо сидит.
Снизьте количество жиров в своем рационе.
Причины и методы лечения фиброзно-кистозной болезни молочной железы
Фиброзно-кистозная болезнь груди на самом деле не является болезненным состоянием, и поэтому ее лучше назвать фиброзно-кистозными изменениями груди. У многих женщин грудь становится бугристой или похожей на пуповину, состоит из выступающей железистой эпителиальной ткани без каких-либо опухолевых изменений. Однако это скорее вариант нормального, чем отдельное состояние.
Кредит: Дэвид Литман / Shutterstock.com
У многих женщин фиброзно-кистозные изменения груди сопровождаются (но не вызывают) болью, болезненностью и узловатой текстурой груди. Наиболее частой областью для этого типа симптомов является верхний внешний квадрант. Они имеют тенденцию группироваться в предменструальный период цикла, особенно в дни, непосредственно предшествующие менструации.
Причины
Наиболее частый период, когда фиброзно-кистозная грудь становится заметной, — это возраст от 20 до 50 лет.Неслучайно именно в этот период женские гормоны действуют на организм женщины. У женщин в постменопаузе, не принимающих заместительную гормональную терапию, почти никогда не появляются симптомы фиброзно-кистозной груди.
Эстроген — главный подозреваемый в патогенезе этого состояния. Колебания уровня эстрогена, которые включают гормональный спад до самого низкого уровня непосредственно перед началом менструации и последующий рост, могут быть связаны с болезненностью груди, отеком в форме диффузного или локализованного отека и болезненностью груди, которая может реагировать болью даже на прикосновение. легкой одежды.Грудь кажется тяжелее и чувствительнее, чем обычно. Это обычно быстро проходит после начала менструации.
Считается, что узловатость фиброзно-кистозной груди связана с изменениями уровня гормонов, вызывающими гиперплазию клеток выстилки протоков и дольчатых клеток. Кроме того, прогестерон может вызвать задержку жидкости, что приведет к дальнейшему набуханию и увеличению груди. По окончании стимуляции опухоль может исчезнуть. Предполагается, что фиброзно-кистозные изменения груди являются результатом многократной стимуляции эстрогеном и прогестероном в течение длительного периода, поэтому факторы риска фиброзно-кистозной молочной железы включают:
- Ранняя менструация (возраст первой менструации)
- Поздние первые роды (в возрасте 30 лет и старше)
- Бесплодие
- Считается, что инфекции груди также связаны с фиброзно-кистозной болезнью груди.
Лечение
Единственный неотложный аспект лечения фиброзно-кистозной груди — исключение злокачественности ткани груди. Обычно это делается с помощью биопсии под контролем любого пальпируемого образования. Если диагностировано, что это часть фиброзно-кистозной груди, наиболее эффективным лечением фиброзно-кистозной груди может быть простой уход за собой.
Сюда входят такие меры, как:
- носить мягкий поддерживающий бюстгальтер, чтобы другая одежда не касалась нежной груди и чтобы выдержать увеличившийся вес.Особенно эффективны в этом спортивные бюстгальтеры.
- безрецептурные болеутоляющие, такие как парацетамол (тайленол)
- теплая припарка для облегчения боли
- отказ от кофеина
- уменьшение количества пищевых жиров
- Прекращение заместительной гормональной терапии с согласия врача
Медицинское лечение включает прием лекарств, противодействующих действию женских гормонов, таких как даназол и тамоксифен.Их долгосрочное использование неэффективно с точки зрения ожидаемой частоты осложнений, но они могут быть назначены для кратковременного облегчения симптомов. Это особенно актуально для больших и болезненных кист. Еще одно эффективное и менее опасное лечение — оральные контрацептивы, которые стабилизируют колебания гормонов, отменяя их. Масло примулы вечерней (с противовоспалительным действием) и витамин E (до 1500 МЕ в день) — другие, возможно, полезные пищевые добавки при фиброзно-кистозной груди.
Лампэктомия рекомендуется, если опухоль подозрительна на рак или если остальная часть груди в норме, за исключением одного пальпируемого четко очерченного образования. Иногда рекомендуется аспирировать большие или болезненные кисты, но существует риск рецидива. Если киста постоянно рецидивирует после аспирационного лечения или имеет какие-либо признаки аномалии, лучше всего удалить ее хирургическим путем.
Даже без лечения фиброзно-кистозная болезнь не является предшественником рака груди; однако он может маскировать появление настоящего злокачественного новообразования в плотной ткани груди.В результате таким женщинам рекомендуется регулярное наблюдение для раннего выявления любого рака груди. Каждое посещение может включать некоторые или все из следующих действий, в зависимости от риска, которым подвержена каждая женщина:
Маммограмма любой утолщенной или увеличенной области
- УЗИ груди и опухоли
- Тонкоигольная аспирационная цитология для извлечения диагностической ткани, пункции и аспирации кисты
- Биопсия любой проблемной области под контролем ультразвуковых волн или стереотаксической биопсии.
Дополнительная литература
Доброкачественные заболевания груди | ACOG
Антибиотик: Препарат для лечения определенных типов инфекций.
Атипичная гиперплазия груди: Состояние, при котором количество клеток протоков или долей груди увеличивается и под микроскопом они не выглядят нормально.
Доброкачественные: Не рак.
Биопсия: Небольшая хирургическая процедура по удалению небольшого кусочка ткани.Эта ткань исследуется под микроскопом в лаборатории.
Ячейки: Наименьшие элементы конструкции в теле. Клетки — это строительные блоки для всех частей тела.
Киста: Мешочек или мешочек, заполненный жидкостью.
Фиброаденома: Тип твердого доброкачественного образования молочной железы.
Гормон: Вещество, вырабатываемое в организме и контролирующее функции клеток или органов.
Гормональная терапия: Лечение, при котором эстроген и часто прогестин используются для облегчения симптомов, которые могут возникнуть во время менопаузы.
Магнитно-резонансная томография (МРТ): Тест для просмотра внутренних органов и структур с использованием сильного магнитного поля и звуковых волн.
Маммография: Рентгеновские снимки груди, которые используются для обнаружения рака груди или других проблем с грудью.
Мастит: Инфекция тканей груди, которая может возникнуть во время кормления грудью.
Менопауза: Время, когда менструальный цикл женщины прекращается навсегда. Менопауза подтверждается через 1 год без менструации.
Менструальный цикл: Ежемесячный процесс изменений, которые происходят, чтобы подготовить организм женщины к возможной беременности. Менструальный цикл определяется как первый день менструального кровотечения одного цикла до первого дня менструального кровотечения следующего цикла.
Менструальный период: Ежемесячное выделение крови и тканей из матки.
Непролиферативный: Термин, используемый для описания доброкачественной массы груди, содержащей нормальные клетки
Врач акушер-гинеколог (акушер-гинеколог): Врач со специальной подготовкой и образованием в области женского здоровья.
Пролиферативная без атипии: Термин, который описывает доброкачественную массу молочной железы, в которой количество клеток увеличивается, но в остальном они нормальные.
Ультразвуковое исследование: Тест, в котором звуковые волны используются для исследования внутренних частей тела. Во время беременности можно использовать УЗИ для проверки плода.
Рак молочной железы, симптомы, причины, лечение
Обзор
Что такое доброкачественное заболевание груди?
Если вы чувствуете уплотнение в груди, возможно, вы сначала подумали, что у вас рак груди.К счастью, большинство уплотнений в груди доброкачественные, то есть не злокачественные.
Как у женщин, так и у мужчин могут развиваться доброкачественные (доброкачественные) уплотнения в груди. Это состояние известно как доброкачественное заболевание груди. Хотя эти изменения груди не являются злокачественными и не опасны для жизни, они могут повысить риск развития рака груди в будущем.
Насколько распространены доброкачественные заболевания груди?
Доброкачественные уплотнения в груди у женщин — обычное явление. До половины всех женщин будут испытывать фиброзно-кистозные изменения, которые вызывают доброкачественные уплотнения в груди в какой-то момент их жизни.Эти изменения тканей груди часто вызывают колебания уровня гормонов.
Кто может заболеть доброкачественной болезнью груди?
Доброкачественная болезнь груди поражает всех полов. У мужчин может развиться увеличенная, опухшая грудь с шишками — состояние, называемое гинекомастией. Ваш риск доброкачественного заболевания груди увеличивается, если вы:
Какие виды доброкачественных заболеваний груди?
Есть много разных типов доброкачественных заболеваний груди. Большинство из следующих типов не повышают риск рака и не требуют лечения:
- Кисты груди: До четверти уплотнений груди представляют собой кисты, заполненные жидкостью.Кисты груди могут быть болезненными и бугристыми, но они не повышают предрасположенность к раку. Кисты часто проходят без лечения.
- Фиброаденомы: Это наиболее распространенные доброкачественные солидные опухоли груди, обнаруживаемые у женщин в возрасте от 15 до 35 лет. Фиброаденомы не повышают риск рака и часто проходят сами по себе.
- Фиброзно-кистозные изменения груди: Колебания уровня гормонов могут вызывать ощущение комковатости, плотности и чувствительности груди, особенно непосредственно перед менструацией. Женщины в возрасте от 30 до 50 лет чаще испытывают фиброзно-кистозные изменения груди, которые проходят без лечения.
- Гиперплазия: Это состояние возникает из-за чрезмерного роста клеток, выстилающих молочные протоки или железы. Состояние, называемое обычной гиперплазией, не увеличивает риск рака и не требует лечения. Если у вас атипичная гиперплазия, ваш лечащий врач может порекомендовать удалить пораженную ткань груди хирургическим путем, потому что это состояние может сделать вас более предрасположенным к раку груди.
- Внутрипротоковая папиллома: Эти небольшие бородавчатые образования образуются внутри протока молочной железы возле соска.Внутрипротоковая папиллома может вызывать выделения из сосков. Заболевание чаще всего поражает женщин в возрасте от 30 до 50 лет. Ваш риск рака повышается, если у вас одновременно пять или более папиллом. Хирургическое вмешательство может удалить эти новообразования и снизить риск рака.
- Эктазия протока молочной железы: Женщины в менопаузе и постменопаузе более предрасположены к эктазии протока молочной железы. У вас могут появиться втянутые соски или выделения из сосков при закупорке опухших и воспаленных молочных протоков. Это состояние, также известное как перидуктальный мастит, не увеличивает риск рака.Вам могут потребоваться антибиотики, если бактериальная инфекция вызвала воспаление и закупорку. В противном случае лечение не потребуется.
- Травматический некроз жира: Эти уплотнения в груди образуются, когда рубцовая ткань заменяет ткань груди, поврежденную в результате травмы, хирургического вмешательства или лучевой терапии. Эти образования не повышают риск рака и не нуждаются в лечении.
Симптомы и причины
Что вызывает доброкачественное заболевание груди?
Общие причины доброкачественных опухолей груди включают:
- Изменения ткани груди (фиброзно-кистозные изменения груди).
- Инфекция груди (мастит)
- Рубцовая ткань от травмы груди.
- Колебания гормонов, особенно во время менструации, беременности или менопаузы.
- Использование медикаментов, таких как гормональные контрацептивы (противозачаточные таблетки) и заместительная гормональная терапия.
- Напитки с кофеином.
Каковы симптомы доброкачественного заболевания груди?
Вы можете заметить изменения груди или уплотнение во время самостоятельного осмотра груди, принятия душа или одевания.Иногда эти изменения выявляет маммография. Помимо уплотнения в груди, к другим признакам доброкачественного заболевания груди относятся:
Диагностика и тесты
Как диагностируется доброкачественное заболевание груди?
Если вы почувствуете уплотнение или заметите изменения в груди, немедленно обратитесь к врачу. Иногда маммография или ваш лечащий врач сначала обнаруживают изменения.Ваш провайдер может заказать один или несколько из следующих тестов:
- Сканирование изображений, включая маммографию, ультразвук или магнитно-резонансную томографию (МРТ).
- Лабораторный тест выделений из сосков на наличие раковых клеток.
- Биопсия молочной железы стержневой иглой под визуальным контролем, тонкоигольная аспирационная биопсия или эксцизионная биопсия для проверки клеток на рак.
Ведение и лечение
Как контролируются или лечатся доброкачественные заболевания груди?
Большинство видов доброкачественных заболеваний груди не требуют лечения.Ваш лечащий врач может порекомендовать лечение, если у вас атипичная гиперплазия или другое доброкачественное заболевание груди, которое увеличивает риск рака груди в будущем. Если вы испытываете боль или дискомфорт или у вас повышенный риск рака, вам могут помочь следующие методы лечения:
- Аспирация тонкой иглой для дренирования кист, заполненных жидкостью.
- Операция по удалению опухолей (лампэктомия).
- Пероральные антибиотики для лечения таких инфекций, как мастит.
Могу ли я заболеть доброкачественной болезнью груди более одного раза?
Доброкачественные уплотнения в груди довольно распространены и могут возникать много раз в течение вашей жизни.При изменении уровня гормонов из-за менструации или менопаузы грудь может казаться бугристой или болезненной. Вам следует обращаться к своему врачу в любое время, когда вы чувствуете опухоль или замечаете изменение груди.
Каковы осложнения доброкачественной болезни груди?
Некоторые виды доброкачественных заболеваний груди, например атипичная гиперплазия, повышают предрасположенность к раку груди. Иногда болят доброкачественные уплотнения в груди. Ваш лечащий врач может порекомендовать операцию по удалению болезненных шишек. К сожалению, некоторые опухоли фиброаденомы возвращаются после операции.
Как беременность влияет на доброкачественные заболевания груди?
Изменения уровня гормонов во время беременности могут вызывать уплотнения в груди, болезненность и выделения из сосков. Во время кормления грудью у вас также больше шансов испытать доброкачественные изменения груди или развить инфекцию груди, называемую маститом. Изменения груди во время беременности или кормления грудью редко бывают злокачественными. Тем не менее, если вы заметили какое-либо изменение груди, вам следует обратиться к своему врачу.
Профилактика
Как предотвратить доброкачественное заболевание груди?
Вы мало что можете сделать, чтобы снизить риск доброкачественных заболеваний груди.Эти действия могут снизить риск рака и помочь выявить заболевание на ранней стадии, когда оно наиболее поддается лечению:
- Регулярно проходите маммографию.
- Выполните самообследование, чтобы узнать, как выглядит и ощущается ваша грудь.
- Поддерживайте здоровый вес.
- Регулярно занимайтесь спортом.
- Придерживайтесь полноценной диеты.
- Пейте алкоголь в умеренных количествах или не употребляйте вовсе.
- Бросьте курить.
- Пересмотреть использование заместительной гормональной терапии.
- Переключитесь на негормональные противозачаточные средства.
Перспективы / Прогноз
Каков прогноз (перспективы) для людей с доброкачественным заболеванием груди?
У большинства женщин с доброкачественными заболеваниями груди рак груди не развивается. Если у вас есть тип заболевания, повышающий риск рака, ваш лечащий врач может порекомендовать более частые обследования на рак.Некоторые заболевания груди могут сделать вас более склонными к образованию шишек. Вы должны уведомлять своего лечащего врача всякий раз, когда замечаете изменения в том, как выглядит или ощущается ваша грудь.
Жить с
Когда мне позвонить врачу?
Вам следует позвонить своему врачу, если у вас возникли проблемы:
- Недавно обнаруженная шишка.
- Выделение из соска.
- Изменения в том, как выглядит или ощущается ваша грудь или кожа.
- Перевернутый ниппель.
- Боль в груди.
Какие вопросы я должен задать своему врачу?
Если у вас доброкачественное заболевание груди, вы можете спросить своего врача:
- Какое лечение для меня лучше всего?
- Могу ли я получить больше уплотнений в груди?
- Как часто мне следует проходить маммографию или другое обследование на рак?
- Как я могу снизить риск рака груди?
- Следует ли мне использовать другой метод контроля рождаемости?
- Могу ли я использовать заместительную гормональную терапию?
- Следует ли обращать внимание на признаки осложнений?
Записка из клиники Кливленда
Трудно не паниковать, когда вы обнаруживаете уплотнение в груди.К счастью, большинство шишек не являются злокачественными. Ваш лечащий врач может назначить соответствующие тесты, чтобы определить причину доброкачественного заболевания груди.




 Наличие данной патологии у близких родственников по женской линии.
Наличие данной патологии у близких родственников по женской линии.

