Миома матки и беременность — клиника Эмбрио
Примерно у 30-35% женщин в мире диагностируют миому матки, причем только в одной трети случаев возникают неприятные симптомы. При этом врачам довольно часто приходится отвечать на вопросы о беременности с миомой матки и выборе способа родоразрешения. В этой статье вы узнаете, что такое миома матки, как ее обнаруживают, как лечат и что делать, если с миомой не получается забеременеть.
Что такое миома матки
Это доброкачественная опухоль в виде узла, которая развивается из разросшейся мышечной ткани. Она может быть единичной или множественной. В 95% случаев миома матки располагается в теле матки, куда реже — в ее шейке. Миомы до 5 см считаются небольшими, а более 5 см — большими. Также есть градация размеров миом по неделям — как при беременности.
Точная причина миомы матки неизвестна, однако есть факторы, увеличивающие вероятность ее появления. Например, наследственность: если миому обнаруживают у молодой девушки, то скорее всего миома матки есть и у ее старших родственниц. Также в группе риска находятся не рожавшие женщины, а также те, у которых рано начались месячные и большой процент жировой массы в организме
Также в группе риска находятся не рожавшие женщины, а также те, у которых рано начались месячные и большой процент жировой массы в организме
Это опухоль, реагирующая на гормональные изменения в теле женщины. Она зависима от уровня как эстрогена, так и прогестерона — отсюда высокая частота миомы матки у нерожавших женщин позднего репродуктивного возраста, у которых происходит постепенное угасание работы яичников и перестройка миометрия — мышечного слоя матки.
Какие признаки у миомы матки
Бывает, что миома протекает бессимптомно — ее могут случайно обнаружить во время УЗИ или операции. Набор признаков миомы определяют несколько факторов:
- Размер. Большие узлы могут сдавливать соседние внутренние органы, нарушая их функцию.
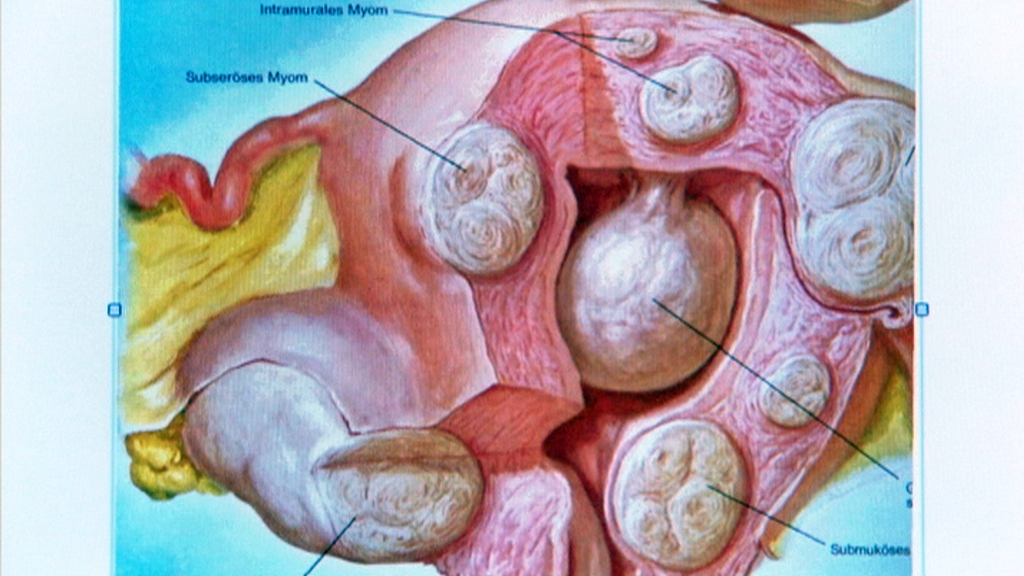
- Локализация и направление роста. Субмукозная миома находится в подслизистом слое, интерстициальная захватывает всю толщу стенки органа, а субсерозная лежит под внешней оболочкой матки. Субсерозная миома, особенно больших размеров, сдавливает внутренние органы.

- Расположение узлов по отношению к оси матки.Большие узлы, лежащие в перешейке матки, нарушают иннервацию и работу мочевого пузыря. Ретроцервикальные узлы, растущие из задней поверхности шейки матки в сторону прямой кишки, приводят к запорам.
Примерно 70% женщин, страдающих миомой матки, беспокоят обильные менструальные кровотечения. Они возникают в результате образования новых сосудов миомы или венозного застоя в тканях матки. Если к обильным месячным добавились кровотечения в другое время цикла и выделения с неприятным запахом, врач подозревает субмукозную миому матки.
Вызывает ли миома матки бесплодие
Большинство миом матки не вызывает проблем с зачатием и беременностью. Но женщинам с субмукозной миомой труднее зачать ребенка, к тому же у них повышена частота выкидышей и осложнений в беременности. Миома матки часто сочетается с другими патологиями, в том числе — вне половой системы, вроде ожирения или эндокринными заболеваниями, поэтому забеременеть с миомой матки сложнее.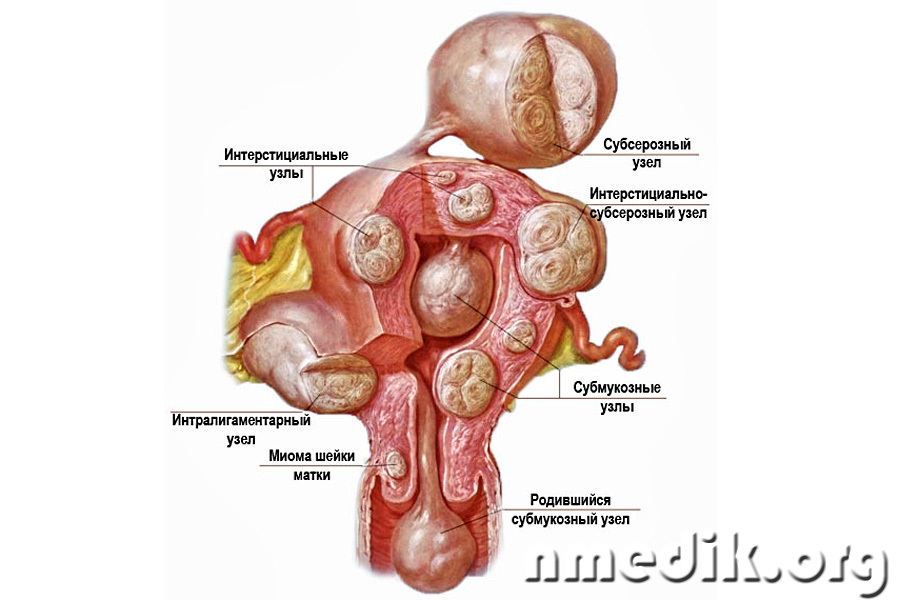
ЭКО при миоме матки часто бывает неэффективным. При субмукозной миоме частота наступления беременности снижена в 4 раза, а при интрамуральном расположении миомы — почти на 40% по сравнению с женщинами, у которых нет миомы матки. Частота имплантации — прикрепления зародыша к внутренней стенке матки — также снижается.
Как обнаруживают миому
Главный метод диагностики — ультразвуковой с двумя датчиками: трансабдоминальным и трансвагинальным. Врач осматривает полость матки и обнаруживает миоматозные узлы, их расположение и размер. УЗИ-диагностика миомы матки при беременности затруднена — врач увидит лишь крупные узлы. Еще одним методом диагностики миомы является гистероскопия (метод эндоскопического обследования полости матки). До беременности миому выявляют с помощью эхогистерографии — метода, при котором матку заполняют жидкостью и осматривают на УЗИ. Такой способ позволяет четче увидеть контуры узла и выбрать правильную тактику лечения.
Как проходит беременность с миомой матки
Все зависит от локализации и размера узла, а также расположения плаценты относительно миомы.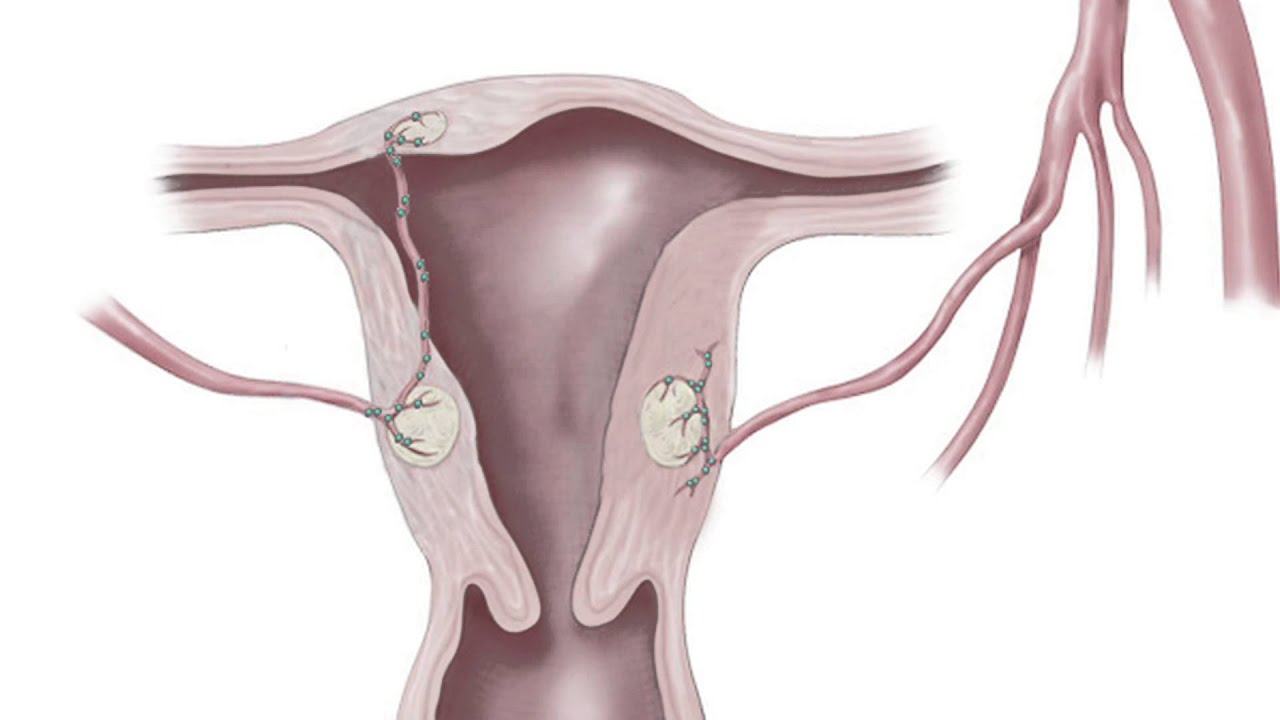 Если миоматозный узел небольшой и лежит далеко от плаценты, беременность скорее всего пройдет нормально. Если плацента формируется под узлом или близко к нему, то возможно кровотечение на ранних сроках беременности. Такое расположение плаценты приводит к преждевременным родам, а при наличии миомы в теле матки высока вероятность спонтанного выкидыша.
Если миоматозный узел небольшой и лежит далеко от плаценты, беременность скорее всего пройдет нормально. Если плацента формируется под узлом или близко к нему, то возможно кровотечение на ранних сроках беременности. Такое расположение плаценты приводит к преждевременным родам, а при наличии миомы в теле матки высока вероятность спонтанного выкидыша.
Во втором триместре возможен стремительный рост миоматозного узла и нарушение его питания. Внешний признак — сильная боль в животе, ощущаемая женщиной. Частые осложнения в этот период — низкое прикрепления плаценты и ее преждевременная отслойка.
В третьем триместре миома может помешать ребенку принять наиболее физиологическое для родов положение — головкой ко входу в малый таз. Ребенок испытывает недостаток кислорода и развивается недостаточно. Велик риск преэклампсии — тяжелого осложнения, затрагивающего сразу несколько систем органов.
Как проходят роды с миомой матки
На течение родов также влияют расположение, количество и размеры миоматозных узлов. Если миома не мешает течению родов, то выбирает родоразрешение через естественные пути. Если во время беременности миома вышла за пределы малого таза и мешает нормальному прохождению плода через родовые пути, то делают кесарево сечение.
Если миома не мешает течению родов, то выбирает родоразрешение через естественные пути. Если во время беременности миома вышла за пределы малого таза и мешает нормальному прохождению плода через родовые пути, то делают кесарево сечение.
Как лечат миому матки
Если миома не мешает жить, то за ней просто наблюдают и лечат только при ее стремительном росте. Исключение — субмукозная миома: ее всегда удаляют. В остальных случаях выбирают один из двух методов: консервативный — с помощью гормональных таблеток или оперативный — удаление узлов или матки.
Самые неблагоприятные для беременности виды миом — это интерстициальная и субмукозная. Их удаляют, сохраняя матку. Исследования утверждают, что удаление этих видов узлов повышает шансы на беременность. Другие виды миом удалять не рекомендуется, так как могут возникнуть спайки. Узел могут удалить во время кесарева сечения, но только при показаниях.
Куда обратиться за помощью
Миому матки лечит врач-акушер гинеколог. Качество лечения напрямую зависит от качества диагностики и мастерства врача. В клинике Эмбрио вы можете записаться на консультацию к акушеру-гинекологу и пройти исследования без очередей и по приемлемой цене. Позвоните по телефону xxx или оставьте заявку на сайте.
Качество лечения напрямую зависит от качества диагностики и мастерства врача. В клинике Эмбрио вы можете записаться на консультацию к акушеру-гинекологу и пройти исследования без очередей и по приемлемой цене. Позвоните по телефону xxx или оставьте заявку на сайте.
Миома матки: виды, симптомы, диагностика, лечение в Москве
Миома матки – доброкачественное образование, которое формируется в мышечном слое матки и может локализоваться в миометрии (интерстициальная миома) или прорастать в сторону полости матки (субмукозная миома) и брюшной полости (субсерозная миома). Для того чтобы избежать опасных осложнений, очень важно своевременно диагностировать патологию и пройти курс лечения.
УЗ-признаки миомы матки
УЗИ органов малого таза – информативное и при этом малоинвазивное исследование, позволяющее выявить миоматозные узлы в полости матки.
На какой день цикла делать исследование при миоме матки? Полость матки выстлана эндометрием, который претерпевает циклические изменения: отторгаясь во время менструации, функциональный слой начинает расти вновь, достигая максимальных значений за несколько дней до начала следующей менструации.
В том случае, если исследование проводится с использованием трансабдоминального датчика, специалист может определить местоположение и размер образования, но значительно более информативным является УЗИ с применением трансвагинального датчика. Особенно актуально это для пациенток с лишним весом.
Следует отметить, что именно ультразвуковое исследование является одним из лучших методов диагностики интерстициальной (расположенной собственно в миометрии) миомы. В то же время для наиболее тщательного изучения субмукозной миомы (прорастающей внутрь, в сторону полости матки) обычно применяется гистероскопия, а для диагностики субсерозной миомы (прорастающей вовне, в сторону брюшной полости) – лапароскопия.
Основными УЗ-признаками миомы матки являются:
- Увеличение размеров матки
- Деформация полости матки характерна для субмукозных миом, которые имеют большие размеры (свыше 3 см)
- Визуализация в миометрии округлых или овальных структур, имеющих пониженную или среднюю эхогенность.

Напомним, термином «эхогеность» обозначают способность ткани отражать ультразвук. Чем плотнее объект, тем выше эхогенность.
- Повышенная звукопроводимость образований. Напомним, под звукопроводимостью понимается способность ткани пропускать ультразвук.
Дополнительно может проведено цветное допплеровское сканирование, позволяющее различить пролиферирующую и простую миому.
Результат исследования во многом зависит от качества оборудования и опыта специалиста, поэтому в Нова Клиник используется только самая современная аппаратура экспертного уровня, а проводят исследование высококвалифицированные врачи ультразвуковой диагностики.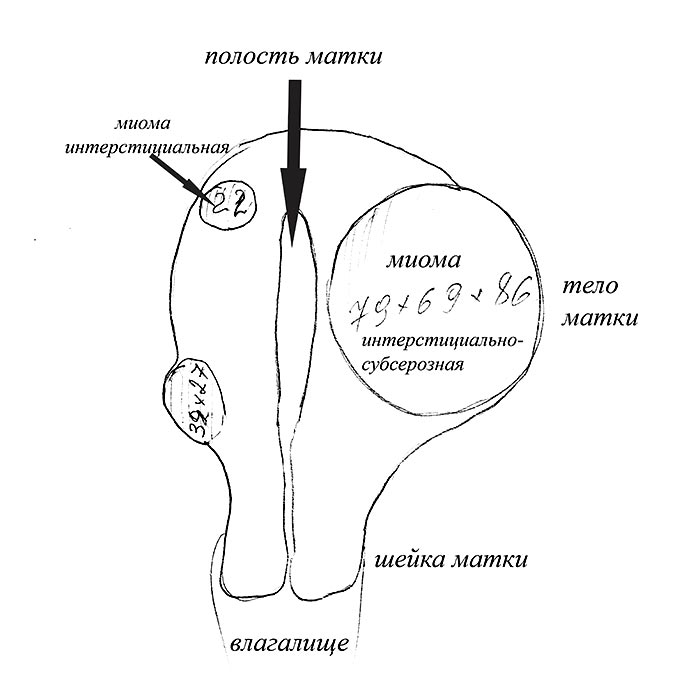 Чтобы избежать опасных осложнений, очень важно своевременно диагностировать патологию и пройти курс лечения. Записаться на прием к врачу можно по телефону, указанному на сайте, или воспользовавшись кнопкой записи.
Чтобы избежать опасных осложнений, очень важно своевременно диагностировать патологию и пройти курс лечения. Записаться на прием к врачу можно по телефону, указанному на сайте, или воспользовавшись кнопкой записи.
Простая миома матки
Простая, наиболее часто встречающаяся миома, как правило, имеет небольшие размеры. Часто выявляется единичный миоматозный узел, структурно представляющий собой неравномерно расположенные участки клеток соединительной и гладкомышечной ткани в различных пропорциях, но с преобладанием первых. Обычно в миометрии почти не обнаруживаются другие активные зоны роста миомы, что обусловливает низкую вероятность рецидива после проведенного лечения. Число простых миом не превышает 4-х, а по размеру они не превышают 70 мм в диаметре.
Внешне простые миомы выглядят как образование с четкими границами, которое окружено псевдокапсулой, состоящей из уплотненных клеток мышечной ткани. Как правило, они локализуются в области дна и тела матки.
В отличие от пролиферирующей миомы в таком образовании обнаруживается малое количество сосудов. Такое образование имеет низкую способность к митозу (делению клеток) и пролиферации (разрастанию ткани за счет деления клеток). Медленный рост образования обусловлен и тем, что компоненты внеклеточного матрикса, к основным из которых относят коллаген и неколлагеновые белки, активно синтезируются, перекрывая кровоснабжение сосудов, питающих миому.
Простая миома обычно развивается у женщин в возрастной категории от 30-ти до 35-ти лет.
У пациенток с этим диагнозом чаще выявляются воспалительные процессы в органах малого таза, а также различные соматические заболевания.
Простая миома часто не сопровождается очевидной симптоматикой и выявляется случайным образом в ходе обследования.
Простая миома матка во время беременности
Для простой миомы типично малое увеличение миоматозных узлов в размере в процессе беременности. При этом в результате артериальной гипертензии, образования отеков, длительного гипертонуса матки может происходить нарушение питания узлов. Вследствие этого, а также инфицирования тканей, возможны склерозирование сосудов и изменения дегенеративного характера.
При этом в результате артериальной гипертензии, образования отеков, длительного гипертонуса матки может происходить нарушение питания узлов. Вследствие этого, а также инфицирования тканей, возможны склерозирование сосудов и изменения дегенеративного характера.
- Красная дегенерация миомы — некроз тканей миомы, возникающий как следствие уменьшения или полное прекращения питания (в том случае, если в образовании присутствует только одна артерия) характеризуется наличием множественных участков некроза с кровоизлиянием. Обнаруживается тромбоз сосудов с явлениями гемолиза.
- Кистозная дегенерация миомы характеризуется образованием жидкости по причине отека образования. Полная кистозная дегенерация узла (в этом случае он представляет собой капсулу, заполненную жидкостью) происходит очень редко.
- Гиалиновая дистрофия миомы выявляется наиболее часто, более чем в половине случаев. Обычно она развивается на фоне отека. Суть ее состоит в том, что происходит дегенерация сосудистых стенок с закупоркой просвета и последующим образованием массы, имеющей стекловидную консистенцию.

- Миксоматозная дегенерация миомы характеризуется изменением структуры соединительной ткани, в связи чем узел приобретает желеобразную консистенцию. Подобное перерождение может возникать в том числе в результате гиалиновой дистрофии.
Если у Вас возникли какие-либо вопросы, связанные с диагностикой и лечением простой миомы матки, вы можете задать их врачам Нова Клиник. Записаться на прием к врачу можно по телефону, указанному на сайте, или воспользовавшись кнопкой записи.
Пролиферирующая миома матки
Миома матки может быть как простой, так и пролиферирующей. Такая классификация основана на том, насколько интенсивно в пределах миомы осуществляется процесс образования новых кровеносных сосудов.
Пролиферирующими, как правило, бывают интерстициальные миомы, растущие в сторону полости матки, в связи с чем со временем она может изменять форму матки. Зоны пролиферации обычно всего расположены по периферии образования. Чаще всего в ходе диагностики выявляется не один, а множественные миоматозные узлы, структурно состоящие по большей части из клеток гладкомышечной ткани. Внешне они представляют собой образование с четкими контурами, в котором присутствует большое количество сосудов и полостей. Узлы пролиферирующей миомы имеют тенденцию к достаточно быстрому увеличению в размерах.
Чаще всего в ходе диагностики выявляется не один, а множественные миоматозные узлы, структурно состоящие по большей части из клеток гладкомышечной ткани. Внешне они представляют собой образование с четкими контурами, в котором присутствует большое количество сосудов и полостей. Узлы пролиферирующей миомы имеют тенденцию к достаточно быстрому увеличению в размерах.
Для них характерен активный ангионегез — процесс образования сосудов. Помимо этого, имеет место пролиферативная активность, то есть способность к быстрому разрастанию ткани за счет клеточного деления.
Существует ряд признаков, характерных для пролиферирующих миом.
Пролиферирующая миома матки чаще выявляется у пациенток в раннем (в среднем до 25-ти лет) или, напротив, позднем репродуктивном (от 35-ти лет) возрасте.
У пациенток с пролиферирующей миомой в среднем на 22% чаще выявляются случаи развития миомы у родственниц. Также у них имеется более высокий процент эндокринных патологий и заболеваний, связанных с нарушением гормонального фона, к которым относятся, например, мастопатия и эндометриоз. Нередко у женщин с этим диагнозом выявляется аденомиоз (внутренний эндометриоз матки). Также у них чаще обнаруживаются ГПЭ и объемные образования в яичниках.
Нередко у женщин с этим диагнозом выявляется аденомиоз (внутренний эндометриоз матки). Также у них чаще обнаруживаются ГПЭ и объемные образования в яичниках.
Миоматозных узлов может насчитываться от 5-ти и более, причем размеры могут превышать 80 мм. Активные зоны роста присутствуют как в пределах самого образования, так и в окружающем его мышечном слое матки.
В связи с этим повышается вероятность рецидива.
Для такого образования характерен быстрый рост миоматозных узлов, в том числе во время беременности.
Если при обнаружении простой миомы может иметь место выжидательная тактика (нередко в первые 24 месяца после наступления менопаузы узлы регрессируют самостоятельно), то выявление пролиферирующей миомы требует незамедлительного врачебного вмешательства.
Если у Вас возникли какие-либо вопросы, связанные с диагностикой и лечением пролиферирующей миомы матки, вы можете задать их врачам Нова Клиник. Записаться на прием к врачу можно по телефону, указанному на сайте, или воспользовавшись кнопкой записи.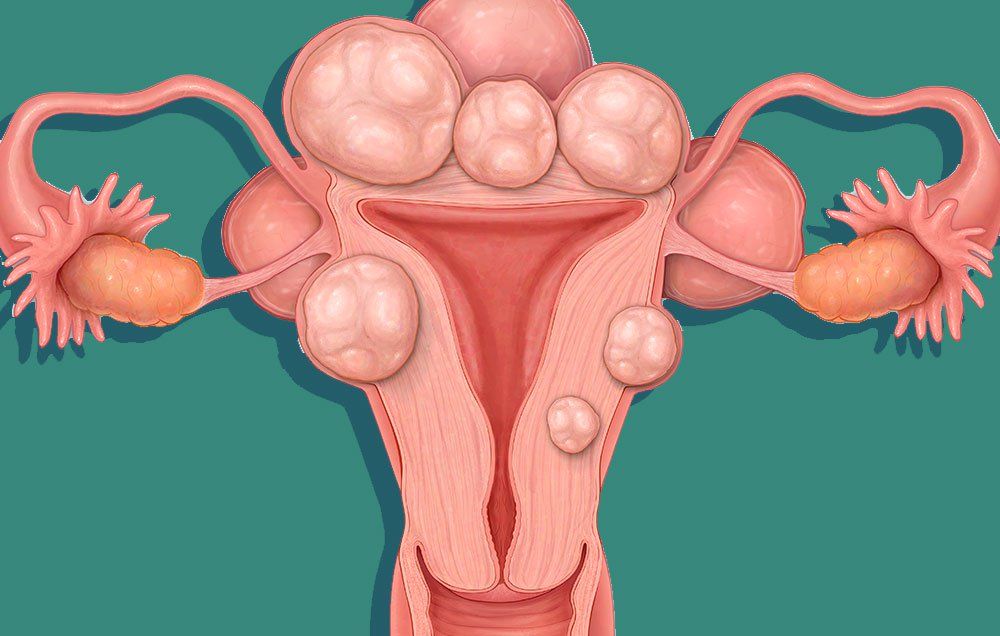
Субсерозная миома матки
Субсерозная миома матки – доброкачественное образование, которое локализуется не внутри, а снаружи матки, располагаясь под серозной оболочкой (периметрием). Рост образования происходит в сторону брюшной полости. Размеры могут колебаться в пределах от нескольких миллиметров до десяти и более сантиметров в диаметре.
Для того чтобы избежать опасных осложнений, очень важно своевременно диагностировать патологию и пройти курс лечения. Записаться на прием к врачу можно по телефону, указанному на сайте, или воспользовавшись кнопкой записи.
Хотите записаться на прием?
Симптомы
На начальных стадиях клиническая картина может отсутствовать полностью – в этих случаях миома может быть случайно обнаружена в ходе профилактического исследования или обследования, связанного с другими проблемами.
Основными признаками субсерозной миомы являются:
Для образований небольших размеров характерны боли, имеющие ноющий характер, которые появляются после физической нагрузке и локализуются в паховой и поясничной области. Женщина также может испытывать дискомфорт после резкой мены положения тела или долгой ходьбы.
Женщина также может испытывать дискомфорт после резкой мены положения тела или долгой ходьбы.
Если субсерозная миома имеет достаточно больше размеры, то пациентка может предъявлять жалобы на периодически возникающие острые боли в животе. Причиной этого могут служить:
- перекрут ножки миомы – в этом случае болевому эпизоду обычно предшествует какой-либо провоцирующий фактор, например, резкие движения со сменой положения тела во время занятий спортом. Боль имеет схваткообразный характер, локализуется внизу живота.
- ишемия узла — в этом случае интенсивная боль имеет тянущий или колющий характер. Возможно также небольшое увеличение температуры тела.
Боль может также являться следствием сращения образования с брюшиной.
Также у пациенток возможны затруднение мочеиспускания и дефекации. Это связано с тем, что опухоль, увеличиваясь в размерах, начинает давить на соседние органы. По тем же причинам не исключается развитие геморроя.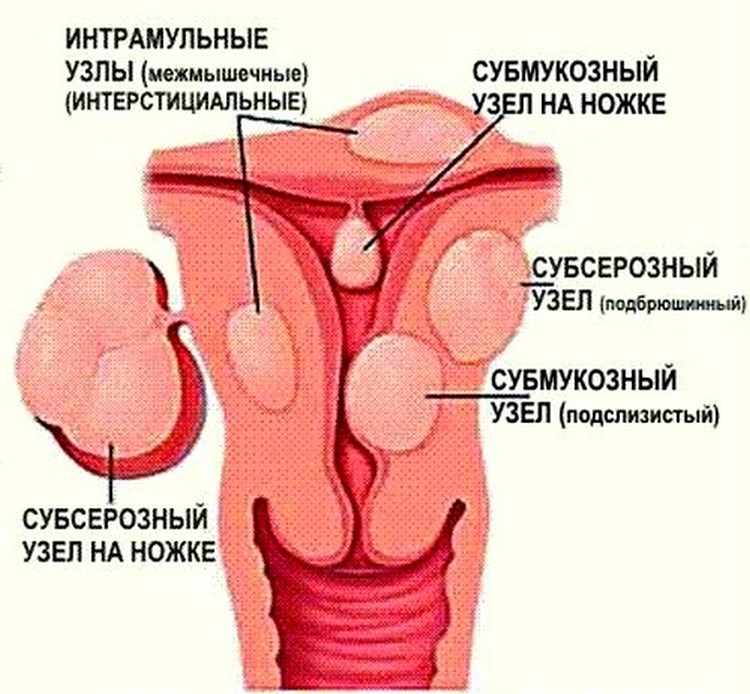
Диагностика
Диагностика субсерозной миомы матки осуществляется на основании:
- Сбора анамнеза и осмотра пациентки врачом-гинекологом
- Результатов ультразвукового исследования органов малого таза
- Гистероскопии
- Диагностической лапароскопии, в ходе которой врач имеет возможность детально рассмотреть опухоль
Лечение
Тактика лечения зависит от целого ряда факторов, среди которых локализация, размер и количество узлов миомы, клиническая картина, а также возраст пациентки. Чаще всего для терапии субсерозной миомы матки рекомендуется консервативная терапия, предполагающая курс гормональных препаратов. Прием этих средств позволяет замедлить рост образования или даже способствует уменьшению миомы в размерах.
Субсерозная матка и беременность
В отличие от субмукозной миомы эта разновидность опухоли в подавляющем большинстве случаев не оказывает влияния на фертильность женщины.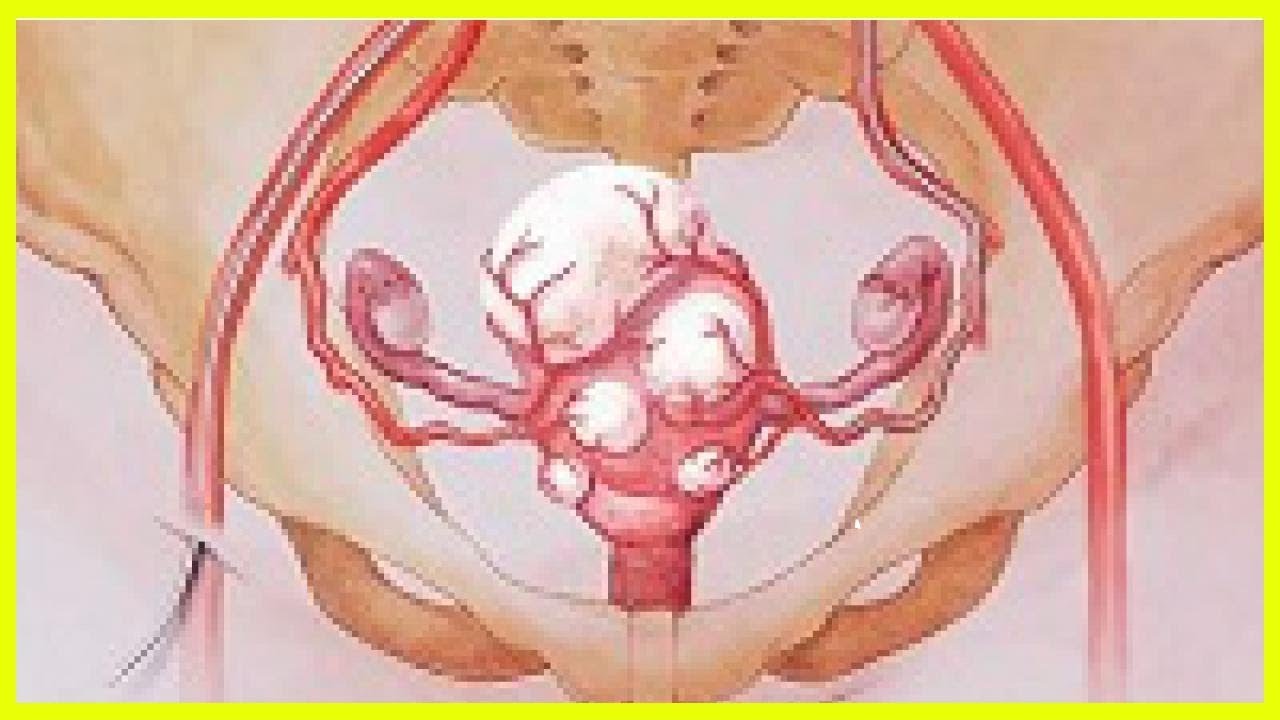 Исключением являются те случаи, когда миома локализуется рядом с фаллопиевыми трубами.
Исключением являются те случаи, когда миома локализуется рядом с фаллопиевыми трубами.
Если у Вас возникли какие-либо вопросы, связанные с атрезией тела и шейки матки, вы можете задать их врачам Нова Клиник.
Для того чтобы избежать опасных осложнений, очень важно своевременно диагностировать патологию и пройти курс лечения. Записаться на прием к врачу можно по телефону, указанному на сайте, или воспользовавшись кнопкой записи.
Записаться на прием к врачу
Интерстициальная миома матки
Интерстициальная миома располагается в миометрии.
Для того чтобы избежать опасных осложнений, очень важно своевременно диагностировать патологию и пройти курс лечения. Записаться на прием к врачу можно по телефону, указанному на сайте, или воспользовавшись кнопкой записи.
Чаще всего образование остается в пределах мышечного слоя матки, однако иногда прорастает внутрь (за счет чего увеличиваются размеры матки) или наружу (в связи с чем происходит сдавливание соседних тканей).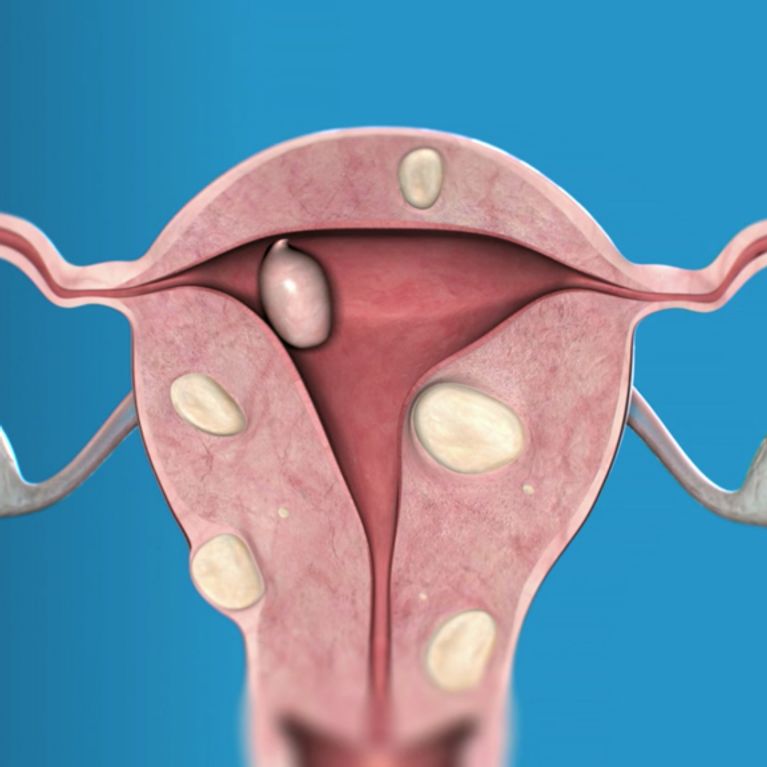
В этих случаях диагностируют либо субмукозно-интерстициальную, либо субсерозно-интерстициальную миому. Нужно отметить, что именно интерстициальная миома матки является наиболее распространенной разновидностью этой опухоли.
Симптомы
Клиническая картина при интерстициальной миоме матки зависит от местоположения и размеров образования, а также от наличия воспалительного процесса.
Так, при интерстициальной миоме, чьи размеры не превышают 40 мм, женщина, как правило, не предъявляет жалоб. Однако если миоматозный узел воспаляется, появляются боли в нижней части живота и выделения из половых путей, имеющие слизистый характер, требуется удаление миомы.
При образованиях большего размера появляются такие признаки, как:
- нарушение менструального цикла по типу гиперменореи и метроррагии. В том случае если длительные (более недели) менструации сочетаются с межменструальными кровотечениями, на фоне значительной кровопотери может развиваться анемия.
 При интерстициальной миоме происходит не только увеличение размеров матки, но и изменение сократительной активности мышечного слоя;
При интерстициальной миоме происходит не только увеличение размеров матки, но и изменение сократительной активности мышечного слоя; - болевые ощущения могут иметь различный характер. Схваткообразные боли, как правило, возникают в связи с началом менструации и обусловлены высоким уровнем эстрогенов, препятствующим отторжению эндометрия. Ноющие боли обычно присутствуют постоянно — они обусловлены нарушением кровообращения в стенке матки, где расположена опухоль. В процессе роста миома начинает сдавливать сосуды, препятствуя поступлению кислорода в ткани и провоцируя ишемию органа;
- если размеры образования соответствуют 20-ти неделям и более, может происходить сдавливание нижней полой вены, что клинически проявляется тахикардией и одышкой в лежачем положении;
- нарушение мочеиспускания и дефекации, обусловленные ростом опухоли в сторону мочевого пузыря и прямой кишки;
- геморрой;
- железодефицитная анемия, возникающая в результате длительной кровопотери;
- бесплодие.

Диагностика
Для выявление интерстициальной миомы матки применяются такие методы, как:
- сбор анамнеза и гинекологический осмотр;
- УЗИ органов малого таза – этот метод наиболее информативен именно для диагностики этой разновидности опухолей матки. Ультразвуковое исследование может быть дополнено методом допплерометрии и цветного картирования, позволяющим не только осуществить более тщательную диагностику, но и разработать наиболее эффективную схему лечения;
- гистероскопия;
- диагностическая лапароскопия.
Лечение интерстициальной миомы матки
Для лечения интерстициальной миомы матки могут применяться различные схемы:
- консервативное лечение обычно эффективно при миомах, чей размер не превышает 12-ти недель, при отсутствии явных нарушений менструального цикла. Терапия предполагает применение гормональных препаратов, которые позволяют остановить рост или спровоцировать обратное развитие опухоли;
- оперативное вмешательство практикуется в том случае, если размер узла довольно велик и превышает 12-ть недель, при центрипетальном росте (то есть в том случае, если опухоль прорастает внутрь матки), при развитии анемии, при привычном невынашивании беременности и бесплодии.
 В зависимости от ряда факторов могут быть рекомендованы такие методы, как ЭМА (эмболизация маточных артерий), миомэкомия (удаление миоматозного узла с сохранением органа), гистерэктомия (удаление матки).
В зависимости от ряда факторов могут быть рекомендованы такие методы, как ЭМА (эмболизация маточных артерий), миомэкомия (удаление миоматозного узла с сохранением органа), гистерэктомия (удаление матки).
Возможно также сочетание консервативного и хирургического лечения.
Беременность при интерстициальной миоме матки
Возможность наступления естественной беременности во многом зависит от размеров и локализации миоматозного узла.
Наличие интерстициальной миомы влияет на течение беременности, являясь одной из причин угрозы ее прерывания на разных сроках.
Так, выкидыш в 1 триместре возможен в первую очередь по причине повышения сократительной активности миометрия (повышенного тонуса матки), обусловленного тем, что клетки опухоли продуцируют простагландины. Как правило, это происходит при наличии нескольких миоматозных узлов. На более поздних сроках при расположении опухоли поблизости от плаценты увеличивается риск развития кровотечения.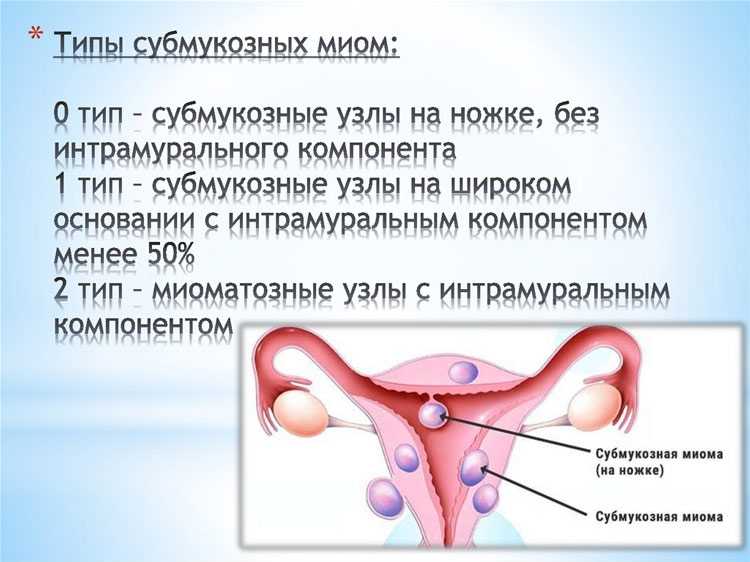 Помимо этого, повышается вероятность преждевременных родов и осложнений в родовом и послеродовом периоде.
Помимо этого, повышается вероятность преждевременных родов и осложнений в родовом и послеродовом периоде.
При вступлении в программу ЭКО не подлежат удалению небольшие интерстициальные миомы, если полость матки при этом не деформируется. Если у Вас возникли какие-либо вопросы, связанные с атрезией тела и шейки матки, вы можете задать их врачам Нова Клиник.
Для того чтобы избежать опасных осложнений, очень важно своевременно диагностировать патологию и пройти курс лечения. Записаться на прием к врачу можно по телефону, указанному на сайте, или воспользовавшись кнопкой записи.
Записаться на прием к врачу
Миома матки и беременность. Что делать?
Одна из наиболее часто встречающихся гинекологических патологий – миома матки. Как быть, если у беременной женщины подтвердился диагноз «миома матки»? Подробности — от Галины Михайловны Горошко, врача-гинеколога высшей категории. — Миома матки – доброкачественная опухоль, довольно редко она перерождается в злокачественное новообразование. Безусловно, лечить миому матки обязательно и необходимо это делать до планирования беременности! От ее размера, типа и места расположения зависит прогноз вынашивания и рождения ребенка. Если у женщины обнаружены небольшие узелки опухоли в мышечном слое, они безопасны и не влияют на течение беременности и родоразрешение. Опасны большие миомы, миомы «на ножке», миомы, расположенные в подслизистом слое матки. В случае, если во время беременности у женщины обнаружена одна небольшая миома, ей необходимо пройти тщательное обследование. Миому нужно держать под контролем, т.к. существует угроза прерывания беременности. В течение беременности миома может расти вместе с увеличением матки, но, при благоприятном исходе, после родов возвращается к прежним размерам или даже становится меньше. Связано это с тем, что время беременности в организме повышается уровень гормона прогестерона, который стимулирует обратное развитие миомы.
— Миома матки – доброкачественная опухоль, довольно редко она перерождается в злокачественное новообразование. Безусловно, лечить миому матки обязательно и необходимо это делать до планирования беременности! От ее размера, типа и места расположения зависит прогноз вынашивания и рождения ребенка. Если у женщины обнаружены небольшие узелки опухоли в мышечном слое, они безопасны и не влияют на течение беременности и родоразрешение. Опасны большие миомы, миомы «на ножке», миомы, расположенные в подслизистом слое матки. В случае, если во время беременности у женщины обнаружена одна небольшая миома, ей необходимо пройти тщательное обследование. Миому нужно держать под контролем, т.к. существует угроза прерывания беременности. В течение беременности миома может расти вместе с увеличением матки, но, при благоприятном исходе, после родов возвращается к прежним размерам или даже становится меньше. Связано это с тем, что время беременности в организме повышается уровень гормона прогестерона, который стимулирует обратное развитие миомы. То есть и с миомой матки можно благополучно стать мамой здорового ребенка. Миома матки может дегенерировать, то есть разрушаться во время беременности . Этот процесс опасен и для мамы, и для будущего ребенка. Клетки миомы, отмирая, способствуют к возникновению кист, кровотечений, отеков. Дегенерация миомы – показание к хирургическому вмешательству. Остановлюсь на типах миомы матки. Субсерозная миома образуется на внешней стороне матки, «снаружи», направлена в тазовую или брюшную полость, поэтому может не влиять ни на менструальный цикл, ни на беременность. Она может быть и с широким основанием, и на тонкой ножке, но беспокоит только тем, что, увеличиваясь, сдавливает ткани. Опасна субсерозная миома только в случае дегенерации, так как требует оперативного лечения. Множественная миома не является помехой для беременности в том случае, если узлы небольшие и растут не по направлению в полость матки. Интерстициальная миома. Узлы опухоли находятся в стенках матки или растут во внутреннюю полость, изменяя ее форму.
То есть и с миомой матки можно благополучно стать мамой здорового ребенка. Миома матки может дегенерировать, то есть разрушаться во время беременности . Этот процесс опасен и для мамы, и для будущего ребенка. Клетки миомы, отмирая, способствуют к возникновению кист, кровотечений, отеков. Дегенерация миомы – показание к хирургическому вмешательству. Остановлюсь на типах миомы матки. Субсерозная миома образуется на внешней стороне матки, «снаружи», направлена в тазовую или брюшную полость, поэтому может не влиять ни на менструальный цикл, ни на беременность. Она может быть и с широким основанием, и на тонкой ножке, но беспокоит только тем, что, увеличиваясь, сдавливает ткани. Опасна субсерозная миома только в случае дегенерации, так как требует оперативного лечения. Множественная миома не является помехой для беременности в том случае, если узлы небольшие и растут не по направлению в полость матки. Интерстициальная миома. Узлы опухоли находятся в стенках матки или растут во внутреннюю полость, изменяя ее форму.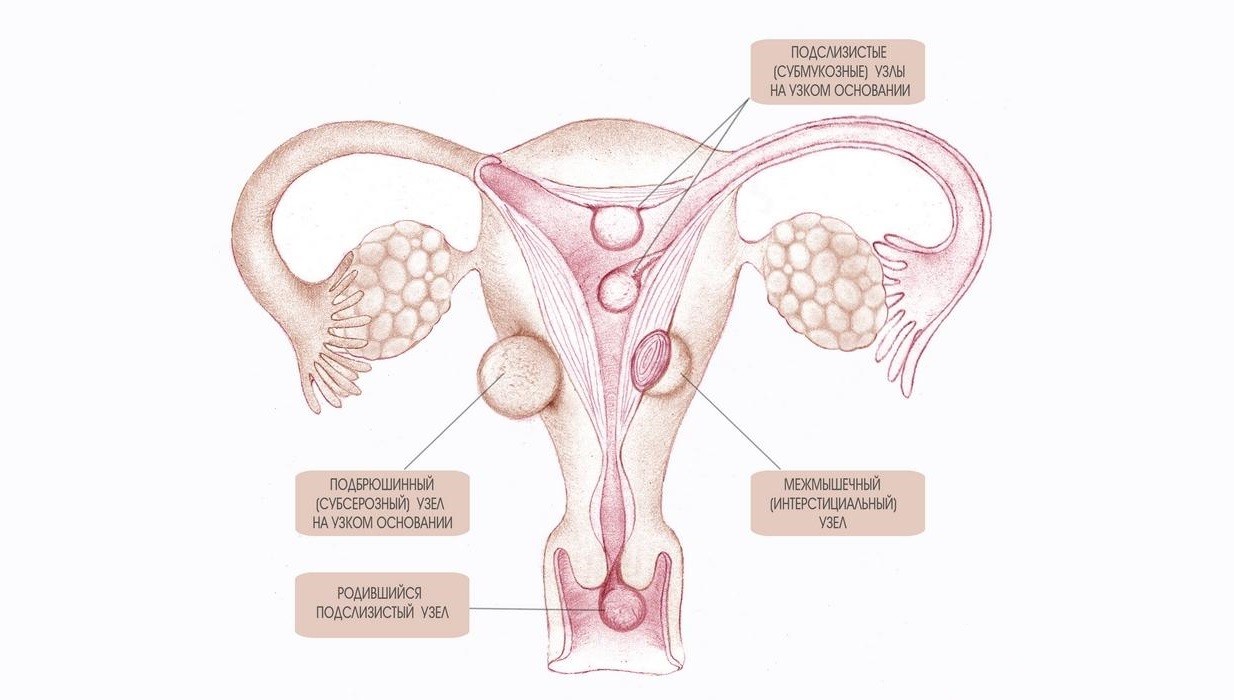 Ее совместимость с зачатием и беременностью зависит от размеров и количества узлов. Если их очень много, то они могут препятствовать зачатию, не позволяя прикрепляться оплодотворенной яйцеклетке. Самая опасная миома – субмукозная. Узлы образуются под слизистой оболочкой матки и, разрастаясь, изменяют ее внутренний слой, провоцируют сильные кровотечения. Особенно неблагоприятен диагноз, если миома больших размеров или на тонкой длинной ножке, которая может перекрутиться, а это, в свою очередь – одна из причин отмирания клеток миомы. Даже если оплодотворенная яйцеклетка сумела прикрепиться, врач может рекомендовать прервать беременность, поскольку узлы такой миомы могут, развиваясь, деформировать плод. Если опухоль образовалась у шейки матки, то это препятствие для естественных родов. В случаях если миома матки и беременность протекают хорошо, лечащий врач назначает консервативное лечение, хирургическое вмешательство выполняется у беременных по абсолютным показаниям. Всем женщинам в период беременности с миомой матки для профилактики рекомендованы препараты железа, витамины, фолиевая кислота.
Ее совместимость с зачатием и беременностью зависит от размеров и количества узлов. Если их очень много, то они могут препятствовать зачатию, не позволяя прикрепляться оплодотворенной яйцеклетке. Самая опасная миома – субмукозная. Узлы образуются под слизистой оболочкой матки и, разрастаясь, изменяют ее внутренний слой, провоцируют сильные кровотечения. Особенно неблагоприятен диагноз, если миома больших размеров или на тонкой длинной ножке, которая может перекрутиться, а это, в свою очередь – одна из причин отмирания клеток миомы. Даже если оплодотворенная яйцеклетка сумела прикрепиться, врач может рекомендовать прервать беременность, поскольку узлы такой миомы могут, развиваясь, деформировать плод. Если опухоль образовалась у шейки матки, то это препятствие для естественных родов. В случаях если миома матки и беременность протекают хорошо, лечащий врач назначает консервативное лечение, хирургическое вмешательство выполняется у беременных по абсолютным показаниям. Всем женщинам в период беременности с миомой матки для профилактики рекомендованы препараты железа, витамины, фолиевая кислота. Будущая мама должна соблюдать режим питания, избегать стрессов, вести здоровый образ жизни. Физические нагрузки строго под запретом. Есть опасность, что миома может стать причиной преждевременных родов, поэтому пациентку на сроке до 39 недель госпитализируют, с тем, чтобы избежать осложнений. Уважаемые женщины, до планирования беременности пройдите полное обследование своего репродуктивного здоровья, чтобы радость материнства не было ничем осложнена. В Alanda хирургии успешно лечат миому матки, а также все гинекологические заболевания. С тем, чтобы их избежать, ждем вас на профилактических осмотрах. Номера телефонов для записи на прием: +7 (7212) 47-98-88, 47-98-89, 47-98-90.
Будущая мама должна соблюдать режим питания, избегать стрессов, вести здоровый образ жизни. Физические нагрузки строго под запретом. Есть опасность, что миома может стать причиной преждевременных родов, поэтому пациентку на сроке до 39 недель госпитализируют, с тем, чтобы избежать осложнений. Уважаемые женщины, до планирования беременности пройдите полное обследование своего репродуктивного здоровья, чтобы радость материнства не было ничем осложнена. В Alanda хирургии успешно лечат миому матки, а также все гинекологические заболевания. С тем, чтобы их избежать, ждем вас на профилактических осмотрах. Номера телефонов для записи на прием: +7 (7212) 47-98-88, 47-98-89, 47-98-90.
Возврат к списку
Беременность при миоме матки — медицинский центр «Мать и Дитя
Диагноз «миома матки» для многих нерожавших женщин звучит, как приговор. До недавнего времени единственным методом лечения патологии являлось оперативное удаление опухоли вместе с органом, в котором она локализована.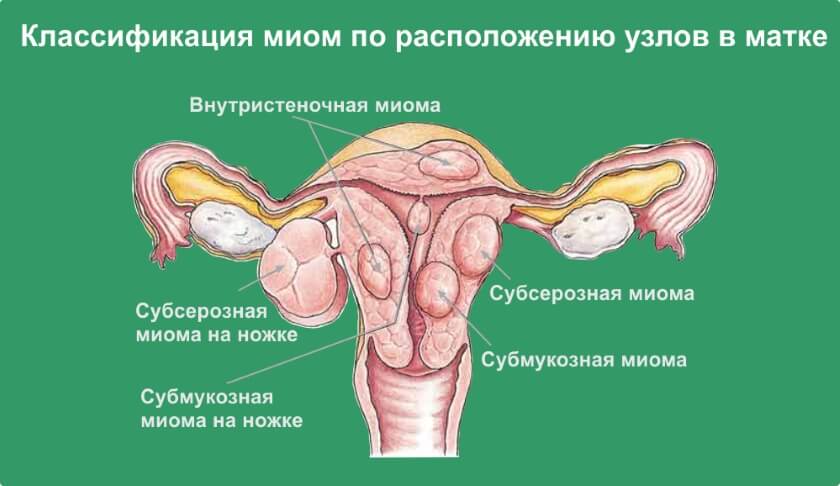
Беременность при миоме матки являлась невозможной. Сегодня в медицине преимущество отдается органсберегающим методам терапии. Женщины получают возможность сохранить беременность при миоме матки и благополучно родить здорового ребенка.
Современная точка зренияУченые рассматривают миому матки, как реакцию органа на регулярные повреждения. Организм женщины ежемесячно подвергается сложному процессу перестройки в связи с подготовкой к оплодотворению и беременности. Если беременность не наступает, то происходит возвращение к исходному состоянию.
Постепенно происходит истощение организма, которое с болезнями, влиянием экологии, вредными привычками, хирургическими вмешательствами, приводит к образованию доброкачественной опухоли в миометрии матки. Предположения о возможности злокачественного перерождения миомы не подтверждаются, и это позволяет сохранить матку.
Забеременеть при миоме матки реально, что подтверждается статистикой. По последним данным миома встречается у 80% женщин старше 35 лет. Если узлы не создают механического препятствия транспорту ооцита и прикрепления оплодотворенной яйцеклетки, то беременность при миоме матки наступает и протекает без особенностей.
Если узлы не создают механического препятствия транспорту ооцита и прикрепления оплодотворенной яйцеклетки, то беременность при миоме матки наступает и протекает без особенностей.
Часто под действием меняющегося во время беременности гормонального фона происходит регрессия узлов. Поэтому, даже если опухоль обнаружена на этапе планирования беременности, врач оценивает риски, возникающие после оперативного удаления узлов и назначает щадящее лечение:
- гормонмодулирующую терапию;
- малоинвазивные методы оперативного лечения;
- сочетание консервативного и оперативного лечения.
Чаще опасность для вынашивания беременности представляют рубцы, оставшиеся после удаления узлов. Они повышают риск разрыва матки, врастания плаценты и других опасных гинекологических патологий.
Методы и показания к проведению миомэктомииВ каждом конкретном случае врач определяет необходимость проведения миомэктомии. Иногда, чтобы забеременеть при миоме матки, нужно удалить мешающие процессу узлы. Показаниями к проведению хирургического вмешательства являются следующие факторы:
Показаниями к проведению хирургического вмешательства являются следующие факторы:
- наличие больших (Æ ˃ 8 см) узлов;
- стремительное увеличение и нарушение трофики новообразований;
- интенсивные болевые ощущения;
- обильные, регулярно повторяющиеся маточные кровотечения;
- выявление субмукозного образования или субсерозного узла на ножке.
Миомэктомию проводят гистероскопическим или лапароскопическим методом, что позволяет избежать образования рубцов. Гистерорезектоскопия обеспечивает вагинальный доступ к узлам, имеет малую травматичность, короткий восстановительный период и низкий риск развития послеоперационных осложнений.
По показаниям назначают электрохирургическую миомэктомию. Этим методом удаляют узлы, расположенные в глубине органа, имеющие сферическую форму и обладающие выраженным интрамуральным компонентом. Перечисленные методы терапии дают возможность полного восстановления репродуктивной функции в 31-67% случаев.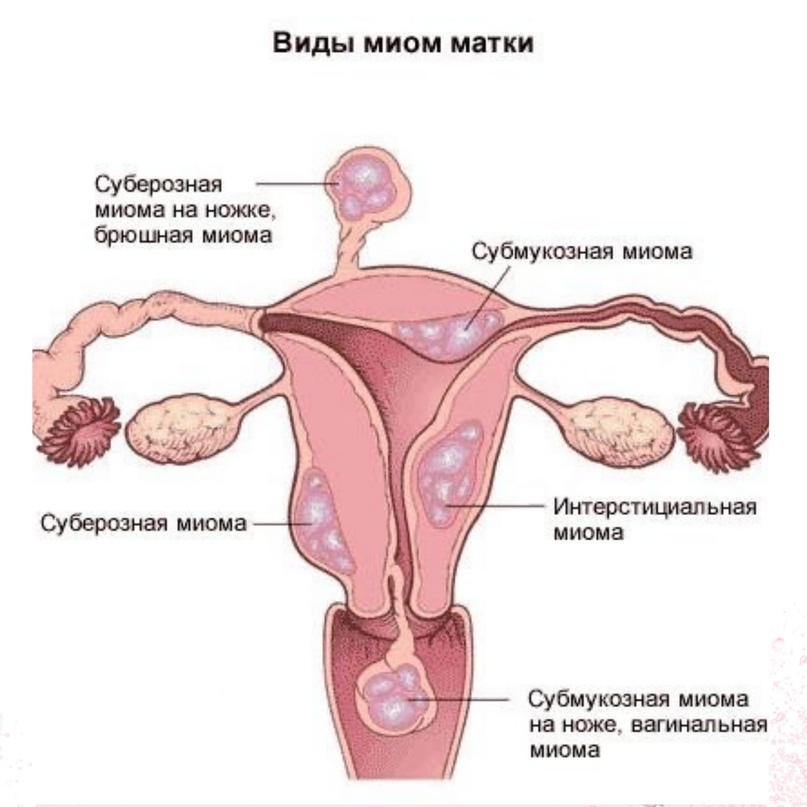
Так как новообразование является гормонзависимым, то миома при беременности претерпевает определенные изменения. В первом и втором триместре миома при беременности может увеличиться, но уже в III триместре отмечается уменьшение размера узлов.
Чаще всего существенного увеличения образования не наблюдается, так что беременность при миоме матки в некоторых случаях оказывает положительное влияние на патологию. Но бывает, что беременность при миоме матки представляет опасность. Иногда происходит дегенерация узлов.
Увеличение количества прогестерона и сосудистые изменения приводят к разрушению образования, которое сопровождается некрозом тканей, отторжением узла и кровотечением. Поэтому лечение миомы лучше проводить до наступления беременности.
Опытные специалисты клиники разработают методику лечения, а, при необходимости, проведут ЭКО, позволяющее забеременеть при наличии узлов. Миома при беременности, если наблюдение ведет грамотный врач-репродуктолог, не является угрозой и позволяет родить здорового ребенка.
Автор: Сарбей Евгения Игоревна, врач акушер-гинеколог МЦ «Мать и Дитя»
Миома матки
Симптомы миомы матки
Симптомы миомы матки зависят от локализации образования. Субсерозые узлы могут сдавливать ближние органы (мочеточники, мочевой пузырь, прямую кишку), что может вызывать тяжесть внизу живота и болевые ощущения, а также нарушения функции мочевого пузыря и кишечника.
Для субмукозной и интерстициальной миомы характерны обильные длительные менструации, а также кровянистые выделения в межменструальный период. Поэтому у женщин с миомой матки нередко развивается анемия, которая сопровождается слабостью, повышенной утомляемостью, головокружением.
При интерстициальных миомах небольших размеров симптомы могут отсутствовать.
Осложнения
При отсутствии лечения может происходит рост миоматозных узлов с более выраженным проявлением симптомов.
При субмукозных (подслизистых) миоматозных узлах нередко бывают обильные кровотечения, которые требуют экстренной госпитализации.
Субсерозная миома матки на ножке может осложниться перекрутом ножки, что может сопровождаться внезапными режущими болями внизу живота и является показанием для оперативного лечения.
Кроме того, при больших размерах может происходить нарушение питания в узле, что приводит к некрозу узла и гнойному воспалению, что так же, как и в случае с перекрутом ножки узла, требует экстренной госпитализации и оперативного вмешательства вплоть до удаления матки.
Еще одно возможное осложнение при миоме матки — беcплoдие. Сама по себе миома не является причиной беcплoдия, однако она понижает вероятность естественного зачатия, так как может сдавливать маточные трубы, затрудняя продвижение сперматозоидов, подслизистая миома матки может нарушать процесс имплантации плодного яйца в полости матки
В случае если женщина смогла забеременеть естественным путем, наличие миомы увеличивает риск самопроизвольного прерывания беременности или преждевременных родов. Поэтому при планировании естественной беременности или проведения ЭКО необходимо консервативное или оперативное лечение миомы матки.
Поэтому при планировании естественной беременности или проведения ЭКО необходимо консервативное или оперативное лечение миомы матки.
Диагностика и лечение миомы матки
В связи с тем, что миома матки на ранних стадиях развития может не давать ярко выраженных симптомов, ее очень сложно заподозрить. Поэтому женщинам рекомендовано проходить систематические профилактические осмотры у гинеколога хотя бы раз в год.
Диагноз ставится на основании простых диагностических исследований, все из которых наши специалисты проводят в клинике «Клиника К+31».
При наличии миомы матки на гинекологическом осмотре врач диагностирует увеличенную в размерах матку, поверхность которой обычно плотная и бугристая.
С целью уточнения локализации узлов, их количества и структуры, а также с целью контроля динамики роста образования мы проводим гинекологическое ультразвуковое исследование (УЗИ). Диагностировать наличие миоматозных узлов возможно даже при нормальных размерах матки.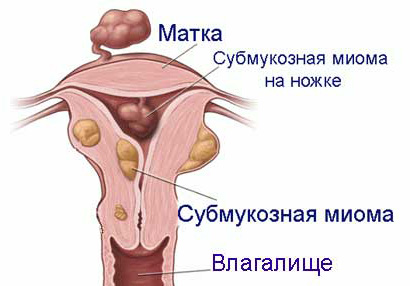 При необходимости, для уточнения деталей, может понадобиться МРТ-исследование.
При необходимости, для уточнения деталей, может понадобиться МРТ-исследование.
Кроме того, пациентке необходимо сдать лабораторные анализы (клинический анализ крови, биохимический анализ крови, гормональные исследования и др.)
По результатам проведенных исследований наши доктора выбирают тактику лечения. Лечение миомы матки далеко не всегда предполагает операцию, как ошибочно полагают многие женщины.
Перечень лечебных мероприятий зависит от причины возникновения миомы, ее локализации, количества узлов, течения заболевания. На сегодняшний день существует два метода лечения миомы матки: медикаментозный и хирургический.
Медикаментозная терапия, как правило, проводится гормональными препаратами, которые стабилизируют рост миомы. Кроме того проводится терапия сопутствующих состояний, например, при анемии назначаются препараты железа.
Выбор хирургического метода лечения миомы матки зависит, прежде всего, от локализации и количества миоматозных узлов.
При субмукозном расположении узла наши специалисты могут проводить такую операцию, как гистерорезектоскопию — удаление узла с помощью оптической системы через полость матки.
При субсерозном узле или миоматозном узле смешанной структуры возможно проведение консервативной миомэктомии (удаление только узла миомы) лапаротомическим или лапароскопическим доступом.
Если же миоматозные узлы больших размеров или множественные и дополнительно имеются сопутствующие гинекологические заболевания, то докторам приходится решать вопрос об удалении матки
Чтобы предотвратить дальнейший рост миомы матки и избежать операции, женщине необходимо как можно раньше обратиться к специалисту, который назначит ей эффективное лечение.
Интерстициальная миома матки
Содержание статьи
Интерстициальный миоматозный узел – это объёмное образование, которое располагается в теле или шейке матки. Гинекологи чаще выявляют интерстициальные узлы у женщин детородного возраста. Довольно часто при выявлении миомы предлагается оперативное вмешательство. Однако существуют органосохраняющие методы лечения миомы.
Гинекологи чаще выявляют интерстициальные узлы у женщин детородного возраста. Довольно часто при выявлении миомы предлагается оперативное вмешательство. Однако существуют органосохраняющие методы лечения миомы.
Гинекологи клиник, с которыми мы сотрудничаем, придерживаются мнения, что интерстициальный узел матки не является опухолевидным образованием. Наши врачи считают, что удаления матки не требуется в большинстве случаев.. При выявлении интерстициальной миомы возможно выполнение эмболизации маточных артерий (ЭМА). После процедуры узлы погибают и уменьшаются в размерах. У женщин регрессируют симптомы миомы, улучшается качество половой жизни, восстанавливается способность к деторождению.
Если у вас выявили интерстициальную миому, не соглашайтесь на операцию. Звоните нам . Вас запишут на приём и организуют лечение у специалистов ведущих, которые применяют инновационные методики лечения интерстициальной миомы. Наши специалисты будут сопровождать вас на всех этапах обследования и лечения. У вас есть возможность получить консультацию эксперта по e-mail, если пришлёте нам результаты исследований, которые выполнялись ранее.
У вас есть возможность получить консультацию эксперта по e-mail, если пришлёте нам результаты исследований, которые выполнялись ранее.
Что такое интерстициальная миома матки
Интерстициальная миома –это заболевание, при котором в мышечном слое матки образуются узлы. Они имеют вид плотных белесоватых образований овоидной формы. Интерстициальный миоматозный узел окружён псевдокапсулой. Интерстициальные узлы бывают трёх видов:
- Интрамуральные – локализуются в границах миометрия;
- Интерстициально-субмукозные – растут из миометрия в сторону полости матки;
- Интерстициально-субсерозные – распространяются в сторону брюшной полости, выступая наружу.
В зависимости от морфологического строения интерстициальная миома матки бывает простой (с преобладанием соединительнотканного компонента) и пролиферирующей (клеточной, отличающейся опухолевой прогрессией). Вид узла зависит от того, из какой клетки он развился.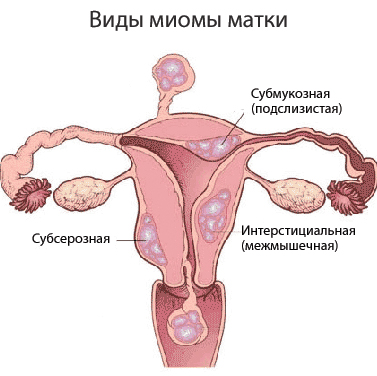 Интерстициальный узел может располагаться по задней, передней стенке органа, ближе ко дну или шейке матки.
Интерстициальный узел может располагаться по задней, передней стенке органа, ближе ко дну или шейке матки.
В зависимости от размера новообразования гинекологи выделяют следующие виды интерстициальной миомы:
- Малая – размер миоматозного узла не превышает 2,5см;
- Средняя – новообразование увеличивается до 5-6 см;
- Большая – диаметр интерстициального узла более 6см.
Единичные интерстициальные узлы встречаются редко. В большинстве случаев гинекологи выявляют множественную миому с разным размером отдельных объёмных образований. В запущенных случаях узлы больших размеров могут вызвать опасные осложнения: самостоятельный некроз узла, нарушение функции кишечника, мочевого пузыря, бесплодие.
Причины интерстициальной миомы матки
Многие гинекологи придерживаются мнения, что интерстициальная миома матки развивается под воздействием следующих факторов риска:
- Возраста более 40 лет;
- Отягощённой наследственности;
- Отсутствия в прошлом беременности;
- Перенесенных заболеваний, которые передаются во время незащищённого полового акта;
- Абортов и диагностических выскабливаний;
- Повреждения матки в родах;
- Частой смены половых партнёров;
- Артериальной гипертензии;
- Повышения уровня глюкозы в крови.

Сторонники прогестероновой теории происхождения интерстициальной миомы считают, что прогестерон инициирует каскад молекулярно-генетических нарушений, которые возникают в процессе развития узлов, и регулирует этот процесс вместе с эстрадиолом. Но было установлено, что рост миомы не зависит от естественных колебаний гормонов внутри менструального цикла.
Врачи наших клиник придерживаются мнения о том, что наибольшую роль в возникновении новых узлов играют повреждающие факторы. Основным фактором, провоцирующим рост интерстициальных миоматозных узлов, является менструация.
Поскольку современная женщина рожает в лучшем случае 1-2 раза за свою жизнь, матка не успевает отдохнуть от ежемесячно повторяющихся изменений в структуре матки под влиянием работы яичников. Некоторые клетки начинают делиться с другой скоростью (как во время беременности) и формируют узлы. Из этих клеток развиваются интерстициальные узлы.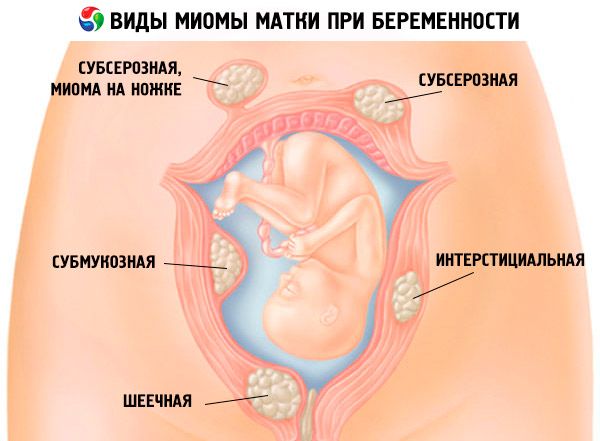
Наши гинекологи считают миому опухолевидным образованием, а не опухолью, поэтому при необходимости лечения рекомендуют пациентке максимально органосохраняющие методы лечения.. Они не не удаляют узлы без показаний к такому методу лечения. Эндоваскулярные хирурги выполняют эмболизацию маточных артерий. Врач вводит через сосудистый катетер в маточные артерии маленькие шарики (эмболы), которые перекрывают кровоток. Миомные образования лишаются кислорода и питательных веществ, после чего узлы подвергаются обратному развитию. Кровоснабжение здоровой ткани матки не нарушается.
Интерстициальная миома может развиваться под воздействием длительных стрессовых ситуаций.
Симптомы интерстициальной миомы матки
На начальных стадиях болезни интерстициальная миома матки не проявляется клиническими симптомами. При увеличении размеров миомного образования 30% женщин не ощущают никаких проявлений болезни или у них периодически появляются боли внизу живота.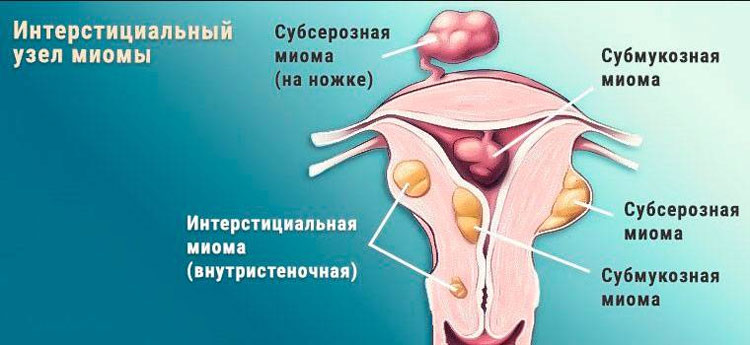 Гинекологи часто находят интерстициальные узлы матки случайно, во время профилактического осмотра.
Гинекологи часто находят интерстициальные узлы матки случайно, во время профилактического осмотра.
Одна из жалоб больных интерстициальной миомой матки – большая потеря крови во время менструации. При обильных маточных кровотечениях развивается анемия. Малокровие проявляется следующими симптомами:
- Головокружением;
- Усталостью;
- Бледностью кожи и видимых слизистых оболочек;
- Ломкостью ногтей;
- Выпадением волос.
У женщин, страдающих миомой, ухудшается общее состояние, появляются маточные кровотечения в период между месячными. В дальнейшем развивается бесплодие или происходит привычная потеря беременности. Интерстициальные узлы, расположенные на передней стенке матки, могут* сдавливают мочевой пузырь и вызывают нарушение мочеиспускания. Если интерстициальный узел локализован по задней стенке матки, он может* давит на прямую кишку и вызывает запор.
Когда размер матки с интерстициального узлами превышает 14 недель беременности, развивается несколько симптомов: женщин беспокоит тяжесть в ногах, парестезии – чувство ползания мурашек.
Эти симптомы начинаются через 10-15 минут после начала ходьбы и полностью проходят после кратковременного отдыха. Увеличенная матка сдавливает отдельные нервы или сплетения малого таза. Пациентки предъявляют жалобы на наличие болей в нижних конечностях и пояснично-крестцовой области, появление парестезий.
У женщин, страдающих интерстициальной миомой матки, нарушается сексуальная функция – снижается половое влечение, может возникать боль во время интимной близости. Со временем усиливаются менструальные кровотечения. Причиной этого является:
- Снижение сократительной способности мышечного слоя матки вследствие разницы здоровой ткани матки и измененной узлами;
- Увеличение поверхности внутреннего слоя матки за счёт деформации полости матки;
Межменструальные кровотечения возникают, если узлы располагаются интерстициально-субмукозно (из миометрия узлы частично растут под слизистую оболочку матки).
Диагностика интерстициальной миомы матки
Диагностика миомы матки проста. Гинекологи устанавливают предварительный диагноз на основании жалоб пациентки. Иногда врачи выявляют интерстициальный узел матки с помощью бимануального (двуручного) исследования во время планового гинекологического осмотра.
Диагноз уточняют с помощью ультразвуковой диагностики. Врачи наших клиник для того, чтобы точнее увидеть интерстициальный узел применяют трансвагинальный и трансабдоминальный датчики. В дополнение к УЗИ используют эхографию и допплерографию сосудов матки. С помощью этих диагностических методов врач проводит оценку мышечного слоя матки, определяет выраженность васкуляризации (наличия вновь образованных кровеносных сосудов) интерстициальных узлов, динамику их роста. В тяжёлых случаях гинекологи выполняют лапароскопию, назначают магнитно-резонансную (МРТ) и компьютерную (КТ) томографию.
Гинекологический осмотр
Гинеколог во время гинекологического осмотра спрашивает женщину, какие у неё есть жалобы, уточняет их, выясняет, когда у пациентки появились симптомы патологии. С помощью прощупывания низа живота врач определяет увеличение матки, её консистенцию.
С помощью прощупывания низа живота врач определяет увеличение матки, её консистенцию.
Затем гинеколог проводит ручное бимануальное исследование. Поверхность матки при наличии интерстициальных узлов бугристая, консистенция – не однородная. Шеечные миомные образования гинекологи выявляют во время осмотра женщины с зеркалами на гинекологическом кресле.
УЗИ органов малого таза
Для выявления миомы матки врачи наших клиник применяют «золотой стандарт» инструментальной диагностики – ультразвуковое исследование. С помощью УЗИ определяют локализацию новообразований, их структуру, кровоснабжение. Этот диагностический метод позволяет отличить интерстициальную миому от саркомы, аденомиоза.
На УЗИ определяются такие изменения в интерстициальном узле, как некроз и дегенерация с образованием кистозных полостей.
В клиниках, с которыми мы сотрудничаем, врачи применяют современные 3/4D-ультразвуковые технологии. С их помощью в коронарной плоскости сканирования получают дополнительную информацию о пространственном расположении в отношении полости матки интерстициальных и интерстициально — субсерозных узлов. Цветовое допплеровское картирование позволяет врачам оценить количественные и качественные параметры кровотока интерстициального узла.
С их помощью в коронарной плоскости сканирования получают дополнительную информацию о пространственном расположении в отношении полости матки интерстициальных и интерстициально — субсерозных узлов. Цветовое допплеровское картирование позволяет врачам оценить количественные и качественные параметры кровотока интерстициального узла.
Трансвагинальное УЗИ
Трансвагинальное УЗИ не требует предварительного наполнения мочевого пузыря.
Эта методика позволяет точнее, чем с помощью трансабдоминального обследования, определить состояние шейки и размеры матки, место расположения интерстициальных узлов. Она особо информативна при интерстициально-субмукозной локализации новообразования. С помощью трансвагинального ультразвукового исследования врачи выявляют миомные узлы диаметром менее одного сантиметра.
Гистероскопия
Для узлов деформирующих полость матки в качестве диагностики применяют гистероскопию. Врачи для этого исследования используют специальное оптическое оборудование. Исследование проводится под общим обезболиванием. Во время обследования врач оценивает степень поражения полости* матки интерстициальными субмукозными* миоматозными узлами.
Исследование проводится под общим обезболиванием. Во время обследования врач оценивает степень поражения полости* матки интерстициальными субмукозными* миоматозными узлами.
Гинеколог вводит гистероскоп через цервикальный канал в полость матки и под увеличением оценивает состояние полости матки и эндометрия, наличие и степень деформации полости узлами. Увеличенная картинка выводится на экран монитора.
Лапароскопия
Диагностическая лапароскопия (эндоскопическое исследование органов брюшной полости и малого таза) позволяет врачам осмотреть поверхность матки и выявить интерстициально-субсерозные узлы. Исследование выполняют под наркозом. Врач вводит прибор в брюшную полость через небольшие разрезы передней стенки живота. Хирург имеет возможность произвести забор тканей узла интерстициальной миомы для гистологического исследования или удалить новообразование.
КТ и МРТ при миоме матки
Компьютерную и магнитно-резонансную томографию (КТ и МРТ) выполняют при наличии крупных интерстициальных миоматозных узлов или быстром росте новообразования.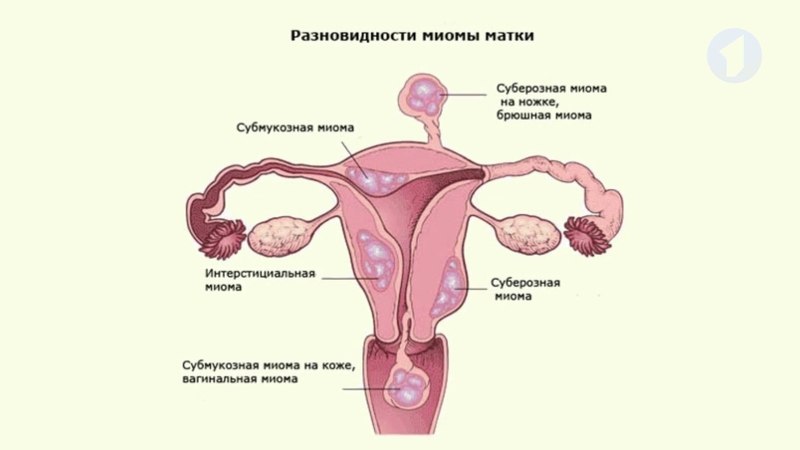 С помощью КТ врач получает информацию о точном месте расположения, размере, структуре образования, его соотношении с расположенными вблизи от матки органами.
С помощью КТ врач получает информацию о точном месте расположения, размере, структуре образования, его соотношении с расположенными вблизи от матки органами.
Магнитно-резонансная томография помогает выявить интерстициальную миому на ранней стадии. Методика обеспечивает качественное объёмное изображение матки в трёх различных проекциях. С помощью МРТ проводят дифференциальную диагностику миомы и саркомы.
Лабораторное исследование
В общем анализе крови пациенток, страдающих интерстициальной миомой матки, врачи находят признаки анемии – уменьшение количества эритроцитов и гемоглобина. Общий анализ мочи назначается с целью выявления воспалительных заболеваний мочеполовой системы.
Лечение интерстициальной миомы
Немедикаментозного лечения интерстициальной миомы матки не существует. Гинекологи проводят терапию медикаментами в следующих случаях:
Гинекологи проводят терапию медикаментами в следующих случаях:
- Болезнь протекает без выраженных клинических проявлений;
- Пациентка желает сохранить детородную функцию;
- Размер миомы не больше 12 недель беременности;
- Высокий риск операции и анестезии в связи с соматическими заболеваниями пациентки.
Иногда врачи проводят консервативное лечение интерстициальной миомы матки в качестве подготовительного этапа к операции или реабилитационной терапии после операции удаления интерстициального узла. Гинекологи назначают лекарственные препараты женщинам, которые отказываются от операции или вмешательство не может быть выполнено в связи с наличием абсолютных противопоказаний. При наличии в интестициальных узлах рецепторов, чувствительных к прогестерону, некоторым пациенткам назначают препарат эсмия.
В большинстве случаев гинекологи предлагают женщинам при наличии миомы матки выполнить операцию.
Наши врачи не проводят медикаментозной терапии интерстициальной миомы ввиду её низкой эффективности и широкого спектра побочных эффектов фармакологических препаратов. Гинекологи, работающие в наших клиниках, не считают необходимым при наличии интерстициальной миомы удалять матку или узел оперативным путём.
Для сохранения репродуктивной функции женщины эндоваскулярные хирурги выполняют при интерстициальной миоме эмболизацию маточных артерий. Это малоинвазивная процедура. Врач под местной анестезией выполняет прокол бедренной артерии, подводит через него катетер к артериям, питающим миоматозные узлы, и вводит через него микроскопические шарики – эмболы. Они перекрывают просвет артерии. В интерстициальные узлы прекращает поступать кислород, питательные вещества. Они сначала уменьшаются в объёме, а затем погибают. Структура матки полностью восстанавливается.
Лечение в Москве
Лечение интерстициальной миомы матки в Москве проводится в специализированных гинекологических центрах, научно-исследовательских институтах, муниципальных и частных больницах. Мы сотрудничаем с клиниками лечения миомы, в которых созданы комфортные условия для пребывания пациенток.
Мы сотрудничаем с клиниками лечения миомы, в которых созданы комфортные условия для пребывания пациенток.
Больницы оснащены диагностическим оборудованием ведущих мировых производителей. Гинеколог проводит обследование пациенток, а эндоваскулярный хирург выполняет эмболизацию маточных артерий. После процедуры пациентка находится под наблюдением врачей.
Медикаментозное лечение
Для медикаментозного лечения симптомов* интерстициальной миомы матки врачи применяют негормональные средства и препараты гормональной терапии. К негормональным средствам относятся:
- Гемостатики;
- Спазмолитики;
- Нестероидные противовоспалительные средства.
С помощью гормональных препаратов (оральных контрацептивов, прогестагенов, агонистов Гн-РГи других лекарств) уменьшается местное и системное нарушение равновесия гормонов. Все препараты, которые используются для лечения интерстициальной миомы, обладают побочными эффектами.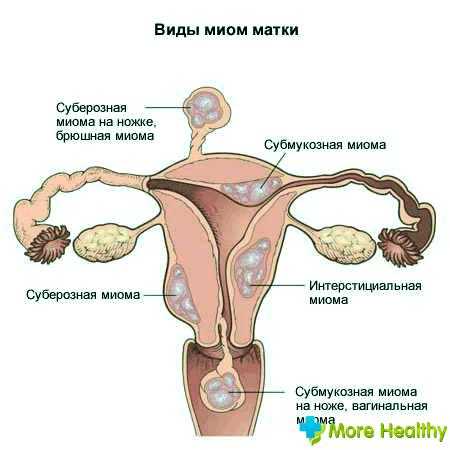 Их действие непродолжительное. Через 6 месяцев после того, как женщина прекращает принимать лекарства, интестициальные узлы вновь начинают увеличиваться в размерах. После ЭМА рецидива заболевания не бывает.
Их действие непродолжительное. Через 6 месяцев после того, как женщина прекращает принимать лекарства, интестициальные узлы вновь начинают увеличиваться в размерах. После ЭМА рецидива заболевания не бывает.
Хирургическое лечение
Хирурги при наличии интерстициальной миомы матки часто выполняют гистерэктомию (удаление матки) или миомэктомию («вылущивание» интерстициального узла). После удаления матки женщина лишается возможности родить в будущем ребёнка. У неё развивается тяжёлый постгистерэктомический синдром.
Миомэктомию проводят женщинам, которые планируют в будущем беременность. Операцию выполняют через разрез передней стенки живота или с помощью лапароскопа. После вмешательства на матке остаётся рубец, который иногда становится причиной разрыва матки в родах.
Прогноз заболевания
После удаления матки по поводу интерстициальной миомы рецидива заболевания не наступает, но женщина лишается детородного органа. Из зачатков миомы после миомэктомии развиваются новые интерстициальные узлы. Рубцы на матке являются причиной патологии беременности и создают угрозу разрыва матки в родах.
Из зачатков миомы после миомэктомии развиваются новые интерстициальные узлы. Рубцы на матке являются причиной патологии беременности и создают угрозу разрыва матки в родах.
После эмболизации маточных артерий, размеры матки уменьшаются, интерстициальные узлы уменьшаются и погибают. После нормализации структуры матки беременность и роды протекают без осложнений. Женщины рожают здоровых детей.
Профилактика интерстициальной миомы матки
Специфической профилактики интерстициальной миомы не существует. Риск образования и роста миомных узлов уменьшается у женщин, у которых отсутствовали повреждающие факторы: хирургические аборты, миомэктомии..
Меньше подвержены заболеванию женщины, которые правильно питаются, поддерживают нормальный вес. Здоровый образ жизни уменьшает риск образования интерстициальных узлов матки.
Бесплатная онлайн консультацияСписок литературы:
- Савицкий Г. А., Иванова Р. Д.
 , Свечникова Ф. А. Роль локальной гипергормонемии в патогенезе темпа прироста массы опухолевых узлов при миоме матки //Акушерство и гинекология. – 1983. – Т. 4. – С. 13-16.
, Свечникова Ф. А. Роль локальной гипергормонемии в патогенезе темпа прироста массы опухолевых узлов при миоме матки //Акушерство и гинекология. – 1983. – Т. 4. – С. 13-16. - Сидорова И.С. Миома матки (современные аспекты этиологии, патогенеза, классификации и профилактики). В кн.: Миома матки. Под ред. И.С. Сидоровой. М: МИА 2003; 5—66.
- Мериакри А.В. Эпидемиология и патогенез миомы матки. Сиб мед журн 1998; 2: 8—13.
- Бобров Б.Ю. Эмболизация маточных артерий в лечении миомы матки. Современное состояние вопроса // Журнал акушерства и женских болезней. 2010. №2. С. 100-125
- Б. Ю. Бобров, С. А. Капранов, В. Г. Бреусенко и др. Эмболизация маточных артерий: современный взгляд на проблему. «Диагностическая и интервенционная радиология» том 1 № 2 / 2007
Оцените статью
Миома матки симптомы
Миома маткиМиома матки — доброкачественная гормоно-зависимая опухоль мышечного слоя матки.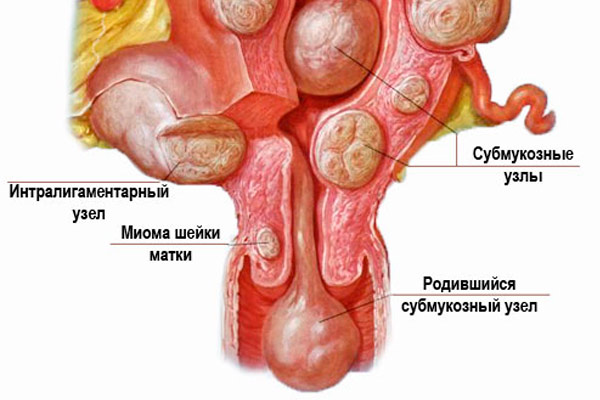
Разница между фибромиомой и миомой матки заключается в следующем: фибромиома матки, это когда в структуре преобладают волокна соединительной ткани. Миома матки, когда в структуре преобладают мышечные клетки.
Миома матки причины возникновенияФормирование миоматозного узла происходит следующим образом. Можно предполагать, что в ходе менструальных циклов происходит накопление гладкомышечных дефектных клеток,у которых нарушена способность к саморазрушению. На эти клетки воздействуют различные повреждающие факторы. Повреждающими факторами могут выступать: недостаток питания, обусловленный спазмом артерий во время менструации, воспалительный процесс, травматическое воздействие при выскабливаниях матки.
С каждым менструальным циклом количество повреждённых клеток становится все больше и больше. Часть клеток рано или поздно удаляется из мышечной стенки матки, из других начинают формироваться зачатки миоматозных узлов способных к росту.
1. Наследственность (если у мамы миома матки, то дочери с 20 лет необходимо 1р/год проводить УЗИ органов малого таза.)
2. Отсутствие родов и периода кормления грудью к 30 годам.
3. Аборты.
4. Неадекватная контрацепция (использование только презерватива).
5. Острые и хронические заболевания воспалительные заболевания яичников, матки.
6. Хронические тонзиллиты.
7. Частые выскабливания полости матки.
8. Длительные стрессы.
Виды миомы маткиМиома матки делится на виды по расположению узла :
1. Миома матки располагается в теле матки (корпоральная).
2. Миома матки в области перешейка матки (перешеечная).
3. Миома матки в шейке (шеечная).
Миома матки так же делится на виды по росту:
1. Субсерозная миома матки — узел расположен под поверхностным слоем матки и растет в сторону брюшной полости.
Субсерозная миома матки — узел расположен под поверхностным слоем матки и растет в сторону брюшной полости.
2. Субмукозная миома матки расположена под внутренним слизистым слоем матки и растет в полость матки.
3. Интралигаментарная (межсвязочная) миома матки – узел миомы распложен между широкими связками матки.
4. Интерстициальная миома матки – располагается в середине мышечного слоя матки.
Миома матки симптомы
Симптомы миомы маткиСимптомы и признаки миомы матки зависят от расположения, размеров, скорости роста миоматозного узла. Первые симптомы миомы матки у большинства женщин развиваются в 35-40 лет, что связано со снижением выработки половых гормонов яичниками.
Основные симптомы миомы матки:
1) Увеличение продолжительности менструации, более обильные менструальные кровотечения (меноррагии).
2) Появление маточных кровотечений в середине цикла (метроррагии).
3) Боли внизу живота которые могут отдавать в поясницу или в ноги. Боли в животе при миоме матки, как правило, ноющие, слабые, но возможно появление сильной острой боли при перекруте ножки узла, сдавлении им нервных сплетений. Иногда боль появляется во время полового акта (чаще при сочетании миомы матки с аденомиозом).
4) Учащенное мочеиспускание – появляется, если миома матки растет в сторону мочевого пузыря и сдавливает его.
5) Со стороны других органов: боли в области сердца, чувство приливов жара, слабость, раздражительность.
6) Анемия из-за длительных, обильных маточных кровотечений. Проявляться анемия у женщин, страдающих миомой матки, может постоянными головными болями, головокружениями, слабостью, бледностью кожных покровов.
Миома матки и беременностьПри миоматозных узлах небольших размеров, которые расположены в толще стенки матки (в среднем до 3-4 см) и не деформируют полость матки, или расположены снаружи, т. е. имеют субсерозную локализацию ,беременность при прочих удовлетворительных условиях может наступить. С узлами такой локализации можно планировать беременность. В дальнейшем возможны проблемы, связанные с вынашиванием, однако, их частота невелика.
е. имеют субсерозную локализацию ,беременность при прочих удовлетворительных условиях может наступить. С узлами такой локализации можно планировать беременность. В дальнейшем возможны проблемы, связанные с вынашиванием, однако, их частота невелика.
При наличии узла на тонкой ножке, во время беременности есть высокий риск его перекрута, что приводит к необходимости оперативного вмешательства и возможному прерыванию беременности. Во время подготовки к беременности такие узлы нужно удалить.
Если миома матки расположена в области маточных труб или же в области шейки матки, возникает препятствие на пути сперматозоида и беременность невозможна. Миома матки во время беременности также может создавать некоторые трудности. Субмукозная (подслизистая) миома матки, которая растет в просвет матки, затрудняет рост эмбриона и нередко становится причиной выкидыша. Миоматозный узел в области шейки матки затрудняет роды через естественные родовые пути, так как создает препятствие для прохождения плода. Кроме того, особый гормональный фон женщины ,на протяжении беременности, нередко способствует росту миоматозного узла, в связи с этим беременная женщина должна постоянно быть под наблюдением акушера-гинеколога.
Кроме того, особый гормональный фон женщины ,на протяжении беременности, нередко способствует росту миоматозного узла, в связи с этим беременная женщина должна постоянно быть под наблюдением акушера-гинеколога.
1) При гинекологическом обследовании на кресле гинеколог обнаруживает увеличенную в размерах матку, в некоторых случаях, отдельный узел миомы.
2) УЗИ матки на 5-7 день менструального цикла .Во время исследования обнаруживается увеличение размеров матки, а также узел миомы матки даже на ранних этапах развития заболевания, когда размеры миомы не превышают 1 см в диаметре.Является основным методом диагностики миомы матки.
3) Гистероскопия-исследование, позволяющее врачу увидеть полость матки, взять биопсию эндометрия. Метод очень ценен при субмукозной локализации миоматозного узла.
4) Магнитно-резонансная томография(МРТ)
5) Гистерография – введение в полость матки контрастного вещества с последующей рентгенографией матки. Метод используется при затруднениях в диагностике миомы матки.
Метод используется при затруднениях в диагностике миомы матки.
В клинике ведется прием по полису добровольного медицинского страхования (ДМС). Посмотреть список страховых компаний.
Диагностическая неоднозначность асептического некробиоза миомы матки при доношенной беременности: история болезни | BMC по беременности и родам
Хотя ни одно исследование не показало причинно-следственную связь, эволюция миомы матки во время беременности в асептический некробиоз не является редкостью. Асептический некробиоз (красная дегенерация) миомы матки определяется как геморрагический инфаркт ранее гиалинизированной миомы, вызванный ишемическим некрозом, поскольку быстрый рост миомы превышает ее кровоснабжение [5]. Заболеваемость асептическим некробиозом при беременности колеблется от 1.От 5% [7] до 28% [8]. Некробиоз лейомиомы распространен среди беременных женщин по сравнению с небеременными женщинами и встречается в двух третях случаев во втором триместре беременности, хотя наш случай произошел в третьем триместре беременности [5].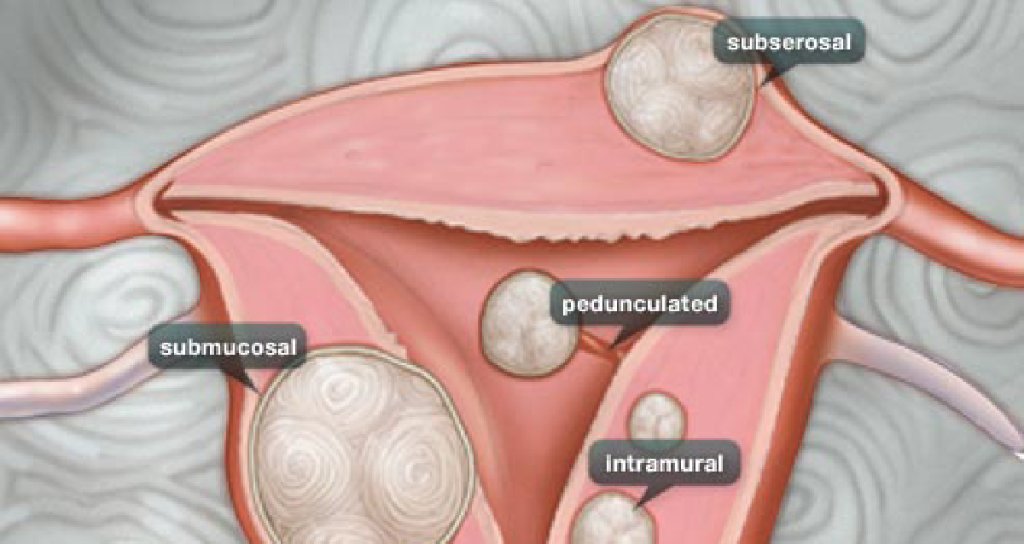 Диагноз часто ставится на основании клинических данных; локализованная, интенсивная и внезапная абдоминально-тазовая боль, которая может сопровождаться гипертермией ниже 38,5 ° C, тошнотой и кишечной непроходимостью [5]. Выбранным методом исследования является ультразвуковая допплерография, которая четко демонстрирует уменьшение или отсутствие кровоснабжения миомы [5].Чередование кистозных и эхогенных зон могло указывать на дегенерацию и инфаркт [5]. Гистопатологическое исследование ишемического лейомиоматозного инфаркта или некроза подтверждает диагноз.
Диагноз часто ставится на основании клинических данных; локализованная, интенсивная и внезапная абдоминально-тазовая боль, которая может сопровождаться гипертермией ниже 38,5 ° C, тошнотой и кишечной непроходимостью [5]. Выбранным методом исследования является ультразвуковая допплерография, которая четко демонстрирует уменьшение или отсутствие кровоснабжения миомы [5].Чередование кистозных и эхогенных зон могло указывать на дегенерацию и инфаркт [5]. Гистопатологическое исследование ишемического лейомиоматозного инфаркта или некроза подтверждает диагноз.
До настоящего времени не было подтверждено профилактическое лечение некробиоза во время беременности [5]. Показано только симптоматическое лечение, которое включает: постельный режим, гидратацию и анальгетики (обычно принимается короткий курс нестероидных противовоспалительных препаратов, который хорошо переносится до 24 недель беременности) [5, 9].Эти методы лечения могут облегчить состояние пациента в период острой ишемии. Показания к миомэктомии, как и ко всем другим неакушерским операциям во время беременности, должны оставаться исключительными, зарезервированными для субсерозных миом на ножке, при перекруте или некробиозе, резистентных к медикаментозному лечению [5]. Неоднозначность диагноза у нашего пациента заключалась в этой конкретной клинической картине некробиоза фибромы, указывающей на слегка расширенное пупочное кольцо и, таким образом, имитирующей ущемленную пупочную грыжу.Два ультразвуковых сканирования, выполненных в диагностических целях, скорее в пользу ущемленной пупочной грыжи с содержанием сальника в мешочке. Фибриоид при некробиозе не визуализировался, несмотря на это клиническое подозрение и наличие миомы матки в анамнезе. Это показывает некоторые диагностические трудности, с которыми часто можно столкнуться в нашей повседневной практике.
Неоднозначность диагноза у нашего пациента заключалась в этой конкретной клинической картине некробиоза фибромы, указывающей на слегка расширенное пупочное кольцо и, таким образом, имитирующей ущемленную пупочную грыжу.Два ультразвуковых сканирования, выполненных в диагностических целях, скорее в пользу ущемленной пупочной грыжи с содержанием сальника в мешочке. Фибриоид при некробиозе не визуализировался, несмотря на это клиническое подозрение и наличие миомы матки в анамнезе. Это показывает некоторые диагностические трудности, с которыми часто можно столкнуться в нашей повседневной практике.
Основной риск миомэктомии во время беременности связан с кровотечением [5]. Различные случаи миомэктомии, выполненной во время беременности, описанные в литературе [9,10,11,12,13], показали обнадеживающие результаты при нормальном течении беременности и возможности естественных родов при будущих беременностях.Тем самым подтверждается идея о том, что хирургическая альтернатива не исключается при лечении лейомиоматозной патологии беременных в отдельных случаях.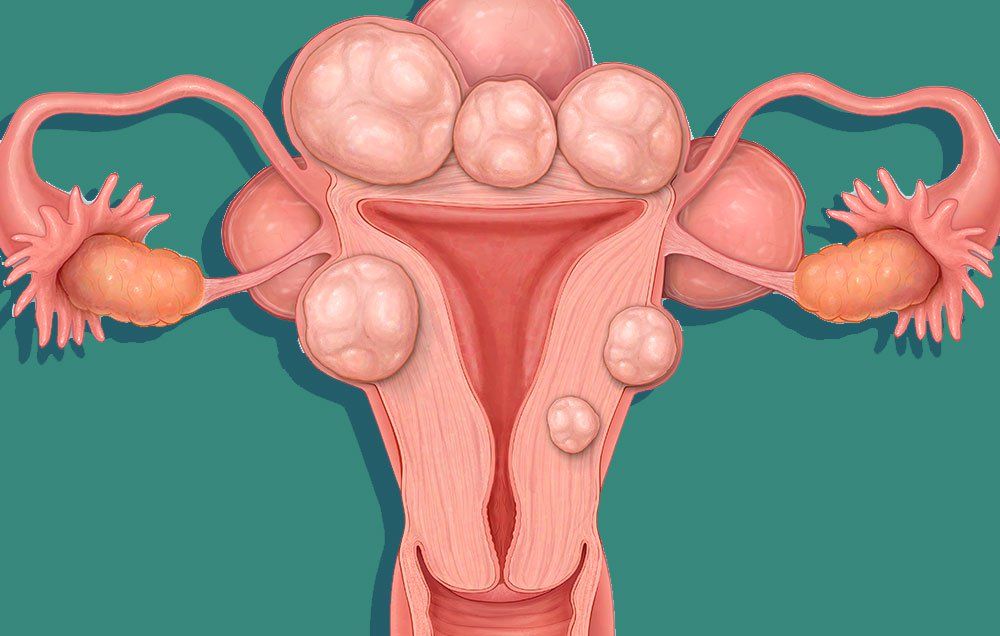 Общепринятые показания к миомэктомии во время беременности включают неукротимую боль из-за некробиоза субсерозной миомы или миомы на ножке и любой миомы размером более 5 см, расположенной на нижнем сегменте матки [5]. В нашем случае у нашего пациента были миомы на ножке, которые легко удалили. Сложность вмешательств для нашего пациента затрудняет сравнение с предыдущими аналогичными вмешательствами.Ей было выполнено три различных хирургических вмешательства за одно вмешательство; прерывистый разрез, показанный тяжелой преэклампсией, миомэктомия, показанная асептическим некробиозозом, и пупочная грыжа, показанная ущемленной пупочной грыжей. Своевременное вмешательство многопрофильной группы специалистов было ключом к благоприятному исходу для матери и ее ребенка.
Общепринятые показания к миомэктомии во время беременности включают неукротимую боль из-за некробиоза субсерозной миомы или миомы на ножке и любой миомы размером более 5 см, расположенной на нижнем сегменте матки [5]. В нашем случае у нашего пациента были миомы на ножке, которые легко удалили. Сложность вмешательств для нашего пациента затрудняет сравнение с предыдущими аналогичными вмешательствами.Ей было выполнено три различных хирургических вмешательства за одно вмешательство; прерывистый разрез, показанный тяжелой преэклампсией, миомэктомия, показанная асептическим некробиозозом, и пупочная грыжа, показанная ущемленной пупочной грыжей. Своевременное вмешательство многопрофильной группы специалистов было ключом к благоприятному исходу для матери и ее ребенка.
Следует отметить, что важным дифференциальным диагнозом острой абдоминальной боли, связанной с лейомиомой во время беременности, является перекрут субсерозной миомы на ножке [14, 15].Миома матки редко становится на ножке, а миома на ножке реже перекручивается [16, 17]. На сегодняшний день частота или распространенность субсерозной миомы на ножке во время беременности неизвестна. Доступные данные взяты из нескольких опубликованных отчетов о случаях [14, 18,19,20]. Наличие миомы на ножке является основным условием ее перекрута [16]. Ножка субсерозной лейомиомы на ножке должна быть достаточно длинной и тонкой, чтобы обеспечить избыточную подвижность миомы, ведущую к вращению и последующему перекручиванию ее ножки [21].Размер миомы определяет обратимость торсионного процесса [16]. Таким образом, легко исправить самопроизвольно перекрут в миомах с перекрученной ножкой, которые меньше размеров по сравнению с более крупными [16]. Когда его ножка вращается, кровеносные сосуды, снабжающие миомуу, ущемляются, что приводит к ишемической или некротической миоме [16]. Кроме того, изогнутая огромная миома на ножке может сдавливать окружающие органы, такие как кишечник, что приводит к запору или кишечной непроходимости во время беременности и родов, а также в послеродовой период [22].
На сегодняшний день частота или распространенность субсерозной миомы на ножке во время беременности неизвестна. Доступные данные взяты из нескольких опубликованных отчетов о случаях [14, 18,19,20]. Наличие миомы на ножке является основным условием ее перекрута [16]. Ножка субсерозной лейомиомы на ножке должна быть достаточно длинной и тонкой, чтобы обеспечить избыточную подвижность миомы, ведущую к вращению и последующему перекручиванию ее ножки [21].Размер миомы определяет обратимость торсионного процесса [16]. Таким образом, легко исправить самопроизвольно перекрут в миомах с перекрученной ножкой, которые меньше размеров по сравнению с более крупными [16]. Когда его ножка вращается, кровеносные сосуды, снабжающие миомуу, ущемляются, что приводит к ишемической или некротической миоме [16]. Кроме того, изогнутая огромная миома на ножке может сдавливать окружающие органы, такие как кишечник, что приводит к запору или кишечной непроходимости во время беременности и родов, а также в послеродовой период [22].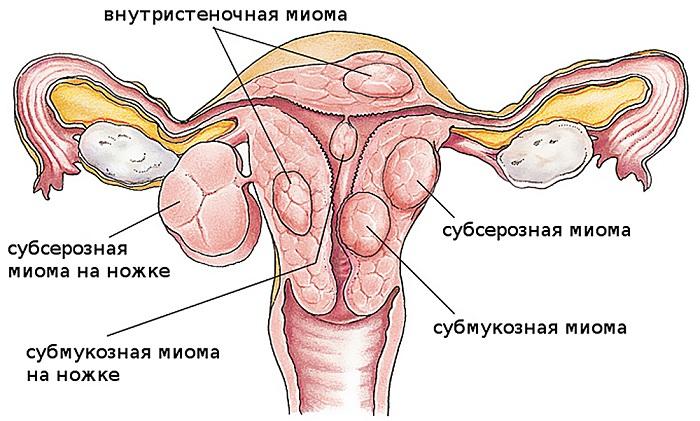 Диагноз перекрута субсерозных миом на ножке может быть подтвержден с помощью ультразвукового исследования, компьютерной томографии или магнитно-резонансной томографии, наиболее точного теста [21]. Однако диагноз часто подтверждается во время операции из-за низкого дооперационного индекса клинической подозрительности во время беременности и ограниченных диагностических характеристик, основанных на визуализации [23], как в нашем случае. Из-за риска геморрагического инфаркта и последующей инфекции [21, 24] одобренное лечение перекрута миомы матки во время беременности включает экстренную миомэктомию или эмболизацию артерии [16, 25].
Диагноз перекрута субсерозных миом на ножке может быть подтвержден с помощью ультразвукового исследования, компьютерной томографии или магнитно-резонансной томографии, наиболее точного теста [21]. Однако диагноз часто подтверждается во время операции из-за низкого дооперационного индекса клинической подозрительности во время беременности и ограниченных диагностических характеристик, основанных на визуализации [23], как в нашем случае. Из-за риска геморрагического инфаркта и последующей инфекции [21, 24] одобренное лечение перекрута миомы матки во время беременности включает экстренную миомэктомию или эмболизацию артерии [16, 25].
В заключение, этот клинический случай иллюстрирует диагностические трудности, часто встречающиеся при лечении асептического некробиоза миомы матки во время беременности. Асептический некробиоз лейомиом на беременной матке может проявляться в виде ущемленной пупочной грыжи. Это настоящий дифференциальный диагноз, который необходимо вызвать у медицинских работников. Несмотря на то, что в нашей больничной инфраструктуре не хватает сложных медицинских визуализационных исследований для точного предоперационного диагноза, мы продемонстрировали, что ранняя мультидисциплинарная помощь (акушеры, хирурги, анестезиологи и радиологи) явно улучшает исходы для матери и новорожденного.Ценность этого терапевтического подхода неоценима в контексте, когда материнская и перинатальная смертность вызывает растущее беспокойство.
Несмотря на то, что в нашей больничной инфраструктуре не хватает сложных медицинских визуализационных исследований для точного предоперационного диагноза, мы продемонстрировали, что ранняя мультидисциплинарная помощь (акушеры, хирурги, анестезиологи и радиологи) явно улучшает исходы для матери и новорожденного.Ценность этого терапевтического подхода неоценима в контексте, когда материнская и перинатальная смертность вызывает растущее беспокойство.
Миома матки: причины, лечение и профилактика
Что такое миома матки?
Миома матки, которую ваш врач может назвать лейомиомой или миомой, — это мышечные опухоли, которые могут расти на вашей матке. Они редко переходят в рак, и если вы заболеете, это не значит, что у вас больше шансов заболеть раком матки.
Фиброиды могут сильно различаться по размеру, форме и расположению.Они могут появиться в матке, стенке матки или на ее поверхности. Они также могут прикрепляться к вашей матке с помощью стебельчатой структуры.
Некоторые из них настолько малы, что ваш врач даже не видит их невооруженным глазом. Другие растут большими массами, что может повлиять на размер и форму вашей матки.
Миома матки обычно появляется у женщин детородного возраста — обычно в возрасте от 30 до 40 лет, но они могут появиться в любом возрасте. Они чаще встречаются у афроамериканок, чем у белых женщин, а также, как правило, раньше появляются и быстрее растут у афроамериканок.Врачи не знают, почему это так.
Симптомы миомы матки
Миома матки, которую ваш врач может назвать лейомиомой или миомой, — это мышечные опухоли, которые могут расти на вашей матке. Они редко переходят в рак, и если вы заболеете, это не значит, что у вас больше шансов заболеть раком матки.
Фиброиды могут сильно различаться по размеру, форме и расположению. Они могут появиться в матке, стенке матки или на ее поверхности. Они также могут прикрепляться к вашей матке с помощью стебельчатой структуры.
Некоторые из них настолько малы, что ваш врач даже не видит их невооруженным глазом.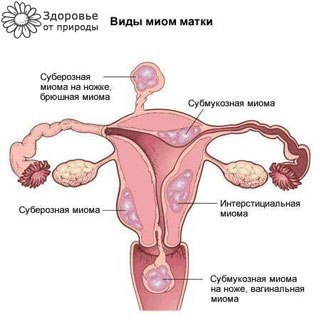 Другие растут большими массами, что может повлиять на размер и форму матки.
Другие растут большими массами, что может повлиять на размер и форму матки.
Миома матки обычно появляется у женщин детородного возраста — обычно в возрасте от 30 до 40 лет, но они могут появиться в любом возрасте. Они также чаще встречаются у афроамериканок, чем у белых женщин, и, как правило, появляются раньше и быстрее растут у афроамериканцев. Врачи не знают, почему это так.
Причины миомы матки
Эксперты не знают, почему именно у вас миома.Гормоны и генетика могут повысить вероятность их получения.
Продолжение
Гормоны . Эстроген и прогестерон — это гормоны, благодаря которым слизистая оболочка матки каждый месяц утолщается во время менструации. Они также влияют на рост миомы. Когда производство гормонов замедляется во время менопаузы, миома обычно сокращается.
Генетика . Исследователи обнаружили генетические различия между миомами и нормальными клетками матки.
Прочие факторы роста. Вещества в вашем организме, которые помогают поддерживать состояние тканей, например, инсулиноподобный фактор роста, могут играть определенную роль в росте миомы.
Вещества в вашем организме, которые помогают поддерживать состояние тканей, например, инсулиноподобный фактор роста, могут играть определенную роль в росте миомы.
Внеклеточный матрикс (ЕСМ). ECM заставляет ваши клетки слипаться. Миома имеет больше ВКМ, чем нормальные клетки, что делает их фиброзными. ECM также сохраняет в себе факторы роста и заставляет клетки изменяться.
Факторы риска миомы матки
Некоторые факторы могут повысить ваши шансы на развитие миомы матки, например:
У вас больше шансов получить миому, если они были у вашей мамы или сестры.
Диагностика миомы матки
Ваш врач может заподозрить у вас миому матки только после того, как ощупал матку во время обычного осмотра органов малого таза. Если форма вашей матки кажется неправильной или необычно большой, они могут заказать дополнительные тесты, например:
- Ультразвук. Ультразвук использует звуковые волны, чтобы сфотографировать вашу матку.
 Техник поместит устройство либо во влагалище, либо на живот, чтобы получить изображения. Затем ваш врач может увидеть, есть ли у вас миома, а также где и насколько они велики.
Техник поместит устройство либо во влагалище, либо на живот, чтобы получить изображения. Затем ваш врач может увидеть, есть ли у вас миома, а также где и насколько они велики. - Лабораторные испытания. Ваш врач может попросить вас сдать анализ крови, чтобы выяснить, почему у вас миома. Ваш общий анализ крови может помочь им решить, есть ли у вас анемия (низкий уровень эритроцитов) или другие нарушения свертываемости крови.
- Магнитно-резонансная томография (МРТ). Если вашему врачу потребуется дополнительная информация после УЗИ, вам также может быть назначено МРТ. МРТ показывает более подробные изображения миомы и может помочь врачам выбрать лучшее лечение.Ваш врач может также предложить МРТ, если у вас большая матка или вы близки к менопаузе.
- Гистеросонография. В этом тесте техник вводит физиологический раствор в полость матки, чтобы увеличить ее. Это помогает им увидеть фибромы, прорастающие в вашу матку (подслизистые миомы) и слизистую оболочку матки.
 Это полезно, если вы пытаетесь забеременеть или у вас обильные месячные.
Это полезно, если вы пытаетесь забеременеть или у вас обильные месячные. - Гистеросальпингография. Если вашему врачу необходимо проверить, не заблокированы ли ваши фаллопиевы трубы, вам может быть назначена гистеросальпингография.Ваш врач использует краситель, чтобы выделить вашу матку и маточные трубы на рентгеновском снимке, чтобы лучше видеть эти области.
- Гистероскопия. Ваш врач вставляет в шейку матки небольшой телескоп с фонарем. Затем, после инъекции физиологического раствора и расширения полости матки, они могут посмотреть на стенки матки и отверстие маточной трубы.
Лечение миомы матки
Есть много способов лечения миомы. Лучшее лечение будет зависеть от того, есть ли у вас симптомы, хотите ли вы забеременеть, ваш возраст и где находится миома.
Бдительное ожидание. Если у вас только легкие симптомы или нет никаких симптомов, ваш врач может посоветовать вам просто подождать и посмотреть. Фиброиды не являются злокачественными и растут медленно или совсем не растут. Они также могут уменьшиться или исчезнуть после менопаузы.
Фиброиды не являются злокачественными и растут медленно или совсем не растут. Они также могут уменьшиться или исчезнуть после менопаузы.
Лекарства. Лекарства от миомы лечат ваши симптомы. Миома не исчезнет, но может уменьшиться при приеме некоторых лекарств. Они также могут помочь при таких симптомах, как боль и кровотечение.
Оральные противозачаточные средства могут уменьшить кровотечение.Нестероидные противовоспалительные препараты, такие как ибупрофен или ацетаминофен, могут помочь облегчить боль. Витамины и добавки с железом могут помочь с энергией, если у вас сильное кровотечение и как следствие анемия.
Другие лекарства включают:
- Орианн, комбинацию элаголикса (антагониста ГнРГ), эстрогена и прогестина, это первый одобренный FDA нехирургический пероральный препарат для лечения тяжелых менструальных кровотечений. Прием лекарства может уменьшить кровотечение в среднем на 50 процентов..
- Агонисты гонадотропин-рилизинг-гормона (ГнРГ) , которые вводят вас во временное состояние менопаузы, блокируя эстроген и прогестерон.
 Это может уменьшить ваши миомы. Ваш врач может выбрать этот вариант до операции.
Это может уменьшить ваши миомы. Ваш врач может выбрать этот вариант до операции. - Внутриматочная спираль (ВМС), высвобождающая прогестин (ВМС) , вставленная в матку, может помочь остановить сильное кровотечение. Это также предотвращает беременность.
- Транексамовая кислота (Циклокапрон, Листеда) — это лекарство, не содержащее гормонов.Вы принимаете его в дни сильного кровотечения, чтобы замедлить кровоток.
Хирургия. Если у вас умеренные или тяжелые симптомы, вам может потребоваться операция. Варианты включают:
- Миомэктомия. Эта операция удаляет миому, пытаясь оставить в покое здоровые ткани. Это может быть лучшим вариантом, если вы надеетесь забеременеть в будущем. Есть несколько способов сделать миомэктомию, от обширной абдоминальной хирургии до лапароскопии.
- Абляция эндометрия. Хирург использует лазер, проволочные петли, кипящую воду, электрический ток, микроволны или замораживание, чтобы удалить или разрушить слизистую оболочку вашей матки.
 Возможно, вы сможете пройти эту небольшую операцию в амбулаторных условиях. Как правило, менструации прекращаются, и вы больше не сможете забеременеть.
Возможно, вы сможете пройти эту небольшую операцию в амбулаторных условиях. Как правило, менструации прекращаются, и вы больше не сможете забеременеть. - Эмболизация миомы матки (UFE) или эмболизация маточной артерии (UAE). В этой процедуре врач блокирует приток крови к миомам, вставляя частицы геля или пластика в близлежащие кровеносные сосуды.Это приводит к сокращению миомы.
- Гистерэктомия. Эта операция полностью удаляет матку. Это единственный способ полностью вылечить миому. Это серьезная операция, но у вашего врача есть варианты, как ее сделать, в том числе рассечение живота или даже лапароскопия.
Профилактика миомы матки
Миому нельзя предотвратить, но есть некоторые исследования, которые показывают, что определенные привычки образа жизни могут снизить ваши шансы.
Одно исследование показало, что диета с высоким содержанием сахара может быть связана с более высоким риском у некоторых женщин. Другое исследование показало, что употребление свежих фруктов и овощей семейства крестоцветных, таких как руккола, брокколи, капуста, цветная капуста, зелень капусты и зелень репы, может снизить ваши шансы. Крестоцветные овощи богаты бета-каротином, фолиевой кислотой, витаминами C, E и K и другими минералами. Они также полны клетчатки.
Другое исследование показало, что употребление свежих фруктов и овощей семейства крестоцветных, таких как руккола, брокколи, капуста, цветная капуста, зелень капусты и зелень репы, может снизить ваши шансы. Крестоцветные овощи богаты бета-каротином, фолиевой кислотой, витаминами C, E и K и другими минералами. Они также полны клетчатки.
Регулярные упражнения также могут снизить вероятность возникновения миомы матки.
Внутримуральная миома: симптомы, диагностика и лечение
Что такое интрамуральная миома?
Интрамуральная миома — это доброкачественная опухоль, которая растет между мышцами матки.
Существует несколько типов интрамуральной миомы:
- передняя интрамуральная миома, расположенная в передней части матки
- задняя интрамуральная миома, расположенная в задней части матки
- интрамуральная миома дна матки, расположенная в верхней части матки. матка
Размер интрамуральных миомы может варьироваться от горошины до грейпфрута.
Точная причина интрамуральной миомы неизвестна. Многие врачи считают, что миома развивается из аномальных мышечных клеток в среднем слое стенки матки.Когда эта клетка находится под воздействием эстрогена — основного женского гормона — она быстро размножается и образует опухоль.
Интрамуральная миома имеет симптомы, сходные с симптомами других типов миомы. Многие люди испытывают легкие симптомы или вообще имеют их.
У некоторых наблюдаются более серьезные симптомы, в том числе:
Как правило, интрамуральные миомы и другие типы миомы обнаруживаются во время обычного гинекологического осмотра или обследования брюшной полости.
Другие процедуры для диагностики этих новообразований могут включать:
Лечение интрамуральной миомы часто включает «настороженное ожидание».«Ваш врач будет следить за вашими симптомами на предмет изменений и осматривать вас, чтобы увидеть, увеличились ли миомы в размерах.
Если вы начнете испытывать серьезные симптомы, ваш врач может порекомендовать другие варианты лечения, в том числе:
- Миомэктомию.
 Эта хирургическая процедура удаляет миому, оставляя матку нетронутой.
Эта хирургическая процедура удаляет миому, оставляя матку нетронутой. - Гистерэктомия. С помощью этой хирургической процедуры ваш врач удалит всю матку, чтобы предотвратить дальнейшие осложнения из-за миомы.
- Эмболизация маточной артерии (ОАЭ). Этот метод прерывает кровоснабжение миомы. Цель ОАЭ — уменьшить размер миомы или полностью ее устранить.
- Агонисты гонадотропин-рилизинг-гормона (ГнРГ). Это лечение снижает уровень эстрогена и вызывает медицинскую менопаузу. Цель состоит в том, чтобы уменьшить или устранить миому.
Более чем в 99% случаев миомы опухоли доброкачественные (доброкачественные) и обычно медленно растут.Интрамуральные миомы часто вызывают незначительные симптомы или вообще не вызывают их. Однако это состояние может вызвать у вас сильный дискомфорт.
Если вы заметили какие-либо нерегулярные кровотечения или другие симптомы, назначьте визит к врачу для получения исчерпывающего диагноза.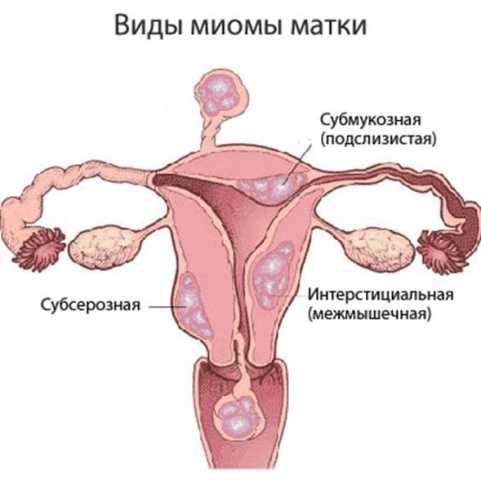 Интрамуральные миомы поддаются лечению. Ваш врач сможет посоветовать вам, как справиться с дискомфортом или порекомендовать конкретные варианты лечения.
Интрамуральные миомы поддаются лечению. Ваш врач сможет посоветовать вам, как справиться с дискомфортом или порекомендовать конкретные варианты лечения.
Специалист по опухолям фиброид — Денвер, Колорадо | Женское акушерство и гинекология
Что такое миома?
Фиброидные опухоли, также называемые миомами или лейомиомами, представляют собой опухоли, которые возникают в мышечной стенке матки.Миома почти всегда доброкачественная. Они очень распространены, у 70-80% женщин в течение жизни развиваются миомы. Нормальная мышечная ткань матки выглядит розовой, в то время как большинство миомы имеют белый цвет. Первоначально они считались фиброзными опухолями, пока современные медицинские методы не определили их как мышечные опухоли.
Что вызывает миому?
Мы не знаем, почему мышечная клетка матки превращается в миому, а также не знаем, почему у одной женщины может развиться одна миома, а у другой — 50.Рост миомы может быть связан с колебаниями уровня эстрогена и прогестерона в организме. Мы знаем, что они уменьшаются в размерах после менопаузы или когда назначаются лекарства, которые снижают или замедляют выработку этих двух гормонов. Миома чаще встречается у чернокожих женщин, чем у белых, латинских или азиатских женщин.
Мы знаем, что они уменьшаются в размерах после менопаузы или когда назначаются лекарства, которые снижают или замедляют выработку этих двух гормонов. Миома чаще встречается у чернокожих женщин, чем у белых, латинских или азиатских женщин.
Какие бывают типы миомы?
Существует три основных типа миомы:
- Подслизистая миома: Этот вид миомы возникает вблизи полости матки и врастает в нее.Это вызывает обильное или продолжительное кровотечение, межменструальное кровотечение и усиление судорог. Подслизистые миомы могут вызывать симптомы, даже если они маленькие. Ультразвук — лучший способ диагностировать подслизистую миому.
- Интерстициальная (или интрамуральная) миома: Миома, возникающая в середине мышечной стенки матки, называется интерстициальной или интрамуральной миомой. Если интерстициальная миома увеличивается в размерах, это можно назвать трансмуральной миомой. По мере того, как эти интерстициальные миомы становятся больше, они деформируют полость, вызывая ненормальное кровотечение и симптомы объемного давления.

- Субсерозная миома: Эта миома прорастает из стенки мускулатуры матки в брюшную полость. Они могут расти на стеблях, что называется миомой на ножке. Этот тип миомы обычно не вызывает проблем с кровотечением, но может быть причиной частого мочеиспускания, ректального давления или образования в брюшной полости.
Распространены ли фиброидные опухоли у женщин?
К 40 годам от 30 до 40% женщин будут иметь фиброидные опухоли. Процент повышается в возрасте от 40 до 50 лет.Примерно 50% женщин с миомой потребуется операция. То, что у женщины миома, автоматически не требует операции.
Есть опасения, что они могут быть злокачественными?
Американский колледж акушерства и гинекологии (ACOG) рекомендует рассматривать миомы как доброкачественные. Заболеваемость раком при фиброидных опухолях составляет 1/1000 случаев у женщин в пременопаузе. Было показано, что ни быстрый рост, ни дегенерация не могут предоперационно предсказать рак. Если у вас миома небольшая и вы испытываете минимальные проблемы, мы рекомендуем вам подождать, прежде чем вмешиваться, не беспокоясь.
Если у вас миома небольшая и вы испытываете минимальные проблемы, мы рекомендуем вам подождать, прежде чем вмешиваться, не беспокоясь.
Каковы наиболее частые симптомы миомы?
Некоторые из наиболее распространенных симптомов миомы, которые мы наблюдаем в Институте здравоохранения продвинутых женщин, включают:
- Аномальное маточное кровотечение: По мере роста миомы они могут вызывать сильное или ненормальное кровотечение, поскольку они деформируют полость. Некоторые из наших пациентов сообщили, что употребляли суперпродукты за 30 минут или меньше в худший период менструации, иногда в течение 2-4 дней.
- Усиление спазмов: Нормальная мышца матки сокращается против фиброидной опухоли, что может вызвать более болезненные спазмы.
- Бесплодие: Было показано, что подслизистые и более крупные интрамуральные / интерстициальные миомы, искажающие полость матки, влияют на частоту наступления беременности.
 Не все миомы необходимо удалять до того, как женщина попытается забеременеть, но при рассмотрении вопроса о беременности важно поговорить со своим врачом о факторах риска.
Не все миомы необходимо удалять до того, как женщина попытается забеременеть, но при рассмотрении вопроса о беременности важно поговорить со своим врачом о факторах риска. - Давление в мочевом пузыре: Мочевой пузырь расположен между лобковой костью и маткой. По мере роста миомы матки у мочевого пузыря остается все меньше места для расширения.Это вызывает более частое мочеиспускание. Известно, что увеличение миомы вызывает задержку мочи, во время которой вам может понадобиться катетер.
- Ректальное давление: Прямая кишка расположена за маткой, и по мере роста и расширения миомы это может вызвать ощущение запора и вызвать дискомфорт при дефекации.
- Боль во время полового акта: Некоторые миомы плотные и твердые и действуют как кирпичные стенки для обычно гибкого и мягкого влагалища. Это вызывает боль во время секса.
- Ощущение образования в брюшной полости: По мере роста миомы в области живота можно ощущать твердое пятно.
 У вас могут быть проблемы с застегиванием джинсов или даже выглядеть беременной.
У вас могут быть проблемы с застегиванием джинсов или даже выглядеть беременной. - Боль в области таза и живота: У некоторых женщин с миомой может быть аденомиоз, из-за которого матка становится болезненной при прикосновении.
Как лучше всего диагностировать миому?
Одного только гинекологического осмотра недостаточно для диагностики миомы.Когда матка увеличена, причиной часто является миома, но не все увеличение матки вызвано миомой. Матка обычно не увеличивается при наличии миомы подслизистой оболочки. Трансвагинальное УЗИ — самый экономичный метод диагностики миомы. Американский колледж акушеров и гинекологов заявляет, что компьютерная томография или МРТ не должны использоваться в качестве первого шага для диагностики миомы.
После удаления миомы они когда-нибудь вернутся?
Приблизительно у 30-50% женщин могут развиться новые миомы в течение 5 лет после операции.Некоторым женщинам придется перенести вторую операцию.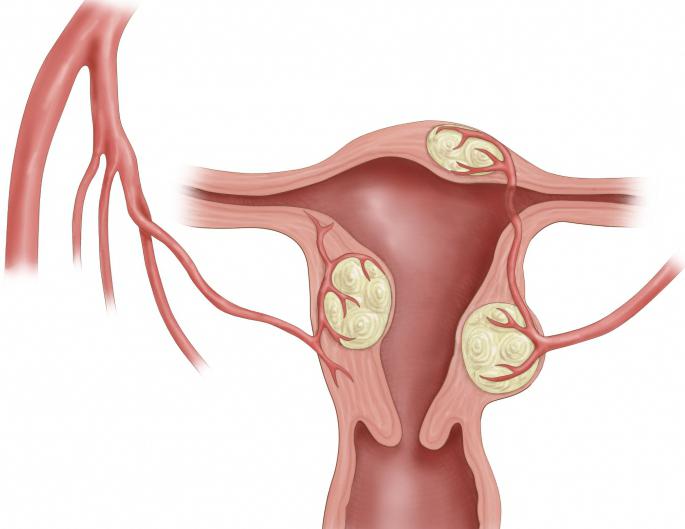 Чем моложе женщина на момент постановки диагноза, тем больше вероятность, что ей потребуется еще одна процедура. У женщин, у которых на момент операции было более трех миом, вероятность рецидива выше, чем у женщин, у которых меньше 3.
Чем моложе женщина на момент постановки диагноза, тем больше вероятность, что ей потребуется еще одна процедура. У женщин, у которых на момент операции было более трех миом, вероятность рецидива выше, чем у женщин, у которых меньше 3.
Как лучше всего лечить большие миомы?
Есть несколько вариантов, доступных в зависимости от ваших обстоятельств, включая лекарства и малоинвазивные хирургические процедуры. После того, как вам поставят точный диагноз, мы обсудим наиболее распространенные варианты, затем процедуру и восстановление.
Лейомиома матки | Справочная статья по радиологии
Матка лейомиома также называется матка миома, — доброкачественные опухоли миометриального происхождения и являются наиболее распространенными солидными доброкачественными новообразованиями матки. Обычно это случайная находка при визуализации, но они редко вызывают диагностическую дилемму. Существуют различные варианты медикаментозного, хирургического и интервенционного лечения.
Они встречаются примерно у 25% женщин репродуктивного возраста 1 и особенно распространены среди африканского населения.
Миома реагирует на гормоны (например, стимулируется эстрогенами). Будучи редкими у женщин препубертатного возраста, они обычно ускоряются в росте во время беременности и развиваются во время менопаузы 1 .
Часто они протекают бессимптомно и обнаруживаются случайно. Признаки и симптомы, связанные с миомой, включают:
- аномальное вагинальное кровотечение
- боль
- бесплодие
- пальпируемые образования
Лейомиомы — это доброкачественные моноклональные опухоли 16 , состоящие преимущественно из гладкомышечных клеток с различным количеством волокнистой соединительной ткани.Обычно они несколько (~ 85% 8 ) и значительно различаются по размеру.
Миома может иметь несколько локализаций внутри или снаружи матки:
Субсерозные миомы могут быть на ножке и преимущественно вне матки, имитируя образование придатков. Любая миома может подвергнуться атрофии, внутреннему кровотечению, фиброзу и кальцификации.
Любая миома может подвергнуться атрофии, внутреннему кровотечению, фиброзу и кальцификации.
Они также могут подвергаться нескольким типам дегенерации:
На основании гистологического исследования
Рентгенограмма
Кальцификация попкорна в тазу может указывать на диагноз.
Ультразвук
Ультразвук используется для диагностики наличия и контроля роста миомы:
- Неосложненные лейомиомы обычно гипоэхогенные, но могут быть изоэхогенными или даже гиперэхогенными по сравнению с нормальным миометрием
- Кальциноз виден в виде эхогенных очагов с затемнением
- могут быть видны кистозные участки некроза или дегенерации
- Артефакт жалюзи может быть виден, но также обычно наблюдается затенение краев +/- плотное затенение задней части от кальцификации 17
CT
- Миомы обычно рассматриваются как поражения плотности мягких тканей и могут иметь грубую периферическую или центральную кальцификацию
- Они могут исказить обычно гладкий контур матки
- шаблон улучшения — переменный
МРТ
МРТ обычно не требуется для диагностики, за исключением сложных случаев или случаев, требующих решения проблем. Однако это наиболее точный способ обнаружения, локализации и характеристики миомы. Следует отметить размер, расположение и интенсивность сигнала.
Однако это наиболее точный способ обнаружения, локализации и характеристики миомы. Следует отметить размер, расположение и интенсивность сигнала.
Характеристики сигнала переменные и включают 1-2 :
- T1
- Недегенерированные миомы и кальцинозы проявляются от низкой до средней интенсивности сигнала по сравнению с нормальным миометрием.
- : характерная высокая интенсивность сигнала на изображениях, взвешенных по Т1 / нерегулярный гиперинтенсивный ободок Т1 вокруг миомы, расположенной в центре, предполагает красную дегенерацию, которая вызвана венозным тромбозом
- T2
- Недегенерированные миомы и кальциноз проявляются в виде сигнала низкой интенсивности
- , поскольку они обычно гиперваскулярны, вокруг них часто наблюдаются пустоты для потока 10 Миома
- , подвергшаяся кистозной дегенерации / некрозу, может иметь различный внешний вид, обычно с высоким сигналом на последовательностях Т2.

- Дегенерация гиалина проявляется в виде низкой интенсивности сигнала Т2
- кистозная дегенерация, которая является поздней стадией внутриопухолевого отека, также демонстрирует высокую интенсивность сигнала на изображениях, взвешенных по T2, и не усиливает 10
- T1 C + (Gd)
- наблюдается повышение переменной при введении контраста
- : выраженная высокая интенсивность сигнала с постепенным усилением (хотя и умеренным) предполагает миксоидную дегенерацию.
МРТ имеет большое значение для пациентов с симптомами, когда рассматривается хирургическое вмешательство и терапия по спасению матки.Это также имеет большое значение для дифференциации миомы на ножке от опухоли придатка 5 .
Лечение и прогноз
Общие варианты лечения включают:
Осложнения
- редко — инвазия соседних венозных каналов, приводящая к внутривенному лейомиоматозу 15
- редко (0,1-0,5%) злокачественно перерождаются в лейомиосаркомы
- в крайне редких случаях поражения, способные к метастазированию без злокачественной трансформации: доброкачественная метастазирующая лейомиома 3
- Миома может скручиваться, что приводит к острой тазовой боли
- беременность может вызвать рост миомы на 30%
Общие соображения относительно дифференциальной визуализации включают:
В редких случаях бывает трудно отличить лейомиому матки от:
Общие проблемы репродуктивного здоровья женщин | Репродуктивное здоровье
Эндометриоз — это проблема, поражающая матку женщины — место, где растет ребенок, когда женщина беременна.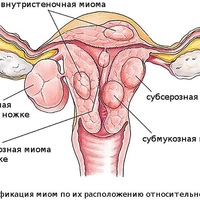 Эндометриоз — это когда ткань, которая обычно выстилает матку, растет где-то еще. Он может расти на яичниках, за маткой, в кишечнике или на мочевом пузыре. В редких случаях растет в других частях тела.
Эндометриоз — это когда ткань, которая обычно выстилает матку, растет где-то еще. Он может расти на яичниках, за маткой, в кишечнике или на мочевом пузыре. В редких случаях растет в других частях тела.
Эта «неуместная» ткань может вызвать боль, бесплодие и очень обильные месячные. Боль обычно возникает в области живота, поясницы или таза. У некоторых женщин симптомы отсутствуют, и проблемы с беременностью могут быть первым признаком их эндометриоза.
Миома матки — это наиболее часто встречающиеся доброкачественные опухоли у женщин детородного возраста.Миома состоит из мышечных клеток и других тканей, которые растут внутри и вокруг стенки матки или матки. Причина миомы неизвестна. Факторами риска являются афроамериканцы или избыточный вес. Симптомы миомы включают
- Обильные или болезненные периоды или кровотечение между менструациями.
- Ощущение «переполнения» внизу живота.
- Часто мочеиспускание.
- Боль во время секса.
- Боль в пояснице.

- Репродуктивные проблемы, такие как бесплодие, множественные выкидыши или ранние роды.
Но у некоторых женщин симптомы не проявляются. Вот почему так важно посещать вашего врача для плановых осмотров.
CDC предоставляет информацию и образовательные материалы для женщин и медицинских работников с целью повышения осведомленности о пяти основных гинекологических формах рака. Гинекологический рак — это любой рак, который начинается в репродуктивных органах женщины. Гинекологический рак начинается в разных местах таза женщины, то есть в области ниже живота и между тазобедренными костями.
- Рак шейки матки начинается в шейке матки, которая является нижним узким концом матки.
- Рак яичников начинается с яичников, которые расположены по обе стороны от матки.
- Рак матки начинается в матке, грушевидном органе в тазу женщины, где растет ребенок, когда женщина беременна.
- Рак влагалища начинается во влагалище, которое представляет собой полый трубчатый канал между дном матки и внешней стороной тела.

- Рак вульвы начинается в вульве, внешней части женских половых органов.
ВИЧ может передаваться через грудное молоко, поэтому ВИЧ-инфицированные матери в США не должны кормить своих детей грудью.
ВИЧ — вирус иммунодефицита человека. ВИЧ влияет на определенные клетки иммунной системы (называемые клетками CD4). Со временем ВИЧ может уничтожить столько этих клеток, что организм больше не сможет бороться с инфекцией. Человеческое тело не может избавиться от ВИЧ — это означает, что если у человека есть ВИЧ, он остается им на всю жизнь. В настоящее время нет лекарства, но с надлежащей медицинской помощью вирус можно контролировать.ВИЧ — это вирус, который может привести к синдрому приобретенного иммунодефицита или СПИДу. СПИД — это поздняя стадия ВИЧ-инфекции, когда иммунная система человека серьезно повреждена.
ВИЧ у женщин
Женщины, инфицированные ВИЧ, обычно заражаются им, занимаясь сексом с инфицированным мужчиной или используя общие иглы с инфицированным человеком. Особенно страдают женщины из числа рас / этнических меньшинств, а темнокожие или афроамериканские женщины являются наиболее уязвимой группой.
Особенно страдают женщины из числа рас / этнических меньшинств, а темнокожие или афроамериканские женщины являются наиболее уязвимой группой.
Беременные женщины
Все беременные женщины должны знать свой ВИЧ-статус.ВИЧ-положительные беременные женщины могут работать со своими поставщиками медицинских услуг, чтобы гарантировать, что их дети не заразятся ВИЧ во время беременности, родов или после родов (через грудное молоко). Мать может заразиться ВИЧ и не передать его своему ребенку, особенно если она заранее знает о своем ВИЧ-статусе и работает со своим врачом, чтобы снизить риск.
Узнайте больше из кампании CDC «Закон против СПИДа», в том числе о том, как распространяется ВИЧ и как предотвратить ВИЧ.
Интерстициальный цистит (ИК) — это хроническое заболевание мочевого пузыря, приводящее к повторяющемуся дискомфорту или боли в мочевом пузыре или окружающей тазовой области.Люди с ИЦ обычно имеют воспаленные или раздраженные стенки мочевого пузыря, которые могут вызвать рубцевание и жесткость мочевого пузыря. IC может повлиять на кого угодно; однако это чаще встречается у женщин, чем у мужчин. У некоторых людей наблюдаются некоторые из следующих симптомов или их нет:
IC может повлиять на кого угодно; однако это чаще встречается у женщин, чем у мужчин. У некоторых людей наблюдаются некоторые из следующих симптомов или их нет:
- Легкий дискомфорт в животе или тазу.
- Частое мочеиспускание.
- Чувство позывов к мочеиспусканию.
- Чувство давления в животе или тазу.
- Нежность.
- Сильная боль в мочевом пузыре или тазовой области.
- Сильная боль внизу живота, которая усиливается по мере наполнения или опорожнения мочевого пузыря.
Синдром поликистозных яичников возникает, когда яичники или надпочечники женщины производят больше мужских гормонов, чем обычно. Одним из результатов является образование кист (мешочков, заполненных жидкостью) на яичниках. Женщины, страдающие ожирением, чаще болеют СПКЯ. Женщины с СПКЯ подвержены повышенному риску развития диабета и сердечных заболеваний. Симптомы могут включать
- Бесплодие.
- Боль в тазу.
- Чрезмерный рост волос на лице, груди, животе, пальцах рук или ног.

- Облысение или истончение волос.
- Акне, жирная кожа или перхоть.
- Пятна утолщенной темно-коричневой или черной кожи.
Заболевания, передающиеся половым путем (ЗППП)
ЗППП — это инфекции, которые вы можете получить в результате полового акта с инфицированным человеком. Причины ЗППП — бактерии, паразиты и вирусы. Существует более 20 видов ЗППП. Узнайте больше о конкретных ЗППП в этих информационных бюллетенях CDC.
Большинство ЗППП поражают как мужчин, так и женщин, но во многих случаях проблемы со здоровьем, которые они вызывают, могут быть более серьезными для женщин. Если у беременной женщины ЗППП, это может вызвать серьезные проблемы со здоровьем у ребенка.
Если у вас есть ЗППП, вызванное бактериями или паразитами, ваш лечащий врач может лечить его антибиотиками или другими лекарствами. Если у вас заболевание, передаваемое половым путем, вызванное вирусом, вылечить его невозможно, но противовирусные препараты могут помочь контролировать симптомы.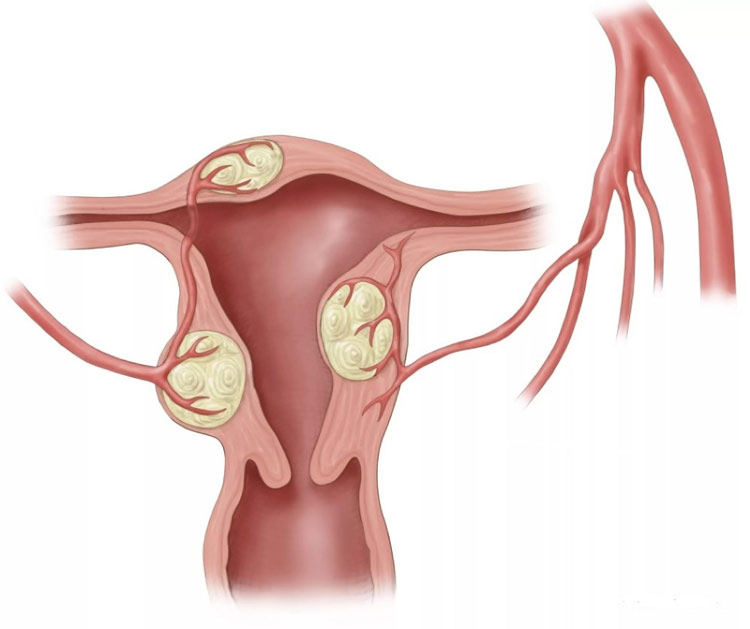 Иногда лекарства могут держать болезнь под контролем.Правильное использование латексных презервативов значительно снижает, но не устраняет полностью риск заражения или распространения ЗППП.
Иногда лекарства могут держать болезнь под контролем.Правильное использование латексных презервативов значительно снижает, но не устраняет полностью риск заражения или распространения ЗППП.
Сексуальное насилие (SV) — серьезная проблема в Соединенных Штатах. SV относится к сексуальной активности, когда согласие не получено или не было дано свободно. Любой может испытать СВ, но большинство жертв — женщины. Ответственным за насилие обычно является мужчина, обычно известный жертве. Человек может быть другом, коллегой, соседом или членом семьи, но не ограничивается этим.Узнайте больше о риске сексуального насилия и защитных факторах. Конечная цель — остановить сексуальное насилие до того, как оно начнется.
Насилие со стороны интимного партнера (IPV) — серьезная предотвратимая проблема общественного здравоохранения, от которой страдают миллионы американцев. Термин «насилие со стороны интимного партнера» описывает физический, сексуальный или психологический вред, причиненный нынешним или бывшим партнером или супругом. Этот тип насилия может иметь место среди гетеросексуальных или однополых пар и не требует сексуальной близости.
Этот тип насилия может иметь место среди гетеросексуальных или однополых пар и не требует сексуальной близости.
Ресурсы
Найти медицинский центр Внешние медицинские центры Управления ресурсов здравоохранения (Health Resources Services Administration, HRSA)
позаботятся о вас, даже если у вас нет медицинской страховки. Вы платите столько, сколько можете себе позволить, исходя из вашего дохода.
Womenshealth.gov: A – Z Темы о здоровье Внешний
(PDF) Субсерозная интрамуральная внематочная беременность в аденомиотической области после лечения вспомогательной репродуктивной системой
Конфликт интересов Не существует фактического или потенциального конфликта интересов
в отношении этой статьи.
Ссылки
1. Гинзбург К.А., Кереши Ф., Томас М., Снеговик Б. (1989)
Интрамуральная внематочная беременность при аденомиозе. Fertil Steril 51
(2): 354–356
2. Калискан Э., Чакироглу Й., Кораккчи А. (2008) Ожидаемое ведение —
(2008) Ожидаемое ведение —
интрамуральной внематочной беременности у первородящей женщины.
Турецко-немецкий Gynecol Assoc 9 (4): 234–236
3. Neiger R, Weldon K, Means N (1998) Интрамуральная беременность в рубце после кесарева сечения
: описание случая.J Reprod Med 43: 999–1001
4. Lee GS, Hur SY, Kown I, Shin JC, Kim SP, Kim SJ (2005)
Диагностика ранней интрамуральной внематочной беременности. J Clin Ultra-
звук 33 (4): 190–192
5. Тиммерман Э., Руверс Дж. П., Анкрум В. М., Гайениус П. (2008)
Межуточная беременность: редкий тип внематочной беременности. Нед
Tijdsch Geneesdk 152 (14): 787–791
6. Тимор-Тритч И.Е., Монтеагудо А., Матера С., Вейт CR (1992)
Сонографическая оценка роговых беременностей, леченных с помощью операции
.Obstet Gynecol 79: 1044–1049
7. Акерман Т.Э., Леви К.С., Дашефски С.М., Холт С.К., Линдси Д.Д.
(1993) Интерстициальная линия: сонографические данные при интерстициальной (роговая беременность
) внематочной беременности. Радиология 189 (1): 83–87
Радиология 189 (1): 83–87
8. Fleischer AC, Manning FA, Jeanty P, Romero R (1996)
Сонография в акушерстве и гинекологии. Принципы и практика
, 5 изд. Appleton and Lange, Восточный Норуолк, Коннектикут,
9. Park WI, Jeon YM, Lee JY, Shin SY (2006) Субсерозная беременность
на предыдущем участке миомэктомии: вариант интрамуральной беременности.
J Minim Invasive Gynecol 13 (3): 242–244
10. Ян С.Б., Ли С.Дж., Джо Х.С., Гу Д.Е., Чанг Ю.В., Ким Д.Х. (2007)
Селективная эмболизация маточной артерии для лечения интерстициальной ткани —
тиальная внематочная беременность. Korean J Radiol 8 (2): 176–179
11. Oyawoye S, Chander B, Pavlovic B, Hunter J, Abdel Gadir A
(2003) Гетеротопическая беременность: успешное ведение с помощью аспирации рогового / интерстициального гестационного мешка
и закапывание
малой дозы метотрексата.Fetal Diagn Ther 18: 1–4
12. Karakök M, Balat O, Sari I, Kocer NE, Erdogan R (2002) Ранняя
диагностировала внутримуральную внематочную беременность, связанную с миозом адено-
: отчет о необычном случае. Clin Exp Obstet Gynecol 29
Clin Exp Obstet Gynecol 29
(3): 217–218
13. Исмиил Н.Д., Расти Дж., Гораб З., Нофек-Мозес С., Бернардини М.,
Томас Дж., Акерман И., Ковенс З, Халифа Массачусетс (2007 )
Аденомиоз связан с инвазией миометрия по FIGO 1
аденокарцинома эндометрия.В J Gynecol Pathol 26 (3): 278–283
14. Filhastre M, Dechaud H, Lesnik A, Taourel P (2005) Interstitial
беременность: роль МРТ. Eur Radiol 15 (1): 93–5
15. Бурдель Н., Роман Х, Галло Д., Ленглет Ю., Дье В., Джуллард Д.,
Линструмент С, Бочоришвили Р., Рабишонг Б., Маг G, Канис М
(2007) Интерстициальная беременность. Ультрасонографическая диагностика и вклад
МРТ. Отчет о случае. Gynecol Obstet Fertil 35
(2): 121–124
16.Condous G, Okaro E, Khalid A, Lu C, Van Huffel S, Timmerman
D, Bourne T (2005) Точность трансвагинального ультразвукового исследования
для диагностики внематочной беременности до операции. Hum
Reprod 20 (5): 1404–9
17.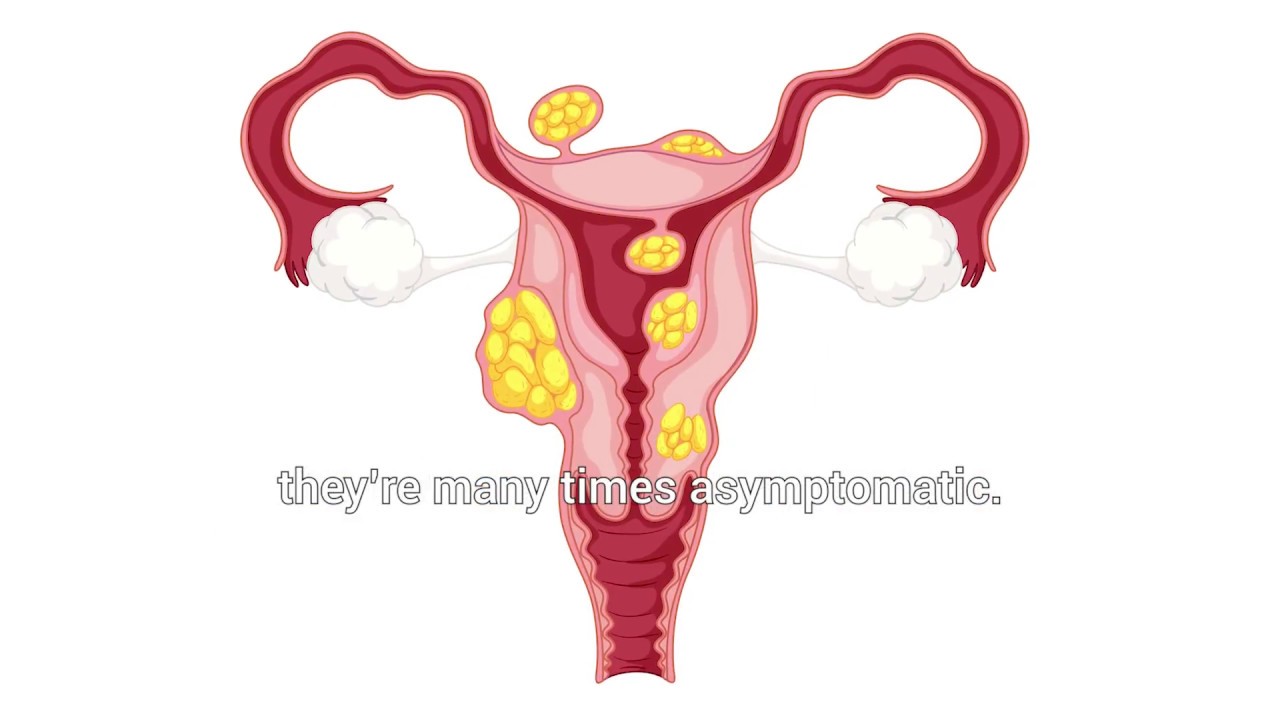


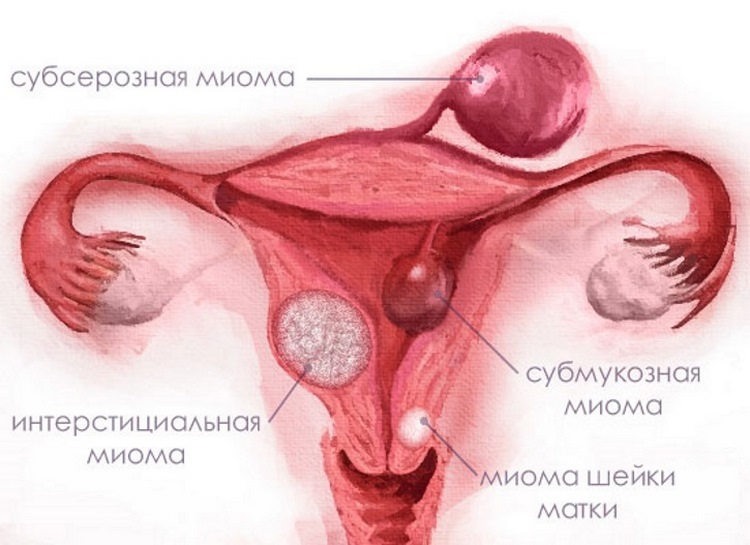

 При интерстициальной миоме происходит не только увеличение размеров матки, но и изменение сократительной активности мышечного слоя;
При интерстициальной миоме происходит не только увеличение размеров матки, но и изменение сократительной активности мышечного слоя;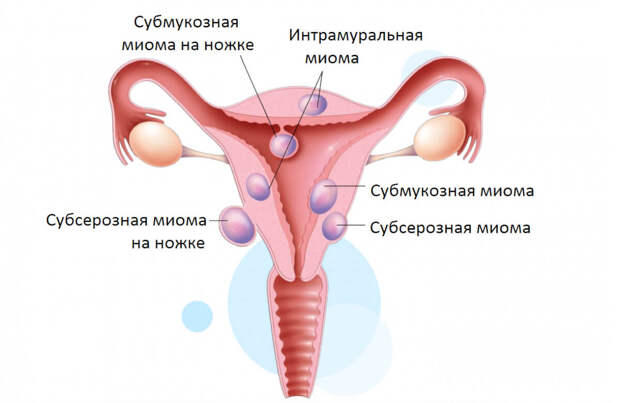
 В зависимости от ряда факторов могут быть рекомендованы такие методы, как ЭМА (эмболизация маточных артерий), миомэкомия (удаление миоматозного узла с сохранением органа), гистерэктомия (удаление матки).
В зависимости от ряда факторов могут быть рекомендованы такие методы, как ЭМА (эмболизация маточных артерий), миомэкомия (удаление миоматозного узла с сохранением органа), гистерэктомия (удаление матки).
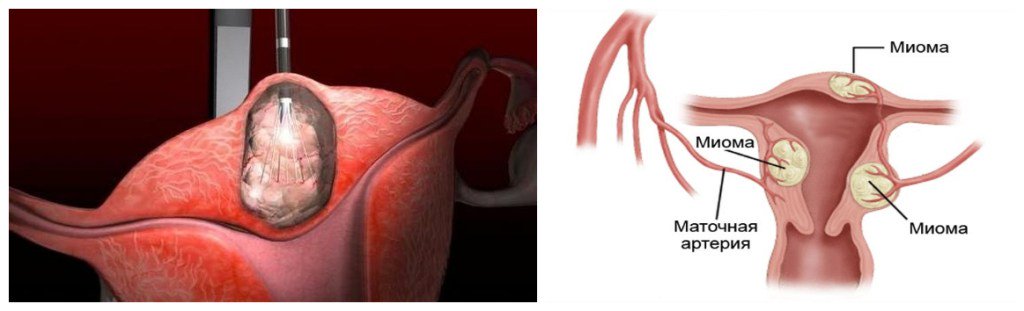 Эти симптомы начинаются через 10-15 минут после начала ходьбы и полностью проходят после кратковременного отдыха. Увеличенная матка сдавливает отдельные нервы или сплетения малого таза. Пациентки предъявляют жалобы на наличие болей в нижних конечностях и пояснично-крестцовой области, появление парестезий.
Эти симптомы начинаются через 10-15 минут после начала ходьбы и полностью проходят после кратковременного отдыха. Увеличенная матка сдавливает отдельные нервы или сплетения малого таза. Пациентки предъявляют жалобы на наличие болей в нижних конечностях и пояснично-крестцовой области, появление парестезий.
 Наши врачи не проводят медикаментозной терапии интерстициальной миомы ввиду её низкой эффективности и широкого спектра побочных эффектов фармакологических препаратов. Гинекологи, работающие в наших клиниках, не считают необходимым при наличии интерстициальной миомы удалять матку или узел оперативным путём.
Наши врачи не проводят медикаментозной терапии интерстициальной миомы ввиду её низкой эффективности и широкого спектра побочных эффектов фармакологических препаратов. Гинекологи, работающие в наших клиниках, не считают необходимым при наличии интерстициальной миомы удалять матку или узел оперативным путём.
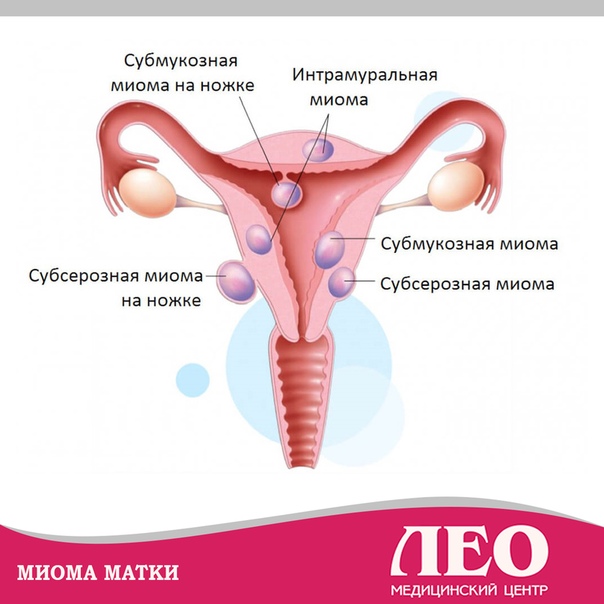 , Свечникова Ф. А. Роль локальной гипергормонемии в патогенезе темпа прироста массы опухолевых узлов при миоме матки //Акушерство и гинекология. – 1983. – Т. 4. – С. 13-16.
, Свечникова Ф. А. Роль локальной гипергормонемии в патогенезе темпа прироста массы опухолевых узлов при миоме матки //Акушерство и гинекология. – 1983. – Т. 4. – С. 13-16. Техник поместит устройство либо во влагалище, либо на живот, чтобы получить изображения. Затем ваш врач может увидеть, есть ли у вас миома, а также где и насколько они велики.
Техник поместит устройство либо во влагалище, либо на живот, чтобы получить изображения. Затем ваш врач может увидеть, есть ли у вас миома, а также где и насколько они велики. Это полезно, если вы пытаетесь забеременеть или у вас обильные месячные.
Это полезно, если вы пытаетесь забеременеть или у вас обильные месячные. Это может уменьшить ваши миомы. Ваш врач может выбрать этот вариант до операции.
Это может уменьшить ваши миомы. Ваш врач может выбрать этот вариант до операции. Возможно, вы сможете пройти эту небольшую операцию в амбулаторных условиях. Как правило, менструации прекращаются, и вы больше не сможете забеременеть.
Возможно, вы сможете пройти эту небольшую операцию в амбулаторных условиях. Как правило, менструации прекращаются, и вы больше не сможете забеременеть. Эта хирургическая процедура удаляет миому, оставляя матку нетронутой.
Эта хирургическая процедура удаляет миому, оставляя матку нетронутой.
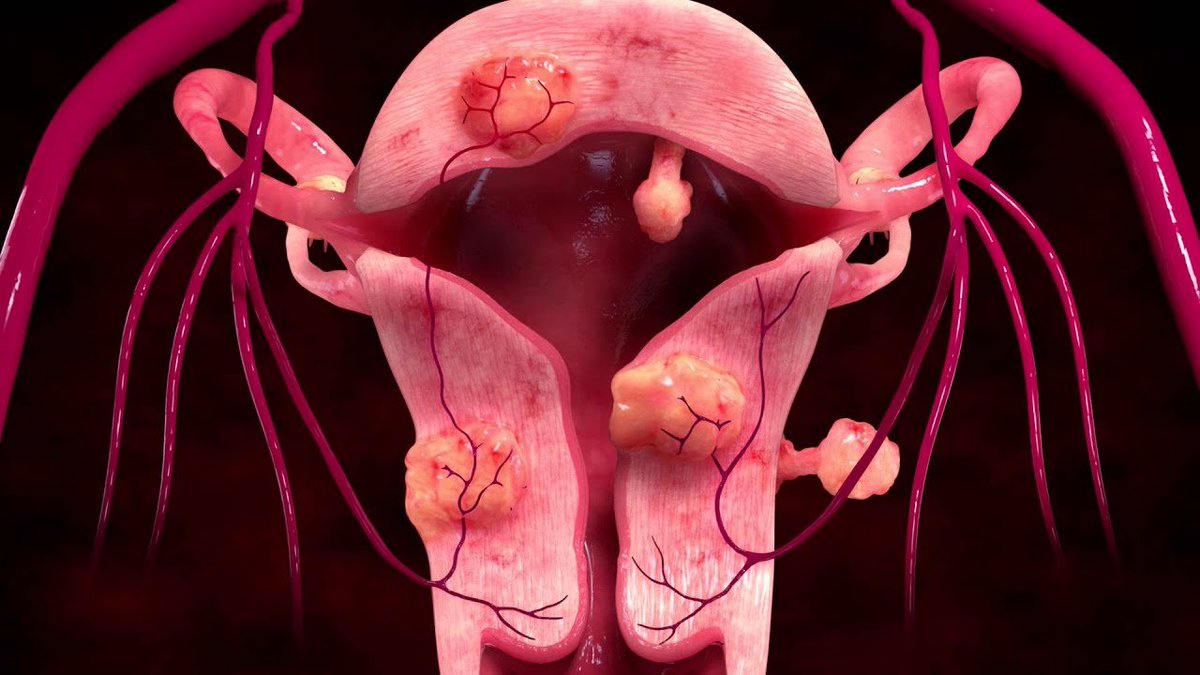 Не все миомы необходимо удалять до того, как женщина попытается забеременеть, но при рассмотрении вопроса о беременности важно поговорить со своим врачом о факторах риска.
Не все миомы необходимо удалять до того, как женщина попытается забеременеть, но при рассмотрении вопроса о беременности важно поговорить со своим врачом о факторах риска. У вас могут быть проблемы с застегиванием джинсов или даже выглядеть беременной.
У вас могут быть проблемы с застегиванием джинсов или даже выглядеть беременной.