ЛЕЧЕНИЕ АСТМАТИЧЕСКОГО СТАТУСА У ДЕТЕЙ
Ведущие специалисты в области педиатрии:
Карпов Владимир Владимирович
Карпов Владимир Владимирович — профессор, врач -педиатр
Подробнее
Забродина Александра Андреевна
Забродина Александра Андреевна — Врач-педиатр
Подробнее
Андриященко Ирина Ивановна
Андриященко Ирина Ивановна врач педиатр высшей квалификационной категории.
Подробнее
Редактор страницы: врач травматолог-ортопед Крючкова Оксана Александровна
Перейти к оглавлению: Критические состояния у детей. Диагностика и лечение. под ред. К.А. Смита. издание второе. перевод с английского И.А. Королевой. Москва. Медицина. 1980 год
Астматический статус требует экстренного лечения.
ЛЕЧЕНИЕ АСТМАТИЧЕСКОГО СТАТУСА У ДЕТЕЙ: Правильное интенсивное лечение сводит к минимуму смертность и осложнения и значительно уменьшает срок госпитализации.
Предлагаемая тактика обеспечивает как соответствующий уход за детьми, поступившими в больницу в состоянии астматического статуса, так и процесс обучения студентов медицинских факультетов и педиатров, работающих на местах, оказанию терапевтической помощи при этом состоянии. Эта схема была разработана и использована для оценки эффективности различных лекарств, применяемых при астматическом статусе, в том числе аминофиллнна (эуфиллнн), адренокортикостероидов, антибиотиков и бета-адренергических препаратов с невыясненным механизмом действия. С тех пор как в 1967 г. была введена эта схема, ни. один госпитализированный ребенок не умер от астмы, а средний срок пребывания в стационаре больных с астматическим статусом уменьшился с 5,5 до 2,6 дня.
ЛЕЧЕНИЕ АСТМАТИЧЕСКОГО СТАТУСА У ДЕТЕЙ: ПОСТУПЛЕНИЕ БОЛЬНОГО
При осмотре следует обратить особое внимание на общий вид больного и уровень его активности, которые могут указывать на гипоксемию и отражают степень дыхательных усилий и длительность экспираторной фазы. Большое значение имеют также свистящее дыхание или его отсутствие (последнее говорит об очень плохом обмене воздуха), тахикардия, учащенное дыхание и характер перкуторного звука над 1 областью сердца. Внезапное исчезновение сердечной тупости свидетельствует о развитии пневмомедиастинума. Следует установить, нет ли парадокса пульса — симптома угрожающей дыхательной недостаточности, отека соска зрительного нерва, который развивается, если Расо2 превышает а 75 мм рт. ст. . Лихорадка, воспаление среднего уха, фарингит или симптомы пневмонии являются показаниями к бактериологическому и (или) вирусологическому исследованию и лечению антибиотиками.
ЛЕЧЕНИЕ АСТМАТИЧЕСКОГО СТАТУСА У ДЕТЕЙ: Легочный индекс — балльная система количественной оценки физических признаков течения астматического статуса — помогает контролировать состояние больного по мере выхода его из статуса.
Вспомогательный медицинский персонал (например, методист по лечебной гимнастике) может подсчитывать клинические параметры через определенные интервалы времени. Внезапное увеличение количества баллов указывает на усиление астматического феномена’ или сигнализирует о развитии тяжелых осложнений, поэтому требует немедленного дополнительного обследования больного.
Каждому ребенку, который госпитализирован по поводу астматического статуса, необходимо провести рентгенологическое исследование грудной клетки, чтобы исключить пневмонию, ателектаз, пневмомедиастинум и пневмоторакс.
ЛЕЧЕНИЕ АСТМАТИЧЕСКОГО СТАТУСА У ДЕТЕЙ: Рис. 2. Эффективность аминофиллина при лечении астматического статуса верифицированная двойным слепым методом. Легочная функция улучшается значительно быстрее у больных, леченных аминофиллином, чем у тех, которые получали плацебо
Для того чтобы получить информацию о физиологических и метаболических нарушениях у больного старше 5 лет, лабораторные исследования при поступлении в больницу должны включать: определение газового состава артериальной крови или крови из артериальной порции капилляров, полную формулу крови, электролиты и анализ мочи. У детей 5 лет и старше исследование функции легких состоит из определения форсированной жизненной емкости легких (ФЖЕЛ), форсированной жизненной емкости в секунду (ФЖЕС) (проба Тифорона) 1 форсированной жизненной емкости между 25 и 75% (ФЖЕ
У детей до 5 лет можно определить максимальную скорость выдыхаемого воздуха (МСВ) на детском пневмотахометре (Wright Peak Flow Meter). Это дает возможность установить объективные показатели функции легких, которые можно сравнивать в процессе лечения.
ЛЕЧЕНИЕ АСТМАТИЧЕСКОГО СТАТУСА У ДЕТЕЙ: НАЧАЛЬНЫЙ ЭТАП
Каждому больному с астматическим статусом необходимо вводить жидкость внутривенно. Дегидратация почти всегда имеет место, так как у многих больных бывает рвота hi у всех увеличены неучитываемые потери жидкости вследствие усиленной работы, необходимой для осуществления дыхания; Для восполнения внутрисосудистого объема первоначальная гидратирующая доза жидкости должна содержать изотонический раствор хлорида натрия, так как при астматическом статусе нарушена, антидиуретическая гормональная реакция, В дальнейшем вводимый раствор должен содержать электролиты, обеспечивать поддерживающую дозу жидкости и возмещать ее потери. Если у больного метаболический ацидоз с pH меньше 7,3, а дефицит оснований больше 5 мэкв/л, с целью коррекции следует ввести раствор гидрокарбоната натрия.
Дыхательный ацидоз корригируется только улучшением альвеолярной вентиляции, а буферные растворы мало или. вообще не эффективны.
Ниже представлен перечень растворов, дозы которых следует подбирать индивидуально.
ЛЕЧЕНИЕ АСТМАТИЧЕСКОГО СТАТУСА У ДЕТЕЙ: Жидкости для внутривенного введения (ориентировочно)
- Гидратирующая: сначала 12 мл/кг или 360 мл/м2 в течение первого часа [14] (физиологический раствор).
- Поддерживающая: от 50 до 60 мл/кг в сутки или, 1500 мл/м2 в сутки (5% водный раствор глюкозы).
- Для возмещения неучитываемых потерь: физиологический раствор от 10 до 15 мл/кг в сутки или 300—500 мл/м2, в сутки.
- Вода (5% водный раствор глюкозы) от 10 до 15 мл/кг в сутки или 300—500 мл/м2 в сутки.
Электролиты. 1. Калий (2 мэкв на 100 мл жидкости, вводимой для поддержания объема).
- Натрий (3 мэв на 100 мл жидкости, вводимой для поддержания объема).
Буферы. Если pH ниже 7,30, а дефицит оснований больше 5 мэкв/л, коррекция до нормального уровня достигается гидрокарбонатом натрия для парентерального введения по клиническим показаниям. Сначала вводят половину рассчитанной дозы, а затем, после повторного определения газового состава крови, — вторую половину.
Препараты. Сначала внутривенно следует вводить аминофиллин и адренокортикостероиды, добавляя антибиотики только в том случае, если есть основания думать о бактериальной инфекции.
ЛЕЧЕНИЕ АСТМАТИЧЕСКОГО СТАТУСА У ДЕТЕЙ: Аминофиллин является эффективным бронхолитическим средством, если концентрация теофиллина в сыворотке крови от 10 до 20 мкг/мл .
Для того чтобы достичь такого уровня и поддерживать его, наиболее эффективно быстрое (15-минутное) введение с последующим постоянным вливанием. Рекомендованные дозы основаны на нашем опыте, а также на данных других исследователей. Ранее мы рекомендовали следующую схему применения аминофиллина: сначала вводить ударную дозу 7 мг/кг, а затем 15 мг/кг в сутки. Однако у многих детей это не обеспечивало терапевтического уровня препарата в крови, и мы повысили дозы, рекомендуемые для постоянного введения, примерно до доз, предложенных Mitenko и Ogilvie. Только с помощью мониторинга можно точно определить, получает ли больной оптимальное количество препарата. Если отмечаются симптомы теофиллиновой интоксикации (возбуждение нервной системы, головная боль, тошнота, рвота, резкие приступообразные боли в животе), введение аминофиллина должно быть прекращено до тех пор, пока не будет экстренно определен уровень теофиллина в крови.
Кортикостероиды восстанавливают реакцию на катехоламины in vitro и in vivo. Клинический опыт лечения детей в состоянии астматического статуса показывает, что парциальное давление 02 восстанавливается быстрее у тех больных, которых лечили стероидами, чем у тех, кто их не получал. Преимущество раннего введения кортикостероидов в соответствующих дозах значительно превышает их недостатки, если курс лечения составляет не больше 10 дней.
ЛЕЧЕНИЕ АСТМАТИЧЕСКОГО СТАТУСА У ДЕТЕЙ: При астматическом статусе дексаметазон и бетаметазон действуют лучше, чем гидрокортизон, так как быстрее снимают гипоксемию.
Возможно, это связано с более высоким отношением свободного стероида к связанному в плазме у больных, получавших два первых препарата.
При астматическом статусе редко наблюдается бактериальная инфекция . Антибиотики следует назначать только тем детям, у которых есть симптомы инфекции (острое воспаление среднего уха гнойный фарингит или пневмония с лобарным распределением инфильтратов. Антибиотики, как правило, не назначаются, поэтому надо провести тщательное обследование и посев культуры с тем, чтобы вовремя заметить бактериальную инфекцию и начать соответствующую терапию.
ЛЕЧЕНИЕ АСТМАТИЧЕСКОГО СТАТУСА У ДЕТЕЙ: Дыхательная терапия
При лечении астматического статуса чрезвычайно большое значение имеет эффективная дыхательная терапия. В составе терапевтической бригады обязательно должен быть методист по дыхательной гимнастике, имеющий опыт работы с детьми. Он осуществляет кислородную терапию и лечение бронхорасширяющими аэрозолями, делает постуральный дренаж, если у больного повышена секреция, и следит за клиническим течением.
ЛЕЧЕНИЕ АСТМАТИЧЕСКОГО СТАТУСА У ДЕТЕЙ
ЛЕЧЕНИЕ АСТМАТИЧЕСКОГО СТАТУСА У ДЕТЕЙ: ЛЕЧЕНИЕ НА ПОСЛЕДУЮЩИХ ЭТАПАХ
Точная оценка динамики состояния больного может быть произведена только на основе определения легочного индекса в баллах, проведения легочных тестов и повторных определений газового состава крови. То, что между клиническим улучшением, с одной стороны, и исчезновением свиста и нормализацией легочных функций, с другой — проходит определенное время, не должно обескураживать. Поскольку незначительные изменения в дыхательных путях могут сохраняться в течение недели и дольше, лечение необходимо не только в критическом периоде, но и после него.
ЛЕЧЕНИЕ АСТМАТИЧЕСКОГО СТАТУСА У ДЕТЕЙ: Клиническая оценка
Легочный индекс. Исследуется через 30 мин, 1, 2, 3, б, 12 и 24 ч после поступления.
Легочная функция. Определяются ФЖЕЛ, ФЖЕС, ФЖЕ25-75% через 1, 3, 6, 12 и 24 ч, затем каждые 12 ч в течение всего периода госпитализации.
Газовый состав артериальной крови. Исследуется через 1 и 3 ч или даже чаще в зависимости от состояния больного.
Рентгенологическое исследование грудной клетки. Проводится при ухудшении клинического состояния. Внезапное учащение дыхания или падение давления крови может быть симптомом пневмомедиастинума или пневмоторакса.
Лечение
В больнице. Спустя 24 ч, если состояние больного улучшается, теофиллин, кортикостероиды и антибиотики можно вводить внутрь. Для того чтобы сгладить переход от одного вида лечения к другому, рекомендуется в течение 6—8 ч вводить препараты внутривенно с низкой скоростью и одновременно давать их внутрь. По мере необходимости периодически следует использовать симпатомиметические препараты в виде аэрозолей. Спустя 24 ч после перехода на введение теофиллина внутрь необходимо исследовать его содержание в сыворотке крови. Лучше всего кровь для исследования брать непосредственно перед и через П/2 ч после введения дозы теофиллина. В это время показатели соответственно отражают наименьший и самый высокий уровень препарата в сыворотке и позволяют более точно проводить лечение теофиллином. Теофиллин назначают в дозе 5 мг/кг каждые 6 ч.
Если при этом содержание теофиллина в сыворотке крови составляет меньше 10—20 мкг/мл, дозу увеличивают. Преднизолон или метилпреднизолон применяют в дозе от 30 до 40 мг в день в течение 2 дней, а затем дозу снижают на 4—5 мг до полной отмены стероидов.
Амбулаторное лечение. Астматический статус у детей обычно купируется в течение 24—48 ч, а пребывание в стационаре составляет в среднем 2,5±0,6 дня. Хотя к этому времени симптомы астматического статуса и свистящее дыхание исчезают, легочная функция еще не нормализуется. В связи с этим и после выписки больного необходимо продолжать лечение теофиллином, который вводят каждые 6 ч в течение суток. В течение 7—10 дней в утренние часы больному следует давать преднизолон в понижающихся дозах, так как введение этих стероидов короткого действия в виде однократной утренней дозы с наименьшей вероятностью вызовет ятрогенное подавление функции гипофизарно-адреналовой системы. Необходимо закончить лечение антибиотиками, начатое в больнице.
ЛЕЧЕНИЕ АСТМАТИЧЕСКОГО СТАТУСА У ДЕТЕЙ: ОСЛОЖНЕНИЯ ПРИ ЛЕЧЕНИИ
Ниже перечислены частые причины осложнений, возникающих при лечении, о которых следует помнить.
Попытки лечить больного внутривенным введением жидкости и аминофиллина в приемном покое. Если ребенок настолько болен, что ему необходимо указанное лечение, маловероятно, что уже через несколько часов он поправится до такой степени, что его, не опасаясь, можно будет выписать.
- Введение аминофиллина в свечах. Абсорбция свечей непостоянна и не обеспечивает необходимого содержания препарата в сыворотке.
- Не назначение терапевтических доз адренокортикостероидов уже при поступлении. Несвоевременное назначение стероидов удлиняет гипоксемию и невосприимчивость к бета- адренергическим препаратам.
- Нечеткая запись назначений: например, медицинская сестра может спутать аминофиллин (15 мг/кг в сутки) с ампициллином (100 мг/кг в сутки), что приведет к серьезным осложнениям.
- Назначение седативной терапии больным с гипоксемией. Вероятность дыхательной недостаточности увеличивается пропорционально длительности такого лечения.
- Помещение больного в обычную палату, а не в блок интенсивной терапии. Это таит в себе опасность несвоевременной диагностики тяжелых осложнений.
- Применение антигистаминных препаратов или натриевой соли кромолина (интал) при астматическом статусе. Ни Юдин из этих препаратов не обладает бронхорасширяющими «свойствами, и они даже могут оказывать обратный эффект.
- Отсутствие контроля за уровнем теофиллина в сыворотке крови.
- Недооценка важности раннего определения газового состава артериальной крови.
ЛЕЧЕНИЕ АСТМАТИЧЕСКОГО СТАТУСА У ДЕТЕЙ: ДЫХАТЕЛЬНАЯ НЕДОСТАТОЧНОСТЬ
У некоторых детей, поступающих в стационар в астматическом статусе, наблюдается дыхательная недостаточность. Изредка дыхательная недостаточность или даже состояние, угрожающее остановкой дыхания, выявляется уже при первом осмотре врачом ребенка с тяжелым приступом астмы. Значительно чаще дыхательная недостаточность развивается постепенно у госпитализированного ребенка с астмой. Иногда это происходит, несмотря на быстрое оптимальное лечение, а иногда потому, что вследствие недооценки тяжести астмы несвоевременно назначают необходимую терапию.
Диагноз
Клинические симптомы дыхательной недостаточности у детей включают ослабление или отсутствие легочного дыхания, выраженные втяжения уступчивых мест грудной клетки и включение добавочных дыхательных мышц, цианоз при 40% содержании кислорода во вдыхаемом воздухе, снижение реакции на болевые раздражители, низкий тонус скелетных мышц. Невозможно переоценить важность частого определения газового состава и pH крови, так как на основе только клинических симптомов трудно диагностировать исподволь надвигающуюся дыхательную недостаточность. Доказательством дыхательной недостаточности является Расо, выше 65 мм рт. ст. Однако практически, если у измученного ребенка, получающего внутривенно оптимальные дозы бронхо- дилататоров, внезапно повышается Расо2 (например, в течение часа с 40 до 50 мм рт. ст.), это является достаточным основанием для диагностики дыхательной недостаточности.
ЛЕЧЕНИЕ АСТМАТИЧЕСКОГО СТАТУСА У ДЕТЕЙ: Накопление в крови двуокиси углерода, указывающее на альвеолярную гиповентиляцию, характерно для обструкции дыхательных путей.
Гипоксия часто бывает у больных с бронхиальной астмой вне приступа и почти всегда при остром бронхоспазме. Считается, что, если при содержании кислорода во вдыхаемом воздухе 40% и выше Расо2 менее 70 ммрт. ст., это также служит подтверждением дыхательной недостаточности, но основным критерием последней, на который -полагается клиницист, является повышение Расо2.
Лечение
Лечение дыхательной недостаточности у детей с астмой включает интубацию, механическую вентиляцию легких, продолжение введения бронходилятаторов, как описано в приложении 1.
Интубация. Желательно, чтобы поливинилхлоридную трубку нужного размера вводил детский анестезиолог. Перед интубацией необходимо освободить желудок с— помощью трубки с широким просветом, чтобы предотвратить аспирацию его содержимого. Вначале обычно делается оротрахеальная интубация, но затем, если необходима механическая вентиляция легких в течение более 12 ч, оротрахеальную трубку следует заменить назотрахеальной, поскольку последняя меньше стимулирует секрецию и меньше риск сместить ее случайно. У детей с массой тела до 20 кг, несмотря на высокое давление в дыхательных путях, не обязательно применять трубку с манжетой. Лишь у детей более старшего возраста необходимо использовать трубку с низким давлением в манжете. Длительность интубации обычно не превышает 72 ч, поэтому нет надобности в трахеостомии.
Препараты, блокирующие нервно-мышечные синапсы; такие, как d-тубокурарин и панкурониума бромид, могут уменьшать работу дыхания, предотвращают кашлевой рефлекс на вентилятор и помогают больному приспособиться к вентилятору. Однако эти препараты можно использовать, только в том случае, если врач имеет опыт их применения. При использовании блокаторов нервно-мышечной проводимости следует назначать также седативные препараты. Если больной обездвижен, необходимо постоянное наблюдение за ним. На вентиляторе должен иметься индикатор низкого давления подаваемого воздуха.
Контроль. Необходимо тщательно следить за клиническими показателями состояния больного и газовым составом крови. При механической вентиляции респиратор может быть отключен только тогда, когда у больного восстановилось рефлекторное дыхание, для вдоха достаточно давления не более 35 см вод. ст„ вдох укорочен, а тон свиста снижается и исчезает после ингаляции бронходилататоров. На данном этапе мышечные релаксанты и седативные препараты полностью отменяются и аппарат искусственного дыхания отключается, но эндотрахеальную трубку вынимать не следует.
Будучи открытой, увлажненная дыхательная Т- образная трубка обеспечивает постепенное приспособление к дыханию без аппарата.
Если через 4—6 ч дыхания через Т-образную трубку жизненно важные функции больного стабильны, газовый состав крови при 30—40% содержании кислорода во вдыхаемом воздухе нормальный, усилие вдоха порядка 25 мм вод. ст., а жизненная емкость 5 см3/кг, трубку можно вынуть. Переход с искусственного дыхания на самостоятельное в ряде случаев может быть облегчен с помощью периодического принудительного дыхания. По последним данным, средняя продолжительность контролируемого дыхания и периода перехода к самостоятельному дыханию, осуществляемого указанным выше способом, составляет приблизительно 57 ч .
ЛЕЧЕНИЕ АСТМАТИЧЕСКОГО СТАТУСА У ДЕТЕЙ: Осложнения.
При механической вентиляции возможны следующие осложнения: механическая неисправность аппарата или источника питания, неправильный подогрев или увлажнение вдыхаемого воздуха, кислородная интоксикация, внесение в дыхательные пути патогенных микроорганизмов, ателектаз, пневмоторакс, пневмомедиастинум и подкожная эмфизема. Если используется дыхательный аппарат, подающий в легкие заданный объем воздуха, то при пневмотораксе резко повышается уровень максимального давления.
Осложнения эндотрахеальной интубации включают: интубацию бронха, перекрут трубки, закупорку ее слизью, случайную экстубацию и носовое кровотечение. После экстубации может наблюдаться охриплость голоса, а если интубация была длительной или манжета была слишком надута, возможны также образование язв или гранулем, паралич мелких мышц гортани и субглоточный стеноз. Повышение или снижение артериального давления, а также нарушения сердечного ритма обычно преходящи и обусловлены вводимыми препаратами. В настоящее время все большее внимание привлекает применение внутривенного введения изопротеренола при дыхательной недостаточности. Имеются сообщения о том, что такое лечение устраняет необходимость механической вентиляции и сопряжено с меньшим количеством осложнений. Однако, поскольку не изучены последствия внутривенного введения изопротеренола, применяемого с целью предотвращения дыхательной недостаточности, в настоящее время его нельзя рекомендовать для широкого использования при этом состоянии.
Запись на прием к педиатру
Уважаемые пациенты, Мы предоставляем возможность записаться напрямую на прием к доктору, к которому вы хотите попасть на консультацию. Позвоните по номеру ,указанному вверху сайта, вы получите ответы на все вопросы. Предварительно, рекомендуем Вам изучить раздел О Нас.
Как записаться на консультацию врача?
1) Позвонить по номеру 8-863-322-03-16.
2) Вам ответит дежурный врач.
3) Расскажите о том, что вас беспокоит. Будьте готовы, что доктор попросит Вас рассказать максимально подробно о своих жалобах с целью определения специалиста, требующегося для консультации. Под руками держите все имеющиеся анализы, особенно, недавно сделанные!
4) Вас свяжут с вашим будущим лечащим доктором (профессором, доктором, кандидатом медицинских наук). Далее, непосредственно с ним вы будете обговаривать место и дату консультации — с тем человеком, кто и будет Вас лечить.
ЛЕЧЕНИЕ АСТМАТИЧЕСКОГО СТАТУСА У ДЕТЕЙ
В.ОК.04.11.2017
ОПТ.ОК 04.11.2017
Алгоритм неотложной помощи при астматическом статусе
Астматический статус — это сложнейшее обострение бронхиальной астмы, продолжительного характера, сопровождающееся сужением просвета дыхательных путей до критических размеров. С помощью обычных противоастматических препаратов купировать приступ удушья не удастся. Риск летального исхода при таком тяжелом состоянии очень высок. Спасти больного поможет неотложная помощь при астматическом статусе.
Что такое астматический статус?Классификация астматического статуса
Причины и скорость развития астматического приступа определяют форму осложнения.
Астматический статус подразделяют на три формы:
- Анафилактический статус.
- Анафилактоидный статус.
- Метаболический статус.
Анафилактический статус прогрессирует очень быстро. В считанные минуты состояние больного осложняется, стремительно развивается гипоксия – кислородное голодание. Высок риск полной остановки дыхания. Такая разновидность астматического статуса диагностируется крайне редко и представляет собой самую тяжелую форму приступа. Броноспазм начинает свое развитие после контакта с аллергеном, либо является реакцией на вакцину или лекарственное средство.
Анафилактоидный статус по тяжести схож с анафилактическим, но причина его возникновения несколько иная. Осложнение бронхиальной астмы наступает под действием механического или химического поражения дыхательных путей. Такое может случиться, к примеру, при вдыхании резкого токсичного запаха.
Метаболический статус представляет собой наиболее распространенную форму. Ухудшение состояние больного происходит постепенно. Развитие осложнения может длиться в течение нескольких дней или даже недель. Слизистые ткани бронхов начинают постепенно отекать, в дыхательных путях скапливается вязкая густая мокрота, в результате чего, дыхательные просветы начинают закупориваться и сужаться. Причиной обострения бронхиальной астмы являются заболевания инфекционного и воспалительного характера. Обычные препараты не могут справиться с таким тяжелым приступом удушья.
Стадии астматического статусаСимптомы осложнения
Астматический статус сопровождается сухим непродуктивным мучительным кашлем. Отхождение мокроты осложнено, дыхание сопровождается свистящими хрипами. Патологический процесс протекает в трех стадиях:
- Первая стадия характеризуется учащенным сердцебиением, выдох затруднен, у больного начинает синеть носогубный треугольник. Больной замирает в одном положении, в котором он чувствует себя легче. Обычно, это поза полусидя со слегка наклоненным вперед корпус. Эта стадия носит название — компенсационная. Это значит, что на данном этапе больному можно помочь, необходимо уже в этот момент начинать предпринимать неотложную помощь.
- На втором этапе все симптомы начинают усложняться. Одышка усиливается, пульс частый, но слабый, артериальное давление понижено. Движение воздуха в легких почти не осуществляется, поэтому некоторые участки легких начинают отключаться. Уровень кислорода в организме резко понижается, возрастает количество углекислоты. Дыхание редкое, больного беспокоят судороги, он может потерять сознание.
- Третья стадия является самой опасной, возрастает риск летального исхода. Больной теряет контакт с окружающим миром и может даже впасть в кому. Дыхание очень редкое. Состояние больного требует принятия экстренной медицинской помощи.
Астматический статус может осложняться эмфиземой, гипоксией и в конечном итоге привести к летальному исходу. Вовремя оказанная медицинская помощь позволит избежать тяжелых последствий.
Неотложная помощь
Чем могут помочь близкие люди?
Больному, находящемуся в астматическом статусе требуется квалифицированная медицинская помощь. Самостоятельно выйти из такого состояния ему не удастся. Поэтому, близкие пострадавшего, должны уметь распознавать приближающиеся симптомы, знать, как развивается недуг.
При первых подозрениях на осложнение заболевания, действовать незамедлительно.
- Первое, что придется сделать, это вызывать бригаду скорой помощи. Пока врачи едут, следует начать предпринимать меры по спасению больного.
- Астматик нуждается в притоке свежего воздуха, форточки в помещении нужно открыть. Всю одежду, которая стесняет грудную клетку необходимо снять или расстегнуть. Больной должен занять удобное положение тело, при котором ему будет легче дышать. Близким людям следует помочь ему в этом.
Чем может помочь врач?
Больной, находящийся в астматическом статусе, нуждается в неотложной помощи. Чем быстрее она будет оказана, тем выше шанс на спасение человека. Медицинская помощь осуществляется согласно специальному алгоритму:
- Больной должен занять удобное положение тела. Если пациент лежит, верхнюю часть туловища следует приподнять.
- Нехватку кислорода восполняют с помощью оксигенотерапии, через маску больной получает дополнительную дозу увлажненного кислорода из кислородного баллона.
- Подкожно или внутривенно вводят андреномиметики, в эту группу входят такие лекарственные препараты, как Эуфиллин, Тербуталин, Бриканил.
- В некоторых особо тяжелых случаях потребуется ведение преднизолона.
- Больной в состоянии астматического статуса подлежит срочной госпитализации. В реанимационном отделении стационара лечение будет продолжено.
Дальнейший алгоритм действий будет направлен на принятие мер, которые будут способствовать расслаблению и расширению бронхов. Этого эффекта достигают с помощью медикаментозной терапии. Больному назначают:
- ингаляции через небулайзер с применением Сальбутамола, Атровента, Беродуала;
- внутривенно капельным путем вводят Эуфиллин, это лекарство уменьшает отеки в легких, снимает бронхоспазмы;
- тяжелые приступы снимают глюкокортикоидными препаратами, сюда входит преднизолон, либо комплекс из гидрокортизона и дексаметазона.
Если с помощью медикаментов не удалось облегчить состояние больного, потребуется искусственная вентиляция легких. К этой мере прибегают крайне редко, в особенно тяжелых случаях.
Признаки купирования приступа
Облегчение состояния больного наступает тогда, когда у него появляется продуктивный кашель. Это значит, что вязкая мокрота начинает разжижаться, появляется влажный кашель. Мокрота освобождает дыхательные пути. Постепенно нормализуется дыхание.
Больные выходят из астматического статуса медленно. Если алгоритм лечения был проведен своевременно и в полном объеме, прогноз на выздоровление благоприятный.
Астматический статус [status asthmaticus] (J46) > Справочник заболеваний MedElement > MedElement
Провоцирующие факторы — см. этиологиюСоциальные факторы.
— АС, как правило, более распространен среди лиц принадлежащих к группам имеющим низкий уровень доходов, независимо от расы, так как они имеют меньший доступ к регулярной специализированной медицинской помощи,
— Одинокие люди (невозможность ухода, помощи, выявления ранних признаков АС).
Раса.
— Представители негроидной расы статистически имеют более высокие показатели заболевамости и смертности, очевидно детерминированные генетически.
Пол.
— В раннем возрасте, мальчики, как правило, болеют тяжелее девочек. У детей старшего возраста нет различий в отношении тяжести заболевания.
Возраст.
— Дети которым диагноз БА был установлен в течение первого года жизни, дети в возрасте 9-16 лет,
— Пожилые пациенты с БА.
Сопутсвующая патология.
— Риск смертности особенно велик у больных с задержкой правильного лечения обострения, особенно лечения системными стероидами.
— Пациенты с другой патологией (грудной клетки деформация, заболевания легких, застойная сердечная недостаточность, ) имеют высокий риск смерти от астматического статуса,
— Пациенты, которые курят,
— Пациенты с регулярно рецидивирующим хроническим воспалением мелких бронхов также подвержены большему риску смерти от астматического статуса.
Риски, связанные с течением БА.
— Амбулаторная терапия бронхолитиками (с повышением дозы и/или кратности приёма) не приводящая к улучшению,
— Наличие предыдущих поступлений в ОРИТ по поводу астмы,
— ИВЛ с или без интубации в анамнезе
— Недавнее обострение или использование системных кортикостероидов в настоящий момент,
— Частые вызовы скорой помощи и / или госпитализации (подразумевает слабый контроль)
— Менее чем 10%-ое улучшение пиковой скорости выдоха (ПСВ) по сравнению с исходным, несмотря на лечение
— Эпизоды обмороков или судорог во время обострения БА,
— SaO2<92%, несмотря на проводимую оксигенотерапию.
Астматический статус — причины, симптомы, диагностика и лечение

Астматический статус – это тяжелый приступ бронхиальной астмы, который протекает намного интенсивнее и длительнее, чем обычно, и не купируется повышенными дозировками бронходилататоров, которые принимает пациент. Проявляется затяжным удушьем, цианозом кожи и слизистых, тахикардией, увеличением частоты дыхания. При декомпенсации может развиться ацидотическая кома. Диагностируется на основании клинических данных, исследования газов крови. Основу купирования астматического статуса составляет бронходилатирующая терапия, гормонотерапия. Дополнительно проводится оксигенобаротерапия, по показаниям — ИВЛ.
Общие сведения
Астматический статус (status asthmaticus) — жизнеугрожающее состояние в клинической пульмонологии. Является осложнением бронхиальной астмы, летальность от которого среди молодого и трудоспособного населения достигает 17%, при этом ни один из больных бронхиальной астмой не застрахован от астматического статуса — по разным данным, осложнения наступают в 17-79% случаев. Являясь как медицинской, так и социальной проблемой, астматический статус требует рациональных методов профилактики, которая должна быть направлена на лечение и предупреждение астматических, бронхолегочных и аллергических заболеваний.
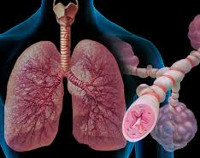
Астматический статус
Причины
В группу риска попадают больные бронхиальной астмы, которые постоянно взаимодействуют с аллергенами в быту, дома или же на работе. Нередко астматический статус развивается на фоне ОРВИ, острого бронхита, стресса. Триггером возникновения затяжного приступа может явиться неправильная терапия бронхиальной астмы: резкая отмена глюкокортикоидов, неадекватный подбор дозировки бронходилататоров, прием аспирина и бета-блокаторов при сопутствующей патологии. Физические нагрузки и сильные эмоциональные переживания также нередко провоцируют астматический статус. Но иногда астма дебютирует именно астматическим статусом, тогда кроме тяжести симптоматики присоединяется паника и страх смерти.
Патогенез
Во время астматического приступа происходит ярко-выраженное нарушение проходимости бронхов из-за отека слизистой, спазмов мускулатуры бронхов и обструкции слизью. Это ведет к затруднению вдоха и к активному удлиненному выдоху. За время короткого и непродолжительного вдоха в легкие поступает больше воздуха, чем выходит во время выдоха из-за закупорки и уменьшения просвета дыхательных путей, это ведет к гипервоздушности и к раздуванию легких. Из-за форсированного выдоха и напряжения мелкие бронхи становятся еще более спазмированными. В результате всех этих процессов, воздух в легких застаивается, а в артериальной крови увеличивается количество углекислоты и снижается количество кислорода. Как при обычных по тяжести приступах, так и при астматическом статусе, развивается синдром утомляемости дыхательной мускулатуры. Постоянные и малоэффективные нагрузки дыхательных мышц ведут к гипертрофии и к формированию характерной для астматиков формы грудной клетки. Увеличенные в объеме легкие и гипертрофированные мышцы придают ей сходство с бочкой.
Классификация
Астматический статус различается по механизму возникновения, степени тяжести и другим параментрам. По патогенезу дифференцируют три формы:
- метаболическую — медленно развивающийся астматический статус, может нарастать в течение нескольких дней и недель.
- анафилактическую — немедленно развивающийся астматический статус.
- анафилактоидную — астматический статус, развивающийся в течение 1-2 часов, не связанный с иммунологическими механизмами (вызывается вдыханием раздражающих веществ, холодного воздуха и пр.).
В своем развитии астматический статус проходит следующие стадии:
- Стадия относительной компенсации — характеризуется умеренно выраженными бронхообтурационным и респираторным синдромами.
- Стадия декомпенсации — ей соответствуют начальные признаки асфиксии, к бронхообтурационному и респираторному синдрому присоединяется гемодинамические нарушения.
- Кома — стадия глубокой асфиксии и гипоксии.
Симптомы астматического статуса
Симптоматика напрямую зависит от стадии астматического статуса и, если его не удается купировать, первая стадия постепенно может перейти в шоковое состояние, а затем и в кому.
- I стадия – относительной компенсации. Пациент в сознании, доступен для общения, ведет себя адекватно и старается занять положение, в котором ему легче всего дышать. Обычно сидя, реже стоя, слегка наклонив корпус вперед и ища точку опоры для рук. Приступ удушья более интенсивный, чем обычно, привычными препаратами не купируется. Одышка и ярко выраженный цианоз носогубного треугольника, иногда отмечается потливость. Отсутствие мокроты является тревожным симптомом и указывает на то, что состояние пациента может еще более ухудшиться.
- II стадия – декомпенсации, или стадия немого легкого. Если приступ не удается вовремя купировать, то количество непродуктивного воздуха в легких увеличивается, а бронхи еще более спазмируются, в результате чего движение воздуха в легких почти отсутствует. Гипоксемия и гиперкапния в крови нарастают, метаболические процессы изменяются, из-за недостатка кислорода обмен веществ идет с образованием продуктов недораспада, что заканчивается ацидозом (закислением) крови. Пациент находится в сознании, но его реакции заторможены, отмечается резкий цианоз пальцев, западание над- и подключичных впадин, грудная клетка раздута, и ее экскурсия практически не заметна. Отмечаются и нарушения со стороны сердечно-сосудистой системы – давление снижено, пульс частый, слабый, аритмичный, порой переходит в нитевидный.
- III стадия — стадия гипоксемической, гиперкапнической комы. Состояние пациента крайне тяжелое, сознание спутанное, адекватная реакция на происходящее отсутствует. Дыхание поверхностное, редкое, нарастает симптоматика церебральных и неврологических расстройств, пульс нитевидный, происходит падение артериального давления, переходящее в коллапс.
Осложнения
Смерть в результате астматического статуса наступает из-за стойкого нарушения проходимости воздуха в дыхательных путях, из-за присоединения острой сердечно-сосудистой недостаточности или же вследствие остановки сердца. Описаны случаи, когда астматический статус заканчивался пневмотораксом из-за разрыва грудной клетки.
Диагностика
Диагноз ставится на основании клинических симптомов и анамнестических данных. Чаще всего диагностические мероприятия проводят врачи скорой помощи или же терапевты в стационаре (если приступ произошел при прохождении лечения в условиях больницы). После оказания первой помощи пациент подлежит экстренной госпитализации в палату интенсивной терапии или в реанимационное отделение, где одновременно проводят терапию и как можно скорее обследуют больного. Общий анализ крови, мочи, биохимический анализ крови, состояние газового состава крови и коэффициент кислотно-щелочного равновесия изменены, так же как и при приступе бронхиальной астмы, только степень изменений более выражена. На ЭКГ в 12 отведениях видны признаки перегрузки правых камер сердца, отклонение ЭОС вправо. Астматический статус дифференцируют с ТЭЛА, инородным телом бронхов, истерическим расстройством.
Лечение астматического статуса
В стадии относительной компенсации больному подается увлажненный кислород через маску. Поскольку обычная фармакотерапия не оказывает должного эффекта, необходимо сразу приступать к внутривенному введению глюкокортикостероидов. Проводятся капельные инфузии, осуществляется внутривенное и ингаляционное введение бронхорасширяющих препаратов. Одним из способов лечения является оксигенобаротерапия — высокая концентрация кислорода позволяет быстро устранить симптомы нарастающего ацидоза.
Медикаментозная терапия в большинстве случаев оказывает положительный эффект. Если пациента вовремя доставляют в стационар, то удается купировать приступ, но тяжесть и стремительность проявлений не всегда это позволяет. ИВЛ проводится по показаниям, когда медикаментозная терапия неэффективна, пациент теряет сознание, деятельность сердечно-сосудистой системы серьезно нарушена, а так же при неадекватности пациентов и утомлении дыхательной мускулатуры. При этом искусственная вентиляция легких позволяет скорректировать и выбрать наиболее эффективный метод купирования приступа.
Прогноз и профилактика
Даже если астматический статус удается успешно купировать, прогноз крайне неблагоприятный, так как это служит основанием для подтверждения ухудшения течения бронхиальной астмы. Профилактика астматического статуса заключается в постоянных и регулярных осмотрах пациентов с бронхиальной астмой. Таким пациентам стоит избегать нервных и физических перенапряжений, стремиться к снижению минимальной эффективной дозы бронходилататора. Здоровый образ жизни, десенсибилизация к аллергенам так же помогает избежать осложнений.
119. Особенности астматического статуса у детей. Диагностика. Осложнения. Лечебные мероприятия при астматическом статусе.
Об астматическом статусе свидетельствует приступ, не купируемый в течение 6 ч и более. Опасность астматического статуса связана с отсутствием положительной динамики при применении обычных противоастматических ср-в и возможностью развития асфиксического синдрома. Выделяют три стадии: I ст. (относительная компенсация) хар-ся развитием длительно некупирующегося приступа удушья. Больные в сознании, адекватны, принимают вынужденное сидячее положение. Типична одышка с выраженным участием вспомогательной мускулатуры. Кашель непродуктивен. Перкуторно выявляют коробочный звук, аускультативно дыхание ослаблено, проводится во все отделы, обилие сухих свистящих хрипов. Лабораторные характеристики — дыхательный алкалоз. II ст. (декомпенсация) сопровождается нарастанием бронхообструкции. В легких дыхание проводится «мозаично» или резко ослаблено во всех отделах («немое» лёгкое) при сохранении дистанционных хрипов. Грудная клетка эмфизематозно вздута, экскурсия её незаметна. Пульс слабый, систолическое и пульсовое АД снижено. Лабораторные показатели — гиперкапния, смешанный ацидоз, гемоконцентрация. III ст. (гипоксическая гиперкапническая кома) — крайне тяжёлое состояние с нарушением сознания, церебральными неврологическими расстройствами. Дыхание редкое, поверхностное, парадоксальное. Пульс нитевидный, артериальная гипотензия, коллапс. Лабораторные показатели — декомпенсированный метаболический ацидоз. Выделяют два вида гипоксемической комы: быстро и медленно протекающую. Для быстро протекающей гипоксемической комы хар-ны прострация, ранняя потеря сознания, утрата рефлексов на фоне прогрессирующего генерализованного цианоза, нарастающих тахикардии и одышки, утрачивающей экспираторный компонент, падения АД, набухания шейных вен, увеличения печени. Над легкими перестают выслушиваться хрипы, и возникает так называемое «мертвое» лёгкое. Медленно протекающей гипоксемической коме свойственна та же симптоматика, но появление её более растянуто во времени. Лечение. Эффективное леч-е возможно только в условиях отделения реанимации и интенсивной терапии. Аминофиллин вводят в/в капельно в дозе не менее 7 мг/кг (исходно) с последующим возможным увеличением до 15-20 мг/кг/сут. В/в введение преднизолона повторяют каждые 3-4 ч до достижения дозы 7-10 мг/кг/сут. Также проводят оксигенотерапию увлажненным кислородом с экспозицией и перерывом по 30 мин. В стадию нарастающей ДН (вторая стадия астматического статуса) и при асфиксии (третья стадия) необходима экстренная помощь: наркоз, бронхоскопическая санация бронхиального дерева, перевод на ИВЛ на фоне применения высоких доз преднизолона. В отдельных случаях эффективны гемосорбция, плазмаферез. При длительном приступе и астматическом статусе у б-х развивается состояние обезвоживания, что требует введения достаточного количества жидкости через рот, а при невозможности перорального введения — в/в; в течение первого часа в объеме 10-12 мл/кг, поддерживающая доза составляет 50-60 мл/кг/сут. При снижении Ht до 34-35% патогенетически обосновано использование режима гемодилюции: альбумин из расчета 0,35—0,62 г/кг, декстран с молекулярной массой 30000-40000 («Реополиглюкин») — 11,5-18,5 мл/кг, 0,9% раствор натрия хлорида — 37,5-44 мл/кг при общем объёме вводимой жидкости 50—70 мл/кг/сут. Также показана коррекция ацидоза.
Астматический статус у детей. Этиология, патогенез, диагностика, неотложная помощь.
А.С. – тяжелое осложнение Б.А в результате длительного некупирующегося приступа (>6часов). Отек бронхиол, накопление в них густой мокроты -> нарастание удушья, гипоксия. Отличается резистентностью к симпатомиметикам, гипоксией, гиперкапнией и нарушением дренажа бронхов.
Этиология: Инфекции, недостаточная по объему и содержанию мед. Помощь при приступе Б.А., несвоевременное введение ГКК, резкая отмена поддерживающей гормональной терапии (местной или общей), анафилактическая реакция.
I – относительная компенсация: неэффективность бронхолитиков, клиника затянувшегося тяжелого приступа, прогрессирующее затруднение отхождения мокроты.
II стадия – декомпенсация:цианоз, ауск – немое легкое, дистанционные хрипы, парадокс.дых.
III – гипоксическая кома: без сознания, диффузный цианоз, гипотония.
Визуально: беспокойство, панич.страх смерти, ортопноэ, одышка, тахикардия, цианоз.
Патогенез:
1.Метаболическая форма (медленная) на фоне обострения Б.А. – глубокая блокада в2-адренор-ров, преобладание а-адренор-ров, вызывающих бронхоспазм, воспалительная обструкция бронхов, экспираторный коллапс мелких бронхов.
2.Анафилактическая форма (немедленная) по типу ГНТ – при контакте с аллергеном мгновенное развитие бронхоспазма и асфиксии.
3.Анафилактоидная форма – в результате раздражения рецепторов дыхательных путей мех,хим,физ раздражителями вследствие гиперреактивности бронхов.
Бронхообструкция -> поверхностное дыхание, гипоксия, гиперкапния, изменение КОС.
Объем общих мероприятий: прервать контакт с аллергеном, успокоить, освободить от одежды, положение полусидя с фиксированным плечевым поясом, непрерывная оксигенотерапия 90-95% увлажненным О2 со скоростью 3-5 л/мин через маску или носовой катетер.
Обеспечить венозный доступ. Постоянный контроль ЧДД, ЧСС, АД, ауск. Картины, при наличии пикфлуометра определить ПСВ после применения бронхолитиков.
Если ранее применялись бронхолитики обратить внимание на признаки передозировки эуфиллина (тошнота, рвота, боль в животе) и в2-агонистов (мышечный тремор, тахикардия, гипертония).
Фармакотерапия I линии:ГКК 2-3мг,кг преднизолона (при II ст . 4-5) каждые 4-6 часов вводить по ½ дозы вв, струйно и по ½ вв, капельно или вм.
Эуфиллин 5мг/кг (для не принимавших в последние 12 ч) и 2мг/кг для принимавших. Вв, в течение 20 минут, после насыщающей дозы вводить вв капельно 0,6-1мг/кг/ч.
Инфузионная терапия: глюкозо-солевые растворы 1:1. 50 мл/кг, 10-15 кап/мин.
Отменить в2 агнонисты, если они применялись без эффекта, если не применялись, то проводить ингаляции сальбутамола через небулайзер каждые 20 минут.
Дексаметазон и гидрокортизон эффективнее преднизолона.
II линия.Адреналин 0,1% 0,01 мл/кг п/к. При необходимости повторы каждые 15-20 минут.
Симптоматическая терапия по показаниям.
При III стадии – премедикация, интубация, перевод на ИВЛ.
Понятие про сурфактантную систему легких. Причины развития РДС у новорожденных. Механизмы развития гиалиновых мембран. Методы антенатальной профилактики.
Сурфакта́нт — смесь поверхностно-активных веществ, выстилающая лёгочные альвеолы изнутри (то есть находящаяся на границе воздух-жидкость). Препятствует спадению (слипанию) стенок альвеол при дыхании за счёт снижения поверхностного натяжения плёнки тканевой жидкости, покрывающей альвеолярный эпителий. Сурфактант секретируется специальной разновидностью альвеолоцитов II типа из компонентов плазмы крови.
Функции
Уменьшение поверхностного натяжения плёнки тканевой жидкости, покрывающей альвеолярный эпителий, что способствует расправлению альвеол и препятствует слипанию их стенок при дыхании.
Бактерицидная.
Иммуномодулирующая.
Стимуляция активности альвеолярных макрофагов.
Формирование противоотёчного барьера, который предупреждает проникновение жидкости в просвет альвеол из интерстиция.
 | Причины: I. Патология воздухоносных путей Пороки развития с обструкцией дыхательных путей: синдром Пьера Робина, врожденные стенозы гортани, бронхов, атрезия хоан, опухоли шеи, трахео- бронхомаляция, трахеопищеводный свищ. Приобретенные заболевания: респираторные инфекции дыхательных путей, ларингоспазм, отек слизистой носа, подсвязочного пространства, аспирация. II. Патология паренхимы легких (альвеол) Респираторный дистресс-синдром (РДС) – болезнь гиалиновых мембран, СДР I типа. Транзиторное тахипноэ (СДР II типа). Синдром аспирации мекония. Респираторный дистресс-синдром взрослого типа (синдром острого повреждения легких). Синдром утечки воздуха (пневмоторакс, пневмомедиастинум, интерстициальная эмфизема, пневмоперикард). |
Пневмония.
Ателектазы.
Кровоизлияния в легкие.
III. Патология легочных сосудов.
Врожденные пороки развития сосудов.
Персистирующая легочная гипертензия.
IV. Пороки развития легких: агенезия легкого, гипоплазия легкого.
V. Апноэ у новорожденного.
VI.Хронические заболевания легких.
Бронхолегочная дисплазия.
Синдром Вильсона – Микити
VII. Расстройства дыхания, обусловленные патологией других органов.
12.Оказание неотложной помощи при астматическом статусе
Астмастический статус – крайняя степень обострения бронхиальной астмы. Имеет три стадии.
I стадия – затянувшийся приступ бронхиальной астмы.
Прогрессивно снижается бронходилятирующая реакция на вводимые и ингалируемые симпатомиметики и препараты ксантиновой группы. Аускультативно – рассеянные сухие хрипы, увеличиваются при вдохе или во время кашля.
II стадия – исчезают хрипы и дыхательные шумы, т.к. вязкий секрет закупоривает просвет бронхиального дерева.
При аскультации – мозаичная картина — одни участки лучше вентилируются, другие хуже.
III стадия – гипоксическая и гипокопническая кома. Больной неадекватен, сознание спутанное, затем кома, остановка дыхания и сердечной деятельности.
Неотложная помощь
I стадия
Внутривенно капельно 2,4% эуфиллин 10-15мл в 200 мл 0,9 % NaCl через каждые 2 часа.
Преднизолон по 10 мл каждые 2 часа до отхождения мокроты. Жидкости – 1-2 литра в сутки, контроль диуреза, увлажнённый кислород, вибромассаж.
II стадия
Преднизолон 20-30 мл внутривенно или per os, эуфиллин внутривенно капельно.
При ацидозе – 200 мл 4% гидрокарбоната Na, оксигенотерапия.
Если эффекта нет, переводят в реанимацию.
III стадия
ИВЛ, преднизолон, бронхолитики, внутривенно капельно введение жидкости, оксигенотерапия
13.Оказание неотложной помощи при приступе бронхиальной астмы
• Обеспечить приток свежего воздуха, при возможности начать оксигенотерапию (если это не отсрочит медикаментозную терапию). • Ввести внутривенно струйно эуфиллин 2,4%-ный — 10 мл с 10 мл изотонического раствора хлорида натрия. • При ЧСС более 90 в мин, а также при сочетании с сердечной астмой внутривенно вводят 0,5—1 мл строфантина, коргликона или дигоксина с 10 мл изотонического раствора хлорида натрия, адреналин 0,1 %-ный — 0,5—0,7 мл подкожно или эфедрин 5%-ный — 1 мл внутримышечно. Перед введением этих препаратов надо выяснить, не применял ли больной перед вызовом скорой помощи многократно ингаляторы, т. к. большинство из них содержит подобные вещества. Их передозировка может только усугубить состояние больного! Провести ингаляцию астмопента, беротека, сальбутамола и т. п., если больной этого не делал. Не больше трех доз подряд! Обычно после таких мероприятий у больного начинает отходить сначала слизистая, вязкая, а затем жидкая мокрота, одышка и хрипы в легких уменьшаются, и приступ купируется в течение 15 мин—1 ч. •Если улучшения не наступает, вводят внутривенно 60—90 мг преднизолона, обязательно подключают оксигенотерапию. Иногда приступ удушья затягивается, плохо поддается проводимой терапии. Такое состояние называется астматическим статусом. Оно может закончиться потерей сознания и смертью больного. Больные в состоянии астматического статуса после оказания помощи подлежат транспортировке в положении полусидя в реанимационное или терапевтическое отделение или передаче реанимационной бригаде. Больных после купирования приступа бронхиальной астмы можно оставить дома с передачей активного вызова участковому врачу. Из общественных мест госпитализируют всех больных.
