Анемия у ребенка. Причины и диагностика
Детскому растущему организму крайне важно насыщать клетки кислородом. Кислород передвигается по организму при помощи гемоглобина — белка, состоящего из железа. При дефиците железа у ребенка снижается уровень гемоглобина, что соответственно приводит к недостатку кислорода в клетках и тканях. Данное состояние принято называть железодефицитной анемией. При хронической анемии у ребенка возникает задержка физического и нервно-психического развития. Тяжелые формы анемии встречаются у детей все реже, но даже при небольшом снижении питания клеток возникают симптомы слабости мышц, головокружения, апатии, снижения иммунитета и нарушений сердечно-легочных функций.
Самое страшное в анемии — ее бессимптомное течение. Поэтому важно регулярно посещать врачей и сдавать общий анализ крови как ребенку, так и любому взрослому человеку.
Причины
Основной причиной железодефицитной анемии, согласно данным Всемирной организации здравоохранения, считается несбалансированное питание.
Основные причины анемии, которые наиболее часто встречаются во врачебной практике:
1. Врожденный дефицит железа.
2. Неправильное питание.
3. Скачок роста и развития, которые требуют повышенного содержания железа в организме.
4. Повышенная потеря железа из организма.
5. Недостаточное потребление железа с пищей.
6. Снижение всасываемости железа.
7. Увеличенная потеря железа из-за повреждения кишечника вследствие раннего введения в прикорм коровьего молока и кефира (родителям необходимо обратить на этот пункт особое внимание!).
Диагностика
Заподозрить анемию у ребенка можно по следующим признакам:
- снижение уровня эритроцитов (ниже 3,8×1012/л)
- снижение цветового показателя (менее 0,85)
- снижение показателей ретикулоцитов (на начальных стадиях могут оставаться в норме)
- анизоцитоз или пойкилоцитоз
Также могут измениться такие показатели, как средний объем эритроцита, его концентрация и т.
Следует отметить, что в каждом организме имеется своеобразное «депо железа». При недостатке этого вещества, железо в первую очередь расходуется из указанного «депо». В связи с этим, общий анализ крови может не выявить анемию на начальных стадиях, поэтому рекомендуется проведение биохимического исследования. Биохимический анализ крови позволяет выявить различные фракции железа, снижение уровня которых и станет сигналом о наличии железодефицитной анемии.
Основная мера профилактики патологии — обеспечение ребенку правильного сбалансированного питания. Для этого родители должны позаботиться о том, чтобы детский рацион содержал достаточное количество продуктов с высоким содержанием железа.
Мясо рекомендуется вводить уже на стадии первого-второго прикорма. Мамам в период грудного вскармливания необходимо контролировать уровень железа не только у ребенка, но и у себя. Особенно это касается матерей, у которых при беременности диагностировалась железодефицитная анемия. В некоторых случаях, когда вероятность железодефицитной анемии высока, первый прикорм может начинаться не с каш или овощей, а именно с мяса. Ведь железо — это одна из основных составляющих нормального развития ребенка.
В некоторых случаях, когда вероятность железодефицитной анемии высока, первый прикорм может начинаться не с каш или овощей, а именно с мяса. Ведь железо — это одна из основных составляющих нормального развития ребенка.
Интерпретация значений показателей RDW-SD и RDW-CV в диагностике анизоцитоза
Очень часто, клиенты тех лабораторий, где проводятся исследования крови на автоматических гематологических анализаторах, спрашивают о разъяснении полученных результатов всех параметров общего анализа крови. Вопрос закономерный, поскольку вместо привычных пяти показателей пациенты получают выписку, в которой приведены от 18 до 22 показателей. Менеджер по продукции компании «Диамеб Трейд» Святослав Половкович подготовил статью, которая поможет врачам и специалистам лаборатории разъяснить данный вопрос пациентам.
Кровь, ее функции и что такое «эритроциты»
Кровь — одна из важных составляющих живого организма. Она представляет собой жидкую ткань, состоящую из плазмы и форменных элементов.
Эритроциты или «красные кровяные тельца» (Red Blood Cells, RBC) — безъядерные клетки, имеющие форму вогнутого диска. Безъядерность эритроцитов и их форма обеспечивают им наиболее оптимальные свойства в процессе газообмена и поддержании осмотической резистентности. Нормальный размер эритроцита составляет 7,5-8,3 мкм; продолжительность жизни — 90-120 дней. Эритроциты обладают антигенными свойствами, на основании которых различают четыре основных группы крови. Цитоплазма эритроцита на 96% заполнена гемоглобином. Кроме зрелых эритроцитов в периферической крови в норме можно обнаружить молодые эритроциты — ретикулоциты. Это безъядерные клетки с большим количеством РНК и рибосом, имеющих мембранные рецепторы к трансферину. В стадии ретикулоцитов может вырабатываться до 30% от общего количества гемоглобина в эритроците. Другие 70-80% гемоглобина синтезируются ранее, в передретикулоцитарных стадиях дифференцирования клетки.
Кровеносная система соединяет и питает все органы, поэтому очень важно следить за ее состоянием и регулярно проводить общий анализ крови. При проведении общего анализа крови следует обратить внимание на размер, цвет и форму кровяных телец. По отклонению формы и размера клеток от нормального можно судить о пойкилоцитозе и анизоцитозе.
Сигнальное сообщение гематологического анализатора «Анизоцитоз»: на какие показатели обратить внимание
Специалистам лабораторий часто приходится отвечать на вопрос по интерпретации показателей гематологического анализатора. Автоматический гематологический анализатор сам информирует о клинической картине пациента. Однако, на собраниях лаборантов самыми задаваемыми вопросами есть вопросы о том, на основании каких показателей делаются данные заключения, и вопросы интерпретации показателей гематологического анализатора.
Анизоцитоз крови — это превышение уровня количества клеток нестандартного размера. В зависимости от того, какие форменные элементы крови изменили свой размер, различают анизоцитоз эритроцитов и анизоцитоз тромбоцитов.
Анизоцитоз эритроцитов в общем анализе крови свидетельствует о том, что размер кровяных частиц отличается от стандартного. Нормальный размер эритроцитов составляет 7,5-8,3 мкм. Допускается присутствие в крови небольшого количества эритроцитов нестандартного размера (по сравнению с общим количеством). В среднем эта величина составляет 30%. Считается нормой, если в крови 15% клеток имеют размер, меньший по сравнению со стандартным, а 15% клеток имеют больший, чем у них, диаметр. Эритроциты с меньшим диаметром (<6,9 мкм) называются микроцитами. Большие по диаметру эритроциты делятся еще на две группы:
- макроциты 8 мкм<d<12 мкм;
- мегалоциты: d>12 мкм.

Если клетки крови значительно отличаются по размеру от допустимой величины, будет поставлен диагноз «Повышенный анизоцитоз эритроцитов».
Исходя из того, клетки каких размеров преобладают в крови, различают микроцитоз, смешанный тип и макроцитоз. Анизоцитоз смешанного типа занимает промежуточное место между микроцитозом и макроцитозом; этот тип характеризуется присутствием в крови как мелких так и крупных кровяных телец. Например, анизоцитоз смешанного типа с преобладанием микроцитов означает, что в крови размеры частиц неоднородны, но большинство составляют мелкие по диаметру частицы.
Для обозначения степени гетерогенности существует специальный индекс — RDW («ширина распределения красных клеток») или индекс анизоцитоза эритроцитов. То есть, RDW демонстрирует неоднородность размеров популяции эритроцитов в исследуемом образце.
Выделяют два типа показателей — RDW-CV и RDW-SD. Первый, RDW-CV, показывает процентное распределение клеток по величине. Второй, RDW-SD, — их стандартное отклонение, то есть разницу в размере между наименьшим и наибольшим эритроцитом в образце крови.
Второй, RDW-SD, — их стандартное отклонение, то есть разницу в размере между наименьшим и наибольшим эритроцитом в образце крови.
Определение индекса RDW-CV проводится гематологическим анализатором автоматически по специальной формуле, в которой учитывается средний объем эритроцитов MCV крови и среднее квадратическое отклонение от MCV. Рассчитанный таким образом показатель принято обозначать в процентах. Норма RDW-CV составляет 11-15%. RDW-CV напрямую зависит от значения среднего объема эритроцитов MCV, поэтому, если большинство из клеток в популяции будут маленькими (как при микроцитозе), показатель RDW-CV останется в пределах нормы. RDW-CV менее чувствителен к присутствию небольшой популяции микроцитов, макроцитов или ретикулоцитов, но лучше отражает общие изменения в размере эритроцитов при макроцитарной или микроцитарной анемии.
Также в результатах анализа крови можно встретить и показатель RDW-SD. Этот показатель определяется по другой методике и не зависит от среднего объема эритроцитов. Определение RDW-SD представляет собой прямое измерение ширины эритроцитарной гистограммы на уровне 20% высоты кривой; высота RBC-гистограммы принимается за 100%. Измеряется RDW-SD в фл (фемтолитрах) и отражает разницу между максимальным и минимальным объемом клеток эритроцитов в исследуемом образце. В норме RDW-SD составляет 35-60 фл. RDW-SD является более чувствительным показателем при появлении в популяции эритроцитов небольшого количества макроцитов и микроцитов, так как измеряет нижнюю часть кривой распределения эритроцитов по объему. Также этот показатель будет быстрее меняться при ретикулоцитозе, поскольку будет наблюдаться уширение основания эритроцитарной гистограммы.
Определение RDW-SD представляет собой прямое измерение ширины эритроцитарной гистограммы на уровне 20% высоты кривой; высота RBC-гистограммы принимается за 100%. Измеряется RDW-SD в фл (фемтолитрах) и отражает разницу между максимальным и минимальным объемом клеток эритроцитов в исследуемом образце. В норме RDW-SD составляет 35-60 фл. RDW-SD является более чувствительным показателем при появлении в популяции эритроцитов небольшого количества макроцитов и микроцитов, так как измеряет нижнюю часть кривой распределения эритроцитов по объему. Также этот показатель будет быстрее меняться при ретикулоцитозе, поскольку будет наблюдаться уширение основания эритроцитарной гистограммы.
Клиническая ценность величины RDW в постановке диагноза
Интерпретация величины RDW в результатах анализов всегда проводится параллельно с оценкой среднего объема эритроцитов (MCV), так как довольно часто ширина распределения эритроцитов остается в норме при наличии однородной популяции клеток при микроцитозе или макроцитозе.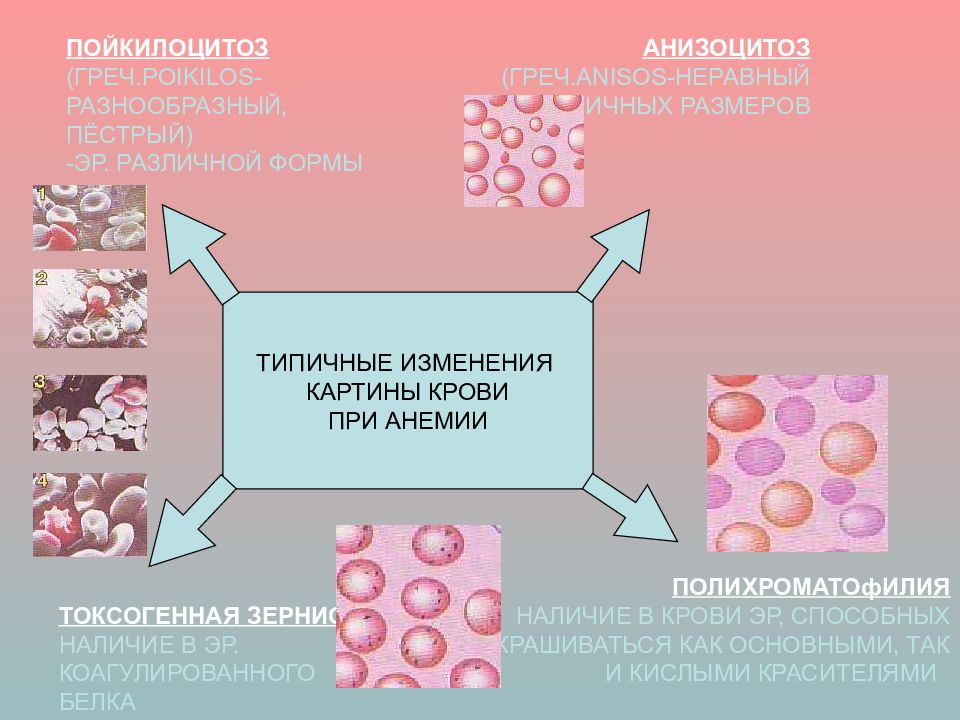
Если RDW в анализе крови повышен, у пациента можно предположить следующие патологические состояния:
- Железодефицитная анемия
- Гемолитическая анемия иммунного характера
- Мегалобластная анемия (при недостатке витаминов В9 и В12)
- Гемоглобинопатия
Повышенные значения показателя RDW также характерны для пациентов с заболеваниями печени и пациентов, перенесших переливание крови. Кроме того, индекс анизоцитоза может быть завышен ошибочно, если в исследуемом образце присутствуют холодовые агглютинины. Также стоит отметить патологии, при которых RDW не меняется. К ним относятся: бета-талассемия, малокровие при тяжелых хронических заболеваниях, серповидно-клеточная анемия, острые геморрагическия и апластическая анемия, сфероцитоз.
Важным является тот факт, что проведение исследования на автоматическом гематологическом анализаторе является более точным, поскольку показатель ширины распределения эритроцитов может вырасти еще до появления изменений со стороны эритроцитов, и значение гемоглобина, то есть увеличение индекса анизоцитоза, можно назвать ранним маркером анемии. Стоит отметить, что во время лечения железодефицитной анемии показатель RDW не только не уменьшается, но и увеличивается, при этом заметно меняется гистограмма (на кривой распределения появляются два пика). Это связано с тем, что появляются молодые клетки, отличающиеся по размеру от зрелых эритроцитов. Если медикаментозная терапия оказывается эффективной, индекс анизоцитоза нормализуется, но он нормализуется самым последним из всех эритроцитарных индексов.
Стоит отметить, что во время лечения железодефицитной анемии показатель RDW не только не уменьшается, но и увеличивается, при этом заметно меняется гистограмма (на кривой распределения появляются два пика). Это связано с тем, что появляются молодые клетки, отличающиеся по размеру от зрелых эритроцитов. Если медикаментозная терапия оказывается эффективной, индекс анизоцитоза нормализуется, но он нормализуется самым последним из всех эритроцитарных индексов.
Компания «Диамеб Трейд» предлагает автоматические гематологические анализаторы европейского производителя компании DIATRON. Данные анализаторы измеряют, кроме других стандартных показателей, ширину распределения красных кровяных клеток (RDW) в двух вариантах: RDW-CV и RDW-SD, что в полной мере показывает неоднородность размеров популяции эритроцитов в исследуемом образце. Широкая линейка анализаторов DIATRON представлена анализаторами различной производительности (от 30 до 80 тестов в час), с различными техническими характеристиками (модуль малого образца, функция автопрокола, автозагрузки и т. д.). Это позволяет в полной мере обеспечить потребности лабораторий различной величины и направления (ЦПМСП, семейные врачи, педиатрия, онкология и т. д.). Компания предлагает индивидуальный подход к каждому клиенту по условиям оплаты, доставки и обслуживания. Обеспечиваем гарантийное и послегарантийное сервисное обслуживание.
д.). Это позволяет в полной мере обеспечить потребности лабораторий различной величины и направления (ЦПМСП, семейные врачи, педиатрия, онкология и т. д.). Компания предлагает индивидуальный подход к каждому клиенту по условиям оплаты, доставки и обслуживания. Обеспечиваем гарантийное и послегарантийное сервисное обслуживание.
Анизоцитоз в общем анализе крови в центре Гранд
В медицинском центре Гранд представлены услуги лабораторной диагностики. Самое распространённое гематологическое исследование – клинический, или общий, анализ. Обнаруженный анизоцитоз в общем анализе крови является лишь симптомом. Необходимо дальнейшее обследования, чтобы выявить заболевание.
Анизоцитоз – это высокая концентрация клеток крови, отличающихся по размеру. Все эритроциты классифицируются по размеру: микроциты, нормоциты, макроциты, мегалоциты. У здорового человека большинство (около 70 процентов) эритроцитов должно быть одинакового стандартного размера, т.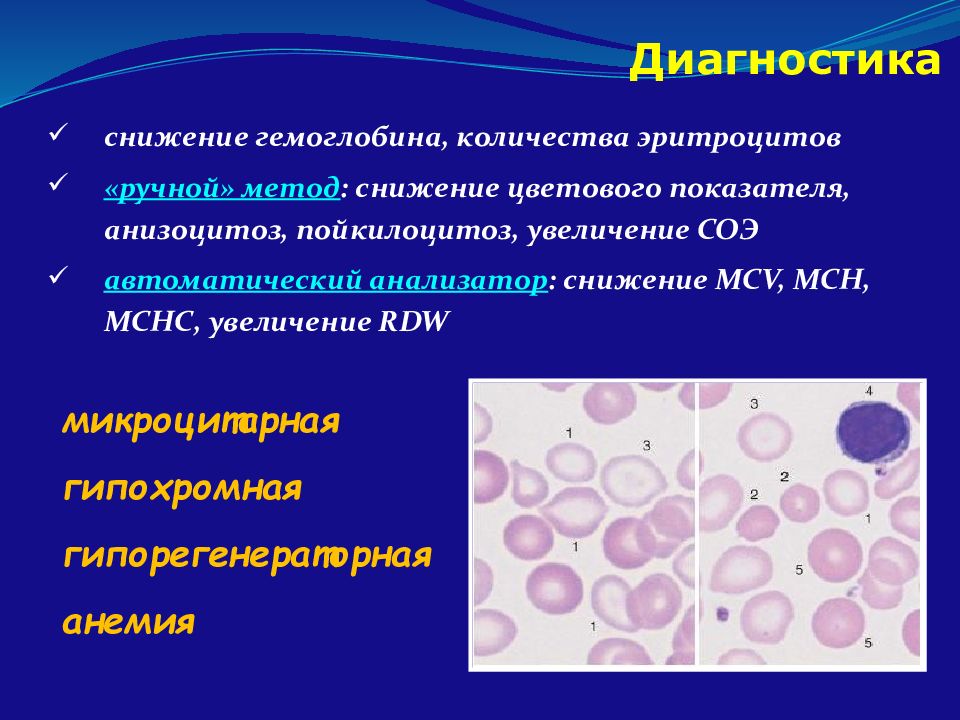 е. состоять из нормоцитов. Их диаметр варьируется от 7,2 до 7,5 мкм.
е. состоять из нормоцитов. Их диаметр варьируется от 7,2 до 7,5 мкм.
Концентрация разных групп эритроцитов, превышающая нормальные показатели, в общем анализе крови выявляет анизоцитоз. В зависимости от отклонения от нормы он подразделяется на стадии. При анизоцитозе первой степени тяжести процент эритроцитов нестандартного размера не превышает 50 процентов, на второй стадии – 70 процентов. Третья стадия характеризуется патологическим процессом: абсолютное большинство клеток крови измененного диаметра.
Наиболее распространенные причины, вызывающие аницитоз
- Анемия.
- Заболевания печени и щитовидной железы.
- Недостаток витаминов и микроэлементов: железа, A, B
- Миелодиспластический синдром.
- Хроническая инфекция .
- Осложнения после ОРВИ.
- Недавнее переливание крови.
- Онкология.
Только лечащий врач в состоянии адекватно оценить результаты анализов и диагностировать заболевание.
Лаборатория, используемая центром Гранд, оснащена современным высокочувствительным оборудованием, позволяющим выполнять разнообразные исследования крови и получать результаты анализов в кратчайшие сроки.
Узнайте подробности об анизоцитозе в общем анализе крови и запишитесь на прием по телефону 2-33-35-50. Наш медицинский центр располагается по адресу: г. Воронеж ул.Вл.Невского д.38А (ост.60 летия ВЛКСМ).
причины, симптомы, диагностика, лечение, профилактика
Патологическое состояние, проявляющееся появление в общем анализе крови клеток большего или меньшего, чем в норме, размера.
ПричиныЧаще всего анизоцитоз возникает при железодефицитной анемии, сидеробластной анемии, В12-фолиеводефицитной анемии, гиповитаминозе А, массивных кровопотерях, гемотрансфузии, поражении красного костного мозга с изменением полипотентных стволовых клеток, онкологических заболеваниях, хронических болезнях печени, беременности, гипотиреозе, некоторых острых интоксикациях.
В норме эритроцит человека – это безъядерная двояковогнутая клетка круглой формы, обладающая диаметром от 6,8 до 7,7 мкм. Максимально допустимый процент измененных эритроцитов не должен превышать 30%.
Максимально допустимый процент измененных эритроцитов не должен превышать 30%.
В связи с тем, что основной функцией эритроцитов является транспортировка газов, симптомы анизоцитоза в основном представлены кислородным голоданием органов и тканей и проявляются прогрессирующей слабостью, снижением работоспособности, быстрой утомляемостью, снижением концентрации внимания, снижением устойчивости к физическим нагрузкам, учащением сердцебиения, появлением одышки, бледности кожных покровов и слизистых оболочек, частых головных болей, эпизодов головокружения, нарушения режима бодрствования и сна.
Анизоцитоз – это всего лишь симптом патологического процесса, а не самостоятельное заболевание. Помимо этого, клиническая картина анизоцитоза дополняется проявлениями фонового заболевания.
Выраженный физиологический макроцитоз обнаруживается у новорожденных в течение первых 2 недель жизни, однако в норме формула крови самостоятельно нормализуется в течение 1 или 2 месяцев. После перенесенных инфекционных заболеваний у детей младшего возраста развивается реактивный умеренный анизоцитоз. Во время беременности и грудного вскармливания у женщин иногда выявляется умеренный микроцитоз или, напротив, мегалоцитоз, что может являться симптомом развития анемии.
После перенесенных инфекционных заболеваний у детей младшего возраста развивается реактивный умеренный анизоцитоз. Во время беременности и грудного вскармливания у женщин иногда выявляется умеренный микроцитоз или, напротив, мегалоцитоз, что может являться симптомом развития анемии.
Главным диагностическим критерием анизоцитоза считается присутствие в общем анализе крови клеток нехарактерного размера. Анализ крови позволяет выявить клетки нехарактерного размера Иногда в сложных диагностических случаях может потребоваться дополнительная диагностика, основанная на составлении гистограммы Прайс – Джонса (распределения эритроцитов по диаметру).
У здоровых людей эритроцитометрическая кривая имеет правильную треугольную форму с высокой вершиной и узким основанием. В ней преобладают эритроциты диаметром от 6 до 8 мкм, которые составляют 70-75% всех эритроцитов. Микро- и макроциты встречаются в приблизительно одинаковом количестве, на них приходится от 12 до 15%. Ширина эритроцитометрической кривой отражает степень анизоцитоза, а положение максимума – средний диаметр эритроцита. При микроцитозе кривая сдвигается влево, становится ассиметричной, ширина ее увеличивается. При макроцитозе кривая Прайс – Джонса сдвигается вправо, уплощается, ее основание расширяется.
Ширина эритроцитометрической кривой отражает степень анизоцитоза, а положение максимума – средний диаметр эритроцита. При микроцитозе кривая сдвигается влево, становится ассиметричной, ширина ее увеличивается. При макроцитозе кривая Прайс – Джонса сдвигается вправо, уплощается, ее основание расширяется.
В связи с тем, что анизоцитоз является маркером патологического процесса, а не самостоятельным заболеванием, его специальное лечение не проводится. При обнаружении в общем анализе крови большого числа клеток нехарактерного размера больному рекомендуют пройти дальнейшее обследование и получить консультацию у узких специалистов, а также пройти инструментальные и лабораторные исследования для выявления истинной причины нарушения. После перенесенных инфекционных заболеваний у детей младшего возраста отмечается реактивный умеренный анизоцитоз. После выявления причины анизоцитоза и постановки корректного диагноза назначается специфическая терапия. Больным назначаются витаминные и железосодержащие препараты при анемии, дезинтоксикационная терапия, химио- или лучевая терапия – при онкологических процессах, тиреоидные препараты и витаминотерапия.
После успешной терапии основного заболевания явления анизоцитоза устраняются.
ПрофилактикаПредупредить развитие анизоцитоза можно путем соблюдения мер профилактики основного заболевания, которое его вызвало.
RDW в анализе крови, что это, показания к сдаче
Кровь обеспечивает обмен веществ, питание и в даже дыхание всех клеток и тканей в организме. Врачи всегда пристально следят за ее показателями, по анализам определяя наличие тех или иных заболеваний, которые разрушают организм изнутри без видимой симптоматики. Именно поэтому регулярно сдается анализ крови: как в профилактических целях, так и для постановки более точного диагноза.
Одними из наиболее важных компонентов крови являются эритроциты или, как их еще называют, красные тельца. Они имеют дисковидную двояко вогнутую форму и выполняют одну из важнейших функций в организме – транспортировку кислорода к клеткам и углекислого газа для его выведения.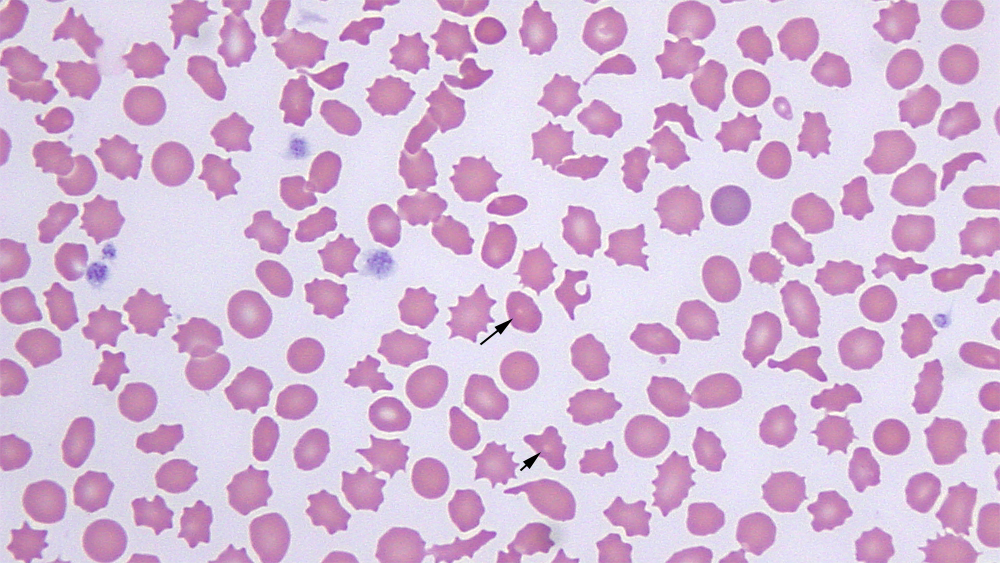 Не так важен их размер, как объем. У здорового человека объем всех эритроцитов должен быть примерно одинаковым, либо же с небольшими отклонениями от нормы, в случае патологии появляются разные клетки. Для выявления подобных отклонений сдается анализ крови на RDW.
Не так важен их размер, как объем. У здорового человека объем всех эритроцитов должен быть примерно одинаковым, либо же с небольшими отклонениями от нормы, в случае патологии появляются разные клетки. Для выявления подобных отклонений сдается анализ крови на RDW.
Аббревиатура RDW расшифровывается как Red Cells Indicies и в переводе означает «ширина распределения эритроцитов». Данный показатель можно найти в результатах общего анализа крови, так как отдельного исследования эритроцитов не проводится. Он имеет два маркера:
- RDW-CV: показывает насколько размер клеток отличается от среднего (измеряется в процентах)
- RDW-SD: отражает разницу в размере между самым маленьким и самым большим эритроцитом (измеряется в фемтолитрах).
Показания к сдаче анализа
Зачастую подобный анализ является профилактическим и сдается на регулярной основе (в среднем раз в год) для выявления заболеваний на ранних стадиях, когда они гораздо быстрее и проще поддаются лечению.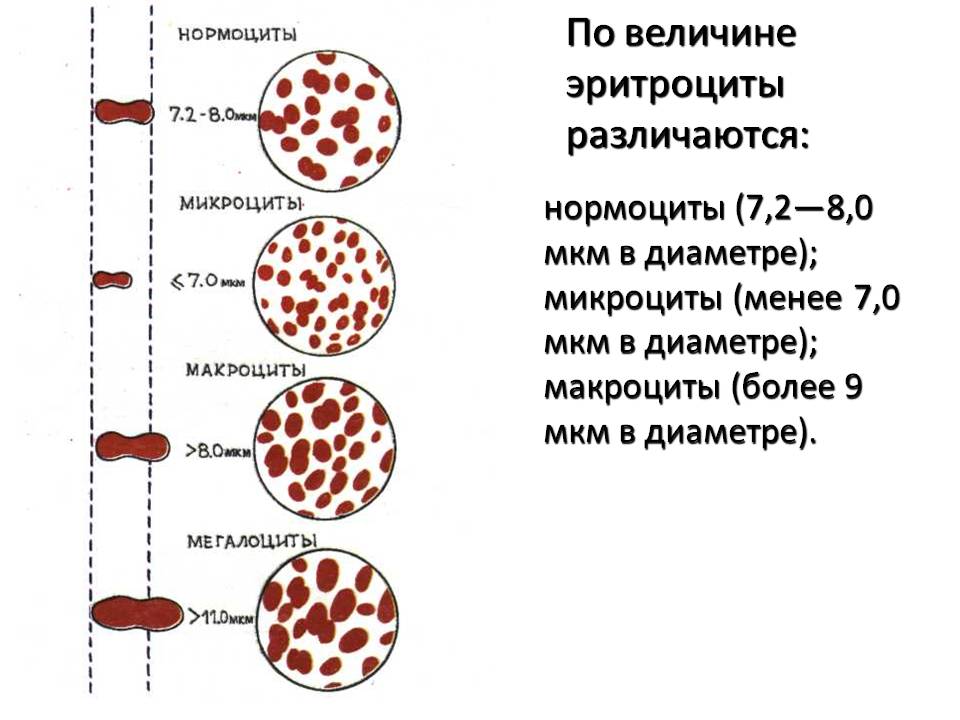 Его назначают беременным для контроля общего состояния и выявления таких проблем, как, например, анемия, и при стационарном наблюдении.
Его назначают беременным для контроля общего состояния и выявления таких проблем, как, например, анемия, и при стационарном наблюдении.
Общий анализ крови сдается В обязательном порядке при госпитализации для проведения базового обследования и получения более точной картины заболевания, а также перед операционным вмешательством для предотвращения возможных осложнений. В случае, если организм сильно ослаблен это может сигнализировать о том, что человек не переживет операцию, в таких случаях требуется пройти предварительное лечение для восстановления.
Анализ назначают для выявления и диагностики разных видов анемии, а также при возможных заболеваниях кроветворной системы. Общий анализ крови помогает отслеживать динамику во время мониторинга текущего лечения, точно определяя наступления улучшений или ухудшений состояния организма, что помогает своевременно корректировать лечение. Его могут назначить терапевт, врач общей практики, хирург, невролог и гематолог.
Нормы содержания в крови
Как говорилось выше, показатель RDW имеет два маркера: RDW-CV и RDW-SD у каждого из которых свои единицы измерения и нормы содержания. Далее мы рассмотрим каждый из них.
RDW-CV отражает отклонение размера эритроцитов от средних показателей, измеряется в процентах и имеет разные нормы в зависимости от возраста человека.
- Дети до 6-ти месяцев: от 14,9 до 18,7%
- Дети старше 6-ти месяцев: от 11,6 до 14,8%
- Взрослые: 11,5 – 14,5%
RDW-SD показывает отклонения распределения эритроцитов по объему и измеряется в фемтолитрах. Стандартное отклонение составляет 37 – 54 фемтолитра, не зависимо от возраста или пола.
Отклонения от нормы(о чем говорят)
Перед тем, как говорить о возможных причинах отклонения в данном показателе, стоит заметить, что он не является специфичным и не может служить для точного определения того или иного заболевания. RDW анализируется только в комплексе с другими данными общего и биохимического анализа крови. Так что в случае если есть небольшое отклонение от нормы, но при этом остальные показатели не вызывают беспокойства, то, вероятнее всего, это просто говорит об особенностях организма, но для постановки более точного диагноза необходимо обратиться к врачу.
Так что в случае если есть небольшое отклонение от нормы, но при этом остальные показатели не вызывают беспокойства, то, вероятнее всего, это просто говорит об особенностях организма, но для постановки более точного диагноза необходимо обратиться к врачу.
Повышение показателя RDW является нормой только для новорожденных детей в возрасте до 6 месяцев. Также наблюдается небольшое повышение в результате недавно перенесенного нервного стресса и после переливания крови, но во всех остальных случаях завышенные результаты говорят о наличии заболевания. Они могут свидетельствовать о разного рода анемиях:
- Анемия мегалобластного, миелодиспластического и сидерабластного типов
- Анемия с гетерогенностью размера эритроцитов (чаще всего, это связано с питанием)
- Анемия в результате нарушения миелопоэза
- Анемия в результате хронических заболеваний
- Анемия из-за острой кровопотери (может говорить о внутренних кровотечениях)
- Анемия апластическая
Также повышенные показатели RDW могут говорить о следующих заболеваниях:
- Некоторые гомозиготные гемоглобинопатии и гомозиготные талассемии
- Повышение количества ретикулоцитов
- Гипергликемия
- Врожденные генетические заболевания
Пониженные же показатели не говорят о наличии какого-либо отклонения или заболевания, потому при обследовании подобные значения не берутся во внимание. Вероятнее всего, это вариант нормы.
Вероятнее всего, это вариант нормы.
Как проходит исследование
В современной медицине аппаратура играет далеко не последнюю роль при проведении лечения. то же самое можно сказать и про анализ крови. На голодный желудок проводится забор крови либо из вены в месте локтевого сгиба, либо из пальца (этот способ особенно часто практикуется в случае с детьми), а дальше вся работа перекладывается на современный анализатор, который проводит исследования быстро и с высоким качеством, выдавая точный результат.
Он подсчитывает количество эритроцитов разного размера на один микролитр крови, вычисляется средний размер клетки и определяет степень отклонения от нормы данного показателя. Также проводится измерение самой большой и самой маленькой клетки и анализируется отличие этого разброса от возможной нормы. Данный показатель записывается в фемтолитрах.
Безусловно, аппаратура не всегда может быть точна, максимальную точность результатов можно получить только при помощи ручного подсчета, но это очень долгий и трудоемкий процесс, который в современной медицине практически не используется.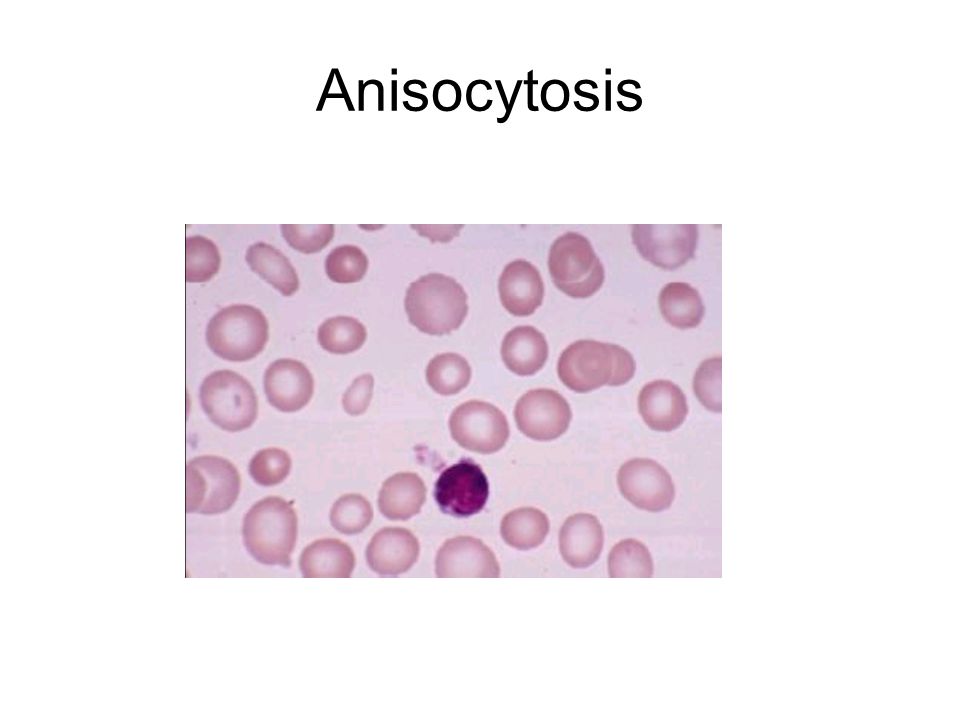
В случае появления отклонений по данному показателю анализ крови проводится еще раз для получения достоверного результата, потому как диагноз не может быть поставлен в результате единичного забора крови.
Подготовка к процедуре
Так как забор крови для общего анализа не подразумевает собой что-то необычное, а само исследование проводится регулярно, практически, у всех людей, подготовка не требует от человека принятия каких-то особенных мер, но при этом никто не отменял стандартные рекомендации перед сдачей анализов, чтобы результаты были достоверными и правильно отражали клиническую картину:
- Анализ на RDW сдается утром и натощак. Ужин вечером предшествующего дня перед сдачей крови должен быть легким и между последним приемом пищи и сдачей анализа должно пройти не меньше 8-ми часов, а лучше – 12
- Крайне не рекомендуется принимать алкоголь за 2 дня до анализа, так как он способен значительно исказить результаты
- Желательно за 2 дня отказаться от жирной и жареной пищи, которая негативно сказывается на организме
- Не стоит сдавать анализ крови после физиологических и рентгенологических процедур
- За один час до забора крови рекомендуется воздержаться от курения
- Желательно исключить любое физическое и эмоциональное напряжение, перед анализом требуется 15-ти минутная передышка и полное спокойствие
- Особое внимание необходимо уделить принимаемым лекарственным препаратам.
 Практически любое лекарство способно исказить результаты анализа крови, поэтому перед сдачей крови необходимо проконсультироваться со специалистом: возможно, придется прекратить прием лекарств на какое-то время для получения точной клинической картины, либо же просто принять препарат после проведенного анализа.
Практически любое лекарство способно исказить результаты анализа крови, поэтому перед сдачей крови необходимо проконсультироваться со специалистом: возможно, придется прекратить прием лекарств на какое-то время для получения точной клинической картины, либо же просто принять препарат после проведенного анализа.
В случае, если будет назначен повторный анализ крови, сдавать его необходимо в одно и то же время (так как состав крови может зависеть от суточных ритмов организма) и в той же лаборатории. Это связано с тем, что единицы и способы измерения в разных лабораториях могут различаться. Только при соблюдении всех рекомендованных мер результат исследования будет корректным.
Анализ на RDW в МедАрт
Лаборатория медицинского центра «МедАрт» оснащена современным высокоточным оборудованием, качественными реагентами, всем необходимым расходным материалом и квалифицированным персоналом. Наши клиенты могут не сомневаться в достоверности: если соблюдены все рекомендации по подготовке, полученные результаты будут точны на 100%.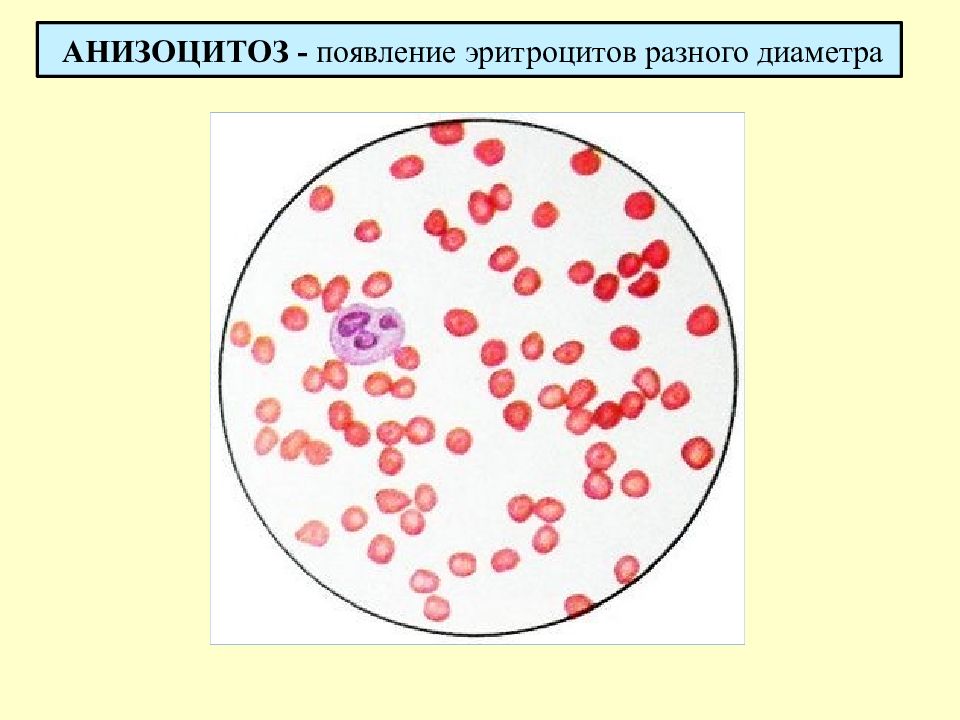 rdw в анализе крови понижены
rdw в анализе крови понижены
Наш коллектив выполняет работу быстро, качественно и с должным пониманием. Так как, есть люди, катастрофически боящиеся любого медицинского вмешательства, в том числе и забора крови, мы стараемся всем нашим клиентам обеспечить максимально комфортную и спокойную атмосферу, при этом выполняя все гематологические исследования на высшем уровне и предоставляя точный результат.
У нас вы сможете сдать общий анализ крови в спокойной и уютной обстановке и получить достоверный результат в кратчайшие сроки по приемлемой цене, не просиживая в очереди долгие часы, а потом бесконечно посещая врачей в попытке узнать результат. Мы заботимся о каждом своем клиенте и стремимся делать свою работу максимально качественно.
Показатели клинического анализа крови — Лаборатория KDL
Гемоглобин (Hb)– один из главных показателей общего анализа крови. Снижение концентрации гемоглобина довольно частое явление, которое можно встретить в любом возрасте.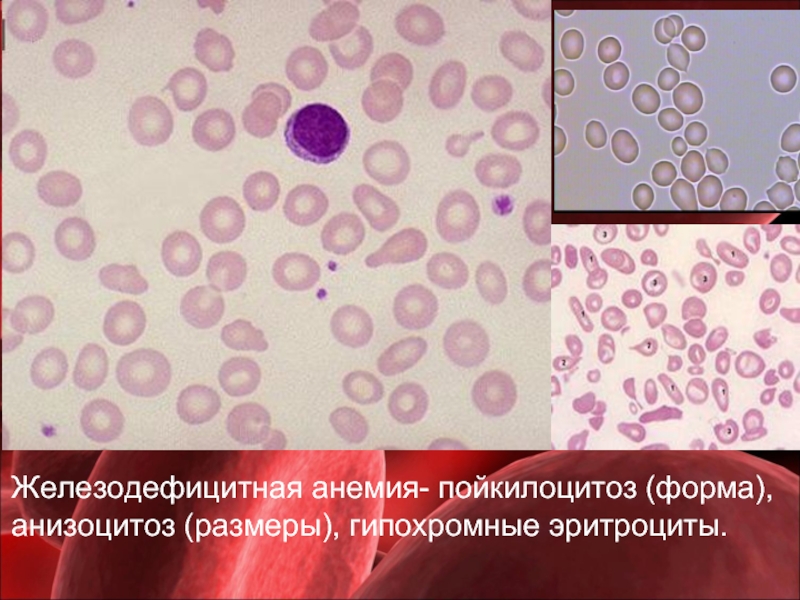 Именно гемоглобин придает крови такой красный цвет. А необходим он нам для доставки кислорода из легких в наши органы – мозг, сердце, мышцы и другие. Поэтому, если у вас есть одышка уже при незначительной физической нагрузке, постоянная слабость, апатия — стоит обратить внимание именно на этот на показатель. В последнее время врачи рекомендуют думать о возможной анемии уже при гемоглобине ниже 120 г/л у женщин, а у мужчин ниже 130 г/л.
Именно гемоглобин придает крови такой красный цвет. А необходим он нам для доставки кислорода из легких в наши органы – мозг, сердце, мышцы и другие. Поэтому, если у вас есть одышка уже при незначительной физической нагрузке, постоянная слабость, апатия — стоит обратить внимание именно на этот на показатель. В последнее время врачи рекомендуют думать о возможной анемии уже при гемоглобине ниже 120 г/л у женщин, а у мужчин ниже 130 г/л.
Эритроциты (RBC) – показатель числа эритроцитов, измеряется в количестве клеток на литр крови. Это самый многочисленный тип клеток. Главная задача эритроцитов — нести в себе гемоглобин. Если снижается количество эритроцитов, например, из-за дефицита витамина В12 или фолиевой кислоты (а именно эти витамины нужны для синтеза этих клеток), то гемоглобина в крови также будет не хватать, даже при хорошем запасе железа (ферритина).
Гематокрит (HCT) — объем всех клеток крови, % объемного содержания клеток в крови. При повышении гематокрита за черту 50% риск тромбоза из-за сгущения крови возрастает. В гематологических анализаторах это расчетный показатель т.е. прямым образом на него влияют количество эритроцитов и их средний объем.
При повышении гематокрита за черту 50% риск тромбоза из-за сгущения крови возрастает. В гематологических анализаторах это расчетный показатель т.е. прямым образом на него влияют количество эритроцитов и их средний объем.
Средний объем эритроцитов (MCV) — MCV может быть низким (при микроцитарной анемии), нормальным (при нормоцитарной анемии) или высоким (при макроцитарной анемии). Маленькие эритроциты (микроцитоз) – является распространенным лабораторным нарушением, которое является классическим признаком дефицита железа или талассемии. По мере прогрессирования анемии новые эритроциты становятся все меньше и меньше, поэтому показатель MCV может служить маркером давности анемии. При ранней железодефицитной анемии MCV может быть нормальным, поскольку измеренное MCV отражает объем клеток, продуцированных за предшествующие 120 дней (срок жизни эритроцитов). Для диагностики скрытого дефицита железа врач может назначить вам анализ на ферритин. Анемия возникает, так как без молекулы железа костный мозг не может построить молекулу гемоглобина.
Анемия возникает, так как без молекулы железа костный мозг не может построить молекулу гемоглобина.
Среднее содержание гемоглобина в эритроците (MCH) –довольно стабильная величина, которая не зависит от возраста. Этот индекс пришел на смену устаревшему цветовому показателю (ЦП). Снижение MCH также говорит о нехватке железа. Повышение может быть признаком гиперхромной анемии.
Средняя концентрация гемоглобина в эритроците (MCHC). Повышение MCHC при сниженном MCV может предполагать наследственный микросфероцитоз – заболевание при котором наблюдается повышенное разрушение эритроцитов и может быть желтушность.
Ширина распределения эритроцитов по объему (RDW) — показатель анизоцитоза (разного размера эритроцитов). До появления гематологических анализаторов гетерогенность размера эритроцитов исторически определялась качественным исследованием мазков периферической крови.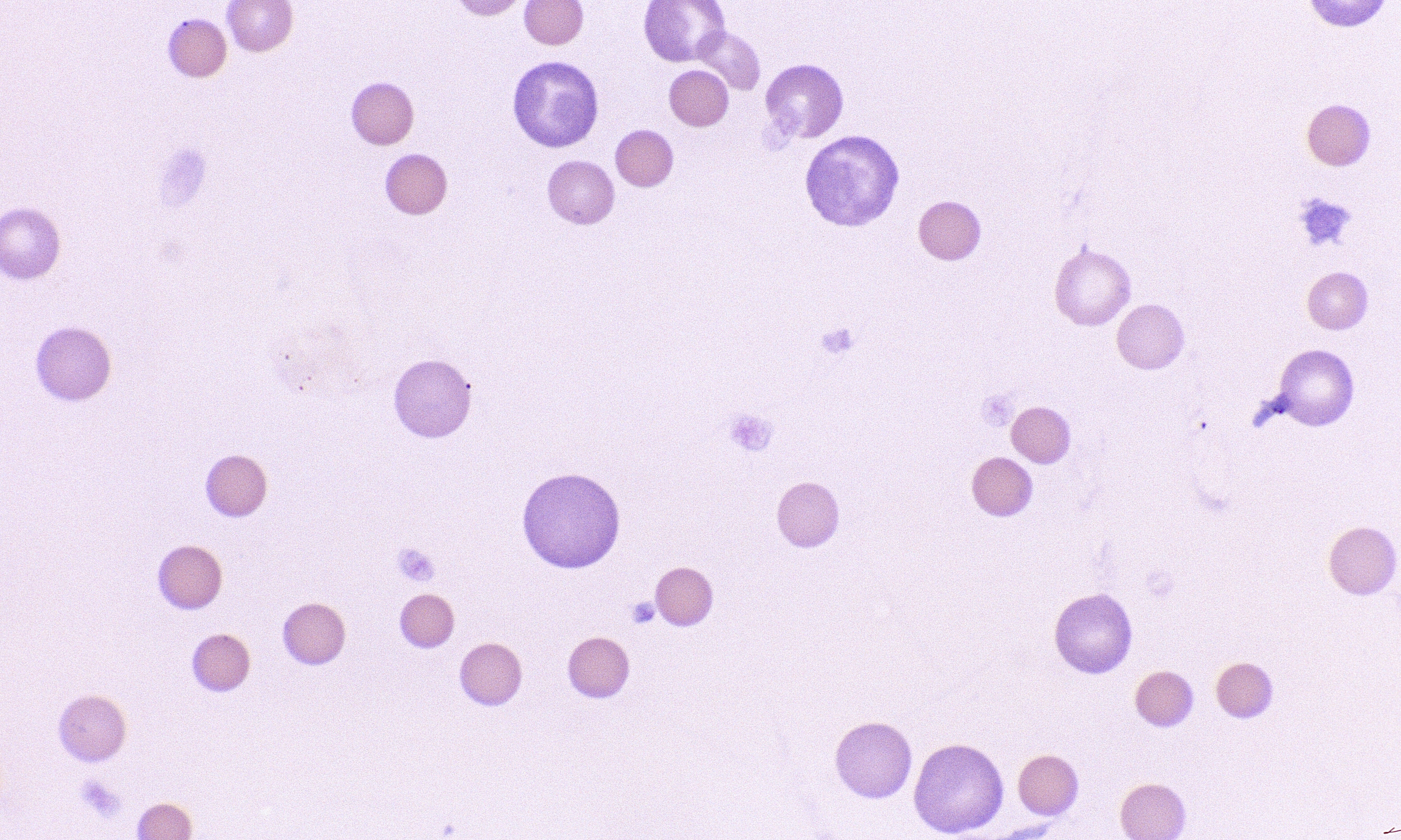 RDW указывает насколько сильно эритроциты различаются по размеру. Увеличивается при дефиците железа, фолиевой кислоты или витамина В12.
RDW указывает насколько сильно эритроциты различаются по размеру. Увеличивается при дефиците железа, фолиевой кислоты или витамина В12.
Тромбоциты (PLT) — самые маленькие клетки крови, но не менее важные чем эритроциты и лейкоциты. Необходимы они нам для свертывания крови. При их снижении в анализе ниже 30 самопроизвольно появляются на коже синяки, так проявляется повышенная кровоточивость. При повышении количества тромбоцитов в первую очередь надо исключать железодефицитную анемию и воспалительную реакцию (сделать анализ на С-реактивный белок).
MPV – средний объем тромбоцитов. Значение MPV повышается в период активного производства тромбоцитов. А уменьшение объема тромбоцитов говорит о возможных проблемах с костным мозгом. На показатель MPV стоит обращать внимание только при снижении количества тромбоцитов и отсутствии агрегации.
PCT – тромбокрит, или % объема всех тромбоцитов в крови. Чем выше тромбокрит, тем больше риск тромбоза.
PDW — ширина распределения тромбоцитов по объему. PDW также как и MPV используется для диагностики причины снижения тромбоцитов.
Лейкоциты – самый главный показатель нашей иммунной системы. Снижение числа лейкоцитов может быть связано с вирусными инфекциями, токсическим воздействием на организм, приемом некоторых лекарств. Увеличение количества лейкоцитов может говорить об воспалительной реакции, острой инфекции, лейкозе. В этом случае особое внимание нужно обратить на лейкоцитарную формулу, то есть сделать клинический анализ крови с лейкоформулой.
Поделиться статьей:
Остались вопросы?Железодефицитные анемии (ЖДА).
 Причины, клинические и лабораторные проявления ЖДА.
Причины, клинические и лабораторные проявления ЖДА.Железодефицитные анемии – гипохромные анемии, при которых организм оказывается в условиях дефицита железа (Fe). Содержание железа снижается в костном мозге, тканях, сыворотке крови и депо. В результате этого нарушается образование гемоглобина, возникают гипохромная анемия и трофические расстройства в тканях. Развитию анемии предшествует скрытый латентный период дефицита Fe в организме.
В среднем в организме человека имеется 4,5 г железа. Железо находится в соединении с белками:
1) 60% содержится в составе гемоглобина и называется гемовое или геминовое Fe — это функциональное железо. Функция гемоглобина состоит в переносе кислорода от легких к тканям. Геминовое Fe входит в состав миоглобина, цитохромов, каталазы, лактопероксидазы.
2) Белки, содержащие железо запасов – это ферритин и гемосидерин. Ферритин водорастворимый белок, содержащий 20% 3-х валентного железа.Его много в печени,мышцах, костном мозге, селезенке; немного – в плазме.
Гемосидерин – нерастворимый в воде белок, производное ферритина, еще больше содержит 3-х валентного железа (около 30%).
3) Белок, содержащий транспортное Fe – трансферин, относится к b-глобулинам, синтезируется в печени и переносит Fe в нужное место. Трансферин на 1/3 связан с железом и 2/3 в свободном состоянии. Сколько могут связать эти 2/3 и определяется как общая железосвязывающая способность (ОЖСС).
% распределение Fe в организме человека:
— в составе эритроцитов и эритрокариоцитов костного мозга – 65%
— тканевое железо – 15%
— Fe запасов – 20%
— транспортное Fe – 0,1-0,2%
Суточная потребность: мужчины – 1 мг в сутки
женщины – 2-3мг в сутки
В сутки поступает 12-15 мг Fe, а всасывается 5-10% (0,75-1,5 мг). Через желудочно-кишечный тракт естественным путем может всосаться 2,5 мг Fe. Лучше всего усваивается Fe – гема, которым богаты мясные продукты: телятина, печень.
Причины железодефицитных анемий (общие):
— потери железа больше, чем в норме
— недостаточное поступление железа
— повышенный расход железа
1) потери Fe – кровопотери, небольшие по объему, но постоянные и длительные. Чаще всего страдают женщины (менструации, роды, аборты, лактация). Потеря 2 мл крови » 1 мг Fe. Женщина за менструацию не должна терять больше 60 мл крови – считают гематологи. Гинекологи считают, что женщина может терять 100- 200 мг. При больших кровопотерях у женщин потребность железа до 3 мг в сутки. 30-40% женщин репродуктивного возраста имеют ЖДА, а каждая 2-я – латентный период дефицита железа. Во время беременности – суточная потребность железа до 3,5 мг.
У мужчин кровопотери в основном из ЖКТ (эррозии, дивертикулы, грыжи, язвы, геморрой).
Железодефицитные анемии возникают при хронических носовых, десневых кровотечениях, при гематурии.
Ятрогенные потери железа:
1) донорство ( у мужчин доноров потребность Fe – 3-3,8 мг/сут, у женщин – 3,7-5,3 мг/сут). После каждой сдачи крови рекомендуется 2 недели принимать препараты железа.
После каждой сдачи крови рекомендуется 2 недели принимать препараты железа.
2) экстракорпоральные очищения крови (гемодиализ и др.)
Потери в замкнутой полости:
1) эндометриоз, не связанный с полостью матки ( в толще стенки матки и других органов формируются полости; в эти полости при менструации выбрасыватся кровь, кровь всасывается, а Fe превращается в гемосидерин (не растворимый в воде), который не всасывается.
2) в кистах (такой же механизм)
3) изолированный легочный сидероз (формирование полостей; происходит так же, как при эндометриозе).
У детей первого года жизни, младшего возраста,подростков наблюдается дефицит железа (связано с недостаточным исходным уровнем Fe).
Если не удается найти источника потери Fe, железодефицитная анемия называется эссенциальной или идиопатической (но до тех пор, пока не обнаружится источник кровопотери).
Линические проявления ЖДА.
* симптомы гипоксии (бледность без признаков эктерии, слабость, головокружения, сердцебиение, одышка, обмороки)
*симптомы сидеропении:
— секутся и выпадают волосы
— ногти становятся ломкими, изменения формы ногтей (выпуклость может смениться уплощением и даже вогнутостью)
— появляются трещины в углах губ (заеды)
— глоссит, атрофия сосочков языка
— извращения вкуса и запаха (больным нравится мел, зубной порошок, запах бензина, выхлопных газов, ацетона и др. )
)
— мышечная слабость (при кашле, чихе непроизвольное мочеиспускание; у девочек ночное недержание мочи).
Лабораторные проявления ЖДА.
— снижение гемоглобина
— низкий цветовой показатель
— эритроциты в норме или близко к норме
— снижение содержания гемоглобина в одном эритроците МСН
— снижение концентрации гемоглобина в эритроците МСНС
— гипохромия, анизоцитоз ( в сторону микроцитоза), в тяжелых случаях –пойкилоцитоз
— может быть ретикулоцитоз
— снижено сывороточное железо
— ОЖСС повышена
— содержание ферритина понижено.
Ломанова Л.В.
Анемия у детей — Американский семейный врач
ДЖОЗЕФ Дж. ИРВИН, доктор медицины, и ДЖЕФФРИ Т. КИРЧНЕР, округ Колумбия, Общая больница Ланкастера, Ланкастер, Пенсильвания
Am Fam Physician. , 15 октября 2001 г .; 64 (8): 1379-1387.
С анемией у детей обычно сталкивается семейный врач. Существует несколько причин, но при наличии подробного анамнеза, физического осмотра и ограниченного лабораторного анализа обычно можно установить конкретный диагноз. Использование среднего корпускулярного объема для классификации анемии как микроцитарной, нормоцитарной или макроцитарной является стандартным диагностическим подходом.Наиболее распространенной формой микроцитарной анемии является дефицит железа, вызванный пониженным потреблением с пищей. Это легко поддается лечению добавками железа, и раннее вмешательство может предотвратить потерю когнитивной функции в дальнейшем. Менее распространенными причинами микроцитоза являются талассемия и отравление свинцом. Нормоцитарная анемия имеет множество причин, что затрудняет диагностику. Подсчет ретикулоцитов поможет сузить дифференциальный диагноз; однако может потребоваться дополнительное тестирование, чтобы исключить гемолиз, гемоглобинопатии, дефекты мембран и энзимопатии.Макроцитарная анемия может быть вызвана дефицитом фолиевой кислоты и / или витамина B 12 , гипотиреозом и заболеванием печени. Эта форма анемии редко встречается у детей.
Использование среднего корпускулярного объема для классификации анемии как микроцитарной, нормоцитарной или макроцитарной является стандартным диагностическим подходом.Наиболее распространенной формой микроцитарной анемии является дефицит железа, вызванный пониженным потреблением с пищей. Это легко поддается лечению добавками железа, и раннее вмешательство может предотвратить потерю когнитивной функции в дальнейшем. Менее распространенными причинами микроцитоза являются талассемия и отравление свинцом. Нормоцитарная анемия имеет множество причин, что затрудняет диагностику. Подсчет ретикулоцитов поможет сузить дифференциальный диагноз; однако может потребоваться дополнительное тестирование, чтобы исключить гемолиз, гемоглобинопатии, дефекты мембран и энзимопатии.Макроцитарная анемия может быть вызвана дефицитом фолиевой кислоты и / или витамина B 12 , гипотиреозом и заболеванием печени. Эта форма анемии редко встречается у детей.
Анемия — частое лабораторное отклонение у детей. До 20 процентов детей в Соединенных Штатах и 80 процентов детей в развивающихся странах будут иметь анемию в какой-то момент к 18 годам.1
До 20 процентов детей в Соединенных Штатах и 80 процентов детей в развивающихся странах будут иметь анемию в какой-то момент к 18 годам.1
Физиология производства гемоглобина
Эритропоэтин является основным гормональным регулятором красной крови. производство клеток (эритроцитов).У плода эритропоэтин поступает из системы моноцитов / макрофагов печени. Постнатально эритропоэтин вырабатывается перитубулярными клетками почек. Ключевые этапы дифференцировки эритроцитов включают конденсацию ядерного материала эритроцитов, выработку гемоглобина до 90 процентов от общей массы эритроцитов и вытеснение ядра, которое вызывает потерю способности к синтезу эритроцитов. Нормальные эритроциты выживают в среднем 120 дней, а аномальные эритроциты — всего 15 дней.1
Молекула гемоглобина представляет собой гемепротеиновый комплекс из двух пар одинаковых полипептидных цепей. У развивающихся людей существует шесть типов гемоглобина: эмбриональный, Gower-I, Gower-II, Portland, фетальный гемоглобин (HbF) и нормальный взрослый гемоглобин (HbA и HbA 2 ). HbF — это основной гемоглобин плода. Он имеет более высокое сродство к кислороду, чем гемоглобин взрослого, что увеличивает эффективность переноса кислорода к плоду. Относительные количества HbF быстро снижаются до следовых уровней к возрасту от шести до 12 месяцев и в конечном итоге заменяются взрослыми формами HbA и HbA 2
HbF — это основной гемоглобин плода. Он имеет более высокое сродство к кислороду, чем гемоглобин взрослого, что увеличивает эффективность переноса кислорода к плоду. Относительные количества HbF быстро снижаются до следовых уровней к возрасту от шести до 12 месяцев и в конечном итоге заменяются взрослыми формами HbA и HbA 2
Общий подход к лечению
Большинство детей с анемией не имеют симптомов и имеют анемию. аномальный уровень гемоглобина или гематокрита при обычном скрининге (таблица 1).2 Нечасто ребенок с анемией может иметь бледность, утомляемость и желтуху, но может быть или не быть в критическом состоянии. Ключевые исторические моменты и результаты физикального обследования могут выявить основную причину анемии.
Организм новорожденного восстанавливает и накапливает железо, поскольку уровень гематокрита снижается в течение первых нескольких месяцев жизни. Таким образом, у доношенных детей дефицит железа редко является причиной анемии до достижения шестимесячного возраста. У недоношенных детей дефицит железа может возникнуть только после удвоения веса при рождении.Х-сцепленные причины анемии, такие как дефицит глюкозо-6-фосфатдегидрогеназы (G6PD), следует учитывать у мужчин. Дефицит пируваткиназы является аутосомно-рецессивным и связан с хронической гемолитической анемией различной степени тяжести. Недостаток питания, пика или геофагия в анамнезе предполагают дефицит железа. Недавнее употребление рецептурных препаратов может указывать на дефицит G6PD или апластическую анемию. Недавнее вирусное заболевание может указывать на аплазию эритроцитов. Рецидивирующая диарея вызывает подозрение на мальабсорбцию и скрытую кровопотерю, возникающую при чревном спру и воспалительном заболевании кишечника.
У недоношенных детей дефицит железа может возникнуть только после удвоения веса при рождении.Х-сцепленные причины анемии, такие как дефицит глюкозо-6-фосфатдегидрогеназы (G6PD), следует учитывать у мужчин. Дефицит пируваткиназы является аутосомно-рецессивным и связан с хронической гемолитической анемией различной степени тяжести. Недостаток питания, пика или геофагия в анамнезе предполагают дефицит железа. Недавнее употребление рецептурных препаратов может указывать на дефицит G6PD или апластическую анемию. Недавнее вирусное заболевание может указывать на аплазию эритроцитов. Рецидивирующая диарея вызывает подозрение на мальабсорбцию и скрытую кровопотерю, возникающую при чревном спру и воспалительном заболевании кишечника.
Посмотреть / распечатать таблицу
ТАБЛИЦА 1Рекомендации по скринингу анемии у детей
|
Рекомендации по скринингу анемии у детей
|
Медицинский осмотр важен, но для большинства детей с анемией он ничем не примечателен. Данные, указывающие на хроническую анемию, включают раздражительность, бледность (обычно не наблюдается до тех пор, пока уровень гемоглобина не станет менее 7 г / дл [70 г / л]), глоссит, систолический шум, задержку роста и изменения ногтевого ложа. У детей с острой анемией чаще наблюдаются более серьезные клинические проявления, включая желтуху, тахипноэ, тахикардию, спленомегалию, гематурию и застойную сердечную недостаточность.
У детей с острой анемией чаще наблюдаются более серьезные клинические проявления, включая желтуху, тахипноэ, тахикардию, спленомегалию, гематурию и застойную сердечную недостаточность.
Лабораторная оценка
Анемия определяется как снижение концентрации гемоглобина и массы эритроцитов по сравнению с таковыми в контрольной группе того же возраста. В ситуациях скрининга, таких как годовой осмотр, обычно определяется только уровень гемоглобина. Если во время этого скрининга обнаруживается анемия, образец следует обновить до полного количества клеток крови (ОАК), поскольку в некоторых лабораториях образцы крови хранятся до семи дней. Врачи должны сначала посмотреть на средний корпускулярный объем (MCV), который позволяет отнести анемию к одной из стандартных классификаций микроцитарной, нормоцитарной и макроцитарной (Таблица 2).3,4 После сужения дифференциального диагноза на основе MCV клиницист может перейти к дополнительному диагностическому обследованию.
Следующий этап обследования на анемию должен включать периферический мазок и измерение количества ретикулоцитов. Патологические находки периферического мазка могут указывать на этиологию анемии на основании морфологии эритроцитов. Базофильная пунктирная линия (рис. 1а), представляющая агрегированные рибосомы, может наблюдаться при синдромах талассемии, дефиците железа и отравлении свинцом.Тельца Хауэлла-Джолли (рис. 1b) представляют собой ядерные остатки, наблюдаемые при асплении, злокачественной анемии и тяжелой недостаточности железа. Кольцевые тельца Кэбота (рис. 1c) также являются остатками ядра и проявляются при токсичности свинца, пагубной анемии и гемолитической анемии. Тела Хайнца (рис. 1d) состоят из денатурированного агрегированного гемоглобина и могут быть обнаружены при талассемии, асплениях и хронических заболеваниях печени.
Патологические находки периферического мазка могут указывать на этиологию анемии на основании морфологии эритроцитов. Базофильная пунктирная линия (рис. 1а), представляющая агрегированные рибосомы, может наблюдаться при синдромах талассемии, дефиците железа и отравлении свинцом.Тельца Хауэлла-Джолли (рис. 1b) представляют собой ядерные остатки, наблюдаемые при асплении, злокачественной анемии и тяжелой недостаточности железа. Кольцевые тельца Кэбота (рис. 1c) также являются остатками ядра и проявляются при токсичности свинца, пагубной анемии и гемолитической анемии. Тела Хайнца (рис. 1d) состоят из денатурированного агрегированного гемоглобина и могут быть обнаружены при талассемии, асплениях и хронических заболеваниях печени.
Подсчет ретикулоцитов (или процентное содержание) помогает отличить гипопродуктивную анемию (снижение выработки эритроцитов) от деструктивного процесса (усиление разрушения эритроцитов).Низкое количество ретикулоцитов может указывать на нарушения костного мозга или апластический криз, тогда как высокое количество обычно указывает на гемолитический процесс или активную кровопотерю. Скорректированное количество ретикулоцитов корректирует различия в гематокрите и является более точным индикатором эритропоэтической активности. Чтобы рассчитать скорректированное количество ретикулоцитов, умножьте количество ретикулоцитов пациента (или процент) на результат деления уровня гематокрита пациента на нормальный уровень гематокрита. Скорректированное количество ретикулоцитов выше 1.5 предполагает повышенное производство эритроцитов. В случае снижения выживаемости эритроцитов костный мозг обычно реагирует увеличением продукции ретикулоцитов, обычно более 2 процентов или с абсолютным числом более 100 000 клеток на мм 3 (100 × 10 6 на л). Это предположительное свидетельство хронического гемолиза, если ретикулоцитоз сохраняется.
Скорректированное количество ретикулоцитов корректирует различия в гематокрите и является более точным индикатором эритропоэтической активности. Чтобы рассчитать скорректированное количество ретикулоцитов, умножьте количество ретикулоцитов пациента (или процент) на результат деления уровня гематокрита пациента на нормальный уровень гематокрита. Скорректированное количество ретикулоцитов выше 1.5 предполагает повышенное производство эритроцитов. В случае снижения выживаемости эритроцитов костный мозг обычно реагирует увеличением продукции ретикулоцитов, обычно более 2 процентов или с абсолютным числом более 100 000 клеток на мм 3 (100 × 10 6 на л). Это предположительное свидетельство хронического гемолиза, если ретикулоцитоз сохраняется.
Просмотр / печать Рисунок
РИСУНОК 1.
Изображение морфологии красных кровяных телец, которые могут появиться на периферическом мазке, показывая: (A) базофильную штриховку, (B) тельца Хауэл-Джолли, ( C) Кольцевые тела Кэбота и (D) тела Хайнца.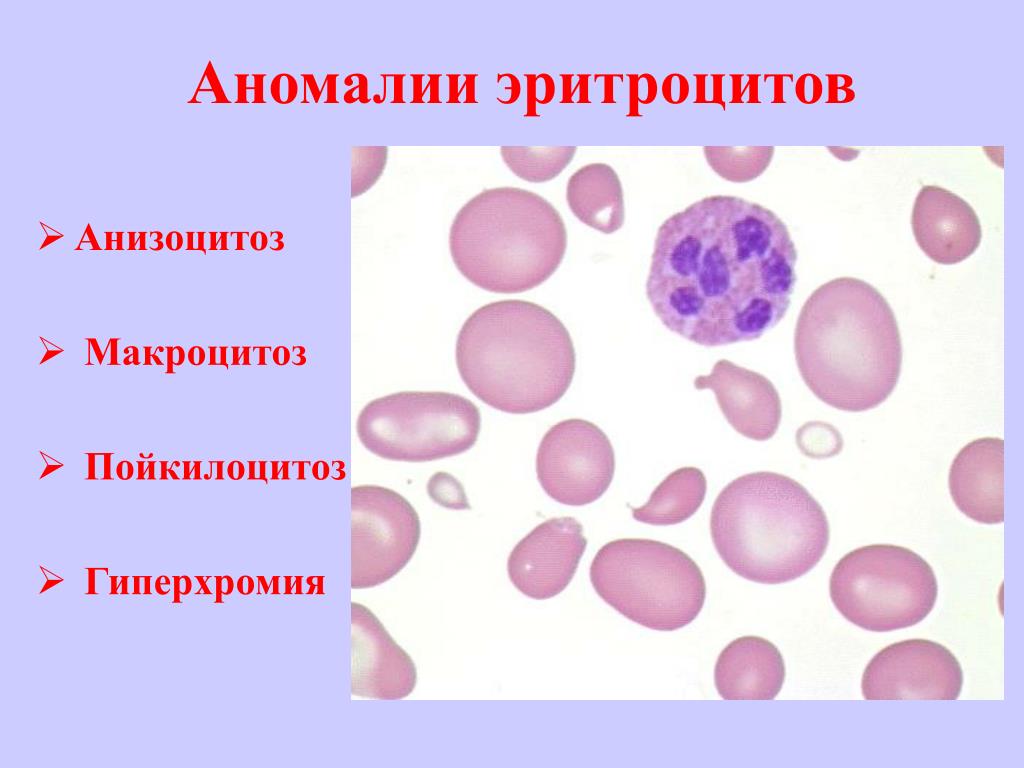
РИСУНОК 1.
Изображение морфологии эритроцитов, которые могут появляться на периферическом мазке, показывая: (A) базофильную штриховку, (B) тельца Хауэл-Джолли, (C) кольцевые тельца Кэбота и (D) Тела Хайнца.
Если после анализа первоначальных лабораторных данных диагноз все еще неясен, могут потребоваться другие подтверждающие исследования. Тесты для определения того, является ли MCV слишком низким, включают уровень железа в сыворотке, общую железосвязывающую способность (TIBC) и уровень свинца.Уровень ферритина в сыворотке может быть приемлемой заменой уровня железа в сыворотке или уровня TIBC. Уровень ферритина в сыворотке крови первым снижается у пациентов с дефицитом железа, он чувствителен и специфичен. Однако, поскольку сывороточный ферритин является реагентом острой фазы, он может быть ошибочно повышен. Если есть подозрение на гемолиз, прямой тест Кумбса, анализ G6PD, электрофорез гемоглобина и определение лактатдегидрогеназы (ЛДГ), гаптоглобина и билирубина (непрямые) могут помочь подтвердить диагноз.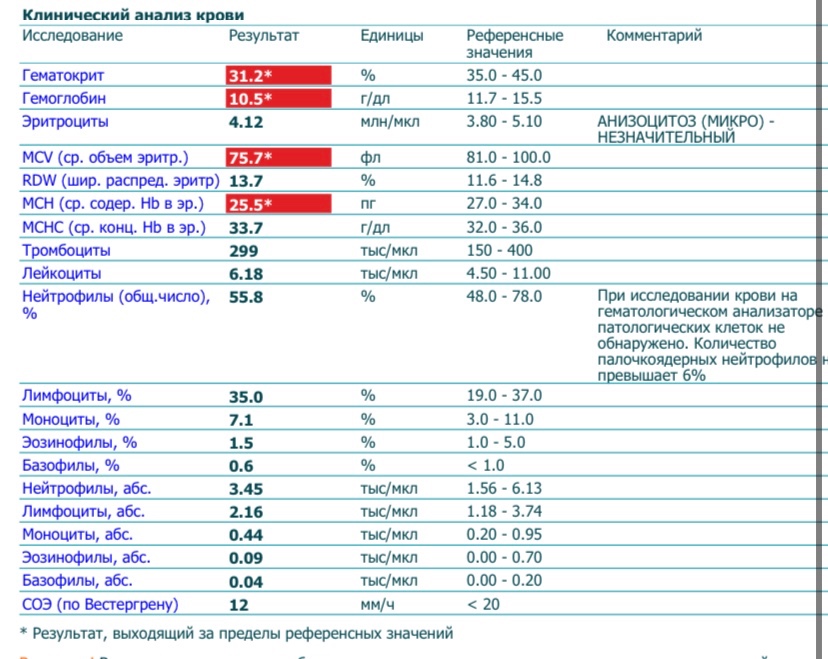 У ребенка с анемией и повышенным MCV врач должен проверить уровень витамина B 12 , фолиевой кислоты и тиреотропного гормона.
У ребенка с анемией и повышенным MCV врач должен проверить уровень витамина B 12 , фолиевой кислоты и тиреотропного гормона.
Другие тесты для диагностического подтверждения включают панель ферментов эритроцитов для диагностики энзимопатий, осмотической хрупкости для диагностики наследственного сфероцитоза, изоэлектрическое фокусирование гемоглобина для диагностики вариантов гемоглобина, исследования мембранных белков для диагностики мембранопатий и цитогенетические исследования3. при подозрении на гематологическое злокачественное новообразование может быть показана аспирация костного мозга.Перед заказом этих более сложных анализов обычно требуется консультация гематолога.
ТАБЛИЦА 2Классификация анемий по размеру эритроцитов
Правообладатель не предоставил права на воспроизведение этого объекта на электронных носителях. Сведения об отсутствующем элементе см. В исходной печатной версии данной публикации.
Типы анемии на основе MCV
МИКРОЦИТИЧЕСКИЕ АНЕМИИ
Наиболее распространенной и предотвратимой формой микроцитарной анемии является железодефицитная анемия. 1 Распространенность железодефицитной анемии в Соединенных Штатах колеблется от 3 до 10 процентов и может достигать 30 процентов среди групп населения с низким доходом.5 Исследователи в исследовании 1997 года6 частного педиатрического кабинета в Нью-Йорке оценили 504 детей подряд в возрасте от одного года до трех лет при анемии. Дети с хроническим или острым заболеванием, преждевременными родами или с известной дискразией крови были исключены из участия в исследовании. Авторы обнаружили, что примерно 7 процентов детей в этой популяции имели дефицит железа без анемии и 10 процентов страдали железодефицитной анемией.6
1 Распространенность железодефицитной анемии в Соединенных Штатах колеблется от 3 до 10 процентов и может достигать 30 процентов среди групп населения с низким доходом.5 Исследователи в исследовании 1997 года6 частного педиатрического кабинета в Нью-Йорке оценили 504 детей подряд в возрасте от одного года до трех лет при анемии. Дети с хроническим или острым заболеванием, преждевременными родами или с известной дискразией крови были исключены из участия в исследовании. Авторы обнаружили, что примерно 7 процентов детей в этой популяции имели дефицит железа без анемии и 10 процентов страдали железодефицитной анемией.6
Просмотр / печать таблицы
ТАБЛИЦА 3Возрастные индексы клеток крови
| Возраст | Гемоглобин, г / дл (г / л) | Гематокрит (%) | MCV, мкм 3 (fL) | MCHC, г / дл (г / л) | Ретикулоциты | ||
|---|---|---|---|---|---|---|---|
Гестация от 26 до 30 недель * | 13,4 (134) | 41,5 (0,42) | 118,2 (118,2) | 37. | — | ||
28 недель беременности | 14,5 (145) | 45 (0,45) | 120 (120) | ) | (от 5 до 10) | ||
32 недели беременности | 15,0 (150) | 47 (0,47) | 118 (118) | 320) | (от 3 до 10) | ||
Термин † (шнур) | 16. | 51 (0,51) | 108 (108) | 33,0 (330) | (от 3 до 7) | ||
от 1 до 3 дней | 18,5 (185) | 56 (0,56) | 108 (108) | 33,0 (330) | (1,8 — 4,6) | ||
2 недели | 16,6 (166) | 53 (0. | 105 (105) | 31,4 (314) | |||
1 месяц | 13,9 (139) | 44 (0,44) | 101) | 31,8 (318) | (от 0,1 до 1,7) | ||
2 месяца | 11,2 (112) | 35 (0,35) | 95158 31. | ||||
6 месяцев | 12,6 (126) | 36 (0,36) | 76 (76) | 35,0 (350) | 35,0 (350) | (0,7–2,3)||
От 6 месяцев до 2 лет | 12,0 (120) | 36 (0,36) | 78 (78) | 33,0 (330) | |||
От 2 до 6 лет | 12. | 37 (0,37) | 81 (81) | 34,0 (340) | (0,5 до 1,0) | ||
от 6 до 12 лет | 13,5 (135) | 40 (0,40) | 86 (86) | 34,0 (340) | (0,5–1,0) | ||
от 12 до 18 лет | |||||||
Мужской | 14. | 43 (0,43) | 88 (88) | 34,0 (340) | (0,5–1,0) | ||
Женский | 14,0 (140) | 41 (0,41) | 90 (90) | 34,0 (340) | (0,5–1,0) | ||
Взрослый | |||||||
Мужской | 15. | 47 (0,47) | 90 (90) | 34,0 (340) | (0,8–2,5) | ||
Женский | 14,0 (140) | 41 (0,41) | 90 (90) | 34,0 (340) | (0,8–4,1) | ||
Возрастные индексы клеток крови
| Возраст | Гемоглобин, г / дл (г / л) | Гематокрит (%) | MCV, мкм 3 (фл) | MCHC, г / дл (г / л) | Ретикуло | ||||
|---|---|---|---|---|---|---|---|---|---|
Беременность от 26 до 30 недель * | 13. | 41,5 (0,42) | 118,2 (118,2) | 37,9 (379) | — | ||||
28 недель беременности | 14,5 )45 (0,45) | 120 (120) | 31,0 (310) | (5-10) | |||||
32 недели беременности | 150003 | 15 150) | 47 (0. | 118 (118) | 32,0 (320) | (от 3 до 10) | |||
Срок действия † (шнур) | 16,5 (165) | 51 (0,51) | 108 (108) | 33,0 (330) | (от 3 до 7) | ||||
от 1 до 3 дней | 18,5 (185) | 56 (0,56) | 108 (108) | 33. | (1,8 — 4,6) | ||||
2 недели | 16,6 (166) | 53 (0,53) | 105 (105) | (314) | |||||
1 месяц | 13,9 (139) | 44 (0,44) | 101 (101) | 31,8000 (318) | 31,8000 (318) | От 0,1 до 1,7) | |||
2 месяца | 11. | 35 (0,35) | 95 (95) | 31,8 (318) | |||||
6 месяцев | 12,6 (126) | 12,6 (126) | 12,6 (126) | 36 (0,36)76 (76) | 35,0 (350) | (0,7–2,3) | |||
От 6 месяцев до 2 лет | 12,0 (120) | 36 (0. | 78 (78) | 33,0 (330) | |||||
от 2 до 6 лет | 12,5 (125) | 37 (0,37) 9002 | 81 (81) | 34,0 (340) | (от 0,5 до 1,0) | ||||
от 6 до 12 лет | 13,5 (135) | 40 (0,40) | 86 (86) | 34. | (от 0,5 до 1,0) | ||||
от 12 до 18 лет | |||||||||
Мужской | 14,5 (145) | 43 (0,43) | 88 (88) | 34,0 (340) | (от 0,5 до 1,0) | ||||
Женский | 14,0 (140) | 41 (0,41) | 90 (90) | 34. | (от 0,5 до 1,0) | ||||
Взрослый | |||||||||
Мужской | 15,5 (155) | 47 (0,47) | (90) | 34,0 (340) | (от 0,8 до 2,5) | ||||
Женский | 14,0 (140) | 41 (0,41) | (90) | 34. | (0,8–4,1) | ||||
Тяжелый дефицит железа обычно легко диагностируется; однако более легкие формы дефицита железа представляют собой большую проблему. Нормальные значения соответствующих возрасту индексов эритроцитов перечислены в таблице 37.
Если анамнез и лабораторные данные предполагают железодефицитную анемию, у бессимптомных младенцев от 9 до 12 месяцев уместно провести одномесячное эмпирическое испытание приема добавок железа. . Низкий MCV и повышенная ширина распределения эритроцитов (RDW) предполагают дефицит железа.8 RDW — это показатель изменчивости размера эритроцитов (анизоцитоз), который является самым ранним проявлением дефицита железа.9 Таблица 48 показывает, как RDW помогает отличить дефицит железа от других причин микроцитоза.10
Добавки железа дают ребенку в дозировке от 3 до 6 мг на кг в день в форме сульфата железа перед завтраком. Повышение уровня гемоглобина более чем на 1,0 г на дл (10,0 г на л) к четырем неделям является диагностическим признаком железодефицитной анемии и требует продолжения терапии в течение двух-трех дополнительных месяцев для надлежащего восполнения запасов железа. 11 В течение этого времени могут быть проведены дальнейшие диетические вмешательства и обучение пациентов. Если анемия рецидивирует, необходимо провести обследование для определения источника скрытой кровопотери.
11 В течение этого времени могут быть проведены дальнейшие диетические вмешательства и обучение пациентов. Если анемия рецидивирует, необходимо провести обследование для определения источника скрытой кровопотери.
Широко признано, что дефицит железа может иметь долгосрочные последствия, часто необратимые. Несколько исследований показали, что обращение анемии не улучшило результаты стандартизированных тестов.12,13 В одном исследовании14 была изучена группа коста-риканских детей в возрасте пяти лет. У детей с железодефицитной анемией средней степени тяжести (гемоглобин менее 10 г на дл [100 г на л]) в младенчестве результаты стандартизированных тестов в возрасте пяти лет были значительно ниже, несмотря на восстановление нормального гематологического статуса и роста.Исследования на моделях крыс показали, что железодефицитная анемия в раннем возрасте вызывает дефицит дофаминовых рецепторов, который нельзя исправить, обращая анемию вспять15,16. Поэтому врачи должны стремиться предотвратить дефицит железа у детей до второго года жизни . Стратегии профилактики железодефицитной анемии могут снизить вероятность развития заболевания (Таблица 517).
Стратегии профилактики железодефицитной анемии могут снизить вероятность развития заболевания (Таблица 517).
Показания, перечисленные в таблице 48, могут помочь дифференцировать другие микроцитарные анемии.Талассемии — это генетическая недостаточность гена, кодирующего цепи глобина. У пациентов с талассемией ни α-цепь, ни β-цепь не могут быть синтезированы в достаточных количествах, что соответствует номенклатуре α-талассемии или β-талассемии. Этот дефицит вызывает несбалансированный синтез глобиновой цепи, что приводит к преждевременной гибели эритроцитов (таблица 618 (p1403)). Существует около 100 мутаций разной степени тяжести, вызывающих талассемию. Они чаще встречаются у лиц средиземноморского, африканского, индийского и ближневосточного происхождения.Они вызывают нарушение синтеза полипептида гемоглобина, которое может протекать бессимптомно, с легкими симптомами или вызывать тяжелую анемию.
Направление подходит для случаев неясного диагноза и для лечения более тяжелых типов анемии.
Клиницист часто сталкивается с микроцитарной анемией в популяции с более высокой распространенностью талассемии. Индекс Ментцера был разработан, чтобы помочь отличить талассемию от дефицита железа. Он рассчитывается путем деления количества эритроцитов на MCV.Когда коэффициент меньше 13, более вероятна талассемия, а если коэффициент больше 13, дефицит железа более вероятен.19 Таким образом, у ребенка с факторами риска дефицита железа и индексом Ментцера, указывающим на дефицит железа, a как указано выше, оправдано испытание добавок железа. При повторной проверке общего анализа крови через четыре-шесть недель можно взять дополнительные пробирки с кровью и удерживать их в зависимости от результатов общего анализа крови. Затем их можно направить на электрофорез гемоглобина или другие клинически значимые тесты, если не было адекватного ответа на испытание с добавками железа.
Просмотр / печать таблицы
ТАБЛИЦА 4Соотношение ширины распределения эритроцитов и среднего корпускулярного объема
| Ширина распределения эритроцитов | Средний корпускулярный объем | ||||
|---|---|---|---|---|---|
| Низкий | Нормальный Высокий | ||||
Нормальный (от 11,5 до 14,5) * | Гетерозиготная альфа- или бета-талассемия | — | Апластическая анемия | ||
90020203 | Нормальный | Прелейкоз | |||
Высокий (более 14. | Дефицит железа, болезнь HgH или серповидно-ß-талассемия | Хроническая болезнь | Дефицит фолиевой кислоты | ||
Фрагментация красных клеток | Болезнь печени | Витамин B 12 дефицит | |||
Соотношение ширины распределения эритроцитов и среднего корпускулярного объема
| Ширина распределения эритроцитов | Средний корпускулярный объем | ||||
|---|---|---|---|---|---|
| Низкий Нормальный | Высокий | ||||
Нормальный (11. | Гетерозиготная α- или ß-талассемия | – | Апластическая анемия | ||
Хроническая болезнь | Нормальная 9003 900kemia | ||||
Высокий (более 14,5) | Дефицит железа, болезнь HgH или серповидно-бета-талассемия | Хроническая болезнь | Дефицит фолиевой кислоты | ||
| фрагментация | Болезнь печени | Дефицит витамина B 12 | |||
Другими причинами микроцитарной анемии являются отравление свинцом и сидеробластная анемия.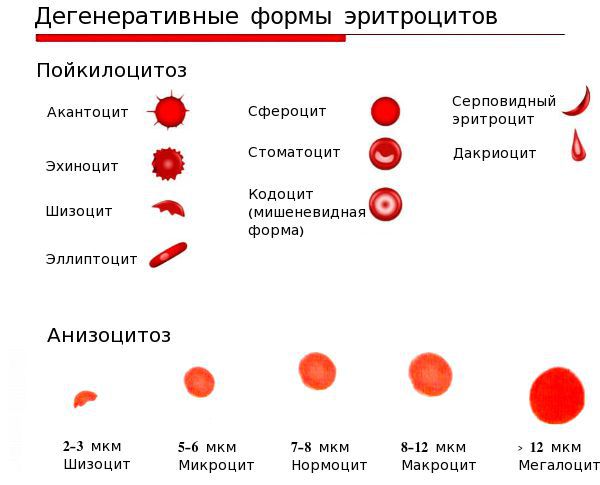 Отравление свинцом диагностируется у ребенка с повышенным уровнем свинца в сыворотке крови. Приобретенные и наследственные формы сидеробластной анемии у детей встречаются очень редко.
Отравление свинцом диагностируется у ребенка с повышенным уровнем свинца в сыворотке крови. Приобретенные и наследственные формы сидеробластной анемии у детей встречаются очень редко.
Рекомендации по питанию для профилактики дефицита железа Американской академии педиатрии
Правообладатель не предоставил права на воспроизведение этого элемента на электронных носителях. Сведения об отсутствующем элементе см. В исходной печатной версии данной публикации.
Просмотреть / распечатать таблицу
ТАБЛИЦА 6Клинические и гематологические особенности основных форм талассемии
| Тип талассемии | Экспрессия глобинового гена | Гематологические особенности бина | Клинические проявления88 | |||||||||||||||||||||||||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
β-талассемия | ||||||||||||||||||||||||||||||||||||||||
β ° гомозиготная | β ° / β ° | Тяжелая анемия; нормобластемия | Анемия Кули | HbF более 90 процентов Нет HbA HbA 2 повышен | ||||||||||||||||||||||||||||||||||||
β + гомозиготный | 82 β + Анизоцитоз, пойкилоцитоз; анемия средней степени тяжести | Промежуточная талассемия | HbA: от 20 до 40 процентов HbF: от 60 до 80 процентов | |||||||||||||||||||||||||||||||||||||
β ° гетерозиготный | β / β ° | гипохромия, анемия легкой и средней степени | Может иметь спленомегалию, желтуху | Повышает HbA 2 и HbF | ||||||||||||||||||||||||||||||||||||
β + Микроцитоз, гипохромия, легкая анемия Нормальный Повышенный HbA 2 и HbF | ||||||||||||||||||||||||||||||||||||||||
β молчащий носитель, гетерозиготный 02 | β / β нормальный | β / β | Нормальный | Нормальный | ||||||||||||||||||||||||||||||||||||
δβ гетерозиготный | δβ / (δβ) ° | Микроцитоз, гипохромия, анемия легкой степени | Обычно нормальный | HbF: от 5 до 20 процентов HbA | или низкий 3 или низкий||||||||||||||||||||||||||||||||||||
γδβ гетерозиготный | γδβ / (γδβ) ° | Новорожденный: гемолитическая анемия с микроцитозом нормобластемия Взрослые: аналогично гетерозиготной δβ | Новорожденные: гемолитическая болезнь β схожа | Нормальный | ||||||||||||||||||||||||||||||||||||
α -Талассемии | ||||||||||||||||||||||||||||||||||||||||
Молчаливый носитель α | -, α / α, α | Легкий микроцитоз или нормальный | 3 3 9002 НормальныйНормальный | |||||||||||||||||||||||||||||||||||||
α признак | -, α / -, α или -, — / α α | Микроцитоз, гипохромия, легкая анемия | Обычно нормальный | Новорожденный: Hb Barts (γ 4 ) от 5 до 10 процентов Ребенок или взрослый: нормальный | ||||||||||||||||||||||||||||||||||||
Болезнь HbH | -, α / -, — | Микроцитоз, тельца включения при наджизненном окрашивании; умеренно тяжелая анемия | Промежуточная талассемия | Новорожденный: Hb Barts (γ 4 ) от 20 до 30 процентов Ребенок или взрослый: HbH (β 4 ) от 4 до 20 процентов | ||||||||||||||||||||||||||||||||||||
α − hydrops fetalis | -, — / -, — | Анизоцитоз, пойкилоцитоз; тяжелая анемия | Водянка плода; обычно мертворожденная или неонатальная смерть | Hb Barts (y 4 ) от 80 до 90 процентов; нет HbA или HbF | ||||||||||||||||||||||||||||||||||||
Клинические и гематологические особенности основных форм талассемии
| Тип талассемии | Экспрессия глобинового гена | Гематологические признаки | Клинические проявления | |||||||||||||||||||||||||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
β-талассемия | ||||||||||||||||||||||||||||||||||||||||
β ° гомозиготная | β ° / β ° | Тяжелая анемия; нормобластемия | Анемия Кули | HbF более 90 процентов Нет HbA HbA 2 повышен | ||||||||||||||||||||||||||||||||||||
β + гомозиготный | 82 β + Анизоцитоз, пойкилоцитоз; анемия средней степени тяжести | Промежуточная талассемия | HbA: от 20 до 40 процентов HbF: от 60 до 80 процентов | |||||||||||||||||||||||||||||||||||||
β ° гетерозиготный | β / β ° | гипохромия, анемия легкой и средней степени | Может иметь спленомегалию, желтуху | Повышает HbA 2 и HbF | ||||||||||||||||||||||||||||||||||||
β + Микроцитоз, гипохромия, легкая анемия Нормальный Повышенный HbA 2 и HbF | ||||||||||||||||||||||||||||||||||||||||
β молчащий носитель, гетерозиготный 02 | β / β нормальный | β / β | Нормальный | Нормальный | ||||||||||||||||||||||||||||||||||||
δβ гетерозиготный | δβ / (δβ) ° | Микроцитоз, гипохромия, анемия легкой степени | Обычно нормальный | HbF: от 5 до 20 процентов HbA | или низкий 3 или низкий||||||||||||||||||||||||||||||||||||
γδβ гетерозиготный | γδβ / (γδβ) ° | Новорожденный: гемолитическая анемия с микроцитозом нормобластемия Взрослые: аналогично гетерозиготной δβ | Новорожденные: гемолитическая болезнь β схожа | Нормальный | ||||||||||||||||||||||||||||||||||||
α -Талассемии | ||||||||||||||||||||||||||||||||||||||||
Молчаливый носитель α | -, α / α, α | Легкий микроцитоз или нормальный | 3 3 9002 НормальныйНормальный | |||||||||||||||||||||||||||||||||||||
α признак | -, α / -, α или -, — / α α | Микроцитоз, гипохромия, легкая анемия | Обычно нормальный | Новорожденный: Hb Barts (γ 4 ) от 5 до 10 процентов Ребенок или взрослый: нормальный | ||||||||||||||||||||||||||||||||||||
Болезнь HbH | -, α / -, — | Микроцитоз, тельца включения при наджизненном окрашивании; умеренно тяжелая анемия | Промежуточная талассемия | Новорожденный: Hb Barts (γ 4 ) от 20 до 30 процентов Ребенок или взрослый: HbH (β 4 ) от 4 до 20 процентов | ||||||||||||||||||||||||||||||||||||
α − hydrops fetalis | -, — / -, — | Анизоцитоз, пойкилоцитоз; тяжелая анемия | Водянка плода; обычно мертворожденная или неонатальная смерть | Hb Barts (y 4 ) от 80 до 90 процентов; нет HbA или HbF | ||||||||||||||||||||||||||||||||||||
НОРМОЦИТИЧЕСКИЕ АНЕМИИ
Установление диагноза нормоцитарной анемии у ребенка может быть клинически трудным.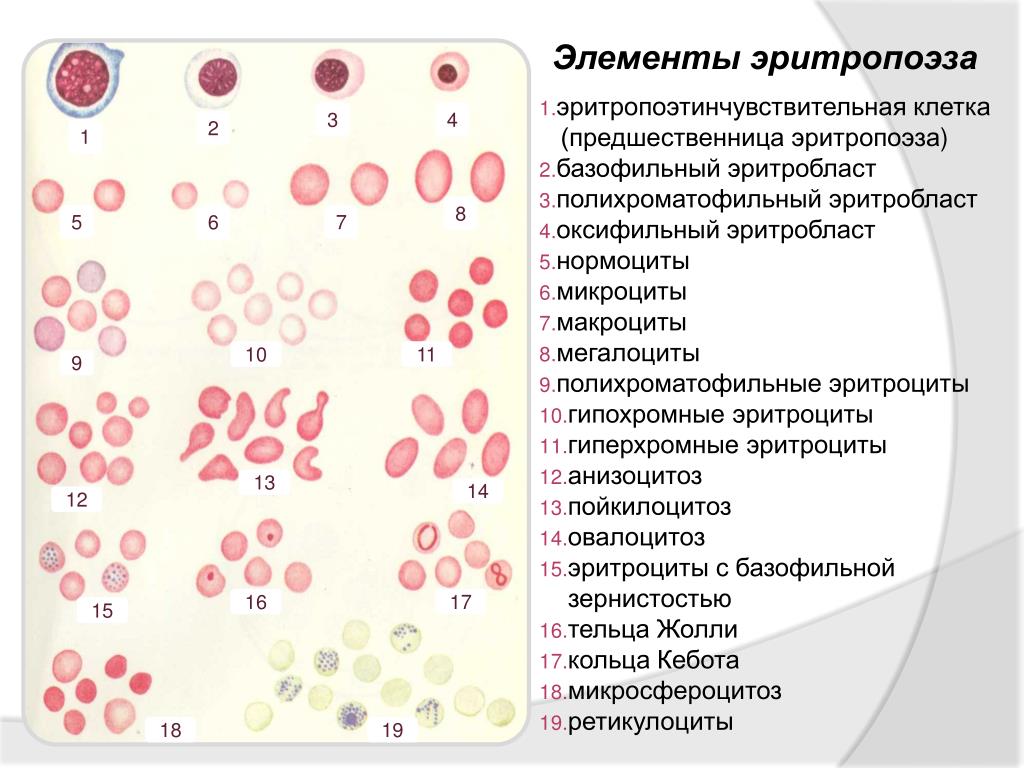 Во-первых, получите количество ретикулоцитов, чтобы определить, снижается ли продукция красных кровяных телец или увеличивается их разрушение. При усилении деструкции количество ретикулоцитов будет высоким, уровни ЛДГ и непрямого билирубина увеличатся, а в периферическом мазке могут быть признаки разрушения эритроцитов (т. Е. Шистоцитов, серповидных клеток, слезных форм и пойкилоцитов). При снижении выработки эритроцитов количество ретикулоцитов будет снижено по сравнению с концентрацией гемоглобина.В зависимости от тяжести анемии оценка может в конечном итоге потребовать аспирации костного мозга (таблица 7) .18 (p1399)
Во-первых, получите количество ретикулоцитов, чтобы определить, снижается ли продукция красных кровяных телец или увеличивается их разрушение. При усилении деструкции количество ретикулоцитов будет высоким, уровни ЛДГ и непрямого билирубина увеличатся, а в периферическом мазке могут быть признаки разрушения эритроцитов (т. Е. Шистоцитов, серповидных клеток, слезных форм и пойкилоцитов). При снижении выработки эритроцитов количество ретикулоцитов будет снижено по сравнению с концентрацией гемоглобина.В зависимости от тяжести анемии оценка может в конечном итоге потребовать аспирации костного мозга (таблица 7) .18 (p1399)
Физиологическую анемию младенчества часто путают с патологическим состоянием. В течение первых недель жизни синтез эритропоэтина резко снижается. В последующие шесть-восемь недель гемоглобин достигает нижней точки от 9 до 11 г на дл (от 90 до 110 г на л) или от 7 до 9 г на дл (от 70 до 90 г на л) у недоношенных детей, эритропоэтин производство снова стимулируется, и уровень гемоглобина возвращается к норме. Это часто вызывает беспокойство при рутинном осмотре ребенка с лихорадкой. Общий анализ крови, полученный для оценки количества лейкоцитов, может выявить «аномальный» уровень гемоглобина. Эта физиологическая анемия, если она не ниже ожидаемого диапазона для этой возрастной группы, не требует дальнейшего изучения.
Это часто вызывает беспокойство при рутинном осмотре ребенка с лихорадкой. Общий анализ крови, полученный для оценки количества лейкоцитов, может выявить «аномальный» уровень гемоглобина. Эта физиологическая анемия, если она не ниже ожидаемого диапазона для этой возрастной группы, не требует дальнейшего изучения.
Просмотр / печать таблицы
ТАБЛИЦА 7Клинически важные серповидно-клеточные синдромы
| Серповидно-клеточное расстройство | Состав гемоглобина (%) | HbA 2 уровень | Уровень эритроцитов | Клинические особенности | ||||
|---|---|---|---|---|---|---|---|---|
HbSS | HbS: от 80 до 95 | Нормальный | Нормальный | + + to + + + + | ||||
HbF: от 2 до 20 | ||||||||
HbS-β ° -талассемия | HbS: от 75 до 90 | Повышение | Снижение до | + | В целом неотличимы от SS | |||
HbF: от 5 до 25 | ||||||||
HbS-β + -талассемия | HbS: от 5 до 85 | Повышение | Снижение | + до + + + | В целом | , чем SS | ||
HbF: от 5 до 10 | ||||||||
HbSS с признаком α-талассемии (-, α / -, α) | HbS: от 80 до 90 | Нормальный | Сниженный | + + to + + + + | Может быть мягче, чем SS | |||
HbF: от 10 до 20 | ||||||||
HbS38 | : От 45 до 50Нормальный | Нормальный | + до + + + | Обычно мягче, чем SS; более высокая частота костных инфарктов и пролиферативного заболевания сетчатки | ||||
HbC: от 45 до 50 | ||||||||
HbF: от 2 до 5 | ||||||||
HbSo Arab | HbS: от 50 до 55 | Нормальный | Нормальный | + + to + + + + | В целом неотличим от SS | |||
HbO: от 40 до 45 | ||||||||
HbF: | ||||||||
HbSD Лос-Анджелес | HbS: от 45 до 50 | Нормальный | Нормальный | + + to + + + + | Может быть столь же серьезным, как SS | |||
HbD: от 30 до 40 | ||||||||
HbF: от 5 до 20 | ||||||||
HbS / HPFH * | HbS: От 65 до 80 | Нормальный | Нормальный | От 0 до + | Обычно бессимптомный | |||
HbF: 15-30 | ||||||||
Hb : От 32 до 45 | в норме | в норме | от 0 до + | бессимптомно | ||||
HbA: от 52 до 65 |
| Серповидно-клеточное заболевание | Состав гемоглобина (%) | HbA 2 уровень | Объем эритроцитов (MCV) | Клиническая степень тяжести | Клинические особенности |
|---|---|---|---|---|---|
Нормальный | Нормальный | + + to + + + + | Тяжелое заболевание | ||
HbF: от 2 до 20 | |||||
HbS-β ° -талассемия | HbS: от 75 до 90 | Повышение | Снижено | + + to + + + + | В целом неотличимо от SS |
HbF: 5–25 | |||||
HbS-β + -3000 талассемия | HbS: от 5 до 85 | Увеличено | Снижено | + to + + | Обычно мягче, чем SS |
HbA: от 10 до 30 | |||||
HbSS с признаком α-талассемии (-, α / -, α) | HbS: от 80 до 90 | Нормальный 900 53 | Снижено | + + до + + + + | Может быть мягче, чем SS |
HbF: 10 до 20 | |||||
HbSC | HbS: 450002 HbS 50 | Нормальное | Нормальное | от + до + + + | Обычно мягче, чем SS; более высокая частота костных инфарктов и пролиферативного заболевания сетчатки |
HbC: от 45 до 50 | |||||
HbF: от 2 до 5 | |||||
HbSo Arab | HbS: от 50 до 55 | Нормальный | Нормальный | + + to + + + + | В целом неотличим от SS |
HbO: от 40 до 45 | |||||
HbF: | |||||
HbSD Лос-Анджелес | HbS: от 45 до 50 | Нормальный | Нормальный | + + to + + + + | Может быть столь же серьезным, как SS |
HbD: от 30 до 40 | |||||
HbF: от 5 до 20 | |||||
HbS / HPFH * | HbS: От 65 до 80 | Нормальный | Нормальный | 0 до + | Обычно бессимптомный |
HbF: 15-30 | |||||
Hb : 32-45 | Нормальный | Нормальный | 0 до + | Бессимптомный | |
HbA: 52-65 |
Заражение парвовирусной инфекцией человека ) является частой причиной угнетения костного мозга, обычно вызывая от четырех до восьми дней аплазии. 20 У здоровых детей гематологические осложнения возникают редко; однако у детей с серповидно-клеточной анемией или наследственным сфероцитозом или эллиптоцитозом последствия этой вирусной аплазии эритроцитов могут быть катастрофическими. Это связано с тем, что средняя продолжительность жизни сфероцита или эллиптоцита заметно снижается с 120 дней до 10–30 дней. Таким образом, объем циркулирующей крови значительно больше зависит от продукции костного мозга. Детей с острой парвовирусной инфекцией обычно госпитализируют для внутривенного введения иммуноглобулина и переливания крови, если анемия симптоматическая или тяжелая (гемоглобин ниже 3.5 г на дл [35 г на л]) 21
20 У здоровых детей гематологические осложнения возникают редко; однако у детей с серповидно-клеточной анемией или наследственным сфероцитозом или эллиптоцитозом последствия этой вирусной аплазии эритроцитов могут быть катастрофическими. Это связано с тем, что средняя продолжительность жизни сфероцита или эллиптоцита заметно снижается с 120 дней до 10–30 дней. Таким образом, объем циркулирующей крови значительно больше зависит от продукции костного мозга. Детей с острой парвовирусной инфекцией обычно госпитализируют для внутривенного введения иммуноглобулина и переливания крови, если анемия симптоматическая или тяжелая (гемоглобин ниже 3.5 г на дл [35 г на л]) 21
Дефицит ферментов, таких как G6PD и пируваткиназа, характеризуется приступами гемолиза во время некоторой формы стресса. Дефицит G6PD является наиболее распространенной энзимопатией и присутствует у 13 процентов чернокожих мужчин, 2 процентов чернокожих женщин и у некоторых детей средиземноморского и юго-восточного азиатского происхождения. 22 В случае дефицита G6PD окислительный стресс может вызвать гемолитическую анемию. это может быть драматичным. Клинически это проявляется желтухой, а также другими признаками и симптомами низкого уровня гемоглобина.Пониженный уровень G6PD подтвердит диагноз, но может быть нормальным при остром гемолизе. В этом случае тест следует повторить через несколько месяцев после разрешения эпизода. В настоящее время большинство больниц тестируют на G6PD и пируваткиназу в рамках скрининга новорожденных перед выпиской из больницы.
22 В случае дефицита G6PD окислительный стресс может вызвать гемолитическую анемию. это может быть драматичным. Клинически это проявляется желтухой, а также другими признаками и симптомами низкого уровня гемоглобина.Пониженный уровень G6PD подтвердит диагноз, но может быть нормальным при остром гемолизе. В этом случае тест следует повторить через несколько месяцев после разрешения эпизода. В настоящее время большинство больниц тестируют на G6PD и пируваткиназу в рамках скрининга новорожденных перед выпиской из больницы.
МАКРОЦИТИЧЕСКИЕ АНЕМИИ
Макроцитарные анемии у детей относительно редки, но обычно вызваны дефицитом витамина B 12 и фолиевой кислоты. Другие возможные причины включают хроническое заболевание печени, гипотиреоз и миелодиспластические расстройства.
Дефицит фолиевой кислоты обычно является вторичной причиной недостаточного питания. Человеческое и коровье молоко являются достаточными источниками фолиевой кислоты. Этот дефицит лечат парентеральным или пероральным приемом фолиевой кислоты в дозировке от 1 до 3 мг один раз в день. 23 Гематологический ответ на добавление фолиевой кислоты можно увидеть в течение 72 часов.
23 Гематологический ответ на добавление фолиевой кислоты можно увидеть в течение 72 часов.
Витамин B 12 Дефицит витамина в результате недоедания в Соединенных Штатах встречается редко. Врожденная злокачественная анемия возникает из-за неспособности секретировать внутренний фактор желудка.Неврологические симптомы проявляются примерно к девяти месяцам в зависимости от количества витамина B 12 запасов с рождения4. Предпочтительным лечением является пожизненный прием добавок витамина B 12 .
Заключительный комментарий
Методы лечения и диагностики анемии у детей были четко определены. Одной из основных областей для улучшения первичной медико-санитарной помощи является предотвращение дефицита железа, поскольку он связан с постоянной задержкой психомоторного развития.Соответствующий скрининг и последующее диагностическое обследование позволят семейному врачу правильно диагностировать большинство случаев анемии у детей. Направление к гематологу всегда уместно в сложных или менее определенных случаях.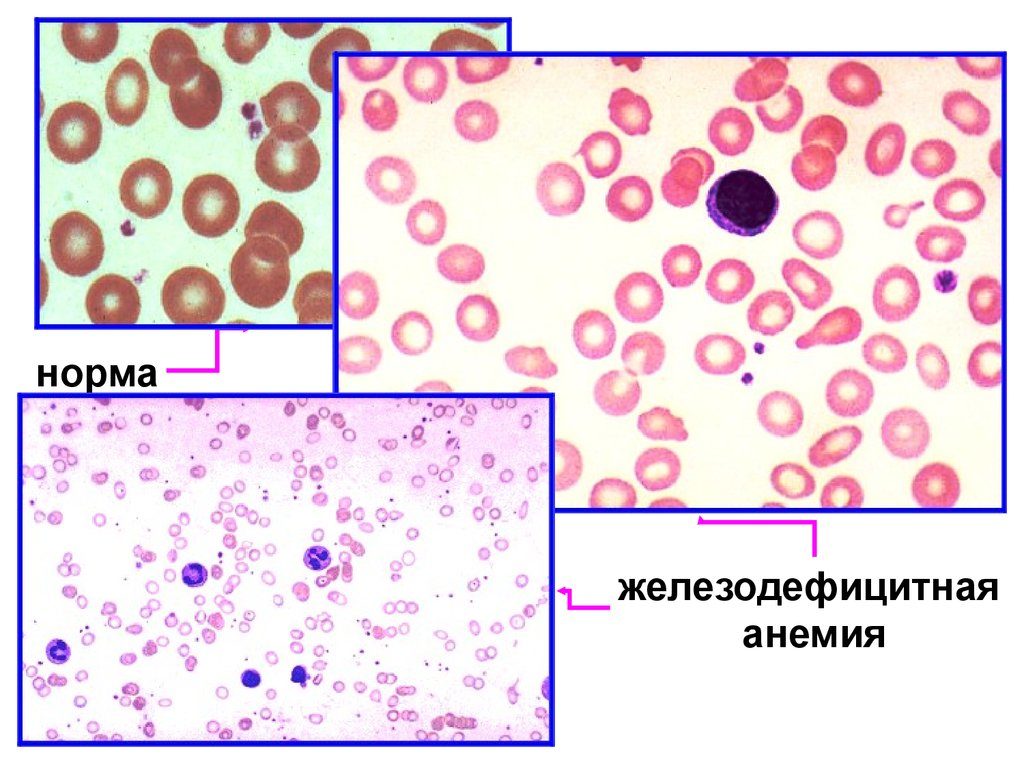
Анизоцитоз (идентификатор концепции: C0221278) — MedGen
Оротическая ацидурия- UID MedGen:
- 78642
- • Идентификатор концепции:
- C0268128
- •
- Результат
) локализован на хромосоме 3q13.
Врожденная дизеритропоэтическая анемия, тип I- UID MedGen:
- 82891
- • Идентификатор концепции:
- C0271933
- •
- Заболевание или синдром
Врожденная дизеритропоэтическая анемия типа I (ВДА I) характеризуется макроцитарной анемией от умеренной до тяжелой, иногда проявляющейся внутриутробно в виде тяжелой анемии, связанной с водянкой плода, но чаще у новорожденных в виде гепатомегалии, ранней желтухи и задержки внутриутробного развития.Некоторые случаи присутствуют в детстве или в зрелом возрасте. После неонатального периода у большинства больных на протяжении всей жизни наблюдается умеренная анемия, обычно сопровождающаяся желтухой и спленомегалией. Вторичный гемохроматоз развивается с возрастом в результате повышенного всасывания железа даже у тех, кому не переливали кровь. Аномалии дистальных отделов конечностей встречаются у 4–14% больных.
Анемия, несфероцитарная гемолитическая, вызванная дефицитом G6PD- UID MedGen:
- 403555
- • Идентификатор концепции:
- C2720289
- •
- Заболевание или синдром
G6PD является наиболее частой генетической причиной хронической гемолитической анемии, вызванной лекарствами, пищевыми продуктами или инфекциями.G6PD катализирует первую реакцию пентозофосфатного пути, который является единственным процессом образования НАДФН в зрелых эритроцитах; следовательно, защита от окислительного повреждения зависит от G6PD. У большинства пациентов с дефицитом G6PD симптомы отсутствуют на протяжении всей жизни, но дефицит G6PD может быть опасным для жизни. Наиболее частыми клиническими проявлениями дефицита G6PD являются желтуха новорожденных и острая гемолитическая анемия, которая у большинства пациентов вызывается экзогенным агентом, например примахином или фасолью.Острый гемолиз характеризуется утомляемостью, болями в спине, анемией и желтухой. Повышенный уровень неконъюгированного билирубина, лактатдегидрогеназы и ретикулоцитоз являются маркерами заболевания. Поразительное сходство между областями, где дефицит G6PD является обычным, и малярией Plasmodium falciparum (см. 611162) является эндемической, что свидетельствует о том, что дефицит G6PD придает устойчивость к малярии (резюме Cappellini and Fiorelli, 2008).
Анемия без тромбоцитопении, Х-сцепленная- UID MedGen:
- 763770
- • Идентификатор концепции:
- C3550856
- •
- Заболевание или синдром
Х-связанная дизеритропоэтическая анемия с патологическими тромбоцитами и нейтропенией — редкое генетическое конституциональное дизеритропоэтическое заболевание, характеризующееся анемией от умеренной до тяжелой без тромбоцитопении, различной степени нейтропении, а также результатами биопсии костного мозга с трехлинейной дисплазией и гранулометрической дисплазией. .Результаты периферической крови включают анизоцитоз, макроцитоз, пойкилоцитоз, эллиптоциты и фрагментированные эритроциты.
Нарушение свертываемости крови по типу тромбоцитов 15- UID MedGen:
- 767577
- • Идентификатор концепции:
- C3554663
- •
- Заболевание или синдром
Нарушение свертываемости крови тромбоцитарного типа-15 — аутосомно-доминантная форма макротромбоцитопении. У пораженных людей склонность к кровотечениям обычно отсутствует или проявляется незначительно, например носовое кровотечение.Лабораторные исследования показывают снижение количества крупных тромбоцитов и анизоцитоза, но тромбоциты не обнаруживают функциональных нарушений in vitro (резюме Kunishima et al., 2013).
Дизеритропоэз, врожденный, с ультраструктурно нормальным гетерохроматином эритробластов- UID MedGen:
- 813565
- • Идентификатор концепции:
- C3807235
- •
Врожденные дизеритропоэтические анемии (ВДА) представляют собой необычную и гетерогенную группу состояний, характеризующихся усилением неэффективного эритропоэза и, как правило, диспластическими изменениями эритробластов.Первоначально были признаны 3 типа CDA и обозначены как CDA типа I (224120), типа II (224100) и типа III (105600). Впоследствии был описан ряд других типов в соответствии с обзором Wickramasinghe (1997). Определяющими признаками CDA типа I являются аутосомно-рецессивное наследование, макроциты в периферической крови, межъядерные хроматиновые мостики, соединяющие некоторые почти полностью разделенные эритробласты, и аномальный ультраструктурный вид (губчатый или «швейцарский сыр») гетерохроматина в высокой доле. эритробластов.
Врожденная дизеритропоэтическая анемия типа 1B- UID MedGen:
- 816515
- • Идентификатор концепции:
- C3810185
- •
- Заболевание или синдром
Врожденная дизеритропоэтическая анемия типа I (ВДА I) характеризуется макроцитарной анемией от умеренной до тяжелой, иногда проявляющейся внутриутробно в виде тяжелой анемии, связанной с водянкой плода, но чаще у новорожденных в виде гепатомегалии, ранней желтухи и задержки внутриутробного развития.Некоторые случаи присутствуют в детстве или в зрелом возрасте. После неонатального периода у большинства больных на протяжении всей жизни наблюдается умеренная анемия, обычно сопровождающаяся желтухой и спленомегалией. Вторичный гемохроматоз развивается с возрастом в результате повышенного всасывания железа даже у тех, кому не переливали кровь. Аномалии дистальных отделов конечностей встречаются у 4–14% больных.
Сидеробластная анемия 3, пиридоксинорезистентная- UID MedGen:
- 895975
- • Идентификатор концепции:
- C4225155
- •
- Заболевание или синдром
), описанный у одного пациента с микроцитарной гипохромной анемией с началом у взрослых, с перегрузкой железом в печени и диабетом 2 типа.
Пигментный ретинит и эритроцитарный микроцитоз- UID MedGen:
- 3
- • Идентификатор концепции:
- C4310776
- •
- Заболевание или синдром
TRNT1 включает в себя то, что сначала считалось двумя отдельными расстройствами: тяжелое расстройство, называемое сидеробластной анемией с B-клеточным иммунодефицитом, периодическими лихорадками и задержкой развития (SIFD), и более легкое расстройство, называемое пигментным ретинитом с эритроцитарным микроцитозом (RPEM), каждое назван в честь его наиболее общих черт.SIFD начинается в младенчестве, и больные обычно не доживают до детства. RPEM, с другой стороны, распознается в раннем взрослом возрасте, и микроцитоз обычно не вызывает никаких проблем со здоровьем. Однако с тех пор было признано, что у некоторых людей есть комбинация особенностей, которые попадают между этими двумя краями спектра тяжести. Все эти случаи теперь считаются частью дефицита TRNT1. \ N \ nОсобенности, которые реже встречаются у людей с дефицитом TRNT1, включают потерю слуха, вызванную аномалиями внутреннего уха (нейросенсорная тугоухость), повторяющиеся приступы (эпилепсия) и проблемы с почки или сердце.\ n \ nНеврологические проблемы также часто встречаются при дефиците TRNT1. У многих затронутых людей задерживается развитие речи и моторных навыков, таких как сидение, стояние и ходьба, а у некоторых наблюдается низкий мышечный тонус (гипотония). \ N \ n Нарушения глаз, часто затрагивающие светочувствительную ткань задней части глаза. (сетчатка), может возникать у людей с дефицитом TRNT1. У некоторых из этих людей есть состояние, называемое пигментным ретинитом, при котором светочувствительные клетки сетчатки постепенно разрушаются.Проблемы со зрением при дефиците TRNT1 могут привести к потере зрения. \ N \ nКроме того, у многих людей с дефицитом TRNT1 наблюдаются периодические лихорадки, не вызванные инфекцией. Эти эпизоды лихорадки часто являются одними из самых ранних признанных симптомов дефицита TRNT1, обычно начинающегося в младенчестве. Приступы лихорадки обычно сопровождаются плохим кормлением, рвотой и диареей и могут привести к госпитализации. У многих пораженных людей эпизоды возникают регулярно, примерно каждые 2–4 недели и продолжаются от 5 до 7 дней, хотя частота может уменьшаться с возрастом.\ n \ nМногие люди с дефицитом TRNT1 имеют нарушение иммунной системы (иммунодефицит), которое может привести к рецидивирующим бактериальным инфекциям. Повторные инфекции могут вызвать опасные для жизни повреждения внутренних органов. Иммунодефицит характеризуется низким количеством клеток иммунной системы, называемых В-клетками, которые обычно помогают бороться с инфекциями, производя иммунные белки, называемые антителами (или иммуноглобулинами). Эти белки нацелены на чужеродных захватчиков, таких как бактерии и вирусы, и помечают их для разрушения.У многих людей с дефицитом TRNT1 количество иммуноглобулинов также низкое (гипогаммаглобулинемия). \ N \ nОбщей чертой дефицита TRNT1 является состояние крови, называемое сидеробластной анемией, которое характеризуется нехваткой эритроцитов (анемия). При дефиците TRNT1 присутствующие эритроциты необычно малы (эритроцитарный микроцитоз). Кроме того, развивающиеся красные кровяные тельца в костном мозге (эритробласты) могут иметь аномальное накопление железа, которое проявляется в виде кольца синего цвета в клетке после обработки в лаборатории определенными красителями.Эти аномальные клетки называются кольцевыми сидеробластами. \ N \ n Дефицит TRNT1 — это состояние, которое влияет на многие системы организма. Его признаки и симптомы могут включать клетки крови, иммунную систему, глаза и нервную систему. Степень выраженности признаков и симптомов сильно различается.
Фиброз, нейродегенерация и церебральный ангиоматоз- UID MedGen:
- 1648312
- • Идентификатор концепции:
- C4748939
- •
- Заболевание или синдром
Фиброз, нейродегенерация и церебральный ангиоматоз характеризуются тяжелыми прогрессирующими церебропульмональными симптомами, приводящими к смерти в младенчестве от дыхательной недостаточности.Особенности включают мальабсорбцию, прогрессирующую задержку роста, рецидивирующие инфекции, хроническую гемолитическую анемию и преходящую дисфункцию печени. Невропатология выявляет усиление лептоменингеальной, корковой и поверхностной васкуляризации белого вещества, похожей на ангиоматоз, дегенерацию вакуолей и потерю миелина в белом веществе, а также дегенерацию нейронов. В легких наблюдаются интерстициальный фиброз и гранулемоподобные поражения, а также гепатомегалия со стеатозом и накоплением коллагена (Uusimaa et al., 2018).
Микроцитарная анемия- UID MedGen:
- 1673948
- • Идентификатор концепции:
- C5194182
- •
- Заболевание или синдром
Разновидность анемии, при которой количество красных кровяных телец снижено.
Дети с микроцитозом
Микроцитоз — это уменьшение размеров эритроцитов (эритроцитов). Размер эритроцитов измеряется средним корпускулярным объемом (MCV). У детей MCV варьируется в зависимости от возраста и пола, поэтому его всегда следует сравнивать с поло-возрастными нормами.MCV ниже 5 -го перцентиля определяет детский микроцитоз. Наиболее частыми причинами микроцитоза являются железодефицитная анемия (ЖДА) и гемоглобинопатии [1].
ЖДА — наиболее распространенная приобретенная анемия, вызванная дефицитом железа (ЖД) в результате отрицательного баланса железа. Три наиболее распространенных причины ИН: низкое потребление железа с пищей, мальабсорбция и кровопотеря. Дети особенно уязвимы для ID из-за повышенной потребности в железе в периоды быстрого роста.ЖДА вызывает задержку когнитивного развития и плохое функционирование моторной и сенсорной системы. Следовательно, очень важно выявлять ИД у детей на самой ранней стадии и пополнять запасы железа с помощью соответствующих добавок [1].
Гемоглобинопатии представляют собой серьезную проблему здравоохранения во всем мире с высокой частотой носителей, особенно в регионах, где малярия является эндемичной.
Эти расстройства характеризуются клинической и гематологической фенотипической неоднородностью. Различие между талассемическим и неталассемическим микроцитозом имеет важное клиническое значение, поскольку каждый из них имеет совершенно разные патогенез, прогноз и лечение [1-3].
Дифференциальная диагностика требует измерения гематологических маркеров (эритроцитов, MCV, ширины распределения эритроцитов или RDW, который измеряет дисперсию размера эритроцитов. Повышенный RDW указывает на эритроциты нескольких размеров), количественного определения HbA2 и HbF, выявления вариантов Hb с помощью ВЭЖХ и оценки статус железа (измерение ферритина, которое отражает запасы железа, а также способность переносить или общую железосвязывающую способность, которая указывает на способность организма транспортировать железо для использования в производстве эритроцитов) [2,3].
При признаке β-талассемии (βTT) количество эритроцитов обычно выше, чем у пациентов с ЖДА, тогда как значение MCV ниже.RDW повышается у пациентов с анемией по сравнению со здоровыми субъектами, при этом ЖДА выше, чем βTT. Отрицательный баланс железа является маркером ID, в то время как повышение HbA2 является маркером βTT [2,3]. В последние годы идентификация новых белков, участвующих в транспортировке и регуляции железа, привела к открытию новых форм наследственный микроцитоз, разделяющий черты с классической ЖДА. Тщательный анамнез пациента и оценка лабораторных тестов могут позволить отличить эти редкие состояния от более распространенных ЖДА.Молекулярные исследования позволяют различать разные типы, что является предпосылкой для дифференцированной терапии [4,5].
Что такое анизоцитоз? Красные кровяные тельца и их размер
Простой мазок крови может многое рассказать вашему врачу о вашем здоровье. Это позволяет им наблюдать за количеством, размером и формой ваших кровяных телец. Иногда это может привести к диагностике анизоцитоза. Это означает, что ваши красные кровяные тельца (эритроциты) имеют разный размер. В норме красные кровяные тельца должны быть примерно одинакового размера.
Любое отклонение от нормы ваших эритроцитов имеет значение, поскольку они играют важную роль в вашем организме. Ученые все еще исследуют анизоцитоз и его связь с болезнью.
Эритроциты и их действие
Эритроциты — это самые распространенные клетки крови в вашем теле. Они составляют почти половину объема вашей крови. Они растут в костном мозге и созревают примерно за 7 дней. Гормон эритропоэтин контролирует выработку эритроцитов, которые также известны как эритроциты.
Красные кровяные тельца уникально подходят для совместной работы. К ним относятся перенос кислорода из легких к остальному телу и возвращение с углекислым газом, который вы выдыхаете. Белок гемоглобин внутри эритроцитов переносит кислород и углекислый газ.
Продолжение
Эритроциты имеют форму дисков, более тонких в середине. Они напоминают пончики без дырочки. Им не нужна толстая середина, потому что у них нет ядер. Эта форма позволяет им складываться, чтобы они могли проходить через самые узкие кровеносные сосуды.
Отсутствие ядра означает, что красные кровяные тельца живут недолго. Их продолжительность жизни всего 3 месяца. Они выполняют такую важную работу в вашем теле, что отклонения в размере, форме и количестве могут серьезно повлиять на ваше здоровье.
Измерение анизоцитоза
Анизоцитоз диагностируется с помощью измерения, называемого шириной распределения эритроцитов (RDW). Высокое значение RDW означает, что разница в размере ваших эритроцитов выше, чем обычно. Высокое значение RDW может быть вызвано наличием ячеек большего размера, меньшего размера или того и другого.
Ваш лечащий врач объединит результаты вашего теста RDW с другими тестами, чтобы принять решение о вашем здоровье. Высокое значение RDW не всегда означает, что вы больны. Значения RDW увеличиваются с возрастом и могут быть выше у определенных этнических групп. Они также могут увеличиваться на более поздних сроках беременности и после физических упражнений.
Анемии и анизоцитоз
Заболевания крови, известные как анемии, являются наиболее частой причиной анизоцитоза. Важно помнить, что анемия — это не диагноз.Напротив, это симптом основной проблемы.
Общие признаки и симптомы анемии включают:
Анемию лечат путем устранения ее причины. Иногда это означает прием добавок или изменение диеты. Если у вас слишком низкий уровень эритроцитов, вам может потребоваться переливание крови. При некоторых типах анемии может потребоваться пересадка костного мозга.
Виды анемии
Анизоцитоз может присутствовать при нескольких типах анемии, включая следующие.
Железодефицитная анемия. При этом типе анемии эритроциты могут быть аномально маленькими и бледными. Дефицит железа чаще всего вызван кровопотерей. Недостаток железа в вашем рационе или проблемы с усвоением потребляемого железа также могут быть причиной этого.
Витаминно-дефицитная анемия. Нехватка витамина B12 или фолиевой кислоты или обоих может вызвать анемию. Это также известно как мегалобластная анемия, потому что некоторые эритроциты имеют большие размеры и неправильную форму.
Некоторые виды анемии не имеют анизоцитоза как симптома.Их называют нормоцитарными, потому что красные кровяные тельца имеют нормальный размер. Здесь по-прежнему полезен тест RDW. Это может исключить некоторые виды анемии.
Другие состояния, связанные с анизоцитозом
Исследователи обнаружили, что многие состояния, помимо анемии, связаны с анизоцитозом по результатам теста RDW. Фактически, высокое значение RDW было связано с более высоким общим уровнем смертности.
Врачи не уверены, играет ли анизоцитоз роль в ухудшении здоровья или это просто маркер болезни.Это причина или следствие? Можно ли более широко использовать его для диагностики болезней? Может ли он даже предсказывать результаты? Эти вопросы интересуют ученых.
Помимо анемии, с анизоцитозом связаны следующие состояния:
Сердечно-сосудистые заболевания. Многие люди с фибрилляцией предсердий, ишемической болезнью сердца и другими сердечными заболеваниями имеют более высокие, чем обычно, показатели RDW. Это указывает на анизоцитоз.
Болезнь печени .Одно исследование показало, что RDW можно использовать для прогнозирования трехмесячной смертности у людей с заболеваниями печени. Другое исследование показало, что высокие значения RDW были связаны с плохими исходами госпитализации.
Продолжение
Болезнь почек. В одном исследовании людей с острой почечной недостаточностью высокие баллы RDW были выявлены у людей, умерших в течение 28 дней. Исследование пациентов с заболеванием почек показало, что показатели RDW увеличиваются по мере того, как люди переживают более серьезные стадии заболевания.
Колоректальный рак. Лица с колоректальным раком имели более низкие показатели общей выживаемости, когда у них был высокий балл RDW, показывающий анизоцитоз. Это было правдой независимо от того, проводился ли тест до операции или после.
Педиатрия по случаям заболевания Глава
22-месячный мальчик явился к вам в офис с основной жалобой на бледность. Посещающий родственник, который не видел ребенка 5 месяцев, сказал его матери, что мальчик выглядит бледным. Мать приводит его на обследование, хотя она не замечает изменения в его цвете («он всегда был светлокожим»).Изучив симптомы, вы обнаружите, что он ведет активный образ жизни, у него нет недавней усталости, частого сна или непереносимости физических упражнений. У него не было крови в подгузниках, черного или смолистого стула. Он разборчив в еде, ест лишь небольшое количество курицы, свинины и некоторых овощей, но любит молоко и выпивает от шести до восьми бутылок цельного молока в день; примерно от 36 до 48 унций (от 1,1 до 1,4 литра) в день. В семейном анамнезе рассказывается о тете, которая страдала анемией во время беременности. В семье не было спленэктомии, желчных камней в раннем возрасте или другой анемии.
Физикальное обследование: показатели жизнедеятельности: температура 37,5 ° C, артериальное давление 90/52 мм рт. Общий вид: он бледный, активный малыш, держит бутылку, рвет и ест бумагу с вашего экзаменационного стола. Глаза: желтухи на склере нет. Бледная конъюнктива. Рот: Кариес зубов. Грудь: Чистая. Сердце: умеренная тахикардия, шум систолического выброса II / VI степени слышен лучше всего над верхней левой границей грудины.Живот: Гепатоспленомегалии нет. Ректальный: темно-коричневый, мягкий стул, отрицательный на скрытую кровь.
Лаборатория: общий анализ крови (CBC): количество лейкоцитов (WBC) 6 100, гемоглобулин (Hgb) 6,2 г / дл, гематокрит (Hct) 19,8%, количество тромбоцитов 589 000, средний корпускулярный объем (MCV) 54 фл, RDW 21 %. Количество ретикулоцитов 1,8%. Лаборатория сообщает о микроцитозе, гипохромии, умеренном анизоцитозе и полихромазии. Базофильной штриховки нет.
Вы правильно диагностируете железодефицитную анемию, начинаете прием перорального железа и ограничиваете потребление молока.Вы увидите его через 3 дня, чтобы убедиться, что его ширина распределения эритроцитов (RDW) составляет 27%, а количество ретикулоцитов — 12%. Когда вы видите его через две недели, его мать поражается его новому интересу к столовой еде. Hgb теперь составляет 8,5 г / дл, а его MCV 64 фл. Через два месяца гемоглобин полностью нормализовался, и вы продолжаете терапию железом еще три месяца.
Введение
Анемия — одно из наиболее частых лабораторных отклонений, выявляемых в педиатрической популяции.В США предполагается, что у 20% педиатрического населения разовьется анемия; в глобальном масштабе распространенность приближается к 80% (1). В частности, на железодефицитную анемию приходится не менее 50% общемировой анемии, хотя точный процент варьируется от региона к региону (1). В педиатрии анемия важна для диагностики и лечения по множеству причин, таких как снижение риска неблагоприятных исходов в области развития нервной системы.
Определения
Анемию можно определить по низкому нормальному количеству циркулирующих эритроцитов или по низкой концентрации гемоглобина в гемоглобине (хотя обычно поражаются и то, и другое).Как и в большинстве областей педиатрии, то, что считается нормальным, существенно меняется с возрастом, и нет единого числового порогового значения. Вместо этого используются z-значения, при этом анемия определяется как уровень гемоглобина или гематокрита более чем на два стандартных отклонения ниже среднего для этого возраста и пола. Прежде чем продолжить, стоит рассмотреть несколько ключевых определений:
— Гемоглобин (Hgb) — измерение количества гемоглобина в крови; выражается в граммах на децилитр (100 мл) или г / дл.
— Гематокрит (Hct) — процент цельной крови, поглощенный эритроцитами (RBC).
— Средний корпускулярный объем (MCV) — выражается в фемтолитрах (fL), это мера объема красных кровяных телец и используется для определения того, является ли анемия микроцитарной, нормоцитарной или макроцитарной.
— Средний корпускулярный гемоглобин (MCH) — мера среднего количества гемоглобина в каждом эритроците. Он уменьшается при гипохромной анемии. МСН можно рассчитать путем деления гемоглобина на количество эритроцитов, присутствующих в образце, например.г., MCH = (Hgb / RBC) X 10.
— Ширина распределения эритроцитов (RDW) — мера того, насколько изменчивы размеры отдельных эритроцитов. Повышенное число указывает на более широкий диапазон размеров эритроцитов и потенциально на наличие более одной популяции эритроцитов.
— Ретикулоциты представляют собой самые молодые эритроциты. Они по-прежнему содержат РНК (и для этого могут быть окрашены). Ретикулоциты указываются как процент от общего количества эритроцитов и как абсолютное число. Абсолютное количество ретикулоцитов = количество эритроцитов / л x процент ретикулоцитов.Значение ретикулоцитов следует рассматривать в контексте тяжести анемии. Поскольку лабораторно зарегистрированный нормальный диапазон ретикулоцитов относится к пациентам с нормальным уровнем гемоглобина, пациент с анемией с «нормальным» количеством ретикулоцитов на самом деле ненормален в том смысле, что костный мозг не вырабатывает соответствующий ответ. Другими словами, количество ретикулоцитов должно быть выше, чем «нормальное», если у пациента анемия.
Эритропоэз и жизненный цикл эритроцитов
Понимание эритропоэза и нормального жизненного цикла эритроцитов является ключом к пониманию анемии.Эритропоэз плода начинается в желточном мешке, а затем переходит в примитивную печень на 6 неделе беременности. Печень остается основным органом кроветворения до тех пор, пока костный мозг не вступит во владение примерно на 6-м месяце беременности. После рождения из-за резкого увеличения доступности кислорода уровни эритропоэтина резко падают до минимума в возрасте 1 месяца, а затем повышаются в возрасте 2 месяцев. Чистый эффект — резкое падение производства эритроцитов, что приводит к физиологической анемии, которая достигает своего минимума в возрасте от 6 до 9 недель.
Клинические признаки анемии
Тщательный сбор анамнеза и физический осмотр важны при оценке пациента с анемией. С помощью этих средств можно существенно сузить дифференциальный диагноз, избавив пациента от ненужных, трудоемких и дорогостоящих исследований. Анемия любого источника имеет тенденцию проявляться схожими результатами; Проницательный клиницист может использовать эффективный анамнез, чтобы лучше понять механизм.
Сбор истории
Критические вопросы для рассмотрения включают:
— Было ли быстрое изменение цвета, непереносимость физических упражнений, одышка или усталость? Или у младенца: есть ли раздражительность или плохое питание? Внезапное появление симптомов предполагает острый процесс, а бессимптомное течение — более постепенное или хроническое.Симптомы связаны не с тяжестью анемии, а со скоростью основного процесса. Ребенок с Hgb 4 г / дл может выглядеть вполне здоровым, если существует хронический процесс и изменение происходило в течение длительного периода; ребенок, у которого уровень Hgb быстро падает до 4 г / дл от нормы, будет весьма симптоматичным.
— Вопросы, касающиеся диеты, могут дать ключевые подсказки. Необходимо оценить объем коровьего молока, возраст, когда оно было введено, тип смеси и наличие в рационе обогащенных железом злаков.Хотя дефицит витамина B12 и фолиевой кислоты встречается реже, его также можно определить с помощью тщательного анализа диетического анамнеза. Присутствие пики (поедание необычных вещей, в частности льда или грязи) может указывать на дефицит железа или отравление свинцом. Коровье молоко бедно биодоступным железом и вызывает микроскопические повреждения слизистой оболочки кишечника, что приводит к скрытой кровопотере. По этим причинам чрезмерное употребление коровьего молока является частой причиной дефицита железа у детей дошкольного возраста.
— Была ли потеря крови в анамнезе? У пациенток-подростков могут быть продолжительные, тяжелые менструальные периоды, что делает необходимым точный менструальный анамнез.Тяжелые или хронические носовые кровотечения также могут вызывать анемию или способствовать ее развитию. И меноррагия, и носовое кровотечение могут указывать на коагулопатию. Измененные привычки кишечника или изменения цвета стула в анамнезе могут указывать на потерю крови со стороны ЖКТ.
— Есть ли в семейном анамнезе анемия, низкие показатели крови или прописанное железо? Многие важные причины анемии передаются по наследству. Аналогичным образом, есть ли в анамнезе спленомегалия, желтуха, камни в желчном пузыре, спленэктомия или холецистэктомия? Такие особенности могут указывать на семейный анамнез гемолитической анемии, многие из которых передаются по наследству.
— Какого этнического происхождения ребенок? Гемоглобинопатии (например, талассемия и серповидно-клеточная анемия), дефицит G6PD (глюкозо-6-фосфатдегидрогеназы) и определенные мембранные дефекты чаще встречаются в определенных этнических группах.
— Есть ли в анамнезе желтуха, желтуха или изменения цвета мочи, особенно связанные с признаками анемии? Такие проявления могут указывать на гемолитическую анемию.
— Доступны ли предыдущие CBC для сравнения? Хронический анамнез с относительно низким уровнем гемоглобина может указывать на хронический унаследованный процесс, в то время как внезапное падение гемоглобина от ранее нормального уровня (или от предыдущего нормального уровня для этого пациента) может указывать на острый процесс.
Медицинский осмотр
— Бледность — ключевая особенность анемии, но ее бывает трудно обнаружить. Бледность легче определить на участках капиллярного ложа при исследовании конъюнктивы, ладонных складок и ногтевого ложа. Бледность здесь указывает на относительно тяжелую анемию.
— Гемолитическая анемия может проявляться желтухой склеры, желтухой и гепатоспленомегалией.
— Другие признаки могут более тесно коррелировать с конкретной этиологией анемии, например:
.. . Кавернозная гемангиома: микроангиопатическая гемолитическая анемия
. . . Язвы нижних конечностей: серповидно-клеточная анемия
. . . Фронтальная выпуклость или верхнечелюстные и малярные выступы: большая талассемия, тяжелые гемоглобинопатии
. . . Глоссит, ангулярный стоматит: дефицит витамина B12 или железа
. . . Койлонихия (ложные ногти): дефицит железа
Классификация анемии
Анемию можно классифицировать по двум основным схемам: морфологической и физиологической.И то, и другое полезно, и их следует использовать вместе, чтобы направить оценку к диагнозу.
Морфологический подход использует MCV для классификации анемии как микроцитарной, нормоцитарной или макроцитарной. Это чрезмерное упрощение, и многие анемии не так точно попадают в определенную категорию. Например, анемия при хроническом заболевании может быть нормоцитарной или микроцитарной.
Физиологический подход использует лежащий в основе механизм для классификации анемии как результат а) снижения продукции, б) увеличения деструкции или в) кровопотери.
Все анемии можно классифицировать с использованием как морфологического, так и физиологического подходов, и одновременное использование обеих систем может позволить сузить разницу. Обзор схемы классификации представлен ниже:
I. Классификация на основе морфологического подхода
. . . А. Микроцитарный
. . . . . . 1. Железодефицитная анемия.
. . . . . . 2. Анемия хронического заболевания *
. . . . . . 3. Талассемии (см. Главу XI.2)
. . . . . . 4. Сидеробластная анемия.
. . . . . . 5. Отравление свинцом
. . . Б. Нормоцитарный
. . . . . .1. Острая кровопотеря
. . . . . . 2. ТЭК (преходящая эритробластопения детского возраста).
. . . . . . 3. Больничная болезнь (см. Главу X1.3)
. . . . . . 4. Заболевание почек (пониженный эритропоэтин) *
. . . . . . 5. Смешанная макроцитарная и микроцитарная анемия, встречающиеся одновременно.
. . . С. Макроцитарный
.. . . . . 1. Недостаточность костного мозга.
. . . . . . . . . а. DBA (анемия Даймонда Блэкфана)
. . . . . . . . . б. Апластическая анемия
. . . . . . . . . c. ВДА (врожденная дизеритропоэтическая анемия)
. . . . . . 2. Дефицит фолиевой кислоты.
. . . . . . 3. Дефицит B12
. . . . . . 4. Заболевание печени.
. . . . . . 5. Гипотиреоз.
. . . . . . 6. Использование лекарств, нарушающих репликацию ДНК
* Анемия при хроническом заболевании и анемия, вызванная заболеванием почек, может быть микроцитарной или нормоцитарной.
II. Классификация на основе физиологического подхода
. . . А. Снижение производства
. . . . . . 1. DBA (анемия Даймонда Блэкфана)
. . . . . . 2. ВДА (врожденная дизеритропоэтическая анемия)
. . . . . . 3. ТЭК (преходящая эритробластопения детского возраста).
. . . . . . 4. Апластическая анемия.
. . . . . . 5. Недостатки, в том числе железа, витамина B12, фолиевой кислоты.
. . . . . . 6. Свинцовая токсичность
. . . . .. 7. Талассемия
. . . . . . 8. Анемия хронического заболевания.
. . . . . . 9. Гипотиреоз.
. . . . . . 10. Сидеробластная анемия (образование кольцевидных сидеробластов).
. . . Б. Гемолиз
. . . . . . 1. Присуща эритроцитам.
. . . . . . . . . а. Гемоглобинопатии
. . . . . . . . . б. Ферментативные дефекты — G6PD, недостаточность пируваткиназы
. . . . . . . . . c. Мембранозные дефекты — эллиптоцитоз, сфероцитоз
.. . . . . 2. Внешнее по отношению к эритроцитам.
. . . . . . . . . а. Иммунная гемолитическая болезнь
. . . . . . . . . . . 1) Аутоиммунный (теплый / холодный)
. . . . . . . . . . . 2) Аллоиммунный (например, новорожденный)
. . . . . . . . . б. Микроангиопатический (HUS, DIC, TTP) **
. . . . . . . . . c. Гиперспленизм
. . . . . . . . . d. Пароксизмальная ночная гемоглобинурия
. . . C. Острая кровопотеря
** HUS (гемолитико-уремический синдром), DIC (диссеминированное внутрисосудистое свертывание), TTP (тромботическая тромбоцитопеническая пурпура)
В следующих разделах представлен обзор некоторых из основных типов анемии, рассмотренных выше.
Железодефицитная анемия
Дефицит железа — самая частая причина детской анемии во всем мире, от которой страдает до четверти населения мира. В США примерно 10% детей ясельного возраста страдают дефицитом железа, а 3% страдают анемией (2). Эти показатели медленно снижаются до подросткового возраста, после чего у 16% женщин развивается дефицит железа, а у 4% развивается анемия (2). В США дети из более низких социально-экономических групп подвержены повышенному риску. 16%, 13%, 14% и 10% детей, живущих за чертой бедности, страдают железодефицитной анемией в возрасте 12, 18, 24 и 36 месяцев соответственно (2).
Большая часть железа в организме (75%) связана с гемоглобином и миоглобином. Ферритин и гемосидерин (оба запасных белка) составляют 22%, а небольшое количество (3%) связывается в ферментативных реакциях. Основная часть железа в организме перерабатывается через ретикулоэндотелиальную систему. У взрослых 5% суточной потребности в железе удовлетворяется за счет всасывания с пищей, что соответствует потере. Однако в педиатрической популяции из-за быстрого роста 30% суточной потребности в железе должно поступать из рациона.
У здоровых младенцев суточная потребность в железе составляет от 0,5 до 0,8 мг / день. Однако усваивается лишь небольшая часть пищевого железа, что значительно увеличивает фактическое потребление. Биодоступность железа также играет роль. Грудное молоко содержит от 0,3 до 1 мг железа на литр, но имеет 50% биодоступность по сравнению с формулой с более высоким содержанием железа (12 мг на литр), но с биодоступностью 5%. Доношенные дети должны получать 1 мг / кг / день железа. В течение первых 4 месяцев это происходит только при грудном вскармливании.Но через 4 месяца прием препаратов железа следует начинать до тех пор, пока не начнется достаточный прием богатых железом злаков. Недоношенные дети, у которых отсутствуют запасы железа, должны получать большее количество добавок железа — от 2 до 4 мг / кг / день. Прием пероральных добавок железа коррелирует с улучшением роста, улучшением нервного развития и снижением риска инфекций.
Потребление коровьего молока является важной причиной железодефицитной анемии, и его следует полностью избегать у детей в возрасте до 12 месяцев.У детей от 1 до 5 лет потребление должно быть ограничено до 20 унций (600 мл) в день. Причины ограничения потребления коровьего молока: 1) коровье молоко напрямую токсично для слизистой оболочки кишечника, вызывая микроскопическое кровотечение, 2) коровье молоко имеет низкую биодоступность железа и 3) коровье молоко имеет высокое содержание жира и снижает аппетит к другим веществам. , продукты, потенциально богатые железом.
Кровопотеря также является важной причиной дефицита железа, особенно скрытой кровопотери с мочой, калом или через меноррагию.Дети с соответствующей диетой и железодефицитной анемией должны быть обследованы на предмет кровопотери. Кроме того, гемолитические анемии не приводят к дефициту железа, так как организм может эффективно повторно использовать свободное железо.
При наличии гипохромной (низкий MCHC), микроцитарной (низкий MCV) анемии с недостаточным количеством ретикулоцитов следует подозревать дефицит железа. Часто наблюдается повышенное количество тромбоцитов. RDW может быть повышена из-за наличия как микроцитарных, так и нормоцитарных клеток.Уровень железа в сыворотке низкий, общая железосвязывающая способность (TIBC) повышена, а процент насыщения железом низкий. Низкий уровень ферритина в сыворотке является диагностическим; однако ферритин является реагентом острой фазы и может ложно повышаться при воспалении, поэтому его следует интерпретировать с осторожностью. Нормальный диапазон для ферритина часто публикуется как очень широкий (например, от 15 до 300), что затрудняет подтверждение дефицита железа на его нижнем пределе. Окрашивание костного мозга железом — самый точный тест на дефицит железа, но он слишком болезнен и инвазивен, чтобы его можно было использовать в обычном порядке.
Следует начать лечение пероральным препаратом железа в дозе 3 мг / кг (при легкой анемии) или 6 мг / кг (при тяжелой анемии) элементарного железа и не запивать молоком. У адекватных респондентов гемоглобин должен повышаться более чем на 1 г / дл за 4 недели. После нормализации гемоглобина терапию следует продолжить еще 2–3 месяца (для восполнения запасов железа). Пациенты, получающие адекватные добавки, но с неадекватным ответом через 4 недели, должны быть обследованы дополнительно.
Анемия хронических заболеваний
Анемия хронического заболевания проявляется в большом количестве патологических состояний, включая злокачественные новообразования, воспаления и инфекции. Анемия при хроническом заболевании имеет тенденцию быть микроцитарной (хотя она может быть нормоцитарной) с неадекватно низким ответом ретикулоцитов и уровнями эритропоэтина. Кроме того, уровень ферритина в норме или повышен. Это контрастирует с железодефицитной анемией, при которой уровень ферритина низкий. Этому способствует множество факторов, в том числе секвестрация железа в ретикулоэндотелиальной системе, снижение реакции костного мозга или предшественников эритроидов на эритропоэтин и сокращение продолжительности жизни эритроцитов.Тяжелые случаи можно лечить с помощью эритропоэтина (ЭПО) и добавок железа, хотя, как правило, лучше всего лечить или контролировать основное состояние, если это возможно.
Сидеробластная анемия
Это анемия, возникающая в результате нарушения синтеза или обработки гема, приводящего к гранулированному отложению железа в перинуклеарных митохондриях с образованием кольца, которое, по крайней мере, частично окружает ядро развивающихся красных кровяных телец. При сидеробластной анемии присутствует достаточное количество железа, но красные кровяные тельца не могут его эффективно использовать.Существует множество форм, обсуждение которых выходит за рамки данной главы. Сидеробластная анемия чаще всего представляет собой микроцитарную гипохромную анемию. Видна широкая RDW, отражающая различия в размере эритроцитов. Ключевым диагностическим признаком является наличие кольцевых сидеробластов в костном мозге. Более зрелая, энуклеированная форма сидеробластов, сидероцит, может быть обнаружена в периферической крови, которая представляет собой гипохромные эритроциты с крупными базофильными гранулами, которые окрашиваются положительно на железо. Повышен уровень трансферрина, ферритина и сывороточного железа.Перегрузка железом — частое и серьезное осложнение, при котором может потребоваться хелатирование.
Отравление свинцом
После удаления свинца из бензина и краски средний уровень свинца, обнаруженный у детей, упал с 16 мкг / дл до менее 3 мкг / дл (6). Дети в возрасте до 6 лет наиболее уязвимы к токсичности свинца по двум причинам: 1) они более склонны к поведению, которое увеличивает их воздействие, и 2) их гематоэнцефалический барьер менее развит, что облегчает проникновение в ЦНС.
Хроническое воздействие свинца вызывает множество эффектов, включая отклонения в поведении или развитии, повреждение почек, желудочно-кишечные симптомы и анемию. Анемия, наблюдаемая при отравлении свинцом, является микроцитарной, гипохромной и ретикулоцитопенической из-за взаимодействия свинца с ферментами в пути синтеза гема. На более высоких уровнях свинец также оказывает прямое гемолитическое действие. Другие особенности включают базофильную штриховку периферических эритроцитов и повышенный уровень протопорфирина эритроцитов. Диагноз ставится, когда в образце венозной крови обнаруживается уровень свинца более 5 мкг / дл.
Лечение отравления свинцом зависит от уровня:
. . . 70 мкг / дл или больше: при тяжелой интоксикации или энцефалопатии (рвота, изменение психического статуса, головная боль, судороги) показана хелатирующая терапия с комбинированным димеркапролом и ЭДТА (этилендиаминтетрауксусной кислотой).
. . . От 45 до 69 мкг / дл: это умеренная интоксикация свинцом, которую можно лечить пероральной сукцимерной (также известной как димеркаптоянтарная кислота, DMSA) хелатирующей терапией.
.. . От 10 до 44 мкг / дл: это легкая интоксикация свинцом. Хелатная терапия не показана, но необходимо получить подробную историю болезни для выявления и устранения источника воздействия свинца с последующим тщательным клиническим наблюдением и повторными уровнями свинца.
Преходящая эритробластопения детского возраста (ТЭК)
TEC — это преходящая, самоограничивающаяся анемия, вызванная временным прекращением производства эритроцитов. Этиология неизвестна, но ТЭО — наиболее частая причина снижения выработки эритроцитов.Подозрение на ТЭК у здорового ребенка с нормоцитарной анемией с ретикулоцитопенией. Легкая нейтропения также наблюдается примерно в половине случаев. Обычно наблюдается у пациентов в возрасте от 1 месяца до 6 лет, и, в отличие от DBA, пациенты с TEC не имеют врожденных аномалий. Клинически эти пациенты, как правило, хорошо переносят анемию продолжительностью от 1 до 2 месяцев с последующим спонтанным выздоровлением. Переливания необходимы только в более тяжелых случаях.
Анемия Даймонда-Блэкфана (DBA)
DBA — это анемия с производственной недостаточностью, врожденная эритроидная аплазия, которая обычно проявляется в младенчестве или раннем детстве и является вторичной по отношению к мутациям, влияющим на синтез рибосом.Редкое состояние с частотой примерно 1 из 200 000, подозрение на DBA у пациентов в возрасте до года с тяжелой макроцитарной анемией, низким количеством ретикулоцитов и нормальной клеточностью костного мозга с заметно сниженными или отсутствующими предшественниками эритроцитов. Количество тромбоцитов и лейкоцитов может быть увеличено, уменьшено или нормализовано. У пятидесяти процентов пациентов будут другие врожденные аномалии. Первоначально лечение кортикостероидами или постоянное переливание крови пациентам, не отвечающим на стероиды.
Врожденная дизеритропоэтическая анемия (ВДА)
На самом деле это группа из четырех расстройств.CDA возникает из-за неэффективного эритропоэза с видимыми многоядерными эритробластами. Специфические генетические аномалии были идентифицированы для всех четырех состояний, все из которых имеют общие патогномоничные цитопатологические ядерные аномалии в предшественниках эритроидов костного мозга. CDA следует подозревать у пациента с двуядерными нормобластами в периферическом мазке, у которого есть врожденная гемолитическая анемия с несоответствующим низким числом ретикулоцитов.
Дефицит фолиевой кислоты и дефицит B12
Как дефицит фолиевой кислоты, так и дефицит витамина B12 редко наблюдаются у детей.Оба вызывают макроцитарную анемию, иногда связанную с тромбоцитопенией и гранулоцитопенией. Оба диагноза диагностируются непосредственно по уровню в крови. Заподозрить дефицит фолиевой кислоты у детей, которых кормят козьим молоком. Дефицит витамина B12 можно заподозрить на основании наличия гиперсегментированных нейтрофилов в мазке периферической крови. Его диагноз требует дальнейшей проработки в виде теста Шиллинга, поскольку дефицит B12 может быть вызван плохой абсорбцией или дефицитом внутреннего фактора (злокачественная анемия). Напомним, что для абсорбции B12 в подвздошной кишке необходим внутренний фактор.Тест Шиллинга определяет, вызван ли дефицит B12 недостатком внутреннего фактора, мальабсорбцией подвздошной кишки или диетическим дефицитом.
Снижение продукции эритропоэтина
Эритропоэтин (ЭПО) — это фактор роста, который стимулирует выработку эритроцитов. ЭПО является почечным продуктом, но на него влияет широкий спектр метаболических факторов. Он вырабатывается в ответ на гипоксемию для увеличения циркулирующих эритроцитов. У детей с почечной недостаточностью уровни эритропоэтина снижены, вызывая нормоцитарную анемию, которую можно лечить введением экзогенного ЭПО.Гипотиреоз или повреждение гипофизарно-гипоталамической оси также нарушает выработку ЭПО и, следовательно, может вызвать анемию.
Гемолитические анемии
При нормальном состоянии здоровья средний эритроцит может находиться в обращении от 100 до 120 дней. Приблизительно 1% эритроцитов разрушается каждый день и заменяется ретикулоцитами. При гемолитической анемии выживаемость эритроцитов сокращается, и внутриклеточное содержимое эритроцитов попадает в кровь и может быть измерено. Может присутствовать темная моча в анамнезе.Положительные результаты обследования могут включать желтуху, желтуху склеры, спленомегалию и бледность. Могут наблюдаться повышенные уровни ЛДГ (лактатдегидрогеназы) и билирубина. Хронический гемолиз увеличивает риск образования пигментированных желчных камней в детстве. По этой причине наличие случайных или симптоматических камней в желчном пузыре у педиатрических пациентов требует дальнейших исследований. Гаптоглобин сыворотки образует комплекс со свободным гемоглобином и выводится печенью. Таким образом, при гемолитических состояниях наблюдаются низкие или отсутствующие уровни гаптоглобина.Врожденный дефицит гаптоглобина действительно существует и может быть причиной низкого уровня гаптоглобина в сыворотке крови, но встречается редко. Уровень свободного гемоглобина в сыворотке повышен. Ретикулоцитоз у пациента без документально подтвержденной кровопотери также может указывать на гемолиз, хотя он также может отражать восстановление после ТЭК или реакцию на лечение при производственной недостаточной анемии. Также доступны специальные изотопные исследования, которые напрямую измеряют выживаемость эритроцитов, но обычно не проводятся.
Гемолитические анемии можно классифицировать по механизму разрушения эритроцитов.Внутренняя гемолитическая анемия возникает из-за дефекта внутри самого эритроцита и включает гемоглобинопатии, дефекты мембран или дефекты ферментов. Внешняя гемоглобинопатия возникает из-за внешней аномалии, действующей на нормальные эритроциты.
Внутренняя гемолитическая анемия: гемоглобинопатии, талассемии и серповидноклеточная анемия
И талассемия, и серповидноклеточная анемия являются наследственными анемиями, вторичными по отношению к нарушенному или измененному синтезу гемоглобина. Как увеличенное разрушение, так и снижение продукции способствуют развитию анемии, наблюдаемой в этих условиях.Они подробно обсуждаются в других главах.
Внутренняя гемолитическая анемия, ферментативные дефекты: дефицит G6PD и дефицит пируваткиназы Дефицит
G6PD (глюкозо-6-фосфатдегидрогеназы) может вызвать гемолитическую анемию, вторичную по отношению к снижению активности мембранного G6PD. Фермент G6PD защищает эритроциты от оксидантного стресса, а это означает, что в недостаточном состоянии метаболиты оксиданта вызывают повреждение и гемолизируют эритроциты. Острые гемолитические кризы возникают при воздействии оксидантных препаратов (напр.g., аспирин, сульфаниламиды, нитрофурантоин, феназопиридин, хинолоны, хлорамфеникол и т. д.), пищевые продукты (например, фасоль) или инфекции. Могут возникать периодические эпизоды желтухи, а также длительная желтуха новорожденных. Ген G6PD наследуется по Х-хромосоме, поэтому мужчины поражаются чаще всего, хотя женщины могут поражаться редко (гомозиготные). Дефицит G6PD вызывает нормоцитарную анемию с мазками крови, показывающими укусы или волдыри. Могут присутствовать тельца Хайнца, состоящие из денатурированного гемоглобина.Пониженный уровень активности G6PD является диагностическим.
Пируваткиназа (PK) — это фермент, активный в гликолизе эритроцитов. При дефиците PK эритроциты не могут эффективно синтезировать АТФ. Существует широкий спектр фенотипов, но все они имеют некоторую степень гемолитической анемии, от компенсированных состояний до тяжелой анемии.
Внутренняя гемолитическая анемия, дефекты мембран: сфероцитоз и эллиптоцитоз
Наследственный сфероцитоз (HS) возникает из-за аномалии структурного белкового спектрина эритроцитов.Этот дефект заставляет клеточную мембрану эритроцитов терять площадь поверхности без соответствующей потери клеточного объема, заставляя эритроциты принимать сферическую форму. Сферические клетки жесткие и хрупкие, секвестрируются и разрушаются в селезенке. Исследования показывают повышенное количество ретикулоцитов, нормальный MCV и повышенный MCHC. Это относительно характерно для наследственного сфероцитоза. Анализ осмотической хрупкости и проточная цитометрия являются диагностическими тестами. HS — частая причина гемолитической анемии.Он наследуется по аутосомно-доминантному типу. Пациенты могут иметь желтуху, спленомегалию и анемию. В качестве альтернативы пациенты могут иметь серьезные апластические кризы, при которых парвовирус B19 вызывает временное прекращение производства эритроцитов. В сочетании с продолжающимся гемолизом это может вызвать резкое падение гемоглобина. Также могут возникать гипергемолитические кризы, при которых наблюдается ускоренный гемолиз, проявляющийся повышенной желтухой, бледностью и признаками / симптомами анемии.Спленэктомия является клинически лечебным средством, вызывающим разрешение желтухи и ретикулоцитоза. Однако эту процедуру следует отложить до достижения возраста не менее 5 лет, поскольку функция селезенки жизненно важна для маленьких детей для предотвращения сепсиса из-за инкапсулированных организмов. До выполнения спленэктомии следует использовать фолиевую кислоту, переливание крови и / или терапию эритропоэтином. Тяжелое заболевание, симптоматическая анемия или частые кризы являются показаниями для более ранней спленэктомии.
Наследственный эллиптоцитоз — аутосомно-доминантное наследственное заболевание, при котором образуется большое количество эллиптических эритроцитов.Точная этиология неизвестна. У большинства пациентов симптомы отсутствуют, но примерно у 10% имеются явные признаки гемолиза, который часто приводит к более серьезной анемии, желтухе и спленомегалии, а также склонности к образованию желчных камней.
Внешняя гемолитическая анемия: аутоиммунная гемолитическая анемия
Аутоиммунная гемолитическая анемия (АИГА) включает выработку антител к компонентам или антигенам клеточной мембраны эритроцитов, которые повреждают эритроциты и вызывают гемолиз.Прямой тест Кумбса положительный, что указывает на то, что иммуноглобулин или комплемент связаны с поверхностью эритроцитов. АИГА может быть вызвано злокачественными новообразованиями, аутоиммунными заболеваниями (в частности, системной красной волчанкой), инфекциями (особенно вирусом Эпштейна-Барра и микоплазмой) или лекарствами (чаще всего цефалоспоринами и пенициллинами).
Внешняя гемолитическая анемия: Аллоиммунная гемолитическая анемия
В частности, эта форма анемии поражает плодов и новорожденных.В случаях, когда мать и младенец принадлежат к разным группам крови и произошло сенсибилизирующее воздействие, материнские антитела проникают через плаценту и вызывают гемолиз, который варьируется от относительно легкой гипербилирубинемии и желтухи до водянки плода и гибели плода. Эта тема полностью исследуется в главе XI.5 гематологии новорожденных.
Внешняя гемолитическая анемия: микроангиопатическая
В некоторых случаях механическое повреждение вызывает гемолиз эритроцитов в самой сосудистой сети.Гемолитико-уремический синдром (ГУС), тромботическая тромбоцитопеническая пурпура (ТТП) и диссеминированное внутрисосудистое свертывание (ДВС) — все они характеризуются некоторым элементом микроангиопатического гемолиза, когда нити фибрина и сгустки оказывают на эритроциты напряжение сдвига. Это повреждает мембрану эритроцитов и вызывает гемолиз, что приводит к анемии и образованию шистоцитов, фрагментированных кусочков эритроцитов в кровотоке. Переливание — это временная мера, поскольку эритроциты донора гемолизируются так же быстро, как и эритроциты пациента.
Вопросы
1. Какие две классификационные схемы можно использовать для сужения дифференциальной диагностики анемии у детей?
2. Какие лабораторные данные позволяют предположить, что анемия возникает из-за снижения выработки красных кровяных телец?
3. Какие элементы анамнеза, физического осмотра и лабораторных исследований предполагают, что увеличение разрушения эритроцитов является причиной анемии?
4. Какими способами можно диагностировать дефицит железа?
5.Верно / Неверно: коровье молоко оказывает прямое токсическое действие на слизистую кишечника некоторых младенцев, что приводит к микроскопической кровопотере и железодефицитной анемии.
6. Верно / неверно: Дети с железодефицитной анемией, вызванной чрезмерным потреблением коровьего молока, иногда имеют в анамнезе черный или дегтеобразный стул.
7. Верно / неверно: содержание железа в коровьем молоке равно нулю или очень близко к нулю.
8. Лаборатория сообщает, что гемоглобин пациента составляет 7 г / дл, а количество ретикулоцитов — 1%.Опубликованное нормальное значение количества ретикулоцитов составляет от 0,7% до 2,0%, поэтому количество ретикулоцитов находится в пределах нормального лабораторного диапазона. Как бы вы интерпретировали это количество ретикулоцитов?
Список литературы
1. Всемирная организация здравоохранения. Распространенность анемии в мире, 1993–2005 гг .: Глобальная база данных ВОЗ по анемии. Под редакцией Бруно де Бенуа, Эрин Маклин, Инес Эгли и Мэри Когсуэлл, Женева, 2008 г. Доступно по адресу: http://apps.who.int/iris/bitstream/10665/43894/1/978
96657_eng.pdf2. Бротанек Дж. М. Гош Дж, Вайцман М., Флорес Г. Светские тенденции распространенности дефицита железа среди детей младшего возраста в США, 1976-2002 гг. Arch Pediatr Adolesc Med. 2008; 162 (4): 374
3. Абдельразик Н., Аль-Хаггар М., Аль-Марсафави Х., Адель-Хади Х., Аль-Баз Р., Мостафа А.Х. Влияние длительного приема добавок железа у младенцев, находящихся на грудном вскармливании. Индийский J Pediatr. 2007; 74 (8): 739.
4. Штайнмахер Дж., Поландт Ф., Боде Х., Сандер С., Крон М., Франц А.Р. Рандомизированное испытание раннего и позднего приема энтерального железа у младенцев с массой тела при рождении менее 1301 г: нейрокогнитивное развитие в 5 лет.Возраст 3 года. Педиатрия. 2007; 120 (3): 538
5. Fleming MD. Врожденные сидеробластные анемии: потеря железа и гема в митохондриальной трансляции. Образовательная программа Hematology Am Soc Hematol 2011; 2011: 525.
6. Уровни свинца в крови — США, 199-2002 гг. Центры по контролю и профилактике заболеваний (CDC). MMWR Morb Mortal Wkly Rep.2005; 54 (20): 513.
7. Роберт-младший, Рейгарт-младший. Медицинское обследование и вмешательство. В: Управление повышенным уровнем свинца в крови среди детей раннего возраста: Рекомендации Консультативного комитета по профилактике отравления свинцом у детей, Центры по контролю и профилактике заболеваний, Атланта, 2002.
8. Беллинджер Д., Раппапорт Л. Оценка развития и вмешательства. В: Управление повышенным уровнем свинца в крови среди детей раннего возраста: Рекомендации Консультативного комитета по профилактике отравления свинцом у детей, Центры по контролю и профилактике заболеваний, Атланта, 2002.
9. Доброжи С.Д., Флад В.Х., Панепинто Дж., Скотт П., Брэндоу А. Дефицит витамина B12: великий маскарад. Детская кровь и рак. 2014; 61 (4): 753-755.
10. Влахос А., Болл С., Даль Н. и др.Диагностика и лечение анемии Даймонда-Блэкфана: результаты международной клинической конференции по консенсусу. Br J Haematol. 2008; 142: 859
11. Яако П., Флайгар Дж., Олссон К. и др. У мышей с дефицитом рибосомного белка S19 развивается недостаточность костного мозга и симптомы, как у пациентов с анемией Даймонда Блэкфана. Кровь 2011; 118: 6087
12. Шоу Дж., Мидер Р. Преходящая эритробластопения в детском возрасте у братьев и сестер: отчет о болезни и обзор литературы. J Pediatr Hematol Oncol.2007; 29: 659
13. Шимада Э., Одагири М., Чайвонг К. и др. Обнаружение Hpdel у тайцев, удаленного аллеля гена гаптоглобина, который вызывает врожденный дефицит гаптоглобина. Переливание, 2007; 47: 2315-2321.
14. Викрамасингхе С.Н., Вуд РГ. Достижения в понимании врожденных дизэритропоэтических анемий. Br J Haematol. 2005; 131: 431
Ответы на вопросы
1. Классификация по физиологическому механизму (снижение продукции, усиление деструкции и кровопотеря) и классификация по морфологическому подходу на основе размера эритроцитов (микроцитарная, нормоцитарная и макроцитарная анемии)
2.Низкое количество ретикулоцитов.
3. Темная моча в анамнезе. Физикальное обследование: желтуха, желтуха склеры, спленомегалия. Результаты лабораторных исследований: повышенный уровень ЛДГ, повышенный билирубин, повышенный уровень свободного гемоглобина в сыворотке, пониженный гаптоглобин в сыворотке, высокое количество ретикулоцитов и положительный прямой тест на антитела (DAT, также известный как тест Кумбса).
4. Окрашивание костного мозга на железо имеет наивысшую прогностическую ценность и специфичность, но в большинстве случаев оно слишком инвазивно. Низкий уровень ферритина в сыворотке крови указывает на дефицит железа, но его широкий диапазон нормальных значений и его колебания при остром воспалении могут затруднить его интерпретацию.Уровень железа в сыворотке в сочетании с TIBC и процент насыщения железом являются удовлетворительными, но эти тесты также могут быть отклонены в лабораторных условиях. Ответ на терапевтическое испытание железа также приемлем как доказательство дефицита железа.
5. Верно
6. Верно
7. Неверно. В коровьем молоке есть железо, но оно имеет очень низкую биодоступность.
8. Это значение количества ретикулоцитов является нормальным для пациента с нормальным гемоглобином, но для пациента с тяжелой анемией количество ретикулоцитов должно быть выше.Таким образом, ввиду тяжелой анемии у этого пациента количество ретикулоцитов у этого пациента на самом деле низкое и указывает на состояние, при котором не образуются эритроциты.
Вернуться к содержанию
Домашняя страница факультета педиатрии Гавайского университета
Железодефицитная анемия у детей — диагностика и лечение
Изображение: «Мазок крови от железодефицитной анемии» доктора Грэма Бердса.Лицензия: CC BY-SA 3.0
.Определение
Анемия возникает, когда уровень гемоглобина (Hb) в крови ниже контрольного диапазона для возраста и пола человека в соответствии с нижними пределами Всемирной организации здравоохранения (ВОЗ) для Hb . Железодефицитная анемия (ЖДА) развивается, когда железа недостаточно для синтеза гемоглобина. Несмотря на медицинские достижения в диагностике и лечении дефицита железа при относительно низких затратах, детская ЖДА остается наиболее распространенной анемией и нарушением питания во всем мире, но более распространена в развивающихся странах.
Рекомендации ВОЗ по нижнему пределу гемоглобина:
- У детей в возрасте 6–59 месяцев нижний предел Hb составляет 11 г / дл.
- У детей в возрасте 5–11 лет нижний предел Hb составляет 11,5 г / дл.
- У детей в возрасте 12–14 лет нижний предел Hb составляет 12 г / дл.
У детей младше 6 месяцев при постановке диагноза необходимо учитывать физиологическую анемию; однако не ожидается, что уровень гемоглобина будет ниже 9 г / дл при физиологической анемии.
Эпидемиология железодефицитной анемии
Согласно отчету, опубликованному в 2009 году, примерно 1,6 миллиарда человек во всем мире страдают анемией, и несколько миллионов из них имеют ЖДА. Распространенность анемии распределяется неравномерно: она более распространена в развивающихся странах, чем в развитых странах .
В развивающихся странах, по данным ВОЗ, 30% детей в возрасте до 4 лет страдают ЖДА, а 48% детей в возрасте 5–14 лет страдают анемией.В развитых странах 30–40% случаев анемии связаны с ЖДА у детей дошкольного возраста. В США около 5 миллионов человек страдают ЖДА.
Этиология железодефицитной анемии
Детская ЖДА может включать несколько этиологических факторов, включая низкий вес при рождении, недостаточность питания и желудочно-кишечную кровопотерю . Эти факторы зависят от возраста.
У детей младше 6 месяцевПоскольку железо накапливается во время пренатального периода для удовлетворения потребностей младенца в первые 6 месяцев после рождения, IDA развивается у младенцев младше 6 месяцев из-за низкой массы тела при рождении и перинатальной кровопотери / кровотечения.
У детей в возрасте от 6 до 24 месяцевЧерез 6 месяцев, из-за быстрого роста, необходимо достаточное количество железа для удовлетворения потребностей организма . В этот период часто наблюдается дефицит пищевого железа. Коровье молоко приводит к потерям железа в желудочно-кишечном тракте и, следовательно, является еще одним фактором.
У детей старше 24 месяцев (2 лет)Основной причиной ЖДА у детей старше 24 месяцев является хроническая кровопотеря (анкилостомоз).Это может быть связано с пептической язвой, дивертикулом Меккеля или воспалительным заболеванием кишечника.
Классификация железодефицитной анемии
Железодефицитная анемия
Этап 1: Предварительная стадия (истощение запасов железа)
Эта стадия — это , отмеченная истощением или отсутствием запасов железа наряду с нормальной концентрацией железа в сыворотке, гемоглобином и гематокритом . В костном мозге снижены или отсутствуют запасы железа, а также снижен уровень ферритина в сыворотке крови.
Стадия 2: Скрытая стадия (истощение транспортного железа)
Характерной особенностью этой стадии является то, что — это пониженное содержание железа в сыворотке и насыщение трансферрина . Кроме того, запасы железа уменьшены, но показатели гемоглобина и гематокрита в норме.
Этап 3: Маркировка IDA
Эта стадия характеризуется откровенными особенностями IDA , в которых есть истощенные запасы железа, истощение сывороточного железа и насыщение трансферрина, а также пониженные уровни гемоглобина и гематокрита и связанные с ними симптомы.
Все эти этапы пересекаются, и между ними нет четких границ . Более того, лабораторные показатели меняются со временем из-за дефицита железа; поэтому их следует тщательно оценивать.
Патофизиология железодефицитной анемии
Единственный источник железа в дородовой период — через плаценту . На последней стадии беременности общее количество железа у плода составляет 75 мг / кг. Уровень железа в грудном молоке наиболее высок в течение первого месяца после рождения, а абсорбция железа из грудного молока составляет примерно 50%.Хотя эта скорость абсорбции высока, она все еще недостаточна для скорости роста ребенка; поэтому железо извлекается из запасов железа для удовлетворения потребностей младенца.
У младенцев с нормальным весом запасов железа достаточно в течение 6 месяцев после рождения. Однако запасов железа у младенцев с низкой массой тела при рождении или кровопотерей могут быть исчерпаны до 6 месяцев. В конечном итоге это приводит к IDA . Употребление коровьего молока и твердых продуктов, в которых отсутствует достаточное количество железа, может еще больше ухудшить состояние, поскольку они нарушают всасывание железа через слизистую оболочку кишечника.
У детей старшего возраста ЖДА обычно вызывается хроническим заболеванием желудочно-кишечного тракта, например пептическими язвами, полипами или воспалительным заболеванием кишечника.
Клинические признаки железодефицитной анемии
У детей с легкой недостаточностью железа симптомы обычно отсутствуют. Симптомы и признаки различаются в зависимости от степени тяжести. . В тяжелых случаях у детей обычно наблюдаются общие симптомы анемии и специфические признаки ЖДА.
Симптомы
Симптомы появляются у детей с тяжелыми случаями ЖДА и могут поражать кожу, опорно-двигательный аппарат, сердечно-сосудистую систему, нервную систему и желудочно-кишечный тракт .
Примечание: Бледность, утомляемость, раздражительность, анорексия, диарея и слабость — частые симптомы ЖДА у детей. Несчастье, недостаток сотрудничества и меньшая продолжительность концентрации внимания могут привести к низким показателям по шкале Бейли для младенческого поведения (IBR) и индекса умственного развития (MDI). Однако показатели IBR и MDI вернутся к нормальным значениям после коррекции дефицита железа.
Знаки
Заболевание опорно-двигательного аппарата и увеличение веса
- Усилие уменьшено.
- Возможности упражнений ограничены.
- Потребление коровьего молока приводит к избыточным жировым отложениям, увеличению веса и снижению мышечного тонуса.
Сердечно-сосудистые признаки
- Повышенный сердечный выброс
- Тахикардия
- Кардиомегалия
- Застойная сердечная недостаточность
- Гемический шум (мягкий систолический, интенсивный у основания и меняется в зависимости от положения)
Дисфункция иммунной системы
- Пониженная сопротивляемость инфекциям
- Дисфункция Т-лимфоцитов и полиморфноядерных лейкоцитов
Признаки желудочно-кишечного тракта
Неврологические признаки
Исследования железодефицитной анемии
ЖДА диагностируется на основании микроцитарной гипохромной анемии, пониженного содержания железа в организме / сыворотке крови, анизоцитоза и пойкилоцитоза .В тяжелых случаях уровень гемоглобина может составлять всего 3–4 г / дл.
Следующие исследования важны для постановки диагноза:
| Общий анализ крови |
|
| Периферийный мазок |
|
| Исследования железа |
|
Дифференциальная диагностика железодефицитной анемии
Дифференциальная диагностика ЖДА у детей должна включать другие похожие заболевания крови и микроцитарную гипохромную анемию .К ним относятся малая бета-талассемия, анемия отравления свинцом и анемия, сопровождающая хронические воспаления или инфекции.
Малая бета-талассемия
Малая бета-талассемия обычно показывает повышенное количество эритроцитов по сравнению с ЖДА. Кроме того, индекс Ментцера (MCV / RBC) меньше 13.
Анемия отравления свинцом
ЖДА можно отличить от анемии, вызванной отравлением свинцом, по отсутствию базофильных штрихов в эритроцитах, что является характерным признаком анемии, вызванной отравлением свинцом.
Анемия хронического воспаления или инфекции
При анемии хронического воспаления уровень сыворотки низкий, способность связывать железо нормальная, а уровень ферритина сыворотки нормальный или повышенный . Анемия, сопровождающая инфекции, должна быть исключена с помощью скрининговых тестов на инфекции.
Лечение железодефицитной анемии
Педиатрическая ЖДА почти всегда лечится медикаментозно с помощью заместительной терапии железом пероральным или парентеральным путем . Редко в опасных для жизни случаях рассматривается вопрос о переливании крови.
Пероральная терапия железом
- Сульфат железа , который содержит 20% элементарного железа и доступен в виде таблеток по 200 мг.
- Глюконат железа , который содержит 12% элементарного железа и доступен в дозах 250 мг.
Однако потенциальных побочных эффектов могут возникать в виде тошноты, рвоты, диареи, запора и боли в эпигастрии . Даже рекомендованная доза может вызвать побочные эффекты, и в этом случае необходима корректировка дозы.
Примечание: Оптимальное всасывание железа происходит, когда железо вводится между приемами пищи. Было показано, что одновременный прием витамина С увеличивает его всасывание. Напротив, диеты, богатые фитатами и фосфатами, такие как злаки и молоко, соответственно, уменьшают всасывание железа из кишечника.
Продолжительность лечения железом обычно составляет от 3 до 6 месяцев . Ожидается, что во время терапии уровень гемоглобина повысится примерно на 0,4 г / дл / день.
Факторы, влияющие на плохую реакцию на пероральный прием железа, включают следующие:
- Плохая толерантность
- Недостаточный срок лечения
- Мальабсорбция
- Постоянное кровотечение
- Недостаточное всасывание железа из-за одновременного приема фитатов и фосфатов
- Неадекватная доза (<3–6 мг / кг / день)
- Плохое соответствие
Парентеральная терапия препаратами железа
Парентеральный путь введения железа показан в следующих условиях:
- Администрация орального железа не смогла справиться с IDA.
- Пациент не переносит пероральную терапию железом.
- Пациент не может принимать пероральные препараты.
Однако некоторые педиатры предпочитают начинать с парентерального введения железа. Они могут сделать несколько первоначальных инъекций, а затем назначить пероральные лекарства, чтобы предотвратить трудности в лечении.
Парентеральное железо можно вводить внутримышечно (IM) или внутривенно (IV) .
Примечание: Для расчета общей дозы можно использовать следующую формулу:
Требуетсяжелеза = 2.5 × масса тела (кг) × дефицит гемоглобина.
Здесь дефицит HB — это разница между текущим и требуемым значениями Hb. Кроме того, дополнительные 20–30% от расчетной дозы вводятся для пополнения запасов железа.
Внутримышечное (IM) введение
Комплекс декстрана железа (Имферон) или сорбит железа (Джектофер) можно рассматривать для в / м введения. Суточная доза внутримышечной инъекции не должна превышать 5 мг / кг, т.е. 50 мг для младенцев и 100 мг для подростков .
Подходящим местом для внутримышечной инъекции является верхний и внешний квадрант бедра. Чтобы предотвратить повторную инъекцию в предыдущий участок, рекомендуется вводить инъекцию по Z-образной схеме.
Побочные эффекты :
- Лихорадка
- Боль
- Артралгия
- Лимфаденопатия
Внутривенное (IV) введение
Железо-декстрановый комплекс (Имферон) или железо-сахароза для инъекций (Венофер) можно рассматривать для внутривенного введения.Первоначально дается пробная доза для оценки чувствительности. После этого вводится инфузия общей дозы (TDI).
Переливание крови
Переливание крови следует использовать в критических и опасных для жизни состояниях тяжелой анемии, когда требуется быстрое повышение уровня гемоглобина.
Анизоцитоз — Medigoo — Медицинские тесты для здоровья
Анизоцитоз: описание, причины и факторы риска: Анизоцитоз означает нарушение размера эритроцитов (эритроцитов).Обычно это означает, что анализ крови показывает клетки крови разных размеров, вместо того, чтобы все они выглядели относительно однородными. Это состояние чаще является симптомом других заболеваний, хотя внешние симптомы болезни обычно похожи, независимо от причины. С другой стороны, лечение может быть различным в зависимости от причинных факторов. Существует множество различных заболеваний или медицинских состояний, которые могут привести к анизоцитозу. Многие из них представляют собой анемию, которая влияет на выработку красных кровяных телец.Некоторые различные анемические заболевания, которые могут вызывать изменение размера клеток крови, включают сидеробластную анемию, врожденную дизеритропоэтическую анемию, врожденные формы анемии и талассемию. Дефицит определенных витаминов или минералов также может влиять на выработку эритроцитов, и люди с дефицитом железа, витамина B12 или витамина A могут получить анизоцитоз. Другие причины могут включать: Железодефицитная анемия, особенно в сочетании с дефицитом фолиевой кислоты.- Талассемия.
- Мегалобластная анемия.
- Сидеробластная анемия.
- Переливание крови — клетки крови хозяина и инфузии имеют разные размеры.

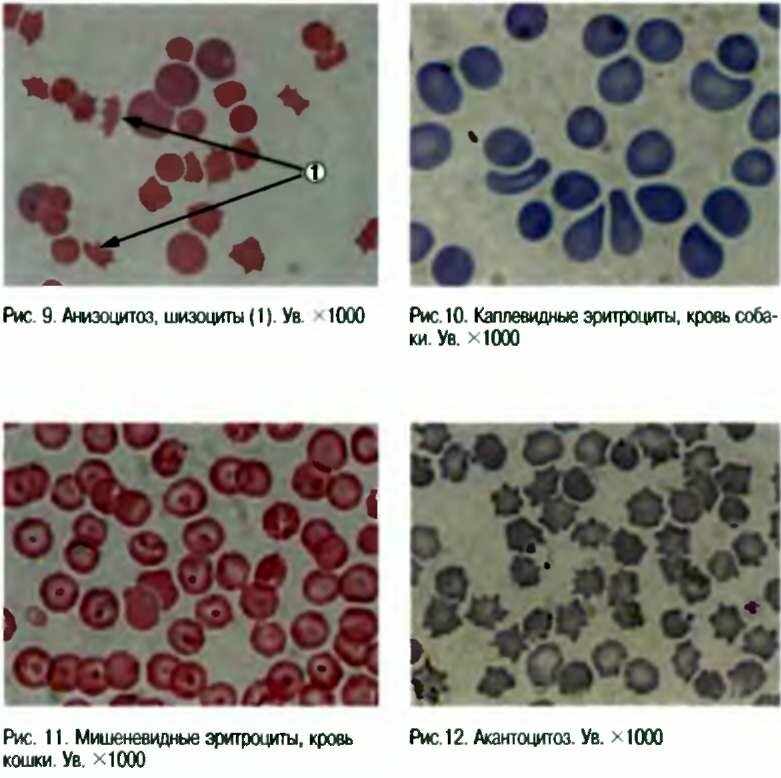
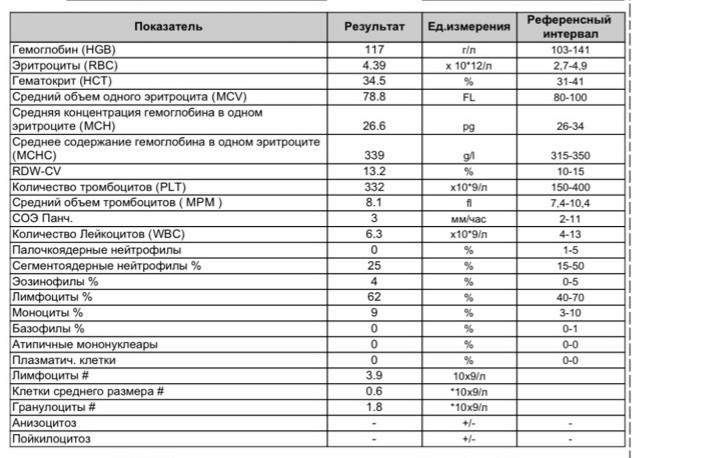
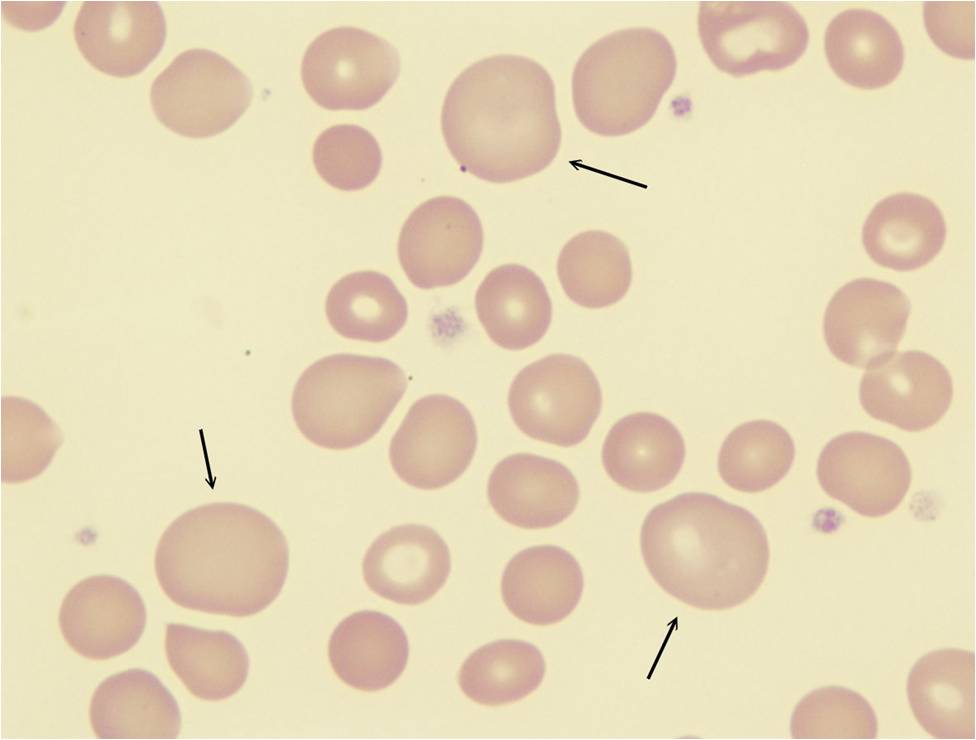 Практически любое лекарство способно исказить результаты анализа крови, поэтому перед сдачей крови необходимо проконсультироваться со специалистом: возможно, придется прекратить прием лекарств на какое-то время для получения точной клинической картины, либо же просто принять препарат после проведенного анализа.
Практически любое лекарство способно исказить результаты анализа крови, поэтому перед сдачей крови необходимо проконсультироваться со специалистом: возможно, придется прекратить прием лекарств на какое-то время для получения точной клинической картины, либо же просто принять препарат после проведенного анализа.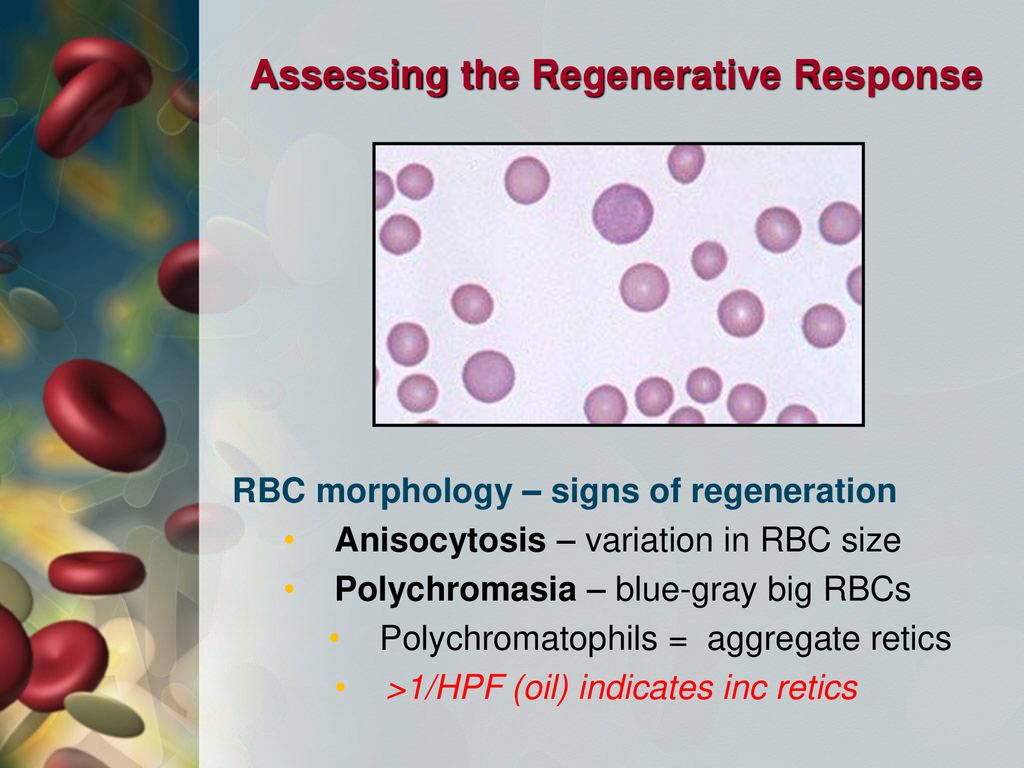 К группе высокого риска относятся: чернокожие, коренные американцы, коренные жители Аляски, младенцы, живущие в бедности, иммигранты из развивающихся стран, недоношенные младенцы и младенцы с низким весом при рождении, а также младенцы, основным пищевым рационом которых является не обогащенное коровье молоко.Новорожденных следует обследовать на гемоглобинопатию с помощью электрофореза гемоглобина. Выборочный скрининг уместен в регионах с низкой распространенностью.
К группе высокого риска относятся: чернокожие, коренные американцы, коренные жители Аляски, младенцы, живущие в бедности, иммигранты из развивающихся стран, недоношенные младенцы и младенцы с низким весом при рождении, а также младенцы, основным пищевым рационом которых является не обогащенное коровье молоко.Новорожденных следует обследовать на гемоглобинопатию с помощью электрофореза гемоглобина. Выборочный скрининг уместен в регионах с низкой распространенностью.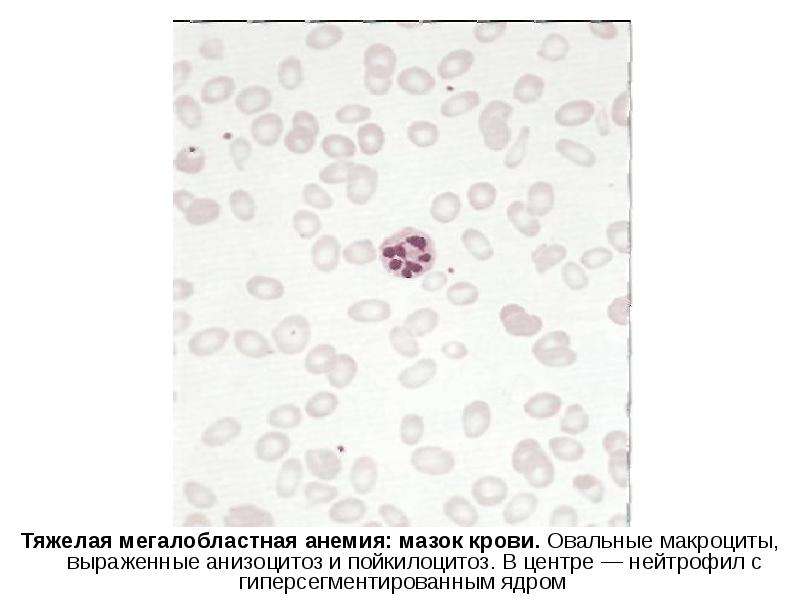 К группе высокого риска относятся: чернокожие, коренные американцы, коренные жители Аляски, младенцы, живущие в бедности, иммигранты из развивающихся стран, недоношенные младенцы и младенцы с низким весом при рождении, а также младенцы, основным пищевым рационом которых является не обогащенное коровье молоко.Новорожденных следует обследовать на гемоглобинопатию с помощью электрофореза гемоглобина. Выборочный скрининг уместен в регионах с низкой распространенностью.
К группе высокого риска относятся: чернокожие, коренные американцы, коренные жители Аляски, младенцы, живущие в бедности, иммигранты из развивающихся стран, недоношенные младенцы и младенцы с низким весом при рождении, а также младенцы, основным пищевым рационом которых является не обогащенное коровье молоко.Новорожденных следует обследовать на гемоглобинопатию с помощью электрофореза гемоглобина. Выборочный скрининг уместен в регионах с низкой распространенностью. 9 (379)
9 (379) 5 (165)
5 (165)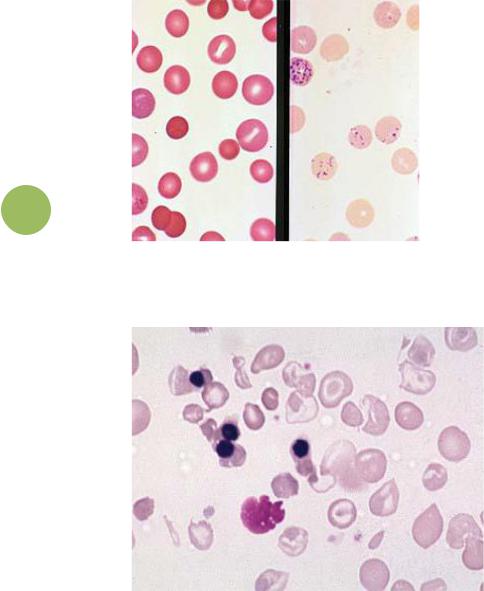 8 (318)
8 (318) 5 (125)
5 (125) 5 (145)
5 (145)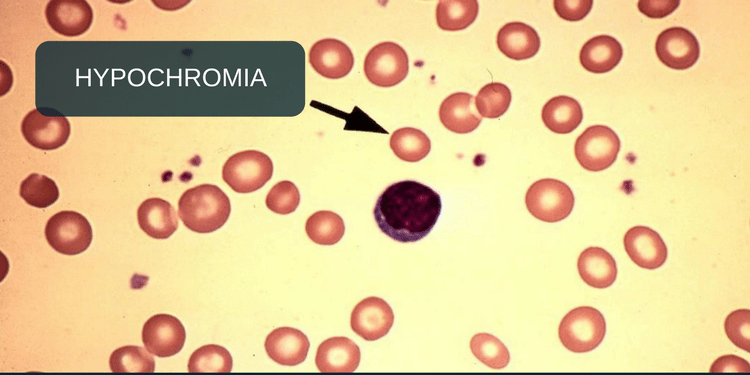 5 (155)
5 (155)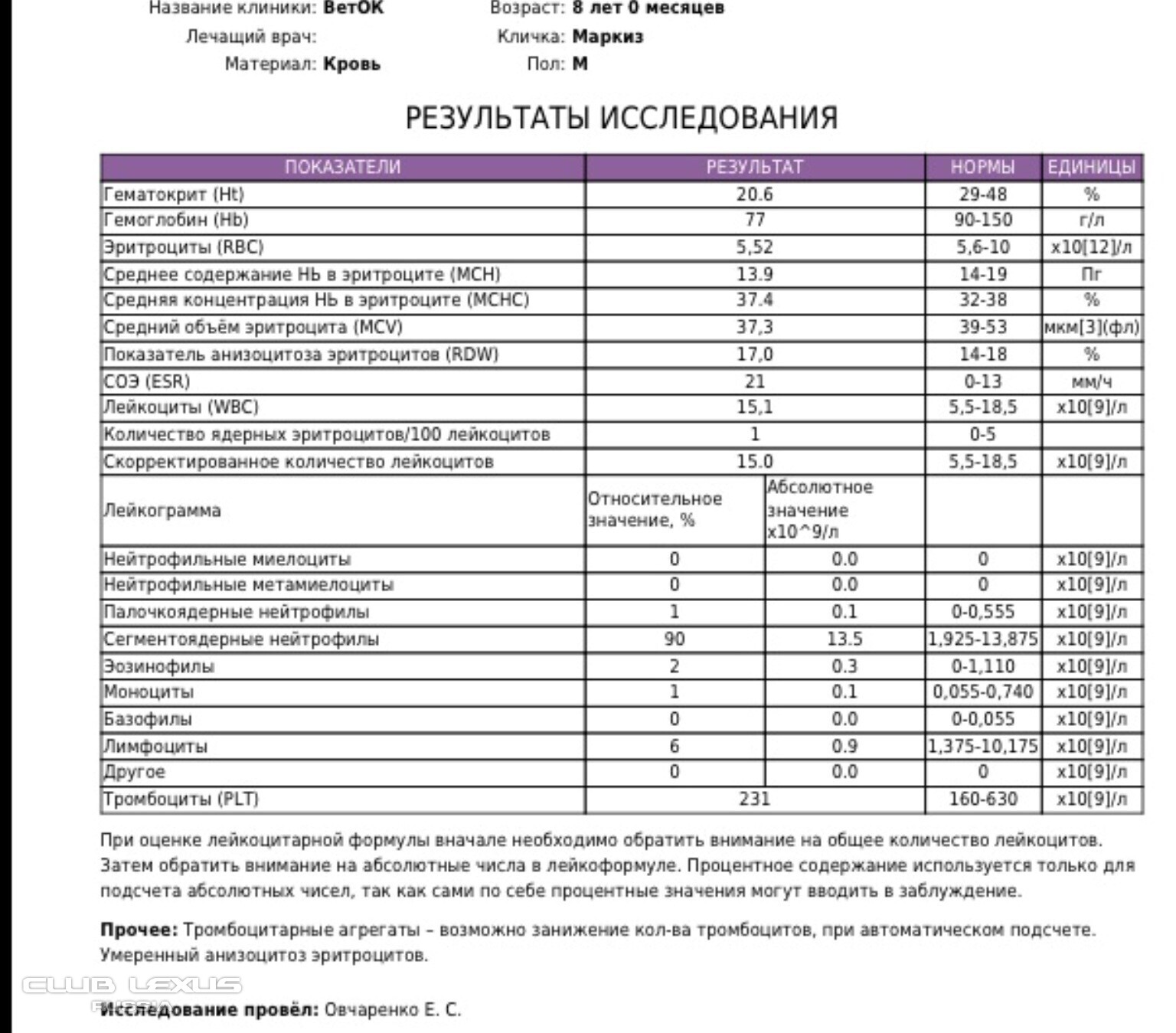 4 (134)
4 (134)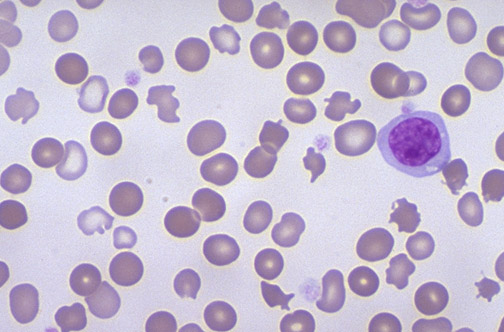 47)
47) 0 (330)
0 (330) 2 (112)
2 (112) 36)
36) 0 (340)
0 (340) 0 (340)
0 (340) 0 (340)
0 (340) 5)
5) От 5 до 14,5) *
От 5 до 14,5) *