10 причин крови в подгузниках
Кровь в подгузнике у грудного ребенка — настоящий кошмар для родителей. Однако не стоит сразу впадать в панику, ведь не всегда кровяные выделения свидетельствуют о развитии страшного заболевания. Мы исследовали основные причины появления крови в памперсе и предлагаем вам ознакомиться с ними.
1. Гормональные изменения у новорожденных девочек
Новорожденные дети в первые дни жизни испытывают половой криз, который проявляется набуханием молочных желез, появлением угревой сыпи, воспалением половых органов.
В этот период матери замечают кровянистые выделения из влагалища новорожденных девочек. Отделяемое может быть бежевого, розового, коричневого и даже красного цвета.
Пугаться крови в памперсе ребенка не стоит — организм очищается от тех половых гормонов, которые он получил от мамы в период внутриутробного развития.
Сразу же после родов уровень эстрогенов в крови новорожденной девочки резко падает, а пик криза приходится на конец первой недели жизни. Выделения проходят должны за 1-2 дня, а родителям в это время нужно тщательно следить за интимной гигиеной ребенка.
Выделения проходят должны за 1-2 дня, а родителям в это время нужно тщательно следить за интимной гигиеной ребенка.
2. Запоры при введении в рацион ребенка твердой пищи
Иногда вкрапления крови в кале грудничка можно увидеть при изменениях режима его питания. Часто у маленьких деток, находящихся на искусственном вскармливании, при вводе твердой пищи возникают запоры.
Из-за того, что ребенок испытывает дискомфорт и напрягается при испражнении плотным калом, у него могут возникнуть микротрещины вокруг ануса. Они часто кровоточат и оставляют следы крови на подгузнике.
3. Пеленочный дерматит
Несоблюдение правил интимной гигиены и длительный контакт кожи ребенка с калом или мочой приводят к пеленочному дерматиту. Вылечить его на ранних стадиях просто, большого дискомфорта покраснение малышу не принесет. А третья стадия пеленочного дерматита сопровождается обширными воспалениями кожи и образованием мокнущих трещинок.
Подробно о стадиях пеленочного дерматита и способах лечения написано в статье «Опрелости у ребенка: причины и лечение».
Кровь в памперсе появляется, если из маленьких ранок начнет сочиться кровь, которая и будет оставлять следы на подгузнике. Пеленочный дерматит доставляет болезненные ощущения, лечится только под наблюдением педиатра. Чтобы предотвратить такое осложнение, нужно правильно выбрать крем под подгузник.
4. Трещины на сосках у матери, кормящей грудью
У многих женщин, которые впервые кормят ребенка грудью, возникают трещинки на сосках. Из них выделяется кровь, которая с грудным молоком попадает в желудок ребенка, а затем выводится с калом. В результате можно увидеть кровь на памперсе новорожденного, которая будет в виде коричневых или темных следов.
5. Пищевая аллергия
Часто у новорожденных деток, которые находятся на искусственном вскармливании, проявляется аллергия на коровье молоко (не стоит путать с аллергией на подгузник). Такая реакция вызывает воспаление слизистой кишечника, из-за чего проходящие в ней сосуды становятся хрупкими, начинают кровоточить.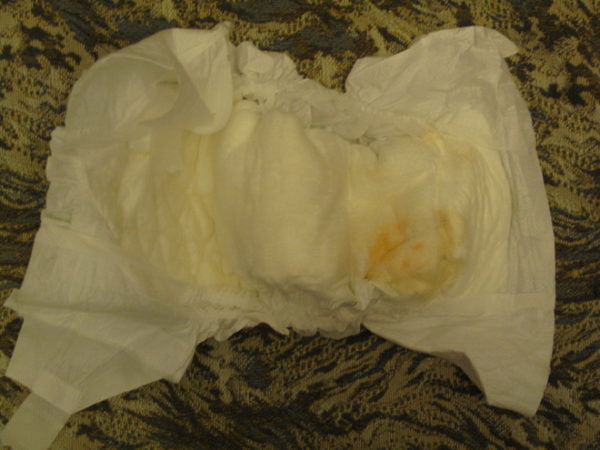 Из-за этого родители видят кал с прожилками крови у малышей до года.
Из-за этого родители видят кал с прожилками крови у малышей до года.
Даже грудное вскармливание не может уберечь новорожденного от пищевых аллергий. Дело в том, что если мать употребляет коровье молоко, на которое наблюдается аллергия у ее малыша, то белок попадет в ее грудное молоко, а потом и к малышу во время кормления.
6. Лактазная недостаточность
Если ребенок плохо набирает вес, плачет во время и после кормления, а в кале есть кровь и слизь, то, возможно, у него наблюдается лактазная недостаточность.
Это дефицит фермента лактазы, который отвечает за усвоение молочного сахара (лактозы). Непереносимость лактозы может возникать независимо от типа вскармливания младенца. Основным симптомом является диарея, причем в кале должны быть видны примеси крови, слизи и кусочков непереваренного молока. Характерный признак – резкий кислый запах испражнений.
Если ребенок начал какать кровью и симптомы указывают на непереносимость лактозы, то нужно подтвердить этот диагноз лабораторно.
Для этого определяется содержание углеводов в кале (до 6-ти месяцев у детей количество углеводов в испражнениях не должно превышать 1%), кислотность кала (если pH от 5,5 и ниже, то можно говорить о лактазной недостаточности). При затруднениях в диагностике проводится биопсия слизистой оболочки тонкого кишечника.
7. Инфекционные заболевания
Существует ряд инфекционных заболеваний, которые вызывают не только дисбактериоз, но и появление кровянистых выделений в кале.
К самым распространенным заболеваниям можно отнести шигеллез (возбудитель – бактерия Shigella) и амебиаз (возбудитель — Entamoeba histolytica). Оба эти заболевания передаются фекально-оральным способом и могут возникать из-за употребления сырой еды или некачественной пищи. Кровянистые выделения появляются из-за прямого повреждающего действия микробов на кишечную стенку (инвазивный тип диареи).
Если ваш ребенок какает слизью с кровью, у него высокая температура, рвота, потеря аппетита, недомогание и постоянный плач, скорее всего у него кишечная инфекция. В этом случае нужно срочно обращаться в больницу и сдавать анализы для того, чтобы назначить правильное лечение.
В этом случае нужно срочно обращаться в больницу и сдавать анализы для того, чтобы назначить правильное лечение.
8. Заворот кишок
Кал с кровью у детей возрастом до 1 года может быть следствием заворота или инвагинации кишечника. Говорить о непроходимости ЖКТ можно, если кал внешне напоминает малиновое желе, ребенок сильно плачет, прижимает ножки к животику, рвет (иногда даже с кровью), при этом температура повышается до 39–40 °С.
Патология развивается из-за недостаточной или слишком активной перистальтики кишечника, резкого изменения характера вскармливания, врожденных аномалий. Под действием этих причин одна кишечная петля проникает в другую, а прохождение каловых масс по пищеварительному тракту останавливается. Такое состояние угрожает жизни и здоровью малыша, требуют экстренной госпитализации.
9. Гематурия
Кровь в моче ребенка свидетельствует о гематурии. Это не заболевание, а симптом, который указывает на то, что в биологической жидкости повышено содержание эритроцитов.
Причин проявления такого тревожного симптома существует множество: это воспалительные патологии (цистит, пиелонефрит), онкологические заболевания (опухоли уретры, мочевого пузыря), иммунологические болезни, сахарный диабет, подагра, различные генетические аномалии. Нередко гематурия наблюдается после перенесения тяжелых травм, при патологии соединительной ткани, гидронефрозе, нарушении свертывании крови и артериальной гипертензии.
У новорожденных в первую неделю жизни красные пятна на подгузнике бывают при мочекислом инфаркте – транзиторном состоянии, которое проходит за пару дней и не требует лечения.
Если новорожденный пописал с кровью, то нужно сразу же обращаться к врачу и сдавать анализы для того, чтобы установить причину гематурии.
Для выяснения причины проблемы назначают общий и биохимический анализ крови, проводят анализ мочи и коагулограмма, собирают посев мочи на флору и на чувствительность к антибиотикам. Лечение назначается индивидуально для каждого конкретного случая.
10. Окрашивание мочи из-за приема лекарств и введения пищи с красным пигментом
Иногда моча грудного ребенка может окрашиваться в красный цвет из-за того, что в его прикорм начали вводить пищу, содержащую красный пигмент. К таким продуктам относят свеклу, красный перец, черную смородину, ежевику и т. д. Такой прикорм может на некоторое время изменить цвет мочи, но это не опасно для здоровья.
Причиной окрашивания мочи в красный, оранжевый или коричневый цвет, является прием таких препаратов, как хинин, метронидазол, нитрофурантоин, рифампицин и т. д.
Если ребенок какает с кровью, то не нужно заниматься самолечением и полагаться на советы старших родственников. Обращайтесь к врачу, чтобы он осмотрел ребенка и дал направление на обследование, ведь установить точную причину появления крови в моче или кале можно только после сдачи анализов.
О чем расскажет подгузник?
Статья написана для журнала «Мой ребенок»
Одна мама, очень ответственный руководитель очень крупной компании, меняя подгузник своему месячному сыну, сказала мне: «Если бы год назад меня спросили, какой важнейший вопрос вскоре будет занимать главное место в моей голове, я бы ни за что не угадала!» Тоже мне задачка, каждый малыш знает, как разом осчастливить родителей и бабушек, вызвав у них вздох облегчения: «Он покакал! Ай, молодец!» И дальше уже на языке, понятном лишь посвященным: «Сам? А цвет? Много? Без комочков?» Любой человек, растивший младенца, поймет всю важность момента и никогда не станет смеяться. Кроха, у которого в животике наступили покой и умиротворение, обычно пребывает в хорошем настроении, чинно ведет себя у груди, не капризничает. Сам спокойно спит и взрослым дает поспать. Это как минимум. А еще содержимое подгузника может дать наблюдательным родителям много полезной информации о здоровье и благополучии грудного ребенка…
Кроха, у которого в животике наступили покой и умиротворение, обычно пребывает в хорошем настроении, чинно ведет себя у груди, не капризничает. Сам спокойно спит и взрослым дает поспать. Это как минимум. А еще содержимое подгузника может дать наблюдательным родителям много полезной информации о здоровье и благополучии грудного ребенка…
Первые дни
Стул ребенка в первые дни после рождения называют меконием. Это темная масса без запаха, состоящая из переваренных органических частичек, которые плод заглатывал на протяжении внутриутробной жизни. Процесс отхождения мекония задуман природой очень рационально. Незнакомые ощущения в животике пугают новорожденного, он плачет, мама инстинктивно дает ему грудь для успокоения. Вместе с порцией любви и утешения ребенок каждый раз получает порцию молозива, которое обладает заметным слабительным эффектом. Очень скоро процесс вынужденно повторяется. Результат – кишечник ребенка не только эффективно очищается, но и заселяется полезной микрофлорой, а благодаря ценнейшим питательным и иммунным свойствам молозива, быстро стабилизируется вес и активизируется иммунная защита крохи.
Весь меконий выходит ко второму-третьему дню жизни. Ребенок, у которого на четвертый или пятый день после рождения по-прежнему выходит меконий, опорожняет грудь неэффективно и недополучает (или совсем не получает) молока. Грудь при этом может быть наполнена и даже переполнена. Молоко есть, а высосать его у крохи не получается. Маме в таком случае нужно срочно проконсультироваться со специалистом по грудному вскармливанию, который определит причину неэффективного сосания и обучит правильно прикладывать ребенка к груди.
Вид мочи новорожденного ребенка часто вызывает тревогу у молодых родителей. В подгузнике иной раз можно увидеть не только пятна темно-желтого цвета, но и красновато-оранжевые вкрапления, похожие на кровь. Это явление совершенно нормально и неопасно. Оно вызвано наличием в моче ребенка безвредных веществ, называемых уратами. По мере того, как молозиво заменяется на молоко, моча становится все более светлой или совсем бесцветной.
Опорожнение мочевого пузыря у новорожденных малышей в первые дни может быть нерегулярным. После самого первого мочеиспускания обычно новорожденный полные сутки, а иногда и больше совершенно не мочится, ведь объем и влажность молозива намного ниже, чем у молока. Затем постепенно мочеиспускание учащается, доходя до 12-22 раз за сутки.
Стул ребенка после прихода молока также становится светлее, объем его увеличивается. Переходный стул появляется с 3-4 дня, одновременно с замещением молозива переходным молоком. При этом кал часто приобретает более жидкую консистенцию, может становиться водянистым, в нем можно заметить непереваренные комочки и слизь.
Различные участки переходного стула могут иметь разнородную окраску (от белого и желтого до различных оттенков зелени). Постепенно появляется кисловатый запах. Такие изменения могут показаться молодым родителям тревожными, но они происходят абсолютно у всех новорожденных и не являются признаком ухудшения здоровья! Медики называют это состояние транзиторный дисбактериоз и признают его нормальным, необходимым переходным периодом развития желудочно-кишечного тракта ребенка. В этот момент в кишечнике происходят совершенно грандиозные события, которые будут влиять на здоровье человека на протяжении всей жизни.
В этот момент в кишечнике происходят совершенно грандиозные события, которые будут влиять на здоровье человека на протяжении всей жизни.
При нормальном течении беременности кишечник ребенка стерилен. Бактериальное заселение его начинается уже во время родов и активно продолжается при первом прикладывании к груди. Первичная бактериальная флора кишечника представлена бифидо- и лакто-бактериями, молочнокислыми стрептококками, кишечными палочками, протеями, грибами. В конце первой недели жизни могут появиться патогенные микробы — энтеробактерии, стафилококки, патогенные протеи, дрожжеподобные грибы. Это похоже на фантастический фильм о колонизации новой планеты, где «хорошие парни» неизменно побеждают плохих. В результате «маленькой победоносной войны», при поддержке иммунных свойств маминого молока, к середине периода новорожденности в кале ребенка уже преобладают полезные и правильные бифидобактерии. С этого момента микрофлора кишечника будет полноценно выполнять свою работу. Защищать слизистую оболочку от инфекций, участвовать в формировании иммунитета, синтезировать одни витамины и облегчать всасывание других, участвовать в конечных этапах пищеварения и в обмене веществ.
Удивительно, как в присутствии компонентов материнского молока полезные для пищеварения бактерии быстро, хитро и жестко расправляются с патогенными конкурентами и начинают процветать. Вот уж поистине, «добро должно быть с кулаками». Диетолог из Калифорнийского университета Брюс Герман считает, что этот феномен является результатом долгой совместной эволюции человека и населяющей его кишечник микрофлоры. Косвенным подтверждением является то, что некоторые из населяющих пищеварительный тракт человека бактерий уникальны и не встречаются больше нигде.
А если проблемы?..
Но что если быстрой победы не получилось, и противостояние между патогенной и полезной микрофлорой превратилось в хронический затяжной конфликт? Тогда, меняя подгузник, мама регулярно видит, что стул у ребенка жидкий, с большим количеством комочков, иногда с зеленью. Такое часто происходит на фоне приема антибиотиков, при раздельном пребывании новорожденного с мамой, длительных (больше двух часов) перерывах в кормлении, после того, как ребенка докармливали и допаивали в роддоме.
Поэтому передовые педиатры и гастроэнтерологи считают, что если ребенок набирает вес и развивается в пределах нормы, то не стоит «лечить анализы» или целенаправленно с помощью медикаментов бороться с появлением в стуле комочков, небольшого количества слизи и зелени. Нарушенная экология кишечника, если она протекает без сопутствующих серьезных клинических проявлений, может постепенно восстановиться сама, не требуя лечения.
Но если у ребенка появляются такие симптомы, как плохой набор веса, вялость, бледность кожных покровов, температура, летаргия, рвота, понос (более 12 дефекаций в сутки), водянистый стул с примесью большого количества слизи, зелени и крови, появление гнилостного запаха, то лечение в таких случаях необходимо.
Во время острого поноса педиатры рекомендуют обязательно продолжать кормить ребенка грудью. Исследования показывают, что прекращение кормления во время поноса увеличивает продолжительность и серьезность заболевания, а также вдвое увеличивает риск смертности.
При таких серьезных симптомах у ребенка обязательно возьмут анализ кала, но вовсе не на дисбактериоз. Когда дорога каждая минута, медики не будут отвлекаться на это сомнительное и малоинформативное исследование. Скорее всего, врач назначит сделать посев на патогенную кишечную группу.
Идеальный стул грудничка к 10-14 дню жизни становится темно-желтого цвета, кашицеобразным, с кисловатым запахом, однородный или слегка зернистый. Цвет и консистенция могут меняться, иногда довольно значительно, в зависимости от диеты мамы. Например, экзотические фрукты, которые ела кормящая мама, могут давать зелень в стуле младенца, а каши и другие крупяные блюда – незначительные вкрапления слизи.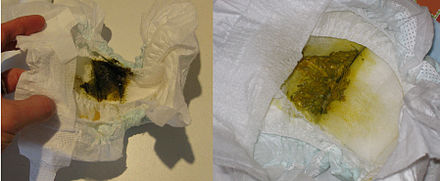 Это не значит, что надо срочно исключать какие-то продукты из своей диеты. Не стоит забывать, что грудное молоко – продукт живой и очень изменчивый, соответственно стул младенца, находящегося на грудном вскармливании вовсе не должен всегда выглядеть одинаково.
Это не значит, что надо срочно исключать какие-то продукты из своей диеты. Не стоит забывать, что грудное молоко – продукт живой и очень изменчивый, соответственно стул младенца, находящегося на грудном вскармливании вовсе не должен всегда выглядеть одинаково.
Количество имеет значение. Отслеживание частоты и количества стула ребенка— довольно надежный способ узнать, достаточно ли он получает молока. Если у ребенка в возрасте от 5 до 21 дня в течение суток не случается хотя бы одного существенного стула, возможно, что он недоедает. К концу первой недели жизни кроха, с питанием которого все благополучно, должен какать как минимум два-три раза ежедневно, существенным объемом. Существенный объем это не менее 1-1,5 столовых ложек за сутки. У некоторых детишек этого возраста подгузник приходится менять почти после каждого кормления. Однако небольшое пятно на подгузнике полноценным стулом не считается. Как сказала одна опытная мама: «Надо научиться различать «пук» и «как»».
Окончательно развеять сомнения поможет еженедельный контроль за прибавками в весе и оценка суточного объема мочеиспусканий малыша. Шесть не просто влажных, а насквозь промокших, тяжелых одноразовых подгузников за сутки – это минимум для ребенка старше 5-6 дней. Моча должна быть прозрачной, практически бесцветной или иногда слегка желтоватой.
Шесть не просто влажных, а насквозь промокших, тяжелых одноразовых подгузников за сутки – это минимум для ребенка старше 5-6 дней. Моча должна быть прозрачной, практически бесцветной или иногда слегка желтоватой.
Мама, у которой возникли сомнения, хватает ли крохе молока, может достаточно точно определить, сколько ребенок на самом деле выпивает. Для этого нужно в течение суток собирать в пакет одноразовые подгузники, которые вы снимаете с малыша. Через сутки пакет взвесить, вычесть из общего веса вес сухих подгузников. В остатке вы получите примерный объем суточного выделения мочи. Обычно у здорового грудничка с мочой выходит 46-66% от всего объема молока, которое он потребляет.
Многие дети старше одного месяца вдруг резко меняют ритм опорожнения кишечника, вместо нескольких раз в день дефекация у них начинает происходить раз в день, а то и раз в несколько дней. Это не запор, и никаких специальных мер тут не требуется. Вот что пишет известный канадский педиатр, специалист по грудному вскармливанию Джек Ньюмен: «Некоторые дети умудряются не какать по 15 дней и более. Если ребенок в остальном чувствует себя хорошо и хорошо развивается, и его стул — обычной пастообразной или мягкой консистенции, желтого цвета, это не запор и не повод для беспокойства. Какое-либо лечение не нужно и нежелательно, потому что не надо никакого лечения для того, что нормально». Думаю, для большинства родителей невозмутимо ожидать стула две недели «и более» — это уж слишком передовая идея, но такой спокойный подход знаменитого доктора к проблеме добавляет и нам оптимизма в тревожные дни ожидания.
Если ребенок в остальном чувствует себя хорошо и хорошо развивается, и его стул — обычной пастообразной или мягкой консистенции, желтого цвета, это не запор и не повод для беспокойства. Какое-либо лечение не нужно и нежелательно, потому что не надо никакого лечения для того, что нормально». Думаю, для большинства родителей невозмутимо ожидать стула две недели «и более» — это уж слишком передовая идея, но такой спокойный подход знаменитого доктора к проблеме добавляет и нам оптимизма в тревожные дни ожидания.
Задержка стула у новорожденных детей может также происходить при переходе с искусственного или смешанного вскармливания на питание исключительно грудным молоком. (Например, в первые дни после выписки из роддома, где младенца докармливали молочной смесью).
Если проблемы с дефекацией у ребенка возникают постоянно, при этом наблюдается снижение аппетита и боли в животе, не пытайтесь справиться с проблемой самостоятельно с помощью клизм и слабительных средств, они не решат проблему, а лишь временно снимут симптомы. Нужно обязательно обратиться за консультацией к врачу. Хороший педиатр предложит сделать анализ на гормоны щитовидной железы. Ведь регулярные запоры могут быть одним из проявлений заболеваний, не связанных непосредственно с патологией желудочно-кишечного тракта (таких как гипотиреоз).
Нужно обязательно обратиться за консультацией к врачу. Хороший педиатр предложит сделать анализ на гормоны щитовидной железы. Ведь регулярные запоры могут быть одним из проявлений заболеваний, не связанных непосредственно с патологией желудочно-кишечного тракта (таких как гипотиреоз).
Лактазная недостаточность чаще всего развивается у детишек с нарушенным бактериальным балансом в кишечнике, но может возникать и у совершенно здоровых детей по причине неправильно организованного грудного вскармливания. Стул ребенка становится тогда зеленым, водянистым и пенистым, выходит под большим напором. Если ребенок покакал не в подгузник, а на пеленочку, то можно увидеть, как вокруг кала расплывается мокрое пятно. Малыш часто страдает от колик, вздутия живота и медленно прибавляет в весе. Такое состояние у здоровых детишек обычно является следствием недостаточного поглощения заднего молока, а у малышей с нарушениями кишечной микрофлоры на некоторых участках кишечника углеводы материнского молока могут просто плохо усваиваться.
Что можно сделать, чтобы решить проблему или значительно облегчить состояние крохи?
— Кормить ребенка по требованию, или не реже, чем 10-12 раз в течение 24 часов.
— Не ограничивать искусственно продолжительность кормлений, такое ограничение лишает грудничка возможности высосать заднее молоко.
— Не увеличивать интервалы между прикладываниями к груди, чтобы «скопить» побольше молока к следующему кормлению (скопившееся таким образом молоко окажется главным образом передним, да и на лактации такая тактика скажется отрицательно).
— Прикладывать ребенка достаточно глубоко, чтобы в ротике оказался не только сосок, но и значительная часть ареолы. (Заднее молоко имеет довольно плотную консистенцию, и при поверхностном захвате извлечь его из груди ребенку бывает тяжело).
Стоит ли бить тревогу и принимать срочные меры, если содержимое подгузника сына или дочки далеко от идеального? Что опаснее – вмешаться в естественный ход становления пищеварения, рискуя навсегда разрушить природный баланс или ни во что не вмешиваться, рискуя запустить начавшееся заболевание? Каждая семья в сотрудничестве с педиатром решает этот вопрос по-своему. Но все же лучшая тактика — спокойное ежедневное наблюдение за процессом и принятие решений не на основе эмоций, а в соответствии с современной проверенной информацией.
Но все же лучшая тактика — спокойное ежедневное наблюдение за процессом и принятие решений не на основе эмоций, а в соответствии с современной проверенной информацией.
Автор Татьяна Кондрашова, в оформлении статьи использовано фото Ирины Рюховой с конференции ILCA
Еще о стуле грудничков можно прочитать в статье Марии Сорокиной «Стул ребенка на грудном вскармливании»
Перейти к другим интересным статьям по ГВ для мам
Наши полезные и интересные вебинары для кормящих мам
что за симптом, причины, при каких заболеваниях бывает
Любой симптом — сигнал организма о том, что нарушен какой-либо орган, отдел или целая система. Чтобы узнать, почему возникает моча с кровью у новорождённых, нужно исключить некоторые заболевания. Позаботьтесь о том, чтобы ваш малыш прошёл своевременную диагностику, уточните у врачей, отчего появилась гематурия и как быстро и эффективно улучшить состояние крохи.
Перечень заболеваний, при которых у грудничков встречается моча с кровью:
- болезни мочевых путей, имеющие наследственный характер;
- инфекции мочевыделительной системы;
- почечная недостаточность;
- травмирование путей мочевыведения;
- гломерулонефрит;
- проблемы, связанные с плохой свертываемостью крови;
- онкологические заболевания;
- тромбоз почечных вен, а также иные проблемы, которые препятствуют качественному снабжению почек кровью.
Покраснение мочи у грудного ребёнка и новорождённого далеко не всегда является симптомом проблем со здоровьем. Особенно это касается малышей, которые только-только появились на свет. В первые дни жизни в мочу младенца попадает огромное количество уратов, из-за чего она может быть розоватой.
Лечением мочи с кровью у новорождённых должен заниматься только квалифицированный специалист. Только врач может сказать вам, чем лечить гематурию у малыша, как избавиться от осложнений от мочи с кровью и предотвратить её появление у ребёнка в дальнейшем. На вопрос о том, что делать, если у вашего грудничка возникла гематурия, могут ответить следующие врачи:
На вопрос о том, что делать, если у вашего грудничка возникла гематурия, могут ответить следующие врачи:
- неонатолог,
- педиатр,
- нефролог,
- уролог.
В зависимости от того, какими будут факторы возникновения мочи с кровью у новорождённого, врач примет решение о его дальнейшем лечении. Если причиной гематурии стал инфекционный недуг, малышу будут назначены антибиотические лекарственные препараты.
Вооружайтесь знаниями и читайте полезную информативную статью о заболевании моча с кровью у новорожденных детей. Ведь быть родителями – значит, изучать всё то, что поможет сохранять градус здоровья в семье на отметке «36,6».
Узнайте, что может вызвать недуг моча с кровью у новорожденных детей, как его своевременно распознать. Найдите информацию о том, каковы признаки, по которым можно определить недомогание. И какие анализы помогут выявить болезнь и поставить верный диагноз.
В статье вы прочтёте всё о методах лечения такого заболевания, как моча с кровью у новорожденных детей. Уточните, какой должна быть эффективная первая помощь. Чем лечить: выбрать лекарственные препараты или народные методы?
Уточните, какой должна быть эффективная первая помощь. Чем лечить: выбрать лекарственные препараты или народные методы?
Также вы узнаете, чем может быть опасно несвоевременное лечение недуга моча с кровью у новорожденных детей, и почему так важно избежать последствий. Всё о том, как предупредить моча с кровью у новорожденных детей и не допустить осложнений. Будьте здоровы!
10 ПРИЧИН ДЛЯ БЕСПОКОЙСТВА, О КОТОРЫХ НЕ СТОИТ БЕСПОКОИТЬСЯ
УХОД ЗА НОВОРОЖДЕННЫМ: 10 ПРИЧИН ДЛЯ БЕСПОКОЙСТВА, О КОТОРЫХ НЕ СТОИТ БЕСПОКОИТЬСЯ
Каждую минуту новорожденный малыш не только доставляет вас огромную радость, но и дает множество поводов для беспокойства. Мы решили провести небольшое исследование, чтобы понять, из-за чего новоявленным родителям следует беспокоиться, а что можно оставить без внимания.
- Прикосновение к родничку — широкому мягкому участку на голове младенца.
 Не беда, если вы прикасались к родничку, это никак не повредит ребенку. Не думайте, что прикасаясь к родничку, вы прикасаетесь непосредственно к мозгу малыша. Так к чему же все-таки вы прикасаетесь? К плотной защитной оболочке. Благодаря родничкам головка младенца, проходящего по родовым путям, сжимается, не повреждая мозга. Приблизительно к году роднички зарастают.
Не беда, если вы прикасались к родничку, это никак не повредит ребенку. Не думайте, что прикасаясь к родничку, вы прикасаетесь непосредственно к мозгу малыша. Так к чему же все-таки вы прикасаетесь? К плотной защитной оболочке. Благодаря родничкам головка младенца, проходящего по родовым путям, сжимается, не повреждая мозга. Приблизительно к году роднички зарастают. - Различимый пульс в области родничка . Не пугайтесь, если вы буквально можете наблюдать за пульсацией крови в области родничка новорожденного — это свидетельствует о нормальной работе системы кровообращения малыша. Так как роднички расположены в местах неполного сращения костей, они имеют мягкую структуру, поэтому на них видны вены и артерии.
- Кровь на подгузнике новорожденной девочки . В период беременности всплеск выработки гормона эстрогена у матери может стимулировать матку плода женского пола. В течение первых недель жизни девочек у них нередко происходят т.
 н. «мини-менструации», когда появляются кровянистые выделения из матки.
н. «мини-менструации», когда появляются кровянистые выделения из матки. - Небольшая впадина грудной клетки младенца . Расслабьтесь, ваш ребенок не болен. По данным экспертов, грудная кость состоит из трех частей. Вполне возможно, что замеченная вами впадина является самой нижней частью, направленной назад. По мере роста ребенка его грудная клетка и мышцы живота постепенно выровняют эту впадину. Однако еще до этого времени слои радующего глаз детского жирка скроют эту совершенно нормальную особенность строения новорожденных.
- Мягкие водянистые испражнения после каждого кормления . При грудном вскармливании новорожденные часто какают после каждого кормления. В этом нет никакой патологии, просто грудное молоко очень быстро усваивается (при искусственном вскармливании малыши какают реже). А водянистая консистенция их испражнений объясняется жидким питанием новорожденных.
- Постоянная икота . Эксперты с полной уверенностью не могут сказать, почему младенцы так часто икают.
 Некоторые считают, что это вызвано пока плохо установившейся связью между мозгом и диафрагмой — мышечной перегородкой, отделяющей грудную полость от брюшной и регулирующей дыхание. Какой бы ни была причина, икота — совершенно безвредный и неотъемлемый атрибут младенчества.
Некоторые считают, что это вызвано пока плохо установившейся связью между мозгом и диафрагмой — мышечной перегородкой, отделяющей грудную полость от брюшной и регулирующей дыхание. Какой бы ни была причина, икота — совершенно безвредный и неотъемлемый атрибут младенчества. - Слезы и крик. Нервная система новорожденных чрезвычайно склонна к раздражению. Новорожденных легко напугать. Двух этих причин вполне достаточно, чтобы объяснить, почему младенцы приливают так много слез. Крик — единственный доступный младенцу способ заявить о своих потребностях. Проще говоря, новорожденным просто положено много плакать и кричать, поэтому особо не стоит переживать — вашему малышу вряд ли угрожает нечто серьезное.
- Мелкие прыщики на лице . Из-за материнских гормонов, которые все еще находятся в организме младенца, у него часто появляется угревая сыпь в период между 2 неделей — 2 месяцем жизни. Это сыпь совершенно безвредна и требует лишь самого незначительного очищения.
 Не нужно протирать ее Clearasil.
Не нужно протирать ее Clearasil. - Припухшие груди у девочек… и мальчиков ! Гормоны, стимулирующие мини-менструацию у новорожденных девочек, также вызывают небольшое увеличение груди у младенцев обоих полов. Необычно? Да. Временно? Именно так. Стоит ли беспокоиться? Ни в коем случае.
- Постоянное чихание . У младенцев такие крошечные носики! Даже самая маленькая капля слизи вызывает позыв к чиханию. А поскольку ваш малыш только недавно покинул свое уютное водянистое жилище в вашей утробе, ему не избежать хотя бы незначительных неудобств, что может вызвать несколько чихов. Если чихание не сопровождается выделением желтоватой густой слизи, указывающей на простудное заболевание, нужно просто пожелать ему здоровья. Скоро чихание прекратится само собой
Чем опасны заболевания почек у детей?
Любое недомогание малыша, даже самое, на первый взгляд, незначительное вселяет в родителей первобытный ужас и панику, заставляя мучиться вопросом: чем можно помочь? Что уж говорить о сложных и достаточно тяжелых заболеваниях.
К великому сожалению, количество детей с различной патологией почек за последние несколько лет значительно увеличилось. Дают о себе знать и неблагополучная экологическая ситуация и осложнения инфекционных болезней. Врачи говорят о том, что практически каждый шестой ребенок, страдает какой-либо нефроурологической патологией. И такие данные не могут не пугать, ведь почки – это один из тех органов, которые обуславливают «чистоту» организма, отвечая за выведение из него токсических веществ и продуктов распада, являясь как бы природным фильтром. Что должны знать родители, чтобы уберечь почки ребенка, и что рекомендуют специалисты? Слово детскому нефрологу ОКДЦ Алексею Кожину
Наблюдаться с рождения
– С первых дней жизни нередко проявляются наследственные и генетически обусловленные заболевания. Среди инфекционных факторов доминирует внутриутробная инфекция, проникающая в организм крохи во время родов. Это случается в том случае, если мама была носителем хламидийной или микоплазменной инфекции. Малыш автоматически получает ее „в подарок», и под удар попадают уязвимые почки.
Малыш автоматически получает ее „в подарок», и под удар попадают уязвимые почки.
Дело в том, что к моменту рождения их развитие еще не завершено. Фильтрующая поверхность почек новорожденного в 5 раз меньше, чем у взрослого, однако уже к полугоду у большинства детей она достигает значений, близких к таковым у взрослых. По мере взросления процессы выделения становятся все совершеннее. Однако адаптационные способности детского организма хуже, чем взрослого, особенно в так называемые критические периоды созревания. Их три: от новорожденности до 2-3 лет, от 4-5 до 7-8 лет и подростковый, в котором происходит резкое изменение обмена веществ под влиянием гормонов.
Риск развития заболеваний почек высок у тех детей, чьи родители страдают пиелонефритом, обменными заболеваниями (мочекаменная болезнь,артрозы, ферментопатии), эндокринными, расстройствами (ожирение, заболевания щитовидной железы). Около 50% детей, прошедших реанимацию новорожденных, к сожалению, имеют патологии почек.
У младенцев обменную нефропатию мама может заподозрить сама — по слишком ярким пятнам на пеленках — мочекислый диатез проявляется необычно интенсивным окрашиванием мочи. Сориентироваться в дальнейшем обследовании и лечении поможет анализ мочи.
У мальчиков внимательная мама заметит ослабление струи мочи. Причиной этого считают наличие врожденных клапанов мочеиспускательного канала или нарушение его нервной регуляции. Благодаря появлению новых эффективных лекарств, совершенствованию хирургической техники, установке стентов — устройств, препятствующих неправильному току мочи, такие дети ведут активный образ жизни, выполняя рекомендации лечащего доктора.
Насторожить в плане врожденной патологии почек может также отсутствие мочеиспускания у новорожденного более 24-48 часов после рождения, отеки, повышение артериального давления. При врожденной аномалии почечных сосудов требуется своевременное хирургическое вмешательство.
Боли в животе у детей младшего возраста даже без изменений в моче часто могут быть связаны с аномалиями органов мочевой системы.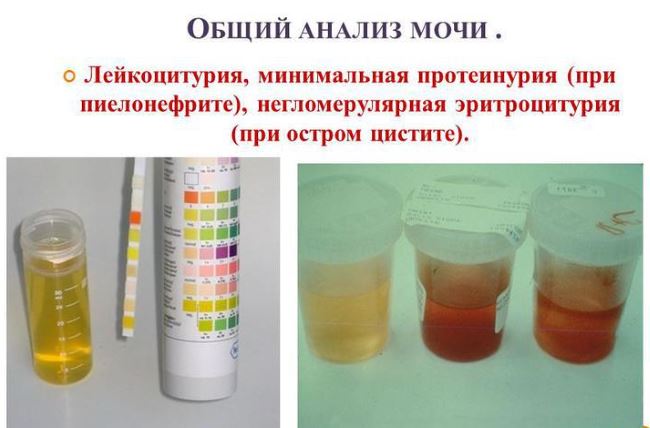 Дизурия — боль или резь при мочеиспускании, учащение или урежение мочеиспусканий, недержание или неудержание мочи указывают на возможность инфекции мочевых путей. Врожденные изменения в мочевыделительной системе, сопровождающиеся обратным забросом мочи из мочевого пузыря, часто предрасполагают к инфекции мочевых путей, в том числе пиелонефриту.
Дизурия — боль или резь при мочеиспускании, учащение или урежение мочеиспусканий, недержание или неудержание мочи указывают на возможность инфекции мочевых путей. Врожденные изменения в мочевыделительной системе, сопровождающиеся обратным забросом мочи из мочевого пузыря, часто предрасполагают к инфекции мочевых путей, в том числе пиелонефриту.
Во всем виновата инфекция?
Одно из самых распространённых заболеваний, которое выявляет педиатр при обследовании в поликлинике – инфекция мочевых путей. Постановка этого диагноза осуществляется после сдачи анализов мочи (общий анализ мочи и посев мочи на стерильность). При этом доктор, как правило, назначает антибактериальную терапию, она должна нормализовать анализы мочи. После такого лечения ваш ребенок ,как правило, забывает о заболевании почек на достаточно продолжительное время. Но так случается не всегда, и вот почему.
Причиной заболевания у девочек очень часто становится воспаление в вагине, которое проявляется вульвовагинитом. Ребенок жалуется на болезненность больших и малых половых губ, на странные выделения. Эти выделения из вагины попадают в мочевой пузырь и у ребенка возникает цистит , появляются жалобы на боли внизу живота, учащенное или редкое иногда болезненное мочеиспускание, потом восходящая мочевая инфекция попадает из мочевого пузыря в почки.
Ребенок жалуется на болезненность больших и малых половых губ, на странные выделения. Эти выделения из вагины попадают в мочевой пузырь и у ребенка возникает цистит , появляются жалобы на боли внизу живота, учащенное или редкое иногда болезненное мочеиспускание, потом восходящая мочевая инфекция попадает из мочевого пузыря в почки.
Если не провести все необходимые лабораторные исследования, не пройти консультацию детского гинеколога, не выполнить УЗИ почек, с полным мочевым пузырем и замером толщины стенки мочевого пузыря, установить причины, которые привели к данному заболеванию, будет сложно.
Мамы девочек часто спрашивают, что приводит к вульвовагиниту. Самая распространенная причина — неправильный туалет наружных половых органов , когда не выполняется ежедневная обработка с лактоцидом, или другим аналогичным мылом, больших и малых половых губ до входа во влагалище.
Второй причиной вульвовагинита может стать инфицирование от взрослых посредством постельного белья, на котором находятся выделения взрослой женщины или мужчины, пластмассовая мебель в аквапарках и бассейнах, на которых посидел больной взрослый; а так же при посещении туалетов в школах и детских садах через унитаз.
Диагноз поставлен – как лечить?
Практически все часто встречающиеся заболевания почек лечатся комбинированно: антибактериальная терапия в инъекциях или таблетках сочетается с использованием гинекологических свечей и промыванием вагины.
Для лечения цистита также необходима комбинированная терапия: антибактериальные препараты в сочетании с внутрипузырными промываниями антисептиками мочевого пузыря через уретральный катетер, а также физиотерапия на область мочевого пузыря. При неправильной тактике диагностики и лечения инфекции мочевых путей, дети годами получают по несколько курсов антибактериальной терапии в год с кратковременным эффектом.
Поэтому при выборе индивидуальной схемы лечения так важно посоветоваться не только с детским нефрологом, и с детским гинекологом, но и с урологом для проведения цистоскопии – это инструментальное обследование мочевого пузыря.
Одна из проблем у мальчиков — физиологический фимоз, который родители ребенка должны обнаружить приблизительно к 3 годам. Многие папы и мамы не занимаются этим вопросом вплоть до старших классов школы, пока сам ребенок не озаботится данной проблемой. При обследовании таких мальчиков анализы мочи будут собраны неправильно и окажутся неинформативными.
Многие папы и мамы не занимаются этим вопросом вплоть до старших классов школы, пока сам ребенок не озаботится данной проблемой. При обследовании таких мальчиков анализы мочи будут собраны неправильно и окажутся неинформативными.
Сколько пьет ваш ребенок?
Одним из важнейших критериев в диагностике работы мочевого пузыря является определение ритмов мочеиспускания , вы должны следить за тем сколько раз ваш ребенок помочился за сутки и какими порциями. Чтобы правильно провести данное исследование, нужно также учитывать ежедневную водную нагрузку, знать с каким интервалом ребенок пил жидкость. Есть мнение, что в среднем он должен пить не меньше литра жидкости в день, а в летний период от 1.5 до 2.0 литров жидкости в день. При нормальной водной нагрузке моча ребенка будет светло-желтого цвета, становясь иногда прозрачной, как вода. При неудовлетворительной водной нагрузке моча становится ярко желтой, иногда мутной и непрозрачной.
Если мы начнем обсуждать, какими порциями должен мочиться ребенок, то существуют возрастные критерии. У грудного малыша объем мочевого пузыря составляет около 90 мл, поэтому он мочится порциями от 30-50 мл и до 90 мл, в 2 года объем мочевого пузыря 120 мл, в 3 года — 130 мл, в 4 года — 140 мл и в 5 лет — 150 мл. Бывает, что ваш 5-летний ребенок с утра мочится по 200 и 300 мл, что соответствует порции практически взрослого человека. Как же это происходит?
Оказывается, мочевой пузырь, как и желудок, при желании можно растянуть до невероятных размеров. Есть дети, которые привыкли перед сном пить воду в объеме 250-300 мл. Эта вода находится в мочевом пузыре всю ночь, растягивая его (кстати, иногда, на фоне этой привычки появляется ночное недержание мочи). Есть ряд детей, которые не добегают до туалета днем, не удерживая мочу. В основе этой проблемы также стоит переполненный мочевой пузырь. Когда мочевой пузырь привычно становится растянутым, он не может полностью эвакуировать мочу. В дальнейшем в нём легко возникают вирусно — бактериальные инфекции, приводящие к появлению циститов и восходящей инфекции мочевых путей.
В дальнейшем в нём легко возникают вирусно — бактериальные инфекции, приводящие к появлению циститов и восходящей инфекции мочевых путей.
Иногда на фоне переполненности возникает ситуация, при которой моча из мочевого пузыря возвращается обратно в лоханку почки, деформируя и растягивая её. Такой процесс нередко приводит к необходимости оперативного лечения. Для предотвращения заболеваний почек важно знать, сколько жидкости пьет ваш ребенок — достаточно ли промываются почки, и каков объём порции при мочеиспускании.
О чем нам расскажет УЗИ?
Родители часто приходят на прием к нефрологу за разъяснением данных УЗИ почек. Этот метод очень нужен каждому врачу : он описывает, как выглядят почки, дает представление об анатомии органа. Однако на основании УЗИ далеко не всегда удается сразу поставить окончательный диагноз. Этот метод требует уточнения другими более точными рентгеноурологическими исследованиями. При этом очень важно, на каком аппарате выполнено УЗИ, и насколько был опытен специалист, выдавший заключение.
Иногда приходится перепроверять данные УЗИ почек и проводить более углубленное специализированное обследование. Главное — не надо оставлять за спиной нерасшифрованные диагнозы, поставленные на УЗИ, чтобы в дальнейшем не опоздать с назначением необходимого лечения. В первую очередь стоит обратить внимание на различные деформации анатомии почек, нарушение уродинамики, и на нарушение оттока мочи из почек или мочевого пузыря.
Вот мы и подошли ещё к одному достаточно распространенному заболеванию – пиелонефриту. Часто, опрашивая родителей о наличии болезней почек в семье, можно услышать — у меня был хронический пиелонефрит. А в чем он проявлялся? – «Болела спина, живот, повышалась температура и были изменения в анализах мочи. Эта ситуация повторялась 1 или 2 раза в году».
Почему же пиелонефрит возвращался вновь и вновь? Хронический пиелонефрит часто называют вторичным пиелонефритом, так как в основе этого заболевания лежит сочетание инфекции мочевых путей и нарушение уродинамики, или оттока мочи из почек или мочевого пузыря. Если вам назначили антибактериальную терапию без выяснения причин пиелонефрита, то настоящей ремиссии болезни вы не получите. Пиелонефрит будет возвращаться. И в этой ситуации вам нужен грамотный нефролог, а, возможно, и уролог, который проведет все необходимые обследования и установит истинную причину нарушений.
Если вам назначили антибактериальную терапию без выяснения причин пиелонефрита, то настоящей ремиссии болезни вы не получите. Пиелонефрит будет возвращаться. И в этой ситуации вам нужен грамотный нефролог, а, возможно, и уролог, который проведет все необходимые обследования и установит истинную причину нарушений.
Всегда надо помнить о главном
Мой опыт практического врача показывает, что в последние годы возникает много различных заболеваний на фоне токсических и химических поражений органов , ведущих к тяжелым заболеваниям почек. Неоднократно отмечалось, что после употребления в пищу арбуза, выращенного на азотистых удобрениях, или клубники из теплицы в мае; у ребёнка появлялась моча с примесью крови, или начинался тяжелый аллергический процесс, который иногда приводил к отечному синдрому.
Такие заболевания почек лечились длительно, в нефрологических клиниках, с применением гормональной терапии. Поэтому не забывайте о том, что лучше дать ребёнку овощи и фрукты, соответствующие сезону и выращенные в собственном огороде, чем недоброкачественный продукт неизвестного происхождения.
На фоне герпес-вирусной инфекции возникают нефриты и циститы, которые невозможно вылечить без полной ликвидации основной вирусной инфекции. Дети с таким диагнозом нуждаются в консультации иммунолога и нефролога с проведением ИФА-диагностики для определения активности вирусной инфекции.
Лечение заболеваний почек невозможно без современной диагностической базы. Это хорошо знают специалисты Областного консультативно-диагностического центра, где сосредоточена новейшая аппаратура экспертного класса и внедрены европейские стандарты обследования.
Недаром, в последнее врем, в ОКДЦ вырос и поток маленьких пациентов. В этом ведущем лечебном учреждении ЮФО теперь принимают не только педиатры, но и детские врачи практически всех узких специальностей.
Заболеваний почек великое множество и их можно описывать очень долго. Я остановился на отдельных, самых распространённых случаях. Важно помнить о главном: если у вашего ребенка есть изменения в анализах мочи и крови, или обнаружились какие-либо проблемы на УЗИ — не затягивайте свой приход к опытному нефрологу. В противном случае, лечиться придется гораздо дольше, а возникшие осложнения могут привести даже к необратимым последствиям.
В противном случае, лечиться придется гораздо дольше, а возникшие осложнения могут привести даже к необратимым последствиям.
Кровь в моче у женщины с болью, сгустки: причины, лечение
Моча образуется при фильтрации плазмы через почечные нефроны и обратном всасывании глюкозы, белков, минеральных соединений. Эритроциты и другие клетки крови не проходят через почечный фильтр из-за большого размера. Поэтому нормальная моча представляет собой раствор, содержащий мочевину и другие продукты метаболизма. Кровь в моче у женщины появляется при патологии одного из отделов выделительной системы.
Кровь в моче у женщины появляется при патологии выделительной системыПричины крови в моче
Появление крови в моче называют гематурией. У женщин это может быть связано с безобидными факторами. Несоблюдение правил сбора анализа во время менструации может привести к попаданию выделений в контейнер и плохому результату исследования.
Если 1-2 эритроцита в поле зрения еще не говорят о патологии, то 3 и больше – признак микрогематурии. Цвет мочи при этом остается нормальным. Видимое изменение окраса мочи и большое количество эритроцитов при микроскопии осадка называется макрогематурией.
Обычно появление эритроцитов сочетается с белком, цилиндрами и другими примесями. Если в моче присутствует только кровь, это называется изолированная гематурия.
Причины появления кровяных телец связаны с нарушением проницаемости сосудов выделительной системы или их разрушением. К этому приводят следующие заболевания или состояния:
- Инфекция мочевыделительной системы, очаг может быть в почках, мочевом пузыре. Женская уретра короткая, поэтому ее изолированного инфицирования не происходит.
- Мочекаменная болезнь приводит к гематурии при повреждении камнями почечных лоханок, мочеточников.
- Гломерулонефрит – поражение почечных клубочков, которое могут вызывать инфекционные факторы, аутоиммунные болезни, токсичные вещества, характерна изолированная гематурия.

- Рак мочевого пузыря, почек – чаще встречается у женщин пожилого возраста.
- Поликистоз почек – генетическое заболевание, характеризующееся постепенным образованием кистозных полостей на обеих почках, проявляется после 30 лет.
- Инфаркт почки – острое заболевание, следствие закупорки почечных сосудов тромбом, атеросклеротической бляшкой, возникает при эндокардите, атеросклерозе сосудов, ДВС-синдроме и у опиоидных наркоманов.
- Эндометриоз – у женщин с расположением очагов эндометрия в почках, прорастании в мочевой пузырь гематурия наблюдается циклично и соответствует дням менструации.
- Травма почки, мочевого пузыря.
Красный или коричневый цвет мочи не всегда связан с примесями крови. Причиной изменения могут быть другие вещества:
- миоглобин – проникает в мочу при обширных травмах мышц, ожогах, синдроме длительного сдавления, а также у предрасположенных женщин после большой физической нагрузки на бедра, голени;
- гемоглобин – появляется в моче при редком заболевании – пароксизмальной ночной гематурии, а также при внутрисосудистом гемолизе крови в результате переливания несовместимого образца по группе или резус-фактору;
- лечение метилдопой, фенацетином, фениндионом, фенотиазином, препаратами сены или крушины;
- употребление в пищу продуктов, богатых красными пигментами – свеклы, ревеня, с искусственными красителями.

Точно установить диагноз позволяет дополнительное обследование, но основные симптомы уже говорят в пользу определенной патологии.
Причиной гематурии может быть гломерулонефритДополнительные симптомы
При гломерулонефрите гематурия сопровождается выраженным повышением давления, отеками. Сгустки крови – показатель поражения мочевого пузыря, а не почечных клубочков, наблюдаются при тяжелых патологиях, опухолях.
Ноющие боли внизу живота, учащенное мочеиспускание, рези и жжение в уретре – признаки цистита. Он может сопровождаться микрогематурией. Повышение температуры и локализация боли в поясничной области, признаки интоксикации – основные характеристики пиелонефрита.
Камни в почках, которые пришли в движение, почечная колика с болью в спине вынуждает женщину занять колено-локтевую позу для облегчения состояния.
Если женщина путешествовала в Африку, страны Ближнего Востока или в Индию, гематурия может быть следствием заражения местным паразитом – шистостомой.
При раковой опухоли или поликистозе в животе пальпируется объемное образование. Точный диагноз можно поставить, используя данные УЗИ, МРТ и дополнительной лабораторной диагностики. После получения одного результата анализа с гематурией дальнейшее обследование начинается после сдачи повторной порции мочи, чтобы исключить погрешности сбора.
Методы лечения
Лечение направлено не на устранение гематурии, а на избавление от основного заболевания, которое вызвало изменения в анализах. Инфекционно-воспалительные процессы вызывают бактерии, поэтому используются антибиотики, хорошо проникающие в мочу. Госпитализация необходима при признаках острого пиелонефрита.
Гломерулонефрит – это хроническое прогрессирующее заболевание, поэтому лечение назначается пожизненно. Для снижения аутоиммунных реакций используют глюкокортикоиды, цитостатики. При повышенном артериальном давлении разрешены ингибиторы АПФ, некоторые типы диуретиков. Патология часто сопровождается повышением свертывания крови, поэтому необходимы антикоагулянты.
Гемодиализ является методом очищения крови, минуя почки в состоянии острой и хронической почечной недостаточности, часто используется у пациенток с гломерулонефритом.
Кровь в моче у женщины может быть связана с тяжелыми болезнями, которые постепенно прогрессируют, несмотря на медикаментозную терапию. Таким пациенткам предлагается удаление поврежденной почки. При двухстороннем процессе и тяжелой хронической почечной недостаточности проводится пересадка почки.
Отклонения в анализах мочи – это дополнительный признак, на который нужно ориентироваться в поиске болезни. Некоторые из патологий, сопровождающихся гематурией, хорошо поддаются лечению. Но в тяжелых случаях женщинам требуется поддержка в виде аппарата искусственной почки или пересадка органа.
Читайте в следующей статье: месячные обильные
Кровь в моче
При наличии крови в моче она приобретает цвет от ярко красного до темно-коричневого. Ярко красная окраска говорит о том, что источник кровотечения находится в нижних отделах мочевыводящих путей. Моча бурая или темно-коричневатая свидетельствует о поражении почек. Родителям следует отметить, есть ли у ребенка жар, отеки вокруг глаз, боли в животе или пояснице. Моча может иметь красный оттенок и в норме после употребления некоторых пищевых продуктов (например, свеклы, вишни, продуктов с пищевыми красителями).
Ярко красная окраска говорит о том, что источник кровотечения находится в нижних отделах мочевыводящих путей. Моча бурая или темно-коричневатая свидетельствует о поражении почек. Родителям следует отметить, есть ли у ребенка жар, отеки вокруг глаз, боли в животе или пояснице. Моча может иметь красный оттенок и в норме после употребления некоторых пищевых продуктов (например, свеклы, вишни, продуктов с пищевыми красителями).
Инородное тело в мочевыводящих путях: ребенок может засунуть инородное тело в мочеиспускательный канал (уретру). В результате появляются расстройства мочеиспускания и закупорка уретры. Моча при этом часто содержит примеси крови и гноя и имеет неприятный запах.
Помощь: ребенок нуждается в квалифицированной помощи врача-уролога.
Инфекции мочевыводящих путей: небольшое выделение крови с мочой бывает при инфекциях мочевыводящих путей. У ребенка повышается температура тела, возникают озноб, рвота, боли в пояснице, частые позывы к мочеиспусканию.
Помощь: необходимо уложить ребенка в постель и вызвать врача на дом. Если есть возможность, в поликлинике сделают бактериологический анализ мочи для выяснения вида инфекции и подбора наиболее эффективного антибиотика. Следует строго выдерживать постельный режим, пока моча не нормализуется, то есть пока не исчезнут примеси гноя, придающие моче мутность и резкий неприятный запах. Ребенку надо давать обильное питье, лучше клюквенный морс или чай из толокнянки (медвежье ушко). Чай из толокнянки готовят следующим образом: одну столовую ложку измельченной травы заливают стаканом кипятка, настаивают 30 мин, остужают и процеживают. Принимают 5 раз в день перед едой школьники по одной столовой ложке, дошкольники — по одной дессертной ложке. В начале от употребления такого чая моча может приобрести темный цвет.
Если есть возможность, в поликлинике сделают бактериологический анализ мочи для выяснения вида инфекции и подбора наиболее эффективного антибиотика. Следует строго выдерживать постельный режим, пока моча не нормализуется, то есть пока не исчезнут примеси гноя, придающие моче мутность и резкий неприятный запах. Ребенку надо давать обильное питье, лучше клюквенный морс или чай из толокнянки (медвежье ушко). Чай из толокнянки готовят следующим образом: одну столовую ложку измельченной травы заливают стаканом кипятка, настаивают 30 мин, остужают и процеживают. Принимают 5 раз в день перед едой школьники по одной столовой ложке, дошкольники — по одной дессертной ложке. В начале от употребления такого чая моча может приобрести темный цвет.
Камни в почках: при мочекаменной болезни, кроме примеси крови и гноя в моче, у ребенка бывают острые колики в животе. Начинаются они обычно сзади в области поясницы, затем распространяются по животу и, что особенно характерно, по направлению к мочевому пузырю, наружным половым органам, на переднюю и внутреннюю поверхность бедра. Почечная колика может сопровождаться тошнотой, рвотой и двигательным беспокойством. Последнее помогает отличить боли при почечной колике от болей при аппендиците или остром панкреатите. Во время колик ребенок мечется в кровати в поисках положения, облегчающего боль. При острых желудочно-кишечных заболеваниях ребенок предпочитает лежать неподвижно, так как любое движение усиливает боль. Мочеиспускание болезненно, при этом в моче иногда можно обнаружить маленькие камни.
Почечная колика может сопровождаться тошнотой, рвотой и двигательным беспокойством. Последнее помогает отличить боли при почечной колике от болей при аппендиците или остром панкреатите. Во время колик ребенок мечется в кровати в поисках положения, облегчающего боль. При острых желудочно-кишечных заболеваниях ребенок предпочитает лежать неподвижно, так как любое движение усиливает боль. Мочеиспускание болезненно, при этом в моче иногда можно обнаружить маленькие камни.
Помощь: при первичном появлении указанных симптомов необходимо вызвать врача на дом. Рекомендуется давать ребенку большое количество воды в течение суток для уменьшении концентрации осаждаемых кристаллоидов. Можно давать пить настой петрушки: 1 чайную ложку мелкопорезанных корней и 1 чайную ложку измельченных листьев петрушки (можно сухих) заливают стаканом кипятка. Настаивают, укутав 2-3 часа. Принимают эту дозу в три приема до еды небольшими глотками. Хорошо давать пить перед едой березовый сок.
Острый нефрит (инфекционно-аллергическое воспаление почек): может развиться как осложнение скарлатины, стрептококковой инфекции верхних дыхательных путей или кожи. Заболевание связано с аномальной иммунной реакцией организма против собственных тканей (в данном случае почек). Началу его обычно предшествует инфекция, перенесенная 1-3 недели назад. Неожиданно появляется лихорадка, отечность лица, особенно вокруг глаз, рвота, общее недомогание, головная боль. Для нефрита наиболее характерны три симптома: отеки лица, скудная моча с примесью крови и высокое кровяное давление. Ребенок может жаловаться на болезненность поясницы с боков или боли в животе. Мочится он редко. Моча мутная, имеет вид мясных помоев.
Заболевание связано с аномальной иммунной реакцией организма против собственных тканей (в данном случае почек). Началу его обычно предшествует инфекция, перенесенная 1-3 недели назад. Неожиданно появляется лихорадка, отечность лица, особенно вокруг глаз, рвота, общее недомогание, головная боль. Для нефрита наиболее характерны три симптома: отеки лица, скудная моча с примесью крови и высокое кровяное давление. Ребенок может жаловаться на болезненность поясницы с боков или боли в животе. Мочится он редко. Моча мутная, имеет вид мясных помоев.
Помощь: ребенка следует уложить в постель, и вызвать врача. Для этой болезни правильный уход и диета имеют особое значение. Необходимо строго соблюдать постельный режим.
Первые дни ребенка: дефекация и мочеиспускание
Мочеиспускание
Ваш ребенок может мочиться от одного до трех часов или от четырех до шести раз в день. Если она болеет, у нее жар или в очень жаркую погоду, ее обычное выделение мочи может снизиться вдвое и остаться нормальным. Мочеиспускание никогда не должно быть болезненным. Если вы заметили какие-либо признаки недомогания во время мочеиспускания, сообщите об этом своему педиатру, так как это может быть признаком инфекции или других проблем с мочевыводящими путями.
Мочеиспускание никогда не должно быть болезненным. Если вы заметили какие-либо признаки недомогания во время мочеиспускания, сообщите об этом своему педиатру, так как это может быть признаком инфекции или других проблем с мочевыводящими путями.
У здорового ребенка моча от светло до темно-желтого цвета. (Чем темнее цвет, тем более концентрированная моча; моча будет более концентрированной, если ваш ребенок не пьет много жидкости.) Иногда вы увидите розовое пятно на подгузнике, которое вы можете принять за кровь. На самом деле это пятно обычно является признаком высококонцентрированной мочи, которая имеет розоватый цвет. Пока ребенок мочится не менее четырех подгузников в день, вероятно, нет причин для беспокойства, но если розоватое окрашивание не исчезнет, обратитесь к педиатру.
Наличие крови в моче или кровянистого пятна на подгузнике никогда не является нормальным явлением, и об этом следует уведомить вашего педиатра. Это может быть не из-за чего-то более серьезного, чем небольшая язва, вызванная опрелостями, но также может быть признаком более серьезной проблемы. Если это кровотечение сопровождается другими симптомами, такими как боль в животе или кровотечение в других областях, немедленно обратитесь за медицинской помощью для вашего ребенка.
Если это кровотечение сопровождается другими симптомами, такими как боль в животе или кровотечение в других областях, немедленно обратитесь за медицинской помощью для вашего ребенка.
Опорожнение кишечника
Начиная с первого дня жизни и в течение нескольких дней у вашего ребенка будут первые испражнения, которые часто называют меконием.Это густое черное или темно-зеленое вещество наполняло ее кишечник до рождения, и после выхода мекония стул станет желто-зеленым.
Если ваш ребенок находится на грудном вскармливании, его стул вскоре должен напоминать светлую горчицу с частицами, похожими на семена. Пока она не начнет есть твердую пищу, консистенция стула может варьироваться от очень мягкого до жидкого и жидкого. Если она на искусственном вскармливании, ее стул обычно будет коричневого или желтого цвета. Они будут тверже, чем у ребенка, которого кормят грудью, но не тверже, чем арахисовое масло.
Независимо от того, находится ли ваш ребенок на грудном вскармливании или из бутылочки, твердый или очень сухой стул может быть признаком того, что он не получает достаточно жидкости или что он теряет слишком много жидкости из-за болезни, лихорадки или жары. После того, как у нее начался прием твердой пищи, твердый стул может указывать на то, что она ест слишком много продуктов, вызывающих запор, таких как хлопья или коровье молоко, прежде чем ее организм сможет с ними справиться. (Цельное коровье молоко не рекомендуется детям младше 12 месяцев.)
После того, как у нее начался прием твердой пищи, твердый стул может указывать на то, что она ест слишком много продуктов, вызывающих запор, таких как хлопья или коровье молоко, прежде чем ее организм сможет с ними справиться. (Цельное коровье молоко не рекомендуется детям младше 12 месяцев.)
Вот еще несколько важных моментов, о которых следует помнить при дефекации:
- Случайные изменения цвета и консистенции стула — это нормально.Например, если процесс пищеварения замедляется из-за того, что ребенок ел в этот день особенно много злаков или продуктов, для переваривания которых требуется больше усилий, стул может стать зеленым; или если ребенку дают дополнительное железо, стул может стать темно-коричневым. При незначительном раздражении заднего прохода на внешней стороне стула могут появиться полосы крови. Однако, если в стуле присутствует большое количество крови, слизи или воды, немедленно обратитесь к педиатру. Эти симптомы могут указывать на кишечное заболевание, требующее внимания врача.

- Поскольку стул у младенцев обычно мягкий и немного жидкий, не всегда легко определить, когда у маленького ребенка диарея умеренная. Контрольными признаками являются внезапное увеличение частоты (до более чем одного испражнения за одно кормление) и необычно высокое содержание жидкости в стуле. Диарея может быть признаком кишечной инфекции или может быть вызвана изменением рациона ребенка. Если ребенок кормит грудью, у него может даже развиться диарея из-за изменения рациона матери.
- Основная проблема при диарее — это возможность развития обезвоживания.Если также присутствует лихорадка и вашему ребенку меньше двух месяцев, позвоните своему педиатру. Если вашему ребенку больше двух месяцев и лихорадка держится более суток, проверьте его диурез и ректальную температуру; затем сообщите о результатах своему врачу, чтобы он определил, что нужно делать. Убедитесь, что ваш ребенок продолжает часто кормить. Как и все остальное, если она просто выглядит больной, сообщите об этом своему врачу.

Частота дефекации сильно варьируется от ребенка к ребенку.У многих стул проходит вскоре после каждого кормления. Это результат гастроколического рефлекса, который заставляет пищеварительную систему активизироваться всякий раз, когда желудок наполняется пищей.
К возрасту от трех до шести недель у некоторых детей, находящихся на грудном вскармливании, дефекация происходит только один раз в неделю, и они все еще остаются нормальными. Это происходит потому, что при грудном молоке остается очень мало твердых отходов, которые необходимо вывести из пищеварительной системы ребенка. Таким образом, нечастый стул не является признаком запора и не должен считаться проблемой, если стул мягкий (не тверже, чем арахисовое масло), а в остальном ваш ребенок нормален, постоянно набирает вес и регулярно кормит грудью.
Если ваш ребенок находится на искусственном вскармливании, он должен опорожняться не менее одного раза в день. Если у нее меньше этого количества и кажется, что она напрягается из-за твердого стула, у нее может быть запор. Посоветуйтесь со своим педиатром, как решить эту проблему.
Посоветуйтесь со своим педиатром, как решить эту проблему.Информация, содержащаяся на этом веб-сайте, не должна использоваться вместо медицинской помощи и рекомендаций вашего педиатра. Ваш педиатр может порекомендовать различные варианты лечения в зависимости от индивидуальных фактов и обстоятельств.
Гематурия (кровь в моче) — HealthyChildren.org
Автор: Дарси Вайдеманн, MD, FAAP & Nazia Kulsum-Mecci MD
У детей нередко иногда появляется кровь в моче (моча). Иногда это может изменить цвет мочи. Кровь в моче ребенка может иметь разные причины, многие из которых проходят сами по себе или легко поддаются лечению.
Что такое гематурия?
Кровь в моче называется Гематурия . Микроскопическая гематурия — это когда моча в туалете или чашке выглядит нормально, но при просмотре мочи в микроскоп можно увидеть кровь. Макрогематурия — это когда кровь видна в туалете или в чашке. Моча может выглядеть розовой, красной или цвета чая или колы.
Моча может выглядеть розовой, красной или цвета чая или колы.
Кровь в моче может поступать из любого места мочевыводящих путей. Кровь может поступать из почек, мочеточников (трубки, соединяющие почки с мочевым пузырем), мочевого пузыря (где хранится моча) или уретры (трубки, идущей от мочевого пузыря к внешней части тела).У многих здоровых детей микроскопическая гематурия проходит через несколько недель.
Что вызывает гематурию?
Причины гематурии у детей включают:
Энергичные упражнения
Инфекции мочевыводящих путей
Высокий уровень кальция в моче (так называемая гиперкальциурия)
Камни в почках
Травма или травма
Структурные проблемы или закупорка мочевыводящих путей
2 Генетические заболевания
Воспалительная болезнь почек (гломерулонефрит)
Рак (очень редко)
Какие анализы можно провести?
Некоторые или все нижеперечисленные тесты могут быть выполнены в случае гематурии, в зависимости от того, какие симптомы есть у вашего ребенка:
Щуп для измерения мочи .
 Обычно это делается в кабинете вашего врача. Он может проверить на гематурию. Иногда результаты анализов могут быть неверными, поэтому наличие реальных эритроцитов в моче необходимо подтвердить, посмотрев на мочу под микроскопом.
Обычно это делается в кабинете вашего врача. Он может проверить на гематурию. Иногда результаты анализов могут быть неверными, поэтому наличие реальных эритроцитов в моче необходимо подтвердить, посмотрев на мочу под микроскопом.УЗИ почек и мочевого пузыря . Он ищет кисты, камни в почках, опухоли и многие другие причины гематурии.
Посев мочи . Этот тест предназначен для выявления инфекции мочевыводящих путей.
Креатинин сыворотки . Этот анализ крови проверяет, насколько хорошо работают почки.
Общий анализ крови . Этот анализ крови проверяет наличие анемия (недостаточное количество эритроцитов) и признаки инфекция (повышенное количество лейкоцитов).
Белки комплемента . Этот анализ крови помогает диагностировать некоторые причины заболевания почек, называемого гломерулонефритом (воспаление почек).

Кальций в моче . Этот тест проверяет высокий уровень кальция в моче. Высокий уровень кальция в моче может привести к камни в почках или кровь в моче даже при отсутствии камней.
Белок в моче . Этот тест иногда может помочь отличить гематурию, вызванную самой почкой, или трубкой мочевыводящих путей (мочеточники, мочевой пузырь, уретра). Устойчивый белок в моче вместе с гематурией иногда указывает на проблемы с почками.
Биопсия почки . Этот тест необходим, когда врач подозревает, что могут быть повреждены фильтры почек. В больнице проводят биопсию почки. Ребенка сначала помещают в спать с лекарствами. Затем с помощью иглы берется небольшой образец ткани почек. Большинству детей с кровью в моче этот анализ не требуется.
Цистоскопия . Этот тест предназначен для выявления кровотечения из мочеточника, мочевого пузыря или уретры.
 Детям нечасто требуется цистоскопия. Для этого теста врач (a
детский уролог) вставляет узкую трубку с крошечной камерой на конце, чтобы посмотреть на мочевой пузырь и уретру в поисках причины гематурии.
Детям нечасто требуется цистоскопия. Для этого теста врач (a
детский уролог) вставляет узкую трубку с крошечной камерой на конце, чтобы посмотреть на мочевой пузырь и уретру в поисках причины гематурии.
Какие существуют варианты лечения?
Лечение зависит от причины гематурии. Часто лечение не требуется. Инфекции лечат антибиотиками. Если в моче высокий уровень кальция, могут быть рекомендованы изменения диеты, например низкий соль в еде и пить больше воды.Иногда также могут быть прописаны лекарства, помогающие снизить уровень кальция в моче.
У пациентов с гломерулонефритом лечение включает такие лекарства, как стероиды или другие более сильные лекарства, которые уменьшают воспаление в почках. Некоторым детям также назначают лекарства для контроля высокого кровяного давления.
Камни в почках не всегда требуют лечения, но могут потребоваться их удаление, если они вызывают боль или инфекции. Если у вашего ребенка образуются камни в почках, ему может потребоваться дополнительный анализ мочи и / или крови, чтобы предотвратить образование камней в будущем.
Примерно в 1 из 4 случаев врачи не могут найти причину гематурии. Если все анализы в норме и кровь остается в моче, рекомендуется проводить ежегодные осмотры, чтобы убедиться, что у пациента не развивается заболевание почек.
Когда мне следует обращаться к врачу?
Если у вашего ребенка продолжается кровь в моче и / или симптомы мочеиспускания (например, очень частое мочеиспускание, боль при мочеиспускании или боль в животе, спине или боку)
Если есть лихорадка, боль в боку или спине
Если ваш ребенок опухает и кажется, что он меньше мочится
Если ваш ребенок необычно раздражителен, у него частые головные боли или снижение энергии
Если есть другие симптомы, такие как боль в суставах или сыпь
Дополнительная информация
Информация, содержащаяся на этом веб-сайте, не должна использоваться вместо медицинской помощи и рекомендаций вашего педиатра. Ваш педиатр может порекомендовать различные варианты лечения в зависимости от индивидуальных фактов и обстоятельств.
Ваш педиатр может порекомендовать различные варианты лечения в зависимости от индивидуальных фактов и обстоятельств.
Мокрые подгузники и диурез у новорожденного
У многих молодых мам возникают вопросы о мочеиспускании их ребенка. Вам может быть интересно, сколько влажных подгузников должно быть у вашего ребенка каждый день, какого цвета должна быть моча ребенка и что вы должны проверять при каждой смене подгузников. Здесь вы найдете информацию и рекомендации о том, что нормально, а что нет.
Мокрые подгузники в первую неделю жизни
Мамы, кормящие грудью, часто больше обеспокоены влажными подгузниками, чем мамы, кормящие из бутылочки. Когда вы даете ему бутылочку, легче сказать, что ребенок ест достаточно. Однако, когда вы кормите грудью, это может быть немного сложнее, особенно в первые несколько дней, когда у вас увеличивается количество грудного молока.
Подсчет мокрых подгузников — отличный способ помочь вам почувствовать себя увереннее в том, что ваш ребенок получает то, что ему нужно. Вот сколько влажных подгузников следует ожидать в течение первой недели для детей, которые кормят грудью, и тех, кто берет бутылочку.
Вот сколько влажных подгузников следует ожидать в течение первой недели для детей, которые кормят грудью, и тех, кто берет бутылочку.
Младенцы на грудном вскармливании
Количество мокрых (моча) подгузников у ребенка, находящегося на грудном вскармливании, меняется каждый день в течение первой недели жизни. В течение первых нескольких дней ваш новорожденный может не получать много грудного молока, поэтому у него не будет много мокрых подгузников. Затем, по мере того, как дни идут и у вас увеличивается количество грудного молока, у вашего ребенка будет выделяться больше мочи и будет больше мокрых подгузников.
Вот чего ожидать:
- День 1 : У новорожденного ребенка впервые мочится в течение 12–24 часов после рождения. В первые часы и дни жизни ребенок, вскармливаемый исключительно грудью, может не иметь много влажных подгузников.
- День 2 : Вам следует искать по крайней мере два влажных подгузника в день, пока ваша грудь не начнет наполняться молоком к третьему или четвертому дню после родов; по мере увеличения количества молока увеличиваются и влажные подгузники.

- 3–5 дней : У вашего ребенка должно быть не менее трех-пяти влажных подгузников.
- День 6 и : Ваш ребенок должен получать не менее шести-восьми влажных подгузников каждые 24 часа, но может и больше; у некоторых младенцев при каждом кормлении есть мокрый подгузник.
Младенцы на искусственном вскармливании
Даже если вы кормите ребенка из бутылочки, ваш ребенок может не принимать много смеси или сцеженного грудного молока в течение первых двух дней после рождения. Количество мочи, выделяемой новорожденным, напрямую зависит от количества потребляемой им жидкости.
Если ваш ребенок любит есть и с самого начала принимает 2 унции смеси каждые три часа, вы увидите больше влажных подгузников.Но если ваш новорожденный сонный или не принимает много жидкости в течение первого дня или около того, у него будет меньше мокрых подгузников.
Вот общее руководство:
- День 1 : Ваш ребенок должен получить первую влажную подгузник к тому времени, когда ему исполнится 12–24 часа.

- День 2 : Вам следует искать не менее двух влажных подгузников в день.
- 3–5 дней : У ребенка должно быть не менее трех-пяти влажных подгузников.
- День 6 и : Вы должны ожидать не менее шести-восьми влажных подгузников в день.
Мочеиспускание после первой недели
Неважно, кормите ли вы из бутылочки или кормите грудью, ваш новорожденный должен привыкнуть к режиму кормления и хорошо питаться ко второй неделе жизни. Вы должны видеть не менее шести-восьми мокрых подгузников каждый день, но у вашего ребенка может быть до 10 или более.
В маленьком мочевом пузыре новорожденного содержится около одной столовой ложки (15 мл) мочи, поэтому они могут опорожнять его очень часто. Некоторые новорожденные могут писать до 20 раз в сутки, и это нормально.Если ваш ребенок спит, вам не нужно будить его, чтобы сменить подгузник. Смена до или после каждого кормления, примерно каждые два-три часа, нормально.
Как проверить подгузник на влажность
Поскольку у новорожденных выделяется лишь небольшое количество мочи, а одноразовые подгузники очень абсорбируют, может быть трудно определить, мокрые ли подгузники и достаточно ли мочится ваш ребенок. Итак, вот несколько способов убедиться, что ваш ребенок мочит подгузник:
- После того, как вы переоденете ребенка, разделите подгузник, чтобы проверить подкладку или гелевый материал на влажность.Можно потрогать подгузник и понюхать его, чтобы проверить мочу.
- Поместите одну салфетку в подгузник ребенка, чтобы она впитывала мочу и ее было легче видеть.
- Налейте 1 унцию (2 столовые ложки 30 миллилитров) воды в чистый сухой подгузник. Это даст вам лучшее представление о том, как выглядит и ощущается влажный подгузник.
- Попробуйте тканевые подгузники. Возможно, вам будет легче увидеть и почувствовать влажность в тканевом подгузнике, чем в одноразовом подгузнике.
- Попробуйте одноразовые подгузники с индикатором влажности, который представляет собой линию или рисунок, меняющий цвет при наличии мочи.

Цвет мочи новорожденного
Моча вашего ребенка должна быть бесцветной или светло-желтой. Однако, если вы кормите грудью, вы можете время от времени замечать небольшие изменения цвета. Определенные продукты, пищевые красители, травы и витаминные добавки, которые вы добавляете в свой повседневный рацион, могут изменить цвет вашего грудного молока, а также добавить зеленый, розовый или оранжевый оттенок мочи новорожденного.
Концентрированная моча
Концентрированная моча очень темно-желтого цвета.Также может иметь сильный запах. После того, как вы получите молоко, можно использовать подгузник с концентрированной мочой. Однако, если у вашего ребенка много подгузников с очень темно-желтой мочой, обратитесь к врачу.
Моча от кирпичной пыли
Очень концентрированная моча в течение первых нескольких дней жизни может содержать кристаллы уратов (кристаллы мочевой кислоты). Эти кристаллы уратов могут вызвать розовое, красное или оранжевое порошкообразное пятно на подгузнике вашего ребенка, которое называется кирпичной пылью. Это может быть страшно, но кирпичная пыль является нормальным явлением для многих новорожденных.Концентрированная моча и кирпичная пыль должны уйти к пятому или шестому дню, когда вы производите больше грудного молока.
Это может быть страшно, но кирпичная пыль является нормальным явлением для многих новорожденных.Концентрированная моча и кирпичная пыль должны уйти к пятому или шестому дню, когда вы производите больше грудного молока.
Кровь в подгузнике
И у мальчиков, и у девочек в подгузниках может быть немного крови, но по разным причинам. Вот две несерьезные причины, по которым вы можете заметить кровь:
- Псевдоменструация : У девочек могут быть кровянистые выделения из влагалища в первые несколько дней жизни. Это называется псевдоменструацией или ложной менструацией.Это из-за гормонов в организме вашего ребенка, и это не вредно.
- Обрезание : У маленьких мальчиков после обрезания может быть небольшое количество крови в подгузниках. Кровотечение в результате обрезания обычно длится несколько часов, но вы можете заметить небольшие пятна крови на подгузнике в течение суток. После обрезания у вашего ребенка должен быть мокрый подгузник в течение 12 часов.

Когда звонить детскому врачу
Когда ваш ребенок получает достаточно жидкости, у него будет не менее шести-восьми влажных подгузников в день.Но если ваш ребенок не получает достаточно, он может обезвоживаться. Обезвоживание у новорожденных и грудных детей опасно.
Врач проверит здоровье вашего ребенка и расскажет, сколько и как часто ваш ребенок ест.
Сообщите врачу, если:
- У ребенка меньше шести мокрых подгузников каждый день после пятого дня.
- У ребенка выделяется лишь небольшое количество очень темно-желтой концентрированной мочи с запахом после четвертого дня
- Ребенок необычно сонный и его трудно разбудить.
- Рот и губы ребенка сухие
- Мягкое пятно на верхней части головы ребенка опускается в его голову
- Ваш ребенок плохо ест.
- Вы видите пятна кирпичной пыли на подгузнике новорожденного после четвертого дня жизни.
Когда новорожденный не мочится
У вашего ребенка должно быть как минимум два влажных подгузника в течение первых нескольких дней, когда вы делаете только молозиво. Но к тому времени, когда вашему ребенку исполнится шесть дней, у него должно быть не менее шести влажных подгузников в день.Если ваш ребенок вырабатывает недостаточное количество мочи или совсем не имеет мочи, немедленно обратитесь к врачу.
Но к тому времени, когда вашему ребенку исполнится шесть дней, у него должно быть не менее шести влажных подгузников в день.Если ваш ребенок вырабатывает недостаточное количество мочи или совсем не имеет мочи, немедленно обратитесь к врачу.
Кровь в моче новорожденного
Если небольшое количество крови в подгузнике вашего ребенка в результате обрезания или псевдоменструации — это нормально, кровь в моче вашего ребенка — нет. Если вы видите кровь в моче вашего малыша или ваш ребенок плачет и проявляет признаки болезненного мочеиспускания, немедленно обратитесь к врачу вашего ребенка.
Признаки инфекции мочевыводящих путей
Попадание бактерий в мочевыводящие пути ребенка может вызвать инфекцию.Инфекция мочевыводящих путей (ИМП) может изменить количество, цвет или запах мочи вашего ребенка.
Вот несколько способов предотвратить ИМП:
- Часто меняйте подгузник ребенку, особенно после дефекации.
- Очистите область подгузников вашего ребенка спереди назад.

- Убедитесь, что ваш ребенок получает достаточно грудного молока или смеси.
- Мойте руки до и после смены ребенка.
Заметить ИМП у младенцев бывает сложно, но симптомы, на которые следует обратить внимание, включают:
- Кровь в моче
- Лихорадка
- Частое мочеиспускание
- Боль при мочеиспускании
- Вонючая моча
Если вы видите эти признаки ИМП, обратитесь к врачу вашего ребенка для лечения.
Слово от Verywell
Младенцы все разные. Одни кормят грудью, другие берут бутылочку. Некоторые бодрствуют и хорошо едят с первого кормления, а другие сонливы в течение нескольких часов или дней. Это некоторые из причин, по которым мочеиспускание новорожденных находится в пределах нормы.
Понимание рекомендаций и наблюдение за влажными подгузниками вашего ребенка поможет вам чувствовать себя более уверенно в том, что ваш ребенок вырабатывает достаточно мочи и получает достаточно жидкости. Конечно, если у вас есть какие-либо вопросы относительно количества, цвета или частоты мочеиспускания вашего ребенка, вам следует позвонить врачу. Персонал в кабинете вашего врача всегда готов помочь.
Конечно, если у вас есть какие-либо вопросы относительно количества, цвета или частоты мочеиспускания вашего ребенка, вам следует позвонить врачу. Персонал в кабинете вашего врача всегда готов помочь.
Появление кристаллов уратов в подгузнике ребенка
Если вы заметили красновато-оранжевое пятно на подгузнике вашего ребенка, вы можете паниковать, думая, что это кровь. Хотя важно убедиться, что это не кровь, пятно кристаллов уратов кирпичного цвета является очень частой причиной этой пугающей находки у новорожденных.Что такое кристаллы уратов и почему они возникают? Когда они могут быть поводом для беспокойства?
Кристаллы уратов в подгузнике
Нередко можно найти кристаллы уратов оранжевого или красного цвета, цвета кирпичной пыли, в подгузниках новорожденных и даже тканевых подгузниках. К сожалению, этот вид легко можно принять за кровь, заставляя родителей беспокоиться и беспокоиться.
Хотя они могут показаться страшными, эти кристаллы очень распространены. Фактически, одно более старое исследование обнаружило кристаллы уратов в моче 64% новорожденных.Конечно, на подгузнике они не так часто видны.
Фактически, одно более старое исследование обнаружило кристаллы уратов в моче 64% новорожденных.Конечно, на подгузнике они не так часто видны.
Хотя они являются частой причиной беспокойства родителей и чаще всего являются нормальным явлением, о кристаллах уратов не говорят в той степени, в какой многие другие находки у новорожденного ребенка. Кристаллы уратов особенно распространены в первые несколько дней жизни ребенка, когда он может все еще терять вес во время грудного вскармливания (потеря веса является нормальным и ожидаемым в это время). Кристаллы уратов также могут быть найдены у детей, которые также набирают вес.Взаимодействие с другими людьми
Причины появления кристаллов уратов
Кристаллы уратов чаще всего встречаются у младенцев, находящихся на грудном вскармливании. В течение первых нескольких дней жизни грудное молоко содержит молозиво — прекрасную жидкость, богатую иммунными факторами и питательными веществами, благодаря которым грудное вскармливание так полезно для повышения иммунной функции новорожденного.
Кристаллы уратов состоят из мочевой кислоты, конечного продукта нормального обмена веществ. Младенцы рождаются с высоким уровнем мочевой кислоты в крови из-за того количества, которое они попадают через плаценту, и быстро выводятся с мочой и калом.
Если в это время ребенок мало мочится, эти кристаллы уратов будут особенно концентрированными, и их будет легко увидеть. Однако это не означает, что ваш ребенок обезвожен. Вместо этого вы можете убедиться, что ваш ребенок правильно пьёт и достаточно мочится, задав несколько простых вопросов.
Обеспечение водного баланса вашего ребенка
Если вы кормите ребенка грудью, в течение первых пяти дней жизни следует ожидать, что количество намокших подгузников и испражнений должно соответствовать дню жизни вашего ребенка.Для поступления молока может потребоваться до четырех дней (а иногда и больше), и как только это произойдет, количество подгузников у вашего ребенка, скорее всего, увеличится.
- На второй день : По крайней мере, два влажных подгузника и два испражнения, которые, вероятно, все еще густые, смолистые и черные (меконий)
- На третий день : По крайней мере, три влажных подгузника и три испражнения, с испражнения становятся более жидкими и имеют цвет от зеленоватого до желтого (переходный стул)
- На пятый день : минимум пять влажных подгузников и пять желтых, мягких и водянистых испражнений на четвертый день
Если у вашего ребенка меньше мокрых подгузников, чем ожидалось, немедленно осмотрите его, чтобы проверить его вес и убедиться, что он хорошо питается. Взаимодействие с другими людьми
Взаимодействие с другими людьми
Во время грудного вскармливания консультант по грудному вскармливанию может помочь оценить количество молока и убедиться, что ваш ребенок хорошо сосет и сосет грудь. Если вашего ребенка кормят детской смесью, вы должны убедиться, что готовите ее правильно и что ребенок ест достаточно каждый день.
Итог
В большинстве случаев кристаллы уратов в пеленках ребенка в первые три дня жизни являются нормальным явлением для грудного ребенка. В течение этого времени кристаллы безвредны, а проблема возникает только потому, что они могут заставить родителей опасаться, что есть проблема, или пройти ненужные анализы, ищущие кровь в моче новорожденного.Взаимодействие с другими людьми
Кристаллы уратов, сохраняющиеся дольше трех дней, могут быть признаком обезвоживания или показателем того, что ребенок не получает достаточно молока. Поговорите со своим врачом или консультантом по грудному вскармливанию, чтобы разобраться в этом.
В редких случаях кристаллы уратов , , особенно те, которые присутствуют у ребенка после первой недели жизни, могут указывать на серьезное состояние, такое как дисфункция почек или другие метаболические нарушения, которые приводят к гиперурикемии.
В подгузнике моего ребенка кровь.Что могло быть не так?
Обычно небольшое количество крови в подгузнике вашего ребенка не является проблемой. Но неплохо было бы узнать разницу между тем, когда кровь считается нормальной, и когда это может быть признаком проблемы, требующей внимания врача.Если ваш новорожденный девочка, у нее могут быть небольшие кровянистые выделения из влагалища в подгузнике. Это связано с выводом ваших гормонов из ее организма после ее рождения, и вам не о чем беспокоиться.
Этот тип кровотечения должен прекратиться, когда ее гормоны придут в норму.Проконсультируйтесь с врачом, если кровотечение не проходит или начинается после того, как ей исполнится неделя.
Если вы заметили кирпичные или ржавые пятна оранжевого цвета на подгузнике вашего ребенка, это кристаллы уратов, которые выделяются вместе с его мочой. Их легко принять за кровь из-за их цвета.
Их легко принять за кровь из-за их цвета.
Кристаллы уратов обычно появляются в первые несколько дней жизни ребенка и не всегда являются признаком проблемы. Но они могут означать, что у вашего ребенка обезвоживание. Если вы кормите грудью, кормите ребенка по требованию, чтобы он получал достаточно жидкости.Если ваш ребенок находится на искусственном вскармливании, вам может потребоваться дополнительное количество воды в жаркую погоду.
Могут быть случаи, когда кровь в подгузнике вашего ребенка является признаком проблемы, требующей медицинской помощи: Запор
Если ваш ребенок находится на искусственном вскармливании или начал твердую пищу, в его стуле могут быть пятна крови, если у него запор. Это потому, что напряжение может вызвать крошечные трещины на коже вокруг ануса (трещины заднего прохода). Эти трещины кровоточат, когда она какает.
Если вы заметили, что ваш ребенок изо всех сил пытается вымыть, даже если он регулярно мочится, проконсультируйтесь с врачом. Он может посоветовать вам убедиться, что она хорошо гидратирована, или, если необходимо, назначить лечение запора у вашего ребенка.
Он может посоветовать вам убедиться, что она хорошо гидратирована, или, если необходимо, назначить лечение запора у вашего ребенка.
Сильная сыпь от подгузников
Если у вашего ребенка сильная сыпь от подгузников, она может оставить следы крови на подгузнике. Если помимо крови в подгузнике, попа вашего ребенка красная, воспаленная и потрескавшаяся, лучше проконсультироваться с врачом для правильного лечения опрелостей.
Инфекции
Кровь может появиться в подгузнике вашего ребенка при некоторых инфекциях, например:
Обычно, если у вашего ребенка инфекция, у него будут другие симптомы, такие как жар, и вы можете найти его более расстроенным или уставшим, чем обычно.Во всех случаях заражения вам следует обратиться за консультацией к врачу. Он может попросить вас сделать дополнительные анализы и назначить соответствующее лечение.
Аллергия на молоко
Если в помете вашего ребенка прожилки слизи и пятна крови, возможно, у него аллергия на белок коровьего молока. Если у вашего ребенка тяжелая экзема, которая началась до того, как ему исполнилось три месяца, он с большей вероятностью страдает аллергией на молоко.
Если у вашего ребенка тяжелая экзема, которая началась до того, как ему исполнилось три месяца, он с большей вероятностью страдает аллергией на молоко.
Если вы подозреваете, что у вашего ребенка аллергия на молоко, всегда проконсультируйтесь с врачом, прежде чем менять диету вашего ребенка.Имейте в виду, что некоторые лекарства, такие как рифампицин (антибиотик), также могут окрашивать фекалии вашего ребенка в красный цвет.
Инвагинация
Более редкой и более серьезной (но поддающейся лечению) причиной появления крови в помете вашего ребенка является инвагинация. Это может произойти, когда одна часть кишечника скользит вперед и застревает в следующей части кишечника. Кровоснабжение пораженной части кишечника снижается, кишечник набухает и может закупориться.
Это может коснуться младенцев в возрасте от трех до 24 месяцев.Кишечник может кровоточить там, где он заблокирован, кровь и слизь попадают в подгузник: это может выглядеть как красное желе. Обратитесь к врачу, если вы заметили это в подгузнике вашего ребенка.
Возможно, вы захотите посетить нашу фотогалерею с маленькими какашками, чтобы увидеть, что нормально, а что нет.
Подробнее о:
Список литературы
Гатрад А.Р., Шейх А. 2012. Подгузник, окрашенный кровью BMJ 344: e3496
Murphy MS. 2008. Лечение кровавой диареи у детей в учреждениях первичной медико-санитарной помощи: Клинический обзор BMJ 336: 1010
NHS Choices.2013. Подгузники . NHS Choices, Здоровье от А до Я.
NHS Choices. 2015. Кровь в моче (гематурия) NHS Choices, Health A-Z.
ЕХСНФТ. 2012. Инвагинация . Университетская больница Саутгемптона Фонд NHS Foundation Trust. Информационный бюллетень о здоровье детей.
Инфекции мочевыводящих путей у младенцев
Выберите автора: Аарон Барбер, AT, ATC, PESAbbie Roth, MWC, Адам Остендорф, MD Адриан Бейлис, PhD, CCC-SLP, Adrienne M.Flood, CPNP-AC Advanced Healthcare Provider Council, Aila Co, MDAlaina White, AT, ATCAlana Milton, MDAlecia Jayne, AuDAlessandra Gasior, DOAlexandra Funk, PharmD, DABATA, Александра Санкович, MDAlexis Klenke, RD, LDAAlice Bass, ATCAllison-Peggison, ATC Страус, MS, AT, ATCAmanda E. Graf, MDAmanda Smith, RN, BSN, CPNAmanda Sonk, LMTAmanda Whitaker, MDAmber Patterson, MDAmberle Prater, PhD, LPCCAmy Coleman, LISWAmy Dunn, MDAmy E. Valasek, MD, MScAmy Fanning, MDAmy E. DPTAmy Garee, CPNP-PCAmy Hahn, PhDAmy HessAmy Leber, PhDAmy LeRoy, CCLSAmy Moffett, CPNP-PCAmy Randall-McSorley, MMC, EdD Candidate, Анастасия Фишер, MD, FACSMAndala PCAndrea Brun, CPNPБургер, медицинский факультет, CCC-SLP, Эндрю Аксельсон, Эндрю Крогер, доктор медицины, магистр медицины, доктор медицинских наук, Эндрю Швадерер, Анджела Абенайм, Анджела Биллингсли, LISW-Санн Пакалнис, доктор медицинских наук, Анна Лиллис, доктор медицинских наук, PhDAnnette Haban-Bartz, Энни Драпо, доктор медицинских наук, Аннен Драпо, Д. MDAri Rabkin, PhDAriana Hoet, PhDAshleigh Kussman, MDAshley Eckstein, Ashley Kroon Van Diest, Ashley M. Davidson, AT, ATC, MSAshley Minnick, MSAH, AT, ATCAshley General, FNPAshley Parikh, CPNP-PCAshley Parker-MSW, L.Shley Parker-MSW , CTRS Асунсьон Мехиас, доктор медицины, Фдаурелия Вуд, доктор медицины Бекки Корбитт, Р.
Graf, MDAmanda Smith, RN, BSN, CPNAmanda Sonk, LMTAmanda Whitaker, MDAmber Patterson, MDAmberle Prater, PhD, LPCCAmy Coleman, LISWAmy Dunn, MDAmy E. Valasek, MD, MScAmy Fanning, MDAmy E. DPTAmy Garee, CPNP-PCAmy Hahn, PhDAmy HessAmy Leber, PhDAmy LeRoy, CCLSAmy Moffett, CPNP-PCAmy Randall-McSorley, MMC, EdD Candidate, Анастасия Фишер, MD, FACSMAndala PCAndrea Brun, CPNPБургер, медицинский факультет, CCC-SLP, Эндрю Аксельсон, Эндрю Крогер, доктор медицины, магистр медицины, доктор медицинских наук, Эндрю Швадерер, Анджела Абенайм, Анджела Биллингсли, LISW-Санн Пакалнис, доктор медицинских наук, Анна Лиллис, доктор медицинских наук, PhDAnnette Haban-Bartz, Энни Драпо, доктор медицинских наук, Аннен Драпо, Д. MDAri Rabkin, PhDAriana Hoet, PhDAshleigh Kussman, MDAshley Eckstein, Ashley Kroon Van Diest, Ashley M. Davidson, AT, ATC, MSAshley Minnick, MSAH, AT, ATCAshley General, FNPAshley Parikh, CPNP-PCAshley Parker-MSW, L.Shley Parker-MSW , CTRS Асунсьон Мехиас, доктор медицины, Фдаурелия Вуд, доктор медицины Бекки Корбитт, Р. Н. Белинда Миллс, доктор медицины Бенджамин Филдс, доктор медицинских наук, Бенджамин Копп, доктор медицины Бернадетт Бёрк, AT, ATC, MSBeth Martin, RNBeth Villanueva, OTD, WalkBethan, Уолквилль, Уолбетти Kulju, MS, ATBlake SkinnerBonnie Gourley, MSW, LSWBrad Childers, RRT, BS Брэнди Когдилл, RN, BSN, CFRN, EMT-PBrendan Boyle, MD, MPH Брайан Бо, MDBrian K.Каспар, доктор философии Брайан Келлог, доктор медицинских наук, Бриана Кроу, PT, DPT, OCS . Backes, MDCarlo Di Lorenzo, MDCarol Baumhardt, LMTCasey TrimbleCassandra McNabb, RN-BSNCatherine Earlenbaugh, RNCatherine Sinclair, MDCatherine Trimble, NPCatrina Litzenburg, PhDCharae Keys, MSW, LCCherls, MD .Бакстер, CPNPШерил Гариепи, MDChet Kaczor, PharmD, MBAChris Smith, RNChristina Ching, MDChristina DayChristine Johnson, MA, CCC-SLPChristine Mansfield, PT, DPT, OCS, ATCChristine PrusaChristopher Iobst, MDCindy , Доктор медицинских наук, Коннор МакДанел, MSW, LSW Кори Руд, доктор медицинских наук Кортни Бишоп. PA-CC Кортни Холл, CPNP-PCCourtney Porter, RN, MSCurt Daniels, MD Синтия Холланд-Холл, MD, MPHDana Lenobel, FNPDana Noffsinger, CPNP-ACDane Снайдер, MD Дэниел Кури, MD Дэниел ДаДжуста, MD Дэниэл Херц, Дэвид Дэвеллифер , PT, MHAD Дэвид Аксельсон, MD Дэвид Стукус, MD Дин Ли, MD, PhD Дебби Терри, NP Дебора Хилл, LSW Дебора Зеркле, LMT Дина Чисолм, PhD Дейпанджан Нанди, MD Денис Кинг, MD Денис Денис ЭллДеннисУильямс, доктор медицины, магистр здравоохранения, FAAP, дипломированный специалистDonna TeachDoug Wolf, Дуглас Маклафлин, MDDrew Duerson, MD Эдвард Оберл, MD, RhMSUS, Эдвард Шеперд, MDEileen Chaves, PhDElise Berlan, MDElise Dawkins, Elizabeth A.
Н. Белинда Миллс, доктор медицины Бенджамин Филдс, доктор медицинских наук, Бенджамин Копп, доктор медицины Бернадетт Бёрк, AT, ATC, MSBeth Martin, RNBeth Villanueva, OTD, WalkBethan, Уолквилль, Уолбетти Kulju, MS, ATBlake SkinnerBonnie Gourley, MSW, LSWBrad Childers, RRT, BS Брэнди Когдилл, RN, BSN, CFRN, EMT-PBrendan Boyle, MD, MPH Брайан Бо, MDBrian K.Каспар, доктор философии Брайан Келлог, доктор медицинских наук, Бриана Кроу, PT, DPT, OCS . Backes, MDCarlo Di Lorenzo, MDCarol Baumhardt, LMTCasey TrimbleCassandra McNabb, RN-BSNCatherine Earlenbaugh, RNCatherine Sinclair, MDCatherine Trimble, NPCatrina Litzenburg, PhDCharae Keys, MSW, LCCherls, MD .Бакстер, CPNPШерил Гариепи, MDChet Kaczor, PharmD, MBAChris Smith, RNChristina Ching, MDChristina DayChristine Johnson, MA, CCC-SLPChristine Mansfield, PT, DPT, OCS, ATCChristine PrusaChristopher Iobst, MDCindy , Доктор медицинских наук, Коннор МакДанел, MSW, LSW Кори Руд, доктор медицинских наук Кортни Бишоп. PA-CC Кортни Холл, CPNP-PCCourtney Porter, RN, MSCurt Daniels, MD Синтия Холланд-Холл, MD, MPHDana Lenobel, FNPDana Noffsinger, CPNP-ACDane Снайдер, MD Дэниел Кури, MD Дэниел ДаДжуста, MD Дэниэл Херц, Дэвид Дэвеллифер , PT, MHAD Дэвид Аксельсон, MD Дэвид Стукус, MD Дин Ли, MD, PhD Дебби Терри, NP Дебора Хилл, LSW Дебора Зеркле, LMT Дина Чисолм, PhD Дейпанджан Нанди, MD Денис Кинг, MD Денис Денис ЭллДеннисУильямс, доктор медицины, магистр здравоохранения, FAAP, дипломированный специалистDonna TeachDoug Wolf, Дуглас Маклафлин, MDDrew Duerson, MD Эдвард Оберл, MD, RhMSUS, Эдвард Шеперд, MDEileen Chaves, PhDElise Berlan, MDElise Dawkins, Elizabeth A. Cannon, LPCC, Элизабет, Элизабет, LPCC, Элизабет, Элизабет, Элизабет MT-BCE: Эмили А. Стюарт, доктор медицинских наук, Эмили Декер, доктор медицинских наук, Эмили Гетчман, Эмма Высоцки, PharmD, RDNEric Butter, PhDEric Leighton, AT, ATCEric Sribnick, MD, PhDErica Domrose, RD, LDEricca L Lovegrove, RDErika Roberts, Эрин Гейтс, П.Ed., CSCSErin Shann, BSN, RNErin TebbenFarah W. Brink, MDGail Bagwell, DNP, APRN, CNSGail Swisher, ATGarey Noritz, MDGary A. Smith, MD, DrPHGeri Hewitt, MDGina Hounam, PhDGina McDowellGina Minotregory D. , MDGriffin Stout, MDGuliz Erdem, MDHailey Blosser, MA, CCC-SLPHeather Battles, MDHeather Clark, Heather Yardley, PhD, Генри Спиллер, Херман Хандли, MS, AT, ATC, CSCSHiren Patel, MDHoma Amini, DDS, Wicks, MPH, MShoma Amini, DDS, MPH MDIhuoma Eneli, MDIlana Moss, PhDIlene Crabtree, PTIrene Mikhail, MDIrina Buhimschi, MDIvor Hill, MDJacqueline Wynn, PhD, BCBA-DJacquelyn Doxie King, PhDJaime-Dawn Twanow, MDJames Murakami, MDJames Poppuda, MDJames Poppuda, MDJames Poppuda AbelJanelle Huefner, MA, CCC-SLP, Дженис Таунсенд, DDS, MSJared SylvesterJaysson EicholtzJean Hruschak, MA, CCC / SLP, Джефф Сидс, CSCS, Джеффри Аулетта, MD Джеффри Беннетт, MD, PhD, Джеффри, Дженнифер, Джон, Дженнифер Леон, Дженнифер, доктор медицинских наук, Дженнифер, Джон, Дженнифер, Леон, Дженнифер Borda, PT, DPTJennifer HofherrJennifer LockerJennifer Reese, PsyDJennifer Smith, MS, RD, CSP, LD, LMTJenny Worthington, PT, DPTJerry R.
Cannon, LPCC, Элизабет, Элизабет, LPCC, Элизабет, Элизабет, Элизабет MT-BCE: Эмили А. Стюарт, доктор медицинских наук, Эмили Декер, доктор медицинских наук, Эмили Гетчман, Эмма Высоцки, PharmD, RDNEric Butter, PhDEric Leighton, AT, ATCEric Sribnick, MD, PhDErica Domrose, RD, LDEricca L Lovegrove, RDErika Roberts, Эрин Гейтс, П.Ed., CSCSErin Shann, BSN, RNErin TebbenFarah W. Brink, MDGail Bagwell, DNP, APRN, CNSGail Swisher, ATGarey Noritz, MDGary A. Smith, MD, DrPHGeri Hewitt, MDGina Hounam, PhDGina McDowellGina Minotregory D. , MDGriffin Stout, MDGuliz Erdem, MDHailey Blosser, MA, CCC-SLPHeather Battles, MDHeather Clark, Heather Yardley, PhD, Генри Спиллер, Херман Хандли, MS, AT, ATC, CSCSHiren Patel, MDHoma Amini, DDS, Wicks, MPH, MShoma Amini, DDS, MPH MDIhuoma Eneli, MDIlana Moss, PhDIlene Crabtree, PTIrene Mikhail, MDIrina Buhimschi, MDIvor Hill, MDJacqueline Wynn, PhD, BCBA-DJacquelyn Doxie King, PhDJaime-Dawn Twanow, MDJames Murakami, MDJames Poppuda, MDJames Poppuda, MDJames Poppuda AbelJanelle Huefner, MA, CCC-SLP, Дженис Таунсенд, DDS, MSJared SylvesterJaysson EicholtzJean Hruschak, MA, CCC / SLP, Джефф Сидс, CSCS, Джеффри Аулетта, MD Джеффри Беннетт, MD, PhD, Джеффри, Дженнифер, Джон, Дженнифер Леон, Дженнифер, доктор медицинских наук, Дженнифер, Джон, Дженнифер, Леон, Дженнифер Borda, PT, DPTJennifer HofherrJennifer LockerJennifer Reese, PsyDJennifer Smith, MS, RD, CSP, LD, LMTJenny Worthington, PT, DPTJerry R. Mendell, MD Джессалин Майер, MSOT, OTR / L, Джессика Бейли, PsyD, Jessica Bogacik, MS, MT-BC, Джессика Боуман, MD, Джессика Брок, Джессика Баллок, MA / CCC-SLP, Джессика Бушманн, RD, Джессика Шерр, PhD, Джим О’Ши, O’Shea, OTJo, MOT, MOT -SJohn Ackerman, PhD, John Caballero, PT, DPT, CSCSJohn Kovalchin, MD, Джонатан Д. Теккерей, MD, Джонатан Финлей, MB, ChB, FRCP, Джонатан М. Гришкан, MD, Джонатан Наполитано, MD, Джошуа Уотсон, MDJulee, RT , OTR / LJulie ApthorpeJulie Leonard, MD, MPHJulie Racine, PhD, Джули Самора, MD Джастин Индик, MD, PhD, Кэди Лейси, Кейли Хейг, MA, MT-BC, Кейли Матесик, Камила Тваймон, LPCC-SKara Malone, MDKara Miller, Allen, MDK .Meeks, OTKari Dubro, MS, RD, LD, CWWSKari Phang, MDKarla Vaz, MDKaryn L. Kassis, MD, MPHKatherine Deans, MDKatherine McCracken, MDKathleen (Katie) RoushKathryn Blocher, CPNP-PCKathryn J. JungeKathryn J. , MSKatie Thomas, APRKatrina Hall, MA, CCLSKatrina Ruege, LPCC-SKatya Harfmann, MD Кайла Зимпфер, PCCKelli Dilver, PT, DPT Келли Абрамс, Келли Бун, Келли Хьюстон, Келли Дж.
Mendell, MD Джессалин Майер, MSOT, OTR / L, Джессика Бейли, PsyD, Jessica Bogacik, MS, MT-BC, Джессика Боуман, MD, Джессика Брок, Джессика Баллок, MA / CCC-SLP, Джессика Бушманн, RD, Джессика Шерр, PhD, Джим О’Ши, O’Shea, OTJo, MOT, MOT -SJohn Ackerman, PhD, John Caballero, PT, DPT, CSCSJohn Kovalchin, MD, Джонатан Д. Теккерей, MD, Джонатан Финлей, MB, ChB, FRCP, Джонатан М. Гришкан, MD, Джонатан Наполитано, MD, Джошуа Уотсон, MDJulee, RT , OTR / LJulie ApthorpeJulie Leonard, MD, MPHJulie Racine, PhD, Джули Самора, MD Джастин Индик, MD, PhD, Кэди Лейси, Кейли Хейг, MA, MT-BC, Кейли Матесик, Камила Тваймон, LPCC-SKara Malone, MDKara Miller, Allen, MDK .Meeks, OTKari Dubro, MS, RD, LD, CWWSKari Phang, MDKarla Vaz, MDKaryn L. Kassis, MD, MPHKatherine Deans, MDKatherine McCracken, MDKathleen (Katie) RoushKathryn Blocher, CPNP-PCKathryn J. JungeKathryn J. , MSKatie Thomas, APRKatrina Hall, MA, CCLSKatrina Ruege, LPCC-SKatya Harfmann, MD Кайла Зимпфер, PCCKelli Dilver, PT, DPT Келли Абрамс, Келли Бун, Келли Хьюстон, Келли Дж.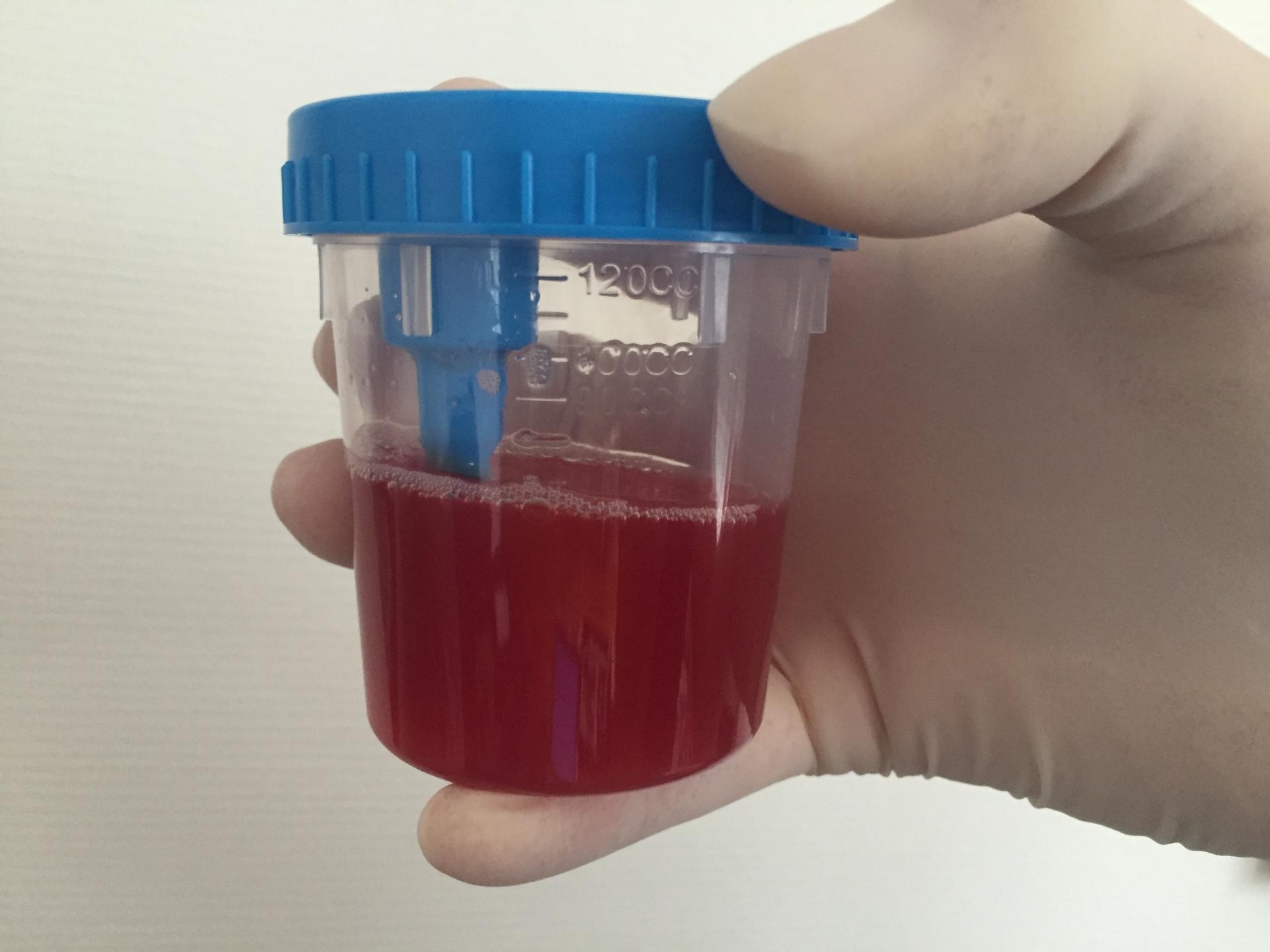 Келлехер, MD Келли МакНалли, Тэнелли Макнелли, доктор философии, К. , PhD, OTR / L, BCPKelly Wesolowski, PsyDKent Williams, MDKevin Bosse, PhDKevin Klingele, MDKim Bjorklund, MDKim Hammersmith, DDS, MPH, MSKimberly Bates, MDKimberly Sisto, PT, DPT, Camp SCSKimberly Vankat, PTK DPT, Camp SCSKimberly Vankat , MD, FAAPКриста Виннер, AuD, CCC-AKristen Armbrust, LISW-SKristen Martin, OTR / LKristi Roberts, MS MPHKristina Booth, MSN, CFNPKristina Reber, MDKyle DavisLance Governale, MDLara McKenzie, PhD, BSMALaura DnerLa, Brubaker LPCЛорен Дуринка, AuDLauren Garbacz, PhDLauren Justic e, OTR / L, MOTLauren Madhoun, MS, CCC-SLPLauryn RozumLee Hlad, DPMLeena Nahata, MDLelia Emery, MT-BC, Лесли Аппиа, MDLinda Stoverock, DNP, RN NEA-BC, Линдсей Питрушевски, PT, Golden DPTLindisa LindisaХамфри, MD Логан Бланкемейер, MA, CCC-SLPLori Grisez PT, DPTLorraine Kelley-QuonLouis Bezold, MDLourdes Hill, LPCC-S, Люк Типпл, MS, CSCSLynda Wolfe, PhDLyndsey MillerLynn Rosenthal, Линм Рюсс, MDMagC Камбодж, доктор медицины Марк Левитт, доктор медицины Марк П.
Келлехер, MD Келли МакНалли, Тэнелли Макнелли, доктор философии, К. , PhD, OTR / L, BCPKelly Wesolowski, PsyDKent Williams, MDKevin Bosse, PhDKevin Klingele, MDKim Bjorklund, MDKim Hammersmith, DDS, MPH, MSKimberly Bates, MDKimberly Sisto, PT, DPT, Camp SCSKimberly Vankat, PTK DPT, Camp SCSKimberly Vankat , MD, FAAPКриста Виннер, AuD, CCC-AKristen Armbrust, LISW-SKristen Martin, OTR / LKristi Roberts, MS MPHKristina Booth, MSN, CFNPKristina Reber, MDKyle DavisLance Governale, MDLara McKenzie, PhD, BSMALaura DnerLa, Brubaker LPCЛорен Дуринка, AuDLauren Garbacz, PhDLauren Justic e, OTR / L, MOTLauren Madhoun, MS, CCC-SLPLauryn RozumLee Hlad, DPMLeena Nahata, MDLelia Emery, MT-BC, Лесли Аппиа, MDLinda Stoverock, DNP, RN NEA-BC, Линдсей Питрушевски, PT, Golden DPTLindisa LindisaХамфри, MD Логан Бланкемейер, MA, CCC-SLPLori Grisez PT, DPTLorraine Kelley-QuonLouis Bezold, MDLourdes Hill, LPCC-S, Люк Типпл, MS, CSCSLynda Wolfe, PhDLyndsey MillerLynn Rosenthal, Линм Рюсс, MDMagC Камбодж, доктор медицины Марк Левитт, доктор медицины Марк П. Михальский, доктор медицины Марсель Дж. Казавант, доктор медицины Марси Джонсон, LISW-SMarco Corridore, доктор медицинских наук Маргарет Басси, OTR / LMaria Haghnazari, Мария Вег, MSN, RN, CPN, Марисса Кондон, BSN, Э. MS RT R (MR), физик ABMPМарни Вагнер, MDMary Ann Abrams, MD, MPH Мэри Фристад, PhD, ABPPMary Kay SharrettMary Shull, MDMatthew Washam, MD, MPHMeagan Horn, MAMegan Brundrett, MDMegan Dominik, OTR / LMeganets, OTR / LMeganets .Эд Меган Касс, PT, DP TM Меган Фишер, BSN, RN Meika Eby, MD Мелани Флуеллен, LPCC Мелани Люкен, LISW-SMelissa McMillen, CTRS, Мелисса Винтерхальтер, MDMeredith Merz Lind, MDMichael Flores, PTMichael T. Brady TM, MDMichael Flores, PhDMichael T. Brady, MD PhDMonica Ardura, DOMonica EllisMonique Goldschmidt, MDMotao Zhu, MD, MS, PhDNancy AuerNancy Cunningham, PsyDNaomi Kertesz, MD Натали Пауэлл, LPCC-S, LICDC-CS Натали Роуз, BSN, RN, Национальная больница для детей, больница Национальной больницы, Детская больница PhD Доктор медицины, магистр здравоохранения Нехал Парих, доктор медицинских наук, М.
Михальский, доктор медицины Марсель Дж. Казавант, доктор медицины Марси Джонсон, LISW-SMarco Corridore, доктор медицинских наук Маргарет Басси, OTR / LMaria Haghnazari, Мария Вег, MSN, RN, CPN, Марисса Кондон, BSN, Э. MS RT R (MR), физик ABMPМарни Вагнер, MDMary Ann Abrams, MD, MPH Мэри Фристад, PhD, ABPPMary Kay SharrettMary Shull, MDMatthew Washam, MD, MPHMeagan Horn, MAMegan Brundrett, MDMegan Dominik, OTR / LMeganets, OTR / LMeganets .Эд Меган Касс, PT, DP TM Меган Фишер, BSN, RN Meika Eby, MD Мелани Флуеллен, LPCC Мелани Люкен, LISW-SMelissa McMillen, CTRS, Мелисса Винтерхальтер, MDMeredith Merz Lind, MDMichael Flores, PTMichael T. Brady TM, MDMichael Flores, PhDMichael T. Brady, MD PhDMonica Ardura, DOMonica EllisMonique Goldschmidt, MDMotao Zhu, MD, MS, PhDNancy AuerNancy Cunningham, PsyDNaomi Kertesz, MD Натали Пауэлл, LPCC-S, LICDC-CS Натали Роуз, BSN, RN, Национальная больница для детей, больница Национальной больницы, Детская больница PhD Доктор медицины, магистр здравоохранения Нехал Парих, доктор медицинских наук, М. С.Николь Майер, OTR / L, MOTNicole Caldwell, MDNicole Dempster, PhDNicole Parente, LSW, Николь Пауэлл, PsyD, BCBA-DNkeiruka Orajiaka, MBBSOliver Adunka, MD, FACSOlivia Thomas, FACOlivia Thomas, MDO , CPNP-PCOula KhouryPaige Duly, CTRSParker Huston, PhDPatrick C.Уолц, доктор медицины Патрик Куин, BSN, RNPedro Weisleder, доктор медицины Миннечи, доктор медицины Дрити Джагги, доктор медицины Рэйчел Марокко-Занотти, Дорачел Д’Амико, доктор медицины Рэйчел Шрейдер, CPNP-PC Рэйчел Тайсон, LSWRajan Thakccarbe, MDRaebemond Takccarbe, доктор медицинских наук Рэйбермон , CCC-AR Эгги Эш младший Рено Равиндран, доктор Ричард Киршнер, Ричард Вуд, доктор Роберт А. Ковач, доктор медицины, доктор философии Рошель Кроуз, CTRS Рохан Генри, доктор медицины, доктор медицинских наук , Доктор философии Саманта Мэлоун, Сандра К.Ким, доктор медицины Сара Бентли, MT-BC Сара Брейдиган, магистр медицины, AT, ATC Сара Н. Смит, MSN, APRN Сара О’Рурк, MOT, OTR / L, клинический руководитель Сара А. Денни, доктор медицинских наук Сара Клайн, CRA, RT (R) Сара Дрисбах, CPN, APN Сара Гринберг Сара Хасти, BSN, RNC-NIC Сара Кейм, доктор медицины Сара Майерс Сара О’Брайен, доктор медицинских наук Сара Саксбе Сара Шмидт, LISW-SS Сара Скотт Сара Трейси Сара Верли, доктор медицинских наук, доктор медицинских наук, доктор медицинских наук, Скотт Скотт, доктор медицинских наук Сатья Гедела (Великобритания) , MDSean EingSean Rose, MDSeth Alpert, MDShana Moore, MA, CCC-AS, Shannon Reinhart, LISW-SShari UncapherShann Wrona, DNP, PNP, PMHSShawn Pitcher, BS, RD, USAWShawNaye Scott-MillerSheila LeeNSimonites, MSP- AC / PC, CPON Стефани Бестер, MD Стефани Хирота, OTR / LS Стефани Буркхард, MPH, CCRCStephanie CannonStephanie Santoro, MDStephanie Vyrostek BSN, RNStephen Hersey, MDSteve Allen, MDSteven C.
С.Николь Майер, OTR / L, MOTNicole Caldwell, MDNicole Dempster, PhDNicole Parente, LSW, Николь Пауэлл, PsyD, BCBA-DNkeiruka Orajiaka, MBBSOliver Adunka, MD, FACSOlivia Thomas, FACOlivia Thomas, MDO , CPNP-PCOula KhouryPaige Duly, CTRSParker Huston, PhDPatrick C.Уолц, доктор медицины Патрик Куин, BSN, RNPedro Weisleder, доктор медицины Миннечи, доктор медицины Дрити Джагги, доктор медицины Рэйчел Марокко-Занотти, Дорачел Д’Амико, доктор медицины Рэйчел Шрейдер, CPNP-PC Рэйчел Тайсон, LSWRajan Thakccarbe, MDRaebemond Takccarbe, доктор медицинских наук Рэйбермон , CCC-AR Эгги Эш младший Рено Равиндран, доктор Ричард Киршнер, Ричард Вуд, доктор Роберт А. Ковач, доктор медицины, доктор философии Рошель Кроуз, CTRS Рохан Генри, доктор медицины, доктор медицинских наук , Доктор философии Саманта Мэлоун, Сандра К.Ким, доктор медицины Сара Бентли, MT-BC Сара Брейдиган, магистр медицины, AT, ATC Сара Н. Смит, MSN, APRN Сара О’Рурк, MOT, OTR / L, клинический руководитель Сара А. Денни, доктор медицинских наук Сара Клайн, CRA, RT (R) Сара Дрисбах, CPN, APN Сара Гринберг Сара Хасти, BSN, RNC-NIC Сара Кейм, доктор медицины Сара Майерс Сара О’Брайен, доктор медицинских наук Сара Саксбе Сара Шмидт, LISW-SS Сара Скотт Сара Трейси Сара Верли, доктор медицинских наук, доктор медицинских наук, доктор медицинских наук, Скотт Скотт, доктор медицинских наук Сатья Гедела (Великобритания) , MDSean EingSean Rose, MDSeth Alpert, MDShana Moore, MA, CCC-AS, Shannon Reinhart, LISW-SShari UncapherShann Wrona, DNP, PNP, PMHSShawn Pitcher, BS, RD, USAWShawNaye Scott-MillerSheila LeeNSimonites, MSP- AC / PC, CPON Стефани Бестер, MD Стефани Хирота, OTR / LS Стефани Буркхард, MPH, CCRCStephanie CannonStephanie Santoro, MDStephanie Vyrostek BSN, RNStephen Hersey, MDSteve Allen, MDSteven C. Матсон, доктор медицины Стивен Чичора, доктор медицины Стивен Кафф, Суэллен Шарп, OTR / L, MOT Сьюзан Колас, доктор медицины Сьюзан Крири, доктор медицинских наук , ДОТомас Сэвидж, Тиаша Летостак, доктор философии, Тиффани Райан, BCBA, Тим Робинсон, Тимоти Крайп, доктор медицины, доктор медицинских наук, Трейси Л. Сиск, доктор медицинских наук, BSN, MHATracie Rohal, доктор медицинских наук, CDETracy Mehan, MATravis Gallagher, ATTrevor Miller, Тианна Снидерсата, FAT Джаянти, MDVidu Garg, MDVidya Raman, MDW.Гаррет Хант, доктор медицины Уолтер Самора, доктор медицинских наук Уоррен Д. Ло, доктор медицины Венди Андерсон, доктор медицины Венди Кливленд, Массачусетс, LPCC-SW, Хитни Маккормик, CTRS, Уитни Рэглин Бигнал, доктор философии Уильям Коттон, доктор медицины Уильям Рэй, доктор медицины Уильям У. Лонг, доктор медицины
Матсон, доктор медицины Стивен Чичора, доктор медицины Стивен Кафф, Суэллен Шарп, OTR / L, MOT Сьюзан Колас, доктор медицины Сьюзан Крири, доктор медицинских наук , ДОТомас Сэвидж, Тиаша Летостак, доктор философии, Тиффани Райан, BCBA, Тим Робинсон, Тимоти Крайп, доктор медицины, доктор медицинских наук, Трейси Л. Сиск, доктор медицинских наук, BSN, MHATracie Rohal, доктор медицинских наук, CDETracy Mehan, MATravis Gallagher, ATTrevor Miller, Тианна Снидерсата, FAT Джаянти, MDVidu Garg, MDVidya Raman, MDW.Гаррет Хант, доктор медицины Уолтер Самора, доктор медицинских наук Уоррен Д. Ло, доктор медицины Венди Андерсон, доктор медицины Венди Кливленд, Массачусетс, LPCC-SW, Хитни Маккормик, CTRS, Уитни Рэглин Бигнал, доктор философии Уильям Коттон, доктор медицины Уильям Рэй, доктор медицины Уильям У. Лонг, доктор медицины
|
Что такое гематурия?
Гематурия означает наличие красных кровяных телец в моче. Моча обычно не содержит эритроцитов, потому что фильтры в почках предотвращают попадание крови в мочу. При гематурии фильтры или другие части мочевыводящих путей позволяют крови просачиваться в мочу.Микрогематурия означает, что кровь обнаруживается только с помощью микроскопа, в то время как макрогематурия означает, что моча имеет красный цвет или цвет чая или колы. Микроскопическую гематурию у здорового ребенка обычно не нужно исследовать, если она не обнаруживается по крайней мере в трех анализах мочи за несколько месяцев. Однако, если у ребенка высокое кровяное давление, хроническая болезнь почек или белок в моче, следует немедленно исследовать гематурию
При гематурии фильтры или другие части мочевыводящих путей позволяют крови просачиваться в мочу.Микрогематурия означает, что кровь обнаруживается только с помощью микроскопа, в то время как макрогематурия означает, что моча имеет красный цвет или цвет чая или колы. Микроскопическую гематурию у здорового ребенка обычно не нужно исследовать, если она не обнаруживается по крайней мере в трех анализах мочи за несколько месяцев. Однако, если у ребенка высокое кровяное давление, хроническая болезнь почек или белок в моче, следует немедленно исследовать гематурию
Что вызывает гематурию?
Гематурия часто встречается у детей и имеет более 100 различных причин.Эти причины могут включать:
- Патологические образования мочевыводящих путей
- наследственные болезни
- Минеральный дисбаланс в моче
- Гломерулонефрит
- В некоторых случаях причина гематурии не может быть обнаружена.
Структурные причины гематурии
Почки, которые содержат кисты (заполненные жидкостью мешочки) или заблокированы, могут привести к любому типу гематурии. Ультразвук почек может определить, вызывает ли аномальная структура кровь в моче.
Ультразвук почек может определить, вызывает ли аномальная структура кровь в моче.
Унаследованные причины гематурии
Гематурию могут вызывать несколько различных болезней, передаваемых в семье. К ним относятся поликистоз почек, синдром Альпорта, наследственный нефрит и серповидно-клеточная анемия у афроамериканцев.
Минеральный дисбаланс в моче
Высокий уровень кальция в моче может вызвать гематурию. Гематурия может быть безболезненной или сопровождаться болью в области почек и / или чувством жжения во время мочеиспускания.У детей с высоким уровнем кальция в моче более вероятно, что у кого-то из членов семьи в анамнезе были камни в почках. Дети, страдающие этим заболеванием, имеют более высокий риск развития камня в почках, но на самом деле камень развивается менее чем у 10-15 процентов. Большинство детей с микроскопической гематурией не нуждаются в лечении, если у них не появился камень в почках. Важно не снижать потребление кальция в рационе у детей с высоким уровнем кальция в моче. Риск развития камней в почках позже меньше, чем риск недостаточного откладывания кальция в скелете у растущих детей.
Риск развития камней в почках позже меньше, чем риск недостаточного откладывания кальция в скелете у растущих детей.
Гломерулонефрит
Гломерулонефрит — частая причина образования крови в моче. Есть много типов гломерулонефрита. Некоторые из них мягкие и проходят сами по себе, другие более серьезны и требуют приема лекарств. Анализы крови могут указывать на некоторые виды гломерулонефрита, но в некоторых случаях может потребоваться биопсия почки, чтобы определить точную форму заболевания. Для получения дополнительной информации о различных формах гломерулонефрита обратитесь к публикациям Национального фонда почек по гломерулонефриту.
Идиопатическая гематурия
«Идиопатическая» означает, что не может быть обнаружена конкретная причина наличия крови в моче. Идиопатическая гематурия может передаваться по наследству, и тогда ее называют семейной идиопатической гематурией. Если в семейном анамнезе нет почечной недостаточности, а другие медицинские тесты отрицательны, лечение обычно не требуется.
Как оценивается гематурия?
Детям с микроскопической гематурией, нормальным кровяным давлением и функцией почек следует проверять мочу в течение нескольких месяцев.Если кровь в моче сохраняется:
- Возможно проведение УЗИ почек
- Мочу следует проверять на белок, а также на кальций и креатинин.
- Можно провести анализ крови для определения функции почек и другие анализы.
- Если все анализы отрицательны и в моче остается кровь, необходимо проводить ежегодные осмотры.
Детям с микроскопической гематурией с высоким кровяным давлением, отклонениями в анализах крови, семейным анамнезом почечной недостаточности или высоким уровнем белка в моче может потребоваться биопсия почки.
Если вам нужна дополнительная информация, свяжитесь с нами.
© 2015 Национальный фонд почек. Все права защищены. Этот материал не является медицинским советом. Он предназначен только для информационных целей. Проконсультируйтесь с врачом для получения конкретных рекомендаций по лечению.

 Для этого определяется содержание углеводов в кале (до 6-ти месяцев у детей количество углеводов в испражнениях не должно превышать 1%), кислотность кала (если pH от 5,5 и ниже, то можно говорить о лактазной недостаточности). При затруднениях в диагностике проводится биопсия слизистой оболочки тонкого кишечника.
Для этого определяется содержание углеводов в кале (до 6-ти месяцев у детей количество углеводов в испражнениях не должно превышать 1%), кислотность кала (если pH от 5,5 и ниже, то можно говорить о лактазной недостаточности). При затруднениях в диагностике проводится биопсия слизистой оболочки тонкого кишечника. Не беда, если вы прикасались к родничку, это никак не повредит ребенку. Не думайте, что прикасаясь к родничку, вы прикасаетесь непосредственно к мозгу малыша. Так к чему же все-таки вы прикасаетесь? К плотной защитной оболочке. Благодаря родничкам головка младенца, проходящего по родовым путям, сжимается, не повреждая мозга. Приблизительно к году роднички зарастают.
Не беда, если вы прикасались к родничку, это никак не повредит ребенку. Не думайте, что прикасаясь к родничку, вы прикасаетесь непосредственно к мозгу малыша. Так к чему же все-таки вы прикасаетесь? К плотной защитной оболочке. Благодаря родничкам головка младенца, проходящего по родовым путям, сжимается, не повреждая мозга. Приблизительно к году роднички зарастают.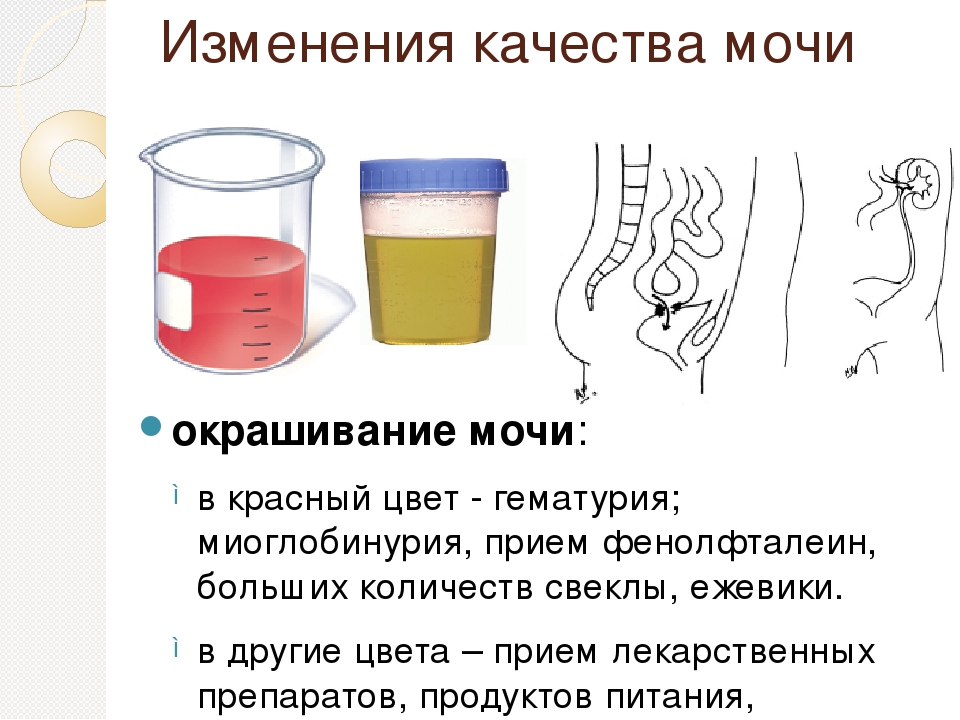 н. «мини-менструации», когда появляются кровянистые выделения из матки.
н. «мини-менструации», когда появляются кровянистые выделения из матки. Не нужно протирать ее Clearasil.
Не нужно протирать ее Clearasil.



 Обычно это делается в кабинете вашего врача. Он может проверить на гематурию. Иногда результаты анализов могут быть неверными, поэтому наличие реальных эритроцитов в моче необходимо подтвердить, посмотрев на мочу под микроскопом.
Обычно это делается в кабинете вашего врача. Он может проверить на гематурию. Иногда результаты анализов могут быть неверными, поэтому наличие реальных эритроцитов в моче необходимо подтвердить, посмотрев на мочу под микроскопом.
 Детям нечасто требуется цистоскопия. Для этого теста врач (a
детский уролог) вставляет узкую трубку с крошечной камерой на конце, чтобы посмотреть на мочевой пузырь и уретру в поисках причины гематурии.
Детям нечасто требуется цистоскопия. Для этого теста врач (a
детский уролог) вставляет узкую трубку с крошечной камерой на конце, чтобы посмотреть на мочевой пузырь и уретру в поисках причины гематурии.



