Идиопатическая тромбоцитопеническая пурпура и беременность: возможности современной медицины
Идиопатическая тромбоцитопеническая пурпура и беременность: возможности современной медицины
Представляем интересные клинические случаи ведения и исходов беременности у двух пациенток с идиопатической тромбоцитопенической пурпурой (ИТП).
Идиопатическая тромбоцитопеническая пурпура — это аутоиммунное заболевание, которое характеризуется стойким снижением уровня тромбоцитов — клеток крови, участвующих в процессе тромбообразования. Вследствие иммунного конфликта образуются антитела, которые связываются с тромбоцитами и вызывают их преждевременное разрушение в особых тканях организма (ретикулоэндотелиальной системы), особенно в селезенке. Во многих случаях удаление селезенки (спленэктомия) является терапией выбора в случаях, когда медикаментозное лечение неэффективно, но всегда требует особого внимания у беременных пациенток, ведь врачи несут двойную ответственность — за жизнь матери и ребенка.
Обе пациентки наблюдались во время беременности в женской консультации филиала ГКБ №52. Сразу при первом обращении пациентки были консультированы врачом-гематологом, который оценил течение заболевания, провел необходимые диагностические мероприятия и наметил тактику ведения в период беременности и родов. В течение беременности женщины госпитализировались в гинекологический стационар и отделение патологии беременности (ОПБ) с угрозой преждевременных родов; получали гормональную терапию, курсы иммуноглобулина человеческого нормального с непродолжительным клиническим эффектом (умеренным, преходящим ростом уровня тромбоцитов). Перед родами (на сроках беременности 35-36 у одной и 37-38 недель у другой)
После курса лечения в условиях ОПБ были проведены мультидисциплинарные консилиумы с участием акушера-гинеколога, гематолога, хирурга, анестезиолога-реаниматолога. В обоих случаях заключение специалистов было сходным: учитывая доношенный срок беременности, низкий уровень тромбоцитов, высокий риск развития послеродового кровотечения, решено в каждом случае родоразрешить беременную путем операции кесарева сечения; симультанно с оперативным родоразрешением, после завершения кесарева сечения выполнить с лечебной целью спленэктомию лапароскопическим доступом. Показанием к спленэктомии явилось наличие идиопатической тромбоцитопенической пурпуры хронического течения, устойчивой к стандартной терапии кортикостероидами и иммуноглобулином.
Операция проведена двумя бригадами: первым этапом кесарево сечение бригадой акушеров-гинекологов, вторым — лапароскопическая спленэктомия бригадой хирургов. Послеоперационный период протекал в условиях отделения реанимации и интенсивной терапии и 1-го хирургического отделения, без осложнений.
Лапароскопическая спленэктомия, наряду с традиционными преимуществами лапароскопических операций, позволяет существенно снизить уровень инфекционных и геморрагических послеоперационных осложнений, присущих пациентам с гематологическими и аутоиммунными заболеваниями, сократить сроки восстановления и добиться лучших результатов лечения в меньшие сроки. Это и явилось основанием для выбора лапароскопического доступа.
Важная особенность описанной ситуации – контроль системы гемостаза. Высокий риск акушерского кровотечения (у пациенток с ИТП) в сочетании с высокой вероятностью тромбообразования в раннем послеоперационном периоде (после спленэктомии) делает состояние гемостаза непредсказуемым.
Ведение беременности и родов у пациенток с различными гематологическими заболеваниями — специфика нашего родильного дома: за полтора года работы был накоплен опыт благополучного родоразрешения 7 пациенток с ИТП. У 5 беременных роды были оперативными, двое родили через естественные родовые пути. Ни в одном из случаев роды и послеродовый период не осложнились кровотечением, во всех случаях родились здоровые малыши.
Слияние акушерских стационаров и клинических больниц, проведенное руководством нашего города в последние годы, позволило создать крупные многопрофильные центры, способные решать практически любые проблемы беременных женщин. Так и в нашей ежедневной практике слаженная, высокопрофессиональная работа врачей разных специальностей решает самые сложные клинические задачи и дарит молодым женщинам счастье быть мамой.
Тромбоцитопения – виды, степени заболевания, принципы лечения
Тромбоцитопения – причины, симптомы и лечение
Патологическое снижение тромбоцитов в крови называется тромбоцитопенией. Она может быть самостоятельным заболеванием или выступать в роли симптома какой-то другой патологии. Крайне желательно знать симптомы тромбоцитопении у взрослых и детей, чтобы своевременно отреагировать на них и провести лечение.
Почему развивается тромбоцитопения
Рассматриваемое заболевание может возникнуть по самым разным причинам. Назвать основную из них сможет врач-гематолог после полного обследования пациента. Основными факторами, которые провоцируют снижение количества тромбоцитов в крови, являются:
- Наследственные заболевания. Чаще всего тромбоцитопения возникает при синдроме Бернара-Сурье, TAR-синдроме, аномалии Мея-Хегглина.
- Патологии системы кроветворения – миелофиброз, анемия апластического вида, метастазы онкологического новообразования.

- Разрушение тромбоцитов в селезенке или печени (происходит крайне редко). Подобное состояние наблюдается при тромбоцитопении новорожденных на фоне тяжело протекающих вирусных заболеваний.
- Различные заболевания, поражающие внутренние органы и протекающие в хронической форме. К таковым относятся системная красная волчанка, псориаз, склеродермия, туберкулез, гепатиты, малярия, цирроз. Нередко рассматриваемое заболевание диагностируется на фоне присутствия доброкачественных опухолей. Но при удалении новообразования количество тромбоцитов в крови восстанавливается.
Формы и виды тромбоцитопении
В медицине различают несколько видов тромбоцитопении:
- Аутоиммунная.
 В организме происходит «сбой» и иммунная система начинает воспринимать собственные тромбоциты как чужеродные тела. Результатом становится уничтожение этих клеток крови. Как лечить аутоиммунную тромбоцитопению? Врачи проводят симптоматическую терапию, вводят специальные препараты, поддерживающие иммунную систему. Комплекс лечебных мероприятий состоит из курса глюкокортикостероидов, после чего при отсутствии положительной динамики проводят хирургическое удаление селезенки с последующим назначением иммунодепрессантов.
В организме происходит «сбой» и иммунная система начинает воспринимать собственные тромбоциты как чужеродные тела. Результатом становится уничтожение этих клеток крови. Как лечить аутоиммунную тромбоцитопению? Врачи проводят симптоматическую терапию, вводят специальные препараты, поддерживающие иммунную систему. Комплекс лечебных мероприятий состоит из курса глюкокортикостероидов, после чего при отсутствии положительной динамики проводят хирургическое удаление селезенки с последующим назначением иммунодепрессантов. - Эссенциальная тромбоцитопения. Чаще диагностируется у людей в возрасте 50-70 лет. Ее развитие нередко связывают с перенесенными хирургическими вмешательствами, хроническими патологиями внутренних органов, недостатком железа. Лечение эссенциальной тромбоцитопении сводится к приему Аспирина. Так как серьезных проблем в работе организма не выявляется, то назначение агрессивных токсичных лекарственных препаратов считается неоправданным.
- Синдром тромбоцитопеническая пурпура – этот вид заболевания был первым описан врачами.
 Диагностируется в основном в детском возрасте. У девочек он встречается гораздо чаще, чем у мальчиков. Синдром связан с нарушением свертываемости крови, поэтому пациенту нужно будет не только пройти курс лечения, но и постоянно наблюдаться у гематолога.
Диагностируется в основном в детском возрасте. У девочек он встречается гораздо чаще, чем у мальчиков. Синдром связан с нарушением свертываемости крови, поэтому пациенту нужно будет не только пройти курс лечения, но и постоянно наблюдаться у гематолога.
Степени заболевания тромбоцитопении
В медицине принято различать три степени тяжести течения заболевания:
- Легкая. Количество тромбоцитов в крови пациента находится на нижней границе нормы, никаких симптомов патологии нет.
 В большинстве случаев диагноз ставится совершенно случайно, например, во время стандартной диспансеризации. Никакого лечения легкая тромбоцитопения не требует, врачи применяют выжидательную тактику и наблюдают за состоянием здоровья пациента.
В большинстве случаев диагноз ставится совершенно случайно, например, во время стандартной диспансеризации. Никакого лечения легкая тромбоцитопения не требует, врачи применяют выжидательную тактику и наблюдают за состоянием здоровья пациента. - Средняя. Количество тромбоцитов в крови снижено. Больной предъявляет жалобы на кровоизлияния под кожу, обширные гематомы даже при легких ударах, частые носовые кровотечения. Часто в такой форме протекает идиопатический вид заболевания. Лечение предпринимают только в том случае, если есть угроза внутренних кровотечений – например в желудке. Специфические лекарственные препараты при идиопатической тромбоцитопении назначают и тем, кто профессионально занимается спортом, поскольку риск сильных кровотечений и обширных излияний в ткани и под кожу у таких людей слишком высокий.
- Тяжелая. Заболевания проявляется обширными кровотечениями во внутренние органы. В анализе крови резкое снижение количества тромбоцитов, вплоть до критических показателей.
 Лечение проводится в обязательном порядке и нередко требует пребывания пациента в стационарном отделении.
Лечение проводится в обязательном порядке и нередко требует пребывания пациента в стационарном отделении.
Как проявляется тромбоцитопения
В зависимости от степени тромбоцитопении человек может жаловаться на:
- спонтанные кровоизлияния под кожу и в слизистые;
- головокружение и периодическую тошноту;
- упадок сил и повышенную сонливость;
- длительное кровотечение при удалении зуба;
- слишком обильные менструации.
У беременных заболевание может проявляться в банальном упадке сил и частом образовании мелких и средних гематом под кожей. Лечение тромбоцитопении при беременности не проводится. Исключением являются случаи резкого снижения количества тромбоцитов в крови и жалобы на частые кровоизлияния под кожу. Лекарственная терапия проводится с целью профилактики кровоизлияния в мозг.
На страницах нашего сайта Добробут.ком имеется информация об иммунной тробоцитопении – что это такое, кто может диагностировать и как протекает лечение. Вопросы специалистам можно задать по телефону, номер которого указан на портале.
Вопросы специалистам можно задать по телефону, номер которого указан на портале.
Связанные услуги:
Универсальный мужской Check-up
Универсальный женский Check-up (до 40 лет)
Универсальный женский Check-up (после 40 лет)
Современные подходы к лечению рефрактерной имунной тромбоцитопении при беременности
PERINATOLOGIYA I PEDIATRIYA. 2016.4(68):12-14; doi 10.15574/PP.2016.68.12
Современные подходы к лечению рефрактерной имунной тромбоцитопении при беременности
Давыдова Ю., Лиманская А., Клименко С., Мокрик А., Бутенко Л., Огородник А.
ГУ «Институт педиатрии, акушерства и гинекологии Национальной академии медицинских наук Украины», г. Киев
ГУ «Украинский центр радиационной медицины Национальной академии медицинских наук Украины», г. Киев
Актуальность. Иммунная тромбоцитопения является гематологическим заболеванием, которое требует повторных инфузий тромбоцитов.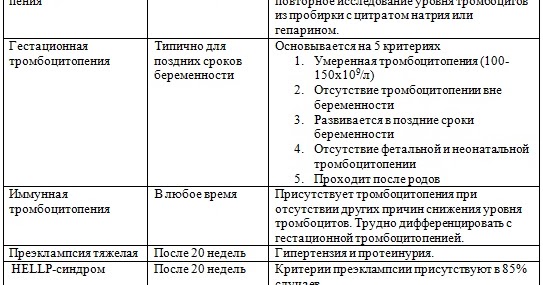 Последние тенденции в менеджменте данного заболевания свидетельствуют о большом количестве необходимых доз тромбоцитов для лечения ИТП. В связи с этим в течение последних двух десятилетий определены новые подходы к лечению тромбоцитопении. Одним из них является поиск безопасного и эффективного фактора роста тромбоцитов, который может привести к значительному росту количества тромбоцитов.
Последние тенденции в менеджменте данного заболевания свидетельствуют о большом количестве необходимых доз тромбоцитов для лечения ИТП. В связи с этим в течение последних двух десятилетий определены новые подходы к лечению тромбоцитопении. Одним из них является поиск безопасного и эффективного фактора роста тромбоцитов, который может привести к значительному росту количества тромбоцитов.
В статье описан клинический случай ведения беременной с впервые возникшей иммунной тромбоцитопенией во время беременности. У беременной, в сроке 26 недель, диагностирована ИТП. На момент поступления в клинику уровень тромбоцитов составил 20000. Путем проведения биопсии костного мозга исключена другая патология. На момент поступление в отделение акушерских проблем экстрагенитальной патологии срок беременности составил 28 недель. Беременная получала терапию согласно новейшим рекомендациям. Родоразрешение в сроке 33–34 недели. После родоразрешения проведена комплексная терапия тромбоцитопении.
Выводы. Рефрактерная иммунная тромбоцитопения является редким заболеванием и может быть «случайной находкой» во время беременности, но геморрагические осложнения могут нести угрозу как для матери так и для плода. Менеджмент рефрактерной ИТП должен осуществляться согласно Международным рекомендациям с использованием всех доступных препаратов. Положительного результата менеджмента ИТП во время беременности удалось добиться благодаря использования широкого арсенала препаратов, правильной тактики родоразрешения и профилактике кровотечения. Включающей в себя 4 T стратегию и адекватные дозы транексамовой кислоты (sangera) и rhTPO (Emaplug) (Юрия-Фарм, Украина). Это был первый опыт применения подкожной rhTPO у рожениц с рефрактерной ИТП в Украине.
Ключевые слова: иммунная тромбоцитопения, беременность, лечение ИТП, эмаплаг, сангера.
Литература
1. Imbach P., Crowther M. 2011. Thrombopoietin-receptor agonists for primary immune thrombocytopenia. N Engl J Med.365(8): 734-41. https://doi.org/10.1056/NEJMct1014202; PMid:21864167
N Engl J Med.365(8): 734-41. https://doi.org/10.1056/NEJMct1014202; PMid:21864167
2. Neunert C., Lim W., Crowther M., Cohen A., Solberg L., Jr, Crowther M.A. 2011. The American Society of Hematology 2011 evidence-based practice guideline for immune thrombocytopenia. Blood. 117(16): 4190-207. https://doi.org/10.1182/blood-2010-08-302984; PMid:21325604
3. Provan D., Stasi R., Newland A.C., Blanchette V.S., Bolton-Maggs P., Bussel J.B., Chong B.H., Cines D.B., Gernsheimer T.B., Godeau B., Grainger J., Greer I., Hunt B.J., Imbach P.A., Lyons G., McMillan R. et al. 2010. International consensus report on the investigation and management of primary immune thrombocytopenia. Blood. 115: 168-186. https://doi.org/10.1182/blood-2009-06-225565; PMid:19846889
4. Xu Zhang,Yajing Zhao, Xiaoqing Li et al. 2016, Feb. 16. Trombopoietin: a potential diagnostic indicator of immune thrombocytopenia in pregnancy. Oncotarget. 7(7): 7489-7496. PMid:26840092 PMCid:PMC4884934
Тромбоцитопения при беременности | Обозреватель 10 апреля
Тромбоцитопенией называют заболевание, при котором происходит уменьшение количества тромбоцитов в крови человека. Как правило, данное заболевание является приобретенным, однако, в редких случаях наблюдается как врожденное.
Как правило, данное заболевание является приобретенным, однако, в редких случаях наблюдается как врожденное.
Медицинская статистика гласит, что женщины намного чаще подвергаются данному заболеванию. Тромбоцитопения особенно опасна для беременных женщин, так как риску подвергается плод. Если вовремя не начать лечение, то это может повлечь за собой последствия, влияющие на исход беременности.
Причины развития тромбоцитопении
Существует немалое количество причин появления тромбоцитопении. Ими являются вирусные инфекции, нехватка витаминов в организме женщины, отрицательное влияние антибиотиков, интоксикация. В настоящее время врачи утверждают, что употребление продуктов, содержащих пищевые добавки и консерванты, намного увеличивает риск развития тромбоцитопении у женщины.
Признаки заболевания
Следующий перечень признаков свидетельствует о наличии тромбоцитопении при беременности у женщины:
• Появление синяков на теле женщины;
• Если появляется кровоточивость десен;
• Частые кровотечения из пазух носа.
Лечение тромбоцитопении
Каждой беременной женщине следует регулярно сдавать анализ крови, который поможет определить наличие либо отсутствие заболевания. Беременной женщине ни в коем случае нельзя оставлять без внимания результаты клинических исследований. В противном случае — выкидыш, а женщина может совсем не подозревать об этом и ощущать себя вполне здоровой.
Лечением тромбоцитопении занимается врач–гематолог, который подбирает индивидуальную программу врачевания для женщины, страдающей плохой свертываемостью крови. При четком соблюдении всех предписаний врача и прохождении комплексного лечения, женщине гарантируется рождение здорового малыша.
Говоря о методах профилактики тромбоцитопении, следует отметить, что беременной женщине необходимо употреблять в пищу ягоды и овощи, в состав которых входит аскорбиновая кислота. Ими являются черная смородина, красная смородина, цитрусовые, пекинская капуста и другие. Для того, чтобы укрепить сосуды, рекомендуется употребление настоек крапивы и шиповника. Благоприятно на состав крови влияют лимоны, которые следует употреблять вместе с кожурой, вприкуску с медом, поскольку в их состав входит цитрин, укрепляющий сосудистую систему.
Благоприятно на состав крови влияют лимоны, которые следует употреблять вместе с кожурой, вприкуску с медом, поскольку в их состав входит цитрин, укрепляющий сосудистую систему.
Подпишись на наш Telegram. Присылаем лишь «горящие» новости!
Прием гематолога
Гематолог (гемостазиолог) – это врач, который проводит диагностику, лечение и профилактику болезней крови и различных отклонений в её состоянии, а также органов, принимающих участие в кроветворении.
Гематолог поможет будущим мамам избежать различных осложнений, возможных во время прохождения протокола ЭКО и повысить шанс на положительный исход процедуры. Причины неудачного завершения программы ЭКО часто связаны именно с нарушениями системы гемостаза.
Беременность, наступившая в результате ЭКО, обычно требует гормональной поддержки. Это может привести к проблемам со свертываемостью крови или нарушению процесса кровообращения.
Планируя визит к гематологу, следует иметь при себе результаты следующих исследований:Среди причин невынашивания плода на втором месте (после акушерско-гинекологических) стоят проблемы, связанные с системой гемостаза.
— Общий анализ крови (+ тромбоциты)
— Коагулограмма
— УЗИ сосудов нижних конечностей
Если ранее проводилось обследование системы гемостаза или генотипа, то результаты данных исследований также необходимо взять с собой на приём.
Если есть в наличии заключения смежных специалистов (эндокринолог, ревматолог, сосудистый хирург, кардиолог), то их тоже желательно предъявить специалисту.
В переводе с греческого языка слово гомеостаз обозначает haima – кровь, а stasis – стояние. Это сложный биологический процесс в организме, обеспечивающий его жизнеспособность. Он отвечает за поддержание определенного объема крови, предупреждает или тормозит кровопотери при травме или заболевании.Свертывающая система крови — это фактически несколько взаимосвязанных реакций, протекающих при участии ферментов.На каждой стадии данного процесса происходит активация тринадцати видов белков (факторов свертывания крови). Их принято обозначать римскими цифрами (например, ФVII — фактор VII), а для активированной формы добавляют индекс «а» (ФVIIa — активированный фактор VIII). Уменьшение содержания или активности факторов свертывания во время беременности может сопровождаться повышенной кровоточивостью, например, из десен.Процесс свертывания крови является важнейшим механизмом гемостаза — остановки кровотечения.
Избыточная же активация гемостаза приводит к развитию тромбозов (тромбофилии). Тромбофилия может стать причиной дисфункции яичников с неправильным дозреванием фолликула и формированием неполноценных яйцеклеток, что приводит к ановуляторному бесплодию. При наличии у женщины наследственной и приобретённой формы тромбофилии, возможны возможны выкидыш, остановка развития плода, отслоение плаценты, преждевременные роды и, как самый трагический исход — гибель плода в утробе матери.На этапе подготовки к зачатию ребёнка обязательно следует посетить врача-гематолога, если у будущей матери:70% осложнений течения беременности связаны с нарушениями в свертывающей системе крови!
— Уровень гемоглобина ниже 90 г/л
— Уровень тромбоцитов ниже 80*10/9
— Две и более репродуктивные потери в анамнезе на сроке более 10-ти недель(при этом, есть основания считать причиной невынашивания нарушения, связанные с системой гемостаза)
— Наличие тромбозов у беременной и родственников первой линии (до 50 лет)
— Если в анамнезе присутствуют заболевания, связанные с нарушением норм СОЭ
Приём гематолога показан беременной женщине в следующих случаях:
— снижение уровня тромбоцитов (гестационная тромбоцитопения),
— нарушение кровотока при УЗИ,
— изменения в анализе «коагулограмма»,
— повышение гомоцистеина,
— резус-конфликт,
— антифосфолипидный синдром.

Выше перечисленные изменения формулы крови являются тревожным сигналом. Важно своевременно их выявить и принять меры по предотвращению развития патологического процесса. Это поможет сохранить здоровье будущей матери и плода.
Заболевания крови имеют симптоматику, схожую с рядом других патологий. Поэтому, чаще всего к гематологу направляют специалисты других профилей.
Поводом обращения к гематологу могут быть:
— Регулярное повышение температуры тела при отсутствии других заболеваний.— Постоянная слабость, усталость.
— Потеря веса при нормальном питании.
— Чрезмерная потливость.
— Изменение цвета кожных покровов.
— Чрезмерное покраснение лица, устойчивый «багряный» оттенок.
— Постепенное снижение аппетита.
— Хрупкость, ломкость сосудов, капилляров, постоянное образование синяков.
— Регулярное ощущение покалывания в пальцах рук и ног.

— Повышение или снижение гемоглобина, выходящие за рамки нормы.
— Увеличение лимфоузлов.
— Медленное заживление царапин, ран, кровоточивость.
— Хроническая головная боль неясной этиологии.
— Низкий уровень иммунитета (часто диагностируются вирусные или простудные заболевания).
— Планирование беременности.
— Проживание в зоне с повышенным радиоактивным фоном.
Показатели свертывающей системы крови (коагулограмму) исследуют трижды во время беременности! Если нет подозрений на патологию со стороны свертывающей системы крови, гематологу обычно достаточно оценки показателей АЧТВ, фибриногена и протромбина. Дополнительно исследуются показатели уровней гомоцистеина и Д-димера.
Чем отличается врач-гематолог от врача-гемостазиолога?
Врач-гемостазиолог занимается исключительно гемостазом, то есть проблемами нарушения свёртываемости крови. К специалисту нужно обращаться при повышенной кровоточивости либо, напротив, при образовании тромбов.
симптомы, причины, лечение, профилактика, осложнения
Данная аномалия в гестационный период может быть физиологически обусловленным процессом. Она встречается у 7% беременных, как правило, возникает на последних сроках беременности и протекает без клинической картины.
Патологическая тромбоцитопения может развиться в любом триместре, именно она может иметь симптомы и нести угрозу для мамы и её малыша. Патологический тип болезни встречается у 1-3% беременных, но при этом у абсолютного большинства пациенток наблюдаются различные осложнения.
Назовём причины патологической тромбоцитопении, которая диагностируется у некоторых беременных:
- Гормональная перестройка, которая уменьшает срок жизни тромбоцитов;
- увеличение кровотока понижает относительный, но не количественный, уровень кровяных пластинок;
- дефицит витамина В12 и фоллата из-за нерационального питания и отказ от мультивитаминных комплексов в период беременности и её планирования;
- вирусно-инфекционные заболевания в гестационный период;
- аллергии на бытовые и пищевые раздражители;
- развитие аутоиммунных нарушений;
- интоксикация женского организма токсинами и антибиотиками;
- отслойка плаценты и другие акушерские кровотечения;
- замершая беременность;
- наследственный фактор и генные мутации.

Беременная должна регулярно сдавать анализы, поэтому гинекологу достаточно просто заметить понижение количества тромбоцитов в крови.
Если же по разным причинам будущая мама не проходила обследования, то выявить тромбоцитопению можно по следующим специфическим признакам:
- маточное кровотечение,
- кровянистые выделения из узелков геморроя и анальных трещин,
- экхимозы (мелкоточечные кровоизлияния) на ногах, животе и грудной клетке,
- носовые кровотечения,
- появление синяков на коже после лёгкого прикосновения и даже без касаний.
При обнаружении одного и тем более нескольких признаков заболевания необходимо срочно обратиться к врачу и сдать анализы крови.
Во время приёма врач осматривает пациентку на наличие конъюнктивита, специфической сыпи, кровоизлияний в ротовую полость.
Диагностика тромбоцитопении при беременности
Для постановки диагноза необходимы химический и общий анализ крови, анализ крови на аутоантитела, анализ на выявление фактора свёртываемости.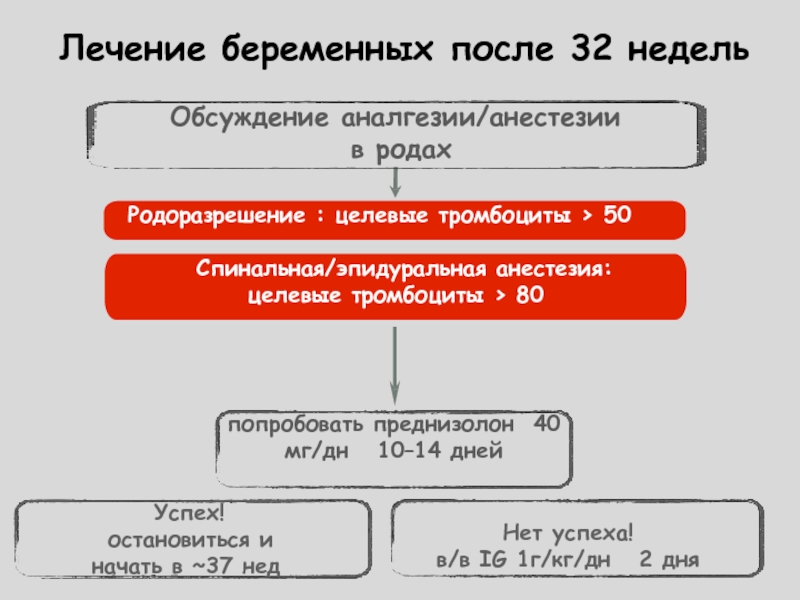
Для определения депонирования и разрушения тромбоцитов необходима аспирационная пункция головного мозга.
Тромбоцитопения, оставленная без лечения, может пагубно сказаться на ходе беременности и родовой деятельности.
При массивных кровотечениях и внутричерепных кровоизлияниях беременность недопустима. Однако после зачатия беременность прерывать нельзя, поскольку это может повлечь за собой женскую гибель.
Если тромбоцитопения имеет аутоиммунную природу, то антитела через плаценту попадают в кровь плода, и развивается тромбоцитопения новорождённого. Для младенцев это очень опасно, поскольку грозит внутричерепным кровоизлиянием и ранней смертью.
Что можете сделать вы
Для выявления заболевания на ранних сроках следует к каждому посещению гинеколога сдавать общий анализ крови. Это обезопасит и беременную, и её ребёнка.
При возникновении патологии необходимо соблюдать все врачебные рекомендации. В нужной дозировке, последовательности и периодичности пропить назначенные препараты.
Ни в коем случае не занимайтесь самолечением. Многие препараты, способствующие увеличению уровня тромбоцитов, могут быть опасны в вашем положении.
Лечение народными способами также необоснованно. В лучшем случае оно никак не повлияет на состояние женского организма, хотя возможно развитие воспалительных и интоксикационных процессов.
Любые действия необходимо согласовывать с врачом, только он, зная ваше состояние, может давать назначения и рекомендации.
Что делает врач
При заметном понижении уровня тромбоцитов необходимо регулярно назначать сдачу общего анализа крови и следить за составом крови.
При уменьшении количества кровяных телец до 20-40*10 необходимо начать лечение.
Лечебный курс будет основываться на терапии основного заболевания и поддержании гемостаза.
Фармакотерапия возможна в конце второго и в третьем триместре беременности, при этом происходит преждевременное развитие детских лёгких. В некоторых случаях это позволяет провести родоразрешения раньше предполагаемой даты родов для дальнейшего полноценного лечения пациентки.
При низкой эффективности препаратов врач может назначить несколько курсов иммуноглобулина.
В особенно тяжёлых ситуациях может быт выполнено переливание донорских тромбоцитов.
Во втором триместре опять по особым показаниям можно провести операцию по удалению селезёнки. У беременных удаление происходит при помощи лапароскопического доступа.
Для ребёнка в данном случае более безопасным будет проведение кесарева сечения. Однако срок и метод родоразрешения оговаривается в индивидуальном порядке и во многом зависит от состояния беременной и малыша.
Профилактические меры по предотвращению тромбоцитопении у беременной основываются на исключении факторов, вызывающих аутоиммунные отклонения. Назовём основные правила профилактики для будущих мам:
- своевременная вакцинация против инфекционных заболеваний, особенно простудных и детских;
- изоляция от больных указанными заболеваниями;
- ограждение от облучения, токсикации и других негативных внешних факторов;
- отказ от приёма ряда препаратов, которые влияют на иммунную систему;
- соблюдение правил рационального и полноценного питания;
- ведение здорового образа жизни.

Вооружайтесь знаниями и читайте полезную информативную статью о заболевании тромбоцитопения при беременности. Ведь быть родителями – значит, изучать всё то, что поможет сохранять градус здоровья в семье на отметке «36,6».
Узнайте, что может вызвать недуг тромбоцитопения при беременности, как его своевременно распознать. Найдите информацию о том, каковы признаки, по которым можно определить недомогание. И какие анализы помогут выявить болезнь и поставить верный диагноз.
В статье вы прочтёте всё о методах лечения такого заболевания, как тромбоцитопения при беременности. Уточните, какой должна быть эффективная первая помощь. Чем лечить: выбрать лекарственные препараты или народные методы?
Также вы узнаете, чем может быть опасно несвоевременное лечение недуга тромбоцитопения при беременности, и почему так важно избежать последствий. Всё о том, как предупредить тромбоцитопения при беременности и не допустить осложнений. Будьте здоровы!
Будьте здоровы!
Тромбоцитоз
Тромбоцитоз – это значительное увеличение количества тромбоцитов в крови, что нарушает свойства крови и повышает вероятность тромбоза (закупорки) сосудов. Тромбоциты – клетки, которые отвечают за свертывание крови.
Тромбоцитоз может быть как самостоятельным заболеванием, так и следствием ряда болезней крови или каких-либо органов.
Первичная тромбоцитемия встречается чаще всего у людей старше 60 лет. Прогноз при этом благоприятный – продолжительность жизни пациентов первичным тромбоцитозом при правильном наблюдении и лечении практически не отличается от таковой у здоровых людей.
Вторичному тромбоцитозу больше подвержены дети младшего возраста. Количество тромбоцитов обычно нормализуется после выздоровления от основного заболевания.
Синонимы русские
Эссенциальная тромбоцитемия, первичная тромбоцитемия, вторичная тромбоцитемия, тромбоцитофилия, хроническая тромбоцитемия, хронический мегакариоцитарный лейкоз, идиопатическиая тромбоцитемия.
Синонимы английские
Primary thrombocythemia, essential thrombocythemia, idiopathic thrombocythemia, primary thrombocytosis, essential thrombocytosis, secondary thrombocytosis, reactive thrombocytosis, secondary thrombocythemia.
Симптомы
Симптомы обычно развиваются постепенно и на начальных стадиях заболевания могут отсутствовать. Основные проявления тромбоцитоза обусловлены двумя факторами: образованием тромбов в кровеносных сосудах и увеличением кровоточивости. При вторичной тромбоцитемии вероятность этих нарушений ниже, так как количество тромбоцитов меньше, чем при первичной тромбоцитемии.
Основные симптомы тромбоцитоза:
- головная боль,
- боль в кистях и стопах, их онемение,
- слабость, раздражительность,
- нарушение зрения,
- кровоточивость десен,
- носовые кровотечения,
- кровь в стуле.
Общая информация о заболевании
Тромбоциты представляют собой мелкие бесцветные пластинки, не содержащие ядра. Они образуются в костном мозге и являются «осколками» мегакариоцитов – гигантских многоядерных клеток. Из костного мозга тромбоциты поступают в кровь, а часть из них задерживается в селезенке. Они существуют около 7-10 дней, а затем уничтожаются клетками печени и селезенки. Тромбоциты отвечают за свертываемость крови и остановку кровотечений. Их нормальное количество в крови составляет 150-450×109/л.
Они образуются в костном мозге и являются «осколками» мегакариоцитов – гигантских многоядерных клеток. Из костного мозга тромбоциты поступают в кровь, а часть из них задерживается в селезенке. Они существуют около 7-10 дней, а затем уничтожаются клетками печени и селезенки. Тромбоциты отвечают за свертываемость крови и остановку кровотечений. Их нормальное количество в крови составляет 150-450×109/л.
Выделяют два варианта тромбоцитоза.
1. Первичный тромбоцитоз. В этом случае в костном мозге образуется повышенное количество мегакариоцитов, что увеличивает количество тромбоцитов, имеющих нормальную продолжительность жизни, но неправильное строение и нарушенные функции. Тромбоциты крупные, усиливается тенденция к образованию сгустков, закупоривающих кровеносные сосуды, и к кровотечениям. Кровотечения возникают за счет нарушения слипания тромбоцитов, а также из-за того, что большая их часть может использоваться для образования кровяных сгустков. Это может приводить к тяжелым осложнениям: инсульту, инфаркту миокарда, желудочно-кишечным кровотечениям. Причины нарушения деления мегакариоцитов в костном мозге до конца неизвестны, однако есть информация о наличии у пациентов мутации в гене V617F. Первичный тромбоцитоз относится к миелопролиферативным заболеваниям, при которых нарушается кроветворная функция костного мозга, что стимулирует образование клеток крови.
Причины нарушения деления мегакариоцитов в костном мозге до конца неизвестны, однако есть информация о наличии у пациентов мутации в гене V617F. Первичный тромбоцитоз относится к миелопролиферативным заболеваниям, при которых нарушается кроветворная функция костного мозга, что стимулирует образование клеток крови.
2. Вторичный (реактивный) тромбоцитоз. При нем тромбоциты функционируют нормально, а причиной самого заболевания является какое-то другое отклонение, одно из нижеприведенных.
- Онкологические заболевания, чаще всего рак желудка, легких, яичников. Опухолевые клетки выделяют биологически активные вещества, которые активируют выработку тромбоцитов.
- Ответ на раздражение костного мозга веществами, которые выделяются поврежденными тканями при:
- инфекционных заболеваниях, чаще всего бактериальных, реже паразитарных, грибковых и вирусных,
- переломах крупных костей (бедренной, плечевой, костей таза),
- обширных хирургических операциях.

Такой тромбоцитоз всегда длится недолго и исчезает при нормализации состояния пациента.
- Спленэктомия – удаление селезенки. При этом тромбоцитоз связан с попаданием в кровь тех тромбоцитов, которые в норме находятся в селезенке, а также с уменьшением количества веществ, синтезируемых селезенкой и тормозящих образование тромбоцитов в костном мозге.
- Острое или хроническое кровотечение. Острое возникает внезапно и бывает вызвано травмой, хирургическим вмешательством, хроническое длится долго и может сопровождать язву желудка или двенадцатиперстной кишки, рак кишечника. В результате кровопотери возникает железодефицитная анемия, то есть снижение количества гемоглобина, эритроцитов и железа, входящего в их состав. Механизм развития тромбоцитоза в ответ на дефицит железа окончательно не изучен. Значение в данном случае имеет еще один фактор: при кровопотере активируется выработка эритроцитов в костном мозге. Процесс более активного деления захватывает и мегакариоциты, то есть увеличивается количество тромбоцитов в крови.
 К тому же тромбоцитоз является естественной ответной реакцией организма, которому необходимы дополнительные тромбоциты для остановки кровотечения.
К тому же тромбоцитоз является естественной ответной реакцией организма, которому необходимы дополнительные тромбоциты для остановки кровотечения. - Хроническое воспаление (колит – воспаление толстого кишечника, васкулит – воспаление стенок сосудов, ревматоидный артрит – воспалительное заболевание с поражением суставов), при котором выделяется интерлейкин-6 – активное вещество, стимулирующее образование тромбопоэтина, способствующего делению мегакариоцитов и образованию тромбоцитов.
- Прием лекарственных препаратов: глюкокортикостероидов (синтетических аналогов гормонов надпочечников), химиопрепаратов (винкристина).
- Выздоровление после тромбоцитопении, вызванной дефицитом витамина В12, алкоголем. Тромбоцитоз в этом случае возникает как ответная реакция на терапию тромбоцитопении.
Вероятность образования сгустков и кровотечений при вторичном тромбоцитозе ниже, чем при первичном.
Кто в группе риска?
- Люди старше 60 лет (для первичного тромбоцитоза).

- Дети (для вторичного тромбоцитоза).
- Пациенты с железодефицитной анемией.
- Перенесшие операции, тяжелые травмы.
- Страдающие онкологическим заболеванием.
Диагностика
Часто тромбоцитоз протекает бессимптомно. Врач может заподозрить его во время стандартного профилактического осмотра. Важным моментом диагностики является определение вида тромбоцитоза – первичный или вторичный. В случае вторичного тромбоцитоза врач может назначить ряд дополнительных исследований, необходимых для выяснения его причины.
Лабораторная диагностика
- Общий анализ крови с лейкоцитарной формулой. При тромбоцитозе уровень тромбоцитов повышен. При первичном тромбоцитозе он даже может превышать один миллион на микролитр (1000×109/л), что нехарактерно для вторичного. Кроме того, при первичном тромбоцитозе иногда увеличено количество других элементов крови: лейкоцитов, лимфоцитов, эритроцитов. При вторичном тромбоцитозе характеристики крови зависят от основного заболевания, например, при инфекции уровень лейкоцитов может быть повышен.
 При первичном тромбоцитозе в мазке крови определяются крупные, неправильной формы тромбоциты, изредка могут встречаться фрагменты мегакариоцитов, а также единичные незрелые лейкоциты, при вторичном тромбоциты обычно не изменены.
При первичном тромбоцитозе в мазке крови определяются крупные, неправильной формы тромбоциты, изредка могут встречаться фрагменты мегакариоцитов, а также единичные незрелые лейкоциты, при вторичном тромбоциты обычно не изменены. - СОЭ – скорость оседания эритроцитов. Может быть повышена при воспалении, которое вызвало реактивный тромбоцитоз.
- Ферритин – белок, связывающий железо. Его уровень свидетельствует о количестве железа в организме. При вторичном тромбоцитозе, вызванном железодефицитной анемией, он бывает сниженным.
- Молекулярно-генетические исследования – определение возможных генетических нарушений. При первичном тромбоцитозе возможно нарушение структуры гена (участка ДНК) JAK2V617F.
Дополнительные исследования
- Биопсия костного мозга – взятие образца костного мозга из грудины или костей таза с помощью тонкой иглы. Проводится после предварительной анестезии. При первичном тромбоцитозе в костном мозге может быть обнаружено повышенное количество мегакариоцитов.
 Биопсия костного мозга необходима также для исключения злокачественных заболеваний крови, первым признаком которых может быть тромбоцитоз.
Биопсия костного мозга необходима также для исключения злокачественных заболеваний крови, первым признаком которых может быть тромбоцитоз. - УЗИ органов брюшной полости для выявления возможных внутренних кровотечений.
Лечение
Лечение первичного тромбоцитоза зависит от риска возникновения осложнений – тромбозов и кровотечений. Это определяется возрастом, наличием сопутствующих заболеваний (например, сахарного диабета, сердечно-сосудистых заболеваний), уровнем тромбоцитов. Если вероятность осложнений велика, то используют:
- препараты, которые подавляют продукцию клеток в костном мозге,
- аспирин – он разжижает кровь, что уменьшает вероятность образования тромбов,
- лечебный тромбоферез – при этом с помощью специального аппарата проводится фильтрация крови пациента с удалением избыточного количества тромбоцитов.
Лечение вторичного тромбоцитоза определяется его непосредственной причиной. Как правило, при выздоровлении пациента от основного заболевания уровень тромбоцитов нормализуется. Кроме того, длительный вторичный тромбоцитоз может развиться после спленэктомии, тогда пациенту назначают небольшие дозы аспирина или лекарств, его содержащих, для предотвращения осложнений.
Как правило, при выздоровлении пациента от основного заболевания уровень тромбоцитов нормализуется. Кроме того, длительный вторичный тромбоцитоз может развиться после спленэктомии, тогда пациенту назначают небольшие дозы аспирина или лекарств, его содержащих, для предотвращения осложнений.
Профилактика
Профилактики первичного тромбоцитоза нет.
Профилактика вторичного тромбоцитоза заключается в профилактических осмотрах и своевременном выявлении болезней, способных привести к вторичному увеличению количества тромбоцитов.
Рекомендуемые анализы
Тромбоцитопения (низкое количество тромбоцитов) | Лучший Лос-Анджелес …
Что такое тромбоцитопения?
Тромбоцитопения — или низкое количество тромбоцитов — не редкость, затрагивая около 8% беременностей. Большинство этих случаев протекают в легкой форме и не представляют никаких проблем для женщины или ее ребенка. У тромбоцитопении много причин. Одна из наиболее частых причин низкого уровня тромбоцитов — это состояние, называемое иммунной тромбоцитопенией (ИТП). Две основные причины тромбоцитопении — снижение выработки тромбоцитов в костном мозге и усиление разрушения тромбоцитов.
Две основные причины тромбоцитопении — снижение выработки тромбоцитов в костном мозге и усиление разрушения тромбоцитов.Более того, у большинства беременных женщин с ИТП в анамнезе может быть тромбоцитопения до беременности или другие иммуноопосредованные заболевания.
Умеренная гестационная тромбоцитопения относительно часто встречается при нормальной беременности и, как правило, не имеет последствий для матери или плода. Хотя реальная угроза для большинства пациентов отсутствует, тромбоцитопения может быть результатом ряда патологических состояний, требующих более тщательного наблюдения и возможной терапии.
Два клинических сценария особенно важны из-за их распространенности и проблем, связанных с их ведением.Первый — это наличие изолированной тромбоцитопении и дифференциальный диагноз между первичной иммунной тромбоцитопенией и гестационной тромбоцитопенией. Вторая — это тромбоцитопения, связанная с преэклампсией и ее аналогами, и их отличие от тромботической тромбоцитопенической пурпуры и гемолитико-уремического синдрома.
Состояние, диагностированное во время беременности, называется гестационной тромбоцитопенией. Однако у некоторых женщин могут быть хронические случаи иммунной тромбоцитопении, которые не были обнаружены до их обычных пренатальных анализов крови.Преэклампсия встречается в 3-4% беременностей и составляет от 5 до 21% случаев материнской тромбоцитопении.
Что означает гестационная тромбоцитопения?
Тромбоциты — это клетки крови, которые способствуют свертыванию. Врачи измеряют количество тромбоцитов на микролитр крови.
- Нормальное количество тромбоцитов: 150 000-400 000 / микролитр.
- Легкая тромбоцитопения: 100 000–150 000 на микролитр.
Беременные женщины, как правило, имеют более высокий уровень легкой тромбоцитопении, но исследователи не совсем уверены, почему это так.Мы знаем, что низкое количество тромбоцитов является результатом склонности организма использовать или разрушать тромбоциты быстрее, чем он может их производить. Похоже, что беременность ускоряет естественные процессы обновления крови, но неясно, почему это происходит.
Похоже, что беременность ускоряет естественные процессы обновления крови, но неясно, почему это происходит.
У некоторых беременных женщин уже есть тип тромбоцитопении, не связанный с беременностью, который называется иммунной тромбоцитопенической пурпурой (ИТП). Симптомы — синяки и пурпурные пятна на коже, вызванные спонтанным кровотечением.
Некоторые лекарства, такие как гепарин, разжижающий кровь, также могут влиять на количество тромбоцитов.Количество тромбоцитов у матери и антитромбоцитарные антитела не предсказывают риск неонатальной тромбоцитопении. В некоторых случаях низкое количество тромбоцитов может поставить под угрозу возможность проведения эпидуральной анестезии, а общая анестезия представляет больший риск. Уровень тромбоцитов у матери вернется к норме через 1-2 месяца после родов.
Кроме того, некоторые беременные женщины принимают антикоагулянты для лечения других, более серьезных заболеваний. Этот вид терапии может повлиять на ваш анализ крови.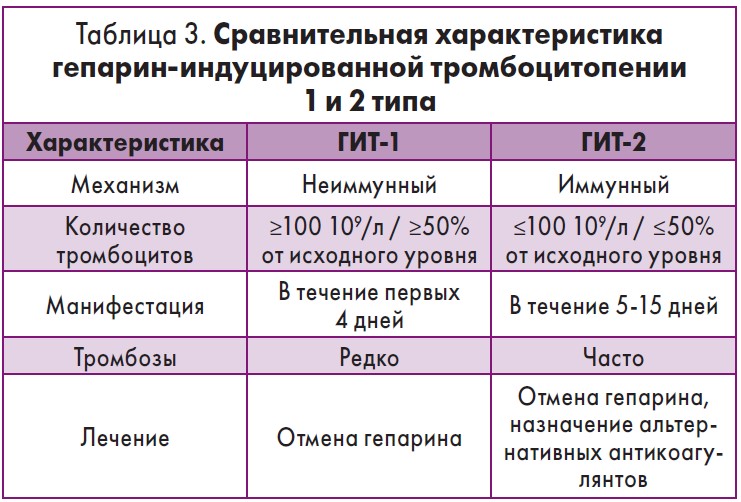 Если вы лечитесь антикоагулянтами, ваш врач будет помнить об этом во время дородовых посещений и поговорит с вами об управлении вашим здоровьем.Несмотря на то, что он остается относительно стабильным на протяжении большей части беременности, количество тромбоцитов может упасть в третьем триместре, и мониторинг следует проводить чаще.
Если вы лечитесь антикоагулянтами, ваш врач будет помнить об этом во время дородовых посещений и поговорит с вами об управлении вашим здоровьем.Несмотря на то, что он остается относительно стабильным на протяжении большей части беременности, количество тромбоцитов может упасть в третьем триместре, и мониторинг следует проводить чаще.
Хорошая новость заключается в том, что обычно случаи гестационной тромбоцитопении исчезают после родов.
Сильно низкое количество тромбоцитов во время беременности
Очень низкое количество тромбоцитов представляет серьезный риск осложнений при беременности. Во-первых, роды становятся гораздо более опасными, поскольку кровь матери будет труднее свертываться.Обычно гестационная тромбоцитопения развивается с каждой последующей беременностью.
Если у вас разовьется гестационная тромбоцитопения от умеренной до тяжелой степени, ваш врач порекомендует пройти курс лечения во время беременности, чтобы стабилизировать состояние и обезопасить ребенка. Варианты и способы родоразрешения должны быть обсуждены с учетом анамнеза и физического осмотра, гестационного возраста и тяжести тромбоцитопении.
Варианты и способы родоразрешения должны быть обсуждены с учетом анамнеза и физического осмотра, гестационного возраста и тяжести тромбоцитопении.
Тяжелая тромбоцитопения увеличивает риск сильного кровотечения (кровотечения) беременной женщины во время или после родов.Это делает инвазивные медицинские процедуры, такие как введение эпидуральной анестезии или кесарево сечение, более рискованными. Гестационная тромбоцитопения не является показанием для кесарева сечения, и способ родоразрешения (кесарево сечение или вагинальное родоразрешение) должен основываться на соображениях вашего акушера-гинеколога.
Иногда тяжелый случай тромбоцитопении является симптомом более серьезного основного состояния, такого как волчанка (аутоиммунное заболевание) или HELLP-синдром (гемолиз, повышенные ферменты печени (ожирение печени) и синдром низкого количества тромбоцитов), другой беременности — специфическое расстройство.Гипертонические расстройства (преэклампсия, эклампсия, HELLP-синдром, острая жировая дистрофия печени при беременности) являются второй ведущей причиной тромбоцитопении при беременности.
Эти осложнения редки, но опасны для жизни. Один, два или три компонента заболевания были описаны как частичная форма тяжелой преэклампсии. Риск тяжелой заболеваемости в целом коррелирует со все более тяжелой тромбоцитопенией. Диссеминированная внутрисосудистая коагуляция (ДВС-синдром) осложняет до 80% тяжелых случаев.ДВС-синдром вызывается рядом причин, наиболее важными из которых являются отслойка плаценты, амниотический эмбол и разрыв матки. Болезнь фон Виллебранда типа IIb — редкая причина тромбоцитопении во время беременности.
Антитела к тромбоцитам против гликопротеина IgG могут проникать через плаценту и вызывать тромбоцитопению у новорожденных. Не существует корреляции между уровнем тромбоцитов у матери и плода, и реакция матери на лечение не защищает плод от возможной тромбоцитопении плода.
Лечение гестационной тромбоцитопении
Медицинский осмотр и полный анализ вашего семейного анамнеза помогут врачу правильно диагностировать и лечить тромбоцитопению во время беременности.
Большинство легких случаев тромбоцитопении можно контролировать без лечения. Скорее всего, это заболевание исчезнет и больше не повлияет на вас или вашего ребенка после рождения. Тромбоцитопения и повышенные показатели функции печени обычно ухудшают послеродовой период. Тромбоциты должны нормализоваться к третьему дню послеродового периода. Возможно, вам придется принимать стероидные таблетки или вливать белок крови, называемый глобулином (IVIg). В качестве альтернативы ваш врач может порекомендовать вам переливание тромбоцитов или плазмы для повышения уровня тромбоцитов в крови.
Плазмаферез является лечением первой линии, и регулярный плазмаферез может обеспечить благополучное продолжение беременности. В некоторых случаях тромбоцитопении, не поддающихся лечению альтернативными методами, можно безопасно выполнить спленэктомию, особенно во втором триместре беременности.
В тяжелых случаях могут потребоваться некоторые инвазивные формы лечения. Цель состоит в том, чтобы увеличить количество тромбоцитов и стабилизировать ваше состояние, чтобы противостоять стрессу и травмам, связанным с родами. Некоторые виды лечения могут включать:
Некоторые виды лечения могут включать:
- Рецептурные (пероральные) стероиды
- Внутривенная иммуноглобулиновая терапия — введение иммуноглобулина из донорской плазмы
- Переливание тромбоцитов
- Переливание плазмы
Иногда очень низкое количество тромбоцитов может быть признаком проблемы с беременностью.Это может быть редкое осложнение преэклампсии на поздних сроках беременности, называемое синдромом HELLP, которое также вызывает следующие симптомы:
- Симптомы преэклампсии, такие как высокое кровяное давление и белок в моче
- боль при глубоком вдохе
- сильная головная боль
- тошнота
- Внезапное увеличение отека стоп, лодыжек, рук и лица
Если у вас есть все эти симптомы, немедленно позвоните своему врачу.
Если вы считаете, что испытываете симптомы или страдаете от тромбоцитопении (низкое количество тромбоцитов) во время беременности, или у вас есть вопросы по этому поводу, обратитесь к врачу.
Мы также приглашаем вас обратиться за помощью к доктору Алиабади. Нажмите здесь, чтобы записаться на прием, или позвоните нам по телефону (844) 863-6700.
Высококвалифицированный и признанный медицинским сообществом доктор Тайс Алиабади сертифицирован Американским советом акушерства и гинекологии и дипломатом Американского колледжа акушерства и гинекологии.Она применяет самые передовые, самые современные технологии и варианты лечения. Доктор Алиабади специализируется на современных минимально инвазивных хирургических методах, обещая своим пациентам более короткое время восстановления, уменьшение боли и минимальное прерывание их повседневной жизни.При поддержке своей дружной профессиональной команды доктор Алиабади лечит женщин на всех этапах жизни и дорожит особыми отношениями один на один между пациентом и врачом.
Последние сообщения доктора Таиса Алиабади (посмотреть все)Как я лечу тромбоцитопению при беременности | Кровь
В таблице 3 представлен набор лабораторных тестов, которые мы используем в нашем исследовании беременных пациенток с тромбоцитопенией. Тщательный анализ мазка периферической крови остается основной диагностической процедурой. На рисунке 1 показан наш алгоритм лечения тромбоцитопении, основанный на наблюдении за мазком периферической крови. Скрининг аномалий свертывания крови (протромбиновое время, активированное частичное тромбопластиновое время, фибриноген, D-димеры), функциональные пробы печени (билирубин, альбумин, общий белок, трансферазы и щелочная фосфатаза), антифосфолипидные антитела и волчаночный антикоагулянт, а также серологические реакции на системную волчанку (СКВ) выполняются, если лабораторные данные, анамнез и физикальное обследование предполагают, что тромбоцитопения может быть вторичной.Рекомендуется вирусный скрининг (ВИЧ, вирус гепатита C [HCV], вирус гепатита B [HBV]) и тестирование на Helicobacter pylori . Нарушения функции щитовидной железы нередки как при ИТП, так и при беременности и связаны со значительными осложнениями, связанными с беременностью, и риском для плода, 13 , и мы регулярно проводим это тестирование.
Тщательный анализ мазка периферической крови остается основной диагностической процедурой. На рисунке 1 показан наш алгоритм лечения тромбоцитопении, основанный на наблюдении за мазком периферической крови. Скрининг аномалий свертывания крови (протромбиновое время, активированное частичное тромбопластиновое время, фибриноген, D-димеры), функциональные пробы печени (билирубин, альбумин, общий белок, трансферазы и щелочная фосфатаза), антифосфолипидные антитела и волчаночный антикоагулянт, а также серологические реакции на системную волчанку (СКВ) выполняются, если лабораторные данные, анамнез и физикальное обследование предполагают, что тромбоцитопения может быть вторичной.Рекомендуется вирусный скрининг (ВИЧ, вирус гепатита C [HCV], вирус гепатита B [HBV]) и тестирование на Helicobacter pylori . Нарушения функции щитовидной железы нередки как при ИТП, так и при беременности и связаны со значительными осложнениями, связанными с беременностью, и риском для плода, 13 , и мы регулярно проводим это тестирование. Если история болезни свидетельствует о частых инфекциях, может потребоваться количественное тестирование на иммуноглобулин. 14 Если возможно, обзор ранее существовавших лабораторных данных может выявить отклонения, которые предшествовали беременности или присутствовали только во время предыдущей беременности.
Если история болезни свидетельствует о частых инфекциях, может потребоваться количественное тестирование на иммуноглобулин. 14 Если возможно, обзор ранее существовавших лабораторных данных может выявить отклонения, которые предшествовали беременности или присутствовали только во время предыдущей беременности.
Исследование костного мозга редко необходимо для оценки беременных с тромбоцитопенией и не требуется для постановки диагноза ИТП. Как и у небеременных пациенток, тестирование на антитромбоцитарные антитела не имеет никакого значения для диагностики ИТП во время беременности, оно не является ни чувствительным, ни специфическим, а также не позволяет прогнозировать неонатальную тромбоцитопению. 15,16 БВ типа 2B следует включать в дифференциальную диагностику тромбоцитопении во время беременности, особенно у женщин с личным или семейным анамнезом аномальных кровотечений или если терапия ИТП неэффективна (таблица 3).
У нашего пациента был отрицательный результат на ВИЧ, ВГВ и ВГС при первоначальном пренатальном скрининге. Дыхательный тест на H pylori был отрицательным. Исследование мазка периферической крови выявило умеренное снижение количества тромбоцитов с нормальной морфологией и никаких замеченных аномалий эритроцитов или лейкоцитов. Тесты на щитовидную железу и химический состав сыворотки, включая функцию печени, были без особенностей. Тест на антикоагулянт против волчанки, антифосфолипидные антитела и антинуклеарные антитела был отрицательным.Панель VWD была нормальной.
Как лечить тромбоцитопению у беременных | Кровь
В таблице 3 представлен набор лабораторных тестов, которые мы используем в нашем исследовании беременных пациенток с тромбоцитопенией. Тщательный анализ мазка периферической крови остается основной диагностической процедурой. На рисунке 1 показан наш алгоритм лечения тромбоцитопении, основанный на наблюдении за мазком периферической крови. Скрининг аномалий свертывания крови (протромбиновое время, активированное частичное тромбопластиновое время, фибриноген, D-димеры), функциональные пробы печени (билирубин, альбумин, общий белок, трансферазы и щелочная фосфатаза), антифосфолипидные антитела и волчаночный антикоагулянт, а также серологические реакции на системную волчанку (СКВ) выполняются, если лабораторные данные, анамнез и физикальное обследование предполагают, что тромбоцитопения может быть вторичной.Рекомендуется вирусный скрининг (ВИЧ, вирус гепатита C [HCV], вирус гепатита B [HBV]) и тестирование на Helicobacter pylori . Нарушения функции щитовидной железы нередки как при ИТП, так и при беременности и связаны со значительными осложнениями, связанными с беременностью, и риском для плода, 13 , и мы регулярно проводим это тестирование. Если история болезни свидетельствует о частых инфекциях, может потребоваться количественное тестирование на иммуноглобулин.
На рисунке 1 показан наш алгоритм лечения тромбоцитопении, основанный на наблюдении за мазком периферической крови. Скрининг аномалий свертывания крови (протромбиновое время, активированное частичное тромбопластиновое время, фибриноген, D-димеры), функциональные пробы печени (билирубин, альбумин, общий белок, трансферазы и щелочная фосфатаза), антифосфолипидные антитела и волчаночный антикоагулянт, а также серологические реакции на системную волчанку (СКВ) выполняются, если лабораторные данные, анамнез и физикальное обследование предполагают, что тромбоцитопения может быть вторичной.Рекомендуется вирусный скрининг (ВИЧ, вирус гепатита C [HCV], вирус гепатита B [HBV]) и тестирование на Helicobacter pylori . Нарушения функции щитовидной железы нередки как при ИТП, так и при беременности и связаны со значительными осложнениями, связанными с беременностью, и риском для плода, 13 , и мы регулярно проводим это тестирование. Если история болезни свидетельствует о частых инфекциях, может потребоваться количественное тестирование на иммуноглобулин. 14 Если возможно, обзор ранее существовавших лабораторных данных может выявить отклонения, которые предшествовали беременности или присутствовали только во время предыдущей беременности.
14 Если возможно, обзор ранее существовавших лабораторных данных может выявить отклонения, которые предшествовали беременности или присутствовали только во время предыдущей беременности.
Исследование костного мозга редко необходимо для оценки беременных с тромбоцитопенией и не требуется для постановки диагноза ИТП. Как и у небеременных пациенток, тестирование на антитромбоцитарные антитела не имеет никакого значения для диагностики ИТП во время беременности, оно не является ни чувствительным, ни специфическим, а также не позволяет прогнозировать неонатальную тромбоцитопению. 15,16 БВ типа 2B следует включать в дифференциальную диагностику тромбоцитопении во время беременности, особенно у женщин с личным или семейным анамнезом аномальных кровотечений или если терапия ИТП неэффективна (таблица 3).
У нашего пациента был отрицательный результат на ВИЧ, ВГВ и ВГС при первоначальном пренатальном скрининге. Дыхательный тест на H pylori был отрицательным. Исследование мазка периферической крови выявило умеренное снижение количества тромбоцитов с нормальной морфологией и никаких замеченных аномалий эритроцитов или лейкоцитов. Тесты на щитовидную железу и химический состав сыворотки, включая функцию печени, были без особенностей. Тест на антикоагулянт против волчанки, антифосфолипидные антитела и антинуклеарные антитела был отрицательным.Панель VWD была нормальной.
Дыхательный тест на H pylori был отрицательным. Исследование мазка периферической крови выявило умеренное снижение количества тромбоцитов с нормальной морфологией и никаких замеченных аномалий эритроцитов или лейкоцитов. Тесты на щитовидную железу и химический состав сыворотки, включая функцию печени, были без особенностей. Тест на антикоагулянт против волчанки, антифосфолипидные антитела и антинуклеарные антитела был отрицательным.Панель VWD была нормальной.
Как лечить тромбоцитопению у беременных | Кровь
В таблице 3 представлен набор лабораторных тестов, которые мы используем в нашем исследовании беременных пациенток с тромбоцитопенией. Тщательный анализ мазка периферической крови остается основной диагностической процедурой. На рисунке 1 показан наш алгоритм лечения тромбоцитопении, основанный на наблюдении за мазком периферической крови. Скрининг аномалий свертывания крови (протромбиновое время, активированное частичное тромбопластиновое время, фибриноген, D-димеры), функциональные пробы печени (билирубин, альбумин, общий белок, трансферазы и щелочная фосфатаза), антифосфолипидные антитела и волчаночный антикоагулянт, а также серологические реакции на системную волчанку (СКВ) выполняются, если лабораторные данные, анамнез и физикальное обследование предполагают, что тромбоцитопения может быть вторичной. Рекомендуется вирусный скрининг (ВИЧ, вирус гепатита C [HCV], вирус гепатита B [HBV]) и тестирование на Helicobacter pylori . Нарушения функции щитовидной железы нередки как при ИТП, так и при беременности и связаны со значительными осложнениями, связанными с беременностью, и риском для плода, 13 , и мы регулярно проводим это тестирование. Если история болезни свидетельствует о частых инфекциях, может потребоваться количественное тестирование на иммуноглобулин. 14 Если возможно, обзор ранее существовавших лабораторных данных может выявить отклонения, которые предшествовали беременности или присутствовали только во время предыдущей беременности.
Рекомендуется вирусный скрининг (ВИЧ, вирус гепатита C [HCV], вирус гепатита B [HBV]) и тестирование на Helicobacter pylori . Нарушения функции щитовидной железы нередки как при ИТП, так и при беременности и связаны со значительными осложнениями, связанными с беременностью, и риском для плода, 13 , и мы регулярно проводим это тестирование. Если история болезни свидетельствует о частых инфекциях, может потребоваться количественное тестирование на иммуноглобулин. 14 Если возможно, обзор ранее существовавших лабораторных данных может выявить отклонения, которые предшествовали беременности или присутствовали только во время предыдущей беременности.
Исследование костного мозга редко необходимо для оценки беременных с тромбоцитопенией и не требуется для постановки диагноза ИТП. Как и у небеременных пациенток, тестирование на антитромбоцитарные антитела не имеет никакого значения для диагностики ИТП во время беременности, оно не является ни чувствительным, ни специфическим, а также не позволяет прогнозировать неонатальную тромбоцитопению. 15,16 БВ типа 2B следует включать в дифференциальную диагностику тромбоцитопении во время беременности, особенно у женщин с личным или семейным анамнезом аномальных кровотечений или если терапия ИТП неэффективна (таблица 3).
15,16 БВ типа 2B следует включать в дифференциальную диагностику тромбоцитопении во время беременности, особенно у женщин с личным или семейным анамнезом аномальных кровотечений или если терапия ИТП неэффективна (таблица 3).
У нашего пациента был отрицательный результат на ВИЧ, ВГВ и ВГС при первоначальном пренатальном скрининге. Дыхательный тест на H pylori был отрицательным. Исследование мазка периферической крови выявило умеренное снижение количества тромбоцитов с нормальной морфологией и никаких замеченных аномалий эритроцитов или лейкоцитов. Тесты на щитовидную железу и химический состав сыворотки, включая функцию печени, были без особенностей. Тест на антикоагулянт против волчанки, антифосфолипидные антитела и антинуклеарные антитела был отрицательным.Панель VWD была нормальной.
Как лечить тромбоцитопению у беременных | Кровь
В таблице 3 представлен набор лабораторных тестов, которые мы используем в нашем исследовании беременных пациенток с тромбоцитопенией. Тщательный анализ мазка периферической крови остается основной диагностической процедурой. На рисунке 1 показан наш алгоритм лечения тромбоцитопении, основанный на наблюдении за мазком периферической крови. Скрининг аномалий свертывания крови (протромбиновое время, активированное частичное тромбопластиновое время, фибриноген, D-димеры), функциональные пробы печени (билирубин, альбумин, общий белок, трансферазы и щелочная фосфатаза), антифосфолипидные антитела и волчаночный антикоагулянт, а также серологические реакции на системную волчанку (СКВ) выполняются, если лабораторные данные, анамнез и физикальное обследование предполагают, что тромбоцитопения может быть вторичной.Рекомендуется вирусный скрининг (ВИЧ, вирус гепатита C [HCV], вирус гепатита B [HBV]) и тестирование на Helicobacter pylori . Нарушения функции щитовидной железы нередки как при ИТП, так и при беременности и связаны со значительными осложнениями, связанными с беременностью, и риском для плода, 13 , и мы регулярно проводим это тестирование.
Тщательный анализ мазка периферической крови остается основной диагностической процедурой. На рисунке 1 показан наш алгоритм лечения тромбоцитопении, основанный на наблюдении за мазком периферической крови. Скрининг аномалий свертывания крови (протромбиновое время, активированное частичное тромбопластиновое время, фибриноген, D-димеры), функциональные пробы печени (билирубин, альбумин, общий белок, трансферазы и щелочная фосфатаза), антифосфолипидные антитела и волчаночный антикоагулянт, а также серологические реакции на системную волчанку (СКВ) выполняются, если лабораторные данные, анамнез и физикальное обследование предполагают, что тромбоцитопения может быть вторичной.Рекомендуется вирусный скрининг (ВИЧ, вирус гепатита C [HCV], вирус гепатита B [HBV]) и тестирование на Helicobacter pylori . Нарушения функции щитовидной железы нередки как при ИТП, так и при беременности и связаны со значительными осложнениями, связанными с беременностью, и риском для плода, 13 , и мы регулярно проводим это тестирование. Если история болезни свидетельствует о частых инфекциях, может потребоваться количественное тестирование на иммуноглобулин. 14 Если возможно, обзор ранее существовавших лабораторных данных может выявить отклонения, которые предшествовали беременности или присутствовали только во время предыдущей беременности.
Если история болезни свидетельствует о частых инфекциях, может потребоваться количественное тестирование на иммуноглобулин. 14 Если возможно, обзор ранее существовавших лабораторных данных может выявить отклонения, которые предшествовали беременности или присутствовали только во время предыдущей беременности.
Исследование костного мозга редко необходимо для оценки беременных с тромбоцитопенией и не требуется для постановки диагноза ИТП. Как и у небеременных пациенток, тестирование на антитромбоцитарные антитела не имеет никакого значения для диагностики ИТП во время беременности, оно не является ни чувствительным, ни специфическим, а также не позволяет прогнозировать неонатальную тромбоцитопению. 15,16 БВ типа 2B следует включать в дифференциальную диагностику тромбоцитопении во время беременности, особенно у женщин с личным или семейным анамнезом аномальных кровотечений или если терапия ИТП неэффективна (таблица 3).
У нашего пациента был отрицательный результат на ВИЧ, ВГВ и ВГС при первоначальном пренатальном скрининге. Дыхательный тест на H pylori был отрицательным. Исследование мазка периферической крови выявило умеренное снижение количества тромбоцитов с нормальной морфологией и никаких замеченных аномалий эритроцитов или лейкоцитов. Тесты на щитовидную железу и химический состав сыворотки, включая функцию печени, были без особенностей. Тест на антикоагулянт против волчанки, антифосфолипидные антитела и антинуклеарные антитела был отрицательным.Панель VWD была нормальной.
Тромбоцитопения при беременности — Консультант по терапии рака
Тромбоцитопения при беременности
1. Что должен знать каждый врач
Тромбоцитопения, определяемая как количество тромбоцитов менее 150 x 10 9 / л, занимает второе место после анемии как наиболее частое гематологическое отклонение, встречающееся во время беременности, и встречается в 7-10% беременностей. Количество тромбоцитов менее 100 x 109 / л наблюдается только у 1% беременных женщин, что является определением, принятым Международной рабочей группой, опубликованным в Blood в 2010 году.
Количество тромбоцитов менее 100 x 109 / л наблюдается только у 1% беременных женщин, что является определением, принятым Международной рабочей группой, опубликованным в Blood в 2010 году.
При нормальной беременности количество тромбоцитов примерно на 10% ниже, чем при небеременной, и уменьшается по мере прогрессирования беременности. Несмотря на это, у большинства женщин уровень тромбоцитов остается в пределах нормы. В большинстве случаев тромбоцитопении во время беременности тромбоцитопения протекает в легкой форме и не связана со значительными осложнениями для матери, плода или новорожденного.
Иногда тромбоцитопения может быть частью серьезного заболевания, вызывающего серьезные осложнения для матери и плода, и перед клиницистами стоит задача определить уровень риска, который она представляет для матери и плода.
2. Диагностика и дифференциальный диагноз
Сравнение с беременностью и небеременностью
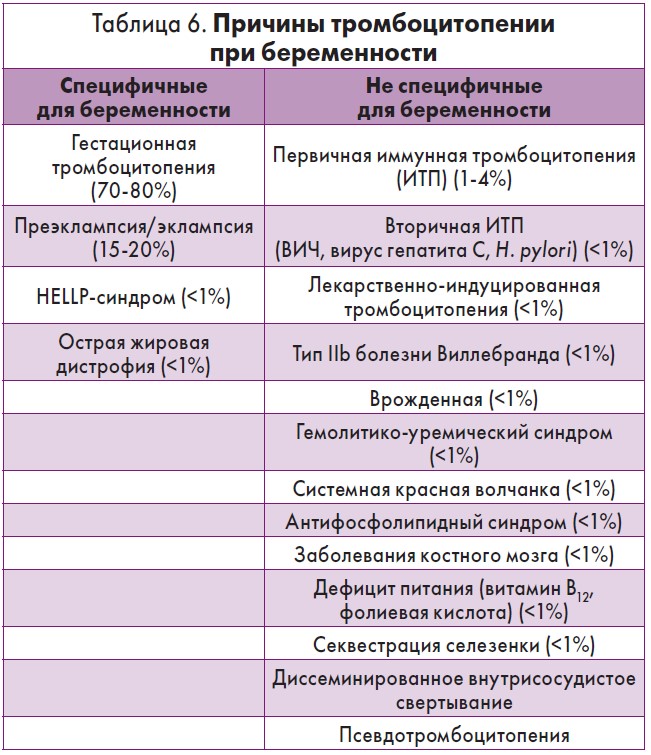
Причины тромбоцитопении могут быть специфическими осложнениями беременности, быть связаны с учащением беременности или не иметь отношения к беременности.
Осложнения, связанные с беременностью
Гестационная тромбоцитопения, также известная как случайная тромбоцитопения при беременности, является наиболее частой причиной тромбоцитопении при беременности, встречающейся примерно в 75% случаев.Это диагноз исключения, подтверждающих тестов нет. Обычно он вызывает легкую тромбоцитопению, причем в большинстве случаев количество тромбоцитов составляет от 130 до 150 x 10 9 / л. Большинство экспертов считают этот диагноз маловероятным, если количество тромбоцитов падает ниже 70 x 10 9 / л.
Это происходит в середине второго и третьего триместров и не связано с кровотечением у матери. Во время беременности невозможно провести различие между более тяжелой формой гестационной тромбоцитопении и первичной иммунной тромбоцитопенией (ИТП), поскольку обе являются диагнозами исключения.Чтобы тромбоцитопения соответствовала гестационной тромбоцитопении, у женщин не должно быть тромбоцитопении в анамнезе (за исключением предыдущей беременности), тромбоцитопения должна разрешиться спонтанно (обычно вскоре после родов) в течение 1-2 месяцев во всех случаях, а плод / новорожденный должен не подвержен тромбоцитопении.
Преэклампсия является второй по частоте причиной тромбоцитопении, развивающейся в конце второго и третьего триместра, и составляет 21% случаев тромбоцитопении при родах.Тромбоцитопения может быть единственным начальным проявлением преэклампсии. Количество тромбоцитов менее 50 x 10 90 · 103 9/90 · 104 л при преэклампсии встречается редко и встречается менее чем в 5% случаев. Внутрисосудистый гемолиз и повышение уровня ЛДГ и трансаминаз менее выражены, чем при синдроме HELLP.
HELLP-синдром характеризуется гемолизом (аномальный мазок периферической крови, ЛДГ> 600 Ед / л или билирубин> 1,2 мг / дл), повышенными ферментами печени (аспартатаминотрансфераза> 70 Ед / л) и низким уровнем тромбоцитов (<100 x 10 9 / л).HELLP встречается в 10-20% случаев тяжелой преэклампсии. Один, два или три компонента заболевания были описаны как частичная форма тяжелой преэклампсии. Риск тяжелой заболеваемости в целом коррелирует со все более тяжелой тромбоцитопенией. Диссеминированная внутрисосудистая коагуляция (ДВС-синдром) осложняет до 80% тяжелых случаев.
Острая жировая дистрофия печени при беременности (ОЖП) — это заболевание, которое наблюдается у 1 из 7000–20 000 беременностей с 15% материнской смертностью. Он имеет значительное клиническое и биохимическое совпадение с преэклампсией и HELLP.Лабораторные данные включают нормохромную нормоцитарную анемию с отсутствием микроангиопатического гемолиза или слабыми признаками микроангиопатического гемолиза и низким уровнем тромбоцитов, который иногда может быть менее 20 x10 9 / л. Повышенный уровень трансаминаз — постоянный признак. Наблюдаются низкие уровни протромбинового времени, фибриногена и антитромбина наряду с повышенным уровнем билирубина (обычно> 5 мг / дл).
Состояния, связанные с беременностью
Тромботическая тромбоцитопеническая пурпура (ТТП) — это опасное для жизни состояние, характеризующееся микроангиопатической гемолитической анемией, тромбоцитопенией, лихорадкой, неврологическими аномалиями и нарушением функции почек. Это происходит из-за дефицита белка, расщепляющего VWF ADAMTS13. ТТП чаще встречается у женщин (3: 2) и встречается у 1 из 25 000 беременностей. Он не специфичен для беременности, но чаще встречается в связи с беременностью в 5–25% случаев. Лабораторные исследования выявляют микроангиопатическую гемолитическую анемию, отрицательный прямой тест на антиглобулин и нормальные тесты коагуляции (протромбиновое время, активированное частичное тромбопластиновое время (АЧТВ), фибриноген и D-димеры). Почечная недостаточность обычно легкая.
Это происходит из-за дефицита белка, расщепляющего VWF ADAMTS13. ТТП чаще встречается у женщин (3: 2) и встречается у 1 из 25 000 беременностей. Он не специфичен для беременности, но чаще встречается в связи с беременностью в 5–25% случаев. Лабораторные исследования выявляют микроангиопатическую гемолитическую анемию, отрицательный прямой тест на антиглобулин и нормальные тесты коагуляции (протромбиновое время, активированное частичное тромбопластиновое время (АЧТВ), фибриноген и D-димеры). Почечная недостаточность обычно легкая.
Гемолитико-уремический синдром (ГУС) — это микроангиопатия, аналогичная ТТП, но с преимущественным поражением почек. Полезным клиническим признаком отличия атипичного ГУС от ВДП является время начала; большинство случаев ГУС возникает через несколько недель после родов. Нарушения комплемента присутствуют в 90% случаев заболеваний, связанных с беременностью.
Диссеминированная внутрисосудистая коагуляция, проявляющаяся во время беременности, часто имеет драматическое клиническое начало из-за лежащих в основе акушерских явлений. Отслойка плаценты, эмболия околоплодными водами и разрыв матки — все это приводит к глубокой активации системы свертывания крови и серьезному потреблению факторов свертывания. Материнский сепсис и оставшаяся ткань плода могут привести к ДВС-синдрому более коварным образом с тромбоцитопенией.
Отслойка плаценты, эмболия околоплодными водами и разрыв матки — все это приводит к глубокой активации системы свертывания крови и серьезному потреблению факторов свертывания. Материнский сепсис и оставшаяся ткань плода могут привести к ДВС-синдрому более коварным образом с тромбоцитопенией.
Связанная с небеременностью
Первичная иммунная тромбоцитопения (ИТП) обнаруживается примерно у 3% женщин, страдающих тромбоцитопенией во время беременности, с частотой от 1 на 1000 до 10 000.Это наиболее частая причина изолированного низкого количества тромбоцитов в первом и втором триместрах. Без подсчета тромбоцитов перед беременностью или наличия ИТП в анамнезе дифференциация гестационной тромбоцитопении может быть невозможна во время беременности, поскольку они оба являются диагнозом исключения.
Системная красная волчанка (СКВ) или синдром антифосфолипидных антител могут вызывать тромбоцитопению, которая обычно менее серьезна, чем тромбоцитопения, связанная с ИТП.
Унаследованные тромбоцитопении могут впервые выявиться во время беременности.Болезнь фон Виллебранда типа 2B (тип 2B VWD) является редким подтипом VWD с повышенным сродством к гликопротеину 1b рецептора тромбоцитов. Это приводит к спонтанной агрегации тромбоцитов и ускорению клиренса тромбоцитов, что приводит к тромбоцитопении. Аномалия Мэй-Хегглина — аутосомно-доминантное заболевание тромбоцитов, характеризующееся тромбоцитопенией, большими тромбоцитами и тельцами включения в белых кровяных тельцах. Недавние исследования связали его с геном MYH9.
Злокачественные гематологические нарушения являются очень редкой причиной тромбоцитопении во время беременности и включают метастатическое инфильтративное заболевание костей и синдромы костного мозга, такие как миелодисплазия.
Вирусная инфекция
Тяжелая форма дефицита фолиевой кислоты или B 12 может вызвать снижение количества тромбоцитов, обычно сопровождающееся низким количеством красных и белых клеток. Частое использование периконцептуальной фолиевой кислоты значительно снизило частоту возникновения тромбоцитопении у беременных.
Частое использование периконцептуальной фолиевой кислоты значительно снизило частоту возникновения тромбоцитопении у беременных.
Лекарства во время беременности используются реже, чем вне беременности, но их следует рассматривать как возможную причину тромбоцитопении. Нефракционированный гепарин может вызвать гепарин-индуцированную тромбоцитопению (ГИТ).
Вирусные инфекции — частая временная причина тромбоцитопении во время беременности. Цитомегаловирус, вирус Эпштейна-Барра, ВИЧ, гепатит B и C могут вызывать тромбоцитопению.
Диагностический подход
Беременная женщина с новым проявлением тромбоцитопении должна пройти полное диагностическое обследование, включая анамнез, физикальное обследование и лабораторные анализы, чтобы попытаться определить вероятную первопричину, сужая причину на основе возможных различий, описанных выше.
В анамнезе необходимо установить наличие низкого уровня тромбоцитов перед беременностью, если известно, любых прописанных или безрецептурных препаратов, а также наличие в личном или семейном анамнезе нарушений свертываемости крови или аутоиммунных явлений.
Ключевой начальной лабораторной оценкой на всех сроках беременности является мазок периферической крови для подтверждения подлинности низкого количества тромбоцитов и исключения микроангиопатии. После этого уровень тромбоцитопении, при котором следует проводить дополнительные тесты, является предметом обсуждения, при этом многие используют уровень менее 100 x 10 9 / л в качестве порогового значения, ниже которого следует проводить дальнейшие исследования.
Следует проводить скрининг аномалий коагуляции (протромбиновое время, антитромбин, фибриноген, АЧТВ, D-димеры), учитывая, что АЧТВ укорачивается во время беременности. Рекомендуются нарушения функциональных тестов печени (билирубин, альбумин, общий белок, трансферазы и щелочная фосфатаза) и скрининг на инфекционные причины, а также рекомендуются антифосфолипидные антитела, волчаночный антикоагулянт и серология на СКВ. Дисфункция щитовидной железы обычно наблюдается в связи с беременностью и ИТП, и ее следует проводить регулярно. Чтобы исключить аутоиммунный гемолиз, необходим прямой тест на антиглобулин.
Чтобы исключить аутоиммунный гемолиз, необходим прямой тест на антиглобулин.
Если в семейном анамнезе имеется кровотечение или тромбоцитопения, необходимо провести лабораторное исследование на БВ типа 2B и включить его в активность ФВ, агрегацию тромбоцитов, вызванную ристоцетином, и мультимерный анализ ФВ.
Исследование костного мозга редко показано при беременности, и подозрение на злокачественное новообразование является одним из немногих показаний. Это не требуется для диагностики ИТП. Как и у небеременных пациенток, антитромбоцитарные антитела не имеют значения для диагностики ИТП во время беременности.
ITP
Количество тромбоцитов:
> 30 x 10 9 / л — лечение не требуется в 1 и 2 триместрах
> 50 x 10 9 / L — процедуры безопасны
> 80 x 10 9 / л — возможна региональная анестезия
Как правило, у женщин с количеством тромбоцитов более 100 x 10 9 / л в первом и втором триместрах уместен ежемесячный мониторинг. Мониторинг должен стать более частым по мере продвижения беременности, если количество тромбоцитов упадет ниже 80-100 x 10 90 · 103 9 90 · 104 / л, или при развитии необъяснимого кровотечения или обширных синяков, рекомендуется проконсультироваться с коллегами-гематологами.
Мониторинг должен стать более частым по мере продвижения беременности, если количество тромбоцитов упадет ниже 80-100 x 10 90 · 103 9 90 · 104 / л, или при развитии необъяснимого кровотечения или обширных синяков, рекомендуется проконсультироваться с коллегами-гематологами.
Целью антенатального лечения ИТП во время беременности является достижение и поддержание безопасного, а не нормального количества тромбоцитов для минимизации риска кровотечений. Мнение экспертов и ретроспективные исследования показывают, что в первом и втором триместре беременности бессимптомные пациенты с количеством тромбоцитов менее 30 x 10 9 / л не нуждаются в лечении. Если у пациента есть симптомы, если тромбоциты меньше 30 x 10 90 · 103 9 90 · 104 / л, или если процедура необходима, то требуется лечение.Для процедур обычно достаточно количества более 50 x 10 9 / л.
Лечение
Первая линия — ИГВ / кортикостероиды
Прочие опции — Anti-D; азатиоприн; метилпреднизолон в высоких дозах; спленэктомия; циклоспорин; ритуксимаб
Противопоказано — даназол; алкалоиды барвинка; циклофосфамид
Терапия первой линии аналогична терапии небеременных пациенток: внутривенный гаммаглобулин (IVIg) и пероральные кортикостероиды.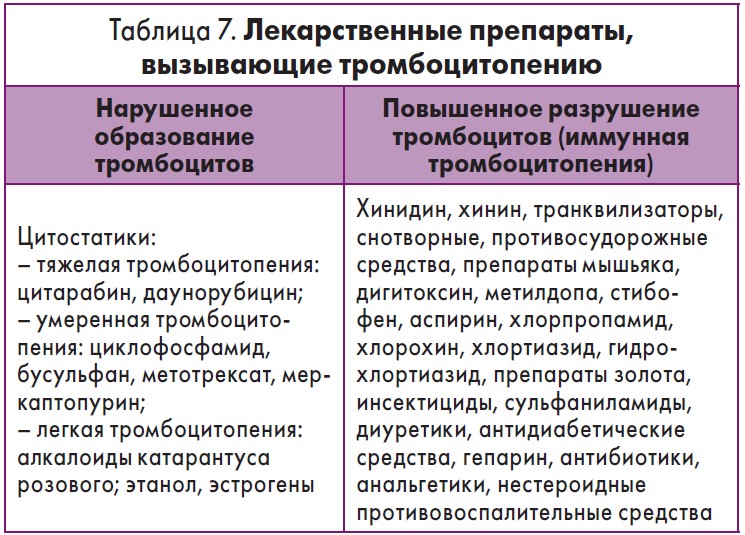 Если начать с более низкой дозы, чем вне беременности, и скорректировать ее до минимальной дозы, которая достигает требуемого уровня в зависимости от беременности, можно снизить риски. Анти-D использовался у Rh (D) -позитивных пациентов, но не рекомендуется в качестве средства первой линии из-за риска острого гемолиза и неонатального риска желтухи, анемии и прямой антиглобин-положительности.
Если начать с более низкой дозы, чем вне беременности, и скорректировать ее до минимальной дозы, которая достигает требуемого уровня в зависимости от беременности, можно снизить риски. Анти-D использовался у Rh (D) -позитивных пациентов, но не рекомендуется в качестве средства первой линии из-за риска острого гемолиза и неонатального риска желтухи, анемии и прямой антиглобин-положительности.
Если пациент невосприимчив к лечению первой линии, необходимо учитывать баланс риска между кровотечением и потенциальными токсическими эффектами лечения.Спленэктомию лучше всего проводить к концу второго триместра, так как риски для плода и технические трудности из-за размера матки меньше после 20 недель беременности. Спленэктомия не снижает риск неонатальной тромбоцитопении. Данные о применении ритуксимаба при беременности ограничены. Известно, что он проникает через плаценту и может вызывать задержку созревания неонатальных В-клеток. Данные по применению у пациентов с трансплантацией почки показали небольшую токсичность, связанную с применением азатиоприна и циклоспорина во время беременности.
Перинатальное ведение
Общие меры включают отказ от нестероидных лекарств. Тем не менее, антенатальное применение аспирина может быть разрешено, если показания к нему соответствующие и количество тромбоцитов не слишком низкое. Уровень отсечки должен быть индивидуализирован в зависимости от показаний пациента и количества тромбоцитов. Межмышечные инъекции могут рассматриваться в зависимости от количества тромбоцитов, и их следует избегать, если они менее 50 x 10 9 / л. Проконсультируйтесь с анестетиком до родов, чтобы обсудить варианты родоразрешения.Большинство анестезиологов рассматривают эпидуральную анестезию с количеством тромбоцитов 80 x 10 90 · 103 9 90 · 104 / л или более при отсутствии других факторов риска или состояний, связанных с нарушениями функции тромбоцитов.
ITP не является показанием для кесарева сечения, и способ родоразрешения должен основываться на акушерских соображениях. Для безопасного проведения естественных родов рекомендуется количество тромбоцитов не менее 50 x 10 9 / л. Процедуры, повышающие риск геморрагии для плода (например,, вакуум, щипцы и взятие образцов / электродов с черепа плода) следует избегать. Определение количества тромбоцитов у плода с помощью кордоцентеза связано с потенциальным геморрагическим риском для плода, и количество тромбоцитов у плода может быть неточным. Риск осложнений составляет от 1% до 2%, что аналогично риску внутричерепного кровоизлияния. Таким образом, пренатальное измерение количества тромбоцитов у плода в этом случае не рекомендуется.
Процедуры, повышающие риск геморрагии для плода (например,, вакуум, щипцы и взятие образцов / электродов с черепа плода) следует избегать. Определение количества тромбоцитов у плода с помощью кордоцентеза связано с потенциальным геморрагическим риском для плода, и количество тромбоцитов у плода может быть неточным. Риск осложнений составляет от 1% до 2%, что аналогично риску внутричерепного кровоизлияния. Таким образом, пренатальное измерение количества тромбоцитов у плода в этом случае не рекомендуется.
Преэклампсия, HELLP и AFLP
Основой лечения тромбоцитопении при преэклампсии / HELLP и AFLP являются роды плода.Перед родами может потребоваться купирование коагулопатии путем переливания эритроцитов, криопреципитата, плазмы и тромбоцитов. Безопасный порог количества тромбоцитов для родоразрешения путем кесарева сечения составляет 50 x 10 9 / л. Помимо родов, другими основными аспектами лечения являются предотвращение судорог с помощью сульфата магния и лечение гипертонии, но дальнейшее обсуждение этого выходит за рамки этого. У женщин с HELLP крайне важен интенсивный послеродовой мониторинг, поскольку лабораторные отклонения часто ухудшаются через 24–48 часов после родов.Количество тромбоцитов должно начать расти к четвертому дню послеродового периода. Кокрановский метаанализ показал, что количество тромбоцитов значительно увеличивалось у пациентов, получавших высокие дозы стероидов для лечения HELLP, но без положительного влияния на заболеваемость или смертность матери или плода.
У женщин с HELLP крайне важен интенсивный послеродовой мониторинг, поскольку лабораторные отклонения часто ухудшаются через 24–48 часов после родов.Количество тромбоцитов должно начать расти к четвертому дню послеродового периода. Кокрановский метаанализ показал, что количество тромбоцитов значительно увеличивалось у пациентов, получавших высокие дозы стероидов для лечения HELLP, но без положительного влияния на заболеваемость или смертность матери или плода.
AFLP обычно проходит после родов, при этом состояние большинства пациентов улучшается ко 2–3 дням. Однако, если продолжаются продолжающиеся дисфункция печени, коагулопатия и неврологические нарушения, может потребоваться поддерживающее лечение в условиях интенсивной терапии в течение более 1 недели.В тяжелых случаях необходимо связаться с региональным отделением печени, так как в рефрактерных случаях может потребоваться трансплантация.
Плазмообмен использовался при лечении тяжелой формы HELLP / AFLP, особенно когда ее трудно отличить от TTP / HUS.
TTP / HUS
Первоначальное ведение TTP / HUS во время беременности не отличается от такового у небеременных пациенток. Доставка обычно не приводит к разрешению ВДП, хотя это может потребоваться при наличии сопутствующей преэклампсии.Ранняя диагностика ТТП / ГУС важна для скорейшего начала лечения, поскольку большинство смертельных исходов происходит в течение 24 часов с момента обращения. Плазмаферез является лечением первой линии, и регулярный плазмаферез может обеспечить благополучное продолжение беременности. Оптимальная частота плазмафереза при беременности неизвестна. Для оценки роста плода и плацентарного кровотока необходимо ввести серийный мониторинг плода с помощью допплера маточной артерии. При приобретенной ТТП профилактический плазмаферез следует проводить, если уровень ADAMTS13 <10% или мазок крови показывает признаки гемолиза.
4. Осложнения
Материнские риски
Материнские риски стероидного лечения ИТП включают гестационный диабет, материнскую гипертензию, увеличение веса, остеопороз и психоз. Высокие дозы преднизолона могут вызвать преждевременный разрыв плодных оболочек, подавление функции надпочечников и небольшое увеличение расщелины плода после использования в первом триместре.
Высокие дозы преднизолона могут вызвать преждевременный разрыв плодных оболочек, подавление функции надпочечников и небольшое увеличение расщелины плода после использования в первом триместре.
Кровоизлияние — главная проблема матери при родах. Сильное акушерское кровотечение после родов через естественные родовые пути встречается редко даже при тяжелой тромбоцитопении.Тромбоциты должны быть доступны в режиме ожидания во время доставки, но время их использования зависит от прогресса родов и окончательного способа доставки.
Риски для плода
ITP
Гестационную тромбоцитопению и ИТП бывает трудно разделить до наступления беременности. Гестационная тромбоцитопения считается полностью доброкачественной для новорожденного, тогда как ИТП может приводить к трансплацентарному переходу антител, ведущему к фетальной / неонатальной тромбоцитопении. Основная проблема для женщин с ИТП — это риск неонатальной тромбоцитопении и межчерепного кровоизлияния. Количество тромбоцитов менее 50 x 10 9 / л встречается примерно у 10% новорожденных, чьи матери имеют ИТП, а количество тромбоцитов менее 20 x 10 9 / л встречается у 5%. Корреляция между количеством тромбоцитов у матери и новорожденного слабая, но некоторые исследования показали, что относительный риск неонатальной тромбоцитопении увеличивается с уменьшением количества тромбоцитов у матери. Лучшим предиктором низкого количества тромбоцитов при рождении является наличие у старшего брата или сестры тромбоцитопении при рождении. Ответ матери на лечение не защищает новорожденного автоматически от развития тромбоцитопении.
Количество тромбоцитов менее 50 x 10 9 / л встречается примерно у 10% новорожденных, чьи матери имеют ИТП, а количество тромбоцитов менее 20 x 10 9 / л встречается у 5%. Корреляция между количеством тромбоцитов у матери и новорожденного слабая, но некоторые исследования показали, что относительный риск неонатальной тромбоцитопении увеличивается с уменьшением количества тромбоцитов у матери. Лучшим предиктором низкого количества тромбоцитов при рождении является наличие у старшего брата или сестры тромбоцитопении при рождении. Ответ матери на лечение не защищает новорожденного автоматически от развития тромбоцитопении.
Неонатальный подсчет тромбоцитов должен быть получен при родах, и межмышечная инъекция витамина К должна быть отложена до тех пор, пока количество тромбоцитов не станет известно. Количество тромбоцитов у новорожденных редко бывает менее 10 x 10 9 / л. Риск внутричерепного кровоизлияния до 1,5%. Большинство неонатальных геморрагических событий происходит через 24–48 часов после родов, когда количество тромбоцитов находится на самом низком уровне. Если количество тромбоцитов в норме, повторный подсчет не требуется. Новорожденным с низким уровнем тромбоцитов рекомендуется транскраниальное ультразвуковое исследование.Как тяжелая (<10 x 10 9 / л)
Если количество тромбоцитов в норме, повторный подсчет не требуется. Новорожденным с низким уровнем тромбоцитов рекомендуется транскраниальное ультразвуковое исследование.Как тяжелая (<10 x 10 9 / л)
HUS / TTPp
Риск ЗВУР, недоношенности и гибели плода значительный для плода из-за обширной ишемии плаценты. Ранний плазмаферез может помочь снизить этот риск. Некоторые исследования показали, что при успешном лечении коэффициент живорождения составляет 67%.
5. Прогноз и исход
Гестационная тромбоцитопения — во всех случаях разрешается спонтанно в течение максимум 1-2 месяцев. Есть риск рецидива при будущих беременностях.
ИТП — до трети женщин нуждаются в лечении при последующих беременностях. ИТП может обостриться или рецидивировать при последующих беременностях, но трудно предсказать, у кого это произойдет.
ВДП — При наследственной ВДП риск рецидива при последующих беременностях достигает 100%. Профилактическая плазмообменная терапия может значительно снизить риск рецидива. При приобретенном ТТП, связанном с тяжелым дефицитом ADAMTS13, риск рецидива составляет около 20%. Из-за редкости состояния проверить точные цифры сложно.
Профилактическая плазмообменная терапия может значительно снизить риск рецидива. При приобретенном ТТП, связанном с тяжелым дефицитом ADAMTS13, риск рецидива составляет около 20%. Из-за редкости состояния проверить точные цифры сложно.
6. Каковы доказательства для конкретных рекомендаций по ведению и лечению
Берроуз, Р., Келтон, Дж. «Тромбоцитопения плода и ее связь с материнской тромбоцитопенией». N Engl J Med. об. 329. 1993. pp. 1463-6. (Важное поперечное исследование более 5000 пар матери и ребенка, описывающее связь тромбоцитопении плода с тромбоциотпенией матери, описывающее редкость тяжелой тромбоцитопении у плода и описывающее ее связь с матерями с антитромбоцитарными аллоантителами.)
Jensen, JD, Wiemeier, SE, Henry, E, Silver, RM, Christensen, RD. «Связывание количества тромбоцитов у матери с количеством тромбоцитов у новорожденных и результатами с использованием репозиториев данных многобольничной системы здравоохранения». Am J Perinatalol. об. 28. 2011. С. 97-604. (Ретроспективное исследование, в котором использовался большой источник данных с почти 12 000 пар мать-младенец для оценки вероятности низкого количества тромбоцитов у новорожденных при количестве тромбоцитов у матери до родов. Среди его сильных сторон — большое количество пациентов.)
Am J Perinatalol. об. 28. 2011. С. 97-604. (Ретроспективное исследование, в котором использовался большой источник данных с почти 12 000 пар мать-младенец для оценки вероятности низкого количества тромбоцитов у новорожденных при количестве тромбоцитов у матери до родов. Среди его сильных сторон — большое количество пациентов.)
Gernsheimer, TB. «Тромбоцитопения при беременности: это иммунная тромбоцитопения или…». Образовательная программа по гематологии и соц гематол. об. 2012. 2012. С. 198-202. (Превосходный всесторонний обзор исследований и лечения тромбоцитопении у беременных.)
Майерс, Б. «Диагностика и лечение материнской тромбоцитопении во время беременности». Br J Haematol. об. 158. 2012. С. 3-15. (Еще одно отличное, основанное на доказательствах руководство по диагностике и лечению тромбоцитопении во время беременности с полезными алгоритмами и таблицами.)
Прован, Д., Стази, Р., Ньюленд, А.К., Бланшетт, В.С., Болтон-Мэггс, П. «Международный консенсусный отчет по исследованию и лечению первичной иммунной тромбоцитопении». Кровь. об. 115. 2010. С. 168–86. (Международное согласованное заявление о первичной иммунной тромбоцитопении среди населения в целом, с подробным разделом о беременности.)
«Международный консенсусный отчет по исследованию и лечению первичной иммунной тромбоцитопении». Кровь. об. 115. 2010. С. 168–86. (Международное согласованное заявление о первичной иммунной тромбоцитопении среди населения в целом, с подробным разделом о беременности.)
Copyright © 2017, 2013 ООО «Поддержка принятия решений в медицине». Все права защищены.
Ни один спонсор или рекламодатель не участвовал, не одобрял и не платил за контент, предоставляемый Decision Support in Medicine LLC.Лицензионный контент является собственностью DSM и защищен авторским правом.
Тромбоцитопения при беременности | Медицина материнского плода Нью-Йорк
Что такое тромбоцитопения?
Тромбоцитопения — это недостаточность тромбоцитов в крови, определяемая, когда количество тромбоцитов меньше 150 000. Этот дефицит встречается примерно в 5% нормальных беременностей. Тромбоцитопения может привести к усилению кровотечения, появлению синяков или аномальному свертыванию крови.
Что вызывает тромбоцитопению?
Наиболее частыми причинами тромбоцитопении являются лабораторные ошибки (из-за скопления тромбоцитов в счетчике), гестационная тромбоцитопения, преэклампсия и аутоиммунная тромбоцитопения, включая идиопатическую тромбоцитопеническую пурпуру (ИТП).Другими редкими причинами тромбоцитопении являются диссеминированное внутрисосудистое свертывание (ДВС), тромботическая тромбоцитопеническая пурпура и гемолитико-уремический синдром (ТТП-ГУС), врожденные нарушения тромбоцитов, заболевания костного мозга и гиперспленизм (сверхактивная селезенка).
Гестационная тромбоцитопения
Показано, что у женщин с гестационной тромбоцитопенией легкая, бессимптомная тромбоцитопения, отсутствие в анамнезе этого состояния (за исключением прошлой беременности), возникновение на поздних сроках беременности, отсутствие связи с тромбоцитопенией плода и спонтанное разрешение во время или после беременность.Как правило, количество тромбоцитов составляет около 100000 или выше. Если предположить, что количество тромбоцитов остается около 100000, риск для матери и плода незначителен или отсутствует, и тактика лечения является выжидательной.
Если предположить, что количество тромбоцитов остается около 100000, риск для матери и плода незначителен или отсутствует, и тактика лечения является выжидательной.
Точная причина гестационной тромбоцитопении неизвестна, но она может принимать форму более легкой и краткосрочной ИТП, так как многие характеристики частично совпадают, за исключением тяжести тромбоцитопении и риска тромбоцитопении плода.
Идиопатическая тромбоцитопеническая пурпура (ИТП)
ИТП — это аутоиммунное заболевание, при котором иммунная система женщины атакует и разрушает ее собственные тромбоциты.Женщины, у которых до беременности был диагностирован ИТП, до конца третьего триместра лечатся аналогичным образом, обычно с глюкокортикоидами (стероидами) по мере необходимости и по возможности избегая спленэктомии.
Женщине, у которой впервые во время беременности диагностирована тромбоцитопения, может быть трудно определить, есть ли у нее гестационная тромбоцитопения или ИТП. Однако по мере снижения количества тромбоцитов вероятность ИТП увеличивается. Если количество тромбоцитов ниже 50 000, очень вероятно ИТП.Важно отличать гестационную тромбоцитопению от ИТП, потому что только ИТП связана с тромбоцитопенией плода.
Если количество тромбоцитов ниже 50 000, очень вероятно ИТП.Важно отличать гестационную тромбоцитопению от ИТП, потому что только ИТП связана с тромбоцитопенией плода.
Риск тромбоцитопении плода
При ИТП существует 5–10% риск развития тромбоцитопении плода. Это может привести к ненормальному кровотечению у новорожденного, а иногда даже до рождения. Некоторые врачи не проводят оперативные вагинальные роды (щипцы, вакуум) женщинам с известной или предполагаемой ИТП из-за возможного риска тромбоцитопении и кровотечения у плода.Однако женщины с ИТП могут родить естественным путем, и им не требуется кесарево сечение. Педиатр должен знать о подозрении на ИТП, поскольку количество тромбоцитов у новорожденного может резко снизиться после рождения, когда функция селезенки новорожденного начнет улучшаться. Это особенно важно, если ребенок мальчик и ему назначено обрезание в Maternal Fetal Medicine Associates или любой другой клинике.
Региональная анестезия (эпидуральная)
Как для гестационной тромбоцитопении, так и для ИТП, риск осложнений, связанных с регионарной анестезией, скорее всего, будет очень низким, если количество тромбоцитов превышает 50 000. Тем не менее, пациентка должна проконсультироваться со своей местной бригадой акушерской анестезии, чтобы определить их практические рекомендации. Если количество тромбоцитов ниже порогового значения, иногда используются стероиды для увеличения количества тромбоцитов, что позволяет провести региональную анестезию во время родов.
Тем не менее, пациентка должна проконсультироваться со своей местной бригадой акушерской анестезии, чтобы определить их практические рекомендации. Если количество тромбоцитов ниже порогового значения, иногда используются стероиды для увеличения количества тромбоцитов, что позволяет провести региональную анестезию во время родов.
Консультация гематолога
В случае гестационной тромбоцитопении консультация гематолога обычно не требуется. Однако в случае подозрения на ИТП, как правило, рекомендуется консультация для оказания помощи в обследовании и ведении после родов, поскольку этим пациентам может потребоваться пожизненная помощь по поводу их тромбоцитопении.
Для получения дополнительной информации о тромбоцитопении во время беременности посетите наш блог. Если у вас возникнут другие вопросы, свяжитесь с нами сегодня!
Блоги по материнской медицине плода предназначены только для образовательных целей и не заменяют сертифицированную профессиональную помощь.


 В организме происходит «сбой» и иммунная система начинает воспринимать собственные тромбоциты как чужеродные тела. Результатом становится уничтожение этих клеток крови. Как лечить аутоиммунную тромбоцитопению? Врачи проводят симптоматическую терапию, вводят специальные препараты, поддерживающие иммунную систему. Комплекс лечебных мероприятий состоит из курса глюкокортикостероидов, после чего при отсутствии положительной динамики проводят хирургическое удаление селезенки с последующим назначением иммунодепрессантов.
В организме происходит «сбой» и иммунная система начинает воспринимать собственные тромбоциты как чужеродные тела. Результатом становится уничтожение этих клеток крови. Как лечить аутоиммунную тромбоцитопению? Врачи проводят симптоматическую терапию, вводят специальные препараты, поддерживающие иммунную систему. Комплекс лечебных мероприятий состоит из курса глюкокортикостероидов, после чего при отсутствии положительной динамики проводят хирургическое удаление селезенки с последующим назначением иммунодепрессантов. Диагностируется в основном в детском возрасте. У девочек он встречается гораздо чаще, чем у мальчиков. Синдром связан с нарушением свертываемости крови, поэтому пациенту нужно будет не только пройти курс лечения, но и постоянно наблюдаться у гематолога.
Диагностируется в основном в детском возрасте. У девочек он встречается гораздо чаще, чем у мальчиков. Синдром связан с нарушением свертываемости крови, поэтому пациенту нужно будет не только пройти курс лечения, но и постоянно наблюдаться у гематолога. В большинстве случаев диагноз ставится совершенно случайно, например, во время стандартной диспансеризации. Никакого лечения легкая тромбоцитопения не требует, врачи применяют выжидательную тактику и наблюдают за состоянием здоровья пациента.
В большинстве случаев диагноз ставится совершенно случайно, например, во время стандартной диспансеризации. Никакого лечения легкая тромбоцитопения не требует, врачи применяют выжидательную тактику и наблюдают за состоянием здоровья пациента. Лечение проводится в обязательном порядке и нередко требует пребывания пациента в стационарном отделении.
Лечение проводится в обязательном порядке и нередко требует пребывания пациента в стационарном отделении. Процесс свертывания крови является важнейшим механизмом гемостаза — остановки кровотечения.
Процесс свертывания крови является важнейшим механизмом гемостаза — остановки кровотечения.
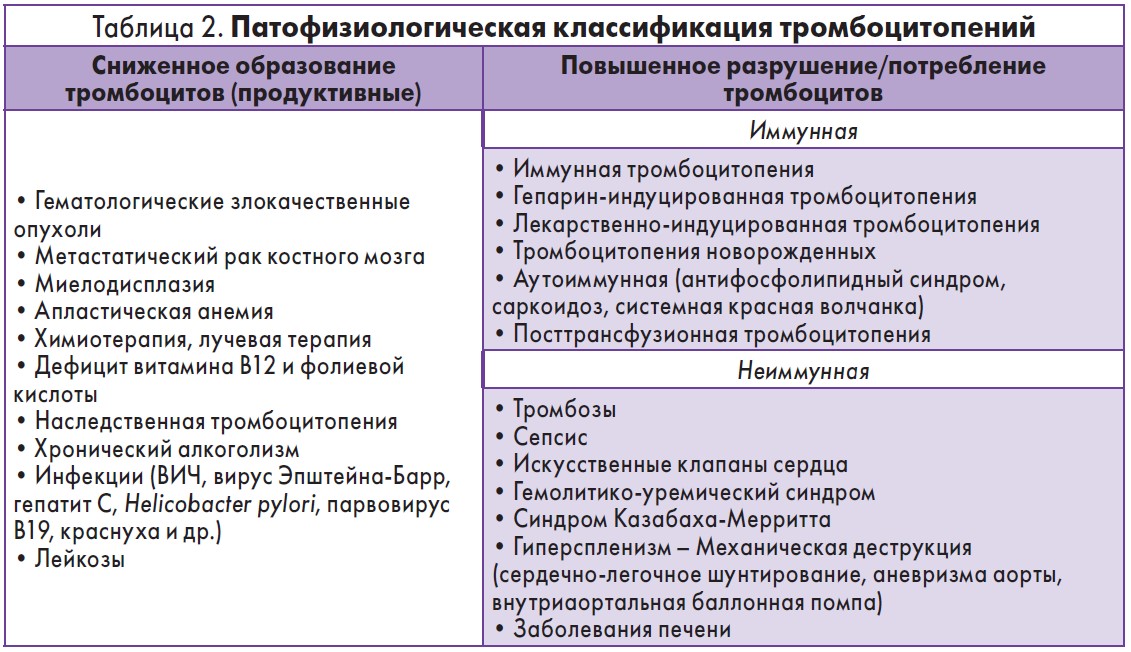


 К тому же тромбоцитоз является естественной ответной реакцией организма, которому необходимы дополнительные тромбоциты для остановки кровотечения.
К тому же тромбоцитоз является естественной ответной реакцией организма, которому необходимы дополнительные тромбоциты для остановки кровотечения.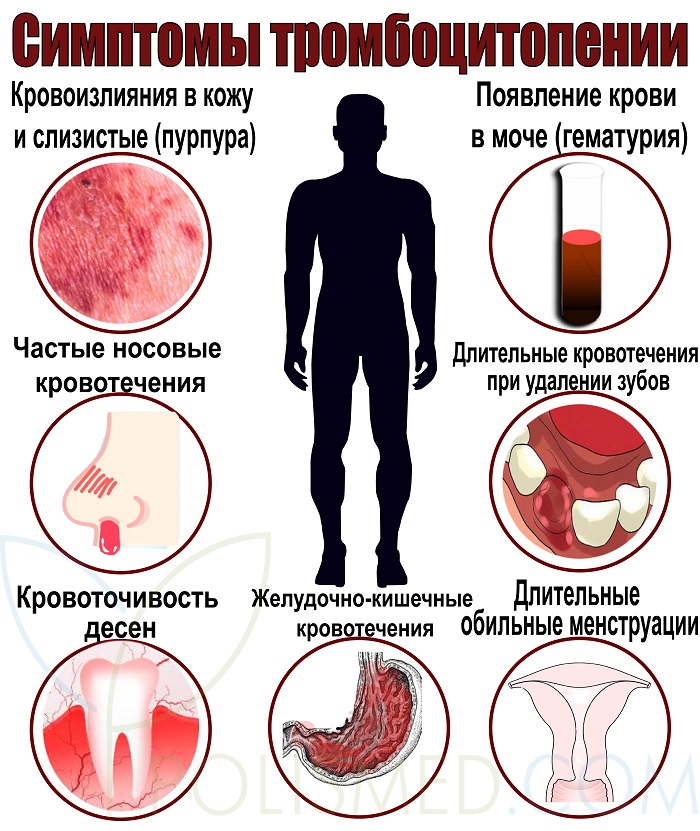
 При первичном тромбоцитозе в мазке крови определяются крупные, неправильной формы тромбоциты, изредка могут встречаться фрагменты мегакариоцитов, а также единичные незрелые лейкоциты, при вторичном тромбоциты обычно не изменены.
При первичном тромбоцитозе в мазке крови определяются крупные, неправильной формы тромбоциты, изредка могут встречаться фрагменты мегакариоцитов, а также единичные незрелые лейкоциты, при вторичном тромбоциты обычно не изменены. Биопсия костного мозга необходима также для исключения злокачественных заболеваний крови, первым признаком которых может быть тромбоцитоз.
Биопсия костного мозга необходима также для исключения злокачественных заболеваний крови, первым признаком которых может быть тромбоцитоз.