причины, симптомы, лечение, профилактика, фото, видео
Тромбоцитопения – это уменьшение количества тромбоцитов. Показатель отслеживается по клиническому исследованию крови. Тромбоциты представляют собой вид кровяных телец. Как и другие клетки, вырабатываются в костном мозге. Они имеют пластинчатую форму и в случае наличие травмы (пореза, царапины или внутреннего разрыва ткани) способствуют остановке кровотечения. Клетки, благодаря своим особым свойствам, склеиваются друг с другом в единой сгусток и закрывают поврежденные стенки сосудов.
Состояние, при котором наблюдается устойчивое снижение количества данных кровяных телец, считается тромбоцитопенией. Не следует путать с естественным уменьшением показателя. Это происходит после получение травмы с кровотечением, хирургических операций, менструации у девочек подростков и пр.
Причины патологии
Тромбоцитопения может быть первичной или вторичной. В первом случае заболевание называется идиопатическая тромбоцитопеническая пурпура. При этом патологическом состоянии в организме наблюдается снижение уровня пластинчатых клеток по неизвестной причине. Медики склоняются к развитию аутоиммунного процесса.


Вторичная тромбоцитопения является симптомом другого заболевания или патологии. В этой ситуации проводят полное медицинское обследование и направляют лечение на первичную болезнь. Причины падения количества тромбоцитов можно разделить на несколько групп:
- Нарушение их выработки в костном мозге. Патология возникает при развитии онкологических заболеваний, метастазах в костном мозге, лейкозах в острой или хронической форме, анемии, тяжелых вирусных болезней, интоксикации и пр.
- Спленомегалия. Патологическое состояние, при котором происходит накопление у тромбоцитов в селезенке. При этом происходит значительное увеличение ее размеров.
- Значительное разрушение тромбоцитов без выработки новых пластинчатых клеток костным мозгом. Патология вызывается развитием злокачественных новообразований, ДВС-синдромом, тромбозами, иммунными расстройствами вследствие нарушения дыхательной функции у недоношенных детей.
- Сильное кровотечение из-за травмы.
- Причиной снижения показателя у детей до года и старшего возраста может быть неправильное несбалансированное питание или голодание.
Степень тяжести
Количественный показатель уровня тромбоцитов в крови насчитывает огромное количество этих клеток. Снижение их концентрации в медицине делится на четыре различных состояния по степени тяжести.
- Легкая.
- Умеренная. Концентрация кровяных телец составляет 50–74×109/л. Проявляется невыраженной симптоматикой. Возможно образование синяков и гематом, длительные кровотечения при порезах и царапинах, которые заканчиваются сами по себе.
- Средней тяжести. Уровень тромбоцитов падает до 20–40×109/л. Симптомы патологии проявляются сильнее, остановка кровотечения требует значительных усилий. Ребенок в таком случае нуждается в лечении.
- Тяжелая. Показатель тромбоцитов падают ниже отметки 20×109/л, что представляет серьезную опасность для жизни ребенка. Требуется срочная медицинская помощь в условиях стационара.
Когда требуется медицинская помощь


Как правило, родители не догадывается о снижении уровня тромбоцитов у детей. Незначительное отклонение от нормы не проявляется выраженными симптомами. Однако ребенка необходимо немедленно отвезти к врачу при возникновении следующих типов недомоганий:
- Малыш часто ушибается, на его теле появляются синяки даже от незначительных повреждений или при прикосновениях;
- Появление носовых кровотечений;
- Появление крови во время чистки зубов;
- Произошло окрашивание мочи в розовый, красный или коричневый цвет;
- Потемнение стула;
- Кровотечение при порезах и ссадинах не прекращается дольше 10 минут. Появление на коже сосудистых звездочек, точечных кровоизлияний;
- У ребенка часто болит голова;
- Обильные и длительные менструации у девочек в подростковом возрасте.
Осмотром маленьких пациентов занимается педиатр. Основываясь на клинической картине, врач назначает дополнительные анализы.
Лечение
Для нормализации показателя используется различные медикаментозные средства. Лечение тромбоцитопении у детей и взрослых начинается с установления точного диагноза. В большинстве случаев снижение уровня этих кровяных телец вызвано соответствующим заболеванием или патологическим процессом. После выздоровления уровень тромбоцитов нормализуется естественным образом. В случае отсутствия болезни, причина тромбоцитопения остается не выявленной. Лечение проводится в соответствии с симптомами.
На первом этапе терапии следует прекратить прием любых лекарственных препаратов, разжижающих кровь (Аспирин, Ибупрофен и пр.). При необходимости устраняют недостаток железа и витамина B12. Корректируется диета при тромбоцитопении у детей. В рацион включается больше красного мяса, печени, орехов, гречневой каши, тыквы и пр.
В отдельных случаях рекомендуется изменить распорядок дня ребенка. Отсутствие достаточного времени для отдыха может стать причиной нарушения кроветворной функции.
Медикаментозное лечение назначает только лечащий врач, ребенку рекомендуется постельный режим. В тяжелых случаях лечить пациента следует только в стационаре. Это необходимость обусловлена риском возникновения неотложных состояний, купировать которые можно только в больнице.
Для лечения используются иммуноглобулины внутривенно, кортикостероидные гормоны, рутин, антирезусная сыворотка, переливание тромбоцитарной массы от донора. При наличии соответствующих показаний назначается удаление селезенки.
Профилактика


Лучший способ предотвращения развития заболеваний – это здоровый образ жизни и полноценное питание ребенка. Для нормального развития малыша не следует допускать дефицита витаминов и минеральных веществ. Рацион составляют сбалансированным, богатым витамином С и А.
Дети не должны соблюдать пост или вегетарианство. В ежедневном меню обязательно должны присутствовать блюда из мяса и рыбы. Также рацион дополняется свежими овощами и фруктами по сезону, орехами, растительными маслами и зеленью.
Уровень тромбоцитов один из важных показателей состояния здоровья. Однако не следует спешить с выводами и паниковать. Незначительное снижение количества пластинчатых клеток не является патологией. Ставить диагноз и назначать лечение должен только квалифицированный врач.
▼СОВЕТУЕМ ОБЯЗАТЕЛЬНО ИЗУЧИТЬ▼
Тромбоцитопения у детей: причины, симптомы, диагностика, лечение
Очень многие детки в последнее время болеют серьезными заболеваниями, которые часто пагубно сказываются на их развитии. Еще пару десятков лет назад мало кто слышал о таком недуге, как тромбоцитопения, а в настоящее время все чаще именно его выявляют у новорожденных. Но что собой представляет тромбоцитопения у детей, что провоцирует ее развитие и каким образом она проявляется?
Тромбоцитопения: что это за патология?
Тромбоцитопения – это необычное и загадочное заболевание, которое может проявляться в виде симптома, указывающего на другую серьезную и опасную для человека патологию (рак, ВИЧ) или самостоятельную болезнь. Кроме этого, заболевание может проявить себя в виде аллергической реакции организма на любого рода вещества. Также этой патологией могут страдать люди, которые злоупотребляют спиртными напитками, или получившие огромную дозу радиации. Исходя из этого, можно сделать выводы, что тромбоцитопения у детей и взрослых может быть вызвана различными причинами, и только опытный врач и современные методы диагностики позволят точно узнать, что спровоцировало ее появление.
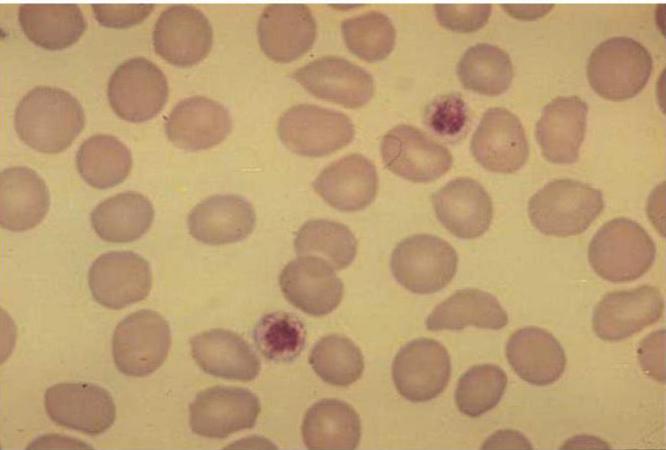
Тромбоцитопения в детском возрасте – это патология, во время которой в крови понижается уровень тромбоцитов, а они, в свою очередь, отвечают за свертываемость крови. Тромбоциты – это кровяные пластинки, которые при нарушении целостности поверхности сосуда устремляются к месту поражения и закрывают рану, останавливая кровотечение.
Что провоцирует появление тромбоцитопении у детей?
Чаще всего тромбоцитопения у детей является врожденной патологией, к примеру, в рамках синдромов Бернара – Сулье, Вискота – Олдрича, Фанкони и других. Также в детском возрасте этот недуг может спровоцировать усиленная функция селезенки – гиперспленизм. И все из-за того, что это тот орган, где клетки крови, отработавшие свой срок, перерабатываются.
Снижение количества тромбоцитов может указывать на то, что у человека рак крови. Когда в костном мозге полностью прекращаются все кроветворные процессы, одновременно с этим у больного наблюдается недостаток и других компонентов крови.
Классификация тромбоцитопении
Заболевание делят на две формы:
- Первичная — сопровождается только появлением тромбоцитопенического синдрома, при этом другие заболевания внутренних органов отсутствуют. Тромбоцитопения пурпура, идиопатическая и гемолитико-уремический синдром – это все патологии первичной формы.
- Вторичная проявляется в виде осложнения после основной патологии, например ВИЧ, цирроза печени или лейкоза.

В зависимости от того, присутствует ли иммунный компонент в причинах развития тромбоцитопении или нет, выделяют еще две формы:
- Иммунная тромбоцитопения – появляется в ходе быстрого разрушения тромбоцитов под воздействием антител. В таком состоянии иммунитет человека не может правильно распознать тромбоциты, принимает их за инородное тело и вырабатывает против них антитела, которые блокируют их, усугубляя тем самым и так сложное состояние пациента.
- Неиммунная форма может развиваться в случае механического повреждения тромбоцитов, это чаще всего происходит при экстракорпоральном кровообращении или при заболевании Маркиафавы – Микели.
Чаще всего именно иммунная тромбоцитопения проявляется у детей, и делят ее на несколько групп.
Группы иммунной тромбоцитопении
Выделяют 4 основные группы иммунной тромбоцитопении:
- Изоиммунная – это форма, при которой тромбоциты разрушаются посредством несовместимости по одной из групповых систем крови. Также это может быть обусловлено трансфузией к реципиенту с чужими тромбоцитами при наличии антител к ним или проникновения антител к ребенку через утробу матери.
- Трансиммунная – имеет место, когда аутоантитела матери, которая страдает аутоиммунной формой, проходят через плаценту, и после рождения сразу же проявляется тромбоцитопения у новорожденных детей.
- Гетероиммунная – эта группа связана со сбоями в антигенной структуре тромбоцита, которые происходят под влиянием вируса или появления нового вида антител.
- Аутоиммунная – это группа, при которой антитела вырабатываются против собственного неизмененного вида антител.
Но что провоцирует появление заболевания, какие причины приводят к нему, кроме наследственного фактора?
Причины тромбоцитопении
Чаще всего тромбоцитопения у детей может быть спровоцирована такими причинами:
- Недостаточное количество микроэлементов в организме.
- Интоксикация.
- Аллергическая реакция на продукты из внешнего мира.
- Аутоиммунный процесс в организме.
- Другая патология, чаще всего это ВИЧ, цирроз печени или лейкоз.
Но не только заболевания и воздействие внешних факторов могут вызвать болезнь, также её может спровоцировать прием лекарственных препаратов, которые были назначены пациенту.
Какие медикаменты могут спровоцировать развитие тромбоцитопении?
Как показала практика и многочисленные исследования ученых, очень часто тромбоцитопения у детей раннего возраста появляется вследствие приема лекарственных препаратов следующих групп:
- Антибиотики, чаще всего «Левомицетин» или сульфаниламиды.
- Мочегонные средства – «Фуросемид» или «Гидрохлортиазид».
- Противосудорожное средство «Фенобарбитал».
- Антипсихотики – «Прохлорперазин» или «Мепробамат».
- Антитиреоидные средства – «Тиамазол».
- Препараты против диабета – «Глибенкламид» и «Глипизид».
- Противовоспалительные средства – «Индометацин».
Но какие же симптомы могут указать на то, что у пациента тромбоцитопения?
Симптоматика заболевания
Проявляться у каждого пациента может по-разному тромбоцитопения, причины и лечение, таким образом, также индивидуальны, но чаще всего у большинства людей симптомы очень схожи:
- Кровоизлияния в кожу и слизистые оболочки. Проявляется в виде красных пятен небольшого размера. Особенно заметны они в тех местах, где одежда больше всего трется о тело. Эти пятна не вызывают боли или какого-либо дискомфорта, не выступают над поверхностью кожного покрова или слизистой. Могут как быть точечными, так и занимать большие площади. Также могут появляться и кровоподтеки красного, синего или даже зеленовато-желтого оттенка.
- Частые кровотечения из носа. Слизистая носа обильно снабжается кровью, и в ней присутствует большое количество капилляров. Из-за снижения образования тромбоцитов повышается ломкость капилляров, поэтому любое чихание, небольшие травмы или простудные заболевания могут спровоцировать кровотечение, которое может длиться более 10 минут.

- Кровоточивость десен. У многих людей во время чистки зубов появляются небольшие кровотечения, но у заболевших пациентов этот симптом очень выражен, развивается на большей площади десен и продолжается достаточно долго.
- Кровотечения в желудке и кишечнике. Они возникают из-за ломкости сосудов, а спровоцировать их может даже прием жесткой пищи. В результате кровь может выходить с калом.
- Кровь в моче. Этот симптом появляется из-за того, что происходит кровоизлияние на слизистой мочевого пузыря и на путях вывода мочи.
- Обильные и долгие месячные у девочек. В нормальном состоянии продолжительность менструального цикла составляет 3-5 дней, а при тромбоцитопении месячные могут длиться в два, а то и в три раза дольше, к тому же кровотечения обильные.
- Долгое кровотечение после удаления зуба. В нормальном состоянии уже через 20 минут оно прекращается, а если у пациента обнаружена тромбоцитопения, то оно может длиться намного дольше, и все из-за того, что тромбоцитов в организме мало, и они не могут справиться со своей задачей быстро.
Не стоит забывать и о том, что может иметь совершенно разные тромбоцитопения причины. И лечение каждому подбирается индивидуально. Заболевание может проявляться и симптомами, которые характерны для патологии, спровоцировавшей его. Во время диагностики их нужно учитывать.
Диагностические методы
Если доктор заметил у пациента характерные симптомы заболевания, то в первую очередь он назначает клинический анализ крови, при помощи которого можно узнать уровень тромбоцитов в крови. Обращают внимание и на показатели количества иных тел — эритроцитов и лейкоцитов. Именно определение уровня тромбоцитов и является основным методом диагностики такого заболевания, как тромбоцитопения, у детей до года и старше.
В настоящее время всем людям с ВИЧ рекомендуют регулярно сдавать клинический анализ крови. Врачи рекомендуют проходить обследование каждые полгода и кроме общего теста сдавать еще и другие: на иммунный статус и вирусную нагрузку.
Есть 5 основных факторов, которые влияют на проведение диагностики:
- Отсутствие каких-либо симптомов в раннем детстве.
- Отсутствие симптоматики потомственных форм тромбоцитопении.
- Если нет клинических проявлений у родственников.
- Эффективность глюкокортикостероидной формы лечения в определенных дозировках.
- Если есть возможность, выявление антитромбоцитарных антител.
Но как лечить тромбоцитопению у детей, какие методы эффективнее? Народная медицина чем может помочь при таком диагнозе и может ли?
Терапевтические методы при тромбоцитопении
Лечение пациента от тромбоцитопении непосредственно зависит от того, какие причины привели к данной патологии. Только правильно поставленный диагноз позволит подобрать более эффективные методы терапии. Сегодня врачи применяют несколько вариантов лечения:
- Прием лекарственных препаратов.
- Хирургическое вмешательство.
- Лечение народными методами.
В некоторых случаях лечить болезнь не нужно, она проходит сама. К примеру, тромбоцитопения вторичная легкой степени у детей с незначительным снижением уровня тромбоцитов. В такой ситуации врач может прописать пациенту только витаминный комплекс и препараты для общего укрепления организма.
Что касается беременных, у которых обнаруживают данный недуг, то у них заболевание серьезных опасений вызывать не должно. Женщины, вынашивающие малыша, часто страдают от того, что у них сильно снижен уровень тромбоцитов в крови. После родов, а у некоторых и во время беременности, уровень этих телец приходит в норму и без какого-либо лечения. Самой опасной считается иммунная тромбоцитопения, именно ее очень важно правильно лечить.
Лечение иммунной тромбоцитопении
Иммунная форма заболевания считается одной из самых серьезных, кроме этого, она еще и наиболее распространенная. Развивается патология на фоне ослабленного иммунитета, вызванного тем, что ребенок переболел гриппом, ОРВИ или же является ВИЧ-инфицированным пациентом. Кроме этого, причиной появления этой формы недуга может стать и неконтролируемый врачом прием препаратов.
Кроме иммунной формы, часто встречается аутоиммунная, которая также возникает из-за сбоев в иммунной системе. Чтобы вылечить эту болезнь, чаще всего рекомендуют прием иммуносупрессивных лекарственных средств. Также доктор может назначить глюкокортикостероидные препараты, ведь именно благодаря им уровень тромбоцитов повышается.

В тех случаях, если тромбоцитопения была вызвана вирусом или инфекцией, в первую очередь нужно вылечить заболевание, вызвавшее понижение уровня тромбоцитов. Возможно, после терапии все придет в норму.
Отдельного внимания заслуживают ВИЧ-инфицированные пациенты. Таким просто необходимо, чтобы родители тщательно следили за их здоровьем и четко следовали всем рекомендациям доктора.
В некоторых случаях при лечении тромбоцитопении рекомендуют операцию, а именно удаление селезенки. Но к этому методу прибегают только в крайнем случае, если у больного есть риск развития кровотечения. Как показала практика, у большинства деток после оперативного вмешательства, если таковое понадобилось, отличные результаты.
Но не только традиционная медицина помогает в лечении, эффективны и народные методы.
Народные методы в лечении тромбоцитопении
Лечение тромбоцитопении у детей народными средствами дает отличные результаты, особенно эффективно применение кунжутного масла. Оно регулирует уровень тромбоцитов в крови. Его просто принимают в пищу по 10 грамм до трех раз в сутки.

Также помогает настой вербены. Готовят его так: 5 г вербены заливают стаканом кипятка, укутывают в полотенце и оставляют настаиваться в течение 30 минут. Принимают его в течение одного месяца по стакану в сутки небольшими порциями.
Не стоит забывать и о профилактических мерах, которые помогут защититься от тромбоцитопении.
Профилактика
Те дети, которые уже заболели или имеют склонность к данному недугу, должны соблюдать меры профилактики:
- Избегать любых ситуаций, которые могут привести к травме.
- Родителям нужно скорректировать рацион детей.
- Нельзя принимать «Аспирин» и другие препараты, относящиеся к группе нестероидных противовоспалительных средств.
Родители должны тщательнее следить за тем, что кушают их дети, какие лекарства прописывает доктор. При обращении в поликлинику даже с обычной простудой лечащий врач обязательно должен знать об имеющемся диагнозе.
Заключение
Подводя итоги, нужно сказать, что только регулярное соблюдение всех рекомендаций доктора, прием всех препаратов и профилактические меры помогут ребенку с тромбоцитопенией чувствовать себя хорошо и не считать себя ущемленным. Родители таких деток должны уделять своим малышам больше внимания и постоянно водить их на осмотр к доктору. На самом деле в нашей стране таких маленьких пациентов много, но все они живут полноценной жизнью, и болезнь их не беспокоит.
причины, степени тяжести заболевания, возможность лечения
В составе крови основными элементами являются лейкоциты, эритроциты и тромбоциты. Уменьшение количества кровяных пластинок – тромбоцитов – нарушает функцию свертываемости. Состояние, вызывающее данную патологию, называют тромбоцитопенией.
Риск развития заболевания небольшой – по статистике заболевают 5 человек из 100000 детей, в большинстве случаев – младшие школьники.
Лечение тромбоцитопении у детей зависит от причин, ее вызвавших.
У новорожденных ее диагностируют вследствие врожденных синдромов: Вискота-Олдрича, Бернара-Сулье, Фраскони и других.
Появляется болезнь при гиперфункции селезенки, онкологических процессах в организме, при тиреотоксикозе матери, при проникновении в плацентарный круг кровообращения аутоантител – такое бывает, если беременная перенесла инфекционное заболевание.
Тромбоцитопения возникает после мононуклеоза у ребенка – это заболевание может вызвать осложнения селезенки, вплоть до ее разрыва.
Как факторы, влияющие на появление заболевания, можно выделить:
- состояния интоксикации;
- внедрение патогенной флоры;
- аллергию на лекарственные препараты, в том числе на прививки.
Наиболее часто тромбоцитопения в виде пурпуры у детей появляется после прививки инфанрикс.
Прививка инфанрикс – это комплексная вакцина, которая вводится в несколько приемов и служит защитой одновременно от нескольких заболеваний: полиомиелита, гепатита, коклюша, менингита, дифтерии и столбняка.
Первичная форма тромбоцитопении не вызывает органических патологий. Состав крови меняется, может наблюдаться появление гемолитико-уремического синдрома и тромбоцитопенической пурпуры.
Гемолитико-уремический синдром – это инфекционный процесс, при котором в организме нарушается водно-электролитный баланс вследствие диареи, у детей прогноз к выздоровлению благоприятный.
Тромбоцитопения пурпура у детей может возникнуть после переливания крови, при аллергии на лекарственные препараты – средств, вызывающих заболевание, уже выделено более 50 наименований. Эта болезнь приводит не только к появлению на кожных оболочках мелких папул, наполненных кровью, но и риску возникновения внутренних кровотечений.
Вторичная форма тромбоцитопении выявляется как осложнение после осложнения основного заболевания – наиболее часто ее вызывают цирроз печени, инфекционный мононуклеоз, лейкоз, ВИЧ-инфекция.
Формы тромбоцитопении:
- иммунная – возникающие в крови антитела разрушают тромбоциты; имеет подвиды – трансиммунную, аллоиммунную, аутоиммунную, гетероиммунную;
- неиммунная – повреждение тромбоцитов механическое, вызывается болезнью Маркиафавы-Микели или появляется при экстракорпоральном кровообращении.
Экстракорпоральное кровообращение – когда на время прибегают к отключению сердечной деятельности и кровь прогоняют по организму с помощью специального аппарата.
Одним из тяжелейших осложнений тромбоцитопении является гепарин-индуцированная тромбоцитопения – во время нее развиваются тромбозы в крупных магистральных сосудах, что чаще всего приводит к летальному исходу.
Родители понимают, что у ребенка в организме происходят неблагоприятные изменения, по следующим признакам:
- кровотечения из носа начинаются без видимых причин;
- начинают кровоточить десна, слизистые оболочки ротовой полости покрыты точками очаговых микрокровоизлияний;
- на коже появляются высыпания – в большинстве случаев на нижних конечностях;
- при естественных оправлениях фрагменты крови появляются в кале и моче;
- любые физические воздействия – даже самые слабые, приводят к образованию гематом;
- кровь сворачивается плохо, мелкие ранки – парезы и царапины – кровоточат часами.
Боль ребенок не чувствует, настроение у него не меняется, однако – состояние опасно. При незначительных воздействиях может возникнуть внутреннее кровотечение.
При лабораторных исследованиях крови диагностируется уменьшение содержания тромбоцитов в плацентарной массе. Если нормой является 150-400 * 109/л, то менее 50*109/л уже указывает на тромбоцитопению. Для подтверждения точности диагноза объем тромбоцитов пересчитывается вручную.
При установке диагноза обязательно выясняется причина изменения показателя крови. Кроме обычных исследований: общих анализов, электрокардиограммы, УЗИ, рентгеновских обследований может потребоваться провести генетические тесты и исследование крови на выработку антител, эндоскопическое исследование.
При легкой форме тромбоцитопении у детей назначают диету и постоянно наблюдают за общим состоянием – медикаментозного лечения не требуется.
Диета составляется из продуктов, богатых белками растительной природы, фолиевой и аскорбиновой кислотой, витамином В 12 и цианокобаломином. Обязательно в рацион вводятся – куриный бульон, хлебобулочные изделия из смеси ржаной и пшеничной муки, рыбные блюда, салаты из свежих овощей, заправленных растительным маслом, гарниры из макарон и круп. По напиткам ограничений нет.
Желательно обогатить рацион травяными чаями, повышающими свертываемость крови. К растениям, улучшающим свертываемость крови, относятся:
- крапива;
- водяной перец;
- калина – ее плоды.
Гемостатический сбор: 1 часть ромашки, по 2 – пастушьей сумки и мяты перечной. Пьют стакан в день в течение 3 недель.
- Применение глюкокортикостероидов – наиболее эффективный метод лечения идиопатической тромбоцитопенической пурпуры. Эти препараты увеличивают количество тромбоцитов в крови, снижая их разрушение в селезенке.
- В некоторых случаях эффективной считается переливание тромбоцитарной массы – желательно использовать кровь близких родственников. Способ применяется разово, так как повторное переливание вызывает увеличенное возникновение антител.
- Используется плазмаферез – во время процедуры купируется образование антител к собственным тромбоцитам в крови больного. Удаленную плазму замещают свежезамороженной, обязательно сочетание с глюкокортикостероидной терапией.
- Лечение негормональными антидепрессантами применяется при неэффективности гормональной терапии – введение цитостатических препаратов проводится при регулярном контроле показателей анализа крови. Также метод применяется при неэффективности спленэктомии.
- Спленэктомия или удаление селезенки проводить необходимо при постоянных внутренних кровотечениях, когда лечение глюкокортикостероидами не помогло достичь стабилизации уровня тромбоцитов. В случае, если болезнь рецидивирует после отмены гормональной терапии или геморрагический синдром выражен постоянно – кровоизлияния возникают в тканях головного мозга, глазной сетчатке, на языке – удаление селезенки считается оправданным.
Уже во время первых суток после операции показатель тромбоцитов поднимается.
К медикаментозной терапии может подключаться интерферон – в инъекциях, аминокапроновую кислоту, и даназол – у детей он применяется редко.
При своевременном диагностировании и начале терапевтических мероприятий прогноз к выздоровлению благоприятный – 75% заболевших детей полностью выздоравливают.
В профилактических целях необходимо избегать возникновения аллергических проявлений, готовить детям пищу только из натуральных продуктов. При уборке с использованием химических средств малышей необходимо удалять из помещений.
При назначении медицинских препаратов необходимо постоянно контролировать показатели крови, для прогулки с детьми выбирать экологически чистые территории.
При малейшем ухудшении состояния нужно обращаться к врачу – риск рецидива заболевания, если не была проведена спленэктомия, достаточно высок.
Материалы, размещённые на данной странице, носят информационный характер и предназначены для образовательных целей. Посетители сайта не должны использовать их в качестве медицинских рекомендаций. Определение диагноза и выбор методики лечения остаётся исключительной прерогативой вашего лечащего врача.
Тромбоцитопеническая пурпура у детей — лечение и симптомы
Заболевание, характеризующееся склонностью к кровоточивости, обусловленной тромбоцитопенией (снижением содержания тромбоцитов в крови до 150х109/л) при нормальном или увеличенном количестве мегакариоцитов в красном костном мозге — это тромбоцитопеническая пурпура (болезнь Верльгофа). Рассмотрим причины заболевания, а также способы, которыми проводится его лечение у маленьких детей.
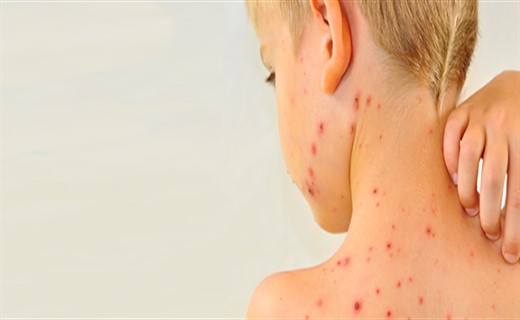
Причины тромбоцитопенической пурпуры
Это наиболее распространённое заболевание из группы геморрагических диатезов. Частота выявления новых случаев заболевания составляет от 10 до 125 на 1 млн населения в год. Как правило, заболевание манифестирует в детском возрасте. До 10-летнего возраста симптомы болезни встречаются с одинаковой частотой у мальчиков и девочек, а после 10 лет и у взрослых — в 2 — 3 раза чаще у лиц женского пола.
Причины возникновения тромбоцитопенической пурпуры
Возникновение симптомов заболевания провоцируется вирусными инфекциями, прививками, физическими и психическими травмами; имеет значение также наследственная предрасположенность.
Тромбоцитопения развивается вследствие разрушения тромбоцитов посредством иммунных механизмов. AT к собственным тромбоцитам могут появляться спустя 1 — 3 нед. после перенесённых вирусных или бактериальных инфекций, профилактических прививок, приёма лекарственных препаратов при индивидуальной их непереносимости, переохлаждения или инсоляции, после хирургических операций, травм.
В ряде случаев какую-либо определённую причину выявить не удаётся. Поступившие в организм Аг (например, вирусы, лекарственные средства, в том числе вакцины) оседают на тромбоцитах больного и индуцируют иммунный ответ. Антитромбоцитарные AT относят преимущественно к IgG. Реакция «Аг-AT» происходит на поверхности тромбоцитов. Продолжительность жизни тромбоцитов, нагруженных AT, при тромбоцитопенической пурпуре снижена до нескольких часов вместо 7 — 10 дней в норме. Преждевременная гибель тромбоцитов происходит в селезёнке.
Такой симптом, как кровоточивость, обусловлена снижением количества тромбоцитов, вторичным повреждением сосудистой стенки в связи с выпадением ангиотрофической функции тромбоцитов, нарушением сократительной способности сосудов из-за понижения концентрации серотонина в крови, невозможностью ретракции кровяного сгустка.
Каким симптомами проявляется тромбоцитопеническая пурпура?
Заболевание может начинаться постепенно или остро с геморрагического синдрома.
Патогномоничные симптомы — кожные геморрагии, кровоизлияния в слизистые оболочки, кровотечения. Характерными чертами являются: полихромность (геморрагии на коже одновременно в разной стадии развития — от красных до зеленоватых), полиморфность высыпаний (от петехий до крупных кровоизлияний), несимметричность, спонтанность возникновения (вне связи с серьезными травмами, преимущественно ночью), безболезненность.
Нередко возникают кровотечения из лунки удаленного зуба, носовые и десневые, возможны кровоизлияния во внутренние органы.
Во время клинической ремиссии геморрагический синдром исчезает, время кровотечения сокращается, изменения в свертывающей системе крови купируются. При этом тромбоцитопения в большинстве случаев сохраняется.
Количество экхимозов варьирует от единичных до множественных. Основные характеристики кожного геморрагического синдрома при ТП следующие:
- Несоответствие выраженности геморрагии степени травматического воздействия; возможно их спонтанное появление (преимущественно ночью).
- Полиморфизм геморрагических высыпаний (от петехий до крупных кровоизлияний).
- Полихромность кожных геморрагии (окраска от багровой до синезеленоватой и жёлтой в зависимости от давности их появления), что связано с постепенным превращением, но через промежуточные стадии распада в билирубин.
- Асимметрия (нет излюбленной локализации) геморрагических элементов.
- Безболезненность.
Нередко возникают кровоизлияния в слизистые оболочки, наиболее часто миндалин, мягкого и твёрдого нёба. Возможны кровоизлияния в барабанную перепонку, склеру, стекловидное тело, глазное дно. Лечение нужно начинать оперативно.
Кровоизлияние в склеру может указывать на угрозу возникновения самого тяжёлого и опасного осложнения тромбоцитопенической пурпуры — кровоизлияния в головной мозг. Как правило, оно возникает внезапно и быстро прогрессирует. Клинически кровоизлияние в головной мозг проявляется головной болью, головокружением, судорогами, рвотой, очаговой неврологической симптоматикой. Исход кровоизлияния в мозг зависит от объёма, локализации патологического процесса, своевременности диагностики и адекватной терапии.
Заболевание характеризуется кровотечениями из слизистых оболочек. Нередко они имеют профузный характер, вызывая тяжёлую постгеморрагическую анемию, угрожающую жизни больного. У детей наиболее часто возникают кровотечения из слизистой оболочки полости носа. Кровотечения из дёсен обычно менее обильны, но и они могут стать опасными при экстракции зубов, особенно у больных с недиагностированным заболеванием. Кровотечение после удаления зуба при данном заболевании возникает сразу же после вмешательства и не возобновляется после его прекращения в отличие от поздних, отсроченных кровотечений при гемофилии. У девочек пубертатного периода возможны тяжёлые мено и метроррагии. Реже бывают желудочнокишечные и почечные кровотечения.
Характерные изменения внутренних органов при ТП отсутствуют. Температура тела обычно нормальная. Иногда выявляют симптомы тахикардии, при аускультации сердца — систолический шум на верхушке и в точке Боткина, ослабление I тона, обусловленные анемией. Увеличение селезёнки нехарактерно и скорее исключает диагноз ТП.
Течение тромбоцитопенической пурпуры у детей
По течению выделяют острые (длительностью до 6 мес) и хронические (продолжительностью более 6 мес) формы заболевания. При первичном осмотре установить характер течения заболевания невозможно. В зависимости от степени проявления геморрагического синдрома, показателей крови в течении заболевания выделяют три периода: геморрагический криз, клиническая ремиссия и клиникогематологическая ремиссия.
Геморрагический криз характеризуется выраженным синдромом кровоточивости, значительными изменениями лабораторных показателей.
Во время клинической ремиссии исчезает геморрагический синдром, сокращается время кровотечения, уменьшаются вторичные изменения в свёртывающей системе крови, но тромбоцитопения сохраняется, хотя она менее выраженная, чем при геморрагическом кризе.
Клиникогематологическая ремиссия подразумевает не только отсутствие кровоточивости, но и нормализацию лабораторных показателей.
Как диагностируется тромбоцитопеническая пурпура?
Для нее характерны снижение содержания тромбоцитов в крови вплоть до единичных в препарате и увеличение времени кровотечения. Длительность кровотечения не всегда соответствует степени тромбоцитопении, так как она зависит не только от количества тромбоцитов, но и от их качественных характеристик. Значительно снижена или не наступает вообще ретракция кровяного сгустка. Вторично (в результате тромбоцитопении) изменяются плазменно-коагуляционные свойства крови, что проявляется недостаточностью образования тромбопластина в связи с дефицитом 3го тромбоцитарного фактора. Нарушение образования тромбопластина приводит к снижению потребления протромбина в процессе свёртывания крови.
В некоторых случаях в период криза отмечают активацию фибринолитической системы и повышение антикоагулянтной активности (антитромбины, гепарин). У всех больных снижена концентрация серотонина в крови. Эндотелиальные пробы (жгута, щипка, молоточковая, уколочная) в период гематологического криза положительны.
В красной крови и лейкограмме (при отсутствии кровопотерь) изменений не находят. При исследовании красного костного мозга обычно выявляют нормальное или повышенное содержание мегакариоцитов.
Дифференциальная диагностика тромбоцитопенической пурпуры
Болезнь необходимо дифференцировать от острого лейкоза, гипо или аплазии красного костного мозга, СКВ, тромбоцитопатий.
- При гипо- и апластических состояниях при исследовании крови выявляют панцитопению. Пунктат красного костного мозга беден клеточными элементами.
- Властная метаплазия в красном костном мозге — основной критерий острого лейкоза.
- ТП может быть проявлением диффузных заболеваний соединительной ткани, чаще всего СКВ. В этом случае необходимо опираться на результаты иммунологического исследования. Высокий титр антинуклеарного фактора, наличие LE клеток свидетельствуют о СКВ.
- Основное отличие ТП от тромбоцитопатий — снижение содержания тромбоцитов.
Как лечится тромбоцитопеническая пурпура у детей?
В период геморрагического криза ребёнку показан постельный режим с постепенным его расширением по мере угасания геморрагических явлений. Специальной диеты не назначают, однако при кровоточивости слизистой оболочки полости рта дети должны получать пищу в охлаждённом виде.
Патогенетическая терапия аутоиммунной формы заболевания включает назначение глюкокортикоидов, выполнение спленэктомии и использование иммунодепрессантов.
Лечение тромбоцитопенической пурпуры у ребенка
- В качестве патогенетической терапии применяют глюкокортикоиды (2 мг/кг в сутки перорально), спленэктомию и иммунодепрессанты.
- Также используют Ig человеческий в дозе 0,4 или 1 г/кг в течение 5 или 2 дней соответственно.
- Иммунодепрессанты (цитостатики) используют лишь в случае неэффективности перечисленных методов (винкристин 1,5 — 2 мг/м2 поверхности тела внутрь, циклофосфамид 10 мг/кг 5 — 10 инъекций в течение 1 — 2 месяцев).
- В последнее время применяют даназол (синтетический препарат андрогенного действия), препараты интерферона (реаферон, интрон-А, роферон-А), анти-D-Ig (анти-D).
- Из симптоматических препаратов используются: аминокапроновая кислота (0,1 г/кг), гемостатическое средство этамзилат (5 мг/кг в сутки), переливание тромбоцитарной массы, фитотерапия, местная кровоостанавливающая терапия (тампоны с перекисью водорода, адреналином, гемостатическая губка, фибринная пленка).
Средства лечения тромбоцитопенической пурпуры
1.
Преднизолон назначают в дозе 2 мг/кг/сут на 2 — 3 нед. с последующими снижением дозы и полной отменой препарата. Преднизолон в более высоких дозах (3 мг/кг/сут) назначают короткими курсами по 7 дней с перерывом в 5 дней (не более трёх курсов). При резко выраженном геморрагическом синдроме, угрозе кровоизлияния в мозг возможна «пульстерапия» метилпреднизолоном (30 мг/кг/сут внутривенно в течение 3 дней). В большинстве случаев эта терапия вполне эффективна. Вначале исчезает геморрагический синдром, затем начинает увеличиваться содержание тромбоцитов. У некоторых больных после отмены гормонов наступает рецидив.
2.
В последние годы в лечении тромбоцитопенической пурпуры с хорошим эффектом используют внутривенное введение Ig человеческого нормального в дозе 0,4 или 1 г/кг в течение 5 или 2 дней соответственно (курсовая доза 2 г/кг) как монотерапию или в сочетании с глюкокортикоидами.
3.
Спленэктомию или тромбоэмболизацию сосудов селезёнки проводят при отсутствии или нестойкости эффекта от консервативного лечения, повторяющихся обильных длительных кровотечениях, приводящих к выраженной постгеморрагической анемии, тяжёлых кровотечениях, угрожающих жизни больного. Операцию обычно выполняют на фоне глюкокортикоидной терапии у детей старше 5 лет, так как в более раннем возрасте велик риск развития постспленэктомического сепсиса. У 70 — 80% больных операция приводит к практически полному выздоровлению. Остальные дети и после спленэктомии нуждаются в продолжении лечения.
4.
Иммунодепрессанты (цитостатики) для лечения используют лишь при отсутствии эффекта от других видов терапии, так как эффективность их применения значительно меньше, чем спленэктомии. Применяют винкристин в дозе 1,5 — 2 мг/м2 поверхности тела внутрь, циклофосфамид в дозе 10 мг/кг- 5-10 инъекций, азатиоприн в дозе 23 мг/кг/сут в 2 — 3 приёма в течение 1 — 2 мес.
5.
В последнее время для лечения тромбоцитопенической пурпуры применяют также даназол (синтетический препарат андрогенного действия), препараты интерферона (реаферон, интронА, роферонА), антиDIg (антиD). Однако положительный эффект от их применения нестойкий, возможны побочные действия, что делает необходимым дальнейшее изучение механизма их действия и определения их места в комплексной терапии данного заболевания.
6.
Для уменьшения выраженности геморрагического синдрома в период повышенной кровоточивости назначают внутривенно или внутрь аминокапроновую кислоту из расчёта 0,1 г/кг (противопоказана при гематурии). Препарат лечения относится к ингибиторам фибринолиза, а также усиливает агрегацию тромбоцитов.
7.
Применяют также гемостатическое средство этамзилат в дозе 5 мг/кг/сут внутрь или внутривенно капельно. Препарат обладает также ангиопротекторным и проагрегантным действием. Для остановки носовых кровотечений используют тампоны с перекисью водорода, адреналином; аминокапроновой кислотой; гемостатическую губку, фибринную, желатиновую плёнки.
8.
При лечении постгеморрагической анемии у детей с тромбоцитопенической пурпурой применяют средства, стимулирующие кроветворение, так как регенераторные способности кроветворной системы при этом заболевании не нарушаются. Переливание отмытых эритроцитов, подобранных индивидуально, проводят только при выраженной острой анемии.
Прогноз лечения. Исходом могут быть выздоровление, клиническая ремиссия без нормализации лабораторных показателей, хроническое рецидивирующее течение с геморрагическими кризами и в редких случаях — летальный исход в результате кровоизлияния в головной мозг (1-2%). При современных методах лечения прогноз для жизни в большинстве случаев благоприятный.
Профилактика тромбоцитопенической пурпуры
Первичная профилактика не разработана. Вторичная профилактика сводится к предупреждению рецидивов заболевания. При вакцинации детей необходимы индивидуальный подход и особая осторожность. Школьников освобождают от занятий физкультурой; следует избегать инсоляции. С целью профилактики геморрагического синдрома больным не следует назначать препараты, тормозящие агрегацию тромбоцитов (например, салицилаты, индометацин, барбитураты, кофеин, карбенициллин, нитрофураны и др.) После лечения тромбоцитопенической пурпуры и выписки из стационара дети подлежат диспансерному наблюдению в течение 5 лет. Показано исследование крови с подсчётом содержания тромбоцитов 1 раз в 7 дней, в дальнейшем (при сохранении ремиссии) ежемесячно. Обязательно исследование крови после каждого перенесённого заболевания.
причины, симптомы Компетентно о здоровье на iLive
Симптомы тромбоцитопении у детей
Для тромбоцитопений у детей характерен микроциркуляторно-сосудистый тип кровоточивости: петехиальные кровоизлияния, единичные или сливающиеся в экстравазаты, кровотечения из слизистых оболочек и из мест инъекций, кровоизлияния в склеры, во внутренние органы, в том числе внутричерепные кровоизлияния.
Изоиммунная (аллоиммунная) тробоцитопения у детей
Тромбоцитопения плода и новорождённого вследствие антигенной несовместимости тромбоцитов матери и плода.
Заболевание диагностируют у одного новорождённого из каждых 5000-10000. Данная патология может возникать как при первой, так и при повторных беременностях. Антигенная несовместимость возникает при отсутствии у матери тромбоцитарных антигенов Р1а1 (в 50% случаев изоиммунной тромбоцитопении) или Рb2, Рb3, Оnrо, Ко и др., что приводит к изосенсибилизации и выработке в организме матери антитромбоцитарных антител к тромбоцитам плода.
Симптомы
Для клинической картины изоиммунной тромбоцитопении у детей характерны (сразу после рождения ребёнка) петехиальная сыпь и мелкопятнистые геморрагии кожи и слизистых оболочек. При тяжёлом течении (10-12% больных) в течение первых часов и суток жизни геморрагический синдром усиливается, возникает мелена, лёгочное, пупочное кровотечения, внутричерепные кровоизлияния. Типична умеренная спленомегалия. Характерны выраженная тромбоцитопения, увеличение времени кровотечения. ПВ и АЧТВ не изменены, ПДФ не обнаруживают. Тромбоцитопения сохраняется на протяжении 4-12 нед, постепенно угасая.
Диагноз подтверждают постановкой реакции тромбоагглютинации тромбоцитов ребёнка в сыворотке матери.
В 10-12% случаев возможен летальный исход вследствие кровоизлияния в жизненно важные органы, но в целом прогноз благоприятный, заболевание продолжается 3-4 мес и постепенно угасает вплоть до полного выздоровления.
Лечение
Терапию изоиммунной тромбоцитопении у детей начинают с правильного кормления новорождённого. В течение 2-3 нед (в зависимости от тяжести заболевания) ребёнка следует кормить донорским молоком или молочными смесями.
Поскольку заболевание заканчивается спонтанным выздоровлением через 3-4 мес, медикаментозное лечение показано при числе тромбоцитов менее 20×109/л и наличии кровотечения. Назначают иммуноглобулин человека нормальный для внутривенного введения из расчёта 800 мг/кг (ежедневно капельно, медленно, в течение 5 суток) или из расчёта 1000-1500 мг/кг (1 раз в 2 сут, 2-3 раза внутривенно капельно, медленно).
Применяют также глюкокортикоиды: преднизолон 1-2 мг/(кг×сут) внутрь (2/3 дозы — утром, 1/3 — в 16 ч) в течение 3-5 сут.
При тяжёлой тромбоцитопении у детей эффективна трансфузия отмытых материнских тромбоцитов в дозе 10-30 мл/кг или отмытых тромбоцитов антиген-негативного донора (при индивидуальном подборе по антигенной совместимости) также по 10-30 мл/кг внутривенно капельно. Для предупреждения реакции «трансплантат против хозяина» компоненты крови, полученные от родственников больного, должны быть подвергнуты облучению.
При отсутствии кровотечений и умеренной тромбоцитопении (содержание тромбоцитов не ниже 20-30×109/л) назначают этамзилат натрия (Дицинон) внутримышечно или внутривенно в дозе 0,5-1,0 мл 1 раз в сутки в течение 7-10 дней. Также назначают кальция пантотенат по 0,01 г 3 раза в сутки внутрь в течение 7-10 дней.
Трансиммунная тромбоцитопения у детей
Трансиммунная тромбоцитопения — преходящая тромбоцитопения у детей, рождённых от матерей, страдающих иммунными формами тромбоцитопении (болезнь Верльгофа и болезнь Фишера-Эванса).
Трансиммунная тромбоцитопения встречается у 30-50% детей, рождённых от матерей, страдающих данными заболеваниями (независимо от того, перенесли ли они операцию спленэктомии или нет). Заболевание развивается в результате трансплацентарной передачи материнских антитромбоцитарных антител или клона сенсибилизированных лимфоцитов, вследствие чего возникают тромболизис и тромбоцитопения. Чаще (в 50% случаев) при трансиммунной тромбоцитопении у детей находят изолированное снижение количества тромбоцитов, определяемое лабораторно и не имеющее клинических проявлений. При уровне тромбоцитов менее 50×109/л появляется геморрагический синдром микроциркуляторного типа: петехиальные высыпания, единичные экстравазаты. Кровотечения из слизистых оболочек и кровоизлияния во внутренние органы наблюдают редко. Типичная длительность геморрагического синдрома — 6-12 нед.
Диагностика
Диагностика основана на наличии семейного анамнеза (тромбоцитопения у матери). Содержание тромбоцитов в крови снижено, время кровотечения увеличено, время свёртывания, ПВ, АЧТВ в норме. В крови и грудном молоке матери определяют антитромбоцитарные антитела (в том числе и в тех случаях, когда матери ранее была произведена спленэктомия).
Лечение
Лечение трансиммунной тромбоцитопении у детей начинают с правильного кормления ребёнка (донорское молоко или молочные смеси).
Медикаментозная терапия показана только при выраженном геморрагическом синдроме. Применяют иммуноглобулин человека нормальный для внутривенного введения (800 мг/кг 1-3 раза), также назначают этамзилат натрия и преднизолон. В тяжёлых случаях схема лечения полностью совпадает с таковой при изоиммунной тромбоцитопении новорождённого.
 [1], [2]
[1], [2]
Гетероиммунная тромбоцитопения у детей
Гетероиммунная тромбоцитопения у детей — иммунная форма тромбоцитопении, обусловленная разрушением кровяных пластинок под влиянием антител, вырабатываемых иммунной системой организма ребёнка к тромбоцитам, нагруженным гаптенами лекарственного, микробного и вирусного происхождения.
 [3], [4], [5], [6], [7]
[3], [4], [5], [6], [7]
Причины
Причины развития заболевания — респираторные и другие вирусы, антибиотики (цефалотин, пенициллин, ампициллин, рифампицин, левомицетин, эритромицин), тиазидные диуретики (ацетазоламид, фуросемид), барбитураты. Адсорбируясь на поверхности эритроцитов, эти вещества (гаптены) стимулируют выработку противоэритроцитарных антител, что приводит к лизису клеток.
Симптомы
Обычно через 2-3 дня от начала вирусной инфекции или приёма лекарственного препарата появляется скудный геморрагический синдром микроциркуляторного типа (петехии, экхимозы). Кровотечения из слизистых оболочек наблюдают редко, кровоизлияний во внутренние органы нет. Длительность геморрагического синдрома обычно не превышает 5-7 дней.
Диагностика
Диагностика гетероиммунной тромбоцитопении у детей основана на анамнестических данных: связь с инфекцией, назначение медикаментов, развитие в позднем неонатальном периоде. Число тромбоцитов умеренно снижено, время кровотечения нормальное или несколько увеличено, время свёртывания, ПВ, ЧТВ в норме.
Лечение
Обычно лечения не требуется. Необходима отмена лекарственных препаратов, после чего геморрагический синдром исчезает в течение 2-5 дней.
 [8], [9], [10], [11]
[8], [9], [10], [11]
Врожденный гипо(а) мегакариоцитоз
TAR-синдром (Thrombocytopenia-Absent Radii) — эмбриопатия в виде атрезии лучевых костей и тромбоцитопении у детей вследствие гипо- или амегакариоцитоза.
Этиология и патогенез заболевания точно не установлены, для развития аутосомно-рецессивной формы TAR-синдрома необходима захватывающая 11 генов микроделеция хромосомы lq21.1, что приводит к нарушениям эмбриогенеза на 7-9 нед гестации, вследствие чего возникают гипо- или амегакариоцитоз, атрезия лучевых костей, пороки развития сердца, почек и мозга.
Симптомы
Клинический симптомокомплекс включает атрезию обеих лучевых костей, разнообразные пороки развития и тяжёлый геморрагический синдром микроциркуляторного типа: множественные петехии, экхимозы, мелену, кровотечения из почек и лёгких, во внутренние органы. Заболевание часто приводит к летальному исходу в неонатальном периоде (от кровоизлияния в жизненно важные органы) или на первом году жизни (от разных врождённых пороков развития).
Диагностика
Лабораторно характерны выраженная тромбоцитопения у детей (вплоть до единичных кровяных пластинок в препарате), увеличение времени кровотечения при нормальном времени свёртывания, нормальном ПВ и слегка удлинённом ЧТВ, нормальном уровне фибриногена, отсутствии ПДФ, что исключает ДВС. На миелограмме: гипомегакариоцитоз (вплоть до единичных мегакариоцитов в препаратах). При этом отсутствуют признаки лейкемической инфильтрации и миелодиспластического синдрома.
Лечение
При гипо(а)фибриногенемии применяют тромбоконцентрат одногруппной крови больного (20-30 мл/кг внутривенно, капельно). При необходимости трансфузию повторяют через 3-4 дня. Если количество тромбоцитов в крови менее 20 000 в 1 мкл крови, проводят трансплантацию стволовых клеток или костного мозга.
 [12], [13], [14], [15], [16], [17], [18], [19], [20], [21], [22], [23], [24], [25]
[12], [13], [14], [15], [16], [17], [18], [19], [20], [21], [22], [23], [24], [25]
Синдром Казабаха-Мерритта
Врождённый порок развития — гигантская гемангиома в сочетании с тромбоцитопенией и гемолитической анемией.
Причина образования гигантской гемангиомы не известна, в ней происходят депонирование, секвестрация и лизис тромбоцитов и эритроцитов. При лабораторном исследовании находят быстрое уменьшение содержания тромбоцитов, повышенный лизис эритроцитов. Клинически наблюдают склонность к кровотечениям, анемию и желтуху.
Диагноз устанавливают клинически. Для оценки тяжести заболевания определяют число тромбоцитов, уровень билирубина и степень анемического синдрома.
Лечение
Лечение хирургическое. В ходе подготовки к операции необходима коррекция тромбоцитопении у детей (трансфузия тромбоконцентрата) и анемии (трансфузия эритроцитной массы). Эффективна гормональная терапия, назначают преднизолон в таблетках по 4-8 мг/(кгхсут) в зависимости от массы тела и возраста ребёнка. Чаще препарат принимают через день без снижения дозировки. Продолжительность курса 28 дней. При необходимости через 6-8 нед проводят повторный курс.
Аномалия Мая-Хегглина
Наследственное аутосомно-доминантное заболевание: умеренная тромбоцитопения у детей вследствие повышенного лизиса тромбоцитов и реже — геморрагический синдром микроциркуляторного типа.
Клинически наблюдают повышенную склонность к кровоточивости при проведении проб щипка и уколочной. При лабораторном исследовании: большие размеры тромбоцитов — до 8-12 мкм (гигантские тромбоциты), умеренная тромбоцитопения, изменения морфологии тромбоцитов и нейтрофилов. Аномальные размеры кровяных пластинок — причина их повышенного лизиса. Одновременно определяют базофильные включения в нейтрофилах (тельца Дёле). Лечения не требуется.
 [26], [27], [28], [29]
[26], [27], [28], [29]
Тромбоцитопении у детей при врождённых и приобретённых инфекциях неонатального периода
Тромбоцитопении у детей при врождённых и приобретённых инфекциях неонатального периода проявляются не связанным с ДВС геморрагическим синдромом, нередко возникающем при тяжёлых инфекционных заболеваниях (как вирусной, так и бактериальной природы) новорождённых.
Тромбоцитопении в неонатальном периоде встречают в 10-15% случаев тяжёлых инфекций. Наиболее частая их причина — врождённая цитомегаловирусная инфекция. Реже тромбоцитопения возникает при врождённых токсоплазмозе, сифилисе, а также при герпесвирусной и энтеровирусной инфекциях. Из приобретённых заболеваний причиной тромбоцитопении могут стать сепсис, язвенно-некротический энтероколит, флегмона, перитонит. Причины тромбоцитопении при тяжёлых инфекциях без развития синдрома ДВС: гиперспленизм, приводящий к секвестрации и лизису тромбоцитов, подавление отшнуровки тромбоцитов от мегакариоцитов, повышенная деструкция тромбоцитов вследствие фиксации на них токсинов и повышенное потребление тромбоцитов при повреждении эндотелия сосудов. Каждый из этих факторов или их сочетания вызывают уменьшение числа кровяных пластинок, что приводит к развитию геморрагического синдрома.
Клиническая картина заболевания зависит от основной патологии и осложнена геморрагическим синдромом микроциркуляторно-сосудистого типа (петехии, гематомы в местах инъекций, кровотечения из слизистых оболочек, чаще — желудочно-кишечного тракта). Геморрагический синдром транзиторный, легко обратим.
При лабораторном исследовании находят снижение числа тромбоцитов, увеличение времени кровотечения при нормальном времени свёртывания, ТВ и ЧТВ, содержание ПДФ в крови не повышено, что отличает тромбоцитопении у детей при инфекциях от ДВС.
Лечение
Специального лечения обычно не требуется. Необходима адекватная терапия основного заболевания. При тяжёлых кровотечениях и уровне тромбоцитов менее 20×109/л показана заместительная трансфузия тромбоконцентрата группы крови пациента (10-30 мл/кг, внутривенно капельно).
Тромбоцитопения у ребенка: причины и лечение
Патологии крови у ребенка не просто пугают родителей. Они способны нанести серьезный урон здоровью малыша. Например, неприятная патология под названием «тромбоцитопения» у ребенка может говорить о наличии серьезного заболевания, причем не только крови. Хотя в большинстве случаев это состояние может пройти и без специализированного лечения и не наносит серьезного вреда малышу. Но не обращать внимания на его симптомы нельзя.
Что представляет собой патология?
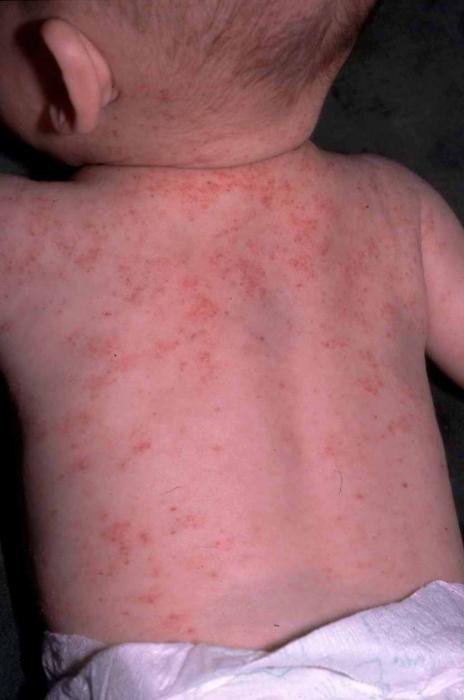
Тромбоцитопения у ребенка — это такое патологическое состояние, при котором уровень тромбоцитов в крови становится значительно меньше нормы. Эти кровяные тельца очень нужны организму, так как от них зависит, насколько хорошей будет свертываемость крови.
В большинстве небольшая степень развития заболевания не является опасной и лечить ее требуется не всегда. В некоторых случаях достаточно приема витаминов и коррекции рациона питания. Но если тромбоцитопения у ребенка имеет очень яркую выраженность, то у малыша могут случаться серьезные и неконтролируемые кровотечения.
Эта проблема может проявляться как самостоятельное заболевание или быть симптомом серьезной патологии: лучевой болезни, тромбоза, поражения костного мозга.
Причины развития
Если диагностирована тромбоцитопения у детей, причины ее могут быть такими:
- Сильная интоксикация организма.
- Аутоиммунный процесс (чрезмерное продуцирование антитромбоцитных тел).
- Аллергическая реакция.
- Недостаток микроэлементов в теле.
- Патологии печени.
- Радиационное облучение.
- ВИЧ.
- Патология Верльгофа.
Эти причины являются самыми распространенными. Кроме того, патология может иметь наследственный характер.
Степени тяжести патологии
Тромбоцитопения у ребенка может иметь такие степени тяжести:
- Менее 20×10 9/л — это тяжелая степень, при которой появляется риск резких и неожиданных кровотечений, которые трудно остановить.
- 20-50×10 9/л — средняя степень. В этом случае спонтанные кровотечения открываются очень редко. Однако при операции или травме человек может потерять избыточное количество крови.
- 50-150×10 9/л — эта степень является самой легкой. Риск возникновения каких-либо серьезных кровотечений весьма мал.
В любом случае патологическое состояние может спровоцировать такое заболевание, как тромбоцитопеническая пурпура у детей. Лечение этой патологии должно быть комплексным.
Основная симптоматика заболевания
Итак, если развивается тромбоцитопения, симптомы у детей могут быть такими:
- Головокружение.
- Кровоточивость десен.
- Тошнота и даже рвота.
- Выделение крови из носа.
- Появление мелкой точечной сыпи на теле, особенно на нижних конечностях.
- После удаления зубов или порезов кровь долго нельзя остановить.
- На теле ребенка образуются синяки, при этом никакого механического воздействия не требуется. Это пурпура, которая не считается самостоятельным заболеванием. Она является симптомом нарушения работы организма, причем серьезного. Пурпура может даже свидетельствовать о начале развития лейкоза у ребенка.
- Кровь наблюдается даже в моче и кале.
Серьезная степень представленной патологии может спровоцировать кровотечение любого органа и даже кровоизлияние в мозг. Поэтому медлить с обращением к врачу нельзя.
Классификация патологического состояния

Итак, существуют такие виды тромбоцитопении:
- Иммунная. Она формируется еще до рождения малыша вследствие проникновения специфических антител из материнского организма в детский через плаценту. Может также появляться при гемотрансфузиях.
- Тромбоцитопения, проявляющаяся вследствие угнетения пролиферации клеток, которые вырабатываются в костном мозге.
- Тромбоцитопения потребления. Она развивается при тромбозах, а также после массивных потерь крови.
- Патология, которая развивается в процессе замещения костного мозга какими-либо новообразованиями. Чаще всего это происходит при раковых заболеваниях, когда разрастаются метастазы.
- Тромбоцитопения, развивающаяся в результате механического повреждения тромбоцитов вследствие гемангиомы.
Чаще всего у детей проявляется именно иммунная форма заболевания.
Какие группы иммунной тромбоцитопении существуют?

Иммунная тромбоцитопения у детей бывает такая:
- Изоиммунная. Эта патология является приобретенной. Главной характерной особенностью заболевания является поражение тромбоцитов вследствие несовместимости кровяных систем матери и ребенка. Причиной также будет попадание материнских антител в кровь ребенка. То есть тромбоцитопения в этом случае развивается еще до рождения малыша.
- Гетероиммунная. Она связана с изменением в составе самого тромбоцита. Спровоцировать это может вирусное заболевание.
- Аутоиммунная. Эта форма патологии характеризуется тем, что в организме вырабатываются антитела против собственного неизмененного антигена.
- Наследственная. Для нее характерна врожденная неполноценность тромбоцитов. В этом случае эти кровяные тельца имеют небольшую продолжительность жизни.
У новорожденных малышей и большинства детей, не достигших подросткового возраста, чаще всего диагностируется именно гетероиммунная форма заболевания.
Особенности хронической формы
Хроническая тромбоцитопения у детей диагностируется только в том случае, если симптоматика не исчезает более года. Особенностью такого патологического состояния является слабая выраженность признаков. Однако любое обострение чревато довольно серьезными проблемами, поэтому малыш должен все время находиться под пристальным наблюдением. В период обострения патологии ребенку запрещается посещать детские дошкольные учреждения.
Что касается школьников, то им нежелательно выходить из класса на переменах, а также они освобождаются от занятий физкультурой. Важно также проводить у них профилактику респираторных заболеваний.
Диагностика заболевания
Лечение тромбоцитопении у детей необходимо производить только после тщательного обследования. Самодеятельность тут не приветствуется.
Диагностика предусматривает выполнение таких процедур:
- Лабораторный анализ крови для определения уровня тромбоцитов.
- Генетический тест.
- Электрокардиограмма.
- Рентгенография.
- Тест для определения уровня антител.
- Эндоскопия.
- УЗИ.
Это полный список необходимых исследований. Возможно, все их проходить не потребуется. Однако причину развития патологии узнать обязательно нужно.
О каких серьезных патологиях говорит тромбоцитопения?
Тромбоцитопения у детей (отзывы о ней не всегда однозначны) может свидетельствовать о таких патологиях:
- Синдром Вискотта — Олдрича. Чаще всего он диагностируется у мальчиков. Характеризуется частым проявлением инфекций верхних дыхательных путей, наличием кожных гнойных заболеваний, а также тромбоцитарной недостаточностью.
- Болезнь Фанкони. Тут причиной тромбоцитопении является нарушение всей системы кроветворения. При этом под удар попадает и белое, и красное кроветворение. Первые симптомы могут проявляться уже через пару лет после рождения.
- Врожденная несостоятельность системы образовывать тромбоциты. Заболевание является достаточно редким. Проявляется оно сразу после рождения. Попутно с тромбоцитопенией у ребенка могут диагностироваться пороки развития костей, патологии хромосом. Прогноз в этом случае не всегда утешительный, особенно для самых маленьких детей.
Особенности лечения патологии

Лечение тромбоцитопении у детей связано с определенными рисками. Например, есть опасность возникновения сильных кровотечений, которые будет трудно контролировать. В период терапии больному нельзя подвергать организм даже минимальным физическим нагрузкам.
Если тромбоцитопения у ребенка развивается вследствие других заболеваний, то их и нужно лечить. Слишком сильное проявление представленного патологического состояния требует его лечения как основной болезни.
В качестве терапии используется переливание донорских тромбоцитов, хотя эта процедура может обеспечить лишь временный эффект. Также пациенту назначается прием фолиевой кислоты и витамина В. Если причиной был недостаток этих веществ в организме, то после терапии тромбоцитопения проходит.
Детей нужно всяческим образом оберегать от получения травмы, поэтому занятия физкультурой и спортом исключаются. Во время лечения не следует употреблять такой препарат, как «Аспирин», или другие противовоспалительные средства, так как они дополнительно нарушают функциональность тромбоцитов.
Детям могут быть назначены стероидные препараты для уменьшения активности иммунной системы. Самым радикальным способом борьбы с этой проблемой является удаление селезенки. Однако эту процедуру не стоит проводить детям до четырех лет. Кроме того, в борьбе с патологией поможет диета.
Необходимо также наладить режим питания малыша и сбалансировать труд и отдых. Следует обеспечить ребенку нормальный режим физической активности. Однако не стоит забывать о безопасности.
Нужно отметить, что интенсивность кровотечения максимальная именно в первые дни развития патологического состояния. Лечение острой формы болезни может проводиться в стационаре. Ребенку при этом необходимо обеспечить строгий постельный режим.
Для лечения чаще всего применяются глюкокортикостероиды. Курс терапии длится около 3-6 недель. Могут также назначаться уколы иммуноглобулинов. Курс составляет 5 дней.
Если присутствуют частые кровотечения из носа, то необходима гемостатическая губка, которая пропитана тромбином. Иногда ребенку показано переливание эритроцитарной массы. Однако действует представленное средство всего несколько дней.
Народные методы лечения
Естественно, перед их использованием необходимо проконсультироваться с врачом. Полезными могут быть такие рецепты:
- Кунжутное масло. Оно содержит много полезных компонентов, которые регулируют деятельность органов кроветворения. Достаточно просто добавить масло в салат.
- Двудомная крапива. Растение необходимо прокипятить в течение 10 мин. Для этого потребуется 10 г сухого измельченного сырья и четверть литра кипятка. Далее смесь остужается и процеживается. Принимать средство нужно ежедневно по 20 г.
- Настой вербены. Следует залить 5 г травы стаканом кипятка. Далее необходимо укутать емкость теплым полотенцем и дать настояться на протяжении получаса. После этого надо остудить и процедить. Пить приготовленное лекарство следует не менее месяца по стакану в сутки.
Применяя народные средства, необходимо помнить, что детский организм очень восприимчив, поэтому давать малышу отвар трав нужно с осторожностью.
Прогноз

Итак, идиопатическая тромбоцитопения (фото у детей представлено в статье) встречается довольно часто. Исход в этом случае зависит от формы развития болезни. Например, при острой форме полное выздоровление наступает в 80 % случаев. Причем лечение используется не всегда.
Что касается хронической тромбоцитопении как самостоятельного заболевания, то тут полного выздоровления ожидать не приходится. Однако для жизни прогноз благоприятный. Хотя пациенты уже требуют постоянного наблюдения.
Можно ли предупредить болезнь?
Итак, тромбоцитопения у детей (причины и лечение уже рассмотрены) — это непростая патология, которая может быть симптомом более серьезного заболевания. Однако такое патологическое состояние можно предупредить. Для этого следует соблюдать такие профилактические меры:
- Необходимо избегать тех ситуаций, в которых повышается риск получения какой-либо травмы. Например, лучше оградить ребенка от некоторых видов спорта.
- Желательно откорректировать питание. Необходимо, чтобы в рационе было необходимое количество витаминов и минералов.
- Лучше отказаться от приема таких препаратов, как «Аспирин», «Ибупрофен», «Вольтарен».
В принципе, тромбоцитопения в большинстве случаев не является опасной для жизни болезнью. Однако не следует уделять ей мало внимания. Необходимо обязательно обследовать ребенка. Будьте здоровы!
причины возникновения и лечение, симптомы, идиопатическая форма

Геморрагические патологии — это специфические заболевания крови. В детской практике они встречаются довольно часто, отличаются достаточно тяжелым течением. Достаточно часто у детей встречается тромбоцитопеническая пурпура.
Этиология
В настоящее время насчитывается множество геморрагических патологий. К их развитию приводят самые разные причины. Одна из таких болезней — тромбоцитопеническая пурпура. Эта патология возглавляет список геморрагических заболеваний как у детей, так и у взрослых. Если ориентироваться на статистику, можно отметить, что она встречается у 40-70% пациентов, имеющих различные патологии крови.
Данная патология характеризуется сильным снижением в периферическом кровеносном русле общего количества тромбоцитарных клеток. Это обусловлено наличием иммунного конфликта между кровяными пластинками и антигенами. Нужно отметить, что анатомические параметры селезенки при этом остаются нормальными. Врачи отмечают, что ежегодно регистрируется все больше случаев данного геморрагического заболевания.


Малышки страдают от этой патологии гораздо чаще, чем мальчики.
Единая причина возникновения заболевания в настоящее время не установлена. Долгое время ученые не могли понять, по каким причинам у малышей возникает данная патология крови. Только современные разработки и научные исследования помогли специалистам получить некоторые ответы на их вопросы.
К развитию тромбоцитопенической пурпуры приводит воздействие самых разных факторов. К самым распространенным и научно обоснованным относятся:
- Длительный прием некоторых видов лекарственных препаратов. Ученые доказали, что более 60 различных лекарств могут спровоцировать у ребенка появление на коже симптомов данного геморрагического заболевания. К таким препаратам относятся хинин, хинидин, сульфаниламиды, гепарин, фуросемид, дипиридамол, дигоксин, метаболиты ацетилсалициловой кислоты, парацетамол, некоторые виды бета-блокаторов, тиазиды, цефалоспорины, ампициллин, левамизол и многие другие. Предсказать развитие геморрагического заболевания у конкретного ребенка — практически невыполнимая задача.
- Генетические дефекты. Многие европейские ученые считают, что в развитии идиопатического варианта заболевания очень важную роль играет наследственность. Сейчас проводятся многочисленные научные эксперименты, которые должны доказать или опровергнуть данную теорию. Имеющиеся генетические нарушения могут приводить к развитию аутоиммунного воспаления и появлению неблагоприятных симптомов геморрагического заболевания.
- Последствия перенесенных инфекционных патологий. Токсическое воздействие продуктов жизнедеятельности болезнетворных микроорганизмов на детский организм приводит к развитию различных воспалительных иммунологических реакций. У малышей, имеющих врожденные иммунодефицитные состояния, риск возникновения тромбоцитопенической пурпуры повышен в несколько раз.


- Внутриутробное заражение. Первые признаки геморрагического заболевания формируются у малыша еще в период нахождения в утробе матери. Женщина, страдающая тромбоцитопенической пурпурой, может передать ребенку через систему плацентарного кровотока ряд аутоиммунных антител. Такая клиническая ситуация приводит к тому, что неблагоприятные симптомы болезни возникают у новорожденного малыша уже в первые месяцы жизни.
Патогенез
Долгое время ученые не могли установить, каков механизм развития тромбоцитопенической пурпуры у детей. В течение многих десятилетий сохранялись различные теории, которые объясняли патогенез данного геморрагического заболевания. В последнее время (в связи с появлением новых лабораторных аппаратов и усовершенствованием методов диагностики) появляются новые знания о механизме возникновения тромбоцитопенической пурпуры у детей.

Во время патологического процесса в детском организме появляется большое количество специфических белковых молекул. Они называются антитромбоцитарными антителами. Эти вещества начинают взаимодействовать с особыми антигенными составляющими клеточных мембран кровяных пластинок (тромбоцитов).
В норме данные клетки крови выполняют ряд очень важных физиологических функций. Они необходимы для обеспечения нормальной вязкости, а также для кровотока.
Результаты последних научных исследований подтверждают то, что структура тромбоцитов при данном геморрагическом заболевании претерпевает ряд изменений. В них появляется выраженный гранулярный аппарат, а также существенно повышается уровень альфа-серотонина. Изменение общего количества тромбоцитов влияет на появление стойких изменений, начинающих происходить в сосудистой стенке. В ответ на данное состояние увеличивается количество тромбоцитарного фактора роста.


Все эти нарушения приводят к гибели эндотелиоцитов — клеток, выстилающих изнутри кровеносные сосуды и придающих им специфическую «гладкость», необходимую для бесперебойного кровотока. В результате таких патологических отклонений у ребенка начинают появляться первые признаки геморрагического синдрома, который существенно ухудшает его самочувствие.
После перенесенных бактериальных или вирусных инфекций антитромбоцитарные антитела обычно появляются спустя ½ -1 месяц. По своей принадлежности они относятся к классу иммуноглобулинов G. Этим обусловлено также стойкое сохранение появившихся антител в крови в дальнейшем. В некоторых случаях они могут сохраняться у ребенка в течение всей жизни. Гибель «отработанных» иммунных комплексов происходит в селезенке.


Последние результаты проведенных научных исследований позволили уточнить, почему у ребенка, страдающего аутоиммунной тромбоцитопенической пурпурой, долгое время остаются симптомы повышенной кровоточивости. Это во многом обусловлено снижением уровня серотонина. В норме данное вещество участвует в образовании кровеносного сгустка.
Виды
Врачи выделяют несколько клинических форм данного геморрагического состояния.
К ним относятся:
- иммунная тромбоцитопения;
- идиопатическая.


Доктора также пользуются еще одной классификацией, которая позволяет разделить различные варианты тромбоцитопенической пурпуры на разные иммунные формы. К ним относятся:
- Изоиммунная. Наиболее часто встречается после гемотрансфузий. Может быть врожденной – когда у мамы и будущего малыша есть иммунный конфликт по тромбоцитарным антигенам. Может иметь транзиторный характер. Данная клиническая форма часто постоянно рецидивирующая.
- Аутоиммунная. Возникает вследствие образования в организме большого количества тромбоцитарных антител к собственным кровяным пластинкам.


- Гетероиммунная. К развитию данного иммунного варианта заболевания часто приводит прием некоторых групп лекарственных препаратов. Важную роль в этом играет наличие у заболевшего малыша индивидуальной гиперчувствительности и невосприимчивости отдельных химических веществ. Это способствует развитию специфического признака — пурпурных высыпаний на коже, которые являются следствием множественных кровоизлияний.
- Трансиммунная. Данная иммунная форма болезни развивается, как правило, вследствие возникшего антигенного конфликта и накопления антитромбоцитарных антител у беременной женщины. Они достаточно легко проникают в организм плода через систему плацентарного кровотока, приводя к развитию геморрагического синдрома.


Симптомы
Выраженность неблагоприятных клинических признаков заболевания во многом зависит от того, насколько критично снижение тромбоцитов в периферической крови. Симптомы нарастают при падении уровня кровяных пластинок до 100000/мкл. Снижение до 50000/мкл приводит к появлению выраженных симптомов геморрагического синдрома.
Это патологическое состояние является наиболее специфическим клиническим признаком тромбоцитопенической пурпуры. Оно характеризуется появлением многочисленных и разнообразных кровоизлияний, возникающих в самых разных анатомических зонах.
Довольно часто у заболевшего ребенка появляются носовые и десневые кровотечения, наиболее опасны кровоизлияния в головной мозг и внутренние органы. Это приводит к инвалидизации заболевшего малыша.


Кровотечения в почках или мочевыводящих путях проявляется у ребенка присутствием примеси крови в моче. При обильных кровотечениях может возникать гематурия — появление большого количества эритроцитов в мочевом осадке. Кровотечения в желудочно-кишечном тракте (особенно в дистальных отделах кишечника) приводят к тому, что у ребенка появляется черный стул (мелена). Эти клинические признаки являются весьма неблагоприятными и требуют обязательного обращения за консультацией к врачу.
Геморрагический синдром при тромбоцитопенической пурпуре имеет несколько особенностей. Он характеризуется несимметричностью возникающих отклонений, а также полной спонтанностью их появления. Степень выраженности признаков, как правило, не соответствует интенсивности оказанного воздействия.
В некоторых случаях неблагоприятные симптомы проявляются у ребенка даже при однократном приеме лекарственного препарата или после перенесения обычной инфекции. Довольно часто тромбоцитопеническая пурпура протекает в острой форме.
Кровоизлияния могут быть множественными и возникать одновременно (в самых разных внутренних органах). Существуют и довольно неблагоприятные локализации внутренних кровотечений. К ним относятся почки, надпочечники, головной, а также спинной мозг, сердце, печень. Кровоизлияния в эти органы приводят к выраженному нарушению жизненно важных функций.


Тромбоцитопеническая пурпура имеет определенные особенности. При проведении пальпации внутренних органов можно отметить, что отсутствует увеличение селезенки и печени. Лимфатические узлы также остаются нормальными по размеру. Эти клинические признаки существенно отличают данную патологию от многих других геморрагических заболеваний. Довольно часто синдром повышенной кровоточивости остается лишь одним проявлением данной болезни.
Как проявляется у новорожденных?
Первые симптомы у малышей, имеющих в крови аутотромбоцитарные антитела, появляются уже в первые месяцы жизни. У грудничков геморрагический синдром может быть выражен по-разному. На появление негативных симптомов влияет исходное состояние малыша, а также наличие у него тяжелых сопутствующих патологий.


Проявляется тромбоцитопеническая пурпура у малышей возникновением кровоизлияний в кожу, слизистые оболочки, а также во внутренние органы.
Обычно первыми симптомами, которые родители обнаруживают у заболевшего ребенка, бывают крупные синяки, внезапно появившиеся на кожных покровах. Как правило, никаких предшествующих повреждений или ударов перед появлением на коже таких элементов не бывает. Развитие кровоизлияний в полость крупных суставов носит весьма опасный характер, так как может приводить к нарушению походки и появлению болезненности при совершении активных движений.


Диагностика
Заподозрить заболевание можно при появлении у ребенка различных кровоизлияний. В норме таких проявлений у малышей нет. Появление синяков на коже без связи с травмой или ударом также должно мотивировать родителей обратиться с малышом на консультацию к педиатру. Более точный диагноз сможет поставить детский гематолог.
Для проведения диагностики требуется выполнение нескольких лабораторных тестов. Эти исследования помогают установить патологический вариант кровоточивости, а также определить степень выраженности имеющихся у ребенка физиологических нарушений.
Для выявления излишней кровоточивости проводятся «проба щипка» и манжеточная проба. Исследование с помощью манжетки детского тонометра для измерения артериального давления является обязательным при диагностике тромбоцитопенической пурпуры.

Базовым исследованием, которое проводится для всех без исключения малышей, является общий анализ крови. Данное геморрагическое заболевание характеризуется резким снижением количества тромбоцитов. После перенесенных вирусных инфекций в крови может долгое время присутствовать стойкий лимфоцитоз. Проведение спинномозговой пункции при тромбоцитопенической пурпуре носит лишь вспомогательный характер. Результат миелограммы при этом заболевании покажет, что количество тромбоцитов в норме.
С целью установления имеющихся функциональных нарушений проводится анализ на коагулограмму. Он помогает определить количество фибриногена, протромбиновое время и другие важные критерии оценки внутрисосудистого тромбообразования. Результат оценивает лечащий врач.


В некоторых ситуациях требуется расширение комплекса диагностических мероприятий. Назначение дополнительных исследований проводится по строгим медицинским показаниям.
Лечение
Появление у малыша признаков выраженного геморрагического синдрома — повод для госпитализации в стационар. Коррекция гематологических нарушений проводится в госпитальных условиях, все процессы контролируют врачи. Во время обострения болезни необходим постельный режим. По мере улучшения самочувствия малыш может вернуться к своему привычному образу жизни. Активные занятия спортом для таких детей обычно ограничиваются.
Одной из важных составляющих лечения является соблюдение диеты.


Больной малыш должен есть 5-6 раз в сутки, небольшими порциями. Очень хорошо, если пища будет предварительно измельчена. Рекомендуется готовить блюда щадящим способом, обжаривание в масле следует исключить. Основу детского рациона должны составлять различные белковые продукты.
Основными лекарственными средствами, которые назначаются врачами для компенсации геморрагического синдрома, являются глюкокортикостероиды. Они оказывают комплексное воздействие, включающее в себя десенсибилизирующий, противовоспалительный, иммуносупрессивный и антиаллергический эффект. Основным препаратом, который назначается в этот период, является преднизолон. Дозировка гормона определяется индивидуально, с учетом возраста и веса малыша.
При приеме преднизолона в крови заболевшего ребенка постепенно увеличивается количество тромбоцитов. Прием гормонов способствует уменьшению количества циркулирующих антитромбоцитарных антител, а также снижению образования иммунных комплексов, которые вызывают появление неблагоприятных симптомов.
О том, что такое тромбоцитопеническая пурпура, смотрите в следующем видео.
