Тошнота при беременности: когда нельзя откладывать визит к врачу
13 января 2019 13:00 Антонина Галич, педиатрВ период вынашивания ребенка 90% женщин сталкиваются с такой проблемой как тошнота, особенно часто на раннем сроке. Каковы причины тошноты во время беременности и в каком случае нужна консультация врача?
Читайте такжеПольза воды: 11 неожиданных фактов, о которых вы не зналиВ большинстве случаев данная симптоматика не представляет никакой угрозы для здоровья ни матери, ни ребенка. Однако в отдельных случаях женщине все-таки необходима консультация врача и назначение определенного лечения.
Выделяют целый ряд причин возникновения тошноты при беременности:
- Увеличение выработки гормона прогестерона
- Изменение работы пищеварительной системы
- Ослабление работы нервной и эндокринной систем
- Фактор наследственности
- Эмоциональные скачки и стрессовые ситуации могут увеличивать степень тошноты
- Неправильное питание
В процессе тошноты и рвоты из женского организма выводятся вредные вещества, которые бы могли отрицательно повлиять на здоровье плода. У многих женщин, обладающих сильным иммунитетом и ведущих здоровый образ жизни, токсикоз может отсутствовать вовсе или протекать в очень легкой форме, так как здоровому организму значительно проще и безболезненнее перестроиться на новое состояние.
У многих женщин, обладающих сильным иммунитетом и ведущих здоровый образ жизни, токсикоз может отсутствовать вовсе или протекать в очень легкой форме, так как здоровому организму значительно проще и безболезненнее перестроиться на новое состояние.
Нормой при токсикозе принято считать рвоту, которая происходит до 4-5 раз в сутки. Если же она повторяется до 10 раз в сутки и сопровождается ухудшением самочувствия или же повышением температуры тела, то необходимо проконсультироваться со своим врачом. Бывают случаи, когда рвота может повторяться вплоть до 20 раз в день. В таком случае беременной женщине рекомендуют лечь на стационар, так как в ее организме может произойти очень быстрая потеря жидкости и полезных веществ, необходимых для нормального развития плода.
В большинстве случаев основные признаки токсикоза мучают женщину, вынашивающую ребенка, в среднем до 12 недель беременности. Если же беременность многоплодная, то такие симптомы могут сохраняться до 15-16 недель. Так организм реагирует на приспосабливаемость к чужеродным частичкам.
Более редко случаются приступы токсикоза на более поздних сроках, и такой неприятный симптом как тошнота может проявляться и в третьем триместре беременности. В данном случае это происходит из-за роста плода, который начинает давить на внутренние органы будущей мамы. В большинстве случаев тошнота на поздних сроках является реакцией печени на сдавливание.
Читайте такжеЛунный календарь зачатия на 2019 год: характеристика каждого месяцаОсновные методы, облегчающие тошноту во время беременности:
- Здоровый и активный образ жизни
- Сбалансированное и дробное питание
- Прогулки на свежем воздухе не менее двух часов в день
- Гигиена помещения, в котором беременная проводит большинство времени
- При любой степени тошноты необходим завтрак, после которого лучше немного полежать
- Проветривание спальни, где беременная отдыхает и спит
- Отказ от жирной, копченой и соленой еды, так как она провоцирует еще большую тошноту
- Не пейте во время еды – пейте в промежутках между приемами пищи
- В случае наличия такой вредной привычки как курение, следует отказаться от него, хотя бы на время беременности, а лучше навсегда.

Фото в тексте: istockphoto.com
9-12 недели беременности
Девятая неделя для малыша
На протяжении девятой недели масса плода меняется с 1 грамма до 10 грамм, длина составляет 30-45 мм. У плода выпрямляется спинка и исчезает зародышевый хвостик. Будущий ребенок становится полностью похожим на маленького человека. Голова на данном этапе прижата к груди, шея согнута, ручки также приведены к груди.
Развитие головного мозга, которое происходит довольно интенсивно, является одним из основных процессов данного периода. Мозжечок начинает функционировать, полушария приобретают четкие очертания. Поскольку мозжечок отвечает за координацию движений, у плода они перестают быть спонтанными и становятся четкими и активными, плод начинает ощущать перемещение собственного тела.
Частота сердцебиения на данном этапе составляет 120-150 ударов в минуту, у сердца формируются два желудочка и два предсердия. Происходит возникновение кровеносной системы сосудов, по ним начинает поступать кровь.
Интенсивное развитие внутренних органов приводит к округлению животика плода. Развиваются органы пищеварения и печень, которая важна, поскольку отвечает за кроветворение (образование новых клеток крови). Таким образом появляется «плодовая» кровь.
На этом этапе в жизни плода случается такое важное событие, как начало синтеза гормонов, к которым относится и адреналин. Интенсивный рост надпочечников обеспечивает данный процесс. Также начало синтеза гормонов связано с усложнением структуры надпочечников. Все это помогает плоду комфортно адаптироваться к разнообразным изменениям и экстремальным условиям. Именно наличие в организме адреналина позволяет ему выдерживать различные стрессы. Плод обретает способность переносить нагрузки, поскольку адреналин обеспечивает регуляцию специального режима «выживания».
Все это помогает плоду комфортно адаптироваться к разнообразным изменениям и экстремальным условиям. Именно наличие в организме адреналина позволяет ему выдерживать различные стрессы. Плод обретает способность переносить нагрузки, поскольку адреналин обеспечивает регуляцию специального режима «выживания».
Девятая неделя для будущей мамы
На данном этапе у женщины могут еще сохраняться сонливость, усталость, частые перемены настроения и головокружения. Проявления токсикоза способны достичь своего максимума. Именно данный период является оптимальным для того, чтобы посетить гинеколога и встать на учет.
Десятая неделя для малыша
Данная неделя важна и знаменательна, именно с нее начинается плодный этап развития, и будущий ребенок теперь официально называется плодом, а не эмбрионом. Уже заложены все внутренние органы, которым в будущем предстоит лишь расти и развиваться. Специалисты справедливо считают десятую неделю завершающей в первом критическом сроке: с этого времени вероятность развития пороков, которые могут возникнуть вследствие химических факторов различной природы, уже не так высока.
Плод в это время свободно располагается в полости матки, не соприкасаясь практически с ее стенками. У будущего малыша происходит интенсивное формирование нервной системы, налаживается передача импульсов нервно-мышечными путями. Этот процесс приводит к возникновению интенсивных движений. Такие движения являются рефлекторными, они активны и вызваны соприкосновениями со стенками матки. Плод совершает уже достаточно четкие движения ножками, головой и ручками. Женщина не способна пока ощущать движения плода, но при ультразвуковом обследовании они отчетливо видны.
В данное время окончательно формируется диафрагма – плоская мышца, предназначенная для разделения брюшной и грудной полостей. Происходит дальнейшее развитие внутренних органов.
Десятая неделя для будущей мамы
Женщина ощущает повышенную тревожность, у нее сохраняется эмоциональная лабильность. Все это является следствием продолжающихся гормональных изменений. Единственное, следует понимать, что уже скоро произойдет восстановление баланса, а значит, и возвращение стабильного хорошего настроения.
Женщины на десятой неделе могут заметить видоизменение живота. Причиной может быть переедание, а также перераспределение подкожного жира и расслабление мышц вследствие влияния гормона беременности – прогестерона.
Матка в этот период увеличивается, но не настолько, чтобы оказать влияние на форму живота, она достигает размеров крупного яблока или грейпфрута. Соответственно, для окружающих беременность пока совсем незаметна.
Одиннадцатая неделя для малыша
Плод на одиннадцатой неделе продолжает интенсивный рост. Внешне он выглядит следующим образом: достаточно большая голова, маленькие ножки, прижатые к животику, маленькое туловище и хорошо развитые длинные руки. Такое неравномерное развитие связано с тем, что основную массу питательных веществ и долю кислорода на протяжении всего предшествующего периода получала именно верхняя часть тела, в которой располагаются такие жизненно важные органы, как сердце и мозг.
У плода продолжается формирование суставов и костей, рост мышц. Развиваются не только крупные суставы, но и мелкие. В челюстях образуются зачатки зубов, на пальцах – ногтей.
Движения будущего ребенка становятся все более целенаправленными. Громкие звуки и резкие движения начинают вызывать у него ответную реакцию. Развиваются хватательный и сосательный рефлексы – это можно видеть по движению пальчиков и губ. Начинается формирование обонятельных и вкусовых рецепторов. Если околоплодные воды попадают в носик или рот, плод способен ощутить их вкус.
На данном этапе также происходит формирование радужной оболочки глаз, которая после рождения и определит их цвет. У новорожденных в большинстве случаев глазки голубого или синего цвета, карие встречаются довольно редко. Окончательно цвет радужной оболочки формируется к пяти месяцам. Он зависит от накопленного пигмента меланина, находящегося в радужной оболочке. Генетическое наследование и определяет количество данного пигмента.
Одиннадцатая неделя для будущей мамы
На данном сроке в большинстве случаев рвота и тошнота, а также непереносимость определенных запахов проходят. Таким образом, женщина получает возможность сформировать полноценный рацион и начать питаться разнообразно, отдавая предпочтение различным полезным продуктам. Желательно есть свежеприготовленную пищу. Если соблюдать определенную диету, можно избежать любых проблем на данном сроке, основной из которых является проблема с пищеварением. Расслабляющий гормон прогестерон приводит к тому, что мышцы кишечника становятся ленивыми, что приводит к вздутиям и запорам. Если же даже строгое соблюдение режима питания не помогает справиться с проблемами, необходимо обратиться к специалисту, который сможет выписать безопасные лекарственные препараты.
Если же даже строгое соблюдение режима питания не помогает справиться с проблемами, необходимо обратиться к специалисту, который сможет выписать безопасные лекарственные препараты.
В соответствии с ростом плода увеличивается и объем крови. У женщины вследствие таких изменений может возникать повышенная потливость. Повышение функции почек приводит к более частым мочеиспусканиям. Если при участившемся мочеиспускании отсутствует дискомфорт и боль, волноваться нет повода. В противном случае также понадобится нанести визит специалисту. Дискомфорт и боль могут быть симптомами воспаления мочевого пузыря, т. е. синдромами цистита.
На сроке одиннадцати недель проводится первый пренатальный скрининг, который направлен на определение пороков развития. Производится ультразвуковое и биохимическое исследование. Первый скрининг направлен не только на выявление пороков развития. Данное обследование позволяет узнать состояние хориона, рост и степень развития плода, точный срок беременности и другие подробности.
Двенадцатая неделя для малыша
Двенадцатой неделей завершается первый триместр развития беременности. К концу данного срока длина плода составляет 90 мм, а его масса – приблизительно 20 г. В это время происходит много значительных событий в жизни плода.
У него отмечается интенсивное развитие головного мозга, формирование связей между спинным мозгом и большими полушариями. Если рассматривать строение мозга, оно напоминает уменьшенную версию мозга взрослого человека. На протяжении всех первых месяцев в крови плода были лишь эритроциты, но на двенадцатой неделе к ним прибавляются и лейкоциты, являющиеся защитниками организма и принадлежащие к иммунной системе.
Происходит также развитие пищеварительного тракта. Печень, которая на данном этапе является самым развитым органом и занимает большую часть брюшной полости, начинает вырабатывать желчь, а не только обеспечивать кроветворение, как это было ранее. Именно с двенадцатой недели кишечник активно растет и начинает укладываться в петли, которые впоследствии можно видеть у взрослого человека. Происходят первые перистальтические движения, т. е. сокращение мышц кишечника, которое должно в будущем обеспечивать продвижение по нему пищи. Плод, начиная с этой недели, заглатывает околоплодные воды, и они у него проходят по кишечнику. Это происходит до самого появления на свет. Перистальтические волны представляют собой тренировку мышц кишечника.
Происходят первые перистальтические движения, т. е. сокращение мышц кишечника, которое должно в будущем обеспечивать продвижение по нему пищи. Плод, начиная с этой недели, заглатывает околоплодные воды, и они у него проходят по кишечнику. Это происходит до самого появления на свет. Перистальтические волны представляют собой тренировку мышц кишечника.
Кроме того, у плода происходят ритмичные движения мышц, которые также являются тренировочными и имитируют дыхание. Голосовая щель плотно сомкнута, поэтому околоплодные воды не способны проникать к органам дыхания.
У плода начинают функционировать почки, моча в них собирается небольшими порциями и выходит через уретру, попадая в околоплодные воды.
На двенадцатой неделе завершается формирование плаценты, которая становится способной функционировать самостоятельно. Плацента – важнейший орган для плода, посредством нее не только происходит обмен питательными веществами между женщиной и плодом. Плацента – эффективный защитник от внутренних и внешних токсинов.
Двенадцатая неделя для будущей мамы
Срок двенадцать недель справедливо считают самым лучшим в беременности. Самочувствие женщины приходит в норму вследствие передачи управления процессом от желтого тела, которое вырабатывало прогестерон, являющийся виновником многих неприятностей, плаценте. Все проявления токсикоза исчезают, женщины становятся расслабленными и спокойными.
Матка на данном этапе уже достаточно увеличилась и достигла края лобка, но на форму живота это повлиять не способно.
Как правило, первый триместр не сопровождается набором веса. Если токсикоз проявлялся в значительной степени, возможна даже потеря веса. Если аппетит женщины не изменился в результате беременности, за всю беременность она должна набрать не больше 10 % от общего веса. Такая прибавка обычно составляет 1-2 кг.
С двенадцатой недели, если у женщины все хорошо и нет противопоказаний, рекомендуется начинать занятия спортом. На более ранних сроках они не являются опасными, но наиболее часто специалисты рекомендуют женщинам заниматься собой после завершения первого триместра.
Для будущей мамы отлично подойдут занятия танцами, йогой, плавание, фитнес, а также любой другой вид занятий, который был разработан специально для беременных. Перед началом тренировок обязательно следует проконсультироваться у врача. Если правильно подобрать нагрузки, занятия окажут положительное влияние на течение не только беременности, но и родов. Также спорт на данном этапе поспособствует более скорому восстановлению после родов.
Питание — Элевит
Хорошо сбалансированная диета во время беременности поможет вам сохранить здоровье и поможет дать вашему ребенку то, в чем он нуждается для развития.
В первые 3 месяца, вам не нужно есть больше, чем раньше, до беременности — даже если вы испытываете в этом потребность. Тем не менее, во 2-м и 3-м триместре вам понадобятся дополнительные 200 ккал в день, поскольку ваш ребенок начнет прибавлять в весе. Это эквивалентно двум дополнительным фруктам в день.
Какие продукты следует употреблять в пищу?
Важно быть в курсе, чем можно питаться во время беременности, поэтому постарайтесь, сосредоточиться на качестве вашего питания.
Во время беременности рекомендовано употребление продуктов пяти основных пищевых групп в следующих количествах.
| Пищевая группа | Минимальное рекомендованное дневное потребление (РДП) | Размер порций |
|---|---|---|
| Овощи | 5 порций различного типа и цвета | Стандартная порция — примерно 75г, что составляет: — ½ чашки приготовленных зеленых или оранжевых овощей или — ½ чашки приготовленных бобов, гороха или чечевицы, или — 1 чашка сырых салатных овощей. |
| Фрукты | 2 порции | Стандартная порция — примерно 150 г, что составляет: — 1 среднее яблоко или банан или — 2 средние сливы или абрикоса, или — 1 чашка консервированных фруктов (без добавления сахара). |
| Зерновые (хлеб, злаки, рис, макаронные изделия, овсянка и пр.) | 8,5 порций, предпочтительно цельнозерновые / с высоким содержанием клетчатки | Стандартная порция, что составляет: — 1 кусок (40 г) хлеба или — 1/2 чашки (75—120 г) приготовленного риса, макаронных изделий или гречки или — 1/4 чашки (30 г) мюсли или — 3 (35 г) хлебца.  |
| Постное мясо и птица, рыба, яйца, орехи и семечки | 3,5 порции | Стандартная порция, что составляет: — 65 г приготовленного постного красного мяса, такого как говядина, баранина, телятина или свинина или — 80 г приготовленного мяса птицы, такого как мясо цыпленка или индейки или — 100 г приготовленного рыбного филе или — 2 больших (120 г) яйца. |
| Кисломолочные продукты (кефир, молоко, йогурт, сыр и пр.) | 2,5 порции, в основном с пониженным содержанием жира | Стандартная порция, что составляет: — 1 чашка (250 мл) молока или — 2 кусочка (40 г) твердого сыра, такого как чеддер, или — 3/4 чашки (200 г) йогурта. |
Помимо приведенного плана здорового питания, наши рекомендации содержат следующие советы:
- Сократить употребление насыщенных жиров, таких как сливочное масло и сливки, старайтесь заменять их на растительные масла.

- Сократить употребление продуктов, подвергшихся технологической обработке, и фаст-фуда, т. к. эта пища содержит большое количество насыщенных жиров, соли и сахара. Ограничить употребление еды на вынос и держаться подальше от печенья, тортов, чипсов, сладостей и сладких безалкогольных напитков.
- Пить больше воды, что будет способствовать лучшему перевариванию пищи и выведению токсинов. Для предотвращения запоров и поддержания уровни жидкости в организме выпивайте не менее 2 литров воды в день.
Важные рекомендации для здоровья беременных женщин
Во время беременности важно контролировать вес, поэтому старайтесь сосредоточиться на качестве своего рациона
Когда вы в ожидании малыша, ваша диета заслуживает особого внимания. Вот несколько простых, но важных советов.
- Откажитесь от алкоголя. Наиболее безопасным и правильным вариантом является полный отказ от алкоголя в период, предшествующий беременности, во время беременности и кормления грудью.

- Избегайте употребления пищи, которая может содержать листерии. Это такие популярные деликатесы как мягкие сыры, паштеты, колбасные изделия, готовые салаты, сырые или копченые морепродукты, сырые яйца. Убедитесь, что яйца, мясо и рыба, которые Вы употребляете в пищу, прошли термическую обработку.
- Сократите потребление кофеина. Постарайтесь свести потребление кофеина максимум к 100 мг в день, что соответствует приблизительно 1 порции кофе — эспрессо. Учитывайте также, что кофеин содержится в шоколаде, чае, некоторых прохладительных и энергетических напитках.
Как справиться с состояниями, часто возникающими при беременности
Утреннее недомогание
До 80%1 женщин в 1-м триместре беременности испытывают утреннее недомогание с такими симптомами, как тошнота и рвота. Все женщины разные, но какие-то из перечисленных ниже способов могут Вам подойти.
- Держитесь подальше от источников запахов и пищи, которая вызывает у Вас тошноту.

- Попробуйте различную еду и напитки, чтобы понять, что помогает облегчить симптомы. Например, некоторые женщины утром первым делом тянутся за имбирным чаем или чаем с лимоном.
- В течение дня ешьте небольшими порциями с регулярными интервалами. Это может облегчить или избавиться от чувства тошноты.
- Ешьте пищу, богатую клетчаткой такую как хлеб, рис и макаронные изделия из твердых сортов пшеницы. Можете попробовать перекусывать продуктами с высоким содержанием белка, например, сыром.
- Избегайте жирной, острой пищи и овощей, способствующих газообразованию.
- Выпивайте не менее 2 литров воды в день, что предотвратит обезвоживание организма.
- Старайтесь принимать витаминно-минеральный комплекс для беременных вечером, т. к. это может облегчить Ваше состояние при симптомах утреннего недомогания.
Изжога
Изжога — обычное явление для 2-го и 3-го триместров беременности, когда растущий ребенок давит на и без того замедленно работающую пищеварительную систему. Попробуйте следовать следующим советам, которые могут облегчить изжогу.
Попробуйте следовать следующим советам, которые могут облегчить изжогу.
- Ешьте маленькими порциями через регулярные промежутки времени, чтобы избежать перегрузки пищеварительной системы.
- Избегайте жареной, острой и жирной пищи, которая может вызвать раздражение слизистой желудка.
- Меньше запивайте пищу, чтобы избежать вздутия живота. Лучше больше пить между приемами пищи.
- После еды в течение нескольких часов воздержитесь от отдыха в лежачем положении.
- Носите свободную одежду, не сдавливающую область живота и груди.
- Во время сна подкладывайте под голову две подушки, так, чтобы живот находился на уровне ниже головы.
- Принимайте антацидные препараты, которые могут использоваться во время беременности.
Запоры
Комбинированное воздействие гормонов, снижение активности и увеличение веса и роста ребенка могут быть причиной запоров. Не принимайте слабительные средства без назначения врача. Лучше скорректируйте свой рацион и образ жизни.
Не принимайте слабительные средства без назначения врача. Лучше скорректируйте свой рацион и образ жизни.
- Ешьте больше содержащей клетчатку пищи, такой как цельнозерновые продукты, свежие фрукты и овощи. Диетологи рекомендуют потребление около 30 г клетчатки в день.
- Для облегчения освобождения кишечника пейте больше воды.
- Регулярно занимайтесь физическими упражнениями – полезна даже просто спокойная прогулка в начале дня.
Пищевые пристрастия и антипатии
Ваши вкусы могут измениться во время беременности. Вы можете обнаружить, что не наедаетесь определенной пищей или вовсе что-то не переносите! Обычно это не является проблемой (если только вам, например, не хочется съесть мела). Если у Вас существуют сомнения, посоветуйтесь с врачом.
Могут потребоваться изменения и других аспектов Вашего образа жизни
Чрезвычайно важно знать, чем питаться во время беременности, однако, принимать во внимание следует не только это. Прочитайте наши советы по образу жизни для будущих мам. Вы можете удивиться, узнав о необходимости изменить некоторые из Ваших привычек.
Прочитайте наши советы по образу жизни для будущих мам. Вы можете удивиться, узнав о необходимости изменить некоторые из Ваших привычек.
Источники информации:
1. Группа экспертов по заболеваниям желудочно-кишечного тракта Терапевтическое руководство: заболевания желудочно-кишечного тракта Версия 5. Мельбурн: Therapeutic Guidelines Limited; 2011 г.
Беременность и температура — Официальный сайт ОБУЗ «Центр медицинской профилактики» комитета здравоохранения Курской области. Центр медицинской профилактики Курской области. Курск. Здоровый образ жизни. Курск.Профилактика и лечение.
Каждая мама хочет, чтобы ее малыш появился на свет здоровым, поэтому во время беременности любые изменения в организме воспринимаются женщиной с опаской. особенно вызывает беспокойство немотивированный подъем температуры. Температура поднимается обычно до 37,20-37,50, особых жалоб не вызывает, может наблюдаться некоторая слабость и сонливость. Подъем температуры у разных женщин происходит по-разному. У некоторых появляется только при физической нагрузке, при работе по дому, у других появляется во второй половине дня или держится в течение суток. Обычно не столько беременные, сколько их родственники сильно переживают по этому поводу.
Подъем температуры у разных женщин происходит по-разному. У некоторых появляется только при физической нагрузке, при работе по дому, у других появляется во второй половине дня или держится в течение суток. Обычно не столько беременные, сколько их родственники сильно переживают по этому поводу.
Если рассматривать причины подъема температуры тела, то во время беременности (особенно в I триместре) она может быть несколько повышенной (в пределах 37,20-37,40). Это связано с тем, что в организме увеличивается выработка гормона прогестерона. Во II фазу менструального цикла под его влиянием происходят изменения в слизистой матки, подготавливающие ее к имплантации зародыша. После наступления беременности продукция прогестерона увеличивается. Примерно до 12-14 недель образование прогестерона продолжается в «желтом теле» яичника, а позднее эту функцию на себя берет плацента. Прогестерон обладает влиянием на центр терморегуляции в головном мозге. И именно изменения гормонального фона и изменения терморегуляции становятся причиной небольшого повышения температуры тела во время беременности у ряда женщин. Исследования о частоте подобного проявления не проводились, но по наблюдениям оно бывает у 3-5% беременных. Это не связано ни с ростом, ни с весом, а носит сугубо индивидуальный характер. Первые недели беременности идет мощная перестройка обмена веществ и гормонов. Такое повышение температуры патологией не являются. Колебания температуры, утомляемость, сонливость, изменения настроения, аппетита, тошнота обычно проходят к 12-14 неделе беременности. На развитие ребенка субфебрильная температура не влияет.
Исследования о частоте подобного проявления не проводились, но по наблюдениям оно бывает у 3-5% беременных. Это не связано ни с ростом, ни с весом, а носит сугубо индивидуальный характер. Первые недели беременности идет мощная перестройка обмена веществ и гормонов. Такое повышение температуры патологией не являются. Колебания температуры, утомляемость, сонливость, изменения настроения, аппетита, тошнота обычно проходят к 12-14 неделе беременности. На развитие ребенка субфебрильная температура не влияет.
Если все-таки повышение температуры вызывает беспокойство, и Вас продолжают терзать сомнения, то надо ликвидировать очаги хронических инфекций – вылечить зубы, полоскать горло при хроническом тонзиллите, и обязательно проверить свое здоровье у терапевта. Сдать анализы крови, мочи, биохимические, ВИЧ и т.п. Если все анализы в порядке, нет очагов хронических заболеваний (гайморит, пиелонефрит и др.) и отсутствуют какие-либо жалобы, то знайте, что все замечательно и для переживаний нет никаких причин!
А вот если наряду с температурой высокой или не очень жалобы все-таки есть необходимо срочно обратиться для выявления причин заболевания, т. к. в некоторых случаях высокая температура опаснее для плода, чем назначаемые врачом лекарственные средства. Повышенную температуру, в том числе и во время беременности могут давать многие заболевания. Для того чтобы этого не произошло с первых недель надо беречь себя, не переохлаждаться, в период эпидемии гриппа избегать людных мест, общественного транспорта. Употреблять в пищу больше овощей и фруктов, не забывать про белковую пищу. И тогда через 9 месяцев Ваш малыш порадует мир первым криком.
к. в некоторых случаях высокая температура опаснее для плода, чем назначаемые врачом лекарственные средства. Повышенную температуру, в том числе и во время беременности могут давать многие заболевания. Для того чтобы этого не произошло с первых недель надо беречь себя, не переохлаждаться, в период эпидемии гриппа избегать людных мест, общественного транспорта. Употреблять в пищу больше овощей и фруктов, не забывать про белковую пищу. И тогда через 9 месяцев Ваш малыш порадует мир первым криком.
Курение во время беременности
КУРЕНИЕ ВО ВРЕМЯ БЕРЕМЕННОСТИ: НУЖНО ЛИ БРОСИТЬ?
Курящих беременных больше, чем может показаться, но практически каждая скрывает этот момент своей слабости, так что желающих участвовать в медицинских исследованиях очень мало. Но это не отменяет того факта, что никотиновая зависимость представляет угрозу ребёнку по всем фронтам — от внутриутробного развития до осложнений при родах и даже будущего умственного развития.
Сразу оговоримся, что точной статистики в этом вопросе до сих пор не существует по простой причине — исследователям очень трудно охватить достаточное количество участников, чтобы делать категоричные выводы.
Для медиков очевидным является негативное влияние табачного дыма на беременность, но среди курящих не смолкают разговоры о том, что это преувеличение.
Иногда можно слышать примеры, мол, курила, родила — и ничего страшного. Причина такого неоправданно лёгкого отношения будущих мам к табакокурению в том, что действительно нет стопроцентных гарантий вреда никотина. Но вы, конечно, понимаете, что даже существующий риск — уже повод отказаться от веществ, которые могут навредить плоду.
НАСКОЛЬКО СЕРЬЁЗЕН ВРЕД ОТ КУРЕНИЯ ПРИ БЕРЕМЕННОСТИ?
Казалось бы, вопрос риторический. И всё-таки немало женщин считают, что последствия пагубной привычки либо сильно преувеличены, либо каким-то чудом не коснутся их вовсе. Более того, в сети на форумах вы можете повстречать мнение, что курильщице бросать на сроке категорически нельзя (почему — трудно понять), даже есть ссылки на советы гинекологов-акушеров, не рекомендующих бросать!
Как относиться к таким заявлениям, решать вам, но держите в уме, что уже более 50 лет медицина исследует негативное влияние табака на организм, и отнюдь не в пользу последнего.
Помните, что табачные компании не продают вам здоровье, они рекламируют способ занять себя, расслабиться или собраться, стильный образ с сигаретой в зубах и прочие эфемерные вещи.
С другой стороны, правда в том, что дым приносит в организм токсины, на нейтрализацию которых ежедневно уходят колоссальные ресурсы — клетки крови, печени, лёгких, гемоглобин, нейроны мозга и прочее.
Если вы любите затягиваться дымом, ладно, о вкусе не спорят, но разве ваша беременность не требует от вас всех внутренних резервов, чтобы обеспечить нормальное развитие плода в утробе и благополучные роды с последующим кормлением? Растрачивать то, что по праву принадлежит маленькому существу внутри вас, наверное, жестоко и неразумно.
Напомним некоторые последствия курения во время беременности:
сокращается поступление кислорода из материнской крови к плоду;
никотин сужает периферические сосуды;
кровоток ненормально изменяется на 20-30 минут после каждой сигареты;
накопление углекислоты в организме негативно влияет на состав крови беременной;
сердце младенца в утробе начинает биться чаще, тахикардия вызывает похудение и будущей мамы, и ребёнка внутри, который может появиться на свет с недовесом и слабой жизнеспособностью;
клетки печени напряжённо работают на вывод токсинов из крови, перенапряжение сосудов этого органа и его протоков вызывает мучительный гастрит;
от проблем с желудком падает гемоглобин — ребёнок недополучает питание в утробе;
страдает ещё только формирующийся мозг плода, сокращается нормальное количество его клеток, неправильно закладываются другие важные органы;
в особенных случаях, когда мать не выпускала сигарету изо рта до самых родов, новорождённый получает готовую зависимость от никотина, хотя сам никогда не курил!
Из самых лёгких последствий назовём хотя бы то, что дети курильщиц беспокойны и постоянно плачут и кричат./GettyImages-476375927-56f9b9ac3df78c7841940d87.jpg) Кто считает, что это не проблема, тот просто не знает, какова цена младенческого крика — от потери сознания у не спавших неделю матерей до грыжи у самих младенцев.
Кто считает, что это не проблема, тот просто не знает, какова цена младенческого крика — от потери сознания у не спавших неделю матерей до грыжи у самих младенцев.
Тяжёлыми считаются такие последствия, как врождённый порок сердца, недоразвитие тканей внутренних органов и скелета с мускулатурой («заячья губа», «волчья пасть»). Эти беды случаются и без сигарет, но с ними риск неимоверно возрастает!
Итак, если вы имеете плохую привычку и слабые нервы, то наверняка думаете, что «синдром отмены» никотина и психологический дискомфорт от этого на фоне беременности принесёт вам страдания и вред.
Взвесьте разумно: чего вы боитесь больше — своей раздражительности и сухости во рту, когда хочется закурить, или описанных выше проблем у будущего сына или дочки? Ответ очевиден, правда?
КАК ВЛИЯЕТ КУРЕНИЕ КАННАБИСА ВО ВРЕМЯ БЕРЕМЕННОСТИ
Так, например, те женщины, кто не курит табак, иногда не отказывают себе в употреблении других веществ. Нет ничего плохого в том, считают они, чтобы иногда расслабиться с «травкой», тем более что всем известно о её медицинском применении, но…
Курение марихуаны во время беременности ставит под угрозу будущие умственные способности малыша! Психоактивное вещество (тетрагидроканнабинол) быстро проникает в кровь будущей матери, и около 10% его содержания поступает в кровоток плода через плаценту.
Одновременно употреблять марихуану и оградить не рождённого ребёнка не выйдет — всё, что есть в крови мамы, будет и у ребёнка. При этом велик риск развития судорожного синдрома у новорождённого, а дальше — от недовеса и астмы до тяжёлых генетических нарушений. Беременные женщины должны отказаться от вредной привычки и зависимости, как только узнают о своём новом положении.
ВРЕД ПАССИВНОГО КУРЕНИЯ ВО ВРЕМЯ БЕРЕМЕННОСТИ
Широкое распространение этой привычки привело нас к тому, что практически в каждой семье кто-то курит, а значит, другие члены семьи оказываются под прицелом опасности — пассивного курения:
пассивное вдыхание сигаретного дыма практически равно употреблению сигарет курильщиком;
один час, проведённый в накуренном помещении, производит то же эффект на организм, что и полторы выкуренные сигареты;
жить в квартире с курильщиком и избежать влияния дыма невозможно — продукты горения, содержащиеся в дыме, впитываются в мебель, обои, вещи и годами (!) выделяют токсины в среду обитания всей семьи;
пассивные курильщики не получают такой же дозы никотина, как активные, зато намного больше страдают от смол и отравляющих веществ из дыма;
некурящие женщины в одной квартире с курильщиком рискуют заработать проблемы с дыханием, анемию, насморк, вялость и ломоту в мышцах, а беременные — усиление токсикоза.

Страшно то, что дым из воздуха проникает в лёгкие и оттуда в кровь, даже при минимальной концентрации. Печень беременной и так испытывает нагрузку, как и сердечно-сосудистая и нервная системы, а тут ещё такой удар в виде «выхлопных газов» от сигарет. Если вы ждёте пополнения, а дома вас окутывают табачные облака — боритесь с этим немедленно!
Требуйте к себе и малышу уважения, если нужно — отстаивайте своё право на чистый воздух жёстко и бескомпромиссно. Лучше устроить хороший скандал и запретить дымить в квартире, чем молчаливо страдать и подвергать себя опасности выкидыша.
Родные люди с пристрастием к табаку могут стать вашей проблемой ещё и по-другому. Пассивное вдыхание дыма для бывших курильщиц становится тем фактором, из-за которого они вновь берутся за сигарету — тайком, по чуть-чуть, «одну затяжечку».
Не все понимают, что женщинам очень трудно отказаться от своей пагубной привычки, если этого не делает супруг. Этот момент очень важен и психологически, и физически. Чужой дым не только раздражает и вызывает тошноту, но и поощряет тягу к запретной сигарете. Поэтому если бросать ради будущего ребёнка — то всем вместе.
Чужой дым не только раздражает и вызывает тошноту, но и поощряет тягу к запретной сигарете. Поэтому если бросать ради будущего ребёнка — то всем вместе.
Курение во время беременности — привычка, которая может стоить вам дорого, и расплачиваться придётся здоровьем своего ребёнка. Благополучие малыша стоит усилий, чтобы преодолеть никотиновую зависимость и не допускать срывов, помните — теперь вы мама, а это предполагает большую ответственность!
Изжога при беременности — симптомы, причины и методы лечения заболевания
Изжога – неприятное чувство жжения или тепла за грудиной или в подложечной области. Симптом возникает после еды или натощак и связан с рефлюксом пищи, то есть забросом обработанной желудочным соком еды обратно в пищевод. Так как слизистая оболочка пищевода не приспособлена к действию желудочного сока, возникает ее раздражение, что субъективно ощущается в виде изжоги.
Изжога у беременных – самостоятельный симптом, который появляется только в период вынашивания ребенка на фоне отсутствия хронических болезней, которые вызывают рефлюкс желудочного сока1. Согласно статистике, изжога беспокоит 30–50% беременных, есть данные, что на изжогу жалуется более 80% беременных женщин, особенно в третьем триместре4.
Согласно статистике, изжога беспокоит 30–50% беременных, есть данные, что на изжогу жалуется более 80% беременных женщин, особенно в третьем триместре4.
Изжога у беременных является состоянием, которое вызвано изменениями, происходящими с женским телом в течение периода вынашивания плода. Все факторы, которые могут вызвать изжогу у женщин в интересном положении, можно разделить на физиологические (естественные) и патологические (связанные с болезнями).
Физиологическая изжога беременных может возникнуть по двум причинам:
- Гормональные – связаны с ослаблением тонуса нижнего пищеводного сфинктера. Так называется круговая мышца между желудком и пищеводом, регулирующая поступление пищи в желудок и предупреждающая ее движение в обратном направлении. При беременности в крови повышается уровень прогестерона, который расслабляет мышцу матки, параллельно действуя и на все остальные мышцы организма, в том числе и на пищеводный сфинктер.
 В результате сфинктер не закрывается после приема пищи, а остается открытым. Любое изменение положения тела или сокращение желудка вызывает рефлюкс пищи4. Изжога также возникает, если нарушается продвижением пищи по пищеводу, например, если увеличивается частота «обратных» сокращений пищевода по направлению от желудка к пищеводу1.
В результате сфинктер не закрывается после приема пищи, а остается открытым. Любое изменение положения тела или сокращение желудка вызывает рефлюкс пищи4. Изжога также возникает, если нарушается продвижением пищи по пищеводу, например, если увеличивается частота «обратных» сокращений пищевода по направлению от желудка к пищеводу1. - Физические – из-за увеличения размеров матки изменяется расположение внутренних органов и повышается внутрибрюшное давление, которое передается на стенку желудка и способствует рефлюксу4.
В связи с такими изменениями желудочно-кишечного тракта при беременности все патологии, вызывающие изжогу, могут обостриться.
Патологические причины изжоги во время беременности включают следующие случаи:
- Гастроэзофагеальная рефлюксная болезнь (рефлюкс-эзофагит) – патология сфинктера пищевода, которая возникает чаще при грыже диафрагмы, когда между пищеводом и желудком исчезает естественный изгиб, предупреждающий обратный заброс4.

- Другие болезни желудочно-кишечного тракта – гастрит, язвенная болезнь желудка и двенадцатиперстной кишки, панкреатит, болезни печени и желчевыводящих путей, воспалительные заболевания кишечника2. При гастритах и язвах повышается кислотность желудка, а патологии других органов пищеварения вызывают вздутие живот, запор, увеличение печени, что повышает внутрибрюшное давление.
- Прием лекарственных препаратов, которые расслабляют нижний пищеводный сфинктер – кардиопрепараты, теофиллин, противовоспалительные препараты, прогестерон, антидепрессанты4.
В первые два часа после еды в желудке вырабатывается соляная кислота, которая нужна для переработки пищи. Именно в это время чаще мучает изжога, особенно если женщина употребляет жирную, жареную и острую пищу7. Жжение за грудиной может длиться несколько минут или несколько часов. Изжога может повторяться несколько раз в течение дня. Характерно ее усиление в горизонтальном положении, при наклонах туловища, а также при повороте на другой бок.
Характерно ее усиление в горизонтальном положении, при наклонах туловища, а также при повороте на другой бок.
Чтобы уменьшить выраженность изжоги, сперва нужно скорректировать режим питания и некоторые привычки. Это помогает снизить повышенную кислотность желудка и предупредить заброс пищи обратно в пищевод.
Беременным следует соблюдать следующие диетические рекомендации4:
- Не употреблять излишне калорийную пищу.
- Исключить ночные перекусы и тем более переедание.
- Питаться часто и небольшими порциями.
- Не ложиться сразу после еды, не спать в строго горизонтальном положении, необходимо приподнимать головной конец кровати.
- После еды походить в течение 30 минут.
- Ужинать не позже 3-4 часов до отхода ко сну.
- Не поднимать тяжести, не делать сильных и частых наклонов туловища, не перенапрягать мышцы брюшного пресса.
- Не носить корсеты, бандажи, тугие пояса, повышающие внутрибрюшное давление.

Из рациона питания при изжоге следует исключить4:
- Газированные напитки (они увеличивают давление в желудке и стимулируют образование соляной кислоты).
- Сливки, цельное молоко, жирные сорта мяса, жирная рыба, гусь, свинина (жирные продукты долго перевариваются).
- Шоколад, торты, пирожные, специи (расслабляют нижний пищеводный сфинктер).
- Цитрусовые, томаты, лук, чеснок (раздражают слизистую оболочку пищевода).
При изжоге беременным можно есть следующие продукты6:
- хлеб пшеничный, сухие бисквиты, сухое печенье;
- печеные пирожки с яблоками, отварным мясом или рыбой;
- супы из мяса, рыбы, овощей;
- нежирное говяжье мясо, птица, рыба;
- яйца всмятку и омлет;
- сахар, медь, сливочный крем;
- чай, какао, сладкие фруктовые соки, варенье, компоты.
У 80% беременных изжога исчезает после родов, однако сильная изжога при беременности, особенно если она длится в течение нескольких недель, может сохраняться и после рождения ребенка4.
Часто правильное питание и соблюдение рекомендаций по образу жизни не всегда помогают избавиться от изжоги. Если изжога вызвана какой-либо болезнью, адекватное лечение основной патологии с помощью лекарственных препаратов помогает устранить неприятные симптомы.
Применение народных и нетрадиционных способов устранения изжоги в период беременности также недостаточно эффективно и даже потенциально опасно. Многие из лекарственных трав во время беременности могут принести вред как женщине, так и ее будущему ребенку4.
Поэтому выбор лекарственного препарата желательно обсудить с врачом, который поможет подобрать нужное средство от изжоги при беременности, уделяя внимание с позиции безопасности для плода и потенциального влияния на течение беременности4
Результаты эпидемиологических исследований Омез® 10 мг при лечении изжоги у беременных свидетельствуют об отсутствии клинически значимого негативного влияния на беременность и состояние здоровья плода или новорожденного5.
Омез®10 мг отпускается без рецепта врача, но принимать его самостоятельно без рекомендаций специалиста можно не дольше 14 дней5.
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ, НЕОБХОДИМО ОЗНАКОМИТЬСЯ С ИНСТРУКЦИЕЙ ПО МЕДИЦИНСКОМУ ПРИМЕНЕНИЮ ИЛИ ПРОКОНСУЛЬТИРОВАТЬСЯ С ВРАЧОМ.
Список литературы:- Вьючнова Е.С., Юренев Г.Л., Миронова Е.М «Применение ингибиторов протонной помпы у беременных: показания и выбор» статья в журнале «Доказательная гастроэнтерология» – 2016.
- ЦИММЕРМАН Я.С., МИХАЛЕВА Е.Н. «Возможности фармакотерапии при лечении гастроэнтерологических заболеваний в период беременности» научный обзор – 2015
- Харкевич Д. А. «Фармакология» учебник – 2010.
- Трухан Д.И., Гришечкина И.А. Терапия изжоги беременных: фокус на альгинаты. Consilium Medicum. 2016;
- Инструкция препарата Омез®10 мг
- Диетические рекомендации Научного общества гастроэнтерологов России для пациентов с ГЭРБ
- «Акушерство.
 Национальное руководство» под редакцией Г.М. Савельевой – 2018.
Национальное руководство» под редакцией Г.М. Савельевой – 2018.
Ранний токсикоз беременных — причины, диагностика и лечение
Но именно этот период беременности нередко осложняется ранним токсикозом. По статистике каждая вторая будущая мама страдает этим недугом. Многие ошибочно считают его нормой, однако это не так: токсикоз — патология.
Обычно под словом «ранний токсикоз» понимают только тошноту, рвоту и слюнотечение. Медицинское понимание этого слова несколько отличается от обыденного: в учебниках по акушерству токсикозом считаются все патологические изменения в организме женщины, которые могут появляться в первом триместре беременности. К ним относятся не только тошнота и рвота, но и некоторые другие неприятные явления, встречающиеся значительно реже (дерматозы — поражения кожи, тетания — судороги мышц, остеомаляция — размягчение костей, желтуха, бронхиальная астма беременных и т.д.).
Причины
Несмотря на многочисленные исследования, найти причину токсикоза до сих пор не удалось. Но некоторые гипотезы существуют:
Но некоторые гипотезы существуют:
Самая популярная и наиболее обоснованная теория возникновения токсикозов — это так называемая нервно-рефлекторная теория, согласно которой важную роль в развитии заболевания играют нарушения взаимоотношений центральной нервной системы и внутренних органов. Все знают, что во время беременности многие женщины становятся более капризными, раздражительными, плаксивыми. Это происходит потому, что во время вынашивания малыша интенсивнее, чем обычно, начинают работать исторически более «старые» подкорковые структуры мозга, тогда как обычно у человека, стоящего на высшей ступени эволюции, более активна кора. Но подкорковые структуры формируют большинство защитных рефлексов, и мудрая природа, оберегая беременность, заставляет эту часть мозга будущей мамы работать с большей отдачей. В подкорковых структурах расположен рвотный центр, а также обонятельные зоны и клеточки, «управляющие» внутренними органами, в том числе желудком, сердцем, сосудами, легкими, слюнными железами. Поэтому тошноте и рвоте могут предшествовать такие явления, как углубление дыхания, учащение пульса, увеличение количества слюны, бледность, обусловленная спазмом сосудов.
Поэтому тошноте и рвоте могут предшествовать такие явления, как углубление дыхания, учащение пульса, увеличение количества слюны, бледность, обусловленная спазмом сосудов.
Иммунная теория. Малыш с первых дней внутриутробной жизни является отличным от мамы по своему антигенному составу организмом, на который у беременной вырабатываются антитела, якобы вызывающие токсикоз.
Гормональная теория. В организме беременной происходит значительные гормональные перестройки. В частности, появляется новый орган, вырабатывающий гормоны — плацента. Появление нового «лидера» не всегда нравится нервной системе и внутренним органам беременной, и они реагируют на это симптомами токсикоза. При рвоте беременных наблюдается временное совпадение начала рвоты с пиком содержания ХГЧ (гормона плаценты), нередко отмечается снижение кортикостероидов в коре надпочечников.
Психогенная теория. Полагают, что токсикоз может быть результатом отрицательных эмоций: опасений за малыша, страха перед родами.
Факторы риска
Хотя от токсикоза не застрахован никто, замечено, что чаще всего он возникает у будущих мам, страдающих хроническими заболеваниями желудочно-кишечного тракта, печени, щитовидной железы, а также у женщин, перенесших искусственные аборты, хронические воспалительные заболевания половых органов. Предрасполагающими факторами являются частые нервные стрессы и неправильное питание, астенический тип конституции. Кроме того, выраженные формы раннего токсикоза чаще возникают при многоплодной беременности.
Как проявляется?
Самое распространенное проявление токсикоза — рвота , которая может возникать с разной частотой, в зависимости от степени тяжести токсикоза.
При лёгком течении токсикоза рвота бывает не чаще 5 раз в сутки, может сопровождаться длительным или постоянным ощущением тошноты. Рвота бывает натощак, может вызываться приемом пищи или неприятными запахами. При этом потеря массы тела либо отсутствует, либо невелика — 1-3 кг (до 5% от массы тела до беременности). Подобное состояние легко поддаётся лечению в домашних условиях.
Подобное состояние легко поддаётся лечению в домашних условиях.
В более тяжёлых случаях рвота возникает до 10-20 раз в сутки и сопровождается слюнотечением, при этом значительно ухудшается общее состояние женщины, возникают слабость, апатия. С рвотными массами и слюной теряется значительное количество жидкости, происходит обезвоживание, нарушается обмен веществ. Кожа становится сухой, бледной, понижается артериальное давление, пульс учащается, возникает запор, уменьшается количество отделяемой мочи, повышается температура. Потеря массы тела может составлять до 8-10 кг и более (до 10% от исходной массы тела). При прогрессировании этой формы токсикоза постепенно развивается нарушение водно-солевого, белкового, углеводного и жирового обмена, кислотно-щелочного и витаминного баланса, функций желез внутренней секреции. В такой ситуации резко нарушается поступление к плоду питательных веществ, а ведь именно в этот период идёт закладка и формирование всех основных органов и систем малыша.
Слюнотечение (птиализм) может сопровождать рвоту беременных, реже возникает как самостоятельная форма раннего токсикоза. При выраженном слюнотечении за сутки беременная может терять 1 л жидкости. Обильное слюнотечение приводит к обезвоживанию организма, потере белков, негативно влияет на психическое состояние женщины.
К 12 неделям беременности, как правило, явления раннего токсикоза проходят.
Диагностика и лечение токсикоза
Уже при лёгких проявлениях токсикоза доктор направит вас на анализы. Вам необходимо будет сдать анализ мочи на ацетон и кетоновые тела, биохимический и общий анализы крови. При тяжёлом течении заболевания больную поместят в стационар. При лёгкой, наиболее часто встречающейся степени токсикоза вы будете лечиться дома под наблюдением врача женской консультации.
Для устранения неприятных ощущений необходимо уделять внимание диете. При токсикозе не всегда нарушается аппетит, иногда он бывает даже повышенным, но чаще даже вид пищи не вызывает положительных эмоций, порой приходится прикладывать значительные усилия, чтобы заставить себя проглотить хоть кусочек. Поэтому можно удовлетворять свои кулинарные прихоти, введя в рацион вожделенные солёненькие огурчики, сладкие булочки или экзотические фрукты. Пищу следует принимать часто, 5-6 раз в день, но порции должны быть небольшими, а меню — разнообразным.
Поэтому можно удовлетворять свои кулинарные прихоти, введя в рацион вожделенные солёненькие огурчики, сладкие булочки или экзотические фрукты. Пищу следует принимать часто, 5-6 раз в день, но порции должны быть небольшими, а меню — разнообразным.
Следует учитывать, что очень горячая или очень холодная пища быстрее спровоцирует рвоту. Продукты должны легко усваиваться, содержать достаточное количество витаминов. Пить лучше минеральную щелочную воду, чай с мятой.
Если вы отмечаете, что значительно увеличено выделение слюны , вам помогут полоскания рта дубящими растворами, уменьшающими этот процесс, например настоями шалфея, ромашки, мяты. Если тошнота и рвота возникают утром, сразу после пробуждения, попробуйте позавтракать в постели, положите рядом с кроватью несколько крекеров, долек лимона или мятную жвачку. Особенно приятно, если в данной ситуации будущий папа проявит себя джентльменом и подаст вам лёгкий и полезный завтрак.
Если же тошнота начинается во второй половине дня , то, скорее всего, это сказываются нервное напряжение и усталость. В этом случае можно выпить успокаивающий сбор, пустырник или валериану.
В этом случае можно выпить успокаивающий сбор, пустырник или валериану.
Если эти меры не помогают, обязательно сообщите об этом наблюдающему вас акушеру-гинекологу.
Госпитализация
В том случае, если доктор обнаружит изменения в анализах, стрелка весов с каждым днём упорно отклоняется влево, а самочувствие ухудшается, скорее всего, придётся лечь в стационар. Задачей врачей в первую очередь будет восстановление потерянной жидкости, белка, солей. Чтобы питательные вещества и витамины поступали непосредственно в кровь, вам поставят капельницу. Для подавления рвоты и тошноты используют средства, блокирующие рвотный рефлекс. Поскольку, как уже было сказано, состояние нервной системы оказывает значительное влияние на тяжесть проявления токсикоза, то для вашего спокойствия в стационаре будет создан лечебно-охранительный режим. Кроме того, вам назначат средства, обладающие успокаивающим действием, а при повышенном слюноотделении — препараты, угнетающие действие слюнных желез.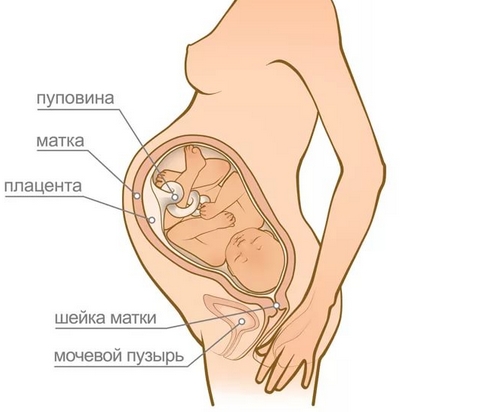 Возможно, будут использованы и методы немедикаментозного воздействия: иглоукалывание, гипно— и психотерапия, фито-, аромотерапия. Это поможет снизить количество лекарств, способных оказать нежелательное влияние на развивающийся эмбрион.
Возможно, будут использованы и методы немедикаментозного воздействия: иглоукалывание, гипно— и психотерапия, фито-, аромотерапия. Это поможет снизить количество лекарств, способных оказать нежелательное влияние на развивающийся эмбрион.
Когда в результате лечения прибавка в весе станет очевидной, нормализуются суточный диурез (количество отделяемой мочи), а также пульс, артериальное давление и температура, рвота прекратится или станет реже, можно будет вернуться в привычную домашнюю обстановку. В редких случаях комплексное лечение в течение нескольких суток оказывается совершенно неэффективным, и тогда беременность приходится прерывать.
По материалам журнала «9 месяцев» № 3, 2003
Нормальна ли тошнота при поздней беременности?
Утреннее недомогание — это обычный побочный эффект беременности, который обычно возникает в первом триместре.
Однако некоторые женщины действительно страдают от тошноты на более поздних сроках беременности, и это может быть поводом для беспокойства.
Тошнота на поздних сроках беременности может быть результатом ряда причин, а именно таких изменений в организме, как расслабление мышц желудка и желудочно-кишечного тракта и давление на живот в результате увеличения веса ребенка в матке.Это может привести к тому, что некоторые продукты (жирная, кислая или острая) станут трудно перевариваться, что вызовет тошноту и рефлюкс.
Гетти
Так может вернуться утреннее недомогание?
Утреннее недомогание в 3-м триместре обычно ощущается так же, как и в первом триместре, однако оно часто более травмирует, когда возвращается — часто примерно на 27 или 28 неделе, — поскольку женщина думала, что этот период беременности закончился.
Есть еще несколько мрачных причин тошноты в третьем триместре, например, преэклампсия, которая может быть серьезным поводом для беспокойства.
Д-р Элизабет Фаррелл, медицинский директор и гинеколог в Jean Hailes for Women’s Health, рассказывает New Idea об утреннем недомогании в третьем триместре и отвечает на все ваши вопросы.
Вот чего ожидать от тошноты в третьем триместре.
На что похоже утреннее недомогание?
Симптомы утреннего недомогания
- Тошнота
- Потеря аппетита
- Рвота
- Психологические эффекты, такие как депрессия и тревога
Гетти
Что вызывает утреннее недомогание?
Dr Farrell: Утреннее недомогание, вероятно, связано с повышением уровня гормонов, колебаниями артериального давления (особенно низким артериальным давлением) и множеством изменений в организме, вызванных беременностью, потому что метаболизм в организме должен измениться.
Как долго это может продолжаться?
Dr Farrell: Примерно к 12–14 неделям утреннее недомогание пройдет, но примерно у 20% женщин оно может быть во втором триместре, а у некоторых — в течение всего периода.
Почему тошнота возникает на поздних сроках беременности и это нормально?
Dr Farrell: Для утреннего недомогания на поздних сроках беременности ненормально, поэтому тошнота обычно означает, что происходит что-то еще. Это может быть связано с рефлюксом, преэклампсией или другим угрожающим состоянием.
Когда мне следует обратиться за дополнительной медицинской помощью?
Д-р Фаррелл: Если вы плохо себя чувствуете и беременность наступает на поздних сроках, женщинам все равно следует проходить регулярные осмотры, но они всегда должны связываться со своим врачом, если они не уверены или обеспокоены.
Различаются ли рекомендации в зависимости от того, на какой неделе беременности вы находитесь в третьем триместре?
Д-р Фаррелл: Если беременная женщина беспокоится, она всегда должна звонить своему врачу.
Тошнота в третьем триместре — причины, средства правовой защиты и профилактика
Последнее обновление:
Беременность вызывает множество изменений в вашем теле; один из них — тошнота.Обычно это проходит ко второму триместру; однако в некоторых случаях он может существовать до доставки. Если вы испытываете тошноту в третьем триместре, продолжайте читать.
Нормальна ли тошнота в третьем триместре?
Когда вы вступите в третий триместр беременности, ваш ребенок начнет расти гораздо быстрее. На этой стадии беременности время от времени могут возникать приступы тошноты. Однако, если вы испытываете постоянные приступы рвоты, мы считаем, что вам следует обратиться к врачу по этому поводу.Причина может варьироваться от чего-то простого, например, переедания или сбора желудочного содержимого, до более серьезной, которую следует проверить как можно скорее.
Что вызывает тошноту в третьем триместре?
Эти вещи могут вызвать тошноту в третьем триместре беременности:
1. Изменение гормонов
В первом триместре тошнота возникает из-за высокого уровня ХГЧ в организме. Однако иногда они могут оставаться высокими на протяжении всей беременности, что может привести к тошноте в третьем триместре.
Однако иногда они могут оставаться высокими на протяжении всей беременности, что может привести к тошноте в третьем триместре.
2. Ваш подрастающий ребенок
Да, ваш ребенок тоже может быть причиной тошноты. По мере того, как ваш ребенок растет, он оказывает давление на ваш желудок, заставляя пищу возвращаться в пищевод. Это состояние, также известное как кислотный рефлюкс, является одной из причин тошноты.
Способы предотвратить тошноту в третьем триместре
Чувство рвоты может очень раздражать. Мы предлагаем вам попробовать некоторые из следующих мер, чтобы предотвратить тошноту в третьем триместре:
1.Получите полноценный отдых
Важно отдыхать и хорошо спать.
2. Скажи кофеину нет
Напитки с кофеином, такие как чай и кофе, могут усугубить ваши симптомы. Поэтому избегайте таких напитков или ограничьте их потребление.
3. Ешьте через регулярные промежутки времени
Не следует делать большие перерывы между приемами пищи; ешьте пять-шесть небольших порций, чтобы избежать тошноты.
4. Пейте много воды
Держите себя гидратированным во время беременности.
5.Пот это из
Физические упражнения не только сохраняют ваше здоровье во время беременности, но и помогают бороться с различными недугами, такими как тошнота.
6. Не ложитесь спать сразу после еды
Прием пищи поздно вечером или непосредственно перед сном может вызвать изжогу и вызвать тошноту. Ужинайте примерно за 2–3 часа до сна.
7. Избегайте триггерных продуктов
Острые, жирные и сладкие продукты являются наиболее частыми причинами тошноты. Ограничьте потребление таких продуктов во время беременности.
Когда вам следует обратиться к врачу?
В большинстве случаев тошнота довольно безобидна. Однако сильная тошнота в третьем триместре может указывать на различные медицинские осложнения. Поэтому, если вы заметили какой-либо из следующих симптомов наряду с тошнотой, обратитесь к гинекологу.
- Сильная рвота
- Снижение шевеления плода
- Головокружение
- Похудание
- Потеря аппетита
Часто задаваемые вопросы
Вот несколько часто задаваемых вопросов о тошноте в третьем триместре беременности:
2.
 Могу ли я принимать лекарства от тошноты в третьем триместре?
Могу ли я принимать лекарства от тошноты в третьем триместре?Если вас беспокоит тошнота на 8-м и 9-м месяце беременности, вы можете принимать лекарства. Однако всегда консультируйтесь с врачом, прежде чем принимать какие-либо лекарства во время беременности.
Тошнота очень распространена во время беременности, и многие женщины могут пострадать от нее и на последних месяцах беременности. Однако при надлежащем уходе и советах врача вы сможете лучше управлять своим состоянием и контролировать его.
Также читайте: Сканирование третьего триместра во время беременности
9 месяцев, 9 симптомов: какие ощущения при беременности
Если вы никогда раньше не проходили через это — или если вы мужчина и, следовательно, неуязвимы, — трудно представить, что значит быть беременным.Но желание знать явно очень сильное. Посмотрите на Mommy Tummy, японское изобретение, выпущенное в 2011 году, в котором для имитации беременности у мужчин используются воздушные шары и водяной насос.
Mommy Tummy переносит беременность с нуля до девяти месяцев всего за две минуты, что может показаться не совсем справедливым для женщин, которые проводят большую часть года в режиме беременности. Возможно, ведущие голландского телешоу «Морские свинки» приложили больше усилий: в январе Деннис Сторм и Валерио Зено подключили себя к электродам, чтобы имитировать родовую боль в течение двух часов.В 2009 году австралийский телеведущий, тоже мужчина, проделал похожий трюк.
Но если вы не совсем готовы подключать своего партнера к электродам, отправьте его сюда. Мы собрали ответы женщин, описывающих все: от утреннего недомогания до ощущения схваток и менее известных симптомов, таких как покалывание в связках. Прочтите, что такое беременность и почему.
1. На что похоже утреннее недомогание:
Сколько героинь поняли, что беременны после необъяснимой рвоты? Утреннее недомогание — классический симптом беременности, хотя обычно он начинается примерно на шестой неделе беременности, когда женщина, скорее всего, уже пропустила менструальный цикл и осознала, что что-то может происходить. (Кроме того, утреннее недомогание не всегда сопровождается рвотой и не ограничивается утром.)
(Кроме того, утреннее недомогание не всегда сопровождается рвотой и не ограничивается утром.)
Возможно, утреннее недомогание приобретает свой голливудский оттенок из-за того, что его легко идентифицировать. «Это было похоже на похмелье без веселья накануне вечером», — сказала Келли Нельсон, публицист из Вейла, Ко, которая беременна своим первым ребенком. «И это было почти постоянно».
Утреннее недомогание, вероятно, вызвано быстрым изменением гормонального фона, в частности гормона под названием ХГЧ или хорионического гонадотропина человека.Уровень ХГЧ быстро увеличивается на ранних сроках беременности и играет роль в сигнальной цепи, которая вызывает резкое повышение уровня гормона прогестерона, что, в свою очередь, делает матку гостеприимным и богатым кровью местом, где оплодотворенная яйцеклетка может зарыться. [10 странных фактов о женском теле]
На ранних сроках беременности уровень ХГЧ «должен удваиваться каждые два-три дня», — сказал Терри Хоффман, акушер-гинеколог медицинского центра Mercy в Балтиморе. Тесты на беременность обнаруживают эти уровни ХГЧ, которые в конечном итоге снижаются.Фактически, как сказал Хоффман LiveScience, беременная женщина на 36-й неделе может сдать анализ мочи на беременность, и он окажется отрицательным, потому что ее уровень ХГЧ уже не так высок.
Тесты на беременность обнаруживают эти уровни ХГЧ, которые в конечном итоге снижаются.Фактически, как сказал Хоффман LiveScience, беременная женщина на 36-й неделе может сдать анализ мочи на беременность, и он окажется отрицательным, потому что ее уровень ХГЧ уже не так высок.
2. Как ощущается усталость в первом триместре:
По словам Хоффмана, усталость в первом триместре еще более распространена, чем утренняя тошнота, но менее заметна.
«Все безбожно устают», — сказала она.
Это может быть сложно понять партнерам или друзьям. Женщина еще не выглядит беременной (и, возможно, не делилась новостью), но часто чувствует себя такой же измотанной, как и на протяжении всей беременности.
«В первом триместре я бы чувствовал себя хорошо одну минуту, а в следующую секунду мне казалось, что я не спал неделю», — сказал Нельсон. По ее словам, работа по дому, такая как приготовление ужина или поход в продуктовый магазин, напоминала марафон.
Бегущий марафон — хорошее сравнение, сказал Хоффман. Усталость на ранних сроках беременности, вероятно, вызвана дополнительной работой, которую организм женщины выполняет во время беременности.
Усталость на ранних сроках беременности, вероятно, вызвана дополнительной работой, которую организм женщины выполняет во время беременности.
«Когда сперматозоид и яйцеклетка встречаются, все становится настолько метаболическим», — сказала она.К счастью, усталость обычно проходит к 12 или 13 неделе беременности.
3. Как выглядит растущая грудь:
Цветущая грудь — еще один симптом беременности. По словам Хоффмана, некоторый рост вызван дополнительными жировыми отложениями, отложенными организмом в ожидании беременности и кормления грудью; остальное — это гормональный рост ткани молочной железы, которая будет производить молоко и доставлять ему молоко. По словам Хоффмана, грудь часто начинает набухать задолго до того, как ребенок ударится, вероятно, для того, чтобы ребенок, родившийся рано, мог кормить грудью.
К сожалению, для партнеров, большая грудь может быть немного дразнить, сказал Хоффман, потому что они часто болят.
«Было больно», — сказал Нельсон. «Это было похоже на одну из тех вещей, когда если на них подуть, им будет больно».
«Это было похоже на одну из тех вещей, когда если на них подуть, им будет больно».
Хоффман сказала, что ее пациентки на ранних сроках беременности иногда беспокоятся о том, что быстрый рост груди, который они наблюдают в первом триместре, будет продолжаться на протяжении всей беременности. Но они перестанут расти, сказала она.
4. Как расслабляются суставы:
Одно из странных ощущений при беременности — это расслабление суставов.При рождении большая голова ребенка проходит через тазовое отверстие. В рамках этого процесса во время беременности организм начинает выделять гормон релаксин, смягчая соединение хряща в лобковой кости, называемое лобковым симфизом. Однако релаксин не нацелен конкретно на этот сустав, поэтому он также может сделать остальные суставы женщины расслабленными и нестабильными.
Релаксин может вызывать болезненные ощущения в тазу и другие расшатанные суставы, но это хорошо, — сказала Памела Сэйлор, мать двухлетнего ребенка из Калифорнии. Сэйлор сказала, что не заметила предродового расшатывания суставов (беременные, не бойтесь: это редкость). Для Сейлор это означало, что ее схватки во время родов не только открывали шейку матки у головки матки, но и расширяли ее тазовые кости. Возникшая в результате боль была похожа на глубокую боль, которую люди, имеющие опыт работы у ортодонта, могут вспомнить, когда подтягивали брекеты.
Сэйлор сказала, что не заметила предродового расшатывания суставов (беременные, не бойтесь: это редкость). Для Сейлор это означало, что ее схватки во время родов не только открывали шейку матки у головки матки, но и расширяли ее тазовые кости. Возникшая в результате боль была похожа на глубокую боль, которую люди, имеющие опыт работы у ортодонта, могут вспомнить, когда подтягивали брекеты.
«Для меня это было намного более болезненно, чем любые схватки», — сказала Сэйлор LiveScience.
5. Как ощущается прибавка в весе:
Женщина с нормальным весом обычно набирает от 11 до 16 килограммов во время беременности. По данным Центра женского здоровья Олсона при Медицинском центре Небраски, в среднем около 7,5 фунтов (3,4 кг) из них приходится на сам плод. Еще 1,5 фунта (0,7 кг) — это плацента. Грудь набирает около фунта, а женщины обычно прибавляют около 7,5 фунтов (3,4 кг) материнских запасов энергии или жира. Еще 3,5 фунта (1.6 кг) — это вес воды, а 3 фунта (1,4 кг) — это кровь. Да, у беременных женщин крови больше — на 50 процентов больше, чем до беременности. [8 странных изменений, которые происходят во время беременности]
Да, у беременных женщин крови больше — на 50 процентов больше, чем до беременности. [8 странных изменений, которые происходят во время беременности]
Итак, на что похоже это увеличение веса? Поначалу это может расстраивать. Прежде чем женщины начнут явно проявлять себя (примерно через 20 недель для первой беременности), они могут почувствовать вздутие живота и ожирение или обнаружить, что их одежда не подходит.
До беременности матка была размером с грушу и располагалась низко в тазу, сказал Хоффман.К моменту доношения этот орган весит от 12 до 14 фунтов (от 5 до 6 кг) и достигает грудной клетки. Неудивительно, что увеличение веса спереди может вызвать нагрузку на нижнюю часть спины, а иногда и на седалищный нерв, вызывая онемение и простреливающую боль в ноге. Шишка также может мешать повседневной деятельности.
«Когда вы пытаетесь наклониться, это похоже на то, что между вашим тазом и ребрами подпирает столб для палатки, не позволяющий вам согнуться настолько, чтобы дотянуться до собственной обуви», — написала в электронном письме Кэрол Миллман, дрессировщик животных из Британской Колумбии. в LiveScience.
в LiveScience.
6. Что чувствует ребенок, который пинает ногой:
В отличие от боли в суставах или ежедневной тошноты, ощущение движения плода является побочным эффектом беременности, который приветствуется большинством женщин.
«Это как бы показывает вам, что там есть немного арахиса, и все остальное, через что вы проходите, того стоит», — сказала Нельсон, описывая «трепет», которые она почувствовала на 21 неделе беременности. [Галерея: Младенцы, зевающие в утробе матери]
Поначалу пинки ребенка легко принять за пузырьки газа, но постепенно они перерастают в безошибочные уколы (часто вызывая видимую сейсмическую активность на животе женщины).Миллман описал это ощущение как «мешок со змеями в животе».
«И вы остро осознаёте тот факт, что у вашего живота есть УШИ, потому что, когда случаются громкие звуки, это выделяет СУМКУ ЗМЕЙ», — написала она в электронном письме.
7. Как ощущаются при растяжении связок:
Между 16 и 22 неделями беременности многие женщины начинают испытывать боль в круглых связках, сказал Хофманн.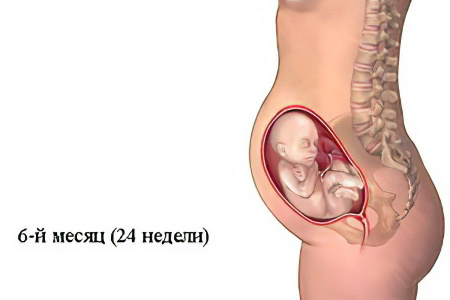 Круглые связки — это якоря, которые проходят по бокам матки в пах.По ее словам, это ощущение — внезапный колющий или укол, похожий на боль в связках, которую кто-то может почувствовать, если сильно кашляет или чихает.
Круглые связки — это якоря, которые проходят по бокам матки в пах.По ее словам, это ощущение — внезапный колющий или укол, похожий на боль в связках, которую кто-то может почувствовать, если сильно кашляет или чихает.
8. Как ощущаются схватки:
Хотя многие этого не знают, у беременных женщин схватки начинаются примерно на 12 неделе беременности, сказал Хоффман. Эти «тренировочные» схватки называют схватками Брэкстона-Хикса, и они редко бывают болезненными. Вместо этого создается ощущение, что матка становится твердой и напряженной, «как в баскетболе», — сказал Хоффман.
Во время схваток схватки больше напоминают менструальные спазмы, которые усиливаются.Для мужчин более доступной отправной точкой для понимания боли может быть сгибание бицепса и его длительное удержание.
«Когда вы задерживаете это сгибание какое-то время, оно начинает становиться судорожным», — сказал Хоффман. «Вот каково это».
Схватки «были не так уж и плохи», — сказала Сэйлор, которая отказалась от эпидуральной анестезии во время родов. «Люди видят это там, где ты просто кричишь себе голову. Это было не так уж плохо. Ты переживаешь это».
«Люди видят это там, где ты просто кричишь себе голову. Это было не так уж плохо. Ты переживаешь это».
10. Как ощущаются роды:
В последней стадии родов, когда голова ребенка находится в нужном положении, она давит на мышцы прямой кишки.В результате, по словам Хоффмана, возникает ощущение необходимости передать мяч в боулинг.
Это ощущение обычно сопровождается сильным желанием толкнуть.
«Это было похоже на волну», — сказал Сэйлор. «Вначале казалось, что это даже не было частью меня».
Кэт Хатиби, организатор свадеб и фотограф из Майами, штат Флорида, перенесла экстренное кесарево сечение, чтобы родить ей 2-месячного ребенка.
«Это было похоже на огромное давление», — сказал Хатиби LiveScience. По ее словам, самым неприятным было выздоровление.Как и при любой операции на брюшной полости, когда рана заживала, было больно сидеть, стоять и наклоняться.
«Это выравнивается, потому что у меня родился действительно хороший ребенок», — сказал Хатиби. «Она просто не жалуется».
«Она просто не жалуется».
Следуйте за Стефани Паппас в Twitter @sipappas или LiveScience @livescience . Мы также на Facebook и Google+ . Оригинальная статья на LiveScience.com
Королевская беременность: когда по утреннему недомоганию требуется больница
Кэтрин Миддлтон, герцогиня Кембриджская и жена британского принца Уильяма, находится в больнице с тяжелым утренним недомоганием, говорится в заявлении дворца.
Поступление в больницу служит объявлением о беременности Уильяма и Кейт, которые поженились в 2011 году. Герцогиня, которая, по словам представителей дворца, находится на очень ранней стадии беременности, испытывает общий, хотя в ее случае, серьезный симптом.
По данным Американской ассоциации беременных, от 70 до 80 процентов беременных женщин испытывают утреннее недомогание. Название выбрано неудачно, так как тошнота может появиться в любое время суток. Обычно она начинается примерно на шестой неделе беременности, если рассчитывать с последней менструации женщины, и обычно проходит к концу первого триместра.[5 мифов о женском теле]
Обычно она начинается примерно на шестой неделе беременности, если рассчитывать с последней менструации женщины, и обычно проходит к концу первого триместра.[5 мифов о женском теле]
Рекомендации по борьбе с регулярным утренним недомоганием включают в себя воздержание от обильных приемов пищи, питья и еды в небольших количествах в течение дня, а также воздержание от приготовления пищи или других неприятных действий, вызывающих тошноту. По данным Американской ассоциации беременных, запах лимона или имбиря успокаивает тошноту, равно как и вкус арбуза или соленых чипсов.
Госпитализация Кейт свидетельствует о том, что ее утреннее недомогание необычно тяжелое, состояние, известное как гиперемезис беременных («гипер» означает чрезмерная, «рвота» означает рвота, а «беременная» означает беременность).HG, как известно, может помешать женщинам отказываться от еды или воды и может потребовать внутривенного введения жидкости и питательных веществ. Согласно руководствам по беременности «Чего ожидать», HG встречается примерно у одной из 200 беременных женщин.
Разница между типичным утренним недомоганием и HG может быть весьма разительной. Женщина, страдающая утренним недомоганием, может часто чувствовать тошноту, но только иногда. Женщина с HG испытывает сильную рвоту. По данным Американской ассоциации беременных, HG не проходит так быстро, как утренняя тошнота, по мере того как беременность продолжается.Есть лекарства для лечения этого состояния.
Хотя HG может серьезно осложнить беременность, регулярное утреннее недомогание обычно рассматривается как признак того, что все идет хорошо. Тошнота и рвота могут быть признаками нормального повышения уровня гормонов, что способствует формированию плаценты — органа, соединяющего мать и плод в матке. Исследование 2008 года также показало, что утреннее недомогание может защитить эмбрионы, побуждая матерей избегать вредных веществ, включая алкоголь, сигаретный дым и продукты с сильным вкусом.В исследовании, опубликованном в журнале American Naturalist, отмечается, что пик утреннего недомогания обычно приходится на первый триместр, когда развивающиеся органы эмбриона наиболее восприимчивы к химическим нарушениям.
Следуйте за Стефани Паппас в Twitter @sipappas или LiveScience @livescience . Мы также на Facebook и Google+ .
Тошнота в третьем триместре? Да, это возможно.И обычное.
Когда вы получите известие от друзей или членов семьи, которые пережили беременность, вы можете обнаружить, что утреннее недомогание — это повторяющаяся тема. Это неприятный побочный эффект, который многие женщины испытывают в течение первого триместра, из-за которого пробуждение утром иногда становится нежелательной перспективой. Однако вы, возможно, не слышали рассказов о том, как тошнота поднимает свою уродливую голову в третьем триместре, но это встречается чаще, чем вы думаете.
Колебания гормонов в основном являются причиной утреннего недомогания и тошноты, которые возникают в течение первого триместра, и ничем не отличается от недомогания, которое возникает при приближении срока родов. Хотите верьте, хотите нет, но даже в конце беременности ваше тело все еще пытается найти баланс.
Хотите верьте, хотите нет, но даже в конце беременности ваше тело все еще пытается найти баланс.
Подробнее: Почему при беременности темнеют соски?
Размер имеет значение
Другая причина, почему тошнота, как правило, возникает так поздно, — это размер шишки вашего растущего ребенка. На данный момент ваш ребенок почти достаточно большой, чтобы покинуть матку, а это означает, что ваша матка расширяется больше, чем когда-либо прежде. Это может вызвать давление на желудок, что может вызвать чувство дискомфорта, а также изжогу, поскольку желудочные кислоты вытесняются в нижнюю часть пищевода.Лекарства от изжоги, отпускаемые без рецепта, обычно считаются безопасными, если вы иногда испытываете боль после еды.
Многие женщины чувствуют тошноту в третьем триместре после еды, особенно потому, что в желудке меньше места, чтобы удерживать то, что вы глотаете. Вот почему в этот период рекомендуется использовать небольшие порции еды, выбирая несколько небольших порций вместо пары больших. Это может означать, что вам придется отказаться от обильного ужина, но вы сможете перекусить большим количеством питательной пищи в течение дня, что также будет поддерживать ваш уровень энергии.Относительно небольшие порции гарантируют, что вашему желудку не придется пытаться справиться с большим, чем он может выдержать.
Это может означать, что вам придется отказаться от обильного ужина, но вы сможете перекусить большим количеством питательной пищи в течение дня, что также будет поддерживать ваш уровень энергии.Относительно небольшие порции гарантируют, что вашему желудку не придется пытаться справиться с большим, чем он может выдержать.
Подробнее: Для более умного ребенка попробуйте тошноту
Второй триместр — когда беспокоиться
Существует тяжелая форма утреннего недомогания, называемая hyperemesis gravidarum, которая не совсем нормальна, особенно если она возникает во втором триместре. Исследования показали, что это заболевание может вызвать риск для здоровья как матери, так и ее ребенка, особенно если она чувствует себя наиболее плохо во втором триместре.Подробнее об утреннем недомогании во втором триместре.
Третий триместр — когда беспокоиться
Конечно, всегда полезно поговорить с врачом о своих симптомах, поэтому не забывайте упоминать о чувстве тошноты в третьем триместре. Некоторые врачи захотят проверить вас на вирусы или болезни, которые могут быть причиной внезапного появления симптомов. Вы также захотите упомянуть, мешает ли чувство тошноты вашей способности есть, поскольку вам и вашему ребенку все еще нужно много витаминов и минералов на этом решающем этапе.
Некоторые врачи захотят проверить вас на вирусы или болезни, которые могут быть причиной внезапного появления симптомов. Вы также захотите упомянуть, мешает ли чувство тошноты вашей способности есть, поскольку вам и вашему ребенку все еще нужно много витаминов и минералов на этом решающем этапе.
Если вы все еще чувствуете утреннюю тошноту в третьем триместре, значит, она действительно стареет. Щелкните здесь, чтобы бесплатно загрузить нашу утреннюю диету с советами по продуктам, которые можно есть, чтобы остановить или хотя бы облегчить тошноту, сопровождающую утреннее недомогание.
Тошнота и рвота в третьем триместре
23 августа Тошнота и рвота в третьем триместре
Отправлено в 05:12 в Информ Автор: Guest ContributerДоцент Стив Робсон объясняет, почему женщины могут испытывать тошноту и рвоту на поздних сроках беременности и что делать, когда это происходит.
Большинство женщин испытывают тошноту и, возможно, рвоту (обычно называемую «утренним недомоганием») на ранних сроках беременности. Хотя «тошнота и рвота при беременности» (НВП) — обычное и неприятное явление, тяжелое состояние, называемое гиперемезисом беременных, к счастью, встречается редко.
Хотя «тошнота и рвота при беременности» (НВП) — обычное и неприятное явление, тяжелое состояние, называемое гиперемезисом беременных, к счастью, встречается редко.
Для тех немногих неудачников, которые страдают от неослабевающего утреннего недомогания до последних стадий беременности, это состояние может быть изнурительным и изнурительным. Кроме того, есть женщины, которые полностью выздоровели и предполагают, что они в чистом виде, только для того, чтобы проблемы возвращались к концу беременности.
Причины тошноты во время беременности
По мере увеличения размеров матки другие органы брюшной полости (в частности, кишечник) сжимаются в верхней части брюшной полости относительно диафрагмы. Кроме того, гормоны беременности имеют некоторые важные эффекты. Эти гормоны действуют, чтобы расслабить клапан или «сфинктер», который обычно удерживает соединение между пищеводом (глоткой) и желудком закрытым.
В то же время продвижение пищи из желудка в тонкий кишечник может быть очень медленным, и это состояние известно как «гастропарез».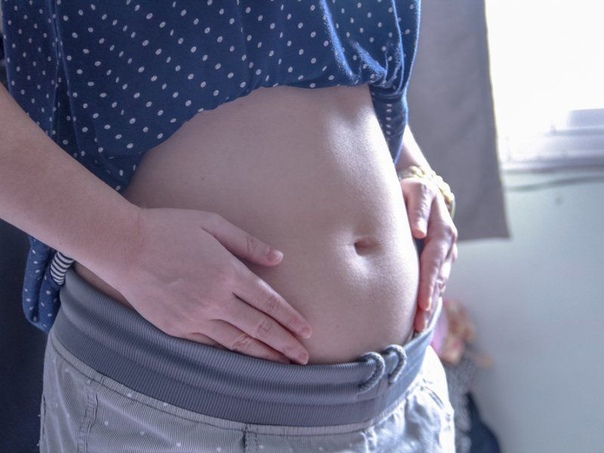 ’
’
Это означает, что в желудке может быть много пищи, которую беременная матка давит снизу.
Из-за слабости сфинктера пища течет обратно вверх, а иногда и наружу. Это может вызвать болезненную изжогу, тошноту, а иногда и рвоту.
Меры по ликвидации последствий
Небольшие приемы пищи, отказ от большого количества жидкости во время еды, прием антацидов и отказ от приема пищи перед сном могут помочь. Некоторые женщины спят с приподнятой головой, чтобы уменьшить рефлюкс.
В тяжелых случаях, когда эти меры не приносят облегчения, врачи иногда назначают лекарства, снижающие кислотность в желудке и увеличивающие подвижность желудка, чтобы помочь его опорожнению. К счастью, эти симптомы обычно проходят сразу после рождения ребенка.
Другие состояния, которые могут вызвать тошноту и рвоту
Есть и другие важные состояния, которые могут вызывать тошноту и рвоту на поздних сроках беременности, и если у вас есть какие-либо сомнения относительно их причины, обратитесь к врачу или акушерке. Пищевое отравление, например сальмонеллой или кишечной палочкой, может вызвать внезапную рвоту, но обычно также с диареей.
Пищевое отравление, например сальмонеллой или кишечной палочкой, может вызвать внезапную рвоту, но обычно также с диареей.
Точно так же эпизоды заразного гастроэнтерита (например, вызванного норовирусом) также могут вызывать заболевание у женщин.
Рвота и диарея могут длиться несколько дней, приводя к обезвоживанию, и могут представлять опасность для матери и ребенка, включая выкидыш. По этим причинам важно хорошо осознавать безопасность пищевых продуктов и избегать других людей в случае эпидемии гастроэнтерита.
Наконец, некоторые важные осложнения беременности могут иногда приводить к появлению боли в верхней части живота, тошноты и рвоты. К счастью, они очень редки, но женщины всегда должны предупреждать своего врача или акушерку, если у них есть проблемы.
Преэклампсия чаще всего возникает при первой беременности.
Может вызвать высокое кровяное давление, отек и присутствие белка в моче. В очень тяжелых случаях преэклампсия может вызвать у женщины резкое недомогание с болями в верхней части живота, тошнотой и рвотой.
В очень тяжелых случаях преэклампсия может вызвать у женщины резкое недомогание с болями в верхней части живота, тошнотой и рвотой.
Другое состояние — острая жировая болезнь печени, которая встречается крайне редко и может быть трудно диагностировать, поскольку иногда начальные признаки очень расплывчаты. Острая жировая дистрофия печени может быть настолько серьезной, что может привести к потере ребенка. И иногда пересадка печени — единственный способ лечения — к счастью, мы редко такое видим.
Таким образом, женщины, у которых в третьем триместре наблюдается тошнота и рвота, часто чувствуют себя лучше с помощью простых мер.
Если состояние не поддается лечению, становится тяжелым или связано с другими проблемами, сразу же сообщите об этом своему врачу или акушерке.
Доцент Стив Робсон — вице-президент Королевского австралийско-новозеландского колледжа акушеров и гинекологов и практикующий акушер.
Слова доктора С. Робсона
Робсона
Как найти средство от тошноты при беременности
Если вы страдаете от утреннего (а может быть, и после полудня и ночи) недомогания, вам может быть интересно, почему это происходит и служит ли это цели. «Тошнота и рвота часто указывают на то, что гормоны беременности повышены, что является признаком того, что беременность продвигается вперед», — говорит Лаура Райли, доктор медицинских наук, медицинский директор по родам Массачусетской больницы общего профиля и автор книги You and Your Baby. : Здоровое питание во время беременности .«Но это не означает, что женщины, не страдающие утренним недомоганием, подвержены риску выкидыша», — добавляет Райли. Около 25 процентов беременных женщин со здоровой беременностью никогда не испытывают тошноты, но у тех, у кого она есть, утреннее недомогание обычно длится в течение первого триместра.
Ваши шансы заболеть утренним недомоганием выше, если вы испытали тошноту как побочный эффект противозачаточных таблеток, страдаете укачиванием, у вас есть родственницы-женщины, перенесшие утреннее недомогание, или если вы беременны многоплодной беременностью. Хорошая новость заключается в том, что сочетание изменения образа жизни и диеты, а также некоторых альтернативных подходов в большинстве случаев может принести облегчение.
Хорошая новость заключается в том, что сочетание изменения образа жизни и диеты, а также некоторых альтернативных подходов в большинстве случаев может принести облегчение.
Как предотвратить утреннее недомогание
Чтобы избежать или хотя бы свести к минимуму утреннее недомогание, следуйте «медленному, устойчивому правилу» во время еды. Вместо трех обильных приемов пищи в день ешьте шесть маленьких в течение дня, — говорит Мелинда Джонсон, доктор медицинских наук, представитель Американской диетической ассоциации. И никогда не позволяйте себе голодать; падения и всплески сахара в крови могут усилить тошноту.Вот почему многие женщины чувствуют тошноту с утра — они ничего не ели с тех пор, как ложились спать. Чтобы избежать пустого желудка, ешьте мягкие продукты, такие как соленые крекеры и сухие тосты, и держите коробку крекеров у постели, чтобы перекусить утром перед тем, как встать.
Видео по теме
Некоторые эксперты рекомендуют отказываться от продуктов с сильным запахом, а также от жирной или острой пищи. Однако лучший совет — просто прислушиваться к своему телу.«Ешьте то, что заставляет вас чувствовать себя лучше или, по крайней мере, не хуже», — говорит Джонсон. Пока вы пьете много воды и продолжаете принимать витамины для беременных, ребенок будет в порядке.
Однако лучший совет — просто прислушиваться к своему телу.«Ешьте то, что заставляет вас чувствовать себя лучше или, по крайней мере, не хуже», — говорит Джонсон. Пока вы пьете много воды и продолжаете принимать витамины для беременных, ребенок будет в порядке.
Как найти средство от тошноты при беременности
Если вы чувствуете тошноту, несмотря на все ваши усилия по ее предотвращению, холодные продукты могут быть успокаивающими, особенно богатые водой продукты, такие как дыни, виноград, ягоды, фруктовые смузи, огурцы и апельсины. На самом деле, для некоторых женщин употребление в пищу любых цитрусовых помогает облегчить тошноту; может помочь даже простой запах лимона.Другие находят облегчение, потягивая уксус, смешанный с теплой водой и медом (убедитесь, что это пастеризованный, а не сырой мед).
Имбирь — еще одно противоядие. Исследование, опубликованное в Американском журнале акушерства и гинекологии , показало, что имбирь в некоторой степени помогает облегчить утреннее недомогание — в большей степени, если принимать его в капсулах, чем в любой другой форме. Свежий имбирь, имбирный порошок (в чае) или сушеный имбирь в форме таблеток более действенны, чем менее концентрированная форма имбиря, такая как имбирный эль, имбирные хлопья или приготовленный имбирный чай.
Свежий имбирь, имбирный порошок (в чае) или сушеный имбирь в форме таблеток более действенны, чем менее концентрированная форма имбиря, такая как имбирный эль, имбирные хлопья или приготовленный имбирный чай.
Иглоукалывание также может быть безопасным и эффективным «альтернативным» средством; большинству женщин требуется два или три курса лечения в неделю в течение первого триместра. Также доступны браслеты для акупрессуры (например, ReliefBands), предназначенные для стимуляции акупунктурных точек, которые облегчают тошноту. Но повязки мало что сделают для женщин, акупунктурные точки которых нечувствительны к поверхностной стимуляции.
Если у вас рвота, важно поддерживать водный баланс, чтобы восполнить потерю электролитов — минералов, таких как натрий и калий, которые регулируют баланс жидкости в организме.Так что съешьте кусочки льда, сладкие напитки со вкусом цитрусовых, плоский имбирный эль (газирование может усилить тошноту) и фруктовое мороженое. Делайте медленные, ровные глотки. Если вы пьете более двух унций за раз, жидкости, как правило, обходят ткани и попадают прямо в почки и мочевой пузырь.
Если вы пьете более двух унций за раз, жидкости, как правило, обходят ткани и попадают прямо в почки и мочевой пузырь.
Что делать, если вас все время тошнит
В умеренных случаях, описываемых как сильные или стойкие симптомы, которые влияют на качество жизни женщины или ее способность заботиться о себе, врачи могут порекомендовать добавки витамина B6.Беременность быстрее истощает водорастворимые витамины, такие как B6, поэтому прием добавок или употребление пищевых добавок, содержащих B6, таких как яичные желтки, йогурт и цельнозерновые продукты, может помочь облегчить утреннее недомогание. «Проконсультируйтесь с врачом, чтобы получить подходящую дозу», — говорит Джонсон. Общая рекомендация для беременных — 1,9 миллиграмма в день, а терапевтический уровень может составлять до 25 миллиграммов трижды в день.
По словам Джонсона, облегчение утреннего недомогания часто требует проб и ошибок.«Беременность так же уникальна, как и младенцы, поэтому продолжайте пробовать разные средства», — говорит она.







 Национальное руководство» под редакцией Г.М. Савельевой – 2018.
Национальное руководство» под редакцией Г.М. Савельевой – 2018.