Прегинор капсулы 550 мг 10 шт.
Краткое описание
ООО Артлайф, Российская Федерация, ;
Фармакологическое действие
Комплекс Прегинор- содержит высокоактивный экстракт имбиря (гингеролы 5%), магний, витамин В6. Свойства комплекса обусловлены действием входящих в него компонентов. Свойства гингеролов имбиря в отношении тошноты и рвоты. Известно 3 пути развития тошноты и рвоты: центральный, периферический и вестибулярный. Основным активным веществом в составе Прегинор- является гингерол и его производные, которые действуют сразу на два пути развития тошноты и рвоты — центральный и периферический. Формула комплекса сбалансирована для решения проблемы токсикоза. Токсикоз на ранних сроках беременности. Тошнота и рвота сопровождает около 80% женщин в начале беременности.

Показания
Прегинор рекомендован в качестве биологически активной добавки — дополнительного источника витамина В6, содержит магний и гингеролы. Прегинор- эффективен в отношении симптомов тошноты и рвоты, вздутия живота, для уменьшения симптомов токсикоза.
Способ применения и дозировка
Взрослым по 1 капсуле в день во время еды. Продолжительность приема 7-14 дней. Возможен повторный прием после консультации со специалистом.
Противопоказания
Индивидуальная непереносимость компонентов. Перед применением рекомендуется проконсультироваться с врачом.
Перед применением рекомендуется проконсультироваться с врачом.
Особые указания
Перед применением рекомендуется проконсультироваться с врачом.
Состав
лактоза (носитель), магния лактат, желатин (носитель), экстракт корня имбиря, тальк (агент антислеживающий), кальция стеарат (агент антислеживающий), титана диоксид (краситель), пиридоксина гидрохлорид, глицерин (агент влагоудерживающий) — входит в состав капсулы желатиновой.
Вмешательства при тошноте и рвоте на ранних сроках беременности
Тошнота, позывы к рвоте или сухая рвота, и рвота на ранних сроках беременности широко распространены, и могут очень тяжело переноситься женщинами. Для женщин с «утренней тошнотой» имеется много видов лечения, в том числе лекарств и средств дополнительной и альтернативной медицины.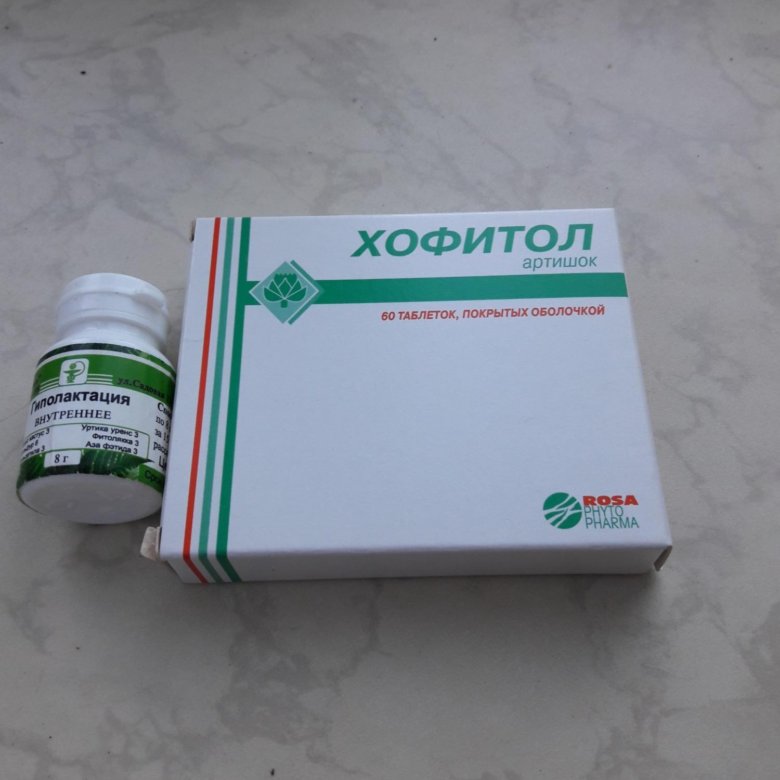
Это обзор обнаружил отсутствие доказательств высокого качества, которые могли бы информировать какие-либо рекомендации в отношении того, какое вмешательство следует использовать. Мы изучили 41 рандомизированное контролируемое испытание с участием в общей сложности 5 449 женщин на ранних сроках беременности. Эти исследования изучали эффективность многих вариантов лечения, включая точечный массаж в точке P6 на запястье, акустимуляцию, иглоукалывание, имбирь, ромашку, витамин В6, лимонное масло, мятное масло, а также несколько лекарств, которые используются, чтобы уменьшить тошноту или рвоту. Некоторые исследования показали пользу, заключающуюся в уменьшении симптомов тошноты и рвоты у женщин, но в целом эффекты были непоследовательны и ограничены. В целом, исследования имели низкий риск предвзятости (смещения), связанный с методами ослепления и отчетности по всем участникам исследований.
Средства при токсикозе от Арго
Токсикоз мучает подавляющее большинство беременных женщин, чаще всего в первом триместре. Это явление появляется из-за резкого изменения гормонального фона, которое происходит в первые часы после оплодотворения яйцеклетки. Организм перестраивается в другой режим, от этого портится состояние женщины. Для улучшения самочувствия иногда лучше купить таблетки при токсикозе при беременности, которые легко отыскать в нашем магазине.
Некоторые не испытывают никаких дискомфортных ощущений во время первых недель беременности. Все зависит от физиологических особенностей, ведь каждая женщина разная, а значит и беременность будет протекать по-разному. Однако существует несколько типичных проявлений токсикоза:
- Нестабильное эмоциональное состояние.
- Обострение обоняния и вкусовых рецепторов.
- Тошнота, рвота, головокружение и диарея.
Токсикоз может начаться с первых дней задержки, тогда для него характерна диарея и потеря аппетита. Самый главный и распространенный симптом токсикоза – тошнота и рвотные позывы.
Стадии токсикоза
На легкой стадии желудок опорожняется до пяти раз в сутки, а тяжелые формы могут приводить к тому, что рвота продолжается на протяжении полностью суток и позывы могут быть до 20 раз в сутки, а иногда и больше. Такое состояние беременной девушки приводит к негативным последствиям, так как организм обезвоживается, женщина теряет вес. В таком случае лучше обратиться к врачу, чтобы не терять драгоценное время.
В таком случае лучше обратиться к врачу, чтобы не терять драгоценное время.
Для токсикоза легкой и средней тяжести подходят препараты из нашего интернет-магазина. Они основаны на натуральных ингредиентах и никак не навредят ни женщине, ни плоду. Все товары сертифицированы и отвечают стандартам качества, прошли все проверки в соответствующих инстанциях.
Препараты призваны облегчить состояние беременной, стабилизировать работу систем ее жизнедеятельности. В результате приема натуральных средств улучшается общее состояние, и женщина становится более спокойной, уравновешенной, у нее появляется энергия.
Заказать их можно с помощью специальной формы на нашем сайте. Отзывы покупателей смогут убедить вас в том, что продукция нашего магазина качественная и натуральная. Но перед приемом любых препаратов во время беременности лучше проконсультироваться с врачом, только он сможет дать заключение на счет употребления того или иного препарата.
Любые попытки самолечения могут навредить как самой женщине, так и ее плоду.
Токсикоз во время беременности – что советуют врачи — Клиника ISIDA Киев, Украина
31 января 2019
Токсикоз при беременности многие женщины воспринимают как неизбежность: такова реакция организма на действительно серьезные процессы, происходящие в нем в первые недели и месяцы беременности. И все, что остается делать – терпеливо ждать окончания этого нелегкого периода. Такая установка не совсем правильна
Токсикоз требует внимания врача
Первый триместр беременности – самый важный, именно в это время у малыша происходит закладка всех внутренних систем и органов. Поэтому любые проблемы со здоровьем у мамы – не очень хороший фундамент для такого важного «строительства».
Кроме того, за внешними проявлениями токсикоза – тошнотой и рвотой, – могут скрываться более серьезные проблемы, в подавляющих случаях – очевидные, иногда – скрытые, выявляемые только при помощи лабораторных анализов. Это могут быть, например, различные поражения кожи, судороги, в самых тяжелых случаях – желтуха беременных, бронхиальная астма беременных, нарушения водно-солевого баланса, обмена веществ и т.д.
Это могут быть, например, различные поражения кожи, судороги, в самых тяжелых случаях – желтуха беременных, бронхиальная астма беременных, нарушения водно-солевого баланса, обмена веществ и т.д.
Поэтому пристальный контроль врача за состоянием будущей мамы, переживающей токсикоз в первом триместре беременности, необходим. Это – важнейшее правило, пренебрегать которым нельзя ни в коем случае.
Почему возникает токсикоз в первом триместре
Единственной, абсолютно доказанной гипотезы о причинах возникновения токсикоза не существует. Наиболее распространенные таковы:
Ранний токсикоз – реакция иммунной системы. Иммунная система человека на появление чужеродного белка (эмбриона) реагирует активизацией своих сил и выработкой довольно большого количества антител. В ответ на эти антитела и возникает тошнота и рвота. «Привыкнув» к существованию новой жизни внутри себя, организм отключает выработку антител и токсикоз исчезает.
Токсикоз вызывают гормоны. Ученые – сторонники этой теории возникновения токсикоза – объясняют приступы тошноты появлением в организме нового, сильнейшего органа – плаценты, которая вырабатывает гормон ХГЧ. Вот этот-то гормон и вызывает приступ рвоты. В пользу этой теории говорит тот факт, что пик содержания гормона ХГЧ в крови у беременной часто совпадает с началом рвоты. Кроме того, в момент приступа токсикоза нередко фиксируется снижение кортикостероидов в коре надпочечников.
Ученые – сторонники этой теории возникновения токсикоза – объясняют приступы тошноты появлением в организме нового, сильнейшего органа – плаценты, которая вырабатывает гормон ХГЧ. Вот этот-то гормон и вызывает приступ рвоты. В пользу этой теории говорит тот факт, что пик содержания гормона ХГЧ в крови у беременной часто совпадает с началом рвоты. Кроме того, в момент приступа токсикоза нередко фиксируется снижение кортикостероидов в коре надпочечников.
Нервно-рефлекторная теория имеет наибольшее число сторонников среди ученых. Согласно этой теории, во время беременности у женщины активизируются более древние, подкорковые части головного мозга. Именно там расположены центры, отвечающие за защитные рефлексы – рвотный центр, центры обоняния, слюнных желез, желудка и т.д. Активизация этих центров и приводит к возникновению рвоты.
Как видим, все причины возникновения токсикоза на ранних стадиях беременности обусловлены естественными, закономерными для положения женщины, причинами. Почему же тогда у одних женщин токсикоз есть, а у других его нет? Все объясняется общим стоянием здоровья: при наличии хронических заболеваний ЖКТ, печени, щитовидной железы, после искусственных абортов и на фоне вредных привычек возникновение токсикоза более вероятно.
Почему же тогда у одних женщин токсикоз есть, а у других его нет? Все объясняется общим стоянием здоровья: при наличии хронических заболеваний ЖКТ, печени, щитовидной железы, после искусственных абортов и на фоне вредных привычек возникновение токсикоза более вероятно.
Что делать?
При токсикозе наблюдающий Вашу беременность врач даст направление на анализ мочи, по которому можно будет определить степень тяжести токсикоза и обезвоживания организма, биохимический и общий анализы крови. В зависимости от результатов анализов и степени токсикоза (легкая степень – рвота не чаще 5 раз в сутки, тяжелая – 10-20 раз в сутки), врач порекомендует пребывание в стационаре или соблюдение особых правил в домашних условиях.
Чем поможет стационарное лечение
Нахождение в стационаре может оказаться необходимым, так как при частой рвоте может возникнуть обезвоживание, нарушиться обмен веществ, может наблюдаться снижение артериального давления, повышение частоты пульса, уменьшение выделяемой мочи, запор. Если вовремя не принять меры, может развиться нарушение водно-солевого, белкового, углеводного и жирового обмена, кислотно-щелочного и витаминного баланса, функций желез внутренней секреции. Все это может негативно отразится на развитии малыша, ведь именно в первом триместре беременности происходит закладка и формирование всех основных органов и систем малыша.
Если вовремя не принять меры, может развиться нарушение водно-солевого, белкового, углеводного и жирового обмена, кислотно-щелочного и витаминного баланса, функций желез внутренней секреции. Все это может негативно отразится на развитии малыша, ведь именно в первом триместре беременности происходит закладка и формирование всех основных органов и систем малыша.
Поэтому ни в коем случае не отказывайтесь от госпитализации, если врач рекомендует это.
Лечение при легкой форме токсикоза
Легкую форму токсикоза (рвота не более 5 раз в сутки) можно держать под контролем при помощи простых методов.
Диета – очень важный фактор. Избегайте слишком горячей или холодной пищи – это провоцирует приступ рвоты. Ешьте часто – не менее 5-6 раз в день, но малыми порциями. Доверяйте своей интуиции – если чувствуете, что соленые огурцы или экзотические фрукты – то, что нужно, позвольте себе это. Но помните, что Ваш рацион в период токсикоза должен быть сбалансированным и Ваше меню должно быть полноценным с точки зрения белков, жиров и углеводов.
Не забывайте и о питьевом режиме: многие страдающие токсикозом женщины с удовольствием пьют в этот период чай с мятой – он не только утоляет жажду, но и успокаивает.
Завтрак – в постели. Если рвота обычно наступает с утра, завтракайте в постели, не вставая. Чай с лимоном, несколько крекеров помогут избежать приступа тошноты. Если чувствуете, что только что проснувшийся организм готов принять в себя легкий и полезный завтрак, сделайте это.
Избегайте переутомления, как физического, так и нервного. Иногда приступы тошноты провоцирует усталость, это чаще бывает во второй половине дня. Нервное напряжение поможет снять успокаивающий чай. Можно также, посоветовавшись с врачом, принимать пустырник или валериану.
Ранний токсикоз обычно полностью исчезает примерно в 12 недель беременности, реже он может продлиться до 16-й недели. Наберитесь терпения и будьте предельно внимательны к нюансам своего самочувствия – это очень важно для здоровья Вашего малыша.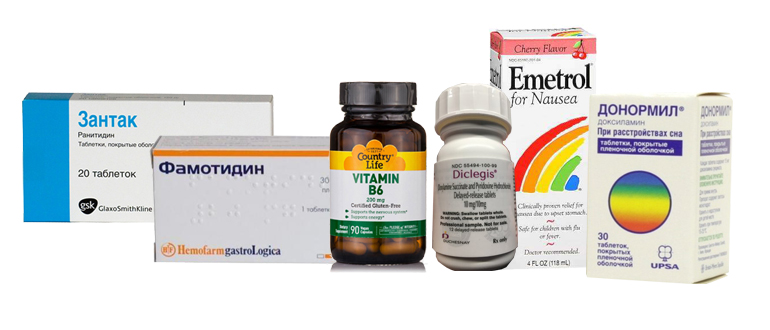
Находитесь в поисках клиники, которой можно доверить наблюдение за своей беременностью? Доверьтесь специалистам клиники ISIDA. Возникли вопросы? Мы с радостью ответим на них, если Вы позвоните в клинику ISIDA по телефонам 0800 60 80 80, +38 (044) 455 88 11. Или задайте нам свой вопрос и мы обязательно на него ответим.
Лечение токсикоза — mama.ru
Есть несколько простых правил, с помощью которых будущая мама может улучшить свое состояние во время токсикоза.
- Старайтесь не нервничать, высыпайтесь, не переутомляйтесь на работе, позвольте себе иногда приходить в офис немного позже обычного.
- Начинайте день с приятных и не вызывающих стресса занятий. Проводите как можно больше времени на свежем воздухе, гуляйте в парке или в лесу.
- Попросите близких помочь вам с ведением домашнего хозяйства и не переживайте по этому поводу: ваша забота о здоровье ребенка сейчас гораздо важнее.

- Избегайте всего, что вызывает или усиливает тошноту и рвоту: поездок в общественном транспорте (если они необходимы, полезно будет взять с собой полиэтиленовый пакет), резких запахов.
- Ешьте небольшими порциями как только проголодаетесь. Многим известно чувство тошноты на голодный желудок, не доводите себя до этого.
- Отдохните после еды, но не ложитесь тотчас, ведь горизонтальное положение может усилить позывы к рвоте.
- Откажитесь от жирной и сильно пахнущей пищи, приправ. Напитки пейте холодными и слегка подкисленными.
- Отвлекайтесь от постоянных мыслей о беременности: посмотрите интересный фильм, почитайте книгу.
- Разрежьте лимон на маленькие ломтики и держите их во рту на языке (старайтесь, чтобы сок не попадал на зубы). Если его вкус покажется слишком кислым, можно раздавить лимон и развести сок с водой. Также подойдет любой кислый фруктовый сок.
- Клюквенный морс.
 Растолките один стакан свежей или размороженной клюквы, залейте одним литром кипятка и оставьте в термосе на два часа. Затем остудите и процедите через марлю.
Растолките один стакан свежей или размороженной клюквы, залейте одним литром кипятка и оставьте в термосе на два часа. Затем остудите и процедите через марлю. - Имбирь. Чай из имбиря утром натощак поможет облегчить симптомы токсикоза. Чтобы приготовить его (это можно сделать с вечера), надо заварить два небольших кусочка свежего имбиря стаканом кипятка на 15 минут, затем добавить мед и лимон по вкусу. Если под рукой нет свежего имбиря, можно воспользоваться сухим порошком.
Если справиться с тошнотой и рвотой не удалось, можно принимать безопасные для будущих мам лекарственные препараты.
- Меклозин (Бонин). Таблетки 25 мг. Антигистаминное средство, которое снимает симптомы укачивания. Принимать 2-3 раза в день по одной таблетке.
- Метоклопрамид. Таблетки 10 мг, по 1 за 30 минут до еды до 3 раз в день. Этот препарат ускоряет прохождение пищи через желудок и может уменьшать тошноту и рвоту.

- Ондансетрон (зофран). Одно из самых дорогостоящих противорвотных средств. Его принимают 1 раз в 12 часов.
- Хофитол. Таблетки 200 мг. Желчегонное средство растительного происхождения (экстракт листьев артишока). Лекарство улучшает работу печени, чем смягчает симптомы токсикоза. Принимать внутрь по 1 таблетке 2-3 раза в день.
И все же, чем бы вы не решили воспользоваться, помните: принять окончательное и взвешенное решение о назначении лекарств именно вам может только ваш лечащий врач.
.t-nutricia{margin-bottom:10px;}
.t-nutricia-top{height:28px;background:#8d7bb9 url(/images/promo/nutricia/teaser/t-bg-nutricia.jpg) left top no-repeat;}
.t-nutricia-body{background:#e6dff7;margin-top:-2px;}
.t-nutricia-body p{margin-bottom:5px;}
.t-nutricia-inner{margin:8px 10px 5px 10px;}
.corner-nutricia-white{border:1px #fff solid;}
.corner-nutricia-white ins{background:transparent url(/images/promo/mustela/corner-mustela-white.png) no-repeat scroll 0 0;_display:none;}
Лечебное питание от Нутриции
Если полноценно поесть не получается, попробуйте один из продуктов категории специализированного питания, разработанных для будущих мам. Они содержат белки, аминокислоты и прочие необходимые для развития ребенка и здоровья женщины вещества. Например, готовое жидкое питание Нутридринк, которое обеспечит организм энергией. В его составе — минералы, микроэлементы, витамины и антиоксиданты, а также насыщенные и ненасыщенные жиры в наилучшем соотношении. И в ситуации, когда пища — естественный источник необходимых для развития ребенка веществ, вызывает неприязнь, Нутридринк поможет восполнить их запасы.
Они содержат белки, аминокислоты и прочие необходимые для развития ребенка и здоровья женщины вещества. Например, готовое жидкое питание Нутридринк, которое обеспечит организм энергией. В его составе — минералы, микроэлементы, витамины и антиоксиданты, а также насыщенные и ненасыщенные жиры в наилучшем соотношении. И в ситуации, когда пища — естественный источник необходимых для развития ребенка веществ, вызывает неприязнь, Нутридринк поможет восполнить их запасы.
Порционную упаковку Нутридринка — апельсинового, ванильного, клубничного или шоколадного — с прилагающейся соломинкой можно взять с собой куда угодно.
Поделиться
Твитнуть
Класс
Поделиться
Применение ондансетрона при беременности.
 Анализ существующих исследований
Анализ существующих исследований Тошнота и рвота – наиболее распространенные жалобы во время беременности, которые отмечают около 80% будущих матерей в США. Согласно статистическим данным, ежегодно в этой стране более 59 000 беременных госпитализируются по поводу чрезмерной рвоты. При отсутствии лечения в течение длительного периода времени такое состояние сопровождается стрессом и снижением качества жизни, развитием гипонатриемии, мальабсорбции, гиповитаминоза, и в редких случаях– энцефалопатии Вернике. Тошнота, рвота и неукротимая рвота беременных также связаны с повышенным риском преждевременных родов и несоответствием новорожденных гестационному возрасту. В США финансовые расходы на лечение данной патологии в 2012 г. составили около 2 млрд долл. Предлагаем вашему вниманию обзор статьи ведущих специалистов отделения акушерства и гинекологии Университета Питтсбурга (США) L.L. Siminerio, L.M. Bodnar et al., в которой проанализированы существующие на сегодняшний день результаты исследований касательно применения ондансетрона убеременных.
Тошнота и рвота в основном характерны для І триместра беременности, наиболее уязвимого для воздействия тератогенов. Для лечения легкой и умеренной тошноты и рвоты специалисты Американского колледжа акушеров и гинекологов (ACOG) рекомендуют в качестве терапии неспецифическое лечение, включающее с профилактической целью прием поливитаминов и частое дробное питание. Важным является раннее начало лечения тошноты и рвоты при беременности, что позволяет предупредить прогрессирование этих симптомов и развитие неукротимой рвоты. Приблизительно 10-15% беременным, которые не отвечают на первичные меры, специалисты ACOG рекомендуют назначение пиридоксина (витамин B6) и при необходимости добавление доксиламина*.
* Блокатор Н1-рецепторов группы этаноламинов с выраженным седативным и М-холинолитическим действием. Обладает снотворным эффектом.
Управлением по контролю за пищевыми продуктами и лекарственными препаратами (FDA, США) одобрено применение этого препарата у беременных, страдающих тошнотой и рвотой, в случае неэффективности первичных мер. Однако пиридоксин не рекомендован для лечения чрезмерной рвоты, при наличии которой показано парентеральное введение лекарственных средств. В таких случаях возможно назначение дименгидрината, прометазина, метоклопрамида, которые, как правило, применяются после восстановления водно-солевого баланса путем внутривенного введения соответствующих растворов. При неэффективности вышеуказанных препаратов все чаще назначают ондансетрон. Хотя по классификации FDA этот препарат относится к категории В применения у беременных, данные о безопасности в период гестации неоднозначны.
Однако пиридоксин не рекомендован для лечения чрезмерной рвоты, при наличии которой показано парентеральное введение лекарственных средств. В таких случаях возможно назначение дименгидрината, прометазина, метоклопрамида, которые, как правило, применяются после восстановления водно-солевого баланса путем внутривенного введения соответствующих растворов. При неэффективности вышеуказанных препаратов все чаще назначают ондансетрон. Хотя по классификации FDA этот препарат относится к категории В применения у беременных, данные о безопасности в период гестации неоднозначны.
Согласно назначениям врачей, ондансетрон является одним из наиболее широко используемых противорвотных средств у беременных. В ходе исследования (Mitchell A.A. et al., 2011) было показано, что в отличие от других препаратов прием ондансетрона, наряду с высокоэффективным противорвотным действием, характеризуется незначительными побочными эффектами и менее выраженной седацией. Многие женщины, нуждающиеся в лечении тошноты и рвоты, ведут достаточно активн ый образ жизни, на который могут оказать существенное влияние сонливость и головокружение – побочные явления на фоне приема альтернативных препаратов. Согласно результатам вышеуказанного исследования, в отношении лечения чрезмерной рвоты беременных практически половине женщин, которые находились в отделении неотложной помощи, был назначен ондансетрон внутривенно.
Согласно результатам вышеуказанного исследования, в отношении лечения чрезмерной рвоты беременных практически половине женщин, которые находились в отделении неотложной помощи, был назначен ондансетрон внутривенно.
Фармакология ондансетрона
Ондансетрон является сильнодействующим высокоселективным антагонистом 5НТ3 (серотониновых) рецепторов. Первоначально показаниями для назначения данного препарата было предупреждение и купирование тошноты и рвоты у пациенток на фоне химио- /лучевой терапии или в послеоперационном периоде. Ондансетрон выпускается в форме для перорального и парентерального введения, что крайне важно при лечении беременных с неукротимой рвотой. Еще одним из преимуществ этого препарата является отсутствие влияния на психомоторную активность женщин и седативного эффекта.
Безопасность ондансетрона
В научной литературе нет единого мнения касательно возможного риска тератогенности при использования ондансетрона во время беременности, особенно в отношении пороков сердца и нёбной расщелины. Существующая сегодня неоднозначность в отношении безопасности применения ондансетрона у беременных обусловлена публикацией результатов двух крупных ретроспективных исследований (PasternakB. et al., 2013; DanielssonB. et al., 2014) и одного абстракта (AnderkaM. et al., 2012), представленные данные которого противоречат более ранним исследованиям. При этом ни в одной из этих публикаций не сообщается о какой-либо значительной связи между применением ондансетрона и появлением «какого-либо серьезного врожденного порока развития».
Существующая сегодня неоднозначность в отношении безопасности применения ондансетрона у беременных обусловлена публикацией результатов двух крупных ретроспективных исследований (PasternakB. et al., 2013; DanielssonB. et al., 2014) и одного абстракта (AnderkaM. et al., 2012), представленные данные которого противоречат более ранним исследованиям. При этом ни в одной из этих публикаций не сообщается о какой-либо значительной связи между применением ондансетрона и появлением «какого-либо серьезного врожденного порока развития».
Интерпретация литературных источников: оптимальный дизайн исследования
Авторами этого обзора проведен поиск существующих результатов научных исследований касательно безопасности ондансетрона во время беременности в системе PubMed с использованием ключевых слов «беременность», «ондансетрон», «порок развития». Поиск ограничивался оригинальными исследованиями, проведенными после 2003 года. Этот момент времени был выбран для выявления самых новых и наиболее значимых публикаций, а также для оценки того периода времени, когда ондансетрон стал наиболее часто использоваться. В окончательный анализ были включены результаты четырех соответствующих критериям поиска исследований, а также публикации Andersen et al. и Danielsson et al.
В окончательный анализ были включены результаты четырех соответствующих критериям поиска исследований, а также публикации Andersen et al. и Danielsson et al.
Для определения свойства тератогенности препарата, необходимо проведение двойного слепого плацебо-контролируемого рандомизированного клинического исследования (РКИ). Однако этические соображения и существующий риск в отношении влияния на плод и материнский организм обычно исключают проведение РКИ для проверки тератогенности изучаемого препарата. Кроме того, весьма редкое возникновение пороков развития плода делает РКИ менее приемлемыми. Обсервационные исследования, в т.ч. когортные и случай-контроль, являются следующими по уровню качества доказательств после РКИ, на основании анализа которых и базируется данная статья.
Анализ существующих исследований
Два основных исследования (Pasternak B. et al. , 2013; Danielsson B. et al., 2014), результаты которых поставили под сомнение безопасность ондансетрона, были проведены как ретроспективные когортные. С учетом большого объема выборки и правильно организованного дизайна именно эти два исследования отличаются наименьшей предвзятостью в оценке эффекта ондансетрона на развитие эмбрио- и фетопатий.
, 2013; Danielsson B. et al., 2014), результаты которых поставили под сомнение безопасность ондансетрона, были проведены как ретроспективные когортные. С учетом большого объема выборки и правильно организованного дизайна именно эти два исследования отличаются наименьшей предвзятостью в оценке эффекта ондансетрона на развитие эмбрио- и фетопатий.
Авторы этой статьи пришли к выводу, что наиболее убедительные доказательства могут быть получены по результатам исследования B. Pasternak et al. (2013). В нем были проанализированы данные датского национального реестра новорожденных и национального реестра рецептурных назначений за период 2004-2011 гг. Изучалась возможная взаимосвязь между назначением беременным ондансетрона и риском неблагоприятных исходов у плода. Из 411 511 беременных 1233 – получали лечение ондансетроном в І триместре. После проведения статистического анализа ученые пришли к выводу, что частота появления какого-либо серьезного порока развития была одинаковой – 2,9% – как на фоне приема, так и в отсутствие лечения ондансетроном.
B. Pasternak et al. использовали многопараметрический анализ данных, чтобы оценить влияние всех возможных факторов на изучаемую взаимосвязь между приемом препарата и появлением пороков развития. Учитывались возраст матери, место рождения, семейный статус, уровень образования, доход семьи, история настоящей беременности, анамнез болезни и обращаемость за медицинской помощью. Это было единственное исследование, в котором учитывали историю болезни матери, включая сахарный диабет любого типа, который, как известно, повышает риск врожденных пороков сердца.
После коррекции влияния других возможных факторов исследователи не выявили статистически значимого повышения риска появления какого-либо серьезного врожденного дефекта (мертворождение, спонтанный аборт, преждевременные роды, низкая масса тела при рождении или несоответствие гестационному возрасту) у женщин, получавших ондансетрон. Кроме того, в этой группе не было ни одного случая рождения ребенка с незаращением нёба.
В. Danielsson et al. в 2014 г. представили результаты ретроспективного изучения 1 501 434 беременностей в Швеции. Из них 1349 женщинам в І триместре назначали ондансетрон. Длительность приема определяли согласно опросу у 439 респонденток и учитывали данные регистра выписанных рецептов 914 женщинам. Аналогично исследованию Pasternak et al., специалисты не выявили существенного риска серьезных пороков развития (скорректированный относительный риск [ОР] 0,95; 95% доверительный интервал [ДИ]: 0,72-1,26). Однако после учета таких показателей, как возраст матери, паритет, курение, индекс массы тела, они обнаружили повышенный риск сердечно-сосудистых дефектов (скорректированный OР 1,62; 95% ДИ: 1,04-2,14). Этот вывод основан на выявлении пороков сердца у 19 из 1349 (1,4%) новорожденных, матери которых принимали ондансетрон. Однако статистический анализ, который применили Danielsson et al., был менее точным, чем в исследовании B. Pasternak et al., ввиду учета меньшего количества влияющих факторов и проведения менее чувствительного анализа.
В более раннем исследовании случай-контроль (Anderka M. et al., 2012) не было отмечено повышенного риска пороков сердца у новорожденных, матери которых получали ондансетрон. Однако ученые отметили повышенный риск незаращения нёба (скорректированный OР 2,37; 95% ДИ: 1,18-4,76), что противоречит результатам исследований В. Danielsson et al. и B. Pasternak et al. Поскольку действие тератогенов обычно проявляется либо специфическими врожденными дефектами, либо их сочетанием, неоднородность выявленных в трех исследованиях пороков развития ставит под сомнение прием ондансетрона в качестве причинного фактора их возникновения.
Выявленная в исследовании M. Anderka et al. ассоциация основана на 11 из 55 случаев незаращения нёба у новорожденных, матери которых принимали ондансетрон. Такая высокая (20%) частота выявления этого дефекта настораживает, особенно в контексте того, что об увеличении этого порока не сообщалось ни Danielsson et al., ни Pasternak et al., в исследованиях которых принимали участие намного больше женщин. Кроме того, следует иметь в виду тот факт, что в исследовании M. Anderka et al. учет приема медикаментов в І триместре вели на основании полученной от матерей информации в период до двух лет после рождения ребенка. Возможно, что матери детей с врожденными пороками чаще сообщали о воздействии гипотетических тератогенов. Наряду с этим данное исследование характеризуется такими ограничениями, как небольшое количество участниц, получавших ондансетрон, и низким уровнем ответов.
Кроме того, следует иметь в виду тот факт, что в исследовании M. Anderka et al. учет приема медикаментов в І триместре вели на основании полученной от матерей информации в период до двух лет после рождения ребенка. Возможно, что матери детей с врожденными пороками чаще сообщали о воздействии гипотетических тератогенов. Наряду с этим данное исследование характеризуется такими ограничениями, как небольшое количество участниц, получавших ондансетрон, и низким уровнем ответов.
В третьем ретроспективном исследовании, проведенном L. Colvin et al. (2013) в Австралии, также не выявлено статистически значимого повышенного риска какого-либо существенного врожденного порока, связанного с использованием ондансетрона (ОР 1,2; 95% ДИ: 0,6-2,2). Исследование было небольшим и включало 211 новорожденных от матерей, которые принимали ондансетрон в І триместре.
Через год после публикации Pasternak et al. еще один ученый Andersen et al. (2013) провели аналогичное исследование, используя данные того же датского национального реестра новорожденных и национального реестра рецептурных назначений. В общий анализ были включены еще 15 женщин, которым назначали ондансетрон (всего получивших было 1248). Andersen et al. увеличили охват временного диапазона, включив дополнительно данные за 7 лет (1997-2010).
В общий анализ были включены еще 15 женщин, которым назначали ондансетрон (всего получивших было 1248). Andersen et al. увеличили охват временного диапазона, включив дополнительно данные за 7 лет (1997-2010).
Авторы этого обзора обращают особое внимание на то, что хотя результаты исследования Andersen et al. (2013) часто цитируются, его материалы были опубликованы только в виде абстракта. Полноценной рецензируемой статьи в доступной научной литературе нет. При этом в абстракте отсутствует критически важная информация относительно общего количества лиц с пороком сердца в исследовании. Хотя Andersen et al. обнаружили значительное повышение риска развития пороков сердца, из-за отсутствия экспертной оценки и неполной информации нецелесообразно использовать эти данные в качестве любой критической оценки ондансетрона.
Надежность результатов исследований
Трудно интерпретировать данные приведенных выше исследований и тем более внедрять любые изменения в практику, учитывая неоднородность анализа и противоречивость результатов.
Кроме упомянутых ранее недостатков, при анализе влияния ондансетрона следует брать в расчет ограничения, касающиеся непосредственно периода воздействия препарата. Так, тератогенный эффект, как правило, реализуется в течение периода органогенеза. Однако в предыдущих исследованиях большинство женщин начинали прием ондансетрона после того, как сердце плода было сформировано – примерно после 8 нед беременности. Только в исследовании Pasternak et al. применили дифференцированный подход к анализу возможного влиянии препарата на сроках беременности 2-8 и 4-10 нед и получили подтверждение отсутствия негативного влияния ондансетрона на плод.
Кроме того, возникают вопросы касательно подтверждения фактического приема этого лекарственного средства в определенной дозе и длительности, особенно в исследовании, в котором анализировали данные опроса женщин, а не официально задокументированные сведения.
Достаточно упрощенный статистический анализ, а именно использование двоичной переменной (прием препарата независимо от дозы, пути введения и длительности по сравнению с отсутствием приема), недостаток детализации относительно точного периода гестации во время воздействия ондансетрона характерны для трех основных исследований по данному препарату (Pasternak et al. , Danielsson В. et al., Anderka M. et al.).
, Danielsson В. et al., Anderka M. et al.).
Отдельное внимание необходимо обратить на следующий момент. В вышеупомянутых исследованиях не всегда достаточно четко детализированы показания к приему ондансетрона, а также тяжесть состояния беременных. Так, женщины, страдающие тошнотой и чрезмерной рвотой при беременности, могут иметь дополнительные признаки, указывающие на повышенный риск возникновения врожденных дефектов, независимо от приема препарата. Таким образом, возникает вопрос: что является первичным в данном случае? Кроме того, недостаточным образом учитывалось назначение других противорвотных средств, необходимость госпитализации и т.д.
Следует также отметить наличие генетической предрасположенности к врожденным порокам развития (например сердечно-сосудистой системы), как и наличие заболеваний у матери (например сахарного диабета), которые могут сопровождаться формированием дефектов развития плода. Эти параметры также не были учтены в большинстве исследований.
Оценка рисков и преимуществ использования ондансетрона во время беременности
Основной принцип лечения тошноты и чрезмерной рвоты во время беременности – применение наиболее безопасных и эффективных лекарств в самой низкой дозе для достижения скорейшего эффекта. Идеальной считается нефармакологическая коррекция. Однако при ее неэффективности в первую очередь рекомендована монотерапия пиридоксином per os с последующим сочетанием пиридоксина и доксиламина. Если эти препараты не дают должных результатов, необходимо рассматривать назначение ондансетрона с учетом данного анализа литературы, касающегося его безопасности и эффективности. В РКИ, в которых сравнивали сочетание доксиламина и пиридоксина с пероральным приемом ондансетрона, последний был более эффективен в уменьшении тошноты и рвоты во время беременности. Ондансетрон в пероральной форме также сравнивали с метоклопрамидом в лечении неукротимой рвоты беременных. Было установлено, что он более эффективен. Очевидно, необходимы дополнительные данные относительно безопасности применения ондансетрона, но требующие более совершенного дизайна исследований.
Что же касается внутривенной терапии ондансетроном при лечении неукротимой рвоты беременных, то ни в одном из исследований не сообщалось о тератогенности. Учитывая существующие доказательства эффективности и безопасности ондансетрона, авторы статьи считают, что кратковременное применение ондансетрона внутривенно можно рассматривать в качестве терапии у женщин с неукротимой рвотой. Следует иметь в виду, что потенциальный риск снижается после окончания органогенеза, а кратковременное введение высокоэффективного препарата при неукротимой рвоте является преимуществом в ее лечении.
Обзор подготовила Мария Арефьева
По материалам: Ondancetron in pregnancy/ Obstet Gynecol 2016; 127: 873-7
Токсикоз у собак: симптомы | ВетМед
Мы привыкли слышать о токсикозе у беременных женщин. Не все владельцы четвероногих питомцев знают о том, что собаки “в положении” тоже подвержены этому неприятному состоянию. Токсикоз — это физиологические проявления интоксикации внутренних органов веществами, которые вырабатываются самим организмом. Фактически это отравление без поступления токсинов извне. Организм автономно изготавливает вещества, которые его отравляют. Задача хозяина животного — вовремя обратить внимание на симптомы и отвести собаку к врачу. Скорая ветеринарная помощь и правильное лечение помогут облегчить состояние животного и даже полностью избавить его от проблемы.
Токсикоз — это физиологические проявления интоксикации внутренних органов веществами, которые вырабатываются самим организмом. Фактически это отравление без поступления токсинов извне. Организм автономно изготавливает вещества, которые его отравляют. Задача хозяина животного — вовремя обратить внимание на симптомы и отвести собаку к врачу. Скорая ветеринарная помощь и правильное лечение помогут облегчить состояние животного и даже полностью избавить его от проблемы.
Как понять, что у собаки токсикоз
Внимательный владелец всегда отслеживает состояние питомца и своевременно принимает меры. Токсикоз у собак проявляется следующим образом:
- потеря интереса к еде;
- регулярная рвота у собаки;
- температура тела ниже обычной.
Подобные симптомы есть у собаки после отравления некачественной пищей, а также при перегреве на солнце. Чтобы точно поставить диагноз о наличии токсикоза, следует обратиться к врачу и сдать назначенные анализы. Также важно продолжать следить за состоянием питомца. Если собаку тошнит, начните фиксировать время приступов и записывайте наблюдения.
Также важно продолжать следить за состоянием питомца. Если собаку тошнит, начните фиксировать время приступов и записывайте наблюдения.
Отмечайте общее самочувствие питомца, следите за консистенцией и цветом рвотных масс. Опасный признак — когда в рвоте видна желчь. При обращении к ветеринару эти наблюдения помогут определить — отравилась собака чем-либо из внешней среды, либо страдает от последствий токсикоза. Не спешите кормить животное активированным углем или другими сорбентами — это может оказаться бесполезным, а потерянное время приведет к ухудшению состояния животного.
Предрасположенность к токсикозу
Как и у людей, у собак есть генетическая склонность к тому, чтобы во время вынашивания потомства испытывать дискомфорт по причине токсикоза. Подобные состояния чаще всего случаются с питомцами следующих пород:
- бульдоги;
- мастифы;
- спаниели;
- доберманы;
- боксеры.
Также риск проявления токсикоза повышается у чистокровных сук. Особенно часто это встречается у представителей крупных пород. Необходимо учитывать, что токсикоз не обязательно возникает на фоне беременности. Его проявления могут возникать у фертильной суки как при ложной беременности, так и при полном отсутствии беременности в связи с гормональными сбоями или по другим причинам. Окончательный ответ на вопрос о причине недомогания может дать только ветеринар.
Особенно часто это встречается у представителей крупных пород. Необходимо учитывать, что токсикоз не обязательно возникает на фоне беременности. Его проявления могут возникать у фертильной суки как при ложной беременности, так и при полном отсутствии беременности в связи с гормональными сбоями или по другим причинам. Окончательный ответ на вопрос о причине недомогания может дать только ветеринар.
Типы токсикоза
Существуют три основные разновидности патологического состояния, связанного с интоксикацией организма в период беременности:
- легкая форма. Сука может стать привередливой к пище, появляются кратковременные приступы апатии, рвота возникает эпизодически. Если ранний токсикоз не прошел к началу второго месяца беременности, питомца надо лечить;
- острая форма. Проявляется на поздних сроках беременности. Главные признаки тяжелого состояния — присутствие желчи в рвоте, отсутствие аппетита, отказ от питья. Чтобы у собаки не было выкидыша и само животное не дошло до крайней степени истощения, при токсикозе на поздних сроках сразу обращайтесь в клинику;
- перед родами.
 Если сука плохо ест и страдает от рвоты в последнюю неделю перед родами, не откладывайте обращение к ветеринару. Это состояние опасно тем, что животное может впасть в кому, либо потерять щенков. Медицинское наблюдение поможет избежать опасных последствий.
Если сука плохо ест и страдает от рвоты в последнюю неделю перед родами, не откладывайте обращение к ветеринару. Это состояние опасно тем, что животное может впасть в кому, либо потерять щенков. Медицинское наблюдение поможет избежать опасных последствий.
Как облегчить и предотвратить токсикоз
Если собака страдает от рвоты при токсикозе, следует обеспечить ей доступ к питьевой воде, успокоить животное и сделать инъекцию глюкозы. Глюкоза предотвратит обезвоживание организма при отказе от еды и воды, и вернет питомцу силы. Не стоит ждать, пока животное самостоятельно вернется в норму. Следует отправиться к ветеринару, либо вызвать специалиста на дом, если нет возможности доставить собаку в больницу.
В Калининградском областном клиническом центре вашему питомцу окажут квалифицированную помощь — мы оказываем ветеринарные услуги как в ветклинике, так и на дому. Врач проведет визуальный осмотр, назначит анализы и диагностические исследования. При токсикозе чаще всего применяются следующие лечебно-профилактические меры:
- восстановление водного баланса в организме с помощью лекарств, которые животному вводят через капельницы;
- применение витаминных препаратов при обнаружении признаков недостаточности микроэлементов;
- при проявлении аллергии врач назначает антигистаминные препараты, которые не вызывают побочных эффектов у данного животного;
- гормональные препараты при наличии соответствующих показаний.

В распоряжении ветеринаров нашей клиники в Калининграде и Светлогорске есть все необходимые средства для диагностики и лечения широкого спектра заболеваний. В аптеке имеются в наличии лекарства для животных. После посещения специалиста не придется искать, где купить необходимые препараты. При необходимости производим госпитализацию собак, также ветеринар дает рекомендации по уходу за животным в период беременности и в послеродовый период. Записаться на прием или вызвать врача на дом можно по телефону нашей клиники.
Яды и беременность
Это действительно случилось
Случай 1: Женщина в конце второго триместра беременности обратилась к врачу с жалобами на генерализованную острую боль в животе. Она была вегетарианкой и не знала о воздействии промышленных токсинов. За 4 дня до этого у нее была потеря аппетита и диарея. Ее выписали с диагнозом гастроэнтерит. Пациент снова дважды обращался в течение следующих 5 дней с аналогичными, а затем ухудшающимися жалобами. Прием Тайленола № 3 ® не принес облегчения. Амниоцентез прошел нормально. Анализы на гепатиты А, В и С. отрицательные. Ее госпитализировали на 9 дней. За это время у нее повысились ферменты печени. Ей сделали нормальное УЗИ брюшной полости и компьютерную томографию (для сканирования и создания поперечных изображений внутренних органов используются компьютеры).
Прием Тайленола № 3 ® не принес облегчения. Амниоцентез прошел нормально. Анализы на гепатиты А, В и С. отрицательные. Ее госпитализировали на 9 дней. За это время у нее повысились ферменты печени. Ей сделали нормальное УЗИ брюшной полости и компьютерную томографию (для сканирования и создания поперечных изображений внутренних органов используются компьютеры).
Во время госпитализации пациентка рассказала, что она принимала несколько аюрведических (система традиционной индуистской медицины) препаратов, которые она получила от друга в Индии.Один из них, Garbhpal ras, что означает «защитник плода», содержал очень высокий уровень свинца. Анализы крови и мочи показали возможное отравление свинцом. Уровень свинца в ее крови был очень повышен. Тогда считалось, что причиной отравления свинцом были пищевые добавки, и ей посоветовали прекратить прием этих добавок.
Десять дней спустя уровень свинца в ее крови снизился, но все еще был очень высоким. Она прошла 2-недельный курс сукцимера (хелатирующего агента, выводящего излишки свинца из организма). Пациент родил мальчика в срок, здорового за исключением гипоспадии (состояние, при котором уретра находится на нижней стороне полового члена, а не на кончике; это довольно часто и может быть исправлено хирургическим путем). На момент родов уровень свинца у пациентки был все еще достаточно повышенным, и у ее новорожденного также был повышенный уровень свинца в крови. Его также лечили сукцимером, за ним внимательно наблюдали в течение 6 месяцев, и у него были нормальные вехи развития. В первые 6 месяцев после родов мама получила еще три курса сукцимера.
Пациент родил мальчика в срок, здорового за исключением гипоспадии (состояние, при котором уретра находится на нижней стороне полового члена, а не на кончике; это довольно часто и может быть исправлено хирургическим путем). На момент родов уровень свинца у пациентки был все еще достаточно повышенным, и у ее новорожденного также был повышенный уровень свинца в крови. Его также лечили сукцимером, за ним внимательно наблюдали в течение 6 месяцев, и у него были нормальные вехи развития. В первые 6 месяцев после родов мама получила еще три курса сукцимера.
Ссылка: Shamshirsaz AA, Yankowitz J, Rijhsinghani A, Greiner A, Holstein SA, Niebyl JR. Тяжелое отравление свинцом, вызванное употреблением пищевых добавок, проявляющееся острой болью в животе во время беременности. Obstet Gynecol. 2009. 114 (2): 448–50.
Случай 2: 36-летняя женщина поступила к родам во время пятой беременности на 36 неделе гестации с 3-дневным анамнезом озноба, головной боли и болей в мышцах и 1-дневным анамнезом диареи. У нее поднялась температура до 102 градусов по Фаренгейту.Ее пульс был быстрым, 130-139 ударов в минуту. Мониторинг сердечного ритма плода показал, что частота сердечных сокращений ребенка также была высокой — 200-200 ударов в минуту, но в остальном была нормальной. Пациент эмигрировал из Мексики двумя годами ранее и в последнее время не путешествовал. Она была госпитализирована для наблюдения и ей прописали лекарства для контроля температуры. Были взяты посевы крови. На следующий день у нее не было температуры, и она, и сердцебиение плода были в норме, и ее выписали домой.
У нее поднялась температура до 102 градусов по Фаренгейту.Ее пульс был быстрым, 130-139 ударов в минуту. Мониторинг сердечного ритма плода показал, что частота сердечных сокращений ребенка также была высокой — 200-200 ударов в минуту, но в остальном была нормальной. Пациент эмигрировал из Мексики двумя годами ранее и в последнее время не путешествовал. Она была госпитализирована для наблюдения и ей прописали лекарства для контроля температуры. Были взяты посевы крови. На следующий день у нее не было температуры, и она, и сердцебиение плода были в норме, и ее выписали домой.
Три дня спустя в двух посевах ее крови выросла Listeria monocytogenes (бактерия, обнаруженная в почве, воде, загрязненном мясе, молочных продуктах и сыром молоке).Случаи листериоза в США редки. Беременные женщины страдают чаще, чем население в целом. Заражение обычно происходит в результате употребления в пищу зараженных продуктов, включая продукты, приготовленные из непастеризованного молока (мягкий сыр), готовых к употреблению мясных деликатесов и мясных паштетов. В ходе специального опроса пациентка подтвердила, что ела непастеризованный мягкий мексиканский сыр (queso fresco) до появления симптомов.
В ходе специального опроса пациентка подтвердила, что ела непастеризованный мягкий мексиканский сыр (queso fresco) до появления симптомов.
Она была госпитализирована и лечилась внутривенными антибиотиками.После 48 часов приема антибиотиков у нее больше не было ни температуры, ни других симптомов. Были вызваны роды. У нее были нормальные естественные естественные роды здорового мальчика. У новорожденного не было никаких признаков инфекции. Плацента показала воспаление и абсцессы.
На следующий день после родов у пациента было два эпизода потери сознания, которые не были зафиксированы медицинским работником. При немедленной оценке ее физический осмотр и жизненные показатели не были примечательными. КТ и МРТ головного мозга были нормальными, как и люмбальная пункция (для исследования спинномозговой жидкости).Через 3 и 4 дня после родов частота сердечных сокращений составила 50-59 ударов в минуту. Электрокардиограмма (ЭКГ) на 5-й день после родов показала частоту сердечных сокращений 47 ударов в минуту и некоторые нарушения сердечной проводимости. На 6-й день после родов ее пульс составлял 30-49 ударов в минуту, и у нее была значительная блокада сердца (это происходит, если внутренний электрический сигнал сердца нарушается, когда он движется через сердце). Ее перевели в кардиологическое отделение. Ей было начато внутривенное введение лекарств, чтобы повысить частоту сердечных сокращений. Несмотря на несколько таких лекарств, ее пульс не превышал 50 ударов в минуту.На 14-е сутки после родов был установлен кардиостимулятор. Она получала антибиотики внутривенно 16 дней. Последующие посевы крови были отрицательными. ЭКГ, сделанная через 30 дней после выписки из больницы, показала исправный кардиостимулятор. Тот факт, что сердце использовало кардиостимулятор, указывал на то, что блокада сердца еще не разрешилась.
На 6-й день после родов ее пульс составлял 30-49 ударов в минуту, и у нее была значительная блокада сердца (это происходит, если внутренний электрический сигнал сердца нарушается, когда он движется через сердце). Ее перевели в кардиологическое отделение. Ей было начато внутривенное введение лекарств, чтобы повысить частоту сердечных сокращений. Несмотря на несколько таких лекарств, ее пульс не превышал 50 ударов в минуту.На 14-е сутки после родов был установлен кардиостимулятор. Она получала антибиотики внутривенно 16 дней. Последующие посевы крови были отрицательными. ЭКГ, сделанная через 30 дней после выписки из больницы, показала исправный кардиостимулятор. Тот факт, что сердце использовало кардиостимулятор, указывал на то, что блокада сердца еще не разрешилась.
Считалось, что блокада сердца является вероятным следствием листериоза. Listeria могла вызвать блокаду сердца либо в результате прямой инфекции, либо из-за иммунного феномена.Маловероятно, что у пациентки была ранее существовавшая блокада сердца, поскольку изначально у нее не было медленного сердечного ритма. Считается, что это первый зарегистрированный случай листериоза при беременности, осложненного блокадой сердца.
Считается, что это первый зарегистрированный случай листериоза при беременности, осложненного блокадой сердца.
Ссылка: Агульник Ал, Мэггион Л., Вольнг Л.Ф., Дуайер Б.К. Листериоз и блокада сердца при беременности. Obstet Gynecol. 2009; 114 (2): 420-422.
Токсикоз при беременности — причины, риски, пути решения проблемы
Многие беременные воспринимают утреннее недомогание как неизбежный факт: это реакция организма на серьезные процессы, происходящие в нем в течение первых недель и месяцев беременности.Единственное, что они могут сделать в такой ситуации, — это терпеливо ждать, пока она закончится. Что ж, это распространенное мнение не совсем верно, так как токсикоз требует существенного внимания врача.
Первый триместр беременности — самый важный; в этот период у малыша начинают свое формирование все внутренние системы и органы. Поэтому, если у Матери ребенка возникнут проблемы со здоровьем, это может негативно сказаться на столь важном «сроке формирования». Кроме того, за токсикозом, тошнотой и рвотой могут скрываться более серьезные проблемы — одни очевидные, другие скрытые, обнаруживаемые только с помощью лабораторных тестов.Это могут быть, например, различные поражения кожи, судороги, а в наиболее тяжелых случаях — желтуха беременности, бронхиальная астма, нарушения водно-солевого баланса, обмена веществ и т. Д.
Кроме того, за токсикозом, тошнотой и рвотой могут скрываться более серьезные проблемы — одни очевидные, другие скрытые, обнаруживаемые только с помощью лабораторных тестов.Это могут быть, например, различные поражения кожи, судороги, а в наиболее тяжелых случаях — желтуха беременности, бронхиальная астма, нарушения водно-солевого баланса, обмена веществ и т. Д.
Следовательно, обязательна тщательная медицинская оценка состояния здоровья женщины, страдающей токсикозом в I триместре беременности. Это самое главное правило, которым нельзя пренебрегать.
Каковы причины токсикоза в первом триместре?
Не существует единственной научно доказанной гипотезы о причинах токсикоза.Некоторые считают, что ранний токсикоз — это реакция иммунной системы. Некоторые считают, что причиной этого состояния могут быть гормоны, а именно — высокая концентрация гормона ХГЧ в крови. При этом все причины токсикоза на ранних сроках беременности обусловлены естественными причинами. Почему же тогда у одних женщин токсикоз, а у других нет? Объясняется это общим самочувствием: при наличии вредных привычек, хронических заболеваниях желудочно-кишечного тракта, печени, щитовидной железы и после искусственных абортов более вероятно возникновение токсикоза.
Как бороться с токсикозом?
При токсикозе врач, наблюдающий за вашей беременностью, выдаст направление на анализ мочи, по результатам которого будет определена степень тяжести токсикоза и обезвоживания, биохимические и общие исследования крови. В зависимости от результатов анализов и степени токсичности (легкая — не более 5 раз в сутки, тяжелая — 10-20 раз в сутки) врач порекомендует пребывание в стационаре или соблюдение особых правил дома.
Чем может помочь стационарное лечение?
Может потребоваться пребывание в больнице, так как частая рвота может вызвать обезвоживание, нарушение обмена веществ, снижение артериального давления и диуреза, учащение пульса и запор.Без своевременного лечения могут развиться серьезные нарушения водно-солевого, белкового, углеводного и жирового обмена, кислотно-основного и витаминного баланса, функций желез внутренней секреции. Все эти условия могут негативно сказаться на развитии малыша.
Какое лечение рекомендуется при токсикозе легкой степени
Легкая форма токсикоза (рвота не чаще 5 раз в сутки) может быть взята под контроль с помощью простых инструкций:
1. Диета — очень важный фактор.Избегайте слишком горячей или слишком холодной пищи — это провоцирует приступ рвоты. Ешьте часто — не менее 5-6 раз в день, но небольшими порциями. Доверьтесь своей интуиции — если вы чувствуете, что соленья или экзотические фрукты — это то, что вам нужно, позвольте себе это. Однако помните, что ваш план питания в этот период должен быть хорошо сбалансированным и содержать достаточное количество белков, жиров и углеводов.
Диета — очень важный фактор.Избегайте слишком горячей или слишком холодной пищи — это провоцирует приступ рвоты. Ешьте часто — не менее 5-6 раз в день, но небольшими порциями. Доверьтесь своей интуиции — если вы чувствуете, что соленья или экзотические фрукты — это то, что вам нужно, позвольте себе это. Однако помните, что ваш план питания в этот период должен быть хорошо сбалансированным и содержать достаточное количество белков, жиров и углеводов.
2. Соблюдайте питьевой режим. Многие женщины, страдающие токсикозом, в этот период с удовольствием пьют мятный чай — он не только утоляет жажду, но и успокаивает.
3. Завтрак — в постель. Если рвота обычно возникает по утрам, завтракайте в постели, не вставая. Избежать тошноты может чай с лимоном и несколькими крекерами.
4. Избегайте истощения — как физического, так и нервного. Иногда усталость может спровоцировать тошноту — чаще бывает днем. Успокаивающий чай поможет снять нервное напряжение. По согласованию с врачом можно также использовать пустырник или валериану.
Ранний токсикоз обычно полностью исчезает после 12-й недели беременности, реже он может длиться до 16-й недели.Наберитесь терпения и предельно внимательно относитесь к нюансам своего самочувствия — это очень важно не только для вашего здоровья, но и для здоровья вашего малыша.
Отравление при беременности | SpringerLink
- Кевин Ф. Маскелл-младший.
- Кирк Л. Кампстон
- Тимоти Б. Эриксон
- Джерролд Б. Лейкин
Первый онлайн:
Реферат
Было сказано, что ведение беременной пациентки включает в себя ведение двух пациентов сразу мать и плод.Эта парадигма двойного управления часто рассматривается как сложный баланс между преимуществами для матери и рисками для плода и наоборот. В случае с отравленными пациентами это становится еще более сложным, особенно с учетом относительной нехватки литературы, подтверждающей или опровергающей любую данную рекомендацию по лечению. Повышение остроты зрения у тяжелобольного пациента доводит эту ситуацию до критической точки, поскольку смерть матери, плода или обоих становится все более вероятной. В этой главе конкретные рекомендации обсуждаются более подробно, но, как правило, лучший подход ко всем беременным отравленным пациенткам — это относиться к матери так же, как если бы она не была беременной.Повышение выживаемости матери обычно приводит к повышению выживаемости плода.
В случае с отравленными пациентами это становится еще более сложным, особенно с учетом относительной нехватки литературы, подтверждающей или опровергающей любую данную рекомендацию по лечению. Повышение остроты зрения у тяжелобольного пациента доводит эту ситуацию до критической точки, поскольку смерть матери, плода или обоих становится все более вероятной. В этой главе конкретные рекомендации обсуждаются более подробно, но, как правило, лучший подход ко всем беременным отравленным пациенткам — это относиться к матери так же, как если бы она не была беременной.Повышение выживаемости матери обычно приводит к повышению выживаемости плода.
Это предварительный просмотр содержимого подписки,
войдите в систему, чтобы проверить доступ.
Система оценки уровней доказательств, подтверждающих рекомендации в
Токсикологии интенсивной терапии, 2-е издание- I
Доказательства, полученные как минимум в результате одного должным образом рандомизированного контролируемого исследования.
- II-1
Доказательства получены в результате хорошо спланированных контролируемых испытаний без рандомизации.
- II-2
Доказательства, полученные в результате хорошо спланированных когортных или аналитических исследований случай – контроль, предпочтительно из более чем одного центра или исследовательской группы.
- II-3
Доказательства, полученные из нескольких временных рядов с вмешательством или без него. Драматические результаты неконтролируемых экспериментов (например, результаты введения лечения пенициллином в 1940-х годах) также могут рассматриваться как свидетельства этого типа.
- III
Мнения уважаемых органов, основанные на клиническом опыте, описательных исследованиях и отчетах о случаях заболевания или отчетах комитетов экспертов.

Ссылки
1.
Моури Дж. Б., Спайкер Д. А., Кантилена-младший Л. Р., Макмиллан Н., Форд М. Годовой отчет Национальной системы данных о ядах (NPDS) Американской ассоциации токсикологических центров за 2013 год: 31-й годовой отчет. Clin Toxicol (Phila). 2014. 52 (10): 1032–283. DOI: 10.3109 / 15563650.2014.987397.
CrossRefGoogle Scholar2.
Cressman AM, Natekar A, Kim E, Koren G, Bozzo P. Злоупотребление кокаином во время беременности. J Obstet Gynaecol Can. 2014; 36 (7): 628–31.
PubMedCrossRefGoogle Scholar3.
Хардт Н., Вонг Т.Д., Берт М.Дж., Харрисон Р., Винтер В., Рот Дж. Распространенность отпускаемых по рецепту и запрещенных лекарств в случаях неестественной смерти матерей Флориды, связанных с беременностью, 1999–2005 гг. J Forensic Sci. 2013. 58 (6): 1536–41. DOI: 10.1111 / 1556-4029.12219.
PubMedCrossRefGoogle Scholar4.
Zelner I., Matlow J, Hutson JR, et al.
PubMedPubMedCentralGoogle Scholar Острое отравление во время беременности: наблюдения консорциума исследователей токсикологии. J Med Toxicol. 2015. doi: 10.1007 / s13181-015-0467-у.
Острое отравление во время беременности: наблюдения консорциума исследователей токсикологии. J Med Toxicol. 2015. doi: 10.1007 / s13181-015-0467-у.5.
Чейзель А.Е., Тимар Л., Сусански Э. Время попытки самоубийства путем самоотравления во время беременности и исходы беременности. Int J Gynaecol Obstet. 1999. 65 (1): 39–45. DOI: S002072929
77 [pii].
PubMedCrossRefGoogle Scholar6.
Flint C, Larsen H, Nielsen GL, Olsen J, Sorensen HT. Исход беременности после попытки суицида с помощью наркотиков: датское популяционное исследование. Acta Obstet Gynecol Scand.2002. 81 (6): 516–22. doi: aog810607 [pii].
PubMedCrossRefGoogle Scholar7.
Управление по санитарному надзору за качеством пищевых продуктов и медикаментов, HHS. Содержание и формат маркировки рецептурных лекарственных препаратов и биологических продуктов; требования к маркировке беременности и кормления грудью. окончательное правило.
Google Scholar Fed Regist. 2014. 79 (233): 72063–103.
Fed Regist. 2014. 79 (233): 72063–103.8.
Lo WY, Friedman JM. Тератогенность недавно введенных препаратов при беременности человека. Obstet Gynecol. 2002. 100 (3): 465–73.DOI: S0029784402021221 [pii].
PubMedGoogle Scholar9.
Leikin JB, Paloucek F, редакторы. Справочник Лейкина и Палоучека по отравлениям и токсикологии. 2-е изд. Хадсон: Lexi-comp; 1998.
Google Scholar10.
Кейзель А., Сентези И., Мольнар Г. Отсутствие влияния самоотравления на последующий репродуктивный результат. Mutat Res. 1984. 127 (2): 175–82. DOI: 0027-5107 (84) -8 [pii].
PubMedCrossRefGoogle Scholar11.
Кейзель А.Е., Томсик М., Тимар Л.Тератологическая оценка 178 младенцев, рожденных от матерей, которые пытались покончить жизнь самоубийством с помощью наркотиков во время беременности. Obstet Gynecol. 1997. 90 (2): 195–201. DOI: S0029-7844 (97) 00216-0 [pii].
PubMedCrossRefGoogle Scholar12.

Петик Д., Чейзель Б., Банхиди Ф., Чейзель А.Е. Исследование риска умственной отсталости среди детей беременных женщин, которые пытались покончить жизнь самоубийством с помощью передозировки наркотиками. J Inj Violence Res. 2012; 4 (1): 10–9. DOI: 10.5249 / jivr.v4i1.85.
PubMedPubMedCentralCrossRefGoogle Scholar13.
Reefhuis J, Devine O, Friedman JM, Louik C, Honein MA, Национальное исследование по профилактике врожденных дефектов. Специфические СИОЗС и врожденные дефекты: байесовский анализ для интерпретации новых данных в контексте предыдущих отчетов. BMJ. 2015; 351: h4190. DOI: 10.1136 / bmj.h4190.
PubMedPubMedCentralCrossRefGoogle Scholar14.
Myles N, Newall H, Ward H, Large M. Систематический метаанализ индивидуальных селективных препаратов-ингибиторов обратного захвата серотонина и врожденных пороков развития.Aust N Z J Psychiatry. 2013. 47 (11): 1002–12. DOI: 10.1177 / 00048674134.
PubMedCrossRefGoogle Scholar15.

Thorp Jr JM. Управление лекарственной зависимостью, передозировкой и абстинентным синдромом у акушерского пациента. Obstet Gynecol Clin North Am. 1995. 22 (1): 131–42.
PubMedGoogle Scholar16.
Dannenberg AL, Carter DM, Lawson HW, Ashton DM, Dorfman SF, Graham EH. Убийство и другие травмы как причины материнской смертности в Нью-Йорке, 1987–1991.Am J Obstet Gynecol. 1995. 172 (5): 1557–64. DOI: 0002-9378 (95)
-4 [pii].
PubMedCrossRefGoogle Scholar17.
Fine J. Репродуктивные и перинатальные принципы. В: Hoffman R, Howland M, Lewin N, Nelson L, Goldfrank L, редакторы. Токсикологические состояния Голдфрэнка. 10-е изд. Нью-Йорк: Макгроу-Хилл; 2015.
Google Scholar18.
Van Hoesen KB, Camporesi EM, Moon RE, Hage ML, Piantadosi CA. Следует ли использовать гипербарический кислород для лечения беременной пациентки с острым отравлением угарным газом? Отчет о болезни и обзор литературы.JAMA. 1989. 261 (7): 1039–43.
PubMedCrossRefGoogle Scholar
19.
Huebers HA, Finch CA. Трансферрин: физиологическое поведение и клинические последствия. Кровь. 1984. 64 (4): 763–7.
PubMedGoogle Scholar20.
Aisen P, Brown EB. Железосвязывающая функция трансферрина в метаболизме железа. Semin Hematol. 1977; 14 (1): 31–53.
PubMedGoogle Scholar21.
Curry SC, Bond GR, Raschke R, Tellez D, Wiggins D. Овечья модель материнского отравления железом во время беременности.Ann Emerg Med. 1990. 19 (6): 632–8. DOI: S0196-0644 (05) 82466-7 [pii].
PubMedCrossRefGoogle Scholar22.
Nau H, Helge H, Luck W. Вальпроевая кислота в перинатальном периоде: снижение связывания белков сыворотки крови матери приводит к накоплению у плода и неонатальному вытеснению препарата и некоторых метаболитов. J Pediatr. 1984. 104 (4): 627–34.
PubMedCrossRefGoogle Scholar23.
Selden BS, Burke TJ. Полное выздоровление матери и плода после длительной остановки сердца.
PubMedCrossRefGoogle Scholar Ann Emerg Med. 1988. 17 (4): 346–349. DOI: S0196-0644 (88) 80779-0 [pii].
Ann Emerg Med. 1988. 17 (4): 346–349. DOI: S0196-0644 (88) 80779-0 [pii].24.
Jeejeebhoy F, Windrim R. Ведение остановки сердца во время беременности. Лучшая практика Res Clin Obstet Gynaecol. 2014. 28 (4): 607–18. DOI: 10.1016 / j.bpobgyn.2014.03.006.
PubMedCrossRefGoogle Scholar25.
Vanden Hoek TL, Morrison LJ, Shuster M, et al. Часть 12: остановка сердца в особых ситуациях: Руководство Американской кардиологической ассоциации 2010 г. по сердечно-легочной реанимации и неотложной сердечно-сосудистой помощи.Тираж. 2010; 122 (18 Suppl 3): S829–61. DOI: 10.1161 / CIRCULATIONAHA.110.971069.
PubMedCrossRefGoogle Scholar26.
Krauer B, Krauer F, Hytten FE. Распределение лекарств и фармакокинетика в отделении матери-плаценты-плода. Pharmacol Ther. 1980. 10 (2): 301–28. DOI: 0163-7258 (80)-6 [pii].
PubMedCrossRefGoogle Scholar27.
Gimovsky ML, Knee D.
PubMedGoogle Scholar История болезни плода по мониторингу сердечного ритма. Мониторинг ЧСС и передозировка имипрамина. J Perinatol.1995. 15 (3): 246–9.
История болезни плода по мониторингу сердечного ритма. Мониторинг ЧСС и передозировка имипрамина. J Perinatol.1995. 15 (3): 246–9.28.
Jones JS, Dickson K, Carlson S. Неизвестная беременность у пациентки с передозировкой или отравлением. Am J Emerg Med. 1997. 15 (5): 538–41.
PubMedCrossRefGoogle Scholar29.
Корен Г. Токсикология матери и плода: руководство для клинициста. 2-е изд. Нью-Йорк: Марсель Деккер; 1994.
Google Scholar30.
Benson BE, Hoppu K, Troutman WG, et al. Обновление позиционного документа: промывание желудка для деконтаминации желудочно-кишечного тракта.Clin Toxicol (Phila). 2013. 51 (3): 140–6. DOI: 10.3109 / 15563650.2013.770154.
CrossRefGoogle Scholar31.
Тененбейн М. Древние методы лечения. Clin Toxicol (Phila). 2013. 51 (3): 128–9. DOI: 10.3109 / 15563650.2013.771741.
CrossRefGoogle Scholar32.
Chyka PA, Seger D, Krenzelok EP, Vale JA, Американская академия клинической токсикологии, Европейская ассоциация токсикологических центров и клинических токсикологов.
CrossRefGoogle Scholar Документ с изложением позиции: однократный активированный уголь.Clin Toxicol (Phila). 2005. 43 (2): 61–87.
Документ с изложением позиции: однократный активированный уголь.Clin Toxicol (Phila). 2005. 43 (2): 61–87.33.
Позиционный доклад: катарсис. J Toxicol Clin Toxicol. 2004. 42 (3): 243–53.
Google Scholar34.
Д’Асколи П., Галл С. Распространенные яды. В: Глейхер Н., редактор. Принципы медикаментозной терапии при беременности. Нью-Йорк: Пленум Пресс; 1985.
Google Scholar35.
Turk J, Aks S, Ampuero F, Hryhorczuk DO. Успешная терапия интоксикации железом при беременности с помощью внутривенного введения дефероксамина и промывания всего кишечника.Vet Hum Toxicol. 1993. 35 (5): 441–4.
PubMedGoogle Scholar36.
Ван Амейд К.Дж., Тененбейн М. Орошение всего кишечника во время беременности. Am J Obstet Gynecol. 1989. 160 (3): 646–7.
PubMedCrossRefGoogle Scholar37.
Thanacoody R, Caravati EM, Troutman B, et al. Обновление позиционного документа: орошение всего кишечника для деконтаминации желудочно-кишечного тракта у пациентов с передозировкой.
CrossRefGoogle Scholar Clin Toxicol (Phila). 2015; 53 (1): 5–12. DOI: 10.3109 / 15563650.2014.989326.
Clin Toxicol (Phila). 2015; 53 (1): 5–12. DOI: 10.3109 / 15563650.2014.989326.38.
Horowitz RS, Dart RC, Jarvie DR, Bearer CF, Gupta U. Перенос через плаценту
N-ацетилцистеина после отравления ацетаминофеном у матери матери. J Toxicol Clin Toxicol. 1997. 35 (5): 447–51.
PubMedCrossRefGoogle Scholar39.
Spence AG. Липидное обращение симптомов токсичности бупивакаина со стороны центральной нервной системы. Анестезиология. 2007. 107 (3): 516–7. DOI: 10.1097 / 01.anes.0000278864.75082,72.
PubMedCrossRefGoogle Scholar40.
Lipman S, Cohen S, Einav S, et al. Согласованное заявление общества акушерской анестезии и перинатологии по ведению пациентов с остановкой сердца во время беременности. Anesth Analg. 2014. 118 (5): 1003–16. DOI: 10.1213 / ANE.0000000000000171.
PubMedCrossRefGoogle Scholar41.
Bailey B. Существуют ли тератогенные риски, связанные с антидотами, применяемыми при неотложной помощи отравленных беременных женщин? Врожденные пороки Res A Clin Mol Teratol.
PubMedCrossRefGoogle Scholar 2003. 67 (2): 133–40. DOI: 10.1002 / bdra.10007.
2003. 67 (2): 133–40. DOI: 10.1002 / bdra.10007.42.
Strom RL, Schiller P, Seeds AE, Bensel RT. Смертельное отравление железом у беременной женщины. Minn Med. 1976; 59 (7): 483–9.
PubMedGoogle Scholar43.
Manoguerra AS. Отравление железом: сообщение о смертельном случае у взрослого. Am J Hosp Pharm. 1976; 33 (10): 1088–90.
PubMedGoogle Scholar44.
Изложение позиции и практические рекомендации по использованию многодозного активированного угля при лечении острого отравления.Американская академия клинической токсикологии; Европейская ассоциация токсикологов и токсикологов. J Toxicol Clin Toxicol. 1999. 37 (6): 731–51.
Google Scholar45.
Nadeau-Fredette AC, Hladunewich M, Hui D, Keunen J, Chan CT. Терминальная стадия почечной недостаточности и беременность. Adv Chronic Kidney Dis. 2013. 20 (3): 246–52. DOI: 10.1053 / j.ackd.2013.01.010.
PubMedCrossRefGoogle Scholar46.

Вазири Н.Д., Кумар К.П., Мирахмади К., Розен С.М.Гемодиализ в лечении острого отравления хлоралгидратом. Саут Мед Дж. 1977 г., 70 (3): 377–8.
PubMedCrossRefGoogle Scholar47.
Kurtz GG, Michael UF, Morosi HJ, Vaamonde CA. Гемодиализ при беременности. Сообщение о случае отравления глютетимидом, осложнившегося острой почечной недостаточностью. Arch Intern Med. 1966. 118 (1): 30–2.
PubMedCrossRefGoogle Scholar48.
Trebbin WM. Гемодиализ и беременность. JAMA. 1979; 241 (17): 1811–2.
PubMedCrossRefGoogle Scholar49.
Хоу С. Беременность у женщин, которым требуется диализ по поводу почечной недостаточности. Am J Kidney Dis. 1987. 9 (4): 368–73.
PubMedCrossRefGoogle Scholar50.
Успешные беременности у женщин, получавших диализ и трансплантацию почки. Отчет регистрационной комиссии Европейской ассоциации диализа и трансплантологии. Br J Obstet Gynaecol. 1980. 87 (10): 839–45.
Google Scholar
51.
Kneser J, Wehmeier P, Lichtinghagen R, Hoeper MM, Kielstein JT.Успешное лечение опасной для жизни интоксикации теофиллином у беременной с помощью гемодиализа. Клин Нефрол. 2013; 80 (1): 72–4. DOI: 10,5414 / CN107286.
PubMedCrossRefGoogle Scholar52.
Jenq CC, Wu CD, Lin JL. И мать, и плод выживают после тяжелой интоксикации паракватом. Clin Toxicol (Phila). 2005. 43 (4): 291–5.
CrossRefGoogle Scholar53.
Холл А. Растущее использование свинца в качестве абортивного средства: серия из тридцати случаев плюмбизма.Br Med J. 1905; 1 (2307): 584–7.
PubMedPubMedCentralCrossRefGoogle Scholar54.
Данненберг А.Л., Дорфман С.Ф., Джонсон Дж. Использование хинина для самоиндуцированного аборта. Саут Мед Дж. 1983; 76 (7): 846–9.
PubMedCrossRefGoogle Scholar55.
Бердай М.А., Лабиб С., Харанду М. Peganum harmala L. Интоксикация у беременной женщины.
PubMedPubMedCentralGoogle Scholar Case Rep Emerg Med. 2014; 2014: 783236. DOI: 10,1155 / 2014/783236.
Case Rep Emerg Med. 2014; 2014: 783236. DOI: 10,1155 / 2014/783236.56.
Gold J, Cates Jr W. Травяные абортивы. JAMA. 1980. 243 (13): 1365–6.
PubMedCrossRefGoogle Scholar57.
Netland KE, Martinez J. Abortifacients: токсидромы, от древних до современных — серия случаев и обзор литературы. Acad Emerg Med. 2000. 7 (7): 824–9.
PubMedCrossRefGoogle Scholar58.
Perrone J, Hoffman RS. Токсичные приемы внутрь во время беременности: абортивное средство в случае передозировки беременных. Acad Emerg Med.1997. 4 (3): 206–9.
PubMedCrossRefGoogle Scholar59.
Леви Г., Гарретсон Л.К., Soda DM. Письмо: свидетельство плацентарного переноса парацетамола. Педиатрия. 1975; 55 (6): 895.
PubMedGoogle Scholar60.
Робертс И., Робинсон М.Дж., Могол М.З., Рэтклифф Д.Г., Прескотт Л.Ф. Метаболиты парацетамола у новорожденных после передозировки у матери.
PubMedPubMedCentralCrossRefGoogle Scholar Br J Clin Pharmacol. 1984. 18 (2): 201–6.
Br J Clin Pharmacol. 1984. 18 (2): 201–6.61.
Wang LH, Rudolph AM, Benet LZ. Фармакокинетические исследования распределения ацетаминофена в материнско-плацентарно-плодном отделении овец. J Pharmacol Exp Ther. 1986. 238 (1): 198–205.
PubMedGoogle Scholar62.
Риггс Б.С., Бронштейн А.С., Кулиг К., Арчер П.Г., Румак Б.Х. Острая передозировка ацетаминофеном при беременности. Obstet Gynecol. 1989. 74 (2): 247–53. DOI: 0029-7844 (89)
-9 [pii].
PubMedGoogle Scholar63.
Rollins DE, von Bahr C, Glaumann H, Moldeus P, Rane A.Ацетаминофен: потенциально токсичный метаболит, образованный микросомами печени плода и взрослого человека и изолированными клетками печени плода. Наука. 1979. 205 (4413): 1414–6.
PubMedCrossRefGoogle Scholar64.
Selden BS, Curry SC, Clark RF, Johnson BC, Meinhart R, Pizziconi VB. Трансплацентарный транспорт
N-ацетилцистеина в модели овцы.
PubMedCrossRefGoogle Scholar Ann Emerg Med. 1991. 20 (10): 1069–72. DOI: S0196-0644 (05) 81354-X [pii].
Ann Emerg Med. 1991. 20 (10): 1069–72. DOI: S0196-0644 (05) 81354-X [pii].65.
Zed PJ, Krenzelok EP. Лечение передозировки парацетамолом. Am J Health Syst Pharm. 1999; 56 (11): 1081–91; викторина 1091–3.
PubMedGoogle Scholar66.
Perrone J, Hoffman RS, Goldfrank LR. Особые рекомендации по деконтаминации желудочно-кишечного тракта. Emerg Med Clin North Am. 1994; 12 (2): 285–99.
PubMedGoogle Scholar67.
Robertson RG, Van Cleave BL, Collins Jr JJ. Передозировка ацетаминофена во втором триместре беременности.J Fam Pract. 1986. 23 (3): 267–8.
PubMedGoogle Scholar68.
Haibach H, Akhter JE, Muscato MS, Cary PL, Hoffmann MF. Передозировка ацетаминофена с гибелью плода. Am J Clin Pathol. 1984. 82 (2): 240–2.
PubMedCrossRefGoogle Scholar69.
Wang PH, Yang MJ, Lee WL, Chao HT, Yang ML, Hung JH. Отравление ацетаминофеном на поздних сроках беременности.
PubMedGoogle Scholar Отчет о болезни. J Reprod Med. 1997. 42 (6): 367–71.
Отчет о болезни. J Reprod Med. 1997. 42 (6): 367–71.70.
Kurzel RB.Может ли избыток ацетаминофена привести к токсичности для матери и плода? Саут Мед Дж. 1990; 83 (8): 953–5.
PubMedCrossRefGoogle Scholar71.
Byer AJ, Traylor TR, Semmer JR. Передозировка ацетаминофена в третьем триместре беременности. JAMA. 1982. 247 (22): 3114–5.
PubMedCrossRefGoogle Scholar72.
Stokes IM. Передозировка парацетамолом во втором триместре беременности. История болезни. Br J Obstet Gynaecol. 1984. 91 (3): 286–8.
PubMedCrossRefGoogle Scholar73.
Rosevear SK, Надежда PL. Благоприятный неонатальный исход после передозировки парацетамола у матери и тяжелого дистресс-синдрома плода. История болезни. Br J Obstet Gynaecol. 1989. 96 (4): 491–3.
PubMedCrossRefGoogle Scholar74.
Ludmir J, Main DM, Landon MB, Gabbe SG. Передозировка ацетаминофена у матери на 15 неделе беременности.
PubMedCrossRefGoogle Scholar Obstet Gynecol. 1986. 67 (5): 750–1.
Obstet Gynecol. 1986. 67 (5): 750–1.75.
Козер Э., Корен Г. Управление передозировкой парацетамола: текущие споры.Drug Saf. 2001. 24 (7): 503–12.
PubMedCrossRefGoogle Scholar76.
McElhatton PR, Sullivan FM, Volans GN, Fitzpatrick R. Отравление парацетамолом во время беременности: анализ исходов случаев, переданных в тератологическую информационную службу национальной службы информации по ядам. Hum Exp Toxicol. 1990. 9 (3): 147–53.
PubMedCrossRefGoogle Scholar77.
McElhatton PR, Sullivan FM, Volans GN. Передозировка парацетамолом при беременности анализ исходов 300 случаев, направленных в тератологическую информационную службу.Reprod Toxicol. 1997. 11 (1): 85–94. DOI: S08
896002006 [pii]. PubMedCrossRefGoogle Scholar78.
Franko KR, Mekeel KL, Woelkers D, Khanna A, Hemming AW. Случайная передозировка ацетаминофена приводит к трансплантации печени во втором триместре беременности: отчет о болезни.
PubMedCrossRefGoogle Scholar Transplant Proc. 2013; 45 (5): 2063–5. DOI: 10.1016 / j.transproceed.2012.10.046.
Transplant Proc. 2013; 45 (5): 2063–5. DOI: 10.1016 / j.transproceed.2012.10.046.79.
Litovitz TL, Klein-Schwartz W, Rodgers Jr GC, et al.Годовой отчет Американской ассоциации токсикологических центров за 2001 год. Am J Emerg Med. 2002. 20 (5): 391–452. DOI: S0735675702000396 [pii].
PubMedCrossRefGoogle Scholar80.
Bonassi S, Magnani M, Calvi A, et al. Факторы, связанные с употреблением наркотиков во время беременности. Acta Obstet Gynecol Scand. 1994. 73 (7): 535–40.
PubMedCrossRefGoogle Scholar81.
Corby DG. Аспирин при беременности: влияние на мать и плод.Педиатрия. 1978; 62 (5 Pt 2 Suppl): 930–7.
PubMedGoogle Scholar82.
Гарретсон Л.К., Прокнал Дж. А., Леви Г. Получение у плода и выведение большого количества салицилата у новорожденных. Исследование новорожденного, мать которого регулярно принимала терапевтические дозы аспирина во время беременности.
 Clin Pharmacol Ther. 1975. 17 (1): 98–103. DOI: 0009-9236 (75)
Clin Pharmacol Ther. 1975. 17 (1): 98–103. DOI: 0009-9236 (75)-8 [pii].
PubMedCrossRefGoogle Scholar83.
Эрл-младший Р. Врожденная интоксикация салицилатом — отчет о случае.N Engl J Med. 1961; 265: 1003–4. DOI: 10.1056 / NEJM196111162652009.
PubMedCrossRefGoogle Scholar84.
Lynd PA, Andreasen AC, Wyatt RJ. Внутриутробная интоксикация салицилатом у новорожденного. Отчет о болезни. Клиника Педиатр (Phila). 1976; 15 (10): 912–3.
CrossRefGoogle Scholar85.
Rejent TA, Baik S. Смертельный внутриутробный салицилизм. J Forensic Sci. 1985. 30 (3): 942–4.
PubMedCrossRefGoogle Scholar86.
Levy G, Procknal JA, Garrettson LK.Распределение салицилата между неонатальной и материнской сывороткой при диффузном равновесии. Clin Pharmacol Ther. 1975. 18 (2): 210–4. DOI: 0009-9236 (75)
-6 [pii]. PubMedCrossRefGoogle Scholar87.
Levy G, Garrettson LK. Кинетика выведения салицилата новорожденными от матерей, принимавших аспирин перед родами.
PubMedGoogle Scholar Педиатрия. 1974. 53 (2): 201–10.
Педиатрия. 1974. 53 (2): 201–10.88.
Палатник В., Тененбейн М. Отравление аспирином во время беременности: повышенная чувствительность плода.Am J Perinatol. 1998. 15 (1): 39–41. DOI: 10,1055 / с-2007-993896.
PubMedCrossRefGoogle Scholar89.
Farid H, Wojcik MH, Christopher KB. 19-летний мужчина на 37 неделе беременности с острой передозировкой ацетилсалициловой кислоты. NDT Plus. 2011. 4 (6): 394–6. DOI: 10.1093 / ndtplus / sfr104.
PubMedPubMedCentralGoogle Scholar90.
Haslam RR, Ekert H, Gillam GL. Кровоизлияние у новорожденного, возможно, из-за приема салицилата матерью. J Pediatr. 1974. 84 (4): 556–7.
PubMedCrossRefGoogle Scholar91.
Karlowicz MG, White LE. Тяжелое внутричерепное кровоизлияние у доношенного новорожденного, связанное с приемом материнской ацетилсалициловой кислоты. Клиника Педиатр (Phila). 1993. 32 (12): 740–3.
CrossRefGoogle Scholar92.

Turner G, Collins E. Влияние регулярного приема салицилата во время беременности на плод. Ланцет. 1975. 2 (7930): 338–9. DOI: S0140-6736 (75) 92778-6 [pii].
PubMedCrossRefGoogle Scholar93.
Коллинз Э. Эффекты ацетаминофена и салицилатов во время беременности для матери и плода. Obstet Gynecol. 1981; 58 (5 доп.): 57С – 62.
PubMedGoogle Scholar94.
REISSMANN KR, COLEMAN TJ. Острая кишечная интоксикация железом. II. Метаболические, респираторные и кровеносные эффекты абсорбированных солей железа. Кровь. 1955; 10 (1): 46–51.
PubMedGoogle Scholar95.
Robotham JL, Troxler RF, Lietman PS. Письмо: отравление железом: очередной энергетический кризис.Ланцет. 1974; 2 (7881): 664–5.
PubMedCrossRefGoogle Scholar96.
Rayburn WF, Donn SM, Wulf ME. Передозировка железа при беременности: успешная терапия дефероксамином. Am J Obstet Gynecol. 1983. 147 (6): 717–8. DOI: 0002-9378 (83)
-X [pii]. PubMedCrossRefGoogle Scholar
PubMedCrossRefGoogle Scholar97.
Lacoste H, Goyert GL, Goldman LS, Wright DJ, Schwartz DB. Острая интоксикация железом при беременности: отчет о болезни и обзор литературы. Obstet Gynecol. 1992. 80 (3 Pt 2): 500–1.
PubMedGoogle Scholar98.
Оленмарк М., Бибер Б., Доттори О., Рыбо Г. Смертельная интоксикация железом на поздних сроках беременности. J Toxicol Clin Toxicol. 1987. 25 (4): 347–59.
PubMedCrossRefGoogle Scholar99.
Taftachi F, Sanaei-Zadeh H, Zamani N, Emamhadi M. Роль ультразвука в визуализации принимаемых лекарств при остром отравлении — обзор литературы. Eur Rev Med Pharmacol Sci. 2012. 16 (15): 2175–7.
PubMedGoogle Scholar100.
Андерсен А., Доля Дж., Вульф А.Д. Использование ультразвука в диагностике токсических приемов пищи. Vet Hum Toxicol. 1990; 32: 355.
Google Scholar101.
Blanc P, Hryhorczuk D, Danel I. Лечение острой интоксикации железом во время беременности дефероксамином.
PubMedCrossRefGoogle Scholar Obstet Gynecol. 1984; 64 (3 доп.): 12С – 4.
Obstet Gynecol. 1984; 64 (3 доп.): 12С – 4.102.
McElhatton PR, Roberts JC, Sullivan FM. Последствия передозировки железа и ее лечение десфериоксамином при беременности.Hum Exp Toxicol. 1991; 10 (4): 251–9.
PubMedCrossRefGoogle Scholar103.
Tran T, Wax JR, Philput C, Steinfeld JD, Ingardia CJ. Преднамеренная передозировка железа во время беременности — лечение и исход. J Emerg Med. 2000. 18 (2): 225–8. DOI: S0736-4679 (99) 00199-7 [pii].
PubMedCrossRefGoogle Scholar104.
Tran T, Wax JR, Steinfeld JD, Ingardia CJ. Острая преднамеренная передозировка железа при беременности. Obstet Gynecol. 1998. 92 (4 Pt 2): 678–80.
PubMedGoogle Scholar105.
Певица С.Т., Вичинский Е.П. Лечение дефероксамином при беременности: это вредно? Am J Hematol. 1999. 60 (1): 24–6. DOI: 10.1002 / (SICI) 1096-8652 (199901) 60: 13.0.CO; 2-C [pii].
PubMedCrossRefGoogle Scholar106.

Aubard Y, Magne I. Отравление угарным газом во время беременности. BJOG. 2000. 107 (7): 833–8.
PubMedCrossRefGoogle Scholar107.
Longo LD. Биологические эффекты окиси углерода на беременную женщину, плод и новорожденного.Am J Obstet Gynecol. 1977; 129 (1): 69–103. DOI: 0002-9378 (77)
-9 [pii].
PubMedCrossRefGoogle Scholar108.
Корен Г., Шарав Т., Пастушак А. и др. Многоцентровое проспективное исследование исходов для плода после случайного отравления угарным газом во время беременности. Reprod Toxicol. 1991. 5 (5): 397–403. DOI: 0890-6238 (91)
-W [pii].
PubMedCrossRefGoogle Scholar109.
Фарроу Дж. Р., Дэвис Дж. Дж., Рой Т. М., МакКлауд Л.С., Николс 2-я ГР. Смерть плода из-за несмертельного отравления матери угарным газом.J Forensic Sci. 1990; 35 (6): 1448–52.
PubMedCrossRefGoogle Scholar110.
Cramer CR. Смерть плода из-за случайного отравления матери угарным газом.
PubMedCrossRefGoogle Scholar J Toxicol Clin Toxicol. 1982. 19 (3): 297–301.
J Toxicol Clin Toxicol. 1982. 19 (3): 297–301.111.
Muller GL, Graham S. Внутриутробная смерть плода из-за случайного отравления угарным газом. N Engl J Med. 1955. 252 (25): 1075–8. DOI: 10.1056 / NEJM195506232522505.
PubMedCrossRefGoogle Scholar112.
Копельман А.Е., Плаут Т.А. Нарушение развития плода, вызванное отравлением матери угарным газом. J Perinatol. 1998. 18 (1): 74–7.
PubMedGoogle Scholar113.
Caravati EM, Adams CJ, Joyce SM, Schafer NC. Токсичность для плода, связанная с отравлением матери угарным газом. Ann Emerg Med. 1988. 17 (7): 714–7. DOI: S0196-0644 (88) 80619-X [pii].
PubMedCrossRefGoogle Scholar114.
Hennequin Y, Blum D, Vamos E, Steppe M, Goedseels J, Cavatorta E.Внутриутробное отравление угарным газом и множественные аномалии плода. Ланцет. 1993; 341 (8839): 240. DOI: 0140-6736 (93)
- -M [pii]. PubMedCrossRefGoogle Scholar
115.

Weaver LK, Hopkins RO, Chan KJ, et al. Гипербарический кислород при остром отравлении угарным газом. N Engl J Med. 2002. 347 (14): 1057–67. DOI: 10.1056 / NEJMoa013121.
PubMedCrossRefGoogle Scholar116.
Бакли Н.А., Джурлинк Д.Н., Исбистер Г., Беннетт М.Х., Лавонас Э.Дж. Гипербарический кислород при отравлении угарным газом.Кокрановская база данных Syst Rev.2011; 4: CD002041. DOI: 10.1002 / 14651858.CD002041.pub3.
Google Scholar117.
Friedman P, Guo XM, Stiller RJ, Laifer SA. Воздействие угарного газа во время беременности. Obstet Gynecol Surv. 2015; 70 (11): 705–12. DOI: 10.1097 / OGX.0000000000000238.
PubMedCrossRefGoogle Scholar118.
Сильверман Р.К., Монтано Дж. Гипербарическое кислородное лечение во время беременности при остром отравлении угарным газом. Отчет о болезни. J Reprod Med.1997. 42 (5): 309–11.
PubMedGoogle Scholar119.
Brown DB, Mueller GL, Golich FC.
PubMedGoogle Scholar Гипербарическое кислородное лечение отравления угарным газом во время беременности: клинический случай. Aviat Space Environ Med. 1992. 63 (11): 1011–4.
Гипербарическое кислородное лечение отравления угарным газом во время беременности: клинический случай. Aviat Space Environ Med. 1992. 63 (11): 1011–4.120.
Холландер Д.И., Нагей Д.А., Велч Р., Пупкин М. Гипербарическая оксигенотерапия для лечения острого отравления угарным газом во время беременности. Отчет о болезни. J Reprod Med. 1987. 32 (8): 615–7.
PubMedGoogle Scholar121.
Элькхаррат Д., Рафаэль Дж. К., Корах Дж. М. и др. Острая интоксикация угарным газом и гипербарический кислород при беременности. Intensive Care Med. 1991. 17 (5): 289–92.
PubMedCrossRefGoogle Scholar122.
Wattel F, Mathieu D, Mathieu-Nolf M. 25-летнее исследование (1983–2008 гг.) Состояния здоровья детей после гипербарической кислородной терапии при отравлении угарным газом в утробе матери. Bull Acad Natl Med. 2013; 197 (3): 677–94. обсуждение 695–7.
PubMedGoogle Scholar123.
Roderique EJ, Gebre-Giorgis AA, Stewart DH, Feldman MJ, Pozez AL.
PubMedCrossRefGoogle Scholar Травма от вдыхания дыма у беременной пациентки: обзор литературы и современных передовых практик в классическом случае. J Burn Care Res. 2012; 33 (5): 624–33. DOI: 10.1097 / BCR.0b013e31824799d2.
Травма от вдыхания дыма у беременной пациентки: обзор литературы и современных передовых практик в классическом случае. J Burn Care Res. 2012; 33 (5): 624–33. DOI: 10.1097 / BCR.0b013e31824799d2.124.
Curry SC, Carlton MW, Raschke RA. Профилактика цианидного отравления плода и матери от нитропруссида при одновременном слиянии тиосульфата натрия у беременных овец.Anesth Analg. 1997. 84 (5): 1121–6.
PubMedCrossRefGoogle Scholar125.
Graeme KA, Curry SC, Bikin DS, Lo Vecchio FA, Brandon TA. Отсутствие трансплацентарного движения тиосульфата, антидота цианида, у беременных овец. Anesth Analg. 1999. 89 (6): 1448–52.
PubMedGoogle Scholar126.
Hollander JE, Todd KH, Green G, et al. Боль в груди, связанная с кокаином: оценка распространенности в пригородных и городских отделениях неотложной помощи. Ann Emerg Med.1995. 26 (6): 671–6. DOI: S0196-0644 (95) 70035-8 [pii].
PubMedCrossRefGoogle Scholar127.

Франк Д.А., Цукерман Б.С., Амаро Х. и др. Употребление кокаина во время беременности: распространенность и корреляты. Педиатрия. 1988. 82 (6): 888–95.
PubMedGoogle Scholar128.
Bandstra ES, Burkett G. Воздействие кокаина в утробе матери и плода и новорожденных. Семин Перинатол. 1991. 15 (4): 288–301.
PubMedGoogle Scholar129.
Черукури Р., Минкофф Х., Фельдман Дж., Парех А., Гласс Л.Когортное исследование алкалоидного кокаина («крэк») при беременности. Obstet Gynecol. 1988. 72 (2): 147–51.
PubMedGoogle Scholar130.
Литтл Д. Кокаиновая зависимость и беременность: образование в области первичной профилактики. Постоянный штатный врач. 1993; 39: 79–81.
Google Scholar131.
Dombrowski MP, Wolfe HM, Welch RA, Evans MI. Злоупотребление кокаином связано с отслойкой плаценты и снижением веса при рождении, но не с более короткими родами. Obstet Gynecol. 1991. 77 (1): 139–41.
PubMedGoogle Scholar
132.
Meeker JE, Reynolds PC. Смерть плода и новорожденного, связанная с употреблением кокаина матерью. J Anal Toxicol. 1990. 14 (6): 379–82.
PubMedCrossRefGoogle Scholar133.
Слуцкер Л. Риски, связанные с употреблением кокаина во время беременности. Obstet Gynecol. 1992; 79 (5 (Pt 1)): 778–89.
PubMedGoogle Scholar134.
MacGregor SN, Keith LG, Chasnoff IJ, et al. Употребление кокаина во время беременности: неблагоприятный перинатальный исход.Am J Obstet Gynecol. 1987. 157 (3): 686–90.
PubMedCrossRefGoogle Scholar135.
Hoyme HE, Jones KL, Dixon SD, et al. Пренатальное воздействие кокаина и разрушение сосудов плода. Педиатрия. 1990; 85 (5): 743–7.
PubMedGoogle Scholar136.
Roe DA, Little BB, Bawdon RE, Gilstrap 3rd LC. Метаболизм кокаина через плаценту человека: последствия для воздействия на плод. Am J Obstet Gynecol. 1990. 163 (3): 715–8.
 DOI: 0002-9378 (90)
DOI: 0002-9378 (90)-G [pii].
PubMedCrossRefGoogle Scholar137.
Мур Т.Р., Сорг Дж., Миллер Л., Ки Т.С., Резник Р. Гемодинамические эффекты внутривенного кокаина на беременных овцематок и плод. Am J Obstet Gynecol. 1986. 155 (4): 883–8.
PubMedCrossRefGoogle Scholar138.
Woods Jr JR, Plessinger MA, Clark KE. Влияние кокаина на кровоток в матке и оксигенацию плода. JAMA. 1987. 257 (7): 957–61.
PubMedCrossRefGoogle Scholar139.
Brent RL. Связь между пережатием сосудов матки, синдромом разрыва сосудов и тератогенностью кокаина.Тератология. 1990. 41 (6): 757–60. DOI: 10.1002 / tera.1420410616.
PubMedCrossRefGoogle Scholar140.
Enato E, Moretti M, Koren G. Безопасность бензодиазепинов для плода: обновленный метаанализ. J Obstet Gynaecol Can. 2011; 33 (1): 46–8.
PubMedCrossRefGoogle Scholar141.
Gidai J, Acs N, Banhidy F, Cheizel AE. Связи между использованием очень больших доз диазепама 112 беременными женщинами для попытки самоубийства и врожденными аномалиями у их потомства не обнаружено.
PubMedCrossRefGoogle Scholar Toxicol Ind Health. 2008. 24 (1–2): 29–39. DOI: 10.1177 / 0748233708089019.
Toxicol Ind Health. 2008. 24 (1–2): 29–39. DOI: 10.1177 / 0748233708089019.142.
Dart RC, Surratt HL, Cicero TJ, et al. Тенденции злоупотребления опиоидными анальгетиками и смертности в США. N Engl J Med. 2015; 372 (3): 241–8. DOI: 10.1056 / NEJMsa1406143.
PubMedCrossRefGoogle Scholar143.
Комитет ACOG по здравоохранению для женщин с недостаточным уровнем обеспеченности услугами, Американское общество наркологической медицины. Заключение комитета ACOG нет.524: злоупотребление опиоидами, зависимость и наркомания во время беременности. Obstet Gynecol. 2012. 119 (5): 1070–6. DOI: 10.1097 / AOG.0b013e318256496e.
CrossRefGoogle Scholar144.
Тененбейн М. Отравление метанолом во время беременности — прогнозирование риска и рекомендации по лечению. J Toxicol Clin Toxicol. 1997. 35 (2): 193–4.
PubMedCrossRefGoogle Scholar145.
Au KL, Woo JS, Wong VC. Внутриутробная смерть от передозировки эрготамина.
PubMedCrossRefGoogle Scholar Eur J Obstet Gynecol Reprod Biol.1985. 19 (5): 313–5.
Eur J Obstet Gynecol Reprod Biol.1985. 19 (5): 313–5.146.
Russell CS, Lang C, McCambridge M, Calhoun B. Нейролептический злокачественный синдром при беременности. Obstet Gynecol. 2001. 98 (5 Pt 2): 906–8. DOI: S0029784401014429 [pii].
PubMedGoogle Scholar147.
Frey B, Braegger CP, Ghelfi D. Неонатальный холестатический гепатит от воздействия карбамазепина во время беременности и кормления грудью. Энн Фармакотер. 2002. 36 (4): 644–7.
PubMedCrossRefGoogle Scholar148.
Seneviratne SL, de Silva CE, Fonseka MM, Pathmeswaran A, Gunatilake SB, de Silva HJ. Отравление из-за укуса змеи во время беременности. Trans R Soc Trop Med Hyg. 2002. 96 (3): 272–4.
PubMedCrossRefGoogle Scholar149.
Chen YC, Chen MH, Yang CC, Chen YW, Wang LM, Huang CI. Отравление Trimeresurus stejnegeri во время беременности. Am J Trop Med Hyg. 2007. 77 (5): 847–9.
PubMedGoogle Scholar150.

Boyer JC, Hernandez F, Estorc J, De La Coussaye JE, Bali JP.Ведение материнского отравления фаллоидами мухомора в первом триместре беременности: отчет о болезни и обзор литературы. Clin Chem. 2001; 47 (5): 971–4.
PubMedGoogle Scholar151.
THEIL GB, RICHTER RW, POWELL MR, DOOLAN PD. Острое отравление дилантином. Неврология. 1961; 11: 138–42.
PubMedCrossRefGoogle Scholar152.
Greenland VC, Delke I, Minkoff HL. Передозировка кокаина при вагинальном введении беременной женщине. Obstet Gynecol.1989. 74 (3 Pt 2): 476–7.
PubMedGoogle Scholar153.
Bond GR, Van Zee A. Передозировка мизопростола во время беременности. Am J Obstet Gynecol. 1994. 171 (2): 561–2. DOI: S000293789400181X [pii].
PubMedCrossRefGoogle Scholar154.
Austin J, Ford MD, Rouse A, Hanna E. Острая интравагинальная интравагинальная токсичность мизопростола с гибелью плода. J Emerg Med. 1997. 15 (1): 61–4.
PubMedCrossRefGoogle Scholar DOI: S0736467996002570 [pii].
DOI: S0736467996002570 [pii].155.
Kamha AA, Al Omary I.Y, Zalabany HA, Hanssens Y, Adheir FS. Отравление фосфорорганическими соединениями при беременности: история болезни. Basic Clin Pharmacol Toxicol. 2005. 96 (5): 397–8. doi: PTOpto_09 [pii].
PubMedCrossRefGoogle Scholar156.
Brost BC, Scardo JA, Newman RB. Передозировка дифенгидрамина при беременности: уроки прошлого. Am J Obstet Gynecol. 1996. 175 (5): 1376–7. DOI: S0002-9378 (96) 70059-5 [pii].
PubMedCrossRefGoogle Scholar157.
Авилес А., Нери Н. Гематологические злокачественные новообразования и беременность: окончательный отчет о 84 детях, получивших химиотерапию в утробе матери. Клиническая лимфома. 2001. 2 (3): 173–7.
PubMedCrossRefGoogle Scholar158.
Zurawski JM, Kelly EA. Исход беременности после отравления матери бродифакумом, родентицидом пролонгированного действия, подобным варфарину.
PubMedCrossRefGoogle Scholar Obstet Gynecol. 1997. 90 (4 Pt 2): 672–4.
Obstet Gynecol. 1997. 90 (4 Pt 2): 672–4.159.
Энтони Дж., Йохансон Р. Б., Дули Л.Роль сульфата магния в профилактике судорог у пациентов с эклампсией и преэклампсией. Drug Saf. 1996. 15 (3): 188–99.
PubMedCrossRefGoogle Scholar160.
Witlin AG, Sibai BM. Терапия сульфатом магния при преэклампсии и эклампсии. Obstet Gynecol. 1998. 92 (5): 883–9. DOI: S0029784498002774 [pii].
PubMedGoogle Scholar161.
Raman NV, Rao CA. Сульфат магния как противосудорожное средство при эклампсии. Int J Gynaecol Obstet. 1995. 49 (3): 289–98.DOI: 002072929502388S [pii].
PubMedCrossRefGoogle Scholar162.
Lu JF, Nightingale CH. Сульфат магния при эклампсии и преэклампсии: принципы фармакокинетики. Clin Pharmacokinet. 2000. 38 (4): 305–14. DOI: 10.2165 / 00003088-200038040-00002.
PubMedCrossRefGoogle Scholar163.
Wax JR, Segna RA, Vandersloot JA.
PubMedCrossRefGoogle Scholar Отравление магнием и реанимация — необычная причина посткесарева потрошения. Int J Gynaecol Obstet. 1995. 48 (2): 213–4.DOI: 002072929402251S [pii].
Отравление магнием и реанимация — необычная причина посткесарева потрошения. Int J Gynaecol Obstet. 1995. 48 (2): 213–4.DOI: 002072929402251S [pii].164.
Swartjes JM, Schutte MF, Bleker OP. Ведение эклампсии: остановка сердечно-сосудистой системы в результате передозировки сульфатом магния. Eur J Obstet Gynecol Reprod Biol. 1992. 47 (1): 73–5.
PubMedCrossRefGoogle Scholar165.
Abbassi-Ghanavati M, Alexander JM, McIntire DD, Savani RC, Leveno KJ. Неонатальные эффекты сульфата магния, назначенного матери. Am J Perinatol. 2012. 29 (10): 795–9.DOI: 10.1055 / с-0032-1316440.
PubMedCrossRefGoogle Scholar166.
Гершель М., Миттендорф Р. Токолитическая токсичность сульфата магния и неожиданная неонатальная смерть. J Perinatol. 2001. 21 (4): 261–2. DOI: 10.1038 / sj.jp.7200498.
PubMedCrossRefGoogle Scholar167.
Reynolds JD, Chestnut DH, Dexter F, McGrath J, Penning DH.
PubMedCrossRefGoogle Scholar Сульфат магния отрицательно влияет на выживаемость плодов ягненка и блокирует ответ мозгового кровотока плода во время кровотечения у матери.Anesth Analg. 1996. 83 (3): 493–9.
Сульфат магния отрицательно влияет на выживаемость плодов ягненка и блокирует ответ мозгового кровотока плода во время кровотечения у матери.Anesth Analg. 1996. 83 (3): 493–9.168.
Moon PF, Ramsay MM, Nathanielsz PW. Внутривенное введение сульфата магния и региональное перераспределение кровотока плода при материнском кровотечении у беременных овцематок на поздних сроках беременности. Am J Obstet Gynecol. 1999; 181 (6): 1486–94. DOI: S000293789
2X [pii]. PubMedCrossRefGoogle Scholar169.
Klein Z, Altaras M, Beyth Y, Fishman A. Полисерозит как необычный признак токсичности метотрексата.Gynecol Oncol. 1996. 61 (3): 446–7. DOI: S0090-8258 (96)
-9 [pii]. PubMedCrossRefGoogle Scholar170.
Sharma S, Jagdev S, Coleman RE, Hancock BW, Lorigan PC. Серозные осложнения монотерапии метотрексатом в низких дозах при гестационных трофобластических заболеваниях: первый зарегистрированный случай перитонита, вызванного метотрексатом.
 Br J Cancer. 1999. 81 (6): 1037–41. DOI: 10.1038 / sj.bjc.66 . PubMedPubMedCentralCrossRefGoogle Scholar
Br J Cancer. 1999. 81 (6): 1037–41. DOI: 10.1038 / sj.bjc.66 . PubMedPubMedCentralCrossRefGoogle Scholar171.
Isaacs Jr JD, McGehee RP, Cowan BD.Опасная для жизни нейтропения после лечения внематочной беременности метотрексатом: сообщение о двух случаях. Obstet Gynecol. 1996. 88 (4 Pt 2): 694–6.
PubMedCrossRefGoogle Scholar172.
Gadgil SD, Damle SR, Advani SH, Vaidya AB. Влияние активированного угля на фармакокинетику высоких доз метотрексата. Cancer Treat Rep., 1982; 66 (5): 1169–71.
PubMedGoogle Scholar173.
Erickson T, Wahl M. Anticancer и другие цитотоксические препараты.В: Ford MD, Delaney K, Ling L, Erickson T, редакторы. Клиническая токсикология. Филадельфия: У. Б. Сондерс; 2001.
Google Scholar174.
Steger GG, Mader RM, Gnant MF, Marosi C, Lenz K, Jakesz R. GM-CSF в лечении пациента с тяжелой интоксикацией метотрексатом. J Intern Med. 1993. 233 (6): 499–502.
PubMedCrossRefGoogle Scholar175.

Дуглас MJ, Farquharson DF, Ross PL, Renwick JE. Сердечно-сосудистый коллапс после передозировки простагландина F2 альфа: описание случая.Can J Anaesth. 1989. 36 (4): 466–9. DOI: 10.1007 / BF03005350.
PubMedCrossRefGoogle Scholar176.
Hankins GD, Hauth JC. Сравнение относительной токсичности бета-симпатомиметических токолитических агентов. Am J Perinatol. 1985. 2 (4): 338–46. DOI: 10,1055 / с-2007-999984.
PubMedCrossRefGoogle Scholar177.
Brandstetter RD, Gotz V. Непреднамеренная передозировка тербуталина парентерально. Ланцет. 1980; 1 (8166): 485.
PubMedCrossRefGoogle Scholar178.
Уолден Р.Дж. Управление передозировкой тербуталина. Ланцет. 1980; 1 (8170): 709. DOI: S0140-6736 (80) 92854-8 [pii].
PubMedCrossRefGoogle Scholar179.
Thorkelsson T, Loughead JL. Длительный подкожный токолиз тербуталина: сообщение о возможной неонатальной токсичности. J Perinatol. 1991. 11 (3): 235–8.
PubMedGoogle Scholar
180.
Davis WB, Wells SR, Kuller JA, Thorp Jr JM. Анализ рисков, связанных с блокадой кальциевых каналов: значение для акушера-гинеколога.Obstet Gynecol Surv. 1997. 52 (3): 198–201.
PubMedCrossRefGoogle Scholar181.
Thorp Jr JM, Spielman FJ, Valea FA, Payne FG, Mueller RA, Cefalo RC. Нифедипин усиливает сердечную токсичность сульфата магния в изолированном перфузированном сердце крысы Sprague-Dawley. Am J Obstet Gynecol. 1990. 163 (2): 655–6. DOI: 0002-9378 (90)
-2 [pii]. PubMedCrossRefGoogle Scholar182.
Ducsay CA, Thompson JS, Wu AT, Novy MJ. Эффекты токолиза блокатора входа кальция (никардипина) у макак-резус: концентрации в плазме плода и кардиореспираторные изменения.Am J Obstet Gynecol. 1987. 157 (6): 1482–6.
PubMedCrossRefGoogle Scholar183.
Demandt E, Legius E, Devlieger H, Lemmens F, Proesmans W., Eggermont E. Пренатальная токсичность индометацина у одного члена монозиготных близнецов; отчет о болезни.
PubMedCrossRefGoogle Scholar Eur J Obstet Gynecol Reprod Biol. 1990. 35 (2–3): 267–9.
Eur J Obstet Gynecol Reprod Biol. 1990. 35 (2–3): 267–9.184.
Claessens N, Delbeke L, Lambert J, Matthieu L, Lafaire C, Van Marck E. Токсический эпидермальный некролиз, связанный с лечением преждевременных родов.Дерматология. 1998. 196 (4): 461–2. DOI: drm96461 [pii].
PubMedCrossRefGoogle Scholar
Информация об авторских правах
© Springer International Publishing AG 2017
Авторы и аффилированные лица
- 1. Подразделение клинической токсикологии, Департамент неотложной медицинской помощи, Университет Содружества Вирджинии, Система здравоохранения Университета Содружества Вирджинии, Ричмонд12, США 2. Отделение токсикологии США, Ричмонд12, США 2.Division 2 Отделение неотложной медицинской помощи Бригама и факультета женской больницы, Гарвардская медицинская школа и Гарвардская гуманитарная инициативаБостон, США, org/Organization»> 3.Медицинская школа Притцкера при Чикагском университетеGlenviewUSA
Изложение редкого тяжелого случая осложнений со стороны фетального мочевого пузыря
Отравление угарным газом во время беременности — редкое и потенциально серьезное заболевание. Осложнения у плода возникают редко и связаны с аноксическими поражениями. Выраженность этих осложнений не зависит от уровня COHb у матери. Мы сообщаем о случае 22-летней беременной женщины, у которой на 30 неделе беременности произошло отравление угарным газом, вызванное пожаром в ее доме, которое осложнилось остановкой сердца и серьезным повреждением плода.У ребенка не было повреждения головного мозга, но были выявлены ранее не описанные поражения мочевого пузыря с асцитом мочевого пузыря, осложняющим мегацистис.
1. Введение
Отравление угарным газом (CO) во время беременности относительно редко. Это может иметь потенциально серьезные неблагоприятные последствия для матери и плода; в частности, возникающая внутриутробная гипоксия может вызвать гибель плода или тяжелые неврологические последствия. Мы сообщаем здесь о случае 22-летней женщины, у которой на 30 неделе беременности произошло отравление угарным газом.У плода было не только повреждение головного мозга, но и ранее не описанные поражения мочевого пузыря, с асцитом мочевого пузыря, осложняющим мегацистис.
Мы сообщаем здесь о случае 22-летней женщины, у которой на 30 неделе беременности произошло отравление угарным газом.У плода было не только повреждение головного мозга, но и ранее не описанные поражения мочевого пузыря, с асцитом мочевого пузыря, осложняющим мегацистис.
2. История болезни
Эта 22-летняя беременная женщина была найдена без сознания в результате остановки сердца и дыхания после пожара в ее доме на 30 неделе беременности. Ей потребовался наружный массаж сердца и введение гидроксокобаламина (Цианокита). Пациент находился на ИВЛ в течение 24 часов. На тот момент ее беременность была ничем не примечательной.
Исходный материнский COHb был измерен при 52%, pH = 7.47, PaO 2 = 71 мм рт. Ст., PaCO 2 = 30 мм рт. Ст., Бикарбонаты = 21,6 ммоль / л, BE = -1 и FiO 2 = 50%. После одного 90-минутного сеанса гипербаризации COHb упал до 6,6%. Акушерское УЗИ в отделении интенсивной терапии при поступлении обнаружило нормальный плод с нормальным количеством околоплодных вод и без явных морфологических отклонений (мочевой пузырь нормальных размеров, нормальная центральная нервная система). Частота сердечных сокращений плода была тахикардической, затем микроколебательной и не отвечающей. В 30 лет.Через 5 недель объем мочевого пузыря резко увеличился (67 × 40 мм) при нормальных размерах почек. На 31,5 неделе мегацистис все еще был виден, появился асцит. Ультразвуковое сканирование через несколько дней показало разрыв детрузора мочевого пузыря (рис. 1), умеренный двусторонний гидронефроз и нормальный индекс амниотической жидкости.
Частота сердечных сокращений плода была тахикардической, затем микроколебательной и не отвечающей. В 30 лет.Через 5 недель объем мочевого пузыря резко увеличился (67 × 40 мм) при нормальных размерах почек. На 31,5 неделе мегацистис все еще был виден, появился асцит. Ультразвуковое сканирование через несколько дней показало разрыв детрузора мочевого пузыря (рис. 1), умеренный двусторонний гидронефроз и нормальный индекс амниотической жидкости.
На 32,5 неделе появился большой асцит мочевого пузыря плода, размер мочевого пузыря уменьшился и стали видны олигоамнионы (рис. 2).
МРТ головного мозга плода была выполнена на 33 неделе.Гипоинтенсивные сигналы были видны на T1-взвешенных изображениях и гиперинтенсивные сигналы на T2, оба двусторонние, на задней конечности внутренней капсулы; они соответствовали признакам асфиксии. Наблюдалось вовлечение коры с ламинарным некрозом, обнаруженным по сигналам гипоинтенсивной коры головного мозга Т2. Кисты в хвостатых ядрах соответствовали областям перивентрикулярной лейкомаляции (рис. 3). Из-за очень негативного прогноза с родителями обсуждалось прерывание беременности.
3). Из-за очень негативного прогноза с родителями обсуждалось прерывание беременности.
Через 34 недели ультразвуковые изображения показали, что размер мочевого пузыря был нормальным, как и внешний вид почек.
Ребенок весом 2400 грамм, Хлоя, родился на 35,5 неделе беременности. Мочеиспускание было спонтанным при рождении, pH 7,30, PaCO 2 = 56,7 мм рт.ст., 27,4 ммоль / л и COHb 2,4%. Судороги и гипотония не наблюдались.
УЗИ брюшной полости: увеличенный мочевой пузырь без асцита.
Постнатальная МРТ головного мозга выявила гетерогенные двусторонние и симметричные сигналы Т2 в центральных серых ядрах, соответствующие сформированным аноксико-ишемическим поражениям, легкой дилатации желудочков из-за дефекта, плохой дифференциации поражений коры и гиперинтенсивности Т1 пирамидного тракта ( Рисунок 4).
У Хлои был спастический квадрипарез со спонтанным дыханием, но с гиповентиляцией. Она не могла сосать, и при глотании текла слюна. Она умерла на 2,5 месяце жизни от респираторной недостаточности.
Она умерла на 2,5 месяце жизни от респираторной недостаточности.
3. Обсуждение
Воздействие окиси углерода во время беременности может вызвать серьезные повреждения, включая внутриутробную гипоксию, серьезные неврологические нарушения и даже смерть плода. CO, растворенный в материнской плазме, проникает через плаценту путем пассивной диффузии и, таким образом, соединяется с гемоглобином плода.Создаваемые уровни COHb у плода на 10–15% выше, чем у матери, поскольку гемоглобин плода имеет более высокое сродство к CO, чем гемоглобин взрослого. Более того, выведение CO плода занимает больше времени, так как он гораздо медленнее отделяется от гемоглобина плода, чем гемоглобин взрослого [1]. По этой причине тяжесть интоксикации плода не может быть оценена исключительно по состоянию матери.
Единственным возможным нетератогенным лечением беременных с отравлением CO является гипербарическая оксигенотерапия [2–4], как показано Elkharrat et al.[5]. Гипербарическая кислородная терапия обязательна для всех беременных с нарушением сознания или уровнем COHb 20% или выше [6]. В литературе показано, что COHb> 48% чаще всего, но не всегда, ассоциируется с плохим прогнозом [7].
В литературе показано, что COHb> 48% чаще всего, но не всегда, ассоциируется с плохим прогнозом [7].
Влияние окиси углерода на развитие плода зависит от срока. Во время эмбриональной фазы CO может вызывать множество врожденных дефектов. На стадии плода врожденные аномалии встречаются реже, но может наступить смерть или необратимое неврологическое повреждение [8].Исследования на обезьянах и кошках после вдыхания окиси углерода показали, что наиболее уязвимыми областями мозга являются те, которые содержат белое вещество (особенно перивентрикулярное) и ствол мозга, за которыми следуют таламус и кора головного мозга [9].
У ребенка в этом случае были церебральные осложнения, связанные как с аноксией-ишемией после отравления угарным газом, как описано выше, так и с низким кровотоком из-за остановки сердца и дыхания у матери. Последующие поражения пирамидных путей (от передней и задней конечностей внутренней капсулы до ствола головного мозга) привели к спастическому квадрипарезу и нарушению глотания. Расстройства поведения также можно объяснить диффузным поражением коры.
Расстройства поведения также можно объяснить диффузным поражением коры.
Новизна этого случая заключается в развитии мегацистиса, который осложнился разрывом и асцитом, а затем спонтанно и почти полностью разрешился при рождении. В литературе нет описаний этого типа осложнений. Ультразвуковое исследование плода, проведенное до пожара, не выявило каких-либо пищеварительных аномалий или связанных с ними результатов.
Результат был самоограниченным, с регрессом асцита при мочеиспускании и спонтанного мочеиспускания при рождении.Ультразвук при рождении обнаружил увеличенный мочевой пузырь, но не выявил связанных аномалий. МРТ позвоночника повреждений не обнаружила.
Отравление СО в данном случае при пожаре сочеталось с отравлением цианидом. О случаях отравления плода цианидом в литературе не сообщалось.
Нет сообщений об использовании гидроксокобаламина у беременных женщин, описывающих какие-либо тератогенные эффекты [8], а также мы не обнаружили ни одного случая, описывающего поражения мочевого пузыря, вторичные по отношению к гипоксии плода в контексте остановки сердца.
Наконец, описания идиопатического мегацистиса в литературе крайне редки.
Механизм этого нейрогенного мочевого пузыря может быть связан с поражением центральных серых ядер (т. Е. Базальных ганглиев): неврологический шок мог заблокировать моторику мочевого пузыря, особенно надспинальных структур, включая базальные ганглии и кору через пирамидные нервы. тракта, контролируют рефлексы мочевого пузыря и сфинктера [10]. В частности, это повреждение может быть вызвано значительной гипоксией, вызванной остановкой кардиореспираторной системы матери в результате отравления угарным газом.Но дым от огня может содержать несколько ядов, в зависимости от типа сгоревшего вещества и концентрации кислорода в окружающей среде. Наиболее заметными продуктами горения являются CO, цианид и раздражающие газы (например, фосген, акролеин, хлор и аммиак). Все они могут вызывать гипоксическое повреждение через разные механизмы; возможен синергетический эффект.
Следует обсудить другие механизмы повреждения мочевого пузыря, такие как низкий уровень детоксикации цианидов из-за небольшого содержания в мочевом пузыре роданезы (тиосульфат: цианид сульфрутрансфераза), расслабление гладких мышц, индуцированное СО, и несахарный диабет, вызванный гипоксией.
Серьезность отравления угарным газом во время беременности обусловлена уязвимостью плода и трудностью установления степени его отравления. Соответственно, гипербарическая оксигенотерапия необходима при появлении у матери признаков острого отравления угарным газом [1].
Конфликт интересов
Авторы заявляют об отсутствии конфликта интересов в отношении публикации этой статьи.
6 домашних токсинов, которых следует избегать во время беременности | Ваша беременность имеет значение
6 советов по уменьшению контакта с маткой к токсинам
Американский колледж акушеров и Гинекологи (ACOG) призвали акушеров / гинекологов и пациентов обсудить токсин предотвращение заражения с 2013 года.Ниже приводится список химикатов, которых следует избегать. во время беременности.
1. Лекарства и отходы для домашних животных. Не прикасайтесь к лекарствам от блох и клещей и другим химическим веществам для домашних животных во время
беременность. Вы не только уменьшите воздействие, но и избежите риска
царапины или укусы раздраженного пушистого друга. Также передайте наполнитель для кошачьего туалета
обязанность во время беременности избегать токсоплазмоза —
паразитарная инфекция от обработки кошачьих отходов. Токсоплазмоз может вызвать печень
и глазные осложнения у развивающегося ребенка и симптомы гриппа в
мама.
Вы не только уменьшите воздействие, но и избежите риска
царапины или укусы раздраженного пушистого друга. Также передайте наполнитель для кошачьего туалета
обязанность во время беременности избегать токсоплазмоза —
паразитарная инфекция от обработки кошачьих отходов. Токсоплазмоз может вызвать печень
и глазные осложнения у развивающегося ребенка и симптомы гриппа в
мама.
2. Курение и вейпинг. Не допускайте попадания ни в дом, ни в автомобиль. Некоторые из потенциально вредные химические вещества, обнаруженные в обеих сигаретах дым и вейп дым включает бензол и никель.
Если вы сейчас курите или вейпируете, сейчас хороший время бросить курить. UT Southwestern предлагает бесплатную программу отказа от никотина; вызов 214-761-3139 или напишите нам по адресу [email protected] записаться.
3. Свинец. Центры по контролю и профилактике заболеваний (CDC) предупреждают беременных женщин
избежать
едят специй и конфет, импортированных из-за пределов США. С. из-за
потенциальное загрязнение свинцом. В некоторых керамических изделиях используется свинцовая глазурь, которая может выщелачивать
вводить в пищу, которую готовят или подают в ней. Также, если ваш дом был построен
в 1970-х годах или раньше его краска и сантехника могли содержать свинец. Говорить с
вашему врачу о проверке на воздействие свинца, если у вас есть факторы риска.
С. из-за
потенциальное загрязнение свинцом. В некоторых керамических изделиях используется свинцовая глазурь, которая может выщелачивать
вводить в пищу, которую готовят или подают в ней. Также, если ваш дом был построен
в 1970-х годах или раньше его краска и сантехника могли содержать свинец. Говорить с
вашему врачу о проверке на воздействие свинца, если у вас есть факторы риска.
4. Пестициды. Пестицид токсичность получила широкую прессу в последние годы. Например, начиная с 2021, Калифорния будет запретить использование хлорпирифоса, широко используемого пестицида, который связано с повреждением головного мозга у детей.Во время беременности не трогайте газон химикаты. Если ваш двор недавно обработали, не ходите босиком по траве. Мыть фрукты и овощи перед нарезкой или употреблением в пищу для удаления пестицидов, грязь и бактерии. Вам не нужно специальное средство для стирки продуктов — достаточно еды под водой и вытирания полотенцем.
5. Чистящие средства. При использовании по назначению большинство чистящих средств не должны вредить здоровью.
опасность. Однако по-прежнему разумно ограничивать воздействие.Рассмотрите возможность ношения резины
перчатки при чистке, чтобы уменьшить впитывание через кожу. Также обязательно
откройте окно, чтобы уменьшить количество вдыхаемых химикатов.
При использовании по назначению большинство чистящих средств не должны вредить здоровью.
опасность. Однако по-прежнему разумно ограничивать воздействие.Рассмотрите возможность ношения резины
перчатки при чистке, чтобы уменьшить впитывание через кожу. Также обязательно
откройте окно, чтобы уменьшить количество вдыхаемых химикатов.
6. BPA. Исследования связали это химическое вещество с измененным мозгом развитие и поведение. В последние годы организации предприняли шаги для повышения осведомленности о BPA. Многие детские товары теперь поставляются «без BPA». хотя Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США утверждает что BPA безопасен в пищевой упаковке.Интересно, что шведские исследование включило БФА в список 10 химических веществ с наименьшим риском.
Рвота при беременности: причины и лечение
Мы включаем продукты, которые, по нашему мнению, будут полезны нашим читателям. Если вы покупаете по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Вот наш процесс.
Рвота — нормальный симптом беременности, который люди обычно называют утренним недомоганием. Иногда возникают другие причины рвоты, требующие медицинской помощи.
Рвота — один из наиболее частых симптомов беременности. Примерно 70% беременных женщин испытывают тошноту или рвоту в течение первого триместра, однако они могут длиться на протяжении всей беременности.
Однако не все рвота и тошнота во время беременности вызваны утренним недомоганием. В некоторых случаях виноваты более серьезные первопричины.
Рвота при беременности — это нормально. Сообщается, что люди описали это состояние, также известное как невирапин (тошнота и рвота во время беременности), еще в 2000 году до нашей эры.
Хотя нет четкой причины для применения невирапина, по одной из теорий, это связано с гормональными изменениями, которые происходят у женщины во время беременности.
Несмотря на то, что невирапин часто называют утренним недомоганием, он может возникнуть в любое время дня и ночи. Эти симптомы часто ограничиваются первым триместром, но иногда они могут распространяться на протяжении всей беременности, в том числе в третьем триместре.
Эти симптомы часто ограничиваются первым триместром, но иногда они могут распространяться на протяжении всей беременности, в том числе в третьем триместре.
Стандартное утреннее недомогание обычно начинается до 9 недели беременности. Женщины обычно испытывают тошноту на короткое время каждый день и могут рвать один или два раза в день.
Hyperemesis gravidarum поражает примерно 3 из 100 беременностей и вызывает сильную и чрезмерную рвоту и тошноту. В то время как утреннее недомогание поддается лечению, гиперемезис беременных протекает гораздо тяжелее. Симптомы включают:
- рвоту более трех-четырех раз в день
- почти постоянное чувство тошноты
- потерю значительного количества массы тела перед беременностью
- обезвоживание
Хотя причина утреннего недомогания до конца не изучена, существует определенный риск факторы увеличивают вероятность того, что у человека будут более серьезные симптомы:
- многоплодная беременность, т.
 е.е., близнецы или тройни
е.е., близнецы или тройни - , имевшие ранее беременность с тошнотой и рвотой
- имеющие семейный анамнез сильной тошноты и рвоты во время беременности
- имеющие в личном анамнезе укачивание или мигрень
- беременность плодом женского пола
Невирапин во время беременности также может возникнуть из-за определенных заболеваний, в том числе:
Пищевое отравление
Заболевания, связанные с пищевыми продуктами, также известные как пищевые отравления, возникают в результате употребления пищи или питьевой воды, содержащей вредные вещества, например:
- бактерии
- паразиты
- вирусы
- определенные химические вещества
Беременные женщины подвергаются более высокому риску заболеваний, связанных с пищевыми продуктами, чем другие, потому что их иммунная система слабее.Кроме того, иммунная система плода еще недостаточно сильна, чтобы бороться с микробами.
Наряду с тошнотой и рвотой пищевые болезни могут вызывать следующие симптомы:
Чтобы минимизировать риск пищевого отравления, беременным женщинам следует избегать определенных пищевых продуктов, в том числе:
- немытых фруктов и овощей
- сырых или недоваренных яиц
- непастеризованное молоко
- непастеризованный сыр
- сырая рыба
Рекомендуется изучить полный список продуктов питания, чтобы избежать максимального ограничения риска пищевых заболеваний.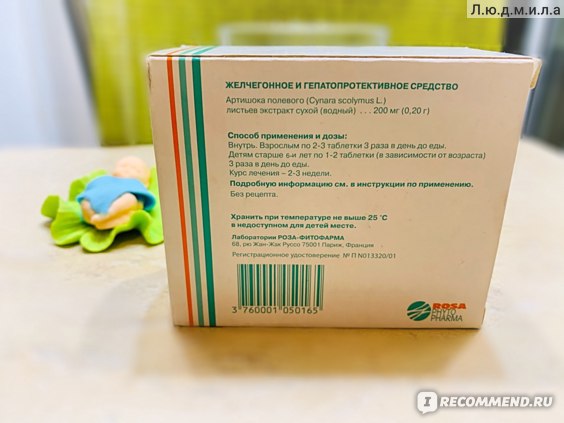 Узнайте больше о пищевых отравлениях здесь.
Узнайте больше о пищевых отравлениях здесь.
Лечение обычно определяется как причиной, так и степенью тяжести невирапина. Это может быть так же просто, как внесение нескольких диетических поправок, или настолько серьезное, как внутривенное введение питательных веществ и жидкости в больнице.
Некоторые виды лечения включают:
- Витамин B-6 и доксиламин: Оба препарата безопасны для индивидуального или совместного приема во время беременности, так как они не оказывают вредного воздействия на плод.
- Противорвотные препараты: Эти препараты предотвращают рвоту, и врач может назначить их, если вышеуказанная комбинация не работает.
Важно проконсультироваться с врачом, прежде чем пробовать следующие методы лечения, которые, по мнению некоторых, могут помочь облегчить невирапин:
- Иглоукалывание: Эта форма альтернативной медицины включает введение тонких игл в определенные точки на коже.
 Лучше всего выбирать практикующего врача, который обучался работе с беременными женщинами.
Лучше всего выбирать практикующего врача, который обучался работе с беременными женщинами. - Акупрессура и акустимуляция: Эти техники включают в себя давление или стимуляцию определенных точек тела, называемых точками давления, для предотвращения тошноты.
Беременные женщины могут предпринять определенные шаги — в основном диетические или связанные с образом жизни — для уменьшения вероятности рвоты. К ним относятся:
- есть небольшими порциями несколько раз в день, а не три больших приема пищи
- избегать запахов, вызывающих тошноту
- принимать дородовые витамины
- потягивать воду или имбирный эль
- пить жидкости часто
- употреблять имбирь или с добавками
- есть крекеры или сухие тосты
В Интернете можно купить различные имбирные продукты.
Нормальное утреннее недомогание — это не повод для беспокойства и не требует посещения врача.
Однако тяжелое утреннее недомогание может быть выражено гиперемезисом беременных. Если гиперемезис беременных кажется вероятным, важно как можно скорее обратиться к врачу, так как это может иметь серьезные осложнения и потребовать лечения.
Если гиперемезис беременных кажется вероятным, важно как можно скорее обратиться к врачу, так как это может иметь серьезные осложнения и потребовать лечения.
Беременным женщинам следует обратиться к врачу при появлении любого из следующих симптомов:
- потеря веса более чем на 2 фунта
- неспособность удерживать пищу и жидкость на низком уровне
- усталость или спутанность сознания
- кровь в рвоте
Болезнь во время беременности обычно не вредит ни беременной женщине, ни развивающемуся плоду.
Медицинское лечение необходимо только в том случае, если причина в другом, например, при пищевом отравлении или гиперемезисе беременных.
Любой, кто беспокоится о рвоте во время беременности, должен обратиться к врачу, чтобы исключить другие причины, кроме утреннего недомогания.
Отравление свинцом у беременных женщин, принимавших аюрведические препараты из Индии — Нью-Йорк, 2011–2012 гг.
Пользователи вспомогательных технологий могут не иметь полного доступа к информации в этом файле. Для получения помощи отправьте электронное письмо по адресу: mmwrq @ cdc.губ. Введите 508 Размещение и название отчета в строке темы электронного письма.
Для получения помощи отправьте электронное письмо по адресу: mmwrq @ cdc.губ. Введите 508 Размещение и название отчета в строке темы электронного письма.
Отравление свинцом все еще происходит в Соединенных Штатах, несмотря на обширные профилактические меры и строгие правила. Воздействие свинца может повредить мозг, почки, нервную и репродуктивную системы. Воздействие свинца на плод может отрицательно сказаться на развитии нервной системы, замедлить рост плода и увеличить риск преждевременных родов и выкидыша ( 1 ). В течение 2011–2012 годов Департамент здравоохранения и психической гигиены Нью-Йорка (DOHMH) расследовал шесть случаев отравления свинцом, связанных с использованием 10 пероральных аюрведических препаратов, произведенных в Индии.Все шесть случаев были у беременных женщин иностранного происхождения, которые в соответствии с законодательством штата Нью-Йорк были оценены поставщиками медицинских услуг на предмет риска воздействия свинца во время дородовых посещений. Их уровни свинца в крови (BLLs) варьировались от 16 до 64 µ г / дл. Концентрация свинца в лекарствах достигала 2,4%; Некоторые лекарства также содержат ртуть или мышьяк, которые также могут иметь неблагоприятные последствия для здоровья. DOHMH распространял информацию о лекарствах среди поставщиков медицинских услуг, производителей продуктов и государственных учреждений в США и за рубежом по почте и электронной почте.DOHMH также приказал местному предприятию по продаже зараженных продуктов прекратить продажи. Медицинские работники должны спрашивать пациентов, особенно родившихся за границей или беременных, о любом использовании иностранных медицинских продуктов, добавок и средств правовой защиты, таких как аюрведические лекарства. Специалисты общественного здравоохранения должны учитывать эти типы продуктов при расследовании воздействия тяжелых металлов и повышать осведомленность медицинских работников и населения о рисках для здоровья, связанных с такими продуктами.
Их уровни свинца в крови (BLLs) варьировались от 16 до 64 µ г / дл. Концентрация свинца в лекарствах достигала 2,4%; Некоторые лекарства также содержат ртуть или мышьяк, которые также могут иметь неблагоприятные последствия для здоровья. DOHMH распространял информацию о лекарствах среди поставщиков медицинских услуг, производителей продуктов и государственных учреждений в США и за рубежом по почте и электронной почте.DOHMH также приказал местному предприятию по продаже зараженных продуктов прекратить продажи. Медицинские работники должны спрашивать пациентов, особенно родившихся за границей или беременных, о любом использовании иностранных медицинских продуктов, добавок и средств правовой защиты, таких как аюрведические лекарства. Специалисты общественного здравоохранения должны учитывать эти типы продуктов при расследовании воздействия тяжелых металлов и повышать осведомленность медицинских работников и населения о рисках для здоровья, связанных с такими продуктами.
Все шесть пациенток в этом отчете были бессимптомными беременными женщинами, медицинские работники которых оценили их как подверженные риску воздействия свинца. Закон штата Нью-Йорк требует оценки пациентов на предмет риска воздействия свинца во время первого дородового визита и тестирования тех, кто определен как группа риска; CDC также рекомендует плановое тестирование беременных женщин из групп риска (например, недавних иммигрантов и женщин, использующих традиционные средства правовой защиты) ( 1 ). Департамент здравоохранения штата Нью-Йорк направляет все результаты анализов крови жителей города Нью-Йорка на содержание свинца в DOHMH, который проводит последующие интервью и расследование случаев для взрослых с BLL ≥10 µ г / дл.Выявление и удаление источника лида — главный приоритет. Женщины во второй половине беременности с BLL 45–69 µ г / дл рассматриваются для хелатной терапии. Беременные женщины с BLL ≥70 µ г / дл рассматриваются для хелатирования независимо от триместра. Беременные женщины с свинцовой энцефалопатией должны получать хелат независимо от триместра ( 1 ).
Закон штата Нью-Йорк требует оценки пациентов на предмет риска воздействия свинца во время первого дородового визита и тестирования тех, кто определен как группа риска; CDC также рекомендует плановое тестирование беременных женщин из групп риска (например, недавних иммигрантов и женщин, использующих традиционные средства правовой защиты) ( 1 ). Департамент здравоохранения штата Нью-Йорк направляет все результаты анализов крови жителей города Нью-Йорка на содержание свинца в DOHMH, который проводит последующие интервью и расследование случаев для взрослых с BLL ≥10 µ г / дл.Выявление и удаление источника лида — главный приоритет. Женщины во второй половине беременности с BLL 45–69 µ г / дл рассматриваются для хелатной терапии. Беременные женщины с BLL ≥70 µ г / дл рассматриваются для хелатирования независимо от триместра. Беременные женщины с свинцовой энцефалопатией должны получать хелат независимо от триместра ( 1 ).
В течение 2004–2012 гг. В ходе расследований случаев и проверок местных магазинов агентством, вызванных расследованиями или опубликованными отчетами, DOHMH выявило 22 пероральных препарата, добавок или средств с высоким содержанием тяжелых металлов (таблица).Двадцать из 22 продуктов были ввезены в Соединенные Штаты (по одному продукту не было информации о стране происхождения). DOHMH идентифицировал 10 из этих 22 продуктов в ходе обследования шести беременных женщин с отравлением свинцом, описанных в этом отчете.
В ходе расследований случаев и проверок местных магазинов агентством, вызванных расследованиями или опубликованными отчетами, DOHMH выявило 22 пероральных препарата, добавок или средств с высоким содержанием тяжелых металлов (таблица).Двадцать из 22 продуктов были ввезены в Соединенные Штаты (по одному продукту не было информации о стране происхождения). DOHMH идентифицировал 10 из этих 22 продуктов в ходе обследования шести беременных женщин с отравлением свинцом, описанных в этом отчете.
Отчеты о случаях
Пациент 1. В январе 2011 года у женщины 30 лет, родившейся в Индии, на 27 неделе беременности уровень BLL составил 64 µ г / дл. Женщина принимала 1–2 капсулы в день в течение 4 месяцев прегниты, аюрведического препарата, производимого и покупаемого в Индии.Она получила прегниту от практикующего из Индии, который прописал ее от тошноты и рвоты, связанных с беременностью. Тестирование показало, что «Берегита» содержит 1,2% свинца. Судя по ее сообщениям об употреблении, женщина потребляла приблизительно 9–18 мг свинца в день, или 1,1–2,2 г свинца в течение 4 месяцев. Женщина была госпитализирована и получила хелатную терапию динатрием кальция этилендиаминтетрауксусной кислотой. Ее BLL снизился до 36 µ г / дл через 5 дней после хелатирования и до 20 µ г / дл 3 месяца спустя (через 2 недели после родов).BLL ее новорожденного составляла 23 µ г / дл через 3 дня после рождения.
Женщина была госпитализирована и получила хелатную терапию динатрием кальция этилендиаминтетрауксусной кислотой. Ее BLL снизился до 36 µ г / дл через 5 дней после хелатирования и до 20 µ г / дл 3 месяца спустя (через 2 недели после родов).BLL ее новорожденного составляла 23 µ г / дл через 3 дня после рождения.
Пациент 2. В мае 2011 года у женщины, родившейся в Колумбии, в возрасте 36 лет, в течение 5 недели беременности было зарегистрировано BLL 16 µ г / дл. Примерно за 1-2 месяца до беременности она принимала два аюрведических препарата, произведенных в Индии, для лечения кожных заболеваний (по 1 таблетке в день) и время от времени в течение первого месяца беременности. Она сообщила, что покупала лекарства, произведенные в Индии, в Нью-Йорке.Ватвидхвансан Рас (рисунок) содержал 2% свинца, 1,5% ртути и 130 частей на миллион (ppm) мышьяка. Канкаян Бати (Гульма) содержал 12 частей на миллион свинца, 35 частей на миллион ртути и 9,5 частей на миллион мышьяка. Хотя трудно установить воздействие, если бы женщина принимала по 1 таблетке в день каждой таблетки в течение 3 месяцев, она потребляла бы примерно 3 мг свинца в день или 270 мг свинца в течение всего периода. В июле, после прекращения приема, ее BLL снизился до 10 µ г / дл. В ноябре, за 3 месяца до родов, ее BLL составлял 1 µ г / дл.BLL новорожденного не измеряли.
Хотя трудно установить воздействие, если бы женщина принимала по 1 таблетке в день каждой таблетки в течение 3 месяцев, она потребляла бы примерно 3 мг свинца в день или 270 мг свинца в течение всего периода. В июле, после прекращения приема, ее BLL снизился до 10 µ г / дл. В ноябре, за 3 месяца до родов, ее BLL составлял 1 µ г / дл.BLL новорожденного не измеряли.
Пациент 3. В июне 2011 года у женщины, родившейся в Индии, в возрасте 24 лет, на 15 неделе беременности было зарегистрировано BLL 49 µ г / дл. Она принимала по две таблетки аюрведического дородового препарата Гарбхапал Рас ежедневно, чтобы «сохранить здоровье своей беременности и плода». Она начала использовать примерно на 9 неделе беременности и продолжала примерно 6 недель. Ее отец, практикующий аюрведу из Индии, прописал и отправил ей лекарство в немаркированном контейнере.Было обнаружено, что Гарбхапал Рас содержит 2,2% свинца. Судя по ее сообщениям, женщина потребляла примерно 7 мг свинца в день или 300 мг свинца в течение 6-недельного периода. Также было обнаружено, что продукт содержит 1,9% ртути и 410 частей на миллион мышьяка. Семь недель спустя, после прекращения использования, уровень BLL у женщины снизился до 26 µ г / дл. BLL ее новорожденного при рождении составляла 7 µ г / дл.
Также было обнаружено, что продукт содержит 1,9% ртути и 410 частей на миллион мышьяка. Семь недель спустя, после прекращения использования, уровень BLL у женщины снизился до 26 µ г / дл. BLL ее новорожденного при рождении составляла 7 µ г / дл.
Пациент 4. В августе 2011 года у женщины, родившейся в Индии, в возрасте 35 лет, на 8 неделе беременности было зарегистрировано BLL 42 мк г / дл.В анамнезе у нее были выкидыши, и примерно за 2 месяца до беременности она принимала четыре аюрведических препарата для улучшения фертильности. Она прекратила употребление, узнав, что беременна. Она получила лекарства в Индии у практикующего аюрведа. Было обнаружено, что одно из лекарств, Оварин (рисунок), содержит до 1,2% свинца, 1000 частей на миллион мышьяка и 1,8% ртути, и женщина сообщила, что ежедневно принимает 1-2 капсулы Оварина. Судя по ее сообщениям, женщина потребляла приблизительно 6–12 мг свинца в день, или 360–720 мг свинца в течение 2 месяцев. У нее случился выкидыш примерно на 11 неделе беременности.
У нее случился выкидыш примерно на 11 неделе беременности.
Пациент 5. В январе 2012 года у женщины, родившейся в Индии, в возрасте 33 лет, в течение 10 недели беременности было зарегистрировано BLL 52 µ г / дл. Примерно за 7 месяцев до беременности она начала использовать пять различных аюрведических препаратов для улучшения фертильности и одно для улучшения цвета кожи. Она использовала каждый продукт один или два раза в день в течение примерно 4 месяцев. Практикующий аюрведу предоставил ей лекарства во время предыдущего визита в Индию.Повышенные уровни свинца, ртути или мышьяка были обнаружены в пяти из шести лекарств. Было обнаружено, что Оварин содержит 2,4% свинца, 7% ртути и 100 частей на миллион мышьяка. Было обнаружено, что Гарбха Дхарак Йог содержит 10% ртути, 140 частей на миллион мышьяка и 110 частей на миллион свинца. Было обнаружено, что Лаксмана Лоу содержит 180 частей на миллион свинца, 120 частей на миллион ртути и 12 частей на миллион мышьяка. Было обнаружено, что Гарбха Чинтамани Рас (Врихат) (Сварна Юкт) содержит 5,2% мышьяка и 120 частей на миллион свинца. Было обнаружено, что Pigmento содержит 2,9% ртути, 27 частей на миллион мышьяка и 7,3 частей на миллион свинца.Судя по ее сообщениям об употреблении, женщина потребляла приблизительно 12–24 мг свинца в день, или 1,4–2,9 г свинца в течение 4 месяцев. Выкидыш произошел на 12 неделе беременности.
Было обнаружено, что Pigmento содержит 2,9% ртути, 27 частей на миллион мышьяка и 7,3 частей на миллион свинца.Судя по ее сообщениям об употреблении, женщина потребляла приблизительно 12–24 мг свинца в день, или 1,4–2,9 г свинца в течение 4 месяцев. Выкидыш произошел на 12 неделе беременности.
Пациент 6. В мае 2012 года у женщины, родившейся в Индии, в возрасте 35 лет, на 22 неделе беременности было зарегистрировано BLL 24 µ г / дл. В январе она начала использовать шесть лекарств, чтобы увеличить свои шансы «родить ребенка мужского пола». Она получила лекарства от своей свекрови, которая посетила аюрведического врача в Индии от ее имени.Она принимала лекарство 1–3 раза в день, пока в июне не прекратила прием. Было обнаружено, что одно из лекарств, Гарбхапал Рас, содержит 1,5% свинца, 0,44% ртути и 81 ч / млн мышьяка. Судя по ее сообщениям об употреблении, женщина потребляла приблизительно 2–7 мг свинца в день, или 300–1000 мг в течение 5 месяцев. Ее BLL снизился до 11 µ г / дл через 5 недель после прекращения приема лекарств. По состоянию на 20 августа женщина еще не родила.
По состоянию на 20 августа женщина еще не родила.
Об этом сообщает
Паромита Хор, доктор философии, Мунера Ахмед, магистр здравоохранения, Жаклин Эрлих, доктор медицины, Селия Нг, MSN, Лурдес Стеффен, Славенка Седлар, Массачусетс, Филлис Карри-Джонсон, Эдд, Натан Грабер, доктор медицины, Дебора Нагин, магистр медицины, Нэнси Кларк, Массачусетс, Отдел профилактики заболеваний окружающей среды, Департамент здравоохранения и психической гигиены Нью-Йорка.Роберт Сапер, доктор медицины, Бостонский университет, Массачусетс. Марисса Скалия Сукоски, магистр здравоохранения, Отдел по чрезвычайным ситуациям и охране окружающей среды Svcs, Национальный центр гигиены окружающей среды, CDC. Корреспондент: Паромита Хор, [email protected], 347-396-4177.
От редакции
Беременные женщины иностранного происхождения могут подвергаться повышенному риску отравления свинцом. Причины включают использование определенных зарубежных продуктов и увеличение запасов свинца в костях из-за прошлых воздействий. Потребность организма в кальции увеличивается во время беременности для поддержки развития костей плода, которые могут высвобождать эти костные запасы. В 2011 году из 205 женщин города Нью-Йорка, поступивших в DOHMH с уровнем BLL ≥10 µ г / дл, 118 (58%) были беременны, а 98 (83%) беременных женщин родились за границей (г. Нью-Йорк. Департамент здравоохранения и психической гигиены, неопубликованные данные, 2011 г.). Более 70% беременных женщин с повышенным BLL, опрошенных DOHMH в 2011 году, сообщили об использовании зарубежных традиционных или знакомых продуктов из стран их происхождения, таких как косметика, лекарства, лечебные средства, продукты питания и керамика, что предполагает, что медицинские работники должны опрашивать беременных женщин. об их использовании таких продуктов.
Потребность организма в кальции увеличивается во время беременности для поддержки развития костей плода, которые могут высвобождать эти костные запасы. В 2011 году из 205 женщин города Нью-Йорка, поступивших в DOHMH с уровнем BLL ≥10 µ г / дл, 118 (58%) были беременны, а 98 (83%) беременных женщин родились за границей (г. Нью-Йорк. Департамент здравоохранения и психической гигиены, неопубликованные данные, 2011 г.). Более 70% беременных женщин с повышенным BLL, опрошенных DOHMH в 2011 году, сообщили об использовании зарубежных традиционных или знакомых продуктов из стран их происхождения, таких как косметика, лекарства, лечебные средства, продукты питания и керамика, что предполагает, что медицинские работники должны опрашивать беременных женщин. об их использовании таких продуктов.
Беременные женщины представляют собой особую проблему, поскольку воздействие свинца может отрицательно сказаться на здоровье как матери, так и ребенка. Воздействие свинца на плод увеличивает риск низкой массы тела при рождении, задержки развития, снижения интеллекта и поведенческих проблем ( 1 ). Беременные женщины, подвергшиеся воздействию свинца, могут иметь повышенный риск гестационной гипертензии и самопроизвольного аборта ( 1 ). Воздействие других тяжелых металлов, таких как мышьяк и ртуть, также может иметь неблагоприятные последствия для здоровья.У двух из шести пациенток произошел выкидыш до 20 недель беременности. Оба пациента принимали аюрведические препараты для улучшения фертильности, и неизвестно, способствовали ли выкидышам основные репродуктивные проблемы или воздействие тяжелых металлов.
Беременные женщины, подвергшиеся воздействию свинца, могут иметь повышенный риск гестационной гипертензии и самопроизвольного аборта ( 1 ). Воздействие других тяжелых металлов, таких как мышьяк и ртуть, также может иметь неблагоприятные последствия для здоровья.У двух из шести пациенток произошел выкидыш до 20 недель беременности. Оба пациента принимали аюрведические препараты для улучшения фертильности, и неизвестно, способствовали ли выкидышам основные репродуктивные проблемы или воздействие тяжелых металлов.
Задокументированы многочисленные случаи отравлений тяжелыми металлами, связанные с использованием иностранных лекарств, добавок, традиционных средств лечения или других продуктов для здоровья ( 2–5 ). Согласно одному исследованию, 20% лекарственных трав из Южной Азии, приобретенных в магазинах в районе Бостона, содержали тяжелые металлы ( 6 ).Тяжелые металлы могут не входить в список ингредиентов и могут быть идентифицированы только путем тестирования. Некоторое включение тяжелых металлов может быть результатом случайного загрязнения во время производства (например, использования загрязненных сырых ингредиентов или плохого производственного оборудования), тогда как другие включения могут быть преднамеренными для получения ощутимых терапевтических преимуществ.
Некоторое включение тяжелых металлов может быть результатом случайного загрязнения во время производства (например, использования загрязненных сырых ингредиентов или плохого производственного оборудования), тогда как другие включения могут быть преднамеренными для получения ощутимых терапевтических преимуществ.
Случаи отравления свинцом, описанные в этом отчете, были связаны с применением аюрведических препаратов. Аюрведа — это медицинская система с тысячелетней историей, тесно связанная с традиционной культурой и религией Индии ( 7,8 ). Согласно общенациональному опросу, около 214 000 взрослых в Соединенных Штатах посетили аюрведического врача в 2007 году, что на 39% больше, чем в 2002 году ( 8 ). Большинство аюрведических лекарств продаются либо как пищевые добавки, либо для лекарств, не одобренных Управлением по контролю за продуктами и лекарствами (FDA). Ни одно из девяти лекарств с информацией на этикетке, которые использовались пациентами в этом отчете, не было предметом предупреждения об импорте FDA. * Однако в обновлении 2008 года FDA призвало потребителей проявлять осторожность с аюрведическими продуктами.† Хотя не все аюрведические препараты намеренно включают тяжелые металлы, все шесть пациентов в этом отчете использовали препараты «раса шастра». Раса шастра — это вид аюрведических лекарств, которые намеренно готовятся из соединений металлов, минералов или драгоценных камней ( 9 ). Эти соединения, называемые «бхасмами», иногда указываются на этикетках продуктов.
* Однако в обновлении 2008 года FDA призвало потребителей проявлять осторожность с аюрведическими продуктами.† Хотя не все аюрведические препараты намеренно включают тяжелые металлы, все шесть пациентов в этом отчете использовали препараты «раса шастра». Раса шастра — это вид аюрведических лекарств, которые намеренно готовятся из соединений металлов, минералов или драгоценных камней ( 9 ). Эти соединения, называемые «бхасмами», иногда указываются на этикетках продуктов.
DOHMH посещает местные магазины, чтобы оценить наличие продуктов, выявленных в ходе расследования случаев и опубликованных отчетов, или для сбора и тестирования продуктов, которые вызывают подозрение.Магазинам, продающим зараженные продукты, например местным предприятиям, которые продавали лекарства пациенту 2, запрещается дальнейшая продажа идентифицированных продуктов, и им предписывается вернуть оставшиеся запасы дистрибьюторам. DOHMH также уведомляет местных поставщиков медицинских услуг через свою сеть оповещений о состоянии здоровья и уведомляет производителей.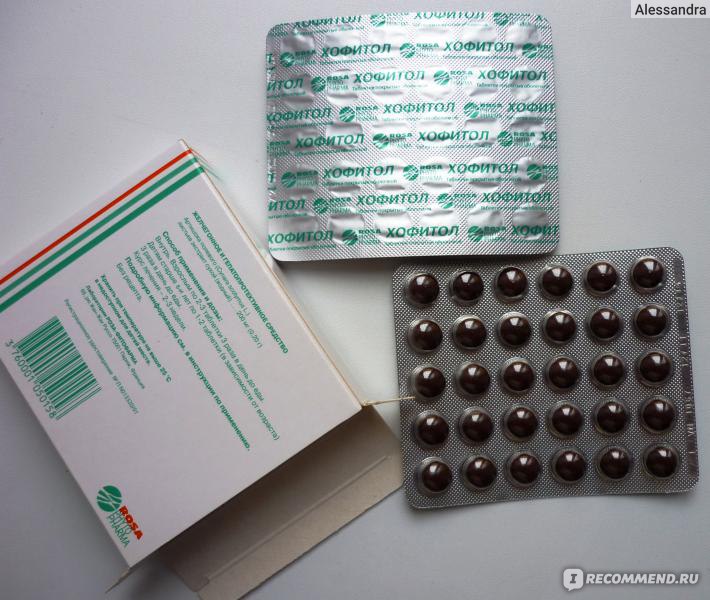 DOHMH сообщает о зараженных продуктах на веб-сайт сообщений о побочных эффектах пищевых добавок и в соответствующие иностранные органы. Сообщение в FDA важно для систематического сбора данных и понимания масштабов проблемы.Информация об этих продуктах направляется в глобальные офисы FDA для поощрения совместных усилий по повышению безопасности продуктов в США и за рубежом.
DOHMH сообщает о зараженных продуктах на веб-сайт сообщений о побочных эффектах пищевых добавок и в соответствующие иностранные органы. Сообщение в FDA важно для систематического сбора данных и понимания масштабов проблемы.Информация об этих продуктах направляется в глобальные офисы FDA для поощрения совместных усилий по повышению безопасности продуктов в США и за рубежом.
Случаи отравления свинцом среди шести беременных женщин подчеркивают важность оценки риска воздействия свинца и анализа крови на содержание свинца среди групп риска. Поставщики медицинских услуг должны: 1) знать, что пользователи могут с трудом раскрыть информацию об использовании товаров для здоровья; 2) спрашивать пациентов об использовании ими рецептурных и безрецептурных лекарств и добавок, включая аюрведические лекарства и другие традиционные средства лечения; 3) посоветовать пациентам прекратить употребление подозрительных продуктов; и 4) рассмотреть возможность тестирования пациентов на воздействие свинца или других тяжелых металлов, если сообщается об их применении. Работники общественного здравоохранения и медицинские работники должны рассматривать использование иностранных добавок, лекарств, традиционных средств правовой защиты или других товаров для здоровья как потенциальные факторы риска при расследовании отравлений свинцом и другими тяжелыми металлами, особенно среди населения иностранного происхождения и особенно среди беременных женщин . Оценка рисков и тестирование, проводимое во время дородовых посещений, имеют решающее значение для выявления случаев отравления тяжелыми металлами и принятия соответствующих мер. Меры общественного здравоохранения, такие как анализ крови и наблюдение в США и других странах, необходимы для оценки степени воздействия свинца и разработки соответствующих вмешательств.
Работники общественного здравоохранения и медицинские работники должны рассматривать использование иностранных добавок, лекарств, традиционных средств правовой защиты или других товаров для здоровья как потенциальные факторы риска при расследовании отравлений свинцом и другими тяжелыми металлами, особенно среди населения иностранного происхождения и особенно среди беременных женщин . Оценка рисков и тестирование, проводимое во время дородовых посещений, имеют решающее значение для выявления случаев отравления тяжелыми металлами и принятия соответствующих мер. Меры общественного здравоохранения, такие как анализ крови и наблюдение в США и других странах, необходимы для оценки степени воздействия свинца и разработки соответствующих вмешательств.
Список литературы
- CDC. Рекомендации по выявлению и контролю воздействия свинца на беременных и кормящих женщин. Атланта, Джорджия: Департамент здравоохранения и социальных служб США, CDC; 2010. Доступно на
http://www.cdc.
 gov/nceh/lead/publications/leadandpregnancy2010.pdf. По состоянию на 20 августа 2012 г.
gov/nceh/lead/publications/leadandpregnancy2010.pdf. По состоянию на 20 августа 2012 г. - CDC. Отравление свинцом, связанное с аюрведическими препаратами — пять состояний, 2000–2003 гг. MMWR 2004; 53: 582–4.
- Эрнст Э.Токсичные тяжелые металлы и необъявленные препараты в азиатских лекарственных травах. Trends Pharmacol Sci 2002; 23: 136–9.
- Baer RD, Ackerman A. Токсичные мексиканские народные средства для лечения эмпачо: случай с азарконом, гретой и альбаяльдом. Дж. Этнофармакол 1988; 24: 31–9.
- Аль-Хаят А., Менон Н.С., Алидини MR. Острая свинцовая энцефалопатия в раннем младенчестве — клинические проявления и исход. Энн Троп Педиатр 1997; 17: 39–44.
- Saper RB, Kales SN, Paquin J, et al.Содержание тяжелых металлов в аюрведических лечебных травах. JAMA 2004; 292: 2868–73.
- Всемирная организация здравоохранения. Стратегия ВОЗ в области народной медицины на 2002–2005 гг. Женева, Швейцария: Всемирная организация здравоохранения; 2002.
 Доступно на
http://apps.who.int/medicinedocs/pdf/s2297e/s2297e.pdf. По состоянию на 20 августа 2012 г.
Доступно на
http://apps.who.int/medicinedocs/pdf/s2297e/s2297e.pdf. По состоянию на 20 августа 2012 г. - Barnes PM, Bloom B, Nahin RL. Дополнительная и альтернативная медицина среди взрослых и детей: США, 2007 г.Статистический отчет национального здравоохранения за 2008 г. (12)
- Сапер РБ, Филлипс Р.С., Сегал А. и др. Свинец, ртуть и мышьяк в аюрведических лекарствах, производимых в США и Индии, продаются через Интернет. JAMA 2008; 300: 915–23.
Что уже известно по этой теме?
Население, родившееся за границей, включая беременных женщин, могло иметь повышенный риск отравления свинцом из-за использования иностранных лекарств или пищевых добавок, содержащих высокие уровни свинца.Задокументированы многочисленные случаи отравлений тяжелыми металлами, связанных с использованием товаров для здоровья, изготовленных или привезенных из-за границы.
Что добавлено в этом отчете?
В течение 2011–2012 годов в Нью-Йорке в результате обязательного пренатального обследования были выявлены шесть беременных женщин с повышенным уровнем свинца в крови.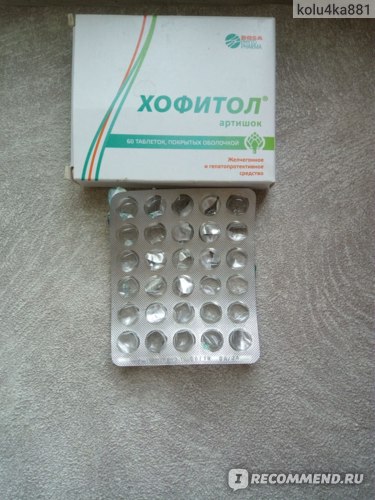 Все шестеро были иностранцами, принимающими пероральные аюрведические препараты, произведенные в Индии. Используемые продукты содержат до 2,4% свинца, а некоторые из них содержат ртуть и мышьяк, которые также могут иметь неблагоприятные последствия для здоровья.
Все шестеро были иностранцами, принимающими пероральные аюрведические препараты, произведенные в Индии. Используемые продукты содержат до 2,4% свинца, а некоторые из них содержат ртуть и мышьяк, которые также могут иметь неблагоприятные последствия для здоровья.
Каковы последствия для практики общественного здравоохранения?
Продукты, содержащие свинец и другие тяжелые металлы, доступны потребителям во время поездок за границу или по другим каналам, в которых регулирование ограничено или не имеет законной силы. При подозрении на отравление свинцом работники общественного здравоохранения и медицинские работники должны рассматривать в качестве потенциальных факторов риска использование иностранных лекарств, пищевых добавок или традиционных средств правовой защиты, особенно среди лиц иностранного происхождения и, что важно, среди беременных женщин.Поставщики медицинских услуг должны посоветовать пациентам прекратить использовать иностранные продукты, которые могут содержать тяжелые металлы, и рассмотреть возможность тестирования пациентов на воздействие свинца или других тяжелых металлов, если о них сообщается.
Товар | Производитель | Страна производства | Страна приобретения | Отчет об использовании или маркировка | Содержание тяжелых металлов | Раса шастра * |
|---|---|---|---|---|---|---|
Мел калабаш (нзу) | Неизвестно | Неизвестно | США | Утреннее недомогание | 10 частей на миллион Как 6.6 частей на миллион Pb | NA |
Чайная пилюля императора (концентрированная) † | Традиционные травы Ланьчжоу | Китай | США | Натуральный баланс | 5,400 частей на миллион Pb 3200 частей на миллион Hg | NA |
Гарбха Чинтамани Рас (Врихат) (Сварна Юкт) § | Байдьянатх | Индия | Индия | Репродуктивное здоровье | 52000 частей на миллион Как 120 частей на миллион Pb | Есть |
Гарбха Дхарак Йог§ | Vyas Pharmaceuticals | Индия | Индия | Репродуктивное здоровье | 100000 частей на миллион Hg 140 частей на миллион Как 110 частей на миллион Pb | Есть |
Гарбхапал Рас§ | Неизвестно | Индия | Индия | 22000 частей на миллион Pb 19000 частей на миллион Hg 410 частей на миллион Как | Есть | |
Гарбхапал Рас§ | Shri Vishwamitra Ayurved Pharmaceuticals | Индия | Индия | Родить ребенка мужского пола | 15000 частей на миллион Pb 4 400 частей на миллион Hg 81 частей на миллион Как | Есть |
Экстракт гепатико (концентрированный) ¶ | Традиционные травы Ланьчжоу | Китай | США | Способствовать здоровой печени и поддерживать регулярность | 5,900 частей на миллион Pb 5,100 частей на миллион Hg | NA |
Джамбрулин | Аюрведическая аптека Унджа | Индия | США | Диабет | 24 300 частей на миллион Pb 35 частей на миллион Hg | Есть |
Канкаян Бати (Гульма) § | Байдьянатх | Индия | США | Проблемы с кожей | 12 частей на миллион Pb 35 частей на миллион Hg 9. | № |
Лакшмиилаш Рас (Нардия) | Байдьянатх | Индия | США | Хроническая лихорадка, простуда и кашель | 260 частей на миллион Pb 14100 частей на миллион Hg 42 частей на миллион Как | Есть |
Лакшмана Ло§ | Vyas Pharmaceuticals | Индия | Индия | Репродуктивное здоровье | 180 частей на миллион Pb 120 частей на миллион Hg 12 частей на миллион Как | Есть |
Маха Сударшан | Фармацевтический завод Арьи Аушадхи | Индия | США | Грипп и боль в теле | 41 частей на миллион Pb 2190 частей на миллион Hg 11 частей на миллион Как | № |
Товар | Производитель | Страна производства | Страна приобретения | Отчет об использовании или маркировка | Содержание тяжелых металлов | Раса шастра * |
|---|---|---|---|---|---|---|
Махашакти Расаян | Vyas Pharmaceuticals | Индия | Индия | Слабость | 9 400 частей на миллион Pb 70 000 частей на миллион Hg 1700 частей на миллион Как | Есть |
Махайогарадж Гуггулу (обогащенный серебром) | Байдьянатх | Индия | США | Ревматическая боль | 47000 частей на миллион Pb 4800 частей на миллион Hg 4300 частей на миллион Как | Есть |
Оварин§ | Ban Labs Ltd. | Индия | Индия | Способствовать овуляции Репродуктивное здоровье | 24000 частей на миллион Pb 70 000 частей на миллион Hg 1000 частей на миллион Как | Есть |
Пигмент§ | Charak Pharma Pvt.ООО | Индия | Индия | Улучшить цвет лица | 29000 частей на миллион Hg 27 частей на миллион Как 7,3 частей на миллион Pb | Есть |
Берегита§ | Ajmera Pharmaceuticals | Индия | Индия | Тошнота и рвота, связанные с беременностью | 12000 частей на миллион Pb | Есть |
Сорин | Исследовательские препараты и фармацевтика | Индия | Индия | Экзема | 46 707 частей на миллион Pb | Есть |
Тьерра Санта | Неизвестно | Мексика | США | Очистить желудок при беременности | 13 частей на миллион Pb 11 частей на миллион Как | NA |
Расант Кусумакар (с золотом и жемчугом) | Дабур | Индия | Индия | Диабет и слабость | 29 частей на миллион Pb 31000 частей на миллион Hg | Есть |
Vatvidhwansan Ras§ | Байдьянатх | Индия | США | Проблемы с кожей | 20 000 частей на миллион Pb 15000 частей на миллион Hg 130 частей на миллион Как | Есть |
Vita Breath | Американские травяные лаборатории | США | США | Недержание мочи и для проверки «силы меридианов» | 1100 частей на миллион Pb | NA |
РИСУНОК. Два из 10 аюрведических препаратов, связанных с отравлением свинцом у шести беременных женщин — Департамент здравоохранения и психической гигиены Нью-Йорка, 2011–2012 гг.
Два из 10 аюрведических препаратов, связанных с отравлением свинцом у шести беременных женщин — Департамент здравоохранения и психической гигиены Нью-Йорка, 2011–2012 гг.
Альтернативный текст: На рисунке выше показаны два из 10 аюрведических препаратов, которые были связаны с отравлением свинцом у шести беременных женщин в течение 2011–2012 годов, согласно данным Департамента здравоохранения и психической гигиены Нью-Йорка. Пациент 2 сообщил о покупке Vatvidhwansan Ras, который содержал 2% свинца в Нью-Йорке.Пациент 4 получил яичник, который, как было обнаружено, содержал до 1,2% свинца в Индии.
.


 Растолките один стакан свежей или размороженной клюквы, залейте одним литром кипятка и оставьте в термосе на два часа. Затем остудите и процедите через марлю.
Растолките один стакан свежей или размороженной клюквы, залейте одним литром кипятка и оставьте в термосе на два часа. Затем остудите и процедите через марлю.
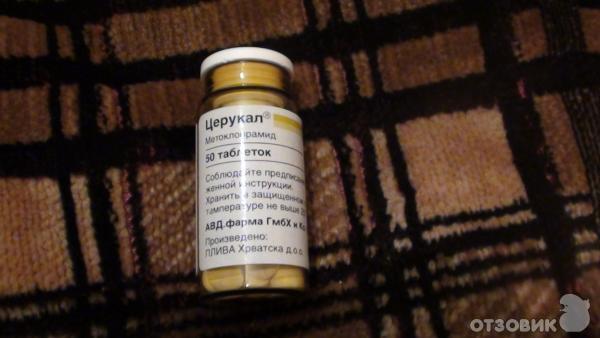
 Острое отравление во время беременности: наблюдения консорциума исследователей токсикологии. J Med Toxicol. 2015. doi: 10.1007 / s13181-015-0467-у.
Острое отравление во время беременности: наблюдения консорциума исследователей токсикологии. J Med Toxicol. 2015. doi: 10.1007 / s13181-015-0467-у.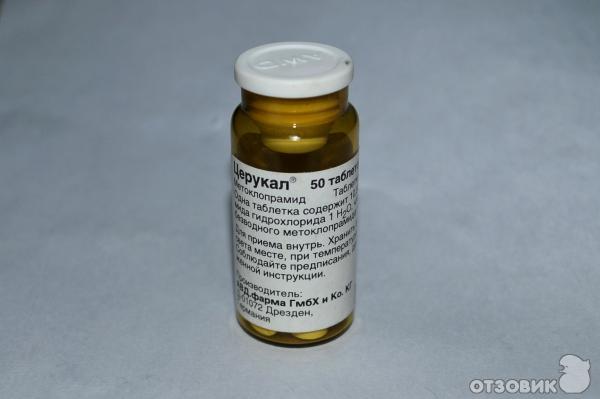 Fed Regist. 2014. 79 (233): 72063–103.
Fed Regist. 2014. 79 (233): 72063–103.

 Ann Emerg Med. 1988. 17 (4): 346–349. DOI: S0196-0644 (88) 80779-0 [pii].
Ann Emerg Med. 1988. 17 (4): 346–349. DOI: S0196-0644 (88) 80779-0 [pii]. История болезни плода по мониторингу сердечного ритма. Мониторинг ЧСС и передозировка имипрамина. J Perinatol.1995. 15 (3): 246–9.
История болезни плода по мониторингу сердечного ритма. Мониторинг ЧСС и передозировка имипрамина. J Perinatol.1995. 15 (3): 246–9. Документ с изложением позиции: однократный активированный уголь.Clin Toxicol (Phila). 2005. 43 (2): 61–87.
Документ с изложением позиции: однократный активированный уголь.Clin Toxicol (Phila). 2005. 43 (2): 61–87. Clin Toxicol (Phila). 2015; 53 (1): 5–12. DOI: 10.3109 / 15563650.2014.989326.
Clin Toxicol (Phila). 2015; 53 (1): 5–12. DOI: 10.3109 / 15563650.2014.989326.
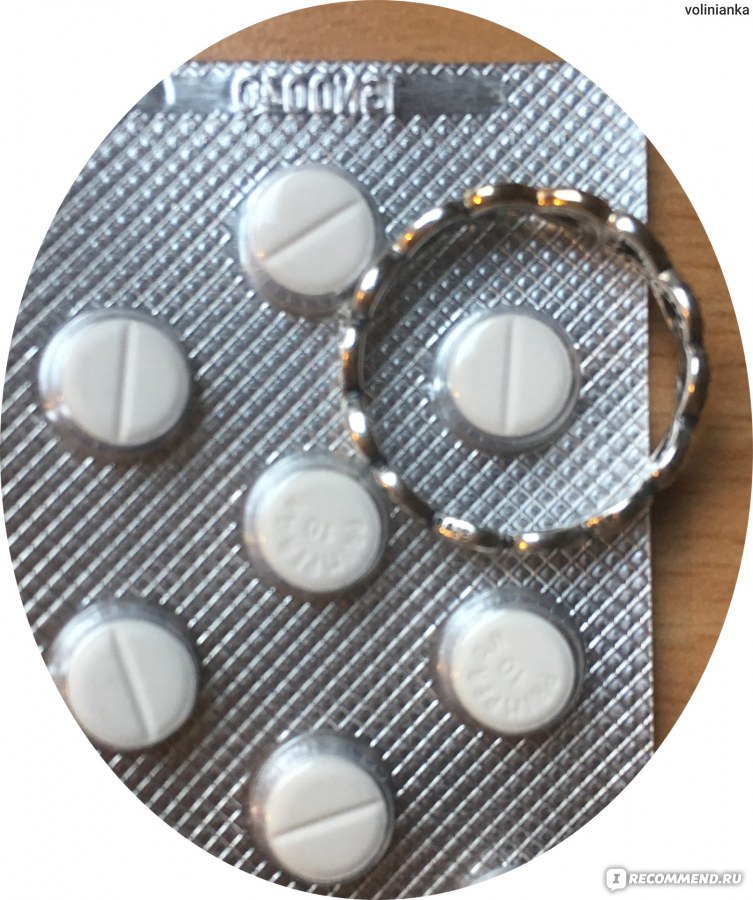 Br J Clin Pharmacol. 1984. 18 (2): 201–6.
Br J Clin Pharmacol. 1984. 18 (2): 201–6.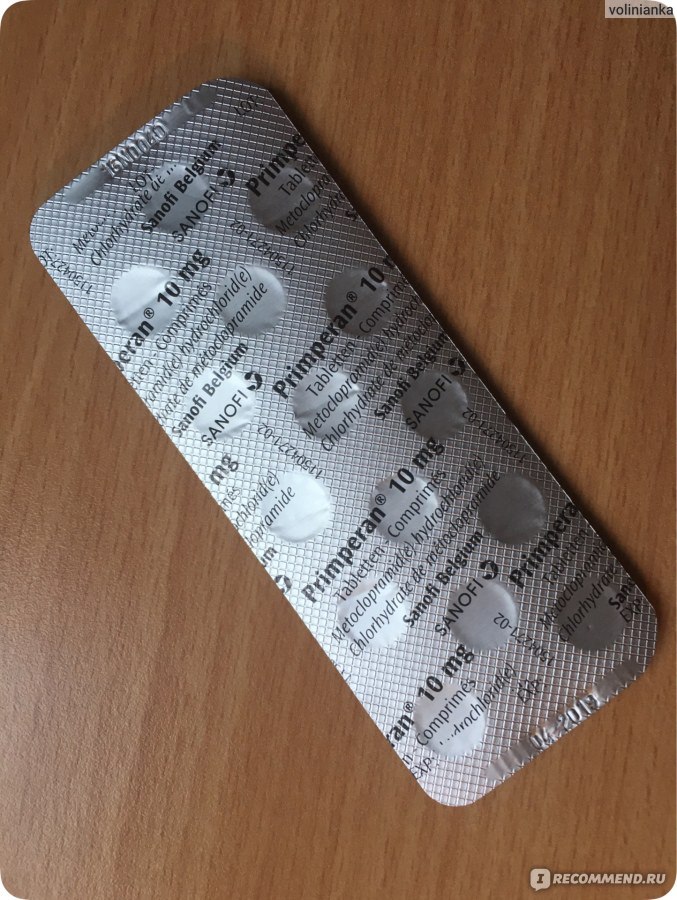 Ann Emerg Med. 1991. 20 (10): 1069–72. DOI: S0196-0644 (05) 81354-X [pii].
Ann Emerg Med. 1991. 20 (10): 1069–72. DOI: S0196-0644 (05) 81354-X [pii]. Отчет о болезни. J Reprod Med. 1997. 42 (6): 367–71.
Отчет о болезни. J Reprod Med. 1997. 42 (6): 367–71. Obstet Gynecol. 1986. 67 (5): 750–1.
Obstet Gynecol. 1986. 67 (5): 750–1. Transplant Proc. 2013; 45 (5): 2063–5. DOI: 10.1016 / j.transproceed.2012.10.046.
Transplant Proc. 2013; 45 (5): 2063–5. DOI: 10.1016 / j.transproceed.2012.10.046. Clin Pharmacol Ther. 1975. 17 (1): 98–103. DOI: 0009-9236 (75)
Clin Pharmacol Ther. 1975. 17 (1): 98–103. DOI: 0009-9236 (75) Педиатрия. 1974. 53 (2): 201–10.
Педиатрия. 1974. 53 (2): 201–10.
 Obstet Gynecol. 1984; 64 (3 доп.): 12С – 4.
Obstet Gynecol. 1984; 64 (3 доп.): 12С – 4.
 J Toxicol Clin Toxicol. 1982. 19 (3): 297–301.
J Toxicol Clin Toxicol. 1982. 19 (3): 297–301.
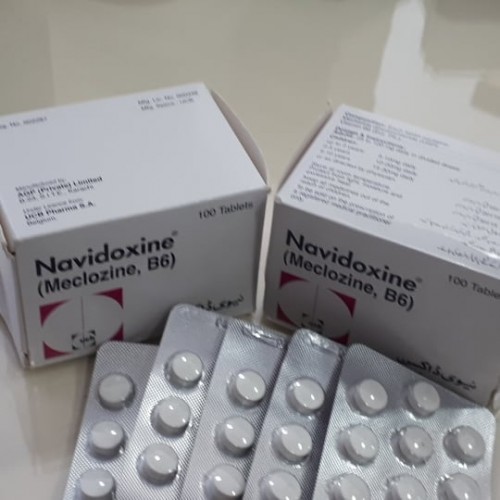 Травма от вдыхания дыма у беременной пациентки: обзор литературы и современных передовых практик в классическом случае. J Burn Care Res. 2012; 33 (5): 624–33. DOI: 10.1097 / BCR.0b013e31824799d2.
Травма от вдыхания дыма у беременной пациентки: обзор литературы и современных передовых практик в классическом случае. J Burn Care Res. 2012; 33 (5): 624–33. DOI: 10.1097 / BCR.0b013e31824799d2.

 DOI: 0002-9378 (90)
DOI: 0002-9378 (90) Eur J Obstet Gynecol Reprod Biol.1985. 19 (5): 313–5.
Eur J Obstet Gynecol Reprod Biol.1985. 19 (5): 313–5.
 DOI: S0736467996002570 [pii].
DOI: S0736467996002570 [pii]. Obstet Gynecol. 1997. 90 (4 Pt 2): 672–4.
Obstet Gynecol. 1997. 90 (4 Pt 2): 672–4. Отравление магнием и реанимация — необычная причина посткесарева потрошения. Int J Gynaecol Obstet. 1995. 48 (2): 213–4.DOI: 002072929402251S [pii].
Отравление магнием и реанимация — необычная причина посткесарева потрошения. Int J Gynaecol Obstet. 1995. 48 (2): 213–4.DOI: 002072929402251S [pii]. Сульфат магния отрицательно влияет на выживаемость плодов ягненка и блокирует ответ мозгового кровотока плода во время кровотечения у матери.Anesth Analg. 1996. 83 (3): 493–9.
Сульфат магния отрицательно влияет на выживаемость плодов ягненка и блокирует ответ мозгового кровотока плода во время кровотечения у матери.Anesth Analg. 1996. 83 (3): 493–9. Br J Cancer. 1999. 81 (6): 1037–41. DOI: 10.1038 / sj.bjc.66
Br J Cancer. 1999. 81 (6): 1037–41. DOI: 10.1038 / sj.bjc.66
 Eur J Obstet Gynecol Reprod Biol. 1990. 35 (2–3): 267–9.
Eur J Obstet Gynecol Reprod Biol. 1990. 35 (2–3): 267–9. е.е., близнецы или тройни
е.е., близнецы или тройни Лучше всего выбирать практикующего врача, который обучался работе с беременными женщинами.
Лучше всего выбирать практикующего врача, который обучался работе с беременными женщинами. gov/nceh/lead/publications/leadandpregnancy2010.pdf. По состоянию на 20 августа 2012 г.
gov/nceh/lead/publications/leadandpregnancy2010.pdf. По состоянию на 20 августа 2012 г.  Доступно на
http://apps.who.int/medicinedocs/pdf/s2297e/s2297e.pdf. По состоянию на 20 августа 2012 г.
Доступно на
http://apps.who.int/medicinedocs/pdf/s2297e/s2297e.pdf. По состоянию на 20 августа 2012 г.  5 частей на миллион как
5 частей на миллион как