Для беременных
Для беременных
Молочница (кандидоз или вульвовагинальный кандидоз) – заболевание, с которым сталкивается каждая третья будущая мама1.
В этот период женский организм работает с удвоенной силой. Естественная перестройка организма влечет изменения в организме матери: повышение уровня эстрогенов приводит к изменению слизистой оболочки влагалища и накоплению в нем гликогена – питательной среды для грибов Candida, а прогестерона – ведет к ослаблению иммунитета. В конечном итоге все эти факторы приводят к размножению грибов рода Candida – то есть к возникновению молочницы.
Кандидоз при беременности требует тщательной диагностики и терапии. Лечение молочницы у беременных женщин обязательно, так как заболевание может стать угрозой здоровью плода или осложнить протекание беременности.
Симптомы молочницы у беременных
Симптомы молочницы у женщины в положении ничем не отличаются от симптомов небеременной пациентки:
- творожистые выделения из влагалища белого или желтовато-белого цвета;
- зуд, жжение и отечность наружных половых органов;
- усиление зуда в ночное время и после водных процедур;
- дискомфорт или болезненность во время половой близости.

Грибы Candida могут присутствовать во влагалище, не вызывая симптомов. Это носительство Candida, и оно устанавливается по данным лабораторной диагностики.
Молочница у беременных: важность лечения
Передача Candida от больной матери к ребенку происходит в 75-80% случаев.
Принимая во внимание всю опасность молочницы во время беременности, врачи рекомендуют пациенткам немедленно после постановки диагноза начать лечение.
Особенности лечения молочницы у беременных
К безопасности лекарственного средства применяются особые требования, так как большинство антигрибковых препаратов могут нанести вред здоровью будущего малыша при применении на всех сроках беременности, особенно в первые три месяца.
Лечение молочницы у беременных необходимо проводить безопасным препаратом, который способен уничтожить все очаги инфекции, при этом не нарушая баланс нормальной флоры влагалища. Этим требованиям полностью отвечает противогрибковый компонент препарата Пимафуцин®, который выпускается в форме суппозиториев (свечей), таблеток и крема. Применение Пимафуцина не нанесет вреда здоровью мамы и малыша, что уже подтверждено десятками тысяч женщин.
Пимафуцин® во всех лекарственных формах – свечи, таблетки, крем – может применяться без ограничений во всех триместрах беременности и в период лактации. Этот препарат способен решить проблему кандидоза комплексно на всех сроках беременности, так как он воздействует на все основные очаги инфекции – влагалище, кишечник, кожные покровы. Кроме того, Пимафуцин® – препарат c высоким профилем безопасности благодаря отсутствию системного действия на организм при применении любых форм (суппозитории, таблетки, крем).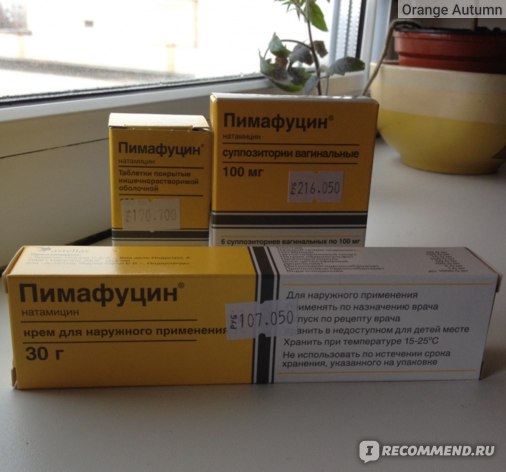
Какие свечи от молочницы при беременности не опасны?
Кандидоз слизистых оболочек (молочница) часто развивается на фоне беременности и доставляет дискомфорт будущим мамочкам. Ситуация осложняется тем, что применение традиционных лекарственных форм противопоказано. Свечи от молочницы при беременности действуют местно, их компоненты практически не всасываются в кровь и не оказывают системного воздействия на организм женщины и плода. Особенно важно пролечить кандидоз до родов, так как ребенок, проходя через родовые пути, может заразиться от матери. У новорожденных грибы рода Кандида поражают поверхность кожи и слизистые оболочки.
Свечи от молочницы при беременности

Чаще всего при беременности назначают следующие свечи:
- «Гексикон». Универсальное средство, которое имеет в качестве активного компонента вещество – хлоргексидин. Это действенный антисептик, который убивает большинство патогенных микроорганизмов даже в присутствии гноя и крови. Препарат может использоваться с профилактическими целями для санации перед родами.
- «Полижинакс» — это эффективный комбинированный препарат, в состав которого входят несколько действующих компонентов: неомицин, нистатин, полимиксин В. Свечами пользоваться нельзя в 1 триместре.
- «Ливарол» — свечи с противогрибковой активностью. Основное действующий компонент – кетоконазол. Свечи разрешены только во 2 и 3 триместре после согласования с врачом.
- «Кандид» — препарат с клотримазолом в составе. Обладает широким противогрибковым действием. Вызывает повреждение мембраны паразитирующего микроорганизма и его растворение (лизис). Противопоказан в 1 триместре беременности.
- «Дифлюкан» — действенные свечи с флуконазолом в составе.

Могут назначаться и другие свечи от молочницы при беременности: «Тержинан», «Залаин», «Клиндамицин», «Нистатин», «Клион-Д», «Бетадин». В первом триместре, когда защитная оболочка плода – плацента еще не сформировалась, можно применять только «Гексикон». Позже выбор препарата расширяется.
Важно! Если вы еще не беременны и только планируете беременность, но Вы знаете что Вы склонны к такому заболеванию как молочница. Советуем ознакомиться со статьей о том как определить степень заболевания и как побороть эту болезнь. Подробнее здесь.
Рекомендации для лечения молочницы при беременности
Для успешного лечения молочницы необходимо выявить ее причину и провоцирующий фактор. Санацию необходимо проводить и у полового партнера, чтобы исключить повторное инфицирование. Женщина должна пересмотреть свою диету, исключить сладкое, сдобное, острое и маринованное. Необходимо носить натуральное белье и регулярно производить гигиенические процедуры. Повышение уровня глюкозы в сыворотке крови при сахарном диабете затрудняет полное избавление от патогенных грибков.
Повышение уровня глюкозы в сыворотке крови при сахарном диабете затрудняет полное избавление от патогенных грибков.
Не правильное применение свечей приводит к снижению их эффективности, и переходу заболевания в вялотекущую хроническую форму. Свечи от молочницы при беременности подбираются врачом индивидуально и применяются курсами. Если на 4 день лечения нет облегчения симптомов, то препарат следует заменить на более эффективный.
Грибок может долгое время существовать в организме человека и ярко заявить о себе при снижении иммунной системы, или длительное время потихоньку подтачивать здоровье человека. Подробнее можно узнать на сайте gribkanet.com На котором подробно описаны все виды поражений и общие симптомы грибковых заболеваний.
Лечение молочницы при беременности — причины, симптомы, диагностика
 Но сделать это не так-то просто: из-за перестроек в организме будущей мамы иммунитет снижается, и риск заболеть значительно возрастает. Так молочница или вульвогинальный кандидоз у беременных женщин встречается в три раза чаще.
Но сделать это не так-то просто: из-за перестроек в организме будущей мамы иммунитет снижается, и риск заболеть значительно возрастает. Так молочница или вульвогинальный кандидоз у беременных женщин встречается в три раза чаще. Во время беременности молочница чревата осложнениями и может возрасти риск преждевременных родов или невынашивания беременности. Также если во время родов ребенок пройдет через инфицированные родовые пути, то тоже может заразиться кандидозом. Итог — поражение ротовой полости, пищевода и кожи. У недоношенных детей последствия могут быть еще серьезнее: кандидозная пневмония и даже грибковый сепсис. Поэтому так важно вовремя распознать болезнь и подобрать правильное лечение. К счастью, терапию можно начинать при любом сроке беременности.
Молочница у беременных: причины
- — Снижение иммунитета
Главная причина активного размножения грибка рода Candida у беременных женщин — снижение защитных функций организма.
- — Гормональный дисбаланс
Во время беременности значительно меняется гормональный фон: увеличивается количество эстрогенов. Из-за этого слизистая оболочка влагалища производит больше гликогена, что приводит к активизации грибка рода Candida. - — Злоупотребление углеводами
Как бы не хотелось сладкого, стоит тщательно следить за своим питанием — сахар провоцирует рост грибковой флоры. А глюкоза у беременных утилизируется медленнее, чтобы легче и быстрее попадать к плоду. - — Стресс
При беременности эмоциональный фон становится нестабильным, настроение быстро меняется, а небольшие проблемы могут восприниматься как конец света. Из-за постоянного эмоционального напряжения вырабатывается гормон стресса — кортизол. Он поддерживает тонус организма, но в некоторых случаях может нарушить работу иммунитета.
Он поддерживает тонус организма, но в некоторых случаях может нарушить работу иммунитета. - — Несоблюдение интимной гигиены
Ежедневные прокладки создают идеальную среду для размножения кандиды. Чтобы этого не случилось, регулярно меняйте средство гигиены и не забывайте подмываться минимум раз в сутки. - — Тесное белье
В плотных колготках и тесном синтетическом белье кожа постоянно потеет — создаются идеальные условия для роста грибов и бактерий. - — Любовь к антибактериальному мылу
В самих по себе антибактериальных средствах нет ничего плохого — антисептиком можно, например, обрабатывать кожу после эпиляции. Но ежедневно пользоваться антибактериальным мылом не стоит: у него довольно агрессивный состав, который увеличивает риск пересушить слизистую и нарушить микрофлору влагалища. А это может привести к избыточному размножению грибов рода Candida. - — Недолеченные болезни
Хронические заболевания — патология щитовидной железы, сахарный диабет, недолеченные воспалительные процессы половых путей — также могут стать причиной появления кандидоза.
Симптомы заболевания
Молочница всегда проявляется одинаково:
- — Влагалищные выделения
Обычно они густые, похожие на творог, белого или желтоватого оттенка. Но иногда могут быть жидкими и прозрачными. Такие обильные выделения бывают похожи на околоплодные воды и могут напугать будущую маму. Если вы заметили такой признак, обязательно обратитесь к врачу и сдайте тест на определение подтекания околоплодных вод. - — Зуд и жжение
В области вульвы и влалагалища появляются неприятные ощущения, которые усиливаются во время мочеиспускания или водных процедур. - — Покраснение и отек половых органов
Постоянные выделения из влагалища раздражают половые губы и промежность. - — Боль во время полового акта
Из-за молочницы во время занятия сексом может появляться дискомфорт и болезненные ощущения, из-за которых некоторые женщины решают отказаться от интима. - — Резкий запах
Из-за большого количества выделений из половых органов может появиться прелый или кисловатый запах.
Диагностика
У женщины в положении присутствуют характерные влагалищные выделения — бели. Они обильные, белые, по консистенции напоминают разведенную сметану. Поэтому, основываясь только на одном симптоме, определить молочницу у беременных нельзя — обязательно нужно взять мазок.
С помощью гинекологического зеркала врач осмотрит слизистую влагалища и шейки матки, оценит характер выделений и проверит, есть ли воспаление. Возьмет мазок. Анализ определяет уровень лейкоцитов и наличие грибка.
При рецидивирующем вульвовагинальном кандидозе может потребоваться сдать бактериологический посев. Он выявит возбудителя и его чувствительность к различным препаратам.
Методы лечения
Грибок Candida albicans — это условно-патогенный микроорганизм. Он всегда присутствует на слизистых: во рту, кишечнике и влагалище, поэтому полностью от него избавиться невозможно, да и не нужно. Обычно грибок никак не проявляет себя. Но при гормональных колебаниях или на фоне нарушения иммунитета, он начинает усиленно размножаться — появляется кандидоз. Во время беременности лечить его нужно обязательно под руководством врача, чтобы не нанести вред ребенку.
Но при гормональных колебаниях или на фоне нарушения иммунитета, он начинает усиленно размножаться — появляется кандидоз. Во время беременности лечить его нужно обязательно под руководством врача, чтобы не нанести вред ребенку.
Разбираемся, какие методы борьбы с молочницей можно применять в каждом триместре.
Первый триместр
На ранних сроках беременности лечить молочницу не так просто: в этот момент начинаются формироваться жизненно важные органы ребенка, поэтому выбор лекарств ограничен. Можно использовать только местные средства — вагинальные свечи, суппозитории или кремы. Обычно гинекологи прописывают препараты на основе натамицина. При этом грибок может оказаться устойчивым к разрешенным веществам, поэтому вылечить кандидоз будет трудно.
Лечение молочницы в первом триместре должно не только облегчать симптомы молочницы, но и стимулировать местный иммунитет и восстанавливать микрофлору влагалища.
Второй триместр
Для лечения молочницы во втором триместре спектр разрешенных препаратов шире: можно использовать препараты на основе клотримазола. Выбор конкретного лекарственного вещества всегда должен оставаться за врачом. Начинать лечение самостоятельно опасно: это может грозить рецидивом молочницы и даже осложнениями беременности.
Выбор конкретного лекарственного вещества всегда должен оставаться за врачом. Начинать лечение самостоятельно опасно: это может грозить рецидивом молочницы и даже осложнениями беременности.
Третий триместр
В третьем триместре плод уже полностью сформирован, поэтому список разрешенных препаратов расширяется. На этом сроке можно с осторожностью применять большинство местных форм антимикотиков или противогрибковых препаратов. В это время особенно важно полностью избавиться от болезни, иначе во время родов можно инфицировать ребенка грибком.
На протяжении всего срока беременности упор в лечении молочницы делается на местные препараты: вагинальные таблетки, свечи, суппозитории, крема и спреи. В составе комплексной терапии у беременных женщин хорошо зарекомендовал себя спрей Эпиген Интим. Его действующее вещество — активированная глицирризиновая кислота — снижает зуд, уменьшает воспаление и повышает местный иммунитет. Распылитель четко дозирует средство, а специальная насадки позволяет глубоко вводить препарат. Препарат разрешен на любом сроке беременности, а также в период лактации. Противогрибковый препарат помогает побороть молочницу, а спрей Эпиген Интим — быстро справиться с неприятными симптомами болезни и предупредить рецидивы.
Препарат разрешен на любом сроке беременности, а также в период лактации. Противогрибковый препарат помогает побороть молочницу, а спрей Эпиген Интим — быстро справиться с неприятными симптомами болезни и предупредить рецидивы.
Чего не стоит делать
- — Лечиться самостоятельно
Во время беременности многие лекарственные препараты запрещены, поскольку могут повлиять на развитие плода. По незнанию или по ошибке вы можете начать использовать неправильное средство, которое может привести к нарушениям в организме ребенка. - — Делать спринцевание
Оно нарушает микрофлору влагалища, провоцирует воспалительные процессы и даже может перенести инфекцию в расположенные выше органы или плодный пузырь. Слизистая влагалища вообще не нуждается в очищении, поэтому запоминаем. Мыть половые органы на любом сроке можно только снаружи. - — Прерывать лечение
Если симптомы болезни прошли, важно не прекращать лечение, а все равно пройти курс до конца и обязательно сдать анализы, чтобы подтвердить выздоровление.
- — Не лечиться вообще
Молочница хоть и кажется несерьезной болезнью, но затягивать с лечением не стоит. В воспаленном влагалище могут обосноваться представители другой патогенной флоры, например, стрептококки, опасные для плода. Правильно подобранная терапия вреда ни маме, ни ребенку не принесет. Особенно важно провести санацию родовых путей накануне родов при наличии показаний и в соответствии с рекомендациями врача. - — Пользоваться антибактериальным мылом
Для очищения наружных половых органов предпочтительнее использовать специальные средства для интимной гигиены, например, Гель Эпиген Интим. Глицирризиновая и молочная кислоты в его составе мягко очищают вульву и поддерживают необходимый уровень рН.
Главное — не пользоваться антибактериальным мылом. Оно смывает защитный жировой слой, нарушает микрофлору влагалища и провоцирует образование трещин.
Прогноз
Молочница при беременности — не приговор. По статистике, практически каждая беременная женщина хотя бы раз на протяжении беременности сталкивается с кандидозом. Причем у 60% он появляется именно в первом триместре, во время активной гормональной перестройки. В этом нет ничего страшного. При правильном и своевременном лечении риск осложнений при беременности минимален.
По статистике, практически каждая беременная женщина хотя бы раз на протяжении беременности сталкивается с кандидозом. Причем у 60% он появляется именно в первом триместре, во время активной гормональной перестройки. В этом нет ничего страшного. При правильном и своевременном лечении риск осложнений при беременности минимален.
Свечи от молочницы для беременных
Оглавление статьи
Вынашивание ребенка связано с гормональными перестройками в женском организме. Это становится причиной неконтролируемого роста грибка Кандида (вида C.globrata, C.tropicalis, C.crusei). Симптомы инфекции проявляются творожистыми выделениями и сильным зудом. Помощь врача заключается в осмотре пациентки, взятие мазка на исследование и назначение лекарственных препаратов. Свечи от молочницы при беременности безопасны и не угрожают здоровью малыша.
В чем особенность свечей для терапии беременных
Женщина в положении не обязана знать сложные медицинские термины, чтобы разобраться в лечении кандидоза. Но она должна понимать ответственность, которая на нее возложена за здоровье ребенка. Лечить кандидоз во время беременности необходимо только после беседы с врачом. Для терапии при молочнице назначают только свечи или кремы.
Но она должна понимать ответственность, которая на нее возложена за здоровье ребенка. Лечить кандидоз во время беременности необходимо только после беседы с врачом. Для терапии при молочнице назначают только свечи или кремы.
- Кандидоз не вредит плоду. Он доставляет «неприятности» только будущей маме. Женщина чувствует зуд, жжение и боль во влагалище и промежности.
- Свечи и кремы это безопасные лекарства от молочницы, которые действуют местно и помогают подавить рост болезнетворных грибков.
- При беременности нельзя принимать пероральные медикаментозные средства.
- Попадание в кровь действующего вещества может нанести вред плоду при внутриутробном развитии.
- Свечи в составе имеют действующее вещество, которое смешано с базовым элементом.
- Чаще это жирная основа, которая при введении внутрь влагалища плавится от тепла тела. Такая консистенция лучше распределяется по стенкам органа, дольше задерживается на слизистой.
- Маслянистая основа «смазывает» воспаленные от молочницы ткани, снижает болевые ощущения и чувство жжения.

- Кремы во время беременности назначают по той же причине, их нанесение смягчает «острые» симптомы, лечит против кандидоза и ухаживает за воспаленной слизистой влагалища.
Свечи назначает врач, при молочнице подбирают лекарство с учетом самочувствия пациентки, срока беременности и сопутствующих заболеваний. Во время использования суппозиториев женщине необходимо быть осторожной, чтобы не ранить слизистую влагалища и не занести инфекцию. При соблюдении мер гигиены вылечить молочницу удается за несколько дней.
Какие свечи при молочнице лучше? Конечно те, которые быстро лечат заболевание во время беременности, снимают симптомы и не обладают выраженными побочными эффектами. К сожалению, самостоятельное лечение не может обойтись без последствий: хронической формы кандидоза или нарушения микрофлоры внутри влагалища. Подтвердить отсутствие условно-патогенных грибов может лабораторное исследование мазка из влагалища.
[yt]
youtube.com/embed/peJLw80hcQs?rel=0&showinfo=0″ frameborder=»0″ allowfullscreen=»allowfullscreen»/>
[/yt]
Полезные правила при лечении молочницы
Против молочницы потребуется лечение обоим партнерам. Мужчина часто не подозревает, что является носителем кандидоза, инфекционно-воспалительный процесс у него протекает часто бессимптомно. Женщине при беременности назначают свечи, мужчине — таблетки. Отсутствие терапии у обоих партнеров одновременно приводит к рецидиву кандидоза.
- Одновременное лечение партнеров.
- Устранение или минимизация факторов, провоцирующих молочницу.
- Исключение половых инфекций подтвержденным лабораторным исследованием.
- Тщательная гигиена (подмывание без мыла, ежедневная смена белья).
- Соблюдение сроков введения и правил применения вагинальных препаратов против грибов Кандида.
Препараты для лечения кандидоза у беременных
Свечи от молочницы при беременности должны действовать эффективно и не вызывать побочных эффектов. Полный обзор фармакологических средств, которые способствуют снижению проявления симптомов при молочнице во время беременности и лечат кандидоз, дает возможность врачу подобрать необходимый препарат. Список свечей содержит щадящие препараты с менее токсичным действием, которые не представляют угрозы для женщины во время беременности и лактации.
Полный обзор фармакологических средств, которые способствуют снижению проявления симптомов при молочнице во время беременности и лечат кандидоз, дает возможность врачу подобрать необходимый препарат. Список свечей содержит щадящие препараты с менее токсичным действием, которые не представляют угрозы для женщины во время беременности и лактации.
Какие свечи от молочницы можно использовать при беременности без учета триместра
- Залаин (Сертаконазол) 300 мг. Упаковка содержит капсулу в единственном экземпляре. Применяется однократно против симптомов и для лечения молочницы, вводят глубоко во влагалище на ночь. Не получено данннных, которые напрямую указывали бы на потенциальный вред от свечи Залаина при вынашивании беременности, для развития плода и лактации.
- Макмирор комплекс. Упаковка состоит из 8 овальных капсул, которые содержат нистатин. Лечение проводят ежедневно, вводят по 1 капсуле во влагалище на ночь, после гигиенических процедур.
- Примафунгин, Пимафуцин (Натамицин) 100 мг.
 Свечи от молочницы хорошо подходит для терапии беременных женщин. Курс лечения корректирует врач. Одна упаковка состоит из 3 капсул. Применяют ежедневно. Длительность терапии может составить 6 дней. Отсутствует негативное влияние на плод.
Свечи от молочницы хорошо подходит для терапии беременных женщин. Курс лечения корректирует врач. Одна упаковка состоит из 3 капсул. Применяют ежедневно. Длительность терапии может составить 6 дней. Отсутствует негативное влияние на плод. - Бетадин. Зарекомендовал себя, так как не имеет множества побочных эффектов и аллергических реакций.
- Полижинакс. Свечи на основе нистатина и неомицина. Назначает врач, чтобы исключить риски для беременных и кормящих матерей.
Какие свечи можно применять беременным от молочницы ограниченно, с учетом триместра
- Ливарол (Кетоконазол). Противогрибковые свечи в количестве 5 штук. В 1 триместре запрещен прием, во 2 и 3 назначают с осторожностью. Плюс препарата в его быстром эффекте, при полном отсутствии аллергических проявлений.
- Ирунин (Итраконазол) 200 мг. Вагинальные таблетки (10 шт.) разрешено назначать при беременности только во 2 и 3 триместре. Свечи эффективны при повторяющемся кандидозе.
- Клотримазол.
 Недорогие свечи от молочницы, в упаковке 6 штук для ежедневного применения. Во время беременности запрещено применение препарата в первый триместр. Лечит заболевание, но имеет много побочных эффектов. Женщинам в период лактации запрещено использовать Клотримазол против грибов Кандида.
Недорогие свечи от молочницы, в упаковке 6 штук для ежедневного применения. Во время беременности запрещено применение препарата в первый триместр. Лечит заболевание, но имеет много побочных эффектов. Женщинам в период лактации запрещено использовать Клотримазол против грибов Кандида. - Гинезол 7 (Миконазола нитрат) 100 мг. В упаковке 7 суппозиториев. Врач назначит этот препарат только во 2-3 триместре беременности. При кормлении ребенка необходимо сделать перерыв на время использования. Вылечить молочницу можно за 7 дней. Ежедневно вводить на ночь по 1 свечке во влагалище. Недостаток — риск недоношенной беременности.
- Тержинан. Имеет широкий диапазон: противогрибковый эффект, снимает воспаление, препятствует росту бактерий. В упаковке 6 свечей, которые вводятся во влагалище каждую ночь после гигиены половых органов. По решению врача назначают для лечения беременных и кормящих женщин.
- Йодоксид. Назначают с особой осторожностью во время всей беременности. Решение о применении принимает врач.
 Йод усиливает действие активного вещества.
Йод усиливает действие активного вещества.
Свечи от молочницы при беременности обеспечивают безопасную терапию, хорошо действуют против распространения грибов Кандида и помогают избавиться от симптомов в короткие сроки и нормализовать микрофлору влагалища.
Материалы по теме
Закрыть рекламу
Закрыть рекламу
Закрыть рекламу
Молочница при беременности, 3 триместр: лечение. Свечи от молочницы
Третий триместр беременности является самым тяжелым и трепетным в жизни любой женщины. С одной стороны, дама с нетерпением ждет появления будущего ребенка и готовится к родам. С другой стороны, имеется значительная прибавка в весе. Силы и нервы на исходе. Ощущается болезненность спины, тяжесть в ногах и другой дискомфорт. Ко всему прочему, может возникнуть молочница. При беременности (3 триместр) лечение нужно назначать с осторожностью, так как большинство препаратов находятся под запретом.
Что представляет собой молочница?
Молочница, или кандидоз, представляет собой грибковую инфекцию, вызванную грибами, относящимися к роду Candida. Чаще всего встречается Candida albicans. Этот вид микроорганизмов относят к условно-патогенным.
Чаще всего встречается Candida albicans. Этот вид микроорганизмов относят к условно-патогенным.
Как правило, бактерии Кандида присутствуют в любом организме человека. Они являются частью микрофлоры ротовой полости, толстой кишки и влагалища. При сниженном иммунитете гриб Candida размножается в большом количестве и становится патогенным микроорганизмом.
Может ли быть молочница при беременности? Такой вопрос задают себе тысячи женщин, столкнувшихся с этой проблемой. Несомненно, да. Ведь у женщины понижается иммунитет, и организм неспособен в полную силу сопротивляться росту патогенных бактерий. Молочница при беременности (3 триместр) лечения требует специфического, а женщина в этот непростой период должна находиться под постоянным наблюдением врача-гинеколога.
Симптоматика заболевания
Молочница затрагивает до пяти процентов всех женщин (как беременных, так и не ожидающих ребенка). При беременности кандидоз возникает преимущественно в 3-м триместре. Часто сопровождается следующими симптомами:
- зуд во влагалище;
- наличие белей, напоминающих творожные хлопья;
- нервозность;
- бессонница;
- рези и жжение при мочеиспускании;
- боль во время полового акта;
- плохой запах, напоминающий тухлую рыбу.

Гинеколог при осмотре видит красноту и отечность половых органов, воспалительный процесс. В тяжелой ситуации могут появляться микротрещины, эрозия и расчесы в промежности.
Молочница при беременности (3 триместр) лечения требует незамедлительного. А опытному врачу достаточно одного взгляда, чтобы установить диагноз.
Причины кандидоза
Может появляться по самым разным причинам молочница при беременности (3 триместр). Лечение в этот период должен назначать и контролировать доктор. Основными факторами появления кандидоза, являются:
- снижение иммунитета;
- лишний вес;
- наличие сахарного диабета;
- присутствие хронических болезней;
- сбой в работе желудочного кишечного тракта;
- дисбактериоз;
- неправильная гигиена;
- антибиотики;
- нарушение гормонального фона.
Помимо указанных факторов, молочницу может вызвать несбалансированное питание, на фоне которого образуется дефицит важных микроэлементов и витаминов.
Осложнения при молочнице
Вызывает ряд неприятных симптомов молочница при беременности (3 триместр). Лечение начинают при первых признаках заболевания, иначе могут возникнуть осложнения в виде кандидозного вульвовагинита. Этот недуг провоцирует инфицирование плодного пузыря, преждевременное отхождение околоплодных вод и ранние роды.
Кандидоз может вызвать заражение плода во время родов, когда ребенок будет проходить по родовым путям. При этой болезни воспаленные стенки влагалища делаются менее эластичными, появляется рыхлость, что увеличивает вероятность разрывов при родоразрешении. Кандидоз мешает и при кесаревом сечении. С ним швы заживают медленнее, могут гноиться. Болезнь повышает риск послеродовых кровотечений.
Диагностика заболевания
Прежде чем лечить молочницу при беременности (3 триместр), нужно провести диагностику. Сначала врач проводит гинекологический осмотр. Определяет клиническую картину заболевания. Выясняет, болела ли женщина молочницей раньше и как часто. Определяет сопутствующие заболевания и выявляет факторы риска.
Определяет сопутствующие заболевания и выявляет факторы риска.
Во время осмотра гинеколог берет мазок из влагалища на микроскопическое исследование и назначает развернутый анализ крови. При первом осмотре не используют молекулярно-биологические и культуральные способы обследования, так как считается, что Candida albicans в малом количестве присутствует даже у здоровых женщин.
Если заболевание переходит в хроническую стадию, то тогда используется культуральный метод диагностики, чтобы определить вид дрожжеподобных грибков, вызвавших кандидоз.
Разнятся по триместрам схемы лечения такого заболевания, как молочница. Третий триместр беременности позволяет использовать некоторые препараты. Хотя они могут быть запрещены в первых двух триместрах. Можно выбрать свечи от молочницы эффективные и недорогие.
Особенности лечения молочницы на поздних сроках
Лечение кандидоза при беременности является строгой необходимостью и имеет свои особенности:
- Предпочтение отдается средствам местного применения.
 Это препараты в форме свечей и вагинальных таблеток.
Это препараты в форме свечей и вагинальных таблеток. - Таблетки антимикотического ряда употребляют лишь по назначению врача и только в третьем триместре.
- При введении свечи во влагалище некоторые женщины ощущают незначительное жжение. Это нормально и прерывать терапию не стоит.
- После курса лечения следует пройти контрольное обследование и сдать все необходимые анализы на кандидоз.
- Если в период беременности хотя бы раз возникала молочница, то непосредственно перед родами следует пройти полный курс лечения кандидоза, вне зависимости от того, присутствует молочница или нет.
При наличии молочницы обследование и лечение должен проходить и супруг беременной женщины, так как эта болезнь передается через половой акт.
Специфика общего лечения
После того как врач установил диагноз заболевания и причину, вызвавшую болезнь, следует переходить к лечению. При регулярных рецидивах кандидоз может перейти в хроническую форму, и тогда лечить его будет сложнее.
Молочница при беременности (какие свечи нужно использовать в этот период, будет написано далее) требует комплексного лечения. Используют медикаменты местного применения, пребиотики, поливитамины. В сложных запущенных случаях назначают таблетки. Врач рекомендует изменить питание и отказаться от ряда продуктов.
Какие свечи и препараты можно использовать женщине в третьем триместре, чтобы избавиться от кандидоза? В данный период перечень препаратов для лечения кандидоза расширяется. Допускается применение таких лекарств, как:
- «Пимафуцин»;
- «Тержинан»;
- «Клотримазол»;
- «Полижинакс»;
- «Клион-Д»;
- «Гино-Певарил».
Некоторые используют свечи «Залаин». Они дают 100%-й результат. Если молочница сопровождается частыми рецидивами, то курс лечения проводят повторно. В некоторых случаях применяют свечи с интерфероном. Допускается прием «Вобэнзима». На тяжелых стадиях развития болезни наружные средства сочетают с таблетками.
Обзор медикаментов наружного применения
Наиболее часто при беременности в третьем триместре используют средства, предназначенные для местного применения. Чаще всего это следующие препараты:
- «Пимафуцин». Активный компонент — натамицин. Применяется по одной свече раз в день, на ночь. Терапия длится около шести дней. В упаковке находится шесть суппозиториев. Если молочница прогрессирует, то добавляют «Пимафуцин» в таблетках.
- «Залаин». Действующее вещество — сертаконазол. Препарат выпускается в виде крема и суппозиториев. Последние вводят на ночь, однократно. Если симптомы заболевания сохранятся, то спустя семь дней вводят ещё одну свечу.
- «Кандинорм». Препарат производят в форме геля. Его вводят вагинально, один раз в сутки, перед сном. Процедуру выполняют на протяжении трех дней. Гель заключен в тюбики для разового использования.
- «Полижинакс». Может назначаться только со второго триместра беременности. Выпускается в форме вагинальных капсул.
 Применяется лекарство один раз в день. Терапия длится от 6 до 12 дней.
Применяется лекарство один раз в день. Терапия длится от 6 до 12 дней. - «Тержинан». Препарат производится в таблетках. Их вводят во влагалище один раз в день, смочив обильно водой. Длительность — 6-20 дней.
- «Клотримазол». Свечи от молочницы эффективные недорогие. Вводятся один или два раза в день. Курс длится от 3 до 6 дней.
- «Ливарол». Выпускается в форме свечей. Применяют интравагинально, один раз в сутки.
- «Гино–Певарил». Действующее вещество — эконазола нитрат. Есть дозировка 50 мг и 150 мг. В первом случае лечение длится две недели. При использовании дозы в 150 мг курс сокращается до трех дней.
В третьем триместре может назначаться бура в глицерине или тетраборат натрия 20 %. Раствор используют тогда, когда на стенках влагалища скапливается много грибка. При применении препарата тампон обильно смачивают в глицерине и вводят неглубоко во влагалище. Процедуру выполняют в течение трех дней. Это второстепенное средство, которое используется в комплексе с противогрибковыми препаратами.
Лечение молочницы в третьем триместре проводят под пристальным контролем врача. Если рецидивы беспокоят пациентку, то назначают дополнительное обследование.
О таблетках при молочнице
Таблетки от молочницы при беременности в третьем триместре используют крайне редко. Как правило, это самые безопасные препараты. К ним относятся следующие антибиотики:
- «Нистатин»;
- «Пимафуцин»;
- «Натамицин».
Лекарства используют при кандидозе у беременных, начиная со второго триместра. Препараты имеют широкий спектр действия и эффективны в отношении грибка Кандида. Дозировка каждого из препаратов определяется врачом в индивидуальном порядке.
Во время беременности не рекомендуется принимать таблетки «Флуканозол», «Дифлюкан», «Флюкостат» и «Микосист». Активным компонентом во всех этих препаратов является флуконазол. Это вещество приводит матку в тонус, что может привести к преждевременным родам или выкидышу. Ещё флуконазол беспрепятственно проникает сквозь плаценту и негативно влияет на плод.
«Мирамистин» при беременности от молочницы
Часто при лечении молочницы женщины используют «Мирамистин». Средство характеризуется противовоспалительным, антисептическим и регенерирующим свойствами. Препарат выпускается в форме раствора и мази.
«Мирамистин» при беременности от молочницы используют только наружно. Раствором проводят внешнее орошение. Допускается делать аппликации с раствором на пару часов во влагалище. Таким образом, лечение проводят на протяжении недели. Разрешается вместо раствора использовать мазь. Её наносят на половой орган один раз в день, на ночь.
Препарат безопасен, поэтому при беременности его используют часто. Отзывы беременных женщин отмечают, что данное лекарство позволяет вылечить молочницу за три дня и не наносит вреда ребенку.
Терапия народными методами
Как вылечить молочницу при беременности, чтобы не навредить будущему малышу? Такой вопрос беспокоит большинство женщин, поэтому многие из них предпочитают народные средства.
Наиболее популярными являются следующие рецепты:
Траву шалфея или чабреца (столовая ложка) заливают кипятком (300 мл) и готовят 15 минут на водяной бане. Отваром подмываются два раза в день. Вместо травы можно использовать кору дуба. Результат от процедуры будет не хуже.
Снять отечность половых органов поможет детский крем, смешанный с несколькими каплями чайного дерева.
Эффективен против кандидоза раствор, содержащий йод, соду и воду. На литр воды берут чайную ложку йода и столовую ложку соды. Полученный раствор применяют как ванночку.
Сода при молочнице при беременности является уникальным продуктом. На один литр воды берется столовая ложка соды. Этим раствором подмываются.
Для борьбы с молочницей используют лук и чеснок. Их соком омывают наружные органы.
Народных методов лечения от молочницы множество, и все они перед применением должны согласовываться с врачом во избежание негативных последствий.
Поведение женщины во время терапии
При лечении молочницы женщина должна неукоснительно следовать всем указаниям врача. Не стоит забывать, что правильная гигиена половых органов способна предупредить возникновение молочницы и ускорить процесс выздоровления.
Во время лечения молочницы нужно помнить, что при беременности запрещено спринцеваться. Эта процедура способна убрать всю полезную микрофлору из влагалища и усугубить течение болезни.
Сода при молочнице при беременности помогает снять зуд. С ней готовят слабый содовый раствор и подмываются. Процедура создает щелочную среду, неблагоприятную для патогенных организмов.
На время терапии следует воздержаться от полового акта. Ванне предпочесть душ. Носить только хлопчатобумажное белье. От стрингов на период беременности лучше отказаться совсем, а в течение дня почаще менять прокладки.
Питание при молочнице
Во время лечения следует следить за питанием. Отказаться от сладкого, соленого и острого.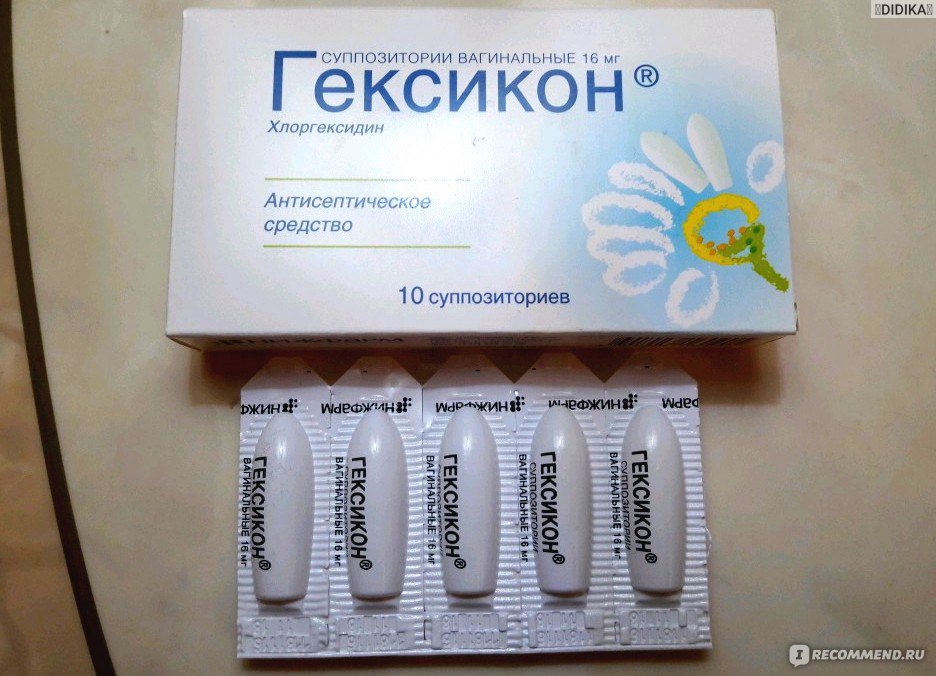 Следует ввести запрет на сладкую выпечку, кондитерские изделия и газированные напитки. В рацион беременной женщины должны входить свежие фрукты и офощи, крупы, мясо и рыба.
Следует ввести запрет на сладкую выпечку, кондитерские изделия и газированные напитки. В рацион беременной женщины должны входить свежие фрукты и офощи, крупы, мясо и рыба.
Если не внести ограничения в питание, то даже самые сильные и эффективные препараты не помогут убрать молочницу.
Кандидоз можно считать побежденным, если он не возникает на протяжение пяти месяцев и более.
Читайте также:
Playboy переснял свои самые популярные обложки 30-летней давности с теми же моделями
Почему современные подростки не спешат взрослеть?
Помадка для эклеров: рецепты приготовления с фото
Passive Voice: упражнения с ответами, таблица
Хорошее лекарство от давления: список, рейтинг лучших, принцип действия и рекомендации врачей
Подкожный моллюск: симптомы, описание с фото, причины, диагностика и лечение. Отзывы о лечении
МФУ Pantum M6500. Отзывы и характеристики
Как выглядеть моложе: лучшие стрижки для тех, кому за 30, 40, 50, 60
«ЗдравСити»: отзывы покупателей, перечень услуг, уровень надежности
Почему тошнит после секса: причины, возможные отклонения, советы
Упражнения для развития мышления: виды, эффективные методы, советы психологов
Подиум в спальне: варианты дизайна, плюсы и минусы
Просмотры: 25
Молочница при беременности — симптомы и лечение — Клиника ISIDA Киев, Украина
17 октября 2013
Клиника ISIDA делает подарок будущим мамам – предлагает воспользоваться следующими специальными предложениями:
«ISIDA test drive» – это возможность получить бесплатно первую консультацию врача-гинеколога в отделениях клиники ISIDA:
А также – пройти УЗ-исследование в этих отделениях.
Воспользовавшись специальным предложением «ISIDA test drive», Вы получаете возможность лично познакомиться с клиникой ISIDA, сформировать собственное мнение об уровне профессионализма специалистов клиники, сервисном обслуживании и т.д. Данное специальное предложение действительно только для пациенток в первом триместре беременности, которые еще ни разу не были в клинике ISIDA.
Подробнее: https://isida.ua/test-drive/
Молочница – это бытовое название дрожжевого кольпита. Вызывает данное состояние дрожжевой грибок Candida albiсans. Отсюда еще одно название – кандидозный кольпит.
Проявляется данное состояние покраснением слизистой влагалища, зудом, жжением и выделениями, по внешнему виду напоминающие свернувшееся молоко – поэтому «молочница».
Данный вид грибка есть абсолютно у всех. Поэтому относить кандидозный кольпит к половым инфекциям неправильно. Молочница не является самостоятельным заболеванием, она лишь симптом иммунодефицита. И лечить надо не молочницу, а иммунодефицит, а точнее понимать факторы, которые будут провоцировать эти состояния, и бороться с ними.
И лечить надо не молочницу, а иммунодефицит, а точнее понимать факторы, которые будут провоцировать эти состояния, и бороться с ними.
Причины
Состояния, когда микробы, обычно живущие в нашем организме в небольших количествах, вдруг начинают активно размножаться, называются дисбактериозами. Наиболее известное всем понятие: дисбактериоз кишечника. Проявления данной проблемы – понос или, наоборот, запор, вздутие и даже боли. Наиболее частая причина – антибактериальная терапия. А последствия, о которых, начиная прием антибиотиков, мало кто думает, – нарушение нормального переваривания и всасывания пищи. Отсюда: авитаминоз, анемия, нарушение работы печени, снижение иммунитета – при наличие нормального количества витаминов в пище. Причем, синтетические поливитамины будут усугублять нарушение работы печени, как органа ответственного за их утилизацию! Поэтому, еще раз хочется напомнить о том, что написано в любой аннотации к антибиотику: прежде чем принимать проконсультируйтесь с врачом, взвесьте пользу и побочные действия! Нарушать работу кишечника будет неправильное питание. Несбалансированное количество углеводов в диете, шипучие напитки, жвачки – очень серьезно нарушают работу желудочно-кишечного тракта. А одной из его функций является иммунная. Но не только антибиотики являются иммунодепрессантами. Этим действием будут обладать гормоны, включая гормональные контрацептивы. Недаром симптомом многих нарушений гормонального обмена (сахарный диабет, гипотиреоз, болезнь или синдром Иценко-Кушинга) является молочница. Крайне негативно на иммунитете сказываются стрессовые ситуации, как острые, так и хронические. Cпровоцировать молочницу может любое ОРВИ.
Несбалансированное количество углеводов в диете, шипучие напитки, жвачки – очень серьезно нарушают работу желудочно-кишечного тракта. А одной из его функций является иммунная. Но не только антибиотики являются иммунодепрессантами. Этим действием будут обладать гормоны, включая гормональные контрацептивы. Недаром симптомом многих нарушений гормонального обмена (сахарный диабет, гипотиреоз, болезнь или синдром Иценко-Кушинга) является молочница. Крайне негативно на иммунитете сказываются стрессовые ситуации, как острые, так и хронические. Cпровоцировать молочницу может любое ОРВИ.
Молочница во время беременности
Если у женщины до беременности был дисбактериоз, то во время вынашивания ребенка он может проявиться более ярко. Это особенность гормонального статуса и иммунитета беременных. В 1-м триместре идет перестройка иммунного ответа с более агрессивного на более лояльный, в противном случае беременность отторгается (иммунное бесплодие, невынашивание). Процесс перестройки очень тонкий и вмешиваться в него сложно, можно навредить. Поэтому самое логичное и полезное: нормализовать режим дня и питание. Постараться избегать стрессовых ситуаций, там, где это возможно, а где это невозможно, найти конструктивное решение этим ситуациям. Т.к. стрессовый фактор – это серьезный провокатор нарушений иммунитета.
Процесс перестройки очень тонкий и вмешиваться в него сложно, можно навредить. Поэтому самое логичное и полезное: нормализовать режим дня и питание. Постараться избегать стрессовых ситуаций, там, где это возможно, а где это невозможно, найти конструктивное решение этим ситуациям. Т.к. стрессовый фактор – это серьезный провокатор нарушений иммунитета.
Иногда обострение молочницы провоцируют сексуальные отношения, тогда от них лучше отказаться. Лечить при этом партнера, особенно, если его ничего не беспокоит, нет смысла. Дрожжевой грибок жил у вас до секса, просто в данном состоянии секс был последней каплей в терпении вашего иммунитета.
Итак, лечить или не лечить медикаментозно дрожжевой кольпит во время беременности?
Доказано и признано уже не только во всем мире, но и на постсоветском пространстве, что никакого вреда Candida albiсans принести плоду не может. Лечить, если есть симптомы воспаления (зуд, покраснение, выделения, воспалительная реакция в анализе выделений), но понимать, что зачастую вопрос не решается, и с помощью лечения можно на некоторое время подавить симптомы молочницы, которая может снова рецидивировать.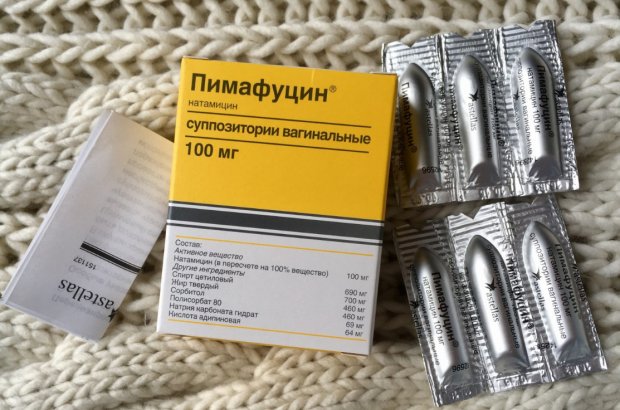 Не лечить при отсутствии жалоб и воспалительной реакции в анализе выделений, даже если Candida albiсans высевается в бактериологическом посеве. Выбор препарата обязательно следует обсудить с доктором.
Не лечить при отсутствии жалоб и воспалительной реакции в анализе выделений, даже если Candida albiсans высевается в бактериологическом посеве. Выбор препарата обязательно следует обсудить с доктором.
Лечение молочницы во время беременности
Кроме того, молочница возникает в ослабленном организме, после лечения антибиотиками или после применения гормональных препаратов. Женщины зачастую сами создают условия для развития кандидоза, проводя спринцевания агрессивными растворами, несбалансированно питаясь, нервничая, меняя половых партнеров или страдая от инфекций, которые годами не лечат.
Особенно часто молочница дает о себе знать в третьем триместре беременности. Именно поэтому важно обнаружить ее и вылечить сразу, на раннем сроке беременности.
Как протекает беременность с молочницей?
На фоне беременности кандидозы возникают в три раза чаще, чем у небеременных женщин, и этому немало способствует измененный гормональный фон, болезни и переживания. У многих женщин беременность обостряет носительство кандидоза, и они впервые на себе чувствуют все «прелести» этой болезни.
У многих женщин беременность обостряет носительство кандидоза, и они впервые на себе чувствуют все «прелести» этой болезни.
Кандидоз опасен на любом сроке беременности – при ранних сроках он может вызвать отслойку плодного яйца из-за инфицирования плода и спровоцировать выкидыш. На более поздних за счет активной инфекции могут сформироваться пороки и аномалии развития плода.
На последних неделях беременности может повышаться тонус матки из-за постоянного зуда и жжения, а также из-за нервозности и переживаний женщины. Это может привести к угрозе отслойки плаценты или преждевременным родам.
Кроме того, кандидоз, как любая инфекционная болезнь, может угрожать и плоду, особенно непосредственно перед родами и в процессе рождения. Тогда из-за приоткрытой шейки инфекция может проникать в область плодных оболочек, расплавляя их и приводя к поражению плода.
Во время родов кандиды могут попасть к малышу в рот и нос, он может их вдохнуть и проглотить – могут развиваться грибковая пневмония или поражение кишечника, а у слабеньких малышей – и грибковый сепсис.
Наличие в половых путях грибков опасно и для самой женщины: после родов повышается риск инфицирования половых путей и матки, что может привести к послеродовому эндометриту (воспалению матки).
Поэтому если вас беспокоят симптомы молочницы или вы увидели белые крошковидные выделения – не пытайтесь лечиться самостоятельно, обратитесь к врачу. Под проявления молочницы иногда подпадают и другие болезни, только доктор после осмотра и по результатам анализов поставит вам диагноз и назначит лечение, безопасное для вас и ребенка.
Как лечится молочница у беременных
При беременности просто пойти в аптеку и купить широко рекламируемые по телевизору средства нельзя – это опасно для здоровья малыша. Не все противогрибковые препараты безопасны для плода, многие из них способны проникать через плаценту и вызывать проблемы у ребенка.
Все средства для лечения кандидоза можно разделить на два больших раздела – препараты для местного применения (ими обрабатывается промежность и влагалище) и препараты для приема внутрь (системные препараты).
Если женщина не беременна – системные препараты, конечно, предпочтительнее, ведь они полностью очистят организм от грибка в кишечнике и половой сфере, и он полноценно излечится быстро и просто.
Но при беременности токсичные противогрибковые препараты принимать опасно – они так или иначе влияют на плод и могут вызвать у него негативные последствия, особенно на ранних сроках беременности. Конечно, это возникает не всегда, но при экспериментальных исследованиях на животных был доказан вред для малышей препаратов орунгала (интроконазола), метронидазола. Их стараются не применять вовсе.
Лечение молочницы во время беременности, связанной с пороками развития
Бостон— Вульвовагинальный кандидоз, широко известный как молочница, часто возникает во время беременности, и будущим мамам обычно назначают короткий курс местных противогрибковых препаратов или одну дозу флуконазола перорально. Now, , отчет в The BMJ предполагает, что беременные женщины, которые используют лечение молочницы полости рта, могут иметь более высокий риск рождения ребенка с мышечными и костными пороками. Однако исследователи под руководством Бригама и женской больницы подчеркивают, что абсолютный риск невелик и что они не продемонстрировали какой-либо связи между терапией и пороками сердца или расщелинами ротовой полости у младенцев, которых так опасались.
Однако исследователи под руководством Бригама и женской больницы подчеркивают, что абсолютный риск невелик и что они не продемонстрировали какой-либо связи между терапией и пороками сердца или расщелинами ротовой полости у младенцев, которых так опасались.
Исследователи отмечают, что местное противогрибковое лечение доступно без рецепта во многих странах, но пациенты часто выбирают пероральный флуконазол из-за удобства приема одной пероральной дозы.
Исследователи стремились изучить риск врожденных пороков развития, связанных с воздействием перорального флуконазола в обычно используемых дозах в первом триместре беременности для лечения кандидозного вульвовагинита.
Для этого они сосредоточили свое внимание на когорте из 1,9 миллиона беременностей, застрахованных государством в Соединенных Штатах, с использованием данных общенационального агентства Medicaid Analytic eXtract 2000-14. Среди участников были беременные женщины, зарегистрированные в программе Medicaid от 3 или более месяцев до последней менструации до 1 месяца после родов, а также их младенцы, зарегистрированные в течение 3 или более месяцев после рождения. В течение первого триместра 37 650 беременностей (1,9%) подвергались пероральному воздействию флуконазола и 82 090 беременностей (4,2%) подвергались воздействию азолов местного действия.
В течение первого триместра 37 650 беременностей (1,9%) подвергались пероральному воздействию флуконазола и 82 090 беременностей (4,2%) подвергались воздействию азолов местного действия.
Исследователи установили, что флуконазол и местные азолы назначают по одному или нескольким рецептам в течение первого триместра беременности. Исследовательская группа ищет повышенный риск пороков развития опорно-двигательного аппарат, конотрункальные пороки развития, а также устные расселины, связанный с воздействием на пероральный флуконазол, диагностированный в течение первых 90 дней после родов.
Результаты показывают следующее:
• Риск скелетно-мышечных пороков развития составил 52,1 (95% ДИ, 44,8–59.3) на 10 000 беременностей, подвергшихся воздействию флуконазола, по сравнению с 37,3 (от 33,1 до 41,4) на 10 000 беременностей, подвергшихся воздействию местных азолов.
• Риск пороков развития конотрункала составил 9,6 (6,4–12,7) против 8,3 (6,3–10,3) на 10 000 беременностей, подвергшихся воздействию флуконазола и местных азолов, соответственно.
• Риск расщелины ротовой полости составил 9,3 (6,2–12,4) против 10,6 (8,4–12,8) на 10 000 беременностей, соответственно.
Авторы рассчитали скорректированный относительный риск после точной стратификации оценки предрасположенности на уровне 1.30 (1,09 до 1,56) для опорно-двигательного аппарата мальформаций, 1,04 (0,70 до 1,55) для конотрункальных пороков развития, и 0,91 (0,61 до 1,35) для пероральных расщелин в целом. Основываясь на кумулятивных дозах флуконазола, они отмечают, скорректированные относительные риски скелетно-мышечных пороков, конотрункальных пороков и расщелины полости рта в целом составили 1,29 (1,05-1,58), 1,12 (0,71-1,77) и 0,88 (0,55-1,40) для 150 мг препарата. флуконазол; 1,24 (от 0,93 до 1,66), 0,61 (от 0,26 до 1,39) и 1,08 (от 0,58 до 2,04) для более чем 150 мг до 450 мг флуконазола; и 1.98 (от 1,23 до 3,17), 2,30 (от 0,93 до 5,65) и 0,94 (от 0,23 до 3,82) для более 450 мг флуконазола, соответственно.
Риск пороков развития опорно-двигательного аппарата в два раза у женщин, принимающих высокие дозы на ранних сроках беременности (выше 450 мг), но абсолютные риски были еще малы (12 случаев на 10000 открытых беременностей в целом). Также было выявлено повышение риска на 30% среди женщин, которые приняли меньшую кумулятивную дозу 150 мг перорального флуконазола.
Также было выявлено повышение риска на 30% среди женщин, которые приняли меньшую кумулятивную дозу 150 мг перорального флуконазола.
«Пероральный флуконазол использование в первом триместре беременности не было связанно с оральными расщелинами или конотрункальными пороками развития, но ассоциация с опорно-двигательными аппаратом уродствами была обнаружена, что соответствует малой разности скорректированного риска около 12 случаев на 10000 подвергаются беременностей в целом,» исследователи заключают .
«Пероральный флуконазол в первом триместре, особенно длительное лечение в дозах, превышающих обычно используемые, следует назначать с осторожностью, а местные азолы следует рассматривать как альтернативное лечение», — добавляют они.
Информация, содержащаяся в этой статье, предназначена только для информационных целей. Содержание не предназначено для замены профессиональных советов. Вы полагаетесь на любую информацию, представленную в этой статье, исключительно на свой страх и риск.
« Щелкните здесь, чтобы вернуться к еженедельным новостям.
Молочница при беременности, 3 триместр: лечение. Свечи от молочницы
Третий триместр беременности — самый тяжелый и тревожный в жизни любой женщины. С одной стороны, дама с нетерпением ждет появления будущего ребенка и готовится к родам. С другой стороны, наблюдается значительное увеличение веса. Силы и нервы на исходе. Возникает болезненность спины, тяжесть в ногах и другой дискомфорт. Ко всему прочему может возникнуть молочница.При беременности (3 триместр) лечение следует назначать с осторожностью, так как большинство препаратов под запретом.
Что такое молочница?
Молочница или кандидоз — это грибковая инфекция, вызываемая грибами, принадлежащими к роду Candida. Чаще всего встречается Candida albicans. Этот тип микроорганизмов считается условно-патогенным.
Бактерии Candida, как правило, присутствуют в организме любого человека. Они входят в состав микрофлоры полости рта, толстой кишки и влагалища. При сниженном иммунитете грибок кандида в большом количестве размножается и становится патогенным микроорганизмом.
При сниженном иммунитете грибок кандида в большом количестве размножается и становится патогенным микроорганизмом.
Может ли молочница при беременности? Этот вопрос задают тысячи женщин, столкнувшихся с этой проблемой. Несомненно, да. Ведь у женщины низкий иммунитет, и организм не в состоянии полностью противостоять росту болезнетворных бактерий. Молочница при беременности (3 сроке) лечения требует специфического, и женщина в этот непростой период должна находиться под постоянным наблюдением гинеколога.
Симптоматология болезни
Молочница поражает до пяти процентов всех женщин (как беременных, так и не ожидающих ребенка).При беременности кандидоз возникает в основном в 3 триместре. Часто сопровождается следующими симптомами:
- зуд во влагалище;
- наличие лейкореи, напоминающей творожные хлопья;
- нервозность;
- бессонница;
- сопротивляется и жжение при мочеиспускании;
- боли при половом акте;
- неприятный запах тухлой рыбы.

Гинеколог видит покраснение и припухлость половых органов, воспалительный процесс.В сложной ситуации могут появиться микротрещины, эрозии и царапины в промежности.
Молочница при беременности (3-й триместр) требует немедленного лечения. А опытному врачу достаточно одного взгляда, чтобы поставить диагноз.
Причины кандидоза
Молочница может появиться по разным причинам во время беременности (3-й триместр). Лечение в этот период должно назначаться и контролироваться врачом. Основными факторами возникновения кандидоза являются:
- снижение иммунитета;
- лишний вес;
- наличие сахарного диабета;
- наличие хронических заболеваний;
- сбой в работе желудочно-кишечного тракта;
- дисбактериоз;
- неправильная гигиена;
- антибиотики;
- нарушение гормонального фона.
Помимо этих факторов, молочница может стать причиной несбалансированного питания, на фоне которого образуется дефицит важных микроэлементов и витаминов.
Осложнения молочницы
Ряд неприятных симптомов молочницы при беременности (3 триместр). Лечение начинают при первых признаках заболевания, иначе могут возникнуть осложнения в виде кандидозного вульвовагинита. Этот недуг провоцирует инфицирование мочевого пузыря, преждевременное отхождение околоплодных вод и ранние роды.
Кандидоз может вызвать инфицирование плода во время родов, когда ребенок выйдет через родовые пути. При этом заболевании воспаленные стенки влагалища становятся менее эластичными, появляется рыхлость, что увеличивает вероятность разрыва при родах. Кандидоз мешает кесареву сечению. При нем швы заживают медленнее, могут нагноиться. Заболевание увеличивает риск послеродового кровотечения.
Диагностика заболевания
Перед лечением молочницы при беременности (3 триместре) нужно провести диагностику.Сначала врач проводит гинекологический осмотр. Определяет клиническую картину заболевания. Выясняет, болела ли женщина раньше доярка и как часто. Выявляет сопутствующие заболевания и факторы риска.
Выявляет сопутствующие заболевания и факторы риска.
При осмотре гинеколог берет мазок из влагалища на микроскопическое исследование и назначает развернутый анализ крови. При первом обследовании молекулярно-биологические и культуральные методы исследования не используются, так как считается, что Candida albicans присутствует в небольшом количестве даже у здоровых женщин.
Если болезнь переходит в хроническую стадию, то используется метод культуральной диагностики для определения типа дрожжеподобных грибов, вызвавших кандидоз.
Существуют разные способы лечения такого заболевания, как молочница, в триместре. Третий триместр беременности допускает использование некоторых препаратов. Хотя их можно запретить в первых двух триместрах. Вы можете выбрать свечи от молочницы эффективные и недорогие.
Особенности лечения молочницы на поздних сроках
Лечение кандидоза во время беременности является строгой необходимостью и имеет свои особенности:
- Предпочтение отдается средствам местного действия.
 Это препараты в виде свечей и вагинальных таблеток.
Это препараты в виде свечей и вагинальных таблеток. - Таблетки антимикотического ряда применяют только по назначению врача и только в третьем триместре.
- При введении свечи во влагалище некоторые женщины ощущают легкое жжение. Это нормально, и прерывать терапию не стоит.
- После курса лечения необходимо пройти контрольное обследование и сдать все необходимые анализы на кандидоз.
- Если во время беременности хоть раз была молочница, то непосредственно перед родами следует пройти полный курс лечения кандидоза, независимо от того, есть молочница или нет.
При наличии молочницы обследование и лечение должен проводить супруг беременной, так как это заболевание передается половым путем.
Специфика общего лечения
После того, как врач диагностирует заболевание и причину, вызвавшую заболевание, следует приступить к лечению. При регулярных рецидивах кандидоз может перейти в хроническую форму, и тогда вылечить его будет сложнее.
Молочница при беременности (какие свечи нужны? Использовать в этот период, будет написано далее) требует комплексного лечения.Используйте лекарственные средства местного применения, пребиотики, поливитамины. В сложных, запущенных случаях назначают таблетки. Врач рекомендует изменить рацион и отказаться от ряда продуктов.
Какие свечи и препараты можно использовать женщине в третьем триместре для избавления от кандидоза? В этот период расширяется список препаратов для лечения кандидоза. Применение таких препаратов как:
- «Пимафуцин»;
- «Тержинан»;
- «Клотримазол»;
- «Полижинакс»;
- «Клион-Д»;
- «Гино-Певарил».
Некоторые люди используют свечи Залаин. Дают 100% результат. Если молочница сопровождается частыми рецидивами, то курс лечения повторяют. В некоторых случаях используются свечи с интерфероном. Принятие «Вобензима» приемлемо. На тяжелых стадиях болезни наружные препараты сочетаются с таблетками.
Обзор лекарственных средств наружного применения
Чаще всего при беременности в третьем триместре применяют препараты, предназначенные для местного применения. Чаще всего это следующие препараты:
- «Пимафуцин».Действующее вещество — натамицин. Применяется по одной свече один раз в сутки, на ночь. Терапия длится около шести дней. В упаковке шесть суппозиториев. Если молочница прогрессирует, то добавляют «Пимафуцин» в таблетках.
- Залаин. Действующее вещество — сертаконазол. Препарат выпускается в форме крема и суппозиториев. Последний вводится один раз на ночь. Если симптомы не исчезнут, то через семь дней вводят еще одну свечу.
- Candynorm. Выпускается препарат в форме геля.Его вводят вагинально один раз в день перед сном. Процедура проводится в течение трех дней. Гель заключен в тубы для одноразового использования.
- «Полижинакс». Может назначаться только со второго триместра беременности. Выпускается в виде вагинальных капсул.
 Лекарство применяют 1 раз в сутки. Продолжительность терапии от 6 до 12 дней.
Лекарство применяют 1 раз в сутки. Продолжительность терапии от 6 до 12 дней. - «Тержинан». Выпускается препарат в таблетках. Их вводят во влагалище один раз в день, смочив большим количеством воды. Продолжительность — 6-20 дней.
- Клотримазол. Свечи от молочницы эффективные недорого. Вводится один-два раза в день. Курс длится от 3 до 6 дней.
- «Ливарол». Выпускается в виде свечей. Применять интравагинально 1 раз в день.
- «Гино-Певарил». Действующее вещество — нитрат эконазола. Есть дозировка 50 мг и 150 мг. В первом случае лечение длится две недели. При использовании дозы 150 мг курс сокращается до трех дней.
В третьем триместре сверлить глицерин или тетраборат натрия 20%.Раствор применяется при скоплении большого количества грибка на стенках влагалища. При нанесении препарата тампон сильно смачивается глицерином и вводится неглубоко во влагалище. Процедура проводится в течение трех дней. Это вторичное средство, которое применяется совместно с противогрибковыми препаратами.
Лечение молочницы в третьем триместре проходит под тщательным наблюдением врача. Если рецидивы беспокоят пациента, то назначают дополнительное обследование.
О таблетках от молочницы
Таблетки от молочницы при беременности в третьем триместре применяются крайне редко.Как правило, это самые безопасные препараты. К ним относятся следующие антибиотики:
- «Нистатин»;
- «Пимафуцин»;
- «Натамицин».
Лекарства применяют при кандидозе у беременных, начиная со второго триместра. Препараты обладают широким спектром действия и эффективны против грибка кандида. Дозировка каждого из препаратов определяется врачом индивидуально.
При беременности не рекомендуется принимать таблетки Флуканозол, Дифлукан, Флюкостат и Микосист.Активным компонентом всех этих препаратов является флуконазол. Это вещество приводит матку в тонус, что может привести к преждевременным родам или выкидышу. Даже флуконазол беспрепятственно проникает через плаценту и пагубно влияет на плод.
Мирамистин при беременности от молочницы
Часто при лечении молочницы женщины применяют Мирамистин. Средству присущи противовоспалительные, антисептические и регенерирующие свойства. Препарат выпускается в виде раствора и мази.
Мирамистин при беременности от молочницы только наружно. Раствор проводят путем наружного орошения. Допускается делать аппликации раствором на пару часов во влагалище. Таким образом, лечение проводится в течение недели. Допускается использование мази вместо раствора. Наносится на половые органы один раз в сутки на ночь.
Препарат безопасен, поэтому его часто применяют при беременности. Отзывы беременных отмечают, что это лекарство может вылечить молочницу за три дня и не вредит ребенку.
Терапия народными методами
Как вылечить молочницу при беременности, чтобы не навредить будущему малышу? Этот вопрос беспокоит большинство женщин, поэтому многие из них отдают предпочтение народным средствам.
Самые популярные рецепты:
Траву шалфея или тимьяна (столовую ложку) залить кипятком (300 мл) и варить 15 минут на водяной бане.
 Отвар промывают дважды в день. Вместо травы можно использовать кору дуба. Результат процедуры хуже не будет.
Отвар промывают дважды в день. Вместо травы можно использовать кору дуба. Результат процедуры хуже не будет.Убрать отечность половых органов поможет детский крем, смешанный с несколькими каплями чайного дерева.
Эффективен против кандидоза раствор, содержащий йод, соду и воду. На литр воды берется чайная ложка йода и столовая ложка соды. Полученный раствор используют как лоток.
Сода при молочнице при беременности — уникальный продукт. На одну столовую ложку воды уходит столовая ложка соды. Этот раствор смывается.
Для борьбы с молочницей используют лук и чеснок. Их сок омывают внешние органы.
Традиционных методов лечения молочницы очень много, и все их перед применением необходимо согласовать с врачом во избежание негативных последствий.
Поведение женщины во время терапии
При лечении доярки женщина должна в обязательном порядке выполнять все указания врача. Не забывайте, что правильная гигиена половых органов позволяет предотвратить возникновение молочницы и ускорить процесс заживления.
При лечении молочницы необходимо помнить, что во время беременности запрещено спринцеваться. Эта процедура способна убрать всю полезную микрофлору из влагалища и усугубить течение болезни.
Сода при молочнице при беременности помогает снять зуд. С ее помощью приготовьте слабый содовый раствор и промойте. Процедура создает щелочную среду, неблагоприятную для болезнетворных организмов.
На время терапии следует воздерживаться от действия.Ванну предпочитаю душ. Носите только хлопковое белье. От ниток на период беременности лучше вообще отказаться, а в течение дня почаще менять подушечки.
Питание при молочнице
Во время лечения следует следить за своим питанием. Откажитесь от сладкого, соленого и острого. Необходимо ввести запрет на сладкую выпечку, кондитерские изделия и газированные напитки. В рацион беременной женщины должны входить свежие фрукты и овощи, крупы, мясо и рыба.
Если не делать ограничений в еде, то даже самые сильные и эффективные препараты не помогут избавиться от молочницы.
Кандидоз можно считать побежденным, если он не возникает в течение пяти и более месяцев.
Инфекция дрожжевого грибка во время беременности
Поскольку там уже столько всего происходит, последнее, что вам нужно, это зудящая дрожжевая инфекция, когда вы ожидаете. К сожалению, стремительный рост уровня эстрогена, который сопровождает булочку в духовке, увеличивает риск ее возникновения, что делает дрожжевые инфекции наиболее распространенной вагинальной инфекцией во время беременности. Фактически, по данным Центров по контролю и профилактике заболеваний, почти 75 процентов всех взрослых женщин за свою жизнь перенесли хотя бы одну дрожжевую инфекцию.Хорошие новости: дрожжевые инфекции, хотя и доставляют дискомфорт будущей матери, не влияют на вашу беременность или будущего ребенка.
Что может вызывать дрожжевые инфекции
Дрожжевые инфекции вызываются чрезмерным ростом в целом нормального вагинального грибка, который называется Candida albicans .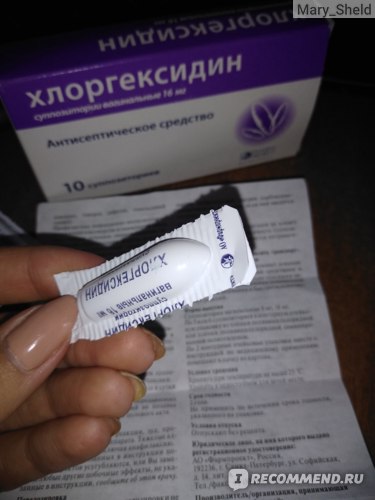 Когда баланс бактерий и дрожжей во влагалище нарушается — обычно при повышении уровня эстрогена из-за беременности, применения оральных контрацептивов или терапии эстрогенами — эти дрожжи могут разрастаться и вызывать симптомы.Избыточная влажность также может усугубить дисбаланс, делая ваши нижние области более благоприятной средой для роста грибов.
Когда баланс бактерий и дрожжей во влагалище нарушается — обычно при повышении уровня эстрогена из-за беременности, применения оральных контрацептивов или терапии эстрогенами — эти дрожжи могут разрастаться и вызывать симптомы.Избыточная влажность также может усугубить дисбаланс, делая ваши нижние области более благоприятной средой для роста грибов.
ДЛЯ ВАС: 7 вещей, которые вы должны знать о кормлении смесью
Симптомы дрожжевых инфекций
Значительное увеличение выделений из влагалища во время беременности — это нормально: жидкие, молочные, объемные вещества с мягким запахом настолько распространены, что имеют название: лейкорея. Однако дрожжевая инфекция делает ваши выделения белыми, комковатыми и без запаха.Вы также, вероятно, почувствуете зуд и жжение в области вне влагалища (называемой вульвой), которая может выглядеть красной и опухшей. Другие симптомы дрожжевой инфекции могут включать болезненное мочеиспускание и дискомфорт во время полового акта.
Осложнения дрожжевых инфекций
К счастью, дрожжевые инфекции не опасны (и редко являются более чем раздражающим неудобством). Но если у вас есть грибковая инфекция, когда вы начинаете роды, можно передать ее вашему ребенку во время родов, поскольку грибок, вызывающий вагинальные дрожжевые инфекции, также может вызывать молочницу (дисбаланс дрожжей, как правило, во рту).В этом случае у вашего новорожденного могут появиться белые пятна во рту, которые могут передаться вам, когда вы кормите грудью. К счастью, молочницу легко вылечить с помощью мягкого противогрибкового лекарства для ребенка и противогрибкового крема для вас.
Но если у вас есть грибковая инфекция, когда вы начинаете роды, можно передать ее вашему ребенку во время родов, поскольку грибок, вызывающий вагинальные дрожжевые инфекции, также может вызывать молочницу (дисбаланс дрожжей, как правило, во рту).В этом случае у вашего новорожденного могут появиться белые пятна во рту, которые могут передаться вам, когда вы кормите грудью. К счастью, молочницу легко вылечить с помощью мягкого противогрибкового лекарства для ребенка и противогрибкового крема для вас.
Еще одна вещь: дрожжевые инфекции могут выглядеть и ощущаться как другие более серьезные заболевания, включая различные заболевания, передающиеся половым путем, или бактериальный вагиноз — еще одна причина, по которой вам не следует игнорировать свои симптомы, если вы думаете, что у вас дрожжевая инфекция. , особенно во время беременности.Если у вас появляются желтые, серые или зеленые выделения с сильным запахом или общий зуд и жжение во влагалище, сообщите об этом своему врачу.
ПРОЧИТАЙТЕ: Лучшие бутылочки для младенцев
Как предотвратить дрожжевые инфекции
Хотя вы не можете контролировать свои гормоны (разве это не было бы хорошо!), Вы можете предпринять несколько шагов, чтобы предотвратить дрожжевые инфекции в первую очередь, сохраняя область гениталий сухой и позволяя воздуху циркулировать в ней.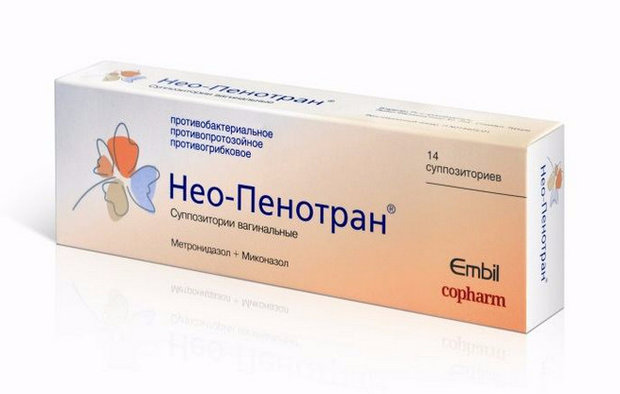 Некоторые тактики, которые стоит попробовать:
Некоторые тактики, которые стоит попробовать:
- Носите нижнее белье из хлопка, которое позволяет области ваших гениталий «дышать» (т.е.(например, выберите трусики с полным покрытием вместо этих крохотных стрингов)
- Sleep без нижнего белья или пижамных штанов на ночь, чтобы позволить области дышать
- Принимайте душ вместо ванны (особенно ванну с пеной)
- Используйте нежные , мыло без запаха на гениталиях
- Никогда не спринцуйтесь, не используйте вагинальные спреи или дезодоранты
- Соблюдайте тщательную гигиену, особенно после посещения туалета (т. е. всегда вытирайте спереди назад)
- Не сидите в мокром купальном костюме
- После душа или плавания убедитесь, что область половых органов полностью высохла, прежде чем надевать трусики и одежду.
- Сведите к минимуму сахар в своем ежедневном рационе (дрожжи любят сахар), а также продукты из рафинированного зерна (которые ваше тело превращает сахар)
Несмотря на то, что вы, возможно, слышали, нет четких доказательств того, что йогурт, пробиотические продукты, содержащие живые виды Lactobacillus, или другие природные средства (например, чеснок, чай масло дерева и т. д.) эффективны для лечения или профилактики распространенных дрожжевых инфекций. Но поскольку йогурт также является хорошим источником кальция, не помешает добавить ежедневную дозу в свой рацион, если у вас были повторяющиеся приступы.
д.) эффективны для лечения или профилактики распространенных дрожжевых инфекций. Но поскольку йогурт также является хорошим источником кальция, не помешает добавить ежедневную дозу в свой рацион, если у вас были повторяющиеся приступы.
Как лечить дрожжевую инфекцию во время беременности
Даже если у вас раньше были дрожжевые инфекции и вы профессионально занимаетесь самодиагностикой, лучше всего позвонить своему врачу, прежде чем принимать лекарства, отпускаемые без рецепта. Почему? Некоторые женщины, которые думают, что у них дрожжевая инфекция, на самом деле болеют бактериальной инфекцией, такой как бактериальный вагиноз или трихомониаз, и лекарство от дрожжевой инфекции только продлит проблему.(Если выяснится, что это так, ваш врач может прописать антибиотик, например клиндамицин, или, если вы находитесь во втором или третьем триместре, метронидазол.)
Если у вас дрожжевая инфекция, вы можете Чтобы принять безрецептурный или рецептурный противогрибковый крем или вагинальные суппозитории — сначала обязательно проконсультируйтесь с врачом. (Например, более удобный пероральный противогрибковый препарат флуконазол обычно не рекомендуется беременным женщинам — некоторые исследования показывают, что он может вызвать врожденные дефекты у детей, подвергшихся воздействию высоких доз.) Имейте в виду, что эти процедуры могут занять несколько дней, прежде чем они принесут облегчение, и что даже когда вы начнете чувствовать себя лучше, вы должны продолжать принимать лекарство столько, сколько вам посоветовал врач, что может составлять неделю или больше.
(Например, более удобный пероральный противогрибковый препарат флуконазол обычно не рекомендуется беременным женщинам — некоторые исследования показывают, что он может вызвать врожденные дефекты у детей, подвергшихся воздействию высоких доз.) Имейте в виду, что эти процедуры могут занять несколько дней, прежде чем они принесут облегчение, и что даже когда вы начнете чувствовать себя лучше, вы должны продолжать принимать лекарство столько, сколько вам посоветовал врач, что может составлять неделю или больше.
Грибковая инфекция во время беременности: лечение без рецепта ОК?
Как лучше всего лечить дрожжевую инфекцию во время беременности?
Ответ Ивонн Батлер Тобах, М.Д. Вы можете безопасно вылечить дрожжевую инфекцию во время беременности с помощью различных безрецептурных противогрибковых вагинальных кремов или суппозиториев.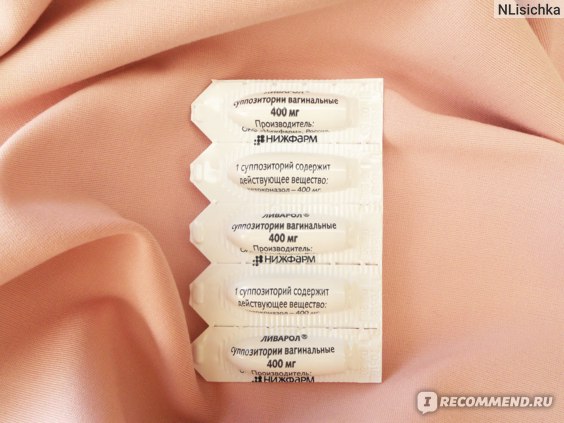 Тем не менее, перед началом лечения лучше всего подтвердить у врача, что ваши симптомы на самом деле вызваны дрожжевой инфекцией.
Тем не менее, перед началом лечения лучше всего подтвердить у врача, что ваши симптомы на самом деле вызваны дрожжевой инфекцией.
Грибковые инфекции особенно распространены во время беременности, поскольку гормональные изменения могут нарушить баланс pH во влагалище. Общие симптомы дрожжевой инфекции включают вагинальный зуд и белые густые выделения, похожие на творог.
Лекарства, отпускаемые без рецепта для лечения дрожжевых инфекций, в виде кремов, мазей или суппозиториев, включают:
- Клотримазол (Mycelex, Lotrimin AF)
- Миконазол (Монистат 3)
- Терконазол
Эти продукты можно использовать на любом этапе беременности и они не представляют риска врожденных дефектов или других осложнений беременности. Для достижения наилучших результатов выберите семидневную формулу. Если вы беременны, пероральные препараты не рекомендуются.
Следует избегать некоторых часто назначаемых противогрибковых средств, таких как флуконазол (дифлюкан), особенно в течение первого триместра. Если вы обратитесь к врачу по поводу дрожжевой инфекции и находитесь на очень раннем сроке беременности, обязательно сообщите ему, что вы думаете, что беременны.
Если вы обратитесь к врачу по поводу дрожжевой инфекции и находитесь на очень раннем сроке беременности, обязательно сообщите ему, что вы думаете, что беременны.
с
Ивонн Батлер Тобах, доктор медицины
- Секс при вагинальной инфекции: это вредно?
- Walls RM, et al., ред. Острые осложнения беременности. В: Неотложная медицина Розена: концепции и клиническая практика. 9 изд. Филадельфия, Пенсильвания: Эльзевир; 2018. https://www.clinicalkey.com. Доступ 30 августа 2018 г.
- Ferri FF. Вагинит, грибковый. В: Клинический советник Ферри, 2019. Филадельфия, Пенсильвания: Эльзевьер; 2019. https://www.clinicalkey.com. Проверено 26 августа 2018 г.
- Лобо Р.А. и др. Инфекции половых путей: вульва, влагалище, шейка матки, синдром токсического шока, эндометрит и сальпингит.В кн .: Комплексная гинекология. 7-е изд. Филадельфия, Пенсильвания: Эльзевир; 2017. https://www.clinicalkey.
 com. Проверено 26 августа 2018 г.
com. Проверено 26 августа 2018 г. - Cohen J, et al. Вагинит, вульвит, цервицит и кожные поражения вульвы. В кн .: Инфекционные болезни. 4-е изд. Филадельфия, Пенсильвания: Эльзевир; 2017.
- Bope ET, et al. Вульвовагинит. В: Текущая терапия Конна 2018. Филадельфия, Пенсильвания: Эльзевир; 2018. https://www.clinicalkey.com. Проверено 26 августа 2018 г.
- Walls RM, et al., Eds.Медикаментозная терапия при беременности. В: Неотложная медицина Розена: концепции и клиническая практика. 9 изд. Филадельфия, Пенсильвания: Эльзевир; 2018. https://www.clinicalkey.com. Доступ 30 августа 2018 г.
- Батлер Тобах Ю.С. (заключение эксперта). Клиника Мэйо, Рочестер, Миннесота, 5 сентября 2018 г.
Продукция и услуги
- Информационный бюллетень: Письмо о здоровье клиники Мэйо — цифровое издание
- Книга: Книга здоровья семьи клиники Мэйо, 5-е издание
.




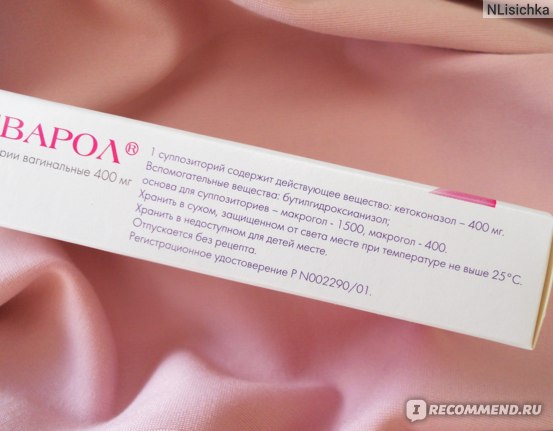


 Свечи от молочницы хорошо подходит для терапии беременных женщин. Курс лечения корректирует врач. Одна упаковка состоит из 3 капсул. Применяют ежедневно. Длительность терапии может составить 6 дней. Отсутствует негативное влияние на плод.
Свечи от молочницы хорошо подходит для терапии беременных женщин. Курс лечения корректирует врач. Одна упаковка состоит из 3 капсул. Применяют ежедневно. Длительность терапии может составить 6 дней. Отсутствует негативное влияние на плод. Йод усиливает действие активного вещества.
Йод усиливает действие активного вещества.
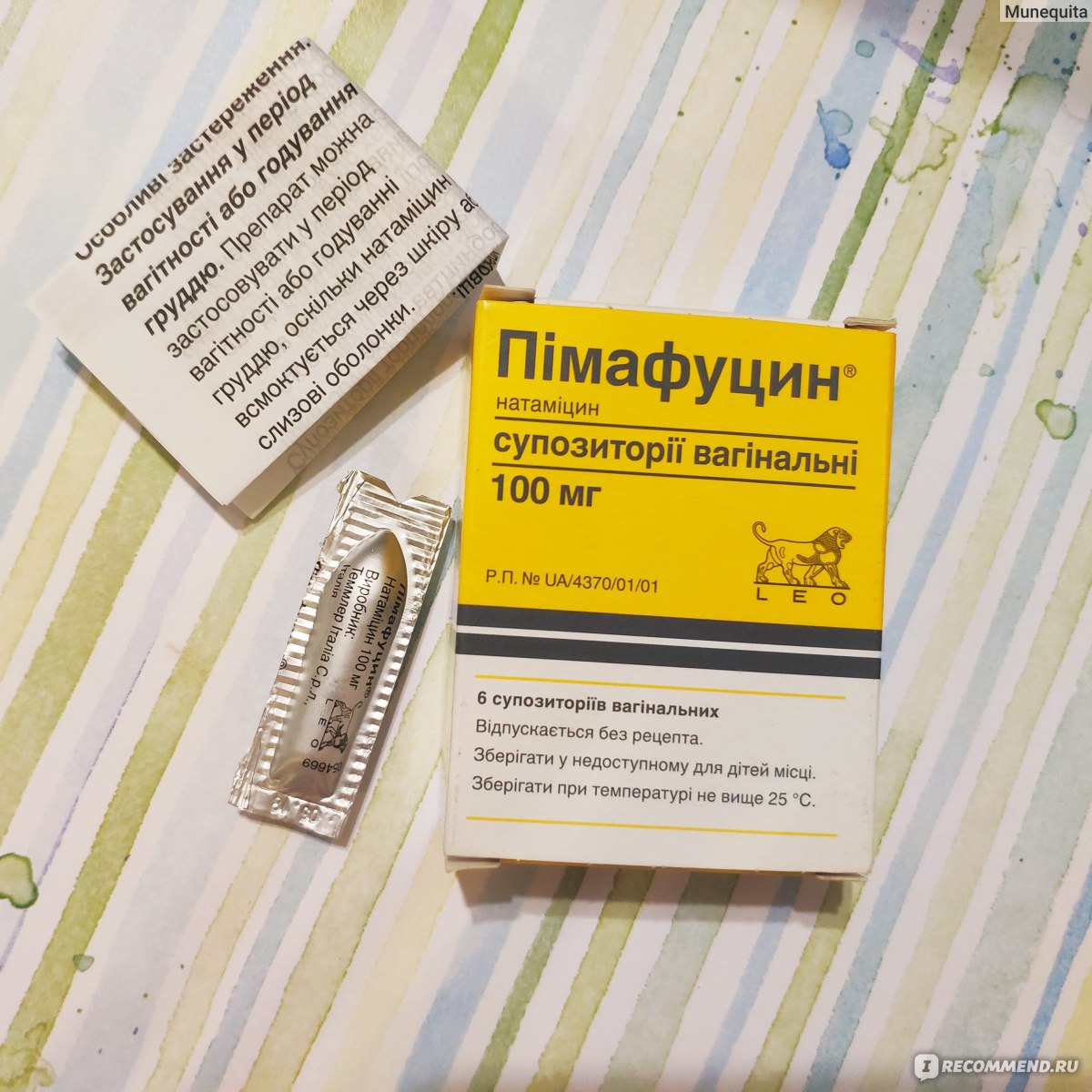 Это препараты в форме свечей и вагинальных таблеток.
Это препараты в форме свечей и вагинальных таблеток. Применяется лекарство один раз в день. Терапия длится от 6 до 12 дней.
Применяется лекарство один раз в день. Терапия длится от 6 до 12 дней.
 Это препараты в виде свечей и вагинальных таблеток.
Это препараты в виде свечей и вагинальных таблеток. Лекарство применяют 1 раз в сутки. Продолжительность терапии от 6 до 12 дней.
Лекарство применяют 1 раз в сутки. Продолжительность терапии от 6 до 12 дней. Отвар промывают дважды в день. Вместо травы можно использовать кору дуба. Результат процедуры хуже не будет.
Отвар промывают дважды в день. Вместо травы можно использовать кору дуба. Результат процедуры хуже не будет. com. Проверено 26 августа 2018 г.
com. Проверено 26 августа 2018 г.