Субдуральная гематома — Википедия
Субдуральная гематома (СДГ) или субдуральное кровоизлияние — тип гематомы, обычно ассоциированный с черепно-мозговой травмой. При СДГ кровь изливается между твёрдой и паутинной мозговыми оболочками, как правило, вследствие разрыва мостиковых вен, залегающих в субдуральном пространстве, что приводит к повышению внутричерепного давления с компрессией и возможным повреждением вещества головного мозга. Острые СДГ часто являются жизнеугрожающим состоянием. Хронические СДГ, при адекватной терапии, имеют лучший прогноз.
Субдуральные гематомы разделяют на острые, подострые и хронические, в зависимости от скорости их формирования[1]. Острые СДГ травматического генеза представляют собой наиболее распространённую причину летальности от ЧМТ и имеют высокий уровень смертности в отсутствие своевременного лечения — хирургической декомпрессии[2].
Острые кровотечения часто обусловлены высокоскоростными травмами ускорения-замедления, тяжесть их коррелирует с размером гематомы. Наиболее тяжёлыми являются СДГ, сочетающиеся с ушибом мозга
Хроническая субдуральная гематома формируется на протяжении нескольких дней или недель в результате меньшей по силе травмы, при этом в 50 % случаев пациенты не могут указать на травму в анамнезе
Клиническое манифестирование субдуральной гематомы имеет более медленное начало, чем при эпидуральной гематоме, в связи с меньшей скоростью венозного кровотечения по сравнению с артериальным. Классического для эпидуральной гематомы чётко ограниченного «светлого промежутка» может не наблюдаться, сроки манифестации симптомов крайне различаются — как непосредственно после травмы, в течение нескольких минут[11], так и отсроченно, через две недели[12]. Помимо этого, в отличие от классического «светлого промежутка», изменение состояния сознания при СДГ чаще волнообразно и постепенно
При объёме кровоизлияния, достаточном для компрессии мозга, появляются признаки внутричерепной гипертензии или очаговая неврологическая симптоматика, обусловленная повреждением мозгового вещества[3] Клиническая картина СДГ крайне вариабельна. Помимо объёма гематомы, её локализации и др., имеет значение механизм травмы ускорения-торможения с противоударом, что нередко влечёт за собой двустороннее повреждение головного мозга[13].
Нарушение сознания при СДГ, в противоположность проявлениям эпидуральной гематомы, чаще развивается не по стволовому, а по кортикальному типу, и может иметь аментивные, онейроидные проявления, возможно развитие «лобной» симптоматики со снижением критики, нелепостью поведения и т. д.. Характерно психомоторное возбуждение, типична волнообразная головная боль с менингеальным оттенком или гипертензионного характера, усиление головной боли сопровождается рвотой. Встречаются эпилептические припадки, чаще генерализованные. В половине случаев наблюдается брадикардия. Отмечаются застойные явления на глазном дне, при хронической СДГ — с элементами атрофии соска зрительного нерва. Сочетание СДГ с тяжёлым ушибом мозга может сопровождаться такими стволовыми нарушениями, как расстройства дыхания и гемодинамики, диффузные изменений мышечного тонуса и рефлекторной сферы
Субдуральные гематомы, обусловленные травмой, носят название «травматических». Субдуральные гематомы значительно чаще, чем эпидуральные, обусловлены импульсными, диффузными травмами ускорения-торможения в силу приложения различных по направленности ротационных или линейных сил
Факторы риска[править | править код]
Детский и пожилой возраст повышают вероятность развития СДГ. По мере возрастного уменьшения объёма мозга, субдуральное пространство расширяется, мостиковые вены становятся более длинными и подвижными. Этот фактор, в совокупности с хрупкостью стенок сосудов у пожилых людей, делает их более подверженными СДГ
В числе других факторов риска — приём антикоагулянтов, алкоголизм и деменция.
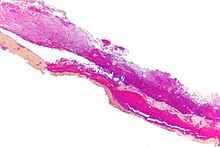
Скопление крови в субдуральной гематоме может осмотически притягивать дополнительную воду, что приводит к увеличению объёма гематомы, компрессии головного мозга и может провоцировать повторные кровоизлияния из-за разрыва новых кровеносных сосудов
В некоторых случаях возможны разрывы паутинной оболочки, таким образом в расширении интракраниального пространства и повышении внутричерепного давления участвует не только кровь, но и ликвор[8].
Из СДГ могут высвобождаться вещества-вазоконстрикторы, снижающие кровоток, что обуславливает дальнейшую ишемию вещества мозга под субдуральной гематомой[9]. При снижении мозговой перфузии, запускается ишемический биохимический каскад, приводящий к гибели клеток мозга.
Кровяной сгусток постепенно реабсорбируется и замещается грануляционной тканью.
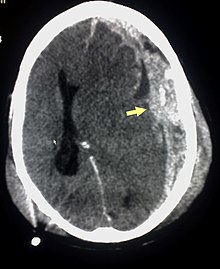 КТ-скан, демонстрирующий субдуральную гематому.
КТ-скан, демонстрирующий субдуральную гематому.Важно отметить, что при любой травме головы необходимо получение медицинской помощи, включающей полное неврологическое обследование. В диагностике субдуральных гематом используются методы компьютерной и магнитно-резонансной томографии.
Наиболее часто субдуральные гематомы наблюдаются вокруг верхних и боковых поверхностей лобных и теменных долей головного мозга[3][8]. Также СДГ могут встречаться в задней черепной ямке, по ходу серпа мозга и намёта мозжечка
При компьютерной томографии субдуральные гематомы имеют классическую серповидную форму, однако, могут выглядеть и линзовидно, особенно в начале кровотечения; это может вызвать затруднения в дифференциальной диагностике субдуральной и эпидуральной гематом. Более достоверным признаком субдуральной гематомы является её относительно большая распространённость по ходу полушария головного мозга с преодолением швов черепа, в отличие от эпидуральной гематомы. Субдуральная гематома также может выглядеть как «наслоение» повышенной плотности по ходу намёта мозжечка; такая гематома может быть хронической и стабильной, и косвенными минимальными признаками кровоизлияния могут служить сглаженность прилегающих борозд и медиальное смещение границы между серым и белым веществом.
Хронические гематомы при компьютерной томографии могут не дифференцироваться из-за своей изоденсивности мозговому веществу (иметь плотность вещества мозга), что затрудняет их выявление.
Лечение субдуральной гематомы зависит от её размера и степени увеличения в динамике, возраста пациента, анестезиологического риска. Некоторые небольшие субдуральные гематомы могут подвергаться самостоятельной резорбции под тщательным динамическим наблюдением. Другие небольшие СДГ подлежат дренированию через тонкий катетер, проведённый через трепанационное отверстие в кости черепа. При больших или манифестированных гематомах проводится краниотомия, вскрытие твердой мозговой оболочки, удаление кровяного сгустка, выявление и контроль за местами кровотечения
При хронической субдуральной гематоме без судорожного синдрома в анамнезе, не существует однозначного мнения о целесообразности или вреде применения антиконвульсантов[19].
- ↑ Herbert H Engelhard III, MD, PhD, FACS, Grant P Sinson, MD, George Timothy Reiter, MD, Paul L Penar, MD, FACS, Francisco Talavera, PharmD, PhD, Allen R Wyler, MD, Paolo Zamboni, MD, Allen R Wyler 2009. Subdural Hematoma Surgery . Medscape Reference, eMedicine.medscape.com retrieved on 7/21/2011.
- ↑ UCLA Neurosurgery [1] retrieved on 7/21/2011.
- ↑ 1 2 3 4 5 6 7 Wagner AL. 2004. «Subdural hematoma.» Emedicine.com. Retrieved on August 8, 2007.
- ↑ Vinas F.C. and Pilitsis J. 2006. Penetrating Head Trauma. Emedicine.com.
- ↑ Dawodu S. 2004. «Traumatic brain injury: Definition, epidemiology, pathophysiology» Emedicine.com. Retrieved on August 7, 2007.
- ↑ 1 2 3 4 Downie A. 2001. «Tutorial: CT in head trauma» Архивировано 6 ноября 2005 года.. Retrieved on August 7, 2007.
- ↑ 1 2 Kushner D. Mild Traumatic Brain Injury: Toward Understanding Manifestations and Treatment (англ.) // JAMA Internal Medicine (англ.)русск. : journal. — 1998. — Vol. 158, no. 15. — P. 1617—1624. — doi:10.1001/archinte.158.15.1617. — PMID 9701095.
- ↑ 1 2 3 4 University of Vermont College of Medicine. «Neuropathology: Trauma to the CNS.» Accessed through web archive on August 8, 2007.
- ↑ 1 2 Graham DI and Gennareli TA. Chapter 5, «Pathology of brain damage after head injury» Cooper P and Golfinos G. 2000. Head Injury, 4th Ed. Morgan Hill, New York.
- ↑ Архивированная копия (неопр.) (недоступная ссылка). Дата обращения 2 ноября 2014. Архивировано 4 марта 2016 года.
- ↑ Subdural hematoma : MedlinePlus Medical Encyclopedia (неопр.). Nlm.nih.gov (28 июня 2012). Дата обращения 27 июля 2012.
- ↑ Sanders MJ and McKenna K. 2001. Mosby’s Paramedic Textbook, 2nd revised Ed. Chapter 22, «Head and facial trauma.» Mosby.
- ↑ 1 2 3 Л.Б.Лихтерман, Институт нейрохирургии имени академика Н. Н. Бурденко. Травматические субдуральные гематомы. // Справочник поликлинического врача. — 2013. — № 11.
- ↑ Mori K., Yamamoto T., Horinaka N., Maeda M. Arachnoid cyst is a risk factor for chronic subdural hematoma in juveniles: twelve cases of chronic subdural hematoma associated with arachnoid cyst (англ.) // Journal of Neurotrauma (англ.)русск. : journal. — 2002. — Vol. 19, no. 9. — P. 1017—1027. — doi:10.1089/089771502760341938. — PMID 12482115.
- ↑ McCaffrey P. 2001. «The neuroscience on the web series: CMSD 336 neuropathologies of language and cognition.» Архивная копия от 6 апреля 2007 на Wayback Machine California State University, Chico. Retrieved on August 7, 2007.
- ↑ Koivisto T., Jääskeläinen J.E. Chronic subdural haematoma—to drain or not to drain? (англ.) // The Lancet : journal. — Elsevier, 2009. — Vol. 374, no. 9695. — P. 1040—1041. — doi:10.1016/S0140-6736(09)61682-2.
- ↑ Santarius T., Kirkpatrick P.J., Dharmendra G., et al. Use of drains versus no drains after burr-hole evacuation of chronic subdural haematoma: a randomised controlled trial (англ.) // The Lancet : journal. — Elsevier, 2009. — Vol. 374, no. 9695. — P. 1067—1073. — doi:10.1016/S0140-6736(09)61115-6.
- ↑ de Araújo Silva, DO; Matis G.K., Costa L.F., Kitamura M.A., de Carvalho Junior E.V., Silva Md, Barbosa B.A., Pereira C.U., da Silva J.C., Birbilis T.A., de Azevedo Filho H.R. Chronic subdural hematomas and the elderly: Surgical results from a series of 125 cases: Old «horses» are not to be shot!. (англ.) // Surgical Neurology International (англ.)русск. : journal. — 2013. — 25 March (vol. 3, no. 1). — P. 150. — doi:10.4103/2152-7806.104744. (недоступная ссылка)
- ↑ Ratilal, BO; Pappamikail, L; Costa, J; Sampaio, C. Anticonvulsants for preventing seizures in patients with chronic subdural haematoma. (англ.) // The Cochrane database of systematic reviews : journal. — 2013. — 6 June (vol. 6). — P. CD004893. — doi:10.1002/14651858.CD004893.pub3. — PMID 23744552.
20. Сайт о заболеваниях нервной системы. nervivporyadke.ru
Субдуральная гематома — причины, симптомы, диагностика и лечение

Субдуральная гематома — ограниченное внутричерепное скопление крови, локализующееся между твердой и арахноидальной мозговыми оболочками. В большинстве случаев является следствием травмы. Проявляется вариативными по форме и длительности нарушениями сознания и психики, головной болью, рвотами, очаговым неврологическим дефицитом (мидриаз, гемипарез, экстрапирамидные расстройства). Решающую роль в диагностике имеют данные КТ или МРТ. В легких случаях достаточным является консервативное лечение (антифибринолитическое, противоотечное, симптоматическое), но чаще требуется хирургическое удаление гематомы.
Общие сведения
Субдуральная гематома — локальное скопление крови, находящееся между твердой и паутинной (арахноидальной) церебральными оболочками. Составляет около 40% от всех внутричерепных кровоизлияний, к которым также относятся эпидуральные и внутримозговые гематомы, желудочковые и субарахноидальные кровоизлияния. В преобладающем большинстве наблюдений субдуральная гематома выступает следствием черепно-мозговой травмы, частота ее встречаемости при тяжелой ЧМТ доходит до 22%. Гематомы субдуральной локализации могут возникать в любом возрасте, но чаще наблюдаются у людей старше 40 лет. Среди пациентов соотношение мужчин к женщинам составляет 3:1.
Субдуральные гематомы классифицируют на острые (проявляющиеся в первые 3-е суток ЧМТ), подострые (проявляющиеся в период от 3-х суток до 2-х недель с момента травмы) и хронические (проявляющиеся позднее 2-х недель). Согласно МКБ-10, выделяют нетравматическое и травматическое субдуральное кровоизлияние с наличием/отсутствием проникающей в череп раны. В клинической практике субдуральная гематома является предметом изучения для специалистов в области травматологии, нейрохирургии и неврологии.

Субдуральная гематома
Причины
Субдуральная гематома формируется преимущественно вследствие возникающего в результате ЧМТ разрыва интракраниальных вен, проходящих в субдуральном пространстве. Гораздо реже она возникает вследствие сосудистой церебральной патологии (артерио-венозных мальформаций и аневризм церебральных сосудов, гипертонической болезни, системного васкулита) и нарушений свертывания крови (коагулопатии, терапии антикоагулянтами). Отличием от эпидуральной гематомы является возможность двустороннего образования субдуральной гематомы.
Субдуральная гематома на стороне действия повреждающего агента (гомолатеральная гематома) образуется при малоподвижной голове и небольшой площади контакта с травмирующим предметом. Формирование гематомы возможно и без прямого контакта черепа с травмирующим фактором. Это может произойти при резкой остановке или перемене направления движения. Например, во время езды в транспорте, при падении на ягодицы или на ноги. Происходящее при этом резкое встряхивание головы обуславливает смещение полушарий мозга внутри черепной коробки, влекущее за собой разрыв интракраниальных вен.
Субдуральная гематома, противоположная стороне повреждения, носит название контрлатеральной. Она формируется при ударе черепа о массивный малоподвижный объект или при действии на неподвижную голову травмирующего предмета с большой площадью контакта. Контрлатеральная субдуральная гематома часто связана с разрывом вен, которые впадают в сагиттальный венозный синус. Намного реже гематомы субдурального пространства обусловлены непосредственным травмированием вен и артерий мозговой коры, происходящем при разрыве твердой церебральной оболочки. На практике часто наблюдаются двусторонние субдуральные гематомы, что связано с одновременным приложением нескольких механизмов травмирования.
Острая субдуральная гематома формируется преимущественно при тяжелой ЧМТ, подострая или хроническая — при легких формах ЧМТ. Хроническая субдуральная гематома заключена в капсулу, которая образуется спустя неделю после травмы благодаря активации фибробластов твердой оболочки мозга. Ее клинические проявления обусловлены нарастающим увеличением объема.

МРТ головного мозга. Массивная двухсторонняя хроническая субдуральная гематома.
Симптомы
Общемозговые симптомы
Среди общемозговых проявлений отмечаются расстройства сознания, нарушения психики, цефалгия (головная боль) и рвота. В классическом варианте характерна трёхфазность нарушений сознания: утрата сознания после ЧМТ, последующее восстановление на какое-то время, обозначаемое как светлый промежуток, затем повторная утрата сознания. Однако классическая клиника встречается достаточно редко. Если субдуральное кровоизлияние сочетается с ушибом головного мозга, то светлый промежуток вообще отсутствует. В других случаях он имеет стертый характер.
Длительность светлого промежутка весьма вариабельна: при острой гематоме — несколько минут или часов, при подострой — до нескольких суток, при хронической — несколько недель или месяцев, а иногда и несколько лет. В случае длительного светлого промежутка хронической гематомы его окончание может быть спровоцировано перепадами артериального давления, повторной травмой и др. факторами.
Среди нарушений сознания преобладают дезинтеграционные проявления: сумеречное состояние, делирий, аменция, онейроид. Возможны расстройства памяти, корсаковский синдром, «лобная» психика (эйфория, отсутствие критики, нелепое поведение). Зачастую отмечается психомоторное возбуждение. В ряде случаев наблюдаются генерализованные эпиприступы.
Пациенты, если возможен контакт, жалуются на головную боль, дискомфорт при движении глазными яблоками, головокружение, иррадиацию боли в затылок и глаза, гиперчувствительность к свету. Во многих случаях больные указывают на усиление цефалгии после рвоты. Отмечается ретроградная амнезия. При хронических гематомах возможно снижение зрения. Острые субдуральные гематомы, приводящие к компрессии мозга и масс-эффекту (дислокационному синдрому), сопровождаются признаками поражения мозгового ствола: артериальной гипотонией или гипертензией, дыхательными нарушениями, генерализованными расстройствами тонуса мышц и рефлексов.
Очаговые симптомы
Наиболее важным очаговым симптомом выступает мидриаз (расширение зрачка). В 60% случаев острая субдуральная гематома характеризуется мидриазом на стороне ее локализации. Мидриаз противоположного зрачка встречается при сочетании гематомы с очагом ушиба в другом полушарии. Мидриаз, сопровождающийся отсутствием или снижением реакции на свет, типичен для острых гематом, с сохранной реакцией на свет — для подострых и хронических. Мидриаз может сочетаться с птозом и глазодвигательными нарушениями.
Среди очаговой симптоматики можно отметить центральный гемипарез и недостаточность VII пары (лицевого нерва). Нарушения речи, как правило, возникают, если субдуральная гематома располагается в оболочках доминантного полушария. Сенсорные расстройства наблюдаются реже пирамидных нарушений, затрагивают как поверхностные, так и глубокие виды чувствительности. В ряде случаев имеет место экстапирамидный симптомокомплекс в виде пластического тонуса мышц, оральных автоматизмов, появления хватательного рефлекса.
Диагностика
Вариабельность клинической картины затрудняет распознавание субдуральных кровоизлияний. При диагностике неврологом учитываются: характер травмы, динамика нарушения сознания, наличие светлого промежутка, проявления «лобной» психики, данные неврологического статуса. Всем пациентам в обязательном порядке проводится рентгенография черепа. В отсутствие других способов распознаванию гематомы может способствовать Эхо-ЭГ. Вспомогательным методом диагностики хронических гематом выступает офтальмоскопия. На глазном дне офтальмолог зачастую определяет застойные диски зрительных нервов с их частичной атрофией. При проведении ангиографии церебральных сосудов выявляется характерный «симптом каймы» — серповидная зона аваскуляризации.
Решающими методами в диагностике субдуральной гематомы являются КТ и МРТ головного мозга. В диагностике острых гематом предпочтение отдается КТ головного мозга, которая в таких случаях выявляет однородную зону повышенной плотности, имеющую серповидную форму. С течением времени происходит разуплотнение гематомы и распад кровяных пигментов, в связи с чем через 1-6 нед. она перестает отличается по плотности от окружающих тканей. В подобной ситуации диагноз основывается на смещении латеральный отделов мозга в медиальном направлении и признаках сдавления бокового желудочка.

КТ головного мозга. Подострая субдуральная гематома справа
При проведении МРТ может наблюдаться пониженная контрастность зоны острой гематомы; хронические субдуральные гематомы, как правило, отличаются гиперинтенсивностью в Т2 режиме. В затруднительных случаях помогает МРТ с контрастированием. Интенсивное накопление контраста капсулой гематомы позволяет дифференцировать ее от арахноидальной кисты или субдуральной гигромы.
Лечение
Консервативная терапия осуществляется у пациентов без нарушений сознания, имеющих гематому толщиной не более 1 см, сопровождающуюся смещением церебральных структур до 3 мм. Консервативное лечение и наблюдение в динамике с МРТ или КТ контролем показано также пациентам в коме или сопоре при объеме гематомы до 40 мл и внутричерепном давлении ниже 25 мм рт. ст. Схема лечения включает: антифибринолитические препараты (аминокапроновую кислоту, викасол, апротинин), нифедипин или нимодипин для профилактики вазоспазма, маннитол для предупреждения отека мозга, симптоматические средства (противосудорожные, анальгетики, седативные, противорвотные).
Острая и подострая субдуральная гематома с признаками сдавления головного мозга и дислокации, наличием очаговой симптоматики или выраженной внутричерепной гипертензии являются показанием к проведению срочного хирургического лечения. При быстром нарастании дислокационного синдрома проводится ургентное эндоскопическое удаление гематомы через фрезевое отверстие. При стабилизации состояния пациента нейрохирургами осуществляется широкая краниотомия с удалением субдуральной гематомы и очагов размозжения. Хроническая гематома требует хирургического лечения при нарастании ее объема и появлении застойных дисков при офтальмоскопии. В таких случаях она подлежит наружному дренированию.
Прогноз и профилактика
Число смертельных исходов составляет 50-90% и наиболее высоко у пожилых пациентов. Следует отметить, что летальность обуславливает не столько субдуральная гематома, сколько травматические повреждения тканей мозга. Причиной смерти также являются: дислокация мозговых структур, вторичная церебральная ишемия, отек головного мозга. Угроза смертельного исхода остается и после хирургического лечения, поскольку в послеоперационном периоде возможно нарастание церебрального отека. Наиболее благоприятные исходы отмечаются при проведении операции в первые 6 ч. с момента ЧМТ. В легких случаях при успешном консервативном лечении субдуральная гематома рассасывается в течение месяца. Возможна ее трансформация в хроническую гематому.
Профилактика субдуральных кровоизлияний тесно связана с предупреждением травматизма вообще и травм головы в частности. К мерам безопасности относятся: ношение шлемов при езде на мотоцикле, велосипеде, роликах, скейте; ношение касок на стройке, при восхождении в горах, занятии байдарочным спортом и другими видами экстрима.
что это такое, симптомы, лечение, последствия
Субдуральная (расположенная под твердой оболочкой) гематома – очаг кровоизлияния, находящийся выше вещества головного мозга. Распространенная причина возникновения – травма в области головы. Если ЧМТ сопровождается образованием субдуральной гематомы, протекающей в острой форме, последствия часто выражаются в инвалидности или смерти пациента. Частота случаев ЧМТ, на фоне которых развивается острая гематома, составляет около 400 случаев на 100 тысяч населения ежегодно. Хроническая форма очагов геморрагии встречается с частотой 1-5 случаев на 100 тысяч населения ежегодно.

Характеристика и виды
Субдуральная гематома – это такая патология, которая представляет собой локальное скопление крови в пространстве между паренхимой головного мозга и твердой оболочкой, что обуславливает характер повреждений. Обычно проявляется нарастающей общемозговой, очаговой, стволовой симптоматикой.
Субдуральная гематома часто возникает вследствие ЧМТ. Увеличение патологического очага провоцирует сдавление мозговых структур. Тяжелая травма в зоне головы проявляется угнетением сознания до состояния сопора и комы с оценкой по шкале Глазго меньше 8 баллов. Различают виды гематом с локализацией над веществом головного мозга:
- Острая. Возникает вследствие тяжелых ЧМТ. Характеризуется потерей сознания, сопровождается симптомами обширного поражения мозговой ткани. Светлый промежуток (кратковременное улучшение состояния и самочувствия больного) обычно отсутствует.
- Подострая. Возникает в период от 4 до 14 суток после травматического воздействия на зону головы. Характеризуется кровотечением малой интенсивности. Проявляется признаками прогрессирующей компрессии мозгового вещества в период, когда симптомы ЧМТ начинают регрессировать. Для этой формы типично прояснение сознания пациента и уменьшение проявлений очаговых симптомов.
- Хроническая. Характеризуется наличием капсулы, стенки которой препятствуют распространению истекающей крови. Обычно выявляется спустя несколько недель или месяцев после перенесенной травмы в зоне головы. Проявляется изменением поведения, психическими расстройствами, головными болями, признаками очагового поражения мозговой ткани (судорожные приступы, парезы, параличи, афазия – расстройство сформированной речи).
Различают разновидности – гомолатеральную (на стороне поражения) и контралатеральную (на стороне, противоположной воздействию) форму. В первом случае повреждающее воздействие характеризуется малой площадью прямого соприкосновения с травмирующим предметом, во втором – большой площадью.
Распространенность патологии составляет около 40% в общей массе мозговых кровоизлияний. Чаще диагностируется у мужчин, чем у женщин (соотношение 3:1). Возраст пациентов чаще превышает 40 лет.
Эпидуральная гематома так же как и субдуральная чаще возникает в результате травматического повреждения головы. В этом случае скопление крови происходит в пространстве, расположенном между твердой оболочкой и костной тканью черепной коробки с образованием на поверхности кожи синяка.
Причины возникновения
Субдуральная гематома в перечне МКБ-10 значится под кодом «S06.5» (травматическая) и «162» (нетравматическая). Одна из распространенных причин образования очага кровоизлияния – разрыв мостовых вен, которые пролегают между твердой и мягкой церебральными оболочками, пересекают передний отдел моста, впадают в верхний сагиттально расположенный синус. Другие причины возникновения:
- Повреждение вен, пролегающих парасагиттально (параллельно плоскости, делящей тело продольно на правую и левую половины).
- Кровотечения из венозных синусов, возникшие вследствие травм в зоне головы.
- Кровотечения из артерий, питающих мозг, возникшие вследствие травматического повреждения головы.
- Контузии (поражение организма в результате непрямого воздействия, чаще как следствие воздушной волны, обусловленной взрывом).


В детском возрасте причиной субдурального кровоизлияния может стать повреждение твердой церебральной оболочки в результате быстрой, сильной деформации костей черепа в момент травматического воздействия. Нетравматическое кровоизлияние может возникать без прямого контакта с повреждающим агентом как следствие:
- Резкой остановки при езде на транспорте.
- Резкой перемены направления движения на большой скорости.
- При падении на ноги или ягодичную область.
В перечисленных случаях происходит резкая встряска головы, что сопровождается смещением больших полушарий внутри черепа с последующим разрывом внутричерепных вен.
Симптоматика
При травматическом субдуральном кровоизлиянии, протекающем в острой форме, симптоматика зависит от тяжести повреждений. Общемозговые признаки острой и подострой субдуральной гематомы, образовавшейся в головном мозге:
- Боль в зоне головы.
- Помрачение сознания.
- Расстройство психики.
- Тошнота, сопровождающаяся повторной рвотой.
После приступа рвоты боль в голове чаще усиливается. Помрачение сознания протекает в несколько этапов – потеря сознания в момент ЧМТ, кратковременное восстановление восприятия (светлый промежуток), повторная потеря сознания, длительность которого нередко доходит до нескольких суток.
Это классическая клиническая картина, которая в реальной практике встречается нечасто. При сочетании внутричерепного кровоизлияния с ушибом мозговой ткани светлый промежуток обычно отсутствует. Нарушения психики проявляются состояниями:
- Аменция (нарушение сознания с дезориентацией в пространстве, сопровождается бессвязностью мышления и бредовыми идеями).
- Онейроид (шизофреническая дезориентация в пространстве с преобладанием галлюцинаций и фантастических видений, переплетающихся с реальностью). В отличие от аменции больной не предпринимает попыток сориентироваться. Пациенты становятся участниками переживаемых галлюцинаций.
- Сумеречное состояние (кратковременная дезориентация в пространстве с сохранением привычных шаблонных действий, сопровождается двигательно-речевым возбуждением, выраженным чувством тоски, злобы, страха и другими аффективными проявлениями).
- Делирий (психическое расстройство, сопровождающееся помрачением сознания, ухудшением концентрации внимания, восприятия, эмоций, мышления).


На фоне расстройства психики наблюдаются симптомы: нарушение памяти, в том числе Корсаковский синдром (расстройство функции памяти относительно событий настоящего при сохранении воспоминаний из прошлого, сопровождается амнестической дезориентацией в пространстве, конфабуляциями – ложными воспоминаниями).
Нередко появляются признаки поражения лобных долей (снижение критической самооценки, нелогичное, сумбурное поведение, эйфория – радостное состояние душевного подъема). Часто развивается психомоторное возбуждение, реже эпилептические и судорожные приступы генерализованного (распространенного) типа.
Травматическое субдуральное кровоизлияние – это патология, которая чаще сопровождается помрачением сознания. Если пострадавший пребывает в сознании, он жалуется на боль в области головы, иррадиирующую в зону затылка и органов зрения, болезненность при совершении движений глазными яблоками, головокружение, повышенную чувствительность к свету.
Если происходит компрессия мозговой ткани и масс-эффект, клиническая картина дополняется признаками поражения стволовых структур – артериальная гипотония или артериальная гипертензия, нарушение сердечной деятельности, изменение мышечного тонуса генерализованного типа, нарушение рефлексов.
Субдуральное кровоизлияние острой формы проявляется очаговой симптоматикой. Яркое проявление – мидриаз (расширение зрачка) на стороне поражения, наблюдается в 60% случаев. Мидриаз на стороне, противоположной поражению, возникает, если гематома сопровождается ушибом мозгового вещества. Типично отсутствие реакции на световой раздражитель. Другие очаговые симптомы:
- Птоз (опущение века), глазодвигательные нарушения.
- Гемипарезы (снижение мышечной силы в одной половине тела).
- Признаки поражения лицевого нерва (односторонняя слабость мышц лица в нижних отделах, асимметрия лица).
- Речевая дисфункция (в случае локализации патологического очага в оболочечном пространстве доминантного полушария).
Пирамидные расстройства (тонус мышц пластического типа – характеризуется малым напряжением на фоне постоянного возбуждения, усиление рефлексов орального автоматизма) встречаются чаще, чем сенсорные нарушения (нарушение чувствительности на всех уровнях). Признаки хронической гематомы включают боли в зоне головы, тошноту, сопровождающуюся рвотой, слабость в конечностях, эпизодическое помрачение сознания.
При развитии субдуральной гематомы хронической формы нередко происходит ухудшение остроты зрения, что зависит от локализации участка повреждения головного мозга. Хроническая форма часто проявляется мидриазом с сохранением реакции на световой раздражитель. Нередко выявляются симптомы: нарушение походки, психические расстройства, нарушение речи, дневная сонливость.


Диагностика
Методы нейровизуализации играют важную роль при постановке диагноза заболевания, который чаще основан на результатах компьютерной томографии. В ходе исследования выявляются характеристики – наличие и точная локализация патологического очага, влияние гематомы на окружающие ткани (дислокация мозгового вещества), первичное и вторичное поражение мозговых структур. Основные методы инструментальной диагностики:
- КТ, МРТ (нейровизуализация).
- УЗИ (ультразвуковая диагностика).
- Электроэнцефалография (исследование биоэлектрической активности мозга).
- Краниография (рентгенография костей черепной коробки).
- Ангиография (исследование элементов кровеносной системы).
Исследование МРТ или КТ используется в неврологии для определения тактики лечения – приоритет консервативных или хирургических методов. При подозрении на субдуральную гематому КТ – метод первого выбора. Исследование в этом формате обязательно проводится при ЧМТ любой степени тяжести. Выявляется объем очага геморрагии, наличие отека мозга, ушиба мозгового вещества, дислокации и степени смещения структур.
На КТ-изображении очаг геморрагии представлен участком серповидной формы, который характеризуется повышенной плотностью. Если исследование проводится спустя 1-6 недель после формирования очага кровоизлияния, его плотность уменьшается. В случае хронического кровоизлияния диагноз ставят на основании подтвержденного в ходе исследования смещения боковых мозговых отделов в медиальном направлении. Параллельно выявляется компрессия бокового желудочка.
Лечение
Лечение субдуральной гематомы, образовавшейся в головном мозге, проводится консервативным или хирургическим методом. Выбор тактики зависит от объемов, динамики развития и стадии гематомы. На выбор метода влияет возраст и состояние пациента, а также степень анестезиологического риска. Небольшие очаги геморрагии могут постепенно самостоятельно разрушаться.
Другой вариант лечения – дренирование содержимого гематомы через катетер малого диаметра, который помещается в полость черепа через проделанное в кости трепанационное отверстие. При очагах геморрагии большого объема проводится операция – краниотомия (оперативное вмешательство посредством вскрытия черепной коробки).
В ходе операции вскрывается твердая церебральная оболочка, удаляется кровяной сгусток, осуществляется контроль над местным кровотечением (клипирование сосудов). Показанием к назначению операции является внутричерепное кровоизлияние, протекающее в острой форме, сопровождающееся компрессией и дислокацией мозга.


Медикаментозная терапия проводится в отношении очагов геморрагии, размеры которых не превышают 5 мм при условии смещения церебральных структур не больше чем на 3 мм, при сохранении неизменного неврологического статуса, при значениях внутричерепного давления не выше 25 мм. рт. ст.
Осложнения и последствия
Последствия хирургического лечения субдуральной гематомы, образовавшейся в головном мозге, сопряжены с послеоперационными осложнениями. Последствия после операции включают повторное развитие субдурального кровоизлияния (около 30% случаев), распространение патологического процесса на прилегающие ткани, пневмоцефалию (скопление воздуха в полости черепной коробки).
Нередко встречаются осложнения – послеоперационный отек мозговой ткани, судороги (около 10% случаев), гнойно-инфекционное поражение вещества мозга с образованием эмпиемы (скопление гноя в полости под твердой оболочкой). В 1-2% случаев после операции происходит развитие пневмонии и нарушений в работе сердечно-сосудистой системы.
Риск осложнения повышается у пациентов пожилого возраста, с сопутствующими соматическими заболеваниями в анамнезе, пребывающих в коматозном состоянии с оценкой по шкале Глазго меньше 8 баллов. К примеру, последствия сутулости редко приводят к инвалидности или летальному исходу, чего нельзя сказать о внутричерепном кровотечении, угрожающем здоровью и жизни пациента.
Субдуральная гематома – острая или хроническая, представляет угрозу для здоровья пациента, требует корректной диагностики и незамедлительного лечения.
Просмотров: 170
Субдуральное кровоизлияние (гематома): причины, клиника и прогноз
Встречаются разные варианты внутричерепных кровоизлияний. Самое «центральное» — это внутримозговое кровоизлияние — гематома, или инсульт. Чуть наружнее, между паутинной и мягкой оболочкой возникает субарахноидальная гематома. Еще наружнее, сразу под твердой мозговой оболочкой (в субдуральном пространстве) появляется субдуральное кровоизлияние. И, наконец, над твердой мозговой оболочкой находится самая наружная из внутричерепных гематом – кровоизлияние в эпидуральное пространство.
Многие думают, что чем наружнее – тем безопаснее. Мол, опасно только кровоизлияние в мозг, а если он не задет – то это пустяки. На самом деле, субдуральное кровоизлияние может быть причиной летального исхода в 50% случаев, а также быть причиной стойкой инвалидизации пациента.
Отчего это происходит?
Причины субдуральной гематомы
Наиболее часто кровоизлияние в узкую зону между твердой и мягкой оболочкой бывает вследствие травмы. Ее частота составляет 1-5% всех закрытых черепно-мозговых травм. В том случае, если посмотреть на группу тяжелых ЧМТ, то частота субдуральных гематом возрастает до 25% от всех случаев. По понятным причинам, удельный вес мужчин втрое превышает частоту встречаемости у женщин.
Кроме травм (ДТП), причиной гематомы становится бытовая и зимняя травма (падение льда и сосулек на голову), спортивная травма, особенно в зимних видах спорта (фигуристы, горнолыжники, фристайлеры). Не стоит забывать о боксе, контактных видах единоборств, и об обычных пьяных драках.
Особую, тяжелую категорию черепно-мозговых травм, при которых образуется не только субдуральная или субарахноидальная гематома, но и возникает перелом шейных позвонков с последующей тяжелой тетраплегией, то есть параличом рук и ног, составляют пьяные ныряльщики, которые любят прыгать в незнакомых местах на мелководье головой вниз
Кроме этого, бывают и спонтанные субдуральные кровоизлияния, которые возникают на фоне атеросклероза, васкулитов, поражения сосудов, снижения свертывающей способности крови, приема разных лекарств.
Как образуется гематома?
Субдуральное кровоизлияние может быть острым, а может случиться так, что его симптомы проявятся отсрочено, спустя несколько недель, месяцев или даже лет. В таком случае говорят об образовании хронической субдуральной гематомы.
Острое кровоизлияние может образоваться во время травмы как ипсилатерально, так и контрлатерально. То есть, в первом случае, кровоизлияние образуется в той области, куда пришелся удар, а во втором случае – в противоположной стороне головы, куда сместился мозг под воздействием импульса.
Но в некоторых случаях, при резком ускорении и торможении, при транспортной травме, гематома может возникнуть вообще, без всякого удара, а только от резкого торможения или ускорения.
Признаки субдуральной гематомы:
Вся клиническая симптоматика состоит из следующих симптомов:
Общемозговые.
К ним относят разлитую головную боль, рвоту, оглушенность или сопор, сонливость;
Очаговые.
Они появляются непосредственно в результате нарушения тех структур, которые подверглись компрессии. Так, к ним относятся косоглазие, слабость в конечностях, паралич взора, расстройства координации движений.
В тяжелых случаях, когда развивается прогрессирующее набухание головного мозга, появляются стволовые симптомы, с нарушением глотания и фонации.
Цефалгия, светлый промежуток и чувство «удара»
Субдуральная гематома имеет особенность: у нее есть «светлый промежуток». Это значит, что после травмы все замечательно, и никаких жалоб нет, но потом внезапно может возникнуть эпилептический припадок или психомоторное возбуждение, с чего и начинается клиника субдуральной гематомы.
Напомним, что при субарахноидальном кровоизлиянии первым признаком обычно бывает резкая головная боль, напоминающая «удар» в голову.
Немного реже, чем при субарахноидальном кровоизлиянии, возникает менингеальная симптоматика. Часто она проявляется фотофобией, гиперестезией.
О хронической субдуральной гематоме
Это поражение развивается медленно. Симптомы хронической субдуральной гематомы могут возникнуть, когда все, и больной, даже и забыли о том, что когда – то была травма, поэтому о лечении никто и не думает. Да и проявляется она не так, как острая. Начинаются волнообразные эпизоды с периодическим угнетением сознания, появляется патопсихологическая продукция: неряшливость, плоские шутки, странности в поведении.
Диагностика
Самое важное – это проведение рентгеновской компьютерной томографии, которая покажет локализацию гематомы, а также проведение рентгенографии черепа, для исключения переломов. Категорически запрещается проводить люмбальную пункцию: она ничего не покажет, поскольку кровь не находится в ликворе, как при субарахноидальном кровоизлиянии, но зато эта манипуляция может вызвать отек головного мозга.
Лечение
Операция при субдуральном кровоизлиянии показана в случае его значительного объема (для декомпрессии). В том случае, если субдуральная гематома маленькая, не более 1 см на томограмме, и симптомы не вызывают опасений за жизнь пациента, то такой случай лечат консервативно.
Проводят профилактику судорожного синдрома, отека и набухания мозга, вводят витамины, ноотропные препараты, следят за артериальным давлением. В том случае, когда субдуральная гематома осложняет ушиб мозга, то лечение проводится строго в отделении реанимации, под наблюдением дежурного нейрохирурга, с возможностью срочного оперативного вмешательства при необходимости.
Прогноз
Нужно сказать, что чем быстрее удалена кровь, тем более благоприятным будет и течение. Если операция проведена в 4-6 часов после травмы, то есть много шансов, что пациент выздоровеет, во всяком случае, шансы на это составляют 80% и выше. Неблагоприятным является сочетание позднего обращения, пожилого возраста, большого объема гематомы и наличия стволовой симптоматики, что может свидетельствовать о том, что начался отек мозга.
Субдуральная гематома
Патологическое состояние, обусловленное ограниченным внутричерепным скоплением крови, которое локализуется между твердой и арахноидальной оболочкой. Чаще всего кровоизлияние возникает на фоне черепно-мозговой травмы. Симптомами гематомы являются нарушения сознания, психические расстройства, головная боль, рвота, очаговый неврологический дефицит. Диагноз устанавливают на основании анамнестических данных, клинических проявлений, неврологического осмотра и дополнительных обследований. В рамках диагностики могут выполнять рентгенографию, эхоэнцефалографию, офтальмоскопию, ангиографию церебральных сосудов, компьютерную и магнитно-резонансную томографию. Терапевтическую тактику определяют в зависимости от общего состояния больного, размера гематомы и проявляющихся симптомов. При небольшом кровоизлиянии назначают консервативную терапию. Тяжелое состояние пациента является показанием к срочному оперативному вмешательству. Прогноз сложный. Гематома может привести к летальному исходу. Если хирургическое лечение было проведено в первые 6 часов, вероятность благоприятного исхода повышается.
Причины субдуральной гематомы
Чаще всего кровоизлияние в субдуральное пространство возникает при черепно-мозговых травмах. Также гематома может быть спровоцирована сосудисто-церебральными патологиями (артерио-венозной мальформацией, аневризмами сосудов в головном мозге, гипертонической болезнью, системным васкулитом), коагулопатией, длительной антикоагулянтной терапией.
Симптомы субдуральной гематомы
Патологическое состояние проявляется психическими нарушениями, головной болью, рвотой, расстройствами сознания. Как правило, при черепно-мозговой травме человек теряет сознание, затем наступает светлый промежуток и больной вновь падает в обморок. Однако, при ушибе головного мозга светлый промежуток не характерен. Нарушения сознания выражаются сумеречным состоянием, делирием, амнезией, онейроидом, расстройствами памяти, корсаковским синдромом, «лобной» психикой, психомоторным возбуждением. Если больной в сознании, он жалуется на головные боли, дискомфортные ощущения во время движений глазами, гиперчувствительность к свету. Может снижаться острота зрения. При острых гематомах наблюдаются артериальная гипотония или гипертензия, дыхательные нарушения, генерализированные расстройства рефлексов и мышечного тонуса. Клиническая картина может дополняться мидриазом, снижением реакции на свет, центральным гемипарезом, нарушениями речи, сенсорными расстройствами, пластическим тонусом мышц, оральными автоматизмами, хватательным рефлексом.
Диагностика субдуральной гематомы
Больному могут потребоваться консультации специалистов травматологического, нейрохирургического и неврологического профилей. Чтобы установить и подтвердить диагноз, доктор собирает анамнестическую информацию, анализирует клинические признаки, проводит неврологический осмотр и направляет больного на дополнительные обследования. В рамках диагностики могут выполнять рентгенографию, эхоэнцефалографию, офтальмоскопию, ангиографию церебральных сосудов, компьютерную и магнитно-резонансную томографию. Патологию дифференцируют с субдуральной гигромой и арахноидальной кистой.
Лечение субдуральной гематомы
Терапевтическую тактику определяют в зависимости от общего состояния больного, размера гематомы и проявляющихся симптомов. Если пациент в сознании, а толщина гематомы не превышает 10 миллиметров, проводят консервативную терапию антифибринолитическими препаратами (аминокапроновая кислота, викасол, апротинин), маннитолом, анальгетиками, противосудорожными, седативными и противорвотными средствами. Сдавление головного мозга, очаговые симптомы и выраженная внутричерепная гипертензия являются показаниями к срочному хирургическому вмешательству. Если быстро нарастает дислокационный синдром, необходимо выполнение эндоскопической операции. После стабилизации состояния больного, проводят широкую краниотомию, во время которой субдуральную гематому и очаги размножения удаляют. Для устранения хронической гематомы назначают наружное дренирование.
Профилактика субдуральной гематомы
Специфические методы профилактики не разработаны. Поскольку в большинстве случаев гематома обусловлена черепно-мозговыми травмами, необходимо носить шлем во время езды, а также каски при работе на стройке.
Субдуральная гематома: виды, причины, диагностика и лечение
Последствия черепно-мозговой травмы могут быть разнообразными. Полученные повреждения нельзя пускать на самотек. Приобретенные осложнения рискуют перерасти серьезными патологиями. Одним из результатов пережитого потрясения является гематома субдуральная. Причины возникновения, виды, диагностику, методы лечения рассмотрит изложенный материал.

Общее понятие гематом
Основное отличие синяка от гематомы — повреждение мелких поверхностных капилляров, характеризующееся болью лишь при сильном нажатии. Гематомные образования затрагивают более масштабные площади, сопровождаются отеками, повышенной температурой. Синяки появляются при незначительных ушибах, исчезают в течение недели.
Гематомы образуются вследствие серьезных повреждений. Зона поражения характеризуется припухлостью, в которой скапливается свернувшаяся либо запекшаяся кровяная жидкость. На месте возникновения наблюдается гипертермия, яркий болевой синдром. Последствия травмы значительны, требуют скоропалительного посещения врача.
Локализация кровоизлияний подразделяется на:
- подкожную. Территориально затрагивает любую область человеческого тела, образовываясь в ходе ушиба мягких тканей. Характеризуется заметными появлениями кровоподтеков на кожной поверхности. Видимость приобретает спустя некоторое время, постепенно меняя цветовую гамму. Яркие примеры — гематома на губе, руке, ноге,
- подслизистую,
- внутреннюю. Катализатором являются травмы, сосудистые, кровяные патологии. Видимые симптомы редко отражаются на состоянии кожи. Затрагивает внутренние органы, наиболее опасные примеры: гематома печени, почек, селезенки,
- мышечную. Симптомы напоминают подкожную гематомную локализацию. Затрагивает мягкие ткани, ограничивая движение. Помимо сильных ушибов, проявляется данная гематома после укола мышечного характера,
- внутричерепную. Зоны локализации кровоизлияния сосредотачиваются в височной, лобной, затылочной зонах головы.
Состояние крови внутри полости поражения приобретает несколько видов: новая, свернувшаяся, инфицированная. Последняя форма может быть спровоцирована самостоятельным вскрытием припухлости. Кровоподтек нагнаивается при попадании малейшей инфекции, особо характерна подкожной локализации.
Типы кровоизлияния при повреждениях: артериальная, венозная, смешанная. От его вида и места скопления крови зависит успех лечения кровоподтека. Например, печеночная травма при подкапсульном виде устраняется лишь в четверти случаев.
Гематомы головного мозга
Важно! Гематома внутричерепная наиболее опасная форма, способная привести к летальному исходу.
Подобные внутренние патологии бывают трех типов:
- гематома эпидуральная — располагается над твердой плотной мозговой оболочкой. Кровотечение артериальное, приводит к учащению внутричерепного давления. Симптоматика быстро нарастает, наступая через несколько минут,
- субдуральная,
- субарахноидальная гематома — характеризуется резкой острой головной болью. Подобное кровоизлияние часто вызывает состояние инсульта. Зона расположения — подпаутинная оболочка.
Последствия гематомы головного мозга зависят от характера травмы, типа кровоподтека.
Субдуральная гематома, причины возникновения
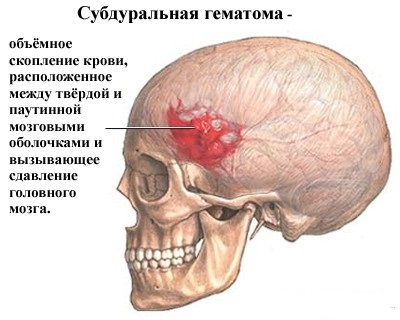
Субдуральное кровоизлияние — ограниченное скопление крови, располагающееся промеж тонкой паутинной и прочной твердой мозговыми оболочками. Патология относится к внутричерепным.
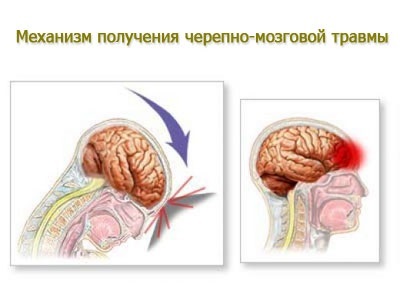
Причины возникновения гематомной формы отличаются. Главный виновник — черепная мозговая травма. Помимо механического повреждения, субдуральная патология возникает в ходе резкого смещения головы. Подобное действие приводит к смещению полушарий мозга, разрывающему вены, пример — подбрасывание маленького ребенка.
Кроме младенцев, группу риска пополняют алкоголики, лица пожилого возраста, пациенты, принимающие антикоагулянты, граждане, страдающие мозговой атрофией. Без причины гематомы на теле не проявляются. У людей, страдающих алкоголизмом, и преклонного возраста наблюдается закономерное, возрастное уменьшение объемов головного мозга. Данное явление приводит к растяжению вен.
Основные отличия субдуральной формы: венозная кровь, возможность двустороннего проявления (место травмы и противоположная часть).
Классификация, симптомы
Разделение категорий субдурального кровоизлияния происходит согласно клиническому течению патологии. Классификация предполагает три разновидности:
- острая субдуральная форма — наиболее опасная модель протекания кровоизлияния. Симптомы проявляются в течение трех суток после получения тяжелой травмы головы. Наличие «светлого промежутка» (кратковременное улучшение состояния, чередующееся стремительным ухудшением) может не наступить,
- подострая субдуральная гематома. Начальное проявление наступает в период с четвертого дня получения травмы до двух недель. Кровоизлияние данной формы протекает медленно, опасность значительно снижена. Причиной становятся менее сильные повреждения,
- хроническая субдуральная разновидность наиболее благоприятна для лечения. Клинические признаки выявляются со второй недели, иногда через несколько лет. Катализатором кровоподтека служат сосудистые патологии.
Общая симптоматика субдурального кровоизлияния связана с головными болевыми синдромами, помутнением сознания, тошнотой, рвотой, психическими отклонениями. Нарушения мозговой активности сопровождаются потерями памяти, непредсказуемой эйфорией, возбуждением.
Хроническая форма субдурального гематомного образования может характеризоваться нарушениями зрительной функции. Острая опасная разновидность, помимо основных симптомов, выделяется:
- нарушением дыхания,
- понижением артериального давления,
- ослаблением координации,
- рефлексными торможениями,
- внутричерепной гипертензией.

Развитие гематомы зрительно выявляется при дифферентных зрачках. Симптом характерен больше для острой субдуральной формы. Если травма двусторонняя, то увеличение зрачка происходит на противоположной месту ушиба стороне.
Диагностика
Получив черепно-мозговую травму, пациенты склонны подозревать признаки сотрясения головы. Характерные черты напоминают подострую разновидность заболевания. Распознать субдуральное кровоизлияние самостоятельно невозможно. Гематома на лице не проявляется, кроме расширенных зрачков, при острой патологии.
Диагностировать субдуральную форму кровоподтека под силу врачу-неврологу. Специалист первично исследует характер травмы. Бессознательное положение пациента требует незамедлительного опроса очевидцев. Изначально обследуется весь череп пострадавшего на наличие следов повреждения. Особое внимание уделяется глазной структуре при помощи офтальмолога.
Основными видами инструментальной диагностики служат:
- компьютерная томография,
- МРТ — магнитно-резонансная томография,
- рентгенография черепной коробки,
- электроэнцефалография головного мозга (ЭЭГ).
Важно! Точный характер болезни определит диагностика с помощью компьютерных технологий.
Лечение
Поверхностные виды кровоподтеков лечатся при помощи местных препаратов: мазей, повязок, кремов. Более сложные требуют удаления накопившейся жидкости. Операцию проводят, сделав инъекцию местного обезболивания.
Методы лечения субдурального кровоизлияния определяются характером развития, формой заболевания. Терапия подразумевает два вида: консервативное, операционное.
Первый тип предполагает лечение небольших кровоизлияний, несклонных к прогрессу. Пациенту прописывают противоотечные медикаменты. Дополнительно назначают анальгетики, витаминные комплексы.
Хирургическое вмешательство проводят в отделении неврологии. Показание — увеличенная площадь поражения, критическое состояние пострадавшего. Прямым направлением служит острая субдуральная форма. Операция проводится при помощи костной трепанации.
Оперирование подострой, хронической формы субдуральной гематомы ликвидируется благодаря эндоскопической методике. Это облегченный вариант хирургического вмешательства. Операция по удалению кровоизлияния состоит в небольшом проколе костной части, откачивании жидкого содержимого.
Как долго рассасывается гематома
Время исчезновения патологии напрямую зависит от формы кровоподтека. Наиболее быстрыми видами считаются подкожные первого и второго типа. Период рассасывания ограничивается одной-двумя неделями. Легкая форма позволяет самостоятельно устранить поражение.
Как долго рассасывается гематома головного мозга, зависит от травматизма, характера кровоизлияния. Гарантировать полное исчезновение после лечения затруднительно. Особую осторожность необходимо соблюдать, пройдя хирургическое вмешательство. Полученные травмы могут привести к необратимым последствиям. Существует риск приобрести хроническую субдуральную разновидность.
Наиболее положительный исход терапии наблюдается при своевременном медицинском обращении. Время визита должно варьироваться в течение шести часов. Промедление усиливает риск летального исхода. Удаленная операционным методом субдуральная гематома способна рассосаться в течение месяца.
Rentgenogram | Статья Субдуральная гематома
Определение
Субдуральная гематома – это cкопление крови между твердой мозговой и паутинной оболочкой
Этиология
Результат травматического разрыва поверхностных конвекситальных вен или венозных синусов.

Рис.1

Рис.2
Общая характеристика
Морфология — серповидный уровень крови в субдуральном пространстве (головки стрелок рис.1,2). Острая субдуральная гематома — серповидная зона по конвекситальной поверхности полушария большого мозга (головки стрелок рис.3а и 3в), имеет высокую плотность по сравнению с веществом мозга (рис.3б), оказывающая выраженный масс-эффект в виде латеральной дислокации срединных структур (стрелки рис.3а и 3в) с вклинением поясной извилины под серп и развитием инициации ликвородинамических нарушений — асимметрии размеров боковых желудочков.

Рис.3
Cубдуральная гематома в поздней подострой фазе развития (т.е. в промежутке времени от 7 до 14 суток после ее возникновения) На МРТ нагляднее представлена дислокация структур мозга объемным воздействием гематомы: смещение срединных структур (пунктирная стрелка рис.4а), а также деформация желудочковой системы — сдавление переднего и заднего рогов ипсилатерального бокового желудочка (стрелки рис.4а и 4в) и кроме того, сглаженность борозд под гематомой по сравнению с противоположной стороной (головки стрелок рис.4б и 4в).

Рис.4
Кровь в субдуральном пространстве распространяется не только по конвекситальной поверхности полушария (стрелка рис.5а и 5в), распространяется и по поверхности намета мозжечка (головки стрелок рис.5а, 5в), в области межполушарной щели ипсилатеральной стороны (пунктирная стрелка рис.5а и 5в), субдуральное пространство правого и левого полушария в норме не сообщаются. Кровь в субдуральном пространстве может распространяться по базальной поверхности полушарий (стрелки рис.5б). Субдуральная гематома в подострой стадии изоинтенсивна веществу мозга и дифференцируется благодаря масс-эффекту и латеральной дислокации срединных структур (пунктирная стрелка на рис.5а и 5в).

Рис.5

Рис.6
Кровь подострой гематомы в субдуральном пространстве может определяться по поверхности гемисферы мозжечка (головки стрелки рис.5а и 5в) в результате разрыва инфратенториальных поверхностных вен или травме синуса твердой мозговой оболочки. Острая гематома имеет гипоинтенсивный МР-сигнал по Т2*, где визуализируется распространение крови в межполушарной щели (стрелки рис.7б). Известно, что субдуральная гематома в 70% случаев сочетается с травматическим САК (на рис.7в гиперинтенсивный МР-сигнал по Flair от крови в бороздах). Субдуральные гематомы могут сочетаться с другими повреждениями, например, травматическим кровоизлиянием в ячейки височной кости (стрелка рис.7а), причиной которой мог стать перелом (уточнить его наличие может КТ с протоколом высокого разрешения), субдуральной гематомой в противоположной стороне (пунктирная стрелка рис.7а) и подапоневротической гематомой (стрелки рис.7в).

Рис.7
Двусторонняя субдуральная гематома
Субдуральная гематома может быть двусторонней. При одинаковых объемах крови справа и слева срединные структуры не смещаются (рис.9 и 8б), если объем одной из гематом привалирует над другой (рис.10 и 8а), то смещение срединных структур будет в сторону гематомы с меньшим объемом (пунктирная стрелка рис.10б). Чаще двусторонние гематомы являются хроническими. На КТ двусторонняя субдуральная гематома в подострой фазе развития плохо дифференцируется от вещества головного мозга, поскольку имеет одинаковую плотность (рис.8в).

Рис.8

Рис.9

Рис.10
Характеристика стадий субдуральной гематомы
Острейшая фаза (первые 24 часа)
Острая субдуральная гематома (рис.11а) имеет высокую плотность от 80 до 45 HU вариабельно в прямой зависимости от количества белка и количества гемоглобина (т.е. ниже при гипопротеинемии и анемии, или выше при высоком гематокрите). МР-сигнал имеет зависимость от распада гемоглобина (оксигемоглобин в свежей излившейся крови — не магнитный) и содержания жидкости — гиперинтенсивный МР-сигнал по Т2 (головки стрелок рис.11б), изоинтенсивный к мозгу или гипоинтенсивный к ликвору по Т1 (головки стрелок рис.11в). Наилучший способ диагностики острой субдуральной гематомы — компьютерная томография.

Рис.11
Острая фаза (с конца 1 суток до 3 дня)
Острая субдуральная гематома (головки стрелок рис.12а, 13 и 14) имеет высокую плотность от 80 до 45 HU. МР-сигнал изменяется (оксигемоглобин переходит в диоксигемоглобин — магнитный), становится гипоинтенсивный по Т2 (головки стрелок рис.12в, 13б и 14б) и Т2* (головки стрелок рис.13в) и гипоинтенсивный по Т1 (головки стрелок рис.13б, 14б). Наилучший способ диагностики острой субдуральной гематомы — компьютерная томография. Сопустствующее изменение — скопление цереброспинального ликвора в междолевой щели слева от серпа мозга (стрелки рис.13) — субдуральная межполушарная гигрома.

Рис.12

Рис.13

Рис.14
Подострая фаза (с 3 дня по 14 сутки)
Подострая субдуральная гематома на КТ имеет плотность изоденсную мозгу и слабо дифференцируется (головки стрелок рис.15а). На МРТ подострая фаза развития субдуральной гематомы (перехода диоксигемоглобина в метгемоглобин) условно разделена на 2 части: раннюю (3-7 день) и позднюю (7-14 день) подострую фазы. Ранняя подострая фаза (рис.15б и 15в) характеризуется гипоинтенсивным сигналом на Т2 и гиперинтенсивным на Т1 по периферии (стрелки на рис.15б и 15в) В центре сохраняется гипоинтенсивный Т1 — окисление гемоглобина от периферии к центру (головки стрелок рис.16а). В позднюю подострую стадию (рис.16б и 16в) гематома относительно однородна и гиперинтенсивна по Т1 и Т2 (за счет гемолиза эритроцита, содержащего метгемоглобин и его выход с образованием внеклеточного метгемоглобина).

Рис.15

Рис.16
Хроническая фаза (более 2х недель)
Хроническая субдуральная гематома (головки стрелок рис.17 и 18) имеет низкую (ликворную) плотность 10-13 HU за счет гемолиза эритроцитов и распада белка. МР-сигнал гиперинтенсивный по Т1 и Т2 в связи с внеклеточным метгемоглобином (головки стрелок рис.17б и 17в), а по краю паутинной и твердой мозговой оболочки (в том числе на серпе и фальксе) определяется кайма низкого МР-сигнала, что лучше визуализируется на градиентном эхо Т2* — отложение деривата гемоглобина — гемосидерина (стрелки рис.18в). Сопустствующее изменение — внутримозговая гематома в правой лобной доле той же стадии эволюции, что и субдуральная гематома (пунктирная стрелка рис.17б, 18б и 17в).

Рис.17

Рис.18
Субдуральная гематома, существующая более 1 месяца гиперинтенсивна по Т2 и Flair, гипоинтенсивны по Т1 (рис.19).

Рис.19
Хроническая субдуральная гематома
Хроническая субдуральная гематома имеет свои признаки, отличные от эволюционных изменений острой гематомы. Хроническая субдуральная гематома, имеет неоднородную структуру (головки стрелок рис.20а) и плотность (рис.20в) на КТ, что связано с большим количеством волокон фибрина, формирующего мембраны и перегородки, разделяющие гематому на отсеки, в которые в разные сроки рецидивирует кровоизлияние и соответственно имеет разную степень содержания белка и гемоглобина. Хроническая субдуральная гематома приводит к увеличению интракраниального объема и сопровождается масс-эффектом, смещая срединные структуры (пунктирная стрелка рис.20б).

Рис.20
На МРТ хроническая субдуральная гематома визуализируется лучше за счет более четкой тканевой контрастности и так же имеет неоднородную интенсивность сигнала, которая связана с различными фазами распада гемоглобина в каждом из отсеков гематомы (рис.21). В хронической двусторонней субдуральной гематоме определяется разная интенсивность МР-сигнала от гематом справа и слева в соответствии с разным возрастом возникновения повторных геморрагий (рис.21).

Рис.21
По одной только ИП Т1 (рис.21а) не возможно определить с какой стороны кровотечение старше, но с учетом Т2, а еще лучше GRE (Т2*) можно уверенно утверждать, что справа гематома содержит более свежее повторное кровоизлияние, а слева более позднее. Указанные субдуральные гематомы существуют более 2х недель и содержат кровь повторяющихся кровоизлияний, что отражено в скоплении гемосидерина в паутинной оболочке (головки стрелок рис.22а).

Рис.22
Более свежая кровь, содержащая цельные эритроциты, по сравнению с предшествующим кровоизлиянием, в котором произошел гемолиз. Соответственно свежая кровь обладает более высокой удельной массой и образует феномен седиментации в виде горизонтального уровня, визуализируемого на Т2 и Т2* (стрелки рис.23).

Рис.23
Сравнительная характеристика и динамика эволюции субдуральной гематомы

Рис.24
Дифференциальный диагноз
Чаще всего приходится дифференцировать эпидуральную и субдуральную гематому. Эпидуральная гематома имеет вид линзовидной структуры, ограничивается черепными швами, сильно дислоцирует структуры к которым примыкает, в большинстве случаев сочетается с переломов черепа, а субдуральная гематома распространяется по всей поверхности полушария мозга, менее выражен масс-эффект и чаще встречается, обычно не связана с переломом костей черепа.

Рис.25 Субдуральная гигрома по конвексу правого полушария большого мозга (рис.25а). Субдуральная хроническая гематома, симулирующая эпидуральную гематому (рис.25б). Двусторонняя хроническая субдуральная гематома, симулирует эпидуральную гематому.
Лечение
Лечение субдуральной гематомы проводят хирургически. Оперативное лечение заключается в наложении фрезевого отверстия (дуговая пунктирная стрелка рис.26.а и рис.27б) над гематомой, рассекается твердая мозговая оболочка и гематома аспирируется. По конвексу левого полушария большого мозга определяются следы гематомы (стрелки рис.26а), смещение срединных структур уменьщилось, (пунктирная стрелка), извилины и борозды дифференцируются. Интракраниальный объем уменьшился — вклинение не угрожает.

Рис.26

Рис.27
Автор: врач-рентгенолог, к.м.н. Власов Евгений Александрович
Полная или частичная перепечатка данной статьи, разрешается при установке активной гиперссылки на первоисточник
Похожие статьи
Please enable JavaScript to view the comments powered by Disqus.
