зачем берут анализ крови у новорожденного из пятки? О каких заболеваниях может сказать врачам и родителям малыша этот пяточный тест?
Зачем необходим скрининг новорожденного
Существует целый ряд довольно серьезных, как правило наследственных, заболеваний, наличие которых невозможно определить до рождения малыша, но которые крайне важно выявить, едва только младенец появился на свет. Потому что шансы на выздоровление ребенка резко повышаются в том случае, когда терапия начинает осуществляться еще до того, как проявились первые клинические симптомы. Именно для этого и проводится скрининг новорожденных. Обязательную часть которого составляет анализ крови из пятки младенца.
Анализ крови из пяточки младенца нередко еще называют «пяточный тест». Как правило, этот тест проводят на 4-й день жизни у доношенных ребятишек, и на 7-й день – у тех младенцев, кто родился раньше срока.
Не пугайтесь! Буквально пару капель крови, взятых у малыша из пятки, наносят на специальный бланк-фильтр – на этом вся процедура и заканчивается. Анализ проводится путем исследования сухого пятна крови – в медицине он известен как метод тандемной масс-спектрометрии. Пара минут относительного неудобства для новорожденного малыша, а также пара капель его крови для анализа могут раз и навсегда успокоить врачей и родителей новорожденного относительно того, какие тяжелые заболевания малышу уж точно не грозят. А именно…
Какие заболевания можно выявить с помощью скрининга новорожденных
В нашей стране с помощью анализа крови из пятки новорожденного проводят исследования на наличие как минимум пяти тяжелых наследственных заболеваний. Несмотря на то, что все эти «болячки» имеют наследственную природу, проявить себе каждая из этих болезней может в любом поколении – то есть у пораженного малыша может быть абсолютно здоровая семья, и только кто-то из дальних предков или дальних родственников может быть носителем той же болезни. Именно поэтому в роддоме тест делается всем малышам без исключения, независимо от того, известно ли о случаях тяжелых наследственных заболеваний в семье конкретного младенца или же нет.
Пять заболеваний, которые выявляются во всех российских роддомах с помощью анализа крови из пятки новорожденного (другими словами – путем скрининга новорожденного):
- Фенилкетонурия. В России это заболевание встречается примерно у одного из 10 тысяч малышей. Суть заболевания заключается в следующем: у ребенка отсутствует фермент, который расщепляет аминокислоту фенилаланин, входящую в состав большинства белковых продуктов. Не расщепляясь, эта аминокислота и ее производные накапливается в организме и к определенному моменту становятся крайне токсичными – они поражают нервную систему и в первую очередь мозг младенца. Если финилкетонурию не лечить (особенно на ранних стадиях), то это приводит в 100% случаев к умственной отсталости ребенка. При адекватном и раннем лечении (прием специальных препаратов и строгая диета) малыш будет развиваться абсолютно нормально, без задержек, но останется на всю жизнь носителем заболевания.
- Врожденный гипотиреоз. Заболевание характеризуется недостаточной выработкой некоторых гормонов. Без должного лечения у малыша наблюдаются задержки в физическом и умственном развитии – например, позже формируются кости и суставы, позже режутся первые зубки, медленно развиваются нервные ткани и мозг. В итоге ребенок развивается с серьезными физическими и интеллектуальными дефектами. Если же болезнь диагностируется еще до появления клинических симптомов (то есть еще в период новорожденности), назначается гормональная терапия. Которая дает возможность полностью пресечь развитие болезни. В России врожденный гипотиреоз встречается у одного новорожденного на 5 тысяч.
- Галактоземия. В основе этого наследственного заболевания лежит серьезное нарушение обмена веществ – ген, который отвечает за преобразование галактозы (вещества, которое содержится в молоке) в глюкозу, мутирован. Галактоза не подвергается ферментации, а накапливается в организме, оказывая сильное токсическое воздействие на центральную нервную систему. Кроме того, сильно страдают печень и зрение малыша. Если заболевание игнорировать, то ребенку грозит слепота, хроническое поражение печени и умственная отсталость в развитии. В теории галактоземия приводит к летальному исходу. Но при своевременном лечении специальной диетой, полностью исключающей из рациона малыша молоко и молочные продукты, ребенок имеет все шансы полноценно расти и развиваться. Галактоземия встречается примерно у одного новорожденного на 20 тысяч малышей.
- Адреногенитальный синдром. Тяжелое заболевание характеризуется нарушением выработки гормонов корой надпочечников. В организме образуется избыток половых гормонов и глюкокортикоидов. Что вызывает резкое нарушение солевого обмена, нарушение роста (зачастую после 12 лет рост прекращается вовсе) и неправильное развитие половых органов. Девочки, как правило, развиваются «по мужскому типу». Чтобы избежать развитие болезни, малышам назначают гормональную терапию. В России адреногенитальный синдром встречается у одного новорожденного на 5,5 тысяч малышей.
- Муковисцидоз (кистозный фиброз). Это системное наследственное заболевание, которое характеризуется тяжелейшими нарушениями в органах дыхания и органах пищеварения. Причина заболевания – генная мутация. В России муковисцидоз встречается у одного малыша на 10 тысяч новорожденных. Терапия, которую назначают при ранней диагностике, способна резко сократить проявления болезни.
Что происходит после теста?
В последние годы в некоторых регионах страны список заболеваний, анализ на которых включен в программу обязательного скрининга новорожденного, значительно расширился. Формируется этот список на основании рекомендаций Всемирной Организации Здравоохранения (ВОЗ).
Сама процедура считается абсолютно безопасной для младенца, а результаты она дает весьма полезные – выявление наследственных болезней на столь ранней стадии позволяет подобрать адекватную стратегию лечения и избежать инвалидности у больных детей в будущем.
Анализ крови из пяточки новорожденного, взятый в роддоме, передается в лабораторию. А оттуда результаты, спустя максимум 10 дней, поступают в общую базу и непосредственно в ту поликлинику, где далее наблюдается малыш.
Чаще всего результаты скрининга новорожденного оказываются отрицательными – факт об этом заносится в медицинскую карту ребенка, и дело с концом. Как правило, при отрицательном ответе на анализ из пятки новорожденного, с родителями никто это не обсуждает. Если же тест показал положительный результат на какое-либо из заболеваний – с родителями или опекунами младенца мгновенно связываются медики. Однако это еще не приговор! Родителям сообщают о том, что у ребенка выявлено лишь подозрение на наследственную болезнь и назначают дату ретестирования. Очень важно провести повторный анализ как можно скорее.
И только в том случае, если повторное исследование в медико-генетическом центре дало положительный результат, малышу назначается соответствующая терапия.
Все болезни, наличие которых способен выявить неонатальный скрининг – тяжелые и приводят к глубокой инвалидности в будущем. Однако, при ранней диагностике – еще на стадии новорожденности ребенка (первые 28 дней жизни младенца) – эти недуги можно либо вылечить полностью, либо жестко приостановить их развитие на той стадии, когда болезнь еще не приобрела необратимые формы.
Именно поэтому крошечных деток не только можно, но и обязательно нужно подвергать анализу крови из пяточки спустя несколько дней после рождения. Обычно это делают в роддоме. Но если вы планируете домашние роды, либо собираетесь покинуть роддом спустя уже день-два после родов, обязательно уточните у своего врача, где и как вы сможете провести скрининг новорожденного.
На что берут кровь из пятки у новорожденного, зачем нужен пяточный тест (скрининг)
Все новорождённые дети, пребывая в роддоме, обязательно проходят процедуру скрининга (его также называют «пяточным тестом» или «скринингом новорожденных»). Этот термин подразумевает под собой анализ крови из пяточки малыша. Важность этого простого теста заключается едва ли не в единственной возможности выявить у ребёнка какие-либо сложные заболевания, передаваемые по наследству. Часто родители опасаются, когда медики проводят разнообразные «неведомые» манипуляции с их детьми, особенно если это касается крови. Поэтому мы рассмотрим общую характеристику этого анализа, для выявления каких именно болезней приходится его делать, и не опасен ли он для новорождённого.

Процедура нисколько не опасна
Как и почему делается анализ
По правилам забор анализа происходит на четвёртый день у полноценных новорождённых, и на седьмой – у родившихся раньше положенного срока. Многие серьёзные болезни (как правило, наследственные) не поддаются определению до самого рождения ребёнка. Поэтому столь ранняя врачебная манипуляция обусловлена крайней важностью выявления каких-либо отклонений в здоровье. Шансы малыша быть здоровым делаются выше от того, что в случае болезни лечение смогут начать до начала проявления первых симптомов.
- Не стоит пугаться абсолютно безопасной процедуры забора: для неё понадобится всего несколько капелек крови ребёнка, которые после протирания ножки салфеткой со спиртом и укола (на глубину 1-2 мм) наносят на лабораторные фильтры-бланки (их пять из-за количества заболеваний на идентификацию) и отправляют на проверку.
- Кровь берут именно из пятки, потому что у новорождённых пальцы слишком неразвитые и маленькие, чтобы проводить забор.
- Само исследование можно методологически охарактеризовать как тандемную масс-спектрометрию, то есть лабораторное обозрение пятна сухой крови.
- Через десять дней результаты анализа приходят в базу данных больницы.
Пять идентифицируемых заболеваний
Нужно помнить, что анализ крови из пяточки малыша способен быстро и качественно предупредить о появлении многих проблем со здоровьем в будущем. Список идентифицируемых с помощью такого исследования заболеваний небольшой, но внушителен по своей опасности. Он может не зависеть от состояния здоровья родителей, поскольку наследственные заболевания часто передаются, минуя многие поколения. Вне зависимости от информированности медиков о том, имеют ли в семье место наследственные «болячки», процедуру скрининга назначают для всех малышей, не исключая никого. В общем, существует пять болезней, которые можно выявить с помощью этого анализа крови.

Специальный бланк для идентификации болезней
Фенилкетонурия
Эта болезнь характеризируется отсутствием у пациента фермента, который расщепляет фенилаланин в организме. Фенилаланин – это аминокислота, обычно содержащаяся в белковой пище. Когда эта аминокислота не расщепляется, она накапливается и превращается в токсин, который вскоре наносит неисправимый вред, как для головного мозга ребёнка, так и для всей нервной системы. Если не выявить болезнь и не заняться её лечением в раннем детстве, малыш может остаться умственно недоразвитым на всю жизнь. Данные массовых исследований показывают, что фенилкетонурия свойственна всего лишь одному из десяти тысяч новорождённых.
Муковисцидоз
Системный характер этого тяжелого заболевания приводит к глубокому нарушению функционирования эндокринной системы (желез), дыхания, а также пищеварения. В результате проявления болезни сопровождается развитием бронхитов, воспаления лёгких и одновременно цирроза печени. Всё дело в причине – генной мутации. Слизь в организме и продукты секреции представляются при заболевании намного более вязкими и густыми, чем обычно требуется. Муковисцидоз встречается с вероятностью одного больного на десять тысяч малышей.
Врождённый гипотиреоз
При гипотиреозе в организме ребёнка крайне неравномерно происходит вырабатывание гормонов. У малыша можно будет наблюдать некоторые затруднения в развитии физическом и умственном. Если не приступить к немедленному лечению, у ребёнка будут запоздало формироваться составы и кости, поздно прорезаться первые зубки, медленно развиваться мозг и нервная ткань и т.д. Как можно представить, всё это, в сущности, ведёт к умственной и физической отсталости. Гипотиреоз встречается у одного малыша на пять тысяч. Преодолеть болезнь полностью поможет назначаемая врачами гормональная терапия.
Галазектомия
Это редкая наследственная болезнь, связанная с мутацией гена, который нужен для расщепления галактозы, содержащейся в молоке. Когда не поддающаяся ферментации галактоза накапливается, она проявляет свою токсичность, при этом особенно страдает ЦНС, зрение и печень малыша. При игнорировании заболевания увеличивается вероятность развития умственной отсталости, хронической болезни печени, слепоты и даже смерти. Если лечение назначено своевременно, ребёнок садится на спецдиету, которая исключает из питания малыша все молочные продукты, после чего появляются все шансы на нормальное развитие. Галазектомия встречается у одного из двадцати тысяч новорождённых.
Адреногенитальный синдром
Заболевание этим синдромом грозит нарушением вырабатывания гормонов из коры надпочечников. В результате того, что в избытке накапливаются половые гормоны и глюкокортикоиды, появляется резкое нарушение обмена солей в организме и притормаживается рост (прекращается после двенадцати лет). Кроме всего прочего, неправильно развиваются половые органы (развитие девочек «по типу мужчин»). После успешного диагностирования больным детям назначают гормональную терапию, что позволяет успешно избегать развития заболевания. Адреногенитальный синдром встречается у одного ребёнка с пяти с половиной тысяч.
После анализа
Наиболее часто приходят отрицательные результаты после процедуры скрининга. Уведомление об этом остаётся в медицинской книге ребёнка, на чем всё зачастую счастливо заканчивается, потому что хороший анализ не требует отдельного обозрения. При положительном результате теста родители больного малыша уведомляются безо всяких задержек. Врачи для начала объявляют о том, что у ребёнка выявлено подозрение на определённую болезнь (которых, как помним, пять), после чего обязательно назначают повторное тестирование. Процедуру повторного скрининга важно пройти, не мешкая во времени. Лечение назначают только по подтверждению предыдущего результата анализа крови.

Обязательно проверьте вашего малыша
Важно помнить, что все без исключения болезни, которые могут быть выявлены с помощью скрининга, являются очень тяжелыми и ведущими к ограничению человеческих природных способностей – инвалидности. Не менее важно знать, что все эти заболевания на ранних стадиях выявления поддаются либо полному лечению, либо успешному приостановлению их прогрессирования. Не нужно ждать, пока комплекс дефектов не преобразил организм вашего ребёнка до неизменно плохого состояния.
В заключении можно добавить, что в преддверии последних лет существенно расширился список болезней, которые можно выявить с помощью этого тестирования, и которые включены в специальную программу скрининга в обязательном порядке. Список этих заболеваний формируют на основе того, что рекомендует ВОЗ – Всемирная Организация Здравоохранения. С увеличением риска для всех только что родивших рекомендуется, не мешкая предоставлять своего ребёнка на исследование.
Хоть перечисленные в этой статье болезни и способны произвести глубокий испуг на родителей, истина состоит в том, что никто не может быть хоть на один процент уверенным, что застрахован от них. К сожалению, немного детей рождается истинно здоровыми. Поэтому лучше всего откинуть предубеждения и страх перед процедурой, ведь этот простой анализ крови из пятки способен буквально спасти жизнь вашему ребёнку. Не позволяйте себе допустить развития критических состояний его здоровья. Ведь полноценный ребёнок – это ваше счастье!
Похожие статьи
что такое неонатальное исследование, почему проводится анализ крови и сколько ждать его результаты
Что такое первый скрининг младенца в роддоме, и почему эта процедура настолько важна? На какие заболевания берется кровь малютки, и сколько ждать ответ? Обо всем этом далее в познавательной статье.
Первые исследования в роддоме
 После родов его маму и врачей в роддоме волнует лишь одно – здоровье малыша. Разные врожденные болезни не подают признаков на первых парах, именно потому они очень опасны.
После родов его маму и врачей в роддоме волнует лишь одно – здоровье малыша. Разные врожденные болезни не подают признаков на первых парах, именно потому они очень опасны.
Поэтому у младенца в начале, чаще всего в родильном отделении, берут анализ крови – скрининг новорожденных. Это простой тест, показывающий врожденные заболевания.
Что такое скрининг новорожденных
Речь идет о специальном анализе крови, помогающим провести первичную диагностику и выявить по меньшей мере пятьдесят врожденных нарушений. Технология сегодня считается одним из точнейших способов обнаружения генетически развивающихся патологий.
Когда проводят
Анализ предписывается провести в течение первых десять суток жизни, но точной даты нет – многое зависит от обстоятельств. Однако скрининг не следует назначать на 2 или 3 день после рождения, поскольку при процедуре, проведенной настолько рано, имеется риски получения неточного результата – показывает ложноотрицательный или ложноположительный.
Обычно кровь для изучения у малышей, появившихся на свет вовремя, берут в родильном отделении на 3 день жизни. Недоношенным деткам рекомендуется тестирование на 7 день. Если матерь с ребенком к этому дню были выписаны из медицинского учреждения, то кровь берется в домашних условиях или в учреждении.
Столь ранние сроки назначения скрининга обуславливаются тем, что ряд генетических заболеваний дает о себе знать в первые же 7-14 дней жизни и крайне важно вовремя определить их, чтобы начать лечение заблаговременно. Однако полное тестирование, в которое входит диагностика большего числа недугов, может назначаться и позже.

В 3-х месячном возрасте кровь берется уже не из пятки, а из пальца.
Обязателен ли
 Согласно требованиям ВОЗ, процедура скрининга внесена в перечень обязательных медицинских тестов для младенцев.
Согласно требованиям ВОЗ, процедура скрининга внесена в перечень обязательных медицинских тестов для младенцев.
Многие матери в России привыкли называть этот анализ «пяточным тестом» ведь кровь для исследования берется именно оттуда. Нужно понимать, что положительный результат не обязательно говорит о наличии у ребенка какого-либо недугов. Для окончательной уверенности родители получают назначение на более детальное обследование.
На какие заболевания проверяют ребеночка в роддоме
Данное исследование помогает обнаружить огромное количество заболеваний. Однако выделяются 5 самых важных недугов, которые считаются самыми распространенными генетическими нарушениями:
- Гипотиреоз. Проблема с щитовидной железой, способная привести к недостаточному физическому или психическому развитию. Сегодня вовремя обнаруженная патология легко подается гормональной терапии. Заболевание встречается у 1 ребенка из 5 тысяч новорожденных.
- Андрогенитальный синдром. Патология коры надпочечников, затрудняющая стабильную выработку гормона кортизола. Проявляется в формезадержки развития половых органов, нарушений в сосудах и в сердечной мышце. Данный недуг полностью не лечится, но его можно сдержать, используя гормональное лечение. Синдром диагностируется у 1 ребенка из 15 тысяч.
- Муковисцидоз. Нарушение проявляется в форме сильного сгущения секрета в легких и пищеварительной системе, из-за чего страдает печень, дыхательные пути, ЖКТ и другие органы. Заболевание излечимо. Встречается примерно у 1 малыша из 3 тысяч.
- Фенилкетонурия. Патология, проявляемая в виде сбоев выроботки некоторых ферментов. Наблюдаются очень тяжелые симптомы. К таковымотносится поражение ЦНС. Однако последствий можно избежать при помощи особой диеты. Синдром обнаруживаются в 1 случае из 15 тысяч.
- Галактоземия. Речь идет о нехватке фермента, участвующего в расщеплении галактозы – разновидность сахара, содержащаяся в лактозе и других элементах. Последствия недостатка начинают давать о себе знать уже через пару недель жизни. Малыш страдает от желтухи, слабого аппетита и рвоты. Со временем начинают проявляться патологии печени, снижается умственное и физическое развитие, зрение. Это врожденное поражениеопасно, но встречается очень нечасто – примерно в 1 случае на 30 тысяч.
 Эти заболевание диагностируются в первую очередь еще и потому, что при раннем обнаружении их можно пытаться вылечить или, как минимум, сильно ослабить последствия.
Эти заболевание диагностируются в первую очередь еще и потому, что при раннем обнаружении их можно пытаться вылечить или, как минимум, сильно ослабить последствия.
Однако количество патологий, которые выявляются после скрининга, гораздо больше.
Если нужно, родители могут настоять на проведении дополнительных тестов.

В ряде стран анализ крови новорожденных включает в себя работу с большим объемом патологий, например, в Соединенных Штатах – 40, в Германии – 14.
Как берут анализ из пяточки
Тестирование часто проводят спустя 3 дня после начала вскармливания грудью. Подготовка к процедуре максимально проста. Перед самим забором ноги малыша отмывают с мылом, дезинфицируют и насухо вытирают стерильным полотенцем – на этом этап подготовки и заканчивается.
 Процедура сама по себе является достаточно простым набором действия:
Процедура сама по себе является достаточно простым набором действия:
- На пятке новорожденного проделывается прокол.
- Маленькая капля крови снимается стерильной салфеткой.
- Дальше медсестра немного сдавливает пятку ребенка и наносит выжатую кровь на специальный бумажный тестовый лист так, чтобы жидкость пропитала пористую бумагу насквозь.
- В нем прописываются данные новорожденного, а также информация о роддоме (клинике), где был забор.
- Бланк иссушивается в комнатной обстановке на протяжении нескольких часов, заправляется в конверт и направляется в лабораторию.
Сколько ждать результаты
Образцы обрабатываются в течение 2 недель, после чего родителям приходит заключение генетического исследования. Правильно понять результаты может только профессионал. Нужно понимать, что скрининг не дает окончательный диагноз. Заключение выдается только узкопрофильным врачом на базе ряда дополнительных мероприятий.
Когда назначат повторно
Несмотря на то, что процедура отличается своей точностью, бывает, что она выдает ложноположительные или ложноотрицательные результаты (обычно в этом виноват врач, неправильно произведший забор материала). При получении положительного заключения о какой-либо болезни родителям рекомендуют повторно пройти тестирование. Если еще раз скрининг показывает такой же результат, то малыш направляется на дальнейшее обследование.
Особенности генетических заболеваний: факторы риска
 Сначала стоит отметить, что генетические заболевания и болезни, к которым предрасполагает наследственность, – это разные термины. Первые вызваны нарушениями в строении генома, откуда и происходит название. Например, вышеупомянутая галактоземия.
Сначала стоит отметить, что генетические заболевания и болезни, к которым предрасполагает наследственность, – это разные термины. Первые вызваны нарушениями в строении генома, откуда и происходит название. Например, вышеупомянутая галактоземия.
Особенность заключается в механизме передачи. Нужно понимать, что гены – это определенный набор «карт памяти», на каждой из которой «сохранены» четкие данные о теле человека. Если рассматривать вопрос с научной точки зрения, то геном считается частица ДНК. Масса этих «карт» (может насчитывать до 25 тысяч) образует из себя крепко свернутую нить – хромосому.
У человека их всего 23 пары (у каждой хромосомы имеется своя пара). Записанная в одной структуре информация находится и на парной части. Получается, любая характеристика, будь то оттенок радужки или склонность к сердечным нарушениями, кодируется 2 генами. Они могут быть похожими или отличаться. К примеру, один из пары, отвечающий за цвет глаз, может содержать в себе «серый», а другой «карий». Велика вероятность, что у носителя такой комбинации радужка будет карей, так как это доминантный ген, а другой – рецессивный (значит, более слабый).
Проблема наследования патологий в том, что зародыш, формируя себя, забирает половину хромосом от матери, половину – от отца. Тело не будет идентично ни одному из родителей, а будет уникальным.
Проблема наследственных заболеваний в том, что они очень разнообразны и могут трудно поддаваться лечению. Именно поэтому рекомендуется пройти обследование в лаборатории, чтобы узнать о факторах риска.
Первый пяточный тест ребенка: больно ли малышу
 Уколы неприятны даже взрослым и сформировавшимся людям. Ребенок по время скрининга не ощущает смертельной боли, но ему все же больно. Мягкая кожа и повышенная чувствительность дают о себе знать.
Уколы неприятны даже взрослым и сформировавшимся людям. Ребенок по время скрининга не ощущает смертельной боли, но ему все же больно. Мягкая кожа и повышенная чувствительность дают о себе знать.
Тем не менее, это не повод отказываться от анализа. Подобные тесты могут помочь в борьбе с патологиями и спасают детям жизни.
Первый скрининг ребенка в роддоме – важная процедура, которая проводится в обязательном порядке. Как правило, результаты ждут 30 дней. Если за это время никакого извещения явиться в отделение не приходило, то волноваться не стоит.
Полезное видео
Как я чуть не сошла с ума…Скрининг новорожденных — 84 ответов на Babyblog
Или наш очередной п***ц!!!
Очень полезно почитать будущим мамам во избежание повторения моих ошибок!
И так.В роддоме всем деткам берут на 3-4 день жизни скрининг на генетич.заболевания,их 5,это достаточно серъезные болезни,а некоторые даже смертельные! НЕ дай Бог никому такого несчатья. Некоторые из этих болезней можно распознать еще внутриутробно.Если все отрицательно,то никому ничего не сообщают,а если есть сомнения,то звонят из поликлиники и просят персдать анализ на то или иное заболевание.
Так вот брали нам этот скрининг в московском роддоме на 4-й день. Сказали 3 часа не кормить грудью дитя,тк анализ строго натощак берется.
Короче пришли,взяли кровь из пяточки и мы забыли про это все благополучно. Я сейчас в другом городе у родителей,недели через 2 после выписки звонит соседка мне из Москвы и сообщает,что приходили из поликлиники детской уже 3 раза и просили срочно им позвонить. Ну я думаю,что потеряли нас,мол,почему не сообщили что появился новорожденный в доме,звоню и мне сообщают,что пришел положительный анализ на одну из генетических болячек,а именно на муковисцедоз!!!!!! пездец….Нужно пересдать срочно,успеть до 28 дня,нам тогда было 23 дня. Сказать,что я в шоке-ничего не сказать…
Понеслась я с дитем в местный роддом(благо он рядом) пересдавать этот дурацкий скрининг,причем опять на все заболевания взяли.
Ждать ответ 2 недели… За эти 2 недели сколько я слез проревела,сколько начиталась ерунды разной,форумов и подобного..Да еще и педиатр вылепила,что на ее веку не было ложно положит.результатов…Ох**ть…Я стала находить у ребенка призхнаки болезни,ревела весь день….Молоко 2 раза свое спасала,брала себя в руки,верила что это ошибка,что мы ни чем таким не больны.
Короче,я много читала о ложных результатх и оказалось,что часто бывает,что просят пересдать именно на муковисцедоз,тк трипсин в грудном молоке содержится( а именно трипсина много в крови при муковисцедозе), а я принебрегла этим правилом,тк лялько орало шо резаная лягушка и дала ей грудь не выдержав перед анализом 3 часа…Повторно мы сдавали уже 4 часа не кушав.
Ествественно ничего не подтвердилось,мы здоровы)))) СЛАВА БОГУ!!!!! Другого я и не думала.Но что я пережила-врагу не пожелаешь. Просто в этом городе этот анализ берут сразу в родзале у малышей,а в Москве берут на 3-4 день,когда ребенка уже накололи лекарствами,накормили и смесью и молоком-конечно процент ошибок больше….Зачем так делать не понятно? Ладно бы какая-то мамка,которая не шарит в этих вопросах,а я медик-у меня тот случай,когда професиия мешает жить спокойно!!!!)))))
Девочки-беременяшки,помните, раз сказали,что не корми 3 часа постарайтесь так и сделать,дабы не наживать себе головную боль!
Всем спасибо за внимание!Здоровья и благополучия вам и вашим близким)))
зачем делать, когда и каким образом


В роддоме новоиспеченной мамочке, только еле-еле оправившейся от родов, предстоит дать согласие на проведение ее малышу целого ряда обследований. Многих пугает такой ход событий: анализы, вакцинация, еще анализы, потом какой-то скрининг новорожденных, пяточный тест.
Да, это понятно и с этим никто не спорит, что после рождения малыша нужно обследовать, чтобы убедиться, что он здоров и будет после выписки из роддома нормально развиваться. А если выявятся проблемы со здоровьем, нужно будет вовремя принять адекватные меры для лечения.
Но дело в том, что в роддоме мамочке не всегда удосужатся внятно, на человеческом, а не медицинском языке рассказать о сути проводимых обследований.
Нет, в принципе, чаще всего вкратце рассказывают. Но бывает, что и нет. Или рассказывают так, что мама ничего не может понять. Вот, например, пяточный тест. Что это такое и для чего делается? Именно о нем сегодня пойдет речь.
Вначале родильницам предлагают заполнить личные данные на бланке к этому анализу. Вопросов у мамочек возникает множество. Разобраться самостоятельно трудно. И, опять же, не всегда у медиков находится время и желание подробно ответить на все интересующие родильниц вопросы.
«Это в медико-генетическую лабораторию, а это в нашу лабораторию», — зачастую только такую информацию предоставит родителям вечно загруженный лаборант, который пришел взять анализ крови у новорожденного.
Чтобы не пугала мамочек подобная реальность, сегодня поговорим об обязательных обследованиях новорожденного. Другими словами, поговорим о скрининге новорожденных. Для чего, когда и почему это делается…
Что такое скрининг новорожденного (неонатальный скрининг)?
Неонатальный скрининг – это бесплатное массовое обследование новорожденных малышей в первые дни жизни на наличие некоторых генетических заболеваний. Это своеобразный подарок каждому новому члену общества, гарантированный государством.
Он позволяет выявить тяжелые (в плане последствий) заболевания, когда еще проявлений этих болезней у ребенка нет. Ведь когда какие-либо симптомы генетических заболеваний дают о себе знать, то родители и врачи чаще уже сталкиваются с тяжелым течением или осложнениями болезни (состоянием декомпенсации).
И такое состояние уже трудно компенсировать, то есть стабилизировать или перевести в обратное течение.
В России по рекомендации Всемирной организации здравоохранения проводят скрининг новорожденных уже пятнадцать лет. Сейчас скрининг дает возможность обследовать малышей на пять генетических патологий. Их перечень: фенилкетонурия, муковисцидоз, врожденный гипотиреоз, адреногенитальный синдром, галактоземия.
Когда проводят?
Новорожденным на 4-е сутки назначают забор крови из пяточки. Поэтому скрининг называют еще пяточным тестом.


Деткам, поспешившим появиться на свет раньше положенного срока, скрининг проводят на 7-е сутки.
Если ребенка выписали из роддома раньше, например, на 3-и сутки, то забор крови проводят в поликлинике.
Анализ необходимо брать натощак, не раньше, чем через 3 часа последнего приема пищи.
Ранняя диагностика, когда забор крови у новорожденного провели раньше третьих суток, часто дает ложноположительные или ложноотрицательные результаты. Поэтому оптимальным периодом обследования малышей считают четвертые сутки жизни крохи.
По той же причине не стоит затягивать с генетическим обследованием позже десятых суток жизни малыша.
Как проводят?
Забор периферической крови проводят из пятки малыша. Это позволяет получить нужный объем крови для обследования. Обычный забор крови из пальчика малютки здесь не подходит.
Место прокола предварительно обрабатывают антисептиком. Прокол делают не глубже 2 мм.
Каплю крови наносят на специальную фильтровальную часть тест-бланка, где очерчены пять кружочков (по одному на каждое заболевание). При этом кровь должна пропитать бумагу насквозь.
В дальнейшем медико-генетическая лаборатория будет на основе сухого пятна крови определять наличие заболевания у ребенка. Анализ делается в течение десяти дней.
Тест-бланк имеет еще другую (паспортную) часть, которую заполняют мамочки. В ней они указывают личные данные малыша, телефоны и адреса, по которым можно связаться с ними и/или с учреждением, где будет наблюдаться ребенок после выписки.
К заполнению этих данных нужно подойти крайне серьезно и внимательно. В противном случае положительный ответ обследования о наличие болезни у крохи может вовремя не найти адресата. И будет упущено время.


Что дает?
Довольно раннее обследование дает возможность выявить генетические болезни обмена веществ на доклиническом этапе. То есть, когда нет никаких проявлений патологии. Вместе с тем, если в этот период своевременно начато лечение, то шансы на благоприятный исход болезни гораздо выше.
Более того, есть возможность в некоторых случаях болезнь победить, если вовремя скорректировать диету и образ жизни ребенка. И потом, в более зрелом возрасте, человеку может не понадобиться лечение вообще.
Скрининг позволяет определить следующие генетические болезни обмена веществ.
Фенилкетонурия
Это врожденное наследственное заболевание, связанное с нарушением обмена аминокислоты – фенилаланина. Происходит это из-за нарушения синтеза печеночных ферментов, способствующих превращению аминокислоты фенилаланина в другую аминокислоту – тирозин.
Фенилаланин и его производные, избыточно накапливаясь в крови, действуют как яд на нервную систему.
Встречаемость данного заболевания среди населения варьирует в зависимости от региона. В среднем – 1 случай на 7000-10000 новорожденных.
Дебют болезни проявляется вначале упорной рвотой, вялостью или, наоборот, возбудимостью малыша. Характерен специфический запах мочи и пота у таких малышей – «мышиный запах».
К поздним признакам патологии можно отнести задержку психомоторного, физического и умственного развития, тремор (дрожание) конечностей, судороги, эпилептические приступы.
Припадки носят упорный характер и практически не поддаются противосудорожной терапии. При отсутствии специфического лечения болезнь медленно прогрессирует.
Лечение фенилкетонурии заключается в соблюдении специальной (безбелковой) диеты.
Если скрининг на фенилкетонурию показал положительный результат, то проводят повторное молекулярно-генетическое тестирование. Также определяют содержание фенилаланина в крови и проводят биохимический анализ мочи. При тяжелом течении болезни с судорожным синдромом проводят ЭЭГ (электроэнцефалограмму), МРТ головного мозга.
Муковисцидоз
Это наследственное заболевание, поражающее многие органы и системы органов. При муковисцидозе нарушается работа определенных желез (экзокринных желез). Их еще называют железами внешней секреции.
Экзокринные железы отвечают за выработку пота, слизи, слюны и пищеварительных соков. Принцип работы желез внешней секреции, когда через протоки их секреты выходят на поверхность тела или в полые органы (кишечник, легкие), при муковисцидозе нарушен.
У больного муковисцидозом нарушен транспорт солей и воды через клеточную мембрану. В итоге из-за недостатка воды секрет желез становится более густым и клейким. От сюда и название болезни. От латинского: mucus — слизь, viscidus — вязкий.
Вязкий секрет закупоривает протоки желез. Затруднение оттока вязкой слизи ведет к застойным явлениям в железах. В итоге выводные протоки желез расширяются. Постепенно происходит атрофия железистой ткани, перерождение ее в соединительную ткань. Прогрессирует фиброз тканей желез.
Вместе с тем, из-за нарушенного транспорта электролитов через мембрану клеток, потовая жидкость содержит много солей – симптом «соленого ребенка». Это явление дало возможность медикам внедрить неинвазивный (не ранящий) метод диагностики муковисцидоза – потовый тест.
Клинические проявления этой патологии разнообразны, так как у муковисцидоза есть 5 основных клинических форм.
Это такие формы:
- смешанная (легочно-кишечная) форма (75-80%),
- преимущественно легочная (15-20%),
- преимущественно кишечная (5%),
- мекониевая непроходимость (5-10%),
- атипичная и стертая формы муковисцидоза (1-4%).
Каждая из них проявляется по-разному.
Встречаемость муковисцидоза – один случай на 3500-4000 новорожденных.
Характерны следующие внешние признаки для ребенка с муковисцидозом: кукольные черты лица, расширенная, бочкообразная грудная клетка, вздутый живот. У грудничков нередко формируется пупочная грыжа.
Также иногда даже по характеру стула новорожденного или грудничка можно заподозрить диагноз. При муковисцидозе стул зловонный, жирный, обильный, замазкообразный.
Позже развиваются проявления, связанные с нарушением функции легких. Дети обычно отстают в физическом развитии. У них очень худые конечности, нередко концевые фаланги пальцев деформируются в виде «барабанных палочек».
Кожа сухая, бледная с сероватым оттенком. Отмечается цианоз носогубного треугольника. При легочной и смешанной форме муковисцидоза отмечается одышка, надсадный кашель с вязкой мокротой.
При обследовании таких детей выслушиваются влажные и сухие хрипы по всем полям легких, тахикардия. Характерно увеличение печени.
На сегодняшний день существуют препараты, которые способны облегчить течение этого заболевания. Но патология в любом случае неизлечима. Поэтому требует пожизненного, комплексного, дорогостоящего лечения и реабилитации для таких детей.
Галактоземия
Галактоземия – наследственная патология обмена такого углевода, как галактоза. В организм ребенка она поступает в составе молочного сахара грудного или любого другого молока – лактозы.
В результате генетического дефекта у ребенка нет фермента, который бы мог расщепить галактозу до глюкозы. А глюкоза – основное питание для каждой клетки нашего организма, особенно для клеток головного мозга.
В результате клетки не получают достаточного питания. А сама галактоза и ее соединения, накапливаясь в крови, постепенно отравляют организм. Доказано ее токсическое действие на центральную нервную систему, печень и хрусталик глаза. Отсюда клинические симптомы заболевания.
Признаками галактоземии у новорожденных являются непереносимость грудного молока и его заменителей, упорная рвота, отказ от еды, быстрое снижение веса, ранняя желтуха, гипотония мышц.
В дальнейшем наблюдается отставание ребенка в физическом, нервно-психическом и умственном развитии. Формируется катаракта глаз, отеки на теле, увеличивается печень и селезенка.
При положительном результате скрининга новорожденный малыш нуждается в дополнительном обследовании. Оно включает повторное генетическое тестирование, определение концентрации галактозы в крови, моче.
Также возможно проведение нагрузочных проб с галактозой и глюкозой. Проводят УЗИ органов брюшной полости, ЭЭГ и др.
Основная терапия данной патологии заключается в соблюдении безлактозной диеты. Чем раньше установят диагноз и начнут лечение такому малышу, тем больше шансов у малыша вырасти здоровым человеком и полноценным членом общества.
Врожденный гипотиреоз
Врожденный гипотиреоз относится к группе заболеваний щитовидки, проявляющихся сразу после рождения и характеризующихся недостатком ее гормонов. Встречаемость врожденного гипотиреоза – 1 случай на 4 тысячи рожденных детей. Девочки болеют почти в два раза чаще.


Из-за недостатка гормонов щитовидной железы развивается торможение всех функций организма. Наблюдается задержка развития всего организма и, в первую очередь, нервной системы.
Если заболевание поздно выявлено и не назначена вовремя заместительная терапия, то развивается необратимое поражение головного мозга – кретинизм.
Прогноз благоприятный только в случае, если заместительная терапия тиреоидными гормонами начинается в первые недели жизни новорожденного. Результаты скрининга в этом случае – спасение для малыша.
Адреногенитальный синдром
Это врожденная патология, обусловленная дисфункцией коры надпочечников. Надпочечники располагаются в верхнем полюсе каждой почки и отвечают за выработку множества гормонов.
В основе дисфункции коры надпочечников лежит генетический дефект фермента, участвующего в образовании и метаболизме стероидных гормонов.
Адреногенитальный синдром встречается у одного новорожденного на 5,5 тысяч малышей.
В организме ребенка в избытке накапливаются половые гормоны и глюкокортикоиды (гормоны коры надпочечников, регулирующие обмен веществ в организме). В результате у малышей неправильно формируются половые органы. Например, у девочек развиваются половые органы «по мужскому типу» (гипертрофирован клитор, большие половые губы).
Развивается резкое нарушение обмена солей в организме (соль-теряющая форма болезни). Замедляется развитие и рост ребенка. Дети остаются низкорослыми.
После установления диагноза малышам назначают заместительную гормональную терапию. Поэтому своевременная диагностика (в первые две недели) и вовремя назначенное лечение позволяет избежать прогрессирования болезни.
Можно ли отказаться от скрининга, если родители здоровы?
Это очень частый вопрос родителей, которые беспокоятся о том, что у их крошки берут «целую кучу» анализов. А они при этом вполне здоровые родители.
Так вот, все вышеописанные болезни наследуются по аутосомно-рецессивному типу. То есть, когда родители здоровы, но являются носителями дефектного гена.
Само по себе носительство таких генов не приводит к развитию болезни. Да и вообще никак не проявляется. А вот если такие носители встречаются и передают ребенку каждый по дефектному гену, то ребенок родится больным.
Именно комбинация двух дефектных генов – от папы и от мамы – проявляется заболеванием. Поэтому видимое здоровье родителей не может гарантировать рождение полностью здорового малыша.
Хочется уточнить, что не нужно проявлять напрасного беспокойства и отказываться от скрининга. Нельзя лишать ребенка возможности быстро выявить практически неизлечимые и быстро прогрессирующие болезни лишь потому, что у вашего ребенка заберут на 2 мл больше крови. Это, как минимум, неразумно.
Как и когда узнавать результаты обследования?
Результаты скрининга будут готовы через десять дней. В случае отрицательного ответа (то есть, все в порядке) родителям не сообщается лично результат генетического тестирования. Положительный результат (выявлена проблема по какому-либо из заболеваний) сообщается незамедлительно родителям в учреждении, где наблюдается малыш.
Поэтому, если вам результаты скрининга не сообщили, это не значит, что про вас забыли или потеряли ваш анализ. Сложившаяся система скрининга не имеет возможности предоставить результаты лично всем и каждому.
Беспокоиться по этому поводу совсем не нужно. Наоборот, если вас не побеспокоили звонком или письмом из генетической консультации, нужно радоваться.
Аудиологический скрининг


С 2008 года в России всем новорожденным проводят аудиологический скрининг. Это обследование позволяет определить функцию слуха у малышей. Проводят его на 4-е сутки жизни крохи.
Процедура не имеет противопоказаний. Абсолютно безболезненный и не несущий угрозу для здоровья младенца метод позволяет определить нарушения слуха на самых ранних этапах развития младенца. Тогда, когда родители и врачи еще имеют в запасе время, чтобы предпринять меры по улучшению слуха малыша.
Ведь доказано, что коррекция слуха до трехмесячного возраста малыша дает возможность нормального развития речи у ребенка. Первые полгода жизни малыша процесс речевого развития проходит самый интенсивный этап, несмотря на то, что внешне это практически не проявляется.
Техника проведения аудиологического скрининга
Суть метода заключается в воздействии на определенный отдел внутреннего уха – улитку. Именно она отвечает за восприятие и распознавание звука.
Врач использует электроакустический зонд, который имеет микроскопический сверхчувствительный микрофон. Сам зонд соединен с монитором, на котором фиксируется результат проведенной процедуры.
Зонд вставляется в наружный слуховой проход малютке. Прибор посылает звуки разной частоты, подобно щелчкам и фиксирует колебания волосковых клеток в улитке уха.
Важным моментом является то, что во время проведения обследования малыш должен находиться в полной тишине. Лучше, когда кроха будет спать. При этом даже сосание пустышки в момент процедуры недопустимо.
На этом первый этап скрининга завершен. Детям, которые прошли его успешно, второй этап скрининга не нужен. За исключением детей из группы риска.
Группа риска – это дети, у которых:
- отягощенная наследственность по тугоухости;
- недоношенность;
- маловесность;
- асфиксия (кислородное голодание) в родах;
- гестоз или тяжелый токсикоз матери во время беременности;
- прием ототоксичных антибиотиков матерью при беременности.
Такие малыши, вне зависимости от результатов первого этапа скрининга, должны повторно пройти скрининг до 3 месяцев у сурдолога – узкого специалиста по слуху. Ведь тугоухость зачастую развивается постепенно.
Второй этап скрининга детям из группы риска проводится в годовалом возрасте.
При получении сомнительного или неудовлетворительного результата обследования в роддоме ребенок направляется на повторное обследование в возрасте 1-1,5 месяца в условиях поликлиники.
При подтверждении проблем со слухом малыш направляется в ближайший центр реабилитации слуха. А там, уж будьте уверены, специалисты обследуют и подскажут пути решения нарушений слуха у малютки.
Ведь только своевременная диагностика и незамедлительное лечение дает шанс детям с тугоухостью расти и развиваться также как их сверстники.
О скрининге новорожденных вам рассказала практикующий врач-педиатр и дважды мама Елена Борисова-Царенок.
Здоровья вам и вашим детям!
зачем и как его проводят

Каждую маму после рождения ребенка волнует состояние его здоровья. Различные внешние патологии можно заметить сразу, но вот большинство генетических заболеваний могут никак не проявляться в первый год жизни. Поэтому в роддомах было введено исследование — скрининг новорожденных, которое может обнаружить некоторые врожденные заболевания в первые дни жизни. Это позволит вовремя начать терапевтические мероприятия, чтобы полностью излечиться, либо хоть немного повысить качество жизни ребенка в будущем. Рассмотрим подробнее, что такое скрининг, как его проводят и какие наследственные заболевания выявляет.
Скрининг (просеивание) — анализ крови, позволяющий диагностировать у новорожденного определенное врожденное заболевание. На данный момент это исследование считается самым точным. Такая ранняя диагностика позволяет предотвратить развитие серьезных осложнений и инвалидности.
Скрининг новорожденных имеет народное название — «пяточный тест», так как забор крови происходит из пятки. Только так можно получить достаточный объем крови для исследования.
Положительный анализ не свидетельствует о том, что у ребенка имеется выявленное генетическое заболевание. Его направят к врачу для проведения более детального обследования.
Можно ли отказаться от анализа
 Мама может отказаться от проведения скрининга новорожденному. Для этого достаточно написать заявление. Неприятностей от этого никаких не возникнет.
Мама может отказаться от проведения скрининга новорожденному. Для этого достаточно написать заявление. Неприятностей от этого никаких не возникнет.
Отказавшись от генетического исследования, мама всю ответственность за здоровье своего ребенка берет на себя. Но перед принятием такого решения стоит несколько раз подумать и оценить потенциальный вред, пользу, которые такой отказ может принести.
Проведение генетического скрининга ребенку особенно нужно, если в семье диагностировались случаи врожденных заболеваний, даже у дальних родственников. Часто бывает, что здоровые родители являются носителями бракованных генов, которые могут передать детям.
Когда проводится анализ
Скрининг делают новорожденному в первую неделю после рождения, в зависимости от обстоятельств. У доношенных детей забор крови на фильтровальный бланк осуществляется в роддоме на 3 сутки жизни, недоношенных — на 7. Раньше этого времени проводить тест не стоит, так как существует риск получения ложноотрицательного или ложноположительного результата.
Если ребенок родился не в роддоме, а, например, дома, или скрининг по какой-то причине не проводился, то сдать кровь можно в поликлинике по месту жительства.
Необходимость придерживаться раннего проведения исследования у новорожденных заключается в том, что некоторые серьезные наследственные патологии проявляются в первый месяц жизни и требуют лечения.
Также младенцам может быть проведен расширенный генетический скрининг методом ТМС, включающий диагностику большинства патологий. Его делают после возраста 3 месяцев. Кровь берут из пальца.
Какие наследственные заболевания выявляет
 Обязательный скрининг новорожденных включает следующий список самых распространенных патологий:
Обязательный скрининг новорожденных включает следующий список самых распространенных патологий:
- Муковисцидоз (кистозный фиброз) — системное генетическое заболевание, вызывающее в организме образование вязкой слизи, в результате чего происходит нарушение работы органов дыхания, печени, желудочно-кишечный тракта, экзокринные желез. При раннем выявлении муковисцидоза можно значительно уменьшить риск осложнений, инвалидности и повысить продолжительность жизни. Встречается у 1 ребенка из 7000.
- Гипотиреоз — заболевание, при котором щитовидная железа вырабатывает недостаточно тиреоидных гормонов, что сильно ухудшает развитие всех систем и органов ребенка. При отсутствии терапии в первую очередь начинает страдать нервная система, что негативно влияет на умственном развитии. Также болезнь приводит к отставанию в физическом развитии. При своевременной диагностике гипотиреоз хорошо поддается лечению. Распространенность — 1 случай из 5000.
- Фенилкетонурия — нарушение аминокислотного обмена, вызванное недостаточной выработкой в печени определенных ферментов, осуществляющих превращение фенилаланина в аминокислоту тирозин. Последствия болезни тяжелые — серьезное нарушение умственного развития, поражения ЦНС. Но их можно избежать, если фенилкетонурия выявлена на ранней стадии. Лечение заключается в соблюдении специальной диеты. Встречается у 1 малыша из 15000.
- Адреногенитальный синдром — нарушение выработки гормона кортизола корой надпочечников. Патология проявляется у ребенка задержкой полового развития, нарушением роста (после 12 лет он останавливается) и солевого обмена. Вылечить синдром невозможно, но, с помощью гормональных препаратов его можно держать под контролем. Распространенность — 1 случай из 10000.
- Галактоземия — нарушение метаболизма углеводов, характеризующееся отсутствием некоторых ферментов в детском организме, что вызывает сбой в расщеплении галактозы (вещество, поступающее с молоком). Заболевание неизлечимо, но можно облегчить его течение. Раннее выявление поможет избежать тяжелых осложнений (желтуха, поражение органов, ЦНС) и даже смерти. В основу терапии входит специализированная диета, которой придерживаются около 5 лет. В тяжелых случаях ее нужно будет придерживаться всю жизнь. Также назначаются препараты для улучшения метаболизма, витамины, кальций. Распространенность — 1 случай из 10000-15000.
В список вошли именно эти врожденные патологии, потому что при ранней диагностике их можно вылечить, либо значительно снизить риск развития возможных от них тяжелых последствий. Но количество болезней, которые может определить это исследование, намного больше, и при желании родители могут провести новорожденному расширенный скрининг.
Как подготовиться к тесту
 Кровь у младенца берется только натощак — спустя 3 часа после кормления грудью. Так результат получится более точным.
Кровь у младенца берется только натощак — спустя 3 часа после кормления грудью. Так результат получится более точным.
Как проводится забор крови
Медсестра обрабатывает пятку малыша ватой, смоченной в спиртовом растворе. Затем делает прокол глубиной 1-2 мм. Легкими надавливающими движениями начинает выдавливать кровь и наносить ее на специальный бумажный бланк. При чем она должна тщательно пропитать все 5 кружков, каждый из которых отвечает за конкретное заболевание. На бланке медсестра указывает информацию о ребенке (рост, вес, дату рождения), матери (контактный телефон, адрес проживания) и роддоме (название, номер). Затем он отправляется в лабораторию.
Обработка анализа происходит в течение двух недель. Родителей уведомляют только в случае положительного результата. Но это не значит, что уже поставлен диагноз. Заключение дает только врач после дополнительного обследования. Иногда скрининг новорожденных показывает ложноположительный результат. Часто происходит это по причине нарушения техники взятия крови. Поэтому, если анализ выявил генетическое заболевание у ребенка, то педиатр выписывает направление на сдачу теста повторно. Если результат снова положительный, то его направляют на прием к генетику или эндокринологу для проведения более детального обследования.
Чаще ложноположительный результат скрининга приходит на муковисцидоз. Но обычно при повторном прохождении теста он опровергается.
Расширенный неонатальный скрининг
Обычный анализ способен выявить только 5 генетических патологий, но их гораздо больше, и, к счастью, встречаются они редко. Некоторые родители малышу делают платный расширенный скрининг методом тандемной масс-спектрометрии (ТМС), чтобы получить полную информацию о его здоровье. Исследование может выявить или исключить генетическое заболевание из 37 возможных.
Забор крови для расширенного анализа происходит в том же порядке, что и при обычном. Результат будет известен через 2-3 недели. В случае отклонения от нормы хотя бы одного показателя, врач направит малыша на дополнительное обследование.
Аудиологический скрининг
Обследование проводится в родильном доме всем новорожденным. Оно позволяет обнаружить нарушения работы слухового аппарата на ранних стадиях, чтобы своевременно начать терапевтические мероприятия. Процедура является безболезненной и недолго длится.
Аудиологический скрининг ребенку проводят на 3 день после рождения и желательно во время сна. В ушко вставляют высокочувствительный микрофон (акустический зонд), подключенный к специальному прибору. Принцип его действия — передача сигналов в ухо и регистрация реакции волосковых клеток на них. Через минут на экране устройства высветится прошел или не прошел он тест. Отрицательный результат не является постановкой диагноза, необходимо будет также пройти дополнительное обследование.
Благодаря неонатальной диагностике можно обнаружить конкретное генетическое заболевание у новорожденного на начальных стадиях и своевременно начать лечение, чтобы он смог в дальнейшем полноценно расти, развиваться и жить. Поэтому отказываться от проведения скрининга не стоит, ведь даже здоровые родители могут быть носителями дефектных генов и легко могут передать их по наследству детям.
Просмотров: 5431.как проводится и что показывает?
Когда малыш появляется на свет, очень важно сразу определить опасные для жизни пороки развития, генетические мутации, а также предупредить развитие некоторых болезней. Поэтому еще в роддоме малышу проводят диагностику здоровья. В числе прочих анализов присутствует неонатальный скрининг.
Что значит неонатальный скрининг?
В России уже второе десятилетие существует программа обязательного обследования новорожденных на ряд наследственных генетических заболеваний. В основном это болезни, связанные с нарушением обмена различных веществ — аминокислот, солей и прочих. Показывает наличие таких нарушений неонатальный скрининг.
Бояться его не нужно, это обычный анализ крови. Кровь берут из пяточки младенца на специальный бланк.
Когда и как проводят скрининг новорожденных детей: сроки проведения
Кровь берут в роддоме на четвертый день после родоразрешения. Это касается доношенных деток. В случае, если малыш родился раньше срока, то анализ переносят на седьмые сутки.
Обычно на это не требуется разрешения родителей (есть приказ Министерства здравоохранения об обязательном обследовании), маме сообщают сам факт, что анализ взят и результаты отправлены в генетическую лабораторию.
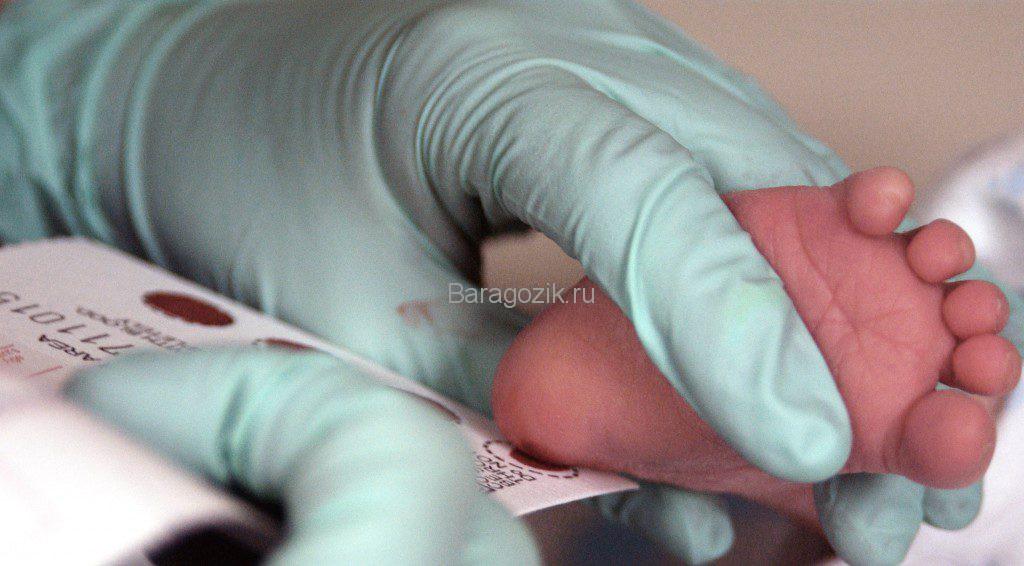
Если по каким-либо причинам в роддоме скрининг не провели, то анализ переносится на ближайшее время. Забирать кровь будет процедурная медсестра в детской поликлинике, куда прикреплен малыш.
Откладывать обследование неонатологи категорически не рекомендуют, так как некоторые болезни дают о себе знать уже в первую неделю жизни ребенка. Незнание о них и, соответственно, отсутствие своевременного лечения приведут к фатальным последствиям.
Что показывает скрининг новорожденных детей?
В настоящее время под программу попадают пять довольно редких, но очень опасных заболеваний, связанных с обменными процессами. Именно наличие одного из них и показывает или говорит об его отсутствии неонатальный скрининг.
| Название | Норма | Описание |
| Фенилаланин | До 2 мг% | Если значения превышают норму (2-8 мг%), то ставится вопрос о наличии у ребенка Фенилкетонурии. Превышение уровня аминокислоты фенилаланина приводит к серьезной задержке психомоторного развития, эмоциональной отсталости, ребенок может стать инвалидом. |
| Гормон ТТГ (тиреотропный гормон) | До 20 мемл | При повышенном уровне этого гормона у ребенка может развиться врожденный Гипотериоз. Нарушается работа щитовидной железы. Отклонения проявляются в психоневрологической сфере — задержки психического, моторного и эмоционального развития, также сильно страдает физическое развитие — у малышей появляются признаки анемии и рахита, неправильно формируется скелет. |
| Иммунореактивный трипсин (ИРТ) | До 70 нг/мл | В случае повышенного уровня ИРТ идет речь о таком заболевании, как Муковисцидоз. Довольно распространенное заболевание, затрагивающее дыхательную и пищеварительную системы. Нарушается работа поджелудочной и потовых желез, в дыхательных путях скапливается слизь, в кишечнике — каловые массы. |
| 17-ОН прогестерон | Менее 30 нмоль/л | При повышении уровня этого показателя у новорожденного подозревают Адроногенитальный синдром. Это весьма редкое заболевание, связанное с неправильным формированием, а в дальнейшем нарушенной работой коры надпочечников. В случае такого недуга страдает в первую очередь половая функция, в будущем может привести к бесплодию. |
| Галактоза | Самый редкий из рассматриваемых недугов. Галактоземия связана с нарушением усваиваемости галактозы. Если вовремя не определить заболевания, последствия скажутся практически на всех жизненно-важных функциях организма: нервной системе, почках, печени, зрении. |
Следует помнить, что порой результаты могут быть ложноположительными.
Так, например, если анализ сдавать не натощак, как это указано в предписании, то у крохи может быть значительно повышен уровень трипсина, так как он содержится в грудном молоке.
Если какой-то показатель повышен, то ребенка направляют на повторный скрининг, на бланке обязательно помечают «ПОВТОР», пишут какой именно показатель необходимо исследовать. Не стоит сразу паниковать, если вам сообщили о необходимости повторного обследования.
Даже если во второй раз показатели все также повышены, то это означает лишь, что ребенок находится в группе риска по данному заболеванию. Будет назначена консультация врача-генетика, врача-эндокринолога. Они в свою очередь предложат дополнительные анализы и обследования. Только после всех процедур ребенку будет поставлен окончательный диагноз.
Современные методы лечения при положительном результате скриннга
Несмотря на то, что все описанные диагнозы довольно редки, они достаточно изучены и имеют большой процент положительной динамики при своевременном и адекватном лечении.
| Заболевание | Способы лечения |
| Фенилкетонурия |
|
| Гипотериоз |
Прогноз: Если лечение начать с запозданием, то ткани головного мозга сильно пострадают и поимо компенсации функции щитовидной железы придется бороться с умственным отставанием ребенка. |
| Прогноз: К сожалению, при муковисцидозе прогнозы куда менее обнадеживающие. Смертность детей при таком диагнозе достигает 60%. Затронуты сразу две сферы: желудочно-кишечный тракт и дыхательная система. Болезнь проявляет себя уже на 2 день после рождения. Симптомы: Мекониевые массы скапливаются в тонком кишечнике, вызывая вздутие, рвоту и множество других неприятных последствий. Диагностика: Для точной постановки диагноза приходится пройти ряд обследований, после чего врачи разработают целую систему для поддержания жизненно-важных функций. Лечение:
| |
| Адроногенитальный синдром |
Прогноз: В целом прогнозы по данному заболеванию при своевременном и адекватном лечении положительные. |
| Галактоземия |
То есть грудное вскармливание таким детям не просто противопоказано, категорически запрещено.
Прогноз: Если лечение проводилось своевременно и правильно, то прогнозы для таких деток благоприятные. Если же результаты скрининга по каким-либо причинам задержались, то последствия такого нарушения обмена веществ становятся фатальными. Страдают практически все системы организма, в особенности нервная. |
Когда будет готов результат неонатального скрининга новорожденного?
Обычно анализ готов через 10 дней после забора крови.
Если с малышом все в порядке, и его вместе с мамой выписывают из роддома в намеченный срок, результаты приходят уже в поликлинику, ставятся все необходимые отметки в карту ребенка. Бывают случаи, когда результаты по объективным причинам задерживаются.
Как узнать результат неонатального скрининга?
В большинстве случаев родителям не сообщают результаты скрининга. Если у ребенка все показатели в норме, то их просто вписываются в карту. Если же есть какие-либо сомнения, то родителей извещают по телефону, который они указывают в своих данных в роддоме.
Поэтому очень важно в роддоме оставлять корректную информацию о месте пребывания ребенка и родителей в первые недели после рождения. Сюда относятся телефоны, адреса, точное название поликлиники, куда прикреплен ребенок.
Если по каким-либо причинам работники медучреждения связаться по телефону не могут, то высылается письмо по указанному адресу, либо патронажная медсестра сама приходит домой к малышу.
Все данные хранятся в лаборатории в течение 3-х лет. Если родители ребенка сомневаются в анализах или хотят что-то уточнить, то они могут узнать в роддоме контактные данные лаборатории и направить туда письменный запрос.
Ни в коем случае нельзя пренебрегать как самим скринингом, так и его результатами. От этого зависит жизнь, здоровье и общее благополучие ребенка. Несмотря на то, что все описанные болезни довольно редки, вероятность заболевания 1 : 2500, тем не менее риск родить больного ребенка есть даже у абсолютно здоровых родителей.
Поделитесь с друзьями:Скрининг новорожденных — NHS
Вашему новорожденному ребенку будут предложены некоторые обследования в первые 6–8 недель.
Обновление коронавируса
Приемы скрининга новорожденных и вакцинация продолжаются в обычном режиме, включая:
- Анализ крови новорожденных
- Скрининг слуха новорожденных
- Физикальное обследование новорожденных
Важно ходить на приемы, если только вы, ваш ребенок или кто-то другой live with симптомы коронавируса.
Почему предлагается скрининг новорожденных
Большинство младенцев здоровы и не имеют ни одного из условий, которые требуются скрининговым тестам.
Но для тех младенцев, у которых действительно есть проблемы со здоровьем, преимущества скрининга могут быть огромными.
Раннее лечение может улучшить их здоровье и предотвратить тяжелую инвалидность или даже смерть.
Скрининговые тесты быстрые и простые, они никоим образом не навредят вашему ребенку.
Рекомендуется сдать анализы вашему ребенку, но вы можете отказаться от них, если хотите.
Медицинский осмотр новорожденного
Каждому ребенку предлагается пройти тщательный медицинский осмотр вскоре после рождения, чтобы проверить его глаза, сердце, бедра и, у мальчиков, яички (яички).
Это необходимо для выявления младенцев, у которых могут быть состояния, требующие дальнейшего обследования или лечения.
Обследование проводится в течение 72 часов после рождения, а затем снова в возрасте от 6 до 8 недель, поскольку для развития некоторых состояний может потребоваться время.
Подробнее о медицинском осмотре новорожденных
Скрининговая проверка слуха новорожденных
Скрининговая проверка слуха новорожденных проводится вскоре после рождения ребенка.
Если вы рожаете в больнице, вам могут предложить пройти обследование до выписки вас и вашего ребенка.
В противном случае это сделает ваш патронажный работник или другой медицинский работник в течение первых нескольких недель.
Узнайте больше о проверке слуха новорожденных
Тест пятна крови новорожденного (укол в пятку)
Тест пятна крови у новорожденного заключается в взятии небольшого образца крови вашего ребенка для выявления 9 редких, но серьезных заболеваний.
Когда вашему ребенку исполняется около 5 дней, акушерка возьмет образец крови, уколов его пятку и выдавив несколько капель крови на карту с пятнами крови. Затем он отправляется на тестирование.
Укол пятки может быть неудобным, и ребенок может плакать, но все это очень быстро проходит.
Узнайте больше о анализе крови новорожденных
Последняя проверка страницы: 25 мая 2018 г.
Срок следующего рассмотрения: 25 мая 2021 г.
Инструкции по скрининговой карте: Сбор пятен крови
На этой странице:
Персонал
Время
Сбор пятен крови
Новорожденные, требующие перевода
Как собрать образцы крови у новорожденных Видео
Начать с младенцев Видео
Персонал
Сбор капель крови может выполняться обученным персоналом, например, персоналом больничных яслей, лабораторным персоналом или родильными специалистами вне больницы.
Сроки
Время взятия пятен крови важно для точной интерпретации результатов анализа. Тесты на некоторые расстройства на панели скрининга новорожденных имеют разные пороговые значения в зависимости от возраста ребенка (в часах) на момент взятия пятен крови. В результате слишком раннее или слишком позднее взятие пятен крови может повысить вероятность получения ложноположительных или ложноотрицательных результатов.
Пятна крови лучше всего собирать в возрасте от 24 до 48 часов.Пятна крови, собранные до достижения 24-часового возраста, не могут быть полностью интерпретированы, что означает, что некоторые результаты анализов будут отмечены как «неудовлетворительные» в отчете о скрининге новорожденных. Неудовлетворительный результат потребует повторного взятия пятен крови. Пятна крови, собранные через 48 часов, могут не дать достаточно времени для интерпретации результатов до появления серьезных симптомов у новорожденных, страдающих определенными заболеваниями, включенными в панель скрининга новорожденных. Однако могут возникнуть особые обстоятельства, которые потребуют забора пятна крови раньше или позже.
Младенцу должно быть не менее 24 часов по истекшему времени, а не только по «часам». Это различие важно в дни, когда происходит переход на летнее время.
Точный сбор и регистрация времени особенно важны при заборе крови прямо через 24 часа, чтобы избежать забора крови до достижения 24-часового возраста. Если вы забираете кровь в возрасте до 24 часов, ознакомьтесь с нашими рекомендациями по скринингу новорожденных в течение <24 часов после выписки. В нем содержится руководство о том, как пройти обследование новорожденных, выписанных домой в возрасте до 24 часов.
Сбор пятен крови
Программа скрининга новорожденных Миннесоты использует стандарты сбора крови, разработанные специально для программ скрининга новорожденных Институтом клинических и лабораторных стандартов.
Основная цель этих стандартов — обеспечить качество пятен крови, взятых у новорожденных. Образцы низкого качества мешают процессу скрининга, потенциально задерживая обнаружение и лечение пораженного ребенка.Если наши сотрудники получат образец низкого качества, мы запросим повторный образец у врача.
Правильная методика взятия образцов, изложенная Институтом клинических и лабораторных стандартов, включает следующие этапы:
Убедитесь, что срок действия карты скрининга новорожденных не истек. Заполните обязательные поля информации о пациенте, запрошенные в разделе демографических данных карты.Не прикасайтесь к области внутри кружков на секции фильтровальной бумаги до, во время и после сбора образца, поскольку масла и другие материалы с рук могут повлиять или загрязнить карточку или образец. Не допускайте контакта воды, смесей для кормления, антисептических растворов, порошка для перчаток, лосьона для рук или других материалов с карточкой с образцом до или после использования.
Забор крови из пятки является стандартом для обследования новорожденных.Предпочтительны медиальная и боковая части стопы. Никогда не следует брать кровь из:
свод стопы
пальцы
мочки ушей
опухшее или ранее проколотое место
внутривенных линий, содержащих другие вещества (ППС, кровь, лекарства и др.)
Согрейте пятку теплой влажной тканью или имеющимся в продаже грелкой для пятки и расположите ногу ниже сердца, чтобы повысить венозное давление, прежде чем собирать пятна крови. Младенца следует закутать в одеяло, обнажив только одну ступню. Во время сбора пятен крови лучше всего носить перчатки без пудры. Лосьон, вазелин и другие вещества, которые могут помешать анализу пятен крови, не следует допускать попадания на кожу младенца.Протрите кожу спиртовой салфеткой и дайте полностью высохнуть на воздухе.
С помощью стерильного ланцета или приспособления для разреза пятки сделайте разрез глубиной 1 мм и длиной 2,5 мм. При заборе крови у маленьких недоношенных детей безопаснее делать более неглубокий разрез.
Сотрите первую каплю крови стерильной марлевой салфеткой. Позвольте сформироваться большой капле крови.Периодическое легкое надавливание на пятку большим пальцем может помочь спровоцировать слияние капли.
Осторожно коснитесь первого кружка на скрининговой карте новорожденного большой капли крови и за один шаг. , позвольте крови пропитаться фильтровальной бумагой и заполнить круг. Не прижимайте бумагу непосредственно к пятке ребенка . Каждый из пяти кругов нужно заполнить и пропитать.Нанесите кровь на только с одной стороны фильтровальной бумаги. Не имеет значения, наносится ли кровь на переднюю или заднюю часть фильтровальной бумаги.
Не наносите несколько слоев капель крови на один круг. Круги измерены и должны содержать установленный объем крови. Наслоение может повлиять на точность теста из-за нестандартного количества крови или неоднородной концентрации аналита.Чрезмерное доение или сдавливание места прокола может привести к получению неудовлетворительного образца из-за гемолиза, разрушающего клетки крови, подлежащие анализу, или смешивания тканевых жидкостей в образце, что может привести к разбавлению крови.
Простая выборочная проверка (PDF)
Диаграмма неудовлетворительных образцов
Сбор образцов: Недостаточное количество (PDF)
Дайте образцам высохнуть на плоской поверхности при комнатной температуре в течение не менее 3 часов .Это важно для сохранения целостности пятен крови. Держите их подальше от прямых солнечных лучей и других источников тепла. Не позволяйте им касаться других поверхностей или образцов. Избегайте складывания карт. НЕ закрывайте заслонку биологической опасности над пятнами, пока они полностью не высохнут.
После полного высыхания пятен крови клапан биологической опасности можно закрыть, и карту скрининга новорожденного можно отправить в Программу скрининга новорожденных.Учреждения, которые регулярно предоставляют образцы, должны иметь процедуру получения курьером или другим грузоотправителем, установленную в рамках Программы скрининга новорожденных. Наша лаборатория принимает образцы с понедельника по субботу по указанному ниже адресу. Мы принимаем поставки во время чрезвычайных погодных явлений, эпидемий или государственных отключений; поэтому в это время необходимо продолжать сбор и доставку пятен крови. С вопросами о праздничных доставках или о необходимости особых планов доставки обращайтесь к сотрудникам нашей программы по адресу: [email protected].
Адрес доставки:
Программа скрининга новорожденных
601 Роберт Стрит N
Сент-Пол, MN 55155
Для клиник, внебольничных поставщиков услуг по родовспоможению и родителей, которые сдают образцы нечасто, образцы могут быть доставлены по указанному выше адресу доставки или отправлены по почте по указанному ниже адресу. Так как высокая температура и влажность могут повлиять на некоторые тесты, следует избегать хранения образцов в горячих почтовых ящиках или других теплых местах.
Почтовый адрес:
Программа скрининга новорожденных
P.O. Box 64899
Сент-Пол, MN 55164
Несколько образцов для скрининга новорожденных могут быть отправлены вместе; однако отгрузка никогда не должна откладываться или «группироваться» в ожидании дополнительных образцов. Кроме того, образцы для скрининга новорожденных никогда не следует помещать в тот же контейнер, что и другие типы образцов, отправляемых в лабораторию общественного здравоохранения.
Новорожденные, требующие перевода
В штате Миннесота родильные дома несут юридическую ответственность за организацию скрининга новорожденных для каждого ребенка, находящегося на их попечении. Это может быть достигнуто путем обследования новорожденного в родильном доме или путем наличия протокола обследования новорожденного в принимающей больнице.
В роддоме следует проверить ребенка перед транспортировкой в следующих ситуациях:
На момент транспортировки младенец должен быть старше 24 часов.
Младенцу сделают переливание крови перед транспортировкой.
Существует большая вероятность того, что младенец не переживет транспортировку.
Младенец будет переведен в больницу за пределами штата.
Как собрать образцы крови у новорожденных Видео
Следующее видео было подготовлено PerkinElmer Genetics при участии Программы скрининга новорожденных Миннесоты.В этом менее чем 5-минутном видео рассказывается, как правильно собрать образцы крови для скрининга новорожденных.
Как собирать образцы пятен крови у новорожденных Видеотекст
Ставить ребенка на первое место Видео
Следующее видео дает ответы на многие часто задаваемые вопросы о взятии пятен крови, включая оптимальное время сбора, высушивание пятен крови и методы сбора.Видео было создано в сотрудничестве с Лабораторией гигиены штата Айова и организацией Baby’s First Test.
Примечание: Это видео основано на протоколе обследования новорожденных Айовы. Хотя в видео говорится, что повторный скрининг новорожденного следует собирать через восемь недель после последнего переливания крови, мы рекомендуем собирать повторный образец через 90 дней после последнего переливания . Пожалуйста, не стесняйтесь обращаться к нам с любыми вопросами.
Видео-текст для детей на первом месте
.Скрининг пятен крови новорожденных — Better Health Channel
Что такое скрининг новорожденных?
Каждому новорожденному в Австралии предлагается пройти обследование на редкие, но серьезные заболевания. Это называется обследованием новорожденных.
Проверенные условия включают:
Эти состояния не проявляются при рождении и обычно не имеют семейного анамнеза.
Очень полезно проверить на наличие этих состояний на ранней стадии, поскольку их лечение как можно скорее может предотвратить дальнейшие проблемы со здоровьем (осложнения).
Согласие на обследование новорожденных на кровяные пятна
Акушерка предложит вам пройти обследование новорожденных в больнице, где родился ваш ребенок, или дома.Если вы хотите, чтобы ваш ребенок прошел тест, вам нужно будет дать письменное согласие на его прохождение. Это называется «информированным письменным согласием».
Отказ от скрининга новорожденных на кровяные пятна
Если вы не хотите, чтобы ваш ребенок сдавал тест (это называется отказом от теста), вам нужно будет подписать письменное заявление, чтобы показать, что вы понимаете риски, связанные с его отсутствием.
Условия, на которые проводится проверка, встречаются редко. Но если у вашего ребенка есть одно из этих состояний, и оно не будет обнаружено или не лечится, он может стать инвалидом или даже умереть.
К тому времени, когда симптомы заболевания действительно проявятся, оно, возможно, уже повлияло на развитие вашего ребенка. Скрининг помогает выявить пораженных детей на ранней стадии. В большинстве случаев они могут пройти курс лечения, чтобы уменьшить воздействие этого состояния на здоровье.
Что происходит, когда моего ребенка проверяют?
Обычно акушерка берет образец крови через 48–72 часа после рождения ребенка.Акушерка уколола пятку ребенка и капает несколько капель крови на карточку. Это может произойти в больнице или дома.
Тест безопасен и не причинит вреда вашему ребенку. Укол в пятку может вызвать у ребенка кратковременный дискомфорт, но может помочь его удержание или кормление во время сбора пробы. Существует небольшой риск заражения, но акушерка будет носить перчатки и чистить пятку вашего ребенка перед сбором крови, чтобы свести этот риск к минимуму.
Образец крови исследуют в лаборатории.Он протестирован на наличие различных химикатов, которые показывают наличие заболевания. Они называются маркерами. Если маркер муковисцидоза будет обнаружен, образец будет проверен на ген муковисцидоза.
У большинства младенцев результаты анализов нормальные. С вами не свяжутся, если результат будет нормальным. Иногда требуется еще один тест (повторный тест). Не волнуйтесь, если это произойдет, так как большинство результатов повторных проверок нормальны.
Если тест покажет, что у вашего ребенка редкое, но серьезное заболевание, с вами немедленно свяжутся, чтобы организовать лечение вашего ребенка.
Повторные анализы и положительные результаты
Иногда требуется повторный тест, если первый образец:
- собрали слишком рано
- было загрязнено
- дал неясный результат.
Не беспокойтесь, если это произойдет, так как большинство результатов повторного скрининга нормальны.
Если у вашего ребенка будет обнаружено заболевание (это называется «положительный результат скрининга»), с вами свяжутся и направят к специалисту для дальнейшего обследования.
Положительные результаты скрининга обычно подтверждаются анализом мочи или крови.
Состояния, выявленные при скрининге пятен крови новорожденных
Некоторые из состояний, которые можно обнаружить при скрининге пятен крови новорожденных, включают:- фенилкетонурия (PKU) — состояние, при котором организм не может расщеплять фенилаланин (содержится в пищевых белках). При отсутствии лечения ФКУ может привести к умственной отсталости
- гипотиреоз — состояние, при котором щитовидная железа не вырабатывает достаточное количество гормонов.Это может вызвать серьезную умственную отсталость и проблемы с ростом. Раннее выявление и лечение помогают детям быть здоровыми
- муковисцидоз — состояние, при котором такие органы, как легкие и поджелудочная железа, выделяют ненормальную слизь, которая закупоривает органы и мешает им работать должным образом.
- других редких состояний, влияющих на метаболизм — есть много других редких состояний, которые не позволяют организму расщеплять белки и жиры обычным способом. Если эти состояния будут обнаружены и вылечены на ранней стадии до того, как ваш ребенок заболеет, у них будет больше шансов на улучшение здоровья.
Как проводится скрининг пятен у новорожденных
Кровь берется при уколе пятки ребенка. Укол в пятку может вызвать у новорожденного кратковременный дискомфорт, но может помочь удержание или кормление новорожденного во время сбора пробы. Уровни биохимических маркеров вышеуказанных нарушений измеряются в пятнах крови. Единственный проводимый генетический тест — это небольшое количество образцов (около одного процента), которые имеют повышенный уровень маркера муковисцидоза.Повторные пробы и положительные результаты
Иногда лаборатории может потребоваться повторный образец крови, если первый образец:- Собрали слишком рано
- Загрязнен
- Получил нечеткий результат.
Если у вашего ребенка положительный результат скрининга (есть признаки заболевания), с вами свяжутся и направят к специалисту для дальнейшего обследования. Положительные результаты скрининга обычно подтверждаются анализом мочи или крови.
После обследования новорожденных
Карточка обследования с образцом крови вашего ребенка будет храниться в лаборатории около двух лет.Это происходит в том случае, если необходимы дополнительные исследования и чтобы помочь лаборатории убедиться в соответствии стандартам качества.Вы также можете сделать карту скрининга вашего ребенка доступной для анонимных медицинских исследований. Примером этого типа исследования может быть установление нормальных значений для скринингового теста новорожденных на наличие пятен крови. Все такие проекты требуют одобрения этического комитета.
Через два года карты надежно хранятся бессрочно. Доступ к хранимым картам строго контролируется и защищается государственным законодательством.
Доступна поддержка
Сеть генетической поддержки Виктории (GSNV) поддерживает людей и семьи, затронутые генетическими заболеваниями. GSNV может помочь вам получить необходимую информацию, поддержку и услуги. Если вашему ребенку поставили диагноз генетического заболевания, может быть полезно поговорить с генетическим консультантом. Консультанты-генетики — это специалисты в области здравоохранения, имеющие квалификацию как в области консультирования, так и в области генетики. Помимо эмоциональной поддержки, они могут помочь вам понять состояние и его причины, как оно передается по наследству (если это так), и что диагноз означает для здоровья и развития вашего ребенка и для вашей семьи.
Куда обратиться за помощью
Контент-партнер
Эта страница была подготовлена после консультаций и одобрена: Служба клинической генетики штата Виктория (VCGS)
Последнее обновление: Июнь 2019
Контент на этом веб-сайте предоставляется только в информационных целях.Информация о терапии, услуге, продукте или лечении никоим образом не поддерживает и не поддерживает такую терапию, услугу, продукт или лечение и не предназначена для замены совета вашего врача или другого зарегистрированного медицинского работника. Информация и материалы, содержащиеся на этом веб-сайте, не предназначены для использования в качестве исчерпывающего руководства по всем аспектам терапии, продукта или лечения, описанных на веб-сайте. Всем пользователям настоятельно рекомендуется всегда обращаться за советом к зарегистрированному специалисту в области здравоохранения для постановки диагноза и ответов на свои медицинские вопросы, а также для выяснения того, подходит ли конкретная терапия, услуга, продукт или лечение, описанные на веб-сайте, в их обстоятельствах.Штат Виктория и Департамент здравоохранения и социальных служб не несут ответственности за использование любыми пользователями материалов, содержащихся на этом веб-сайте.
.Анализ крови новорожденных — NHS
Каждому ребенку предлагается сделать анализ пятен крови новорожденного, также известный как тест на пятку, в идеале, когда ему исполнится 5 дней.
Обновление коронавируса
Приемы скрининга новорожденных и вакцинация продолжаются в обычном режиме, включая:
- Анализ крови новорожденных
- Скрининг слуха новорожденных
- Физикальное обследование новорожденных
Важно ходить на приемы, если только вы, ваш ребенок или кто-то другой live with симптомы коронавируса.
Что такое анализ пятна крови?
Скрининг пятен крови новорожденных включает взятие образца крови, чтобы выяснить, есть ли у вашего ребенка одно из 9 редких, но серьезных заболеваний.
У большинства младенцев не будет ни одного из этих состояний, но для тех немногих, кто болеет, преимущества скрининга огромны.
Раннее лечение может улучшить их здоровье и предотвратить тяжелую инвалидность или даже смерть.

Что включает в себя анализ пятна крови?
Когда вашему ребенку исполнится 5 дней, врач уколет ему пятку и наберет 4 капли крови на специальной карточке.
Вы можете облегчить любое беспокойство вашего ребенка, прижимая его и кормя его, а также следя за тем, чтобы ему было тепло и удобно.
Иногда может потребоваться взятие пробы, когда вашему ребенку 6, 7 или 8 дней.
Иногда требуется второй образец крови. Вам объяснят причину этого. Это не обязательно означает, что с вашим ребенком что-то не так.
Тест не несет никаких известных рисков для вашего ребенка.
При каких условиях проводится анализ пятна крови?
Анализ пятна крови позволяет выявить следующие 9 редких, но серьезных состояний.
Если у вас, вашего партнера или члена семьи уже есть одно из этих заболеваний (или семейный анамнез), немедленно сообщите об этом своему врачу.
Серповидно-клеточная анемия
Около 1 из 2 000 новорожденных в Великобритании страдает серповидно-клеточной анемией. Это серьезное наследственное заболевание крови.
Серповидно-клеточная анемия поражает гемоглобин, богатый железом белок красных кровяных телец, переносящий кислород по всему телу.
Младенцы, страдающие этим заболеванием, будут нуждаться в специализированной помощи на протяжении всей жизни.
У людей с серповидно-клеточной анемией могут возникать приступы сильной боли и серьезные, опасные для жизни инфекции. Обычно они страдают анемией, потому что их клетки крови с трудом переносят кислород.
Скрининговый анализ крови означает, что младенцы с серповидно-клеточной анемией могут получить раннее лечение, которое поможет им вести более здоровый образ жизни. Это может включать вакцинацию и антибиотики для предотвращения серьезных заболеваний.
Беременные женщины также регулярно проходят тестирование на серповидноклеточную анемию на ранних сроках беременности.
Узнайте больше о серповидно-клеточной анемии или скачайте буклеты для родителей, чей ребенок страдает серповидно-клеточной анемией.
Муковисцидоз
Приблизительно 1 из 2500 детей, рожденных в Великобритании, страдает муковисцидозом. Это наследственное заболевание влияет на пищеварение и легкие.
Младенцы с муковисцидозом могут плохо набирать вес и склонны к инфекциям грудной клетки.
Новорожденных с этим заболеванием можно рано вылечить с помощью высокоэнергетической диеты, лекарств и физиотерапии.
Хотя дети с муковисцидозом могут по-прежнему серьезно болеть, раннее лечение может помочь им прожить более долгую и здоровую жизнь.
Узнайте больше о муковисцидозе или загрузите брошюру для родителей, у ребенка которых есть подозрение на муковисцидоз.
Врожденный гипотиреоз
Приблизительно 1 из 3000 детей, рожденных в Великобритании, имеет врожденный гипотиреоз. Младенцам с врожденным гипотиреозом не хватает гормона тироксина.
Без тироксина младенцы не растут должным образом, и у них может развиться обучаемость.
Детей, страдающих этим заболеванием, можно рано вылечить таблетками тироксина, и это позволит им нормально развиваться.
Дополнительную информацию о врожденном гипотиреозе см. В British Thyroid Foundation.
Унаследованные метаболические заболевания
Важно сообщить своему врачу, есть ли у вас в семейном анамнезе метаболическое заболевание (заболевание, которое влияет на ваш метаболизм).
Младенцы проходят скрининг на 6 наследственных заболеваний обмена веществ. Это:
Примерно 1 из 10 000 детей, рожденных в Великобритании, страдает ФКУ или MCADD. Остальные состояния встречаются реже и встречаются у 1 из 100 000–150 000 младенцев.
Без лечения младенцы с наследственными нарушениями обмена веществ могут внезапно и серьезно заболеть. У всех болезней разные симптомы.
В зависимости от того, какой из них поражает вашего ребенка, состояние может быть опасным для жизни или вызывать серьезные проблемы с развитием.
Их всех можно лечить с помощью тщательно соблюдаемой диеты, а в некоторых случаях — также с помощью лекарств.
Нужно ли моему ребенку сдавать анализ крови?
Это не обязательно, но рекомендуется, потому что это может спасти жизнь вашего ребенка.
Вы можете выбрать индивидуальный скрининг на серповидно-клеточную анемию, кистозный фиброз или врожденный гипотиреоз, но вы можете выбрать только скрининг на все 6 наследственных метаболических заболеваний или вообще ни одного.
Если вы не хотите, чтобы ваш ребенок проходил обследование на какое-либо из этих состояний, обсудите это со своей акушеркой.
Вам следует заранее предоставить информацию о капельном анализе крови и заболеваниях, которые он проверяет, чтобы вы могли принять обоснованное решение в отношении своего ребенка.
Если вы передумаете, младенцев в возрасте до 12 месяцев можно обследовать на все состояния, кроме муковисцидоза. Муковисцидоз можно обследовать только в возрасте до 8 недель.
Если у вас есть какие-либо сомнения по поводу анализов, поговорите со своей акушеркой, патронажной сестрой или терапевтом.
Когда мы получим результаты?
Вы должны получить результаты письмом или от медицинского работника к тому времени, когда вашему ребенку исполнится 6–8 недель.
Результаты должны быть занесены в личную карту здоровья ребенка (красная книга).Важно хранить его в безопасности и брать с собой на все приемы к ребенку.
Если вы не получили результатов исследования своего ребенка, поговорите со своим патронажным врачом или терапевтом.
С вами свяжутся раньше, если ваш ребенок покажет положительный результат. Это означает, что у них больше шансов пройти проверку на одно из условий.
С вами свяжутся:
- в день получения результата или на следующий рабочий день, если у вашего ребенка подозревается врожденный гипотиреоз (ВГТ) — вас назначат на прием к специалисту
- до того, как вашему ребенку исполнится 4 недели, если у него есть муковисцидоз
- До того, как вашему ребенку исполнится 6 недель, если у него серповидноклеточная анемия
Скрининг на муковисцидоз обнаружит некоторых детей, которые могут быть генетическими носителями состояние.Этим младенцам может потребоваться дополнительное обследование.
Скрининг на серповидно-клеточную анемию также позволяет выявить младенцев, являющихся носителями этого или других заболеваний эритроцитов.
Носители здоровы, хотя они могут испытывать проблемы в ситуациях, когда их организм не получает много кислорода — например, если они принимают анестетик.
Родители младенцев, которые являются носителями, должны быть предупреждены к тому времени, когда им исполнится 6–8 недель.
Узнайте больше о том, что значит быть перевозчиком.
Что означают результаты?
У большинства детей результат будет нормальным, а это означает, что у них маловероятно какое-либо из условий.
У небольшого числа детей будет положительный результат скрининга на одно из условий. Это не означает, что у них есть заболевание, но у них оно более вероятно. Их направят к специалисту для проведения дополнительных анализов.
Важно знать, что проверка не является стопроцентной. Ребенок с отрицательным результатом скрининга может позже оказаться на обследовании.Это называется ложноотрицательным.
Младенцы с положительным результатом иногда оказываются не больными — так называемый ложноположительный результат.
Иногда при скрининговом анализе крови выявляются другие заболевания. Например, младенцы с большой бета-талассемией, серьезным заболеванием крови, обычно выявляются. Этих младенцев также необходимо направлять на раннее лечение.
Дополнительная информация
Последняя проверка страницы: 23 февраля 2018 г.
Срок следующего рассмотрения: 23 февраля 2021 г.
