Тепловой удар у ребенка. Профилактика перегрева у детей
Тепловым ударом считается болезненное состояние (перегрев организма), возникающий в результате воздействия на него высоких температур в течение длительного времени. Тепловому удару подвержены не только больные люди и старики, но и дети, особенно малыши до года. Это связано с несовершенством их системы терморегуляции. Усугубляет ситуацию высокая влажность окружающей среды, переутомление и нарушение питьевого режима (недостаток воды в жаркое время). На детях недостаток жидкости отражается сильнее, т. к. их организм содержит больше воды, чем организм взрослого человека.
Причины теплового удара у детей
По причине того, что на развитие теплового удара влияет не только внешняя среда (высокая температура), но и нарушение физиологических процессов в организме (обезвоживание), это состояние протекает тяжелее, чем, например, обычное повышение температуры, а летальность достигает 30% . Из-за обезвоживания организма и нарушения многих обменных процессов, в нем накапливаются токсические вещества, и происходит «отравление» жизненно важных органов (мозга, почек, сердца).
Причиной перегрева ребенка может быть любой фактор, который приводит к нарушению потоотделения или испарения влаги с кожи:
-длительное нахождение в душном, влажном помещении с высокой температурой;
-нахождение ребенка в кроватке, которая располагается близко от батареи или печи; укутывание в теплое одеяло или одежду не по сезону;
-при длительном нахождении под солнцем с непокрытой головой может случиться солнечный удар.
Симптомы теплового и солнечного удара у детей
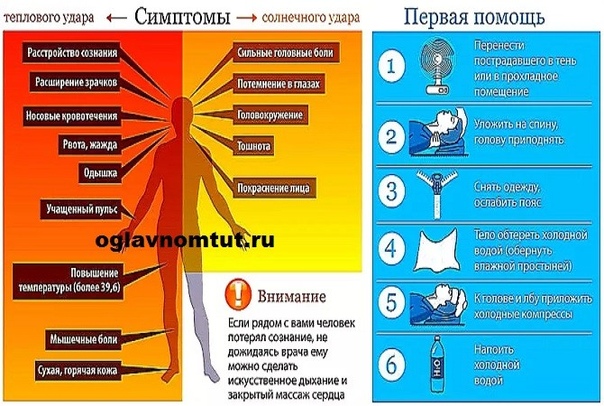
Симптомы и меры оказания первой помощи при тепловом и солнечном ударе одинаковые, однако от воздействия солнца на коже могут появиться красные пятна и пузыри (ожоги). Тогда как для возникновения теплового удара не обязательно пребывать под палящими лучами. По степени тяжести тепловой удар у детей может быть легким, средней степени тяжести и тяжелым.
1.При легком тепловом ударе наблюдается слабость, головная боль, тошнота, учащение пульса и дыхания.
2. Средняя степень тяжести теплового удара проявляется снижением двигательной активности, сильной головной болью, тошнотой, рвотой, неуверенной и шаткой походкой, оглушенностью и обморочным состоянием, учащенным пульсом и дыханием, а также повышением температуры до 39-40 градусов.
Средняя степень тяжести теплового удара проявляется снижением двигательной активности, сильной головной болью, тошнотой, рвотой, неуверенной и шаткой походкой, оглушенностью и обморочным состоянием, учащенным пульсом и дыханием, а также повышением температуры до 39-40 градусов.
3.Тяжелый тепловой удар развивается внезапно. Лицо сначала краснеет, затем резко бледнеет, сознание может быть нарушено вплоть до комы. Наблюдаются судороги, галлюцинации, бред. Температура повышается до 41-42 градусов. У детей в возрасте до года перегрев организма может протекать с повышением температуры до 40 градусов, возбуждением, сменяемым резкой слабостью, холодным потом, зевотой, отрыжкой, тошнотой, расстройством желудка и поносом. Также могут наблюдаться подергивания мышц конечностей и лица. Черты лица заостряются, общее состояние резко ухудшается.
Первая помощь при перегреве ребенка
При возникновении любых признаков теплового удара необходимо срочно перенести ребенка в более комфортные условия (тень или прохладное помещение). Нужно расстегнуть стесняющую одежду, раздеть ребенка до пояса и уложить с приподнятым головным концом. Тело можно обернуть холодной простыней, а на лоб положить прохладный компресс. Для того, чтобы привести ребенка в сознание, нужно дать ему понюхать ватку, смоченную в нашатырном спирте. При появлении признаков теплового или солнечного удара у ребенка необходимо вызвать скорую помощь. Если развился тяжелый тепловой удар, ребенок не приходит в себя от нашатырного спирта, а пульс не прощупывается, ему надо начать делать искусственное дыхание и непрямой массаж сердца, не дожидаясь приезда «скорой». До приезда «скорой помощи» следует все время обтирать ребенка прохладной водой и опахивать. А также часто поить.
Нужно расстегнуть стесняющую одежду, раздеть ребенка до пояса и уложить с приподнятым головным концом. Тело можно обернуть холодной простыней, а на лоб положить прохладный компресс. Для того, чтобы привести ребенка в сознание, нужно дать ему понюхать ватку, смоченную в нашатырном спирте. При появлении признаков теплового или солнечного удара у ребенка необходимо вызвать скорую помощь. Если развился тяжелый тепловой удар, ребенок не приходит в себя от нашатырного спирта, а пульс не прощупывается, ему надо начать делать искусственное дыхание и непрямой массаж сердца, не дожидаясь приезда «скорой». До приезда «скорой помощи» следует все время обтирать ребенка прохладной водой и опахивать. А также часто поить.
Профилактика теплового удара у детей
Учитывая особенности детского организм, необходимо избегать длительного воздействия тепла на организм ребенка.
Мерами профилактики перегрева у детей являются:
-В жаркое время года гулять рекомендуется до 11 часов дня и после захода солнца, в «кружевной» тени.
-Одежда ребенка должна быть из натуральных тканей, легкой и свободной. На голове желательно носить панамку или летнюю шапочку.
-С собой на прогулку обязательно надо брать бутылочку с водой и поить ребенка чаще. В жару количества жидкости, потребляемой малышом, должно увеличиваться в 1,5-2 раза, особенно во время активных игр. Определить, достаточно ли малыш пьет, можно по количеству отделяемой мочи. Ходить в туалет ребенок должен не реже 4 раз в день, а моча при этом должна быть светлой. Если она концентрированная, с запахом, то следует поить ребенка больше.
-В рационе нежелательно присутствие жирной и жареной пищи, предпочтительнее свежие овощи, фрукты, вареная и пареная еда.
Особенно внимательно нужно относиться к условиям, в которых находятся новорожденные и дети до года, во избежание их перегрева:
-Кроватка не должна находиться вблизи от батареи или печки.
-Не стоит ребенка чрезмерно укутывать и одевать.
-Комната должна регулярно проветриваться.
-В жаркое время года стоит пользоваться кондиционером. То, что он для детей вреден – миф, если установить его прямо над детской кроваткой и включать во время сна, никакого вредного воздействия холодные потоки воздуха на малыша не окажут. Хуже, если маленький ребенок все время испытывает дискомфорт, у него появляется потница и повышается температура.
Родителям нужно помнить, что оберегать своего ребенка нужно не только от холода, но и от чрезмерного тепла, иначе не избежать теплового удара!
Солнечный удар у детей
Солнечный удар — поражение центральной нервной системы, возникающее вследствие сильного перегрева головы прямыми солнечными лучами. В результате солнечного удара происходят значительные изменения в обмене веществ, что приводит к дефициту кислорода в тканях, от которого страдает в первую очередь ЦНС, может развиться отек мозга, а также нарушаются функции жизненно важных органов и систем.
Солнечный удар у детей развивается быстрее, чем у более закаленных взрослых, так как механизмы терморегуляции и метаболизма у малышей еще не сформированы в полной мере. Кроме того, кожные покровы головы у детей более уязвимы, чувствительны к воздействию тепла и не обладают достаточными защитными свойствами.
Что предрасполагает к солнечному удару?
Предрасполагают к солнечному удару у детей, наряду с повышенной температурой окружающей среды и прямым воздействием солнечных лучей, высокая влажность; безветренная погода; не соответствующая погоде одежда ребенка; нарушение механизмов терморегуляции, особенно у детей раннего возраста; недостаточный или неправильный питьевой режим в условиях жары; различные заболевания центральной нервной системы.
Признаки солнечного удара у детей проявляются очень быстро и могут быть такими:
- Внезапная вялость, раздражительность или сонливость. Ребенок часто зевает, стремится прилечь.
- Сильное покраснение лица.

- Головная боль, повышенная температура.
- Капли пота на лица (испарина).
- Тошнота и рвота.
- Отсутствие реакции на раздражители (отсутствие рефлексов).
- Обезвоживание.
Солнечный удар у детей может закончиться угрожающими жизни последствиями – потерей сознания, замедлением пульса, асфиксией, сердечной недостаточностью.
Первая помощь при солнечном ударе у ребенка
- Немедленно перенести ребенка в прохладное помещение, в крайнем случае – в тень.
- Положить ребенка, придать горизонтальное положение, голову повернуть набок.
- Полностью накрыть тканью голову. Ткань, пеленка, повязка должны быть смочены в прохладной воде. Вода должна быть комнатной температуры, это важно. Не следует пользоваться льдом, так как он является контрастом в смысле температурного воздействия и может спровоцировать кровоизлияние.

- Если ребенок в сознании, ему каждые полчаса необходимо давать пить охлажденную очищенную или кипяченую воду.
Если в течение получаса состояние ребенка не улучшается, необходимо вызвать скорую помощь. Обратите внимание, если от удара пострадал ребенок в возрасте от рождения до 3-х лет, врача нужно вызвать немедленно.
1) Чтобы избежать солнечного удара, необходимо давать ребенку достаточно много питья.Это может быть как простая вода, так и различные соки, компоты, морсы. Ребенок теряет жидкость намного быстрее, чем взрослый человек. Он постоянно двигается, поэтому нельзя запрещать ребенку пить столько, сколько он хочет.
2) Ребенка нужно одевать по погоде. Лишняя кофта, колготки отсутствие кепки или любого другого головного убора могут послужить причиной солнечного удара. Также, важно избегать синтетической одежды, поскольку данная одежда не пропускает воздух, а значит, тело малыша не дышит.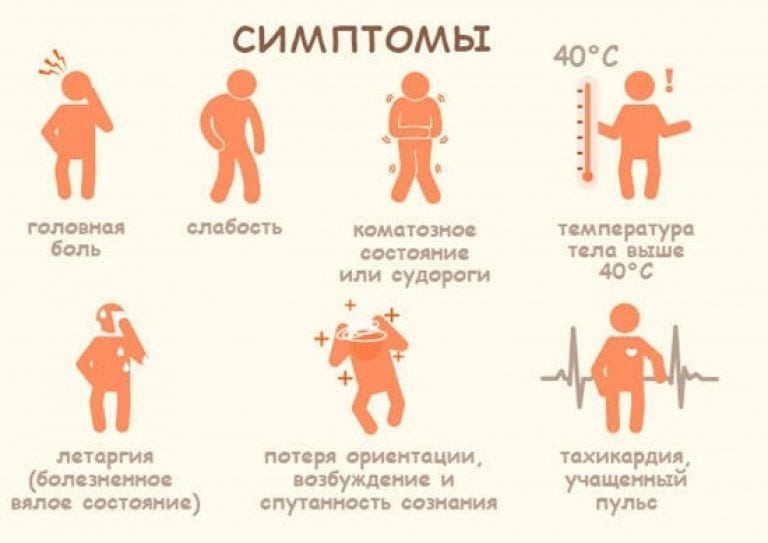
3) Ребенок может находиться на открытом солнце, но время пребывания должно быть ограничено. Найдите уголок с естественной тенью или поставьте большой зонт, где ребенок мог бы сидеть в тени.
4) Избегать того, чтобы ребенок переедал или употреблял большое количество тяжелой белковой пищи. Постные супы, овощные рагу, фрукты – это то, что детям рекомендуется давать в жаркую погоду.
5)Ограничить пребывание ребенка на улице. Стараться не гулять в период с 11 утра до 17 вечера. Это самое жаркое время и нахождение ребенка на улице, в эти часы не желательно.
6) Обращать внимание на то, сколько раз происходит мочеиспускание. Если ребенок испытывает потребность в мочеиспускании один раз в два часа или реже – это должно стать поводом, чтобы мама насторожилась относительно состояния здоровья малыша.
Профилактика солнечного удара – это выполнения несложных действий, которые помогут сохранить здоровье.
Солнечный и тепловой удар: признаки, симптомы, первая помощь
Кто-то любит жару, весь год мечтает о палящем летнем солнышке, оставляющем на теле потрясающие бронзовые следы, наслаждается каждым солнечным лучиком. Кто-то категорически не выносит зной, прячется все лето в тени, удивляя окружающих молочно-белым цветом собственной кожи. Про вас это или нет – не важно. Важно, что и первые, и вторые в жаркий сезон одинаково подвергают себя риску получить солнечный удар или тепловой.
Кто-то категорически не выносит зной, прячется все лето в тени, удивляя окружающих молочно-белым цветом собственной кожи. Про вас это или нет – не важно. Важно, что и первые, и вторые в жаркий сезон одинаково подвергают себя риску получить солнечный удар или тепловой.
Что такое солнечный удар? Солнечным ударом называют острое болезненное состояние, возникающее по причине перегрева прямыми лучами солнца головы. В результате расширяются кровеносные сосуды мозга, к голове идет сильный приток крови, которая может «застаиваться» там. В некоторых случаях в мозгу возникают даже разрывы мелких кровеносных сосудов, что угрожает нарушениями периферической и центральной нервных систем человеческого организма.
Солнечный удар — это особая форма удара теплового. Солнечный удар говорит о том, что тело приобрело больше тепла, чем мог бы управлять организм, должным образом охлаждать органы и тело. В результате нарушается потоотделение, кровообращение, свободные радикалы накапливаются в тканях. Последствия такого удара способны быть весьма серьезными, и даже угрожающими остановкой сердца и летальным исходом пострадавшего.
Последствия такого удара способны быть весьма серьезными, и даже угрожающими остановкой сердца и летальным исходом пострадавшего.
Основные причины солнечного удара – солнечные лучи, нещадно палящие непокрытую голову, а также обнаженное тело. Способствуют солнечному удару: духота, безветренная погода, распитие спиртного, переедание. Категорически нельзя засыпать, когда вы загораете, если боитесь уснуть на солнце – попросите рядом отдыхающих людей разбудить вас.
Риск заработать солнечный удар возрастает, если есть следующие условия:
- — прямое воздействие солнца на непокрытую голову;
- — повышенная погодная влажность;
- — наличие некоторых проблем со здоровьем, в частности: гипертонической болезни, вегетососудистой дистонии, эндокринных расстройств, порока сердца, ожирения;
- — возрастные риски: дети до 1 года, в особенности новорожденные, и пожилые люди. Солнечный удар у детей и стариков наиболее вероятен и угрожающ, ведь у малышей еще не достаточно совершенная естественная терморегуляция организма, а у пожилых людей — она уже слабо функционирует;
- — избыточный вес тела, ожирение;
- — алкогольная интоксикация;
- — курение;
- — стресс, нервное напряжение.

Признаки солнечного удара
Общие признаки солнечного удара – это головокружение, жуткая головная боль, покрасневшее лицо. Затем темнеет в глазах, появляется тошнота, иногда даже рвота. Могут возникнуть такие признаки солнечного удара, как расстройства зрения и кровотечения из носа. Если не оказана первая помощь при солнечном ударе, пострадавший теряет сознание, пульс учащается, появляется одышка, нарушается деятельность сердца. В тяжелых случаях солнечный удар переходит в состояние комы.
Нередко солнечный удар сопровождается ожогами кожи: покраснение, ожоговые пузыри и прочие признаки. Симптомы солнечного удара, так же как и теплового, усугубляются, если повышена влажность окружающей среды.
Признаки солнечного удара легкой степени — это:- — головная боль;
- — тошнота;
- — общая слабость;
- — учащения дыхания и пульса;
- — расширение зрачков.
Необходимые меры: вынести/выйти из зоны перегрева, оказать помощь.
Симптомы солнечного удара средней степени — это:
- — сильные головные боли с тошнотой и рвотой;
- — резкая адинамия;
- — состояние оглушенности;
- — шаткая походка;
- — неуверенность движений;
- — временами состояния обморока;
- — учащение дыхания и пульса;
- — кровотечение из носа;
- — температура тела 38-40 °C.
Тяжелая форма развивается внезапно. Кожа лица гиперемирована, позже бледно-цианотичная. Возможны: изменения сознания от путанности сознания до комы, тонические и клонические судороги, бред, галлюцинации, непроизвольное выделение кала и мочи, повышение температуры до 41-42 °C, возможна внезапная смерть.
При солнечном ударе тяжелой формы и отсутствии срочной медицинской помощи летальность наступает в 20-30 % случаев.
Тепловой удар
Тепловой удар – это острое болезненное состояние, возникающее при перегревании тела. Как результат, усиление процессов теплообразования при одновременном уменьшении или затруднении в организме теплоотдачи, что нарушает его жизненные функции. Способствует перегреванию тела все, что, так или иначе может нарушить выделение пота и затруднить его испарение: влажность и высокая температура воздуха, переутомление, активная физическая работа в синтетической, кожаной или прорезиненной одежде, обезвоживание организма, длительные походы, прогулки в жаркую погоду, обильная еда. Тепловой удар получить гораздо легче, чем солнечный: для него солнце не является обязательным условием, достаточно просто усиленно поработать в чрезмерно теплой одежде, не пропускающей воздух, или провести несколько часов в душном помещении, с плохой вентиляцией.
Признаки теплового удара.
Общие признаки теплового удара – сонливость, головная боль, общая слабость, головокружение. Если не предотвратить дальнейшего перегрева, лицо краснеет, повышается температура тела, вплоть до 40ºС, зачастую диспепсические расстройства – рвота, понос. Если и дальше не устранить причины перегрева, у пострадавшего начинается бред, галлюцинации, затем больной теряет сознание, лицо белеет, кожа холодная и подчас синюшная, потоотделение повышается, нарушается сердечная деятельность, пульс слабый, но частый. Пребывая в таком состоянии, больной может просто погибнуть, ему срочно необходима медицинская помощь.
Если не предотвратить дальнейшего перегрева, лицо краснеет, повышается температура тела, вплоть до 40ºС, зачастую диспепсические расстройства – рвота, понос. Если и дальше не устранить причины перегрева, у пострадавшего начинается бред, галлюцинации, затем больной теряет сознание, лицо белеет, кожа холодная и подчас синюшная, потоотделение повышается, нарушается сердечная деятельность, пульс слабый, но частый. Пребывая в таком состоянии, больной может просто погибнуть, ему срочно необходима медицинская помощь.
Первая помощь при солнечном или ударе тепловом
Первая помощь при солнечном ударе и тепловом в обоих случаях одинакова. При появлении первых симптомов необходимо быстро отреагировать оказанием первой помощью пострадавшему. Не стоит забывать при этом, что это доврачебная помощь, и бригаду «скорой» лучше вызывать сразу же, так как человеку обычно сложно сориентироваться и правильно оценить степень тяжести состояния пострадавшего, в особенности, если солнечный удар у детей или пожилых людей.
Общие правила первой помощи:
Исключить влияние факторов перегрева — немедленно вынести пострадавшего на свежий воздух, обязательно в тень, либо поместить его в прохладном, хорошо вентилируемом помещении, уложить с приподнятой головой, расстегнуть воротник, а лучше вообще до пояса раздеть. Положить на голову холодный компресс, опрыскивать тело холодной водой. Дать обильно попить прохладной воды. Хорошо поможет обычная настойка валерианы: на третью часть стакана воды 20 капель.
ГУЗ «Грязинская МРБ» отделение профилактики. Старшая медсестра детской поликлиники Бадретдинова В.А.
симптомы, первая помощь » ТОГБУЗ «Уваровская ЦРБ»
Солнечный и тепловой удар – это опасные состояния, которые требуют своевременного оказания помощи и могут напрямую угрожать жизни человека. Поэтому необходимо разобраться, как оказывать первую помощь пострадавшим и предупредить развитие данных состояний.
Разница между солнечным и тепловым ударом
Тепловой удар – это симптомокомплекс, который возникает вследствие сильного перегревания организма. Суть теплового удара заключается в ускорении процессов образования тепла при параллельном снижении теплоотдачи организмом.
Суть теплового удара заключается в ускорении процессов образования тепла при параллельном снижении теплоотдачи организмом.
- Солнечный удар – разновидности или частый случай теплового удара, который возникает вследствие воздействия прямых солнечных лучей. На фоне перегрева возникает расширение сосудов головы, таким образом, увеличивается приток крови к голове.
- Тепловой удар может случиться в жаркую погоду, также причиной может стать повышенная температура в транспорте, жарком цеху, сауне, бане.
Тепловой удар гораздо коварнее и опаснее, вследствие того, что пациент не всегда может связать собственное состояние с перегревом организма, тогда как при солнечном ударе причины очевидны. Некоторые специалисты идут по ложному диагностическому пути и пытаются обнаружить патологию сердца, сосудов, желудочно-кишечного тракта, тогда как больной на самом деле страдает от резкого нарушения терморегуляции.
Что происходит с человеческим организмом при тепловом ударе?
Терморегуляция человеческого организма протекает в нормальных физиологических реакциях при температуре около 37 градусов с допустимым колебанием в полтора градуса. При изменении условий внешней среды меняется и механизм теплоотдачи, запускаются патологические реакции:
При изменении условий внешней среды меняется и механизм теплоотдачи, запускаются патологические реакции:
- сначала возникает короткая компенсация, на данном этапе организм еще не справляется с внешним перегревом;
- на фоне перегрева компенсаторные действия приводят к срыву терморегуляционного механизма;
- нарастает температура тела, и организм пытается создать баланс, сравнивая температуру тела с температурой окружающей среды;
- адаптационные механизмы истощаются, и начинается стадия декомпенсации;
- развивается общая интоксикация организма, сердечная и почечная недостаточность, ДВС-синдром, ацидоз. В крайних случаях прекращается электропитание головного мозга, что провоцирует кровоизлияние и отек.
Причины солнечного и теплового удара
Что вызывает тепловой удар:
- чрезмерное кутание маленьких детей;
- плохая приспособленность организма к повышению температуры внешней среды;
- длительное пребывание на прямых солнечных лучах в случае солнечного удара;
- продолжительное нахождение в условиях повышенной температуры, плохое кондиционирование воздуха или его полное отсутствие.

Факторы риска развития солнечного и теплового удара:
- детский и пожилой возраст, беременность;
- избыточный вес;
- гипергидроз и ангидроз;
- аллергия;
- гормональные нарушения;
- инфаркт или инсульт в анамнезе;
- наличие хронических патологий: ишемическая и гипертоническая болезнь сердца, психические заболевания, гепатиты, бронхиальная астма, сахарный диабет, патологии щитовидной железы;
- синтетическая, прорезиненная, плотная одежда;
- прием определенных препаратов: ингибиторы МАО, амфетамины, трициклические антидепрессанты;
- повышенная влажность воздуха;
- интенсивный физический труд;
- прием мочегонных препаратов, недостаточный питьевой режим;
- наркотическое или алкогольное опьянение;
- повышенная метеочувствительность.
Симптомы теплового удара у детей и взрослых:
- покраснение покровов кожи;
- кожа становится холодной на ощупь, в некоторых случаях присутствует синюшный оттенок;
- сонливость, слабость;
- одышка, помутнение сознания;
- головокружение, сильная головная боль, холодный пот;
- потемнение в глазах, расширение зрачков;
- ослабление и учащение пульса;
- повышение температуры тела до 40 градусов;
- боли в животе, тошнота, рвота;
- задержки мочеиспускания;
- наличие шаткой походки;
- в особенно тяжелых случаях судороги и потеря сознания.

Симптомы теплового удара у ребенка – аналогичные, однако клиника не всегда выражена, тогда как состояние более тяжелое. Единственным симптомом, который более характерен для ребенка, является носовое кровотечение вследствие теплового удара.
Симптомы солнечного удара
Признаки солнечного удара у взрослого человека аналогичны клинике теплового удара. Может присутствовать сразу несколько симптомов, однако пациент всегда укажет на длительное нахождение на солнце. Чаще всего пагубное воздействие солнечных лучей, помимо общего состояния, повлияет еще и на кожные покровы, которые становятся красными, отекают, прикосновение к коже при этом является неприятным и болезненным.
Симптоматика солнечного удара у ребенка не сильно отличается от взрослых. Дети гораздо тяжелее переносят перегрев, становятся плаксивыми или апатичными, отказываются от еды и питья. Детский организм имеет еще не до конца сформированный механизм терморегуляции, поэтому для ребенка достаточно 15 минут пребывания на открытом солнце для получения солнечного удара. .
.
В зависимости от степени тяжести состояния классифицируют тепловой удар легкой, средней и тяжелой степени. Тяжелая степень в 30% случаев заканчивается смертью пациента.
Первая помощь
Действия, направленные на оказание первой помощи, играют важнейшую роль в профилактике прогрессирования нарушений регуляции температуры. Они должны быть оперативными, слаженными и своевременными.
- Изолировать человека от воздействия повреждающего фактора – тепла: вывести в прохладное помещение, посадить в тень.
- Вызвать скорую. Не стоит заниматься самостоятельной оценкой степени тяжести состояния человека – даже при наличии неплохого самочувствия пострадавшего должен осмотреть врач.
- При нарушении сознания слегка щелкнуть по носу, ущипнуть за мочку уха, дать понюхать нашатырный спирт.
- Снять одежду, которая повышает нагревание тела и стесняет движения.
- Открыть окна и обеспечить приток чистого, свежего воздуха.
- Подложить под голову валик, изготовленный из подручных средств.

- Накрыть тело пострадавшего влажной тканью.
- При наличии на коже солнечных ожогов сделать прохладные примочки, которые по мере подсыхания и нагревания ткани меняют. При наличии под рукой пантенола – места ожогов смазывают этим кремом.
- Под затылок и ко лбу прикладывают холодные компрессы: бутылку с холодной водой, специальный охлаждающий пакет, лед, завернутый в ткань, холодное полотенце.
- Если пострадавший способен самостоятельно передвигаться, необходимо поместить его в прохладную ванну или душ. При затруднении передвижения – облить тело холодной водой.
- Дать человеку прохладное питье, подойдет зеленый чай комнатной температуры. Запрещено давать спиртное, энергетики и кофе.
Профилактика теплового удара
- Избегать повышенной физической активности и пассивного пребывания на прямом солнце в период с 11.00 до 16.00, в часы наибольшей активности солнца.
- Защищаться от солнечных лучей: носить головной убор светлых оттенков, отдыхать в тени деревьев или под навесом, пользоваться зонтиком.

- Носить одежду светлых тонов, изготовленную из натуральных тканей.
- Соблюдать питьевой режим, выпивать ежедневно не менее 2 литров чистой воды.
- При нахождении или работе в помещениях с повышенной температурой стараться чаще открывать окна и пользоваться вентиляторами и кондиционерами, периодически выходить в прохладное помещение на 5-10 минут.
- Избегать переедания, особенно при употреблении острой и жирной пищи, которая имеет свойство забирать воду из организма.
- Не стоит употреблять алкоголь даже в небольших количествах, также и со слабоалкогольными напитками в жаркое время года.
- Последняя рекомендация касается всех тех, кто уже сталкивался с солнечным или тепловым ударом: не стоит возвращаться к обычному ритму жизни после наступления облегчения, лучше восстановить свои силы, поскольку повторный солнечный удар возможен в тот же день, но уже с более тяжелыми последствиями.
«Летняя» памятка от ГОБУЗ «Детская областная клиническая больница»
Лето — прогулки с раннего утра до позднего вечера, много солнца, воды и природы, а еще — стремление малыша узнать, что там, за поворотом и каково на вкус это растение. .. Радостная пора, требующая от родителей максимальной ответственности и внимания. Специалисты ГОБУЗ «ДОКБ» подготовили для вас информацию, знание которой поможет сохранить волну летнего позитива на год вперед.
.. Радостная пора, требующая от родителей максимальной ответственности и внимания. Специалисты ГОБУЗ «ДОКБ» подготовили для вас информацию, знание которой поможет сохранить волну летнего позитива на год вперед.
Бережем близких от солнечных и тепловых ударов.
Солнечный удар – состояние, которое развивается в результате длительного воздействия солнечных лучей на голову и верхнюю часть шеи в жаркую погоду. Тепловой удар – результат общего перегревания организма, в том числе под воздействием солнечных лучей. При перегревании организм защищается от высокой температуры с помощью повышенного потоотделения. С другой стороны, при этом с потом происходят потери солей и жидкости, что приводит к повышению температуры тела и еще большему перегреванию. Дети и лица пожилого возраста более склонны к солнечному и тепловому удару. Нередко солнечный удар возникает вместе с тепловым ударом. Механизм возникновения, процессы, происходящие в организме, и мероприятия первой помощи при солнечном и тепловом ударе практически не отличаются.
Причиной теплового удара является высокая температура окружающей среды, особенно в сочетании с большой влажностью и чрезмерной физической активностью. Если это происходит под воздействием солнечных лучей, возникает солнечный удар.Тепловой удар может возникнуть не только на солнце, но и в тени, а также в помещении или автомобиле, если они нагреты солнцем и плохо проветриваются. Также перегреву организма способствует тесная синтетическая одежда.
Симптомы солнечного и теплового удара:
Тошнота, рвота, головная боль, вялость, зевота, сонливость, покраснение лица, повышение температуры тела, шум в ушах, потемнение в глазах, учащение дыхания, сердцебиения, слабость, головокружение,. При солнечном ударе могут быть ожоги кожи. В тяжелом случае возможны обморок и судороги.
Первая помощь при солнечном и тепловом ударе:
Укрыть пострадавшего от солнечных лучей, вывести его из душного, жаркого помещения на свежий воздух. Придать пострадавшему полусидячее положение. Расстегнуть стесняющую одежду пострадавшего, снять синтетическую одежду. Дать понюхать ватный тампон, смоченный нашатырным спиртом. Сделать примочки из ткани, смоченной прохладной водой, на область головы, груди, шеи.
Дать понюхать ватный тампон, смоченный нашатырным спиртом. Сделать примочки из ткани, смоченной прохладной водой, на область головы, груди, шеи.
Дать пострадавшему обильное питье комнатной температуры – сок, воду, компот. Идеальным питьем является следующее – 1 чайная ложка соли на 1 литр прохладной воды. Как правило, для восполнения водных и солевых потерь достаточно 1-2 литра такого раствора. Давать пить пострадавшему ледяные жидкости нельзя. Во-первых, это может привести к быстрому развитию ангины, бронхита или даже пневмонии. А, во-вторых, организму пострадавшего не нужна дополнительная нагрузка на центр терморегуляции, который и так перевозбужден.
При судорогах постараться сделать так, чтобы пострадавший не получил травм (убрать выступающие и острые предметы), уложить его на ровную поверхность, повернуть голову на бок. Если температура тела пострадавшего выше 39єС у взрослых и выше 38єС у детей, можно принять один из жаропонижающих препаратов (гипертермия). Наблюдать за тем, дышит ли больной. Если дыхание отсутствует, начинать искусственное дыхание. Проверять пульс. При остановке кровообращения приступать к непрямому массажу сердца. При потере сознания, но наличии у пострадавшего пульса и дыхания, уложить его в правильное положение, которое позволит свободно дышать и предупредит возможность удушья или вдыхания рвотных масс. Таким положением является положение лежа на животе, голова на бок. Оно необходимо пострадавшему только в том случае, если у него есть пульс и сохранено дыхание.
Если дыхание отсутствует, начинать искусственное дыхание. Проверять пульс. При остановке кровообращения приступать к непрямому массажу сердца. При потере сознания, но наличии у пострадавшего пульса и дыхания, уложить его в правильное положение, которое позволит свободно дышать и предупредит возможность удушья или вдыхания рвотных масс. Таким положением является положение лежа на животе, голова на бок. Оно необходимо пострадавшему только в том случае, если у него есть пульс и сохранено дыхание.
В случае нарушения дыхания и (или) кровообращения, судорог и стойкого нарушения сознания необходимо немедленно вызвать «Скорую помощь».
Что нельзя делать при солнечном и тепловом ударе:
Давать пострадавшему алкогольные напитки и напитки, содержащие кофеин. Быстро и резко охлаждать пострадавшего (окунать в холодную ванную).
Врачи, как правило, после перенесенного человеком солнечного удара рекомендуют в течение нескольких дней соблюдать постельный режим. Это время необходимо, чтобы организм восстановил деятельность нервной системы, циркуляцию крови, ряд биохимических реакций. Данной рекомендацией пренебрегать не следует, иначе возрастет риск повторного состояния удара.
Данной рекомендацией пренебрегать не следует, иначе возрастет риск повторного состояния удара.
Профилактика теплового и солнечного удара
Тепловой и солнечный удар у детей и стариков возникает наиболее часто и стремительно. Их организм в силу возраста имеет физиологические особенности, собственно достаточно одного того, что у их организма несовершенна система внутренней терморегуляции. Подростки также относятся к категории групп риска, благодаря гормональной активности организма. Также сюда входят люди, к жаре непривычные, страдающие ожирением, эндокринными и сердечно-сосудистыми заболеваниями, и, конечно, люди, которые злоупотребляют алкоголем.
Относясь к одной из групп риска, в особенности не стоит ждать, когда жара и солнце ударят по здоровью, причем в самом прямом смысле слова. Профилактические меры необходимо принимать заранее:
1. — в солнечную жаркую погоду защищайте голову светлым, легким, легко проветриваемым головным убором (светлое лучше отражает солнечный свет), а глаза защищайте темными очками;
2. — избегайте пребывания на открытых пространствах, где прямые солнечные лучи. Солнце самое активное и опасное в период: с 12.00 до 16.00 часов.
— избегайте пребывания на открытых пространствах, где прямые солнечные лучи. Солнце самое активное и опасное в период: с 12.00 до 16.00 часов.
3. — избегать воздействия прямых лучей солнца на непокрытое тело, а особенно голову — прикрывайтесь зонтом, чередуйте купание и отдых на песочке, не засыпайте на солнце, не совершайте продолжительных экскурсий в жару, больше пейте;
4. — не находитесь, долгое время на солнце, даже если вы на пляже под зонтом. Продолжительность солнечных ванн вначале не должна быть дольше 15-20 минут, впоследствии можно постепенно увеличить время, но не дольше двух часов с обязательными перерывами нахождения в тени и прохладе;
5. — лучше загорать не лежа, а в движении, принимать солнечные ванны в утренние часы и вечерние. Не загорайте сразу после еды, выходить на солнце можно только через час;
6. — носите светлую, легкую одежду, легко проветривающуюся, из натуральных тканей, которая не препятствует испарению пота;
7. — не кушайте слишком плотно в жаркое время. Предпочтение отдавайте овощам и кисломолочным продуктам;
Предпочтение отдавайте овощам и кисломолочным продуктам;
8. — поддерживайте в организме водный баланс. Находясь на отдыхе, на море лучше в день пить не меньше 3-х литров;
9. — протирайте время от времени лицо мокрым, прохладным платком, чаще умывайтесь и принимайте прохладный душ;
10. — при ощущении недомогания срочно обратитесь за помощью или сами предпримите возможные меры.
Предупредить тепловые удары, можно только создав нормальные условия быта и труда там, где вы работаете и живете: нормальная температура, вентиляция и влажность в помещениях, одежда по сезону – все это поможет вам снизить риск получения солнечного и теплового удара.
Оказываем первую помощь при укусах насекомых
Укусы большинства насекомых, хоть и не приятны, но сами по себе не представляют особой опасности, если конечно у ребенка нет на них аллергии. Так как все дети разные, то и на укусы насекомых они реагируют по-разному. Одни начинаю капризничать, если их укусил комар, и место укуса постоянно чешется, а другие и укус осы воспринимают вполне спокойно, и дело тут не только в реакции организма, но и в характере чада.

В результате укуса насекомых, в зависимости от индивидуальных особенностей ребенка, возможно проявление различных реакций:
Местная. На месте укуса, появляется небольшое покраснение, отек, зуд и жгучая боль.
Аллергическая реакция бывает различной степени тяжести и может проявиться, как в виде крапивницы, так и в виде отека «Квинке» или спровоцировать приступ удушья и бронхиальной астмы.
Общая токсическая. Сопровождается ознобом, тошнотой, рвотой, головной болью и болью в суставах. Обычно, развивается в результате множественных укусов насекомых. Особенно опасна для маленьких деток.
АЯ ПОМОЩЬ ПРИ УКУСАХ НАСЕКОМЫХ
Для оказания необходимой первой помощи при укусах насекомых, желательно, все же узнать, кто вас укусил, что бы быть уверенным в своих дальнейших действиях.
Укусы комаров — первая помощь.
Комары, как и слепни не имеют ядовитых желез, но могут быть переносчиком какой либо болезни. Для комаров, человек — это еда. При укусе комара в организм ребенка попадает вещество, которое препятствует свертываемости крови, что дает комару возможность подкрепиться.
 На месте комариного укуса появляется небольшое покраснение и волдырь — это результат аллергической реакции на вещество, которое попало к вам в кровь в момент укуса. В преобладающем большинстве случаев, такая реакция не опасна для здоровья вашего ребенка. Для оказания первой помощи можно протереть место укуса пищевой содой и намазать зеленкой. Сода уменьшит припухлость, а «зеленка» предотвратит возможное инфицирование.
На месте комариного укуса появляется небольшое покраснение и волдырь — это результат аллергической реакции на вещество, которое попало к вам в кровь в момент укуса. В преобладающем большинстве случаев, такая реакция не опасна для здоровья вашего ребенка. Для оказания первой помощи можно протереть место укуса пищевой содой и намазать зеленкой. Сода уменьшит припухлость, а «зеленка» предотвратит возможное инфицирование.Для того, чтобы избежать укусов комаров, можно поставить на окна москитные сетки, а во время прогулки, если ваш ребенок еще совсем мал, обязательно накройте коляску куском тюля, москитной сетки или марли. А вот распыление противокамариных аэрозолей и использование кремов педиатры совсем не приветствуют, поэтому пользуйтесь ими только в том случае, если вы собираетесь пойти с ребенком за грибами в лес или на рыбалку, где контакта с комарами вам не избежать.
Укусы пчел, ос и прочих жалящих насекомых – первая помощь.
Пчела, как и шмель, может ужалить всего один раз. В отличие от них, жало осы не имеет зазубрин, и поэтому одна оса может ужалить человека несколько раз. Но и осы, и пчелы, нападают и жалят только в том случае, когда чувствуют опасность. Во время укуса в кровь ребенка попадает яд, из-за чего может проявиться аллергическая реакция. Поэтому, очень важно уметь оказать первую помощь при укусе этих насекомых.
В отличие от них, жало осы не имеет зазубрин, и поэтому одна оса может ужалить человека несколько раз. Но и осы, и пчелы, нападают и жалят только в том случае, когда чувствуют опасность. Во время укуса в кровь ребенка попадает яд, из-за чего может проявиться аллергическая реакция. Поэтому, очень важно уметь оказать первую помощь при укусе этих насекомых.
1Первым делом, если жало осталось в месте укуса, его нужно извлечь. Для этого лучше всего подойдет пинцет, но можно воспользоваться и подручными средствами, предварительно продезинфицировав их спиртовым раствором.
2Промыть с мылом место укуса.
3К месту укуса необходимо приложить холод, или ватку, смоченную в настойке календулы.
4Выпить антигистаминный препарат. Например «Зиртек», «Супрастин», «Фенистил», или «Кларитин». Дозировку и возрастные ограничения смотрите в инструкции.
На свое усмотрение, вы можете воспользоваться народными средствами, и , после удаления жала, приложить кусок сырой, разрезанной пополам, картошки,. Ни в коем случае не прикладывайте землю. Несмотря на распространенность этого метода, ничего хорошего он в себе не несет. Даже наоборот, вы серьезно рискуете, и можете легко занести инфекцию в организм ребенка.
Ни в коем случае не прикладывайте землю. Несмотря на распространенность этого метода, ничего хорошего он в себе не несет. Даже наоборот, вы серьезно рискуете, и можете легко занести инфекцию в организм ребенка.
За медицинской помощью следует обратиться в случае если возникли симптомы тяжелой аллергической реакции, а именно: одышка с затрудненным выдохом, крапивница, головная боль, потеря сознания, рвота, тошнота, судорожные состояния, сердцебиение ; в месте укуса одного лишь насекомого наблюдаются такие признаки инфекции как: краснота, усиливающаяся боль, повышение температуры тела, отек; предыдущие укусы сопровождались развитием аллергических реакций; на теле человека отмечается более десяти – двадцати укусов, особенно если речь идет о пожилом человеке либо ребенке; жало было запущено в глазное яблоко, горло либо во внутреннюю часть рта.
Оказание первой помощи при укусах ядовитых животных
В чем заключается опасность укуса змеи? Каким образом отличить ядовитую змею от неядовитой змеи? Что следует сделать в случае, если Вас укусила змея?
Укусы змей таят в себе огромную опасность для здоровья человека. Дело в том, что на сегодняшний день выделяют многочисленные виды змей, которым свойственно выпускать очень сильный яд, способный не только навредить общему состоянию здоровья человека, но еще и привести к летальному исходу. Количество яда, выпускаемое при укусе ядовитой змеи, намного больше, нежели количество яда, выделяемое при укусе любого ядовитого насекомого.
Дело в том, что на сегодняшний день выделяют многочисленные виды змей, которым свойственно выпускать очень сильный яд, способный не только навредить общему состоянию здоровья человека, но еще и привести к летальному исходу. Количество яда, выпускаемое при укусе ядовитой змеи, намного больше, нежели количество яда, выделяемое при укусе любого ядовитого насекомого.
Несмотря на то, что большинство людей уверено в том, что змеи являются крайне агрессивными, на самом деле их ядовитым видам самостоятельно свойственно нападать только в очень редких случаях. Как правило, в нападении данных ядовитых животных виновным оказывается сам человек, так как именно он в большинстве случаев тревожит змею либо по каким-либо причинам нападает на нее.
Первая помощь при укусе змеи предусматривает промывание пораженного участка проточной водой, выдавливание из него яда, фиксирование пораженной конечности. Помимо этого рану нужно обмотать стерильной повязкой, после чего доставить пострадавшего в медицинское учреждение.
Виды змей, которые являются наиболее опасными для человека.
Если рассматривать список наземных ядовитых животных, то среди всего его разнообразия сразу же можно выделить змей, укусы которых могут стать причиной смерти человека. Особую опасность представляют собой такие виды данных животных как: песчаная эфа, кобра, гадюка и гюрза. Если человека укусила змея, ему следует немедленно обратиться за помощью к врачу-специалисту, так как вполне возможно, что она была ядовитой.
Специфические черты ядовитых змей
Все ядовитые змеи являются обладателями щелевидных глаз и головы, которая своим внешним видом походит на треугольник. Если говорить о гадюке обыкновенной, то ей присуща особая окраска, однако основной тон все равно остается коричневым, при этом на спине виднеется рисунок в виде зигзага. Гюрзе присуще очень крупное толстое тело, которое обладает красновато-коричневым либо серовато-песчаным окрасом. На протяжении всей спины гюрзы располагаются поперечно-вытянутые пятна. Эфе характерен золотисто-песчаный окрас, при этом вдоль всего тела располагаются достаточно крупные пятна белого цвета, а с боку вычерчен светлый зигзаг. Так называемый крест находиться на голове эфы.
Так называемый крест находиться на голове эфы.
В случае укуса неядовитой змеи на теле пострадавшего отмечаются две полоски тонких мелких царапин. Если же укус был осуществлен ядовитой змеей, тогда также налицо две полоски царапин, однако на их концах отмечаются еще и проколы, оставленные клыками.
Признаки змеиного укуса
Четко выделенные одна либо две точечные ранки или царапины. Увеличивающийся отек вокруг укуса и болевые ощущения в месте поражения. Рвота, холодный пот, лихорадка, сонливость, сильная тошнота, слабость в области мышц. Нарушение зрения, а именно «раздвоение» в глазах. Затрудненное дыхание.
Оказание первой помощи при змеином укусе
Оставайтесь в полном спокойствии и тут же отправьте кого-нибудь за помощью врача — специалиста, либо, если имеется такая возможность, собственноручно вызовите машину скорой помощи. Для того , чтобы яд не имел возможности распространяться по организму в ускоренном темпе, постарайтесь двигаться как можно меньше. Пострадавшему ни в коем случае нельзя передвигаться самостоятельно. Его сразу же следует уложить и обеспечить ему полный покой. Плюс ко всему, пораженной области следует обеспечить полную неподвижность, при этом зафиксировав ее при помощи бинта. Если укус пришелся на верхнюю конечность, ее фиксируют в согнутом положении.
Его сразу же следует уложить и обеспечить ему полный покой. Плюс ко всему, пораженной области следует обеспечить полную неподвижность, при этом зафиксировав ее при помощи бинта. Если укус пришелся на верхнюю конечность, ее фиксируют в согнутом положении.
В случае змеиного укуса следует тут же высосать из пораженного места яд. В данном случае необходимо сдавить зубами ткань, находящуюся вокруг ранки, при этом одновременно высасывая и выдавливая жидкость. Полученную жидкость следует как можно быстрее сплюнуть. Весь этот процесс занимает, как правило, пятнадцать – двадцать минут. За этот промежуток времени извлекается примерно двадцать – пятьдесят процентов яда. Не стоит переживать, что яд проникнет и в Ваш организм, этого не произойдет. Прежде всего, человек, пришедший на помощь, всегда выплевывает яд. Помимо этого количество яда, которое все же может проникнуть в организм, является очень маленьким, и не может вызвать интоксикацию.
Далее производим дезинфекцию раны посредством зеленки либо йода, после чего накладываем тугую повязку на место поражения.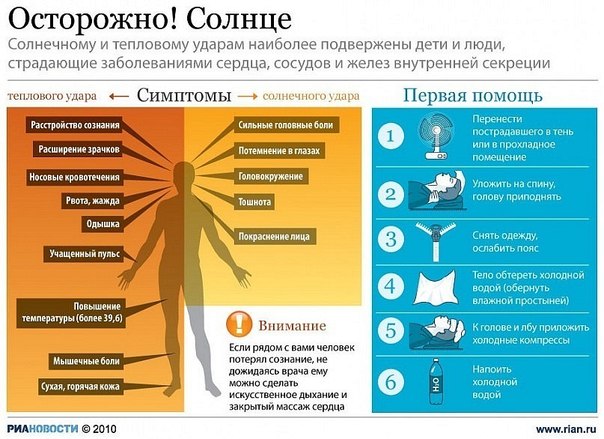 Чем сильнее будет развиваться отек, тем слабее нужно делать повязку. Таким образом, удастся избежать поражения мягких тканей. Пострадавшему следует употреблять огромное количество жидкости, а именно воды, чая и так далее. Это даст возможность очистить организм от имеющегося яда гораздо быстрее. Нужно как можно быстрее госпитализировать пострадавшего, так как только в больнице ему смогут ввести специальную поливалентную противозмеиную сыворотку.
Чем сильнее будет развиваться отек, тем слабее нужно делать повязку. Таким образом, удастся избежать поражения мягких тканей. Пострадавшему следует употреблять огромное количество жидкости, а именно воды, чая и так далее. Это даст возможность очистить организм от имеющегося яда гораздо быстрее. Нужно как можно быстрее госпитализировать пострадавшего, так как только в больнице ему смогут ввести специальную поливалентную противозмеиную сыворотку.
При укусе змеи не рекомендуется вырезать пораженный участок либо крестообразно его разрезать. Разрезы такими предметами как стекло, нож и другими могут стать причиной развития инфекции. Также нельзя делать прижигания в месте поражения такими раскаленными предметами, как порох либо угли от костра. На самом деле такие прижигания не являются эффективными, так как длина зубов ядовитой змеи составляет один сантиметр. В результате, яду свойственно проникать очень глубоко в ткани. Прижигания на поверхности кожного покрова не окажут совершенно никакого целебного эффекта, зато могут спровоцировать развитие струпа, под которым развивается нагноение. Нельзя накладывать жгут выше места поражения. Это только ухудшит общее самочувствие пострадавшего, а также повысит риск его гибели. Нельзя употреблять спиртные напитки. Алкоголь – это не противоядие, он не дает возможности яду выйти из организма, так как только усиливает его воздействие.
Нельзя накладывать жгут выше места поражения. Это только ухудшит общее самочувствие пострадавшего, а также повысит риск его гибели. Нельзя употреблять спиртные напитки. Алкоголь – это не противоядие, он не дает возможности яду выйти из организма, так как только усиливает его воздействие.
Знакомимся с ядовитыми растениями и учимся оберегать детей от их воздействия.
Дети могут отравиться ягодами, цветами растений, стеблями, фруктами, грибами. Не разрешайте им пробовать незнакомые ягоды, цветы и листья растений, не собирайте и не варите неизвестные вам, или попросту старые грибы. Отправившись с ребенком любого возраста в лес, внимательно наблюдайте за ним. На лугах, в лесах, на берегах рек и озер растут ядовитые цветы и травы. Ядовитые растения часто превлекают своим видом, красками. Незнакомыми растениями, их цветами и семенами можно лишь полюбоваться, запретите ребенку их трогать, тем более брать в рот.
Если ваш малыш съел на прогулке незнакомое растение или плоды и ягоды сомнительных растений, необходимо выполнить определенные действия. Попытайтесь выяснить, что за растение съел малыш, попросите его в доверительной форме показать, что он пробовал и сколько листиков, ягодок или цветочков.Если малыш плачет, боится или просто не может точно назвать — осмотрите подряд все растения, до которых он мог достать — ищите оторванные листья, цветы, остатки плодоножек, размазанную грязь или другие признаки того, что ребенок приложил здесь руку. Если выяснить, ядовито ли растение точно не представляется возможным, действуйте так, как будто это растение ядовито – лучше перестраховаться, даже если ребенок съел всего несколько листиков.
Попытайтесь выяснить, что за растение съел малыш, попросите его в доверительной форме показать, что он пробовал и сколько листиков, ягодок или цветочков.Если малыш плачет, боится или просто не может точно назвать — осмотрите подряд все растения, до которых он мог достать — ищите оторванные листья, цветы, остатки плодоножек, размазанную грязь или другие признаки того, что ребенок приложил здесь руку. Если выяснить, ядовито ли растение точно не представляется возможным, действуйте так, как будто это растение ядовито – лучше перестраховаться, даже если ребенок съел всего несколько листиков.
Симптомы употребления ядовитых растений могут быть местными или общими
Из местных можно отметить появление на руках, глазах или на губах красноты или волдырей. Осмотрите язык и полость рта — нет ли там порезов, красноты, волдырей или распухания. Многие растения ядовиты, однако некоторые — в большей степени, чем прочие. Одни ядовитые растения могут вызвать саднение во рту, расстройство желудка и рвоту без каких-либо негативных последствий, другие — даже летальный исход. К счастью, листья многих токсичных растений настолько горьки, что дети чаще выплевывают их, а не глотают. Если растение, несомненно, ядовитое, немедленно нужно дать ребенку воду в большом количестве и вызвать рвоту. После промывания желудка отвезите ребенка и растение в ближайшую больницу. Если вы предполагаете, что малыш попробовал растение, захватите его с собой.
К счастью, листья многих токсичных растений настолько горьки, что дети чаще выплевывают их, а не глотают. Если растение, несомненно, ядовитое, немедленно нужно дать ребенку воду в большом количестве и вызвать рвоту. После промывания желудка отвезите ребенка и растение в ближайшую больницу. Если вы предполагаете, что малыш попробовал растение, захватите его с собой.
Меры безопасности, связанные с растениями
Ваши комнатные растения должны быть безопастны для ребенка. Покупайте растения только с ярлычком, на котором написано его название. Спросите, не ядовито ли оно. Если вам подарили неизвестное растение, обязательно узнайте, как оно называется. Если оно ядовито или вам не удалось узнать его названия, немедленно расстаньтесь с ним, каким бы красивым оно не было. На прогулке в лесу не оставляйте малыша без постоянного присмотра взрослых. довитые растения составляют всего 2% от числа всех остальных, но вероятность встречи с ними достаточно велика. Они растут не только в лесах, полях и на лугах, но и возле жилых домов, на огородах, а некоторые из них садоводы выращивают на своих дачных участках.
Ядовитыми называют растения, содержащие химические вещества, которые, попав в организм, вызывают отравление. Различают безусловно и условно ядовитые растения (те, которые бывают токсичными при незрелости или неправильном хранении). Так, например, в незрелых, позеленевших на свету или перезимовавших в почве клубнях картофеля содержится ядовитое вещество соланин, способное вызвать отравление. Ядовиты и косточки любимых детьми ягод и фруктов – вишен, абрикосов, слив. Они содержат вещество амигдалин. Если проглотить 1–2 косточки, ничего не случится, но если употребить в пищу 10–20 ядрышек из косточек, можно получить серьезное отравление. Из косточек вишни и сливы амигдалин может переходить в варенья, компоты, приготовленные из этих плодов и хранящиеся более года. Многие из ядовитых растений используются в фармакологии при изготовлении медицинских препаратов. Дело в том, что яды в минимальных дозах могут оказаться полезными для человека, если он страдает тем или иным заболеванием. Но собирать ядовитые травы и заниматься самолечением не стоит, ведь даже незначительное превышение дозы может привести к отравлению. Тем более нельзя лечить такими растениями ребенка.
Тем более нельзя лечить такими растениями ребенка.
Дети и растения
Оказавшись на природе, дети обожают играть с растениями: делают «салаты» из листьев, «кашу» – из цветов, «варят компот» из ягод.
Играя, ребенок может увлечься и попробовать на вкус незнакомое растение. Если оно окажется ядовитым, эксперимент может привести к печальным последствиям.
Постарайтесь оградить ребенка от нежелательных контактов.
Запретите ребенку рвать незнакомые растения и тем более класть их в рот.
Приучите малыша всегда мыть руки с мылом после занятий и игр с цветами и травами (так, от сока лютика могут воспалиться глаза).
Обойдите садовый участок и внимательно осмотритесь, нет ли среди растений, которые растут на участке, ядовитых. Если есть – вырывайте их с корнем и следите, чтобы они не вырастали снова.
Приобретая новое декоративное растение для своего участка, заранее поинтересуйтесь, не относится ли оно к числу ядовитых. Даже если понравившийся вам кустарник или цветок очень красив, но ядовит, лучше отказаться от его посадки.
Ребенка 5 лет уже вполне можно познакомить с тем, как выглядят ядовитые растения (их листья, цветы, плоды), – для этого потребуется специальная экскурсия. Объясните детям, что такие растения следует обходить стороной и ни в коем случае нельзя их рвать.
При прогулке в лес взрослым нужно быть особенно внимательными. Следите, чтобы малыш случайно не сорвал и не съел ядовитые ягоды, перепутав их со съедобными (например, вороний глаз – с черникой, волчью ягоду – с калиной).
Что делать при отравлении ядовитыми растениями
Если вы увидели, что ребенок съел ядовитое растение или подозреваете, что это могло произойти, непременно дайте ему выпить воды и постарайтесь вызвать у него рвоту, нажав на корень языка.
Дайте ребенку любой энтеросорбент («Смекта», «Энтеросгель», «Полифепан», «Фильтрум СТИ», активированный уголь) в возрастной дозировке.
Обязательно вызовите «Скорую помощь» или обратитесь в больницу – отравление может оказаться опасным. Будьте готовы к тому, что ребенку может понадобиться госпитализация в больницу.
Если вы обнаружили у ребенка такие признаки, как расширение зрачков, учащенный или, наоборот, слишком редкий пульс, расстройство речи, излишнее возбуждение или, наоборот, вялость, заторможенность, то можно предположить, что ребенок съел ядовитое растение. В этом случае нужно действовать так же, как и при отравлении.
Следует учитывать, что симптомы отравления не всегда проявляются сразу же после употребления в пищу ядовитого растения, они могут возникнуть и через несколько часов после него.
Примеры ядовитых растений
Аконит (борец)
Как выглядит:
Это высокое растение с синими, голубыми или фиолетовыми цветами, собранными в верхней части стебля, очень красиво. Оно не только растет в дикой природе, но и встречается на садовых участках. Детей могут привлечь цветы или листья аконита, поэтому лучше отказаться от выращивания этого растения а своей даче.
Действие:
О свойствах аконита хорошо знали наши предки: древние воины натирали ядом этого растения наконечники своих стрел. Употребление аконита вызывает жжение во рту, головную боль, рвоту, судороги. Появляется учащенный пульс, зрачки расширяются. Может наступить паралич дыхательного центра. Известны случаи смертельных отравлений при употреблении в пищу по ошибке зелени и клубней аконита.
Употребление аконита вызывает жжение во рту, головную боль, рвоту, судороги. Появляется учащенный пульс, зрачки расширяются. Может наступить паралич дыхательного центра. Известны случаи смертельных отравлений при употреблении в пищу по ошибке зелени и клубней аконита.
Волчье лыко (волчья ягода, дафна)
Как выглядит:
Кустарник с ярко-красными ягодами, расположенными близко у ветвей (по виду напоминает облепиху). Плоды поспевают к июлю-августу. Растет в лесах. Некоторые садоводы выращивают волчье лыко как декоративное растение.
Действие:
Ядовиты все части, особенно плоды. Сок растения, попавший на кожу, может вызывать красноту, боль, отек, привести к образованию волдырей и язв на коже.
При поедании ягод возникают жжение во рту, затруднение при глотании, боль в животе, рвота, понос, судороги. В моче и кале появляется кровь. Для ребенка смертельной может оказаться доза 3–5 ягод.
Ландыш
Как выглядит:
Это чудесное растение с маленькии беленькими цветочками, похожими на крохотные колокольчики, не стоит рвать не только потому, что оно занесено в Красную книгу, но и по причине его ядовитости. Цветет ландыш в мае, а в июне–июле на нем появляются плоды, похожие на ярко-красные бусинки, которые могут привлечь ребенка. Растет в лесах. Иногда садоводы разводят ландыши как декоративное растение.
Цветет ландыш в мае, а в июне–июле на нем появляются плоды, похожие на ярко-красные бусинки, которые могут привлечь ребенка. Растет в лесах. Иногда садоводы разводят ландыши как декоративное растение.
Действие:
Ядовиты все части растения. Более того, даже вода, в которой стоял букетик ландышей, может стать причиной отравления, если ее выпить (известны даже смертельные случаи после употребления такой воды). Растение содержит сердечные гликозиды, приводящие к нарушению работы сердечно-сосудистой системы; также поражаются желудочно-кишечный тракт и центральная нервная система. При легком отравлении наблюдаются рвота, понос, боль в животе; при тяжелом нарушается сердечный ритм, пульс становится редким. Смерть может наступить из-за остановки сердца.
Вороний глаз
Как выглядит:
Маленькая ягода сине-черного цвета, похожая на чернику, вполне может заинтересовать малыша. Объясните ребенку, чем она отличается от черники: у вороньего глаза невысокий стебель с четырьмя крупными листьями и одна ягода посередине, а черника представляет собой низкий ветвистый кустарничек с множеством маленьких листиков.
Действие:
Ядовиты все части растения, особенно ягоды. Если ребенок съест одну ягодку, еще не очень страшно, а если он проглотит несколько, то это приведет к печальным последствиям. Признаки отравления: рвота, понос, боли в животе, слюнотечение, головокружение.
Дурман обыкновенный
Как выглядит:
Растение с большими белыми цветами-граммофончиками и крупными листьями, напоминающими кленовые. Ребенка могут заинтересовать плоды дурмана – зеленые шарики с колючими шипами, а также его черные семена, немного похожие на маковые. Растет на пустырях, по обочинам дорог.
Действие:
Растение очень ядовито, особенно его семена. При отравлении возможны сильное возбуждение, расширение зрачков, покраснение лица, расстройство речи, галлюцинации.
Лютик едкий (куриная слепота)
Как выглядит:
Растение с маленькими цветочками золотисто-желтого цвета, растет в лесах и на лугах. Цветы имеют привлекательный вид, из-за чего дети могут захотеть использовать их в своих играх, собирать в букеты, чего делать категорически нельзя.
Действие:
Содержит едкие вещества, которые раздражают кожу и слизистые. Если набрать букетик таких цветов и понюхать его, появится насморк, потекут слезы, станет трудно дышать, а если, подержав растение, потереть потом руками глаза, то появится резкая боль в глазах, временное ощущение плохого зрения. При появлении таких симптомов глаза нужно обязательно хорошо промыть водой. При употреблении растения внутрь возникают жжение во рту и животе, рвота, понос.
Борщевик
Как выглядит:
Это высокое зонтичное растение с крупными листьями и белыми соцветиями очень заметно: оно может достигать 2–3 метров в высоту. Растет вдоль дорог, на заброшенных полях, иногда встречается в черте города, в парках.
Действие:
Растение содержит фотосенсибилизирующие вещества, повышающие чувствительность кожи к ультрафиолету. Прикосновение к борщевику приводит к появлению ожогов I–III степени. Сначала кожа краснеет, появляется зуд, затем могут возникнуть волдыри (как при термическом ожоге). Иногда ухудшается общее состояние: повышается температура, появляется озноб. Ожоги от борщевика заживают очень долго, иногда после них остаются рубцы и гиперпигментация (более темные участки кожи).
Иногда ухудшается общее состояние: повышается температура, появляется озноб. Ожоги от борщевика заживают очень долго, иногда после них остаются рубцы и гиперпигментация (более темные участки кожи).
Как действовать при ожоге растениями
Если ребенок прикоснулся к борщевику, промокните тканью остатки сока растения на коже.
Защитите пораженное место от солнечных лучей – ядовитые свойства растения проявляются под действием ультрафиолета.
Промойте место ожога водой, промокните полотенцем, нанесите на кожу лекарственное средство от ожогов – «Д-Пантенол», «Пантодерм», «Псило-бальзам».
Желательно закрывать место ожога от солнца в течение двух ближайших дней.
При сильных повреждениях кожи, появлении волдырей лучше обратиться к врачу.
Ожог — что делать обязательно, а что — категорически запрещено.
Ожог — повреждение тканей, возникающее под действием высокой температуры, электрического тока, кислот, щелочей или ионизирующего излучения . Соответственно различают термические, электрические, химические и лучевые ожоги. Термические ожоги встречаются наиболее часто, на них приходится 90—95% всех ожогов. Степень тяжести ожога зависит от глубины поражения тканей и от площади его распространения. При поражении 10% площади тела возникают тяжелые общие явления, называемые ожоговым шоком и ожоговой болезнью. Болевой шок вызывает изменения в центральной нервной системе, а испарение с поверхности ожога жидкой части крови (плазмы) и отравление организма продуктами распада омертвевших тканей нарушают функции внутренних органов.
Термические ожоги встречаются наиболее часто, на них приходится 90—95% всех ожогов. Степень тяжести ожога зависит от глубины поражения тканей и от площади его распространения. При поражении 10% площади тела возникают тяжелые общие явления, называемые ожоговым шоком и ожоговой болезнью. Болевой шок вызывает изменения в центральной нервной системе, а испарение с поверхности ожога жидкой части крови (плазмы) и отравление организма продуктами распада омертвевших тканей нарушают функции внутренних органов.
При ожегах запрещено:
Запрещено смазывать обоженную поверхность маслом, жиром, даже лечебным кремом (задерживает отдачу тепла и способствует развитию инфекции), посыпать рану содой, крахмалом или мукой, сдирать с обожженной поверхности остатки одежды, обрабатывать спиртом ожоги 2–4-й степени.
Для скорейшего прекращения действия попавших на кожу химических агентов, пораженную поверхность промывают проточной водой в течение 10—30 мин. Затем при ожогах кислотами промывают р-ром гидрокарбоната натрия, при ожогах щелочами — слабым р-ром уксусной кислоты и накладывают асептическую повязку. Транспортируют на носилках в стационар.
Транспортируют на носилках в стационар.
Категорически запрещается промывать какими бы то ни было жидкостями место ожога или смазывать его мазями и жирами, прикасаться к нему руками, прокалывать ожоговые пузыри, а также отрывать прилипшую к ожогу одежду.
При обширной площади ожогов необходимо принять меры по предупреждению шока. Для этого пострадавшего необходимо уложить так, чтобы его меньше беспокоили боли, обеспечить ему тепло и обильное питье. Можно дать горячий чай или кофе. При обширных ожогах больного лучше всего завернуть в чистую, проглаженную простыню и срочно госпитализировать.
Термический ожог возникает от воздействия на кожу кипятка, пламени, расплавленного жира, раскаленного металла. Чтобы уменьшить боль и предупредить отек тканей, надо немедленно обожженную руку, ногу подставить под струю холодной воды и подержать до стихания боли.
Повязку можно не накладывать. Достаточно несколько раз в день обрабатывать обожженную кожу специальными аэрозолями типа «Левиан», «Винизоль», «Оксициклозоль», «Пантенол», которые предназначены для обработки поверхностных ожогов и продаются в аптеках без рецепта.
При ожоге второй степени (когда образовались пузыри, причем некоторые из них лопнули и нарушилась целостность кожного покрова — верхнего слоя кожи) обрабатывать область ожога спиртом не надо, так как это вызовет сильную боль и жжение. Пузыри ни в коем случае нельзя прокалывать: они предохраняют ожоговую поверхность от инфекции. На область ожога наложите стерильную повязку (стерильный бинт или проглаженную утюгом ткань).
Обожженную кожу не следует, как это нередко делают, смазывать жиром, бриллиантовым зеленым (зеленкой), крепким раствором марганцовки. Облегчения это не принесет, а врачу будет трудно определить степень поражения тканей.
При ожогах пламенем человек в горящей одежде обычно мечется, раздувая тем самым пламя. Немедленно остановите его, воспламенившуюся одежду сорвите или погасите, заливая водой из ведра, таза, лучше всего из шланга, а зимой забрасывая снегом.
Если нет под рукой воды, набросьте на пострадавшего одеяло, плотную ткань. Но имейте в виду: высокая температура воздействует на кожу тем губительнее, чем дольше и плотнее прижата к ней тлеющая одежда. Человека в горящей одежде нельзя укутывать с головой во избежание поражения дыхательных путей и отравлениятоксичными продуктами горения.
Человека в горящей одежде нельзя укутывать с головой во избежание поражения дыхательных путей и отравлениятоксичными продуктами горения.
Потушив пламя, быстро снимите с пострадавшего одежду, разрезав ее. Пораженные участки тела в течение 15—20 мин обливайте струей холодной воды.
При обширных поражениях укройте пострадавшего проглаженными полотенцами, простыней, скатертью. Дайте ему 1—2 таблетки анальгина или амидопирина. Вызовите «скорую» или доставьте его в медицинское учреждение.
Химический ожог
Вызывает попавшие на кожу концентрированные кислоты, щелочи, соли некоторых тяжелых металлов. Химическое вещество надо как можно быстрее удалить! Прежде всего снимите с пострадавшего одежду, на которую попали химические вещества. Старайтесь делать это так, чтобы самому не получить ожогов. Затем пораженную поверхность тела промывайте под обильной струей воды из крана, душа, шланга в течение 20—30 мин. Нельзя пользоваться тампоном, смоченным водой, так как в этом случае любое химическое вещество втирается в кожу и проникает в ее глубокие слои.
Если ожог вызван щелочью, промытые водой пораженные участки кожи обработайте раствором лимонной или борной кислоты (половина чайной ложки на стакан воды) или столовым уксусом, наполовину разбавленным водой.
Участки тела, обожженные кислотой, кроме плавиковой, промойте щелочным раствором: мыльной водой или раствором пищевой соды (одна чайная ложка соды на стакан воды). При ожоге плавиковой кислотой, входящей, в частности, в состав тормозной жидкости, для удаления содержащихся в ней ионов фтора надо очень долго, 2—3 ч, под струей воды промывать кожу, так как фтор глубоко в нее проникает.
Когда ожог вызван негашеной известью, смывать ее водой нельзя! При взаимодействии извести и воды выделяется тепло, что может усугубить термическую травму. Сначала очень тщательно удалите известь с поверхности тела куском чистой ткани, а затем уже промойте кожу проточной водой или обработайте любым растительным маслом.
На область ожога наложите сухую стерильную повязку.
Во всех случаях ожога химическим веществом после оказания первой помощи пострадавшего необходимо доставить в лечебное учреждение.
Нередки ожоги глаз химическими красителями — анилиновой краской, грифелем чернильного карандаша, чернилами.Попавший в глаз краситель надо сразу же удалить влажным ватным или марлевым тампоном, а потом обильно промыть глаз борной кислотой (половина чайной ложки на стакан воды), слабо-розовым раствором марганцово-кислого калия или 3%-ным раствором танина. Один из этих растворов наливают в специальный сосуд (его можно купить в аптеке) или в чисто вымытый чайник для заварки чая. Раздвинув веки пострадавшего, орошают глаз над раковиной, выливая раствор из чайника. Если лекарственнных растворов дома не оказалось, можно промыть глаз под струей воды из-под крана или остывшим жидким чаем из чайника. После промывания надо обязательно обратиться к окулисту, который решит вопрос о дальнейшем лечении.
Кислота, щелочь, попавшие в глаз, также могут вызвать сильный ожог роговицы. Чтобы этого избежать, необходимо прежде всего тщательно промыть глаза под струей проточной воды в течение 10 мин. А затем, если в глаза попала любая кислота (азотная, серная, соляная, щавелевая, карболовая), промойте их слабым раствором пищевой соды — половина чайной ложки на стакан воды. При попадании в глаза щелочи (едкий натр, аммиак, каустическая сода, карбид, известь) надо осторожно обработать глаз влажным тампоном, смоченным 2%-ным раствором борной кислоты.
При попадании в глаза щелочи (едкий натр, аммиак, каустическая сода, карбид, известь) надо осторожно обработать глаз влажным тампоном, смоченным 2%-ным раствором борной кислоты.
Профилактика травм
Для начала — анатомо-физиологические особенности костно-мышечной системы ребенка.
Маленькие дети неустойчивы, они постоянно падают. Если бы взрослый человек падал так же часто, как ребенок, он бы постоянно лечился от переломов, а ребенок зачастую отделывается просто легким испугом. Почему так происходит? У детей суставные концы костей состоят из хрящевой ткани. Она обеспечивает костям малыша высокую эластичность – это защищает его от переломов в тех ситуациях, в которых взрослым их было бы не избежать. Кроме этого, ребенка от переломов защищают невысокий рост и маленькая масса тела, которые делают падение с высоты собственного роста относительно безопасным. Но падения с высоты для ребенка опасны!
Кроме обилия хрящевой ткани, у детей очень толстая надкостница, которая окружает кость, питает ее и обеспечивает сращение переломов.
 Типично детская травма – «перелом по типу зеленой веточки», после которого кость срастается довольно быстро. Если кость ребенка ломается в промежутке между суставами, то кажется, что она просто согнулась в одной точке. Толстая надкостница обычно не дает сместиться костям с захождением отломков – они смещаются под углом, что облегчает хирургам вправление – достаточно выровнять кости и наложить гипс. После этого кости не только хорошо срастаются, но даже способны в процессе роста сами выровнять небольшие искривления, оставшиеся после сращения перелома, – этого никогда не бывает у взрослых.
Типично детская травма – «перелом по типу зеленой веточки», после которого кость срастается довольно быстро. Если кость ребенка ломается в промежутке между суставами, то кажется, что она просто согнулась в одной точке. Толстая надкостница обычно не дает сместиться костям с захождением отломков – они смещаются под углом, что облегчает хирургам вправление – достаточно выровнять кости и наложить гипс. После этого кости не только хорошо срастаются, но даже способны в процессе роста сами выровнять небольшие искривления, оставшиеся после сращения перелома, – этого никогда не бывает у взрослых.Важно знать, что:
— Для формирования нормальных костей ребенку нужны молочные и кисломолочные продукты, а также витамин D, который вырабатывается кожей при воздействии солнечных лучей.
— В Северо-Западном регионе, где солнца недостаточно, ребенку помогут ультрафиолетовые излучения. Их можно заменить витаминными препаратами, содержащими витамин D.
— Важную роль играет двигательный режим.
 Физкультура и спорт развивают опорно-двигательную систему и позволяют в современных малоподвижных городских условиях правильно сформировать скелет и мускулатуру.
Физкультура и спорт развивают опорно-двигательную систему и позволяют в современных малоподвижных городских условиях правильно сформировать скелет и мускулатуру.— В домашних условиях полезны гимнастические комплексы. На них ребенок может порезвиться и развить ловкость, которая убережет его в критической ситуации.
Профилактика травм у детей раннего возраста
Вряд ли можно себе представить большую трагедию, чем гибель или увечье ребенка, который только что был совершенно здоровым. По данным Всемирной Организации Здравоохранения (ВОЗ) ежедневно в результате травм погибает более 2000 детей, а ежегодно десятки миллионов детей во всем мире попадают в больницы в результате травм и отравлений. В течение первых шести лет жизни происходит более 45% травм и отравлений, ежегодно регистрируемых среди детского населения городов. Наиболее высок травматизм у детей в возрасте от 3 до 6 лет, а доля травм, получаемых в домашних условиях, достигает 38%. Максимальный уровень травматизма во все странах отмечают на протяжении второго года жизни.
 При этом мальчики травмируются в 1,5 раза чаще, чем девочки, в любом возрасте. При повсеместном принятии проверенных профилактических мер ежедневно можно спасти не менее 1000 детских жизней.
При этом мальчики травмируются в 1,5 раза чаще, чем девочки, в любом возрасте. При повсеместном принятии проверенных профилактических мер ежедневно можно спасти не менее 1000 детских жизней.Важно:
Соблюдение правил применения детских сидений в легковых автомобилях с ремнями безопасности.
— Применение на упаковках лекарств, зажигалках и контейнерах для домашних продуктов крышек, не доступных для открывания детьми.
— Создание в квартире и на детских площадках травмобезопасной среды: реконструкция детской мебели, игрушек и оборудования детских площадок.
— Обучение детей на личном примере правилам безопасного поведения и обращения с предметами и бытовыми техническими средствами.
— Соблюдение правил противопожарной безопасности и правил обращения с водой.
Типичные травмы и их предупреждение
В весенне-летний период — велосипед, ролики
— Кататься можно только на детской площадке или в парке со специально выделенными для этого полосами движения.
— Обязательно нужно использовать шлемы или щитки для защиты суставов при падениях.
— Обучение любым спортивным упражнениям должно проводиться под руководством опытного наставника. Важная роль отводится навыку безопасного падения.
Уличные травмы, ДТП
— Ребенок должен находиться на улице в сопровождении взрослых.
— Помогайте детям в освоении правил пешеходного движения, пересечения проезжей части, использования светофоров и проезда в общественном транспорте.
— Объясните детям, что для игры существуют площадки, улица – не место для игр.
Во дворе
Солнечные лучи могут привести к ожогам и тепловому удару, поэтому одежда должна закрывать большую часть тела. Обязательно нужен головной убор (панамка, шляпка, фуражка).
Любому ребенку находиться часами на солнце без одежды очень вредно! Приучайте кожу к воздействию солнечных лучей, постепенно увеличивая длительность загара (он способствует выработке витамина D).
Ребенок должен знать границы, в пределах которых он может гулять без взрослых, время (в ночное время гулять нельзя), компанию (нельзя гулять с незнакомыми детьми и взрослыми) и опасности, контакт с которыми вообще запрещен (животные, незнакомые люди, транспорт, стройка, мусор, безнадзорные предметы).
Обратите внимание ребенка на гигиену: во дворе нельзя ничего есть или пробовать на вкус.
На реке и в море
Выбирайте для купания пологие места с чистым, проверенным дном.
Не разрешайте ребенку нырять с пирсов и поваленных деревьев: при столкновении с препятствием это может привести к переломам шейного отдела позвоночника с развитием паралича.
На реке избегайте перекатов, омутов, а на озере – водных растений, в которых может запутаться даже опытный пловец.
На море обращайте внимание на волны и прибой, а также на рельеф берега (обилие камней может привести к травмам).
В лесу
Обязательно сопровождайте ребенка!
Одежда должна закрывать все тело. Перед входом в лес обработайте ее защитным средством от клещей. На открытые участки кожи нанесите средство против комаров и мух. Обязательной обувью являются резиновые сапоги, защищающие от укусов змей и позволяющие идти по лужам. Показывайте ребенку все подстерегающие вас опасности и способы их избежать. Все подозрительные кусты и травы сначала нужно трогать палкой. Научите ребенка правилам безопасного использования огня. Покажите ему опасных насекомых, ядовитые растения, ягоды, грибы, контакты с которыми надо избегать.
Научите ребенка правилам безопасного использования огня. Покажите ему опасных насекомых, ядовитые растения, ягоды, грибы, контакты с которыми надо избегать.
На даче
Особую опасность представляют кучи строительного мусора, ржавые гвозди, осколки, которых ребёнок в траве не видит. Поэтому до приезда детей уберите весь опасный мусор на участке, закрепите предметы, способные обрушиться. С деревьев лучше срезать нижние ветви. Обустройте яркую, интересную детскую площадку, качели, которые помогут отвлечь ребенка от залезания на деревья. Любые инструменты должны использоваться только под наблюдением взрослых. Полезно иметь детский набор игрушечных инструментов: ребенок будет в безопасности осваивать рядом с вами хозяйственные навыки.
Открытые повреждения
Любая механическая травма может сопровождаться ранением. Раны и ссадины являются открытыми повреждениями. Они приводят к кровотечению и открывают «ворота» инфекции, которая может нарушить процесс их заживления и привести к осложнениям. Наибольшую опасность представляют гнойная инфекция и столбняк, несущий прямую угрозу жизни ребенка.
Наибольшую опасность представляют гнойная инфекция и столбняк, несущий прямую угрозу жизни ребенка.
Мерой профилактики гнойной инфекции являются обработка раны, которую делает врач. Профилактику столбняка обеспечивает вакцинация, которая проводится в плановом порядке.
При обращении к врачу следует знать, выполнялась ли плановая вакцинация АКДС, и быть готовым к выполнению экстренной профилактики при помощи столбнячного анатоксина, а при необходимости – к введению сыворотки.
В возрасте от года до трех лет чаще всего наблюдаются травмы кисти и пальцев, которые могут попасть не только под явно опасные ножи и ножницы. Наибольшую опасность представляет кухня. Чаще всего раны наносят острые края дверей и выдвижных ящиков комодов и тумбочек, осколки посуды, разбитой ребенком, рабочие части механических кухонных устройств (комбайнов, блендеров, мясорубок), которые вызывают у ребенка живой интерес и желание потрогать. В школьном и подростковом возрасте чаще всего встречаются уличные травмы, спортивные и дорожно-транспортные.
Профилактика ран и ссадин
Когда ребенок начинает ходить, внимательно осмотрите пространство в пределах его досягаемости. Все опасные предметы сделайте недоступными для ребенка.
— Мебельные дверцы и ящики оборудуйте замочками или тугими уплотнителями.
— Проверьте устойчивость столиков и тумбочек, закройте острые углы мебели. Мягкий палас, линолеум и коврики менее травмоопасны, чем кафельный пол.
— Посуда для ребенка должна быть пластмассовая, небьющаяся.
— Уберите разбитые или разобранные игрушки с острыми деталями.
— На прогулке контролируйте ребенка и при возникновении травмоопасных ситуаций аккуратно уводите его в безопасное место.
— При оборудовании на даче детской площадке отполируйте и покрасьте дерево изделия, чтобы устранить возможные занозы. Убирайте с территории участка мусор и осколки стекла.
— При спортивных занятиях надевайте на ребенка спортивную форму и при необходимости используйте защитные приспособления (щитки, шлемы, наколенники и т. д.)
д.)
— Приучайте ребенка участвовать в ведении домашнего хозяйства, помогать взрослым. Это поможет ему освоить навыки обращения с окружающими предметами, в том числе и опасными.
Первая помощь ребенку при ранах и ссадинах
— Если в результате травмы у ребенка наблюдается ссадина, ее достаточно промыть, а края обработать любым антисептиком (йодом, «зеленкой» или перекисью водорода) и дать высохнуть с формированием корочки (струпа), под которой она заживет. Не давайте ребенку расцарапать ссадину.
— Ничего не лейте в рану: вышеперечисленные средства используются только для обработки кожи вокруг ее краев.
— Поверхностную рану следует промыть с мылом и наложить стерильную повязку.
— Если рана большая или глубокая, необходимо обратиться к врачу – в детский травмапункт, к хирургу поликлиники или в фельдшерско-акушерский пункт (в сельской местности).
— При кровотечении рану необходимо укрыть стерильной салфеткой и туго забинтовать. При непрекращающемся кровотечении (артериальное кровотечение узнают по пульсирующей струе из раны) тугое бинтование продолжают на несколько сантиметров выше раны до полной остановки кровотечения. Следует помнить, что остановка артериального кровотечения бинтованием нарушает кровообращение в конечности. Оно сопровождается побледнением кожи и онемением, которые через полтора часа начинают угрожать жизнеспособности конечности. В холодное время такую конечность нужно уберечь от обморожения. Поэтому в такой ситуации ребенка необходимо как можно быстрее доставить в лечебное учреждение. Через полтора часа бинт следует ослабить, чтобы восстановить кровообращение в конечности (пальцы станут розовыми, теплыми и чувствительными), и повторно забинтовать.
Следует помнить, что остановка артериального кровотечения бинтованием нарушает кровообращение в конечности. Оно сопровождается побледнением кожи и онемением, которые через полтора часа начинают угрожать жизнеспособности конечности. В холодное время такую конечность нужно уберечь от обморожения. Поэтому в такой ситуации ребенка необходимо как можно быстрее доставить в лечебное учреждение. Через полтора часа бинт следует ослабить, чтобы восстановить кровообращение в конечности (пальцы станут розовыми, теплыми и чувствительными), и повторно забинтовать.
— В больнице следует принять предложенное врачом лечение, при необходимости согласиться на операцию (хирургическая обработка раны, при которой ее очистят от инфекции и, возможно, зашьют) и госпитализацию, если это рекомендуют врачи.
— Не пытайтесь лечить глубокие или большие раны самостоятельно, поскольку это угрожает осложнениями, которые могут быть опасны для здоровья и жизни ребенка.
— При любых открытых повреждениях (в том числе и при ссадинах), если ребенку не сделали прививку против столбняка, обязательно обратитесь к врачу.
Повреждение опорно-двигательной системы: переломы костей, вывихи, ушибы
Ушиб– это закрытое частичное повреждение мягких тканей в месте, на которое пришелся удар. Ушиб проявляется болью, местным припуханием, кратковременным нарушением функций и иногда подкожным кровоизлиянием (синяком).
Перелом– механическое повреждение костной ткани. Механизм травмы бывает прямым (удар по кости, которая сломалась в месте приложения силы) и непрямым (например, ребенок упал на ягодицы, а при этом сломался поясничный позвонок, по которому удара не было). Проявляется болью, нарастающим местным отеком, который распространяется вниз по конечности. Синяк очень большой, распространяется на все, что расположено ниже перелома. Возникает резкая боль при движениях, особенно при нагрузке в месте перелома. Наиболее точный признак перелома – деформация и подвижность в месте повреждения, в промежутке между суставами, то есть там, где движений быть не должно. При этом ребенок не может встать на ногу или поднять руку. Такое состояние продолжается весь период сращивания перелома, обычно несколько месяцев.
Такое состояние продолжается весь период сращивания перелома, обычно несколько месяцев.
Вывих– разрыв сумки и всех связок сустава, при котором происходит полное разъединение сочленявшихся костей. Например, если вы пытаетесь удержать малыша от падения и сильно тянете его за одно запястье, то при этом часто происходит типичная для этой ситуации травма – разрыв сумки локтевого сустава с вывихом лучевой кости.
Все вывихи проявляются резкой болью, нарушением движений и деформацией области сустава. Без вправления вывиха восстановление невозможно.
Ушибы обычно относятся к легким травмам, а переломы и вывихи – к тяжелым. Переломы и вывихи бывают закрытыми (кожные покровы над местом повреждения целы) и открытыми (над местом перелома или вывиха имеется рана, в которой может быть видна кость).
Профилактика переломов, ушибов и вывихов
— Переломы и вывихи у детей обычно случаются при падениях с высоты, превышающей рост ребенка, и падении на скорости.
— В группе детского сада и в квартире за детьми нужен надзор и грамотное управление играми, при которых исключаются бесконтрольный подъем на высоту, прыжки и падения.
— В хозяйстве должен быть наведен порядок. Люки подвальных помещений должны быть закрыты, в окнах и на низко расположенных форточках должны быть ограничители, а на балконах – исправные перила и решетки. Доступ в места, где работают механизмы, для детей должен быть возможен только в сопровождении взрослых, которые должны обучать безопасному поведению.
— На прогулке должно быть активное общение взрослого с ребенком, при котором взрослый в игровой форме показывает стереотип безопасного поведения, а в опасных местах страхует ребенка.
— На улице ребенок должен появляться только в сопровождении взрослого, который комментирует ситуации травмоопасного поведения окружающих. Особое внимание должно быть уделено обучению Правилам уличного движения пешеходов.
— В транспорте ребенок дошкольного возраста должен ехать сидя, а в легковых автомобилях для этого должны использоваться специальные детские сиденья с ремнями безопасности.
Первая помощь при переломах, ушибах и вывихах
— При выявлении «патологической подвижности» или похрустывания костных отломков, которые сопровождаются резкой болью, следует вызвать «скорую помощь».
— До приезда врачей конечность нужно зафиксировать. Для этого лучше всего подходит полоса упаковочного картона, из которого нужно свернуть желобок, к которому следует прибинтовать конечность с захватом двух смежных суставов.
— Если в области перелома имеется рана (открытый перелом), укройте ее вначале стерильной салфеткой (они есть в медпунктах и автомобильных аптечках).
— Не пытайтесь устранить деформацию и что-либо «вправлять»!
— В больнице ребенку сделают рентгенографию, при необходимости – вправление и будет наложена гипсовая повязка. При особых тяжелых переломах требуется госпитализация.
При ушибе:
— Успокойте ребенка, выясните обстоятельства травмы, осмотрите место повреждения, приложите к нему холодный предмет (пузырь со льдом или пластиковую бутылку с водой).
— Если боль не уменьшается, и, особенно, если нарастает отек, покажите ребенка врачу для более детального осмотра.
При вывихе:
— Оказание помощи должно происходить только в лечебном учреждении.
— При транспортировке пострадавшего используйте такой же способ, как и при переломах (конечность нужно зафиксировать), при вывихе плеча руку бинтуют к туловищу.
— Соблюдайте рекомендации врачей. Преждевременное снятие гипса приведет к повторным вывихам при незначительных травмах.
— После вправления вывиха бедра требуется лечение в стационаре, а после вправления вывиха в коленном суставе высока вероятность того, что потребуется операция по сшиванию поврежденных связок коленного сустава.
Повреждения головы
У детей, по сравнению с взрослыми, довольно крупный размер головы, поэтому, падая, они часто приземляются именно на нее. Неразвитость защитных реакций и слабость мышц приводят к тому, что любое падение может сопровождаться ударом головы. Падение даже с небольшой высоты, к сожалению, далеко не всегда проходит последствий. Сотрясение головного мозга у детей до 4-5 лет может возникнуть, даже если удара головы не было – например, при сильном встряхивании или прыжках с высоты на ноги.
Профилактика повреждений головы
— Когда малыш подрастет и начнет ходить, уменьшить количество его падений в квартире помогут специальные носочки с «тормозами» (прорезиненные вставки в подошве носка).
— Уберите стулья и другие предметы от окон, чтобы любознательный человечек не забрался на подоконник и не открыл окно.
— Поставьте защиты-барьеры перед ступеньками второго-третьего этажа вашего дома, чтобы непоседа не полетел с лестницы.
— Спуститесь на «уровень глаз» вашего ребенка и подумайте: куда он может добраться, на что может обратить внимание, какие предметы стоят или лежат в опасном положении.
Первая помощь после удара головой
Успокойте и уложите ребенка. Внимательно понаблюдайте за его состоянием.
— Если, немного поплакав, ребенок быстро забыл о травме и ведет себя как обычно, то визит к врачу можно отложить. Приложите к месту ушиба холодный компресс и запланируйте поход к врачу на следующий день.
— Если после падения был длительный промежуток времени (от одной до нескольких минут) между самим падением и криком малыша, то, скорее всего, у него была потеря сознания, а травма является серьезной. Звоните «03».
Звоните «03».
— Вызывайте «скорую помощь», если на голове имеется большая ссадина, кровоподтек или рана. Если кровотечение длится более 5 минут или головная боль длится более 10 минут, а также при тошноте, рвоте, изменении поведения, сонливости, нарушении сознания, изменении размера зрачков, обращаться за помощью нужно немедленно.
Травмы глаз
Как правило, малыши получают во время игр на свежем воздухе, когда они рискуют тем, что в их глазки могут попасть песчинки, мушки или реснички. Важно проследить, чтобы малыш сразу не стал их растирать своими ручками. Такие, в общем не опасные, инородные тела удаляются с помощью уголка чистого носового платка, а в том случае, когда такие «лишние и ненужные» вещи находится в области белка глаза, то избавиться от них можно путем промывания. Для этого следует использовать чуть теплую воду и держать голову под краном таким образом, чтобы вода сбегала со стороны здорового глаза. Такое промывание будет являться самой верной первой помощью. Если взрослые не могут сами удалить инородное тело из глазика малыша, и в том случае, если речь идет о каком-нибудь осколке или остром предмете, ребенком должен немедленно заняться специалист.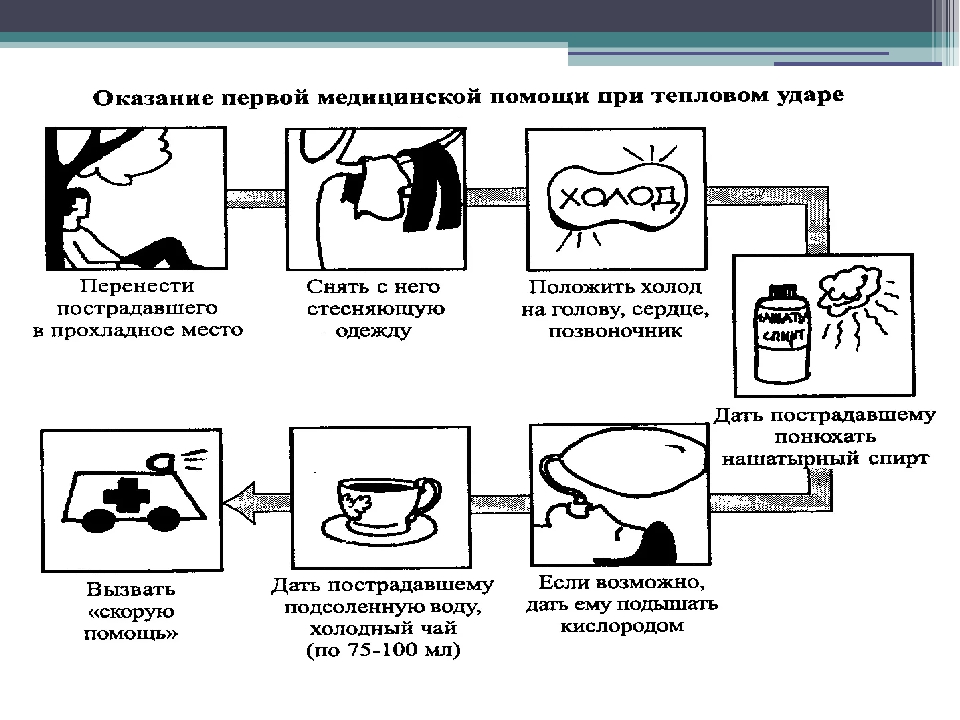 Чтобы инородный предмет не натирал ребенку глаз, надо забинтовать оба глаза, эта мера поможет снизить болезненность при движении этого важного органа, коим являются глаза. Повязка накладывается следующим образом: на травмированный глаз наложите стерильную марлевую подушечку и зафиксируйте ее бинтом. Помните, что важно забинтовать сразу оба глаза, поскольку травмированный глаз будет двигаться вместе со здоровым. Конечно, такая ситуация очень пугает малыша. Поэтому не оставляйте его одного, успокойте его и постарайтесь отвлечь.
Чтобы инородный предмет не натирал ребенку глаз, надо забинтовать оба глаза, эта мера поможет снизить болезненность при движении этого важного органа, коим являются глаза. Повязка накладывается следующим образом: на травмированный глаз наложите стерильную марлевую подушечку и зафиксируйте ее бинтом. Помните, что важно забинтовать сразу оба глаза, поскольку травмированный глаз будет двигаться вместе со здоровым. Конечно, такая ситуация очень пугает малыша. Поэтому не оставляйте его одного, успокойте его и постарайтесь отвлечь.
Синяк под глазом лучше всего охладить компрессом, только ни в коем случае нельзя класть лед непосредственно на кожу, так как иначе возможно обморожение. Если синяк сопровождается еще и нарушением зрения, то в этом случае следует немедленно отправиться с ребенком к окулисту.
Волдыри
Случается и так, что купленная новая обувь для крохи ему жмет и натирает ножку. В таком случае на поверхности кожи может появиться наполненный жидкостью волдырь. В такой ситуации его следует тщательно промыть водой и хорошенько промокнуть с помощью стерильного компресса, пользуясь им как тампоном. Затем нужно наклеить пластырь, но сделать это необходимо таким образом, чтобы бактерицидная бинтовая часть перекрывала волдырь со всех сторон. На волдырь крупных размеров следует наложить стерильный компресс и зафиксировать его лейкопластырем. Но вот вскрывать его самостоятельно нельзя ни в коем случае, поскольку он может воспалиться.
Затем нужно наклеить пластырь, но сделать это необходимо таким образом, чтобы бактерицидная бинтовая часть перекрывала волдырь со всех сторон. На волдырь крупных размеров следует наложить стерильный компресс и зафиксировать его лейкопластырем. Но вот вскрывать его самостоятельно нельзя ни в коем случае, поскольку он может воспалиться.
Внезапная ушная боль
Если у малыша внезапно возникла ушная боль, не связанная с воспалением среднего уха, то вызвана она, может быть несколькими причинами, такими как падение, ушибом или попаданием в ухо инородного тела и т.п. Например, зачастую дети во время игры засовывают в ухо камешки или другие мелкие предметы, а летом туда может заползти муравей или какая-нибудь мушка. В том случае, если ребенок засунул в ухо инородный предмет, то при оказании ему первой помощи, ни в коем случае нельзя использовать острые предметы, вроде пинцета, пытаясь самостоятельно извлечь этот предмет. Вы имеете все шансы лишь протолкнуть его еще дальше. Лучше немедленно отправляться к отоларингологу или вызвать карету скорой помощи. Забравшееся в ухо насекомое постарайтесь «вымыть» из уха теплой водичкой. Если же таким образом справиться с проблемой не удается, то нужно, как можно скорее добраться к специалисту. Если же после падения с высоты из уха течет кровь или жидкость, то это признак возможного перелома основания черепа. В таком случае следует немедленно вызывать карету скорой помощи, чтобы доставить малыша в стационар, а до ее прибытия; удерживайте голову ребенка в таком положении, чтобы кровь могла спокойно стекать.
Забравшееся в ухо насекомое постарайтесь «вымыть» из уха теплой водичкой. Если же таким образом справиться с проблемой не удается, то нужно, как можно скорее добраться к специалисту. Если же после падения с высоты из уха течет кровь или жидкость, то это признак возможного перелома основания черепа. В таком случае следует немедленно вызывать карету скорой помощи, чтобы доставить малыша в стационар, а до ее прибытия; удерживайте голову ребенка в таком положении, чтобы кровь могла спокойно стекать.
Острая кишечная инфекция
Заражение ОКИ в домашних условиях происходит, в основном, в результате употребления в пищу инфицированных пищевых продуктов, приобретенных, как правило, в местах несанкционированной уличной торговли, у «частников». Специалисты настоятельно рекомендуют приобретать продукты в магазинах, на оптовых и колхозных рынках, интересуясь разрешительной документацией на эту продукцию, сертификатом соответствия с отметкой о наличии санитарно-эпидемиологического заключения, подтверждающим её качество и безопасность, сроком годности.
 При этом следует обращать внимание на то, в каких условиях реализуется продукция, есть ли холодильное оборудование для её хранения и, в случае возникновения сомнений в качестве товара, от покупки лучше воздерживаться. Никто не может гарантировать качество и безопасность продукции, которую предлагают в антисанитарных условиях, без разрешительной документации. Отправляясь за город, следует позаботиться о том, чтобы питание ваше и вашей семьи было безопасным. По пути следования, у обочин дорог, как правило, частные торговцы предлагают купить мясо, молоко, творог и другие продукты питания, не соблюдая условия хранения, не имея разрешительной документации, подтверждающей качество и безопасность таких товаров.
При этом следует обращать внимание на то, в каких условиях реализуется продукция, есть ли холодильное оборудование для её хранения и, в случае возникновения сомнений в качестве товара, от покупки лучше воздерживаться. Никто не может гарантировать качество и безопасность продукции, которую предлагают в антисанитарных условиях, без разрешительной документации. Отправляясь за город, следует позаботиться о том, чтобы питание ваше и вашей семьи было безопасным. По пути следования, у обочин дорог, как правило, частные торговцы предлагают купить мясо, молоко, творог и другие продукты питания, не соблюдая условия хранения, не имея разрешительной документации, подтверждающей качество и безопасность таких товаров.Мясо, продаваемое без клейма, может быть источником трихинеллёза, неизлечимого заболевания. Острые кишечные инфекции, число которых летом, как правило, увеличивается, могут вызвать любые недоброкачественные продукты питания. Безопаснее для покупателей являются продукты, купленные на рынках (в местах санкционированной торговли), где они проходят санитарный и ветеринарный контроль.
 Летом продукты портятся намного быстрее. Делая покупки, следует обращать внимание не только на срок годности, но и на то, в каких условиях хранятся продукты, есть ли холодильное оборудование и каков внешний вид продавца.
Летом продукты портятся намного быстрее. Делая покупки, следует обращать внимание не только на срок годности, но и на то, в каких условиях хранятся продукты, есть ли холодильное оборудование и каков внешний вид продавца.В условиях повышенной температуры воздуха создается так называемый «термостатный эффект» (относительно постоянная оптимальная температура для размножения микроорганизмов в пределах 25-30 0 С.), при котором происходит активное накопление биомассы микроорганизмов. При попадании патогенных микроорганизмов в пищевые продукты, воду открытых водоемов, на предметы окружающей среды происходит их активное размножение и накопление, что в свою очередь ведет к возникновению заболеваний кишечными инфекциями. Инфицирование сырья, полуфабрикатов или готовых пищевых продуктов (блюд) может происходить в процессе их приготовления, транспортировки, хранения, реализации при несоблюдении санитарных правил или личной гигиены, как на предприятиях, так и дома, работниками этих предприятий.
Для того, чтобы уберечься от заболеваний кишечными инфекциями необходимо:
•Соблюдать правила и сроки хранения скоропортящихся продуктов, а также фруктов и овощей, тщательно промывать последние под проточной водой, а перед употреблением ополаскивать кипятком.
• Покупать продукты питания только в местах санкционированной торговли (не у случайных лиц)
• Соблюдать правила личной гигиены.
•При выезде за город использовать для питья только кипячёную или бутылированную воду. Купаться можно только в местах разрешенных для купания, обеспечивающих безопасность для купальщиков.
Аптечка
Если вы собираетесь на отдых в отпуск или на природу и берете с собой ребенка, то в дорогу просто необходимо взять детскую аптечку.
В наше время на территории России купить любые медикаменты можно не только в крупных городах, но и в провинциальных, достаточно отдаленных от центра, районах. Поэтому, где бы вы не находились приобрести нужные вам лекарства не будет представлять труда. Если же вы запланировали путешествие за границу, то вам просто необходимо взять в дорогу детскую аптечку. Так как вы вряд ли сможете купить лекарство без рецепта от врача, а купив его все-таки, с инструкцией разобраться, будет крайне сложно.
Если же вы запланировали путешествие за границу, то вам просто необходимо взять в дорогу детскую аптечку. Так как вы вряд ли сможете купить лекарство без рецепта от врача, а купив его все-таки, с инструкцией разобраться, будет крайне сложно.
Прежде чем взять аптечку, ее сначала нужно собрать с особым вниманием.
Что же должно быть в детской аптечке?
Средства жаропонижающие.
Парацетамол детский (свечи), имеет несколько названий в зависимости от торговых марок – Панадол, Эфералган, Цифекон, Нурофен (сироп). Свечи с анальгином очень помогут в случае, если ребенок очень мал, в связи с удобством использования и на тот случай если не поможет парацетамол.
Средства противоаллергенные.
Даже если у ребенка никогда не выявлялись признаки аллергии, в аптечке такого рода лекарства должны быть обязательно. Симптомы аллергии могут появиться и при смене климата, и на новую пищу, и на воду и на другие непривычные проявления извне.
Фенистил 0,1% р-р (в каплях – не создает дискомфорта для принятия с едой или жидкостью). У детей до 1 года.
У детей до 1 года.
Фенистил-гель на кожу. очень эффективен при укусах насекомых, быстро снимает отеки и зуд.
У старших фенистил можно заменить кларитином или супрастином в возрастной дозировке.
Важно!Все вышеперечисленные лекарства ребенку до года ни в коем случае давать нельзя. Седативное действие лекарств может ночью спровоцировать задержку дыхания (апноэ).
Средства желудочно-кишечные
Адсорбенты
Активированный уголь (полифепан) – показаны при отравлениях и кишечных расстройствах, причем у полифепана адсорбирующее действие сильнее, чем у активированного угля.
Регидратанты
Ромашка (фильтр-пакеты) – является противовоспалительным средством, оказывает профилактическое действие от кишечных расстройств.
Регидрон – восполняет потерянные при поносе или рвоте микроэлементы. Он отлично справляется с регулированием водно-электролитного баланса, нарушенного при отравлении или кишечной инфекции.
Гастролит – имеет такое же действие как Регидрон.
Средства противопростудные
Альбуцид – глазные капли для детей.
Тобракс – капли применяемые при гнойном коньюктивите.
Виброцил – капли для носа сосудосуживающего действия.
Аквамарис – средство промывания носа.
Гексорал-спрей, Тонзилгон-спрей – средства для орошения горла. Также горло можно полоскать настойкой календулы.
Антисептики
Перекись водорода, йод, зеленка – средства, применяемые для обработки ран.
Средства от кожных неприятностей
Противосолнечные и антикомариные средства
Спасатель – средство для заживления ран
Средства противоожеговые
Пантенол (крем или спрей), солкосерил (мазь).
Средства по уходу
Бинты, вата, лейкопластырь (обычный и бактерицидный), стерильный салфетки.
А также в дороге могут пригодиться градусник, спринцовка, пипетка.
Не обязательно набирать с собой весь перечисленный список лекарств. Вполне достаточно будет взять по одному наименованию.
Солнечный удар
Солнечный удар — разновидность теплового удара.
Солнечный удар-это ожог?
Нет, это абсолютно разные понятия несмотря на то, что причина может быть одинаковой — воздействие солнечных лучей.
Солнечный ожог происходит от воздействия ультрафиолетовых лучей, удар — от воздействия тепла.
Хотя нередко солнечный удар сопровождается ожогами кожи.
Часто солнечный удар происходит, когда человек находится длительное время в море на плавательном матрасе или круге. Нахождение под прямыми палящими солнечными лучами долгое время, не спасает даже головной убор.
Под действием солнечных лучей на человека с непокрытой головой, в первую очередь страдает головной мозг. 20-30% таких случаев без медицинской помощи заканчиваются летальным исходом.
Кто в группе риска?
Пожилые, беременные женщины и маленькие дети подвержены более высокому риску теплового удара. Также особенно часто страдают люди с заболеваниями сердечно-сосудистой системы.
Есть ли какие-то факторы, способствующие солнечному удару?
Солнечный (тепловой) удар может произойти быстрее при
Обезвоживании.
Ношении толстой или тяжелой одежды в жару.
Избыточном весе, который заставляет организм вырабатывать больше тепла и снижает способность тела остывать.
Недостаточном сне, который может снизить скорость потоотделения.
Непривычке к жаре, например, путешествие от более прохладного климата в более тёплый климат.
Приеме некоторых лекарств, чаще всего это антигистаминные препараты (принимаемые при аллергии), диуретики (принимаемые при повышенном давлении или отеках ног), слабительные средства (применяемые для лечения запоров), лекарства от болезни Паркинсона, прем трициклических антидепрессантов.
Нахождении в плохо проветриваемом или некондиционированном пространстве.
Перенесенном тепловом ударе в прошлом.
Какие симптомы сигнализируют о солнечном ударе?
Солнечный удар — тот же перегрев. Организм не в силах бороться с длительным воздействием высоких температур.
Первые симптомы перегрева – чрезмерная жажда, слабость, головокружение, тошнота и рвота. Как только начинается солнечный удар, человек перестает потеть и даже может перестать пить.
Три степени тяжести солнечного удара:
Легкая степень:
Пострадавший испытывает головную боль, тошноту, слабость.
Средняя степень:
К основным симптомам добавляются нарушение координации движения, состояние оглушенности, высокая температура.
Тяжелая степень:
Спутанность сознания, судороги, высокий риск летального исхода.
Если после оказании первой помощи нет возможности транспортировать пострадавшего в более холодное место, то у него начинаются бред, галлюцинации, потеря сознания, кожа становится холодной, пульс учащается. Такое состояние опасно для жизни.
В данном случае необходима неотложная медицинская помощь.
Чаще всего от солнечного удара страдают дети 2-5 лет, играющие на солнце без головного убора.
Как предотвратить солнечный удар?
Если вам необходимо находиться на улице при теплой температуре, регулярно пейте много жидкости. И никогда не игнорируйте ранние сигналы.
Основные моменты:
— нахождение в тени
— использование солнцезащитной одежды, кремов и других средств
— избегание нахождения на улице с 11 до 16 часов
— увеличить объём выпиваемой жидкости
Как помочь человеку?
— Перенести в более прохладное место
— Вызвать скорую
— Уложить в горизонтальное положение с приподнятыми ногами
— Если у пострадавшего отмечается рвота — уложить на бок
— Начать охлаждать тело физическими методами
— Отпаивать
Помните, долгий отдых на солнце может стать смертельно опасным, если случится солнечный удар.
Первая помощь при солнечном или тепловом ударе
Тепловой удар – нарушение терморегуляции организма в результате длительного воздействия высокой температуры внешней среды. Перегрев может быть вызван жаркой, безветренной погодой с высоким уровнем влажности воздуха, активной физической работой.
Солнечный удар — тепловой удар, вызванный прямым солнечным излучением.
Симптомы обоих состояний схожи между собой.
- Сначала возникает усталость, слабость, головная боль, головокружения, боли в ногах и спине, может возникнуть рвота.
- Позже появляются шум в ушах, одышка, учащается сердцебиение, темнеет в глазах.
Если на этом этапе не оказать помощь, то дальнейший перегрев приводит к быстрому поражению ЦНС, возникает цианоз лица, тяжелейшая одышка, пульс становится частым и слабым. Возникают судороги мышц, появляются бред и галлюцинации, дыхание становится неровным. Пострадавший в любой момент может потерять сознание.
К сожалению, человек редко может объективно оценить происходящие с ним изменения. Поэтому важно, чтобы рядом оказались люди, которые могут провести оказание первой помощи при тепловом ударе.
Если в жаркую погоду у человека рядом с вами наблюдаются вышеописанные симптомы или человек потерял сознание:
- Необходимо перенести пострадавшего в тень или прохладное помещение и положить его, приподняв голову.
- Нужно снять одежду, ослабить ремень.
- Приложить к голове холодный компресс. Тело обтереть холодной водой, начиная с области сердца, или обернуть влажной простыней.
- Если человек в сознании напоить прохладной водой. В случае потери сознания возбудить дыхание нашатырным спиртом и перевернуть пострадавшего на бок.
- Вызвать скорую помощь.
Если вы транспортируется больного в медицинское учреждение самостоятельно, то проследите, чтобы пострадавший лежал.
Врачебная помощь нужна в случае тяжелых солнечных или тепловых ударов, так как медики смогут предотвратить возможность инфаркта, инсульта и других серьезных последствий перегрева. Но по симптомам достаточно сложно определить степень тяжести состояния пострадавшего, поэтому вызывайте скорую в любом случае.
Чтобы летние деньки приносили радость, а не создавали проблем, необходимо соблюдать профилактические меры:
- Не выходите на улицу без головного убора.
- Носите одежду светлых тонов из натуральных, дышащих тканей.
- Избегайте прямых солнечных лучей.
- Ограничьте потребление жирной, тяжелой пищи и скоропортящихся продуктов (включая мороженое). Отдайте предпочтение холодным (но не ледяным) супам, нежирному мясу, овощам и фруктам.
- Употребляйте достаточное количество негазированной воды или прохладного зеленого чая.
- Воздержитесь от алкоголя.
Эти простые меры помогут избежать не только тепловых и солнечных ударов, но и других распространенных летних проблем — пищевых отравлений, обезвоживания и несчастных случаев на воде.
Обезвоживание и тепловая болезнь: защита вашего ребенка
В жаркие летние дни приходят летние виды спорта — бейсбол, теннис, тренировки по футболу — как по соседству, так и в лагере. Прежде чем отправлять детей на тренировку — или просто на долгий день игры на солнце — научитесь защищать своего ребенка от опасностей обезвоживания и теплового недуга. WebMD обратился к Альберту К. Хергенредеру, профессору педиатрии Медицинского колледжа Бейлора и руководителю клиники спортивной медицины Техасской детской больницы, за ответами на часто задаваемые вопросы родителей.
1. Что подвергает моего ребенка риску обезвоживания?
То же, что подвергает вас риску обезвоживания: длительное воздействие высоких температур, прямых солнечных лучей и высокой влажности без достаточного отдыха и жидкости. Разница в том, что площадь поверхности тела ребенка составляет гораздо большую долю от его общего веса, чем у взрослого, а это означает, что дети сталкиваются с гораздо большим риском обезвоживания и заболеваний, связанных с жарой.
2.На какие признаки обезвоживания следует обращать внимание?
Продолжение
Ранние признаки обезвоживания включают усталость, жажду, сухость губ и языка, недостаток энергии и чувство перегрева. Но если дети ждут, чтобы выпить, пока не почувствуют жажду, они уже обезвожены. На самом деле жажда не возникает, пока ребенок не потеряет 2% своего веса в виде пота.
Нелеченное обезвоживание может привести к трем тяжелым типам теплового заболевания:
- Тепловые спазмы: Болезненные спазмы мышц живота, рук или ног.
- Тепловое истощение: головокружение, тошнота, рвота, головные боли, слабость, мышечные боли и иногда потеря сознания.
- Тепловой удар: Температура 104 F или выше и серьезные симптомы, включая тошноту и рвоту, судороги, дезориентацию или бред, отсутствие потоотделения, одышку, бессознательное состояние и кому.
И тепловое истощение, и тепловой удар требуют немедленной помощи. Тепловой удар — это неотложная медицинская помощь, которая при отсутствии лечения может быть смертельной. Любого ребенка с тепловым ударом следует срочно доставить в ближайшую больницу.
3. Что я могу сделать, чтобы предотвратить обезвоживание у моего ребенка?
Убедитесь, что они пьют прохладную воду рано и часто. Отправьте ребенка на тренировку или поиграть полностью увлажненным. Затем во время игры убедитесь, что ваш ребенок регулярно делает перерывы, чтобы попить жидкости, даже если ваш ребенок не хочет пить. По данным Американской педиатрической академии, напиток хорошего размера для ребенка — это 5 унций холодной водопроводной воды для ребенка весом 88 фунтов и девять унций для подростка с весом 132 фунта.Одна унция — это примерно два детских глотка.
Продолжение
Акклиматизируйте их перед летними тренировками. «Если вы собираетесь отправить своего ребенка в теннисный лагерь, ему не следует сидеть и бездельничать в мае, а затем выходить играть в теннис по восемь часов в день в июне», — говорит Хергенродер. «Они должны бегать трусцой на открытом воздухе, кататься на велосипеде или иным образом медленно наращивать свою физическую форму и способность переносить жару». Чем лучше физически развиты дети, тем раньше их тела начнут потеть после занятий спортом — и это хорошо!
Знайте, что обезвоживание имеет кумулятивный характер.Если ваш ребенок обезвожен на 1% или 2% в понедельник и не пьет достаточного количества жидкости в ту ночь, то во вторник снова обезвоживается на 1% или 2%, это означает, что у вашего ребенка обезвоживание на 3% или 4% к концу день. «У них может постепенно развиваться проблема, но она не проявляется в течение нескольких дней», — говорит Хергенродер. «Вы всегда должны следить за уровнем гидратации вашего ребенка». Один из способов сделать это: взвесить ребенка до и после тренировки. Если их вес падает, они не пьют во время тренировки.
Продолжение
Простое практическое правило: если моча вашего ребенка темного цвета, а не прозрачного или светло-желтого, возможно, он обезвоживается.
4. Если у моего ребенка развивается тепловая болезнь, что я могу сделать для ее лечения?
Первое, что вы должны сделать при любом тепловом заболевании, — это унести ребенка с солнца в прохладное, удобное место. Попросите ребенка начать пить много прохладной жидкости. Ребенку также следует снять лишние слои одежды или громоздкое снаряжение. На перегретую кожу можно положить прохладную влажную ткань. В случае тепловых судорог легкое растяжение пораженной мышцы должно облегчить боль.
С детьми, страдающими тепловым истощением, следует относиться так же, но их нельзя выпускать обратно на поле в тот же день. «Следите за своим ребенком еще более внимательно, — говорит Хергенродер. Если вашему ребенку не станет лучше или он не может пить, обратитесь к врачу.
Тепловой удар всегда является неотложной ситуацией и требует немедленной медицинской помощи.
5. Некоторые дети более склонны к обезвоживанию или тепловому заболеванию, чем другие?
Продолжение
Да, говорит Хергенродер.Один из самых больших факторов риска: предыдущий эпизод обезвоживания или теплового заболевания. Другие факторы, которые могут подвергнуть вашего ребенка повышенному риску теплового заболевания, включают ожирение, недавнее заболевание (особенно если у ребенка рвота или диарея) и использование антигистаминных или диуретических средств.
Отсутствие акклиматизации к жаркой погоде и тренировки, выходящие за рамки их физической формы, также могут привести к тепловому заболеванию у молодых спортсменов. «Если молодой игрок не в форме и пытается выйти и быстро сделать что-то, чтобы« собраться в команду »- или отправляется на летние тренировки или в летний лагерь и не привык к такой жаре, влажности и продолжительности физических упражнений — это настраивает их на обезвоживание и тепловую болезнь », — говорит Хергенродер.
6. Моему ребенку когда-нибудь бывает слишком жарко, чтобы заниматься или заниматься спортом?
Растущее число спортивных программ предполагает, что иногда бывает слишком жарко для занятий. Фактически, многие ограничивают занятия на открытом воздухе, когда индекс жары Национальной метеорологической службы поднимается выше определенной температуры. Индекс тепла, измеряемый в градусах Фаренгейта, является точным показателем того, насколько жарко на самом деле, когда относительная влажность добавляется к фактической температуре.
Национальная ассоциация спортивных тренеров (NATA) предлагает информацию и рекомендации для родителей и тренеров на своем веб-сайте.
Тепловое истощение и тепловой удар — NHS
Тепловое истощение обычно не является серьезным заболеванием, если вы можете остыть в течение 30 минут. Если это переходит в тепловой удар, с ним нужно относиться как к неотложной помощи.
Проверить на признаки теплового истощения
Признаки теплового истощения включают:
- головную боль
- головокружение и спутанность сознания
- потеря аппетита и плохое самочувствие
- чрезмерное потоотделение и бледная, липкая кожа
- судороги в руках, ногах и животе
- учащенное дыхание или пульс
- высокая температура 38 ° C или выше
- сильная жажда
Симптомы часто одинаковы у взрослых и детей, хотя дети могут стать вялыми и сонными.
Если у кого-то появляются признаки теплового истощения, его необходимо охладить.
Что можно сделать, чтобы кого-то успокоить
Если кто-то страдает тепловым истощением, выполните следующие 4 шага:
- Переместите его в прохладное место.
- Уложите их и слегка приподнимите ноги.
- Заставьте их пить много воды. Можно пить спортивные или регидрационные напитки.
- Охладите их кожу — обрызгайте или протрите их прохладной водой и обмахните веером.Также подходят холодные компрессы в области подмышек или шеи.
Оставайся с ними, пока они не поправятся.
Они должны начать остывать и чувствовать себя лучше в течение 30 минут.
Предотвращение теплового истощения и теплового удара
Существует высокий риск теплового истощения или теплового удара во время жаркой погоды или физических упражнений.
Чтобы предотвратить тепловое истощение или тепловой удар:
- Пейте много холодных напитков, особенно во время тренировок
- Примите прохладную ванну или душ
- Наденьте светлую свободную одежду
- брызните воду на кожу или одежду
- избегайте солнце между 11:00 и 15:00
- Избегайте излишка алкоголя
- Избегайте экстремальных упражнений
Это также предотвратит обезвоживание и поможет вашему телу сохранять прохладу.
Следите за детьми, пожилыми людьми и людьми с хроническими заболеваниями (например, диабетом или проблемами с сердцем), потому что они больше подвержены риску теплового истощения или теплового удара.
Узнайте, как определить обезвоживание
Последняя проверка страницы: 18 января 2021 г.
Срок следующей проверки: 18 января 2024 г.
Тепловые заболевания у детей
Тепловые заболевания возникают, когда температура тела становится слишком высокой.На температуру тела могут влиять температура воздуха и уровень физической активности. Чтобы защитить своего ребенка от теплового заболевания, следуйте советам на этой странице.
Каковы симптомы теплового заболевания?Болезнь, связанная с жарой, может иметь симптомы от легкой (тепловые судороги) до умеренной (тепловое истощение) и до тяжелой (тепловой удар).
- Легкая форма: тепловые судороги
- Сильно потеет
- Болезненный спазм в мышцах во время активности или через несколько часов (тепловые судороги)
- Отек кистей и пальцев рук (тепловой отек)
- Появляются крошечные красные бугорки на коже и ощущение покалывания (тепловая сыпь или потница)
- Чувство раздражительности, головокружения или слабости
- Средний: тепловое истощение
- Много потеет
- С влажной, бледной или покрасневшей кожей
- Чувство сильной слабости или усталости
- Головная боль, тошнота, потеря аппетита
- Учащенный или слабый пульс
- Судороги
- Тяжелая форма: тепловой удар
ПРИМЕЧАНИЕ. Если у вашего ребенка симптомы теплового удара, позвоните в службу 911 или сразу же отвезите ребенка в отделение неотложной помощи.
- Сильно потеет!
- С влажной, бледной или покрасневшей кожей
- Имея глубокое учащенное дыхание
- Головная боль или тошнота
- Наличие учащенного, слабого или нерегулярного пульса
- Чувство головокружения, замешательства или бреда. Измененное психическое состояние является наиболее важным, и это требует неотложной медицинской помощи.
- Обморок
- Судороги
- Уберите ребенка от жары, прямых солнечных лучей или теплого воздуха, вызывающих болезнь.
- При достаточной настороженности дайте ребенку пить холодную жидкость, например воду, чтобы предотвратить обезвоживание. Младенцам можно давать детский раствор электролита.
- Приложите прохладные компрессы к голове, шее, паху и подмышкам вашего ребенка.
- Обдувайте кожу ребенка прохладным воздухом с помощью вентиляторов.
- Искупайте ребенка в прохладной воде, чтобы снизить температуру тела. Убедитесь, что вода не слишком холодная.
Позвоните врачу, если у вашего ребенка есть одно из следующего:
|
Чтобы предотвратить тепловое заболевание вашего ребенка, вы можете сделать следующее:
- Пусть ваш ребенок отдыхает и делает перерывы во время упражнений или физической активности.
- Избегайте самой жаркой части дня (летом с 14:00 до 18:00, потому что солнце наиболее жаркое ранним днем, а земля отдает накопленное тепло ближе к вечеру)
- Дайте ребенку много жидкости.
- Медленно и постепенно увеличивайте до 30 минут на жаре в течение 2 недель, чтобы ваше тело акклиматизировалось (потейте больше и раньше, чтобы охладить тело).
- Оденьте ребенка в подходящую по погоде одежду. Носите светлые тона, особенно отводящие пот.
В жаркие дни также делайте следующее:
- Держите ребенка в помещении, в тени или прохладном месте.
- Давайте ребенку больше жидкости, чем обычно.
Тепловое истощение и тепловой удар у младенцев и детей
Дети потеют не так сильно, как взрослые. Поэтому им сложнее оставаться спокойными. Когда жарко, убедитесь, что младенцы и дети пьют достаточно жидкости.
Тепловое истощение
Тепловое истощение — болезнь, которая может возникнуть в жару.
Ваш ребенок может получить тепловое истощение, если ему станет слишком жарко и если он не будет пить достаточно жидкости.
Тепловое истощение может перейти в тепловой удар, если тело не может остыть в течение 30 минут.
Если тепловое истощение перерастет в тепловой удар, вашему ребенку потребуется экстренная помощь.
Тепловой удар
Тепловой удар — это неотложная медицинская помощь, опасная для жизни.
Ваш ребенок может получить тепловой удар, если он не сможет охладить свое тело.Их тело может становиться все горячее и горячее. Это вызывает повышение их температуры.
В тяжелых случаях это может вызвать повреждение головного мозга. Если у вашего ребенка тепловой удар, ему необходимо срочно лечить. Лечение поможет снизить температуру.
Детский организм нагревается намного быстрее, чем взрослый. Вот почему дети больше подвержены риску теплового удара.
Тепловое истощение и тепловой удар могут произойти как в помещении, так и на улице. Любая слишком теплая среда может привести к этим условиям, в том числе в машине или у окна в жаркий день.
Вызовите скорую помощь (999 или 112), если у вашего ребенка есть один или несколько признаков теплового удара.
Никогда не оставляйте ребенка в машине
Припаркованный автомобиль может нагреться минимум на 10 ° C всего за 10 минут. Открытие окна в припаркованной машине не помогает сохранить в машине достаточно прохладу. Никогда не оставляйте ребенка в машине.
Внутренние органы начинают отключаться, когда температура тела достигает 40 ° C. Смерть может наступить, когда температура достигнет 41,7 ° C.
Признаки теплового истощения
Признаки теплового истощения у детей могут включать:
- сильная жажда
- слабость или обморок
- судороги в руках, ногах или животе
- отсутствие аппетита, плохое самочувствие или рвота
- раздражительность или капризность
- головная боль
- сильная потливость
- бледная липкая кожа
- температура более 38 градусов (но менее 40 градусов)
Если у вашего ребенка тепловое истощение
Если вы считаете, что ваш ребенок может страдать от теплового истощения вы должны:
- уложить их отдохнуть в прохладном месте, в идеале в комнате с кондиционером или хотя бы где-нибудь в тени
- дать им побольше жидкости.Это должна быть вода или напиток для регидратации, например спортивный напиток. Избегайте употребления алкоголя или кофеина, так как это может усилить обезвоживание.
- охладите кожу холодной водой
Когда вызывать скорую помощь
Вызовите скорую помощь (999 или 112), если у вашего ребенка есть один или несколько из следующих признаков теплового удара:
- Не лучше через 30 минут после лечения от теплового истощения.
- Ощущение жара и сухости.
- Ваш ребенок не потеет, хотя ему слишком жарко.
- Сильная головная боль.
- Температура 40 градусов Цельсия или выше
- Учащенное дыхание или одышка
- Спутанность сознания
- Приступ (судорожный припадок)
- Теряет сознание
- Не отвечает
Пока вы ждете прибытия помощи, Несколько вещей, которые вы можете сделать:
- По возможности отведите ребенка в помещение или в тень, подальше от жары.
- Разденьте ребенка и протрите его кожу прохладной водой.
- Если ваш ребенок не спит и ведет себя нормально, попросите его выпить холодного напитка. Если они не полностью проснулись или очень сонливы, не пытайтесь заставить их пить.
Предотвращение теплового истощения и теплового удара
Чтобы предотвратить тепловое истощение и тепловой удар, убедитесь, что ваш ребенок:
- пьет много холодных напитков, особенно во время упражнений
- принимает прохладные ванны или душ
- носит светлые и свободная одежда — обрызгайте кожу или одежду водой
- находится в тени от солнца с 11:00 до 15:00
Солнечный удар у младенцев
Солнечный удар — самая тяжелая форма теплового заболевания, которое возникает, когда организм не может регулировать себя из-за воздействия слишком большого количества тепла или влажности от воздействия солнца.Обычно для него характерно покраснение, сухость кожи и высокая температура тела без потоотделения. В то время как взрослые чаще болеют и лечат общие заболевания, связанные с жарой, младенцы более склонны к тепловому истощению и инсульту.
Основной причиной солнечных ударов у младенцев является обезвоживание, вызванное чрезмерным пребыванием на солнце. До развития солнечного удара младенцы сначала испытывают менее тяжелые тепловые заболевания, такие как тепловые судороги или тепловое истощение. Таким образом, предотвратить солнечный удар среди младенцев можно путем лечения или профилактики этих менее тяжелых состояний, связанных с жарой.
Почему младенцы уязвимы для солнечного удара?
Младенцы более склонны к солнечному удару из-за их менее развитой физиологической адаптации. Например, по сравнению со взрослыми, они имеют большую площадь поверхности по сравнению с их размером. Это означает, что они быстрее теряют воду. Они также не могут регулировать температуру своего тела из-за тонкой кожи.
Младенцам труднее приспособиться к изменению температуры. В результате они меньше потеют, выделяют больше тепла во время упражнений и имеют пониженную способность остывать.Наряду с этим, сложнее определить физиологические потребности ребенка (например, жажду или голод) из-за его естественной неспособности четко выражать свои мысли.
Симптомы солнечного удара
Тепловые болезни у младенцев имеют общие симптомы. Таким образом, симптомы солнечного удара в основном характеризуются усилением симптомов теплового истощения, например:
- Сухость во рту и глазах
- Сильная жажда или обезвоживание
- Темная моча
- Более раздражительный, чем обычно
- Повышение температуры тела или высокая температура выше 105 ° F (40.5 ° С)
- Красная, горячая и сухая кожа
- Рвота
- Путаница
- Учащенное дыхание
- Отсутствие реакции или шок
У младенцев с диагнозом солнечный удар обычно высокая температура, горячая или сухая кожа и отсутствие потоотделения. Однако, поскольку солнечный удар является чрезвычайной ситуацией, младенцам с ранними признаками солнечного удара или признаками более легких заболеваний, связанных с жарой, следует немедленно обратиться за медицинской помощью.
Лечение солнечного удара у младенцев
Солнечный удар — это опасная для жизни чрезвычайная ситуация, которая связана с высоким уровнем смертности при отсутствии надлежащего лечения.Таким образом, родителям или опекунам следует обращаться за неотложной медицинской помощью при появлении симптомов теплового истощения. Одновременно с этим в ожидании оказания медицинской помощи следует оказать следующую первую помощь, чтобы предотвратить его прогрессирование до солнечного удара:
- Отнесите ребенка в дом или в другое прохладное место
- Снимите все предметы одежды
- Понизьте температуру ребенка любым доступным способом (например, обливание прохладной водой, укрытие прохладной влажной тканью, прохладная ванна).
- Не не давайте жидкости или лекарства ребенку, если это не рекомендовано медицинским работником или если ребенок не в сознании и не может пить маленькими глотками
- Разве не оставлять ребенка в покое даже на короткое время
- Если ребенок потерял сознание, положите ребенка на бок и время от времени проверяйте, нормально ли дышит
Защита младенцев от солнечного удара
Предотвратить солнечный удар или какое-либо тепловое заболевание у детей — простое дело.Во-первых, поскольку младенцы более склонны к обезвоживанию, их всегда следует поддерживать гидратированным, давая им достаточное количество воды. Быстрый способ определить, достаточно ли жидкости, потребляемой ребенком, — это следить за цветом его мочи. Темно-желтая моча означает легкое обезвоживание; прозрачный или светло-желтый цвет означает, что ребенок пьет достаточно жидкости.
Лица, осуществляющие уход, также должны опасаться тепловых спазмов. Хотя тепловые судороги являются наиболее распространенной реакцией на тепловое воздействие, лечение их на ранней стадии предотвратит возникновение более серьезных заболеваний, связанных с жарой, таких как тепловое истощение или тепловой удар.Физическая активность и воздействие на открытом воздухе должны контролироваться лицами, осуществляющими уход. Следите за тем, чтобы младенцы подвергались воздействию солнечного света только в определенные часы и в течение коротких периодов времени. Держите детей в покое, избегая чрезмерных физических нагрузок, особенно в жаркую погоду.
Кроме того, одежда младенца должна адаптироваться к погодным условиям. Избегайте использования слишком большого количества одежды для младенцев в условиях высокой температуры или влажности. По возможности, в жаркое время года держите малышей в прохладных помещениях.
Дополнительная литература
Тепловое истощение — симптомы и причины
Обзор
Тепловое истощение — это состояние, симптомы которого могут включать обильное потоотделение и учащенный пульс в результате перегрева тела. Это один из трех синдромов, связанных с жарой: тепловые спазмы являются самыми легкими, а тепловой удар — наиболее серьезными.
Причины теплового истощения включают воздействие высоких температур, особенно в сочетании с высокой влажностью, и тяжелые физические нагрузки.Без своевременного лечения тепловое истощение может привести к тепловому удару, опасному для жизни состоянию. К счастью, тепловое истощение можно предотвратить.
Продукты и услуги
Показать больше товаров от Mayo ClinicСимптомы
Признаки и симптомы теплового истощения могут появиться внезапно или со временем, особенно при длительных физических упражнениях. Возможные признаки и симптомы теплового истощения включают:
- Холодная влажная кожа с мурашками по коже в жару
- Сильное потоотделение
- Обморок
- Головокружение
- Усталость
- Слабый, учащенный пульс
- Низкое артериальное давление при стоянии
- Мышечные судороги
- Тошнота
- Головная боль
Когда обращаться к врачу
Если вы считаете, что испытываете тепловое истощение:
- Прекратить всякую деятельность и отдохнуть
- Переместить в более прохладное место
- Пейте прохладную воду или спортивные напитки
Обратитесь к врачу, если ваши признаки или симптомы ухудшатся или не улучшатся в течение одного часа.Если вы находитесь рядом с кем-то, у кого наблюдаются признаки теплового истощения, немедленно обратитесь за медицинской помощью, если он или она растеряны или возбуждены, теряют сознание или не могут пить. Вам потребуется немедленное охлаждение и неотложная медицинская помощь, если основная температура вашего тела (измеренная ректальным термометром) достигает 104 F (40 C) или выше.
Причины
Тепло вашего тела в сочетании с теплом окружающей среды приводит к так называемой внутренней температуре — внутренней температуре вашего тела.Вашему телу необходимо регулировать приток тепла (и, в холодную погоду, потерю тепла) из окружающей среды, чтобы поддерживать нормальную внутреннюю температуру, приблизительно 98,6 F (37 C).
Ваше тело не может охладиться
В жаркую погоду ваше тело охлаждается в основном за счет потоотделения. Испарение пота регулирует температуру тела. Однако, когда вы интенсивно тренируетесь или иным образом перенапрягаетесь в жаркую влажную погоду, ваше тело не может эффективно охлаждаться.
В результате в вашем теле могут развиться тепловые судороги — самая легкая форма теплового заболевания. Признаки и симптомы тепловых судорог обычно включают сильное потоотделение, усталость, жажду и мышечные судороги. Своевременное лечение обычно предотвращает прогрессирование тепловых спазмов до теплового истощения.
Обычно тепловые спазмы можно лечить, выпивая жидкости или спортивные напитки, содержащие электролиты (Gatorade, Powerade и др.), Переходя в более прохладные температуры, например, в место с кондиционером или в тени, а также отдыхая.
Другие причины
Помимо жаркой погоды и физических нагрузок, к другим причинам теплового истощения относятся:
- Обезвоживание, снижает способность вашего тела к потоотделению и поддерживает нормальную температуру
- Употребление алкоголя, которое может повлиять на способность вашего тела регулировать температуру
- Переодевание, особенно в одежде, не позволяющей поту легко испаряться
Факторы риска
Тепловое истощение может развиться у любого человека, но определенные факторы повышают вашу чувствительность к теплу.В их числе:
- Молодой или пожилой возраст. Младенцы и дети младше 4 лет и взрослые старше 65 лет подвержены более высокому риску теплового истощения. Способность тела регулировать температуру не полностью развита у молодых людей и может быть снижена из-за болезни, приема лекарств или других факторов у пожилых людей.
- Некоторые препараты. Лекарства, которые влияют на способность вашего организма сохранять водный баланс и надлежащим образом реагировать на тепло, в том числе лекарства, используемые для лечения высокого кровяного давления и проблем с сердцем (бета-блокаторы, диуретики), уменьшения симптомов аллергии (антигистаминные препараты), успокаивания (транквилизаторы) или уменьшения психических симптомов такие как бред (нейролептики).Кроме того, некоторые запрещенные наркотики, такие как кокаин и амфетамины, могут повысить вашу внутреннюю температуру.
- Ожирение. Избыточный вес может повлиять на способность вашего тела регулировать температуру и заставит ваше тело сохранять больше тепла.
- Резкие перепады температуры. Если вы не привыкли к жаре, вы более подвержены тепловым заболеваниям, например, тепловому истощению. Путешествие в теплый климат из холодного или проживание в районе, который пережил раннюю волну тепла, может подвергнуть вас риску заболевания, связанного с жарой, потому что у вашего тела не было возможности привыкнуть к более высоким температурам.
- Высокий тепловой индекс. Тепловой индекс — это единичное значение температуры, которое учитывает, как вы себя чувствуете при температуре и влажности наружного воздуха. Когда влажность высокая, ваш пот не может так легко испаряться, и вашему телу труднее охладиться, что делает вас склонными к тепловому истощению и тепловому удару. Когда тепловой индекс составляет 91 F (33 C) или выше, вы должны принять меры, чтобы сохранить прохладу.
Осложнения
Необработанное тепловое истощение может привести к тепловому удару — опасному для жизни состоянию, которое возникает, когда температура вашего тела достигает 104 F (40 C) или выше.Тепловой удар требует немедленной медицинской помощи, чтобы предотвратить необратимое повреждение мозга и других жизненно важных органов, которое может привести к смерти.
Профилактика
Вы можете принять ряд мер предосторожности для предотвращения теплового истощения и других заболеваний, связанных с жарой. При повышении температуры не забудьте:
- Носите свободную легкую одежду. Ношение лишней или плотно прилегающей одежды не позволит вашему телу остыть должным образом.
- Защищает от солнечных ожогов. Солнечный ожог влияет на способность вашего тела охладиться, поэтому защищайтесь на открытом воздухе с помощью шляпы с широкими полями и солнцезащитных очков и используйте солнцезащитный крем широкого спектра действия с SPF не менее 15. Наносите солнцезащитный крем обильно и повторно наносите каждые два часа — или чаще. если вы плаваете или потеете.
- Пейте много жидкости. Гидратация поможет вашему телу потеть и поддерживать нормальную температуру тела.
- Примите особые меры предосторожности при приеме определенных лекарств. Остерегайтесь проблем, связанных с жарой, если вы принимаете лекарства, которые могут повлиять на способность вашего тела сохранять водный баланс и рассеивать тепло.
Никогда не оставляйте никого в припаркованной машине. Это частая причина смерти детей, связанных с жарой. Когда вы припаркованы на солнце, температура в вашем автомобиле может подняться на 20 градусов по Фаренгейту (более 6,7 C) за 10 минут.
В теплую или жаркую погоду оставлять человека в припаркованной машине небезопасно, даже если окна треснуты или машина находится в тени.Когда ваш автомобиль припаркован, держите его запертым, чтобы ребенок не мог попасть внутрь.
- Расслабьтесь в самые жаркие часы дня. Если вы не можете избежать напряженной деятельности в жаркую погоду, пейте жидкость и чаще отдыхайте в прохладном месте. Постарайтесь запланировать упражнения или физический труд на более прохладное время дня, например, раннее утро или вечер.
- Прижиться. Ограничьте время работы или упражнений в тепле, пока вы не привыкнете к этому.Люди, не привыкшие к жаркой погоде, особенно подвержены заболеваниям, связанным с жарой. Вашему организму может потребоваться несколько недель, чтобы приспособиться к жаркой погоде.
- Будьте осторожны, если вы находитесь в группе повышенного риска. Если вы принимаете лекарства или имеете состояние, повышающее риск проблем, связанных с жарой, например, перенесенное ранее тепловое заболевание, избегайте тепла и действуйте быстро, если вы заметили симптомы перегрева. Если вы участвуете в напряженном спортивном мероприятии или мероприятии в жаркую погоду, убедитесь, что вам доступны медицинские услуги на случай чрезвычайной жары.
10 ноября 2020 г.
Тепловой удар и тепловое истощение у младенцев и детей
Что такое тепловой удар?
Тепловой удар — это опасное для жизни состояние, которое возникает, когда человек сильно перегревается. По сути, температура тела повышается, а способность остывать снижается.
Ваш ребенок может получить тепловой удар, также называемый гипертермией или солнечным ударом, если, например, он слишком долго находится на улице в очень жаркую погоду, особенно если он обезвоживается или одет слишком тепло.
Никогда не оставляйте ребенка в припаркованной машине — ни на мгновение. Тепловой удар может произойти в течение нескольких минут, потому что внутренняя температура может быстро подняться намного выше, чем наружная температура.В чем разница между тепловым ударом и тепловым истощением?
Оба типа тепловых болезней, и оба возникают, когда тело не может охладиться. Тепловое истощение протекает легче, чем тепловой удар, и обычно его можно устранить, убрав ребенка с жары и охладив его тело.Если не принять меры, тепловое истощение может перейти в тепловой удар, требующий неотложной медицинской помощи.
Каковы симптомы теплового истощения у детей?
У вашего ребенка могут быть следующие симптомы:
- Необычная жажда или усталость
- Холодная влажная кожа
- Судороги ног или спазмы желудка
- Головная боль
- Головокружение или обморок
- Тошнота и / или рвота
- Лихорадка, но ниже 104 градусов по Фаренгейту
Каковы симптомы теплового удара у детей?
Симптомы теплового удара в значительной степени перекрывают симптомы теплового истощения, но если тепловое истощение вашего ребенка переходит в тепловой удар, у него также могут быть:
- Температура 40 градусов по Цельсию или выше, но часто без потливость
- Горячая, красная, сухая кожа
- Учащенный пульс
- Беспокойство
- Спутанность сознания
- Галлюцинации
- Проблемы при ходьбе
- Судороги
- Быстрое, поверхностное дыхание
- Летаргия
- Бессознательность
- Рвота
- Диарея
- Диарея
Что мне делать, если я думаю, что у моего ребенка тепловое истощение?
Если у вашего малыша появляются признаки теплового истощения, но они не прогрессируют до теплового удара:
- Отнесите его в дом — по возможности, в комнату с кондиционером.
- Давайте ребенку много грудного молока или смеси. Если ему 6 месяцев или больше, предложите ему немного воды или охлажденного раствора электролита для детей — поговорите с врачом, чтобы узнать дозировку в зависимости от возраста и веса вашего ребенка.
- Дайте ему прохладную ванну.
- Пусть останется голым.
Что мне делать, если я подозреваю, что у моего ребенка тепловой удар?
Также постарайтесь как можно быстрее снизить внутреннюю температуру вашего ребенка.Время имеет существенное значение — ребенок или малыш, страдающий сильным тепловым ударом, может быстро потерять сознание.Пока ждешь скорую:
- Положи его в прохладное место. Если вы находитесь на улице, найдите тень, но, если возможно, переместите его внутрь, в комнату с кондиционером.
- Полностью разденьте ребенка.
- Осторожно протрите ее тело тканью, смоченной прохладной водой.
- Обмахивайтесь ею.
- Говорите успокаивающе, чтобы успокоить ее.
- Не предлагайте еду или питье: Если у вашего ребенка тепловой удар, его организм не сможет переваривать пищу или перерабатывать жидкости.
- Не давайте лекарства : Лекарства, используемые для лечения лихорадки, не снижают высокую температуру тела, вызванную тепловым ударом, и могут вызвать внутренние повреждения.
Что будет в больнице?
Врач осмотрит вашего ребенка или малыша, измерит его температуру и примет меры, чтобы как можно быстрее охладить его. Например, в больнице могут принять ледяную ванну, тщательно контролируя жизненно важные функции вашего ребенка. (Предупреждение: не давайте ребенку ледяную ванну дома — переохлаждение ребенка может вызвать опасно низкую температуру тела.)
Чтобы убедиться, что тепловой удар не повредил ни один из органов вашего ребенка (что может начаться, если его температура достигает 104 градусов по Фаренгейту), врач может назначить анализы, в том числе:
- Анализ мочи
- Кровь тест
- Рентген грудной клетки
- ЭКГ (электрокардиограмма)
Как предотвратить тепловой удар или тепловое истощение у моего ребенка?
Чтобы вызвать перегрев, нужно совсем немного, особенно если ребенок не привык к жаркой погоде (например, в начале лета).