Антибиотики при воспалении придатков и яичников: лечение в домашних условиях
Оофорит — это воспалительный процесс в женских половых железах (яичниках). Является одним из самых распространенных заболеваний половой сферы у женщин. Может поражать как один яичник, так и оба одновременно.
Воспаление яичников у женщин: симптомы и лечение антибиотиками
По форме заболевание бывает:
- Острым. Наблюдается повышение температуры до 38-40 градусов, резкая болезненность в нижней части живота (иногда в пояснице), головокружение, рвота, слабость, учащенное мочеиспускание, возможны слизистые или гнойно-слизистые выделения из влагалища.
- Подострым. Сопровождается теми же симптомами, но менее выраженными.
- Хроническим. Характерны ноющие боли, нарушения менструального цикла, слизисто-гнойные, кровянистые и т.д. выделения из влагалища.
По виду возбудителя различают:
- Специфический оофорит. Вызывается возбудителями половых инфекций.

- Не специфический. Провоцируется условно-патогенной микрофлорой.
Несмотря на распространенное мнение о том, что оофорит можно «заработать» переохлаждением, для его возникновения необходимо наличие запущенной инфекции в организме. Поэтому основой курса терапии воспаления яичников у женщин на любой стадии является борьба с инфекцией, в частности, применение антибиотиков в форме таблеток.
Не путайте данное заболевание с воспалением придатков яичников. Это не одно и то же.
Читайте далее: Достоверно об антибиотиках при женских воспалительных заболеваниях придатков
Однако лечебные мероприятия могут быть различными. Так, врачебная помощь в острой фазе проводится в больнице под наблюдением медиков, требует соблюдения постельного режима, назначения анальгетиков и антибактериальных средств. Хроническая форма обычно лечится на дому.
Врач назначает в первую очередь противовоспалительные средства, препараты с рассасывающим действием для профилактики спаечного процесса и физиотерапевтические процедуры.
Для более точного воздействия на инфекционные агенты проводится бактериологическое исследование, чтобы определить восприимчивость патогенных микроорганизмов к антибиотикам.
Антибактериальные препараты (АБП) подбираются индивидуально в зависимости от вида возбудителя, возраста женщины, сопутствующих заболеваний и наличия факторов, осложняющих лечение (беременность, лактация и т.д.).
Основные группы антибиотиков для лечения яичников
- Пенициллины. Воздействуют на многие бактериальные штаммы, имеют преимущественно бактерицидную активность. Малотоксичны. Этим обусловлена возможность их применения у беременных женщин и детей самого раннего возраста. Небезопасны в плане возникновения аллергических реакций.
- Цефалоспорины.
Хорошо помогают при инфицировании стафилококками, грамотрицательными бактериями, пневмококками. - Тетрациклины. Действуют бактериостатически. Противопоказаны беременным и детям восьми лет.

- Макролиды. Относятся к наименее токсичным антибактериальным средствам, хорошо переносятся и редко вызывают нежелательные эффекты от лечения.
- Карбапенемы. Имеют широкий спектр антимикробного воздействия и мощный бактерицидный потенциал.
Могут вызывать сильные аллергические реакции (в особенности, у пациентов с непереносимостью пенициллинов или цефалоспоринов).
- Линкозамиды. Малочисленная группа антибиотиков с узким спектром действия и выраженным бактериостатическим эффектом. Часто применяются в составе комбинированных схем лечения.
- Фторхинолоны.
Синтетические антимикробные средства. Обладают широчайшим спектром воздействия, эффективны в отношении практически всех известных микроорганизмов. Токсичны и часто вызывают побочные эффекты. Противопоказаны детям младше 18-ти лет, беременным, кормящим грудью, пациентам с патологиям печени и почек, и т.д. - Нитроимидазолы.

Синтетические антимикробные препараты. Обладают избирательной бактерицидной активностью в отношении анаэробных микроорганизмов и возбудителей протозойных инфекций. В курсе лечения воспаления яичников часто выступают в комбинации с другими антибиотиками. - Аминогликозиды.
Проявляют бактерицидную активность против большого количества микробных штаммов. Отличаются высокой ототоксичностью и нефротоксичностью.
Выбор лекарственного средства в терапии воспаления яичников определяется стадией воспалительного процесса, тяжестью течения болезни, наличием индивидуальных противопоказаний, сопутствующих инфекций. Чаще всего назначают комбинированную антибактериальную терапию.
В острой стадии часто назначают двухступенчатую терапию – вначале вводят инъекционные формы, затем переходят на пероральный прием.
Названия самых эффективных антибиотиков при воспалении яичников (оофорите) у женщин
 Для успешного и быстрого выздоровления требуется соблюдение ряда условий, игнорирование которых способно нанести большой вред организму и привести к возникновению осложнений.
Для успешного и быстрого выздоровления требуется соблюдение ряда условий, игнорирование которых способно нанести большой вред организму и привести к возникновению осложнений.Читайте далее: Бывает ли задержка месячных после антибиотиков?
Антибиотики при воспалении яичников в таблетках, свечах, уколах
В подразделах рассматриваются различные АБП отдельно для взрослых, детей и беременных.
Таблетки для взрослых
Офлоксацин®
Внутрь по 0,1-0,4 г 2 раза в день. Запрещен для детей, так как фторхинолоны способны разрушать хрящевую ткань, что чревато деформацией скелета. Возможно появление мелкоточечных кожных кровоизлияний, изменение в восприятии цвета и вкуса, нарушения в работе желудка и кишечника, появление симптомов аллергии. Не рекомендуется при снижении судорожного порога (эпилепсия, ЧМТ, инсульт).
Не рекомендуется при снижении судорожного порога (эпилепсия, ЧМТ, инсульт).
Читайте далее: Подборка лучших сильных аналогов офлоксацина®
Доксициклин®
Обладает высокой биодоступностью и хорошим терапевтическими показателями (в 10 раз активнее тетрациклина). При воспалении яичников может применяться в качестве монотерапии и в составе комбинированных схем лечения.
Режим дозирования: взрослым в первый день 0,2 г в один или два приема, в последующие дни 0,1 г один раз в день. При тяжелом течении инфекции могут назначать по 0.2 грамма на протяжении всего курса терапии.
Во время применения могут возникать аллергические реакции (кожный зуд, отечность, крапивница), головная боль и боли в животе, рвота или тошнота. Недопустим к употреблению детьми до восьми лет, при беременности и в период кормления грудью, при печеночно-почечной недостаточности.
Свечи, кремы, гели
Клиндамицин®
Активно борется с большинством грамположительных аэробов.
В терапии оофорита взрослым назначается по 0,15-0,45 г внутрь 3 раза в день и в виде свечей по 0,1 г на ночь в течение недели. Запрещен при колитах и повышенной чувствительности. При беременности используется, если предполагаемая польза превышает потенциальный риск для ребенка.
Метронидазол®
Синтетический антимикробный препарат. Обладает мощным антибактериальным действием, активен в отношении большого количества микробных штаммов и простейших. Не применяется в качестве монотерапии, однако эффективно дополняет другие антибактериальные препараты. Показан при подозрении на микст-инфекцию, а также при наличии уреаплазмы, трихомонад и хламидий.
Занимает значимое место в терапии гинекологических инфекций. Вагинальные свечи вводятся утром и вечером по 0,5 г метронидазола® в течение 10 суток. Частым побочным эффектом является развитие сухости и жжения во влагалище. Нельзя назначать при эпилепсии, индивидуальной непереносимости средства, сниженном содержании лейкоцитов в крови и печеночной недостаточности.
Уколы
Меропенем®
Принадлежит к группе карбапенемов. Оказывает губительное влияние на широкий спектр микроорганизмов, в том числе на штаммы, устойчивые к другим антибиотикам.
Используется в качестве резервного варианта при повышенной резистентности патогенной микрофлоры. В терапии воспаления яичников вводится внутривенно по 0, 5 г каждые 8 часов.
Наиболее регулярно возникающие негативные реакции в результате употребления меропенема® — это диарея, тошнота и рвота, покраснение и отек в месте инъекции.
Не вводится младенцам до 3 месяцев и при выявлении повышенной чувствительности к компонентам меропенема®.
Цефтриаксон®
Используется в качестве антибиотика выбора при недостаточной эффективности пенициллинов. Вводится внутримышечно и внутривенно. Для взрослых рекомендовано введение 1000 мг дважды в сутки.
Наиболее регулярно возникающие нежелательные проявления – головные боли и головокружения. Цефтриаксон® нельзя вводить при индивидуальной непереносимости, серьезных нарушениях в работе печени, желтухах, застое желчи, гипербилирубинемии и т.д.
Цефтриаксон® нельзя вводить при индивидуальной непереносимости, серьезных нарушениях в работе печени, желтухах, застое желчи, гипербилирубинемии и т.д.
Амикацин®
Амикацин® является отличной альтернативой гентамицину®, применение которого в последние годы ограничено из-за его способности вызывать необратимые нарушения слуха.
Фото упаковки Амикацин® 1000 мг 10 флаконов
Выпускается в виде порошка для внутримышечных и внутривенных инъекций. Возможны возникновение сонливости, тошноты, головной боли, кожной сыпи и повышение температуры. Противопоказан при тяжелой почечной недостаточности, неврите слухового нерва, беременности, повышенной чувствительности.
Для беременных и детей
Амоксициллин®
Относится к пенициллиновому ряду.
Взрослый режим дозирования – по 0,5 г три раза в сутки. Детям старше 2 лет – 0,125-0,25 г трижды в день, до 2-х лет применяют в дозе 20-ть мг/кг в сутки за три раза. Как правило, хорошо переносится, побочные явления возникают редко. Самые частые из них – это крапивница, отечность, зуд, тошнота и снижение аппетита.
Самые частые из них – это крапивница, отечность, зуд, тошнота и снижение аппетита.
Возможно развитие кандидоза полости рта или вагинального кандидоза. Амоксициллин® условно может быть назначен при беременности. Не рекомендован при бронхиальной астме и инфекционном мононуклеозе, заболеваниях желудочно-кишечного тракта.
Амоксиклав®
Содержит амоксициллин® и клавуланат в комбинации. Назначается взрослым в дозе 0,675 г три раза в день при не тяжелом течении воспаления яичников.
В случае осложненного течения болезни дозировка повышается до 0,875 два-три раза в сутки.
Наиболее частыми нежелательными явлениями бывают аллергические высыпания в виде крапивницы, кожный зуд, может появиться тошнота или диарея. В редких случаях возможно развитие анафилактического шока.
Нельзя применять при инфекционном мононуклеозе, заболеваниях крови (лейкемии), в период грудного вскармливания и при беременности.
Читайте далее: Инструкция по применению амоксиклава® в таблетках и суспензии
Цефиксим®
Цефалоспорин третьего поколения. Активен в отношении грамотрицательной флоры.
Активен в отношении грамотрицательной флоры.
Используется в терапии инфекционно-воспалительных процессов в малом тазу (оофорите, эндометрите).
К негативным факторам относится боль в голове, появление головокружения, возникновение шума в ушах, повышение температуры тела.
Противопоказан при хронической почечной недостаточности, псевдомембранозном колите. Противопоказан детям до 6 мес. В период вынашивания плода должен назначаться с осторожностью.
Азитромицин®
Относится к группе азалидов. Останавливает рост бактерий. В повышенных концентрациях проявляет бактерицидную активность. Активен в отношении хламидий и микоплазм. В курсе лечения оофорита дозируется по 1 грамму в первый день и по 0,5 г в последующие дни.
Не рекомендуется употребление азитромицина® при почечной или печеночной недостаточности. Детям до 12 лет рекомендована суспензия. В период вынашивания ребенка назначают с осторожностью.
Читайте далее: Вагинальные и ректальные свечи с антибиотиками
Правила приема антибиотиков
- Не назначать их себе самостоятельно, строго следовать врачебным рекомендациям.

- Четко придерживаться указанным в инструкции дозам, не увеличивая и не уменьшая их.
- Не прерывать курс, даже если наступило улучшение.
- Необходимо записывать названия и дозировки всех применяемых антибактериальных средств.
- Нужно поддерживать кишечную микрофлору с помощью пробиотиков.
- Запивать таблетки только водой, в соответствии с рекомендациями в инструкции.
Альтернативные методы лечения
Хирургическое вмешательство проводится в том случае, если воспалительный процесс был запущен, и в органах малого таза началось образования гноя. Для его устранения необходима лапароскопическая операция, в ходе которой эвакуируется гнойный экссудат, иссекаются спайки. В серьезных случаях, угрожающих жизни и здоровью пациентки может понадобиться удаление или резекция пораженного органа.
Лечение хронического оофорита дополняется физиотерапевтическими процедурами, такими как электрофорез с лидазой, УВЧ, магнитотерапия, индуктотерапия, УФ-облучение, обертыванием с грязями, гинекологическим массажем для предупреждения образования спаек и лечебной физкультурой.
В домашних условиях при воспалении яичников можно использовать рецепты народной медицины. Оказывают полезное действие отвары тысячелистника, крапивы, медуницы лекарственной, ромашки аптечной, календулы, мать-и-мачехи. Показаны также спринцевания отварами коры дуба, донника белого, шалфея лекарственного, лечебные ванны с можжевельником, тампоны, пропитанные прополисом, медом.
Читайте далее: 5 эффективных групп антибиотиков в лечении мочеполовой системы
Антибиотики при воспалении яичников у женщин: лучшие препараты
При воспалении яичников, вызванном инфекцией, очень часто назначается антибиотикотерапия. Однако эти препараты может назначать только врач, самолечение запрещено.
Важность лечения
Только назначение антибиотикотерапии, как показала медицинская практика, позволяет вылечить воспаление яичников, не допустить серьёзных осложнений, которые могут привести к смерти пациентки.
Существует большая масса патологических микроорганизмов, которые провоцируют воспаление в придатках. Для прекращения их жизнедеятельности и функционирования должны быть использованы определённые группы антибиотиков, поскольку каждая из них имеет свои особенности, действует на специфические виды бактерий.
Для прекращения их жизнедеятельности и функционирования должны быть использованы определённые группы антибиотиков, поскольку каждая из них имеет свои особенности, действует на специфические виды бактерий.
Обязательна консультация с врачом по поводу лечебного процесса, поскольку существуют противопоказания, специфика фармакодинамики и фармакокинетики. Если больная будет заниматься самолечением, это может повлечь за собой прогрессирование заболевания.
Не все лекарства, обладающие бактериостатическим или бактерицидным влиянием, показаны при выявлении оофорита. Также определённый их вид назначается с учётом возбудителя инфекции, тяжести протекания патологии и особенностей женского организма. Группы антибиотиков:
- Тетрациклины (Доксициклин) – обладают широким спектром действия, поэтому их можно брать на вооружение в самом начале, поскольку воздействуют на многие патологические микроорганизмы. Не стоит забывать, что инфекции, вызванные простейшими, грибками или бактериями с высокой кислотоустойчивостью, они не лечат;
- Пенициллины (Амоксиклав) – зачастую используются в терапии оофорита в первую очередь у женщин, имеющих другие заболевания, ведь данная группа имеет минимальное количество противопоказаний.
 Обладают выраженными бактерицидными способностями;
Обладают выраженными бактерицидными способностями; - Макролиды (Азитромицин) – останавливают функционирование таких микробов, как стрептококки, стафилококки, хламидии и микоплазмы;
- Нитромидазолы (Метронидазол) – воздействуют на множество анаэробных микроорганизмов, независимо от того, грамположительные они или грамотрицательные;
- Фторхинолоны (Офлоксацин) – часто используются в гинекологической практике, поскольку воздействуют на многие бактерии, не вызывая при этом привыкания у пациентов.
Только после проведения обследования, выявления чувствительности бактерий к определённой группе можно оказывать непосредственное губительное влияние на них. Это значит, что выздоровление наступит быстрее.
Общие правила приёма
Как и любое другое лекарственное средство, антибиотик нужно применять в соответствии с правилами, ведь только в этом случае будет наблюдаться положительная динамика, а негативное воздействие химических веществ сведётся к минимуму.
Самые эффективные свечи при воспалении яичников
Правила использования противомикробных препаратов:
- перед назначением лекарств данного типа специалист обязательно должен убедиться в рациональности их применения, поэтому пациентке необходимо пройти полное обследование, сдать биологические материалы для анализа;
- доза должна соответствовать весу женщине. При употреблении медикаментов в больших дозах повышается риск проявления побочных реакций, а при недостаточном действии не оказывается терапевтический эффект. Именно поэтому дозировка каждого лекарства имеет свои строгие границы;
- при тяжёлом течении воспаления яичников целесообразно комбинировать разные группы, поскольку монотерапия, скорее всего, окажется неэффективной;
- рекомендуется назначение веществ, цель которых – предупреждение и устранение побочных явлений.
Длительность применения лекарств с антимикробным действием в среднем составляет 10 дней. По истечении этого времени, если не наблюдается улучшения состояния больной, нужно произвести замену или дополнение в листе назначений.
Какие существуют противопоказания
Чаще всего против приёма антибиотиков могут выступать беременные, ведь они переживают о здоровье своего будущего ребёнка. Действительно, некоторые из них могут стать причиной нарушения нормального развития плода, но также существуют препараты, применять которые в это время можно. То же самое касается антибиотикотерапии в период кормления грудью.
Наиболее часто продукты распада этих веществ выводятся печенью и почками. При расстройстве деятельности внутренних органов, например, при печёночной или почечной недостаточности они также противопоказаны. Нельзя назначать медикаменты с антимикробным действием при наличии индивидуальной непереносимости к их компонентам.
Нужно понимать, что некоторые лекарства могут вызвать реакции аллергического типа, представляющие угрозу для человеческой жизни. Это ещё один довод в пользу того, что приём медикаментозных веществ должен быть согласованным с доктором.
Далее указываются названия самых эффективных антибиотиков из тех, которые назначает врач. Эта информация предоставлена в ознакомительных целых, самовольное употребление лекарств может только усугубить ситуацию.
Эта информация предоставлена в ознакомительных целых, самовольное употребление лекарств может только усугубить ситуацию.
Офлоксацин
Обладает широким спектром действия, хотя в основном оно направлено на грамотрицательные патогенные микроорганизмы. Имеет высокую биодоступность, и при попадании в организм при использовании внутрь полностью всасывается.
Эффективность этого средства – причина его назначения одним из первых, поскольку оно помогает в тех случаях, когда другие антибактериальные препараты оказывают слабый эффект.
Его используют как при других воспалительных заболеваниях половой системы, так и при инфекциях других внутренних органов.
Народные средства для лечения воспаления яичников
Несмотря на положительные качества, антибиотик обладает негативными эффектами, к которым относятся:
- воспалительные процессы кожных покровов, проявляющиеся высыпаниями и зудом;
- ухудшение аппетита и возникновение диспепсических расстройств;
- появление отёчности лица;
- угнетение психического состояния.

Необходимо учитывать, что терапия Офлоксацином в большинстве случаев легко переносится пациентами, а негативные последствия, отражающиеся на функционировании организма, наблюдаются крайне редко.
Метронидазол
В список бактерий, против которых направлено его действие, входят стафилококки, стрептококки, клостридии, лямблии, хламидии. Метронидазол прекрасно усваивается организмом при употреблении внутрь, обладает высокой биодоступностью.
- Антибиотик может использоваться перорально, внутримышечно, внутривенно, а также путём внутривенной капельной инфузии.
- Преимуществом препарата является то, что он имеет небольшое количество побочных явлений, среди которых диспепсические нарушения (тошнота, рвота), а также общая слабость и головокружение.
- Нельзя использовать Метронидазол при:
- тяжёлых поражениях печени и почек;
- беременности в первом триместре;
- наличии индивидуальной непереносимости или повышенной чувствительности к веществам, входящим в его состав.

Активно взаимодействует с другими группами, оказывая усиление терапевтического эффекта. Выпускается, соответственно, в форме таблеток и инъекций. Способ введения будет определяться специалистом, в зависимости от тяжести протекания патологии.
Азитромицин
Широкий спектр воздействия на возбудителей инфекций, в число которых, кроме вышеперечисленных, входят также гонококки, уреаплазмы и некоторые виды микоплазм, позволяет врачам назначать его в тех ситуациях, когда другие средства с противомикробным влиянием оказываются неэффективными.
Легко сочетается с другими антибактериальными препаратами. Также к его положительным свойствам можно отнести короткие сроки применения.
Но в связи со своим сильным действием временами Азитромицин негативно влияет на деятельность внутренних органов, и это проявляется:
- болезненными ощущениями в животе;
- появлением тошноты, рвоты, расстройств стула;
- фотосенсибилизирующими и аллергическими проявлениями на коже;
- общей слабостью, сонливостью и головными болями;
- дисбактериозом влагалища с развитием грибковых заболеваний.

Поэтому этот медикамент доктор может выбрать в качестве первой линии атаки на возбудителя, когда ещё до конца не известна его природа, а также в тяжёлых клинических случаях. Но в последующем лечении рекомендуется заменить его на другой препарат.
Амоксиклав
В его состав входит амоксициллин и клавулановая кислота. Можно сказать, что эффективность препарата и количество бактерий, против которых он действует, за счёт этого увеличивается. Клавуланат уничтожает микроорганизмы, на которые амоксициллин не способен воздействовать.
8 симптомов, которые говорят о воспалении яичников
- Кроме этого, средство имеет щадящее влияние на человеческий организм, поэтому достаточно часто используется и при инфекционных процессах половых органов, и при инфекциях других систем.
- Нельзя назначать Амоксиклав пациентам с повышенным риском развития аллергических реакций, страдающим от бронхиальной астмы, инфекционного мононуклеоза, а также с патологией гепато-билиарной системы.

- Среди возможных побочных реакций, возникающих при употреблении, можно отметить:
- крапивницу и другие аллергические проявления на кожных покровах;
- появление отёков;
- ухудшение аппетита и тошноту;
- развитие кандидоза ротовой полости и влагалища.
Преимущественно назначается в форме таблеток и суспензий, но также может использоваться парентеральным путём введения.
Доксициклин
- Назначается тогда, когда терапия другими тетрациклинами не показала должных результатов.
- Грамположительные бактерии – первоначальная цель для бактериостатического влияния.
- Быстро всасывается и распределяется в организме.
- Нельзя применять при значительном нарушении функции внутренних органов, в первую очередь печени и почек, порфирии, миастении, а также во втором и третьем триместрах беременности.
- Возможные побочные эффекты:
- Аллергические реакции разной степени интенсивности, в зависимости от количества применяемого средства;
- Нарушения нервной системы и психической сферы – расстройства чувствительности, ухудшение настроения;
- Увеличение уровня мочевины при длительном употреблении лекарства;
- Изменение цвета зубов, появление на них пигментных пятен.

В том случае, если женщина употребляет какие-либо другие лекарства, необходимо сказать об этом лечащему врачу, ведь некоторые медикаменты при взаимодействии с антибиотиками, в том числе и тетрациклинового ряда, могут значительно снижать их эффективность.
Антибиотики во время беременности могут назначаться только с применением ограниченного количества медикаментов. Для наиболее целесообразного лечения необходимо в обязательном порядке проконсультироваться со специалистом.
Запрещено использовать стрептомицин, поскольку это может привести к нарушению слуха у будущего ребёнка, а также тетрациклины во втором и третьем триместре беременности из-за того, что они обесцвечивают зубы.
При правильно подобранных антибиотиках можно добиться быстрого выздоровления и устранить риск развития опасных осложнений, поэтому самолечение – это главная ошибка больной.
Причины и лечение воспаления придатков у женщин
Придатками у женщины называют маточные (фаллопиевы) трубы и яичники. Они расположены в зоне лобка, сверху от лобковой кости. Эти органы отвечают за рост и развитие яйцеклетки, а также за её выход в маточную полость.
Они расположены в зоне лобка, сверху от лобковой кости. Эти органы отвечают за рост и развитие яйцеклетки, а также за её выход в маточную полость.
Созревание женских половых клеток происходит внутри яичника. В середине цикла зрелая яйцеклетка выходит из него в полость фаллопиевой трубы, направляется к матке. В этот момент яйцеклетка может быть оплодотворена мужской половой клеткой (сперматозоидом).
Тогда при попадании на слизистую матки она будет крепиться к её поверхности, начнётся беременность. Если же яйцеклетка остаётся неоплодотворённой, то она выходит из маточной полости вместе со слизистым эпителием. Так происходят менструальные кровотечения.
Слизистым эпителием выстланы все внутренние полые органы человека. Воспаление придатков выражается в покраснении и отёке их слизистой поверхности. Чаще воспаление затрагивает фаллопиевы трубы, но также может перекинуться на слизистую яичников.
Действие воспалительной реакции направлено на ограничение распространения инфекции. При покраснении и отёке запускается ряд биохимических процессов, которые останавливают дальнейшее распространение патогена, вызывают его гибель. Таким образом, воспаление придатков матки является ответной реакцией на проникновение бактерий или вирусов внутрь.
При покраснении и отёке запускается ряд биохимических процессов, которые останавливают дальнейшее распространение патогена, вызывают его гибель. Таким образом, воспаление придатков матки является ответной реакцией на проникновение бактерий или вирусов внутрь.
Локальное воспаление яичников и придатков у женщин в медицинской терминологии называют аднекситом.
Факторы и причины аднексита
Причиной аднексита является инфекция. Воспаление вызывают патогенные организмы (так называемые бактерии) или патогенные частички (вирусы).
При этом они могут попасть в придатки разными путями, при половом акте или во время медицинских манипуляций (установка спирали, выскабливание матки при аборте).
Также возможно внутреннее заражение – с кровотоком от другого воспалённого органа. Чаще других (в 80% случаев) возбудителями воспаления являются кокки, хламидии.
Для того чтобы патогены попали в придатки снаружи, они должны преодолеть защитный барьер слизистой влагалища.
Здоровая влагалищная флора защищает придатки от патогенов. Если же микрофлора влагалища по какой-то причине нарушена, то инфицирование становится возможным.
К снижению иммунитета, нарушению влагалищной флоры, появлению воспаления приводят следующие факторы:
- Переохлаждение – банальные ситуации типа «простудилась», «плохо оделась», «промочила ноги», «посидела на холодном».
- Стресс – формирует общий мышечный и сосудистый спазм, нарушает кровообращение, становится причиной застойных явлений. Поэтому на фоне постоянного стресса часто появляется различная инфекция.
- Неудовлетворённая сексуальность (формирует застойные процессы).
- Гормональные нарушения – чаще гормональный дисбаланс формируется на фоне приёма контрацептивов.
- Половая жизнь с несколькими сексуальными партнёрами – часто становится причиной передачи друг другу половых инфекций, появления острых и хронических воспалений.
На заметку: бактериальная флора человека содержит патогенные микроорганизмы в определённых количествах. При этом их жизнедеятельность контролируется иммунитетом. При стойком снижении защитных реакций (на фоне частных психозов, стрессов, при плохом питании, по другим причинам) воспаление внутренних органов может сформироваться само по себе, без наличия источника заражения.
При этом их жизнедеятельность контролируется иммунитетом. При стойком снижении защитных реакций (на фоне частных психозов, стрессов, при плохом питании, по другим причинам) воспаление внутренних органов может сформироваться само по себе, без наличия источника заражения.
Как определить наличие воспаления в придаточных органах? Какие признаки воспаления придатков у женщин, если процесс приобрёл вялотекущую хроническую форму?
Симптомы воспаления придатков у женщин
Главный симптом воспаления – боль. При аднексите она возникает в нижней части живота, пояснице и может сопровождаться дополнительными симптомами – неприятными слизистыми выделениями (белями), сбоем в месячных.
При остром аднексите — боли сильные. Они сопровождаются болезненным мочеиспусканием и резью. А также могут отдавать в ногу. Острый аднексит часто сопровождается температурой. Возможно расстройство пищеварения.
Хроническая форма, вялотекущее воспаление придатков у женщин не вызывает повышения температуры. Боли ощущаются как несильные, умеренные или могут отсутствовать вовсе. Появление несильных болей при хроническом аднексите может ощущаться на фоне повышения температуры при простудной инфекции. Также возможна болезненность при половом акте, особенно – при глубоком проникновении.
Боли ощущаются как несильные, умеренные или могут отсутствовать вовсе. Появление несильных болей при хроническом аднексите может ощущаться на фоне повышения температуры при простудной инфекции. Также возможна болезненность при половом акте, особенно – при глубоком проникновении.
Слизистые выделения из влагалища (бели) при остром процессе могут иметь резкий неприятный запах, жёлтый или зеленый оттенки. Они также могут быть обильными, создавать определённый дискомфорт на протяжении дня у женщины. При хроническом аднексите выделения несильные или отсутствуют совсем.
Также наличие хронического воспаления в придатках может сопровождаться нарушениями менструального цикла. Причиной этому является выполнение яичниками функции продуцирования половых гормонов – эстрогенов, прогестинов. В воспалённых тканях гормональный синтез нарушается, что вызывает отклонения в сроках месячных, их обильности, длительности, другие нарушения цикла.
Часто хронический аднексит происходит незаметно. Однако лечить его необходимо. Длительный хронический процесс опасен осложнениями.
Однако лечить его необходимо. Длительный хронический процесс опасен осложнениями.
Последствия воспаления придатков: спайки и бесплодие
Чем грозит аднексит женщине? Почему вялотекущий воспалительный процесс вреден, если он не создаёт боли, не являются источником дискомфорта? Почему важно знать о наличии воспаления?
Перечислим, какие процессы протекают в придатках при длительном вялотекущем воспалительном процессе:
- Слизистая оболочка маточных труб отекает, увеличивается в размерах, просвет в трубах сужается, они становятся непроходимы для яйцеклеток. Это состояние получило название «трубного» бесплодия.
- Следствием длительного воспалительного заболевания являются спайки. Они представляют собой жгутообразные разрастания соединительной ткани на воспалённой слизистой. Это своеобразный «мостик», который отгораживает зону воспаления от здоровых клеток. В будущем присутствие спаек может стать причиной остановки оплодотворённой яйцеклетки при её продвижении к матке.
 А значить – вызвать бесплодие, неспособность женщины забеременеть. Также причиной спаек может быть употребление антибиотиков.
А значить – вызвать бесплодие, неспособность женщины забеременеть. Также причиной спаек может быть употребление антибиотиков. - При сложном или невозможном проходе яйцеклетки через фаллопиеву трубу оплодотворённая зигота может задержаться в ней или направиться в другую сторону – к брюшной полости. Так формируется внематочная беременность.
- Нарушается процесс синтеза женских половых гормонов. Что приводит к нарушениям менструального цикла, нестабильному созреванию яйцеклетки.
Вывод: хроническое воспаление придатков часто становится причиной нарушения репродуктивной функции женщины, нарушения процессов размножения, которое можно определить более понятным словом — бесплодие.
Как лечить воспаление придатков
Лечение воспаления придатков у женщин зависит от силы воспалительного процесса и характера инфекции. Если причиной болезни стал патогенный микроорганизм (бактерия), то необходимы антибактериальные препараты (антибиотики). Если же причиной развития инфекции стал вирус, то нужны противовирусные меры и средства – специфические противовирусные препараты и иммуномодуляторы.
Острая стадия: лечим инфекцию-возбудитель
Чаще возбудителем воспалительного процесса в женских половых органах являются патогенные бактерии (анаэробы), размножение и жизнедеятельность которых происходит в бескислородной среде. Для их лечения назначают антибактериальные препараты.
Выбор антибиотика определяется видом возбудителя. Антибактериальные средства имеют широкий спектр действия, но неспособны одинаково противодействовать всем патогенам.
Поэтому для эффективного лечения определяют возбудитель — берут мазок из влагалищной флоры.
Если же высеять патоген невозможно, то назначают антибиотики самого широкого и общего спектра действия. Это препараты цефалоспориновой и пенициллиновой групп (Цефтриаксон, Амоксиклав).
Также могут назначить более мягкие антибактериальные средства — Эритромицин, Метронидазол. При необширном воспалении их назначают в виде таблеток.
При сильном аднексите – в виде инъекций (уколов), которые делают под наблюдением врача в стационаре.
Какие антибиотики при воспалении придатков и яичников назначают для лечения дома:
- Макролиды – Азитромицины (Суммамед), Эритромицины (международный вариант — Клиндамицины). Эти таблетки от воспаления придатков назначаются при лечении аднексита наиболее часто. Они считаются наименее токсичными антибактериальными препаратами с минимумом побочных эффектов и противопоказаний.
- Фторхиналины – Норфлоксацин, Офлоксоцин, Ломефлоксацин. Представляют одно из последних поколений антибактериальных препаратов, почти не вызывают привыкания.
- Нитромидазолы – Метронидазол, Орнидазол, Тернидазол. Эта группа действует против патогенов нитрогруппы.
Стадия ремиссии: лечим остатки воспалительного процесса
После ограничения роста и развития патогена наступает период ремиссии. Он характеризуется наличием остаточных признаков воспаления в клетках слизистого эпителия. То есть воспаление ещё есть, но причины-возбудителя уже нет.
Часто многие женщины заканчивают лечение на этой стадии, полагая, что остаточные явления пройдут самостоятельно. Это действительно возможно, но только в здоровом женском организме с крепким иммунитетом.
Это действительно возможно, но только в здоровом женском организме с крепким иммунитетом.
Часто происходит наоборот. Остаточное воспаление становится базой для повторного заражения и рецидива (возврата) болезни. Поэтому лечение необходимо довести до конца.
Что назначают в стадии ремиссии?
Для окончательного выздоровления назначают мероприятия для рассасывания очага воспаления. Они ускоряют выведение токсинов. Как правило, используют те средства, которые стимулируют кровообращение внутри брюшной полости, ускоряют локальный кровоток в зоне расположения яичников и фаллопиевых труб (придатков).
К ним относятся:
- Физиопроцедуры (магнитотерапия, электрофорез).
- Прогревания и компрессы.
- Парафинолечение.
- Грязелечение.
- Массаж – специальный гинекологический, на пояснице и в нижней части живота.
Также назначают лечение минеральными водами на бальнеологическом курорте.
Средства для поднятия иммунитета
Кроме лекарств «прямого действия», которые направлены непосредственно против возбудителя инфекции, лечение аднексита использует средства и препараты для поднятия иммунитета. Их также обязательно используют при лечении вирусного воспаления, причиной которого стали чужеродные частицы (к примеру, при лечении генитального герпеса). К средствам подъёма иммунитета относятся:
Их также обязательно используют при лечении вирусного воспаления, причиной которого стали чужеродные частицы (к примеру, при лечении генитального герпеса). К средствам подъёма иммунитета относятся:
- Витаминно-минеральные комплексы – необходимы для обеспечения активных защитных реакций. Их назначают при любых заболеваниях, инфекциях, воспалениях.
- Пребиотики – препараты для нормализации бактериальной флоры, обеспечивают действие местного иммунитета внутренней полости влагалища, кишечника. Обязательно назначаются при лечении антибактериальными веществами.
- Специфические препараты для стимуляции иммунитета – противовирусные лекарства, иммуномодуляторы. Их обязательно назначают при вирусной инфекции. К примеру, против герпеса – таблетки и мази с ацикловиром, фамвиром, панавиром. И при любых вирусных заражениях – суппозитории с интерфероном.
Часто лечение рассасывающими препаратами, приём средств для иммунитета назначают с первых дней болезни. Если воспаление вызвано бактериальным возбудителем, то средства для иммунитета являются дополнительным лечением, которое сокращает сроки антибактериальной терапии. При вирусном возбудителе – иммуностимуляторы обеспечивают основное лечение болезни.
При вирусном возбудителе – иммуностимуляторы обеспечивают основное лечение болезни.
Сроки лечения антибиотиками занимают от 7 до 10 дней. Длительность лечения витаминами, пребиотиками, а также применение физиопроцедур составляет 3-4 недели (почти месяц).
Лечение хронического воспаления придатков отличается длительностью и использует различные препараты – таблетки, инъекции, влагалищные свечи, а также физиопроцедуры. Наиболее удобны для лечения дома и очень эффективны влагалищные суппозитории.
Противовоспалительные свечи при воспалении придатков
Введение лекарственных препаратов в полость влагалища обеспечивает быстрое проникновение лекарства зону воспаления, высокий терапевтический эффект его применения. Какие противовоспалительные свечи используются в гинекологии при воспалении придатков?
Свечи с НПВС
НПВС или нестероидные свечи от воспаления придатков с противовоспалительным действием:
- Индометацин.
- Диклофенак.
- Вольтарен.

Также при аднексите назначают геморроидальные свечи с красавкой. Они являются противовоспалительным средством и анальгетиком одновременно.
Перечисленные препараты относят к средствам для лечения суставных заболеваний и воспалений. Они также успешно используются в терапии любых внутренних воспалительных процессов.
Свечи с рассасывающим действием
Эти препараты предупреждают образование спаек. Они останавливают спаечные процессы при воспалении, рассасывают спайки после лечения аднексита.
- Террилитиновые свечи – разжижают сгустки крови и гноя, расщепляют некротизированные (отмершие) ткани.
- Лонгидаза – также способствует рассасыванию спаек, останавливается спаечный процесс.
Свечи с антисептиками
Влагалищные свечи с антисептиками противогрибкового и противобактериального действия для лечения придатков малоэффективны. Их назначают, если кроме придаточного воспаления имеется воспаление полости влагалища (кольпит).
Свечи с противогрибковым действием:
- Гайномакс.

- Миконалоз.
- Гино-Певарил.
- Нистатин.
- Примафунгин.
- Тержинан.
Свечи с антибактериальным действием:
- Далацин.
- Клиндацин.
- Метровагин.
- Бетадин.
- Гексикон.
- Йодоксид.
- Флуомизин.
- Тержинан (комплексный препарат с антибактериальным и антигрибковым действием и гормональным преднизолоном).
Лечение свечами, введение лекарственных веществ в полость влагалища или прямой кишки показано при различных заболеваниях. Лекарственные вещества попадают в кровь, минуя пищеварительный тракт, без частичного разрушения в печени. Что снижает частоту появления аллергических реакций, увеличивает эффективность лечения.
Ректальные свечи с иммуномодулирующим действием
Препараты с интерфероном проявляют противовирусное действие. Они являются иммуномодуляторами широкого спектра действия. Наиболее известные из них Виферон, Генферон, Кипферон.
На заметку: перечисленные препараты являются ректальными свечами, то есть вводятся внутрь прямой кишки через задний проход.
Свечи для нормализации микрофлоры влагалища
Также во время и после лечения андексида используются свечи для нормализации влагалищной флоры – Ацилакт, Лактобактерин. Они обязательно необходимы при лечении антибиотиками. Желательны – при лечении вирусных форм инфекций.
Лечение воспаления придатков народными средствами
Чем лечить воспаление придатков без аптечных лекарств? Народная медицина предлагает ряд мер, которые направлены на ограничение развития воспаления и распространения инфекции.
Для стимуляции иммунитета принимают внутрь:
- Лук, чеснок – источники серы и популярные природные иммуномодуляторы.
- Соки цитрусовых – источники витамина С.
- Овощные свежевыжатые соки – источники усваиваемых витаминов.
Для локальной антисептической терапии – делают влагалищные спринцевания, ставят тампоны с природными антибиотиками и антисептиками.
При этом используют:
- алоэ;
- тёплые настои антисептических трав;
- тампоны с ихтиоловой мазью.

А также тёплые ванны с эфирными маслами, пропаривания с полынью, солью, солевые компрессы на область нижней части живота.
Средства народной медицины не всегда долечивают воспаление до конца. Чтобы не допустить его перехода в хроническую форму, после лечения необходимо сдать анализы и проверить, не осталось очагов воспаления.
Лечение воспаления придатков, аднексита: антибиотики, свечи, уколы
Нередко женщины, проходя осмотр у гинеколога, узнают, что у них развивается воспалительный процесс придатков, к которым относятся маточные трубы и яичники. Врачи называют эту патологию аднекситом или сальпингоофоритом. Возникает заболевание, когда половые органы поражаются инфекцией. Стоит разобраться, как же устранить воспаление придатков, лечение патологии разными медицинскими методами.Как проводится терапия?
Как лечить воспаление придатков у женщин? Для избавления от острой формы воспаления пациентку обязательно кладут в больницу. При этом она должна соблюдать постельный режим, правила диетического питания и пить как можно больше жидкости. Каждый день женщине необходимо внимательно наблюдать за тем, как функционирует мочевыделительная система для своевременного выявления ухудшения деятельности почек.
Каждый день женщине необходимо внимательно наблюдать за тем, как функционирует мочевыделительная система для своевременного выявления ухудшения деятельности почек.
Исходя из того, какие симптомы беспокоят пациентку, и что показало обследование, врач ставит диагноз и назначает лечение. Терапия может проводиться с помощью медикаментов, физиотерапевтических процедур, оперативного вмешательства. План лечения воспаления придатков для кормящей матери, беременной женщины, пожилых людей может отличаться, что точно будет в него входить, решает врач.
При неправильном лечении острой формы воспаления возможен переход в хронический тип. Также повышается вероятность возникновения эндометриоза, нарушения репродуктивной функции, снижения работоспособности, ухудшение либидо. При хронической форме больной остается дома и выполняет рекомендации лечащего врача.
Медикаментозный способ терапии
Острая форма патологии
При острой форме аднексита у женщин необходимо проводить лечение антибактериальными средствами и введением инфузионных растворов. Также могут назначаться противовоспалительные, обезболивающие средства.
Также могут назначаться противовоспалительные, обезболивающие средства.
Лечение воспаления придатков антибиотиками проводится с помощью Амоксициллина, Ципрофлоксацина, Азитромицина, Тобрамицина, Цефтриаксона и прочих средств. Чаще всего врачи применяют лекарства, которые обладают долгим периодом распада. Также обычно пациентам назначаются уколы при воспалении придатков.
При тяжелом течении воспаления придатков у женщин может возникнуть сепсис. В этом случае принимают несколько типов антибиотиков либо комбинированные препараты, к примеру, Полижинакс. Для облегчения состояния больного и устранения проявлений интоксикации используют капельницы с инфузионным раствором.
Лечение самого воспалительного процесса в придатках матки проводится с помощью влагалищных свечек, что позволяет добиться наибольшего содержания активного компонента в очаге поражения. Для этого могут назначить такие средства как Вольтарен, Мовалис, Гексикон. Эти препараты также способны ликвидировать болевой синдром при воспалении придатков матки.
Хроническая форма болезни
Как лечить аднексит хронической формы у женщин? Терапия осуществляется комплексно. Лечащий врач назначает медикаменты, которые активизируют работу иммунной системы, восстанавливают микрофлору влагалища, устраняют воспалительный процесс. Также может применяться лечение антибиотиками.
В процессе развития хронического типа воспаления придатков матки у женщин происходит образование барьера из тканей, который располагается очага поражения. Это мешает определить чувствительность патогенных микроорганизмов к антибиотикам, в результате чего очень сложно понять, какие именно средства дадут эффект.
При проведении лабораторных исследований не отражаются особенности микрофлоры и структуры пораженных тканей. Есть предположение, что антибиотик не будет накапливаться в нужном количестве в тканях. В итоге терапия оказывается малоэффективной.
Для того, чтобы лечение аднексита придатков антибиотиками дало положительный результат, нужно сначала подготовить больные клетки и сам организм пациента. С этой целью назначают средства, восстанавливающие работу иммунной системы, к примеру, Циклоферон.
С этой целью назначают средства, восстанавливающие работу иммунной системы, к примеру, Циклоферон.
Применение свечек при хронической форме воспаления позволяет устранить патогенный процесс и болевой синдром. Лечить воспаление можно Диклофенаком, Гексиконом. Такая терапия в несколько раз повышает проницаемость барьеров из тканей, что помогает антибактериальным средствам накапливаться в пораженном очаге и в дальнейшем удалить его.
Физиотерапевтические процедуры для борьбы с воспалением
Медикаментозный метод лечения придатков у женщин, конечно же, является основным. Но для усиления его эффекта и закрепления результата применяется физиотерапия. Она применяется, если имеются показания врача. Физиотерапевтические процедуры помогают устранить процесс воспаления, снять болезненность и отечность, ликвидировать спайки, нормализовать работу яичников, укрепить иммунитет, улучшить общее состояние больного.
Все процедуры проводятся под контролем врача. Длительность и вид терапии устанавливается также только им. В большинстве случаев назначается комплексное лечение аднексита. Для каждой формы патологии подбираются свои физиопроцедуры.
Длительность и вид терапии устанавливается также только им. В большинстве случаев назначается комплексное лечение аднексита. Для каждой формы патологии подбираются свои физиопроцедуры.
При остром воспалении придатков, когда не имеется гнойных процессов в организме женщины, применяется такая процедура как криотерапия. Она используется исключительно в первые несколько дней развития воспаления и после исключения противопоказаний к ее применению. Также может назначаться лечение магнитом, ультрафиолетом и лазером.
Когда воспаление придатков у женщин стихает либо сопровождается умеренным обострением, разрешается проводить электрофорез лекарств, фонофорез, ультрафиолетовое облучение, терапию током.
https://youtu.be/viQxnNvDCbc
Как избежать возникновения заболевания?
Для того, чтобы избежать возникновения воспалительного процесса в придатках матки, требуется очень внимательно относиться к своему здоровью. Не стоит пренебрегать визитами к гинекологу, особенно, если имеются какие-либо симптомы. Например, регулярные боли в нижней части живота должны обязательно насторожить женщину и задуматься о консультации врача. К сожалению, мало кто желает посещать больницы, от чего сами потом и страдают.
Например, регулярные боли в нижней части живота должны обязательно насторожить женщину и задуматься о консультации врача. К сожалению, мало кто желает посещать больницы, от чего сами потом и страдают.
Для предотвращения развития воспаления придатков матки у женщин необходимо соблюдать простые правила:
- Следует избегать переохлаждения организма.
- Нельзя чрезмерно переутомляться.
- При половой жизни пользоваться контрацептивами, чтобы исключить дальнейшие аборты.
- Обязательно придерживаться правил личной гигиены.
- Вести здоровый и активный образ жизни.
- Правильно питаться.
- Предпринимать меры по укреплению иммунной системы.
Если соблюдать эти легкие правила, то можно значительно снизить риск возникновения патогенного процесса в придатках матки. Также это поможет избежать развития многих других заболеваний женской половой системы.
Оперативное вмешательство
Операция назначается тем пациентам, у которых выявляются гнойные формы воспаления придатков матки. Чаще всего применяются такие методы, которые практически не травмируют матку. В большинстве случаев проводится лапароскопия.
Чаще всего применяются такие методы, которые практически не травмируют матку. В большинстве случаев проводится лапароскопия.
При проведении данной процедуры при аднексите у женщин специалист производит несколько проколов в области придатков, потом с помощью специальных инструментов убирает накопившиеся гнойные массы. Затем обрабатывает пораженные очаги средствами, обладающими антисептическим и противомикробным свойством.
Если же гнойное воспаление придатков у женщин протекает в тяжелой форме, возникает почечная недостаточность, присутствует риск развития сепсиса, врачи прибегают к оперативному вмешательству открытым способом. В результате него придатки удаляются полностью.
При хронической форме воспаления придатков операция может проводиться на любой стадии болезни, если у пациенток наблюдаются сильные боли в нижней части живота, обширное образование рубцов и спаек, формирование в области придатков мешков, наполненных жидкостью.
Во время оперативного вмешательства при аднексите у женщин специалист производит рассечение и удаление спаек, восстанавливает проходимость труб матки, ликвидирует гной и жидкость.
Нетрадиционная медицина при терапии воспаления
Для борьбы с воспалительным процессом в придатках матки отлично помогают настои, приготовленные на основе природных компонентов. Самыми популярными рецептами являются следующие:
- Можжевеловый отвар для употребления внутрь. Необходимо залить стаканом воды 15 г ягод, оставить настояться на 4 часа. Пить его нужно по столовой ложке трижды в день.
- Можжевеловый отвар для местного использования. Требуется залить ведром горячей воды 50 г ягодок совместно со стеблями, дать настояться пару часов и процедить. Обрабатывать этим отваром пораженные места.
- Травяной отвар. Приготовить одинаковые пропорции донника и цветков мать-и-мачехи, залить стаканом горячей воды столовую ложку травяной смеси, оставить настаиваться на один час. Употреблять необходимо 5 раз в сутки по 3 столовых ложки. Лечение воспаления придатков матки этим средством проводится около месяца, при этом необходимо отказаться от сексуальных контактов.

Но не только травы используются при аднексите, но и другие натуральные ингредиенты. Средства легко готовятся дома. Можно применять следующие рецепты:
- Капустный отвар. Необходимо отварить свежую капусту в молоке. Затем пациентке нужно встать непосредственно над паром на 10 минут. Делается процедура до полного излечения воспаления.
- Парное молоко. Его требуется нагреть до температуры 95°С, после чего опять же встать над паром на 10 минут. Чтобы эффект был сильнее, нужно выполнять процедуру перед сном на протяжении месяца.
- Луковый напиток. Для приготовления средства лечения воспаления придатков матки у женщин необходимо залить литром воды одну большую луковицу, затем поставить на огонь и варить до ее размягчения. После этого нужно остудить напиток, процедить его и делать спринцевание дважды в день.
Народные рецепты при аднексите у женщин готовятся из натуральных компонентов, поэтому практически не имеют противопоказаний. В связи с этим, их может использовать даже беременная женщина и кормящая мама. Но перед этим важно посоветоваться со специалистом!
Но перед этим важно посоветоваться со специалистом!
Мед при терапии воспаления
Мед всегда считался эффективным средством, которое помогает справиться со многими патологиями, развивающимися в организме. Воспалительный процесс придатков тому не исключение. Есть много вкусных и полезных рецептов, способных в короткий срок облегчить состояние больного.
- Целебная масса при воспалении придатков. Она применяется для лечения воспаления придатков у женщин хронического типа. Для приготовления требуется сделать смесь из 10 столовых ложек пыльцы сосны и 0,5 л меда пчел. В утреннее время больным необходимо употреблять по 1 чайной ложке приготовленной массы и запивать теплой водичкой. Кушать нужно до тех пор, пока средство не закончится.
- Тампоны с лечебным раствором для лечения воспаления придатков. Чтобы приготовить раствор требуется перемешать в равных пропорциях мед и прополис, немного разогреть массу на водяной бане, но не до горячего состояния.
 Как только средство будет готово, необходимо сделать марлевые тампоны с ниточкой на конце, смочить один лечебным раствором.
Как только средство будет готово, необходимо сделать марлевые тампоны с ниточкой на конце, смочить один лечебным раствором.
Далее женщине нужно ввести его глубоко во влагалище и оставить на всю ночь. Лечиться нужно в течение 10 дней раз в сутки. В первое время у женщины могут возникнуть неприятные ощущения, но они безопасны.
Также рецепты с медом, прополисом, пыльцой применяются при нарушении репродуктивной функции у женщин, помогают им забеременеть.
Лечение воспаления придатков матки у женщин проводится довольно долгое время, на это уходит до нескольких месяцев. Только лечащий врач может назначать длительность терапии и дозировки лекарственных средств. Эффективным или нет является план лечения аднексита, покажет результат обследования.
Важно знать, что во время борьбы с патологией не рекомендуется жить половой жизнью, беременеть и осуществлять прием гормональных медикаментов. Самое главное, женщинам нужно своевременно обращаться к врачу и узнать, чем лечить болезнь. Только вовремя начатое лечение аднексита поможет избежать неблагоприятных последствий.
Только вовремя начатое лечение аднексита поможет избежать неблагоприятных последствий.
уколы при воспалении придатков — 25 рекомендаций на Babyblog.ru
Мазь очень проста в приготовлении, но очень эффективна!
(если вы поищите в интернете, вы действительно найдете огромное количество самых восторженных отзывов..)
Она способна исцелять многие заболевания. Целебная мазь лечит: бронхит, ангину, отит, гайморит, зубную боль, дерматит, жировики, уплотнения после уколов, ушибы, травмы, рожу, незаживающие раны, воспаление суставов, трещины на руках и ногах, диатез, воспаление придатков, трофические язвы, женские заболевания. Очень успешно применяют эту мазь от ожогов.
Поможет каждому члену семьи, вне зависимости от возраста, так как мазь натуральная и противопоказания у нее нет!
Приготовление:
Сварим яйцо. Нам понадобится только желток. Его выкладываем на блюдце и слегка разминаем.
В эмалированную кастрюльку наливаем два стакана высококачественного, рафинированного, растительного масла. Кусочек воска, размером примерно в два спичечных коробка, опускаем в масло. Ставим на медленный огонь и ждем, пока воск растворится.
Кусочек воска, размером примерно в два спичечных коробка, опускаем в масло. Ставим на медленный огонь и ждем, пока воск растворится.
Как только услышите прострелы в масле с воском, берите пальцами по капельке желтка и бросайте в масло.
Масло начнет пениться, поэтому будьте наготове, чтобы быстро убрать кастрюльку с огня.
После того, как масло успокоится в сторонке, снова ставим кастрюлю на огонь.
Продолжаем бросать желток до конца, постоянно помешивая массу ложкой. Он изменит цвет и станет темно-коричневым. Отключаем плиту и оставляем на 15-20 минут .
Процеживаем жидкость в баночку через капроновую ткань. Все, что останется, а это крошки желтка — выбрасываем .
Если мазь остыла, закрываем ее крышкой и храним в холодильнике до 10 месяцев.
*************
Что можно вылечить этой мазью и как ее применять при той или иной болезни.
Мазь очень эффективна. Если мазь надо закладывать, то ее разогревают на водяной бане до 40 гр. Она излечивает:
1. Гайморит. Растопленной в столовой ложке и тут же набранной в пипетку мазью закапывают нос при самых страшных гайморитах. Чтобы она не застыла, все делайте быстро. Достаточно закапать мазью нос раза два с интервалом между закапываниями в один час, и можно избавиться даже от месячного гайморита. Мазь пробивает гайморовы пазухи и тянет на себя гной с громадной силой!
Гайморит. Растопленной в столовой ложке и тут же набранной в пипетку мазью закапывают нос при самых страшных гайморитах. Чтобы она не застыла, все делайте быстро. Достаточно закапать мазью нос раза два с интервалом между закапываниями в один час, и можно избавиться даже от месячного гайморита. Мазь пробивает гайморовы пазухи и тянет на себя гной с громадной силой!
2. Гнойные отиты. Скрутить жгутик из ватки и вставить в ухо. По мере надобности менять жгутик, одновременно смазывать мазью за ухом. Мазь тянет на себя гной с громадной силой. Так можно лечить все отиты, не только гнойные.
3. Нарывы в горле, абсцессы в горле, гнойная ангина. Смазывать мазью горло, прикладывать компресс на область шеи. Если проделать все это с вечера, каждый час повторяя процедуру, то к утру нарыв прорвет.
4. Бронхи, боль в желудке, в кишечнике, фурункулы на теле, ячмени на глазах. Три раза в день до еды принимаем по половинке чайной ложки мази.
5. Женские заболевания: фибромиома до 10 недель, киста яичника, воспаления придатков, мастопатия, мастит. Во влагалище вставлять тампоны с мазью, менять утром и вечером. Через неделю от кисты только воспоминания останутся, а с фибромой повозиться подольше. На грудь прикладывать салфетку, пропитанную мазью, сверху бумагу для компрессов или целлофан. По возможности менять через каждые два часа.
Во влагалище вставлять тампоны с мазью, менять утром и вечером. Через неделю от кисты только воспоминания останутся, а с фибромой повозиться подольше. На грудь прикладывать салфетку, пропитанную мазью, сверху бумагу для компрессов или целлофан. По возможности менять через каждые два часа.
6. Ожоги, чирьи, раны, отеки, зубная боль, суставная боль коленей лечатся мазью. Наносите ее на ночь на больное место, укутывая и заматывая его, чистым пальцем обмазывайте больной зуб и смазывайте ею десну, и вы увидите, как болячки начнут отступать. Результат обязательно будет отличный.
7. Трофические язвы, гангрена: также прикладывать салфетки с мазью и также менять через 2 часа. Из ран будет обильно идти гной, вы сами убедитесь, как быстро продвигается ваше спасительное лечение, несмотря на всякого рода бездействующие дорогие препараты. Ожоги, чирьи, раны, отечные воспаления на коже, зубная боль (на десну ватку с мазью).
9. Все что нужно смазывать, делается на ночь, прикладывать компрессы к больным коленям, укутывать — и болячки начнут отступать от вас благодаря простой и легкой в приготовлении волшебнице — мази.
9. Этой мазью можно укрепить ногти, втирая мазь на ночь в ногти.
(автор мази Валентина Сеймовая http://babushka.ua/maz-valentiny-seimovoi/pyat-let-na…)
Примечание: воск нужно брать пчелиный, натуральный. Для наружного применения можно взять любое масло, а для внутреннего лучше оливковое.
Будьте всегда здоровы!
Воспалительные заболевания органов малого таза
| № | ИССЛЕДОВАНИЯ | Цена |
|---|---|---|
| 1 | Первичный прием (осмотр, консультация) | 1 700 р. |
| 2 | Медикаментозная обработка вульвы, влагалища, шейки матки (ванночки, аппликация, суппозитории) | 600 р. |
| 3 | Спринцевание влагалища | 600 р.
|
| 4 | УЗИ органов малого таза трансабдоминально / трансвагинально | 1 800 р. |
| 5 | Взятие онкоцитологии | 750 р. |
| С полным перечнем всех исследований Вы сможете ознакомиться в разделе ЦЕНЫ | ||
Самое распространенное состояние при обращении женщин к врачу гинекологу медицинского центра CMD в Куркино.
Воспаление влагалища (вагинит) и воспаление вульвы (вульвит) чаще всего протекают вместе, этот процесс называют вульвовагинит или кольпит, воспаление придатков матки — маточных труб и яичников — наиболее часто встречаются среди женщин, обратившихся к гинекологу, бартолинит(воспаление железы преддверия влагалища) встречается реже. Отдельное воспаление маточной трубы (сальпингит) или воспаление только яичников (оофорит) встречается очень редко, чаще воспалительный процесс распространен и на трубы, и на яичники (сальпингоофорит) и может сочетаться с воспалением матки(эндометритом), воспалением шейки матки (цервицитом). Это происходит потому, что половые органы в малом тазу очень тесно связаны и воспаление одного ведет за собой воспаление другого органа.
Это происходит потому, что половые органы в малом тазу очень тесно связаны и воспаление одного ведет за собой воспаление другого органа.
Обычно воспалительный процесс в малом тазу имеет инфекционное происхождение. Часто, начавшись во влагалище, воспалительный процесс переходит выше — в матку и маточные трубы, яичники. Поэтому так важно своевременно и правильно лечить вульвовагинит, не дав ему развиться в более серьезные заболевания. Неспецифический (не гонорейный) воспалительный процесс вызывается патогенными (хламидии, спирохета, вирусы) и условно-патогенными микроорганизмами, то есть присутствующими в норме на слизистых половых органов и активизирующимися, например, при снижении иммунитета (стафилококки, стрептококки, кишечная палочка, грибы, микоплазма, гарднерелла и др). Чаще всего инфекция смешанная.
В медицинском центре CMD в Куркино, для постановки точного диагноза и назначения качественного лечения, Вы можете сдать все необходимые анализы, такие как: флороциноз, NCMT, микроскопия.
Воспаления матки и придатков — ПриватКлиник
Как понять, компетентен ли гинеколог? Что НЕ НАДО лечить? С какими жалобами и заболеваниями приходят чаще всего? Нужно ли рассказывать своему гинекологу про оргазмы? Болезненные менструации это норма?
Обо всем этом мы поговорили с чутким доктором, очаровательной женщиной и потрясающим специалистом с глубокими взглядами на медицину — Заремой Кылычевной Хасбулатовой.
Зарема Кылычевна, расскажите, как начинался Ваш путь в медицине?
Вопрос интересный. Я часто сама задумываюсь об этом и не могу ответить. Я полагаю, это установка у меня от мамы из детства. Я уже с начальных классов школы понимала, что стану врачом и сомнений не было. Мне кажется, просто все пошло, как надо. Но честно, я не поступила с первого раза в медицинский институт. Потому что отнеслась не серьезно к подготовке. Спустя год я стала студентом «Первого Московского Государственного Медицинского Университета им. И.М. Сеченова», а вот закончила его уже с отличием.
И.М. Сеченова», а вот закончила его уже с отличием.
Гинекологом стать я не думала, конечно, мечтала быть хирургом. Как все студенты-медики, мы, пожалуй, все туда поступаем, чтоб стать великими хирургами (смеется). А пройдя тернистый путь, специализация сама нас определяет. Гинекология пришла благодаря преподавателям. У меня была замечательная преподаватель Майя Абдулаевна, возрастная и сильная женщина, которая с такой красотой и фантастической любовью рассказала об акушерстве, так зарядила нас этим адреналином акушерства, что у амбициозных студентов не оставалось сомнений.
Изначально я была акушером, концентрация на родовспоможение и хирургию. Я и сейчас фанатею от родоразрешения, от моих беременных девочек, которых веду. Это настоящий драйв проходить этот путь вместе с моей пациенткой.
Что вы цените в Вашем призвании?
Что ценю, что ценю… Я нашла себя в этом призвании, это 100% мое, мне сложно так сказать. Я люблю свою работу и безумно искренне люблю своих пациентов. Я с ними и переживаю, и несу, к сожалению, домой все эмоции. Это неправильно, что я не умею ограничиваться от работы. Это моя жизнь и все.
Я с ними и переживаю, и несу, к сожалению, домой все эмоции. Это неправильно, что я не умею ограничиваться от работы. Это моя жизнь и все.
А как Вы прошли свой путь становления мамой? Изменились ли Ваши взгляды?
Моей любимой дочери уже 9 лет. Когда у меня началась ординатура дочке было 10 месяцев. Я это прошла еще до начала врачебной практики и была в таком же состоянии, как сейчас приходят ко мне беременные девочки. Это было полное неведение, что со мной происходит, в огромной растерянности. Ведать я уже стала после.
Отличается ли воспитание мамы-гинеколога от мамы из другой сферы деятельности? Посадили бы ребенка в лужу или на пляж в трусиках?
Думаю, не отличается. Но любой, пожалуй, ребенок из медицинской семьи отличается тем, что он как дите полка. Эти детки зачастую обделены вниманием родителей, часто проводят время в стационарах и больницах с родителями. Пунктиков у меня нет. Я бы ее посадила и в лужу, и на пляж, это было всегда. А вопрос гигиены в силу этноса и религиозных взглядов никак не отличается от тех принципов гигиены, которыми меня обучали профессионально. Если моя дочь сядет в лужу, я ее поддержу, пусть исследует.
А вопрос гигиены в силу этноса и религиозных взглядов никак не отличается от тех принципов гигиены, которыми меня обучали профессионально. Если моя дочь сядет в лужу, я ее поддержу, пусть исследует.
А у Вас есть какие-то принципы в работе?
Думаю к основным можно отнести два: принцип доказательной медицины и принцип работы по совести.
В частной медицине может быть некая угроза: важно не перейти грань, когда ты действительно помогаешь человеку, а когда стремишься заработать денег на приеме. Эту черту в силу моего воспитания и устоев я не перехожу. Мне это помогает.
На Ваших приемах Вы спрашиваете про оргазмы? Как реагируют?
Многих конфузит. Часть счастливы, что об этом, оказывается, можно разговаривать и делиться проблемами. Многие женщины даже не задумываются об истинном источнике проблемы, им даже в голову не приходило, что дело не в них, а в их мужьях/партнерах. Многие за 10-20 лет брака не задумываются просто разговаривать со своим мужем на эти темы. Есть пациенты подкованные, которые осознают важность женского оргазма, но не знаю, как этого достичь или почему не получается. Большинство проблем в интимной сфере на самом деле решаются просто разговором с пациенткой.
Есть пациенты подкованные, которые осознают важность женского оргазма, но не знаю, как этого достичь или почему не получается. Большинство проблем в интимной сфере на самом деле решаются просто разговором с пациенткой.
«Если больному после разговора с врачом не стало легче, то это не врач».
Владимир Бехтерев.
Чтобы жить полноценной интимной жизнью и ощущать ее во всех красках, для одной женщины надо отправить к урологу мужа, другой – просто поговорить с партнером. Бывают причины и в физиологии. Многим нужен просто разговор врача и пациента, который решает часть проблемы.
У Вас отличается ведение беседы с разными женщинами?
Да, безусловно. Ко мне приходят представители совершенно разных психотипов, и уже по первому слову «Здравствуйте!» и манере открывания двери моего кабинета я понимаю тактику предстоящей беседы. Властным женщинам, например, нельзя дать слабинку. Часто приходят уже с претензией, особенно если она уже прошла долгий тернистый путь лечения. Но я осознаю, что человек приходит за помощью, даже если он боится ее принять, отрицает помощь, или даже не осознает, что ему нужна она. Но почему-то же он пришел, и я обязана помочь.
Но я осознаю, что человек приходит за помощью, даже если он боится ее принять, отрицает помощь, или даже не осознает, что ему нужна она. Но почему-то же он пришел, и я обязана помочь.
С какими проблемами чаще всего приходят к Вам?
Наверное, самый распространенный сценарий – это наличие инфекционных воспалительных процессов. Девочки часто приходят с желанием забеременеть, но у них не получается из-за недолеченных инфекций, или женщина вовсе не догадывается об их наличии. К сожалению, например, хламидиоз даже если его лечили, может привести к сложностям с зачатием, поэтому его надо лечить сразу же, не затягивая.
Но с другой стороны, есть бедные девочки, которых лечили от того, что вовсе не надо было лечить и сорвали им здоровье.
А можете привести примеры, какие диагнозы не надо лечить и как определить этим компетенцию врача?
Во-первых, часто ко мне приходят девочки с залеченной уреаплазмой. Обычный сценарий: на проф.осмотре у женщин выявили уреаплазму, которая никак нигде ее не беспокоила. Обратилась к одному гинекологу – ей назначили полный лист назначений с 2 антибиотиками одновременно, иммуномодуляторами и прочим нескончаемым перечнем лекарств. Что просто сорвет ее организм и даст гораздо больше проблем. Я считаю — это беда.
Обратилась к одному гинекологу – ей назначили полный лист назначений с 2 антибиотиками одновременно, иммуномодуляторами и прочим нескончаемым перечнем лекарств. Что просто сорвет ее организм и даст гораздо больше проблем. Я считаю — это беда.
Не надо лечить анализы! Надо лечить жалобы.
Но здесь внимательно. Существуют патогенные инфекции, которые необходимо лечить, даже если нет жалоб. Это хламидия, гонорея, трихомонада и генитальная микоплазма.
Но чаще бывает так, что женщина сдает плановые анализы, ее ничего не беспокоит, замечательный ph влагалища. И тут у нее находят гардонареллу с уреаплазмой . И начинается. И женщина становится реально больной. Недавно ко мне приходила девочка, уставшая до безумия от нескончаемого лечения обнаруженной гарданареллы. Так эта девочка в итоге лишилась менструации и на фоне агрессивного лечения инфекции, которую лечить не нужно, начала страдать многочисленными воспалительными процессами. С ее слов она 5 раз проходила мощнейшие курсы антибиотикотерапии, потому что гарданарелла не уходила. И сорвали весь организм. Пришлось восстанавливать долго и сложно. Пусть эта гарданарелла счастлива жила бы, это ее «дом», она бы никак не повлияла ни на что, требуя лишь контроля. Она все равно так и не ушла никуда.
И сорвали весь организм. Пришлось восстанавливать долго и сложно. Пусть эта гарданарелла счастлива жила бы, это ее «дом», она бы никак не повлияла ни на что, требуя лишь контроля. Она все равно так и не ушла никуда.
Другой пример, когда гормональными контрацептивами лечат функциональные кисты. Когда на первом УЗИ выявили функциональную кисту и уже с ближайшей менструацией она может рассосаться сама. А вместо этого назначаются гормоны.
Если во время сдачи анализа обнаруживается еще одна случайная находка – кандида, то тоже оставляем женщину в покое в 90% случаев, если ее ничего не беспокоит, не болит и не зудит. Но! Если доставляет дискомфорт – разговор отдельный. Это индивидуально в каждом конкретном случае.
Еще один важный пункт.
Контрацептивы назначаются для контрацепции.
Я понимаю, что это очевидно, но часто контрацептивы назначаются от всего подряд. Мы должны понимать, что ОК это таблетка пролонгированного действия. То же самое, если терапевт назначит лекарство от давления, он сделает УЗИ, анализы. Перед выбором ОК мы смотрим состояние вен ног женщины, здоровье ее груди, состояние почек, густоту ее крови. Девочки, контрацептивы не лечат болезненные менструации. Они просто выключают яичники.
Перед выбором ОК мы смотрим состояние вен ног женщины, здоровье ее груди, состояние почек, густоту ее крови. Девочки, контрацептивы не лечат болезненные менструации. Они просто выключают яичники.
А болезненная менструация это норма?
Во-первых, надо понимать уровень болезненности. Очень редко женщина не испытывает ПМС. Наши гормоны полыхают. Конечно, женщина чувствует определенную болезненность. Но есть красные флаги. На что обратить внимание:
- Уровень болезненности. Может ли женщина не пить таблетку и испытывать неприятные ощущения или же без таблетки она недееспособна. Пиковое ли это состояние, когда ее тошнит или вообще теряет сознание или это небольшой дискомфорт и нервозность.
- Объем крови, наличие сгустков. Существует заблуждение, что чем больше, тем лучше, вроде как яичники хорошо работают. Но это не так.
Болезненные менструации могут сигнализировать о гиперпластических процессах, дисплазии, эндометриозе или полипах.
Лучше решать этот вопрос совместно с лечащим врачом.
Давайте подытожим: счастливая женщина – какая она?
Мммм… Счастливая женщина? У меня всплывает картинка: мама 3 детей (не меньше) и рядом сильная опора, крепкое мужское плечо. Это природное физиологическое назначение женщины и залог ее здоровья. Безусловно, чтобы была поддержка. Почему мама 3 детей? С медицинской точки зрения, это женщина, имеющая регулярную половую жизнь, постоянного партнера, трижды отлактировавшая (лактация — профилактика рака молочной железы). Она минимизировала свою менструацию во время беременностей и лактации. Я всегда говорю, что наш организм примитивен, женский организм создан рожать и кормить. Простите меня феминистки. Наши бабушки рожали по 10-15 детей, и вопрос миомы матки не существовал, они менструировали раз 40 за жизнь всего. Старые акушеры говорят:
«Матка плачет кровавыми слезами по несостоявшейся беременности».
Представьте. Матка отработала, создала овуляцию, вывела яйцеклетку, нарастила эндометрий, ждет своего сперматозоида – а беременности нет. Это как мы работали, работали , работали – а зарплату не дали. Это какое разочарование! Мы захотим работать? Да мы болеть начнем! И матка так же.
Матка отработала, создала овуляцию, вывела яйцеклетку, нарастила эндометрий, ждет своего сперматозоида – а беременности нет. Это как мы работали, работали , работали – а зарплату не дали. Это какое разочарование! Мы захотим работать? Да мы болеть начнем! И матка так же.
Поэтому вот мой идеальный образ счастливой женщины. Девочки, желаю Вам всем достичь СВОЕГО идеального образа счастливой женщины. У каждого он может быть своим.
Воспаление придатков, лечение, диагностика, застужение матки и яичников у женщин
Аднексит или воспаление придатков матки — это воспаление яичников и маточных труб вследствие действия болезнетворных микроорганизмов. Воспаление обычно начинается с маточных труб и быстро переходит на яичники. Острое воспаление женских придатков сопровождается болями в нижней части живота и по внешним симптомам напоминает простуду: повышенную температуру, озноб и частые головные боли.
Причины воспаления придатков и последствия заболевания лежат на поверхности. Это:
Это:
- пониженный иммунитет;
- нарушение правил личной гигиены;
- несоблюдение правил интимной жизни;
- переохлаждение организма и заболевания желудочно-кишечного тракта;
- роды и аборт.
Что такое воспаление матки и яичников и их придатков по статистике знает каждая третья женщина. Различают острый и хронический аднексит, которые одинаково опасны при запущении. Острый аднексит (воспаление яичников и маточных труб), кроме основных симптомов, характеризуется слизистыми или гнойными выделениями, часто — в сопровождении с зудом и раздражением в зоне половых органов. Хронический — вид недолеченного острого аднексита, которому характерны периодические тупые боли в области живота, а также расстройство половой системы и нарушения в работе пищеварительных органов.
Проявлениями хронического аднексита могут быть и нарушения менструального цикла: скудные или обильные выделения. Также ему характерны периодические боли во время полового акта, что может привести к бесплодию.
Медицинский центр «ОН Клиник» предлагает женщинам провести комплексное обследование и справиться с острым или хроническим аднекситом. Опытные специалисты помогут выявить причину заболевания и найти оптимальные пути решения проблемы.
Эффективное лечение аднексита в «ОН Клиник»: быстро и безболезненно!
Лечение воспаления придатков матки и диагностика заболевания поможет навсегда забыть об этой проблеме. Специалисты «ОН Клиник» вовремя выявят возбудителя болезни и назначат эффективную программу лечения аднексита. Это позволит избежать осложнений и разрешит вернуться к нормальной полноценной жизни за короткое время.
Как лечить воспаление придатков? Выявить аднексит можно на основании жалоб пациентки, с помощью гинекологического осмотра, УЗИ и анализа крови. После полученных результатов выбранного одного или нескольких методов (по усмотрению врача), назначают лечение.
Чем лечить воспаление придатков у женщин? Острый аднексит требует незамедлительной госпитализации в сочетании с диетой, антибиотиками, а также обезболивающими, десенсибилизирующими и противовоспалительными препаратами. Также назначают обильное питье: морс, некрепкий чай, компот. После того, как устранят острые болевые признаки воспаления придатков пациентка проходит физиотерапию по назначению врача: ультразвук, прогревание низа живота с магнием, калием, цинком или вибромассаж.
Также назначают обильное питье: морс, некрепкий чай, компот. После того, как устранят острые болевые признаки воспаления придатков пациентка проходит физиотерапию по назначению врача: ультразвук, прогревание низа живота с магнием, калием, цинком или вибромассаж.
Хроническое воспаление придатков и его лечение антибиотиками — эффективное сочетание. Сопутствующими средствами выступают средства для устранения симптомов острого аднексита. Дополнительными — лечение с помощью парафина, обтирание грязями, принятие ванн с минеральными водами по рекомендации специалиста. Если не проводить эффективное лечение маточных труб и яичников при хроническом воспалении, это приводит к их удалению хирургическим путем.
Медицинский центр «ОН Клиник» обеспечит комплексное лечение хронического воспаления придатков матки антибиотиками и острых проявлений заболевания каждой пациентке. Опытные специалисты обеспечат качественное и эффективное лечение воспаления независимо от стадии заболевания.
Профилактика воспалительных заболеваний матки и яичников: коротко о главном
Профилактика и лечение воспаления придатков у женщин требует особого внимания. Полный гинекологический осмотр, сдача необходимых анализов и следование предписаниям врача будут способствовать скорейшему выздоровлению и предотвращению возможных осложнений.
Полный гинекологический осмотр, сдача необходимых анализов и следование предписаниям врача будут способствовать скорейшему выздоровлению и предотвращению возможных осложнений.
Как вылечить хроническое воспаление придатков? Сначала нужно долечить острый аднексит, исходя из причины его появления. Например, после перенесения аборта нужно избегать незащищенного полового контакта, стресса и переохлаждения. Если аднексит возник после половой инфекции — нужно пересмотреть методы защиты от половых инфекций и соблюдать интимную гигиену.
Воспаление придатков яичников часто возникает после простуды или застужения. В этом случае нужно избежать промокания или переохлаждения ног, простужения области поясницы или ягодиц, а также купания в холодной воде. Застужение придатков и лечение можно не допустить, если следовать основным правилам соблюдения гигиены и рекомендациям врача. Для недопущения рецидива старайтесь одеваться по погоде, не злоупотреблять жирной и острой пищей, а также избегать стрессов и переутомления.
Если аднексит возник после половой инфекции — нужно пересмотреть методы защиты от половых инфекций и соблюдать интимную гигиену.
В медицинском центре «ОН Клиник» квалифицированные специалисты помогут обнаружить двустороннее воспаление придатков и причины его появления. Важно своевременно обращаться к врачу при первых подозрениях или симптомах аднексита. Для профилактики заболевания важно проходить осмотр у гинеколога раз в полугодие. Это поможет вовремя выявить заболевание и устранить его до появления серьезных последствий для женского здоровья.
В «ОН Клиник» каждой пациентке будет обеспечено качественное обследование лучшими специалистами. Вы сможете за короткий период пройти своевременный курс лечения и забыть об аднексите!
Воспалительные заболевания женских половых органов
Проблема воспалительных гинекологических заболеваний занимает важное место в деятельности врача акушера-гинеколога.
Эти заболевания у гинекологических больных встречаются значительно чаще других заболеваний половых органов.
Значение воспалительных заболеваний особенно велико, так как известно, что они часто обостряются, приводя больных к нетрудоспособности и даже инвалидизации. Кроме того, воспалительные процессы половых органов нередко ведут к нарушениям менструальной функции, вызывают бесплодие, общую интоксикацию организма с вовлечением в патологический процесс нервной системы, печени, почек и других жизненно важных органов и систем.
Причиной развития воспалительных заболеваний женских половых органов обычно являются микробные или вирусные возбудители.
Пути проникновения микробов в гениталии:
- Половой – активный транспорт микробов из влагалища в вышележащие органы реализуется сперматозоидами и трихомонадами. Сперматозоиды обладают отрицательным зарядом, который является своеобразным рецептором для микробов.
- Пассивный транспорт (самостоятельное распространение микробов и вирусов по половым органам).
- Гематогенный транспорт (из других органов с током крови).

- Лимфогенные (по лимфатической системе), например, из кишечника при гнойном аппендиците.
Факторы, способствующие распространению инфекции (провоцирующие факторы):
- Переохлаждение, ослабление общих защитных сил организма в результате заболеваний других органов и систем.
- Физиологическое (менструация, роды) или искусственное (аборт, внутриматочные спирали, внутриматочные диагностические и лечебные вмешательства, операции на органах брюшной полости, ЭКО и др.) ослабление или повреждение защитных (барьерных) механизмов шейки матки.
- Социальные факторы: хронические стрессовые ситуации, низкий уровень жизни (недостаточное и нерациональное питание, неблагоприятные условия жизни), хронический алкоголизм и наркомания.
- Поведенческие факторы: раннее начало половой жизни, высокая частота половых контактов, большое количество и частая смена половых партнеров при этом – использование гормональной, а не барьерной контрацепции, нетрадиционные формы половых контактов (орогенитальный, анальный), половые отношения во время менструации, частые спринцевания и самолечение, неправильное использование внутривлагалищных тампонов и др.

Начало заболевания часто связано со сменой полового партнера.
Специалисты классифицируют воспалительные заболевания женских половых органов по вызвавшим их возбудителям, по месту локализации, по давности и выраженности симптомов.
По виду возбудителя заболевания в гинекологии могут быть специфическими и неспецифическими:
- Специфические воспаления вызваны инфекциями, передающимися половым путем. К ним относят ВИЧ, гонорею, герпес, трихомониаз, гонококк, трихомонаду, хламидиоз и другие. Иногда в качестве возбудителей могут выступать сразу несколько инфекций.
- Неспецифические воспаления вызваны собственной флорой женщины, которая активизируется, если в организме произошли сбои: кишечной палочкой, стрептококком, стафилококком и др. В последние несколько лет все больше проблем доставляют женщинам вирусы и простейшие грибы, которые в обычном состоянии являются частью нормальной микрофлоры влагалища.
Как таковой разницы между специфическими и неспецифическими заболеваниями нет, зато есть общее правило —приступить к лечению сразу после появление первых симптомов.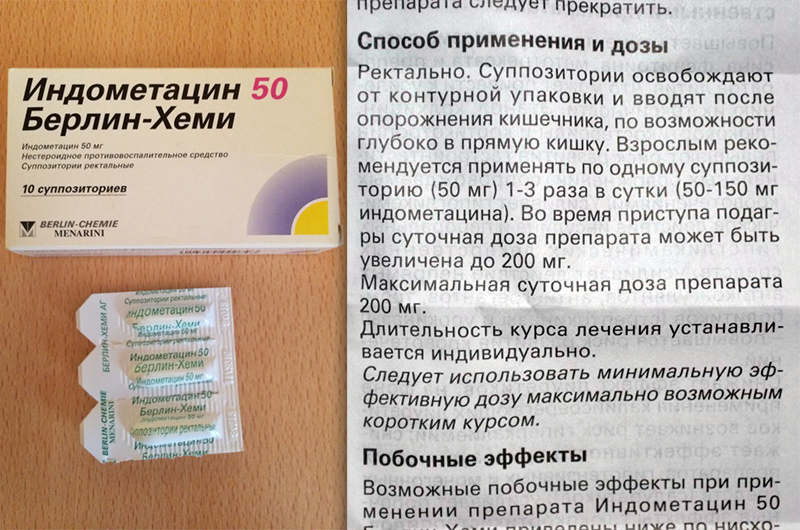
По характеру воспаления могут быть острыми, подострыми, хроническими и обостренными:
- Острое течение процесса возникает впервые и сопровождается яркими клиническими проявлениями.
- Подострое также беспокоит женщину в первый раз, однако выражено не так явно.
- Хроническое течение длится более четырех недель. Жалобы от пациентки на протяжении этого времени, как правило, отсутствуют и появляются лишь при обострении хронического процесса. Жалобы могут быть связаны и с уже наступившими осложнениями хронического процесса (нарушение менструальной функции, бесплодие, нарушение функции других органов и систем).
Течение воспалительного процесса зависит от характера возбудителя и особенностей защитных сил организма женщин. При срыве защитных сил организма может произойти распространение процесса (сепсис).
По месту поражения женские заболевания делятся на два типа — поражения верхнего и нижнего отделов гениталий.
Поражения верхнего отдела объединяют следующие болезни: сальпингоофорит (воспаление яичников и маточных труб), эндометрит (воспаление слизистой оболочки тела матки), пельвиоперитонит (воспаление брюшины), параметрит (воспаление околоматочной клетчатки), тубоовариальный абсцесс (гнойное воспаление придатков матки).
Самым распространенным воспалительным заболеванием у женщин является сальпингоофорит.
Симптомы:
Чаще всего острый, гнойный сальпингоофорит начинается остро:
- Повышение температуры, иногда сопровождающееся ознобами. Размахи температуры могут быть различны, характерно вечернее повышение температуры при нормальных или субфебрильных показателях утром.
- Боли в низу живота. Возникают остро. В начале заболевания они, как правило, носят локальный характер, и пациентка может четко указать область поражения, при наличии сопутствующего воспаления матки и окружающих тканей боли могут быть распространенными и иррадиировать в поясницу, прямую кишку и бедро).

- Обильные гнойные (реже – серозо-гнойные) бели и резей при мочеиспускании. Как правило, они сопровождаются гнойными выделениями из уретры, что приводит также к появлению у больных частого, малыми порциями, болезненного мочеиспускания или сильных резей при мочеиспускании.
- В последующем присоединяются симптомы гнойной интоксикации (слабость, тахикардия, мышечные боли, чувство сухости во рту), диспепсические и эмоционально-невротические и функциональные расстройства.
Полного излечения, как правило не происходит, чаще заболевание приобретает хроническое течение с периодическими обострениями. Обострение хронического сальпингоофорита может начаться под влиянием многих внешних факторов: переохлаждения, перегревания, утомления, реже связано с реинфекцией. В период обострения повышается температура, появляются или усиливаются боли в низу живота, увеличивается количество выделений. Обычно боли усиливаются перед и во время менструаций, иногда нарушается цикл. До половины больных отмечают нарушения половой функции: исчезает либидо, коитус становится болезненным.
 При продолжительном течении и частых рецидивах в патологический процесс вовлекаются мочевыделительная, нервная, эндокринная, сосудистая система, и заболевание приобретает характер полисистемного процесса.
При продолжительном течении и частых рецидивах в патологический процесс вовлекаются мочевыделительная, нервная, эндокринная, сосудистая система, и заболевание приобретает характер полисистемного процесса.Эндометрит
Симптомы:
Острая форма заболевания обычно развивается после перенесенных лечебно-диагностических вмешательств на матке, операций. Предрасполагающими факторами являются оставление в полости матки плодных оболочек во время аборта, сгустков крови, большое количество патогенных и условно-патогеных (эшерехий, протей и др.) микроорганизмов во влагалищном биоценозе.
Острая форма начинается с повышения температуры тела появляются боли в низу живота, выделения из половых путей различного характера (гнойные, кровянисто-гнойные), женщины жалуются на слабость, головную боль.
Без лечения воспаление может распространиться на все слои матки и параметрий – клетчатку, расположенную между листками широких связок матки. Развивается параметрит.
 Острая форма параметрита может привести к абсцессу параметрия, который иногда самостоятельно вскрывается в прямую кишку, матку, брюшную полость или мочевой пузырь.
Острая форма параметрита может привести к абсцессу параметрия, который иногда самостоятельно вскрывается в прямую кишку, матку, брюшную полость или мочевой пузырь.При неадекватном лечении развитие переходит в хроническое.
Хронический эндометрит характеризуется светлыми серозными выделениями из половых путей, периодическими маточными кровотечениями вне менструации. Иногда хронический процесс протекает без каких-либо внешних симптомов, но приводит при этом к нарушению менструального цикла, невынашиванию, бесплодию.
Пельвиоперитонит – воспаление брюшины малого таза. Чаще является осложнением вышеперечисленных заболеваний.
Симптомы: заболевание характеризуется острыми болями в животе, тошнотой, рвотой, вздутием живота, задержкой стула и газов, повышением температуры, учащением пульса. Язык сухой, обложен белым налетом. При современном (стертом) течении возможна малая выраженность симптомов или отсутствие некоторых из них.
Больные нуждаются в особом наблюдении в связи с возможностью перехода пельвиоперитонита в разлитой перитонит, при котором необходима экстренная операция.

К поражениям нижнего отдела относится вульвит, кольпит (вагинит), уретрит, бартолинит и цервицит (экзоцервицит, эндоцервицит).
Вульвит — воспаление слизистой оболочки преддверия влагалища. Развивается в основном у девочек. Инфицированию способствуют опрелости, расчесы, ссадины, эндокринная патология (ИЗСД), глистные инвазии, детские вирусные инфекции. У взрослых, как правило, вульвит сочетается с воспалением слизистой влагалища.
Клиника: боль, отек вульвы, гнойное отделяемое.
Бартолинит — это воспаление больших желез преддверия влагалища. Очень часто при несоблюдении правил гигиены половых органов в нее попадают различные бактерии и ИППП. Ее выводной проток закупоривается и в железе возникает воспалительный процесс. Чаще встречается одностороннее поражение бартолиновой железы.
Проявляется сначала покраснением вокруг наружного отверстия выводного протока, далее воспалительный отек может закупоривать проток железы, препятствуя выделению гнойного секрета, который, задерживаясь в протоке, растягивает его, образуя ложный абсцесс (гнойник), который выпячивает внутреннюю поверхность большой половой губы и закрывает вход во влагалище.
 Может повышаться температура тела, болезненность в области промежности. В редких случаях воспалительный процесс может захватывать непосредственно ткань железы, при этом возникает истинный абсцесс с сильным нагноением и увеличением железы. Припухает большая и малая половые губы. Увеличиваются паховые лимфатические узлы. Повышается температура тела. От ложного абсцесса истинный отличается постоянной болью, резкой отечностью половой губы, неподвижностью кожи над абсцессом, высокой температурой.
Может повышаться температура тела, болезненность в области промежности. В редких случаях воспалительный процесс может захватывать непосредственно ткань железы, при этом возникает истинный абсцесс с сильным нагноением и увеличением железы. Припухает большая и малая половые губы. Увеличиваются паховые лимфатические узлы. Повышается температура тела. От ложного абсцесса истинный отличается постоянной болью, резкой отечностью половой губы, неподвижностью кожи над абсцессом, высокой температурой.Гнойник может самопроизвольно вскрываться с истечением густого желто-зеленого содержимого, после чего состояние улучшается. Воспалительный процесс может затухать самостоятельно (без нагноения). При этом наблюдается уплотнение и незначительное увеличение железы. Однако довольно часто через некоторое время воспалительный процесс возобновляется и осложняется.
Кольпит — воспаление влагалища (вагинит).
В клинической картине триада симптомов: боли, бели, зуд.
Кольпит могут вызывать гонококки, трихомонады, хламидии, а также условно патогенные микроорганизмы, такие как стафилококки, стрептококки, грибы рода Candida, кишечная палочка и др.
 Выделяют острый и постоянный вагиниты. При остром процессе женщины жалуются на зуд в области преддверия влагалища, жжение, ощущение давления, жара в половых органах и малом тазу, многие отмечают дизурические растройства. Характерным являются обильные выделения – бели. Воспалительный процесс, вызванный различными возбудителями, имеет свои особенности. Например, обильные пенистые желтовато-зеленые выделения с неприятным запахом характерны для трихомонадного вагинита; выделения белого творожистого вида – для грибкового. При хронических формах воспаления боли отсутствуют, в основном больные жалуются на выделения, зуд, жжение, небольшие изъязвления в области преддверия влагалища.
Выделяют острый и постоянный вагиниты. При остром процессе женщины жалуются на зуд в области преддверия влагалища, жжение, ощущение давления, жара в половых органах и малом тазу, многие отмечают дизурические растройства. Характерным являются обильные выделения – бели. Воспалительный процесс, вызванный различными возбудителями, имеет свои особенности. Например, обильные пенистые желтовато-зеленые выделения с неприятным запахом характерны для трихомонадного вагинита; выделения белого творожистого вида – для грибкового. При хронических формах воспаления боли отсутствуют, в основном больные жалуются на выделения, зуд, жжение, небольшие изъязвления в области преддверия влагалища.Бактериальный вагиноз (диагноз с 1980 года) болезнь Гарднера. Жалобы только на повышенное отхождение белей (выделения обильные, дурно пахнущие). Симптомов воспаления нет. Часто женщины жалуются на дискомфорт и жжение во влагалище. В последнее время бактериальный вагиноз рассматривают как своеобразный дизбактериоз влагалища, возникающий при уменьшении числа лактобактерий, выделяющих молочную кислоту, повышении рН вагинального секрета (больше 4,5).
 При этом создаются условия для массивного размножения таких микроорганизмов, как гарднереллы и облигатные анаэробы бактерии. Это заболевание редко встречается у девочек в препубертатном периоде и у женщин в постменапаузе, что указывает на большое значение гормонального компонента в возникновении такого дисбаланса.
При этом создаются условия для массивного размножения таких микроорганизмов, как гарднереллы и облигатные анаэробы бактерии. Это заболевание редко встречается у девочек в препубертатном периоде и у женщин в постменапаузе, что указывает на большое значение гормонального компонента в возникновении такого дисбаланса.Цервицит представляет собой воспаление шейки матки, которое возникает в результате проникновения в цервикальный канал гонококков, трихомонад, хламидий, стафилококков, стрептококков и других бактерий, реже вирусов. Возникновению способствуют разрывы шейки матки при родах, опущение половых органов, инфекционные процессы во влагалище и, наоборот, во внутренних половых органах. При остром процессе женщину беспокоят слабые боли в низу живота, неприятные ощущения во влагалище, иногда зуд, слизистые или гнойно слизистые выделения из влагалища, болезненные ощущения во время половых контактов. При хроническом процессе жалобы выражены слабее.
Эндоцервицит – воспаление слизистой оболочки канала шейки матки.
 Может возникать при проникновении различных бактерий (стафилококков, стрептококков, гонококков, кишечной эшерихии и др.). Эндоцервицит часто сочетается с воспалительным процессом в других отделах полового аппарата – кольпитом, сальпингоофоритом, эрозией шейки матки.
Может возникать при проникновении различных бактерий (стафилококков, стрептококков, гонококков, кишечной эшерихии и др.). Эндоцервицит часто сочетается с воспалительным процессом в других отделах полового аппарата – кольпитом, сальпингоофоритом, эрозией шейки матки.Симптомы: слизисто-гнойные выделения из влагалища, болевых ощущений нет. Клинические признаки выражены мало. В острой стадии определяется гиперемия вокруг наружного зева и слизисто-гнойные выделения. В хронической стадии гиперемии почти нет, выделения остаются. При длительном течении процесса развивается гипертрофия (утолщение) шейки матки – цервицит
Кондиломы остроконечные (множественные разрастания по поверхности наружных половых органов и входа влагалища). Могут распространяться на промежность, влагалище, шейку матки. Причиной возникновения кондилом служит фильтрующийся вирус (вирус папилломы человека), развитию процесса способствуют обильные выделения из половых путей при кольпитах и эндоцервицитах.
 Очень быстро остроконечные кондиломы разрастаются при беременности.
Очень быстро остроконечные кондиломы разрастаются при беременности.Симптомы: кондиломы чаще всего локализуются на наружных половых органах, промежности, вокруг заднепроходного отверстия. В случаях некроза кондилом и присоединения вторичной инфекции появляется гнойное отделяемое. Кондиломы влагалища и шейки матки во время беременности и родов могут быть причиной кровотечения. Диагноз ставят на основании осмотра.
Программа обследования при воспалительных заболеваниях органов малого таза (ВЗОТ)
Наименование обследования | Информация, которую может давать обследование |
Общий анализ крови | Лейкоцитоз, палочкоядерный сдвиг влево, ускорение СОЭ, лимфопения при острых и 1 м варианте обострения хронических ВЗОТ |
СРВ, серомукоиды | Увеличение уровня при острых и 1-м варианте обострения хронических ВЗОТ |
Общий белок, белковые фракции | Снижение уровня общего белка, альбуминов, повышение содержания глобулинов при острых и 1-м варианте обострения хронических ВЗОТ |
Средние молекулы, среднемо-лекулярные пептиды для оценки эндогенной интоксикации | Увеличение уровня (норма: средние молекулы -56,8±1,3 ед/мл; среднемолекулярные пептиды -85,4±1,8 мкг/мл) при острых и 1-м варианте обострения хронических ВЗОТ |
УЗИ органов малого таза | Информативно в сочетании с анамнестическими, клиническими и клинико-лабораторными данными в диагностике серозных и гнойных ТОВО, абсцессов малого таза, патологических изменениях: структуре яичников, спаечного процесса, инфильтративных изменений в органах и тканях малого таза, при оценке результатов консервативного лечения в динамике |
Иммунограмма | При остром и обострении хронического процесса: рост абсолютного и относительного числа нейтрофильных гранулоцитов в периферической крови, а также их функциональной активности в НСТ-тесте при низком функциональном резерве; снижение показателей фагоцитоза; повышение ИЛ-1 – продуцирующей активности моноцитов; повышение содержания лизоцима в сыворотке крови; повышение уровня IgM и IgG в периферической крови; снижение количества и функциональной активности лимфоцитов периферической крови; возрастание значение соотношения Т4Л8 (хелперы/супрессоры). |
Первичная микроскопия нативного материала из влагалища, цервикального канала, полости матки, малого таза (пунктат), маточной трубы (лапароскопия) | Ключевые клетки, трихомонады, грибковая флора, лейкоцитоз. |
Мазок, окрашенный по Граму из влагалища, цервикального канала, полости матки, малого таза (пунктат), маточной трубы (лапароскопия) | Диагностика гонореи, трихомониаза, бактериального вагиноза, кандидоза; лейкоцитоз, степень функциональной активности лейкоцитов. Оценка степени обсемененности материала раздельно для грамм-отрицательных и грамм-положительных палочек, грамм-положительных кокков, грибов с использованием следующих критериев: в большом количестве – более 100 микроорганизмов в поле зрения; в умеренном количестве – 20-100 микроорганизмов в поле зрения; в малом количестве – 5-20 микроорганизмов в поле зрения; микрофлора не определяется. |
Посев на аэробную и анаэробную микрофлору, определение чувствительности к антибиотикам содержимого влагалища, цервикального канала, полости матки, маточных труб и малого таза | Определение характера биоценоза влагалища, выявление этиологически значимых аэробных и анаэробных микроорганизмов и их антибиотикочувствительности. |
Определение возбудителя методом ПЦР или количественными методами (бак. посев, Фемофлор) в мазках-соскобах из цервикального канала, эндометрия, маточных труб, малого таза (хламидии, микоплазмы, уреаплазмы, вирусы) | Подтверждение диагноза хламидиоза, микоплазмоза, уреаплазмоза, вирусной инфекции гениталий. Результат получают в течение 1 суток. |
Аспирационная биопсия эндометрия | Оценка функциональных возможностей яичников и рецепции эндометрия по гистологическим изменениям слизистой оболочки матки, диагностика характера воспалительного процесса в эндометрии, гистобактериоскопическая характеристика возбудителя, получение представлений о состоянии местного иммунитета (иммуноморфологические реакции) и протективных возможностей слизеобразующего аппарата матки (лектиногистохимические исследования). |
Гистероскопия | Проводится при хронических ВЗОТ для: выявления наиболее измененных участков эндометрия; проведение прицельной биопсии эндометрия для гистологического, гистохимического исследования и определения возбудителя; обнаружение сопутствующей патологии. |
Лапароскопия – «золотой» стандарт диагностики острых ВЗОТ | Установление характера воспаления, степени изменений маточных труб, наличия осложненных ВЗОТ. Дифференциальная диагностика. Биопсия материала для бактериологических и гистологических (иммуноморфологических, лектиногистохимических) исследований. Лечебные мероприятия. |
Лечение воспалительных заболеваний женских половых органов
Важно помнить!!!
Выбирать метод лечения самостоятельно, основываясь на опыте подруг, родственников или на информации в СМИ, литературе – серьезная ошибка. Только обращение к врачу акушеру-гинекологу сразу при появлении первых симптомов поможет избежать серьезных осложнений и перехода воспалительного процесса в хронический. Так как двух одинаковых людей не бывает, схема лечения всегда назначается индивидуально с учетом особенностей организма, показателей обследования, наличия у женщины заболеваний других органов и т.д. При этом врач обращает внимание на возможные аллергические реакции, состояние иммунитета.
Так как двух одинаковых людей не бывает, схема лечения всегда назначается индивидуально с учетом особенностей организма, показателей обследования, наличия у женщины заболеваний других органов и т.д. При этом врач обращает внимание на возможные аллергические реакции, состояние иммунитета.
Также не стоит забывать, что хронические заболевания очень трудно поддаются лечению и избавиться от них можно только с помощью высококвалифицированного специалиста. В противном случае неизбежны рецидивы и осложнения, которые нередко опаснее самой болезни.
Хронические гинекологические заболевания нередко являются первопричиной нестабильного эмоционального состояния и снижения качества сексуальной жизни. Стоит помнить и о реальной опасности дисфункции репродуктивной системы, то есть — невозможности зачать и родить ребенка. Какими бы ни были последствия болезней, они всегда меняют жизнь женщины к худшему.
Общими принципами успешного лечения являются:
- Своевременная и точная диагностика, в том числе контрольная после курса лечения
- Своевременное начало лечения
- Индивидуальный, комплексный и грамотный подход
- Одновременное лечение половых партнеров
- Соблюдение диеты во время лечения
- Профилактика осложнений и обострений
!!!!Лечение воспалительных заболеваний женских половых органов должно быть комплексным, то есть воздействовать на все механизмы развития заболевания!!!!
Итак, в арсенале врачей гинекологов следующие методы лечения:
- При острых воспалениях, обострении хронических назначаются антибактериальные противовирусные препараты, которые призваны бороться с возбудителем.

- Параллельно проводится коррекция иммунных нарушений.
- Чтобы снизить реакцию организма на разрушение микробов, проводят десенсибилизирующую терапию.
- Для удаления из организма токсических веществ назначают дезинтоксикационную терапию
- При необходимости, во время курса лечения назначают лечение сопутствующих жалоб и симптомов (например, препараты против зуда, боли и др.)
- Для профилактики отрицательного воздействия лекарств на другие органы, а также для того, чтобы назначаемые препараты “работали” с более полной отдачей назначают ферментные препараты, пробиотики.*
*Препараты для вышеперечисленных методов могут быть назначены как в таблетированном виде для приема внутрь, так и в виде различных инъекций. Инъекции препаратов необходимо проводить в медицинском учреждении под контролем медицинского персонала (обычно – в условиях процедурного кабинета) - Местное лечение (спринцевания, ванночки, тампоны с лекарственными средствами, обработки, аппликации, орошения и др.
 ) используются для усиления эффекта антибактериальной и противовирусной терапии, а также как самостоятельный вид лечения при некоторых заболеваниях. Проводится в условиях процедурного кабинета или в домашних условиях. Для местного лечения используются различные лекарственные средства, действие которых направлено на борьбу с возбудителем, снятие симптомов воспаления, удаление продуктов распада микробов и т.д.
) используются для усиления эффекта антибактериальной и противовирусной терапии, а также как самостоятельный вид лечения при некоторых заболеваниях. Проводится в условиях процедурного кабинета или в домашних условиях. Для местного лечения используются различные лекарственные средства, действие которых направлено на борьбу с возбудителем, снятие симптомов воспаления, удаление продуктов распада микробов и т.д. - Фитотерапия – лечение растительными препаратами. Может использоваться в комплексе с другими методами и самостоятельно. Как для общего лечения, так и для местного.
- Немедикаментозное лечение объединяет большое количество методов:
- Хирургическое (обычно применяется при неэффективности консервативного лечения или для удаления патологических образований в “холодный период”, то есть, после стихания острого воспаления). Проводится в условиях стационара.
- Акупунктура – воздействие на биологически активные точки (мезотерапия, электростимуляция активных точек, пальцевой массаж, иглорефлексотерапия)
- Лечебная физкультура
- Диетическое питание
- Санаторно-курортное лечение
- Физиотерапия – это один из методов лечения, в котором используются не химические факторы (лекарства), а физические: токи, магнитные поля, лазер, ультразвук и др.

Физиотерапия (в гинекологии в частности) в медицине и как и лекарственная терапия, подбирается индивидуально в зависимости от многих-многих особенностей человека и его болезни. Физиотерапия хороша тем, что она помогает и дополняет лечение состояний, которые не всегда хорошо поддаются традиционной терапии.
Применение физических факторов традиционно является важной составляющей в профилактике и лечении акушерской и гинекологической патологии. Физические факторы могут быть основным или вспомогательным методом в комплексе лечебных мероприятий. Особенно актуальна физиотерапия при долечивании острых воспалительных процессов и при лечении хронических. Например, при ряде хронических заболеваний женской половой сферы приток крови к органам малого таза может быть затруднён в связи с изменениями тканей и сосудов. Медикаментозное воздействие в этом случае малоэффективно, так как действующее вещество с током крови не поступает в должном объёме к органу или ткани, оказывая при этом общее, часто негативное влияние на организм женщины в целом. Сочетание же лекарства с физиотерапией, комплексный подход к лечению заболевания позволяет добиться улучшения состояния и качества жизни женщины при минимальной лекарственной нагрузке.
Сочетание же лекарства с физиотерапией, комплексный подход к лечению заболевания позволяет добиться улучшения состояния и качества жизни женщины при минимальной лекарственной нагрузке.
При некоторых болезнях физиотерапия часто является единственным методом лечения. Например, хроническая тазовая боль как следствие спаечного процесса и невралгия тазовых нервов после перенесенных воспалительных заболеваний, оперативных вмешательств изматывают пациенток физически и морально, нарушая нормальный образ жизни и гармонию сексуальных отношений. Проведенное физиотерапевтическое лечение способствует не только сокращению протяженности периода выздоровления, но и препятствует образованию спаек. Последний факт особенно значим для женщин с бесплодием. Таким образом, при проведении физиотерапевтического лечения наблюдается целый ряд положительных эффектов:
- сокращение сроков лечения
- мягкие безболезненные лечебные эффекты
- профилактика осложнений и рецидивов
- отсутствие побочных эффектов, свойственных медикаментозному лечению
- снижение лекарственной нагрузки или, в некоторых случаях, отказ от них
Наиболее часто используются сегодня в гинекологии следующие аппаратные физические факторы:
- Электрическое и магнитное поля.
 Действующим фактором электромагнитного поля может быть преимущественно его электрическая или магнитная составляющая. Магнитотерапия характеризуется, в основном, противовоспалительным эффектом, который связан противоотёчным действием фактора. Это позволяет широко использовать магнитное поле в гинекологии в раннем послеоперационном периоде после хирургических вмешательств.
Действующим фактором электромагнитного поля может быть преимущественно его электрическая или магнитная составляющая. Магнитотерапия характеризуется, в основном, противовоспалительным эффектом, который связан противоотёчным действием фактора. Это позволяет широко использовать магнитное поле в гинекологии в раннем послеоперационном периоде после хирургических вмешательств. - Электротерапия (использование электрического тока). Возможно использование постоянного тока (гальванизация, лекарственный электрофорез), импульсных токов (интерференцтерапия, электростимуляция и др.). Лечение импульсными токами снимает спазм сосудов и гладкой мускулатуры, что способствует улучшению кровоснабжения тканей, оказывает обезболивающий эффект.
- Действие факторов механической природы (ультразвуковая терапия). Ультразвуковые (УЗ) воздействия осуществляют своеобразный микромассаж клеток и тканей, сопровождающийся появлением тепла, и обеспечивают обезболивающий эффект, «размягчение спаек», улучшения кровоснабжения тканей и повышают гормональную активность яичников.

- Фототерапия. Лечение светом – использование ультрафиолетовых (УФ-лучи), инфракрасных и видимых лучей. Коротковолновые УФ-лучи, например, при прямом попадании на патогенные микроорганизмы, находящиеся непосредственно на коже или слизистой оболочке, вызывают выраженный бактерицидный эффект и применяются в лечении воспаления слизистой наружных половых органов и влагалища. К фототерапии относится и применение лазерного излучения. Низкоинтенсивное лазерное излучение включают в комплекс лечения эндоцервицитов (воспаления канала шейки матки), кольпитов (воспаление слизистой влагалища) и воспалительных заболеваний органов малого таза.
При воспалительных заболеваниях женской половой сферы чаще используются следующие физические воздействия:
- Индуктотерапия
- УВЧ
- Электрофорез лекарственных средств, фонофорез
- Ультразвук
- Импульсные токи низкой частоты
- Парафинотерапия
- Грязелечение
- Озокерит
- Бальнеотерапия
Используются также и нетрадиционные методы лечения, такие, как гирудотерапия (лечение пиявками), апитерапия (лечение пчелами и продуктами пчеловодства).
Профилактика воспалительных заболеваний у женщин
Кто предупрежден, тот вооружен, поэтому специалисты настоятельно рекомендуют девушкам и женщинам соблюдать ряд простых правил, которые помогут избежать возникновения серьезных проблем со здоровьем.
- Употребляйте как можно больше цитрусовых и бобовых, блюд из рыбы и картофеля, а также кисломолочных продуктов (особенно тех, в чей состав входят бифидобактерии). Это позволит избежать дисбактериозов наружных половых органов.
- Во время менструации используйте при необходимости – днем тампоны, а ночью прокладки. Помните, что супервпитывающие тампоны, а также тампоны, остающиеся во влагалище на шесть и более часов, способствуют размножению микроорганизмов.
- Не приобретайте специфические средства интимной гигиены: цветные тампоны и туалетную бумагу, мыло с отдушкой и спреи — это может стать причиной раздражения слизистой и развития дисбактериоза и воспаления.
- После бассейна или купания в море, старайтесь не ходить долго в мокром купальнике, так как это чревато опасностью переохлаждения органов малого таза и активизации в этих органах микробной и вирусной флоры.
 Кроме того, вы непроизвольно создаете идеальные парниковые условия для микробов.
Кроме того, вы непроизвольно создаете идеальные парниковые условия для микробов. - Отдавайте предпочтение белью из натуральных тканей — синтетические ткани почти не впитывают влагу и не обеспечивают достаточно хорошей циркуляции воздуха в области гениталий. Хлопковое белье не дает образоваться щелочной среде на слизистой влагалища.
- Ограничивайте в своем рационе продукты с высоким содержанием сахара. По мнению многих известных врачей, рафинированный сахар обладает свойствами, достаточными для поддержания хронического кандидоза.
- Обращайте внимание даже на незначительный дискомфорт при мочеиспускании — он может быть предвестником серьезного недомогания.
- Не ешьте слишком много хлеба и грибов, не злоупотребляйте алкоголем, особенно пивом — все эти продукты благоприятствуют возникновению хронических грибковых инфекций.
- Соблюдайте правила гигиены и пользуйтесь лишь своими бритвенными станками и другими туалетными принадлежностями.
- При гигиенических процедурах генитальной и перианальной области, ваши движения должны иметь направленность в сторону ануса, чтобы избежать занесения в половые органы кишечных болезней из анального отверстия.

- Если у вашего партнера обнаружилась какая-либо инфекция, вы также должны обратиться к гинекологу — с большой долей вероятности микробная флора будет беспокоить и вас.
- Избегайте случайных половых связей. Если же произошел незащищенный контакт со случайным половым партнером, необходимо как можно быстро обратиться в клинику для проведения профилактических мероприятий, предупреждающих заражением мочеполовыми инфекциями.
Произошла ошибка при настройке вашего пользовательского файла cookie
Произошла ошибка при настройке вашего пользовательского файла cookieЭтот сайт использует файлы cookie для повышения производительности. Если ваш браузер не принимает файлы cookie, вы не можете просматривать этот сайт.
Настройка вашего браузера для приема файлов cookie
Существует множество причин, по которым cookie не может быть установлен правильно. Ниже приведены наиболее частые причины:
- В вашем браузере отключены файлы cookie.
 Вам необходимо сбросить настройки своего браузера, чтобы он принимал файлы cookie, или чтобы спросить вас, хотите ли вы принимать файлы cookie.
Вам необходимо сбросить настройки своего браузера, чтобы он принимал файлы cookie, или чтобы спросить вас, хотите ли вы принимать файлы cookie. - Ваш браузер спрашивает вас, хотите ли вы принимать файлы cookie, и вы отказались. Чтобы принять файлы cookie с этого сайта, используйте кнопку «Назад» и примите файлы cookie.
- Ваш браузер не поддерживает файлы cookie. Если вы подозреваете это, попробуйте другой браузер.
- Дата на вашем компьютере в прошлом. Если часы вашего компьютера показывают дату до 1 января 1970 г., браузер автоматически забудет файл cookie.Чтобы исправить это, установите правильное время и дату на своем компьютере.
- Вы установили приложение, которое отслеживает или блокирует установку файлов cookie. Вы должны отключить приложение при входе в систему или проконсультироваться с вашим системным администратором.
Почему этому сайту требуются файлы cookie?
Этот сайт использует файлы cookie для повышения производительности, запоминая, что вы вошли в систему, когда переходите со страницы на страницу. Чтобы предоставить доступ без файлов cookie
потребует, чтобы сайт создавал новый сеанс для каждой посещаемой страницы, что замедляет работу системы до неприемлемого уровня.
Чтобы предоставить доступ без файлов cookie
потребует, чтобы сайт создавал новый сеанс для каждой посещаемой страницы, что замедляет работу системы до неприемлемого уровня.
Что сохраняется в файле cookie?
Этот сайт не хранит ничего, кроме автоматически сгенерированного идентификатора сеанса в cookie; никакая другая информация не фиксируется.
Как правило, в файлах cookie может храниться только информация, которую вы предоставляете, или выбор, который вы делаете при посещении веб-сайта.Например, сайт не может определить ваше имя электронной почты, пока вы не введете его. Разрешение веб-сайту создавать файлы cookie не дает этому или любому другому сайту доступа к остальной части вашего компьютера, и только сайт, который создал файл cookie, может его прочитать.
Сальниковый аппендагит: недооцениваемый, легко ошибочно диагностируемый и часто маскирующийся под острый живот
Введение
Сальниковый аппендагит (EA), также известный как сальниковый аппендицит, представляет собой необычное доброкачественное заболевание сальникового придатка, которое возникает из-за перекрута или спонтанного венозного тромбоза дренирующей вены. 3 Возникающее в результате удушение и воспаление приводят к локальным болям в животе. 5 Более того, EA — это самоограничивающееся состояние, которое часто имитирует другие серьезные хирургические состояния, такие как острые
дивертикулит, аппендицит и даже холецистит. 3 Мы сообщаем о случае боли в левом нижнем квадранте, предположительно острого дивертикулита с возможным образованием абсцесса и диагностированного как сальниковый аппендагит при компьютерной томографии (КТ) брюшной полости / таза.
3 Возникающее в результате удушение и воспаление приводят к локальным болям в животе. 5 Более того, EA — это самоограничивающееся состояние, которое часто имитирует другие серьезные хирургические состояния, такие как острые
дивертикулит, аппендицит и даже холецистит. 3 Мы сообщаем о случае боли в левом нижнем квадранте, предположительно острого дивертикулита с возможным образованием абсцесса и диагностированного как сальниковый аппендагит при компьютерной томографии (КТ) брюшной полости / таза.
Описание корпуса
Мужчина 44 лет, в анамнезе:
гастроэзофагеальный рефлюкс и язвенная болезнь
представил четыре дня сильной боли в левом нижнем квадранте живота, тошноту и запор.При появлении симптомов его осмотрели в местном отделении неотложной помощи (ED), где ему поставили диагноз и лечили от предполагаемого дивертикулита метронидазолом и
ципрофлоксацин. Однако впоследствии боль усилилась.
и он был направлен в наше учреждение для обследования и лечения.
Его жизненно важные признаки по прибытии в отделение неотложной помощи: температура 97,4 ° F, артериальное давление 110/71 мм рт.ст., частота сердечных сокращений 67 уд / мин и частота дыхания 18 вдохов / мин. Он описал свою боль как острую, 10/10 по интенсивности, локализованную в левом нижнем квадранте (LLQ), без излучения, и это было связано с тошнотой, но без рвоты.При физикальном осмотре его живот был напряженным, не растянутым, болезненным в LLQ с положительной защитой, но не было никаких отскоков и нормальных звуков кишечника. Лабораторный анализ показал количество лейкоцитов (WBC) 6,7 K / Ul с 67% нейтрофилов. Остальные лабораторные анализы и физический осмотр не показали примечательных результатов.
Ему начали лечение антибиотиками широкого спектра действия по поводу предполагаемого дивертикулита с возможным образованием абсцесса, а также морфин для облегчения симптомов. КТ брюшной полости / таза с контрастированием была проведена, показав плотность жира овальной формы (рис. 1) в левом нижнем квадранте перед сигмовидной кишкой, характерную для сальникового аппендагита.Его клинические проявления улучшились после консервативного лечения, включая нестероидные противовоспалительные препараты (НПВП), и он был выписан домой после исчезновения симптомов.
1) в левом нижнем квадранте перед сигмовидной кишкой, характерную для сальникового аппендагита.Его клинические проявления улучшились после консервативного лечения, включая нестероидные противовоспалительные препараты (НПВП), и он был выписан домой после исчезновения симптомов.
Обсуждение
Сальниковый аппендагит может поразить любого, включая молодых и здоровых людей, хотя ожирение и тяжелые физические нагрузки считаются потенциальными факторами риска. 2 Чаще всего встречается во втором-пятом десятилетии жизни, с немного большей заболеваемостью у мужчин среднего возраста. 1,3 Впервые описанный Везалием в 1543 году, около 100 жировых структур на ножке, также известных как сальниковые придатки, выступают с серозной поверхности толстой кишки от слепой кишки до ректо-сигмовидного перехода. 3 В 1956 году Lynn et al. создал термин сальниковый аппендагит для описания воспаления сальниковых придатков. 1 Размер и количество сальниковых придатков увеличиваются в нижних квадрантах брюшной полости, причем сигмовидная кишка составляет примерно 57% сальников, за ней следуют слепая кишка 26%, восходящая ободочная кишка 9%, поперечная ободочная кишка 6% и нисходящая ободочная кишка 2 %. 4
4
EA может быть как первичным, так и вторичным. Первичный ЭА вызывается перекрутом или спонтанным венозным тромбозом дренирующей вены сальникового отростка. 1 Вторичный EA связан с лимфоидной гиперплазией или является вторичным по отношению к воспалительному процессу в соседнем органе, таком как аппендицит, дивертикулит, холецистит или колит. 4 Пациенты чаще всего жалуются на острую боль в животе, чаще в левом нижнем, чем в правом нижнем квадранте, без лейкоцитоза или лихорадки. 1 Нашему пациенту была представлена классическая презентация ЭА. Он распознается и диагностируется с помощью УЗИ или компьютерной томографии, причем компьютерная томография более чувствительна и точна. ЭА следует назначать, когда исключены дивертикулит, аппендицит и другие причины острого живота. EA появляется на КТ как овальная плотность жира (рис. 1), параколическая масса с жировыми прослойками и утолщенной слизистой оболочкой брюшины. 2 Полное исчезновение симптомов обычно происходит в течение двух недель при консервативном лечении, в первую очередь противовоспалительными средствами. 4
4
ЗАКЛЮЧЕНИЕ
Редкость сальникового аппендагита делает это заболевание необычным и сложным диагнозом для многих врачей. Следовательно, повышение осведомленности и распознавания ЭА может привести к меньшему количеству ошибочных диагнозов, тем самым уменьшая количество повторных медицинских процедур, а также ненужных хирургических вмешательств.
Скачать таблицы, изображения и справочные материалы
аппендагит. Отчет о двух случаях и обзор литературы
[страница 71] [Emergency Care Journal 2017; 13: 6775]
Сальниковых придатков
воспаление:
аппендагит
.
Отчет о двух случаях и
Обзор литературы
Альдо Ди Блази, 1Луиджи Зулли, 2
Антонио Вискоми, 1Аугусто Тричерри2
1 Отделение клинической радиологии;
2 Отделение неотложной медицинской помощи,
P.O. Сан-Филиппо Нери, ASL Roma1, Rome,
Италия
Реферат
Сальниковый аппендагит (EA) — это
необычный, доброкачественный, самоизлечивающийся процесс воспаления
сальникового придатка.
Другие, более старые термины для обозначения процесса включают
аппендицита и аппендицита, но
эти термины сейчас используются реже, чтобы
избежать путаницы с острым аппендицитом.
Сальниковидные отростки представляют собой небольшие наполненные жиром мешочки
или пальцевидные выступы вдоль внешней поверхности нижней и прямой кишки. Они
могут остро воспалиться в результате перекрута (перекручивания) или венозного тромбоза
.
Воспаление вызывает боль, часто
описываемую как острую или колющую, расположенную на
левой, правой или центральной областях живота
. Иногда бывает тошнота и рвота. Симптомы могут имитировать
острого аппендицита, дивертикулита или
холецистита. Первоначальные лабораторные исследования обычно составляют
нормальных. ЭА обычно диагностируется случайно —
раз на компьютерной томографии, которая выполняется до
, чтобы исключить более серьезные состояния.Сальниковидный аппендагит
обычно не требует хирургического вмешательства. Это самоограничение, симптомы
можно вылечить с помощью анальгетиков
и исчезнут примерно через неделю.
Введение
Острая абдоминальная боль (AAP) — это
наиболее частая неотложная хирургическая помощь, один из
наиболее частых симптомов для направления в
отделение неотложной помощи и
наиболее частая причина для пациентов, не связанных с травмами. —
госпитализаций; 1 это составляет около 8%
от общего числа посещений ED в качестве основной жалобы при въезде
в США.2
В недавнем исследовании AAP оказался
одной из наиболее частых причин направления
в ED большой университетской больницы в
Италии с наблюдаемой распространенностью 9,1% 3
и 5,76 в разных странах. академическая больница в
аналогичное исследование.4
По нашему опыту, в больнице среднего размера
с отделением неотложной помощи I уровня,
AAP, как основная проблема для направления в отделение неотложной помощи
, счета для 4.7%
всех обращений в 2011 г. и 4,6% в 2015 г.
Частота неустановленного диагноза
среди пациентов, которые сообщили об острой боли в животе
в качестве основной жалобы при поступлении
, составила 47,3% и 34,8% соответственно.
в двух исследованиях.3,4
Аппендагит — относительно редкая причина
ААР, которую можно спутать с другими
причинами и ошибочно диагностировать как острый аппен-
дицит или дивертикулит толстой кишки.Традиционно
причисляется к числу редких причин острой боли в животе
, в результате широкого использования КТ в неотложных случаях
случаев аппендагита сообщается все больше и
чаще в литературе.
Впервые описанный в 1959 г. T Case, 5epi-
плоского аппендагита остаются необычной находкой —
, которой часто пренебрегают при дифференциальной диагностике —
острой боли в животе, как сообщается в
исследовании van Breda Vriesman et al. al., 6
, где такая патология была включена в клинический дифференциальный диагноз
только у двух из
49 пациентов с острым животом.
Сальниковый аппендагит (перекрут)
составляет 1,3% пациентов с
болями в животе и составляет 8,8
случая на миллион в год среди населения в целом —
единиц7
Голаш и др. Сообщили о серии исследований. из 1320
случаев острой боли в животе, из которых
только восемь случаев были вызваны острым сальниковым аппендагитом
.
Анатомически сальниковые придатки
представляют собой заполненные серозной жировой тканью карманы, видимые на поверхности серозной кишки
, которые
соединены сосудистой ножкой. Это 50-
100 маленьких пальцевидных структур, расположенных
между слепой и сигмовидной кишкой,
длиной от 0,5 до 5 см; близкие к сигмовидной кишке
шире. Приблизительно
57% из них расположены в сигмовидной кишке
толстой кишки и 26% в слепой кишке.Сальниковое
придатков в прямой кишке не обнаружено.9
Сальниковидные придатки расположены в два ряда:
два ряда: один ряд медиальнее ленточного червя
свободный, другой — близко к сальнику
теней. Более половины из них расположены в
нисходящей кишке и сигмовидной кишке, что
объясняет, почему большинство патологических
случаев находятся в нижнем левом квадранте.
Были предложены различные гипотезы об их функции: некоторые авторы
полагают, что эти структуры могут иметь
функцию противовоспалительного или бактериального
риостатического сальника в миниатюре, другие предполагают
геста. функция подушки в перистальтике
толстой кишки, в то время как другие думают, что это резерв
для местного клуба, когда толстая кишка
и кровеносные сосуды сокращаются.
Примитивный сальниковый аппендагит
вызван воспалением, перекрутом или
ишемией сальникового придатка.
Сальниковые придатки представляют собой высокоподвижные структуры
, поэтому основным патологическим механизмом
острого воспаления является перекрут отростка
. Скручивание происходит на длинной оси
и сопровождается различными событиями, которые приводят
к ишемии; венозный компонент — это
, который поражается первым, поскольку эти структуры снабжены
одной или двумя артериолами и одной венулой.
Другие механизмы представлены спон-
тромбозом танных вен, лимфоидной
гиперплазией, бактериальной инвазией.
Воспаление также может быть вторичным по отношению к другим заболеваниям, таким как аппендицит,
дивертикулит, болезнь Крона, холецистит,
панкреатит, сальпингит. Осложнения
, такие как спаечный процесс, абсцесс, непроходимость кишечника, встречаются очень редко.
Аппентагит иногда ассоциируется
с ожирением и грыжами, было выдвинуто предположение
, что он может быть результатом интенсивных
и чрезмерных физических нагрузок, а также временного
обезвоживания.
Клинические данные показывают, что это заболевание
легкость чаще встречается в период с четвертой по пятую
десятилетия жизни; он редко встречается у пациентов
моложе 19 лет и почти
неизвестен у детей, так как только несколько случаев
сообщений о сальниковом аппендагите с поражением
слепой кишки у детей были опубликованы в
литературе.10,11 Поиск в базе опубликованных данных —
в 2017 году для аппендагита привел к
62 случаям за последние пять лет, из
только 4 отчета касались педиатрических
пациентов.
В литературе приводятся противоположные данные о соотношении мужчин / женщин
: недавний журнал
Emergency Care Journal 2017; том 13: 6775
Переписка: Аугусто Тричерри, P.O San
Филиппо Нери, ASL Roma1, via Martinotti 20
00135, Рим, Италия.
Тел .: 06.3306.2276
Эл. Почта: [email protected]
Ключевые слова: Аппендигит, острый абдоминальный
боль, отделение неотложной помощи.
Вклад: ADB, AV были вовлечены в радиологическую диагностику и наблюдение
; AT, LZ
изучил истории болезни и литературу.
Конфликт интересов: авторы не заявляют
о потенциальном конфликте интересов.
Получено для публикации: 1 мая 2017 года.
Исправление получено: 22 октября 2017 года.
Принято к публикации: 26 октября 2017 года.
Эта работа находится под лицензией Creative
Commons Attribution 4.0 Лицензия (by-NC 4.0).
© Copyright A. Di Blasi et al., 2017
Лицензиат PAGEPress, Италия
Emergency Care Journal 2017; 13: 6775
doi: 10.4081 / ecj.2017.6775
Помощник радиолога: Аппендицит и мимики
Бирнбаум Б.А., Уилсон С.Р. Аппендицит на пороге тысячелетия. Радиология 2000; 215: 337-348.
Реттенбахер Т., Холлервегер А., Махайнер П. и др.Наличие или отсутствие газа в аппендиксе: дополнительный критерий для исключения или подтверждения острого аппендицита. Радиология 2000; 214: 183-187
Macari M, Hines J, Balthazar E, Megibow A. Мезентериальный аденит: КТ-диагностика первичных и вторичных причин, заболеваемости и клинического значения у педиатрических и взрослых пациентов.Am J Roentgenol 2002; 178: 853-858.
Puylaert JBCM, van der Zant FM, Mutsaers JA. Инфекционный илеоцецит, вызванный Yersinia, Campylobacter и Salmonella: клинические, радиологические и ультразвуковые данные. Eur Radiol 1997; 7: 3-9
Бреда Фрисман AC, Puylaert JBCM.Сальниковый аппендагит и инфаркт сальника: подводные камни и двойники. Визуализация брюшной полости 2002; 27: 20-28
Oudenhoven LFIJ, Koumans RKJ, Puylaert JBCM. Дивертикулит правой толстой кишки: результаты УЗИ и КТ — новые сведения о частоте и естественном течении болезни. Радиология 1998; 208: 611-618.
Sturm EJC, Cobben LPJ, Meijssen MAC, Werf SDJ, Puylaert JBCM.Выявление илеоцекальной болезни Крона с использованием ультразвука в качестве основного метода визуализации. Eur Radiol 2004; 14: 778-782
Lohle PN, Puylaert JB, Coerkamp EG, Hermans ET. Непальпируемая гематома влагалища прямой мышцы живота, клинически маскирующаяся под аппендицит: диагностика УЗИ и КТ. Abd Imaging 1995; 20: 152-154.
% PDF-1.4 % 60 0 obj> endobj xref 60 91 0000000016 00000 н. 0000002620 00000 н. 0000002713 00000 н. 0000002754 00000 н. 0000002933 00000 н. 0000003437 00000 н. 0000003538 00000 п. 0000003969 00000 н. 0000004631 00000 н. 0000005047 00000 н. 0000005413 00000 н. 0000005663 00000 н. 0000005887 00000 н. 0000006571 00000 н. 0000006671 00000 н. 0000006793 00000 н. 0000006915 00000 н. 0000007014 00000 н. 0000007260 00000 н. 0000007526 00000 н. 0000007752 00000 н. 0000008082 00000 н. 0000008319 00000 н. 0000008712 00000 н. 0000012830 00000 н. 0000013327 00000 п. 0000018503 00000 п. 0000023496 00000 п. 0000028370 00000 п. 0000032819 00000 п. 0000037304 00000 п. 0000037406 00000 п. 0000037508 00000 п. 0000037971 00000 п. 0000038351 00000 п. 0000038386 00000 п. 0000038671 00000 п. 0000039179 00000 п. 0000044270 00000 п. 0000045939 00000 п. 0000050560 00000 п. 0000050654 00000 п. 0000050936 00000 п. 0000051122 00000 п. 0000052108 00000 п. 0000056548 00000 п. 0000057017 00000 п. 0000094576 00000 п. 0000096510 00000 п. 0000133110 00000 н. 0000135779 00000 н. 0000138898 00000 н. 0000140917 00000 н. 0000141113 00000 н. 0000142275 00000 н. 0000145046 00000 н. 0000151056 00000 н. 0000151478 00000 н. 0000151586 00000 н. 0000152037 00000 н. 0000152145 00000 н. 0000152567 00000 н. 0000152682 00000 н. 0000153362 00000 н. 0000153610 00000 н. 0000155283 00000 н. 0000155544 00000 н. 0000156015 00000 н. 0000156109 00000 н. 0000156304 00000 н. 0000156585 00000 н. 0000156771 00000 н. 0000157257 00000 н. 0000157367 00000 н. 0000157856 00000 н. 0000157966 00000 н. 0000158446 00000 н. 0000158554 00000 н. 0000159043 00000 н. 0000159156 00000 н. 0000159621 00000 н. 0000159721 00000 н. 0000160203 00000 н. 0000160309 00000 н. 0000160819 00000 п. 0000160944 00000 н. 0000161467 00000 н. 0000161593 00000 н. 0000162103 00000 п. 0000162224 00000 н. 0000002116 00000 н. трейлер ] >> startxref 0 %% EOF 150 0 obj> поток x ڄ Q] (Cq = {gCWvMQD) yaB) {EMXIȋLQ ! i07) RDBɃt ~ _ub / 0hAZ & 5! ?? 6ԘvglTdk ƤU_Wq`D2 [mCzxN? 49OUUo8 / i;} dF_6RPhnCN`m` «cF) j # $` `8 5SZ7rFh;] $ mk) qS.] h8! Im5iNNLjA * hf) E53CZPIp-Xhϟ (* 0KzVl 8`
Перекрут яичка: диагностика, оценка и лечение
1. Thomas WE, Купер MJ, Кран GA, Ли Джи, Уильямсон RC. Нарушение внешнесекреторной функции яичка после перекрута. Ланцет . 1984; 2 (8416): 1357–1360 ….
2. Romeo C, Impellizzeri P, Арриго Т, и другие. Поздняя гормональная функция после перекрута яичка. J Педиатр Хирургия .2010. 45 (2): 411–413.
3. Bartsch G, Фрэнк С, Марбергер Х, Микуз Г. Перекрут яичка: поздние результаты с особым вниманием к фертильности и эндокринной функции. Дж Урол . 1980. 124 (3): 375–378.
4. Капур С. Перекрут яичка: гонка со временем. Инт Дж. Клин Практик . 2008. 62 (5): 821–827.
5. Barteczko KJ, Джейкоб М.И. Опущение яичек у человека. Происхождение, развитие и судьба gubernaculum Hunteri, processus vaginalis peritonei и связок гонад. Adv Anat Embryol Cell Biol . 2000; 156: III – X, 1–98.
6. Zhao LC, Лаутц ТБ, Микс Джей Джей, Майзельс М. Эпидемиология перекрута яичка у детей с использованием национальной базы данных: частота, риск орхиэктомии и возможные меры по повышению качества медицинской помощи. Дж Урол . 2011; 186 (5): 2009–2013.
7. Williamson RC. Перекрут яичка и родственные ему состояния. Br J Surg . 1976. 63 (6): 465–476.
8. Барбоса JA, Тисео BC, Бараян Г.А., и другие. Разработка и первоначальная проверка системы баллов для диагностики перекрута яичка у детей. Дж Урол . 2013. 189 (5): 1859–1864.
9. Лян Т., Меткалф П., Шевчик В, Нога М. Ретроспективный обзор диагностики и лечения детей, поступающих в педиатрическое отделение с острой мошонкой. AJR Am J Rentgenol . 2013; 200 (5): W444 – W449.
10. Callewaert PR, Ван Керребрук П. Новые взгляды на перинатальный перекрут яичка. Eur J Pediatr . 2010. 169 (6): 705–712.
11. Нанди Б., Мерфи FL. Неонатальный перекрут яичка: систематический обзор литературы. Педиатр Хирург Инт . 2011. 27 (10): 1037–1040.
12. Кириазис ID, Димопулос Дж., Сакелларис Г, Вальдшмидт Дж., Чариссис Г. Экстравагинальный перекрут яичка: клиническая картина с неуточненной хирургической анатомией. Инт Браз Дж Урол . 2008. 34 (5): 617–623.
13. Witherington R, Джаррелл Т.С. Перекрут семенного канатика у взрослых. Дж Урол . 1990. 143 (1): 62–63.
14. Favorito LA, Cavalcante AG, Коста WS. Анатомические аспекты придатка яичка и влагалищной оболочки у пациентов с перекрутом яичка. Инт Браз Дж Урол . 2004. 30 (5): 420–424.
15. Нгуен Л., Ливано Г, Гош Л, Радхакришнан Дж., Форнелл Л, Джон Э.Влияние одностороннего перекрута яичек на кровоток и гистологию контралатеральных яичек. J Педиатр Хирургия . 1999. 34 (5): 680–683.
16. Дэвис Дж. Э., Сильверман М. Неотложные состояния мошонки. Emerg Med Clin North Am . 2011. 29 (3): 469–484.
17. Molokwu CN, Сомани Б.К., Гудман СМ. Результаты обследования мошонки при острой боли в мошонке с подозрением на перекрут яичка: последовательная серия случаев с участием 173 пациентов. БЖУ Инт . 2011; 107 (6): 990–993.
18. Шринивасан А, Цинман Н, Фебер К.М., Гитлин Дж, Палмер Л.С. Анамнез и результаты физикального обследования, позволяющие прогнозировать перекрут яичка: попытка проведения клинического диагноза домашним персоналом. Дж. Педиатр Урол . 2011. 7 (4): 470–474.
19. Лесли Дж. А., Каин МП. Неотложная и неотложная детская урологическая помощь. Педиатрическая клиника North Am . 2006; 53 (3): 513–527, viii.
20. Corbett HJ, Симпсон ET. Лечение острой мошонки у детей. ANZ J Surg . 2002. 72 (3): 226–228.
21. Меллик Л.Б. Перекрут яичка: пора перестать бросать кости. Скорая педиатрическая помощь . 2012. 28 (1): 80–86.
22. Boettcher M, Бергхольц Р, Кребс Т.Ф., Венке К, Аронсон округ Колумбия. Клинические предикторы перекрута яичка у детей. Урология .2012. 79 (3): 670–674.
23. Гатти Дж. М., Патрик Мерфи Дж. Текущее лечение острой мошонки. Semin Pediatr Surg . 2007. 16 (1): 58–63.
24. Ваткин Н.А., Рейгер Н.А., Моисей КР. Оправдано ли консервативное лечение острой мошонки с клинической точки зрения? Бр Дж Урол . 1996. 78 (4): 623–627.
25. Тайхнер Л, Ларкин Дж.О., Бурк М.Г., Уолдрон Р, Барри К., Юстас П.В.Ведение острой мошонки в районной больнице общего профиля: 10-летний опыт. Всемирный научный журнал . 2009. 9: 281–286.
26. Рингдал Э., Тиг Л. Перекрут яичка. Ам Фам Врач . 2006. 74 (10): 1739–1743.
27. Ciftci AO, Сенокак МЭ, Таньел ФК, Бююкпамукчу Н. Клинические предикторы дифференциальной диагностики острой мошонки. Eur J Pediatr Surg . 2004. 14 (5): 333–338.
28. Rabinowitz R, Халберт WC мл. Острая опухоль мошонки. Урол Клин Норт Ам . 1995. 22 (1): 101–105.
29. Давенпорт М. Азбука общей хирургии у детей. Острые проблемы с мошонкой. BMJ . 1996. 312 (7028): 435–437.
30. Консервирование Д.А., Ламберт С.М. Обследование пациента детской урологии. В: Wein AJ, Kavoussi LR, Novick AC, Partin AW, Peters CA, ред. Урология Кэмпбелла-Уолша, 10-е изд. Филадельфия, Пенсильвания: Эльзевьер Сондерс; 2012: 3067–3084.
31. Bentley DF, Ricchiuti DJ, Насралла П.Ф., МакМахон ДР. Перекрут семенного канатика с сохраненной перфузией яичка: начальные анатомические наблюдения. Дж Урол . 2004; 172 (6 ч. 1): 2373–2376.
32. Beni-Israel T, Гольдман М, Бар Хаим С, Козер Э. Клинические предикторы перекрута яичка в педиатрической отделении неотложной помощи. Am J Emerg Med . 2010. 28 (7): 786–789.
33. Ян Ц. Младший, Песня Б, Лю X, Вэй Г.Х., Лин Т, Он DW. Острая мошонка у детей: 18-летнее ретроспективное исследование. Скорая педиатрическая помощь . 2011. 27 (4): 270–274.
34. Белый WM, Брюэр МЭ, Ким ЭД. Сегментарная ишемия яичек, вызванная перемежающимся перекрутом яичка. Урология . 2006. 68 (3): 670–671.
35. Раха Э, Пульс F, Сайдул I, Фернесс П.Перекрут яичка: важность сопутствующего острого воспаления. Дж. Клин Патол . 2006. 59 (8): 831–834.
36. Грауманн Л.А., Дитц Х.Г., Штер М. Общий анализ мочи у детей с эпидидимитом. Eur J Pediatr Surg . 2010. 20 (4): 247–249.
37. Сомех Э., Горенштейн А, Серур Ф. Острый эпидидимит у мальчиков: данные постинфекционной этиологии. Дж Урол . 2004. 171 (1): 391–394.
38. Бейкер Л.А., Сигман Д, Мэтьюз Р.И., Бенсон Дж. Docimo SG. Анализ клинических исходов с использованием цветного допплеровского ультразвукового исследования яичек при перекруте яичка. Педиатрия . 2000; 105 (3 ч. 1): 604–607.
39. Ягил Ю., Народицкого I, Милхем Дж, и другие. Роль ультразвуковой допплерографии в диагностике острого состояния мошонки в отделении неотложной помощи. J Ультразвук Med . 2010. 29 (1): 11–21.
40. Bhatt S, Догра В.С. Роль УЗИ при травмах яичек и мошонки. Рентгенография . 2008. 28 (6): 1617–1629.
41. Moore CP, Марр Дж. К., Хуанг CJ. Крипторхический перекрут яичка. Скорая педиатрическая помощь . 2011. 27 (2): 121–123.
42. Waldert M, Клатте Т, Шмидбауэр Дж., Ремзи М, Лакнер Дж. Марбергер М. Цветная допплерография надежно выявляет перекрут яичка у мальчиков. Урология . 2010. 75 (5): 1170–1174.
43. Эйвери LL, Scheinfeld MH. Визуализация неотложных состояний полового члена и мошонки. Рентгенография . 2013. 33 (3): 721–740.
44. Wu HC, Вс СС, Као А, Чуанг Ф.Дж., Лин СС, Ли СС. Сравнение радионуклидной визуализации и ультразвукового исследования в дифференциации острого перекрута яичка и воспалительного заболевания яичек. Clin Nucl Med . 2002. 27 (7): 490–493.
45. Амини Б, Пател CB, Левин MR, Ким Т, Фишер RE. Диагностическая ядерная медицина в отделении неотложной помощи. Am J Emerg Med . 2011. 29 (1): 91–101.
46. Хадзиселимович Ф, Geneto R, Emmons LR. Повышенный апоптоз контралатеральных яичек у пациентов с перекрутом яичек как фактор бесплодия. Дж Урол . 1998. 160 (3 pt 2): 1158–1160.
47. Mäkelä E, Лахдес-Васама Т, Rajakorpi H, Викстрём С.19-летний обзор педиатрических пациентов с острой мошонкой. Scand J Surg . 2007. 96 (1): 62–66.
48. Bomann JS, Мур К. Прикроватное УЗИ болезненного яичка: до и после ручной деформации врачом неотложной помощи. Acad Emerg Med . 2009; 16 (4): 366.
49. Haynes BE, Haynes VE. Манипулятивная деторсия: остерегайтесь поворота, который не поворачивается. Дж Урол . 1987. 137 (1): 118–119.
50. Сессии AE, Рабиновиц Р, Хулберт WC, Гольдштейн М.М., Меворах Р.А. Перекрут яичка: направление, степень, продолжительность и дезинформация. Дж Урол . 2003. 169 (2): 663–665.
51. Mansbach JM, Форбс П, Питерс К. Перекрут яичка и факторы риска орхиэктомии. Arch Pediatr Adolesc Med . 2005. 159 (12): 1167–1171.
52. Bayne AP, Мэдден-Фуэнтес RJ, Джонс Э.А., и другие.Факторы, связанные с отсроченным лечением острого перекрута яичка — имеют ли значение демографические данные или межбольничный перевод? Дж Урол . 2010. 184 (4 доп.): 1743–1747.
53. Беллингер М.Ф., Абромовиц H, Брантли С, Маршалл Г. Орхиопексия: экспериментальное исследование влияния хирургической техники на гистологию яичек. Дж Урол . 1989. 142 (2 ч. 2): 553–555.
54. Андерсон Дж. Б., Уильямсон RC. Перекрут яичка в Бристоле: обзор за 25 лет. Br J Surg . 1988; 75 (10): 988–992.
55. МакЭндрю Х.Ф., Пембертон Р., Кикирос CS, Голлоу И. Заболеваемость и исследование острых проблем мошонки у детей. Педиатр Хирург Инт . 2002. 18 (5–6): 435–437.
56. Джефферсон Р. Х., Перес Л.М., Джозеф ДБ. Критический анализ клинической картины острой мошонки: 9-летний опыт работы в одном учреждении. Дж Урол . 1997. 158 (3 п. 2): 1198–1200.
57. Kaye JD, Шапиро Е.Ю., Левитт С.Б., и другие. Текстура паренхиматозного эхосигнала предсказывает сохранение яичка после перекрута: потенциальное влияние на необходимость экстренного исследования. Дж Урол . 2008. 180 (4 доп.): 1733–1736.
58. Таскинен С, Таскинен М, Ринтала Р. Перекрут яичка: орхиэктомия или орхиопексия? Дж. Педиатр Урол . 2008. 4 (3): 210–213.
59. Болин С, Драйвер CP, Янгсон Г.Г.Оперативное лечение перекрута яичка: текущая практика в Великобритании и Ирландии. Дж. Педиатр Урол . 2006. 2 (3): 190–193.
Исследование мошонки при перекруте яичка и перекруте придатка яичка: неотложная ситуация и реальность | Иранский журнал педиатрии
Проблема мошонки у педиатрических пациентов — это патология, которая проявляется болью в мошонке, эритемой, отеком, гидроцеле и отеком. Обычно это вызвано ТАТ, ущемлением мошонки, ТТ и ЭО, а иногда и травмой, кровоизлиянием, злокачественными новообразованиями яичек и идиопатическим отеком мошонки (3).Опытные детские хирурги могут определить причину патологии мошонки, собрав анамнез и проведя клиническое обследование (4). Однако различие между TT и TAT вызывает дилемму на ранних стадиях заболевания. Основываясь на нашем опыте, болезненность мошонки, кремастерный рефлекс и эритема являются полезными диагностическими признаками TT и TAT. Мы считаем, что исследование мошонки является безопасной процедурой, если она выполняется с учетом точного диагноза.
Необходимость раннего лечения ТТ во избежание инфаркта яичка хорошо известна (5, 6).ТТ снижает кровоснабжение яичка, что впоследствии приводит к кровотечению, инфаркту и некрозу. Многие исследования показали, что инфаркт яичек начинается в течение первых 2 часов после начала ТТ, необратимое повреждение происходит через 6 часов, полный инфаркт развивается через 24 часа, а функция фертильности после этого неизбежно снижается (1, 7). Статистический анализ показывает, что при агрессивном лечении, проводимом в течение 6 часов после начала ТТ, уровень спасения яичек составляет 93%. Напротив, только 10% случаев разрешаются через 24 часа (8).Из представленных здесь случаев пациентов 22 (22/31, 71%) перенесли операцию орхиэктомии, хотя начало лечения не было отложено. Это открытие можно объяснить задержками с обращением за медицинской помощью. В большинстве случаев основной причиной является неадекватная помощь менее опытных детских хирургов первой линии.
Обзор литературы предполагает, что частота ТАТ сильно отличается от частоты ТТ (9, 10) и что частота ТАТ теоретически может быть выше, чем частота ТАТ (11).В нашем исследовании на ТАТ пришлось 49% (32/65) случаев. Это значение считается ниже фактического и может быть объяснено нежеланием посещать кабинет врача или болью, которая автоматически утихает через несколько дней. ТАТ обычно приводит к набуханию, некрозу и, наконец, рассасыванию придатков. Хирургическое вмешательство при ТАТ может не потребоваться. Пациентам с диагнозом TT хирургическое исследование мошонки может предложить дифференциальный диагноз, что минимизирует риск потери яичек из-за неправильного диагноза (12).Однако подходы к лечению постоянно обсуждаются. Даже медицинские работники, выступающие за консервативное лечение, признали, что в 22% случаев требуется срочная исследовательская операция для дифференциальной диагностики и что у 14% пациентов, получающих консервативное лечение, развивается стойкая боль, которая требует удаления яичек (13). Из случаев, рассмотренных в нашем анализе, у двух пациентов с первичным диагнозом ТАТ было подтверждено наличие ТТ. Таким образом, любые риски, связанные с предотвращением потери яичек, не теряются.С другой стороны, исследование мошонки и удаление деформированного придатка под общим наркозом — безопасная процедура с минимальной болезненностью (9). Это позволяет поставить точный диагноз, снять симптомы и уменьшить беспокойство родителей пациента.
CDS считается основным методом визуализации для оценки различной этиологии. Сообщенные значения диагностической эффективности для CDS TT были чувствительны 69–86%, специфичны 87–100% и точны 73–97%. CDS имеет положительную прогностическую ценность 100% и отрицательную прогностическую ценность 97.5% (14-16). Кроме того, CDS вместе с клинической оценкой является надежным методом идентификации TT (7). В наших рассмотренных случаях пациенты с острым заболеванием мошонки были немедленно переведены, и обследование CDS мошонки проводилось без промедления. Это оказалось надежной начальной стратегией минимизации потери яичек. Более того, Soccorso et al. (17) предполагают, что CDS мошонки не следует использовать в качестве экстренного исследования, в то время как хирургическое исследование мошонки у пациентов, испытывающих боль, должно выполняться срочно без предоперационной морфологической оценки.
Частота орхиэктомии широко варьируется в литературе и составляет 39–71% в большинстве серий (18–20). Частота орхиэктомии в нашем анализе была выше опубликованных значений. Основной причиной высокой частоты орхиэктомий считается задержка обращения за медицинской помощью на раннем этапе. Средняя продолжительность симптомов у пациентов, включенных в наш анализ, составляла 30 часов, а средняя степень перекручивания — 450 °. Результаты показывают, что факторы, вызывающие отсрочку лечения, имеют решающее значение для пациентов с перекрутом.ТТ — частый источник судебных разбирательств в урологической практике (21, 22). Наиболее частыми причинами судебных разбирательств являются несвоевременная постановка диагноза, пропущенный диагноз и задержки в лечении. В нашем географическом регионе требуется больше многоцентровых совместных усилий с сельскими больницами для повышения точности диагностики. Следует точно диагностировать случаи острой мошонки, особенно ТТ. Функцию яичек и само яичко можно сохранить или спасти только у пациентов, которые проходят дифференциальный диагноз и без промедления подвергаются хирургическим вмешательствам.
.

 Для более точного воздействия на инфекционные агенты проводится бактериологическое исследование, чтобы определить восприимчивость патогенных микроорганизмов к антибиотикам.
Для более точного воздействия на инфекционные агенты проводится бактериологическое исследование, чтобы определить восприимчивость патогенных микроорганизмов к антибиотикам.

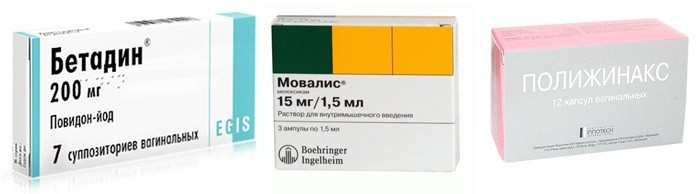
 Обладают выраженными бактерицидными способностями;
Обладают выраженными бактерицидными способностями;

 Здоровая влагалищная флора защищает придатки от патогенов. Если же микрофлора влагалища по какой-то причине нарушена, то инфицирование становится возможным.
Здоровая влагалищная флора защищает придатки от патогенов. Если же микрофлора влагалища по какой-то причине нарушена, то инфицирование становится возможным.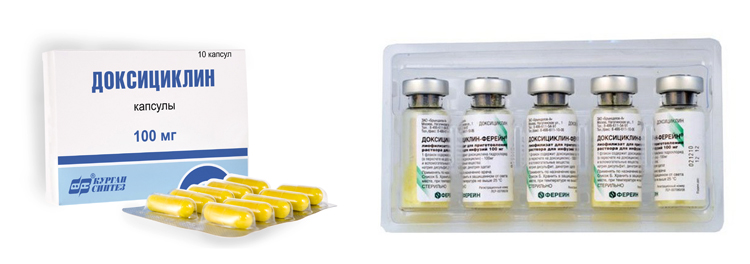 А значить – вызвать бесплодие, неспособность женщины забеременеть. Также причиной спаек может быть употребление антибиотиков.
А значить – вызвать бесплодие, неспособность женщины забеременеть. Также причиной спаек может быть употребление антибиотиков.


 Как только средство будет готово, необходимо сделать марлевые тампоны с ниточкой на конце, смочить один лечебным раствором.
Как только средство будет готово, необходимо сделать марлевые тампоны с ниточкой на конце, смочить один лечебным раствором.


 При продолжительном течении и частых рецидивах в патологический процесс вовлекаются мочевыделительная, нервная, эндокринная, сосудистая система, и заболевание приобретает характер полисистемного процесса.
При продолжительном течении и частых рецидивах в патологический процесс вовлекаются мочевыделительная, нервная, эндокринная, сосудистая система, и заболевание приобретает характер полисистемного процесса. Острая форма параметрита может привести к абсцессу параметрия, который иногда самостоятельно вскрывается в прямую кишку, матку, брюшную полость или мочевой пузырь.
Острая форма параметрита может привести к абсцессу параметрия, который иногда самостоятельно вскрывается в прямую кишку, матку, брюшную полость или мочевой пузырь.
 Может повышаться температура тела, болезненность в области промежности. В редких случаях воспалительный процесс может захватывать непосредственно ткань железы, при этом возникает истинный абсцесс с сильным нагноением и увеличением железы. Припухает большая и малая половые губы. Увеличиваются паховые лимфатические узлы. Повышается температура тела. От ложного абсцесса истинный отличается постоянной болью, резкой отечностью половой губы, неподвижностью кожи над абсцессом, высокой температурой.
Может повышаться температура тела, болезненность в области промежности. В редких случаях воспалительный процесс может захватывать непосредственно ткань железы, при этом возникает истинный абсцесс с сильным нагноением и увеличением железы. Припухает большая и малая половые губы. Увеличиваются паховые лимфатические узлы. Повышается температура тела. От ложного абсцесса истинный отличается постоянной болью, резкой отечностью половой губы, неподвижностью кожи над абсцессом, высокой температурой. Выделяют острый и постоянный вагиниты. При остром процессе женщины жалуются на зуд в области преддверия влагалища, жжение, ощущение давления, жара в половых органах и малом тазу, многие отмечают дизурические растройства. Характерным являются обильные выделения – бели. Воспалительный процесс, вызванный различными возбудителями, имеет свои особенности. Например, обильные пенистые желтовато-зеленые выделения с неприятным запахом характерны для трихомонадного вагинита; выделения белого творожистого вида – для грибкового. При хронических формах воспаления боли отсутствуют, в основном больные жалуются на выделения, зуд, жжение, небольшие изъязвления в области преддверия влагалища.
Выделяют острый и постоянный вагиниты. При остром процессе женщины жалуются на зуд в области преддверия влагалища, жжение, ощущение давления, жара в половых органах и малом тазу, многие отмечают дизурические растройства. Характерным являются обильные выделения – бели. Воспалительный процесс, вызванный различными возбудителями, имеет свои особенности. Например, обильные пенистые желтовато-зеленые выделения с неприятным запахом характерны для трихомонадного вагинита; выделения белого творожистого вида – для грибкового. При хронических формах воспаления боли отсутствуют, в основном больные жалуются на выделения, зуд, жжение, небольшие изъязвления в области преддверия влагалища. При этом создаются условия для массивного размножения таких микроорганизмов, как гарднереллы и облигатные анаэробы бактерии. Это заболевание редко встречается у девочек в препубертатном периоде и у женщин в постменапаузе, что указывает на большое значение гормонального компонента в возникновении такого дисбаланса.
При этом создаются условия для массивного размножения таких микроорганизмов, как гарднереллы и облигатные анаэробы бактерии. Это заболевание редко встречается у девочек в препубертатном периоде и у женщин в постменапаузе, что указывает на большое значение гормонального компонента в возникновении такого дисбаланса. Может возникать при проникновении различных бактерий (стафилококков, стрептококков, гонококков, кишечной эшерихии и др.). Эндоцервицит часто сочетается с воспалительным процессом в других отделах полового аппарата – кольпитом, сальпингоофоритом, эрозией шейки матки.
Может возникать при проникновении различных бактерий (стафилококков, стрептококков, гонококков, кишечной эшерихии и др.). Эндоцервицит часто сочетается с воспалительным процессом в других отделах полового аппарата – кольпитом, сальпингоофоритом, эрозией шейки матки. Очень быстро остроконечные кондиломы разрастаются при беременности.
Очень быстро остроконечные кондиломы разрастаются при беременности.

 ) используются для усиления эффекта антибактериальной и противовирусной терапии, а также как самостоятельный вид лечения при некоторых заболеваниях. Проводится в условиях процедурного кабинета или в домашних условиях. Для местного лечения используются различные лекарственные средства, действие которых направлено на борьбу с возбудителем, снятие симптомов воспаления, удаление продуктов распада микробов и т.д.
) используются для усиления эффекта антибактериальной и противовирусной терапии, а также как самостоятельный вид лечения при некоторых заболеваниях. Проводится в условиях процедурного кабинета или в домашних условиях. Для местного лечения используются различные лекарственные средства, действие которых направлено на борьбу с возбудителем, снятие симптомов воспаления, удаление продуктов распада микробов и т.д.
 Действующим фактором электромагнитного поля может быть преимущественно его электрическая или магнитная составляющая. Магнитотерапия характеризуется, в основном, противовоспалительным эффектом, который связан противоотёчным действием фактора. Это позволяет широко использовать магнитное поле в гинекологии в раннем послеоперационном периоде после хирургических вмешательств.
Действующим фактором электромагнитного поля может быть преимущественно его электрическая или магнитная составляющая. Магнитотерапия характеризуется, в основном, противовоспалительным эффектом, который связан противоотёчным действием фактора. Это позволяет широко использовать магнитное поле в гинекологии в раннем послеоперационном периоде после хирургических вмешательств.
 Кроме того, вы непроизвольно создаете идеальные парниковые условия для микробов.
Кроме того, вы непроизвольно создаете идеальные парниковые условия для микробов.
 Вам необходимо сбросить настройки своего браузера, чтобы он принимал файлы cookie, или чтобы спросить вас, хотите ли вы принимать файлы cookie.
Вам необходимо сбросить настройки своего браузера, чтобы он принимал файлы cookie, или чтобы спросить вас, хотите ли вы принимать файлы cookie.