Давит по грудью при беременности: какие могут быть причины?
Как правило, подобную симптоматику большинство беременных женщин начинает ощущать ближе к концу второго — началу третьего триместра и обусловлена она сугубо физиологическими процессами, неизменно происходящими в организме по мере роста плода.
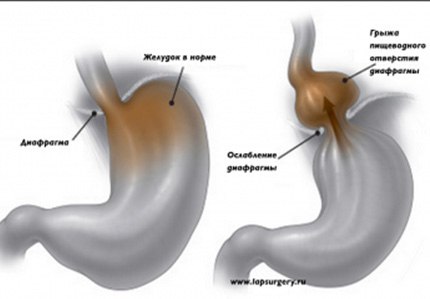
При этом состояние, когда давит под грудью при беременности, вовсе не обязательно должна ощущать каждая женщина, ведь оно напрямую зависит не только от размеров плода, но и внутреннем расположении матки относительно брюшных стенок (различают внутренне и наружное). Так, в случае, если матка расположена слишком близко к передней брюшной стенке, то по мере роста будущего ребенка, она начинает не только способствовать значительному смещению всех внутренних органов, что является вполне естественным процессом, но и оказывать сильное давление на диафрагму и костную ткань, из-за чего и создается ощущение, что болит под грудью ребро при беременности. Причем, болезненный синдром — не единственный негативный момент таких перестроек в организме, напрямую связанных с интересным положением женщины, ведь помимо прочего, давление на диафрагму, ребра и, как следствие, мягкие ткани передней стенки живота, сопровождаются такими неприятнейшими моментами, как зуд, отечность и даже скрытые гематомы.
Чаще всего у беременных женщин с подобными проблемами можно наблюдать очень большой животик, ну а если речь идет о многоплодии, то, к сожалению, избежать такого дискомфорта вряд ли удастся. Мало того, нередко, когда подобная симптоматика усугубляется плохим физическим самочувствием, которое особенно сильно дает о себе знать в тем моменты, когда женщина находится в исключительно горизонтальном положении (имеется ввиду идеально ровная поверхность без мягких подушек или матраца). Так, например, многие будущие мамочки начинают чувствовать острое недомогание, во время процедуры УЗИ (ультра-звуковое исследование плода и плаценты) и нередко когда она заканчивается потерей сознания. Врачи называют данное явление синдромом полой вены и как раз-таки и объясняют его сильным давлением плода на диафрагму.
Случается и такое, что наряду с тем, что болит ребро под грудью при беременности, женщина начинает чувствовать сильнейшее распирание в области грудной клетки и все лифчики становятся ей малы в объеме. Подобная симптоматика обусловлена временными деформациями суставов и обычно в течение нескольких дней/недель после родов все становится на свои места. Для того, чтобы хоть как-то облегчить свое существование в последние несколько месяцев беременности, специалисты рекомендуют носить специальное бескаркасное нижнее белье, которое предусматривает широкую полосу под чашечками лифа и полностью исключает использование поддерживающих косточек. Дополнительное удобство таких лифчиков заключается в том, что они, как правило, оснащены специальными регуляторами обхвата, которыми можно воспользоваться в случае, если размер груди перестанет меняться, а объем грудной клетки продолжит свое расширение. Такое белье, кстати, пригодится и во время грудного вскармливания, особенно если его чашечки оснащены специальными пуговичками, которые позволяют в любой момент извлекать грудь наружу без снятия самого лифа.
Случается и такое, что сильнейшие боли и тяжесть под грудью беременная женщина начинает испытывать из-за своей неправильной осанки (имеется ввиду различные патологии и искривления, при которых внутренне смещение органов затрудняется или происходит совершенно по другим, нестандартным для этого явления, схемам). Выход из этой ситуации только один — следить за своей осанкой и как можно чаще откидываться на вертикальную плоскую поверхность, будь-то стена или спинка стула, по максимуму тем самым разгружая свой позвоночник, диафрагму и грудную клетку посредством смещения центра тяжести. В идеале, конечно, стоит подобрать специальный бандаж для живота или пошить его у высококвалифицированных специалистов по индивидуальным размерам с учетом всех особенностей строения. Это приспособление поможет поддерживать живот снизу и в то же время сдержит его от напирания вверх, тем самым снизив давление на диафрагму и грудную клетку в целом.
Можно помогать себе «разгрузиться» и с помощью специальных упражнений. Одно из них заключается в том, что женщина должна стать в коленно-локтевую позу и начать выгибаться дугой вверх и, соответственно, прогибаться вниз, как кошечка. Обычно пяти-десяти минут таких нехитрых манипуляций вполне достаточно для того, чтобы снизить болевой порог или хотя бы на время устранить другие неприятные ощущения, связанные с этим явлением. Не редкость, когда тяжесть в грудной клетке частично или полностью проходит где-то с 35 недели, когда женщина уже, как говорится, находится на финишной прямой. Это связано с тем, что по мере приближения родового процесса, сам животик начинает опускаться вниз, снижая тем самым напор на диафрагму и ребра. В этом случае, напротив, центр тяжести может сместиться вниз и на этот раз начнут давать о себе знать тазовые кости, хотя последняя симптоматика вовсе не обязательна.
И даже, если существенного облегчения до родов так и не произойдет, не стоит отчаиваться, ведь все трудности и не очень комфортные моменты забудутся сразу после того, как на свет появится малыш и мамочке придется озаботиться уже совсем другими проблемами.
Иногда, для того, чтобы ускорить послеродовый процесс восстановления, женщине рекомендуют использовать специальный корсет, который поможет в кратчайшие сроки утянуть растянутые мышцы передней стенки брюшной полости, а также привести в первоначальный вид грудную клетку, которая нередко во время беременности поддается довольно серьезным деформациям и смещениям.
Спазм диафрагмы — боль под диафрагмой — запись пользователя клюковка (rkrjdrf) в сообществе Диафрагмальная грыжа в категории **Статьи, информация о ДГ**
как укрепить кожу телаНаткнулась тут. ( Для общего развития).
Причины спазма диафрагмы всегда разные. Они возникают из-за нарушений в работе диафрагмы, например, при длительном статическом ее сдавливании. А это может привести не только к спазму дыхания, но и боли в пояснице и ко многим другим неприятным последствиям!
Сегодня будем говорить о неправильных статических позах человека, в процессе его жизнедеятельности, начиная со школы, ВУЗа и рабочего места.
К чему это может привести и как с этим «бороться».
.
Диафрагма осуществляет очень важные функции в человеческом организме. Она представляет собой достаточно широкую пластину, имеющую форму купола. Диафрагма делит тело на брюшную и грудную полости. Диафрагма постоянно расслабляется и сокращается, то опускается, то поднимается, являясь основным «массажером» внутренних органов и влияет на внутренние ритмы человека.
Что же такое спазм? Спазм представляет собой судорожное состояние мышц. Когда возникает спазм, могут возникнуть проблемы с кровообращением, дыханием и пищеварением. Вплоть до грыжи диафрагмы.
Причин для рефлекторного сокращения диафрагмы существует большое множество. Анатомически тело человека представлено системой полостей, ограниченных друг от друга диафрагмами. Данное разделение носит не только защитную (барьерную) функцию, но и участвует в поддержании разницы внутриполостного давления, активизируя физиологические движения внутренних органов. Диафрагма имеет мышечную структуру. И как любая мышца в теле человека может быть спазмирована.
Симптомы, которые проявляются при спазме диафрагмы:
1) вздутие живота, урчание в животе.
Длительное вздутие живота, не соответствующее количеству принятой пищи, т. е. живот вздут постоянно.
2) холодные ноги, холодные руки
Холодные конечности. Холод в конечностях даже летом. Даже летом люди спят в носках.
3) боль в спине между лопатками, которая появляется внезапно, усиливается при наклонах и поворотах.
Постоянно присутствует дискомфорт между лопатками
4) длительная слабость (при хороших анализах и рентгене)
5) запоры, которые не вылечиваются традиционными слабительными
Запоры возникают из-за частичного пареза кишечника.
6) побледнение кожи (руки и лицо бледные)
7) икота, отрыжка воздухом
8) длительные боли в животе
Эрозивный гастрит, эрозивный колит, боли в животе ночью, боли в животе сразу после еды и в течение 40 минут (пища карябает эти места)
9) мышечный "кулак" (дуля) под ребрами спереди или сзади
Это может быть зажата диафрагма с одной стороны (например, троллейбус резко затормозил, вы резко уперлись животом одной стороной)
10) жалобы на плохую память
Подобно всем прочим мускулам человеческого тела, диафрагма может терять мышечный тонус и слабеть, а слабая диафрагма - как правило, результат привычки к неверному дыханию и неправильному положению тела, что и мешает дышать эффективно. Исправить это можно с помощью дыхательных практик и одна из них - дыхание под нагрузкой. В качестве нагрузки выступает мешочек с песком, который кладут на солнечное сплетение, чтобы укрепить мышцу и помочь мозгу сознательно ощутить ее. Со временем дыхание под нагрузкой не только сделает диафрагму сильнее, но и позволит спокойно контролировать область нижней части живота, а также придаст вам уверенность в том, что необходимо дышать свободно.
Жукова Г.М, д.м.н., профессор, Президент Международной Ассоциации специалистов оздоровительных практик «МАСОП» , руководитель Международной Академии Йоготерапии, председатель коллегии йоготерапевтов Российской профессиональной медицинской ассоциации традиционной и народной медицины РАНМ (Москва Россия)
Жукова Ганна Михайловна 24-26 февраля в Минске, будет проводить мастер-класс.
Все подробности на http://congressminsk.by/программа/
Какие заболевания могут быть причиной боли в грудной клетке при беременности
Во втором триместре беременности живот женщины начинает расти более интенсивно. К этому времени тошнота и токсикоз уже прошли, но начинаются новые неудобства, связанные с увеличивающейся маткой, смещением внутренних органов. Ребенок растет и начинает активно шевелиться, что тоже не проходит незаметно для женского организма.
Именно в этот период беременности женщина часто жалуется, что у нее болит грудная клетка. Эти боли имеют несколько причин.

Растяжение связок
Главной причиной являются гормональные изменения. Природа позаботилась о том, чтобы во время беременности женский таз стал немного шире. Это дает возможность плоду быстрее пройти через родовой канал.
В функции плаценты входит выработка специального гормона под названием релаксин. Он мягко действует на связки, сухожилия и кости таза, размягчая их, делая более эластичными. Однако релаксин также оказывает свое действие и на другие костные структуры, в том числе на кости, хрящи и связки грудной клетки. Создается ощущение дискомфорта, болезненности в груди, чувство распирания.
Это состояние физиологично и неопасно. После родов, когда гормональный фон придет в нормальное состояние, неприятные ощущения пройдут.
Также читайте почему при беременности болит поясница.
Межреберная невралгия
Так называют появление боли, связанной с компресссией нервного корешка. Возникает по ходу межреберных нервов.
Чаще всего это состояние связано с тем, что с ростом живота на позвоночник беременной значительно возрастает нагрузка. Растущая матка давит на диафрагму, а та, в свою очередь, оказывает давление на ребра. В результате межреберные промежутки несколько сужаются, защемляя проходящие в них нервы.
Заболевание проявляет себя внезапно: сильно болит грудная клетка, становится трудно сделать вдох. При малейших движениях боль усиливается. Особенно женщине трудно утром встать с кровати.
При беременности это одна их самых неприятных вещей, так как практически все эффективные методы лечения в данном случае противопоказаны, они могут навредить ребенку.
Подробнее о межреберной невралгии при беременности читайте здесь.
Еще одной причиной межреберной невралгии может стать остеохондроз, который нередко встречается у женщин после 35 лет. Питание межпозвоночных дисков ухудшается, фиброзная ткань замещается соединительной, которая, в свою очередь, не обладает такой превосходной амортизацией.
Поэтому женщине, страдающей остеохондрозом, следует еще до беременности провести профилактическое лечение, укрепить мышечный каркас. Тогда вероятность обострения заболевания снизится в несколько раз.
Давление в грудной клетке из-за изжоги

Изжога – это состояние беспокоит многих женщин во второй половине беременности. Причина ее та же, что и в предыдущих случаях. Только в этот раз увеличенная матка давит своим дном на желудок, смещая его кверху. В дополнение главный гормон беременности – прогестерон – расслабляет не только мышечную ткань матки, но и гладкую мускулатуру желудка и пищевода.
В результате расслабленный сфинктер не в состоянии сомкнуться и кислое желудочное содержимое легко проникает в пищевод, вызывает чувство дискомфорта, отрыжку, часто с кислым привкусом. Беременная ощущает, что на грудную клетку что-то давит изнутри. Такое чувство в медицине называют дисфагией. А само состояние – рефлюкс-эзофагитом.
Для снижения симптомов изжоги рекомендуют:
- спать с высоко поднятой подушкой;
- за 2 часа до сна не принимать пищу;
- не увлекаться газированной водой, жареной и острой пищей. Приступ изжоги может вызвать свежая сдоба, чашка кофе, цитрусовые, виноград;
- питаться следует маленькими порциями до пяти раз в день, но не переедая;
- постараться не волноваться, так как кортизол, вырабатывающийся во время стресса, повышает выработку соляной кислоты;
- бросить курить, если женщина до сих пор этого не сделала;
- принять таблетку Рэнни (но только при сильной изжоге). Этот препарат безопасен и разрешен беременным.
Заболевания сердца
Даже если до беременности у женщины не было сердечных заболеваний, необходимо помнить, что нагрузка на организм в этот период достаточно большая. Поэтому сердечная мышца также может недополучать кислород. К тому же увеличенный живот смещает сердце немного вверх, что отрицательно сказывается на его работе.
Проблема проявится с большей вероятностью, если женщина еще до беременности имела проблемы с сердцем.
Симптомы повышенной нагрузки на сердечную мышцу напоминают приступ стенокардии. Причина в том, что механизм возникновения – недостаток кислорода – одинаков. Болит за грудиной, боль иррадиирует в руку, плечо, под лопатку.
Возникает ощущение недостатка воздуха, страх.
К какому врачу обращаться
Выяснив причину, необходимо направить все усилия на ее устранение. Для этого необходима помощь врача. С подобными проблемами обращаются к неврологу, ортопеду, терапевту или кардиологу (в зависимости от преобладающих симптомов).
Специалисты направят на необходимые исследования и назначат лечение, которое поможет беременной и не навредит будущему ребенку.
Наиболее эффективно проведение профилактики заболеваний еще до наступления беременности. Женщине следует вести здоровый образ жизни, правильно питаться. Полезны будут умеренные физические нагрузки и плавание в бассейне.
симптомы, причины, лечение, профилактика, осложнения
Возникновение патологии у мам, ожидающих малыша, происходит достаточно часто. Существует несколько причин, почему может быть диафрагмальная грыжа у беременных. Во время беременности в организме будущей мамы происходят различные изменения, в том числе, которые могут спровоцировать возникновение грыжи диафрагмы:
- Врождённые проблемы мышц диафрагмы;
- Приобретённое ослабление мышц диафрагмы;
- Поднятие тяжестей;
- Большие физические нагрузки;
- Увеличивающийся в размерах живот;
- Частые запоры;
- Хронический кашель;
- Получение травмы диафрагмы;
- Ранее проведённые хирургические операции в области диафрагмы;
- Ношение тесной и обтягивающей одежды;
- Хронический кашель.
Как можно определить патологию у будущей мамы? Существуют определённые признаки, по которым можно выявить развитие диафрагмальной грыжи при беременности. Но сложность выявления заболевания заключается в том, что многие симптомы свойственны многим беременным:
- При грыже пищевода, будущая мама ощущает постоянную изжогу, боли в верхней части живота и грудной клетке. Возможно возникновение болевых ощущений в левом боку беременной девушки;
- Возможны приступы тошноты и рвоты, после чего беременная ощущает некоторое облегчение на время;
- Возможно вздутие живота, срыгивание и повышенное слюноотделение;
- Развитие анемии после шестнадцатой недели беременности;
- Обычно признаки диафрагмальной грыжи проявляются в горизонтальном положении или наклонах тела. В вертикальном положении признаки патологии ощущаются реже и в меньшей степени.
Диагностика грыжи диафрагмы у беременной
Для постановки диагноза, врачу необходимо осмотреть беременную, у которой не проходит тошнота и рвота после первого триместра, а также возникают боли в верхней части живота и в области грудной клетки:
- Если нет противопоказаний, будущей маме назначается проведение эзофагостроскопии или эзофаготонокимографии;
- Для оценки состояния органов брюшной полости назначается ультразвуковое исследование;
- Происходит изучение уровня кислотности желудка;
- Необходимо сдать анализы крови и мочи.
Чем опасна диафрагма грыжи у будущей мамы? В зависимости от характера диафрагмальной грыжи, осложнения различаются по степени опасности. Эта патология становится опасной, если происходит ущемление:
- При ущемлении грыжевого выпячивания или соседних органов, жизни будущей маме может угрожать опасность. При возникшем ущемлении проводится экстренное хирургическое вмешательство, так как это может привести к летальному исходу;
- Если грыжа скользящая, угрозы жизни для малыша и мамы не возникает. В этом случае возможно развитие воспалительного процесса в пищеводе и возникновение дуоденогастрального рефлюкса. Симптомом возникновения осложнения может стать горечь во рту после приёма пищи. Эти последствия лечатся консервативно с использованием разрешённых препаратов и соблюдения щадящей диеты.
Что можете сделать вы
Во время беременности самостоятельно лечить диафрагмальную грыжу нельзя. Будущая мама должна посетить специалиста, пройти необходимое исследование и придерживаться назначенного лечения. В случае возникновения симптомов осложнений, беременная должна сообщать об этом врачу.
Спать будущей маме, у которой диагностирована диафрагмальная грыжа, нужно с немного поднятой головой. Для этого используется несколько подушек. Это позволяет снизить давление внутри брюшной полости, уменьшить частоту возникновения изжоги.
Питание беременной в любом случае должно быть полноценным и рациональным. Врач расскажет будущей маме о том, какие продукты необходимо полностью исключить, а какие добавить.
Что делает врач
Как вылечить диафрагмальную грыжу во время беременности? Необходимый метод лечения определяет доктор после получения результатов обследований. Оперативное вмешательство во время беременности проводится только в случае ущемления грыжи. Это осложнение опасно для жизни мамы, поэтому будет проведена экстренная операция.
Обычно беременным при постановке диагноза диафрагмальной грыжи назначается консервативное лечение:
- Будущей маме следует придерживаться щадящей диеты. В меню беременной с диафрагмальной грыжей не должно быть кислой, острой, жареной, копчёной продукции, сладостей и полуфабрикатов;
- Приём пищи должен происходить часто, но небольшими порциями;
- Для устранения изжоги и других неприятных симптомов назначается приём специальных средств;
- Спазмолитики применяются при возникновении постоянных и сильных болей. Но приём этих медикаментов в период беременности нежелателен;
- При возникновении анемии будущей маме назначаются препараты, с высоким содержанием железа. И чаще всего введение подобных лекарств происходит методом инъекций, чтобы не вызвать раздражение пищевода и желудка;
- Если у будущей мамы диагностирована диафрагма грыжи, родоразрешение будет происходить методом кесарева сечения. При родах естественным путём произойдёт увеличение брюшного давления, что может привести к различным осложнениям.
Можно ли предотвратить возникновение диафрагмальной грыжи у будущих мам? Если придерживаться определённых правил, то возникновение этой патологии избежать можно:
- Для того чтобы помочь мышцам живота, который увеличивается в размерах из-за растущего плода, беременным рекомендуется ношение специального бандажа;
- Питание будущей мамы должно быть рациональным и полноценным. Важно не допускать возникновение запоров. Поэтому беременным следует включить в рацион продукты с высоким содержанием клетчатки;
- В период беременности разрешено заниматься физическими упражнениями, но нельзя допускать сильной нагрузки;
- Беременным нельзя поднимать тяжести;
- Будущая мама должна спать не менее восьми часов в сутки, регулярно гулять на свежем воздухе, избегать стрессовых ситуаций;
- Одежда во время вынашивания малыша должна быть свободной и не стесняющей движения;
- Избегать возможности получения травмы области диафрагмы;
- Если беременная начинает болеть инфекционным заболеванием, необходимо как можно раньше начать лечение. Это необходимо для предотвращения осложнений и развития хронического кашля.
Вооружайтесь знаниями и читайте полезную информативную статью о заболевании грыжа диафрагмы при беременности. Ведь быть родителями – значит, изучать всё то, что поможет сохранять градус здоровья в семье на отметке «36,6».
Узнайте, что может вызвать недуг грыжа диафрагмы при беременности, как его своевременно распознать. Найдите информацию о том, каковы признаки, по которым можно определить недомогание. И какие анализы помогут выявить болезнь и поставить верный диагноз.
В статье вы прочтёте всё о методах лечения такого заболевания, как грыжа диафрагмы при беременности. Уточните, какой должна быть эффективная первая помощь. Чем лечить: выбрать лекарственные препараты или народные методы?
Также вы узнаете, чем может быть опасно несвоевременное лечение недуга грыжа диафрагмы при беременности, и почему так важно избежать последствий. Всё о том, как предупредить грыжа диафрагмы при беременности и не допустить осложнений. Будьте здоровы!
Боли под ребрами при беременности – причины как облегчить
Боль в области ребер обычно появляется в третьем триместре беременности, хотя у некоторых женщин она может начаться еще раньше. Ощущение может варьироваться от легкого дискомфорта до сильной боли. Это обычно вызвано давлением растущей матки, а также движениями ребенка (физическими ударами его по ребрам). Если малыш находится в положении тазового предлежания, давление его головы, находящейся под ребрами, может быть причиной дискомфорта. Болевые ощущения обычно наблюдаются чуть ниже груди в зависимости от положения ребенка. Вы можете обнаружить, что боль усиливается, когда вы сидите или наклоняетесь вперед.
Дно матки (верхняя часть) находится на самом высоком уровне примерно на 36 неделе беременности, достигая области чуть ниже грудины.
После 36 недель ваш ребенок опускается в полость таза для подготовки к родам. Это, как правило, дает сильное облегчение!
Причины
Боль в ребрах распространена среди беременных женщин, особенно с правой стороны. Интенсивность может варьироваться от тупой до резкой стреляющей или колющей боли. Гормон, называемый релаксином, вырабатывается организмом на более поздних сроках беременности. Он воздействует на ваши связки, увеличивая их эластичность. Под влиянием этого гормона связки в животе и бедрах растягиваются, чтобы освободить место для растущего ребенка, а также позволить ему пройти через родовой канал. Но при этом из-за действия релаксина все остальные связки вашего тела также становятся более эластичными, заставляя вас чувствовать, что ваши конечности не прикреплены нормально к суставам.
По мере развития беременности при расширении матки также растягиваются связки в грудной клетке, и вы почувствуете давление на ее стенки. Ваша грудная клетка должна расширяться, чтобы не только обеспечить больше места для ребенка, но и приспособить легкие, которые к настоящему времени сдвинуты вверх (в третьем триместре). При этом может развиться также одышка (учащенного и затрудненное дыхание), когда место для легких становится ограниченным. Увеличение груди также будет тянуть плечи вперед, что создаст нагрузку на мышцы спины и заставит вас сутулиться.
Как облегчить?
Хотя вы не можете остановить растущую матку, есть некоторые способы временно уменьшить боль.
Советы, описанные ниже, не «вылечат» болезненность, но могут помочь облегчить состояние, пока ребенок не опустится ниже (примерно на 36 неделе).
Важно знать, что в период вынашивания ребенка, нельзя принимать много болеутоляющих или противовоспалительных препаратов. Например, при приеме таких лекарств, как ибупрофен, самые большие риски (в том числе очень серьезные) для ребенка в первом и третьем триместре.
При невыносимой боли обратитесь к врачу с вопросом о приеме парацетамола или других лекарств.
Фармацевты в аптеках также могут дать советы о том, что можно предпринять, поскольку они имеют самые современные данные о лекарственных средствах. Но без профессиональной рекомендации, избегайте любых лекарств, если это возможно.
Лучшие советы
- Почувствуйте себя максимально комфортно, надев свободную одежду
- Поддерживайте себя подушками в положении лежа
- Сядьте прямо и не горбитесь, поддерживайте спину
- Избегайте слишком долгого положения сидя – через каждые два часа (или чаще, если это помогает) встаньте и сделайте растяжку или совершите короткую прогулку
- Теплые или холодные компрессы очень хорошо подходят в данном случае
- Горячий душ на спину (будьте благоразумны с этим – умеренно горячий!)
- Выполняйте упражнения, которые помогут вам растянуть и поддержать ваше тело, например, плавание
- Предотвратите раздражение, которое могут вызвать некоторые продукты, избегая их, такие как сахар и крупы. Сокращение этих двух факторов также значительно снизит риск развития гестационного диабета.
- Делайте растяжку
Вот действительно эффективное упражнение для временного облегчения, которым поделилась акушерка Алан Руни на одном из зарубежных сайтов:

«Встаньте лицом к стене. Ноги должны находиться в 40 сантиметрах от нее. Скрестите пальцы в замок или просто ладони, затем обоприте их вместе с локтями о стену на уровне лица. Опускайте руки ниже по стене, все сильнее наклоняясь, и растягивая себя как можно больше (смотрите фото выше). При этом опертые локти должны оставаться уже над головой. Удерживайтесь в согнутом положении так долго, пока вам будет удобно. Это поднимает диафрагму и грудную клетку вверх от матки и действительно обеспечивает эффективное временное облегчение, особенно если боль вызвана тазовым предлежанием ребенка, когда голова его находится под ребрами».
Также отличной идеей является посещение практикующего врача альтернативной медицины, если вы еще этого не делали. В зависимости от того, какую терапию вы предпочитаете – остеопатия, акупунктура или мануальная терапия – это может помочь облегчить болезненные ощущения в области ребер во время беременности. Специалист в подобной области может обнаружить все другие области, которые могут быть «проблемными», и даже способствовать боли под ребрами или в другом месте.
Может ли что-нибудь избавить вас полностью от болезненных ощущений?
Помимо всего этого, есть только одна волшебная таблетка, которая способна избавить от этой проблемы – роды! Как только ребенок рождается, боль обычно полностью проходит.
Когда боль под ребрами указывает на серьезную проблему?
Боль в области ребер с правой стороны, которую можно спутать с изжогой, проблемами с желчным пузырем, гриппом, диспепсией или болью в ребрах из-за давления ребенка, может быть симптомом преэклампсии. Это патология, которая затрагивает многих беременных женщин (минимум 5-8%) и характеризуется высоким кровяным давлением. Это состояние не всегда имеет другие симптомы, а если они и есть, то их можно легко принять за обычные последствия беременности. Даже малейший скачок артериального давления может указывать на вероятность появления преэклампсии. Из-за нее возможны серьезные осложнения, но если вовремя диагностировать это состояние, то его можно контролировать.
Опыт других женщин
Вот несколько отзывов с зарубежного сайта от других женщин, которые столкнулись с подобной проблемой:
«Я была на 30 недель. И у меня тоже началась эта ужасная боль во время моей последней беременности, и я действительно боялась ее. Я считаю, что единственный способ полностью избавиться от нее – лежать на левом боку (моя боль справа) при помощи подушек. Чем дольше я на ногах, тем хуже ощущения. Это действительно настолько плохо, что вы просто хотите плакать. Это как жгучая боль, как будто что-то защемил. Но я могу гарантировать… она исчезнет, как только родится ребенок. Ты почти забываешь, что эта боль когда-либо существовала!»
«Ощутила ту же боль на той же стороне в 26 недель и 5 дней и испытываю ее в течение недели. Я принимаю парацетамол, но кажется, что он не помогает.»
«У моей матери были близнецы… и много боли в ребрах. Потребовался год, чтобы боль ушла, и ее нижние ребра торчат и выглядят забавно. У меня болит одна сторона, где мой ребенок либо прижимается, либо пинается, ой! Щиплет/жжет и будит меня. Я чувствую, что встречное давление на его удары помогает предотвратить любые синяки.»
 Загрузка…
Загрузка…Проблемы при беременности — Мамин Город
Беременность — одно из самых прекрасных состояний женщины, однако и оно способно причинить массу неудобств. О том, какие недомогания подстерегают будущую маму, вы узнаете ниже
Одышка
Начиная с четвертого месяца беременности, увеличившаяся матка начинает подниматься к грудной клетке. При этом она сильно давит на диафрагму и этим затрудняет дыхание. Теперь одышка сопровождает беременную женщину практически до самых родов. Она появляется не только при ходьбе или каких-то интенсивных движениях, но и при покое. Особенно сильной становится одышка в лежачем положении.
Чтобы немного облегчить дыхание, женщина во время сна и отдыха должна находиться в полусидящей позе. Для этого под спину нужно положить несколько больших подушек. Конечно, спать в таком положении не очень удобно, но придется некоторое время потерпеть.
Перед самыми родами матка, готовясь к ним, начинает опускаться в область таза. Давление на диафрагму ослабевает, и одышка практически проходит. Но дышать женщине все равно тяжело, так как сильно увеличившаяся матка занимает много места в брюшной полости и не дает работать легким в полную силу. Поэтому дыхание остается учащенным.
Головокружение и обмороки
Начало беременности часто сопровождается общей слабостью. Это объясняется тем, что организм начинает меняться, и ему необходимо время, чтобы привыкнуть к своему новому состоянию. Но иногда одной только слабостью дело не ограничивается. Возникают головокружения, а в некоторых случаях и обмороки. Чаще всего они бывают у женщин, которые испытывали эти ощущения и раньше, во время менструации или до нее. Это может быть также результатом сужения кровеносных сосудов и говорит об их предрасположенности к заболеваниям. У здоровых женщин головокружений и обмороков при беременности практически не бывает.
При появлении этих симптомов лучше сразу же обратиться к врачу. Он назначит дополнительное обследование и посоветует как надо себя вести, чтобы избежать этого.
Иногда головокружения и обмороки могут появляться вместе с тошнотой и рвотой, повышением артериального давления, отечностью. Возможно, все это является токсикозом беременности. Необходимо сразу же поставить в известность врача, чтобы он мог своевременно оказать помощь и учитывать все эти признаки во время родов.
Отеки
Во время беременности увеличивающаяся матка сдавливает вены, находящиеся в области таза. В организме женщины изменяется круг кровообращения. Теперь он охватывает и плаценту. Все это приводит к тому, что сердце не всегда может успешно справиться с возросшей нагрузкой. В результате появляются отеки ног. Еще один фактор, приводящий к застою крови и отекам, — это долгое стояние или сидение. В эти моменты вены на ногах испытывают увеличенную нагрузку и реагируют таким образом.
Чтобы предотвратить появление отеков или хотя бы уменьшить их, нужно соблюдать следующие рекомендации. Следует употреблять в пищу как можно меньше соленого, так как соль приводит к задержке жидкости в организме. В особо тяжелых случаях лучше совсем перейти на бессолевую диету. Беременная женщина должна избегать очень долгого стояния или сидения. Если она все же вынуждена это делать, то потом следует обязательно отдохнуть. Для этого лучше всего полежать со слегка приподнятыми ногами или же посидеть, положив ноги на стул. Важно следить и за количеством выпиваемой в день жидкости. Ее не должно быть очень много, но и сильно ограничивать ее потребление тоже не стоит, так как она необходима не только будущей матери, но и плоду.
Если возникают отеки, нужно обязательно обратиться к врачу. Он установит причины этого неприятного явления и поможет справиться с ним.
Судороги
Во время беременности щитовидная железа, регулирующая обмен кальция в организме, действует не так эффективно, как обычно. В результате происходит вымывание кальция из зубов и судороги. Если в организме находится достаточное количество кальция, то эти симптомы отсутствуют. Поэтому, чтобы они не появлялись, нужно позаботиться о достаточном содержании кальция в пище. Это вещество содержится в следующих продуктах: сыре, молоке и молочных продуктах, капусте, картофеле. Возможно, организму недостает витамина В1. Нужно сообщить об этих симптомах врачу, чтобы он назначил необходимое лечение.
Очень часто во время беременности судорогой сводит мышцы голени. Это происходит из-за того, что смещается центр тяжести и основная нагрузка приходится именно на эти мышцы.
Для того чтобы быстрее избавиться от судорог в ногах и привести их в нормальное состояние, нужно выполнять следующие действия: вставать на носки, вытягивать ноги так, чтобы стопа с голенью составляли единую линию; лежа на спине сильно упираться ногами в стену. Можно спать или отдыхать с подложенной под ноги подушкой, позволяющей им находиться немного выше остального тела. Это способствует оттоку крови из сосудов нижних конечностей и уменьшает риск судорог.
Если судороги застигли женщину врасплох на улице, ей следует присесть на скамейку или облокотиться обо что-нибудь, и тщательно помассировать мышцы ног. Боль пройдет очень быстро.
Варикозное расширение вен
Во время беременности увеличившаяся матка начинает давить на вены, находящиеся в малом тазу. Кровь поступает в вены на ногах и задерживается там. Она не может подняться обратно и начинает давить на стенки сосудов. В результате возникает варикозное расширение вен. В группу риска входят люди, у которых эта болезнь передается по наследству, а также те, кто ведет малоподвижный образ жизни. Это заболевание проявляется в виде синих прожилок на ногах, а в запущенных случаях — в узлах. В некоторых случаях эти симптомы болезни проходят после родов, а в других — остаются.
Чтобы предотвратить варикозное расширение вен, нужно вести более активный образ жизни: ежедневно совершать пешие прогулки, выполнять специальные упражнения для ног, делать несложную работу по дому. Во время отдыха лучше всего класть ноги на стул или какую-нибудь другую высокую опору. Можно полежать, приподняв немного ноги. Кровь начнет оттекать из них, и скоро наступит облегчение.
При риске заболевания варикозным расширением вен, особое внимание следует уделить своей одежде. Нельзя носить носки со слишком тугими резинками, следует избегать всего, что сдавливает сосуды на бедрах или голенях: очень тугих колготок, сапог с узким голенищем.
Если во время беременности признаки варикозного расширения вен все же появились, нужно обратиться к врачу. Он сможет назначить специальные средства от этой болезни. А с хирургическим вмешательством следует повременить до конца беременности.
Боли в спине
Из-за увеличения веса женщины во второй половине беременности, центр тяжести ее тела смещается. Чтобы приспособиться к нему, она вынуждена все больше прогибать спину в пояснице. В результате возникают сильные боли в спине. Способствовать этим болям может неправильный изгиб позвоночника, а также ношение во время беременности туфель на высоком каблуке.
Чтобы предотвратить боли в спине, нужно с первых же месяцев беременности постоянно держать спину прямо, чаще давать ей отдохнуть. Если боли в спине и пояснице становятся очень сильными, можно лечь на спину на что-нибудь твердое, например, на пол, согнуть ноги в коленях, плотно прижать стопы к поверхности пола и полежать так некоторое время. После этого боли в спине станут слабее и совсем пройдут. Хорошо помогает и лежание на боку с согнутыми в коленях ногами.
Делая специальную гимнастику с первого же месяца беременности, можно избежать болей в области спины. Упражнения помогают мышцам приобрести выносливость, которая поможет справиться с растущим весом вашего тела.
Если боли в спине очень сильные, и не выручают даже специальные упражнения, то нужно немедленно поставить об этом в известность врача, чтобы он мог провести специальное обследование и определить степень угрозы нормальному развитию ребенка.
Геморрой
Во время беременности увеличившаяся матка начинает давить на кровеносные сосуды, находящиеся в области малого таза. Кровь в них застаивается, и в результате возникает угроза возникновения геморроя. Развитию этого заболевания может способствовать малоподвижный образ жизни и частые запоры.
Подозревать у себя геморрой можно, если обнаруживаются следующие симптомы: зуд, боль и жжение в заднем проходе, а также небольшие кровотечения. Даже при несильных их проявлениях следует сразу же обратиться к врачу. Он проведет необходимые анализы и назначит лечение. Если болезнь находится в начальной стадии развития, то можно будет обойтись легкими средствами, например, компрессами, облегчающими боль, медицинскими свечами. Но если болезнь запущена, то может понадобиться и хирургическое вмешательство.
Чтобы уменьшить риск возникновения геморроя, следует придерживаться правильного питания: есть больше фруктов и овощей, употреблять как можно меньше острых блюд и алкоголя, а также продуктов, способствующих запорам, вести подвижный образ жизни.
Частые запоры и геморрой ведут к образованию трещин в области заднего прохода. Чтобы предотвратить воспаление, нужно после каждого посещения туалета промывать их водой с мылом, а потом смазывать слизистую жирным кремом или вазелином. Такие же гигиенические процедуры следует применять и людям, не страдающим этим заболеванием.
Частые мочеиспускания
В начале беременности женщина обнаруживает, что у нее появляются частые позывы к мочеиспусканию. Объясняется это тем, что нижняя часть ее брюшной полости переполнена кровью, снабжающей быстро растущую матку и другие половые органы. Все они сильно давят на мочевой пузырь. Другой причиной частого мочеиспускания является увеличение объема жидкости в организме. Изменяется обмен веществ, активнее начинают работать почки, чтобы женский организм тщательнейшим образом очищался от вредных веществ.
Приблизительно на четвертом месяце беременности организм привыкает к новым условиям. Матка начинает подниматься ближе к диафрагме, давление на мочевой пузырь уменьшается, и частое мочеиспускание на время перестает беспокоить женщину. Вновь оно появляется ближе к концу беременности, когда готовый к рождению ребенок давит на матку, та опять спускается в тазовую область и сжимает мочевой пузырь.
Частое мочеиспускание — это естественный процесс, сопровождающий каждую беременность, поэтому пугаться его не стоит. Если же оно сопровождается болями, помутнением мочи или белями, то возможно присутствие такого заболевания как цистит — воспаление мочевого пузыря. Оно требует срочного медицинского обследования и квалифицированной врачебной помощи.
Изжога
Чем больше становится матка, тем сильнее она сжимает все внутренние органы. Подвергается воздействию и желудок. В результате в последние несколько месяцев беременности может возникнуть изжога. Она является следствием повышения кислотности желудочного сока и сопровождается жжением в желудке, отрыжкой, кислым привкусом во рту.
Если изжога не сильная и бывает крайне редко, то можно бороться с ней своими силами, например, исключить из своего меню те продукты, которые ее вызывают. К ним относятся бобовые, жирные, мучные блюда. Не следует есть слишком горячую или холодную пищу. Чтобы избавиться от изжоги, можно пить минеральную воду или молоко. Некоторые пытаются устранить ее, принимая воду с растворенной в ней содой. Делать этого не стоит, так как можно повредить желудок.
Если изжога мучает постоянно, необходимо обратиться к врачу, так как это может быть симптомом токсикоза или развивающегося гастрита. Он проведет обследование и сможет назначить необходимое медикаментозное лечение, а также поможет составить наиболее подходящее для беременной женщины меню.
При частой изжоге, возможно, придется существенно изменить рацион своего питания. Лучше есть блюда, приготовленные на пару, каши, овощи, полностью отказавшись от всего, что может вызывать изжогу. Принимать пищу следует часто, но небольшими порциями.
Рвота
Рвота возникает у беременных обычно в первые несколько месяцев. Но появление этого симптома совсем не является обязательным: он может присутствовать при первой беременности и не мучить женщину при последующих.
Чаще всего тошнота и рвота возникают с утра, хотя могут быть и в другое время суток. Бороться с этим можно следующим образом: не вставая с постели нужно съедать сухарик или тост; спать не менее 8 часов, в течение дня часто отдыхать; пить поменьше жидкости; есть часто, но мало; принимать больше пищи в то время суток, когда тошноты не бывает; питаться лучше легкими блюдами, которые легко усваиваются; не есть горячую пищу, ограничить употребление жидкости. Если это не помогает, тошнота не проходит, то можно попробовать есть лежа.
Рвота в начале беременности считается нормой и не является симптомом раннего токсикоза. Тем не менее, нужно поставить врача в известность, чтобы, по необходимости, он смог оказать своевременную помощь. Обычно рвота полностью прекращается к четвертому месяцу. Если же этого не происходит, то нужно пройти дополнительное обследование. Возможно, специалист назначит какие-нибудь противорвотные средства. Принимать же лекарства самостоятельно не следует. Может быть, это и облегчит состояние беременной женщины, но может нанести вред здоровью будущего ребенка.
Запоры
Растущая во время беременности матка приводит к смещению кишечника вверх и в стороны, что сильно препятствует его нормальной работе. Это, в свою очередь, может стать причиной запоров, которые нередко сопровождают женщину на протяжении всей беременности.
Для того чтобы избавиться от них, нужно изменить рацион питания. Следует есть побольше овощей и фруктов, так как в них содержится клетчатка, способствующая лучшей работе кишечника. Лучше свести до минимума потребление острых блюд и продуктов, способствующих запору, например, шоколада, белого хлеба. Положительное действие на работу кишечника оказывает свежая черника, сливы, груши, овсяные хлопья, черный хлеб. При недостаточном потреблении жидкости также возникают проблемы с кишечником. Стоит взять себе за правило выпивать в сутки около полутора литров воды.
Причины запоров кроются не только в неправильном питании, но и в малоподвижном образе жизни. Поэтому они чаще возникают у людей с сидячей работой, чем у тех, кто занимается активным физическим трудом.
Способствуют запорам и частые сбои в кишечнике. Они возникают тогда, когда человек вовремя не удовлетворяет его потребности, а подавляет их. Поэтому стоит приучить себя не только есть по расписанию, но и освобождать свой кишечник в одно и то же время. Тогда проблем с ним не возникнет.
Выделения
Влагалищные выделения появляются у большинства женщин в период полового созревания, а иногда и раньше. Они увлажняют и очищают слизистую матки и влагалища. Нормальные выделения бывают прозрачными и водянистыми.
В период беременности влагалищных выделений становится больше, так как происходит усиленное снабжение половых органов кровью и, соответственно, работа их становится активнее.
Если женщина обращает внимание на то, что выделения стали белыми или желтоватыми, густыми, то, возможно, появилась какая-то инфекция. Это могут быть и грибки, и эрозия шейки матки, и гонорея. Такие выделения называют белями. Они могут вызвать сильное раздражение кожи и ее зуд. Нельзя тереть и царапать зудящие места, так как при этом повреждается слизистая оболочка, и туда может попасть инфекция. Облегчить зуд помогут регулярные гигиенические мероприятия с применением отвара ромашки или коры дуба.
Ни в коем случае нельзя заниматься самолечением — это может повредить будущему ребенку. Следует обратиться к врачу, который проведет обследование, установит причину белей и в соответствии с этим назначит лечение.
Даже если просто увеличилось количество выделений без изменения их цвета и консистенции, лучше все равно сообщить об этом врачу.
Спазм и боль в диафрагме: причины, симптомы, лечение
Содержание статьи:
Диафрагмой называется тонкая упругая пластина, разделяющая грудную клетку и брюшную полость. Она имеет форму купола, выпуклой стороной направленного вверх. Верхняя часть диафрагмы, прилегающая к легким, выстлана плевральной тканью, снизу ее покрывает брюшная фасция. Сквозь диафрагмальную перегородку проходит пищевод, также диафрагму пронизывает множество нервных нитей и кровеносных сосудов, в том числе магистральная артерия, которая делится диафрагмой на грудную и брюшную части. Боль в области диафрагмы может быть симптомом многих патологий, имеющих как физические, так и психологические причины.
Строение диафрагмы
 В средней части диафрагма состоит из сухожильной ткани, а мышцы, расположенные со стороны грудной клетки, локализуются по бокам купола. Его левая и правая части не симметричны: правый край приподнят за счет располагающегося с этой стороны самого крупного внутреннего органа – печени. В анатомическом строении диафрагмальной перегородки выделяют три отдела:
В средней части диафрагма состоит из сухожильной ткани, а мышцы, расположенные со стороны грудной клетки, локализуются по бокам купола. Его левая и правая части не симметричны: правый край приподнят за счет располагающегося с этой стороны самого крупного внутреннего органа – печени. В анатомическом строении диафрагмальной перегородки выделяют три отдела:
- грудинный,
- реберный,
- поясничный.
Деление на отделы определяется местом отхождения мышечных волокон. Грудинный отдел диафрагмы с одной стороны прилегает к задней стороне мечевидного отростка грудины, от нее мышечные волокна направлены к расположенной вверху и посередине купола сухожильной части диафрагменной пластины. Реберный отдел берет свое начало в районе хрящей 7-12 пар ребер, от которых также поднимается вверх к сухожильному центру диафрагмы. Чуть справа и сзади от середины сухожильной части диафрагмы находится отверстие для прохождения тонкостенной полой вены. Благодаря такому месторасположению сосуд не сдавливается в момент сокращения диафрагмы при дыхании.
Поясничный отдел перегородки делится на две части, называемые правой и левой ножками. Между ними и позвоночником находится треугольный промежуток, по которому проходит аорта. Края этого треугольника также выстланы сухожильными волокнами, предохраняющими сосуд от сдавливания при сжатии диафрагменной мускулатуры. Поднимаясь вверх, ножки поясничного отдела сходятся впереди отверстия аорты, затем снова расходятся, образуя пищеводное отверстие, сквозь которое проходит нижняя треть пищевода. Вокруг этого отверстия расположены мышечные пучки, регулирующие продвижение пищи по пищеводной трубке. Между ними проходят стволы симпатических, так называемых блуждающих нервов.
Функции диафрагмы
 Функции диафрагмы в организме имеют двойственный характер, подразделяясь на статические и динамические. Благодаря статическим функциям, диафрагмальная перегородка отделяет грудную часть внутренней полости от брюшной. Кроме того, она служит опорой для внутренностей. На внешнюю сторону диафрагмы опираются легкие, а снизу ее подпирают органы брюшины.
Функции диафрагмы в организме имеют двойственный характер, подразделяясь на статические и динамические. Благодаря статическим функциям, диафрагмальная перегородка отделяет грудную часть внутренней полости от брюшной. Кроме того, она служит опорой для внутренностей. На внешнюю сторону диафрагмы опираются легкие, а снизу ее подпирают органы брюшины.
Динамические возможности диафрагмального купола обеспечивают следующие функции человеческого организма:
- дыхательную;
- моторно-пищеварительную;
- полостного кровообращения.
Участие диафрагмы в дыхательном процессе состоит в том, что она способствует усиленной вентиляции легких. Также с ее помощью в легких образуется запас воздуха, необходимый для произнесения длинных фраз или пения.
При вдохе легочные мешки наполняются воздухом, расправляясь и увеличиваясь в объеме, а диафрагменный купол при этом уплощается и смещается вниз. Когда же человек делает выдох, мышечная перегородка, поднимаясь, выталкивает воздух из нижней части легких. Таким образом, синхронное с движением легких расслабление и сокращение диафрагмы помогает нам дышать, говорить и петь. Кроме того, возвратно-поступательные движения диафрагмальной перегородки служат своеобразным массажем внутренних органов, создавая усиление притока крови к ним.
Моторно-пищеварительная функция диафрагмы помогает расслаблению НПС (нижнего пищеводного сфинктера) при глотании пищи. Тонус ее ножек при этом угнетается, а тонус купола сохраняется, что облегчает прохождение пищевого комка в желудок и предотвращает рефлюкс – попадание пищи из желудка обратно в пищевод. В расслаблении гладкой мускулатуры НПС участвует симпатический линейный нерв, прилегающий к пищеводной трубке.
Также работа перегородки имеет значение для обеспечения кровообращения в области брюшной и грудной полости. Охватывая своими ножками печень, диафрагма при вдохе давит на нее, выталкивая из органа венозную кровь и облегчая ее приток к сердцу и легким.
Систематическое нарушение нормальной деятельности диафрагмы способно привести к дисфункции сразу нескольких систем. Вот почему медики считают этот орган своеобразным регулятором работы всего организма.
Дискомфорт в области диафрагмальной перегородки возникает вследствие судорожных спазмов – непроизвольных резких сокращений ее мускульной части. Судороги диафрагмы могут спровоцировать серьезные проблемы с дыханием, пищеварением и кровообращением.
Причины диафрагмальных болей
 Спазмы могут сопровождаться острой болью, либо проходить безболезненно. Среди причин болей в диафрагме можно назвать:
Спазмы могут сопровождаться острой болью, либо проходить безболезненно. Среди причин болей в диафрагме можно назвать:
- Травмы, чаще всего получаемые при занятиях спортом (борьба, бокс, хоккей, футбол). Ушиб в районе солнечного сплетения приводит к возникновению диафрагмальной судороги и вызывает кратковременную остановку дыхания. Сильный удар может привести к такому серьезному повреждению, как разрыв диафрагмы.
- Диафрагмит, или диафрагмальный плеврит – заболевание, характеризующееся воспалением плевры, покрывающей внешнюю сторону диафрагмы, обращенную к легким.
- Миоклоническую судорогу, или икоту – явление, знакомое всем, возникающее как рефлекторное спазмирование диафрагмы при раздражении соседних органов. Чаще всего она возникает в ответ на переполнение желудка. Назвать икоту болезнью в большинстве случаев нельзя, однако длительные непрекращающиеся спазмы могут быть сопутствующим симптомом таких серьезных патологий, как перитонит, аневризма аорты, энцефалит. Также ее способна вызвать опухоль средостения, как злокачественная (рак), так и доброкачественная (киста). Уплотнение давит на диафрагмальный нерв, вызывая судорожное сокращение перегородки (нервный тик).
- Хронические воспалительные процессы в бронхолегочных путях. Затяжная пневмония может привести к фиброзу – разрастанию соединительной ткани в области взаимоприлегания легких и диафрагмы. Фиброз затрудняет свободное движение обоих органов, препятствуя нормальному дыханию, вызывая одышку и ишемию – недостаточность кровоснабжения.
- Искривление позвоночника, приводящее к деформации грудной клетки и зажиму межреберных нервов в районе тех реберных пар, к которым прилегает диафрагмальная перегородка.
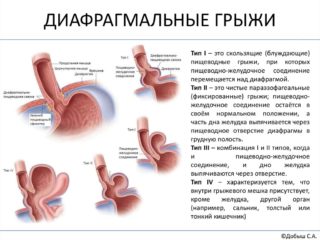
- Диафрагмальную грыжу, которая выявляется у 7-8% пациентов, обращающихся к врачу с жалобами на боли и неприятные ощущения в подреберье. Она представляет собой дефект в виде отверстия или выпячивания в мышечной пластине, позволяющее органам брюшной полости «западать» в грудную полость, и наоборот.
Приобретенную грыжу у взрослых может спровоцировать рубец на месте разрыва диафрагмы, хронические болезни желудочно-кишечного тракта, повышение внутрибрюшного давления при длительном кашле, поднятии тяжестей, трудно протекающих родах, запорах. У новорожденных такая грыжа появляется как следствие нарушения внутриутробного развития.
В некоторых случаях причиной диафрагмальных спазмов становится психосоматика подавленных стрессовых состояний. Переживаемые при этом эмоциональные чувства – нервное напряжение, раздражение, гнев, страх – воздействуют на функции диафрагмы, вызывая нарушение ее деятельности.
Симптоматика и диагностика

Спазм диафрагмы симптомы, лечение, психосоматика 2.0
Клиническая картина диафрагмальных патологий весьма разнообразна. Симптомы спазма диафрагмы, с которыми пациенты обращаются к врачу, включают:
- сбой дыхательного ритма;
- ощущение нехватки воздуха, стеснение дыхания;
- постоянное покашливание;
- боли в животе, груди; спине;
- непрекращающуюся икоту;
- затрудненное глотание;
- тошноту, рвоту.
Как правило, больные с жалобами на то, что у них болит «под ложечкой», вначале приходят к участковому терапевту. После опроса и внешнего осмотра они направляются к специалистам более узкого профиля: кардиологу, пульмонологу, гастроэнтерологу, хирургу, онкологу, невропатологу. Затем начинается сбор анализов и инструментальное обследование с целью дифференциации диафрагмального спазма от других патологий со сходной симптоматикой. Помимо анализов крови, с целью диагностики используются следующие методики:
- Флюорография и рентген легких – с целью исключения специфических патологий дыхательной системы.
- Ультразвуковое исследование, магнитно-резонансная и компьютерная томография органов брюшной полости.
- Эндоскопическое исследование пищеварительного тракта – фиброгастроскопия пищевода и желудка
- Эзофагоманометрия (манометрия пищевода) – измерение силы сокращения мышц пищевода и их взаимодействия при глотании.
Уточнив происхождение патологической симптоматики, врачи решают, как лечить пациента. Способы лечения полностью зависят от того, какова причина диафрагмальной дисфункции.
Терапия при диафрагмальных спазмах
 Спазм диафрагмы, возникший из-за удара, не нуждается в каком-либо специализированном лечении и проходит самостоятельно в течение нескольких минут. Чтобы быстрее снять неприятные ощущения, нужно постараться максимально расслабить мышцы брюшного пресса и сосредоточиться на соблюдении четкого дыхательного ритма.
Спазм диафрагмы, возникший из-за удара, не нуждается в каком-либо специализированном лечении и проходит самостоятельно в течение нескольких минут. Чтобы быстрее снять неприятные ощущения, нужно постараться максимально расслабить мышцы брюшного пресса и сосредоточиться на соблюдении четкого дыхательного ритма.
Справиться с икотой помогает элементарное упражнение – нужно набрать в легкие воздух и перестать дышать на 15-20 секунд. За это время давление между брюшной и легочной полостями выравнивается, спазм прекращается и восстанавливается нормальный дыхательный процесс.
Если причина спазмов имеет гастроэнтерологическую этиологию, врач назначает специальную диету. Из рациона исключаются все острые, соленые, жирные и жареные блюда. Есть нужно небольшими порциями через каждые 2-3 часа. Еда должна иметь легкоусвояемую консистенцию и комфортную температуру – слишком холодные и горячие кушанья противопоказаны.
Значительные разрывы диафрагмы, а также тяжелые формы диафрагмальных грыж корректируются хирургическим путем. В легких случаях операция не требуется – достаточно соблюдения диеты и приема специальных лекарственных препаратов, предотвращающих рефлюкс.
Для профилактики диафрагмальных спазмов рекомендуются специальные тренировки – диафрагмальное дыхание, при котором грудная клетка остается неподвижной, поднимается и опускается лишь живот. Выдох должен быть длиннее, чем вдох, и его продолжительность следует постепенно увеличивать. Такие упражнения помогают укреплять тонус диафрагмальной перегородки, предотвращая патологические реакции.