симптомы и признаки, как проявляется, лечение и рекомендации

Сильные зудящие высыпания возникают при попадании в организм различных аллергенных продуктов. Такое состояние очень опасно развитием неблагоприятных последствий, которые могут сильно ухудшить самочувствие ребенка. Пищевая аллергия у ребенка – это то, на что родителям следует обратить пристальное внимание.
Что это такое?
Развитие аллергических высыпаний, которые появляются на коже после употребления определенных продуктов питания, называется пищевой аллергией. Данное состояние одинаково часто встречается как у мальчиков, так и у девочек.
У каждого третьего ребенка, страдающего аллергией, есть пищевая аллергия. Неблагоприятные симптомы могут проявиться в любом возрасте. Даже в течение 1 года после рождения у грудничков могут возникнуть аллергические проявления.

Как возникает?
Провоцирующими факторами при такой форме аллергии выступают различные продукты, которые оказывают сильное аллергизирующее действие. Попадающие в организм аллергены проходят через желудочно-кишечный тракт и легко всасываются. Попадая в кровеносное русло, чужеродные компоненты распознаются клетками иммунной системы.
Контакт с аллергеном провоцирует начало каскада воспалительных реакций. Во время их развития выделяется огромное количество биологически активных веществ. Специфичным признаком аллергии является повышение уровня иммуноглобулина Е. В норме количество этого вещества всегда одинаково. Повышение уровня иммуноглобулина Е может свидетельствовать о развитии аллергической реакции.
Другими веществами, которые также способствуют воспалению, являются
Биологически активные вещества, образующиеся при аллергической реакции, оказывают неблагоприятное воздействие на органы желудочно-кишечного тракта. Это приводит к нарушениям пищеварения, а также к снижению моторной функции кишечника. При несвоевременном удалении аллергенов из организма неблагоприятные симптомы могут сохраняться в течение длительного времени.

Причины
Продуктов, вызывающих пищевую аллергию, достаточно много. Часто провоцирующим фактором, который запускает аллергический процесс, становится какое-то входящее в состав продукта вещество с выраженными антигенными свойствами.
Среди наиболее распространенных причин возникновения пищевой аллергии:
- Цитрусовые и другие тропические плоды. Экстрактивные вещества и фруктовые кислоты обладают выраженными аллергизирующими свойствами. Даже небольшое количество таких экзотических плодов способствует появлению неблагоприятных проявлений аллергии.
- Морепродукты. Многие мамы впервые добавляют их в детский рацион в 3-4 года. Именно в это время чаще всего регистрируются первые признаки аллергии. Очень часто морепродукты вызывают отек Квинке. Зарегистрированы даже случаи возникновения анафилактического шока.
- Шоколад и все сладости, в состав которых входят какао-бобы.
- Белок коровьего молока
- Продукты, содержащие глютен. Этот растительный белок содержится в пшеничной муке, а также во многих злаках. Попадание глютена в кишечник приводит не только к развитию симптомов целиакии, но и к появлению аллергической реакции.
- Ягоды и фрукты красного и желтого цветов. В них содержится много растительных красящих пигментов, которые способствуют развитию аллергии. Эти компоненты обладают высоким аллергенным действием. Даже овощи желтого и красного цветов должны вводиться в рацион ребенка с предрасположенностью к аллергии очень аккуратно и постепенно.
- Еда, изготовленная промышленным способом. Обычно в таких готовых продуктах содержится слишком много дополнительных вкусовых добавок и специй. Эти компоненты оказывают выраженное сенсибилизирующее действие на иммунную систему, провоцируя развитие пищевой аллергии.
- Сладкие газированные напитки. Для придания красивого цвета недобросовестные производители часто добавляют некачественные красители. Такие компоненты не только способствуют появлению аллергических реакций у малышей. При длительном приеме они способны оказывать токсическое воздействие на печень и поджелудочную железу.
- Неправильное питание мамы во время лактации. У грудничков пищевая аллергия может развиться в результате попадания в организм аллергенов вместе с материнским молоком. Если кормящая мама употребляет в пищу продукты с высоким аллергенным действием, то риск развития диатеза или появления у ребенка неблагоприятных симптомов атопического дерматита возрастает в несколько раз.
- Куриные и перепелиные яйца. Если у малыша есть непереносимость курицы, то у него также в 80% случаев будет повышен риск развития аллергических реакций при употреблении в пищу яиц.
- Орехи. Любые виды могут вызывать проявления аллергии. Даже небольшое количество измельченных орехов, входящих в различные готовые каши для завтраков или питательные сладкие батончики, способствует развитию симптомов пищевой аллергии. В Америке обязательно ставится маркировка даже о наличии следов орешек во всех продуктах, которые можно приобрести в супермаркете.
Симптомы
Пищевая аллергия проявляется по-разному. Степень выраженности симптомов зависит от возраста ребенка, исходного состояния иммунитета, а также от наличия сопутствующих хронических заболеваний.
Наиболее характерные признаки пищевой аллергии:
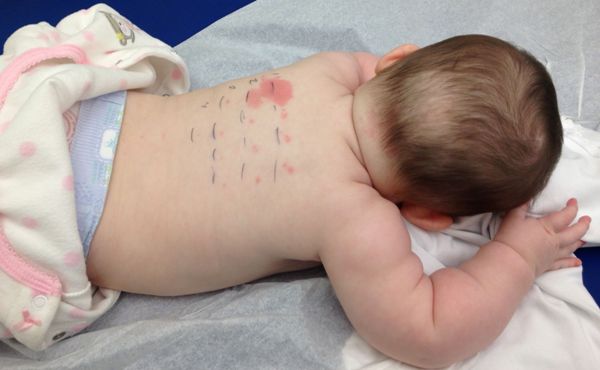
- Красные зудящие пятна или волдыри по всему телу. У малышей раннего возраста этот симптом проявляется довольно ярко. Кожа выглядит воспаленной и с множественными следами от расчесов.
- Нестерпимый зуд. Возникает как в дневное время суток, так и ночью. Может усиливаться после принятия ванн или при попадании воды на кожу. В ночное время зуд немного уменьшается.
- Выраженная слабость. Постоянный зуд сильно выматывает малыша. Он становится более вялым, отказывается от еды. У ребенка ухудшается аппетит. При длительном течении пищевой аллергии малыши начинают терять в весе.
- Боли в животе. Встречаются не всегда. Болевой синдром возникает при наличии сопутствующих заболеваний желудочно-кишечного тракта.


- Нарушение работы кишечника. Часто проявляется появлением жидкого стула. У некоторых малышей наблюдается чередование поносов и запоров.
- Быстрая утомляемость. Ребенок меньше играет в подвижные игры, чаще отдыхает. В связи с выраженным зудом и нарушенным сном может возникать снижение активности в дневное время.
- Отеки. Часто возникают на лице и шее. Наиболее характерны для отека Квинке. Этот симптом весьма неблагоприятный. При появлении отеков на лице и опухании глаз следует незамедлительно показать малыша врачу. Лечение в домашних условиях в этом случае может быть опасным.


Диагностика
Чтобы точно выявить, какой продукт является для малыша аллергеном, требуется провести дополнительные обследования. Для назначения таких тестов родителям следует показать малыша врачу-аллергологу. Доктор проведет осмотр ребенка, а также выполнит диагностические исследования, которые помогут установить все провоцирующие аллергию причины.
В настоящее время для диагностики пищевой аллергии используются следующие методы:
- Общий анализ крови. При аллергии повышается количество лейкоцитов и увеличивается СОЭ. В лейкоцитарной формуле увеличивается количество лимфоцитов и эозинофилов. Эти клетки ответственны за развитие аллергических реакций в организме.
- Биохимия крови. Позволяет установить сопутствующие патологии, которые протекают со сходными симптомами. Для проведения дифференциальной диагностики определяется уровень билирубина, печеночных трансаминаз, щелочной фосфатазы и амилазы. Эти показатели характеризуют работу печени, желчного пузыря и поджелудочной железы.
- Определение уровня иммуноглобулина Е. В каждом возрасте существуют определенные нормы данного вещества. Все лаборатории также предлагает свои нормальные значения показателя (исходя из применяемых для выполнения анализов реагентов). Во время аллергических реакций уровень иммуноглобулина Е увеличивается в несколько раз.

- Определение панелей аллергенов. Такие виды исследования помогают установить все возможные аллергенные вещества, которые могут вызвать аллергические проявления. Материал для выполнения исследования — венозная кровь. Срок готовности анализа — от трех дней до недели. Этот лабораторный тест очень информативный и достоверный.
- Скарификационные пробы. Проводятся для малышей школьного возраста. В раннем детском возрасте проведение данного теста затруднительно и не имеет высокой достоверности результата. Специальным инструментом врач делает насечки на коже ребенка, вводя диагностические аллергены, которые соответствуют конкретным продуктам. При появлении яркого красного пятна в области определенных насечек можно говорить о наличии высокой чувствительности к данному аллергенному веществу.
- Бакпосев кала. Назначается в случае наличия стойких нарушений стула. Анализ выполняется в течение 7-14 дней. С помощью этого теста можно установить наличие дисбактериоза в кишечнике, который часто развивается при длительном течении пищевой аллергии.

Лечение
Для терапии пищевой аллергии используется сразу несколько методов. Полностью избавиться от такого заболевания невозможно. Пищевая аллергия останется у ребенка на всю оставшуюся жизнь. Контроль за развитием новых обострений болезни должен быть постоянным.
При выявлении пищевой аллергии у малыша врачи рекомендуют:
- Соблюдать гипоаллергенную диету. Все продукты, которые обладают сильными аллергенными свойствами, полностью исключаются из детского рациона. Выполнять рекомендации по питанию следует в течение всей жизни.
- Назначение гастроинтестинальных средств. Такие лекарства помогают устранять неблагоприятные симптомы, которые возникают в желудке или кишечнике после употребления аллергенных продуктов. Препараты могут назначаться как на курсовой прием (для снятия неблагоприятных симптомов обострения), так и на постоянный. Такие лекарственные средства помогают нормализовать моторную функцию кишечника и улучшить пищеварение.
- Нормализация режима дня. Полноценный и качественный сон очень важен для быстрого восстановления детского организма. Малыши обязательно должны отдыхать днем не менее 2-3 часов. Ночью ребенок должен спать около 9 часов.


- Назначение антигистаминных средств. Помогает устранить неблагоприятные симптомы зуда кожных покровов и улучшить самочувствие малыша. Применяются только в острый период аллергии.
- Общеукрепляющая терапия. Прием поливитаминных комплексов, активные прогулки на свежем воздухе, ограничение подвижных игр в острый период болезни способствуют более быстрому восстановлению организма.
- Отказ от искусственного кормления и переход на другие адаптированные смеси. В составе таких продуктов обычно очень много различных компонентов. При развитии пищевой аллергии следует выяснить, на какой компонент смеси у малыша возникла пищевая аллергия. В дальнейшем это поможет выбрать более подходящий по составу продукт.

Медикаментозная терапия
Для устранения неблагоприятных симптомов, которые приносят ребенку выраженный дискомфорт в острый период болезни, доктора рекомендуют следующие группы лекарственных средств:
- Антигистаминные. Могут использоваться в виде таблеток, мазей, кремов, а также посредством уколов. Назначаются обычно на 5-7 дней – для снятия дискомфортных симптомов. Помогают устранять выраженный зуд и нормализуют сон. Применяются обычно 1-2 раза в день. Для лечения пищевой аллергии можно использовать следующие средства: «Кларитин», «Супрастин», «Лоратадин», «Зиртек», «Эриус» и многие другие.
- Гормональные. Часто используются при тяжелом течении болезни и для устранения зудящих кожных высыпаний. Лечить неблагоприятные проявления аллергии с помощью гормонов можно в любом возрасте. Эффект от таких средств держится, как правило, долго. При длительном приеме могут возникать системные побочные действия. При их появлении гормональные средства отменяют.
- Успокаивающие. Помогают нормализовать сон, а также способствуют уменьшению повышенной тревожности, возникающей в результате длительного и мучительного зуда. Для детей предпочтительнее отвары и настои, приготовленные из лекарственных растений в домашних условиях. В более старшем возрасте можно использовать капли, содержащие растительные экстракты. Седативным действием обладают мелисса, мята, душица.
- Лечебные кремы и мази. Содержат в своем составе активные компоненты, обладающие антигистаминным, а также противовоспалительным действием. Применяются местно, на область воспаленных участков кожи. Могут использоваться длительно. Помогают устранять зудящие кожные элементы, а также способствуют смягчению и увлажнению кожи.
- Поливитаминные комплексы. Помогают восстановить работу иммунной системы, а также укрепляют ослабленный в период обострения аллергии детский организм. Назначаются на 1-2 месяца. Допускается курсовой прием поливитаминных средств два раза в год – для укрепления иммунитета.
- Препараты, влияющие на моторику кишечника. При выраженном жидком стуле назначаются сорбенты. Обычно для достижения результата достаточно 2-3 дней приема. Во время употребления сорбентов следует пить много жидкости. Это способствует лучшей работе препаратов и быстрому достижению эффекта.

Диета
Рацион малыша с пищевой аллергией должен быть тщательно спланирован. Нельзя допускать попадания в детскую тарелку даже небольшого количества аллергенных продуктов. Любое нарушение диеты способствует развитию новых неблагоприятных симптомов аллергии.
Лечебное питание ребенка с пищевой аллергией предполагает вполне разнообразное и вкусное меню. Мамам следует помнить о том, что все продукты, которые допускается использовать, можно готовить самыми разными способами. Многие овощи прекрасно дополняют друг друга, можно создавать очень вкусные и разнообразные комбинации.
Для малышей, имеющих пищевую аллергию, следует полностью исключить высокоаллергенные продукты. К ним относятся красное мясо и птица, яркие ягоды и фрукты, морепродукты и рыба, цитрусовые, орехи, шоколад, а также тропические плоды. Оранжевые овощи также могут вызвать у ребенка неблагоприятные симптомы.

Наиболее безопасны кабачки, патиссоны, брокколи, цветная капуста, огурцы, белые сорта рыбы, грудка курицы, зеленые яблоки и груши. В этих продуктах практически нет аллергенов. Их можно смело добавлять в детский рацион – не опасаясь того, что может развиться аллергия. На данные продукты аллергические реакции возникают очень редко.
Для приготовления каш можно использовать козье молоко. Такое решение будет отличным вариантом, если привычные варианты невозможны. Каши и кисломолочка, приготовленные на козьем молоке, нравятся большинству малышей. Такие продукты станут отличным дополнением меню ребенка в 1-2 года.
Если у малыша есть непереносимость глютена, то следует полностью исключить из меню все продукты, которые могут его содержать. Обычная пшеничная выпечка может вызвать у ребенка сильную аллергию. Лучше отдавать предпочтение альтернативным злакам и крупам, в составе которых нет глютена. Кушать кашу из овсянки таким малышам не следует, так как это может привести к появлению у них аллергических высыпаний.


Как вести дневник питания?
Чтобы выявить все возможные аллергены, которые могут вызвать пищевую аллергию, следует тщательно контролировать все, что оказывается у малыша на тарелке. Упростить такой контроль может дневник питания. В него следует записывать все продукты, которые входят в состав приготовленных ежедневных блюд.
Такие записи помогут выявить все продукты, которые вызывают у ребенка появление симптомов аллергии. При их возникновении делайте отметки в дневнике питания, указывая, какие именно симптомы появились. Такие записи также помогут врачу-аллергологу составить подробные рекомендации по питанию.
Вести дневник следует постоянно. Ведение подобных записей особенно актуально в первые три года жизни ребенка. В это время происходит окончательное формирование пищевого поведения, а также в рацион малыша вводятся практически все базовые продукты. Ведение дневника в более старшем возрасте позволит выявить другие аллергены, которые могут вызвать у ребенка развитие неблагоприятных симптомов.

Неотложная помощь
При появлении первых симптомов аллергии следует показать ребенка педиатру. Зачастую аллергические проявления бывают сходными с подобными симптомами, которые встречаются при различных заболеваниях органов желудочно-кишечного тракта. Доктор осуществит осмотр и назначит анализы, которые помогут точно установить причину возникновения расстройств.
Для устранения аллергена из организма следует промыть полость рта обычной кипяченой водой. В условиях больницы прибегают к промыванию желудка. Обычно такая процедура выполняется только при выраженных симптомах болезни. Если у малыша есть боль в животе и сильное расстройство стула, то можно использовать сорбенты. Они вполне эффективно помогают все вылечить.

Для устранения зуда следует дать ребенку антигистаминный препарат. Обычно перед осмотром врача не следует давать больше одной таблетки. Такой дозировки вполне достаточно для уменьшения неблагоприятных симптомов. В некоторых случаях врачи рекомендуют поставить ребенку клизму. Это также способствует выведению аллергенов из организма.
Для улучшения самочувствия следует давать малышу как можно больше жидкости.
При пищевой аллергии лучше поить ребенка обычной кипяченой водой, остуженной до комнатной температуры. При нарастании симптомов аллергии следует обязательно вызвать врача или бригаду скорой помощи. При развитии отека Квинке или анафилактического шока может потребоваться экстренная госпитализация малыша в стационар, где ему помогут специалисты.


Профилактика
Чтобы не было неблагоприятных симптомов пищевой аллергии, следует соблюдать профилактические меры. Все правила должны выполняться неукоснительно, без всяких исключений. Любое попадание даже самого небольшого количества аллергена в организм может способствовать ухудшению самочувствия.
Чтобы избежать пищевой аллергии, следует:
- Контролировать рацион питания. Соблюдение гипоаллергенной диеты способствует хорошей работе иммунной системы и отличному пищеварению. Исключение аллергенных продуктов помогает сохранять привычный образ жизни и избегать появления неблагоприятных симптомов.
- Укреплять иммунитет. Полноценное питание, 9-часовой сон, игры на свежем воздухе и закаливания помогают нормализовать работу иммунной системы.
- Исключать высокоаллергенные продукты из рациона во время беременности и лактации. Даже небольшие поблажки могут привести к развитию у ребенка выраженного атопического дерматита или диатеза. Будущие мамы (а также женщины, кормящие грудью) должны обязательно вести дневник питания. В нем будут указаны все продукты, которые употреблялись в течение дня. Такие записи помогут мамочкам легче определить, что способствует развитию пищевой аллергии у малышей.

Регулярно наблюдаться у аллерголога. Все малыши с пищевой аллергией должны пройти обследования на выявление панели аллергенов. Такой тест позволит выявить все возможные и даже скрытые аллергенные продукты, способные привести к развитию пищевой аллергии.
- Следить за увлажненностью кожи. В период обострения пищевой аллергии кожные покровы становятся очень сухими. После ванночек или душа сухость может заметно усилиться. Для увлажнения кожи можно использовать специальные увлажняющие средства — эмоленты. Применять их следует 2-3 раза в день. Эти средства можно использовать долго.
- Ограничение гигиенических процедур. Во время обострения аллергии малыш не должен долго находиться в воде. Обычно достаточно 10-15 минут. Более длительные гигиенические процедуры могут способствовать усилению зуда и появлению на коже новых высыпаний. После ванны или душа на воспаленные участки следует нанести лечебные средства или мази и оставить их до полного впитывания.
Регулярный контроль за течением пищевой аллергии позволяет предотвратить развитие заболевания. Соблюдение диеты и укрепление иммунитета позволят существенно снизить риск возникновения обострений в будущем.
О том, почему возниает пищевая аллергия , смотрите объяснение от доктора Комаровского в следующем видео.
как проявляется, причины, рекомендации по лечению и профилактике
По данным ВОЗ, в анамнезе среди младенцев и детей раннего возраста симптомы пищевой аллергии отмечаются у 17,3%. Распространенность подтвержденного заболевания у детей этой возрастной группы составляет от 6 до 8%, у подростков — от 2 до 4%[1]. И эти цифры неуклонно растут. Многие мамы удивляются: ребенок не ест ничего вредного, а его организм отвечает на свежие и качественные продукты сыпью, покраснением кожи и прочими неприятными симптомами. Почему так происходит и как можно помочь, если у ребенка пищевая аллергия, рассказываем в статье.
Как проявляется пищевая аллергия у детей?
Так что же такое пищевая аллергия? И почему некоторые дети могут есть любые продукты без последствий, а у кого-то даже маленькая шоколадка способна вызвать целый «букет» нежелательных реакций?
На заметку
Несмотря на распространенность заболевания, официального диагноза «пищевая аллергия» не существует. Ожидается, что в 2019 году он будет внесен Всемирной организацией здравоохранения в Международную классификацию болезней[2] .
Союз педиатров России дает такое определение пищевой аллергии — это патологическая реакция организма на продукты питания, в основе которой находятся иммунные механизмы. Проще говоря, иммунная система ребенка по какой-то причине вдруг воспринимает тот или иной белок либо другое вещество, содержащееся в пище, не как полезный ее компонент, а как что-то чрезвычайно опасное для организма и незамедлительно начинает вырабатывать против него защитные антитела.
Проявляться пищевая аллергия может по-разному, при этом в каждом детском возрасте она имеет свои симптомы. Самое первое ее проявление — это атопический дерматит, то есть изменения кожного покрова. Он выражается в покраснении кожи вокруг рта или ануса малыша и сопровождается зудом. Даже при тщательном уходе за кожей ребенка на ней появляются стойкие опрелости. По мере действия аллергена на коже возникают мелкие пузырьки, которые затем сливаются и лопаются, а на их месте образуются корки. Такие кожные поражения могут возникать в разных местах, но чаще всего они проявляются на губах, во рту, на коже шеи или лица.
Но не только кожа реагирует на действие «вредного продукта». При дальнейшем влиянии аллергена на организм у ребенка нередко появляются нарушения работы желудочно-кишечного тракта, выражающиеся в частом срыгивании, вздутиях живота. Стул становится жидким и может содержать слизь, или, наоборот, возникают частые запоры. У малыша портится настроение, он капризничает, может отказываться от еды. Колики возникают относительно редко, но также встречаются и случаи ярко выраженных колик с сильными болями, на дающими ребенку вести обычный образ жизни. Рвота может возникать сразу же после еды или в течение ближайших двух-трех часов, при этом в рвотных массах обычно содержится большое количество непереваренной пищи.
По мере того как ребенок растет, проявления пищевой аллергии иногда переходят в хроническую фазу. Увеличивается площадь кожных поражений, возникают новые участки с высыпаниями, которые сильно чешутся, а повреждение кожи ногтями или посторонними предметами приводит к вторичному инфицированию.
Всем мамам очень важно знать, что пищевая аллергия может привести не только к упомянутым проявлениям, но и к развитию дисбиоза, а также других серьезных нарушений, включая отек Квинке и даже анафилактический шок, которые уже угрожают жизни ребенка. В группу особого риска входят мальчики от года до полутора лет, у которых, по данным исследователей, анафилаксия встречается примерно в 5% случаев[3].
Ищем причины аллергии
Как начинается пищевая аллергия? При самом первом попадании аллергена в организм ребенка происходит так называемая сенсибилизация — иммунная система запоминает аллерген как опасного «чужака». И при любом повторном употреблении содержащего данный аллерген продукта она начинает активно с ним бороться — появляется аллергическая реакция. У грудничков возникновение аллергии связано еще и с особенностями функционирования их пищеварительной системы. У совсем маленьких детей обычно понижена активность пищеварительных ферментов, а также отмечается низкий уровень антител IgA, защищающих ЖКТ от инфекций, — это приводит к быстрой транспортировке аллергена в кровь ребенка.
Любой маме, в том числе и будущей, очень важно знать, что пищевая аллергия нередко передается по наследству: если аллергией страдает один из родителей, то шанс ее развития у малыша составит примерно 37%, а если оба — риск возрастет до 60%.
Кроме генетической предрасположенности аллергия может быть вызвана курением матери во время вынашивания, гипоксией плода при родах или в течение беременности.
В период внутриутробного развития аллергия на те или иные виды пищи может формироваться еще и потому, что беременная женщина нарушает режим питания, употребляя в пищу, например, избыточное количество продуктов с высокой степенью аллергенности: орехи, цитрусовые, рыбу, шоколад, яйца и так далее. В этом случае сенсибилизация возникает у ребенка еще до рождения. Антитела могут передаваться и с молоком во время грудного вскармливания, если мама в это время не придерживалась правильного рациона.
В группе риска находятся недоношенные дети и дети на искусственном вскармливании смесями на основе коровьего молока. Белок молока входит в так называемую большую восьмерку наиболее аллергенных продуктов. По статистике, пик пищевой аллергии на белок коровьего молока приходится на первый год жизни — примерно 2–3%. К пятилетнему возрасту у больного аллергией ребенка может развиться толерантность, и заболеваемость снижается до 1%[4].
Кроме коровьего молока, в группу продуктов-провокаторов входят также хлебобулочные изделия, содержащие глютен (клейковину), яйца куриные, рыба и морепродукты, орехи, арахис и соя[5]. Конечно, никому не придет в голову кормить малыша вареными яйцами или рыбой, но соевая или пшеничная мука, яичный порошок вполне могут входить в состав других продуктов. Вот почему очень важно внимательно читать информацию на этикетках, особенно родителям детей-аллергиков!
Если мама кормит малыша грудью, риск возникновения аллергии довольно низок. Критичным является период введения прикорма — у некоторых малышей замена материнского молока на непривычную пищу или даже слишком большой ее объем в первом прикорме может вызывать резкую аллергическую реакцию. Так что вводить в рацион ребенка новые продукты следует буквально по одному, начиная с минимальных порций и внимательно наблюдая за реакцией организма. Кстати, появление у крохи пищевой аллергии на тот или иной продукт может сопровождаться и повышением чувствительности к другим веществам, например к косметическим средствам, используемым мамой, к цветочной пыльце и так далее.
Внимательные родители обычно достаточно быстро замечают прямую связь между введением в рацион малыша нового продукта и возникновением симптомов пищевой аллергии. Но нередко встречаются случаи, когда самостоятельно выявить аллерген очень сложно и помочь может только аллерголог-иммунолог.
Лечение и профилактика пищевой аллергии у детей
Терапия пищевой аллергии у ребенка должна начинаться с ограничения употребления продуктов-провокаторов. Если мама кормит малыша только грудным молоком, то ограничительную диету назначают именно ей. Очень важно продумать все способы того, как избежать случайного приема продукта-аллергена, и проинформировать родителей о вероятных перекрестных реакциях. Диета должны быть полноценной, способной обеспечивать и мать, и ребенка всеми необходимыми питательными веществами и витаминами.
Для ребенка-аллергика прикорм нежелателен до полугода и, как мы уже говорили, вводить новые продукты необходимо в маленьких дозах и постепенно, по одному. Коровье молоко, пшеницу, орехи, куриные яйца вводятся в рацион такого ребенка только после двух лет.
Для купирования симптомов аллергии педиатры рекомендуют антигистаминные препараты второго поколения. Однако длительный их прием в целях профилактики нежелателен. Для борьбы с воспалением и зудом кожи проводится терапия с учетом патологических изменений кожного покрова и особенностей общего самочувствия ребенка. Целью такого лечения должно быть не только купирование неприятных проявлений, но и восстановление барьерной функции кожи, ее водно-липидного слоя. Очень важен и правильный регулярный уход за кожей малыша — он должен стать для мамы такой же каждодневной обязанностью, как кормление или купание.
Очень важно помнить, что при лечении аллергии у детей самого младшего возраста большую роль играет состояние их желудочно-кишечного тракта. Если у малыша наблюдается нерегулярное опорожнение кишечника, запоры или диарея, сильные и частые колики, наличие в кале непереваренных частичек пищи, необходимо срочно поставить об этом в известность лечащего врача — возможно, он назначит курс пребиотиков и пробиотиков. В некоторых случаях подобная терапия назначается для профилактики, чтобы предотвратить нарушения в работе ЖКТ и снизить проявления аллергии.
При первых подозрениях на пищевую аллергию родители должны сразу же показать ребенка врачу-аллергологу. После уточнения диагноза врач выдаст «паспорт больного аллергическим заболеванием», в котором будет указан диагноз, перечень продуктов, вызывающих аллергию, необходимые меры первой помощи при возникновении приступа и телефоны медицинского учреждения, в котором наблюдается ребенок. Паспорт и медикаменты для снятия приступа родители должны всегда иметь при себе.

Пищевая аллергия у детей: причины, симптомы, лечение
Пищевая аллергия – реакция иммунной системы на определенные продукты. Основным ее проявлением считают высыпания на коже. Во всем мире аллергии подвержено около 8% детей. Причем в развитых странах заболеваемость гораздо выше. Развивается недуг одинаково часто как у мальчиков, так и у девочек. Как вовремя выявить проблему и помочь ребенку?
Причины
Учеными доказана генетическая предрасположенность к пищевой аллергии. Если один из родителей страдает заболеванием, то риск его развития у ребенка составляет 40%. Если патологии подвержены и мать, и отец, вероятность возрастает до 80%.
Вообще же провоцирующих факторов пищевой аллергии у детей немало.
- Неправильное питание матери во время беременности. Рекомендуется ограничить употребление шоколада, цитрусовых, гороха и фасоли, яиц, пшена, куриного мяса, рыбы, молока. Полностью отказаться от продуктов, содержащих специи и пищевые добавки, стабилизаторы, консерванты, красители.
- Раннее применение детских смесей. Большая их часть производится на основе белков коровьего молока. Если не удается сохранить лактацию, лучше выбирать гипоаллергенное питание. Оно изготовлено на основе козьего или соевого белка.
- Неправильное введение прикорма. Меню детей до 6 месяцев не должно быть разнообразным. Расширять рацион питания можно только ближе к годовалому возрасту.
Среди дополнительных причин развития пищевой аллергии – курение матери, гестоз, инфекционные заболевания и прием антибиотиков в период беременности, гипоксия плода.
Симптомы
Признаки пищевой аллергии зависят от особенностей иммунной реакции. При заболевании немедленного типа клиническая картина проявляется через 20–30 минут. Однако болезнь может дать о себе знать и через 3–4 часа после приема пищи. В основном это крапивница, дерматит, анафилактические реакции, сосудистый отек, астма.
Реакции замедленного типа обнаруживаются спустя 10–24 часа или через несколько дней после употребления высокоаллергенного продукта. Ребенок жалуется на головные и мышечные боли, нечеткое зрение. Также выявляются сосудистые спазмы, воспаления суставов, бронхиты, нарушения мочевыделительной функции. Малыш плохо ест, он вял и апатичен.
При непереносимости некоторых пищевых продуктов возможны многочисленные расстройства.
- Со стороны пищеварительной системы: боль в животе, рвота, нарушения стула. Такую реакцию провоцируют молоко, яйца, злаки, рыба, мясо.
- Со стороны дыхательной системы: заложенность носа, ринит, кашель, першение в зеве, чихание, выделения из носа, одышка, затруднение дыхания. Причиной расстройств может стать употребление фруктов, овощей, молока, яиц и пшеницы.
- Со стороны кожи: сухость и покраснение эпидермиса, высыпания, зуд. Зачастую симптомы вызывают томаты, шоколад, цитрусовые, яйца, молоко.
Наиболее подвержены патологии малыши первых 2 лет жизни. Признаки атопического дерматита сохраняются до 3 лет. По мере укрепления иммунитета и эффективности терапии негативные реакции исчезают. Аллергия на орехи, рыбу иногда сохраняется на всю жизнь.
Диагностика
Выявление пищевой аллергии проводит аллерголог. Если она возникла у ребенка на грудном вскармливании, анализируется рацион матери. К детям постарше применим другой подход. Врач тщательно изучает семейный анамнез, узнает у родителей о проблемах при беременности, наследственных патологиях и т. д.
Лабораторная диагностика включает иммунологический анализ крови ребенка. Метод определяет уровень иммуноглобулинов (IgG4 и IgE) к наиболее распространенным аллергенам. В период обострения обследование проводится независимо от возраста больного.
У детей старше 5 лет целесообразно выполнение кожных диагностических проб. На внутреннюю часть предплечья наносят неглубокие царапины. На них капают растворы различных аллергенов. Через 10 минут анализируются результаты. Появление воспалительного отека и покраснения позволяет определить раздражитель.
В период ремиссии назначается провокационная оральная проба. Предполагаемый аллерген наносится на слизистую рта. Исследование проводится в специализированных клиниках.
Первая помощь
Задача номер один – выведение аллергена из организма. Как можно скорее промойте ребенку полость рта кипяченой водой. При сильной диарее и болях в животе дайте сорбенты. При выраженных симптомах показано промывание желудка. Процедура выполняется в стационарных условиях.
Устранить зуд призваны антигистаминные препараты. Перед осмотром педиатра не давайте больше 1 таблетки. В некоторых случаях целесообразно поставить ребенку клизму.
Для улучшения самочувствия обеспечьте больному обильное питье. Лучше давать кипяченую воду комнатной температуры. При развитии анафилактического шока или отека Квинке требуется экстренная госпитализация. Данные состояния угрожают жизни малыша.
Медикаментозное лечение
Для устранения симптомов пищевой аллергии у детей применяются особые группы препаратов. Это антигистаминные, седативные и гормональные средства, поливитаминные комплексы и сорбенты.
Антигистамины – Кларитин, Зиртек, Супрастин, Эриус и Лоратадин. Нормализуют сон, устраняют выраженный зуд, отеки и покраснения. Назначаются в виде кремов, мазей, таблеток, а также внутримышечных инъекций. Применяются 1–2 раза в сутки. Длительность курса лечения составляет 5–7 дней.
При пищевой аллергии у детей гормональные средства применяются только в тяжелых случаях.
Седативные. Устраняют бессонницу и повышенную тревожность, вызванную зудом. Для маленьких детей предпочтительнее настои и отвары из лекарственных трав. В старшем возрасте показаны капли, содержащие растительные экстракты. Успокаивающим свойством обладают душица, мята, мелисса, валериана.
Гормональные. Это преднизолоновые и гидрокортизоновые мази, Целестодерм-В, Фторокорт, Элоком. Применяются при тяжелом течении заболевания. Эффект от таких препаратов сохраняется надолго. При длительной терапии есть риск развития побочных явлений.
Поливитаминные комплексы. Восстанавливают иммунную систему. Принимаются в течение 1–2 месяцев. В профилактических целях требуется курсовой прием поливитаминов дважды в год.
Сорбенты. В их числе – Белый уголь, Лактофильтрум, Энтеросгель. Влияют на моторику кишечника, выводят часть аллергенов из организма, ускоряют выздоровление. Показаны при выраженном жидком стуле. Чтобы улучшить состояние больного, достаточно 2–3 дней приема.
Профилактика
Чтобы избежать негативных признаков пищевой аллергии, следует тщательно контролировать рацион. Особенно это касается беременных и кормящих матерей. В первую очередь нужно отказаться от высокоаллергенных продуктов. Обязательно ведите дневник питания. Отмечайте в нем все блюда, которые употребляли на протяжении дня. Записи помогут определить, что конкретно вызвало аллергию у малыша.
Укрепляйте иммунитет ребенка. Обеспечьте ему полноценное питание, игры на свежем воздухе, крепкий сон и закаливания. В период обострений сократите длительность водных процедур до 10–15 минут. Более продолжительное купание способствует появлению новых высыпаний и усилению зуда.
После душа или ванны нанесите на воспаленные участки лечебную мазь. Оставьте препарат до полного впитывания. Следите за тем, увлажнена ли кожа ребенка. При пищевой аллергии она становится сухой и чувствительной. Улучшат состояние кожи эмоленты. Смазывайте ими покров 2–3 раза в сутки.
Регулярно посещайте аллерголога. При выборе медикаментов избегайте препаратов в виде сиропов. В их составе, как правило, немало красителей и ароматизаторов, которые ухудшают течение заболевания.
Пищевую аллергию легче предупредить, чем вылечить. Исход терапии зависит от своевременности обращения к врачу. Важно соблюдать рекомендации педиатра или аллерголога. Если придерживаться диеты и укреплять защитные силы организма, можно сократить риск развития обострений.
Оцените статьюПищевая аллергия у ребенка: продукты-аллергены, симптомы, диета
Пищевая аллергия у ребёнка может возникнуть в любом возрасте. Дети очень подвижны и активны. Они тянут в рот все, что им попадается под руку. Также молодые мамочки стараются разнообразить рацион малыша, ежемесячно добавляя в него новые продукты. Но не всегда неокрепший иммунитет ребёнка реагирует на них положительно. В некоторых случаях возникает аллергическая реакция.
Пищевая аллергия – что это такое
Пищевая аллергия – это реакция иммунной системы на продукт или отдельные его компоненты. Чаще всего она возникает у детей до года. Происходит это по причине того, что иммунитет и пищеварительная система малыша полностью не сформированы.
Пищевая аллергия у детей чаще развивается в раннем возрасте. После 3 лет чувствительность к продуктам питания снижается. У детей до года она может быть спровоцированная неправильным рационом матери в период грудного вскармливания и ранним введением прикорма.
Совмещать молочные смеси и новые продукты необходимо под присмотром педиатра. Нельзя, чтобы в рацион малыша были сразу же включены несколько продуктов. Также не стоит кормить малыша пищей с одинаковыми компонентами в составе. Это приведет к передозировке. Организм может воспринять ее как отравление. В этом случае возможно появление сыпи, рвоты и расстройство стула.
На заметку! Не стоит думать, что пищевая аллергия на какой-либо продукт будет у ребёнка до конца жизни. По мере созревания иммунитета дети перерастают аллергию. Например, повышенная чувствительность на молочные белки проходит к 3 годам, а к глютену или яйцам – 7. Поэтому спустя пару лет ребёнку можно будет дать запрещённый продукт в небольшом количестве. Только обязательно следует проследить за его самочувствием.
Вводить в рацион малыша новый продукт рекомендуется раз в 2 недели. Это помогает определить, что спровоцировало аллергию, и исключить его из рациона. Вводить продукты следует в малых дозах.
Гастроинтестинальная форма пищевой аллергии у детей поражает слизистую пищеварительного тракта, имеет симптомы схожие с нарушениями работы ЖКТ. Развивается у детей от 1 месяца до 3 лет.
Причины возникновения
Возникает аллергия ввиду следующих факторов:
- Наследственная предрасположенность. Если у одного из родителей имеется индивидуальная непереносимость на один из продуктов, то вероятность появления пищевой аллергии у ребёнка повышается на 30%. В случае, когда страдают оба, это показатель составляет 60%.
- Неправильный образ жизни будущей мамы. Некоторые беременные женщины не могут отказаться от курения или употребления алкогольных напитков. Это негативно сказывается на их ребёнке, у него наблюдается повышенная предрасположенность к аллергии.
- Нарушение режима питания младенца. Сюда относится перекорм, неправильно подобранные смеси. Также негативно организм может среагировать на ранний переход с грудного вскармливания на искусственные смеси.
- Раннее использование искусственных смесей. Это наиболее частая причина образования пищевой аллергии у грудных младенцев. Многие смеси готовят на основе белка коровьего молока, который является сильным аллергеном. Если грудное вскармливание ввиду различных обстоятельств невозможно, то следует отдавать предпочтение гипоаллергенным смесям. Их производят на основе соевого белка или козьего молока.
- Повышенная чувствительность к какому-либо продукту. В список аллергенных продуктов для детей входит: клубника, орехи, молочные продукты, шоколад и цитрусовые.
- Применение антибиотиков. Если антибиотикотерапия применялась на первом году жизни ребёнка, она может повлечь за собой развитие пищевой аллергии. Это объясняется тем, что именно в это время формируется иммунная система человека, прием антибиотиков нарушает естественный процесс.
- Неправильное питание ребенка. Эта причина может спровоцировать развитие аллергии у детей 2 лет. Спровоцировать негативную реакцию может чрезмерное употребление красителей, консервантов, эмульгаторов и ароматизаторов. Иммунитет реагирует на них как на агрессоров, начинает бороться с ними.
- Неправильная работа ЖКТ. Обычно в основе таких нарушений лежит неправильное питание.
- Использование загрязнённой воды для приготовления пищи и питья.

Некоторые продукты питания организм может воспринимать за враждебные элементы. Он начинает бороться с ними вырабатывая иммуноглобулины. Данные элементы защищают организм, при этом запуская аллергическую реакцию.
Продукты вызывающие аллергическую реакцию
Все овощи и фрукты имеют различную степень аллергизации. Продуктами-аллергенами для детей являются:
- С низкой степенью аллергизации: зелёное яблоко, кабачок, тыква, слива, банан, арбуз.
- Со средней степенью: абрикос, рис, картофель, персик, свинина.
- С высокой степенью: молочные продукты, орехи, цитрусовые, мёд, яйца, речная рыба, помидоры, вишни, яблоки красных сортов, грибы.
Иногда пищевая аллергия у маленьких детей до года может возникнуть на куриное мясо.
Самыми опасными аллергенными продуктами для детей являются морепродукты, орехи, мёд, красители и консерванты. У детей с 1 года до 4 лет иммунитет формирует навык распознания белка-провокатора. Организм реагирует на аллергены слабо, но в случае обострения может реагировать она другие провокаторы. Сюда относят пыльцу растений и пыль.
Симптомы пищевой аллергии у детей
Проявления пищевой аллергии у ребёнка могут иметь различную интенсивность. В этом случае все будет зависеть от чувствительности организма и количества съеденного продукта. Большую опасность представляют реакции, которые имеют острый характер. Если у ребенка онемел язык, отекли небо и горло, необходимо в срочном порядке вызвать скорую помощь. В этом случае нужна госпитализация.
 Аллергические проявления в области шеи у ребёнка
Аллергические проявления в области шеи у ребёнкаГастроинтестинальными проявлениями пищевой аллергии у детей являются колики, вздутие живота, тошнота. Дошкольники жалуются на изжогу, газообразования, реже боль.
Кожные проявления
К кожным проявлениям относят сыпь, покраснения, шелушение и зуд. Высыпания поражают щёки, шею, руки, ноги и живот. Это наиболее часто встречающаяся реакция.
В ночное время зуд на теле ребёнка усиливается. По этой причине они плохо спят, становятся капризными, начинают отказываться от еды.
Аллергический дерматит
Пищевой дерматит образуется в возрасте до 2 лет. Выглядит он как россыпь мелких пузырьков. Эти пузырьки после сливают в единое целое и покрываются корочкой. В основном пищевой дерматит наблюдается на руках, ногах и шее. В период от года и до 2 лет на месте высыпаний имеется шелушение и растрескивание кожи.
Крапивница
Крапивница проявляет себя припухлостью и появлением больших волдырей. Если отечность заденет горло, то может появится тошнота и рвота.
Строфулюс
Это детское заболевание возникает в возрасте до 4 лет. Симптомы напоминают крапивницу. В локтевых сгибах и под коленями наблюдаются пузырьки с жидкостью. Они сильно зудят. Дети могут расчесать их до кровавых ран.
Расстройства со стороны желудочно-кишечного тракта
У ребенка при аллергии может наблюдаться жидкий стул, в котором присутствует зелень или пена. Также его мучают метеоризм, колики. Возможны срыгивания и рвота.
Респираторные нарушения
Ребенок может жаловаться на головную боль, заложенность ушей. У него имеется жжение и зуд в глазах, наблюдаются выделения. Иногда они могут иметь желтоватый оттенок. Также у ребенка при пищевой аллергии появляется насморк с бесцветными выделениями.
Отек Квинке
В этом случае отекают конечности и лицо. Данная реакция опасна тем, что может привести к затрудненному дыханию. Появляется сухой, лающий кашель и меняется голос.
Важно! При отёке Квинке необходимо срочно обратиться за медицинской помощью. В случае ее отсутствия возможен летальный исход.
Степени аллергии
Исходя из симптомов пищевой аллергии у детей, она может быть:
- слабая;
- умеренная;
- тяжёлая.
Последнюю степень лечат только в условиях стационара.
Срочно обратиться в медицинское учреждение, следует:
- При появлении чувства сдавленности в горле, затрудненном дыхании и распухании языка. Это может свидетельствовать о развитии отека Квинке.
- При сильной слабости, резком снижении зрения и появлении головокружения. Данные симптомы являются признаком низкого давления. Когда показатели достигнут критического уровня, это может привести к фатальным последствиям.
- Появление одышки, судорог, сыпи, высокого давления. В некоторых случаях возможны даже обмороки. Так проявляет себя опасная патология – анафилактический шок.
Анафилактический шок чаще возникает на принятые лекарственные препараты.
Пищевая аллергия у младенцев
Пищевую аллергию у месячного ребёнка при грудном вскармливании вызывает мамино меню. Важно помнить, что в желудок младенца попадает все, что съела мама на протяжении дня. Поэтому при грудном вскармливании необходимо соблюдать простую диету.
В свой рацион новые продукты женщине нужно вводить постепенно. С особой осторожностью следует относиться к арахису, цитрусовым и шоколаду. Это самые аллергенные продукты для маленьких детей. Если очень хочется орехов, то их можно заменить их на семечки. Цитрусовые следует употреблять по одной маленькой дольке, следя при этом за реакцией организма ребёнка. Если отсутствует сыпь и покраснение, порцию можно увеличить.
При появлении реакции продукт необходимо исключить из меню. Вновь попробовать его можно лишь спустя 3 недели.
Диагностика заболевания
Диагностикой пищевой непереносимости у детей занимается врач-аллерголог. Он проводит осмотр, назначает необходимые анализы. Так как пищевую аллергию у ребёнка до 1 года выявить тяжело, его переводят на строгую диету, постепенно вводя новые продукты.
У более взрослых детей проводят иммунологический анализ крови и кожные аллергопробы. Последний проводят детям в возрасте от 5 лет. В этом случае на спине или предплечье ребенка делают царапины. После на них наносят потенциальный аллерген. Наблюдают за реакцией организма. Анализ на пищевые аллергены считается положительными, если на определенном участке есть покраснение и отек.
Иммунологический анализ крови напоминает обычный. В лабораториях проводят исследования со взятым материалом. Преимущество данного метода заключается в том, что его можно проводить при любом самочувствии малыша, ребенок при этом не испытывает дискомфорта. Таким образом можно проверить все возможные аллергены. Единственным минусом является стоимость, она выше, чем у других методов.
Оказание первой помощи
При первых же симптомах проявления пищевой аллергии, родителям следует:
- Тщательно промыть его рот при помощи теплой воды.
- Убрать подальше от него возбудитель аллергической реакции.
- К зудящим участкам на теле приложить холодный компресс.
- Дать антигистаминное средство для детей.
Если ребёнок потерял сознание, у него учащенный пульс, наблюдается затрудненное дыхание, нужно срочно обратиться за медицинской помощью!
Лечение
После того как будет выявлен аллерген, его следует исключить из жизни ребёнка. Также необходимо принимать лекарственные препараты, назначенные врачом, употреблять естественные витамины, заниматься спортом, соблюдать режим дня и питания.
Медикаментозная терапия
В очистительную терапию входят:
Грудничкам чаще применяют клизмы. Они помогают исключить поражение печени.
Что касается антигистаминных препаратов, то их назначают в виде сиропов. Более взрослым детям приписывают таблетки с постепенно уменьшающейся дозировкой.
При лечении пищевой аллергии у детей часто используют природные сорбенты. Это пектин, целлюлоза, хитин и клетчатка. Их можно встретить в бобовых, перловой и гречневой крупе, овощах и ягодах. Грибы содержат хитин. Их также включают в рацион, если нет аллергической реакции на них. Дополнительно разрешается есть отруби. Они являются сильным сорбентом.
Так как лекарственная терапия негативно сказывается на микрофлоре кишечника, для его восстановления применяют Линекс, Ротабиотик и Лакто. В меню добавляют кисломолочные продукты. Опять же, при отсутствии аллергии на нее.
При лечении пищевого дерматита у ребенка используют мази, гели и крема. Они увлажняют кожу, снимают зуд и воспаление.
Пищевую аллергию у детей 2 лет лечат антигистаминными препаратами второго и третьего поколения. Они действуют быстро и сохраняют эффект в течение суток. К ним относится Кестин, Зиртек, Телфаст и многие др. Данные препараты не вызывают побочных проявлений в виде сухости слизистой и сонливости.
Аллерген-специфическая иммунотерапия
Еще одним методам лечения пищевой аллергии у ребенка относится аллерген-специфическая иммунотерапия (АСИТ). Она снижает интенсивность аллергической реакции. Во время нее ребёнку вводят небольшое количество установленного в ходе анализов аллергена. Через время дозу увеличивают. Продолжительность лечения составляет более 24 месяцев. За это время можно полностью устранить патологию.
Средства народной медицины
Дополнительно к медикаментозной терапии могут применять средства народной медицины. Только предварительно все рецепты необходимо обсудить с аллергологом или педиатром.
Применение лекарственных трав
При пищевой аллергии используют отвары из:
- крапивы;
- ромашки;
- зверобоя;
- календулы;
- тысячелистника.
Их можно применять как внутренне, так и наружно.
Чтобы приготовить настой, необходимо пару столовых ложек одного из вышеперечисленных растений настоять на литре кипятка. Повысить лекарственный эффект помогает совмещение нескольких трав.
При появлении отеков, зуда и сыпи отвар добавляют в ванночки или делают компрессы. Дозировку определяет врач. Он берет во внимание возраст ребенка и его физические характеристики.
Пищевой дерматит лечат соком чистотела. Растение промывают и перемалывают через мясорубку. Из кашицы выдавливают сок и разводят водой. Соотношение должно быть 1:3. Этой жидкостью после смазывают пораженные участки.
Так как пищевой дерматит затрагивает кожные покровы, их смазывают эфирным маслом чайного дерева. Его экстракт является эффективным антисептиком. Он предотвращает развитие патогенных микроорганизмов, препятствует развитию воспалительных процессов.
Важно! Как и все другие проявления аллергии, пищевой дерматит необходимо лечить только под наблюдением врача.
Использование яичного порошка
Чтобы его приготовить необходимо отварить, предварительно вымытых, 5 куриных яйца. Варить их следует 10 минут. После с них снимается скорлупа, очищается от пленок и просушивается. После ее измельчают до состояния порошка и дают детям.
Малышам до года следует давать небольшую щепотку порошка. Если он старше, то половину десертной ложки.
Использование мумие
Чтобы приготовить целебный раствор, грамм вещества разводят в литре кипячёной воды. Затем в количестве 50 грамм его даёт детям до 3 лет, по 70 грамм – старше 3 лет, и школьникам половину стакана. Продолжительность лечения составляет 3 недели.
Возможные осложнения
Отсутствие лечения и несвоевременная помощь могут привести к серьезным последствиям, вплоть до летального исхода. К опасным проявлениям относят:
- бронхоспазм;
- отек гортани;
- анафилаксию.
Если не купировать приступы, они могут перейти в атопический дерматит или бронхиальную астму.
Пищевая аллергия снижает иммунитет, поэтому ребенок часто болеет простудами и инфекционными заболеваниями.
Профилактические меры
Маленьким детям нельзя давать продукты в которых имеются красители и консерванты. Стоит отказаться от магазинных десертов, конфет, фаст-фуда, лакомств с содержанием какао. Все покупные газированные напитки и магазинные соки стоит заменить на минеральную воду, зелёный чай и компоты. Нельзя давать детям острые, копченные, слишком соленые продукты.
Следует с осторожностью относиться к цитрусовым, яичному белку, орехам, рыбе, специям и магазинным соусам. Потенциально опасные продукты необходимо давать раз в 3 дня. И только небольшими порциями.
Меню малыша должно содержать каши на козьем молоке или воде, нежирное мясо, допустимые овощи и фрукты. Кисломолочные продукты необходимо давать только с разрешения педиатра.
Разрешаемые продукты и способы их приготовления необходимо обсудить с аллергологом. Также с ним следует согласовать размер порции и частоту включения новых продуктов в недельное меню.
Чтобы предотвратить развитие пищевой аллергии у младенца, маме в период беременности необходимо контролировать употребление вредной пищи. Во время грудного вскармливания желательно вести пищевой дневник.
Ведение пищевого дневника
При подозрении на пищевую аллергию у детей до года необходимо завести пищевой дневник. В него записывают реакцию организма малыша на подаваемые продукты. Вести его требуется до 3 лет. К этому времени у ребенка окончательно сформируется пищевое поведение.
Соблюдение диеты
К разрешенным продуктам относят:
| Овощи | Капуста, кабачок, патиссон, лук, огурец |
| Фрукты | Яблоки и груши зеленного цвета |
| Ягоды | Белая черешня и смородина, крыжовник, сливы поздних сортов |
| Крупы | Гречка, рис, перловка |
| Мясо | Свинина, кролик, индюк. Разрешается телятина и говядина, если отсутствует аллергия на коровий белок |
| Молочные продукты | Йогурт без добавок, сметана, творог и козье молоко |
| Масло | Соевое, кукурузное |
| Сладости | Бублик, галетное печенье |
Все продукты следует запекать, готовить на пару или отваривать. Супы необходимо готовить на овощных бульонах. Жирность всех готовых блюд должна быть минимальной.
В большинстве случаев пищевая аллергия развивается из-за перекорма малыша. Поэтому не стоит давать ребёнку есть, если он не хочет. Кормите его лишь тогда, когда он действительно голоден.
Пищевая аллергия у малыша: симптомы, причины, лечение, профилактика
Пищевая аллергия у грудничка — не редкость. Организм еще не привык к полноценной жизни в этом мире и на многие продукты реагирует негативно. Основной признак заболевания — сыпь, однако скрываться непереносимость может под другими симптомами. Важно вовремя распознать болезнь, провести соответствующее лечение. Но правильно поставить диагноз и избавить от аллергии может только врач.
Как проявляется пищевая аллергия у грудничков
У некоторых младенцев признаки аллергической реакции проявляются в первый месяц после рождения. Появляются красные пятна, вызывающие беспокойство у заботливых родителей. К подобному явлению стоит относиться спокойно — это естественная реакция младенца на полученные от матери гормоны. Проходит сыпь уже на втором месяце жизни ребенка.

Чтобы распознать заболевание, нужно четко представлять, как выглядит пищевая аллергия у грудничков. Детский организм по-разному реагирует на раздражители.
Если возникает пищевая аллергия у грудничка, симптомы могут быть следующими:
- со стороны органов пищеварения: рвота, метеоризм, колики, вздутие живота, участившееся срыгивание, нарушения стула — выделения становятся жидкими или пенистыми, меняется цвет, чаще всего на зеленый. У некоторых младенцев наоборот, наблюдается запор;
- внешние проявления на коже: появление красных пятен и сыпи, зуд раздраженных областей, потница, появление опрелостей, шелушение;
- со стороны дыхательной системы: насморк, чихание, кашель, астма, затрудненность дыхания, бронхоспазм.
- Иные симптомы пищевой аллергии у детей: отек Квинке, слезоточивость, раздражение слизистых покровов, воспаление глаз.
Точно предсказать, как проявляется непереносимость у конкретного малыша, сложно. Указанными симптомами обладает множество других заболеваний. Чтобы установить, что они действительно возникли из-за аллергической реакции на пищу, нужно провести определенные тесты, проконсультироваться у педиатра и аллерголога.
Самостоятельно проводить лечение запрещено, так как можно нанести вред здоровью ребенка!
Сколько проходит пищевая аллергия у грудничков
Длительность заболевания напрямую зависит от некоторых факторов:
- количество съеденной пищи, провоцирующей аллергию;
- быстрота исключения продукта из меню;
- эффективность назначенной врачом терапии;
- состояние иммунитета. У крепких малышей после исключения аллергена симптомы проходят быстро.
Проявляются первые признаки непереносимости уже спустя 1-2 часа после употребления аллергена.
В группу повышенного риска появления аллергии попадают все дети до двух лет. Именно в этом возрасте в рацион вводятся продукты, часто вызывающие негативную реакцию — яйца, яркие овощи, молоко. Обычно организм самостоятельно справляется проблемой, и у 90% детей к трем годам симптомы исчезают.
А вот если слишком рано включить в меню кормящей матери или малыша до двух лет морепродукты, рыбу или орехи, то, при возникновении непереносимости, последняя часто становится спутником на всю жизнь.

Лечение пищевой аллергии у детей
Начинать терапию нужно с диеты кормящей матери, если ребенок находится на ГВ. Если точно установить аллерген не получается, нужно пересмотреть рацион полностью и убрать из него:
- любые овощи, фрукты яркого цвета — малину, помидоры, клубнику;
- цитрусовые;
- морепродукты;
- коровье молоко — у младенцев часто проявляется непереносимость белка, входящего в состав;
- куриные яйца.
Придерживаться гипоаллергенной диеты маме придется не менее 2 недель. За это время вызывающие негативную реакцию токсины выводятся из организма малыша, иммунитет ребенка восстанавливается. Затем можно аккуратно вводить исключенные продукты в меню, но не чаще одного вида пищи за 2-3 дня.

Если младенец находится на смешанном или искусственном вскармливании, нужно обратить внимание на состав употребляемой в пищу смеси. Возможно придется перейти на другой продукт. А в случае подтверждения аллергии на белок коровьего молока использовать специальные смеси на козьем или другие аналоги продукта.
Медикаментозное лечение пищевой аллергии у грудничков проводится исключительно под наблюдением и по назначению доктора. Обычно применяется комплексная терапия, состоящая из:
- препаратов для облегчения зуда и исчезновения сыпи;
- лекарств, помогающих от слезоточивости;
- медикаментов, нормализующих работу ЖКТ.
Препараты для лечения пищевой аллергии и безопасную дозировку может назначить только врач!
Что провоцирует непереносимость
Пищевая аллергия у ребенка вызывается многими блюдами. Чтобы избежать неприятных проявлений, кормящей маме, а в дальнейшем ребенку, следует отказаться от:
- куриных яиц — легко заменить на перепелиные;
- морепродуктов;
- фастфуда;
- газированных напитков;
- шоколада, какао;
- цитрусовых;
- орехов;
- грибов;
- специй, соусов;
- жирных сортов рыбы;
- кофеина;
- продуктов, содержащих красители и консерванты;
- сладостей, особенно меда;
- чеснока, лука
- солений.

Питание должно быть полезным. В еженедельное меню обязательно включают:
- Натуральные кисломолочные продукты низкой жирности — творог, кефир, йогурт.
- Гипоаллергенные виды мяса — индейку, кролика, говядину без жира.
- Фрукты светлого окраса, а также сделанные из их компоты, морсы.
- Неяркие овощи — кабачок, капуста, картофель.
- Нежирная рыба — хек, судак.
- Безмолочные каши из гречневой, кукурузной, овсяной крупы.
- Легкие супы, бульоны.
- Зеленый чай.
На некоторые продукты накладывается ограничение в количестве. Их следует вводить в меню матери с осторожностью, а употреблять не чаще нескольких раз в неделю. При этом важно отслеживать состояние малыша, находящегося на ГВ.

«Ограниченно годны» к употреблению:
- макаронные изделия;
- выпечка, в том числе хлеб;
- соки;
- курица;
- свинина;
- черный чай;
- молоко, сметана;
- манная каша.
Способ приготовления блюд также выбирается щадящий. Их можно варить, тушить, запекать. Жареная или соленая пища исключается.
Подобная диета актуальна для всех мам младенцев с рождения и до 4 месяцев, независимо от того, появилась ли у детей аллергия.

Пищевая аллергия у ребенка: советы мамам
Чтобы избежать проявления негативной реакции у малышей, следует придерживаться определенных правил.
- Обязательно соблюдать диету из низкоаллергенных продуктов в течение хотя бы трех первых месяцев жизни младенца. Если родители склонны к аллергии, период лучше увеличить на 2-3 месяца. Список продуктов корректируется особенно тщательно: у малышей непереносимость может вызывать не тот продукт, что у матери или отца.
- Новую пищу вводят детям постепенно, не чаще одного продукта в 2-3 дня. Так проще отследить продукт, вызывающий негативную реакцию.
- Сначала предлагается небольшое количество нового блюда. В течение двух дней отслеживается состояние малыша. Если появилась сыпь или другие симптомы, продукт выводится из рациона. Новую попытку можно предпринять не менее, чем через месяц.
- Пытайтесь сохранить ГВ для младенцев. В молоке матери находятся важнейшие элементы, помогающие сформировать иммунитет ребенка, противостоять воздействию различных раздражителей. К тому же при соблюдении женщиной диеты продукт не вызывает аллергии.
- Подбирайте правильную смесь для малышей-искусственников и не бойтесь менять ее при появлении аллергии. На рынке существует множество вариантов питания, подходящего малышам разного возраста.
- Прикорм начинают не раньше 4-6 месяцев. Педиатры рекомендуют вводить в первую очередь овощные пюре. У доктора Комаровского немного другая точка зрения: он говорит о необходимости начинать расширение меню с творога и кефира. Но родители должны полностью отталкиваться от состояния ребенка и выбирать не только безопасные, но и нравящиеся малышу продукты.
- Каши матери, а в дальнейшем и малышу, следует готовить на воде. От коровьего молока, как от напитка и составляющего блюд, следует воздержаться в течение 4-6 месяцев после родов.
- Здоровый образ жизни и регулярные продукты укрепят здоровье матери и станут отличной мерой для профилактики аллергии.
Реагировать негативно организм может не только на еду. Шерсть животных, пыль и даже синтетические ткани также могут спровоцировать аллергию. При обнаружении подозрительных симптомов обращаются к врачу, который точно установит причину их появления.
( Пока оценок нет )
Пищевая аллергия у детей — причины, симптомы, диагностика и лечение

Пищевая аллергия у детей — это специфические иммунологические реакции и клинические симптомы, возникающие при попадании аллергенов из еды либо при перекрестных воздействиях. Заболевание проявляется дерматологическими (сыпью, кожным зудом), респираторными (заложенностью носа, насморком, чиханием) и гастроинтестинальными признаками (болями в животе, тошнотой и рвотой, неустойчивостью стула). Для диагностики используют кожные прик-тесты, клинические и иммунологические исследования крови, провокационные тесты. Для лечения пищевой аллергии у детей назначают элиминационные диеты, медикаментозную терапию.
Общие сведения
Пищевая аллергия — одна из самых распространенных проблем педиатрии, которая, по разным данным, выявляется у 8-30% детей. Наиболее часто болезнь диагностируется в младенческом и раннем детском возрасте и в промежутке 7-10 лет. Реже всего проблема встречается в 3-7 лет. Мальчики и девочки одинаково восприимчивы к влиянию пищевых аллергенов. Изменение характера питания и появление большего количества экзогенных антигенов, попадающих в организм, обуславливает дальнейшее повышение заболеваемости пищевой аллергией.

Пищевая аллергия у детей
Причины
Этиологические факторы заболевания — это различные компоненты питания, к которым организм вырабатывает антитела. Существует явление перекрестной аллергии, когда наличие сенсибилизации к пыльце растений или шерсти животных сопровождается непереносимостью определенной пищи. Для развития патологии также должны присутствовать предрасполагающие факторы:
- Генетические предпосылки. Установлено, что более 50% больных с пищевой аллергией имеют наследственную предрасположенность к атопическим заболеваниям. Это контролируется 4-мя группами генов, которые передаются независимо друг от друга, поэтому у ребенка может быть абсолютно любая их комбинация.
- Антенатальные воздействия. Сюда относят экстрагенитальные болезни женщины и патологии течения беременности, которые негативно влияют на плод. Весомый фактор риска — наличие у беременной вредных привычек. Нерациональное питание будущей матери и употребление большого числа аллергизирующих продуктов также повышают вероятность заболевания у ребенка.
- Постнатальные факторы. К ним принадлежат патологические роды, которые снижают адаптационные возможности организма и повышают риск сенсибилизации от матери. Пищевая аллергия чаще возникает у детей, которые находились на искусственном вскармливании или начали слишком рано (до 6 месяцев) получать прикорм.
- Функциональные нарушения. В раннем возрасте у детей недостаточно развита система ферментов пищеварения, которые расщепляют белковые антигены и предотвращают их попадание в организм. Местный кишечный иммунитет также неактивен, что усиливает вероятность проникновения аллергена.
Патогенез
Наиболее частые аллергены для детей — коровье молоко, яйца, орехи, соя, пшеница, рыба. Основные патогенные компоненты такой пищи — водорастворимые гликолипиды. Это небольшие молекулы, которые устойчивы к действию термической обработки, влиянию пищеварительных ферментов. Поэтому они поступают в детский организм в неизмененном виде, приводя к специфическим иммунологическим реакциям.
Основной иммунологический механизм пищевой аллергии — реагиновый тип повреждения тканей (I тип). Его суть заключается во взаимодействии аллергенов пищи с иммуноглобулинами, в результате чего активируются тучные клетки (базофилы). Они выделяют в окружающие ткани гистамин, другие биологически активные вещества, которые вызывают характерные симптомы. Реже встречаются реакции замедленной чувствительности (IV тип).
Сенсибилизация к аллергенам происходит как через оболочки ЖКТ, так и через слизистую респираторного тракта. В первом случае происходит нарушение естественного защитного барьера кишечника, вследствие чего чужеродные белки попадают в кровь. Ингаляционные аллергены преимущественно являются пыльцой растений. Они стимулируют образование IgE, которые могут реагировать с некоторыми веществами из продуктов питания, вызывая перекрестную пищевую аллергию.

Пищевая аллергия у детей
Классификация
По количеству продуктов, провоцирующих нежелательные симптомы, выделяют моновалентную сенсибилизацию, которая составляет всего 20-30% и поливалентную пищевую аллергию. В 79% случаев заболевание сочетается с чувствительностью к другим типам аллергенных веществ (пыль, пыльца растений, медикаменты). По патогенезу выделяют IgE-зависимую и IgE-независимую форму. В дополнение к этим классификациям педиатры подразделяют болезнь на 3 типа:
- Тип А — аллергия у новорожденных и детей раннего возраста, которая связана с нарушениями барьерной функции пищеварительного тракта и отсутствием оральной толерантности.
- Тип B — патология младших школьников и подростков, когда сенсибилизация преимущественно происходит через респираторный тракт, а пищевая аллергия развивается по перекрестному механизму.
- Тип С — редкий вид, который диагностируется у подростков (чаще — девушек) без предрасположенности к атопии или других факторов риска.
Симптомы
Все проявления пищевой аллергии у детей делятся на типичные и атипичные. К первым относят поражения дыхательной системы и кожи (встречаются чаще), пищеварительной системы (наблюдаются реже). Этим течение болезни отличается от взрослых, у которых обычно поражается ЖКТ. Атипичные признаки включают симптомы со стороны мочевыделительной, сердечно-сосудистой, нервной и костно-мышечной системы.
Первым признаком аллергии на продукты питания, как правило, служат патологические изменения кожи. Высыпания имеют вид плоских красных пятен или папул, возвышающихся над кожным покровом. Сыпь зачастую сопровождается шелушениями и мучительным зудом. Поражения в основном расположены на лице и шее, в зоне локтевых сгибов, предплечий и кистей. При повторных эпизодах пищевой сенсибилизации высыпания локализуются на этих же местах.
Респираторные проявления протекают с вовлечением верхних дыхательных путей. У детей возникает заложенность носа, многократное чихание, обильные водянистые выделения. Реже беспокоят першение в горле и покашливание. Подобные симптомы характерны для грудничков и детей до трехлетнего возраста. У дошкольников и младших школьников превалирует поражение бронхолегочной системы — приступы одышки, удушья.
Аллергическое воспаление ЖКТ отличается полиморфизмом симптоматики. У младенцев отмечаются частые срыгивания, рвота, кишечные колики и метеоризм. Для энтероколита характерен жидкий стул со слизью и примесями крови. В старшем возрасте пищевая аллергия протекает по типу гастродуоденита — ребенок жалуется на боли и рези в области желудка, тошноту и тяжесть в брюшной полости после еды, неустойчивость стула.
Скорость развития клинической картины определяется разновидностью иммунологических реакций. При I типе патологические симптомы выявляются сразу или через один-два часа после употребления запрещенного продукта, а при IV типе от приема пищи до аллергических проявлений может пройти до 2 суток, что затрудняет постановку диагноза и откладывает начало лечения. Продолжительность симптоматики — от 1-2 до 10 дней, что обусловлено степенью тяжести болезни, количеством съеденного аллергена.
Осложнения
Опасность пищевой аллергии заключается в том, что без лечения она является первой ступенькой в так называемом «аллергическом марше». Сначала на фоне сенсибилизации к продуктам у ребенка развивается атопический дерматит, после чего заболевание переходит на следующую ступень — поражение органов дыхания в форме аллергического ринита. При отсутствии лечения «марш» достигает третьей ступени, когда манифестирует бронхиальная астма.
Длительно недиагностированная патология сопровождается аллергическим поражением суставов и повышает риск ревматоидного артрита. Самое тяжелое проявление пищевой аллергии — анафилактический шок. Состояние более характерно для новорожденных, младенцев. Симптоматика появляется в течение 1-3 минут после контакта с аллергеном. Начинаются бронхоспазм, отек гортани, коллапс, которые без во время начатого лечения приводят к летальному исходу.
Диагностика
Своевременное обнаружение пищевой аллергии для подбора лечения представляет проблему в детской аллергологии-иммунологии, что обусловлено разнообразием иммунологических механизмов и высокой частотой перекрестных реакций. Диагностический поиск начинается с опроса родителей и ребенка: как давно начались симптомы, с чем связывается их появление, есть ли в семье факторы риска. Для установления факта пищевой аллергии проводятся лабораторные исследования:
- Кожные пробы. Простое и безопасное исследование, которое выявляет сенсибилизацию к основным видам аллергенов. Выполняется в любом возрасте, но у пациентов до 2-х лет врач может получить искаженные результаты в связи с недоразвитием реактивности кожи. Наличие и степень реакции оценивают по размеру покраснения и отека после постановки прик-теста.
- Гемограмма. Чтобы обнаружить патологию, ребенку выполняют провокационный тест: дают аллергенный продукт и сразу же назначает анализ крови. Если есть гиперчувствительность, в результатах будет снижение уровня лейкоцитов (более, чем на 1000) и тромбоцитов (на 20% и более), а уровень эозинофилов возрастет.
- Иммунологические методы. В клинической аллергологии большое значение имеет диагностика уровня общего IgE и специфических IgE-антител. Исследование имеет точность более 95% и является решающим в постановке диагноза пищевой аллергии, особенно если сомнительны результаты других тестов.
В диагностическом поиске используют элиминационный метод: из пищевого рациона исключают определенные продукты, способные вызвать аллергию, и наблюдают за самочувствием ребенка. Если патология присутствует, соблюдение диеты без какого-либо лечения приводит к улучшению состояния. По показаниям врач рекомендует консультацию смежных специалистов — детского гастроэнтеролога, пульмонолога, дерматолога. Специалисты могут предложить дополнительные лабораторные и инструментальные исследования.
Кожные пробы
Лечение пищевой аллергии у детей
Диетотерапия
Основу лечения составляют специальные элиминационные диеты. Они предназначены для контроля симптомов аллергии, предотвращения осложнений и стабилизации состояния. Рацион подбирается исходя из возраста больного, степени тяжести заболевания и количества запрещенных продуктов. В современной педиатрии выделяют 2 основных типа диетотерапии для лечения у детей пищевой аллергии:
- Неспецифическая гипоаллергенная диета. В этом случае все продукты разделяют на три группы по степени аллергенности (высокая, средняя и низкая). Из питания полностью исключают еду из первой категории (яйца, коровье молоко, цитрусовые и т. д.) и ограничивают количество продуктов со средней степенью аллергизирующей активности.
- Индивидуальная элиминационная диета. Меню подбирают после полной диагностики и выявления продуктов, при употреблении которых у ребенка начинаются неприятные симптомы. Основные типы рационов: безмолочный, с исключением яиц, с отказом от злаков. Возможны и другие варианты питания, особенно при поливалентной пищевой аллергии.
Назначение диетотерапии у детей включает 3 последовательных этапа: подбор питания, что занимает 3-10 дней, период строгого соблюдения ограничений, этап расширения рациона, который проводится в среднем через 12-18 месяцев. Такой подход современных протоколов лечения показывает высокую эффективность: у 43% пациентов клинические проявления пищевой аллергии исчезают на 5-7 день, у 11% — через 2 недели, у 23% — спустя 1 месяц от начала терапии.
Подбор диеты у детей грудного возраста имеет свои особенности. Учитывая, что самая частая причина пищевой аллергии в этот период — белки коровьего молока, малышу требуется перевод на лечебные смеси. Специализированное детское питание содержит гидролизаты протеинов, которые не имеют аллергизирующих свойств. Недостатком смесей является их горький вкус, из-за чего иногда приходится переходить на составы с соевыми белками.
Консервативная терапия
Помимо диетотерапии, схемы лечения пищевых аллергий включают медикаменты. Основная группа препаратов, разрешенная к применению у детей, — антигистаминные средства. Они назначаются в период обострения болезни, чтобы быстро убрать аллергическое воспаление и улучшить состояние пациента. При среднетяжелом течении показаны препараты в пероральной форме выпуска, а на пике обострения для лечения используют средства первого поколения в виде парентеральных растворов.
Еще одна категория медикаментов — энтеросорбенты. Они эффективно связывают избыток пищевых белковых аллергенов в ЖКТ и выводят их из организма, уменьшая степень интоксикации. При тяжелых формах пищевых аллергий и развитии «марша» в схемы лечения включаются топические и системные глюкокортикоиды, стабилизаторы мембран тучных клеток, антилейкотриеновые препараты.
Прогноз и профилактика
При раннем выявлении аллергизирующих факторов и их исключении из рациона происходит полное выздоровление. Соблюдение рекомендаций по питанию позволяет предотвратить рецидивы заболевания. По мере того как увеличивается оральная толерантность, у части детей наступает спонтанное выздоровление, что подтверждается данными статистики: среди взрослых истинными формами пищевой аллергии страдает только 1-3% (в сравнении с 8-30% у детей).
Чтобы снизить риск аллергических проявлений у детей, необходимо максимально ограничить влияние аллергенов на организм. Профилактика состоит из двух этапов:
- Антенатальный этап. Включает рациональное питание беременной, назначение элиминационных диет женщинам, которые имеют отягощенный аллергологический анамнез.
- Постнатальный этап. Предполагает исключительно грудное вскармливание до 6-месячного возраста, что дает ребенку антигенную защиту, а также основанное на принципах доказательной медицины введение прикорма, при необходимости — молочных смесей.
Аллергия у детей. Виды, симптомы, причины, что делать и как лечить?
Аллергия… Еще пару веков назад мир не знал не только такого слова, но и самой болезни. Впервые аллергические реакции организма человека стали наблюдаться и исследоваться лишь в начале ХХ века. В наши же дни почти каждый третий ребенок страдает от того или иного вида аллергии.
В статье мы решили рассмотреть ряд актуальных для многих родителей вопросов: как распознать симптомы аллергии у детей, как ее лечить и как узнать, что стало причиной реакции организма.
Виды аллергии у детей
- Аллергия на пыль . Если быть точными, то аллергия наблюдается не на саму пыль, а, чаще всего, на пылевых клещей – сапрофитов и продукты их жизнедеятельности. Реже – это реакция на вещества, содержащиеся в пыли – пыльцу растений, споры плесени, частички пуха, волос, дерева и т.д.
- Аллергия на животных . Вызывает ее не шерсть питомцев, как многие из нас считают, а протеины, содержащиеся в коже и слюне кошек, собак и других зверей. Поэтому, даже заведя кота-сфинкса, вы не можете гарантировать, что у ребенка не возникнет аллергии.
- Пищевая аллергия . Пожалуй, самая труднораспознаваемая аллергия у ребенка, так как в роли возбудителя может выступать практически любой продукт или добавки к нему (сахар, пряности, соль и даже пребиотики). Чаще всего наблюдается непереносимость коровьего молока и других белковых продуктов (рыбы, морепродуктов, яиц, орехов).
- Аллергия на пыльцу . Поллиноз – это реакция на цветение трав и деревьев. Организм воспринимает белки пыльцы как агрессивные и начинает защищаться посредством насморка, чихания, повышенного слезоотделения… Обычно поллиноз продолжается в период активного цветения, затем аллергия затихает до следующего сезона.
- Аллергия на лекарства и другие химические вещества . Далеко не все, что может легко перенести организм взрослого человека, так же легко переносится неокрепшим детским иммунитетом. Гораздо чаще у малышей и подростков наблюдается защитная реакция после принятия тех или иных препаратов, использования синтетических средств гигиены и косметики. Не стоит путать аллергию с побочными эффектами – после отмены лекарства она не пройдет.
- Также можно выделить аллергию на укусы насекомых, на холод, на некоторые виды витаминов . Но это гораздо менее распространенные типы.
Причины заболевания
От чего же возникает аллергия у детей? Передается ли она генетически или является приобретенным заболеванием?
Существует мнение, что аллергия бывает врожденной. Но это не совсем так. Если у одного из родителей наблюдается какой-либо тип аллергической реакции, то существует 30%-ная вероятность, что и у ребенка она будет выявлена. Соответственно, если оба родителя «аллергики», то малыш будет на 60% предрасположен к тому же.
Влияет на вероятность появление аллергических реакций организма и рацион будущей мамы во время беременности и кормления грудью. Женщинам в этот период не стоит употреблять «агрессивные» продукты – копчености, цитрусовые, много шоколада, орехов, экзотических фруктов.
Аллергия у грудного ребенка – также нередкое явление. Его причина – ранний отказ от грудного вскармливания или его полное отсутствие – иммунитет малыша просто не получает нужных ему защитных веществ из молока мамы. Если по тем или иным причинам нет возможности кормить ребенка материнским молоком, выбирайте гипоаллергенные смеси.
В том возрасте, когда ребенок уже начал есть твердую пищу, не злоупотребляйте все теми же сладостями, фруктами, копчеными колбасами и мясом, морепродуктами, апельсинами. Эти продукты могут привести к реакции иммунитета на слишком «активные» вещества, содержащиеся в них. Пищевая аллергия у детей обычно наблюдается у грудничков и у малышей до 2-х лет, но может сохраниться и на всю жизнь, поэтому будьте внимательны к питанию – своему и ребенка. При проявлении первых симптомов лучше сразу обратиться к детскому аллергологу.
Симптомы
Как проявляется аллергия у детей? Определить внешние проявления этого заболевания не так трудно, как распознать его вид: во многих случаях реакция организма на различные раздражители схожа.
- Атопический дерматит или диатез . Проявляется в заметных высыпаниях, которые начинаются в младенчестве и часто сохраняются до взрослого возраста. Могут сочетаться с аллергическим ринитом, крапивницей.
- Аллергический ринит или «сенная лихорадка» . Длительное воспаление слизистой носа, вызывающее насморк, чихание, затруднения дыхания. Может иметь сезонный характер. Чаще всего наблюдается при аллергии на пыльцу и бытовую пыль. В запущенном виде может привести к отеку Квинке.
- Крапивница . Высыпания на коже, напоминающие укусы насекомых или след от ожога крапивой. Зачастую сопровождаются сильным зудом, что может привести к расчесам. Наиболее часто встречается при пищевой и контактной аллергии.
- Конъюнктивит . Аллергический конъюнктивит проявляется в отечности и зуде верхнего и нижнего века, обильном слезоотделении, светобоязни, чувстве «песка» в глазах. Может встречаться как сезонное проявление аллергии на пыльцу, так и круглогодичное – при реакции, к примеру, на животных.
- Бронхиальная астма . Проявляется в затруднении дыхания, приступах удушья, изнуряющего кашля. Дышит ребенок с трудом, так как дыхательные пути сильно сужены. Зачастую можно даже на расстоянии услышать хрипы и свист. Если вовремя не обратиться к врачу, болезнь может перейти в тяжелую форму.
Как уже говорилось выше, при подозрении на симптомы аллергии у ребенка следует сразу обратиться к врачу. Даже если диагноз не подтвердиться, лишним подобное беспокойство не будет. Всегда лучше предпринять превентивные меры, чем приводить в клинику ребенка с уже запущенной формой аллергии.
Осложнения
При отсутствии лечения или выяснения причин возникновения аллергии у ребенка могут возникнуть различные осложнения в течении болезни. При хроническом рините ребенок может жаловаться на непроходящие головные боли, что снижает внимание, память и мыслительную активность малыша. Крапивница и дерматит могут привести к сильнейшим расчесам и, как следствие, рубцам или даже заражению. При конъюнктивите и рините может возникнуть отек Квинке. Наиболее серьезными последствиями могут быть анафилактический шок или асфиксия при бронхиальной астме.
Однако не стоит думать, что осложнения могут быть преодолены самолечением или что «с возрастом все пройдет». Нужно обязательно обратиться к специалистам! Они помогут выяснить, от чего развилась аллергия, что позволит изолировать ребенка от повторного контакта с аллергеном.
Диагностика
Чтобы диагностировать аллергию и выявить провоцирующие ее вещества, необходимо обратиться за консультацией к специалисту аллергологу-иммунологу, который составит анамнез и назначит необходимые анализы. Сначала врач осматривает ребенка, уточняет особенности его питания, наличие контактов с животными – словом, узнает все факторы, которые могут вызывать негативную реакцию организма.
Для окончательного подтверждения наличия аллергии и уточнения ее причин используются два основных метода диагностики:
- кожные аллергопробы ;
- иммунологические исследования крови .
Кожные аллергопробы берутся следующим образом: аллерген вводится в кровь или наносится на небольшую царапину на внутренней стороне предплечья, далее врач отслеживает реакцию организма ребенка на данное вещество и фиксирует внешние изменения. Подобное исследование не назначается малышам до 5 лет, при инфекционных заболеваниях, тяжелых состояниях, в периоды обострения аллергии и хронических болезней, а также после приема ряда препаратов. Несомненным достоинством метода является его низкая цена.
Анализы крови выглядят как обычное взятие крови с последующим изучением ее реакции на аллергены. В сравнении с кожными пробами такой метод имеет ряд существенных преимуществ:
- легкость в проведении исследования – зачатую взять кровь у малыша значительно легче, чем заставить его терпеть нанесение врачом царапин, ожидать действия тестов;
- отсутствие риска для ребенка – нет контакта веществ с кожей, а значит, нет риска появления аллергической реакции, в том числе ее тяжелых форм;
- почти отсутствуют противопоказания по состоянию здоровья, такие как обострение заболеваний, прием таблеток;
- получение результатов о главных и дополнительных аллергенах;
- необязательно ограничивать количество проверяемых веществ – можно сделать анализ сразу на сотню всевозможных веществ.
К недостаткам можно отнести более высокую стоимость.
В целом, для массовой проверки на десятки аллергенов оптимальным выбором является исследование крови. Если вещества, вызывающие реакцию организма, приблизительно известны и круг их невелик, а у ребенка отсутствуют противопоказания – можно ограничиться кожными аллергопробами.
Стоит также помнить, что результат всех видов диагностики может оказаться ложноотрицательным – аллергия имеет свойство появляться после длительных, иногда многолетних, контактов с веществом, и в раннем возрасте исследование не будет абсолютно точным.
Лечение аллергии у детей
Как помочь ребенку при аллергии? Ответ на этот вопрос вам сможет дать только врач. Лишь после получения результатов диагностики специалист скажет, какой тип аллергена вызвал реакцию, и назначит лечение.
Самым распространенным методом избавления от аллергии остается прием антигистаминных препаратов второго поколения, таких как Терфенадин, Кларитин, Зиртек, Кестин . В сравнении с первым поколением, они имеют целый ряд преимуществ: меньшее количество противопоказаний, не вызывают сонливости, большая продолжительность воздействия и другие.
Гомеопатия при наличии хорошего специалиста также может быть весьма эффективным вариантом лечения: при приеме прописанных средств организм ребенка постепенно избавляется от реакции на аллерген. Этот процесс обычно весьма длительный, но незаменимый в тех случаях, когда невозможно полностью исключить аллерген из жизни ребенка.
После выявления аллергии придется пересмотреть и образ жизни, и питание ребенка: следует исключить потенциально опасные продукты, такие как цитрусовые, мед, чипсы, некоторые соки и др. При поллинозе придется также отслеживать сезоны цветения растений, чтобы заранее принять меры и начать прием препаратов. Старайтесь избегать контакта ребенка с пыльцой – ограничивайте прогулки в периоды цветения, выбирайте дневное время (до 17 вечера) для выхода на улицу. Ну и конечно, внимательно читайте этикетки всех продуктов и при первой возможности приучите ребенка самостоятельно следить за составом пищи. Всегда держите под рукой лекарственные средства для подавления острых приступов аллергии.
Профилактика
При наличии у ребенка предрасположенности к аллергическим реакциям следует соблюдать ряд правил:
- продолжать грудное вскармливание как можно дольше;
- минимизировать количество возможных аллергенов в рационе питания ребенка;
- сделать закрытые книжные полки и шкафы для одежды;
- чаще проводить влажную уборку, использовать очистители воздуха;
- не курить в помещении, где находится ребенок;
- ограничивать контакты малыша с животными;
- постель и одежда ребенка должны быть из неаллергенных материалов;
- использовать только специальные средства бытовой химии и порошки для стирки вещей;
- регулярно проводить противогрибковую обработку квартиры.

пищевых аллергий | Причины, симптомы и лечение
Основной способ справиться с пищевой аллергией — избегать употребления пищи, которая вызывает у вас проблемы. Внимательно проверьте этикетки ингредиентов пищевых продуктов и узнайте, известны ли под другими названиями то, чего вам следует избегать.
Закон о маркировке пищевых аллергенов и защите потребителей от 2004 года (FALCPA) предписывает производителям упакованных пищевых продуктов, произведенных в Соединенных Штатах, простым и понятным языком выявлять наличие любого из восьми наиболее распространенных пищевых аллергенов — молока, яиц и т.д. пшеница, соя, арахис, орех, рыба и ракообразные — в их продуктах.Необходимо указать наличие аллергена, даже если это всего лишь случайный ингредиент, например, в добавке или ароматизаторе.
Некоторые товары также могут быть помечены предупреждениями, например, «могут содержать», «могут содержать», «изготовлены на совместно используемом оборудовании», «изготовлены на совместном предприятии» или каким-либо другим признаком потенциального загрязнения аллергенами. Нет никаких законов или правил, требующих таких рекомендательных предупреждений, и нет стандартов, определяющих, что они означают. Если у вас есть вопросы о том, какие продукты безопасны для вас, поговорите со своим аллергологом.
Обратите внимание, что требования к маркировке FALCPA не распространяются на товары, регулируемые Министерством сельского хозяйства США (мясо, птица и некоторые продукты из яиц), а также товары, регулируемые Управлением по налогам и торговле алкоголем и табаком (крепкие спиртные напитки, вино и пиво). , Закон также не распространяется на косметику, шампуни и другие средства для здоровья и красоты, некоторые из которых могут содержать экстракты древесных орехов или протеины пшеницы.
Избежать аллергена легче сказать, чем сделать. Маркировка помогла немного упростить этот процесс, но некоторые продукты настолько распространены, что избегать их сложно.Возможно, вам помогут диетолог или диетолог. Эти эксперты по питанию дадут советы, как избегать продуктов, вызывающих у вас аллергию, и позаботятся о том, чтобы даже если вы исключите определенные продукты из своего рациона, вы все равно будете получать все необходимые питательные вещества. Специальные кулинарные книги и группы поддержки, лично или онлайн, для пациентов с определенными аллергиями также могут предоставить полезную информацию.
Многие люди с пищевой аллергией задаются вопросом, навсегда ли их состояние. Однозначного ответа нет.Аллергия на молоко, яйца, пшеницу и сою может исчезнуть со временем, в то время как аллергия на арахис, древесные орехи, рыбу и моллюсков сохраняется на всю жизнь.
Питание вне дома
Будьте особенно осторожны при еде в ресторанах. Официанты (а иногда и кухонный персонал) не всегда могут знать ингредиенты каждого блюда в меню. В зависимости от вашей чувствительности, даже простое посещение кухни или ресторана может вызвать аллергическую реакцию.
Рассмотрите возможность использования «карты шеф-повара», доступной на многих веб-сайтах, с указанием вашей аллергии и того, что вы не можете есть.Всегда сообщайте официантам о своих аллергиях и по возможности просите поговорить с поваром. Подчеркните необходимость подготовки поверхностей, сковородок, кастрюль и посуды, которые не были загрязнены вашим аллергеном, и уточните у персонала ресторана, какие блюда в меню безопасны для вас.
Анафилаксия
Симптомы, вызванные пищевой аллергией, могут варьироваться от легких до опасных для жизни; серьезность каждой реакции непредсказуема. Люди, у которых ранее были только легкие симптомы, могут внезапно испытать опасную для жизни реакцию, называемую анафилаксией, которая может, среди прочего, нарушить дыхание и вызвать внезапное падение артериального давления.Вот почему аллергологи не любят классифицировать кого-то как «легкую» или «тяжелую» пищевую аллергию — просто невозможно предсказать, что может произойти с следующей реакцией. В США пищевая аллергия является основной причиной анафилаксии за пределами больниц.
Адреналин (адреналин) — это средство первой линии от анафилаксии, которая возникает, когда воздействие аллергена вызывает поток химических веществ, которые могут вызвать шок. Анафилаксия может возникнуть в течение нескольких секунд или минут после воздействия аллергена, может быстро ухудшиться и привести к летальному исходу.
Как только вам поставят диагноз пищевой аллергии, ваш аллерголог должен прописать автоинжектор адреналина и научить вас пользоваться им. Вам также следует предоставить письменный план лечения с описанием того, какие лекарства вам прописали и когда их следует использовать. Проверьте срок годности вашего автоинжектора, отметьте дату истечения срока в своем календаре и спросите в аптеке об услугах напоминания о продлении рецепта.
Любой человек, страдающий пищевой аллергией, всегда должен иметь под рукой автоинжектор.Убедитесь, что у вас есть две дозы, поскольку тяжелая реакция может повториться примерно у 20 процентов людей. Нет данных, которые помогли бы предсказать, кому может понадобиться вторая доза адреналина, поэтому эта рекомендация применима ко всем пациентам с пищевой аллергией.
Немедленно примените адреналин, если вы испытываете серьезные симптомы, такие как одышка, повторяющийся кашель, слабый пульс, крапивница, стеснение в горле, затрудненное дыхание или глотание, или сочетание симптомов, возникающих на разных участках тела, таких как крапивница, сыпь или отек на коже в сочетании с рвотой, диареей или болями в животе.Могут потребоваться повторные дозы. Вам следует вызвать скорую помощь (или попросить кого-нибудь сделать это поблизости) и сообщить диспетчеру, что был введен адреналин и что может потребоваться больше. Вас следует доставить в травмпункт; правила наблюдения за пациентами, которым вводили адреналин, варьируются в зависимости от больницы.
Если вы не уверены, оправдывает ли реакция адреналин, используйте его немедленно; Преимущества адреналина намного перевешивают риск того, что доза может не потребоваться.
Общие побочные эффекты адреналина могут включать беспокойство, беспокойство, головокружение и дрожь.В очень редких случаях прием лекарства может вызвать нарушение сердечного ритма или сердечного приступа, резкое повышение артериального давления и скопление жидкости в легких. Если у вас есть определенные ранее существовавшие состояния, такие как сердечные заболевания или диабет, вы можете подвергаться более высокому риску побочных эффектов от адреналина. Тем не менее, адреналин считается очень безопасным и наиболее эффективным лекарством для лечения тяжелых аллергических реакций.
Другие лекарства могут быть прописаны для лечения симптомов пищевой аллергии, но важно отметить, что адреналину нет заменителя: это единственное лекарство, которое может обратить вспять опасные для жизни симптомы анафилаксии.
Как справиться с пищевой аллергией у детей
Ни один из родителей не хочет, чтобы их ребенок страдал. Поскольку смертельные и почти смертельные реакции пищевой аллергии могут возникать в школе или других местах вне дома, родители ребенка с пищевой аллергией должны убедиться, что в школе их ребенка есть письменный план действий в чрезвычайных ситуациях. План должен содержать инструкции по предотвращению, распознаванию и лечению пищевой аллергии и должен быть доступен в школе и во время таких мероприятий, как спортивные соревнования и экскурсии.Если вашему ребенку прописали автоинжектор, убедитесь, что вы и те, кто следит за вашим ребенком, понимаете, как им пользоваться.
В ноябре 2013 года президент Барак Обама подписал Закон о доступе школ к экстренному адреналину (PL 113-48), который побуждает штаты принимать законы, требующие, чтобы школы имели под рукой автоинжекторы адреналина. По состоянию на конец 2014 года в десятках штатов были приняты законы, которые либо требуют от школ наличия автоинъекторов адреналина для общего пользования, либо позволяют школьным округам опционально обеспечивать запас адреналина.Многие из этих законов являются новыми, и неизвестно, насколько хорошо они выполняются. В результате ACAAI по-прежнему рекомендует поставщикам, ухаживающим за детьми с пищевой аллергией в штатах с такими законами, поддерживать не менее двух единиц адреналина на каждого ребенка с аллергией, посещающего школу.
Можно ли предотвратить пищевую аллергию?
В 2013 г. Американская академия педиатрии опубликовала исследование, которое поддержало исследовательская работа предполагая, что кормление твердой пищей очень маленьких детей может способствовать аллергии.Он не рекомендует вводить твердую пищу. младенцам младше 17 недель. Это также предлагает исключительно грудное вскармливание «как можно дольше», но останавливается одобрения более раннего исследования, поддерживающего шесть месяцев эксклюзивного грудное вскармливание.
Исследование преимуществ кормление гипоаллергенными смесями детей из группы риска — рожденных в семьи с сильным анамнезом аллергических заболеваний — смешанный.
В случае аллергии на арахис Национальный институт Аллергия и Инфекционное заболевание (NIAID) выпустило новую обновленную информацию руководящих принципов в 2017 году для определения высокого, среднего и младенцы с низким риском при развитии аллергии на арахис.В руководстве также говорится о том, как продолжить с введение с учетом риска.
обновленные рекомендации — это прорыв в предотвращении арахиса аллергия. арахис аллергия стала намного более распространенной в последние годы, и есть теперь дорожная карта, чтобы предотвратить много новых случаев.
Согласно новым рекомендациям, младенец с высоким риском развивающийся Аллергия на арахис сочетается с тяжелой экземой и / или аллергией на яйца. руководящие принципы рекомендуют вводить продукты, содержащие арахис, как можно раньше как 4-6 месяцев для младенцев из группы высокого риска, которые уже начали употреблять твердую пищу, после определяя, что это безопасно.Родители должны знать, что большинство младенцы умеренный или низкий риск развития аллергии на арахис, и большинство может иметь домашние продукты, содержащие арахис. Ни в коем случае нельзя давать младенцам цельный арахис, потому что он может подавиться.
Если у вашего ребенка нет факторов повышенного риска, лучший способ ввести арахис — это в первую очередь убедиться, что ваш ребенок здоров — у него нет простуды, лихорадки или чего-либо еще. Убедитесь, что это не первая еда, которую вы им представили.
Ручи Гупта, доктор медицины, член ACAAI
Клинические исследования продолжаются в пищевая аллергия, помогающая развить толерантность к определенным продуктам питания. Спросите у сертифицированного совета аллерголог, если вы или ваш ребенок можете быть кандидатом для одного из этих исследований.
.пищевых аллергий у детей | Johns Hopkins Medicine
Что такое пищевая аллергия?
Пищевая аллергия — это ненормальная реакция организма на определенную пищу. это Важно знать, что это отличается от пищевой непереносимости, которая не влияет на иммунную систему, хотя некоторые из тех же симптомов могут присутствовать.
Что вызывает пищевую аллергию?
Прежде чем возникнет пищевая аллергия, чувствительный ребенок должен быть подвергались воздействию пищи хотя бы один раз до этого или могли быть сенсибилизированы через грудное молоко.Это второй раз, когда ваш ребенок ест еду, возникают аллергические симптомы. В то время, когда антитела IgE реагируют с из пищи выделяются гистамины, которые могут вызвать у вашего ребенка крапивница, астма, зуд во рту, затрудненное дыхание, боли в желудке, рвота и / или диарея.
В чем разница между пищевой аллергией и пищевой непереносимостью?
Пищевая аллергия вызывает реакцию иммунной системы, вызывая симптомы у вас. ребенок от неудобного до опасного для жизни.Непереносимость пищи не влияет на иммунную систему, хотя некоторые симптомы могут совпадать как при пищевой аллергии.
Какие продукты чаще всего вызывают пищевую аллергию?
Примерно 90 процентов всех пищевых аллергий вызваны следующими причинами: восемь продуктов:
Молоко
яйца
пшеница
соя
Орехи
арахис
Рыбы
моллюск
Яйца, молоко и арахис — самые частые причины пищевой аллергии у дети, включая пшеницу, сою и орехи.Арахис, орехи, рыба и моллюски обычно вызывают наиболее серьезные реакции. Почти 5 процент детей в возрасте до пяти лет страдает пищевой аллергией. Из С 1997 по 2007 год распространенность зарегистрированной пищевой аллергии увеличилась на 18 процентов. среди детей до 18 лет. Хотя большинство детей «перерастают» свои аллергия, аллергия на арахис, древесные орехи, рыбу и моллюсков могут быть на протяжении всей жизни.
Каковы симптомы пищевой аллергии?
Аллергические симптомы могут появиться в течение нескольких минут или часа после приема внутрь. еда.Ниже приведены наиболее частые симптомы пищевой аллергии. Тем не мение, каждый ребенок может испытывать симптомы по-разному. Симптомы могут включать:
рвота
понос
колики
крапивница
Припухлость
Экзема
Зуд или отек губ, языка или рта
Зуд или стеснение в горле
Затрудненное дыхание
Одышка
Пониженное артериальное давление
По данным Национального института аллергии и инфекционных заболеваний, это не принимает много пищи, чтобы вызвать тяжелую реакцию аллергики.Фактически, всего 1/44 000 ядра арахиса может вызывают аллергическую реакцию у сильно аллергиков.
Симптомы пищевой аллергии могут напоминать другие проблемы или медицинские условия. Всегда консультируйтесь с врачом вашего ребенка для постановки диагноза.
Лечение пищевой аллергии
Не существует лекарств от пищевой аллергии. Цель лечения — избегайте продуктов, вызывающих симптомы. После посещения врача вашего ребенка и найти продукты, на которые у вашего ребенка аллергия, очень важно избегайте этих продуктов и других подобных продуктов из этой группы продуктов.Если ты кормя ребенка грудью, важно избегать продуктов в своем рационе, чтобы у вашего ребенка аллергия. Небольшие количества пищевого аллергена могут быть передается вашему ребенку через грудное молоко и вызывает реакцию.
Также важно давать ребенку витамины и минералы, если он или она не может есть определенные продукты. Обсудите это с врачом вашего ребенка.
Для детей, у которых была тяжелая реакция на еду, медицинское обслуживание вашего ребенка Поставщик может назначить набор для оказания неотложной помощи, содержащий адреналин, который помогает купировать симптомы тяжелых реакций.Проконсультируйтесь с врачом вашего ребенка для дополнительной информации.
Некоторые дети под руководством своего врача могут через три-шесть месяцев снова дать определенные продукты, чтобы проверить, не переросла аллергию. Многие аллергии могут быть краткосрочными у детей и пищу можно переносить в возрасте от 3 до 4 лет.
Аллергия на молоко и сою
Аллергия на молоко и сою обычно наблюдается у младенцев и детей младшего возраста. Часто эти симптомы не похожи на симптомы других аллергий, но, скорее, может включать следующее:
Часто врач вашего ребенка заменяет смесь вашего ребенка на соевую смесь. или грудное молоко, если предполагается, что у него аллергия на молоко.Если ваш у ребенка проблемы с соевой смесью, лечащий врач вашего ребенка может превратить его или ее в легко усваиваемую гипоаллергенную формулу.
Симптомы аллергии на молоко или сою могут напоминать другие проблемы или медицинские условия. Всегда консультируйтесь с врачом вашего ребенка для постановки диагноза.
Профилактика пищевой аллергии
Развитие пищевой аллергии нельзя предотвратить, но часто можно задерживается у младенцев, следуя этим рекомендациям:
Если возможно, кормите ребенка грудью в течение первых шести месяцев.
Не давайте твердую пищу, пока вашему ребенку не исполнится 6 месяцев или старшая.
Избегайте коровьего молока, пшеницы, яиц, арахиса и рыбы во время еды. ребенка первого года жизни.
Ужин в ресторане с пищевой аллергией
Если у вашего ребенка одна или несколько пищевых аллергий, ужин в ресторане может быть вызов. Тем не менее, можно иметь здоровый и сытный ужинать вне дома; это просто требует некоторой подготовки и настойчивости твоя часть.
Американская ассоциация диетологов предлагает эти советы по поводу еды. аллергия, когда ваша семья ест вдали от дома:
Знайте, какие ингредиенты входят в состав блюд в ресторане, где вы планирую поесть. Если возможно, получите меню в ресторане впереди времени и просмотрите пункты меню.
Сообщите серверу с самого начала о еде вашего ребенка аллергия. Он или она должны знать, как готовится каждое блюдо и что используются ингредиенты.Спросите о приготовлении и ингредиентах перед Вы заказываете. Если ваш сервер не знает эту информацию или кажется не уверены, попросите поговорить с менеджером или шеф-поваром.
Избегайте шведского стола или обслуживания в семейном стиле, так как это может быть перекрестное заражение продуктов из-за использования одной и той же посуды для различные блюда.
Избегайте жареной пищи, так как одно и то же масло можно использовать для жарки нескольких разные продукты.
Еще одна стратегия для обеда вне дома с пищевой аллергией — дать серверу или заведующая карточкой пищевой аллергии. Карточка пищевой аллергии содержит: информация о конкретных предметах, на которые у вашего ребенка аллергия, а также дополнительная информация, например напоминание, чтобы убедиться, что вся посуда и оборудование, используемое для приготовления еды, перед использованием тщательно очищается. Вы Вы можете легко распечатать эти карточки самостоятельно, используя компьютер и принтер. Если ваш ребенок ест с друзьями, и вы не собираетесь присутствовать, дайте вашему ребенку карточку пищевой аллергии (или убедитесь, что она есть у взрослого) отдать серверу.
Как вариант, на сайте доступны несколько типов карточек аллергии. Интернет, который можно настроить с использованием личной информации вашего ребенка. Один Примером может служить Обеденная карта для приятелей, страдающих аллергией на пищевые продукты, которую Ресторанная ассоциация.
Инициатива пищевой аллергии совместно с Национальным рестораном Ассоциация и Сеть пищевой аллергии и анафилаксии разработали Программа обучения пищевой аллергии для ресторанов и предприятий общественного питания. это программа обучения была разработана, чтобы помочь ресторанам и другим предприятиям общественного питания торговых точек для обеспечения своих клиентов, в том числе с пищевой аллергией, получит безопасную еду, приготовленную в соответствии с требованиями заказчика.
,Симптомов, продуктов, которых следует избегать, и меры безопасности
Говорят, что каждый 13-й ребенок в США страдает пищевой аллергией. Было замечено, что случаи пищевой аллергии у детей увеличиваются, но причина этого увеличения неизвестна.
Пищевая аллергия — это отрицательная реакция иммунной системы на белок, который в остальном безвреден. Белки или аллергены могут вызвать аллергическую реакцию. Когда иммунная система воспринимает пищу как угрозу, она запускает реакцию, которая может привести к отеку, крапивнице, сыпи на коже, зуду и т. Д.
MomJunction расскажет о различных типах пищевых аллергий, их симптомах, профилактике и лечении. Во-первых, давайте поймем разницу между пищевой аллергией и пищевой непереносимостью.
Пищевая аллергия или пищевая непереносимость?
Пищевая аллергия и непереносимость — это одно и то же? Нет. Пищевая непереносимость — это состояние, при котором организм вступает в химическую реакцию на пищу, которую вы едите. Она гораздо более распространена, чем пищевая аллергия, и не вызывается иммунной системой.Люди не всегда могут быть нетерпимы к определенной пище. Они могут развиться из-за дефекта ферментов в организме, побочных эффектов лекарств или синдрома раздраженного кишечника.
Продукты, которые могут вызвать реакцию
Пищевая аллергия специфична в том смысле, что у вашего ребенка может быть аллергия на определенную пищу или категорию продуктов, содержащих белок, который иммунная система рассматривает как угрозу. Хотя любая пища может вызвать аллергическую реакцию, продукты, упомянутые ниже, являются наиболее распространенными аллергенами.Согласно правилам Управления по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) производители должны указывать на этикетках наличие этих продуктов.
- Арахис
- Древесные орехи
- Молоко
- Соя
- Пшеница
- Яйцо
- Моллюски
- Рыба
- Семена кунжута
Вместе эти девять продуктов являются причиной более 90% пищевых аллергий у людей.
Общие симптомы пищевой аллергии
- Насморк
- Кожный зуд, отечность или отек кожи, губ и лица
- Одышка и хрипы
- Сжатие в горле, ощущение удушья
- Проблемы с пищеварением, такие как диарея , тошнота, спазмы желудка и рвота
- Крапивница, высыпающаяся на кожу
- Головокружение и спутанность сознания
Анафилаксия, хотя и не часто, является одним из наиболее серьезных последствий пищевой аллергии.
9 типов пищевой аллергии у детей
Пищевая аллергия может поразить любого, независимо от возраста, пола и этнической принадлежности. Читайте дальше, чтобы узнать о конкретных пищевых аллергиях, которые могут быть у ребенка.
1. Аллергия на арахис
Арахис — наиболее распространенные аллергены, которые вызывают реакции от легкой до смертельной. Около 0,6% детей в США страдают аллергией на арахис. Аллергия на арахис считается одной из самых опасных, потому что она может привести к состоянию, называемому анафилаксией, которое может быть опасным для жизни.
Человек, страдающий аллергией и очень чувствительный к арахису, может пострадать даже от арахисовой пыли или следов арахисового белка. Давайте узнаем симптомы, указывающие на аллергию.
2. Аллергия на древесные орехи
Древесные орехи — это орехи, которые растут на деревьях и, в отличие от бобовых, содержат по одному семени в каждой скорлупе. Дети с аллергией на древесные орехи не должны есть такие орехи, как миндаль, грецкие орехи, фундук, кешью и бразильские орехи, среди прочего. Как и аллергия на арахис, аллергия на древесные орехи также может привести к анафилаксии.
Если вы обнаружите какой-либо из этих симптомов у своего ребенка после того, как он съел пищу, полную орехов, отнесите его в ближайшую больницу или вызовите скорую медицинскую помощь для получения противоядия. Также как можно скорее обратитесь к аллергологу.
Хотя кокос также является орехом, он обычно безопасен для людей с аллергией на орехи. В любом случае перед употреблением кокоса проконсультируйтесь с аллергологом.
[Читать: Zinc Rich Foods For Kids ]
3. Аллергия на молоко
Хотя молоко является одним из самых важных продуктов питания для ребенка, оно также является одним из наиболее распространенных аллергенов.Аллергия на молоко — это не то же самое, что непереносимость лактозы.
Считается, что у ребенка аллергия на молоко, если у него или нее есть аллергическая реакция на белки в молоке. Принимая во внимание, что, когда у ребенка недостаточно лактазы, фермента, необходимого для растворения лактозы в молоке, его или ее называют непереносимостью лактозы.
Аллергия на молоко часто встречается у детей в возрасте до трех лет. В то время как некоторые дети перерастают аллергию до достижения трехлетнего возраста, у некоторых она сохраняется до 16 лет или старше.
Ваш аллерголог может провести кожный укол, при котором одна-две капли молочного белка или любой жидкости, содержащей молочный белок, помещаются на предплечье для проверки чувствительности.
Аллергологи пробовали новый анализ крови, называемый комбинированным тестом, который выявляет наличие специфических белков молока, называемых казеином, альфа-лактальбумином и бета-лактальбумином, которые могут вызывать серьезные аллергические реакции.
4. Аллергия на сою
Если ваш ребенок чувствует себя некомфортно после употребления соевого молока или любых других соевых продуктов, таких как тофу, возможно, у него аллергия на сою.Большинство детей склонны перерастать аллергию на сою к десяти годам.
В очень редких случаях аллергия на сою может привести к анафилаксии. Не давайте сою маленьким детям и младенцам. Если ваши дети никогда раньше не ели сою, начните с того, что давайте им небольшое количество продуктов, содержащих сою. Если возникла аллергическая реакция, отведите ребенка к аллергологу.
Врач может провести медицинский осмотр, кожный укол и анализ крови для проверки на антитела к соевому белку. Если капля соевого молока на предплечье или спине вызывает появление красных пятен в этой области, это может означать, что у ребенка аллергия на сою.В некоторых случаях аллерголог может также попробовать оральный пищевой тест, при котором ребенку необходимо съесть небольшое количество соевых пищевых продуктов в контролируемой среде.
5. Аллергия на пшеницу
Когда ребенок страдает аллергией на пшеницу, он не может переваривать белок, называемый глютеном, который содержится в пшенице, ржи и ячмене. От хлеба и пирожных до печенья и круп, повседневные продукты могут содержать пшеницу или глютен в той или иной форме и степени. Если у вашего ребенка проявляется аллергическая реакция после употребления чего-то, что содержит пшеницу, вы можете пройти тест.
6. Аллергия на яйца
Исследования показывают, что около двух процентов детей страдают аллергией на яйца, которая возникает, когда организм реагирует на белок яичного белка. Исследования также показывают, что около 70% детей, страдающих аллергией на яйца, перерастают ее до 16 лет.
Аллерголог может провести кожный укол или анализ крови, чтобы подтвердить диагноз. Кожный укол-тест включает в себя каплю яичного белка и использование стерильной иглы или зонда, чтобы жидкость просочилась в кожу, чтобы подтвердить аллергию.
[Читать: Преимущества употребления яиц для детей ]
7. Аллергия на моллюсков
От аллергии на моллюсков страдает около семи миллионов американцев каждый год. Употребление крабов, омаров или любых других моллюсков может вызвать эту аллергию. Обратите внимание, что аллергия на моллюсков — это не то же самое, что аллергия на рыбу. Таким образом, у детей с аллергией на рыбу необязательно может быть аллергия на моллюсков и наоборот.
Все виды моллюсков, включая ракообразных, таких как крабы, омары и креветки, могут вызывать аллергическую реакцию.Однако некоторые люди с этой аллергией могут переносить моллюсков, таких как устрицы, гребешки, моллюски и мидии.
8. Аллергия на рыбу
Хотя аллергия на рыбу встречается не так часто, как другие пищевая аллергия у детей, она может вызвать у ребенка сильное дискомфорт. Аллергия может не проявиться, пока ребенок не достигнет совершеннолетия. Исследование показало, что около 40% людей с аллергией на рыбу сообщили о ее развитии после того, как стали взрослыми.
Диагностика с помощью кожного укола может выявить у ребенка аллергию на определенный вид рыбы.Также может быть проведен анализ крови. Если эти тесты не являются окончательными, врач может попробовать пероральную пищу, чтобы узнать, что вызывает симптомы.
[Прочтите: Продукты, богатые железом, для ваших детей ]
9. Аллергия на семена кунжута
Семена кунжута не являются обычными ингредиентами в американской кухне, возможно, поэтому не так много случаев аллергии на кунжут. Однако в местах, где семена кунжута являются традиционным ингредиентом, аллергия не редкость. Аллергические реакции на семена кунжута могут быть серьезными и вызывать анафилаксию.
Для подтверждения диагноза аллерголог может рассмотреть вопрос о приеме пищи, начиная с небольшого количества пищи и постепенно увеличивая количество, чтобы прочитать и понять реакции.
Меры безопасности, которые необходимо предпринять, если у вашего ребенка пищевая аллергия
Лучший способ обезопасить вашего ребенка — это держать его подальше от этой аллергенной пищи. В случае аллергической реакции врач может назначить антигистаминные препараты. Однако, если аллергия серьезная или приводит к анафилаксии, они могут назначить инъекцию адреналина.
Вы можете предпринять следующие меры, чтобы предотвратить частые пищевые реакции у ребенка:
- Хотя арахис не является древесным орехом, у людей с аллергией на древесный орех также может быть аллергия на него. Точно так же от 25 до 40% людей с аллергией на арахис также могут иметь реакцию на древесные орехи. То же самое и с рыбой и моллюсками. Поэтому обратите внимание на перекрестную реактивность.
- Если ваш ребенок собирается на вечеринку, расскажите хозяину о его аллергии. Кроме того, возьмите за привычку спрашивать об ингредиентах еды, если их предлагает друг или знакомый.
- В большинстве шоколадных конфет также есть молоко, и держать детей подальше от них может быть проблемой. Замените молочный шоколад темным шоколадом и немолочными шоколадными изделиями и десертами.
- Всегда читайте этикетки перед покупкой любых продуктов, напитков или любых других пищевых продуктов. Научите ребенка внимательно читать этикетки.
- Некоторые вакцины, такие как вакцина против кори, эпидемического паротита и краснухи, содержат в качестве ингредиента яйца, но обычно безопасны. В любом случае сообщите об аллергии педиатру до вакцинации ребенка.
- Всегда носите с собой в сумке лекарства для неотложной помощи. Держите один в сумке вашего ребенка, а другой в бардачке вашего автомобиля. Убедитесь, что вы принимаете лекарства до истечения срока годности.
- Если у вашего ребенка сильная аллергия, попросите его носить медицинское удостоверение, чтобы сотрудники службы экстренной помощи и лица, осуществляющие уход, знали, какие лекарства давать.
- Найдите альтернативы, которые понравятся вашему ребенку. Например, если у них аллергия на молоко, найдите одинаково хорошие веганские блюда. Вы также можете заменить мороженое сорбетом, который не содержит молочных продуктов.
- Не делайте аллергены, такие как арахис и орехи, шоколад, молочные лакомства и другие продукты, доступными для ребенка.
- Самое главное, спросите у врача план действий на случай чрезвычайной ситуации и сообщите об этом ребенку.
Пищевая аллергия не должна мешать вашему ребенку наслаждаться хорошей едой. Люди с пищевой аллергией ведут осознанный образ жизни, что является здоровой привычкой. Все дело в том, чтобы делать правильный выбор, а не отказываться от чего-то. Ваш ребенок может быть слишком маленьким, чтобы понять это, но если вы поможете ему принять этот образ жизни и развлечь его, он не будет возражать против того, чтобы не съесть что-нибудь, чтобы оставаться здоровым и безопасным.
Как вы помогаете своим детям с пищевой аллергией? Сообщите нам об этом здесь.
Артикул:
3. Большая восьмерка; Аллергенные продукты и их аллергены, со ссылками на Infomall; Программа исследований и ресурсов пищевой аллергии; Институт сельского хозяйства и природных ресурсов; Университет Небраски-Линкольн 4. Аллергия на древесные орехи; Типы аллергии; Пищевая аллергия; Американский колледж аллергии, астмы и иммунологии 5. Аллергия на яйца; Типы аллергии; Пищевая аллергия; Американский колледж аллергии, астмы и иммунологии (2019) 6.Аллергия на рыбу; Типы аллергии; Пищевая аллергия; Американский колледж аллергии, астмы и иммунологии (2019)Рекомендуемые статьи
Была ли эта информация полезной? ,Распространенная пищевая аллергия у детей и взрослых — причины, симптомы, тест
Что такое пищевая аллергия, а что нет?
Пищевая аллергия (Gk. allon = другой, странный; ergon = активность) — это чрезмерная реакция иммунной системы на определенные пищевые вещества, которые в остальном не вредны для человека. Эти вещества, вызывающие аллергию, называются аллергенами . Практически любая пища может содержать вещества, которые могут действовать как аллергены; Однако большинство людей с пищевой аллергией страдают аллергией менее чем на четыре продукта в определенное время ( 5 ).Аллергическая реакция включает выработку антител IgE и выброс гистамина в пораженные ткани. Именно гистамин вызывает большинство симптомов, таких как кожный зуд или диарея.
Пищевая непереносимость , такая как непереносимость лактозы или мальабсорбция фруктозы, НЕ является аллергией, потому что иммунная система (антитела) не задействована. Непереносимость глютена и целиакия считаются аутоиммунным заболеванием, но антитела IgE и гистамин не выделяются, поэтому они не являются пищевой аллергией.Различные виды пищевой непереносимости, определяемые путем обнаружения антител IgA в слюне или стуле, также не являются пищевой аллергией. Помимо явных симптомов, только наличие в крови антител IgE подтверждает наличие аллергии . Типичные симптомы пищевой аллергии: покалывание в губах, или зудящая крапивница и диарея. , появляющиеся в течение нескольких минут (или, при замедленной реакции, в течение нескольких часов) после приема даже небольшого количества пищи. При пищевой непереносимости симптомы в основном ограничиваются желудочно-кишечным трактом.
Заболевания, похожие на пищевую аллергию:
Пищевая аллергия у МЛАДЕНЦЕВ и ДЕТЕЙ
Следующие шесть продуктов питания обычно вызывают аллергию у детей ( 1 ):
- Коровье молоко
- Соя Яйца
- Пшеница
- Арахис
- Древесные орехи (грецкие орехи, кешью и т. Д.)
У младенцев пищевая аллергия, особенно на соевое и коровье молоко, в первые дни обычно проявляется в виде диареи или месяцев.Было обнаружено, что исключительно грудное вскармливание может снизить вероятность развития аллергии у младенцев из группы высокого риска ( 2 ). Матерям следует избегать продуктов, которые обычно вызывают аллергию у младенцев, поскольку аллергены могут проникать в их молоко. Детям нельзя предлагать коровье молоко до 1 года, яйца до 2 лет, арахис, древесные орехи и рыбу до 3 лет. ( 3 ). Дети обычно перерастают аллергию на сою, пшеницу и яйца к шести годам; аллергия на коровье молоко часто распространяется на школьные годы или даже дальше ( 4 ).Аллергия на арахис и древесные орехи часто сохраняется на всю жизнь.
Дети часто реагируют на фруктовых кислот сыпью вокруг рта — это НЕ аллергия.
Пищевая аллергия у ВЗРОСЛЫХ
Следующие четыре продукта обычно вызывают аллергию у взрослых:
- Арахис
- Древесные орехи
- Рыба
- Моллюски , особенно креветки, омары, крабы, моллюски, мидии и устрицы.Возможна перекрестная реактивность среди моллюсков, поэтому человеку с аллергией на один из моллюсков следует избегать всех моллюсков.
Аллергия, начинающаяся в зрелом возрасте, часто сохраняется на всю жизнь . Пищевые добавки (сульфиты, глутамат натрия) редко вызывают аллергию ( 5 ). Иногда пищевая аллергия вызывается упражнением . Гистамин из некоторых сыров, вин или испорченной рыбы может вызвать симптомы, имитирующие пищевую аллергию.
Происхождение пищевой аллергии
Пищевая (и другая) аллергия обычно передается в семье.Это предрасположенность (предрасположенность) к развитию аллергии, а не сама аллергия, которая передается по наследству. Если один из родителей страдает аллергией, у любого ребенка есть 50% -ный шанс заболеть аллергией и 75% -ный шанс, если она есть у обоих родителей. ( 5 ).
Пищевые аллергены вызывают выработку специфических антител IgE ( иммуноглобулин E ) в крови чувствительного человека (каждый другой аллерген вызывает несколько разные антитела IgE). Антитела вызывают выброс гистамина в кишечнике, носу, горле, бронхах или коже, что приводит к аллергическим симптомам.
Симптомы пищевой аллергии
Гистамин, выделяемый в тканях, может вызывать появление одного или нескольких из следующих симптомов в течение нескольких минут или, в случае отсроченного ответа, через несколько часов после приема пищи ( 1,5 ):
- Покалывание во рту или в горле
- Отек губ или лица
- Насморк
- Кашель
- Тошнота или рвота
- Головокружение
- Ощущение «неминуемой гибели» (страх, что случится что-то плохое)
- Кожный зуд; неровная или пятнистая крапивница (крапивница) может появиться на любом участке кожи
- Хронические симптомы пищевой аллергии — это экзема и астма
- Затруднение дыхания, хрипы, падение артериального давления, учащенное сердцебиение и обморок являются симптомами тяжелой аллергической реакции.
- Смерть редко возникает при пищевой аллергии.
05 Головокружение
Аллергия часто встречается у детей, но может появиться в любом возрасте.
Два типа пищевой аллергии
При пищевой аллергии с ранним ответом симптомы появляются в течение нескольких минут или нескольких часов после еды. В отсроченный ответ симптомы появляются через 12–72 часа после еды ( 6 ). Любая пища может вызвать ранний или отсроченный ответ; симптомы могут быть одинаковой интенсивности у обоих типов.
Синдром пищевой аллергии на пыльцу
У некоторых людей с аллергией на пыльцу может развиться аллергическая реакция после употребления свежих фруктов или овощей. Это связано с перекрестной реактивностью иммунной системы на похожие вещества, содержащиеся как в пыльце, так и во фруктах / овощах. Приготовление фруктов / овощей обычно предотвращает этот тип аллергической реакции. Продукты, которые могут вызывать пищевую аллергию на пыльцу .
Тесты на пищевую аллергию
Существуют различные тесты для определения пищевой аллергии:
- В тесте с пищевым провокационным тестом пациенту через определенные промежутки времени дают увеличивающееся количество образцов подозрительной пищи и отслеживают симптомы, которые обычно развиваются в течение 15 минут.Положительный ответ (аллергические симптомы) говорит об аллергии на тестируемую пищу. Если ожидается сильная реакция, на губу кладут кусок еды и наблюдают за пациентом на предмет выявления симптомов.
- В тесте на элиминационную диету один продукт в день исключается из рациона до исчезновения симптомов. Затем снова вводят подозрительную пищу; Повторное появление симптомов говорит о пищевой аллергии.
- С помощью кожного укола проверяется ранняя аллергическая реакция. Каплю раствора с образцом подозрительной пищи наносят на кожу плеча и проталкивают в кожу, прокалывая кожу иглой.Красная воспалительная сыпь, появляющаяся в течение 20 минут вокруг укола, говорит об аллергии на тестируемую пищу.
- С помощью теста на коже проверяется отсроченная аллергическая реакция. Несколько пластырей с образцами подозрительной пищи приклеиваются на спину на 72 часа; кожная реакция, превышающая определенный размер, говорит о пищевой аллергии.
- В RAST (R adio A llergo S orbent T est) , берется немного крови, а затем к ней добавляется образец пищи.Если тестируемый человек страдает аллергией на эту пищу, его / ее кровь содержит специфические антитела IgE, которые реагируют с образцом пищи; эта реакция может быть обнаружена и говорит о пищевой аллергии. Этот тест дает много ложноположительных результатов, поэтому его проводят только у людей с ожидаемой опасной реакцией на кожные пробы и у младенцев, у которых кожные пробы не надежны. Тест стоит дорого; результатов можно ожидать в течение недели.
- Эозинофилы крови (тип белых кровяных телец) обычно (но не всегда) повышены при аллергии, поэтому вместе с антителами IgE они говорят о наличии аллергии, но не подтверждают ее.Уровень эозинофилов в крови может также повышаться у некоторых паразитов , таких как лямблии или кишечные черви, при некоторых заболеваниях крови и при некоторых других заболеваниях.
Профилактика и лечение аллергии
На сегодняшний день не существует известного лекарства от пищевой аллергии. Человеку, страдающему аллергией, следует избегать даже небольшого количества продуктов, вызывающих аллергию. Приготовление пищи, как правило, не делает продукты неаллергенными, но может сделать определенную пищу менее, а иногда и более аллергенной. Симптомы легкой аллергии можно облегчить безрецептурными (OTC) таблетками антигистамина , но при тяжелой аллергической реакции требуется внутримышечная инъекция адреналина .Лицам с тяжелой пищевой аллергией следует иметь при себе браслет с предупреждением и противоаллергический набор с инъектором адреналина (адреналина) («эпипен»). Лекарства всегда следует принимать после аллергической реакции, а не перед едой, поскольку они не имеют защитного значения.
Статьи по теме:
Артикул:
,