Проблемы после родов с ЖКТ (желудком, кишечником), желчным пузырем и печенью
 Содержание статьи:
Содержание статьи:Расстройства пищеварительного тракта характерны для женщин после родов. Многие кормящие мамы жалуются на запоры, боль в желудке, изжогу, тошноту, метеоризм и т. д. Почему возникают проблемы после родов с ЖКТ, жёлчным пузырём и печенью? Как лечить расстройства пищеварения кормящим мамам? Об этом мы расскажем в данной статье.
Проблемы с ЖКТ после родов

У многих женщин проблемы с пищеварительным трактом появляются ещё во время беременности. Это объясняется тем, что репродуктивные органы близко расположены к кишечнику. Из-за постоянного давления увеличенной матки нарушается кровообращение органов ЖКТ.
Нарушения гормонального фона, расстройства сна, изменение в рационе и образе жизни влияют на качество пищеварения. Проблемы с ЖКТ после родов только увеличиваются. Нарушения дефекации (запор и понос), гастрит, геморрой – это наиболее распространенные нарушения, которые беспокоят кормящих мам.
Причины нарушения работы ЖКТ после родов
Проблемы с пищеварением после родов возникают по следующим причинам:
• Нарушение функциональности кишечника. Увеличенная матка сдавливает кишечник, нарушает кровоснабжение и перистальтику органа. Восстановление деятельности кишечника происходит через несколько недель после родов.
• Ослабление мышц малого таза и кишечника. Вследствие беременности и родов происходит перерастяжение мускулатуры малого таза и кишечника, из-за чего нарушается функциональность последнего. Через некоторое время после родов состояние кишечника восстанавливается, но для этого кормящая мать должна соблюдать некоторые правила.
• Гормональный сбой. Расстройства желудочно-кишечного тракта могут возникать вследствие гормональных нарушений после родов. Гормоны регулируют работу организма, а поэтому при нарушении их выработки возникают расстройства пищеварения.
• Геморрой. Часто функциональность кишечника нарушается вследствие геморроя. Если заболевание возникало у женщины ещё во время беременности, то после родов оно сильно обостряется. Как следствие появляются болезненные ощущения во время дефекации.
• Слабые мышцы живота. Запор может возникнуть из-за ослабления мускулатуры пресса.
• Разрывы и швы. Иногда во время родов возникают разрывы, на которые накладывают швы. Разрывы провоцируют спазм всех близлежащих тканей и органов. Из-за этого затрудняется дефекация, и возникает боль в кишечнике.
• Роды через кесарево сечение. Во время операции используют спинномозговую анестезию, которая негативно влияет на работу пищеварительного тракта. Эта проблема имеет невралгический характер, проходит самостоятельно через некоторое время после родов.
• Антибактериальные препараты. Из-за приёма антибиотиков нарушается естественная бактериальная флора кишечника.
Существует ещё много причин возникновения диспепсии (расстройства пищеварения). Работа ЖКТ после родов может нарушаться из-за хронического воспаления пищеварительных органов, переедания, употребления некачественных, жирных, копчёных продуктов. Органы пищеварения не в состоянии справляться со своей работой, как следствие возникают разнообразные нарушения.
Проблемы с желчным пузырем после родов

пищеварительные ферменты
Очень часто после родов нарушается процессы пищеварения и всасывания. Так проявляются самые распространённые патологии пищеварительного тракта. Эти симптомы могут указывать на проблемы с жёлчным пузырём после родов. Расстройства пищеварения могут возникать из-за недостатка ферментов, которые вырабатывает жёлчный пузырь.
Чтобы восполнить недостаток пищеварительных энзимов, лактирующей женщине рекомендуется принимать ферментные препараты: Панкреатин, Креон, Вестал и т. д. Перед применением – проконсультируйтесь с врачом. В составе медикаментов ферменты из поджелудочной железы животных, которые расщепляют белки, жиры, углеводы и нормализуют пищеварение.
Часто ферментная недостаточность сопровождается дисфункцией других пищеварительных органов (печень, желчевыводящие пути). По этой причине в состав ферментных препаратов входят вспомогательные вещества, которые нормализуют всасывание, выделение желчи и т. д. К подобным лекарственным средствам относят Фестал, Панзинорм Форте.
Активность ферментов в составе лекарственных средств отличается. В препарате Мезим Форте содержатся наиболее деликатные энзимы, которые корректируют деятельность поджелудочной железы. Этот медикамент не противопоказан беременным и лактирующим женщинам.
Проблемы с желудком после родов
Изжога

Ещё одни признак, который указывает на расстройство пищеварения – это изжога. Во время приступа ощущается жгучая боль в области груди, которая часто поднимается до глотки. Изжога возникает из-за заброса содержимого желудка обратно в пищевод.
Чтобы устранить проблему используют антацидные препараты, которые защищают слизистую желудка от действия соляной кислоты и желчи. Антациды разделяют на 2 вида:
• Всасывающиеся – быстро проявляют эффективность, терапевтический эффект длится не долго. Нейтрализуют соляную кислоту и вырабатывают углекислый газ, из-за чего возникает метеоризм и отрыжка. Кроме того, углекислый газ может спровоцировать повторное выделение соляной кислоты.
• Не всасывающиеся – это препараты местного действия, терапевтический эффект которых длиться в течение длительного времени. Во время нейтрализации соляной кислоты углекислый газ не образуется. Некоторые не всасывающиеся антациды обладают абсорбирующим эффектом, поглощают токсины.
Врачи часто назначают лактирующим женщинам для устранения изжоги не всасывающиеся антациды: Маалокс, Фосфалюгель, Альмагель.
Язвенная болезнь
К распространённым патологиям ЖКТ относят язвенную болезнь, во время которой слизистая желудка или 12-перстной кишки покрывается язвами. Для лечения язвы у лактирующих женщин используют гастропротекторы – лекарственные средства, которые повышают резистентность слизистой желудка и 12-перстной кишки по отношению различным раздражающим веществам. Кормящим мамам разрешено принимать Сукральфат и Мизопростол. Эти препараты улучшают микроциркуляцию в слизистых, нейтрализуют соляную кислоту, увеличивают объём вырабатываемой слизи.
В любом случае, при появлении проблем с желудком после родов, в первую очередь необходимо проконсультироваться с гастроэнтерологом.
Проблемы с кишечником после родов
Метеоризм

Повышенное газообразование возникает после употребления картофеля, молока, чёрного хлеба или овощей. Метеоризм после родов может возникать из-за снижения тонуса мускулатуры кишечника, который не в состоянии всасывать газы. Сопровождается этот недуг тяжестью, распиранием, болью в животе, отрыжкой и т. д.
Для устранения симптомов метеоризма используют травяные отвары: ромашка, фенхель или укроп, тмин и т. д. Они способствуют расслаблению гладких мышц, восстанавливают моторику кишечника и ускоряют отхождение газов. Лекарственные отвары можно комбинировать.
Врачи назначают лактирующим женщинам следующие препараты для устранения признаков метеоризма: Эспумизан, Саб Симплекс.
Запор
Затруднённая дефекация после родов сопровождается рядом неприятных симптомов: слабость, головная боль, нервная возбудимость, расстройства сна, снижение аппетита и т. д. Все эти явления возникают из-за скопления в организме токсинов.
Чтобы устранить запор после родов рекомендуется использовать препараты на основе натуральных растений. Для этих целей используют ревень, крушину, сена, сабур, масло аниса, касторку, сок алоэ и т. д. Растительные компоненты размягчают каловые массы, улучшают моторику и ускоряют продвижение содержимого кишечника.
Для лечения запора женщинам после родов назначают Регулакс, Мукофальк, а также солевые слабительные.
Нарушения микрофлоры кишечника
Список проблем с кишечником после родов можно продолжить дисбактериозом, который часто возникает в результате приёма антибактериальных препаратов. Естественная бактериальная флора человека состоит из огромного количества микроорганизмов. Эти бактерии ускоряют пищеварение, вырабатывают полезные вещества и защищают кишечник от воздействия болезнетворных микроорганизмов.
В результате нарушения нормальной бактериальной флоры организм не может усваивать полезные вещества, возникают расстройства пищеварения, в кишечнике активно размножаются вредоносные бактерии. Дисбактериоз провоцирует различные воспалительные реакции в организме, ослабление иммунитета, повышается риск инфекционных заболеваний. Чтобы восстановить нормальную бактериальную флору после родов рекомендуется принимать препараты, которые содержат бифидобактерии (Бифидумбактерин).
Проблемы с печенью после родов
Вследствие воспалительных процессов в печени и жёлчном пузыре нарушается выработка, и меняется состав желчи. Проблемы с печенью после родов провоцируют диспепсию – это функциональное расстройство пищеварения, во время которого возникает изжога, отрыжка и тошнота. Необходимо улучшить работу жёлчного пузыря, нормализовать его моторику, усилить желчеобразование. Для этих целей кормящим мамам назначают препараты, которые стимулируют сокращение жёлчного пузыря и расслабляют его мышечную оболочку (например, Магнезия).
Чтобы восстановить работу ЖКТ после родов соблюдайте следующие правила:
• Нормализуйте рацион питания.
• Употребляйте не менее 2 л фильтрованной воды без газа за день.
• Выполняйте физические упражнения.
• Принимайте препараты для восстановления естественной бактериальной флоры после приёма антибиотиков.
• Избегайте стрессов.
• Употребляйте кисломолочную продукцию.
• Включайте в рацион продукты богатые на клетчатку.
Восстановление работы ЖКТ после родов требует вашего участия. Однако перед приёмом любых медикаментов – проконсультируйтесь с врачом. Помните, самолечение опасно не только для вас, но и для вашего ребёнка.
Восстановление после родов.
Древнее индийское учение о здоровье беременность считает величайшей «Расаяной», благоприятнейшим периодом в жизни женщины, омоложением и очищением. Но вместо очищения и омоложения в нынешних условиях мы видим женщин, которые после родов теряют здоровье. Хочется разобраться, почему так происходит, и что можно сделать, чтоб сохранить и укрепить здоровье.
Итак, путь к восстановлению после родов начинается задолго до самих родов, еще в беременность! И, как и все вопросы в области здоровья, стоит на двух китах — питание и образ жизни.
1. Питание беременной. Является важнейшим фактором, так как от питания напрямую зависит состояние тканей организма. Их упругость, эластичность, обменные процессы (белковый обмен, фосфорно- кальциевый, водно-электролитный и т.д.), а от состояния тканей зависит практически все. 🙂 И течение самих родов, и восстановление после них. Отдельная большая тема, сколько и чего и как есть и пить и к кому в этом вопросе прислушиваться. 🙂
Для самоорганизации в этом вопросе можно вести пищевой дневник, и наглядно отслеживать, сколько чего было съедено и выпито, и в какое время. Пить лучше качественную воду, и натуральные не сладкие морсы, компоты — жидкости должно быть достаточно!
2. Образ жизни включает в себя режим сна и бодрствования, и адекватные физические нагрузки.
Так как беременной хочется спать много и часто, важно по -максимуму следовать за своей потребностью. Во время сна печень работает в полную силу, выполняя свои многочисленные функции.
До формирования плаценты (примерно до 16 недель) печень несет двойную нагрузку по очищению крови, главным образом, от продуктов метаболизма интенсивно растущего в матке ребенка. По одной из недоказанных версий, тошнота беременных связана с работой печени. Печень — самый жаркий орган человеческого тела, и большая биохимическая лаборатория- там происходит синтез всех белков и гормонов. Пик интенсивности работы печени приходится на поздний вечер, в это время важнее поспать, чем посмотреть фильм, например.
Физические нагрузки очень важны, так как это тренировка выносливости. Роды — большая энергозатратная работа. Когда исчерпываются запасы энергии в мышцах, в ход идут резервные запасы из печени. (Так как печень нас греет, и возможно одна из причин потери тепла в родах и последующий озноб и слабость как раз связаны с расходованием запасов). Поэтому мышцы надо тренировать, тем самым увеличивая их резерв.
Грубо говоря, если после ужина сразу лечь спать, то съеденное станет запасами жира, а если пойти прогуляться — то отложится в виде гликогена в мышцах. Однако, не все предлагаемые беременным упражнения физиологичны, в этом вопросе тоже нужно чутко слушать себя, особенно если начинать заниматься уже будучи беременной. Если инструктор по йоге или занятиям в бассейне — акушерка, это прекрасно. Надо иметь в виду, что в йоге много «не женских» упражнений.
Также, к вопросу об образе жизни я отношу организацию помощи родильнице, потому как это обеспечит необходимый отдых и сон в первые дни после родов. Вполне посильная задача, провести просветительскую работу среди близких и друзей по основам послеродовой культуры :). Визиты поздравляющих не по делу лучше резко ограничить, потому как обслуживание их забирает огромное количество сил, и если в первые пять дней на гормональной эйфории это не чувствуется, то почувствуется позже.
Женщина имеет право отдыхать. И имеет право просить о помощи. Неплохо распределить между посетителями бытовые задачи (помыть полы, развесить белье, принести продуктов и приготовить обед) в первые дни и недели, чтобы мама могла уютно устроиться с малышом, наладить лактацию, спать вместе с ребенком. До родов хорошо бы наготовить запасы полуфабрикатов, которые быстро размораживаются и легко готовятся, или то, что можно просто подогреть.
Итак, что же можно сделать самостоятельно сразу после родов, чтоб помочь себе восстановиться.
1. Организовать себе «зону психологического комфорта». Окситоцин, (гормон гипоталамуса) который «ведет» роды, после родов также не теряет позиций, продолжая запускать каскады биохимических процессов. Формирование механизмов привязанности, естественная профилактика кровотечений- сокращения матки, сокращения лактоцитов и выброс молока в протоки, вобщем, правило » темно, тепло, тихо и безопасно» остается актуальным.
Психологический дискомфорт влияет на физическое состояние, и наоборот. Мужчинам надо заранее рассказать, что из нежная забота самым благоприятным образом влияет на выработку окситоцина. Найти возможность побыть первое время рядом с супругой и новорожденным, и тогда гораздо легче проходит адаптация к изменению в семейной системе, особенно с рождением первенца, когда было два, стало три 🙂
2. Восполнить тепло. Одеться, укрыться. Покушать. Выпить теплого травяного послеродового чаю с медом и чайной ложкой кагора. Процесс восполнения тепла не сиюминутный, длится несколько дней, а то и недель после родов, и в это время может сохраняться некоторая мерзлявость. Потому родильнице нельзя выходить на улицу, дома обязательно надеть носочки и по полу босиком не ходить.
Если вдруг после родов наоборот, жарко, и хочется пройтись босиком по снегу ( такое тоже бывает!) — подождите недельку. Когда схлынет первая волна гормонального коктейля в крови, и ощущения от тела станут более реальными. К потере тепла очень чувствительны почки, и они становятся уязвимыми. Пить теплое в достаточном количестве, чтоб не допускать загущения крови, это обеспечит хорошие выделения, и можно не бояться вылеживаться столько, сколько хочется. Греться снаружи можно в ванной или в нежаркой бане, но об этом отдельный разговор.
3. Полежать. Даже если не хочется, потому что — те же гормоны. Релаксин расслабляет и готовит тело к родам, чтоб выпустить малыша, и резко падает до добеременного уровня в течение первой недели после родов. Но изменения в мышцах и связках восстанавливаются еще примерно в течение полугода. Как в сказке, *молочные реки, кисельные берега* 🙂 Считалось, какие роды по счету, столько дней вылежать.
Лежать на животе можно, особенно первые дни, пока не пришло молоко, но спать лучше на спине. Все связки, и позвоночные, и органов живота, еще очень эластичные под действием релаксина, сон на животе может усилить прогиб в пояснице и усугубить ситуацию с осанкой из-за смещения центра тяжести в беременность ( сгорбленный грудной отдел, опущенные плечи, таз вперед- очень удобно носить малыша), а это потянет за собой изменения положения матки и др.органов.
Целая беда — это роддомовские матрасы сеткой, на них лежать нельзя (никому). Нагрузку на позвоночник и суставы нельзя давать до тех пор, пока не восстановится эластичность связок и суставов, чтоб не запускать процесс их разрушения, и как следствие разрушения -боли в спине. Статистически, от болей в спине после первых родов страдает каждая третья женщина.
4. Подвязать живот. Я сошлюсь на рабочий жж Виктории Рипп, у нее отличный подробный пост на эту тему с картинками https://pelenka-by.livejournal.com/3049.html, где она все отлично показывает и объясняет, особенно обращая внимание на разницу между подвязыванием и бандажем. От себя я еще добавлю, что вставать из положения лежа на спине («как панночка из гроба») категорически нельзя, только через бочок.
5. Висцеральный массаж, очень полезная штука после родов, некоторые приемы можно делать самостоятельно. Гладить и массировать живот по часовой стрелке, растертыми ладонями подержать область матки, печени, желчного пузыря.С хорошими, позитивными мыслями 🙂 Как минимум, самостоятельно можно улучшить отток желчи и наладить работу кишечника.
6. Физические упражнения. в позднем послеродовом периоде ( примерно 40 дней после родов) нельзя никаких упражнений вообще. Пресс нежелательно качать вообще никогда, ( особенно лежа на спине поднимать ноги или корпус, для женщин есть другие, безопасные упражнения), ибо в первые полгода после родов это грозит опущением матки и внутренних органов.
Упражнения для пресса — это поршень, который толкает вниз, а связки в это время еще пластичные и инертные. Так что оставим это упражнение мужчинам. Женщинам гораздо важнее научиться расслаблять живот, предлагать больше простора органам внутри, давая им возможность самостоятельно занять свое место.
Для восстановления мышц тазового дна можно делать Кегеля в сочетании с глубокими приседаниями с прямой спиной широко расставлеными ступнями, как в танцевальном классе. Через 40 дней, не раньше.
С эстетической точки зрения, в первые полтора месяца родовые пути имеют право выглядеть как угодно, все восстановится, и будет как раньше, это нормально.
Гепатоз беременных — симптомы, лечение и советы от лучших гепатологов России
5 важных вопросов о гепатозе беременных
№1. Когда появляется и может ли повториться при следующей беременности?
Чаще всего это третий триместр — 31-33 неделя. Чем раньше появляются симптомы, тем серьезнее ситуация. Заболевание склонно к рецидивам при последующих беременностях. Поэтому, если хоть один раз гепатоз уже был, необходимо с ранних сроков сдавать анализы и следить за показателями работы печени под наблюдением врача-гепатолога.
№2. Это точно гепатоз?
Окончательный диагноз ставит врач, исходя из данных комплексного обследования и только после исключения других причин – вирусного гепатита, аутоиммунного гепатита, острого жирового гепатоза и других патологий.
О холестатическом гепатозе свидетельствуют такие признаки:
- Мучительный зуд кожи, который может усиливаться ночью — появляется потому, что желчные пигменты попадают в кровь, и раздражают рецепторы кожи. Зуд может быть различной интенсивности. От легкого до настолько сильного, что многие расчесывают кожу до крови.
- У 10-20% — желтуха. Появляется из-за повышения прямого билирубина в крови. Зуд возникает за несколько недель до желтухи.
- Тошнота и снижение аппетита.
- Светлый кал — симптом появляется из-за недостатка поступления желчи в кишечник.
- Темная моча — организм выводит избыток желчных пигментов через почки, и они придают моче темный цвет.
- Изменения в анализах крови: повышены специфические маркеры холестаза — щелочная фосфатаза и ГГТП. Могут повышаться билирубин, АЛТ, АСТ, холестерин. Белки крови обычно в пределах нормы. В моче выявляют уробилиноген.
Будьте внимательны к себе и не паникуйте. Состояние, выявленное и скорректированное вовремя, не навредит ребенку.
№3. К кому обращаться?
Есть определенный алгоритм обследования. Если у вас до беременности были изменения в печени или есть описанные выше симптомы, то вам необходим осмотр:
- гепатолога — этот специалист оценивает необходимость комплексного обследования и исключает другие причины заболевания печени.
- эндокринолога — для исключения диабета беременных, как причины зуда.
- дерматолога — для исключения заболеваний кожи, как причины зуда.
Все наши специалисты являются экспертами в своей области, придерживаются рекомендаций авторитетных международных ассоциаций по изучению печени и отечественные стандарты диагностики и ведения беременных.
№4. Какие анализы придется сдавать и зачем?
Общие:
| Биохимия:
| Маркеры вирусных гепатитов | УЗИ печени и желчного пузыря |
Это минимальное обследование для исключения патологии печени при беременности. Понимаем, что список анализов довольно большой. Однако необходимо провести полное лабораторное исследование, чтобы поставить точный диагноз. После осмотра, если есть показания, врач-гепатолог может назначить более специфические анализы.
№5. Что еще необходимо?
Мы назначаем информативное и безопасное исследование — УЗИ с эластографией на аппарате экспертного уровня, чтобы оценить структурные изменения — увеличение печени, наличие жировой инфильтрации, оценить состояние желчного пузыря, а также выявить наличие и степень фиброза печени. На сегодняшний день это один из наиболее точных методов диагностики.
симптомы, причины, лечение, профилактика, осложнения
Отчего может возникнуть это заболевание у мамы, кормящей малыша грудным молоком? В зависимости от вида заболевания, существуют различные причины развития гепатита печени:
- Гепатит А передаётся от заражённого человека. Также есть вероятность развития гепатита у кормящей мамы после употребления грязной питьевой воды, фруктов или овощей. Грязные руки также являются возможным источником распространении инфекции.
- Гепатит В может передаться в организм мамы через кровь, мочу или сперму заражённого человека.
- Гепатит С является опасным заболеванием. Причиной развития гепатита С считается инфицирование через кровь. Но незащищённый половой акт также может спровоцировать развитие опасного недуга.
- Причиной токсического гепатита печения является длительное употребление алкоголя или лекарственных средств, которые негативно влияют на печень.
- Точная причина аутоиммунного гепатита во время беременности неизвестна. Врачи предполагают, что возникнуть он может из-за некоторых вирусных заболеваний, а также под воздействием интерферона.
Как распознать гепатит печени у мамы, которая кормит малыша грудью? В зависимости от формы и вида заболевания, признаки недуга различаются.
- Гепатит А проявляется в виде повышенной температуры тела, появления болей в правом боку, изменения цвет кожи в жёлтый, частых приступов тошноты и рвоты.
- Вирус гепатита В проявляет себя аналогично, но также возникают боли в суставах и появляется кожный зуд. Признаки гепатита В могут длиться долгий период.
- Опасность гепатита С заключается в том, что острая форма заболевания не проявляет себя. Кормящая мама может узнать о наличии вируса в её организме лишь при хронической форме. Она ощущает сильную боль в области печени, кожа и слизистые оболочки становятся жёлтыми. Тошнота и рвота, а также общее недомогание постоянно сопровождают кормящую маму.
- При аутоиммунном гепатите признаки заболевания сходны с гепатитом В. Острая форма недуга может себя не проявлять некоторое время. После этого начинаются боли в правом подреберье, тошнота и рвота, желтушность.
- Токсический гепатит также характеризуется болевыми ощущениями в животе, рвотой и желтушностью кожного покрова.
Диагностика гепатита печени у кормящей мамы
Чтобы диагностировать заболевание, кормящая мама должна посетить врача. При первичном осмотре врач сможет методом пальпации узнать о размерах печени. Он опросит пациентку, чтобы выяснить причину возникновения гепатита.
Назначаются лабораторные исследования:
- Необходим общий и биохимический анализ, для изучения показателей. Эти анализы помогают выявить гепатит печени дл появления первых симптомов.
- УЗИ применяется для того, чтобы узнать о состоянии печени, исключить возможность развития опухоли.
- МРТ вредно для малыша из-за того, что через молоко может быть передана доза облучения. Поэтому этот метод исследования назначается в случае крайней необходимости.
- Также редко назначается биопсия печени.
Чем опасен гепатит печени для мамы, которая кормит малыша грудью?
- Высока вероятность развития цирроза печени. Это заболевание очень опасно и может привести к летальному исходу.
- Кормящая мама, которой поставлен диагноз гепатит печени, может заразить младенца при процедурах по уходу за ним. Следует быть осторожной и подходить к малышу только с чистыми руками.
- Печёночная недостаточность, развитие опухоли – это также опасные последствия, которые могут наступить в результате отсутствия лечения гепатита печени.
- Очень часто прогноз недуга благоприятный. Но маме необходимо следить за своим здоровьем, регулярно посещать врачей. Девушка, у которой был диагностирован цирроз печени, должна состоять на учёте у врача долгое время.
- Если во время лечения возник цирроз печени, из-за правильно подобранных препаратов, заболевание не представляет особой опасности для младенца.
Что можете сделать вы
Кормящая мама не может самостоятельно вылечить заболевание. Осмотр врача и прохождение обследований необходимо для постановки точного диагноза.
Обычно назначается диета, которую мама, кормящая малыша грудью должна соблюдать. Кормить грудным молоком при гепатите печени разрешено большинством врачей. Но нельзя кормить грудью, если на сосках мамы возникли трещины и ранки.
Если кормящей маме был поставлен диагноз гепатита печени, ребёнка необходимо вакцинировать от опасного вируса. Вакцинация проводится в несколько этапов. Также малышу вводится противогепатитный иммуноглобулин.
Что делает врач
Чтобы вылечить кормящую маму, специалисту необходимо выявить точную причину заболевания. После постановки диагноза назначается лечение:
- Вирусные гепатиты в период грудного кормления лечатся противовирусными препаратами.
- Если был диагностирован гепатит А, могут быть лишь назначены средства для улучшения жёлчных путей.
- Аутоиммунный гепатит у кормящей мамы лечится гормональными средствами, а также глюкортикоидами.
- Лечение токсического гепатита у кормящей мамы начинается с устранения источника поражения печени. После этого назначаются гепатопротекторы.
- Предотвратить возникновение вируса гепатита А в организме кормящей мамы можно с помощью соблюдения правил личной гигиены. Следует регулярно мыть руки с мылом, не общаться с людьми, заражёнными вирусом.
- Для предотвращения гепатита В и С следует быть внимательной при посещении салонов красоты, парикмахерских, процедурных кабинетов и всех мест, где существует вероятность контакта с чужим биологическим материалом.
- Профилактики аутоиммунного гепатита во время беременности не существует. Но врачи советуют приступать к лечению любых вирусных заболеваний в короткие сроки.
- Также кормящая мама должна быть осторожной с приёмом интерферона.
Чтобы не возникло токсического гепатита, кормящая мама не должна длительное время употреблять некоторые опасные лекарства, а также забыть про алкоголь.
Вооружайтесь знаниями и читайте полезную информативную статью о заболевании гепатит печени у кормящих мам. Ведь быть родителями – значит, изучать всё то, что поможет сохранять градус здоровья в семье на отметке «36,6».
Узнайте, что может вызвать недуг гепатит печени у кормящих мам, как его своевременно распознать. Найдите информацию о том, каковы признаки, по которым можно определить недомогание. И какие анализы помогут выявить болезнь и поставить верный диагноз.
В статье вы прочтёте всё о методах лечения такого заболевания, как гепатит печени у кормящих мам. Уточните, какой должна быть эффективная первая помощь. Чем лечить: выбрать лекарственные препараты или народные методы?
Также вы узнаете, чем может быть опасно несвоевременное лечение недуга гепатит печени у кормящих мам, и почему так важно избежать последствий. Всё о том, как предупредить гепатит печени у кормящих мам и не допустить осложнений. Будьте здоровы!
Влияние заболеваний печени на беременность и роды
Влияние заболеваний печени на беременность и роды Во время беременности нередко женщины испытывают тяжесть различных заболеваний. Серьезное влияние на ход беременности оказывают и заболевания печени.Статьи по теме
Просмотров: 35307
Время на чтение: 3 мин.
Во время беременности нередко женщины испытывают тяжесть различных заболеваний. Серьезное влияние на ход беременности оказывают и заболевания печени. Они могут значительно отразиться в будущем на ребенке и в общем на состоянии будущей матери. Следовательно, меры профилактики и лечение таких заболеваний — вопрос, к которому следует отнестись внимательно.
Внутрипеченочный холестаз
Следствием такой проблемы у беременных является скопление элементов желчи в крови. Причина этому — отклонения в процессах выработки желчи. Главный симптом, который наблюдается при такой болезни — чрезмерный зуд кожи. Также можно заметить желтоватый оттенок глазных белков.
Поводом для проявления подобных проблем именно в процессе беременности чаще всего служат гормональные отклонения, реже — генетические причины.
Холестазможет повлиять и на будущего ребенка — более половины женщин, имеющих такое гормональное отклонение, рождают недоношенного малыша. Очень малый процент составляет мертворождение (1%-2%).
Чтобы избежать таких негативных явлений, важно заранее проводить диагностику и проходить лечение. В случае подтверждения холестаза необходимо соблюдать щадящую диету, в этом случае хорошо подходит стол номер 5. В целом все меры профилактики и лечения холестаза проводятся под строгим наблюдением лечащего врача. После детального обследования доктором могут быть назначены препараты для нормализации выработки желчи, но они прописываются пациенту с особой осторожностью.
Гепатит у беременных
Это вирусное заболевание, оно имеет в свою очередь три самые распространенные формы — А, В и С. Здесь проблем обстоит немного сложнее, ведь у многих пациенток не наблюдается вообще никаких симптомов, а некоторые остаются заражены гепатитом до самой старости.
Причина проявления гепатита А — прием инфицированной пищи и жидкости.
Как правило, заражение гепатитом В и С от человека к человеку происходит посредством полового акта, использования одной иглы наркоманами или попадания крови зараженного на открытую рану другого человека.
Лучшим методом для предупреждения наиболее острого типа гепатита (А) может быть вакцинация. Но все нюансы воздействия вакцины на состояние беременных до конца не исследованы.
Две остальных формы заболевания могут лечиться с помощью противовирусных компонентов в составе назначенных лекарств. Улучшение состояния наблюдается при построении правильного рациона, используя диетические комплексы, как стол номер 5 и прочие, восприятие которых не сможет навредить плоду и матери ребенка.
Другие заболевания
Существуют еще два сложнейших заболевания печени у беременных — синдром ХЭЛП и острая жировая дистрофия печени. Они довольно редкостные — первое встречается лишь у 1% всех будущих матерей, второе и того меньше. Следует сразу же пройти тщательную диагностику, если проявляются главные симптомы этих отклонений — тошнота, общее недомогание и рвота, непонятные болевые ощущения в области живота.
В случае жировой дистрофии помочь может переливание крови у беременной. Причем малыш должен появиться на свет как можно ранее — ведь осложнения могут усилиться. То же самое касается и ХЭЛП синдрома. После родов состояние пациентов значительно улучшается.
После родов болит печень — Лечим печень
Сотни поставщиков везут лекарства от гепатита С из Индии в Россию, но только M-PHARMA поможет вам купить софосбувир и даклатасвир и при этом профессиональные консультанты будут отвечать на любые ваши вопросы на протяжении всей терапии.Содержание статьи:
Расстройства пищеварительного тракта характерны для женщин после родов. Многие кормящие мамы жалуются на запоры, боль в желудке, изжогу, тошноту, метеоризм и т. д. Почему возникают проблемы после родов с ЖКТ, жёлчным пузырём и печенью? Как лечить расстройства пищеварения кормящим мамам? Об этом мы расскажем в данной статье.
Проблемы с ЖКТ после родов
У многих женщин проблемы с пищеварительным трактом появляются ещё во время беременности. Это объясняется тем, что репродуктивные органы близко расположены к кишечнику. Из-за постоянного давления увеличенной матки нарушается кровообращение органов ЖКТ.
Нарушения гормонального фона, расстройства сна, изменение в рационе и образе жизни влияют на качество пищеварения. Проблемы с ЖКТ после родов только увеличиваются. Нарушения дефекации (запор и понос), гастрит, геморрой – это наиболее распространенные нарушения, которые беспокоят кормящих мам.
Причины нарушения работы ЖКТ после родов
Проблемы с пищеварением после родов возникают по следующим причинам:
• Нарушение функциональности кишечника. Увеличенная матка сдавливает кишечник, нарушает кровоснабжение и перистальтику органа. Восстановление деятельности кишечника происходит через несколько недель после родов.
• Ослабление мышц малого таза и кишечника. Вследствие беременности и родов происходит перерастяжение мускулатуры малого таза и кишечника, из-за чего нарушается функциональность последнего. Через некоторое время после родов состояние кишечника восстанавливается, но для этого кормящая мать должна соблюдать некоторые правила.
• Гормональный сбой. Расстройства желудочно-кишечного тракта могут возникать вследствие гормональных нарушений после родов. Гормоны регулируют работу организма, а поэтому при нарушении их выработки возникают расстройства пищеварения.
• Геморрой. Часто функциональность кишечника нарушается вследствие геморроя. Если заболевание возникало у женщины ещё во время беременности, то после родов оно сильно обостряется. Как следствие появляются болезненные ощущения во время дефекации.
• Слабые мышцы живота. Запор может возникнуть из-за ослабления мускулатуры пресса.
• Разрывы и швы. Иногда во время родов возникают разрывы, на которые накладывают швы. Разрывы провоцируют спазм всех близлежащих тканей и органов. Из-за этого затрудняется дефекация, и возникает боль в кишечнике.
• Роды через кесарево сечение. Во время операции используют спинномозговую анестезию, которая негативно влияет на работу пищеварительного тракта. Эта проблема имеет невралгический характер, проходит самостоятельно через некоторое время после родов.
• Антибактериальные препараты. Из-за приёма антибиотиков нарушается естественная бактериальная флора кишечника.
Существует ещё много причин возникновения диспепсии (расстройства пищеварения). Работа ЖКТ после родов может нарушаться из-за хронического воспаления пищеварительных органов, переедания, употребления некачественных, жирных, копчёных продуктов. Органы пищеварения не в состоянии справляться со своей работой, как следствие возникают разнообразные нарушения.
Проблемы с желчным пузырем после родов
пищеварительные ферменты
Очень часто после родов нарушается процессы пищеварения и всасывания. Так проявляются самые распространённые патологии пищеварительного тракта. Эти симптомы могут указывать на проблемы с жёлчным пузырём после родов. Расстройства пищеварения могут возникать из-за недостатка ферментов, которые вырабатывает жёлчный пузырь.
Чтобы восполнить недостаток пищеварительных энзимов, лактирующей женщине рекомендуется принимать ферментные препараты: Панкреатин, Креон, Вестал и т. д. Перед применением – проконсультируйтесь с врачом. В составе медикаментов ферменты из поджелудочной железы животных, которые расщепляют белки, жиры, углеводы и нормализуют пищеварение.
Часто ферментная недостаточность сопровождается дисфункцией других пищеварительных органов (печень, желчевыводящие пути). По этой причине в состав ферментных препаратов входят вспомогательные вещества, которые нормализуют всасывание, выделение желчи и т. д. К подобным лекарственным средствам относят Фестал, Панзинорм Форте.
Активность ферментов в составе лекарственных средств отличается. В препарате Мезим Форте содержатся наиболее деликатные энзимы, которые корректируют деятельность поджелудочной железы. Этот медикамент не противопоказан беременным и лактирующим женщинам.
Проблемы с желудком после родов
Изжога
Ещё одни признак, который указывает на расстройство пищеварения – это изжога. Во время приступа ощущается жгучая боль в области груди, которая часто поднимается до глотки. Изжога возникает из-за заброса содержимого желудка обратно в пищевод.
Чтобы устранить проблему используют антацидные препараты, которые защищают слизистую желудка от действия соляной кислоты и желчи. Антациды разделяют на 2 вида:
• Всасывающиеся – быстро проявляют эффективность, терапевтический эффект длится не долго. Нейтрализуют соляную кислоту и вырабатывают углекислый газ, из-за чего возникает метеоризм и отрыжка. Кроме того, углекислый газ может спровоцировать повторное выделение соляной кислоты.
• Не всасывающиеся – это препараты местного действия, терапевтический эффект которых длиться в течение длительного времени. Во время нейтрализации соляной кислоты углекислый газ не образуется. Некоторые не всасывающиеся антациды обладают абсорбирующим эффектом, поглощают токсины.
Врачи часто назначают лактирующим женщинам для устранения изжоги не всасывающиеся антациды: Маалокс, Фосфалюгель, Альмагель.
Язвенная болезнь
К распространённым патологиям ЖКТ относят язвенную болезнь, во время которой слизистая желудка или 12-перстной кишки покрывается язвами. Для лечения язвы у лактирующих женщин используют гастропротекторы – лекарственные средства, которые повышают резистентность слизистой желудка и 12-перстной кишки по отношению различным раздражающим веществам. Кормящим мамам разрешено принимать Сукральфат и Мизопростол. Эти препараты улучшают микроциркуляцию в слизистых, нейтрализуют соляную кислоту, увеличивают объём вырабатываемой слизи.
В любом случае, при появлении проблем с желудком после родов, в первую очередь необходимо проконсультироваться с гастроэнтерологом.
Проблемы с кишечником после родов
Метеоризм
Повышенное газообразование возникает после употребления картофеля, молока, чёрного хлеба или овощей. Метеоризм после родов может возникать из-за снижения тонуса мускулатуры кишечника, который не в состоянии всасывать газы. Сопровождается этот недуг тяжестью, распиранием, болью в животе, отрыжкой и т. д.
Для устранения симптомов метеоризма используют травяные отвары: ромашка, фенхель или укроп, тмин и т. д. Они способствуют расслаблению гладких мышц, восстанавливают моторику кишечника и ускоряют отхождение газов. Лекарственные отвары можно комбинировать.
Врачи назначают лактирующим женщинам следующие препараты для устранения признаков метеоризма: Эспумизан, Саб Симплекс.
Запор
Затруднённая дефекация после родов сопровождается рядом неприятных симптомов: слабость, головная боль, нервная возбудимость, расстройства сна, снижение аппетита и т. д. Все эти явления возникают из-за скопления в организме токсинов.
Чтобы устранить запор после родов рекомендуется использовать препараты на основе натуральных растений. Для этих целей используют ревень, крушину, сена, сабур, масло аниса, касторку, сок алоэ и т. д. Растительные компоненты размягчают каловые массы, улучшают моторику и ускоряют продвижение содержимого кишечника.
Для лечения запора женщинам после родов назначают Регулакс, Мукофальк, а также солевые слабительные.
Нарушения микрофлоры кишечника
Список проблем с кишечником после родов можно продолжить дисбактериозом, который часто возникает в результате приёма антибактериальных препаратов. Естественная бактериальная флора человека состоит из огромного количества микроорганизмов. Эти бактерии ускоряют пищеварение, вырабатывают полезные вещества и защищают кишечник от воздействия болезнетворных микроорганизмов.
В результате нарушения нормальной бактериальной флоры организм не может усваивать полезные вещества, возникают расстройства пищеварения, в кишечнике активно размножаются вредоносные бактерии. Дисбактериоз провоцирует различные воспалительные реакции в организме, ослабление иммунитета, повышается риск инфекционных заболеваний. Чтобы восстановить нормальную бактериальную флору после родов рекомендуется принимать препараты, которые содержат бифидобактерии (Бифидумбактерин).
Проблемы с печенью после родов
Вследствие воспалительных процессов в печени и жёлчном пузыре нарушается выработка, и меняется состав желчи. Проблемы с печенью после родов провоцируют диспепсию – это функциональное расстройство пищеварения, во время которого возникает изжога, отрыжка и тошнота. Необходимо улучшить работу жёлчного пузыря, нормализовать его моторику, усилить желчеобразование. Для этих целей кормящим мамам назначают препараты, которые стимулируют сокращение жёлчного пузыря и расслабляют его мышечную оболочку (например, Магнезия).
Чтобы восстановить работу ЖКТ после родов соблюдайте следующие правила:
• Нормализуйте рацион питания.
• Употребляйте не менее 2 л фильтрованной воды без газа за день.
• Выполняйте физические упражнения.
• Принимайте препараты для восстановления естественной бактериальной флоры после приёма антибиотиков.
• Избегайте стрессов.
• Употребляйте кисломолочную продукцию.
• Включайте в рацион продукты богатые на клетчатку.
Восстановление работы ЖКТ после родов требует вашего участия. Однако перед приёмом любых медикаментов – проконсультируйтесь с врачом. Помните, самолечение опасно не только для вас, но и для вашего ребёнка.
Запишитесь на приём к врачу в вашем городе
Клиники вашего города
Source: birth-info.ru
Мы в соц.сетях:
Читайте также
почему так происходит, что делать и какие препараты принимать?
В период беременности в женском организме происходят серьезные перемены – гормональная перестройка, усиленная работа органов и систем. Так организм готовится к дальнейшему вынашиванию ребенка. Если со здоровьем все в порядке, то женщина легко переносит беременность, негативные симптомы отсутствуют.
У некоторых женщин болит печень при беременности. Этот симптом часто проходит самостоятельно после родов, но иногда говорит о патологических процессах в организме, поэтому требуется посетить врача.
Давайте разберемся, почему при беременности болит печень, какие заболевания приводят к болевому синдрому, и что делать в таком случае?
Почему болит печень во время беременности

 Беременность – стресс для печени. Орган постепенно сдавливается по мере увеличения плода, на него приходится повышенная нагрузка. Во время беременности болит печень вследствие различных причин – патологических и физиологических.
Беременность – стресс для печени. Орган постепенно сдавливается по мере увеличения плода, на него приходится повышенная нагрузка. Во время беременности болит печень вследствие различных причин – патологических и физиологических.
К физиологическим факторам относят давление плода, чрезмерную физическую активность, неправильное питание – потребление острой, жирной, жареной еды. Иногда болезненные ощущения сигнализируют о серьезном заболевании как гепатит, гепатоз, опухолевые новообразования.
Боль в области проекции печени может развиваться на фоне применения лекарственных препаратов, например во время лечения Утрожестаном. Самостоятельно установить, почему болит в районе печени, не получится. Необходима консультация гастроэнтеролога, гепатолога и гинеколога.
Клинические проявления
Симптоматика в период вынашивания ребенка может быть разной. Иногда болевые ощущения в области правого подреберья – единственный симптом. В некоторых случаях клиника разнообразна, доставляет значительный дискомфорт. Когда причина именно в печени, то пациентки мучаются от тошноты (иногда рвоты), горечи в ротовой полости.
Часто женщины жалуются на слабость, быструю утомляемость.
Патологии, которые связаны с беременностью
Медики выделяют патологии, которые развиваются только у беременных женщин. Они могут возникнуть на ранних сроках или в последнем триместре. Некоторые недуги проходят самостоятельно, другие требуют комплексной терапии. Для диагностики требуется сдать анализ мочи, крови, сделать УЗИ.
Гестоз
 Патология связана с нарушением различных органов и систем. Врачи не знают точных причин развития. В первом триместре гестоз сопровождается неукротимой рвотой, которая с течением времени нивелируется самостоятельно. Спустя 7-20 дней после начала рвоты наблюдаются симптомы, указывающие на проблемы с печенью.
Патология связана с нарушением различных органов и систем. Врачи не знают точных причин развития. В первом триместре гестоз сопровождается неукротимой рвотой, которая с течением времени нивелируется самостоятельно. Спустя 7-20 дней после начала рвоты наблюдаются симптомы, указывающие на проблемы с печенью.
Это изменение цвета мочи (становится более темного оттенка, в норме соломенный цвет), зуд кожного покрова (не у всех женщин), болевой синдром в правом боку. Выделяют 3 степени тяжести раннего гестоза. Первая не представляет опасности, показатели крови в пределах нормы.
Гестоз средней тяжести приводит к ухудшению общего состояния, в моче выявляется ацетон. На последней – самой тяжелой стадии в крови возрастает концентрация креатинина, билирубина, диагностируют обезвоживание.
Острый жировой гепатоз
Когда начинает жечь и тянуть в области проекции печени на поздних сроках, то подозревают жировую дистрофию. Она возникает на 32-й неделе. Такой недуг – редкость, диагностируют у одной из 10 000 женщин. При патологии в печени накапливаются жиры, которые нарушают полноценную функциональность. К дополнительным симптомам относят желтизну кожи, слизистых оболочек, изменение состава крови, мочи.
Внутрипеченочная форма холестаза
Заболевание характеризуется застоем желчи в желчных каналах. Называют патологию внутрипеченочной, потому что желчь находится в протоках печени, не может попасть в желчный пузырь. Компоненты желчных кислот токсичны, вследствие чего запускается разрушительный процесс. Симптомы – боль в правом подреберье, желтуха, зуд кожи, нарушение работы пищеварительного тракта.
Поражение железы
Сильная боль в правом боку может быть признаком преэклампсии либо эклампсии. Это серьезные осложнения гестоза. Причиной выступает интоксикация головного мозга токсичными компонентами, билирубином.
Симптоматика:
- На фоне преэклампсии проявляются: головная боль, нарушение сна и памяти, ухудшается зрительное восприятие, болит печень.
- При эклампсии наблюдаются судорожные сокращения мышц, симптом постоянно нарастает, сопровождается сильной болью.
Оба осложнения представляют серьезную угрозу для здоровья и жизни женщины и ее ребенка. На последних стадиях, когда приступ не удается прекратить, высока вероятность комы. К характерному признаку, который свидетельствует о начале приступа, относят рост показателей артериального давления.
Разрыв печени
Это осложнение гестоза, преэклампсии либо эклампсии. У пациентки возникает так называемый HELLP – синдром, имеющий такую клинику:
- Явное и выраженное пожелтение склер глаз, кожного покрова и слизистых оболочек.
- Растет концентрация свободного и связанного билирубина.
- Разрушение эритроцитов.
- Уменьшение содержания тромбоцитов.
Осложнение редкое. Появляется из-за гематом в железе, которые под давлением способны разрываться, что приводит к внутреннему кровотечению. В такой ситуации требуется срочная медицинская помощь.
Боли в печени, несвязанные с беременностью
Многие заболевания печени носят хронический характер, периодически обостряются. Они требуют постоянного наблюдения, диеты, коррекции с помощью медикаментов. При беременности, когда печень не справляется с усиленной нагрузкой, возрастает риск рецидива.
Желчекаменная болезнь
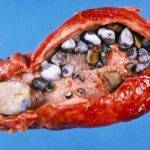
 Конкременты, локализующиеся в желчном пузыре, бывают разных размеров. Чаще всего приступы патологии проявляются в конце 2-ого триместра. Они провоцируют острую боль, желтуху, нарушение пищеварения, общее ухудшение самочувствия. Стенки пузыря воспаляются, а признаки сохраняются до тех пор, пока камень не окажется в кишечнике.
Конкременты, локализующиеся в желчном пузыре, бывают разных размеров. Чаще всего приступы патологии проявляются в конце 2-ого триместра. Они провоцируют острую боль, желтуху, нарушение пищеварения, общее ухудшение самочувствия. Стенки пузыря воспаляются, а признаки сохраняются до тех пор, пока камень не окажется в кишечнике.
Гепатит, спровоцированный вирусом
Серьезное заболевание, имеет широкую распространенность. Для мамы патология не представляет опасности, но есть вероятность заражения ребенка во время рождения и грудного вскармливания. Кесарево сечение не защищает на 100% от инфицирования малыша.
Признаки гепатита:
- Желтуха.
- Нарушение сна.
- Увеличение селезенки, печени в размере.
- Отклонение от нормы показателей крови.
- Плохое самочувствие.
Вирусный гепатит нужно отличать от проявления других инфекций. Поэтому требуется сдать анализ крови, пройти обследование.
Синдром Бадда-Киари
Это тромбоз вен печени. Этиология до сих пор остается загадкой. Медицинские специалисты предполагают, что причина кроется в воздействии женских половых гормонов. Непроходимость печеночных вен – это серьезная опасность для жизни мамы и плода. Помимо боли есть внешний признак – вены максимально наполняются кровью, набухают, четко видны через кожу.
Что делать при болях?
Что делать при сильной боли, какие лекарства можно принимать, расскажет доктор после изучения результатов диагностики. Обычно назначают лекарственные препараты желчегонного свойства, гепатопротекторы (только те медикаменты, которые можно принимать беременным женщинам).
Терапия осуществляется в домашних условиях. В тяжелых случаях пациентку госпитализируют, так как требуется постоянный врачебный контроль. Составной частью лечения выступает диета. Еда должна быть не жирной, щадящей. Надо отказаться от копченых, острых, консервированных, маринованных продуктов.
Нельзя самостоятельно использовать народные средства, несмотря на хорошие отзывы. Женщина при беременности может навредить организму лекарственными травами, тем более, если она принимает медикаменты, назначенные лечащим врачом.
В качестве профилактики и облегчения самочувствия рекомендуется:
- Пить достаточное количество чистой негазированной воды.
- Сбалансировать питание, отдавая предпочтение овощам, фруктам, кашам.
- Проводить много времени на свежем воздухе, гулять.
- Отказаться от чрезмерной физической активности.
Терпеть боль в области печени нельзя. Существуют опасные заболевания, которые могут привести к нарушению внутриутробного развития, самопроизвольному выкидышу, циррозу печени и печеночной недостаточности у матери.
