Как рассчитать срок беременности
Рассчитать срок беременности далеко не всегда такая простая задача. Конечно, если вы точно знаете, когда была единственная попытка зачать ребенка, то особых проблем с определением срока беременности у вас не возникнет, но даже в такой ситуации не все однозначно. Ведь беременность начинается не сразу после окончания полового акта.
Точно знать день начала беременности важно потому, что большинство процедур, анализов и норм строго привязаны к определенным циклам перинатального периода.
Как определить срок беременности
Важно понимать, что со 100%-й точностью определить день начала беременности нельзя. Существующие способы помогают только максимально снизить погрешность при определении даты. На вооружении акушеров-гинекологов есть шесть популярных методик. Остановимся на них более подробно.
Определение срока беременности по дате последней менструации
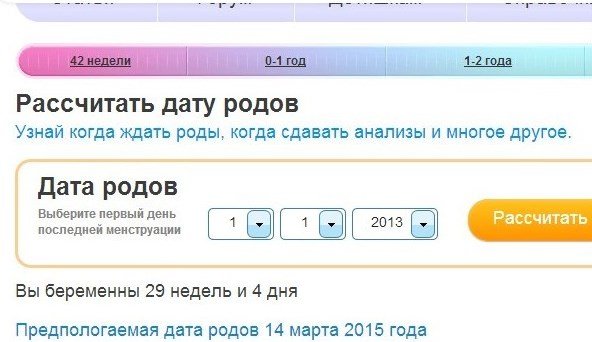
Наиболее простой способ определения срока беременности – отталкиваться от даты последней менструации.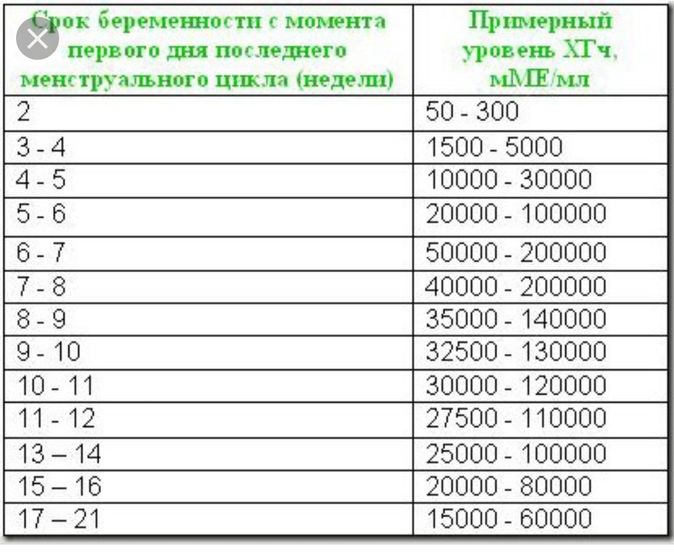
Расчет срока беременности по высоте стояния дна матки
Этот способ крайне прост в применении, поэтому часто используется акушерами-гинекологами как вспомогательный. С помощью линейки врач измеряет расстояние между верхним краем матки (дном) и лобковым сочленением. Размер матки в сантиметрах соответствует примерному сроку беременности в неделях.
Определение срока беременности по первому шевелению плода
Это не самый надежный способ, поэтому ориентироваться на него особо не стоит. Однако не будет лишним знать, что у первородящих женщин ребенок начинает шевелиться на 20-й неделе, а тех, кто рожает второй и более раз, первые толчки ощущаются на 16-й неделе. Правда, есть риск перепутать шевеление плода, например, с перистальтикой кишечника.
Однако не будет лишним знать, что у первородящих женщин ребенок начинает шевелиться на 20-й неделе, а тех, кто рожает второй и более раз, первые толчки ощущаются на 16-й неделе. Правда, есть риск перепутать шевеление плода, например, с перистальтикой кишечника.
Срок беременности по УЗИ
УЗИ может быть очень эффективным инструментом определения срока беременности, однако для этого его нужно сделать в промежутке между 10 и 12 неделями. То есть, чтобы уточнить день начала беременности, нужно уже хотя бы примерно его знать. Врач измеряет плод и рассчитывает дату по специальной формуле. Погрешность в определении срока с помощью УЗИ на более поздних сроках возрастает, так как начинают сильно проявляться индивидуальные особенности развития малыша.
Расчет срока по дате зачатия
Следует сказать, что момент зачатия формально не является началом беременности. Различают эмбриональный срок беременности и акушерский. Как правило, акушерский срок является более важным для контроля за развитием плода.
Срок беременности и ХГЧ
Определить срок беременности можно по показателям уровня хорионического гонадотропина человека (ХГЧ) в крови беременной. Для этого необходимо сдать кровь из вены. Как правило, этот метод используется на очень ранних сроках, когда женщина еще точно не знает, беременна ли она. На принципе определения количества ХГЧ построены все популярные тесты на беременность.
Итак, в конце можно заключить, что наиболее точным методом определить срок беременности является УЗИ, но для того, чтобы максимально правильно определить срок беременности, необходимо использовать комплекс мер.
Достоверно рассчитать срок беременности позволяет знание дня зачатия и данные УЗИ на раннем сроке. Часто для определения срока беременности используется вся совокупность этих методов.
В Интернете можно найти множество интерактивных калькуляторов беременности, где вы сможете рассчитать срок по неделям и проследить развитие вашего малыша.
Наши клиники в Санкт-Петербурге
Медицентр Юго-ЗападКировский район
- Автово
- Проспект Ветеранов
- Ленинский проспект
Получить подробную информацию и записаться на прием Вы можете по телефону
Как определить срок беременности и ПДР?
Когда вы видите долгожданные две полоски, которые свидетельствуют о положительном тесте на беременность, то первым делом хотите узнать срок беременности.
В акушерстве срок беременности рассчитывается не в месяцах, а в неделях и, кроме того, акушерский срок рассчитывается не от зачатия, а от первого дня последней менструации. То есть первый день менструации считается днём зачатия.
Вы справедливо заметите, что такой способ подсчёта не является точным, ведь овуляция происходит в среднем спустя 2 недели от начала менструации. Но этот метод универсален и применим практически к любой женщине, при условии регулярных менструаций. Погрешность не значительная и составляет в среднем 10-14 дней.
Как подсчитать ПДР?
Чтобы подсчитать ПДР (предполагаемую дату родов) используется формула Негеля:
Для этого необходимо к первому дню последней менструации прибавить 40 недель, или же от первого дня последней менструации отсчитать 3 месяца и к полученному числу прибавить 7 дней.
Всё не так сложно, как кажется, но лучше довериться врачу акушеру-гинекологу.
УЗИ на определение срока беременности
Кроме того, определить срок беременности может врач УЗ-диагностики.
Если речь идёт о малых сроках беременности и эмбрион ещё не определяется, но в полости есть плодное яйцо, то подсчёт осуществляется по его среднему диаметру, но и этот и метод является примерным. Когда уже чётко виден эмбрион (а это 7-8 недель) срок рассчитывается по копчико-теменному размеру плода, и этот метод уже более достоверен.
На более поздних сроках, врач ориентируется на размеры матки, а точнее на высоту дна матки от лонного сочленения. Тут всё совсем просто: примерно каждую неделю матка вырастает на 1 см (то есть если срок 22 недели, то и высота дна матки от лона будет примерно 22 см).
Конечно же не забываем об индивидуальном подходе, ведь каждая женщина и беременность особенная! Поэтому запишитесь на приём к акушеру-гинекологу и вставайте на учёт по беременности (желательно до 10 недель) и доверьтесь грамотности специалиста!
Автор статьи врач акушер-гинеколог Тараканова М. Ю.
Ю.
Определение срока беременности
Несколько дней задержки менструации у женщин с регулярным менструальным циклом, ведущих половую жизнь даже при наличии контрацепции, может быть свидетельством беременности.
Тест-полоски
В настоящее время фактически любая женщина может самостоятельно определить наличие беременности при помощи тест-полоски.
Тесты с высокой чувствительностью уже через 10-11 дней позволяют получить достоверный результат. Важно отметить, что высокой достоверностью обладают лишь положительные результаты. Наличие отрицательного результата не всегда свидетельствует об отсутствии беременности. Дело в том, что зачатие может произойти не в день овуляции, а на 2 дня позже. А внедрение яйцеклетки в стенку матки (после чего начинается выработка ХГЧ) может произойти и на 5 день после зачатия и на 10-й. Если есть сомнения лучше повторить тест через несколько дней.
А как определить срок беременности, и нужно ли это?
Правильное ведение беременности предполагает определенные виды диагностических и профилактических процедур в конкретные сроки беременности.
В определенные сроки сдаются анализы, проводятся исследования, позволяющие выявить возможные нарушения развития плода. Знание точного срока родов имеет немаловажное значение при определении тактики родоразрешения (роды преждевременные, переношенная беременность).
И наконец, зная срок беременности, будущая мама может определить и предполагаемую дату родов и подготовиться к этому событию соответствующим образом.
С максимальной точностью и достоверностью срок беременности может установить только врач акушер-гинеколог, при этом он руководствуется следующими данными:
- Дата последней менструации (ее начало). К дате первого дня последней менструации добавляются 2 недели (предполагаемая дата зачатия) и от полученной даты ведут отсчет. Однако этот метод приемлем только у женщин с регулярным менструальным циклом и его длительности 28 дней.
- Результатами акушерского осмотра, при котором вручную определяются размеры матки.
 Однако достоверно таким путем определить срок беременности возможно лишь с 5 недель беременности.
Однако достоверно таким путем определить срок беременности возможно лишь с 5 недель беременности.
УЗИ на ранних сроках является наиболее достоверным способом определения срока беременности. При этом исследовании плодный мешок диаметром 2-3 мм можно увидеть в 4 недели и 3 дня (задержка менструации в 3 дня при цикле в 28 дней). Желточный мешок (это первая структурная часть плодного яйца, которая подтверждает наличие внутриматочной беременности) можно увидеть при размерах плодного мешка в 5-6 мм, то есть не раньше 5 недель. С 5 по 7 неделю плодный мешок должен расти на 1 мм в день. Эмбрион можно обнаружить влагалищным датчиком, когда размеры эмбриона составляют 1-2 мм, что соответствует 5 неделям беременности.
УЗИ на ранних сроках беременности обычно не назначается. Однако возможны ситуации, когда УЗИ на ранних сроках необходимо. В частности такая необходимость возникает при подозрение на внематочную беременность или замершую беременность. Потребность в УЗИ на ранних сроках возникает в тех случаях, когда предполагается прерывание беременности.
Наличие специалистов высокой квалификации, современного медицинского оборудования в ГС-Клинике гарантирует Вам качественное обследование с определением точного срока беременности. Доступность этого обследования определяет низкая стоимость предоставляемых услуг.
Планирование беременности и ведение беременности в медицинском центре в Москве в Перово и Новогиреево.
Рекомендуем регулярно проходить осмотр у гинеколога.
Определение срока беременности | «MamaBoom»
Хороший вопрос: а зачем вообще нужно определение срока беременности по неделям? Точный срок беременности – очень важная информация для акушера-гинеколога для обеспечения квалифицированной помощи пациентке во время вынашивания младенца. Анализы и обследования, назначаемые женщине в данный период, информативны только в определенные моменты. Своевременно назначенные и произведенные исследования помогут отслеживать состояние и развитие плода. По результатам указанных процедур можно вовремя диагностировать предполагаемые патологии течения беременности и физического состояния ребенка.
По результатам указанных процедур можно вовремя диагностировать предполагаемые патологии течения беременности и физического состояния ребенка.
Беременным пациенткам назначают УЗИ четко на 12, 20, 32 недели. Именно на этих сроках можно выявить возможные проблемы. Ложное представление об этапах течения беременности может привести к некорректному толкованию данных анализов и обследований. Определение срока беременности поможет впоследствии определить дату наступления родов. Информация о точном времени появления малыша на свет очень важна, так как роды раньше срока или намного позже оказывают негативно влияние на состояние здоровья ребенка. Предполагаемая дата родов служит отправной точкой для вычисления времени, когда женщина должна выйти в декретный отпуск, а это ровно 30 недель. Самой будущей мамочке данная информация нужна для подготовки всего необходимого к моменту явления чуда на этот свет. Известны некоторые способы определения срока беременности.
Самые ранние сроки определения беременности по дате зачатия и овуляции. Овуляция – время, когда может произойти оплодотворение яйцеклетки. В этот период созревшая в яичнике яйцеклетка начинает движение по маточной трубе. Если не были предприняты методы контрацепции, то после полового акта, вероятнее всего, произойдет зачатие. Срок беременности можно выявить по дате овуляции.
Овуляция – время, когда может произойти оплодотворение яйцеклетки. В этот период созревшая в яичнике яйцеклетка начинает движение по маточной трубе. Если не были предприняты методы контрацепции, то после полового акта, вероятнее всего, произойдет зачатие. Срок беременности можно выявить по дате овуляции.
Вас также может заинтересовать следующее:
Жилетки и туники Комбинезоны Платья и сарафаны
По вопросам обращайтесь: +7-904-946-03-16, +7 (351) 741-14-68, e-mail: [email protected]
Определение беременности на ранних сроках
Ориентировочно овуляция начинается в середине менструального цикла примерно 10-12 раз в год, то есть не ежемесячно. При цикле в 28 дней овуляция наступит на 14-й день, при цикле в 35 дней – на 17-18-й день. Дата наступления овуляции является точкой отсчета срока беременности.
Определить наступление овуляции самостоятельно можно, воспользовавшись специальным аптечным тестом либо постоянно замеряя базальную температуру( внутри прямой кишки). В течение первой половины менструального цикла она будет ниже 37 градусов. За день до наступления овуляции температура немного понизится. При начале движения яйцеклетки и до наступления следующего цикла внутри будет 37-37,2 градуса. По данной методике можно рассчитать срок беременности, при условии ее наступления в тот период, когда производились замеры.
В течение первой половины менструального цикла она будет ниже 37 градусов. За день до наступления овуляции температура немного понизится. При начале движения яйцеклетки и до наступления следующего цикла внутри будет 37-37,2 градуса. По данной методике можно рассчитать срок беременности, при условии ее наступления в тот период, когда производились замеры.
Некоторые женщины ощущают овуляцию по боли внизу живота, увеличению влечения, повышению объема влагалищных выделений. Им не требуются особые медицинские тесты на беременность для определения срока , и срок беременности они, как правило, вычисляют самостоятельно.
Наиболее точные сведения о сроке беременности по дате наступления овуляции дает УЗИ. Данный метод позволяет визуализировать овуляцию. Недостатки – некоторое время придется ежедневно повторять обследование, сопровождающееся некоторыми финансовыми затратами. Считается, что отслеживать наступление овуляции лишь для того, чтобы впоследствии установить точный срок беременности нецелесообразно. Имеется целый ряд методик, позволяющих вычислить срок беременности после ее наступления.
Имеется целый ряд методик, позволяющих вычислить срок беременности после ее наступления.
Дата последней менструации как отправная точка определения срока беременности. Среди медицинских работников и пациенток популярен расчет по формуле Негеле. Результат вычислений – предполагаемая дата родов, а не зачатия, хотя зная первое, второе определить несложно. Суть метода: от первого дня последней менструации отнимаем три месяца и добавляем семь дней. Зная дату родов, определяем срок беременности.
Установление срока беременности посредством осмотра акушера-гинеколога. Опытный врач способен точно установить срок беременности, если пациентка пришла на прием в 3-4 недели. Диагностика осуществляется на основании размера матки: в 4 недели указанный орган по размеру сопоставим с куриным яйцом, в 8 недель – с гусиным. Квалифицированный врач осуществляет определение беременности на ранних сроках по влагалищному осмотру с погрешностью в один день. На более поздних сроках – начиная с 8 недель – соотнести размер матки со сроком беременности не представляется возможным, так как при дальнейшем развитии плода размер данного органа у пациенток индивидуален.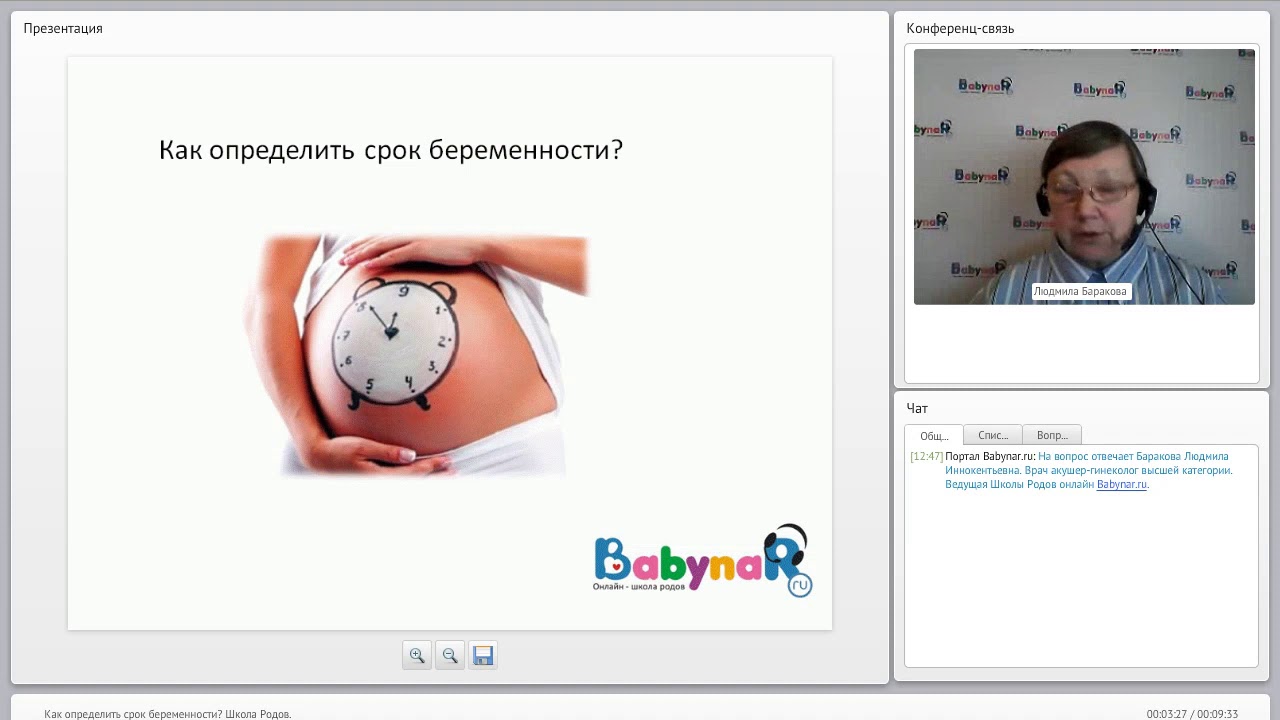
УЗИ-диагностика срока беременности. Наиболее точное определение срока беременности при помощи УЗИ возможно только на ранних сроках беременности, то есть до 8-12 недель. С каждой последующей неделей беременности достоверность метода снижается за счет индивидуальных особенностей внутриутробного развития плода.. Подобные допущения необходимо принимать во внимание при установлении срока беременности по УЗИ на сроке больше 20 недель, так как врачи часто диагностируют внутриутробную задержку развития плода, хотя это может не соответствовать действительности. Подобный диагноз чаще всего ставят худощавым и невысоким пациенткам, а на самом деле, скорее всего, просто малыш сам по себе будет небольшого роста. Известно, что доношенный малыши могут иметь вес от 2,8 до 4 и более килограмм.
Установление срока беременности по первому шевелению младенца. В первую беременность женщина может впервые почувствовать движение ребенка в 20 недель, во вторую и последующие – в 18. Дата первого шевеления заносится в обменную карту.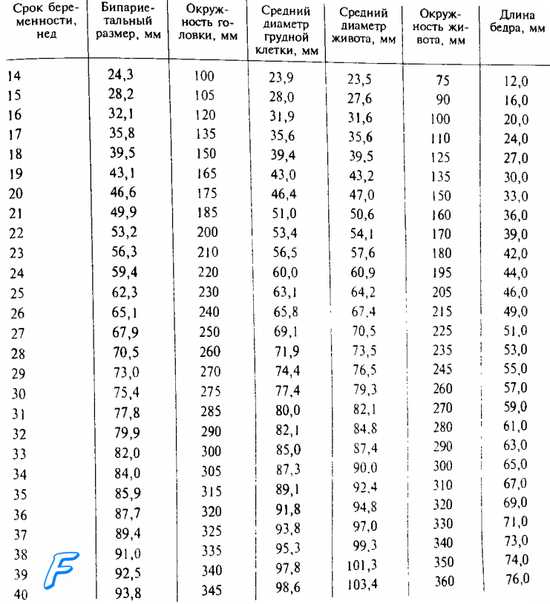 Для вычисления предполагаемой даты родов к указанной дате добавляют 20 недель, для беременных вторым ребенком – 18. Метод имеет погрешность: некоторые женщины даже, если это их первая беременность, чувствуют шевеление уже в 17 недель, иногда еще раньше. Это характерно для хрупких женщин. Иногда первые шевеления проявляются на 22 неделе. Гинекологи считают, что раньше 20 недель беременные ощущают не ребенка, а функционирование кишечника, который в данный период дает сбой.
Для вычисления предполагаемой даты родов к указанной дате добавляют 20 недель, для беременных вторым ребенком – 18. Метод имеет погрешность: некоторые женщины даже, если это их первая беременность, чувствуют шевеление уже в 17 недель, иногда еще раньше. Это характерно для хрупких женщин. Иногда первые шевеления проявляются на 22 неделе. Гинекологи считают, что раньше 20 недель беременные ощущают не ребенка, а функционирование кишечника, который в данный период дает сбой.
Соотношение срока беременности с длиной матки и плода. Определить данные параметры может только врач-гинеколог: пациентка, лежа на кушетке, выпрямляет ноги, а специалист сантиметровой лентой или тазомером измеряет. Как правило, срок беременности совпадает с длиной матки. Мочевой пузырь должен быть опустошен до начала процедуры во избежание погрешностей измерения.
Расчет срока беременности и родов по неделям.
В гинекологической практике расчёт срока беременности принято начинать с первого дня последней нормальной менструации. Разумеется, полученные цифры не совсем верны, так как фактический срок наступления беременности зависит от дня зачатия, которое происходит в среднем на две недели позже. Менструальный цикл женщины также индивидуален, его длительность зависит от различных биологических и физиологических причин – среднее его значение равняется двадцати восьми календарным дням. Итак, как сделать расчет срока беременности и родов по неделям, дням или по последним месячным.
Разумеется, полученные цифры не совсем верны, так как фактический срок наступления беременности зависит от дня зачатия, которое происходит в среднем на две недели позже. Менструальный цикл женщины также индивидуален, его длительность зависит от различных биологических и физиологических причин – среднее его значение равняется двадцати восьми календарным дням. Итак, как сделать расчет срока беременности и родов по неделям, дням или по последним месячным.
Кроме информации о дате менструации, для определения точного срока беременности проводят исследование величины матки и самого плода. Исследовать могут мануально или инструментально. Полученные результаты не всегда на сто процентов точны – на протяжении всех девяти месяцев сроки могут слегка сдвигаться в ту или иную сторону, однако все их изменения носят незначительный характер.
Получению более полной картины расчёта помогает ультразвуковое исследование. На ранних сроках (до двенадцати недель) также можно определить точный срок беременности, если измерить габариты плода и плодного пузыря. Позже этот метод может быть уже не столь эффективен, так как обменные процессы плода влияют на правильность измерений. На любом этапе можно определить срок беременности, если провести бимануальный осмотр размеров матки во время общего осмотра у гинеколога.
Позже этот метод может быть уже не столь эффективен, так как обменные процессы плода влияют на правильность измерений. На любом этапе можно определить срок беременности, если провести бимануальный осмотр размеров матки во время общего осмотра у гинеколога.
Специалисты нашей клиники помогут вам определить самый точный срок беременности с помощью новейших методик и качественной аппаратуры. Разумеется, это не является залогом того, что малыш родится точно в определённый день — роды, произошедшие в срок с тридцать восьмой по сорок первую недели беременности, в любом случае являются природными и нормальными. Родившийся в результате ребёнок полностью жизнеспособен, его внутриутробное развитие завершено. А мы, в свою очередь, сделаем всё, чтобы процесс беременности и родов прошёл для вас благополучно и радостно.
Определение срока беременности — Статьи — Родддом г. Видное
СРОК БЕРЕМЕННОСТИ – основное, что необходимо знать гинекологу для правильного и качественного ведения беременности у пациенток. На основании срока беременности врач будет назначать своевременно все необходимые обследования и анализы, будет следить за внутриутробным развитием малыша и сможет вовремя заметить возможные патологии в развитии беременности и физическом состоянии еще не рожденного ребенка. Например, УЗИ в диагностических целях необходимо проводить в строго отведенные для этого промежутки времени – это 12,20,32 недели. Поэтому, правильно рассчитать срок беременности очень важно.
На основании срока беременности врач будет назначать своевременно все необходимые обследования и анализы, будет следить за внутриутробным развитием малыша и сможет вовремя заметить возможные патологии в развитии беременности и физическом состоянии еще не рожденного ребенка. Например, УЗИ в диагностических целях необходимо проводить в строго отведенные для этого промежутки времени – это 12,20,32 недели. Поэтому, правильно рассчитать срок беременности очень важно.
ОПРЕДЕЛЕНИЕ СРОКА БЕРЕМЕНННОСТИ помогает вычислить предполагаемую дату родов (ПДР). Конечно, вероятность рождения вашего малыша именно в этот день на так уж и велика. Рассчитанная таким образом дата просто констатирует полные 40 недель беременности. Для того, чтобы определить срок родов необходимо от первого дня последней менструации вычесть 3 месяца и прибавить семь дней. И в соответствии с полученной датой родов можно уже можно вычислить срок своей беременности.
Но ПДР в любом случае помогает врачу не пропустить перенашивание беременности, которое может негативно сказаться на здоровье вашего малыша. А это немаловажный момент.
А это немаловажный момент.
Определение срока беременности необходимо гинекологам для того, чтобы определить точную дату выход женщины в декретный отпуск ( 30 недель ).
Понятное дело, что и самой женщине интересно знать точный срок своей беременности и родов для того, чтобы вовремя подготовиться к рождению ребенка, купить предметы одежды.
Определение срока беременности по дате последней менструации.
В акушерстве срок берем6енности при регулярном ритме менструаций принято определять от первого дня последней менструации. К этому сроку приравниваются фетометрические данные малыша по УЗИ, размеры матки при акушерском исследовании.
Очень часто женщины не могут согласиться с этим сроков, утверждая, что знают точный день зачатия. Вы абсолютно правы – каждый акушер прекрасно знает, что наступление беременности возможно только в середине менструального цикла (в период овуляции) – но так принято в акушерстве и лучше взят на вооружение именно этот подсчет срока беременности и предполагаемой даты родов.
Определение срока беременности по дате овуляции или зачатия.
Этот метод наиболее информативен у женщин с нерегулярным менструальным циклом, в случае проведения ВРТ (вспомогательных репродуктивных технологий), когда пациентка отслеживала овуляцию используя различные методы. Это могло быть измерение базальной температуры, использование специальных тестов на овуляцию, фолликулометрия по данным УЗИ
Пытаться определить у себя овуляцию только для того, чтобы впоследствии можно было точно рассчитать срок беременности – нецелесообразно. Есть более простые способы вычисления срока беременности уже, собственно, после наступления интересного положения.
Для того, чтобы определить срок родов необходимо от первого дня последней менструации вычесть 3 месяца и прибавить семь дней. И в соответствии с полученной датой родов можно уже можно вычислить срок своей беременности.
Определение срока беременности путем гинекологического осмотра.
Если вы пришли на осмотр к гинекологу на первых неделях беременности, то врачу не составит труда точно установить срок беременности. В данном случае определение срока беременности производится на основании размера матки. К примеру, в 6 недели беременности размер матки можно сравнить с куриным яйцом, в 10 недель – с гусиным яйцом. Опытный гинеколог способен установить срок беременности путем влагалищного обследования с точностью до одного дня. Срок беременности позднее 8-12 недель просто на основании размера матки точно установить будет сложно. Так как начиная со второго триместра беременности у женщин, находящихся на одинаковом сроке беременности размер матки может отличаться.
В более поздних сроках ориентировочно для определения срока беременности может служить определяемая при наружном акушерском исследование высота стояния дна матки. Длина матки измеряется при помощи сантиметровой ленты. Обычно длина матки равна количество недель. Например, длина матки равна 36 см, значит срок беременности также равен 36 неделям.
Например, длина матки равна 36 см, значит срок беременности также равен 36 неделям.
Постановка срока беременности на УЗИ.
Определение срока беременности при помощи результатов ультразвукового исследования возможно с большой точностью при условии, если обследование выполняется на ранних сроках беременности – до 8-12 недель. Срок беременности будет выставлять на каждом УЗИ, но вот только точность этого метода будет снижаться с каждой последующей неделей беременности, так как каждый ребенок, даже внутриутробно, развивается по-своему, у каждого свои конституционные особенности. К примеру, доношенный новорожденный может весить у кого-то 2.9, а у кого-то 4.5 гк. При этом оба малыша будут абсолютно здоровы – но на УЗИ во 2 и 3 триместре беременности смотрелись они ведь тоже по разному.
Поэтому срок беременности, установленный на УЗИ во втором и третьем триместре – уже может не быть достоверным.
Определение срока беременности по первому шевелению.
Первородящие женщины начинают ощущать первые шевеления малыша на сроке беременности 20 недель. Повторнородящие немного раньше – в 18 недель. Гинекологи рекомендуют запомнить женщине дату первого шевеления и обязательно заносят ее в диспансерную карту беременной женщины. При постановке срока беременности и родов это имеет огромное значение. Например, для того, чтобы определить дату родов необходимо к дате первого шевеления прибавить 20 недель ( или 4,5 месяца), для повторнородящих необходимо прибавить 18 недель или 5 месяцев.
Но и этот метод определения срока беременности не всегда бывает верен. Есть женщины, которые даже в свою первую беременность ощущают шевеления малыша значительно раньше положенного срока в 20 недель, в 17 недель, а то и раньше. Особенно часто такие ранние шевеления наблюдаются у худеньких женщин. Есть такие женщины, которые ощущают первые шевеления на 2 недели позже положенного срока.
Как узнать, в какой день точно я забеременела?
Многих женщин живо волнует этот вопрос, поскольку чем точнее удастся определить дату зачатия, тем проще будет спрогнозировать дату рождения малыша. Но реально ли определить точную дату зачатия и как это сделать? Давайте узнаем.
Но реально ли определить точную дату зачатия и как это сделать? Давайте узнаем.
В первую очередь стоит знать, что дата зачатия всегда совпадает с датой овуляции, поскольку яйцеклетка сохраняет жизнеспособность только первые сутки после выхода из фолликула. Другой вопрос в том, что немногие женщины могут точно определить день овуляции – абсолютно точно это покажет только УЗИ-контроль.
Второй момент, который стоит знать – дата полового акта далеко не всегда будет датой зачатия. Почему? Потому что сперматозоиды сохраняют жизнеспособность в матке в течение 4-7 дней, а значит, беременность может наступить и через неделю после полового контакта.
Как же тогда определить день наступления беременности? Вот несколько методов.
УЗИ на ранних сроках.
Если УЗИ делается на сроке до 7-ми недель, то дату зачатия можно определить наиболее точно, с погрешностью в 2-3 дня. В этот период эмбрион развивается пропорционально и его размеры примерно одинаковы у всех женщин.
 На более поздних сроках размеры плода могут сильно отличаться, поэтому вычислить точный день зачатия будет практически невозможно.
На более поздних сроках размеры плода могут сильно отличаться, поэтому вычислить точный день зачатия будет практически невозможно.Последняя менструация.
Этот метод довольно точен, но только в случае, если у вас стабильный, регулярный цикл. Чтобы определить дату родов, нужно к дню последней менструации прибавить 280 дней. Для упрощения подсчёта можно воспользоваться следующей формулой: от месяца последней менструации отнять три месяца, а к дню последних месячных прибавить 7 дней.
Первое шевеление плода.
Не самый точный метод, но всё же помогает определить примерный срок беременности. Обычно женщины начинают ощущать шевеление ребёнка на 18-20 неделе. Худенькие и повторнородящие женщины могут ощущать шевеление плода уже на 16 неделе.
Итак, как видно, самые надёжные способы определить точную дату беременности, это день овуляции и УЗИ на ранних сроках. Именно поэтому важно не затягивать с УЗИ и посетить врача как можно раньше после положительного результата экспресс-теста на беременность. Лучший способ сделать это в комфортной атмосфере – выбрать наш медицинский центр. Здесь приветливые и высококвалифицированные специалисты, которые ответят на все интересующие вас вопросы.
Лучший способ сделать это в комфортной атмосфере – выбрать наш медицинский центр. Здесь приветливые и высококвалифицированные специалисты, которые ответят на все интересующие вас вопросы.
Методы оценки срока платежа
Номер 700 (Заменяет заключение Комитета № 611, октябрь 2014 г.)
Комитет по акушерской практике
Американский институт ультразвука в медицине
Общество медицины плода и матери
Это заключение комитета было разработано Комитетом акушерской практики Американского колледжа акушеров и гинекологов в сотрудничестве с членами Кристианом М.Петкер, доктор медицины; Джеймс Д. Голдберг, доктор медицины; и Ясир Й. Эль-Сайед, доктор медицины; член Американского института ультразвука в медицине Джошуа А. Копел, доктор медицины; и Общество медицины матери и плода.
Этот документ отражает новейшие клинические и научные достижения на дату выпуска и может быть изменен. Информация не должна толковаться как предписывающая исключительный курс лечения или процедуры, которым необходимо следовать.
РЕЗЮМЕ: Точное датирование беременности важно для улучшения результатов и является императивом исследований и общественного здравоохранения.Как только будут получены данные последнего менструального цикла, первого точного ультразвукового исследования или того и другого, следует определить гестационный возраст и предполагаемую дату родов (EDD), обсудить с пациентом и четко зафиксировать в медицинской карте. Последующие изменения EDD следует отложить на случай редких обстоятельств, обсудить с пациентом и четко зафиксировать в медицинской карте. Беременность без ультразвукового исследования, которое подтверждает или изменяет EDD до 22 0/7 недель гестационного возраста, следует считать неоптимально датированной.При определении с помощью методов, описанных в этом документе для оценки срока родов, гестационный возраст при родах представляет собой наилучшую акушерскую оценку для целей клинической помощи и должен быть записан в свидетельстве о рождении. В целях исследований и эпиднадзора в качестве меры гестационного возраста следует использовать наилучшую акушерскую оценку, а не оценки, основанные только на последней менструации.
В целях исследований и эпиднадзора в качестве меры гестационного возраста следует использовать наилучшую акушерскую оценку, а не оценки, основанные только на последней менструации.
Рекомендации
Американский колледж акушеров и гинекологов, Американский институт ультразвука в медицине и Общество медицины матери и плода дают следующие рекомендации относительно метода оценки гестационного возраста и срока родов:
Ультразвуковое измерение эмбриона или плода в первом триместре (до 13 6/7 недель гестации включительно) является наиболее точным методом установления или подтверждения гестационного возраста.
Если беременность наступила в результате применения вспомогательных репродуктивных технологий (ВРТ), для определения предполагаемой даты родов (EDD) следует использовать гестационный возраст, полученный в результате АРТ. Например, EDD для беременности, возникшей в результате экстракорпорального оплодотворения, следует назначать с учетом возраста эмбриона и даты переноса.

Как только будут получены данные последнего менструального цикла (LMP), первого точного ультразвукового исследования или того и другого, необходимо определить гестационный возраст и EDD, обсудить с пациентом и четко зафиксировать в медицинской карте. .Последующие изменения EDD следует отложить на случай редких обстоятельств, обсудить с пациентом и четко зафиксировать в медицинской карте.
При определении с помощью методов, описанных в этом документе для определения срока родов, гестационный возраст на момент родов представляет собой наилучшую акушерскую оценку для целей клинической помощи и должен быть записан в свидетельстве о рождении. Для целей исследований и эпиднадзора в качестве меры гестационного возраста следует использовать наилучшую акушерскую оценку, а не оценки, основанные только на LMP.
Беременность без ультразвукового исследования, которое подтверждает или изменяет EDD до 22 0/7 недель гестационного возраста, следует считать неоптимально датированной.

Введение
Точно назначенный EDD на ранних этапах дородовой помощи является одним из наиболее важных результатов обследования и сбора анамнеза. Эта информация жизненно важна для определения сроков оказания соответствующей акушерской помощи; расписание и интерпретация определенных дородовых анализов; определение целесообразности роста плода; и разработка вмешательств для предотвращения преждевременных родов, родов после родов и связанных с ними заболеваний.Было показано, что надлежащим образом проведенное акушерское ультразвуковое исследование точно определяет гестационный возраст плода 1. Последовательный и требовательный подход к точному датированию также является императивом исследований и общественного здравоохранения, поскольку датирование влияет на протоколы исследований и статистику естественного движения населения. В этом заключении комитета излагается стандартизированный подход к оценке гестационного возраста и предполагаемой даты родов. Понятно, что в пределах диапазонов, предложенных различными исследованиями, не существует точных доказательств, позволяющих установить единую точку отсечки разницы между клинической и ультразвуковой EDD, чтобы быстро изменить срок беременности. Тем не менее, очень полезно иметь единый унифицированный стандарт внутри и между учреждениями, имеющими доступ к высококачественному ультразвуковому исследованию (как и большинство, если не все, акушерские учреждения США). Соответственно, при создании рекомендаций и связанной с ними сводной таблицы одноточечные пороговые значения были выбраны на основе экспертной оценки.
Тем не менее, очень полезно иметь единый унифицированный стандарт внутри и между учреждениями, имеющими доступ к высококачественному ультразвуковому исследованию (как и большинство, если не все, акушерские учреждения США). Соответственно, при создании рекомендаций и связанной с ними сводной таблицы одноточечные пороговые значения были выбраны на основе экспертной оценки.
Предпосылки
Традиционно определение первого дня LMP является первым шагом в установлении EDD. По соглашению EDD составляет 280 дней после первого дня LMP.Поскольку эта практика предполагает регулярный менструальный цикл продолжительностью 28 дней, с овуляцией, происходящей на 14-й день после начала менструального цикла, эта практика не учитывает неточное вспоминание LMP, нарушения продолжительности цикла или вариабельность времени овуляция. Сообщалось, что примерно половина женщин точно помнят свою LMP 2 3 4. В одном исследовании 40% женщин, рандомизированных для прохождения УЗИ в первом триместре, скорректировали их EDD из-за расхождения более 5 дней между датировками УЗИ. и датирование LMP 5.Предполагаемые сроки родов были скорректированы только у 10% женщин в контрольной группе, которым проводилось УЗИ во втором триместре, что позволяет предположить, что ультразвуковое исследование в первом триместре может повысить точность EDD, даже если известен первый день LMP. .
и датирование LMP 5.Предполагаемые сроки родов были скорректированы только у 10% женщин в контрольной группе, которым проводилось УЗИ во втором триместре, что позволяет предположить, что ультразвуковое исследование в первом триместре может повысить точность EDD, даже если известен первый день LMP. .
Точное определение срока беременности может положительно повлиять на исход беременности. Например, одно исследование обнаружило снижение потребности в послеродовых индукциях в группе женщин, рандомизированных для прохождения рутинного ультразвукового исследования в первом триместре, по сравнению с женщинами, которым проводилось только ультразвуковое исследование во втором триместре 5.В Кокрановском обзоре сделан вывод о том, что ультразвуковое исследование может снизить потребность в послеродовой индукции и привести к более раннему выявлению многоплодных беременностей 6. Поскольку решения об изменении EDD существенно влияют на ведение беременности, их последствия следует обсуждать с пациентами и регистрировать в медицинской карте.
Клинические аспекты в первом триместре
Ультразвуковое измерение эмбриона или плода в первом триместре (до 13 6/7 недель беременности включительно) является наиболее точным методом для установления или подтверждения гестационного возраста 3 4 7 8 9 10.При сроке беременности до 6/7 недель включительно оценка гестационного возраста на основе измерения длины темени и крестца (CRL) имеет точность ± 5–7 дней 11 12 13 14. Измерения CRL тем точнее, чем раньше в первом триместре, когда проводится УЗИ 11 15 16 17 18. Измерение, используемое для датировки, должно быть средним из трех дискретных измерений CRL, когда это возможно, и должно быть получено в истинной срединно-сагиттальной плоскости, с продольным обзором генитального бугорка и позвоночника плода и максимальная длина от черепа до задней части крупа, измеренная по прямой 8 11.Измерение среднего диаметра мешочка не рекомендуется для определения срока родов. Помимо размеров 84 мм (что соответствует примерно 14 0/7 неделям беременности), точность CRL для оценки гестационного возраста снижается, и в этих случаях следует использовать другие биометрические параметры второго триместра (обсуждаемые в следующем разделе). для знакомства. Если датирование ультразвуком до 14 0/7 недель беременности отличается более чем на 7 дней от датировки LMP, EDD следует изменить, чтобы он соответствовал датировке ультразвуком.Изменения в датах для меньших расхождений целесообразны в зависимости от того, как рано в первом триместре было проведено ультразвуковое исследование, и клинической оценки надежности даты LMP Таблица 1. Например, до 9 0/7 недель беременности расхождение более чем 5 дней — уместная причина для изменения EDD. Если пациентка не уверена в своем LMP, датирование должно основываться на оценках ультразвукового исследования (в идеале, полученных до или на 13 6/7 неделе беременности), причем самое раннее ультразвуковое исследование измерения CRL должно быть приоритетным как наиболее надежное.
для знакомства. Если датирование ультразвуком до 14 0/7 недель беременности отличается более чем на 7 дней от датировки LMP, EDD следует изменить, чтобы он соответствовал датировке ультразвуком.Изменения в датах для меньших расхождений целесообразны в зависимости от того, как рано в первом триместре было проведено ультразвуковое исследование, и клинической оценки надежности даты LMP Таблица 1. Например, до 9 0/7 недель беременности расхождение более чем 5 дней — уместная причина для изменения EDD. Если пациентка не уверена в своем LMP, датирование должно основываться на оценках ультразвукового исследования (в идеале, полученных до или на 13 6/7 неделе беременности), причем самое раннее ультразвуковое исследование измерения CRL должно быть приоритетным как наиболее надежное.
Если беременность наступила в результате АРТ, для определения EDD следует использовать гестационный возраст, полученный при АРТ. Например, EDD для беременности, возникшей в результате экстракорпорального оплодотворения, следует назначать с учетом возраста эмбриона и даты переноса. Например, для эмбриона 5-го дня EDD будет 261 день с даты замены эмбриона. Точно так же EDD для эмбриона на 3-й день будет 263 дня с даты замены эмбриона.
Например, для эмбриона 5-го дня EDD будет 261 день с даты замены эмбриона. Точно так же EDD для эмбриона на 3-й день будет 263 дня с даты замены эмбриона.
Клинические аспекты во втором триместре
Использование однократного ультразвукового исследования во втором триместре для определения гестационного возраста позволяет проводить одновременную анатомическую оценку плода.Однако диапазон гестационного возраста во втором триместре (от 14 0/7 недель до 27 6/7 недель беременности) вносит большую вариативность и сложность, что может повлиять на пересмотр датировки LMP и назначение окончательного EDD. За редким исключением, если было проведено ультразвуковое исследование в первом триместре, особенно такое, которое соответствует датировке LMP, гестационный возраст не следует корректировать на основании ультразвукового исследования во втором триместре. Датирование ультразвукового исследования во втором триместре обычно основывается на формулах регрессии, которые включают такие переменные, как
бипариетальный диаметр и окружность головы (измеренные в поперечном срезе головы на уровне таламуса и полой перегородки; полушария мозжечка должны не видны в этой плоскости сканирования)
длина бедра (измеренная по всей длине кости, перпендикулярной ультразвуковому лучу, за исключением дистального эпифиза бедренной кости)
окружность живота (измеренная в симметричном поперечном круглом сечении по линии кожи, с визуализацией позвонков и в плоскости с визуализацией желудка, пупочной вены и воротной пазухи) 8
Другие биометрические переменные, такие как дополнительные длинные кости и поперечный диаметр мозжечка, также могут играть роль.
Оценка гестационного возраста с помощью УЗИ в первой части второго триместра (между 14 0/7 неделями и 21 6/7 неделями гестации включительно) основана на совокупности биометрических измерений плода и имеет точность 7– 10 дней 19 20 21 22. Если датирование с помощью ультразвукового исследования, проведенного между 14 0/7 неделями и 15 6/7 неделями беременности (включительно), отличается от датирования LMP более чем на 7 дней, или если датирование ультразвукового исследования между 16 0/7 неделями и 21 6/7 недель беременности варьируется более чем на 10 дней, EDD следует изменить, чтобы соответствовать данным ультразвукового исследования, датируемым Таблицей 1.Между 22 0/7 неделями и 27 6/7 неделями беременности, датировка ультразвукового исследования имеет точность ± 10–14 дней 19. Если датирование ультразвукового исследования между 22 0/7 неделями и 27 6/7 неделями беременности (включительно) варьируется на более чем через 14 дней после датирования LMP, EDD следует изменить, чтобы он соответствовал датировке при УЗИ. Таблица 1. Изменения даты для небольших расхождений (10–14 дней) уместны в зависимости от того, как рано в этом диапазоне второго триместра было выполнено ультразвуковое исследование и по клинической оценке надежности LMP.Следует отметить, что беременность без ультразвукового исследования, которое подтверждает или пересматривает EDD до 22 0/7 недель гестационного возраста, следует считать неоптимально датированными (см. Также Заключение Комитета 688, Ведение беременностей с неоптимальным сроком беременности 23).
Таблица 1. Изменения даты для небольших расхождений (10–14 дней) уместны в зависимости от того, как рано в этом диапазоне второго триместра было выполнено ультразвуковое исследование и по клинической оценке надежности LMP.Следует отметить, что беременность без ультразвукового исследования, которое подтверждает или пересматривает EDD до 22 0/7 недель гестационного возраста, следует считать неоптимально датированными (см. Также Заключение Комитета 688, Ведение беременностей с неоптимальным сроком беременности 23).
Клинические аспекты в третьем триместре
Оценка гестационного возраста с помощью УЗИ в третьем триместре (28 0/7 недель беременности и позже) является наименее надежным методом с точностью ± 21–30 дней 19 20 24.Из-за риска покраснения маленького плода, который может быть ограничен в росте, управленческие решения, основанные только на ультразвуковом исследовании в третьем триместре, особенно проблематичны; Следовательно, при принятии решений необходимо руководствоваться тщательным рассмотрением всей клинической картины и может потребоваться тщательное наблюдение, включая повторное ультразвуковое исследование, чтобы гарантировать соответствующий интервал роста. Наилучшие доступные данные поддерживают корректировку EDD беременности, если первое УЗИ при беременности проводится в третьем триместре и предполагает расхождение в сроках беременности более 21 дня.
Наилучшие доступные данные поддерживают корректировку EDD беременности, если первое УЗИ при беременности проводится в третьем триместре и предполагает расхождение в сроках беременности более 21 дня.
Заключение
Точное датирование беременности важно для улучшения результатов и является императивом исследований и общественного здравоохранения. Как только будут получены данные LMP, первого точного ультразвукового исследования или того и другого, следует определить гестационный возраст и EDD, обсудить с пациентом и четко зафиксировать в медицинской карте. Последующие изменения EDD следует отложить на случай редких обстоятельств, обсудить с пациентом и четко зафиксировать в медицинской карте.При определении с помощью методов, описанных в этом документе для оценки срока родов, гестационный возраст при родах представляет собой наилучшую акушерскую оценку для целей клинической помощи и должен быть записан в свидетельстве о рождении. Для целей исследований и эпиднадзора в качестве меры гестационного возраста следует использовать наилучшую акушерскую оценку, а не оценки, основанные только на LMP. Беременность без ультразвукового исследования, которое подтверждает или изменяет EDD до 22 0/7 недель гестационного возраста, следует считать неоптимально датированной.
Беременность без ультразвукового исследования, которое подтверждает или изменяет EDD до 22 0/7 недель гестационного возраста, следует считать неоптимально датированной.
Американский колледж акушеров и гинекологов, Американский институт ультразвука в медицине и Общество материнско-фетальной медицины признают преимущества единой парадигмы свиданий, используемой внутри и между учреждениями, оказывающими акушерскую помощь. В таблице 1 представлены рекомендации по оценке срока родов на основе ультразвукового исследования и LMP во время беременности, а также приведены пороговые значения и диапазоны по одной точке, основанные на имеющихся данных и мнении экспертов.
Авторские права, май 2017 г., Американская коллегия акушеров и гинекологов.Все права защищены. Никакая часть этой публикации не может быть воспроизведена, сохранена в поисковой системе, размещена в Интернете или передана в любой форме и любыми средствами, электронными, механическими, путем фотокопирования, записи или иными способами, без предварительного письменного разрешения издателя.
Запросы на разрешение на изготовление фотокопий следует направлять в Центр защиты авторских прав, 222 Rosewood Drive, Danvers, MA 01923, (978) 750-8400.
ISSN 1074-861X
Американский колледж акушеров и гинекологов 409 12th Street, SW, PO Box 96920, Вашингтон, округ Колумбия 20090-6920
Методы определения срока родов.Мнение Комитета № 700. Американский колледж акушеров и гинекологов. Obstet Gynecol 2017; 129: e150–4.
Гестационный возраст — обзор
Концепции о взаимосвязи между массой тела при рождении и гестационным возрастом
Гестационный возраст указывает на продолжительность беременности, начиная с первого дня последней менструации, тогда как масса тела при рождении является окончательным достигнутым весом младенец по завершении беременности. Оценки гестационного возраста могут быть сомнительными в значительной части беременностей, либо из-за неопределенности даты последней менструации, аномалий роста плода во время беременности, либо из-за того, что матери поздно или вообще не обращаются за дородовой помощью. Хотя гестационный возраст непрерывно увеличивается на протяжении всей беременности, по соглашению, гестационный возраст часто называют первым, вторым или третьим триместром, а не полными одиночными неделями.
Хотя гестационный возраст непрерывно увеличивается на протяжении всей беременности, по соглашению, гестационный возраст часто называют первым, вторым или третьим триместром, а не полными одиночными неделями.
Хотя массу тела при рождении легко измерить, точная оценка гестационного возраста оказалась гораздо более сложной задачей. Только в начале двадцатого века финский педиатр Арво Юлппё впервые предложил считать маленьких новорожденных недоношенными, исходя из веса при рождении 2500 г или меньше (Ylppö, 1919).
Первоначально рост плода во время беременности оценивался косвенно путем серийных измерений веса матери, высоты дна матки и обхвата живота. Для оценки зрелости и благополучия плода использовались различные гормональные и биохимические параметры матери, а также рентгеновские снимки плода.
Прямая визуализация плода стала возможной только в 1960-х, когда развивающаяся техника клинического ультразвукового исследования впервые была использована на беременных женщинах. Измерения бипариетального диаметра черепа плода проводились у большого числа беременных женщин, менструальные циклы которых были регулярными, нормальной продолжительности и у которых дата последней менструации была достоверно известна.Эти измерения на последующих стадиях беременности затем использовались для определения популяционных значений, по которым можно было надежно оценить гестационный возраст. Поскольку ультразвук можно безопасно использовать на ранних сроках беременности, затем через определенные промежутки времени можно проводить серийные измерения, чтобы определить, был ли характер роста плода нормальным или нет.
Измерения бипариетального диаметра черепа плода проводились у большого числа беременных женщин, менструальные циклы которых были регулярными, нормальной продолжительности и у которых дата последней менструации была достоверно известна.Эти измерения на последующих стадиях беременности затем использовались для определения популяционных значений, по которым можно было надежно оценить гестационный возраст. Поскольку ультразвук можно безопасно использовать на ранних сроках беременности, затем через определенные промежутки времени можно проводить серийные измерения, чтобы определить, был ли характер роста плода нормальным или нет.
Графики процентилей массы тела при рождении были введены для оценки того, был ли индивидуальный ребенок с известной массой тела при рождении и гестационным возрастом соответствующим образом вырос (Lubchenco, 1976).Такие термины, как малые для свиданий и большие для свиданий, стали широко использоваться для описания младенцев, размер которых при рождении отклонялся от нормального значения, особенно тех, которые считались ограниченными в росте.
Одновременно все шире признавалось, что дети с низкой массой тела при рождении / недоношенные дети представляют собой не однородную группу, а скорее группу, в которой одни рождаются недоношенными, а другие — с низкой массой тела при рождении из-за медленного роста плода (Gruenwald, 1974).
Для тех, кто менее знаком с концепциями, связанными с ростом от зачатия до рождения в срок примерно 270 дней спустя, лучшее понимание роста плода может быть получено путем сравнения его с особенностями постнатального роста новорожденных от рождения до взрослого размер и зрелость.Здесь прогресс человека можно более легко наблюдать напрямую, а изменения роста, веса, окружности головы и других показателей можно измерять последовательно, а затем сравнивать с нормальными значениями популяции, полученными в том же возрасте. Если эти концепции не будут хорошо поняты, невидимый рост плода останется для многих загадкой!
Как и в послеродовой жизни, изменение скорости роста или падение до более низкого процентиля во время внутриутробного развития часто указывает на неблагоприятный исход. Например, плод, постоянно находящийся на 75-м процентиле при серийных измерениях во время беременности, может иметь неблагоприятное влияние на появление гипертонии у матери в третьем триместре беременности и иметь гораздо меньшую массу тела при рождении, скажем, на 50-м процентиле.Такой ребенок обычно не считается ребенком с ограниченным ростом, потому что вес при рождении намного превышает пороговый вес, определяющий его малый для гестационного возраста. Тем не менее, этот младенец будет подвержен некоторым неблагоприятным последствиям со стороны других младенцев с более явно ограниченным ростом.
Например, плод, постоянно находящийся на 75-м процентиле при серийных измерениях во время беременности, может иметь неблагоприятное влияние на появление гипертонии у матери в третьем триместре беременности и иметь гораздо меньшую массу тела при рождении, скажем, на 50-м процентиле.Такой ребенок обычно не считается ребенком с ограниченным ростом, потому что вес при рождении намного превышает пороговый вес, определяющий его малый для гестационного возраста. Тем не менее, этот младенец будет подвержен некоторым неблагоприятным последствиям со стороны других младенцев с более явно ограниченным ростом.
Серьезность конечного результата зависит от продолжительности беременности по первопричине и от степени дистресса плода в послеродовой период, что может отражать нарушение снабжения плода необходимыми питательными веществами.
Отслеживание беременности с учетом гестационного возраста
Беременность — это термин, который описывает время между зачатием и рождением, в течение которого ребенок растет и развивается в матке матери. Поскольку в этот период происходит так много важных этапов, указывающих на то, что беременность протекает нормально, женщины обычно отслеживают свою беременность, чтобы убедиться, что эти этапы достигнуты в надлежащее время.
Поскольку в этот период происходит так много важных этапов, указывающих на то, что беременность протекает нормально, женщины обычно отслеживают свою беременность, чтобы убедиться, что эти этапы достигнуты в надлежащее время.
Почему важен гестационный возраст
Гестационный возраст — это обычный способ описания возраста беременности или ее продолжительности.Обычно выражается в виде комбинации недель и дней, гестационный возраст считается от первого дня последней менструации матери до настоящего времени, поэтому технически он включает около 2 недель, в течение которых женщина не была беременна.
Гестационный возраст помогает направлять дородовой уход. Кроме того, он дает ожидаемую дату родов и является методом, который большинство врачей используют для установления даты беременности. Гестационный возраст отличается от возраста плода, то есть количества недель, прошедших с момента зачатия.
Большинство беременностей длится около 40 недель, если для определения срока родов используется гестационный возраст, но нормальным считается любой срок от 38 до 42 недель. Младенцы, родившиеся до 37 недель, считаются недоношенными, а родившиеся после 42 недель — недоношенными.
Младенцы, родившиеся до 37 недель, считаются недоношенными, а родившиеся после 42 недель — недоношенными.
Гестационный возраст до наступления беременности
Причина, по которой срок беременности так часто используется в клинической практике, заключается в том, что при большинстве беременностей редко можно точно знать, когда произошло зачатие.Взаимодействие с другими людьми
Однако при некоторых беременностях это не так. Например, женщины, которые забеременели с помощью таких методов лечения бесплодия, как экстракорпоральное оплодотворение (ЭКО) или внутриутробное оплодотворение, могут точно знать, когда началась беременность, и эта информация может использоваться вместо гестационного возраста для определения срока беременности.
В других случаях женщина может полагать, что она точно знает, когда она зачала, исходя из времени и частоты полового акта, а также особенностей и опыта ее менструального цикла.
Недостатки использования гестационного возраста
Важно помнить, что при расчетах гестационного возраста для всех беременных женщин предполагается, что менструальный цикл составляет 28 дней, а овуляция наступает на 14 день. В действительности многие менструальные циклы значительно короче или длиннее. Особенно в случаях нерегулярные циклы, гестационный возраст следует использовать с осторожностью, поскольку он может переоценить или недооценить истинный возраст развивающегося эмбриона или плода.
В действительности многие менструальные циклы значительно короче или длиннее. Особенно в случаях нерегулярные циклы, гестационный возраст следует использовать с осторожностью, поскольку он может переоценить или недооценить истинный возраст развивающегося эмбриона или плода.
Это может иметь значение для пренатального тестирования и диагностики.Например, если УЗИ, проведенное на 7 неделе беременности, показывает развитие, нормальное для 6 недель беременности, это может вызвать беспокойство у женщины и ее врача. Однако, если бы у этой женщины был 35-дневный менструальный цикл в том месяце, когда она забеременела, эти результаты были бы гораздо менее тревожными.
Слово Verywell
Из-за приведенного выше примера, который регулярно встречается в клинической практике, УЗИ считается золотым стандартом для оценки или подтверждения гестационного возраста.В первом триместре срок гестации определяется путем измерения длины макушки плода с помощью ультразвука.
Поскольку это измерение является настолько точным, срок беременности, рассчитанный по последним менструальным циклам, может быть скорректирован, если он отличается от ультразвукового измерения на пять-семь дней.
гестационный возраст | Определение и этапы
Гестационный возраст , продолжительность роста плода в матке матери. Гестационный возраст связан со стадией роста плода, а также с его умственным и физическим развитием.Гестационный возраст плода особенно важен при определении потенциальных негативных последствий воздействия токсинов или инфекции на плод, а также имеет прямое влияние при планировании соответствующего лечения в таких ситуациях.
рост плодаРост плода человека с четвертого по девятый месяц беременности.
Encyclopædia Britannica, Inc. Гестационный возраст делится на два периода: эмбриональный и плодный. Фетальный период, которому предшествует эмбриональный период, начинается в гестационном возрасте 10 недели и продолжается до рождения.Контрольные показатели пренатального развития связаны с гестационным возрастом. Например, в сроке беременности от 7 до 8 недель начали формироваться все жизненно важные органы, а также кости и хрящи.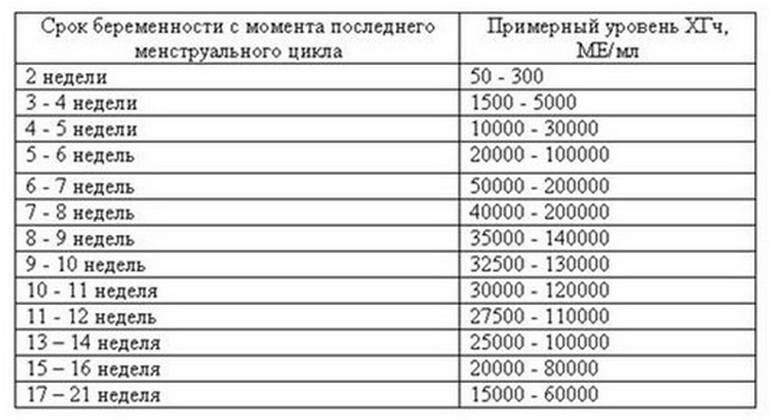 К сроку беременности от 9 до 13 недель гениталии сформированы, и весь плод весит около 1 унции (0,06 фунта). К 21–23 неделям у плода развиваются глаза, и сердцебиение плода можно услышать с помощью стетоскопа. К 40 неделям развитие плода завершается. Следовательно, нормальный срок беременности составляет от 38 до 42 недель, из которых 40 недель обычно считаются доношенными.Младенцы, родившиеся со сроком гестации менее 38 недель, считаются недоношенными и подвержены повышенному риску заболевания и смерти.
К сроку беременности от 9 до 13 недель гениталии сформированы, и весь плод весит около 1 унции (0,06 фунта). К 21–23 неделям у плода развиваются глаза, и сердцебиение плода можно услышать с помощью стетоскопа. К 40 неделям развитие плода завершается. Следовательно, нормальный срок беременности составляет от 38 до 42 недель, из которых 40 недель обычно считаются доношенными.Младенцы, родившиеся со сроком гестации менее 38 недель, считаются недоношенными и подвержены повышенному риску заболевания и смерти.
Как правило, срок беременности измеряется количеством недель, прошедших с первого дня последней менструации матери, хотя при использовании этого метода возможны неточности из-за различий в датах овуляции. Другие методы, используемые для точного определения гестационного возраста, включают ультразвук, при котором рост можно определить путем измерения головы и живота.После рождения гестационный возраст новорожденного можно измерить с помощью шкалы Балларда (или New Ballard Score), модифицированной версии шкалы Дубовица.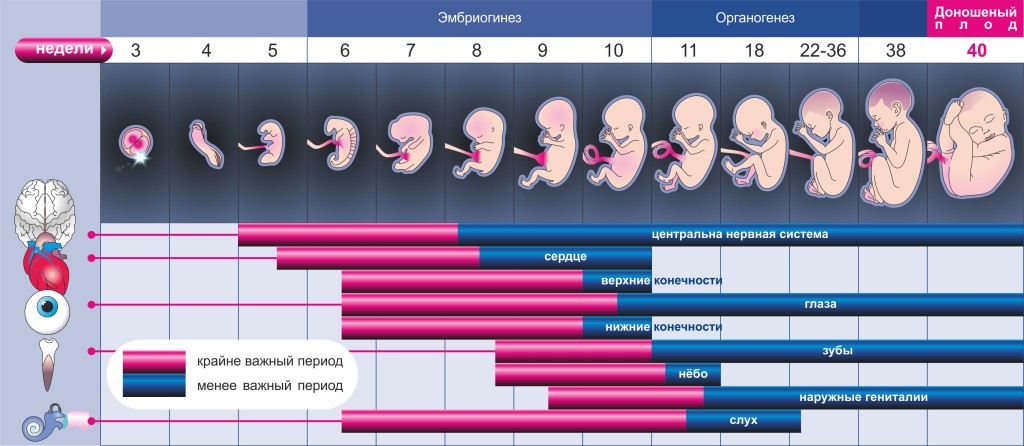 Шкала Балларда включает в себя исследование нервно-мышечной и физической зрелости новорожденного с оценкой шести критериев в каждой области. Экзамен Дубовица также фокусируется на неврологической и физической зрелости новорожденного, но включает в себя больше критериев (10 неврологических и 11 физических), чем система Балларда, и, следовательно, представляет собой более длительную оценку.
Шкала Балларда включает в себя исследование нервно-мышечной и физической зрелости новорожденного с оценкой шести критериев в каждой области. Экзамен Дубовица также фокусируется на неврологической и физической зрелости новорожденного, но включает в себя больше критериев (10 неврологических и 11 физических), чем система Балларда, и, следовательно, представляет собой более длительную оценку.
Хотя срок беременности можно точно определить, рост и развитие на каждой неделе беременности может варьироваться от плода к плоду.В странах с низким и средним уровнем дохода, например, более четверти живорождений приходится на новорожденных, которые малы для гестационного возраста (SGA), потому что их масса тела или длина тела при рождении были на уровне 10-го процентиля или ниже. Новорожденные с SGA могут иметь повышенный риск нарушения обучаемости и состояний, таких как синдром дефицита внимания / гиперактивности (СДВГ).
Оформите подписку Britannica Premium и получите доступ к эксклюзивному контенту. Подпишитесь сейчас
Подпишитесь сейчасгестационный возраст, судебно-медицинское заключение | Энциклопедия.com
Оценка гестационного возраста при смерти плода является специализированной задачей судебной медицины . Методы определения гестационного возраста плодных или перинатальных (примерно во время рождения) останков в основном нацелены на расчет времени, прошедшего с момента зачатия, и на определение того, может ли конкретное заболевание быть причиной потери плода. В некоторых случаях время зачатия невозможно узнать с уверенностью, поскольку расчеты, основанные на последнем нормальном менструальном периоде, могут привести к ошибке на целых две недели.
Всемирная организация здравоохранения установила порог жизнеспособности на 20 неделе беременности. Смерть плода определяется как смерть продукта зачатия (плода) до полного изгнания или извлечения из матери, независимо от продолжительности беременности. Смерть плода делится на три категории: раннюю, промежуточную и позднюю. Ранняя гибель плода наступает менее чем на 20 полных неделях беременности; промежуточная гибель плода наступает с 20 по 27 неделю беременности; и поздняя гибель плода наступает на 28 или более полных неделях беременности. Правильная классификация возраста плода в правильную классификацию имеет важные этические, юридические, а также клинические последствия.
Правильная классификация возраста плода в правильную классификацию имеет важные этические, юридические, а также клинические последствия.
В зависимости от общего состояния останков плода судмедэксперты могут столкнуться с трудностями при оценке возраста. Полная длина скелета, вероятно, была первым маркером, используемым для оценки состояния плода, и считается ценным для диагностики различных синдромов и дисплазий скелета (аномального развития), а также для оценки развития плода. Однако, даже если это все еще считается маркером возраста развития, вся длина скелета может быть затронута в посмертной оценке (после смерти) гнилостным ( разложение ) процессом.В частности, длина тела немного увеличивается с мацерацией (размягчение тканей в жидкости), тогда как вес тела и окружность головы, кажется, не затрагиваются. По этой причине длина длинной кости считается более стабильным и надежным маркером, чем измерение всего тела. Некоторые исследователи разработали формулы линейной регрессии на основе длины макушки до пятки, длины от макушки до задней части тела или диаметров тела для определения срока беременности.
Появление ультразвукового исследования около трех десятилетий назад, особенно ультрасонографии с высоким разрешением в реальном времени, позволило более точно определить гестационный возраст плода (длину от макушки до крестца или бипариетальный диаметр и / или длину бедренной кости).Эта технология полезна при судебно-медицинском измерении костей на основе стандартизированных посмертных рентгенограмм в случаях сомнительного гестационного возраста и может быть сравнена с предыдущими ультразвуковыми измерениями. Справочные таблицы, коррелированные с in vivo. (при жизни) ультразвуковых измерений широко доступны для полных плодов и останков плода, включая мягкие ткани, но судебному специалисту также понадобятся методы для оценки гестационного возраста для оценки костных (скелетных, костных) останков.
Один относительно точный протокол рентгенографии (рентгеновское или другое рентгенографическое изображение) для оценки гестационного возраста плода на момент смерти основан на длине диафиза бедра (длинной кости в ноге) и сравнивает изображения измерений бедренной кости плода с измерениями те же кости при вскрытии .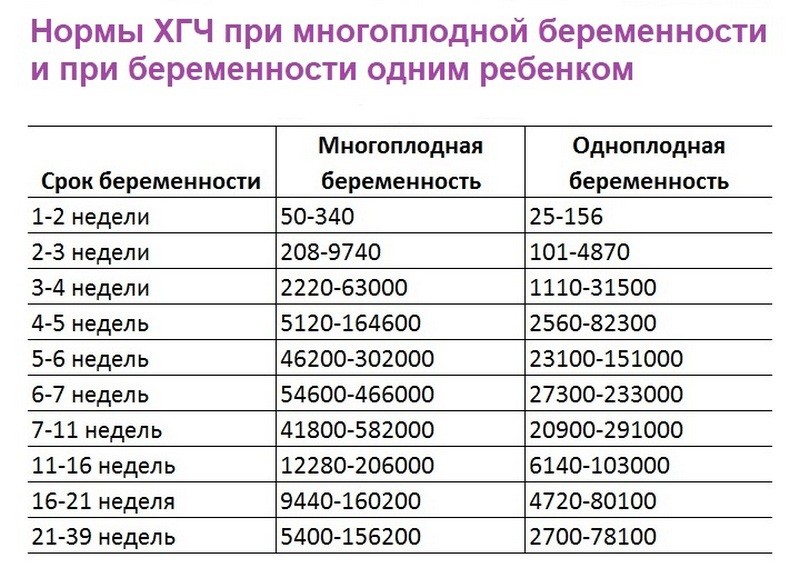 Поскольку некоторые органы демонстрируют серьезные изменения в паттернах развития на протяжении внутриутробного развития плода, созревание тканей и органов плода также было предложено для оценки гестационного возраста.В одном исследовании оценивали гистологическое созревание нескольких мягких тканей (кожи, тимуса, легких, щитовидной железы, почек, надпочечников и центральной нервной системы) у 448 нормальных плодов на сроке от 12 до 40 недель беременности и сравнивали расчетный срок гестации с полученным. измерением длинных костей. Ткани кожи, легких и почек (каждая с уникальными, но различимыми стадиями развития) оказались полезными для более точной оценки гестационного возраста при объединении с измерениями длинных костей.В другом исследовании было обнаружено, что надпочечники полезны для определения возраста плода и его созревания. Наконец, в другом исследовании сообщалось, что развитие плода является постоянным и не зависит от внутриутробного недоедания и хромосомных аномалий. Паттерны развития кожи плода различаются в зависимости от участка, в пределах 1-2 недель в разных частях тела, и иногда могут дать приблизительное представление о сроке беременности.
Поскольку некоторые органы демонстрируют серьезные изменения в паттернах развития на протяжении внутриутробного развития плода, созревание тканей и органов плода также было предложено для оценки гестационного возраста.В одном исследовании оценивали гистологическое созревание нескольких мягких тканей (кожи, тимуса, легких, щитовидной железы, почек, надпочечников и центральной нервной системы) у 448 нормальных плодов на сроке от 12 до 40 недель беременности и сравнивали расчетный срок гестации с полученным. измерением длинных костей. Ткани кожи, легких и почек (каждая с уникальными, но различимыми стадиями развития) оказались полезными для более точной оценки гестационного возраста при объединении с измерениями длинных костей.В другом исследовании было обнаружено, что надпочечники полезны для определения возраста плода и его созревания. Наконец, в другом исследовании сообщалось, что развитие плода является постоянным и не зависит от внутриутробного недоедания и хромосомных аномалий. Паттерны развития кожи плода различаются в зависимости от участка, в пределах 1-2 недель в разных частях тела, и иногда могут дать приблизительное представление о сроке беременности.
На рост длинных костей плода влияют несколько условий, которые могут привести к задержке роста плода в утробе матери.По этой причине многие исследования по оценке посмертного гестационного возраста обращались к необходимости выявления новых технологий и новых целей для измерения, помимо длинных костей.
В заключение: макроскопическое исследование (на глаз) или рентгенографическое (рентгеновское) исследование являются наиболее распространенными методами оценки возраста плода. Осмотр тканей и органов также важен для лучшего определения возраста плода.
см. Также Вскрытие; Рождение гроба; Скелетный анализ.
Интернет-научных публикаций
Введение
Беременность — это период между зачатием и рождением ребенка, в течение которого плод растет и развивается в матке. l
Гестационный возраст — это время от первого дня последней регулярной менструации матери [LMP] до текущей даты или даты родов. 2 3 Этот временной интервал обычно выражается в полных неделях, а не в виде смешанного числа или в днях. 2 Нормальная беременность длится примерно сорок недель с нормальным диапазоном от тридцати семи до сорока одной недели. Младенцы в возрасте до тридцати семи полных недель считаются недоношенными, а в возрасте сорока двух полных недель и более — доношенными. 2 4 5
2 3 Этот временной интервал обычно выражается в полных неделях, а не в виде смешанного числа или в днях. 2 Нормальная беременность длится примерно сорок недель с нормальным диапазоном от тридцати семи до сорока одной недели. Младенцы в возрасте до тридцати семи полных недель считаются недоношенными, а в возрасте сорока двух полных недель и более — доношенными. 2 4 5
Знание гестационного возраста важно для акушеров и неонатологов, и его обычно оценивают как пренатально, так и постнатально. 6 Известно, что развитие некоторых неонатальных проблем во время и сразу после родов в значительной степени зависит от гестационного возраста, а не от массы тела при рождении. 7 8 Оценка гестационного возраста помогает удовлетворить потребности новорожденного, когда сроки беременности не определены. Например, ребенку с низкой массой тела при рождении может потребоваться другой подход к ведению ребенка в зависимости от того, мал он для гестационного возраста, недоношен или и того, и другого. 5 Это особенно важно в некоторых развивающихся странах, таких как Нигерия, где малярия и недоедание часто вызывают задержку роста плода и / или преждевременные роды. 9 Таким образом, средний вес при рождении ниже, чем у новорожденных в Европе, что приводит к путанице в различии между недоношенными детьми и младенцами с малым сроком годности. 10 -12 Следовательно, определение гестационного возраста важно при планировании соответствующего лечения плода или младенца и может изменить детали ухода за ними. 13-14 Следовательно, его точная оценка является важным компонентом перинатальной практики.
5 Это особенно важно в некоторых развивающихся странах, таких как Нигерия, где малярия и недоедание часто вызывают задержку роста плода и / или преждевременные роды. 9 Таким образом, средний вес при рождении ниже, чем у новорожденных в Европе, что приводит к путанице в различии между недоношенными детьми и младенцами с малым сроком годности. 10 -12 Следовательно, определение гестационного возраста важно при планировании соответствующего лечения плода или младенца и может изменить детали ухода за ними. 13-14 Следовательно, его точная оценка является важным компонентом перинатальной практики.
Существует несколько методов оценки гестационного возраста, которые можно проводить как пренатально, так и постнатально. В этом обзоре дается обзор различных методов оценки гестационного возраста, подчеркивается их важность и тот факт, что один из нескольких методов может быть легко использован для оказания помощи новорожденным независимо от условий практики. .
.
Обсуждение
Гестационный возраст можно оценить в пренатальном и послеродовом периодах. Пренатально обычно используются дата последней менструации (LMP) и УЗИ брюшной полости. В послеродовой период обычно используются обследование передней сосудистой капсулы хрусталика, а также другие методы физического и неврологического обследования.
Пренатальная оценка гестационного возраста: —
Клинические данные
Последний менструальный период
В дородовой период гестационный возраст обычно рассчитывается с первого дня последней менструации [LMP] 2 3 6 на основе отчета матери.Согласно правилу Нэгеле, 3 15 стандартное определение срока беременности составляет 266 дней с момента зачатия. Это также определяется как 280 дней или 40 недель с первого дня последней менструации матери. Это определение предполагает, что мать овулирует на 14 день 28-дневного менструального цикла. Формула, используемая для расчета даты: [LMP + 7 дней] — 3 месяца = Ожидаемая дата доставки. 3, 15 Это определение основано на наблюдениях, впервые опубликованных Францем Негеле в 1812 году.Он считал, что беременность длилась 10 лунных месяцев с первого дня LMP, и не основывался на эмпирических данных. 15
Формула, используемая для расчета даты: [LMP + 7 дней] — 3 месяца = Ожидаемая дата доставки. 3, 15 Это определение основано на наблюдениях, впервые опубликованных Францем Негеле в 1812 году.Он считал, что беременность длилась 10 лунных месяцев с первого дня LMP, и не основывался на эмпирических данных. 15
Расчет срока беременности на основе LMP зависит от точного запоминания даты матерью. 14 15 16 Однако эта жизненно важная информация не всегда доступна или надежна, особенно в развивающихся странах, где женщины поздно обращаются за дородовой помощью и, следовательно, воспоминания не всегда точны. 14 16 Такие факторы, как недавнее использование противозачаточных средств и их возможное влияние на овуляцию, возможность интерпретации «кровянистых выделений» после зачатия как световой период, беременность матери в первом менструальном цикле сразу после недавних родов и нераспознанная беременность убытки, способствуют неточности дат LMP. 14 15 16 Подсчитано, что почти 25% младенцев, которые были бы классифицированы как преждевременные на основании последнего менструального цикла, фактически не являются недоношенными. 15,17
14 15 16 Подсчитано, что почти 25% младенцев, которые были бы классифицированы как преждевременные на основании последнего менструального цикла, фактически не являются недоношенными. 15,17
В нескольких исследованиях была предпринята попытка подтвердить гестационный возраст, основанный на LMP, с помощью данных, полученных с помощью ранних ультразвуковых измерений. 15,18 Gardosi et al. 18 в своем исследовании обнаружили, что сроки менструации систематически переоценивают гестационный возраст в срок по сравнению с датами ультразвукового исследования.Они рекомендовали, чтобы долю беременностей, считающихся послеродовыми, можно было значительно уменьшить за счет политики свиданий, которая игнорирует дату менструации и устанавливает ожидаемую дату родов [EDD] только на основе дат ультразвукового исследования. Однако такая политика возможна только в условиях, когда женщины рано обращаются за дородовой помощью, что не относится к большинству женщин в нашем окружении. Игнорирование сроков менструации также может привести к меньшей зависимости от клинической оценки и чрезмерной зависимости от ультразвукового исследования.
Игнорирование сроков менструации также может привести к меньшей зависимости от клинической оценки и чрезмерной зависимости от ультразвукового исследования.
Другие пренатальные клинические данные
Другие клинические данные, полезные для оценки гестационного возраста, включают первые ощутимые движения плода [учащение] в 16-20 недель в зависимости от паритета, появление тонов сердца плода, которые можно определить с помощью допплера на 9-12 неделе и с помощью фоэтоскопа примерно через 20 недель. недель и измерения высоты симфизио-дна. 3
Физическая оценка размера ребенка и гестационного возраста обычно проводится в акушерской клинике путем измерения высоты симфизо-фундального дна с помощью пальпации, простой рулетки или штангенциркуля.Как правило, 1 см равен одной неделе с 18 -й до 20 -й недели беременности. В 20 недель глазное дно находится у пупка, а в срок — у мечевидного отростка. 3
Некоторые авторы изучили влияние клинической систематической ошибки на измерения высоты дна матки. Энгстром и его коллеги 19 пытались определить, повлияло ли на измерения высоты дна дна клинициста их знание гестационного возраста в неделях и их способность видеть числовые отметки на рулетке.В своем исследовании каждый исследователь провел два измерения у двадцати четырех женщин с использованием маркированных и немаркированных бумажных лент, а также записал измерения высоты дна матки врачом в пренатальной карте. Полученные данные и последующее предположение о том, что врачи не обращают внимания на собственные измерения высоты дна матки и знание гестационного возраста в неделях, чтобы избежать систематической ошибки, могут улучшить оценку гестационного возраста с помощью этого дешевого метода, который требует минимальных навыков.
Энгстром и его коллеги 19 пытались определить, повлияло ли на измерения высоты дна дна клинициста их знание гестационного возраста в неделях и их способность видеть числовые отметки на рулетке.В своем исследовании каждый исследователь провел два измерения у двадцати четырех женщин с использованием маркированных и немаркированных бумажных лент, а также записал измерения высоты дна матки врачом в пренатальной карте. Полученные данные и последующее предположение о том, что врачи не обращают внимания на собственные измерения высоты дна матки и знание гестационного возраста в неделях, чтобы избежать систематической ошибки, могут улучшить оценку гестационного возраста с помощью этого дешевого метода, который требует минимальных навыков.
Anderson et al. 20 , анализируя индивидуальные клинические наблюдения при оценке гестационного возраста, вычислял средние интервалы от события до родов за последнюю менструацию, первые слышимые тоны сердца плода, дно матки в области пупка и измерения высоты дна матки. Когда вариабельность каждой из этих оценок была изучена и сравнена, было обнаружено, что LMP, если она известна с уверенностью, была наиболее точной, за ней следовали матка на уровне пупка, впервые услышала тоны сердца плода, высоту дна дна плода и учащение.
Когда вариабельность каждой из этих оценок была изучена и сравнена, было обнаружено, что LMP, если она известна с уверенностью, была наиболее точной, за ней следовали матка на уровне пупка, впервые услышала тоны сердца плода, высоту дна дна плода и учащение.
Измерения высоты дна, как и другие клинические данные, подвержены ошибкам наблюдателя. Такие факторы, как положение пупка, количество жира в брюшной стенке, рост пациента [и, следовательно, длина живота], количество околоплодных вод и изменения, вызванные состоянием наполнения прямой кишки или мочевого пузыря, влияют на надежность измерения высоты дна дна. Несмотря на эти недостатки, метод высоты дна матки по-прежнему полезен и широко используется в клинической акушерской практике. 19,21
Лабораторные данные
Существуют биохимические параметры, которые помогают в оценке гестационного возраста. Эти параметры обычно оцениваются на основе анализа содержимого околоплодных вод. Они включают концентрацию креатинина в околоплодных водах, соотношение лецитин / сфингомиелин [L / S], билирубрин, жировые клетки, мочевину, мочевую кислоту и общий белок.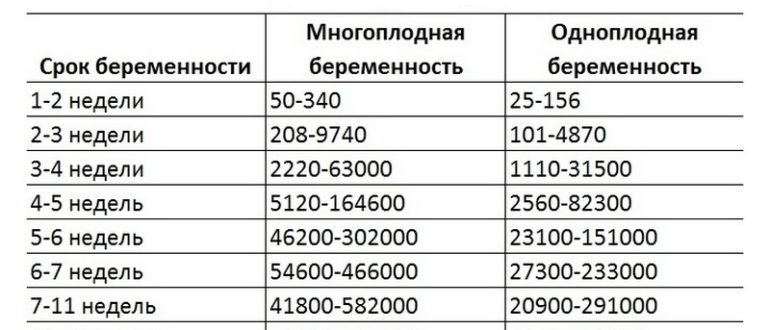 3 5
3 5
Наилучшие доступные химические показатели зрелости плода обеспечиваются путем определения креатинина и лецитина в амниотической жидкости, которые отражают зрелость почек и легких плода соответственно. 5 Уровни креатинина в околоплодных водах <1,8 мг / 100 мл наблюдаются у 90% плодов до 36 недель, в то время как значения> 1,8 мг / 100 мл наблюдаются у 98% плодов после 36 недель. 22
Лецитин [L] вырабатывается в легких альвеолярными клетками 1-го типа и в конечном итоге достигает околоплодных вод через приток из трахеи. 5 До середины третьего триместра его концентрация почти равна концентрации сфингомиелина [S]. После этого сфингомиелин [S] остается постоянным в околоплодных водах, а лектитин [L] увеличивается.К 35 неделе в среднем соотношение L / S составляет около 2: 1, что указывает на зрелость легких. 5
Некоторые авторы оценивали зрелость плода с помощью анализа амниотической жидкости. 23–26 Изучение 108 образцов околоплодных вод, полученных между 28 и 42 неделями беременности у 101 пациентки, показало, что при нормальной беременности концентрация креатинина, соотношение L / S и процент жировых клеток хорошо коррелируют с гестационным возрастом новорожденного. оценивается клинически. 23 Однако было обнаружено, что при патологической беременности i.е. у пациентов с акушерскими или медицинскими осложнениями или и тем и другим, средняя концентрация креатинина в околоплодных водах была значительно меньше, чем ожидалось для гестационного возраста при незрелости плода, и больше, чем ожидалось, когда мать страдала сахарным диабетом. 27 Среднее отношение L / S также увеличивалось, когда мать страдала гипертонией или курила, или когда между разрывом плодных оболочек и родами был большой интервал. Значительно меньше при сахарном диабете. Другими словами, такие факторы, как преждевременный разрыв плодных оболочек и материнская гипертензия, ускоряют созревание легких, в то время как такие факторы, как водянка плода и сахарный диабет матери, замедляют созревание легких. 5 23-24
оценивается клинически. 23 Однако было обнаружено, что при патологической беременности i.е. у пациентов с акушерскими или медицинскими осложнениями или и тем и другим, средняя концентрация креатинина в околоплодных водах была значительно меньше, чем ожидалось для гестационного возраста при незрелости плода, и больше, чем ожидалось, когда мать страдала сахарным диабетом. 27 Среднее отношение L / S также увеличивалось, когда мать страдала гипертонией или курила, или когда между разрывом плодных оболочек и родами был большой интервал. Значительно меньше при сахарном диабете. Другими словами, такие факторы, как преждевременный разрыв плодных оболочек и материнская гипертензия, ускоряют созревание легких, в то время как такие факторы, как водянка плода и сахарный диабет матери, замедляют созревание легких. 5 23-24
Эти данные при осложненной беременности также были подтверждены другими авторами, изучающими роль факторов плода и матери в созревании легких плода при нескольких патологических состояниях. 24 Эти данные не позволяют использовать эти тесты при осложненных беременностях. Rome et al. 25 предположили, что соотношение L / S является хорошим, но не абсолютным показателем зрелости легких плода, и его следует комбинировать с другими показателями, такими как концентрация креатинина, для лучшего показателя зрелости легких плода.
24 Эти данные не позволяют использовать эти тесты при осложненных беременностях. Rome et al. 25 предположили, что соотношение L / S является хорошим, но не абсолютным показателем зрелости легких плода, и его следует комбинировать с другими показателями, такими как концентрация креатинина, для лучшего показателя зрелости легких плода.
Olowe et al. 26 предположили, что там, где оборудование для ультразвукового сканирования недоступно, эти простые тесты с использованием показателей околоплодных вод могут быть очень полезны для определения зрелости плода и предотвращения случайных родов незрелого плода. Однако амниоцентез необходим для получения околоплодных вод для анализа и несет с собой такие риски, как потеря беременности, инфекция и кровотечение, которые нельзя игнорировать. Более того, реагенты и необходимые навыки для таких исследований могут быть недоступны для повседневного использования в некоторых районах развивающихся стран.
Ультразвуковое исследование брюшной полости
С момента своего появления в конце 1950-х годов УЗИ стало очень полезным диагностическим инструментом в акушерстве.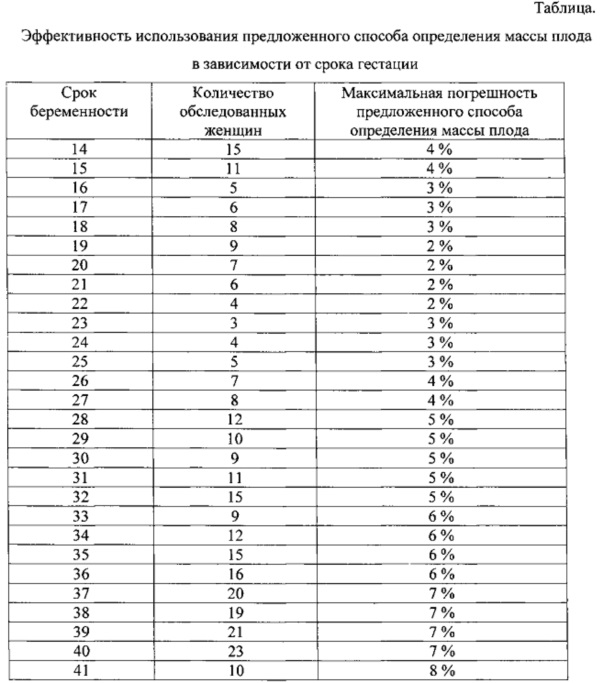 Он предлагает уникальную возможность объективно измерить количественные изменения прироста различных структур плода, а также качественные изменения, происходящие в ближайшем будущем, которые указывают на зрелость плода. 3 28-29
Он предлагает уникальную возможность объективно измерить количественные изменения прироста различных структур плода, а также качественные изменения, происходящие в ближайшем будущем, которые указывают на зрелость плода. 3 28-29
Датирование беременности с помощью УЗИ является улучшением по сравнению с клиническими и историческими менструальными методами определения гестационного возраста. 30 Ранние ультразвуковые измерения полезны для оценки гестационного возраста, когда сведения о последней менструации не определены, что является распространенной проблемой в Нигерии и других частях мира. 9 13 17 31 Даже если LMP определен, многие клиницисты и исследователи использовали ранние ультразвуковые измерения как золотой стандарт для проверки других методов оценки гестационного возраста. 17,31,32
Измерения, используемые для оценки гестационного возраста, включают размер и объем гестационного мешка, длину от темени до крестца, бипариетальный диаметр, длину бедра, окружность живота и окружность головы в зависимости от возраста беременности. 3,28,30 Размер гестационного мешка лучше всего позволяет прогнозировать гестационный возраст в пределах 5-7 недель беременности и длину темени и крестца в пределах 7-12 недель. Нет уверенности в том, что лучшие измерения будут произведены в течение 13-15 недель. Было обнаружено, что бипариетальный диаметр на рутинной основе позволяет прогнозировать гестационный возраст с точностью до 5 дней, если измерения проводятся в течение 15-19 недель беременности. 17,32 Следовательно, у пациенток с неопределенными LMP такие измерения должны быть выполнены как можно раньше во время беременности, чтобы получить точную дату.Например, в начале второго триместра рост головки плода происходит быстро, а различия в размере головы между плодами незначительны. Поэтому измерения бипариетального диаметра являются наиболее точными при оценке срока беременности. 3 Однако в третьем триместре скорость роста падает, и бипариетальный диаметр значительно варьируется в зависимости от продолжительности беременности.
3,28,30 Размер гестационного мешка лучше всего позволяет прогнозировать гестационный возраст в пределах 5-7 недель беременности и длину темени и крестца в пределах 7-12 недель. Нет уверенности в том, что лучшие измерения будут произведены в течение 13-15 недель. Было обнаружено, что бипариетальный диаметр на рутинной основе позволяет прогнозировать гестационный возраст с точностью до 5 дней, если измерения проводятся в течение 15-19 недель беременности. 17,32 Следовательно, у пациенток с неопределенными LMP такие измерения должны быть выполнены как можно раньше во время беременности, чтобы получить точную дату.Например, в начале второго триместра рост головки плода происходит быстро, а различия в размере головы между плодами незначительны. Поэтому измерения бипариетального диаметра являются наиболее точными при оценке срока беременности. 3 Однако в третьем триместре скорость роста падает, и бипариетальный диаметр значительно варьируется в зависимости от продолжительности беременности. Также существует большой разброс в нормальных измерениях плода в результате неравномерности роста плода, что ставит под угрозу точность определения гестационного возраста. 3, 28
Также существует большой разброс в нормальных измерениях плода в результате неравномерности роста плода, что ставит под угрозу точность определения гестационного возраста. 3, 28
Ранние ультразвуковые измерения широко используются в развитых странах, где женщины рано обращаются за дородовой помощью. 14 Однако в развивающихся странах, где многие женщины не уверены в своем LMP, даже при наличии оборудования для ультразвуковой диагностики, позднее обращение или даже отсутствие дородовой помощи подрывают валидность этого метода оценки гестационного возраста. Многие авторы признали ультразвуковое датирование беременности как наиболее точный метод оценки гестационного возраста, 17-18,32-34 , но другие также признают, что серийная сонография, хотя и точная, не является практичным инструментом скрининга для оценки роста в развивающихся страна. 21 Это связано с тем, что оборудование дорогое, а его эксплуатация требует специальных навыков. 21
21
Следует отметить, что, хотя вредные эффекты ультразвукового исследования не были продемонстрированы на матери, плоде или операторе, 29 наибольшие риски, связанные с его использованием, являются возможными чрезмерным, недостаточным и неправильным диагнозом, вызванным неадекватно обученный персонал, часто работающий в относительной изоляции и использующий плохое или устаревшее оборудование, что является распространенным сценарием в развивающихся странах. 29 Существует также возможность чрезмерной зависимости от ультразвука с меньшим доверием к клинической оценке из-за преимуществ, умеренной стоимости и относительной безопасности процедуры. 29
Постнатальная оценка гестационного возраста:
Васкуляризация передней капсулы хрусталика.
Hittner и соавторы 35 описали простой метод оценки гестационного возраста, основанный на нормальном эмбриологическом процессе постепенного исчезновения васкуляризации передней капсулы хрусталика между двадцать седьмой и тридцать четвертой неделями беременности. Это основано на том принципе, что до двадцать седьмой недели роговица слишком непрозрачна, чтобы можно было хорошо визуализировать сосудистую систему, а после тридцать четвертой недели эти сосуды обычно полностью атрофируются. 35
Это основано на том принципе, что до двадцать седьмой недели роговица слишком непрозрачна, чтобы можно было хорошо визуализировать сосудистую систему, а после тридцать четвертой недели эти сосуды обычно полностью атрофируются. 35
Васкуляризация передней капсулы хрусталика была условно разделена на четыре следующих категории: — 35
Степень 4: васкуляризация передней капсулы хрусталика покрывает всю переднюю поверхность хрусталика [27–28 недель].
Степень 3: Ранняя атрофия сосудов с центральным просветом [29–30 недель].
Степень 2: большее прояснение с истончением периферических сосудов [31–32 недели]
Степень 1: Немногочисленные периферические тонкие сосуды, не доходящие до центра [33–34 недели].
Оценка васкуляризации хрусталика проводилась в течение первых 24 часов после рождения с расширением зрачков при прямой офтальмоскопии.
Этот метод оценки оказался очень точным у младенцев, соответствующих гестационному возрасту, и на него не влияют первичные неврологические расстройства или состояния тревоги. 35, 36
35, 36
Зрачки недоношенных младенцев намного труднее наблюдать, чем зрачки детей или взрослых, отчасти потому, что радужная оболочка глаза тусклая и, следовательно, ее трудно отличить от зрачка, а отчасти потому, что трудно открыть глаза и держите их открытыми. 37
Требования к прямой офтальмоскопии, ретракторам век и расширителям зрачка, которые обычно не доступны в загруженных яслях новорожденных, могут ограничивать использование этого метода оценки гестационного возраста в нашей среде.Более того, этот метод применим только для детей, рожденных на сроке от 27 до 34 недель беременности.
В нескольких исследованиях сообщается, что задержка внутриутробного развития не влияет на исчезновение сосудов передней капсулы хрусталика, в то время как в некоторых отчетах утверждается иное. 36, 38-39
В проспективном наблюдательном исследовании, разработанном для оценки влияния ограничения роста плода на регресс васкуляризации передней капсулы хрусталика у новорожденных с низкой массой тела при рождении, Джитендер и др.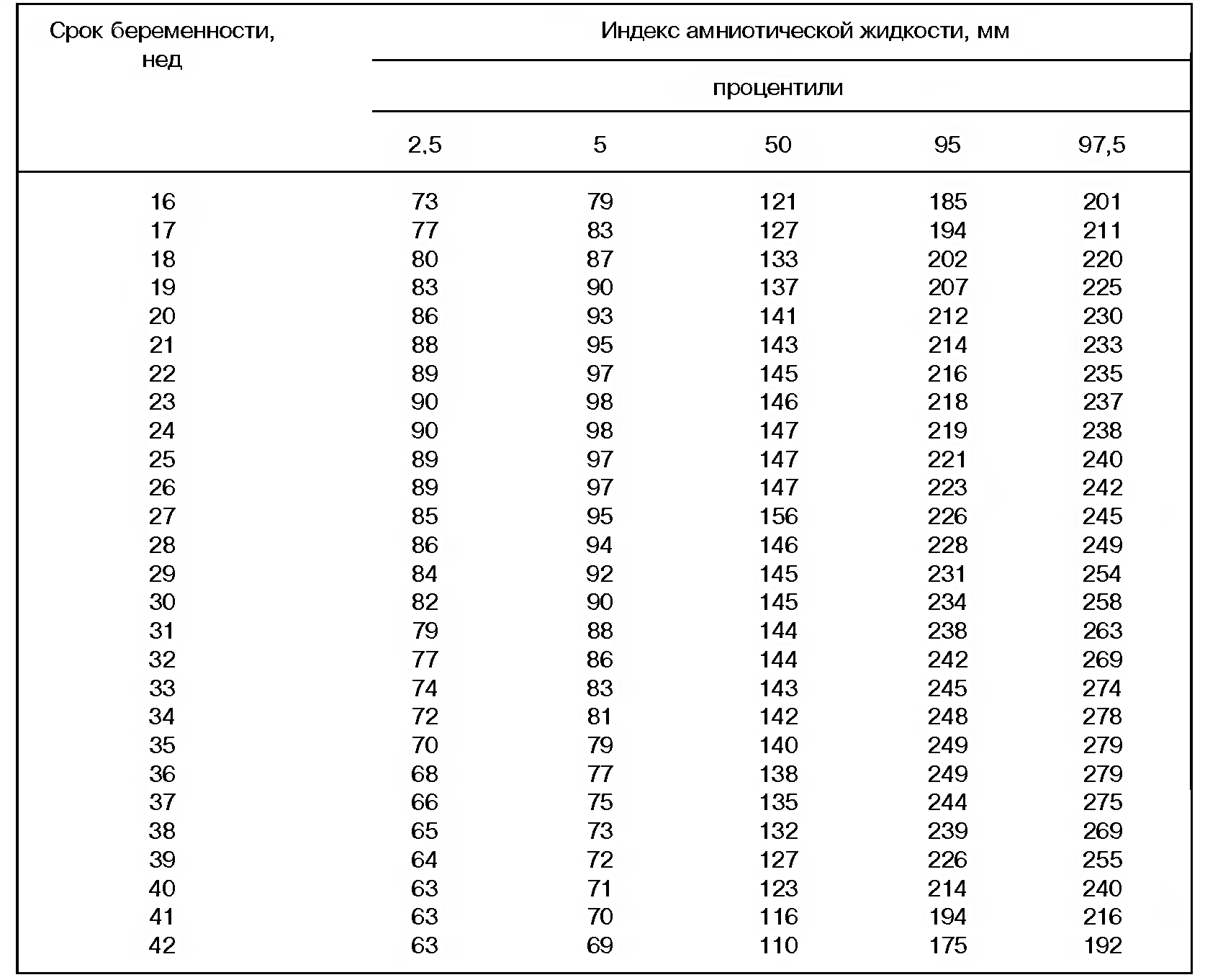 38 обнаружили значительно более высокий уровень согласия. между васкуляризацией передней капсулы хрусталика и гестационным возрастом у младенцев, соответствующих гестационному возрасту [AGA], чем у младенцев с малым для гестационного возраста [SGA].Приблизительно у одной трети младенцев с SGA васкуляризация сохранялась дольше тридцати четырех недель. 38
38 обнаружили значительно более высокий уровень согласия. между васкуляризацией передней капсулы хрусталика и гестационным возрастом у младенцев, соответствующих гестационному возрасту [AGA], чем у младенцев с малым для гестационного возраста [SGA].Приблизительно у одной трети младенцев с SGA васкуляризация сохранялась дольше тридцати четырех недель. 38
Другие исследования, 36,39 , однако, пришли к выводу, что ограничение внутриутробного развития не оказало значительного влияния на взаимосвязь между степенью капсулы хрусталика , и клиническим сроком беременности, что позволяет предположить, что градация была одинаково достоверной в этой группе новорожденные.
В настоящее время отсутствуют данные о возможных причинах задержки регресса васкуляризации передней капсулы хрусталика у детей с малым для гестационного возраста возрастом, 38 возможное объяснение состоит в том, что, поскольку сосудистая система служит для питания растущего хрусталика, у плодов с недостаточным питанием такое питание может потребоваться в течение более длительного периода для полного роста хрусталика, что позволяет сохранить сосудистую структуру в такой ситуации. 38 В развивающихся странах, где распространенность задержки внутриутробного развития высока, 9 14 даже среди недоношенных детей, надежность васкуляризации передней капсулы хрусталика для оценки гестационного возраста еще более ограничена.
38 В развивающихся странах, где распространенность задержки внутриутробного развития высока, 9 14 даже среди недоношенных детей, надежность васкуляризации передней капсулы хрусталика для оценки гестационного возраста еще более ограничена.
Оценка физической и неврологической зрелости:
Интерес к способам оценки гестационного возраста новорожденных с использованием физических и неврологических характеристик проявился уже более 30 лет. 8 37,40 Этот интерес стимулировался растущим осознанием того, что гестационный возраст так же важен, как вес при рождении, для определения опасностей, с которыми сталкивается ребенок во время и сразу после рождения. 41 Были также сообщения, показывающие, что клинические проблемы, с которыми сталкиваются младенцы, которые были маленькими для свидания, отличались от действительно недоношенных. 37 Стало также ясно, что на другие неонатальные проблемы, такие как открытый артериальный проток, внутрижелудочковое кровотечение и ретинопатия недоношенных, также влияет срок беременности, а не вес при рождении. Поэтому практическое значение приобрело определение того, был ли конкретный ребенок с низкой массой тела при рождении действительно недоношенным, зрелым и маловесным или одновременно недоношенным и маловесным — различие, которое зависело от точного знания гестационного возраста. 37
Поэтому практическое значение приобрело определение того, был ли конкретный ребенок с низкой массой тела при рождении действительно недоношенным, зрелым и маловесным или одновременно недоношенным и маловесным — различие, которое зависело от точного знания гестационного возраста. 37
Проблемы, которые иногда встречаются при оценке гестационного возраста с использованием ультразвуковых измерений и дат LMP, как указывалось ранее, привели к разработке простых вспомогательных методов оценки зрелости новорожденного, которые менее технологичны, безболезненны и недороги. 41
Было предложено несколько методов оценки гестационного возраста с использованием физических и неврологических критериев на родине. Эти методы используют либо серию физических / внешних критериев, 8 13 40 42 неврологических критериев, 37,43 или комбинацию обоих критериев. 44-46 Как правило, внешние признаки отражают изменения кожи, вызванные созреванием, в то время как неврологические признаки отражают созревание центральной нервной системы. 46
46
Клинические методы оценки гестационного возраста с использованием неврологических критериев были популярны с 1960-х годов. 37,43 Этот подход основан на взаимосвязи между поздним пренатальным церебральным созреванием и некоторыми постоянными критериями, которые неуклонно развиваются в течение позднего периода беременности. 43 47 Эти критерии включают мышечный тонус, который проявляется в изменении позы, подколенного угла и признака шарфа, а также в развитии определенных рефлексов, таких как рефлексы моро и перекрестные рефлексы разгибания. 43 47
Amiel-Tison 43 описал неврологическую оценку зрелости новорожденного с использованием некоторых из этих критериев. Оценка мышечного тонуса была фундаментальной особенностью этого обследования и включала изучение «пассивного тонуса» [позы или отношения в состоянии покоя] и «активного тонуса». В этом методе «пассивный тонус» оценивается врачом, прикладывающим определенные движения к младенцу, который остается пассивным и находящимся в состоянии покоя, в то время как амплитуда пассивных движений одного сустава измеряется. Напротив, «активный тонус» изучается с младенцем в активной ситуации, когда врач отмечает, например, реакцию выпрямления туловища, когда младенца кладут вертикально. Этот метод требует большого опыта в оценке мышечного тонуса. 37
Напротив, «активный тонус» изучается с младенцем в активной ситуации, когда врач отмечает, например, реакцию выпрямления туловища, когда младенца кладут вертикально. Этот метод требует большого опыта в оценке мышечного тонуса. 37
Робинсон, 37 , пытаясь предотвратить эту трудность, отклонил мышечный тонус как показатель зрелости и вместо этого зависел от наличия или отсутствия определенных рефлексов. Он использовал прерывистые критерии, которые резко меняются с отрицательного на положительный в течение определенного периода развития.Эти критерии включали 20 различных рефлексов и реакций, включая появление зрачковой реакции на свет, рефлекс выпрямления шеи и поворот головы на рассеянный свет. Зрачковая реакция показала наиболее четкую связь с гестационным возрастом. Однако некоторые из примитивных рефлексов, перечисленных Робинсоном 37 , было чрезвычайно трудно выявить другим исследователям, поэтому этот метод не получил такой большой популярности.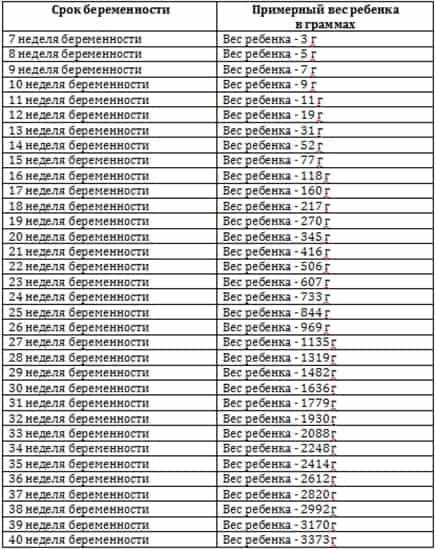 44 47
44 47
Оценка физических критериев также применялась для оценки гестационного возраста. 8 13 42 Набор наиболее часто используемых физических критериев был первоначально описан Фарром 8 , а затем разработан Финнстремом. 42 К ним относятся цвет кожи, формирование сосков, упругость ушей и подошвенные складки. Эти критерии считаются более легкими для определения и более надежными, чем неврологические критерии, и были признаны различными авторами ценными маркерами созревания плода. 8 13 47 48 Совсем недавно Амиэль-Тисон также подтвердила, что физические критерии все еще являются ценными маркерами зрелости даже в конце беременности. 49
Было установлено, что оценки гестационного возраста с использованием только физических критериев более точны, чем оценки, основанные только на неврологических критериях, при этом комбинация этих двух критериев дает наилучшую оценку гестационного возраста. 42,44-46 Метод Дубовица был первым, в котором была объединена оценка физических и неврологических критериев, и он наиболее широко используется в клинической практике для оценки гестационного возраста новорожденных. 7 Было обнаружено, что он надежен даже для новорожденных в Африке. 9 Этот метод объединяет подмножество из 10 физических критериев из Фарра 8 и подмножество из 11 неврологических критериев из Амиэль-Тисона. 43 Общий балл по этим 21 критерию используется для оценки гестационного возраста. Система оказалась более объективной и надежной, чем метод попытки определить гестационный возраст на основе наличия или отсутствия индивидуальных критериев, как это делали предыдущие авторы. 8 37,43 Использование такого большого количества переменных, однако, снижает ценность этого метода, так как необходимые навыки для экзамена могут быть трудными для приобретения, а экзамен требует времени. 46,51 Однако основным недостатком является его сложность для повседневной практики ввиду большого количества переменных, которые необходимо учитывать. 46 Некоторые авторы пытались упростить метод, чтобы сделать его более простым и быстрым для врача и младенца, но при этом сохранить его первоначальную точность.
7 Было обнаружено, что он надежен даже для новорожденных в Африке. 9 Этот метод объединяет подмножество из 10 физических критериев из Фарра 8 и подмножество из 11 неврологических критериев из Амиэль-Тисона. 43 Общий балл по этим 21 критерию используется для оценки гестационного возраста. Система оказалась более объективной и надежной, чем метод попытки определить гестационный возраст на основе наличия или отсутствия индивидуальных критериев, как это делали предыдущие авторы. 8 37,43 Использование такого большого количества переменных, однако, снижает ценность этого метода, так как необходимые навыки для экзамена могут быть трудными для приобретения, а экзамен требует времени. 46,51 Однако основным недостатком является его сложность для повседневной практики ввиду большого количества переменных, которые необходимо учитывать. 46 Некоторые авторы пытались упростить метод, чтобы сделать его более простым и быстрым для врача и младенца, но при этом сохранить его первоначальную точность. 13 45,46,42
13 45,46,42
Баллард и др. 45 упростили метод Дубовица 44 , исключив характеристики, на которые влияет болезнь новорожденного или его внутриутробное положение.Они объединили одиннадцать физических критериев, описанных Фарром 8 и впоследствии Дубовицем 44 , в шесть наблюдений. Они также объединили наиболее полезные неврологические критерии, используемые Amiel-Tison 43 , включающие пассивный, а не активный мышечный тонус, включая позу в состоянии покоя, углы сгибания, сопротивление разгибанию и пассивную отдачу.
Комбинированные критерии имели высокую взаимную корреляцию. Получившийся упрощенный метод оценки состоял из шести физических и шести неврологических критериев.Оценки гестационного возраста по Балларду сильно коррелировали с оценками, полученными по шкале Dubowitz 44 и по срокам менструации.
Эта упрощенная система подсчета баллов выполняется легче и быстрее, чем требуется при выполнении полного экзамена Дубовица. 44
44
Несмотря на наблюдения, что оценка гестационного возраста, основанная на сочетании физических и неврологических критериев, дает более точные оценки гестационного возраста, есть преимущества в ограничении используемых мер только внешними характеристиками.
Сообщалось о проблемах с внедрением и точностью неврологических методов. 47 Некоторые из них уже были выделены. Их сложнее, особенно непедиатрам, и низкая надежность между наблюдателями. 42 Исследования также показали, что хронический стресс, связанный с недоеданием у беременных женщин, что является обычным явлением в развивающихся странах, или другие беременности высокого риска с плацентарной недостаточностью, например, преэклампсия, могут ускорять созревание мозга и легких в качестве адаптации к стресс.Это может привести к завышению неврологического гестационного возраста. 9 50-53 Более высокие неврологические оценки были также обнаружены у небелых младенцев. 51 Dubowitz 51 предположил, что различия были результатом более низкого социально-экономического статуса небелой группы, и что хроническое недоедание плода внутриутробно может вызвать ускоренное созревание некоторых из неврологических критериев.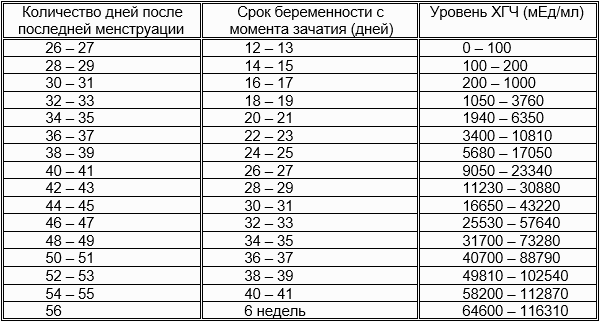
Parkin и соавторы, 13 , используя четыре внешних критерия в исследовании преимущественно доношенных детей, сообщили, что неврологические показатели хуже коррелировали с истинным гестационным возрастом, больше зависели от послеродового возраста во время обследования и демонстрировали худшее соглашение между авторами.
Другие авторы, сравнивая метод Паркина, 13 классический метод Дубовица 44 и только физические критерии Дубовица, также обнаружили, что метод Паркина 13 был проще и быстрее в исполнении и выглядел более точным, чем классический метод Дубовица, 44 и такой же точный, как физические критерии Дубовица в послеродовой оценке гестационного возраста. 7 Однако недостатком использования только четырех критериев является то, что неправильная оценка одной характеристики значительно влияет на расчетный срок беременности. 16 Более того, было обнаружено, что три из четырех критериев, используемых в этом методе, имеют относительно слабую корреляцию с гестационным возрастом в африканской популяции. 46 Паркин 13 также выразил озабоченность по поводу применимости цвета кожи для оценки гестационного возраста африканских младенцев. Однако Брютон и его коллеги, 10 неожиданно обнаружили, что цвет и непрозрачность кожи были полезными критериями у африканских новорожденных, особенно при осмотре в течение нескольких часов после рождения, когда они еще были розовыми.Фересу и др. 14 также сообщили, что оценка цвета кожи новорожденных в Африке проблематична, особенно спустя более 48 часов после рождения.
46 Паркин 13 также выразил озабоченность по поводу применимости цвета кожи для оценки гестационного возраста африканских младенцев. Однако Брютон и его коллеги, 10 неожиданно обнаружили, что цвет и непрозрачность кожи были полезными критериями у африканских новорожденных, особенно при осмотре в течение нескольких часов после рождения, когда они еще были розовыми.Фересу и др. 14 также сообщили, что оценка цвета кожи новорожденных в Африке проблематична, особенно спустя более 48 часов после рождения.
Оценка Балларда 45 была пересмотрена, чтобы подтвердить, что на оценку не влияют расовые факторы и что физические компоненты оценки кажутся более полезными, чем те, которые зависят от тона и осанки. 47 В исследовании 16 , посвященном оценке послеродового осмотра новорожденного медсестрами в развивающейся стране, оценка методом Балларда только по внешним критериям выгодно отличалась от метода Дубовица. 44 Медсестры не имели предыдущего опыта клинической оценки гестационного возраста, но после некоторой подготовки обнаружили, что оценка гестационного возраста с использованием физических критериев метода Балларда намного проще и быстрее. 16 Эти результаты могут быть легко применимы в условиях нехватки квалифицированной рабочей силы.
44 Медсестры не имели предыдущего опыта клинической оценки гестационного возраста, но после некоторой подготовки обнаружили, что оценка гестационного возраста с использованием физических критериев метода Балларда намного проще и быстрее. 16 Эти результаты могут быть легко применимы в условиях нехватки квалифицированной рабочей силы.
Несколько авторов также сообщили о различных методах, использующих разные физические и неврологические критерии для оценки гестационного возраста, каждый из которых пытался найти то, что лучше всего подходит для его местности.Например, Eregie 53 из Бенин-Сити, Нигерия, разработала модель с шестью характеристиками, которая включала окружность головы, окружность средней руки, текстуру кожи, форму уха, размер груди и гениталий. Было обнаружено, что эта модель имеет сопоставимую точность с методом Дубовица 44 и была предложена в качестве подходящего клинического инструмента для быстрого и надежного определения зрелости у здоровых и больных новорожденных.
Таблицы, демонстрирующие каждый из этих различных клинических методов оценки послеродового гестационного возраста, легко доступны во многих клинических учреждениях и в Интернете, и поэтому их можно легко применить в любых условиях, в которых обслуживаются новорожденные.
Заключение
Оценка гестационного возраста новорожденных — это давняя практика и важный аспект ухода за новорожденными. Есть несколько методов, многие из которых были выделены. Даже в условиях нехватки ресурсов можно использовать один из нескольких методов для оценки гестационного возраста и, таким образом, помочь в уходе за новорожденным.
Список литературы
1. Словарь Коллинза английского языка. Хэнкс П., Хилл Лонг Т., Урданг Л. (ред.).Коллинз, Лондон и Глазго. 1985; 610.2. Комитет Американской академии педиатрии по вопросам плода и новорожденного. Номенклатура по сроку беременности, весу при рождении и внутриматочному росту.
 Педиатрия 1967; 39: 935-9.
Педиатрия 1967; 39: 935-9. 3. Нормальная беременность. В: Lewis TLT, Chamberlain GVP. (ред.). Акушерство десятью учителями, 15 изд. Эдвард Арнольд 1990; 33–62.
4. Европейская ассоциация перинатальной медицины. Рабочая группа для обсуждения номенклатуры, основанной на сроке беременности и массе тела при рождении. Arch Dis Child 1970; 45: 730 — 735.
5. Клигман Р.М. Плод и новорожденный: недоношенность и задержка внутриутробного развития. В Berhman RE, Vaughan VC, Nelson WE (ред.). Учебник педиатрии Нельсона, 15-е изд. Филадельфия, У. Б. Сондерс, 1996; 431 — 513.
6. Гальярди Л., Брамбилла С., Бруно Р., Мартинелли С., Консоль В. Предвзятая оценка гестационного возраста при рождении, когда известно об акушерском сроке беременности. Arch Dis Child 1993; 68:32 — 4.
7. Карунасекере КАВ, Сирисена Дж., Джаясингхе ДЖАКТ, Перера GUI. Насколько точна постнатальная оценка гестационного возраста.J Trop Pediatr 2002; 48: 270-2
8. Фарр В. Митчелл Р., Нелиган Калифорния, Паркин Дж.
 М.. Определение некоторых внешних характеристик, используемых при оценке срока беременности. Dev Med. Детский Neurol 1966; 8: 507 –11.
М.. Определение некоторых внешних характеристик, используемых при оценке срока беременности. Dev Med. Детский Neurol 1966; 8: 507 –11. 9. Крамер М. Детерминанты низкой массы тела при рождении. Методологическая оценка и метаанализ. Bull WHO 1987; 65: 663-737.
10. Брютон М. Дж., Палит А., Проссер Р. Оценка гестационного возраста у новорожденных в Нигерии. Arch Dis Child 1973; 8: 318–20.
11. Эффионг CE, Laditan AAO, Aimakhu VE, Ayeni O.Вес при рождении нигерийских детей. Ниг Мед Дж. 1989; 6:63 — 8.
12. Ибе BC, Azubuike JC. Вес при рождении недоношенных детей из Нигерии в сроке беременности 26–36 недель. Энн Троп Педиатр 1990; 10: 27-9.
13. Паркин Дж. М., Эй Э. Н., Клоуз Дж. С. Быстрая оценка гестационного возраста при рождении. Arch Dis Child 1976; 51: 259-63.
14. Фересу С.А., Гиллеспи Б.В., Соуэрс М.Ф., Джонсон Т.Р.Б., Уэлч К., Харлоу С.Д. Улучшение оценки гестационного возраста у населения Зимбабве. Int J Obstet Gynaecol 2002; 78: 7-18.
15. Жаннель Д.
 Расчет сроков и влияние ошибочных оценок гестационного возраста. Для справки о рождении
Расчет сроков и влияние ошибочных оценок гестационного возраста. Для справки о рождении 16. Верхофф Ф. Х., Миллиган П., Брабин Б. Дж., Мланга С., Накома В. Оценка гестационного возраста медсестрами в развивающейся стране с использованием метода Балларда, только внешние критерии. Ann Trop Paediatr 1997; 17: 333–42
17. Крамер М.С., Маклин Ф. Х., Бойд М. Э., Ашер Р. Х. Достоверность оценки гестационного возраста по менструальным датам в доношенных, преждевременных и послеродовых сроках.JAMA 1988; 260: 3306-8.
18. Гардози Дж, Вамер Т., Фрэнсис А. Гестационный возраст и индукция родов при длительной беременности. J Obstet Gynecol 1997; 104: 792-7
19. Энгстром Дж. Л., Ситтлер С. П., Свифт К. Э. Измерение высоты дна. Часть 5 — Влияние систематической ошибки врача на измерение высоты дна матки. J Медсестра-акушерка 1994; 39: 130 — 41.
20. Андерсон Х.Ф., Джонсон Т.Р. мл., Барклай М.Л., Флора Д.Д. мл. Оценка гестационного возраста: анализ индивидуальных клинических наблюдений.
 Am J Obstet Gynecol 1981; 139: 173 — 7.
Am J Obstet Gynecol 1981; 139: 173 — 7.21. Рай Л., Куриен Л., Кумар П. Кривая высоты дна симфиза — простой метод оценки роста плода. J Postgrad Med 1995; 41:93 — 4.
22. Барон MN, Whicher JT, Lee KE. Новый краткий учебник химической патологии, 6-е изд. Кент, Эдвард Арнольд, 1989; 220 — 1.
23. Дешпанде Т.В., Хардинг П.Г., Жако Н.Т. Оценка гестационного возраста на основании исследования околоплодных вод и клинической оценки. Can Med Assoc J. 1977; 117: 886 — 90.
24. Яннируберто А., Дестро Ф, Капоцци А., Зиса Ф., Кубези Дж., Паризи С.Определение зрелости плода и развития легких плода комбинированными методами. J Perinat Med 1975; 3: 105 — 14.
25. Рим Р.М., Симмонс С.Л., Беарн М., Уотсон Д. Использование соотношения лецитин / сфингомиелин в околоплодных водах, концентрации креатинина и тестов на сульфат нильского синего, индивидуально и в комбинации, в оценке зрелости легких плода. Br J Obstet Gynecol 1976; 83: 441–6.
26. Олоу С.А., Акинкугбе А., Адевуе Х.
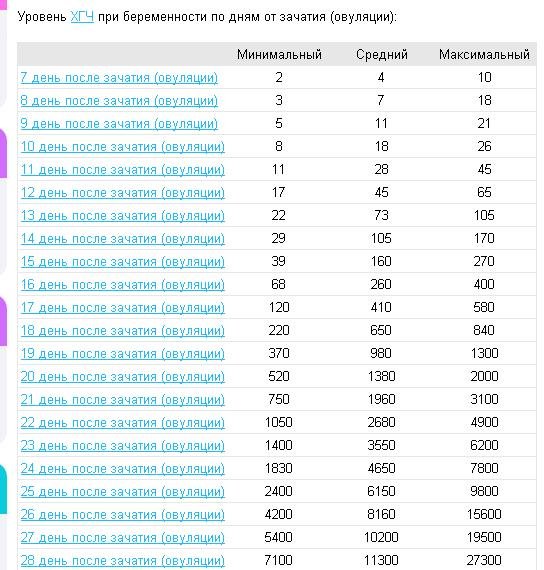 О. Оценка зрелости плода в Нигерии с помощью анализа амниотической жидкости.Ann Trop Pediatr 1981; 1: 161 — 6.
О. Оценка зрелости плода в Нигерии с помощью анализа амниотической жидкости.Ann Trop Pediatr 1981; 1: 161 — 6. 27. Munjanja S, Lindmark G, Nystron L. Рандомизированное контролируемое испытание программы сокращенных посещений дородовой помощи в Хараре, Зимбабве. Lancet 1996; 348: 364-9.
28. Технический бюллетень ACOG: Ультрасонография при беременности. Int. J. Gynecol Obstet, 1994; 44: 173 — 83.
29. Иджайя М.А., Абойеджи А.П., Бреймо К.Т., Абубакар Д. Роль ультразвука в акушерстве. Ниг Дж. Мед 2002; 11:50 –55.
30. 30. Рис Э.А., Габриэлли С., Дедженнаро Н., Хоббинс Дж. Свидания во время беременности; мера взросления.Obstet Gynecol Surv. 1989; 44: 544 –55.
31. Сэйерс С.М., Пауэрс-младший. Оценка трех методов, используемых для оценки гестационного возраста новорожденных аборигенов. J Paediatr Child Health 1992, 24; 312 –7.
32. Кэмпбелл С., Варсоф С.Л., Литтл Д. Обычный ультразвуковой скрининг для прогнозирования гестационного возраста. Obstet Gynecol 1985; 68: 613–20.
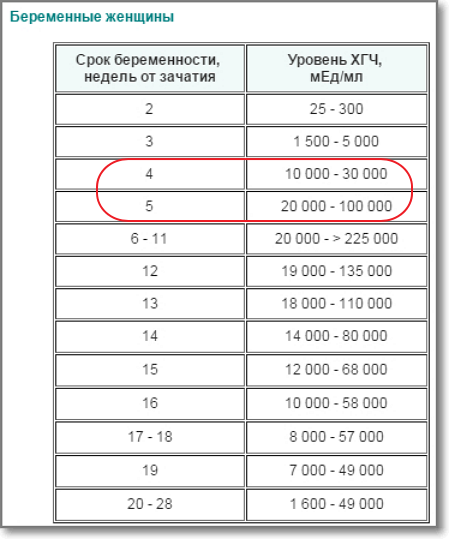
33. Hutchon DJ. «Экспертный» анализ менструальных и ультразвуковых данных во время беременности — гестационное датирование. J Obstet Gynecol 1998; 18: 435-8
34. Морин И., Морин Л., Чжан Х, Платт Р. В., Блондель Б., Брин Дж., Ашер Р., Крамер М.С.Детерминанты и последствия расхождений в менструальных и ультразвуковых данных гестации при беременности — гестационное датирование. J Obstet Gynecol 1998; 18: 435-8
35. Hittner HM, Hircsh NJ, Rudolph AJ. Оценка гестационного возраста путем осмотра передней сосудистой капсулы хрусталика. J Pediatr 1977; 91: 455-8.
36. Циммер Э. З., Суйов П., Чернин И. Перец Б. А.. Оценка гестационного возраста методом линзового исследования при нормальной и патологической беременности. Eur J Paediatr. 1983; 141: 43 — 5.
37. Робинсон Р. Дж. Оценка гестационного возраста с помощью неврологического обследования. Arch Dis Child 1966; 41: 437-440.
38. Джитендер Н., Аджа К., Сиддат Р. Васкуляризация передней капсулы линзы при оценке гестационного возраста у маленьких для гестационного возраста новорожденных.
 Indian Pediatr. 2004; 41: 817 –21.
Indian Pediatr. 2004; 41: 817 –21. 39. Кришнамохан В.К., Уиллер МБ, Теста М.А., Филлипс А.Ф. Корреляция послеродовой регрессии передней васкуляризации капсулы хрусталика с гестационным возрастом. J Paediatr Opthalmol Strabismus 1982; 19: 28-32.
40. Фарр В., Керридж Д.Ф., Митчелл Р.Г. Значение некоторых внешних характеристик в оценке срока беременности при рождении. Dev Med Child Neurol 1966; 8: 657–61.
41. Унни В., Вин Т., Эдмунд Х. Оценка гестации. Arch Dis Child 1997; 77: 216 — 20.
42. Финнстром О. Исследования зрелости новорожденных VI. Сравнение различных методов оценки зрелости. Acta Paediatr Scand 1972 г .; 61: 33-41.
43. Амиэль-Тисон С. Неврологическая оценка зрелости новорожденных.Arch Dis Child 1968; 43: 89-93.
44. Дубовиц Л. М., С. Дубовиц, Д. Гольдберг, С. Клиническая оценка гестационного возраста новорожденного. J Pediatr 1970; 77: 1-10.
45. Баллард Дж. Л., Новак К. К., Драйвер М. А.. Упрощенная шкала для оценки созревания плода новорожденных.
 J Pediatr 1979; 769-74.
J Pediatr 1979; 769-74. 46. Эреги CO, Муогбо, округ Колумбия. Упрощенный метод оценки гестационного возраста в африканской популяции Dev Med Child Neurol 1991; 33: 146 –52.
47. Константин Н. А., Крамер Х. К., Кендалл — Тэкетт К. А., Бенет ФК, Тайсон Дж. Б., Гросс РТ.Использование физических и неврологических наблюдений при оценке гестационного возраста у младенцев с низкой массой тела при рождении. J. Pediatr 1987; 63: 491 –5.
48. Сола А., Чоу Л. С. Достижение зрелости (гестационного возраста) недоношенных детей. J Pediatr 1999; 135: 137-39.
49. Amiel-Tison C, Maillard F, Lebrun F, Breart G, Papiernik E. Неврологическое и физическое созревание у нормально выращенных одиночек на сроке от 37 до 41 недели беременности. Early Hum Dev 1999; 54: 145-56.
50. Amiel-Tison C: возможное ускорение нейроглического созревания после беременности с высоким риском.Am J Obstet Gynecol 1980; 138: 303 –6.
51. Амиэль-Тисон С., Каброл Д., Денвер Р., Жарро П.Р., Папирник Е.
 , Пьяцца П.В. Адаптация плода к стрессу. Часть 1: Ускорение созревания плода и более ранние роды, вызванные плацентарной недостаточностью у людей. Early Hum Dev 2004; 78: 15-27.
, Пьяцца П.В. Адаптация плода к стрессу. Часть 1: Ускорение созревания плода и более ранние роды, вызванные плацентарной недостаточностью у людей. Early Hum Dev 2004; 78: 15-27. 52. Дубовиц LMS, Дубовиц В. Влияние окружающей среды и расы на систему подсчета очков. В: Dubowitz LMS, Dubowitz V. Гестационный возраст новорожденного. Лондон: Аддисон Уэсли, 1977: 114-24.
53. Eregie CO.Новый метод определения зрелости новорожденных. J Trop Pediatr. 2000; 46: 140-44
Справочная таблица УЗИ, основанная на датах ЭКО для оценки гестационного возраста при сроке беременности 6–9 недель
Точное определение гестационного возраста является залогом хорошей акушерской помощи. Мы оценили эффективность шести существующих ультразвуковых справочных карт для определения гестационного возраста в 1268 одноплодных беременностях с ЭКО, где «истинный» гестационный возраст мог быть точно рассчитан с даты оплодотворения.Все диаграммы генерировали даты, значительно отличающиеся от дат ЭКО (<0,0001 для всех сравнений). Таким образом, мы создали новую справочную таблицу, Диаграмму Монаша, основанную на линии наилучшего соответствия, описывающей длину темени и крестца на сроках от 6 + 1 до 9 + 0 недель гестации (истинный гестационный возраст) в когорте одиночных животных ЭКО. Диаграмма Монаша, но ни одна из существующих диаграмм, точно не определила гестационный возраст в независимой когорте близнецов ЭКО (185 пар близнецов). При применении к 3052 сканированным изображениям синглтонов, созданных естественным путем, диаграмма Монаша сгенерировала расчетные сроки выполнения, которые отличались от всех существующих диаграмм (𝑃≤0.004 все сравнения). Мы пришли к выводу, что в часто используемых справочных таблицах УЗИ есть неточности. Мы создали справочную таблицу CRL, основанную на истинном гестационном возрасте в когорте ЭКО, которая может точно определить гестационный возраст на 6–9 неделе гестации.
Таким образом, мы создали новую справочную таблицу, Диаграмму Монаша, основанную на линии наилучшего соответствия, описывающей длину темени и крестца на сроках от 6 + 1 до 9 + 0 недель гестации (истинный гестационный возраст) в когорте одиночных животных ЭКО. Диаграмма Монаша, но ни одна из существующих диаграмм, точно не определила гестационный возраст в независимой когорте близнецов ЭКО (185 пар близнецов). При применении к 3052 сканированным изображениям синглтонов, созданных естественным путем, диаграмма Монаша сгенерировала расчетные сроки выполнения, которые отличались от всех существующих диаграмм (𝑃≤0.004 все сравнения). Мы пришли к выводу, что в часто используемых справочных таблицах УЗИ есть неточности. Мы создали справочную таблицу CRL, основанную на истинном гестационном возрасте в когорте ЭКО, которая может точно определить гестационный возраст на 6–9 неделе гестации.
1. Введение
Точное определение гестационного возраста имеет решающее значение для качественной акушерской помощи.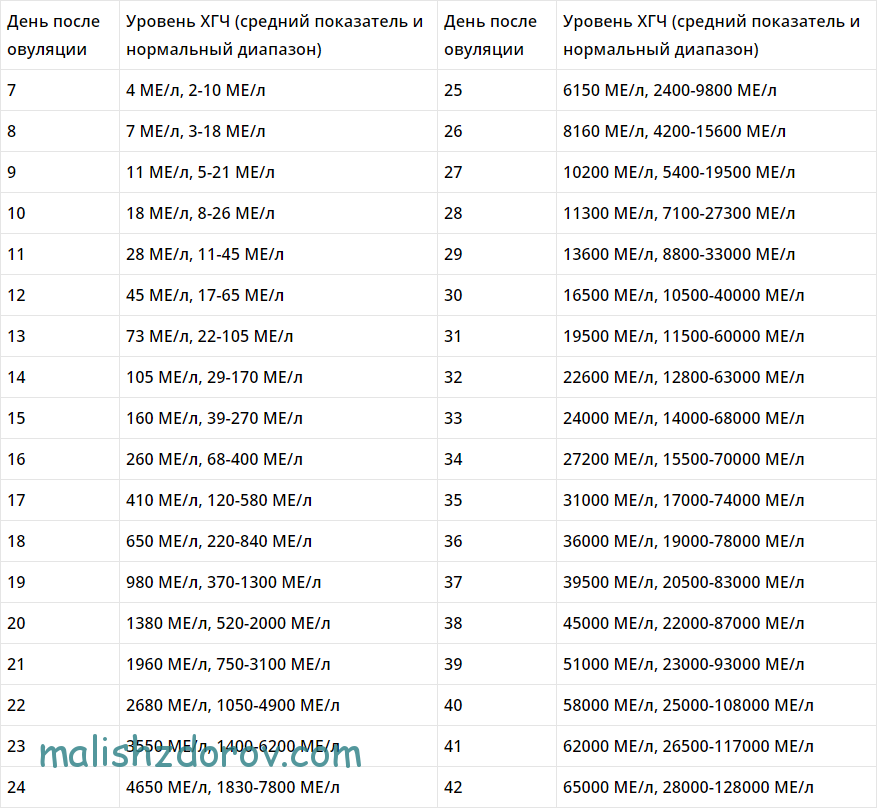 Это позволяет клиницистам лучше выбрать время проведения антенатальных скрининговых тестов, связанных с беременностью, уменьшить ошибочную маркировку беременностей как очень преждевременных, преждевременных и малоплодотворных для гестационного возраста, а также снизить риск неправильного индукции родов [1–5].
Это позволяет клиницистам лучше выбрать время проведения антенатальных скрининговых тестов, связанных с беременностью, уменьшить ошибочную маркировку беременностей как очень преждевременных, преждевременных и малоплодотворных для гестационного возраста, а также снизить риск неправильного индукции родов [1–5].
В первом триместре биологические различия в размере плода очень незначительны по сравнению с более поздними триместрами. Поэтому сейчас хорошее время для определения срока беременности с помощью УЗИ, где измеряется длина между макушкой и крестцом (CRL) и сравнивается с опубликованными справочными таблицами. Напротив, даты, рассчитанные с первого дня последнего менструального цикла (менструального возраста), могут иметь неточности, возникающие из-за неточного запоминания дат, различий в сроках овуляции или времени до зачатия.
Было предложено несколько справочных таблиц CRL, и широко используются различные версии (Таблица 1). Большинство этих диаграмм основаны на менструальном возрасте для оценки гестационного возраста в день ультразвукового исследования, на основе скромных размеров выборки, созданной много лет назад с помощью ультразвуковых аппаратов с более низким разрешением, или использованных трансабдоминальных измерений (что дает худшие изображения по сравнению с трансвагинальный доступ) [6–8]. Таким образом, существуют значительные различия между текущими справочными картами, а расчетный срок беременности может значительно различаться в зависимости от того, какая карта используется.
Таким образом, существуют значительные различия между текущими справочными картами, а расчетный срок беременности может значительно различаться в зависимости от того, какая карта используется.
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Сканирование: тип используемого ультразвукового сканера, техника: метод сканирования, ТА: трансабдоминальное, ТВ : трансвагинально, RT: в реальном времени, LMP: последняя менструация, IVF: in vitro, оплодотворение . * n представляет количество наблюдений, количество пациентов в скобках, если оно отличается от количества наблюдений. | ||||||||||||||||||||||||||||||||||||||||||||||||||||||
Должна быть возможность составить очень точные справочные таблицы с использованием большой когорты in vitro оплодотворения (ЭКО), где измерения CRL могут быть коррелированы с гестационным возрастом, точно рассчитанным с даты оплодотворения. Точность можно еще больше повысить, используя измерения, полученные при трансвагинальном сканировании с высоким разрешением сонологами, специализирующимися на женском здоровье.
Мы исследовали длину CRL на 6–9 неделе беременности, измеренную в большой когорте ЭКО, где гестационный возраст можно было рассчитать с даты оплодотворения.Мы оценили способность шести часто используемых справочных таблиц точно датировать эти беременности. Учитывая, что все эти диаграммы показывают неточности в их способности датировать эти беременности ЭКО, мы разработали новую справочную таблицу, основанную на датах ЭКО в когорте одиночек.
2. Методы
2.1. Участники и дизайн исследования
Мы ретроспективно получили клинические данные о 1268 одноплодных беременностях ЭКО, зачатых с использованием цикла переноса свежих эмбрионов, провели трансвагинальное УЗИ в первом триместре между 6 (+ 1d) и 9 (+ 0d) неделями гестации, на которых измеряли CRL , и прогрессировал до жизнеспособности (> 24 недель беременности).Они были идентифицированы на основе 4971 отчета УЗИ первого триместра об ЭКО и сканировании естественной беременности. Беременности, возникшие в результате переноса замороженных эмбрионов, осложненные структурными аномалиями плода, родившиеся до 24 недель или по которым отсутствовали данные, были исключены. Из нашей когорты из 1268 беременностей 84 сканировали дважды, а 2 беременности сканировали трижды, в результате чего общая численность популяции составила 1182. В этих беременностях с несколькими сканированиями все данные были включены в анализ как дискретные значения.
Из нашей когорты из 1268 беременностей 84 сканировали дважды, а 2 беременности сканировали трижды, в результате чего общая численность популяции составила 1182. В этих беременностях с несколькими сканированиями все данные были включены в анализ как дискретные значения.
Мы ограничили наш анализ теми, кому был осуществлен перенос свежих эмбрионов, так как мы были озабочены необходимостью прибавить время от сбора яиц до замораживания, а также время от последующего оттаивания до переноса, которое может внести неточности. Мы определили гестационный возраст в день ультразвукового исследования (даты ЭКО), назначив день забора яйцеклеток и оплодотворения как 14-й день беременности.
Сначала мы сравнили даты ЭКО с предполагаемыми датами, определенными с использованием шести существующих справочных таблиц: Австралийское общество ультразвуковой медицины (ASUM) [10], Hadlock et al.[11], Дайя [6], Вербург и др. [9], Старый ASUM и Робинсон [12, 13]. Обратите внимание, что в некоторых таблицах не было соответствующего гестационного возраста для всех измерений, что объясняет различия в размере выборки, наблюдаемые при сравнении карт. Затем мы сгенерировали справочные таблицы с использованием измерений CRL и дат ЭКО путем сглаживания данных (см. Статистический анализ ниже), которые мы назвали диаграммой Монаша.
Затем мы сгенерировали справочные таблицы с использованием измерений CRL и дат ЭКО путем сглаживания данных (см. Статистический анализ ниже), которые мы назвали диаграммой Монаша.
Для проверки нашей таблицы мы получили измерения CRL из когорты близнецов ЭКО (перенос свежих эмбрионов) на сроках от 6 (+ 1d) до 9 (+ 0d) недель беременности, где был рассчитан гестационный возраст (возраст оплодотворения + 14 дней).Взяв каждого близнеца в качестве отдельного измерения, мы определили точность всех шести существующих справочных карт и диаграммы Монаша при оценке гестационного возраста.
Затем мы применили все шесть существующих справочных таблиц и нашу таблицу для оценки гестационного возраста по измерениям CRL, полученным в результате 3052 последовательных одноэлементных ультразвуковых сканирований в первом триместре беременностей на 6–9 неделях гестации.
Утверждение этических норм было получено до того, как мы начали исследование (Проект 05063, Комитет по этике частных хирургических исследований Monash, Клейтон, Виктория, Австралия). Для этого ретроспективного исследования базы данных, в котором мы использовали обезличенные данные в совокупности, комитет по этике специально одобрил наш запрос не получать индивидуальное согласие пациента.
Для этого ретроспективного исследования базы данных, в котором мы использовали обезличенные данные в совокупности, комитет по этике специально одобрил наш запрос не получать индивидуальное согласие пациента.
2.2. Ультразвуковые обследования
Все обследования проводились в трех ультразвуковых центрах, которые проводят исключительно ультразвуковые исследования здоровья женщин. Все УЗИ были трансвагинальными, выполнялись на ультразвуковых аппаратах Advanced Technology Laboratories T HDI 5000 опытными сонографистами. После подтверждения живой внутриутробной беременности CRL измеряли в срединно-сагиттальной плоскости путем размещения ультразвуковых измерителей на внешних краях головки и крестца плода, за исключением конечностей и желточного мешка.Было проведено два измерения, при этом среднее значение было принято как окончательное.
2.3. Статистика
Для сравнения данных использовался непарный-критерий Стьюдента для сравнения двух групп с непрерывными переменными, которые были нормально распределены, а непараметрические данные сравнивались с использованием критерия Манна-Уитни. Непараметрические данные выражались как медиана и межквартильный размах, а параметрические данные выражались как среднее значение (± стандартное отклонение).
Непараметрические данные выражались как медиана и межквартильный размах, а параметрические данные выражались как среднее значение (± стандартное отклонение).
Чтобы определить взаимосвязь между истинным гестационным возрастом и CRL, мы построили диаграмму рассеяния, отображающую длину CRL в зависимости от истинного гестационного возраста в нашей когорте одноэлементных ЭКО (рисунок 1 (a)).Исследование с использованием дробно-полиномиального регрессионного анализа [14] показало, что прямая линия лучше всего описывает среднее значение. Стандартное отклонение (SD) очень мало варьировалось на каждой неделе гестационного возраста, что неудивительно, учитывая значительный размер нашей когорты. Поэтому SD был назван константой (стандартное остаточное отклонение). «Степень соответствия» определялась по графику оценки стандартного отклонения или стандартизованного остатка, который был нормально распределен. Для разработки диаграммы Монаша к диаграмме рассеяния был подогнан график линейного прогноза (рисунок 1 (а)), который оказался наилучшей моделью для соответствия данным с очень узким 95% доверительным интервалом (рисунок 1 (b)). Окончательная справочная таблица CRL была получена на основе уравнения, описывающего линию наилучшего соответствия.
Окончательная справочная таблица CRL была получена на основе уравнения, описывающего линию наилучшего соответствия.
Когда мы сравнили шесть существующих справочных таблиц CRL либо с датами ЭКО, либо с гестационными сроками, полученными для карты Монаша, мы вычислили средние различия гестационных возрастов по шести диаграммам либо истинного гестационного возраста ЭКО, либо гестационной карты Монаша. возраст (в зависимости от проводимого анализа) и сравнил их с парными 𝑡-тестами.
3. Результаты
3.1. Точность существующих справочных карт
Мы идентифицировали 1268 ультразвуковых сканирований в первом триместре, выполненных на сроках от 6 (+ 1d) до 9 (+ 0d) недель гестации, где гестационный возраст на день ультразвукового исследования можно было точно определить с использованием дат ЭКО. Мы рассчитали даты ЭКО, отметив количество дней от оплодотворения до даты ультразвукового исследования. Поскольку по соглашению день сбора яйцеклеток является 14-м днем беременности, к этому числу были добавлены дополнительные 14 дней, чтобы рассчитать даты ЭКО.
Клинические характеристики этой когорты ЭКО показаны в Таблице 2. Мы отметили необработанные измерения CRL в миллиметрах и сравнили гестационный возраст, рассчитанный по шести существующим справочным таблицам CRL, с фактическими датами ЭКО. Мы обнаружили, что средний гестационный возраст, оцененный по всем этим диаграммам, значительно варьировался в зависимости от дат ЭКО (<0,0001 для всех диаграмм), при этом средние сроки варьировались от -1,2 до 2,1 дня (таблица 3).
| ||||||||||||||||||
SD: стандартное отклонение. | ||||||||||||||||||
3.2. Построение новой карты на основе истинного гестационного возраста Мы построили CRL в зависимости от гестационного возраста, определенного с помощью датирования ЭКО, на диаграмме рассеяния (рис. 1 (а)). После использования дробно-полиномиального регрессионного анализа [14] мы обнаружили, что прямая линия лучше всего описывает среднее значение.
Чтобы гарантировать, что построение линии, наиболее подходящей для создания, Диаграмма Монаша существенно не искажала прогноз гестационного возраста, мы сравнили расчетный гестационный возраст, рассчитанный по нашей таблице, с фактическими датами ЭКО.Разницы не наблюдалось (= 0,2264). Затем мы сравнили гестационный возраст, полученный из диаграммы Монаша, с предсказанным шестью существующими справочными таблицами и обнаружили существенные различия для всех диаграмм (средняя разница в оценочном гестационном возрасте варьировала от -1,3 дня до 2,1 дня; <0,0001 для всех диаграмм). 3.3. Проверка диаграммы Монаша в когорте близнецов ЭКО Далее мы попытались проверить диаграмму Монаша. Для этого мы выбрали независимую беременность двойней ЭКО (𝑛 = 185 пар близнецов или 370 независимых наблюдений), зачатую после переноса свежего эмбриона, когда был известен точный гестационный возраст (возраст оплодотворения + 14 дней), и в результате родилось двое детей. Средний возраст матери (СО) в когорте близнецов ЭКО составлял 33 (3,9) года, средний срок беременности (СО) при рождении составлял 36 (2,5) недель. Средний вес при рождении для близнецов 1 составил 2492 (548) граммов, а для близнецов 2 — 2467 (576) граммов. Среднее (диапазон) число циклов лечения составляло 3 (1–15), а среднее (диапазон) количество перенесенных эмбрионов составляло 2 (1–3). В этой когорте близнецов ЭКО прогнозируемый гестационный возраст из шести существующих справочных таблиц значительно отличался от дат ЭКО со средними различиями в пределах от -1.От 1 дня до 2,3 дня (𝑃≤0,0005). Только диаграмма Монаша не отличалась статистически значимо от дат ЭКО в когорте близнецов (= 0,6835). 3.4. Применение диаграммы к невыбранной популяции одиночных животныхЗатем мы применили нашу диаграмму к измерениям CRL, полученным в результате 3052 последовательных ультразвуковых исследований жизнеспособности в первом триместре. Цель заключалась в том, чтобы увидеть, изменит ли диаграмма Монаша прагматические изменения ожидаемых сроков поставки по сравнению с существующими диаграммами. Мы обнаружили, что даты, полученные из нашей таблицы, значительно отличались от существующих справочных таблиц (средняя разница в предполагаемой беременности варьировалась от -1.От 8 дней до 1,8 дней; 𝑃≤0,0047 для всех графиков, см. Таблицу 5).
4. Обсуждение Многие женщины, получившие положительный результат теста на беременность, обращаются за ультразвуком для подтверждения жизнеспособности. Мы разработали потенциально высокоточную справочную таблицу CRL для датирования беременностей на УЗИ жизнеспособности. Диаграмма Монаш основана на датах ЭКО. В то время как другие ранее предлагали диаграммы CRL, основанные на датах ЭКО, они были основаны на небольшом количестве (36–160 участников) [6, 15–18]. Напротив, наш был создан из более значительной популяции (𝑛 = 1268). Учитывая возможную связь между более коротким, чем ожидалось, CRL и выкидышем [19], мы включили только те беременности, которые прогрессировали после 24 недель беременности.Мы проверили эффективность нашей диаграммы, используя независимую когорту близнецов, и показали, что в следующей когорте из 3052 последовательных ультразвуковых исследований она существенно изменила бы даты, если бы она использовалась вместо любой из шести ранее существовавших диаграмм. Кроме того, мы обнаружили неточности в способности часто используемых диаграмм оценивать гестационный возраст среди когорт одиночных и близнецов ЭКО, точные даты которых известны.В то время как некоторые показали лишь очень незначительные различия в оценке дат по сравнению с датами ЭКО (например, средняя разница 0,57 дня для диаграммы Daya), а другие показали большие различия (2,1 дня для диаграммы ASUM), все они были сильно статистически различающимися (таблица 3). Дополнительную озабоченность вызывает тот факт, что, по-видимому, существуют значительные расхождения между существующими диаграммами, в которых для некоторых заданных длин CRL и прогнозируемого гестационного возраста может варьироваться много дней в зависимости от того, на какую карту ссылается. Чтобы точно определить гестационный возраст в день ультразвукового сканирования, мы обязательно взяли нашу справочную таблицу из популяции ЭКО. В этом исследовании нам не удалось создать справочную таблицу, которая охватывала контрольные диапазоны CRL за весь первый триместр.Причина в том, что измерения CRL редко проводились на сроке 9–11 недель беременности в нашей когорте ЭКО. Вероятная причина заключается в том, что при беременности с ЭКО у клиницистов были точные даты, с помощью которых можно было бы определить время УЗИ в конце первого триместра до 12+ недель беременности, когда лучше всего оценивать затылочную прозрачность. Сильные стороны нашего исследования включают тот факт, что мы использовали только измерения, полученные с помощью трансвагинального ультразвукового исследования высокого разрешения CRL в центрах, которые проводят исключительно акушерское и гинекологическое ультразвуковое исследование.Кроме того, мы использовали большую когорту, о чем свидетельствует тот факт, что 95% доверительные интервалы очень узкие (рисунок 1). Точное датирование важно, поскольку акушерское ведение на протяжении всей беременности во многом зависит от гестационного возраста. Например, измерения прозрачности воротниковой зоны в первом триместре являются наиболее точными, если они выполняются на 12-й неделе беременности [21]. Многие отделения предлагают индукцию родов ровно через десять-четырнадцать дней после ожидаемой даты родов, и не позднее, учитывая опасения, что частота мертворождений может возрасти более резко по истечении двух недель после ожидаемой даты родов [22].Кокрановский систематический обзор пришел к выводу, что точное датирование действительно снижает частоту индукции родов у постдатчиков [23]. На пороге жизнеспособности несколько дней могут иногда повлиять на клинические решения. Многие предложат консервативное лечение, если срок родов составляет около 23 недель + 3 дня беременности, но могут рассмотреть возможность активной реанимации ребенка, срок беременности которого, по оценкам, составляет 24 недели + 2 дня. | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||

 Однако достоверно таким путем определить срок беременности возможно лишь с 5 недель беременности.
Однако достоверно таким путем определить срок беременности возможно лишь с 5 недель беременности. На более поздних сроках размеры плода могут сильно отличаться, поэтому вычислить точный день зачатия будет практически невозможно.
На более поздних сроках размеры плода могут сильно отличаться, поэтому вычислить точный день зачатия будет практически невозможно.

 7–18
7–18 43 (от 0,33 до 0,53)
43 (от 0,33 до 0,53) 0 мм
0 мм
 > 24 недели беременности.Мы использовали когорту близнецов для проверки нашей диаграммы по двум причинам. Во-первых, это подтвердит использование нашей таблицы для близнецов — ситуации, когда расчет предполагаемых сроков родов особенно важен с учетом акушерских рисков. Во-вторых, использование беременностей ЭКО снова позволяет точно определить срок беременности путем расчета дат ЭКО. Хотя могут быть различия в росте между близнецами и одиночками на поздних сроках беременности, нет никаких доказательств того, что существуют различия в CRL между одиночками и близнецами.Биологические различия в CRL размером в миллиметры на этой ранней стадии беременности были бы очень маловероятными.
> 24 недели беременности.Мы использовали когорту близнецов для проверки нашей диаграммы по двум причинам. Во-первых, это подтвердит использование нашей таблицы для близнецов — ситуации, когда расчет предполагаемых сроков родов особенно важен с учетом акушерских рисков. Во-вторых, использование беременностей ЭКО снова позволяет точно определить срок беременности путем расчета дат ЭКО. Хотя могут быть различия в росте между близнецами и одиночками на поздних сроках беременности, нет никаких доказательств того, что существуют различия в CRL между одиночками и близнецами.Биологические различия в CRL размером в миллиметры на этой ранней стадии беременности были бы очень маловероятными.
 93)
93)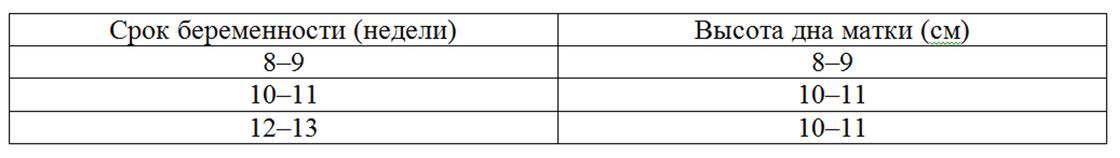 Следовательно, УЗИ «жизнеспособности» беременности на ранних сроках, проводимое на сроке 6–9 недель, проводится очень часто, когда гестационный возраст определяется на основе измерений CRL.
Следовательно, УЗИ «жизнеспособности» беременности на ранних сроках, проводимое на сроке 6–9 недель, проводится очень часто, когда гестационный возраст определяется на основе измерений CRL. Следовательно, мы полагаем, что наша таблица может быть наиболее точной из всех опубликованных диаграмм для дат беременности на сроке от 6 до 9 недель гестации.
Следовательно, мы полагаем, что наша таблица может быть наиболее точной из всех опубликованных диаграмм для дат беременности на сроке от 6 до 9 недель гестации. Хотя могут быть некоторые различия в конечном весе при рождении среди тех, кто был зачат с помощью ЭКО, по сравнению с самопроизвольным зачатием [20], нет никаких доказательств того, что между этими двумя группами существуют разные CRL. Учитывая, что отклонения даже на миллиметр или два будут представлять собой значительные пропорциональные различия в длине на этих ранних сроках беременности, мы считаем маловероятным, что таблица Монаша не будет действительна для спонтанно зачатых беременностей.
Хотя могут быть некоторые различия в конечном весе при рождении среди тех, кто был зачат с помощью ЭКО, по сравнению с самопроизвольным зачатием [20], нет никаких доказательств того, что между этими двумя группами существуют разные CRL. Учитывая, что отклонения даже на миллиметр или два будут представлять собой значительные пропорциональные различия в длине на этих ранних сроках беременности, мы считаем маловероятным, что таблица Монаша не будет действительна для спонтанно зачатых беременностей. Мы попытались смоделировать диаграмму, включающую эти длины CRL в конце первого триместра, но мы не могли быть уверены в сохранении целостности и высокой точности 6–9-недельной диаграммы, о которой мы сообщаем.Кроме того, мы не включали сроки беременности менее 6 недель, учитывая, что CRL в (6 + 1) уже составляет всего 1 мм, и с помощью ультразвука невозможно точно измерить дифференциальную длину CRL, присутствующую на более ранних сроках беременности. Тем не менее, мы считаем, что наша таблица по-прежнему является клинически полезной, поскольку при многих спонтанных беременностях первое ультразвуковое исследование проводится в период между 6–9 неделями беременности.
Мы попытались смоделировать диаграмму, включающую эти длины CRL в конце первого триместра, но мы не могли быть уверены в сохранении целостности и высокой точности 6–9-недельной диаграммы, о которой мы сообщаем.Кроме того, мы не включали сроки беременности менее 6 недель, учитывая, что CRL в (6 + 1) уже составляет всего 1 мм, и с помощью ультразвука невозможно точно измерить дифференциальную длину CRL, присутствующую на более ранних сроках беременности. Тем не менее, мы считаем, что наша таблица по-прежнему является клинически полезной, поскольку при многих спонтанных беременностях первое ультразвуковое исследование проводится в период между 6–9 неделями беременности.