Чсс и чдд по возрастам
ЧСС и ЧДД у людей
По мере взросления у ребенка соотношение ЧДД и ЧСС должно приближаться к норме взрослого человека. Эти показатели помогают для расчета интенсивности физической и моральной нагрузки на ребенка. Для взрослых нормы также разнятся в зависимости от уровня физической активности. У спортсменов ЧСС ниже, чем у людей, которые не связаны со спортом.

Что такое ЧСС и ЧДД?
Частота сердечных сокращений — подсчет числа ударов, которые делает сердце за минуту. Частота дыхательных движений — количество вдохов и выдохов за минуту. Эти показатели дают возможность определить насколько дыхание глубокое и ритмичное, а также возможность анализа работоспособности грудной клетки. Характеристики сердцебиения в разные периоды роста отличаются.
Таблица по возрастам у детей: нормы
Исследования пульса показали, что у новорожденных он составляет 140 ударов за минуту. Частота пульса у детей в первые 12 месяцев жизни уменьшается до 110—130, а старше 12 лет — частота пульса доходит примерно до нормы взрослого. Норма ЧДД у детей важна для оценки состояния дыхательных путей, сердца, кровеносной системы и здоровья в целом. Соотношение ЧДД к ЧСС — дыхательно-пульсовый коэффициент у грудничков 1:2,5, у детей до 12-ти месяцев — 1:3, старше — 1:4. Следующая таблица представляет нормы ЧДД и ЧСС у детей по возрастам.
Измерение ЧСС и ЧДД
Как мерить пульс:
Техника подсчета дыхания у детей (вдох-выдох):
Для подсчета ЧСС, малыш должен принять неподвижное положение. Нельзя проводить измерение после различных нагрузок физических или эмоциональных, т. к. пульс учащается. После этого стоит определить соответствие результатов с показателями нормы. В норме пульсация ритмичная и четкая. Технику подсчета применяют для разного возраста. Частота дыхания измеряется на протяжении минуты. У малышей подсчет дыхательных движений лучше проводить во сне.
Отклонения от нормы
Не стоит волноваться, если ЧСС и ЧДД у малыша несколько разнятся с показаниями взрослого человека. И только при получении данных, значительно отличающихся от нормы, указанной в таблице, стоит обследоваться у врача для выяснения главной причины отклонений. Учащенное поверхностное дыхание называется тахипноэ. Превышение частоты пульса называется тахикардией, понижение — брадикардией.
Частое дыхание
Частое дыхание — увеличение повторяемости дыхательных движений, при котором его ритм не изменяется, и может развиться из-за нарушений газообмена со скапливанием в крови диоксида углерода и снижением количества кислорода. В результате амплитуда движений при дыхании становится поменьше. Временами учащенное дыхание усугубляется, что принимается за одышку, при которой частота дыхания у детей должна быть больше, чем 60 вдохов и выдохов за минуту.
Быстрый пульс
- переутомление;
- сердечные болезни;
- заболевания органов дыхания.
Вернуться к оглавлению
Медленный пульс
Если медленный пульс связан с патологиями и сопровождается неприятной симптоматикой, т. е. головокружение, слабость, упадок сил, повышенное или пониженное артериальное давление, то с высокой вероятностью диагностируют брадикардию. При отсутствии патологий и хорошем самочувствии, это говорит о хорошей натренированности организма, так как у спортсменов ЧСС ниже, чем у других людей. Пульсовой режим для рациональной физической нагрузки можно просчитать для разных возрастов, а именно: ЧСС (максимальная) = 220 — возраст (количество полных лет).
Особенности дыхательной системы ребенка[/h3]
Первое, чего так долго ждет будущая мама — первый крик малыша. Именно с этим звуком происходит и первый его вдох. К моменту рождения органы, обеспечивающие дыхание ребенка, еще не до конца развиты, и только с ростом самого организма происходит их дозревание (как в функциональном, так и в морфологическом плане).
• Они достаточно узкие.
• Относительно короткие.
• Внутренняя их поверхность нежная, с огромным количеством сосудов (кровеносных, лимфатических).

Поэтому даже при незначительных катаральных явлениях слизистая носа у ребенка быстро отекает, уменьшается и так маленький просвет, как результат — затрудняется дыхание, развивается одышка: маленькие дети еще не могут дышать ртом. Чем младше ребенок, тем опаснее могут быть последствия, и тем быстрее необходимо устранить патологическое состояние.
Правила подсчета частоты дыхания
Измерение частоты дыхательных движений не требует каких-либо особенных навыков или оснащения. Все, что понадобится – это секундомер (или часы с секундной стрелочкой) и соблюдение простых правил.
Человек должен находиться в спокойном состоянии и в удобной позе. Если речь идет о детях, особенно раннего возраста, то подсчет дыхательных движений лучше проводить во сне. Если такой возможности нет, следует максимально отвлечь испытуемого от проводимой манипуляции. Для этого достаточно взяться за запястье (где обычно определяется пульс) и тем временем подсчитывать частоту дыхания. Следует отметить, что и пульс у детей младше года (около 130-125 ударов в минуту) не должен вызывать опасений — это норма.

У грудничков настоятельно рекомендуется проводить подсчет частоты дыхания во время сна, поскольку плач может в значительной степени повлиять на результат и дать заведомо ложные цифры. Положив руку на переднюю брюшную стенку (или просто визуально), вы сможете с легкостью провести данное исследование.
Норма ЧДД у детей
Таблица демонстрирует нормы частоты дыхательных движений. Данные представлены для детей разных возрастных групп.
Как видим из таблицы, частота дыхательных движений в минуту тем выше, чем младше ребенок. Постепенно, по мере взросления, их количество уменьшается, и к пубертатному периоду, когда ребенку исполняется 14-15 лет, частота дыхания становится равной этому показателю у взрослого здорового человека. Каких-либо различий по половому признаку не наблюдается.
Типы дыхания
Существует три основных типа дыхания как у взрослого, так и у ребенка: грудной, брюшной и смешанный.
Грудной тип больше характерен для представительнец женского пола. При нем вдох/выдох обеспечиваются в большей степени за счет движений грудной клетки. Недостатком такого типа дыхательных движений является плохая вентиляция нижних отделов легочной ткани. Тогда как при брюшном типе, когда в большей степени задействована диафрагма (и визуально движется при дыхании передняя брюшная стенка), недостаток вентиляции испытывают верхние отделы легких. Данный тип дыхательных движений присущ в большей степени для мужчин.
В норме частота дыхания у здорового взрослого человека равна 16-21 в одну минуту, у новорожденных – до 60 в минуту. Выше более подробно приведена норма ЧДД у детей (таблица с возрастными нормами).

Учащенное дыхание
Первым признаком поражения органов дыхания, особенно при инфекционных заболеваниях, является учащение дыхания. При этом обязательно будут и другие признаки простудного заболевания (кашель, насморк, хрипы и т. д.). Достаточно часто при повышении температуры тела увеличивается частота дыхания и учащается пульс у детей.
Задержка дыхания во сне
Достаточно часто у маленьких детей (особенно грудничков) во сне отмечаются кратковременные по длительности остановки дыхания. Это физиологическая особенность. Но если вы заметили, что подобные эпизоды учащаются, их продолжительность становится большей или возникают другие симптомы, такие как посинение губ или носогубного треугольника, потеря сознания, немедленно необходимо вызывать «Скорую помощь», чтобы предотвратить необратимые последствия.

Заключение
Органы дыхания у детей раннего возраста имеют ряд особенностей, способствующих их частому поражению и быстрой декомпенсации состояния. Это, прежде всего, связано с их незрелостью к моменту рождения, определенными анатомо-физиологическими особенностями, незавершенной дифференциацией структур центральной нервной системы и их непосредственным влиянием на дыхательный центр и органы дыхания.
Чем младше ребенок, тем меньшим объемом легких он обладает, тем, следовательно, ему потребуется сделать большее количество дыхательных движений (вдох/выдох), чтобы обеспечить организм необходимым объемом кислорода.

Подводя итоги
Следует помнить, что у детей первых месяцев жизни достаточно часто встречается дыхательная аритмия. Чаще всего это не является патологическим состоянием, а лишь свидетельствует о возрастных особенностях.
Итак, теперь и вы знаете, какая норма ЧДД у детей. Таблица средних показателей должна приниматься во внимание, но не следует паниковать при небольших отклонениях. И обязательно проконсультируйтесь с врачом, прежде чем делать поспешные выводы!
[url=http://fb.ru/article/226879/norma-chdd-u-detey-tablitsa-chastota-dyihatelnyih-dvijeniy]http://fb.ru/article/226879/norma-chdd-u-detey-tablitsa-chastota-dyihatelnyih-dvijeniy
Норма ЧДД у детей: таблица по возрастам
Частота дыхательных движений — показатель здоровья. Норма чдд у детей, таблица со значением этого показателя для разных возрастов, а также результаты обследования помогут врачу выявить у ребенка различные отклонения.
При каждом осмотре детский врач проводит комплекс обязательных процедур, измерений. Подсчет вдохов за минуту — один из них. Этот простой показатель несет огромную информацию о состоянии дыхательной системы ребенка, о работе сердечной системы. Подсчет частоты дыхания может производиться самостоятельно. Но разобраться с полученными значениями намного сложнее. Норма частоты дыхания у детей отличается от взрослых нормативов. Это связано с анатомическими особенностями строения детского организма.
Первый вдох малыша возникает при первом его крике. До этого момента все его дыхательные органы не активные. Они развиваются, растут вместе с малышом в утробе матери. Насыщение кислородом происходит непосредственно через плаценту от крови мамы к крови малыша.
Уникальность верхних дыхательных путей ребенка (носовых путей):
- анатомическая их узость;
- относительно небольшая длина;
- наличие нежной внутренней поверхности с большим числом сосудов, которые переносят кровь и лимфу.
Поэтому минимальные катаральные проявления обязательно перерастут в отек носовой слизистой, закупорку просвета носовых проходов. За короткое время развиваются одышка, приступы нарушения дыхания (маленькие детки не умеют дышать ртом).
Особенности ткани легких у детей:
- она имеет слабое развитие;
- небольшие по объему легкие;
- значительное количество сосудов.

Методика подсчета дыхательных движений:

Частота дыхательных движений, пульс обязательны для каждого осмотра. Они очень полезны, важны для оценки состояния здоровья малыша. Он не сможет объяснить, что именно болит. А нарушение ритма, частоты дыхательных движений порой могут быть единственными симптомами патологии.

При исследовании малыш должен быть спокойным. Нельзя, чтобы он прыгал, ползал, крутился. Не следует проводить подсчет, когда малыш нервничает, плачет, кричит. Это может значительно увеличить значение показателя.
У грудничков подсчитывают чдд во время их отдыха либо сна.
Обязательно считать вдохи на протяжении минуты. У новорожденных, грудничков дыхание часто бывает аритмическим. Поэтому наиболее достоверную информацию можно получить именно так. Благодаря тому что у маленьких деток движения грудной клетки, диафрагмы ярко выраженные, не будет необходимости в использовании дополнительных приспособлений либо в касании малыша.

Составлена не одна таблица, позволяющая точно определить норму дыхательных движений ребенка в минуту. Она составлена по возрастам, поскольку в разном возрасте частота дыхания немного изменяется. Показатель тем выше, чем младше ребенок. Постепенно, с возрастом частота уменьшается. Приблизительно в 14-15 лет показатель дыхания приравнивают к взрослому по частоте. Пол никак не влияет на частоту дыхания.

У деток и взрослых различают три главных типа дыхания:
О грудном дыхании говорят тогда, когда вдох и выдох в большей степени происходят за счет перемещения стенок грудной клетки. Такой тип более свойственен представительницам слабого пола. Его недостаток в том, что это поверхностный тип дыхания. Нижние отделы легких в таком случае плохо вентилируются.
При брюшном типе дыхание осуществляется за счет диафрагмы (визуально заметно, как двигается передняя брюшная стенка). При таком дыхании страдают от гиповентиляции верхние отделы легких. Такой тип присущ зачастую представителям мужского пола.
При смешанном дыхании происходит равномерное движение грудной клетки во всех ее направлениях. Его считают самым правильным типом дыхания, при котором происходит полноценная вентиляция всех отделов легочной ткани. Частота дыхания у здорового взрослого составляет 16-20 движений в минуту. У новорожденного малыша этот показатель составляет 60 вдохов в минуту.

Тахипноэ свидетельствует о патологии органов дыхания, которое сопровождается кашлем, насморком и хрипами. При повышении температуры тела могут увеличиваться частота дыхания, пульса (особенно часто такое наблюдают у деток).

Если проблем со здоровьем нет, то увеличение частоты дыхательных движений может означать одно: малыш дышит поверхностно, а легкие недостаточно тщательно вентилируются. Задержка дыхания во сне — это ночное апноэ. Такое состояние часто наблюдается у грудничков во время сна (их физиологическая особенность). Проявляется кратковременными эпизодами остановки дыхания до 10-15 минут.
Скорая медицинская помощь требуется в следующих случаях:
- возникла потеря сознания;
- бледность кожи, слизистых;
- аритмичный пульс;
- посинели губы, носогубный треугольник, кончики пальчиков;
- увеличилась продолжительность ночного апноэ;
- участились эпизоды апноэ.
Родителям недоношенных деток особенно важно знать, какие меры следует принимать при апноэ. Вот некоторые рекомендации:
- не укладывать малыша спать на спинку;
- маме нужно овладеть базовым приемом провоцирования вдоха простым массажем;
- следует знать методику стимулирования дыхания брызгами холодной воды.

Периодическое дыхание (синдром Чейна-Стокса) — патологический тип, при котором дыхание сначала редкое, поверхностное. Затем оно переходит в частое и глубокое дыхание. После пиковой частоты опять становится редким и поверхностным, потом наступает кратковременная задержка. Такое дыхание характерно для недоношенных деток.
По мнению современных докторов, такое дыхание само по себе опасности для здоровья либо жизни малыша не представляет. Оно только говорит о неполном формировании нервных импульсов в коре головного мозга. Уже через месяц оно немного выравнивается. А через год проходит вообще. Если такое дыхание возникло резко на фоне полного благополучия — это сигнал о наличии патологического процесса в головном мозге, ситуация требует немедленного обследования у доктора.

Критическое тахипноэ — это увеличение частоты дыхания на 20% и более от возрастной нормы. Такое бывает при разных недугах:
- простуда;
- грипп;
- ложный круп;
- бронхит;
- сердечная патология.

Зачастую учащенное дыхание возникает вместе с одышкой либо сопением малыша. Брадипноэ — редкое дыхание. У деток грудного возраста оно бывает крайне редко. Говорить о патологии можно тогда, когда частота снизилась на 20% и более от возрастных норм. Это может быть первым признаком развития менингита.
Причины развития патологического дыхания:
Дыхательный процесс учащается при физической нагрузке, различном эмоциональном состоянии малыша. Он начинает часто дышать при возбуждении, серьезном увлечении чем-то. Это физиологическая реакция организма, которая не требует диагностики и лечения.
У деток старшего возраста дыхательные движения полностью зависят от степени нагрузки. При беге, прыжках, быстрой ходьбе, во время подвижных игр оно должно ускоряться. Если этого не случается, нужно обязательно обследоваться у доктора.
Родители должны периодически контролировать частоту экскурсий грудной клетки своего ребенка. Особенно важно делать это у новорожденных деток и у малышей до года, поскольку многие недуги протекают у них бессимптомно. Только изменение показателей может сигнализировать о ранней стадии патологии.
http://vashflebolog.com/diagnostics/pulse/norma-chdd-u-detej-tablica-2.html
Чдд у детей: норма по возрастам, таблица
Соматические проблемы
Соматические проблемы — это заболевания, не связанные с расстройствами нервной системы. Чтобы исключить соматические нарушения — необходимо проконсультироваться с педиатром.
Если у вашего малыша болит животик, не стоит ожидать, что его сон будет хорошим. Причиной этому могут быть, желудочно-кишечные колики, спазмы. Но, как правило, желудочно-кишечные расстройства дают временное нарушение сна — только на период обострения.
Самая частая причина устойчивого расстройства сна на первом году жизни — это рахит — нарушение фосфорно-кальциевого обмена, вследствие дефицита витамина Д. На начальных стадиях рахита всегда отмечается повышение нервно-рефлекторной возбудимости, этот симптом может отчетливо выявляться с 3-4 месяцев, в некоторых случаях даже раньше — с 1,5 месяцев. У ребенка появляется беспокойство, пугливость, раздражительность, заметно нарушается сон. Дети часто вздрагивают, особенно при засыпании. Усиливается потливость, прежде всего, во сне и при кормлении. Наиболее сильно потеют лицо и волосистая часть головы. Назначение врачом соответствующей дозы витамина Д приводит к улучшению состояния.
Необходимость распорядка дня
Даже изначально правильно установленный распорядок дня может быть нарушен в силу ряда причин. Чтобы сформировать и закрепить стойкую привычку соблюдать режим сна в любых условиях, доктор Комаровский советует следовать определенным рекомендациям.
Научить младенца различать день и ночь. В период бодрствования следует открывать шторы, включать свет, прибавлять звук радио или телевизора, активно проводить время с малышом дома или на прогулке. В ночные часы, наоборот, приглушать освещение, устранять все раздражающие факторы.
Организовать спальное место. Оно предполагает правильный выбор в меру упругого матраса и плоской подушки для сохранения осанки ребенка. Постельное белье должно быть из натуральных тканей. Застилать кроватку следует тщательно, чтобы не было складок или вмятин, способных причинить дискомфорт грудничку
Соблюдать личную гигиену малыша. Белье грудничка из натуральных тканей должно быть удобным и чистым, подгузники сухими. Мокрые пеленки и памперсы могут не только причинить неудобство, но и спровоцировать развитие недомогания.
Скорректировать питание крохи. Сытый малыш, как правило, спокойно и крепко спит. Поэтому перед сном обязательно нужно кормить его. При грудном вскармливании младенцы засыпают уже во время еды, но дети постарше должны ложиться с полным желудком.
Внимание! Выполнять вечерний ритуал. Важный момент, который надо начинать практиковать с первых дней жизни
Он предполагает обязательное ежевечернее купание с добавлением успокаивающих травяных отваров. По мере взросления это может быть колыбельная, укладывание игрушек спать, чтение сказок, негромкая беседа. Такие действия помогут выработать ассоциации сна.
Режим месячного ребенка довольно простой: сон и кормление. Также малышу нужно регулярно бывать на свежем воздухе и проводить гигиенические процедуры. Если чадо понимает, что сейчас будет, ему значительно легче привыкнуть к ритмам.
Психологи говорят, что дети с правильно организованным режимом и во взрослой жизни проявляют себя дисциплинированно и обладают уверенностью в выполнении повседневных задач.
При искусственном или смешанном вскармливании малыш съедает стандартную порцию, состав которой не меняется в зависимости от времени кормления. Учитывая то, что кроха питается приблизительно одинаково, то и время усвоения пищи всегда составляет примерно три часа.
Частота питания ребенка, находящегося на искусственном вскармливании, меньше, поскольку на переваривание смеси уходит больше времени.
Новорожденный в 3 месяца: что должен уметь? Нормы и патология
Доношенный ребенок в этом возрасте имеет бархатистую розовую кожу. Ножки и ручки – в симметричных складочках. Если складочки находятся на разном уровне, необходимо записаться на консультацию к педиатру и ортопеду. Возможно, у крохи развивается дисплазия.
Трехмесячный малыш уже различает запахи и реагирует на них мимикой и жестами. Ребенок способен удерживать в ручке игрушку и рассматривать ее на расстоянии. Впервые родители могут заметить на лице крохи улыбку. Малыш также начинает осваивать различные вкусы.
В этом возрасте новорожденный прислушивается к всевозможным звукам и разговорам, узнает маму с папой. Услышав знакомый голос, ребенок поворачивает головку в его сторону. Увеличивается и режим бодрствования — малыш может играть с мамой на протяжении 1,5-2 часов.
Здоровый ребенок хорошо держит голову и способен переворачиваться со спинки и животика на любой бочок. Также в этом возрасте родители замечают «гуление» и «агуканье» малыша. Новорожденный осознанно реагирует на обращения мамы.
Фазы сна у ребенка 1-3 месяцев
В период жизни с первого по третий месяц фазы сна грудничка становятся все более напоминающими паттерн сна (его периодичность в течение полных суток) взрослых людей. Взросление младенца происходит в индивидуальном режиме. При этом последний от возраста ребенка не зависит: изменения отмечаются как на втором месяце жизни младенца, так и в конце третьего.
Продолжительность фаз детского сна меняется следующим образом: уменьшается доля парадоксального (быстрого, сопровождающегося движениями глаз) периода и возрастает процент ортодоксального (медленного). Обусловлено это продолжающимся развитием мозга.
Кроме того, в этом возрасте у малышей отмечается изменение сценария сна. Теперь он начинается медленной фазой, которая переходит в быструю. Оба цикла длятся 40-50 минут. Затем ребенок просыпается. Это физиологическая особенность детского организма, поскольку малышу регулярно необходимо дать оценку своему состоянию: комфортно ли ему, хочется ли кушать, сухой ли подгузник.
Если раздражающие факторы отсутствуют, то кроха снова засыпает. В среднем это занимает одну-десять минут. Если что-то тревожит, младенец подает доступный сигнал – плач или всхлипывание.
Особенности течения сновидения грудничка в возрасте 1-3 месяцев:
- после засыпания малыш сразу переходит в медленную фазу;
- прохождение парадоксального периода сопровождается повышенной активностью – отмечаются движения ножками, ручками;
- между сменами цикла – прохождением обеих фаз – малыш просыпается;
- глубокий медленный период, в течение которого ребенок крепко спит и не реагирует ни на какие внешние раздражители;
- уменьшение совокупного количества времени, затрачиваемого на отдых;
- умение различать день и ночь.
Особенности сна грудничка
Новорожденный младенец проводит во сне большую часть жизни. Во время отдыха продолжается активное формирование организма, развитие органов. Но режим в грудном возрасте отсутствует, и родителям не нужно пытаться наладить его: малютка сам определит, когда пора отдыхать, продемонстрировав усталость и желание спать.
Сон грудничка не зависит от времени суток и биологических часов. Ребёнок не знает о понятиях дня и ночи, а ориентируется на физиологические потребности. Родителям стоит помнить, что каждый малыш индивидуален и имеет особенности, на которые нужно ориентироваться. Одни дети крепко спят всю ночь, пробуждаясь для кормлений, другие постоянно просыпаются и подолгу бодрствуют. Существуют различия в дневном сне: кроха может долго проявлять интерес к происходящим вокруг событиям и познавать мир в светлое время суток, но не считается отклонением и продолжительный отдых. Потребности и продолжительность сна тоже разные.

Сон включает две стадии: медленную и быструю. Продолжительность и смена фаз у малышей до года специфичны и имеют особенности. У взрослых людей быстрый сон занимает от 15 до 20-25% общей продолжительности, а у детей первого года жизни – до половины. В эту стадию грудничок переходит из состояния бодрствования. Постепенно длительность быстрой фазы сокращается
Важность поверхностного сна неоценима: в этот период усваивается информация, мозг «перезагружается», снимается напряжение, происходит релаксация. Малышу могут сниться яркие сновидения, которые обеспечивают тренировку важных мозговых отделов, помогают привыкать к окружающему миру
Медленный сон имеет четыре фазы: дремота, засыпание, глубокий сон и очень глубокий. Длится стадия недолго – около 20-30 минут. В это время ребенок отключается от окружающего мира, не реагирует на внешние раздражители. Разбудить его сложно: он спит крепче, чем взрослый. Во время глубокого сна восстанавливаются энергетические резервы и силы, нормализуется и стабилизируется работа внутренних органов.
Длительность быстрой фазы сна у грудничков по месяцам видна в таблице:
| Возраст | Доля быстрой фазы |
| Новорожденные дети | 70-75% |
| 1-3 месяца | 50-60% |
| 3-6 месяцев | 40-50% |
| От полугода до года | 35-40% |
От 0 до 3 месяцев
Типичный сон в этом возрасте
В этом возрасте новорожденный спит довольно много — приблизительно от 17 до 18 часов в день в течение первых нескольких недель и 15 часов в день к трем месяцам.
Дети почти никогда не спят больше, чем три-четыре часа подряд, ни днем, ни ночью. А значит, и вы тоже не сможете спать много часов подряд. Ночью вам придется вставать, чтобы покормить и перепеленать вашего ребенка; в течение дня вы будете играть с ним. В то время как некоторые дети спят всю ночь уже в возрасте 8 недель, многие малыши не достигают этого показателя, пока им не исполнится 5 или 6 месяцев. Вы поможете своему ребенку скорее достичь этого результата, с самого начала прививая ему хорошие навыки сна.
Как привить навыки здорового сна?
Вот что вы можете сделать в этом возрасте, чтобы помочь вашему ребенку приобрести правильные навыки сна:
Изучайте признаки утомления ребенка
Первые шесть-восемь недель ваш ребенок не сможет бодрствовать больше, чем два часа подряд. Если вы не уложите его спать дольше этого времени, он будет переутомлен и не сможет хорошо заснуть. Наблюдайте, пока не заметите, что ребенок становится сонным. Он трет глаза, дергает себя за ухо, у него под глазами появляются слабые темные круги? Если вы наблюдаете эти или любые другие признаки сонливости, отправляйте его прямо в кроватку. Скоро вы так изучите ежедневные ритмы вашего ребенка и его поведение, что у вас разовьется шестое чувство и вы будете инстинктивно знать, когда он готов ко сну.
Начинайте объяснять ему различие между днем и ночью
Некоторые младенцы — совы (кое-какие намеки на это вы, возможно, уже заметили во время беременности). И в то время, как вы захотите погасить свет, ребенок может все еще оставаться очень активным. В первые несколько дней вы не сможете ничего с этим поделать. Но как только ребенку исполнится приблизительно 2 недели, вы можете начинать обучать его отличать ночь ото дня.
Когда ребенок бодр и активен в течение дня, играйте с ним, включайте свет в доме и в его комнате, не старайтесь уменьшить обычные дневные шумы (звуки телефона, ТВ или посудомоечной машины). Если он засыпает во время кормления, разбудите его. Ночью с ребенком не играйте. Когда входите в его комнату для кормления, приглушите свет и шум, не говорите с ним слишком долго. Пройдет не так много времени, и ваш малыш начнет понимать, что ночное время — для сна.
Дайте ему шанс заснуть самостоятельно
Когда ребенку исполняется от 6 до 8 недель, начинайте давать ему шанс заснуть самостоятельно. Как? Положите его в кроватку, когда он сонный, но все еще не спит, советуют эксперты. Они отговаривают от укачивания или кормления ребенка перед сном. «Родители думают, что если они начнут приучать ребенка слишком рано, это не даст эффекта, — говорят они,— Но это не так. Младенцы приобретают привычки, связанные со сном. Если Вы качаете вашего ребенка перед сном каждую ночь в течение первых восьми недель, почему позже он должен ожидать что-то другое?»
Какие сложности могут возникнуть?
К моменту, когда ваш ребенок достигает 2-х или 3-х месяцев, он уже может пробуждаться ночью чаще, чем надо, а также развить отрицательные ассоциации, связанные со сном.
Новорожденные должны просыпаться ночью для еды, но некоторые могут случайно будить себя прежде, чем они действительно нуждаются в кормлении. Чтобы избежать этого, попробуйте пеленать вашего ребенка (уютно заверните его в одеяло) перед тем, как класть в кроватку на ночь.
Избегайте ненужных ассоциаций, связанных со сном — ваш ребенок не должен зависеть от укачивания, кормления для того, чтобы заснуть. Положите ребенка в кровать прежде, чем он заснет и позвольте ему заснуть самостоятельно.
Как нормализовать показатели
Нарушение частоты пульса у детей является опасным симптомом, если оно возникает часто и не связано с физической нагрузкой или эмоциональным возбуждением.
Минимизировать риск, сопряженный с отклонениями ЧСС от нормы, удается при выполнении простых рекомендаций:
- Необходимо, чтобы ребенок ежедневно делал простые физические упражнения. Нагрузка увеличивается постепенно. Достаточно уделять занятиям 20 – 30 минут в день.
- Обязательной профилактической мерой является длительное пребывание на свежем воздухе.
- Благоприятное воздействие на состояние сердечной мышцы оказывают пешие прогулки и активные игры на детской площадке.
- Сбалансированное питание, богатое витаминами и необходимыми микроэлементами – залог хорошего состояния сосудов.
- Не рекомендуется вводить в меню малыша жирные, жареные, осрые и очень соленые блюда.
- Соблюдение режима дня. Нужен полноценный сон, отсутствие стрессов, дозировка просмотра телепередач и компьютерных игр. Это также положительно скажется на общем состоянии ребенка.
Вот некоторые из них:
- Освободить область шеи и груди от тесной одежды, чтобы обеспечить доступ воздуха.
- Полежать спокойно, расслабив все тело.
- Ладошками легонько надавливать на закрытые веки 5-10 секунд.
Существуют специальные препараты для снижения частоты пульса. Однако их применение допускается только по назначению врача.
Нормы сна для детей от рождения до года
 Продолжительность сна зависит от возраста, состояния здоровья, темперамента ребенка. Играют роль индивидуальные особенности организма, условия отдыха
Продолжительность сна зависит от возраста, состояния здоровья, темперамента ребенка. Играют роль индивидуальные особенности организма, условия отдыха
В это время созревает нервная система малыша, укрепляется иммунитет.
Значительные отклонения от нормы могут вызвать тяжелые последствия.
Таблица, отражающая нормы сна по месяцам
| Месяцы жизни | Количество часов сна за сутки | Общая продолжительность дневного сна | Число перерывов на отдых днём | Длительность ночного сна |
|---|---|---|---|---|
| 0-1 | 20 | просыпается | только для | еды |
| 1 | 20 | 8-9 | 5-6 | 10-12 |
| 2 | 18 | 7-8 | 4 (2 по 3 часа и 2 по 30-40 минут) | 10 |
| 3 | 17 | 7 | 4 (дважды по 3 часа и 2 раза по 30 минут) | 10 |
| 4 | 17 | 7 | 4 (2 промежутка по 3 часа, 2 по 30 минут) | 10 |
| 5 | 16 | 6 | 3 (2 раза по 2.5 часа, 1 раз 1 час) | 10 |
| 6 | 15 | 5 | 3 (дважды по 2 часа, 1 раз 1 час) | 10 |
| 7 | 15 | 5 | 2 раза по 2.5 часа | 10 |
| 8 | 15 | 5 | Дважды по 2.5 часа | 10 |
| 9 | 15 | 5 | 2 периода по 2ч 30 минут | 10 |
| 10 | 14 | 4 | 2 раза по 2 часа | 10 |
| 11 | 14 | 4 | 2 по 2 часа | 10 |
| 12 | 13-14 | 4 | 2 (1 раз 2-2.5 часа, 1 раз 1-1.5 часа) | 10 |
Особенности детского отдыха в разном возрасте
Потребности ребенка первого года жизни в отдыхе и бодрствовании различны в зависимости от возраста. Каждый месяц меняются его физиологические особенности, развивается нервная система, появляется большая необходимость в активном времяпровождении.
Изменяется продолжительность быстрой и медленной фаз сна. Дневной сон становится короче, начиная от 4-5 раз, к 12 месяцам многие малыши спят всего дважды в день.
Период новорожденности до 1 месяца
В первый месяц жизни новорожденный спит до 20 часов в сутки. Просыпается он только для приема пищи. День и ночь маленькими детьми не различаются,  поэтому продолжительность сна не зависит от времени суток.
поэтому продолжительность сна не зависит от времени суток.
Помочь малышу ориентироваться во времени можно, раскрывая в моменты бодрствования шторы, а в темное время не включая яркий свет. Ночью нужно пользоваться максимально тусклым ночником желтого спектра. Голубое освещение разрушает гормон мелатонин, способствующий полноценному отдыху.
Период от 1 до 3 месяцев
К двум месяцам малыш способен различать время суток. К 12 неделям вырабатывается режим с более продолжительным ночным отдыхом, составляющим 10 часов, и четырьмя дневными промежутками сна разной длины.
В темное время покой прерывается на 2-3 кормления. Днём в период бодрствования кроха играет, развивается.
Сон у деток 3-6 месяцев
Ребёнок на четвертом месяце жизни спит ночью 6-8 часов, днем способен играть до 120 минут подряд. Вырабатывается стабильный режим отдыха и активной деятельности.
Развивается слух и зрение, малыш может просыпаться от незначительных шумов, привлекших внимание. Яркий свет, включенный телевизор, новая игрушка способны помешать засыпанию
Параметры отдыха от 6 до 9 месяцев
В этом возрасте дети активно интересуются окружающим миром, начинают ползать, переступать у опоры. Движение и новые впечатления помогают спать более глубоко, но менее продолжительно.
Дневной отдых происходит дважды. Длительность его разная, зависит от индивидуальных особенностей ребенка.
Как спят дети 9-12 месяцев
Потребности во сне составляют при этом возрасте 13-14 часов. Дитя способно спать в ночное время непрерывно. Днем малыши отдыхают 2-3 раза. Один отдых более длительный, а два короткие.
Но некоторым младенцам достаточно двух продолжительных периодов. Это зависит от уровня созревания нервной системы.
Что делать, если ребенок путает день с ночью?
Некоторые дети проявляют активность в ночное время, а днем большую часть времени проводят во сне. Данное явление носит название «перевернутый график».
Какие действия нужно предпринять, если малютка путает день с ночью? Для начала, проконсультируйтесь с вашим педиатром. Обычно врач советует давать новорожденному успокоительные препараты в виде настоя пустырника или валерианы. Приложите все усилия, чтобы ваш кроха вернулся к обычному режиму дня ребенка до года.

Как вернуть ребенка к правильному режиму дня?
Постарайтесь выяснить причину, по которой это произошло
Обратите внимание, из-за чего конкретно малютка не может уснуть. Возможно, он плохо себя чувствует: болит животик, горло или ухо, поднялась температура
Если это подтвердится, обратитесь за помощью к врачу и выполняйте его предписания.
Убедитесь, что в своей кроватке крохе удобно и комфортно. Постельное белье должно быть выполнено из натурального материала. Подушку класть не обязательно или подберите совсем низкую.
Положив ребенка в кроватку, посмотрите, нет ли складок на его одежде, из-за которых он может чувствовать себя некомфортно. Пижаму для малыша выбирайте только из хлопковой или льняной ткани, со швами наружу.
На ночь лучше всего запеленать малыша – если он будет двигать ручками и ножками, может от этого проснуться.
Каждый день в комнате малютки делайте влажную уборку, а также стабильно осуществляйте проветривание. Нормальной температурой для новорожденного считается +20 или +22 °С. Кроха может проснуться и заплакать, если замерзнет или вспотеет.
Постарайтесь сделать так, чтобы активной деятельностью малыш занимался в дневное время.
Строго придерживайтесь выбранного режима ребенка. Особое внимание уделяйте сну и бодрствованию. Если карапуз в утренние или дневные часы проводит во сне больше отведенного времени, разбудите его.
При купании в воду можете добавить отвар или настой, обладающий успокоительным действием. Сначала обратитесь за консультацией к врачу.
Если кроха проснулся в ночное время, не стоит включать свет и громко разговаривать.
Убедитесь, что карапуз не голоден. Последний раз покормите его в период с 23 до 24 часов.
ЧИТАЕМ ТАКЖЕ: какая норма температуры тела у новорожденных до месяца?
Вернуть кроху к правильному графику в ваших силах. На это уйдет не один день. Главное – терпение, и все получится. Ночью все дети должны спать. Этого вы и должны добиться от своего непоседливого карапуза.
Как правильно укладывать спать
У детей в возрасте 5 месяцев сложности с засыпанием возникают не потому, что маленький слишком избалован или у него плохой характер. Это происходит из-за неумения осознанно расслабиться и отвлечься от внешних раздражителей, когда организм нуждается в отдыхе. Чтобы свести младенческие капризы к минимуму, крохе нужно помочь заснуть. Для этого нужно руководствоваться следующими простыми советами:
- Не стоит строго придерживаться режима. Соблюдение расписания с точностью до минут может только накалить обстановку, лучше подстроившись под биоритмы малютки, скорректировать время сна и кормлений.
- При первых проявлениях усталости нужно отправлять крошку спать.
- Легче всего малышу уснуть у материнской груди. Педиатры советуют сохранять естественное вскармливание хотя бы до года.
- Необходимо создать успокаивающую окружающую обстановку. Детям часто помогает заснуть тихая музыка или колыбельная песенка, монотонные равномерные звуки, наподобие шума дождя.
- Малыш должен чувствовать себя комфортно. Нужно подобрать постельное белье из натуральных тканей, мягкую дышащую одежду, плоскую подушку с гипоаллергенным наполнителем.
- Во сне ребеночек не должен замерзнуть или перегреться. Кроватку не следует размещать рядом с батареей отопления, обогревателями и окнами. При температуре выше 24°С рекомендуется укрывать грудничка одной простынкой. Теплое одеяло используют, если в комнате холоднее 18°С. В помещении нет необходимости надевать на ребенка головной убор и укрывать его выше груди.

Черты и отличительные особенности стадий покоя
Маленькие дети спят не так, как взрослые, фазы сна грудного ребенка отличаются своей очередностью и продолжительностью. Системы функционирования организма младенца, в первую очередь, головной мозг несовершенны, поэтому схема действия двух важных состояний покоя – быстрого и медленного сна специфична.
Парадоксальная фаза
Фаза быстрого сна является главенствующей в жизни новорожденного. Иное её название –REM период (в переводе «активное глазное движение») или БДГ – «быстрые движения глаз». Подобное наименование стадия обрела за подрагивающие ресницы и быстро бегающие под ними зрачки. По этим признакам парадоксальная фаза может ввести родителей в заблуждение – они могут посчитать ребенка бодрствующим.
На этапе быстроволнового сна проходят очень важные для малыша процессы:
- тренировка и стимуляция развития мозга за счет ярких сновидений;
- релаксация и снятие нервного напряжения;
- переосмысление и закрепление новой информации;
- мозговая перезагрузка.

Мозг на этом этапе активен и словно дрейфует на краю сознания. По мере роста малыша доля быстрой фазы сокращается.
Ортодоксальный или глубокий сон
Этап небыстрого (медленного) сна, или non-REM(в переводе «без активного глазного движения») формируется на стадии более зрелого развития коры головного мозга. Именно она отвечает за спокойное ночное почивание. Различают 4 степени ортодоксальной фазы:
- Дремота – отдых поверхностный, малыш реагирует на все звуки.
- Засыпание – переходное состояние между дрёмой и покоем, младенец при посторонних шумах может проснуться.
- Глубокий сон – тельце расслаблено, ручки-ножки тяжелеют, реакция на слабые помехи отсутствует.
- Очень глубокий сон – полное отключение от внешнего окружения, шумы не действуют на ребенка, искусственное выведение из этого состояния полностью дезориентирует малютку.
Данная фаза отдыха важна для полноценного формирования и нормального развития ребенка. Восстанавливаются силы крошки, возобновляется потраченная энергия, организм перезагружается. Медленная стадия недолгая, не более получаса, но со временем продолжительность её возрастает, так как малыш становится более активным и больше устает.
БДГ или что тебе снится, малыш?

Парадоксальная фаза сна у новорожденных, как было отмечено, расцвечена картинками грёз. Какие видения и зрелища заставляют кроху улыбаться, морщить носик, хмурить бровки, подергивать ручками и ножками? Ведь его познания об окружающей действительности ничтожно малы.
Нет единого мнения по поводу сновидений у грудничков ни среди ученых, ни среди нейрохирургов. Но существует представление, что на этапе формирования межнейронных связей человечек видит цветовые пятна, либо самое первое и теплое, с чем он постоянно сталкивается – это мамина грудь.
Компонентами сновидений помимо зрительных образов могут служить ощущения: ведь грудничок уже различает холод и тепло, мокро или сухо. А со временем по мере пополнения информации ребенок уже будет видеть во сне родные лица и знакомые предметы.
Фазы сна на первом году жизни младенца
Примерно с 3-го месяца жизни сон малыша схож с покоем старших, за исключением продолжительности циклов. Полный круг состоит из четырех стадий медленной фазы и одного быстрого сна. В младенческом возрасте единый цикл составляет 45-50 минут, после 5 лет приближается к часу и лишь после 10-12 лет приравнивается к взрослому.
Ниже представлена таблица, в которой показано изменение соотношения парадоксальной фазы сна у грудничков на первом году жизни по месяцам.
| Возраст ребенка | Доля быстрой фазы, % |
|---|---|
| Первый месяц | 70-75 |
| До 3-х месяцев | 45-50 |
| До 5 месяцев | 37- 40 |
| От полугода до года | 35-40 |
Чаще всего дети просыпаются на парадоксальной стадии, количественная составляющая которой превалирует надортодоксальной. Именно поэтому отдых грудничков прерывист и недолог.
После 4 месяцев
К 4—5 месяцам у малыша начинает проявляться активный интерес к окружающим предметам, людям, событиям, что становится причиной более длительного периода бодрствования. К стадиям отдыха добавляется быстрая.
Реклама:
Чередование фаз в этом возрасте соответствует взрослому. Общее время отдыха — 15—16 часов, из них ночной составляет 8—10, а остальные часы делятся на 3 дневных сна.
Грудничок продолжает просыпаться в конце каждого цикла для проверки своего общего состояния и контроля потребностей. Если его все устраивает — снова погружается в сон. Не следует приучать ребенка к укачиванию на руках, иначе при таких пробуждениях он не сможет уснуть самостоятельно и будет требовать создания привычных условий.
Дневной отдых по мере взросления постепенно сокращается по длительности и по частоте. По достижению 3 лет ребенок может бодрствовать целый день без отдыха. Настаивать на укладывании в постель днем родителям не нужно
Важно, чтобы младенец достаточно спал ночью
Необходим ли дневной отдых
Отдых в дневное время помогает не только восстановить силы карапуза, но и улучшить его иммунитет, память и познавательные способности. Для детей он намного важнее, чем для взрослых, ведь именно в процессе медленной фазы высвобождается гормон роста.

Несоблюдение режима отдыха и бодрствования крохи может приводить к следующим неприятностям:
- нарушается гармоничное физическое, психическое и интеллектуальное развитие;
- недополученную энергию дети пытаются компенсировать поеданием большого количества пищи, что приводит к лишнему весу;
- малыши становятся раздражительными, и у них преобладает плохое настроение.
норма частоты дыхательных движений, на что указывают отклонения, как правильно измерять, причины повышенной и пониженной частоты
Частота дыхательных движений зависит от состояния здоровья и факторов, связанных с физической активностью. Нормальная частота дыхания также отличается у взрослых и детей.
Частота дыхательных движений — количество вдохов и выдохов, которые человек совершает ежеминутно. Это один из главных биомаркеров, то есть индикаторов общего состояния организма. К числу других биомаркеров в медицинской практике относят температуру тела, пульс и кровяное давление.
Когда человек выполняет вдох, кислород попадает в лёгкие и через них проникает во все части организма. При выдохе тело покидает углекислый газ. Нормальная частота дыхательных движений играет ключевую роль в поддержании баланса кислорода и углекислого газа.
Содержание статьи:
Нормальная частота дыхательных движений у взрослых

У взрослых людей нормальный диапазон частоты дыхательных движений составляет от 12 до 20
Притом что даже у здоровых людей частота дыхания может немного отличаться, существует диапазон значений, который врачи считают нормальным. В расслабленном состоянии люди, не имеющие серьёзных заболеваний, совершают от 12 до 20 дыхательных движений в минуту.
При показателях, которые входят в этот диапазон, углекислый газ покидает лёгкие в том темпе, в котором он вырабатывается организмом. Если частота дыхания превышает 20 вдохов и выдохов в минуту или не достигает значения в 12 дыхательных движений, то нормальный процесс дыхания нарушается.
Нормальная частота дыхательных движений у детей
Нормальная частота дыхания у детей зависит от возраста и составляет:
- от рождения до 1 года — от 30 до 60;
- от 1 года до 3 лет — от 24 до 40;
- от 3 до 6 лет — от 22 до 34;
- от 6 до 12 лет — от 18 до 30;
- от 12 до 18 лет — от 12 до 16.
Как правильно измерять частоту дыхательных движений?
Для корректной оценки частоты дыхательных движений следует проводить замеры во время отдыха. Необходимо понимать, что физическая активность и даже простая ходьба по комнате может оказывать влияние на этот показатель.
Для точных измерений, можно наблюдать за подъёмом и опусканием грудной клетки человека. Одно дыхательное движение включает в себя один вдох (грудная клетка поднимается) и последующий выдох (грудная клетка опускается).
Чтобы измерить частоту дыхательных движений, следует посчитать, сколько таких подъёмов и опусканий человек совершает в течение 30 секунд, а затем умножить полученную цифру на 2.
О чём могут говорить отклонения частоты дыхательных движений?
Дыхание находится под контролем головного мозга, который отправляет соответствующие сигналы к дыхательным мышцам. Вдохи и выдохи происходят автоматически, то есть мысленно человек не отслеживает эти процессы.
Иногда организму требуется корректировка частоты дыхательных движений. Рецепторы головного мозга определяют недостаток кислорода или избыток углекислого газа, а затем посылают на периферию информацию о том, каким образом нужно изменить характер дыхания.

Стресс может вызывать учащённое дыхание
Отклонения частоты дыхательных движений могут указывать на ряд различных проблем. Высокий или низкий темп дыхания может стать следствием физической нагрузки. В таких случаях повышение частоты вдохов и выдохов не свидетельствует о физиологических нарушениях.
Однако иногда к корректировке дыхания приводят различные заболевания, травмы или некоторые химические соединения. Если врач заметит отклонения в частоте дыхания, которые не связаны с физической активностью, то он постарается выявить медицинские проблемы.
В 2016 году японские учёные провели исследование, в ходе которого была изучена информация о 15 тыс. пациентов, посетивших центры оказания неотложной медицинской помощи. Выяснилось, что высокая частота дыхательных движений была предвестником обострения медицинских проблем после выписки.
Люди с более высокими показателями частоты дыхания возвращались в больницы чаще по сравнению с теми пациентами, которые не имели отклонений.
На частоту дыхательных движений может оказывать влияние множество факторов, например травмы, физическая активность, эмоции, настроение, а также целый ряд заболеваний.
Причины повышенной частоты дыхательных движений
К числу распространённых причин повышенной частоты дыхания относится следующее.
- Тревожность. Люди могут дышать быстрее, когда они встревожены или испытывают страх. Быстрое дыхание или гипервентиляция — распространённый симптом панических атак. Однако данная проблема обычно быстро исчезает, как только проходит паническая атака.
- Лихорадка. Поскольку лихорадка характеризуется повышением температуры тела, она также увеличивает темп дыхания. Таким образом организм человека пытается ослабить жар.
- Заболевания дыхательной системы. Сразу несколько заболеваний лёгких, например астма, пневмония или ХОБЛ, могут провоцировать затруднённое дыхание, которое приводит к повышению частоты дыхательных движений.
- Проблемы с сердцем. Если сердце работает неправильно и не обеспечивает поступление в органы достаточных объёмов кислорода, организм может отреагировать на это учащённым дыханием.
- Обезвоживание. Обезвоживание может повышать частоту дыхания, поскольку при таком состоянии организм пытается получить энергию для клеток.
Причины пониженной частоты дыхательных движений
К числу факторов, вызывающих низкий темп дыхания, относится следующее.
- Передозировка лекарствами. Передозировка определёнными лекарственными препаратами, например наркотическими средствами, может угнетать драйверы дыхания в головном мозге и приводить к низкой частоте дыхательных движений.
- Обструктивное апноэ сна. Апноэ во сне характеризуется блокировкой дыхательных путей, которая часто развивается на фоне расслабленности мышц мягких тканей горла. Такая блокировка вызывает короткие паузы в дыхании и может понижать общий дыхательный темп.
- Травмы головы. Травмы головы могут влиять на тот участок мозга, который задействован в дыхании. Это может приводить к менее частому дыханию.
Когда следует обращаться к врачу?

К врачу следует обращаться в срочном порядке, если учащённое дыхание возникает наряду с болью в грудной клетке
Незначительное и непродолжительное отклонение частоты дыхания от нормального диапазона не всегда указывает на серьёзные проблемы. Однако в некоторых случаях слишком высокий или слишком низкий темп дыхания представляет собой признак медицинских состояний, требующих помощи врачей.
Если рассматриваемый показатель сильно отличается от нормы, то человеку лучше показаться специалисту. Аналогичным образом следует поступить, если наряду с затруднённым дыханием наблюдаются другие симптомы, например лихорадка, утомляемость или болезненное горло.
Людям, которые знают о наличии у себя заболеваний лёгких, таких как эмфизема, астма или хронический бронхит, также рекомендуется встретиться с врачом при появлении отклонений в частоте дыхательных движений, поскольку такой симптом может указывать на развитие обострений.
За неотложной медицинской помощью следует обратиться, если возникают следующие проблемы:
- боль в грудной клетке;
- посинение участков кожи;
- «булькающие» звуки при дыхании;
- очень маленькое количество вдохов и выдохов, совершаемых в минуту.
Перспективы
Нормальный показатель частоты дыхательных движений зависит от возраста и уровня активности. Однако некоторые медицинские состояния, в том числе травмы и респираторные инфекции, могут приводить к повышенному или пониженному темпу дыхания.
Для оперативного выявления проблем важно серьёзно подходить к оценке частоты дыхания и замерять данный показатель точно. В некоторых случаях отклонения в частоте дыхания могут указывать на медицинские проблемы, которые требуют помощи врача.
чсс чдд у детей норма по возрастам таблица
Норма ЧДД у детей: таблица. Частота дыхательных движений
Одним из действий, осуществляемых при осмотре педиатром, является подсчет дыхательных движений. Этот простой на первый взгляд показатель несет важную информацию о состоянии здоровья в целом и о функционировании органов дыхания и сердечно-сосудистой системы в частности.
Как правильно подсчитать частоту дыхательных движений (ЧДД) в минуту? Это не составляет особой сложности. А вот с интерпретацией данных возникают определенные трудности. Это в большей степени касается молодых родителей, поскольку, получив результат у ребенка, в несколько раз превышающий свой собственный, они впадают в панику. Поэтому в данной статье предлагаем все же разобраться, какая норма ЧДД у детей. Таблица нам в этом поможет.Особенности дыхательной системы ребенка
Первое, чего так долго ждет будущая мама — первый крик малыша. Именно с этим звуком происходит и первый его вдох. К моменту рождения органы, обеспечивающие дыхание ребенка, еще не до конца развиты, и только с ростом самого организма происходит их дозревание (как в функциональном, так и в морфологическом плане).
Носовые ходы (которые являются верхними дыхательными путями) у новорожденных имеют свои особенности:
• Они достаточно узкие.
• Относительно короткие.
• Внутренняя их поверхность нежная, с огромным количеством сосудов (кровеносных, лимфатических).
Легочная ткань у маленьких детей также имеет свои особенности. У них, в отличие от взрослых, слабо развита легочная ткань, а сами легкие имеют небольшой объем при огромном количестве кровеносных сосудов.
Правила подсчета частоты дыхания
Измерение частоты дыхательных движений не требует каких-либо особенных навыков или оснащения. Все, что понадобится – это секундомер (или часы с секундной стрелочкой) и соблюдение простых правил.
Человек должен находиться в спокойном состоянии и в удобной позе. Если речь идет о детях, особенно раннего возраста, то подсчет дыхательных движений лучше проводить во сне. Если такой возможности нет, следует максимально отвлечь испытуемого от проводимой манипуляции. Для этого достаточно взяться за запястье (где обычно определяется пульс) и тем временем подсчитывать частоту дыхания. Следует отметить, что и пульс у детей младше года (около 130-125 ударов в минуту) не должен вызывать опасений — это норма.
У грудничков настоятельно рекомендуется проводить подсчет частоты дыхания во время сна, поскольку плач может в значительной степени повлиять на результат и дать заведомо ложные цифры. Положив руку на переднюю брюшную стенку (или просто визуально), вы сможете с легкостью провести данное исследование.Учитывая, что дыхание имеет свой ритмический цикл, необходимо соблюдать и длительность его подсчета. Обязательно проводите измерение ЧДД в течение целой минуты, а не умножая результат, полученный всего за 15 секунд, на четыре. Рекомендуется провести три подсчета и вычислить среднее значение.
Таблица демонстрирует нормы частоты дыхательных движений. Данные представлены для детей разных возрастных групп.
Как видим из таблицы, частота дыхательных движений в минуту тем выше, чем младше ребенок. Постепенно, по мере взросления, их количество уменьшается, и к пубертатному периоду, когда ребенку исполняется 14-15 лет, частота дыхания становится равной этому показателю у взрослого здорового человека. Каких-либо различий по половому признаку не наблюдается.Существует три основных типа дыхания как у взрослого, так и у ребенка: грудной, брюшной и смешанный.
Грудной тип больше характерен для представительнец женского пола. При нем вдох/выдох обеспечиваются в большей степени за счет движений грудной клетки. Недостатком такого типа дыхательных движений является плохая вентиляция нижних отделов легочной ткани. Тогда как при брюшном типе, когда в большей степени задействована диафрагма (и визуально движется при дыхании передняя брюшная стенка), недостаток вентиляции испытывают верхние отделы легких. Данный тип дыхательных движений присущ в большей степени для мужчин.
А вот при смешанном типе дыхания происходит равномерное (одинаковое) расширение грудной клетки с увеличением объема ее полости во всех четырех направлениях (верхне-нижнем, боковых). Это наиболее правильный тип дыхания, который обеспечивает оптимальную вентиляцию всей легочной ткани.
В норме частота дыхания у здорового взрослого человека равна 16-21 в одну минуту, у новорожденных – до 60 в минуту. Выше более подробно приведена норма ЧДД у детей (таблица с возрастными нормами).
Первым признаком поражения органов дыхания, особенно при инфекционных заболеваниях, является учащение дыхания. При этом обязательно будут и другие признаки простудного заболевания (кашель, насморк, хрипы и т. д.). Достаточно часто при повышении температуры тела увеличивается частота дыхания и учащается пульс у детей.
Достаточно часто у маленьких детей (особенно грудничков) во сне отмечаются кратковременные по длительности остановки дыхания. Это физиологическая особенность. Но если вы заметили, что подобные эпизоды учащаются, их продолжительность становится большей или возникают другие симптомы, такие как посинение губ или носогубного треугольника, потеря сознания, немедленно необходимо вызывать «Скорую помощь», чтобы предотвратить необратимые последствия.
Заключение
Органы дыхания у детей раннего возраста имеют ряд особенностей, способствующих их частому поражению и быстрой декомпенсации состояния. Это, прежде всего, связано с их незрелостью к моменту рождения, определенными анатомо-физиологическими особенностями, незавершенной дифференциацией структур центральной нервной системы и их непосредственным влиянием на дыхательный центр и органы дыхания.
Чем младше ребенок, тем меньшим объемом легких он обладает, тем, следовательно, ему потребуется сделать большее количество дыхательных движений (вдох/выдох), чтобы обеспечить организм необходимым объемом кислорода.
Следует помнить, что у детей первых месяцев жизни достаточно часто встречается дыхательная аритмия. Чаще всего это не является патологическим состоянием, а лишь свидетельствует о возрастных особенностях.
Итак, теперь и вы знаете, какая норма ЧДД у детей. Таблица средних показателей должна приниматься во внимание, но не следует паниковать при небольших отклонениях. И обязательно проконсультируйтесь с врачом, прежде чем делать поспешные выводы!
Источник: fb.ru
Частота пульса и дыхания у детей (в 1 мин.)
Частоту пульса при правильном ритме определяют, подсчитывая число пульсовых ударов за полминуты и умножая результат на два; при аритмии число пульсовых ударов подсчитывают в течение целой минуты.
Нормальная частота пульса в покое у взрослого человека составляет 60-80 ударов в минуту; при длительном стоянии, а также при эмоциональном волнении она может достигать 100 ударов в минуту.
У детей пульс чаще: у новорожденных он в норме равен приблизительно 140 ударам в минуту; к концу первого года жизни частота пульса снижается до 110-130 ударов в минуту, к 6 годам — примерно до 100 ударов в минуту, а к 16-18 годам частота пульса приближается к нормальной для взрослого человека.
Повышение частоты пульса называется тахикардией, понижение — брадикардией.
Частота дыхательных движений наилучшим образом отражает функцию легких у детей младшего возраста, но существенно зависит от активности ребенка в период бодрствования. Наиболее достоверные и воспроизводимые результаты получают при определении частоты дыхания во время сна.
опубликовано 05/11/2008 02:18обновлено 06/06/2011
Норма частоты дыхательных движений (ЧДД) у детей
Подсчёт дыхательных движений – это стандартный пункт осмотра ребёнка педиатром. Несмотря на кажущуюся простоту и очевидность этой манипуляции, ЧДД может дать важную информацию о том, насколько малыш здоров и всё ли с ним в порядке. Поскольку число дыханий в минуту у детей значительно больше, чем у взрослых, для них разработана специальная таблица нормы ЧДД.
Первое раскрытие лёгких у новорождённого происходит сразу после появления малыша на свет. К этому времени дыхательная система ребёнка ещё не развита до конца и имеет ряд особенностей. Так, у младенцев узкие и короткие носовые ходы, которые не всегда могут справляться с полноценным дыханием. Заточенная под грудное вскармливание дыхательная система не позволяет детям дышать ртом, поэтому у них может развиться одышка и закупорка носовых проходов.
Маленький ребёнок ещё не в состоянии самостоятельно прочистить носовые ходы сморканием, поэтому для нормального дыхания ему особенно нужны забота и уход взрослого.
Интересно: во время сна младенцы могут задерживать дыхание при переходе из фазы быстрого сна в медленный и обратно, это абсолютно нормально.
Это простейшая процедура, которую можно проводить и дома. Для неё потребуется лишь секундомер и малыш в состоянии покоя, иначе данные будут недостоверными. Идеальным временем подсчёта ЧДД будет сон, так как плач или беспокойство ребёнка могут исказить результаты исследования.
Измерить ЧДД грудничка можно зрительно, по движениям грудной клетки, или приложив к ней ладонь. Ребёнка постарше можно взять за запястье (под основанием большого пальца) и, наблюдая за пульсом, подсчитать количество вдохов и выдохов.
Для более достоверных данных рекомендуется провести 3-4 измерения ЧДД, каждое в течение одной минуты, а затем вывести среднее значение из полученных показателей.
В таблице представлены средние значения нормальной частоты дыхательных движений у детей от 0 до 12 лет. В дальнейшем норма ЧДД ребёнка совпадает с нормой взрослого человека.
Из таблицы явно видно, что с возрастом ЧДД уменьшается, при этом норма дыхания не зависит от половой принадлежности человека. Это обусловлено тем, что с возрастом дыхательная система постепенно крепнет, меняясь на каждом этапе развития.
Если при правильном измерении ЧДД вы обнаружите, что дыхание ребёнка учащено или затруднено, то следует немедленно обратиться к врачу. Это может свидетельствовать как о нарушениях в дыхательной системе, так и о наличии инфекционного заболевания.
При этом учащение дыхание во время физических нагрузок, повышенной эмоциональности или увлечённости ребёнка каким-то занятием совершенно нормально и не требует обращения к специалисту.
спасибо, ваш голос принят
По мере взросления у ребенка соотношение ЧДД и ЧСС должно приближаться к норме взрослого человека. Эти показатели помогают для расчета интенсивности физической и моральной нагрузки на ребенка. Для взрослых нормы также разнятся в зависимости от уровня физической активности. У спортсменов ЧСС ниже, чем у людей, которые не связаны со спортом.
Частота сердечных сокращений — подсчет числа ударов, которые делает сердце за минуту. Частота дыхательных движений — количество вдохов и выдохов за минуту. Эти показатели дают возможность определить насколько дыхание глубокое и ритмичное, а также возможность анализа работоспособности грудной клетки. Характеристики сердцебиения в разные периоды роста отличаются.
Вернуться к оглавлению
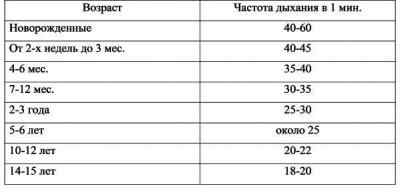
Таблица по возрастам у детей: нормы
Исследования пульса показали, что у новорожденных он составляет 140 ударов за минуту. Частота пульса у детей в первые 12 месяцев жизни уменьшается до 110—130, а старше 12 лет — частота пульса доходит примерно до нормы взрослого. Норма ЧДД у детей важна для оценки состояния дыхательных путей, сердца, кровеносной системы и здоровья в целом. Соотношение ЧДД к ЧСС — дыхательно-пульсовый коэффициент у грудничков 1:2,5, у детей до 12-ти месяцев — 1:3, старше — 1:4. Следующая таблица представляет нормы ЧДД и ЧСС у детей по возрастам.
Как мерить пульс:
- Взяться за запястье в области определения пульса.
- Включить секундомер.
- Подсчитать количество сердцебиений в минуту.
Техника подсчета дыхания у детей (вдох-выдох):
- Отвлечь ребенка.
- Положить руку на живот или взять за руку.
- Считать количество циклов за 1 минуту.
- Оценить результат.
Для подсчета ЧСС, малыш должен принять неподвижное положение. Нельзя проводить измерение после различных нагрузок физических или эмоциональных, т. к. пульс учащается. После этого стоит определить соответствие результатов с показателями нормы. В норме пульсация ритмичная и четкая. Технику подсчета применяют для разного возраста. Частота дыхания измеряется на протяжении минуты. У малышей подсчет дыхательных движений лучше проводить во сне.
Вернуться к оглавлению
Не стоит волноваться, если ЧСС и ЧДД у малыша несколько разнятся с показаниями взрослого человека. И только при получении данных, значительно отличающихся от нормы, указанной в таблице, стоит обследоваться у врача для выяснения главной причины отклонений. Учащенное поверхностное дыхание называется тахипноэ. Превышение частоты пульса называется тахикардией, понижение — брадикардией.
Вернуться к оглавлению
Частое дыхание — увеличение повторяемости дыхательных движений, при котором его ритм не изменяется, и может развиться из-за нарушений газообмена со скапливанием в крови диоксида углерода и снижением количества кислорода. В результате амплитуда движений при дыхании становится поменьше. Временами учащенное дыхание усугубляется, что принимается за одышку, при которой частота дыхания у детей должна быть больше, чем 60 вдохов и выдохов за минуту.
Вернуться к оглавлению
Причины нарушений в частоте сердечных сокращений могут быть разными. В основном это высокая температура воздуха, мышечная нагрузка и стрессы. В этих случаях ЧСС становится больше, что не есть патологией. Если же у малыша происходит учащение пульсового ритма в спокойном состоянии, тогда нужно обратить на это внимание. Главные причины такого состояния:
- переутомление;
- сердечные болезни;
- заболевания органов дыхания.
Вернуться к оглавлению
Если медленный пульс связан с патологиями и сопровождается неприятной симптоматикой, т. е. головокружение, слабость, упадок сил, повышенное или пониженное артериальное давление, то с высокой вероятностью диагностируют брадикардию. При отсутствии патологий и хорошем самочувствии, это говорит о хорошей натренированности организма, так как у спортсменов ЧСС ниже, чем у других людей. Пульсовой режим для рациональной физической нагрузки можно просчитать для разных возрастов, а именно: ЧСС (максимальная) = 220 — возраст (количество полных лет).
Контроль дыхания ребенка — как и зачем его делать?
ФВД и спирометрия
Дыхание – физиологический маркер состояния нашего организма. Будучи взрослыми, мы не обращаем на него особого внимания, другое дело, если это ребенок или новорожденный малыш.
Любой ребенок подвергается трудностям, свойственным его возрасту. Насморк, простудные, бронхолегочные заболевания в таком возрасте часто развиваются незаметно, ведь малыш часто не может сказать, что его что-то беспокоит или где-то болит.
Однако, многие заболевания могут быть выявлены еще на ранних стадиях, если обратить внимание на дыхание малыша.
В младенческом и детском возрасте почти все системы организма заметно отличаются от систем взрослого человека.
При рождении малыша его легкие и грудная клетка имеют иные пропорции, чем у взрослого человека. Грудная клетка младенца растет быстрее, чем легкие, и только у взрослого она приобретает тот размер, при котором полностью расправленные легкие помещаются в расслабленной грудной клетке.
У детей же легкие полностью не расправляются даже в момент полного подъема груди на вдохе. Чтобы в детский организм поступала требуемая норма кислорода, организм и вынужден дышать с повышенной частотой. Поэтому частота дыхания у новорожденных самая высокая среди всех возрастных групп.
Еще одна особенность дыхания младенцев: около 70% из них до возраста 3-6 недель дышат только через нос. И только 30% сразу же дышат через нос и рот. Это не означает, что дети, дышащие через нос, не умеют дышать через рот, просто они не делают этого в своем обычном, спокойном состоянии.
В первые месяцы жизни малыша его носовые ходы анатомически узки, а слизистые поверхности дыхательных путей в гораздо большей степени, чем у взрослых, снабжаются кровью. Это свойство слизистой весьма полезно для малыша, ведь оно позволяет холодному и сухому воздуху попадать в легкие уже согретым и увлажненным, очищенным от пыли и вредоносных микробов.
Но кроме преимуществ, дыхание через нос имеет и свои недостатки. Узость носовых проходов при воспалении, отеке слизистых или заложенности носа не позволяет ребенку делать полноценный вдох. Любая соринка, попавшая в нос, может спровоцировать чихание и скопление слизи. Дыхание малыша затрудняется, становится поверхностным и частым, нарушается его сон и кормление. Малыш становится беспокойным, начинает кричать, тем самым обеспечивая поступление нужного количества воздуха в легкие.
Работа легочной системы новорожденного в значительной мере зависит от работы его диафрагмы. Эта мышца отделяет грудную полость от брюшной и за счет своих сокращений обеспечивает дыхательные движения легких. Поэтому проблемы с желудочно-кишечным трактом, а также тугое пеленание малыша, ограничивающее подвижность его диафрагмы, оказывают влияние на частоту его дыхательных движений.
В старшем возрасте дети уже во многом дышат за счет межреберных мышц и мышц брюшного пресса.
Иногда у младенцев отмечается тип дыхания, при котором регулярные вдохи-выдохи чередуются с нерегулярными. Это норма для этого возраста.
Необычное дыхание младенца само по себе не должно быть поводом для тревог. Поверхностные, отрывистые вдохи с хрипами или нестабильным ритмом — достаточно распространенное явление, хоть и является некоторым отклонением.
Зная показатели нормы дыхания ребенка, родители могут уделить более пристальное внимание его здоровью. Норма частоты дыхания у детей по возрастам постепенно снижается, так как малыш растет.
Ниже приведена таблица, показывающая, какая частота дыхания у детей различных возрастов является нормой.
Источник: mbdou67.ru
Пульс и артериальное давление у ребёнка
Для того чтобы оценить состояние сердечно-сосудистой системы иногда приходится исследовать пульс ребёнка и измерять его артериальное давление. Часто такие исследования проводятся по показаниям врача. Он может попросить вас следить за пульсом и давлением ребёнка в определённый период времени. Мы расскажем Вам, как необходимо правильно это делать.
Для того чтобы подсчитать пульс, вам необходим секундомер или часы с секундной стрелкой. У новорожденного ребёнка пульс можно измерить на височной или сонной артерии. У более старших детей пульс удобно измерять на лучевой артерии. Также пульс можно измерять на бедренной артерии, подколенной артерии, артерии тыла стопы и даже на незакрытом родничке. Перед исследованием нужно успокоить ребёнка и придать ему удобное положение. Вторым, третьим, четвёртым пальцами своей руки нащупайте лучевую артерию. Первый палец должен располагаться на тыльной стороне предплечья ребёнка. После того как вы нащупали лучевую артерию, прижмите её к лучевой кости, это позволит Вам почувствовать пульс ребёнка. Подсчитайте частоту пульса за 1 минуту, также обратите внимание на ритмичность пульса, наполнение и напряжение. У маленьких детей пульс частый, поверхностный, может быть аритмичный.
- У новорожденного — 140 – 160 ударов в минуту;
- В 1 год — 120 – 125 ударов в минуту;
- В 1- 2 года -110 – 115 ударов в минуту;
- В 2 – 3 года — 105 – 110 ударов в минуту;
- В 3 – 7 лет – 90 – 110 ударов в минуту;
- В 8 – 12 лет 75 – 80 ударов в минуту;
- Старше 12 лет – 70 – 75 ударов в минуту.


Возрастание частоты пульса более 20% от нормы называется тахикардией. Пульс может увеличиваться при беспокойстве ребёнка, физической нагрузке, повышении температуры, кровопотере и тд.
Замедление пульса более 20 % от нормы-брадикардия, более серьёзное заболевание, возникает при шоке, патологии сердца, приёме некоторых лекарственных средств.
Измерение артериального давления

 Врач может назначить измерение артериального давления при нарушениях в деятельности сердечно-сосудистой, дыхательной, мочевыделительной систем и т. д. Также детям проводят измерение артериального давления в профилактических целях.
Врач может назначить измерение артериального давления при нарушениях в деятельности сердечно-сосудистой, дыхательной, мочевыделительной систем и т. д. Также детям проводят измерение артериального давления в профилактических целях.Сейчас существуют электронные тонометры, которые очень удобны для измерения артериального давления в домашних условиях. Они бывают автоматические и полуавтоматические. В автоматических тонометрах есть встроенный компрессор, который позволяет нагнетать и спускать воздух из манжеты. Для детей рекомендуется использовать специальные детские манжеты, чтобы показания были более точными. Давление лучше измерять с утра, когда ребёнок только проснулся, или после не менее чем 15 мин отдыха. Перед исследованием усадите или уложите ребёнка с разогнутой рукой ладонью вверх, рука должна находиться на уровне сердца. На обнаженное плечо на расстоянии около 2-3 см. от локтевого сгиба накладывается манжета тонометра. Одежда не должна сдавливать руку. Манжетка должна быть закреплена так, чтобы между ней и рукой мог пройти один палец. Если у Вас обычный тонометр соедините манжету и тонометр, а также проверьте, чтобы стрелка находилась на нулевой отметке. В области локтевой ямки нащупайте пульс и поставьте на это место фонендоскоп. Закройте вентиль на груше и начинайте накачивать воздух до того момента, пока не исчезнет пульс. Затем осторожно откройте вентиль, чтобы воздух выходил с небольшой скоростью. Одновременно выслушивайте с помощью фонендоскопа тоны сердца и следите за показаниями шкалы. Появление первого звукового тона, который будет слышаться, как удар является систолическим давлением. Последний удар является диастолическим давлением.


Артериальная гипертензия (повышенное АД) характерно для патологии почек, щитовидной железы, гипоталамо-гипофизарного синдрома и др. Такое состояние требует консультации врача.
Понижение артериального давления (гипотензия) может отмечаться при резком вставании, голодании. Резкое снижение АД характерно для шока различной этиологии, обмороков,дисциркуляторной дистонии.
Вся информация в статье, а также нормы и таблицы представлены только для общего ознакомления. Она не дает оснований ставить себе диагноз или назначать лечение самостоятельно. Всегда обращайтесь к врачу!


Редактор статьи Коваль Анастасия Андреевна, врач-педиатр,закончила Кировский Государственный Медицинский Институт, мама со стажем.
Автор: Нина Румянцева
Корректор: Астарова Р. Н.
Дата публикации: 17.10.2010
Перепечатка без активной ссылки запрещена
Источник: www.pervenez.ru
ЧСС у детей: норма по возрастам в таблице, алгоритм подсчета пульса
Наблюдение за сердцебиением ребенка поможет вовремя заметить и предупредить заболевания сердечно-сосудистой системы. В расчет берется 2 показателя:
- частота пульса,
- частота сердечных сокращений (сердцебиения).
Пульс и частота сердечных сокращений позволяют сделать выводы о том, корректно ли функционирует сердечно-сосудистая система малыша. Это позволяет выявить врожденные патологии или диагностировать раннюю стадию заболевания. Нарушение нормы ЧСС свидетельствует об аритмии. Чтобы выявить наличие патологии, нужно знать способы измерения ЧСС и ЧДД, корректно применять их на практике, а также отличать нормы для малышей разного возраста от патологического процесса.

Определение частоты сердечных сокращений и дыхательных движений
Подсчет ЧДД и ЧСС – обязательная процедура при осмотре новорожденных. Она помогает оценить самочувствие малыша, ведь он сам не сможет сообщить о том, какие симптомы его беспокоят. Проводить измерения можно самостоятельно, не дожидаясь приема у педиатра. Частота дыхания, пульса, уровень АД — порой единственные сигналы о надвигающейся опасности.
Подсчет ЧДД и пульса у ребенка – элементарная процедура, которая займет всего минуту. У нее есть свои тонкости:
- Частота дыхания и пульс измеряются в спокойном состоянии. Эмоциональное возбуждение (смех, тревога, слезы) или физическая нагрузка (активные игры) мгновенно отражаются на значении показателя. Исследование не будет объективным. Самый оптимальный вариант — измерять количество вдохов, пока ребенок спит, и тогда полученный результат не будет искажен.
- Считать вдохи и удары сердца нужно ровно минуту. Если вы попытаетесь подсчитать, сколько их происходит за меньшее время, а потом с помощью математических действий высчитаете минутный показатель, то результат получится неверным. Дыханию и сердцебиению грудного малыша свойственна аритмичность, поэтому количество вдохов или ударов в равные отрезки времени может быть различным.
- Полученные результаты не означают, что нужно сразу бить тревогу. Если ребенок выглядит здоровым, вы просто ошиблись при подсчете. Этот момент лучше выяснить во время осмотра педиатра.

Таблицы норм ЧСС и ЧДД в разном возрасте
ЧСС – показатель, регистрируемый при движении стенок артерии во время работы сердечной мышцы. Проводить измерения можно не только с самого раннего возраста малыша, но и до его рождения. То, каким образом бьется сердце плода в материнской утробе, может не только свидетельствовать о наличии патологий, но и позволит определить пол будущего малыша. Общепринятые стандарты частоты сердечных сокращений до рождения ребенка и сердцебиение в течение первых 10 лет его жизни представлены в таблицах ниже.
Нормы ЧСС плода при беременности:
| Срок (в неделях) | Минимальное референтное значение | Максимальное референтное значение |
| 5 | 80 | 85 |
| 6 | 102 | 126 |
| 7 | 126 | 149 |
| 8 | 149 | 172 |
| 9 | 155 | 195 |
| 10 | 161 | 179 |
| 11 | 153 | 177 |
| 12 | 150 | 174 |
| 13 | 147 | 171 |
| 14 | 146 | 168 |

Как уже говорилось, с помощью частоты сердечных сокращений плода можно определить пол малыша. Так, ученые выяснили, что у будущих мальчиков сердце бьется медленнее, и пульс приближен к минимальному референтному значению. У девочек — наоборот, быстрое сердцебиение. Более-менее достоверные результаты можно получить после наступления 10 недели беременности. Метод имеет право на существование, но не является надежным. Он подойдет лишь тем, кто хочет узнать пол малыша, не прибегая к УЗИ.
Нормы ЧСС для различных возрастов:
| Возраст | Минимальное референтное значение | Максимальное референтное значение |
| До 1 месяца | 110 | 170 |
| 1-12 месяцев | 102 | 162 |
| 1-2 года | 94 | 154 |
| 2-4 года | 90 | 140 |
| 5-6 лет | 86 | 126 |
| 6-8 лет | 78 | 118 |
| 8-10 лет | 68 | 108 |
| 10-12 лет | 60 | 100 |
| 12-15 лет | 55 | 95 |

Нормы ЧДД у детей разных возрастов:
| Возраст | Минимальное референтное значение | Максимальное референтное значение |
| До 2-х недель | 40 | 60 |
| 2 недели-3 месяца | 40 | 45 |
| 4-6 месяцев | 35 | 40 |
| 7-12 месяцев | 30 | 35 |
| 2-3 года | 25 | 30 |
| 5-6 лет | 23 | 25 |
| 10-12 лет | 20 | 22 |
| 12-15 лет | 18 | 20 |
Как видно из представленных таблиц, динамика дыхания и ЧСС у детей с возрастом снижается. Наличие внушительного диапазона между максимальным и минимальным показателями объясняется индивидуальными особенностями малыша. Так, на ЧСС и пульс оказывают влияние рост, вес, пол и другие характеристики.
ЧИТАЕМ ТАКЖЕ: таблица норм артериального давления у детей по возрастамЕсли при ваших подсчетах вы обнаружили значения, сильно отличающиеся от приведенных в таблице, проконсультируйтесь с врачом.
Методы измерения и алгоритм подсчета пульса у детей
Можно выделить 3 метода измерения пульса у детей:
- Самостоятельное. Установите таймер секундомера на 1 минуту. Приложите большой палец к месту, где находится артерия (запястье, шея, локоть, висок). Часть тела, наиболее удобная для наблюдения за сердцебиением, для каждого индивидуальна.
- Использование специального браслета. Такой пульсометр можно купить в аптеке или любом магазине спортивных принадлежностей. По сравнению с первым, этот метод менее точен, т.к. качественные экземпляры найти тяжело.
- Медицинское обследование. Выполняется врачом с определенной периодичностью. Для фиксации пульса у новорожденных врачи используют стетоскоп. Не лишним будет измерение АД с помощью тонометра.
Оптимальным моментом для самостоятельного обследования является время сна или момент сразу после пробуждения. Во сне малыш спокоен, и его пульс не сильно искажен. Поза лежа более предпочтительна, чем остальные. Удары следует считать внимательно. Лучше проверить себя и пройти весь алгоритм действий несколько раз — ЧСС не должна сильно колебаться в пределах одного показателя.
От чего зависит частота сердцебиения ребенка?
Показатель пульса у детей зависит от:
- возраста (чем больше лет, тем ниже показатели нормы),
- массы тела,
- положения тела при измерении,
- времени суток и т.д.

Для максимальной точности проведите несколько измерений в одинаковых условиях. Например, старайтесь считать пульс ребенку в одно и то же время суток, при одном и том же положении тела и т.д. Если ребенок болен или капризничает, процедуру лучше отложить. Перед тем как считать пульс, измерьте температуру тела. Норма — 36.5-37.0 °C.
О чем свидетельствует учащенный или замедленный пульс?
Высокий пульс может появиться по ряду причин, среди которых выделяются патологические и непатологические. К непатологическим относятся:
- физическая активность,
- перегрев тела,
- эмоциональное возбуждение,
- переутомление.
Перечисленные факторы не имеют патологической природы и являются нормальными. В этом случае не нужно обращаться к врачу. Другое дело, если видимые причины для повышения ЧСС отсутствуют. Тогда отклонение от нормы может произойти по причине:
- дисфункции нервной системы,
- повышенной кислотности,
- пониженного уровня кислорода в организме,
- заболеваний инфекционного характера,
- патологий сердечно-сосудистой системы: миокардита, эндокардита, врожденных пороков.

Игнорировать этот сигнал организма опасно для здоровья ребенка. Развитие патологий при отсутствии адекватной терапии приведет к дефициту питательных веществ в коронарных капиллярах. Чем меньше малышу лет, тем слабее его сердечная мышца, поэтому она не может справляться с такой нагрузкой. Самым страшным последствием является фибрилляция желудочков сердца.
Почему возникает замедленное сердцебиение у ребенка? Брадикардия может свидетельствовать о:
- гипотензии – недостаточном кровяном давлении,
- эндокардите – воспалении внутренней оболочки сердечной мышцы,
- миокардите – поражении сердца,
- дисфункции щитовидной железы,
- голодании,
- переохлаждении.
Если сердечный ритм снижается до 40 ударов, немедленно вызывайте бригаду скорой помощи. Запущенное состояние приведет к коматозу. Кроме замедленного пульса брадикардия характеризуется наличием таких симптомов, как слабость, усталость, сонливость и понижение АД. При обнаружении одного или нескольких симптомов необходимо быстро обратиться за медицинской помощью.
Врач-педиатр 2 категории, аллерголог-иммунолог, окончила БГМУ Федерального агентства по здравоохранению и социальному развитию. Подробнее », Оцените статью:



 (2 оценили на 4,50 из 5) Loading…Поделитесь с друьями!
(2 оценили на 4,50 из 5) Loading…Поделитесь с друьями!
 Загрузка…
Загрузка…возрастные нормы у детей
Физиологические возрастные нормы у детей (в покое)
Возраст | Масса тела, кг. | ЧДД | ЧСС | АД |
Новорожденные | 3,5 | 40-60 | 130-140 | 70/40 |
3 мес. | 5 | 35-40 | 120-130 | 85/40 |
6 мес. | 7 | 33-35 | 120-125 | 90/55 |
1 год | 10 | 30-32 | 120 | 92/56 |
2 года | 12 | 26-30 | 110-115 | 94/56 |
4 года | 16 | 26-26 | 100-105 | 98/56 |
5 лет | 19 | 25-26 | 100 | 100/58 |
6 лет | 20 | 25 | 90-95 | 100/60 |
8 лет | 25 | 22-24 | 78-80 | 105/70 |
10 лет | 30 | 20-22 | 78-82 | 105/70 |
12 лет | 33-35 | 18-20 | 75-82 | 110/70 |
14 лет | До 45 | 16-18 | 72-78 | 120/70 |
Среднее возрастное АД для детей в возрасте от 1 года до 10 лет:
Систолическое 90 + (возраст в годах) х 2
Диастолическое 60 + (возраст в годах)
Верхнее пограничное:
Систолическое 105 + (возраст в годах) х 2
Диастолическое 75 + (возраст в годах)
Нижнее пограничное:
Систолическое 75 + (возраст в годах) х 2
Диастолическое 45 + (возраст в годах)
Норма частоты дыхательных движений (ЧДД) у детей
Подсчёт дыхательных движений – это стандартный пункт осмотра ребёнка педиатром. Несмотря на кажущуюся простоту и очевидность этой манипуляции, ЧДД может дать важную информацию о том, насколько малыш здоров и всё ли с ним в порядке. Поскольку число дыханий в минуту у детей значительно больше, чем у взрослых, для них разработана специальная таблица нормы ЧДД.
Дыхательная система малышей и её особенности
Первое раскрытие лёгких у новорождённого происходит сразу после появления малыша на свет. К этому времени дыхательная система ребёнка ещё не развита до конца и имеет ряд особенностей. Так, у младенцев узкие и короткие носовые ходы, которые не всегда могут справляться с полноценным дыханием. Заточенная под грудное вскармливание дыхательная система не позволяет детям дышать ртом, поэтому у них может развиться одышка и закупорка носовых проходов.
Маленький ребёнок ещё не в состоянии самостоятельно прочистить носовые ходы сморканием, поэтому для нормального дыхания ему особенно нужны забота и уход взрослого.
Интересно: во время сна младенцы могут задерживать дыхание при переходе из фазы быстрого сна в медленный и обратно, это абсолютно нормально.
Как правильно считать ЧДД
Это простейшая процедура, которую можно проводить и дома. Для неё потребуется лишь секундомер и малыш в состоянии покоя, иначе данные будут недостоверными. Идеальным временем подсчёта ЧДД будет сон, так как плач или беспокойство ребёнка могут исказить результаты исследования.
Измерить ЧДД грудничка можно зрительно, по движениям грудной клетки, или приложив к ней ладонь. Ребёнка постарше можно взять за запястье (под основанием большого пальца) и, наблюдая за пульсом, подсчитать количество вдохов и выдохов.
Для более достоверных данных рекомендуется провести 3-4 измерения ЧДД, каждое в течение одной минуты, а затем вывести среднее значение из полученных показателей.
Норма ЧДД у детей
В таблице представлены средние значения нормальной частоты дыхательных движений у детей от 0 до 12 лет. В дальнейшем норма ЧДД ребёнка совпадает с нормой взрослого человека.
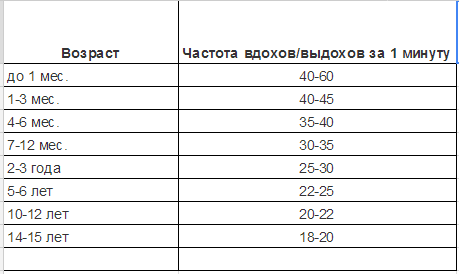
Из таблицы явно видно, что с возрастом ЧДД уменьшается, при этом норма дыхания не зависит от половой принадлежности человека. Это обусловлено тем, что с возрастом дыхательная система постепенно крепнет, меняясь на каждом этапе развития.
О чём говорят данные ЧДД
Если при правильном измерении ЧДД вы обнаружите, что дыхание ребёнка учащено или затруднено, то следует немедленно обратиться к врачу. Это может свидетельствовать как о нарушениях в дыхательной системе, так и о наличии инфекционного заболевания.
При этом учащение дыхание во время физических нагрузок, повышенной эмоциональности или увлечённости ребёнка каким-то занятием совершенно нормально и не требует обращения к специалисту.
Теги по теме: здоровьемалыш 0-1Оцените материал:
спасибо, ваш голос принят

