Анализ крови на ХГЧ — расшифровка, как и когда сдавать кровь на ХГЧ
Хорионический гонадотропин человека (ХГЧ) — это гормон, который образуется после имплантации эмбриона в полость матки и вырабатывается хорионом (оболочкой зародыша). Уровень гормона ХГЧ очень важен для нормального развития беременности, именно поэтому так важно следить за ним.
ХГЧ состоит из двух субъединиц – альфа и бета. Для определения беременности анализ проводится на содержание бета-субъединиц (бета-ХГЧ). Концентрация бета-ХГЧ в крови беременной женщины увеличивается каждые 2-3 дня примерно вдвое. Его пик достигается на 8 -11-ой неделе беременности, после чего начинает снижаться.
Повышенных ХГЧ бывает при:
- токсикозе
- многоплодии
- сахарном диабете беременной женщины
- приеме синтетических гестагенов
- патологиях плода (синдром Дауна, множественные пороки развития)
- если срок беременности установлен неправильно
Низкий ХГЧ бывает при:
- замершей беременности
- внематочной беременности
- задержке в развитии плода
- плацентарной недостаточности
- угрозе выкидыша (ХГЧ пониженный более чем на 50%)
- гибель плода (во II-III триместре беременности)
Для небеременных женщин и для мужчин повышенный уровень ХГЧ может служить признаком опухолевых заболеваний желудочно-кишечного тракта; опухоли яичек; новообразований легких, почек, матки; пузырного заноса; при выполненном аборте (через 4-5 дней).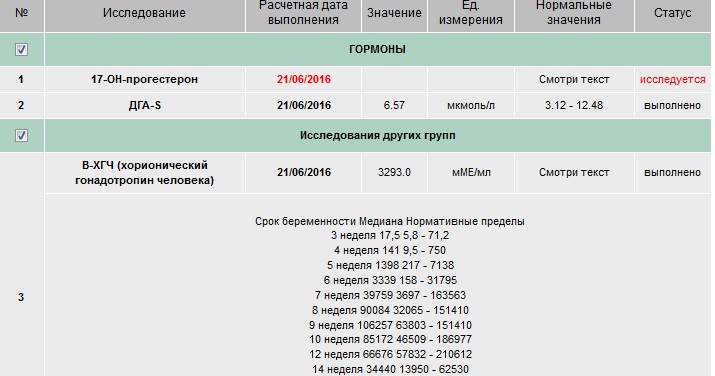
Когда сдавать анализ ХГЧ?
Сдать анализ крови на ХГЧ можно на 3-5 день задержки менструации или на 12 день после зачатия, однако присутствие в крови ХГЧ будет уже и на 7 день после зачатия, однако точность анализа будет мала и все-равно необходимо будет сдать его контрольно.
Для того, чтобы проследить динамику ХГЧ необходимо сдать кровь трижды с разницей в 2 дня, желательно, в одно и то же время.
Как сдавать анализ ХГЧ?
Анализ крови на ХГЧ сдается утром натощак, если анализ сдается днем, то перед ним нельзя принимать пищу в течение 4-6 часов. За день до сдачи анализа необходимо исключить физические нагрузки. Если Вы принимаете гормональные препараты, то об этом обязательно необходимо сообщить врачу.
Расшифровка анализа ХГЧ
| Срок беременности по неделям, начиная с первого дня последней менструации | Уровень ХГЧ (мЕд/мл) |
| 3 — 4 | 25 — 156 |
| 4 — 5 | 101 — 4870 |
| 5 — 6 | 1110 — 31500 |
| 6 — 7 | 2560 — 82300 |
| 7 — 8 | |
| 8 — 9 | 27300 — 233000 |
| 9 — 13 | 20900 — 291000 |
| 13 — 18 | 6140 — 103000 |
| 18 — 23 | 4720 — 80100 |
| 23 — 31 | 2700 — 78100 |
Обращаем Ваше внимание, что в каждой лаборатории могут быть свои единицы измерения, а значит и нормы.
 Поэтому расшифорвка анализа ХГЧ производится в лаборатории, где делался анализ!
Поэтому расшифорвка анализа ХГЧ производится в лаборатории, где делался анализ! Если Вы действительно ищете своего доктора…
Врач клинической лабораторной диагностики
Нормы ХГЧ по неделям беременности
Содержание
- Таблица средних норм ХГЧ
- Таблица средних норм ХГЧ при вынашивании двойни
- Таблица средних значений ХГЧ после ЭКО при прижившейся двойне
- Нормы для свободной β- субъединицы ХГЧ
- Норма РАРР-А
- Что делать, если у меня высокий риск?
- Как подтвердить или опровергнуть результаты скрининга?
- Врач говорит, что мне нужно сделать аборт. Что делать?
Одним из основных анализов при беременности является изучение уровня гормона беременности – ХГЧ или хорионического гонадотропина человека. Если будущим мамочкам хочется узнать соответствует ли уровень гормона норме, мы сделали сводную таблицу значений
Таблица средних норм ХГЧ:
| Срок гестации | HCG в мЕд/мл | HCG в мМе/мл | HCG в нг/мл |
| 1-2 недели | 25-156 | 5-25 (сомнительный результат) | — |
| 2-3 недели | 101-4870 | 5-25 (сомнительный результат) | — |
| 3-4 недели | 1100 – 31500 | 25-156 | — |
| 4-5 недель | 2560 – 82300 | 101-4870 | — |
| 5-6 недель | 23100 – 151000 | 1110 -31500 | — |
| 6-7 недель | 27300 – 233000 | 2560 -82300 | — |
| 7-11 недель | 20900 – 291000 | 23100 -233000 | 23,7 — 130,4 |
| 11-16 недель | 6140 – 103000 | 20900 -103000 | 17,4 — 50,0 |
| 16-21 неделя | 4720 – 80100 | 6140 – 80100 | 4,67 — 33,3 |
| 21-39 недель | 2700 – 78100 | 2700 -78100 | — |
Таблица средних норм ХГЧ при вынашивании двойни:
| Срок гестации, недели | Средний диапазон концентрации ХГЧ (мЕд/мл) |
| 1-2 недели | 50 – 112 |
| 2-3 недели | 209 – 9740 |
| 2220 – 63000 | |
| 4-5 недель | 5122 – 164600 |
| 5-6 недель | 46200 – 302000 |
| 6-7 недель | 54610 – 466000 |
| 7-11 недель | 41810 – 582000 |
| 11-16 недель | 12280 – 206000 |
| 16-21 неделя | 9440 – 160210 |
| 21-39 недель | 5400 – 156200 |
Таблица средних значений ХГЧ после ЭКО при прижившейся двойне:
| Срок гестации, нед | Диапазон значений ХГЧ, мЕд/мл |
| 1-2 недели | 50 – 600 |
| 2-3 недели | 3000 – 10000 |
| 3-4 недели | 20000 – 60000 |
| 4-5 недель | 40000 – 200000 |
| 5-6 недель | 100000 – 400000 |
| 6-7 недель | 100000 – 400000 |
| 7-11 недель | 40000 – 200000 |
| 11-16 недель | 40000 – 120000 |
| 16-21 неделя | 20000 – 70000 |
| 21-39 недель | 20000 – 120000 |
Нормы для свободной β- субъединицы ХГЧ
Измерение уровня свободной β-субъединицы ХГЧ позволяет более точно определить риск синдрома Дауна у будущего ребенка, чем измерение общего ХГЧ.
Нормы для свободной β- субъединицы ХГЧ в первом триместре:
| Срок гестации, нед | HCG в нг/мл |
|---|---|
| 9 недель | 23,6 – 193,1 нг/мл, или 0,5 – 2 МоМ |
| 10 недель | 25,8 – 181,6 нг/мл, или 0,5 – 2 МоМ |
| 11 недель | 17,4 – 130,4 нг/мл, или 0,5 – 2 МоМ |
| 12 недель | 13,4 – 128,5 нг/мл, или 0,5 – 2 МоМ |
| 13 недель | 14,2 – 114,7 нг/мл, или 0,5 – 2 МоМ |
Внимание! Нормы в нг/мл могут отличаться в разных лабораториях, поэтому указанные данные не окончательны, и вам в любом случае нужно проконсультироваться с врачом. Если результат указан в МоМ, то нормы одинаковы для всех лабораторий и для всех анализов: от 0,5 до 2 МоМ.
Если ХГЧ не в норме, то:
- Если свободная β-субъединица ХГЧ выше нормы для вашего срока беременности, или превышает 2 МоМ, то у ребенка повышен риск синдрома Дауна.

- Если свободная β-субъединица ХГЧ ниже нормы для вашего срока беременности, или составляет менее 0,5 МоМ, то у ребенка повышен риск синдрома Эдвардса.
Норма РАРР-А
РАРР-А, или как его называют, «плазматический протеин А, ассоциированный с беременностью», это второй показатель, используемый в биохимическом скрининге первого триместра. Уровень этого протеина постоянно растет в течение беременности, а отклонения показателя могут указывать на различные заболевания у будущего ребенка.
Норма для РАРР-А в зависимости от срока беременности:
| Срок гестации, нед | HCG в нг/мл |
|---|---|
| 8-9 недель | 0,17 – 1,54 мЕД/мл, или от 0,5 до 2 МоМ |
| 9-10 недель | 0,32 – 2, 42 мЕД/мл, или от 0,5 до 2 МоМ |
| 10-11 недель | 0,46 – 3,73 мЕД/мл, или от 0,5 до 2 МоМ |
| 11-12 недель | 0,79 – 4,76 мЕД/мл, или от 0,5 до 2 МоМ |
| 12-13 недель | 1,03 – 6,01 мЕД/мл, или от 0,5 до 2 МоМ |
| 13-14 недель | 1,47 – 8,54 мЕД/мл, или от 0,5 до 2 МоМ |
Внимание! Нормы в нг/мл могут отличаться в разных лабораториях, поэтому указанные данные не окончательны, и вам в любом случае нужно проконсультироваться с врачом.Если результат указан в МоМ, то нормы одинаковы для всех лабораторий и для всех анализов: от 0,5 до 2 МоМ.
Если РАРР-А не в норме:
- Если РАРР-А ниже для вашего срока беременности, или составляет менее 0,5 МоМ, то у ребенка повышен риск синдрома Дауна и синдрома Эдвардса.
- Если РАРР-А выше нормы для вашего срока беременности, либо превышает 2 МоМ, но при этом остальные показатели скрининга в норме, то нет никакого повода для беспокойства.
Исследования показали, что в группе женщин с повышенным уровнем РАРР-А во время беременности риск заболеваний у плода или осложнений беременности не выше, чем у остальных женщин с нормальным РАРР-А.
Что делать, если у меня высокий риск?
Если в итоге скрининга у вас был обнаружен повышенный риск рождения малыша с синдромом Дауна, то это еще не повод прерывать беременность. Вас направят на консультацию к врачу генетику, который при необходимости порекомендует пройти обследования: биопсию ворсин хориона или амниоцентез
Как подтвердить или опровергнуть результаты скрининга?
Если вы думаете, что скрининг был проведен неправильно, то вам следует пройти повторное обследование в другой клинике, но для этого необходимо повторно сдать все анализы и пройти УЗИ. Данный способ возможен, только если срок беременности на момент осмотра не превышает 13 недель и 6 дней.
Данный способ возможен, только если срок беременности на момент осмотра не превышает 13 недель и 6 дней.
Врач говорит, что мне нужно сделать аборт. Что делать?
К сожалению, бывают такие ситуации, когда врач настойчиво рекомендует или даже заставляет сделать аборт на основании результатов скрининга. Запомните: ни один врач не имеет права на такие действия. Скрининг не является окончательным методом диагностики синдрома Дауна и, только на основании плохих его результатов, не нужно прерывать беременность.
Скажите, что вы хотите проконсультироваться с генетиком и пройти диагностические процедуры для выявления синдрома Дауна (или другого заболевания): биопсию ворсин хориона (если срок беременности у вас 10-13 недель) или амниоцентез (если срок беременности 16-17 недель).
Определяем беременность — Гинекологическая клиника Embio
Я беременна? Этим вопросом хотя бы раз в жизни задавалась любая женщина.
С неправильной диагностикой наступления беременности сталкиваются не только молодые девушки, которые недавно начали жить половой жизнью, но, зачастую, и опытные женщины.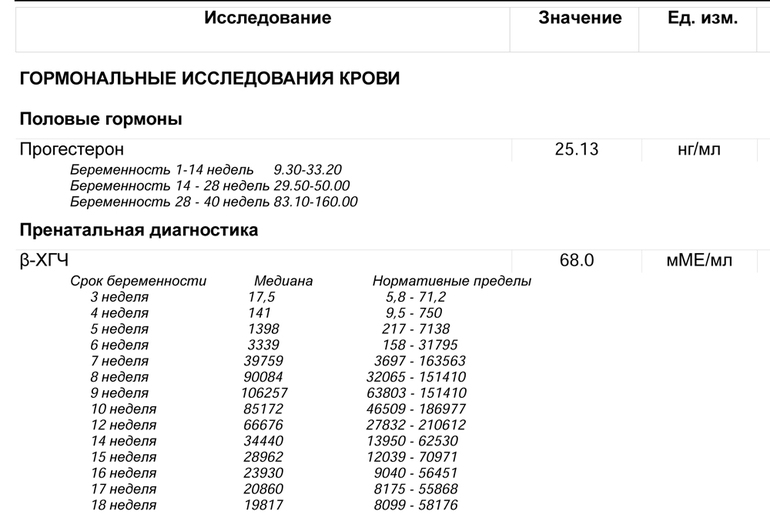 Основная ошибка – это несвоевременное и неправильное использование тестов на беременность.
Основная ошибка – это несвоевременное и неправильное использование тестов на беременность.
Для того, чтобы правильно установить факт наступления беременности, необходимо понимать механизм самого процесса зачатия.
Когда и как происходит зачатие?
Зачатие ребенка возможно лишь в период овуляции у женщины. Приблизительно с 11 по 15 день менструального цикла, под действием гормонов, происходит созревание доминантного фолликула и выход яйцеклетки из яичника (овуляция). Яйцеклетка способна к оплодотворению 12-24 часа. Если в этот период оплодотворение не произошло – она погибает.
Сперматозоиды живут более длительное время, находясь в половых путях женщины, они способны на оплодотворение в течение 48-72 часов. Если половой акт состоялся в период овуляции, и сперматозоиды беспрепятственно преодолели путь от шейки матки, через матку и достигли маточных труб, где их ожидает яйцеклетка, происходит оплодотворение яйцеклетки.
В течение 12 часов после слияния половых клеток образуется эмбрион (зигота). Эмбрион начинает свое развитие (деление) и продвигается по маточным трубам к полости матки в течение 5-7 дней. Попадая в полость матки, эмбрион внедряется в её слизистую оболочку, которая содержит необходимые питательные вещества для развития зародыша. Этот процесс называется имплантацией эмбриона и может занять до 40 часов. После завершения имплантации начинается выработка гормона – хорионический гонадотропин (ХГЧ), который является предиктором наступления беременности. По уровню данного гормона в крови происходит диагностика беременности и определение срока беременности.
Эмбрион начинает свое развитие (деление) и продвигается по маточным трубам к полости матки в течение 5-7 дней. Попадая в полость матки, эмбрион внедряется в её слизистую оболочку, которая содержит необходимые питательные вещества для развития зародыша. Этот процесс называется имплантацией эмбриона и может занять до 40 часов. После завершения имплантации начинается выработка гормона – хорионический гонадотропин (ХГЧ), который является предиктором наступления беременности. По уровню данного гормона в крови происходит диагностика беременности и определение срока беременности.
Тест на беременность
Чтобы тест действительно оказался достоверным, его рекомендуется делать не раньше, чем на 7-8 день с момента задержки менструации или на 10-14 день после переноса эмбриона, если вы в протоколе ЭКО. Именно в этот период концентрация ХГЧ в организме будущей мамы достигает уровня, который может «увидеть» тест.
Лучше всего для тестирования подойдут утренние часы. Точность результата зависит и от правильности ваших действий, поэтому перед началом следует изучить инструкцию.
Существует несколько видов тестов: тест-полоска; планшетный тест; струйный и цифровой. Два последних являются наиболее современными и точными, кроме того они удобны в применение.
Но даже самый точной тест может оказаться ошибочным. Ложноотрицательный результат возможен по нескольким причинам:
- тест выполнен слишком рано;
- истек срок годности;
- вы не следуете указаниям инструкции;
- используете не утреннюю мочу.
Бывают случаи, когда вторая полоска на тесте все же появилась, но гораздо слабее первой. Это значит, что беременность наступила, но уровень ХГЧ в организме еще не высок. В подобной ситуации лучше всего сделать повторный тест через несколько дней.
Зачем сдавать анализ крови на ХГЧ?
Чтобы убедиться в наличии или отсутствии беременности на 100% рекомендуется сдать кровь на ХГЧ. Анализ не только определит есть ли беременность, но и поможет установить её срок. Любопытно, что в основе тест-полоски лежит тот же метод определения уровня ХГЧ, что и при сдаче анализа крови. Только исследуемым материалом выступает моча, в которой гормон концентрируется гораздо медленнее. Поэтому анализ крови на ХГЧ может выявить беременность уже через 2 дня после имплантации эмбриона, а покупной тест на беременность не раньше, чем через 14 дней.
Только исследуемым материалом выступает моча, в которой гормон концентрируется гораздо медленнее. Поэтому анализ крови на ХГЧ может выявить беременность уже через 2 дня после имплантации эмбриона, а покупной тест на беременность не раньше, чем через 14 дней.
Сдавать анализ лучше всего несколько раз, это позволяет увидеть рост гормона в динамике и оценить развитие беременности. Если беременность развивается успешно, то уровень ХГЧ в организме будущей мамы будет постоянно увеличиваться до 8-11 недель, а затем начнет снижаться.
Норма ХГЧ по неделям (от первого дня последней менструации):
- 3 недели: 5 – 50 мЕД/мл
- 4 недели: 5 – 426 мЕД/мл
- 5 недель: 18 — 7,340 мЕД/мл
- 6 недель: 1,080 — 56,500 мЕД/мл
- 7-8 недель: 7, 650 — 229,000 мЕД/мл
- 9 -12 недель: 25,700 — 288,000 мЕД/мл
- 13 – 16 недель: 13,300 — 254,000 мЕД/мл
- 17 -24 недели: 4,060 — 165,400 мЕД/мл
- 25 – 40 недель: 3,640 — 117,000 мЕД/мл
Стоит учесть, что единых показателей нормы ХГЧ нет, данные разных лабораторий могут отличаться, кроме того, у каждой женщины во время беременности уровень гормона может меняться по-своему.
Слишком низкие показатели ХГЧ могут сигнализировать о проблемах с вынашиванием. Если уровень гормона снизился более чем на 50% от нормы, то речь идет о внематочной или неразвивающейся беременности, а также об угрозе выкидыша.
Повышенный уровень ХГЧ может стать следствием многоплодной беременности, раннего токсикоза или сахарного диабета у женщины.
Врач акушер-гинеколог, репродуктолог
ВОЛЧКОВА Юлия Александровна
Бета-субъединица хорионического гонадотропина человека (бета-ХГЧ)
Бета-субъединица хорионического гонадотропина человека – одна из субъединиц молекулы специфического гормона – хорионического гонадотропина, образующегося в оболочке человеческого эмбриона. Анализ проводят в целях ранней диагностики беременности, выявления ее осложнений и диагностики заболеваний, связанных с нарушением секреции ХГЧ.
Синонимы русские
Бета-субъединица ХГ.
Синонимы английские
Human Chorionic Gonadotropin, hCG, b-HCG, Quantitative hCG; Beta hCG, Total hCG, Total beta hCG.
Метод исследования
Электрохемилюминесцентный иммуноанализ (ECLIA).
Диапазон определения: 0,1 — 1000000 МЕ/л.
Единицы измерения
МЕ/л (международная единица на литр).
Какой биоматериал можно использовать для исследования?
Венозную кровь.
Как правильно подготовиться к исследованию?
- Не курить в течение 30 минут до исследования.
Общая информация об исследовании
Хорионический гонадотропин человека (ХГЧ) – это гормон, который вырабатывается в плодной оболочке человеческого эмбриона. Он является важным показателем развития беременности и ее отклонений. Его производят клетки хориона (оболочки зародыша) сразу после его прикрепления к стенке матки (это происходит лишь через несколько дней после оплодотворения). Зародыш на этом этапе беременности представляет собой заполненный жидкостью микроскопический пузырек, стенки которого состоят из быстро размножающихся клеток. Из одной части этих клеток и развивается будущий ребенок (эмбриобласт), в то время как из клеток, находящихся снаружи зародыша, образуется трофобласт – та часть плодного яйца, с помощью которого оно прикрепляется к стенке матки. В дальнейшем из трофобласта образуется хорион.
Из одной части этих клеток и развивается будущий ребенок (эмбриобласт), в то время как из клеток, находящихся снаружи зародыша, образуется трофобласт – та часть плодного яйца, с помощью которого оно прикрепляется к стенке матки. В дальнейшем из трофобласта образуется хорион.
Хорион выполняет функцию питания зародыша, являясь посредником между организмом матери и ребенка. Кроме того, он вырабатывает хорионический гонадотропин, который, с одной стороны, влияет на формирование ребенка, с другой – специфическим образом воздействует на организм матери, обеспечивая благополучное протекание беременности. Появление этого гормона в организме будущей матери на начальной стадии беременности и объясняет важность теста для ранней диагностики беременности.
Хорионический гонадотропин стимулирует секреторную функцию желтого тела яичников, которое должно продуцировать гормон прогестерон, поддерживающий нормальное состояние внутренней оболочки стенки матки – эндометрия. Эндометрий обеспечивает надежное прикрепление плодного яйца к организму матери и его питание всеми необходимыми веществами.
Благодаря достаточному количеству хорионического гонадотропина желтое тело, в норме существующее лишь около 2 недель в течение каждого менструального цикла, при успешном зачатии не подвергается рассасыванию и остается функционально активным в течение всего срока беременности. Причем именно у беременных под влиянием хорионического гонадотропина оно производит очень большие количества прогестерона. Кроме того, ХГ стимулирует продукцию эстрогенов и слабых андрогенов клетками яичников и способствует развитию функциональной активности самого хориона, а в дальнейшем и плаценты, которая образуется в результате созревания и разрастания хориональной ткани, улучшая ее собственное питание и увеличивая количество ворсин хориона.
Таким образом, роль хорионического гонадотропина заключается в специфическом и многостороннем воздействии на организм женщины и плода в целях успешного протекания беременности. На основании анализа на хорионический гонадотропин определяется присутствие в организме женщины хорионической ткани, а значит, и беременность.
По химическому строению хорионический гонадотропин является соединением белка и сложных углеводов, состоящим из двух частей (субъединиц): альфы и беты. Альфа-субъединица хорионического гонадотропина полностью идентична альфа-субъединицам лютеинизирующего, фолликулостимулирующего и тиреотропного гормонов гипофиза, которые выполняют функции, во многом сходные с функцией хорионического гонадотропина, но не при беременности. Бета-субъединица хорионического гонадотропина уникальна, что, с одной стороны, обуславливает специфичность его действия, а с другой – позволяет идентифицировать его в биологических средах. В связи с этим данный тест носит название «бета-субъединица хорионического гонадотропина (бета-ХГЧ)».
Зная уровень бета-ХГЧ в крови, можно уже на 6-8-й день после зачатия диагностировать беременность (в моче концентрация бета-ХГЧ достигает диагностического уровня на 1-2 дня позже). В норме при беременности в период между 2-й и 5-й неделей количество бета-ХГЧ удваивается каждые 1,5 суток. При многоплодной беременности оно увеличивается пропорционально числу плодов. Максимума уровень ХГЧ достигает на 10-11-ю неделю, а затем постепенно снижается. Это происходит в связи с тем, что с начала 2-й трети беременности плацента способна самостоятельно продуцировать достаточно эстрогенов и прогестерона, при участии которых эндометрий нормально функционирует независимо от секреции гормонов в желтом теле яичников. Тогда же концентрация ХГ в крови беременной женщины постепенно снижается, а желтое тело может функционировать без воздействия ХГ. В этот период роль гормона заключается в стимуляции производства тестостерона у плода, что необходимо для нормального развития наружных половых органов эмбриона.
При многоплодной беременности оно увеличивается пропорционально числу плодов. Максимума уровень ХГЧ достигает на 10-11-ю неделю, а затем постепенно снижается. Это происходит в связи с тем, что с начала 2-й трети беременности плацента способна самостоятельно продуцировать достаточно эстрогенов и прогестерона, при участии которых эндометрий нормально функционирует независимо от секреции гормонов в желтом теле яичников. Тогда же концентрация ХГ в крови беременной женщины постепенно снижается, а желтое тело может функционировать без воздействия ХГ. В этот период роль гормона заключается в стимуляции производства тестостерона у плода, что необходимо для нормального развития наружных половых органов эмбриона.
Таким образом, в течение беременности уровень бета-ХГЧ в крови сначала нарастает и затем снижается. По этому показателю можно судить о благополучном течении беременности и выявлять нарушения развития плода. Тест на ХГ в крови – наиболее достоверный метод определения беременности на ранних сроках.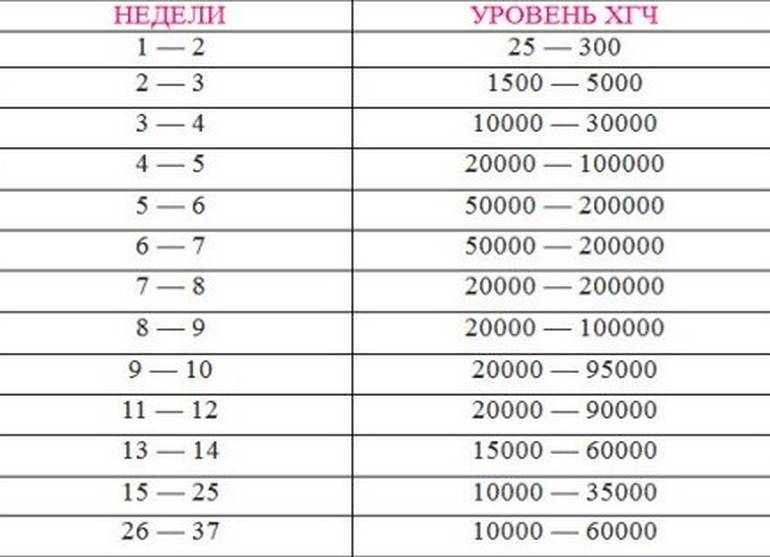 ХГ появляется в организме женщины c 6-8-го дня после оплодотворения. Распространенный экспресс-тест на беременность, которым может воспользоваться каждая женщина в домашних условиях, тоже основан на измерении ХГ в моче.
ХГ появляется в организме женщины c 6-8-го дня после оплодотворения. Распространенный экспресс-тест на беременность, которым может воспользоваться каждая женщина в домашних условиях, тоже основан на измерении ХГ в моче.
Уровни гормона ниже нормы на различных этапах развития плода позволяют сделать предположение об эктопической беременности, задержке в развитии плода, угрозе самопроизвольного аборта, неразвивающейся беременности или недостаточности функции плаценты. Причиной повышенного содержания бета-ХГЧ может быть токсикоз, сахарный диабет или неправильно установленный срок беременности. Высокий уровень гормона после мини-аборта указывает на прогрессирующую беременность.
Определение уровня ХГ входит в тройной тест-исследование, по результатам которого можно судить о некоторых аномалиях развития плода, но точный диагноз поставить нельзя. Исследование лишь позволяет отнести женщину к группе риска по данной патологии. В этом случае необходимо дальнейшее обследование. У небеременных в норме ХГ отсутствует, однако он может секретироваться некоторыми аномальными тканями, происходящими из хориона (пузырным заносом, хорионэпителиомой), и некоторыми другими опухолями.
Для чего используется исследование?
- Для диагностики беременности, в том числе многоплодной, внематочной и неразвивающейся.
- Для наблюдения за ходом беременности.
- Для выявления задержек в развитии плода, угрозы самопроизвольного аборта, недостаточности функции плаценты.
- Для диагностики аменореи.
- Для контроля за эффективностью искусственного аборта.
- Как часть комплексного обследования по выявлению пороков развития плода.
- Для диагностики опухолей, продуцирующих ХГ.
Когда назначается исследование?
- При подозрении на беременность, в частности многоплодную.
- При контроле за ходом беременности.
- Когда возникает предположение об осложнении при беременности: задержке развития плода, угрозе самопроизвольного аборта, неразвивающейся или внематочной беременности, хронической недостаточности функции плаценты.
- При необходимости подтвердить успешное проведение искусственного аборта.

- При комплексном обследовании по выявлению пороков развития плода.
- При выяснении причины отсутствия менструаций (аменореи).
- Когда проводится диагностика опухолей, продуцирующих ХГ.
Что означают результаты?
Референсные значения
|
Пол |
Неделя беременности (с момента зачатия) |
Референсные значения |
|
Женский |
Не беременные |
Менее 5 МЕ/л |
|
3 недели |
5,8 — 71,2 МЕ/л |
|
|
4 недели |
9,5 — 750 МЕ/л |
|
|
5 недель |
217 — 7138 МЕ/л |
|
|
6 недель |
158 — 31795 МЕ/л |
|
|
7 недель |
3697 — 163563 МЕ/л |
|
|
8 недель |
32065 — 149571 МЕ/л |
|
|
9 недель |
63803 — 151410 МЕ/л |
|
|
10 недель |
46509 — 186977 МЕ/л |
|
|
11-12 недель |
27832 — 210612 МЕ/л |
|
|
13-14 недель |
13950 — 62530 МЕ/л |
|
|
15 недель |
12039 — 70971 МЕ/л |
|
|
16 недель |
9040 — 56451 МЕ/л |
|
|
17 недель |
8175 — 55868 МЕ/л |
|
|
18 недель |
8099 — 58176 МЕ/л |
|
|
Мужской |
|
Менее 5 МЕ/л |
Причины повышения уровня бета-ХГЧ
При отсутствии беременности результат теста на бета-ХГЧ должен быть отрицательным. Выявление же бета-ХГЧ позволяет предположить, что после оплодотворения прошло уже как минимум 5-6 дней. Между 2-й и 5-й неделей беременности при ее нормальном течении уровень бета-ХГЧ удваивается каждые 1,5 суток и вскоре достигает своего максимума. Затем он начинает медленно снижаться. Результаты анализа сравниваются с показателями нормы для каждого срока беременности. Для верной трактовки результатов необходимо точно знать, когда произошло зачатие.
Выявление же бета-ХГЧ позволяет предположить, что после оплодотворения прошло уже как минимум 5-6 дней. Между 2-й и 5-й неделей беременности при ее нормальном течении уровень бета-ХГЧ удваивается каждые 1,5 суток и вскоре достигает своего максимума. Затем он начинает медленно снижаться. Результаты анализа сравниваются с показателями нормы для каждого срока беременности. Для верной трактовки результатов необходимо точно знать, когда произошло зачатие.
У беременных:
- многоплодная беременность (показатель возрастает пропорционально числу плодов),
- токсикоз,
- пролонгированная беременность,
- сахарный диабет у матери,
- пороки развития плода,
- прием синтетических гормонов.
Не у беременных:
- опухоли, продуцирующие ХГ,
- хирургический аборт (первые 4-5 суток после процедуры),
- прием препаратов ХГЧ.
Причины понижения уровня бета-ХГЧ (при беременности):
- внематочная или неразвивающаяся беременность,
- задержка в развитии плода,
- угроза самопроизвольного аборта,
- хроническая плацентарная недостаточность,
- гибель плода (во 2-3-м триместре беременности).

Что может влиять на результат?
- При диагностике беременности слишком раннее выполнение теста – когда прошло менее 5 дней с зачатия – может привести к ложноотрицательному результату.
Также рекомендуется
Кто назначает исследование?
Врач общей практики, акушер-гинеколог, онколог.
Литература
- Handbook of Clinical Laboratory Testing During Pregnancy под редакцией Ann M. Gronowski. Springer-Verlag LLC, Нью-Йорк, 2004 г.
- Prenatal Diagnosis in Obstetric Practice. M. J. J. Whittle, Blackwell Publishers 1995 г.
- Endocrinology of Pregnancy. Fuller W. Bazer, Humana Press 1998 г.
- Blood Biochemistry. N J Russell, G M Powell, J G Jones, P J, Winterburn and J M Basford, Croom Helm, Лондон и Канберра, 1982 г.
- Blood Chemistry and CBC analysis-Clinical Laboratory Testing from a Functional Perspective.
 Rychard Weatherby N.D и Scott Fergusson, N.D., Bear Mounting Publishing, 2002 г.
Rychard Weatherby N.D и Scott Fergusson, N.D., Bear Mounting Publishing, 2002 г. - Tietz Clinical Guide to Laboratory Tests. Alan H. B. Wu, Saunders/Elsevier, 2006 г.
- Laboratory and Diagnostic Tests. Joyce LeFever Kee – Pearson, Prentice Hall, 8-е издание 2010 г.
- District Laboratory Practice in Tropical Countries. Monica Cheesbrough, Cambridge University Press, второе издание, 2005 г.
- Clinical Chemistry. A Laboratory Perspective . Wendy L. Arneson, Jean M. Brickell, F.A.Davis Company, 2007 г.
- Clinical Chemistry. Michael L. Bishop, Edward P. Fody, Larry E. Schoef, Lippincott Williams & Wilkins, 2005 г.
Анализ крови на прогестерон
Полученные в ходе исследования результаты интерпретируются врачом с учетом индивидуальных особенностей пациентки, и причины назначения анализа. Выработка прогестерона в норме начинает увеличиваться сразу после выхода яйцеклетки. Он растет еще несколько дней. Если оплодотворения не происходит, концентрация прогестерона снижается и начинается менструация. При наступлении беременности уровень этого гормона продолжает повышаться. Если концентрация прогестерона не меняется в течение месяца, это может указывать на отсутствие овуляции или нарушения менструального цикла.
Если оплодотворения не происходит, концентрация прогестерона снижается и начинается менструация. При наступлении беременности уровень этого гормона продолжает повышаться. Если концентрация прогестерона не меняется в течение месяца, это может указывать на отсутствие овуляции или нарушения менструального цикла.
Отсутствие повышения уровня прогестерона на раннем сроке беременности может свидетельствовать о наличии патологии или о внематочной беременности. Для контроля состояния пациентки в большинстве случаев назначается серия повторных тестов. Если их результаты будут свидетельствовать о том, что уровень прогестерона так и не повысился, врач может заподозрить, что плацента и плод не жизнеспособны.
Сниженная концентрация этого гормона может быть следствием позднего токсикоза беременных, внематочной беременности, угрозы выкидыша, снижения функциональной активности яичников. Повышенный уровень прогестерона может наблюдаться при патологиях беременности, кисте и других новообразованиях яичников, гиперплазии надпочечников.
Важно!
В последнее время появляется все больше убедительных данных о том, что выработка прогестерона имеет пульсовой характера. То есть даже в течение дня его концентрация может изменяться. Поэтому чаще всего прогестерон проверяют именно для определения произошедшей овуляции, а также для оценки состоятельности второй фазы. Но во время беременности ориентироваться на уровень прогестерона не всегда следует, так как важно принимать во внимание не только лабораторные данные, но и обязательно учитывать жалобы беременной, клиническую и ультразвуковую картины. Вопрос о необходимости применения препаратов прогестерона во время беременности решается без учета его уровня. Это объясняется также тем, что даже при нормальном уровне прогестерона, может быть нарушена восприимчивость рецепторов к нему, таким образом наблюдаются признаки, угрожающие развитию плода. В связи с этим, назначение препаратов прогестерона происходит при наличии показаний, а именно учитывают акушерский анамнез, жалобы, обязательно учитывают данные проведенного УЗИ. Для оценки прогрессирования беременности на ранних сроках обязательно исследуют уровень в- ХГЧ, часто стандартно с исследованием уровня прогестерона.
Для оценки прогрессирования беременности на ранних сроках обязательно исследуют уровень в- ХГЧ, часто стандартно с исследованием уровня прогестерона.
Результаты лабораторных исследований не являются единственным критерием, учитываемым лечащим врачом при постановке диагноза и назначении соответствующего лечения, и должны рассматриваться в комплексе с данными анамнеза и результатами других возможных обследований, включая инструментальные методы диагностики.
В медицинской компании «LabQuest» Вы можете получить персональную консультацию врача службы «Doctor Q» по результатам исследований во время приема или по телефону.
Как сдавать анализ ХГЧ при ЭКО?
Хорионический гонадотропин – это гликопротеин, продуцирующийся ворсинами хориона после успешной имплантации в эндометрий. Гормон представлен двумя субъединицами: альфа и бета. Альфа-элемент ХГЧ и других гормонов гипофиза одинаковый, но бета-ХГЧ – это уникальный фрагмент гормона, который помогает не только определить его наличие в крови, но и выявить значение показателя его концентрации.
Это гормон, помогающий подтвердить факт наступления беременности. Уровень ХГЧ подвержен значительным колебаниям на протяжении всего первого триместра, что обусловлено созреванием плаценты, активным развитием ребенка и преобразованиями в организме матери. В первые недели беременности гормон оказывает сильное влияние на состояние женщины, формирование плода, к тому же он обеспечивает функциональную активность желтого тела, которое продуцирует прогестерон, необходимый для вынашивания плода.
Строгих норм для хорионического гонадотропина не существует, уровень его находится в широких пределах, к тому же значения показателя ХГЧ подвержены значительным колебаниям. Максимальная концентрация регистрируется на 10-11 неделе беременности, после этого отмечают снижение уровня и его стабилизацию. Новый скачок концентрации наблюдается за 2 недели до родов.
Показатель, а точнее характер роста ХГЧ может многое сказать о течении беременности и развитии плода, так как отклонения часто свидетельствуют о патологии. Но стоит отметить, что понижение или повышения уровня не всегда является прямым признаком патологического состояния, он лишь указывает на увеличение риска его появления, поэтому подтвердить опасения можно только при помощи дополнительных диагностических тестов.
Но стоит отметить, что понижение или повышения уровня не всегда является прямым признаком патологического состояния, он лишь указывает на увеличение риска его появления, поэтому подтвердить опасения можно только при помощи дополнительных диагностических тестов.
Анализ на ХГЧ: как подготовиться и когда сдавать
Гормон можно выявить в моче или крови беременной женщины. Экспресс-тесты направлены на определение гормона в моче. Такой тест доступен, удобен в применении, к тому же его можно выполнить в домашних условиях самостоятельно, а результат получить через несколько минут. Его основной недостаток – невозможность определения уровня, а также динамики роста ХГЧ. А эти показатели играют большую роль при составлении программы ведения беременности, поэтому такие тесты используются только для подтверждения факта ее наступления. Тесты на ХГЧ могут обладать разной чувствительностью, большинство можно выполнять после первого дня задержки менструации. Но лучше всего выполнять тест через 10-14 суток после предполагаемого зачатия. Если результат отрицательный, то желательно провести его повторно или же сразу сдать кровь на ХГЧ.
Если результат отрицательный, то желательно провести его повторно или же сразу сдать кровь на ХГЧ.
Анализ крови на ХГЧ отличается высокой информативностью. Конечно, выполнить его в домашних условиях невозможно, к тому же результаты анализа требуют времени, но этому исследованию отдают предпочтение все гинекологи. Сдавать кровь можно уже на 5-6 сутки после успешного оплодотворения, так как уровень хорионического гонадотропина в крови намного выше концентрации гормона в моче. Но специалисты все равно не рекомендуют проводить анализ раньше 12-14 суток после оплодотворения, чтобы получить точные и достоверные результаты.
Когда сдавать кровь и сколько раз – решает лечащий врач, основываясь на состоянии беременной, а также других лабораторных данных. Как правило, обследование выполняется не менее 2 раз, так как только в этом случае можно оценить динамику роста гормона. Первый анализ сдается для подтверждения беременности, второй чаще всего на 14-18 неделе б для оценки развития плода. Тест на ХГЧ после ЭКО выполняется чаще, иногда анализы сдаются с промежутком всего лишь несколько дней.
Тест на ХГЧ после ЭКО выполняется чаще, иногда анализы сдаются с промежутком всего лишь несколько дней.
Нормы ХГЧ по неделям:
- в 3 недели достигает уровня 25-170 мМЕ/мл;
- в 4 – 27-350 мМЕ/мл;
- в 5 – 150-32500 мМЕ/мл – интенсивное увеличение показателя;
- в 6 – 1150 -84500 мМЕ/мл;
- в 7 – 25600 -234000 мМЕ/мл;
- в 9 – 27500-30400 – максимальный уровень за весь срок беременности;
- в 10 -21400-296000 мМЕ/мл;
- в 11 – 21100-296000 мМЕ/мл;
- в 12-13 – 20700 – 295000 мМЕ/мл – в этот период сокращается синтез гормона, а также снижается риск возникновения замершей беременности, постепенно исчезают симптомы токсикоза;
- в 14-16 – 6500-295000 мМЕ/мл;
- в 17 – 18 – 4750-100700 мМЕ/мл;
- в 19-36 – 4700 -85000 мМЕ/мл – уровень ХГЧ стабилизируется и не подвержен скачкообразным изменениям.
Расшифровку результатов лучше доверить профессионалу, ведь только специалист может адекватно оценить данные анализа и составить дальнейший план ведения беременности. Отрицательный результат ХГЧ – 5 мМЕ/мл, сомнительный – до 25 мМЕ/мл, положительный – выше 25 м МЕ/мл.
Отрицательный результат ХГЧ – 5 мМЕ/мл, сомнительный – до 25 мМЕ/мл, положительный – выше 25 м МЕ/мл.
Расшифровывая данные исследования, проводят оценку степени повышения уровня гормона. Если рост превышает 20% от нормы, то это сомнительный признак патологии, который требует повторной сдачи анализа. Если опасения не подтвердились, то результат относят к индивидуальным особенностям пациентки. Но если отклонения превышают 50%, то выявляется высокий риск развития патологии беременности. Чтобы правильно оценить результаты исследования, можно воспользоваться калькулятором ХГЧ.
Анализ ХГЧ в норме и патологии
Во время беременности плацента вырабатывает ХГЧ (хорионический гормон человека), который свидетельствует о беременности. Это гонадотропный гормон, который по своей структуре очень похож на другие такие же гормоны (фолликулостимулирующий и лютеинизирующий), но в нём аминокислоты расположены в иной последовательности. При отсутствии беременности ХГЧ отрицательный. Он начинает продуцироваться плацентой уже в первые часы от зачатия. Концентрация ХГЧ увеличивается к одиннадцатой недели в несколько тысяч раз, а затем показатели ХГЧ постепенно снижаются.
Он начинает продуцироваться плацентой уже в первые часы от зачатия. Концентрация ХГЧ увеличивается к одиннадцатой недели в несколько тысяч раз, а затем показатели ХГЧ постепенно снижаются.
ХГЧ – что это?
Структуру ХГЧ составляют двести тридцать семь аминокислот. Он состоит из субъединиц α и β. Уникальной является вторая субъединица. Она называется свободный ХГЧ. Именно благодаря β (бета) ХГЧ он значительно отличается от таких гонадотропинов, как лютеинизирующий и фолликулостимулирующий гормоны. Каковы же его биологические свойства?
У небеременной женщины жёлтое тело, которое образовалось на месте фолликула, существует две недели каждого цикла, а затем происходит его рассасывание. Когда же наступает беременность, жёлтое тело не редуцируется до десятой или же двенадцатой недели беременности, оно продуцирует прогестерон и эстроген. Затем это начинает делать сама плацента.
Это возможно только благодаря тому, что происходит быстрый рост ХГЧ. В это же время благодаря тому, что имеется повышенный ХГЧ, жёлтое тело синтезирует такое огромное количество прогестерона, которое априори невозможно при отсутствии беременности. Повышенный ХГЧ стимулирует работу фолликулярного аппарата яичников, который продуцирует эстрогены и слабые андрогены. Свободный ХГЧ вызывает утолщение коры надпочечников, которая вырабатывает большее количество стероидных гормонов, чем при отсутствии беременности.
В это же время благодаря тому, что имеется повышенный ХГЧ, жёлтое тело синтезирует такое огромное количество прогестерона, которое априори невозможно при отсутствии беременности. Повышенный ХГЧ стимулирует работу фолликулярного аппарата яичников, который продуцирует эстрогены и слабые андрогены. Свободный ХГЧ вызывает утолщение коры надпочечников, которая вырабатывает большее количество стероидных гормонов, чем при отсутствии беременности.
Показатели ХГЧ
У небеременной женщины в норме отрицательный ХГЧ, то есть, этот гормон отсутствует. Однако он может вырабатываться различными гормонопродуцирущими опухолями. Такие показатели ХГЧ, как ХГЧ 0, ХГЧ 1, ХГЧ 2, ХГГ 3, ХГЧ 5 говорят об отсутствии беременности. Тест на беременность, есть не что иное, как тест на бета ХГЧ.
Это крайне важно для нормального течения беременности, поскольку гормоны коры надпочечников оказывают антистрессовый эффект, они же угнетают иммунную систему и препятствуют отторжению плода, который наполовину является инородным телом для беременной женщины. Если показатели ХГЧ высокие, то они способствуют нормальному развитию плаценты и поддерживают её функциональную активность.
Если показатели ХГЧ высокие, то они способствуют нормальному развитию плаценты и поддерживают её функциональную активность.
Если выполнить укол ХГЧ в середине цикла женщины, то яичники начинают продуцировать большее количество эстрогена и гормона прогестерон. После укола ХГЧ стимулируется овуляция, поддерживается на высоком уровне лютеинизация фолликула, который лопнул и в последующем на должном уровне поддерживается функция жёлтого тела. У мужчин после укола ХГЧ усиливается сперматогенез и повышается синтез андрогенов.
Рассмотрим, что такое норма хорионического гормона человека. Мы представляем норму ХГЧ ИНВИТРО. Результаты свободного ХГЧ представлены в таблице ХГЧ. В первые две недели беременности уровень ХГЧ от двадцати пяти до ста пятидесяти шести миллиединиц в одном миллилитре. Значит, такие показатели ХГЧ, как ХГЧ6, ХГЧ7, ХГЧ10 и ХГЧ12 не говорят об удачном зачатии.
К концу четвёртой недели анализ ХГЧ должен показать результат не ниже 31500 мЕд/мл, а к одиннадцатой же неделе после зачатия уровень ХГЧ должен быть не ниже двухсот девяноста тысяч. С этого момента концентрация ХГЧ понижается и к концу беременности и анализ ХГЧ становится семьдесят восемь тысяч сто миллиединиц в миллилитре. Такие нормальные результаты анализа ХГЧ по неделям.
С этого момента концентрация ХГЧ понижается и к концу беременности и анализ ХГЧ становится семьдесят восемь тысяч сто миллиединиц в миллилитре. Такие нормальные результаты анализа ХГЧ по неделям.
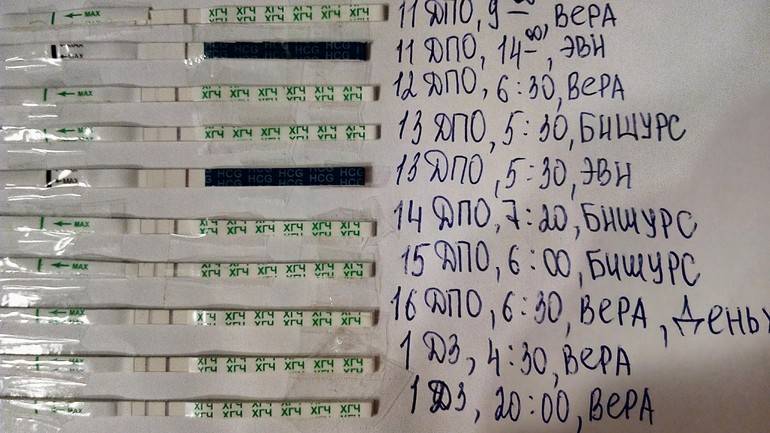
Иногда акушеры используют анализ ХГЧ по дням. Такие показатели ХГЧ после переноса очень важны. Для этого используют таблицу ХГЧ. Таблица ХГЧ существует для пятидневных и трёхдневных эмбрионов. Уровень ХГЧ ДПП для трёхдневок считается в день, который наступил после переноса трёхдневного эмбриона, А уровень ДПП пятидневок – это концентрация гормона ХГЧ после переноса эмбриона, которому было пять дней. Нужно правильно пользоваться таблицей ХГЧ.
Расшифровка ХГЧ должна проводиться в той лаборатории, куда вы сдавали анализ. Результат ХГЧ ИНВИТРО выполняет опытный лаборант. Калькулятор ХГЧ нужен женщине. Он помогает высчитать бета ХГЧ в зависимости от дня зачатия, переноса эмбриона или же задержки месячных. С помощью калькулятора ХГЧ определяют срок беременности и проводят оценку уровня гормона бета ХГЧ.
В каких случаях определяется низкий ХГЧ
Уровень ХГЧ может быть низким либо в том случае, когда он вырабатывается в недостаточном количестве, либо когда его синтез по каким-то причинам прекращается. Низкий ХГЧ может быть в таких ситуациях:
• неправильно определили срок беременности;
• имеется угроза прерывания беременности;
• при эктопической беременности;
• в случае замершей беременности или же внутриутробной гибели плода;
• при перенашивании беременности;
• в случае хронической плацентарной недостаточности.
Когда бывает повышенный ХГЧ
Свободный ХГЧ повышенный в определённых случаях:
• при неправильном подсчёте сроков беременности;
• в случае многоплодной беременности;
• при пролонгированной беременности;
• если у женщины имеется ранний токсикоз;
• при приёме синтетического гестагена;
• в случае сахарного диабета беременной;
• если у плода имеется синдром Дауна.
ХГЧ при внематочной беременности
Надо понимать, что уровень ХГЧ начинает повышаться не с момента оплодотворения яйцеклетки, а с того дня, когда эмбрион имплантировался в матку. Конечно же, внематочная беременность является часто трагедией для женщины. При имплантации плодного яйца вне полости матки сохранить беременность не представляется возможным. К тому же, эта патология беременности сулит много неприятностей для самой женщины, она является угрозой для её жизни. Поэтому каждая женщина, которая подозревает о беременности, должна вовремя сдавать анализ ХГЧ.
Внематочная беременность в ранних сроках ничем не отличается от физиологической: есть и задержка месячных, соски нагрубевают, могут появиться неприятные ощущения внизу живота, тошнота и непереносимость запахов, особые кулинарные предпочтения. И только результаты анализа ХГЧ могут позволить заподозрить, что что-то происходит не так, как должно бы. Уровень ХГЧ при внематочной беременности всегда повышенный.
Когда назначается анализ ХГЧ
Анализ ХГЧ необходимо сдать в таких случаях:
• для определения сроков беременности по ХГЧ;
• при нарушении плацентарной функции;
• при подозрении на внематочную беременность;
• для контроля над течением беременности;
• с целью коррекции проводимого беременной лечения.
АПФ и ХГЧ назначают для внутриутробного определения патологии плода. АПФ рекомендуется сдавать на пятнадцатой неделе беременности. АПФ и ХГЧ можно сдавать одновременно. При аномалиях развития нервной трубки и сердца повышается уровень АПФ. ХГЧ же может свидетельствовать о хорионэпителиоме и пузырном заносе.
Для того чтобы результаты анализа ХГЧ соответствовали действительности, нужно придерживаться определённых рекомендаций. Анализ ХГЧ надо сдавать только в той лаборатории, которой вы доверяете. Исследование ХГЧ ИНВИТРО делают опытные врачи, которые интерпретируют его результаты. После сдачи анализа ХГЧ расшифровка проводится согласно международным стандартам.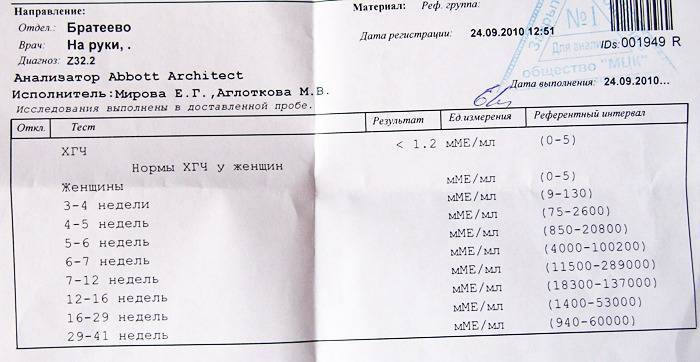 Кровь надо будет сдать из кубитальной вены не ранее четырнадцатого дня после вероятного зачатия.
Кровь надо будет сдать из кубитальной вены не ранее четырнадцатого дня после вероятного зачатия.
Накануне не надо употреблять жирные продукты. Анализ лучше сдать натощак. Если это невозможно, то, тем не менее, на протяжении четырёх часов перед сдачей крови следует воздержаться от приёма пищи. За день до сдачи анализа следует ограничить физическую активность. В том случае, когда вы принимаете гормональные препараты, следует посоветоваться со своим врачом и на несколько дней прекратить их приём.
Если у вас возникла необходимость сдать анализ ХГЧ, обращайтесь в «Центр ЭКО» Псков. Наши специалисты выполнят его в необходимые сроки. Результаты ХГЧ прокомментирует наш специалист.
Нормальный уровень ХГЧ на ранних сроках беременности
Что такое ХГЧ? ХГЧ обозначает хорионический гонадотропин человека, гормон беременности, который вырабатывается плацентой и обнаруживается в крови в течение нескольких дней после имплантации. Когда вы делаете тест дома с тестом на беременность, вы фактически проверяете наличие ХГЧ в моче. Если присутствует ХГЧ, то тест на беременность будет положительным, и это означает, что вы беременны, если нет ложноположительного теста на беременность.
Когда вы делаете тест дома с тестом на беременность, вы фактически проверяете наличие ХГЧ в моче. Если присутствует ХГЧ, то тест на беременность будет положительным, и это означает, что вы беременны, если нет ложноположительного теста на беременность.
Как повышается ХГЧ на ранних сроках беременности?
ХГЧ обычно удваивается каждые 48-72 часа на очень ранних сроках беременности и каждые 3-4 дня позже примерно до 9-10 недель беременности, когда он стабилизируется. Не существует единого «нормального» уровня ХГЧ на ранних сроках беременности, и существует широкий диапазон нормальных уровней, которые вы можете проверить с помощью нашего калькулятора ХГЧ.
Каковы нормальные значения ХГЧ и их рост?
- ХГЧ крови ниже 5 мМЕ / мл: отрицательный. Не беременна
- ХГЧ крови между 5-25 мМЕ / мл: «сомнительный».Может быть, беременна, а может, и нет. Повторить тест через пару дней
- ХГЧ крови более 25 мМЕ / мл: Вы беременны!
- Одного измерения ХГЧ недостаточно для постановки точного диагноза.
 Несколько тестов на ХГЧ с интервалом в 2 и более дней дают более точную оценку ситуации.
Несколько тестов на ХГЧ с интервалом в 2 и более дней дают более точную оценку ситуации. - Уровни ХГЧ в крови не следует использовать для датирования беременности, поскольку эти цифры могут сильно различаться.
- Для женщин в постменопаузе нормальным можно считать уровень ХГЧ до 14 мМЕ / мл.
- В исследовании с участием 20 пациенток в первые 40 дней беременности, концентрация ХГЧ повышалась по крайней мере на 66 процентов каждые 48 часов в 85 процентах жизнеспособных ВМС; но все же в 15 процентах случаев жизнеспособной беременности уровень ХГЧ был ниже этого порога.(Кадар 1981)
- Увеличение> = 35% за 48 часов все еще можно считать нормальным (Seeber 2006; Morse 2012) Уровень
- ХГЧ лучше всего проверять на основе дня овуляции / оплодотворения, поскольку день последней менструации может меняться.
Как имплантация влияет на ХГЧ?
Имплантация происходит в среднем через 9 дней после овуляции (с диапазоном 6–12 дней) или примерно за 5 дней до задержки менструации. Уровень ХГЧ определяется в крови уже через 2-3 дня, а в моче через 3-4 дня после имплантации.Ожидается, что тест на беременность будет положительным примерно во время пропущенной менструации или через 14-15 дней после имплантации (что может быть уже за несколько дней до пропущенной менструации).
Уровень ХГЧ определяется в крови уже через 2-3 дня, а в моче через 3-4 дня после имплантации.Ожидается, что тест на беременность будет положительным примерно во время пропущенной менструации или через 14-15 дней после имплантации (что может быть уже за несколько дней до пропущенной менструации).
Узнайте, что означает ваш уровень, с помощью нашего калькулятора ХГЧ!
Каковы хорошие уровни ХГЧ на ранних сроках беременности?- При большинстве нормальных беременностей при уровне ХГЧ ниже 1200 мМЕ / мл уровень ХГЧ обычно удваивается каждые 48-72 часа и обычно увеличивается как минимум на 60% каждые два дня.
- На ранних сроках беременности повышение ХГЧ за 48 часов на 35% все еще может считаться нормальным.
- По мере прогрессирования беременности повышение уровня ХГЧ значительно замедляется.
- Между 1200 и 6000 мМЕ / мл сыворотки уровень ХГЧ обычно удваивается за 72-96 часов.

- При превышении 6000 мМЕ / мл уровень ХГЧ часто удваивается в течение четырех или более дней.
- В целом, когда уровень ХГЧ достигает 7200 мМЕ / мл, должен быть виден желточный мешок.
- При уровне ХГЧ выше 10 800 мМЕ / мл должен быть видимый эмбрион с биением сердца.
Нет смысла следить за значениями ХГЧ выше 6000 мМЕ / мл, так как повышение обычно медленнее и не связано с тем, насколько хорошо протекает беременность. Через 10-12 недель повышение уровня ХГЧ замедлится еще больше и в конечном итоге даже снизится, не достигнув плато на протяжении всей беременности.
Нормальное повышение ХГЧ за несколько дней до 6 недель беременности обычно указывает на жизнеспособную беременность.
Может ли уровень ХГЧ сказать вам, здорова ли ваша беременность?
Уровень ХГЧ в крови при беременности не рекомендуется для проверки жизнеспособности беременности, когда уровень ХГЧ значительно превышает 6000 и / или после 6-7 недель беременности. Уровни ХГЧ в крови бесполезны для проверки жизнеспособности беременности, если уровень ХГЧ значительно превышает 6000 и / или после 6-7 недель беременности. В целом, через 6-7 недель лучшим признаком здоровой беременности является хорошее сердцебиение плода. Вместо ХГЧ, через 6 недель или ХГЧ выше 6000 мМЕ / куб.см, здоровье беременности лучше всего можно подтвердить с помощью сонограммы, чтобы подтвердить наличие сердцебиения плода. Как только наблюдается сердцебиение плода, уровни ХГЧ мало что говорят вам о жизнеспособности беременности.
Уровни ХГЧ в крови бесполезны для проверки жизнеспособности беременности, если уровень ХГЧ значительно превышает 6000 и / или после 6-7 недель беременности. В целом, через 6-7 недель лучшим признаком здоровой беременности является хорошее сердцебиение плода. Вместо ХГЧ, через 6 недель или ХГЧ выше 6000 мМЕ / куб.см, здоровье беременности лучше всего можно подтвердить с помощью сонограммы, чтобы подтвердить наличие сердцебиения плода. Как только наблюдается сердцебиение плода, уровни ХГЧ мало что говорят вам о жизнеспособности беременности.
Существует широкий диапазон нормальных значений ХГЧ, и значения различаются в сыворотке крови или моче. Уровни ХГЧ в моче обычно ниже, чем уровни ХГЧ в сыворотке (крови). Не существует единого нормального уровня ХГЧ хорионического гонадотропина человека, который всегда указывает на здоровую беременность, и существует очень широкий диапазон значений уровней ХГЧ хорионического гонадотропина человека по мере прогрессирования беременности.
Прочтите о медленно повышающихся уровнях ХГЧ.
Сравнение изменений титров ХГЧ с установленными ожидаемыми кривыми может помочь врачу определить, что делать с беременностью и как проконсультировать пациентку.Однако существует множество ограничений на серийную оценку титров ХГЧ, и титры никогда не должны использоваться исключительно для замены клинической оценки, основанной на симптомах или признаках.
Нормально повышающийся уровень ХГЧ — это уровень, который поднимается более чем на 60% в течение 48 периодов, хотя на более поздних сроках беременности повышение обычно будет медленнее. Seebert et al. Сообщили в 2006 году, а Морс подтвердил в 2012 году, что повышение по крайней мере на 35% за 48 часов было предложено как минимальное повышение, соответствующее жизнеспособной внутриутробной беременности.
Сигнализирует ли быстрорастущий ХГЧ близнецов? Невозможно диагностировать двойную беременность только на основании ХГЧ. Нет достаточных научных доказательств того, что у близнецов всегда происходит более быстрый, чем обычно, рост ХГЧ. Нормальные значения ХГЧ могут изменяться до 20 раз при нормальной беременности. Вариации в повышении ХГЧ не обязательно являются признаком аномалии беременности или наличия двух или более плодов.
Нет достаточных научных доказательств того, что у близнецов всегда происходит более быстрый, чем обычно, рост ХГЧ. Нормальные значения ХГЧ могут изменяться до 20 раз при нормальной беременности. Вариации в повышении ХГЧ не обязательно являются признаком аномалии беременности или наличия двух или более плодов.
3 недели: 5-50 мМЕ / куб.см
4 недели: 4-426 мМЕ / куб.см
5 недель: 19-7,340 мМЕ / куб.см
6 недель: 1,080-56,500 мМЕ / куб.см
7-8 недель: 7650-229,000 мМЕ / куб.см
9-12 недель: 25,700-288,000 мМЕ / куб.см
13-16 недель: 13,300-254,000 мМЕ / куб.см
17-24 недели: 4,060-165,400 мМЕ / куб.см
25-40 недель: 3,640-117,000 мМЕ / куб.
от Gnoth and Johnson
Все, что вы когда-либо хотели знать о ХГЧ- ХГЧ измеряется в милли-международных единицах на миллилитр (мМЕ / мл).
- Существует широкий диапазон нормальных уровней и значений ХГЧ, и значения различаются в сыворотке крови или моче.

- Уровни ХГЧ в крови не очень полезны для проверки жизнеспособности беременности, если уровень ХГЧ выше 6000 и / или после 6-7 недель беременности. Вместо этого, чтобы лучше проверить состояние беременности, следует сделать сонограмму, чтобы подтвердить наличие сердцебиения плода. После обнаружения сердцебиения плода не рекомендуется проверять жизнеспособность беременности с помощью уровня ХГЧ.
- Уровень ХГЧ в моче обычно ниже, чем уровень ХГЧ в сыворотке (крови).
- Анализ крови на ХГЧ намного более чувствителен, чем ГПТ в моче. Это означает, что анализ крови позволяет выявить беременность на несколько дней раньше, чем анализ мочи, уже через 2-3 дня после имплантации или через 8-9 дней после оплодотворения.
- Анализы мочи качественно измеряют ХГЧ в моче, что означает, что результаты HPT либо «положительные», либо «отрицательные». Примерно во время первой пропущенной менструации (14+ дней после овуляции) более 95% ГПТ обычно положительны.
- Заявление производителя тестов на беременность о том, что их тест «точен на 99%», означает нечто иное, чем то, что вы думаете.

- Примерно у 85% нормальных беременностей уровень ХГЧ удваивается каждые 48-72 часа. По мере того, как вы продвигаетесь к беременности и уровень ХГЧ становится выше, время, необходимое для удвоения, может увеличиваться примерно до 96 часов.
- Бета-ХГЧ обычно удваивается примерно каждые 2 дня в течение первых четырех недель беременности.
- По мере того, как беременность прогрессирует, время удвоения удваивается.К 6-7 неделям уровень бета-ХГЧ может увеличиться вдвое за 3 1/2 дня.
- ХГЧ обычно достигает пикового уровня примерно через 8-10 недель, а затем снижается на оставшуюся часть беременности.
- Следует ожидать, что уровень бета-ХГЧ для успешной внутриутробной беременности вырастет как минимум на 35% за два дня [Morse and соавторы (2012)].
- У женщин, у которых произошел выкидыш, уровень бета-ХГЧ должен упасть на 36–47% за два дня. Более медленное падение свидетельствует о внематочной беременности.
- Серийные значения ХГЧ не следует использовать отдельно, чтобы определить, может ли беременность быть успешной внутриутробной беременностью, выкидышем или внематочной беременностью.
 Серийные значения ХГЧ следует использовать в сочетании с клинической оценкой, оценкой симптомов и повторным ультразвуковым исследованием (при необходимости).
Серийные значения ХГЧ следует использовать в сочетании с клинической оценкой, оценкой симптомов и повторным ультразвуковым исследованием (при необходимости). - Следует проявлять осторожность при производстве слишком большого количества ХГЧ. Нормальная беременность может иметь низкий уровень ХГЧ и родить совершенно здорового ребенка. Результаты УЗИ после 5-6 недель беременности намного точнее, чем с использованием чисел ХГЧ.
- ХГЧ менее 5 мМЕ / куб.см обычно отрицательный, более 25 мМЕ / куб.см обычно положительный, от 5 до 25 мМЕ / куб.см — «двусмысленный», что просто означает, что мы не знаем. Уровень
- ХГЧ также выше у женщин, вынашивающих плод женского пола, по сравнению с женщинами, вынашивающими плод мужского пола, поэтому возможно, что тест на беременность станет положительным позже у женщин, вынашивающих плод мужского пола.
- Трансвагинальное УЗИ должно позволить увидеть по крайней мере гестационный мешок, как только уровень ХГЧ достигнет 1000–2000 мМЕ / мл.
 Поскольку уровни могут сильно различаться, а датировка зачатия может быть неправильной, диагноз не следует ставить на основании результатов УЗИ, пока уровень не достигнет как минимум 2000.
Поскольку уровни могут сильно различаться, а датировка зачатия может быть неправильной, диагноз не следует ставить на основании результатов УЗИ, пока уровень не достигнет как минимум 2000. - Одного показания ХГЧ недостаточно для большинства диагнозов. Когда возникает вопрос о здоровье беременной, несколько тестов на ХГЧ, проведенных с интервалом в пару дней, дают более точный взгляд на оценку ситуации. Уровни
- ХГЧ не следует использовать для свидания с беременностью, поскольку эти цифры могут сильно различаться.
- Есть два распространенных типа тестов на ХГЧ. Качественный тест на ХГЧ просто смотрит, присутствует ли ХГЧ в крови. Количественный тест на ХГЧ (или бета-ХГЧ) измеряет количество ХГЧ, фактически присутствующего в крови.
- Помимо диагностики беременности, ХГЧ также часто контролируется с течением времени по таким причинам, как наблюдение после выкидыша, наблюдение за внематочной беременностью и после состояния, называемого «H.mole».
- Первое обнаружение ХГЧ в крови зависит от того, когда произойдет имплантация.
 Чрезвычайно чувствительные тесты (обычно недоступные в обычных лабораториях) могут обнаружить ХГЧ еще до имплантации. Но при регулярных лабораторных тестах на ХГЧ обычно обнаруживается достаточный уровень ХГЧ уже через 2-3 дня после имплантации.
Чрезвычайно чувствительные тесты (обычно недоступные в обычных лабораториях) могут обнаружить ХГЧ еще до имплантации. Но при регулярных лабораторных тестах на ХГЧ обычно обнаруживается достаточный уровень ХГЧ уже через 2-3 дня после имплантации. - Имплантация происходит уже через 6 дней после овуляции / оплодотворения (обычно примерно через 9 дней после овуляции), поэтому ХГЧ в крови можно обнаружить уже через 8-9 дней после овуляции / оплодотворения.
- У беременных женщин концентрация в сыворотке крови обычно составляет не менее 10-50 мМЕ / куб.см в течение 7-8 дней после имплантации.
- Двусмысленный тест с концентрацией от 5 до 25 мМЕ / куб.см требует повторения в течение 2-3 дней. Если он поднимается выше, это хороший признак, но если он падает или остается примерно таким же, это признак того, что беременность не удалась
- Мониторинг ХГЧ полезен для оценки беременности до того, как будет видно сердце плода (до 6-7 недель после LMP), обычно для исключения внематочной беременности или раннего выкидыша.

- При внематочной беременности ХГЧ повышается медленнее, чем при нормальной беременности
- Около 21% внематочных беременностей (беременностей с имплантацией вне матки) имеют повышение ХГЧ, как при внутриутробной беременности, а в 8% внематочных беременностей падение ХГЧ аналогично выкидышу.
- При нежизнеспособной беременности он тоже растет медленнее.
- При уровнях ХГЧ выше 1000–1500 мМЕ / мл вагинальная сонография обычно определяет наличие внутриутробной беременности.
- В течение первых 2-4 недель после оплодотворения уровень ХГЧ обычно удваивается каждые 48-72 часа.
- Увеличение по крайней мере 35% за 48 часов на ранних сроках беременности все еще считается нормальным.
- Ниже 1200 мМЕ / мл ХГЧ обычно удваивается каждые 48-72 часа, но 35% + все еще нормально.
- При уровне сыворотки от 1200 до 6000 мМЕ / мл для удвоения ХГЧ обычно требуется 72-96 часов.
- Если концентрация ХГЧ превышает 6000 мМЕ / мл, то для ее удвоения часто требуется более четырех дней.

- Более чем у двух из трех нормальных беременностей удваивается ХГЧ каждые 72 часа.
- Существует широкий диапазон нормальных уровней ХГЧ. ХГЧ, который не удваивается каждые два-три дня, не обязательно указывает на проблему.
- Максимальный уровень обычно достигается к 10-й или 11-й неделе.
- Примерно через 10 недель ХГЧ обычно снижается.
- Нормальные значения ХГЧ варьируются до 20 раз между разными беременностями.
- Одно значение ХГЧ не дает достаточно информации о жизнеспособности беременности.
- Выкидыши и внематочные (трубные) беременности, вероятно, будут демонстрировать более низкие уровни и более медленные подъемы, но часто изначально имеют нормальные уровни.
- В некоторых случаях нормальная беременность будет иметь довольно низкий уровень ХГЧ и родить идеальных детей.
- После определения активности плода с помощью ультразвука у здоровых пациентов шансы на нормальные роды составляют около 95%.

- Нормальный уровень ХГЧ может сильно различаться. После 5-6 недель беременности результаты сонограммы намного лучше предсказывают исход беременности, чем уровни ХГЧ. После того, как измеряется частота сердечных сокращений плода, большинство врачей будут отслеживать частоту сердечных сокращений плода, а не определять ХГЧ.
- После инъекций ХГЧ (Профази, Прегнил) для запуска овуляции или для удлинения лютеиновой фазы следовые количества ХГЧ могут оставаться в организме в течение 14 дней или дольше после последней инъекции ХГЧ. Это может дать ложноположительный результат теста на беременность.
- Два последовательных количественных анализа крови на ХГЧ-бета могут определить, является ли ХГЧ результатом инъекции или беременности. Если уровень ХГЧ повышается ко второму тесту, вы, вероятно, беременны.
- При уровне ХГЧ в крови на ранних сроках беременности ниже 1200 мМЕ / мл ХГЧ обычно удваивается каждые 48-72 часа и обычно должен повышаться как минимум на 60% каждые два дня.

- При уровнях сыворотки от 1200 до 6000 мМЕ / мл на ранних сроках беременности, ХГЧ обычно удваивается за 72–96 часов.
- Если концентрация ХГЧ превышает 6000 мМЕ / мл, то для ее удвоения часто требуется более четырех дней.
- Гестационный мешок обычно виден на трансвагинальном УЗИ, когда уровень ХГЧ достигает 1000–2000 мМЕ / мл.
- При уровне ХГЧ выше 12000 мМЕ / мл должен быть видимый эмбрион с сердцебиением, хотя может потребоваться уровень ХГЧ до 22000 мМЕ / мл, чтобы впервые увидеть сердцебиение плода.
- После 9-10 недель беременности уровни обычно снижаются.
- Нет смысла следить за уровнем ХГЧ выше 6000 мМЕ / мл, поскольку в этот момент повышение обычно медленнее и не связано с тем, насколько хорошо протекает беременность.Через два-три месяца уровень ХГЧ еще больше снизится и может даже снизиться, прежде чем достигнет плато на время беременности.
- Для женщин в постменопаузе нормальным можно считать уровень ХГЧ до 14 мМЕ / мл.

График уровня ХГЧ по неделям
дней от LMP | недель | События | Среднее значение ХГЧ | Диапазон ХГЧ |
| 26 | 3 Вт + 5 дней | 25 | 0-50 | |
| 27 | 3 Вт + 6 дней | 50 | 25-100 | |
| 28 | 4w + 0d | Пропущено период | 75 | 50-100 |
| 29 | 4w + 1d | 150 | 100-200 | |
| 30 | 4 Вт + 2 дня | 300 | 200-400 | |
| 31 | 4 Вт + 3д | 700 | 400–1000 | |
| 32 | 4 Вт + 4 дня | 1,710 | 1,050–2800 | |
| 33 | 4 Вт + 5 дней | 2,320 | 1,440–3760 | |
| 34 | 4 Вт + 6 дней | 3 100 | 1,940–4,980 | |
| 35 | 5 Вт + 0д | 4 090 | 2,580-6,530 | |
| 36 | 5 1/7 | 5,340 | 3,400-8,450 | |
| 37 | 5 2/7 | 6 880 | 4,420-10,810 | |
| 38 | 5 3/7 | желточный мешок | 8,770 | 5,680-13,660 |
| 39 | 5 4/7 | желточный мешок | 11 040 | 7,220–17,050 |
| 40 | 5 5/7 | желточный мешок | 13 730 | 9 050–21 040 |
| 41 | 5 6/7 | желточный мешок | 15 300 90 244 | 10,140-23,340 |
| 42 | 6 | сердцебиение | 16 870 90 244 | 11,230-25,640 |
| 43 | 6 1/7 | сердцебиение | 20 480 | 13,750-30,880 |
| 44 | 6 2/7 | сердцебиение | 24 560 | 16 650–36 750 |
| 45 | 6 3/7 | обнаружено эмбрионов | 29,110 | 19,910-43,220 |
| 46 | 6 4/7 | обнаружено эмбрионов | 34,100 | 25 530-50 210 |
| 47 | 6 5/7 | обнаружено эмбрионов | 39 460 | 27,470-57,640 |
| 48 | 6 6/7 | обнаружено эмбрионов | 45,120 | 31,700-65,380 |
| 49 | 7 | 50 970 | 36,130-73,280 | |
| 50 | 7 1/7 | 56 900 | 40,700-81,150 | |
| 51 | 7 2/7 | 62 760 | 45,300-88,790 | |
| 52 | 7 3/7 | 68 390 | 49,810-95,990 | |
| 53 | 7 4/7 | 73,640 | 54,120-102,540 | |
| 54 | 7 5/7 | 78,350 | 58,200-108,230 | |
| 55 | 7 6/7 | 82370 | 61,640-112,870 | |
| 56 | 8 | 85 560 | 64 600–116 310 |
Подробнее:
Уровни ХГЧ и пол плода
График и калькулятор ХГЧ
Источники:
Barnhart KT, Sammel MD, Rinaudo PF, et al. Пациенты с симптомами с ранней жизнеспособной внутриутробной беременностью: новое определение кривых ХГЧ. Obstet Gynecol 2004; 104: 50.
Пациенты с симптомами с ранней жизнеспособной внутриутробной беременностью: новое определение кривых ХГЧ. Obstet Gynecol 2004; 104: 50.
Silva C., Sammel MD, Zhou L, et al. Профиль хорионического гонадотропина человека у женщин с внематочной беременностью. Obstet Gynecol 2006; 107: 605.
Kadar N, Caldwell BV, Romero R. Метод скрининга внематочной беременности и его показания. Obstet Gynecol 1981; 58: 162.
Seeber BE, Sammel MD, Guo W. и др. Применение переопределенных кривых хорионического гонадотропина человека для диагностики женщин с риском внематочной беременности.Fertil Steril 2006; 86: 454.
Морзе CB, Sammel MD, Shaunik A, et al. Характеристики кривых хорионического гонадотропина человека у женщин с риском внематочной беременности: исключения из правил. Fertil Steril 2012; 97: 101.
Kadar N, DeVore G, Romero R. Дискриминационная зона ХГЧ: его использование в ультразвуковой оценке внематочной беременности. Obstet Gynecol 1981; 58: 156.
Obstet Gynecol 1981; 58: 156.
Беременность | FDA
Что делает этот тест? Это набор для домашнего использования для измерения хорионического гонадотропина человека (ХГЧ) в моче.Этот гормон вырабатывается только во время беременности.
Что такое ХГЧ? ХГЧ — это гормон, вырабатываемый плацентой во время беременности. Он появляется вскоре после того, как эмбрион прикрепляется к стенке матки. Если вы беременны, этот гормон очень быстро увеличивается. Если у вас 28-дневный менструальный цикл, вы можете обнаружить ХГЧ в моче через 12-15 дней после овуляции.
Что это за тест? Это качественный тест — вы узнаете, есть ли у вас повышенный уровень ХГЧ, указывающий на то, что вы беременны.
Зачем вам делать этот тест? Вы должны использовать этот тест, чтобы узнать, беременны ли вы.
Насколько точен этот тест? Точность этого теста зависит от того, насколько хорошо вы следуете инструкциям и интерпретируете результаты. Если вы неправильно используете или неправильно поймете набор для тестирования, вы можете получить плохие результаты.
Большинство тестов на беременность имеют примерно одинаковую способность обнаруживать ХГЧ, но их способность показать, беременны вы или нет, зависит от того, сколько ХГЧ вы производите.Если вы сделаете анализ слишком рано в своем цикле или слишком близко к тому времени, когда вы забеременели, ваша плацента может иметь , а не , у которого было достаточно времени для выработки ХГЧ. Это будет означать, что вы беременны, но у вас отрицательный результат теста .
Поскольку у многих женщин нерегулярные менструации, и женщины могут неправильно рассчитать срок их месячных, от 10 до 20 беременных из каждых 100 не обнаруживают свою беременность в первый день пропущенного цикла.
Как вы проводите этот тест? Для большинства домашних тестов на беременность вы либо держите тест-полоску в потоке мочи, либо собираете мочу в чашку и опускаете тест-полоску в чашку.Если вы беременны, на большинстве тест-полосок остается цветная линия, но это будет зависеть от марки, которую вы приобрели. Прочтите инструкции к купленному вами тесту и внимательно следуйте им. Убедитесь, что вы знаете, как добиться хороших результатов. Тест обычно занимает около 5 минут.
Различные тесты, выставленные на продажу, различаются по своей способности определять низкий уровень ХГЧ. Для получения наиболее надежных результатов сделайте тест через 1-2 недели после задержки менструации. В продаже есть несколько тестов, которые достаточно чувствительны, чтобы показать, что вы беременны, прежде чем у вас пропадут месячные.
Вы можете повысить свои шансы на получение точного результата, используя для анализа первую утреннюю мочу. Если вы беременны, в нем будет больше ХГЧ, чем в более поздней моче. Если вы думаете, что беременны, но ваш первый тест был отрицательным, вы можете пройти тест еще раз через несколько дней. Поскольку количество ХГЧ быстро увеличивается во время беременности, вы можете получить положительный результат в более поздние дни. В некоторые наборы для тестирования входит более одного теста, чтобы вы могли его повторить.
Если вы думаете, что беременны, но ваш первый тест был отрицательным, вы можете пройти тест еще раз через несколько дней. Поскольку количество ХГЧ быстро увеличивается во время беременности, вы можете получить положительный результат в более поздние дни. В некоторые наборы для тестирования входит более одного теста, чтобы вы могли его повторить.
Похож ли этот тест на тот, который использует мой врач? Домашний тест на беременность и тест, который использует ваш врач, схожи по своим способностям определять ХГЧ, однако ваш врач, вероятно, более опытен в проведении теста.Если вы производите лишь небольшое количество ХГЧ, ваш врач может не обнаружить его лучше, чем вы. Ваш врач может также использовать анализ крови, чтобы узнать, беременны ли вы. Наконец, ваш врач может получить дополнительную информацию о вас из вашего анамнеза, физического осмотра и других тестов, которые могут дать более надежный результат.
Положительный тест означает, что вы беременны? Обычно да, но вы должны обязательно правильно прочитать и интерпретировать результаты.
Означают ли отрицательные результаты анализов, что вы не беременны? Нет, есть несколько причин, по которым вы можете получить ложноотрицательные результаты теста.Если вы сделали тест слишком рано в своем цикле, ваша плацента, возможно, не успела произвести достаточно ХГЧ, чтобы тест мог его обнаружить. Или, возможно, вы не ждали достаточно долго, прежде чем пройти этот тест.
Если у вас отрицательный результат, было бы разумно считать это предварительным выводом. Вам не следует принимать лекарства и следует избегать потенциально вредных форм поведения, таких как курение или употребление алкоголя, до тех пор, пока вы не убедитесь, что вы не беременны.
Возможно, со временем вы обнаружите неверные результаты.Вы можете обнаружить ложноотрицательные результаты по неожиданному началу менструации (регулярное вагинальное кровотечение, связанное с «менструациями»). Повторное тестирование и / или другие исследования, такие как ультразвук, могут дать исправленные результаты.
пропущенный период? Роль ХГЧ при беременности и тестировании
Что такое ХГЧ?
Хорионический гонадотропин человека, или ХГЧ, часто называют «гормоном беременности».Большинство женщин, пытающихся зачать ребенка, которые прошли несколько тестов на беременность, уже знают, что ХГЧ — это гормон, который можно определить с помощью наборов тестов на беременность (или с помощью анализов крови на ХГЧ в кабинете врача). Однако, как правило, только врачи знают детали, лежащие в основе ХГЧ и его функции как репродуктивного гормона. Цель этой статьи — обсудить ХГЧ — каково его назначение, насколько быстро увеличивается ХГЧ в системе беременной женщины и когда можно начинать тестирование во время цикла.
Прежде всего, ХГЧ секретируется плацентой вскоре после имплантации яйцеклетки.Итак, вскоре после овуляции яйцеклетка оплодотворяется (зачатие), а через несколько дней оплодотворенная яйцеклетка (теперь называемая эмбрионом) имплантируется в стенку матки. В этот момент начинает течь гормон ХГЧ, вырабатываемый «клетками беременности» и зарождающимися тканями плаценты. ХГЧ попадет в организм женщины и будет присутствовать как в образцах крови, так и в моче.
В этот момент начинает течь гормон ХГЧ, вырабатываемый «клетками беременности» и зарождающимися тканями плаценты. ХГЧ попадет в организм женщины и будет присутствовать как в образцах крови, так и в моче.
Репродуктивная функция ХГЧ
Предыстория: до овуляции яйцеклетка созревает в яичнике, а именно в фолликуле яичника.После того, как у женщины происходит овуляция и яйцеклетка высвобождается, репродуктивные гормоны переключаются: эстроген (доминирующий в начале цикла) уступает место прогестерону, который вырабатывается желтым телом — телом, которое развивается из фолликула яичника после яйцо выпущено. Прогестерон согревает тело и обеспечивает плодородную среду во время беременности. Повышенный уровень прогестерона также предотвратит менструацию (вызывая один из первых симптомов беременности — задержку менструации).
Здесь репродуктивная функция ХГЧ становится ясной: ХГЧ посылает сообщение в желтое тело, чтобы поддерживать ток прогестерона.Это потому, что прогестерон поддерживает и питает слизистую оболочку эндометрия, в которую имплантируется эмбрион. Если желтое тело не обнаруживает ХГЧ, уровень прогестерона снизится в конце второй половины менструального цикла, и у женщины начнутся месячные (и начнется первый день нового цикла). Однако, если происходит зачатие и имплантация, и ХГЧ секретируется тканью плаценты, гормон ХГЧ будет запускать непрерывное высвобождение прогестерона желтым телом. В этом случае уровень прогестерона останется высоким, тело останется теплым, менструация не состоится и беременность продолжится! Если вам посчастливилось составлять график фертильности, вы должны отметить, что ваша температура Bbt остается высокой во время беременности — и не падает примерно до даты ожидаемого периода.Это называется трехфазным графиком (но это не самый надежный индикатор беременности).
Если желтое тело не обнаруживает ХГЧ, уровень прогестерона снизится в конце второй половины менструального цикла, и у женщины начнутся месячные (и начнется первый день нового цикла). Однако, если происходит зачатие и имплантация, и ХГЧ секретируется тканью плаценты, гормон ХГЧ будет запускать непрерывное высвобождение прогестерона желтым телом. В этом случае уровень прогестерона останется высоким, тело останется теплым, менструация не состоится и беременность продолжится! Если вам посчастливилось составлять график фертильности, вы должны отметить, что ваша температура Bbt остается высокой во время беременности — и не падает примерно до даты ожидаемого периода.Это называется трехфазным графиком (но это не самый надежный индикатор беременности).
Тесты на беременность и уровни гормона ХГЧ
Как указано на странице наших продуктов, наши тесты на беременность определяют гормон ХГЧ. Поскольку ХГЧ выделяется развивающейся тканью плаценты, это очень надежный индикатор того, что беременность наступила. Один из наиболее частых вопросов службы поддержки, которые мы получаем: «Когда я могу начать тестирование на беременность во время цикла?» Чтобы понять, когда, давайте посмотрим на общий график событий, которые происходят после овуляции.Как отмечалось выше, когда происходит зачатие (встреча яйцеклетки и сперматозоидов), эмбрион все еще «плавает» в пространстве матки матери. ХГЧ начинает поступать только после имплантации . Обычно имплантация эмбриона происходит через несколько дней после зачатия — в среднем около шести дней. После имплантации эмбриона ХГЧ быстро вырабатывается и удваивается на ранних сроках беременности каждые два-три дня. Следовательно, скорость увеличения ХГЧ очень быстрая, почти экспоненциальная.Это называется временем удвоения ХГЧ.
Один из наиболее частых вопросов службы поддержки, которые мы получаем: «Когда я могу начать тестирование на беременность во время цикла?» Чтобы понять, когда, давайте посмотрим на общий график событий, которые происходят после овуляции.Как отмечалось выше, когда происходит зачатие (встреча яйцеклетки и сперматозоидов), эмбрион все еще «плавает» в пространстве матки матери. ХГЧ начинает поступать только после имплантации . Обычно имплантация эмбриона происходит через несколько дней после зачатия — в среднем около шести дней. После имплантации эмбриона ХГЧ быстро вырабатывается и удваивается на ранних сроках беременности каждые два-три дня. Следовательно, скорость увеличения ХГЧ очень быстрая, почти экспоненциальная.Это называется временем удвоения ХГЧ.
С тестами на беременность 20 мМЕ / мл / ХГЧ (высокая чувствительность) вы обычно можете начать тестирование примерно через семь-десять дней после овуляции. В среднем это происходит, когда уровень ХГЧ в моче женщины начинает превышать пороговое значение 20 мМЕ / мл / ХГЧ. Обратите внимание, что «средний» не означает «все»! Отрицательный результат теста на этом раннем сроке беременности (от 7 до 10 DPO) не обязательно является окончательным: ХГЧ развивается у женщин с разной скоростью, а у некоторых женщин ХГЧ развивается медленно.Контрольные анализы рекомендуются каждые 24–48 часов с использованием первого образца утренней мочи. Первая утренняя моча дает наибольшее количество «гормона беременности». Как только вы определите положительный результат домашнего теста на беременность, обратитесь к врачу…. и поздравляю!
Обратите внимание, что «средний» не означает «все»! Отрицательный результат теста на этом раннем сроке беременности (от 7 до 10 DPO) не обязательно является окончательным: ХГЧ развивается у женщин с разной скоростью, а у некоторых женщин ХГЧ развивается медленно.Контрольные анализы рекомендуются каждые 24–48 часов с использованием первого образца утренней мочи. Первая утренняя моча дает наибольшее количество «гормона беременности». Как только вы определите положительный результат домашнего теста на беременность, обратитесь к врачу…. и поздравляю!
Другие статьи о тестах на беременность
Сколько времени нужно для овуляции после инъекции ХГЧ?
Инъекции ХГЧ широко используются для повышения фертильности. ХГЧ, или хорионический гонадотропин человека, представляет собой естественный гормон, который поддерживает развитие яйцеклетки внутри яичника и запускает высвобождение яйцеклетки, когда она готова.Женщины также вырабатывают ХГЧ, когда они беременны, и это гормон, который проверяют тесты на беременность.
Когда женщина пытается забеременеть самостоятельно, инъекции ХГЧ могут помочь стимулировать овуляцию. Это процесс, известный как индукция овуляции.
Что такое индукция овуляции?
Индукция овуляции с помощью ХГЧ может помочь женщине овулировать более одного раза в течение одного менструального цикла, стимулируя рост и высвобождение более одной яйцеклетки. Чаще всего это лечение рекомендуется женщинам, у которых овуляция происходит нечасто или у которых овуляция возможна вовсе.ХГЧ — это просто один из многих вариантов: существуют и другие одобренные FDA лекарства, используемые для стимуляции овуляции, и вам и вашему врачу решать, какое лекарство наиболее подходит в вашем уникальном случае.
Когда происходит овуляция после прививки ХГЧ?
После инъекции хорионического гонадотропина человека овуляция может произойти в период между 24–48 часами, в среднем в пределах 36 часов. Овуляция уже через 24 часа менее вероятна, однако она может произойти, и пары должны быть готовы.
Повышение шансов на зачатие с помощью IUI
Чтобы увеличить шансы на успех, специалисты по фертильности часто используют ВМИ, или внутриматочную инсеминацию, вместе с лечением ХГЧ. ВМИ — это простой процесс, который включает введение обработанной спермы непосредственно в матку женщины, чтобы повысить шансы оплодотворения яйцеклетки. В то время как некоторые пары предпочитают пытаться зачать ребенка естественным путем после инъекции ХГЧ, другие могут захотеть улучшить свои шансы с помощью ВМИ. В этом случае специалист по фертильности назначит процедуру внутриматочной инсеминации в соответствующее время после стимуляции яичников с помощью ХГЧ.
Когда следует рассматривать ЭКО
ИнъекцииХГЧ и ВМИ обычно менее инвазивны, чем ЭКО, и могут использоваться в качестве первого выбора при лечении бесплодия. Если после одной или нескольких попыток индукция овуляции не увенчалась успехом, можно рассмотреть возможность ЭКО.
Запланируйте оценку фертильности сейчас
Если вы пытаетесь забеременеть, вы не одиноки. Возможно, пришло время провести оценку фертильности, чтобы определить, что может быть причиной вашей неспособности забеременеть.Оценка фертильности для женщин и оценка фертильности для мужчин должны быть выполнены, чтобы исключить или подтвердить проблемы, с которыми могут столкнуться один или оба партнера.
Возможно, пришло время провести оценку фертильности, чтобы определить, что может быть причиной вашей неспособности забеременеть.Оценка фертильности для женщин и оценка фертильности для мужчин должны быть выполнены, чтобы исключить или подтвердить проблемы, с которыми могут столкнуться один или оба партнера.
В New York Reproductive Wellness мы привержены сострадательной и целостной заботе о каждом из наших пациентов. Свяжитесь с нами сегодня, чтобы получить консультацию по телефону (516) 605-2626, чтобы обсудить ваши потребности.
Гонадотропины — Лекарства от бесплодия — Центр фертильности Даллас-Форт-Уэрт
Менопаузальные гонадотропины человека (чМГ) — это гормоны, которые обычно выделяет гипофиз для стимуляции овуляции одной яйцеклетки из яичника.Эти гормоны представляют собой фолликулостимулирующий гормон (ФСГ) и лютеинизирующий гормон (ЛГ). Инъекционные чМГ служат для стимуляции или ускорения созревания нескольких яиц в яичниках. Ниже приведены типы hMG, которые ваш врач может назначить Follistim, Gonal F, Repronex и Menopur. Кроме того, необходимы такие продукты ХГЧ, как Овидрел или Новарел, для завершения созревания яиц и их высвобождения из яичников для оплодотворения.
Кроме того, необходимы такие продукты ХГЧ, как Овидрел или Новарел, для завершения созревания яиц и их высвобождения из яичников для оплодотворения.
Как вы принимаете лекарства от бесплодия?
Пациенты часто беспокоятся об использовании игл и шприцев для введения лекарств от бесплодия.Теперь есть уже заправленные картриджи с готовыми к употреблению лекарствами, поэтому смешивать и готовить их не нужно. Это две ручки, которые используются для введения лекарств для инъекций.
Как узнать, нужны ли мне гонадотропины вместо кломида?
Пациенты в возрасте до 35 лет часто начинают прием Кломида в течение 3-4 месяцев. Если беременность не наступает, рекомендуется переходить на гонадотропины. Если пациенту больше 35 лет, можно начинать лечение гонадотропинами. Оба варианта обсуждаются на консультации с врачом.
Как мне начать цикл гонадотропинов?
Вам необходимо пройти базовое обследование на фертильность, включая лабораторное, HSG и анализ спермы для вашего партнера. Вам будет предложено позвонить в офис на 1-2 день менструального цикла, чтобы назначить базовый анализ крови на эстрадиол и УЗИ. Эти тесты должны проводиться на 2 или 3 день, так что если вы начнете менструацию в субботу. Пожалуйста, позвоните в офис рано утром в понедельник, чтобы назначить встречу в тот же день.
Вам будет предложено позвонить в офис на 1-2 день менструального цикла, чтобы назначить базовый анализ крови на эстрадиол и УЗИ. Эти тесты должны проводиться на 2 или 3 день, так что если вы начнете менструацию в субботу. Пожалуйста, позвоните в офис рано утром в понедельник, чтобы назначить встречу в тот же день.
Инъекции обычно начинаются на 3-й день вашего цикла и должны происходить каждый день примерно в одно и то же время, обычно между 18:00 и 22:00.Вы делаете инъекции примерно 10-12 дней или до тех пор, пока не приблизитесь к овуляции. Вы или ваш партнер будете делать инъекции дома. Одна из наших медсестер внимательно обсудит с вами процесс инъекции, прежде чем вы покинете офис.
Как контролировать уровень гонадотропинов?
Ваш цикл будет тщательно контролироваться с помощью УЗИ и уровня эстрадиола (эстрогена) в крови. Ультразвук проводится с помощью вагинального зонда, который позволяет нам оценить размер и количество имеющихся фолликулов.Фолликулы — это наполненные жидкостью мешочки в яичнике, содержащие яйца. Яйца слишком маленькие, чтобы их можно было увидеть на УЗИ. Однако измерение фолликула дает информацию о зрелости яйца внутри. Обычно УЗИ назначают после 5 дней приема лекарств. Они могут потребоваться каждые 1-2 дня, пока ваши фолликулы не созреют.
Яйца слишком маленькие, чтобы их можно было увидеть на УЗИ. Однако измерение фолликула дает информацию о зрелости яйца внутри. Обычно УЗИ назначают после 5 дней приема лекарств. Они могут потребоваться каждые 1-2 дня, пока ваши фолликулы не созреют.
эстрадиола контролируется вместе с ультразвуком, чтобы помочь оценить развивающиеся фолликулы. Эстрадиол — это форма эстрогена, которая должна увеличиваться по мере созревания фолликулов.Мы рисуем эти уровни в наших офисах с 8 до 10 часов в городах Фриско, Даллас и Грейпвайн. В течение всего цикла один из наших врачей будет проверять результаты вашего ультразвукового исследования и уровень эстрадиола и соответственно корректировать дозировку ваших лекарств. Когда фолликулы достигнут состояния зрелости, о чем свидетельствуют результаты ультразвукового исследования и эстрадиола, ваш врач попросит вас сделать инъекцию ХГЧ, чтобы вызвать высвобождение яйцеклеток из яичников. У большинства пациентов овуляция наступает через 36-40 часов после инъекции.
В дни, когда вам делали УЗИ и / или тест на эстрадиол, вам позвонит медсестра и расскажет о лекарствах и назначит следующий визит. Мы просим вас быть доступными по телефону, чтобы поговорить с нашими сотрудниками в дни, когда вы проходили УЗИ или анализ крови, чтобы мы могли устно подтвердить дозу лекарства и назначить вам повторный прием.
Иногда отменяют цикл гонадотропинов?
Да. Если уровень эстрадиола не повышается должным образом или если наблюдается недостаточное развитие фолликулов, цикл может быть отменен.И наоборот, если уровень эстрадиола повышается слишком высоко или присутствует слишком много фолликулов, врач может посоветовать вам прекратить курс и не принимать ХГЧ. Пациентам всегда трудно сказать, что курс нужно отменить, но ваша безопасность превыше всего. Когда присутствует гиперстимуляция и высок риск множественности, обычно это лучший подход. Даже если цикл отменен и не вводится ХГЧ, существует 15% вероятность того, что может произойти спонтанная овуляция. Поэтому вам будет рекомендовано не заниматься сексом до начала менструального цикла.
Поэтому вам будет рекомендовано не заниматься сексом до начала менструального цикла.
Свяжитесь с нами, чтобы узнать больше.
Часто задаваемые вопросы
1 кв.
Что такое бесплодие?
Бесплодие — это невозможность зачать ребенка через год регулярных,
незащищенный половой акт. Пары, которые знали препятствия на пути к деторождению,
такие как эндометриоз, синдром поликистозных яичников (СПКЯ), мужской фактор
бесплодие, нерегулярные циклы и др., не нужно отсиживаться
традиционный «период ожидания» в течение одного года для обращения за квалифицированной помощью
бесплодие.
Задний
2 кв.
Почему мне лучше обратиться за лечением к специалисту по бесплодию
чем от моего акушера-гинеколога?
Эндокринолог-репродуктолог или специалист по бесплодию, специализируется на
в лечении бесплодия, и гораздо чаще имеет опыт
необходимо для выявления и лечения вашей проблемы, чем акушер / гинеколог. Это
может быть огромной тратой времени и денег, которые вы могли бы вложить
на лечение у специалиста, который может разобраться в самой сути вашей
проблема.
Это
может быть огромной тратой времени и денег, которые вы могли бы вложить
на лечение у специалиста, который может разобраться в самой сути вашей
проблема.
Задний
3 кв.
Через какое время после приема ХГЧ наступает овуляция и как узнать?
Овуляция наступает через 36-40 часов после введения ХГЧ. Яйца будут
отпустить в этот срок, если они не были получены.Этот
достаточно времени для планирования любой формы лечения. Часто,
овуляция связана с легким дискомфортом в нижних отделах
брюшной полости и подтверждается серийным ультразвуковым фолликулярным
наблюдение со стороны врача.
Задний
4 кв.
Как долго живут сперматозоиды после запланированного полового акта или после ВМИ?
Нормальные, здоровые сперматозоиды живут примерно 48-72 часа. Мы знаем
что промытые сперматозоиды могут выжить в инкубаторе ЭКО до 72
часы. Это будет считаться верхним практическим пределом.
Мы знаем
что промытые сперматозоиды могут выжить в инкубаторе ЭКО до 72
часы. Это будет считаться верхним практическим пределом.
Задний
Q5.
Как долго яйца можно оплодотворять?
Яйца можно оплодотворять примерно через 12-24 часа после овуляции.
Чем старше женщина, тем короче становится это время.
Задний
Q6.
Сколько времени нужно, чтобы произошло оплодотворение?
Оплодотворение происходит в течение 24 часов после овуляции.
Задний
Q7.
Как скоро я могу сдать тест на беременность?
Самое раннее, когда чувствительный анализ крови может определить ХГЧ в
все через 5-7 дней после овуляции.Ваш количественный бета-тест сыворотки
может быть надежным примерно через 10-12 дней после овуляции, если у вас нет
приняла бустер ХГЧ. Если вы приняли бустер ХГЧ, вы можете:
пройти надежный тест через 14 дней после овуляции. Бета-ХГЧ в сыворотке крови
это самый надежный тест. Ваш уровень ХГЧ должен быть выше 50 единиц.
в крови для получения положительного результата анализа мочи на беременность.
Если вы приняли бустер ХГЧ, вы можете:
пройти надежный тест через 14 дней после овуляции. Бета-ХГЧ в сыворотке крови
это самый надежный тест. Ваш уровень ХГЧ должен быть выше 50 единиц.
в крови для получения положительного результата анализа мочи на беременность.
Задний
Q8.Какой первый день цикла?
D1 — это первый день, когда вы видите красный поток, а не просто периодические кровянистые выделения.
Универсального правила для конечного времени для этой даты не существует. Но
чаще всего D1 считается первым днем начала полного потока
до полудня (некоторые врачи считают, что 20:00 — это предел
время, и некоторые примут это за полдень. Однако это помогает
некоторая гибкость в начале лечения, особенно у женщин с
нерегулярные циклы.
Задний
Q9. Я только что сдал 3-дневный тест на ФСГ и хотел бы знать
Почему?
Я только что сдал 3-дневный тест на ФСГ и хотел бы знать
Почему?
Если эти образцы крови были взяты на третий день цикла, результаты
будет означать уменьшение овариального резерва или наличие яйцеклеток. ФСГ
скорее косвенное измерение овариального резерва. Это специально
верно, если вам больше 37 лет или у вас были предыдущие
циклы, которые не соответствовали ожидаемым при стимуляции яичников.
Ваш врач также посоветует вам то же самое, если она заподозрит какие-либо
гормональный дисбаланс или СПКЯ, или если у вас нерегулярный цикл
Назад.
Q10.
Как мы узнаем, подходит ли количество сперматозоидов для ВМИ?
Помимо количества сперматозоидов, процент с быстрым прогрессивным прогрессированием
подвижность и нормальная морфология на момент осеменения
важно знать. Если это функциональное количество сперматозоидов превышает 1
миллиона, шансы на беременность при своевременной ВМИ превосходны.
Если это функциональное количество сперматозоидов превышает 1
миллиона, шансы на беременность при своевременной ВМИ превосходны.
Задний
Q11.
Меня беспокоит размер моих фолликулов и время
мой укол ХГЧ. Насколько большим должен быть ведущий фолликул, прежде чем я
Укол ХГЧ? Сколько фолликулов растут каждый день?
Свинцовый фолликул должен быть не менее 16-17 мм, когда пациент
на гонадотропины в моче для индукции овуляции он должен побеждать
не менее 18 мм на рекомбинантном ФСГ и должно быть около 22 мм на
Терапия кломифен цитратом.Другие измерения, такие как E2 и прогестерон
следует использовать для обозначения зрелости.
При приеме стимуляторов овуляции фолликулы растут на 1-2 мм в день.
и после укола ХГЧ.
Задний
Q12. На яичниках остались кисты. Мой врач хочет, чтобы я посидела
этот цикл.
На яичниках остались кисты. Мой врач хочет, чтобы я посидела
этот цикл.
а) Что вызывает эти кисты?
Желтое тело или функциональная киста — это просто оставшийся фолликул.
срок службы которого истек.Иногда они продолжают
производить прогестерон и эстроген, что может задержать прибытие
следующего периода.
б)
Они уйдут?
Функциональные кисты почти всегда со временем проходят. Контроль рождаемости
Иногда назначают таблетки на месяц или два, чтобы ускорить
разрешающая способность. Им никогда не нужно никакого другого вмешательства. Если нет, то с облегчением
при приеме лекарств они могут не быть функциональными кистами и нуждаются в дальнейшем
оценка.
в)
Насколько они должны быть большими, чтобы снизить вероятность беременности?
Исследования показали, что любая киста размером 10 мм и более связана с
меньший шанс забеременеть. Те, у кого была киста 10 мм
в начале цикла было вдвое меньше, чем у тех
у кого не было кист. Это не исключает ваших шансов на беременность,
но он действительно резко снижает их за счет двух механизмов.Первый,
физически они могут вытеснить развитие новых фолликулов.
Также, если киста секретирует гормоны не в то время
цикла, это нарушает химический баланс, необходимый для хорошего
качественная овуляция и резко снижает шансы на беременность.
Те, у кого была киста 10 мм
в начале цикла было вдвое меньше, чем у тех
у кого не было кист. Это не исключает ваших шансов на беременность,
но он действительно резко снижает их за счет двух механизмов.Первый,
физически они могут вытеснить развитие новых фолликулов.
Также, если киста секретирует гормоны не в то время
цикла, это нарушает химический баланс, необходимый для хорошего
качественная овуляция и резко снижает шансы на беременность.
Маленькие кисты, которые могут быть очень маленькими остатками — это нормально. фолликулы или фолликулы, которые готовятся к следующему циклу.Что-либо менее 10 мм не должно вызывать беспокойства, пока ваш базовый уровень уровни гормонов в пределах нормы.
Задний
Q13.
Как долго мне следует использовать кломифен, прежде чем я перейду на инъекции /
IUI?
Подавляющее большинство беременностей кломифеном происходит в первые
4-5 овуляторных циклов. Если после первых 3 попыток
высокая дозировка, нет ответа, вы можете подумать о переходе
инъекциям раньше.Среднее количество циклов на кломифене
прежде, чем двигаться дальше, от трех до шести.
Если после первых 3 попыток
высокая дозировка, нет ответа, вы можете подумать о переходе
инъекциям раньше.Среднее количество циклов на кломифене
прежде, чем двигаться дальше, от трех до шести.
Задний
Q14.
Какая максимальная рекомендуемая дозировка кломифена?
Максимальная дозировка 250 в зависимости от производителя. Это может быть мудро
перейти на 150 мг, так как есть риск антиэстрогенного
побочные эффекты кломифена резко усиливаются по мере увеличения дозировки.Также по недавней рекомендации Королевского акушерского гинекологического колледжа
и Американский колледж акушеров-гинекологов, использование кломифена должно быть ограничено.
максимум 12 месяцев в вашей жизни.
Задний
Q15.
Сколько раз мне следует попробовать ВМИ, прежде чем перейти к ЭКО?
После того, как пациент прошел 3-6 циклов ВМИ с инъекциями, он может
подумайте о переходе на ЭКО, так как шанс на успешный цикл IUI
уменьшенный.
Задний
Q16.
Должен ли я принимать кломифен в дни 3-7 или 5-9?
Теоретически 3-7 дни приема кломифена приводят к увеличению количества фолликулов и меньшему количеству фолликулов.
побочные эффекты на слизистой оболочке и слизи. Кажется, это имеет значение
для одних женщин и не имеет никакого значения для других. Что
Важно то, что его следует использовать не более 6 циклов
непрерывно и всего не более 12 месяцев.
Задний
Q17.
Почему мой врач должен смешивать мое лечение кломифеном с инъекциями?
Смешивание инъекционных препаратов и кломифена — это попытка получить некоторые из
стимуляторы, слизистые оболочки шейки матки и слизистая оболочка инъекционных препаратов без
тратить столько денег, сколько потребуется, делая только инъекции. Это будет полезно для пациентов, которые не реагируют на кломифен.
и нужно больше препаратов для стимуляции
Это будет полезно для пациентов, которые не реагируют на кломифен.
и нужно больше препаратов для стимуляции
Задний
Q18.Как долго мой муж должен воздерживаться от коитуса до IUI? Его
анализ спермы в норме.
Для большинства мужчин идеальным является перерыв на 1-3 дня. Это дает «образец»
возможность возродиться. Слишком «старый» образец повышает риск
плохой моторики, лейкоцитов и других проблем.
Задний
Q19.
Как следует рассчитывать время моих IUI?
В большинстве случаев врачи, которые проводят две ВМИ, проводят первую примерно через 24 часа.
после прививки ХГЧ и второй примерно через 48 часов после прививки.Некоторые исследования показали, что выполнение одной ВМИ примерно через 36 часов после
ХГЧ одинаково эффективен. Однако некоторые недавние исследования показывают, что
что более высоких показателей беременности можно добиться, выполнив две ВМИ, одну
через 12 часов после прививки ХГЧ и один через 34 часа. Однако ваш
врач примет решение в зависимости от вашего текущего цикла стимуляции.
Однако некоторые недавние исследования показывают, что
что более высоких показателей беременности можно добиться, выполнив две ВМИ, одну
через 12 часов после прививки ХГЧ и один через 34 часа. Однако ваш
врач примет решение в зависимости от вашего текущего цикла стимуляции.
Задний
Q20.Какой стандартный протокол ЭКО?
Существует несколько вариантов протокола ЭКО. Это описание
является стандартным длинным протоколом понижающего регулирования. Когда пациент
младше 35 лет и хорошо реагирует на стимуляцию. В
протокол длительного регулирования, вы начинаете цикл до того, как
цикл стимуляции и извлечения. На D3 этого цикла ваш уровень ФСГ
измеряется.На D21 вы делаете тест на прогестерон, чтобы проверить, есть ли у вас
овулировал. Начинает делать прививки гонадолиберин один раз в день. Дозировка варьируется от
от врача к доктору до некоторой степени. Ваши месячные должны приближаться
к сроку. На D1 или 2 вы проходите тестирование, чтобы убедиться, что лекарства
отключил вашу собственную гормональную систему. Если вы адекватно подавлены
и сканирование яичников не показывает кист, вы обычно начинаете вводить инъекции
на D2 или около того.Дозировка вашего лекарства зависит от вашего диагноза, возраста,
и история ответов, если вы раньше принимали инъекции. После
три дня стимуляторов овуляции, ваших фолликулов и эстрадиола
уровни будут проверены. Уровни E2 выше 100. При необходимости, ваши лекарства
будет корректироваться. Через несколько дней ты пойдешь на второй тур
анализа крови и ультразвуковой проверки фолликулов.
Дозировка варьируется от
от врача к доктору до некоторой степени. Ваши месячные должны приближаться
к сроку. На D1 или 2 вы проходите тестирование, чтобы убедиться, что лекарства
отключил вашу собственную гормональную систему. Если вы адекватно подавлены
и сканирование яичников не показывает кист, вы обычно начинаете вводить инъекции
на D2 или около того.Дозировка вашего лекарства зависит от вашего диагноза, возраста,
и история ответов, если вы раньше принимали инъекции. После
три дня стимуляторов овуляции, ваших фолликулов и эстрадиола
уровни будут проверены. Уровни E2 выше 100. При необходимости, ваши лекарства
будет корректироваться. Через несколько дней ты пойдешь на второй тур
анализа крови и ультразвуковой проверки фолликулов.
После
при этом вы можете ежедневно приходить в свою клинику для анализа крови и ультразвукового исследования. Как только ваши фолликулы достигнут подходящего размера и ваш E2
уровни хорошие, вы прекратите стимуляцию и ГнРГ, и вам дадут
укол ХГЧ при хорошем кровотоке. Яйца возвращены
с помощью ультразвукового зонда с иглой на конце. Они
введите иглу через стенку влагалища и выполните аспирацию фолликулов.
Обычно вы начинаете прием прогестерона сразу после
поиск.
Как только ваши фолликулы достигнут подходящего размера и ваш E2
уровни хорошие, вы прекратите стимуляцию и ГнРГ, и вам дадут
укол ХГЧ при хорошем кровотоке. Яйца возвращены
с помощью ультразвукового зонда с иглой на конце. Они
введите иглу через стенку влагалища и выполните аспирацию фолликулов.
Обычно вы начинаете прием прогестерона сразу после
поиск.
Иногда ваш врач может изменить этот протокол на «короткий протокол», Это решение принимается во время планирования вашего цикла и зависит от по показаниям и другим факторам, имеющим отношение к индивидуальному случаю.
Задний
Q21.
Я так много слышу о детском аспирине, стоит ли мне его принимать
тоже?
Многие специалисты по бесплодию используют это как часть своего протокола,
особенно для пациентов с выкидышами и слизистой в анамнезе
проблемы.
Это решение будет зависеть от вашей индивидуальной истории болезни и реакция яичников на стимулирующие препараты.
Задний
Q22.
Следует ли мне принимать добавки с прогестероном во время лечения?
Большинство пациентов автоматически принимают прогестерон во время лютеиновой фазы.
Основная идея заключается в том, что если вы подождете и узнаете,
низкий, даже через семь дней после овуляции, может быть слишком поздно, потому что
подкладка может быть не восприимчива к имплантации.Низкий прогестерон
может вызвать неудачу имплантации, потому что его роль заключается в васкуляризации
и поддерживать слизистую оболочку матки, в которой имплантация
место. Некоторым женщинам требуется дополнительная поддержка прогестерона в лютеиновой кишке.
фазы, чем другие, и это зависит от вашего исходного уровня гормонов. Однако всем пациентам, проходящим цикл ЭКО, будет назначен прогестерон.
в лютеиновой фазе. Это могут быть инъекции или таблетки.. Существует четыре различных распространенных метода приема прогестерона:
прогестерон в масляных инъекциях, прогестероновых суппозиториях или вагинальных
капсулы, вагинальный гель и прогестерон для приема внутрь. Обсудите лучшее лекарство
способ и дозировку с вашим доктором.
Однако всем пациентам, проходящим цикл ЭКО, будет назначен прогестерон.
в лютеиновой фазе. Это могут быть инъекции или таблетки.. Существует четыре различных распространенных метода приема прогестерона:
прогестерон в масляных инъекциях, прогестероновых суппозиториях или вагинальных
капсулы, вагинальный гель и прогестерон для приема внутрь. Обсудите лучшее лекарство
способ и дозировку с вашим доктором.
Задний
Q23.
Мой врач хочет, чтобы я на некоторое время «побежала» по этому циклу.Почему
он меня тормозит?
Идея движения по инерции заключается в том, чтобы получить слишком высокий уровень эстрадиола.
немного опускаться или замедлять развитие — обычно яйца
Лучшее качество, если у пациента есть минимум 7-8 дней стимуляции.
Кроме того, они могут захотеть замедлить некоторые ведущие
фолликулы и заставьте некоторые из более мелких фолликулов немного догнать,
несколько исследований показали, что движение по инерции не снижает успеха
нормы для цикла, а также может снизить риск гиперстимуляции яичников
синдром (СГЯ).
Задний
Q24.
Я слышал, что несколько курсов с препаратами для лечения бесплодия увеличивают шанс
заболеть раком яичников. Это правда?
Нет. Нет никаких доказательств, подтверждающих статистически значимое
увеличение риска рака яичников. Многие исследования показали, что
нет прямого отношения к раку, однако есть предел
о применении кломифена более 12 месяцев во время лечения пациентов
пожизненный, и, следовательно, врач может остановить кломифен и переключить
к использованию инъекционных гонадотропинов для стимуляции яичников.
Задний
Q25.
Мой врач порекомендовал гистероскопию, лапароскопию или фоллопоскопию.
Где я могу получить дополнительную информацию?
При подозрении на другую патологию таза врач
посоветует для этого лапароскопию и гистероскопию. Также в
пациенты, у которых реакция на лечение не соответствует ожиданиям,
врач попросит исключить другие причины неудачного лечения
циклы.
Также в
пациенты, у которых реакция на лечение не соответствует ожиданиям,
врач попросит исключить другие причины неудачного лечения
циклы.
Часто это может быть объединено как оперативная процедура исправления любой сопутствующей патологии малого таза.
Задний
Q26.
Увеличиваются ли ваши шансы с каждым последующим циклом?
Нет, каждый цикл независим. Ваши шансы на цикл не увеличиваются.
Q27.
Я получил яйцеклетку.У меня было больше яиц / меньше яиц, чем я ожидал.
Количество извлеченных яиц во многом зависит от возраста и скорости реакции.
и протокол стимуляции, хороший мониторинг и немного удачи.
Если яиц слишком много, возможно, у вас развиваются
гиперстимуляции яичников, и ваш врач посоветует вам
одно и тоже. Иногда врач может также посоветовать отменить
текущий цикл, если риск очень велик.
Иногда врач может также посоветовать отменить
текущий цикл, если риск очень велик.
Если яиц слишком мало, возможно, существует другая стимуляция, которая может потребоваться, и ваш врач посоветует то же самое. Или она может попросите провести дополнительные тесты, чтобы выяснить причину этого неожиданного результат, чтобы предотвратить его повторение в следующем цикле.
Задний
Q28.
Боюсь, что у меня гиперстимуляция яичников. Что может
ты мне об этом расскажешь?
Во-первых, если вас беспокоит возможность СГЯ, вам следует:
позвоните в свою клинику как можно скорее.СГЯ (гиперстимуляция яичников)
Синдром) — это когда у вас необычно большое количество зрелых фолликулов.
тот выпуск. Когда эти фолликулы высвобождаются, возникает необычно
высокая концентрация жидкости, богатой эстрогенами, в брюшной полости,
и яичники, как правило, увеличены намного больше обычного сливового
размер. В более легких случаях женщины испытывают вздутие живота и боль от
завышенные яичники.
В более легких случаях женщины испытывают вздутие живота и боль от
завышенные яичники.
Таким образом, лечение сводится к отдыху и поддержанию хорошего водного баланса. В более тяжелых случаях эстроген в брюшной полости вызывает жидкость просачиваться из системы кровообращения в брюшину полость. Это может вызвать выраженный дискомфорт и вздутие живота, а также вызвать затрудненное дыхание из-за давления на диафрагму. В большинстве в тяжелых случаях утечка жидкости приведет к гиповельмическому шоку и повреждение органов из-за отсутствия перфузии.Обычно вы делаете не наблюдайте тяжелого СГЯ, пока эстрадиол не достигнет диапазона 5000+. Пока ваш врач внимательно следит за вашей дозировкой и развитием, шансы на что-либо, кроме легкого дискомфорта, минимальны.
Задний
Q29.
Мой прогестерон был очень высоким. Значит ли это, что я беременна?
Значит ли это, что я беременна?
Это не значит, что вы беременны.Тем не менее, это хороший показатель.
Если у вас хороший уровень прогестерона, это означает, что беременность
который пытается имплантировать, будет иметь больше шансов найти
хорошая восприимчивая среда.
Задний
Q30.
Моя грудь нежная, или у меня судороги, или у меня раздражение, тошнота,
или вздутие живота, или я набираю небольшой вес.Это не так
еще время для моего теста на беременность. Могли ли это быть признаки беременности?
Вы, вероятно, чувствуете действие гормонов, которые принимаете.
Действительно, слишком рано что-либо чувствовать в результате беременности.
Имплантация обычно проводится около 5-10 дпо, но даже после
что для накопления ХГЧ в крови требуется несколько дней
транслировать. Наличие этих симптомов не свидетельствует о беременности,
и их отсутствие не указывает на сбой цикла.
Наличие этих симптомов не свидетельствует о беременности,
и их отсутствие не указывает на сбой цикла.
Задний
Q31.
Мои месячные обычно были легкими или тяжелыми с момента последнего цикла с
Кломид или инъекции. Или еще никогда не получал, хотя
моя бета была отрицательной. Это нормально?
Да, это нормально, когда менструация бывает легкой, тяжелой или просто другой,
из-за разного уровня гормонов. Также добавки прогестерона
может задержать начало менструации.У большинства женщин месячные не начинаются
пока уровень прогестерона не упадет где-то между 2-4, что
может потребоваться несколько дополнительных дней.
Задний
Q32.
Что такое ранняя или поздняя овуляция? Уменьшается ли поздняя овуляция
плодородие?
Полного согласия по этому поводу нет. Вы тоже можете подумать
«рано» для 10-го дня цикла и «слишком поздно» для 20-го дня.Есть
две проблемы с поздней овуляцией. Во-первых, вы, очевидно,
у вас меньше шансов за определенный период времени. Во-вторых, факт
что поздняя овуляция вы можете выпускать яйца, которые не были
созрели правильно. Также возможно, что другие части
репродуктивная система не синхронизирована с яйцом. Это не
говорят, что вы не можете забеременеть, если овулируете поздно — это происходит все
время.Просто ваши шансы несколько уменьшаются.
Вы тоже можете подумать
«рано» для 10-го дня цикла и «слишком поздно» для 20-го дня.Есть
две проблемы с поздней овуляцией. Во-первых, вы, очевидно,
у вас меньше шансов за определенный период времени. Во-вторых, факт
что поздняя овуляция вы можете выпускать яйца, которые не были
созрели правильно. Также возможно, что другие части
репродуктивная система не синхронизирована с яйцом. Это не
говорят, что вы не можете забеременеть, если овулируете поздно — это происходит все
время.Просто ваши шансы несколько уменьшаются.
Задний
Q33.
Мой врач говорит, что у меня нерегулярная овуляция. Как я мог получить
период, если у меня не овуляция?
Менструация требует только развития и удаления эндометрия.
в ответ на чередование уровней эстрогена и прогестерона
в кровотоке. Эти гормоны могут вырабатываться яичниками.
даже когда яйцо не созревает и не выделяется.
Эти гормоны могут вырабатываться яичниками.
даже когда яйцо не созревает и не выделяется.
Задний
Q34.
Меня беспокоит, что у меня яйца плохого качества. Как я могу определить
качество моего яйца?
Вы можете получить некоторое представление о размере яйца и
уровень эстрадиола в середине цикла. Но по мере поступления возникают другие факторы.
дальше 30 лет.вы действительно не можете диагностировать качество яиц, пока
вы достаете яйца из фолликулов, кладете их под микроскоп,
и посмотрите, как они себя ведут. Есть несколько менее инвазивных обследований
для резерва яичников / качества яйцеклеток, например, при испытании кломифеном
тест, ФСГ и ингибин B, но они также не так точны, как выглядят
прямо на яйцо.
Задний
Q35. Что вызывает «химическую беременность»?
Что вызывает «химическую беременность»?
Многие неудачи при беременности на ранних сроках происходят из-за генетических аномалий,
в основном «трисомии», когда дополнительная хромосома присутствует в
должна быть пара. Чем раньше произойдет сбой после имплантации,
тем более вероятно, что это генетическое. Также возможна имплантация
проблемы, которые могут вызвать химическую беременность, такие как гиперкоагуляция,
отказ от необходимых кровеносных сосудов или аутоиммунные проблемы.Важно помнить, что химическая беременность наступает рано.
выкидыши, а не аномальные гормоны, как следует из названия.
Задний
Q36.
Стоит ли избегать упражнений после овуляции?
Плавание и любые другие упражнения с низкой нагрузкой, которые не требуют чрезмерной нагрузки
ты хорош. Лучше избегать бега трусцой и сильных ударов
аэробика.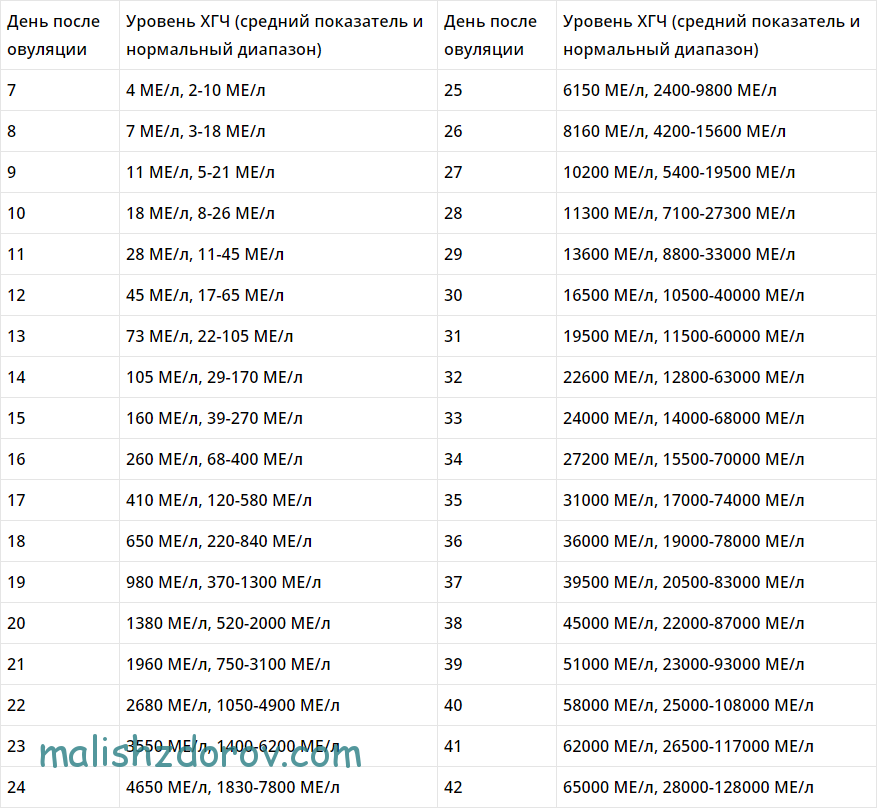 Не поднимайте слишком тяжелые предметы во время ожидания.
период (более 15 фунтов).
Не поднимайте слишком тяжелые предметы во время ожидания.
период (более 15 фунтов).
Задний
Q37.
Следует ли мне избегать авиаперелетов или наземных поездок после переезда?
Только не переусердствуйте. Путешествие по воздуху в порядке, пока давление
поддерживается, что обычно есть в коммерческих самолетах.
Задний
Q38.Что такое образец протокола для ВМИ?
Самый простой протокол — кломифен 50-100 мг 3-7 (или 5-9)
цикл. С добавлением вагинального ультразвукового мониторинга на
в день всплеска ЛГ или к 14-му дню, если нет всплеска ЛГ, вам могут назначить
инъекция ХГЧ и ВМИ выполнены через 36 часов. Корректировки в
протокол индукции овуляции может быть выполнен в последующих циклах
в зависимости от вашего ответа.
Задний
Существует ли критический уровень ЛГ для триггера ХГЧ после обнаружения всплеска ЛГ в модифицированных естественных циклах переноса одиночных бластоцист, замороженных-размороженных?
Популяция пациентов
Это ретроспективное исследование, проведенное в период с января 2015 года по сентябрь 2019 года в Центре АРТ и генетики Стамбульской больницы Мемориал, было основано на 1168 циклах mNC-FET в 1076 случаях с регулярными менструациями и доказательствами овуляции.Были оценены пациенты с регулярными менструациями (24–35 дней), по крайней мере, в течение последних 6 месяцев и с овуляторными циклами, подтвержденными с помощью ультразвукового исследования или гормональной оценки, и которые подвергались циклам переноса замороженных-размороженных одиночных бластоцист. Критерии включения: возраст ≤ 42 лет, индекс массы тела (ИМТ) <30 кг / м 2 , перенос замороженного-размороженного одиночного эмбриона на стадии бластоцисты на 5-й день или редко на 6-й день ( n = 12) , толщина эндометрия ≥ 8 мм. Исключались случаи повторных потерь беременности (≥ 3) и повторной неудачной имплантации (> 3 циклов).Пациенты, перенесшие PGT-A, не были включены в это исследование. Это исследование было одобрено институциональным наблюдательным советом Стамбульской мемориальной больницы (номер: 2020/004).
Исключались случаи повторных потерь беременности (≥ 3) и повторной неудачной имплантации (> 3 циклов).Пациенты, перенесшие PGT-A, не были включены в это исследование. Это исследование было одобрено институциональным наблюдательным советом Стамбульской мемориальной больницы (номер: 2020/004).
Наша цель состояла в том, чтобы сравнить результаты переноса единичных бластоцист, поэтому для исследования была выбрана группа с хорошим прогнозом, поскольку выборный перенос единичных эмбрионов на стадии бластоцисты более вероятен. Кроме того, включение только пациентов с хорошим прогнозом исключило любую возможную систематическую ошибку, которая могла возникнуть в результате ухудшения клинических характеристик пациентов.В случаях с повышенным уровнем прогестерона в сыворотке (≥ 3 нг / мл) и / или образованием желтого тела цикл продолжался как истинный естественный цикл и поэтому не включался в наше исследование.
Для каждой пациентки регистрировались следующие данные: причины бесплодия (мужской фактор, бесплодие необъяснимого характера, трубный фактор, эндометриоз, снижение резерва яичников (DOR) и комбинированные факторы), возраст матери, ИМТ и антимюллеров гормон (AMH). ) уровень. Оценивали характеристики свежего цикла, включая среднее количество кумулюсных ооцитов (КОС), ооцитов в метафазе II (MII) и оплодотворенных ооцитов, а также морфологию бластоцисты (процентное соотношение «отлично», «хорошо», «умеренно», «плохо»).
) уровень. Оценивали характеристики свежего цикла, включая среднее количество кумулюсных ооцитов (КОС), ооцитов в метафазе II (MII) и оплодотворенных ооцитов, а также морфологию бластоцисты (процентное соотношение «отлично», «хорошо», «умеренно», «плохо»).
Мониторинг фолликулов и подготовка эндометрия
Ультрасонографическое исследование было выполнено на второй день менструации, чтобы исключить наличие кист яичников или других патологий тазовых органов. Его повторяли на 9-й или 10-й день, в зависимости от продолжительности цикла, чтобы увидеть, есть ли спонтанно растущий доминантный фолликул. После 9 или 10 дней ее повторяли каждые 2 или 3 дня для контроля толщины эндометрия и размера фолликулов. Когда фолликул достигал 15 мм, оценивали сывороточный ЛГ и эстроген, и уровни измеряли каждые 24 часа до обнаружения всплеска ЛГ.
Регистрировали продолжительность от первого дня менструального цикла до триггерного дня ХГЧ и затем до дня переноса эмбриона , диаметр фолликула в день ХГЧ, толщина эндометрия в день ХГЧ, уровень E2 в день ХГЧ. Определение начала выброса ЛГ варьируется от ≥ 10 МЕ / л до ≥ 20 МЕ / л в различных исследованиях [6, 7, 11,12,13]. В нашем исследовании всплеск ЛГ определялся как уровень ЛГ, достигающий ≥ 15 МЕ / л, а пик ЛГ — как уровень ЛГ, достигающий ≥ 40 МЕ / л. Это было определено путем оценки данных, основанных на строгом мониторинге уровней эстрогена, ЛГ и прогестерона в случаях истинного естественного цикла в нашей клинике в течение 8 лет.
Определение начала выброса ЛГ варьируется от ≥ 10 МЕ / л до ≥ 20 МЕ / л в различных исследованиях [6, 7, 11,12,13]. В нашем исследовании всплеск ЛГ определялся как уровень ЛГ, достигающий ≥ 15 МЕ / л, а пик ЛГ — как уровень ЛГ, достигающий ≥ 40 МЕ / л. Это было определено путем оценки данных, основанных на строгом мониторинге уровней эстрогена, ЛГ и прогестерона в случаях истинного естественного цикла в нашей клинике в течение 8 лет.
циклов mNC-FET были оценены ретроспективно и сгруппированы в соответствии с уровнями LH. Уровни ЛГ в день ХГЧ были в центре внимания исследования. В группах B, C и D уровни ЛГ в день ХГЧ составляли: группа B ( n = 245) LH 15–24,9 МЕ / л; группа C ( n = 253), ЛГ 25–39,9 МЕ / л; группа D ( n = 383) ЛГ ≥ 40 МЕ / л. В этих группах рекомбинантный ХГЧ (rhCG) (Ovitrelle®, Merck Serono, Швейцария) вводили в любое время между началом подъема ЛГ (15 МЕ / л) и пиковым уровнем ЛГ (≥ 40 МЕ / л).rhCG вводили вечером во всех группах, а перенос замороженных эмбрионов был запланирован на 6 дней после введения rhCG.
При ретроспективной оценке наших данных мы выделили четвертую группу (группа A, n = 287), которые жили на значительном удалении от больницы и для которых посещение клиники на следующий день было непрактичным. Ультрасонографические исследования продолжались до их последнего визита в нашу клинику, когда их уровень ЛГ (средний: 14,8 МЕ / л) показал, что повышение ЛГ уже началось или начнется на следующий день.Таким образом, был предоставлен еще один день либо для увеличения размера фолликула, либо для повышения уровня ЛГ. Им посоветовали ввести триггер ХГЧ вечером следующего дня вместо того, чтобы возвращаться в больницу. Поэтому в этой группе регистрировали уровень ЛГ накануне дня ХГЧ. Результаты, относящиеся к этой группе, включены, чтобы проиллюстрировать практические подходы для клинициста.
Перенос замороженных эмбрионов был запланирован через 5 или редко через 6 дней после введения rhCG.Вагинальный гель прогестерона с 90 мг (8%) (Crinone® Merck Serono, Швейцария), вводимый один раз в день, начинали через два дня после введения rhCG, чтобы снизить риск дефицита лютеиновой фазы и плохой эндогенной лютеиновой фазы. Когда наступила беременность, те же суточные дозы вагинального геля с прогестероном продолжали до 10-й недели беременности.
Когда наступила беременность, те же суточные дозы вагинального геля с прогестероном продолжали до 10-й недели беременности.
Оценка эмбрионов, витрификация и размораживание
Бластоцисты оценивали до витрификации в соответствии с классификацией Гарднера [14].Хорошие или высококачественные бластоцисты (по крайней мере 3BB) витрифицировали на 5-й и 6-й день утром с помощью среды для витрификации Kitazato, используя Cryotops® в качестве носителей. Бластоцисты размораживали с помощью согревающей среды Kitazato в соответствии с инструкциями производителя. Эмбрионы сначала проверяли на выживаемость через 30 мин после оттаивания. Вторая проверка проводилась через 2 часа после нагревания на предмет повторного расширения, вылупления, обширной цитоплазматической грануляции и наличия некротических очагов, которые являются предикторами частоты имплантации, беременности и рождения живого ребенка [7].Подходящие бластоцисты с повторным расширением не менее 80% и жизнеспособностью были перенесены во второй половине того же дня.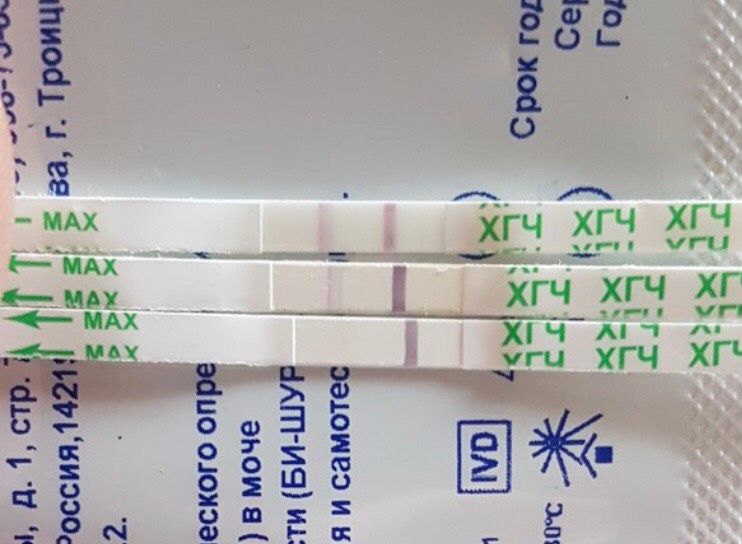
Оценка клинических исходов
Через девять дней после переноса бластоцисты измеряли сывороточный β-ХГЧ. Клиническая беременность диагностировалась при наблюдении гестационного мешка, жизнеспособная беременность определялась как наличие сердцебиения плода на 7 неделе, а продолжающаяся беременность определялась как 12-недельная жизнеспособная беременность.
Все показатели наступления беременности, включая биохимическую частоту наступления беременности (BPR), частоту клинической беременности (CPR) и частоту продолжающейся беременности (OPR), были рассчитаны в соответствии с циклом переноса эмбриона.BPR определяли как количество биохимических беременностей / количество циклов ET, CPR как количество клинических беременностей / количество циклов ET и OPR как количество текущих беременностей / количество циклов ET.
Полное невынашивание беременности (ВЗТ) определялось как беременность, приведшая к потерям в первом триместре. Биохимическая потеря беременности (BPL) определялась как беременность, приводящая к потере до образования гестационного мешка, видимого при сонографии, а клиническая потеря беременности (CPL) определялась как потеря беременности после образования гестационного мешка и до 12-недельной беременности.
Уровень биохимических потерь беременности (BPLR) определялся как количество BPL / количество биохимических беременностей. Показатель потери клинической беременности (CPLR) определялся как количество CPL / количество клинических беременностей. Показатель общей потери беременности (TPLR) определялся как количество TPL / количество биохимических беременностей.
Статистика
В нашем исследовании было обнаружено, что общее количество случаев, необходимых для получения 80% мощности при уровне α = 0,03, составило n = 787 циклов.Однако, чтобы учесть возможные потери, было сочтено, что число циклов приблизительно 1000 будет более надежным.
Для статистического анализа использовалась программа NCSS (Number Cruncher Statistical System) 2007 Statistical Software (Юта, США). Демографические данные пациентов были представлены как минимум, максимум, среднее ± стандартное отклонение и 95% доверительный интервал среднего. Кроме того, для сравнения данных с нормальным распределением использовались тест Колмогорова-Смирнова и диаграммы прямоугольной формы.


 Если результат указан в МоМ, то нормы одинаковы для всех лабораторий и для всех анализов: от 0,5 до 2 МоМ.
Если результат указан в МоМ, то нормы одинаковы для всех лабораторий и для всех анализов: от 0,5 до 2 МоМ.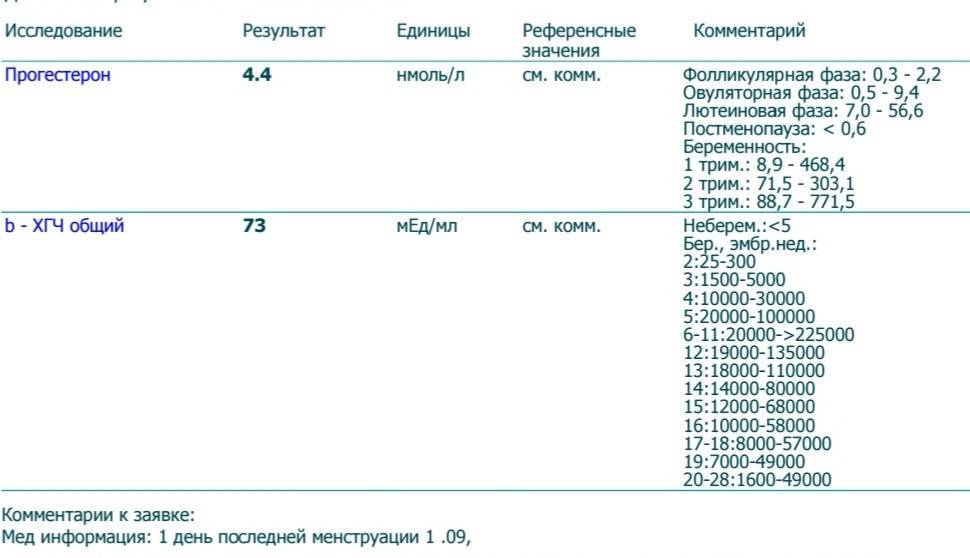

 Rychard Weatherby N.D и Scott Fergusson, N.D., Bear Mounting Publishing, 2002 г.
Rychard Weatherby N.D и Scott Fergusson, N.D., Bear Mounting Publishing, 2002 г. Несколько тестов на ХГЧ с интервалом в 2 и более дней дают более точную оценку ситуации.
Несколько тестов на ХГЧ с интервалом в 2 и более дней дают более точную оценку ситуации.


 Серийные значения ХГЧ следует использовать в сочетании с клинической оценкой, оценкой симптомов и повторным ультразвуковым исследованием (при необходимости).
Серийные значения ХГЧ следует использовать в сочетании с клинической оценкой, оценкой симптомов и повторным ультразвуковым исследованием (при необходимости). Поскольку уровни могут сильно различаться, а датировка зачатия может быть неправильной, диагноз не следует ставить на основании результатов УЗИ, пока уровень не достигнет как минимум 2000.
Поскольку уровни могут сильно различаться, а датировка зачатия может быть неправильной, диагноз не следует ставить на основании результатов УЗИ, пока уровень не достигнет как минимум 2000. Чрезвычайно чувствительные тесты (обычно недоступные в обычных лабораториях) могут обнаружить ХГЧ еще до имплантации. Но при регулярных лабораторных тестах на ХГЧ обычно обнаруживается достаточный уровень ХГЧ уже через 2-3 дня после имплантации.
Чрезвычайно чувствительные тесты (обычно недоступные в обычных лабораториях) могут обнаружить ХГЧ еще до имплантации. Но при регулярных лабораторных тестах на ХГЧ обычно обнаруживается достаточный уровень ХГЧ уже через 2-3 дня после имплантации.