Анализы мочи во время беременности — что смотрят
Во время беременности женщина сдает множество различных анализов. Самым частым, и в то же время самым простым исследованием является анализ мочи. Он сдается регулярно, перед каждым визитом к врачу женской консультации, то есть минимум 12 раз за беременность.
Зачем сдавать анализ мочи при беременности
Моча образуется в почках при фильтрации крови, с ней из организма выводятся продукты распада, образующиеся при обмене веществ, соли, витамины, гормоны. По данному анализу можно судить о работе почек и других органов. Основным компонентом мочи является вода (92-99 %). Ежедневно с мочой из организма удаляется примерно 50 – 70 сухих веществ, большую часть которых составляет мочевина и хлористый натрий. Состав мочи значительно изменяется даже у здоровых людей в зависимости от питания, режима питья и приема медикаментов. Во время беременности регулярное исследование общего анализа мочи позволяет вовремя заподозрить начальные патологические процессы в организме будущей мамы, к примеру, развитие инфекции мочевыводящих путей или токсикоза второй половины беременности.
Как правильно сдавать мочу на анализ
Накануне сдачи анализа рекомендуется воздержаться от интенсивной физической нагрузки, не употреблять много мясных продуктов, соленых, кислых и острых блюд, а также красящих продуктов (свеклы, моркови и др.). Это может привести в искажению результата – появлению в моче белка и солей. Для общего анализа мочи предпочтительнее собрать утреннюю порцию мочи.
Предварительно проводится тщательный туалет наружных половых органов теплой водой с мылом. Влагалище лучше закрыть ватным тампоном, чтобы исключить попадание выделений в пробу мочи. Моча собирается в чистую сухую посуду. Для анализа используется средняя порция мочи, то есть первые несколько секунд нужно мочиться в унитаз, затем в баночку, и остатки снова в унитаз.
Доставить мочу в лабораторию необходимо в течение двух часов с момента забора и желательно постараться не подвергать ее сильной тряске при транспортировке. Допускается хранение мочи в холодильнике при температуре +2-+4 градуса, но не более 1,5 часов. Желательно, чтобы количество собранного для исследования материала было не менее 70 мл.
Допускается хранение мочи в холодильнике при температуре +2-+4 градуса, но не более 1,5 часов. Желательно, чтобы количество собранного для исследования материала было не менее 70 мл.
Что показывает анализ мочи и как проводится оценка
При исследовании общего анализа мочи проводится оценка многих параметров.
- Цвет. В норме моча имеет желтый цвет различных оттенков. Оттенок зависит от степени насыщения мочи особым пигментом – урохромом. Изменение цвета мочи может быть при приеме некоторых лекарственных препаратов (например, витамины могут давать ярко-желтое окрашивание, аспирин – розовое). Однако значительно чаще изменение цвета мочи говорит о наличии каких-либо патологических процессов в организме. При появлении в моче крови, что встречается при заболеваниях почек и мочевого пузыря, моча приобретает ярко красный цвет (при почечной колике, цистите) или так называемый «цвет мясных помоев» (при остром воспалительном поражении почек). При усиленном разрушении красных кровяных клеток (эритроцитов) моча приобретает красно-бурый оттенок.

- Прозрачность. В норме прозрачность должна быть полной. Помутнение мочи может быть результатом наличия в моче эритроцитов, лейкоцитов, эпителия, бактерий, жировых капель, выпадения в осадок солей.
- Относительная плотность (удельный вес) – это показатель, характеризующий количество микроэлементов, солей, различных соединений. В норме удельный вес составляет 1003 — 1035 г/л. Этот показатель может уменьшаться при наличии глюкозы или белка в моче, при токсикозе первой половины беременности, обезвоживании. Увеличение удельного веса встречается при хронической почечной недостаточности, несахарном диабете, обильном питье.
- Белок. Содержание белка в моче – один из самых важных показателей работы почек. В норме его быть не должно. Небольшое количество белка в моче (физиологическая протеинурия) может быть и у здоровых людей, при этом концентрация белка не превышает 0,033 г/л, в современных лабораториях с более чувствительным оборудованием – 0,14 г/л.

- Глюкоза. В норме глюкоза в общем анализе мочи отсутствует. Однако во второй половине беременности в норме может выявляться наличие глюкозы в моче (глюкозурия). Это связано с увеличением фильтрации глюкозы в почках. Поскольку появление глюкозы в моче может быть признаком серьезного заболевания – сахарного диабета, острого воспаления поджелудочной железы, всем пациенткам с глюкозурией необходимо дополнительное обследование – контроль глюкозы крови, иногда даже проведение глюкозотолерантного теста с сахарной нагрузкой – определение глюкозы крови натощак и через 2 часа после приема 75 грамм глюкозы.

- Билирубин – это пигмент крови, который образуется в результате обменных процессов в организме и выделяется с желчью в желудочно-кишечный тракт. При повышении в крови концентрации билирубина, он начинает выделяться почками и обнаруживаться в моче. Это происходит в основном при поражении печени или механическом затруднении оттока желчи.
- Уробилиноген – это продукт превращения билирубина. В норме он выделяется с желчью и в мочу практически не попадает. Появление уробилиногена в моче встречается при заболеваниях печени, отравлениях, усиленном распаде красных кровяных клеток – эритроцитов.
- Кетоновые тела – это продукты, образующиеся в процессе распада жирных кислот в организме. В норме в анализе мочи кетоновые тела отсутствуют. Определение их является очень важным в диагностике адекватности терапии сахарного диабета. Появление кетонов может встречаться в первом триместре беременности при раннем токсикозе и свидетельствовать об обезвоживании организма.

- Нитриты – это соли азотистой кислоты, в норме в моче они не встречаются. Их появление говорит о наличии инфекции мочевыводящей системы.
- Лейкоциты – это белые клетки крови. В норме в общем анализе мочи лейкоциты встречаются до 5 в поле зрения. Если количество лейкоцитов повышено, это говорит о наличии воспалительного процесса в почках, мочевом пузыре или мочеиспускательном канале, при этом, чем выше количество лейкоцитов, тем более выражено воспаление. Небольшое повышение количества лейкоцитов может наблюдаться в случае попадания в мочу выделений из влагалища при плохом туалете наружных половых органов.
- Эритроциты – красные клетки крови. В норме в общем анализе мочи должно быть не более 2 эритроцитов в поле зрения. Увеличение их количества встречается при наличии камней в почках или мочевыводящих путях, воспалениях почек, травмах.
- Цилиндры – элементы осадка мочи цилиндрической формы, состоящие из белка или клеток, могут также содержать различные включения.

- Соли – это неорганические вещества, которые при стоянии мочи могут выпадать в осадок. В норме соли в моче отсутствуют.
- Появление в моче уратов встречается при заболеваниях почек, а также в первом триместре беременности при рвоте беременных.
- Аморфные фосфаты также встречаются при рвоте беременных, при воспалении мочевого пузыря, а могут встречаться в норме при преобладании в рационе растительной и молочной пищи.
- Оксалаты встречаются при воспалении почек, сахарном диабете, а также при преобладании в рационе продуктов, богатых щавелевой кислотой (шпинат, щавель, томаты, спаржа).
- Бактерии. Выделение бактерий с мочой имеет существенное диагностическое значение при беременности. Появление бактерий в моче свидетельствует о наличии воспалительного процесса в почках, мочевом пузыре или уретре и требует обязательного лечения, даже если будущую маму ничего не беспокоит.
 Бактерии могут также попадать в мочу из влагалища при плохом туалете наружных половых органов. Для определения количества бактерий, их вида и чувствительности к антибактериальной терапии обязательно проводится дополнительно
Бактерии могут также попадать в мочу из влагалища при плохом туалете наружных половых органов. Для определения количества бактерий, их вида и чувствительности к антибактериальной терапии обязательно проводится дополнительно
Специальные анализы мочи
Посев мочи
Проводится обязательно в том случае, если в общем анализе мочи были выявлены бактерии.
Цель исследования. Выполняется для определения количества бактерий, их вида и чувствительности к антибактериальным препаратам.
Правила сбора мочи для анализа.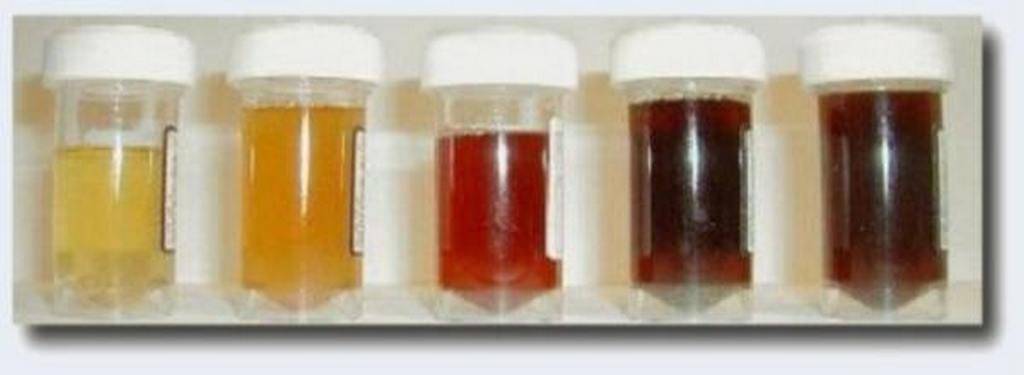 Для получения правильного результата этого анализа мочу необходимо собирать после тщательного туалета наружных половых органов, закрыв влагалище ватным тампоном. Собрать необходимо среднюю порцию мочи в стерильный контейнер, плотно закрутить крышку и доставить в лабораторию в течение полутора-двух часов.
Для получения правильного результата этого анализа мочу необходимо собирать после тщательного туалета наружных половых органов, закрыв влагалище ватным тампоном. Собрать необходимо среднюю порцию мочи в стерильный контейнер, плотно закрутить крышку и доставить в лабораторию в течение полутора-двух часов.
Анализ мочи по Нечипоренко
Это специальный анализ мочи, который показывает содержание эритроцитов, лейкоцитов и цилиндров в 1 мл мочи.
Цель исследования. Этот анализ назначается при подозрении на наличие воспалительного процесса в органах мочевыделительной системы у беременной женщины, в том случае если есть изменения в общем анализе мочи. Он дает более точные результаты, чем общий анализ мочи, а также позволяет контролировать в динамике проводимое лечение.
Он дает более точные результаты, чем общий анализ мочи, а также позволяет контролировать в динамике проводимое лечение.
Правила сбора мочи. Моча для анализа по Нечипоренко собирается так же, как для общего анализа мочи.
Исследуемые параметры
- Количество лейкоцитов – в норме их должно быть менее 2 тысяч в 1 мл. Повышение количества лейкоцитов говорит о наличии пиелонефрита (воспалительного заболевания лоханок и чашек почек).
- Количество эритроцитов – в норме их менее 1 тысячи в 1 мл. Повышение количества эритроцитов свидетельствует о развитии гломерулонефрита (воспаление почечных клубочков).
- Количество цилиндров – в норме их менее 20 в 1 мл. Обнаружение повышенного содержания цилиндров говорит об артериальной гипертонии, заболеваниях сердечно-сосудистой системы, может встречаться при раннем токсикозе беременных.
Анализ мочи по Зимницкому
Цель исследования. Этот анализ назначается для уточнения способности почек концентрировать и разбавлять мочу, выявления скрытых отеков. Исследование может понадобиться при подозрении на развитие гестоза, почечной недостаточности, при инфекциях мочевыделительной системы, а также при сахарном диабете.
Этот анализ назначается для уточнения способности почек концентрировать и разбавлять мочу, выявления скрытых отеков. Исследование может понадобиться при подозрении на развитие гестоза, почечной недостаточности, при инфекциях мочевыделительной системы, а также при сахарном диабете.
Правила сбора мочи. Для анализа мочи по Зимницкому моча собирается в течение суток (24 часов) в 8 контейнеров (банок), при этом обязательно учитывается количество выпитой жидкости (беременная записывает, сколько выпивает жидкости в течение суток, с учетом супов, фруктов и овощей). В 6 утра женщина мочится в унитаз, затем вся последующая моча собирается в банки.
Всего 8 порций:
- 1 порция — с 6-00 до 9-00 часов,
- 2 порция — с 9-00 до 12-00 часов,
- 3 порция — с 12-00 до 15-00 часов,
- 4 порция — с 15-00 до 18-00 часов,
- 5 порция — с 18-00 до 21-00 часа,
- 6 порция — с 21-00 до 24-00 часов,
- 7 порция — с 24-00 до 3-00 часов,
- 8 порция — с 3-00 до 6-00 часов.

Банки подписываются и доставляются в лабораторию.
Исследуемые параметры. Оценивается количество и удельный вес мочи в каждой порции. Для нормальной функции почек характерно:
- объем суточной мочи около 1,5 литров;
- преобладание дневного мочеотделения над ночным;
- выделение с мочой примерно 70—80% выпитой за сутки жидкости;
- удельный вес мочи хотя бы в одной из порций не ниже 1,020—1,022;
- значительные колебания в течение суток количества мочи в отдельных порциях (от 50 до 400 мл) и удельного веса мочи (от 1,003 до 1,028).
Отклонения от данных нормативов свидетельствуют о нарушении в работе почек.
Проба Реберга
Цель исследования. Этот анализ назначается для определения способности почек фильтровать мочу. Его обязательно проводят всем беременным с гестозом, при инфекциях мочевыводящих путей, при заболеваниях почек, при сахарном диабете.
Правила сбора мочи. Перед проведением пробы исключаются интенсивные физические нагрузки, крепкий чай и кофе. Моча собирается в течение суток в одну емкость, которая хранится в холодильнике в течение всего времени сбора. После завершения сбора мочи содержимое емкости измерить, обязательно перемешать и сразу же отлить 70—100 мл в специальный контейнер или в банку и доставить в лабораторию, сообщив при этом общий объем собранной за сутки мочи.
В момент доставки мочи в лабораторию сдается кровь на креатинин из вены.
Исследуемые параметры. Метод основан на оценке клубочковой фильтрации по скорости очищения плазмы крови от креатинина – особого продукта расщепления белков. Этот показатель можно определить, если знать концентрацию креатинина в крови, в моче и суточный объем мочи. Рассчитывается данный показатель по специальной формуле и называется клиренсом креатинина. В норме значение этого показателя колеблется в пределах от 75 до134 мл/мин/1,7 м2. Снижение уровня почечной фильтрации свидетельствует о поражении почек и встречается при тяжелых осложнениях беременности – гестозе, заболеваниях почек (пиелонефрите, гломерулонефрите), сахарном диабете, артериальной гипертонии, мочекаменной болезни.
Снижение уровня почечной фильтрации свидетельствует о поражении почек и встречается при тяжелых осложнениях беременности – гестозе, заболеваниях почек (пиелонефрите, гломерулонефрите), сахарном диабете, артериальной гипертонии, мочекаменной болезни.
Моча на 17-КС
Этот анализ ранее широко назначался беременным женщинам для определения гормонов, вырабатываемых корой эндокринных желез — надпочечников. Для анализа моча собиралась в течение суток, перемешивалась, отливалась небольшая ее часть, которая доставлялась в лабораторию с указанием общего количества собранной мочи. Повышение концентрации 17- кетостероидов в моче свидетельствовало об избыточной продукции гормонов в организме беременной женщины, на основании чего врач назначал гормональные препараты. Однако в настоящее время определение данных веществ в моче считается неинформативным и не используется во время беременности.
Анализы мочи являются очень простыми в выполнении и очень информативными для врача, они позволяют своевременно выявить малейшие изменения в организме будущей мамы и своевременно начать лечение, что помогает предотвратить серьезные осложнения со стороны беременной женщины и будущего малыша.
Моча с кровью у женщин | Медицинский центр
Моча ― жидкость, образующаяся в почках после фильтрации крови. Её предназначение ― выведение из организма ненужных и вредных веществ. В норме в моче не содержатся клеточные элементы крови, поэтому окраска имеет разные оттенки жёлтого цвета. Если появляется кровь в моче у женщины (гематурия), это свидетельство патологических процессов, протекающих в организме.
Причины крови в моче у женщин
Появление кровяной примеси в моче возможно при заболеваниях органов мочевыводящей системы (почки, мочевой пузырь, мочеточники и уретра).
- Следы крови в женской моче встречаются при воспалении почечных лоханок, пиелонефрите, который развивается у женщин в 6 раз чаще, чем у лиц мужского пола. Ещё одна почечная патология ― гломерулонефрит (воспаление почечных клубочков) ― тоже сопровождается гематурией.
- Воспаление мочевого пузыря – цистит, который знаком каждой третьей женщине, также может быть виновником нахождения крови в моче.

- Уролитиаз (мочекаменная болезнь) становится причиной кровотечения в любом отделе мочевыделительной системы, когда острые камни травмируют стенки мочевыводящих путей, по которым они проходят, перекрывая просвет.
- Травма почек или мочевого пузыря сопровождается таким опасным симптомом, как кровотечение разной интенсивности.
- В качестве причины мочи с кровью у женщины может встречаться рак, который возникает на внутренней оболочке органов и, постепенно проникая сквозь их стенки, разрушает сосуды и вызывает кровотечение.
Гинекологические причины:
- Эндометриоз. Это состояние, при котором происходит занесение клеток внутренней оболочки матки в другие органы вместе с током крови. При врастании эндометрия в органы мочевыделительной системы наблюдается кровь при мочеиспускании в дни менструаций.
- Воспалительные и онкологические заболевания женских репродуктивных органов, когда мочевой пузырь вовлекается вторично.
Наличие крови в моче возможно также вследствие примешивания её, если женщина сдаёт анализ во время менструации.
Во время вынашивания ребенка в моче появляется кровь при идиопатической гематурии беременных.
Особые причины:
- Значительные физические усилия во время тренировок или тяжёлой работы могут вызвать повреждение мелких кровеносных сосудов от напряжения, которое проявится гематурией.
- Кроме того, красное окрашивание появляется при употреблении в пищу продуктов, содержащих красные пигменты. Некоторые лекарства меняют цвет мочи на красно-коричневый, вызывая подозрение на кровотечение.
- Встречаются случаи наследственной гематурии.
Симптомы
Проявляется патология в виде:
- Макрогематурии, если неестественно окрашенная моча видна невооруженным глазом. Различают незначительную, умеренную и выраженную степень в зависимости от интенсивности красной окраски урины.
- Микрогематурии – эритроциты обнаруживаются лишь при лабораторном исследовании.
В зависимости от времени появления эритроцитов при мочеиспускании можно сделать заключение о локализации патологии:
- при поражении почек окрашенными будут все порции мочи;
- при заболеваниях мочевого пузыря ― порции в конце мочеиспускания;
- при патологическом процессе в уретре ― в начале мочеиспускания.

Если у женщин наблюдается моча с кровью и болью, повышается температура и присутствует общая интоксикация, тогда основное подозрение падает на острый пиелонефрит. Хотя не исключены и воспалительные процессы в других органах мочеполовой сферы.
Сгустки крови в моче женщины свидетельствуют о сильной геморрагии в результате:
- травмы органов мочевыделения при ушибе;
- травматично проведённой диагностической процедуры при цистите или пиелонефрите;
- разрастания раковой опухоли.
Кровяные сгустки иногда появляются при геморроидальных кровотечениях из прямой кишки. Для дифференциации достаточно ректального осмотра.
Для уролитиаза характерны сильнейшие боли, связанные с прохождением камня по мочевыводящим путям.
Кровь в моче во время беременности
Женская моча с кровью при беременности на ранних сроках часто связана с физиологическими гормональными изменениями, а на поздних сроках ― обусловлена механическим сдавлением органов мочеиспускания с повреждением мелких кровеносных капилляров.
Если же наблюдается значительная гематурия, то беременная женщина нуждается в госпитализации для уточнения диагноза. Причиной кровотечения во время беременности могут быть:
- сахарный диабет;
- аутоиммунные патологии;
- анемия;
- венерические заболевания;
- пиелонефрит;
- цистит.
Требуется тщательное обследование для выявления конкретной патологии.
Диагностика
Изучение состояния женщины начинается с опроса, во время которого выясняются время и обстоятельства появления гематурии, а также сопровождающие данное состояние симптомы. Первыми обследованиями обычно являются лабораторные анализы мочи.
Особенности сбора материала для анализа
В связи с особенностью строения промежности у женщин возможно искажение показателей анализа за счёт попадания в собранную порцию инородных примесей и бактериальных загрязнений из влагалища. Поэтому собирая утреннюю мочу, надо соблюдать правила:
- Провести туалет наружных половых органов.

- При наличии выделений из влагалища закрыть его чистым тампоном.
- Собирается средняя порция утренней мочи, объём в количестве не менее 50 мл в чистую сухую посуду.
- Моча должна быть доставлена максимально быстро в лабораторию.
Гематурию можно выявить при проведении общеклинического исследования. Цитологическое изучение позволяет обнаружить атипичные клетки, указывающие на развитие опухоли.
Дополнительные обследования
Состояния, проявляющиеся мочой с кровью у женщин, являются показанием для проведения инструментального обследования, которое может включать в себя:
- Цистоскопию ― эндоскопический осмотр внутренних стенок уретры и мочевого пузыря изнутри.
- УЗИ мочевого пузыря и почек – оцениваются размеры органов, выявляются признаки патологии (конкременты, опухоли и др.).
- Компьютерную томографию с применением контрастных веществ для получения послойного изображения органов.
- МРТ органов малого таза.

Лечение
Единой схемы лечения гематурии не существует. Если изменение цвета связано с приёмом каких-либо медикаментов, то специалист отменяет их или заменяет на аналоги, не оказывающие побочного действия. Выбор метода лечения зависит от фоновой патологии (первопричины).
В большинстве случаев ограничиваются консервативными методами:
- При воспалительных явлениях назначают антибиотики после определения чувствительности микрофлоры к ним (самолечение недопустимо!), иммуномодуляторы при снижении сопротивляемости организма, общеукрепляющие средства.
- При мочекаменной болезни облегчают состояние спазмолитики и обезболивающие. Антибиотики назначают для предотвращения инфицирования ссадин на стенках мочеточников, образовавшихся при прохождении острых камней. Для предупреждения рецидива показаны препараты, блокирующие камнеобразование.
- Экстракорпоральная ударно-волновая литотрипсия. Разрушение камней с помощью звуковых волн под рентгеновским контролем.
 Мелкие осколки выходят естественным путём.
Мелкие осколки выходят естественным путём.
Хирургическое вмешательство под анестезией требуется в тех случаях, когда медикаментозная терапия неэффективна. Так, при закупорке мочеточника крупным камнем проводятся:
- Уретероскопия. В полость мочевого пузыря (далее в мочеточник и почку) вводится через уретру тонкий инструмент с видеокамерой. Под её контролем хирург размельчает и удаляет камни.
- Чрескожная нефролитотомия. Под контролем рентгена или УЗИ определяется локализация конкремента. С помощью нефроскопа, введённого через прокол в коже, камень дробят и извлекают наружу.
- Лапароскопическая операция. Проводится с помощью микроскопической видеокамеры, соединённой с монитором. Через небольшие проколы вводятся инструменты, которыми манипулирует хирург.
Оперативное вмешательство проводится и при обнаружении опухоли.
Факт гематурии нельзя оставлять без внимания. Своевременное обращение к врачу защитит от многих нежелательных последствий. Пройти комплексное обследование и составить программу индивидуального лечения предлагают специалисты клиники «МедПросвет».
Пройти комплексное обследование и составить программу индивидуального лечения предлагают специалисты клиники «МедПросвет».
Смотрите также:
Кровь в моче у беременной женщины: причины, лечение, меры профилактики
Состояние здоровья женщины, вынашивающей малыша, находится под особым контролем у гинекологов. Неслучайно будущие мамы так часто сдают анализы крови и мочи вплоть до последних недель беременности. Любые патологические изменения в организме необходимо выявлять на ранних стадиях, тогда они легче поддаются лечению. Но и паниковать при любых отклонениях в анализах от нормы не стоит. Так, кровь в моче при беременности не всегда говорит о серьезных заболеваниях. О причинах ее появления, методах диагностики и лечения расскажем в нашей статье.
Что означает, если в моче обнаружена кровь?
Беременность сопровождается повышенной нагрузкой на внутренние органы и системы организма. Именно в этот период часто обостряются хронические заболевания, которые в обычное время уже давно не беспокоили женщину. Так, появление крови в моче может свидетельствовать о воспалительных процессах в мочеполовой системе. Такое состояние, в свою очередь, несет в себе угрозу здоровью будущей матери и жизни ребенка. Даже незначительные отклонения результатов анализов мочи и крови при беременности от нормативных показателей – это повод для немедленного обращения к врачу и дальнейшего обследования.
Так, появление крови в моче может свидетельствовать о воспалительных процессах в мочеполовой системе. Такое состояние, в свою очередь, несет в себе угрозу здоровью будущей матери и жизни ребенка. Даже незначительные отклонения результатов анализов мочи и крови при беременности от нормативных показателей – это повод для немедленного обращения к врачу и дальнейшего обследования.
Впрочем, не стоит слишком переживать заранее. Иногда изменение цвета мочи может быть вызвано вполне безопасными и даже полезными продуктами питания, например, свеклой. Но и нормальный цвет мочи еще не говорит о том, что в анализе не будет выявлено никаких отклонений. Зачастую она окрашивается только при очень серьезных патологиях, которые сопровождаются опасной симптоматикой.
Что делать, если моча с кровью: лечение
Гематурия при беременности может обнаружиться и на ранних, и на поздних сроках. Вне зависимости от этого, при диагностировании какого-нибудь заболевания его придется лечить. Следует понимать, что моча в крови — это лишь симптом, сопровождающий болезнь.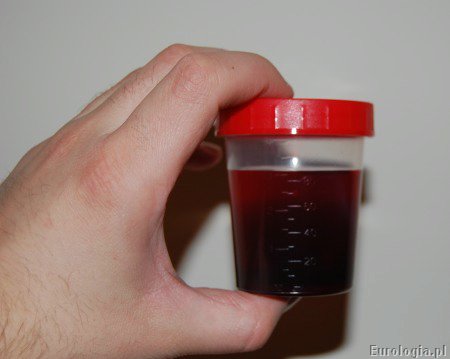 А потому терапия будет направлена на устранение причины. Именно от нее и будет зависеть, чем и как лечить гематурию. Выбор лекарства и назначение дозировок вправе делать только опытный специалист! Самолечение в данном случае недопустимо!
А потому терапия будет направлена на устранение причины. Именно от нее и будет зависеть, чем и как лечить гематурию. Выбор лекарства и назначение дозировок вправе делать только опытный специалист! Самолечение в данном случае недопустимо!
Однако кое-чем себе можно помочь и в домашних условиях. В первую очередь рекомендуется, начиная со второго триместра, регулярно принимать коленно-локтевое положение: оно не только облегчает самочувствие, улучшает кровоток в области органов малого таза и в плаценте, но и «разгружает» почки, предотвращая застойные явления. Кроме того, посоветовавшись с врачом, можно принимать мочегонные морсы и чаи: из клюквы, брусники. Всегда будьте внимательны к своему здоровью и всячески избегайте переохлаждения в области малого таза. Также нельзя забывать, что в любом случае при беременности будет полезно здоровое сбалансированное питание. А если имеется предрасположенность или риск развития воспалений в мочеполовых органах, то тем более из рациона следует исключить соленые, острые, жареные, пряные и синтетические яства.
В остальном остаются актуальными общие рекомендации: ежедневные прогулки, умеренная физическая активность, полноценный сон и отдых, положительные эмоции.
Специально для — Елена Семенова
Кровь в моче при беременности: причины, не опасные для матери и плода
С момента зачатия с будущей мамой происходит целый ряд физиологических изменений, и все они являются нормой для успешного вынашивания плода. Именно такие преобразования можно назвать основной причиной появления у женщины крови в моче при беременности.
Дело в том, что по мере роста матка начинает сдавливать мочеточники и мочевой пузырь. Это, в свою очередь, приводит к застою мочи и нарушению кровообращения. В результате эритроциты просачиваются сквозь стенки мочевого пузыря и смешиваются с мочой. Такое состояние ничем не угрожает здоровью будущей мамы и развитию малыша. Лечение в данном случае не требуется. После родов все анализы снова будут в норме.
Лечение в данном случае не требуется. После родов все анализы снова будут в норме.
Вторая причина появления крови в утренней моче – гормональные изменения, которые происходят во время беременности. Эти отклонения также не должны вызывать опасений у женщины, вынашивающей ребенка.
Патологические причины крови в моче при беременности
Кроме физиологических, существуют и более опасные причины появления кровяных вкраплений при мочеиспускании:
- Мочекаменная болезнь. Кровяные примеси в моче возникают в результате повреждения стенок мочевого пузыря песком и мелкими камнями, которые перемещаются по каналам мочеточников. Продвижение конкрементов сопровождается резкими болевыми ощущениями. Моча при этом приобретает розоватый оттенок.
- Воспалительные заболевания органов мочеполовой системы. Зачастую во время беременности у женщины диагностируется цистит – воспаление слизистой оболочки мочевого пузыря. Для этого заболевания характерны частые и болезненные мочеиспускания.
 Кровь в моче во время беременности обнаруживается и при пиелонефрите – воспалении почек.
Кровь в моче во время беременности обнаруживается и при пиелонефрите – воспалении почек. - Маточные кровотечения. Кровь в моче – это выделения, которые могут быть симптомом отслойки плаценты или преждевременных родов.
- Злокачественные новообразования. Опухоли в мочеполовых органах по мере роста могут травмировать стенки сосудов, что приводит к образованию кровяных сгустков в моче.
- Патологии. Речь идет об анатомических особенностях органов мочевыделительной системы, которые исправляются хирургическим путем.
Причины
Истинная гематурия
Истинная гематурия при беременности, которая была подтверждена лабораторным исследованием, может представлять угрозу для здоровья матери, развития плода, формирования плаценты. Подобная патология возникает из-за развития воспалительной реакции мочеполовой системы, при повреждении и/или сдавлении мочевыделительных органов. При этом цвет мочи может оставаться светлым, жёлтым. Наибольшую опасность представляет игнорирование крови в моче во время беременности.
- Формирование конкрементов в мочевом пузыре и почках – мочекаменная болезнь (МКБ). Мелкий песок и камни повреждают нежную слизистую мочевыделительных органов, что и приводит к небольшим кровотечениям. МКБ представляет наименьшую опасность для здоровья матери и ребёнка. При образовании крупных камней гинеколог и нефролог порекомендуют проведение кесарева сечения, для предотвращения осложнений во время родов.
- Воспалительные и аутоиммунные заболевания почек (пиелонефрит, нефрит, гломерулонефрит). Подобные патологии, уже представляют непосредственную угрозу для здоровья матери и развития плода. Патологии и заболевания почек приводят к гипертензии (высокое артериальное давление), отёкам, появлению белка в моче. Подобная симптоматика свидетельствует о развитии гестоза, тяжёлого осложнения беременности. В зависимости от состояния женщины, результатов анализов и данных УЗИ плода, принимается решение о госпитализации или амбулаторном лечении.
- Воспалительные заболевания мочевыделительных органов (уретрит, цистит).
 В период беременности, иммунная система женщины ослабевает, что, в значительной мере, облегчает проникновение болезнетворных агентов. Провоцирующим фактором выступает и растущая матка, сдавливающая мочевой пузырь, мочеточники. Поэтому, в период вынашивания, учащается появление уретритов и циститов. Врач назначает бак посев урины, а по результатам анализа, подбирает необходимое лечение (антибиотики). Избегать или отказываться от терапии нельзя, потому как не пролеченный цистит может привести к развитию пиелонефрита, инфицированию плода во время родов, послеродовому вагиниту или эндометриту.
В период беременности, иммунная система женщины ослабевает, что, в значительной мере, облегчает проникновение болезнетворных агентов. Провоцирующим фактором выступает и растущая матка, сдавливающая мочевой пузырь, мочеточники. Поэтому, в период вынашивания, учащается появление уретритов и циститов. Врач назначает бак посев урины, а по результатам анализа, подбирает необходимое лечение (антибиотики). Избегать или отказываться от терапии нельзя, потому как не пролеченный цистит может привести к развитию пиелонефрита, инфицированию плода во время родов, послеродовому вагиниту или эндометриту. - Наличие системных заболеваний: сахарный диабет, красная системная волчанка, туберкулёз. Наличие подобного рода заболеваний, в момент постановки на учёт при беременности, подразумевает более тщательное наблюдение за состоянием будущей матери и развитием плода. Системные патологии обостряются в период вынашивания, а значит, могут стать препятствием для полноценного вынашивания.
- Венерические заболевания мочеполового тракта.
 Иное название: заболевания, передающиеся половым путём. К сожалению, даже в период вынашивания, женщина может заболеть подобными болезнями. После полового контакта развивается вагинит, а через несколько дней и уретрит. Пользуясь снижением иммунитета, инфекционные агенты стремительно захватывают «новые территории», вызывая острую воспалительную реакцию. Как следствие, слизистая оболочка становится рыхлой, обнажаются и легко повреждаются кровеносные сосуды. В результате, в моче появляется кровь.
Иное название: заболевания, передающиеся половым путём. К сожалению, даже в период вынашивания, женщина может заболеть подобными болезнями. После полового контакта развивается вагинит, а через несколько дней и уретрит. Пользуясь снижением иммунитета, инфекционные агенты стремительно захватывают «новые территории», вызывая острую воспалительную реакцию. Как следствие, слизистая оболочка становится рыхлой, обнажаются и легко повреждаются кровеносные сосуды. В результате, в моче появляется кровь. - Слабая свёртываемость крови, «ломкие» стенки кровеносных сосудов. При наличии слабых стенок кровеносных сосудов, которые имеют слабую эластичность или легко повреждаются, а также плохой свёртываемости крови, возможно возникновение кровотечений разной степени интенсивности. Усугубляется ситуация на поздних сроках беременности, когда значительно выросшая матка, оказывает сильное давление на мочевыделительный тракт. Подобная ситуация не должна оставаться без внимания, так как во время родов могут возникнуть осложнения (массивное маточное кровотечение).

Кроме того, следует учитывать и тот факт, что кровь попала в мочу не из мочевыделительных органов. Во время беременности, особенно во 2-3 триместре, возможно возникновение преждевременных родов, отслойки плаценты. В этом случае, кровь могла попасть в мочу из влагалища во время опорожнения мочевого пузыря. Поэтому при появлении эритроцитов в урине необходимо сдать повторный анализ мочи, а также провести ультразвуковое исследование плода.
Ложная гематурия
Ложная гематурия не несёт опасности, а возникает из-за употребления окрашивающих продуктов (свёкла, тыква, черника и пр.), ряда лекарственных препаратов (Рифампицин, витаминные комплексы, кортикостероиды и пр.). При этом моча изменяет цвет на розовый, красный, насыщенный жёлтый, а женщина принимает подобное явление за кровь в моче.
К появлению эритроцитов в урине может привести и излишне активный образ жизни, физические нагрузки. Давление растущей матки на мочевой пузырь, особенно при наличии многоплодной или многоводной беременности, приводит к повреждению сосудов мочевыводящих органов. В первом случае, необходимо придерживаться постельного режима и ограничить нагрузки. Во втором случае, нужно как можно чаще отдыхать, стараться больше лежать, а гематурия исчезнет после родов.
В первом случае, необходимо придерживаться постельного режима и ограничить нагрузки. Во втором случае, нужно как можно чаще отдыхать, стараться больше лежать, а гематурия исчезнет после родов.
Именно по причине различных видов явления необходимо не впадать в панику, а в срочном порядке посетить наблюдающего врача, сдать необходимые анализы и пройти обследование.
Причины появления крови в моче на разных сроках
Ярко-красные сгустки при мочеиспускании могут появиться на любой неделе беременности. Кровь в моче в I триместре обычно связана с гормональными перестройками в организме. Если ее появление не вызывает дискомфорта у будущей мамы, лечение, как правило, не требуется. Достаточно регулярных наблюдений у врача и своевременной сдачи необходимых анализов.
Появление сгустков крови во II и III триместрах чаще всего связано с ростом матки, утяжелением и сдавливанием ею уретры и почек, нарушением кровообращения и повреждением кровеносных сосудов. Но стоит внимательнее отнестись к своему состоянию, поскольку оно может стать причиной нарушений в развитии плода, преждевременных родов или слабой родовой деятельности.
Опасная симптоматика
Появление при беременности крови в моче редко проходит самостоятельно, разве что после родов, если отклонения в анализах были вызваны физиологическими причинами. Именно характерных проявлений может и не быть. Если же кровяные примеси при мочеиспускании возникли как следствие патологических изменений в организме, у беременной могут дополнительно наблюдаться следующие симптомы:
- боли в поясничной области или мочевом пузыре;
- рези при мочеиспускании;
- снижение веса;
- слабость, головокружения, повышенная усталость;
- резкие скачки артериального давления и температуры;
- отсутствие аппетита.
Если боли внизу живота или в пояснице сопровождаются повышением температуры, тошнотой, рвотой и общим ухудшением состояния организма, беременной необходимо срочно обратиться к врачу.
Методы лечения
Только специалист может назначать любые терапевтические методы
Лечиться самостоятельно – ошибка многих девушек. В подобной ситуации вы несете ответственность еще и за кроху, поэтому самолечение исключено и недопустимо. Большинство медикаментозных и домашних средств в подобном положении беременяшкам запрещены, поскольку могут спровоцировать прерывание, преждевременное родоразрешение, сложное кровотечение и прочие осложнения. На рекомендации фармацевта из аптеки также полагаться не стоит, потому как он не может сказать наверняка, какой именно препарат необходим именно в вашем случае.
В подобной ситуации вы несете ответственность еще и за кроху, поэтому самолечение исключено и недопустимо. Большинство медикаментозных и домашних средств в подобном положении беременяшкам запрещены, поскольку могут спровоцировать прерывание, преждевременное родоразрешение, сложное кровотечение и прочие осложнения. На рекомендации фармацевта из аптеки также полагаться не стоит, потому как он не может сказать наверняка, какой именно препарат необходим именно в вашем случае.
Отдельно гематурия не лечится, поскольку это симптоматическое проявление и необходимо устранение его первопричины. В целом терапевтическая схема определяется результатами проведенных диагностических мероприятий. Пи выявлении почечных патологий, скорее всего, понадобится госпитализация с последующей терапией. Если фактором кровотечения послужили физиологические причины, то лечения не понадобится, обычно специалисты назначают щадящий режим и диетический рацион.
При обнаружении хронического патологического процесса назначается корректирующая терапия препаратами, безопасными для плода, а также проводятся профилактические мероприятия для предотвращения обострения болезни.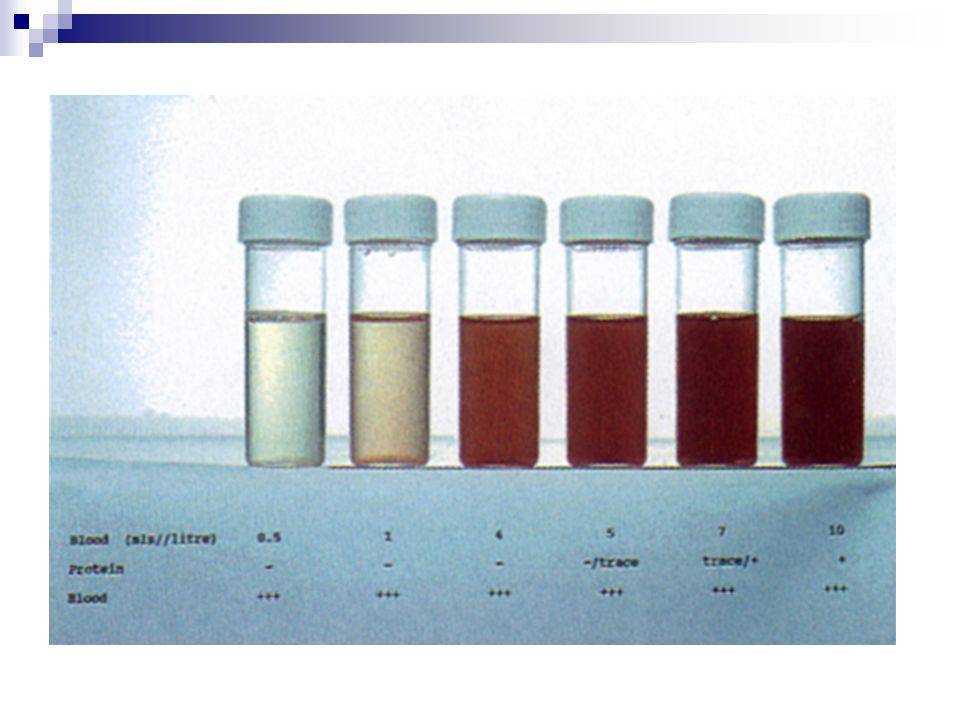
Диагностика патологии
Поскольку в любом состоянии, в том числе и при беременности, определить кровь в моче визуально достаточно сложно, женщине назначаются:
- Общий анализ мочи. Для исследования собирается утренняя порция мочи. Чтобы анализ был достоверным, влагалище закрывается ватным тампоном, а собранная жидкость доставляется в лабораторию не позднее, чем через 2 часа после мочеиспускания.
- Анализ мочи по Нечипоренко. Для исследования берется суточная моча, собранная женщиной в течение 24 часов. Анализ позволяет выявить кровь даже в 1 мл жидкости.
- Анализ мочи по трем стаканам. Утреннюю порцию мочи женщина должна разделить на три раза: при мочеиспускании первая порция собирается в один стакан, следующая – во второй, а последняя – в третий. Такой подход позволяет точно определить месторасположение очага воспаления. Если кровь выявлена в первом стакане, это говорит о поражении мочеиспускательного канала, во втором – о патологических изменениях в почках, в третьем – о проблемах в мочевом пузыре.

Дополнительно может понадобиться сдача бакпосева мочи или проведение ультразвукового исследования.
На что укажет цвет мочи
Анализ мочи беременной приходится делать за весь период несколько раз. Ведь на каждом сроке значения существенно разнятся. Но беременная и сама должна обращать внимание на самочувствие. Первые признаки беременности по цвету мочи покажут молодой женщине, что в ее теле начала зарождаться новая жизнь. На этот критерий влияет:
- концентрация жидкости;
- количество пигментов;
- образ питания;
- качество работы почек.
Нельзя не учитывать и роль меняющихся при беременности гормонов.
Желтый цвет: к чему готовиться?
Желтая моча — признак здоровой беременности, свидетельствует о хорошей работе выделительной системы. Но выглядеть он может по-разному и оцениваться так же. Бледно-желтый, почти прозрачный фиксируется при низкой концентрации — здесь опасаться нечего. Так бывает, если женщина пьет много воды. При нормальном самочувствии все его оттенки можно рассматривать как норму. Желтый цвет определяется регулярным возникновением в крови новых эритроцитов. Старые кровяные тельца при этом разрушаются с образованием гемоглобина. Это вещество организм еще использует, а его красящие элементы попадают в выделительную систему и придают моче разные оттенки желтого.
При нормальном самочувствии все его оттенки можно рассматривать как норму. Желтый цвет определяется регулярным возникновением в крови новых эритроцитов. Старые кровяные тельца при этом разрушаются с образованием гемоглобина. Это вещество организм еще использует, а его красящие элементы попадают в выделительную систему и придают моче разные оттенки желтого.
Его же обеспечивают жидкости витамины. Ярко желтая моча — признак беременности, при которой принимают фолиевую кислоту и другие минеральные комплексы. Вещества всасываются в кишечнике не целиком. Часть их выводится почками. То же бывает при использовании беременной препаратов, содержащих нитрофуран. Употребление в пищу моркови, тыквы, других продуктов с желтым пигментом придает моче более насыщенный цвет.
Потемнеть желтизна может тогда, когда женщина ограничивает потребление жидкости. В моче увеличивается количество урохромов, уробилина, что и придает ей такой оттенок. То же может обнаружиться и при вынужденном обезвоживании, которое бывает из-за токсикоза. Частая рвота не дает жидкости задерживаться в организме, что выражается в потемнении нормального желтого цвета мочи. Аналогичный признак бывает при сердечной недостаточности, которая провоцирует застой воды, отеки.
Частая рвота не дает жидкости задерживаться в организме, что выражается в потемнении нормального желтого цвета мочи. Аналогичный признак бывает при сердечной недостаточности, которая провоцирует застой воды, отеки.
Иногда цвет мочи вводит молодых мамочек в состояние шока. Чтобы этого не случилось, при сборе мочи для анализов необходимо избежать попадания первых капель испражнений в емкость.
Всегда ли опасно потемнение мочи
Анализируя первые признаки беременности, темная моча обязательно привлечет внимание и вызовет беспокойство. Далеко не всегда это свидетельствует о заболевании. Если женщина утром заметила темный цвет мочи, ей стоит вспомнить, что она ела накануне. Потому что, например, говядина, шоколад, ягоды могут вызвать подобные изменения. При исключении на пару дней пищи с красящими пигментами, употреблении в достаточном количестве воды, цвет вернется к обычному, то есть равномерному желтому.
Обратите внимание: утренняя моча бывает темнее обычного, так как в течение ночи увеличивается концентрация в ней естественного пигмента. Это происходит из-за того, что мочевой пузырь долгое время остается наполненным.
Это происходит из-за того, что мочевой пузырь долгое время остается наполненным.
Если цвет сохраняется темным несмотря на принятые меры, необходимо обследоваться. Особенно если состояние осложняется следующими симптомами: слабостью, температурой, резями в животе, потребностью часто бегать в туалет. Темная моча может быть признаком:
- Гепатита. В данном случае и кал приобретает несвойственный ему светлый оттенок.
- Цистита. Эта болезнь даст о себе знать болью от ноющей до очень сильной в районе мочевого пузыря.
- Желче-каменной болезни. В моче появляются темные вкрапления, а сама она приобретает зеленоватый оттенок.
- Мочекаменной болезни, пиелонефрита. Яркая моча — признак беременности, протекающей на фоне этих заболеваний. Она бывает красного или коричневатого цвета из-за кровавых добавлений в жидкости.
- Меланоме. В данном случае моча приобретет черный цвет.
Лечение заболевания
Если во время беременности общий анализ мочи покажет кровь, то следующим шагом должно стать определение первопричины появления этого симптома. В целом терапевтическое лечение назначается исходя из результатов диагностических исследований:
В целом терапевтическое лечение назначается исходя из результатов диагностических исследований:
- при цистите проводится лечение антибиотиками, спазмолитиками и диуретиками, улучшающими отток жидкости;
- при вагините назначается спринцевание антибактериальными растворами;
- при мочекаменной болезни прибегают к дроблению или удалению камней;
- при травмах мочеполовой системы применяются кровоостанавливающие препараты;
- при хронических патологических процессах назначается щадящая терапия безопасными для плода препаратами.
Лечение
При возникновении крови после мочеиспускания при беременности могут использоваться безопасные лекарственные средства. Лечение должно начинаться только после проведения обследования. Самостоятельное назначение препаратов негативно сказывается на развитии плода. Схема лечения гематурии у женщины включает:
- Гемостатики (Викасол, Дицинон). Лекарственные средства применяются в минимальных дозах. Они не подходят для длительного использования.

- Спазмолитики (Папаверин, Дротаверин). Препараты назначаются для облегчения выхода конкрементов при мочекаменной болезни.
- Антибиотики (Амоксициллин). Используются для устранения гематурии, вызванной воспалительными процессами в мочевом пузыре и уретре.
При изменении цвета мочи на ярко-красный женщина нуждается в хирургическом лечении.
Профилактические мероприятия
Любая женщина, вынашивающая малыша, должна понимать, что только от нее зависит здоровье и безопасность плода. Именно поэтому она должна полностью исключить из своей жизни или постараться по возможности избегать факторов, которые могут спровоцировать отклонения в организме во время беременности. Чтобы не допустить появления кровяных выделений в моче, следует:
- не допускать переохлаждения, сквозняков, сидения на холодных местах;
- придерживаться щадящего режима дня;
- соблюдать диетический рацион, отказаться от жирных, копченых, острых и соленых блюд;
- регулярно посещать женскую консультацию и своего врача;
- систематически сдавать назначаемые анализы и выполнять назначения своего акушера-гинеколога.

Любые нарушения в организме и патологии, которые повлекли появление следов крови в моче при беременности, должны в обязательном порядке быть диагностированы и излечены.
Кровь в урине: опасно ли это
Если результаты анализов покажут какие-либо отклонения вроде гематурии, то девушки, как правило пугаются, что вполне понятно. Не стоит самостоятельно интерпретировать полученные результаты лабораторных исследований, правильно сделать это сможет только специалист. Не всегда следы крови в урине указывают на патологическое отклонение, иногда подобное проявление обусловлено вполне мирными факторами. В составе мочи из организма выводятся ненужные, переработанные вещества. Содержатся в урине и разнообразные примеси, которые сообщают о функциональности мочевыделительной системы, да и в целом организма.
Иногда появление в урине некоторых компонентов может быть вполне нормальным, но с эритроцитарными клетками вопрос неоднозначный. Образование в урине крови называется гематурией. Часто присутствие крови сообщает о наличии опасных заболеваний или серьезных отклонений в работе внутриорганических структур. При обнаружении единичных кровянистых вкраплений диагностируется микрогематурия. В подобном состоянии моча оттенок поменять не может, но при лабораторной диагностике выявляется присутствие эритроцитарных клеток.
Часто присутствие крови сообщает о наличии опасных заболеваний или серьезных отклонений в работе внутриорганических структур. При обнаружении единичных кровянистых вкраплений диагностируется микрогематурия. В подобном состоянии моча оттенок поменять не может, но при лабораторной диагностике выявляется присутствие эритроцитарных клеток.
ЗДОРОВЬЕ БЕРЕМЕННЫХ В РУКАХ ЛАБОРАНТОВ
Дата: 06.08.2019 18:44
Кількість переглядів: 6001
Как правильно сдавать анализы беременным женщинам?
При нормально протекающей беременности в деятельности различных органов и систем женского организма происходит ряд изменений. Например, объем циркулирующей крови увеличивается на 30—40%. Уровень белков плазмы крови уменьшается, вызывая снижение давления плазмы, поэтому у беременных наблюдается склонность к отекам. Общее число лейкоцитов (белых кровяных телец) у беременных несколько увеличивается, достигая максимума к 30 неделям беременности, а СОЭ (скорость оседания эритроцитов) резко возрастает. Количество тромбоцитов приблизительно удваивается, а в третьем триместре несколько уменьшается в связи с ростом их потребления. Среднее артериальное давление несколько снижается во втором триместре беременности, но повышается в третьем, что облегчает приток кислорода от матери к плоду. Потребление кислорода возрастает. У беременных наблюдается расширение сосудов кожи, вследствие чего женщина меньше ощущает холод и иногда может чувствовать себя хуже при жаркой погоде. В первом и во втором триместрах беременности увеличивается почечный кровоток, но к моменту родов он постепенно возвращается к исходному. Образование мочи возрастает на 50% и приходит в норму только после родов. Возрастает энергопотребность организма, и беременной женщине в среднем требуется около 2300 ккал в сутки (при 1500 ккал в среднем вне беременности).
Количество тромбоцитов приблизительно удваивается, а в третьем триместре несколько уменьшается в связи с ростом их потребления. Среднее артериальное давление несколько снижается во втором триместре беременности, но повышается в третьем, что облегчает приток кислорода от матери к плоду. Потребление кислорода возрастает. У беременных наблюдается расширение сосудов кожи, вследствие чего женщина меньше ощущает холод и иногда может чувствовать себя хуже при жаркой погоде. В первом и во втором триместрах беременности увеличивается почечный кровоток, но к моменту родов он постепенно возвращается к исходному. Образование мочи возрастает на 50% и приходит в норму только после родов. Возрастает энергопотребность организма, и беременной женщине в среднем требуется около 2300 ккал в сутки (при 1500 ккал в среднем вне беременности).
Учитывая все вышеперечисленное, будущей маме необходимо своевременно встать на учет в женской консультации и регулярно сдавать анализы для того, чтобы вовремя определить и оценить происходящие в организме изменения. Это даст возможность предупредить развитие патологии беременности и провести коррекцию состояния на ранних стадиях, не прибегая, по возможности, к госпитализации.
Это даст возможность предупредить развитие патологии беременности и провести коррекцию состояния на ранних стадиях, не прибегая, по возможности, к госпитализации.
Но анализы станут ценным источником информации лишь в том случае, если правильно к ним готовиться.
Лабораторные исследования крови
Общий анализ крови. Исследование производится утром натощак. С учетом суточных ритмов изменения показателей крови образцы для повторных исследований берут в одно и то же время.
Биохимический анализ крови. Обязательным требованием является полный отказ от пищи на утро сдачи анализа (вечером предшествующего дня рекомендуется необильный ужин). Противопоказана интенсивная физическая работа, следует избегать стрессовых ситуаций. Влияние различных лекарственных средств на биохимические показатели состояния организма настолько многообразно, что рекомендуется отказаться от приема лекарственных веществ перед сдачей крови на исследование. Если же отмена лекарства невозможна, необходимо информировать лечащего врача о том, какие вещества применялись в терапевтических целях; это позволит ввести условную поправку к результатам лабораторного исследования. Во время данного анализа можно исследовать многие количественные показатели крови — например, такие, как определение уровня мочевой кислоты, исследование обмена желчных пигментов, определение уровня креатинина и постановка пробы Реберга и др.
Если же отмена лекарства невозможна, необходимо информировать лечащего врача о том, какие вещества применялись в терапевтических целях; это позволит ввести условную поправку к результатам лабораторного исследования. Во время данного анализа можно исследовать многие количественные показатели крови — например, такие, как определение уровня мочевой кислоты, исследование обмена желчных пигментов, определение уровня креатинина и постановка пробы Реберга и др.
Определение уровня мочевой кислоты. В предшествующие исследованию дни необходимо соблюдать диету: отказаться от употребления богатой пуринами пищи — печени, почек; максимально ограничить в рационе мясо, рыбу, кофе, чай. Противопоказаны физические нагрузки.
Исследование обмена желчных пигментов включает определение количества билирубина в крови. С этой целью используют сыворотку крови. Перед исследованием не рекомендуется принимать аскорбиновую кислоту; необходимо также исключить лекарства или продукты, вызывающие искусственную окраску сыворотки (морковь, апельсин).
Определение уровня креатинина и постановку пробы Реберга проводят одновременно в крови и моче. Для определения уровня креатинина используют суточную мочу. Во время проведения пробы Реберга при исследовании в стационарных условиях беременная должна оставаться в постели, не принимать перед исследованием пищу. В амбулаторных условиях утром женщина выпивает 400—600 мл воды и опорожняет мочевой пузырь; фиксируется время. Через полчаса из вены берут 5—6 мл крови для определения креатинина. Еще через полчаса после этого (через час после первого мочеиспускания) мочу собирают и определяют ее объем. При недостаточном диурезе (малом количестве мочи) мочу собирают за 2 часа, а кровь берут через час после опорожнения мочевого пузыря.
Глюкозотолерантный тест («сахарная нагрузка»). Проводится только при наличии предварительных результатов определения глюкозы натощак, без нагрузки. Одночасовой тест толерантности к глюкозе рекомендуют проводить всем беременным на сроке 24—28 недель. Необходимость проведения скрининга на более ранних сроках (16—20 недель) может возникнуть у тех беременных, ближайшие родственники которых страдали сахарным диабетом, а также у пациенток со стойкой глюкозурией (наличием сахара в моче), ожирением и при наличии во время предыдущей беременности гестационного сахарного диабета, макросомии (крупного плода) или необъяснимой внутриутробной смерти плода. При проведении одночасового теста нет необходимости исключать прием пищи накануне, однако после перорального приема 50 г глюкозы женщина не должна есть в течение часа, вплоть до забора венозной крови. При концентрации глюкозы 7,7 ммоль/л и более тест считается положительным; в этом случае проводят стандартный (3-часовой) пероральный глюкозотолерантный тест. Эта методика позволяет выявить 98% женщин с сахарным диабетом беременных. В течение 3 дней беременная должна соблюдать диету с обычным содержанием углеводов, вечером накануне исследования запрещают есть, а утром пациентка принимает 100 г глюкозы.
Необходимость проведения скрининга на более ранних сроках (16—20 недель) может возникнуть у тех беременных, ближайшие родственники которых страдали сахарным диабетом, а также у пациенток со стойкой глюкозурией (наличием сахара в моче), ожирением и при наличии во время предыдущей беременности гестационного сахарного диабета, макросомии (крупного плода) или необъяснимой внутриутробной смерти плода. При проведении одночасового теста нет необходимости исключать прием пищи накануне, однако после перорального приема 50 г глюкозы женщина не должна есть в течение часа, вплоть до забора венозной крови. При концентрации глюкозы 7,7 ммоль/л и более тест считается положительным; в этом случае проводят стандартный (3-часовой) пероральный глюкозотолерантный тест. Эта методика позволяет выявить 98% женщин с сахарным диабетом беременных. В течение 3 дней беременная должна соблюдать диету с обычным содержанием углеводов, вечером накануне исследования запрещают есть, а утром пациентка принимает 100 г глюкозы. Содержание глюкозы в плазме крови определяют натощак через 1,2 и 3 часа после нагрузки глюкозой.
Содержание глюкозы в плазме крови определяют натощак через 1,2 и 3 часа после нагрузки глюкозой.
Часовой пероральный глюкозотолерантный тест заключается в определении уровня глюкозы плазмы через 1 ч после приема 50 г глюкозы внутрь. Тест можно проводить натощак. При уровне глюкозы плазмы ниже 7,8 ммоль/л обследование и лечение не требуются. При уровне глюкозы от 7,8 до 10,6 ммоль/л показано проведение трехчасового теста со 100 г глюкозы. При уровне глюкозы плазмы выше 10,6 ммоль/л устанавливают предварительный диагноз диабета беременных.
При отклонении от нормы результатов одночасового теста с 50 г глюкозы проводят трехчасовой тест со 100 г глюкозы. Отклонение от нормы двух или трех показателей трехчасового теста свидетельствует о диабете беременных (табл.). При сахарном диабете II типа уровень глюкозы натощак обычно в норме, а при сахарном диабете I типа — повышен.
Таблица Результаты трехчасового перорального глюкозотолерантного теста при диабете беременных (моль/л)
Если результаты трехчасового теста в норме, повторное исследование показано на сроке 32- 34 нед при наличии одного из следующих факторов риска:
o диабет беременных в анамнезе;
o ожирение беременной;
o возраст беременной старше 35 лет;
o прием лекарственных средств, вызывающих гипергликемию;
o многоводие или макросомия плода.
При наличии факторов риска диабета беременных и отрицательном результате теста на сроке беременности менее 30 нед его повторяют каждые 4 нед.
Определяют уровень сахара в крови натощак, затем предлагают выпить сладкую воду, содержащую 50 г глюкозы. Спустя 1 ч вновь определяют уровень сахара в крови (одночасовой тест). Для лучшей оценки усвоения организмом глюкозы применяют 3-часовой тест. Натощак определяют уровень сахара в крови, затем предлагают принять 100 г глюкозы. Измерение уровня сахара в крови проводят 3 раза (после первого, второго и третьего часа после сахарной нагрузки). Исследование проводится в амбулаторных условиях. У здорового человека уровень сахара в крови никогда, ни при каких условиях не должен превышать уровня 8,8 ммоль/л. Уровень глюкозы натощак в пределах 6,1—6,9 ммоль/л говорит о нарушении толерантности к глюкозе, но не обязательно — о сахарном диабете.
Определение уровня гормонов в крови. При определении уровня пролактина, кортизола, гормонов щитовидной железы (Т4, ТЗ, ТТГ, ТГ, АТ-ТГ), инсулина и С-пептида нельзя есть в течение 5 часов перед взятием крови из вены на анализ. Как правило, кровь берут утром. Для остальных показателей гормонального фона проведение анализа натощак и время его сдачи значения не имеет.
При определении уровня пролактина, кортизола, гормонов щитовидной железы (Т4, ТЗ, ТТГ, ТГ, АТ-ТГ), инсулина и С-пептида нельзя есть в течение 5 часов перед взятием крови из вены на анализ. Как правило, кровь берут утром. Для остальных показателей гормонального фона проведение анализа натощак и время его сдачи значения не имеет.
Коагулограмма. Этот анализ необходимо проводить во время беременности. Он показывает свертывающую функцию крови, помогает предотвращать риск развития кровотечения в родах. Анализ берется утром, натощак. За день до взятия крови на исследование из рациона необходимо исключить жирную и сладкую пищу.
Общее исследование мочи. Для общего анализа предпочтительно использовать «утреннюю» мочу, которая в течение ночи собирается в мочевом пузыре; это снижает естественные суточные колебания показателей мочи и тем самым более объективно характеризует исследуемые параметры. Для полного исследования требуется не менее 70 мл мочи. Моча должна быть собрана после тщательного туалета наружных половых органов (несоблюдение этого правила может повлечь за собой выявление повышенного количества эритроцитов и лейкоцитов, что затруднит постановку правильного диагноза). Можно использовать мыльный раствор (с последующим обмывание кипяченой водой), 0,02 — 0,1% раствор перманганата калия. Для анализа можно собирать всю мочу, однако в нее могут попасть элементы воспаления мочеиспускательного канала, наружных половых органов и т. п., поэтому, как правило, первую порцию мочи не используют. Вторую (среднюю!) порцию собирают в чистую посуду, не касаясь склянкой тела. Посуда с мочой плотно закрывается крышкой. Анализ мочи производится не позднее 2 часов после получения материала. Моча, которая хранится дольше, может быть загрязнена посторонней бактериальной флорой. При этом рН (кислотность) мочи будет сдвигаться к более высоким значениям из-за аммиака, выделяемого в мочу бактериями. Микроорганизмы потребляют глюкозу, поэтому при глюкозурии можно получить отрицательные или заниженные результаты.
Моча должна быть собрана после тщательного туалета наружных половых органов (несоблюдение этого правила может повлечь за собой выявление повышенного количества эритроцитов и лейкоцитов, что затруднит постановку правильного диагноза). Можно использовать мыльный раствор (с последующим обмывание кипяченой водой), 0,02 — 0,1% раствор перманганата калия. Для анализа можно собирать всю мочу, однако в нее могут попасть элементы воспаления мочеиспускательного канала, наружных половых органов и т. п., поэтому, как правило, первую порцию мочи не используют. Вторую (среднюю!) порцию собирают в чистую посуду, не касаясь склянкой тела. Посуда с мочой плотно закрывается крышкой. Анализ мочи производится не позднее 2 часов после получения материала. Моча, которая хранится дольше, может быть загрязнена посторонней бактериальной флорой. При этом рН (кислотность) мочи будет сдвигаться к более высоким значениям из-за аммиака, выделяемого в мочу бактериями. Микроорганизмы потребляют глюкозу, поэтому при глюкозурии можно получить отрицательные или заниженные результаты. Желчные пигменты разрушаются при дневном свете. Хранение мочи ведет к разрушению в ней эритроцитов и других клеточных элементов.
Желчные пигменты разрушаются при дневном свете. Хранение мочи ведет к разрушению в ней эритроцитов и других клеточных элементов.
Количественное исследование содержания сахара в суточной моче. Необходимо собрать суточную мочу, т. е. всю мочу за одни сутки. При этом емкость с мочой необходимо сохранять в прохладном месте (оптимально — в холодильнике на нижней полке при 4—8°С), не допуская ее замерзания. При большом количестве суточной мочи можно привезти в лабораторию на анализ только часть ее. Предварительно пациент максимально точно измеряет суточный объем мочи, записывает его в направлении врача, а затем, тщательно перемешав, отливает 50—100 мл от общего объема в чистую емкость, после чего доставляет мочу в лабораторию вместе с направлением. При сахарном диабете возможно также определение сахара в моче, собранной в фиксированные (назначенные врачом) промежутки времени.
Исследования глюкозурического профиля (определение уровня сахара в моче). Для исследования глюкозурического профиля мочу собирают в определенные интервалы времени: I порцию — с 9 до 14 часов, II — с 14 до 19 часов, III — с 19 до 23 часов, IV — с 23 до 6 часов утра, V — с 6 до 9 утра. До проведения анализа порции мочи должны храниться в холодильнике при 4°С.
Для исследования глюкозурического профиля мочу собирают в определенные интервалы времени: I порцию — с 9 до 14 часов, II — с 14 до 19 часов, III — с 19 до 23 часов, IV — с 23 до 6 часов утра, V — с 6 до 9 утра. До проведения анализа порции мочи должны храниться в холодильнике при 4°С.
Сбор мочи для бактериального исследования («посев на стерильность»).
При сборе мочи для бактериального исследования («посев на стерильность») наружные половые органы следует обмыть только кипяченой водой, т. к. попадание антисептических растворов в мочу может дать ложноотрицательные результаты. Для бактериологического исследования мочу из средней порции собирают в стерильную посуду.
Исследование мочи по Нечипоренко. Проба проводится для исключения таких заболеваний, как пиелонефрит и гломерулонефрит. Исследуется утренняя порция мочи в середине мочеиспускания («средняя» порция мочи). Для анализа достаточно 15—25 мл. Хранение и доставка в лабораторию проводятся так же, как при общем лабораторном исследовании мочи.
Хранение и доставка в лабораторию проводятся так же, как при общем лабораторном исследовании мочи.
Исследование мочи по Зимницкому (определение функциональной способности почек). Путем проведения этой пробы можно установить уровень фильтрационной и концентрационной способности почек. Проба Зимницкого производится в 8 отдельных порциях мочи, собранных в течение суток. Первая содержит мочу за период с 6 до 9 часов, в дальнейшем сбор мочи продолжают производить с интервалом 3 часа (после 9 часов до 12 часов — во вторую банку, с 12 до 15 часов — в третью и т. д. В последнюю, восьмую, банку мочу собирают с 3 до 6 утра). Сбор мочи заканчивают в 6 утра следующего дня. На все емкости наклеиваются этикетки с указанием номера и интервала времени, когда была получена данная порция (чтобы не перепутать банки, лучше это сделать предварительно, до начала сбора мочи). Емкости до исследования хранятся на холоде. В лабораторию нужно принести даже те банки, которые оказались пустыми.
Лабораторные исследования кала
Сбор материала для копрологического исследования. Для исследования собирают свежевыделенный кал в негерметичную емкость. При проведении копрологического анализа специальной подготовки не требуется, но при показаниях врачом назначается пробная диета, которую пациентка соблюдает 4—5 дней. На исследования нельзя направлять кал после клизмы, введения свечей, приема касторового и вазелинового масла, препаратов железа (при анемиях), висмута (препаратов Викалин, Викаир и др.), бария (при рентгеновском обследовании), веществ с красящими свойствами. Кал не должен содержать посторонних примесей, например мочи..
Качественная проба на наличие крови в кале («кал на скрытую кровь»). Проба проводится при подозрении на кишечное кровотечение. При проведении анализа необходимо за 3—4 дня исключить из пищевого рациона беременной мясо, рыбу, яйца, все виды зеленых овощей, помидоры.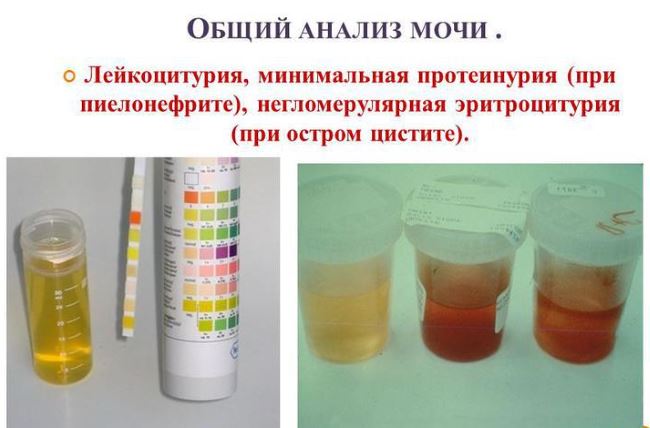
Выявление простейших. Для выявления простейших (амебы, лямблии и др.) исследуется свежевыделенный, теплый кал не позже 15—20 минут после дефекации. Нельзя сохранять кал в термостате или теплой воде. В крайних случаях, когда невозможно исследовать испражнения сразу же после получения, их оставляют при температуре 3—50°С, но не более часа. Кал на обнаружение простейших нельзя исследовать после масляных клизм, приема бария, солей висмута и пр.
Исследование кала на яйца гельминтов (на яйца глистов). Исследование кала на яйца гельминтов (на яйца глистов) производится в свежевыделенных фекалиях. Для этого из разных участков разовой порции отбирают 10—15 г кала в чистую емкость (см. копрологическое исследование). Кроме того, в лабораторию доставляют самопроизвольно вышедших или выделенных при лечении паразитов.
Соскоб на яйца остриц. Соскоб на яйца остриц делают утром до дефекации и мочеиспускания или вечером (через 2—3 часа после того, как беременная легла спать). Соскабливание осторожно производят с поверхности складок в окружности ануса и с нижних отделов прямой кишки посредством деревянного шпателя, смоченного 50% раствором глицерина или 1% раствором двуглекислого натрия. Шпатель с соскобом опускают в пузырек с 2—3 каплями 80% глицерина, укрепляют резинкой и направляют в лабораторию. Соскобы (спичкой или деревянным шпателем, смоченным в 50% растворе глицерина) можно проводить и под ногтями.
Соскабливание осторожно производят с поверхности складок в окружности ануса и с нижних отделов прямой кишки посредством деревянного шпателя, смоченного 50% раствором глицерина или 1% раствором двуглекислого натрия. Шпатель с соскобом опускают в пузырек с 2—3 каплями 80% глицерина, укрепляют резинкой и направляют в лабораторию. Соскобы (спичкой или деревянным шпателем, смоченным в 50% растворе глицерина) можно проводить и под ногтями.
Анализ кала на дисбактериоз (биохимический анализ микрофлоры кишечника). Для сбора фекалий на биохимический анализ микрофлоры кишечника необходимо в чистую баночку отобрать приблизительно 2 г (1 чайную ложку) испражнений, плотно закрыть крышкой и привезти в тот же день, через несколько часов в лабораторию. Предварительно баночку надо прокипятить приблизительно 20 минут. В некоторых медицинских центрах выдают специальную баночку для анализа — ее нужно взять заранее. Баночку, предназначенную для микробиологического анализа, нельзя мыть дезинфицирующими средствами. На исследования нельзя направлять кал после клизмы, введения свечей, приема касторового и вазелинового масла, препаратов железа (при анемиях), висмута (препараты Викалин, Викаир и др.), бария (при рентгеновском обследовании), веществ с красящими свойствами. Кал не должен содержать посторонних примесей, например мочи.
На исследования нельзя направлять кал после клизмы, введения свечей, приема касторового и вазелинового масла, препаратов железа (при анемиях), висмута (препараты Викалин, Викаир и др.), бария (при рентгеновском обследовании), веществ с красящими свойствами. Кал не должен содержать посторонних примесей, например мочи.
Гинекологические анализы
Цитологическое исследование, назначаемое врачом акушером-гинекологом. Исследование гинекологических мазков «на флору». Цитологическое исследование назначается врачом-гинекологом. Перед посещением врача не следует чрезмерно увлекаться гигиеническими процедурами, достаточно подмывания теплой водой. За 2—3 дня до посещения врача лучше избегать интимных отношений — это может изменить цитологическую картину. Нежелательно местное использование мазевых препаратов и свечей. Все приведенное выше справедливо и при исследовании гинекологических мазков на флору.
Вышеперечисленные исследования проводятся только по показаниям, исключительно по назначению врача. Частота их проведения зависит от срока беременности. При необходимости данные исследования можно дополнять другими, более точными методами для подтверждения диагноза, но строго по рекомендации лечащего врача.
Частота их проведения зависит от срока беременности. При необходимости данные исследования можно дополнять другими, более точными методами для подтверждения диагноза, но строго по рекомендации лечащего врача.
БУДЬТЕ ЗДОРОВЫ!
ЗДОРОВАЯ МАМА – ЗДОРОВЫЙ МАЛЫШ!!!
С Вами беседовала заведующая Клинико-диагностической лаборатории Яровая И.В.
Коментарі:
Ваш коментар може бути першим 🙂
« повернутися
Правила подготовки к диагностическим исследованиям
Правила подготовки пациентки к посещению врача-специалиста и обследованию
Перед посещением врача акушера-гинеколога, проведением кольпоскопии пациентке необходимо провести гигиенические процедуры наружных половых органов.
Перед посещением врача терапевта, врача окулиста и врача физиотерапевта пациентке не требуется подготовки.
Лабораторные исследования
Натощак проводятся следующие лабораторные исследования:
- общий анализ крови;
- биохимический анализ крови;
- коагулограмма крови;
- глюкозотолерантный тест.
Забор капиллярной крови на общий анализ проводится ежедневно кроме субботы и воскресенья в кабинете № 3 с 8.00 час. до 10.00 час. по записи через сайт моездоровье62.рф или инфомат.
Забор крови из вены на биохимию и коагулограмму, глюкозотолерантный тест проводится ежедневно кроме субботы и воскресенья в кабинете № 2 с 8.00 час. до 11.00 час. по талонам, выданным участковым врачом акушером-гинекологом.
Забор крови вне зависимости от приема пищи осуществляется ежедневно кроме субботы и воскресенья в кабинете № 2 с 8.00 час. до 16.00 час. по талонам, выданным участковым врачом акушером-гинекологом на следующие виды лабораторных исследований:
- группа крови, резус-фактор;
- определение антител по группе крови и резус-фактору;
- анализ крови на сифилис, на ВИЧ-инфекцию;
- анализ крови на гепатиты С, В;
- анализ крови на TORC-инфекцию;
- анализ крови на биохимический скрининг 1 и 2 триместра беременности.

Рекомендации для сбора мочи на анализы
Женщина вечером накануне и утром в день сдачи анализа мочи должна обязательно провести гигиенические процедуры наружных половых органов. Также во время менструации не рекомендуется сдавать мочу на анализ.
Для общего анализа собирается утренняя порция мочи в специальный медицинский контейнер с закрывающейся крышкой в объеме не более 50-100 мл. При сборе мочи утром на анализ первую порцию мочи не рекомендуется собирать в контейнер.
Сбор мочи на стерильность проводится в стерильный медицинский контейнер, который Вам выдает участковая акушерка.
Сбор мочи для анализа по Нечипоренко осуществляется в объеме не более 50-100 мл. из средней порции мочи (первую и последнюю порции мочи не собирают) в медицинский контейнер с завинчивающейся крышкой.
Для сдачи мочи на анализ по Зимницкому необходимо в день исследования утром опорожнить мочевой пузырь. Далее, начиная с 9 часов утра, каждые 3 часа (9-12-15-18-21-24-3-6) каждую порцию мочи собирают в отдельные емкости. На емкостях для сбора мочи указывается ФИО и время сбора мочи.
На емкостях для сбора мочи указывается ФИО и время сбора мочи.
Рекомендации для сдачи мазков
Женщина вечером накануне и утром в день сдачи мазков на флору, на АК, бак.посева из влагалища на флору и чувствительность к антибиотикам, ПЦР должна обязательно провести гигиенические процедуры наружных половых органов. Во время менструации не рекомендуется сдавать вышеуказанные анализы.
Функциональные методы диагностики
Скрининговые УЗИ при беременности в сроке — 11-13 нед. 6 дней, 18-21 нед., 30-34 нед. проводятся без подготовки. Если у Вас имеется рубец на матке после операции кесарево сечение, то независимо от срока беременности за 1 час до исследования необходимо выпить 1 литр жидкости.
УЗИ почек подготовки не требует. Если возникает необходимость дополнительного обследования мочевого пузыря, то за 1 час до исследования необходимо выпить 1 литр жидкости.
УЗИ органов брюшной полости проводится натощак, желательно за 6 часов до исследования исключить прием пищи. За 3 дня до предстоящего исследования рекомендуется легкая диета: исключить продукты, усиливающие перистальтику кишечника и газообразование (мучные изделия, черный хлеб, сырые овощи и фрукты, бобовые, молоко, соки и газированные напитки). При повышенном газообразовании рекомендуется в течение трех дней принимать препараты-адсорбенты.
За 3 дня до предстоящего исследования рекомендуется легкая диета: исключить продукты, усиливающие перистальтику кишечника и газообразование (мучные изделия, черный хлеб, сырые овощи и фрукты, бобовые, молоко, соки и газированные напитки). При повышенном газообразовании рекомендуется в течение трех дней принимать препараты-адсорбенты.
УЗИ органов малого таза проводится при наполненном мочевом пузыре. За 1 час до исследования необходимо выпить не менее 1 литра жидкости. Для женщин репродуктивного возраста исследование желательно проводить на 5-7 день цикла (считая от первого дня начала менструации). Для женщин в менопаузе исследование можно проводить в любое время.
УЗИ мониторинг овуляции в одном менструальном цикле проводится на 7, 10, 12, 14, 16 и 24 день менструального цикла (считая от первого дня начала менструации). Обследование проводится интравагинальным датчиком без подготовки.
УЗИ щитовидной железы проводится без подготовки.
УЗИ молочных желез женщинам репродуктивного возраста проводят на 5-10-й день цикла (считая от первого дня начала менструации). Для женщин в менопаузе исследование можно проводить в любое время.
При подготовке к проведению ЭКГ накануне желателен полноценный сон, отказ от утренних физических упражнений. Необходимо принять душ и не пользоваться лосьоном и кремом. Легкий завтрак, без кофе и чая за 1,5-2 часа до исследования.
Для кардиотокографии (КТГ) накануне желателен полноценный сон. За 1,5-2 часа до исследования рекомендуется принять пищу. Лекарственные препараты желательно не принимать перед исследованием.
Подготовка к абдоминальной декомпрессии
Абдоминальная декомпрессия проводится не ранее 1 часа после приема пищи. Необходимо иметь при себе хлопчатобумажную сменную одежду. После окончания процедуры пациентка должна находиться в течение 10-15 минут под наблюдением участкового врача акушера-гинеколога в женской консультации.
Что такое тест на беременность и как он работает
Что такое тест на беременность и как он работает?
Тесты на беременность определяют наличие в моче или крови женщины хорионического гонадотропина (ХГЧ). Данный гормон начинает активно вырабатываться оболочками эмбриона через 6-8 дней после оплодотворения. Именно в эти сроки яйцеклетка проникает в стенки матки. У не беременной женщины нормальный показатель уровня гормона составляет ниже 5 мМЕ/мл и тесты на него не реагируют. Как только женщина начинает вынашивать будущий плод — концентрация вещества начинает резко возрастать, на что тесты отвечают положительным результатом.
Данный гормон начинает активно вырабатываться оболочками эмбриона через 6-8 дней после оплодотворения. Именно в эти сроки яйцеклетка проникает в стенки матки. У не беременной женщины нормальный показатель уровня гормона составляет ниже 5 мМЕ/мл и тесты на него не реагируют. Как только женщина начинает вынашивать будущий плод — концентрация вещества начинает резко возрастать, на что тесты отвечают положительным результатом.
Какие виды тестов на беременности доступны?
Различают 2 основных вида тестов на беременность: анализ мочи и крови. Исследование мочи является наиболее практичным и удобным, поскольку его выполнение возможно в домашних условиях. В аптечной сети и на прилавках супермаркетов можно увидеть большое разнообразие тестеров разной ценовой категории. Они отличаются между собой уровнем чувствительности к ХГЧ.
Более дорогостоящие реагируют на относительно низкие показатели повышения уровня гормона (10 мМЕ/мл), и, следовательно, позволяют уточнить факт материнства на более ранних сроках — через 7 дней после зачатия (за 5 дней до задержки). Ожидать положительного результата от более дешевых тестеров следует с 1- 3 дня задержки месячных, когда концентрация гормона в моче будет составлять минимум 25 мМЕ/мл.
Ожидать положительного результата от более дешевых тестеров следует с 1- 3 дня задержки месячных, когда концентрация гормона в моче будет составлять минимум 25 мМЕ/мл.
Также тесты на беременность отличаются по способу применения:
- тест-полоски. Являются самыми популярными вариантом для использования. Они пропитаны специальными реагентами, которые воспринимают ХГЧ. Их необходимо опустить в емкость с мочой до определенной метки и подождать несколько секунд. Ожидать результат следует через 5 минут, но не позже 10;
- струйные тесты. Для его выполнения нет необходимости собирать мочу. Достаточно на протяжении нескольких секунд подержать его под струей мочи и дождаться результата;
- планшетный тест. Этот вариант представляет собой полоску, размещенную в пластиковый планшет с двумя окошками. В одно из них с помощью пипетки помещается небольшое количество мочи. В соседнем окошке через несколько минут будет виден результат;
- электронный тест. Является наиболее точным из всех предыдущих.
 Принцип его действия аналогичен, но результат отображается на экране.
Принцип его действия аналогичен, но результат отображается на экране.
Сложно ли сделать ли сделать тест на беременность дома?
Проведение теста дома не предоставляет никаких сложностей. Его можно приобрести в любой аптеке без рецепта или же в супермаркете. Помимо своей доступности, тесты отличаются высокой точностью. Основная задача при их выполнении — строго придерживаться инструкции. Корректный результат следует ожидать через тот интервал времени, который обозначен в инструкции. Результат, который появился раньше или позже указанного времени не является верным. Если у женщины имеются сомнения в достоверности результата, то лучше обратиться к гинекологу.
Насколько точны тесты на беременность?
Домашние тесты не дают полной гарантии получения достоверного результата, ошибки иногда случаются. Чтобы добиться более точных данных и минимизировать возможные ошибки необходимо соблюдать следующие правила:
- тесты на беременность желательно проводить утром, поскольку за ночь в моче концентрируется наибольшее количество гормона;
- до проведения анализа мочи на тест не должна попадать грязь или влага;
- недопустимо применения теста после окончания срока годности;
- посторонние вещества не должны проникать в образец мочи;
- тест-набор следует хранить при температуре от 2 до 28С;
- при выполнении теста необходимо четко придерживаться инструкции.

Анализ крови на ХГЧ
Помимо домашних тестов, доктора рекомендуют сдавать анализ крови. Он является более информативным, поскольку концентрация гормона в крови в несколько раз выше, чем в моче. Исследование позволяет выявить беременность раньше, чем тесты с мочой, но на его выполнение требуется больше времени.
Существует 2 основных вида анализа крови на ХГЧ:
- качественный. Отвечает на вопрос: повышен уровень гормона или нет, что косвенно предполагает наличие или отсутствия у женщины беременности;
- количественный (бета-ХГЧ). Данный анализ отражает точную концентрацию вещества в крови, благодаря чему доктор может контролировать гормональные изменения в динамике.
Для получения корректных результатов анализа крови обязательно нужно придерживаться следующих правил:
- анализ выполняется строго натощак в утреннее время;
- за 12 часов до проведения исследования следует полностью исключить прием алкоголя, физическую активность, курение;
- утром в день анализа допускается употребление воды;
- необходимо исключить прием любых лекарственных препаратов.
 Если это невозможно, нужно предупредить об этом лабораторию и врача.
Если это невозможно, нужно предупредить об этом лабораторию и врача.
Определение беременности — не единственная задача анализа крови на ХГЧ. Как уже было замечено ранее, во время формирования и развития эмбриона уровень гормона в организме женщины постепенно должен увеличиваться — вплоть до 12-13 недели беременности. Если при регулярном наблюдении увеличения показателя ХГЧ не отмечается или уровень гормона не соответствует общепринятым стандартным значениям для конкретного срока, то это может свидетельствовать о развитии замершей или внематочной беременности, высокой вероятности выкидыша.
На более поздних сроках количественное определение ХГЧ может быть использовано как скрининг генетических нарушений у плода (синдрома Дауна или Эдвардса). Важную роль также играет определение бета-ХГЧ. Если у женщины повышен уровень данного гормона, а других характерных признаков беременности не наблюдается — следует заподозрить опухолевые заболевания.
Что означают результаты теста на беременность?
Если тест оказывается положительным — это с большей степенью вероятности означает, что женщина беременна. К сожалению, не всегда положительный ответ анализа крови или мочи свидетельствует о наступившей беременности. Такой результат анализа именуется как ложноположительный. В этом случае крайне важно найти причину, которая привела к таким изменениям показателей. Это может встречаться при следующих заболеваниях и ситуациях:
К сожалению, не всегда положительный ответ анализа крови или мочи свидетельствует о наступившей беременности. Такой результат анализа именуется как ложноположительный. В этом случае крайне важно найти причину, которая привела к таким изменениям показателей. Это может встречаться при следующих заболеваниях и ситуациях:
- гормонпродуцирующие опухоли — хорионкарцинорма, пузырный занос;
- дисфункциональные патологии яичников;
- внематочная беременность;
- состояние после самопроизвольного выкидыша или аборта;
- прием женщиной транквилизаторов, противосудорожных препаратов, а также медикаментов, содержащих ХГЧ;
- при наличии в моче белка или крови.
Если женщина получает отрицательный результат теста — вероятнее всего беременности нет. Однако, бывают ситуации, когда тест может «обманывать» и по факту женщина является беременной. Такой результат исследования получил название ложноотрицательного. Он встречается чаще ложноположительного и причины его появления кроются в следующем:
- срок действия теста истек;
- тест был проведен слишком рано и его чувствительности недостаточно для регистрации повышения уровня ХГЧ;
- не была соблюдена инструкция;
- перед диагностикой женщиной было выпито большое количество жидкости из-за чего моча стала более разбавленной;
- вследствие нарушения функции почек ХГЧ в недостаточном количество выделяется с мочой;
- при патологиях сердечно-сосудистой системы;
- женщина принимает мочегонные или антигистаминные лекарственные препараты.

Отрицательный результат не является полноценным доказательством отсутствия беременности. В данном случае рекомендуется повторить тест еще раз. Следует отметить, что не стоит переоценивать диагностические возможности анализа крови и мочи на беременность. Их выполнение- это лишь один из диагностических этапов установления факта беременности. Тесты не предоставляют информации о локализации беременности. А как уже известно, уровень гормона при внематочном расположении эмбриона также повышается.
С целью уточнить локализацию беременности и, в целом, о ее наличии и нормальном течении доктора обязательно рекомендуют сделать УЗИ. Проведение УЗИ матки и ее придатков не требует cложной подготовки. Для выполнения УЗИ вагинальным датчиком следует опустошить мочевой пузырь, а при использовании поверхностного датчика за час до исследования необходимо выпить 2-3 стакана негазированной воды.
Вне зависимости от полученных результатов исследований не стоит делать самостоятельные выводы и заключения. Всегда следует обращаться к врачу по любым вопросам. Тщательное обследование гинеколога составит комплексную оценку о состоянии здоровья женщины и наличии беременности.
Всегда следует обращаться к врачу по любым вопросам. Тщательное обследование гинеколога составит комплексную оценку о состоянии здоровья женщины и наличии беременности.
Анализы при беременности
Анализ ХГЧ при беременности
Иногда случается так, что первый анализ женщины сдают как раз для того чтобы подтвердить беременность.
Этот анализ берется из вены и помогает выявить уровень хронического гонадотропина человека или просто ХГЧ. Анализ ХГЧ при беременности считается самым надежным на сегодняшний день.
Остальные анализы назначает гинеколог в женской консультации (ЖК), куда будущие мамы приходят, чтобы встать на учет. Помимо этих процедур назначается УЗИ и скрининги на разных сроках беременности. Если на протяжении всего периода вынашивания плода нет никаких осложнений или патологий, то список анализов не так велик. Стоит также отметить, что все анализы утверждены Министерством Здравоохранения РФ.
Какие анализы необходимо сдать?
После того, как будущие мамочки узнают радостную новость, их начинает волновать мысль, а какие анализы сдают при беременности. Об этом всегда подробно рассказывает врач в женской консультации. После постановки на учет женщина получает направления на общий анализ крови и ее биохимию, сдает кровь на определение сахара, анализ мочи, кала и мазок на флору, который берется из влагалища. По результатам последнего назначаются анализы на выявление различных урогенитальных инфекций (БАК-посев) и на определение уровня гормонов. Также назначаются анализы на сифилис, СПИД, гепатит В и С, TORCH-анализ.
Об этом всегда подробно рассказывает врач в женской консультации. После постановки на учет женщина получает направления на общий анализ крови и ее биохимию, сдает кровь на определение сахара, анализ мочи, кала и мазок на флору, который берется из влагалища. По результатам последнего назначаются анализы на выявление различных урогенитальных инфекций (БАК-посев) и на определение уровня гормонов. Также назначаются анализы на сифилис, СПИД, гепатит В и С, TORCH-анализ.
Анализы на резус конфликт
Все 38-40 недель беременная женщина сдает анализы крови и мочи. Если у мамы отрицательный резус-фактор, а у папы, наоборот, он со знаком «+», то она также должна сдавать кровь на определение антител к эритроцитам ее будущего ребенка. Чем ближе к родам, тем чаще проводится такой анализ. Ближе к середине срока беременные женщины сдают кровь на анализ, который показывает наличие отклонений в развитии плода, так называемых «генетических» патологиях. Это называют скринингом и его женщины делают по желанию.
На сроке примерно 35-36 недель повторно нужно сдать анализ крови на ВИЧ-инфекции, сифилис, СПИД, биохимию крови и мазок. Также беременная продолжает сдавать анализы мочи. Если что-то из вышеперечисленного покажет, что развитие и рост плода вызывает опасения, то будущую маму берут под особый контроль и ей назначают дополнительные анализы и различные обследования.
Анализ крови при беременности.
Анализ крови при беременности считается самым важным на всем протяжении вынашивания плода. Он может быть разным.
1. Клинический анализ.
Кровь для такого анализа берется из пальца. Сейчас в некоторых клиниках эту процедуру делают абсолютно безболезненно, поскольку именно этого анализа боятся многие мамочки. По его результатам можно судить об уровне гемоглобина и количестве эритроцитов, тромбоцитов и лейкоцитов. Если показатели выше или ниже нормы, то тогда можно говорить о развитии какого-то воспаления в организме. Гемоглобин не должен быть слишком низким, поскольку это ведет к анемии, влияющей на доставление кислорода к клеткам плода. В норме такой анализ сдают 3 раза на протяжении всей беременности.
В норме такой анализ сдают 3 раза на протяжении всей беременности.
2. Биохимический анализ.
Всем беременным в консультации дают направление на такой анализ, хотя обязательным он не считается. Для этого берут кровь из вены, и лучше всего, если он проводится натощак. Биохимия показывает, как происходит в организме беременных женщин углеводный, липидный белковый обмен и обмен железа, а также отслеживает работу некоторых важных органов: почек, печени и наличие воспалительных процессов. Его сдают всего пару раз.
3. Кровь на сахар.
Его дополнительно назначают вместе с клиническим анализом крови и также берут из пальца, а не из вены, как многие считают. По результатам врач смотрит, не повышен ли уровень сахара.
Анализ мочи
Еще один анализ, который все без исключения беременные женщины сдают к каждому посещению женской консультации, это анализ мочи при беременности. Сейчас в продаже есть контейнеры, предназначенные для сбора мочи, которые в большинстве случаев позволяют исключить плохие результаты исследования.
Нужно всегда сдавать среднюю порцию мочи. Сдают анализ сразу после пробуждения. Перед этим необходимо тщательно подмыться, а само влагалище закрыть ватным тампоном, чтобы в анализ не попали никакие выделения. После этого контейнер нужно сдать в лабораторию, чтобы получить самые достоверные результаты. Если они будут не очень хорошими, не стоит расстраиваться, возможно, процедура была проведена неправильно, либо контейнер не был стерильным. Обычно врач назначает повторный анализ.
В этом анализе оценивают цвет, прозрачность, удельный вес и pH-реакции. Также очень важно чтобы в моче не было белка, паразитов, бактерий и так далее. Данное исследование помогает проследить работу почек, наличие или отсутствие инфекций. Анализ мочи сдается чаще других в период беременности, а чем ближе к родам, тем чаще.
Конечно, если потребуется, то на протяжении беременности будущие мамы могут сдавать и другие анализы, которые назначает врач. Именно они покажут всю картину беременности и подтвердят, что с будущим ребенком все в порядке.
Анализы при беременности в Нижнем Новгороде.
У нас вы можете сдать необходимые анализы и записаться на ведение беременности.
Наш адрес: город Нижний Новгород, ул. Новая, 28 (рядом с площадью Горького)
Наши телефоны: +7 (831) 220-77-78; +7 (831) 220-78-88
Кровь в моче во время беременности: причины, симптомы и лечение
Если вы беременны и видите кровь в моче или ваш врач обнаруживает кровь во время обычного анализа мочи, это может быть признаком инфекции мочевыводящих путей (ИМП). ).
ИМП — это инфекция мочевыводящих путей, обычно вызываемая бактериями. ИМП чаще встречаются во время беременности, потому что растущий плод может оказывать давление на мочевой пузырь и мочевыводящие пути. Это может задержать бактерии или вызвать утечку мочи.
Читайте дальше, чтобы узнать больше о симптомах и лечении ИМП и других причинах появления крови в моче.
Симптомы ИМП могут включать:
Существует три основных типа ИМП во время беременности, каждый из которых имеет свои причины:
Бессимптомная бактериурия
Бессимптомная бактериурия часто вызывается бактериями, присутствующими в организме женщины до того, как она забеременела. Этот тип ИМП не вызывает каких-либо заметных симптомов.
Этот тип ИМП не вызывает каких-либо заметных симптомов.
Если не лечить, бессимптомная бактериурия может привести к инфекции почек или острой инфекции мочевого пузыря.
Это заражение происходит примерно в 1.От 9 до 9,5 процента беременных.
Острый уретрит или циститУретрит — это воспаление уретры. Цистит — это воспаление мочевого пузыря.
Оба эти состояния вызваны бактериальной инфекцией. Они часто вызываются типом Escherichia coli ( E. coli ).
ПиелонефритПиелонефрит — это инфекция почек. Это может быть результатом попадания бактерий в почки из кровотока или из других частей мочевыводящих путей, например из мочеточников.
Наряду с кровью в моче симптомы могут включать жар, боль при мочеиспускании и боль в спине, боку, паху или животе.
Врачи обычно используют антибиотики для лечения ИМП во время беременности. Ваш врач пропишет вам антибиотик, который безопасен для использования во время беременности, но при этом эффективен в уничтожении бактерий в вашем организме. Эти антибиотики включают:
Эти антибиотики включают:
Центры по контролю и профилактике заболеваний (CDC) рекомендуют избегать приема нитрофурантоина или триметоприм-сульфаметоксазола, поскольку они связаны с врожденными дефектами.
Попадание крови в мочу может быть вызвано рядом условий, независимо от того, беременны вы или нет. Это может включать:
Причину гематурии не всегда можно определить.
Хотя гематурия часто безвредна, она может указывать на серьезное заболевание. Если вы беременны и видите кровь в моче, обратитесь к врачу.
Скрининг на ИМП должен быть частью повседневной дородовой помощи. Поговорите со своим врачом или гинекологом, чтобы убедиться, что они сделали анализ мочи или посев мочи.
Кровь в моче во время беременности: причины, симптомы и лечение
Если вы беременны и видите кровь в моче или ваш врач обнаруживает кровь во время обычного анализа мочи, это может быть признаком инфекции мочевыводящих путей ( ИМП).
ИМП — это инфекция мочевыводящих путей, обычно вызываемая бактериями. ИМП чаще встречаются во время беременности, потому что растущий плод может оказывать давление на мочевой пузырь и мочевыводящие пути. Это может задержать бактерии или вызвать утечку мочи.
ИМП чаще встречаются во время беременности, потому что растущий плод может оказывать давление на мочевой пузырь и мочевыводящие пути. Это может задержать бактерии или вызвать утечку мочи.
Читайте дальше, чтобы узнать больше о симптомах и лечении ИМП и других причинах появления крови в моче.
Симптомы ИМП могут включать:
Существует три основных типа ИМП во время беременности, каждый из которых имеет свои причины:
Бессимптомная бактериурия
Бессимптомная бактериурия часто вызывается бактериями, присутствующими в организме женщины до того, как она забеременела. Этот тип ИМП не вызывает каких-либо заметных симптомов.
Если не лечить, бессимптомная бактериурия может привести к инфекции почек или острой инфекции мочевого пузыря.
Это заражение происходит примерно в 1.От 9 до 9,5 процента беременных.
Острый уретрит или цистит Уретрит — это воспаление уретры. Цистит — это воспаление мочевого пузыря.
Оба эти состояния вызваны бактериальной инфекцией. Они часто вызываются типом Escherichia coli ( E. coli ).
ПиелонефритПиелонефрит — это инфекция почек. Это может быть результатом попадания бактерий в почки из кровотока или из других частей мочевыводящих путей, например из мочеточников.
Наряду с кровью в моче симптомы могут включать жар, боль при мочеиспускании и боль в спине, боку, паху или животе.
Врачи обычно используют антибиотики для лечения ИМП во время беременности. Ваш врач пропишет вам антибиотик, который безопасен для использования во время беременности, но при этом эффективен в уничтожении бактерий в вашем организме. Эти антибиотики включают:
Центры по контролю и профилактике заболеваний (CDC) рекомендуют избегать приема нитрофурантоина или триметоприм-сульфаметоксазола, поскольку они связаны с врожденными дефектами.
Попадание крови в мочу может быть вызвано рядом условий, независимо от того, беременны вы или нет. Это может включать:
Это может включать:
Причину гематурии не всегда можно определить.
Хотя гематурия часто безвредна, она может указывать на серьезное заболевание. Если вы беременны и видите кровь в моче, обратитесь к врачу.
Скрининг на ИМП должен быть частью повседневной дородовой помощи. Поговорите со своим врачом или гинекологом, чтобы убедиться, что они сделали анализ мочи или посев мочи.
Кровь в моче во время беременности: причины, симптомы и лечение
Если вы беременны и видите кровь в моче или ваш врач обнаруживает кровь во время обычного анализа мочи, это может быть признаком инфекции мочевыводящих путей ( ИМП).
ИМП — это инфекция мочевыводящих путей, обычно вызываемая бактериями. ИМП чаще встречаются во время беременности, потому что растущий плод может оказывать давление на мочевой пузырь и мочевыводящие пути. Это может задержать бактерии или вызвать утечку мочи.
Читайте дальше, чтобы узнать больше о симптомах и лечении ИМП и других причинах появления крови в моче.
Симптомы ИМП могут включать:
Существует три основных типа ИМП во время беременности, каждый из которых имеет свои причины:
Бессимптомная бактериурия
Бессимптомная бактериурия часто вызывается бактериями, присутствующими в организме женщины до того, как она забеременела. Этот тип ИМП не вызывает каких-либо заметных симптомов.
Если не лечить, бессимптомная бактериурия может привести к инфекции почек или острой инфекции мочевого пузыря.
Это заражение происходит примерно в 1.От 9 до 9,5 процента беременных.
Острый уретрит или циститУретрит — это воспаление уретры. Цистит — это воспаление мочевого пузыря.
Оба эти состояния вызваны бактериальной инфекцией. Они часто вызываются типом Escherichia coli ( E. coli ).
Пиелонефрит Пиелонефрит — это инфекция почек. Это может быть результатом попадания бактерий в почки из кровотока или из других частей мочевыводящих путей, например из мочеточников.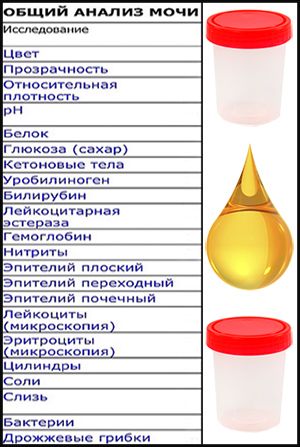
Наряду с кровью в моче симптомы могут включать жар, боль при мочеиспускании и боль в спине, боку, паху или животе.
Врачи обычно используют антибиотики для лечения ИМП во время беременности. Ваш врач пропишет вам антибиотик, который безопасен для использования во время беременности, но при этом эффективен в уничтожении бактерий в вашем организме. Эти антибиотики включают:
Центры по контролю и профилактике заболеваний (CDC) рекомендуют избегать приема нитрофурантоина или триметоприм-сульфаметоксазола, поскольку они связаны с врожденными дефектами.
Попадание крови в мочу может быть вызвано рядом условий, независимо от того, беременны вы или нет. Это может включать:
Причину гематурии не всегда можно определить.
Хотя гематурия часто безвредна, она может указывать на серьезное заболевание. Если вы беременны и видите кровь в моче, обратитесь к врачу.
Скрининг на ИМП должен быть частью повседневной дородовой помощи. Поговорите со своим врачом или гинекологом, чтобы убедиться, что они сделали анализ мочи или посев мочи.
Кровь в моче во время беременности: причины, симптомы и лечение
Если вы беременны и видите кровь в моче или ваш врач обнаруживает кровь во время обычного анализа мочи, это может быть признаком инфекции мочевыводящих путей ( ИМП).
ИМП — это инфекция мочевыводящих путей, обычно вызываемая бактериями. ИМП чаще встречаются во время беременности, потому что растущий плод может оказывать давление на мочевой пузырь и мочевыводящие пути. Это может задержать бактерии или вызвать утечку мочи.
Читайте дальше, чтобы узнать больше о симптомах и лечении ИМП и других причинах появления крови в моче.
Симптомы ИМП могут включать:
Существует три основных типа ИМП во время беременности, каждый из которых имеет свои причины:
Бессимптомная бактериурия
Бессимптомная бактериурия часто вызывается бактериями, присутствующими в организме женщины до того, как она забеременела. Этот тип ИМП не вызывает каких-либо заметных симптомов.
Если не лечить, бессимптомная бактериурия может привести к инфекции почек или острой инфекции мочевого пузыря.
Это заражение происходит примерно в 1.От 9 до 9,5 процента беременных.
Острый уретрит или циститУретрит — это воспаление уретры. Цистит — это воспаление мочевого пузыря.
Оба эти состояния вызваны бактериальной инфекцией. Они часто вызываются типом Escherichia coli ( E. coli ).
ПиелонефритПиелонефрит — это инфекция почек. Это может быть результатом попадания бактерий в почки из кровотока или из других частей мочевыводящих путей, например из мочеточников.
Наряду с кровью в моче симптомы могут включать жар, боль при мочеиспускании и боль в спине, боку, паху или животе.
Врачи обычно используют антибиотики для лечения ИМП во время беременности. Ваш врач пропишет вам антибиотик, который безопасен для использования во время беременности, но при этом эффективен в уничтожении бактерий в вашем организме. Эти антибиотики включают:
Центры по контролю и профилактике заболеваний (CDC) рекомендуют избегать приема нитрофурантоина или триметоприм-сульфаметоксазола, поскольку они связаны с врожденными дефектами.
Попадание крови в мочу может быть вызвано рядом условий, независимо от того, беременны вы или нет. Это может включать:
Причину гематурии не всегда можно определить.
Хотя гематурия часто безвредна, она может указывать на серьезное заболевание. Если вы беременны и видите кровь в моче, обратитесь к врачу.
Скрининг на ИМП должен быть частью повседневной дородовой помощи. Поговорите со своим врачом или гинекологом, чтобы убедиться, что они сделали анализ мочи или посев мочи.
Кровь в моче во время беременности: причины, симптомы и лечение
Если вы беременны и видите кровь в моче или ваш врач обнаруживает кровь во время обычного анализа мочи, это может быть признаком инфекции мочевыводящих путей ( ИМП).
ИМП — это инфекция мочевыводящих путей, обычно вызываемая бактериями. ИМП чаще встречаются во время беременности, потому что растущий плод может оказывать давление на мочевой пузырь и мочевыводящие пути. Это может задержать бактерии или вызвать утечку мочи.
Читайте дальше, чтобы узнать больше о симптомах и лечении ИМП и других причинах появления крови в моче.
Симптомы ИМП могут включать:
Существует три основных типа ИМП во время беременности, каждый из которых имеет свои причины:
Бессимптомная бактериурия
Бессимптомная бактериурия часто вызывается бактериями, присутствующими в организме женщины до того, как она забеременела. Этот тип ИМП не вызывает каких-либо заметных симптомов.
Если не лечить, бессимптомная бактериурия может привести к инфекции почек или острой инфекции мочевого пузыря.
Это заражение происходит примерно в 1.От 9 до 9,5 процента беременных.
Острый уретрит или циститУретрит — это воспаление уретры. Цистит — это воспаление мочевого пузыря.
Оба эти состояния вызваны бактериальной инфекцией. Они часто вызываются типом Escherichia coli ( E. coli ).
Пиелонефрит Пиелонефрит — это инфекция почек.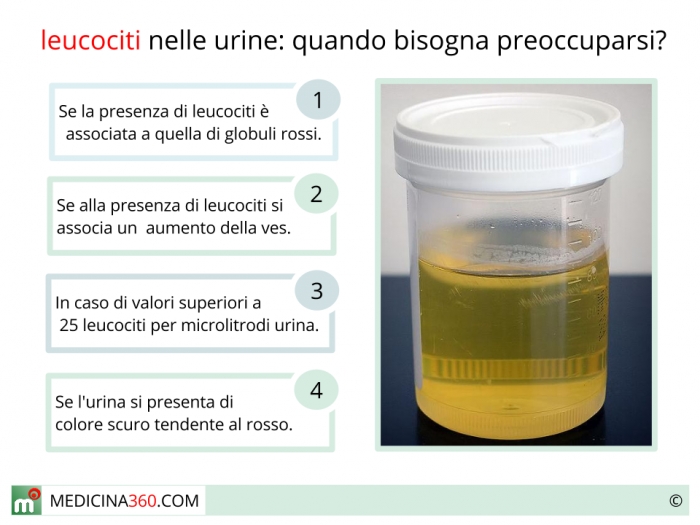 Это может быть результатом попадания бактерий в почки из кровотока или из других частей мочевыводящих путей, например из мочеточников.
Это может быть результатом попадания бактерий в почки из кровотока или из других частей мочевыводящих путей, например из мочеточников.
Наряду с кровью в моче симптомы могут включать жар, боль при мочеиспускании и боль в спине, боку, паху или животе.
Врачи обычно используют антибиотики для лечения ИМП во время беременности. Ваш врач пропишет вам антибиотик, который безопасен для использования во время беременности, но при этом эффективен в уничтожении бактерий в вашем организме. Эти антибиотики включают:
Центры по контролю и профилактике заболеваний (CDC) рекомендуют избегать приема нитрофурантоина или триметоприм-сульфаметоксазола, поскольку они связаны с врожденными дефектами.
Попадание крови в мочу может быть вызвано рядом условий, независимо от того, беременны вы или нет. Это может включать:
Причину гематурии не всегда можно определить.
Хотя гематурия часто безвредна, она может указывать на серьезное заболевание. Если вы беременны и видите кровь в моче, обратитесь к врачу.
Скрининг на ИМП должен быть частью повседневной дородовой помощи. Поговорите со своим врачом или гинекологом, чтобы убедиться, что они сделали анализ мочи или посев мочи.
Как меняется моча во время беременности?
Беременные женщины также подвержены более высокому риску инфекций мочевыводящих путей; до 10 процентов женщин заболевают хотя бы одной ИМП на протяжении всей беременности. (7) ИМП возникают, когда бактерии попадают в уретру и инфицируют мочевой пузырь, мочеточники или почки. Поскольку количество гормонов, расслабляющих мышцы, увеличивается во время беременности, бактериям легче попасть в мочевыводящие пути. Женщины, у которых в анамнезе были ИМП, диабет, ранее были дети или женщины с избыточным весом, также могут подвергаться повышенному риску.(8)
Признаки инфекции мочевыводящих путей (ИМП) часто включают неприятный запах мочи, мутную мочу и кровь в моче. Вы также можете испытывать симптомы ИМП, такие как боль в спине, рвота, тошнота, лихорадка и озноб, если инфекция распространилась на почки. (8)
(8)
К инфекциям мочевыводящих путей следует относиться серьезно во время беременности, потому что они могут серьезно повлиять на ваше здоровье и здоровье вашего ребенка, а также подвергнуть вас риску преждевременных родов. Чтобы диагностировать ИМП, ваш врач может провести анализ мочи на наличие бактерий, а также проверить наличие лейкоцитов и эритроцитов.ИМП обычно лечат с помощью нескольких антибиотиков, а иногда более серьезные почечные инфекции необходимо лечить с помощью внутривенных лекарств в больнице. (8)
Беременные женщины также могут предотвратить ИМП или ускорить выздоровление, выпив много жидкости, опорожняя мочевой пузырь до и после секса, поддерживая чистоту области влагалища и тщательно опорожняя мочевой пузырь во время мочеиспускания. Ношение хлопкового нижнего белья, избегание узких брюк или леггинсов, избегание пенных ванн и вытирание спереди назад после дефекации также может предотвратить ИМП.(9)
Беременность и стрептококковая инфекция группы B Иногда инфекция мочевыводящих путей может быть признаком наличия у женщины стрептококка группы B (GBS), бактерии, которая часто живет в кишечнике или нижних отделах половых путей.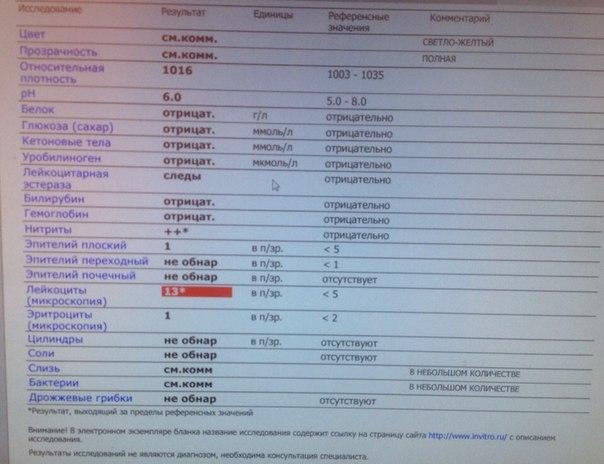 Хотя СГБ с меньшей вероятностью вызывает инфекции у взрослых, он может передаваться младенцам во время родов и вызывать стрептококк группы B у новорожденных.
Хотя СГБ с меньшей вероятностью вызывает инфекции у взрослых, он может передаваться младенцам во время родов и вызывать стрептококк группы B у новорожденных.
Иногда СГБ имеет раннее начало, когда у новорожденных появляются такие симптомы, как лихорадка, летаргия и трудности с кормлением в течение недели после рождения.Или у новорожденного могут развиться поздние симптомы стрептококковой инфекции группы B в течение нескольких недель или месяцев после рождения. (10)
Беременные женщины проходят тестирование на СГБ на поздних сроках беременности, обычно между 35 и 37 неделями, с помощью вагинального и ректального мазков. Если у женщины положительный результат теста, ей назначают антибиотик пенициллин во время родов, чтобы предотвратить раннее начало инфекции СГБ у новорожденных. (11)
Важность анализа мочи во время беременности Ваш лечащий врач проведет анализ мочи при первом дородовом приеме, а затем несколько раз на протяжении всей беременности. Тестирование может проводиться для выявления инфекций мочевого пузыря или почек, обезвоживания и диабета. (12)
Тестирование может проводиться для выявления инфекций мочевого пузыря или почек, обезвоживания и диабета. (12)
Высокий уровень белка в моче может указывать на инфекцию мочевыводящих путей или более серьезное заболевание почек. Ваш лечащий врач может также проверить высокий уровень белков и сахаров в моче для проверки на преэклампсию — состояние, характеризующееся высоким кровяным давлением, которое может вызвать повреждение печени и почек. Дополнительные признаки преэклампсии могут включать отек рук и лица.(12)
Большое количество сахара в моче может указывать на гестационный диабет, который обычно развивается во втором триместре. Дополнительные признаки гестационного диабета могут включать усталость, чрезмерную жажду и потерю веса. (13)
Уровень кетонов в моче также можно определить во время беременности. Кетоны — это химические вещества, вырабатываемые печенью, когда организму не хватает энергии для преобразования сахара в энергию. Если во время беременности у вас высокий уровень кетонов в моче, возможно, вы не получаете достаточного питания или у вас обезвоживание. (12)
(12)
Кровотечение при беременности
Видеть красный … Есть ряд вещей, которые могут вызвать кровянистые выделения или кровотечение во время беременности.Итак, вы беременны и заметили несколько пятен крови на нижнем белье или унитазе. Это ваш кошмар ожил — у вас, должно быть, выкидыш, верно? Ну нет. На самом деле считается, что каждая третья беременная женщина испытывает кровотечение, большинство из которых в дальнейшем будет иметь здоровых детей. Вот что вам нужно знать о кровотечениях и кровянистых выделениях во время беременности.
Что такое кровянистые выделения?
Кровянистые выделения — это легкие кровотечения розового или коричневого цвета, которые отличаются от менструальной крови как по объему, так и по текстуре. Ношение вкладыша для беременных может помочь вам увидеть, сколько крови на самом деле.
Кровянистые выделения, как правило, не о чем беспокоиться, и если кровопотеря периодическая и проходит в обморок, маловероятно, что это проблема. Но все же рекомендуется посоветоваться с врачом или акушеркой, даже если это просто для того, чтобы вы успокоились.
Но все же рекомендуется посоветоваться с врачом или акушеркой, даже если это просто для того, чтобы вы успокоились.
Когда мне следует обратиться к врачу?
Кровотечение, которое вызывает большее беспокойство, может быть обильным и темного цвета и может содержать сгустки или скопления ткани. Это хорошее время, чтобы надеть прокладку для беременных (так как во время беременности вам не следует использовать тампоны, поскольку они могут увеличить ваши шансы на инфекцию), чтобы увидеть, сколько крови вы потеряли.
Если количество крови такое же или больше, чем вы потеряете в течение менструального цикла, важно проконсультироваться с врачом. Можно взять использованные прокладки, чтобы показать врачу, сколько крови вы потеряли.Если у вас спазмы или кровотечение, важно как можно скорее обратиться к врачу или в больницу.
Кровянистые выделения обычно не о чем беспокоиться, но все же рекомендуется посоветоваться со своим врачом или акушеркой
Что вызывает кровотечение?
Кровянистые выделения или кровотечения во время беременности могут вызывать ряд факторов, в том числе следующие.
- Имплантационное кровотечение происходит через две недели после зачатия, когда яйцеклетка оплодотворена и имплантирована в стенку матки.Кровотечение будет очень слабым и будет напоминать цветные выделения.
- Внематочная беременность возникает, когда оплодотворенная яйцеклетка имплантируется вне матки, обычно в маточные трубы, но иногда в яичники, шейку матки или где-то еще в тазу, например, в кишечник. Возникающее в результате внутреннее кровотечение может вызвать кровянистые выделения и спазмы. Ультразвук может проверить наличие внематочной беременности, но если вы уже прошли сканирование и все прошло нормально, это не было причиной кровотечения и спазмов.
- Инфекции , такие как инфекции мочевыводящих путей, которые легко развиваются во время беременности, иногда могут приводить к появлению крови в моче из мочевого пузыря. Лечение имеет решающее значение, поскольку инфекции мочевыводящих путей могут перерасти в инфекцию почек, что может привести к преждевременным родам.






 Бактерии могут также попадать в мочу из влагалища при плохом туалете наружных половых органов. Для определения количества бактерий, их вида и чувствительности к антибактериальной терапии обязательно проводится дополнительно
Бактерии могут также попадать в мочу из влагалища при плохом туалете наружных половых органов. Для определения количества бактерий, их вида и чувствительности к антибактериальной терапии обязательно проводится дополнительно 



 Мелкие осколки выходят естественным путём.
Мелкие осколки выходят естественным путём. Кровь в моче во время беременности обнаруживается и при пиелонефрите – воспалении почек.
Кровь в моче во время беременности обнаруживается и при пиелонефрите – воспалении почек. В период беременности, иммунная система женщины ослабевает, что, в значительной мере, облегчает проникновение болезнетворных агентов. Провоцирующим фактором выступает и растущая матка, сдавливающая мочевой пузырь, мочеточники. Поэтому, в период вынашивания, учащается появление уретритов и циститов. Врач назначает бак посев урины, а по результатам анализа, подбирает необходимое лечение (антибиотики). Избегать или отказываться от терапии нельзя, потому как не пролеченный цистит может привести к развитию пиелонефрита, инфицированию плода во время родов, послеродовому вагиниту или эндометриту.
В период беременности, иммунная система женщины ослабевает, что, в значительной мере, облегчает проникновение болезнетворных агентов. Провоцирующим фактором выступает и растущая матка, сдавливающая мочевой пузырь, мочеточники. Поэтому, в период вынашивания, учащается появление уретритов и циститов. Врач назначает бак посев урины, а по результатам анализа, подбирает необходимое лечение (антибиотики). Избегать или отказываться от терапии нельзя, потому как не пролеченный цистит может привести к развитию пиелонефрита, инфицированию плода во время родов, послеродовому вагиниту или эндометриту. Иное название: заболевания, передающиеся половым путём. К сожалению, даже в период вынашивания, женщина может заболеть подобными болезнями. После полового контакта развивается вагинит, а через несколько дней и уретрит. Пользуясь снижением иммунитета, инфекционные агенты стремительно захватывают «новые территории», вызывая острую воспалительную реакцию. Как следствие, слизистая оболочка становится рыхлой, обнажаются и легко повреждаются кровеносные сосуды. В результате, в моче появляется кровь.
Иное название: заболевания, передающиеся половым путём. К сожалению, даже в период вынашивания, женщина может заболеть подобными болезнями. После полового контакта развивается вагинит, а через несколько дней и уретрит. Пользуясь снижением иммунитета, инфекционные агенты стремительно захватывают «новые территории», вызывая острую воспалительную реакцию. Как следствие, слизистая оболочка становится рыхлой, обнажаются и легко повреждаются кровеносные сосуды. В результате, в моче появляется кровь.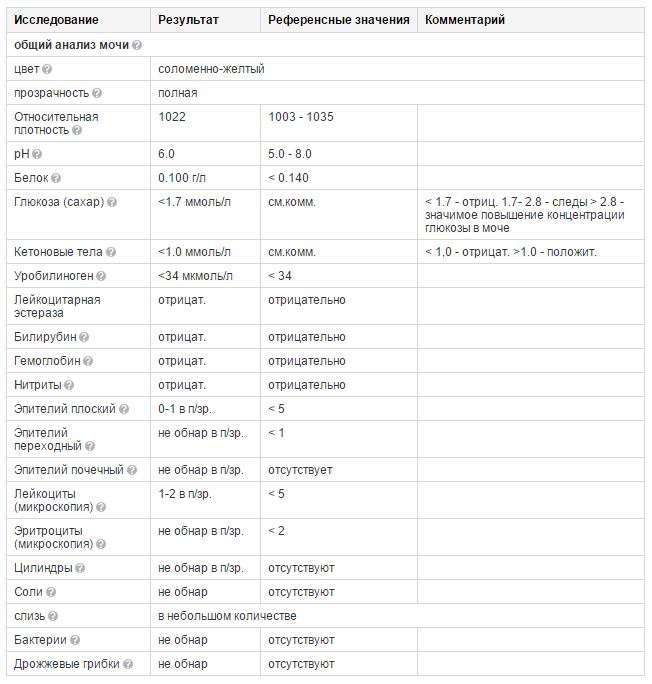



 Принцип его действия аналогичен, но результат отображается на экране.
Принцип его действия аналогичен, но результат отображается на экране.
 Если это невозможно, нужно предупредить об этом лабораторию и врача.
Если это невозможно, нужно предупредить об этом лабораторию и врача.
