Какие бывают типы младенческих (инфантильных) гемангиом?
Обычно младенческие гемангиомы (то есть гемангиомы у новорождённых и младенцев, а многие врачи используют термин инфантильные гемангиомы) появляются в первые дни или недели после рождения ребёнка. Сначала появляются первые симптомы (специалисты говорят о формах-предшественниках гемангиом) — расширенные подкожные сосуды на ограниченном участке кожи (на языке специалистов телеангиэктазия), или, например, очень бледные пятна, либо пятна ярко красного или синюшного цвета, либо изменения на коже, похожие на красные родимые пятна (врачи говорят о сосудистом невусе). Классическая младенческая гемангиома при рождении ребёнка ещё не выглядит как опухоль, она становится ею спустя какое-то время.
Полезно знать: младенческая (инфантильная) гемангиома проходит через три стадии:
- Фаза активного роста: первая стадия длится от 6 до 9 месяцев
- Фаза остановки роста: размер опухоли больше не меняется
- Фаза регресса (постепенное обратное развитие гемангиомы, то есть опухоль начинает „рассасываться“, идёт процесс восстановления): как правило восстановление заканчивается к 9 году жизни ребёнка.
Локальные младенческие гемангиомы
90% всех младенческих гемангиом являются локальными. Это значит, что они имеют чёткие границы и вырастают из одной центральной точки.
Локальные младенческие гемангиомы делят на:
- поверхностные кожные младенческие гемангиомы. Они растут на поверхности кожи (плоские) или могут выступать над кожей (выпуклые, то есть не прорастают вглубину)
- глубокие подкожные гемангиомы. Они растут вглубину под кожей
Обычно при рождении младенческая гемангиома ещё у ребёнка не видна.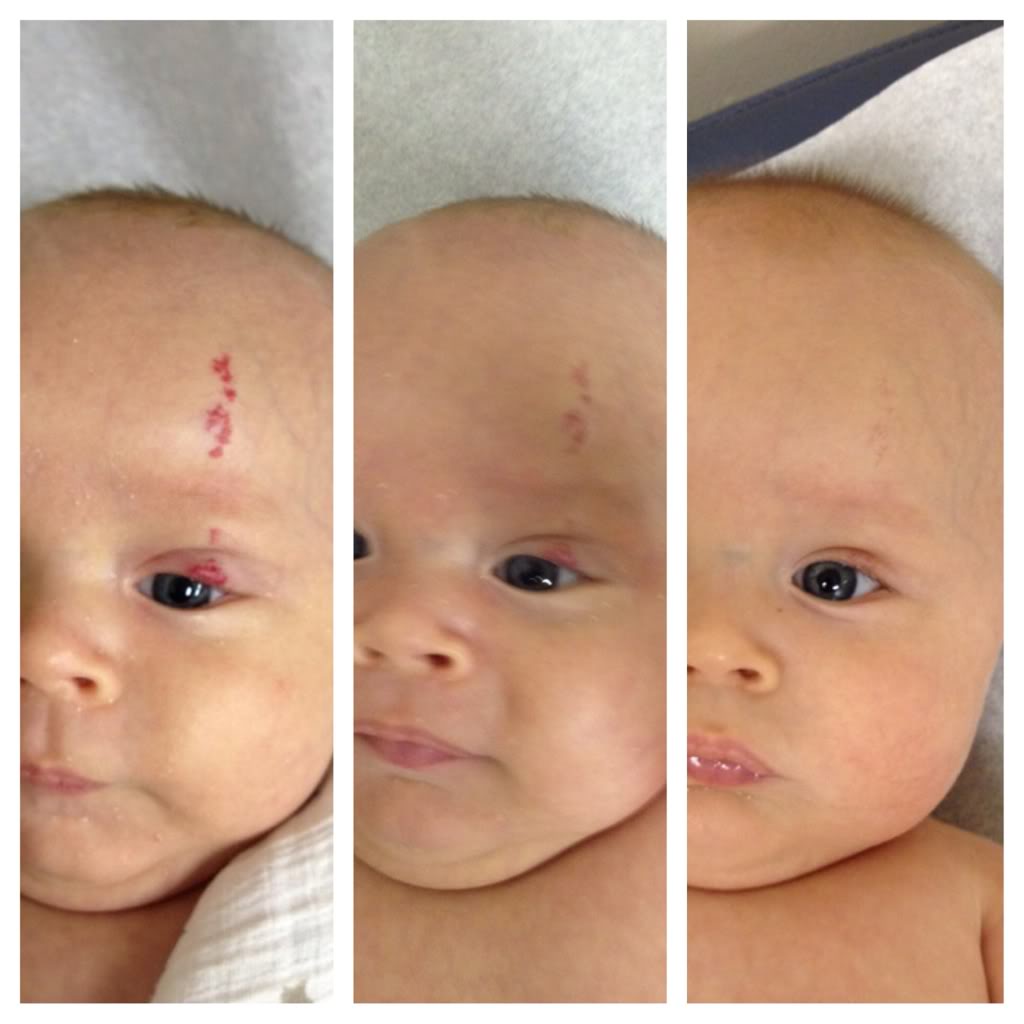 Но затем при повторных осмотрах в первые недели после рождения становится заметным небольшое пятно красного цвета. Некоторые младенческие гемангиомы не меняются на протяжении недель или месяцев. Другие начинают быстро расти и вырастают до огромного размера. Большая часть младенческих гемангиом (60%) появляется в области головы и шеи.
Но затем при повторных осмотрах в первые недели после рождения становится заметным небольшое пятно красного цвета. Некоторые младенческие гемангиомы не меняются на протяжении недель или месяцев. Другие начинают быстро расти и вырастают до огромного размера. Большая часть младенческих гемангиом (60%) появляется в области головы и шеи.
Сегментарные младенческие гемангиомы
Сегментарные младенческие гемангиомы (то есть в определённом участке тела вырастет обширная по площади гемангиома) встречаются реже, чем локальные. Они могут появляться как в области головы и шеи, так и в области поясничного отдела позвоночника и в области копчика. Обычно размер сегментарных младенческих гемангиом больше, чем у локальных форм. Кроме того они чаще появляются тогда, когда в организме начинается неправильное развитие сосудов или внутренних органов (в этом случае врачи говорят о пороках развития или об аномалиях развития). Характерным для сегментарных гемангиом является то, что они очень большого размера и охватывают определённый отдел (сегмент) организма. Они практически не заметны при рождении ребёнка. Но они могут вырастать очень быстро и тогда у малыша нередко появляются разные проблемы со здоровьем.
Например, сегментарные младенческие гемангиомы в области лица или в плечевой области врачи связывают с так называемом синдромом PHACES (синдром P.H.A.C.E.S. – это набор нескольких врождённых пороков, каждая буква сокращения обозначает определённый порок развития). Сначала у малыша находят аномалии развития грудной клетки, аорты, а также пороки сердца и кисты в головном мозге (на языке специалистов так называемый вариант Денди-Уолкера), а потом появляется сегментарная гемангиома. Другим осложнением является склонность к образованию язв и склонность к частым инфекциям.
Гемангиомы, которые вырастают в промежности, являются частью синдромов PELVIS (в области таза) и SAKRAL (в области крестца). Они сопровождаются кожными наростами, а также аномалиями развития мочевого пузыря, спинного мозга и оболочек спинного мозга, неправильным развитием ануса.
В редких случаях младенческие гемангиомы также могут вырастать в области внутренних органов, например, печени или почек.
Особые формы
«Врождённая быстро самопроходящая гемангиома (Rapid Involuting Congenital Hemangioma / сокращённо RICH)»:
Эти формы также могут называться врождённые быстро регрессирующие гемангиомы. Уже при рождения ребёнка они являются полностью развитыми (врачи говорят „полностью сформированными“) и быстро (по англ. «rapid«) полностью исчезают, как правило к третьему году жизни малыша (врачи часто используют термин „инволюция“, от англ. термина «involuting», что значит обратное развитие).
«Врождённая не инволюционирующая гемангиома (Non involuting congenital hemangioma / сокращённо NICH)»
Эти младенческие гемангиомы также могут называться врождённые нерегрессирующие гемангиомы. Они самостоятельно не исчезают, но они и не растут.
Доброкачественный неонатальный гемангиоматоз
У ребёнка на коже появляется много мелких гемангиом, которые выглядят как мелкая просо. Если у малыша более семи гемангиом, то ему необходимо выполнить УЗИ (ультразвуковое исследование) живота, чтобы выяснить, есть ли у него гемангиома печени.
Диффузный неонатальный гемангиоматоз
В этом случае у ребёнка гемангиомы появляются и на коже, и во внутренних органах (в основном, это печень, поджелудочная железа, селезёнка). Если у ребёнка есть эта форма болезни, то младенческие гемангиомы могут вырастать во всех органах.
Укус аиста и поцелуй ангела
Такие красивые названия в народе ходят для обозначения доброкачественных врожденных невусов у детей
⠀
Что такое простой невус
⠀
Это распространенная доброкачественная мальформация(неправильное соединение сосудов) капилляров
⠀
При рождении ребёнка он проявляется в виде розового или красного пятна и чаще всего наблюдается на задней части шеи, веках или переносице и над ней
⠀
Простой невусом еще называют:
⠀
Лососевые пятна
Укус аиста (на затылке)
Поцелуй ангела (на переносице и веках)
⠀
Такой невус может развиться у младенцев всех рас; он встречается примерно у 40%-60% младенцев европеоидной расы и реже-у детей с более темной кожей
⠀
Одинаково бывает и у девочек, и у мальчиков
⠀
Почему он возникает
⠀
Развивается внутриутробно вследствие задержки миграции клеток, происходит локальное расширение сосудов-от этого зависит локализация невуса
⠀
Как «укус аиста выглядит на коже»
⠀
Простой невус с рождения проявляется в виде единичных или множественных плоских, розовых или красных пятен, обычно с нечеткими, нерегулярными краями и бледными при сдавливании
⠀
Невус становится краснеет при плаче, лихорадке, задержке дыхания, напряжении, интенсивной физической активности и изменениях температуры окружающей среды
⠀
По мере взросления ребенка они становятся менее заметными
⠀
Поражения кожи обычно возникают по средней линии и могут быть двусторонними и симметричными
⠀
Чаще всего они встречаются на затылке, веках и переносице, но могут также поражать лоб, кожу головы, нос, губы и спину
⠀
Невус не вызывает боли и зуда
⠀
Простой невус может сопровождать некоторые генетические заболевания
⠀
Как поставить диагноз
⠀
Достаточно простого осмотра
⠀
Не путайте простой невус с клубничными
гемангиомами и винным пятном
-это другие состояния кожи
⠀
Винные пятна-это порок развития капиллярных сосудов, обнаруживаемый у 0,3% новорожденных
⠀
Поражения представляют собой розовые, красные или пурпурные пятна и могут быть локализованными, обширными или множественными
⠀
В отличие от простого невуса, винное пятно обычно бывает односторонним, часто долго сохраняется, темнеет и утолщающается с возрастом.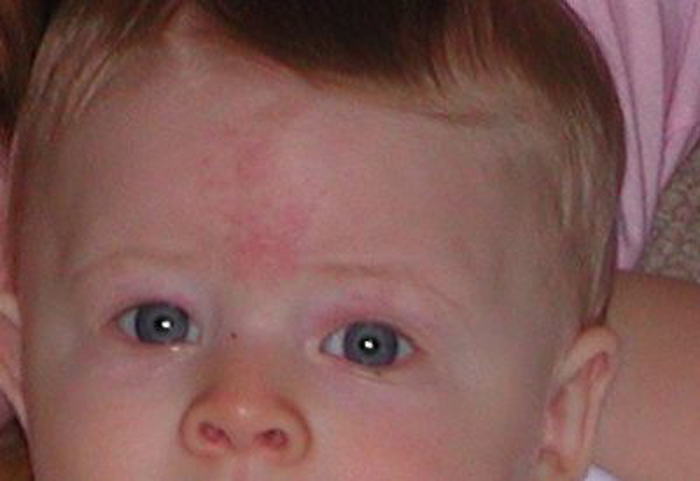
#нацпроектдемография89
Как избавиться от «поцелуя аиста» › Статьи и новости › ДокторПитер.ру
«Поцелуй аиста», «поцелуй ангела» — несмотря на красивые названия, эти «родимые» или винные пятна, а еще хуже — гемангиомы, не доставляют радости детям, которые с ними родились. Поэтому родители обивают пороги клиник, чтобы избавить от них ребенка. Как их лечат и могут ли они переродиться в злокачественные, рассказал детский хирург многопрофильной клиники «Скандинавия» Валерий Файзуллаев.
Гемангиомы и капиллярные мальформации (винные пятна) — как правило, врожденные образования. Есть много теорий, объясняющих причины их развития, но ни одна из них не дает однозначного ответа на вопрос: «Почему они образуются?». Чаще всего говорят, что причина — в заболеваниях матери во время беременности, в основном в первый триместр, когда происходит закладка всех органов ребенка. Это могут быть перенесенные вирусные инфекции, в том числе грипп, ОРВИ, герпес, или обострение хронических заболеваний. Но, как известно, многие ведь переносят ОРВИ во время беременности и без каких-либо осложнений… Какой бы ни была причина, важно вовремя обратиться к врачу, считает детский хирург многопрофильной клиники «Скандинавия» Валерий Файзуллаев.
— Валерий Хайруллаевич, медицинская статистика говорит о том, что именно у девочек сосудистые новообразования развиваются чаще всего. Почему?
— Девочки чаще страдают от возникновения гемангиом, хотя четкой зависимости от пола в образовании «винных пятен» нет. Если опираться на медицинскую статистику, то она в зависимости от региона отличается в разы — где-то частоту по сравнению с мальчиками описывают как 2:1, а где-то 7:1. С чем связаны такие разные цифры, не всегда понятно.
— В чем отличие гемангиом от винных пятен?
— Гемангиома это доброкачественная сосудистое новообразование, при которой происходит разрастание сосудистого эндотелия (клеток, выстилающих внутреннюю поверхность сосудов) под влиянием определенного фактора.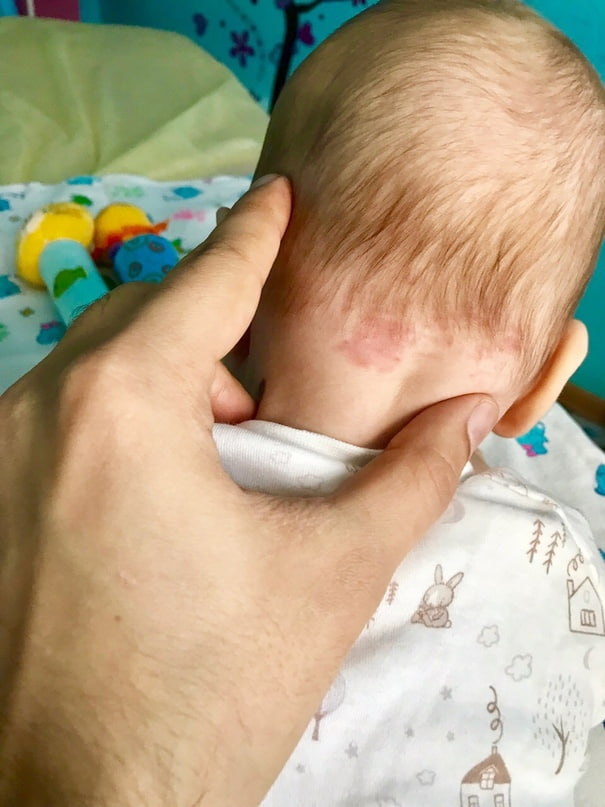
— Если это врожденные проблемы, их можно заметить у ребенка сразу после его появления на свет?
— Некоторые гемангиомы видны сразу после рождения, другие проявляются со второй недели жизни. А есть такие, которые могут случайно обнаружиться в любом возрасте как «диагностическая находка». Гемангиомы могут располагаться где угодно — не только на поверхности кожи, но и внутри органов. С гемангиомой человек может долго жить, не подозревая о её существовании, пока не сделает, к примеру, УЗИ органов брюшной полости.
— Часто такое бывает?
— Часто. Если эта доброкачественное новообразование небольшого размера и не доставляет никаких проблем, то обычно назначают наблюдение и периодический УЗИ-контроль. Главное в этом случае для врача — убедиться в доброкачественности образования. При малейшем подозрении на онкологию доктор должен назначить дополнительное обследование — МРТ или КТ.
— Гемангиомы могут привести к развитию рака?
— Нет, они никогда не перерождаются в злокачественные опухоли. Однако существуют злокачественные сосудистые новообразования, с которыми нужно дифференцировать гемангиому.
— А как родители могут отличить гемангиому у ребенка от винного пятна, например?
— Не всегда даже специалист может сразу сказать, что это. Как правило, гемангиомы — это новообразования ярко малинового цвета, не имеющие правильной формы, выступающие над кожным покровом. Они могут располагаться на поверхности, а могут уходить под кожу в мягкие ткани. Гемангиомы иногда путают с венозными мальформациями — аномалиями развития вен. Но у последних преобладает сине-фиолетовый оттенок, это как при венозном расширении вен видны клубки сосудов. «Винные пятна» — поверхностные образования не такого яркого оттенка. Кроме клинических данных, отличить их помогают аппаратные методики. Например, ультразвуковое исследование.
— Можно ли не лечить винное пятно?
Мы рекомендуем лечение «винного пятна» — капиллярной мальформации. Они не подвержены инфицированию, эрозии, не кровоточат, но могут со временем утолщаться, увеличиваться в размере, приобретать уродующий вид, а также возможно их озлакочествление. В раннем возрасте лазерное лечение винного пятна позволит практически полностью избавится от заболевания.
Они не подвержены инфицированию, эрозии, не кровоточат, но могут со временем утолщаться, увеличиваться в размере, приобретать уродующий вид, а также возможно их озлакочествление. В раннем возрасте лазерное лечение винного пятна позволит практически полностью избавится от заболевания.
— А чем опасны гемангиомы?
Более чем в 50% случаев гемангиомы появляются на лице, шее, волосистой части головы. По мимо косметического дефекта, гемангиомы могут дать ряд осложнений, таких как кровотечение, инфицирование… К примеру: на ладонных, подошвенных поверхностях, в ротовой полости, в подмышечной, перианальной областях часто развиваются осложнения. Так как сосудистая стенка гемангиомы неполноценна, кровотечение останавливается плохо. Во избежание возможных осложнений, рекомендуется раннее лечение.
— А розоватые пятна на голове новорожденного, которые связывают с его прохождением по родовым путям, — тоже винные?
— Не совсем, «невус Унне» — врожденный не опухолевый невус. Образуется в процессе родов у ребенка на лбу или на затылочной части головы и не требует лечения. Обычно самостоятельно бледнеет и исчезает.
— Вы сказали, что винные пятна не способны к регрессу. А гемангиомы? В некоторых источниках сообщается, что к определенному возрасту они могут сами исчезнуть и можно просто подождать.
— Есть гемангиомы не требующие активного лечения. Основные стадии развития этого новообразования — активный рост, стагнация и инволюция (обратное развитие)— чаще всего проходят в первый год жизни. Однако большинство гемангиом остаются или даже растут. Поэтому чем быстрее начать лечение, тем легче справиться с заболеванием.
— Как долго можно ждать родителям, прежде чем бежать к врачу?
— К врачу стоит обратиться в любом случае, чтобы понять, что за образование у ребенка. Если оно активно не растет и бледнеет, то возможно наблюдение. Необходим контроль роста новообразования с доктором, чтобы оперативно начать или скорректировать терапию.
— К какому специалисту лучше обращаться?
— Оптимально, если в центре есть комплексный подход к лечению. К примеру, у нас есть возможность собрать мультидисциплинарную бригаду — педиатра, дерматолога, онколога, невролога, хирурга. Таким образом, пациент получает расширенное диагностическое обследование и индивидуальную тактику лечения. Кроме того, мало кто знает, что наша клиника лечит это заболевание в рамках программы ОМС.
— Какие сегодня применяются методы лечения гемангиом?
— Основные методы — медикаментозная терапия (бета-адреноблокаторы), местные аппликации лекарственными средствами и лазерное лечение. В некоторых случаях используются хирургические вмешательства и лекарственное склерозирование сосудов с помощью инъекций. Криодеструкция, близкофокусная рентгенотерапия и некоторые другие методы агрессивны и могут привести к образованию рубцов или к развитию онкологических заболеваний в будущем.
— Какие основные показания к медикаментозной терапии?
— Медикаментозная терапия — одна из составляющих комплексной терапии. Впервые положительный эффект пропранолола был отмечен французскими учеными более 10 лет назад. Во время лечения ребенка с кардиологической патологией, обнаружили что гемангиома начала регрессировать. Затем эффективность лечения гемангиом препаратами группы бета-адреноблокаторов была доказана во всем мире. Раньше для этой терапии использовали пропранолол, сейчас появились препараты с большей чувствительностью к гемангиоме. Эта группа препаратов влияет на интенсивность кровотока в образовании, и оно начинает уменьшаться.
— А минусы какие?
— Чтобы подобрать лечебную дозу, пациента обычно госпитализируют на день, два. В стационаре ему проводят мониторинг сердечно-сосудистой и дыхательной систем, лабораторную диагностику. Ведь бета-адреноблокаторы влияют на ритм сердца, поэтому важно правильно подобрать нужную дозировку.
— И как долго длится такое лечение?
— Прием препарата может длиться несколько месяцев.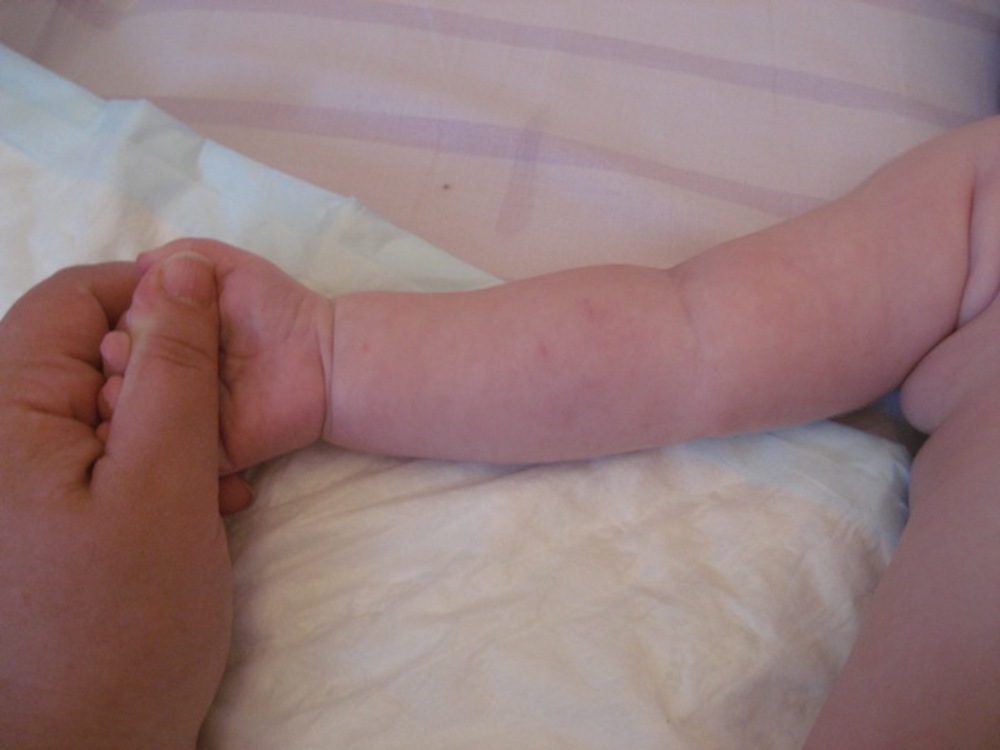 Как правило, лекарство принимают два раза в день. При этом прием препарата не влияет на образ жизни. Необходимо дополнение к приему лекарств — аппликации сосудосуживающих препаратов.
Как правило, лекарство принимают два раза в день. При этом прием препарата не влияет на образ жизни. Необходимо дополнение к приему лекарств — аппликации сосудосуживающих препаратов.
— В чем плюсы и минусы лечения лазером?
— Лазер используется при различных сосудистых образованиях — гемангиомах или винных пятнах. Главное, чтобы длина волны могла проникнуть в образование. Такой метод хорош тем, что не травмирует кожу и не вызывает деформаций. Воздействие лазеров нарушает структуру сосудов и они начинают склерозироваться.
— Долго надо лечиться?
— Всё индивидуально. Бывает, достаточно пары сеансов, а иногда требуется больше десятка. Сама процедура длится всего несколько секунд: вспышка и всё. Некоторые пациенты почти ничего не чувствуют, у других она вызывает небольшую болезненность — ощущения такие, будто вас ущипнули. Чаще всего даже дети проходят процедуру под местной анестезией, за исключением случаев, когда гемангиома находится на лице, к примеру, на веке. Тогда, чтобы защитить глаза от лазерного луча, используется так называемая шильда — она как линза вставляется под веко и закрывает глазное яблоко. Конечно, в этом случае применяем наркоз — уговорить ребенка сделать это под местной анестезией невозможно.
— При каких гемангиомах проводятся хирургические вмешательства?
— Если они находятся во внутренних органах и не поддаются медикаментозному лечению. А так же если можно косметично убрать образование.
— Какого самого маленького пациента вам приходилось лечить?
— Двухнедельного малыша. У него была гемангиома на губе, из-за чего он не мог нормально присосаться к материнской груди.
© Доктор Питер
Укус аиста. Чего боятся мамы новорождённых. Новости общества
Половой криз
«На третьи-четвёртые сутки у девочек увеличиваются наружные половые органы, у мальчиков отекает мошонка. У детей могут увеличиться молочные железы, появятся выделения из них. У девочек также может пойти ложная менструация, что особенно пугает матерей. Это нестрашно, ведь каждый ребёнок во время беременности и родов получает массу гормонов. Всё пройдёт само».
У детей могут увеличиться молочные железы, появятся выделения из них. У девочек также может пойти ложная менструация, что особенно пугает матерей. Это нестрашно, ведь каждый ребёнок во время беременности и родов получает массу гормонов. Всё пройдёт само».
Физиологический дисбактериоз
«Мать вызывает меня в палату со словами: «У моего ребёнка диарея, что делать? Это, наверное, из‑за антибиотиков, которые мне колют!» Нет, это не из‑за антибиотиков. Это переходный стул.
Малыш появляется на свет со стерильным кишечником. В течение первых суток жизни, после прикладывания к груди мамы, он заселяется материнской микрофлорой. Стерильный кишечник реагирует на лакто- и бифидобактерии. Это не болезнь».
Проблемы с кожей
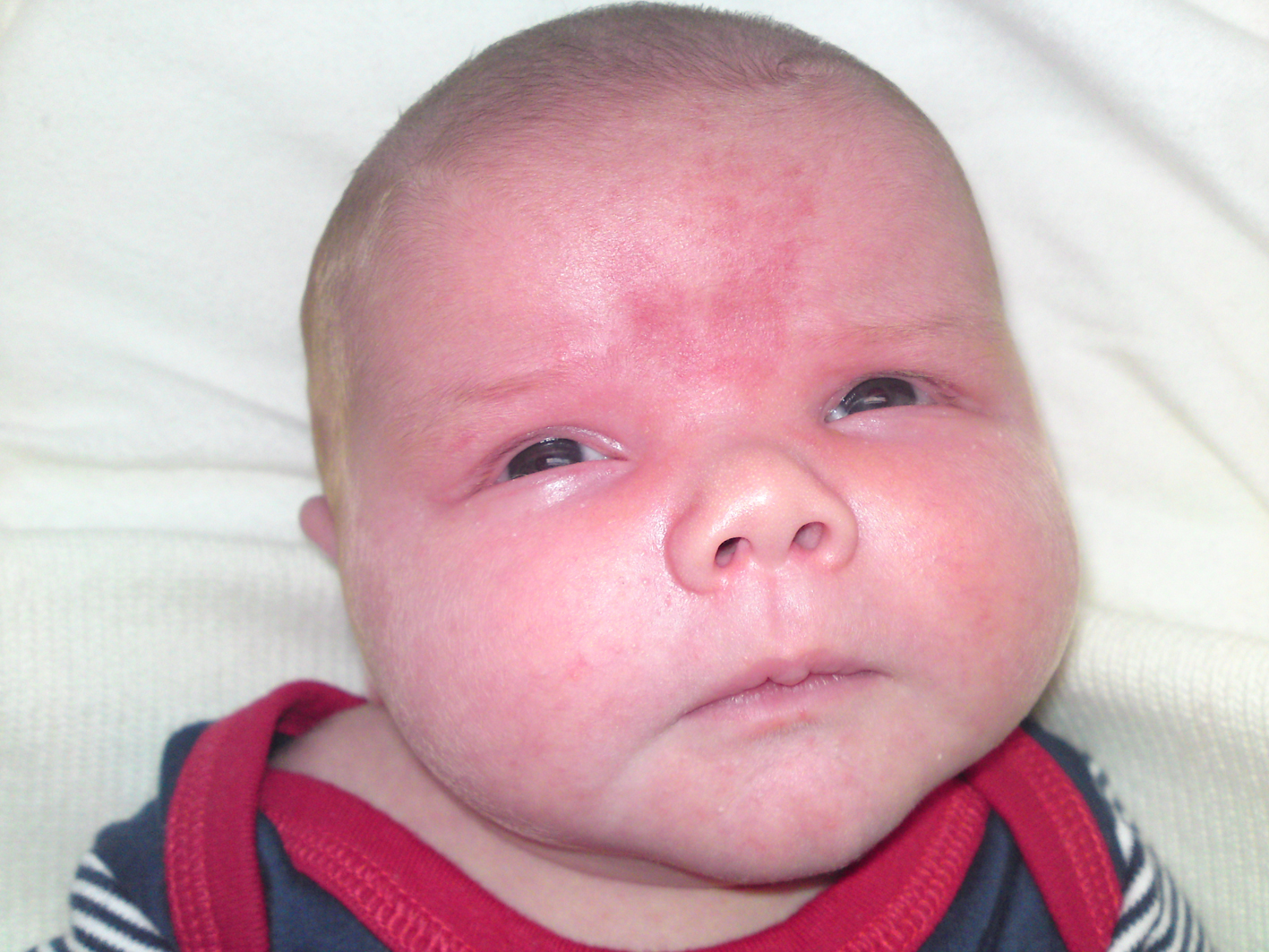
«Чаще всего мамы спрашивают, почему ребёнок такой красный. Так вот, красный – это физиологический цвет кожи в первые трое суток. С младенца сняли защитную смазку, а кожа у него тонкая, и капилляры расположены близко. На самом деле очень хорошо, что младенец красный, а не какого‑то другого цвета.
Бывает, что у ребёнка появляются белые прыщики на носу, подбородке и щеках. Некоторые мамы очень переживают при выписке: «Боже, у меня же фотосессия, что же мне делать?! Что ж он такой некрасивый!» Не волнуйтесь, у вас красивый малыш! Просто у него тонкая кожа и нет подкожно-жирового слоя. В области лица у него закупоренные незрелые сальные железы. Ничего не нужно с этим делать.
У некоторых малышей выступают красные пятна на лбу, на веках и на затылке. В народе говорят, что покраснение спереди – это поцелуй ангела, а сзади – укус аиста, то есть птица взяла за шейку младенца и понесла к родителям. Ещё говорят, что это родимые пятна, но это не так. Это патологически расширенные капилляры. До года они пройдут, но будут появляться в жару, при крике и плаче. Всё это тоже не диагнозы».
Фото: pixabay.
 com
comКапиллярная дисплазия у детей, симптомы, лечение
Разновидность органной эмбриопатии, которая формируется из эмбриональных капилляров, проявляется на коже пятном с красноватым оттенком. Иначе такие пятна называются «винными» и представляют собой не только косметический, но и функциональный дефект. Уже в детском и впоследствии в подростковом возрасте на месте капиллярной дисплазии может возникать нарушение кровообращения.
Встречается примерно у 3 детей из 100.
Капиллярная дисплазия имеет различные формы. В кожной она рассматривается в первую очередь как косметический дефект. Так как она достаточно часто располагается на лице, то представляет собой проблему, из-за которой растущий ребёнок испытывает психологический дискомфорт. При отсутствии своевременного и подходящего лечения этот дефект способен приводить к напряжению, социальному дистанцированию, сложностям в общении со сверстниками.
Характерные особенности капиллярной ангиодисплазии
Международная ассоциация по изучению сосудистых аномалий ввела классификацию капиллярных мальформаций. Критерий деления — превалирующий тип сосудов. Соответственно, выделяют артериальную, венозную, лимфатическую, капиллярную и смешанную формы.
Патологию нередко путают с простыми гемангиомами. Однако клинически они имеют ряд отличий. Капиллярные ангиодисплазии окрашены в розовые, ярко-красные или багрово-синие оттенки, имеют неровные края и не выступают над поверхностью кожи. Могут располагаться на разных участках тела, включая лицо и конечности. Занимают значительную часть поверхности кожи. В младенческом возрасте при надавливании на пятно оно меняет цвет, во взрослом возрасте такая реакция капилляров исчезает.
Капиллярная дисплазия отличается от сосудистого родимого пятна. Последнее по мере роста ребёнка постепенно теряет цвет и исчезает, тогда как «винное пятно» остаётся и может лишь увеличиваться в размерах. Кроме того, по мере роста и утолщения сосудов пятно начинается выступать над поверхностью кожи, из-за чего нередко повреждается и кровоточит.
Последнее по мере роста ребёнка постепенно теряет цвет и исчезает, тогда как «винное пятно» остаётся и может лишь увеличиваться в размерах. Кроме того, по мере роста и утолщения сосудов пятно начинается выступать над поверхностью кожи, из-за чего нередко повреждается и кровоточит.
Современные методы лечения «винных пятен»
Борьбу с «винным пятном» ведут несколькими способами:
- хирургическое иссечение с подсадкой кожи;
- криодеструкция;
- лазерное удаление;
- удаление аппаратом IPL.
Хирургическое иссечение используется в редких случаях и тогда, когда подобрать другой метод невозможно. Это болезненная операция, оставляющая рубцы.
Криодеструкция предполагает воздействие на пораженный участок кожи очень низкими температурами. Сопряжена с некоторой болезненностью, после неё остается корочка, которая сходит, оставляя под собой чистую кожу.
Сегодня самым перспективным методом борьбы с «винными пятнами» является лазерная коагуляция сосудов.
В 1983 году учёные из Гарварда Рокс Андерсон и Джон Пэрриш опубликовали разработанную ими концепцию селективного фототермолиза, который можно было использовать и для лечения патологий такого рода. Этот метод базируется на принципиальной возможности тканей человеческого тела поглощать лазерное излучение определенной длины волны. Ткань в концепции воспринимается как сконцентрированные на определенном участке хромофоры, поглощающие только выделенную длину светового спектра.
Лазер воздействует на хромофоры крови, а именно гемоглобин. Исследования помогли выявить и длину луча — от 511 нм до 578 нм.
В России первопроходцем стали Николай Алексеевич Данилин и Олег Ксенофонтович Скобелкин. Они опробовали аргоновый лазер в лечении сосудистых патологий, после чего его стали использовать и другие врачи: Наталья Евгеньевна Горбатова, Иван Сергеевич Воздвиженский, а лазер на парах меди — Никита Андреевич Поспелов.
Последний в своей работе продемонстрировал, что лазер на парах меди поглощается сосудами избирательно, не повреждая окружающие ткани. Лазер излучает волны двух видов:
- зелёную 511 нм;
- жёлтую 578 нм.
Зелёную волны способен поглощать меланин, жёлтую — оксигемоглобин. Воздействие такого лазера коагулирует сосуд шаг за шагом, не вызывая повреждений прилегающих тканей и органов. Начало выделенной вставки
Для полного удаления участка с капиллярной мальформацией необходимо провести от 2 до 20 сеансов лазерной коагуляции.
ILP-аппараты (Intense Pulsed Light — интенсивный импульсный свет) воздействуют на кожу световой энергией, которая трансформируется в тепловую. Под действием этой энергии разрушается гемоглобин, клетки отмирают, на их место приходят здоровые. На базе ILP-аппаратов разработана инновационная многомодульная платформа Lumenis М22, которая позволяет увеличить площадь обработки кожи до 4,5 см и имеет встроенное охлаждение, поэтому в процессе сеанса пациент не получает
причины возникновения, лечение, когда проходит
Местная терапия бета-блокатором. Она проводится препаратом Тимолол (часто в виде геля) и показывает очень хорошие результаты. Благодаря его применению удается остановить рост гемангиомы у новорожденных и добиться ее инволюции (обратного развития).Лечение бета-блокатором: прием внутрь. Этот метод используют, как правило, тогда, когда у ребенка имеется большая по площади гемангиома, в том числе с изъязвлениями, либо небольшие образования, но имеющий критичную локализацию, а также комбинированные и глубокие формы гемангиом.
Лазерное удаление гемангиомы. Очень эффективный, безопасный и бескровный метод удаления гемангиом. Важно отметить, что в случае с гемангиомами используется особый вид лазера – импульсный на красителях. Это единственный вид лазера, разрешенный к использованию при лечении гемангиом именно у детей раннего возраста.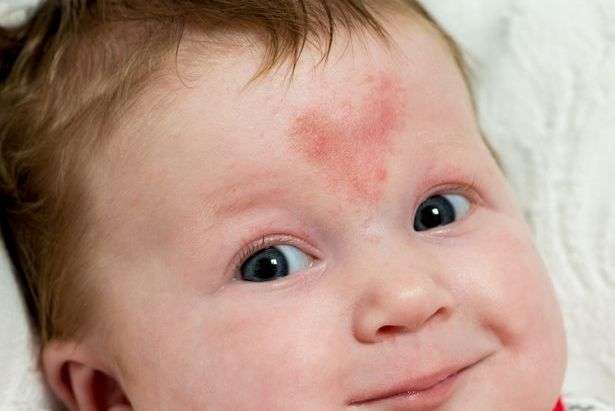 Лазер постепенно коагулирует сосуды гемангиомы, убирает слои опухоли.
Лазер постепенно коагулирует сосуды гемангиомы, убирает слои опухоли.
— Он удаляет гемангиомы без повреждений кожи, бескровно, после манипуляций не образуется ни корок, ни рубцов, — отмечает Григорий Сомсиков. – Лечение лазером проводится бесплатно по полису обязательного медицинского страхования.
К использованию лазера есть противопоказания: это злокачественное заболевание, фотодерматит, эпилепсия, сахарный диабет, инфекционные заболевания.
Криодеструкция. Это не метод выбора лечения гемангиомы, тем не менее, он также используется в некоторых клиниках России. При криодеструкции на гемангиому воздействуют углекислотой или азотом. После чего на поверхности кожи образовывается углубление, со временем оно превращается в «корочку», потом она отпадает, образуется атрофический рубец. Поэтому применение данного метода возможно только, если гемангиома расположена не на лице, имеет небольшой размер (не больше 2-2.5 мм) и нет возможности использовать другие методы лечения. Отметим, что в Европе и США метод криодеструкции в лечении младенческих гемангиом уже давно не используют.
Есть еще несколько методов лечения, которые использовались ранее, но сегодня считаются небезопасными и нецелосообразными. К ним относятся рентгенотерапия, склеротерапия (введение препаратов в полость сосудов опухоли), гормональная терапия, хирургическое удаление образования. Из-за серьезных побочных эффектов эти методы не могут быть оправданы при наличии более современных и безопасных способов лечения гемангиом.
причины, особенности, удаление — МСЗ.РФ
Бывает гемангиома у детей с момента рождения, но чаще всего она появляется в первые два месяца жизни новорожденного ребенка, что крайне пугает родителей. Между тем, для серьезных тревог нет никаких оснований: новообразование никогда не перерождается в злокачественную опухоль и не причиняет физической боли малышу. Исключение составляют случаи, когда гемангиома травмируется (например, одеждой), что приводит к кровотечению из сосудистого образования и формированию раневой поверхности, которая может в дальнейшем инфицироваться.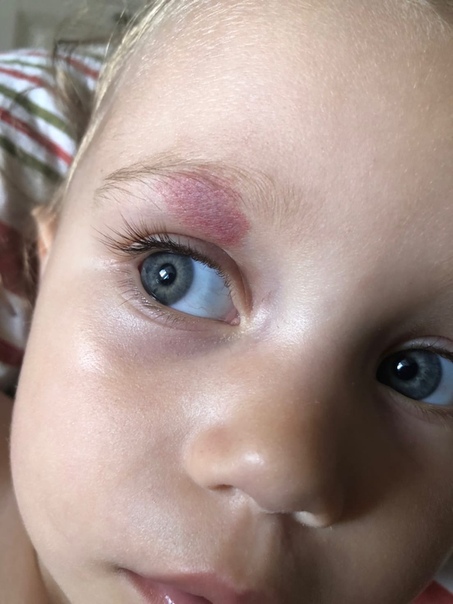 Подобная ситуация требует безотлагательного хирургического лечения.
Подобная ситуация требует безотлагательного хирургического лечения.
«У гемангиомы есть одна положительная особенность: у детей от одного года до 2 – 3 лет происходит процесс инвалюции гемангиомы, то есть самостоятельно уменьшается в размере, вплоть до полного исчезновения!»
Александр Генрихович Дорофеев
к.м.н., детский хирург, врач высшей категории НИИ НДХиТОсобенности локализации гемангиомы
Как правило, располагается гемангиома на лице у ребенка: на губе, на щеке или на лбу. Поскольку, по статистике, эта болезнь встречается чаще у девочек, чем у мальчиков, то вред косметического дефекта трудно переоценить.Однако бывает локализация кожной гемангиомы у детей и на волосистой части головы, на конечностях или на туловище. При этом она может быть как единичной (1–2 пятна в поле зрения), так и множественной, когда у ребенка встречается 3 и более гемангиом, часто сочетающиеся с гемангиомами паренхиматозных органов (печень, селезенка, легкие и почки).
Причины и симптомы заболевания
В настоящее время медицина еще не может точно ответить на вопрос, отчего и как появляется гемангиома у ребенка. По одной из теорий, где-то на этапе ангиогенеза (т.е. закладки кровеносных сосудов во время внутриутробного развития) происходит генетический сбой. К числу факторов риска, которые являются причиной появления гемангиомы у детей, врачи относят:
- — недоношенную беременность,
- — поздние первые роды,
- — ОРВИ, перенесенные беременной в 1-м триместре,
- — прием в период беременности различных лекарственных препаратов,
- — нарушение плацентарного кровообращения у плода,
- — вредные привычки матери (употребление алкоголя и никотина),
- — проживание в период беременности в районе с плохой экологией.
Виды гемангиомы
В настоящее время наиболее объективно обоснованной является классификация Международного общества по изучению сосудистых аномалий ISSVA, 2014 года. В ней выделена очаговая форма инфантильной гемангиомы, которая имеет несколько типов: простой, глубокий и смешанный тип.
В ней выделена очаговая форма инфантильной гемангиомы, которая имеет несколько типов: простой, глубокий и смешанный тип.
1. Простой тип
Второе название капиллярной гемангиомы у ребенка — простая. Как правило, она расположена в верхних слоях дермы и видна невооруженным глазом. Имеет гладкую поверхность и не возвышается над уровнем кожи. Если на нее надавить (например, прозрачным стеклом), то цвет ее побледнеет, а после прекращения давления окраска восстановится в прежнем объеме.
2. Глубокий тип
Глубокий тип (кавернозную гемангиому) у ребенка врачи еще называют каверномой. Чаще всего она локализуется в нижних слоях кожи и подкожно.
3. Смешанный тип
О таком виде гемангиомы говорят, когда у новообразования одновременно есть признаки как капиллярной ангиодисплазии, так и кавернозной: т.е. присутствует как надкожный, так и подкожный очаг.
Стадии заболевания
Заболевание может развиваться несколько лет. В развитии гемангиомы выделяют 2 стадии: роста (или стадия пролиферации) и рассасывания (или стадия инволюции). В период первых шести месяцев жизни гемангиома, в большинстве случаев, активно растет, поэтому удаление гемангиомы у детей до года не практикуется — врачи наблюдают и надеются, что произойдет инволюция. Однако при быстром увеличении образования большинство специалистов рекомендуют, не ожидать начала непредсказуемого по течению периода инволюции, а осуществлять безотлагательное лечение, в целях предотвращения возможных или устранения уже возникших осложнений. Период рассасывания (инволюции) начинается с 1 года и длится до 3 и более лет, при этом ткани гемангиомы претерпевают фиброзно-жировое замещение. В результате у 20 – 50% детей возможна деформация кожных покровов, а у 10% – сохраняются резидуальные сосудистые элементы.
Методы лечения гемангиомы у детей
Что делать, если у ребенка гемангиома не только диагностирована, но и есть тенденция к ее росту? Прежде всего, не отчаиваться: малышу можно помочь. Причем не обязательно сразу при помощи операции! В настоящее время существуют многочисленные лечебные методы общего, системного, и локального воздействия на патологическую ткань доброкачественной сосудистой опухоли, гемангиомы у детей (*).
Причем не обязательно сразу при помощи операции! В настоящее время существуют многочисленные лечебные методы общего, системного, и локального воздействия на патологическую ткань доброкачественной сосудистой опухоли, гемангиомы у детей (*).
Медикаментозная терапия
При множественных гемангиомах на теле врачи начинают лечение с назначения кортикостероидов и вета-адреноблокаторов. Курс составляет не менее 8 месяцев и проходит под контролем кардиолога, поскольку эти препараты часто оказывают негативные побочные действия на организм в целом. Этот метод лечения входит в базовую программу ОМС.
Криотерапия
Используется для разрушения небольших капиллярных гемангиом при помощи кратковременного воздействия жидким азотом.
Склерозирование
Применяется при глубоких кавернозных гемангиомах небольшого размера. В опухоль вводят специальный раствор, который склерозирует (вызывает появление тромба) питающий крупный кровеносный сосуд, что приводит к ее рассасыванию.
Электрокоагуляция
Используется для устранения небольших простых гемангиом с помощью воздействия на них высокочастотного тока.
Магниевая терапия
Метод эффективен для ликвидации объемных кавернозных гемангиом. С этой целью их заполняют частицами магния, что должно перевести заболевание в стадию инволюции.
Лазерная хирургия
Удаление гемангиомы у детей лазером на сегодняшний день считается самым оптимальным способом лечения, доказавшим свою эффективность и безопасность. В московском НИИ НДХиТ хирурги запатентовали уникальную методику удаления гемангиом при помощи прибора «ИРЭ-Полюс». Его работа основана на комплексном воздействии на опухоль волнами различной длины, разрушающими воду и гемоглобин — два ключевых компонента, из которых состоят гемангиомы. Данный феномен позволяет радикально выполнять фотодеструкцию всего объема патологических тканей гемангиомы, включая глубокую подкожную часть, без повреждения окружающих тканевых структур, что создает оптимальные условия для улучшения местных регенеративных процессов, способствующим лучшим результатам лечения. Метод включен в базовую программу ОМС. Подробнее о методике и том, как попасть на лечение, читайте здесь.
Метод включен в базовую программу ОМС. Подробнее о методике и том, как попасть на лечение, читайте здесь.
Хирургическое иссечение
Традиционная хирургическая операция, предполагающая наличия шва, применяется в крайнем случае: если по соседству имеются крупные кровеносные сосуды, а гемангиома отличается высокой скоростью кровотока или имеет слишком узкое основание. Метод входит в базовую программу ОМС.
Какой метод лечения гемангиомы самый лучший?
«Огромное значение играет выбор врачом правильной тактики лечения. Каждая гемангиома по-своему уникальна и требует строго индивидуального подхода. Поэтому мы не сразу решаемся удалять гемангиомы детям. В любом случае, это новообразование надо наблюдать. Одному ребенку показан лазер, а для другого наиболее эффективным и наименее травматичным будет как раз классическое хирургическое иссечение. Например, если за ухом расположена большая гемангиома, нависающая как «гребень петуха», то после хирургического вмешательства останется лишь крохотный рубец-полосочка, тогда как лазерное воздействие может привести не к такому хорошему эстетическому результату».
Александр Генрихович Дорофеев
к.м.н., детский хирург, врач высшей категории НИИ НДХиТГемангиома у новорожденного
Конечно, чем меньше ребенок, тем страшнее родителям решиться отдать его хирургам, даже если речь идет не о металлическом скальпеле, а о лазерном луче. Стоит ли откладывать удаление гемангиомы? Этот вопрос надо в обязательном порядке обсуждать с лечащим врачом. Порой родители теряются, к какому врачу обратиться с ребенком с гемангиомой? К дерматологу? К терапевту? Правильный ответ только один: к детскому сосудистому хирургу. Только он, наблюдая динамику развития гемангиомы, может сказать, есть ли надежда на ее инволюцию или все-таки придется вмешаться хирургии.
По статистике, большая часть гемангиом самостоятельно рассасывается после первого года жизни ребенка. Если же к 2 – 3 годам этого не произошло, а, напротив, пятно увеличивается в размере по мере взросления ребенка, то оперативного вмешательства не избежать.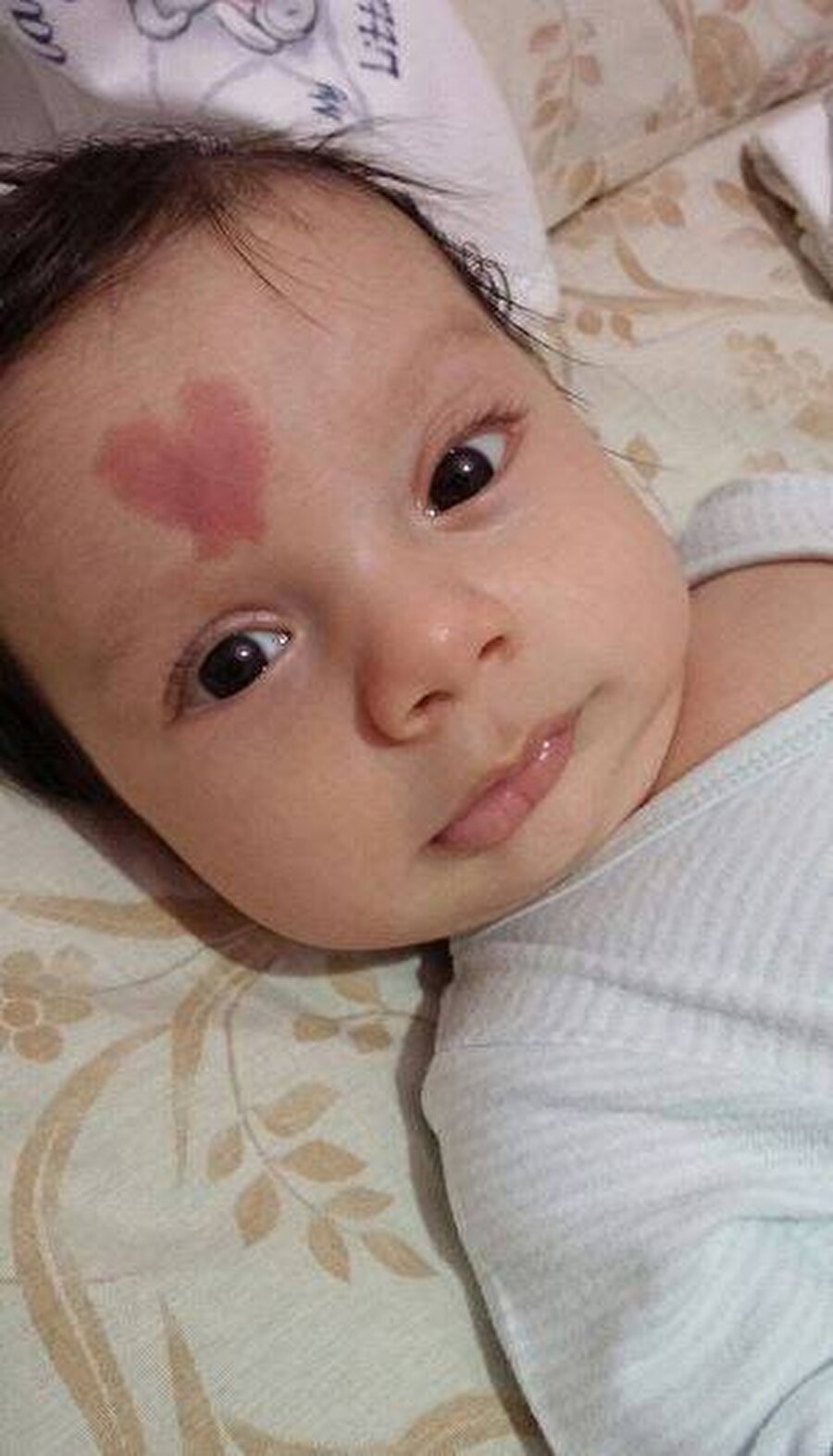
Возможные осложнения гемангиомы
После того, как удаляют гемангиому, у детей, как правило, не бывает никаких серьезных осложнений. В зависимости от площади поражения, на коже может остаться незначительный косметический дефект в виде фиброзно-рубцовой ткани, которая чуть светлее по отношению к нормальной. Однако эта проблема обратима: со временем рубец становиться более мягким и для этого в реабилитационном периоде врачи назначают различные кремы, ускоряющие регенерацию (например дерматикс, контрактубекc, kelo-cote и др.).
Другое дело — отдаленные последствия гемангиомы, лечением которой не занимались вовсе. Бывает и так, что в надежде на типично русский «авось», родители слишком долго ждут самостоятельного исчезновения гемангиомы. Если этого не происходит у ребенка к 6 –7 годам, помимо того, что гемангиома может стать причиной тяжелых психологических комплексов, есть вероятность и нарушения в работе различных систем организма. Так, если локализация опухоли на языке, то по мере роста может быть затруднена речь и возникнут проблемы при жевании. Гемангиома на веке у ребенка чревата снижением остроты зрения. А локализация на ушной раковине может вызвать нарушение слуха.
|
Не откладывайте решение проблемы на завтра — уже сегодня, при наличии полиса ОМС, независимо от того, где вы проживаете, у вас есть право удалить гемангиому своему ребенку у лучших хирургов Москвы! Отправьте заявку на плановую госпитализацию через информационный проект «Москва — столица здоровья» или обратитесь по телефону горячей линии: +7 (495) 587-70-88. Услуги проекта по информированию граждан, как и медицинская помощь пациентам в больнице предоставляются бесплатно. |
ОСТАВИТЬ ЗАЯВКУ |
(*) Обращаем внимание на то, что решение о выборе того или иного метода лечения принимается врачами, в зависимости от индивидуальных показаний и противопоказаний конкретного пациента.
Материал подготовлен совместно с экспертом: Александром Генриховичем Дорофеевым,
к.м.н., детским хирургом, врачом высшей категории НИИ НДХиТ
Источник: информационный проект
«Москва – столица здоровья»
Пятна от портвейна и другие виды
Родинки — это цветные пятна на коже, которые либо присутствуют при рождении, либо появляются вскоре после рождения. Родинки могут быть разных цветов, включая коричневый, коричневый, черный, бледно-голубой, розовый, белый, красный или фиолетовый. Некоторые родинки — это всего лишь окраска поверхности кожи; другие возвышаются над поверхностью кожи или проникают в ткани под кожей.
Что вызывает родинки?
Причина появления большинства родинок неизвестна.Большинство из них не передаются по наследству. Существует множество народных сказок и мифов о причинах появления родинок, но ни одна из этих историй не объясняет истинные причины появления родинок.
Нужно ли лечить родинки?
Большинство родинок не нуждаются в лечении. Обычно они остаются стабильными по мере взросления ребенка. Однако некоторые области, которые могут напоминать опухоли кровеносных сосудов, называемые гемангиомами, могут нуждаться в лечении из-за их местоположения. Например, приподнятая гемангиома возле глаза ребенка может мешать зрению.В редких случаях родинки связаны с другими состояниями, такими как новообразования в печени, легких, желудке или кишечнике.
Типы родинок
Есть две основные категории родинок — сосудистые (связанные с кровеносными сосудами) родинки и пигментные родинки. Сосудистые родинки часто представляют собой отметины на коже розового, пурпурного или красного цвета, которые появляются до или вскоре после рождения. Пигментные родинки — это отметины на коже, которые присутствуют при рождении. Знаки могут иметь цвет от коричневого или черного до голубоватого или серо-голубого.
Узнайте больше о пигментных родинках.
Гемангиомы и ваша кожа
Гемангиома — это распространенный тип сосудистой опухоли, которая может возникнуть в раннем возрасте и напоминает родимое пятно. Обычно это безболезненно и безвредно, и его причина неизвестна. Цвет родинки возникает из-за обширного развития кровеносных сосудов на этом участке.
Типы гемангиом и родимых пятен включают:
- Гемангиомы клубники (также называемые клубничным пятном, сосудистым невусом, капиллярной гемангиомой, простой гемангиомой) могут появляться на любом участке тела, но чаще всего встречаются на лице, волосистой части головы, спине и т. Д. или грудь.Они состоят из мелких, плотно упакованных кровеносных сосудов. Они могут отсутствовать при рождении и развиваться в течение первых нескольких недель после этого. Обычно они быстро растут, сохраняют фиксированный размер, а затем ослабевают. В большинстве случаев гемангиомы клубники исчезают к 10 годам. На месте гемангиомы может остаться небольшое изменение цвета или морщинистость кожи.
- Кавернозные гемангиомы (также называемые кавернозными ангиомами) похожи на клубничные гемангиомы, но расположены более глубоко.Они могут выглядеть как красно-синяя губчатая масса ткани, наполненная кровью. Некоторые из этих поражений могут исчезнуть сами по себе — обычно, когда ребенок приближается к школьному возрасту.
- Пятна от портвейна — это плоские родинки от пурпурного до красного цвета, образованные расширенными кровеносными капиллярами. Эти родинки чаще всего встречаются на лице и могут различаться по размеру. Пятна от портвейна часто остаются стойкими (если не лечить).
- Пятна лосося (также называемые укусами аистов) — очень распространенные родинки, которые появляются у новорожденных.Эти отметины представляют собой небольшие кровеносные сосуды (капилляры), которые видны сквозь кожу. Чаще всего они встречаются на лбу, веках, верхней губе, между бровями и на задней части шеи. Часто эти отметины исчезают по мере роста ребенка.

Каковы признаки красных родинок?
К признакам красных родинок относятся:
- Отметки на коже, которые появляются до или вскоре после рождения
- Отметки на коже, напоминающие кровеносные сосуды
Как диагностируются красные родинки?
В большинстве случаев медицинский работник может диагностировать красную родинку по внешнему виду кожи.Более глубокие родинки можно подтвердить с помощью таких тестов, как МРТ, УЗИ, КТ или биопсия.
Как лечить гемангиомы и красные родинки?
Многие капиллярные родинки, такие как пятна лосося и клубничные гемангиомы, являются временными и не требуют лечения. При необратимых поражениях может помочь скрывающая косметика. Местный тимолол, препарат бета-адреноблокатора, можно безопасно использовать при растущих гемангиомах. Пероральные кортикостероиды могут уменьшить размер гемангиомы, которая быстро растет и препятствует зрению или жизненно важным структурам.
Новым и очень многообещающим средством лечения серьезных гемангиом является пропраналол, лекарство, обычно используемое для лечения высокого кровяного давления.
Пятна от портвейна на лице можно вылечить в молодом возрасте с помощью импульсного лазера на красителе для достижения наилучших результатов.
Продолжение
Другие методы лечения красных родинок могут включать:
- Криотерапия (замораживание)
- Лазерная хирургия
- Хирургическое удаление
В некоторых случаях родинки не лечат, пока ребенок не достигнет школьного возраста.Однако гемангиомы лечат раньше, если они нарушают жизненно важные функции, такие как зрение или дыхание, или вызывают у ребенка застенчивость.
Можно ли предотвратить гемангиомы и красные родинки?
В настоящее время не существует известного способа предотвратить появление гемангиом или красных родинок.
Инфантильные гемангиомы: о родимых пятнах клубники
Гемангиомы — это скопления дополнительных кровеносных сосудов на коже ребенка.![]() Они могут появиться при рождении ребенка или сформироваться в течение нескольких недель или месяцев после рождения.Некоторые могут выглядеть как резиновые неровные красные «клубничные» пятна, в то время как другие напоминают глубокие синяки. Наблюдение за развитием гемангиомы может беспокоить молодых родителей.
Они могут появиться при рождении ребенка или сформироваться в течение нескольких недель или месяцев после рождения.Некоторые могут выглядеть как резиновые неровные красные «клубничные» пятна, в то время как другие напоминают глубокие синяки. Наблюдение за развитием гемангиомы может беспокоить молодых родителей.
В рекомендациях Американской академии педиатрии (AAP) говорится, что важно выявлять и начинать мониторинг детских гемангиом сразу после их появления, когда они имеют тенденцию к наиболее быстрому изменению.
Хотя гемангиомы могут сильно различаться по размеру, внешнему виду и расположению, они всегда являются доброкачественными (не злокачественными).Большинство уйдет само по себе, не вызывая никаких проблем. Некоторые гемангиомы, особенно на лице или очень большие, нуждаются в раннем лечении, чтобы предотвратить их нарушение функций организма или образование стойких рубцов. К счастью, сегодня доступны отличные методы лечения, которые могут предотвратить эти проблемы, если их лечить на ранней стадии.
О детских гемангиомах:
Детские гемангиомы появляются после рождения ребенка, обычно в течение месяца. Приблизительно от 4% до 5% всех младенцев заболевают ими, хотя они чаще встречаются у кавказцев, девочек, близнецов, а также недоношенных детей или детей с низкой массой тела при рождении.Детские гемангиомы обычно проходят период быстрого роста, за которым следует более постепенное исчезновение и уплощение.
Детские гемангиомы бывают разных типов:
Поверхностные гемангиомы получили название «клубничные пятна», потому что они могут напоминать поверхность ягод. Они могут начинаться с небольших белых, розовых или красных участков на коже, которые быстро переходят в более ярко-красные выступающие поражения. Поверхностные гемангиомы могут быть сосредоточены в одном месте или распространяться на большую площадь.
Глубокие гемангиомы имеют гладкую поверхность и образуются под кожей.
 Они могут иметь голубоватый оттенок и напоминать синяки. Некоторые вызывают опухание кожи.
Они могут иметь голубоватый оттенок и напоминать синяки. Некоторые вызывают опухание кожи.Смешанные гемангиомы представляют собой сочетание поверхностных и глубоких разрастаний.
Есть еще похожие родинки?
Некоторые из других следов, которые могут появиться на коже ребенка, включают пятна портвейна и «укусы аиста».»Они также возникают, когда в капилляры под кожей наполняется больше крови, чем обычно. Пятна от портвейна становятся красновато-пурпурными и часто остаются стойкими; как и гемангиомы, укусы аистов обычно исчезают, но могут остаться, если они будут на обратной стороне шея.
Что делать, если вы считаете, что у вашего ребенка инфантильная гемангиома:
Инфантильные гемангиомы обычно становятся заметными к 4-недельному возрасту. Сначала они могут выглядеть как крошечная шишка или царапина. Но затем многие из них особенно быстро растут в возрасте от 5 лет. и 7 недель. Если вы подозреваете, что у вашего ребенка гемангиома, лучше сразу же обратиться к педиатру. Он или она, вероятно, захочет увидеть вашего ребенка в ближайшее время. Согласно AAP, наилучшее «окно возможностей» для оценки и начала лечения при необходимости — это примерно 1-месячный возраст.
Ваш педиатр захочет знать:
Размер: Гемангиома маленькая (3/4 дюйма или меньше) или больше?
Расположение: На лице, в области подгузника или в другом месте?
Номер: Один или несколько? Если больше одного, сколько?
Если ваш врач не может сразу увидеть вас в офисе, он может попросить вас прислать фотографии или порекомендовать посещение телемедицины, чтобы осмотреться без промедления.
Чего ожидать дальше:
Важно продолжать наблюдение за гемангиомой, пока она не перестанет расти. Поверхностные гемангиомы обычно достигают своего полного размера к 5-месячному возрасту, хотя глубокие гемангиомы иногда продолжают расти дольше. В некоторых случаях ваш педиатр может направить к специалисту по детской гемангиоме, имеющему опыт
детская дерматология, гематология-онкология, отоларингология или
пластическая хирургия.
В некоторых случаях ваш педиатр может направить к специалисту по детской гемангиоме, имеющему опыт
детская дерматология, гематология-онкология, отоларингология или
пластическая хирургия.
К тому времени, когда ребенку исполняется 6-18 месяцев, большинство гемангиом начинают медленно улучшаться. В процессе, называемом «инволюция», гемангиома становится менее красной и более серой или беловатой, постепенно уплощается и сужается от центра кнаружи.
Каждый случай индивидуален. Большинство гемангиом перестают или почти перестают уплощаться и уменьшаться в размерах к 4–5 годам. |
Когда нужно лечить гемангиому?
Требуется ли лечение гемангиомы, зависит от возраста ребенка, места расположения гемангиомы и скорости ее роста, от того, становится ли она болезненной или шелушащейся, а также от риска возникновения медицинских осложнений для здоровья и благополучия ребенка. .
Есть 3 основные причины обращения:
Проблемы со здоровьем. В редких случаях и в зависимости от места расположения и скорости роста гемангиома может нарушать жизненно важные функции. Гемангиомы возле глаз, носа или рта ребенка, например, могут повлиять на способность ребенка хорошо видеть, есть, дышать или слышать. В редких случаях внутри тела разрастаются гемангиомы, что может потребовать визуализации.
Повреждение кожи. Иногда кожа на поверхности гемангиомы разрывается и превращается в открытую рану (называемую язвой), которая может привести к кровотечению, инфекции или рубцеванию.
Постоянные изменения кожи . Изменения текстуры или цвета кожи могут сохраняться даже после исчезновения гемангиомы. Это может вызывать беспокойство, особенно при гемангиомах на лице ребенка. Большие гемангиомы на чертах лица, таких как нос или губа, также могут исказить рост.

Какие виды лечения доступны при гемангиомах?
Если гемангиома ребенка может вызвать проблемы, лекарства можно наносить непосредственно на кожу или принимать внутрь.Цель состоит в том, чтобы не допустить их увеличения в период быстрого роста или заставить их быстрее сокращаться. В некоторых случаях возможны лазерные процедуры или хирургическое вмешательство, хотя обычно этого избегают в раннем младенчестве, чтобы избежать повышенного риска анестезии.
Системное лечение
Пропранолол , бета-блокатор, используемый в течение многих лет для лечения высокого кровяного давления, в настоящее время обычно назначают внутрь в качестве эффективного средства лечения проблемных гемангиом.Чтобы избежать возобновления роста, педиатр может порекомендовать продолжить терапию до первого дня рождения вашего ребенка. Препарат следует использовать под тщательным наблюдением вашего лечащего врача, чтобы следить за возможными побочными эффектами и осложнениями.
Пероральные стероиды в значительной степени заменены более безопасными и эффективными вариантами, но все еще используются в отдельных случаях, определенных поставщиком медицинских услуг.
Локальные методы лечения
Местные лекарства , наносимые непосредственно на кожу, могут использоваться при небольших поверхностных гемангиомах.Кремы или мази, отпускаемые по рецепту, содержащие бета-адреноблокаторы, являются наиболее эффективным вариантом местного лечения, помогающим остановить рост, а иногда и уменьшить и исчезнуть гемангиомы. В некоторых случаях стероидные кремы могут быть назначены при более мелких и тонких гемангиомах.
Инъекции стероидов можно вводить непосредственно в гемангиому, чтобы замедлить ее рост. Это лучше всего подходит для небольших локализованных гемангиом.
Другие методы лечения
Хирургия обычно рассматривается только для небольших гемангиом в областях, где они могут вызвать проблемы, или для небольших гемангиом с поврежденной кожей.
 Поскольку после операции всегда остается шрам — и поскольку большинство гемангиом со временем проходят, раннее хирургическое вмешательство рекомендуется только в небольшом количестве случаев. Хирургия также может восстановить лишнюю кожу или рубцы, оставленные гемангиомой, но обычно откладывается до тех пор, пока ребенку не исполнится 3–5 лет.
Поскольку после операции всегда остается шрам — и поскольку большинство гемангиом со временем проходят, раннее хирургическое вмешательство рекомендуется только в небольшом количестве случаев. Хирургия также может восстановить лишнюю кожу или рубцы, оставленные гемангиомой, но обычно откладывается до тех пор, пока ребенку не исполнится 3–5 лет.Лазерное лечение может быть полезно в некоторых случаях для остановки кровотечения или для лечения гемангиом с открытыми язвами. Они также могут помочь удалить некоторые покраснения или изменения текстуры, которые могут остаться после улучшения гемангиомы.
Помните:
Обратитесь к педиатру, если вы заметили что-либо, развивающееся на коже вашего ребенка. Первые несколько посещений вашего малыша здоровыми детьми также являются прекрасным временем, чтобы воспитать его. Немногие гемангиомы вызывают какие-либо проблемы, и большинство проходят сами по себе. Но своевременная оценка, мониторинг и лечение, когда это необходимо, могут помочь обеспечить минимальное воздействие проблемных гемангиом на вашего ребенка.
Дополнительная информация:
Информация, содержащаяся на этом веб-сайте, не должна использоваться вместо медицинской помощи и рекомендаций вашего педиатра.Ваш педиатр может порекомендовать лечение по-разному, исходя из индивидуальных фактов и обстоятельств.
Капиллярная мальформация | Johns Hopkins Medicine
Что такое CM?
Капиллярная мальформация (CM) — это тип сосудистой аномалии, которая представляет собой аномалию или заболевание сосудистой системы в венах или артериях.
CM широко известны как пятна портвейна. Они выглядят как розовый, красный или фиолетовый участок кожи и встречаются у 1 из 300 новорожденных.КМ присутствуют при рождении и могут возникать на любом участке кожи.
КМ у взрослого человека развивается очень редко. Сначала эти пятна могут быть светлыми, но со временем могут стать темнее. У взрослых CMs могут утолщаться и образовывать бугорки или «пузырьки», которые иногда могут кровоточить.
У взрослых CMs могут утолщаться и образовывать бугорки или «пузырьки», которые иногда могут кровоточить.
CM возникает, когда кожа, содержащая кровеносные сосуды, имеет дополнительные кровеносные сосуды близко к поверхности кожи.
© Элеонора Бейли
Как диагностируются CM?
Врач диагностирует КМ, исследуя отметку и задавая вопросы об истории болезни пациента.Для простых КМ другие визуализационные исследования не нужны для их диагностики.
При расположении на лбу или верхней части лица КМ могут быть связаны с состоянием, называемым синдромом Стерджа-Вебера. Младенцы с CM в этом месте подвержены риску заболеваний глаз и головного мозга. Им необходимо пройти обследование у офтальмолога. Они также должны быть осмотрены неврологом, который может назначить тест, называемый электроэнцефалограммой (ЭЭГ), чтобы посмотреть на мозговые волны, или МРТ.
Невус симплекс — это тип КМ, который проявляется в виде бледно-розовых пятен с перистыми краями на веках, на лбу между бровями или по бокам носа у новорожденных.Их обычно называют «укусом аиста» или «поцелуями ангела». Простые невусы увядают в первые несколько лет жизни. Когда они появляются на затылке, они не исчезают, но вскоре покрываются волосами.
На теле, чаще всего на ногах, простой невус может иногда находиться поверх более глубоких сосудистых родинок, таких как венозные мальформации, лимфатические мальформации или артериовенозные мальформации. МРТ или магнитно-резонансная ангиография (МРА) необходимы, чтобы увидеть области под КМ и получить изображение кровеносных сосудов в сосудистой родинке.КТ используется, чтобы увидеть, произошел ли какой-либо рост кости в этой области.
Как относятся к CM?
Большинство КМ нельзя вылечить, но есть способы лечить и управлять этим состоянием.
Когда КМ возникают с другими сосудистыми родинками под кожей, в группу лечения часто входят интервенционные радиологи (врачи, которые могут читать изображения и сканирование вашего тела и предлагать лечение пораженных кровеносных сосудов), хирурги общего профиля или пластические хирурги, дерматологи и иногда гематологи и генетики.
Если CM влияет только на кожу, дерматолог — врач, специализирующийся на коже, волосах и ногтях — проведет лечение с помощью лазера.
Лазеры являются наиболее распространенным методом лечения КМ. При появлении утолщения, шишек или кровотечения может потребоваться операция. Лазерное лечение можно начинать в раннем младенчестве. У детей младшего возраста реакция на лазерное лечение часто лучше, чем у взрослых.
Проводятся исследования, чтобы выяснить, могут ли лекарства улучшить реакцию на лазерное лечение.Есть несколько сообщений о лечении, которое сочетает в себе лекарство под названием сиролимус (также известный как рапамицин) с лечением импульсным лазером на красителях (PDL).
PDL — это золотой стандарт лечения РМ, позволяющий осветлить цвет родинки. Лазер проходит только через верхний слой кожи, поэтому более глубокие кровеносные сосуды не обрабатываются.
Для получения наилучших результатов необходимо множество процедур с PDL, которые обычно проводятся с интервалом в 4–12 недель. Как только будет достигнут хороший результат лазерного лечения, через несколько лет потребуется некоторое обслуживание или «ретушь», поскольку цвет может снова потемнеть со временем.
PDL может осветлить большинство CM до 50–90 процентов от их первоначального цвета. Очень немногие из них полностью исчезнут после лазерного лечения.
PDL дает наилучшие результаты при лечении головы и шеи. Реакция на руки и ноги часто не так хороша, и часто требуется больше процедур, чтобы получить наилучшие возможные результаты.
Перед лазерной обработкой на пораженную область можно нанести обезболивающий крем местного действия (местный анестетик).
Некоторым маленьким детям с большими КМ требуется кратковременная общая анестезия для лечения PDL.Большинство КМ малого и среднего размера могут лечиться в офисе опытными врачами без необходимости применения седативных препаратов.
Операция может быть рекомендована при чрезмерном разрастании тканей, таких как лишняя кость или кожа. Это не обычное дело. Когда это происходит, обычно это происходит у взрослых или связано с другой, более глубокой сосудистой мальформацией.
Это не обычное дело. Когда это происходит, обычно это происходит у взрослых или связано с другой, более глубокой сосудистой мальформацией.
Если наблюдается чрезмерный рост жира, его иногда можно удалить с помощью процедуры, называемой липэктомией с отсасыванием. В случае излишков на лице операция может помочь улучшить симметрию и внешний вид.
Капиллярные мальформации
Как выглядят капиллярные мальформации?
Капиллярные мальформации выглядят розовыми, красными или пурпурными из-за увеличенного количества и размера (диаметра) вовлеченных кровеносных сосудов по сравнению с нормальными капиллярами кожи. По мере роста вашего ребенка пораженные кровеносные сосуды могут продолжать увеличиваться и утолщаться. Это приведет к потемнению цвета поражения. Со временем скопления крошечных расширенных венул (небольших сосудов, которые собирают кровь из капиллярных соединений и соединяются, образуя вены) могут придать коже бугристый вид.Степень и продолжительность утолщения кожи сильно различаются. Это может быть отложено до раннего или среднего возраста.Как диагностируются пороки развития капилляров?
Большинство пороков развития капилляров диагностируется только на основании анамнеза и физического осмотра. Иногда требуется визуализация с помощью ультразвукового исследования или магнитно-резонансной томографии (МРТ), чтобы исключить похожие или родственные состояния.Каковы возможные осложнения?
Пороки развития капилляров могут быть связаны с разрастанием подлежащих мягких тканей или костей.Цвет поражения лица может потемнеть. Кожа лица также может со временем утолщаться и образовывать узелки (становиться «бугорками»). Могут развиваться воспалительные поражения, называемые пиогенными гранулемами, которые часто кровоточат.
Когда капиллярная мальформация затрагивает лоб и / или верхнее веко, могут возникать аномалии глаза и / или мозга (синдром Стерджа-Вебера). Все очаги вокруг глаза следует регулярно обследовать на предмет глаукомы.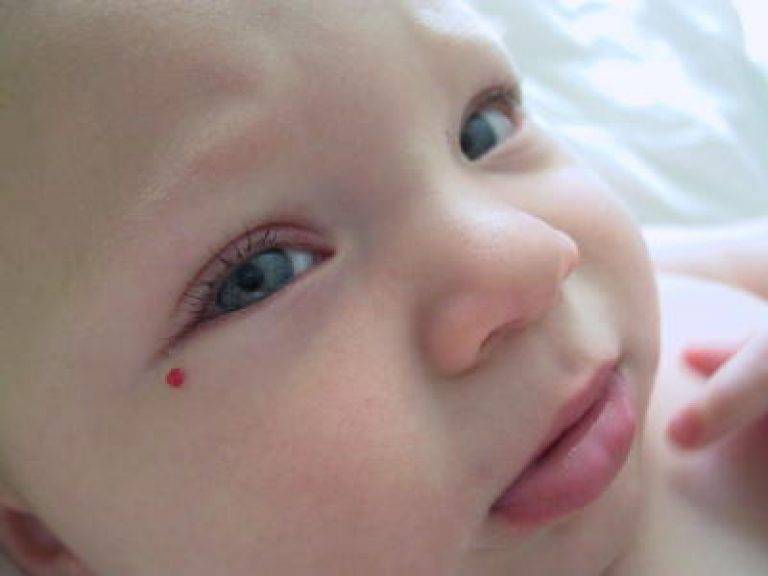 Магнитно-резонансная томография (МРТ) может использоваться, чтобы определить, есть ли какие-либо изменения в головном мозге, связанные с синдромом Стерджа-Вебера.
Магнитно-резонансная томография (МРТ) может использоваться, чтобы определить, есть ли какие-либо изменения в головном мозге, связанные с синдромом Стерджа-Вебера.
Капиллярные мальформации кожи непосредственно над позвоночником могут быть связаны с аномалиями позвоночника. Это может включать фиксацию спинного мозга. Эти пороки развития следует исследовать с помощью УЗИ или МРТ позвоночника.
Как лечить капиллярные мальформации?
Для лечения пороков развития капилляров используются несколько подходов.
Лазерная терапия с использованием импульсного лазера на красителях — это стандартное лечение капиллярных мальформаций на лице.Цель лечения — предотвратить утолщение поражений со временем. Еще одна цель — облегчить порок развития капилляров. Многие поражения значительно светлеют после нескольких процедур. Очень немногие пороки развития исчезают полностью. Обычно результаты лазерного лечения лучше на лице, чем на туловище или конечностях. Более глубокие сосуды не реагируют так же хорошо, как сосуды вблизи или на поверхности кожи. Количество необходимых процедур зависит от размера и глубины уродства. Лечение обычно проводится с интервалом в два-три месяца.Используется местная анестезия и / или общая анестезия, поскольку процедура может быть болезненной. У детей предпочтение отдается общей анестезии.
Хирургические процедуры могут быть рассмотрены при слишком большом увеличении мягких тканей или костей. Хирургия и пересадка кожи могут быть рекомендованы, если кожа очень толстая и лазерная терапия не дает результатов.
В настоящее время нет эффективных вариантов лечения.
Каковы риски и побочные эффекты лечения?
Есть риски как для лазерной терапии, так и для хирургии.Риски импульсного лазера на красителях невелики, если лечение проводит опытный врач. В редких случаях могут появиться волдыри, приводящие к образованию рубцов. Также могут наблюдаться пигментные изменения, побеление или временное потемнение кожи. Даже при лечении лазером капиллярная мальформация может вернуться через несколько лет.
Даже при лечении лазером капиллярная мальформация может вернуться через несколько лет.
Риск хирургического вмешательства зависит от его типа. Общие риски хирургического вмешательства включают инфекцию, кровотечение и рубцевание. Риск пересадки кожи — потеря трансплантата.
Родинок: симптомы, причины, методы лечения
Обзор
Что такое родинки?
Есть две основные категории родинок — красные родинки и пигментные родинки. Красные родинки — это родинка сосудистого (кровеносного) типа. Пигментированные родинки — это участки, в которых цвет родинки отличается от цвета остальной кожи.
Что такое красные родинки?
Красные родинки — это цветные сосудистые (кровеносные) пятна на коже, которые появляются до или вскоре после рождения. Красные родинки возникают из-за разрастания кровеносных сосудов.
Какие бывают красные родинки?
Одним из распространенных видов сосудистых родинок является гемангиома . Обычно это безболезненно и безвредно, и его причина неизвестна. Цвет родинки возникает из-за обширного развития кровеносных сосудов на этом участке.
Клубничные гемангиомы (клубничный след, сосудистый невус, капиллярная гемангиома, простая гемангиома) могут появляться на любом участке тела, но чаще всего встречаются на лице, волосистой части головы, спине или груди. Они состоят из мелких, плотно упакованных кровеносных сосудов. Они могут отсутствовать при рождении и развиваться через несколько недель. Обычно они быстро растут, сохраняют фиксированный размер, а затем ослабевают. В большинстве случаев гемангиомы клубники исчезают к 9 годам. На месте гемангиомы может остаться небольшое изменение цвета или морщинистость кожи.
Кавернозные гемангиомы (кавернозная ангиома, кавернома) похожи на гемангиомы земляники, но расположены более глубоко.![]() Они могут выглядеть как красно-синяя губчатая масса ткани, наполненная кровью. Некоторые из этих поражений исчезают сами по себе, как правило, по мере приближения ребенка к школьному возрасту.
Они могут выглядеть как красно-синяя губчатая масса ткани, наполненная кровью. Некоторые из этих поражений исчезают сами по себе, как правило, по мере приближения ребенка к школьному возрасту.
Винные пятна — плоские родинки от пурпурного до красного цвета, образованные расширенными кровеносными капиллярами. Эти родинки чаще всего встречаются на лице и могут различаться по размеру. Пятна от портвейна часто бывают стойкими (если не лечить) и могут со временем густеть или темнеть, что приводит к эмоциональному стрессу.
Пятна лосося (также называемые укусами аистов) появляются у 30–50 процентов новорожденных. Эти отметины представляют собой небольшие кровеносные сосуды (капилляры), которые видны сквозь кожу. Чаще всего они встречаются на лбу, веках, верхней губе, между бровями и на задней части шеи. Часто эти отметины исчезают по мере роста ребенка.
Что такое пигментные родинки?
Пигментные родинки — это отметины на коже, которые присутствуют при рождении. Знаки могут иметь цвет от коричневого или черного до голубоватого или сине-серого.
Какие бывают пигментные родинки?
Монгольские пятна обычно голубоватые и похожи на синяки. Они часто появляются на ягодицах и / или пояснице, но иногда также появляются на туловище или руках. Эти пятна чаще всего встречаются у людей с более темной кожей.
Пигментные невусы (родинки) — это наросты на коже, которые обычно бывают телесного, коричневого или черного цвета. Родинки могут появляться где угодно на коже, поодиночке или группами.
Врожденные невусы — это родинки, которые присутствуют при рождении.Примерно 1 из 100 человек рождается с одной или несколькими родинками. Эти родинки имеют несколько повышенный риск развития рака кожи, в зависимости от их размера. Врожденные невусы большего размера (> 20 см) имеют больший риск развития рака кожи, чем врожденные невусы меньшего размера. Все врожденные невусы должны быть обследованы лечащим врачом, и о любых изменениях в родинке следует сообщать.
Все врожденные невусы должны быть обследованы лечащим врачом, и о любых изменениях в родинке следует сообщать.
Пятна с молоком — это пятна светло-коричневого или светло-коричневого цвета, обычно овальной формы.Обычно они появляются при рождении, но могут развиться в первые несколько лет жизни ребенка. Пятна кофе с молоком могут быть нормальным типом родинки, но наличие нескольких пятен кофе с молоком размером более четверти может возникать при нейрофиброматозе (генетическое заболевание, вызывающее аномальный рост клеток нервной ткани) и других состояниях.
Симптомы и причины
Что вызывает пигментные родинки?
Причина появления пигментных родинок неизвестна.Однако количество и расположение меланина (вещества, определяющего цвет кожи) определяют цвет пигментированных родинок. Пятна кофе с молоком могут быть нормальным типом родинки, но наличие нескольких пятен кофе с молоком размером более четверти может возникать при нейрофиброматозе (генетическое заболевание, вызывающее аномальный рост клеток нервных тканей). Родинки возникают, когда клетки кожи растут кластерами, а не распространяются по коже. Эти клетки называются меланоцитами, и они производят пигмент, придающий коже естественный цвет.Родинки могут потемнеть после пребывания на солнце, в подростковом возрасте и во время беременности.
Каковы симптомы пигментных родинок?
Пигментированные родинки могут увеличиваться в размере по мере роста ребенка, менять цвет (особенно после пребывания на солнце и в подростковом возрасте по мере изменения уровня гормонов), становиться зудящими и иногда кровоточить.
Каковы симптомы красных родинок?
Симптомы красных родинок включают:
- Пятна на коже, которые появляются до или вскоре после рождения
- Красные высыпания или высыпания на коже
- Отметины на коже, напоминающие кровеносные сосуды
- Возможно кровотечение
- Кожа, которая может взломать
Диагностика и тесты
Как диагностировать красные родинки?
В большинстве случаев медицинский работник может диагностировать красную родинку по внешнему виду кожи. Более глубокие родинки могут быть подтверждены визуализирующими исследованиями, такими как МРТ, УЗИ, КТ или биопсия.
Более глубокие родинки могут быть подтверждены визуализирующими исследованиями, такими как МРТ, УЗИ, КТ или биопсия.
Как диагностируются пигментные родинки?
В большинстве случаев медицинские работники могут диагностировать родинки по внешнему виду кожи. При необходимости может быть выполнена биопсия кожи.
Ведение и лечение
Как лечат пигментные родинки?
В большинстве случаев лечение самих родинок не требуется.Однако, когда родинки действительно требуют лечения, это лечение зависит от типа родинки и связанных с ней состояний.
Большие или выступающие невусы, влияющие на внешний вид и самооценку, можно покрыть специальной косметикой.
Родинки могут быть удалены хирургическим путем, если они влияют на внешний вид или имеют повышенный риск рака.
Как лечить красные родинки?
Многие капиллярные родинки, такие как пятна лосося и клубничные гемангиомы, являются временными и не требуют лечения.При постоянных поражениях может быть полезна скрывающая косметика. Кортизон (пероральный или инъекционный) может уменьшить размер гемангиомы, которая быстро растет и препятствует зрению или жизненно важным структурам. В этих случаях экспериментально с некоторым успехом также использовались другие пероральные препараты.
Пятна от портвейна на лице можно вылечить в молодом возрасте с помощью желтого импульсного лазера на красителе для достижения наилучших результатов. Лечение родинок может помочь предотвратить психосоциальные проблемы, которые могут привести к появлению винных пятен.
Постоянные красные родинки можно вылечить с помощью следующих методов:
- Криотерапия (замораживание)
- Лазерная хирургия
- Удаление хирургическим путем
В некоторых случаях родимые пятна не лечат, пока ребенок не достигнет школьного возраста.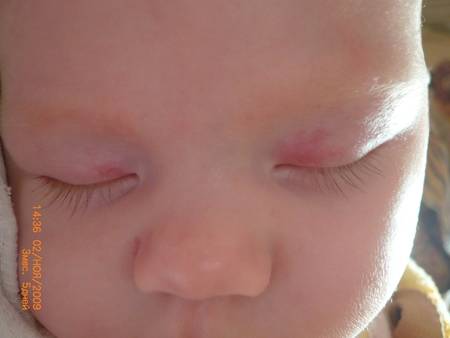 Однако родимые пятна лечат раньше, если они вызывают нежелательные симптомы или ставят под угрозу жизненно важные функции, такие как зрение или дыхание.
Однако родимые пятна лечат раньше, если они вызывают нежелательные симптомы или ставят под угрозу жизненно важные функции, такие как зрение или дыхание.
Профилактика
Можно ли предотвратить появление красных родинок?
В настоящее время не существует известного способа предотвратить появление красных родинок.
Можно ли предотвратить появление пигментных родинок?
Не существует известного способа предотвратить появление родинок. Людям с родинками следует использовать солнцезащитный крем хорошего качества на открытом воздухе, чтобы предотвратить осложнения.
Жить с
Каковы осложнения пигментных родинок?
Некоторые осложнения, связанные с пигментными родинками, могут включать психологические эффекты в случаях, когда родинка является заметной.Пигментированные родинки также могут представлять повышенный риск рака кожи.
Врач должен проверить любые изменения цвета, размера или текстуры невуса или другого кожного поражения. Немедленно обратитесь к врачу, если есть боль, кровотечение, зуд, воспаление или изъязвление врожденного невуса или другого кожного поражения.
Что такое сосудистая родинка? — Детский центр лечения расщелины и черепно-лицевой области — Детская больница Голизано
Детская больница Голизано / Центр расщелины и черепно-лицевой области / Сосудистое родимое пятно Каждый день многие дети — до одного из 10 — рождаются с каким-либо типом родинки (также называемой сосудистой аномалией). Родинки различаются по размеру и могут варьироваться по цвету от коричневого до синего до оттенков красного или розового. Хотя у некоторых детей родинка является незначительным недостатком, с которым они могут жить, 50-60% всех детей с родинкой потребуют лечения.
Родинки различаются по размеру и могут варьироваться по цвету от коричневого до синего до оттенков красного или розового. Хотя у некоторых детей родинка является незначительным недостатком, с которым они могут жить, 50-60% всех детей с родинкой потребуют лечения.
В Детской больнице Голизано нам повезло, что у нас есть группа специалистов в области дерматологии, детской хирургии, пластической хирургии, интервенционной радиологии и отоларингологии, которые регулярно встречаются для обсуждения наших пациентов с сосудистыми родинками.Вместе они изучают диагноз и составляют скоординированный план лечения.
По сути, существует два очень разных типа сосудистых родинок:
- Гемангиомы
- Сосудистые мальформации
Гемангиома
Гемангиомы — это доброкачественные (незлокачественные) опухоли, которые могут не проявляться при рождении, но обычно становятся видимыми в течение одной-четырех недель после рождения. Гемангиомы обычно возникают на голове или шее, но могут возникать где угодно, включая внутренние органы.Гемангиома будет быстро расти и меняться в течение первых 12 месяцев жизни, а затем «инволютивно» или регрессировать. Инволюция может длиться от трех до 10 лет. Обычно 70% гемангиом исчезают к 7 годам. Однако может потребоваться хирургическое или медицинское лечение, если гемангиома блокирует зрение или слух или мешает дыханию.
Сосудистые мальформации
Сосудистые мальформации — это доброкачественные (незлокачественные) образования. Эти поражения присутствуют при рождении и растут вместе с ребенком.В отличие от гемангиом, у сосудистых мальформаций нет быстрого цикла роста, за которым следует регресс — они продолжают медленно расти на протяжении всей жизни. Типы сосудистых мальформаций включают:
- Портвейн пятен. Эти родинки присутствуют при рождении, плоские и имеют розовый, фиолетовый или красноватый цвет. Они различаются по размеру и могут появляться на любом участке тела.
 Считается, что они связаны с недостаточностью нервного питания кровеносных сосудов. Они более поверхностны и поддаются лечению с помощью лазерной терапии.
Считается, что они связаны с недостаточностью нервного питания кровеносных сосудов. Они более поверхностны и поддаются лечению с помощью лазерной терапии. - Венозный. Часто путают с гемангиомой, эти пороки развития всегда будут расти, мягкие на ощупь, и цвет исчезает при сжатии. Чаще всего встречается на челюсти, щеке, языке и губах. Эти поражения имеют низкий кровоток и иногда могут быть инъецированы или склерозированы.
- Лимфатический. Образуется, когда избыток жидкости накапливается в лимфатических сосудах. Лимфатические мальформации очень трудно поддаются лечению, но доступны более новые инъекционные методы лечения.
- Артериовенозный. Возникает, когда ненормальное количество крови попадает в капиллярные русла и наполняет сосуды. Это поражения с высокой текучестью.
Причины сосудистых родинок
В настоящее время неизвестны причины или факторы риска развития сосудистых родинок. Некоторые первоначальные исследования показывают потенциальную генетическую связь, но на данный момент это неубедительно.
Лечение сосудистых родинок
Педиатр и лечащая бригада вашего ребенка будут работать с вами и вашим ребенком, чтобы определить потребности вашего ребенка и определить лучший курс лечения.Текущие варианты лечения включают:
- Стероидное лечение — Это может быть пероральный или инъекционный препарат.
- Лазерная хирургия — Особенно полезно при изъязвлениях или в сочетании с другими методами лечения.
- Хирургия —Хирургическое удаление поражения.
- Радиология — Для эмболизации или склероза.
- Комбинации вышеперечисленных
Вернуться на домашнюю страницу Центра лечения щелей и черепно-лицевой области
Капиллярно-сосудистая мальформация | DermNet NZ
Автор: Ванесса Нган, штатный писатель, 2003 г. Обновлено д-ром Амандой Окли, дерматологом, Гамильтон, Новая Зеландия, 2014 г.
Обновлено д-ром Амандой Окли, дерматологом, Гамильтон, Новая Зеландия, 2014 г.
Что такое пороки развития капиллярных сосудов?
Пороки развития капиллярных сосудов (телеангиэктатические невусы или невусы) иногда неправильно называют плоскими гемангиомами. Это не гемангиомы, а неправильные расширенные кровеносные сосуды кожи. Поражения не являются злокачественными и выглядят как пятна красного или пурпурного цвета кожи на любой части тела. Они всегда присутствуют при рождении, хотя со временем могут стать более очевидными.Они могут варьироваться по размеру от маленькой точки до иногда охватывающей целую конечность, и они растут пропорционально общему росту ребенка.
Типы пороков развития капиллярных сосудов
Двумя распространенными пороками развития капиллярных сосудов являются симплексный невус (пятно лосося) и винное пятно (невус flammeus).
Naevus simplex
Симплексный невус очень распространен и встречается примерно у 40% всех новорожденных. Обычно это небольшие плоские пятна розовой или красной кожи с плохо очерченными границами.Обычно они встречаются на затылке (укус аиста, эритема шеи), на лбу между бровями (поцелуй ангела) или на веках. Они становятся более яркими и заметными, когда ребенок плачет. Большинство поражений спонтанно исчезают в течение первого года жизни. Укусы аистов, как правило, более стойкие и в 50% случаев могут не измениться во взрослой жизни.
Патчи с лососем
Пятно от портвейна
Пятна от портвейна встречаются гораздо реже, чем пятна лосося, примерно 0%.3% новорожденных. Винное пятно обычно представляет собой большое плоское пятно фиолетовой или темно-красной кожицы с четко очерченными границами. При рождении поверхность пятна от портвейна плоская, но со временем становится неровной и часто становится более некрасивой. Чаще всего поражается лицо, хотя они могут возникать на любом участке тела. Там, где они есть, они обычно появляются на одной стороне тела с резкой границей посередине.
Некоторые пятна от портвейна могут со временем исчезнуть, но большинство из них остаются неизменными или могут даже стать более глубокими.Они не уменьшаются сами по себе и не исчезают самопроизвольно. Если пятно от портвейна затронуло лицо и шею, оно может серьезно повлиять на социальное, психологическое и экономическое развитие ребенка.
Пятна от портвейна
Сосудистые синдромы
Большинство капиллярно-сосудистых невусов не связаны с другими аномалиями. Однако есть некоторые редкие синдромы, которые могут проявляться с этим видом родинки:
Синдром Стерджа – Вебера также известен как энцефалотригеминальный ангиоматоз.Это ассоциация порока капиллярных сосудов, поражающая кожу, снабжаемую одной ветвью тройничного нерва лица, с дефектами нижележащих тканей. Это может привести к сморщенному мозгу, кальцификации внутри черепа, судорогам, менингеальной ангиоме и глазным аномалиям (глаукоме, атрофии зрительного нерва). Синдром Стерджа-Вебера возникает из-за соматической мутации в гене GNAQ.
Синдром Паркса-Вебера относится к ассоциации капиллярно-сосудистой мальформации с артериовенозной мальформацией.Родинка обычно бывает довольно большой. Это часто бледно-розовый, но также может быть ярко-красный цвет. Пораженная конечность теплее и длиннее другой стороны, хотя и нормальной формы. Возможно, вы почувствуете «трепет» из-за сильного кровотока через артериовенозную мальформацию. Врач, прослушивающий стетоскоп, может услышать свистящий звук или шум. Иногда происходит увеличение сердца, что может привести к сердечной недостаточности.
Синдром Клиппеля-Треноне относится к ассоциации капиллярно-сосудистой мальформации с венозной и лимфатической мальформацией.Поверхностное красное родимое пятно может быть маленьким или пятнистым, но заметным. Лимфатическая мальформация может содержать большие кисты, заполненные жидкостью (макрокистозные), или скопления более мелких (микрокистозные). Пораженная конечность шире и крупнее, чем другая сторона, а иногда и длиннее. Иногда пораженная конечность меньше другой. Синдром может осложняться тромбами (тромбофлебит), просачиванием лимфы, инфекциями (целлюлит), изъязвлением и кровотечением.
Иногда пораженная конечность меньше другой. Синдром может осложняться тромбами (тромбофлебит), просачиванием лимфы, инфекциями (целлюлит), изъязвлением и кровотечением.
Гиперкератотическая кожная капиллярно-венозная мальформация обычно поражает ткани вокруг глаза.Это может быть связано с сосудистыми мальформациями головного мозга, известными как «каверномы». Это заболевание наследуется как аутосомно-доминантная аномалия, затрагивающая половину детей пострадавшего человека. Это связано с мутацией в гене KRIT1.
Синдром Протея встречается очень редко и, как полагают, вызван аномальным геном-супрессором опухоли PTEN. Он имеет очень разные проявления, такие как увеличенные руки и ноги или одна сторона тела, различные родимые пятна, включая сосудистые мальформации, соединительнотканные невусы, эпидермальные невусы, аномалии черепа и жировые опухоли (липомы) под кожей и внутри.
Другие пороки развития капиллярных сосудов
Сетчатые сосудистые невусы тесно связаны с винными пятнами. Основное отличие состоит в том, что сетчатые невусы обычно самопроизвольно улучшаются, тускнея со временем.
Ретикулярный сосудистый невус
Ангиокератома циркумскриптум — это бородавчатое темно-красно-пурпурное поражение, которое чаще всего встречается на голени или стопе. Он часто покрыт грубыми чешуйчатыми участками кожи.Во многих случаях они присутствуют при рождении, но могут также развиться в детстве или во взрослом возрасте. Ангиокератомы — это безвредные поражения, обычно не требующие лечения. По косметическим причинам или из соображений возможной меланомы может быть выполнено хирургическое удаление или лазерная терапия.
Ангиокератома циркумскриптум
В чем причина мальформации капиллярных сосудов?
В настоящее время известно, что пороки развития капиллярных сосудов связаны с генетическими аномалиями и часто являются семейными.Исследователи обнаружили мутацию в гене GNAQ на хромосоме 9q21 у подавляющего большинства пациентов с винными пятнами и синдромом Сурджа-Вебера [2].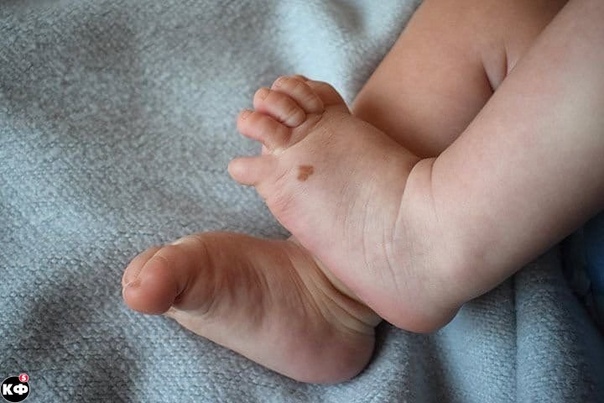
Какие расследования следует провести?
Пороки развития капиллярных сосудов обычно диагностируются клинически, и при большинстве плоских поражений исследования не требуются. Однако, когда есть неуверенность в диагнозе или поражении подлежащих тканей, часто выполняется ультразвуковое сканирование.Характерно, что сосудистая мальформация включает кровеносные сосуды, расположенные в нормальной фоновой ткани.
В более сложных случаях может потребоваться проведение магнитно-резонансной томографии (МРТ) или ангиографии, чтобы помочь спланировать лечение.
Что такое лечение мальформации капиллярных сосудов?
Пятна от лосося не требуют лечения, в то время как лечение пятен портвейна зависит от участка тела, степени и характера поражения. В прошлом косметическое покрытие было лучшим советом для пострадавших, но теперь многие из них можно успешно удалить или улучшить их внешний вид с помощью лазерной обработки.По возможности, совет специалиста и направление на лечение лучше всего проводить до поступления в школу.
Импульсный лазер на красителе (PDL), по-видимому, является предпочтительным средством для лечения большинства винных пятен. Примерно на 40–45% улучшается как минимум на 75% после 5–25 процедур. Некоторые поражения, которые не реагируют на PDL, могут улучшиться при лечении другими типами лазера.
Капиллярные сосудистые мальформации могут кровоточить после незначительной травмы, и иногда кровотечение бывает трудно остановить, несмотря на давление.Это необычно.
Сложные синдромы требуют тщательной оценки, часто группой специалистов, в которую могут входить детский дерматолог, педиатр, радиолог, пластический хирург и / или сосудистый хирург. В редких случаях могут потребоваться следующие меры:
- Компрессионные чулки или перевязки для уменьшения отека и защиты от травм
- Аспирин и иногда антикоагулянты, такие как варфарин, для предотвращения образования тромбов
- Резекция или перевязка аномальных кровеносных сосудов
- Склеротерапия для лечения варикоза
- Операция по укорачиванию кости, если конечность более чем на 2 см длиннее пары
- Ампутация очень ненормального пальца (пальца или большого пальца) или конечности
Пероральный сиролимус (который ингибирует ангиогенез) изучается в качестве потенциального лекарственного средства для лечения тяжелых сосудистых мальформаций, но может иметь значительные побочные эффекты [1].


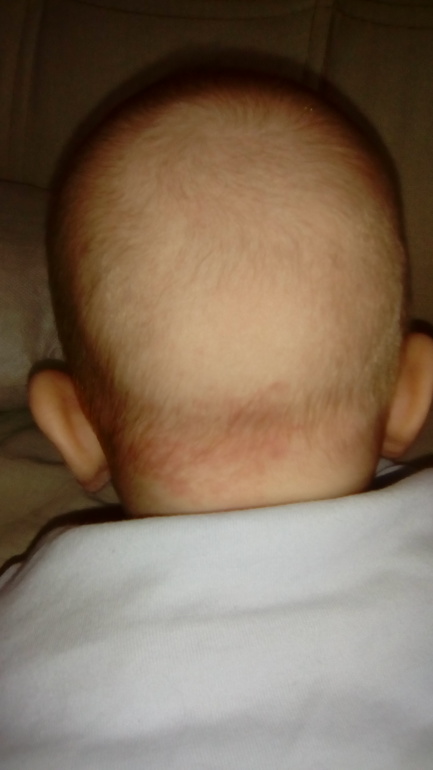 Они могут иметь голубоватый оттенок и напоминать синяки. Некоторые вызывают опухание кожи.
Они могут иметь голубоватый оттенок и напоминать синяки. Некоторые вызывают опухание кожи.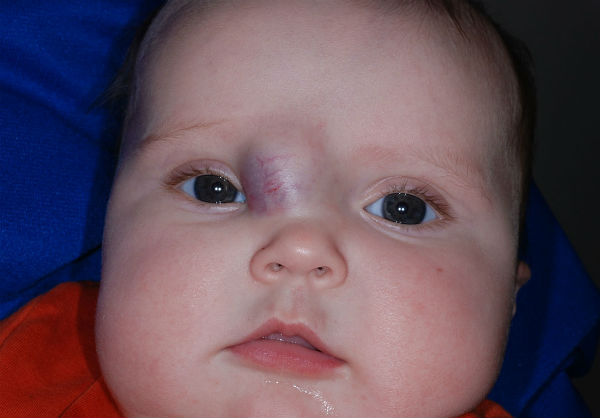
 Поскольку после операции всегда остается шрам — и поскольку большинство гемангиом со временем проходят, раннее хирургическое вмешательство рекомендуется только в небольшом количестве случаев. Хирургия также может восстановить лишнюю кожу или рубцы, оставленные гемангиомой, но обычно откладывается до тех пор, пока ребенку не исполнится 3–5 лет.
Поскольку после операции всегда остается шрам — и поскольку большинство гемангиом со временем проходят, раннее хирургическое вмешательство рекомендуется только в небольшом количестве случаев. Хирургия также может восстановить лишнюю кожу или рубцы, оставленные гемангиомой, но обычно откладывается до тех пор, пока ребенку не исполнится 3–5 лет.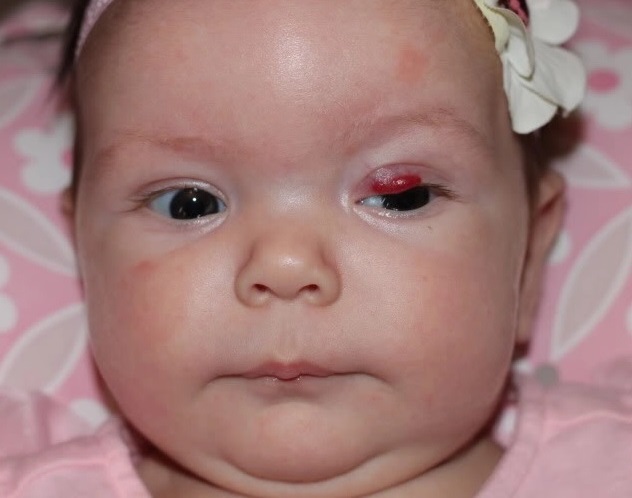 Считается, что они связаны с недостаточностью нервного питания кровеносных сосудов. Они более поверхностны и поддаются лечению с помощью лазерной терапии.
Считается, что они связаны с недостаточностью нервного питания кровеносных сосудов. Они более поверхностны и поддаются лечению с помощью лазерной терапии.