Переводной экзамен по биологии 8 класс.Тест- ФГОС.
ПЕРЕВОДНОЙ ЭКЗАМЕН ПО БИОЛОГИИ 8 КЛАСС
МБОУ «Ново – Павловская СОШ»
ученика (-цы) ____________________________________________________
за 2015-2016 уч. год
Вариант 4
Выбери один правильный ответ(1-15)
1.Кто из великих ученых создал вакцину.
1) И.И.Мечников 2) Луи Пастер 3) И.П. Эрлих 4) И.П.Павлов
2.Какая ткань организма человека образует многоядерные волокна?
1) эпителиальная 2) соединительная 3) мышечная 4) нервная
3.В каком органе человека происходит фильтрация крови?
1) сердце 2) лёгкое 3) матка 4) почки
4. Как человек может заразиться гриппом?
1) половым путём 2) воздушно – капельным 3) пищевым 4) через одежду больного.
5.Кровь движется с наименьшей скорость в
1) артериях 2) венах 3) аорте 4) капиллярах
6. Какой фермент требуется для переваривания углеводов в продуктах?
Какой фермент требуется для переваривания углеводов в продуктах?
1) пепсин 2) липаза 3)птиалин 4) трипсин
7. Из за недостатка, какого вещества у человека может возникнуть цинга? 1) инсулина 2) тироксина 3) витамина. С 4) кальция
8.Какие кости скелета человека соеденины подвижно?
1) мозгового отдела черепа 2) плечевая и локтевая 3) шейные позвонки 4) пяточная
9. Какова функция хрусталика?
1) поддержание формы глазного яблока 3) пореломление световых лучей
2) преобразование светового раздражения 4) проведение нервного импульса
10.Какой отдел позвоночника человека образован наибольшим числом позвонков?
1) шейный 2) грудной 3) поясничный 4) крестцовый
11.Свёртывание крови обеспечивают
1) эритроциты 2) лейкоциты 3) тромбоциты 4) антитела
12.Какое заболевание возникает у детей, испытывающих недостаток солей кальция и фосфора в питании?
1) рахит 2) цинга 3) анемия 4) куриная слепота
13.К какой группе безусловных рефлексов относят мигание?
1) оборонительных ( защитных) 2) пищевых 3) половых 4) поисковых
14. Головной мозг – это
Головной мозг – это
1) ткань 2) орган 3) система органов 4)организм
15.Какая кость НЕ входит в состав скелета свободной верхней конечности
1) локтевая кость 2) лучевая кость 3) плечевая кость 4) большая берцовая кость
Задания с выбором три верных ответа из шести
16.Что из перечисленного относится к характеристикам эритроцитов?
1) имеют форму двояковогнутого диска
2) крупные бесцветные клетки
3) образуются в костном мозге
4) принимают участие в свёртывании крови
5) переносят кислород и углекислый газ
6) содержат белок фибриноген
17.Какие особенности приобрёл человек в связи с прямохождением
1) уменьшился волосяной покров
2) стопа приобрила сводчатую форму
4) верхние конечности освободились
5)таз расширился, его кости срослись
6) большой палец руки стал противоположен остальным
18.Компанентами малого круга кровообращения являются
1) аорта 2) верхняя и нижняя полые вены 3) лёгочные артерии 4) лёгочные вены
5) правое предсердие 6) правый желудочек
19. Установите соответствие между анализаторами и их особенностями
Установите соответствие между анализаторами и их особенностями
ОСОБЕННОСТИ АНАЛИЗАТОРЫ
А) рецепторы расположены на пальцах 1) осязательный
в коже губ и ладонях 2) обонятельный
Б) воспринмает запахи
В) рецепторы расположены в слизистой оболочке верхних носовых ходов
Г) воспринимает форму, величену, плотность и температуру.
20. Установите правильную последовательность отделов пищеварительной системы человека, начиная с ротовой полости.
1) толстый кишечник 2) желудок 3) пищевод 4) тонкий кишечник 5) 12 – перстная кишка 6) глотка.
21.Какую роль играют слюнные железы в пищеварении человека?
Укажите не менее трёх функций.
22.Вставьте в текст «Строение зубов» пропущенные термины.
СТРОЕНИЕ ЗУБОВ
Каждый зуб имеет корень, сидящий в ячейке челюстной кости, ______(А), прикрытую десной , и коронку . Зуб состоит из плотного вещества — _______(Б), а его коронку прикрывает ещё более плотное вещество — ______(В).
ПЕРЕЧЕНЬ ТЕРМИНОВ
1) зубная эмаль 2) пульпа 3)пульпит 4)шейка 5) костная лунка 6) дентин 7) кариес 8)железа/.
БИ-1321-techno
ГИА–9 | БИОЛОГИЯ | (1321 – 13/14) |
Часть 3
Для ответов на задания С1–С3 используйте бланк ответов № 2. Запишите сначала номер задания (С1, С2, С3), затем ответ к нему. Ответы записывайте чётко и разборчиво.
C1 Объясните, почему питательные бульоны можно пить, но нельзя вводить непосредственно в кровь тяжелобольному человеку. Приведите два объяснения.
Прочитайте текст «Конкуренция и паразитизм» и выполните задание
C2.
КОНКУРЕНЦИЯ И ПАРАЗИТИЗМ
Между организмами разных видов, составляющими тот или иной биоценоз, складываются взаимовредные, взаимовыгодные, выгодные для одной и невыгодные или безразличные для другой стороны и другие взаимоотношения.
Одной из форм взаимовредных биотических взаимоотношений между организмами является конкуренция. Она возникает между особями одного или разных видов вследствие ограниченности ресурсов среды. Учёные различают межвидовую и внутривидовую конкуренцию.
Межвидовая конкуренция происходит в том случае, когда разные виды организмов обитают на одной территории и имеют похожие потребности в ресурсах среды. Это приводит к постепенному вытеснению одного вида организмов другим, имеющим преимущества в использовании ресурсов. Например, два вида тараканов – рыжий и чёрный – конкурируют друг с другом за место обитания – жилище человека. Это ведёт к постепенному вытеснению чёрного таракана рыжим, так как у последнего более короткий жизненный цикл, он быстрее размножается и лучше использует ресурсы.
Внутривидовая конкуренция имеет более острый характер, чем межвидовая, так как у особей одного вида потребности в ресурсах всегда одинаковы. В результате такой конкуренции особи ослабляют друг друга, что ведёт к гибели менее приспособленных, то есть к естественному отбору. Внутривидовая конкуренция, возникающая между особями одного вида за одинаковые ресурсы среды, отрицательно сказывается на них. Например, берёзы в одном лесу конкурируют друг с другом за свет, влагу и минеральные вещества почвы, что приводит к их взаимному угнетению и самоизреживанию.
Внутривидовая конкуренция, возникающая между особями одного вида за одинаковые ресурсы среды, отрицательно сказывается на них. Например, берёзы в одном лесу конкурируют друг с другом за свет, влагу и минеральные вещества почвы, что приводит к их взаимному угнетению и самоизреживанию.
Одной из форм полезно-вредных биотических взаимоотношений между организмами является паразитизм, когда один вид – паразит – использует другой – хозяина – в качестве среды обитания и источника пищи, нанося ему
вред. Организмы-паразиты в процессе эволюции выработали приспособления к паразитическому образу жизни. Например, многие виды
© 2013 Федеральная служба по надзору в сфере образования и науки РФ
Остеопороз у женщин: профилактика и лечение uMEDp
В статье отражены факторы, предрасполагающие к развитию остеопороза, среди которых одним из наиболее значимых является дефицит кальция, определяющего жесткость и механическую прочность скелета. Своевременная диагностика и лечение, включающее назначение препаратов кальция, магния, витаминов, способствуют снижению риска возникновения остеопороза и его осложнений.
Остеопороз (ОП) – это многофакторное, прогрессирующее нарушение формирования скелета, характеризующееся уменьшением костной массы, изменением микроархитектоники кости и приводящее к повышению риска переломов [1]. Внимание к проблеме остеопороза вызвано высокой распространенностью среди населения как самого заболевания, так и его последствий – переломов конечностей и позвоночника, которые могут приводить к временной или стойкой нетрудоспособности, ограничению подвижности пациента, снижению качества жизни [2, 3].
Развитие ОП у взрослого человека обусловлено возникновением дисбаланса между основными факторами, поддерживающими нормальное состояние костной ткани. Первым из них является пиковая костная масса, или максимальное количество костной ткани, которого человек может достичь в своей жизни. Как правило, костная масса является наиболее высокой в возрасте 17–30 лет, когда доминируют процессы костеобразования. Вторым фактором является скорость потери костной массы, а также нарушение процессов ее обновления, или ремоделирования.
Важнейшим минеральным компонентом костной ткани, определяющим жесткость и механическую прочность скелета, является кальций, точнее соли кальция, которые связаны с белками органического матрикса, состоящего из коллагеновых волокон и других белков, синтезируемых остеобластами, или белков, поступающих из крови [7, 8]. Механизмы положительного влияния кальция на костную ткань многообразны. Кальций снижает скорость костного ремоделирования, способствует пролиферации и дифференцировке остеобластов, участвует в образовании и секреции инсулиноподобного фактора роста, запускает каскад процессов костного моделирования, вовлекая в него кальцитриол и ростовые факторы, оптимизирует костный метаболизм [9, 10]. В человеческом организме находится около 1000 г кальция, из них около 99% содержится в скелете в форме гидроксиапатита, а 0,5–1% – во внеклеточной жидкости и мягких тканях.
В человеческом организме находится около 1000 г кальция, из них около 99% содержится в скелете в форме гидроксиапатита, а 0,5–1% – во внеклеточной жидкости и мягких тканях.
Для усвоения кальция необходим магний, который является одним из 12 основных структурных химических элементов организма и незаменимым элементом триады «кальций – магний – фосфор», регулирующим костный обмен. Магний усваивается легче, чем кальций, и способствует проникновению последнего внутрь клетки, а также удержанию и сохранению кальция в костной ткани. При недостатке магния возможно накопление кальция не в костях, а его отложение в суставах, в желчном пузыре, почках в виде кальций-оксалатных камней. В клетках содержится около 40% от общего количества магния, 60% его находится в костной ткани. Ежедневная потребность в магнии у женщин составляет 320 мг [11].
Обмен кальция также тесно взаимосвязан с обменом фосфора, и вместе с кальцием соединения фосфора составляют основу твердого вещества кости [11, 12]. В организме взрослого человека содержится около 670 г фосфора (1% массы тела), который необходим для образования костей и клеточного энергетического обмена, при этом около 90% фосфора, подобно кальцию, находится в скелете. В костях фосфор в основном представлен труднорастворимым фосфатом кальция (2/3) и растворимыми соединениями (1/3). Во многом аналогично кальцию, при недостаточном поступлении фосфора с пищей организм начинает расходовать фосфор костей скелета, в результате чего кости теряют свою прочность и упругость. Чрезмерное же потребление фосфора вызывает нарушения обмена кальция, приводит к выводу кальция из костной ткани. Фосфор активизирует всасывание ионов кальция в кишечнике. Суточная потребность в фосфоре у взрослых составляет 1600 мг в сутки, у детей – 1500–1800 мг в сутки [13].
В организме взрослого человека содержится около 670 г фосфора (1% массы тела), который необходим для образования костей и клеточного энергетического обмена, при этом около 90% фосфора, подобно кальцию, находится в скелете. В костях фосфор в основном представлен труднорастворимым фосфатом кальция (2/3) и растворимыми соединениями (1/3). Во многом аналогично кальцию, при недостаточном поступлении фосфора с пищей организм начинает расходовать фосфор костей скелета, в результате чего кости теряют свою прочность и упругость. Чрезмерное же потребление фосфора вызывает нарушения обмена кальция, приводит к выводу кальция из костной ткани. Фосфор активизирует всасывание ионов кальция в кишечнике. Суточная потребность в фосфоре у взрослых составляет 1600 мг в сутки, у детей – 1500–1800 мг в сутки [13].
Необходимыми для формирования костной ткани, связок и хрящей являются цинк и кремний, недостаточное поступление этих микроэлементов в организм может приводить к остеопорозу. Цинк совместно с витамином D способствует минерализации костной ткани посредством стимуляции синтеза дезоксирибонуклеиновой кислоты (ДНК) в костных клетках [14, 15].
С минеральным обменом костной ткани тесно связан обмен витамина D, который существует в двух активных формах: эргокальциферол (витамин D2) и холекальциферол (витамин D3). Основная функция витамина D заключается в увеличении поступления кальция и фосфора в организм из кишечника и уменьшении потери этих веществ с мочой через почки. Витамин D запускает процесс синтеза белков, что, в свою очередь, способствует росту скелета, минерализации костей и зубов и укреплению мышц [11, 16, 17]. Он оказывает выраженное стимулирующее действие на иммунную систему, что определяет сопротивляемость организма по отношению к различным патологическим агентам.
Дефицит витамина D во время беременности может стать причиной врожденного рахита у новорожденных, рахита в младенческом возрасте, особенно если ребенок находится исключительно на грудном вскармливании. Прием витамина D во время беременности с профилактической целью приводит к повышению концентрации кальция в сыворотке новорожденных, увеличению их веса и роста на первом году жизни [15, 18, 19]. Потребность в витамине D составляет: в возрасте 19–50 лет – 200 МЕ, 51–70 лет – 400 МЕ, 71 года и старше – 600 МЕ [20, 21].
Потребность в витамине D составляет: в возрасте 19–50 лет – 200 МЕ, 51–70 лет – 400 МЕ, 71 года и старше – 600 МЕ [20, 21].
Характер и интенсивность костного ремоделирования также в значительной степени зависят от состояния гормонального баланса в организме, в том числе от уровня половых стероидов [22]. После овариоэктомии, при аменорее, при различных нарушениях полового развития дефицит эстрогенов приводит у молодых девушек к нарушению созревания скелета, а у женщин – к потере костной массы. Это особенно важно в периоде климактерия [23, 24], когда на фоне возрастных изменений, связанных со снижением продукции стероидных гормонов, в организме преобладают инволюционные процессы, а в костной ткани – процесс резорбции.
Изучение вопроса о влиянии гормональной контрацепции на состояние костной ткани показало, что при применении медроксипрогестерона ацетата наблюдается тенденция к снижению костной массы вследствие гипоэстрогении [25, 26], в то время как комбинированные оральные контрацептивы оказывают положительное влияние на минеральную плотность костей [27].
Кальциевый гомеостаз в течение беременности – сложный процесс, который характеризуется отрицательным балансом костного метаболизма: увеличением уровня маркеров костной резорбции и снижением минеральной плотности костной ткани [28]. Статистически значимое увеличение уровня маркеров костной резорбции отмечается уже в ранние сроки гестации и достигает максимума к 38-й неделе [29, 30]. Высокая потребность в кальции в период беременности связана с формированием костной системы плода, которому ежедневно необходимо около 240 мг кальция. С учетом потерь микроэлемента организмом женщины ежедневное поступление кальция должно составлять как минимум 940 мг. У беременных абсорбция кальция, его выделение с мочой приблизительно в два раза выше, чем у небеременных женщин, и в значительной мере зависит от возраста, числа родов, эндокринного статуса, особенностей питания, обмена веществ, наличия соматических заболеваний и других факторов [31–33]. Клинически значимая потеря костной массы встречается редко, но у многих женщин дефицит кальция может проявляться в виде парестезий, судорог, болей в костях, изменения походки в поздние сроки беременности, нарушения строения костной ткани зубов и др.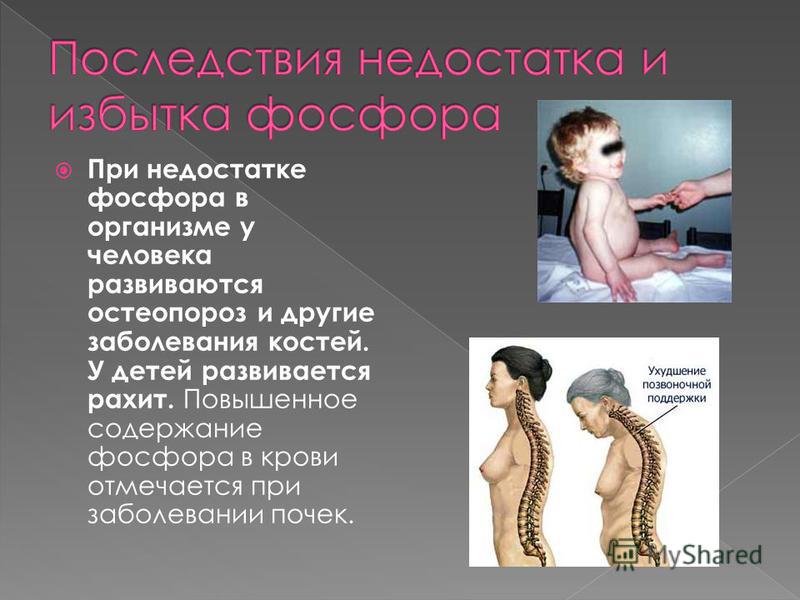 Риск развития ОП повышается, если течение беременности осложнилось повышением артериального давления и преэклампсией [34], что связано с развивающимся при этой патологии нарушением кальций-фосфорного обмена и обмена витамина D. Эти нарушения могут оказывать влияние на соответствующие виды обмена у плода и приводить к рождению детей с признаками гипокальциемии, гипофосфатемии, недостаточной минерализации костной ткани, склонности к рахиту или проявляться в период новорожденности [35, 36].
Риск развития ОП повышается, если течение беременности осложнилось повышением артериального давления и преэклампсией [34], что связано с развивающимся при этой патологии нарушением кальций-фосфорного обмена и обмена витамина D. Эти нарушения могут оказывать влияние на соответствующие виды обмена у плода и приводить к рождению детей с признаками гипокальциемии, гипофосфатемии, недостаточной минерализации костной ткани, склонности к рахиту или проявляться в период новорожденности [35, 36].
Период лактации характеризуется значительным ростом потребности в кальции и высоким риском потери костной ткани и развития ОП [33]. Длительность костного ответа зависит от длительности лактации, индивидуальных особенностей организма; костный ответ продолжается приблизительно 3–6 месяцев и прекращается после завершения периода грудного вскармливания. Средняя суточная потребность в кальции при беременности и лактации составляет 1200–1500 мг.
Во время беременности или лактации развитие ОП может быть обусловлено приемом медикаментов, а также некоторыми заболеваниями, патологическими состояниями, особенностями диеты и отсутствием адекватных физических нагрузок.
Результаты наблюдений за лабораторными животными, а также результаты обследований больных людей доказали, что ОП может развиться при длительном лечении гепарином [37–40], при этом достоверное снижение минеральной плотности костной ткани наблюдается у 30% пациентов, получающих гепарин более 1 месяца [41]. В исследованиях у животных было показано, что нефракционированный гепарин вызывает дозозависимую потерю массы решетчатой кости вследствие снижения скорости формирования и увеличения резорбтивной активности костной ткани. При этом препарат длительное время задерживается в костной ткани, то есть гепарин-ассоциированный ОП не является быстрообратимым состоянием [42].
В настоящее время для лечения и профилактики тромбозов у беременных, эмболии у женщин с искусственными сердечными клапанами, а также для предотвращения потери плода рекомендуется назначать низкомолекулярный гепарин. При его применении риск развития ОП ниже, чем при назначении обычного гепарина [43]; низкомолекулярный гепарин не проникает через плаценту и не оказывает отрицательного воздействия на развитие плода и новорожденного [44]. Тем не менее длительное применение и нефракционированного, и низкомолекулярного гепаринов повышает риск развития остеопении и ОП у женщин, принимающих эти препараты.
Тем не менее длительное применение и нефракционированного, и низкомолекулярного гепаринов повышает риск развития остеопении и ОП у женщин, принимающих эти препараты.
Повышенный риск ОП выявлен также у беременных, принимающих кортикостероиды, которые могут назначаться с целью подготовки и пролонгирования беременности. При наличии аутоиммунных нарушений, особенно системной красной волчанки, антифосфолипидного синдрома и/или антифосфолипидных антител, патогенетически обоснованным является назначение стероидов, нестероидных противовоспалительных средств, побочным эффектом терапии которыми является потеря костной ткани. При этом развитие остеопении и ОП возникает даже при применении глюкокортикоидов в низких дозах [45–47]. Наибольшая потеря костной ткани происходит в первые шесть месяцев лечения [48, 49]. В связи с этим женщинам, принимающим гепарин, кортикостероиды, нестероидные противовоспалительные средства в период подготовки и с конца I – начала II триместра беременности, а также при физиологически протекающей беременности должен быть рекомендован прием кальция и витамина D для профилактики и лечения ОП.
У мужчин и у женщин после 50 лет ежегодная потеря костной ткани составляет 0,5–1%. У женщин в любом возрасте, особенно на фоне дефицита эстрогенов, потеря костной ткани происходит преимущественно в трабекулярной кости, которая находится главным образом в телах позвонков, пяточных костях и метафизах длинных костей [50–52].
Индивидуальные модели потери костной массы могут варьировать, однако, как правило, скорость потери увеличивается в течение 5–10 лет после менопаузы. В течение первых лет менопаузы у женщин скорость потери трабекулярной кости возрастает до 3–5%, а кортикальной кости – до 1–3%. При этом общие потери могут составлять 15% пиковой массы кости, а в последующие годы достигать 30–40% [23, 53, 54]. Во время менопаузы происходит не только интенсивная потеря костной массы, но и изменение внутренней архитектоники кости с истончением остеоидных структур, перфорацией трабекулярных пластинок, увеличением деструкции горизонтальных связей, обусловливающей снижение качества кости, – все это приводит к развитию системного остеопороза [55, 56]. Переломы встречаются в любом возрасте, однако максимальное их количество приходится на возраст от 45 до 64 лет [35]. По данным статистики, в возрасте 50 лет и старше частота переломов у женщин значительно выше, чем у мужчин. При этом 78% переломов происходит в результате минимальной травмы или падения [57, 58].
Переломы встречаются в любом возрасте, однако максимальное их количество приходится на возраст от 45 до 64 лет [35]. По данным статистики, в возрасте 50 лет и старше частота переломов у женщин значительно выше, чем у мужчин. При этом 78% переломов происходит в результате минимальной травмы или падения [57, 58].
Хотя доминирующим патогенетическим механизмом формирования остеопороза у женщин является изменение гормонального баланса, в развитии заболевания играют роль и другие факторы: генетическая предрасположенность, характер питания, физическая активность, наличие хронических болезней, неправильное формирование костной массы в детском и подростковом возрасте, а у женщин еще и метаболические изменения во время беременности, в период лактации и в постменопаузе [59]. Однако даже при достаточном питании и активном образе жизни, но недостаточном поступлении кальция и других микро- и макроэлементов может сформироваться низкая масса кости, не зависящая от уровня эстрогенов. Впоследствии это может увеличивать риск возникновения постменопаузального остеопороза и переломов [60].
Основными физиологическими источниками поступления кальция в организм являются пищевые продукты. Больше всего кальция содержится в молоке, кисломолочных продуктах (твороге, йогурте), а также сырах, особенно твердых сортов. Высокое содержание кальция отмечается в рыбе, яйцах. Однако избыточное потребление белков вызывает ацидоз и может провоцировать повышенное высвобождение фосфора и кальция из костей и приводить к ОП [61, 62]. Кофеин, избыток жиров, алкоголь, фосфаты и оксалаты также снижают биодоступность кальция.
Источником кальция также является питьевая вода, с которой в организм поступает около 10–30% необходимого кальция [13]. Из пищевых продуктов высокое содержание кальция обнаружено в капусте брокколи, орехах, семенах, плодах съедобных растений, в сое, моркови, яблоках, морской капусте, но больше всего кальция в сельдерее, миндале и кунжуте, содержащих в 100 г продукта 240, 254 и 1150 мг кальция соответственно.
Дефицит магния встречается значительно чаще, чем принято думать. Это связано с его пониженным содержанием в рафинированных продуктах питания. Продуктами с высоким содержанием магния являются миндаль, соевая мука, жареные фисташки, фасоль, какао, грецкие и другие орехи, семечки подсолнечника и т.д. Однако современные технологии выращивания, в том числе применение минеральных удобрений, а также глубокая переработка растений (сахарной свеклы, злаковых, масличных культур), термическая обработка продуктов выводят более 80% магния и остальных микро- и макроэлементов, что приводит к дефициту магния, который в популяции детей встречается в 16–42% случаев. Для полноценного всасывания кальция рекомендуется обеспечивать соотношение кальций:магний – 2:1, именно в такой концентрации элементы не вступают в антагонистические отношения.
Это связано с его пониженным содержанием в рафинированных продуктах питания. Продуктами с высоким содержанием магния являются миндаль, соевая мука, жареные фисташки, фасоль, какао, грецкие и другие орехи, семечки подсолнечника и т.д. Однако современные технологии выращивания, в том числе применение минеральных удобрений, а также глубокая переработка растений (сахарной свеклы, злаковых, масличных культур), термическая обработка продуктов выводят более 80% магния и остальных микро- и макроэлементов, что приводит к дефициту магния, который в популяции детей встречается в 16–42% случаев. Для полноценного всасывания кальция рекомендуется обеспечивать соотношение кальций:магний – 2:1, именно в такой концентрации элементы не вступают в антагонистические отношения.
К продуктам, содержащим фосфор, относятся: бобовые, кукуруза, дрожжи, сыр, отруби, молоко и молочные продукты, сухофрукты, чеснок, орехи, семена тыквы и подсолнечника, грибы, яичный желток, некоторые виды рыбы и икра, субпродукты, мясо, домашняя птица. Богатыми источниками фосфора являются: сыр, мясо, рыба, творог, фасоль, овсяная и гречневая крупы, хлеб из муки грубого помола. Важным является то, что для полноценного усвоения элементов из пищи оптимальным является соотношение между фосфором и кальцием, равное 1:1–1:1,5. Например, эти вещества в оптимальном соотношении содержатся в жирном сыре и фундуке, в приемлемых соотношениях – в свекле, моркови, капусте. Продукты, в которых соотношение содержания кальция и фосфора является наименее правильным, – это пшено, свинина, картофель, томаты, яблоки.
Богатыми источниками фосфора являются: сыр, мясо, рыба, творог, фасоль, овсяная и гречневая крупы, хлеб из муки грубого помола. Важным является то, что для полноценного усвоения элементов из пищи оптимальным является соотношение между фосфором и кальцием, равное 1:1–1:1,5. Например, эти вещества в оптимальном соотношении содержатся в жирном сыре и фундуке, в приемлемых соотношениях – в свекле, моркови, капусте. Продукты, в которых соотношение содержания кальция и фосфора является наименее правильным, – это пшено, свинина, картофель, томаты, яблоки.
Витамин D в организме человека образуется под влиянием ультрафиолетовых лучей солнца или кварцевой лампы. Содержащийся главным образом в продуктах животного происхождения кальциферол поступает в организм человека с пищей. Наивысшее содержание кальциферола отмечается в рыбьем жире – 125 мкг%; печени трески – 100 мкг%; говяжьей печени – 2,5 мкг%; яйцах – 2,2 мкг%; сливочном масле – 1,3–1,5 мкг%. В растениях содержится провитамин D, который превращается в витамин D также в результате воздействия ультрафиолета.
Для профилактики и лечения остеопороза широко применяется медикаментозное лечение, основной целью которого является замедление скорости потери кальция костями и повышение минеральной плотности кости, что способствует снижению риска переломов костей. Выбор лечения пациента зависит от пола, варианта остеопороза (постменопаузальный, сенильный, вторичный), его тяжести, наличия сопутствующих заболеваний и других факторов. Могут применяться бисфосфонаты (алендронат (Фосамакс), ибандронат (Бонвива), ризедронат (Актонель), золедроновая кислота (Резорба)) – эти препараты замедляют скорость разрушения кости и могут приводить к повышению плотности костной ткани. Для лечения остеопороза у женщин возможно назначение селективных модуляторов эстрогеновых рецепторов (ралоксифен), препаратов кальцитонина (препараты, зарегистрированные за рубежом, Кальцимар (Calcimar) и Миакальцин (Miacalcin)), которые оказывают регуляторное действие на уровень кальция в организме и укрепляют костную ткань [63]. Паратиреоидный гормон (терипаратид) применяется для лечения остеопороза и в популяции мужчин и женщин старшей возрастной группы с высоким риском переломов [64]. Заместительная гормональная терапия (эстрогены), проводимая с целью лечения тяжелых проявлений климактерического синдрома, оказывает положительное влияние на костную массу и способствует увеличению минеральной плотности костной ткани на 5–10% через 1–3 года лечения. Для лечения остеопороза у мужчин могут назначаться препараты мужских гормонов [65, 66].
Паратиреоидный гормон (терипаратид) применяется для лечения остеопороза и в популяции мужчин и женщин старшей возрастной группы с высоким риском переломов [64]. Заместительная гормональная терапия (эстрогены), проводимая с целью лечения тяжелых проявлений климактерического синдрома, оказывает положительное влияние на костную массу и способствует увеличению минеральной плотности костной ткани на 5–10% через 1–3 года лечения. Для лечения остеопороза у мужчин могут назначаться препараты мужских гормонов [65, 66].
Пациентам, принимающим препараты для лечения остеопороза, а также пациентам групп высокого риска развития остеопороза (беременным, пациентам, получающим гепарины, глюкокортикоиды, нестероидные противовоспалительные средства и другие препараты) ежедневно следует употреблять кальций, магний, витамин D и другие необходимые для поддержания костной ткани микро- и макроэлементы [67–69]. В первую очередь это препараты кальция, в состав которых введен витамин D (Кальций-Д3 Никомед, Натекаль Д3, Альфа Д3-Тева, Витрум Остеомаг и др. ), которые способствуют лучшему всасыванию кальция из кишечника, благодаря чему количество кальция в крови резко увеличивается. Более высокая концентрация кальция в крови препятствует его обратному выведению из костной ткани в кровь и, соответственно, способствует его накоплению в костях. Учитывая повышение костной резорбции в первой половине ночи, кальций рекомендуется принимать дробно малыми дозами во время еды и перед сном.
), которые способствуют лучшему всасыванию кальция из кишечника, благодаря чему количество кальция в крови резко увеличивается. Более высокая концентрация кальция в крови препятствует его обратному выведению из костной ткани в кровь и, соответственно, способствует его накоплению в костях. Учитывая повышение костной резорбции в первой половине ночи, кальций рекомендуется принимать дробно малыми дозами во время еды и перед сном.
Инновационным препаратом 3-го поколения для профилактики и лечения дефицита кальция, остеопороза, коррекции нарушений метаболизма кальция во время беременности и кормления грудью, в период реконвалесценции, для ускорения заживления переломов костей, при других состояниях является Остеокеа. Остеокеа имеет две формы выпуска: таблетки и раствор. Одна таблетка Остеокеа содержит 400 мг кальция (кальция карбонат), 150 мг магния (магния гидроксид), 5 мг цинка (цинка сульфат) и 2,5 мкг витамина D (холекальциферол). Схема приема – 1 таблетка 2 раза в день во время или сразу после еды, не разжевывая. В 10 мл Остеокеа раствор содержится 300 мг кальция (кальция карбонат), 150 мг магния (магния гидроксид), 6 мг цинка (цинка сульфат) и 3,8 мкг витамина D3 (холекальциферол). Остеокеа раствор назначают взрослым и детям старше 6 лет по 1–2 чайной ложке (5 мл) 2–3 раза в день во время еды.
В 10 мл Остеокеа раствор содержится 300 мг кальция (кальция карбонат), 150 мг магния (магния гидроксид), 6 мг цинка (цинка сульфат) и 3,8 мкг витамина D3 (холекальциферол). Остеокеа раствор назначают взрослым и детям старше 6 лет по 1–2 чайной ложке (5 мл) 2–3 раза в день во время еды.
Препарат Остеокеа содержит кальций в виде кальция карбоната, который является оптимальным источником кальция, так как в нем содержится больше элементарного кальция, чем в других соединениях [69]. Для эффективного усвоения кальций в препарате дополнен магнием, цинком, витамином D. Прием двух таблеток Остеокеа обеспечивает суточную потребность в минералах, обладает высокой терапевтической и профилактической эффективностью, способствует поддержанию кальций-магний-цинкового запаса, снижая риск развития остеопороза и переломов костей.
Кроме медикаментозного лечения, в любом возрасте профилактике остеопороза способствуют регулярные занятия спортом, здоровый образ жизни, сбалансированное питание, богатое белками, витаминами и минералами.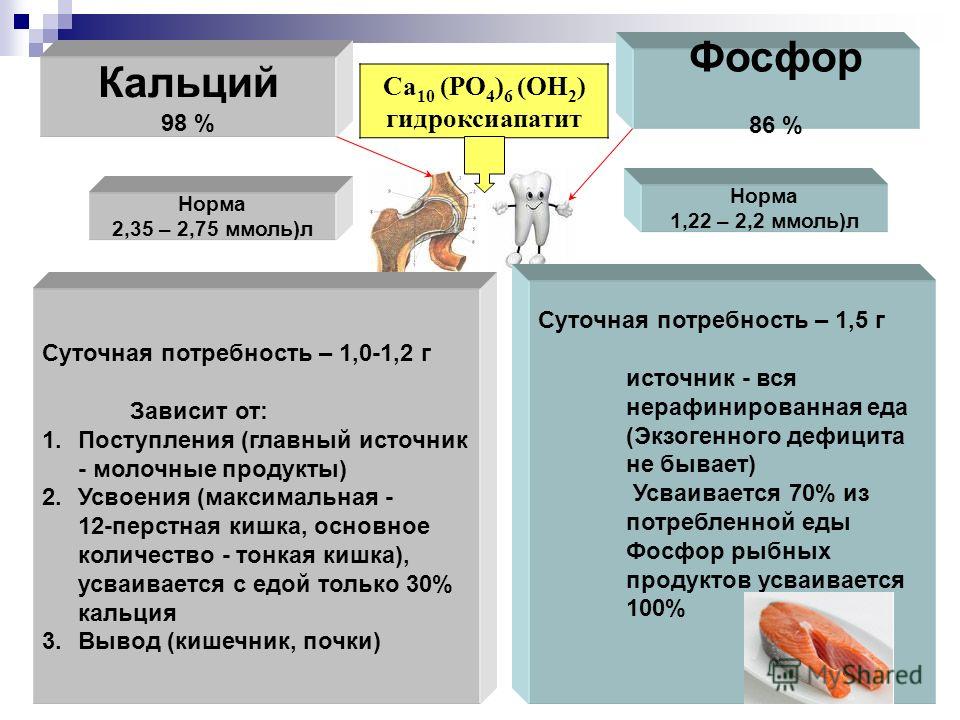 Соблюдение всех рекомендаций позволит пациентам достичь хорошего результата лечения, избежать серьезных осложнений остеопороза и сохранить активность на длительное время.
Соблюдение всех рекомендаций позволит пациентам достичь хорошего результата лечения, избежать серьезных осложнений остеопороза и сохранить активность на длительное время. Остеокеа раствор
Остеокеа раствор – единственный на российском рынке кальциевый препарат последнего поколения в готовой жидкой форме, его можно рекомендовать детям с 6 лет и взрослым, испытывающим трудности при глотании таблеток. Комбинированная формула кальция, магния, цинка и витамина D обеспечивает высокую терапевтическую эффективность для профилактики остеопороза, строит запас «кальций–магний–цинк» в оптимальном соотношении. Магний снижает потери кальция с мочой, нивелирует его побочные действия, цинк улучшает абсорбцию кальция, стимулирует синтез ДНК, ускоряя костную минерализацию, витамин D3 обеспечивает полную и быструю абсорбцию кальция из тонкого кишечника. Состав препарата исключает риск нарушения работы кишечника, поддерживает максимум костной массы, снижает риск костных потерь, увеличивает плотность скелета.
Тема №5216 Соблюдение санитарно-гигиенических норм и правил здорового об
Тема №5216
Здесь находится описание темы Соблюдение санитарно-гигиенических норм и правил здорового образа жизни, изучаемой по предмету Биология. Ниже вы разберете ответы на все ваши разнообразные вопросы. Если представленный текст вам не помог, то вы смело можете задать свои вопросы ниже.
1. Задание 17 Что из перечисленного является самым распространённым способом коррекции близорукости?
1) приём лекарственных препаратов
2) двояковыпуклые линзы
3) специальные упражнения для глаз
4) двояковогнутые линзы
Ответ: 4
2. Задание 17 Иван болен диабетом. Какой из следующих продуктов он должен употреблять с большой осторожностью?
1) яйца
2) молоко
3) фруктовый сок
4) говядина
Ответ: 3
3. Задание 17 Дальнозоркость у человека корректируют в большинстве случаев с помощью
Задание 17 Дальнозоркость у человека корректируют в большинстве случаев с помощью
1) приёма лекарственных препаратов
2) двояковыпуклых линз
3) специальных упражнений для глаз
4) хирургической операции
Ответ: 2
4. Задание 17 В каком случае используется средство первой помощи, изображённое на рисунке?
1) плоскостопие
2) радикулит
3) вывих
4) сколиоз
Ответ: 3
5. Задание 17 При инфекционных заболеваниях повышают норму потребления витамина С, так как он
1) обезвреживает попавшие в организм вирусы
2) является составной частью антител
3) уничтожает яды, производимые микробами
4) способствует повышению иммунитета
Ответ: 4
6. Задание 17 В каком случае используется промывание раны 1%-ным раствором уксусной кислоты?
1) ожог кислотой
2) термический ожог
3) ожог щёлочью
4) порез
Ответ: 3
7. Задание 17 Для диагностики какого заболевания используется данный медицинский прибор?
Задание 17 Для диагностики какого заболевания используется данный медицинский прибор?
1) гастрита
2) гипертонии
3) гриппа
4) пневмонии
Ответ: 2
8. Задание 17 При обморожении нижних конечностей необходимо
1) растереть обмороженный участок кожи пострадавшего снегом
2) втереть масло, жир в кожу поражённого участка
3) наложить согревающую повязку-компресс, дать горячее питьё
4) обработать повреждённый участок кожи спиртом
Ответ: 3
9. Задание 17 Для диагностики какого заболевания используется данный медицинский прибор?
1) нефрита
2) пневмонии
3) гипотонии
4) гриппа
Ответ: 3
10. Задание 17 С какой целью спасатель ритмично надавливает ладонями рук на нижнюю половину грудины пострадавшего?
1) поддержать кровообращение
2) привести пострадавшего в сознание
3) обеспечить доступ кислорода в лёгкие
4) удалить из дыхательных путей инородные предметы
Ответ: 1
11. Задание 17 Для диагностики какого заболевания используется изображённый на фотографии глюкометр?
Задание 17 Для диагностики какого заболевания используется изображённый на фотографии глюкометр?
1) сахарного диабета
2) гигантизма
3) пневмонии
4) нефрита
Ответ: 1
12. Задание 17 Нарушение целостности кожных покровов при работе на огороде опасно, потому что
1) может прекратиться доступ воздуха к тканям
2) в рану могут проникнуть яйца глистов
3) нарушается процесс свёртывания крови
4) могут проникнуть возбудители столбняка
Ответ: 4
13. Задание 17 К каким последствиям может привести курение табака?
1) к расширению мелких бронхов
2) к более редкому дыханию
3) к расширению кровеносных сосудов
4) к гибели клеток реснитчатого эпителия воздухоносных путей
Ответ: 4
14. Задание 17 С какой целью медицинский работник накладывает давящую повязку на рану?
Задание 17 С какой целью медицинский работник накладывает давящую повязку на рану?
1) ускорить образование тромба
2) снять болевые ощущения
3) согреть место повреждения
4) уменьшить кровяное давление
Ответ: 4
15. Задание 17 В целях профилактики цинги следует употреблять продукты c большим
содержанием витамина
1) С
2) B3
3) A
4) D
Ответ: 1
16. Задание 17 Как называют людей, которым переливают кровь?
1) донорами
2) реципиентами
3) абонентами
4) индивидами
Ответ: 2
17. Задание 17 При укусах собак необходимо сделать прививку против
1) бешенства
2) дифтерии
3) туберкулёза
4) столбняка
Ответ: 1
18. Задание 17 Для сохранения зубов важно есть пищу, содержащую
Задание 17 Для сохранения зубов важно есть пищу, содержащую
1) кальций и фосфор
2) железо и азот
3) калий и натрий
4) йод и серу
Ответ: 1
19. Задание 17 При ранении лёгких в первую очередь необходимо
1) провести искусственное дыхание
2) плотно перевязать рану, зафиксировав грудную клетку на выдохе
3) провести непрямой массаж сердца
4) положить пострадавшего на ровную поверхность и согнуть ноги в коленях
Ответ: 2
20. Задание 17 Какова причина развития близорукости у человека?
1) ослабление ресничных мышц
2) гибель части палочек и колбочек
3) повреждение части нейронов зрительного нерва
4) помутнение хрусталика
Ответ: 1
21. Задание 17 Что следует сделать пострадавшему при вывихе?
1) самостоятельно вправить повреждённый сустав
2) обработать повреждённый сустав дезинфицирующим раствором
3) приложить тёплый предмет к повреждённому суставу
4) приложить холод и зафиксировать повреждённый сустав
Ответ: 4
22. Задание 17 Какая из следующих рекомендаций может быть полезной для сохранения почек здоровыми?
Задание 17 Какая из следующих рекомендаций может быть полезной для сохранения почек здоровыми?
1) Не ешьте много острой пищи.
2) Не читайте лежа.
3) Не сидите долго за письменным столом.
4) Не ешьте много мороженого.
Ответ: 1
23. Задание 17 При ранении плевральной полости необходимо
1) сделать непрямой массаж сердца
2) провести искусственное дыхание
3) зафиксировать грудную клетку сдавливающей повязкой
4) зафиксировать грудную клетку с помощью шины
Ответ: 3
24. Задание 17 Как правило, врачи не рекомендуют в первые дни болезни давать жаропонижающие таблетки подросткам при повышении температуры тела до 38 °С. Это связано с тем, что
1) эти таблетки препятствуют активизации защитных сил организма
2) жаропонижающие таблетки приводят к осложнениям болезни
3) эти таблетки не снижают такую температуру тела
4) такая температура считается нормальной
Ответ: 1
25. Задание 17 Что следует сделать при пищевом отравлении?
Задание 17 Что следует сделать при пищевом отравлении?
1) сделать прививку
2) промыть желудок
3) положить лёд на область желудка
4) выпить обезболивающие таблетки
Ответ: 2
26. Задание 17 ВИЧ-инфекцией можно заразиться
1) в процессе совместного обеда
2) во время разговора
3) во время полового контакта
4) в момент рукопожатия
Ответ: 3
27. Задание 17 Определите вид травмы по следующему описанию: голень неестественно вывернута, наблюдается нарастающая боль, в месте повреждения развивается отёк, движения отсутствуют.
1) растяжение связок
2) вывих голеностопного сустава
3) ушиб мягких тканей голени
4) открытый перелом со смещением костей
Ответ: 2
28. Задание 17 Как называют повреждение, изображённое на рентгеновском снимке?
1) гематома
2) перелом
3) вывих
4) ушиб
Ответ: 3
29. Задание 17 У наркоманов в первую очередь наблюдаются нарушения в
Задание 17 У наркоманов в первую очередь наблюдаются нарушения в
1) выделительной системе
2) дыхательной системе
3) кровеносной системе
4) нервной системе
Ответ: 4
30. Задание 17 Что необходимо сделать, если есть подозрение на аппендицит?
1) принять слабительное лекарство
2) приложить к больному месту грелку
3) срочно вызвать врача
4) принять обезболивающее лекарство
Ответ: 3
31. Задание 17 Какой признак свидетельствует о физической тренированности человека?
1) нормальное артериальное давление
2) диаметр бицепса
3) умение концентрироваться при выполнении работы
4) нормальная масса тела
Ответ: 2
32. Задание 17 «Перенести пострадавшего в затемнённое и прохладное место, уложить, приподняв голову, а на лоб и область сердца положить холодный предмет» — это меры первой доврачебной помощи при
1) кровотечении
2) тепловом ударе
3) инфаркте миокарда
4) инсульте
Ответ: 2
33. Задание 17 Слишком низкий рабочий стол, за которым ученик выполняет уроки, может стать причиной развития
Задание 17 Слишком низкий рабочий стол, за которым ученик выполняет уроки, может стать причиной развития
1) плоскостопия
2) рахита
3) сутулости
4) гипертонии
Ответ: 3
34. Задание 17 Оказание первой доврачебной помощи пострадавшему с открытым переломом локтевой кости следует начать с
1) вызова врача
2) наложения шины
3) транспортировки в лечебное учреждение
4) остановки кровотечения
Ответ: 4
35. Задание 17 Слишком высокий стул, за которым ученик выполняет уроки, может стать причиной развития
1) сколиоза
2) гиподинамии
3) малокровия
4) плоскостопия
Ответ: 1
36. Задание 17 При капиллярном кровотечении следует
1) наложить давящую повязку
2) смыть кровь под струёй воды
3) наложить жгут выше места ранения
4) ввести в кровь белок фибриноген
Ответ: 1
37. Задание 17 Какое заболевание возникает у детей, испытывающих недостаток солей кальция и фосфора в питании?
Задание 17 Какое заболевание возникает у детей, испытывающих недостаток солей кальция и фосфора в питании?
1) цинга
2) гиподинамия
3) малокровие
4) рахит
Ответ: 4
38. Задание 17 При каком повреждении применяется изображённая на картинке первая помощь?
1) растяжение
2) перелом
3) ушиб
4) вывих
Ответ: 2
39. Задание 17 Для лечения какого нарушения опорно-двигательной системы человека врач предложит пациенту использовать супинаторы?
1) вывих
2) перелом
3) плоскостопие
4) сколиоз
Ответ: 3
40. Задание 17 Что следует сделать при отравлении ядовитыми грибами?
1) выпить обезболивающие таблетки
2) положить грелку на область желудка
3) ввести лечебную сыворотку
4) промыть желудок
Ответ: 4
41. Задание 17 После приёма антибиотиков врачи рекомендуют употреблять кисломолочные продукты, потому что они
Задание 17 После приёма антибиотиков врачи рекомендуют употреблять кисломолочные продукты, потому что они
1) активизируют деятельность пищеварительных ферментов
2) способствуют восстановлению микрофлоры кишечника
3) усиливают действие антибиотиков в организме
4) усиливают действие лейкоцитов
Ответ: 2
42. Задание 17 При переломах костей конечностей, чтобы обездвижить сломанную кость, необходимо наложить
1) тугую повязку ниже места перелома
2) жгут выше места перелома
3) шину
4) лёд
Ответ: 3
43. Задание 17 Что из перечисленного может служить профилактикой плоскостопия?
1) длительное пребывание на ногах
2) ношение узкой обуви
3) регулярное поднятие тяжёлых предметов
4) хождение босиком по неровной поверхности
Ответ: 4
44. Задание 17 С чего следует начинать оказание первой помощи при химическом ожоге?
Задание 17 С чего следует начинать оказание первой помощи при химическом ожоге?
1) обработать место повреждения раствором йода
2) промыть место повреждения проточной водой
3) вызвать скорую помощь
4) наложить на рану стерильную повязку
Ответ: 2
45. Задание 17 Проверка мяса на бойнях — это мера профилактики против заражения паразитическими
1) моллюсками
2) насекомыми
3) плоскими червями
4) кишечнополостными
Ответ: 3
46. Задание 17 Перерождение клеток печени в клетки жировой ткани под воздействием алкоголя приводит к
1) прекращению жирового обмена
2) нарушению минерального обмена в организме
3) уменьшению размеров печени
4) снижению функции печени по обезвреживанию ядовитых веществ
Ответ: 4
47. Задание 17 Если кровь из раны вытекает пульсирующей струёй и имеет ярко-алый цвет, то кровотечение
Задание 17 Если кровь из раны вытекает пульсирующей струёй и имеет ярко-алый цвет, то кровотечение
1) артериальное, и необходимо наложить жгут
2) венозное, и необходимо наложить жгут
3) венозное, и необходимо наложить тугую повязку
4) артериальное, и необходимо наложить тугую повязку
Ответ: 1
48. Задание 17 . В целях профилактики микседемы следует употреблять в пищу
1) красную смородину
2) молочные продукты
3) морепродукты
4) чёрный хлеб
Ответ: 3
49. Задание 17 . Как называют повреждение, обозначенное на рентгеновском снимке буквой А?
1) вывих
2) перелом
3) ушиб
4) гематома
Ответ: 2
50. Задание 17 . Таёжный клещ опасен тем, что он является
1) переносчиком возбудителя энцефалита
2) жалящим паукообразным
3) ядовитым паукообразным
4) возбудителем чесотки
Ответ: 1
51. Задание 17 . Какой сосуд повреждён на рисунке?
Задание 17 . Какой сосуд повреждён на рисунке?
1) капилляр
2) артерия
3) лимфатический
4) вена
Ответ: 2
52. Задание 17 . Основной мерой профилактики заражения аскаридами (аскаридозом) является
1) термическая обработка мясных продуктов
2) мытьё рук перед едой
3) отказ от употребления в пищу сырых куриных яиц
4) отстаивание воды перед потреблением
Ответ: 2
53. Задание 17 . Что необходимо сделать, чтобы освободить дыхательные пути пострадавшего от воды?
1) придать пострадавшему сидячее положение, а под голову положить валик
2) положить на грудь пострадавшего тёплую грелку и завернуть его в одеяло
3) положить пострадавшего на колено спасающего лицом вниз и надавить на спину
4) наложить на грудную клетку давящую повязку и приподнять ноги пострадавшего
Ответ: 3
54. Задание 17 . При укусе насекомого в кровь человека могут попасть возбудители
Задание 17 . При укусе насекомого в кровь человека могут попасть возбудители
1) гриппа
2) дизентерии
3) малярии
4) туберкулёза
Ответ: 3
55. Задание 17 . Раствором какого вещества необходимо обработать кожу при ожоге кислотой после промывания места ожога водой?
1) уксуса
2) соды
3) пищевой соли
4) йода
Ответ: 2
56. Задание 17 . Рассмотрите рисунки 1–4. На каком из них изображён подросток с нормальной осанкой?
Ответ: 2
57. Задание 17 . Вероятность заболевания туберкулезом у человека возрастает при
1) избыточном весе
2) контакте с животными
3) повышенной освещённости
4) проживании в помещении с повышенной влажностью
Ответ: 4
58. Задание 17 . Какой сосуд повреждён на рисунке?
Задание 17 . Какой сосуд повреждён на рисунке?
1) вена
2) артерия
3) лимфатический
4) капилляр
Ответ: 1
59. Задание 17 . При неправильной организации печного отопления основную опасность представляет
1) азот
2) углекислый газ
3) угарный газ
4) водяной пар
Ответ: 3
60. Задание 17 . Определите вид травмы по следующему описанию: пальцы руки неестественно вывернуты, наблюдается нарастающая боль, кисть руки опухла, движения пальцев затруднены.
1) Перелом без смещения костей
2) Перелом со смещением костей
3) Ушиб мягких тканей кисти
4) Вывих суставов кисти
Ответ: 4
61. Задание 17 . Что способствует развитию кариеса у человека?
1) употребление продуктов, содержащих сахар
2) отсутствие в рационе супов, щей
3) употребление овощей и фруктов
4) плохое пережёвывание пищи
Ответ: 1
62. Задание 17 . Кровь, вытекающую из раны фонтанирующей пульсирующей струей, можно остановить путём наложения
Задание 17 . Кровь, вытекающую из раны фонтанирующей пульсирующей струей, можно остановить путём наложения
1) шины
2) бинта
3) лейкопластыря
4) жгута
Ответ: 4
63. Задание 17 . Если кровь из раны вытекает пульсирующей струёй и имеет ярко-алый цвет, то кровотечение у пострадавшего
1) венозное, и достаточно наложить тугую повязку
2) артериальное, и достаточно наложить тугую повязку
3) артериальное, и необходимо наложить жгут
4) венозное, и необходимо наложить жгут
Ответ: 3
64. Задание 17 . При каком типе кровотечения кровь имеет тёмную окраску и вытекает непрерывно, но медленно?
1) капиллярном
2) артериальном
3) венозном
4) внутреннем
Ответ: 3
65. Задание 17 . Как называется кровотечение, при котором кровь выделяется со всей поверхности ранения?
1) капиллярное
2) артериальное
3) венозное
4) внутреннее
Ответ: 1
66. Задание 17 . Какие суставы необходимо зафиксировать с помощью шины при переломе плечевой кости?
Задание 17 . Какие суставы необходимо зафиксировать с помощью шины при переломе плечевой кости?
1) плечевой и лучезапястный
2) локтевой и лучезапястный
3) плечевой и локтевой
4) только локтевой
Ответ: 3
67. Задание 17 . Какие суставы необходимо зафиксировать с помощью шины при переломе малой берцовой кости?
1) коленный и голеностопный
2) бедренный и коленный
3) бедренный и голеностопный
4) только коленный
Ответ: 1
68. Задание 17 . Какие меры необходимо применить при проникающем ранении в области грудной клетки?
1) положить человека под наклоном, головой вниз
2) наложить жгут выше области ранения
3) наложить давящую повязку на грудь
4) зафиксировать пострадавшего в сидячем положении
Ответ: 3
69. Задание 17 . Какие меры необходимо применить при закрытом переломе плеча?
Задание 17 . Какие меры необходимо применить при закрытом переломе плеча?
1) положить человека под наклоном, головой вниз
2) наложить шину, зафиксировав плечевой и локтевой суставы
3) наложить жгут выше места перелома
4) наложить давящую повязку на плечо
Ответ: 2
70. Задание 17 . Что нужно делать, чтобы не заразиться бычьим цепнем?
1) регулярно пить антибиотики
2) есть только парное мясо
3) есть хорошо прожаренное мясо
4) пить много сладкого чая
Ответ: 3
71. Задание 17 . Что нужно делать, чтобы не заразиться широким лентецом?
1) питаться только мясом пресноводных рыб
2) есть хорошо прожаренную рыбу
3) пить минеральную воду во время еды
4) постоянно принимать антибиотики
Ответ: 2
72. Задание 17 . Кровь, бьющую из раны фонтаном, необходимо останавливать
Задание 17 . Кровь, бьющую из раны фонтаном, необходимо останавливать
1) наложением марлевой повязки
2) наложением жгута
3) сильным охлаждением
4) применением кровоостанавливающих лекарств
Ответ: 2
73. Задание 17 . Половым путём передаётся
1) гонорея и сифилис
2) дифтерит и туберкулёз
3) тиф и чума
4) сибирская язва и свинка
Ответ: 1
74. Задание 17 . Что первым делом необходимо сделать с пострадавшим при тепловом ударе?
1) измерить температуру
2) напоить сладким чаем
3) отнести в тень
4) положить на живот
Ответ: 3
75. Задание 17 . Что первым делом необходимо сделать с пострадавшим при переохлаждении?
1) напоить тёплым чаем
2) отнести в тепло
3) положить на живот
4) измерить температуру
Ответ: 2
76. Задание 17 . Ожог какой степени имеет следующие признаки: покраснение, отёчность, образование крупных волдырей, наполненных бесцветной или желтоватой жидкостью?
Задание 17 . Ожог какой степени имеет следующие признаки: покраснение, отёчность, образование крупных волдырей, наполненных бесцветной или желтоватой жидкостью?
1) I
2) II
3) III
4) IV
Ответ: 2
77. Задание 17 . Профилактику и лечение какого заболевания можно осуществлять, используя данный комплекс упражнений?
1) сколиоз
2) нарушение координации
3) плоскостопие
4) вывих голеностопного сустава
Ответ: 1
78. Задание 17 . Как называют повреждение, обозначенное на рентгеновском снимке буквой А?
1) перелом
2) ушиб
3) вывих
4) гематома
Ответ: 1
79. Задание 17 . В какой последовательности следует делать искусственное дыхание и массаж сердца?
1) два выдоха − пять нажатий на грудину
2) одно нажатие на грудину − четыре выдоха
3) один выдох − четыре нажатия на грудину
4) три выдоха − три нажатия на грудину
Ответ: 3
80. Задание 17 . Определите, какие кровеносные сосуды были повреждены у человека, если при оказании помощи медицинский работник обработал раны йодной настойкой, а потом наложил давящую повязку.
Задание 17 . Определите, какие кровеносные сосуды были повреждены у человека, если при оказании помощи медицинский работник обработал раны йодной настойкой, а потом наложил давящую повязку.
1) капилляры
2) крупные артерии
3) мелкие артерии
4) крупные вены
Ответ: 1
81. Задание 17 . При ранении лёгких в первую очередь необходимо
1) провести искусственное дыхание
2) плотно зафиксировать грудную клетку на выдохе
3) провести непрямой массаж сердца
4) положить пострадавшего на живот
Ответ: 2
Sirab. Life in every drop. Carbonated and Non-carbonated mineral water. Azerbaijan, Nakhchivan
Большая часть кальциевого минерала — 99% процентов — содержится в костях и зубах, а 1% — в крови и клетках. В организме человека этот минерал содержится в наибольшем количестве.
Минерал полезен для мышц, нервной системы и костей. Особенно полезен кальций беременным женщинаам и детям. При недостатке кальция могут развиться такие заболевания, как остеомаляция, остеопороз и рахит. Богаты содержанием кальция, в частности, молоко и молочные продукты. После этого материала обзорного характера под отдельными заголовками даны ответы на такие вопросы, как удовлетворение потребности в кальции, продукты, в которых он содержится:
Кальций и его особенности
Кальций относится к группе щелочных металлов. Обозначается как «Ca». Название произошло от латинского слова «calx» — известь. Это элемент, в наибольшем количестве содержащийся в организме человека. Кальций принимается в составе продуктов питания, но полностью не рассасывается. Для того, чтобы кальций полностью рассосался в организме, нужны некоторые вспомогательные вещества, такие, как витамины С и D, фосфор, жиры.
Калций полезен для здоровья зубов и костей. Он составляет основу зубов и костей. Положительно влияет на свертываемость крови. В то же время он поддерживает кровяное давление на нормальном уровне. Кальций обеспечивает укрепление мышц. В частности, он имеет жизненно важное значение для системного функционирования сердечных мышц. Кальций оказывает положительное воздействие на нормальную деятельность нервной системы.
Он составляет основу зубов и костей. Положительно влияет на свертываемость крови. В то же время он поддерживает кровяное давление на нормальном уровне. Кальций обеспечивает укрепление мышц. В частности, он имеет жизненно важное значение для системного функционирования сердечных мышц. Кальций оказывает положительное воздействие на нормальную деятельность нервной системы.
Недостаток и избыток кальция
Недостаток кальция приводит к возникновению заболеваний зубов и костей. Это проявляется в форме отставания костей в развитии и ломкости. При этом усиливаются боли в организме, ослабевают мышцы. Отставание костей в развитии и недостаток минералов у детей называется рахитом, у женщин — остеомаляцией. А у взрослого человека недостаток кальция приводит к ломкости костей, которые становятся мягче. Это заболевание именуется остеопорозом. Процесс естественного старения и его воздействия предотвратить невозможно, но, принимая необходимое количество кальция и витамина D, можно укрепить кости.
А избыток кальция в организме может привести к гипертензии, затвердению сосудов, возникновению в организме камней, патологическому росту костей, образованию камня в почках.
Суточная потребность в кальции
Суточная потребность нормального человека зрелого возраста в кальции — в пределах 800-1000 мг. Прием двух стаканов молока обеспечивает половину суточной потребности. У растущих детей, беременных женщин и лиц, которые не могут принять необходимое количество солнечной энергии, потребность организма в кальции растет. Беременным женщинам рекомендуется в день принимать 1300 мг кальция.
Таблица потребности в кальции
Младенцы: 0-12 месяцев 400-600 мг
Дети: 1-9 лет 800 мг
Молодежь: 10-18 лет 1300 мг,старше 19 лет — 100 мг
Зрелый возраст: 19-50 лет — 1000 мг
Пожилые: 51 – 65 лет и старше — 1200 мг
Беременные женщины – 1300 мг
В каких продуктах питания содержится кальций?
Наибольшее количество кальция содержится в молоке и молочных продуктах. Кальций в этих продуктах лучше усваивается организмом. Кроме них, организм может получить значительное количество кальция и от таких продуктов, как сухая фасоль, кунжут, фундук, яичный желток и дошаб. Хотя зеленые всходы лиственных и зерновые продукты также содержат кальций, усвиваемость его организмом очень низкая. Содержащиеся в составе этих продуктов оксалат и фитиновая кислота снижают уровень усвоения кальция. Употребление протеиновых продуктов также снижает усвоение кальция организмом.
Почему мы едим | Tervisliku toitumise informatsioon
Мы едим не только из-за чувства голода и для того, чтобы жить, но и по многим другим причинам. Поскольку в наше время еда зачастую доступна не только днем, но и ночью, есть можно и, например, по привычке, и даже тогда, когда мы не испытываем чувства голода. Нам кажется, что еда доставляет нам удовольствие, и это может побуждать нас к еде даже в том случае, когда организм в ней не нуждается. На питание влияет и множество психологических факторов.
В целом, влияющие на питание факторы можно классифицировать следующим образом:
Физиологические факторы
Голод – это желание или потребность в приеме пищи по причине внутренних сигналов организма, таких как пустой желудок, низкий уровень глюкозы в крови или исчерпывающиеся жировые ресурсы. Аппетит, то есть желание поесть вкусной пищи, может сохраняться и после утоления голода. Обычно к приему пищи нас побуждает голод, однако его отсутствие не всегда мешает нам есть. Человеческий организм адаптировался к окружающей среде соответствующим образом. В условиях отсутствия пищи аппетит растет, обмен веществ замедляется; при наличии достаточного количества пищи объем пищи, который может быть человеком съеден, и возможности аккумулирования энергии увеличиваются.
Сенсорные свойства пищи
Нам нравится возбуждающий запах, вид, вкус и текстура пищи, которые могут усилить желание ее употребить. Если приходится регулярно сталкиваться с вкусной пищей, это стимулирует аппетит. В ситуации, когда есть не хочется, но еда наличествует, увеличивается шанс приема пищи. Последнее в особенности относится к женщинам.
Аппетит повышает и вариативность в выборе пищи. Если питаться все время одним и тем же, в какой-то момент в отношении этой еды наступает пресыщение. Кроме того, потреблять больше пищи нас толкает и ее разнообразие внутри одной группы продуктов, особенно если кусочки пищи перемешаны между собой (например, разноцветные шоколадные конфеты или паста разной формы).
Сенсорными свойствами пищи просто манипулировать. Помимо общеизвестных приемов, когда используются красители и ароматизаторы, это можно делать и не меняя свойств продуктов. Исследования показали, что одна лишь информация о продукте, полученная до его употребления, может повлиять на оценку его вкусовых качеств. Этого добиваются, например, изменяя в ресторанном меню названия блюд или подчеркивая наличие или отсутствие в них определенных компонентов.
Окружающая среда
Наша непосредственная среда питания, которая состоит их легкодоступной, вкусной, дешевой и богатой энергией пищи, сервируемой все большими порциями, очевидно оказывает на современного человека сильное влияние, и количество потребляемой им энергии превышает потребности в ней. Такого рода влияние среды может даже заглушать биологические сигналы о голоде и насыщении.
Наиболее важные факторы окружающей нас среды питания – это вышеупомянутая круглосуточная доступность пищи, ее разнообразие и приятный вкус. Важно также и то, находится ли пища на расстоянии вытянутой руки, или, чтобы ее взять, нужно сделать несколько шагов (например, туда, где лежат конфеты). Разница в количестве потребленного продукта оказывается весьма заметной. Продукты питания обладают большей притягательной силой – и людям это известно, – когда имеются большие запасы (например, после крупных закупок). Это тоже увеличивает потребляемые объемы.
Весомости этим факторам добавляет и постоянно растущая энергетическая ценность пищи. Еще один интересный и важный фактор – размеры порций. Если увеличивать размеры порций, увеличивается и количество потребляемой пищи. Данный факт относится также к упаковке и порциям в общепите. В частности, считается, что размер порций и упаковок создает у потребителя представление о том, какой объем оптимально походит для поглощения.
Среди других факторов окружающей среды можно отметить также просмотр телевизора, поскольку он часто сопровождается приемом пищи. Кроме того, в телерекламе обычно пропагандируются продукты с высоким содержанием жира, сахара и соли, что нередко создает ложное представление о питательной ценности рекламируемых продуктов. В рекламе также в большинстве случаев делается акцент не на физиологических, а на психологических и эмоциональных потребностях.
Социальные факторы
Как правило люди едят тем больше, чем больше едят другие люди вокруг них, и количество пищи регулируется в зависимости от того, сколько едят другие. Кроме того, обычно люди употребляют больше пищи в кругу семьи, чем в незнакомой компании. Социальные факторы оказывают влияние и на то, какие количества еды выбрасываются. Если человек запрограммирован на то, что еду выбрасывать нельзя, он будет стараться доедать все полностью. Такое поведение свойственно обществам, испытывающим или недавно испытавшим дефицит продуктов питания. В обществах, где еды достаточно, такой модели поведения может и не встречаться. Культурный фон и отношение окружающих к продуктам питания и приему пищи оказывают существенное влияние на пищевое поведение и переедание. Также на это оказывают влияние характерные для конкретной культуры нормы, сама пища и пищевые традиции. Среди социальных факторов, влияющих на пищевое поведение, можно отметить религиозный и морально-этический, выражающий статус и достаток, отражающий межчеловеческие отношения, реализующий политику и обусловленный народной медициной.
Религия, мораль и этика
Еду и питье в качестве символов используют в ритуалах и церемониях многих религий. То, что люди придерживаются религиозных предписаний в питании, объединяет адептов и отделяет их от чужаков. Следование в питании религиозным предписаниям – внешний символ веры и/или самодисциплины человека. Контроль над тем, как люди придерживаются предписаний в еде, позволяет религиозным лидерам в целом поддерживать контроль над адептами и демонстрировать свой авторитет.
Люди могут отказываться от определенной пищи, чтобы демонстрировать свою экологическую грамотность и осуждать ненадлежащее обращение с животными. Люди могут бойкотировать продукты питания, которые производятся определенными странами или предприятиями, чтобы осудить нарушение прав человека, ненадлежащую эксплуатацию рабочей силы и нарушения других моральных норм.
Статус и достаток
Дорогие и экзотические продукты питания могут использоваться для демонстрации достатка и изысканного вкуса. Подачей богатых и дорогих блюд выражается почтение к гостям. Социальный статус человека можно определить по тому, с кем и где он ест. Необычный выбор еды может быть использован для выражения индивидуальности и своеобразия личности.
Межчеловеческие отношения
Предложение еды или питья часто используется для завязывания и поддержания личных и деловых отношений. Предложив еду, можно продемонстрировать любовь и теплые отношения, отказ от еды может быть истолкован как неприятие и проявление невежливости, а лишение еды – как наказание. Еда и питье могут быть центром совместного времяпрепровождения.
Политика
Контроль над запасами продуктов питания и ценами на них может быть очень мощным средством политического управления или завоевания политических сторонников.
Народная медицина
Во многих традиционных методах лечение своя роль отводится питанию. Для профилактики заболеваний используются биоактивные добавки и функциональные продукты.
Психологические и эмоциональные факторы
На многих людей в определенные периоды жизни оказывают влияние разного рода примеры (например, родители и друзья) или идолы.
Важную роль в нашем повседневном пищевом поведении играют психологические факторы, например, привычка. Об этом уже говорилось в связи с едой перед телевизором или в кино. Другие распространенные привычки, связанные с едой, – это определенное обществом время приема пищи и повседневное ожидание еды на работе или в учебном заведении. Если постоянно что-то жевать стало привычкой, чувства голода и насыщения может и не возникать, и на определенном жизненном этапе это может привести к ослаблению внутренней регуляции пищевого поведения. Вредное влияние на чувства голода и насыщения может оказывать и принуждение к принятию пищи, когда человек на самом деле не испытывает в ней потребности.
Представление о том, что пищевое поведение человека меняется в соответствии с его эмоциональным состоянием (волнением, гневом, радостью, депрессией, грустью и т.п.), является общепринятым. Такая связь, однако, варьируется в зависимости от личностных качеств индивида и его текущего эмоционального состояния. Эмоционально обусловленный или эмоциональный прием пищи наиболее часто встречается тогда, когда человек ужинает или перекусывает дома в одиночестве. Наиболее исследованными эмоциональными факторами являются скука, депрессия, волнение, а также стресс. Также исследовалось влияние на пищевое поведение состояния грусти, злости, одиночества, подавленности, страха и даже ощущения боли, а также чувства радости и воздействия юмора. Нашло подтверждение стимулирующее влияние отрицательных эмоций на пищевое поведение. По мнению некоторых исследователей, количество потребляемой пищи, по сравнению с нейтральными эмоциями, увеличивают как отрицательные, так и положительные эмоции, поскольку в обоих случаях исчезают установленные в отношении еды ограничения. Хорошее настроение может повлиять на то, что человек съест больше, в силу ассоциативного обучения, поскольку чувство счастья связывается с потреблением больших количеств еды.
Нередки также случаи, когда люди поощряют или наказывают себя едой или же используют ее как проявление воли (например, когда дети или подростки отказываются от еды). Следование в пищевом поведении таким внутренним состояниям и потребностям, как желание чувствовать себя хорошо, счастливо или спокойно, называется “утешительной едой”. В то же время есть мнение, что “утешительная еда” используется для поддержания позитивных ощущений.
Способы, позволяющие различить голод и “эмоциональную” тягу к еде, следующие:
- “эмоциональный” голод возникает внезапно, физический – постепенно;
- при “эмоциональной” еде превалирует желание употребить какой-то конкретный продукт;
- “эмоциональный” голод требует немедленного удовлетворения;
- если еда “эмоциональная”, она, по всей вероятности, продолжится и после того, как человек насытился;
- “эмоциональная” еда может позже вызывать чувство вины.
Эмоции оказывают более значительное влияние на пищевое поведение людей с лишним весом, потому что те не делают различий между потребностью в пище как физически напряженным состоянием и другими, зачастую эмоциональными, состояниями, не имеющими ничего общего с чувством голода. Считается, что “эмоциональная” еда чаще имеет место у женщин и тех, кто пытается придерживаться диеты. Аналогичным образом трактуется еда и в эгопсихологии, где считается, что прием пищи (переедание при булимии и отказ при анорексии) является главным фактором, стабилизирующим беспокойные эмоции и самооценку.
Витаминный голод › Статьи и новости › ДокторПитер.ру
Причиной весеннего головокружения, к сожалению, не всегда становятся успехи или новая любовь. Весна – время авитоминоза, а с ним – трудно преодолимой усталости, раздражительности, беспокойства, головных болей и даже ухудшение памяти…
Авитаминоз (недостаток витаминов в организме), как правило, возникает зимой, однако острее всего чувствуется именно в первые весенние дни, когда хочется радоваться капели и первым солнечным дням, но сил уже не хватает. Врачи называют авитаминоз патологическим состоянием, проявляющемся при неправильном и неполноценном питании и, как следствие, при недостаточном поступлении витаминов в организм.
Vita значит жизнь
Всего лишь столетие назад человечество только подозревало о каких-то неизвестных веществах, находящихся в пище, благодаря которым они избегают тех или иных болезней. С помощью многолетних наблюдений в Древнем Египте установили, что куриная слепота (проявление недостатка витамина А) исчезает, если употреблять сырую печень. Во времена войн, стихийных бедствий люди страдали от цинги (проявление недостатка витамина С), и эта болезнь излечивалась после употребления овощей, фруктов или отвара хвои. Объяснить, почему определенные продукты помогают избавиться от заболеваний, ученые не могли до 1911 года, когда был открыт первый витамин – В1. Тогда, в начале ХХ века в английских колониях в странах Юго-Восточной Азии среди колонизаторов началась эпидемия неизвестной болезни. Местное население называло ее «бери-бери» и объясняло ее возникновение гневом богов, обрушившимся на колонизаторов, потому что только они страдали от нового недуга. Причину заболевания обнаружили в… рисе: местные жители употребляли в пищу рис с кожурой, а англичане, как представители цивилизованной нации, ели его очищенным. Оказалось, что «бери-бери» возникла из-за отсутствия в пище колонизаторов витамина В1, который содержится только в оболочках зерен растений, а в зернах — нет. Ученые-медики, разгадавшие эту загадку, получили Нобелевскую премию. И Казимир Функ, первым выделивший витамин В1, придумал название — от латинского «vita» — «жизнь». Ему же принадлежит авторство термина «авитаминоз», которым мы пользуемся до сих пор.
Витамины — незаменимая составляющая питания вместе с жирами, белками и углеводами, микроэлементами. Организм не может без них существовать: они требуется для его роста и развития, поддержания жизненного тонуса, умственной деятельности и даже для хорошего настроения. Витамины защищают человека от болезней и вредных факторов внешней среды, помогают пережить стрессы. Хотя в отличие от других незаменимых питательных веществ, витамины не являются ни материалом, ни источником энергии, они просто помогают ферментам (катализаторам жизненных процессов организма) эффективно выполнять свои функции. При достаточном количестве поступающих витаминов в организме слаженно действуют механизмы всасывания пищи из пищеварительного тракта, транспортировки кислорода из легких в каждую клетку нашего тела, регенерации тканей, защиты клеток от болезнетворных микробов, передачи сигналов нервной системы, кроветворения, формирования костных тканей…
Так, витамин С помогает сохранять здоровыми зубы, кости, мышцы, кровеносные сосуды, способствует росту и восстановлению тканей, заживлению ран, является мощным антиоксидантом. Витамин А (ретинол) обеспечивает нормальный рост организма, укрепляет зубы, волосы, ногти, положительно влияет на кожу. Витамин Д оказывает влияние на минеральный обмен веществ, костеобразование, усвоение организмом кальция и фосфора, обеспечивает всасывание этих элементов в тонком кишечнике и перенос кальция в костную ткань. Витамин Е стимулирует мышечную деятельность, функции половых желез, способствует накоплению во внутренних органах всех жирорастворимых витаминов. Витамин РР (никотиновая кислота) принимает участие в составе ферментов в окислительно-восстановительных реакциях при переносе водорода к клеткам, нормализует холестериновый и водно-солевой обмен, обладает сосудорасширяющим и гипотензивным действием. Дефицит витамина РР приводит к заболеванию пеллагрой — нарушению деятельности органов пищеварения и нервной системы, поражению кожи.
Дефицит любых витаминов может вызывать тяжелые расстройства, но чаще всего авитаминоз протекает в скрытой форме, не имея каких-либо внешних проявлений и симптомов, кроме снижения работоспособности, общего тонуса организма и его устойчивости к инфекционным заболеваниям, стрессу. Этот недостаток жизненно важных компонентов сказывается и на внешнем виде: если организму не хватает витаминов С, В-6, А, В1 – сохнет кожа, высыпания на теле являются следствием дефицита витаминов В-6, РР и А…
Авитаминоз объединяет всех
Исследования отечественных ученых показывают, что за последние годы население России испытывает не только зимнее-весенний, но круглогодичный авитаминоз: дефицит витаминов группы В выявляется у 30-40 процентов обследуемых, бета-каротина — более чем у 40 процентов, витамина С — у 70-90 процентов.
К сожалению, человек не может, как медведь перед спячкой, накопить в себе витамины за лето и осень. Попадая в кровеносную систему, они не откладываются «про запас», а задействуются в работе организма, излишки «уходят» через выделительную систему, за исключением витаминов А и Д, которые накапливаются в печени. Сам по себе организм не умеет вырабатывать витамины, хотя недостаток некоторых из них частично восполняется микроорганизмами кишечника.
Витамины поступают в организм вместе с пищей, но если питание несбалансированно, то нужно принимать витамины отдельно. Выбирая их в аптеке, надо учитывать, что витамины взаимодействуют между собой: если нарушен обмен или недостаточно поступление витамина А, то в организме будет недостаток не только этого витамина, но и витаминов Е, С, В12 и фолиевой кислоты. Витамин Е окисляет витамин В12 и усиливает антиоксидантные свойства витамина Е и т.д. Поэтому, прежде чем выбрать комплексный препарат, лучше посоветоваться с врачом.
Как правило, комплексные витаминные препараты или биологически активные добавки к пище рекомендуют людям, ограничивающим себя в еде: вегетарианцам; поклонникам диет для снижения веса; пожилым людям, ограничивающим свой рацион; тем, кто по каким-то причинам не употребляет кисломолочных продуктов; детям с плохим аппетитом. Кроме того, обязательно принимать витаминные препараты следует женщинам в период беременности и грудного вскармливания; тем, кто редко бывает на улице; жителям экологически неблагополучных регионов; работникам вредных производств; людям, испытывающим повышенные нагрузки, вызывающие нарушение режима, а также тем, кто работает на компьютере и, безусловно, курильщикам (одна сигарета снижает количество витамина С в организме на 30-100 мг). Впрочем, авитаминоз – это такое состояние, которое свойственно в наше время всем, – от младенцев до пожилых людей, так что, наверное, каждому стоит позаботиться о том, чтобы витамины стали неотъемлемой частью рациона. В любом виде.
Ценные минералы
Выбирая комплексы витаминов для поддержки своего организма, нельзя забывать о минералах, которые так же незаменимыми, как и витамины — они выполняют строительную функцию в организме, регулируют кислотно-щелочное равновесие и водно-солевой обмен, участвуют в кроветворении, в синтезе молекул ДНК, гормонов, входят в состав ферментов. Однако прием препаратов, в которых содержится вся таблица Менделеева может сослужить плохую службу, потому что в организме человека при различных заболеваниях наблюдается как дефицит, так и переизбыток микроэлементов. Например, запасы магния сокращаются из-за неполноценного питания (недостаток — семян, орехов, зерновых, много — газированных напитков, продуктов, содержащих консерванты), из-за дисбактериоза, длительного применения мочегонных препаратов. Но если принимать его в неограниченном количестве, избыток магния может привести к поражению почек, надпочечников, щитовидной железы, сосудов. Количество кремния может сокращаться из-за физических перегрузок, из-за плохой воды.
Самые ценные для жизнедеятельности человека элементы — калий, кальций, железо, медь, магний, цинк, селен, кремний. Они входят в состав ферментов, гормонов, пигментов, витаминов, белковых комплексов, управляют множеством обменных процессов. Прием препаратов, содержащих микроэлементы, нужно принимать после исследования баланса макро- и микроэлементов в организме, в крайнем случае – по рекомендации врача. Предположить недостаток некоторых микроэлементов в организме можно и самостоятельно. Например, при анемии, ломкости ногтей, запорах, головокружении, утомлении, депрессии, головных болях, воспалении языка и появлении язв в ротовой полости логично предположить недостаток в организме железа. Выпадение волос, ранняя седина, слабость, депрессия, анемия, диарея, повреждения артерий, гипотериоз развиваются на фоне дефицита меди. Нарушение роста, онкологические заболевания, недостаточность поджелудочной железы, ослабление иммунитета, замедленное заживление ран, печеночная недостаточность, мужское бесплодие возникают из-за недостатка селена. Установлена взаимосвязь между развитием хронического бронхита и дефицитом меди, йода, железа, магния, селена, цинка, болезни сердца — дефицитом меди, хрома, магния, калия, селена.
Ирина Багликова
© Доктор Питер
Рахит – дефицит витамина D и зависимость
Indian J Endocrinol Metab. 2012 март-апрель; 16 (2): 164–176.
Маниша Сахай
Отделение нефрологии, Медицинский колледж Османии и больница общего профиля, Хайдарабад, Андхра-Прадеш, Индия
Ракеш Сахай
1 Отделение эндокринологии, Османийский медицинский колледж и больница общего профиля в Хайраде, Хайрабад , Индия
Отделение нефрологии, Османийский медицинский колледж и больница общего профиля, Хайдарабад, Андхра-Прадеш, Индия
1 Отделение эндокринологии, Османийский медицинский колледж и больница общего профиля, Хайдарабад, Андхра-Прадеш, Индия
900 Автор для переписки: Dr.Manisha Sahay, My Nest, 6-3-852 / A, Ameerpet, Hyderabad — 500 016, Андхра-Прадеш, Индия. E-mail: moc.liamg@yahasahsinamrd Авторское право: © Индийский журнал эндокринологии и метаболизмаЭто статья в открытом доступе, распространяемая в соответствии с условиями Creative Commons Attribution-Noncommercial-Share Alike 3.0 Unported, что разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии правильного цитирования оригинала.
Эта статья цитируется в других статьях в PMC.Abstract
Рахит — серьезная проблема даже в странах, где достаточно солнечного света. Причины рахита / остеомаляции разнообразны и включают недостаточность питания, особенно плохое потребление витамина D и кальция с пищей. Причины, не связанные с питанием, включают гипофосфатемический рахит, в первую очередь из-за потери фосфата почками, и рахит из-за почечного канальцевого ацидоза. Кроме того, некоторые разновидности вызваны наследственными дефектами метаболизма витамина D и называются витаминно-зависимым рахитом.В этой главе освещается рахит / остеомаляция, связанная с дефицитом витамина D или наследственными дефектами метаболизма витамина D. Гипофосфатемический рахит и рахит, вызванный почечным канальцевым ацидозом, обсуждается в других разделах журнала.
Ключевые слова: Остеомаляция, рахит, витамин D, дефицит витамина D, витамин D-зависимый рахит
ВВЕДЕНИЕ
Нормальный рост костей и минерализация зависят от наличия достаточного количества кальция и фосфатов.Недостаточная минерализация может привести к рахиту и / или остеомаляции. При рахите наблюдается недостаточная минерализация пластинки роста, тогда как остеомаляция означает нарушение минерализации костного матрикса. Рахит и остеомаляция обычно возникают вместе, пока пластинки роста открыты, как у детей; только остеомаляция возникает после слияния пластинок роста, как у взрослых [1].
Дефекты минерализации можно классифицировать как кальципенический (гипокальциемический) рахит, вызванный дефицитом кальция, и фосфопенический (гипофосфатемический) рахит, вызванный недостаточностью фосфата.[2] Витамин D является прогормоном, который необходим для нормального всасывания кальция из кишечника, а дефицит витамина D обычно встречается чаще, чем дефицит изолированного кальция или фосфора, и является наиболее частой причиной рахита / остеомаляции.
ПАТОГЕНЕЗ
Есть несколько типов клеток, составляющих кость. Остеобласты — это клетки, образующие костную ткань, которые откладывают остеоид. Остеокласты помогают в ремоделировании костей. Остеоид впоследствии минерализуется солями кальция. При рахите дефект минерализации приводит к накоплению остеоида в костной ткани ниже пластинки роста (метафиза).Это приводит к ослаблению костей и к изгибу со временем.
ПРИЧИНЫ РАХИТА / ОСТЕОМАЛЯЦИИ
Причины рахита включают состояния, которые приводят к гипокальциемии и / или гипофосфатемии, изолированным или вторичным по отношению к дефициту витамина D. Чтобы определить оптимальное лечение, необходимо определить причину.
Кальципенический рахит
Кальципенический (гипокальциемический) рахит характеризуется дефицитом кальция или, чаще, витамина D. У индийских детей, живущих в Великобритании, диеты обычно содержат мало кальция и много фитатов.Содержание кальция в обычных пищевых продуктах указано в. Рахит может возникнуть, несмотря на адекватный уровень витамина D, если потребление кальция очень низкое. Эта проблема обычно не возникает, если потребление кальция не очень низкое, поскольку витамин D увеличивает всасывание кальция в кишечнике. У большинства детей с кальциевым рахитом нормальная концентрация 25-гидроксиВитамина D [25 (OH) D] в сыворотке крови и высокая концентрация 1,25-дигидроксивитамина D [1,25 (OH) 2 ] в сыворотке, что указывает на адекватное потребление витамина D. у детей может быть повышенная потребность в витамине D, если судить по их реакции на замену витамина D.Таким образом, потребности в витамине D у детей с дефицитом кальция могут быть выше, чем ожидалось [3]. В дополнение к этому, низкое потребление кальция с пищей даже без сопутствующего дефицита витамина D увеличивает сывороточные концентрации 1,25 (OH) 2 D, что, в свою очередь, снижает период полувыведения 25 (OH) D, вероятно, за счет увеличения катаболизма 25 (ОН) Д. У большинства детей из Южной Азии, страдающих рахитом, концентрация 25 (OH) D также находится в диапазоне дефицита витамина D. [4]
Таблица 1
Содержание кальция в различных продуктах питания
Фосфопенический рахит
Фосфопенический рахит обычно вызывается почечной фосфатной недостаточностью.Это может быть изолированное или часть генерализованного заболевания почечных канальцев, такого как синдром Фанкони или болезнь Дента. [5] Изолированная потеря фосфата наблюдается при Х-сцепленном гипофосфатемическом рахите (XLH), аутосомно-доминантном гипофосфатемическом рахите, индуцированной опухолью остеомаляции и гипофосфатемическом рахите с гиперкальциурией (аутосомно-рецессивным). Дефицит питания встречается редко. Эти причины можно определить, измерив концентрацию аминокислот, бикарбоната, глюкозы, кальция и витамина D в моче.[6]
Еще один способ классифицировать рахит на пищевой и непищевой. Из 126 детей с нефармацевтическим (рефрактерным) рахитом у 64,3% был дистальный почечный канальцевый ацидоз (DRTA), у 20,6% — почечная недостаточность, у 7,1% — проксимальный RTA, у 6,4% — гипофосфатемический рахит и у 1,6% — витамин D-зависимый рахит. (VDDR). [6] Фосфопенический рахит обсуждается в другой главе.
ВИТАМИН D И РАХИТЫ
Витамин D необходим для здоровья скелета. Он способствует дифференцировке энтероцитов и всасыванию кальция и фосфора в кишечнике.Это помогает в минерализации костей. В условиях гипокальциемии или гипофосфатемии витамин D стимулирует резорбцию костей, тем самым поддерживая уровни кальция и фосфора в сыворотке крови. Таким образом, дефицит или резистентность витамина D вызывает гипокальциемию и гипофосфатемию. Гипокальциемия стимулирует высвобождение паратироидного гормона (ПТГ), который, воздействуя на кости и почки, частично корректирует гипокальциемию, но усиливает экскрецию фосфатов с мочой, что приводит к гипофосфатемии и остеомаляции.25 (OH) D также играет важную роль в укреплении здоровья вне скелета. Дефицит витамина D может быть связан с определенными иммунологическими состояниями, такими как рассеянный склероз, диабет 1 типа, ревматоидный артрит, воспалительное заболевание кишечника, расстройства настроения и такие виды рака, как рак груди, простаты и толстой кишки. У подростков низкие уровни витамина D в сыворотке крови связаны с повышенным риском гипертонии, гипергликемии, метаболического синдрома и повышенным риском инфекций верхних дыхательных путей. В этой главе рассматриваются скелетные проявления дефицита витамина D.
ВИТАМИН D МЕТАБОЛИЗМ
Витамин D или кальциферол относится к группе жирорастворимых соединений с четырехкольцевым холестериновым каркасом. витамин D существует как витамин D2 или витамин D3. Холекальциферол, или витамин D3, образуется под действием ультрафиолетового излучения B (UV-B) (длина волны 290–315 нм) на кожу, которое превращает 7-дегидрохолестерин в эпидермальных кератиноцитах и фибробластах кожи в пре-витамин D, который впоследствии изомеризуется в витамин D3 неферментативным образом.[7,8] Это форма витамина D, содержащаяся в продуктах животного происхождения (обогащенное молоко, жирная рыба, рыбий жир, яйца) и некоторых добавках витамина D. Эргокальциферол или витамин D2 образуется, когда эргостерин в растениях подвергается воздействию солнечного света. Это форма витамина D, содержащаяся в растительных источниках, рыбе, обогащенном молоке и в большинстве добавок витамина D []. Некоторые злаки и хлебобулочные изделия обогащены витамином D. Менее 10% витамина D поступает из естественных пищевых источников. Пищевой витамин D жирорастворим, всасывается в тонком кишечнике и включается в хиломикроны.Витамин D с пищей переносится в печень, связанный с белком, связывающим витамин D (DBP), вместе с хиломикронами и липопротеинами, где он и эндогенно синтезированный витамин D3 метаболизируются. [9] Затем витамин D связывается с DBP и транспортируется через кровь к органам-мишеням. витамин D затем гидроксилируется в печени до 25 (OH) D (кальцидиол). 25 (OH) D в комплексе со своим плазменным носителем, DBP, фильтруется через клубочки и реабсорбируется в проксимальных канальцах эндоцитарным рецептором мегалином.[10] Кальцидиол гидроксилируется в основном в почках до 1,25 (OH) 2 D (кальцитриол), который является наиболее активной формой. [11] Концентрация 1,25 (OH) 2 D в плазме зависит от доступности 25 (OH) D и активности почечных ферментов 1-α-гидроксилазы и 24-α-гидроксилазы. Почечный фермент 1-α-гидроксилаза в основном регулируется ПТГ, концентрацией кальция и фосфата в сыворотке, а также фактором роста фибробластов 23 (FGF23) [9]. Повышенный уровень ПТГ, кальцитонина и гипофосфатемия стимулирует фермент и усиливает продукцию 1,25 (OH) 2 D, тогда как высокий уровень кальция, гиперфосфатемия и 1,25 (OH) 2 D подавляют его.[12] 1,25 (OH) 2 D подавляет синтез и секрецию ПТГ, обеспечивая регуляцию продукции 1,25 (OH) 2 D по отрицательной обратной связи. 1,25 (OH) 2 Синтез D может также модулироваться рецепторами витамина D на поверхности клетки; подавление этих рецепторов может играть важную роль в регулировании активации витамина D. [13] FGF23, недавно описанный фосфатурический гормон, подавляет продукцию почек 1,25 (OH) 2 D, ингибируя 1-α-гидроксилазу в проксимальных канальцах почек и одновременно увеличивая экспрессию 24-α-гидроксилазы и продукцию 24 , 25 (OH) 2 D (неактивный метаболит).[14] 1,25 (OH) 2 D стимулирует FGF23, создавая петлю обратной связи. FGF23 снижает реабсорбцию фосфата почками и тем самым противодействует усилению реабсорбции фосфата в желудочно-кишечном тракте, вызванному 1,25 (OH) 2 D, поддерживая гомеостаз фосфата. [15]
Таблица 2
Содержание витамина D в обычных пищевых продуктах
Когда возникает гипокальциемия, концентрация ПТГ в сыворотке увеличивается и усиливает канальцевую реабсорбцию кальция, а также активность 1-α-гидроксилазы в почках.Это приводит к увеличению продукции 1,25 (OH) 2 D и, в свою очередь, всасыванию кальция в кишечнике. ПТГ также стимулирует активность костных остеокластов для мобилизации запасов кальция в костях, тем самым увеличивая содержание кальция в сыворотке. И 1,25 (OH) 2 D, и 25 (OH) D частично разлагаются за счет гидроксилирования в положении 24 24-гидроксилазой. Активность гена 24-гидроксилазы увеличивается на 1,25 (OH) 2 D (что, таким образом, способствует его собственной инактивации) и снижается под действием ПТГ (тем самым позволяя формировать более активный гормон).[9] Эстроген, плацентарный гормон роста и пролактин также могут регулировать метаболизм витамина D, играя роль во время беременности, чтобы удовлетворить повышенную потребность в кальции. 1,25 (OH) 2 D также образуется в некоторых других тканях, но используется только в тканях и не циркулирует. Независимое от ПТГ внепочечное производство 1,25 (OH) 2 D из 25 (OH) D осуществляется активированными макрофагами в легких и лимфатических узлах. Фермент 1-α-гидроксилаза также экспрессируется в других внепочечных участках, включая желудочно-кишечный тракт, кожу, сосудистую сеть, эпителиальные клетки молочных желез, а также в остеобластах и остеокластах.[16]
ПРИЧИНЫ ДЕФИЦИТА ВИТАМИНА D
Снижение кожного синтеза
Дефицит витамина D может возникать у людей, живущих без солнечного света.
Воздействие солнечных лучей
Дефицит витамина D с пищей также может наблюдаться у детей, при этом различия между этническими группами зависят от пигментации кожи и приема пищевых добавок. [17] Потребности кавказского младенца в витамине D удовлетворяются за счет воздействия солнечного света в течение 30 минут в неделю, одетого только в подгузник, или в течение 2 часов в неделю, полностью одетого без шляпы.Азиату требуется примерно в три раза более длительное воздействие солнечного света из-за защитной пигментации кожи, а африканцам требуется в шесть раз такое же воздействие [18]. Текущие рекомендации Американской академии педиатрии (AAP) включают: не допускать попадания прямых солнечных лучей на младенцев младше 6 месяцев, выбирать занятия для детей, минимизирующие воздействие солнечного света, а также использовать защитную одежду и солнцезащитный крем. Эти рекомендации приемлемы для светлокожих детей в более низких широтах, особенно в летние месяцы.Однако необходимо изучить влияние УФ-В на темнокожих детей, живущих в высоких широтах. Выше 37 ° северной широты в зимние месяцы количество фотонов УФ-В, достигающих земной атмосферы, уменьшается на 80–100%, и, как следствие, в коже вырабатывается мало витамина D3. Солнцезащитный крем поглощает УФ-В и часть УФ-А света и предотвращает его попадание на кожу. Солнцезащитный крем с фактором защиты от солнца (SPF) 8 может снизить синтетическую способность витамина D3 на 95%, а SPF 15 может снизить ее на 98%.Для адекватного синтеза витамина D для светлокожих людей считается достаточным пребывание на полуденном солнце (от 1000 до 1500 часов) в течение 10–15 минут весной, летом и осенью. После такого воздействия рекомендуется нанести солнцезащитный крем с SPF 15, чтобы предотвратить разрушительные эффекты хронического чрезмерного воздействия солнечного света. Одежда для всего тела, как отмечается в некоторых культурах, предотвращает адекватное пребывание на солнце, то есть система пурдах в мусульманском сообществе. Облачность, увеличение количества водяного пара и промышленное загрязнение могут уменьшить количество УФ-B, достигающего поверхности земли, а промышленное загрязнение связано с более широким распространением рахита, вызванного дефицитом витамина D.Это связано с тем, что после длительного воздействия УФ-В-излучения витамин D, вырабатываемый в коже, еще больше разлагается до неактивных метаболитов витамина D, тахистерола и люмистерола.
Холодный климат
Недостаток витамина D также обычен в конце зимы из-за меньшего пребывания на солнце. [19] Сообщалось о дефиците витамина D у темнокожих иммигрантов из теплого и холодного климата. Иммигранты из Азии из Индии в США могут иметь дефицит витамина D даже при достаточном пребывании на солнце.[20]
Обширные ожоги
У пациентов с обширными ожоговыми травмами в анамнезе синтез витамина D в коже ниже нормы даже при воздействии солнца. [21]
Дефицит питания
Дефицит витамина D может возникнуть даже при достаточном пребывании на солнце. [22] Это может произойти у людей, которые потребляют продукты, не обогащенные витамином D, или если есть кишечная мальабсорбция витамина D. Есть несколько продуктов, которые естественным образом содержат витамин D, и, поскольку большинство из них основаны на мясе или рыбе, они могут быть неприемлемыми. культурам, которые предпочитают вегетарианскую диету.В настоящее время немногие продукты обогащены витамином D. Регулярное обогащение витамином D следует учитывать при употреблении молока и других пищевых продуктов.
Пожилые люди
Кожная продукция витамина D и запасы витамина D снижаются с возрастом. У пожилых людей потребление витамина D часто бывает низким. Ахлоргидрия, которая часто встречается у пожилых людей, ограничивает всасывание кальция. Кроме того, пожилые люди могут содержаться в закрытых помещениях [23].
Материнский дефицит витамина D
Витамин D передается от матери к плоду через плаценту, а уменьшение запасов витамина D в организме матери связано с более низким уровнем витамина D у младенца.[24] Низкий уровень витамина D во время беременности был связан с задержкой внутриутробного развития, преждевременными родами и гипертонией, которые увеличивают риск низкой массы тела при рождении.
Недоношенные
Уровни витамина D низкие у недоношенных детей, у которых меньше времени для накопления витамина D от матери через трансплацентарный перенос. Третий триместр — критическое время для передачи витамина D, потому что именно в этот период скелет плода кальцинируется, что требует повышенной активации от 25 (OH) D до 1,25 (OH) 2 D в почках и плаценте матери.Дефицит витамина D у матери в этот период может вызвать дефицит витамина D у плода, а в тяжелых случаях — рахит плода. [24,25] Недоношенные дети более склонны иметь дефекты эмали как молочных, так и постоянных зубов, потому что достаточность витамина D необходим для нормального развития зубов плода.
Исключительно грудное вскармливание
Содержание витамина D в грудном молоке низкое (15–50 МЕ / л) даже у матери, богатой витамином D. [26] Младенцы, находящиеся на исключительно грудном вскармливании, потребляют в среднем 750 мл грудного молока в день, таким образом, потребляют только 10-40 МЕ витамина D.Большинству младенцев, находящихся на грудном вскармливании, необходимо находиться на солнечном свете не менее 30 минут в неделю при ношении только подгузников, чтобы поддерживать уровень 25 (OH) D на уровне> 20 нг / мл. Дефицит витамина D у младенцев на искусственном вскармливании встречается нечасто из-за обогащения детских смесей (400 МЕ / л). Однако это все еще может произойти, если у ребенка при рождении были низкие запасы витамина D из-за дефицита витамина D у матери и если содержание витамина D в смеси недостаточное. [27]
Ожирение
Уровни 25 (OH) D низкие у людей с ожирением, поскольку витамин D секвестрируется в жире.Таким образом, потребность в витамине D выше у людей с ожирением. [28]
Госпитализированные пациенты
Недостаточное потребление и недостаток солнечного света вызывают дефицит витамина D у этой группы пациентов. [29]
Женщины, получающие лечение от остеопороза
Субклинический дефицит витамина D часто встречается у женщин в постменопаузе, получающих терапию от остеопороза (бисфосфонаты, ралоксифен, кальцитонин или ПТГ) [30].
Заболевания почек
Хроническая болезнь почек
У пациентов с хроническим заболеванием почек продукция кальцитриола [1,25 (OH) 2 D] низка из-за снижения клубочковой фильтрации, вторичной потери фермента 1-α-гидроксилазы структурному повреждению почек и подавлению активности ферментов на фоне гиперфосфатемии.Это приводит к гипокальциемии, гиперпаратиреозу и заболеваниям костей. [31] В дополнение к дефициту 1,25 (OH) 2 D, недавние исследования показали сосуществование дефицита 25 (OH) D у пациентов перед диализом и диализом, особенно у женщин-диабетиков и пациентов, находящихся на перитонеальном диализе. 32] Вопрос о том, приносит ли пользу этим пациентам улучшение концентрации 25 (OH) D, остается спорным, но рекомендации Инициативы по результатам диализа почек (KDOQI) рекомендуют прием добавок.
Нефротический синдром
Большая часть кальцидиола в сыворотке крови связана с ДАД.Пациенты с нефротическим синдромом теряют ДАД и у них может развиться дефицит витамина D. [33,34]
Ацидоз дистальных канальцев почек
Гипокальциемия может возникать при dRTA наряду с ацидозом, который вызывает рахит. Присутствие dRTA подозревается в условиях гипокалиемии, гиперхлоремии и метаболического ацидоза с нормальной анионной щелью [35]. (RTA обсуждается в другой главе.)
Желудочно-кишечные заболевания
Мальабсорбция, связанная с заболеваниями тонкой кишки, гепатобилиарного дерева с холестатической болезнью печени, внепеченочной непроходимостью желчных путей и заболеваниями поджелудочной железы, может приводить к снижению всасывания витамина D и / или истощение эндогенных запасов 25 (OH) D из-за нарушения энтерогепатической циркуляции.Нарушение всасывания витамина D происходит в результате стеатореи, которая нарушает эмульгирование жиров и абсорбцию, опосредованную хиломикроном. У пациентов может быть рахит или остеомаляция или только низкая плотность костей. Распространенными примерами являются целиакия, воспалительное заболевание кишечника, пищевая аллергия, холестаз и внешнесекреторная недостаточность поджелудочной железы (как при муковисцидозе) [36].
Шунтирование желудка
Пациенты с шунтированием через короткие конечности имеют вторичный гиперпаратиреоз (SHPT), несмотря на нормальные концентрации 25 (OH) D, из-за мальабсорбции кальция.Дефицит витамина D также возникает у пациентов с частичной или полной гастрэктомией по поводу язвенной болезни или бариатрической хирургии из-за потери кислотности желудочно-кишечного тракта, нарушения функции проксимального отдела тонкой кишки, которая приводит к мальабсорбции витамина D, отсутствию адекватной абсорбирующей поверхности или недостаточности кишечной клетки слизистой оболочки реагируют на витамин D. [36,37]
Заболевание печени
Витамин D гидроксилируется в печени с образованием кальцидиола [25 (OH) D]. Следовательно, у пациентов со значительным паренхиматозным или обструктивным заболеванием печени уровень 25 (OH) D снижен.У этих пациентов биохимические или гистологические признаки остеомаляции проявляются только при наличии сопутствующего дефицита питания или нарушения энтерогепатического кровообращения. [36,37]
Лекарства
Некоторые противосудорожные и антиретровирусные препараты, используемые для лечения ВИЧ-инфекции, могут вызвать дефицит витамина D за счет усиление катаболизма 25 (OH) D и 1,25 (OH) 2 D. [38] снижение циркулирующих уровней кальцидиола наблюдается у пациентов, принимающих фенитоин, фенобарбитон, карбамазепин, изониазид, рифампицин и теофиллин, из-за индукции активности фермента Р-450, который метаболизирует кальцидиол до неактивных метаболитов витамина D.Тенофовир может вызвать рахит. Нарушения концентрации кальция наблюдаются при приеме лекарств, используемых для лечения осложнений ВИЧ, таких как фоскарнет, пентамидин и рекомбинантный гормон роста. Потребность в витамине D выше у пациентов, принимающих глюкокортикоиды, поскольку они ингибируют кишечную абсорбцию кальция, зависящую от витамина D. Кетоконазол и некоторые другие противогрибковые средства увеличивают потребность в витамине D, поскольку они блокируют 1-гидроксилирование. Этим пациентам может потребоваться добавка витамина D (400–4000 МЕ / день).[39]
КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ
Проявления рахита первоначально наблюдаются в дистальных отделах предплечья, колена и реберно-хрящевых соединениях, которые являются местами быстрого роста костей. Иногда дисплазию скелета можно принять за рахит, поскольку клинические признаки рахита и дисплазии скелета с поражением метафизов могут быть схожими; однако концентрации неорганического фосфора и ПТГ в сыворотке крови у детей с дисплазией скелета обычно являются нормальными.
Обнаружение скелета
Изменения скелета сходны при кальципеническом и фосфопеническом рахите.[40] Как правило, передний родничок закрывается к 18 месяцам, а задний — к 3 месяцам. Однако при рахите происходит задержка закрытия родничков. Имеются теменные и лобные выступы, краниотабы (мягкие кости черепа) с костями для настольного тенниса у младенцев, увеличение реберно-хрящевого соединения ребер («рахитические четки»), борозда Харрисона из-за мышечного натяжения диафрагмы на нижних ребрах, расширение запястья и искривление дистального отдела лучевой кости и локтевой кости, а также прогрессирующее латеральное искривление бедра и голени.Видно расширение лодыжки (двойные лодыжки). Возраст ребенка и весовая нагрузка определяют тип и локализацию деформации. У младенцев деформации видны в костях предплечья и голени. У малышей наблюдается преувеличение нормального физиологического изгиба ног (genu varum). У детей старшего возраста имеется деформация нижних конечностей genu valgum [] или ветряная деформация (genu varum с одной стороны и valgum с другой). Может быть кифоз или сколиоз. У взрослых костные деформации необычны; однако у женщин может быть трехлучевой таз, что затрудняет нормальные вагинальные роды.
Костные деформации при рахите
Экстраскелетные находки
У ребенка могут быть бессимптомные симптомы или может проявляться боль, раздражительность, задержка двигательных этапов и замедленный рост. [41] Висцероптоз приводит к потере живота. У детей может быть походка вразвалку (анталгическая походка). На первом году жизни часто возникают гипокальциемические судороги. [41] Дети с кальципеническим рахитом подвержены инфекционным заболеваниям. [42] Гипоплазия зубной эмали. Повышенное потоотделение — частое явление у маленьких детей с кальципеническим рахитом и может быть вызвано болью в костях.Фосфопенический рахит характеризуется преимущественно деформациями нижних конечностей и зубными абсцессами. Дети могут проявлять раздражительность или парестезии. У подростков и взрослых пластинка роста срастается, поэтому костные деформации не видны. Таким образом, у большинства взрослых пациентов симптомы могут протекать бессимптомно. Иногда остеомаляция у взрослых начинается незаметно с болей в пояснице (пояснице) и бедрах, которые затем распространяются на руки и ребра. Боль симметричная, неизлучающая и сопровождается болезненностью пораженных костей.Проксимальные мышцы слабы, затруднено подниматься по лестнице и вставать из положения на корточках. Патологические переломы могут развиться из-за несения веса.
ЛАБОРАТОРНЫЕ ИССЛЕДОВАНИЯ
Обследование пациента с клиническими признаками рахита включает в себя диетический анамнез, анамнез лекарств, анамнез заболевания печени или почек и мальабсорбции. Лабораторные тесты, помогающие определить этиологию, включают следующее.
Рентгенологические данные
У детей изменения рахита можно увидеть на пластине роста быстрорастущих костей.Таким образом, в верхних конечностях изменения наиболее заметны в дистальном отделе локтевой кости, тогда как в нижних конечностях изменения наиболее заметны в метафизах выше и ниже колен. Наблюдается расширение эпифизарной пластинки из-за неминерализованного остеоида и потеря четкости зоны предварительной кальцификации на стыке эпифиза и метафиза. Наблюдается купирование и расширение эпифизарного конца метафиза с образованием корковых шпор и штрихов. Появление эпифизарных костных центров может быть отложено, они маленькие и остеопенические.[43] У детей и взрослых стержни длинных костей остеопеничны, а кортикальный слой истончается. Трабекулярный узор нечеткий, грубый и имеет вид матового стекла. Присутствуют деформации стержней длинных костей, а при тяжелом рахите могут отмечаться патологические переломы и более рыхлые зоны (переломы Молочника). [44] Более свободные зоны представляют собой псевдопрозрачные узкие линии, шириной 2–5 мм, со склеротическими границами и являются характерной рентгенологической находкой при остеомаляции.Они двусторонние и симметричные и лежат перпендикулярно кортикальным краям костей. Они обнаруживаются на шейке бедренной кости, на медиальной части диафиза бедренной кости, непосредственно под малым вертелом или на лобковой и седалищной ветвях. Они также могут возникать в локтевой кости, лопатке, ключице, ребре и плюсневых костях. Термин «синдром Молочника» относится к комбинации множественных, двусторонних и симметричных псевдопереломов у пациента с остеомаляцией. Псевдопереломы также можно увидеть на снимках костей как горячие точки.При отсутствии более рыхлых зон остеопения может быть единственным признаком, а остеомаляцию можно спутать с остеопорозом. Было высказано предположение, что более свободные зоны представляют собой либо стрессовые переломы, которые были восстановлены путем наложения недостаточно минерализованного остеоида, либо эрозию кости из-за артериальной пульсации, поскольку они часто лежат рядом с артериями. Могут быть двояковогнутые тела позвонков (позвонки трески). Изменения скелета из-за длительного SHPT встречаются реже, чем указанные выше аномалии.Они включают поднадкостничную резорбцию фаланг, костных кист и резорбцию дистальных концов длинных костей, таких как ключица и плечевая кость. Более тяжелая остеомаляция может привести к укорочению и искривлению большеберцовой кости, патологическим переломам и деформации тазобедренного сустава.
Минеральная плотность костей
Несколько исследований продемонстрировали заметное снижение плотности костей позвоночника, бедра и предплечья [по данным двухэнергетической рентгеновской абсорбциометрии (DXA)] у пациентов с остеомаляцией, связанной с дефицитом витамина D.Тем не менее, минеральная плотность кости (МПК) не требуется для диагностики остеомаляции, а снижение МПК не позволяет отличить остеопороз от остеомаляции. Напротив, у взрослых с XLH МПК обычно нормальная или повышенная (особенно в поясничном отделе позвоночника).
Биопсия кости
Биопсия кости с маркировкой тетрациклином — самый точный способ диагностики остеомаляции / рахита. Однако это делается нечасто, потому что это инвазивно, и диагноз обычно может быть установлен на основе комбинации клинических и лабораторных данных.Гистоморфометрические характеристики остеомаляции включают: длительное время задержки минерализации, расширенные остеоидные швы и увеличенный объем остеоида. Все эти особенности необходимы для постановки диагноза, поскольку другие расстройства могут показывать одно из этих результатов. Широкие остеоидные швы, отражающие высокую текучесть, можно увидеть при гипертиреозе, болезни Педжета и гиперпаратиреозе. Однако скорость аппозиции минералов при этих нарушениях повышена, в отличие от остеомаляции.
Щелочная фосфатаза (ЩФ) — отличный маркер активности заболевания, поскольку она участвует в минерализации костей и хрящей пластинки роста.Уровни ЩФ обычно составляют 500 МЕ / л у новорожденных и 1000 МЕ / л у детей до 9 лет и снижаются после полового созревания. Концентрация ЩФ в сыворотке повышается как при гипокальциемическом, так и при гипофосфатемическом рахите. [45] ЩФ может использоваться для скрининга на рахит, но при этом иногда сообщается о рахите при нормальном уровне ЩФ. При высоком уровне подозрений следует сделать рентгенограмму запястья или колена.
Концентрации фосфора в сыворотке крови обычно низкие как при кальципеническом, так и при фосфопеническом рахите.[46]
При фосфопеническом рахите концентрация кальция в сыворотке является нормальной. Уровни кальция в сыворотке обычно низкие при кальципеническом рахите, но могут быть нормальными на некоторых стадиях болезни из-за компенсаторного увеличения ПТГ. [46]
Общая реабсорбция фосфора (TRP) и максимальная канальцевая реабсорбция фосфора на скорость клубочковой фильтрации (TmP / GFR) обычно снижаются при обоих типах рахита.
Концентрация ПТГ в сыворотке повышается при кальципеническом рахите.Напротив, за редким исключением, концентрации ПТГ нормальны при фосфопеническом рахите. Гиперпаратиреоз связан с аминоацидурией, которая, следовательно, не наблюдается при семейном гипофосфатемическом рахите (FHR). Диагностический подход к подозрению на рахит заключается в использовании измерений сывороточного неорганического фосфора (Pi) и ПТГ, чтобы отличить кальципенический рахит от фосфопенического [46].
Креатинин сыворотки высокий, а СКФ может быть низкой при рахите, связанном с почечной недостаточностью. Здесь уровень фосфатов высокий.Уровни кальция в моче высокие при гипофосфатемическом рахите с гиперкальциурией и низкие при других разновидностях. Другие лабораторные исследования включают pH мочи, фосфор мочи, глюкозу, креатинин сыворотки, ферменты печени и газы артериальной крови. [46]
У детей, страдающих фосфопеническим рахитом, причины могут быть выявлены путем измерения концентраций аминокислот, бикарбонатов, глюкозы и кальция в моче.
У детей с кальципеническим рахитом измерения сывороточного 25 (OH) D помогают отличить рахит, вызванный дефицитом витамина D (наиболее распространенная форма), от других причин кальципенического рахита.Концентрация 25 (OH) D в сыворотке крови отражает количество витамина D, хранящегося в организме, и, следовательно, является низким при дефиците витамина D, в то время как в других формах он нормален или немного повышен. 1,25 (OH) 2 D может быть низким, нормальным или повышенным при кальципеническом рахите. 1,25 (OH) 2 Уровни D первоначально повышаются в ответ на повышение уровня ПТГ, но впоследствии могут снижаться, поскольку его субстрат 25 (OH) D ограничен. 1,25 (OH) 2 D повышается при VDDR типа II и гипофосфатемическом рахите.
Уровни витамина D
Лучший способ оценить статус витамина D — это измерить уровень 25 (OH) D. По мере падения уровня 25 (OH) D кишечное всасывание кальция падает, что приводит к снижению сывороточного кальция. Это вызывает повышение уровня ПТГ в сыворотке, который стимулирует превращение 25 (OH) D в 1,25 (OH) 2 D и, таким образом, поддерживает всасывание кальция. [47] Таким образом, оптимальный уровень 25 (OH) D определяется как уровень, который вызывает максимальное подавление ПТГ и максимальное всасывание кальция. Оптимальная концентрация 25 (OH) D также может быть определена клинически, например, уровень, необходимый для уменьшения перелома.Нет единого мнения об оптимальной концентрации 25 (OH) D для здоровья скелета. Институт медицины (IOM) поддерживает концентрации 25 (OH) D выше 20 нг / мл. Национальный фонд остеопороза, Международный фонд остеопороза и Американское гериатрическое общество предполагают, что пожилым людям необходим минимальный уровень 30 нг / мл, чтобы минимизировать риск падений и переломов. Все согласны с тем, что уровни ниже 20 нг / мл являются субоптимальными для здоровья скелета. [48,49] Оптимальный уровень 25 (OH) D в сыворотке крови для внескелетного здоровья не установлен.Безопасный верхний уровень в сыворотке также не определен. Существует повышенный риск переломов и некоторых видов рака (например, поджелудочной железы, простаты) и смертности при уровнях выше 30–48 нг / мл [50]. Систематический обзор IOM поддерживает поддержание концентрации 25 (OH) D в сыворотке от 20 до 40 нг / мл, в то время как другие поддерживают поддержание уровней 25 (OH) D от 30 до 50 нг / мл.
В настоящее время принятые стандарты для определения статуса витамина D у детей и подростков: Достаточность витамина D: 25 (OH) D ≥ 20 нг / мл; недостаточность витамина D: 25 (OH) D от 15 до 20 нг / мл; и дефицит витамина D: 25 (OH) D ≤ 15 нг / мл.Тяжелый дефицит определяется как уровень <5 нг / мл. Эти пороговые значения, возможно, придется пересмотреть, если будущие педиатрические исследования продемонстрируют эффективность более высокого уровня 25 (OH) D. Лица с уровнем 25 (OH) D 100 нг / мл были произвольно определены как имеющие избыток витамина D, а уровень выше 150 нг / мл считается интоксикацией.
Анализы витамина D
Уровень 25 (OH) D является лучшим индикатором статуса и запасов витамина D. 25 (OH) D является основной циркулирующей формой витамина D и имеет период полураспада 2–3 недели.1,25 (OH) 2 D имеет более короткий период полураспада (около 4 часов), циркулирует в гораздо более низких концентрациях, чем 25 (OH) D, и жестко регулируется ПТГ, кальцием и фосфатом, поэтому он не значительно уменьшаются, пока дефицит витамина D не станет серьезным. Кроме того, его концентрация больше коррелирует с функцией почек, чем с дефицитом витамина D. Следовательно, он бесполезен для оценки запасов витамина D. Анализ витамина D должен измерять как D2, так и D3 производные 25 (OH) D, потому что оба производных являются биологически активными после 1-α-гидроксилирования.Существует множество коммерчески доступных тестов на 25 (OH) D, используемых для определения статуса витамина D. К ним относятся химические анализы [жидкостная хроматография высокого давления (ВЭЖХ) и масс-спектрометрия (МС)] и анализы связывания — иммуноанализы [т.е. радиоиммуноанализ (RIA), [51] иммуноферментный анализ (EIA), хемилюминесцентный иммуноанализ (CLIA)] и анализы связывания с белками [т.е. конкурентные анализы связывания белков (CPBA) и автоматизированные хемилюминесцентные анализы связывания белков (CLPBA)]. Различия между анализами — важная проблема.ВЭЖХ и жидкостная хроматография-масс-спектроскопия (ЖХ-МС) являются золотыми стандартами для анализа витамина D и дают более высокий уровень витамина D. Иммуноанализы и анализы связывания белков показывают общую ценность. Химические анализы могут определять содержание витамина D2 и d3.
РАСПРОСТРАНЕНИЕ ДЕФИЦИТА ВИТАМИНА D
Явный дефицит витамина D, характеризующийся гипокальциемией или гипофосфатемией, рахитом или остеомаляцией, в настоящее время не является обычным явлением в большинстве развитых стран. Однако субклинический дефицит витамина D связан с остеопорозом, повышенным риском падений и, возможно, переломов.Распространенность дефицита витамина D зависит от используемого определения (<20 или <30 нг / мл). По данным Национального исследования здоровья и питания (NHANES) 2000–2004 гг.,> 30% участников в возрасте от 12 лет и старше имели уровни 25 (OH) D ниже 20 нг / мл [52]. В Индии широко распространен дефицит витамина D: в исследовании сообщается, что распространенность составляет 90% среди взрослых и 84% среди беременных женщин. [53] Распространенность низкого уровня витамина D среди населения в целом увеличивается. Данные NHANES показали снижение средней концентрации 25 (OH) D с 30 до 24 нг / мл в период с 1988 по 2004 год.Это может быть связано с изменениями анализа, изменениями в потреблении молока, использованием средств защиты от солнца и изменениями индекса массы тела (ИМТ) [54].
ОПТИМАЛЬНОЕ ПОТРЕБЛЕНИЕ
Оценки потребности в витамине D различаются и частично зависят от воздействия солнца и стандартов, используемых для определения состояния дефицита. Комитет МОМ предположил минимальное пребывание на солнце при установлении нормативов потребления витамина D с пищей и определил уровень 25 (OH) D не менее 20 нг / мл, если это необходимо для удовлетворения потребностей не менее 97,5% населения.Референсные диетические дозы были основаны на данных, изучающих благотворное влияние кальция и витамина D на здоровье скелета, а не на здоровье вне скелета.
Взрослые
В соответствии с рекомендациями, данными МОМ в 2010 году, рекомендуемая доза витамина D для взрослых от 18 до 70 лет составляет 600 МЕ [55]. Пожилые люди (> 71 года), содержащиеся в помещении, и другие группы высокого риска нуждаются в более высоких дозах (RDA 800 МЕ).
Младенцы
AAP и Педиатрическое эндокринное общество им. Лоусона Уилкинса рекомендуют всем младенцам, включая тех, кто находится на исключительно грудном вскармливании, а также детям старшего возраста и подросткам минимальное ежедневное потребление витамина D 400 МЕ / день, которое следует начинать в через несколько дней после рождения.[56] Большинство детских смесей содержат не менее 400 единиц / л витамина D, поэтому младенцам, находящимся на искусственном вскармливании, также потребуются добавки для достижения этой цели, если они не потребляют не менее 1000 мл в день молочной смеси. Еще одна стратегия повышения уровня витамина D у детей, находящихся на исключительно грудном вскармливании, — это введение кормящей матери высоких доз витамина D (4000–6400 МЕ / день). Это вмешательство в достаточной мере увеличивает содержание витамина D в грудном молоке, чтобы обеспечить достаточное потребление витамина D младенцем, не вызывая гипервитаминоза d у матери.Более умеренные дозы витамина D (например, потребление матерью 1500–2000 МЕ в день во время беременности и кормления грудью) обычно достаточно для поддержания уровня витамина D в крови матери> 30 нг / мл и улучшают статус витамина D у ребенка при рождении. Однако эти дозы могут не привести к получению достаточного количества витамина D в грудном молоке для удовлетворения потребностей младенца, и ему все равно могут потребоваться добавки.
Дети
Изначально рекомендовалось употребление 200 МЕ в день для обеспечения уровней 25 (OH) D в сыворотке крови> 11 нг / мл.Позднее этот целевой уровень в сыворотке был признан недостаточным, поскольку он недостаточен для предотвращения всех случаев рихита. Затем AAP рекомендовала потребление витамина D не менее 400 единиц в день для детей, которые не потребляют не менее 1 л молока, обогащенного витамином D, ежедневно. [56] В рекомендациях МОМ, выпущенных в 2010 году, дневная суточная норма витамина D была увеличена до 600 МЕ для здоровых детей в возрасте от 1 до 18 лет [57]. AAP еще не пересмотрел предыдущие руководящие принципы. Детям с ожирением и тем, кто принимает противосудорожные препараты, глюкокортикоиды и лекарства от ВИЧ-инфекции, требуются более высокие дозы.
Беременным и кормящим матерям
Рекомендуется прием 600 МЕ. Однако некоторые исследования показывают, что для поддержания нормального уровня 25 (OH) D во время беременности и кормления грудью может потребоваться более высокое потребление. [57]
В 2010 году МОМ определила безопасный верхний предел для витамина D как 2500 МЕ / день для детей от 1 до 3 лет, 3000 МЕ / день для детей от 4 до 8 лет и 4000 МЕ / день для детей от 9 до 71 года. (включая беременных или кормящих женщин).
ОБНАРУЖЕНИЕ НА ДЕФИЦИТ ВИТАМИНА D
Нет необходимости проводить универсальный скрининг уровней 25 (OH) D в сыворотке среди населения в целом.У лиц, которые относятся к группе высокого риска, описанной выше, целесообразно измерить сывороточный 25 (OH) D, чтобы добавить его количество, которое, по оценкам, достигнет целевого уровня 25 (OH) D, а затем снова измерить через 3–4 месяца. позже, чтобы убедиться, что цель была достигнута. [56] Пациенты с неспецифической скелетно-мышечной болью также должны быть обследованы на дефицит витамина D. Детей с повышенным уровнем сывороточной ЩФ (например,> 500 МЕ / л у новорожденных или> 1000 МЕ / л у детей до 9 лет) следует обследовать.[58]
ПРЕПАРАТЫ ВИТАМИНА D
Доступны несколько препаратов витамина D. Используется витамин D, а не его метаболиты, поскольку он дешев и эффективен. Двумя распространенными формами добавок витамина D являются эргокальциферол и холекальциферол. Некоторые исследования показывают, что холекальциферол (витамин D3) увеличивает сывороточный 25 (OH) D более эффективно, чем эргокальциферол (витамин D2).
Витамин D3 доступен в капсулах по 400, 800, 1000, 2000, 5000, 10 000 и 60 000 единиц.В некоторых странах он доступен в виде внутримышечной инъекции (6 лакхитальных единиц арахитала, который поддерживает уровень витамина D в течение 1 года). Однако это может быть очень болезненно.
Витамин D2 (эргокальциферол) доступен для перорального применения в капсулах по 400 и 50 000 единиц или в жидкой форме (8000 единиц / мл).
Метаболиты витамина D
Метаболиты витамина D могут использоваться для лечения дефицита витамина D, особенно при нарушении метаболизма витамина D (заболевания почек или печени).Рекомендуемый препарат и доза зависят от клинического состояния.
Кальцидиол: Кальцидиол [25 (OH) D] выпускается в капсулах по 800 и 2000 МЕ. Он не требует 25-гидроксилирования в печени и поэтому наиболее полезен для пациентов с заболеваниями печени. Начало действия более быстрое, а период полувыведения 2–3 недели короче, чем у витамина D3, и аналогичен периоду полураспада витамина D2. Дефицит витамина D у пациентов с тяжелым заболеванием печени можно лечить кальцидиолом (2000–8000 МЕ / день).Кальцитриол можно использовать у пациентов с тяжелым заболеванием печени, у которых сохраняется дефицит после лечения витамином D2 или витамином D3.
Кальцитриол [1,25 (OH) 2 D] выпускается в капсулах по 0,25 и 0,5 мг, а также в виде инъекций. Это наиболее полезно для людей с пониженным синтезом кальцитриола, например, при хроническом заболевании почек или при VDDR типа I и типа II. Кальцитриол имеет быстрое начало действия, его период полувыведения составляет всего 6 часов, он дорог и не накапливает запасы витамина D.Следовательно, кальцитриол не является предпочтительным для терапии стосса или при недостаточности питания. Это связано с высокой частотой гиперкальциемии, поэтому следует тщательно контролировать уровень кальция в сыворотке. При использовании кальцитриола в качестве добавки уровень 25 (OH) D не указывает на клинический статус витамина D.
Доксеркальциферол используется для лечения SHPT, вызванного хроническим заболеванием почек. Это первый провитамин D2, доступный в Индии в виде капсул по 0,5–2,5 мг.
Дигидротахистерин (ДГТ): ДГТ — синтетический аналог витамина D, активируемый в печени и не требующий гидроксилирования почек.dHT имеет быстрое начало действия (2 часа), более короткий период полувыведения и больший эффект на минерализацию солей костей, чем витамин D. dHT доступен в таблетках по 0,125, 0,2 и 0,5 мг. Он функционально эквивалентен 1a-гидрокси-витамину D. Он требует 25-гидроксилирования в печени, прежде чем станет терапевтически активным. dHT может лечить только гипокальциемию, связанную с дефицитом витамина D, но не накапливает запасы витамина D. dHT может использоваться при заболеваниях, при которых используется кальцитриол.
19-нор-1,25-дигидроксивитамин D 2 (парикальцитол), аналог 1,25-дигидроксиэргокальциферола, активной формы витамина D 2 , можно использовать во внутривенных дозах от 0.04 до 0,24 мкг / кг.
ЛЕЧЕНИЕ НЕДОСТАТОЧНОСТИ ВИТАМИНА D
Взрослые
Дозировка витамина D зависит от природы и тяжести дефицита. У пациентов с нормальной абсорбционной способностью на каждые 100 единиц добавленного витамина D3 концентрация 25 (OH) D в сыворотке увеличивается примерно на 1,0 нг / мл. Было показано, что несколько режимов дозирования эффективно лечат дефицит витамина D. В двухмесячном испытании перорального восполнения запасов витамина D3 у пожилых женщин с переломом шейки бедра та же кумулятивная доза, вводимая ежедневно (1500 единиц), еженедельно (10500 единиц) или ежемесячно (45000 единиц), приводила к аналогичному увеличению сывороточного 25 (OH ) Уровни D.Хотя большие годовые дозы витамина D3 повышают уровень 25 (OH) D в сыворотке крови, они не рекомендуются, так как наблюдаются нежелательные эффекты увеличения числа падений и переломов у пожилых людей. Можно использовать следующие различные режимы:
Лица из группы высокого риска с концентрацией 25 (OH) D в сыворотке крови <20 нг / мл должны получать 50 000 МЕ витамина D2 или d3 перорально один раз в неделю в течение 6–8 лет. недель, с последующим приемом 800 единиц витамина D ежедневно.
Для лиц из группы высокого риска с уровнем 25 (OH) D в сыворотке 20–30 нг / мл начального приема 600–800 единиц витамина D3 в день может быть достаточно для поддержания уровней в целевом диапазоне.
Беременным женщинам не рекомендуются еженедельные дозы в 50 000 единиц в течение 6–8 недель, и более безопасным считается ежедневный прием 600–800 единиц витамина D3. Выведение кальция с мочой увеличивается во время беременности, и это следует контролировать при лечении дефицита витамина D, особенно у женщин с почечными камнями в анамнезе.
При мальабсорбции или у пациентов с резекцией желудка обычно необходимы высокие дозы витамина D — 10 000–50 000 единиц в день, чтобы исправить дефицит.Гидроксилированные метаболиты витамина D являются хорошими вариантами, поскольку они легче усваиваются.
Приведенные выше рекомендации согласуются с практическими рекомендациями Общества эндокринологов по лечению дефицита витамина D. Однако у взрослых с дефицитом витамина D рекомендации эндокринного общества рекомендуют поддерживающую дозу витамина D2 или D3 (1500–2000 МЕ в день) для поддержания концентрации 25 (OH) D в сыворотке крови выше 30 нг / мл [59].
Все пациенты должны потреблять общий кальций от 1000 мг (для возраста 19–70 лет) до 1200 мг (для женщин в возрасте от 51 до 70 лет и для всех взрослых от 71 года и старше) в день.Верхний уровень (ВД) потребления кальция для большинства взрослых составляет 2000–2500 мг в день. Однако у пациентов с мальабсорбцией может потребоваться более высокая доза кальция (до 4 г / день). Парентеральный кальций в виде глюконата кальция (10–20 мг элементарного кальция на кг внутривенно медленно в течение 5–10 минут, обычно вводится в виде 1–2 мл / кг 10% глюконата кальция) становится необходимым в случае явной тетании или судорог. Также могут потребоваться повторные болюсы. Кроме того, может потребоваться кальцитриол в дозах 20–100 нг / кг / день, разделенных на два-три приема, до нормализации уровня кальция.Высокие дозы кальция необходимы в начале курса терапии, после чего дозы снижают вдвое в течение следующих 1-2 недель. После того, как добавка витамина D была снижена до 400 МЕ / день при нормальном уровне ПТГ и 25 (OH) D, добавление кальция обычно не требуется.
Дети
Наиболее широко используемое лечение дефицита витамина D состоит из витамина D2 (эргокальциферол) или витамина D3 (холекальциферол). Схема дозирования, рекомендуемая для лечения рахита с дефицитом витамина D, составляет 1000 МЕ в день для новорожденных младше 1 месяца, 1000–5000 МЕ в день для младенцев в возрасте 1–12 месяцев и 5000–10 000 МЕ в день для детей от 1 года и старше.Лечение продолжают до тех пор, пока не появятся рентгенологические признаки заживления; впоследствии доза витамина D снижается до 400 МЕ в сутки. Потребление кальция должно поддерживаться на уровне примерно 1000 мг / день (30–75 мг / кг элементарного кальция в день в три приема), чтобы избежать синдрома «голодных костей» (ухудшение гипокальциемии после начала терапии витамином D). Это приводит к разрешению биохимических и радиологических отклонений в течение 3 месяцев. Деформации скелета полностью регрессируют после медикаментозного лечения.Однако ортопедическое вмешательство может быть выполнено, если деформации не улучшаются даже после нормализации рентгенологического вида пластинок роста. Альтернативным протоколом является «терапия Стосса», которая состоит из высокой дозы перорального витамина D (600 000 МЕ), вводимой в один день, а затем поддерживаемой на уровне 400–1000 МЕ витамина D в день или 50 000 МЕ витамина D 2 еженедельно для 8 недель перорально (подростки) с последующим приемом 400 МЕ / день. Это количество витамина D приблизительно соответствует 3-месячному курсу 5000 МЕ / день и должно быть достаточным для заживления в течение 3 месяцев.Возможно, придется периодически повторять прием высоких доз витамина D (обычно каждые 3 месяца), если плохое соблюдение режима лечения сохраняется. Терапия Штосса полезна, когда комплаентность является проблемой. Однако такие высокие дозы витамина D могут привести к гиперкальциемии. Дозы 150 000 или 300 000 МЕ одинаково эффективны с меньшими побочными эффектами.
ПОБОЧНОЕ ДЕЙСТВИЕ ВИТАМИНА D
Побочные эффекты терапии кальцитриолом включают гиперкальциемию, гиперкальциурию, нефрокальциноз и внутриглазные кальцификации. Возможны полиурия, зуд и азотемия.Первыми измеримыми последствиями токсичности витамина D являются гиперкальциурия и гиперкальциемия, которые наблюдались только при уровнях 25 (OH) D выше 88 нг / мл. Многие пациенты принимают витаминные и минеральные добавки, содержащие витамин D, даже не подозревая об этом. Важно узнать о дополнительных пищевых добавках, которые пациенты могут принимать, прежде чем назначать дополнительный витамин D. [60] Воздействие солнечного света в течение длительного периода времени обычно не вызывает токсичности витамина D. В течение примерно 20 минут УФ-облучения у людей со светлой кожей концентрации предшественников витамина D, вырабатываемые в коже, достигают равновесия, и любой дополнительный витамин D, который вырабатывается, разлагается.Согласно некоторым источникам, эндогенная продукция при воздействии солнечного света на все тело составляет примерно 10 000 МЕ / день.
Некоторые пациенты с дефицитом витамина D имеют сопутствующий первичный гиперпаратиреоз, который не распознается, пока не будет восполнен запас витамина D. Замещение витамина D этим людям следует назначать с осторожностью, поскольку может развиться гиперкальциемия и гиперкальциурия. Напротив, у лиц с клинически значимым дефицитом витамина D и SHPT концентрация кальция обычно нормальная или находится на нижнем пределе нормы (редко ниже нормы), а концентрация PTH слегка повышена.Уровень ПТГ должен вернуться к норме после восполнения запасов витамина D. Содержание кальция в моче чрезвычайно низкое у пациентов с дефицитом витамина D и SHPT, и для его нормализации требуются месяцы, тогда как при первичном гиперпаратиреозе он очень быстро нормализуется при замене витамина D. [61]
ПРЕИМУЩЕСТВА ПОВТОРЕНИЯ ВИТАМИНА D
Для скелета
Положительные эффекты для скелета от добавок кальция и витамина D были продемонстрированы в проспективных, рандомизированных, плацебо-контролируемых исследованиях кальция и витамина D у пожилых людей, проживающих в сообществах.Плотность костей поясничного отдела позвоночника и шейки бедра увеличивалась в годовом исчислении на 4–5% в год [62]. Добавки витамина D также могут способствовать снижению риска переломов за счет улучшения мышечной функции и снижения риска падений.
Экстраскелетные преимущества
Помимо воздействия на скелет, витамин D может иметь несколько других преимуществ, включая положительное влияние на иммунную и сердечно-сосудистую системы.
МОНИТОРИНГ
Здоровые люди, принимающие витамин D, не нуждаются в первоначальном или последующем измерении 25 (OH) D в сыворотке после начала приема, но за пациентами, получающими лечение от дефицита, необходимо тщательное наблюдение во время лечения.Он включает физикальное обследование и биохимическую оценку каждые 2 недели. Биохимическая оценка должна включать измерение сывороточного кальция, фосфора, ЩФ, ПТГ и соотношения кальций / креатинин в моче. Рентгенограммы необходимо сделать через 4 недели. Ответ считается положительным, если рентгенограммы показывают явное улучшение, и уровни кальция и фосфора в сыворотке нормализовались, а ЩФ начала снижаться до референсного диапазона. Отношение кальций / креатинин в моче все еще может быть на уровне 0 или, возможно, снова станет измеримым через 4 недели.Рентгенографию и биохимию следует повторить через 3 месяца, когда пластинки роста должны вернуться к нормальному виду, а биохимия должна быть нормальной, а кальций в моче должен стать определяемым. Пациентов можно обследовать с интервалом в 3 месяца во время поддерживающей терапии. Поэтому важно проверять соотношение кальция и креатинина в моче и функцию почек (например, креатинин сыворотки) при каждом посещении. ПТГ следует определить через 6 месяцев. Рентгенограммы рук, УЗИ почек и консультацию офтальмолога (осмотр с помощью щелевой лампы) следует выполнять один раз в год.Уровни 25 (OH) D следует контролировать ежегодно.
ВИТАМИН-D-ЗАВИСИМЫЙ РАХИТ
Витамин D-зависимый рахит I типа
VDDR-тип I (VDDR-I) также известен как псевдовитамин-D-дефицитный рахит и был идентифицирован в 1961 году. VDDR-I является аутосомно-рецессивным заболеванием. Пациенты с VDDR-I имеют инактивирующие мутации в гене CYP27B1 , расположенном на 12 q13.3, который кодирует фермент [25- (OH) D 1-α-гидроксилазу или 1-α-гидроксилазу], что приводит к 1-α -гидроксилазная недостаточность.[63] В результате кальцидиол не гидроксилируется до кальцитриола, и кальций не всасывается нормально. VDDR-I характеризуется ранним началом заболевания скелета (в течение первого года жизни), тяжелой гипокальциемией (иногда с тетанией) и умеренной гипофосфатемией. У пациентов наблюдается гипоплазия эмали, мышечная слабость, гипотония, задержка моторики и задержка роста. По мере прогрессирования у пациентов появляются классические рентгенологические признаки витаминного D-дефицитного рахита, а биопсия кости свидетельствует о остеомаляции.Биохимическая оценка показывает гипокальциемию, повышенный уровень паратгормона и увеличение экскреции с мочой аминокислот и фосфатов. Характерными биохимическими признаками VDDR-I являются нормальные уровни кальцидиола в сыворотке и низкие уровни кальцитриола. Клинические и биохимические признаки рахита можно исправить с помощью лечения 1,25 (OH) 2 D. Доза зависит от тяжести заболевания и массы тела. Начальная доза при обильном рахите составляет 1 мкг / сут. Лечение продолжают в этой дозе до заживления костей.В дальнейшем поддерживающая доза варьируется от 0,25 до 1 мкг / сут в зависимости от результатов биохимических анализов. Цели лечения — достичь нормокальциемии, поддерживать уровень ПТГ в пределах нормы и избежать гиперкальциурии.
Витамин D-зависимый рахит II типа
VDDR-тип II также известен как наследственный витамин D-устойчивый рахит (HVDRR). HVDRR — очень редкая аутосомно-рецессивная форма рахита, пораженная менее чем 50 родственниками. Это связано с устойчивостью органов-мишеней к кальцитриолу, обычно вызываемой мутациями в гене, кодирующем рецептор витамина D.Дефект рецептора нарушает функцию гормон-рецепторного комплекса, тем самым предотвращая действие кальцитриола. [64] Выявленные мутации или дефекты рецептора витамина D включают: (а) нарушение связывания 1,25 (ОН) 2 D с доступными рецепторами, (б) снижение сайтов связывания 1,25 (ОН) 2 D-рецепторов. , (c) аномальное сродство связывания 1,25 (OH) 2 D с рецептором, (d) неадекватная транслокация 1,25 (OH) 2 D-рецепторного комплекса к ядру, и (e) пониженное сродство комплекса 1,25 (OH) 2 D-рецептор для dNA-связывающего домена, вторичного по отношению к изменениям в структуре рецепторных цинк-связывающих пальцев.
Клинический спектр HVDRR зависит от типа мутации рецептора витамина D и остаточной активности рецептора витамина D. Больные дети обычно выглядят нормальными при рождении, но у них развивается рахит в течение первых 2 лет жизни. Уникальной особенностью синдрома является алопеция, которая наблюдается примерно в двух третях случаев и является маркером тяжести заболевания. Алопеция возникает из-за отсутствия действия рецептора витамина D в кератиноцитах. Также могут наблюдаться дополнительные эктодермальные аномалии, включая множественные милиумы, эпидермальные кисты и олигодонтия.Лечение HDVRR включает терапевтическое испытание кальцитриола и добавок кальция. Индивидуальный ответ зависит от тяжести рецепторного дефекта. Терапию начинают с суточных доз 2 мкг кальцитриола и 1000 мг кальция. Однако может потребоваться введение чрезвычайно высоких доз кальцитриола (до 30–60 мкг / день) и кальция (до 3 г / день). Долгосрочная инфузия кальция в центральную вену является альтернативой для резистентных пациентов и должна продолжаться в течение многих месяцев.После рентгенологического заживления может быть достаточно пероральной кальциевой терапии. Во время лечения пациенты должны сначала проходить обследование не реже одного раза в неделю. Необходимо измерить сывороточный кальций, фосфор, ЩФ, креатинин, 1,25 (OH) 2 D, концентрации ПТГ и соотношение кальций / креатинин в моче. Если биохимические параметры не отвечают, дозу кальцитриола следует постепенно увеличивать, чтобы концентрация в сыворотке крови до 100 раз превышала среднюю норму. Если после 3–5 месяцев лечения не происходит биохимического ответа, следует учитывать неудачу терапии.
ВЫВОДЫ
Дефицит витамина D является важной причиной рахита / остеомаляции даже в странах с адекватным воздействием солнца. Людям из группы риска рекомендуется обследование на дефицит витамина D. Правильное лечение исправляет нарушенный метаболизм и деформации костей. Кроме того, витамин D обладает множеством экстраскелетных преимуществ, а лечение дефицита витамина D улучшает качество жизни. VDDR — еще одна форма заболевания костей, связанная с витамином D, но в отличие от рахита с дефицитом витамина D, она является наследственной.Распознавание VDDR, хотя и редко, необходимо для лечения. Другими важными причинами рахита / остеомаляции являются гипофосфатемический рахит и ПТА, которые обсуждаются в других разделах.
Сноски
Источник поддержки: Нет
Конфликт интересов: Не объявлен.
СПИСОК ЛИТЕРАТУРЫ
1. Pitt MJ. Рахит и остеомаляция все еще существуют. Radiol Clin North Am. 1991; 29: 97–118. [PubMed] [Google Scholar] 3. Ric John M. Pettifor витамин D и / или рахит с дефицитом кальция у младенцев и детей: англоязычная перспектива.Индийский J Med Res. 2008; 127: 245–9. [PubMed] [Google Scholar] 4. Де Люсия MC, Митник МЭ. Карпентер Питательный рахит с нормальным циркулирующим 25-гидроксивитамином D: призыв к пересмотру роли потребления кальция с пищей у младенцев в Северной Америке. J Clin Endocrinol Metab. 2003; 88: 3539. [PubMed] [Google Scholar] 5. Сахай М., Вали С.П., Рамеш В.Д. Дело. Ребенок с метаболическим ацидозом и задержкой роста. Kidney Int. 2009; 75: 1121–2. [PubMed] [Google Scholar] 6. Сахай М., Сахай Р. Рахит в тропиках.Int J Endocrinol Metab. 2010; 23: 1–5. [Google Scholar] 7. Терушкин В., Бендер А., Псаты Е.Л., Энгельсен О., Ван С.К., Хальперн А.С. Расчетная эквивалентность производства витамина D в результате естественного пребывания на солнце и перорального приема витамина D в разные сезоны на двух широтах США. J Am Acad Dermatol. 2010; 62: 929.e1. [PubMed] [Google Scholar] 8. Holick MF. витамин D: взгляд на тысячелетие. J Cell Biochem. 2003; 88: 296. [PubMed] [Google Scholar] 10. Nykjaer A, dragun d, Walther d, Vorum H, Jacobsen C, Herz J, et al.Эндоцитарный путь, необходимый для поглощения почками и активации стероида 25- (ОН) витамина D3. Cell. 1999; 96: 507. [PubMed] [Google Scholar] 11. Такеяма К., Китанака С., Сато Т., Кобори М., Янагисава Дж., Като С. Синтез 25-гидроксивитамина D3, 1альфа-гидроксилазы и витамина D. Наука. 1997; 277: 1827. [PubMed] [Google Scholar] 12. Portale AA, Halloran BP, Morris RC., Jr. Физиологическая регуляция сывороточной концентрации 1,25-дигидроксивитамина D фосфором у нормальных мужчин. J Clin Invest. 1989; 83: 1494.[Бесплатная статья PMC] [PubMed] [Google Scholar] 13. Iida K, Shinki T, Yamaguchi A, DeLuca HF, Kurokawa K, Suda T. Возможная роль рецепторов витамина D в регулировании активации витамина D в почках. Proc Natl Acad Sci U S. A. 1995; 92: 6112. [Бесплатная статья PMC] [PubMed] [Google Scholar] 14. Prié D, Friedlander G. Взаимный контроль образования 1,25-дигидроксивитамина D и FGF23 с участием системы FGF23 / Klotho. Clin J Am Soc Nephrol. 2010; 5: 1717. [PubMed] [Google Scholar] 15. Лю С., Тан В., Чжоу Дж., Стаббс Дж. Р., Луо К., Пи М. и др.Фактор роста фибробластов 23 — это противорегулирующий фосфатурический гормон витамина D. J Am Soc Nephrol. 2006; 17: 1305–15. [PubMed] [Google Scholar] 17. Haddad JG. витамин D — солнечные лучи, Млечный Путь или оба? N Engl J Med. 1992; 326: 1213. [PubMed] [Google Scholar] 18. Бинкли Н., Новотны Р., Крюгер Д., Кавахара Т., Дайда Ю. Г., Ленсмейер Г. и др. Низкий уровень витамина D, несмотря на обильное пребывание на солнце. J Clin Endocrinol Metab. 2007. 92: 2130–5. [PubMed] [Google Scholar] 19. Chatfield SM, Brand C, Ebeling PR, Russell dM.Дефицит витамина D у общих стационарных больных летом и зимой. Intern Med J. 2007; 37: 377–82. [PubMed] [Google Scholar] 20. Авумей Э.М., Митра Д.А., Холлис Б.В., Кумар Р., Белл NH. Метаболизм витамина D изменен у азиатских индейцев на юге США: исследование центра клинических исследований. J Clin Endocrinol Metab. 1998. 83: 169–73. [PubMed] [Google Scholar] 21. Кляйн Г.Л., Чен Т.С., Холик М.Ф., Лангман С.Б., Прайс Х., Селис М.М. и др. Синтез витамина D в коже после ожогов. Ланцет. 2004; 363: 291–2.[PubMed] [Google Scholar] 22. Карвалью Н.Ф., Кенни Р.Д., Каррингтон PH, Холл, Германия. Серьезный дефицит питательных веществ у детей ясельного возраста из-за заменителей здорового молока. Педиатрия. 2001; 107: E46. [PubMed] [Google Scholar] 23. Глот FM, 3-й, Гундберг CM, Холлис Б.В., Хаддад Дж. Дж., Мл., Тобин Дж. Д.. Дефицит витамина D у пожилых людей, привязанных к дому JAMA. 1995; 274: 1683–6. [PubMed] [Google Scholar] 24. Холлис Б.В., Вагнер КЛ. Потребность в витамине D во время кормления грудью: высокие дозы добавок для матери в качестве терапии для предотвращения гиповитаминоза D как для матери, так и для грудного ребенка.Am J Clin Nutr. 2004; 80: 1752С. [PubMed] [Google Scholar] 25. Thandrayen K, Pettifor JM. Статус витамина D у матери: последствия для развития пищевого рахита у детей. Endocrinol Metab Clin North Am. 2010; 39: 303. [PubMed] [Google Scholar] 26. Шпекер Б.Л., Валанис Б., Херцберг В., Эдвардс Н., Цанг Р.С. Воздействие солнечного света и концентрация 25-гидроксивитамина D в сыворотке крови у младенцев, находящихся исключительно на грудном вскармливании. J Pediatr. 1985; 107: 372. [PubMed] [Google Scholar] 27. Цанг Р.С., Злоткин С.Х., Николс Б.Л., Хансен Дж.В., редакторы.2-е изд. Цинциннати, Огайо: Издательство цифрового образования; 1997. Детское питание в младенчестве: принципы и практика; п. 467. [Google Scholar] 28. Парик С.Дж., Эдельман М., Увайфо Г.И., Фридман Р.Дж., Семега-Джанне М., Рейнольдс Дж. И др. Связь между ожирением и концентрацией 1,25-дигидроксивитамина D в сыворотке крови у здоровых взрослых. J Clin Endocrinol Metab. 2004; 89: 1196–9. [PubMed] [Google Scholar] 29. Томас МК, Ллойд-Джонс Д.М., Тадхани Р.И., Шоу А.С., Дераска Д.Д., Китч Б.Т. и др. Гиповитаминоз d в стационаре.N Engl J Med. 1998. 338: 777–83. [PubMed] [Google Scholar] 30. Holick MF, Siris ES, Binkley N, Beard MK, Khan A, Katzer JT и др. Распространенность недостаточности витамина D среди женщин Северной Америки в постменопаузе, получающих терапию остеопороза. J Clin Endocrinol Metab. 2005; 90: 3215–24. [PubMed] [Google Scholar] 31. Elder GJ, Mackun K. Дефицит 25-гидроксивитамина D и диабет предсказывают снижение МПК у пациентов с хроническим заболеванием почек. J Bone Miner Res. 2006; 21: 1778. [PubMed] [Google Scholar] 32. Таскапан Х., Эрсой Ф.Ф., Пассадакис П.С., Там П., Меммос Д.Е., Катоподис К.П. и др.Тяжелый дефицит витамина D у пациентов с хронической почечной недостаточностью, находящихся на перитонеальном диализе. Клин Нефрол. 2006; 66: 247–55. [PubMed] [Google Scholar] 33. Вазири Н.Д. Эндокринологические последствия нефротического синдрома. Am J Nephrol. 1993; 13: 360. [PubMed] [Google Scholar] 34. Гольдштейн Д.А., Халдиман Б., Шерман Д., Норман А.В., Массри С.Г. Метаболиты витамина D и метаболизм кальция у пациентов с нефротическим синдромом и нормальной функцией почек. J Clin Endocrinol Metab. 1981; 52: 116–21. [PubMed] [Google Scholar] 35.Oduwole AO, Giwa OS, Arogundade RA. Связь между рахитом и неполным ацидозом дистальных почечных канальцев у детей. Ital J Pediatr. 2010; 36: 54. [Бесплатная статья PMC] [PubMed] [Google Scholar] 36. Диббл Дж. Б., Шеридан П., Лозовский М. С.. Обследование дефицита витамина D при желудочно-кишечных заболеваниях и заболеваниях печени. Q J Med. 1984; 53: 119. [PubMed] [Google Scholar] 37. Заявление о медицинской позиции Американской гастроэнтерологической ассоциации: Рекомендации по остеопорозу при желудочно-кишечных заболеваниях. Гастроэнтерология.2003; 124: 791. [PubMed] [Google Scholar] 38. Сотаниеми Е.А., Хаккарайнен Х.К., Пуранен Я.А., Лахти РО. Рентгенологические изменения костей и гипокальциемия на фоне противосудорожной терапии при эпилепсии. Ann Intern Med. 1972; 77: 389. [PubMed] [Google Scholar] 39. Hahn TJ. Лекарственные нарушения обмена витамина D и минералов. Clin Endocrinol Metab. 1980; 9: 107. [PubMed] [Google Scholar] 40. Мисра М., Пакауд Д., Петрик А., Коллетт-Сольберг П. Ф., Каппи М. Комитет по лекарствам и терапии Детского эндокринного общества Лоусона Уилкинса.дефицит витамина D у детей и его лечение: обзор современных знаний и рекомендаций. Педиатрия. 2008. 122: 398–417. [PubMed] [Google Scholar] 41. Робинсон П.Д., Хёглер В., Крейг М.Э., Верж К.Ф., Уокер Д.Л., Пайпер А.С. и др. Возрождающееся бремя рахита: десятилетний опыт Сиднея. Arch Dis Child. 2006; 91: 564–8. [Бесплатная статья PMC] [PubMed] [Google Scholar] 42. Наджада А.С., Хабашне М.С., Хадер М. Частота пищевого рахита среди госпитализированных младенцев и ее связь с респираторными заболеваниями.J Trop Pediatr. 2004; 50: 364. [PubMed] [Google Scholar] 43. Oestreich AE. Акрофиз: объединяющая концепция для понимания роста энхондральной кости и его нарушений. II. Аномальный рост. Skeletal Radiol. 2004; 33: 119. [PubMed] [Google Scholar] 44. Чепмен Т., Шугар Н., Дон С., Марасиган Дж., Вамболд Н., Фельдман К. Переломы у младенцев и детей ясельного возраста с рахитом. Pediatr Radiol. 2010; 40: 1184–9. [PubMed] [Google Scholar] 45. Уайт МП. Исследована физиологическая роль щелочной фосфатазы при гипофосфатазии.Ann N Y Acad Sci. 2010; 1192: 190–200. [PubMed] [Google Scholar] 46. Baroncelli GI, Bertelloni S, Ceccarelli C, Amato V, Saggese G. Костный обмен у детей с витаминным рахитом D до и во время лечения. Acta Paediatr. 2000; 89: 513. [PubMed] [Google Scholar] 47. Дуразо-Арвизу Р.А., Доусон-Хьюз Б., Семпос СТ, Йетли Е.А., Лукер А.С., Цао Джи и др. Трехфазная модель согласовывает оценки максимального подавления паратироидного гормона 25-гидроксивитамином D у людей в возрасте 65 лет и старше.J Nutr. 2010; 140: 595–9. [Бесплатная статья PMC] [PubMed] [Google Scholar] 48. Доусон-Хьюз Б., Хини Р.П., Холик М.Ф., Липс П., Менье П.Дж., Вьет Р. Оценки оптимального статуса витамина D. Osteoporos Int. 2005; 16: 713–6. [PubMed] [Google Scholar] 49. Вьет Р. Каков оптимальный уровень витамина D для здоровья? Prog Biophys Mol Biol. 2006; 92: 26. [PubMed] [Google Scholar] 50. Сандерс К.М., Стюарт А.Л., Уильямсон Э.Дж., Симпсон Дж.А., Котович М.А., Янг Д. и др. Ежегодный пероральный прием высоких доз витамина D, падения и переломы у пожилых женщин: рандомизированное контролируемое исследование.JAMA. 2010; 303: 1815–22. [PubMed] [Google Scholar] 51. Binkley N, Krueger D, Cowgill CS, Plum L, Lake E, Hansen KE и др. Вариации анализа затрудняют диагностику гиповитаминоза. D: призыв к стандартизации. J Clin Endocrinol Metab. 2004; 89: 3152. [PubMed] [Google Scholar] 52. Йетли Э.А. Оценка статуса витамина D у населения США. Am J Clin Nutr. 2008; 88: 558С. [PubMed] [Google Scholar] 53. Госвами Р., Мишра С.К., Кочупиллаи Н. Распространенность и потенциальное значение дефицита витамина D у азиатских индейцев.Индийский J Med Res. 2008; 127: 229–38. [PubMed] [Google Scholar] 54. Looker AC, Pfeiffer CM, Lacher DA, Schleicher RL, Picciano MF, Yeley EA. Состояние населения США с 25-гидроксивитамином D в сыворотке крови: 1988–1994 гг. По сравнению с 2000–2004 гг. Am J Clin Nutr. 2008; 88: 1519. [Бесплатная статья PMC] [PubMed] [Google Scholar] 55. Росс А.С., Мэнсон Дж. Э., Абрамс С. А., Алоя Дж. Ф., Браннон П. М., Клинтон С. К. и др. Отчет Института медицины о рекомендуемом потреблении кальция и витамина D с пищей за 2011 год: что необходимо знать врачам.J Clin Endocrinol Metab. 2011; 96: 53–8. [Бесплатная статья PMC] [PubMed] [Google Scholar] 56. Мисра М., Пакауд Д., Петрик А., Коллетт-Сольберг П. Ф., Каппи М. Комитет по лекарствам и терапии Детского эндокринного общества Лоусона Уилкинса. дефицит витамина D у детей и его лечение: обзор современных знаний и рекомендаций. Педиатрия. 2008. 122: 398–417. [PubMed] [Google Scholar] 59. Холик М.Ф., Бинкли Н.С., Бишофф-Феррари ГА, Гордон С.М., Хэнли Д.А., Хини Р.П. и др. Оценка, лечение и профилактика дефицита витамина D: Руководство по клинической практике эндокринного общества.J Clin Endocrinol Metab. 2011; 96: 1911–30. [PubMed] [Google Scholar] 60. Витамин D, концентрация 25-гидроксивитамина D и безопасность. Am J Clin Nutr. 1999; 69: 842–56. [PubMed] [Google Scholar] 62. Адамс Дж. С., Канторович В., Ву С., Джаванбахт М., Холлис Б. В.. Разрешение недостаточности витамина D у пациентов с остеопенией приводит к быстрому восстановлению минеральной плотности костей. J Clin Endocrinol Metab. 1999; 84: 2729. [PubMed] [Google Scholar] 63. Kim CJ, Kaplan LE, Perwad F, Huang N, Sharma A, Choi Y, et al.Мутации гена 1альфа-гидроксилазы витамина D у пациентов с дефицитом 1альфа-гидроксилазы. J Clin Endocrinol Metab. 2007. 92: 3177–82. [PubMed] [Google Scholar] 64. Brooks MH, Bell NH, Love L, Stern PH, Orfei E, Queener SF и др. Витамин-D-зависимый рахит II типа. Устойчивость органов-мишеней к 1,25-дигидроксивитамину D. N Engl J Med. 1978; 298: 996–9. [PubMed] [Google Scholar]Статьи из Индийского журнала эндокринологии и метаболизма любезно предоставлены Wolters Kluwer — Medknow Publications
Каковы симптомы и методы лечения?
Фосфор — это минерал, который содержится в костях и перерабатывается почками.Фактически, 85 процентов фосфора, содержащегося в организме, находится в костях и зубах.
В то время как кальций часто привлекает внимание для защиты здоровья костей, фосфор не менее важен. Минерал также существует в меньших количествах в клетках и других тканях для роста и восстановления. Это часть более широкой картины — баланса других витаминов и минералов в организме, таких как витамин D, йод, магний и цинк.
Дефицит фосфора встречается редко. Это происходит, когда в организме низкий уровень этого жизненно важного минерала.Плохое питание или расстройства пищевого поведения могут способствовать дефициту. Другие заболевания или ситуации, вызывающие снижение уровня, включают диабет, наследственные заболевания и алкоголизм.
У вас может возникнуть ряд симптомов, связанных с костями, если у вас дефицит фосфора. Например, у вас могут быть боли в костях или хрупкие кости, которые легче ломаются. Потеря аппетита — еще один симптом, который может затруднить повышение уровня фосфора с помощью здорового питания.
Другие симптомы включают:
- беспокойство
- утомляемость
- нерегулярное дыхание
- раздражительность
- жесткость суставов
- онемение
- слабость
- изменения массы тела
дети, у которых недостаточно фосфора в их организме могут наблюдаться плохие модели роста или проблемы с развитием костей и зубов.
Вы получаете фосфор с пищей. Если у вас нет адекватной диеты или у вас есть условия, которые влияют на вашу способность хранить и использовать этот минерал, у вас может развиться дефицит фосфора (гипофосфатемия).
Голод
Дефицит фосфора встречается редко. Даже когда люди не получают достаточного количества этого минерала в своем рационе, организм может компенсировать это за счет реабсорбции того, что уже находится в кровотоке. Тем не менее, тяжелые случаи голодания могут привести к гипофосфатемии.
Если вам не хватает других витаминов, например витамина D, у вас могут возникнуть проблемы с усвоением фосфора и других минералов, таких как кальций, из-за того, как они работают вместе.
Диабет
Диабет также может вызывать дефицит, особенно у людей, выздоравливающих после эпизода диабетического кетоацидоза. Это означает, что организм не вырабатывает достаточно инсулина и не может расщеплять жир в качестве топлива. В результате в крови накапливаются кислоты, что может вызвать дефицит фосфора.
Алкоголизм
Алкоголизм также может привести к недоеданию. В результате у людей с алкоголизмом может развиться недостаточность питания, включая гипофосфатемию. Дефицит может быть особенно вероятен у людей, госпитализированных из-за злоупотребления алкоголем.
Анорексия
Лица, проходящие лечение от расстройств пищевого поведения, таких как анорексия, могут получать лечение повторно. Если эти методы лечения содержат много калорий, но слишком мало фосфора, может возникнуть дефицит.
Наследственные нарушения
Существуют также определенные генетические нарушения, которые влияют на способность организма накапливать фосфор. Эти расстройства часто являются результатом выделения слишком большого количества фосфора с мочой или недостаточного усвоения минерала из пищи.
Ваш врач может оценить ваш уровень фосфора с помощью анализа крови или мочи. У большинства здоровых взрослых уровень фосфора в крови должен составлять от 2,5 до 4,5 миллиграммов / децилитр (мг / дл).
На приеме ваш врач также попросит вас объяснить ваши симптомы и предоставить историю болезни вашей семьи.Они также могут узнать подробности вашего образа жизни, например, что вы едите и пьете каждый день. После этого вы, скорее всего, пройдете медицинский осмотр. Ваш врач может также назначить другие тесты для определения состояний, вызывающих дефицит фосфора.
Большинству людей не нужно добавлять фосфор. Обычно пища дает организму достаточно этого минерала. Тем не менее, если вы подозреваете, что у вас дефицит, обратитесь к врачу. У вас может быть основное заболевание, которое влияет на вашу способность накапливать фосфор.Лечение этого состояния и правильное питание могут помочь вернуть ваш уровень в норму.
Рекомендуемые значения суточного потребления следующие:
Некоторым людям также необходимы добавки, чтобы вернуть свой уровень в норму. Добавки следует принимать только под наблюдением врача, поскольку избыток фосфора также может иметь последствия для здоровья. Сколько вы примете, определит врач.
Без лечения низкий уровень фосфора может привести к осложнениям, особенно если имеется дисбаланс кальция.Если дефицит достаточно серьезен, он может стать опасным для жизни. Если вы заметили признаки дефицита, обратитесь за медицинской помощью.
Рахит
Заболевание чаще встречается у детей. Это также связано с дефицитом витамина D, который снижает способность организма усваивать кальций и фосфор. Симптомы включают задержку роста, боли в спине, мышечную слабость и деформации скелета.
Остеомаляция
Это состояние наблюдается как у детей, так и у взрослых.Это относится к смягчению костей, вызванному дефицитом витамина D. Опять же, дефицит витамина D также может привести к проблемам с усвоением фосфора и кальция. На ранних стадиях симптомы могут отсутствовать. По мере развития вы можете испытывать тупую ноющую боль, особенно в пояснице, тазе, бедрах, ногах или ребрах.
Если вы хотите повысить свой уровень без добавок, можно сосредоточиться на продуктах, богатых фосфором. Однако не все продукты, богатые фосфором, являются частью здорового питания.Например, большинство обработанных пищевых продуктов содержат большое количество этого минерала. Проконсультируйтесь с диетологом, если вам требуется больше фосфора в вашем рационе.
Напитки
- пиво
- какао или шоколадные напитки
- темные колы
- молочные напитки
- консервированные чай со льдом
- молоко
молочные продукты
- сыр
- сливки жидкие сливки
- сливки и сливки
- мороженое
- йогурт
- крем-супы
Протеин
- устрицы
- сардины
- икра рыбы
- яйца
- орехи и бобовые
- говяжья печень 903 лосось другие органы 15 говяжья печень320 другие органы
Прочие продукты и готовые продукты
- шоколадные конфеты
- карамельные конфеты
- наиболее обработанные продукты
- кексы с овсяными отрубями
- пицца
- пивные дрожжи
- цельнозерновые сушеные
- чеснок 903 903 чеснок 3 фрукты
Другое название es для фосфора на этикетках пищевых продуктов
Дефицит фосфора встречается редко, но может быть вызван определенными генетическими заболеваниями или диабетом, алкоголизмом или недоеданием.Если вы подозреваете, что у вас может быть дефицит, обратитесь к врачу для анализа крови и медицинского осмотра. Лечение любых основных заболеваний важно для вашего общего состояния здоровья. Ваш врач также может порекомендовать другие методы лечения, например прием фосфорных добавок, чтобы вы почувствовали себя лучше.
A:
Ответы отражают мнение наших медицинских экспертов. Весь контент носит исключительно информационный характер и не может рассматриваться как медицинский совет.Рахит — симптомы и причины
Обзор
Рахит — это размягчение и ослабление костей у детей, как правило, из-за крайнего и длительного дефицита витамина D.Редкие наследственные проблемы также могут вызывать рахит.
Витамин D помогает организму вашего ребенка усваивать кальций и фосфор из пищи. Недостаток витамина D затрудняет поддержание надлежащего уровня кальция и фосфора в костях, что может вызвать рахит.
Добавление витамина D или кальция в рацион обычно помогает исправить проблемы с костями, связанные с рахитом. Когда рахит вызван другой основной медицинской проблемой, вашему ребенку могут потребоваться дополнительные лекарства или другое лечение. Некоторые деформации скелета, вызванные рахитом, могут потребовать корректирующей операции.
Редкие наследственные заболевания, связанные с низким уровнем фосфора, другого минерального компонента костей, могут потребовать приема других лекарств.
Симптомы
Признаки и симптомы рахита могут включать:
- Отсроченный рост
- Задержка моторики
- Боль в позвоночнике, тазе и ногах
- Слабость мышц
Поскольку рахит смягчает участки растущей ткани на концах костей ребенка (пластинки роста), он может вызвать такие деформации скелета, как:
- Искривленные ноги или колени
- Утолщенные запястья и лодыжки
- Выступ грудины
Когда обратиться к врачу
Поговорите со своим врачом, если у вашего ребенка появятся боли в костях, мышечная слабость или очевидные деформации скелета.
Причины
Организму вашего ребенка необходим витамин D для усвоения кальция и фосфора из пищи. Рахит может возникнуть, если организм вашего ребенка не получает достаточно витамина D или если его или ее организм имеет проблемы с правильным использованием витамина D. Иногда нехватка кальция или недостаток кальция и витамина D может вызвать рахит.
Недостаток витамина D
У детей, которые не получают достаточного количества витамина D из этих двух источников, может развиться дефицит:
- Солнечный свет. Кожа вашего ребенка вырабатывает витамин D при воздействии солнечного света. Но дети в развитых странах, как правило, меньше времени проводят на открытом воздухе. Они также чаще используют солнцезащитный крем, который блокирует солнечные лучи, которые вызывают выработку в коже витамина D.
- Продукты питания. Рыбий жир, яичные желтки и жирная рыба, такая как лосось и скумбрия, содержат витамин D. Витамин D также был добавлен в некоторые продукты и напитки, такие как молоко, хлопья и некоторые фруктовые соки.
Проблемы с всасыванием
Некоторые дети рождаются с заболеваниями или заболевают ими, которые влияют на усвоение витамина D.Некоторые примеры включают:
- Целиакия
- Воспалительное заболевание кишечника
- Муковисцидоз
- Проблемы с почками
Факторы риска
Факторы, которые могут увеличить риск рахита у ребенка, включают:
- Темная кожа. Темная кожа содержит больше пигмента меланина, который снижает способность кожи вырабатывать витамин D из солнечного света.
- Дефицит витамина D у матери во время беременности. Ребенок, рожденный от матери с серьезным дефицитом витамина D, может родиться с признаками рахита или развить их в течение нескольких месяцев после рождения.
- Северные широты. Дети, живущие в географических районах, где меньше солнечного света, подвержены более высокому риску рахита.
- Преждевременные роды. Младенцы, рожденные раньше срока, обычно имеют более низкий уровень витамина D, потому что у них было меньше времени, чтобы получить витамин от матери в утробе матери.
- Лекарства. Определенные типы противосудорожных и антиретровирусных препаратов, используемых для лечения ВИЧ-инфекции, по-видимому, влияют на способность организма использовать витамин D.
- Исключительно грудное вскармливание. В грудном молоке недостаточно витамина D для предотвращения рахита. Младенцы, находящиеся на исключительно грудном вскармливании, должны получать капли витамина D.
Осложнения
При отсутствии лечения рахит может привести к:
- Отказ от роста
- Необычно изогнутый позвоночник
- Деформации костей
- Стоматологические дефекты
- Изъятия
Профилактика
Воздействие солнечного света является лучшим источником витамина D.В большинстве сезонов достаточно 10-15 минут пребывания на солнце около полудня. Однако если у вас темная кожа, если сейчас зима или вы живете в северных широтах, вы не сможете получить достаточное количество витамина D от пребывания на солнце.
Кроме того, из-за опасений, связанных с раком кожи, младенцев и детей младшего возраста рекомендуется избегать прямых солнечных лучей или всегда носить солнцезащитный крем и защитную одежду.
Чтобы предотвратить рахит, убедитесь, что ваш ребенок ест продукты, которые содержат витамин D естественным образом — жирную рыбу, такую как лосось и тунец, рыбий жир и яичные желтки, — или продукты, обогащенные витамином D, например:
- Детская смесь
- Зерновые
- Хлеб
- Молоко, но не продукты из молока, например, йогурты и сыр
- Апельсиновый сок
Проверьте этикетки, чтобы определить содержание витамина D в обогащенных продуктах.
Если вы беременны, спросите своего врача о приеме добавок витамина D.
Руководящие принципырекомендуют всем младенцам получать 400 МЕ витамина D в день. Поскольку грудное молоко содержит лишь небольшое количество витамина D, младенцы, находящиеся на исключительно грудном вскармливании, должны получать дополнительный витамин D ежедневно. Некоторым младенцам, находящимся на искусственном вскармливании, также могут потребоваться добавки витамина D, если они не получают достаточного количества смеси.
Рахит: симптомы, причины и лечение
Рахит — это заболевание костей в детстве, при котором кости размягчаются и становятся склонными к переломам и неровностям.Основная причина рахита — недостаток витамина D, но люди также могут унаследовать определенный тип рахита.
Рахит редко встречается в группах населения, правительства которых требуют, чтобы в определенные продукты питания добавлялся витамин D. Однако есть опасения, что число случаев заболевания в Соединенных Штатах возросло с 2000 года.
Витамин D играет жизненно важную роль в усвоении кальция, поэтому очень низкий уровень витамина D может привести к низкому уровню кальция.
В результате развивающиеся кости могут ослабнуть и образоваться нерегулярно.Люди также могут испытывать боль в костях. Возникающие в результате симптомы могут сохраняться и в зрелом возрасте. Серьезный дефицит витамина D в зрелом возрасте может привести к остеомаляции, похожей на рахит.
Дефицит витамина D может быть результатом низкого потребления витамина D с пищей или низкого воздействия или поглощения ультрафиолетовых (УФ) лучей. Это означает, что дети, которые проводят много времени в помещении, могут быть подвержены риску дефицита витамина D и рахита.
Рахит может быть также результатом некоторых метаболических и генетических нарушений.
Прием добавок витамина D может помочь защитить людей из группы риска.
В этой статье будут описаны симптомы, причины и методы лечения, связанные с рахитом, а также способы его предотвращения.
Некоторые признаки и симптомы рахита могут включать следующее:
- боль или болезненность в костях
- медленно растущие кости
- искривленные или искривленные ноги
- мышечная слабость
- кости мягкие и легко ломаются
- большой лоб или живот
- необычная форма ребер и грудины
- широкие суставы в локтях и запястьях
- зубные полости и неровности
В краткосрочной перспективе очень низкий уровень кальция в крови может привести к судорогам, судорогам и т. и проблемы с дыханием.
В тяжелых случаях нелеченный длительный пищевой рахит может увеличить риск:
- легко ломающихся костей
- постоянных аномалий костей
- проблем с сердцем
- припадков
- пневмонии
- затрудненных родов
- пожизненной инвалидности
Существует несколько причин рахита, в том числе:
Недостаток витамина D
Организм человека нуждается в витамине D для поглощения кальция из кишечника.УФ-лучи солнечного света помогают клеткам кожи переводить предшественник витамина D из неактивного в активное состояние.
Если человек не производит или не потребляет достаточное количество витамина D, его организм может не усваивать достаточное количество кальция из пищи, которую он ест, что вызывает низкий уровень кальция в крови.
Низкий уровень кальция приводит к неправильной работе костей и зубов, а также к проблемам с нервом и мышцами.
Детям может не хватать витамина D, если они:
- имеют темную кожу
- проводят много времени в помещении
- всегда пользуются солнцезащитным кремом на улице
- соблюдают безлактозную или строгую растительную диету
- имеют состояние здоровья такие как глютеновая болезнь, которая не позволяет организму вырабатывать или использовать витамин D
- жить в месте с высоким уровнем загрязнения воздуха
Что касается младенцев, Центры по контролю и профилактике заболеваний (CDC) отмечают, что грудное молоко не обеспечивает достаточно витамина D.Согласно CDC, Американская академия педиатрии рекомендует добавки витамина D в количестве 400 международных единиц (МЕ) (10 микрограммов [мкг]) для младенцев, которые полностью или частично находятся на грудном вскармливании. Молочные смеси обычно обогащены витамином D.
Узнайте больше о витамине D здесь.
Генетические факторы
Некоторые виды рахита возникают в результате генетического заболевания. Они могут быть наследственными.
Гипофосфатемический рахит, например, является редким заболеванием, при котором почки не могут должным образом перерабатывать фосфат.Низкий уровень фосфатов в крови приводит к ослаблению и мягкости костей.
Наиболее распространенный тип встречается у 1 из 20 000 новорожденных.
Генетические факторы, влияющие на способность организма усваивать кальций, могут привести к рахиту, в том числе влияющим на функцию печени, почек и кишечника.
Кальций также важен для прочности костей. Узнайте, какие продукты содержат кальций.
Факторы, которые могут увеличить риск рахита, включают:
- низкое потребление витамина D с пищей
- отсутствие возможности проводить время на открытом воздухе
- не принимать добавки витамина D, несмотря на высокий риск развития рахита
Один Исследование 2015 года показало, что дети коренных народов Аляски имеют более высокий риск рахита из-за плохого питания, недостатка добавок витамина D и географического положения (очень мало ультрафиолетового света достигает Земли с ноября по февраль в этом регионе).
Здесь вы найдете несколько советов о том, как естественным образом укрепить кости.
Лечение будет направлено на максимальное потребление человеком кальция, фосфата и витамина D.
В зависимости от первопричины врач обычно назначает добавки витамина D.
Они также могут порекомендовать:
- увеличение воздействия солнечного света
- изменение рациона питания
- прием рыбьего жира
- увеличение воздействия УФ-света
- потребление кальция и фосфора
Получение дополнительной информации о витамине D и боли в суставах Вот.
Диетические меры
Если рахит является следствием неправильного питания, врач может назначить:
- ежедневные добавки кальция и витамина D
- ежегодную инъекцию витамина D (если человек не может принимать добавки перорально)
- план диеты, который фокусируется на продуктах, богатых витамином D
Чтобы добавить витамин D в рацион, человек может потреблять:
- яиц
- жир печени трески
- жирную рыбу, такую как лосось, тунец, сардины и рыба-меч
- витамин Продукты, обогащенные D, такие как молоко, некоторые соки, много злаков, некоторые марки маргарина и некоторые продукты из соевого молока
- говяжья печень
Внесение изменений в рацион и ежедневное пребывание на улице может помочь предотвратить рахит у большинства детей.
Лечение медицинских причин
Если причина является генетической, врач может прописать добавки с фосфатом и кальцитриолом, чтобы уменьшить искривление ног.
Если есть основная медицинская причина, например, заболевание почек, лечение может помочь предотвратить рахит.
Врач диагностирует рахит, проверяя такие симптомы, как искривленные ноги или мягкий череп. Они также могут спросить о привычках образа жизни человека, таких как диета и пребывание на солнце.
Для подтверждения диагноза врач может порекомендовать:
Анализы крови : они выявляют низкие уровни кальция и фосфора и высокие уровни щелочной фосфатазы.
Анализ газов артериальной крови : Проверяет кислотность крови.
Рентгеновские снимки : они могут выявить потерю кальция в костях или изменения в структуре или форме костей.
Биопсия кости : Это может подтвердить рахит, но врачи его редко используют.
Из этой статьи вы узнаете об остеопорозе, заболевании, которое может поражать пожилых людей.
В большинстве случаев люди могут предотвратить рахит, потребляя достаточное количество витамина D и получая достаточно солнечного света.
Сколько витамина D?
Управление диетических добавок (ОРВ) рекомендует дневную дозу:
- 400 МЕ (10 мкг) для младенцев в возрасте 0–12 месяцев
- 600 МЕ (15 мкг) для людей в возрасте 1–70 лет
- 800 МЕ (20 мкг) для лиц старше 70
Однако трудно сказать точно, сколько витамина D необходимо каждому человеку, поскольку это зависит от того, сколько они находятся на солнце и сколько витамина D их организм способен синтезировать. кожа в результате этого.
Детям, живущим в странах с низкой интенсивностью солнечного света, частой облачностью или особенно короткими зимними днями, может потребоваться прием добавок витамина D для предотвращения рахита.
Это может включать:
- потребление обогащенного молока, апельсинового сока и других продуктов, богатых витамином D
- ежедневный прием добавок витамина D
- прием иногда высоких доз витамина D, когда малые дневные дозы невозможны
Рахит может развиться, если у ребенка слишком мало витамина D.Это редкость в США, но у некоторых людей риск ее развития выше из-за цвета кожи, недостатка времени на улице или плохого питания.
Увеличивая количество времени, которое ребенок проводит на солнце, важно помнить, что слишком большое количество солнечного света может привести к солнечным ожогам и повысить риск рака кожи.
Всем, кто опасается, что у их ребенка может быть дефицит витаминов, следует поговорить с врачом. Они могут посоветовать добавки и время пребывания на солнце.
Люди всегда должны поговорить со своим врачом перед использованием добавок, так как они могут взаимодействовать с другими лекарствами. Кроме того, согласно ODS, получение слишком большого количества витамина D может быть вредным для здоровья.
Как можно получить больше витамина D от солнца? Узнайте больше здесь.
Q:
Я не понимаю, что позволяю моим детям оставаться на солнце. Как долго им следует оставаться на улице, чтобы получить достаточно витамина D без увеличения риска рака кожи?
A:
Все дети должны иметь защиту от солнца, чтобы предотвратить солнечные ожоги и снизить риск рака кожи, особенно меланомы.Средства защиты включают частое нанесение солнцезащитного крема и ношение защитной одежды, чтобы они могли проводить много времени на улице.
Однако солнцезащитный крем ограничивает способность кожи вырабатывать витамин D, поэтому невозможно безопасно получить весь необходимый нам витамин D, просто проводя время на открытом воздухе. Лучше всего есть и пить продукты, обогащенные витамином D, и молоко.
Родители и опекуны могут спросить врача своего ребенка о добавках, если они не думают, что получают достаточное количество витамина D из своего рациона.
Карен Гилл, доктор медицины Ответы отражают мнение наших медицинских экспертов. Весь контент носит исключительно информационный характер и не может рассматриваться как медицинский совет.
13 Минералы | Диета и здоровье: значение для снижения риска хронических заболеваний
стр. 362
tional Research, Vol. 2. Plenum Press, Нью-Йорк.
Draper, H.H., T.L. Си и Дж. Берган. 1972. Остеопороз у стареющих крыс, вызванный диетой с высоким содержанием фосфора.J. Nutr. 102: 1133-1141.
Эрн П., П. Болли, Э. Бюргиссер и Ф. Бюлер. 1984. Корреляция тромбоцитарного кальция с кровяным давлением. Эффект антигипертензивной терапии. N. Engl. J. Med. 310: 1084-1088.
Ettinger, B., H.K. Genant и C.E. Cann. 1987. Потеря костной массы в постменопаузе предотвращается лечением низкими дозами эстрогена с кальцием. Анна. Int. Med. 106: 40-45.
Exton, J.H. 1986. Механизмы, участвующие в ответах агонистов, мобилизующих кальций. Adv. Cyclic Nucleotide Res.20: 211-262.
FDA (Управление по санитарному надзору за качеством пищевых продуктов и медикаментов). 1979. Витаминные и минеральные лекарственные препараты для людей, отпускаемых без рецепта. Создание монографии; уведомление о предлагаемом нормотворчестве-1. Кальций. Кормили. Рег. 44: 16175-16178.
Feinleib, M., C. Lenfant, S.A. Miller. 1984. Гипертония и кальций. Наука 226: 384-389.
Ferretti, J.L., R.D. Tessaro, E.O. Audisio и C.D. Галасси. 1985. Долгосрочные эффекты высокого или низкого потребления Са и недостаточная функция паращитовидных желез на биомеханику бедренной кости крыс.Calcif. Tissue Int. 37: 608-612.
Folsom, A.R., C.L. Смит, Р.Дж. Prineas, и R.H. Grimm, Jr. 1986. Фракции сывороточного кальция у субъектов с эссенциальной гипертензией и сопоставимых нормотензивных субъектов. Гипертония 8: 11-15.
Forero, M.S., R.F. Кляйн, Р. Ниссенсон, К. Нельсон, Х. Хит III, К.Д. Арно, Б.Л. Риггс. 1987. Влияние возраста на уровни циркулирующих иммунореактивных и биоактивных паратироидных гормонов у женщин. J. Bone Min. Res. 2: 363-366.
Gafter, U., S. Kathpalia, D.Зикос, К. Лау. 1986. Потоки Са через двенадцатиперстную кишку и толстую кишку крыс со спонтанной гипертензией: эффект 1,25 (ОН) 2 D 3 . Am. J. Physiol. 251: F278-F282.
Галлахер, Дж. К., Б. Л. Риггс, Дж. Эйсман, А. Хамстра, С. Б. Арно и Х.Ф. Делука. 1979. Поглощение кальция в кишечнике и метаболиты витамина D в сыворотке крови у здоровых субъектов и пациентов с остеопорозом: влияние возраста и кальция в пище. J. Clin. Вкладывать деньги. 64: 729-736.
Gallagher, J.C., B.L. Риггс, К.М. Джерпбак, К.Д. Арно. 1980. Влияние возраста на иммунореактивный паратироидный гормон в сыворотке крови у здоровых женщин и женщин с остеопорозом. J. Lab. Clin. Med. 95: 373-385.
Гарсия-Пальмиери, М.Р., Р. Костас, мл., М. Крус-Видаль, П.Д. Сорли, Дж. Тиллотсон и Р.Дж. Гавлик. 1984. Потребление молока, потребление кальция и снижение артериальной гипертензии в Пуэрто-Рико. Исследование программы здоровья сердца Пуэрто-Рико. Гипертония 6: 322-328.
Гарланд, К., Р. Б. Шекелле, Э. Барретт-Коннор, М. Х. Criqui, A.H.Россоф, О. Пауль. 1985. Диетический витамин D и кальций и риск колоректального рака: 19-летнее проспективное исследование на мужчинах. Ланцет 1307-309.
Гарн, С. 1970. Более раннее увеличение и последующая потеря кортикальной кости с точки зрения питания. C.C. Томас, Спрингфилд, Иллинойс, 146 с.
Гарн, С.М., К.Г. Романн, Б. Вагнер, Г. Давила и В. Асколи. 1969. Популяционные сходства в начале и скорости потери эндостальной кости у взрослых. Clin. Orthop. 65: 51-60.
Гарн, С.М., М.А. Соломон и Дж. Фридл. 1981. Потребление кальция и качество костей у пожилых людей. Ecol. Food Nutr. 10: 131-133.
Gershon-Cohen, J., J.F. McClendon, J. Jowsey, and W.C. Фостер. 1962. Остеопороз вызван и излечен у крыс с помощью диеты с низким и высоким содержанием кальция. Радиология 78: 251-252.
Гриффитс, Х.Дж., Р.Д. Хант, Р.Э. Циммерман, Х. Файнберг и Дж. Каттино. 1975. Роль кальция и фторида при остеопорозе у макак-резусов. Вкладывать деньги. Радиол. 10: 263-268.
Гробби, Д.Э. и А. Хофман. 1986. Влияние добавок кальция на диастолическое артериальное давление у молодых людей с легкой гипертензией. Ланцет 2: 703-707.
Gruchaw, H.W., K.A. Собочинский, Дж. Дж. Барбориак. 1985. Алкоголь, потребление питательных веществ и гипертония у взрослых США. Варенье. Med. Доц. 253: 1567-1570.
Харлан, W.R., A.L. Hull, R.L. Schmouder, J.R. Landis, F.E. Thompson, F.A. Larkin. 1984. Артериальное давление и питание у взрослых. Национальное обследование здоровья и питания.Am. J. Epidemiol. 120: 17-28.
Харрисон М. и Р. Фрейзер. 1960. Строение и метаболизм костей у крыс с дефицитом кальция. J. Endocrinol. 21: 197-205.
Хини, Р.П. 1985. Роль кальция в остеопорозе. J. Nutr. Sci. Витаминол. 31: S21-S26.
Хини, Р.П. 1986. Кальций, здоровье костей и остеопороз. Стр. 255-301 в W.A. Peck, ed. Исследование костей и минералов, Ежегодник 4: Ежегодный обзор разработок в области метаболизма костей и минералов. Эльзевир, Нью-Йорк.
Хини, Р.П. и Р.Р. Реккер. 1982. Влияние азота, фосфора и кофеина на баланс кальция у женщин. J. Lab. Clin. Med. 99: 46-55.
Хини, Р.П., Р.Р. Реккер, и П.Д. Сэвилл. 1977. Баланс кальция и потребности в кальции у женщин среднего возраста. Am. J. Clin. Nutr. 30: 1603-1611.
Хит, Х., III. и C.W. Callaway. 1985. Таблетки кальция от гипертонии? Анна. Междунар. Med. 103: 946-947.
Хоровиц, М., А.С. Нид, Дж. К. Филкокс, и Б.Е.Нордин. 1984. Влияние добавок кальция на гидроксипролин в моче у женщин в постменопаузе с остеопорозом. Am. J. Clin. Nutr. 39: 857-859.
Хорсман А., Дж. К. Галлахер, М. Симпсон и Б. Э. Нордин. 1977 г. Проспективное исследование эстрогена и кальция у женщин в постменопаузе. Br. Med. J. 2: 789-792.
Hsu, C.H., P.S. Чен, Д. Смит и К.С.Янг. 1986. Патогенез гиперкальциурии у спонтанно гипертонических крыс. Шахтер. Электролит Метаб. 12: 130-141.
Hurxthal, L.М., Г.П. Восе. 1969. Связь потребления кальция с пищей и рентгенографической плотности костей у здоровых людей и людей с остеопорозом. Calcif. Tissue Res. 4: 245256.
IARC (Международное агентство по изучению рака). 1977. Группа кишечной микроэкологии. Пищевые волокна, время прохождения, фекальные бактерии, стероиды и рак толстой кишки в двух скандинавских популяциях. Ланцет 2: 207-211.
Insogna, K.L, A.M. Льюис, Б.А. Липинский, К. Брайант и Д. Т. Баран. 1981. Влияние возраста на иммунореактивный паратироидный гормон в сыворотке крови и его биологические эффекты.J. Clin. Эндокринол. Метаб. 53: 1072-1075.
Ireland, P., and J.S. Fordtran. 1973. Влияние пищевого кальция и возраста на всасывание кальция в тонкой кишке у людей изучено методом перфузии кишечника. J. Clin. Вкладывать деньги. 52: 2672-2681.
Ismail-Beigi, F., J.G. Рейнхольд, Б. Фараджи и П. Абади. 1977 г. Влияние целлюлозы, добавленной в рационы с низким и высоким содержанием клетчатки, на метаболизм кальция, магния, цинка и фосфора человеком. J. Nutr. 107: 510-518.
Иванович П., Х.Стипендиаты и К. Рич. 1967. Поглощение карбоната кальция. Анна. Междунар. Med. 66: 917-923.
Идзава Ю., К. Сагара, Т. Кадота и Т. Макита. 1985. Заболевания костей у крыс со спонтанной гипертонией. Calcif. Tissue Int. 37: 605-607.
Дефицит кальция — обзор
Дефицит кальция
Хотя дефицит кальция широко распространен в западных обществах и во многих других этнических группах, он редко приводит к клинически очевидной гипокальциемии.Описанные выше гомеостатические механизмы эффективно компенсируют нехватку кальция в легких или преходящих состояниях дефицита. Явная гипокальциемия развивается при длительном и тяжелом дефиците кальция или при вмешательстве дополнительных причинных факторов для предотвращения абсорбции или увеличения выведения. Следовательно, гипокальциемия в большинстве случаев проявляется как бессимптомное состояние, выявляемое при обычном скрининге, и лишь в редких случаях как опасное для жизни состояние, требующее неотложной медицинской помощи. Ионизированный кальций, а не общий кальций сыворотки, является основным фактором, определяющим симптомы у пациентов с гипокальциемией.
Возможно, наиболее актуальным примером метаболических последствий тонкого, но хронического дефицита кальция является возрастной остеопороз (тип II). Старение связано со снижением всасывания кальция в кишечнике, снижением выработки витамина D кожей и недостаточным потреблением кальция и витамина D с пищей. В качестве компенсирующего механизма секреция ПТГ увеличивается, что приводит к усилению регенерации кальция в моче и стимуляции 1α, 25 (OH). 2 D синтез, но также для увеличения резорбции костей для увеличения оттока кальция из кости в кровоток.Недостаточное потребление кальция происходит на фоне возрастного снижения способности кишечника адаптироваться к диете с низким содержанием кальция. Подсчитано, что после 40 лет всасывание кальция снижается со скоростью 0,21% в год, а у женщин после менопаузы происходит дополнительное снижение на ~ 2%. Таким образом, комбинированное воздействие менопаузы и возраста приводит к снижению эффективности абсорбции на 20-25% у женщин в возрасте от 40 до 60 лет. Если дефицит кальция сохраняется в течение значительного периода времени, легкий вторичный гиперпаратиреоз, развивающийся с возрастом, может вызвать продолжающаяся потеря костной массы, что влияет на один из патофизиологических механизмов возрастного остеопороза.
Причины дефицита кальция можно разделить на три основные категории, а именно: диетический дефицит, мальабсорбция кальция и витамин D-зависимый дефицит (рассмотрено в Разделе IV). Хотя молоко и другие молочные продукты являются лучшим источником кальция, кальцийсодержащие добавки в настоящее время представляют собой предпочтительный метод потребления кальция в западных странах, особенно для пожилых людей. Несмотря на растущее количество доказательств того, что адекватное потребление кальция имеет решающее значение не только для достижения оптимальной максимальной костной массы, но и для минимизации возрастной потери костной массы, большое количество американцев по-прежнему не соблюдают рекомендуемое в настоящее время потребление кальция с пищей.Неадекватность стандартного рациона питания для обеспечения достаточного количества кальция остается проблемой национального значения в большинстве западных стран, несмотря на обогащение пищевых продуктов. Очевидно, что этой меры недостаточно для эффективного устранения дефицита, и обычно требуется добавка кальция, особенно для субъектов с риском потери костной массы и пожилых людей. Согласно консенсусной группе, созванной Национальным институтом здравоохранения в 1994 году, оптимальное суточное потребление кальция составляет 800 мг до 10 лет, от 1200 до 1500 мг / день для молодых людей и 1000 мг для людей в фертильном периоде.После менопаузы или у лиц старше 65 лет требуется ежедневная доза не менее 1500 мг, если не назначена заместительная терапия эстрогенами.
Как уже отмечалось, большая часть диетического кальция поступает из молочных продуктов, зерна и костной рыбы. Другие общие пищевые компоненты, такие как макаронные изделия, хлеб, фрукты, овощи и соки, содержат гораздо меньшее количество кальция. Они также содержат большое количество волокон, потребление которых увеличилось из-за их предполагаемой терапевтической роли в контроле липидов сыворотки и перистальтики кишечника, особенно у пожилых людей.К сожалению, сам механизм, с помощью которого неперевариваемые волокна облегчают прохождение через кишечник, также сокращает время всасывания кальция в двенадцатиперстной кишке. Другие механизмы способствуют низкой биодоступности кальция в листовых зеленых овощах, включая относительно высокое содержание щавелевой кислоты в шпинате и фитат в продуктах из цельной пшеницы и других злаках, что приводит к образованию нерастворимых и неабсорбируемых комплексов оксалата или фитата с кальцием. С другой стороны, наиболее распространенной добавкой кальция, используемой в настоящее время, является карбонат кальция, соль с самой высокой концентрацией кальция по массе (40%).Препараты, содержащие цитрат кальция, также очень популярны, поскольку они могут вызывать меньше запоров, чем карбонат кальция, хотя их, как правило, сложнее проглотить.
Помимо волокон, ряд пищевых продуктов или добавок могут изменять усвоение кальция из пищи. Некоторые пищевые сахара, такие как лактоза, ксилит и сорбит, усиливают всасывание кальция в кишечнике с помощью различных механизмов, но потенциальные преимущества лактозы часто компенсируются непереносимостью лактозы у пожилых пациентов.Этанол отрицательно влияет на баланс кальция. Он снижает транспорт и абсорбцию кальция в кишечном эпителии и может косвенно влиять на транспорт кальция, оказывая негативное воздействие на другие органы, такие как поджелудочная железа и печень. Точно так же существует обратная корреляция между потреблением кофеина и балансом кальция. Кофеин, действуя как мягкое мочегонное средство, временно увеличивает выделение натрия с мочой, что, в свою очередь, приводит к потере кальция. Однако эти изменения по большей части компенсируются гомеостатическими реакциями, и адекватное потребление кальция (> 1200 мг) защищает от любого вредного воздействия кофеина на метаболизм кальция и костную массу.
Уменьшение площади абсорбирующей поверхности является причиной мальабсорбции кальция в желудочно-кишечных условиях, таких как болезнь Крона и целиакия, а также у субъектов с синдромом короткой кишки. Мальабсорбция витамина D и потеря солей желчных кислот усугубляют недостаточное поступление кальция. На уровне скелета это приводит к остеопении, иногда связанной с остеомаляцией, в зависимости от того, преобладает ли витамин D или дефицит кальция. Глютеновая болезнь представляет собой хорошую парадигму комбинированной мальабсорбции кальция и витамина D при определенных кишечных расстройствах.При целиакии уровни 25 (OH) D в сыворотке ниже нормы, тогда как 1α, 25 (OH) 2 D либо нормальны, либо даже повышены. Таким образом, увеличение 1α, 25 (OH) 2 D, вызванное вторичным повышением ПТГ, не способно компенсировать неэффективность абсорбции. Коррекция мальабсорбции с помощью безглютеновой диеты устраняет дефицит витамина D и предотвращает остеопению или остеопороз, характерные для нелеченой целиакии.
Длительный прием противосудорожных препаратов, особенно фенобарбитала и фенитоина, может привести к хроническому субклиническому дефициту кальция с биохимическими признаками вторичного гиперпаратиреоза, более тяжелым у пациентов, не посещающих амбулаторное лечение или находящихся в стационаре.Наиболее стойкими отклонениями от нормы являются снижение 25 (OH) D в сыворотке крови, снижение всасывания кальция, повышенная экскреция кальция с калом при нормальной или даже повышенной концентрации циркулирующих 1α, 25 (OH) 2 D. Колхицин вызывает дозозависимое ингибирование кальция. поглощение и накопление клетками двенадцатиперстной кишки. Цитотоксические химиотерапевтические агенты могут также вызывать глубокую мальабсорбцию кальция, повреждая эпителий кишечника, который чрезвычайно чувствителен к этим агентам из-за быстрого обновления эпителия слизистой оболочки кишечника.
Обогащение пищевых добавок кальцием, магнием, фосфором и витамином D | Журнал питания
Аннотация
Обеспечение костных минералов и витамина D в качестве обогащающих веществ в пище или в качестве пищевых добавок, предназначенных для детей старшего возраста и детей ясельного возраста, в Латинской Америке, вероятно, будет полезным и безопасным. Имеющихся в настоящее время данных недостаточно, чтобы установить точное количество этих питательных веществ, которые потребуются для такой добавки.Эти количества будут варьироваться в зависимости от местной базовой диеты. Однако разумные оценки могут быть сделаны на основе текущих диетических рекомендаций, а также существующих данных о биодоступности и обычном потреблении. Самый убедительный аргумент в пользу добавок кальция и витамина D. Поскольку чрезмерное потребление кальция с пищей может снизить всасывание цинка в результате интерактивного воздействия в кишечнике, следует использовать соответствующее соотношение кальция и цинка, даже если это означает добавление цинка в качестве обогащающего вещества или добавки.Добавки магния могут быть уместными в некоторых обстоятельствах, но в настоящее время их нельзя регулярно рекомендовать. Маловероятно, что добавка фосфора необходима для большинства групп населения из-за относительно высокого обычного потребления фосфора с пищей, в первую очередь из фосфатных солей, добавляемых в газированные напитки и в качестве пищевых консервантов.
Обеспечение кальцием, магнием, фосфором и витамином D в составе продуктов для прикорма следует рассматривать для включения достаточного количества этих питательных веществ в общий рацион питания.Необходимо учитывать несколько факторов, чтобы определить необходимое количество и форму питательных веществ для каждого случая. Эти факторы включают количество питательных веществ, необходимых для предотвращения явных болезней дефицита, таких как рахит, а также стоимость и форму обогащенных питательных веществ, обеспечивающих наивысшую биодоступность. Кроме того, следует учитывать безопасность добавления этих минералов, особенно с точки зрения оценки потенциально неблагоприятных взаимодействий с питательными веществами, например, между кальцием и железом.
Имеется немного экспериментальных данных, на основе которых можно вывести рекомендованные суточные дозы кальция, необходимые для младенцев старшего возраста и детей ясельного возраста. Более того, практически отсутствуют опубликованные данные о потребностях в фосфоре, витамине D или магнии для этой возрастной группы. Ввиду отсутствия экспериментальных данных, специфичных для этой возрастной группы, текущие рекомендуемые диетические нормы потребления обычно интерполируются из исследований, проведенных на детях старшего возраста.
Потребность в кальции у младенцев старшего и младшего возраста
Аккреция.
Определение пищевой потребности в кальции требует оценки общего количества кальция, необходимого скелету в интересующий возраст. Классический метод определения этого — анализ трупов на содержание общего кальция. Эти анализы в основном проводились более 50 лет назад. Хотя химический анализ, вероятно, был точным, неопределенность в отношении причины смерти и состояния здоровья вовлеченных лиц, а также тот факт, что было проанализировано очень мало младенцев, делают его ненадежным источником информации, на которой можно основывать диетические рекомендации. (1).
За последние 30 лет различные радиологические и денситометрические методы использовались для определения кальциевых и костных отложений в детстве. Они варьировались от использования морфометрии пястных костей в начале 1970-х годов (2) до более поздних анализов с использованием таких методов, как двухэнергетическая рентгеновская абсорбциометрия (3).
В целом, несмотря на несоответствие методов и популяционных исследований, оценки накопления кальция в скелете в детстве достаточно согласованы. Как правило, среднее накопление кальция составляет ~ 80 мг / сут в течение 1 года жизни, немного повышаясь до ~ 100 мг / сут в течение 2-го года жизни (4).Могут быть некоторые различия в типичных темпах накопления кальция при сравнении младенцев, находящихся на грудном вскармливании и на искусственном вскармливании (5), при этом более высокие значения наблюдаются у младенцев, находящихся на искусственном вскармливании; однако эти различия не были хорошо охарактеризованы, и нет никаких доказательств их функциональной значимости. Интересно, что скорость прироста кальция (80–100 мг / сут) в младенчестве, по-видимому, остается довольно постоянной на протяжении всего раннего детства; он, вероятно, существенно не увеличивается до достижения возраста 4–5 лет и повышается гораздо быстрее в период полового созревания (3,6), когда он может достигать уровней 300–400 мг / сут (7).
Впуск.
Рекомендация по адекватному потреблению (AI), а не Рекомендуемая диета (RDA) для потребления кальция была установлена недавней группой диетических рекомендаций Совета по пищевым продуктам и питанию Национальной академии наук (7). AI для младенцев был выведен на основе ожидаемого обычного потребления кальция грудным младенцем в течение 1 года жизни. Полезно проанализировать AI младенцев в возрасте 6–12 мес. И расширить эту информацию до того, что известно о 2-м году жизни.
Грудное вскармливание является предпочтительным методом кормления практически для всех младенцев первого года жизни. Рахит или дефицит кальция не должны возникать у доношенных грудных детей в возрасте 7–12 месяцев с избытком витамина D, которые потребляют твердую пищу, соответствующую возрасту, включая продукты, содержащие кальций. Типичное потребление грудного молока у младенцев в возрасте 7–12 месяцев составляет 500–700 мл / сут при концентрации кальция 200–220 мг / л. Это приводит к расчетному общему потреблению кальция с грудным молоком около 130 мг / сут (7,8).Есть несколько исследований по потреблению кальция из твердой пищи в этой возрастной группе, но сообщалось о значении 140 мг / день для детей, вскармливаемых смесью (5,9). Добавление этих двух доз кальция привело к опубликованному значению AI 270 мг / день для младенцев в возрасте 7–12 месяцев (7). Однако это значение намного ниже среднего наблюдаемого потребления кальция 703 мг / сут для этой возрастной группы, которое было зарегистрировано в исследованиях питания в Соединенных Штатах (7). Несомненно, эта разница отражает использование адаптированных смесей и цельного коровьего молока для обеспечения 500–600 мг / сут кальция при обычном потреблении младенцев старшего возраста.
На втором году жизни твердая пища становится все более важной частью рациона большинства детей. По данным диетического обследования, среднее наблюдаемое потребление в этой возрастной группе составило 766 мг / сут, тогда как текущая рекомендуемая доза составляет 500 мг / сут (7). Однако в этом возрасте большинство детей в исследовании в США, вероятно, получали цельное коровье молоко в качестве источника молока, что приводило к относительно высокому потреблению кальция.
Хотя потребление кальция у детей в Латинской Америке может быть низким из-за меньшего потребления молочных продуктов, это не всегда так.Например, у детей младшего возраста в Мексике Murphy et al. (10) обнаружили адекватное потребление кальция (в среднем 735 ± 199 мг / сут). Это намного больше, чем среднее потребление кальция у детей в Египте и Кении <220 мг / сут. Более высокое потребление кальция мексиканскими детьми, вероятно, было связано с потреблением как молочных продуктов, так и лепешек, обработанных известью, в некоторых частях Латинской Америки (10,11). Поглощение кальция из этого рациона может быть низким из-за низкой биодоступности кальция из лепешек, обработанных известью (12).
Относительно высокое потребление кальция, о котором сообщают Murphy et al. (10) может не встречаться среди бедных слоев населения Латинской Америки. Wyatt и Tejas (13) недавно сообщили о больших экономических различиях, связанных с потреблением кальция детьми в возрасте 4–6 лет на юге Мексики. У детей из беднейших районов среднее потребление кальция составляло всего 272 мг / сут, в основном из кукурузных лепешек. Это увеличилось до более приемлемого уровня потребления 625 мг / сут в семьях со средним доходом, что было связано с увеличением доступности молочных продуктов в семьях с более высоким социально-экономическим статусом.
В Мехико было зарегистрировано среднее потребление кальция 516 мг / сут для детей в возрасте 1–5 лет (14). В этой группе 25% детей потребляли кальций менее 361 мг / сут, что было связано с более высоким уровнем свинца в крови. Это контрастирует со значением 25-го процентиля 599 мг / день для детей в возрасте 1-3 лет (649 мг / день для детей в возрасте 4-8 лет) в Соединенных Штатах (7), что свидетельствует о гораздо большей распространенности очень низкого потребления кальция. в Мексике по сравнению с США.
Поглощение.
Существует общее мнение о том, что кальций хорошо усваивается из грудного молока, со значениями чистого удержания кальция около 50% от поступления (1,9). Значения абсорбции кальция из детских смесей сильно различаются из-за различных источников углеводов, белков и минералов в этих смесях. Хотя обычно утверждается, что биодоступность кальция ниже из смесей, чем из грудного молока, это не всегда так. Первые результаты могли быть связаны с более высокой концентрацией кальция в смесях для младенцев, чем в грудном молоке (1,7).В целом, однако, значения абсорбции 30–40% типичны для детских смесей на основе коровьего молока или цельного коровьего молока (15,16). Эффективность абсорбции кальция из любого источника пищи, вероятно, будет больше зависеть от общего добавленного количества и его взаимодействия с другими пищевыми компонентами, такими как витамин D, фитат, оксалат и пищевые волокна, чем от относительной растворимости типа соли кальция, добавляемой в виде фортификант (17). Однако, если потребление кальция низкое, каждый из этих факторов значительно влияет на эффективность усвоения кальция (18).
Последствия дефицита.
Клинически определить дефицит минеральных веществ в костях у большинства детей непросто, если он не является достаточно серьезным, чтобы вызвать повторяющиеся переломы или рахит. Наиболее частым заболеванием, связанным с тяжелым дефицитом минеральных веществ в костях у очень маленьких детей, является пищевой рахит. Хотя классически пищевой рахит вызывается дефицитом витамина D, у некоторых детей очень низкое потребление кальция может быть частично или даже в первую очередь ответственным за развитие болезни (19,20).
В идеале можно определить уровень потребления кальция, ниже которого может развиться рахит. К сожалению, сделать это с уверенностью невозможно. Некоторые предложения относительно опасно низкого потребления можно найти в исследованиях кальциевого рахита в Африке и Азии. Например, у египетских детей в возрасте 1–2 лет, у которых среднее потребление кальция составляло 290 мг / сут при адекватном статусе витамина D, не развивался рахит (21). Напротив, в том же исследовании у 20 детей, находящихся на грудном вскармливании с низким статусом витамина D и потреблением кальция в среднем 310 мг / сут, развился рахит.Эти результаты показывают, что в присутствии достаточного количества витамина D ~ 300 мг / день кальция достаточно, чтобы предотвратить развитие рахита. Среди чернокожих южноафриканцев биохимические нарушения, связанные с рахитом, встречались у детей в возрасте 7–12 лет с потреблением кальция 125 мг / сут, но не у детей с потреблением 337 мг / сут. Ни дети с рахитом, ни дети контрольной группы не имели дефицита витамина D (22).
Существует сильная поддержка предположения о том, что потребление кальция менее 300 мг / сут может представлять риск развития рахита, несмотря на нормальный статус витамина D (23).В Нигерии сообщалось, что у детей с потреблением кальция около 200 мг / сут развивался рахит, несмотря на нормальный уровень витамина D (24). У многих детей с аналогичным потреблением кальция с пищей в Нигерии не развивается рахит. Вероятно, что важные тонкие различия в биодоступности кальция, генетических факторах или других условиях окружающей среды могут способствовать развитию рахита при низком потреблении кальция (20).
Взятые вместе, эти данные показывают, что даже без значительного дефицита витамина D потребление ~ 300 мг / сут кальция является достаточным для предотвращения явного рахита у большинства маленьких детей, а потребление ниже этого, особенно ниже ~ 200 мг / сут. существенный риск рахита.Минимальное потребление кальция для предотвращения рахита у детей с низким или маргинальным статусом витамина D неизвестно, но, вероятно, оно намного выше из-за существенно более низкого всасывания кальция в этих обстоятельствах.
Рекомендуемое потребление.
Учитывая этот запутанный набор данных, не следует удивляться тому, что было относительно сложно установить четкие рекомендации по потреблению кальция в первые два года жизни. В целом рекомендации основаны либо на обычном рационе питания, либо на данных баланса, полученных от детей старшего возраста.В некоторых руководствах по потреблению указано, были ли они основаны на грудном вскармливании грудным молоком (хотя и не обязательно только для него), в то время как другие не делают этого различия. В настоящее время в Соединенных Штатах ИА кальция для детей в возрасте 7–12 месяцев составляет 270 мг / день, а для детей в возрасте 12–36 месяцев — 500 мг / день. Для младенцев, вскармливаемых адаптированными смесями на основе коровьего молока, рекомендуется увеличить потребление минералов, поскольку предполагается, что кальций не так биодоступен, как кальций в грудном молоке (7). Рекомендуемая доза 335 мг / сут рассчитана для младенцев в возрасте от 7 до 12 месяцев.В Соединенном Королевстве рекомендованная структура потребления противоположна таковой в Соединенных Штатах. Рекомендуемое потребление кальция для младенцев в возрасте 7–12 мес. Составляет 525 мг / сут, а для младенцев в возрасте 12–23 мес. Оно снижается до 350 мг / сут (8).
Хотя это значение ниже, чем значение в Соединенном Королевстве, нет данных, указывающих на то, что ИА Совета по пищевым продуктам и питанию 270 мг / сут для младенцев в возрасте от 7 до 12 месяцев приводит к деминерализации костей или рахиту. Потребление 130 мг кальция из грудного молока и 50% -ное удержание кальция приводит к тому, что в целом из грудного молока удерживается 65 мг / день кальция.Если другие 140 мг диетического кальция поступают из твердой пищи, использование оценки удержания кальция в 20–25% из твердой пищи (7) приводит к расчетным дополнительным 28–35 мг / сут удержанного кальция. Эти итоговые значения согласуются с величиной прироста кальция в 80–100 мг / сут в младенчестве.
Во 2-й год жизни, вероятно, будет удерживаться 20–30% кальция в коровьем молоке. Исходя из потребления кальция коровьим молоком в 500 мг / день, потребление только молока будет соответствовать требованию прироста 100 мг / день. Однако для детей в возрасте> 12 мес., Находящихся на грудном вскармливании, с потреблением грудного молока 400–500 мл / сут чистое потребление кальция с грудным молоком может составлять всего ~ 100 мг / сут.Если предположить, что удерживание кальция в материнском молоке составляет 50%, то 50 мг / день удерживаемого кальция должно поступать из твердой пищи. Для этого потребуется не менее 250 мг / сут кальция (исходя из 20% удержания) или общее потребление кальция 350 мг / сут. Это значение соответствует рекомендациям Соединенного Королевства и несколько ниже, чем рекомендации США, которые основывались на сохранении 20% общего потребления кальция с пищей.
Из этих расчетов очевидно, что младенцы, которые получают грудное молоко без дополнительных источников кальция, и младенцы, которых неправильно приучили к сокам или другим напиткам, не содержащим кальций, не могут легко достичь уровня накопления кальция в 100 мг / день.Поэтому неудивительно, что рахит возникает у этих младенцев на втором году жизни, особенно когда недостаточный статус витамина D может привести к нарушению всасывания кальция ниже критического уровня.
Безопасность обогащения кальцием.
Добавление минеральных солей в качестве фортификантов в пищевые продукты представляет потенциальный риск снижения биодоступности природных минералов в пище за счет изменения их растворимости в кишечнике или конкуренции за поглощение в местах абсорбции, которые могут возникать между минералами с аналогичными физическими и химическими свойствами.Возможность таких минерально-минеральных взаимодействий, например, между кальцием и железом или кальцием и цинком, изучалась в первую очередь в отношении отдельных минеральных добавок к рациону, а не в качестве фортификантов в пищевых продуктах.
Добавки кальция уменьшают всасывание железа, содержащегося в пище, когда они употребляются вместе или принимаются близко друг к другу (25,26). Однако в контексте полноценного питания серия исследований на людях и животных показала, по крайней мере, частичную адаптацию к этому эффекту без длительного ингибирования абсорбции железа или развития аномалий статуса железа (27,28).В двух рандомизированных исследованиях не было выявлено отрицательного воздействия на абсорбцию или статус железа у младенцев, получавших смеси, обогащенные кальцием и фосфором, до возраста 9 месяцев (29), или у детей, получавших обогащенные кальцием хлопья для завтрака (30). Таким образом, на сегодняшний день нет доказательств того, что потребление кальция должно быть ограничено для повышения статуса железа (30,31).
Негативное влияние высокого потребления кальция и фосфора (даже с молоком) на всасывание цинка было продемонстрировано у взрослых (32,33) и недоношенных детей (34), а также на животных моделях питания человека (35,36) .Возможные механизмы, с помощью которых кальций препятствует абсорбции цинка, включают конкуренцию за канал двухвалентного катиона через мембрану щеточной каймы (36) или стимулируемую кальцием избыточную потерю эндогенного цинка (33).
Косвенное доказательство такого взаимодействия обнаружено в исследованиях, которые демонстрируют лучший статус цинка (измеренный по концентрации цинка в волосах) как у недоношенных (37), так и у доношенных (38) детей, получавших грудное молоко, по сравнению с молочными смесями. содержание кальция (и цинка).Соотношение кальция и цинка, которое могло повлиять на такое взаимодействие, варьировалось от ∼20: 1 (по весу) (36) до ≥50: 1 (33). Взаимодействие кальция и цинка может иметь особое значение для младенцев и детей, для которых быстрый рост, включая догоняющий рост, или рецидивирующая диарея или инфекции, могут привести к большей потребности в цинке.
Если в рационе мало цинка из-за ограниченного выбора цинксодержащих продуктов с разумной биодоступностью (например, продуктов с низким содержанием фитатов или продуктов животного происхождения), высокое потребление кальция может еще больше ухудшить статус цинка у младенцев. и дети с риском маргинального цинкового статуса, такие как недоношенные дети, дети, восстанавливающиеся после задержки роста, и дети с постоянной диареей.Поскольку 29% цинка в организме содержится в минералах костей и как часть ферментов, участвующих в обмене веществ костей и деградации коллагена, статус цинка является важным фактором для здоровья костей (39). Для вышеупомянутых целевых групп следует определить оптимальное соотношение кальция и цинка в рационе. Кроме того, следует тщательно контролировать влияние добавок кальция на абсорбцию цинка или статус в популяции, получающей добавки.
В отличие от приведенных выше примеров антагонистических взаимодействий минералов и минералов, конкуренция между свинцом и кальцием за абсорбцию такова, что повышенное потребление кальция может уменьшить токсичность свинца.В Мехико недавно было сообщено об обратной зависимости между потреблением кальция и уровнями свинца в крови у 200 детей в возрасте от 13 месяцев до 5 лет (14).
Рекомендации по обогащению.
Обеспечение дополнительным кальцием путем обогащения пищевых продуктов, обычно скармливаемых грудным детям и детям ясельного возраста, становится все более распространенным явлением. Обоснование этого связано с оптимизацией максимальной костной массы, а также с предотвращением рахита. Многие дети в Латинской Америке, вероятно, имеют низкое потребление кальция в молоке и нуждаются в добавках кальция из твердой пищи.Разумно, чтобы обогащенная пища обеспечивала 100–200 мг кальция в день. Это может быть 100 мг кальция на 30-граммовую порцию прикорма. Это количество безопасно, эффективно помогает предотвратить состояния дефицита кальция и может быть легко добавлено в продукты.
Определение оптимального источника и формы кальция здесь не рассматривается. Однако последние данные убедительно показывают, что используемая форма кальция не имеет решающего значения для биодоступности, хотя данных у детей мало (40).
Потребность в магнии у младенцев старшего и младшего возраста
Прирост и баланс.
Немного данных относится к потребности в магнии у детей этого возраста. Анализ данных о трупах привел к оценке примерно 10 мг / сут накопления магния скелетом у младенцев старшего возраста и детей ясельного возраста. Если рассматривать детство в целом, было вычислено чистое приращение магния ∼4 мг / сут (7).
Количество диетического магния, необходимого для поддержания этого уровня прироста, не определено.Грудное молоко обеспечивает 20–30 мг / сут магния в зависимости от уровня потребления. Твердая пища, которую дают младенцам старшего возраста, обычно может обеспечивать ~ 55 мг / сут магния. Основываясь на этих данных, потребление магния 75 мг / сут было установлено как ИИ для младенцев в возрасте 7–12 мес. В США (7). Для детей в возрасте 1–2 лет данные, полученные от детей старшего возраста, были интерполированы на младшие возрастные группы (41), и Совет по пищевым продуктам и питанию установил суточную норму потребления 80 мг / сут (7).
Условия дефицита.
Хотя серьезное истощение запасов магния сопровождается многочисленными очевидными сердечно-сосудистыми и неврологическими симптомами, гораздо труднее выявить ранний или маргинальный дефицит (42).Неспособность должным образом формировать кость, связанная с витамином D и паращитовидной недостаточностью, а также недостаток магния для минерализации костей могут быть одними из наиболее важных последствий дефицита магния у маленьких детей. Магний в сыворотке не может быть напрямую связан с магниевым статусом у детей любого возраста, поэтому достоверная информация о частоте дефицита магния у детей недоступна.
Впуск.
Зеленые листовые овощи, нешлифованные зерна и орехи богаты магнием.Молочные продукты, мясо и яйца содержат меньшее количество магния. Хотя потребление магния может быть немного ниже оптимального, тяжелый дефицит у маленьких детей встречается редко. Мерфи и др. (10) обнаружили среднее потребление около 250 мг / сут у детей ясельного возраста в Мексике, что согласуется со значениями в Соединенных Штатах. Подобные значения наблюдались в Кении и Египте, хотя потребление кальция в этих странах было низким. Рекомендуемая суточная норма 80 мг / сут для детей в возрасте от 1 до 3 лет находится на первом процентильном уровне потребления в США (7).Хотя избыточное потребление магния в качестве добавки, несомненно, может привести к диарее (43) и, при очень высоких уровнях, к неврологической и сердечной токсичности (44), это очень маловероятно, если стратегии обогащения продуктов питания содержат относительно небольшое количество магния.
Рекомендации.
Магний не является серьезным ограничителем для большинства диет в Латинской Америке. Однако обеспечение пищевых добавок без магния кальцием вызывает большие споры.Было рекомендовано соотношение 4: 1 или ниже (по весу) кальция к магнию (45). Хотя в настоящее время невозможно оценить общий риск и пользу от этой добавки, добавление 40–60 мг / сут магния в добавку (в качестве обогатителя пищи) вряд ли будет иметь побочные эффекты. До тех пор, пока не появятся дополнительные данные, свидетельствующие о низком потреблении магния или недостаточном статусе магния, добавление магния к добавке к пище было бы безопасным, но не необходимым шагом, и его пока нельзя рекомендовать.Необходимы дальнейшие исследования, чтобы определить потребности маленьких детей в магнии.
Потребность в фосфоре у детей старшего и младшего возраста
Как и в случае с магнием, мало данных имеет отношение к потребностям в фосфоре детей грудного возраста и детей ясельного возраста. Оценки прироста фосфора показывают, что 50–60 мг / сут увеличивается в течение 2-го года жизни. На основании данных о питании и балансе AI 275 мг / сут был установлен для фосфора для младенцев в возрасте 7–12 месяцев (200 мг из твердой пищи и 75 мг из грудного молока) (7).Для детей в возрасте 1–3 лет рекомендуемая суточная норма 460 мг / сут была установлена на основе факторного подхода с использованием прироста ткани для определения расчетной средней потребности.
Впуск.
Основные пищевые источники фосфора для грудных детей старшего и младшего возраста включают коровье молоко (или детскую смесь), мясо и некоторые газированные напитки. Из-за повсеместного распространения этих продуктов потребление фосфора, как правило, является высоким по сравнению с потребностями даже для малышей. Несмотря на потребление кальция <220 мг / день в Африке, потребление фосфора у детей ясельного возраста составляло> 500 мг / день.Потребление фосфора также превышало потребление кальция у малышей в Мексике (10). Функциональные последствия такого высокого потребления, особенно при низком потреблении кальция, остается предметом значительных споров (46). Было высказано предположение, что высокое потребление фосфора способствует гипокальциемии и переломам у детей, но для оценки этих взаимосвязей необходимы дальнейшие контролируемые исследования (47). Установление рекомендаций по потреблению фосфора с пищей на основе оптимального соотношения кальция и фосфора, обычно ∼1.5–2,0: 1 на молярной основе — также недоказанная, но распространенная практика.
Рекомендации.
Маловероятно, что рацион большинства детей, отнимающихся от груди, должен быть обогащен фосфором. У детей старшего возраста, находящихся на грудном вскармливании, с очень ограниченным потреблением твердой пищи потребление фосфора может быть ограниченным. Когда ожидается, что прикорм будет единственным источником питательных веществ, помимо грудного молока, следует включить фосфор, поскольку он является необходимым компонентом для роста костей и тканей.Если будет предпринято обогащение фосфором дополнительных пищевых продуктов, дозировка 75–100 мг / день будет разумной, исходя из ограниченных доступных данных и ограниченной потенциальной полезности поддержания соответствующего соотношения кальция и фосфора. Однако обогащение фосфора следует проводить только там, где это явно необходимо, так как у большинства детей больше шансов получить избыток, чем недостаточное потребление фосфора.
Потребность в витамине D у младенцев и детей старшего возраста
Источники.
Витамин D необходим для абсорбции кальция, а также участвует в поддержании минерального гомеостаза костей и регулирует выведение кальция почками. Тяжелый дефицит витамина D является основной этиологией большинства случаев пищевого рахита. Витамин D в основном получается естественным путем в результате кожного синтеза под воздействием ультрафиолетового излучения солнечного света. Для групп населения с ограниченным пребыванием на солнце из-за окружающей среды, одежды или жилищных условий витамин D обычно доступен в обогащенном молоке, поскольку лишь некоторые продукты, такие как печень, содержат значительные количества.Все коровье молоко в Соединенных Штатах обогащено витамином D на уровне 2,5 мкг / 240 мл (100 МЕ / 240 мл). Относительно немного других продуктов обогащены витамином D, хотя многие сухие завтраки содержат ≥1 мкг на порцию. Относительно мало витамина D присутствует в материнском молоке, за исключением случаев, когда кормящая мать получает высокие дозы в рационе (48).
Распространенность и причины дефицита.
Данных о потреблении витамина D, уровнях 25-гидроксивитамина D в сыворотке крови или заболеваемости рахитом с дефицитом витамина D в Латинской Америке немного.Вероятно, что рацион питания большинства маленьких детей относительно невелик. Мерфи и др. (10) сообщили о среднем потреблении 0,53 ± 0,45 мкг / сут витамина D среди школьников в Мексике.
Большая часть витамина D в населении Латинской Америки, вероятно, является результатом воздействия солнечного света и, как следствие, превращения провитамина D в витамин D в коже УФ-В. Статус витамина D и воздействие солнечного света нельзя считать адекватными для всех стран Америки. В Ушуайе на юге Аргентины концентрации 25-гидроксивитамина D в плазме (лучший показатель статуса витамина D) зимой были субоптимальными как у светлокожих, так и у темнокожих детей (49).Приблизительно у 70% детей концентрация 25-гидроксивитамина D в плазме крови зимой была <30 нмоль / л. Только летом уровень витамина D был выше у светлокожих, чем у темнокожих детей. Рост урбанизации, в результате которой сокращается время, проведенное на открытом воздухе, и повышенное загрязнение воздуха также могут способствовать снижению воздействия солнечного света на детей. В целом, поглощение кожей УФ-B связано с меланином и поэтому ниже у людей с более темной кожей. В Хьюстоне, штат Техас, мы обнаружили более низкие концентрации 25-гидроксивитамина D в плазме в любое время года у детей мексиканского происхождения, чем у детей европеоидной расы (50).Это различие не имело функционального эффекта, поскольку обе группы имели одинаковые показатели абсорбции кальция и содержания минералов в костях. У двух из 16 американок мексиканского происхождения концентрация 25-гидроксивитамина D была <40 нмоль / л, и ни одна из концентраций не была <30 нмоль / л.
Важность обогащения витамина D с пищей все больше осознается среди младенцев, находящихся на грудном вскармливании. Во многих случаях дефицит витамина D будет субклиническим, но его можно будет идентифицировать по биохимическому профилю плазмы: 25-гидроксивитамин D (<30 нмоль / л), высокий уровень паратиреоидного гормона и низкий или субнормальный уровень кальция (52).Младенцы с таким биохимическим профилем нормализовали свой статус при добавлении витамина D в течение 1 месяца без признаков гиперкальциемии (51). Данные европейского исследования продемонстрировали большую костную массу в подростковом возрасте у детей, получавших обогащение витамином D в младенчестве, чем у детей, которые этого не делали (52).
Хотя о рахите в Латинской Америке не сообщается широко, он может присутствовать в зонах повышенного риска. Сообщалось о гораздо более высокой заболеваемости рахитом в южных, чем в северных районах Аргентины, что связано с частотой до 52% случаев очень низких (<20 нмоль / л) концентраций 25-гидроксивитамина D на юге Аргентины по сравнению с 9% заболеваемостью в Буэнос-Айрес (53).
В Соединенных Штатах в последнее время произошло резкое увеличение заболеваемости рахитом, в первую очередь среди афроамериканских младенцев и детей ясельного возраста (54). Многие из них находились на грудном вскармливании, и, по сути, никто из них не получал дополнительных витаминов D. Эта проблема может усугубиться в Соединенных Штатах и Канаде по мере увеличения частоты кормления грудью старше 1 года. Другие факторы, ведущие к снижению статуса витамина D, такие как меньшее время на открытом воздухе и более частое использование солнцезащитных кремов, могут сделать рахит с дефицитом витамина D более распространенным.Примечательно, что, по крайней мере, в Соединенных Штатах рахит встречается у детей всех социально-экономических классов.
Рекомендации.
Регулярное предоставление добавок витамина D всем младенцам на грудном вскармливании вызывает споры. Хотя рахит, по-видимому, не является обычным явлением в Латинской Америке, рост грудного вскармливания, урбанизация, наличие загрязнения воздуха, использование солнцезащитных кремов и отсутствие обогащения витамином D коровьего молока подвергают младенцев и маленьких детей риску неадекватного статуса витамина D.Разумно рассмотреть возможность добавления небольшого количества витамина D в любой прикорм, если это технически осуществимо. Уровень 1–2 мкг / день будет соответствовать другим стратегиям обогащения. Этот уровень будет безопасным на основе максимально допустимого уровня потребления 25 мкг / день, установленного Советом по пищевым продуктам и питанию для младенцев в возрасте до 12 месяцев (7).
ЦИТИРОВАННАЯ ЛИТЕРАТУРА
1.Fomon
,S. J.
иNelson
,S.E.
(1993
)Кальций, фосфор, магний и сера
.Fomon
,S. J.
eds.Питание нормальных младенцев
1993
:192
—218
Годовая книга Мосби
Сент-Луис, Миссури
.2.Гарн
,S. M.
(1972
)Ход увеличения костной массы и фазы потери костной массы
.Орто. Clin. N. Am.
l3
:503
—520
.3.Ellis
,K. J.
,Abrams
,S. A.
&Wong
,W. W.
(1997
)Состав тела молодой многонациональной женской популяции
.Am. J. Clin. Nutr.
65
:724
—731
.4.Butte
,N. F.
,Hopkinson
,J. M.
,Wong
,W. W.
,Smith
,E.O.
иEllis
,K. J.
(2000
)Состав тела в течение первых 2 лет жизни: обновленный справочник
.Педиатр. Res.
47
:578
—585
. 5.Specker
,BL
,Beck
,A.
,Kalfwarf
,H.
иHo
,M.
(1997
)Случайное испытание с различным потреблением минералов в целом прирост минералов в костях тела в течение первого года жизни
.Педиатрия
99
:e12
.6.Leitch
,I.
иAitken
,F. C.
(1959
)Оценка потребности в кальции: повторное исследование
.Nutr. Абс. Ред.
29
:393
—409
.7.Институт медицины
(1997
)Нормы потребления кальция, фосфора, магния, витамина D и фторида
1997
National Academy Press
Вашингтон, округ КолумбияС
.8.Dewey
,K. G.
(2001
)Питание, рост и прикорм ребенка, находящегося на грудном вскармливании
.Педиатр. Clin. N. Am.
48
:87
—104
.9.Abrams
,SA
,Wen
,J.
&Stuff
,JE
(1997
)Всасывание кальция, цинка и железа из грудного молока в период от пяти до семи месяцев младенцы 9000 3.
Педиатр. Res.
41
:384
—390
.10.Murphy
,SP
,Beaton
,GH
иCalloway
,DH
(1992
)Расчетное потребление минеральных веществ детьми ясельного возраста: прогнозируемая распространенность неадекватности в Египте, деревнях Кении Мексика
.Am. J. Clin. Nutr.
56
:565
—572
.11.Мерфи
,С.P.
,Calloway
,D. H.
иBeaton
,G. H.
(1995
)Школьники имеют аналогичные прогнозы распространенности неадекватного потребления пищи в раннем детстве среди деревенского населения в Египте, Кении и Мексике
.евро. J. Clin. Nutr.
49
:647
—657
.12.Wyatt
,C. J.
,Hernandez
,M. E.
иMendez
,R.O.
(1996
)Диализируемый кальций и фосфор в мексиканских диетах с высоким содержанием нерастворимой клетчатки
.J. Agric. Еда. Chem.
46
:4662
—4666
. 13.Wyatt
,C. J.
иTejas
,M.A.T.
(2000
)Потребление питательных веществ и рост детей дошкольного возраста из различных социально-экономических регионов в городе Оахака, Мексика
.Ann. Nutr. Метаб.
44
:14
—20
. 14.Lacasana
,M.
,Romiel
,I.
,Sanis
,LH
,Palazuelos
,E.
иHernandez-Avila
, 9000 9000M.
)Уровни свинца в крови и потребление кальция детьми Мехико в возрасте до пяти лет
.Внутр. J. Environ. Здоровье. Res.
10
:331
—340
.15.Nelson
,SE
,Frantz
,JA
иZiegler
,EE
(1998
)Всасывание жира и кальция у младенцев, вскармливаемых молочными смесями
, содержащими пальмовый олеин .J. Am. Coll. Nutr.
17
:327
—332
.16.Отчет отдела исследований в области наук о жизни (LSRO)
(1998
)Оценка потребности в питательных веществах для детских смесей
.J. Nutr.
128
:2140S
—2143S
.17.Heaney
,R. P.
,Recker
,R. R.
иWeaver
,C. M.
(1990
)Абсорбционная способность источников кальция: ограниченная роль растворимости
.Calcif. Tissue Int.
46
:300
—304
. 18.Хини
,Р. П.
,Уивер
,К.M.
иFitzsimmons
,M. L.
(1990
)Влияние кальциевой нагрузки на фракцию абсорбции
.J. Bone Miner. Res.
5
:1135
—1138
.19.Fitzpatrick
,S.
,Sheard
,NF
,Clark
,NG
иRitter
,ML
(2000
)Витаминное заболевание D-дефицит 9000 .
Nutr. Ред.
58
:218
—222
.20.Тэтчер
,TD
,Fischer
,PR
,Pettifor
,JM
,Lawson
,JO
,Isichei
,CO
и GM и2000
)Исследование факторов, связанных с пищевым рахитом, у детей Нигерии
.J. Pediatr.
137
:367
—373
. 21.Lawson
,DE
,Cole
,TJ
,Salem
,SI
,Galal
,OM
,el-Meligy
,R.
-AzimAbb.
S.
,Paul
,AA
&el-Husseini
,S.
(1987
)Этиология рахита у детей Египта
.Hum. Nutr. Clin. Nutr.
41
:199
—208
. 22.Pettifor
,JM
,Ross
,P.
,Moodley
,G.
иShuenyane
,E.
(1979
)Дефицит кальция у детей в сельской местности на юге Африка — сравнение сельских и городских сообществ
.Am. J. Clin. Nutr.
32
:2477
—2483
.23.Kooh
,SW
,Graser
,D.
,Reilly
,BJ
,Hamilton
,JR
,Gall
,DG
и000 DG
и000
(1977
)Рахит из-за дефицита кальция
.N. Engl. J. Med.
297
:1264
—1266
. 24.Oginni
,L. M.
,Worsfold
,M.
,Oyelami
,O. A.
,Sharp
,C. A.
,Powell
,D. E.
иDavie
,M.W.J.
(1996
)Этиология рахита у детей Нигерии
.J. Pediatr.
128
:692
—694
. 25.Abrams
,S. A.
,O’Brien
,K. O.
,Wen
,J.
,Liang
,L.K.
иStuff
,J. E.
(1996
)Поглощение детьми годовалого возраста препаратов железа, вводимых с коровьим молоком или соком
.Педиатр. Res.
39
:171
—175
. 26.Hallberg
,L.
(1998
)Влияет ли кальций на усвоение железа?
.Am. J. Clin. Nutr.
68
:3
—4
,27.Редди
,М.B.
иCook
,J. D.
(1997
)Влияние потребления кальция на абсорбцию негемового железа из полноценного рациона
.Am. J. Clin. Nutr.
65
:1820
—1825
. 28.Wauben
,I. P.
иAtkinson
,S. A.
(1999
)Кальций не препятствует всасыванию железа у поросят, получавших корм с высоким содержанием кальция
.J. Nutr.
129
:707
—711
. 29.Dalton
,MA
,Sargent
,JD
,O’Connor
,GT
,Olmstead
,EM
иKlein
,RZ
(RZ
) и добавление фосфора в обогащенные железом детские смеси: не влияет на содержание железа у здоровых доношенных детей.Am. J. Clin. Nutr.
65
:921
—926
.30.Abrams
,SA
,Griffin
,IJ
,Davila
,P.
иLiang
,L.
(2001
)Зерновые кальциевые обогащения кальция абсорбция у детей без влияния на абсорбцию железа
.J. Pediatr.
139
:522
—526
. 31.Эймс
,С. К.
,Горхэм
,Б.M.
иAbrams
,S. A.
(1999
)Влияние высокого и низкого потребления кальция на абсорбцию кальция и включение железа в эритроциты маленькими детьми
.Am. J. Clin. Nutr.
70
:44
—48
. 32.Flanagan
,PR
,Clett
,J.
,Chamberlain
,MJ
иValberg
,LS
(1985
)Определение требований к человеческому цинку для двойного изотопного метода употребление пробного завтрака из мяса индейки
.J. Nutr.
115
:111
—122
. 33.Wood
,R.J.
иZheng
,J. J.
(1997
)Высокое потребление кальция с пищей снижает усвоение цинка и баланс цинка в организме человека
.Am. J. Clin. Nutr.
65
:1803
—1809
. 34.Аткинсон
,S. A
иШах
,J.
(1990
)Обогащение кальцием и фосфором смесей для недоношенных детей: взаимодействие лекарственное средство-минерал и минерал-минерал
.Hillman
,L.
ред.Минеральные потребности для недоношенных детей
1990
:58
—75
Серия семинаров по питанию Wyeth-Ayerst, Excerpta Medica
Princeton, NJ
. 35.Аткинсон
,С.
,Шах
,Дж.
,Уэббер
,К.
,Гибсон
,I.
иГибсон
,RS
(1993)
Многоэлементная оценка истинного фракционного поглощения минералов из смеси с добавками Ca, P, Zn, Cu и Fe молодыми поросятами
.J. Nutr.
123
:1586
—1593
.36.Bertolo
,R. F.
,Bettger
,W. J.
&Atkinson
,S. A.
(2001
)Кальций конкурирует с цинком за механизм каналов в мембранах щеточной каймы поросят
.J. Nutr. Biochem.
12
:66
—72
.37.Wauben
,I.
,Gibson
,R.
иАткинсон
,S. A.
(1999
)Недоношенные дети, которых кормили молоком матери до 6 месяцев скорректированного возраста, демонстрируют адекватный рост и статус цинка в первый год
.Early Hum. Развивайте.
54
:181
—194
.38.Friel
,JK
,Gibson
,RS
,Balassa
,R.
иВатт
,JL
(1984
)Сравнение содержания цинка и меди и марганца недоношенных и доношенных детей с очень низкой массой тела при рождении в течение первых двенадцати месяцев
.Acta Pediatr. Сканд.
73
:596
—601
.39.Woessner
,J. F.
(1991
)Матричные металлопротеиназы и их ингибиторы в ремоделировании соединительной ткани
.FASEB J
5
:2145
—2154
.40.Heaney
,R. P.
,Dowell
,S. D.
,Bierman
,J.
,Hale
,C.A.
иBendich
,A.
(2001
)Абсорбция и экономическая эффективность при добавлении кальция
.J. Am. Coll. Nutr.
20
:239
—246
.41.Abrams
,SA
,Grusak
,MA
,Stuff
,J.
иO’Brien
,KO
(1997
)Кальций и магний 14 -летних детей
.Am. J. Clin. Nutr.
66
:1172
—1177
.42.Rude
,R. K.
(1998
)Дефицит магния: причина гетерогенных заболеваний у людей
.J. Bone Miner. Res.
13
:749
—758
. 43.Fine
,K. D.
,Santa Ana
,C. A.
&Fordtran
,J. S.
(1991
)Диагностика диареи, вызванной магнием
.N. Engl. J. Med.
324
:1059
—1060
. 44.Harker
,H.E.
иMajcher
,T.A.
(2000
)Гипермагниемия у педиатрического пациента
.Anesth. Анальг.
91
:1160
—1162
. 45.Seelig
,M. S.
(1990
)Повышенная потребность в магнии при использовании комбинированного эстрогена и кальция для лечения остеопороза
.Магн. Res.
3
:197
—215
.46.Sax
,L.
(2001
)Диетические рекомендации Института медицины по фосфору: критическая перспектива
.J. Am. Coll. Nutr.
20
:271
—278
. 47.Wyshak
,G.
(2000
)Девочки-подростки, потребление газированных напитков и переломы костей
.Arch. Педиатр. Adolesc. Med.
154
:610
—613
. 48.Greer
,F. R.
,Hollis
,B. W.
иNapoli
,J. L.
(1984
)Высокие концентрации витамина D2 в материнском молоке связаны с фармакологическими дозами витамина D2
.J. Pediatr.
105
:61
—64
. 49.Оливер
,М.B.
,Ladiesky
,M.
,Mautalen
,CA
,Alonso
,A.
иMartinez
,L.
(1993
)Сезонные вариации 25 гидрокси-витаминов D и паратиреоидный гормон в Ушуайе (Аргентина), самом южном городе мира
.Кость. Шахтер.
20
:99
—108
,50.Abrams
,S. A.
,Copeland
,K.C.
,Gunn
,SK
,Stuff
,JE
,Clarke
,LL
иEllis
,KJ
(1999 70003)
Кинетики абсорбции и кинетики аналогичны — и 8-летние мексикано-американские и европейские девушки, несмотря на гормональные различия
.J. Nutr.
129
:666
—671
. 51.Zeghoud
,F.
,Vervel
,C.
,Guillozo
,H.
,Walrant-Debray
,O.
,Boutignon
,H.
иGarabedian
,M.
(1997
дефицит витаминовсубклинический)
у новорожденных: определение и реакция на добавки витамина D
.Am. J. Clin. Nutr.
65
:771
—778
. 52.Замора
,С.А.
,Риццоли
,Р.
,Belli
,D. C.
,Slosman
,D. O.
иBonjour
,J-P.
(1999
)Добавки витамина D в младенчестве связаны с более высокой минеральной массой костей у девочек препубертатного возраста
.J. Clin. Эндокринол. Метаб.
84
:4541
—4544
. 53.Oliveri
,M. B.
,Ladiesky
,M.
,Somoza
,J.
,Martinez
,L.
иMatualen
,C.
(1990
)Уровни 25-гидрокси-витамина D в зимней сыворотке в Ушуайе и Буэнос-Айресе
.Medicina (B. Aires)
50
:310
—314
. 54.Kreiter
,S. R.
,Schwartz
,R. P.
,Kirkman
,H. N.
,Charlton
,P. A.
,Calikoglu
,A.S.
иДавенпорт
,M. L.
(2000
)Нутриционный рахит у афроамериканцев, вскармливаемых грудью
.J. Pediatr.
137
:153
—157
.© 2003 Американское общество диетологии
.