🤰 Внематочная беременность
Ее формирование часто удивляет пациентов и вызывает множественные вопросы, как же так получилось? Ведь переносили эмбрион прямо в матку, как же он оказался в маточной трубе или где-то еще?
На днях я смотрела на узи беременную девушку после криопереноса эмбрионов. Она прислала ХГЧ, сданный на 8 сутки после переноса, он оказался 42 мЕд/мл. Через 2 дня результат был 48 Мед/мл. Еще через два дня — 96. На осмотр она пришла на 19 день после переноса, это еще достаточно рано для узи, но мы все-таки его сделали, чтобы убедиться, что в полости матки есть плодное яйцо. И на момент осмотра, к сожалению, в этом убедиться нам не удалось — плодное яйцо в полости матки не визуализировалось, хотя маточные трубы тоже не видны и жалоб у девушки никаких нет. ХГЧ в динамике у нее продолжал медленно расти. Она не оставляла надежду на чудесные изменения. Но в первую очередь я, конечно же, рассказала ей о возможных рисках для ее здоровья — о внематочной беременности.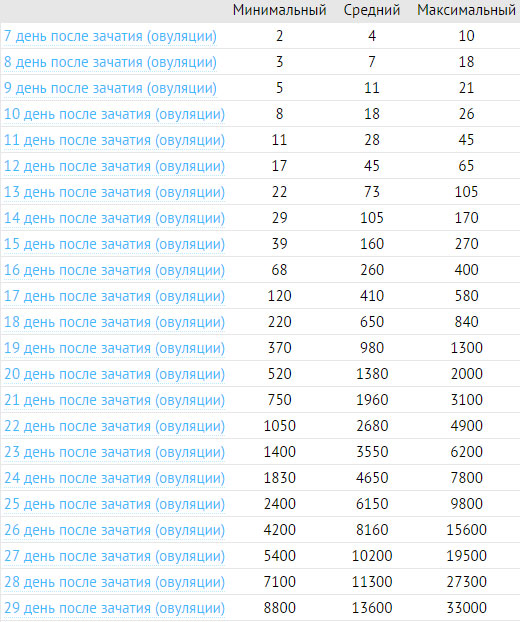
По данным статистики после ЭКО внематочная беременность встречается в среднем от 2 до 10% случаев. То, что в последнее время политика большинства клиник ВРТ направлена на перенос не более 1 эмбриона, чтобы снизить риск многоплодной беременности, стало поводом для снижения и числа таких сложных внематочных беременностей, при которых одно плодное яйцо находится в полости матки, а второе в маточной трубе. Но полностью избавиться от проблемы пока не удается. Это связано в первую очередь с тем, что эмбрион после переноса в течение 1–2 дней «ищет» себе в полости матки место для имплантации, и есть целый ряд факторов, которые оказывают влияние на его миграцию. Очень многое зависит от готовности эндометрия к переносу, его толщины, рецепторной активности. Например, есть статистика, показывающая, что при толщине эндометрия на момент переноса менее 8 мм частота внематочной беременности повышается, по-сравнению с 9 мм и более (8.6% против 2–3% случаев).
Факторы, способствующие формированию внематочной беременности после ЭКО, могут быть связаны как со здоровьем женщины, так и с особенностями эмбриона.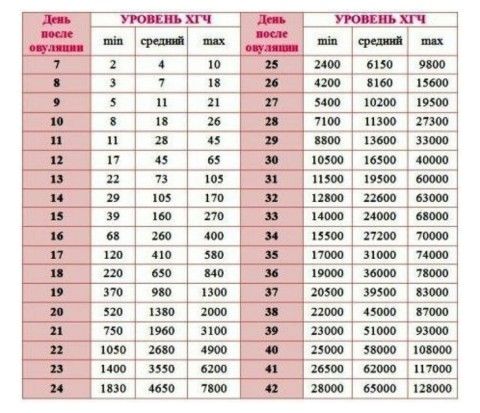
В первом случае это повреждения слизистой оболочки матки после каких-либо операций (выскабливание, ручное обследование полости матки в родах, рубец после кесарева сечения, удаление миоматозных узлов, и проч.), а также наличие миоматозных узлов, аденомиоза, внутриматочных перегородок или синехий; патология развития матки (двурогая матка, седловидная и т. д.). Все это создает неблагоприятные условия для прикрепления эмбриона, и он ищет более «уютное местечко», оказываясь в культе маточной трубы, в шейке матки, иногда на яичнике и в других, самых неожиданных местах.
Кроме того, перемещению эмбриона из полости матки в маточные трубы способствует изменение внутрибрюшного давления, из-за излишней активности кишечника, например, что часто бывает на фоне стимуляции яичников, поэтому в свежих протоколах риск внематочной беременности выше, чем при криопереносах.
Что касается особенностей эмбриона, то здесь имеет место запоздалая имплантация из-за нарушения его развития. В этом случае эмбрион не успевает прикрепиться в нужной части матки, а пропустив так называемое окно имплантации, он остаться в матке уже не может. Но, как не странно, это правило не распространяется на возможность его прикрепления в других местах организма — есть такой закон, что плодное яйцо может прикрепиться где угодно, кроме эндометрия вне окна имплантации.
В этом случае эмбрион не успевает прикрепиться в нужной части матки, а пропустив так называемое окно имплантации, он остаться в матке уже не может. Но, как не странно, это правило не распространяется на возможность его прикрепления в других местах организма — есть такой закон, что плодное яйцо может прикрепиться где угодно, кроме эндометрия вне окна имплантации.
Итак, что нас должно насторожить, чтобы своевременно исключить внематочную беременность?
- Низкий показатель ХГЧ, не соответствующий референсным значениям для данного срока.
- Медленный рост ХГЧ в динамике, когда он не удваивается каждые 2 дня, а увеличивается лишь на несколько единиц.
- Появление кровянистых выделений из половых путей на фоне поддержки либо после ее отмены при снижении ХГЧ — скудных, болезненных, порой мажущих.
- Интенсивные боли внизу живота, слабость, головокружение.
- Недомогание, сонливость, тошнота на фоне низких значений ХГЧ.

Если у Вас положительные значения ХГЧ и в полости матки не визуализируется плодное яйцо — это показание для госпитализации в стационар, чтобы исключить внематочную беременность.
Это очень важно, поскольку своевременное оперативное вмешательство при этой патологии может спасти Вам жизнь! Помните, пожалуйста об этом!
Что касается случая, с которого я начала свой рассказ — он завершился относительно благополучно. Контрольный ХГЧ оказался уже отрицательным, т. е. беременность не стала развиваться, оказалась биохимической, когда происходит имплантация, но по каким-то причинам эмбрион прекращает расти. Это, конечно, печально, но, во всяком случае, не опасно для жизни и здоровья моей пациентки, поэтому в данной ситуации такой результат нас скорее порадовал, чем огорчил. У нас есть еще замечательные эмбрионы, и я уверена, все непременно будет хорошо!
Кикина Юлия Алексеевна Акушер-гинеколог, репродуктолог, врач ультразвуковой диагностики
ХГЧ после ЭКО
После проведения ЭКО (экстракорпорального оплодотворения, то есть оплодотворения в пробирке) через две недели после так называемой «подсадки» начинают измерять уровень ХГЧ (хорионического гонадотропина человека), чтобы определить, произошла ли имплантация эмбриона, а также отследить, нормально ли он развивается.
Когда сдавать ХГЧ после ЭКО?
Анализ ХГЧ после ЭКО варьируется в зависимости от возраста эмбриона, количества дней, которые эмбрион провел в особых условиях вне тела мамы (при этом говорят о 3-дневках и 5-дневках), от количества дней после подсадки. Рост ХГЧ после ЭКО начинается сразу после того, как произойдет имплантация эмбриона. Как только эмбрион прикрепится к стенке матки, ХГЧ начинает выделяться. Каждые 36-72 часа происходит удвоение его уровня. Оптимально подождать до 14 дня после подсадки, чтобы убедиться в результативности ЭКО.
Результаты ХГЧ после ЭКО
Положительный ХГЧ после ЭКО может быть отмечен уже через 10-14 дней после подсадки. Важно учитывать, что имплантация происходит не сразу, а через несколько часов или даже дней после переноса. Действует правило, согласно которому ХГЧ ниже 25 мМЕ/мл на 14 день после подсадки считается ненаступлением беременности.
Высокий ХГЧ после ЭКО (то есть превышающий все нормы) может быть признаком многоплодной беременности (если были подсажены несколько эмбрионов), а также говорить о риске некоторых пороков развития эмбриона, о сахарном диабете матери. В очень редких случаях чрезмерно высокий уровень ХГЧ говорит о пузырном заносе – злокачественном новообразовании в плаценте.
Низкий ХГЧ после ЭКО может свидетельствовать о том, что анализ проведен слишком рано, а также о том, что была поздняя имплантация. При любых показателях будущей маме нельзя расстраиваться. Следует пересдать анализ через несколько дней, а также пройти процедуру УЗИ, чтобы убедиться том, что беременность состоялась.
В некоторых случаях низкий уровень данного гормона может говорить о том, что беременность началась, но по какой-то причине остановилась. Также маленький ХГЧ после ЭКО может свидетельствовать об угрозе прерывания беременности.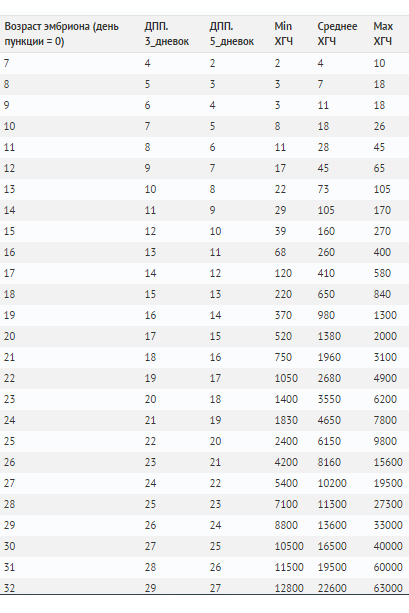
Что такое пренатальный генетический скрининг? — Медицинский центр «Лотос»
Любая пара, в которой ожидается пополнение, мечтает, чтобы ребенок унаследовал от родителей самые лучшие их черты. Наследственность – это совокупность многих внутренних (генотип) и внешних (фенотип) признаков, которые заложены уже при оплодотворении, т.е. задолго до того, как ребенка можно будет увидеть на мониторе аппарата УЗИ.
Любая пара, в которой ожидается пополнение, мечтает, чтобы ребенок унаследовал от родителей самые лучшие их черты.
Наследственность — это совокупность многих внутренних (генотип) и внешних (фенотип) признаков, которые заложены уже при оплодотворении, т.е. задолго до того, как ребенка можно будет увидеть на мониторе аппарата УЗИ. Наследственные заболевания являются результатом грубых изменений (мутаций) в структуре генетического аппарата клетки.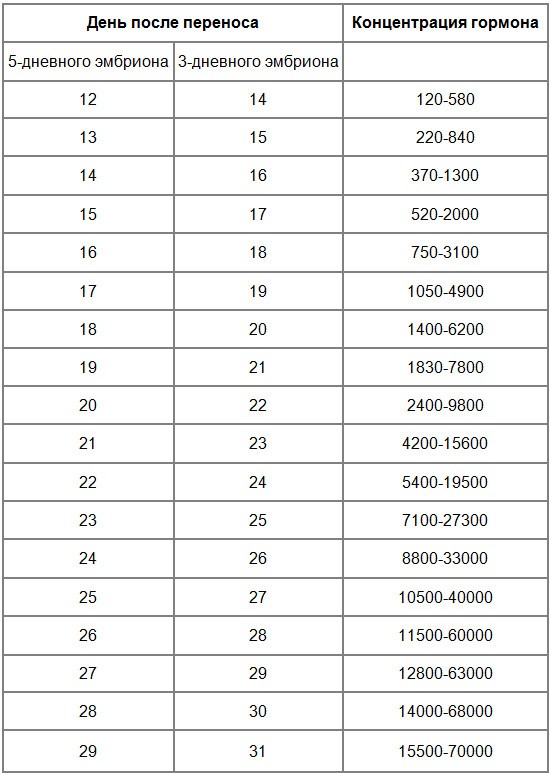
Пренатальные скрининги (тесты) созданы с целью прогностического определения риска поражения плода рядом хромосомных аномалий и пороков развития и включают три основных параметра: возраст матери, размеры воротникового пространства эмбриона (по УЗИ) и биохимические маркеры сыворотки крови беременной женщины. Еще несколько лет тому назад пренатальный скрининг предлагали пройти беременным женщинам возрастом 35 лет и старше, т.к. у них риск поражения плода синдромом Дауна выше. Сейчас скрининг рекомендуется проходить всем беременным женщинам, не зависимо от возраста.
Все тесты делятся на скрининг I триместра, который проводится с 9-й по 13-ю недели и скрининг II триместра – с 16-й по 19-ю недели.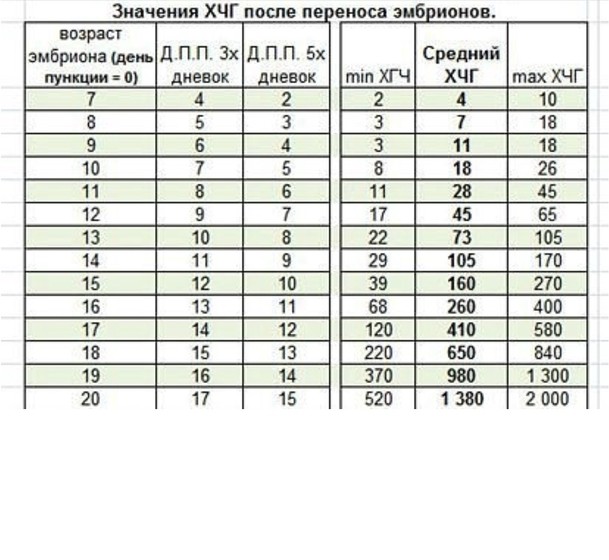 Существует несколько биохимических маркеров, которые определяются в сыворотке крови. Одни из них вырабатываются плацентой (ХГЧ, РАРР-А, ингибин А), другие – плодом (АФП), третьи могут вырабатываться и плодом, и плацентой (Эстриол). Эти маркеры появляются на разных сроках беременности, и их уровень меняется с прогрессом беременности, поэтому важно проводить такие скрининги вовремя, то есть на том сроке беременности, для которого они разработаны. Изменения состояния фетоплацентарного комплекса, происходящие по различным, в том числе и генетическим причинам, отражаются на уровне специфических белков.
Существует несколько биохимических маркеров, которые определяются в сыворотке крови. Одни из них вырабатываются плацентой (ХГЧ, РАРР-А, ингибин А), другие – плодом (АФП), третьи могут вырабатываться и плодом, и плацентой (Эстриол). Эти маркеры появляются на разных сроках беременности, и их уровень меняется с прогрессом беременности, поэтому важно проводить такие скрининги вовремя, то есть на том сроке беременности, для которого они разработаны. Изменения состояния фетоплацентарного комплекса, происходящие по различным, в том числе и генетическим причинам, отражаются на уровне специфических белков.
ХГЧ (хорионический гонадотропин человека) – так называемый «гормон беременности». Состоит из двух субъединиц – α и β. Вырабатывается с 5-4 дня беременности, удваивается каждые 2 дня и способствует имплантации эмбриона в стенку матки, а на поздних сроках снижает сократительную активность матки. При многоплодной беременности содержание ХГЧ в крови увеличивается пропорционально количеству плодов. В диагностике используется для выявления как самой беременности, так и хромосомных аномалий.
В диагностике используется для выявления как самой беременности, так и хромосомных аномалий.
PAPP-A (ассоциированный с беременностью белок плазмы А) – белок, который вырабатывается плацентой. Во время нормальной беременности концентрация его в крови постоянно повышается. Снижение его уровня (особенно выраженное на 11-12-й неделе) связано с хромосомными аномалиями плода и наиболее значимо для выявления синдрома Дауна.
АФП (альфафетопротеин) –специфический белок, вырабатываемый с 13-й недели печенью плода. Его концентрация позволяет оценить вероятность дефектов нервной трубки.
НЭ (неконьюгированный, или свободный эстриол) – стероидный гормон, в его образовании принимают участие и плод, и плацента. Изменение его уровня служит показателем функции фетоплацентарной системы.
Ингибин А – гормон, который вырабатывается желтым телом в начале беременности и плодом и плацентой в I триместре. В течение беременности повышается до 10-недели, затем снижается до минимума к 17-й неделе, после чего медленно растет до родов.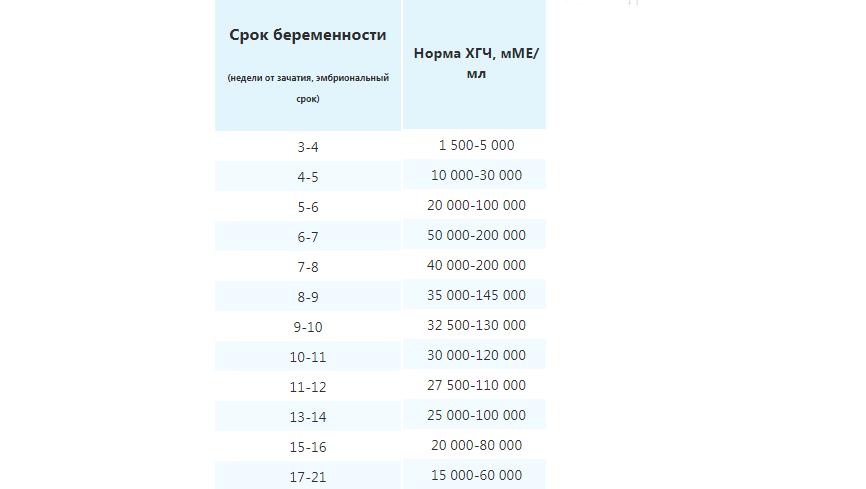 Является маркером трисомии 21 и 18.
Является маркером трисомии 21 и 18.
Для получения более полной картины генетического исследования нужно рассматривать показатели молекулярного исследования в совокупности с показаниями ультразвукового исследования. Только комплексное генетическое исследование может дать максимально полное представление о состоянии здоровья плода.
Корректная оценка результатов перинатального скрининга может быть получена при использовании компьютерных программ расчета генетического риска, в которой учитываются также индивидуальные показатели беременной женщины (возраст, вес, этническая принадлежность, наличие некоторых заболеваний). Правильный результат анализа содержит заключение о шансе плода быть пораженным синдромом Дауна или пороком развития нервной трубки, и этот шанс выражается в пропорции. Например, 1:200 означает, что шанс того, что у ребенка может быть такая-то проблема с учетом всех факторов и показателей маркеров, один на 200 случаев нормальной беременности. Чем больше показатель, тем меньше риск поражения плода. Поэтому 1:4300 лучше, чем 1:200. Далее проводится сравнение показателей беременной женщины с показателями возрастной категории нашей местности и лаборатория выдает результат: риск высокий, средний или низкий.
Поэтому 1:4300 лучше, чем 1:200. Далее проводится сравнение показателей беременной женщины с показателями возрастной категории нашей местности и лаборатория выдает результат: риск высокий, средний или низкий.
В любом случае надо помнить, что результаты расчетов не являются диагнозом заболевания, а представляют собой статистическую оценку индивидуального риска. А генетическое исследование в большинстве случаев исключает патологию у беременных и дает семье спокойствие и уверенность в рождении здорового ребенка.
Сроки ХГЧ. Повышенный и пониженный ХГЧ
Хорионический гонадотропин человека – уникальный гормон, который образуется с момента наступления беременности. Благодаря хорионическому гонадотропину человека устанавливают не только факт беременности, но и определенные дефекты в развитии плода. С первого дня зачатия в организме женщины нарастает ХГЧ.
Когда сдавать анализ? Врачи рекомендуют проводить исследование крови через четыре недели со дня последних месячных.
Хорионический гонадотропин человека – гормон, выделяемый тканями зародыша на ранних сроках. Спустя четырнадцать недель за синтез ХГЧ отвечает плацента. Структура ХГЧ идентична строению фолликулостимулирующего гормона, лютеинизирующего гормона. Отличием является наличие субъединицы в ХГЧ, которая обозначается как бета.
В крови будущей мамы бета-ХГЧ повышается примерно в три раза каждые два дня. В периоде восьми – десяти недель беременности гормон достигает максимальной концентрации. С одиннадцатой недели количество гормона уменьшается. Данный цикл определяет здоровую беременность.
Оценка количества гормона помогает выявить беременность в начальные сроки. Он является не только индикатором развития новой жизни. Повышенное содержание гормона или низкий уровень свидетельствуют о патологических нарушениях в организме женщины.
Для диагностики каких-либо патологий в развитии плода на основании проведения исследования на уровень ХГЧ сроки беременности должны быть правильно установлены.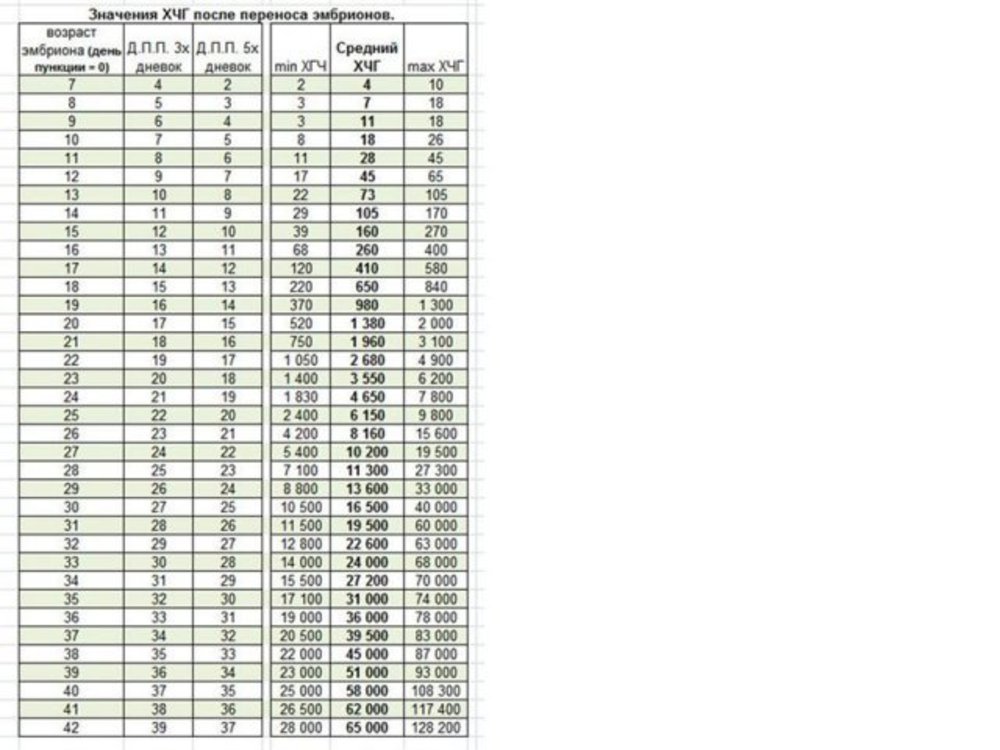 В противном случае тест покажет искаженные некорректные результаты и исследование потеряет всякий смысл.
В противном случае тест покажет искаженные некорректные результаты и исследование потеряет всякий смысл.
Когда именно женщина должна сдавать кровь на ХЧГ, сроки проведения анализа устанавливает врач, учитывая индивидуальные особенности организма будущей мамы, а также учитывая особенности развития плода. Своевременно диагностировав нарушения в развитии плода, либо же в работе организма матери, врач может предвидеть и не допустить развитие различного рода патологий, приводящие в итоге к гибели плода.
Повышенный ХГЧ
- Развитие двух и более зародышей
- Неправильный срок беременности
- Сахарный диабет
- Хромосомные аномалии плода (синдром Дауна)
- Искусственные препараты ХГЧ (при опасности выкидыша назначаются синтетические гестагены для сохранения плода)
При слиянии яйцеклетки со сперматозоидом образуется зигота, содержащая генетический код женщины и мужчины. При патологических изменениях плодное яйцо теряет генетический материал матери. Беременность продолжает развиваться за счет мужского набора хромосом. В медицине это называется – пузырный занос. Когда количество генетического материала увеличивается, жизнедеятельность плаценты ускоряется: в кровь поступает много ХГЧ. В результате развивается трофобластическая опухоль. Пузырный занос оканчивается хирургическим абортом. Искусственно прервать беременность важно как можно быстрее. Трофобласт, внедряясь в толщу матки, разрастается за пределы органа, преобразовываясь в онкологию.
Беременность продолжает развиваться за счет мужского набора хромосом. В медицине это называется – пузырный занос. Когда количество генетического материала увеличивается, жизнедеятельность плаценты ускоряется: в кровь поступает много ХГЧ. В результате развивается трофобластическая опухоль. Пузырный занос оканчивается хирургическим абортом. Искусственно прервать беременность важно как можно быстрее. Трофобласт, внедряясь в толщу матки, разрастается за пределы органа, преобразовываясь в онкологию.
Признаки пузырного заноса:
- обильные кровотечения в начальном периоде беременности
- большие размеры матки, превышающие сроки (гормон диагностируется в больших количествах)
- мучительная рвота
- похудение
При малейшем подозрении на неутешительный диагноз исследования повторяют несколько раз. Это выполняется с целью определения лечебных мероприятий, направленных на улучшение здоровья мамы или малыша. Если принятые меры не привели к успеху, проводят плановое прерывание беременности.
Пониженный ХГЧ у беременных женщин
- Неверно определены сроки (гормон определяется в минимальном количестве)
- Угроза прерывания
- Гибель плода внутриутробно
- Остановка развития зародыша
- Угасание функции хориона
- Плацентарная недостаточность
Если речь идет о замершей беременности, то показатели гормона вначале соответствуют норме. Постепенно плод погибает, а его оболочки не вырабатывают хорионический гонадотропин человека.
Причины неразвивающейся беременности:
- вовремя не вылеченные инфекционные заболевания женской половой сферы
- хромосомные нарушения
- проблемы свертываемости крови
- анатомически неправильное строение матки
Развитие плода в одной из фаллопиевых труб показывает внематочную беременность. При данной патологии нарастание хорионического гормона происходит очень медленно. Внематочная беременность – состояние, угрожающее здоровью, а в некоторых случаях жизни женщины.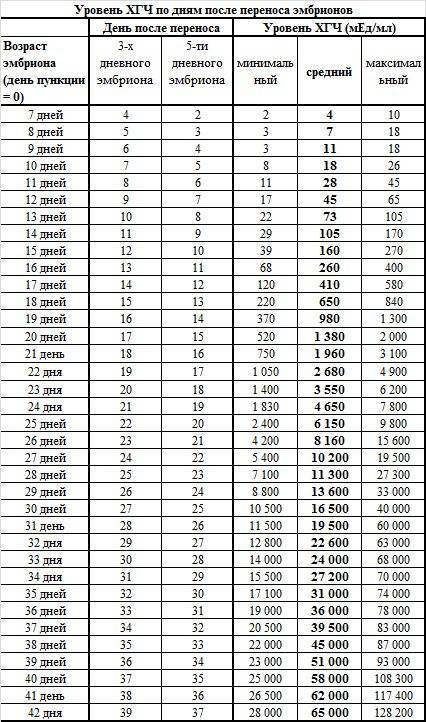 Эктопическая беременность прерывается в любом случае. Важно как можно раньше диагностировать данную патологию, поскольку при разрыве трубы возникает кровотечение, которое служит причиной летального исхода.
Эктопическая беременность прерывается в любом случае. Важно как можно раньше диагностировать данную патологию, поскольку при разрыве трубы возникает кровотечение, которое служит причиной летального исхода.
После аборта необходимо обязательно проконтролировать уровень ХГЧ. Если показатели не уменьшились, то эмбрион остался в матке. Тогда проводят хирургическое выскабливание.
Пониженный результат хорионического гонадотропина человека – это не обязательно сигнал о развитии опасных патологий, однако дополнительные обследования пройти желательно. Наиболее информативные способы – это лабораторное исследование крови, УЗИ.
Когда сдавать
Тестирование концентрации бета-хорионического гонадотропина является сложным анализом. От результатов зависят дальнейшие действия врачей. Сдавать анализ ХГЧ на подтверждение беременности рекомендуют утром, до завтрака. За 24 часа до исследования женщине советуют не включать в меню жареную пищу, жирные продукты, категорически запрещено употребление алкогольных напитков.
Если в этот период пациентка лечится гормональными препаратами, то об этом информируют врача. Результаты анализа отслеживаются в динамике. Проходить исследование важно в одной лаборатории в четко установленное время суток.
Для женщин, у которых есть опасность самопроизвольного аборта, анализ ХГЧ – это оптимальный способ увериться, что ребенку ничего не угрожает.
Основные функции
Главное предназначение гормона – сохранение «интересного положения». В начальные сроки ХГЧ контролирует выработку прогестерона и эстрогенов. При снижении гормона синтез важных для развития плода веществ тормозится. Если выяснилось, что существует недостаток ХГЧ, то объем гормона восполняется путем инъекций.
Сегодня существуют препараты, главным действующим веществом которых выступает хорионический гонадотропин человека. Уколы ХГЧ способствуют восстановлению овуляции. Дозировка препаратов ХГЧ подбирается индивидуально. Это зависит от гормонального фона, размера фолликулов.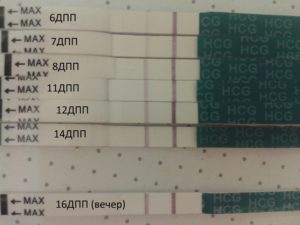
В период беременности инъекции гормона показаны пациенткам, у которых выработка ХГЧ значительно снижена. Хорионический гонадотропин человека в период беременности стимулирует выработку тестостерона у эмбрионов (половая дифференциация плода).
Сроки
Показатели гормона во время вынашивания малыша изменяются в зависимости от того, какие сроки. ХГЧ определяют по таблице (физиологические нормы гонадотропина человека):
Первая – вторая неделя 25 — 300 мЕд/мл Вторая – третья неделя 1500 — 5000 мЕд/мл Третья – четвертая 10000 — 30000 мЕд/мл Четвертая – пятая неделя 20000 — 10000 мЕД/мл Пятая – шестая неделя 50000 – 200000 мЕд/мл
В период шестой и седьмой недели показатели гормона соответствуют пятой неделе.
Седьмая – восьмая неделя 20000 – 200000 мЕд/мл Восьмая – девятая 20000 – 100000 мЕд/мл Девятая – десятая неделя 20000 – 95000 мЕд/мл Одиннадцатая – двенадцатая 20000 – 90000 мЕд/мл Тринадцатая – четырнадцатая 15000 – 60000 мЕд/мл Пятнадцатая – двадцать пятая 10000 – 35000 мЕд/мл Двадцать шестая – тридцать седьмая неделя – 10000 – 60000 мЕд/мл
Существует экспресс-диагностика беременности при помощи теста, который можно купить в любой аптеке. В этом случае реагентом выступает моча. Современные тесты обладают высокой чувствительностью и показательны с первого дня задержки менструации.
В этом случае реагентом выступает моча. Современные тесты обладают высокой чувствительностью и показательны с первого дня задержки менструации.
Зная результаты анализов на ХГЧ, сроки беременности, женщина может сама сравнить полученные данные с принятыми нормами, заглянув в таблицу. Показатели нормальной концентрации гормона должна иметь при себе каждая беременная в течение всего периода до родов.
С одиннадцатой по четырнадцатую неделю после зачатия или переноса эмбриона (методика ЭКО) проводится генетический скрининг. Цель данного исследования – измерение количества хорионического гонадотропина в крови. Хромосомы – носители генетической информации. По структурным изменениям хромосом судят о хромосомных аномалиях плода. Основываясь на результате, врач предполагает у ребенка болезнь Дауна или другие генетические дефекты. У детей с болезнью Дауна значение бета-ХГЧ повышено.
При многоплодной беременности провести скрининг довольно сложно. Если в матке развивается два и более эмбриона, то показатели будут повышены пропорционально числу плодов. Выявить патологию у одного из зародышей невозможно.
Выявить патологию у одного из зародышей невозможно.
В редких случаях организм женщины вырабатывает иммунитет к этому гормону. При этом антитела блокируют прикрепление и дальнейшее развитие яйцеклетки в матке. Поэтому выкидыш на ранних сроках, который состоялся более двух раз, это повод для исследования крови на наличие антител к ХГЧ.
Уровень ХГЧ – основной показатель развития зародыша. Назначать и делать выводы по результатам исследований должен врач, поскольку неправильная трактовка анализов приводит к ненужным волнениям, которые противопоказаны женщинам в «интересном положении».
Низкий хгч после эко примеры и истории | Самоцвет
Нормальные значения для благополучной беременности
- Зачем при беременности нужен ХГЧ
- Что видит врач, когда смотрит анализы на ХГЧ после ЭКО
- Почему уровень ХГЧ слишком высок или слишком низок
Первые дни после процедуры экстракорпорального оплодотворения – самые волнительные и для врачей, и для будущих мам. Узнать результат хочется как можно быстрее, и сделать это можно, отслеживая уровень гормона ХГЧ – хорионического гонадотропина человека.
Узнать результат хочется как можно быстрее, и сделать это можно, отслеживая уровень гормона ХГЧ – хорионического гонадотропина человека.
Какие показатели анализов ХГЧ свидетельствуют о наступившей беременности и почему нельзя им полностью доверять – ответы в нашем материале.
Хорионический гонадотропин человека начинает производиться оболочкой эмбриона после имплантации в стенку матки. Именно момент имплантации (а не оплодотворения яйцеклетки) следует считать началом благополучной беременности. Очевидно, что у небеременной женщины показатели гормона ХГЧ будут минимальными – не более 5 мЕд/мл. Но как только наступает беременность (эмбрион имплантируется в стенку матки), показатели ХГЧ практически удваиваются каждые 48 часов вплоть до 11-13 недели.
В чем измеряют ХГЧ?
Результаты измеряют в «международных единицах» (МЕ) или просто единицах (Ед). Это одно и то же! Количество гормона может быть нормировано на литр или миллилитр.
Почему отличаются результаты анализов, сделанных в разных местах?
Данные, полученные в различных лабораториях, могут существенно отличаться – они зависят от оборудования, методик и реактивов, используемых в конкретном учреждении.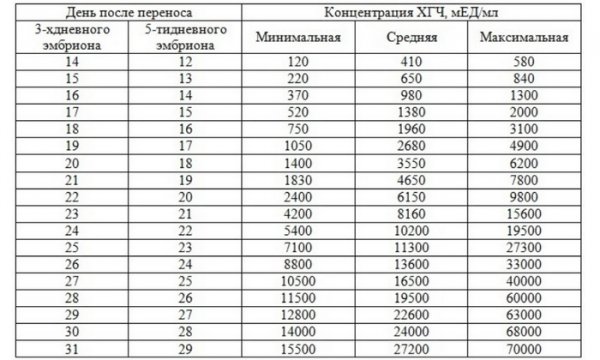 Не существует единых «правильных» цифр – вы и ваш врач должны ориентироваться на шкалу нормальных показателей той лаборатории, которая выполнила анализ.
Не существует единых «правильных» цифр – вы и ваш врач должны ориентироваться на шкалу нормальных показателей той лаборатории, которая выполнила анализ.
Зачем при беременности нужен ХГЧ
Хорионический гонадотропин человека жизненно важен для нормального развития беременности.
ХГЧ поддерживает работоспособность временной железы внутренней секреции — желтого тела, которое стимулирует рост эндометрия (внутреннего слоя матки) и предотвращает выход новых яйцеклеток и менструацию.
ХГЧ стимулирует выработку гормонов (прогестеронов и эстрогенов), воздействующих на внутренний слой матки обеспечивающих благополучную имплантацию плодного яйца.
ХГЧ снижает иммунитет матери, который может спровоцировать отторжение плодного яйца.
Наконец, ХГЧ напрямую участвует в развитии половых желез и надпочечников плода.
Можно сказать, что хорионический гонадотропин человека – это своеобразный «спусковой крючок», который запускает механизм вынашивания беременности.
Нужно ли дополнительно вводить препараты, содержащие ХГЧ, при ЭКО?
Если этот гормон так важен при ЭКО, то, быть может, стоит ввести его в организм искусственно? Это довольно распространенная практика, хотя она и вызывает сегодня серьезные сомнения у врачей-репродуктологов. Многие из них полагают, что экзогенный (то есть, привнесенный извне) гормон никак не улучшает ситуацию имплантацией эмбрионов, хотя и не оказывает существенного влияния на успешную беременность. В этом вопросе следует довериться лечащему врачу.
Многие из них полагают, что экзогенный (то есть, привнесенный извне) гормон никак не улучшает ситуацию имплантацией эмбрионов, хотя и не оказывает существенного влияния на успешную беременность. В этом вопросе следует довериться лечащему врачу.
ХГЧ и тест-полоски на беременность
Поскольку ХГЧ – специфическое вещество, вырабатывающееся преимущественно у женщин во время беременности, то на его выявлении основано действие домашних тестов на беременность. Однако они не очень хорошо подходят для такой непростой ситуации, как беременность в результате ЭКО. Во-первых, содержание гормона в моче приблизительно вдвое ниже, чем в крови, поэтому на сверхранних сроках тесты просто «не видят» беременность – они реагируют на уровень ХГЧ около 25 мЕд/мл. А во-вторых – это качественный тест, дающий только ответ «да-нет». Между тем отслеживание концентрации ХГЧ на протяжении первых недель беременности может многое сказать специалисту.
Что видит врач, когда смотрит анализы на ХГЧ после ЭКО
Все люди – разные, поэтому результаты анализов у женщин на одном и том же сроке беременности будут различаться, порой – в разы.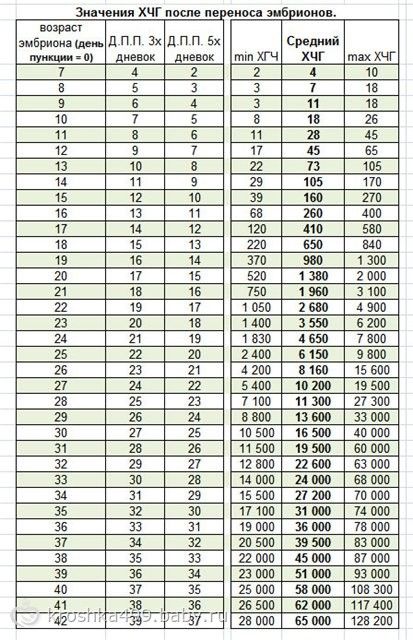 Показатели зависят от индивидуальных особенностей.
Показатели зависят от индивидуальных особенностей.
Первый анализ, сделанный в течение недели после подсадки эмбриона, покажет резкий рост концентрации ХГЧ, указывающий на то, что беременность наступила. Последующие анализы покажут развитие либо самопроизвольное прерывание беременности. Показатели могут быть разными, поэтому не стоит беспокоиться о том, что у другой женщина на том же сроке беременности они выше или ниже, чем у вас. О том, что ЭКО успешно, скажет только относительное сравнение уровня ХГЧ в серии анализов.
Итак, первые достоверные результаты можно оценить через 7 дней с момента зачатия. Далее уровень хорионического гонадотропина должен резко расти вплоть до 10 акушерской недели. После концентрация ХГЧ начинает постепенно сокращаться и стабилизируется на 20-21 неделе.
«Акушерский» и реальный срок беременности
В акушерстве отсчет срока беременности ведется со дня начала последней менструации. Это так называемый «акушерский» срок беременности. Но уровень ХГЧ начинает возрастать, разумеется, не с момента начала менструации. Уточните в лаборатории, где проводился анализ, акушерский или эмбриональный срок лаборатория указывает в перечне нормальных показателей.
Но уровень ХГЧ начинает возрастать, разумеется, не с момента начала менструации. Уточните в лаборатории, где проводился анализ, акушерский или эмбриональный срок лаборатория указывает в перечне нормальных показателей.
Почему уровень ХГЧ слишком высок или слишком низок
Выше нормы ХГЧ, как правило, бывает в одном случае – многоплодная беременность. При ЭКО это случается нечасто, все-таки сегодня репродуктологи стараются не рисковать и подсаживают только один эмбрион.
Крайне редко очень высокий уровень ХГЧ свидетельствует о развитии редкого осложнения, сопровождающего нежизнеспособную беременность – пузырного заноса.
Чаще случается, что уровень ХГЧ ниже нормы. Если он так и не увеличился, значит, к сожалению, эта попытка экстракорпорального оплодотворения неудачна, эмбрион не имплантировался. Не стоит сразу отчаиваться – иногда нетерпеливая будущая мама делает тест слишком рано, до имплантации плодного яйца, и уже следующий анализ покажет рост гормона. Слишком медленно растущий уровень ХГЧ может говорить о внематочной беременности, а резкие скачки концентрации гормона – о замершей беременности или угрозе ее прерывания. Однако оценивать результаты анализов и динамику изменения показателей может только врач.
Однако оценивать результаты анализов и динамику изменения показателей может только врач.
Еще раз повторим важные моменты, которые должна учесть будущая мама.
Уровень ХГЧ после ЭКО контролируют на протяжении первого триместра беременности.
Динамика изменения уровня ХГЧ важнее, чем «точное попадание» в нормативные значения. Если уровень ХГЧ удваивается каждые 48 часов – скорее всего, беременность наступила и развивается нормально.
Выбирайте одну лабораторию для сдачи анализов и делайте тесты именно в ней. В различных учреждениях результаты будут отличаться в зависимости от используемого оборудования и методов исследования.
Желаем вам счастливой беременности и отличных анализов!
19.12.2018 Подготовила Анастасия Сергеева Материалы, использованные при подготовке публикации
ЭКО, анализы, медицинские тесты
Трансфер зародыша в полость матки – последний этап в процедуре экстракорпорального оплодотворения. В случае успешной имплантации эмбриона процесс его развития протекает в естественном цикле. Однако период внедрения диплоидной клетки в стенку матки во многом зависит от ее качества и подготовленности эндометрия к зачатию.
Однако период внедрения диплоидной клетки в стенку матки во многом зависит от ее качества и подготовленности эндометрия к зачатию.
Кратко об имплантации и раннем развитии эмбриона
В постимплантационный период многие женщины хотят убедиться в успешности ЭКО и поэтому прибегают к использованию «домашних» тестов на беременность. Врачи рекомендуют сдавать анализы на ХГЧ не ранее, чем через 2 недели после оплодотворения.Чтобы понять, чем обусловлены рекомендации репродуктологов, следует разобраться в том, что происходит с организмом женщины сразу после трансфера зародыша в полость матки:
- Имплантация – занимает 40 часов после подсадки диплоидной клетки в полость репродуктивного органа. В фазе гаструляции зародыш внедряется в разрыхленный эндометрий в два этапа: первый – прилипание (адгезия), второй – погружение (инвазия). Во второй фазе эмбрион разрушает клеточную структуру слизистой матки до тех пор, пока не вступит в контакт с кровеносными капиллярами;
- Формирование двухслойного зародыша – длится не более 3 суток, начиная с 7-го дня после переноса эмбриона.
 В процессе активного развития происходит образование двух зародышевых лепестков – эктодерма и эндодерма. Они представляют собой щит, из которого впоследствии развивается тело плода;
В процессе активного развития происходит образование двух зародышевых лепестков – эктодерма и эндодерма. Они представляют собой щит, из которого впоследствии развивается тело плода; - Сворачивание энтодермы – внезародышевые ткани образуют мешок, а полости между клетками мезенхимы заполняются жидкостью. В процессе их слияния вокруг плода образуется экзоцелом.
Окончательное внедрение зародыша в эндометрий происходит на 7-е сутки после трансфера. И только в этот период зародышевые лепестки начинают продуцировать ХГЧ – хорионический гонадотропин человека. Однако в первую неделю беременности его сывороточная концентрация слишком маленькая, поэтому тест чаще всего дает отрицательный результат.
10 ДПП пятидневок – ХГЧ
В норме выработка и прирост ХГЧ происходит исключительно во время гестации. Этот метод позволяет определить наступление беременности на самых ранних стадиях ее развития. У небеременных женщин концентрация гормона в крови не превышает 5 мМЕ/л, в то время как у беременных может достигать 250-300 мМЕ/л.
Показатели ХГЧ на 10-й день после подсадки эмбриона:
- минимальная концентрация – 8 мМЕ/л;
- средняя концентрация – 18 мМЕ/л;
- максимальная концентрация – 26 мМЕ/л.
В связи с тем, что анализ ХГЧ проводится на 14-й день после процедуры ЭКО, тест на беременность считается положительным, если уровень гормона находится в пределах от 30 до 170 мМЕ/л. Любые отклонения от нормы могут свидетельствовать об аномальном развитии плода и патологическом течении гестации. Интерпретировать динамику и сывороточную концентрацию гормонов в организме будущей матери может только врач-репродуктолог.
Определить наступление беременности после ЭКО с помощью тест-полоски практически невозможно. Это связано с небольшой концентрацией ХГЧ в сыворотке крови и высокой погрешностью самого теста. В норме показатель гормона на данной стадии беременности должен находиться в пределах от 8 до 26 мМЕ/л.
После подсадки эмбриона в протоколе ЭКО наступает ответственный и долгожданный момент для любой пациентки — сдача анализа крови на ХГЧ. Хорионический гонадотропин человека вырабатывается эмбрионом после имплантации, увеличение его уровня свидетельствует о наличии беременности.
Хорионический гонадотропин человека вырабатывается эмбрионом после имплантации, увеличение его уровня свидетельствует о наличии беременности.
Далеко не всегда уровень ХГЧ после сдачи крови соответствует нормам. Если результат анализа отрицательный или плохой, необходимо разобраться в причинах. Рассмотрим, почему ХГЧ после ЭКО может быть низким, и что с этим делать.
Причины
Каждой женщине нужно знать, что если ХГЧ упал, либо он очень низкий и не соответствует дню после подсадки, то это повод немедленно обратиться к своему врачу.
Низкий ХГЧ после криопереноса или обычного протокола ЭКО может быть связан со следующими патологиями:
Замершая беременность. Если после ЭКО ХГЧ отрицательный, а беременность есть, то можно заподозрить замершую беременность. При таком состоянии эмбрион перестает расти и развиваться, а затем погибает. Диагностировать такое состояние по одному анализу крови сложно, женщине необходимо пройти дополнительное обследование. Если диагноз подтвердится, то будет проведено очищение матки и подготовка следующему протоколу ЭКО.
Внематочная беременность. В этом случае эмбрион из матки попадает в маточную трубу и закрепляется в ней. Развиваться эмбрион нормально не может и беременность необходимо прервать. Если внематочную беременность вовремя не устранить, она спровоцирует разрыв маточной трубы и внутреннее кровотечение.
Отличительной особенностью внематочной беременности являются специфические симптомы — боль внизу живота, кровянистые выделения. Если женщину беспокоят такие признаки, необходимо срочно обратиться к врачу и пройти ультразвуковое исследование малого таза.
Задержка внутриутробного развития плода. Эта патология достаточно распространена, она встречается при каждой десятой беременности. Задержка развития может вызывать врожденные пороки у плода, поэтому она требует своевременного и грамотного лечения. В настоящее время существует несколько методов, которые помогают восстановить питание плода и снизить риск осложнений патологии. Но очень важно начать лечение как можно раньше.
Угроза выкидыша. Такое состояние может быть связано с плохим качеством эмбриона и его генетическими нарушениями, а также с неправильным прикреплением плода, нарушением питания. В таком случае надо выявить причину угрозы. В одних случаях врач назначит поддерживающее лечение, в других может понадобиться аборт.
Такое состояние может быть связано с плохим качеством эмбриона и его генетическими нарушениями, а также с неправильным прикреплением плода, нарушением питания. В таком случае надо выявить причину угрозы. В одних случаях врач назначит поддерживающее лечение, в других может понадобиться аборт.
Если после ЭКО нет месячных, а ХГЧ отрицательный, необходимо проконсультироваться с врачом. Часто такое состояние свидетельствует о том, что имплантация эмбриона не произошла, а месячные не наступают из-за приема гормональных препаратов. Задержка после неудачного ЭКО является нормой.
Если медленно растет ХГЧ после ЭКО, то не стоит паниковать раньше времени. Вполне возможно, что это является вариантом нормы и связано с особенностью женского организма. Учеными было доказано, что около 14% беременности проходит с замедленным увеличение уровня ХГЧ.
youtube.com/embed/vTyDi9Er3GM?feature=oembed&wmode=opaque»/>Низкий ХГЧ после ЭКО
После подсадки эмбриона в протоколе ЭКО наступает ответственный и долгожданный момент для любой пациентки — сдача анализа крови на ХГЧ. Хорионический гонадотропин человека вырабатывается эмбрионом после имплантации, увеличение его уровня свидетельствует о наличии беременности.
Далеко не всегда уровень ХГЧ после сдачи крови соответствует нормам. Если результат анализа отрицательный или плохой, необходимо разобраться в причинах. Рассмотрим, почему ХГЧ после ЭКО может быть низким, и что с этим делать.
ХГЧ называют гормоном беременности, так как он выделяется в организме женщины в больших количествах только в период развития плода. По уровню гормона в крови на разных сроках беременности можно сделать выводы о том, нормально ли проходит развитие плода.
Выделяться гормон начинает только после имплантации эмбриона в стенку матки, поэтому не имеет смысла сдавать анализ или делать тест на беременность раньше 10-14 дня после подсадки./imgs/2019/09/19/19/3571440/39be5cadcfb39b68b28be0709afbed5ece2a04a5.png) Если сдать анализ слишком рано, результат все равно будет отрицательным.
Если сдать анализ слишком рано, результат все равно будет отрицательным.
На второй день после переноса уровень ХГЧ составляет всего от 2 до 10. Но уже на 14 день показатель вырастит от 370 до 1300. Точно посмотреть норму уровня ХГЧ по дням можно в таблице.
Если возникли какие-либо отклонения, необходимо обязательно обратиться к врачу, чтобы определить причину пониженного или повышенного ХГЧ. Высокий уровень гормона при ЭКО часто связан с развитием многоплодной беременности, а низкий уровень в большинстве случаев свидетельствует о нарушениях развития плода.
Каждой женщине нужно знать, что если ХГЧ упал, либо он очень низкий и не соответствует дню после подсадки, то это повод немедленно обратиться к своему врачу.
Низкий ХГЧ после криопереноса или обычного протокола ЭКО может быть связан со следующими патологиями:
Замершая беременность. Если после ЭКО ХГЧ отрицательный, а беременность есть, то можно заподозрить замершую беременность. При таком состоянии эмбрион перестает расти и развиваться, а затем погибает. Диагностировать такое состояние по одному анализу крови сложно, женщине необходимо пройти дополнительное обследование. Если диагноз подтвердится, то будет проведено очищение матки и подготовка следующему протоколу ЭКО.
Диагностировать такое состояние по одному анализу крови сложно, женщине необходимо пройти дополнительное обследование. Если диагноз подтвердится, то будет проведено очищение матки и подготовка следующему протоколу ЭКО.
Внематочная беременность. В этом случае эмбрион из матки попадает в маточную трубу и закрепляется в ней. Развиваться эмбрион нормально не может и беременность необходимо прервать. Если внематочную беременность вовремя не устранить, она спровоцирует разрыв маточной трубы и внутреннее кровотечение.
Отличительной особенностью внематочной беременности являются специфические симптомы — боль внизу живота, кровянистые выделения. Если женщину беспокоят такие признаки, необходимо срочно обратиться к врачу и пройти ультразвуковое исследование малого таза.
Задержка внутриутробного развития плода. Эта патология достаточно распространена, она встречается при каждой десятой беременности. Задержка развития может вызывать врожденные пороки у плода, поэтому она требует своевременного и грамотного лечения. В настоящее время существует несколько методов, которые помогают восстановить питание плода и снизить риск осложнений патологии. Но очень важно начать лечение как можно раньше.
В настоящее время существует несколько методов, которые помогают восстановить питание плода и снизить риск осложнений патологии. Но очень важно начать лечение как можно раньше.
Угроза выкидыша. Такое состояние может быть связано с плохим качеством эмбриона и его генетическими нарушениями, а также с неправильным прикреплением плода, нарушением питания. В таком случае надо выявить причину угрозы. В одних случаях врач назначит поддерживающее лечение, в других может понадобиться аборт.
Если после ЭКО нет месячных, а ХГЧ отрицательный, необходимо проконсультироваться с врачом. Часто такое состояние свидетельствует о том, что имплантация эмбриона не произошла, а месячные не наступают из-за приема гормональных препаратов. Задержка после неудачного ЭКО является нормой.
Если медленно растет ХГЧ после ЭКО, то не стоит паниковать раньше времени. Вполне возможно, что это является вариантом нормы и связано с особенностью женского организма. Учеными было доказано, что около 14% беременности проходит с замедленным увеличение уровня ХГЧ.
Выделяться гормон начинает только после имплантации эмбриона в стенку матки, поэтому не имеет смысла сдавать анализ или делать тест на беременность раньше 10-14 дня после подсадки. Если сдать анализ слишком рано, результат все равно будет отрицательным.
ХГЧ после ЭКО
После проведения ЭКО (экстракорпорального оплодотворения, то есть оплодотворения в пробирке) через две недели после так называемой «подсадки» начинают измерять уровень ХГЧ (хорионического гонадотропина человека), чтобы определить, произошла ли имплантация эмбриона, а также отследить, нормально ли он развивается. Кроме того, по уровню ХГЧ после ЭКО можно понять, что беременность развивается многоплодная. При этом уровень данного гормона будет в несколько раз выше нормы для одного эмбриона.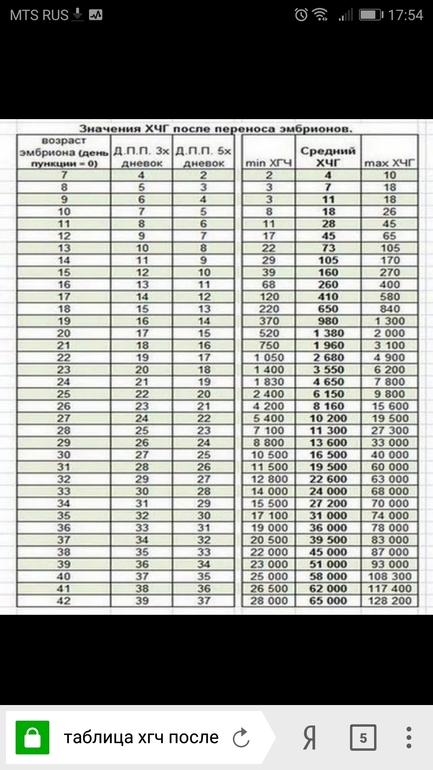
Когда сдавать ХГЧ после ЭКО?
Анализ ХГЧ после ЭКО варьируется в зависимости от возраста эмбриона, количества дней, которые эмбрион провел в особых условиях вне тела мамы (при этом говорят о 3-дневках и 5-дневках), от количества дней после подсадки. Рост ХГЧ после ЭКО начинается сразу после того, как произойдет имплантация эмбриона. Как только эмбрион прикрепится к стенке матки, ХГЧ начинает выделяться. Каждые 36-72 часа происходит удвоение его уровня. Оптимально подождать до 14 дня после подсадки, чтобы убедиться в результативности ЭКО.
Результаты ХГЧ после ЭКО
Положительный ХГЧ после ЭКО может быть отмечен уже через 10-14 дней после подсадки. Важно учитывать, что имплантация происходит не сразу, а через несколько часов или даже дней после переноса. Действует правило, согласно которому ХГЧ ниже 25 мМЕ/мл на 14 день после подсадки считается ненаступлением беременности. Однако иногда, когда медленно растет ХГЧ после ЭКО, из этого правила наблюдаются исключения.
Высокий ХГЧ после ЭКО (то есть превышающий все нормы) может быть признаком многоплодной беременности (если были подсажены несколько эмбрионов), а также говорить о риске некоторых пороков развития эмбриона, о сахарном диабете матери. В очень редких случаях чрезмерно высокий уровень ХГЧ говорит о пузырном заносе – злокачественном новообразовании в плаценте.
Низкий ХГЧ после ЭКО может свидетельствовать о том, что анализ проведен слишком рано, а также о том, что была поздняя имплантация. При любых показателях будущей маме нельзя расстраиваться. Следует пересдать анализ через несколько дней, а также пройти процедуру УЗИ, чтобы убедиться том, что беременность состоялась.
В некоторых случаях низкий уровень данного гормона может говорить о том, что беременность началась, но по какой-то причине остановилась. Также маленький ХГЧ после ЭКО может свидетельствовать об угрозе прерывания беременности.
Высокий ХГЧ после ЭКО (то есть превышающий все нормы) может быть признаком многоплодной беременности (если были подсажены несколько эмбрионов), а также говорить о риске некоторых пороков развития эмбриона, о сахарном диабете матери.
В очень редких случаях чрезмерно высокий уровень ХГЧ говорит о пузырном заносе – злокачественном новообразовании в плаценте.
Низкий хгч при ЭКО и чем это у ВАС закончилось ?
У меня низкий хгч при ЭКО последний раз был 26, на 16 день после подсадки .
У кого есть опыт низкого хгч при ЭКО, поделитесь опытом, хоть у кого нибудь привело к полноценной беременности родам.
У меня низкий хгч при ЭКО последний раз был 26, на 16 день после подсадки .
Низкий хгч после эко примеры и истории
Контроль уровня хорионического гонадотропина после ЭКО
Вполне естественно, что каждая девушка с наступлением определенного возраста мечтает испытать счастье материнства. К сожалению, естественным образом забеременеть не всегда удается, чему способствуют различные негативные факторы.
К счастью, сейчас можно осуществить мечту, применив экстракорпоральный способ оплодотворения. В этом случае в матку женщины помещается яйцеклетка, оплодотворение которой произведено в искусственно созданных условиях.
Немудрено, что такая беременность требует наблюдения со стороны медперсонала. И особое внимание в данном случае уделяется контролю уровня ХГЧ. Как увеличивается ХГЧ после переноса эмбрионов, и о чем могут свидетельствовать те или иные его показатели?
Почему нужно контролировать ХГЧ
Хорионический гонадотропин — это важнейший гормон, выработка которого осуществляется сразу после того, как эмбрион помещается в полость матки. При этом на первых порах синтезирует его хорион – защитная оболочка, в которой располагается зародыш.
В начале следующего триместра беременности оболочка преобразуется в плаценту, которая продолжает продуцировать ХГЧ, поддерживая жизнеобеспечение будущего малыша. Значительный рост гормона наблюдается через пару недель после оплодотворения яйцеклетки. Именно в это время начинают отслеживать динамику ХГЧ после ЭКО.
Нормы ХГЧ контролируются на протяжении всей беременности. Этот гормон является маркером, позволяющим на ранней стадии выявить отклонения в развитии плода и возможные отклонения в течении беременности.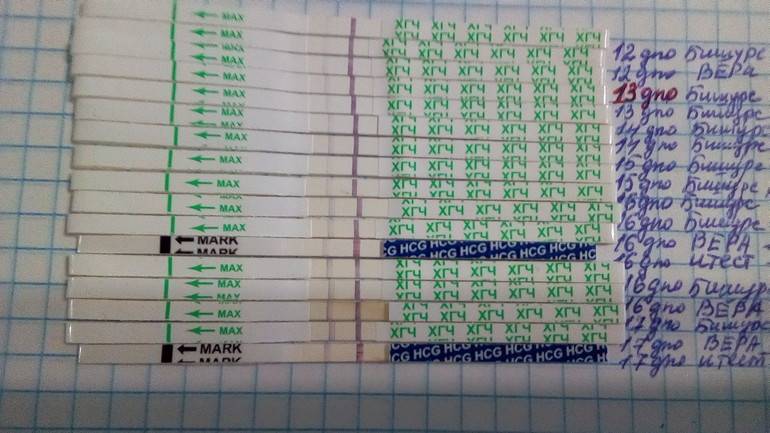 Особенно важен он при экстракорпоральном оплодотворении, так как в этом случае в разы увеличивается риск отторжения плода клетками матери.
Особенно важен он при экстракорпоральном оплодотворении, так как в этом случае в разы увеличивается риск отторжения плода клетками матери.
После переноса эмбрионов значения ХГЧ, превысившие 1000 мЕд/мл, уже позволяют более детально рассмотреть плод методом ультразвука.
Каждый человек неразделим с хорионическим гонадотропином, потому что в любом организме, как в женском, так и в мужском, он вырабатывается гипофизом. Однако его уровень в нормальном состоянии колеблется от 5 до 15 мЕд/мл.
На какой день после подсадки эмбрионов начинается активный рост ХГЧ? Данный процесс в среднем начинается через 5-6 дней. Стремительный рост уровня ХГЧ после ЭКО происходит со второй недели при условии, что процедура искусственного оплодотворения прошла успешно. Вплоть до 15 недели после ЭКО ХГЧ при беременности продолжает расти, а затем прирост замедляется, возобновляясь лишь к 22 неделе.
youtube.com/embed/lY1C_qz3494″/>Показатели ХГЧ после ЭКО
Содержание гормона может многое рассказать о течении беременности. Низкий ХГЧ при ЭКО является сигналом о внутриутробном развитии патологий у плода. Этот же фактор может свидетельствовать об отторжении эмбриона, что неминуемо приводит к выкидышу. Анализ, показавший завышенный результат, как правило, является подтверждением многоплодной беременности.
Об успешности произведенной подсадки эмбрионов судят по результатам анализа крови, взятой у будущей мамы. А сверять полученные результаты с нормальными показателями помогает таблица ХГЧ после переноса оплодотворенных яйцеклеток по неделям.
Следует учитывать, что данные таблицы ХГЧ после ЭКО являются лишь приблизительным ориентиром, и небольшие отклонения не могут свидетельствовать о наличии патологии.
Но максимальный контроль за развитием плода позволяет осуществлять уровень роста ХГЧ по дням. С этой целью женщинам рекомендуется сдавать кровь в течение каждых 2-3 суток.
Результаты анализов можно сверять с таблицей ХГЧ после ЭКО по дням.
В процессе экстракорпорального оплодотворения в полость матки, как правило, помещаются четыре или пять эмбрионов. Прижиться может один или два из них. Не исключено, что все они будут полноценно развиваться. В этом случае лишние эмбрионы изымают из организма женщины и замораживают. В дальнейшем при неблагоприятном течении беременности может быть осуществлен криоперенос уже подросших эмбрионов.
Но некоторые женщины соглашаются вынашивать сразу нескольких малышей. И этот фактор необходимо учитывать, сверяясь с показателями ХГЧ по дням после ЭКО. При многоплодной беременности нормальный ХГЧ по дням после переноса эмбрионов увеличивается пропорционально количеству плодов.
Истории со счастливым концом
Несмотря на уверения медиков о показательности тестов на значение ХГЧ, существуют реальные примеры, подтверждающие, что низкий ХГЧ после ЭКО не всегда является патологией. Данный результат, скорее, особенность организма каждой женщины, поэтому таблица роста ХГЧ не является показательной.
Данный результат, скорее, особенность организма каждой женщины, поэтому таблица роста ХГЧ не является показательной.
Первый случай произошел с женщиной, которой были подсажены две пятидневки. На 8 день уровень гормона равен 1,32, на 9 ДПП – чуть выше 5,6, в результате чего врач рекомендовал отмену гормональной поддержки беременности, посчитав ее несостоявшейся. Несмотря на это, женщина верила в чудо и не отказывалась от приема назначенных ей препаратов.
На 10 день практически ничего не изменилось, а оценив результат анализа следующим утром, врач высказал подозрение на внематочную беременность, и что дальнейший прием лекарственных средств приведет к поддержке патологической беременности.
На 14 и 16 ДПП результаты ХГЧ составляли 74,3 и 132,7 соответственно. А на 18 день было проведено ультразвуковое обследование, по результатам которого плодного яйца в полости матки не обнаружили.
Следующее УЗИ было проведено на 22 день после подсадки. Предварительные показатели ХГЧ выдали результат, равный 1152,82. И эта норма подтвердилась, наконец-то, ультразвуком, показавшим, что одно плодное яйцо находится в матке.
И эта норма подтвердилась, наконец-то, ультразвуком, показавшим, что одно плодное яйцо находится в матке.
В дальнейшем уровень гормона находился в пределах нормы, а сердцебиение у эмбриона было обнаружено на 32 ДПП. При этом на всем протяжении беременности неоднократно наблюдалось маточное кровотечение, которое было вызвано приемом гормональных препаратов.
В другом случае женщине также подсадили двух пятидневок. Далее она отслеживала результаты ЭКО по дням.
На 7 день после подсадки результат был, казалось, безнадежным, так как ХГЧ находился на уровне 88,6. Через два дня он увеличился до 412, а экспресс-тест обнадеживал лишь слегка видимой второй полоской. ХГЧ на 14 день равен 840,5, а на 17 – плодное яйцо в матке одно, что подтвердили на УЗИ. На 25 ДПП пятидневок уже двое, и на УЗИ слышно два биения сердца.
Пользоваться таблицей ХГЧ после ЭКО по дням нужно, но принимать данные цифры как догму не следует. Следует учитывать, что в каждой лаборатории по-разному высчитываются нормы.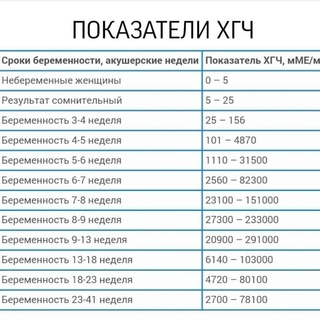 К тому же норма гормона в крови женщины зависит от множества факторов, в том числе даты, прошедшей от зачатия, возраста, массы тела и генетической предрасположенности. Поэтому важно перенести все невзгоды, не впадая в панику, которая способна навредить будущему малышу.
К тому же норма гормона в крови женщины зависит от множества факторов, в том числе даты, прошедшей от зачатия, возраста, массы тела и генетической предрасположенности. Поэтому важно перенести все невзгоды, не впадая в панику, которая способна навредить будущему малышу.
ХГЧ после ЭКО
После проведения ЭКО (экстракорпорального оплодотворения, то есть оплодотворения в пробирке) через две недели после так называемой «подсадки» начинают измерять уровень ХГЧ (хорионического гонадотропина человека), чтобы определить, произошла ли имплантация эмбриона, а также отследить, нормально ли он развивается. Кроме того, по уровню ХГЧ после ЭКО можно понять, что беременность развивается многоплодная. При этом уровень данного гормона будет в несколько раз выше нормы для одного эмбриона.
Когда сдавать ХГЧ после ЭКО?
Анализ ХГЧ после ЭКО варьируется в зависимости от возраста эмбриона, количества дней, которые эмбрион провел в особых условиях вне тела мамы (при этом говорят о 3-дневках и 5-дневках), от количества дней после подсадки. Рост ХГЧ после ЭКО начинается сразу после того, как произойдет имплантация эмбриона. Как только эмбрион прикрепится к стенке матки, ХГЧ начинает выделяться. Каждые 36-72 часа происходит удвоение его уровня. Оптимально подождать до 14 дня после подсадки, чтобы убедиться в результативности ЭКО.
Рост ХГЧ после ЭКО начинается сразу после того, как произойдет имплантация эмбриона. Как только эмбрион прикрепится к стенке матки, ХГЧ начинает выделяться. Каждые 36-72 часа происходит удвоение его уровня. Оптимально подождать до 14 дня после подсадки, чтобы убедиться в результативности ЭКО.
Результаты ХГЧ после ЭКО
Положительный ХГЧ после ЭКО может быть отмечен уже через 10-14 дней после подсадки. Важно учитывать, что имплантация происходит не сразу, а через несколько часов или даже дней после переноса. Действует правило, согласно которому ХГЧ ниже 25 мМЕ/мл на 14 день после подсадки считается ненаступлением беременности. Однако иногда, когда медленно растет ХГЧ после ЭКО, из этого правила наблюдаются исключения.
Высокий ХГЧ после ЭКО (то есть превышающий все нормы) может быть признаком многоплодной беременности (если были подсажены несколько эмбрионов), а также говорить о риске некоторых пороков развития эмбриона, о сахарном диабете матери. В очень редких случаях чрезмерно высокий уровень ХГЧ говорит о пузырном заносе – злокачественном новообразовании в плаценте.
Низкий ХГЧ после ЭКО может свидетельствовать о том, что анализ проведен слишком рано, а также о том, что была поздняя имплантация. При любых показателях будущей маме нельзя расстраиваться. Следует пересдать анализ через несколько дней, а также пройти процедуру УЗИ, чтобы убедиться том, что беременность состоялась.
В некоторых случаях низкий уровень данного гормона может говорить о том, что беременность началась, но по какой-то причине остановилась. Также маленький ХГЧ после ЭКО может свидетельствовать об угрозе прерывания беременности.
Низкий хгч!ЭКО
Что это. Что за беременность? Нормальная маточная или какая-нибудь биохимическая,неразвивающаяся, замершая, внематочная. ааа
Мазало три дня коричнево-бурым, сегодня ничего.Что мне делать дальше?До врача не могу дозвонится..
Тесты сразу выкиньте все. Информативна только кровь.
Тесты сразу выкиньте все. Информативна только кровь.
Общее изменение уровня ХГЧ: 76 единиц (281.5%)
Период удвоения ХГЧ: 49.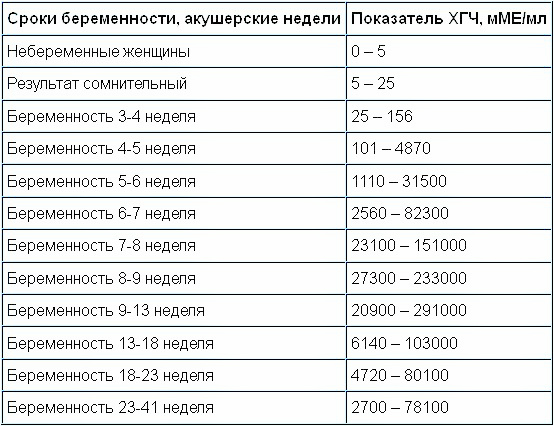 7 часов (2 дня и 1.7 час)
7 часов (2 дня и 1.7 час)
Приблизительный рост за 2 дня: 53 единиц (95.3%) — хороший
Тесты сразу выкиньте все. Информативна только кровь.
Базальная температура от А до Я
Наши линеечки планирующих. Попробуй и выскажи свое мнение!—>
* Дорогие друзья! Да, это реклама, крутиться как то надо!
Низкий ХГЧ после ЭКО
Девочки на 10дпп (2 эмбриона 5-ти дневочки отличного качества) хгч 13, 4. Врач сказала отменять поддержку. Я отменила вчера уже ничего не пила, а сегодня с утра в матке колики и какая-то гуляющаю боль. Что делать как думаете что это может быть?
Читать комментарии 33:
Сдавай хгч, вдруг будет динамика, а ты отменой выкидыш себе устроишь
Если у вас не было прегнила, то имплантация была, я бы тоже пересдала. Шансов немного, но бывает всякое! Вдруг будет рост…
А если я вчера сдавала и сейчас поеду сдам, динамика должна быть?
Хоть на сколько единиц, но динамика должна быть
Сейчас рвану сдавать.
БлеSSSтяшкА, я бы выпила хотя бы дюфастон, хуже не сделаешь
добавлено меньше минуты назад
БлеSSSтяшкА, потом отпишись, какой результат
ЭКОмама, с собой ничего из лекарств нет, на работе. Сдам и заеду в аптеку.
Так все нормально у вас
Еще раз сдайте хгч для динамики
Да и раз дискомфорт есть, вернуть бы поддержку
Евгеша87, 10 дпп пятидневки мин 39 стоит
БлеSSSтяшкА, ааа, я думала первый столбик смотреть
БлеSSSтяшкА, может они «гуляли» долго, место искали удачи!
Angel32, спасибо. Сдала вот сижу теперь как на иголках, жду.
БлеSSSтяшкА, а тест мочила?
БлеSSSтяшкА, лови мой заразный чих: АПЧХИИИ.
Каруся, вчера только, отр был.
добавлено меньше минуты назад
Ивета Вересова, спасибки, словила и крепко держу теперь.
БлеSSSтяшкА, так иди сделай!
Каруся, я на работе. Сижу уж хгч рез-т жду.
добавлено меньше минуты назад
ПЯ зачем-то тянет и покалывания всякие в матке, то тут, то там кольнет.
БлеSSSтяшкА, у меня так кололо в обе Б.
удачи тебе.
когда хгч будет готов?
Носорожка, сказали через 2 часа. Я вчера ничего из поддержки не принимала и сегодня еще нет(((боюсь. Жду вот рез-т.
БлеSSSтяшкА, блин, я сама в твой блог каждые 15 мин заглядываю!
Каруся, а я каждую мин. Смотрю кто, что пишет))) у меня трясучка уже началась.
БлеSSSтяшкА, сижу переживаю за вас! Результата еще нет?
БлеSSSтяшкА, сплошной нерв!
[email protected], нет еще солнышки мои нету(((как придет сообщу.
добавлено меньше минуты назад
добавлено спустя 34 минуты
Пришел рез-т 0, 78. Как так-то? Разве мог за сутки так упасть?
БлеSSSтяшкА, может ошибка или разные единицы?
БлеSSSтяшкА, а в этом результате беременность от какого значения?
БлеSSSтяшкА, значит бхб, сделай тест на всякий и готовься к крио. Очень жаль!
БлеSSSтяшкА, ну значит упал, все таки 13 это не 130, поэтому быстро упал.
желаю тебе терпения пережить это.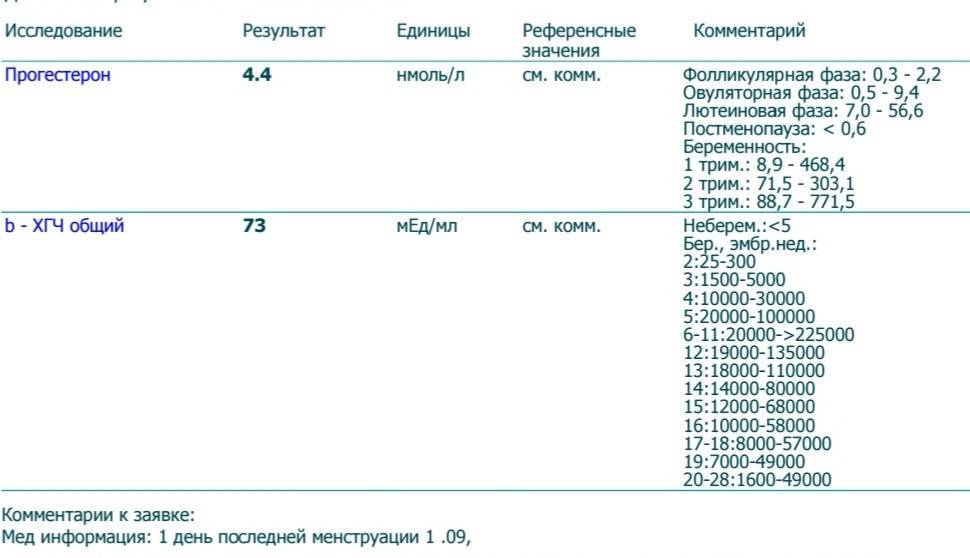
Спасибо девочки, я вчера уже так наревелась просто навзрыд плакала пока дома никого не было, а сегодня вот на работу вышла и отпуск вот так вот неудачно закончился(((ЭКО делала с ДЯ отличного качества, эндометрий мой был тоже хороший. Почему вот не получилось не понятно. Вроде и лежала много, береглась. Только вот ни один гормон не мониторила, у врача уточняла сказала только хгч надо на 10 дпп.
добавлено спустя 6 минут
Девочки, скажите, а как скоро потом крио делают?
Еще раз сдайте хгч для динамики
Да и раз дискомфорт есть, вернуть бы поддержку
Нормальные значения для благополучной беременности
Первые дни после процедуры экстракорпорального оплодотворения – самые волнительные и для врачей, и для будущих мам. Узнать результат хочется как можно быстрее, и сделать это можно, отслеживая уровень гормона ХГЧ – хорионического гонадотропина человека.
Какие показатели анализов ХГЧ свидетельствуют о наступившей беременности и почему нельзя им полностью доверять – ответы в нашем материале.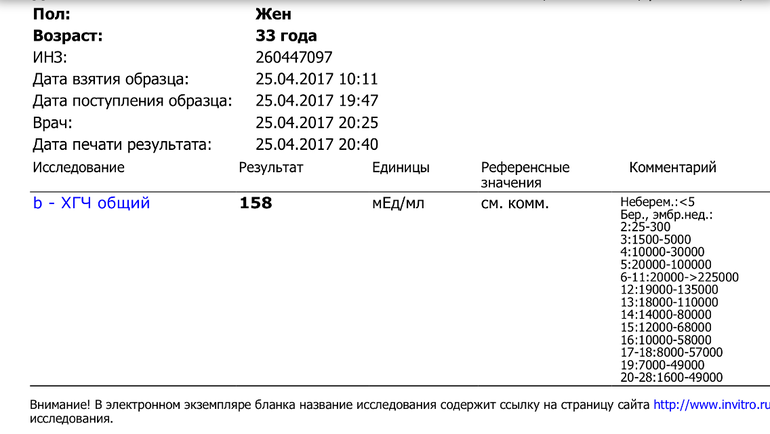
Хорионический гонадотропин человека начинает производиться оболочкой эмбриона после имплантации в стенку матки. Именно момент имплантации (а не оплодотворения яйцеклетки) следует считать началом благополучной беременности. Очевидно, что у небеременной женщины показатели гормона ХГЧ будут минимальными – не более 5 мЕд/мл. Но как только наступает беременность (эмбрион имплантируется в стенку матки), показатели ХГЧ практически удваиваются каждые 48 часов вплоть до 11-13 недели.
В чем измеряют ХГЧ?
Результаты измеряют в «международных единицах» (МЕ) или просто единицах (Ед). Это одно и то же! Количество гормона может быть нормировано на литр или миллилитр.
Почему отличаются результаты анализов, сделанных в разных местах?
Данные, полученные в различных лабораториях, могут существенно отличаться – они зависят от оборудования, методик и реактивов, используемых в конкретном учреждении. Не существует единых «правильных» цифр – вы и ваш врач должны ориентироваться на шкалу нормальных показателей той лаборатории, которая выполнила анализ.
Зачем при беременности нужен ХГЧ
Хорионический гонадотропин человека жизненно важен для нормального развития беременности.
ХГЧ поддерживает работоспособность временной железы внутренней секреции – желтого тела, которое стимулирует рост эндометрия (внутреннего слоя матки) и предотвращает выход новых яйцеклеток и менструацию.
ХГЧ стимулирует выработку гормонов (прогестеронов и эстрогенов), воздействующих на внутренний слой матки обеспечивающих благополучную имплантацию плодного яйца.
ХГЧ снижает иммунитет матери, который может спровоцировать отторжение плодного яйца.
Наконец, ХГЧ напрямую участвует в развитии половых желез и надпочечников плода.
Можно сказать, что хорионический гонадотропин человека – это своеобразный «спусковой крючок», который запускает механизм вынашивания беременности.
Нужно ли дополнительно вводить препараты, содержащие ХГЧ, при ЭКО?
Если этот гормон так важен при ЭКО, то, быть может, стоит ввести его в организм искусственно? Это довольно распространенная практика, хотя она и вызывает сегодня серьезные сомнения у врачей-репродуктологов. Многие из них полагают, что экзогенный (то есть, привнесенный извне) гормон никак не улучшает ситуацию имплантацией эмбрионов, хотя и не оказывает существенного влияния на успешную беременность. В этом вопросе следует довериться лечащему врачу.
Многие из них полагают, что экзогенный (то есть, привнесенный извне) гормон никак не улучшает ситуацию имплантацией эмбрионов, хотя и не оказывает существенного влияния на успешную беременность. В этом вопросе следует довериться лечащему врачу.
ХГЧ и тест-полоски на беременность
Поскольку ХГЧ – специфическое вещество, вырабатывающееся преимущественно у женщин во время беременности, то на его выявлении основано действие домашних тестов на беременность. Однако они не очень хорошо подходят для такой непростой ситуации, как беременность в результате ЭКО. Во-первых, содержание гормона в моче приблизительно вдвое ниже, чем в крови, поэтому на сверхранних сроках тесты просто «не видят» беременность – они реагируют на уровень ХГЧ около 25 мЕд/мл. А во-вторых – это качественный тест, дающий только ответ «да-нет». Между тем отслеживание концентрации ХГЧ на протяжении первых недель беременности может многое сказать специалисту.
Что видит врач, когда смотрит анализы на ХГЧ после ЭКО
Все люди – разные, поэтому результаты анализов у женщин на одном и том же сроке беременности будут различаться, порой – в разы.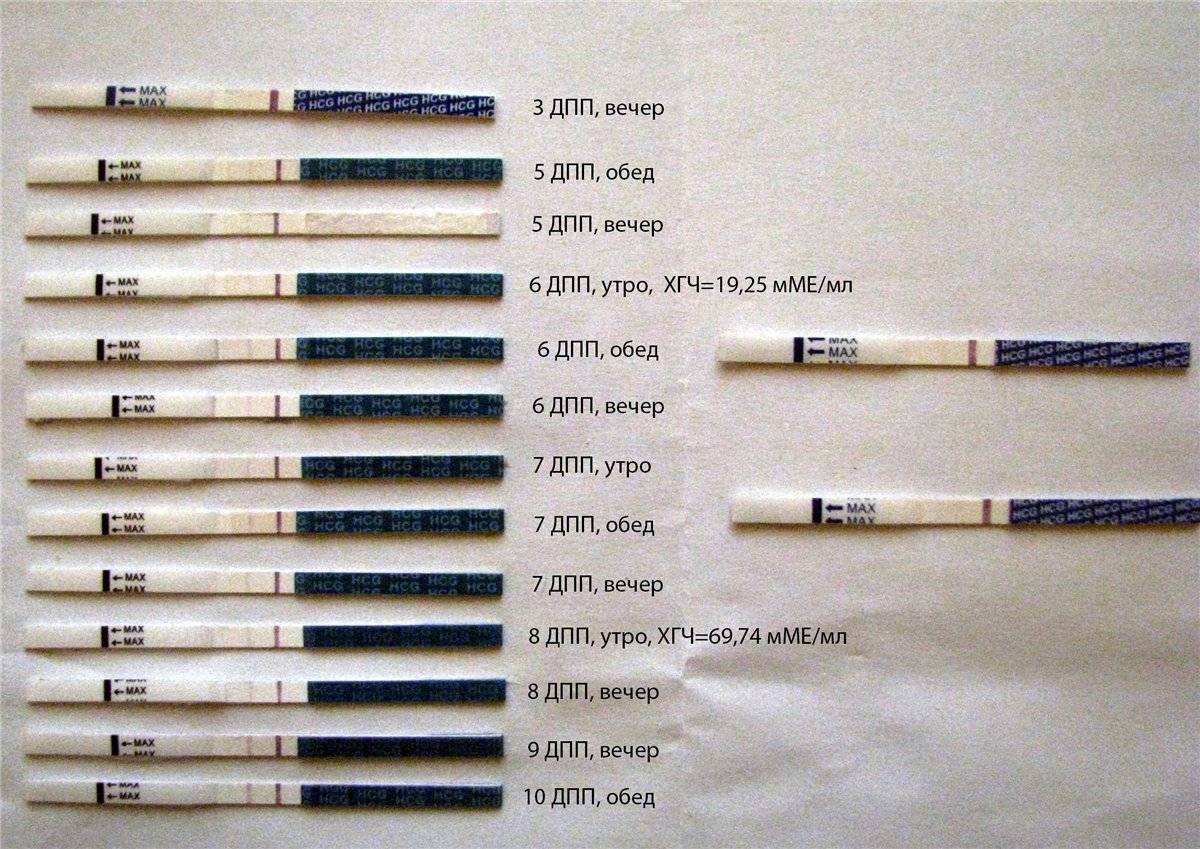 Показатели зависят от индивидуальных особенностей.
Показатели зависят от индивидуальных особенностей.
Первый анализ, сделанный в течение недели после подсадки эмбриона, покажет резкий рост концентрации ХГЧ, указывающий на то, что беременность наступила. Последующие анализы покажут развитие либо самопроизвольное прерывание беременности. Показатели могут быть разными, поэтому не стоит беспокоиться о том, что у другой женщина на том же сроке беременности они выше или ниже, чем у вас. О том, что ЭКО успешно, скажет только относительное сравнение уровня ХГЧ в серии анализов.
Итак, первые достоверные результаты можно оценить через 7 дней с момента зачатия. Далее уровень хорионического гонадотропина должен резко расти вплоть до 10 акушерской недели. После концентрация ХГЧ начинает постепенно сокращаться и стабилизируется на 20-21 неделе.
«Акушерский» и реальный срок беременности
В акушерстве отсчет срока беременности ведется со дня начала последней менструации. Это так называемый «акушерский» срок беременности. Но уровень ХГЧ начинает возрастать, разумеется, не с момента начала менструации. Уточните в лаборатории, где проводился анализ, акушерский или эмбриональный срок лаборатория указывает в перечне нормальных показателей.
Но уровень ХГЧ начинает возрастать, разумеется, не с момента начала менструации. Уточните в лаборатории, где проводился анализ, акушерский или эмбриональный срок лаборатория указывает в перечне нормальных показателей.
Почему уровень ХГЧ слишком высок или слишком низок
Выше нормы ХГЧ, как правило, бывает в одном случае – многоплодная беременность. При ЭКО это случается нечасто, все-таки сегодня репродуктологи стараются не рисковать и подсаживают только один эмбрион.
Крайне редко очень высокий уровень ХГЧ свидетельствует о развитии редкого осложнения, сопровождающего нежизнеспособную беременность – пузырного заноса.
Чаще случается, что уровень ХГЧ ниже нормы. Если он так и не увеличился, значит, к сожалению, эта попытка экстракорпорального оплодотворения неудачна, эмбрион не имплантировался. Не стоит сразу отчаиваться – иногда нетерпеливая будущая мама делает тест слишком рано, до имплантации плодного яйца, и уже следующий анализ покажет рост гормона. Слишком медленно растущий уровень ХГЧ может говорить о внематочной беременности, а резкие скачки концентрации гормона – о замершей беременности или угрозе ее прерывания. Однако оценивать результаты анализов и динамику изменения показателей может только врач.
Слишком медленно растущий уровень ХГЧ может говорить о внематочной беременности, а резкие скачки концентрации гормона – о замершей беременности или угрозе ее прерывания. Однако оценивать результаты анализов и динамику изменения показателей может только врач.
Еще раз повторим важные моменты, которые должна учесть будущая мама.
Уровень ХГЧ после ЭКО контролируют на протяжении первого триместра беременности.
Динамика изменения уровня ХГЧ важнее, чем «точное попадание» в нормативные значения. Если уровень ХГЧ удваивается каждые 48 часов – скорее всего, беременность наступила и развивается нормально.
Выбирайте одну лабораторию для сдачи анализов и делайте тесты именно в ней. В различных учреждениях результаты будут отличаться в зависимости от используемого оборудования и методов исследования.
Желаем вам счастливой беременности и отличных анализов!
Хгч после эко.
 Динамика уровня хгч после эко.
Динамика уровня хгч после эко.К сожалению, с трудностями при попытках забеременеть естественным путем приходится сталкиваться все большему количеству женщин. И единственным спасением для многих из них является процедура экстракорпоральн ого оплодотворения, т.е. ЭКО, в ходе которой из организма женщины извлекаются созревшие яйцеклетки, оплодотворяются мужскими сперматозоидами, после чего эмбрион некоторое время проводит в специальном инкубаторе и далее (обычно после деления до 4, иногда 8 клеток) имплантируется в организм пациентки.
После подселения эмбриона женщину сильнее всего волнует два вопроса: прижился ли зародыш и наступила ли долгожданная беременность. Проблема в том, что в первые несколько дней после подселения эмбриона у женщины могут отмечаться признаки беременности даже без фактического наступления таковой. И единственным действенным методом, позволяющим подтвердить или опровергнуть беременность, является анализ на концентрацию хорионического гонадотропина человека.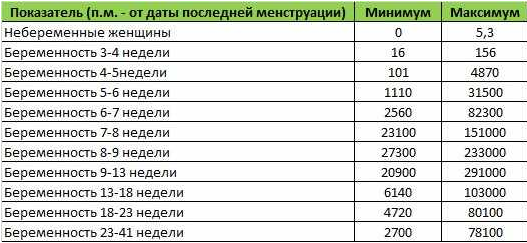
Основные сведения о ХГЧ
Прежде чем приступать к изучению сведений о динамике изменения ХГЧ после ЭКО, следует ознакомиться с основной информацией непосредственно в отношении данного вещества. По своей природе ХГЧ является гормоном, продуцируемым оболочкой зародыша, т.е. клетками хориона. Увеличение концентрации ХГЧ отмечается у женщины сразу после оплодотворения. К примеру, именно на изменение уровня данного гормона реагируют домашние тесты на беременность.
Регулярно отслеживая содержание ХГЧ, врач может контролировать течение беременности, своевременно реагировать на возможные отклонения вроде угрозы выкидыша, замершей беременности и пр. и предпринимать необходимые действия по нормализации ситуации.
В среднем лабораторные изменения концентрации ХГЧ начинают отслеживаться спустя 1,5-2 недели после завершения процедуры экстракорпоральн ого оплодотворения. Для этого женщина может сделать простой тест на беременность, предварительно приобретя его в аптеке. Хотя тест и является самым простым и популярным методом определения наличия беременности, с его помощью можно лишь установить повышение уровня ХГЧ, но не отследить конкретные показатели концентрации данного гормона в организме женщины.
Хотя тест и является самым простым и популярным методом определения наличия беременности, с его помощью можно лишь установить повышение уровня ХГЧ, но не отследить конкретные показатели концентрации данного гормона в организме женщины.
Для определения уровня гормона женщине нужно сдать либо кровь (более предпочтительно) , либо мочу (менее точные результаты). Стандартно кровь на такой анализ сдается на протяжении первой половины срока с рекомендованной доктором периодичностью, а в случае появления такой необходимости и во второй половине. Результаты каждого измерения фиксируются в соответствующей таблице, которая будет подробно рассмотрена далее.
Динамика изменения концентрации ХГЧ после экстракорпоральн ого оплодотворения
Концентрация ХГЧ у небеременных женщин находится на уровне порядка 5-15 мЕд/мл. В среднем уровень содержания гормона начинает возрастать спустя 4-6 дней после имплантации зародыша, иногда позднее. Сначала динамика роста гормона медленная, но уже со 2-3 недели беременности отмечается более стремительное изменение концентрации ХГЧ – уровень гормона возрастает вдвое каждые несколько дней. Подобная динамика обычно отмечается до 3 месяцев беременности, после чего концентрация гормона уменьшается. Затем, начиная примерно с 22 недели и до самого родоразрешения, уровень ХГЧ вновь увеличивается, но не так быстро, как на первых сроках.
Подобная динамика обычно отмечается до 3 месяцев беременности, после чего концентрация гормона уменьшается. Затем, начиная примерно с 22 недели и до самого родоразрешения, уровень ХГЧ вновь увеличивается, но не так быстро, как на первых сроках.
Для максимально точной оценки состояния беременной женщины, врачи рекомендуют сдавать анализы на ХГЧ с 2-3-дневной периодичностью после ЭКО. Информация в отношении усредненных нормальных показателей концентрации гормона приведена в следующей таблице.
Пользоваться приведенной таблицей очень просто. Столбец ДПП 3х дневок указывает на значения концентрации ХГЧ в случае имплантации эмбриона, находившегося в инкубаторе в течение 3 суток. Столбец же под названием ДПП 5х дневок отражает ту же информацию, но для 5-дневных эмбрионов.
Так, если пациентке подсадили зародыша трехдневного возраста, ей нужно работать со вторым столбцом. В случае же имплантации 5-дневного эмбриона, актуальными будут сведения из 3-го столбика.
Далее вы находите день сдачи анализа на ХГЧ после подсадки эмбриона и изучаете сведения, приведенные в последних трех столбцах. Цифры напротив выбранного вами дня и являются показателями нормальной концентрации ХГЧ на момент проверки.
Цифры напротив выбранного вами дня и являются показателями нормальной концентрации ХГЧ на момент проверки.
Для большей объективности в приведенную таблицу включены показатели минимального, среднего, а также максимально возможного уровня ХГЧ. Если результаты ваших анализов незначительно отличаются от приведенных цифр, волноваться не нужно, по крайней мере, если врач не видит поводов для беспокойства.
ХГЧ при многоплодной беременности после ЭКО
Как правило, женщинам, проходящим процедуру ЭКО, имплантируют сразу несколько эмбрионов – так увеличивается вероятность успешного оплодотворения. Нередко ситуация складывается таким образом, что приживается сразу 2 (больше – крайне редко) зародыша, следовательно, женщина беременеет двойней. Для таких случаев показатели ХГЧ после ЭКО будут несколько иными, нежели для одноплодной беременности. Информация на этот счет приведена в следующей таблице.
Как отмечалось, на основании показателей ХГЧ специалист может сделать выводы об имеющихся рисках прерывания беременности и отклонениях ее течения. Низкий уровень гормона может указывать на замершую беременность, плацентарную недостаточность или угрозу выкидыша. Показатели же сверх установленной нормы часто диагностируются у женщин с ярко выраженным токсикозом, в особенности на ранних сроках беременности, и у пациенток с сахарным диабетом.
Низкий уровень гормона может указывать на замершую беременность, плацентарную недостаточность или угрозу выкидыша. Показатели же сверх установленной нормы часто диагностируются у женщин с ярко выраженным токсикозом, в особенности на ранних сроках беременности, и у пациенток с сахарным диабетом.
Чрезмерная концентрация ХГЧ в течение II триместра беременности нередко свидетельствует о разного рода генетических отклонениях развития ребенка.
Таким образом, таблица ХГЧ после беременности позволяет делать выводы о ее течении и развитии плода. Именно поэтому женщинам нужно своевременно сдавать все назначенные анализы, чтобы при необходимости специалист мог вовремя предпринять действия к решению обнаруженных проблем. Наряду с этим, сдавать кровь на ХГЧ в течение всей беременности пациентке тоже не придется. Как правило, в первом триместре уровень гормона проверяется с периодичностью в 2-3 дня, во втором намного реже – в среднем раз в 2-3 недели. Эти моменты индивидуальны и определяются врачом в ходе личного обследования.
Важно понимать, что экстракорпоральн ое оплодотворение хоть и является одним из наиболее высокоэффективны х методов решения проблемы бесплодия, данная процедура все равно сопряжена с более высокими рисками по сравнению с естественным оплодотворением. Регулярный же контроль ХГЧ, в свою очередь, является наиболее достоверным методом наблюдения за течением беременности. Поэтому каждой женщине, решившей стать матерью при помощи ЭКО, нужно следовать назначениям врача и внимательно прислушиваться к его указаниям, в том числе и в плане регулярности сдачи крови на ХГЧ.
Будьте здоровы!
Видео – Таблица ХГЧ после ЭКО
Экстракорпоральное оплодотворение – вспомогательная репродуктивная технология, применяемая при женском бесплодии. Извлеченную яйцеклетку оплодотворяют в пробирке, эмбрион выращивают несколько дней в инкубаторе, после чего переносят в полость матки для дальнейшего развития.
Проследить за состоянием плода помогает анализ крови на ХГЧ, с наступлением беременности концентрация хорионического гонадотропина должна постоянно повышаться до 7–12 недели.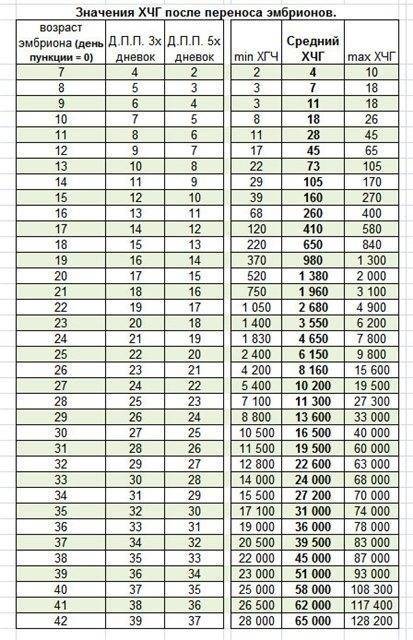 Отклонение от нормы говорит об угрозе выкидыша, гибели эмбриона или патологиях развития у будущего малыша.
Отклонение от нормы говорит об угрозе выкидыша, гибели эмбриона или патологиях развития у будущего малыша.
Динамика ХГЧ после ЭКО позволяет проследить за повышением уровня гормона в крови. Хорионический гонадотропин вырабатывается плацентой и обеспечивает нормальное протекание беременности. По результату анализа можно определить успешно ли прошла пересадка эмбрионов.
Сравнительная таблица ХГЧ по дням после ЭКО:
| День проведения пункции | ДПО 3х-дневных эмбрионов | ДПО 5и-дневных эмбрионов | Минимальный ХГЧ, мЕд/мл | Средний ХГЧ, мЕд/мл | Предельный ХГЧ, мЕд/мл |
| 7 | 4 | 2 | 2 | 5 | 10 |
| 8 | 5 | 3 | 3 | 6 | 17 |
| 9 | 6 | 4 | 3 | 10 | 18 |
| 10 | 7 | 5 | 7 | 18 | 25 |
| 11 | 8 | 6 | 11 | 28 | 45 |
| 12 | 9 | 7 | 16 | 45 | 64 |
| 13 | 10 | 8 | 23 | 72 | 104 |
| 14 | 11 | 9 | 29 | 107 | 172 |
| 15 | 12 | 10 | 38 | 160 | 271 |
| 16 | 13 | 11 | 67 | 260 | 402 |
| 17 | 14 | 12 | 123 | 411 | 585 |
| 18 | 15 | 13 | 210 | 655 | 850 |
| 19 | 16 | 14 | 375 | 970 | 1330 |
| 20 | 17 | 15 | 522 | 1382 | 2200 |
| 21 | 18 | 16 | 740 | 1965 | 3 050 |
| 22 | 19 | 17 | 1055 | 2650 | 4800 |
| 23 | 20 | 18 | 1420 | 3500 | 6220 |
| 24 | 21 | 19 | 1820 | 4653 | 7820 |
| 25 | 22 | 20 | 2500 | 6100 | 9850 |
| 26 | 23 | 21 | 4210 | 8150 | 15500 |
| 27 | 24 | 22 | 5500 | 10100 | 19510 |
| 28 | 25 | 23 | 7000 | 11320 | 27320 |
| 29 | 26 | 24 | 8830 | 13500 | 33 тыс.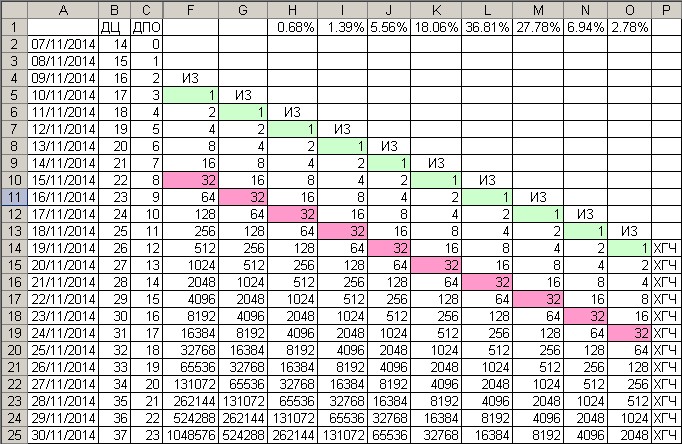 |
| 30 | 27 | 25 | 10400 | 16400 | 40 тыс. |
| 31 | 28 | 26 | 11550 | 19400 | 60 тыс. |
| 32 | 29 | 27 | 12700 | 22500 | 63 тыс. |
| 33 | 30 | 28 | 14 020 | 24100 | 68 120 |
| 34 | 31 | 29 | 15400 | 27100 | 70 тыс. |
| 35 | 32 | 30 | 17 тыс. | 30 тыс. | 74 тыс. |
| 36 | 33 | 31 | 19 тыс. | 35 тыс. | 77 тыс. |
| 37 | 34 | 32 | 20400 | 39500 | 82 тыс. |
| 38 | 35 | 33 | 22100 | 44 тыс. | 86900 |
| 39 | 36 | 34 | 23 тыс. | 50 тыс. | 92 тыс. |
| 40 | 37 | 35 | 24 тыс. | 57 тыс. | 108 тыс. |
| 41 | 38 | 36 | 26400 | 61 тыс. | 118 015 |
| 42 | 39 | 37 | 28120 | 65 110. | 130 тыс. |
ДПО – день после оплодотворения.
Таблица ХГЧ при ЭКО позволяет определить рост уровня хорионического гонадотропина. Максимальные отметки фиксируются на 8–10 неделе, затем начинают постепенно снижаться. На 10 день после переноса эмбрионов можно судить наступила ли беременность, зачатие подтверждается, если уровень гормона выше 25 мЕд/мл. Когда результаты ниже этого значения, оплодотворение прошло неудачно.
Женщина должна сдавать анализ в 1, 3, 10 и 14 день после процедуры. Полученные данные фиксируются, и составляется индивидуальная таблица роста хорионического гонадотропина, куда записываются ответы лабораторных исследований.
Следует обратить внимание, что данные могут отличаться в разных лабораториях.
А также влияет на результат вес, возраст, индивидуальны особенности женщины. Поэтому расшифровку анализа должен проводить репродуктолог.
Повышение или понижение ХГЧ
Значительные отклонения от нормы ХГЧ являются показанием к посещению врача и проведению обследования. Низкий уровень может фиксироваться при:
- угрозе выкидыша;
- замирании плода;
- биохимической беременности;
- аномалиях развития эмбриона;
- неверно установленном сроке зачатия;
- эктопической беременности;
- плацентарной недостаточности;
- сахарном диабете у будущей матери.
Если таблица ХГЧ после ЭКО указывает значения вдвое и втрое больше нормы, это может быть симптомом многоплодности, что часто встречается при экстракорпоральном оплодотворении. В таких случаях первое исследование покажет 300–400 мЕд/мл спустя 12–14 суток после того, как перенесли эмбрионы.
При многоплодной беременности значительно повышается риск самопроизвольного аборта, поэтому в большинстве случаев проводят удаление лишних эмбрионов из матки. Около 1/3 многоплодных оплодотворений заканчиваются самостоятельной редукцией на десятый – четырнадцатый день, то есть организм прекращает развитие одного или нескольких зародышей.
Около 1/3 многоплодных оплодотворений заканчиваются самостоятельной редукцией на десятый – четырнадцатый день, то есть организм прекращает развитие одного или нескольких зародышей.
Если уровень ХГЧ значительно повышен во 2 триместре беременности, существует угроза замирания плода, развития генетических патологий (синдрома Дауна, Эдвардаса). При перенашивании ребенка концентрация хорионического гонадотропина также будет выше предельной нормы.
Кровь сдают повторно через несколько дней для исключения ошибочных результатов и оценки динамики повышения гормона. В дальнейшем исследование выполняют каждые 2 недели, составляется таблица роста ХГЧ, в день уровень гонадотропина должен увеличиваться в 1,5–2 раза. Когда концентрация гормона больше 1000 мЕд/мл назначается проведение УЗИ (после 20–30 дня ДПП), исследование позволяет точно установить или опровергнуть наличие беременности, обнаружить аномалии развития ребенка.
Чтобы перенос эмбрионов прошел успешно в первые дни после экстракорпорального оплодотворения необходимо вести малоподвижный образ жизни, избегать физических и эмоциональных перенапряжений.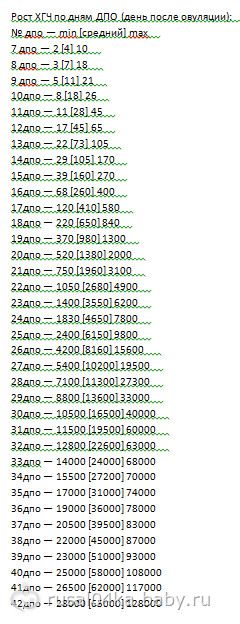 Если будущая мама слишком нервничает, можно принять успокоительный чай с ромашкой или валерианой, седативные препараты противопоказаны.
Если будущая мама слишком нервничает, можно принять успокоительный чай с ромашкой или валерианой, седативные препараты противопоказаны.
Будущая мама должна беречься от заражения простудными, вирусными инфекциями. Для этого нужно воздержаться от посещения общественных мест, общественного транспорта, исключить контакты с больными людьми, не допускать переохлаждения.
Нельзя принимать горячую ванну, посещать баню, сауну или солярий. Это правило должно соблюдаться на протяжении всей беременности. Не рекомендуется иметь половые отношения с мужем в течение 14 дней. Важно отказаться от вредных привычек, вести здоровый образ жизни, сбалансировано питаться.
Медикаментозная поддержка
Чтобы создать благоприятные условия для имплантации плодного яйца женщинам назначают прием гормональных препаратов. Свечи или таблетки с прогестероном, эстрадиолом помогают подготовить эндометрий матки к внедрению зародыша, предотвращает отторжение эмбриона и сокращения миометрия, способствует закрытию цервикального канала. Чаще всего назначают суппозитории Утрожестан, Дюфастон, дермальный гель Дивигель, Крайнон.
Чаще всего назначают суппозитории Утрожестан, Дюфастон, дермальный гель Дивигель, Крайнон.
Если таблица ХГЧ после переноса эмбрионов показывает низкий уровень хорионического гонадотропина, может быть назначен синтетический аналог гормона (Прегнил). Для регуляции иммунных отношений матери и зародыша прописывают Дексаметазон, Кортизол. Женщинам после ЭКО показан прием витаминов-антигипоксантов: С, Е, β-каротина, фолиевой кислоты.
Медикаментозная поддержка проводится до 14 дня после ЭКО, когда анализ ХГЧ подтверждает беременность. В некоторых случаях терапия проводится более длительный период, все зависит от индивидуальных показаний. Длительность приема гормонов определяется врачом-репродуктологом. При этом учитывается возраст пациентки, наличие гинекологических заболеваний, опыт предыдущего экстракорпорального оплодотворения, гормональные нарушения.
Наблюдение динамики роста ХГЧ по дням после переноса эмбрионов позволяет оценить состояние плода, подтвердить или исключить беременность, своевременно выявить аномалии внутриутробного развития.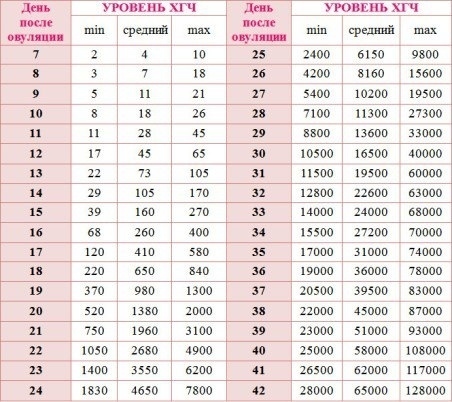 Снижение уровня хорионического гонадотропина в сыворотке крови может говорить об угрозе аборта, плацентарной недостаточности или биохимической гестации. Для успешного проведения ЭКО женщина должна регулярно сдавать кровь на ХГЧ, принимать поддерживающие препараты и наблюдаться у врача.
Снижение уровня хорионического гонадотропина в сыворотке крови может говорить об угрозе аборта, плацентарной недостаточности или биохимической гестации. Для успешного проведения ЭКО женщина должна регулярно сдавать кровь на ХГЧ, принимать поддерживающие препараты и наблюдаться у врача.
Нет похожих записей.
Основным показателем наступившей беременности является уровень ХГЧ в крови женщины. Методами определения наличия гормона является проведение теста на беременность, а также анализ крови. Следует более подробно рассмотреть нормы и темпы увеличения ХГЧ при ЭКО.
ХГЧ (хорионический гонадотропин человека) гормон, который значительно увеличивается при наступлении беременности. После оплодотворения яйцеклетки и образования плаценты число ХГЧ начинает быстро удваиваться. Этот фактор является положительным признаком успешного протекания беременности.
При проведении процедуры ЭКО, развитие и рост ХГЧ являются главными составляющими начала протекания беременности полученной искусственным путём. Нормой считается постоянное увеличение гормона до 12 недели беременности. Достигнув, максимального значения ХГЧ, начинает снижаться до определённой отметки.
Нормой считается постоянное увеличение гормона до 12 недели беременности. Достигнув, максимального значения ХГЧ, начинает снижаться до определённой отметки.
Проведение анализа крови на содержание ХГЧ
Наступление беременности после переноса эмбрионов можно констатировать через две недели. Но при этом можно проводить специальное исследование крови на уровень ХГЧ, контролируя его динамику и рост.
Для того чтобы определить успешное оплодотворение при ЭКО следует знать минимальные, максимальные значения ХГЧ в единицах измерения (мМе/мл).
Положительное число ХГЧ не является стопроцентным залогом наступления беременности, поэтому контроль при помощи УЗИ даст точный ответ. Специалист проконтролирует развитие процесса, исключит внематочную беременность, а также проверит количество прикреплённых эмбрионов.
Нормативная таблица ХГЧ после проведения ЭКО
Специальное исследование крови на уровень ХГЧ после переноса эмбрионов должно соответствовать установленным нормам для определения успешного проведения процесса. Ниже приведена таблица значений ХГЧ на разных сроках и динамика его роста.
Ниже приведена таблица значений ХГЧ на разных сроках и динамика его роста.
| Количество дней после переноса | Возраст эмбриона перед подсадкой | Норма ХГЧ в единицах измерения | |
| 3 дневка | 5 дневка | ||
| 7 | 4 | 2 | 3–12 |
| 8 | 5 | 3 | 4–22 |
| 9 | 6 | 4 | 6–26 |
| 10 | 7 | 5 | 10–28 |
| 11 | 8 | 6 | 12–50 |
| 12 | 9 | 7 | 21–70 |
| 13 | 10 | 8 | 24–110 |
| 14 | 11 | 9 | 32–180 |
| 15 | 12 | 10 | 42–300 |
| 16 | 13 | 11 | 75–420 |
| 17 | 14 | 12 | 130–510 |
| 18 | 15 | 13 | 225–900 |
| 19 | 16 | 14 | 420–1500 |
| 20 | 17 | 15 | 630–2100 |
| 21 | 18 | 16 | 830–3300 |
| 22 | 19 | 17 | 1200–5100 |
| 23 | 20 | 18 | 1500–6500 |
| 24 | 21 | 19 | 2150–8000 |
| 25 | 22 | 20 | 2600–10200 |
| 26 | 23 | 21 | 4700–16000 |
| 27 | 24 | 22 | 6000-20000 |
| 28 | 25 | 23 | 8700–28500 |
| 29 | 26 | 24 | 9400–35000 |
| 30 | 27 | 25 | 12200–42000 |
| 31 | 28 | 26 | 13000–62000 |
| 32 | 29 | 27 | 13900–70000 |
| 33 | 30 | 28 | 15200–72000 |
| 34 | 31 | 29 | 16000–78000 |
| 35 | 32 | 30 | 18600–84000 |
| 36 | 33 | 31 | 20050–90000 |
| 37 | 34 | 32 | 21300–96000 |
| 38 | 35 | 33 | 22900–101000 |
| 39 | 36 | 34 | 24900–110000 |
| 40 | 37 | 35 | 27000–120000 |
| 41 | 38 | 36 | 29000-124000 |
| 42 | 39 | 37 | 30000–129500 |
Правила использования таблицы
Определение номы уровня ХГЧ в крови делается достаточно легко при использовании некоторых подсчётов.
- Точная дата проведения исследования. Нужно определить по возрасту зародыша (3 дневка или 5дневка), затем высчитать количество дней после переноса эмбриона. Далее, сверить значение по таблице;
- Для подсчёта точного числа дней после переноса следует использовать колонку с нужным возрастом эмбриона. Если не учесть этот фактор, то значение ХГЧ будут неправильными;
- В последней колонке таблицы указано примерное среднее значение нормативного содержания ХГЧ в крови женщины. Поэтому при каких-либо отклонениях следует обратиться к врачу, а не делать самостоятельные выводы!
Терапия при помощи гормонов
Беременность, наступившая после ЭКО нередко, сопровождается угрожающими симптомами. К ним относят: низкий уровень ХГЧ, выделения кровянистого типа, тянущие боли в области матки. При наличии этих признаков ведущий гинеколог должен назначить комплексную терапию, направленную на поддержание беременности.
Основные методы продления беременности после ЭКО:
- Назначение гормона прогестерона.
 Прогестерон является гормоном беременности, отвечающим за её успешное протекание. При ЭКО уровень ХГЧ может быть недостаточно высоким, поэтому рекомендован приём препаратов, содержащих гормон прогестерон. Наиболее популярными препаратами являются дюфастон и утрожестан. Но точную дозировку, период приёма лекарства должен назначить только лечащий врач!
Прогестерон является гормоном беременности, отвечающим за её успешное протекание. При ЭКО уровень ХГЧ может быть недостаточно высоким, поэтому рекомендован приём препаратов, содержащих гормон прогестерон. Наиболее популярными препаратами являются дюфастон и утрожестан. Но точную дозировку, период приёма лекарства должен назначить только лечащий врач! - Комплексная витаминная поддерживающая терапия. Для сохранения беременности врачи также назначают витамин Е, фолиевую кислоту, кровоостанавливающие препараты по надобности, капельницы магнезии, пищу богатую ценными микроэлементами и веществами.
- Соблюдение умеренного ритма жизни. После переноса эмбрионов и наступления беременности женщине рекомендуется спокойный график жизни. Следует исключить экстремальные занятия спортом, сильные физические нагрузки, нервные расстройства. Нужно ограничить пребывание в общественных местах для избегания инфекционных заболеваний в виде простуды или гриппа. Иммунитет очень ослаблен, так как организм начинает работать за двоих.

Признаки после проведения ЭКО при росте ХГЧ
Следует заметить, что особых признаков роста ХГЧ не существует. Если женщина чувствует какие-либо изменения в организме, то не всегда они являются точным подтверждением начала беременности.
Проводить тест на уровень ХГЧ при ЭКО можно не ранее, чем через две недели после процедуры. Постепенный рост гормона контролируется при помощи постоянного исследования содержания ХГЧ в крови, но делать это нужно практически каждый день. При угрозе не наступления беременности при ЭКО врачи назначают этот анализ для того, чтобы вести поддерживающую терапию для успешной имплантации эмбриона.
Методы определения роста ХГЧ
Для контроля общего состояния после осуществления ЭКО можно использовать несколько косвенных методов определения уровня гормона ХГЧ.
При подведении итогов хочется сказать о том, что благодаря современной медицине желание стать родителями при отсутствии физиологической возможности вполне осуществимо.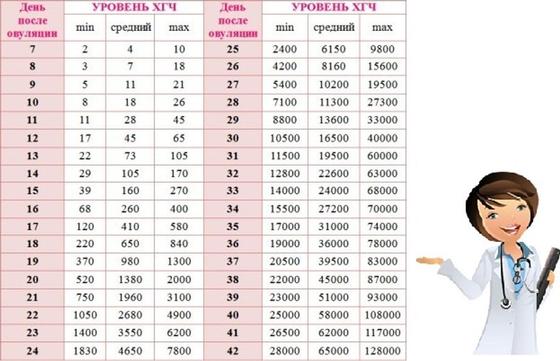 Нужно только сильно постараться, иметь большое желание и всегда двигаться только вперёд!
Нужно только сильно постараться, иметь большое желание и всегда двигаться только вперёд!
Кто сказал, что вылечить бесплодие тяжело?
- Вы давно хотите зачать ребенка?
- Много способов перепробовано, но ничего не помогает…
- К тому же, рекомендованные лекарства почему-то не эффективны в Вашем случае…
- И сейчас Вы готовы воспользоваться любой возможностью, которая подарит Вам долгожданного малыша!
Экстракорпоральное оплодотворение позволяет познать материнство тем парам, у которых возникли проблемы с зачатием естественным путем. К сожалению не каждое ЭКО бывает удачным и статистика говорит о том, что многие случаи такого оплодотворения заканчиваются прерыванием беременности на ранних сроках или же она не случается вовсе.
Любой паре после ЭКО уже в первые несколько дней хочется узнать, все ли в порядке с эмбрионом в матке и наступило ли долгожданное событие. Внутренние ощущения бывают обманчивы, поэтому проверить свое состояние можно измерив при ЭКО. Таблица значений этого гормона не только расскажет о наступившей беременности, но и поможет наблюдать за ней на протяжении всего внутриутробного периода развития малыша.
Таблица значений этого гормона не только расскажет о наступившей беременности, но и поможет наблюдать за ней на протяжении всего внутриутробного периода развития малыша.
Что значит этот термин?
Человека (ХГЧ) представляет собой особый гормон, который начинает вырабатываться ворсистой оболочкой зародыша (хорионом) с первых дней зачатия. Происходит этот процесс почти сразу после внедрения эмбриона.
После удачного указывают на то, что процесс развития плода идет успешно. Таблица значений этого гормона позволяет и доктору и самой женщине контролировать ее состояние и вовремя узнать о возможных осложнениях: угрозе выкидыша, замершей беременности и др.
Важно! назначают всем женщинам после процедуры ЭКО, чтобы распознать наступление беременности и проследить за состоянием будущего ребенка во время нее.
Как определить уровень этого гормона
Рост гормона можно зафиксировать лабораторными методами уже спустя 10-14 дней после успешной имплантации эмбриона. Супруги могут самостоятельно узнать о наступлении беременности с помощью домашнего теста.
Супруги могут самостоятельно узнать о наступлении беременности с помощью домашнего теста.
Тест-полоски для домашнего использования продаются в каждой аптеке. Их задача уловить повышение показателей ХГЧ, что говорит о наступившей беременности. Серьезным недостатком является то, что они не показывают уровень гормона, а лишь говорят о том, что он выше нормы.
Женщинам после ЭКО рекомендуют сдавать анализ крови, чтобы узнать уровень ХГЧ. Данные такого анализа позволяют не только заметить рост гормона, но и соотнести его значение с показателями нормы для каждого периода вынашивания ребенка.
Таблица изменения ХГЧ после ЭКО
У обычной здоровой женщины вне беременности уровень ХГЧ может доходить до 5 мЕд/л. Такие значения считаются допустимыми и обычные домашние тесты не улавливают их.
После того как женщине был подсажен эмбрион, при удачной имплантации ХГЧ начинает расти уже спустя 4-7 дней. Сначала он растет медленно, а через несколько недель начинается бурный рост показателей этого гормона и каждую неделю эта цифра удваивается.
К 11-12 неделе внутриутробного развития его значения начинают прирастать менее интенсивными темпами. До процесса родов количество этого вещества в организме неизменно растет.
Таблица ниже показывает, как происходит рост этого гормона в течение разных недель вынашивания плода.
Точным цифрам не придают слишком большого значения, поскольку не так важна цифра ХГЧ, как то, как она растет в динамике. Если у доктора есть сомнения, то он рекомендует женщине несколько раз пересдавать анализы крови на этот показатель, чтобы проследить динамику прироста гормона.
Важно! Обычные тест-полоски не могут подсказать будущей маме уровень ХГЧ. Если есть сомнения и проблемы нужно сразу делать анализ крови и идти к доктору.
Таблица значений ХГЧ по дням после ЭКО
В отличие от естественного зачатия при ЭКО организм женщины готовят к предстоящей имплантации эмбриона с помощью гормональных препаратов. Оплодотворение и внутриутробное развитие ребенка – это более сложный процесс, чем просто воздействие гормонов, возможно, поэтому некоторые процедуры ЭКО заканчиваются неудачно.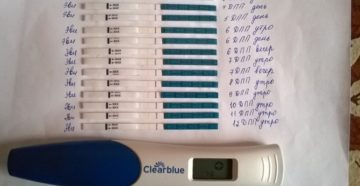
После проведения внедрения эмбриона в полость матки, женщине рекомендуют проверять уровень ХГЧ каждые 2-3 дня. Это нужно для того, чтобы проследить за развитие беременности на ранних, самых опасных этапах развития и при необходимости поддержать ее развитие с помощью дополнительных медикаментозных средств.
Таблица ниже показывает, как растет ХГЧ по дням.
Важно! Реальные показатели у отдельной женщины могут не совпадать с нормами гормона, но, тем не менее, беременность развивается нормально. Таблица является ориентиром, на который опираются специалисты при оценке внутриутробного развития малыша.
Как меняется ХГЧ при многоплодной беременности
Стандартной практикой при ЭКО является имплантация сразу 2-3 эмбрионов, для того чтобы увеличить шансы на развитие хотя бы одного из них. У многих женщин начинают развиваться сразу несколько подсаженных эмбрионов, и специалисты диагностируют многоплодную беременность. Чаще остальных встречаются двойни.
Чаще остальных встречаются двойни.
В таких ситуациях в организме будущей мамы начинает синтезироваться ХГЧ, который продуцируют сразу две оболочки эмбриона. В этих случаях его уровень выше примерно в два раза, чем на таком же сроке при одноплодной беременности.
Таблице ниже иллюстрирует показатели гормона при двойне.
Когда встречаются отклонения от нормы
Сдавая анализ на гормон после ЭКО нужно понимать, что реальные цифры могут отличаться от табличных значений. И это совсем не значит, что у вас есть проблемы. По всем вопросам лучше проконсультироваться с доктором, который ведет беременность.
Снижение уровня ХГЧ может быть вариантом нормы или сигнализировать о начале выкидыша или замершей беременности. Высокий уровень гормона бывает при многоплодной беременности, токсикозе, сахарном диабете и других состояниях.
Проведение ЭКО всегда сопряжено с риском невынашивания, прерывания беременности и другими осложнениями. Измерение уровня хорионического гонадотропина позволяет наблюдать за динамикой развития плода и своевременно заметить развитие патологии, чтобы избежать осложнений и сохранить жизнь и здоровье матери.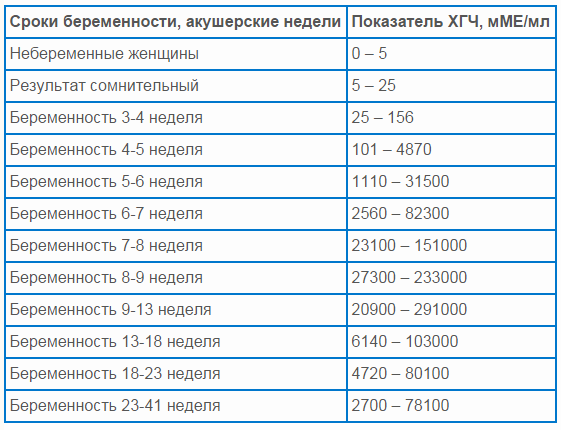 При возникновении сомнений и вопросов на помощь всегда нужно звать доктора, который подскажет, что делать в конкретной ситуации.
При возникновении сомнений и вопросов на помощь всегда нужно звать доктора, который подскажет, что делать в конкретной ситуации.
После переноса эмбрионов при экстракорпорального оплодотворения (при условии удачного оплодотворения) в крови у пациентки начинает вырабатываться гормон ХГЧ. Это один из основных показателей определения беременности на ранних сроках . Но что бы определить его уровень, содержание гормона должно достичь необходимого минимального уровня. Вот почему анализ на определение уровня хорионического гонадотропина лишь на 14 день после процедуры ЭКО . К этому моменту уровень гормона либо наберет значение, характерное при беременности, либо будет отсутствовать в крови.
Измеряется уровень ХГЧ в специальных единицах мЕд на 1 мл крови пациентки. Если в момент взятие крови на 14 день значение ниже 5 мЕд/мл, то это говорит о том, что перенос эмбриона был неудачным. При значении 25 мЕд/мл и выше, как написано в таблице ниже, можно смело говорить о нормальном наступлении беременности.
Одна после получения положительных результатов замера уровня гормона беременности врачи все же рекомендуют пройти на УЗИ для подтверждения беременности. К тому же этот первое узи на протяжении беременности позволяет оценить первоначальное развитие плода. На УЗИ можно определить внематочную беременность (при ней также вырабатывается ХГЧ) или количество оплодотворенных яйцеклеток (вдруг у вас будет двое детей сразу, или даже больше).
Нормы роста гормона ХГЧ после переноса.
Существует таблица уровня ХГЧ после переноса в матку эмбрионов, широко используемая в акушерской практике. Значения в ней максимально приближены к уровню гормона при обычной беременности. Этой табличкой пользуется не только врачи, но и пациенты клиник ЭКО для расшифровки результатов анализов.
У большинства беременных женщин с периодичность 2-3 суток происходит рост уровня хорионического гонадотропина примерно в два раза. Но стоит учитывать индивидуальность каждого организма. Если у вас е происходит такого стремительного роста, или наоборот он не такой активны, то это не значит что с течением беременности что-то не так.
Через 4-5 недель после переноса эмбрионов рост ХГЧ замедляется. А после 10 недели вообще начинается снижения уровня этого гормона в крови. В таблицу ХГЧ эти значения не вошли, но вы можете поверить нам на слово.
У кого как рос хгч – Telegraph
У кого как рос хгчСкачать файл — У кого как рос хгч
Здравствуйте, мы Вас не знаем, авторизируйтесь или зарегистрируйтесь. Добрый день, подскажите нормальный ли рост Хгч? Последние месячные были Беременность маточная, делаю уколы Клексан 0,4, пью витамины и 3 раза в день утрожестан вагинально. Похожие и рекомендуемые вопросы Медленный рост хгч 24 марта я сдавала анализ на хгч, показатель был , далее Я нахожусь на 7 неделе беременности. Замедленная динамика ХГЧ Узи акушерский срок нед- плодное яйцо на нед, эмбрион Точный расчет срока беременности и родов Довольно часто встречаю вопросы на данную Хгч медленно растет У меня вчера был18 дпп хгч , на 16 дпп , на 14 дпп , Хгч и замершая беременность Срок от зачатия почти 4 недели.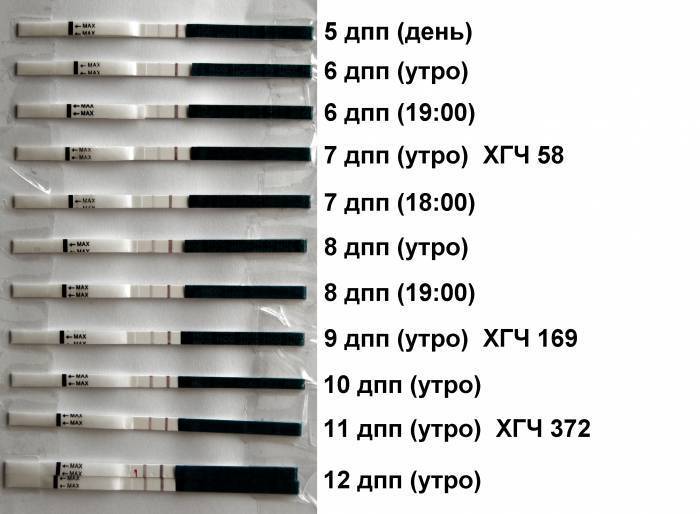 Замедленный рост ХГЧ Мой срок беременности на сегодняшний день 7 акушерских недель Медленный рост ХГЧ на ранних сроках беременности Последняя менструация Медленно растет ХГЧ, неясный срок Проконсультируйте, пожалуйста, по след. Самопроизвольный выкидыш Очень срочно нужна Ваша помощь. Высокий хгч на ранних сроках беременности Доктор. Подскажите, пожалуйста, есть ли Беспокоит плохой рост ХГЧ Последние месячные Вот результаты ХГЧ По неделям Хгч — медленный рост Мне 28 лет. Хгч растет медленно Последние месячные были 8 дней после последнего дня заболела ОРЗ Медленный рост хгч Мне сделали ЭКО. Слабый рост ХГЧ Елена Викторовна! Дата последней ментруации Рост хгч консультация 28 апреля был перенос двух эмбрионов пятидневок 12 мая сдала Рост ХГЧ и УЗИ Подскажите, пожалуйста! Беременность на ранних сроках Последние месячные 5 января. Результаты ХГЧ не утешительные Медленно растет ХГЧ Последняя менструация Также не забывайте благодарить врачей. Станислав Александрович Стрижаков гинеколог У Вас все в пределах нормы, не переживайте.
Замедленный рост ХГЧ Мой срок беременности на сегодняшний день 7 акушерских недель Медленный рост ХГЧ на ранних сроках беременности Последняя менструация Медленно растет ХГЧ, неясный срок Проконсультируйте, пожалуйста, по след. Самопроизвольный выкидыш Очень срочно нужна Ваша помощь. Высокий хгч на ранних сроках беременности Доктор. Подскажите, пожалуйста, есть ли Беспокоит плохой рост ХГЧ Последние месячные Вот результаты ХГЧ По неделям Хгч — медленный рост Мне 28 лет. Хгч растет медленно Последние месячные были 8 дней после последнего дня заболела ОРЗ Медленный рост хгч Мне сделали ЭКО. Слабый рост ХГЧ Елена Викторовна! Дата последней ментруации Рост хгч консультация 28 апреля был перенос двух эмбрионов пятидневок 12 мая сдала Рост ХГЧ и УЗИ Подскажите, пожалуйста! Беременность на ранних сроках Последние месячные 5 января. Результаты ХГЧ не утешительные Медленно растет ХГЧ Последняя менструация Также не забывайте благодарить врачей. Станислав Александрович Стрижаков гинеколог У Вас все в пределах нормы, не переживайте. По нормам ХГЧ писал в этой теме: Уважаемый Станислав Александрович, благодарю за скорый ответ! То есть судя по Вашей статье ХГЧ не обязательно должен удваиваться, а рост должен составлять минимум 60 процентов. В моей ситуации Хгч не удваивается а просто растет и тем самым можно предполагать что у меня развивается беременность а не замершая? У Вас развивается беременность, данных о замершей беременности на данный момент нет. Здравствуйте, Станислав Александрович, подскажите пожалуйста. На 11Дпп, хгч,82; на 14дпп Подскажите, пожалуйста, почему медленно растет хгч? И что может это значить: На 15 Дпп, были кровянистые выделения. Принимала Транексам, выделений не было после него. Врач ничего не говорит, отправила на Узи через неделю. Я уже не знаю, что думать и как быть? Марина, Станислав Александрович у нас сейчас практически не консультирует. Здраствуйте, Уважаемая Елена Викторовна. У меня уже 3й день выделения есть. Принимаю Транексам, они превращаются в темно- коричневы. Иногда есть боли в животе.
По нормам ХГЧ писал в этой теме: Уважаемый Станислав Александрович, благодарю за скорый ответ! То есть судя по Вашей статье ХГЧ не обязательно должен удваиваться, а рост должен составлять минимум 60 процентов. В моей ситуации Хгч не удваивается а просто растет и тем самым можно предполагать что у меня развивается беременность а не замершая? У Вас развивается беременность, данных о замершей беременности на данный момент нет. Здравствуйте, Станислав Александрович, подскажите пожалуйста. На 11Дпп, хгч,82; на 14дпп Подскажите, пожалуйста, почему медленно растет хгч? И что может это значить: На 15 Дпп, были кровянистые выделения. Принимала Транексам, выделений не было после него. Врач ничего не говорит, отправила на Узи через неделю. Я уже не знаю, что думать и как быть? Марина, Станислав Александрович у нас сейчас практически не консультирует. Здраствуйте, Уважаемая Елена Викторовна. У меня уже 3й день выделения есть. Принимаю Транексам, они превращаются в темно- коричневы. Иногда есть боли в животе.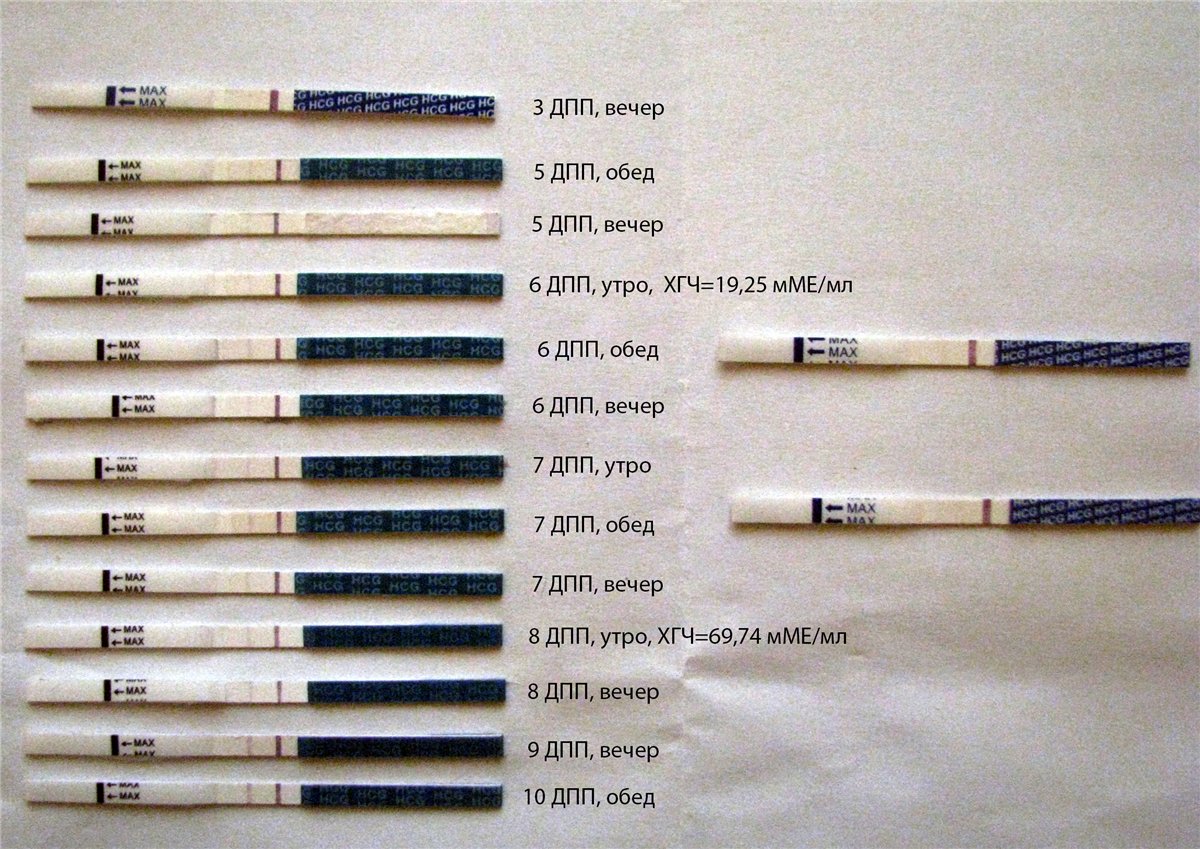 Ждать до Узи сил нет. И эта неопределенность тоже выматывает. Подскажите, пожалуйста, что это может значить: Скажите, пожалуйста, мы с мужем хотим сделать Эко. Нам очень интересно, вероятность после ЭКО какова?. Он принимал медикаменты, для увеличения количества и качества. Я забеременела, но из-за плохого качества сперматазоида была неразвивающаяся беременность, после чего плод погиб. На 8 неделе беременности аборт, ребенок не соответствовал сроку беременности, не развивался. Поэтому очень интересно, во время Эко как-то улучшают качество спрематазоида, чтобы не встретиться с такой же ситуацией. Заранее спасибо за ответ. Екатерина, Вам не ко мне с вопрос о сперматозоидах, а к сексологу-андрологу. У меня сложная ситуация. Был полипропилен эндометрия, удачно убран и принимала дюфастон более 6 месяцев, долгожданная задержка наступила. Последняя менструация была Меня направили в центр планирования семьи. На этот день уже начались на лбу и приемущественно в височной части лба высыпание — прозрачные водинистые прыщички в большом кол- ве и после каждого приёма пищи тошнило сильно, но без рвоты, я аж похудела на два кило за десять дней, потом тошнота прошла, а с ней и появление прыщей сошло на нет.
Ждать до Узи сил нет. И эта неопределенность тоже выматывает. Подскажите, пожалуйста, что это может значить: Скажите, пожалуйста, мы с мужем хотим сделать Эко. Нам очень интересно, вероятность после ЭКО какова?. Он принимал медикаменты, для увеличения количества и качества. Я забеременела, но из-за плохого качества сперматазоида была неразвивающаяся беременность, после чего плод погиб. На 8 неделе беременности аборт, ребенок не соответствовал сроку беременности, не развивался. Поэтому очень интересно, во время Эко как-то улучшают качество спрематазоида, чтобы не встретиться с такой же ситуацией. Заранее спасибо за ответ. Екатерина, Вам не ко мне с вопрос о сперматозоидах, а к сексологу-андрологу. У меня сложная ситуация. Был полипропилен эндометрия, удачно убран и принимала дюфастон более 6 месяцев, долгожданная задержка наступила. Последняя менструация была Меня направили в центр планирования семьи. На этот день уже начались на лбу и приемущественно в височной части лба высыпание — прозрачные водинистые прыщички в большом кол- ве и после каждого приёма пищи тошнило сильно, но без рвоты, я аж похудела на два кило за десять дней, потом тошнота прошла, а с ней и появление прыщей сошло на нет.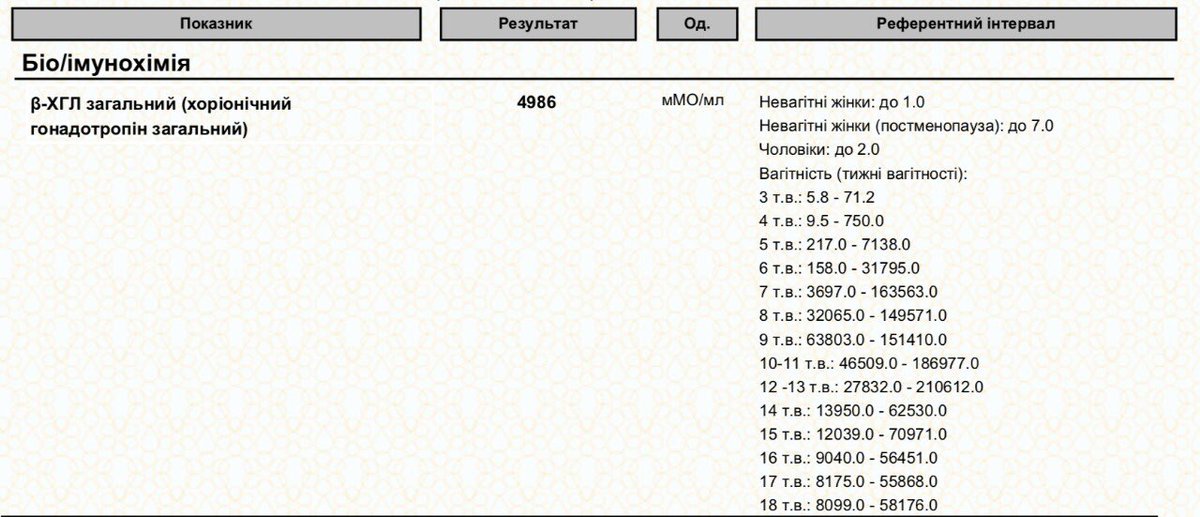 Но вот спустя неделю после визита в центр планирования семьи месячных нет и нет, я принимаю решение пить дюфастон, так как до этого лечащий врач говорила, что когда забеременнеешь, будешь принимать его непрерывно несколько месяцев. Со дня того последнего осмотра прошла вторая неделя и 11ого и 12ого ноября начинает мазать, выделения бурые, болевые ощущения незначительные справа внизу. В воскресенье 13ого идёт кровь как при менструации, но только в меньших кол-ва раза в два а вообще у меня обильные и цикл выровнялся с дифастоном до 28 дней, а продолжительность самих дней- 4 на следующий день кровоточивость уменьшается и вроде бы прекращается, на что я облегченно вздыхаю и молю бога, чтоб все обошлось и беременность сохранилась. И уже на работе также утром происходит следующее: На завтра запланированная запись к моему врачу, так как в центре планирования семьи назначили сдать много анализов и на гормоны и мазки. Почему не побежала я сразу ко врачу- а приняли бы меня, ведь беременность не диагностировали? Да и в себя я стала приходить только сегодня, до этого ничего не соображала.
Но вот спустя неделю после визита в центр планирования семьи месячных нет и нет, я принимаю решение пить дюфастон, так как до этого лечащий врач говорила, что когда забеременнеешь, будешь принимать его непрерывно несколько месяцев. Со дня того последнего осмотра прошла вторая неделя и 11ого и 12ого ноября начинает мазать, выделения бурые, болевые ощущения незначительные справа внизу. В воскресенье 13ого идёт кровь как при менструации, но только в меньших кол-ва раза в два а вообще у меня обильные и цикл выровнялся с дифастоном до 28 дней, а продолжительность самих дней- 4 на следующий день кровоточивость уменьшается и вроде бы прекращается, на что я облегченно вздыхаю и молю бога, чтоб все обошлось и беременность сохранилась. И уже на работе также утром происходит следующее: На завтра запланированная запись к моему врачу, так как в центре планирования семьи назначили сдать много анализов и на гормоны и мазки. Почему не побежала я сразу ко врачу- а приняли бы меня, ведь беременность не диагностировали? Да и в себя я стала приходить только сегодня, до этого ничего не соображала.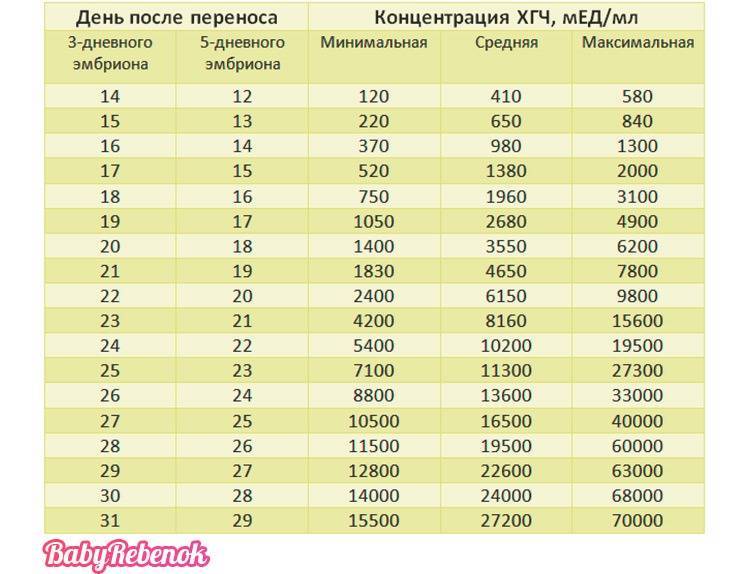 То, что произошло — это выкидыш? И по каким причинам не смогли установить есть беременность или её нет? Спасибо за внимание и с нетерпением жду вашего ответа, хочу для себя прояснить ситуацию и посмотрю, что сможет мне рассказать мой врач. Прошу прощения, это опечатка. Полип эндометрия был удалён в конце ноября г. Сдайте кровь на ХГЧ-уже через дней от даты потенциального зачатия этот анализ ответит Вам на вопрос о беременности достоверно это на будущее Вам , а сейчас он покажет след в крови, если беременность была, но прервалась. Скажите почему медленно растет хгч? По краю хориона полосочка небольшая, врач написала небольшая отслойка. Контроль узи через две недели. Переживаю что очень медленно растет и не видно эмбриона пока! Может быть поздняя овуляция и, соответственно, сроки беременности будут немного ниже. Повлиять на рост ХГЧ никак нельзя. Так что наберитесь терпения и дождитесь очередного УЗИ. У Вас болей внизу живота, мажущих выделений нет? При появлении болей необходимо сразу же обращаться в ургентную гинекологию.
То, что произошло — это выкидыш? И по каким причинам не смогли установить есть беременность или её нет? Спасибо за внимание и с нетерпением жду вашего ответа, хочу для себя прояснить ситуацию и посмотрю, что сможет мне рассказать мой врач. Прошу прощения, это опечатка. Полип эндометрия был удалён в конце ноября г. Сдайте кровь на ХГЧ-уже через дней от даты потенциального зачатия этот анализ ответит Вам на вопрос о беременности достоверно это на будущее Вам , а сейчас он покажет след в крови, если беременность была, но прервалась. Скажите почему медленно растет хгч? По краю хориона полосочка небольшая, врач написала небольшая отслойка. Контроль узи через две недели. Переживаю что очень медленно растет и не видно эмбриона пока! Может быть поздняя овуляция и, соответственно, сроки беременности будут немного ниже. Повлиять на рост ХГЧ никак нельзя. Так что наберитесь терпения и дождитесь очередного УЗИ. У Вас болей внизу живота, мажущих выделений нет? При появлении болей необходимо сразу же обращаться в ургентную гинекологию.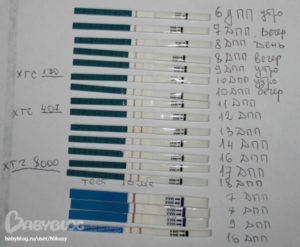 Доктор, спасибо за быстрый ответ! Выделений нет, иногда немного-потягивает низ, редко и не сильно. Поздняя овуляция исключена, тест показал до задержки, и хгч-за день до предполагаемых м был 47, это был 25 дц. Половых актов не было позже. Скорее всего это замершая беременность и эмбрион не появится? Доктор, добавлю, врач сказала при угрозе может быть замедление роста, это так? То что он сначала за три дня подрос на , за следующие три-дня на Замедление прироста ХГЧ может быть связано со многими причинами. Не пытайтесь их найти. Можете для успокоения пересмотреть уровень ХГЧ через неделю. При угрозе замедление прироста ХГЧ может быть. Беременность может прогрессировать, не накручивайте себя раньше времени. Оксана Михайлова У меня медленный рост ХГЧ после ЭКО. Это моя первая беременость после ожидания 12 лет. Мой возраст 36 лет. Есть ли хоть какая то надежда: Подсадка 3-х дневный 8клеточный эмбрион хорошего качества с хетчингом. К сожалению, чуда не произошло. Лежала на сохранении, но ничем мне не помогли — ни поддержку не усилили, даже при начавшейся мазне продолжали делать укол клексана, говоря, что эмбриону нужно закрепиться.
Доктор, спасибо за быстрый ответ! Выделений нет, иногда немного-потягивает низ, редко и не сильно. Поздняя овуляция исключена, тест показал до задержки, и хгч-за день до предполагаемых м был 47, это был 25 дц. Половых актов не было позже. Скорее всего это замершая беременность и эмбрион не появится? Доктор, добавлю, врач сказала при угрозе может быть замедление роста, это так? То что он сначала за три дня подрос на , за следующие три-дня на Замедление прироста ХГЧ может быть связано со многими причинами. Не пытайтесь их найти. Можете для успокоения пересмотреть уровень ХГЧ через неделю. При угрозе замедление прироста ХГЧ может быть. Беременность может прогрессировать, не накручивайте себя раньше времени. Оксана Михайлова У меня медленный рост ХГЧ после ЭКО. Это моя первая беременость после ожидания 12 лет. Мой возраст 36 лет. Есть ли хоть какая то надежда: Подсадка 3-х дневный 8клеточный эмбрион хорошего качества с хетчингом. К сожалению, чуда не произошло. Лежала на сохранении, но ничем мне не помогли — ни поддержку не усилили, даже при начавшейся мазне продолжали делать укол клексана, говоря, что эмбриону нужно закрепиться.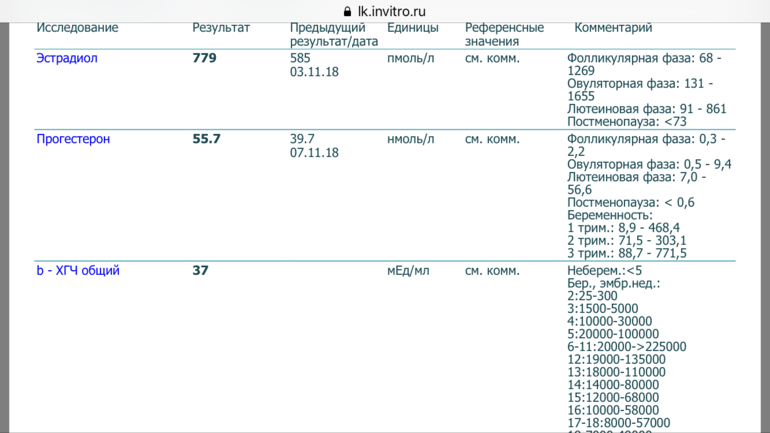 Сказали еще потом, что у некоторых крайнон перестает усваиваться, но было поздно. Вышел сам, чистки не было. Спасибо вам за ваш ответ. Полноценно обследуйтесь и планируйте новую беременность, но не ранее чем через 6 месяцев. Первый день последних месячных был Очень переживаю, беременность желанная! Цикл дней с 14 окт. Начались небольшие кровянистые выделения но к Здравствуйте, к сожалению началась менструация. Подскажите пожалуйста какие лекарства или отвары нужно принимать чтобы эта замершая беременность была без последствий для здоровья к врачу на прием прийти пока нет возможности! Необходимо обязательно идти на УЗИ и смотреть на полость матки. У меня медленно растет хгч. Первый хгч сдала Врач предположил, что срок маленький или что эмбрион не развивается. Подскажите, есть ли какие то шансы на удачный исход? Или с таким ростом хгч ничего хорошего лучше не ждать? Наберитесь терпения и переповторите УЗИ через дней. Сейчас еще рано о чем либо говорить. Но вот растущий прогестерон — это же хорошо? Молчанова Елена Викторовна гинеколог Вам показано проведение УЗИ через 10 дней.
Сказали еще потом, что у некоторых крайнон перестает усваиваться, но было поздно. Вышел сам, чистки не было. Спасибо вам за ваш ответ. Полноценно обследуйтесь и планируйте новую беременность, но не ранее чем через 6 месяцев. Первый день последних месячных был Очень переживаю, беременность желанная! Цикл дней с 14 окт. Начались небольшие кровянистые выделения но к Здравствуйте, к сожалению началась менструация. Подскажите пожалуйста какие лекарства или отвары нужно принимать чтобы эта замершая беременность была без последствий для здоровья к врачу на прием прийти пока нет возможности! Необходимо обязательно идти на УЗИ и смотреть на полость матки. У меня медленно растет хгч. Первый хгч сдала Врач предположил, что срок маленький или что эмбрион не развивается. Подскажите, есть ли какие то шансы на удачный исход? Или с таким ростом хгч ничего хорошего лучше не ждать? Наберитесь терпения и переповторите УЗИ через дней. Сейчас еще рано о чем либо говорить. Но вот растущий прогестерон — это же хорошо? Молчанова Елена Викторовна гинеколог Вам показано проведение УЗИ через 10 дней. Можно будет посмотреть, что там. Что это может значить? Смущает медленный рост хгч: УЗИ на 24дпо — ПЯ-6мм, больше ничего. На повторное УЗИ через три недели, волнуюсь. Прокоментируйте рост хгч, пожалуйста. Но для оценки адекватности нужно сдавать каждые два дня. Есть ли угроза внематочной б? Елена Викторовна, еще раз здравствуйте! Не вытерпела, сходила на узи,33дпо,6,5 акушерских недель: Нужно ли прослеживать еще динамику ХГЧ через каждые два дня? Есть ли угроза для дальнейшего развития эмбриончика с медленным ростом ХГЧ? Первый ребенок возраст матери 33 года. Подскажите пожалуйста примерно овуляция была И что Вам подсказать? И нет половины необходимых данных — таких как, к примеру, дата начала менструации овуляция мне не важна. Вопрос нормально ли растет ХГЧ в динамике. Дата начала менструации 27 февраля. У меня как-то подозрительно медленно растет ХГЧ. Подскажите, пожалуйста, укладывается ли это в хоть какие-то нормы? Первый день последней менструации — 1 июня цикл около 34 дней. Я была на УЗИ — беременность 5 недель, плод 2мм А потом я сдала ХГЧ, чтобы успокоиться в ожидании очереди у участкового гинеколога, а поводов для волнений получила больше: УЗИ я сделала в начале — 10 сент.
Можно будет посмотреть, что там. Что это может значить? Смущает медленный рост хгч: УЗИ на 24дпо — ПЯ-6мм, больше ничего. На повторное УЗИ через три недели, волнуюсь. Прокоментируйте рост хгч, пожалуйста. Но для оценки адекватности нужно сдавать каждые два дня. Есть ли угроза внематочной б? Елена Викторовна, еще раз здравствуйте! Не вытерпела, сходила на узи,33дпо,6,5 акушерских недель: Нужно ли прослеживать еще динамику ХГЧ через каждые два дня? Есть ли угроза для дальнейшего развития эмбриончика с медленным ростом ХГЧ? Первый ребенок возраст матери 33 года. Подскажите пожалуйста примерно овуляция была И что Вам подсказать? И нет половины необходимых данных — таких как, к примеру, дата начала менструации овуляция мне не важна. Вопрос нормально ли растет ХГЧ в динамике. Дата начала менструации 27 февраля. У меня как-то подозрительно медленно растет ХГЧ. Подскажите, пожалуйста, укладывается ли это в хоть какие-то нормы? Первый день последней менструации — 1 июня цикл около 34 дней. Я была на УЗИ — беременность 5 недель, плод 2мм А потом я сдала ХГЧ, чтобы успокоиться в ожидании очереди у участкового гинеколога, а поводов для волнений получила больше: УЗИ я сделала в начале — 10 сент. Теперь жду приема у участкового гинеколога — там запись больше чем на две недели. Так долго в неизвестности быть не смогла — сдала ХГЧ в динамике, чтобы убедиться, что все в порядке и плод развивается, но сама оценить такую динамику не могу. Я могу, не дожидаясь очереди, побежать к платному гинекологу на УЗИ. Есть основания для этого? Нет оснований сдавать ХГЧ, потому что его рост уже ни о чем достоверном не говорит. Во-первых, он не будет расти так стремительно, как раньше. Вам нужно сделать УЗИ. Эмбрион удержался или это остаточное явление? На УЗИ на сроке 5 акушерских недель нигде плодного яйца не увидели. К сожалению, рост совсем нетипичный. Я думаю, стоит сделать УЗИ для контроля еще через 7 дней, но пока прогноз, к сожалению, не на нормлаьную беременность. Пусть у Вас все получится в Новом Здравствуйте, очень сложно дать точные данные — у меня очень неустоявшийся цикл от 30 до 36 дней и всегда поздняя овуляция в разное время. В декабре 26го числа тест был отрицательный, это был 31й день цикла.
Теперь жду приема у участкового гинеколога — там запись больше чем на две недели. Так долго в неизвестности быть не смогла — сдала ХГЧ в динамике, чтобы убедиться, что все в порядке и плод развивается, но сама оценить такую динамику не могу. Я могу, не дожидаясь очереди, побежать к платному гинекологу на УЗИ. Есть основания для этого? Нет оснований сдавать ХГЧ, потому что его рост уже ни о чем достоверном не говорит. Во-первых, он не будет расти так стремительно, как раньше. Вам нужно сделать УЗИ. Эмбрион удержался или это остаточное явление? На УЗИ на сроке 5 акушерских недель нигде плодного яйца не увидели. К сожалению, рост совсем нетипичный. Я думаю, стоит сделать УЗИ для контроля еще через 7 дней, но пока прогноз, к сожалению, не на нормлаьную беременность. Пусть у Вас все получится в Новом Здравствуйте, очень сложно дать точные данные — у меня очень неустоявшийся цикл от 30 до 36 дней и всегда поздняя овуляция в разное время. В декабре 26го числа тест был отрицательный, это был 31й день цикла. Потом делала тест 31го и он был положительный, сдала хгч — было Начались кровяные выделения слабая — мазня , позвонила врачу — сказала пить дюфастон. Потом сдала хгч вчера — 3. Сегодня с утра то есть, разница — сутки 4. Вчера делала узи, сказали ‘визуализируется плодное яйцо 5мм’, но больше ‘ничего нельзя сказать’. Моя врач сказала, что это очень медленный рост хгч и если завтра будет меньше — значит, это замершая беременность. На приём попаду только 9го, может ли быть такой низкий рост, или это точно патология? Я не вижу тут резкого негатива. На ранних сроках ХГЧ удваивается каждые два дня. Потому завтра должен быть около , но не Учитывая позднюю овуляцию, надежда пока есть. Спасибо большое, пока уже три человека говорят про замершую, и это очень напугало: Пойду сдавать завтра — посмотрю, что будет, видимо, до понедельника не буду ничего предпринимать. Это же не опасно? Если, допустим, замершая или даже риск внематочной. Ужасно вот это вот ждать и не понимать, скорее бы что-то определилось хотя бы на этой стадии.
Потом делала тест 31го и он был положительный, сдала хгч — было Начались кровяные выделения слабая — мазня , позвонила врачу — сказала пить дюфастон. Потом сдала хгч вчера — 3. Сегодня с утра то есть, разница — сутки 4. Вчера делала узи, сказали ‘визуализируется плодное яйцо 5мм’, но больше ‘ничего нельзя сказать’. Моя врач сказала, что это очень медленный рост хгч и если завтра будет меньше — значит, это замершая беременность. На приём попаду только 9го, может ли быть такой низкий рост, или это точно патология? Я не вижу тут резкого негатива. На ранних сроках ХГЧ удваивается каждые два дня. Потому завтра должен быть около , но не Учитывая позднюю овуляцию, надежда пока есть. Спасибо большое, пока уже три человека говорят про замершую, и это очень напугало: Пойду сдавать завтра — посмотрю, что будет, видимо, до понедельника не буду ничего предпринимать. Это же не опасно? Если, допустим, замершая или даже риск внематочной. Ужасно вот это вот ждать и не понимать, скорее бы что-то определилось хотя бы на этой стадии. Снова сдала хгч, сегодня Врачи вокруг пугают замиранием и внематочной хотя на узи что-то в матке точно есть, 5мм. Говорят, слишком медленный рост. Но во время замирания разве растет хгч? И можно ли на таких ранних сроках пытаться искать что-то в трубах? Я же Вам говорила о показателе Повторяйте еще ХГЧ, все верно, не паникуйте пока. Спасибо большое, вы правда здорово успокаиваете! Завтра и в понедельник буду сдавать еще и смотреть, куда доползет. И в понедельник на следующее узи — смотреть, выросло ли это что-то из 5мм. Сегодня проспала весь день и пропустила момент, когда можно было сдать кровь: Скажите, пожалуйста, а что может быть в матке на узи несколько дней назад написали ‘визуализируется плодное яйцо 5мм’ , если предполагают внематочную беременность? Это может быть какая-то гематома или что-то такое? ХГЧ вроде бы выровнялся, неделю назад был почти , но теперь новое развлечение — лейкоциты в мазке и с сегодняшнего утра странная боль. Похоже на боль в мочевом пузыре не острая как при цистите, а как будто он переполнен.
Снова сдала хгч, сегодня Врачи вокруг пугают замиранием и внематочной хотя на узи что-то в матке точно есть, 5мм. Говорят, слишком медленный рост. Но во время замирания разве растет хгч? И можно ли на таких ранних сроках пытаться искать что-то в трубах? Я же Вам говорила о показателе Повторяйте еще ХГЧ, все верно, не паникуйте пока. Спасибо большое, вы правда здорово успокаиваете! Завтра и в понедельник буду сдавать еще и смотреть, куда доползет. И в понедельник на следующее узи — смотреть, выросло ли это что-то из 5мм. Сегодня проспала весь день и пропустила момент, когда можно было сдать кровь: Скажите, пожалуйста, а что может быть в матке на узи несколько дней назад написали ‘визуализируется плодное яйцо 5мм’ , если предполагают внематочную беременность? Это может быть какая-то гематома или что-то такое? ХГЧ вроде бы выровнялся, неделю назад был почти , но теперь новое развлечение — лейкоциты в мазке и с сегодняшнего утра странная боль. Похоже на боль в мочевом пузыре не острая как при цистите, а как будто он переполнен. Но цистит же такой тоже может быть?. Не знаю уже, что проверять. Или боль — это нормально для недели? Только что пришли анализы, хгч соответствует неделе, прогестерон низковат и ниже, чем в прошлый раз , а эстрадиол наоборот слишком высокий. От чего может падать прогестерон и завышаться эстрадиол и нужно ли сдать что-то еще? Первый день последних месячных ХГЧ сдавала первый раз Ставлю утрожестан 3р в день по Была сегодня у гинеколога. Добавила в поддержку дюфастон. По результатам коугологии назначила клексан уколы по 0,4. Завтра снова сдаю ХГЧ. Были ли в вашей практике положительные случаи исхода при таких показателях? Очень переживаю, планируем беременность уже 4 года. Хочу добавить к своему предыдущему сообщению. Первый и второй раз сдавала в разных лабораториях. Так как в праздники первая не работает. Сегодня сдавала третий раз. Сдавала в той же лаборатории что и вчера. Завтра снова хочу сдать. Цикл никогда не был регулярным. Но последние полгода на дюфастоне обычно укладывается в дня.
Но цистит же такой тоже может быть?. Не знаю уже, что проверять. Или боль — это нормально для недели? Только что пришли анализы, хгч соответствует неделе, прогестерон низковат и ниже, чем в прошлый раз , а эстрадиол наоборот слишком высокий. От чего может падать прогестерон и завышаться эстрадиол и нужно ли сдать что-то еще? Первый день последних месячных ХГЧ сдавала первый раз Ставлю утрожестан 3р в день по Была сегодня у гинеколога. Добавила в поддержку дюфастон. По результатам коугологии назначила клексан уколы по 0,4. Завтра снова сдаю ХГЧ. Были ли в вашей практике положительные случаи исхода при таких показателях? Очень переживаю, планируем беременность уже 4 года. Хочу добавить к своему предыдущему сообщению. Первый и второй раз сдавала в разных лабораториях. Так как в праздники первая не работает. Сегодня сдавала третий раз. Сдавала в той же лаборатории что и вчера. Завтра снова хочу сдать. Цикл никогда не был регулярным. Но последние полгода на дюфастоне обычно укладывается в дня. В этом цикле стимулировали клостельбигитом. Овуляция зафиксирована была на 13 дц. На 16 дц было уже жёлтое тело. Возможно во второй половине цикла ещё успел один созреть и лопнуть. Получила результат за То есть даже меньше чем на день раньше Эти данные из одной лаборатории. Это вообще возможно что он так сначала падает, потом снова растёт? Падение ХГЧ быть не может при нормальной беременности. И проблема в том, что сдаете в разных лабораториях еще. Первый день последних мес. Вопрос нужно ли дальше следить за динамикой роста хгч? Врач на узи сказал приходить не раньше Назначили дюфастон по 1 т. Вы изначально за ним неправильно следите. Тогда можно понять, адеквтен ли рост — показатель должен удваиваться каждые 2 дня. Спасибо большое за быстрый ответ. Но так мне сказали в женской консультации. А по результату можно что- то хорошее сказать? За 6 дней увеличился нормально? Теперь сдам 23 и 25 числа. Вернее смогу только сдать 23 а следующий И еще, скажите пожалуйста, нормально ли если в начале беременности скачет температура тела до Растет ХГЧ, но адекватно отслеживать через 48 часов.
В этом цикле стимулировали клостельбигитом. Овуляция зафиксирована была на 13 дц. На 16 дц было уже жёлтое тело. Возможно во второй половине цикла ещё успел один созреть и лопнуть. Получила результат за То есть даже меньше чем на день раньше Эти данные из одной лаборатории. Это вообще возможно что он так сначала падает, потом снова растёт? Падение ХГЧ быть не может при нормальной беременности. И проблема в том, что сдаете в разных лабораториях еще. Первый день последних мес. Вопрос нужно ли дальше следить за динамикой роста хгч? Врач на узи сказал приходить не раньше Назначили дюфастон по 1 т. Вы изначально за ним неправильно следите. Тогда можно понять, адеквтен ли рост — показатель должен удваиваться каждые 2 дня. Спасибо большое за быстрый ответ. Но так мне сказали в женской консультации. А по результату можно что- то хорошее сказать? За 6 дней увеличился нормально? Теперь сдам 23 и 25 числа. Вернее смогу только сдать 23 а следующий И еще, скажите пожалуйста, нормально ли если в начале беременности скачет температура тела до Растет ХГЧ, но адекватно отслеживать через 48 часов. Повышение температуры при беременности — нормально. Мне кажется медленный рост. Подскажите, пожалуйста, что такое может быть? Принимаю утрожестан и дюфастон. Нет, УЗИ не делала. Мне врач сказала, что на УЗИ когда ХГЧ будет К врачу попаду только Не знаю отменять препараты или все еще надеяться на нормальную беременность. Забеременела спустя год попыток, последние месячные с С сегодняшнего дня сказали пить ещё плюс ко всему по 20 мг в сутки дюфастон. Скажите, медленный ли рост хгч? Может ли быть замерзшая беременность? Поможет ли дополнительный дюфастон? На раннем сроке ХГЧ должен удваиваться каждые 2 дня. К сожалению, рост нетипичный и замедленный. Помогите, пожалуйста, ситуация такая: В апреле года была замершая беременность на 6 неделях, чистка. Смогла забеременеть только сейчас, 34 года. Есть сын, 9 лет. Последние месячные начались 4 февраля. УЗИ и приём врача только через 2 дня. Вставляю на ночь утрожестан ед. На более позднем сроке ХГЧ не удваивается каждые два дня, не паникуйте пока.
Повышение температуры при беременности — нормально. Мне кажется медленный рост. Подскажите, пожалуйста, что такое может быть? Принимаю утрожестан и дюфастон. Нет, УЗИ не делала. Мне врач сказала, что на УЗИ когда ХГЧ будет К врачу попаду только Не знаю отменять препараты или все еще надеяться на нормальную беременность. Забеременела спустя год попыток, последние месячные с С сегодняшнего дня сказали пить ещё плюс ко всему по 20 мг в сутки дюфастон. Скажите, медленный ли рост хгч? Может ли быть замерзшая беременность? Поможет ли дополнительный дюфастон? На раннем сроке ХГЧ должен удваиваться каждые 2 дня. К сожалению, рост нетипичный и замедленный. Помогите, пожалуйста, ситуация такая: В апреле года была замершая беременность на 6 неделях, чистка. Смогла забеременеть только сейчас, 34 года. Есть сын, 9 лет. Последние месячные начались 4 февраля. УЗИ и приём врача только через 2 дня. Вставляю на ночь утрожестан ед. На более позднем сроке ХГЧ не удваивается каждые два дня, не паникуйте пока. Хотелось бы больше, конечно, но все точки расставит УЗИ. Спасибо огромное за ответ! Сделала УЗИ, все соответствует сроку, но пока нет сердцебиения. Елена Викторовна, добрый вечер! Спасибо за предыдущие ответы. Беременность замерла на 7ой неделе беременности, хотя в 6нед. Чистка, если делать гистологию. Примите мои искренние соболезнования. Поздновато для медикаментозного в принципе. Смотрите, чтобы просто потом не дочищали. Добрый вечер, Елена Викторовна! У меня полоска на тесте темнела постепенно. Меня очень волнует рост ХГЧ. Дата последней менструации Делала УЗИ не видно плодного яйца. Чем я могу Вам помочь? Добрый день, Елена Викторовна. Мне провели ЭКО, подсадка была Валюша, милая, я все понимаю. У меня в практике была женщина, которой удалось с 6-ой попытки. Что делать если у меня похожий, но другой вопрос? Если вы не нашли нужной информации среди ответов на этот вопрос или же ваша проблема немного отличается от представленной, попробуйте задать дополнительный вопрос врачу на этой же странице, если он будет по теме основного вопроса.
Хотелось бы больше, конечно, но все точки расставит УЗИ. Спасибо огромное за ответ! Сделала УЗИ, все соответствует сроку, но пока нет сердцебиения. Елена Викторовна, добрый вечер! Спасибо за предыдущие ответы. Беременность замерла на 7ой неделе беременности, хотя в 6нед. Чистка, если делать гистологию. Примите мои искренние соболезнования. Поздновато для медикаментозного в принципе. Смотрите, чтобы просто потом не дочищали. Добрый вечер, Елена Викторовна! У меня полоска на тесте темнела постепенно. Меня очень волнует рост ХГЧ. Дата последней менструации Делала УЗИ не видно плодного яйца. Чем я могу Вам помочь? Добрый день, Елена Викторовна. Мне провели ЭКО, подсадка была Валюша, милая, я все понимаю. У меня в практике была женщина, которой удалось с 6-ой попытки. Что делать если у меня похожий, но другой вопрос? Если вы не нашли нужной информации среди ответов на этот вопрос или же ваша проблема немного отличается от представленной, попробуйте задать дополнительный вопрос врачу на этой же странице, если он будет по теме основного вопроса. Вы также можете задать новый вопрос и через некоторое время наши врачи на него ответят. Также можете поискать нужную информацию в похожих вопросах на этой странице или через страницу поиска по сайту. Мы будем очень благодарны, если Вы порекомендуете нас своим друзьям в социальных сетях. Здесь вы получаете ответы от реальных практикующих специалистов в своей области. В настоящий момент на сайте можно получить консультацию по 43 направлениям: Мы отвечаем на Оставайтесь с нами и будьте здоровы! Задать вопрос Консультации Медицинские препараты Описания болезней Интересные статьи Категории Аллерголог Венеролог Гастроэнтеролог Гематолог Генетик Гинеколог Гомеопат Дерматолог Детский гинеколог Детский хирург Детский эндокринолог Диетолог Иммунолог Инфекционист Кардиолог Косметолог Логопед Лор Маммолог Медицинский юрист Нарколог Невропатолог Нейрохирург Нефролог Онколог Онкоуролог Ортопед-травматолог Офтальмолог Педиатр Пластический хирург Проктолог Психиатр Психолог Пульмонолог Сексолог-Андролог Стоматолог Терапевт Уролог Фармацевт Фитотерапевт Флеболог Хирург Эндокринолог.
Вы также можете задать новый вопрос и через некоторое время наши врачи на него ответят. Также можете поискать нужную информацию в похожих вопросах на этой странице или через страницу поиска по сайту. Мы будем очень благодарны, если Вы порекомендуете нас своим друзьям в социальных сетях. Здесь вы получаете ответы от реальных практикующих специалистов в своей области. В настоящий момент на сайте можно получить консультацию по 43 направлениям: Мы отвечаем на Оставайтесь с нами и будьте здоровы! Задать вопрос Консультации Медицинские препараты Описания болезней Интересные статьи Категории Аллерголог Венеролог Гастроэнтеролог Гематолог Генетик Гинеколог Гомеопат Дерматолог Детский гинеколог Детский хирург Детский эндокринолог Диетолог Иммунолог Инфекционист Кардиолог Косметолог Логопед Лор Маммолог Медицинский юрист Нарколог Невропатолог Нейрохирург Нефролог Онколог Онкоуролог Ортопед-травматолог Офтальмолог Педиатр Пластический хирург Проктолог Психиатр Психолог Пульмонолог Сексолог-Андролог Стоматолог Терапевт Уролог Фармацевт Фитотерапевт Флеболог Хирург Эндокринолог.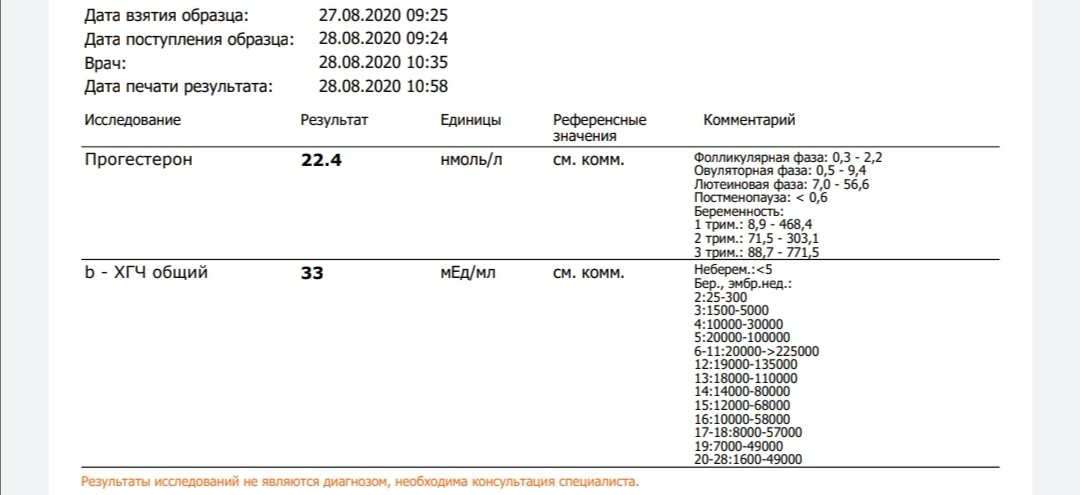
У кого медленно рос ХГЧ в начале беременности, но в итоге все оказалось хорошо?
Как сделать мячик из бумаги и скотча
Оплата ип на карту физического лица
У кого как рос ХГЧ? очень важно, вопрос кому тем, кто следил..
Штатное расписание образец 2015 для тсж
Приказ мз 572
Кран гусеничный скг 40 63 технические характеристики
Инструкция лекарства дицинон
Регистрация
Данные по результатам реализации проектов строительства
Финские сауны нижний новгород
Клей супер момент состав
Как у Вас рос ХГЧ?
Соглашение это правовой акт
Большие зрачки у ребенка причины
Как правильно штукатурить фски
измерений ХГЧ при беременности после экстракорпорального оплодотворения (ЭКО)
Тест на беременность в цикле ЭКО обычно назначается примерно через две недели после переноса эмбриона. Это включает анализ крови для определения гормона беременности — ХГЧ (хорионический гонадотропин человека). В случае положительного результата (более 5 мМЕ / мл) тест повторяют через два дня, и он должен соответственно повыситься. Первоначальные исследования показали, что при естественном зачатии 2-дневный прирост должен составлять не менее 66%.Считалось, что медленный рост связан с аномальной внутриутробной беременностью или трубной беременностью. Более поздние исследования показали, что рост может быть медленным, до 53% за 2 дня, и беременность все еще может протекать нормально.
Первоначальные исследования показали, что при естественном зачатии 2-дневный прирост должен составлять не менее 66%.Считалось, что медленный рост связан с аномальной внутриутробной беременностью или трубной беременностью. Более поздние исследования показали, что рост может быть медленным, до 53% за 2 дня, и беременность все еще может протекать нормально.
А как насчет беременности при ЭКО? Применяются ли те же правила или нам следует использовать разные критерии для этих беременностей? Доктор Беата Э. Сибер (из Медицинского университета Инсбрука, Инсбрук, Австрия) обсудила именно этот вопрос в недавней статье в журнале «Фертильность и бесплодие».Ниже приведены некоторые из важных моментов, представленных в документе.
- Уровни ХГЧ, определенные через 13-15 дней после оплодотворения, выше у беременных от эмбрионов на стадии дробления на 3-й день, чем уровни, достигнутые путем переноса бластоцист на 5-й день. Тем не менее, процентное увеличение серийного измерения ХГЧ не различалось между этими группами.
 .
. - Один уровень ХГЧ не может использоваться для дифференциации выкидыша и внематочной беременности.
- Сочетание уровней ХГЧ на 15 и 22 день после переноса эмбриона может предсказать исход беременности.Когда уровень ХГЧ на 15-й день составлял ≥150 мМЕ / мл и соотношение ХГЧ на 22-й день / ХГЧ на 15-й день было ≥15 со специфичностью 94% и чувствительностью 47% для нормальной беременности. И наоборот, когда ХГЧ на 15-й день был ниже 150 мМЕ / мл и соотношение ХГЧ на 22-й день / ХГЧ на 15-й день было ниже 15, вероятность ненормальной беременности составляла 84%.
- Не существует единого уровня ХГЧ, определяющего нормальную беременность. Тем не менее, значение составляет повышения уровня ХГЧ. Чем выше процент повышения ХГЧ, полученного через 2 дня после исходного значения, тем лучше показатель живого родоразрешения.
- По сравнению со спонтанными беременностями, среднее время удвоения уровня ХГЧ при беременностях с ЭКО, по-видимому, одинаково (около 1,5 дней).

- У пациентов с синдромом гиперстимуляции яичников (СГЯ) следует осторожно интерпретировать уровни ХГЧ. У этих пациентов часто есть жидкость, которая перемещается из кровеносных сосудов в брюшную полость, вызывая концентрацию крови. При внутривенном введении жидкости уровни в крови могут понижаться, что приводит к колебаниям уровня ХГЧ. Часто можно увидеть ровный или ненормальный рост уровня ХГЧ у этих пациентов только для того, чтобы показать нормальный рост, когда СГЯ стабилизируется.
- А как насчет беременности двойней и тройней? Они чаще встречаются при ЭКО и поэтому заслуживают особого обсуждения. Исходные уровни ХГЧ выше при многоплодной беременности, чем при одиночной беременности. Но темпы роста одинаковы для обеих групп.
часто используются в сочетании с ультразвуком для подтверждения диагноза нормальной или ненормальной беременности. На очень ранних сроках беременности уровень ХГЧ является основным диагностическим инструментом. На более поздних сроках беременности ультразвуковое исследование и клиническое обследование часто используются в сочетании с определением уровня ХГЧ.
Чтобы обратиться к специалисту по лечению бесплодия, который является сертифицированным врачом с отличными показателями успешности, запишитесь на прием в одну из четырех клиник репродуктивного здоровья InVia в Чикаго.
Причины низкого, снижения, медленного роста
Хорионический гонадотропин человека (ХГЧ) — это гормон, вырабатываемый организмом во время беременности. Поддерживает рост плода.
Доктора проверяют уровень ХГЧ в моче и крови, чтобы подтвердить беременность. Они также используют анализы крови на ХГЧ, чтобы определить, может ли человек пережить внематочную беременность или выкидыш.
Беременность, внематочная беременность и выкидыш никогда не будут диагностированы на основе одного только уровня ХГЧ, но полезно знать, как эти уровни работают в таких случаях.
Если вы подозреваете, что беременны, врач проведет анализ крови, взятой из вены, чтобы проверить уровень ХГЧ.
Если в вашей крови нет ХГЧ, это не обязательно означает, что вы не беременны.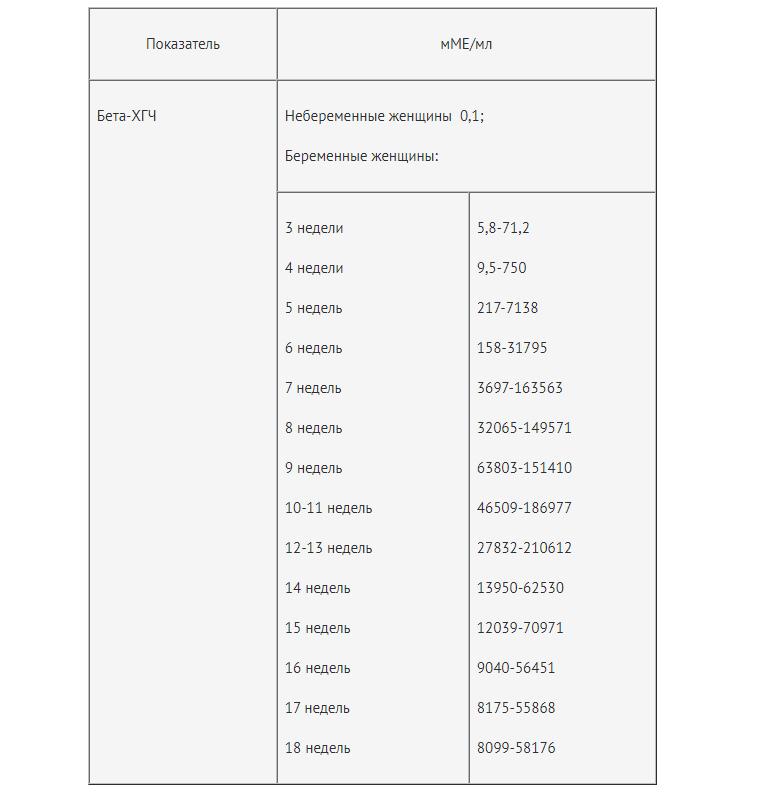 Возможно, вы забеременели слишком рано, чтобы уровень ХГЧ повысился.
Возможно, вы забеременели слишком рано, чтобы уровень ХГЧ повысился.
Уровни ХГЧ выше 5 миллионов международных единиц на миллилитр (мМЕ / мл) обычно указывают на беременность.Ваш первый результат теста считается базовым уровнем. Этот уровень может варьироваться от очень небольшого количества ХГЧ (например, 20 мМЕ / мл или даже ниже) до больших количеств (например, 2500 мМЕ / мл).
Базовый уровень важен из-за концепции, которую врачи называют временем удвоения. В первые четыре недели жизнеспособной беременности уровень ХГЧ обычно удваивается примерно каждые два-три дня. Через шесть недель уровень будет удваиваться примерно каждые 96 часов.
Итак, если ваш исходный уровень выше 5 мМЕ / мл, ваш врач может назначить повторный тест через пару дней, чтобы увидеть, удвоится ли число.
При отсутствии определенных рисков этого (или одного дополнительного уровня) может быть достаточно для определения беременности. Во многих случаях врач порекомендует вам пройти УЗИ в период между 8 и 12 неделями в рамках лечения беременности в первом триместре.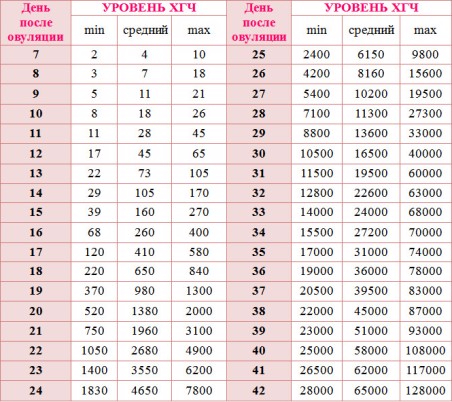
Если у вас есть риск выкидыша или внематочной беременности, у вас, скорее всего, уровень ХГЧ не удваивается. Они могут даже уменьшиться. Поэтому ваш врач может попросить вас вернуться в его офис через два-три дня после вашего исходного анализа крови, чтобы проверить, увеличился ли ваш уровень вдвое соответствующим образом.
Если ваш уровень ХГЧ не приближается к удвоению через 48–72 часа, ваш врач может опасаться, что беременность находится под угрозой. С медицинской точки зрения это можно назвать возможной «нежизнеспособной беременностью».
Если ваши уровни падают или повышаются слишком медленно, вас, вероятно, также отправят на другое тестирование. Это может включать анализы крови на прогестерон и трансвагинальное УЗИ для проверки матки на наличие гестационного мешка. Также будут приняты во внимание другие симптомы, такие как кровотечение или спазмы.
В случае выкидыша уровень ХГЧ обычно снижается по сравнению с предыдущими измерениями. Например, базовый уровень 120 мМЕ / мл, который через два дня снизился до 80 мМЕ / мл, может указывать на то, что эмбрион больше не развивается и организм не производит больше гормонов для поддержки своего роста.
Аналогичным образом, уровни, которые не удваиваются, а повышаются очень медленно — например, со 120 мМЕ / мл до 130 мМЕ / мл в течение двух дней — могут указывать на нежизнеспособную маточную беременность, при которой может произойти выкидыш. скоро.
Уровни, которые медленно повышаются, также могут указывать на внематочную беременность, которая происходит, когда оплодотворенная яйцеклетка имплантируется где-то за пределами матки (обычно в маточных трубах). Поскольку внематочная беременность может потребовать неотложной медицинской помощи, важно, чтобы врач выявил это как можно быстрее.
С другой стороны, также возможно удвоение уровня ХГЧ при внематочной беременности. Вот почему одного уровня ХГЧ недостаточно, чтобы определить, что происходит, со 100-процентной точностью.
Низкий базовый уровень сам по себе не является индикатором каких-либо проблем. Нормальные диапазоны ХГЧ на разных сроках беременности очень широки.
Например, всего через день после пропущенного цикла ваш уровень ХГЧ может составлять всего 10 или 15 мМЕ / мл. Или это может быть более 200 мМЕ / мл. В этом отношении каждая беременность отличается.
Или это может быть более 200 мМЕ / мл. В этом отношении каждая беременность отличается.
Что действительно важно, так это изменения во времени. У разных людей будут разные исходные данные, и у них все равно будет длительная беременность.
Если у вас снижается уровень, прогноз на беременность обычно неблагоприятный.
Возможно, лаборатория допустила ошибку. Также может случиться так, что существующее ранее состояние, такое как синдром гиперстимуляции яичников (СГЯ) после лечения бесплодия, влияет на уровень ваших гормонов.
Однако в целом снижение уровня ХГЧ после положительного результата беременности не является хорошим признаком. По данным журнала Fertility and Sterility, скорее всего, беременность нежизнеспособна.
Медленно повышающийся уровень ХГЧ не обязательно означает, что у вас выкидыш, хотя обычно они сигнализируют о дальнейшем тестировании, чтобы убедиться, что это так.
По данным журнала Fertility and Sterility, врачи используют данные, основанные на небольших исследованиях у тех, кто забеременел после лечения беременности.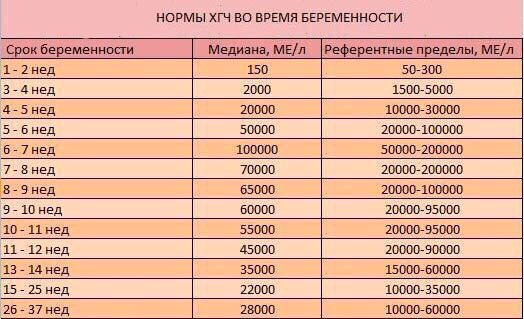 Показатели ХГЧ могут быть полезны при выборе следующих шагов, но они не являются абсолютным показателем выкидыша или жизнеспособной беременности.
Показатели ХГЧ могут быть полезны при выборе следующих шагов, но они не являются абсолютным показателем выкидыша или жизнеспособной беременности.
Врачи в основном используют время удвоения, чтобы подтвердить беременность, а не диагностировать выкидыш. По данным журнала Obstetrics & Gynecology, повышение уровня ХГЧ на 53% и более через два дня может подтвердить жизнеспособную беременность в 99% беременностей.
Важным фактором, который следует учитывать при удвоении времени, является начальное значение ХГЧ. Например, у тех, у кого исходный уровень ХГЧ ниже 1500 мМЕ / мл, больше «возможностей» для повышения уровня ХГЧ.
Согласно данным акушерства и гинекологии, у человека, который может продвинуться дальше, чем они думают, и начать с высокого уровня ХГЧ в 5000 мМЕ / мл или выше, как правило, не будет такой же скорости повышения ХГЧ.
Если вы носите двойню (двойню, тройню и т. Д.), Это может повлиять на скорость повышения ХГЧ, а также на то, насколько далеко вы продвинулись.
Внематочная беременность и выкидыш могут привести к снижению уровня ХГЧ. Молярная беременность может привести к более высокому уровню.
Врачи будут использовать различные тесты для подтверждения выкидыша. К ним относятся:
- выполнение анализов крови, включая ХГЧ и прогестерон
- с учетом симптомов, таких как тазовые спазмы или вагинальное кровотечение
- проведение УЗИ влагалища и тазового осмотра
- проведение сканирования сердца плода (если ваши даты указывают на сердцебиение плода, должно быть обнаруживаемым)
Ваш врач в идеале примет во внимание несколько частей информации, прежде чем диагностировать выкидыш.Если беременность очень ранняя, снижение уровня ХГЧ может быть единственным способом определить вероятность выкидыша, пока не пройдет еще немного времени.
Важно, чтобы врачи выявляли выкидыш или внематочную беременность как можно раньше. Внематочная беременность может привести к разрыву маточной трубы или другой травме, которая угрожает вашей фертильности и жизни. Выкидыш, в результате которого остаются ткани, увеличивает риск инфицирования и кровотечения.
Выкидыш, в результате которого остаются ткани, увеличивает риск инфицирования и кровотечения.
По этим причинам, если вы переживаете потерю беременности, ваш врач может порекомендовать принимать лекарства или проходить определенные хирургические процедуры, чтобы минимизировать осложнения.
Потеря беременности также может иметь эмоциональные последствия. Диагноз может положить конец и позволить начать процесс скорби и исцеления.
Когда у вас выкидыш (а также каждый раз при родах), ваше тело больше не производит ХГЧ. В конечном итоге ваши уровни вернутся к 0 мМЕ / мл.
На самом деле все, что меньше 5 мМЕ / мл, является «отрицательным», поэтому врачи также считают «нулем» от 1 до 4 мМЕ / мл.
Если у вас случился выкидыш, время, необходимое для того, чтобы ваш уровень опустился до нуля, зависит от того, насколько высоким был ваш уровень во время выкидыша.Если у вас случился выкидыш на очень ранних сроках беременности и ваш уровень ХГЧ не увеличился значительно, он обычно возвращается к нулю в течение нескольких дней.
По данным Американской ассоциации клинической химии, если во время выкидыша ваш уровень ХГЧ был в пределах нескольких тысяч или десятков тысяч, может потребоваться несколько недель, чтобы ваш уровень вернулся к нулю.
Когда вы дойдете до нуля, у вас, как правило, начнутся месячные и снова начнется овуляция.
Врачи обычно не рекомендуют пытаться снова забеременеть до тех пор, пока у вас не будет первого периода после выкидыша.Это упрощает расчет срока родов.
Если у вас есть процедура D и C (дилатация и кюретаж) в рамках выкидыша, ваш врач может порекомендовать подождать два или три цикла, прежде чем пытаться снова забеременеть. Это потому, что D и C могут истончить слизистую оболочку матки, а более толстая оболочка лучше во время беременности. Подкладка восстановится через несколько месяцев.
Ранний выкидыш может быть болезненным эмоциональным и физическим переживанием. Если вы подозреваете, что у вас может быть выкидыш, поговорите со своим врачом. Ваш врач может назначить анализы, в том числе анализ крови на ХГЧ, чтобы предоставить вам дополнительную информацию.
Ваш врач может назначить анализы, в том числе анализ крови на ХГЧ, чтобы предоставить вам дополнительную информацию.
Если у вас случился выкидыш, знайте, что это не значит, что у вас не будет успешной беременности. Фактически, большинство людей так и поступают.
Также знайте, что существует множество организаций, которые оказывают поддержку тем, кто пережил потерю беременности. Поговорите со своим врачом для получения дополнительной информации.
Причины низкого, снижения, медленного роста
Хорионический гонадотропин человека (ХГЧ) — это гормон, вырабатываемый организмом во время беременности.Поддерживает рост плода.
Доктора проверяют уровень ХГЧ в моче и крови, чтобы подтвердить беременность. Они также используют анализы крови на ХГЧ, чтобы определить, может ли человек пережить внематочную беременность или выкидыш.
Беременность, внематочная беременность и выкидыш никогда не будут диагностированы на основе одного только уровня ХГЧ, но полезно знать, как эти уровни работают в таких случаях.
Если вы подозреваете, что беременны, врач проведет анализ крови, взятой из вены, чтобы проверить уровень ХГЧ.
Если в вашей крови нет ХГЧ, это не обязательно означает, что вы не беременны. Возможно, вы забеременели слишком рано, чтобы уровень ХГЧ повысился.
Уровни ХГЧ выше 5 миллионов международных единиц на миллилитр (мМЕ / мл) обычно указывают на беременность. Ваш первый результат теста считается базовым уровнем. Этот уровень может варьироваться от очень небольшого количества ХГЧ (например, 20 мМЕ / мл или даже ниже) до больших количеств (например, 2500 мМЕ / мл).
Базовый уровень важен из-за концепции, которую врачи называют временем удвоения.В первые четыре недели жизнеспособной беременности уровень ХГЧ обычно удваивается примерно каждые два-три дня. Через шесть недель уровень будет удваиваться примерно каждые 96 часов.
Итак, если ваш исходный уровень выше 5 мМЕ / мл, ваш врач может назначить повторный тест через пару дней, чтобы увидеть, удвоится ли число.
При отсутствии определенных рисков этого (или одного дополнительного уровня) может быть достаточно для определения беременности. Во многих случаях врач порекомендует вам пройти УЗИ в период между 8 и 12 неделями в рамках лечения беременности в первом триместре.
Если у вас есть риск выкидыша или внематочной беременности, у вас, скорее всего, уровень ХГЧ не удваивается. Они могут даже уменьшиться. Поэтому ваш врач может попросить вас вернуться в его офис через два-три дня после вашего исходного анализа крови, чтобы проверить, увеличился ли ваш уровень вдвое соответствующим образом.
Если ваш уровень ХГЧ не приближается к удвоению через 48–72 часа, ваш врач может опасаться, что беременность находится под угрозой. С медицинской точки зрения это можно назвать возможной «нежизнеспособной беременностью».”
Если ваши уровни падают или повышаются слишком медленно, вас, вероятно, также отправят на другое тестирование. Это может включать анализы крови на прогестерон и трансвагинальное УЗИ для проверки матки на наличие гестационного мешка. Также будут приняты во внимание другие симптомы, такие как кровотечение или спазмы.
Также будут приняты во внимание другие симптомы, такие как кровотечение или спазмы.
В случае выкидыша уровень ХГЧ обычно снижается по сравнению с предыдущими измерениями. Например, базовый уровень 120 мМЕ / мл, который через два дня снизился до 80 мМЕ / мл, может указывать на то, что эмбрион больше не развивается и организм не производит больше гормонов для поддержки своего роста.
Аналогичным образом, уровни, которые не удваиваются, а повышаются очень медленно — например, со 120 мМЕ / мл до 130 мМЕ / мл в течение двух дней — могут указывать на нежизнеспособную маточную беременность, при которой может произойти выкидыш. скоро.
Уровни, которые медленно повышаются, также могут указывать на внематочную беременность, которая происходит, когда оплодотворенная яйцеклетка имплантируется где-то за пределами матки (обычно в маточных трубах). Поскольку внематочная беременность может потребовать неотложной медицинской помощи, важно, чтобы врач выявил это как можно быстрее.
С другой стороны, также возможно удвоение уровня ХГЧ при внематочной беременности. Вот почему одного уровня ХГЧ недостаточно, чтобы определить, что происходит, со 100-процентной точностью.
Низкий базовый уровень сам по себе не является индикатором каких-либо проблем. Нормальные диапазоны ХГЧ на разных сроках беременности очень широки.
Например, всего через день после пропущенного цикла ваш уровень ХГЧ может составлять всего 10 или 15 мМЕ / мл. Или это может быть более 200 мМЕ / мл.В этом отношении каждая беременность отличается.
Что действительно важно, так это изменения во времени. У разных людей будут разные исходные данные, и у них все равно будет длительная беременность.
Если у вас снижается уровень, прогноз на беременность обычно неблагоприятный.
Возможно, лаборатория допустила ошибку. Также может случиться так, что существующее ранее состояние, такое как синдром гиперстимуляции яичников (СГЯ) после лечения бесплодия, влияет на уровень ваших гормонов.
Однако в целом снижение уровня ХГЧ после положительного результата беременности не является хорошим признаком. По данным журнала Fertility and Sterility, скорее всего, беременность нежизнеспособна.
Медленно повышающийся уровень ХГЧ не обязательно означает, что у вас выкидыш, хотя обычно они сигнализируют о дальнейшем тестировании, чтобы убедиться, что это так.
По данным журнала Fertility and Sterility, врачи используют данные, основанные на небольших исследованиях у тех, кто забеременел после лечения беременности.Показатели ХГЧ могут быть полезны при выборе следующих шагов, но они не являются абсолютным показателем выкидыша или жизнеспособной беременности.
Врачи в основном используют время удвоения, чтобы подтвердить беременность, а не диагностировать выкидыш. По данным журнала Obstetrics & Gynecology, повышение уровня ХГЧ на 53% и более через два дня может подтвердить жизнеспособную беременность в 99% беременностей.
Важным фактором, который следует учитывать при удвоении времени, является начальное значение ХГЧ. Например, у тех, у кого исходный уровень ХГЧ ниже 1500 мМЕ / мл, больше «возможностей» для повышения уровня ХГЧ.
Например, у тех, у кого исходный уровень ХГЧ ниже 1500 мМЕ / мл, больше «возможностей» для повышения уровня ХГЧ.
Согласно данным акушерства и гинекологии, у человека, который может продвинуться дальше, чем они думают, и начать с высокого уровня ХГЧ в 5000 мМЕ / мл или выше, как правило, не будет такой же скорости повышения ХГЧ.
Если вы носите двойню (двойню, тройню и т. Д.), Это может повлиять на скорость повышения ХГЧ, а также на то, насколько далеко вы продвинулись.
Внематочная беременность и выкидыш могут привести к снижению уровня ХГЧ.Молярная беременность может привести к более высокому уровню.
Врачи будут использовать различные тесты для подтверждения выкидыша. К ним относятся:
- выполнение анализов крови, включая ХГЧ и прогестерон
- с учетом симптомов, таких как тазовые спазмы или вагинальное кровотечение
- проведение УЗИ влагалища и тазового осмотра
- проведение сканирования сердца плода (если ваши даты указывают на сердцебиение плода, должно быть обнаруживаемым)
Ваш врач в идеале примет во внимание несколько частей информации, прежде чем диагностировать выкидыш. Если беременность очень ранняя, снижение уровня ХГЧ может быть единственным способом определить вероятность выкидыша, пока не пройдет еще немного времени.
Если беременность очень ранняя, снижение уровня ХГЧ может быть единственным способом определить вероятность выкидыша, пока не пройдет еще немного времени.
Важно, чтобы врачи выявляли выкидыш или внематочную беременность как можно раньше. Внематочная беременность может привести к разрыву маточной трубы или другой травме, которая угрожает вашей фертильности и жизни. Выкидыш, в результате которого остаются ткани, увеличивает риск инфицирования и кровотечения.
По этим причинам, если вы переживаете потерю беременности, ваш врач может порекомендовать принимать лекарства или проходить определенные хирургические процедуры, чтобы минимизировать осложнения.
Потеря беременности также может иметь эмоциональные последствия. Диагноз может положить конец и позволить начать процесс скорби и исцеления.
Когда у вас выкидыш (а также каждый раз при родах), ваше тело больше не производит ХГЧ. В конечном итоге ваши уровни вернутся к 0 мМЕ / мл.
На самом деле все, что меньше 5 мМЕ / мл, является «отрицательным», поэтому врачи также считают «нулем» от 1 до 4 мМЕ / мл.
Если у вас случился выкидыш, время, необходимое для того, чтобы ваш уровень опустился до нуля, зависит от того, насколько высоким был ваш уровень во время выкидыша.Если у вас случился выкидыш на очень ранних сроках беременности и ваш уровень ХГЧ не увеличился значительно, он обычно возвращается к нулю в течение нескольких дней.
По данным Американской ассоциации клинической химии, если во время выкидыша ваш уровень ХГЧ был в пределах нескольких тысяч или десятков тысяч, может потребоваться несколько недель, чтобы ваш уровень вернулся к нулю.
Когда вы дойдете до нуля, у вас, как правило, начнутся месячные и снова начнется овуляция.
Врачи обычно не рекомендуют пытаться снова забеременеть до тех пор, пока у вас не будет первого периода после выкидыша.Это упрощает расчет срока родов.
Если у вас есть процедура D и C (дилатация и кюретаж) в рамках выкидыша, ваш врач может порекомендовать подождать два или три цикла, прежде чем пытаться снова забеременеть.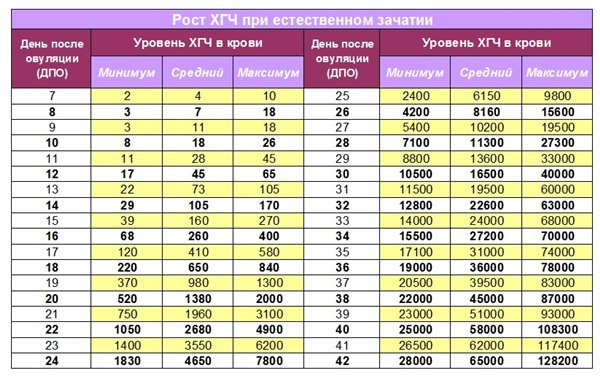 Это потому, что D и C могут истончить слизистую оболочку матки, а более толстая оболочка лучше во время беременности. Подкладка восстановится через несколько месяцев.
Это потому, что D и C могут истончить слизистую оболочку матки, а более толстая оболочка лучше во время беременности. Подкладка восстановится через несколько месяцев.
Ранний выкидыш может быть болезненным эмоциональным и физическим переживанием. Если вы подозреваете, что у вас может быть выкидыш, поговорите со своим врачом.Ваш врач может назначить анализы, в том числе анализ крови на ХГЧ, чтобы предоставить вам дополнительную информацию.
Если у вас случился выкидыш, знайте, что это не значит, что у вас не будет успешной беременности. Фактически, большинство людей так и поступают.
Также знайте, что существует множество организаций, которые оказывают поддержку тем, кто пережил потерю беременности. Поговорите со своим врачом для получения дополнительной информации.
Уровни ХГЧ — 10 вещей, которые вам нужно знать
Имя автора: Dr.Сутапан Саманта || Имя наставника: Доктор Аканкша Джангид 24 апреля 2020 г.
Хорионический гонадотропин человека (ХГЧ), также известный как гормон беременности, вырабатывается плацентой ребенка, когда вы беременны. Гормон ХГЧ может быть обнаружен в моче и крови беременных женщин, и это составляет основу наборов для тестирования мочи на беременность и уровней ХГЧ в крови для выявления беременности.
Женщина может запутаться, когда ее лечащий врач запросит в крови уровень ХГЧ и сравнит его контрольные значения с продолжительностью ее беременности.Часто приходят в голову вопросы: что означает этот тест? Хорош ли мой уровень ХГЧ и означает ли это, что ребенок нормально растет? Что делать, если мои уровни ХГЧ не соответствуют ожидаемым уровням? Следует ли мне повторить уровень ХГЧ или достаточно одного теста?
Вот 10 важных вещей, которые нужно знать о ее уровне ХГЧ — 1. Следует ли проверять уровень ХГЧ у каждой беременной пациентки?
НЕТ. Если вы забеременели естественным путем, для подтверждения беременности достаточно простого анализа мочи на беременность. Однако, если ваш анализ мочи отрицательный, и ваш врач хочет сделать повторный анализ, можно проверить уровень ХГЧ в крови. ХГЧ может быть обнаружен уже через 11 дней после зачатия, и эту раннюю беременность можно пропустить с помощью наборов для тестирования мочи на беременность.
Однако, если ваш анализ мочи отрицательный, и ваш врач хочет сделать повторный анализ, можно проверить уровень ХГЧ в крови. ХГЧ может быть обнаружен уже через 11 дней после зачатия, и эту раннюю беременность можно пропустить с помощью наборов для тестирования мочи на беременность.
2. Интерпретация уровня ХГЧ у больных ЭКО.
Поздравляю, если ваш тест положительный, вы беременны, но будьте осторожны !!!
При ЭКО эмбрион помещается внутрь вашей матки во время переноса эмбриона, и через 12-15 дней проверяется уровень ХГЧ в крови, чтобы подтвердить, зачали вы или нет.
Учитывая, что эмбрион был перенесен на 5-й день или стадию бластоцисты, и уровень ХГЧ был измерен не позднее, чем через 12-14 дней после переноса эмбриона, значение более 100 мМЕ / мл считается сильным положительным результатом. Значение 3. Тщательно интерпретируйте, вводится ли триггер ХГЧ в цикле ЭКО.
Лекарства, содержащие ХГЧ, часто используемые в практике ЭКО, поскольку триггерные инъекции могут влиять на уровни ХГЧ, поэтому после переноса эмбриона уровень ХГЧ в крови рекомендуется узнать только через 14 дней. происходит ли имплантация или нет.Также следует избегать использования онлайн-калькулятора ХГЧ, так как он часто дает ошибочные результаты.
происходит ли имплантация или нет.Также следует избегать использования онлайн-калькулятора ХГЧ, так как он часто дает ошибочные результаты.
4. Время удвоения ХГЧ
При здоровой беременности уровень ХГЧ примерно удваивается за 48-72 часа и продолжает устойчиво расти, пока не достигнет пика примерно на 12 неделе беременности. После этого уровень ХГЧ немного снижается, а затем остается на постоянном уровне до родов.
5. Повышение или понижение уровня ХГЧ
А что, если бы уровень ХГЧ не увеличился вдвое за 48-72 часа?
НЕ ПАНИКУЙ.Не зацикливайтесь на цифрах и не обсуждайте их со своим врачом.
Примерно в 15% здоровых беременностей удвоение ХГЧ может занять до 96 часов.
Но медленное повышение уровня ХГЧ может быть признаком аномально расположенной беременности, также известной как внематочная беременность. В этом случае врач может посоветовать вам явиться на раннее трансвагинальное УЗИ для подтверждения диагноза.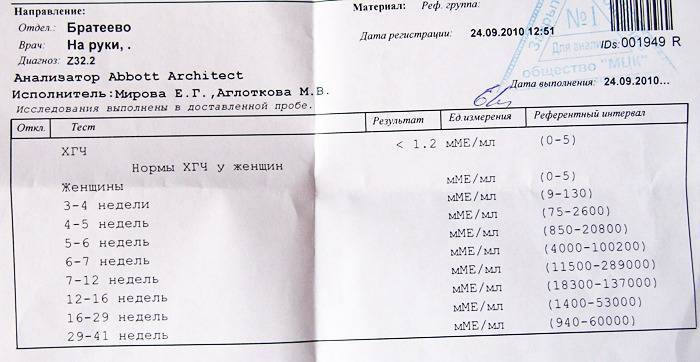
Медленное повышение ХГЧ также можно увидеть, если беременность протекает в нормальном месте, но плохо растет, и такая беременность может привести к выкидышу.
Падение уровня ХГЧ определенно не является хорошим признаком и может означать биохимическую беременность или преждевременный выкидыш.
6. Чрезвычайно низкий или высокий уровень ХГЧ — какое это имеет значение?
Очень низкий уровень ХГЧ —
• Биохимическая беременность — когда после первоначального положительного отчета о ХГЧ наблюдается падение уровня ХГЧ, указывающее на то, что имплантация произошла, но после этого беременность не выросла.
• Зараженная яйцеклетка (беременность, при которой мешок и плацента растут, но эмбрион не обнаружен)
• Внематочная беременность (когда оплодотворенная яйцеклетка вырастает вне матки женщины и часто опасна для жизни из-за внутреннего кровотечения).
Очень высокий уровень может указывать на
• Молярная беременность — Плацента образует опухоль и начинает секретировать ХГЧ в чрезмерных количествах.
• Многоплодная беременность — Имплантация более одного эмбриона.
7. Как рано я могу сделать УЗИ, чтобы узнать, хорошо ли растет мой ребенок?
Беременность видна на УЗИ, только если уровень ХГЧ превышает 1500 мМЕ / мл. Обычно его назначают через 1 месяц после переноса эмбриона или через 15 дней после положительного результата на ХГЧ.Ультразвук подтвердит местонахождение беременности (нормальное или ненормальное), и в это время также можно определить сердцебиение ребенка.
В некоторых случаях врач может посоветовать ультразвуковое исследование на неделю раньше, чтобы исключить внематочную беременность.
8. Утреннее недомогание !!! — что-то делать с ХГЧ?
Испытываете повышенные перепады настроения, тошноту и рвоту в первые недели беременности ?? — вините свой уровень ХГЧ. Эти симптомы могут быть вызваны колебаниями гормонального фона ХГЧ у большинства беременных женщин.Это причина того, что женщины, беременные двойней или тройней, испытывают больше тошноты и рвоты из-за более высокого уровня ХГЧ по сравнению с одноплодной беременностью.
9. Повышение уровня ХГЧ у небеременных
Очень редко при некоторых типах рака, таких как гестационные трофобластические заболевания (опухоли, возникающие из плаценты) и опухоли половых клеток яичников, могут вызывать выработку ХГЧ даже у небеременных женщин. Даже у мужчин некоторые виды рака яичек могут вырабатывать гормон ХГЧ.
10.Положительный тест на беременность после родов или выкидыша
УровеньХГЧ может стать отрицательным в течение 4-6 недель после родов или выкидыша . Если в этот период сделать тест на беременность по моче, он может показать положительный результат, который может ввести в заблуждение.
Золотое правило — Нет ничего лучше «нормального ХГЧ». Одно значение ХГЧ может быть нормальным для одной женщины и ненормальным для другой. Между уровнями ХГЧ и исходами беременности существует очень сложная взаимосвязь, и вам всегда рекомендуется проконсультироваться с гинекологом для получения лучшего руководства.
Вы также можете ссылаться на нас в Facebook, Instagram, Twitter, Linkedin, Youtube и Pinterest.
По всем вопросам, связанным с беременностью и фертильностью, обращайтесь к лучшей команде экспертов в стране сегодня.
Звоните сейчас + 91-7665009014
Уровень успеха лечения ВМИ — чего ожидать после ВМИ
Стоимость IUI в Индии
Преимущества и недостатки IUI
уровней ХГЧ — 10 вещей, которые вам нужно знать
уровня ХГЧ — давайте посмотрим правде в глаза, их сложно понять.Вы знаете основы: ХГЧ — это гормон беременности. Возможно, вы сделали домашний тест на беременность (HPT) и получили положительный результат. Потом анализ крови на ХГЧ. Если гормон пульсирует в вашем теле, эти тесты подтвердят хорошие новости.
Потом начинается путаница. Ваш уровень ХГЧ повышается должным образом? Означает ли высокий балл близнецов? Низкий балл, катастрофа? Забудьте хитрые онлайн-калькуляторы и расплывчатые объяснения друзей. Вот 10 ключевых вещей, которые вы должны знать об уровне ХГЧ.
1.Ты беременна — это в крови.
ХГЧ — это сокращение от хорионического гонадотропина человека. Он вырабатывается плацентой после зачатия. Большинство HPT регистрируют ХГЧ через 11 или 12 дней после того, как эмбрион попадает в матку. Но анализ крови может обнаружить это раньше.
2. Удвоить или уйти?
Нормальный уровень ХГЧ примерно удваивается каждые 48-72 часа, до 6000 мМЕ / мл. Грубо. Не зацикливайтесь. Это не точная наука. (Подробнее о «нормальных» контрольных уровнях здесь.)
3. Ищите возрастающие числа, а не низкие.
Низкий начальный уровень ХГЧ не означает, что все кончено. Пациенты с фертильностью, которые обладают уникальным положением, когда они точно знают, когда произошло зачатие, являются основными беспокоящими их.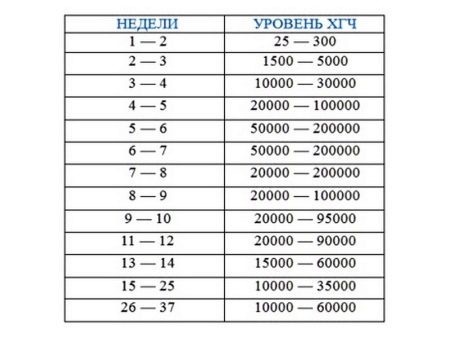 Они тестируют рано, поэтому скорее всего, низкий балл. Но важно то, как повышается уровень ХГЧ. 85 процентов жизнеспособных беременностей удваиваются должным образом.
Они тестируют рано, поэтому скорее всего, низкий балл. Но важно то, как повышается уровень ХГЧ. 85 процентов жизнеспособных беременностей удваиваются должным образом.
4. Спланируйте сканирование.
Лучший способ проверить свою беременность — пройти ультразвуковое исследование.К 6,5 неделям ваш уровень ХГЧ должен быть не менее 2000 мМЕ / мл — а, возможно, и выше. Именно тогда вы можете увидеть и услышать сердцебиение плода в комнате для сканирования. Слишком много внимания уделять показателям ХГЧ — это скользкая дорожка. Сделайте это сканирование.
5. Низкое или высокое? Это может не иметь значения.
Как уже упоминалось, говорить о «низких» и «высоких» оценках бессмысленно. Но, как правило, очень низкие баллы могут указывать на поражение плодного яйца, внематочную беременность или выкидыш. А очень высокие цифры могут указывать на молярную беременность или, что более вероятно, на многоплодную беременность.Не паникуйте: это наихудший сценарий.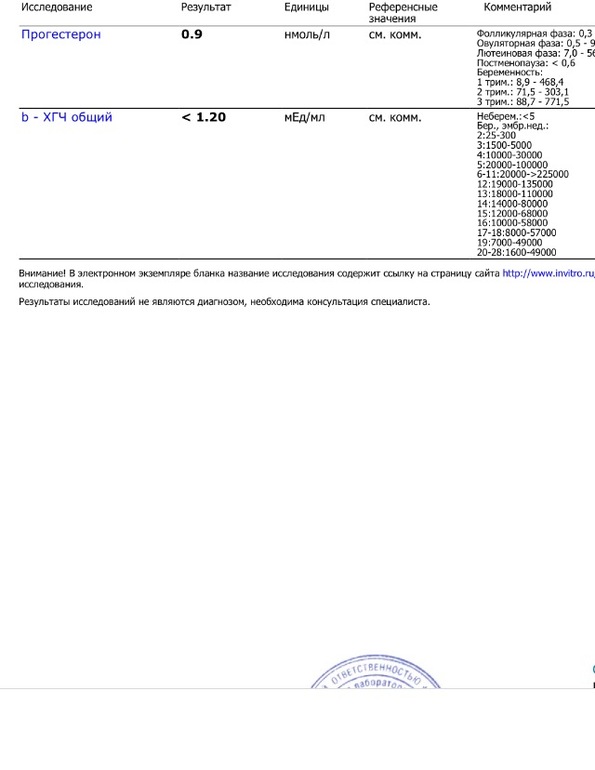 Большинство беременностей не проходят. Сканирование, сканирование, сканирование.
Большинство беременностей не проходят. Сканирование, сканирование, сканирование.
6. Часы, которые запускают р.
Если вам делали ЭКО с использованием собственных яйцеклеток, не делайте тест раньше. Синтетический ХГЧ в вашей триггерной прививке (например, Овитрелле и Прегнил), используемый для индукции овуляции, может оставаться в вашей крови в течение нескольких дней. Вы можете получить ложное срабатывание. Фигово.
Пациентам с фертильностью иногда делают двойные уколы ХГЧ. Это может дать еще более сильные ложные срабатывания.Как и на диете ХГЧ. (Кстати, диета ХГЧ — бездоказательная чушь.)
7. Быстрые числа лучше всего.
Даже если ваш уровень ХГЧ повышается довольно медленно, на 50 или 60 процентов в первые несколько дней, все может быть в порядке. Все, что меньше, вызывает беспокойство. Скажем так: если ваши показатели ХГЧ стремительно растут до четырех- и пятизначных, есть основания для особого оптимизма.
8. Калькулятор ХГЧ? Действуйте осторожно.
Избегайте онлайн-калькуляторов ХГЧ.Большинство из них неточны. Никто не окажет вам личного ухода и внимания, которые могут предоставить врач. Некоторые просто рассчитывают удвоение, независимо от того, где вы находитесь на ранних сроках беременности. Бессмысленно. Уровень ХГЧ может естественным образом снижаться. Многоплодная беременность и лечение бесплодия могут затруднить интерпретацию ХГЧ. Учитывает ли все это калькулятор ХГЧ, который вы нашли в Google? Возможно нет.
9. Остерегайтесь эктопии.
Уровень ХГЧ может указывать на внематочную беременность. Действуйте быстро, если ваши оценки предполагают, что он у вас есть.1 из 100 беременностей является внематочной. Если вы лечились от бесплодия, оно выше. Если ваш уровень ХГЧ снижается, ваша беременность закончилась или, возможно, подходит к концу. Это также может означать саморазрешающуюся эктопию. Если ваш ХГЧ увеличивается менее чем на 66 процентов каждые 48 часов, внематочная болезнь возможна, но ни в коем случае не является определенной. При некоторых эктопиях сначала наблюдается нормальный уровень ХГЧ, а затем снижается.
При некоторых эктопиях сначала наблюдается нормальный уровень ХГЧ, а затем снижается.
10. Нормальный ничего не значит.
Помните золотое правило. Не существует такого понятия, как «нормальный» показатель ХГЧ.Просто убедитесь, что ваш врач внимательно наблюдает за вами с момента получения положительного результата. Сдайте два или три последовательных анализа крови с интервалом 48 часов. И раннее сканирование. И доверяйте человеку с медицинским образованием, а не Интернету.
Чтобы получать последние новости о фертильности, советы и обновления, ставьте нам лайки на Facebook и подписывайтесь на нас в Twitter.
Выкидыш неизбежен, если ХГЧ не удваивается?
Большинство путешествий по беременности и родам начинаются с положительного результата анализа мочи.Тесты на беременность обнаруживают явный признак беременности: повышение уровня хорионического гонадотропина человека (ХГЧ), гормона, вырабатываемого плацентой. В начале нормальной беременности уровень ХГЧ быстро увеличивается — удваивается каждые два-три дня в течение первых четырех недель.
В начале нормальной беременности уровень ХГЧ быстро увеличивается — удваивается каждые два-три дня в течение первых четырех недель.
Видеть, как эти цифры растут, может быть утешительно, но что, если ваш уровень ХГЧ не увеличивается вдвое? Многие беременные беспокоятся, что это признак надвигающегося выкидыша. Однако ХГЧ не говорит всей истории.
Вместо уровня ХГЧ, УЗИ является более точным индикатором здоровой беременности, когда вы достигнете 5-6-недельной отметки.
Измерение уровня ХГЧ
Анализы мочи обнаруживают наличие ХГЧ, но не его количество. Анализы крови могут быть качественными (то есть они определяют, есть ли ХГЧ в вашей крови) или количественными (точно определяют , сколько ХГЧ находится в вашей крови).
Ваш врач может захотеть проверить ваш уровень ХГЧ на ранних сроках беременности, если вы испытываете симптомы выкидыша, такие как кровотечение и спазмы. Медленно повышающийся уровень ХГЧ также может быть признаком внематочной беременности. Если ваш уровень ХГЧ достаточно высок, можно использовать ультразвук для обнаружения гестационного мешка и наблюдения за развитием плода.
Если ваш уровень ХГЧ достаточно высок, можно использовать ультразвук для обнаружения гестационного мешка и наблюдения за развитием плода.
Паттерны ХГЧ на ранних сроках беременности
Все люди разные, и уровень ХГЧ может колебаться, не указывая на более серьезную проблему. Например, исследование, которое отслеживало паттерны ХГЧ при здоровой беременности, показало, что самый низкий зарегистрированный двухдневный рост ХГЧ составил всего 53%.
Это означает, что повышение уровня ХГЧ примерно на 75% (а не на 100%, которое удваивается) через три дня все еще может быть нормальным.Если ваш уровень ХГЧ не удваивается, а продолжает расти, это хороший знак.
Из-за этих естественных вариаций одни лишь образцы ХГЧ не могут определить, жизнеспособна ли ваша беременность. Перед постановкой диагноза всегда следует проводить исследование на гормоны.
В первые недели беременности снижающийся уровень ХГЧ с большей вероятностью указывает на выкидыш, чем тот, который повышается медленнее.
Уровень ХГЧ имеет тенденцию достигать пика между 8 и 11 неделями беременности.Как только вы войдете во второй триместр, уровень ХГЧ выровняется и снизится ближе к тому уровню, который был на 6-8 неделе беременности.
Слово Verywell
Хотя в течение первых нескольких недель беременности заманчиво вникать во все детали, лучше проявить терпение перед первым приемом на УЗИ. Повышение ХГЧ ожидается для жизнеспособной беременности, но эту информацию необходимо рассматривать в контексте дополнительных тестов, признаков и симптомов.Ваш врач может помочь вам решить, какие тесты лучше всего подходят для вас, исходя из вашей индивидуальной истории болезни и проблем.
Связь между 7-дневными уровнями β-ХГЧ в сыворотке после переноса замороженных-размороженных эмбрионов и исходами беременности: одноцентровое ретроспективное исследование из Китая
Сильные стороны и ограничения этого исследования
Первое исследование, оценивающее прогностическую ценность сывороточной плазмы хорионический гонадотропин человека (β-ХГЧ) при продолжающейся беременности (OP) и нежелательной беременности (AP) на 7 день после переноса замороженных-размороженных эмбрионов (FET).

Сывороточный β-ХГЧ на 7-й день после FET имеет хорошее клиническое значение для прогнозирования OP и AP.
Результаты могут быть обобщены только на пациентов с бесплодием из-за фактора маточных труб, перенесших FET.
Ретроспективное исследование подвержено систематической ошибке отбора.
Небольшое одноцентровое обсервационное исследование.
Введение
Вспомогательные репродуктивные технологии (ВРТ) в последнее время считаются эффективной стратегией для лечения длительных случаев бесплодия и до 22% неблагоприятных исходов беременности.1 Прогнозирование исходов беременности на ранних стадиях имеет решающее значение для определения психического состояния пациенток и принятия клинических решений в медицинской практике.
Хорионический гонадотропин человека (ХГЧ) секретируется синцитиотрофобластами в качестве гликопротеинового гормона в плаценте. Он состоит из субъединиц α и β. β-ХГЧ — это первый наблюдаемый сигнал пролиферации трофобластов в материнской крови после имплантации эмбриона. Таким образом, наличие β-ХГЧ в сыворотке крови матери можно использовать для выявления беременности на ранних сроках до 6–7 дней после оплодотворения.2 Более того, количественное определение уровня β-ХГЧ в сыворотке крови применяется для прогнозирования исходов беременности с 1960-х годов. Несколько исследований подтвердили, что уровень β-ХГЧ в сыворотке крови является надежным показателем для прогнозирования ранних беременностей через 12–18 дней после трансплантации (dpt). Риск неблагоприятных исходов беременности (ВБ), таких как внематочная беременность (ВП), биохимическая беременность (АД) и самопроизвольный аборт (СА), выше у женщин, получающих АРТ, по сравнению с естественной беременностью.3 4
Таким образом, наличие β-ХГЧ в сыворотке крови матери можно использовать для выявления беременности на ранних сроках до 6–7 дней после оплодотворения.2 Более того, количественное определение уровня β-ХГЧ в сыворотке крови применяется для прогнозирования исходов беременности с 1960-х годов. Несколько исследований подтвердили, что уровень β-ХГЧ в сыворотке крови является надежным показателем для прогнозирования ранних беременностей через 12–18 дней после трансплантации (dpt). Риск неблагоприятных исходов беременности (ВБ), таких как внематочная беременность (ВП), биохимическая беременность (АД) и самопроизвольный аборт (СА), выше у женщин, получающих АРТ, по сравнению с естественной беременностью.3 4
Во многих исследованиях сообщалось, что уровень β в сыворотке крови -hCG эффективно прогнозирует исход беременности.Исследование Lawler и соавт. 1 показало, что уровень β-ХГЧ в сыворотке крови> 80 мМЕ / мл может предсказывать продолжение беременности (OP) на 12-й день после переноса эмбриона (ET).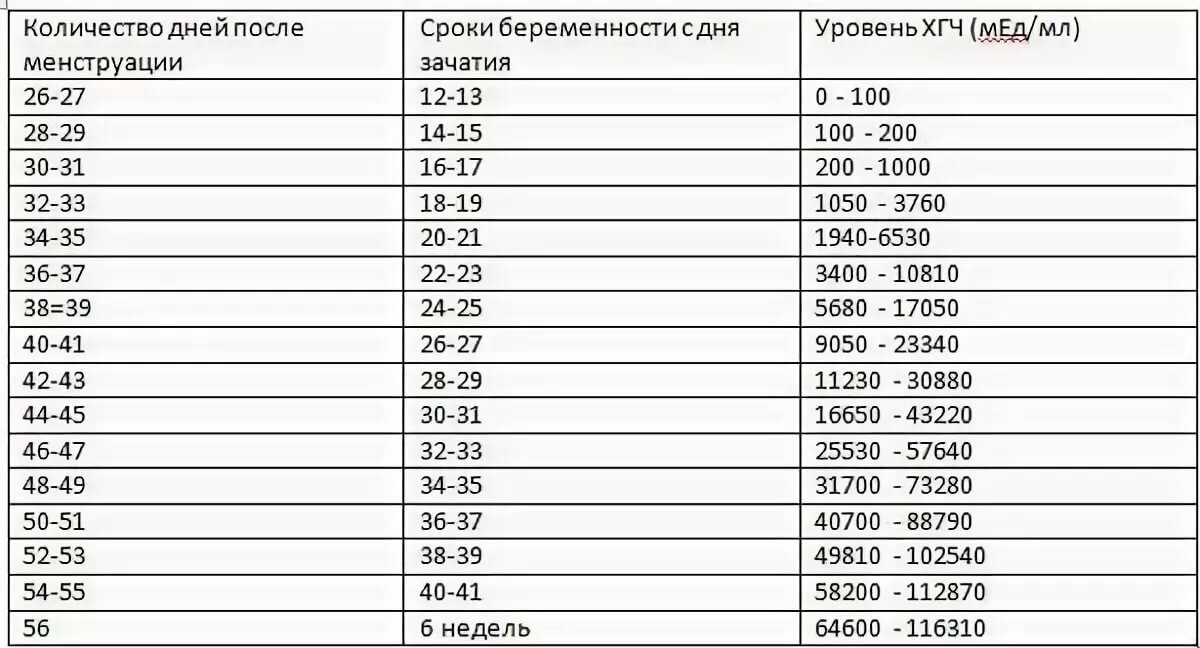 Более того, они сообщили, что пороговое значение 86,8 мМЕ / мл может предсказать клиническую беременность.5, 6 Таким образом, был сделан вывод, что уровень β-ХГЧ в сыворотке> 500 мМЕ / мл на 16-й день после ЭТ связан с более высоким уровнем скорость ОП. Более того, Løssl et al 7 сообщили, что сывороточный β-ХГЧ в день ЭТ был значительно полезен для прогнозирования клинической беременности, чем ОП.Однако в разных исследованиях сообщается о разных оптимальных пороговых значениях β-ХГЧ для прогнозирования исхода беременности. Это может быть связано с различиями в дизайне исследований, например, во времени забора крови и методах измерения сывороточного β-ХГЧ. Уровень β-ХГЧ в сыворотке крови обычно измеряется в большинстве репродуктивных центров на 14 дпт. Тем не менее, мы регулярно измеряли уровень β-ХГЧ в сыворотке крови в нашем центре через 7 дней, чтобы снизить психологическое напряжение и тревогу пациентов и предсказать исход беременности на ранних сроках. Таким образом, в настоящем исследовании оценивалась прогностическая ценность сывороточного β-ХГЧ для OP и AP на седьмой день после FET.
Более того, они сообщили, что пороговое значение 86,8 мМЕ / мл может предсказать клиническую беременность.5, 6 Таким образом, был сделан вывод, что уровень β-ХГЧ в сыворотке> 500 мМЕ / мл на 16-й день после ЭТ связан с более высоким уровнем скорость ОП. Более того, Løssl et al 7 сообщили, что сывороточный β-ХГЧ в день ЭТ был значительно полезен для прогнозирования клинической беременности, чем ОП.Однако в разных исследованиях сообщается о разных оптимальных пороговых значениях β-ХГЧ для прогнозирования исхода беременности. Это может быть связано с различиями в дизайне исследований, например, во времени забора крови и методах измерения сывороточного β-ХГЧ. Уровень β-ХГЧ в сыворотке крови обычно измеряется в большинстве репродуктивных центров на 14 дпт. Тем не менее, мы регулярно измеряли уровень β-ХГЧ в сыворотке крови в нашем центре через 7 дней, чтобы снизить психологическое напряжение и тревогу пациентов и предсказать исход беременности на ранних сроках. Таким образом, в настоящем исследовании оценивалась прогностическая ценность сывороточного β-ХГЧ для OP и AP на седьмой день после FET.
Методы
Цель исследования
С января 2014 г. в Центре репродукции и генетики больницы Шаньдунского университета традиционной китайской медицины 2582 пациента прошли экстракорпоральное оплодотворение (ЭКО) и перенос замороженных-размороженных эмбрионов (FET). по январь 2017 года. Примечательно, что 1061 пациент был включен в анализ после выполнения следующих критериев включения и исключения. Критерии включения включали: (1) возраст <38 лет; (2) индекс массы тела (ИМТ) между 18.5 и 25; (3) полные записи о последующем наблюдении до конца родов; (4) бесплодие, вызванное фактором маточных труб; (5) иметь четыре или более доступных эмбриона, и трансплантированные эмбрионы получают оценку 6 или выше в соответствии со Стамбульским консенсусом, но без доимплантационного генетического скрининга / преимплантационной генетической диагностики; (6) трансплантировать два эмбриона за цикл. Критерии исключения включали: (1) отсутствие беременности; (2) аномальное развитие плода при цветном допплеровском УЗИ или СА во втором триместре беременности; (3) лютеиновая поддержка экзогенным β-ХГЧ после трансплантации; (4) гидросальпинкс; (5) тяжелая олигозооспермия или астеноспермия партнера-мужчины; (6) повторный аборт в анамнезе.Все пациенты дали информированное согласие до включения в цикл ЭКО-ЭТ. 1061 пациентка была разделена на разные группы следующим образом: группа одиночного OP (515), группа двойного OP (238), группа EP (55), одиночная группа раннего SA (167), группа BP (86) в зависимости от исхода беременности ( Рисунок 1).
Рисунок 1Блок-схема выбора корпуса. ИМТ, индекс массы тела; β-ХГЧ, хорионический гонадотропин человека; FET — перенос замороженных-размороженных эмбрионов; ПГД, преимплантационная генетическая диагностика; ПГС, преимплантационный генетический скрининг.
Участие пациентов и общественности
Это исследование было разработано без участия пациентов; и им не предлагали внести свой вклад в дизайн исследования и разработать релевантные для пациента результаты или интерпретировать результаты. Кроме того, пациенты не участвовали в написании или редактировании этого документа для удобства чтения или точности.
Метод вспомогательной беременности
В нашем центре для подготовки эндометрия был принят цикл замены. Участникам исследования вводили прогинову (четыре таблетки в день) в течение 5 дней, начиная с 2–4 дней после первого дня последнего менструального цикла.Прогестерон вводили, когда толщина эндометрия составляла 8 мм, чтобы вызвать преобразование эндометрия в секреторную фазу. После этого пациент был подготовлен к FET. Мы обычно обеспечивали лютеиновую поддержку в течение 14 дней после FET, независимо от беременности. Пациентам с ОП прогинова и прогестерон продолжали в течение 10 недель беременности, и после подтверждения наличия сердца плода дозу постепенно снижали.
Измерение сывороточного β-ХГЧ
Через 7 и 14 дней венозную кровь собирали в 08: 00–09: 00 и центрифугировали.β-ХГЧ измеряли в собранной сыворотке с помощью хемилюминесценции.
Критерии группирования исходов беременности
АД относится к уровню β-ХГЧ в сыворотке крови> 5 мМЕ / мл после FET, но без гестационного мешка. Ультразвуковые исследования были выполнены на 35-й день после FET для выявления сердцебиения плода, что было определено как клиническая беременность. Исход беременности классифицировали как нормальная беременность или AP. Далее нормальная беременность была классифицирована как одноплодная или двойная. Единичный ОП относится к одноплодной беременности с нормальным развитием плода, подтвержденным акушерским и ультразвуковым обследованием на 12-й неделе гестации или позже.Двойная ОП относится к беременности двойней, демонстрирующей нормальное развитие плода, которое было подтверждено акушерским и ультразвуковым обследованием на 12-й неделе беременности или позже. AP включал EP, BP и single SA. EP относится к наличию внематочной массы, но без гестационного мешка в матке. Ранняя СА относится к естественной СА до 12-й недели беременности.
Статистический анализ
IBM SPSS Statistics для Windows, V.22.0 (IBM Corporation, Армонк, Нью-Йорк, США) использовался для анализа всех данных.Непрерывные количественные данные сначала были проанализированы с помощью теста нормальности Шапиро-Уилка. Данные, показывающие нормальное распределение, были представлены как среднее значение ± стандартное отклонение () и сравнивались с использованием одностороннего дисперсионного анализа. Кроме того, данные без нормального распределения были представлены в виде медианы и IQR (M (Q 1 , Q 3 )). Существенные различия между несколькими группами были проанализированы с помощью H-критерия Краскела-Уоллиса. Уровни β-ХГЧ в сыворотке крови при 7 дпт анализировали с использованием кривых рабочих характеристик приемника (ROC) для дифференциации условий беременности.Все тесты были двусторонними. Значение p <0,05 считалось статистически значимым.
Статистическая значимость ROC-площади под кривой (AUC) была классифицирована Medcalc15 следующим образом: AUC <0,5 указывает на отсутствие прогностической ценности, 0,5≤AUC <0,7 указывает на низкую прогностическую ценность, 0,7≤AUC <0,9 указывает на умеренную прогностическую ценность значение и 0,9≤AUC <1 указывает на высокую прогностическую ценность.
Результаты
Из 1061 пациентки с беременностью было 515 случаев одиночного ОП, 238 — двойного ОП, 55 — ОП, 167 — одиночного раннего СА и 86 — АД.Примечательно, что мы не наблюдали значительных различий в факторах, включая возраст, продолжительность бесплодия, ИМТ, уровни базального фолликулостимулирующего гормона, базального лютеинизирующего гормона, базального эстрадиола и толщины эндометрия между группами в день ЭТ (p> 0,05; таблица 1 ).
Таблица 1Сравнение возраста, продолжительности бесплодия, ИМТ, bFSH, bLH, bE2 и толщины эндометрия в день FET среди групп ()
Уровни β-hCG в сыворотке сравнивали среди всех групп на седьмой день после FET.Мы обнаружили значительно более высокие уровни β-ХГЧ в сыворотке крови в группе с двойным OP по сравнению с группой с одним OP (p <0,05) (таблица 2). Следует отметить, что уровни β-ХГЧ в сыворотке выше 17,95 Ед / л были связаны с более высокой вероятностью многоплодной беременности (AUC = 0,903, чувствительность = 81,93%, специфичность = 87,77%) (таблица 3; рисунок 2). При β-ХГЧ> 17,95 МЕ / л частота двойного ОП, одиночного ОП и ОП составила 81,9% (195/238), 12,2% (63/515) и 6,8% (21/308), соответственно (таблица 4). .
Рисунок 2Кривая ROC для прогнозирования исхода беременности по уровню β-ХГЧ в сыворотке крови.Кривая ROC была построена по 100 — специфичности по оси абсцисс и чувствительности (%) по оси ординат. (A) Прогнозирование двойного и одиночного ОП с кривой ROC; (B) прогноз АД и одиночного ОП с кривой ROC; (C) прогноз EP и одиночного OP с кривой ROC. (D) Прогнозирование одиночного раннего SA и одиночного OP с кривой ROC; (E) прогнозирование AP и одиночного OP с кривой ROC. АП — неблагоприятная беременность; AUC — площадь под кривой; АД, биохимическая беременность; β-ХГЧ, хорионический гонадотропин плазмы крови человека; D7HCG — уровень β-ХГЧ в сыворотке через 7 дней после переноса замороженных-размороженных эмбрионов; ВП, внематочная беременность; ОП — продолжающаяся беременность; ROC, рабочая характеристика приемника; СА, самопроизвольный аборт.
Таблица 2Сравнение уровней β-ХГЧ в сыворотке на 7 дпт среди групп (M (Q L , Q U ))
Таблица 3Прогностическое значение β-ХГЧ в сыворотке на 7 день после FET для каждого исхода беременности (Кривая ROC)
Таблица 4Соотношение составов различных уровней β-ХГЧ в каждой группе (N (%))
Уровни β-ХГЧ в сыворотке были значительно выше в группе нормальной беременности по сравнению с АД, ВП и однократным ранним СА группы (р <0,05) (таблица 2). Уровни β-ХГЧ в сыворотке ≤5,34 Ед / л на седьмой день после того, как FET предсказал AP, показав умеренную прогностическую ценность (AUC = 0.843, чувствительность = 71,43%, специфичность = 86,85%). Более того, при β-ХГЧ ≤5,34 МЕ / л частота одиночного ОП, двойного ОП и ОП составила 18,6% (96/515), 1,2% (3/238) и 71,4% (220/308) соответственно. Уровни β-ХГЧ в сыворотке <4,34 Ед / л, 4,53 Ед / л и 5,34 Ед / л были связаны с умеренной вероятностью АД (AUC = 0,852, чувствительность = 89,51%, специфичность = 75,58%), EP (AUC = 0,860, чувствительность = 72,73%, специфичность = 88,93%) и одиночный ранний SA (AUC = 0,738, чувствительность = 63,47%, специфичность = 81,36%). Однако в группах АР наблюдалось перекрытие уровней β-ХГЧ в сыворотке (таблица 3; рисунок 2).Кроме того, когда 5,34 МЕ / л <β-ХГЧ≤17,95 МЕ / л, частота одиночного ОП, двойного ОП и ОП составила 69,1% (356/515), 16,8% (40/238) и 24,7% (76/308 ) соответственно (таблица 4).
Обсуждение
Пациентам нашего центра обычно предоставлялась лютеиновая поддержка в течение 14 дней после FET. В нашем центре регулярно измеряли ХГЧ на седьмой день после трансплантации. В отчетах о нашей клинической практике и предыдущих исследованиях8 было обнаружено, что низкие уровни ХГЧ в сыворотке на седьмой день после ЭП были связаны с плохими исходами беременности, что поднимает следующие вопросы: являются ли уровни ХГЧ на 7-й день после ЭП прогнозирующими для нормальных исходов беременности или исходов АП? Если уровни ХГЧ в сыворотке крови низкие на 7-й день после ФЭТ, может ли увеличение доз эстрогена и прогестерона улучшить исходы беременности? Можно ли отменить прием препарата у пациентов, перенесших ФЭТ, если через 7 дней после трансплантации уровень ХГЧ в сыворотке крови снизится, чтобы облегчить финансовое бремя пациента и дискомфорт в ягодицах, вызванный инъекцией прогестерона? Чтобы ответить на эти вопросы, мы провели ретроспективный анализ предыдущих дел.
Исследование Wang et al 8 показало, что пороговый уровень β-ХГЧ в сыворотке 2,5 мМЕ / мл на седьмой день после ЭТ предсказывал исход беременности, а пороговое значение для β-ХГЧ в сыворотке составляло 10,8 мМЕ / мл. предсказал многоплодную беременность. Мы сообщили о похожих результатах; однако наше исследование в основном было сосредоточено на прогнозировании исходов ОП и АП. Уровень β-ХГЧ в сыворотке был связан с исходами беременности после FET. С увеличением сывороточного β-ХГЧ частота клинической непрерывной беременности увеличивалась, а частота АД снижалась.
Многие исследования показали, что низкие уровни β-ХГЧ в сыворотке на ранних сроках беременности связаны с исходами АП5. 9 В нашем исследовании мы наблюдали частичное совпадение уровней β-ХГЧ в сыворотке крови между группами АП; однако было трудно четко различить отдельные группы раннего SA, EP и BP. Это исследование в первую очередь было направлено на изучение разницы в пороговых значениях между нормальными исходами беременности и исходами АП. Определенное клиническое значение применялось для прогнозирования нормальных исходов и исходов AP.В частности, предполагается, что более низкий уровень β-ХГЧ на ранних сроках беременности часто указывает на неблагоприятный исход беременности. Кроме того, динамическая оценка значений β-ХГЧ, истории болезни и этиологических характеристик жизненно важна для эффективного прогнозирования исходов беременности. Количество образовавшихся эмбрионов влияет на уровень β-ХГЧ в сыворотке на ранних сроках беременности, поскольку более чем один гестационный мешок увеличивает уровень β-ХГЧ в сыворотке. Пациенты с уровнем β-ХГЧ в сыворотке крови> 17,95 МЕ / л, пожилые люди или пациенты, перенесшие кесарево сечение в анамнезе, должны помнить о возможности рождения близнецов.Поэтому у врачей и пациентов должны возникать психологические ожидания как можно раньше. Последующее наблюдение и УЗИ должны быть выполнены как можно скорее, чтобы принять контрмеры и избежать неблагоприятных акушерских исходов.
По результатам этого исследования мы подняли следующие вопросы: Для пациентов, перенесших ФЭГ, если уровень ХГЧ в сыворотке крови низкий через 7 дней после перевода, можно ли прекратить прием препарата, чтобы облегчить финансовое бремя для пациента и дискомфорт для него? ягодицы, вызванные инъекцией прогестерона? Далее мы планируем провести проспективное исследование, чтобы ответить на эти вопросы.
У этого исследования были некоторые ограничения. Во-первых, это было ретроспективное исследование, подверженное ошибкам отбора. Во-вторых, лекарственное вмешательство может повлиять на исходную концентрацию β-ХГЧ в сыворотке во время АРТ. Таким образом, клинические данные пациентов, получавших экзогенный β-ХГЧ для поддержки лютеиновой кислоты, были исключены. В-третьих, все выбранные циклы были FET, свежий ET не был включен. В-четвертых, результаты применимы только к пациентам с бесплодием из-за фактора маточных труб. Рефлюкс гидросальпинкса также может повлиять на окончательный исход беременности, поэтому мы исключили такие данные, которые могли незначительно повлиять на исход беременности.Наконец, некоторые исследования показали, что пациенты с избыточной массой тела, недостаточной массой тела и пожилые пациенты демонстрируют повышенную раннюю частоту СА.10, 11 Таким образом, эта когорта пациентов была ограничена женщинами с ИМТ от 18,5 до 25 и в возрасте <38 лет.
В заключение, уровень β-ХГЧ в сыворотке крови имеет жизненно важное значение для прогнозирования результатов ранней беременности при 7 дпт.


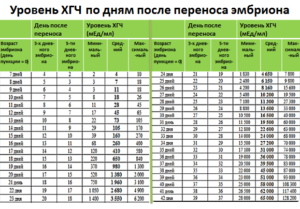 В процессе активного развития происходит образование двух зародышевых лепестков – эктодерма и эндодерма. Они представляют собой щит, из которого впоследствии развивается тело плода;
В процессе активного развития происходит образование двух зародышевых лепестков – эктодерма и эндодерма. Они представляют собой щит, из которого впоследствии развивается тело плода; В очень редких случаях чрезмерно высокий уровень ХГЧ говорит о пузырном заносе – злокачественном новообразовании в плаценте.
В очень редких случаях чрезмерно высокий уровень ХГЧ говорит о пузырном заносе – злокачественном новообразовании в плаценте.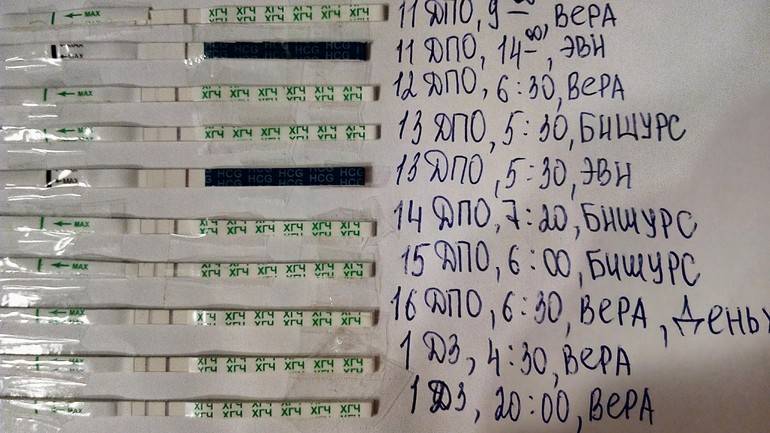 А также влияет на результат вес, возраст, индивидуальны особенности женщины. Поэтому расшифровку анализа должен проводить репродуктолог.
А также влияет на результат вес, возраст, индивидуальны особенности женщины. Поэтому расшифровку анализа должен проводить репродуктолог.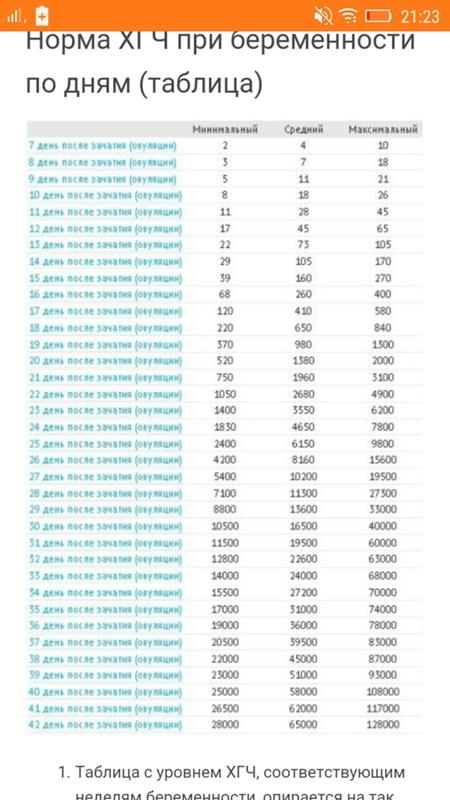 Прогестерон является гормоном беременности, отвечающим за её успешное протекание. При ЭКО уровень ХГЧ может быть недостаточно высоким, поэтому рекомендован приём препаратов, содержащих гормон прогестерон. Наиболее популярными препаратами являются дюфастон и утрожестан. Но точную дозировку, период приёма лекарства должен назначить только лечащий врач!
Прогестерон является гормоном беременности, отвечающим за её успешное протекание. При ЭКО уровень ХГЧ может быть недостаточно высоким, поэтому рекомендован приём препаратов, содержащих гормон прогестерон. Наиболее популярными препаратами являются дюфастон и утрожестан. Но точную дозировку, период приёма лекарства должен назначить только лечащий врач!
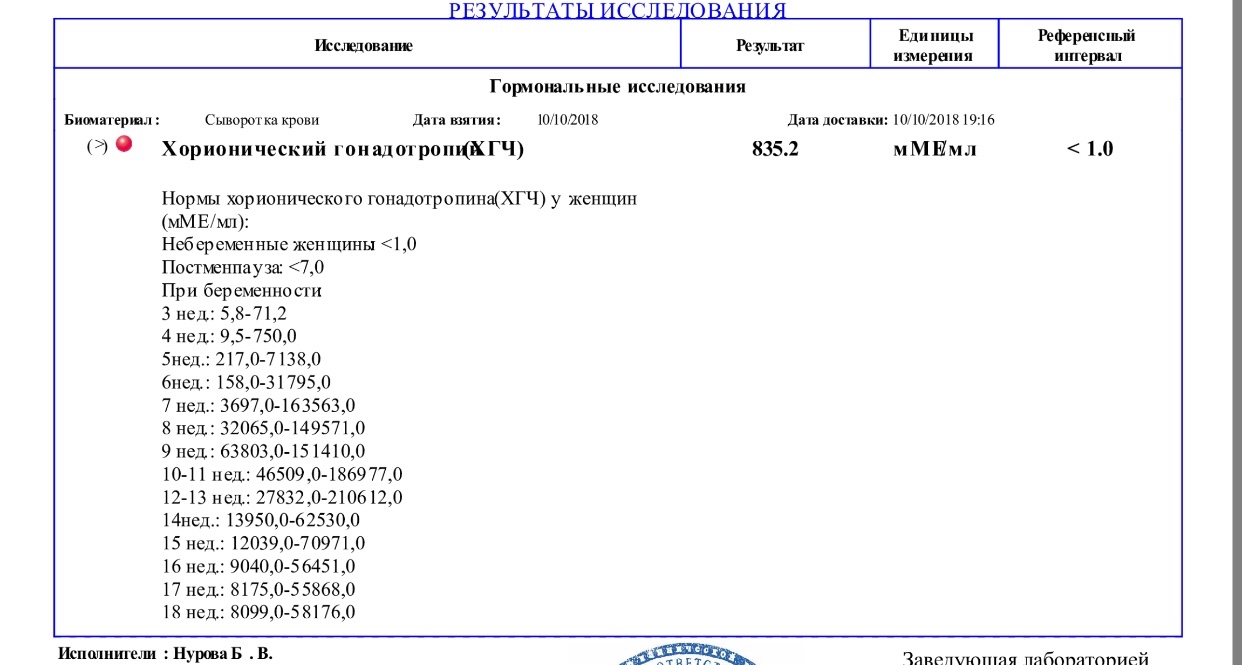 .
.
