Диабет беременных. Что это за диагноз и надо ли его бояться?
Многие женщины сталкиваются с гестационным сахарным диабетом или его более мягкой формой — инсулинорезистентностью.
Юга.ру попросили заведующую отделением патологии беременности перинатального центра ГБУЗ ККБ №2 Елену Лебеденко рассказать об этих состояниях и развеять окружающие их мифы.
Елена Лебеденко
заведующая отделением патологии беременности перинатального центра ГБУЗ ККБ №2
— По статистике, диабет беременных появляется у 9% женщин, а изменение чувствительности к инсулину проявляется у очень многих. Это происходит потому, что во время беременности вырабатываются контринсулярные гормоны, из-за которых организм становится нечувствительным к собственному инсулину. Получается, что после любой углеводной пищи в организме остается их высокий уровень.
Как возникает гестационный диабет?
— Причина возникновения гестационного сахарного диабета в самой физиологии беременности, но у одних он начнет проявляться, у других — нет.
В 2013 году был принят консенсус по ведению диабета беременных. Во время беременности нормой глюкозы считается 5,1. Этот показатель выявило большое исследование, проведенное на десятках тысяч беременных во многих странах.
Все беременные без исключения должны сдавать анализ на чувствительность к инсулину — глюкозотолерантный тест. Глюкозу берут утром натощак, после предыдущего приема пищи должно пройти 12-14 часов. Причем последний прием с обычным количеством углеводов, не надо их исключать или, наоборот, есть больше обычного. Тест заключается в том, что женщина принимает разведенные в воде 75 граммов глюкозы. Вода обязательно должна быть теплой, тогда глюкоза быстро всосется.
Стоит ли бояться диабета беременных?
— Несмотря на то что это диагноз, диабет может быть диетокомпенсированным, то есть при соблюдении особой диеты можно избежать медикаментозного лечения. При этом занятия спортом не только не противопоказаны, но и даже очень приветствуются. В частности, рекомендуют проходить в день хотя бы 6 тыс. шагов, посещать аэробику в фитнес-клубе и регулярно плавать, хотя бы несколько раз в неделю. Это напрямую влияет на здоровье и течение беременности, и осложнения появляются гораздо реже. Смысл консенсуса как раз в том, чтобы у плодов было меньше осложнений при гестационном диабете.
Какие могут быть осложнения?
/GettyImages-562434947-57acef105f9b58b5c21d6a8f.jpg) А из-за этого плод начинает резко расти. При этом он не просто сам крупный, но и органы тоже растут — печень, селезенка, сердце. Такой плод обладает меньшими ресурсами для развития и адаптации, у него нарастает многоводие, и это называется диабетическая фетопатия.
А из-за этого плод начинает резко расти. При этом он не просто сам крупный, но и органы тоже растут — печень, селезенка, сердце. Такой плод обладает меньшими ресурсами для развития и адаптации, у него нарастает многоводие, и это называется диабетическая фетопатия.Я вижу, что вокруг гестационного диабета много страхов и заблуждений. Во‑первых, все пугаются, услышав слово «диабет». На самом деле, у 98% женщин гестационный сахарный диабет проходит после родов. Но эти пациенты должны понимать, что все равно нужно держать себя в руках и контролировать питание и образ жизни.
Что делать, если поставили диагноз?
— Бывает два вида гестационного сахарного диабета: диетокомпенсированный (о котором говорилось ранее) и инсулинозависимый. В любом случае женщинам с гестационным диабетом назначают дополнительные обследования, но есть общие правила, что нужно делать, как питаться и как двигаться.
- Измеряйте глюкометром уровень сахара каждый день;
- Измеряйте давление тонометром три-четыре раза в день;
- Следите за набором веса;
- Пейте не менее восьми стаканов воды в день;
- Правильно питайтесь и записываете приемы пищи в дневник;
- Уменьшайте порции, корректируйте свой рацион, если после приема пищи уровень глюкозы в крови увеличивается, он все время не должен превышать 7 единиц;
- Исключите сладкое и фастфуд, жареное, острое и соленое из вашего рациона;
- Делайте в день не менее 6 тыс.
 шагов, каждый день или хотя бы регулярно несколько раз в неделю посещайте занятия аэробикой и бассейн;
шагов, каждый день или хотя бы регулярно несколько раз в неделю посещайте занятия аэробикой и бассейн; - Соблюдайте строго все рекомендации вашего лечащего врача.
Малейшие изменения — увеличение размеров плода, многоводие — требуют назначения инсулина. Но это очень маленькая доза — обычно всего 2 единицы перед завтраком один раз в сутки. В любом случае дозу назначает врач, и она рассчитана так, чтобы, не нанося вреда матери, уменьшить вероятность осложнений у плода.
Как готовиться к беременности?
— Было бы здорово, если бы женщины заранее готовились к беременности: сдали анализы, посетили основных специалистов (гинеколога, стоматолога, маммолога и других) и прошли лечение в случае необходимости. Очень важно наличие всех плановых прививок, некоторые из них — просто необходимы, например от краснухи, потому что в случае заражения вирус поражает плод.  В этом также поможет генетический анализ крови — его можно сдать и в Краснодаре.
В этом также поможет генетический анализ крови — его можно сдать и в Краснодаре.
Когда начинать готовиться? Думаю, никого не удивлю, если скажу, что с раннего детства. Ведь здоровье ребенка зависит от правильной работы всех органов и систем, причем не только будущей мамы, но и папы.
Гестационный сахарный диабет (памятка для пациенток)
Гестационный сахарный диабет (ГСД) – это однократное повышение сахара в крови выше нормы впервые во время беременности.
Норма сахара крови у беременных утром натощак (до еды) < 5,1ммоль/л, а после нагрузки глюкозой при проведении теста толерантности к глюкозе в 24-28 недель беременности: через 1 час < 10,0ммоль/л, через 2 часа < 8,5ммоль/л. Нагрузку глюкозой проводить нельзя, если уровень сахара крови утром натощак уже был ≥ 5,1 ммоль/л.
Такое повышение сахара (глюкозы) крови чрезвычайно минимально, никак не сказывается на самочувствии женщины, но во время беременности может приводить к очень серьезным последствиям, как для будущей мамы, так и для ее малыша.
Если у Вас выявили ГСД, то это не повод отчаиваться. Не откладывая необходимо принять все меры, чтобы Ваш сахар крови на протяжении всего оставшегося срока беременности был в пределах нормы. Так как повышение сахара крови при ГСД очень незначительно и субъективно не ощущается, то необходимо начать проводить регулярный самоконтроль сахара крови с помощью портативного прибора — глюкометра (при беременности используются только глюкометры, калиброванные по плазме крови – см.
Нормы сахара крови для беременных: утром до еды 3,3-5,0 ммоль/л, через 1 час после еды – меньше 7,0 ммоль/л. Необходимо записывать каждое значение сахара в дневник самоконтроля с указанием даты, времени и подробным описанием содержания приема пищи, после которого Вы измерили сахар. Этот дневник Вы должны каждый раз брать с собой на прием к акушеру-гинекологу и эндокринологу.
Лечение ГСД во время беременности:
- Диета
- Из питания полностью исключаются легкоусвояемые углеводы: сахар, варенье, мед, все соки, мороженое, пирожное, торты, хлебо-булочные изделия из белой высокосортной муки; сдобная выпечка (булки, плюшки, пирожки),
- Любые сахарозаменители, например, продукты на фруктозе (продаются в магазинах под маркой «диабетических») – запрещены для беременных и кормящих грудью,
- Если у Вас избыток массы тела, то в питании необходимо ограничить все жиры и полностью исключить: колбасы, сосиски, сардельки, сало, маргарин, майонез,
- Ни в коем случае не голодайте! Питание должно быть равномерно распределено на 4 – 6 приемов пищи в течение дня; перерывы между едой не должны быть более 3-4 часов.

- Физические нагрузки. Если нет противопоказаний, то очень полезны умеренные физические нагрузки не менее 30 минут ежедневно, например, ходьба, плавание в бассейне.
Избегайте упражнений, которые вызывают повышение артериального давления и вызывают гипертонус матки.
- Дневник самоконтроля, в который Вы записываете:
- сахар крови утром до еды, через 1 час после каждого приема пищи в течение дня и перед ночным сном – ежедневно,
- все приемы пищи (подробно) – ежедневно,
- кетонурия (кетоны или ацетон мочи) утром натощак (существуют специальные тест-полоски для определения кетоновых тел в моче – например, «Урикет», «Кетофан») – ежедневно,
- артериальное давление (АД должно быть менее 130/80 мм рт. ст.) – ежедневно,
- шевеления плода – ежедневно,
- массу тела — еженедельно.
!!! Внимание: если Вы не ведете дневник, или ведете его не честно, тем самым Вы обманываете себя (а не врача) и рискуете собой и своим малышом!
- Если, несмотря на проводимые мероприятия, сахар крови превышает рекомендованные значения, то необходимо начать лечение инсулином (для этого Вас направят на консультацию к эндокринологу).
 Вы должны знать, что привыкания к инсулину не развивается, и после родов в подавляющем большинстве случаев инсулин отменяется. Инсулин в адекватных дозах не приносит вреда ни ребенку, ни матери, он назначается для сохранения полноценного здоровья и мамы, и малыша.
Вы должны знать, что привыкания к инсулину не развивается, и после родов в подавляющем большинстве случаев инсулин отменяется. Инсулин в адекватных дозах не приносит вреда ни ребенку, ни матери, он назначается для сохранения полноценного здоровья и мамы, и малыша.
РОДЫ и ГСД:
Гестационный сахарный диабет сам по себе НЕ ЯВЛЯЕТСЯ показанием для кесарева сечения и преждевременных родов. Срок и способ родов определяет акушер-гинеколог.
ГСД после родов:
- соблюдение диеты в течение 1,5 месяцев после родов,
- отменяется инсулинотерапия (если таковая была),
- контроль сахара крови в первые трое суток (норма сахара крови после родов: натощак 3,3 — 5,5 ммоль/л, через 2 часа после еды до 7,8 ммоль/л),
- через 6-12 недель после родов – консультация эндокринолога для проведения диагностических тестов с целью уточнения состояния углеводного обмена,
- женщины, перенесшие ГСД, входят в группу высокого риска по развитию ГСД при следующих беременностях и сахарного диабета 2 типа в будущем, поэтому женщине перенесшей ГСД необходимо:
— соблюдать диету, направленную на снижение массы тела при ее избытке,
— расширять физическую активность,
— планировать последующие беременности,
- у детей от матерей с ГСД в течение всей жизни имеется повышенный риск развития ожирения и сахарного диабета 2 типа, поэтому им рекомендуется рациональное питание и достаточная физическая активность, наблюдение эндокринолога.

Удачи Вам! Здоровья и благополучия Вам и Вашему малышу!
Скачать документ в формате Word:
Лечение гестационного сахарного диабета в Санкт-Петербурге. Цена в ЦПС Медика | Эндокринология | Направления
В прежние времена рождение крупного ребенка всегда воспринималось как большое счастье и особая удача. У наших предков большой вес новорожденного считался признаком здоровья – «богатырь вырастет!». Однако современная медицина доказала, что чрезмерный вес младенца, наоборот, чреват серьезными последствиями для ребенка и в ряде случаев является результатом гестационного сахарного диабета у матери.
Это заболевание встречается у 7% беременных женщин, и в последнее время эти показатели, к сожалению, растут.
Гестационный сахарный диабет (ГСД), или сахарный диабет беременных – это эндокринное заболевание, которое впервые выявляется у женщин во время беременности и прекращается после родов.
При ГСД кровь матери с повышенным содержанием сахара проникает через плаценту к плоду и вызывает у него повышение массы тела, увеличивает риск развития пороков сердца, заболеваний печени и селезенки, приводит к незрелости головного мозга и легких. Гестационный сахарный диабет – фактор риска развития ожирения, сахарного диабета, гипертонической болезни, ишемической болезни сердца у матери и ребенка в будущем.
Гестационный сахарный диабет коварен тем, что сама женщина никак не ощущает его проявлений. Будущую маму, как правило, ничего не беспокоит. Многие женщины даже поначалу отказываются верить в то, что у них — опасное заболевание.
Мне часто приходится слышать от своих пациенток, узнавших об этом диагнозе: «Но я же прекрасно себя чувствую!». И, однако же, это тот случай, когда следует прислушаться в первую очередь к врачу, а не к своему организму, ведь для еще не родившегося малыша гестационный сахарный диабет таит серьезную опасность.
На что обратить внимание и как определить заболевание?
Как уже упоминалось выше, поскольку у будущей мамы никаких жалоб гестационный сахарный диабет не вызывает, определить его может только врач. Для этого беременным женщинам в обязательном порядке проводится диагностика нарушений углеводного обмена, которая включает 2 этапа.
Для этого беременным женщинам в обязательном порядке проводится диагностика нарушений углеводного обмена, которая включает 2 этапа.
1 этап выявления сахарного диабета — при первом обращении беременной женщины к врачу. В сроке до 24 недель всем женщинам проводится оценка глюкозы венозной плазмы натощак. В норме она не должна превышать 5,1 ммоль/л. Если этот показатель превышен, весь период беременности женщина должна наблюдаться у эндокринолога.
При этом необходимо знать, что вести беременную с гестационным сахарным диабетом, как и женщину, у которой сахарный диабет был диагностирован еще до беременности, должен врач, специализирующийся на данной проблеме, а это далеко не каждый эндокринолог. В нашем Центре это — Наталья Владимировна Конанова, опытный врач, специалист по диагностике и лечению эндокринных патологий у беременных.
2 этап выявления сахарного диабета проводится на 24 – 28 неделе беременности. Всем женщинам, у которых не было выявлено нарушение углеводного обмена в ранние сроки беременности, между 24 и 28 неделями проводится пероральный глюкозотолерантный тест с 75 гр глюкозы. В исключительных случаях ПГТТ может быть проведен на сроке до 32 недель.
В исключительных случаях ПГТТ может быть проведен на сроке до 32 недель.
Можно ли предотвратить и как лечить?
Говоря о том, можно ли предотвратить гестационный сахарный диабет, нужно в первую очередь сказать о том, что сама по себе беременность – это мощный фактор риска его развития.
Как известно, беременность провоцирует сильнейшие изменения в организме женщины, в том числе активизацию гормональных процессов, а это грозит эндокринными нарушениями.
Для того, чтобы снизить эту угрозу, женщина, в особенности из группы риска – с избыточной массой тела, «сложной» наследственностью (кто-то из родственников болел сахарным диабетом) или переносившая это заболевание во время предыдущих беременностей – должна еще на этапе планирования беременности пройти обследование у эндокринолога. Если по его результатам риск развития гестационного сахарного диабета будет выявлен, пациентке назначают терапию. Как правило, женщине рекомендуются соответствующие модификации образа жизни, рациона, добавление физических нагрузок, самоконтроль уровня сахара в крови и др. , в зависимости от индивидуальных особенностей организма. По результатам лечения эндокринолог принимает решение о возможности безопасной для матери и ребенка беременности.
, в зависимости от индивидуальных особенностей организма. По результатам лечения эндокринолог принимает решение о возможности безопасной для матери и ребенка беременности.
Если ГСД все же избежать не удалось, пациентке назначаются:
- Диета 9. При наличии показаний может быть рекомендована инсулинотерапия. Таблетированные сахароснижающие препараты во время беременности и грудного вскармливания противопоказаны!
- Дозированные физические нагрузки
- Ежедневный анализ крови на сахар натощак, через 1 час после завтрака, обеда и ужина – до родов (Самоконтроль выполняется пациенткой с помощью глюкометра)
- Ведение дневника питания и сахара крови (Результаты предоставляются врачу)
- Общий анализ мочи в динамике (глюкозурия, кетонурия)
- Контроль артериального давления, массы тела
- Наблюдение врача– эндокринолога (специализирующегося на ГСД)
Если говорить об особенностях ведения беременных с гестационным сахарным диабетом, то, помимо выше перечисленных назначений, пациенткам, как правило, назначается дополнительные проведение допплерометрии плода (каждые 10 дней) и УЗИ-скрининг.
ОБСЛЕДОВАНИЕ И ЛЕЧЕНИЕ ПРОВОДИТСЯ НА НОВЕЙШЕМ
ВЫСОКОТЕХНОЛОГИЧНОМ ОБОРУДОВАНИИ
Наши преимущества:
- наши специалисты – кандидаты медицинских наук, врачи высшей категории,
постоянные участники российских и зарубежных конгрессов и конференций с многолетним опытом работы; - мы используем только рекомендации ВОЗ (Всемирная Организация Здравоохранения),
современные научно доказанные подходы и методики; - мы обеспечиваем полную анонимность и соблюдение врачебной тайны;
- обследование и лечение проводится на новейшем высокотехнологичном оборудовании;
- наши пациенты полностью информированы о ходе лечебно-диагностических
процессов; - мы гарантируем индивидуальный подход к каждому пациенту и обеспечиваем ему комфорт.
Диабет и беременность | Medtronic Diabetes Russia
Решение завести ребенка — одно из самых важных решений в жизни каждой пары. Беременность не только дарит приятные эмоции женщине, но и знаменует собой начало нового этапа в семье, наполненного радостью. Вместе с тем, не стоит забывать, что какой бы ни была по счету Ваша беременность, ее течение может быть совершенно уникальным, вплоть до появления осложнений. Для женщин с диабетом (1, 2 типа, а также женщин, у которых развивается гестационный диабет) беременность требует тщательного планирования и подготовки. Диабет при беременности не исключает возможности рождения здорового ребенка, но требует от вас особых мер предосторожности, направленных на подготовку организма к вынашиванию плода.
Вместе с тем, не стоит забывать, что какой бы ни была по счету Ваша беременность, ее течение может быть совершенно уникальным, вплоть до появления осложнений. Для женщин с диабетом (1, 2 типа, а также женщин, у которых развивается гестационный диабет) беременность требует тщательного планирования и подготовки. Диабет при беременности не исключает возможности рождения здорового ребенка, но требует от вас особых мер предосторожности, направленных на подготовку организма к вынашиванию плода.
Вне зависимости от типа диабета вам понадобится хорошо контролировать уровень сахара в крови как во время беременности, так и до зачатия. Это поможет снизить риск возникновения возможных осложнений у Вас и Вашего ребенка. Как и в большинстве других жизненных ситуаций, главное — стратегическое планирование. Ваш врач поможет Вам спланировать Вашу беременность и предоставит Вам необходимую информацию и поддержку. Кроме того, он поможет Вам улучшить контроль уровня сахара в крови и откорректировать дозы инсулина. Во время беременности запрещен прием пероральных сахароснижающих препаратов, так как они могут нанести потенциальный вред плоду. Поэтому при беременности с диабетом разрешены только инъекции инсулина.
Во время беременности запрещен прием пероральных сахароснижающих препаратов, так как они могут нанести потенциальный вред плоду. Поэтому при беременности с диабетом разрешены только инъекции инсулина.
Осложнения течения беременности при сахарном диабете
Недостаточный контроль диабета может привести к развитию осложнений как у матери, так и ребенка. По этой причине необходимо нормализовать уровень сахара в крови еще до зачатия. Поскольку в течение 9 месяцев беременности организм женщины меняется и отвечает не только за себя, но и за развитие плода, к моменту зачатия здоровье женщины должно быть максимально стабильным. У беременных женщин с диабетом присутствует риск развития таких осложнений:
- Заболевания почек
- Заболевания глаз
- Повреждения нервов
- Инфекции мочевого пузыря
- Преэклампсия
- Преждевременные роды
Недостаточный контроль уровня сахара в крови во время беременности также может привести к нарушениям развития плода. Уже в первые несколько недель (как правило, пока женщина еще не догадывается о своей беременности) возможны повреждения сердца, спинного мозга и почек. В числе прочих осложнений:
Уже в первые несколько недель (как правило, пока женщина еще не догадывается о своей беременности) возможны повреждения сердца, спинного мозга и почек. В числе прочих осложнений:
- Рождение ребенка с патологиями
- Макросомия (крупный плод)
- Желтуха
- Выкидыш
Инсулин и беременность
Инсулинотерапия во время беременности — динамичный процесс. Дозировки инсулина постоянно меняются, что связано с особенностями развития плода и тела матери в каждом триместре, а также с изменениями уровня сахара в крови.
Первый триместр
В первом триместре организм женщины может быть более чувствительным к инсулину, что повышает вероятность возникновения эпизодов гипогликемии.
Второй триместр
Второй триместр — это период, когда у женщин зачастую обнаруживается гестационный диабет, непродолжительное заболевание, характерное для беременных женщин. Если у Вас диагностирован гестационный диабет, не переживайте, после родов Ваше состояние нормализуется. Тем не менее, развитие гестационного диабета в течение нескольких беременностей с годами увеличивает риск развития у женщины диабета 2 типа.
Тем не менее, развитие гестационного диабета в течение нескольких беременностей с годами увеличивает риск развития у женщины диабета 2 типа.
Третий триместр
В течение третьего триместра Ваша потребность в инсулине может возрасти. Это связано с выработкой плацентой гормонов, необходимых для обеспечения развития плода. Такие гормоны снижают чувствительность к инсулину, и, соответственно, организму требуется больше инсулина.
Особенности течения и исходы беременности у женщин с гестационным сахарным диабетом Текст научной статьи по специальности «Клиническая медицина»
ORIGINAL STUDY
ОСОБЕННОСТИ ТЕЧЕНИЯ И ИСХОДЫ БЕРЕМЕННОСТИ У ЖЕНЩИН С ГЕСТАЦИОННЫМ САХАРНЫМ ДИАБЕТОМ
© С.В. Янкина, Н.В. Шатрова, С.В. Берстнева, Д.Н. Павлов
Рязанский государственный медицинский университет им. акад. И.П. Павлова,
И.П. Павлова,
Рязань, Россия
Гестационный сахарный диабет (ГСД) представляет серьезную медико-социальную проблему, т.к. в значительной степени увеличивает частоту нежелательных исходов беременности для матери и для плода. Частота ГСД в общей популяции разных стран варьирует от 1% до 14% и составляет в среднем 7%; в России этот показатель оценивается в 4,5%. Цель. Оценить распространенность ГСД в Рязанском перинатальном центре за последние 3 года и изучить его влияния на течение и исходы беременности. Материалы и методы. Проведен анализ историй родов и обменных карт 1690 беременных женщин за 20152017 гг. в областном клиническом перинатальном центре г. Рязани. Результаты. ГСД был диагностирован у 193 женщин (распространенность — 11,4%), при этом у 62 беременных -на основании результатов перорального глюкозотолерантного теста, выполненного на сроке 24-30 недель. Течение беременности и родов у пациенток с ГСД характеризовалось высоким процентом осложнений (поздний гестоз — 18,1%, анемия беременных — 11,3%, отеки — 11,9%, ранний токсикоз — 4,6%, многоводие — 12,4%, хронический пиелонефрит — 5,1%, угроза прерывания беременности — 3,6%). У большинства (60,6%) женщин беременность завершилась естественными родами. Преждевременные роды отмечались в 15% наблюдений, из них 2 случая перинатальной гибели плода. Частота родоразрешения путем операции кесарева сечения — 39,4%. Частота родов крупным плодом составила 21,8%, что выше, чем у женщин с нормальным уровнем глюкозы крови. Выводы. Распространенность ГСД в Рязанском перинатальном центре за последние 3 года составила 11,4%. Осложнения в период беременности наблюдались у 79,2% женщин с ГСД, при этом наиболее часто встречались поздний гестоз, анемия беременных, отеки, ранний токсикоз, многоводие, хронический пиелонефрит и угроза прерывания беременности. При ГСД суммарные неблагоприятные исходы беременности встречались чаще, чем у женщин с нормогликемией; статистически значимые различия получены по частоте преждевременных родов, макросомии плода и асфиксии во время родов.
У большинства (60,6%) женщин беременность завершилась естественными родами. Преждевременные роды отмечались в 15% наблюдений, из них 2 случая перинатальной гибели плода. Частота родоразрешения путем операции кесарева сечения — 39,4%. Частота родов крупным плодом составила 21,8%, что выше, чем у женщин с нормальным уровнем глюкозы крови. Выводы. Распространенность ГСД в Рязанском перинатальном центре за последние 3 года составила 11,4%. Осложнения в период беременности наблюдались у 79,2% женщин с ГСД, при этом наиболее часто встречались поздний гестоз, анемия беременных, отеки, ранний токсикоз, многоводие, хронический пиелонефрит и угроза прерывания беременности. При ГСД суммарные неблагоприятные исходы беременности встречались чаще, чем у женщин с нормогликемией; статистически значимые различия получены по частоте преждевременных родов, макросомии плода и асфиксии во время родов.
Ключевые слова: гестационный сахарный диабет, беременность, осложнения.
G)
РОССИЙСКИЙ МЕДИКО-БИОЛОГИЧЕСКИЙ ВЕСТНИК имени академика И.П. Павлова. 2018. Т. 26. № 1. С. 96-105 96 I.P. PAVLOV RUSSIAN MEDICAL BIOLOGICAL HERALD. 2018; 26(1):96-105
ORIGINAL STUDY
PREGNANCY COURSE AND OUTCOME PECULIARITIES IN WOMEN WITH GESTATIONAL DIABETES MELLITUS
S.V. Yankina, N.V. Shatrova, S.V. Berstneva, D.N. Pavlov Ryazan State Medical University, Ryazan, Russia
Gestational diabetes mellitus (GDM) is a serious medical and social problem, because it greatly increases the frequency of adverse pregnancy outcomes for mother and fetus. The frequency of GDM in the general population of different countries varies from 1% to 14% and average 7%, in Russia this figure is estimated at 4. 5%. Aim. To evaluate the prevalence of GDM in Ryazan Regional clinical perinatal center for the last 3 years and examine its influence on the course and outcome of pregnancy. Materials and Methods. The analysis of the birth history data and exchange cards of 1690 pregnant women from 2015 to 2017 at Ryazan Regional clinical perinatal center. Results. GDM was diagnosed in 193 women (prevalence — 11.4%), with 62 pregnant women on the basis of the results of oral glucose tolerance test performed in the period of 24-30 weeks. It was established that the course of pregnancy and delivery in patients with GDM was characterized by a high percentage of complications (late gestosis — 18.1%, anemia — 11.3%, swelling — 11.9%, early toxicosis — 4.6%, poly-hydramnios — 12.4%, chronic pyelonephritis -5.1% and threatened miscarriage — 3.6%). Pregnancy outcome study revealed that the majority -60.6% of pregnancies ended in natural births. Preterm birth was noted in 15% of cases, of which 2 cases were of perinatal fetal death.
5%. Aim. To evaluate the prevalence of GDM in Ryazan Regional clinical perinatal center for the last 3 years and examine its influence on the course and outcome of pregnancy. Materials and Methods. The analysis of the birth history data and exchange cards of 1690 pregnant women from 2015 to 2017 at Ryazan Regional clinical perinatal center. Results. GDM was diagnosed in 193 women (prevalence — 11.4%), with 62 pregnant women on the basis of the results of oral glucose tolerance test performed in the period of 24-30 weeks. It was established that the course of pregnancy and delivery in patients with GDM was characterized by a high percentage of complications (late gestosis — 18.1%, anemia — 11.3%, swelling — 11.9%, early toxicosis — 4.6%, poly-hydramnios — 12.4%, chronic pyelonephritis -5.1% and threatened miscarriage — 3.6%). Pregnancy outcome study revealed that the majority -60.6% of pregnancies ended in natural births. Preterm birth was noted in 15% of cases, of which 2 cases were of perinatal fetal death. The frequency of delivery by cesarean section — 39.4%. The frequency of childbirth large fetus was 21.8%, higher than in women with normal blood glucose levels. Conclusions. The prevalence of GDM in Ryazan Regional clinical perinatal center for the last 3 years was 11.4%. Complications during pregnancy were observed in 153 women (79.2%) of with GDM. The most frequent complications were; late gestosis, pregnancy anemia, edema, early toxemia, polyhydramnios, chronic pyelonephritis, and threatened miscarriage. In pregnant women with GDM, adverse outcomes of pregnancy were more common than in women with normoglycemia. Significant differences were obtained in the frequency of premature birth, macrosomia of the fetus and asphyxia during childbirth.
The frequency of delivery by cesarean section — 39.4%. The frequency of childbirth large fetus was 21.8%, higher than in women with normal blood glucose levels. Conclusions. The prevalence of GDM in Ryazan Regional clinical perinatal center for the last 3 years was 11.4%. Complications during pregnancy were observed in 153 women (79.2%) of with GDM. The most frequent complications were; late gestosis, pregnancy anemia, edema, early toxemia, polyhydramnios, chronic pyelonephritis, and threatened miscarriage. In pregnant women with GDM, adverse outcomes of pregnancy were more common than in women with normoglycemia. Significant differences were obtained in the frequency of premature birth, macrosomia of the fetus and asphyxia during childbirth.
Keywords: gestational diabetes, pregnancy, complications.
Распространенность гестационного сахарного диабета (ГСД) во всем мире неуклонно растет. Частота ГСД в общей по-
Частота ГСД в общей по-
пуляции разных стран варьирует от 1% до 14% и составляет в среднем 7%, в России этот показатель оценивается в 4,5%. ГСД
ORIGINAL STUDY
представляет серьезную медико-социальную проблему, т. к. в значительной степени увеличивает частоту нежелательных исходов беременности для матери и для плода (новорожденного) [1]. ГСД является фактором риска развития ожирения, сахарного диабета 2 типа и сердечно-сосудистых заболеваний у матери и у потомства в будущем [2,3]. С целью предотвращения неблагоприятных последствий на течение беременности и ее исходов во многих странах мира, включая Россию, используются новые критерии диагностики ГСД. По данным международного многоцентрового исследования по изучению влияния уровня гликемии во время беременности на ее исходы (НАРО-БШёу) установлена прямая зависимость между уровнем гликемии как натощак, так и в ходе глюкозотолерантно-го теста и частотой неблагоприятных исходов беременности [4]. При использовании новых критериев диагностики частота ГСД возросла до 9,3-25,5% в зависимости от центра. При своевременном использовании новых диагностических критериев ГСД снижается частота осложнений беременности, связанных с гипергликемией (гипогликемии у новорожденного, макро-сомия, перинатальная смертность), вследствие снижения ее степени.
При использовании новых критериев диагностики частота ГСД возросла до 9,3-25,5% в зависимости от центра. При своевременном использовании новых диагностических критериев ГСД снижается частота осложнений беременности, связанных с гипергликемией (гипогликемии у новорожденного, макро-сомия, перинатальная смертность), вследствие снижения ее степени.
В России в декабре 2012 г. был принят Российский национальный консенсус «Гестационный сахарный диабет: диагностика, лечение, послеродовое наблюдение», который в 2013 г. был одобрен Министерством здравоохранения Российской Федерации. В документе определено, что обследованию для выявления ГСД подлежат все беременные независимо от факторов риска [5].
Беременность — это состояние физиологической инсулинорезистентности, поэтому она сама по себе является значимым фактором риска нарушения углеводного обмена. Понятия «сахарный диабет», «манифестный (впервые выявленный) сахарный диабет во время беременности» и непосредственно «ГСД» требуют четкой клинико-лабораторной дефиниции. Внедрение новых подходов в диагностике ГСД требует некоторого времени. Соответственно, влияние гипергликемии на течение и исходы беременности, оцененная на основании новых критериев, изучена мало.
Внедрение новых подходов в диагностике ГСД требует некоторого времени. Соответственно, влияние гипергликемии на течение и исходы беременности, оцененная на основании новых критериев, изучена мало.
Целью нашей работы являлась оценка распространенности ГСД в Рязанском перинатальном центре за последние 3 года и изучение его влияния на течение и исходы беременности.
Материалы и методы
Произведен анализ историй родов и обменных карт 1690 беременных женщин за 2015-2017 гг. в Областном клиническом перинатальном центре города Рязани. Средний возраст составил 29,1±6 лет; индекс массы тела (ИМТ) на момент наступления беременности — 24,5±4,7 кг/м. Оценивались гликемия и срок ее определения, исходы беременности (роды путем операции кесарева сечения, макросомия, перинатальная гибель плода, желтуха новорожденных, гипогликемии, врожденная патология, родовые травмы, внутриутробная гипоксия плода, синдром задержки роста плода). Скрининг проводился в два этапа: на 1-м этапе определяли гликемию после первого обращения беременной в женскую консультацию; на 2-м этапе проводили пе-
Скрининг проводился в два этапа: на 1-м этапе определяли гликемию после первого обращения беременной в женскую консультацию; на 2-м этапе проводили пе-
роральный глюкозотолерантный тест на сроке 24-28 недель беременности. По результатам скрининга выявлено 193 (11,4%) беременных с ГСД. В среднем их возраст был 30,7±5,6 года, ИМТ на момент наступления беременности — 28,3±5,7 кг/м. В этой группе оценивались осложнения и исходы беременности. Глюкоза крови определялась в венозной плазме в лаборатории перинатального центра глюкозоперок-сидазным методом [6,7], границы рефе-ренсных значений для беременных — 3,35,0 ммоль/л. Статистическую обработку материала осуществляли с помощью программы SPSS 13.0. Достоверность различий оценивали по t-критерию Стьюдента. Статистическая значимость результатов подтверждалась при р<0,05.
Результаты и их обсуждение
Средний уровень глюкозы венозной плазмы натощак составил — 5,2±0,7 ммоль/л. По результатам первичного обследования у 87 (45%) женщин был установлен диагноз ГСД на основании повышения уровня глюкозы венозной плазмы натощак от 5,1 до 6,5 ммоль/л. На втором этапе скрининга на сроке 20-30 недель беременности выявлено 95 (49,2%) женщин с ГСД. При этом у 33 (17%) беременных ГСД диагностирован на основании гипергликемии натощак, и пероральный глюко-зотолерантный тест им не проводился. У 62 беременных женщин ГСД был установлен на основании результатов перорально-го глюкозотолерантного теста, выполненного на сроке 24-30 недель (в среднем 25,3±2,2 недели), при этом уровень глюкозы натощак был в пределах нормы -4,5±0,5 ммоль/л, а ГСД был диагностиро-
По результатам первичного обследования у 87 (45%) женщин был установлен диагноз ГСД на основании повышения уровня глюкозы венозной плазмы натощак от 5,1 до 6,5 ммоль/л. На втором этапе скрининга на сроке 20-30 недель беременности выявлено 95 (49,2%) женщин с ГСД. При этом у 33 (17%) беременных ГСД диагностирован на основании гипергликемии натощак, и пероральный глюко-зотолерантный тест им не проводился. У 62 беременных женщин ГСД был установлен на основании результатов перорально-го глюкозотолерантного теста, выполненного на сроке 24-30 недель (в среднем 25,3±2,2 недели), при этом уровень глюкозы натощак был в пределах нормы -4,5±0,5 ммоль/л, а ГСД был диагностиро-
ORIGINAL STUDY
ван на основании исследования гликемии через 60 и 120 минут: у 25 беременных глюкоза была выше нормы через 60 минут после нагрузки, у 18 беременных — через 120 минут и у 19 — в обеих точках. Таким образом, после внедрения критериев диагностики ГСД 2012 г. распространенность заболевания в 2015 — 2017 г. оценена в 11,4%. По годам отмечался рост числа выявленных беременных женщин с ГСД (2015 г. — 58, 2016 г. — 62, 2017 г. — 73 случая), что говорит об активном внедрении в практику новых критериев диагностики ГСД ни только среди врачей эндокринологов, но и врачей общей практики, акушер-гинекологов, что позволило улучшить диагностику ГСД [5]. У 11 (5,7%) женщин ГСД был выявлен в III триместре беременности, как правило это было вызвано поздней постановкой на учет или отказом женщины от проведения перорального глюкозотолерантного теста.
распространенность заболевания в 2015 — 2017 г. оценена в 11,4%. По годам отмечался рост числа выявленных беременных женщин с ГСД (2015 г. — 58, 2016 г. — 62, 2017 г. — 73 случая), что говорит об активном внедрении в практику новых критериев диагностики ГСД ни только среди врачей эндокринологов, но и врачей общей практики, акушер-гинекологов, что позволило улучшить диагностику ГСД [5]. У 11 (5,7%) женщин ГСД был выявлен в III триместре беременности, как правило это было вызвано поздней постановкой на учет или отказом женщины от проведения перорального глюкозотолерантного теста.
Всем женщинам с диагностированным ГСД была назначена диетотерапия -ограничение употребления в пищу продуктов, содержащих легкоусвояемые углеводы и рекомендован ежедневный самоконтроль гликемии. Беременным с исходно повышенной массой тела или ожирением было рекомендовано ограничить также употребление в пищу жирных продуктов. При отсутствии достижения целевых показателей гликемии на диетотерапии в течение 2 недель пациенткам была назначена инсулинотерапия.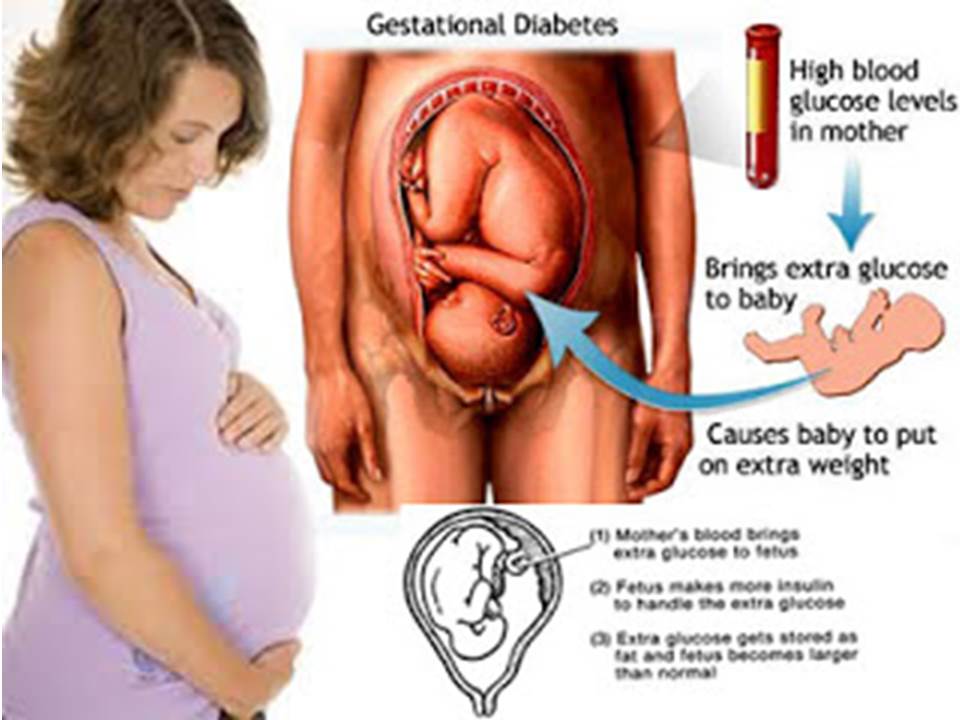 Из 193 случаев в инсу-линотерапии нуждались 37 (19,2%) беременных женщин с ГСД, при этом отмечено, что у половины из них (18 женщин) инсулинотерапия была назначена в I триместре беременности.
Из 193 случаев в инсу-линотерапии нуждались 37 (19,2%) беременных женщин с ГСД, при этом отмечено, что у половины из них (18 женщин) инсулинотерапия была назначена в I триместре беременности.
ORIGINAL STUDY
Течение беременности было неблагоприятным и характеризовалось различными акушерскими перинатальными осложнениями, что согласуется с данными отечественных и международных исследований [1,4]. Наиболее часто встречался поздний гестоз у 35 (18,1%), анемия беременных была зарегистрирована у 22 (11,3%), отеки у 23 (11,9%),
ранний токсикоз у 9 (4,6%), многоводие у 24 (12,4%), хронический пиелонефрит у 10 (5,1%), угроза прерывания беременности у 7 (3,6%) женщин. Наличие нескольких осложнений имело место у 28 (14,5%) беременных женщин с ГСД. Таким образом, осложнения в период беременности наблюдались у 158 (81,8%) женщин (рис. 1).
Рис. 1. Акушерские перинатальные осложнения у женщин с ГСД
1. Акушерские перинатальные осложнения у женщин с ГСД
При исследовании исходов беременности было установлено, что у большинства — 60,6% (117 женщин) беременность завершилась естественными родами. Срок родов составил 38,3±2,3 недели, что соответствует доношенному сроку беременности. Преждевременные роды отмечались в 29 (15%) наблюдениях, из них 2 случая пе-
ринатальной гибели плода. Частота родо-разрешения путем операции кесарева сечения — 39,4%. Масса плода при рождении составляла в среднем 3,7±0,5 кг. Частота родов крупным плодом (масса плода более 90-го перцентиля для гестационного срока) составила 21,8%, что выше, чем у женщин с нормальным уровнем глюкозы крови.
Другие нежелательные исходы беременности выявлены в 40 (20,7%) наблюдениях, а именно: в 6 — гипотрофия плода, в 8 — перелом ключицы, в 17 — умеренная асфиксия в родах, в 3 — врожденные пороки развития (рассечение губы и твердого нёба, открытая грыжа спинного мозга, агенезия почек), в 2 — кефалогематомы и по 1 случаю врожденного гипотиреоза, хронической внутриутробной гипоксии, синдрома задержки роста плода и кожного геморрагического синдрома.
В целях сравнения исходов беременности в зависимости от наличия или отсутствия ГСД было проведено сравнение женщин с нормальным и повышенным уровнем глюкозы. Беременные женщины были разделены на 2 группы: в 1-ю группу вошли 193 беременных с ГСД, во 2-ю -185 беременных с гликемией натощак <5,1
ORIGINAL STUDY
ммоль/л. Женщины в двух группах были сопоставимы по возрасту, срокам обследования и количеству родов в анамнезе. Средний ИМТ обследованных из 1-й группы соответствовал избыточной, а из 2-й -нормальной массе тела, однако различия не достигли уровня статистической значимости (р>0,05). У беременных с ГСД суммарные неблагоприятные исходы беременности встречались чаще, чем у женщин с нормогликемией (53,2 и 24,3% соответственно; р<0,05). При детальном сравнении исходов (табл. 1) статистически значимые различия получены по частоте преждевременных родов (15,0 и 7,1% соответственно; р<0,05), макросомии плода (21,8 и 12,3% соответственно; р<0,05) и частоте асфиксии в родах (8,8% при ГСД против 2,7% у беременных без ГСД; р<0,05).
Таблица 1
Исход беременности 1-ая группа -ГСД (П=193) 2-ая группа -нормогликемия (n=185)
Преждевременные роды 29 (15%) * 13 (7,1%)
Макросомия плода 42 (21,8%) * 23 (12,3%)
Асфиксия в родах 17 (8,8%) * 5 (2,7%)
Гипотрофия плода 6 (3,1%) 5 (2,7%)
Перелом ключицы 8 (4,1%) 7 (3,8%)
Врожденные пороки развития 3 (1,5%) 3 (1,6%)
Примечание: р<0,05
Исходы беременности у женщин с ГСД и нормогликемией
ORIGINAL STUDY DOI: 10.23888/PAVLOVJ201826196-105
Достоверных различий по гипотрофии плода, переломам ключицы и врожденным порокам развития не получено (р>0,05).
Таким образом, проведенное исследование подтвердило данные отечественных и зарубежных авторов [1-5] показывающие, что гестационный сахарный диабет представляет серьезную медико-социальную проблему, т. к. в значительной степени увеличивает частоту нежелательных исходов беременности для матери и для плода.
Выводы
1. Распространенность гестационного сахарного диабета в
Рязанском перинатальном центре за последние 3 года составила 11,4%.
2. Осложнения в период беременности наблюдались у 153 (79,2%) женщин с гестационным сахарным диабетом. Наиболее часто встречались поздний гестоз, анемия беременных, отеки, ранний токсикоз, многоводие, хронический пиело-нефрит и угроза прерывания беременности.
3. У беременных с гестационным сахарным диабетом суммарные неблагоприятные исходы беременности встречались чаще, чем у женщин с нормогликемией. Статистически значимые различия получены по частоте преждевременных родов, макро-сомии плода и асфиксии во время родов.
Литература
1. Петрухин В. А., Бурумкулова Ф.Ф., Титова Т.В., и др. Распространенность гестационного сахарного диабета в Московской области: результаты скрининга // Российский вестник акушера-гинеколога. 2012. №12. С. 81-84.
2. Бурумкулова Ф.Ф., Коваленко Т.С., Петрухин В.А., и др. Особенности течения раннего неонатального периода у новорожденных от матерей с гестационным сахарным диабетом. Материалы XI Всероссийского научного форума «Мать и дитя». М., 2010. С. 603-604.
3. Краснопольский В.И., Петрухин В.А., Бурумкулова Ф.Ф. Гестационный
диабет: новый взгляд на старую проблему // Акушерство и гинекология. 2010. №2. С. 3-7.
4. Metzger BE., Lowe LP., Dyer A.R., et al. HAPO Study Cooperative Research Group. Hyperglycemia and adverse pregnancy outcomes // N. Engl. J. Med. 2008. Vol. 358, №3. P. 1991-2002.
5. Дедов И.И., Краснопольский В.И., Сухих Г. Т. Российский национальный консенсус «Гестационный сахарный диабет: диагностика, лечение, послеродовое наблюдение» // Сахарный диабет. 2012. Т. 15, №4. С. 4-10.
6. Дубинина И.И., Жаднов В.А., Янкина С.В., и др. Факторы риска и особенности поражения церебральных
DOI: 10.23888/PAVLOVJ201826196-105 ORIGINAL STUDY
сосудов при сахарном диабете 2 типа в сочетании с цереброваскулярной болезнью // Российский медико-биологический вестник имени академика И.П. Павлова. 2012. Т. 20, №3. С. 104-109.
7. Дубинина И.И., Жаднов В. А., Берстнева С.В., и др. Мониторирование гликемии, клинико-инструментальные исследования в диагностике диабетической ней-ропатии // Российский медико-биологический вестник имени академика И. П. Павлова. 2015. Т. 23, №1. С. 95-101.
References
1. Petrukhin VA, Burumkulova FF, Titova TV, et al. Rasprostranennost’ gestat-sionnogo sakharnogo diabeta v Moskovskoi oblasti: rezul’taty skrininga. Rossiiskii vestnik akushera-ginekologa. 2012;12:81-4. (In Russ).
2. Burumkulova FF, Kovalenko TS, Petrukhin VA, et al. Osobennosti techeniya rannego neonatal’nogo perioda u novorozh-dennykh ot materei s gestatsionnym sakhar-nym diabetom. Materialy XI Vserossiiskogo nauchnogo foruma «Mat’ i ditya». Moscow; 2010. P. 603-4. (In Russ).
3. Krasnopolsky VI, Petrukhin VA, Burumkulova FF. Gestatsionnyi diabet: novyi vzglyad na staruyu problem. Akusherstvo i ginekologiya. 2010; 2:3-7. (In Russ).
4. Metzger BE, Lowe LP, Dyer AR, et al. HAPO Study Cooperative Research Group. Hyperglycemia and adverse pregnancy outcomes. N. Engl. J. Med. 2008; 358(3):1991-2002.
5. Dedov II, Krasnopolsky VI, Sukhikh GT. Russian National Consensus Statement on gestational diabetes: diagnostics, treatment and postnatal care Diabetes mellitus. 2012;15(4):4-10. (In Russ).
6. Dubinina II, Jadnov VA, Yankina SV, et al. Faktory riska i osobennosti porazheniya tserebral’nykh sosudov pri sakharnom diabete 2 tipa v sochetanii s tserebrovaskulyarnoi bolezn’yu. Rossijskiy mediko-biologicheskiy vestnik imeni akademika I.P. Pavlova. 2012; 20(3):104-9. (In Russ).
7. Dubinina II, Jadnov VA, Berstneva SV, et al. Monitorirovanie glikemii, kliniko-instrumental’nye issledovaniya v diagnostike diabeticheskoi neiropatii. Rossijskiy mediko-biologicheskiy vestnik imeni akademika I.P. Pavlova. 2015; 23(1):95-101. (In Russ).
Дополнительная информация [Additional Info]
Конфликт интересов. Авторы декларируют отсутствие явных и потенциальных конфликтов интересов, о которых необходимо сообщить, в связи с публикацией данной статьи. [Conflict of interests. The authors declare no actual and potential conflict of interests which should be stated in connection with publication of the article.]
ORIGINAL STUDY
Информация об авторах [Authors Info]
Янкина С.В. — к.м.н., ассистент кафедры медицины катастроф и безопасности жизнедеятельности ФБГОУ ВО РязГМУ Минздрава России, г. Рязань, Российская Федерация. [Yankina SV. — MD, PhD, Assistant of the Department of Emergency Medicine and Safety, Ryazan State Medical University, Ryazan, Russian Federation.]
SPIN 1541-1096,
ORCID ID 0000-0003-4400-8517,
Researcher ID B-8967-2018.
E-mail: [email protected]
Шатрова Н.В. — к.м.н., доцент, зав. кафедрой медицины катастроф и безопасности жизнедеятельности ФБГОУ ВО РязГМУ Минздрава России, г Рязань, Российская Федерация. [Shatrova NV. — MD, PhD, Associate Professor, Head of the Department of Emergency Medicine and Safety, Ryazan State Medical University, Ryazan, Russian Federation.]
SPIN 2965-2704,
ORCID ID 0000-0003-0599-924X,
Researcher ID B-8977-2018.
Берстнева С.В. — к.м.н., доцент кафедры факультетской терапии с курсами эндокринологии, клинической фармакологии, профессиональных болезней ФБГОУ ВО РязГМУ Минздрава России, г. Рязань, Российская Федерация. [Berstneva SV. — MD, PhD, Associate Professor of the Department of Faculty Therapy with a Course of Endocrinology, Clinical Pharmacology, Professional Diseases, Ryazan State Medical University, Ryazan, Russian Federation. ]
SPIN 6722-3203,
ORCID ID 0000-0002-3141-4199,
Researcher ID B-9814-2018.
Павлов Д.Н. — ассистент кафедры медицины катастроф и безопасности жизнедеятельности ФБГОУ ВО РязГМУ Минздрава России, г Рязань, Российская Федерация. [Pavlov DN. — Assistant of the Department of Emergency Medicine and Safety, Ryazan State Medical University, Ryazan, Russian Federation.]
ORIGINAL STUDY
Цитировать: Янкина С.В., Шатрова Н.В., Берстнева С.В., Павлов Д.Н. Особенности течения и исходы беременности у женщин с гестационным сахарным диабетом // Российский медико-биологический вестник имени академика И.П. Павлова. 2018. Т. 26, №1. С. 96-105. doi: 10.23888/PAVLOVJ201826196-105.
To cite this article: Yankina SV, Shatrova NV, Berstneva SV, Pavlov DN. Pregnancy course and outcome peculiarities in women with gestational diabetes mellitus. I.P. Pavlov Medical Biological Herald. 2018;26(1):96-105. doi: 10.23888/PAVL0VJ 201826196-105.
Принята в печать/Accepted: 31.03.2018
Профилактика осложнений беременности у пациенток с сахарным диабетом
С 2008 года родильное отделение ГКБ 29 является ведущим лечебным учреждением города Москвы, занимающийся эндокринной патологией, в первую очередь такой грозной проблемой как сахарный диабет у беременных. По прогнозам ученых во всем мире отмечается значительный рост пациенток с различимыми формами диабета и к 2030 ожидается прирост в 1,5 раза. Следует напомнить, что сахарный диабет является патологией, требующей тщательного наблюдения как во время беременности так и при ее планировании. Сахарный диабет вызывает серьезные осложнения как со стороны матери, так и со стороны здоровья плода. В настоящее время отмечается разобщенность амбулаторных медицинский учреждений и стационаров в тактике введения и наблюдения пациентов с сахарным диабетом, поэтому наблюдение в родильном доме при ГКБ № 29 является гарантией оказания последовательных квалифицированных медицинских услуг в ведении вашей беременности.
Идеологией родильного дома является наблюдение пациентов с углеводными нарушениями (диабет I типа, II типа, гестационный диабет) начиная с прегравидарной подготовки (подготовки к беременности), введение беременности вплоть до родоразрешения. Акушеры — гинекологи и эндокринологи совместно всегда рады дать вам добрый совет в планировании предстоящей беременности, ведь подготовка является чрезвычайно важной для профилактики акушерских осложнений, предотвращения врожденных аномалий развития плода.
Гестационный сахарный диабет (ГСД) — это осложнения возникающее только во время беременности и проходящее после ее разрешения. Учитывая отрицательное влияния высокого уровня глюкозы на плод, раннее выявление этого осложнения, подбор правильной диеты и, при необходимости, инсулинотерапии, является залогом успеха для рождения здорового малыша. Поэтому с 2012 года родильное отделения работает по принципам всемирной организации НАРО, что позволяет избежать влияния гипергликемии на плод, приводящее к формированию фетопатии. Фетопатия — это не только внешние проявления (отеки подкожной жировой клетчатки), а также системное влияние на сердечно-сосудистую и нервную систему малыша. Наши врачи ультразвуковой диагностики имеют большой опыт в выявлении ультразвуковых признаков диабетической фетопатии. Данный опыт по заслугам оценен мировыми сообществами акушеров-гинекологов (участие в международных конгрессах). Своевременная диагностика фетопатии, правильная подобранная инсулинотерапия, диета, позволяет вовремя индивидуально родоразрешить каждую пациентку в нужные сроки и оптимальным методом.
Сахарный диабет не приговор для деторождения! Беременные женщины с нарушениями углеводного обмена могут обратиться в наш перинатальный центр или стационар, где опытные акушеры — гинекологи совместно с эндокринологами подберут вам правильную диету, при необходимости инсулинотерапию, для успешного сохранения беременности и рождения здорового малыша. В родильном отделении разработаны условия и правила проведения программированных самопроизвольных родов у пациенток с сахарным диабетом.
Многолетний опыт родоразрешения пациенток с сахарным диабетом позволил неонатологам осуществлять особый подход к введению младенцев от беременных с ГСД. Новорожденный пройдет полное клинико-лабораторное, диагностическое обследование (нейросонография, УЗИ сердца, внутренних органов).
Доверьте заботу о вашей беременности и будущем малыше в опытные, добрые, надежные руки!!!
Вопрос-ответ
В этом разделе мы отвечаем на часто задаваемые вопросы. По мере появления новых часто задаваемых вопросов раздел будет дополняться. Ваши вопросы направляйте по адресу [email protected]. Обязательно укажите, кому адресовано письмо, например, «офтальмологу», «главному врачу» и т.д.
Вопрос: Здравствуйте. У меня повышен сахар до 6,7. Что это может значить? Никаких признаков диабета не наблюдалось.
Ответ: Здравствуйте. Это может значить, что у Вас сахарный диабет. Такие значения глюкозы никаких симптомов не дают. Вам необходимо повторить глюкозу крови натощак (период голода не меньше 8 часов). С результатом анализа обращайтесь к Вашему участковому терапевту.
Вопрос: У меня диабет 2 типа, принимаю таблетки. Недавно обнаружили кистому яичника и послали к эндокринологу проконсультироваться насчет возможности операции. Если в связи с операцией понадобится перевести меня на инсулин, можно ли потом опять перейти на таблетки?
Ответ: Не беспокойтесь, после хирургического лечения и заживления раневой поверхности возможен перевод снова на лечение таблетированными препаратами.
Вопрос: Мне 22 года. Полгода назад обнаружили диабет 1 типа. Колю инсулин. Недавно возобновил тренировки с тренажерном зале. Собираюсь начать внутривенное введение аминокислот на фоне введения дополнительной дозы. Хотелось бы знать, безопасны ли такие процедуры? Во время состояния гипогликемии буду находиться не один и в любой момент смогу получить необходимую помощь.
Ответ: Молодой человек! Ваше решение о внутривенном введении аминокислот обязательно обсудите с лечащим врачом! Ваше решение о дополнительной дозе инсулина с целью вызвать гипогликемическую реакцию однозначно неправильное. Даже легкие гипогликемии серьезно влияют на функции центральной нервной системы, снижая память и вызывая другие отрицательные последствия, которые не всегда поддаются лечению. Будьте осторожны!
Вопрос: Здравствуйте! У меня такие вопросы. СД 2 типа обнаружен год назад. Сахар был 9,0. Назначили метформин по 850 мг, «села» на диету. За 9 месяцев сбросила 10 кг (с 97 до 86)! Нормально ли это? Будет ли вес и далее снижаться? Сейчас утренний сахар от 5,9 до 7,2. Еще принимаю от давления индап и верапамил. Читала, что они снижают действие метформина. Нужно ли их заменить на другие гипотензивные средства или не обращать на это внимание? И еще, в аннотации к метформину написано: «принимать с осторожностью в пожилом возрасте» Почему? Мне 69 лет. Заранее огромное спасибо.
Ответ: По Вашему письму можно сделать заключение, что лечение СД проводится адекватно. На фоне приема метформина в сочетании с рациональным питанием получены хорошие результаты. Пожилой возраст – не противопоказание к длительному лечению метформином. Целесообразно контролировать функциональные показатели работы печени 1 раз в год. Прием гипотензивных препаратов лучше согласовать с лечащим врачом, поддерживая АД на уровне 135/80 мм рт. ст.
Вопрос: Мне 64 года. Почувствовала по утрам сухость во рту, но к эндокринологу сразу попасть не смогла. Месяц строго соблюдала диету. Глюкометром мужа (у него диабет более 10 лет) проверяла сахар крови по утрам натощак. Показатели – от 7,9 до 6,2 ммоль/л. А когда пошла к эндокринологу и сдала анализы в лаборатории, удивилась: натощак – 7,82, а через 2 часа после приема глюкозы – 4,78. Разве такое может быть?
Ответ: Уровни глюкозы крови, которые вы перечислили в письме, могут соответствовать начальной стадии сахарного диабета 2 типа. Вам необходимо, кроме соблюдения диеты, согласовать с лечащим врачом дополнительное лечение. Характер лечения будет зависеть от вашего веса, уровня артериального давления и наличия других заболеваний. Существенной разницы между показателями гликемии натощак в лаборатории и на домашнем глюкометре у вас нет.
Вопрос: Заболела сахарным диабетом в ноябре 2010, когда «скорая» увезла в больницу, сахар крови был 19,7. До этого долго не могла понять, почему мне так плохо. Мой вопрос: как питаться, чтобы набрать вес? Пока мне не поставили диагноз и я не знала, что со мной происходит, похудела на 15 кг. Я никогда не была полной, а сейчас стала «кожа да кости».
Ответ: Для ответа на ваш вопрос необходима встреча с врачом-эндокринологом и обсуждение тактики лечения СД. Вы не сообщили Ваш возраст, какими сахароснижающими препаратами пользуетесь, принимаете ли инсулин, каковы уровни сахара крови сейчас, есть ли у вас сопутствующие заболевания. Ответы на все эти и другие вопросы помогут лечащему врачу назначить правильное лечение и остановить потерю массы тела.
Вопрос: По какому анализу определяют количество уцелевших бета-клеток при диабете? Спасибо.
Ответ: В настоящее время состояние бета-клеток островковой части поджелудочной железы оценивается по уровню С-пептида в крови пациента и антител к бета-клеткам.
Вопрос: у меня в поликлинике заподозрили гипотиреоз. А как точнее узнать, есть ли он?
Ответ: Подтвердить гипотиреоз достаточно просто: нужно проверить уровень тиреотропного гормона (ТТГ). Это самый информативный тест для диагностики любых нарушений щитовидной железы. При гипотиреозе уровень ТТГ будет повышен. При необходимости дополнительно назначается исследование крови на тироксин Т4 свободный. При явном гипотиреозе уровень его понижен.
Определение уровня ТТГ показано, если человек прибавляет в весе, хотя для этого нет видимых при чин, и снизить его не помогают ни диета, ни физическая нагрузка, если ему холодно, в то время как окружающие чувствуют себя комфортно, если быстро утомляется, появились стойкие запоры, если становится сухой кожа и интенсивно начинают выпадать волосы и брови. Отечность лица и болезненность суставов тоже может указывать на эту же болезнь, но проявляются эти симптомы тогда, когда процесс уже далеко зашел. Есть ряд и других признаков. Однако можно выделить группы людей, у которых риск гипотиреоза выше. Это женщины старше 40 лет, люди с повышенным уровнем холестерина в крови, те, у кого заболевания щитовидной железы были у родственников. Всем им рекомендовано проверять уровень ТТГ. Да и другим это тоже не помешает. Можно иключить только молодых мужчин, у которых нет ни малейших проблем со здоровьем.
Вопрос: Зачем проверять уровень сахара в крови?
Ответ: Для того, чтобы вовремя обнаружить диабет. О заболевании идет речь, когда уровень глюкозы в крови дважды натощак 7 и выше моль/л. При однократной случайной сдаче подозрение возникает, когда он 11 и выше.
Чаще всего встречается два типа сахарного диабета. Первым типом, как правило, заболевают молодежь и дети. В таком случае в организме перестает вырабатываться гормон инсулин, необходимый для усвоения глюкозы. Чтобы нормализовать обмен веществ, нужно постоянно вводить препарат инсулина.
При сахарном диабете 2 типа своего инсулина в организме как правило достаточно, иногда даже слишком много, но он становится неэффективным. Такое состояние встречается гораздо чаще (до девяноста процентов из всех случаев). Больному не нужны постоянные инъекции, но архиважным становится внимание к собственному здоровью. Потому что болезнь опасна, прежде всего, осложнениями, ведущими часто к потере трудоспособности и инвалидности. Они могут развиваться медленно, в течение многих лет. Поражаются сосуды сетчатки глаз и может наступить слепота, развивается хроническая почечная недостаточность, нарушается кровоснабжение ног, возникают трофические язвы. Ухудшается кровоснабжение сердца и мозга, что может привести к инфаркту миокарда или инсульту.
Почти у каждого нашего пациента с 2 типом сахарного диабета оказывается артериальная гипертензия, для борьбы с которой, как правило, серьезных мер не принималось, ишемическая болезнь сердца. А еще у большинства «диабетиков» чрезмерная полнота. Люди едят гораздо больше того, чем необходимо для восстановления энергетических затрат, и это приводит к ожирению и нарушениям в обмене веществ. Жировая же ткань содержит вещества, которые снижают чувствительность к инсулину. Поэтому у полных людей диабет 2 типа развивается гораздо чаще.
Вот почему на первом месте в противодиабетическом рецепте — изменение образа жизни.
Вопрос: У меня стали выпадать волосы, хотя возраст еще не старый и питаюсь нормально. Врач в поликлинике сказала, что это может быть связано с работой щитовидки. Может такое быть?
Ответ: Рост волос действительно очень чувствителен к состоянию функции щитовидной железы. Он может нарушаться как при гипотиреозе, так и и при тиреотоксикозе. Нужно сдать анализ на гормоны щитовидной железы и общий анализ крови. Если уровень ТТГ и гемоглобина в норме, а проблемы с волосами сохраняются, речь, наиболее вероятно, идет о самостоятельном заболевании волос и вам нужно обратиться к дерматологу.
Вопрос: Говорят, чтобы защитить щитовидку от болезней, а тем более лечить ее больную, нужно принимать йод. Так ли это?
Ответ: Нет, это неверно. Существует несколько десятков заболеваний щитовидной железы, подходы к лечению которых могут диаметрально отличаться. Йод необходим для продукции гормонов щитовидной железы. При гипотиреозе она разрушена и уже не способна синтезировать их с использованием йода, поэтому принимать содержащие его препараты нет смысла. В любом случае хотела бы предостеречь от использования спиртового раствора йода в профилактических целях, и вообще от лечения щитовидной железы бесконтрольно, без обследований и врачебных назначений.
Вопрос: Как же все-таки гипотиреоз лечится и не придется ли менять свой образ жизни?
Ответ: Гипотиреоз – это недостаток в организме тироксина. Лечение подразумевает его возмещение – ежедневный прием назначенных врачом таблеток тироксина. Если принимать нужную дозу тироксина, которая обеспечит стойкое поддержание уровня ТТГ в норме, то никаких ограничений в образе жизни не нужно. Можно питаться как обычно, заниматься любым видом спорта. Нет противопоказаний по климату и видам деятельности. Принимайте препараты и живите счастливо.
Вопрос: Моему папе поставили диагноз: второй тип сахарного диабета. Что вы посоветовали бы делать, с чего начать?
Ответ: Начинать надо с похудения и жизни без сахара и без продуктов, его содержащих: конфет, печенья, варенья, соков промышленного производства и тому подобного. Вообще, как и при целом ряде других заболеваний, важно правильное здоровое питание. К примеру, мясо надо есть нежирных сортов. А вот овощи можно, но есть часто и лучше маленькими порциями.
Обязательное условие – изменение образа жизни. К сожалению, часть наших пациентов, как их ни убеждаешь, не могут отказаться от удовольствия хорошенько покушать.
Вопрос: Назовите, пожалуйста, одни из первых признаков сахарного диабета, которые должны насторожить человека. Что необходино предпринять? Спасибо!
Ответ: Проявление диабета: сухость во рту, сильная жажда, частое мочеиспускание, кожный зуд, слабость. При появлении этих признаков необходимо проверить уровень сахара в крови. Есть рисковый
Гестационный диабет: будет ли у меня большой ребенок?
В двух словахГестационный диабет (GD) — это тип диабета, которым могут страдать некоторые женщины во время беременности. Обычно он появляется на более поздних сроках беременности и обычно исчезает после рождения ребенка. Обычно вы можете просто лечить это, изменив свой образ питания и упражнения, но некоторым женщинам с БГ могут потребоваться лекарства.
Большинство женщин с БГ рожают здоровых детей и не имеют дальнейших осложнений после родов.Но стоит знать, что наличие БГ может повысить риск развития диабета 2 типа в более позднем возрасте.
Что такое гестационный диабет?Гестационный диабет возникает из-за слишком большого количества глюкозы (сахара) в крови (см. Подробнее об этом в S o, что вызывает гестационный диабет? , ниже). Это затрагивает примерно 1 из 6 из нас, и предупреждающим знаком может быть сахар в вашей моче, но тогда вам понадобится анализ крови, чтобы точно подтвердить GD.
Обнаружение того, что у вас гестационный диабет, может быть шоком, но «хорошая новость заключается в том, что при квалифицированной медицинской помощи и ваша беременность и роды должны пройти гладко», — говорит акушерка Энн Ричли,
И это, безусловно, опыт, которым поделились многие мамы на нашем форуме: «У меня был гестационный диабет, и мой LO в порядке!» говорит подражатель.«Она приехала одна, у меня были нормальные роды, и они прошли после ее приезда».
Как они это проверяют?
Одна из причин, по которой мы все должны пописать в эти горшочки перед дородовым приемом, заключается в том, чтобы наша акушерка могла провести тест на погружение, чтобы проверить, есть ли сахар в нашей мочи. Если есть, это может быть признаком того, что у вас БГ.
Чтобы узнать, является ли это GD, вам нужно пройти тест на толерантность к глюкозе. Обычно это делается на сроке от 24 до 28 недель беременности — если у вас раньше не было гестационного диабета, когда вам предложат это примерно на 16 неделе.
Он включает утренний анализ крови, сделанный после голодания (это важно), а затем еще один анализ крови, сделанный через 2 часа после того, как вы выпили сиропный напиток с высоким содержанием сахара. Затем сравниваются два анализа крови, чтобы увидеть, как ваше тело реагирует на глюкозу. Результаты обычно возвращаются через несколько дней.
И тест не всегда показывает GD, как выяснил MFMer Queenems: «Они обнаружили сахар в моей моче. Я пошел на тест, и все было хорошо: оказалось, что я ел слишком много фруктов и пил слишком много смузи! »
Как понять результаты ваших тестов
Вам поставят диагноз гестационный диабет, если:
- Ваш уровень глюкозы в плазме натощак (уровень глюкозы в вашем первом анализе крови, взятом до того, как вы что-нибудь съели): 5.6 ммоль / литр ( миллимоль на литр) или более ИЛИ
- Ваш 2-часовой уровень глюкозы в плазме (уровень глюкозы во втором анализе крови, взятом через 2 часа после приема сладкого напитка) составляет 7,8 ммоль / л или выше.
Иногда вам могут сказать, что вы «пограничный GD». Это означает, что ваши результаты близки к официальным данным, но не превышают их. Если это так, ваша акушерка может захотеть повторить GTT на более позднем этапе беременности, и она почти наверняка захочет дать вам совет по диете.
«Во время последней беременности у меня был пограничный диабет», — говорит Заззл33 . «Это действительно было не так уж плохо, когда первоначальный шок прошел, и я получил множество советов и поддержки».
Как лечить GD?
В большинстве случаев основным методом лечения гестационного диабета является контроль уровня сахара в крови с помощью здорового питания и физических упражнений. Некоторым беременным женщинам также может потребоваться принимать лекарства или вводить инсулин.
Вас могут попросить проверять уровень сахара в крови пару раз в день, используя дома глюкометр.Это простая процедура: вы просто прокалываете палец, капаете каплю крови на тест-полоску, а затем в глюкометр, и вы измеряете количество сахара в крови.
Знание этой информации может помочь вам есть правильные продукты в нужное время и избежать гипогликемии (когда уровень сахара в крови падает слишком низко) или гипергликемии (когда уровень сахара в крови слишком высок). Если вы немного пьете шоколад или пьете газированные напитки, вам обязательно посоветуют побороть эту привычку.
Смогу ли я сменить диету?
«Если вам поставили диагноз БГ, ваша дородовая бригада поможет вам улучшить свое питание», — говорит д-р Кэй. «По сути, главный совет — избегать пропусков приема пищи, есть много овощей и фруктов и ограничить потребление сахара и сладких продуктов».
Ваша акушерка, вероятно, предложит вам заменить некоторые продукты продуктами с более низким ГИ (гликемическим индексом), что означает, что они будут медленнее выделять глюкозу в ваш кровоток. Хороший выбор с низким ГИ включает овсяную кашу (вместо хлопьев), цельнозерновой хлеб (вместо белого), сладкий картофель (вместо обычного картофеля) и коричневый рис (вместо белого).
Повлияет ли GD на моего ребенка? Будет ли у меня огромный ребенок?
Большинство женщин с гестационным диабетом рожают здорового ребенка. Тем не менее, за вами обязательно будут наблюдать более пристально, и вам будут делать дополнительные ультразвуковые исследования, чтобы убедиться, что у вашего ребенка все в порядке.
Но да: GD может увеличить ваши шансы на рождение ребенка весом более 4,5 кг (10 фунтов). Наличие ребенка такого размера (или большего размера) немного повышает риск осложнений при рождении и, очень редко, может стать причиной мертворождения.
По этой причине ваша акушерка может обратить особое внимание на размер вашей шишки — даже если это не всегда лучший показатель размера вашего ребенка: «Мне сказали, что у меня большой ребенок, поэтому они сделали сканирование роста и Я прошел тест GTT. Оказывается, она меряла удачу по свиданиям! » MJ1986andEsmae
Уwannababy тоже не было «громадины»: «Она была 8 фунтов 7 унций, так что не такая уж большая, и она родилась в 39 недель ».
Что такое родовые осложнения?
Крупный ребенок может увеличить риск необходимости кесарева сечения, но это не означает, говорит доктор Кей, что оно будет у всех женщин с БГ.То же самое и с повышенным риском преждевременных родов.
Если у вас БГ и вас беспокоит размер вашего ребенка, вы вполне можете получить стимуляцию до наступления срока беременности.
Во время родов вы и ваш ребенок будете находиться под пристальным наблюдением. Важно, чтобы уровень сахара в крови был стабильным, чтобы предотвратить развитие проблем у ребенка после рождения.
К сожалению, все это означает, что вы вряд ли сможете родить дома или в воде.
Будет ли у моего ребенка диабет?
Сразу после рождения у вашего ребенка может быть низкий уровень сахара в крови, и может потребоваться некоторое время под наблюдением, пока его или ее организм не привыкнет вырабатывать нужное количество инсулина.
Это может означать, что ваш ребенок переведен в неонатальное отделение или, если он родился преждевременно (до 37 недель), в отделение специального ухода.
Верно и то, что если у вас БГ, у вашего ребенка больше шансов заболеть диабетом 2 типа или ожирением в более позднем возрасте.Но это не данность: принятие нормальных, разумных шагов по здоровому кормлению ребенка (включая грудное вскармливание, если вы можете) и помощь ему или ей вести активный образ жизни могут многое сделать, чтобы предотвратить это.
Что обо мне? Всегда ли я буду диабетиком?
Нет. Обычно GD уходит после родов, но перед выпиской из больницы за вами будут наблюдать и снова проверять при приеме на прием через 6 недель после родов.
«Большинство женщин с гестационным диабетом выздоравливают после беременности, — сказал д-р Кэй, — хотя у вас весьма вероятно, что он снова заразится, если снова забеременеет: примерно у 2 из 3 женщин, у которых ранее был ГД, он будет снова в будущей беременности.”
(Не очень) странный факт: ваш партнер тоже может пострадать
В настоящее время есть некоторые свидетельства того, что если у вас есть БГ, у вашего партнера также может развиться диабет (тип 2).
«Заболеваемость диабетом на 33% выше у мужчин, чьи партнеры страдают гестационным диабетом, по сравнению с мужчинами, у которых у партнеров не было гестационного диабета», — говорит ведущий автор недавнего канадского исследования, проведенного в Исследовательском институте Центра здоровья Университета Макгилла. ”
Это не так уж и странно, как кажется.Как отмечают исследователи, пары, живущие в одном доме, часто разделяют одни и те же привычки в еде и физических упражнениях, поэтому, если ваш образ жизни не такой здоровый, как мог бы, вероятно, и ваш партнер тоже.
Итак, что вызывает гестационный диабет?
Когда вы беременны, ваше тело естественным образом становится инсулинорезистентным, что означает, что ваши клетки хуже реагируют на инсулин (гормон, который поглощает глюкозу из крови, чтобы ваше тело сохраняло или использовало для получения энергии). Из-за этого уровень глюкозы в вашей крови остается высоким, а это означает, что вы можете передавать своему ребенку много глюкозы, способствующей росту, через плаценту.
Вся эта дополнительная глюкоза в крови означает, что вашему организму потребуется вырабатывать больше инсулина, чтобы справиться с ней. Но некоторые из нас либо не могут производить достаточно инсулина во время беременности, чтобы транспортировать глюкозу, необходимую нашему организму, в наши клетки, либо клетки нашего тела просто становятся более устойчивыми к инсулину, чем обычно во время беременности. Это так называемый гестационный диабет.
У некоторых из нас разовьется GD без видимой причины. Однако, по словам доктора Филиппы Кай, вероятность развития БГ гораздо выше, если у вас избыточный вес или ожирение.«Ожирение связано с инсулинорезистентностью», — говорит она.
Действительно, одно американское исследование с участием 14 000 женщин показало, что у женщин с ИМТ выше 33 вероятность развития гестационного диабета в 4 раза выше, чем у женщин с нормальным ИМТ до беременности.
Согласно тому же исследованию, если вы курите, плохо питаетесь и не занимаетесь спортом регулярно, шансы на развитие этого заболевания еще выше.
Есть и другие факторы риска БГ, и не все из них связаны с образом жизни.В их числе:
- У вас был ребенок, ранее весивший при рождении 4,5 кг (10 фунтов) или более
- У вас был гестационный диабет на более ранней беременности
- У вас есть близкий семейный анамнез диабета
- Ваша семья имеет южноазиатское, афро-американское или ближневосточное происхождение.
- У вас ранее были мертворождения
- Вы сильно прибавили в весе между беременностями
- У вас короткий промежуток между беременностями
Подробнее:
Искусственный интеллект предсказывает гестационный диабет у китаянок
Согласно новому исследованию, опубликованному в журнале Journal of Clinical Endocrinology & Metabolism Эндокринологического общества,
, машинное обучение, форма искусственного интеллекта, может предсказать, какие женщины подвержены высокому риску развития гестационного диабета, и привести к более раннему вмешательству.
Гестационный диабет — частое осложнение беременности, которым страдают до 15 процентов беременных женщин. Высокий уровень сахара в крови у матери может быть опасен для ребенка и привести к таким осложнениям, как мертворождение и преждевременные роды. У большинства женщин гестационный диабет диагностируется во втором триместре, но некоторые женщины относятся к группе высокого риска и могут получить пользу от более раннего вмешательства.
«В нашем исследовании использовался искусственный интеллект для прогнозирования гестационного диабета в первом триместре с использованием данных электронной истории болезни из китайской больницы», — сказал автор исследования Хе-Фэн Хуанг Ф.Доктор медицинских наук Шанхайского медицинского университета Цзяо Тонг и больницы здоровья матери и ребенка Международного мира в Шанхае, Китай. «Эти данные могут помочь клиницистам выявлять женщин с высоким риском диабета на ранних сроках беременности и раньше начинать такие вмешательства, как изменение диеты. Технология искусственного интеллекта со временем будет совершенствоваться и поможет нам лучше понимать факторы риска гестационного диабета ».
Исследователи проанализировали около 17000 электронных медицинских карт из больницы в Китае в 2017 году с помощью моделей машинного обучения, чтобы предсказать женщин с высоким риском гестационного диабета.Они сравнили свои прогнозы с данными электронных медицинских карт 2018 года и обнаружили, что им удалось определить, у кого разовьется гестационный диабет. Модели прогнозирования также обнаружили связь между низкой массой тела и гестационным диабетом.
Среди других авторов исследования: Ян-Тин Ву, Чен-Цзе Чжан, Ченг Ли, Ю Ван, Цзянь-Ся Фань и Лей Чен из Медицинской школы Шанхайского университета Цзяо Тонг и больницы охраны здоровья матери и ребенка Международного мира. ; Бен Виллем Мол и Эндрю Каваи из Университета Монаш в Мельбурне, Австралия; Цзянь-Чжун Шэн из Чжэцзянского университета в Чжэцзяне, Китай; и И Ши из Шанхайского университета Цзяо Тонг.
Рукопись получила финансирование от Национальной программы ключевых исследований и разработок Китая, Национального фонда естественных наук Китая, Фонда Шанхайской муниципальной комиссии здравоохранения и планирования семьи, Фонда улучшения клинических навыков Медицинской школы Шанхайского университета Цзяотун, Шанхайский фонд естественных наук, Шанхайский центр развития больниц Шэнкан, Проект инновационных клинических технологий, Программа руководителя Шанхайских академических исследований, Инновационный фонд медицинских наук CAMS и Программа развития молодых медицинских талантов Шанхайской выдающейся молодежи. .
Рукопись «Раннее прогнозирование гестационного сахарного диабета у населения Китая с помощью расширенного машинного обучения» была опубликована в Интернете до выхода в печать.
###
Эндокринологи занимаются решением самых насущных проблем со здоровьем нашего времени, от диабета и ожирения до бесплодия, здоровья костей и гормональных онкологических заболеваний. Эндокринологическое общество — старейшая и крупнейшая в мире организация ученых, занимающихся исследованиями гормонов, и врачей, которые заботятся о людях с гормональными заболеваниями.
Общество насчитывает более 18 000 членов, включая ученых, врачей, преподавателей, медсестер и студентов из 122 стран. Чтобы узнать больше об Обществе и области эндокринологии, посетите наш сайт www.endocrine.org. Следуйте за нами в Твиттере на @TheEndoSociety и @EndoMedia.
Все пресс-релизы
Как это повлияет на моего ребенка
Мы не знаем, что вызывает гестационный диабет, но у нас есть некоторые подсказки. Плацента поддерживает ребенка во время его роста.Гормоны из плаценты помогают ребенку развиваться. Но эти гормоны также блокируют действие материнского инсулина в ее организме. Эта проблема называется инсулинорезистентностью. Инсулинорезистентность затрудняет использование инсулина в организме матери. Ей может потребоваться до трех раз больше инсулина.
Гестационный диабет начинается, когда ваш организм не может производить и использовать весь инсулин, необходимый для беременности. Без достаточного количества инсулина глюкоза не может покинуть кровь и превратиться в энергию. Глюкоза накапливается в крови до высоких уровней, что называется гипергликемией.
Растущий ребенок, растущее воздействие
Гестационный диабет поражает мать на поздних сроках беременности, после того, как тело ребенка сформировано, но пока ребенок занят ростом. По этой причине гестационный диабет не вызывает врожденных дефектов, которые иногда наблюдаются у младенцев, матери которых до беременности болели диабетом.
Однако невылеченный или плохо контролируемый гестационный диабет может навредить вашему ребенку. Когда у вас гестационный диабет, ваша поджелудочная железа работает сверхурочно, вырабатывая инсулин, но инсулин не снижает уровень глюкозы в крови.Хотя инсулин не проникает через плаценту, глюкоза и другие питательные вещества проходят. Таким образом, дополнительный уровень глюкозы в крови проходит через плаценту, обеспечивая высокий уровень глюкозы в крови у ребенка. Это заставляет поджелудочную железу ребенка вырабатывать дополнительный инсулин, чтобы избавиться от глюкозы в крови. Поскольку ребенок получает больше энергии, чем необходимо для роста и развития, дополнительная энергия сохраняется в виде жира.
Это может привести к макросомии или «толстому» ребенку. Младенцы с макросомией сталкиваются с собственными проблемами со здоровьем, включая повреждение плеч во время родов.Из-за дополнительного количества инсулина, производимого поджелудочной железой ребенка, у новорожденных может быть очень низкий уровень глюкозы в крови при рождении, а также повышен риск проблем с дыханием. Младенцы, рожденные с избытком инсулина, становятся детьми с риском ожирения и взрослыми с риском диабета 2 типа.
Подкаст CDC
Подкаст Центров по контролю и профилактике заболеваний (CDC), Гестационный диабет и женщины, , рассказывает будущим мамам больше о диабете во время беременности. Узнайте об управлении гестационным диабетом, его влиянии на ваше здоровье в будущем и о том, что вы можете сделать, чтобы снизить риск развития диабета 2 типа после его перенесения.
групп поддержки гестационного диабета — гестационный диабет
Диагноз гестационного диабета добавляет дополнительный уровень стресса к вашей беременности. Многие женщины считают, что другие женщины, которые были там, являются лучшим источником поддержки гестационного диабета, обеспечивая утешение и практические советы.
У Джули К. из Колорадо был диагностирован гестационный диабет во время беременности первым ребенком 11 лет назад, а также во время второй и третьей беременностей.После рождения третьего ребенка у нее развился диабет 2 типа. Джули сейчас ждет четвертого ребенка и говорит: «Я думаю, что всем важно слышать истории. Мне было полезно общаться с другими людьми, у которых он есть ».
Тиффани Силитонга из Индианы ждет второго ребенка, а во время первой беременности также лечилась от гестационного диабета. Встречи с другими женщинами в сети помогли ей не волноваться. «Я помню, что самым большим утешением для меня было общение с другими женщинами, у которых был гестационный диабет, но теперь у них были здоровые дети.”
Поддержка гестационного диабета: практические советы
Джули говорит, что, хотя ваша медицинская бригада может дать вам рекомендации о том, как жить с гестационным диабетом, женщины на форумах, которые она использовала, могут порекомендовать конкретные вещи, чтобы облегчить жизнь. «Так вы изучаете практические вещи, например, какие йогурты с низким содержанием углеводов». Джули считает, что такие ежедневные советы очень ценны. «Это не то, на что у вашего врача всегда есть время или о чем он даже знает», — говорит она.
Джули использовала инсулиновую помпу во время третьей беременности, что необычно при гестационном диабете.Джули считает, что ее связь со своим онлайн-источником дает практические советы, как это произошло. «Я получил много советов о том, как получить мою страховку для покрытия помпы и как заставить моих врачей заполнить формы, чтобы страховая компания приняла мое заявление».
Поддержка гестационного диабета: перспектива
Лучшее, что могут сделать другие женщины при поддержке гестационного диабета, — это дать вам перспективу. «Зная, когда по-настоящему сходить с ума, — говорит Джули, — это мнение других женщин.Некоторые инструкторы по диабету попытаются напугать вас, если ваш уровень сахара в крови окажется слишком высоким хотя бы раз ». По ее словам, другие женщины могут сказать вам, когда вам следует беспокоиться, а когда можно расслабиться.
Силитонга разделяет мысли о перспективе. «Если вы относитесь к категории повышенного риска, это очень страшно. Врачи должны предложить вам наихудшие сценарии, и я понимаю это, — говорит Силитонга, — но приятно встретить других женщин, которые тоже слышали это, и с ними не случалось худшего случая ».
Хотя такое общение с другими женщинами может быть обнадеживающим, вы всегда должны помнить, что любой совет, который вы получаете от них, не должен заменять знания и советы вашего врача.Если вы сомневаетесь в чем-то, что вы слышите от группы поддержки или в Интернете, всегда уточняйте это у своего врача или инструктора по диабету.
Поддержка гестационного диабета: эмоциональная поддержка
Большинство женщин могут контролировать уровень сахара в крови только с помощью диеты и физических упражнений, поэтому, когда Силитонга узнала, что ей придется начать делать уколы инсулина, она была недовольна. «Я боялся перейти на инсулин. Я думал, что это означает, что я неудачник ».
Но Силитонга помнит, что другие женщины на веб-сайте давали много полезных советов.«Они убедили меня, что инсулин — необходимый инструмент, и это не значит, что вы ленивы», — говорит она. Женщинам даже удалось убедить ее в том, что она опасается, что выстрелы будут болезненными.
Поддержка при гестационном диабете: онлайн-варианты
В Интернете доступно множество вариантов, поэтому, если первый сайт, который вы посещаете, не соответствует вашей личности и стилю, продолжайте охоту.
- У Американской диабетической ассоциации есть доска объявлений только для женщин с гестационным диабетом.
- На сайтах социальных сетей, таких как Facebook и MySpace, есть несколько групп по гестационному диабету, из которых вы можете выбирать, участники которой публикуют свои вопросы и комментарии.
- Everyday Health имеет группу поддержки, которая занимается диабетом и беременностью.
Если вы не можете найти группу, которая вам нравится, создайте свою собственную или начните обсуждение на доске объявлений вашего любимого сайта по вопросам родителей или здоровья. Другие женщины с гестационным диабетом могут читать.
Поддержка гестационного диабета: онлайн vs.Живые
- Живые группы найти непросто. Джули и Силитонга довольно легко смогли найти онлайн-поддержку, но ни один из них не знает о живой группе в ее районе.
- Онлайн-группы дают вам доступ к более широкому спектру возможностей. Силитонга попадает в категорию высокого риска в связи с беременностью. Она сомневается, что живая группа, ограниченная географией, действительно сможет понять, через что она проходит, или сможет дать много советов. «Я был бы единственным, кто нуждался в инсулине в группе», — говорит Силитонга.
- Интернет менее личный. Джули говорит, что, хотя она смогла получить то, что ей нужно, на онлайн-форуме, другие женщины, возможно, думают иначе. «Многим людям удобно лицом к лицу, поэтому в Интернете им может не хватать чего-то в эмоциональной сфере».
Вам не нужно действовать в одиночку, если у вас гестационный диабет. Вы обнаружите, что даже разговор об этом с кем-нибудь заставит вас почувствовать себя лучше. А со всеми доступными ресурсами для связи с другими легко установить связь.
Распространенность гестационного диабета в Индии по индивидуальным социально-экономическим, демографическим и клиническим факторам | Глобальное здоровье | Открытие сети JAMA
Ключевые моментыВопрос Какова общая распространенность гестационного диабета в Индии и какие социально-экономические, демографические, клинические и географические факторы с ним связаны?
Выводы В этом поперечном исследовании с использованием биометрических данных 32428 женщин в возрасте от 15 до 49 лет наблюдались значительные различия в распространенности гестационного диабета в разных штатах и в зависимости от индивидуальных социально-экономических, демографических и клинических факторов.
Значение Эти результаты подчеркивают, что в контексте всеобщего скрининга на гестационный диабет в Индии адаптация методов скрининга и потенциальных вмешательств с учетом бремени болезни может максимизировать рентабельность и улучшить результаты.
Важность Гестационный диабет часто встречается при беременности и связан с неблагоприятными исходами беременности и плода. В настоящее время популяционные данные о распространенности гестационного диабета в Индии ограничены.
Цель Обеспечить всестороннюю национальную оценку гестационного диабета в Индии и ее социально-экономических, демографических и географических ассоциаций, используя повышенные случайные данные об уровне глюкозы в крови в качестве заместителя для диагностики гестационного диабета.
Дизайн, обстановка и участники Это поперечное исследование проанализировало четвертое Национальное обследование здоровья семьи, проведенное в Индии в период с января 2015 года по декабрь 2016 года. В эту репрезентативную на национальном уровне выборку вошли 699686 женщин в возрасте от 15 до 49 лет, из которых 32428 (4.6%) были беременны. Данные были проанализированы в период с июля по декабрь 2019 г. и с июля по август 2020 г.
Экспозиции Возраст, индекс массы тела, гипертония, богатство и социальная принадлежность были факторами, потенциально связанными с гестационным диабетом.
Основные результаты и мероприятия Гестационный диабет, определяемый как случайное повышение уровня глюкозы в крови в соответствии с заранее определенными пороговыми значениями (≥200 мг / дл для не голодания, ≥92 мг / дл для натощак).
Результаты Из 31746 беременных женщин с полными данными в исследовании средний возраст (SD) составлял 24 года.3 (4,7) года, а средний (SD) срок беременности составлял 5,1 (2,3) месяца. Взвешенная распространенность гестационного диабета с поправкой на возраст составила 1,3% (95% ДИ, 1,1% -1,5%). Распространенность гестационного диабета увеличивалась с возрастом с 1,0% (95% ДИ, 0,5–1,5%) в возрасте от 15 до 19 лет до 2,4% (95% ДИ, 1,0–3,8%) в возрасте 35 лет и старше. Распространенность гестационного диабета с поправкой на возраст была выше среди женщин с индексом массы тела 27,5 или выше (1,8%; 95% ДИ, 1,0% -2,5%) по сравнению с женщинами с индексом массы тела менее 18.5 (0,8%; 95% ДИ, 0,5% -1,1%), среди женщин из самого высокого квартиля благосостояния (1,7%; 95% ДИ, 1,1% -2,5%) по сравнению с женщинами из самого низкого (0,9%; 95% ДИ , 0,7% -1,2%), и женщины на юге (например, Керала: 4,5%; 95% ДИ, 2,4% -6,7%; Телангана: 5,4%; 95% ДИ, 0,0% -11,0%) по сравнению с северо-востоком (например, Ассам: 0,23%; 95% ДИ, 0,0% -0,48%; Мизорам: 0,16%; 95% ДИ, 0,0% -0,49%).
Выводы и значимость В этом исследовании были обнаружены значительные различия в распространенности гестационного диабета в зависимости от состояния, социально-экономического статуса и демографических факторов.Это открытие имеет значение для метода скрининга гестационного диабета в условиях ограниченных ресурсов в Индии, особенно в районах или среди демографических групп с более низкой распространенностью.
Гестационный диабет (БГ) — это непереносимость глюкозы, которая возникает у беременных женщин и характеризуется началом или обнаружением во время беременности. 1 Клинические эффекты БГ могут варьироваться от бессимптомных до тяжелой гипергликемии. 2 GD, как полагают, возникает в результате инсулинорезистентности из-за гормонов беременности, которая не компенсируется адекватно β-клетками поджелудочной железы за счет повышенной пролиферации и секреции инсулина. 3 Весь патогенез заболевания остается неизвестным, хотя генетическая предрасположенность, вероятно, связана с семейной кластеризацией и идентификацией нескольких генов-кандидатов, связанных с повышенным риском. 4 Негенетические факторы, включая возраст матери, 5 ожирение, 6 диета и образ жизни, также связаны с БГ. 7
Данные из стран с высоким уровнем доходов показывают, что БГ осложняет примерно от 5% до 7% беременностей. 8 , 9 GD представляет собой глобальную проблему здравоохранения, и в Индии от этого заболевания ежегодно страдают до 5 миллионов женщин. 10 Недавние исследования показывают, что заболеваемость БГ увеличилась за последнее десятилетие и что показатели могут быть выше в определенных этнических или расовых подгруппах. 11 -13 GD представляет опасность как для матери, так и для плода. БГ ассоциируется с повышенным риском акушерских осложнений и неблагоприятных исходов для плода. К ним относятся преэклампсия, 14 кесарево сечение, 15 мертворождение, 9 макросомия, 14 и гипогликемия. 16 Кроме того, история GD связана с повышенным риском GD при будущих беременностях и развитием диабета 2 типа 17 и сердечно-сосудистых заболеваний в более позднем возрасте. 18
Сообщаемые оценки распространенности БГ в Индии сильно различаются: от менее 4% до почти 18%. 19 , 20 Несмотря на поручение правительства проводить скрининг всех беременных женщин на БГ, на сегодняшний день программы скрининга реализованы не полностью и не внедрены. 21 Существующие в Индии исследования БГ ограничены одноцентровыми исследованиями, большинство из которых проводится в городах и в больницах. 19 , 20,22 -24 Появляются национальные данные об общей распространенности диабета 2 типа среди населения Индии. 25 , 26 Общая распространенность составляет примерно 7%, выше в городской и сельской местности, среди старших возрастных групп и среди групп с более высоким социально-экономическим статусом (СЭС). 27 Существуют опасения по поводу ожидаемого увеличения распространенности диабета и соответствующего роста GD. 22 Однако, насколько нам известно, всеобъемлющей национальной оценки GD и связанных с ним социально-экономических, демографических и географических факторов не проводилось.
Кроме того, социальные условия и распространенность факторов риска, таких как ожирение, гипертония и диабет 2 типа, существенно различаются в разных штатах Индии. 26 В этом исследовании мы исследуем распространенность, социально-экономические, демографические и связанные со здоровьем факторы, связанные с БГ среди беременных женщин в Индии, используя крупномасштабную национально репрезентативную выборку с повышенным случайным уровнем глюкозы в крови в качестве заместителя БГ.В частности, мы исследовали связь SES с GD с помощью маркеров SES социальной касты, благосостояния домохозяйства и образования. Мы исследовали географическое распределение GD в штатах, городских и сельских районах.
Это исследование было рассмотрено комитетом по этике исследований Сети медицинских наук Оттавы и Детской больницы Восточного Онтарио. Информированное согласие было получено от участников во время опроса.Мы следовали Руководству по отчетности по усилению отчетности наблюдательных исследований в эпидемиологии (STROBE).
Данные взяты из четвертого раунда Национального исследования здоровья семьи (NFHS-4), проведенного в период с 20 января 2015 г. по 4 декабря 2016 г. Министерством здравоохранения и благополучия семьи. NFHS — это демографическое исследование здоровья в Индии. 28 В рамках четвертого раунда была собрана информация от 601509 домашних хозяйств по важным показателям населения, питания, социально-экономических показателей и здоровья матери и ребенка.NFHS-4 был первым раундом, охватившим все 36 штатов и союзных территорий Индии, и включал отбор биомаркеров для определения роста, веса, артериального давления и уровня глюкозы в крови. Целевой группой этого исследования были женщины в возрасте от 15 до 49 лет.
NFHS-4 использовала двухэтапный план выборки, стратифицированный по городским и сельским районам, для отбора репрезентативной выборки домохозяйств. 29 NFHS-4 включал население городских трущоб в 8 крупных городах (например, Ченнаи, Дели, Хайдарабад, Индор, Калькутта, Мирут, Мумбаи и Нагпур).На первом этапе отбора были отобраны первичные единицы выборки (ПЕВ), определяемые как села в сельской местности и переписные участки в городских районах. Перед отбором в сельских районах была проведена дополнительная стратификация на основе доли зарегистрированных каст и племен в ПЕВ. ПЕВ были отобраны с использованием вероятности, пропорциональной выборке размера населения, и в рамках выбранных ПЕВ полевые группы выполнили операцию по составлению списка домохозяйств. 30 На втором этапе с использованием систематической выборки из вновь созданного списка домохозяйств было отобрано 22 домохозяйства на ПЕВ.Во время опроса никакие замены или изменения в отобранных домохозяйствах не допускались для предотвращения предвзятости.
Интервьюеры проводили личные опросы респондентов на их родном языке. Интервьюеры записывали данные анкеты в электронном виде с помощью программного обеспечения CAPI (IdSurvey) для поддержания качества данных. Во время опроса обученные медицинские исследователи проводили отбор образцов биомаркеров и измерения веса, роста, артериального давления и случайного уровня глюкозы в крови для респондентов.Процент ответивших на NFHS-4 составил примерно 98% для домохозяйств и 97% для женщин, отвечающих критериям.
Первичным результатом был повышенный уровень глюкозы в крови во время беременности как показатель БГ. Случайный уровень глюкозы в крови респондентов был измерен с помощью пробы капиллярной крови из пальца и глюкометра FreeStyle Optium H (Right Med Bio System) с тест-полосками для определения уровня глюкозы. Во время обработки данных было применено преобразование глюкозы цельной крови в глюкозу плазмы, и мы используем значения глюкозы, указанные в наборе данных, без дополнительной корректировки.Мы использовали пороговые значения для классификации GD на основе случайного теста глюкозы, превышающего или равного 200 мг / дл, если респондент не голодал, и больше или равного 92 мг / дл, если респондент сообщал о голодании в течение 8 или более часов до тест (чтобы перевести глюкозу в микромоль на литр, умножьте на 0,0555). 31 Мы провели анализ чувствительности, используя 160 мг / дл в качестве альтернативного порогового значения, и исследовали случайные значения глюкозы как непрерывную переменную.
Параметры исследования и факторы, связанные с гестационным диабетом
Мы изучили характеристики респондентов по возрасту, триместру беременности, половой принадлежности, курению, употреблению алкоголя, а также месту проживания в городе или деревне.Четность основывалась на количестве когда-либо рожденных детей и относилась к категории 0, 1, 2 или более. О курении и алкоголе сообщали сами. Городское или сельское местоположение соответствует определению переписи. Мы рассматривали социальную касту, благосостояние семьи и образование как маркеры SES. Благосостояние домохозяйств — это индекс, основанный на показателях владения активами и характеристиках жилья, представленных в обзоре. 32 Этот индекс был разработан и утвержден в нескольких странах и согласуется с показателями доходов и расходов. 33 Показатель включает жилищные материалы, тип водоснабжения и канализации, а также активы (например, право собственности на дом, автомобиль, компьютер, мобильный телефон), которые взвешиваются и объединяются с использованием процедуры анализа главных компонентов. 34 Четыре категории благосостояния, от наиболее обездоленных до наименее обездоленных, были созданы с использованием квинтилей национального уровня. 35 Образование было разделено на 4 уровня по количеству завершенных лет (без образования, начальное, среднее и высшее среднее или колледж).Социальная каста основана на самоотчетах и подразделяется на общую касту, запланированную касту, запланированное племя, другие отсталые классы (OBC) и отсутствие касты. В Индии OBC — большая и разнородная группа населения, в то время как зарегистрированные касты и зарегистрированные племена считаются более низким статусом и социально маргинализированы. 36 Факторы риска, связанные со здоровьем, включали гипертонию и индекс массы тела (ИМТ; рассчитывается как вес в килограммах, разделенный на рост в метрах в квадрате). Мы усреднили 3 измерения систолического и 3 диастолического артериального давления, полученные от участников опроса.Пороговым значением 37 для гипертонии было систолическое артериальное давление, большее или равное 140 мм рт. Ст., Или диастолическое артериальное давление, большее или равное 90 мм рт. Показания артериального давления были сняты с той же руки с интервалом не менее 5 минут между каждым измерением и 5 минут сидения перед первым измерением. Кроме того, гипертониками считались лица, сообщавшие о приеме лекарств от повышенного давления. ИМТ был рассчитан для респондентов опроса с точными измерениями роста и веса.Мы разделили ИМТ на 4 группы: менее 18,5, от 18,5 до 22,9, от 23,0 до 27,4 и 27,5 или выше. 38
Мы рассчитали распространенность GD по категориям переменных исследования, учитывая характеристики плана обследования и веса выборки. Мы использовали логистическую регрессию для оценки связи между переменными исследования и GD. В регрессионных моделях учитывались характеристики плана обследования, веса выборки и фиксированные эффекты состояния.Союзные территории были объединены в регрессионных моделях из-за меньшего размера выборки. Ассоциации представлены в виде нескорректированных и скорректированных отношений шансов (OR) и 95% доверительных интервалов, все проверки гипотез были двусторонними, а критерий статистической значимости был установлен на α = 0,05. Мы провели анализ подгрупп по штатам и регионам, а тесты статистического взаимодействия были выполнены с использованием двусторонних тестов Вальда. Наиболее влиятельные факторы риска, основанные на статистической значимости и величине коэффициента, были отобраны для создания модели аддитивного риска для кумулятивной вероятности GD при одновременном рассмотрении нескольких факторов.Мы провели региональный анализ по 6 основным географическим регионам: югу, северу, востоку, северо-востоку, западу и центру. Все анализы были выполнены в R версии 3.5.2 (проект R для статистических вычислений) и в пакете опросов.
Всего в опросе NFHS-4 приняли участие 699686 женщин. Из этой популяции мы определили выборку из 32428 женщин (4,6%), которые были беременны на момент опроса. После исключения респондентов с отсутствующими данными о результатах или ковариатах (682 [2.1%]), окончательный размер аналитической выборки составил 31746 женщин (таблица 1). Средний (SD) возраст женщин составлял 24,3 (4,7) года, а средний (SD) гестационный возраст составлял 5,1 (2,3) месяца (таблица 2). В целом, 373 женщины (1,2%) в выборке имели глюкозу во время беременности 200 мг / дл или больше, а 609 женщин (1,9%) имели глюкозу 160 мг / дл или больше. Описательные анализы альтернативного определения GD, основанного на пороговом значении случайной глюкозы 160 мг / дл или больше, приведены в eTable 1 и eTable 2 в Приложении. Общая распространенность БГ составляла 1.3% (95% ДИ, 1,1% -1,6%), а распространенность с поправкой на возраст составила 1,3% (95% ДИ, 1,1% -1,5%). Распространенность БГ увеличивалась с возрастом: с 1,0% (95% ДИ, 0,5% -1,5%) среди женщин в возрасте от 15 до 19 лет до 2,4% (95% ДИ, 1,0% -3,8%) среди женщин в возрасте 35 лет и старше. . Повышенный уровень глюкозы был относительно стабильным во всех триместрах беременности, колеблясь от 1,5% (95% ДИ, 1,0% -1,9%) у женщин в первом триместре до 1,6% (95% ДИ, 1,1% -2,1%) у женщин в третьем. триместра, но несколько ниже у женщин во втором триместре (1.0%; 95% ДИ, 0,8% -1,3%). Матрица корреляции между непрерывными демографическими и клиническими характеристиками представлена на электронном рисунке 1 в Приложении.
Скорректированная по возрасту распространенность БГ была выше в городах по сравнению с сельскими районами (1,7% [95% ДИ, 1,1% -2,3%] против 1,2% [95% ДИ, 0,9% -1,4%]), хотя это было статистически не значимо ( P = 0,05). Женщины с ИМТ более 27,5 имели более высокую скорректированную по возрасту распространенность БГ, чем женщины с ИМТ менее 18,5 (1,8% [95% ДИ, 1.0% -2,5%] против 0,8% [95% ДИ, 0,5% -1,1%]). Женщины без касты и женщины с высшим или более высоким средним образованием имели самый высокий скорректированный по возрасту показатель распространенности БГ в своих соответствующих категориях (1,7% [95% ДИ, 0,5% -3,0%] и 1,4% [95% ДИ, 0,9 % -1,9%] соответственно). Женщины, которые принадлежали к самому высокому квартилю богатства, имели самую высокую распространенность БГ (1,7% [95% ДИ, 1,1% -2,3%]) по сравнению с другими классами благосостояния (первый квартиль: 0,9% [95% ДИ, 0,7% -1,2]. %]; второй: 1,2% [95% ДИ, 0,8% -1,6%]; третий: 1,4% [95% ДИ, 1.0% -1,8%]).
Многопараметрический анализ факторов риска GD
Модель многовариантной логистической регрессии показала, что возраст был самым сильным фактором, связанным с GD, за ним следуют ИМТ, благосостояние домохозяйства, каста и гипертония (Таблица 3). OR для GD составил 2,37 (95% ДИ, 1,01–5,60) для женщин в возрасте 35 лет и старше по сравнению с женщинами в возрасте от 15 до 19 лет.Среди женщин с ИМТ более 27,5 OR для GD составлял 1,74 (95% ДИ, 0,97–3,12) по сравнению с женщинами с ИМТ менее 18,5. По сравнению с женщинами, которые были членами зарегистрированных каст, женщины, которые были членами зарегистрированных племен, имели OR для GD 2,35 (95% ДИ 1,24–4,47). Богатство было положительно связано с GD, и OR составлял 2,27 (95% ДИ, 1,27–4,04) для домохозяйств в самом высоком квартиле благосостояния по сравнению с самым низким после учета ковариат. Гипертония во время беременности и проживания в городской местности не имела статистически значимой связи с БГ в скорректированном анализе.Анализ GD с использованием порогового значения 160 мг / дл и непрерывных случайных значений глюкозы выявил аналогичные ассоциации с факторами риска (eTable 3 и eTable 4 в Приложении). Возраст, богатство, ИМТ и каста оказались факторами, более тесно связанными с уровнем глюкозы в крови в многофакторной скорректированной модели.
Кумулятивный эффект множества факторов риска
Мы рассчитали OR для риска GD с несколькими одновременными факторами риска, сосредоточив внимание на наиболее влиятельных факторах риска из взаимно скорректированных анализов (Рисунок 1).Все контрольные уровни определены, как описано ранее. Женщины в возрасте 35 лет и старше имели отношение шансов 2,37 (95% ДИ, 1,01-5,60) для развития БГ по сравнению с женщинами в возрасте от 15 до 19 лет. Если у этих женщин также повышен ИМТ (> 27,5), OR увеличивается до 4,14 (95% ДИ 1,44–11,92). Если женщина была членом запланированного племени, OR для GD увеличивался до 9,72 (95% ДИ, 2,77–34,18). Если эти женщины принадлежали к самому высокому квартилю благосостояния, помимо перечисленных выше факторов риска, OR увеличивалось до 22.03 (95% ДИ, 5,34-90,91). Наконец, если у женщины была гипертензия в дополнение ко всем другим факторам, OR увеличивался до 32,37 (95% ДИ, 7,09–147,70). Аналогичный анализ дается с использованием порога GD 160 мг / дл на электронном рисунке 2 в Приложении.
Наблюдались существенные различия в распространенности БГ в разных штатах ( F 29,17 761 = 3,33; P <0,001). При 5,4% (95% ДИ, 0,0% -11,0%) и 4,5% (95% ДИ, 2.4% -6,7%), скорректированная по возрасту распространенность БГ была самой высокой в южных штатах Телангана и Керала, соответственно (рис. 2А). Следующим по величине показателем GD была Западная Бенгалия на востоке с показателем 2,3% (95% ДИ, 0,8% -3,8%). В штатах Уттарханд (центральный), Бихар (восточный), Мадхья-Прадеш (центральный) и Уттар-Прадеш (центральный) также показатели GD превышали 1,2%, и они находились в верхнем квартиле. Несколько штатов из северных и северо-восточных регионов имели показатели GD в самом низком квартиле, включая Мегалию, Раджастан, Химачал-Прадеш, Манипур, Ассам и Мизорам (например, Ассам: 0.23%; 95% ДИ, 0,0% -0,48%; Мизорам: 0,16%; 95% ДИ, 0,0% -0,49%). Распределение населения женщин с GD было сосредоточено в штатах в центральных и восточных штатах Мадхья-Прадеш, Бихар и Уттар-Прадеш (рис. 2B). В совокупности на эти 3 штата приходится 47% всех случаев БГ, за которыми следуют 8,8% случаев в Тамил Наду и Керале и 5% в Джамму и Кашмире. Распространенность на уровне штата и относительный вклад в общее бремя гестационного диабета по штатам с использованием порогового значения случайного уровня глюкозы 160 мг / дл или выше показаны на электронном рисунке 3 в Приложении.
На уровне штатов скорректированная по возрасту распространенность диабета 2 типа среди женщин имела корреляцию 0,51 с скорректированной по возрасту распространенностью БГ, с некоторыми вариациями в относительном ранжировании штатов (см. Рисунок 4 в Приложении). При пороговом значении 160 мг / дл корреляция на уровне состояния составила 0,61 (см. Рисунок 5 в Приложении).
Мы оценили региональную неоднородность ассоциаций между возрастом, ИМТ, достатком, гипертонией и БГ (электронная диаграмма 6 в Приложении).Возраст старше 35 лет был фактором риска БГ во всех регионах, варьируя от OR 1,07 (95% ДИ, 0,15-7,64) на северо-востоке Индии до OR 4,54 (95% ДИ, 0,90-22,9) на юге Индии. . Не было доказательств неоднородности эффекта по регионам, на что указывает тест Вальда ( P = 0,57). ИМТ 27,5 показал связь, которая варьировала от OR 0,97 (95% ДИ, 0,19-4,92) на западе до 3,75 (95% ДИ, 0,43-32,84) в центральной Индии, а тест Вальда не выявил неоднородности эффекта. этого фактора риска по регионам ( P =.50). Увеличение благосостояния было связано с более высоким риском БГ во всех регионах, хотя ассоциации не были статистически значимыми в некоторых регионах, вероятно, из-за меньшего размера выборки. Тест Вальда не выявил признаков гетерогенности эффекта ( P = 0,88). Что касается связи между артериальной гипертензией и GD, ассоциации были положительными в 5 из 6 регионов, хотя этот фактор был менее статистически надежным и не достиг статистической значимости. Не было доказательств неоднородности по регионам (значение Wald P =.86). Аналогичные результаты были получены для гестационного диабета, определяемого случайным образом глюкозы, превышающей или равной 160 мг / дл (см. Рисунок 7 в приложении).
В этой статье используется недавнее национальное исследование для выявления перекрестных факторов, связанных с GD в Индии. У нас есть 3 основных вывода. Во-первых, мы сообщаем о распространенности гестационного диабета в стране, используя, впервые, о чем нам известно, последовательную методологию и репрезентативную выборку с охватом всех штатов.Показатели БГ существенно различаются в разных штатах, при этом наиболее распространены южные и центральные штаты. Во-вторых, мы обнаружили фундаментальные клинические, демографические и социально-экономические факторы, связанные с БГ, включая возраст, гипертонию, ИМТ, социальную касту и благосостояние семьи. Комбинированное действие этих факторов существенно увеличивало популяционный риск БГ. В-третьих, факторы, связанные с GD, были в целом одинаковыми во всех регионах Индии, что свидетельствует о важности этих факторов независимо от географического положения.
Существующая литература показывает вариабельность оценок распространенности БГ в Индии, при этом большинство исследований показывают несколько более высокую распространенность, чем мы сообщаем здесь, и колеблются от 4% до 14%. 19 , 20,22 -24 Различия в оценках распространенности БГ между нашим исследованием, в котором сообщается о распространенности менее 2%, и другой литературой, возможно, из-за различий в размерах выборки, региональной вариабельности и вариабельности отсечки, используемые для категоризации GD или метода отбора.На сегодняшний день нам неизвестны исследования, в которых приводятся репрезентативные оценки на национальном уровне. Тем не менее, в предыдущих исследованиях сообщалось об аналогичных ассоциациях между GD и SES и другими факторами риска, включая ИМТ.
Факторы, связанные с GD, которые мы определили, согласуются с результатами предыдущих исследований, проведенных в Индии и других странах. Например, исследование, в котором оценивалась распространенность БГ в городской части Северной Индии, показало, что большинство женщин с БГ принадлежали к среднему социально-экономическому классу. 19 Напротив, наши результаты показали, что большинство женщин с GD принадлежали к наиболее богатому социально-экономическому классу. Это несоответствие может быть связано с региональными различиями, а также с тем фактом, что предыдущее исследование не было репрезентативным на национальном уровне. Кроме того, исследование могло использовать различные ограничения богатства для определения категорий SES. Несмотря на это, оба исследования, кажется, демонстрируют положительную связь между SES и GD. Другое исследование, изучающее связь между возрастом и распространенностью GD, 5 с использованием клинических данных из больницы в Гонконге, показало, что относительный риск GD увеличился с 2.59 (95% ДИ, 1,84–3,67) для женщин в возрасте от 25 до 29 лет до 10,85 (95% ДИ, 7,72–15,25) для женщин в возрасте от 35 до 39 лет (по сравнению с женщинами в возрасте 20–24 лет). Наше исследование также показало, что OR GD для женщин в возрасте 35 лет и старше составляло 2,4 (95% ДИ, 1,0-5,6) по сравнению с женщинами в возрасте от 15 до 19 лет и следовало той же тенденции с возрастом, хотя ассоциации были слабее. по величине.
В Индии была обнаружена некоторая вариабельность факторов, связанных с БГ, по сравнению с факторами, связанными с диабетом 2 типа. 26 , 44 Однако связь между благосостоянием домохозяйства и БГ была аналогична диабету 2 типа. OR для GD для наивысшего уровня благосостояния составлял 2,27 (95% ДИ 1,27–4,04) по сравнению с 2,31 для верхнего квинтиля богатства для диабета 2 типа. Связь между образованием и GD, а также кастовой принадлежностью и GD была разной и не соответствовала диабету 2 типа. В GD повышение уровня образования было обратно пропорционально связано с GD, хотя эта связь была слабой и статистически недостоверной.Этот вывод контрастирует с выводом, предполагающим положительную связь между образованием и диабетом 2 типа, хотя градиент был менее выраженным по сравнению с богатством. Связи между социальной кастой и GD также указывали на то, что зарегистрированные племена подвергались повышенному риску GD по сравнению с зарегистрированными кастами. Напротив, зарегистрированные племена имели самые низкие показатели диабета 2 типа. Отмечались различия в частоте диабета 2 типа и БГ между штатами, хотя эти 2 показателя имели умеренную корреляцию.Наконец, градиент GD между городом и деревней был слабее по сравнению с диабетом 2 типа, и связь была нулевой после учета возраста и других факторов.
Наши результаты показывают, что гестационный диабет может поражать от 5 до 8 миллионов беременных женщин в Индии ежегодно, аналогично предыдущим оценкам. 10 Ранее всеобъемлющей национальной оценки распространенности БГ не существовало. NFHS-4 представляет собой важную веху для исследования GD, поскольку это было первое обследование, в котором регистрировались биомаркеры и социально-экономические данные для всех 36 штатов и союзных территорий Индии.Предыдущие исследования показали связь между показателями СЭС и диабетом в общей популяции, 26 , 44 , и это исследование позволило нам подтвердить связь и с БГ.
Этот отчет является результатом обширного национального исследования, имеющего определенные ограничения. Во-первых, характер оценки диабета в этом опросе ограничивает нашу способность различать диабет 1 типа, диабет 2 типа или БГ. Мы ограничили исследуемую популяцию женщинами, которые были беременны на момент опроса, и предположили, что повышенный уровень глюкозы, основанный на наших пороговых значениях, представляет собой БГ.Однако часть этих случаев может представлять собой ранее не диагностированный диабет 1 или 2 типа. 16 Во-вторых, хотя не существует конкретных руководящих принципов для оценки статуса GD в популяционных и эпидемиологических обследованиях, было много споров относительно оптимальных пороговых значений, которые следует использовать для скрининга и диагностики GD, и их последствий для беременности и неонатальных исходов. 39 -42 В рамках стратегии GD «Женщины в Индии» различные пороговые значения уровня глюкозы в венозной плазме без натощак после перорального теста на толерантность к глюкозе 75 г сравнивались с критериями значений глюкозы, установленными Международной ассоциацией исследовательских групп по диабету и беременности. 31 и критерии Всемирной организации здравоохранения 1999 г. 43 На основании этих результатов было предложено не использовать пороговое значение 140 мг / дл, предложенное Исследовательской группой диабета при беременности Индии, из-за низкой чувствительности и специфичности по сравнению с установленными пороговыми значениями. Основываясь на этом, мы определили исход GD, используя консервативную оценку 200 мг / дл для случайной глюкозы без еды, с анализом чувствительности с использованием 160 мг / дл, учитывая ограничения в установлении диагноза GD с использованием только случайного теста на глюкозу. Кроме того, Исследовательская группа Международной ассоциации диабета и беременности рекомендует проводить скрининг на БГ на сроках от 24 до 28 недель, и могут возникнуть проблемы при скрининге на БГ на ранних сроках беременности.В нашей исследуемой популяции средний гестационный возраст составлял примерно 22 недели, и у нас было примерно равномерное распределение женщин по триместрам беременности. Наши результаты показали, что нам удалось охватить аналогичную долю женщин с повышенным уровнем глюкозы в каждом триместре. Использование разных пороговых значений могло привести к дифференциальной идентификации случаев БГ и иметь некоторые последствия для оценок распространенности БГ. Однако наш анализ с использованием непрерывных данных об уровне глюкозы предполагает, что схожие факторы, связанные с повышенным уровнем глюкозы или GD, будут возникать независимо от выбора порогового значения для каждого состояния.Наконец, в этом опросе отсутствуют данные о глюкозе натощак и симптомах, которые можно было бы использовать для более точного диагноза БГ, хотя небольшое меньшинство женщин голодали во время опроса.
Хотя генезис GD в значительной степени неизвестен, наше исследование показывает значительную изменчивость среди демографических групп и географического положения в Индии. Эти результаты подчеркивают, что может потребоваться индивидуальный подход к управлению GD в такой разнообразной стране, как Индия.Например, в контексте всеобщего скрининга на БГ в Индии адаптация метода скрининга на основе бремени болезни может максимизировать рентабельность. Вмешательства в образ жизни на уровне общины могут быть разработаны и предоставлены группам риска БГ для улучшения результатов.
Принято к публикации: 13 сентября 2020 г.
Опубликовано: 9 ноября 2020 г. doi: 10.1001 / jamanetworkopen.2020.25074
Открытый доступ: Это статья в открытом доступе, распространяемая в соответствии с условиями CC -По лицензии.© 2020 Swaminathan G et al. Открытие сети JAMA .
Автор для переписки: Дэниел Дж. Корси, доктор философии, Оттавский исследовательский институт больницы, L1242, Box 241, 501 Smyth Rd, Оттава, Онтарио K1H 8L6 Canada ([email protected]).
Вклад авторов: Г-н Г. Сваминатан и д-р Корси имели полный доступ ко всем данным в исследовании и несли ответственность за целостность данных и точность анализа данных.
Концепция и дизайн: Corsi.
Сбор, анализ или интерпретация данных: Все авторы.
Составление рукописи: Г. Сваминатан, Корси.
Критический пересмотр рукописи на предмет важного интеллектуального содержания: Все авторы.
Статистический анализ: Все авторы.
Получено финансирование: Корси.
Надзор: Corsi.
Раскрытие информации о конфликте интересов: Не сообщалось.
Финансирование / поддержка: Финансирование было получено от Канадских институтов исследований в области здравоохранения.
Роль спонсора / спонсора: Спонсор не участвовал в разработке и проведении исследования; сбор, управление, анализ и интерпретация данных; подготовка, рецензирование или утверждение рукописи; и решение представить рукопись для публикации.
Дополнительная информация: Данные доступны по запросу на https: // dhsprogram.ru / data / Access-Instructions.cfm. Запросы на аналитические программы можно направлять автору-корреспонденту.
1.Всемирная организация здравоохранения. Профилактика сахарного диабета. Отчет исследовательской группы ВОЗ. Всемирная организация здравоохранения; 1994.
3.Девлигер R, Casteels К. Ван Аше FA. Сниженная адаптация В-клеток поджелудочной железы во время беременности является основным причинным фактором гестационного диабета: современные знания и метаболические эффекты на потомство. Acta Obstet Gynecol Scand . 2008; 87 (12): 1266-1270. DOI: 10.1080 / 00016340802443863PubMedGoogle ScholarCrossref 4.Lambrinoudaki Я, Влахов SA, Creatsas G. Генетика гестационного сахарного диабета: связь с заболеваемостью, тяжестью, исходом беременности и ответом на лечение. Curr Diabetes Ред. . 2010; 6 (6): 393-399. DOI: 10.2174 / 157339910793499155PubMedGoogle ScholarCrossref 9. Розенштейн MG, Ченг YW, Сноуден JM, Николсон JM, Досс AE, Caughey AB.Риск мертворождения и младенческой смерти стратифицирован гестационным возрастом у женщин с гестационным диабетом. Am J Obstet Gynecol . 2012; 206 (4): 309.e1-309.e7.PubMedGoogle ScholarCrossref 10.Morampudi S, баласубраманский G, Gowda А, Зомороди B, Патил AS. Проблемы и рекомендации по лечению гестационного сахарного диабета в Индии: обзор. Фронт-эндокринол (Лозанна) . 2017; 8: 56. DOI: 10.3389 / fendo.2017.00056PubMedGoogle ScholarCrossref 11.Нельсон C; Канадская система перинатального наблюдения. Материнский диабет в Канаде. Документ представлен на: конференции по реестрам и сети Better Outcomes; 25 апреля 2017 г .; Торонто, Онтарио, Канада.
12.Дабелеа D, Снелл-Бержеон JK, Хартсфилд CL, Bischoff KJ, Хамман РФ, Макдаффи RS; Kaiser Permanente из Колорадской программы скрининга GDM. Растущая распространенность гестационного сахарного диабета (GDM) с течением времени и по когорте рождения: Kaiser Permanente of Colorado GDM Screening Program. Уход за диабетом . 2005; 28 (3): 579-584. DOI: 10.2337 / diacare.28.3.579PubMedGoogle ScholarCrossref 13. Ким SY, Сараива C, Кертис М, Уилсон HG, Троян J, Шарма AJ. Доля гестационного сахарного диабета, связанного с избыточной массой тела и ожирением по расе / этнической принадлежности, Калифорния, 2007-2009 гг. Am J Public Health . 2013; 103 (10): e65-e72. DOI: 10.2105 / AJPH.2013.301469PubMedGoogle ScholarCrossref 14.Schmidt Мичиган, Дункан BB, Райхельт AJ, и другие; Бразильская исследовательская группа по гестационному диабету.Гестационный сахарный диабет, диагностированный с помощью 2-часового перорального теста на толерантность к глюкозе 75 г и неблагоприятных исходов беременности. Уход за диабетом . 2001; 24 (7): 1151-1155. DOI: 10.2337 / diacare.24.7.1151PubMedGoogle ScholarCrossref 18.Fadl Х, Магнусон А, Остлунд Я, Монтгомери S, Hanson U, Шварц E. Гестационный сахарный диабет и более поздние сердечно-сосудистые заболевания: исследование методом случай-контроль среди населения Швеции. БЖОГ . 2014; 121 (12): 1530-1536.DOI: 10.1111 / 1471-0528.12754PubMedGoogle ScholarCrossref 19.Raja МВт, Баба TA, Ханга AJ, и др. Исследование по оценке распространенности гестационного сахарного диабета в городском квартале долины Кашмира (Северная Индия). Международный журнал медицинской науки и общественного здравоохранения. 2014; 3 (2): 191-196. DOI: 10.5455 / ijmsph.2013.211120131Google ScholarCrossref 20.Seshiah V, Баладжи V, Баладжи МС, Сандживи CB, зеленый А.Гестационный сахарный диабет в Индии. Дж. Ассошиэйтед врачей Индия . 2004; 52: 707-711.PubMedGoogle Scholar23.Rajput Р, Ядав Y, Нанда S, Раджпут М. Распространенность гестационного сахарного диабета и связанных с ним факторов риска в больнице высокоспециализированной медицинской помощи в Харьяне. Индийский журнал J Med Res . 2013; 137 (4): 728-733.PubMedGoogle Scholar24.Swami SR, Mehetre Р, Шиване V, Бандгар TR, Menon PS, Шах NS.Распространенность непереносимости углеводов различной степени у беременных женщин в западной Индии (Махараштра) — исследование на базе больниц. Дж. Индийская медицинская ассоциация . 2008; 106 (11): 712-714, 735.PubMedGoogle Scholar25.Anjana RM, Deepa М., Прадипа R, и другие; Группа совместных исследований ICMR – INDIAB. Распространенность диабета и преддиабета в 15 штатах Индии: результаты популяционного поперечного исследования ICMR-INDIAB. Ланцет, диабет, эндокринол .2017; 5 (8): 585-596. DOI: 10.1016 / S2213-8587 (17) 30174-2PubMedGoogle ScholarCrossref 27.Корси DJ, Субраманиан SV. Отчет о тенденциях и распространении диабета в Индии. Swiss Re Foundation; 2018.
31. Мецгер BE, Габби SG, Persson B, и другие; Консенсусная группа Международной ассоциации исследовательских групп по диабету и беременности. Рекомендации Международной ассоциации диабета и беременных групп по диагностике и классификации гипергликемии у беременных. Уход за диабетом . 2010; 33 (3): 676-682. DOI: 10.2337 / dc09-1848PubMedGoogle ScholarCrossref 33.Filmer D, Притчетт LH. Оценка влияния на благосостояние без данных о расходах — или слезы: приложение для набора в учебные заведения в штатах Индии. Демография . 2001; 38 (1): 115-132. DOI: 10.1353 / dem.2001.000PubMedGoogle Scholar35.Bassani DG, Corsi DJ, Гаффи MF, Баррос AJ. Распределение благосостояния на местах для описания неравенства в отношении здоровья в Индии: новый подход к анализу репрезентативных на национальном уровне данных обследований домашних хозяйств, 1992–2008 гг. PLoS One . 2014; 9 (10): e110694. DOI: 10.1371 / journal.pone.0110694PubMedGoogle Scholar36.Читнис С. Определение терминов зарегистрированные касты и зарегистрированные племена: кризис амбивалентности. В: Пай Панандикер В.А., изд. Политика отсталости: политика резервирования в Индии . Центр политических исследований; 1997.
40. Каял А, Мохан V, Маланда B, и другие. Женщины в Индии с гестационным сахарным диабетом Стратегия (WINGS): методология и разработка модели лечения гестационного сахарного диабета (WINGS 4). Индийский Дж. Метаб эндокринола . 2016; 20 (5): 707-715. DOI: 10.4103 / 2230-8210.189230PubMedGoogle ScholarCrossref 41.Mohan V, Махалакшми ММ, Бхавадхарини B, и другие. Сравнение скрининга на гестационный сахарный диабет с помощью пероральных тестов на толерантность к глюкозе, проведенных в неголодном (случайном) состоянии и натощак. Акта Диабетол . 2014; 51 (6): 1007-1013. DOI: 10.1007 / s00592-014-0660-5PubMedGoogle ScholarCrossref 43. Комитет экспертов по диагностике и классификации сахарного диабета.Американская диабетическая ассоциация: рекомендации по клинической практике 2002. Diabetes Care . 2002; 25 (приложение 1): S1-S147. PubMedGoogle ScholarCrossrefБеременность и диабет | Diabetes UK
Большинство женщин с диабетом рожают здорового ребенка. Но планирование беременности при диабете очень важно.
Наличие диабета означает, что вы и ваш ребенок больше подвержены риску серьезных осложнений со здоровьем во время беременности и родов. Хорошая новость заключается в том, что, заранее планируя и получив поддержку от терапевта и диабетической бригады, вы действительно можете снизить риски.Таким образом, у вас больше шансов провести здоровую беременность и родить здорового ребенка.
У всех разный опыт беременности, и важно спланировать ее, если у вас диабет 2-го, 1-го или другого типа. И у нас есть много информации для вас, если у вас гестационный диабет. Вот Люси, рассказывающая о своем опыте беременности и первого типа.
Как подготовиться к беременности при диабете
Начните предпринимать следующие шаги, которые помогут вам подготовиться к здоровой беременности:
Вы не одиноки, вам всегда могут помочь.Вы получите это от своей медицинской бригады, но поговорите также со своей семьей и друзьями.
Мы здесь, чтобы помочь вам. У нас есть много полезной информации, которая поможет вам спланировать здоровую беременность. Если у вас остались вопросы, позвоните в нашу службу поддержки. На нашей горячей линии есть высококвалифицированные консультанты, обладающие навыками консультирования и обширными знаниями о диабете, чтобы обсудить с вами различные вопросы.
На нашем онлайн-форуме поддержки есть группа, специально предназначенная для вопросов и обсуждений о беременности.Вам не нужно входить в систему, чтобы принять участие, и это может быть отличным способом получить советы и рекомендации от других людей, страдающих диабетом, которые пережили схожий с вами опыт.
«У меня диабет 2 типа, и я нахожусь на инсулине. Я на 8 неделе беременности и изо всех сил пытаюсь понять, что мне есть … у кого-нибудь есть какие-нибудь замечательные идеи, которыми они могут поделиться?»
Участник онлайн-форума
Вы также можете попробовать инструмент «Планирование беременности», созданный Tommy’s — благотворительной организацией, призванной сделать беременность более безопасной.Это поможет вам узнать то, что вам нужно знать.
Есть риски, но знание их означает, что вы можете предпринять шаги по их снижению. Поговорим о рисках:
- У вас может быть выкидыш
- У вас могут быть проблемы с глазами и почками
- Более вероятно, что у вас будет более крупный ребенок — это может сделать роды более болезненными и стать причиной стресса для ребенка. Таким образом, вам может потребоваться кесарево сечение (кесарево сечение).
- Ваш ребенок может родиться с серьезными проблемами со здоровьем, такими как расщелина позвоночника.Это то место, где позвоночник ребенка не развивается должным образом.
Также существует риск мертворождения или смерти ребенка примерно во время рождения. Это редко, но у женщин с диабетом больше риска.
Но помните, что вы можете значительно снизить эти риски, если заранее спланируете ситуацию и получите поддержку. Если вы уделите себе достаточно времени, чтобы подготовиться и позаботиться о себе, это поможет вам на пути к здоровой беременности и рождению здорового ребенка.
Первый шаг в предварительном планировании — это записаться на прием к терапевту или медсестре-диабетику.Вы должны сделать это, прежде чем прекратить прием любых противозачаточных средств.
Если вы думаете, что уже беременны, как можно скорее обратитесь к своему терапевту или диабетологу. Они готовы помочь и смогут дать вам совет и поддержку. И не забывайте, что у нас есть дополнительная информация, которая поможет вам во время беременности.
Как только вы начинаете задумываться о рождении ребенка, очень важно записаться на прием к терапевту или медсестре. Они дадут вам совет и направят в клинику для профилактики зачатия.
Клиника обычно находится в ведении акушерки диабета и медсестры-диабетика. Здесь вы получите информацию об управлении уровнем сахара в крови, о том, какие лекарства нужно изменить или прекратить, о приеме фолиевой кислоты и о том, как спланировать возможные проблемы.
Женщины с диабетом в 5 раз чаще рожают недоношенного ребенка.
Знание того, чего ожидать во время беременности и после родов, поможет вам спланировать здоровую беременность. Речь идет не только о понимании того, как диабет влияет на беременность, но и о том, как беременность влияет на диабет.
У вас больше шансов родить здорового ребенка, если вы будете контролировать уровень сахара в крови до беременности, а также во время беременности.
Ваш HbA1cВам нужно будет проверить уровень HbA1c, прежде чем вы прекратите использовать противозачаточные средства. Это связано с тем, что высокий уровень HbA1c может повлиять на развитие ребенка. Это действительно важно в первом триместре (первые 8 недель беременности), потому что органы ребенка развиваются.
Безопаснее всего поддерживать уровень HbA1c ниже 48 ммоль / моль.
Если у вас уровень выше 48 ммоль / моль, принятие мер по безопасному снижению поможет снизить риски. Но если ваш HbA1c превышает 86 ммоль / моль, забеременеть небезопасно, и вам следует посоветоваться со своим лечащим врачом.
Ваш уровень сахара в кровиВам также нужно будет чаще проверять уровень сахара в крови дома. Это нужно для того, чтобы вы могли стараться держать их в безопасном диапазоне в течение дня.
Если у вас диабет 1 типа, у вас уже есть набор для измерения уровня сахара в крови, но убедитесь, что он также проверяет наличие кетонов.
Если у вас диабет 2 типа и у вас нет набора для определения уровня сахара в крови, попросите его у своей бригады диабета.
Вот пример некоторых целей, к которым нужно стремиться:
- когда вы просыпаетесь и еще не ели — от 5 до 7 ммоль / л
- до еды в другое время дня — от 4 до 7 ммоль / л
- через 90 минут после еды — от 5 до 9 ммоль / л.
Ваша бригада диабетиков может помочь вам установить эти цели — они могут быть разными в зависимости от вашей ситуации.Они также могут помочь вам достичь этих целей, чтобы снизить риски для вас и вашего ребенка.
Некоторые лекарства от диабета небезопасно принимать при планировании беременности. Вам нужно будет посоветоваться со своим терапевтом или медсестрой, какие из них следует прекратить. Метформин и инсулин безопасны.
Если вы принимаете определенные лекарства для лечения других заболеваний, возможно, вам придется прекратить и их. К ним относятся:
- статинов
- Ингибиторы АПФ
- другие таблетки артериального давления.
Сообщите своему врачу, если вы принимаете какие-либо из них. Они смогут посоветовать вам прекратить или сменить лекарство.
После рождения ребенка вы обычно можете вернуться к лекарствам, которые принимали ранее. Но если вы кормите грудью, придерживайтесь рекомендаций врача и избегайте всех лекарств, которые вы прекращали принимать до беременности. Если вы принимали глибенкламид, можно безопасно начать принимать его снова.
Если вы кормите грудью, у нас есть дополнительная информация.
Ваш врач или медсестра пропишут вам высокую дозу фолиевой кислоты (5 мг), как только вы решите, что хотите забеременеть. . Вам следует принимать 5 мг фолиевой кислоты каждый день как минимум за 12 недель до зачатия, так как это также снижает риски для вашего ребенка. Затем вам нужно будет принимать это лекарство до 12 недели беременности.
Эта более высокая доза фолиевой кислоты отпускается только по рецепту. Вы не можете купить это без рецепта.
Беременность может усугубить некоторые осложнения диабета, например проблемы с глазами и почками.Поэтому очень важно пройти обследование глаз и проверить состояние почек, прежде чем вы перестанете использовать противозачаточные средства. Проблемы с глазами, вызванные диабетом (диабетическая ретинопатия), можно вылечить, если их поймали на ранней стадии, поэтому обследование действительно важно.
Ваша диабетическая бригада может организовать это, и они расскажут вам о результатах. В некоторых случаях вас могут направить к специалистам за дополнительной поддержкой.
Получить поддержкуРешение попробовать завести ребенка для вас так же интересно, как и для всех остальных.И есть все основания надеяться на успешную беременность и на здорового ребенка.
Но диабет означает больше рисков. В результате работать стало тяжелее — больше проверок, встреч и сканирований. А очень жесткий контроль уровня сахара в крови временами может быть утомительным и стрессовым.
Если у вас есть партнер, неплохо все это объяснить, чтобы он поддержал вас с самого начала. Или попросите своих друзей или семью оказать вам дополнительную поддержку.
Вы не одиноки в этом, и мы тоже готовы помочь. Вы можете позвонить в нашу службу поддержки и поговорить с нами обо всем, что вас беспокоит или с чем вы боретесь. Наши обученные консультанты смогут предоставить вам дополнительную информацию и поддержку.
Диабет и фертильность«Ничто не подготовило меня к тревоге, которую я чувствовала во время беременности. Диабет всегда только влиял на меня, но теперь все, что я делал или ел, также влияло на моего ребенка. Как бы вы ни работали, уровень сахара в крови в идеальном диапазоне не всегда возможен! мои консультанты часто говорили мне, что у меня все хорошо, я чувствовал себя виноватым, если уровень сахара в крови был выше, чем должен быть.
Во время моей второй беременности я была более подготовлена и рассказала о своем беспокойстве своему DSN, моей акушерке, консультантам и всем, кто готов был слушать! Они сделали все, что могли — они не отклонили мои опасения и не просто сказали, что у меня все хорошо, а выслушали, попросили меня продолжать проверять их и направили меня к разговорным терапевтам и людям, которые могут помочь ».
Мария, страдающая сахарным диабетом 1 типа
Диабет не должен влиять на вашу фертильность (способность забеременеть).
Если вам трудно забеременеть, рекомендуется поговорить со своим терапевтом. Они смогут дать вам больше советов.
Выяснение беременностиУзнать, что вы беременны, по-настоящему волнительно, и, хотя у вас обязательно появятся некоторые заботы, найдите время, чтобы насладиться этим моментом.
Вам по-прежнему нужно будет тщательно контролировать свой диабет. У нас есть много информации, которая поможет вам справиться с диабетом во время беременности.
Ранее существовавший диабет и беременность | Беременность, роды и ребенок
Если у вас диабет 1 или 2 типа и вы планируете семью, вам следует как можно тщательнее спланировать беременность. Контроль уровня сахара в крови до зачатия и на протяжении всей беременности дает вам наилучшие шансы на благополучную беременность и роды, а также на здорового ребенка.
Если у вас диабет и ваша беременность незапланированная, вы еще многое можете сделать, чтобы дать своему ребенку лучший старт в жизни.
Информация на этой странице предназначена для женщин, которые до беременности болели диабетом.
Если у вас развивается диабет во время беременности, это называется гестационным диабетом.
Планируемая беременность
Если можете, посетите своего врача или инструктора по диабету как минимум за 6 месяцев до того, как начнете пытаться забеременеть.
Вам дадут советы и рекомендации по как можно более строгому контролю уровня сахара в крови и по приему необходимых добавок, таких как фолиевая кислота.Вам также могут посоветовать сменить лекарства.
Если вы здоровы и ваш диабет хорошо контролируется на момент беременности, у вас есть хорошие шансы на нормальную беременность и роды.
Диабет, который нельзя контролировать во время беременности, может в долгосрочной перспективе сказаться на вашем здоровье, а также быть опасным для вашего ребенка.
Незапланированная беременность
Не все могут спланировать беременность. Если у вас диабет и вы подозреваете, что беременны, как можно скорее обратитесь к врачу.
Ваша медицинская бригада
О вас может позаботиться группа профессионалов здравоохранения, в том числе:
- акушер, который может вести дела с беременностями высокого риска
- Специалист, имеющий опыт лечения сахарного диабета во время беременности, который может быть эндокринологом или терапевтом
- инструктор по диабету, который поможет вам справиться с диабетом
- диетолог, который может дать совет по питанию на всех этапах — до зачатия, во время беременности и после родов
- акушерка, имеющая опыт во всех аспектах беременности и родов
Сахарный диабет при беременности
Хотя вы уже можете хорошо о себе позаботиться, беременность — это время, когда вам нужно проявлять еще больше заботы.Для вашего здоровья и здоровья вашего ребенка очень важно, чтобы уровень сахара в крови оставался стабильным.
Идеальный уровень сахара в крови составляет 4,0 5,5 ммоль / л натощак (до еды) и менее 7,0 ммоль / л через 2 часа после еды.
Существует вероятность того, что некоторые из потенциальных осложнений диабета, например болезни глаз и почек, могут развиться во время беременности. Ваши врачи будут следить за этим. Также существует риск развития преэклампсии — состояния, связанного с высоким кровяным давлением во время беременности, которое может вызвать проблемы у ребенка.
Младенцы, рожденные женщинами с диабетом, рискуют родиться крупнее среднего или с врожденным дефектом. Они также могут родиться недоношенными или даже мертворожденными. Они также подвержены риску развития диабета 2 типа в долгосрочной перспективе.
Эти риски значительно снижаются, если контролировать уровень сахара в крови.
Лекарства при беременности
Вашему врачу необходимо будет пересмотреть все лекарства, которые вы принимаете, до того, как вы забеременеете, или как можно скорее после того, как вы узнали, что беременны, поскольку многие лекарства необходимо отменить или заменить во время беременности.
Потребность вашего организма в сахаре и инсулине изменится, пока вы беременны. Это означает, что лекарства, необходимые для контроля уровня сахара в крови, изменятся. Они могут часто меняться. Врачи посоветуют вам, как часто проверять уровень сахара и какие лекарства использовать.
Некоторым женщинам с диабетом 1 типа будет рекомендовано изменить способ приема инсулина и использовать инсулиновую помпу.
Некоторые женщины с диабетом 2 типа могут контролировать уровень сахара в крови только с помощью диеты и без лекарств на ранних сроках беременности.Но большинству женщин на определенном этапе потребуется принимать лекарства, чтобы контролировать уровень сахара в крови.
Если вы хотите вообще принимать какие-либо лекарства — прописанные, отпускаемые без рецепта или альтернативные — сначала проконсультируйтесь с врачом.
Если вы заметили внезапное изменение потребности в приеме лекарств или внезапное изменение уровня сахара в крови, обратитесь к врачу за советом.
Что вы можете сделать
Вы можете многое сделать:
- начните принимать фолиевую кислоту, когда думаете о беременности
- Обращайтесь к врачу раньше и чаще
- внимательно следите за уровнем сахара в крови
- получите совет о том, что поесть, и следуйте ему
- избегать алкоголя, курения и наркотиков
- Регулярно пересматривайте все принимаемые вами лекарства у своих врачей
- убедитесь, что все прививки сделаны в последний раз.
- стремитесь к здоровому весу
Роды и роды
Планировать рождение ребенка следует вместе с врачом и акушеркой.Возможно, вам порекомендуют сделать кесарево сечение. Вам могут посоветовать капельницу с сахаром и инсулином во время родов. Вам могут посоветовать рожать немного раньше, или он может решить родить рано самостоятельно. Хороший контроль уровня сахара в крови дает вам наилучшие шансы на выздоровление.
После рождения ваш ребенок будет находиться под тщательным наблюдением и, возможно, будет регулярно сдавать анализы крови.

 шагов, каждый день или хотя бы регулярно несколько раз в неделю посещайте занятия аэробикой и бассейн;
шагов, каждый день или хотя бы регулярно несколько раз в неделю посещайте занятия аэробикой и бассейн;
 Вы должны знать, что привыкания к инсулину не развивается, и после родов в подавляющем большинстве случаев инсулин отменяется. Инсулин в адекватных дозах не приносит вреда ни ребенку, ни матери, он назначается для сохранения полноценного здоровья и мамы, и малыша.
Вы должны знать, что привыкания к инсулину не развивается, и после родов в подавляющем большинстве случаев инсулин отменяется. Инсулин в адекватных дозах не приносит вреда ни ребенку, ни матери, он назначается для сохранения полноценного здоровья и мамы, и малыша.