Герпес, цитомегаловирус, вирус Эпштейн-барра у беременных
Ожидание малыша всегда является стрессом для женского организма, которому приходится в течение девяти месяцев работать в усиленном режиме. А во время беременности у будущей мамы возникает масса поводов для волнений. Заражение любым инфекционным заболеванием вызывает серьёзные последствия, которые негативно отражаются как на состоянии беременной, так и ребенка. Рассмотрим данные заболевания подробнее.
Герпес
Понятие «герпес во время беременности» является слишком широким и часто становится поводом для необоснованной паники среди беременных женщин, не знающих, от чего и в каких случаях может появиться угроза для их будущего ребенка. Беременной женщине важно владеть информацией обо всех особенностях этого заболевания на разных сроках беременности, чтобы вовремя обратиться к гинекологу и понимать, когда действительно есть опасность для плода при появлении простуды на губах.
Если у женщины, находящейся в интересной положении, наблюдается рецидивирующая форма вируса, то есть она уже до беременности с ним сталкивалась, практически любое проявление герпеса не опасно для матери и ребенка. Простой вирус герпеса может является угрозой при беременности только, если это первичное инфицирование, особенно на ранних сроках, когда закладываются все внутренние органы малыша и что самое опасное — нервная трубка. Только в случае первичного инфицирования на ранних сроках беременности, вплоть до второго триместра, вирус представляет угрозу, так как может привести к замершей беременности, выкидышу, аномалиям развития. Однако подобная клиническая ситуация скорее относится к исключениям из правил, потому что большинство женщин неоднократно сталкиваются с герпесом до наступления беременности.
Цитомегаловирус
Для беременной женщины вирус опасен при первичном заражении именно во время ожидания ребенка. Заражение от больного человека с острой инфекцией цитомегаловируса — худший вариант для беременной женщины, потому что из-за отсутствия антител в крови, вирус легко проникает через плаценту и оказывает негативное воздействие на плод. Согласно статистике, инфицирование плода происходит в 40-50% случаев. Степень неблагоприятного влияния вируса на плод зависит от срока беременности. При инфицировании плода на ранних сроках беременности, существует большая вероятность самопроизвольного выкидыша или аномалии развития ребенка. Если инфицирование случилось в более поздние сроки, пороков развития плода не наблюдается, но довольно часто возникает многоводие при беременности, отмечаются преждевременные роды и так называемая «врожденная цитомегалия» новорожденного. У таких детей могут быть обнаружены желтуха, увеличенные печени и селезенка, анемия.
Согласно статистике, инфицирование плода происходит в 40-50% случаев. Степень неблагоприятного влияния вируса на плод зависит от срока беременности. При инфицировании плода на ранних сроках беременности, существует большая вероятность самопроизвольного выкидыша или аномалии развития ребенка. Если инфицирование случилось в более поздние сроки, пороков развития плода не наблюдается, но довольно часто возникает многоводие при беременности, отмечаются преждевременные роды и так называемая «врожденная цитомегалия» новорожденного. У таких детей могут быть обнаружены желтуха, увеличенные печени и селезенка, анемия.
Вирус Эппштейн-Барра
Вирус Эпштейна-Барр предрасполагает к преждевременному прерыванию беременности, гипотрофии плода, у родившихся детей вызывает поражения нервной системы, органов зрения, рецидивирующий хрониосепсис, гепатопатию и синдром дыхательных расстройств. Однако данный вирус провоцирует перечисленные патологии только при определенных условиях, при наличии которых в течение беременности он и становится опасным.
Герпес во время беременности может привести к развитию аутизма
Вирус простого герпеса второго типа (HSV-2) – основная причина развития генитальных заболеваний у женщин детородного возраста. И недавно исследователи, работающие под руководством учёных из Колумбийского университета, выяснили: возможно, именно этот вид вируса герпеса играет важнейшую роль в развитии аутизма.
Инфекция в своей активной стадии на раннем сроке беременности удваивает вероятность того, что у плода мужского пола в будущем будет развиваться расстройство аутистического спектра (РАС).
Специалисты отмечают, что, конечно же, вывод не означает, что абсолютно все беременные женщины с активным HSV-2 будут рожать детей с аутизмом. Но исследование говорит о том, что для данной группы женщин инфекция может быть одним из ранее неизвестных триггеров («спусковых крючков») для развития болезни.
«Перед нами очень важное исследование», — считает Карен Джонс (Karen Jones), специалист в области нейроиммунологии из Калифорнийского университета в Дэвисе. Она не участвовала в проведённой научной работе.
Важно помнить, говорит Джонс, что не каждая женщина с HSV-2 обязательно родит ребёнка с аутизмом. Но всё-таки это важно понимать.
Демографические исследования, проведённые в США и других странах с высоким уровнем дохода, показали, что РАС распространено среди населения на 1-2 процента, при этом наиболее высокая частота появления РАС была у мужчин. Например, в США расстройством аутистического спектра страдает один ребёнок из 42 то есть 2,4 процента населения.
Используя данные из базы Norway Autism Birth Cohort, учёные выявили 442 матери, чьи дети страдают РАС. Затем они сравнили их медицинские показатели с 464 матерями, чьим детям не был поставлен этот же диагноз. Данные сравнивались между детьми одного пола, которые были рождены в один и тот же месяц и год. В целом исследование затронуло малышей, рождённых в период с 1999 по 2008 годы.
Примечательно, что у всех женщин также брали анализы крови — на середине срока беременности и после рождения детей. Специалисты изучали образцы крови на наличие антител к пяти патогенам, которые, как известно, могут навредить плоду.
Речь идёт о цитомегаловирусе, паразите вида Toxoplasma gondii, вирусах HSV-1 и HSV-2, а также вызывающем краснуху.
Высокое содержание антител против HSV-2 в крови женщин, находящихся на середине срока беременности (показатель того, что инфекция у будущей матери находилась в активной стадии несколько недель назад), в итоге было связано учёными с удвоенным риском появления на свет мальчика с РАС. Отмечается, что в научной работе принимали участие слишком мало младенцев женского пола, чтобы получить аналогичные выводы относительно девочек. Но, вполне возможно, что для них похожие результаты будут получены позднее.
Отмечается, что в научной работе принимали участие слишком мало младенцев женского пола, чтобы получить аналогичные выводы относительно девочек. Но, вполне возможно, что для них похожие результаты будут получены позднее.
Важно также, что остальные четыре патогена подобного эффекта не оказывали.
Отметим, что всё больше научных исследований показывают: возникновение РАС связано с целой комбинацией различных экологических триггеров, свою роль играет и генетическая предрасположенность. Кроме того, всё чаще появляются данные о том, что во многих случаях развитие аутизма происходит во время внутриутробного периода жизни плода.
В новой работе исследователи также предполагают, что в группе женщин, которые генетически предрасположены к развитию интенсивного иммунного ответа на определённые патогены (например, HSV-2), молекулы, отвечающие за развитие воспаления, и антитела способны проникать через плаценту и повреждать мозг эмбриона.
«Мы не говорим, что HSV-2 точно ответственен за повреждение мозга будущего ребёнка и является причиной появления аутизма», — отмечает ведущий автор исследования из Колумбийского университета Иэн Липкин (Ian Lipkin), специалист в области инфекционных заболевания и эпидемиологии.
Липкин считает, что вирус простого герпеса второго типа – только лишь один из множества факторов, влияющих на появление аутизма. Примечательно, что подобная идея согласуется с выводами другого исследования шведских учёных. Они показали, что любые инфекционные заболевания беременных женщин повышают риск развития РАС у ребёнка на 30 процентов.
Но некоторые учёные скептически относятся к мнению о том, что только лишь воспалительные молекулы могут быть ответственны за развитие у ребёнка РАС. В частности, недоверие вызывают серьёзные изменения в структуре мозга, которые возникают у детей с аутизмом лишь в первые два годы жизни – период, когда и проявляются первые симптомы расстройства.
Напомним, что недавно проект «Вести.Наука» рассказывал об исследовании, зафиксировавшем аномальное разрастание поверхности мозга к 6-12 месяцам малышей. По этому параметру можно диагностировать, у каких детей в будущем проявится аутизм.
Кстати, почему воздействие других четырёх патогенов во время беременности не вызывает повышенные риск развития РАС у ребёнка – большая загадка, разгадать которую помогут будущие исследования.
Результаты последней работы медиков опубликованы в журнале mSphere.
Добавим, что справиться с герпесом, поразившим человечество, поможет технология редактирования генов. Также ранее изменённый вирус герпеса помог вылечить рак кожи.
Кроме того, оказалось, что запрещённые химикаты даже через десятилетия вызывают аутизм. Было найдено и другое неожиданное объяснение возникновению этого расстройства. Что касается развития РАС во время беременности, то учёные также обвиняли в этом избыточное потребление фолиевой кислоты.
Герпес и беременность | КриоЦентр
Возбудителем герпетической «лихорадки» — вирусом простого герпеса 1 типа инфицировано подавляющее большинство населения (около 90%). В большинстве случаев вирус гнездится в нервных узлах в неактивном состоянии. Но стоит человеку попасть в неблагоприятные условия, вызывающие напряжение защитных сил организма (простыть, перегреться, переболеть инфекционным заболеванием, пережить тяжелый стресс — экзамены, физическое перенапряжение и др.), вирус активизируется и, если иммунитет человека недостаточно силен, проявляется клинически: мелкопузырьковыми высыпаниями на губах, крыльях носа, может быть на ушных раковинах и т.д. На месте высыпаний постепенно образуется корочка, которая через 1-2 недели отпадает. Возможны и общие проявления — чувство разбитости, утомляемость, даже небольшое повышение температуры, расстройства сна. Вирус герпеса 2 типа является причиной развития генитального герпеса, заражение которым происходит половым путем и часто сочетается с другими половыми инфекциями. Проявления генитального герпеса аналогичны описанным выше, за исключением локализации высыпаний при генитальном герпесе – на слизистой половых органов, в промежности, на шейке матки. Сопровождаются увеличением паховых лимфоузлов.
Но стоит человеку попасть в неблагоприятные условия, вызывающие напряжение защитных сил организма (простыть, перегреться, переболеть инфекционным заболеванием, пережить тяжелый стресс — экзамены, физическое перенапряжение и др.), вирус активизируется и, если иммунитет человека недостаточно силен, проявляется клинически: мелкопузырьковыми высыпаниями на губах, крыльях носа, может быть на ушных раковинах и т.д. На месте высыпаний постепенно образуется корочка, которая через 1-2 недели отпадает. Возможны и общие проявления — чувство разбитости, утомляемость, даже небольшое повышение температуры, расстройства сна. Вирус герпеса 2 типа является причиной развития генитального герпеса, заражение которым происходит половым путем и часто сочетается с другими половыми инфекциями. Проявления генитального герпеса аналогичны описанным выше, за исключением локализации высыпаний при генитальном герпесе – на слизистой половых органов, в промежности, на шейке матки. Сопровождаются увеличением паховых лимфоузлов.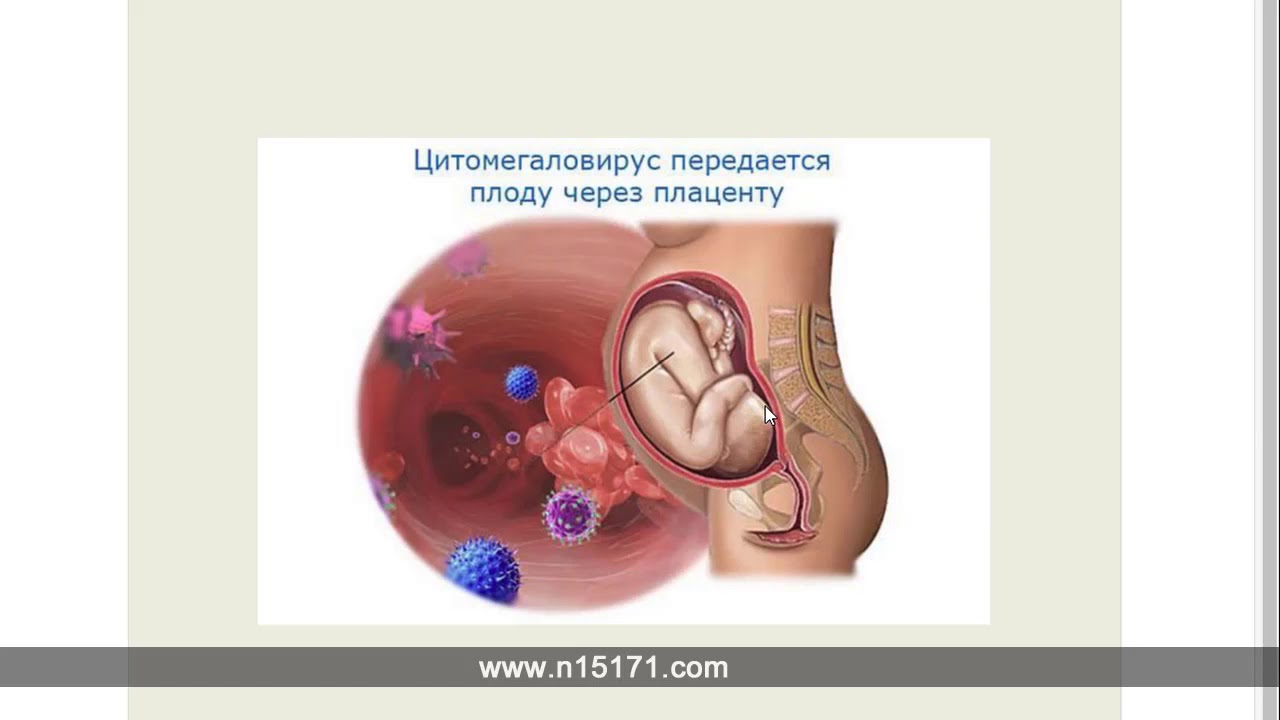 Для ребенка опасно, если женщина заболела герпесом впервые во время беременности, когда у неё в крови ещё нет антител к вирусу. Через плаценту вирус может проникнуть в организм ребенка (а может и не проникнуть). В первом триместре беременности при первичном заражении герпесом высока вероятность выкидыша. Кроме того, в этот период вирус может спровоцировать различные пороки развития плода. Немалую опасность несет заражение в третьем триместре – может родиться мертвый ребенок, либо ребенок с поражением мозга. Особенно опасен бессимптомно протекающий герпес, поскольку отсутствие симптомов заболевания ведёт к отсутствию лечения. Если обострение генитального герпеса происходит незадолго (за 3-4 недели) до предполагаемой даты родов, высока вероятность заражения ребенка при прохождении родовых путей. Поэтому, скорее всего будет предложено кесарево сечение. Если женщина болела герпесом или была носителем вируса до беременности, то угроза для плода становится минимальна, поскольку он находится под защитой материнских антител.
Для ребенка опасно, если женщина заболела герпесом впервые во время беременности, когда у неё в крови ещё нет антител к вирусу. Через плаценту вирус может проникнуть в организм ребенка (а может и не проникнуть). В первом триместре беременности при первичном заражении герпесом высока вероятность выкидыша. Кроме того, в этот период вирус может спровоцировать различные пороки развития плода. Немалую опасность несет заражение в третьем триместре – может родиться мертвый ребенок, либо ребенок с поражением мозга. Особенно опасен бессимптомно протекающий герпес, поскольку отсутствие симптомов заболевания ведёт к отсутствию лечения. Если обострение генитального герпеса происходит незадолго (за 3-4 недели) до предполагаемой даты родов, высока вероятность заражения ребенка при прохождении родовых путей. Поэтому, скорее всего будет предложено кесарево сечение. Если женщина болела герпесом или была носителем вируса до беременности, то угроза для плода становится минимальна, поскольку он находится под защитой материнских антител. Что следует предпринять беременной женщине Сделать анализ на наличие антител к вирусу герпеса. Это покажет, были ли Вы инфицированы им ранее и как хорошо Ваш организм защищается. Если не были инфицированы до беременности – беречься от заражения, если уже болели – беречься от обострения. Если обострение все же наступило – лечиться. Наблюдать за развитием ребенка по УЗИ (соблюдая сроки – определенные пороки развития можно определить только в определенные сроки беременности). При генитальном герпесе в анамнезе – ежемесячно делать мазок на герпес из половых путей. Прикоснувшись к высыпаниям, вымойте руки с мылом. Пользуйтесь отдельным полотенцем. Не распространяйте вирус. В настоящее время способов радикального излечения от герпеса не существует. Некоторые методы воздействуют на вирус, другие – на иммунитет. Причем не все средства хороши для беременной женщины. Лечиться нужно под руководством врача.
Что следует предпринять беременной женщине Сделать анализ на наличие антител к вирусу герпеса. Это покажет, были ли Вы инфицированы им ранее и как хорошо Ваш организм защищается. Если не были инфицированы до беременности – беречься от заражения, если уже болели – беречься от обострения. Если обострение все же наступило – лечиться. Наблюдать за развитием ребенка по УЗИ (соблюдая сроки – определенные пороки развития можно определить только в определенные сроки беременности). При генитальном герпесе в анамнезе – ежемесячно делать мазок на герпес из половых путей. Прикоснувшись к высыпаниям, вымойте руки с мылом. Пользуйтесь отдельным полотенцем. Не распространяйте вирус. В настоящее время способов радикального излечения от герпеса не существует. Некоторые методы воздействуют на вирус, другие – на иммунитет. Причем не все средства хороши для беременной женщины. Лечиться нужно под руководством врача.
Герпес при беременности — последствия ветрянки во время беременности
Вирусы герпеса многолики и очень опасны для человека.
 Особую тревогу вызывает инфекция у женщины, ожидающей малыша.
Особую тревогу вызывает инфекция у женщины, ожидающей малыша.
Бытует мнение, что если беременная женщина инфицирована вирусом простого герпеса, то будущий младенец в большой опасности! Но все не так страшно, если заболевание не проявляется (находится в стойкой ремиссии) или за беременной при активной форме заболевания наблюдает инфекционист. Сегодня подходы к ведению пациентов с генитальным герпесом изменились.
Чем опасен герпес при беременности
Я беременна, срок небольшой, и у меня генитальный герпес. Значит ли это, что мне нужно прерывать беременность?
Ни в коем случае! Генитальный герпес не является показанием для прерывания беременности. Вирус проникает через плаценту крайне редко. Но для ребенка герпес опасен, если впервые проявился за месяц до родов или повторился за несколько дней до родов, поскольку есть риск заражения малыша в момент его прохождения по инфицированным родовым путям. В случае заражения у младенца разовьется тяжелое заболевание — неонатальный герпес, часто протекающий с поражением центральной нервной системы.
В случае заражения у младенца разовьется тяжелое заболевание — неонатальный герпес, часто протекающий с поражением центральной нервной системы.
Хотя в период беременности риск передачи вируса герпеса от матери плоду минимален, терпеть проявления генитального герпеса и не принимать противовирусные препараты, боясь последствий лечения для будущего ребенка, не стоит.
После 14 недель беременности при возникновении генитального герпеса возможно лечение противовирусным препаратом ацикловир. После 22 недель возможна терапия валацикловиром.
В подавляющем большинстве случаев вирус простого герпеса передается от матери ребенку во время родов, поэтому чем ближе к окончанию беременности возникает рецидив генитального герпеса, тем выше риск заражения ребенка и тем актуальнее лечение заболевания.
Если первичный генитальный герпес или рецидив заболевания возникли на 36-й неделе беременности или позднее, то врачи не ограничивают лечение 5−10 днями, а продолжают весь период до момента родов. Как и в случае очень частых рецидивов генитального герпеса во время беременности (одна вспышка за 1—2 месяца) — на 36-й неделе начинают упреждающее лечение ацикловиром или его аналогами и продолжают вплоть до момента родов. Цель упреждающего лечения — не допустить возникновения рецидива незадолго до родов и снизить вероятность бессимптомного носительства.
Как и в случае очень частых рецидивов генитального герпеса во время беременности (одна вспышка за 1—2 месяца) — на 36-й неделе начинают упреждающее лечение ацикловиром или его аналогами и продолжают вплоть до момента родов. Цель упреждающего лечения — не допустить возникновения рецидива незадолго до родов и снизить вероятность бессимптомного носительства.
Необходимо помнить, что именно бессимптомное выделение вируса из урогенитального тракта нередко может быть причиной заражения ребенка во время родов.
Даже когда кажется, что повода для беспокойства нет, поскольку проявления генитального герпеса отсутствуют на последних месяцах беременности, все равно на 32—34-й неделе беременности надо обязательно провести исследование мазка (соскоба) из цервикального канала на наличие ДНК вируса простого герпеса 1 и 2 типа методом ПЦР.
Такой анализ необходим при первичном генитальном герпесе или его рецидивах в 1 и/или 2 триместре, рецидивах генитального герпеса до беременности, рецидивах генитального герпеса у полового партнера, поражениях урогенитального тракта неясной причины, антителах к вирусу простого герпеса 1 и 2 типа класса IgM, обнаруженных при плановом обследовании во время беременности.
При высыпаниях или выделении вируса в среду в течение 7 дней до родов, тем более при наличии генитального герпеса к началу родов, делают кесарево сечение для снижения риска передачи вируса от матери ребенку.
Я лишь планирую беременность. И хочу избавиться от рецидивов герпеса, давно преследующих меня. Как вы относитесь к лечению генитального герпеса индукторами интерферона и иммуномодуляторами?
Широкое применение в российских медицинских центрах иммуномодуляторов и препаратов интерферонового ряда (виферон, полиоксидоний, изопринозин и др.) для лечения герпесвирусных инфекций совершенно не обосновано. Не поможет больному и так называемая «озонотерапия». Эти способы вы не найдете в международных протоколах, рекомендациях по лечению вирусных инфекций у детей и взрослых, в том числе, у беременных женщин. Ни в России, ни за границей не были проведены исследования, доказывающие эффективность этих препаратов согласно всем международным правилам.
Инфекционист, профессионал своего дела никогда не обратится к иммуномодуляторами индукторам интерферона, а будет искать причину заболевания и назначит действующую на сам возбудитель терапию – препараты ацикловир, валацикловир или фамацикловир. При первичном генитальном герпесе на 10 дней, при рецидивах заболевания – в соответствующих дозах на 5 дней.
Терапия должна быть начата как можно раньше при самых первых признаках обострения. Возможно применение противогерпетических препаратов в качестве упреждающего лечения – за 2–3 дня до предполагаемого рецидива, если пациент знает о факторах, провоцирующих его, и на весь период действия фактора риска. Если генитальный герпес тревожит человека чаще 6 раз в год и/или рецидивы снижают качество жизни пациента и приносят ему не только физический, но и серьезный психологический дискомфорт, следует обсудить с пациентом проведение длительной (не менее 12 месяцев) ежедневной супрессивной противовирусной терапии (например валацикловиром). Эффективность такой лечебной тактики для профилактики рецидивов герпетической инфекции доказана всеми международными правилами.
Эффективность такой лечебной тактики для профилактики рецидивов герпетической инфекции доказана всеми международными правилами.
Последствия ветрянки во время беременности
Насколько опасны для беременной женщины «ветрянка» и опоясывающий лишай?
Эти болезни вызывает вирус варицелла-зостер (ВВЗ), который тоже относится к семейству герпесвирусов. Заражают женщин чаще всего дети, которые достаточно легко переносят болезнь. При этом ветряная оспа у взрослого человека может протекать тяжело и быть опасной для его здоровья.
Инфекция передается воздушно-капельным путем от человека к человеку уже за 48 часов до появления сыпи, в весь период высыпаний и на протяжении недели после появления последних пузырьков.
У будущих мам, подхвативших ветрянку, может развиться тяжелая герпетическая пневмония. Поэтому при заболевании ветряной оспой во время беременности необходимо наблюдаться у инфекциониста и в большинстве случаев провести противовирусную терапию.
При ветряной оспе у матери на сроке беременности от 8 до 20 недель заражение плода вирусом варицелла-зостер может привести к фетальной ветряной оспе с развитием у него «синдрома врожденной ветряной оспы» с тяжелыми пороками развития — поражением головного мозга, глаз, дефектами скелета. Поэтому, если женщина заболела ветряной оспой на 1—3-м месяце беременности, врачу следует проинформировать женщину о всех возможных рисках заболевания для плода и обсудить с ней вопрос возможного прерывания беременности.
Во втором и третьем триместрах врач-инфекционист наблюдает за состоянием будущей мамы. Если инфекция протекает тяжело или заражение произошло на последнем месяце беременности, назначают противовирусное лечение ацикловиром или его аналогами. Если ультразвуковое исследование не обнаруживает патологию плода, беременность не прерывают.
Не позднее 96 часов (желательно в первые 48 часов) после контакта беременной женщины с больным ветряной оспы в случае отсутствия у нее антител класса IgG к ВВЗ возможно введение специфического ВВЗ-иммуноглобулина как меры профилактики развития заболевания.
Иммунитет сохраняется 3–4 недели, возможно повторное введение через 21 день.
Если будущая мать заболела ветряной оспой в последний месяц беременности, то ребенок может родиться с высыпаниями на коже. При заболевании женщины в последние несколько дней беременности или в первые дни после родов у новорожденного, заразившегося во время родов, симптомы ветряной оспы появляются в первые 11 дней жизни. Наиболее тяжело протекает ветряная оспа у младенцев, матери которых заболели за 5 дней до или через 2−3 дня после родов. При ветряной оспе у матерей рожденным детям вводят специфический иммуноглобулин для профилактики развития заболевания. В случае его тяжелого течения — назначают ацикловир для внутривенного введения.
Заражение ребенка ВВЗ через несколько дней после родов может проявиться постнатальной ветряной оспой в период 12−28-го дня его жизни. Такая форма заболевания протекает менее тяжело, возможно введение специфического иммуноглобулина при риске заболевания и назначение внутривенного ацикловира при деструктивном поражении кожи.
Вакцинация против вируса варицелла-зостер беременным не проводится, поскольку эта живая вакцина. Поэтому при отсутствии у молодой женщины антител класса IgG к ВВЗ перед планированием беременности целесообразно провести вакцинацию против ветряной оспы.
Опоясывающий лишай («вторичная» ВВЗ-инфекция) у беременной не опасен для ребенка. Контакт серонегативной беременной женщины с больным опоясывающим лишаем не желателен, хотя угрозы ее заражения ВВЗ практически нет.
Я лишь планирую беременность. И хочу избавиться от рецидивов герпеса, давно преследующих меня. Как вы относитесь к лечению генитального герпеса индукторами интерферона и иммуномодуляторами?
Широкое применение в российских медицинских центрах иммуномодуляторов и препаратов интерферонового ряда (виферон, полиоксидоний, изопринозин и др.) для лечения герпесвирусных инфекций совершенно не обосновано. Не поможет больному и так называемая «озонотерапия». Эти способы вы не найдете в международных протоколах, рекомендациях по лечению вирусных инфекций у детей и взрослых, в том числе, у беременных женщин. Ни в России, ни за границей не были проведены исследования, доказывающие эффективность этих препаратов согласно всем международным правилам.
Ни в России, ни за границей не были проведены исследования, доказывающие эффективность этих препаратов согласно всем международным правилам.
Инфекционист, профессионал своего дела никогда не обратится к иммуномодуляторам и индукторам интерферона, а будет искать причину заболевания и назначит действующую на сам возбудитель терапию – препараты ацикловир, валацикловир или фамацикловир. При первичном генитальном герпесе на 10 дней, при рецидивах заболевания – в соответствующих дозах на 5 дней.
Терапия должна быть начата как можно раньше при самых первых признаках обострения. Возможно применение противогерпетических препаратов в качестве упреждающего лечения – за 2–3 дня до предполагаемого рецидива, если пациент знает о факторах, провоцирующих его, и на весь период действия фактора риска. Если генитальный герпес тревожит человека чаще 6 раз в год и/или рецидивы снижают качество жизни пациента и приносят ему не только физический, но и серьезный психологический дискомфорт, следует обсудить с пациентом проведение длительной (не менее 12 месяцев) ежедневной супрессивной противовирусной терапии (например валацикловиром). Эффективность такой лечебной тактики для профилактики рецидивов герпетической инфекции доказана всеми международными правилами.
Эффективность такой лечебной тактики для профилактики рецидивов герпетической инфекции доказана всеми международными правилами.
Читайте также
Роды после кесарева. 5 вопросов акушеру-гинекологу
Какой вид герпеса опаснее всего для беременных
У этого вируса длинное и сложное название — цитамегаловирусная инфекция. Однако сегодня он считается самой распространенной внутриутробной инфекцией, которая может привести к выкидышу или порокам развития у детей. Статистика звучит угрожающе: в России носителями вируса являются 90%-95% будущих мам, и у многих заболевание протекает практически бессимптомно.
ЦМВИ – не что иное, как одна из разновидностей герпеса. К сожалению, цитомегаловирус содержит в своём составе ДНК и способен поражать практически любые органы и ткани человека. Распространена эта инфекция тотально: по разным данным, в нашей стране носителями вируса являются от 22% до 94% населения. Однако в большинстве случаев это не приносит каких-то серьезных проблем со здоровьем. Вирус опасен главным образом для людей со сниженным иммунитетом. Кроме того, в группе риска — беременные.
Вирус опасен главным образом для людей со сниженным иммунитетом. Кроме того, в группе риска — беременные.
Дело в том, что во время беременности происходит физиологическая перестройка иммунитета, что может усиливать развитие вируса. А это приводит к серьезным осложнениям – вплоть до самопроизвольных выкидышей, неразвивающейся беременности, преждевременных родов и рождения нежизнеспособных или мертворожденных детей. По статистики, до 3% младенцев заражаются ЦМВИ внутриутробно, от матери.
Сегодня врачи говорят, что ЦМВИ – самая частая врождённая вирусная патология и основная причина врождённых пороков центральной нервной системы, задержки психического и умственного развития у детей раннего возраста (не имеющих хромосомных нарушений), а также ключевая причина врождённой потери слуха. «Ежегодно только в Москве рождается 120-130 тысяч детей. От 1% до 3% из них — с врожденной цитомегаловирусной инфекцией», — говорит старший научный сотрудник федерального научно-методического центра по профилактике и борьбе со СПИДом ФБУН «Центральный НИИ эпидемиологии» Роспотребнадзора Василий Шахгильдян.
Самое опасное — когда будущая мама заражается ЦМВ во время ожидания малыша. Если это происходит на ранних сроках беременности (до 20 недель), возможны внутриутробная гибель плода, самопроизвольный выкидыш, пороки развития. Заражение матери на поздних сроках беременности может стать причиной тяжелого заболевания ребенка, развития отдаленных неврологических последствий. В среднем, у 2% женщин во время беременности происходит первичное инфицирование, при этом в 24–75% случаев инфекция передается плоду (самый высокий риск — если мать заражается в третьем триместре беременности).
Как правило, ЦМВИ передаётся от человека к человеку половым, а также контактно-бытовым путем. Вирус выделяется во внешнюю среду с различными биологическими жидкостями: слюной, мочой, калом, грудным молоком, спермой, и пр. Однажды заразившись ЦМВ, человек, как правило, на всю жизнь остаётся носителем этой инфекции.
Однако инфицирования вполне можно избежать, если соблюдать ряд рекомендаций. «Если женщина не имеет в крови антител к цитомеголовирусу, то есть не встречалась с ним ранее и может впервые заразится во время беременности, ей необходимо себя оберегать и соблюдать меры профилактики. А именно: если в семье есть старший ребенок, то на время беременности не следует водить его в дошкольное учреждение. Если это невозможно, то важно избежать передачи вируса от ребенка, который может быть источником инфекции, к матери: пользоваться отдельной посудой, не доедать еду, не облизывать за малышом соску, не целовать в губы, мыть с мылом руки после смены памперсов. Стараться не посещать места большого скопления людей и семей, где есть болеющие дети. Помимо этого очень важно избегать незащищенного полового контакта», — продолжает доктор Шахгильдян.
А именно: если в семье есть старший ребенок, то на время беременности не следует водить его в дошкольное учреждение. Если это невозможно, то важно избежать передачи вируса от ребенка, который может быть источником инфекции, к матери: пользоваться отдельной посудой, не доедать еду, не облизывать за малышом соску, не целовать в губы, мыть с мылом руки после смены памперсов. Стараться не посещать места большого скопления людей и семей, где есть болеющие дети. Помимо этого очень важно избегать незащищенного полового контакта», — продолжает доктор Шахгильдян.
Однако даже в случае заражения активная инфекция у беременных очень часто протекает бессимптомно. Иногда она проявляется несильным фарингитом, незначительным повышением температуры тела, слабостью. И вряд ли кто догадается, что за этими симптомами кроется цитамегаловирус.
Поэтому врачи уверены, что беременные обязательно должны проходить лабораторную диагностику активной ЦМВ-инфекции. Однако с этим у нас проблемы. «Общепринятый стандарт обследования беременной женщины на лабораторные признаки врожденных инфекций предусматривает лишь исследование крови на наличие антител к возбудителю, — отмечает Василий Шахгильдян. – Это имеет большое диагностическое значение при первичном заражении и развитии острой инфекции во время беременности. Но в случае обострения заболевания или повторного заражения вирусом во время беременности определения антител недостаточно для выявления активного инфекционного процесса. Необходимо использовать современные молекулярно-биологические методы диагностики (в частности, метод ПЦР), позволяющие определять присутствие в биологических жидкостях самого возбудителя. В первую очередь исследование на наличие ДНК ЦМВ в крови, моче и околоплодной жидкости показано женщинам с осложненным акушерским анамнезом, при наличии клинических симптомов острого инфекционного заболевания, выявлении патологии плода. Крайне важно, чтобы лабораторное обследование беременной женщины было максимально информативным, ведь рождение ребенка с ЦМВИ может стать трагедией для всей семьи, так как спрогнозировать последствия инфекции крайне тяжело».
– Это имеет большое диагностическое значение при первичном заражении и развитии острой инфекции во время беременности. Но в случае обострения заболевания или повторного заражения вирусом во время беременности определения антител недостаточно для выявления активного инфекционного процесса. Необходимо использовать современные молекулярно-биологические методы диагностики (в частности, метод ПЦР), позволяющие определять присутствие в биологических жидкостях самого возбудителя. В первую очередь исследование на наличие ДНК ЦМВ в крови, моче и околоплодной жидкости показано женщинам с осложненным акушерским анамнезом, при наличии клинических симптомов острого инфекционного заболевания, выявлении патологии плода. Крайне важно, чтобы лабораторное обследование беременной женщины было максимально информативным, ведь рождение ребенка с ЦМВИ может стать трагедией для всей семьи, так как спрогнозировать последствия инфекции крайне тяжело».
Эксперты говорят, что при своевременно начатом лечении ЦМВИ страшных последствий можно избежать.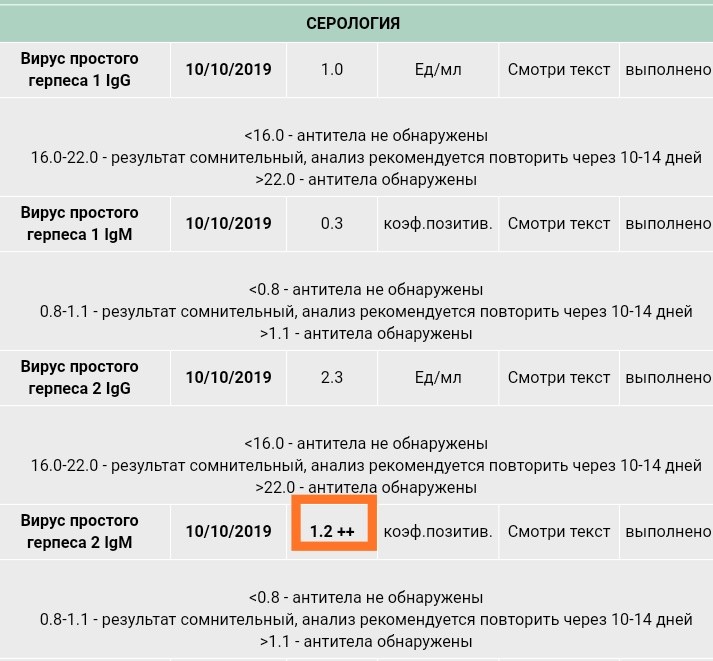 Если у будущей выявят острую ЦМВИ или установят факт активного размножения вируса, ей должны назначить препараты на основе внутривенного антимегаловирусного иммуноглобулина, которые помогут нейтрализовать вирус и снизить риск инфицирования плода. «Беременным женщинам противопоказано лечение противовирусными препаратами из-за их высокой токсичности. Новорожденным и детям до 12 лет противовирусные препараты прямого действия назначают только по жизненным показаниям. Поэтому в случае острой ЦМВИ у беременной, наличии у нее активной формы инфекции, выявлении факта внутриутробного заражения ЦМВ ребенка, назначают иммуноглобулин с высоким содержанием антител против ЦМВ», — продолжает Василий Шахгильдян. Врачи подчеркивают, что лечение столь популярными в нашей стране иммуномодуляторами и индукторами интерферона не только бесполезно, но и может быть опасным. Прежде всего, их действие на вирус не доказано. Более того – в отношении ЦМВ-инфекции и других герпетических инфекций такие средства не эффективны.
Если у будущей выявят острую ЦМВИ или установят факт активного размножения вируса, ей должны назначить препараты на основе внутривенного антимегаловирусного иммуноглобулина, которые помогут нейтрализовать вирус и снизить риск инфицирования плода. «Беременным женщинам противопоказано лечение противовирусными препаратами из-за их высокой токсичности. Новорожденным и детям до 12 лет противовирусные препараты прямого действия назначают только по жизненным показаниям. Поэтому в случае острой ЦМВИ у беременной, наличии у нее активной формы инфекции, выявлении факта внутриутробного заражения ЦМВ ребенка, назначают иммуноглобулин с высоким содержанием антител против ЦМВ», — продолжает Василий Шахгильдян. Врачи подчеркивают, что лечение столь популярными в нашей стране иммуномодуляторами и индукторами интерферона не только бесполезно, но и может быть опасным. Прежде всего, их действие на вирус не доказано. Более того – в отношении ЦМВ-инфекции и других герпетических инфекций такие средства не эффективны. Эти препараты» не включены ни в один международный протокол по лечению герпесвирусных заболеваний. Но, к несчастью, в нашей стране они очень распространены, и нередко их выписывают даже доктора.
Эти препараты» не включены ни в один международный протокол по лечению герпесвирусных заболеваний. Но, к несчастью, в нашей стране они очень распространены, и нередко их выписывают даже доктора.
Обучающий Центр по Репродуктивному ЗдоровьюОбучающий Центр по Репродуктивному Здоровью
Наличие у Вас генитального герпеса не означает, что Вы не можете иметь детей. По данным Американской Ассоциации Общественного Здоровья (ASHA) лишь в 0,1% случаев герпес передается во время беременности от матери будущему ребенку. Большинство женщин с генитальным герпес успешно вынашивают беременность и рожают здоровых детей.
Кормление грудью во время рецидива герпеса возможно. Кроме случаев, когда герпетические высыпания расположены на сосках или молочной железе. В случае, если во время кормления грудью врач назначает Вам приём таблетированных противовирусных препаратов, вопрос о целесообразности продолжения грудного вскармливания на время курса приёма супрессивной терапии, необходимо обсудить с Вашим лечащим врачом.
Первичный эпизод генитального герпеса — это как правило, трагедия во время беременности. Он характеризуется выраженными проявлениями, т.к. в организме матери нет защищающих от герпеса антител. Для плода особенно высок риск при заражении генитальным герпесом в первом и третьих триместрах. Как правило в первом триместре происходит гибель плода и выкидыш. Возможны поражения развивающихся органов плода, возникновение врожденных уродств. Заражение в III триместре, особенно после 36 недель беременности, чревато поражением нервной системы плода, кожи, печени, селезенки. Несмотря на назначаемое после родов лечение, до 80% новорожденных при первичном эпизоде генитального герпеса у матери погибают или становятся глубокими инвалидами. Не помогает даже внутривенное введение ацикловира новорожденному. К счастью, встречаются такие ситуации крайне редко и нужно проработать в акушерстве несколько десятков лет, чтобы увидеть поражения плода, вызванные первичным эпизодом герпеса во время беременности.
КАК ОПРЕДЕЛИТЬ ЧТО У МЕНЯ ПЕРВИЧНЫЙ ЭПИЗОД ГЕНИТАЛЬНОГО ГЕРПЕСА?
Что означает первичный эпизод? Он означает, что в Вашей жизни никогда не было рецидивов генитального герпеса и организм ещё не выработал защитные антитела к ВПГ.
В ряде случаев бывает затруднительно определить: что это? Первый ли в жизни эпизод генитального герпеса или первый рецидив с видимыми симптомами генитального герпеса, протекавшего ранее бессимптомно или с атипичными симптомами. Дело в том, что у большинства инфицированных ВПГ людей болезнь протекает практически бессимптомно. Особенно сложно выявить болезнь у женщин, если рецидивы происходят внутри её половых органов, к примеру на шейке матки или в ответ на рецидив на половых губах появляется небольшое покраснение с трещинками, которое женщина принимает за раздражение. Она живёт и не подозревает, что больна РГГ. Но вот, во время беременности, чтобы не произошел выкидыш, в организме женщины происходит гормональная перестройка, направленная на физиологическое снижение иммунитета — иммуносупрессию. На этом фоне рецидивы герпеса могут стать видимыми и высыпания могут вылезти, к примеру, на половых губах, клиторе, промежности с проявлением в виде зуда, жжения, пузырьков и корочек и т.п. Для того, чтобы отличить первичный эпизод генитального герпеса, от первого рецидива с видимыми симптомами пациенту нужно сдать кровь из вены на антитела к ВПГ-1,2. Если в крови есть Ig G (иммуноглобулин класса Джи), значит герпес рецидивирующий и угрозы для плода или эмбриона практически нет. Если в крови нет Ig, а есть Ig M или Ig M тоже отсутствует — значит это и есть самый что ни на есть первый в жизни эпизод генитального герпеса. В этом случае нужно обратиться к врачу и обследоваться.
На этом фоне рецидивы герпеса могут стать видимыми и высыпания могут вылезти, к примеру, на половых губах, клиторе, промежности с проявлением в виде зуда, жжения, пузырьков и корочек и т.п. Для того, чтобы отличить первичный эпизод генитального герпеса, от первого рецидива с видимыми симптомами пациенту нужно сдать кровь из вены на антитела к ВПГ-1,2. Если в крови есть Ig G (иммуноглобулин класса Джи), значит герпес рецидивирующий и угрозы для плода или эмбриона практически нет. Если в крови нет Ig, а есть Ig M или Ig M тоже отсутствует — значит это и есть самый что ни на есть первый в жизни эпизод генитального герпеса. В этом случае нужно обратиться к врачу и обследоваться.
Специфических методов профилактики передачи генитального герпеса во время беременности не разработано. Из неспецифических можно рекомендовать моногамные отношения, постоянное использование презерватива. Если известно, что отец ребёнка инфицирован половым герпесом, а мать — нет, то следует либо вовсе воздержаться от половой жизни во время беременности (до момента родов). Либо мужчина должен постоянно использовать презерватив + валацикловир по 1 таблетке ежедневно в течение всей беременности. Эта мера поможет на 75% снизить риск передачи генитального герпеса.
Либо мужчина должен постоянно использовать презерватив + валацикловир по 1 таблетке ежедневно в течение всей беременности. Эта мера поможет на 75% снизить риск передачи генитального герпеса.
Следует воздерживаться от орального секса. Потому как, если вы в жизни никогда не болели герпесом губ, а у мужа или отца ребёнка он имел место, то он во время куннилинга может занести вирус простого герпеса I типа вам на гениталии. А т.к. Вы никогда не болели ВПГ-1, то защитных антител в Вашем организме нет, плод может пострадать (эта ситуация называется непервичный эпизод генитального герпеса во время беременности). Рекомендуем также воздержаться от минета.
Для лечения применяются ацикловир и валтрекс. Однако и эти препараты не всегда позволяют достигнуть хороших успехов в лечении.
По данным Центра по контролю за заболеваниями (США), использование женщинами в период беременности противовирусных препаратов Зовиракс и Валтрекс было высокоэффективным в предупреждении инфицирования новорожденных и не оказало негативного влияния на развитие плода. (Источник: Центр по контролю за заболеваниями, США, «Регистр применения валацикловира (ВАЛТРЕКСА) и ацикловира (ЗОВИРАКСА) во время беременности». Декабрь, 1997).
(Источник: Центр по контролю за заболеваниями, США, «Регистр применения валацикловира (ВАЛТРЕКСА) и ацикловира (ЗОВИРАКСА) во время беременности». Декабрь, 1997).
На фоне первичного эпизода генитального герпеса потеря желанной беременности — тяжелая психологическая травма для обоих потенциальных родителей. Но в любом случае надежда есть. Следующая беременность будет протекать уже на фоне рецидивирующего генитального герпеса. После первой вспышки в крови матери до самой её смерти (в очень преклонные годы) будут циркулировать антитела, которые сохранят будущего ребёнка.
Рецидивирующий генитальный герпес во время беременности
Как кощунственно это ни звучало бы, но рецидивирующий генитальный герпес является самым благоприятным вариантом во время беременности. Если у женщины до наступления данной беременности уже были рецидивы полового герпеса, то плод защищен от инфицирования материнскими антителами, блокирующими действие вируса простого герпеса. Вероятность того, что у Ваш ребенок не заразится герпесом составляет 99%.
СТАТИСТИКА:
Во время беременности инфицирование новорожденного вирусом простого герпеса от матери, больной рецидивирующим генитальным герпесом, происходит достаточно редко: приблизительно в 0,02% случаев.
Риск инфицирования ребёнка в родах от матери, страдающей рецидивирующим генитальным герпесом, составляет менее 1% (По данным исследования: Brown ZA, Wald A, Morrow RA, Selke S, Zeh J, Corey L. Effect of serological status and cesarean delivery on transmission rates of herpes simplex virus from mother to infant. JAMA 2003;289: 203-9).
ДО БЕРЕМЕННОСТИ: Планируйте наступление беременности, исключите из своей жизни вредные привычки, излечите хронические заболевания, пройдите курс общеукрепляющего лечения, вылечите перед беременностью очаги хронической инфекции (больные зубы, гайморит, гастрит).
В ряде случаев женщина не может знать были ли у неё ранее рецидивы полового герпеса или нет. Такое бывает при герпесе протекающем без симптомов или при атипичном течении. Кроме того, следует учитывать, что в отличие от сильного пола, женские половые органы «не на виду». Для того, чтобы узнать были ли у Вас когда-нибудь рецидивы следует сделать серологический анализ. Сдать кровь на антитела (иммуноглобулины Ig G & Ig M) к ВПГ-1,2. Если в крови присутствует Ig G, значит герпес рецидивирующий — беременности герпес практически не угрожает. Показатель Ig G — качественный (выше диагностических титров). Вне зависимости от титра (количества Ig G & M) можно беременеть.
Кроме того, следует учитывать, что в отличие от сильного пола, женские половые органы «не на виду». Для того, чтобы узнать были ли у Вас когда-нибудь рецидивы следует сделать серологический анализ. Сдать кровь на антитела (иммуноглобулины Ig G & Ig M) к ВПГ-1,2. Если в крови присутствует Ig G, значит герпес рецидивирующий — беременности герпес практически не угрожает. Показатель Ig G — качественный (выше диагностических титров). Вне зависимости от титра (количества Ig G & M) можно беременеть.
ВО ВРЕМЯ БЕРЕМЕННОСТИ:
— При половых контактах обязательно используйте презерватив;
— Откажитесь от орального секса
Если во время беременности у Вас будет герпес на губах, то время орального секса вы можете перенести его на член отца Вашего будущего ребёнка. А он этим членом перенесёт инфекцию в Ваши половые пути. Это может привести к нехорошим последствиям для ребёнка. С другой стороны, если вы разрешите делать своему мужу куннилинг, а у него будет герпес на губах, то он может занести другой тип герпеса на Ваши гениталии. Вот поэтому с оральным сексом во время беременности лучше не шутить — 9 месяцев перетереть можно во имя новой жизни.
Вот поэтому с оральным сексом во время беременности лучше не шутить — 9 месяцев перетереть можно во имя новой жизни.
ПРОФИЛАКТИКА ВО ВРЕМЯ БЕРЕМЕННОСТИ:
Для профилактики возникновения рецидивов во время беременности после 36 недели врач может назначить Вам курс предупредительного лечения ацикловиром или валацикловиром. Во время беременности лучше применять ацикловир, производимый компанией «ГлаксоСмитКляйн» под названием «Зовиракс» или же «Валтрекс». В отличие от российских и индийских аналогов, безопасность применения Зовиракса доказана клиническими испытаниями и опытом применения этого препарата на протяжении более чем 25 лет. Принимайте поливитамины для беременных и кормящих.
По данным Центра по контролю за заболеваниями (США), использование женщинами в период беременности противовирусных препаратов Зовиракс и Валтрекс было высокоэффективным в предупреждении инфицирования новорожденных и не оказало негативного влияния на развитие плода. (Источник: Центр по контролю за заболеваниями, США, «Регистр применения валацикловира (ВАЛТРЕКСА) и ацикловира (ЗОВИРАКСА) во время беременности». Декабрь, 1997).
Декабрь, 1997).
Динамическое наблюдение: Обследование беременных женщин включает обязательное трехкратное ультразвуковое исследование: в срок 10 — 14 недель беременности, когда главным образом оценивается толщина воротникового пространства плода; в 20 — 24 недели ультразвуковое исследование осуществляется для выявления пороков развития и эхографических маркеров хромосомных болезней; ультразвуковое исследование в 32 — 34 недели проводится в целях выявления пороков развития с поздним их проявлением, а также в целях функциональной оценки состояния плода. В срок 16 — 20 недель осуществляется забор проб крови у всех беременных женщин для проведения исследования у них уровней не менее двух сывороточных маркеров: альфафетопротеина (АФП) и хорионического гонадотропина человеческого (ХГЧ).
Лечение: Только под контролем и по назначению врача! Наружно можно использовать мазь на основе ацикловира. Мази и кремы — средства безрецептурного отпуска Мазь не действует на плод, т. к. в кровь она не всасывается. Для профилактики высыпаний за 2 недели до родов врач может назначить внутрь валацикловир или ацикловир.
к. в кровь она не всасывается. Для профилактики высыпаний за 2 недели до родов врач может назначить внутрь валацикловир или ацикловир.
ПРОФИЛАКТИКА ВО ВРЕМЯ РОДОВ:
Обработка во время родов мягких родовых путей поливидон йодом (бетадин, вокадин) или другими антисептиками позволяет снизить риск заражения ребенка неонатальным герпесом до Генитальный герпес — аборт или роды?
Многих женщин, страдающих рецидивирующим генитальным герпесом, интересует вопрос о том, как их болезнь может отразиться на будущем ребенке.
В редакцию сервера поступило письмо, описывающее типичный пример неграмотного подхода советских врачей к ведению беременных с генитальным герпесом:
профессор Д***, из Челябинской медакадемии считает что крайне нежелательно сохранение беременности во время обострения генитального герпеса в малых сроках беременности. Считает, что необходимо добиться ремиссии в течении 6 месяцев перед наступлением беременности. Какие еще школы в России считают возможным сохранение беременности в случае обострения (проявления, рецидива) генитального герпеса в ранних сроках беременности. Они говорят, что это грозит уродством ребенка и прочими проблемами. Как поступить. Пройти еще курс лечения. рисковать не хочется. Специалистов хороших в городе нет, Никто толком ответить на мой вопрос не может. Будучи беременной (4-5 недель) сдала анализы на герпес. Я подозревала, что у меня герпес, т.к. и до беременности были высыпания и анализы подтвердили мои наихудшие предположения. После этого мне сделали аборт. Как вы считаете, чем грозит ребенку проявление герпеса в первые месяцы беременности.
Они говорят, что это грозит уродством ребенка и прочими проблемами. Как поступить. Пройти еще курс лечения. рисковать не хочется. Специалистов хороших в городе нет, Никто толком ответить на мой вопрос не может. Будучи беременной (4-5 недель) сдала анализы на герпес. Я подозревала, что у меня герпес, т.к. и до беременности были высыпания и анализы подтвердили мои наихудшие предположения. После этого мне сделали аборт. Как вы считаете, чем грозит ребенку проявление герпеса в первые месяцы беременности.
В развитых странах уже давно выработана оптимальная тактика ведения беременных с генитальным герпесом, основывающаяся не на частном мнении какого -то «профессора Д*** из челябинской медакадемии», а на данных длительных клинических исследований и наблюдений.
Для того, чтобы чье-то субъективное мнение не привело Вас к ненужному аборту, мы еще раз расскажем Вам, о том, что же делать, если у Вас герпес и беременность.
Если у женщины первый раз в жизни во время беременности происходит рецидив генитального герпеса (первичный генитальный герпес) или если будущая мать заражается половым герпесом во время беременности, то плод может пострадать. Дело в том, что в этом случае в крови у матери отсутствуют антитела к Вирусу Простого Герпеса- иммуноглобулины Джи и Эм (Ig G и Ig M), блокирующие патологическое действие вируса простого герпеса на клетки плода.
Дело в том, что в этом случае в крови у матери отсутствуют антитела к Вирусу Простого Герпеса- иммуноглобулины Джи и Эм (Ig G и Ig M), блокирующие патологическое действие вируса простого герпеса на клетки плода.
В случае первого в жизни женщины рецидива полового герпеса, вирус может проникать через плаценту и размножаться тканях эмбриона или плода, что приводит к гибели плода, выкидышу, врожденным уродствам, поражению головного мозга, печени, других органов плода, неразвивающейся беременности. Риск поражения плода при первичном генитальном герпесе равен 75%.
В случае, если первый в жизни рецидив генитального герпеса случается за 30 дней до родов — рекомендуется родоразрешение путем операции кесарева сечения.
С 36 недель беременности врач может назначить женщине для профилактики рецидива герпеса таблетки «Зовиракс».
Для профилактики заражения генитальным герпесом во время беременности нужно обязательно использовать презерватив и исключить оральный секс, т.е. мужчина не должен ласкать при помощи рта половые органы беременной женщины. Обратная ситуация допускается.
Обратная ситуация допускается.
В случае же если до беременности у женщины случались рецидивы полового герпеса, то в крови беременной плавают противогерпетические антитела, которые ограничивают инфекцию, нейтрализуют вирус. Эти антитела через плаценту попадают в организм плода, защищая его. Поэтому рецидивирующий генитальный герпес не столь опасен во время беременности. В этом случае из-за герпеса не бывает уродств и поражений внутренних органов.
При рецидивирующем генитальном герпесе ребенок может заразиться во время родов, проходя через родовые пути, на которых присутствует вирус герпеса. Риск заражения составляет от 2 до 5%. Обработка родовых путей и кожи ребенка антисептиками, содержащими поливидон — йод, снижает риск риск развития неонатального герпеса до 1-2%. Для профилактики развития неонатального герпеса с 36 недели беременности врач может назначить Вам зовиракс.
Рецидивирующий генитальный герпес не является показанием для прерывания беременности.
И несмотря на Все наши разъяснения об относительной безопасности рецидивирующего генитального герпеса во время беременности иногда приходится получать такие письма: Пишет женщина с рецидивирующим генитальным герпесом: «И самое главное герпес — это просто естественный отбор. Природа убирает прокаженных, потому что и потомство от них обречено на гибель, поэтому даже и не мечтаю о детях…» Невежественно считать себя прокаженной и отказываться от счастья материнства только из-за того, что у Вас рецидивирующий генитальный герпес (наиболее благоприятная форма для вынашивания и родов). Хотя, нельзя исключить, что это наша врачебная недоработка.
Есть еще такой диагноз, как непервичный генитальный герпес. Что же это значит? До беременности или во время беременности женщина была больна рецидивирующим генитальным герпесом, который вызывался вирусом простого герпеса II типа. Во время беременности муж практиковал куннилинг (ласки женских половых органов ртом). В результате чего на женские гениталии может попасть Вирус Простого Герпеса I типа (ВПГ-I). Возможен также другой вариант: Женщина до беременности страдала генитальным герпесом, вызванным ВПГ-I, заразилась во время акта орального секса. Во время беременности половой партнер награждает ее ВПГ-II. К I или II типу вируса соответственно, нет антител. В итоге клиническая картина может быть как и при первичном половом герпесе. Поэтому и важно во время беременности использовать презервативы и не практиковать куннилинг.
Возможен также другой вариант: Женщина до беременности страдала генитальным герпесом, вызванным ВПГ-I, заразилась во время акта орального секса. Во время беременности половой партнер награждает ее ВПГ-II. К I или II типу вируса соответственно, нет антител. В итоге клиническая картина может быть как и при первичном половом герпесе. Поэтому и важно во время беременности использовать презервативы и не практиковать куннилинг.
Применение иммуномодуляторов во время беременности
В редакцию сервера поступило письмо, описывающее типичную клиническую ситуацию:
«У меня проблема требующая срочной консультации. Мой акушер — гинеколог говорит что все нормально, но мне неспокойно. У меня второй раз за беременность (сейчас 31-я неделя) высыпания герпеса на губе, гинеколог настояла на курсе Ридостина, и я уже сделала 1 инъекцию, но в противопоказаниях к лекарству сказано БЕРЕМЕННОСТЬ. Мой врач говорит, что они очень долго уже лечат Ридостином при беременности и ничего не случалось. У меня вопрос. Насколько серьезны причины для таких противопоказаний (может это перестраховка?) и делать ли мне следующую инъекцию в воскресенье?»
У меня вопрос. Насколько серьезны причины для таких противопоказаний (может это перестраховка?) и делать ли мне следующую инъекцию в воскресенье?»
На мой взгляд, применение во время беременности иммуномодуляторов — НЕЦЕЛЕСООБРАЗНО:
* В данном случае у женщины герпес на губах не может принести ровно никакого вреда ни женщине, ни ребенку.
*Неизвестно отдаленное действие иммуномодулирующих препаратов на плод. Как известно, некоторые из этих лекарств, легко проникая через плаценту в организм плода, могут вызывать у последнего врожденные уродства, нарушения со стороны иммунной системы, повысить риск развития онкологических заболеваний.
*В случае, если мать больна рецидивирующим генитальным герпесом, то это тоже было бы не опасно для плода, т.к. он защищен материнскими противовирусными антителами.
*Иммунобиологические препараты: иммуномодуляторы, вакцины, иммуноглобулины являются чужеродным белком и могут быть причиной различных осложнений течения беременности.
Исходя из вышесказанного, призываю женщин, которых во время беременности пытаются лечить от герпеса на губах или генитального герпеса иммуномодуляторами, иммуноглобулинами и прочими иммунобиологическими препаратами бежать от таких врачей и таких изуверских способов лечения. В мире во время беременности для лечения герпесвирусных инфекций иммунобиологические препараты не применяются.
Автор: Иван Юрьевич Кокоткин, врач
Источник: http://www.herpes.ru/
Опасен ли герпес на губе при беременности?
В современной акушерской практике сохраняется неоднозначное отношение к герпесу на губах при беременности. Последствия заболевания также указываются различными — от пороков развития плода до отсутствия вообще каких-либо проявлений.
Почему возникает герпес при беременности?
Организм женщины, вынашивающей ребенка, «отключает» нормальный уровень работы иммунитета. Это необходимо, чтобы беременность протекала в правильном русле. Ведь любимый малыш внутри нас, по сути, является телом «инородным», которое работающий в полную мощь иммунитет запросто бы изгнал прочь.
Ведь любимый малыш внутри нас, по сути, является телом «инородным», которое работающий в полную мощь иммунитет запросто бы изгнал прочь.
При этом активизируются процессы, которые ранее даже не давали о себе знать. Например, у будущих мам часто развивается молочница. Микробами из обычного зубного налета, с которым раньше наше тело легко справлялось, поражается десенная ткань, из-за чего возникает кровоточивость и гингивит.
То же можно сказать и о простуде на губах при беременности. На ранних сроках, когда организм испытывает огромный стресс, она встречается чаще всего.
Насколько опасен герпес для малыша?
На вопрос, опасен ли герпес на губах во время беременности, врачи отвечают следующим образом: смотря, из-за чего появилась болезнь, и какой срок развития плода.
Причиной может служить первичное инфицирование или ее рецидив.
Если вы и раньше страдали высыпаниями данного характера, поводов для волнений нет. Более 97% населения нашей планеты инфицировано герпесом первого типа (тем самым, который и вызывает возникновение пузырьков на губах). И у каждого из этих людей, в том числе и у вас, есть антитела в крови к этой болячке. То есть высыпание становится демонстраций того, что иммунитет понижен, и вашему организму требуется поддержка. Но никакой угрозы ни вам, ни малышу не создает.
Более 97% населения нашей планеты инфицировано герпесом первого типа (тем самым, который и вызывает возникновение пузырьков на губах). И у каждого из этих людей, в том числе и у вас, есть антитела в крови к этой болячке. То есть высыпание становится демонстраций того, что иммунитет понижен, и вашему организму требуется поддержка. Но никакой угрозы ни вам, ни малышу не создает.
Если же пузырьки возникли впервые и сопровождаются симптомами инфекции (повышенной температурой, ломотой в теле), ситуация куда более сложная.
Первичное инфицирование вирусом герпеса крайне нежелательно для будущей мамы и ребенка. И требует обязательного наблюдения специалиста, так как создает угрозу развитию плода. Но такие ситуации — явление редкое, так как дожить лет до 20 и ни разу не встретить герпесную инфекцию практически невозможно. Чаще всего ею инфицируются дети в возрасте после 4 лет, а некоторые — даже в момент рождения.
Срок беременности
Теоретически, герпес на губах при беременности в первом триместре является самым опасным, так как в этот период происходит формирование систем будущего человечка. Однако основная опасность существует для мам, заболевших впервые.
Однако основная опасность существует для мам, заболевших впервые.
Если же болезнь проявляется не первый раз, никакого существенного воздействия на плод она не оказывает. Более того, ваши антитела передаются и малышу, который примерно до 6-месячного возраста получает иммунную защиту к этой инфекции.
Герпес на губах при беременности во втором триместре менее опасен даже при первичном инфицировании, но лечение его должно протекать под контролем врача.
Независимо от того, когда возникла простуда на губе при беременности (2 триместр или 1), тщательно соблюдайте правила гигиены, всегда мойте руки после обработки язвочек. Никогда не касайтесь половых органов немытыми руками, чтобы не вызвать их заражение.
Особенности лечения будущих мам
Понимание, как лечить простуду на губах при беременности, обеспечит скорейшее выздоровление будущей мамы. Техника лечения при этом мало чем отличается от общепринятой при проявлении зудящих пузырьков.
Противовирусные средства — их применяют только в виде мазей (допускается самостоятельное использование, без назначения врача). Средства в таблетках к приему запрещены, но могут быть назначены специалистом. Мази и гели на основе ацикловира не оказывают воздействия на плод, не проникают в кровь и ткани, осуществляют поверхностное воздействие. Среди популярных — Зовиракс, разрешенный к использованию при беременности. И его более доступный российский аналог Ацикловир с тем же действующим веществом.
Народные средства — в комплексе с мазью становятся эффективным решением, чем лечить герпес на губах у беременных. В первые дни лучше использовать только мазь, так как степень ее воздействия на вирус уменьшается по мере его развития. Примерно на 3 день, когда язвочки начнут лопаться, рекомендовано применение средств для ускорения заживления. Хорошо работают облепиховое масло, сок алоэ и каланхоэ, которые стимулируют регенерацию тканей.
Диета и поддержание иммунитета — при недостатке в организме будущей мамы витаминов и микроэлементов страдает не только иммунитет женщины, но и здоровье крохи, а также внешний вид волос, ногтей. Поэтому общепринятой практикой во время вынашивания малыша является питание с богатым содержанием белка, витаминов, аминокислот, что может обеспечить потребление нежирного мяса, рыбы, фруктов и овощей. Посоветуйтесь со своим гинекологом по поводу приема поливитаминного комплекса. Сегодня в аптеках представлены витамины, состав которых отвечает потребностям организма будущих мам и их малышей.
Поэтому общепринятой практикой во время вынашивания малыша является питание с богатым содержанием белка, витаминов, аминокислот, что может обеспечить потребление нежирного мяса, рыбы, фруктов и овощей. Посоветуйтесь со своим гинекологом по поводу приема поливитаминного комплекса. Сегодня в аптеках представлены витамины, состав которых отвечает потребностям организма будущих мам и их малышей.
Важно следить за своим состоянием и при возникновении любых вопросов обращаться к врачу. Будьте спокойны и помните, что осложнения от герпеса при вынашивании малыша являются скорее редкостью, чем нормой.
Симптомы, причины, риски и лечение
Если вы будущая мама с герпесом, вы не одиноки: примерно каждый шестой взрослый репродуктивного возраста в США инфицирован генитальным герпесом.
Это означает, что есть большая вероятность, что ваш врач лечил многих беременных женщин с герпесом до вас и хорошо оборудован, чтобы гарантировать, что ваш ребенок родится безопасно и не затронут этим распространенным вирусом, особенно если вы и ваш врач предпримете ранние защитные меры. .
.
В случае герпеса во время беременности планирование и посещение дородовых посещений важнее, чем когда-либо, чтобы держать ваш случай под контролем.
Герпес обычно передается вашему еще не родившемуся ребенку во время родов, но поскольку лекарства могут снизить риск появления симптомов до рождения ребенка, тесные отношения с врачом имеют решающее значение.
Вот что нужно знать беременным женщинам о симптомах герпеса, а также о возможных осложнениях беременности и о том, как вы можете справиться со своим заболеванием, когда вы ожидаете ребенка.
Что такое герпес?
Герпес — это инфекция, передающаяся половым путем (ИППП), вызываемая одним из двух типов вирусов простого герпеса (ВПГ), вирусной инфекцией, вызывающей генитальный герпес.Оба они передаются при контакте кожа к коже и часто передаются от человека, у которого нет видимых язв или волдырей.
По оценкам, не менее 50 миллионов человек в США живут с вирусом герпеса, и случаи генитального герпеса чаще встречаются у женщин, чем у мужчин. Герпес — это пожизненная инфекция, без лечения, хотя лекарства могут помочь справиться с симптомами и вспышками даже во время беременности.
Герпес — это пожизненная инфекция, без лечения, хотя лекарства могут помочь справиться с симптомами и вспышками даже во время беременности.
Что вызывает герпес?
Герпес вызывается двумя типами вирусов простого герпеса (ВПГ):
- ВПГ-1, который обычно вызывает герпес или волдыри вокруг рта, хотя он может распространяться на генитальные области во время орального секса
- ВПГ -2, который обычно вызывает генитальный герпес, который может передаваться через вагинальный или анальный секс или через рот во время орального секса
Симптомы герпеса
Симптомы герпеса часто появляются через 2-10 дней после того, как вирус заражает организм, но многие люди, которые заражаются герпесом, вообще не испытывают симптомов.
На самом деле, вы можете принять герпес за обычный прыщик или вросший волос. Если вы заболели герпесом, у вас могут возникнуть симптомы гриппа, в том числе:
- Озноб, усталость, лихорадка, головная боль, боль, тошнота и общее недомогание в течение двух или более дней
- Сопровождающая боль в половых органах, зуд, боль при мочеиспускании, выделения из влагалища и уретры, болезненность в паху
- Маленькие, болезненные, заполненные жидкостью волдыри или язвы, которые часто образуются скоплениями на гениталиях и ягодицах, которые покрываются волдырями, а затем покрываются коркой
Первый приступ герпеса может продолжаться от двух до четырех недель, в течение которых он все еще может передаваться. Поскольку генитальный герпес, скорее всего, передается плоду именно во время первого эпизода, позвоните своему врачу, если у вас возникнут вышеуказанные симптомы.
Поскольку генитальный герпес, скорее всего, передается плоду именно во время первого эпизода, позвоните своему врачу, если у вас возникнут вышеуказанные симптомы.
Последующие вспышки могут быть менее серьезными, менее болезненными и стихать быстрее — в течение трех-семи дней — по мере выработки иммунной системой антител. Вы можете почувствовать покалывание, жжение или зуд в том месте, где первоначально возникла инфекция, непосредственно перед появлением язв, но обычно без лихорадки или отека.
Как диагностируют герпес при беременности?
Если вы или ваш партнер испытываете какие-либо из вышеперечисленных симптомов, обратитесь к врачу.Поставщик медицинских услуг может определить ваши язвы с помощью осмотра, но лабораторный анализ необходим для диагностики генитального герпеса.
Образец берут из жидкости внутри язвы, а затем проверяют, содержит ли она вирус и, если да, то какой тип ВПГ присутствует. Анализ крови может проверить наличие антител и, следовательно, диагностировать ВПГ и его тип, но он не может определить, как произошла инфекция или как долго у вас был вирус.
Какие возможные осложнения герпеса?
Есть некоторые исследования, согласно которым инфекция генитального герпеса может привести к выкидышу или преждевременным родам вашего ребенка, поэтому важно обсудить любые симптомы, которые у вас есть, со своим врачом, чтобы вы могли тщательно управлять вашим случаем.
Если у вас рецидивирующий герпес (т. Е. У вас ранее была вспышка), вы подвергаетесь чрезвычайно низкому риску — менее 1 процента — передачи герпеса вашему будущему ребенку.
То же самое, если обычный скрининг на заболевания, передаваемые половым путем во время вашего первого дородового визита, выявляет ВПГ впервые или если вы инфицированы в первом триместре беременности и протекаете бессимптомно.
Только женщины, впервые заразившиеся на поздних сроках беременности, имеют больший риск инфицирования своих будущих детей, поскольку их тела еще не вырабатывают антитела к ВПГ.В редких случаях, когда новорожденный заражается герпесом, передача инфекции чаще всего происходит, когда ребенок проходит через инфицированные родовые пути матери.
Чтобы этого не случилось, ваш лечащий врач может прописать вам лекарства в третьем триместре, чтобы снизить вероятность вспышки герпеса примерно во время родов. А если у вас есть активные язвы или вы ожидаете высыпания ближе к назначенному сроку, вам могут посоветовать сделать кесарево сечение, чтобы минимизировать риск заражения.
Как лечат герпес при беременности?
Неясно, все ли противовирусные препараты от генитального герпеса безопасны во время беременности, поэтому следуйте рекомендациям врача, когда дело доходит до лечения.
Симптомы герпеса можно лечить с помощью противовирусных препаратов и во время вспышки, и они могут уменьшить ее продолжительность и тяжесть. Ежедневный прием лекарств, который называется супрессивной терапией, также может уменьшить количество вспышек, которые у вас возникают.
Как лечить герпес во время беременности?
К счастью, герпес редко передается ребенку во время беременности, так как большинство новорожденных, инфицированных ВПГ, заражаются вирусом простого герпеса через инфицированные родовые пути. Если амниотический мешок разрывается до рождения, очень редко жидкость в инфицированном родовом канале может заразить ребенка, который еще не прошел через него.
Если амниотический мешок разрывается до рождения, очень редко жидкость в инфицированном родовом канале может заразить ребенка, который еще не прошел через него.
Но поскольку эта инфекция может вызвать серьезные проблемы для вашего ребенка, включая поражения кожи, заболевания глаз (например, воспаление сетчатки) и повреждение мозга, его будут лечить противовирусными препаратами в том маловероятном случае, если он заразится герпесом во время родов. Это лечение вводится внутривенно, и ему, возможно, придется оставаться на нем в течение нескольких недель.
Когда у вас начнутся схватки, врач должен внимательно осмотреть вас на предмет герпетических поражений. Если во время родов у вас не появятся язвы или симптомы, возможно, вагинальные роды.
Если, однако, у вас есть язвы или ранние симптомы вспышки герпеса (такие как боль в области вульвы и зуд), может быть рекомендовано кесарево сечение, чтобы снизить вероятность контакта ребенка с вирусом.
Можно ли передать герпес своему ребенку?
Да, поскольку герпес чрезвычайно заразен, ВПГ может передаваться младенцам и детям ясельного возраста.Передача обычно происходит через слюну, контакт кожа к коже или при прикосновении к чему-либо, с чем прикасался человек, инфицированный вирусом.
ВПГ от герпеса также может распространиться на глаз ребенка и заразить роговицу. Эти вспышки обычно проходят сами по себе, но более серьезные случаи могут привести к рубцеванию роговицы или слепоте. А ВПГ вызывает серьезную озабоченность у детей младше 6 месяцев, поскольку их иммунная система еще не сформировалась. Никс поцелуи и тесные объятия родителей или родственников с герпесом.
Можно ли кормить грудью, если у вас герпес?
Да, большинство женщин могут кормить своих детей грудью, даже если они инфицированы герпесом, поскольку вирус не может передаваться через грудное молоко. Но будьте осторожны, нет ли язв и повреждений на груди, которые могут распространять вирус, и всегда мойте руки с мылом до и после каждого сеанса кормления. Если вы заметили ранку, не кормите ребенка с этой стороны.
Если вы заметили ранку, не кормите ребенка с этой стороны.
А молоко, которое сцеживается или сцеживается вручную из груди с активным поражением, недопустимо для вашего ребенка.Это молоко может быть заражено, и его следует выбросить, так как оно могло контактировать с язвой во время процесса. Но если ваша другая грудь не болит, вы можете сцеживать молоко и кормить ребенка с этой стороны, но убедитесь, что обе ваши руки и детали помпы очень чистые, чтобы избежать передачи инфекции.
Может показаться, что герпес — это большая шишка на дороге, когда вы пытаетесь завести ребенка. Но если во время беременности вы будете получать надлежащий дородовой уход, ваш ребенок может родиться без инфекции, и вы сможете безопасно его кормить и кормить.Генитальный герпес при беременности. Инфекции во время беременности
Этот документ следует читать вместе с основной отдельной статьей о Genital Herpes Simplex.
Этиология, эпидемиология, передача, проявления, осложнения и дифференциальная диагностика инфекции, вызванной вирусом простого герпеса (ВПГ), рассматриваются в основной статье и здесь не рассматриваются. Эта статья посвящена вопросам лечения генитальной герпетической инфекции во время беременности.
Эта статья посвящена вопросам лечения генитальной герпетической инфекции во время беременности.
Неонатальный герпес, хотя и редко встречается в Великобритании, является тяжелым заболеванием и сопряжен с высоким риском заболеваемости и смертности. Неонатальный герпес относится к инфекции, приобретенной примерно во время рождения, тогда как врожденный герпес относится к инфекции, приобретенной внутриутробно, и встречается крайне редко. Британское педиатрическое наблюдение (BPSU) не включало неонатальный герпес в последние отчеты, но за три года 2004-2006 гг. В Великобритании было зарегистрировано 86 случаев. ВПГ типа 1 и 2 являются возбудителями в равной степени.
Ведение вируса простого генитального герпеса во время беременности
[1] Новые согласованные руководящие принципы 2014 г. объединяют предыдущие рекомендации Британской ассоциации по сексуальному здоровью и ВИЧ (BASHH) и Королевского колледжа акушеров и гинекологов (RCOG).Рекомендации в этой статье основаны на этих правилах Великобритании.
При осмотре беременной женщины с генитальным герпесом следует задать следующие важные вопросы:
- Это первый эпизод (первичная инфекция) или рецидив? Это может быть трудно отличить, и серология может оказаться полезной, особенно в третьем триместре, когда она значительно изменит тактику.
- В каком триместре беременности находится женщина?
Беременная женщина с подозрением на генитальный герпес должна находиться под наблюдением специалиста в области мочеполовой медицины и всегда должна быть проинформирована акушерская бригада.Женщины, получающие акушерскую помощь, должны быть осмотрены акушером.
Ведение первого эпизода
Представление в первом и втором триместре
Нет никаких доказательств того, что генитальная инфекция ВПГ, возникающая на ранних сроках беременности, связана с повышенным риском самопроизвольного аборта или врожденных аномалий. Диагностика и лечение важны для уменьшения симптомов, уменьшения выделения вируса и снижения риска рецидива или бессимптомного выделения вируса во время родов. Пострадавшая женщина должна быть направлена в клинику мочеполовой медицины (ГУМ) для подтверждения диагноза, лечения и обследования на другие инфекции, передаваемые половым путем (ИППП). Если это невозможно организовать немедленно, лечение следует начинать в отделении первичной медико-санитарной помощи.
Пострадавшая женщина должна быть направлена в клинику мочеполовой медицины (ГУМ) для подтверждения диагноза, лечения и обследования на другие инфекции, передаваемые половым путем (ИППП). Если это невозможно организовать немедленно, лечение следует начинать в отделении первичной медико-санитарной помощи.
Ацикловир не лицензирован для использования во время беременности, но не известно о его вредном воздействии и должен быть препаратом первой линии. Производители советуют использовать только тогда, когда польза превышает риск. [2] Нет данных о повышении частоты врожденных дефектов при приеме ацикловира или других стандартных противовирусных препаратов. [3] Однако имеется больше опыта с ацикловиром, поэтому в настоящее время он считается препаратом первой линии.
Используемая доза такая же, как и для небеременных женщин, поэтому стандартным режимом является ацикловир 400 мг трижды в день в течение пяти дней.
Можно предложить облегчение симптомов в виде 5% геля парацетамола и / или лидокаина.
Если женщина заразилась первым генитальным герпесом в первом или втором триместре, ей следует принять супрессивную дозу ацикловира 400 мг три раза в день с 36 недель беременности.Это снижает риск реактивации в срок и необходимость кесарева сечения. [4] При отсутствии активных поражений или симптомов во время родов следует запланировать нормальные вагинальные роды, если этому не препятствуют другие факторы.
Те же вопросы, касающиеся консультирования и отслеживания контактов, которые перечислены в отдельной статье «Генитальный простой герпес», также должны быть охвачены как часть стандартного лечения.
Представление в третьем триместре
Направляйте, диагностируйте и лечите как в первом триместре, затем продолжайте супрессивную терапию ацикловиром.Дополнительно:
- Этот сценарий несет наибольший риск неонатальной инфекции. Указанный риск неонатального герпеса при естественных родах в течение шести недель после первичной инфекции матери составляет 41%.

- Кесарево сечение рекомендуется женщинам, у которых в третьем триместре развивается первичный генитальный герпес, особенно в течение шести недель после родов. Около 70% неонатальных инфекций возникает в результате бессимптомного выделения ВПГ во время родов. [5]
- Серология (тестирование на антитела к ВПГ) может быть полезной, чтобы помочь отличить первичную и вторичную инфекцию и тип вируса.До 15% женщин, обращающихся впервые, будут иметь серологические доказательства предшествующей инфекции. Поскольку риск повторной инфекции намного ниже и не обязательно требует кесарева сечения, важно установить это, где это возможно. Типоспецифические антитела к тому же типу вируса, выделенного из активных поражений, могут указывать на рецидив инфекции. Однако безопаснее всего предположить первичную инфекцию, пока не будет доказано обратное, поскольку это может занять некоторое время.
- Сообщите педиатру.
Активный ВПГ во время родов
- Рекомендуется кесарево сечение.

- В случае естественных родов:
- Рассмотрите возможность внутривенного введения ацикловира как матери, так и новорожденному.
- По возможности следует избегать инвазивных процедур (мониторинг кожи головы плода, искусственный разрыв плодных оболочек и инструментальные роды), поскольку считается, что это увеличивает риск передачи.
- Новорожденного следует лечить ацикловиром внутривенно и брать мазки из глаз, кожи, ротоглотки и прямой кишки.
Лечение рецидива инфекции
- Подтвердите диагноз.
- Нет никаких доказательств того, что существует повышенный риск преждевременных родов или ограничения внутриутробного развития у женщин, серопозитивных по ВПГ.
- Если у женщины в анамнезе рецидивирующий генитальный герпес, ее следует заверить в том, что риск передачи инфекции ее ребенку очень мал, даже если при родах у нее действительно есть активные поражения. Риск вагинальных родов составляет примерно 0–3%.
- Материнские антитела обеспечат некоторую защиту ребенка, но неонатальная инфекция все же может иногда возникать.

- Противовирусное лечение обычно не показано ранее 36 недель беременности. Несмотря на то, что противовирусные препараты считаются безопасными во время беременности, соотношение риска и пользы изменяется при рецидиве инфекции, поскольку эпизоды обычно короче и проходят самостоятельно. Солевые ванны и пероральный прием парацетамола обычно достаточно для купирования симптомов.
- Рассмотрите возможность супрессивного лечения ацикловиром 400 мг три раза в день с 36 недель беременности.(Считается, что необходима трехразовая супрессивная доза, а не два раза в день, поскольку фармакокинетика препарата изменилась на поздних сроках беременности.)
- Стремитесь к родам через естественные родовые пути при отсутствии других акушерских противопоказаний. Кесарево сечение обычно не рекомендуется женщинам с рецидивирующими поражениями генитального герпеса в начале родов.
- Если роды через естественные родовые пути имели место и присутствовали поражения ВПГ, следует проинформировать врача общей практики и акушерку, чтобы они могли отслеживать признаки ВПГ новорожденных.

Активные поражения во время родов
- Кесарево сечение обычно не рекомендуется женщинам с рецидивирующими поражениями генитального герпеса в начале родов. Способ родоразрешения следует обсудить с женщиной и индивидуализировать в соответствии с клиническими обстоятельствами и предпочтениями женщины после всестороннего обсуждения рисков и преимуществ каждого варианта.
- Повышенный риск, связанный с инвазивными процедурами, считается незначительным, поэтому их можно использовать в случае необходимости.
- Педиатр должен быть проинформирован, а родители осведомлены о гигиене и симптомах, на которые следует обращать внимание. Никаких мазков или лечения не требуется, если ребенок не заболел.
Неонатальная вирусная инфекция простого герпеса
[5, 6] Основная проблема, связанная с инфекцией ВПГ матери во время беременности, — это риск неонатальной инфекции, так как это может привести к тяжелым неврологическим нарушениям и смерти.
Это наиболее вероятно, если у матери впервые появится ВПГ во время последнего триместра.В этом случае ребенок, скорее всего, родится до того, как у матери появятся защитные антитела. Неонатальная инфекция HSV-2 имеет худший прогноз, чем HSV-1. Однако любой из этих типов может привести к диссеминированной инфекции, которая может быть смертельной. [7]
Ранняя диагностика и быстрое лечение очень важны. Раннее распознавание улучшает прогноз. Помните, что у матери могут не быть очевидных симптомов, и ВПГ может передаваться через бессимптомное распространение вируса, и это действительно так чаще всего. [8] Рассмотрите диагноз любого младенца первых недель жизни, у которого развиваются пузырьки, судороги или сепсис.
Клинические особенности
- Они появляются у новорожденного через 2–6 недель после родов.
- Многие инфицированные младенцы проявляются неспецифическими признаками и без поражения слизистых оболочек.
- Инфекция матери редко бывает в анамнезе.

- Инфекция может протекать по-разному:
- Локализованная инфекция — кожа, глаза или рот.Это происходит примерно в 30% случаев. Везикулы часто находятся в предлежащей части или в местах незначительных травм, таких как электрод на скальпе.
- Локальные инфекции могут прогрессировать до ЦНС или диссеминированной инфекции, если не лечить внутривенным ацикловиром.
- Инфекция ЦНС с поражением кожи, глаз или рта или без них встречается примерно у 30% инфицированных младенцев и проявляется вялостью, затруднениями при кормлении и судорогами. [7]
- Диссеминированная инфекция, которая может вызывать желтуху, гепатоспленомегалию и диссеминированное внутрисосудистое свертывание.
- Врожденная инфекция ВПГ:
- Это редко, но более вероятно у матерей с диссеминированной инфекцией герпеса. Внутриутробная передача наиболее высока в первой половине беременности. Большинство врожденных герпетических инфекций происходит из-за ВПГ-2.

- Врожденный ВПГ может вызвать выкидыш, мертворождение, микроцефалию, гидроцефалию, хориоретинит и везикулярные поражения кожи.
- Если высыпания появляются в течение 48 часов после рождения, причиной является врожденная инфекция.
- Высокая перинатальная смертность (50%).
- Это редко, но более вероятно у матерей с диссеминированной инфекцией герпеса. Внутриутробная передача наиболее высока в первой половине беременности. Большинство врожденных герпетических инфекций происходит из-за ВПГ-2.
Лечение ребенка с риском неонатального герпеса
- Оперативная диагностика и начало лечения имеют решающее значение для исхода новорожденного. [7]
- Возьмите посев мочи и стула и мазки из ротоглотки, глаз и поверхностных участков для вирусного посева и типирования.
- Ацикловир внутривенно вводят многие, пока ждут результатов, и он является методом выбора при подтвержденной инфекции.
- Ребенка следует изолировать.
- Кормление грудью рекомендуется, если у матери нет герпетических поражений вокруг сосков. Ацикловир выделяется с грудным молоком, но нет никаких доказательств вреда.
- Следует предупредить родителей о том, что они должны сообщать о любых ранних признаках инфекции, таких как плохое питание, летаргия, лихорадка или любые подозрительные поражения.

Профилактика заражения вирусом простого герпеса для матери и новорожденного
[1, 9]- Во время дородового наблюдения всех женщин следует спросить, были ли они когда-либо или их партнер когда-либо имел генитальный герпес.
- Заблаговременное уведомление акушерской и педиатрической бригады о HSV-инфекции позволяет проводить соответствующее лечение.
- Если у партнера-мужчины в анамнезе есть генитальный ВПГ, а у женщины нет симптомов, следует сообщить паре о важности недопущения передачи инфекции во время беременности. Особые рекомендации включают:
- Использование презервативов во время беременности может помочь снизить риск заражения ВПГ.
- Не заниматься сексом во время рецидива и в последние шесть недель беременности.
- Следует обсудить риск заражения HSV-1 во время орогенитального контакта и избегать контакта, если есть очевидные поражения полости рта.
- Избегайте нескольких половых партнеров во время беременности.

- Все женщины должны пройти тщательный осмотр вульвы в начале родов, чтобы искать поражения ВПГ.
- Примерно в четверти случаев инфекция передается постнатально не от матери. Персонал или родственники с активным поражением ВПГ в полости рта или герпетическим поражением, контактирующие с новорожденным, должны быть проинформированы о риске послеродовой передачи и избегать прямого контакта между поражением и новорожденным.
Беременны герпесом? Знай свои риски
Беременная герпесом? Знай свои риски | One Medical Доступность вакцины COVID-19 ограничена и зависит от региона. Смотрите статус в вашем районе Открывается в новом окне. Здесь, чтобы сохранить ваше здоровье. И сообщил.
И сообщил.
Получите круглосуточную помощь через видеочат, не выходя из дома или где бы вы ни находились. Присоединяйтесь сегодня и испытайте первичную медицинскую помощь, предназначенную для реальной жизни, в офисе или в приложении.
По оценкам, каждая четвертая женщина в США страдает генитальным герпесом.Если вы беременны и являетесь одной из них, сообщите об этом своему врачу. Передача вируса ребенку во время родов может иметь потенциально разрушительные последствия. К счастью, лечение снижает этот риск, как и несколько других факторов.
Что такое генитальный герпес?
Генитальный герпес — инфекция, передающаяся половым путем (ИППП). Обычно для него характерны заполненные жидкостью поражения половых органов, прямой кишки, ягодиц или бедер, которые лопаются и вызывают болезненные язвы. Многие люди никогда не испытывают симптомов или испытывают очень легкие симптомы, поэтому люди часто не знают, что у них есть вирус, и невольно передают его своим партнерам.
Многие люди никогда не испытывают симптомов или испытывают очень легкие симптомы, поэтому люди часто не знают, что у них есть вирус, и невольно передают его своим партнерам.
Генитальный герпес может быть вызван вирусом простого герпеса 1 типа (HSV-1) или вирусом простого герпеса 2 типа (HSV-2). Любой из этих вирусов может вызвать герпес во рту и губах. Люди, инфицированные вирусом во рту, могут передать вирус гениталиям своего партнера во время орального секса.
После заражения вирус остается в вашем теле.Хотя лечение может быть эффективным для уменьшения частоты и продолжительности вспышек заболеваний, лечения нет. К счастью, частота вспышек со временем снижается. Если вы беременны, важно сообщить своему врачу, был ли у вас или вашего партнера когда-либо диагностирован герпес.
Как распространяется?
Генитальный герпес передается при контакте кожа к коже. Обычно он передается при вагинальном, анальном или оральном контакте, но также может передаваться через поцелуи и прикосновения к гениталиям. Латексные презервативы ограничивают распространение ВПГ-1 и ВПГ-2, но не исключают полностью возможность передачи, потому что зараженные участки могут возникать в районах, которые невозможно охватить. Хотя вы, скорее всего, передадите вирус своему партнеру во время вспышки, вам не нужна вспышка для передачи вируса.
Обычно он передается при вагинальном, анальном или оральном контакте, но также может передаваться через поцелуи и прикосновения к гениталиям. Латексные презервативы ограничивают распространение ВПГ-1 и ВПГ-2, но не исключают полностью возможность передачи, потому что зараженные участки могут возникать в районах, которые невозможно охватить. Хотя вы, скорее всего, передадите вирус своему партнеру во время вспышки, вам не нужна вспышка для передачи вируса.
Как генитальный герпес влияет на беременность?
Основная проблема — передача вируса вашему ребенку во время родов.У младенцев, заразившихся генитальным герпесом во время родов, могут появиться поражения на коже, глазах и во рту. Вирус может поражать их центральную нервную систему или несколько органов, таких как печень и легкие. Заражение новорожденных может привести к летальному исходу.
В очень небольшом количестве случаев (около двух процентов) женщина, заразившаяся генитальным герпесом во время беременности, может передать вирус ребенку в утробе матери.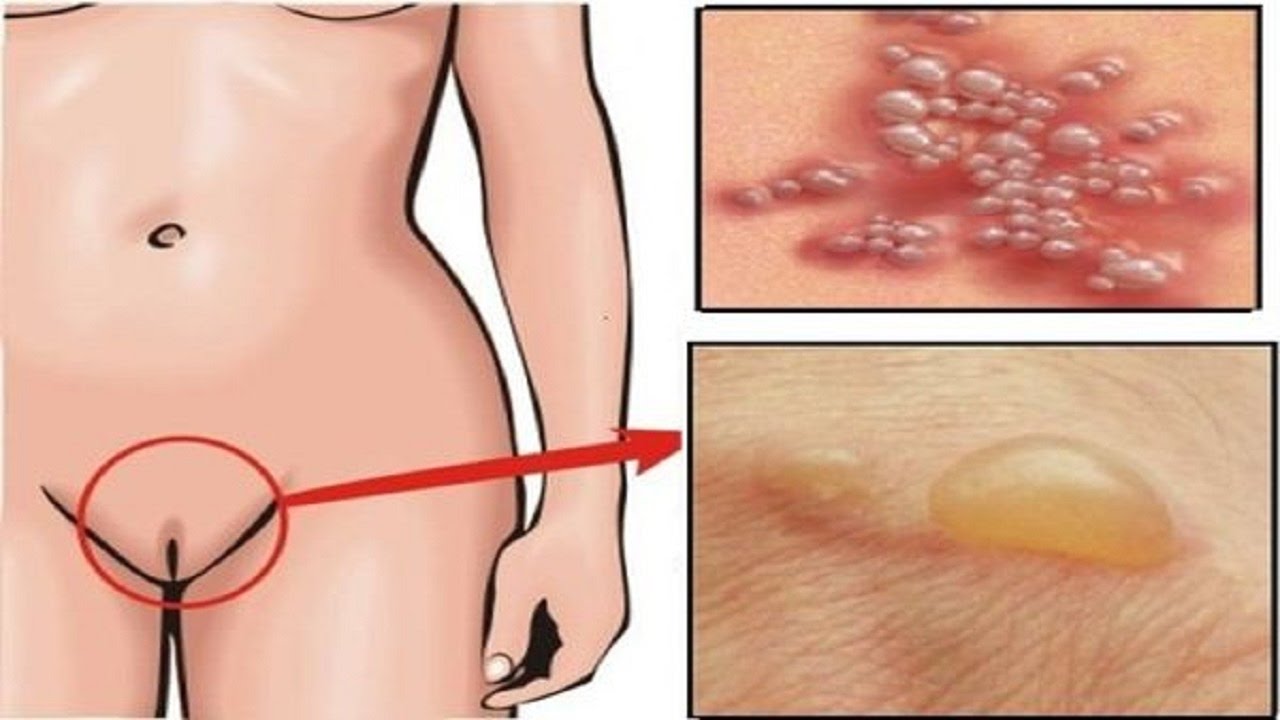 Это очень редко и может привести к осложнениям беременности или гибели плода.
Это очень редко и может привести к осложнениям беременности или гибели плода.
Вы подвергаетесь наибольшему риску передачи вируса, если у вас возникнет вспышка заболевания во время родов или вы заразитесь впервые в третьем триместре.
Как снизить риск передачи инфекции моему новорожденному?
Если вы заразились до беременности, риск передачи вируса низкий. В вашем организме уже выработаны антитела к вирусу, и эти антитела передаются вашему ребенку через плаценту. Однако очень важно убедиться, что у вас не было вспышки болезни во время родов.
Начиная с 36 недели беременности, врачи обычно рекомендуют ежедневно принимать противовирусные препараты. Ацикловир — самый популярный препарат; исследования показывают, что это безопасно во время беременности. Несмотря на это, многие поставщики не лечат вспышки до 35 недель, чтобы уменьшить воздействие противовирусных препаратов на плод. Если вы были инфицированы до беременности или были инфицированы на ранних сроках беременности, вероятность передачи инфекции во время родов составляет менее одного процента.
Если вы были инфицированы до беременности или были инфицированы на ранних сроках беременности, вероятность передачи инфекции во время родов составляет менее одного процента.
Если вы заразитесь генитальным герпесом ближе к концу беременности, вам потребуется немедленное лечение, чтобы снизить вирусную нагрузку в вашем теле и уменьшить продолжительность поражений.Сообщите своему врачу о первых признаках новой сыпи или поражений и не ждите следующего планового посещения.
Какие меры будут приняты во время доставки?
Наибольший риск для вашего новорожденного — контакт с высыпаниями во время родов. Центры по контролю и профилактике заболеваний (CDC) и Американский колледж акушеров и гинекологов (ACOG) рекомендуют кесарево сечение, как только роды начинаются у женщин, которые переживают активную вспышку генитального герпеса.Кесарево сечение не предотвращает все инфекции новорожденных, но резко снижает скорость передачи.
Для женщин, у которых не было вспышки заболевания, вагинальные роды — самый безопасный способ родоразрешения. Точно так же, если поражения находятся не в области гениталий, например, на ягодицах или бедрах, кесарево сечение не рекомендуется. Поражения можно закрыть специальной повязкой, и роды могут продолжаться естественным путем.
Что делать, если у моего партнера герпес?
Поскольку заражение генитальным герпесом на поздних сроках беременности подвергает вас повышенному риску передачи вируса ребенку, важно соблюдать меры предосторожности.
Если вы не инфицированы и у вашего партнера генитальный герпес, выполните следующие действия:
- Сообщите врачу, что у вашего партнера генитальный герпес.
- Воздержитесь от половых контактов во время активной вспышки болезни и используйте латексные презервативы и стоматологические прокладки в остальное время.
 Презервативы не устраняют риск заражения вирусом, но снижают его.
Презервативы не устраняют риск заражения вирусом, но снижают его. - Попросите вашего партнера поговорить со своим врачом о ежедневном приеме противовирусных препаратов на протяжении всей беременности.Это может снизить вероятность того, что ваш партнер передаст вам вирус.
- Во время третьего триместра рассмотрите возможность воздержания от любого контакта кожи с кожей гениталий. Если у вашего партнера когда-либо был герпес, подумайте об отказе от орального секса.
Здесь, чтобы сохранить ваше здоровье. И сообщил.
Получите круглосуточную помощь через видеочат, не выходя из дома или где бы вы ни находились.Присоединяйтесь сегодня и испытайте первичную медицинскую помощь, предназначенную для реальной жизни, в офисе или в приложении.
Стефани Лонг
Стефани — активный, открытый коммуникатор, который создает благоприятную среду для своих пациентов. Она присоединилась к One Medical, чтобы сосредоточить свое внимание на комплексном и научно обоснованном подходе к лечению пациентов. Она считает, что тесные отношения между пациентом и врачом жизненно важны для разработки индивидуальной стратегии для достижения целей в области здравоохранения.Стефани — заядлая путешественница и читатель, и сохраняет здоровье, занимаясь йогой, бегом и катаясь на велосипеде. Она училась в Колледже врачей и хирургов Колумбийского университета и в резидентуре семейной медицины в Айдахо. Она сертифицирована Американским советом семейной медицины.
Она присоединилась к One Medical, чтобы сосредоточить свое внимание на комплексном и научно обоснованном подходе к лечению пациентов. Она считает, что тесные отношения между пациентом и врачом жизненно важны для разработки индивидуальной стратегии для достижения целей в области здравоохранения.Стефани — заядлая путешественница и читатель, и сохраняет здоровье, занимаясь йогой, бегом и катаясь на велосипеде. Она училась в Колледже врачей и хирургов Колумбийского университета и в резидентуре семейной медицины в Айдахо. Она сертифицирована Американским советом семейной медицины.
Блог The One Medical издается One Medical, инновационной практикой первичной медико-санитарной помощи с офисами в Атланте, Бостоне, Чикаго, Лос-Анджелесе, Нью-Йорке, округе Ориндж, Фениксе, Портленде, Сан-Диего, районе залива Сан-Франциско, Сиэтле и Вашингтон.
Любые общие советы, размещенные в нашем блоге, на веб-сайте или в приложении, предназначены только для информационных целей и не предназначены для замены или замены каких-либо медицинских или иных советов. Компании One Medical Group и 1Life Healthcare, Inc. не делают никаких заявлений или гарантий и прямо отказываются от какой-либо ответственности в отношении любого лечения, действия или воздействия на любое лицо, следуя общей информации, предлагаемой или предоставляемой в блоге, веб-сайте или через него, или приложение. Если у вас есть особые опасения или возникает ситуация, в которой вам требуется медицинская консультация, вам следует проконсультироваться с соответствующим образом обученным и квалифицированным поставщиком медицинских услуг.
Компании One Medical Group и 1Life Healthcare, Inc. не делают никаких заявлений или гарантий и прямо отказываются от какой-либо ответственности в отношении любого лечения, действия или воздействия на любое лицо, следуя общей информации, предлагаемой или предоставляемой в блоге, веб-сайте или через него, или приложение. Если у вас есть особые опасения или возникает ситуация, в которой вам требуется медицинская консультация, вам следует проконсультироваться с соответствующим образом обученным и квалифицированным поставщиком медицинских услуг.
Генитальный герпес и беременность: ответы на ваши вопросы
Можно ли передать генитальный герпес вашему ребенку? И какие методы лечения можно использовать во время беременности? Вот вся необходимая информация ..
Что такое генитальный герпес?
Генитальный герпес — это инфекция, передающаяся половым путем, вызываемая вирусом простого герпеса типа 1 (HS1) или типа 2 (HS2).
Генитальный герпес заразен с момента появления первых симптомов (покалывания или зуда) до заживления язв.
После заражения вирусом простой герпес остается в организме в соседнем нерве. Это означает, что в любой момент у вас может быть новая вспышка генитального герпеса.
Как можно заразиться генитальным герпесом?
Генитальный герпес может передаваться через:
- Кожный контакт с инфицированной областью, включая вагинальный, анальный и оральный секс (примечание: проявление может занять месяцы или годы)
- когда герпес касается половых органов
- Перенос инфекции с пальцев на половые органы
- делится секс-игрушками с герпесом.
Не паникуйте по поводу других типов контактов: герпес не передается при совместном использовании полотенец, столовых приборов или чашек. Вирус быстро умирает, когда он находится вдали от кожи (NHS Choices, 2017).
Каковы симптомы генитального герпеса?
Симптомы генитального герпеса:
- ощущение покалывания или зуда
- маленьких волдырей, которые лопаются, оставляя красные открытые язвы вокруг ваших бит
- боль, когда ты пишешь
- выделения из влагалища, отличные от обычных.

Каковы риски генитального герпеса при беременности?
Если вы беременны и считаете, что у вас генитальный герпес, немедленно сообщите об этом своей акушерке или терапевту (NHS Choices, 2017; RCOG, 2014).
Генитальный герпес не повышает риск выкидыша, но может передаваться младенцам во время беременности. Это может вызвать серьезное заболевание, называемое неонатальным герпесом.
Неонатальный герпес в Великобритании встречается редко, но риск наиболее высок, если вы заразитесь новой инфекцией (первичной инфекцией) в третьем триместре или в течение шести недель после рождения ребенка (RCOG, 2014).
Если вы беременны и страдаете генитальным герпесом, вас направят к терапевту по мочеполовой медицине для лечения (RCOG, 2014).
Каковы симптомы неонатального герпеса?
Неонатальный герпес — серьезная вирусная инфекция, которая, к сожалению, может привести к летальному исходу (RCOG, 2014). В зависимости от локализации инфекции можно выделить три подгруппы неонатального герпеса:
- кожа, глаза и / или рот
- влияет на центральную нервную систему (ЦНС)
- инфекция, которая распространяется и поражает несколько органов.

Если неонатальный герпес только на коже, в глазах и / или во рту, у него больше шансов излечиться. Если неонатальный герпес распространился на несколько органов, тогда он может быть гораздо более серьезным (RCOG, 2014).
Какое лечение я могу получить, если у меня возникла вспышка генитального герпеса во время беременности?
Если у вас генитальный герпес, рекомендуется противовирусный препарат ацикловир. Ацикловир не лицензирован для использования во время беременности, но считается безопасным и не связан с повышением частоты врожденных дефектов (RCOG, 2014).Предлагается противовирусное лечение:
- для лечения вспышек беременности
- с 36 недель, чтобы снизить вероятность вспышки во время родов
- от постановки диагноза до родов, если беременная женщина заразилась первичной инфекцией после 28 недель беременности.
(Выбор NHS, 2017)
Могу ли я родить естественным путем, если у меня генитальный герпес?
Многие женщины все еще могут родить естественным путем. Хотя, в зависимости от обстоятельств, вам могут предложить кесарево сечение (NHS Choices, 2017).
Хотя, в зависимости от обстоятельств, вам могут предложить кесарево сечение (NHS Choices, 2017).
Как избежать новой вспышки генитального герпеса?
Поскольку вирус герпеса остается в нервах рядом с местом, где впервые появилась инфекция, он вернется в ту же область. Рецидивирующие инфекции могут быть вызваны:
- ультрафиолет
- секс, тесная одежда или все, что вызывает трение вокруг влагалища
- нездоровится
- ваш период
- операция на влагалище или вокруг него
- ослабленная иммунная система — например, если вы проходите курс химиотерапии или ВИЧ (генитальный герпес может быть более серьезным у людей, страдающих от ВИЧ).
(Выбор NHS, 2017)
Очевидно, что многих из этих вещей довольно сложно избежать. Но риск генитального герпеса можно снизить на:
- Использование презерватива при каждом половом акте (вагинальном, анальном или оральном). Презерватив должен прикрывать инфицированную область.

- Избегайте вагинального, анального или орального секса, если у вас или вашего партнера есть язвы или волдыри, покалывание или зуд, что означает приближающуюся вспышку.
- Не делиться секс-игрушками (или использовать их с презервативом).
(Выбор NHS, 2017).
Последний раз просмотр этой страницы был проведен в феврале 2018 г.
Дополнительная информация
Наша линия поддержки предлагает практическую и эмоциональную поддержку при кормлении вашего ребенка и общие вопросы для родителей, членов и волонтеров: 0300 330 0700. Мы также предлагаем дородовые курсы, которые являются отличным способом узнать больше о рождении, родах и жизни с новым детка.
Возможно, вам будет полезно посещение одной из наших групп Early Days, поскольку они дают вам возможность изучить различные подходы к важным вопросам воспитания вместе с квалифицированным руководителем группы и другими молодыми родителями в вашем районе.
Подружитесь с другими будущими родителями и молодыми родителями в вашем районе для поддержки и дружбы, узнав, какие мероприятия NCT происходят поблизости.
советов из других журналов — Американский семейный врач
Советы из других журналов
Am Fam Physician. 15 марта 1998 г .; 57 (6): 1406.
Инфекция, вызванная вирусом простого герпеса новорожденных (ВПГ), чаще всего возникает, когда вирус присутствует в родовых путях у бессимптомной матери во время родов.Вирус может присутствовать в результате реактивации предшествующей инфекции или инфекции, приобретенной на каком-то этапе беременности. Последствия неонатальной инфекции HSV включают нарушение развития нервной системы и смерть. Также было отмечено, что генитальная инфекция ВПГ, приобретенная во время беременности, может привести к преждевременным родам, задержке внутриутробного развития и самопроизвольному аборту. Браун и его коллеги использовали вирусологические и серологические методы, чтобы определить скорость заражения ВПГ среди беременных женщин.
Образцы сыворотки на антитела к ВПГ типа 1 и 2 были получены при первом дородовом посещении у 8 538 женщин. Кроме того, образцы сыворотки крови были получены на сроках от 14 до 18 недель беременности, от 24 до 28 недель беременности и во время родов. Культуры на ВПГ были получены из наружных половых органов и из шейки матки этих женщин в начале родов. Образцы сыворотки от каждой из женщин были протестированы одновременно с помощью Вестерн-блоттинга. Медицинские карты женщин, которые стали серопозитивными на ВПГ во время беременности, были проверены на наличие симптомов генитального герпеса во время беременности.
Кроме того, образцы сыворотки крови были получены на сроках от 14 до 18 недель беременности, от 24 до 28 недель беременности и во время родов. Культуры на ВПГ были получены из наружных половых органов и из шейки матки этих женщин в начале родов. Образцы сыворотки от каждой из женщин были протестированы одновременно с помощью Вестерн-блоттинга. Медицинские карты женщин, которые стали серопозитивными на ВПГ во время беременности, были проверены на наличие симптомов генитального герпеса во время беременности.
Из примерно 8 500 женщин, включенных в исследование, 24 процента были HSV-отрицательными на момент включения в исследование; 48 процентов были серопозитивными в отношении антител к HSV типа 1; 11 процентов были серопозитивными в отношении антител к ВПГ 2 типа; и 17 процентов были серопозитивными в отношении обоих типов антител. За время беременности 94 женщины стали серопозитивными на ВПГ. После корректировки на 40-недельный период беременности эта сумма составляет 2 процента от всех восприимчивых пациенток. Среди 94 женщин, ставших серопозитивными в пренатальном периоде, у 60 были субклинические инфекции.Тридцать процентов заразились инфекцией в первом триместре, 30 процентов — во втором триместре и 40 процентов — в третьем триместре. Тридцать четыре недавно инфицированных пациента имели симптоматические инфекции. Двадцать один процент инфекций произошел в первом триместре, 44 процента во втором триместре и 35 процентов в третьем триместре. Случаев неонатального герпеса и повышения заболеваемости беременными среди 94 женщин с сероконверсией не было.
Среди 94 женщин, ставших серопозитивными в пренатальном периоде, у 60 были субклинические инфекции.Тридцать процентов заразились инфекцией в первом триместре, 30 процентов — во втором триместре и 40 процентов — в третьем триместре. Тридцать четыре недавно инфицированных пациента имели симптоматические инфекции. Двадцать один процент инфекций произошел в первом триместре, 44 процента во втором триместре и 35 процентов в третьем триместре. Случаев неонатального герпеса и повышения заболеваемости беременными среди 94 женщин с сероконверсией не было.
Еще девять женщин, у которых был диагностирован генитальный герпес, заразились инфекцией незадолго до родов; у пяти из этих женщин были повреждения во время родов.Неонатальные инфекции произошли у четырех из девяти младенцев, рожденных этими женщинами.
Авторы приходят к выводу, что инфицирование HSV во время пренатального периода не увеличивало частоту связанных с беременностью осложнений, если сероконверсия была завершена до начала родов. Примерно 2 процента восприимчивых женщин могут заразиться ВПГ во время беременности. Однако только инфекция, полученная незадолго до родов и родов, может быть связана с неонатальной инфекцией и сопутствующей заболеваемостью и смертностью.Последний период беременности может быть лучшим временем для рассмотрения серологического тестирования на ВПГ и рекомендации профилактических методов для восприимчивых матерей, таких как использование презервативов или половое воздержание.
Примерно 2 процента восприимчивых женщин могут заразиться ВПГ во время беременности. Однако только инфекция, полученная незадолго до родов и родов, может быть связана с неонатальной инфекцией и сопутствующей заболеваемостью и смертностью.Последний период беременности может быть лучшим временем для рассмотрения серологического тестирования на ВПГ и рекомендации профилактических методов для восприимчивых матерей, таких как использование презервативов или половое воздержание.
Влияет на ребенка и безопасное лечение
Если у вас когда-либо был герпес — эти раздражающие, болезненные, крошечные, заполненные жидкостью волдыри, которые обычно образуются вокруг вашего рта и на губах, — вы знаете, насколько они могут быть неудобными.
Но также, если у вас когда-либо был герпес (и, следовательно, у вас уже есть вирус, который его вызывает), знали ли вы, что они могут повториться, особенно когда вы находитесь в состоянии стресса или испытываете гормональные колебания?
Стресс и гормональные изменения. Это ужасно похоже на беременность .
Это ужасно похоже на беременность .
Герпес во время беременности — не редкость, и обычно они не оказывают никакого влияния на вашего растущего ребенка. Итак, сначала испустите глубокий вздох облегчения. Затем читайте дальше — ведь есть еще важные вещи, которые нужно знать о герпесе, если вы ожидаете его.
Герпес вызывается вирусом — вирусом простого герпеса (ВПГ). Из двух типов ВПГ, герпес , как правило, вызван HSV-1, тогда как генитальный герпес обычно в результате воздействия HSV-2.Было несколько случаев, когда язвы ВПГ-1 были обнаружены в гениталиях и наоборот.
После того, как вы переболели герпесом (оральный герпес), вирус остается в вашем организме на всю жизнь — он просто неактивен, если у вас нет текущей вспышки.
Но когда мы говорим, что стресс и гормоны могут вызвать вирус , реактивация , важно знать, что стресс и гормоны не вызывают вирус в первую очередь .
Если вы никогда не болели вирусом простого герпеса, вы можете заразиться им только при контакте с кем-то, кто болел. Когда дело доходит до первого заражения герпесом, это может произойти с помощью таких действий, как:
Когда дело доходит до первого заражения герпесом, это может произойти с помощью таких действий, как:
- поцелуй
- обмен едой или посудой
- использование чужого ChapStick или блеска для губ
- оральный секс
Вот действительно хорошие новости : Если у вас уже есть вирус, вызывающий герпес, и у вас возникла вспышка орального герпеса во время беременности, скорее всего, он не повлияет на вашего растущего ребенка.
Герпес — это локализованная инфекция, обычно вокруг рта.Обычно они не проходят через плаценту и не достигают вашего ребенка.
Сценарий с наивысшим риском — это первый случай заражения ВПГ в третьем триместре беременности.
Когда вы впервые заразились вирусом, ваше тело еще не выработало к нему защитных антител. И хотя HSV-1 обычно связан с оральным герпесом, может вызвать вспышку генитального герпеса, который может быть опасен для вашего ребенка, особенно когда они проходят через родовые пути.
Врожденный герпес — серьезное заболевание. Однако это проблема генитального, а не орального герпеса. При этом, поскольку один и тот же вирус может вызывать оба заболевания, важно поговорить со своим акушером о любых герпесах во время беременности.
Однако это проблема генитального, а не орального герпеса. При этом, поскольку один и тот же вирус может вызывать оба заболевания, важно поговорить со своим акушером о любых герпесах во время беременности.
Самым распространенным средством от герпеса является докозанол (Abreva), крем для местного применения, отпускаемый без рецепта. Но Управление по санитарному надзору за качеством пищевых продуктов и медикаментов не оценивало его безопасность при беременности.
Хотя некоторые исследования определили, что это «вероятно безопасно» во время беременности, по крайней мере одна фармацевтическая компания, производящая лекарство, предостерегает от его использования, если в этом нет особой необходимости — что на самом деле означает, что вам нужно проконсультироваться с врачом.Возможно, вам сначала следует попробовать другие методы лечения.
Если у вас в прошлом был герпес, ваш врач может порекомендовать противовирусные препараты, такие как ацикловир или валацикловир, начиная с 36 недели и продолжая до рождения вашего ребенка, даже если у вас нет текущей вспышки поражений вокруг гениталий. площадь. Это помогает предотвратить реактивацию и распространение вируса в области гениталий.
площадь. Это помогает предотвратить реактивацию и распространение вируса в области гениталий.
Эта мера предосторожности заключается в том, что вы не должны подвергать вашего ребенка герпесу во влагалище во время родов.
В качестве альтернативы ваш врач может предложить кесарево сечение, при котором полностью избегают родовых путей — что особенно важно, если у вас текущая вспышка генитального герпеса.
Герпес очень заразен, несмотря на то, что они не поражают вашего ребенка в утробе матери. Если они у вас появились после рождения ребенка, не целовайте эти очаровательные щечки и не прикасайтесь к каким-либо язвочкам, а затем прикасайтесь к новорожденному, не вымыв предварительно руки с мылом.
В очень редких случаях, когда у вас есть герпес на любой груди, избегайте кормления из этой груди, пока вы еще заразны.
Ваш герпес заразен до тех пор, пока не покроется коркой, после чего начнет заживать.
Если вы передали герпес своему новорожденному, он известен как неонатальный герпес. Хотя это не так серьезно, как при рождении, оно все же может вызвать серьезные осложнения у ребенка, который еще не развил устойчивую иммунную систему.
Хотя это не так серьезно, как при рождении, оно все же может вызвать серьезные осложнения у ребенка, который еще не развил устойчивую иммунную систему.
Герпес во рту, скорее всего, будет больше раздражать вас, чем представлять серьезный риск для вашего развивающегося ребенка, особенно в первые два триместра беременности и особенно если он у вас уже был.Но вы все равно должны сообщить об этом своему акушеру.
Вирус, вызывающий герпес — обычно HSV-1 — также может вызывать генитальный герпес, который представляет больший риск для вашей беременности и роста ребенка.
Если у вас произошла вспышка в третьем триместре — или если вы впервые заразились вирусом в третьем триместре — ваш врач может попросить вас следовать определенным методам лечения или мерам предосторожности, таким как антивирусные препараты или кесарево сечение.
Герпес и беременность
Если у женщины с генитальным герпесом вирус присутствует в родовых путях во время родов, вирус простого герпеса (ВПГ) может передаваться младенцу, вызывая неонатальный герпес , серьезное и иногда смертельное заболевание.Неонатальный герпес может вызвать обширную инфекцию, приводящую к длительному повреждению центральной нервной системы, умственной отсталости или смерти. Лекарства, если их дать на ранней стадии, могут помочь предотвратить или уменьшить долговременное повреждение, но даже с противовирусными препаратами эта инфекция имеет серьезные последствия для большинства инфицированных младенцев.
Хотя неонатальный герпес — серьезное заболевание, он также встречается очень редко . Менее 0,1% детей, рожденных в США каждый год, заболевают неонатальным герпесом. Напротив, около 20-25% беременных женщин страдают генитальным герпесом.Это означает, что большинство женщин с генитальным герпесом рожают здоровых детей.
Понимание риска
Наибольшему риску неонатального герпеса подвержены младенцы, если мать заразится генитальным герпесом на поздних сроках беременности. Это связано с тем, что у недавно инфицированной матери нет антител против вируса, поэтому у ребенка нет естественной защиты во время родов. Кроме того, часто наблюдается новая герпетическая инфекция, поэтому повышается вероятность того, что вирус будет присутствовать в родовых путях во время родов.
Женщины, у которых до беременности был генитальный герпес, имеют очень низкий риск передачи вируса своим детям. Это потому, что их иммунная система вырабатывает антитела, которые временно передаются ребенку через плаценту. Даже если герпес активен в родовых путях во время родов, антитела помогают защитить ребенка. Кроме того, если мать знает, что у нее генитальный герпес, ее врач или акушерка могут принять меры для защиты ребенка.
Герпес также может передаваться ребенку в первые недели жизни, если его или ее поцеловал человек с активным герпесом (оральный герпес).В редких случаях герпес может передаваться прикосновением, если кто-то прикоснется к активному герпесу, а затем сразу же коснется ребенка. Опять же, можно принять простые меры предосторожности, чтобы защитить ребенка от такого воздействия. Чтобы защитить своего ребенка, не целуйте его или ее, когда у вас герпес, и просите других не делать этого. Если у вас герпес, вымойте руки, прежде чем прикасаться к ребенку.
Как лечить генитальный герпес во время беременности
Если вы беременны и страдаете генитальным герпесом, вас может беспокоить риск передачи инфекции вашему ребенку.Будьте уверены, что риск чрезвычайно мал, особенно если вы уже некоторое время болеете герпесом. Следующие шаги помогут снизить риск:
- Поговорите со своим акушером или акушеркой. Убедитесь, что они знают, что у вас генитальный герпес.
- Во время родов ваш лечащий врач должен осмотреть вас в начале родов при ярком свете, чтобы обнаружить любые язвы или признаки вспышки. Сообщите своему врачу, если у вас есть какие-либо признаки вспышки — зуд, покалывание или боль.
- Если у вас активная вспышка заболевания во время родов, самым безопасным курсом является кесарево сечение, чтобы предотвратить контакт ребенка с вирусом в родовых путях. Если у вас нет активной вспышки, вы можете родить через естественные родовые пути.
- Попросите вашего поставщика услуг не разбивать мешок с водой вокруг ребенка без необходимости. Пакет с водой может помочь защитить ребенка от вирусов в родовых путях.
- Попросите вашего поставщика медицинских услуг не использовать прибор для измерения частоты сердечных сокращений плода (электроды на голове) во время родов для контроля частоты сердечных сокращений ребенка, за исключением случаев медицинской необходимости.Этот инструмент делает крошечные проколы в коже черепа ребенка, которые могут позволить проникнуть вирусу герпеса. В большинстве случаев вместо него можно использовать внешний монитор.
- Попросите, чтобы во время родов не использовались вакуум или щипцы, за исключением случаев медицинской необходимости. Эти инструменты также могут вызвать разрывы кожи головы ребенка, что приведет к проникновению вируса.
- После рождения внимательно наблюдайте за ребенком в течение примерно трех недель. Симптомы неонатального герпеса могут включать кожную сыпь, лихорадку, раздражительность или отсутствие аппетита.Хотя это могут быть симптомы нескольких легких заболеваний, не ждите, чтобы увидеть, поправится ли ваш ребенок. Немедленно отведите его или ее к педиатру. Обязательно сообщите педиатру, что у вас генитальный герпес.
Недавнее исследование выявило риск аутизма у детей, рожденных от матерей с ВПГ2, но многие эксперты говорят, что женщинам не о чем беспокоиться.
Помните, шансы на то, что у вас родится здоровый ребенок, очень высоки.
Лечение во время беременности
Многие женщины задаются вопросом о приеме противовирусных препаратов во время беременности для подавления вспышек в третьем триместре.Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) не одобрило никаких лекарств против герпеса для этой цели. Тем не менее, ацикловир используется некоторыми врачами для лечения женщин с генитальным герпесом в конце беременности. Небольшие исследования показывают, что ацикловир, принимаемый ежедневно в течение последнего месяца беременности, предотвратит рецидивы и, следовательно, снизит потребность в кесаревом сечении, но некоторые эксперты по-прежнему обеспокоены безопасностью воздействия препарата на плод.
В настоящее время производитель ацикловира не рекомендует использовать его во время беременности.С другой стороны, компания проследила опыт нескольких сотен женщин, которые принимали препарат во время беременности, некоторые из них случайно, и имеющиеся на сегодняшний день данные свидетельствуют о том, что ацикловир не несет повышенного риска врожденных дефектов или неблагоприятного исхода беременности. На основании этих данных, ежедневное подавляющее лечение в течение последнего месяца беременности становится все более распространенным.
Женщины, у которых нет генитального герпеса
Наибольший риск неонатального герпеса возникает у детей, матери которых заражаются генитальной инфекцией на поздних сроках беременности.Хотя это редкое явление, такое случается и может вызвать серьезное, даже опасное для жизни заболевание ребенка. Лучший способ защитить своего ребенка — это знать факты о ВПГ и о том, как защитить себя. Первым шагом может быть определение того, являетесь ли вы носителем вируса.
Вы можете поговорить со своим врачом о тестировании на генитальный герпес. Если у вас отрицательный результат теста на генитальный герпес, но у вашего партнера есть генитальный или оральный герпес, вы можете заразиться им, если не примете меры для предотвращения передачи.Следующие шаги могут помочь защитить вас от заражения во время беременности:
- Если у вашего партнера генитальный герпес, воздержитесь от половых контактов во время активных вспышек. В периоды между вспышками используйте презерватив от начала до конца каждый раз при половом контакте, даже если у вашего партнера нет симптомов. (ВПГ может распространяться при отсутствии симптомов.) Рассмотрите возможность воздержания от секса (орального, вагинального и анального) в течение последнего триместра.
- Не позволяйте партнеру заниматься с вами оральным сексом, если у вашего партнера оральный герпес (герпес, лихорадка).Это может вызвать генитальный герпес.
- Если вы не знаете, есть ли у вашего партнера генитальный ВПГ, вы можете попросить его пройти тестирование.

 Иммунитет сохраняется 3–4 недели, возможно повторное введение через 21 день.
Иммунитет сохраняется 3–4 недели, возможно повторное введение через 21 день.




 Презервативы не устраняют риск заражения вирусом, но снижают его.
Презервативы не устраняют риск заражения вирусом, но снижают его.

