цервицит при беременности — 25 рекомендаций на Babyblog.ru
Прозрачные тянущиеся, слизистые выделения, похожие на яичный белок, чаще обильные — период перед овуляцией, норма.
Белые слизистые выделения или прозрачные слизистые выделения с белыми прожилками в конце цикла, перед менструацией — эрозия шейки матки, цервицит (воспаление канала шейки матки). Слизистые выделения так или иначе связаны с шейкой матки.
Кремообразные или киселеобразные скудные выделения — вторая половина цикла. Норма.
Кремообразные или киселеобразные усиливающися выделения — последние дни цикла. Норма.
Прозрачные, белые или чуть желтоватые выделения сгустками — в первые часы после незащищенного полового акта, когда сперма попадает во влагалище, норма.
Обильные белые жидкие выделения наутро после незащищенного полового акта — норма.
Кремообразные белые скудные выделения после полового акта с презервативом или без семяизвержения во влагалище — «сработавшаяся» влагалищная смазка, норма.
Коричневые мажущие кровянистые выделения в конце цикла перед менструацией (мазня) — патологический процесс в матке (эндометриоз, полип или гиперплазия эндометрия и др.)
Коричневые мажущие кровянистые выделения (мазня), длительно после менструации — патологический процесс в матке (эндометриоз, полип или гиперплазия эндометрия и др.)
Коричневые мажущие кровянистые выделения во время беременности (мазня) — старая отслойка плодного яйца или плаценты, бывшая несколько дней или даже неделю назад.
Коричные выделения (мазня) в первые месяцы приема гормональных контрацептивов — вариант нормы.
Алые кровянистые выделения за несколько дней перед менструацией — эрозия шейки матки, эндоцервицит.
Алые кровянистые выделения, усиливающиеся — начало менструации, первый день. Норма.
Алые кровянистые прожилки в середине цикла — бывает в ближайшее время после овуляции, вариант нормы.
Алые кровянистые выделения во время беременности — отслойка плодного яйца или плаценты, угроза прерывания беременности.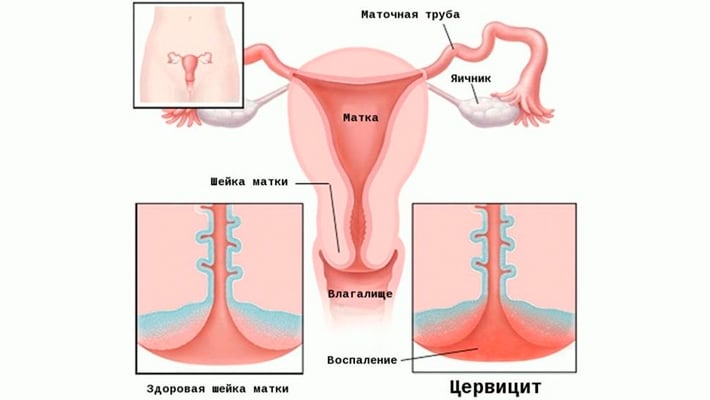
Алые кровянистые выделения после полового акта — микротрещинки во влагалище, образовавшиеся во время полового акта, эрозия шейки матки, цервицит.
Белые творожистые или похожие на кефир выделения, белые пленки или налет между большими и малыми половыми губами, на клиторе, обычно в сочетании с хлебным или кисломолочным запахом — молочница (кандидоз).
Белые или чуть зеленоватые, отслаивающиеся пленками выделения, обычно в сочетании с рыбным запахом — дисбиоз влагалища (гарднереллез)
Желтые или зеленые пузырящиеся выделения — инфекция, передающаяся половым путем (трихомониаз и др.)
Желтые или зеленоватые обильные выделения — острая бактериальная инфекция во влагалище, острый аднексит (воспаление яичников), острый сальпингит (воспаление в маточных трубах).
Желтые или зеленоватые скудные выделения — бактериальная инфекция во влагалище, эрозия шейки матки, хронический аднексит (воспаление яичников), хронический сальпингит (воспаление в маточных трубах)
Сукровица, выделения как разбавленная кровь, по типу «мясных помоев» — лохии после родов, норма
Сукровица, выделения как разбавленная кровь, по типу «мясных помоев», но с неприятным запахом, обычно перед менструацией и после нее — хронический эндометрит, хронический эндоцервицит.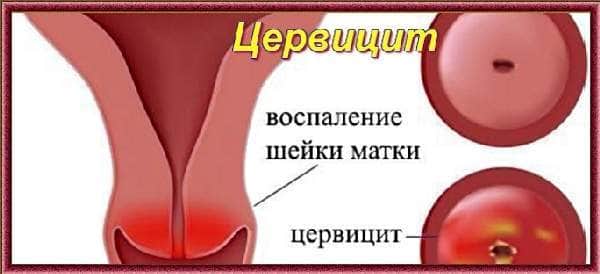
Жидкие водянистые выделения, приобретающие грязный цвет на прокладке, перед менструацией и после нее — хронический эндометрит, хронический эндоцервицит.
Жидкие беловатые выделения, похожие на молоко, во время беременности, обычно усиливаются с увеличением срока — норма, если не раздражают наружные половые органы и не имеют неприятного запаха.
Постоянные, не изменяющиеся в течение цикла выделения, за исключением периода менструации, бывают когда женщина принимает гормональные контрацептивы или страдает бесплодием и не имеет воспалительных процессов во влагалище.
Выделения большими сгустками во время менструации — загиб шейки матки, нарушение свертываемости крови — склонность к тромбообразованию, гиповитаминоз витаминов группы В, патологический процесс в матке (полип, эндометриоз, миома). Также подобные выделения бывают, если у женщины
стоит внутриматочная спираль.
Зеленые, густые, в сочетании со слизью, усиливающие от напряжения, после дефекации — гнойный цервицит
Роль цервицитов в акушерско-гинекологической патологии | #10/09
Цервицит — это тотальное воспаление шейки матки, включающее воспаление слизистой оболочки влагалищной части шейки матки (экзоцервицит) и слизистой оболочки канала шейки матки (эндоцервицит).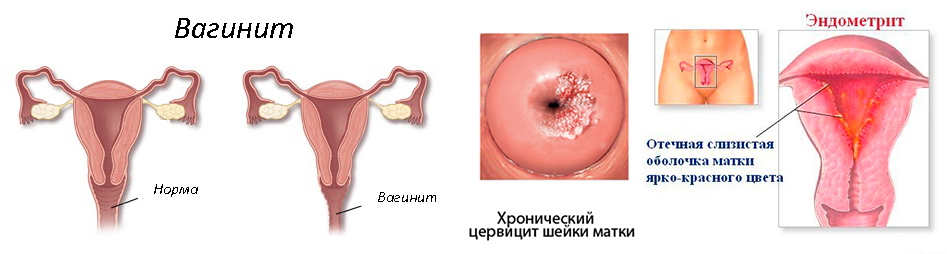 Цервициты редко бывают изолированным состоянием, как правило, сочетаются с вульвитами, вагинитами, так как половые органы женщины (вульва, влагалище и шейка матки) образуют единую экосистему. Воспалительные процессы шейки матки составляют значительную долю воспалительных заболеваний женских половых органов. Наиболее часто цервициты выявляются у женщин репродуктивного возраста (до 70%), реже — в период перименопаузы. Истинную частоту распространения данной патологии установить достаточно сложно, так как в основном цервициты протекают бессимптомно, что не заставляет пациенток обращаться к врачу. В подавляющем большинстве цервициты обнаруживаются случайно при плановых профилактических осмотрах, при обращении женщин по поводу других болезней и синдромов.
Цервициты редко бывают изолированным состоянием, как правило, сочетаются с вульвитами, вагинитами, так как половые органы женщины (вульва, влагалище и шейка матки) образуют единую экосистему. Воспалительные процессы шейки матки составляют значительную долю воспалительных заболеваний женских половых органов. Наиболее часто цервициты выявляются у женщин репродуктивного возраста (до 70%), реже — в период перименопаузы. Истинную частоту распространения данной патологии установить достаточно сложно, так как в основном цервициты протекают бессимптомно, что не заставляет пациенток обращаться к врачу. В подавляющем большинстве цервициты обнаруживаются случайно при плановых профилактических осмотрах, при обращении женщин по поводу других болезней и синдромов.
Этиология. Слизистая оболочка шейки матки как пограничный барьер между верхним отделом генитального тракта и внешней средой постоянно подвергается воздействию повреждающих факторов. Среди последних наиболее агрессивным антигенным воздействием на цервикальный слизистый покров обладают инфекции, передаваемые половым путем [15]. Этиологическая структура цервицитов постоянно меняется. В последние годы возросло число хламидийной, вирусной, микоплазменной и смешанной инфекций, борьба с которыми представляет значительные сложности в связи с развивающейся устойчивостью микроорганизмов к антибиотикам и особенностями ответных реакций организма. По данным различных авторов, в структуре хронических воспалительных заболеваний цервикального канала в настоящее время доминируют цервициты, вызванные Chlamydia trachomatis, Neisseria gonorrhoeae, вирусами папилломы человека и простого герпеса 2 серотипа [1, 5, 13]. Среди пациенток с патологией шейки матки хламидии обнаруживаются в 40–49% случаев [13]. Цервицит при трихомониазе возникает у 5–25% женщин, при гонорее — у 2%, около 86% женщин с наличием хронического цервицита инфицированы папилломавирусной инфекцией (ПВИ) [6, 16]. Именно на фоне генитальной инфекции развиваются воспалительные заболевания шейки матки, приобретающие хроническое рецидивирующее течение. В последние годы этиология изменилась: чаще выявляются грамотрицательные аэробы (кишечная палочка, протей, клебсиелла, энтерококки) и неклостридиальные анаэробы (пептококки, бактероиды).
Этиологическая структура цервицитов постоянно меняется. В последние годы возросло число хламидийной, вирусной, микоплазменной и смешанной инфекций, борьба с которыми представляет значительные сложности в связи с развивающейся устойчивостью микроорганизмов к антибиотикам и особенностями ответных реакций организма. По данным различных авторов, в структуре хронических воспалительных заболеваний цервикального канала в настоящее время доминируют цервициты, вызванные Chlamydia trachomatis, Neisseria gonorrhoeae, вирусами папилломы человека и простого герпеса 2 серотипа [1, 5, 13]. Среди пациенток с патологией шейки матки хламидии обнаруживаются в 40–49% случаев [13]. Цервицит при трихомониазе возникает у 5–25% женщин, при гонорее — у 2%, около 86% женщин с наличием хронического цервицита инфицированы папилломавирусной инфекцией (ПВИ) [6, 16]. Именно на фоне генитальной инфекции развиваются воспалительные заболевания шейки матки, приобретающие хроническое рецидивирующее течение. В последние годы этиология изменилась: чаще выявляются грамотрицательные аэробы (кишечная палочка, протей, клебсиелла, энтерококки) и неклостридиальные анаэробы (пептококки, бактероиды).
Гинекологическая патология. Следует помнить, что шейка матки является второй линией защиты репродуктивной системы от инфекций. Слизь, выделяемая шейкой матки, служит биологическим фильтром, препятствующим проникновению бактериальной флоры из влагалища в вышележащие отделы половой системы.
Защитные свойства слизистой пробки обусловлены: бактерицидностью; протеолитической активностью; иммунологической активностью (в слизи представлены иммуноглобулины всех классов). Наличие цервицитов и эктопии значительно ухудшает защитные свойства шейки матки и способствует распространению инфекции в вышележащие отделы и возникновению воспалительных заболеваний матки и придатков (ВЗМП). Проникновение инфекционных агентов в вышележащие отделы происходит с помощью сперматозоидов, трихомонад, также при введении внутриматочной спирали (ВМС), искусственном аборте или других внутриматочных вмешательствах.
Хронические цервициты, сопутствующие большинству фоновых заболеваний шейки матки, привлекают внимание клиницистов, прежде всего, как основа малигнизации [10]. Процесс малигнизации связан с нарушением процесса репаративной регенерации, который, в свою очередь, во многом сопряжен с динамикой хронического воспалительного процесса. Среди инфекций, передающихся половым путем, наибольшее модулирующее влияние на течение процессов репаративной регенерации слизистой оболочки шейки матки оказывают вирусы и хламидии [10]. У больных хроническим экзоцервицитом прогрессируют деструктивные изменения эпителиоцитов эндо- и экзоцервикального типа, затрагивающие ядро, органеллы и цитоплазматические отростки. Нарушаются межклеточные контакты, снижается герметизация покровного эпителия. При нарастании агрессивности повреждающего воздействия на слизистую оболочку шейки матки (вирусы) у больных хроническим экзоцервицитом ускоряется клеточное обновление с замедлением клеточной дифференцировки (незрелые клеточные формы появляются среди клеток с признаками созревания).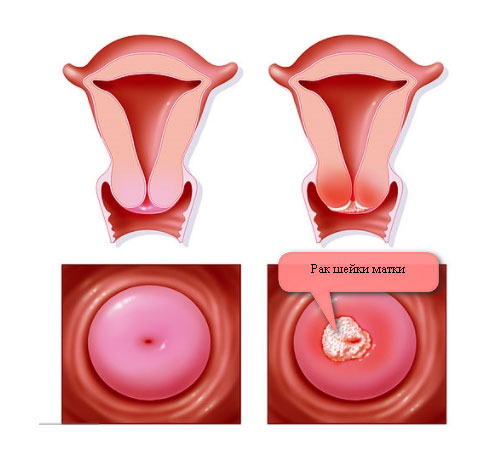
Акушерская патология. Особое значение проблема цервицитов приобретает при беременности. При наличии хронического цервицита высока вероятность невынашивания беременности, преждевременных родов, внутриутробного инфицирования плода, послеродовых гнойно-септических осложнений.
В России частота внутриутробных инфекций колеблется от 6% до 53%, достигая 70% среди недоношенных детей. В структуре перинатальной смертности удельный вес внутриутробной инфекции составляет от 2% до 65,6%. Существует пять основных путей проникновения инфекции в организм беременной: восходящий, нисходящий, гематогенный, трансдецидуальный и смешанный. Наибольший риск представляет восходящий путь инфицирования, при котором инфекционные агенты могут проникать в полость матки через цервикальный канал.
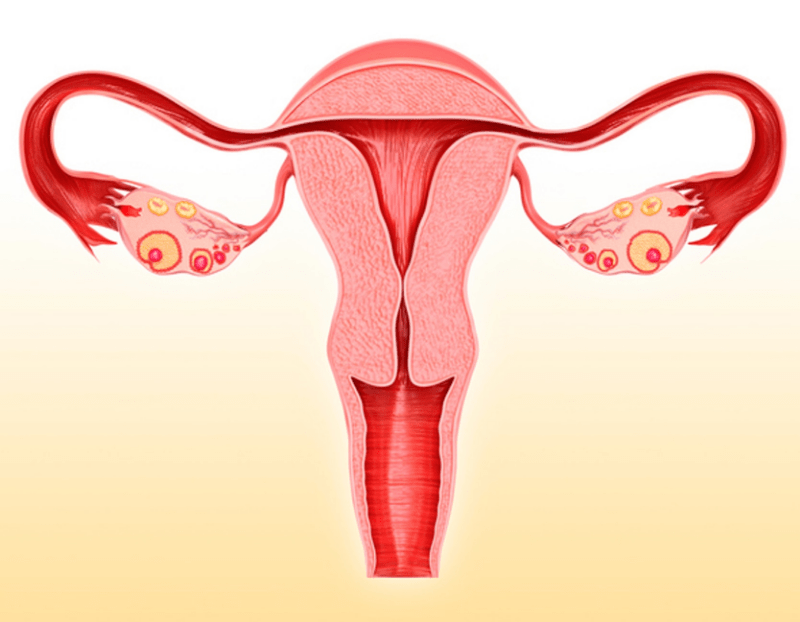
Шейка матки во время гестации играет роль «затвора», защищающего полость матки и плодное яйцо от экзогенных патогенов. Инфекционно-воспалительные заболевания шейки матки способствуют преждевременному прерыванию беременности в связи с инфицированием амниона, затем хориона (плаценты), околоплодных вод и плода.
Инфицирование оболочек и вод может быть при восходящей инфекции. При данном виде инфицирования патогенные микроорганизмы, проникая в амниотическую жидкость, параллельно распространяются между оболочками по хориоамниальному пространству, достигая базальной пластинки. Здесь возбудитель встречает ответную реакцию в виде лейкоцитарной инфильтрации. В то же время в амниотической жидкости (бессосудистой и ареактивной среде) происходит формирование очага инфекции, плод при этом погибает. Можно предположить, что морфологические признаки воспалительной реакции появляются вторично, после накопления возбудителя в околоплодных водах, когда достаточная доза бактериальных токсинов и метаболитов проникает в ткани последа и индуцируют соответствующий патофизиологический механизм.
На фоне действия внеклеточного фактора альтерации эпителиального пласта (инфицирование грибами, простейшими, бактериями) отмечается активизация местного цервикального иммунитета, который в целом отражает адекватную реакцию слизистой оболочки шейки матки как барьерного органа. В очаг хронического воспаления привлекаются мононуклеарные фагоциты, естественные киллеры, Т-хелперы, синтезирующие различные цитокины [2]. Во всех сроках беременности при наличии персистирующей инфекции продукты бактерий активируют Т-хелперы первого типа (ТhI). ThI-клетки выделяют провоспалительные цитокины: il-2, il-6, il-12, il-18, TNF-бета, ИФН-гамма, через синтез арахидоновой кислоты усиливается выработка простaгландинов (E2 и F2альфа), последние способствуют преждевременному излитию околоплодных вод, сокращению миометрия и прерыванию беременности на любом сроке гестации.
Диагностика. Диагностика цервицита часто затруднена в связи с малосимптомностью даже в острой стадии, что нередко обусловливает несвоевременное лечение и переход заболевания в длительный хронический процесс, который может протекать с обострениями и трудно поддается медикаментозному лечению. Помимо клинического гинекологического обследования обязательным является выполнение кольпоскопии, взятие мазков на онкоцитологическое и бактериоскопическое исследование. Дополнительными методами являются бактериологические посевы с последующим культуральным исследованием, иммуноферментные и иммунофлюоресцентные методы исследования, диагностика методом полимеразной цепной реакции (ПЦР) и лигазной цепной реакции (ЛЦР). Во время беременности обязательно требуется уточнение спектра этиологических факторов, вызывающих развитие хронического цервицита, для проведения этиотропной терапии с целью профилактики связанных с данной патологией осложнений.
Кольпоскопические картины при экзоцервицитах позволяют различить очаговый и диффузный варианты. При этом кольпоскопия может помочь предварительной ориентировке в характере инфекции шейки матки. Так, например, гипертрофические эктопии призматического эпителия и картина фолликулярного цервицита позволяют заподозрить хламидийную инфекцию. Повышенное развитие сосудистой сети в поверхностных слоях, йоднегативные зоны часто отмечаются при вирусной инфекции. Для плоских кондилом характерно наличие участков ацетобелого эпителия, которые становятся различимыми после пробы с уксусной кислотой. Чередование «шероховатых» зон с «лакированной» поверхностью, появление сосудов в виде «брызг» и «точек» свидетельствуют о генитальном кандидозе.
При этом кольпоскопия может помочь предварительной ориентировке в характере инфекции шейки матки. Так, например, гипертрофические эктопии призматического эпителия и картина фолликулярного цервицита позволяют заподозрить хламидийную инфекцию. Повышенное развитие сосудистой сети в поверхностных слоях, йоднегативные зоны часто отмечаются при вирусной инфекции. Для плоских кондилом характерно наличие участков ацетобелого эпителия, которые становятся различимыми после пробы с уксусной кислотой. Чередование «шероховатых» зон с «лакированной» поверхностью, появление сосудов в виде «брызг» и «точек» свидетельствуют о генитальном кандидозе.
На основании клинико-морфологической картины заболевания различают острый и хронический цервицит. Морфологические особенности цервицита определяются выраженностью патологических изменений в эпителиальном и стромальном компонентах шейки матки, характером течении воспалительного процесса. Острый цервицит, в основном, наблюдается при инфицировании гонококками, при послеродовой инфекции (стрептококки и стафилококки), вирусном поражении.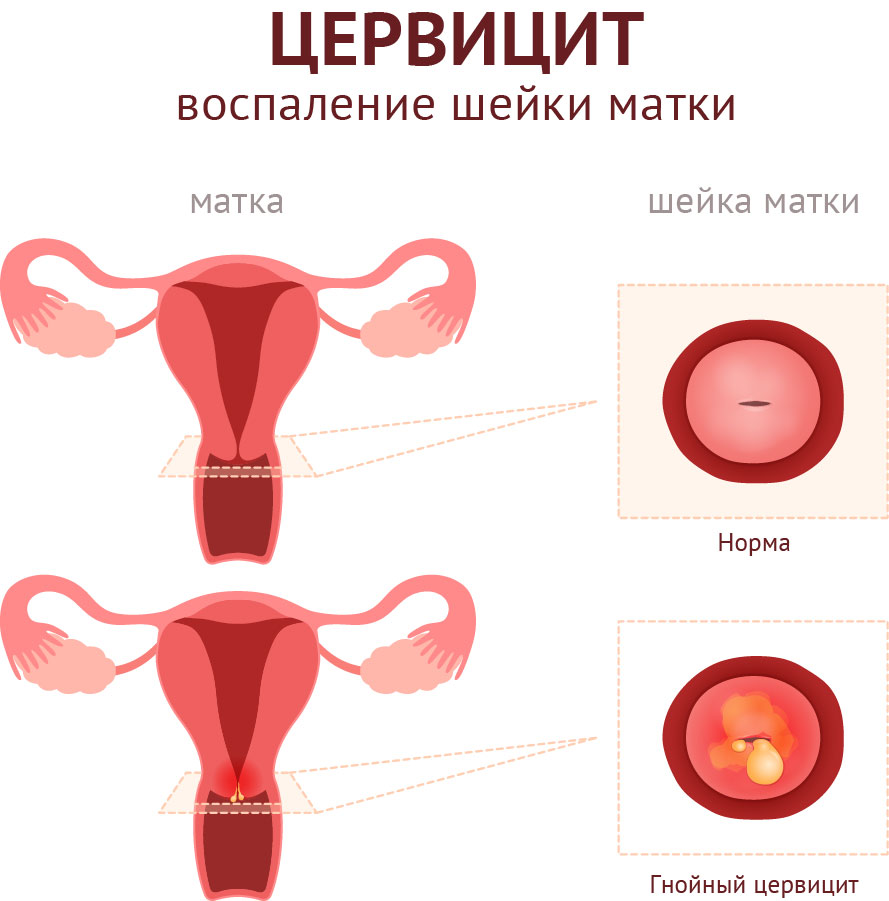 Ранним стадиям воспалительного процесса свойственны полнокровие сосудов, экссудативные явления, интенсивная инфильтрация нейтрофильными гранулоцитами. В эпителиальных клетках отмечаются дистрофические изменения с вакуолизацией цитоплазмы и ядер клеток. Некроз вызывает изъязвление (эрозия шейки матки), наличие гнойного или серозно-гнойного экссудата на поверхности экзоцервикса. Репаративный процесс сопровождается развитием грануляционной ткани, появлением на поверхности, лишенной эпителия, слоя цилиндрических или незрелых метапластических клеток, которые впоследствии, по мере пролиферации и дифференцировки, образуют многослойный плоский эпителий [6].
Ранним стадиям воспалительного процесса свойственны полнокровие сосудов, экссудативные явления, интенсивная инфильтрация нейтрофильными гранулоцитами. В эпителиальных клетках отмечаются дистрофические изменения с вакуолизацией цитоплазмы и ядер клеток. Некроз вызывает изъязвление (эрозия шейки матки), наличие гнойного или серозно-гнойного экссудата на поверхности экзоцервикса. Репаративный процесс сопровождается развитием грануляционной ткани, появлением на поверхности, лишенной эпителия, слоя цилиндрических или незрелых метапластических клеток, которые впоследствии, по мере пролиферации и дифференцировки, образуют многослойный плоский эпителий [6].
Хронический эндоцервицит возникает в связи с инфицированием эндоцервикса, нередко являясь следствием вагинита. При этом складки слизистой цервикального канала утолщены, отечны, отмечается лимфоидно-гистиоцитарная инфильтрация с примесью плазмоцитов и нейтрофильных гранулоцитов, полнокровными сосудами, усилением секреции слизи с отторгшимися дистрофически измененными клетками эпителия и воспалительным детритом. Следует отметить, что связь между структурно-функциональными особенностями эпителия и стромы шейки матки и этиологическим фактором при хроническом цервиците отсутствует [9]. На этом фоне наиболее часто развивается цервикальная интраэпителиальная неоплазия (ЦИН) и, возможно, рак шейки матки [18].
Следует отметить, что связь между структурно-функциональными особенностями эпителия и стромы шейки матки и этиологическим фактором при хроническом цервиците отсутствует [9]. На этом фоне наиболее часто развивается цервикальная интраэпителиальная неоплазия (ЦИН) и, возможно, рак шейки матки [18].
Лечение. Терапия экзо- и эндоцервицитов включает в себя применение антибактериальных, противотрихомонадных, противохламидийных и других средств в зависимости от данных микробиологического и специальных методов исследования. Поэтому в настоящее время золотым стандартом местного лечения цервицитов смешанной этиологии является применение комплексных препаратов с антимикотическим, антипротозойным и антибактериальным действием.
К таким препаратам относятся Тержинан, Клион-Д, Полижинакс (вагинальные таблетки и капсулы), Бетадин (вагинальные свечи), Макмирор-комплекс (вагинальные свечи), Тантум роза (раствор для спринцевания и порошки) и др.
В необходимых случаях (при трихомониазе, хламидийной, уреаплазменной инфекции, кандидозе) местное лечение цервицитов дополняется пероральным приемом препаратов.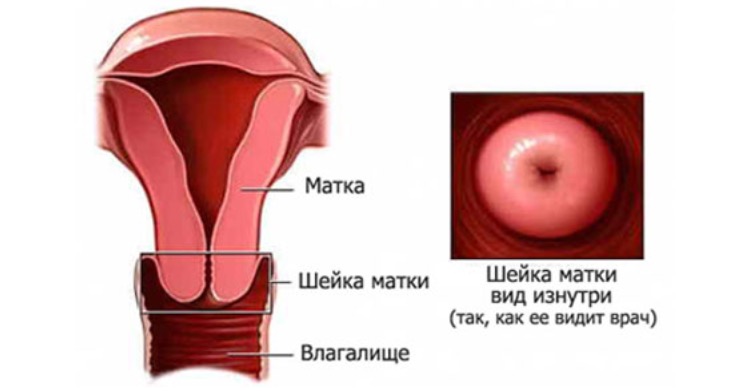
При лечении хламидийной, уреаплазменной, микоплазменной инфекции прекрасно зарекомендовал себя препарат Сумамед® (азитромицин). Способность азитромицина накапливаться преимущественно в лизосомах особенно важна для элиминации внутриклеточных возбудителей. Доказано, что фагоциты доставляют азитромицин в места локализации инфекции, где он высвобождается в процессе фагоцитоза. Концентрация азитромицина в очагах инфекции достоверно выше, чем в здоровых тканях (в среднем на 24–34%), и коррелирует со степенью воспалительного отека. Несмотря на высокую концентрацию в фагоцитах, азитромицин не оказывает существенного влияния на их функцию. Азитромицин сохраняется в бактерицидных концентрациях в очаге воспаления в течение 5–7 дней после приема последней дозы, что позволило разработать короткие (3-дневные) курсы лечения. Кроме того, возможность применения данного препарата во время беременности расширяет показания для его назначения. По данным Кохрановского обзора, показатель микробиологической излеченности у беременных женщин в результате применения всех указанных в руководствах антибиотиков колеблется в пределах 90% [20].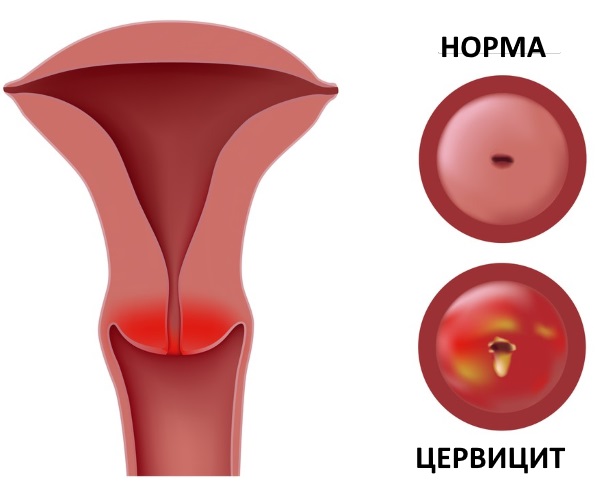 В этом же обзоре делается вывод, что беременные женщины лучше переносят азитромицин и поэтому лечение азитромицином может быть более эффективным. Проведенные исследования не позволили сделать вывод о том, что микробиологическая излеченность во время беременности гарантирует от последующего заболевания новорожденных или послеродовых проявлений хламидийной инфекции у женщин.
В этом же обзоре делается вывод, что беременные женщины лучше переносят азитромицин и поэтому лечение азитромицином может быть более эффективным. Проведенные исследования не позволили сделать вывод о том, что микробиологическая излеченность во время беременности гарантирует от последующего заболевания новорожденных или послеродовых проявлений хламидийной инфекции у женщин.
В результате проведенного нами исследования пациенток с наличием хронического цервицита, осложнившегося прерыванием беременности в первом триместре (n = 20), получены следующие данные: инфицирование шейки матки у пациенток имело характер моно- и микст-инфекции. В форме моноинфекции хламидии обнаружены у 33,3% женщин; микоплазмы у 9,3%; уреаплазы у 5%. Среди ассоциаций микроорганизмов наиболее часто встречались: хламидии, микоплазмы — 26,8%; хламидии, гарднереллы — 12,8%; хламидии, микоплазмы, уреаплазмы — 10,2%; хламидии, уреаплазмы — 6,8%. При этом у большинства пациенток на влагалищной порции шейки матки отмечалась эктопия, которая в 1/3 случаев имела рецидивирующий характер после предшествующей деструктивной терапии в анамнезе. При исследовании уровня провоспалительных цитокинов были получены следующие данные: ИФН-гамма 114,2 ± 53,4 пкг/мл; il-6 3127 ± 103 пкг/мл; il-2 261,7 ± 51,6 пкг/мл. Учитывая характер выявленной микрофлоры в цервикальном канале, высокий уровень провоспалительных цитокинов с целью прегравидарной подготовки и снижения сроков терапии лечение проводилось препаратом Сумамед® по 500 мг за один час до еды ежедневно в течение трех дней. Критериями эффективности проведенного лечения служило отсутствие ДНК возбудителей в отделяемом цервикального канала. После проведенной терапии проводился контроль уровня провоспалительных цитокинов в слизи цервикального канала. Уровень ИФН-гамма в основной группе составил 3,8 ± 1,9 пкг/мл, что достоверно (р < 0,0001) ниже, чем до проведенного лечения; il-6 2106 ± 170 пкг/мл, что также значимо (р < 0,001) ниже, чем до лечения; уровень il-2 также достоверно снизился до 130 ± 38,5 пкг/мл (р < 0,05). Таким образом, проведенное лечение способствовало элиминации возбудителя при наличии хронического цервицита и снижению уровня провоспалительных цитокинов без применения иммуномодулирующей терапии.
При исследовании уровня провоспалительных цитокинов были получены следующие данные: ИФН-гамма 114,2 ± 53,4 пкг/мл; il-6 3127 ± 103 пкг/мл; il-2 261,7 ± 51,6 пкг/мл. Учитывая характер выявленной микрофлоры в цервикальном канале, высокий уровень провоспалительных цитокинов с целью прегравидарной подготовки и снижения сроков терапии лечение проводилось препаратом Сумамед® по 500 мг за один час до еды ежедневно в течение трех дней. Критериями эффективности проведенного лечения служило отсутствие ДНК возбудителей в отделяемом цервикального канала. После проведенной терапии проводился контроль уровня провоспалительных цитокинов в слизи цервикального канала. Уровень ИФН-гамма в основной группе составил 3,8 ± 1,9 пкг/мл, что достоверно (р < 0,0001) ниже, чем до проведенного лечения; il-6 2106 ± 170 пкг/мл, что также значимо (р < 0,001) ниже, чем до лечения; уровень il-2 также достоверно снизился до 130 ± 38,5 пкг/мл (р < 0,05). Таким образом, проведенное лечение способствовало элиминации возбудителя при наличии хронического цервицита и снижению уровня провоспалительных цитокинов без применения иммуномодулирующей терапии.
Второе направление в лечении цервицитов (при хламидийной и вирусной инфекции) — удаление очагов эктопии после предварительной санации, которая проводится химическими и физиохирургическими методами (при беременности не применяется). Среди физиохирургических методов следует назвать криохирургическое воздействие, лазеро- и электроконизацию, лазеровапоризацию и их сочетание. При проведении с целью лечения деструкции патологически измененного экзоцервикса также необходимо учитывать наличие воспалительного процесса. Если на подготовительном этапе не удалось добиться хороших результатов по устранению воспаления, то на раневой поверхности после деструкции шейки матки длительное время не будет происходить нормальной эпителизации, и это может способствовать возникновению таких осложнений, как эндометриоз шейки матки, рубцовое изменение экзоцервикса, стриктуры цервикального канала, появление множественных наботовых кист, экзоцервицитов и даже переход их в более тяжелые формы заболевания [16, 18].
Третье направление в лечении цервицитов включает коррекцию микробиоценоза влагалища (обычно проводится после лечения вагинита и цервицита).При хронических хламидийных и вирусных цервицитах с целью иммунокоррекции рекомендуется сочетание эубиотиков (лучше других зарекомендовал себя Хилак-форте, на тампонах) и иммунокорректоров (сироп солодкового корня по по 1 чайной ложке внутрь 3 раза + Имудон по 2 таблетки интравагинально 2 раза в течение 10 дней), при этом выявлены оптимальные изменения местного клеточного иммунитета [6].
Степень трудности выбора адекватного метода лечения при цервиците обусловлена рядом факторов, среди которых наиболее важное значение имеет постановка правильного этиологического диагноза. Неадекватная диагностика ведет к выбору неправильного лечения, в подавляющем своем большинстве направленного на деструкцию патологически измененных тканей. В то же время происхождение цервицитов предполагает выбор патогенетически обоснованной терапии, направленной на устранение причин заболевания (этиотропная — противомикробная, противовоспалительная терапия), цель которой элиминация воспалительного агента.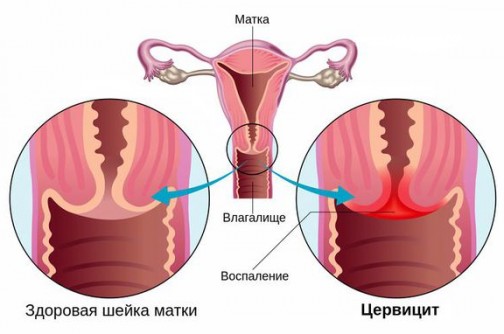
Своевременное и адекватное лечение цервицитов позволяет профилактировать возникновение бесплодия при инфекционной патологии нижнего отдела половых путей женщины, осложнения, связанные с беременностью.
Литература
-
Арестова И. М., Занько С. Н., Семенов В. М. Рецидивирующая герпетическая инфекция в репродуктивной и перинатальной патологии. Витебск: ВГМУ, 2003. С. 146.
-
Астахов В. М. Состояние иммунитета и психовегетативных реакций у женщин с перенесенной микстинфекцией генитального тракта / В. М. Астахов, В. Г. Былым, В. Л. Бледнова // Материалы 4-го Рос. форума «Мать и дитя». М., 2002. С. 29–30.
-
Белокриницкая Т. Е. Противовоспалительные цитокины цервикального секрета при цервикальных эпителиальных дисплазиях / Т. Е. Белокриницкая, Ю. Н. Пономарева, Ю. А. Витковский, М. Н. Мочалова, Н.
 М. Ладыгина // Материалы Всеросийского форума «Мать и дитя». М., 2006. С. 331.
М. Ладыгина // Материалы Всеросийского форума «Мать и дитя». М., 2006. С. 331.
-
Берлев И. В., Кира И. Ф. Роль условно-патогенной микрофлоры в развитии невынашивания беременности у женщин с нарушением микробиоциноза влагалища // Ж. акушерства и женских болезней. 2002. Вып. 2. Т. LI. С. 33–37.
-
Быковская О. В. Иммуномоделирующая терапия при хронических цервицитах, обусловленных уреа- и микоплазменной инфекцией // Гинекология, 2007, т. 9. С. 40–42.
-
Ваганова И. Г. Апоптоз и пролиферация эпителиоцитов эктоцервикса у больных папилломовирусным и хламидийным цервицитом // Вопросы онкологии. 2000. Т. 46, № 5. С. 578–582.
-
Вотрина И. Р. Комплексный подход к диагностике и лечению патологии шейки матки у женщин репродуктивного возраста / И. Р. Вотрина, А. И. Новиков, Е. Б. Рудакова, Т. И. Долгих, Г. В.
 Кривчик, Т. Ф. Соколова, Н. Г. Гордиенко, Е. В. Пахалкова, Н. Е. Турок // Вестник перинатологии, акушерства и гинекологии, Омск. 2004. С. 167–175.
Кривчик, Т. Ф. Соколова, Н. Г. Гордиенко, Е. В. Пахалкова, Н. Е. Турок // Вестник перинатологии, акушерства и гинекологии, Омск. 2004. С. 167–175.
-
Коваль Е. А. Особенности микробного пейзажа нижних отделов репродуктивного тракта у женщин при эктопии шейки матки, ассоциированной с хроническим цервицитом // Материалы Российского научного форума «Мать и дитя». М., 2005. С. 365.
-
Кондриков Н. И. Экзо- и эндоцервицит: морфологические аспекты. Поликлиническая гинекология. М., 2004. С. 47–57.
-
Кононов А. В. Номенклатура предраковых поражений шейки матки при папилломавирусной и хламидийной инфекции. Омск. 2000. С. 186.
-
Костава М. Н. Роль воспалительных процессов половых органов в патологии шейки матки. Поликлиническая гинекология. М. 2004. С. 48–53.
-
Клинышкова Т.
 В. Особенности цервико-вагинальной экосистемы при цервицитах // Проблемы экологии и здоровья населения. Омск. 2000. С. 12–13.
В. Особенности цервико-вагинальной экосистемы при цервицитах // Проблемы экологии и здоровья населения. Омск. 2000. С. 12–13.
-
Курбанбекова Д. С. Особенности ведения больных с патологическими процессами в шейке матки, ассоциирорванные с хламидийной инфекцией / Д. С. Курбанбекова, Д. К. Нажмутдинова, М. П. Ахметова // Российский вестник акушерства и гинекологии. № 1. 2003.С. 40–42.
-
Манухин И. Б. Микробиоценоз влагалища и патология шейки матки. Возможности коррекции дисбиотических состояний / И. Б. Манухин, Г. Н. Минкина, В. С. Калинина // Поликлиническая гинекология. М., 2004. С. 38– 44.
-
Новиков А. И., Кононов А. В., Ваганова И. Г. Инфекции, передаваемые половым путём, и экзоцервикс. М., 2002. 200 с.
-
Прилепская В. Н. Заболевания шейки матки, влагалища и вульвы. М. 1999. С. 426.
-
Прилепская В.
 Н. Заболевания шейки матки, влагалища и вульвы. Поликлиническая гинекология / В. Н. Прилепская, А. Е. Голубенко // М., 2004. С. 9–29.
Н. Заболевания шейки матки, влагалища и вульвы. Поликлиническая гинекология / В. Н. Прилепская, А. Е. Голубенко // М., 2004. С. 9–29.
-
Прилепская В. Н. Патология шейки матки /В. Н. Прилепская, Н. И. Кондриков, Е. В. Гогаева // Практическая гинекология. М., 2006. С. 16–28.
-
Рудакова Е. Б. Воспалительные заболевания шейки матки и бесплодие /Е. Б. Рудакова, Е. Г. Хилькевич, С. А. Муканова // Генитальные инфекции и патология шейки матки. М., 2004. С. 152–164.
-
May W., Gulmezoglu A. M., Ba-Thike K. Antibiotics for incomplete abortion. Cochrane Database of Systematic Reviews 2007, Issue 4. Art. No.: CD001779. DOI: 10.1002/14651858.CD001779.pub2.
Ю. И. Тирская*, кандидат медицинских наук
Е. Б. Рудакова*, доктор медицинских наук, профессор
И.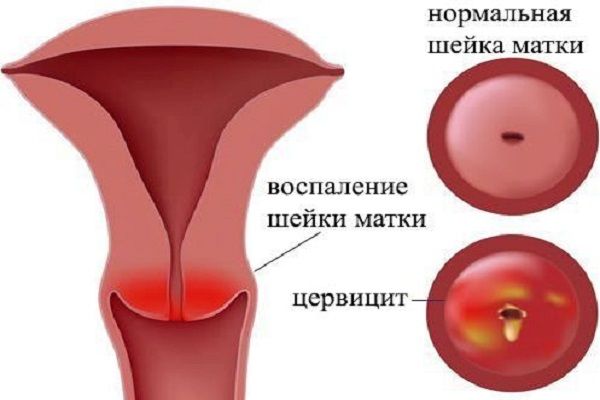 А. Шакина*
А. Шакина*
О. Ю. Цыганкова**
* ОмГМА, Омск
** БУЗОО «КМХЦ-МЗОО», Омск
Ключевые слова: хронический цервицит, плоскоклеточная метаплазия, воспалительные заболевания органов малого таза, внутриутробное инфицирование, невынашивание беременности
лечение, как влияет, чем опасен, отзывы
Цервицит при беременности – это воспалительный процесс, который локализуется на шейке матки и ее придатках. Заболевание бывает двух видов: эндоцервицит и экзоцервицит, отличающиеся локализацией поражения. Оба случая требуют врачебного вмешательства и тщательного лечения. Цервицит при беременности имеет серьезные последствия.Причины
Цервицит шейки матки развивается под влиянием следующих факторов:
- гормональный сбой;
- травма;
- аллергическая реакция на контрацептивы и средства гигиены;
- беспорядочная половая жизнь;
- генитальный герпес, папиллома, ВИЧ;
- патогенная микрофлора;
- аборты;
- доброкачественные образования.

Если лечение отсутствует или проводится неправильно, то вскоре происходит утолщение стенок матки, инфекция распространяется на верхние отделы репродуктивной системы.
Симптомы
Инфекционный процесс в самом начале протекает бессимптомно. В дальнейшем у беременной появляются следующие симптомы:
- дискомфорт внизу живота;
- зуд во влагалище;
- боль при мочеиспускании;
- поверхность шейки матки меняет цвет и отекает;
- выделений становится больше.
Особенности наблюдения за беременными позволяют гинекологу выявить заболевание на ранней стадии, если пациентки регулярно посещают врача и сдают необходимые анализы.
Хронический и острый цервицит
Если симптомы болезни отсутствуют длительное время, скорей всего речь идет о хронической форме. Периодически больную могут беспокоить скудные выделения со слизью, гноем, прожилками крови.
Острый цервицит имеет яркие симптомы, которые нельзя не заметить. Это является причиной того, что чаще заболевание диагностируется именно в этой форме.
Это является причиной того, что чаще заболевание диагностируется именно в этой форме.
Особенности лечения цервицита у беременных
Пациентки в положении вызывают особенное отношение гинекологов. Многие препараты не подходят для терапии, что вызывает определенные трудности. На ранних сроках применяют самые безопасные для плода антибиотики. Они имеют широкий спектр действия и уничтожают большинство известных микроорганизмов. В дальнейшем, при необходимости, назначаются антибиотики направленного действия, иммуномодуляторы, местные антисептики. При инфекционном цервиците показаны противовирусные препараты обоим половым партнерам.
После полного выздоровление необходимо заселить влагалище лактобактериями. В противном случае вредоносные микроорганизмы вскоре вновь начнут усиленно размножаться.
Как влияет цервицит на беременность
Для женщины, ожидающей ребенка, любые заболевания нежелательны. Цервицит угрожает следующими последствиями:
- заражение плода;
- преждевременные роды, выкидыш;
- развитие патологий плода;
- плацентарная недостаточность;
- медленное развитие плода.

Чтобы избежать всех этих неприятностей необходимо соблюдать меры предосторожности и обязательно регулярно посещать врача. При обнаружении патологии, он объяснит, что это такое, и составит индивидуальный план терапии.
Для профилактики заболевания рекомендуется соблюдать правила личной гигиены, иметь постоянного полового партнера, использовать презерватив в качестве контрацептива, вести активный и здоровый образ жизни.
Читайте также: эхинацея при беременности
Отделение гинекологии ТС клиники, гинеколог в Краснодаре
Проблема воспалительных заболеваний половых органов у женщин сегодня весьма актуальна, так как на их долю приходится более половины всех обращений к врачам-гинекологам. Наиболее распространенными патологиями данной группы являются эндоцервицит и цервицит.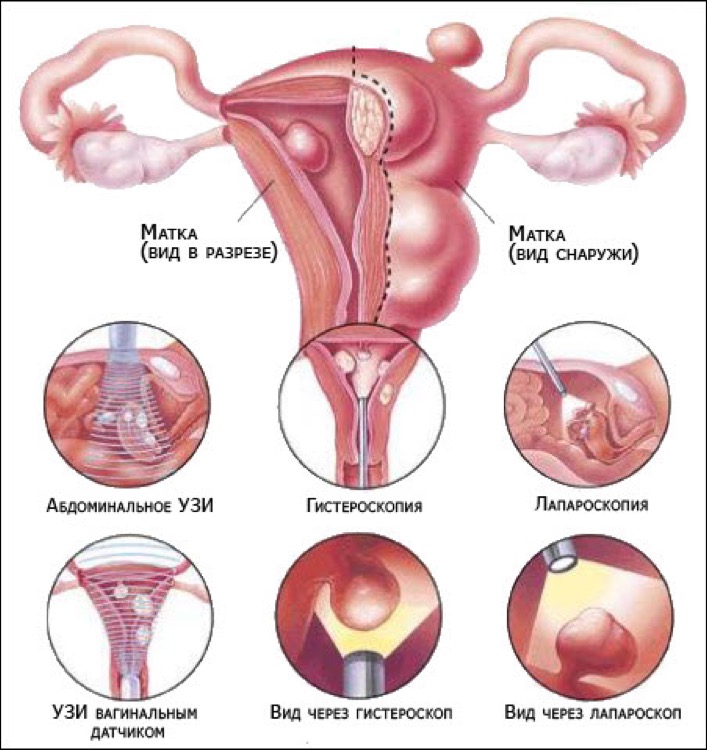 Эти заболевания имеют сходную симптоматику и причины возникновения.
Эти заболевания имеют сходную симптоматику и причины возникновения.
Основное различие между ними – локализация патологического процесса в шейке матки. Эндоцервицит представляет собой изолированное воспаление слизистой ее канала (цервикального), а цервицит – еще и внутренних тканей.
Причины заболевания
Воспалительный процесс в области шейки матки развивается под воздействием тех или иных инфекционных агентов. Приводить к болезни могут быть как условно-патогенные микроорганизмы (которые в норме не приносят вреда, а проявляют болезнетворные свойства при снижении сопротивляемости организма), так и возбудители инфекций, передаваемых половым путем (хламидии, гонококки, трихомонады и др.). Хронический цервицит в 80% случаев сочетается с инфицированием вирусом папилломы человека.
Основными факторами, которые способствуют возникновению воспалительного процесса в шейке матки, являются:
- Внутриматочные вмешательства: аборты, инвазивные диагностические процедуры, хирургические манипуляции с расширением цервикального канала
- Травмы во время родов
- Воспалительные заболевания других органов мочеполовой системы (вульвовагинит, эндометрит, цистит и др.
 )
) - Беспорядочная половая жизнь без использования контрацептивов барьерного типа
- Снижение иммунной защиты организма при сопутствующих заболеваниях других органов и систем; прием иммуносупрессивной терапии.
К возможным причинам развития эндоцервицита также относятся аллергические реакции на использование химических спермицидов, некачественных презервативов. Раздражение слизистой может вызывать и внутриматочная спираль. При климаксе появлению воспаления способствуют атрофические изменения внутренней оболочки цервикального канала.
Клиническая картина
Основной симптом, который в большинстве случаев сопровождает воспаление шейки матки, представляет собой изменение количества и особенностей выделений. При остром патологическом процессе они становятся обильными, мутными, жидкими или тягучими, слизистого или гнойного характера. Еще один распространенный симптом цервицита и эндоцервицита – умеренные боли внизу живота в покое или при половом акте.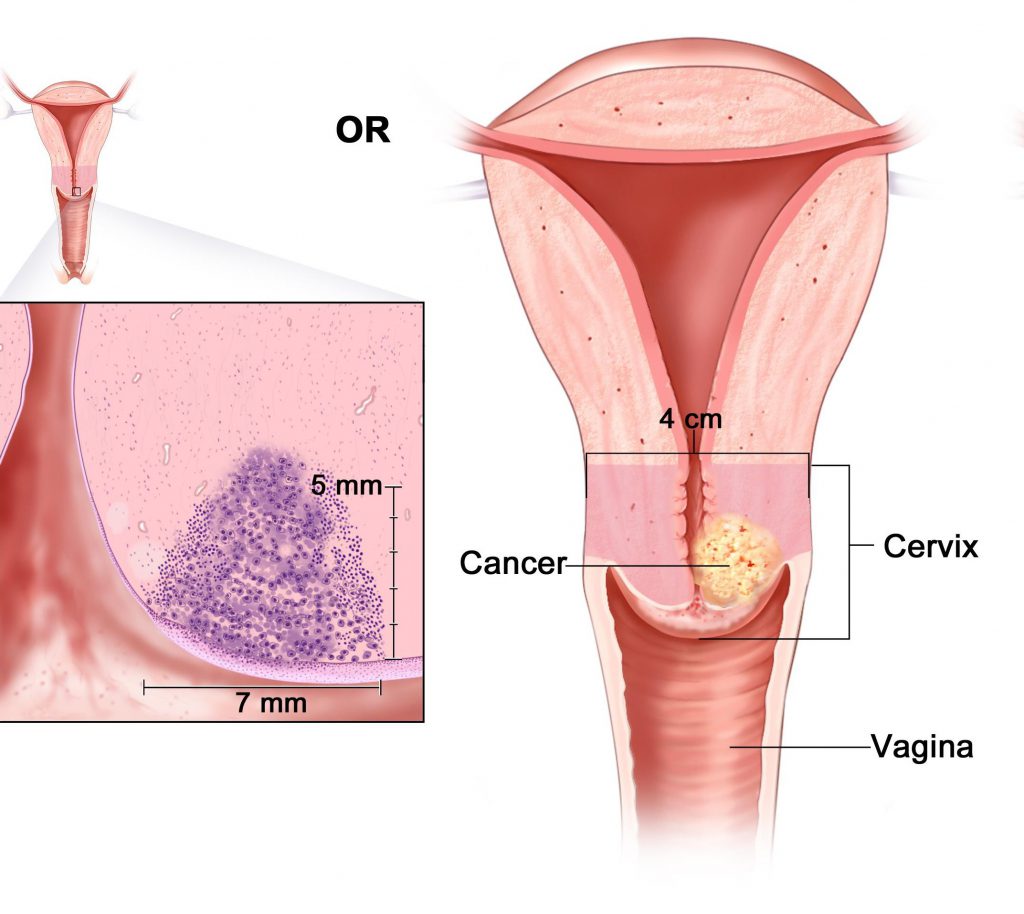
Выраженность и характер симптоматики во многом зависит от возбудителя заболевания. Например, хламидийный цервицит, как правило, протекает практически бессимптомно, а гонорейный сопровождается яркой воспалительной реакцией.
При наличии сопутствующих воспалительных заболеваний мочеполовых органов, симптоматика становится более разнообразной. Чаще всего и эндоцервицит, и цервицит сопровождаются вульвовагинитом. В таком случае пациентку будут беспокоить зуд, жжение и покраснение наружных половых органов, болезненное мочеиспускание.
Если женщина вовремя не обратилась за медицинской помощью или получила неправильное лечение, то воспалительный процесс может приобрести хронический характер. При этом клинические проявления заболевания стихают или полностью исчезают. Обострение хронического цервицита может спровоцировать переохлаждение, инфекция, смена полового партнера, сильный стресс.
Диагностика
При подозрении на наличие эндоцервицита или цервицита врач-гинеколог назначает комплексное обследование, в которое включаются следующие методы:
- Осмотр в зеркалах.
 Выявляется покраснение шейки матки, могут быть заметны выделения. Прикосновение тампоном часто приводит к кровоточивости. При эндоцервиците определяется ярко-красный ободок вокруг внутреннего зева шейки матки
Выявляется покраснение шейки матки, могут быть заметны выделения. Прикосновение тампоном часто приводит к кровоточивости. При эндоцервиците определяется ярко-красный ободок вокруг внутреннего зева шейки матки - Забор и микроскопия мазка из влагалища. Оценивается количество лейкоцитов в биоматериале и возможное наличие патогенной микрофлоры (кандиды, гонококки и др.)
- Кольпоскопия. Осмотр шейки матки под увеличением позволяет выявить признаки воспаления, не видимые невооруженным глазом
- Цитологический анализ влагалищного мазка. Помогает определить глубину распространения воспалительного процесса. Данное исследование также используют для контроля за эффективностью проводимого лечения
Для выявления конкретного микроорганизма, который вызвал воспаление шейки матки, и определения его чувствительности к тому или иному виду антибактериальной терапии, производят бактериологический посев цервикального мазка. Также для обнаружения специфических инфекционных агентов может быть использованы такие методы диагностики, как ПЦР и ИФА.
Лечение
Целью лечения цервицита является снижение подавление воспаления при помощи антибактериальной, противовирусной или противогрибковой терапии (в зависимости от причины заболевания). В каждом конкретном случае средства местного или системного действия подбираются индивидуально.
При выявлении инфекции, передаваемой половым путем, к процессу лечения привлекается врач-дерматовенеролог. Терапия в обязательном порядке назначается не только женщине, но и ее половому партнеру.
В рамках комплексного лечения часто применяются и иммуностимулирующие препараты, которые повышают общую сопротивляемость организма. Также с целью повышения эффективности терапии могут быть использованы физиотерапевтические методы: УВЧ и УФО.
Для лечения рецидивирующего цервицита может быть применена абляция шейки матки. Наиболее эффективным считается комплексный подход, в рамках которого подбирается лечение, направленное и на устранение основных симптомов заболевания и на ликвидацию его причин.
причины, симптомы и методы лечения — Клиника ISIDA Киев, Украина
Содержание
Больше половины женщин обращаются к гинекологам с симптомами воспалений органов малого таза. Из них в 60-70% случаев ставят диагноз -цервицит. Эта болезнь часто протекает бессимптомно, многие женщины не отмечают у себя никаких патологических изменений. Но при этом, затяжные воспалительные процессы, могут стать основой множества проблем и осложнений. Поэтому здоровый образ жизни, регулярные осмотры, своевременное обнаружение и лечение проблемы являются основой женского здоровья.
Что такое цервицит
Воспаление цервикса (шейки матки) инфекционного или неинфекционного происхождения. Клинически воспаление может располагаться на влагалищной части цервикса – экзоцервицит, или на слизистой цервикального канала – эндоцервицит.
Встречается у женщин разного возраста, живущих регулярной и нерегулярной половой жизнью. Надо понимать, что влагалище, вульва и цервикс составляют целостную структуру, поэтому воспаление часто протекает в совокупности с вульвитом или вагинитом.
- По течению заболевания выделяют:
- острый
- хронический процессы;
- очаговый
- диффузный цервициты.
- специфический (инфекционный)
- неспецифический, обусловленный условно-патогенной флорой влагалища и гормональными сбоями в организме.
Среди последних особое внимание уделяется использованию противозачаточных средств местно и спринцеванию влагалищными растворами с целью предохранения от беременности.
Хронический цервицит
Основная причина перехода от острого цервицита к хроническому – некачественно пролеченный или упущенный из виду острый процесс. Жалобы и симптомы практически отсутствуют, поэтому диагноз цервицит устанавливают на плановом приеме у гинеколога.
Послеродовой цервицит
Возникает из-за грубого вмешательства в процесс родов, как следствие надрыва цервикса при сухости родовых путей.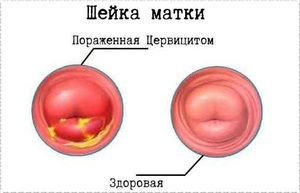 Цервицит активно развивается одновременно с эндометритом и вагинитом. При осмотре влагалища в зеркалах обнаруживают кровоизлияния и раны.
Цервицит активно развивается одновременно с эндометритом и вагинитом. При осмотре влагалища в зеркалах обнаруживают кровоизлияния и раны.
Причины возникновения
В норме во влагалище присутствует нормальная микрофлора с преобладанием анаэробных бактерий над аэробными, что обуславливает защиту тканей от воздействия патогенных факторов. Также в защите организма участвует цервикальная слизь с высокой концентрацией бактерицидных веществ, препятствующих проникновению воспалительных агентов в матку. Нарушения возникают из-за деструкции анатомо-физиологических защитных механизмов.
Этиология заболевания
- Вирусы. В 75% случаев деятельность вируса папилломы человека (ВПЧ) способствует цервициту. Возбудителя сложно выявить из-за латентной формы течения вирусного заболевания, однако современные ПЦР анализы упростили эту задачу. Кроме ВПЧ выделяют цитомегаловирус, вирус герпеса и аденовирус.
- Хламидиоз. У 37% женщин хламидии, ассоциированные с облигатной (постоянной) флорой влагалища, вызывают цервицит.

- Трихомониаз. Выявляется в 20% случаев из всех женщин, болеющих цервицитом. Протекает в хронической форме, часто без особых жалоб и симптомов.
- Грибковая инфекция. Candida albicans, реже другие ее формы, являются причиной цервицита. Возникает в результате дисбаланса микрофлоры на фоне употребления антибиотиков, гормональных нарушений и скрытых хронических заболеваний.
- Условно-патогенная микрофлора. Это группа бактерии, населяющих влагалище и не вызывающих воспаления в норме. Могут провоцировать цервицит в случаях неосторожного применения местных контрацептивов, лекарственных препаратов, на фоне общего снижения иммунитета, нарушения баланса микрофлоры. Чаще всего при цервиците определяется грамотрицательная флора: кишечная палочка, стафилококки, стрептококки.
- Местные контрацептиве ( точнее, некорректное их использование) . Неправильная постановка шеечных и внутришеечных контрацептивов, использование химических спермецидов и спринцевание химическими растворами в качестве контрацепции.

- Возрастные изменения. В перименопаузальном возрасте воспаление шейки матки на фоне кольпита при сниженном синтезе эстрогенов.
- Индивидуальная непереносимость (латекса) может провоцировать цервицит.
- Гинекологические процедуры, грубые вмешательства в роды, травматические роды с разрывами, аборты, хирургические и диагностические манипуляции с расширением цервикального канала.
- Опущении органов малого таза.
- Иммунодефицитные состояния, снижающих способность организма противостоять инфекциям.
Симптомы и признаки цервицита
В соответствии этиологическим факторам симптоматика цервицита сильно разнится.
- При остром течении или обострении процесса появляются зловонные гнойные выделения, жалобы на жжение и постоянный зуд в интимном месте, неприятные ощущения при мочеиспускании, болезненность во время коитуса. Тянущие и ноющие боли над лобком встречаются реже, однако возможны.
- При хроническом цервиците клиническая картина смазана или отсутствует вовсе.
 Обостряется ситуация в период менструации, после переохлаждения, при смене полового партнера. Характерный диагностический симптом — кровоточивость после коитуса или при осмотре гинекологом.
Обостряется ситуация в период менструации, после переохлаждения, при смене полового партнера. Характерный диагностический симптом — кровоточивость после коитуса или при осмотре гинекологом. - Гонорейный цервицит проявляется обильным выделением слизи и гноя, дизурические расстройства (нарушение мочеиспускания). Для хламидиоза характерна быстрая смена острой фазы — хронической бессимптомной формой. Трихомониальный цервицит отличается выделениями зеленоватого оттенка и неприятным запахом.
Цервицит и беременность
При беременности цервикс играет роль барьера, защищающего полость матки и плод от экзогенных факторов. В период воспаления, инфекция попадает, восходящим путем, через цервикальный канал к эмбриону.
При наличии хронического цервицита существует большая вероятность самопроизвольного аборта, преждевременных родов и тяжелого послеродового периода.
В первом триместре инфекция провоцирует внутриутробные пороки развития и первичную плацентарную недостаточность, что почти всегда заканчивается выкидышем, замершей беременностью или задержкой развития плода.
Во втором и третьем триместре из-за цервицита происходит аномальное развитие уже развившегося органа и псевдоуродства (гидроцефалия гидронефроз).
При инфицировании околоплодных вод (инфекция проникает в амниотическую жидкость), рассредотачиваясь в хориоамниальном пространстве при этом организм женщины — реагирует лейкоцитарной инфильтрацией, формирует очаг и, как следствие, происходит гибель плода.
Диагностика заболевания
Часто цервицит протекает бессимптомно и выявляется при плановом визите к доктору. Для уточнения диагноза используют несколько методов исследования. Все они делятся на субъективные и объективные.
- К субъективным методам диагностики цервицита относят жалобы и сбор анамнеза пациента. В ходе беседы гинеколог делает первые выводы о возможном диагнозе.
- Основной ,объективный метод исследования цервицита – гинекологический осмотр. Гиперемия в области шейки матки, петехии, небольшая кровоточивость после прикосновения тампоном – основные визуальные симптомы, при остром течении процесса.
 Также определяется характер выделений. Они могут быть слизистыми и гнойными.
Также определяется характер выделений. Они могут быть слизистыми и гнойными. - Мазок – качественное и количественное изучение микрофлоры влагалища. В воспалительном мазке количество лактобактерий снижено, обнаруживаются кокки, гонококки, трихомонады, лейкоцитоз.
- Для детального исследования тканей цервикса применяют PAP-тест. В мазке ищут дискератоз, который исчезает сразу после лечения. При выявлении дискератоза обязательно проводят биопсию с целью диагностики.
- Биопсия – изучение тканей цервикса гистологически. Под местной анестезией у пациента берут небольшой фрагмент эпителия для дальнейшего его изучения в лаборатории. При остром цервиците биопсия не проводится.
- Для окончательного подтверждения диагноза проводят кольпоскопию: слизистую шейки матки обрабатывают уксусной кислотой или водным раствором йода. В первом случае пораженный эпителий белеет, во втором случае слизистая не прокрашивается р-р йода, что тоже свидетельствует о воспалении.

- Если возбудителя установить не удается, используют ПЦР-диагностику – определение ДНК вирусов-возбудителей цервицита. Так же, это обследования проводят при не выраженной клинике. С помощью ПЦР-анализа находят ВПЧ – вирус папилломы человека.
Методы лечения цервицита
Основа любой терапии – купирование воспалительной фазы при помощи медикаментов или манипуляций. При цервиците проводится и местное, и системное лечение, а после контрольных анализов восстановление микрофлоры влагалища.
Медикаментозная терапия
- При кандидозном цервиците медикаменты назначают местно и системно. Локально назначают суппозитории или крема с клотримазолом, нистатином или бутоконазолом, системно используют препараты флуконазола. Если кандидоз возвращается чаще одного раза в квартал, назначают противорецидивное лечение.
- При хламидиозе лечение местно практически не имеет смысла. Обязательно назначаются антибактериальные препараты: азитромицин, макролиды или тетрациклины.
 После курса медикаментов проводится контрольное лабораторное исследование.
После курса медикаментов проводится контрольное лабораторное исследование. - При трихомониазе назначают метронидазол. При неудачном лечении заменяют действующее вещество на тинидазол.
- Антибиотики широкого спектра действия назначают при инфекции, вызванной гонококком. Цефалоспорины в комбинации с азитромицином дают хорошие результаты. Проводится одновременная терапия двух половых партнеров.
- Пранобекс назначается пациенткам с ВПЧ, помимо лечения назначают свечи с интерфероном для коррекции иммунитета. Однако на сегодняшний день нет утвержденной схемы лечения.
- При герпетической инфекции используют препараты ацикловира и фамцикловира. Основной диагностический признак цервицита герпетической этиологии – это наличие везикул с жидкостью внутри.
- Часто при хронических цервицитах неспецифическая флора и грибки ассоциируются друг с другом. В таких случаях доктор назначает комбинации антибиотиков широкого спектра действия и антимикотиков – противогрибковых препаратов.

- Физиотерапия. Иногда при лечении цервицита используют диадинамические токи, магнитотерапию и лекарственный электрофорез.
- После консервативного лечения необходимо восстановить микрофлору препаратами содержащими лактобактерии. Гинекологи советуют изменить стиль жизни, заняться спортом и правильно питаться.
Деструктивные методы лечения цервицита
Применяются, если воспаление отягощено сопутствующей патологией в области шейки матки. При папилломатозе, лейкоплакие, истинной эрозии, у женщин, только планирующих первую беременность, применяются щадящие деструктивные методы терапии. При недостаточной эффективности подход кардинально меняется.
- Прижигание растворами уксусной, азотной, щавелевой кислот. Лекарства вводятся на тампоне в зону воспаления. Рубцевания не происходит.
- Прижигание жидким азотом или углеродом — криодеструкция. Особенность метода в том, что патологический очаг должен совпадать с размером прижигающего инструмента, поэтому при диффузной форме цервицита — это противопоказано.
 Метод базируется на замораживании воспаленных тканей, после заживления, эпителий не рубцуется, не деформируется.
Метод базируется на замораживании воспаленных тканей, после заживления, эпителий не рубцуется, не деформируется. - Лазерная вапоризация. Удаление лазером, разогревающим и убивающими патологические клетки. Метод широко применяется у девушек, только планирующих беременность.
- Радиоволны. Абсолютно безболезненная процедура аппаратом Сургитрон. На месте измененных тканей образуются новые эпителиальные клетки, не влияющие на здоровые клетки.
- Аргоноплазменная абляция. Бесконтактный метод с использованием радиоволны, усиленной влиянием газа аргона. Подходит пациенткам всех возрастов. Грубые рубцы не формируются.
- Хирургическое лечение. Используется при одновременном диагностировании цервицита и дисплазии, полипов цервикса или папилломатоза. Основное показание – рубцовая деформация шейки матки. Операция проводится исключительно в стационаре.
- Петлевая электрохирургическая эксцизия. Этот способ лечения цервицита доступен пациенткам с хроническим течением болезни.
 Электропетлей иссекается видоизмененный фрагмент эпителия, одномоментно прижигаются мелкие сосуды, а полученный материал исследуется в лаборатории.
Электропетлей иссекается видоизмененный фрагмент эпителия, одномоментно прижигаются мелкие сосуды, а полученный материал исследуется в лаборатории.
Осложнения цервицита
- Затяжное течение болезни. Длительное изъязвления слизистой цервикса в дальнейшим приводит к образованию рубца. Шейка деформируется, развивается стеноз цервикального канала, провоцирующий осложнения в виде разрывов во время родов.
- Нарушения менструального цикла. Возможное бесплодие. Вследствии восходящего инфицирования эндометрия и придатков, возникновения воспаление органов малого таза.
- Появлению дисплазии – предрака. При диагностики хронических цервицитов, находят атипичные клетки — тревожный сигнал! Часто цервицита сочетается с ВПЧ , что является риском онкогенизации.
Профилактика цервицита
Чтобы предотвратить появление недуга, необходимо следовать нескольким пунктам:
- Ежегодные профилактические осмотры у гинеколога. У большинства женщин цервицит выявляется на простом осмотре.

- Осторожное и грамотное использование оральных и местных контрацептивов. Все препараты должны быть подобраны гинекологом после назначения анализов и осмотра.
- Планирование беременности.
- Постоянный половой партнер. Исключение беспорядочных половые связи, использование барьерных методов контрацепции во избежание инфицирования.
Цервицит – это тихая, часто бессимптомная болезнь, возникающая в жизни многих женщин. Важно своевременно выявить болезнь, для исключения возможных осложнений со стороны мочеполовой системы. Правильно и вовремя подобранное лечение может навсегда избавить от цервицита.
Цервицит шейки матки, лечение в гинекологии в Москве
Цервицит — воспалительный процесс шейки матки, протекающий зачастую бессимптомно или сопровождающийся болевыми ощущениями внизу живота в момент мочеиспускания или полового акта, выделениями гнойными или слизистыми в зависимости от стадии запущенности заболевания.
Шейка матки — внутренний орган женщины, выступающий в качестве барьерной защиты верхних отделов половых путей. Железы цервикального канала выделяют слизистый секрет, который формирует слизистую пробку защищающую полость матки от проникновения инфекций и болезнетворных микробов. Определенные факторы негативно влияют на защитную функцию шейки, что сопровождается нарушением микрофлоры, проникновением чужеродных микроорганизмов, обуславливающих возникновение экзоцервицита (воспаление экзоцервикса — влагалищный сегмент матки), эндоцервицита (воспалительный процесс на внутренней оболочке матки в цервикальном канале — эндоцервиксе). Развитию процесса способствует инфекция, спровоцированная поражением внутренней микрофлоры стафилококком, стрептококком, кишечной палочкой, микоплазмами, хламидиями, гонококками, вирусами, трихомонадами, сифилисом, а также травмы при прерывании беременности, выскабливании, тяжелых и затяжных родах, применение внутриполостных контрацептивных средств. Кроме этого, цервицит может развиваться в случае рубцовых деформаций или в случае появления новообразований на шейке или в самой матке.
Железы цервикального канала выделяют слизистый секрет, который формирует слизистую пробку защищающую полость матки от проникновения инфекций и болезнетворных микробов. Определенные факторы негативно влияют на защитную функцию шейки, что сопровождается нарушением микрофлоры, проникновением чужеродных микроорганизмов, обуславливающих возникновение экзоцервицита (воспаление экзоцервикса — влагалищный сегмент матки), эндоцервицита (воспалительный процесс на внутренней оболочке матки в цервикальном канале — эндоцервиксе). Развитию процесса способствует инфекция, спровоцированная поражением внутренней микрофлоры стафилококком, стрептококком, кишечной палочкой, микоплазмами, хламидиями, гонококками, вирусами, трихомонадами, сифилисом, а также травмы при прерывании беременности, выскабливании, тяжелых и затяжных родах, применение внутриполостных контрацептивных средств. Кроме этого, цервицит может развиваться в случае рубцовых деформаций или в случае появления новообразований на шейке или в самой матке.
По стадиям развития и последствиям для организма женщины, заболевание классифицируется на:
- хроническую;
- острую форму.
В зависимости от степени поражения внутренних органов:
- диффузную;
- очаговую.
Однако болезнь может также протекать в стертой форме, что определяется исключительно врачом при осмотре. Симптомами же острого цервицита шейки матки являются тупая или ноющая боль внизу живота, гнойные, зловонные выделения. При врачебном осмотре будет наблюдаться отечность влагалища, незначительные кровоизлияния, выпячивание слизистой шейки матки. Важно отметить, что цервицит никогда не протекает изолировано и чаще всего сопровождается вагинитом, вульвинитом, псевдоэрозией, бартолинитом или эктропионом (выворот шейки матки).
Цервицит — острое или хроническое воспалительное заболевание шейки матки, которое может развиваться после проникновения условно-патогенной микрофлоры во внутренние органы женщины или через лимфу, кровь. Хронический цервицит встречается в большинстве случаев в репродуктивном возрасте, однако возможны случаи развития заболевания в период менопаузы. Врачи нашей гинекологической клиники на Цветном бульваре не устают повторять своим пациентам, что к следствиям хронического цервицита относят невынашивание беременности или преждевременные роды. Различные воспалительные процессы в верхних и нижних половых органах, эрозии, полипы, периодические выделения — следствия затяжного периода протекания заболевания.
Хронический цервицит встречается в большинстве случаев в репродуктивном возрасте, однако возможны случаи развития заболевания в период менопаузы. Врачи нашей гинекологической клиники на Цветном бульваре не устают повторять своим пациентам, что к следствиям хронического цервицита относят невынашивание беременности или преждевременные роды. Различные воспалительные процессы в верхних и нижних половых органах, эрозии, полипы, периодические выделения — следствия затяжного периода протекания заболевания.
Симптомы
Цервицит шейки матки может проявляться по-разному, в зависимости от состояния иммунитета женщины и типа возбудителя. Симптомы гонорейного и стафилококкового воспаления самые выраженные, поскольку присутствует болевой синдром с сопутствующими выделениями, а вот при хламидийной разновидности заболевания симптоматика практически отсутствует и выявить поражение можно лишь при обследовании. При длительном течении или неэффективном процессе лечения заболевание приобретает хроническую форму.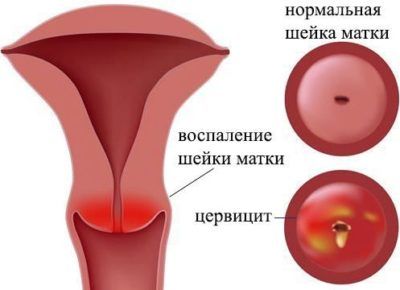 Последствия хронической стадии протекания заболевания — воспалительный процесс, поражающий мягкие ткани, железы, а также образование кист, инфильтратов. Кроме этого, сама шейка становится более уплотненной, меняется форма цилиндрического эпителия, что влечет за собой непоправимые последствия.
Последствия хронической стадии протекания заболевания — воспалительный процесс, поражающий мягкие ткани, железы, а также образование кист, инфильтратов. Кроме этого, сама шейка становится более уплотненной, меняется форма цилиндрического эпителия, что влечет за собой непоправимые последствия.
Диагностика
В большинстве случаев цервицит протекает незаметно для пациенток, что в дальнейшем и не стимулирует женщину к походу к гинекологу. Лечение, как и обнаружение поражений шейки матки, осуществляется после выявления причин, повлекших за собой к развитию патологий. Цервицит диагностируется по следующим этапам:
- гинекологический осмотр внутренних половых органов женщины посредством зеркала и специального набора;
- пациентке назначается кольпоскопия, позволяющая выявить патологические изменения шейки матки, наличие эрозий, трещин, гиперемии, сосудистых петель и т.д. Это позволит определить очаговый характер развития заболевания;
- назначается бакпосев, микроскопия мазка или ПЦР (цитоморфологическое исследование).
 Результаты обследования выявляют возбудителя заболевания и определяют степень восприимчивости микрофлоры пациентки к действию антибиотиков.
Результаты обследования выявляют возбудителя заболевания и определяют степень восприимчивости микрофлоры пациентки к действию антибиотиков.
Хроническая стадия цервицита при исследовании и проведении анализов проявляется видоизменением клеток эпителия, их формы. На острую форму заболевания укажет повышенный уровень лейкоцитов в мазке пациентки (выше 30). Бактериологическое диагностирование позволит выявить не только цервицит, но и этиологию патологической микрофлоры, которая сопутствует данному заболеванию. Кроме этого, анализы помогут определиться с перечнем антибактериальных средств, применимых в курсе лечения. Таким образом, выявление любой стадии данного заболевания невозможно без цитоморфологии мазка, ПЦР, анализа ИФА (иммуноферментное диагностирование) и бактериального посева с определением чувствительности к антибиотикам.
Лечение цервицита шейки матки
Спасибо! Мы Вам скоро перезвоним!
Современные технологии и постоянно двигающийся вперед прогресс привели к тому, что гинекология — одно из расширенных и комплексных направлений, где используется новейшее оборудование и широкий спектр медикаментозных препаратов. Цервицит относится к числу тех заболеваний, при которых важно ликвидировать факторы, провоцирующие его (иммунные, гормональные или обменные нарушения). Лечением цервицита рекомендовано заниматься под пристальным присмотром врачей, назначающих комплекс препаратов. Лечение в первую очередь сопровождается приемом антибактериальных, противомикробных, противовирусных и иммуностимулирующих препаратов, перечень и классификация которых зависит от разновидности возбудителя и причин, повлекших за собой развитие хронических или острых форм воспаления. Антибиотиками тетрациклинового ряда (мономицин, доксициклин) лечат хломидийный цервицит, кандидозный же цервицит устраняется с применением флуконазола. При необходимости ликвидации симптомов или организации терапевтических манипуляций могут использоваться комбинированные средства, форма выпуска которых предполагается в виде свечей или кремов. Важно отметить, что цервицит в тяжелой или запущенной форме, вирусные поражения органов или влагалища лечатся гораздо тяжелее и требуют комплексного подхода.
Цервицит относится к числу тех заболеваний, при которых важно ликвидировать факторы, провоцирующие его (иммунные, гормональные или обменные нарушения). Лечением цервицита рекомендовано заниматься под пристальным присмотром врачей, назначающих комплекс препаратов. Лечение в первую очередь сопровождается приемом антибактериальных, противомикробных, противовирусных и иммуностимулирующих препаратов, перечень и классификация которых зависит от разновидности возбудителя и причин, повлекших за собой развитие хронических или острых форм воспаления. Антибиотиками тетрациклинового ряда (мономицин, доксициклин) лечат хломидийный цервицит, кандидозный же цервицит устраняется с применением флуконазола. При необходимости ликвидации симптомов или организации терапевтических манипуляций могут использоваться комбинированные средства, форма выпуска которых предполагается в виде свечей или кремов. Важно отметить, что цервицит в тяжелой или запущенной форме, вирусные поражения органов или влагалища лечатся гораздо тяжелее и требуют комплексного подхода. В лечении цервицита, как и сопутствующих заболеваний, участвуют оба половых партнера. К сожалению, цервицит в затяжной форме редко подвергается лечению только медикаментозными курсами. Из-за развития сопутствующих поражений шейки матки в данном случае используют хирургические методы — лазеротерапия, криотерапия или диатермокоагуляция. Цервицит лечится с постоянным контрольным проведением анализов и кольпоскопии.
В лечении цервицита, как и сопутствующих заболеваний, участвуют оба половых партнера. К сожалению, цервицит в затяжной форме редко подвергается лечению только медикаментозными курсами. Из-за развития сопутствующих поражений шейки матки в данном случае используют хирургические методы — лазеротерапия, криотерапия или диатермокоагуляция. Цервицит лечится с постоянным контрольным проведением анализов и кольпоскопии.
Цервицит — заболевание, которое можно избежать, если придерживаться простых правил:
- Два раза в год профилактически посещать гинеколога.
- Не забывать о личной гигиене.
- Исключить вероятность случайных или незащищенных половых связей.
- Профилактикой поражений шейки матки также выступают исключение вероятности абортов, своевременное лечение эндокринных нарушений.
Кроме этого, цервицит гораздо легче лечить на ранних стадиях, поэтому рекомендовано при появлении неприятных запахов из влагалища, выделений, болезненных ощущений во время полового акта посещать специализированных врачей своевременно. Важно помнить, что цервицит — заболевание, поддающееся лечению, главное правильно поставить диагноз и обратиться к толковым специалистам для комплексной терапии.
Важно помнить, что цервицит — заболевание, поддающееся лечению, главное правильно поставить диагноз и обратиться к толковым специалистам для комплексной терапии.
Врачи, занимающиеся лечением заболеваний шейки матки:
Стоимость
| Цервицит шейки матки лечение |
- Прием врача-акушера-гинеколога лечебно-диагностический, первичный, амбулаторный1 900
- Прием врача-акушера-гинеколога лечебно-диагностический, повторный, амбулаторный1 700
- Видеокольпоскопия2 100
- Пайпель-аспирация содержимого полости матки3 600
- Биопсия шейки матки аппаратом «Сургитрон» петлевая3 200
- Биопсия шейки матки аппаратом «Сургитрон» конизационная5 500
- Лечение эрозии шейки матки аппаратом «Сургитрон», размер менее 1 см5 600
- Лечение эрозии шейки матки аппаратом «Сургитрон», размер более 1 см8 200
- Медикаментозное лечение эрозии шейки матки (без стоимости препарата)1 500
- Лечение доброкачественной патологии шейки матки с использованием СО2 лазера 1 категория сложности (1/4 поверхности)8 500
- Лечение доброкачественной патологии шейки матки с использованием СО2 лазера 2 категория сложности (1/2 поверхности)9 900
- Лечение доброкачественной патологии шейки матки с использованием СО2 лазера 1 категория сложности (вся поверхность)12 500
- Удаление кондилом НПО аппаратом «Сургитрон» до 3-х штук2 200
- Удаление кондилом НПО аппаратом «Сургитрон» от 3-х до 10-ти штук3 900
- Удаление кондилом НПО аппаратом «Сургитрон» множественное (более 10-ти )7 200
- Деструкция очагов эндометриоза шейки матки аппаратом «Сургитрон»2 500
* — Обращаем Ваше Внимание на то, что данный Интернет-ресурс носит исключительно информационный характер и не является публичной офертой!
лечение и симптомы, диагностика воспаления шейки матки в Москве, Клинический Госпиталь на Яузе
Цервицит — это воспаление шейки матки, которое возникает при проникновении микроорганизмов из влагалища, либо из-за механического или химического воздействия.
Причиной цервицита могут стать:
- половые инфекции (гонококки, бледная трепонема, трихомонады, хламидии, микоплазмы и др.),
- условно-патогенная микрофлора (стрептококки, стафилококки, кандида), которая активизируется при снижении иммунной защиты,
- микробы из прямой кишки (кишечная палочка), попадающие во влагалище при несоблюдении правил гигиены (неправильном подмывании, например),
- инфекции, попавшие в шейку матки через лимфу и кровь.
- Также причиной заболевания могут стать травматические повреждения при родах, абортах, диагностических выскабливаниях, установке и удалении ВМС, химическом воздействии некоторых препаратов при спринцевании и иных процедурах, затрагивающих шейку матки.
Чаще всего цервицит развивается на фоне других хронических воспалительных процессов в женской половой системе – кольпитов (воспаления влагалища), бартолинита (воспаления бартолиновых желёз в преддверии влагалища).
На фоне климакса возможны атрофические изменения в женских половых органах, в том числе развитие атрофического цервицита.
Виды цервицита
Различают:
- По течению — острый и хронический цервицит.
- По локализации — экзо- и эндоцервицит. Экзоцервицит – воспаление влагалищного отдела шейки матки. Эндоцервицит – воспаление внутреннего канала шейки матки, цервикального канала.
- По распространённости процесса – очаговый (локальный) и диффузный (распространённый).
- По возбудителю — специфический и неспецифический цервицит. Специфический цервицит провоцируют половые инфекции, возбудителями которых являются гонококки, хламидии, микоплазмы. Неспецифический цервицит вызывается условно-болезнетворными микроорганизмами, такими, как гарднерелла, стрептококки, энтерококки, кишечная палочка, синегнойная палочка, грибами кандида. Также возможен вирусный цервицит, вызванный вирусом генитального герпеса, вирусом папилломы человека (ВПЧ).

Симптомы цервицита
У женщин при церцивите может вообще отсутствовать выраженная симптоматика, либо проявления могут быть незначительными — мутно-слизистые выделения из половых путей. Нередко заболевание обнаруживается при профилактическом обследовании у гинеколога. Это характерно для стёртого хронического течения болезни.
Признаки острого цервицита и обострения хронического:
- слизисто-гнойные бели (выделения из влагалиша),
- кровянистые выделения (при развитии эрозий),
- боли в нижней части живота,
- дискомфортные ощущения при мочеиспускании или половом акте,
- зуд и жжение во влагалище.
В целом симптоматика варьирует в зависимости от возбудителя заболевания.
Цервицит может протекать бессимптомно или иметь смазанные признаки. В таком случае узнать о развитии болезни можно только во время осмотра гинеколога. Запишитесь на прием к врачу, чтобы выявить скрытые патологии и вернуть женское здоровье.
Запишитесь на прием к врачу, чтобы выявить скрытые патологии и вернуть женское здоровье.
Записаться к гинекологу
Осложнения цервицита
Эрозия шейки матки
Отсутствие лечения и переход заболевания в хроническую стадию способствует возникновению и развитию на воспалённой слизистой участков эрозии шейки матки – разрушения эпителиального слоя, утолщению слизистой. Эрозия – частое осложнение цервицита.
Эктопия шейки матки
Если разрушения целостности слизистой оболочки нет, а есть смещение слизистой, типичной для цервикального (внутришеечного) канала шейки матки, в область влагалищной её части, говорят об эктопии слизистой. Это не осложнение цервицита, а физиологическая особенность, не требующая лечения. Но на фоне эктопии шейки матки возможно развитие цервицита. Равно, как и на фоне хронического цервицита, возможно изменение клеток эпителия, замена многослойного плоского эпителия влагалищной части шейки матки на цилиндрический и формирование эктопии.
Кисты, полипы, атрофия
Воспалительные изменения на слизистой шейки матки могут приводить к формированию кист в этой области, полипов, атрофических изменений.
Восходящая инфекция
Распространение инфекционного процесса на матку и придатки может вызывать развитие эндометрита (воспаления внутренней оболочки матки), сальпингоофорита (воспаление яичников и маточных труб).
Бесплодие
Цервицит может стать причиной развития бесплодия (проблем с зачатием, невынашивания беременности).
Осложнения беременности
Хронический цервицит при беременности может стать причиной невынашивания беременности, внутриутробного инфицирования плода и нарушения его развития, преждевременных родов. А после родов повышает риск гнойно-воспалительных осложнений у женщин. Своевременное полное обследование при подготовке к беременности и на ранних её сроках, своевременная санация шейки матки сводит к минимуму риск подобных осложнений.
Чтобы остановить прогрессирование заболевания и не допустить осложнений, важно вовремя обратиться к специалисту.
Цервицит крайне редко бывает изолированным. В подавляющем большинстве случаев он сопровождается выворотом шейки матки, бартолинитом, эрозией, вульвинитом и другими патологиями репродуктивной системы. Запишитесь на прием к врачу клиники на Яузе. Получите точную диагностику и эффективное лечение цервицита и всех сопутствующих проблем.
Диагностика цервицита в Клиническом госпитале на Яузе
Гинекологи Клинического госпиталя на Яузе диагностируют цервицит после осмотра, на основе анамнеза, результатов кольпоскопии, лабораторных исследований (микроскопии мазка, бактериологического посева на микрофлору и чувствительность к антибиотикам, ПЦР и др.).
При осмотре при цервиците может присутствовать гиперемия (покраснение) слизистой, её отёчность, воспалительные выделения, эктопия. Детально изучить состояние слизистой, отследить динамику в процессе лечения позволяет кольпоскопия.
При остром цервиците в цитограмме мазка из цервикального канала и соскоба с шейки матки обнаруживается большое количество лейкоцитов, лимфоцитов, клеток изменённого эпителия. При этом важно не пропустить предраковые изменения клеток, особенно, если при ПЦР диагностике выявлены онкогенные штаммы вируса папилломы (ВПЧ).
ПЦР поможет выявить и другие опасные инфекции (вирус герпеса, хламидии, микоплазмы и др.) по генетическому материалу их возбудителей.
Лечение цервицита в Клиническом госпитале на Яузе
Специалисты Клинического госпиталя на Яузе проводят комплексное лечение цервицита (воспаления шейки матки) и сопутствующих патологических процессов.
Консервативное.
При остром цервиците врач назначает пациентке лечение антибактериальными препаратами с учётом чувствительности выявленного возбудителя заболевания к антибиотикам, либо противовирусную терапию, а также противовоспалительные препараты.
Проводится как общая фармакотерапия, так и местное лечение цервицита – свечи с антибактериальными, противогрибковыми и другими средствами.
Если выявлена инфекционная природа заболевания, лечение цервицита у женщин необходимо проводить одновременно с лечением её полового партнера. Через 2-3 недели после окончания курса лечения цервицита проводится контрольное обследование по лабораторным анализам.
Хирургическое.
Если одной из причин хронического цервицита является рубцовая деформация шейки матки, после купирования воспаления, устранения инфекции женщине может быть проведена хирургическая (лазерная или радиоволновая) коррекция.
Цервицит — это заболевание, которого можно избежать, соблюдая простые правила профилактики. Записывайтесь на консультацию к гинекологу клиники на Яузе. Во время приема вы получите исчерпывающую информацию о профилактике цервицита и других болезней мочеполовой системы.
Записаться на прием
Цены на услуги Вы можете посмотреть в прайсе или уточнить по телефону, указанному на сайте.
Статья проверена врачом акушером-гинекологом Палкиной О.И., носит общий информационный характер, не заменяет консультацию специалиста.
Для рекомендаций по диагностике и лечению необходима консультация врача.
факторов риска цервицита у женщин с бактериальным вагинозом | Журнал инфекционных болезней
Аннотация
Предпосылки Цервицит обычно возникает у женщин с бактериальным вагинозом (БВ), часто без сопутствующей хламидийной или гонококковой инфекции. Факторы риска цервицита не описаны.
Методы Мы охарактеризовали факторы риска цервицита, который определяется как слизисто-гнойные выделения из шейки матки или легко индуцируемое кровотечение, у женщин с БВ в возрасте от 14 до 45 лет.Была проанализирована связь между цервицитом и характеристиками субъектов, включая наличие специфических вагинальных бактерий и хламидийной или гонококковой инфекции, обнаруженной с помощью анализа смещения нити.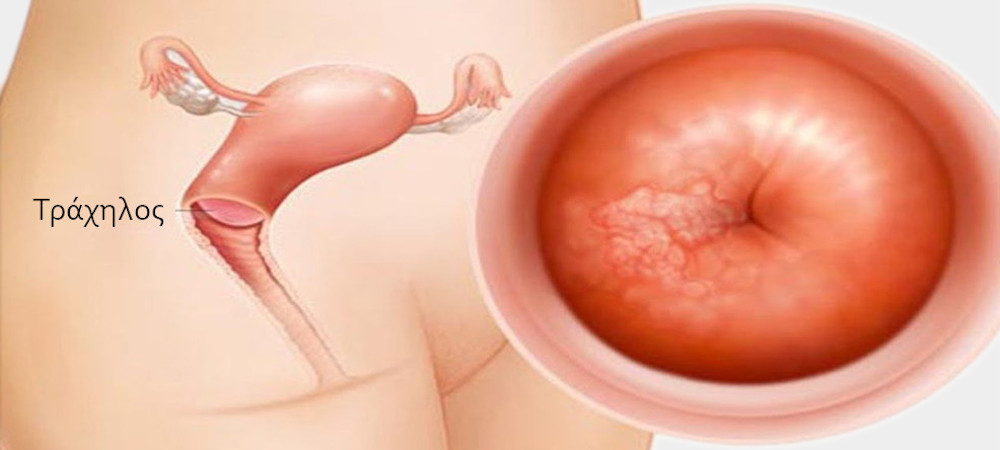
Результаты Из 424 женщин с БВ 63 (15%) имели цервицит. Из этих 63 женщин только 8 (13%) страдали хламидиозом или гонореей. Факторы риска цервицита, скорректированные на переменные, включали пожилой возраст (P <0,001, для тенденции), образование ≤12 лет (отношение шансов [OR], 2.4 [95% доверительный интервал {CI}, 1,3–4,6]; P = 0,006), новый половой партнер-мужчина (OR, 2,7 [95% ДИ, 1,4–5,4]; P = 0,004), половой партнер-женщина (OR, 6,2 [95% ДИ, 1,3–28,3]; P =. 02), недавний оральный секс (OR, 2,3 [95% ДИ, 1,2–4,2]; P = 0,008) и отсутствие вагинального H 2 O 2 , продуцирующего Lactobacillus видов (OR, 2,7; 95 % CI, 3,3–5,9; P = 0,01). Не было выявлено связи с цервицитом для текущего спринцевания или курения, расы, времени после или частоты полового акта, наличия или количества вагинальных бактерий, кроме H 2 O 2 -продуцирующих Lactobacillus видов
Выводы Цервицит распространен среди женщин с БВ и связан с некоторыми факторами риска, которые отличаются от факторов риска, связанных с эндоцервикальной инфекцией Neisseria gonorrhoeae или Chlamydia trachomatis Отсутствие H 2 O 2 Лактобациллы, продуцирующие , могут способствовать развитию цервицита
Цервицит — это воспалительное состояние шейки матки, которое, как правило, считается результатом инфицирования организмом, передающимся половым путем, чаще всего Chlamydia trachomatis или Neisseria gonorrhoeae Однако у многих женщин с цервицитом эти организмы не обнаруживаются, даже если проводятся высокочувствительные диагностические тесты [1–4]. Некоторые исследователи сообщили о связи между бактериальным вагинозом (БВ) и цервицитом, независимо от сопутствующей хламидийной и гонококковой инфекции [2, 5–7]. БВ является наиболее частой причиной вагинита в большинстве клинических случаев и характеризуется чрезмерным ростом комменсальной анаэробной флоры по сравнению с видами H 2 O 2 , продуцирующими Lactobacillus , которые преобладают в здоровом влагалище [8, 9]
Некоторые исследователи сообщили о связи между бактериальным вагинозом (БВ) и цервицитом, независимо от сопутствующей хламидийной и гонококковой инфекции [2, 5–7]. БВ является наиболее частой причиной вагинита в большинстве клинических случаев и характеризуется чрезмерным ростом комменсальной анаэробной флоры по сравнению с видами H 2 O 2 , продуцирующими Lactobacillus , которые преобладают в здоровом влагалище [8, 9]
Хотя BV была связана с приобретением C.trachomatis и N. gonorrhoeae [10, 11], 3 линии доказательств подтверждают независимую связь между цервицитом и БВ. Во-первых, БВ тесно связан с неблагоприятными исходами, связанными с верхними отделами половых путей, включая повышенный риск преждевременных родов; низкий вес при рождении; послеродовой и постабортный эндометрит; а у небеременных женщин — повышенный риск клинически очевидных воспалительных заболеваний органов малого таза и субклинического эндометрита [12–16]. Соответственно, вагинальные бактерии, которые связаны с БВ, были идентифицированы (1) в эндометрии женщин с БВ и эндометритом; (2) после лапароскопии в фаллопиевых трубах женщин с воспалительными заболеваниями органов малого таза; и (3) в околоплодных водах женщин с хориоамнионитом [17–20].Эти бактерии явно проходят через слизистый барьер эндоцервикального канала у женщин с БВ, и в результате они, вероятно, могут вызвать местную воспалительную реакцию. Во-вторых, включение интравагинальной антибактериальной терапии BV в стандартную схему лечения цервицита было связано с повышенным уровнем излечения от цервицита в 2 небольших исследованиях [21, 22]. Наконец, наблюдение, что у женщин с BV увеличивается отхождение ВИЧ из шейки матки, дает дополнительные доказательства в поддержку гипотезы о том, что сам BV может оказывать прямое воздействие на слизистую оболочку эндоцервикального канала [23, 24]
Соответственно, вагинальные бактерии, которые связаны с БВ, были идентифицированы (1) в эндометрии женщин с БВ и эндометритом; (2) после лапароскопии в фаллопиевых трубах женщин с воспалительными заболеваниями органов малого таза; и (3) в околоплодных водах женщин с хориоамнионитом [17–20].Эти бактерии явно проходят через слизистый барьер эндоцервикального канала у женщин с БВ, и в результате они, вероятно, могут вызвать местную воспалительную реакцию. Во-вторых, включение интравагинальной антибактериальной терапии BV в стандартную схему лечения цервицита было связано с повышенным уровнем излечения от цервицита в 2 небольших исследованиях [21, 22]. Наконец, наблюдение, что у женщин с BV увеличивается отхождение ВИЧ из шейки матки, дает дополнительные доказательства в поддержку гипотезы о том, что сам BV может оказывать прямое воздействие на слизистую оболочку эндоцервикального канала [23, 24]
Чтобы дополнительно охарактеризовать связь между цервицитом и BV, мы оценили наличие цервицита у женщин с БВ. Эта оценка проводилась во время включения женщин в большое рандомизированное плацебо-контролируемое исследование интравагинальных капсул Lactobacillus для лечения BV [25]
Эта оценка проводилась во время включения женщин в большое рандомизированное плацебо-контролируемое исследование интравагинальных капсул Lactobacillus для лечения BV [25]
Субъекты, материалы и методы
Субъекты и клинические определения Исследуемая популяция включала женщин в возрасте 18–45 лет, обращавшихся за медицинской помощью в 3 клиники (клиника для женщин и клиника для подростков [обе расположены в Питтсбурге, штат Пенсильвания], а также клиника для управление болезнями, передающимися половым путем [находится в Сиэтле, Вашингтон]).После получения письменного информированного согласия от каждой женщины, женщины были опрошены об их истории болезни. Текущее спринцевание и курение определялись как спринцевание и курение, имевшие место в течение месяца до включения в исследование, а сексуальные практики оценивались, прося субъектов оценить частоту и время до последнего проявления определенного поведения.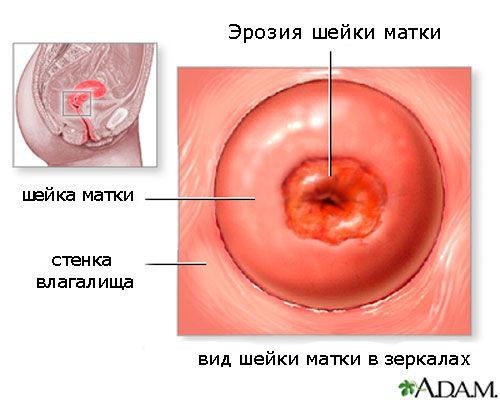 Все субъекты прошли стандартизированный медицинский осмотр, включая осмотр в зеркалах и визуальный осмотр, а также сбор вагинальной жидкости для окрашивания по Граму, микроскопическое исследование солевого раствора, измерение pH и приготовление КОН.Присутствие BV требовалось для включения в исследование, и BV был диагностирован на основе обоих клинических критериев (т. Е. Вагинальный pH> 4,5, ключевые клетки, которые составляли> 20% всех вагинальных эпителиальных клеток при микроскопическом исследовании физиологического раствора, запах амина, возникший при добавлении КОН и однородных выделениях из влагалища) [26], а также аномальный результат окрашивания по Граму влагалищной жидкости (оценка по шкале Ньюджента ≥4) [27]
Все субъекты прошли стандартизированный медицинский осмотр, включая осмотр в зеркалах и визуальный осмотр, а также сбор вагинальной жидкости для окрашивания по Граму, микроскопическое исследование солевого раствора, измерение pH и приготовление КОН.Присутствие BV требовалось для включения в исследование, и BV был диагностирован на основе обоих клинических критериев (т. Е. Вагинальный pH> 4,5, ключевые клетки, которые составляли> 20% всех вагинальных эпителиальных клеток при микроскопическом исследовании физиологического раствора, запах амина, возникший при добавлении КОН и однородных выделениях из влагалища) [26], а также аномальный результат окрашивания по Граму влагалищной жидкости (оценка по шкале Ньюджента ≥4) [27]
Поскольку это было клиническое испытание новой терапии для BV, критерии исключения из исследования включали беременность, текущую менструацию, сопутствующий вульвовагинальный кандидоз (определяемый как наличие совместимых клинических симптомов и наличие дрожжевых форм на препарате KOH из влагалищной жидкости) или трихомониаз (определяемый с помощью микроскопического исследования жидкости влагалища солевым раствором. выполняется во время обследования), использование интравагинальных или системных противомикробных препаратов в течение недели перед включением, использование любого исследуемого препарата в течение месяца перед включением, hypersens Отношение к метронидазолу, наличие внутриматочной спирали, спонтанная или хирургическая менопауза, одновременная антикоагулянтная терапия и прием алкоголя в течение 24 ч до включения в исследование.Проведение исследования соответствовало стандартным руководящим принципам для исследований с участием людей, и исследование было одобрено комитетами по обзору людей Вашингтонского университета и Университета Питтсбурга
выполняется во время обследования), использование интравагинальных или системных противомикробных препаратов в течение недели перед включением, использование любого исследуемого препарата в течение месяца перед включением, hypersens Отношение к метронидазолу, наличие внутриматочной спирали, спонтанная или хирургическая менопауза, одновременная антикоагулянтная терапия и прием алкоголя в течение 24 ч до включения в исследование.Проведение исследования соответствовало стандартным руководящим принципам для исследований с участием людей, и исследование было одобрено комитетами по обзору людей Вашингтонского университета и Университета Питтсбурга
Цервицит определялся как наличие слизисто-гнойного (желтого) эндоцервикального канала. выделения и / или эндоцервикальное кровотечение (классифицируемое как «умеренное» или «тяжелое» по определению клинициста), вызванное осторожным проведением ватного тампона. Женщины с цервицитом получали стандартные схемы антибиотикотерапии для лечения C. trachomatis и N. gonorrhoeae [28], и их попросили вернуться через 1 неделю после лечения для повторной оценки и рассмотрения для включения в проспективное исследование лечения BV
trachomatis и N. gonorrhoeae [28], и их попросили вернуться через 1 неделю после лечения для повторной оценки и рассмотрения для включения в проспективное исследование лечения BV
Микробиологический анализ Образцы мазков из влагалища из бокового влагалища wall были собраны и использованы для аэробных и анаэробных культур, а также для тестирования амплификации нуклеиновых кислот, выполняемого с использованием анализа смещения цепи (BDProbeTec) для C.trachomatis и N. gonorrhoeae [29]. Образцы мазков, полученные для посева, немедленно помещали в пробирки для анаэробного транспорта Port-a-Cul (Becton Dickinson), которые выдерживали и транспортировали при комнатной температуре в центральную лабораторию (Magee-Womens Research Institute, Питтсбург) и готовили для посева сразу же после квитанция. Образцы вагинальных мазков использовались для культивирования аэробных и анаэробных организмов и генитальных микоплазм с использованием количественного метода, как описано в другом месте [30], уделяя особое внимание бактериям, которые были постоянно связаны с BV. Trichomonas vagi nalis культивировали с использованием системы InPouch TV (BioMed Diagnostics). Лактобациллы идентифицировали до уровня рода окрашиванием по Граму; морфологические данные колонии; отрицательные результаты теста на каталазу; и производство молочной кислоты, по оценке газохроматографического анализа [31]. Изоляты Lactobacillus были протестированы на продукцию H 2 O 2 в качественном анализе, проведенном на чашке с тетраметилбензидиновым агаром [32].Организмы, выращенные в анаэробных условиях в течение 2–3 дней, подвергались воздействию атмосферного воздуха. Колонии организмов, продуцирующих H 2 O 2 , образуют синий пигмент, поскольку пероксидаза хрена реагирует с тетраметилбензидином в присутствии H 2 O 2
Trichomonas vagi nalis культивировали с использованием системы InPouch TV (BioMed Diagnostics). Лактобациллы идентифицировали до уровня рода окрашиванием по Граму; морфологические данные колонии; отрицательные результаты теста на каталазу; и производство молочной кислоты, по оценке газохроматографического анализа [31]. Изоляты Lactobacillus были протестированы на продукцию H 2 O 2 в качественном анализе, проведенном на чашке с тетраметилбензидиновым агаром [32].Организмы, выращенные в анаэробных условиях в течение 2–3 дней, подвергались воздействию атмосферного воздуха. Колонии организмов, продуцирующих H 2 O 2 , образуют синий пигмент, поскольку пероксидаза хрена реагирует с тетраметилбензидином в присутствии H 2 O 2
Статистический анализ При использовании статистического программного обеспечения SPSS ( версия 10.1.4; SPSS), связь между цервицитом, обнаруженным при зачислении, и характеристиками субъектов измерялась с помощью анализа χ 2 , теста Манна-Уитни U (для непараметрических сравнений непрерывных переменных) и логистическая регрессия (для многомерного анализа). Оцениваемые характеристики включали демографические характеристики, а также текущее курение и спринцевание, анамнез генитального герпеса, сексуальное поведение, текущее использование гормональных контрацептивов, текущую фазу менструального цикла, наличие эктопии шейки матки и выявление отдельных виды бактерий при вагинальных культурах. Для анализа фазы менструального цикла субъекты включались в анализ, если они сообщили, что менструация произошла в течение 28 дней до включения в исследование.Чтобы определить связь между цервицитом и вагинальными бактериями, мы рассмотрели как наличие, так и отсутствие отдельных видов, а среди женщин, колонизированных отдельными видами, их абсолютное количество. Все тесты на статистическую значимость были двусторонними; P <0,05 обозначает статистическую значимость. Взаимодействие между переменными, введенными в многомерный анализ, оценивалось с помощью теста отношения правдоподобия
Оцениваемые характеристики включали демографические характеристики, а также текущее курение и спринцевание, анамнез генитального герпеса, сексуальное поведение, текущее использование гормональных контрацептивов, текущую фазу менструального цикла, наличие эктопии шейки матки и выявление отдельных виды бактерий при вагинальных культурах. Для анализа фазы менструального цикла субъекты включались в анализ, если они сообщили, что менструация произошла в течение 28 дней до включения в исследование.Чтобы определить связь между цервицитом и вагинальными бактериями, мы рассмотрели как наличие, так и отсутствие отдельных видов, а среди женщин, колонизированных отдельными видами, их абсолютное количество. Все тесты на статистическую значимость были двусторонними; P <0,05 обозначает статистическую значимость. Взаимодействие между переменными, введенными в многомерный анализ, оценивалось с помощью теста отношения правдоподобия
Результаты
Всего в исследовании приняли участие 424 женщины с БВ; из этих женщин 63 (15%) страдали цервицитом. Цервицит был определен по наличию слизисто-гнойных выделений из шейки матки у 44 женщин (70% женщин с цервицитом), по легко индуцированному кровотечению у 15 женщин (24%) и по обоим этим клиническим признакам у 4 женщин (6%). Из 63 женщин с цервицитом 4 (6%) имели C. trachomatis и 4 (6%) имели инфекцию N. gonorrhoeae , как определено с помощью анализа смещения цепи; 55 (87%) женщин не имели ни одной из этих инфекций. В дополнение к отмеченным критериям исключения ни у одного из субъектов не было T.vaginalis , обнаруженный посевом, клинически очевидным генитальным герпесом или любым из критериев исключения из исследования
Цервицит был определен по наличию слизисто-гнойных выделений из шейки матки у 44 женщин (70% женщин с цервицитом), по легко индуцированному кровотечению у 15 женщин (24%) и по обоим этим клиническим признакам у 4 женщин (6%). Из 63 женщин с цервицитом 4 (6%) имели C. trachomatis и 4 (6%) имели инфекцию N. gonorrhoeae , как определено с помощью анализа смещения цепи; 55 (87%) женщин не имели ни одной из этих инфекций. В дополнение к отмеченным критериям исключения ни у одного из субъектов не было T.vaginalis , обнаруженный посевом, клинически очевидным генитальным герпесом или любым из критериев исключения из исследования
В таблице 1 показаны одномерные отношения между характеристиками субъектов и наличием цервицита. Вероятность цервицита была выше с увеличением возраста, предыдущей перевязкой маточных труб, сообщением о большем количестве недавних половых партнеров мужского или женского пола, сообщением о новом сексуальном партнере мужского пола и сообщением о более недавнем эпизоде восприимчивого орального секса. У женщин, которые принимали депомедроксипрогестерона ацетат (ДМПА) за месяц до включения в исследование, или у которых при обследовании была выявлена эктопия шейки матки, вероятность развития цервицита была ниже. Не было обнаружено никакой связи между сообщениями о текущем курении, текущем спринцевании, восприимчивом анальном сексе, заражении C. trachomatis или N. gonorrhoeae или других отмеченных рискованных формах поведения. Дата последней менструации была доступна 321 женщине (75,9% от всех испытуемых), из которых 273 сообщили, что время с момента их последней менструации составляло ≤28 дней.Выявление цервицита не зависело от того, находились ли женщины в фазе менструального цикла (2 [13,3%] из 15 пациентов), пролиферативной фазе (12 [10,7%] из 112 пациентов) или секреторной фазе (25 [17,1%]). %] из 146 субъектов) менструаций (P = 0,3)
У женщин, которые принимали депомедроксипрогестерона ацетат (ДМПА) за месяц до включения в исследование, или у которых при обследовании была выявлена эктопия шейки матки, вероятность развития цервицита была ниже. Не было обнаружено никакой связи между сообщениями о текущем курении, текущем спринцевании, восприимчивом анальном сексе, заражении C. trachomatis или N. gonorrhoeae или других отмеченных рискованных формах поведения. Дата последней менструации была доступна 321 женщине (75,9% от всех испытуемых), из которых 273 сообщили, что время с момента их последней менструации составляло ≤28 дней.Выявление цервицита не зависело от того, находились ли женщины в фазе менструального цикла (2 [13,3%] из 15 пациентов), пролиферативной фазе (12 [10,7%] из 112 пациентов) или секреторной фазе (25 [17,1%]). %] из 146 субъектов) менструаций (P = 0,3)
Таблица 1
Одномерные ассоциации между характеристиками субъектов и наличием цервицита
Таблица 1
Одномерные ассоциации между характеристиками субъектов и наличием цервицита
В таблице 2 представлены детали сравнения качественных наличие и количество вагинальных бактерий, выявленных при культивировании, между женщинами с цервицитом и женщинами без цервицита. Единственная значимая связь между цервицитом и присутствием каких-либо отдельных видов бактерий, обнаруженных во влагалище, наблюдалась для видов H 2 O 2 , продуцирующих Lactobacillus , которые были связаны с более низкой вероятностью цервицита (P =. 01). Кроме того, из женщин, которые были колонизированы вагинальными H 2 O 2 , продуцирующими Lactobacillus видов, у тех, у кого был цервицит, было значительно меньшее количество этих лактобацилл (P <.001). Не было никакой связи между наличием отдельных видов и цервицитом, но у женщин с цервицитом количество Prevotella bivia было немного выше, чем у женщин без цервицита (P = 0,04)
Единственная значимая связь между цервицитом и присутствием каких-либо отдельных видов бактерий, обнаруженных во влагалище, наблюдалась для видов H 2 O 2 , продуцирующих Lactobacillus , которые были связаны с более низкой вероятностью цервицита (P =. 01). Кроме того, из женщин, которые были колонизированы вагинальными H 2 O 2 , продуцирующими Lactobacillus видов, у тех, у кого был цервицит, было значительно меньшее количество этих лактобацилл (P <.001). Не было никакой связи между наличием отдельных видов и цервицитом, но у женщин с цервицитом количество Prevotella bivia было немного выше, чем у женщин без цервицита (P = 0,04)
Таблица 2
Частота и концентрация вагинальных бактерий в зависимости от наличия или отсутствия цервицита
Таблица 2
Частота и концентрация вагинальных бактерий в зависимости от наличия или отсутствия цервицита
Факторы риска цервицита с поправкой на наличие С.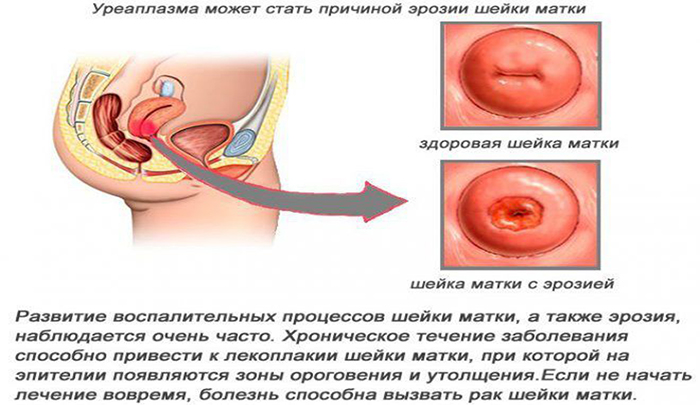 trachomatis и N. gonorrhoeae и другие переменные показаны в таблице 3. Характеристики, связанные с повышенной вероятностью цервицита, включали увеличение возраста, образование ≤12 лет, сообщение о новом половом партнере мужского пола за месяц до этого. зачисление или полового партнера женского пола во время оценки, а также отчет о восприимчивом оральном сексе в течение недели до зачисления. Колонизация влагалища лактобациллами, продуцирующими H 2 O 2 , была связана со снижением вероятности цервицита.В многофакторной модели не было никакой связи между цервицитом и спринцеванием, перевязкой маточных труб в анамнезе, расой, курением, наличием эктопии шейки матки, типом гормональной контрацепции, временем до последнего полового акта или частотой полового акта (данные не показаны). Когда отдельные виды вагинальных бактерий оценивались в многофакторной модели, ни присутствие, ни количество каких-либо бактерий, кроме H 2 O 2 -продуцирующих видов Lactobacillus , не было связано с цервицитом (отношение шансов [OR] для Отсутствие H 2 O 2 -продуцирующих видов Lactobacillus показано в таблице 3; скорректированный OR на присутствие H 2 O 2 -продуцирующих Lactobacillus видов, 0.
trachomatis и N. gonorrhoeae и другие переменные показаны в таблице 3. Характеристики, связанные с повышенной вероятностью цервицита, включали увеличение возраста, образование ≤12 лет, сообщение о новом половом партнере мужского пола за месяц до этого. зачисление или полового партнера женского пола во время оценки, а также отчет о восприимчивом оральном сексе в течение недели до зачисления. Колонизация влагалища лактобациллами, продуцирующими H 2 O 2 , была связана со снижением вероятности цервицита.В многофакторной модели не было никакой связи между цервицитом и спринцеванием, перевязкой маточных труб в анамнезе, расой, курением, наличием эктопии шейки матки, типом гормональной контрацепции, временем до последнего полового акта или частотой полового акта (данные не показаны). Когда отдельные виды вагинальных бактерий оценивались в многофакторной модели, ни присутствие, ни количество каких-либо бактерий, кроме H 2 O 2 -продуцирующих видов Lactobacillus , не было связано с цервицитом (отношение шансов [OR] для Отсутствие H 2 O 2 -продуцирующих видов Lactobacillus показано в таблице 3; скорректированный OR на присутствие H 2 O 2 -продуцирующих Lactobacillus видов, 0. 4 [95% доверительный интервал, 02–0,8]; P = 0,01)
4 [95% доверительный интервал, 02–0,8]; P = 0,01)
Таблица 3
Факторы риска цервицита с поправкой на присутствие Chlamydia trachomatis и Neisseria gonorrhoeae и других характеристик
Таблица 3
Факторы риска цервицита с поправкой на присутствие Chlamydia trachomatis и Neisseria
Discorsion
В настоящем исследовании 424 женщин с БВ мы обнаружили, что цервицит был относительно обычным явлением, встречаясь у 15% пациентов, и что подавляющее большинство случаев цервицита (87%) не было связано с хламидийной или гонококковой инфекцией шейки матки.Ни один из наших субъектов не был инфицирован T. vaginalis , который является возможной причиной воспаления шейки матки, и не имел клинических признаков генитального герпеса. Кроме того, среди женщин с цервицитом ни один отдельный вид бактерий, ассоциированных с BV, не был более распространенным или более распространенным, чем другие отмеченные виды бактерий. Увеличение возраста, меньшее количество лет формального образования, сообщение о новом половом партнере мужского пола или нынешнем половом партнере женского пола, более недавний рецептивный оральный секс и отсутствие H 2 O 2 -продуцирующих видов Lactobacillus были независимо связаны с повышенная вероятность цервицита у женщин с БВ.Колонизация влагалища H 2 O 2 , продуцирующая Lactobacillus видов, была связана с 60% снижением вероятности цервицита. Спринцевание, эктопия шейки матки и курение, которые, как ранее сообщалось, были связаны с воспалением и инфекцией шейки матки [33, 34], не были связаны независимо с цервицитом
Увеличение возраста, меньшее количество лет формального образования, сообщение о новом половом партнере мужского пола или нынешнем половом партнере женского пола, более недавний рецептивный оральный секс и отсутствие H 2 O 2 -продуцирующих видов Lactobacillus были независимо связаны с повышенная вероятность цервицита у женщин с БВ.Колонизация влагалища H 2 O 2 , продуцирующая Lactobacillus видов, была связана с 60% снижением вероятности цервицита. Спринцевание, эктопия шейки матки и курение, которые, как ранее сообщалось, были связаны с воспалением и инфекцией шейки матки [33, 34], не были связаны независимо с цервицитом
Наши результаты имеют несколько значений, особенно для выявления ассоциаций, отличных от тех, о которых сообщалось в более ранних исследованиях [33].В нашем исследовании цервицит не был связан с некоторыми типичными факторами риска, указывающими на недавнее сексуальное воздействие потенциальных генитальных патогенов, включая увеличение числа партнеров и частоту недавних вагинальных половых контактов. В сочетании с нашими выводами о том, что увеличение возраста было независимо связано с цервицитом, это предполагает потенциальную роль внутреннего местного иммунного ответа хозяина как медиатора воспаления шейки матки. Дальнейшие анализы позволят оценить присутствие цервиковагинальных цитокинов у этих субъектов, что может дать некоторое представление об этой гипотезе.Мы также определили факторы риска цервицита, которые согласуются с эпидемиологическими данными по БВ, включая возраст [8], отсутствие H 2 O 2 -продуцирующих лактобацил [35, 36], и сообщение о сексе с партнерша [37]. Эти данные свидетельствуют о том, что развитию цервицита могут способствовать факторы, связанные со стойким или длительным нарушением нормальной микрофлоры влагалища, эта концепция подтверждается наблюдениями за уровнями провоспалительных цитокинов влагалища, таких как интерлейкин (ИЛ) -1β, ИЛ-6 и ИЛ-8 — снижение после успешного лечения БВ [38].Мы также наблюдали связь между восприимчивым оральным сексом и БВ, о чем сообщали другие исследователи [39, 40].
В сочетании с нашими выводами о том, что увеличение возраста было независимо связано с цервицитом, это предполагает потенциальную роль внутреннего местного иммунного ответа хозяина как медиатора воспаления шейки матки. Дальнейшие анализы позволят оценить присутствие цервиковагинальных цитокинов у этих субъектов, что может дать некоторое представление об этой гипотезе.Мы также определили факторы риска цервицита, которые согласуются с эпидемиологическими данными по БВ, включая возраст [8], отсутствие H 2 O 2 -продуцирующих лактобацил [35, 36], и сообщение о сексе с партнерша [37]. Эти данные свидетельствуют о том, что развитию цервицита могут способствовать факторы, связанные со стойким или длительным нарушением нормальной микрофлоры влагалища, эта концепция подтверждается наблюдениями за уровнями провоспалительных цитокинов влагалища, таких как интерлейкин (ИЛ) -1β, ИЛ-6 и ИЛ-8 — снижение после успешного лечения БВ [38].Мы также наблюдали связь между восприимчивым оральным сексом и БВ, о чем сообщали другие исследователи [39, 40]. Наконец, экзогенная гормональная терапия может оказывать направленное воздействие на воспаление слизистой оболочки половых органов, при этом повышающая регуляция эстрогена и понижающая регуляция прогестероном местного иммунного ответа на некоторые патогены [41]. Хотя мы наблюдали обратную связь между использованием ДМПА и цервицитом в однофакторном анализе, эта связь не была значимой в многофакторном анализе, вероятно, из-за небольшого числа участвующих женщин
Наконец, экзогенная гормональная терапия может оказывать направленное воздействие на воспаление слизистой оболочки половых органов, при этом повышающая регуляция эстрогена и понижающая регуляция прогестероном местного иммунного ответа на некоторые патогены [41]. Хотя мы наблюдали обратную связь между использованием ДМПА и цервицитом в однофакторном анализе, эта связь не была значимой в многофакторном анализе, вероятно, из-за небольшого числа участвующих женщин
Выяснение связи между цервицитом, вагинальным H 2 O 2 -продуцирующих видов Lactobacillus и анаэробных бактерий, связанных с BV, потребуют проспективных исследований.Однако существующие данные поддерживают несколько возможных механизмов. Во-первых, H 2 O 2 сам по себе обладает широким противомикробным действием [42], а наличие вагинальных лактобацилл, продуцирующих H 2 O 2 , тесно связано с уменьшением распространенности и заражения гонореей и ВИЧ-инфекцией [10 , 35] и с устойчивой долгосрочной колонизацией этими лактобациллами [36]. Лактобациллы, продуцирующие H 2 O 2 , могут оказывать прямое действие не только против патогенов, вызывающих ПДК, но и против анаэробов, связанных с самим BV.Потенциальная патогенность этих анаэробов — например, некоторое усиление экспрессии ВИЧ в Т-клетках in vitro [43] и может усиливать экспрессию РНК ВИЧ-1 в половых путях ВИЧ-инфицированных женщин [24] — может быть усилена в отсутствие видов Lactobacillus . Во-вторых, вагинальные муцины обеднены БВ вместе с их защитными физическими и иммунологическими компонентами. Это может подвергнуть уязвимую слизистую оболочку действию гликозидаз и протеиназ, продуцируемых BV-ассоциированной флорой [44, 45].Если этот процесс происходит в шейке матки, где слизистая оболочка шейки матки проявляет внутреннюю антимикробную активность [46, 47], вероятно, может развиться цервицит. Наконец, полное отсутствие лактобацилл, продуцирующих H 2 O 2 (и большое количество наиболее провоспалительных грамотрицательных бактерий), может быть связано с крайним нарушением регуляции вагинальных цитокинов.
Лактобациллы, продуцирующие H 2 O 2 , могут оказывать прямое действие не только против патогенов, вызывающих ПДК, но и против анаэробов, связанных с самим BV.Потенциальная патогенность этих анаэробов — например, некоторое усиление экспрессии ВИЧ в Т-клетках in vitro [43] и может усиливать экспрессию РНК ВИЧ-1 в половых путях ВИЧ-инфицированных женщин [24] — может быть усилена в отсутствие видов Lactobacillus . Во-вторых, вагинальные муцины обеднены БВ вместе с их защитными физическими и иммунологическими компонентами. Это может подвергнуть уязвимую слизистую оболочку действию гликозидаз и протеиназ, продуцируемых BV-ассоциированной флорой [44, 45].Если этот процесс происходит в шейке матки, где слизистая оболочка шейки матки проявляет внутреннюю антимикробную активность [46, 47], вероятно, может развиться цервицит. Наконец, полное отсутствие лактобацилл, продуцирующих H 2 O 2 (и большое количество наиболее провоспалительных грамотрицательных бактерий), может быть связано с крайним нарушением регуляции вагинальных цитокинов. Эти цитокины включают ингибитор секреторной лейкоцитарной протеазы, который помогает поддерживать здоровый вагинальный эпителий [48]; IL-10, который может увеличивать восприимчивость макрофагов к инфекции ВИЧ-1 [49]; и IL-1β, который был связан с более высоким количеством вагинальных нейтрофилов у женщин с BV [50]
Эти цитокины включают ингибитор секреторной лейкоцитарной протеазы, который помогает поддерживать здоровый вагинальный эпителий [48]; IL-10, который может увеличивать восприимчивость макрофагов к инфекции ВИЧ-1 [49]; и IL-1β, который был связан с более высоким количеством вагинальных нейтрофилов у женщин с BV [50]
. Скудные доступные данные позволяют предположить, что антибиотики для лечения C.trachomatis и Инфекция N. gonorrhoeae не обеспечивает адекватного лечения нехламидийного негонококкового цервицита. Комбинация доксициклина и амоксициллина была первоначально эффективной при лечении цервицита у клиентов клиники по лечению заболеваний, передающихся половым путем, но через 3 месяца после лечения она была связана с высокими показателями (30%) стойких (23%) или рецидивирующих ( 33%) цервицита при отсутствии обнаруживаемой инфекции C. trachomatis, N. gonorrhoeae генитальной микоплазмой или Gardnerella vaginalis [51].В другом исследовании лечение офлоксацином оказало аналогичное улучшение при цервиците, независимо от того, был ли обнаружен C. trachomatis [52]. Наконец, из 51 женщины с цервицитом и BV, которые были рандомизированы для приема доксициклина и офлоксацина, а также интравагинального метронидазола или плацебо, у тех, кто получал метронидазол, был более высокий уровень разрешения цервицита через 2 и 4 недели после лечения, а у женщин, у которых BV разрешился, был вероятность исчезновения цервицита выше через 2 недели после лечения, независимо от схемы, которую они получали [21]
trachomatis [52]. Наконец, из 51 женщины с цервицитом и BV, которые были рандомизированы для приема доксициклина и офлоксацина, а также интравагинального метронидазола или плацебо, у тех, кто получал метронидазол, был более высокий уровень разрешения цервицита через 2 и 4 недели после лечения, а у женщин, у которых BV разрешился, был вероятность исчезновения цервицита выше через 2 недели после лечения, независимо от схемы, которую они получали [21]
Настоящее исследование имеет некоторые ограничения.Во-первых, Mycoplasma genitalium недавно была признана причиной цервицита, передаваемой половым путем [53]; мы не искали этот организм. Во-вторых, хотя у наших субъектов не было клинических доказательств генитального герпеса, и хотя самооценка генитального герпеса не была связана с цервицитом, вирус простого герпеса может вызывать воспаление шейки матки при отсутствии видимых повреждений. Мы не проводили диагностических тестов на эту инфекцию. Поскольку наличие BV может увеличить риск заражения вирусом простого генитального герпеса 2 типа [54], эта связь требует дальнейшего изучения.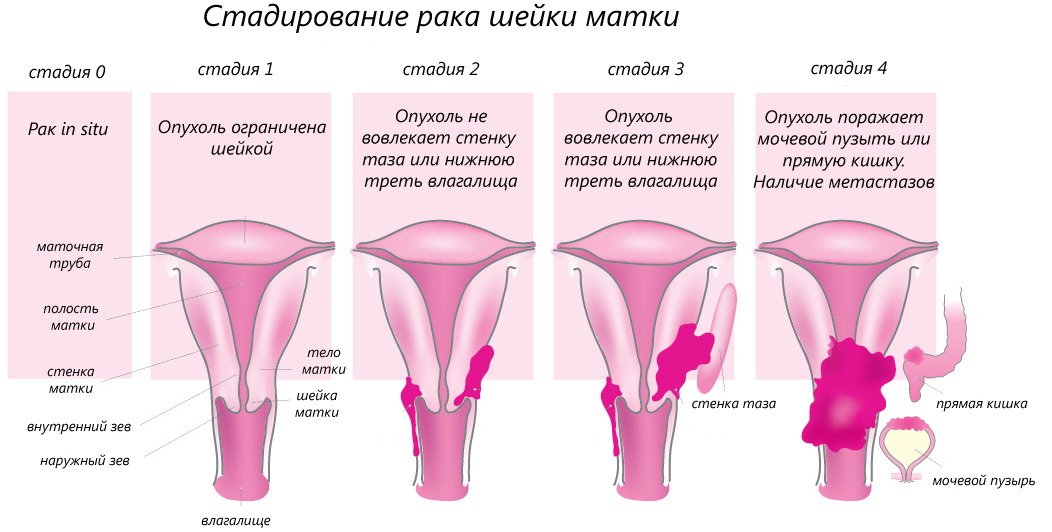
Таким образом, наши результаты подтверждают независимую роль BV в патогенезе цервицита, и они расширяют нашу современное понимание критической роли H 2 O 2 -продуцирующих видов Lactobacillus в поддержании здоровой окружающей среды шейки матки и влагалища.Поскольку цервицит, возникающий при отсутствии выявляемой гонококковой или хламидийной инфекции, может представлять повышенный риск неблагоприятного исхода беременности [55] и может прогнозировать заболевание верхних отделов половых путей [56], определение этиологии и эффективное лечение должны быть приоритетом. Дальнейшие исследования должны быть сосредоточены на выяснении иммунного ответа шейки матки на нарушения нормальной микрофлоры влагалища, а также на способах инициирования и поддержания колонизации влагалища лактобациллами, продуцирующими H 2 O 2
Благодарности
Мы благодарим персонал клиники, ответственный за проведение настоящего исследования, а также женщин, участвовавших в исследовании.
Список литературы
1., , , и другие.Слизисто-гнойный цервицит — игнорируемый аналог уретрита у мужчин у женщин
,N Engl J Med
,1984
, vol.311
(стр.1
—6
) 2.,,, Et al.Этиология воспаления шейки матки
,Am J Obstet Gynecol
,1986
, vol.154
(стр.556
—64
) 3 ..Негонококковый и нехламидийный цервицит
,Curr Infect Dis Rep
,2001
, vol.3
(стр.540
—5
) 4.,,.Прогнозирование хламидийной и гонококковой инфекции шейки матки: значение для лечения цервицита
,Obstet Gynecol
,2002
, vol.100
(стр.579
—84
) 5 ..Слизисто-гнойный цервицит: клиническая картина?
,Genitourin Med
,1988
, т.64
(стр.169
—71
) 6.,,,.Бактериальный вагиноз как фактор риска инфекций верхних отделов половых путей
,Am J Obstet Gynecol
,1997
, vol.
177
(стр.1184
—7
) 7.,,,,.Факторы риска и взаимосвязь между бактериальным вагинозом и цервицитом в популяции высокого риска цервицита в Южном Иране
,Eur J Epidemiol
,2001
, vol.17
(стр.89
—95
) 8.,. , , , и другие.Бактериальный вагиноз
,Болезни, передающиеся половым путем. 3-е изд
,1999
Нью-Йорк
McGraw ‐ Hill
(стр.563
—86
) 9.,,,,,.Диагностика и клинические проявления бактериального вагиноза
,Am J Obstet Gynecol
,1988
, vol.158
(стр.819
—28
) 10.,,, Et al.Влагалищные лактобациллы, микробная флора и риск заражения вирусом иммунодефицита человека типа 1 и заболеваниями, передаваемыми половым путем
,J Infect Dis
,1999
, vol.180
(стр.1863
—8
) 11.,,,,.Бактериальный вагиноз является сильным предиктором инфекции Neisseria gonorrhoeae и Chlamydia trachomatis
,Clin Infect Dis
,2003
, vol.
36
(стр.663
—8
) 12.,,.Бактериальный вагиноз при беременности и риск недоношенности: метаанализ
,J Fam Pract
,1999
, vol.48
(стр.885
—92
) 13 ..Гинекологические состояния и бактериальный вагиноз: последствия для небеременной пациентки
,Infect Dis Obstet Gynecol
,2000
, vol.8
(стр.184
—90
) 14.,,,,,.Плазменно-клеточный эндометрит у женщин с симптоматическим бактериальным вагинозом
,Obstet Gynecol
,1995
, vol.85
(стр.387
—90
) 15.,,, Et al.Факторы риска плазмато-клеточного эндометрита у женщин с шейкой матки Neisseria gonorrhoeae, шейки матки Chlamydia trachomatis, или бактериальный вагиноз
,Am J Obstet Gynecol
,1998
, vol.178
(стр.987
—90
) 16.,,, Et al.Инфекция нижних половых путей и эндометрит: понимание субклинических воспалительных заболеваний органов малого таза
,Obstet Gynecol
,2002
, vol.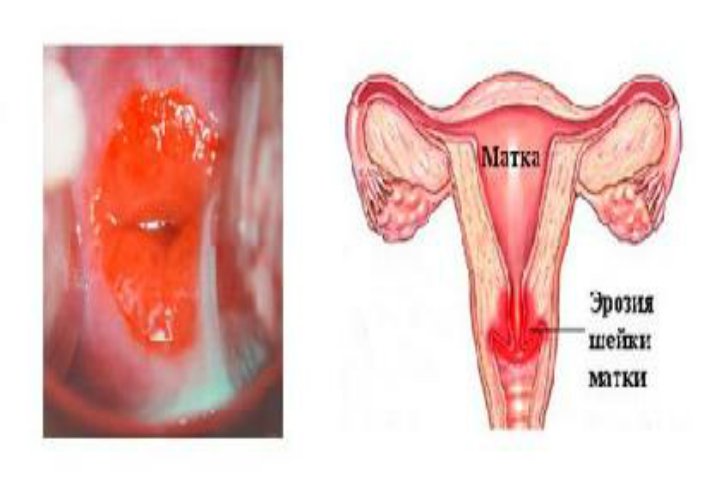
100
(стр.456
—63
) 17 ..Хориоамнионит и бактериальный вагиноз
,Am J Obstet Gynecol
,1993
, vol.169
(стр.460
—2
) 18.,,,.Преждевременные роды, связанные с субклинической инфекцией околоплодных вод и бактериальным вагинозом
,Obstet Gynecol
,1986
, vol.67
(стр.229
—37
) 19.,,,,,.Роль бактериального вагиноза и вагинальных бактерий в инфицировании околоплодных вод у женщин при преждевременных родах с интактными плодными оболочками
,Clin Infect Dis
,1995
, vol.20
Suppl 2
(стр.S276
—8
) 20.,,, Et al.Роль микроорганизмов, связанных с бактериальным вагинозом, в развитии эндометрита
,Am J Obstet Gynecol
,1996
, vol.175
(стр.435
—41
) 21.,.Взаимосвязь бактериального вагиноза и воспаления шейки матки
,Sex Transm Dis
,2002
, vol.
29
(стр.59
—64
) 22.,,.Пилотное исследование по оценке надлежащего ведения пациентов с сосуществующим бактериальным вагинозом и цервицитом
,Infect Dis Obstet Gynecol
,1995
, vol.3
(стр.199
—22
) 23., , , и другие.Распространенность и факторы риска цервиковагинального распространения ВИЧ среди ВИЧ-1 и ВИЧ-2 инфицированных женщин в Дакаре, Сенегал
,Инфекция, передаваемая половым путем
,2001
, vol.77
(стр.190
—3
) 24.,,,,,.Связь между бактериальным вагинозом и экспрессией РНК вируса иммунодефицита человека типа 1 в женских половых путях
,Clin Infect Dis
,2001
, vol.33
(стр.894
—6
) 25.,,,,,.Испытание интравагинального препарата Lactobacillus crispatus в качестве дополнения к терапии метронидазолом для лечения бактериального вагиноза [аннотация 197]
,Программа и тезисы ежегодного собрания и научного симпозиума Общества акушерства и гинекологии по инфекционным заболеваниям (Оттава, Канада) )
,2002
Оттава, Канада
Международное общество исследований болезней, передаваемых половым путем
стр.
69
26.,,,,,.Неспецифический вагинит: диагностические критерии и микробно-эпидемиологические ассоциации
,Am J Med
,1983
, vol.74
(стр.14
—22
) 27.,,.Надежность диагностики бактериального вагиноза повышается за счет стандартизированного метода интерпретации окраски по Граму
,J Clin Microbiol
,1991
, vol.29
(стр.297
—301
) 28.Центры по контролю и профилактике заболеваний
.Руководство по лечению болезней, передаваемых половым путем, 2002 г.
,MMWR Recomm Rep
,2002
, vol.51
RR ‐ 6
стр.32
29.,,.Обнаружение Chlamydia tracho matis и Neisseria gonorrhoeae путем амплификации смещения нити и актуальность контроля амплификации для использования с образцами вагинальных мазков
,J Clin Microbiol
,2003
, vol.41
(стр.3592
—6
) 30.,,,,.Нормальная флора влагалища, H 2 O 2 -продуцирующие лактобациллы и бактериальный вагиноз у беременных
,Clin Infect Dis
,1993
, vol.
16
Suppl 4
(стр.S273
—81
) 31.,,. ,Анаэробное лабораторное руководство. 4-е изд
,1977
Блэксбург, Вирджиния
Анаэробская лаборатория Политехнический институт Вирджинии и государственный университет
(стр.143
—8
) 32.,.Оптимизация среды для обнаружения производства перекиси водорода (H 2 O 2 ) с помощью Lactobacillus видов
,J Clin Microbiol
,2003
, vol.41
(стр.3260
—4
) 33.,,, Et al.Детерминанты эктопии шейки матки и цервицита: возраст, оральная контрацепция, специфическая цервикальная инфекция, курение и спринцевание
,Am J Obstet Gynecol
,1995
, vol.173
(стр.534
—43
) 34.,,,,,.Спринцевание как фактор риска шейки матки Chlamydia tracho matis инфекция
,Obstet Gynecol
,1998
, vol.91
(стр.993
—7
) 35.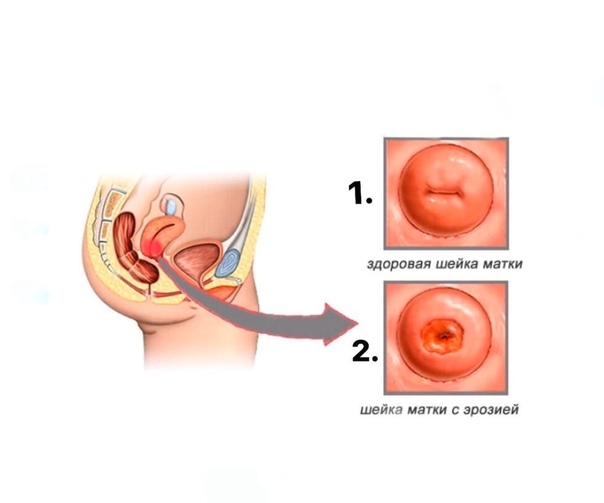 ,,, Et al.
,,, Et al.Лактобациллы, продуцирующие перекись водорода, и приобретение вагинальных инфекций
,J Infect Dis
,1996
, vol.174
(стр.1058
—63
) 36.,,,.Факторы, связанные с приобретением или устойчивой колонизацией вагинальных лактобацилл: роль производства перекиси водорода
,J Infect Dis
,2001
, vol.184
(стр.1431
—6
) 37.,,,,,.Характеристика микрофлоры влагалища и бактериального вагиноза у женщин, практикующих секс с женщинами
,J Infect Dis
,2002
, vol.185
(стр.1307
—13
) 38.,,,.Клинический и цервикальный цитокиновый ответ на лечение бактериального вагиноза во время беременности пероральным или вагинальным метронидазолом: рандомизированное исследование
,Obstet Gynecol
,2003
, vol.102
(стр.527
—34
) 39.,.Связь между рецептивным куннилингусом и бактериальным вагинозом
,Sex Transm Infect
,2000
, vol.
76
(стр.144
—5
) 40.,,.Корреляция поведения с микробиологическими изменениями во влагалищной флоре
,J Infect Dis
,1999
, vol.180
(стр.1632
—6
) 41 ..Взаимодействие женской гормональной среды, восприимчивости к вирусным инфекциям и прогрессирования заболевания
,ЗППП для пациентов со СПИДом
,2002
, vol.16
(стр.211
—21
) 42.,,,.Контроль микробной флоры влагалища с помощью H 2 O 2 -продуцирующих лактобацилл
,J Infect Dis
,1991
, vol.164
(стр.94
—100
) 43.,,,,.Индукция экспрессии вируса иммунодефицита человека типа 1 анаэробами, ассоциированными с бактериальным вагинозом
,J Infect Dis
,2000
, vol.181
(стр.1574
—80
) 44.,,,.Антимикробные компоненты вагинальной жидкости
,Am J Obstet Gynecol
,2002
, vol.
187
(стр.561
—8
) 45.,,,.Гликозидазная и протеиназная активность анаэробных грамотрицательных бактерий, выделенных от женщин с бактериальным вагинозом
,Sex Transm Dis
,2003
, vol.30
(стр.257
—61
) 46.,,,,.Антимикробная активность цервикальной слизи человека
,Hum Reprod
,2000
, vol.15
(стр.778
—84
) 47.,,,,.Антимикробные факторы в слизистой пробке шейки матки
,Am J Obstet Gynecol
,2002
, vol.187
(стр.137
—44
) 48.,,,,,.У женщин с инфекциями нижних половых путей снижены уровни вагинального ингибитора секреторной лейкоцитарной протеазы
,Am J Obstet Gynecol
,2000
, vol.183
(стр.1243
—8
) 49.,,, Et al.Повышенное содержание интерлейкина-10 в секретах эндоцервикального канала у женщин с неязвенными заболеваниями, передающимися половым путем: механизм усиления передачи ВИЧ-1?
,AIDS
,1999
, т.
13
(стр.327
—32
) 50.,,, Et al.Взаимоотношения интерлейкина-8 с интерлейкином-1β и нейтрофилами в вагинальной жидкости здоровых женщин с положительным результатом бактериального вагиноза
,Mol Hum Reprod
,2003
, vol.9
(стр.53
—8
) 51.,,, Et al.Рандомизированное лечение слизисто-гнойного цервицита доксициклином или амоксициллином
,Am J Obstet Gynecol
,1989
, vol.161
(стр.128
—35
) 52.,,.Оценка офлоксацина в лечении слизисто-гнойного цервицита: реакция хламидий-положительной и хламидийно-отрицательной форм
,J Med Assoc Thai
,1989
, vol.72
(стр.331
—7
) 53.,,, Et al.Слизисто-гнойный цервицит и Mycoplasma genitalium
,J Infect Dis
,2003
, vol.187
(стр.650
—7
) 54.,,,,.Связь между приобретением вируса простого герпеса 2 типа у женщин и бактериальным вагинозом
,Clin Infect Dis
,2003
, vol.
37
(стр.319
—25
) 55.,.Слизисто-гнойный цервицит как предиктор хламидийной инфекции и неблагоприятного исхода беременности. Исследователи исследования Цервицита и неблагоприятного исхода беременности Джонса Хопкинса
,Sex Transm Dis
,1992
, vol.19
(стр.198
—202
) 56.,,,.Связь воспаления нижних отделов половых путей с объективными признаками эндометрита
,Infect Dis Obstet Gynecol
,2000
, vol.8
(стр.83
—7
)© 2006 Американского общества инфекционистов
Ведение женщин с цервицитом | Клинические инфекционные болезни
Аннотация
За последние несколько лет коллективное понимание цервицита расширилось за счет признания Chlamydia trachomatis и Neisseria gonorrhoeae в качестве основных этиологических подозреваемых. Trichomonas vaginalis и вирус простого герпеса вызывают цервицит, а Mycoplasma genitalium и бактериальный вагиноз появились в качестве новых потенциальных этиологических агентов или состояний. Однако в наших знаниях об этом общем состоянии остаются серьезные пробелы. Предполагаемые этиологические агенты не были идентифицированы у многих женщин с цервицитом. Более того, цервицит встречается у относительно небольшой части женщин с хламидиозом или гонореей. Наконец, немногочисленные исследования посвящены клинической реакции нехламидийного и негонококкового цервицита на терапию антибиотиками, и отсутствуют данные о пользе лечения полового партнера для таких женщин.Необходимы новые исследования этиологии, иммунологии и естественного течения этого распространенного состояния, особенно с учетом четко установленных связей между цервицитом и повышенным риском инфекции верхних отделов половых путей и заражения вирусом иммунодефицита человека 1 типа.
Trichomonas vaginalis и вирус простого герпеса вызывают цервицит, а Mycoplasma genitalium и бактериальный вагиноз появились в качестве новых потенциальных этиологических агентов или состояний. Однако в наших знаниях об этом общем состоянии остаются серьезные пробелы. Предполагаемые этиологические агенты не были идентифицированы у многих женщин с цервицитом. Более того, цервицит встречается у относительно небольшой части женщин с хламидиозом или гонореей. Наконец, немногочисленные исследования посвящены клинической реакции нехламидийного и негонококкового цервицита на терапию антибиотиками, и отсутствуют данные о пользе лечения полового партнера для таких женщин.Необходимы новые исследования этиологии, иммунологии и естественного течения этого распространенного состояния, особенно с учетом четко установленных связей между цервицитом и повышенным риском инфекции верхних отделов половых путей и заражения вирусом иммунодефицита человека 1 типа.
В эпохальном исследовании, опубликованном в 1984 г. , Brunham et al. [1, с. 1] признал клинический синдром цервицита «игнорируемым аналогом уретрита у мужчин у женщин». Эти наблюдения, наряду с наблюдениями, сделанными ранее Элизабет Рис и его коллегами в 1970-х годах [2], заложили основу для исследования этиологии и лечения синдрома клинически очевидного воспаления шейки матки.Термин «слизисто-гнойный цервицит» возник из наблюдения этих авторов, что у большинства женщин с венерическими заболеваниями (ЗППП), вызвавшими цервицит, в этих исследованиях (а именно, инфекция Chlamydia trachomatis и инфекция Neisseria gonorrhoeae ) наблюдались слизисто-гнойные выделения из шейки матки. Несмотря на то, что в последующие десятилетия объем документации о том, что легко индуцированное эндоцервикальное кровотечение (иногда называемое «рыхлостью») увеличивалось, было одинаково, если не чаще, распространено среди женщин, инфицированных этими патогенами, термин «слизисто-гнойный» сохранился.Поскольку эта терминология по существу неточна и сбивает с толку, наиболее заметным изменением в рекомендациях по лечению ЗППП 2006 г.
, Brunham et al. [1, с. 1] признал клинический синдром цервицита «игнорируемым аналогом уретрита у мужчин у женщин». Эти наблюдения, наряду с наблюдениями, сделанными ранее Элизабет Рис и его коллегами в 1970-х годах [2], заложили основу для исследования этиологии и лечения синдрома клинически очевидного воспаления шейки матки.Термин «слизисто-гнойный цервицит» возник из наблюдения этих авторов, что у большинства женщин с венерическими заболеваниями (ЗППП), вызвавшими цервицит, в этих исследованиях (а именно, инфекция Chlamydia trachomatis и инфекция Neisseria gonorrhoeae ) наблюдались слизисто-гнойные выделения из шейки матки. Несмотря на то, что в последующие десятилетия объем документации о том, что легко индуцированное эндоцервикальное кровотечение (иногда называемое «рыхлостью») увеличивалось, было одинаково, если не чаще, распространено среди женщин, инфицированных этими патогенами, термин «слизисто-гнойный» сохранился.Поскольку эта терминология по существу неточна и сбивает с толку, наиболее заметным изменением в рекомендациях по лечению ЗППП 2006 г. является принятие термина «цервицит» вместо термина «слизисто-гнойный цервицит» [3].
является принятие термина «цервицит» вместо термина «слизисто-гнойный цервицит» [3].
Несмотря на то, что для оценки истинной распространенности цервицита доступно немного популяционных данных, это, по-видимому, чрезвычайно частая находка среди женщин и наблюдается в самых разных клинических условиях. Важно подчеркнуть, что единого мнения о цервиците как результате исследования не существует.Это привело к появлению литературы, которую трудно интерпретировать, и к открытиям, которые необязательно можно обобщить. На самом базовом уровне во многих исследованиях не проводилось различий между наличием признаков в эндоцервикальном канале и признаками эктоцервикса. Эти эпителии различаются не только организмами, в которых они живут, но и эндогенными защитными механизмами, реактивностью на гормоны, секреторной способностью и уязвимостью к инфекции ВИЧ-1. В некоторых исследованиях для подтверждения клинического диагноза цервицита требовалось наличие воспаления, обнаруженного окрашиванием по Граму секрета эндоцервикального канала, в то время как в других не проводился сбор информации об кровотечении, вызванном эндоцервикалом.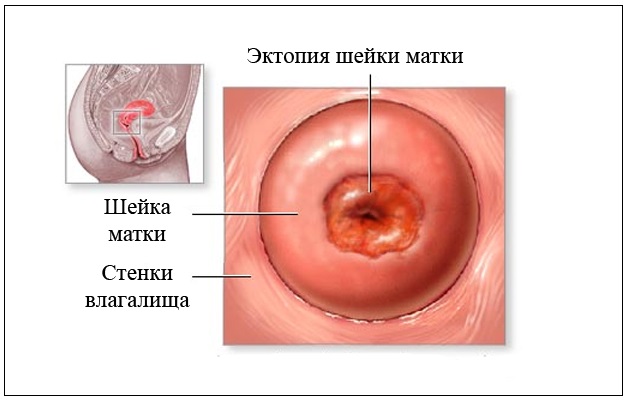 Эти несоответствия подчеркивают необходимость использования единообразных определений цервицита в протоколах клинических исследований и руководящих принципах лечения.
Эти несоответствия подчеркивают необходимость использования единообразных определений цервицита в протоколах клинических исследований и руководящих принципах лечения.
Методы
Поиск англоязычной литературы за период 2000–2005 гг. Проводился с использованием компьютеризированной базы данных Medline Национальной медицинской библиотеки США с использованием терминов «цервицит» и «слизисто-гнойный цервицит» в медицинских предметных рубриках (MeSH). Поиск по тезисам основных встреч, связанных с ЗППП, за тот же период проводился с использованием тех же терминов, и они рассматривались, если они еще не привели к опубликованным данным.При необходимости с авторами тезисов связывались для получения дополнительной информации. Ключевые вопросы были заданы в результате обзора этих ресурсов и консультаций со специалистами в области инфекционных заболеваний и гинекологии. Поиск опубликованной литературы дал 114 статей и 5 рефератов, в которых использовались данные, чтобы помочь ответить на ключевые вопросы.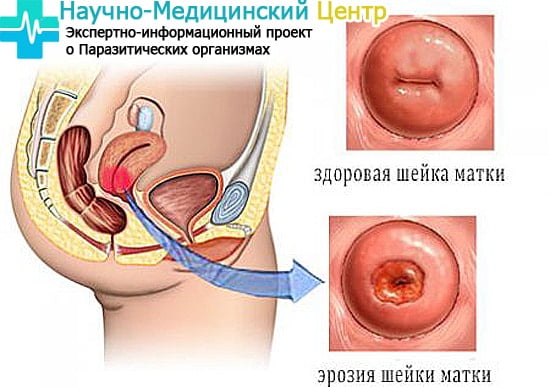
Результаты
Следует ли изменить диагностические критерии цервицита? Цервицит клинически определяется наличием слизисто-гнойных выделений или легко индуцируемого кровотечения (рыхлости) в зеве эндоцервикального канала; более тонкие признаки включают отек шейного эктропиона (отечную эктопию) и наличие повышенного количества полиморфно-ядерных лейкоцитов, что определяется окрашиванием по Граму мазка эндоцервикального секрета под сильным увеличением (× 1000, масляная иммерсия).Легко индуцируемое кровотечение может быть более чувствительным индикатором хламидийной инфекции шейки матки, чем наличие гнойного экссудата. Среди 6230 женщин, посещавших клинику ЗППП, из которых 2,1% имели гонорею и 6,9% имели инфекцию C. trachomatis , выявленную посевом, индуцированное кровотечение имело прогностическую ценность положительного результата (PPV), равную значению слизистой оболочки (~ 40%) в женщины из группы повышенного риска (≤19 лет) [4].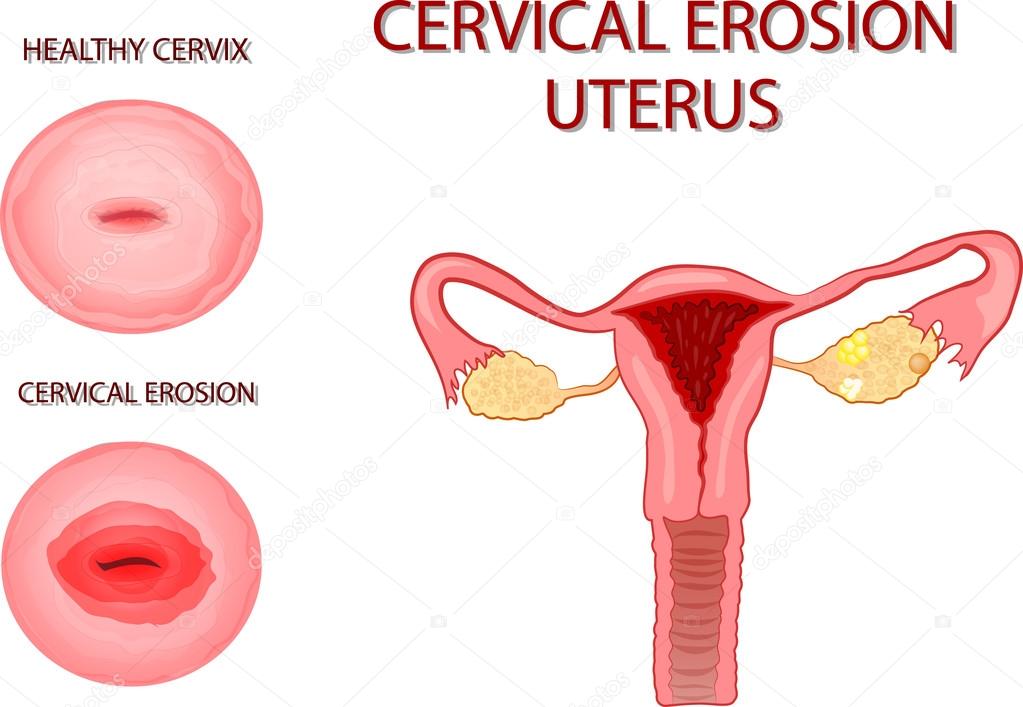 Только 77 (2,9%) из 2648 женщин в возрасте ≥25 лет имели любую из этих инфекций в отсутствие слизистых оболочек или индуцированного кровотечения.Следует отметить, что прогностическая ценность отдельных показателей шейки матки, указывающих на цервицит, может варьироваться в зависимости от возраста пациента и других факторов риска, связанных с ЗППП [5].
Только 77 (2,9%) из 2648 женщин в возрасте ≥25 лет имели любую из этих инфекций в отсутствие слизистых оболочек или индуцированного кровотечения.Следует отметить, что прогностическая ценность отдельных показателей шейки матки, указывающих на цервицит, может варьироваться в зависимости от возраста пациента и других факторов риска, связанных с ЗППП [5].
Данные о полезности эндоцервикального окрашивания по Граму противоречивы. В упомянутом выше исследовании воспаление, определяемое окрашиванием по Граму, было единственным индикатором любой инфекции только у 15% женщин (чувствительность 26%; PPV 21%). Меньшее исследование также обнаружило ограниченную независимую ценность окрашивания по Граму; действительно, более половины полученных образцов были признаны «неадекватными» из-за «наличия вагинального заражения» [6, с.103]. Чувствительность окрашивания по Граму для обнаружения N gonorrhoeae на шейке матки составляет всего 50% [7, 8]. Определение положительного результата теста также плохо стандартизировано. Руководства по клинической практике рекомендуют пороговые уровни, варьирующие от 10 до 30 полиморфно-ядерных лейкоцитов на поле высокого увеличения для диагностики цервицита. Как и ожидалось, чувствительность увеличивается, а специфичность уменьшается по мере уменьшения порогового значения [9]. Кроме того, трудно поддерживать контроль качества выполнения этого теста.По этим причинам Руководящие принципы лечения ЗППП Центров по контролю и профилактике заболеваний 1993 г. прекратили включать результаты окрашивания по Граму в качестве предполагаемых доказательств для эмпирического лечения хламидийной инфекции [10]. Однако, несмотря на его ограниченную полезность, тест по-прежнему используется во многих учреждениях, особенно в клиниках ЗППП, и по-прежнему рекомендуется некоторыми исследователями [6].
Руководства по клинической практике рекомендуют пороговые уровни, варьирующие от 10 до 30 полиморфно-ядерных лейкоцитов на поле высокого увеличения для диагностики цервицита. Как и ожидалось, чувствительность увеличивается, а специфичность уменьшается по мере уменьшения порогового значения [9]. Кроме того, трудно поддерживать контроль качества выполнения этого теста.По этим причинам Руководящие принципы лечения ЗППП Центров по контролю и профилактике заболеваний 1993 г. прекратили включать результаты окрашивания по Граму в качестве предполагаемых доказательств для эмпирического лечения хламидийной инфекции [10]. Однако, несмотря на его ограниченную полезность, тест по-прежнему используется во многих учреждениях, особенно в клиниках ЗППП, и по-прежнему рекомендуется некоторыми исследователями [6].
Хотя воспалительные изменения мазка Папаниколау связаны с повышенной вероятностью выявления нескольких ЗППП [11, 12], включая C.trachomatis , инфекция N. gonorrhoeae , трихомониаз и инфекция, вызванная вирусом папилломы человека, этот тест не является ни специфичным, ни достаточно практичным, чтобы направлять эмпирическую терапию этих ЗППП [13,14,15–16].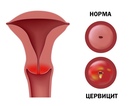 Недавние исследования оценили прогностическую ценность лейкореи (> 10 лейкоцитов на поле с большим увеличением при микроскопическом исследовании вагинальной жидкости). Среди 194 женщин, 61% (118) из которых были беременны и у которых распространенность комбинированной гонореи и хламидиоза составляла 11%, диагностированная с помощью теста амплификации нуклеиновых кислот (NAAT), PPV лейкореи в целом составлял 74% (20 из 27 женщин).PPV составляла 92% (11 из 12) среди небеременных женщин по сравнению с 60% (9 из 15) среди беременных [17]. Отрицательная прогностическая ценность лейкореи была высокой (92–99%). Примечательно, что индуцированное кровотечение не было обычным явлением в этой популяции (распространенность 3,1%), а о распространенности эндоцервикальной слизистой оболочки не сообщалось. Другие данные указывают на то, что отсутствие лейкореи может быть особенно полезным при оценке наличия ЗППП в шейке матки у женщин с бактериальным вагинозом (БВ) [18, 19]. Включение измерения вагинальных полиморфно-ядерных лейкоцитов в оценку цервицита может помочь в выборе подходящего предполагаемого лечения хламидиоза и гонореи, но необходимы более масштабные исследования в различных группах населения.
Недавние исследования оценили прогностическую ценность лейкореи (> 10 лейкоцитов на поле с большим увеличением при микроскопическом исследовании вагинальной жидкости). Среди 194 женщин, 61% (118) из которых были беременны и у которых распространенность комбинированной гонореи и хламидиоза составляла 11%, диагностированная с помощью теста амплификации нуклеиновых кислот (NAAT), PPV лейкореи в целом составлял 74% (20 из 27 женщин).PPV составляла 92% (11 из 12) среди небеременных женщин по сравнению с 60% (9 из 15) среди беременных [17]. Отрицательная прогностическая ценность лейкореи была высокой (92–99%). Примечательно, что индуцированное кровотечение не было обычным явлением в этой популяции (распространенность 3,1%), а о распространенности эндоцервикальной слизистой оболочки не сообщалось. Другие данные указывают на то, что отсутствие лейкореи может быть особенно полезным при оценке наличия ЗППП в шейке матки у женщин с бактериальным вагинозом (БВ) [18, 19]. Включение измерения вагинальных полиморфно-ядерных лейкоцитов в оценку цервицита может помочь в выборе подходящего предполагаемого лечения хламидиоза и гонореи, но необходимы более масштабные исследования в различных группах населения.
Что вызывает цервицит и как это должно влиять на его диагностическую оценку? C. trachomatis и N. gonorrhoeae остаются важными причинами цервицита. Доказательства продолжают поддерживать NAAT как предпочтительные диагностические тесты для этих ЗППП. NAAT обладают заметно повышенной чувствительностью по сравнению с предыдущими поколениями диагностических тестов, сохраняя при этом отличную специфичность [20,21,22–23], и они одинаково хорошо работают при менструации или слизистых оболочках [5].Важно отметить, что чувствительность NAAT, выполненных на образцах мочи или вагинальных мазков при выявлении цервикального хламидиоза или гонореи, лишь немного ниже, чем у NAAT, выполняемых непосредственно на образцах цервикальных мазков; следовательно, любой из этих образцов может быть использован для постановки конкретного диагноза этих ЗППП [24,25,26–27]. Эти типы образцов особенно полезны в условиях, когда невозможно провести гинекологический осмотр.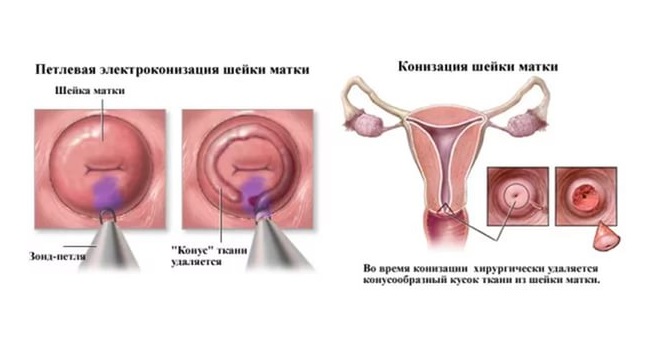
И Trichomonas vaginalis , и генитальный герпес связаны с цервицитом. T. vaginalis может вызывать эрозивное воспаление эктоцервикального эпителия, классически проявляющееся как «клубничная шейка матки» или макулярный кольпит. Этот процесс может вызывать различные нарушения эпителия, от небольших изолированных петехий до крупных точечных кровоизлияний с окружающими участками бледной слизистой оболочки. Патогенез этих поражений, вероятно, частично возникает из-за множества цитотоксических факторов, которые вырабатывает T. vaginalis , включая цистеиновые протеазы, которые разрушают защитные факторы цервиковагинального эпителия, в первую очередь, ингибитор секреторной лейкоцитарной протеазы [28].Неясно, почему только у небольшой группы женщин развиваются явные изменения шейки матки при трихомониазе. Возможные причины включают прямую взаимосвязь между количественной нагрузкой T. vaginalis , вариациями штаммов или факторами хозяина, которые могут повышать восприимчивость к воспалению шейки матки [29,30–31]. В настоящее время доступен анализ обнаружения T. vaginalis на основе антигенов в месте оказания медицинской помощи (OSOM Trichomonas Rapid Test; Genzyme) с чувствительностью 83,3% и специфичностью 98,8% в недавнем крупном исследовании [32].Генитальная инфекция вирусами простого герпеса (ВПГ) вызывает цервицит, наиболее явно у женщин с тяжелыми клиническими проявлениями первичной инфекции ВПГ-2. Обычно цервицит в этом случае характеризуется диффузными эрозивными и геморрагическими поражениями, обычно в эктоцервикальном эпителии, и часто сопровождается явным изъязвлением. Считается, что цервицит встречается у 15–20% женщин с клинически очевидной первичной генитальной инфекцией HSV-2 [33]. В этих случаях проявления первичной генитальной инфекции HSV-2 обычно проявляются в вульваре и / или интроитальном эпителии.Цервицит может сопровождать клинические рецидивы генитальной инфекции HSV-2; тем не менее, он обычно менее серьезен, чем при первичной инфекции. Субклиническое выделение HSV-2, по-видимому, не связано напрямую с цервицитом [34].
В настоящее время доступен анализ обнаружения T. vaginalis на основе антигенов в месте оказания медицинской помощи (OSOM Trichomonas Rapid Test; Genzyme) с чувствительностью 83,3% и специфичностью 98,8% в недавнем крупном исследовании [32].Генитальная инфекция вирусами простого герпеса (ВПГ) вызывает цервицит, наиболее явно у женщин с тяжелыми клиническими проявлениями первичной инфекции ВПГ-2. Обычно цервицит в этом случае характеризуется диффузными эрозивными и геморрагическими поражениями, обычно в эктоцервикальном эпителии, и часто сопровождается явным изъязвлением. Считается, что цервицит встречается у 15–20% женщин с клинически очевидной первичной генитальной инфекцией HSV-2 [33]. В этих случаях проявления первичной генитальной инфекции HSV-2 обычно проявляются в вульваре и / или интроитальном эпителии.Цервицит может сопровождать клинические рецидивы генитальной инфекции HSV-2; тем не менее, он обычно менее серьезен, чем при первичной инфекции. Субклиническое выделение HSV-2, по-видимому, не связано напрямую с цервицитом [34]. HSV-1 может также вызывать цервицит; однако проявления обычно менее серьезны и обычно возникают только во время первичной генитальной инфекции [33].
HSV-1 может также вызывать цервицит; однако проявления обычно менее серьезны и обычно возникают только во время первичной генитальной инфекции [33].
Возможная связь между БВ и цервицитом, независимо от сопутствующей хламидийной и гонококковой инфекции, выявлена в нескольких недавних исследованиях [35,36,37–38].Более того, интравагинальная антибактериальная терапия BV в схеме лечения женщин с цервицитом была связана с более высокой скоростью разрешения цервицита в 2 исследованиях [39, 40]. Марраццо и др. [38] сообщили, что среди 424 женщин с БВ цервицит был относительно обычным явлением и встречался у 15%; у подавляющего большинства женщин (87%) он не был связан с выявлением шейного хламидиоза или гонореи на основе NAAT. В этом исследовании, увеличение возраста, меньшее количество лет формального образования, сообщение о новом сексуальном партнере-мужчине или существующем половом партнере женского пола, более недавний восприимчивый оральный секс и отсутствие H 2 O 2 -продуцирующих Lactobacillus видов были независимо связаны с повышенной вероятностью цервицита у женщин с БВ. Интересно, что колонизация влагалища H 2 O 2 -продуцирующими Lactobacillus видами была связана с 60% снижением вероятности цервицита.
Интересно, что колонизация влагалища H 2 O 2 -продуцирующими Lactobacillus видами была связана с 60% снижением вероятности цервицита.
Механизм, посредством которого БВ может вызывать цервицит, не ясен, хотя, вероятно, он многофакторный. Выделение ВИЧ из шейки матки увеличивается у женщин с BV, что позволяет предположить, что BV сам по себе может оказывать прямое воздействие на слизистую оболочку эндоцервикального канала [41, 42]. Цитокины, которые помогают регулировать нормальную функцию защитных систем слизистой оболочки, включают ингибитор секреторной лейкоцитарной протеазы, который помогает поддерживать здоровую слизистую оболочку влагалища и уровень которого снижается при наличии нескольких ЗППП [28]; IL-10, который может повышать восприимчивость макрофагов к инфекции ВИЧ-1 [43]; и IL-1β, который был связан с большим количеством вагинальных нейтрофилов у женщин с BV [44].Даже когда микрофлора влагалища в норме, баланс противовоспалительных цитокинов шейки матки может играть ключевую роль в модуляции явного воспаления шейки матки и в обеспечении распространения ЗППП или других потенциальных патогенов в верхние половые пути. Одно недавнее исследование показало, что обнаружение пониженных уровней провоспалительных цитокинов шейки матки — IL-1β, IL-6 и IL-8 — было связано с повышенной вероятностью клинического хориоамнионита [45]. Роль провоспалительных вагинальных цитокинов, таких как IL-1β, IL-6 и IL-8, также подтверждается наблюдением, что уровни этих цитокинов снижаются после успешного лечения BV [46].Наконец, с использованием молекулярных подходов недавно были идентифицированы новые бактерии, которые высокоспецифичны к BV [47, 48]; Применение аналогичных диагностических методов к образцам из шейки матки может пролить свет на роль этих организмов как патогенов шейки матки.
Одно недавнее исследование показало, что обнаружение пониженных уровней провоспалительных цитокинов шейки матки — IL-1β, IL-6 и IL-8 — было связано с повышенной вероятностью клинического хориоамнионита [45]. Роль провоспалительных вагинальных цитокинов, таких как IL-1β, IL-6 и IL-8, также подтверждается наблюдением, что уровни этих цитокинов снижаются после успешного лечения BV [46].Наконец, с использованием молекулярных подходов недавно были идентифицированы новые бактерии, которые высокоспецифичны к BV [47, 48]; Применение аналогичных диагностических методов к образцам из шейки матки может пролить свет на роль этих организмов как патогенов шейки матки.
Mycoplasma genitalium недавно была признана причиной цервицита [49, 50] и острого эндометрита [51], передающейся половым путем. Manhart et al. [49] изучили архивные образцы эндоцервикальной жидкости, собранные у 779 женщин, посещавших клинику ЗППП в 1984–1986 гг.Из 719 образцов, которые содержали материал, который можно было амплифицировать с помощью ПЦР, женщины с изолированными M.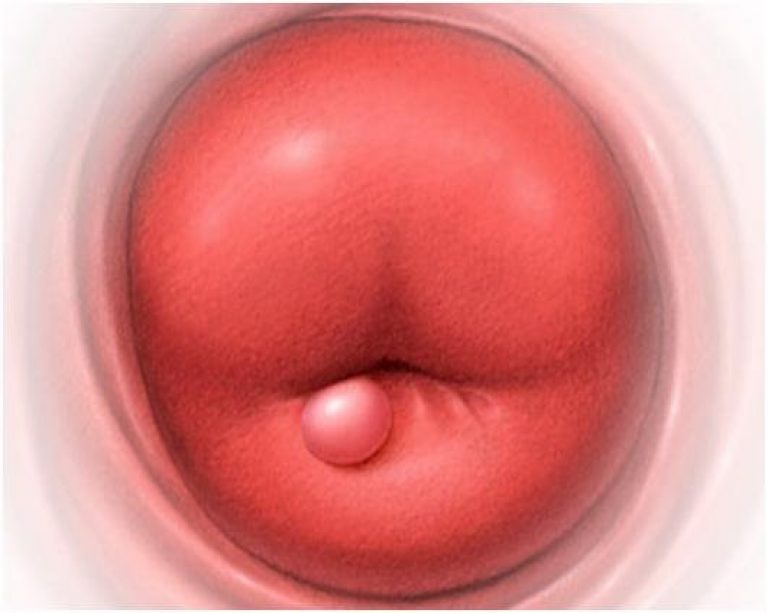 genitalium имели в 3,3 раза больше шансов заболеть цервицитом, что определялось наличием слизисто-гнойных выделений, легко индуцированным кровотечением и окрашиванием по Граму, показывающим ≥30 полиморфно-ядерных лейкоцитов на поле большой мощности. Обнаружение M. genitalium было связано с каждым из этих индивидуальных результатов. Эта связь сохранялась даже при учете нескольких кофакторов, включая хламидийную и гонококковую коинфекцию, пролиферативную фазу менструального цикла и возраст.Авторы пришли к выводу, что инфекция M. genitalium была независимо связана с цервицитом в этой популяции, может вызывать воспаление шейки матки и должна рассматриваться среди потенциальных этиологий цервицита [48]. Более поздние исследования, кажется, подтверждают этот предварительный вывод [50], и в настоящее время предпринимаются попытки изучить реакцию этого организма на стандартные антибиотики, используемые для лечения цервицита. Одно небольшое исследование показало, что схема на основе тетрациклина может быть хуже схемы на основе азитромицина [52].
genitalium имели в 3,3 раза больше шансов заболеть цервицитом, что определялось наличием слизисто-гнойных выделений, легко индуцированным кровотечением и окрашиванием по Граму, показывающим ≥30 полиморфно-ядерных лейкоцитов на поле большой мощности. Обнаружение M. genitalium было связано с каждым из этих индивидуальных результатов. Эта связь сохранялась даже при учете нескольких кофакторов, включая хламидийную и гонококковую коинфекцию, пролиферативную фазу менструального цикла и возраст.Авторы пришли к выводу, что инфекция M. genitalium была независимо связана с цервицитом в этой популяции, может вызывать воспаление шейки матки и должна рассматриваться среди потенциальных этиологий цервицита [48]. Более поздние исследования, кажется, подтверждают этот предварительный вывод [50], и в настоящее время предпринимаются попытки изучить реакцию этого организма на стандартные антибиотики, используемые для лечения цервицита. Одно небольшое исследование показало, что схема на основе тетрациклина может быть хуже схемы на основе азитромицина [52]. Однако текущая оценка популяционной распространенности инфекции M. genitalium среди женщин с цервицитом не была определена, и нет достаточных данных для поддержки рутинного диагностического тестирования этого микроорганизма или изменений в текущих рекомендациях по эмпирической терапии. Кроме того, для установления решающей роли M. genitalium в возникновении цервицита и других воспалительных генитальных синдромов потребуются проспективные исследования, в которых изучается реакция ассоциированных клинических синдромов на соответствующие антибиотики, сопутствующее инфицирование половых партнеров и истинную предрасположенность анатомический сайт этого интригующего организма.Как и Mycoplasma pneumoniae, M. genitalium , по-видимому, чувствителен к макролидам и тетрациклинам, но необходимы дальнейшие исследования, чтобы подтвердить эффективность этих антибиотиков в лечении инфекции нижних половых путей, вызванной этим организмом. M. genitalium трудно культивировать, и до настоящего времени клинические исследования зависели от ПЦР для его обнаружения.
Однако текущая оценка популяционной распространенности инфекции M. genitalium среди женщин с цервицитом не была определена, и нет достаточных данных для поддержки рутинного диагностического тестирования этого микроорганизма или изменений в текущих рекомендациях по эмпирической терапии. Кроме того, для установления решающей роли M. genitalium в возникновении цервицита и других воспалительных генитальных синдромов потребуются проспективные исследования, в которых изучается реакция ассоциированных клинических синдромов на соответствующие антибиотики, сопутствующее инфицирование половых партнеров и истинную предрасположенность анатомический сайт этого интригующего организма.Как и Mycoplasma pneumoniae, M. genitalium , по-видимому, чувствителен к макролидам и тетрациклинам, но необходимы дальнейшие исследования, чтобы подтвердить эффективность этих антибиотиков в лечении инфекции нижних половых путей, вызванной этим организмом. M. genitalium трудно культивировать, и до настоящего времени клинические исследования зависели от ПЦР для его обнаружения. Значение этого факта для определения микробиологического излечения в таких исследованиях еще не ясно.
Значение этого факта для определения микробиологического излечения в таких исследованиях еще не ясно.
Роль других инфекционных агентов в возникновении цервицита менее ясна.Цитомегаловирус, вирус герпеса, который может передаваться половым путем, был изолирован в небольшом количестве исследований [53]. Выделение из шейки матки Т-клеточного лимфотрофного вируса 1 человека было обнаружено в когорте коммерческих секс-работников в Перу, что было связано с наличием цервицита, определяемого окрашиванием по Граму или видимыми эндоцервикальными выделениями [54]. Неизвестно, вносят ли человеческий Т-клеточный лимфотрофный вирус 1 и цитомегаловирус непосредственный вклад в воспаление шейки матки или просто выделяются в более высоких концентрациях во время эпизодов цервицита.В различных отчетах о случаях цервицита у отдельных женщин приписывается инфекция определенными видами Streptococcus [55,56–57], в частности S. agalactiae (стрептококки группы B) и S. pyogenes. Однако надежных оценок того, как часто это может происходить, если причинно-следственная связь действительно существует, нет. Этих данных недостаточно для обоснования последовательного диагностического или терапевтического подхода к этим микроорганизмам у женщин с цервицитом.
Этих данных недостаточно для обоснования последовательного диагностического или терапевтического подхода к этим микроорганизмам у женщин с цервицитом.
Вещества, которые разъедают слизистую оболочку шейки матки и влагалища или вызывают раздражающий мукозит, включают химические спринцевания [58, 59], некоторые спермициды (особенно те, которые обладают поверхностно-активными свойствами; ноноксинол-9 является прототипом) и химические дезодоранты, и их следует рассматривать среди потенциальных причин. воспалительных синдромов шейки матки. Поскольку по крайней мере 2 исследования продемонстрировали вред от использования ноноксинола-9 [60, 61], и поскольку ни одно не продемонстрировало явной пользы, этот препарат не может быть рекомендован для предотвращения ЗППП [62, 63].
Таким образом, оценка цервицита является сложной, поскольку процесс эндоцервикального воспаления может опосредоваться несколькими различными путями; более того, большинство инфекций шейки матки патогенами, вызывающими ЗППП, не приводят к явным клиническим синдромам, не вызывая воспаления, или воспаление, обнаруживаемое только по суррогатным маркерам воспаления (рис.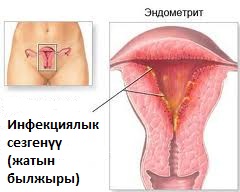 1). В таблице 1 перечислены возможные причины цервицита, кроме тех, которые возникают в результате заражения известными возбудителями.Эндоцервикальный местный воспалительный процесс может быть вызван и поддерживаться за счет воздействия еще не обнаруженных патогенов, постоянно аномальной флоры влагалища или аутоиммунного ответа основного хозяина. Такие процессы могут дополнительно модулироваться действием эндогенных и экзогенных гормонов. Придирчивые или некультивируемые бактерии, идентифицированные с помощью молекулярных методов обнаружения, в первую очередь с применением широкого анализа 16S рибосомальной ДНК, недавно были связаны с БВ и инфекциями верхних отделов половых путей у женщин, а также с уретритом у мужчин [47, 48, 51, 67, 68].Расширение этих подходов к изучению цервицита может быть показательным.
1). В таблице 1 перечислены возможные причины цервицита, кроме тех, которые возникают в результате заражения известными возбудителями.Эндоцервикальный местный воспалительный процесс может быть вызван и поддерживаться за счет воздействия еще не обнаруженных патогенов, постоянно аномальной флоры влагалища или аутоиммунного ответа основного хозяина. Такие процессы могут дополнительно модулироваться действием эндогенных и экзогенных гормонов. Придирчивые или некультивируемые бактерии, идентифицированные с помощью молекулярных методов обнаружения, в первую очередь с применением широкого анализа 16S рибосомальной ДНК, недавно были связаны с БВ и инфекциями верхних отделов половых путей у женщин, а также с уретритом у мужчин [47, 48, 51, 67, 68].Расширение этих подходов к изучению цервицита может быть показательным.
Рисунок 1
Связь между инфекционными агентами, передающимися половым путем, и цервиковагинальным воспалением: 3 возможности. ИППП, инфекция, передающаяся половым путем.
Рисунок 1
Связь между инфекционными агентами, передаваемыми половым путем, и воспалением шейки матки и влагалища: 3 возможности. ИППП, инфекция, передающаяся половым путем.
Таблица 1
Факторы, которые могут играть роль при цервиците, для которого не обнаружены типичные патогены, передающиеся половым путем.
Таблица 1
Факторы, которые могут играть роль в цервиците, для которого не обнаружены типичные патогены, передающиеся половым путем.
Когда предположительно следует лечить цервицит и какие противомикробные препараты следует использовать? Рекомендации по эмпирической терапии цервицита касались в первую очередь C. trachomatis и N. gonorrhoeae. Центры по контролю и профилактике заболеваний, 2002 г., Руководство по лечению ЗППП [69, с. 32] рекомендовал, чтобы эмпирическое лечение этих ЗППП у женщин с цервицитом «рассматривалось пациентом с подозрением на гонорею и / или хламидиоз, если: а) распространенность этих инфекций высока в популяции пациентов и б) пациент может трудно найти для лечения. Эти рекомендации не включали стратификацию риска, чтобы помочь целенаправленно проводить презумптивную терапию хламидиоза или гонореи у женщин с цервицитом. Более того, потенциальные альтернативные этиологии цервицита, такие как генитальный герпес и трихомониаз, не рассматривались.
Эти рекомендации не включали стратификацию риска, чтобы помочь целенаправленно проводить презумптивную терапию хламидиоза или гонореи у женщин с цервицитом. Более того, потенциальные альтернативные этиологии цервицита, такие как генитальный герпес и трихомониаз, не рассматривались.
Молодой возраст неизменно остается наиболее сильным предиктором как инфекции C. trachomatis , так и инфекции N. gonorrhoeae . Поскольку инфекция C. trachomatis широко распространена [70], данные убедительно подтверждают использование презумптивной терапии этого патогена у женщин с цервицитом в возрасте ≤25 лет.Решение о проведении эмпирической терапии гонококковой инфекции является более сложным и должно основываться на нескольких факторах, которые также влияют на подход к селективному скринингу на этот патоген [71, 72]. Эти факторы включают распространенность гонореи в местных условиях (например, в клинике или в местном сообществе, если они известны), недавний анамнез ЗППП (особенно хламидийной или гонококковой инфекции в предыдущем году), индивидуальный риск, связанный с ЗППП. оценка (в частности, отчеты о новых или нескольких половых партнерах за предыдущие 60 дней или о трансакционном сексе), а также вероятность того, что пациент будет доступен для лечения, если результат диагностического теста будет положительным.Например, подростки с цервицитом во многих городских районах Соединенных Штатов являются кандидатами на презумптивную терапию гонореи [70, 73]. Было бы чрезвычайно полезно установить консенсус в отношении пороговой распространенности гонореи или хламидиоза, выше которой должна проводиться предполагаемая терапия.
оценка (в частности, отчеты о новых или нескольких половых партнерах за предыдущие 60 дней или о трансакционном сексе), а также вероятность того, что пациент будет доступен для лечения, если результат диагностического теста будет положительным.Например, подростки с цервицитом во многих городских районах Соединенных Штатов являются кандидатами на презумптивную терапию гонореи [70, 73]. Было бы чрезвычайно полезно установить консенсус в отношении пороговой распространенности гонореи или хламидиоза, выше которой должна проводиться предполагаемая терапия.
Имеется мало данных, чтобы полностью информировать врачей о решении проводить предполагаемую терапию цервицита среди женщин старше 25 лет. Некоторые эксперты рекомендуют этим женщинам по крайней мере 1 курс лечения хламидийной инфекции, независимо от того, указаны ли конкретные факторы риска или нет.Опять же, оценка индивидуального риска и вероятность того, что пациент будет доступен для лечения, если результат диагностического теста будет положительным, должны способствовать принятию решения о лечении.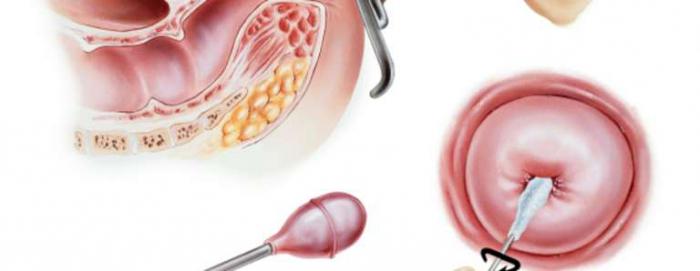 Недавняя история ЗППП (особенно хламидийной или гонококковой инфекции в предыдущем году) также должна побуждать к рассмотрению вопроса о предполагаемой терапии. Рецидивирующая инфекция C. trachomatis очень распространена среди женщин, варьируя от 8% до 25% в нескольких исследованиях [74, 75], и, вероятно, связана преимущественно с возобновлением незащищенного секса с нелеченными партнерами.
Недавняя история ЗППП (особенно хламидийной или гонококковой инфекции в предыдущем году) также должна побуждать к рассмотрению вопроса о предполагаемой терапии. Рецидивирующая инфекция C. trachomatis очень распространена среди женщин, варьируя от 8% до 25% в нескольких исследованиях [74, 75], и, вероятно, связана преимущественно с возобновлением незащищенного секса с нелеченными партнерами.
У всех женщин с цервицитом следует лечить сопутствующие вагинальные состояния, особенно БВ и трихомониаз, если они есть, и учитывать генитальный герпес. Данные, которые помогут определить потребность в лечении, направленном на M. genitalium , отсутствуют, и не определено оптимальное лечение инфекции, вызванной этим организмом. В таблице 2 перечислены конкретные терапевтические подходы к распространенным патогенам, которые могут вызывать цервицит.
Таблица 2
Этиология цервицита и предлагаемые методы лечения.
Таблица 2
Этиология цервицита и предлагаемые методы лечения.
Как лечить негонококковый, нехламидийный цервицит? Досадная клиническая проблема заключается в том, что во многих случаях цервицита ни C. trachomatis , ни N. gonorrhoeae не выявляются, даже при использовании высокочувствительных диагностических тестов [1, 4, 79, 80]. Например, хламидийная или гонококковая инфекция была обнаружена посевом только у 20% из 1028 женщин с цервикальной слизистой оболочкой или легко индуцированным кровотечением, которые посещали клинику ЗППП в Сиэтле в 1995–1999 годах [4].Совсем недавно среди 133 женщин, обратившихся за помощью в клиники ЗППП, 47,4% не имели этиологии, согласно оценке NAAT для C. trachomatis, N. gonorrhoeae, M. genitalium и T. vaginalis [81]. Тем не менее, цервицит, возникающий при отсутствии выявляемой гонококковой или хламидийной инфекции, может повышать риск неблагоприятного исхода беременности [82] и прогнозировать заболевание верхних отделов половых путей [56, 83, 84]. В настоящее время роль M. genitalium в этих осложнениях неизвестна.Исследование естественного течения цервицита, при котором не обнаружено ни C. trachomatis , ни N. gonorrhoeae , не требуется.
В настоящее время роль M. genitalium в этих осложнениях неизвестна.Исследование естественного течения цервицита, при котором не обнаружено ни C. trachomatis , ни N. gonorrhoeae , не требуется.
Ограниченные доступные данные позволяют предположить, что антибиотики, направленные против C. trachomatis и N. gonorrhoeae , не обеспечивают адекватного лечения нехламидийного негонококкового цервицита. Интересно, что это контрастирует с аналогичным синдромом у мужчин — нехламидийным, негонококковым уретритом, при котором эффективна однократная терапия азитромицином [85].Хотя комбинация доксициклина и амоксициллина изначально была эффективной при лечении цервицита среди клиентов клиник ЗППП в одном исследовании, высокие показатели стойкого или рецидивирующего цервицита (23% и 33% соответственно) наблюдались через 3 месяца после лечения, обычно при отсутствии выявляемых инфекция C. trachomatis, N. gonorrhoeae , генитальная микоплазма или G. vaginalis (суррогатный показатель BV) [86]. В другом исследовании лечение офлоксацином привело к аналогичному улучшению при цервиците, независимо от того, был ли C.trachomatis [87]. Наконец, среди 51 женщины с цервицитом и BV, которые были рандомизированы для приема доксициклина и офлоксацина, а также интравагинального метронидазола или плацебо, у тех, кто получал метронидазол, был более высокий уровень разрешения цервицита через 2 и 4 недели после лечения, а у женщин, у которых BV разрешился, был более вероятно, что цервицит исчезнет через 2 недели, независимо от схемы лечения [40]. Ведение цервицита, для которого не играют роли ни идентифицируемые ЗППП, ни БВ, является эмпирическим, и нет данных, позволяющих рекомендовать один подход по сравнению с другим.Однако некоторые врачи предпочитают проводить краткий курс терапии широкого спектра действия против C. trachomatis, N. gonorrhoeae и анаэробов [75].
vaginalis (суррогатный показатель BV) [86]. В другом исследовании лечение офлоксацином привело к аналогичному улучшению при цервиците, независимо от того, был ли C.trachomatis [87]. Наконец, среди 51 женщины с цервицитом и BV, которые были рандомизированы для приема доксициклина и офлоксацина, а также интравагинального метронидазола или плацебо, у тех, кто получал метронидазол, был более высокий уровень разрешения цервицита через 2 и 4 недели после лечения, а у женщин, у которых BV разрешился, был более вероятно, что цервицит исчезнет через 2 недели, независимо от схемы лечения [40]. Ведение цервицита, для которого не играют роли ни идентифицируемые ЗППП, ни БВ, является эмпирическим, и нет данных, позволяющих рекомендовать один подход по сравнению с другим.Однако некоторые врачи предпочитают проводить краткий курс терапии широкого спектра действия против C. trachomatis, N. gonorrhoeae и анаэробов [75].
Как лечить стойкий цервицит? Хотя медицинские работники обычно сообщают о появлении стойких признаков воспаления шейки матки у женщин, эмпирически леченных от хламидийного и гонококкового цервицита, стандартного определения стойкого цервицита и данных, помогающих прояснить эпидемиологию этого состояния, не существует.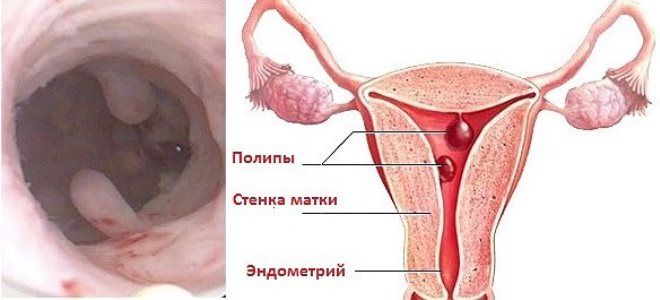 Руководство по лечению ЗППП 2002 г. [69, с. 32] заявил, что «дополнительная противомикробная терапия может принести минимальную пользу»; однако о контролируемых клинических испытаниях по этой теме не сообщалось. Подходы включают более продолжительные курсы антибиотиков широкого спектра действия или абляционную терапию, как описано в полезном обзоре Nyirjesy [79]. Ценность повторного или длительного приема антибиотиков при этом состоянии неизвестна, но большинство экспертов считают, что это вряд ли принесет пользу.
Руководство по лечению ЗППП 2002 г. [69, с. 32] заявил, что «дополнительная противомикробная терапия может принести минимальную пользу»; однако о контролируемых клинических испытаниях по этой теме не сообщалось. Подходы включают более продолжительные курсы антибиотиков широкого спектра действия или абляционную терапию, как описано в полезном обзоре Nyirjesy [79]. Ценность повторного или длительного приема антибиотиков при этом состоянии неизвестна, но большинство экспертов считают, что это вряд ли принесет пользу.
Как вести себя с половыми партнерами женщин с цервицитом? Руководство по лечению ЗППП 2002 г. [69, с.32] указали, что половых партнеров следует вести как «подходящие для выявленных или подозреваемых ЗППП», а именно, хламидиоза, гонореи или трихомониаза у индексного пациента. Эта рекомендация согласуется с руководящими принципами ведения партнера для женщин, у которых действительно обнаружены эти патогены. Более проблематичным является ведение партнеров женщин с цервицитом, которые считаются подверженными высокому риску хламидийной и / или гонококковой инфекции, но имеют низкую вероятность возвращения в клинику или проверки результатов диагностического тестирования.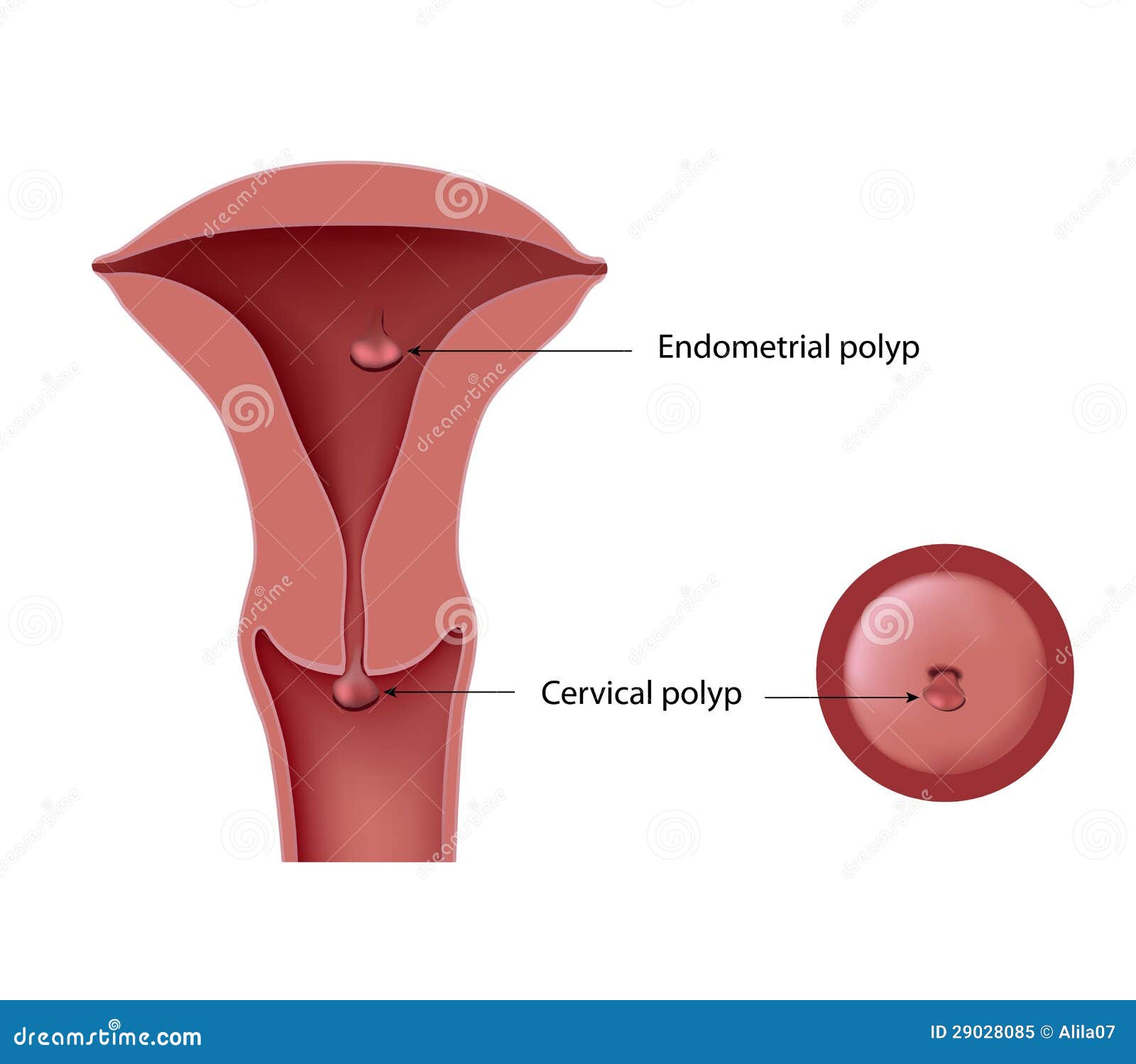 В таких случаях сложно организовать оценку половых партнеров. В отсутствие конкретного диагноза ЗППП и данных, подтверждающих эффективность предполагаемой антибактериальной терапии, клиницистам может быть сложно сообщить о природе и значении клинического синдрома и убедить женщин обсудить диагноз с половыми партнерами. Более того, результаты ЗППП и синдромной диагностической оценки (например, для уретрита) могут быть отрицательными у партнера, даже если идентифицируемая ЗППП была первоначальной причиной у основного пациента [88].В этих случаях клиницисты должны принимать правильные решения относительно уровня подозрений на инфекцию у основного пациента и соответственно лечить половых партнеров. Очевидно, что в этой области требуется больше данных, особенно потому, что программные ресурсы для управления партнерами ограничены.
В таких случаях сложно организовать оценку половых партнеров. В отсутствие конкретного диагноза ЗППП и данных, подтверждающих эффективность предполагаемой антибактериальной терапии, клиницистам может быть сложно сообщить о природе и значении клинического синдрома и убедить женщин обсудить диагноз с половыми партнерами. Более того, результаты ЗППП и синдромной диагностической оценки (например, для уретрита) могут быть отрицательными у партнера, даже если идентифицируемая ЗППП была первоначальной причиной у основного пациента [88].В этих случаях клиницисты должны принимать правильные решения относительно уровня подозрений на инфекцию у основного пациента и соответственно лечить половых партнеров. Очевидно, что в этой области требуется больше данных, особенно потому, что программные ресурсы для управления партнерами ограничены.
Следует ли иначе лечить цервицит у ВИЧ-инфицированных женщин? Показатели эффективности лечения цервицита, вызванного типичными цервикальными и вагинальными инфекциями (хламидиозом, гонореей и трихомониазом), у ВИЧ-инфицированных женщин не различаются. Однако новые данные убедительно свидетельствуют о том, что цервицит (включая нехламидийный, негонококковый цервицит) увеличивает количество ВИЧ, выделяемых в эндоцервикальном канале [89], и что лечение цервицита связано со снижением нагрузки ВИЧ [90]. Таким образом, лечение цервицита может снизить риск передачи ВИЧ для женщины половым партнерам, и поэтому показан более агрессивный подход к эмпирическому лечению.
Однако новые данные убедительно свидетельствуют о том, что цервицит (включая нехламидийный, негонококковый цервицит) увеличивает количество ВИЧ, выделяемых в эндоцервикальном канале [89], и что лечение цервицита связано со снижением нагрузки ВИЧ [90]. Таким образом, лечение цервицита может снизить риск передачи ВИЧ для женщины половым партнерам, и поэтому показан более агрессивный подход к эмпирическому лечению.
Обсуждение
Хотя наше понимание цервицита и его патогенеза значительно улучшилось за последние два десятилетия, многие области неопределенности все еще остаются.Необходимы дополнительные исследования эпидемиологической и клинической взаимосвязи между цервицитом и БВ, а также выяснение патогенеза этого процесса, если на самом деле существует причинная связь. Если связь между адекватными уровнями вагинальных лактобацилл, продуцирующих H 2 O 2 , и отсутствием цервицита подтверждена, как эти организмы помогают поддерживать здоровую среду шейно-влагалищного отдела? Применение молекулярных подходов к обнаружению патогенов, которые не удалось идентифицировать традиционными методами культивирования, может дать важную новую информацию о причине этого синдрома. Поскольку цервицит увеличивает риск неблагоприятного исхода беременности, прогнозирует заболевание верхних отделов половых путей и связан с повышенным выделением ВИЧ-1 из шейки матки в отсутствие хламидийной и гонококковой инфекции, определение этиологии этого состояния должно быть приоритетом. Кроме того, будущие исследования должны быть сосредоточены на иммунном ответе шейки матки на нарушения нормальной микрофлоры влагалища и на различные уровни половых гормонов. Успех таких исследований будет зависеть от выработки единого определения цервицита.Наконец, подходящее предполагаемое лечение цервицита у женщин с относительно низким риском хламидийной или гонококковой инфекции или в условиях, где гонококковая инфекция относительно редко встречается, является важной областью для будущих исследований.
Поскольку цервицит увеличивает риск неблагоприятного исхода беременности, прогнозирует заболевание верхних отделов половых путей и связан с повышенным выделением ВИЧ-1 из шейки матки в отсутствие хламидийной и гонококковой инфекции, определение этиологии этого состояния должно быть приоритетом. Кроме того, будущие исследования должны быть сосредоточены на иммунном ответе шейки матки на нарушения нормальной микрофлоры влагалища и на различные уровни половых гормонов. Успех таких исследований будет зависеть от выработки единого определения цервицита.Наконец, подходящее предполагаемое лечение цервицита у женщин с относительно низким риском хламидийной или гонококковой инфекции или в условиях, где гонококковая инфекция относительно редко встречается, является важной областью для будущих исследований.
благодарностей
Дополнительное спонсорство . Эта статья была опубликована как часть приложения под названием «Рекомендации по лечению заболеваний, передающихся половым путем», спонсируемого Центрами по контролю и профилактике заболеваний.
Возможный конфликт интересов .J.M.M. является консультантом компаний K-V Pharmaceuticals и Mission Pharmacal, а также входит в состав бюро спикеров Merck и 3M Pharmaceuticals. D.H.M .: конфликтов нет.
Список литературы
1« и др.Слизисто-гнойный цервицит — игнорируемый аналог уретрита у мужчин у женщин
,N Engl J Med
,1984
, vol.311
(стр.1
—6
) 2,,,.,.Хламидиоз в связи с инфекцией шейки матки и воспалительными заболеваниями органов малого таза
,Негонококковый уретрит и родственные инфекции
,1977
Вашингтон
Американское общество микробиологии
стр.67
3Центры профилактики заболеваний
,,.Руководство по лечению болезней, передающихся половым путем, 2006 г.
,MMWR Recomm Rep
,2006
, vol.55
RR-11
(стр.1
—94
) 4,,.Прогнозирование хламидийной и гонококковой инфекции шейки матки: значение для лечения цервицита
,Obstet Gynecol
,2002
, vol.100
(стр.579
—84
) 5« и др.Влияние характеристик пациента на выполнение тестов амплификации нуклеиновых кислот и ДНК-зонда для обнаружения Chlamydia trachomatis у женщин с генитальными инфекциями
,J Clin Microbiol
,2005
, vol.43
(стр.577
—84
) 6,,.Эндоцервикальные мазки по Граму и их полезность в диагностике Chlamydia trachomatis
,Sex Transm Infect
,2001
, vol.77
(стр.103
—6
) 7,. , , , и другие.Гонококковые инфекции у взрослых
,Заболевания, передающиеся половым путем
,1999
3-е изд.Нью-Йорк
McGraw-Hill
(стр.451
—66
) 8,,.Чувствительность микроскопии для быстрой диагностики гонореи у мужчин и женщин и роль сероваров гонореи
,Int J STD AIDS
,2003
, vol.14
(стр.390
—4
) 9,,.Показатели микроскопического цервицита для выявления хламидийной инфекции
,Sex Transm Infect
,2004
, vol.80
стр.415
10Центры по профилактике заболеваний
1993 Руководство по лечению болезней, передающихся половым путем
,MMWR Morb Mortal Wkly Rep
,1993
, vol.42
(стр.1
—102
) 11« и др.Гистопатология эндоцервикальной инфекции, вызванной Chlamydia trachomatis , вирусом простого герпеса, Trichomonas vaginalis и Neisseria gonorrhoeae
,Hum Pathol
,1990
, vol.21
(стр.831
—7
) 12,,, et al.Гистопатология эндометрия у пациентов с подтвержденной посевом инфекций верхних половых путей и острым сальпингитом, диагностированным лапароскопически
,Am J Surg Pathol
,1990
, vol.14
(стр.167
—75
) 13,,,,,.Инфекция Chlamydia trachomatis у женщин, посещающих городские клиники планирования семьи и общинного здравоохранения на Среднем Западе: факторы риска, выборочный скрининг и оценка некультуральных методов
,Sex Transm Dis
,1990
, vol.17
(стр.138
—46
) 14,,,,.Воспаление в мазке Папаниколау из шейки матки: прогностическая ценность инфекции у бессимптомных женщин
,Fam Med
,1992
, vol.24
(стр.447
—52
) 15« и др.Аномалии мазка Папаниколау из шейки матки и Chlamydia trachomatis у сексуально активных девушек-подростков
,J Pediatr Adolesc Gynecol
,2000
, vol.13
(стр.65
—9
) 16« и др.Chlamydia trachomatis диагностика: коррелятивное исследование мазка Папаниколау и прямой иммунофлюоресценции
,Clin Exp Obstet Gynecol
,1993
, vol.20
(стр.259
—63
) 17,,,.Лейкорея и бактериальный вагиноз как предикторы инфекции шейки матки у женщин из группы высокого риска
,Obstet Gynecol
,2002
, vol.100
(стр.808
—12
) 18,,,.Количество лейкоцитов во влагалище у женщин с бактериальным вагинозом: связь с вагинальными и цервикальными инфекциями
,Sex Transm Infect
,2004
, vol.80
(стр.401
—5
) 19,,,,.Комбинация бактериального вагиноза и лейкореи как прогностический фактор цервикальной хламидийной или гонококковой инфекции
,Obstet Gynecol
,2002
, vol.99
(стр.603
—7
) 20,,,.Лабораторное тестирование Neisseria gonorrhoeae с помощью недавно введенных некультуральных тестов: обзор эффективности с учетом клинических соображений и соображений общественного здравоохранения
,Clin Infect Dis
,1998
, vol.27
(стр.1171
—80
) 21« и др.Прямое многоцентровое сравнение тестов ДНК-зонда и амплификации нуклеиновых кислот на инфекцию Chlamydia trachomatis у женщин, выполненных с улучшенным эталонным стандартом
,J Clin Microbiol
,2002
, vol.40
(стр.3757
—63
) 22,,.Обнаружение Chlamydia trachomatis и Neisseria gonorrhoeae с помощью амплификации смещения цепи и актуальность контроля амплификации для использования с образцами вагинальных мазков
,J Clin Microbiol
,2003
, vol.41
(стр.3592
—6
) 23« и др.Положительная прогностическая ценность тестирования Gen-Probe APTIMA Combo 2 для Neisseria gonorrhoeae в популяции женщин с низкой распространенностью инфекции N. gonorrhoeae
,Clin Infect Dis
,2004
, vol.39
(стр.1387
—90
) 24,,,,,.Сравнение образцов мочи с первым мочеиспусканием, самостоятельного сбора вагинальных мазков и эндоцервикальных образцов для обнаружения Chlamydia trachomatis и Neisseria gonorrhoeae с помощью теста амплификации нуклеиновых кислот
,J Clin Microbiol
,2003
, vol.41
(стр.4395
—9
) 25« и др.Вагинальные мазки являются подходящими образцами для диагностики инфекции половых путей, вызываемой Chlamydia trachomatis
,J Clin Microbiol
,2003
, vol.41
(стр.3784
—9
) 26« и др.Женщины считают, что это легко, и предпочитают собирать собственные вагинальные мазки для диагностики Chlamydia trachomatis или Neisseria gonorrhoeae инфекций
,Sex Transm Dis
,2005
, vol.32
(стр.729
—33
) 27« и др.Влагалищные мазки являются предпочтительными образцами при скрининге на Chlamydia trachomatis и Neisseria gonorrhoeae: результатов многоцентровой оценки анализов APTIMA для обеих инфекций
,Sex Transm Dis
,2005
, vol.32
(стр.725
—8
) 28,,,,,.У женщин с инфекциями нижних половых путей снижены уровни вагинального ингибитора секреторной лейкоцитарной протеазы
,Am J Obstet Gynecol
,2000
, vol.183
(стр.1243
—8
) 29,,.Жгутиковый паразит Trichomonas vaginalis: новые взгляды на механизмы цитопатогенности
,Microbes Infect
,1999
, vol.1
(стр.149
—56
) 30,,,.Клинические и микробиологические аспекты Trichomonas vaginalis
,Clin Microbiol Rev
,1998
, vol.11
(стр.300
—17
) 31.Обновление трихомониаза
,Инфекция, передаваемая половым путем
,2002
, т.78
(стр.378
—9
) 32« и др.Использование иммунохроматографического анализа для быстрого обнаружения Trichomonas vaginalis в образцах из влагалища
,J Clin Microbiol
,2005
, vol.43
(стр.684
—7
) 33,. ,,,,,.Генитальный герпес
,Венерические заболевания
,1999
3-е изд.Нью-Йорк
McGraw-Hill
(стр.285
—312
) 34,,,.Бессимптомная реактивация вируса простого герпеса у женщин после первого эпизода генитального герпеса
,Ann Intern Med
,1992
, vol.116
(стр.433
—7
) 35,,,,.Факторы риска и взаимосвязь между бактериальным вагинозом и цервицитом в популяции высокого риска цервицита в Южном Иране
,Eur J Epidemiol
,2001
, vol.17
(стр.89
—95
) 36,,,.Бактериальный вагиноз как фактор риска инфекций верхних отделов половых путей
,Am J Obstet Gynecol
,1997
, vol.177
(стр.1184
—7
) 37.Слизисто-гнойный цервицит: клиническая картина?
,Genitourin Med
,1988
, т.64
(стр.169
—71
) 38« и др.Факторы риска слизисто-гнойного цервицита у женщин с бактериальным вагинозом
,J Infect Dis
,2006
, vol.193
(стр.617
—24
) 39,,.Пилотное исследование по оценке надлежащего ведения пациентов с сосуществующим бактериальным вагинозом и цервицитом
,Infect Dis Obstet Gynecol
,1995
, vol.3
(стр.119
—22
) 40,.Взаимосвязь бактериального вагиноза и воспаления шейки матки
,Sex Transm Dis
,2002
, vol.29
(стр.59
—64
) 41,,,,,.Связь между бактериальным вагинозом и экспрессией РНК вируса иммунодефицита человека типа 1 в женских половых путях
,Clin Infect Dis
,2001
, vol.33
(стр.894
—6
) 42« и др.Распространенность и факторы риска цервиковагинального распространения ВИЧ среди женщин, инфицированных ВИЧ-1 и ВИЧ-2, в Дакаре, Сенегал
,Инфекция, передаваемая половым путем
,2001
, vol.77
(стр.190
—3
) 43« и др.Повышенное содержание интерлейкина-10 в секрете шейки матки у женщин с неязвенными заболеваниями, передаваемыми половым путем: механизм усиления передачи ВИЧ-1?
,AIDS
,1999
, т.13
(стр.327
—32
) 44« и др.Взаимоотношения интерлейкина-8 с интерлейкином-1β и нейтрофилами во влагалищной жидкости здоровых женщин с положительным результатом бактериального вагиноза
,Mol Hum Reprod
,2003
, vol.9
(стр.53
—8
) 45,,,,,.Снижение провоспалительных цитокинов шейки матки делает возможным последующее инфицирование верхних отделов половых путей во время беременности
,Am J Obstet Gynecol
,2003
, vol.189
(стр.560
—7
) 46,,,.Клинический и цервикальный цитокиновый ответ на лечение бактериального вагиноза во время беременности пероральным или вагинальным метронидазолом: рандомизированное исследование
,Obstet Gynecol
,2003
, vol.102
(стр.527
—34
) 47,,,,,.Ассоциация Atopobium vaginae , недавно описанного анаэроба, устойчивого к метронидазолу, с бактериальным вагинозом
,BMC Infect Dis
,2004
, vol.4
стр.5
48,,.Молекулярная идентификация бактерий, ассоциированных с бактериальным вагинозом
,N Engl J Med
,2005
, vol.353
(стр.1899
—911
) 49« и др.Слизисто-гнойный цервицит и Mycoplasma genitalium
,J Infect Dis
,2003
, vol.187
(стр.650
—7
) 50,,,,,.Высокая распространенность генитальных микоплазм среди сексуально активных молодых людей с симптомами уретрита или цервицита в Ла-Кросс, штат Висконсин
,J Clin Microbiol
,2004
, vol.42
(стр.4636
—40
) 51« и др.Связь между Mycoplasma genitalium и острым эндометритом
,Lancet
,2002
, vol.359
(стр.765
—6
) 52,,.Лечение тетрациклином не уничтожает Mycoplasma genitalium
,Sex Transm Infect
,2003
, vol.79
(стр.318
—9
) 53,,.Цитомегаловирусная инфекция шейки матки: морфологические наблюдения в пяти случаях, возможно, нераспознанного состояния
,J Clin Pathol
,2004
, vol.57
(стр.691
—4
) 54« и др.Выделение из шейки матки лимфотропного вируса Т-клеток человека типа I связано с цервицитом
,J Infect Dis
,2002
, vol.186
(стр.1669
—72
) 55.Цервицит и уретрит, вызванные стрептококком группы B: клинический случай
,Genitourin Med
,1985
, vol.61
(стр.343
—4
) 56« и др.Распространенность и проявления эндометрита у женщин с цервицитом
,Am J Obstet Gynecol
,1985
, vol.152
(стр.280
—6
) 57,.Смертельное диссеминированное внутрисосудистое свертывание крови на фоне стрептококкового цервицита
,Eur J Obstet Gynecol Reprod Biol
,1988
, vol.29
(стр.39
—40
) 58« и др.Детерминанты эктопии шейки матки и цервицита: возраст, оральная контрацепция, специфическая цервикальная инфекция, курение и спринцевание
,Am J Obstet Gynecol
,1995
, vol.173
(стр.534
—43
) 59,,,,,.Спринцевание как фактор риска шейки матки Инфекция Chlamydia trachomatis
,Obstet Gynecol
,1998
, vol.91
(стр.993
—7
) 60« и др.Эффективность использования противозачаточных губок с ноноксинолом 9 в предотвращении гетеросексуального заражения ВИЧ среди проституток Найроби
,JAMA
,1992
, vol.268
(стр.477
—82
) 61,,.Оценка геля ноноксинола-9 в низких дозах для профилактики заболеваний, передающихся половым путем
,Sex Transm Dis
,2001
, vol.28
(стр.394
—400
) 62.Ноноксинол-9 как вагинальный микробицид для профилактики инфекций, передаваемых половым путем: пора переходить на
,JAMA
,2002
, vol.287
(стр.1171
—2
) 63,,,.Спермицид ноноксинол-9 для профилактики ВИЧ-инфекции, передаваемой вагинальным путем, и других инфекций, передаваемых половым путем: систематический обзор и метаанализ рандомизированных контролируемых испытаний с участием более 5000 женщин.
2
(стр.613
—7
) 64,,,.Гликозидазная и протеиназная активность анаэробных грамотрицательных бактерий, выделенных от женщин с бактериальным вагинозом
,Sex Transm Dis
,2003
, vol.30
(стр.257
—61
) 65.Взаимодействие женской гормональной среды, предрасположенность к вирусным инфекциям и прогрессирование заболевания
,Уход за больными СПИДом, ЗППП
,2002
, vol.16
(стр.211
—21
) 66.Текущие понятия: вагинит
,N Engl J Med
,1997
, vol.337
(стр.1896
—903
) 67,,,,.Обнаружение новых микроорганизмов, связанных с сальпингитом, с использованием цепной реакции полимеразы 16S рДНК
,J Infect Dis
,2004
, vol.190
(стр.2109
—20
) 68,,,.Mycoplasma genitalium инфекции у бессимптомных мужчин и мужчин с уретритом, посещающих клинику болезней, передающихся половым путем, в Новом Орлеане
,Clin Infect Dis
,2002
, vol.35
(стр.1167
—73
) 69Центры профилактики заболеваний
Руководство по лечению болезней, передающихся половым путем, 2002
,MMWR Recomm Rep
,2002
, vol.51
RR-6
(стр.1
—78
) 70Центры по контролю и профилактике заболеваний
,Эпиднадзор за заболеваниями, передаваемыми половым путем, 2004
,2005
Атланта
Центры по контролю и профилактике заболеваний Профилактика
71Скрининг на гонорею: рекомендация
,Ann Fam Med
,2005
, vol.3
(стр.263
—7
) 72,,,,,.Скрининг женщин на гонорею: демографические критерии скрининга для общеклинического использования
,Am J Public Health
,1997
, vol.87
(стр.1535
—8
) 73« и др.Распространенность хламидийных и гонококковых инфекций среди молодых людей в США
,JAMA
,2004
, vol.291
(стр.2229
—36
) 74« и др.Предикторы повторных инфекций Chlamydia trachomatis , диагностированных с помощью тестирования амплификации ДНК среди женщин из городских районов
,Sex Transm Infect
,2001
, vol.77
(стр.26
—32
) 75« и др.Детерминанты стойкой и рецидивирующей инфекции Chlamydia trachomatis у молодых женщин: результаты многоцентрового когортного исследования
,Sex Transm Dis
,2001
, vol.28
(стр.117
—23
) 76,,,.Фторхинолоны, гонорея и рекомендации CDC по лечению ЗППП
,Sex Transm Dis
,2003
, vol.30
(стр.528
—9
) 77Повышение устойчивости к фторхинолонам Neisseria gonorrhoeae среди мужчин, имеющих половые контакты с мужчинами — США 2003 г. и пересмотренные рекомендации по лечению гонореи 2004 г.
Центры по контролю и профилактике заболеваний
,MMWR Mortal Wkly Rep
,2004
, т.53
(стр.335
—8
) 78,,.Обновленная информация о лечении гонореи у взрослых в США
,Clin Infect Dis
,2007
, vol.44
Suppl 3
(стр.84
—101
) 79.Негонококковый и нехламидийный цервицит
,Curr Infect Dis Rep
,2001
, vol.3
(стр.540
—5
) 80« и др.Этиология воспаления шейки матки
,Am J Obstet Gynecol
,1986
, vol.154
(стр.556
—64
) 81,,,,.Использование тестов Gen-Probe APTIMA для выявления множественных этиологий уретрита и цервицита в клиниках, передающихся половым путем [аннотация C-086]
,Программа и выдержки из 106-го общего собрания Американского общества микробиологов (Орландо, Флорида)
,2006
Вашингтон, округ Колумбия
Американское общество микробиологов
стр.63
82,.Слизисто-гнойный цервицит как предиктор хламидийной инфекции и неблагоприятного исхода беременности. Исследователи исследования Цервицита и неблагоприятного исхода беременности Джонса Хопкинса
,Sex Transm Dis
,1992
, vol.19
(стр.198
—202
) 83,,,.Связь воспаления нижних отделов половых путей с объективными признаками эндометрита
,Infect Dis Obstet Gynecol
,2000
, vol.8
(стр.83
—7
) 84« и др.Инфекция нижних половых путей и эндометрит: понимание субклинических воспалительных заболеваний органов малого таза
,Obstet Gynecol
,2002
, vol.100
(стр.456
—63
) 85« и др.Азитромицин для эмпирического лечения синдрома негонококкового уретрита у мужчин: рандомизированное двойное слепое исследование
,JAMA
,1995
, vol.274
(стр.545
—9
) 86« и др.Рандомизированное лечение слизисто-гнойного цервицита доксициклином или амоксициллином
,Am J Obstet Gynecol
,1989
, vol.161
(стр.128
—35
) 87,,.Оценка офлоксацина в лечении слизисто-гнойного цервицита: ответ хламидийно-положительной и хламидийно-отрицательной форм
,J Med Assoc Thai
,1989
, vol.72
(стр.331
—7
) 88« и др.Сопутствующие инфекции, передаваемые половым путем (ИППП) у половых партнеров пациентов с отдельными ИППП: значение для партнерской терапии, осуществляемой пациентом
,Clin Infect Dis
,2005
, vol.40
(стр.787
—93
) 89« и др.Экспрессия вируса иммунодефицита человека 1 в женских половых путях в связи с воспалением и изъязвлением шейки матки
,Am J Obstet Gynecol
,2001
, vol.184
(стр.279
—85
) 90« и др.Лечение цервицита связано со снижением выделения ВИЧ из шейки матки
,AIDS
,2001
, vol.15
(стр.105
—10
)© 2007 Американское общество инфекционных болезней
Симптомы цервицита, лечение и форумы
Мы все заняты этим навсегда.
Поделившись своими историями и данными, вы:- помогать друг другу жить лучше и узнавать лучших способов управлять своим здоровьем сегодня
- помочь исследователям сократить путь к новым методам лечения завтра
Насколько полезны ваши данные? Как объясняет в этом видео соучредитель Джейми Хейвуд.
Что будем делать дальше?
Каждой частью данных, которыми вы делитесь, вы помогаете PatientsLikeMe и нашим партнерам по медицинским исследованиям понять:- Как люди воспринимают каждое состояние по-разному и почему?
- Что улучшает здоровье и жизнь разных людей и почему?
- Как мы можем измерить это улучшение быстрее и эффективнее, а также ускорить клинические испытания?
Присоединяйтесь сейчас, чтобы пожертвовать свои данные
… для вас, для других, навсегда.Вы уже помогли нам узнать:
- Карбонат лития не помогал пациентам с БАС, и мы узнали об этом быстрее, чем клинические испытания. Читайте об этом в Природа.
- Бессонница чаще — даже хуже — встречается у людей с хроническими заболеваниями. Читайте об этом на блог.
- Взаимодействие с другими участниками PatientsLikeMe улучшает ваше здоровье. Прочтите это healthaffairs.org.
- Тяжесть симптомов болезни Паркинсона меняется быстрее, чем думали исследователи, поэтому клинические испытания следует планировать иначе.Читайте об этом на JMIR.
Что такое цервицит?
Цервицит — это опухоль и воспаление отверстия матки, которое называется шейкой матки. Чаще всего это вызвано инфекцией. Симптомы включают выделения из влагалища, боль во время секса, боль в области таза или боль при мочеиспускании. Оно может вылечиться само по себе, или можно использовать лечение инфекции.
Общие симптомы, о которых сообщают люди с цервицитом
На сообщения могут влиять другие состояния и / или побочные эффекты лекарств.Мы спрашиваем об общих симптомах (тревожное настроение, подавленное настроение, усталость, боль и стресс) независимо от состояния.
Последнее обновление:
Цервицит и воспалительные заболевания органов малого таза
Цервицит и воспалительные заболевания органов малого таза
I. Что нужно знать каждому врачу.
Цервицит — это воспаление женских половых путей, характеризующееся гнойным эндоцервикальным экссудатом и / или рыхлостью шейки матки.Оно может протекать бессимптомно, проявляться выделениями или нерегулярным кровотечением. Цервицит часто вызывается Neisseria gonorrhoeae и Chlamydia trachomatis, передающимися половым путем, может быть результатом других инфекционных агентов, передающихся половым или не передающимся половым путем, или может возникать из неинфекционных источников.
Воспалительное заболевание тазовых органов (ВЗОМТ) — более серьезная инфекция верхних отделов женских половых путей, которая также может быть вызвана N. gonorrhoeae или C. trachomatis, хотя часто бывает полимикробной.ВЗОМТ обычно является восходящей инфекцией, вызванной вагинальными или цервикальными бактериями, но редко может быть результатом трансбрюшинного распространения бактерий, например, как в случае разрыва аппендикса. В большинстве случаев восходящий ВЗОМТ передается половым путем, хотя он также может быть результатом тазовых инструментов, таких как биопсия эндометрия или другие процедуры.
Цервицит сам по себе не имеет серьезных долгосрочных осложнений, если его лечить на ранней стадии и не допустить развития ВЗОМТ. Однако ВЗОМТ может привести к рубцеванию и последующей внематочной беременности и даже к бесплодию.Таким образом, важна своевременная идентификация обоих расстройств.
II. Диагностическое подтверждение: Вы уверены, что у вашего пациента цервицит и воспалительное заболевание органов малого таза?
Цервицит определяется наличием слизисто-гнойного экссудата шейки матки и / или рыхлостью шейки матки или легким кровотечением при осмотре, как правило, без значительной болезненности в области живота или шейки матки.
ВЗОМТ представляет собой инфекционное воспаление верхних отделов женских половых путей и включает эндоцервицит, эндометрит, сальпингит, перитонит и тубо-яичниковые абсцессы.Это клинический диагноз без абсолютных диагностических критериев, но может проявляться болью в животе и / или пояснице, нерегулярным менструальным или посткоитальным кровотечением, аномальными выделениями из влагалища, лихорадкой, тошнотой, рвотой или дизурией.
Центры по контролю и профилактике заболеваний (CDC) предполагают, что наличие болезненности при движении шейки матки или болезненности матки или придатков при осмотре является минимальным диагностическим критерием.
Наличие одного или нескольких из следующих факторов увеличивает специфичность диагноза:
Температура полости рта выше 101.0 F
Слизисто-гнойные выделения из шейки матки или влагалища
Содержание лейкоцитов при микроскопии вагинальной жидкости
Повышенная скорость оседания эритроцитов (СОЭ) или С-реактивный белок (СРБ)
Лабораторное подтверждение N. gonorrhoeae или C. trachomatis
A. История, часть I: Распознавание образов:
У пациентов с цервицитом могут наблюдаться аномальные выделения, межменструальное или посткоитальное кровотечение.У некоторых женщин может быть дизурия, диспареуния или боль в области таза или внизу живота, а у некоторых может протекать бессимптомно. В целом больные цервицитом не болеют внешностью.
Симптомы ВЗОМТ неспецифичны, как указано выше, и тщательный половой анамнез важен, чтобы отличить это состояние от других патологий брюшной полости и таза. Пациенты с ВЗОМТ также могут выглядеть хорошо, но меньшинство будут болеть, иногда с нестабильными показателями жизнедеятельности.
B. История, часть 2: Распространенность:
Инфекционный цервицит чаще всего встречается у сексуально активных женщин в возрасте до 25 лет, у женщин, ранее перенесших венерическое заболевание, или у женщин любого возраста, имеющих несколько половых партнеров или нового партнера.
ВЗОМТ поражает ту же популяцию, что и цервицит, и ежегодно диагностируется примерно у 800 000 женщин в США. Из этих женщин примерно 10% заболеют настолько, что потребуют госпитализации. ВЗОМТ редко встречается у женщин без менструации, т. Е. У беременных, беременных или постменопаузальных женщин.
C. История, часть 3: Конкурирующие диагнозы, которые могут имитировать цервицит и воспалительные заболевания органов малого таза.
Цервицит можно спутать с вульвовагинитом или ВЗОМТ, но его также можно принять за другие заболевания нижних отделов женских половых путей (подробности см. В главе).Медицинский осмотр может помочь установить диагноз.
PID можно спутать с цервицитом, но медицинский осмотр должен помочь различить эти два состояния. ВЗОМТ также легко спутать с другими внутрибрюшными заболеваниями, включая аппендицит или пиелонефрит. Опять же, медицинский осмотр вместе с сексуальным анамнезом должны помочь выяснить источник симптомов пациента.
D. Результаты физического осмотра.
Гинекологический осмотр необходим для диагностики цервицита.Осмотр вульвы обычно нормальный, если только вирус простого герпеса не является причиной цервицита. Вагинальный осмотр может выявить эрозии. При осмотре с помощью зеркала шейка матки обычно бывает отечной, эритематозной и рыхлой. Могут присутствовать слизисто-гнойные выделения из шейки матки, и при легком прикосновении к зеву шейки матки тампон может кровоточить.
Везикулярные поражения будут видны, если вирус простого герпеса (ВПГ) является этиологией, а шейка матки клубники с точечными кровоизлияниями присутствует с трихомонадой.Болезненность шейки матки, придатков или значительная болезненность живота являются признаками ВЗОМТ, а не цервицита.
Пациенты с ВЗОМТ могут иметь или не иметь лихорадку. При тяжелом течении болезни могут присутствовать и другие признаки сепсиса. Пациенты могут иметь или не иметь болезненность в области живота или таза. Болезненность правого верхнего квадранта может присутствовать при перигепатите, связанном с ВЗОМТ (синдром Фитц-Хью-Кертиса). При гинекологическом осмотре у пациентки, вероятно, будет болезненность шейки матки (болезненность шейки матки), матки или придатков.Исследователь должен попытаться пальпировать любые образования, которые могут присутствовать при тубо-яичниковом абсцессе. Как и при цервиците, могут присутствовать выделения, а зев шейки матки может быть рыхлым.
E. Какие диагностические тесты следует провести?
Цервицит
Обследующий может проверить влагалищный потенциальный водород (pH), который обычно повышается (более 4,5) при инфекционном цервиците, хотя это не дает конкретного диагноза. Микроскопия секрета может показать лейкорею с более чем 10 лейкоцитами на поле высокой мощности; этот тест имеет высокую отрицательную прогностическую ценность для N.gonorrhoeae или цервицит C. trachomatis.
Окрашивание эндоцервикальных образцов на N. gonorrhoeae по Граму не рекомендуется в качестве диагностического инструмента из-за его низкой специфичности. Бактериальный вагиноз, который также может вызывать цервицит, диагностируется клинически по трем из четырех критериев Амселя:
Однородный сброс
Положительный запах на запах, или заказ рыбьего амина с применением гидроксида калия (КОН)
PH больше 4.5
Наличие ключевых клеток или бактериальных пятен на влажном препарате
Воспалительные заболевания органов малого таза
Как и при цервиците, необходимо сделать микроскопию вагинального секрета. Отсутствие лейкореи в сочетании с нормальной шейкой матки при осмотре имеет высокую отрицательную прогностическую ценность для PID. Флора бактериального вагиноза была задействована в некоторых случаях ВЗОМТ, и критерии Амзеля, перечисленные выше, могут быть применены для его диагностики.
1.Какие лабораторные исследования (если таковые имеются) следует назначить для установления диагноза? Как следует интерпретировать результаты?
N. gonorrhoeae и C. trachomatis — наиболее частые причины цервицита. Как чувствительный, так и специфический тест амплификации нуклеиновых кислот (NAAT) для этих микроорганизмов в образцах мочи, эндоцервикального канала или влагалища является важной отправной точкой для диагностики цервицита. Однако следует отметить, что анализ мочи или вагинальный мазок не должен заменять полное тазовое обследование.
Если NAAT отрицательный, или если другая причина более вероятна, есть другие возможные этиологии цервицита. Варианты диагностики трихомониаза включают микроскопию влажного препарата, чувствительность которого составляет 60-70%, или посев на Trichomonas vaginalis, который имеет хорошую чувствительность и специфичность.
Если есть подозрение на простой герпес и необходимо подтверждающее тестирование, предпочтительным методом посева является полимеразная цепная реакция (ПЦР). Серологические исследования и посевы на простой герпес не рекомендуются.Организмы, вызывающие бактериальный вагиноз, также могут вызывать цервицит. Критерии Амзеля, описанные ранее, и / или окрашивание по Граму могут использоваться для его диагностики. Mycoplasma genitalium может быть новой причиной цервицита, но тестирование не является широко доступным.
Во многих случаях, особенно у женщин старше 30 лет, ни один организм не изолирован как причина цервицита. Неинфекционные причины цервицита включают травмы инородным телом от пессариев или диафрагм, злокачественные новообразования, лучевую терапию, местное раздражение, например, от спринцевания, и синдром Бехчета.Эти причины помогут определить не лабораторные исследования, а анамнез.
Пациенты с подозрением на ВЗОМТ должны пройти тестирование на N. gonorrhoeae и C. trachomatis. M. genitalium может привести к ВЗОМТ у некоторых женщин, но, как указано выше, нет доступных тестов для диагностики этого заболевания. Воспалительные маркеры, включая СОЭ или СРБ, могут повысить специфичность диагноза. Подсчет лейкоцитов бесполезен для большинства женщин, но может использоваться в качестве исходного уровня для оценки ответа на терапию при тяжелом заболевании или при наличии тубо-яичникового абсцесса.
2. Какие визуализационные исследования (если таковые имеются) следует назначить для установления диагноза? Как следует интерпретировать результаты?
Визуализационные исследования для диагностики цервицита отсутствуют.
Визуализация не требуется женщинам с подозрением на ВЗОМТ, за некоторыми исключениями. Когда другие диагнозы, такие как аппендицит, сильно различаются, визуализация может помочь госпиталисту поставить правильный диагноз. Ультразвук органов малого таза имеет низкую чувствительность и специфичность для диагностики ВЗОМТ, но может визуализировать массу придатков или маточных труб, утолщенные трубки, заполненные жидкостью, или гиперемию, что в правильном клиническом контексте может помочь подтвердить наличие ВЗОМТ.
Ультразвук может также подтвердить тубо-яичниковый абсцесс, если при осмотре пальпируется образование, или в случае более тяжелого заболевания. Магнитно-резонансная томография специфична для диагностики, но не используется широко. Лапароскопия специфична при сальпингите, как и биопсия эндометрия при эндометрите. Однако большинству женщин в этих процедурах нет необходимости.
F. Чрезмерно используемые или «потраченные впустую» диагностические тесты, связанные с этим диагнозом.
Цервицит
Нет никакой роли для дополнительных лабораторных исследований или визуализационных исследований, кроме описанных выше.
Воспалительные заболевания органов малого таза
Поскольку диагноз в основном клинический, большинству женщин не нужны лабораторные анализы или визуализация, кроме тех, которые были упомянуты выше. Ультразвук следует использовать при тяжелых заболеваниях или женщинам, у которых есть подозрение на тубо-яичниковый абсцесс.
III. Управление по умолчанию.
Цервицит
Если пациентка подвергается риску потери для последующего наблюдения, ее следует лечить эмпирически от C. trachomatis и N. gonorrhoeae.Центры по контролю и профилактике заболеваний (CDC) рекомендуют азитромицин 1000 мг один раз для C. trachomatis или доксициклин 100 мг два раза в день в течение семи дней. Рекомендуемое лечение N. gonorrhoeae — это внутримышечный (IM) цефтриаксон 250 мг однократно или цефиксим 400 мг перорально однократно.
У пациентов, которые не переносят цефалоспорины, азитромицин 2 г перорально однократно является альтернативой вышеперечисленному, хотя из-за опасений по поводу появления гонококковой устойчивости его следует использовать с осторожностью. Если потеря для последующего наблюдения не является проблемой, госпиталист может дождаться результатов вышеуказанного лабораторного тестирования и провести соответствующее лечение.
Воспалительные заболевания органов малого таза
Антибиотикотерапия должна охватывать N. gonorrhoeae и C. trachomatis, даже при отрицательном результате тестирования, с учетом также покрытия анэробов бактериального вагиноза и Bacteroides fragilis.
Рекомендации CDC предлагают пациентам, которые могут принимать пероральные препараты, доксициклин 500 мг два раза в день в течение 14 дней и парентеральный цефалоспорин третьего поколения, включая цефтриаксон 250 мг однократно или цефокситин 2 г однократно в сочетании с пробенецидом 1 г перорально один раз.Врач может добавить 500 мг метронидазола перорально два раза в день в течение 14 дней, если это необходимо для лечения бактериального вагиноза.
Большинству пациентов, госпитализированных с ВЗОМТ, требуется парентеральная терапия. CDC рекомендует внутривенное (в / в) введение цефотетана 2 г каждые 12 часов или цефокситина 2 г в / в каждые 6 часов (оба имеют анэробное действие) плюс доксициклин 100 мг внутривенно или перорально два раза в день. Прием цефалоспоринов можно прекратить через 24-48 часов после клинического улучшения, но доксициклин следует продолжить в течение полного 14-дневного курса.Если присутствует тубо-яичниковый абсцесс, после прекращения приема цефалоспорина пациентку следует лечить клиндамицином или метронидазолом для анаэробного действия в дополнение к доксициклину.
Для пациентов, которые не переносят цефалоспорины, альтернативная схема приема антибиотиков: клиндамицин внутривенно 900 мг каждые 8 часов плюс гентамицин в дозе 2 мг / кг внутривенно или внутримышечно один раз, а затем 1,5 мг / кг внутривенно или внутримышечно каждые 8 часов или 3-5 мг / кг ежедневно. Через 24 часа после клинического улучшения пациента можно лечить либо клиндамицином 450 мг перорально 4 раза в день, либо доксициклином, как указано выше, для завершения 14-дневного курса.
A. Непосредственное управление.
Цервицит не требует неотложной медицинской помощи и требует лечения, как указано выше. Цель лечения — искоренить инфекцию и, таким образом, предотвратить восходящую инфекцию (то есть ВЗОМТ), которая в конечном итоге может привести к рубцеванию и бесплодию.
Пациенты с тяжелой формой ВЗОМТ должны быть госпитализированы. Некоторые критерии госпитализации включают следующее:
Тубо-яичниковый абсцесс
Тошнота, рвота и высокая температура
Непереносимость пероральных препаратов
Нет ответа на пероральное лечение через 72 часа
Беременность
Острая брюшная полость или другие неотложные хирургические вмешательства
Большинство женщин с тубо-яичниковыми абсцессами поддаются лечению только антибиотиками, поэтому указанные выше схемы следует начинать быстро после установления диагноза.Некоторые пациенты с ВЗОМТ будут иметь острый живот или шок, часто в результате разрыва тубо-яичникового абсцесса. Это требует немедленного хирургического вмешательства. Следует отметить, что гонококковые ВЗОМТ с большей вероятностью могут вызвать тяжелое заболевание, чем другие возможные этиологии.
B. Советы медицинского осмотра для руководства.
Нет необходимости в немедленном медицинском осмотре пациента с цервицитом.
Женщины с ВЗОМТ должны находиться под наблюдением на предмет ответа на терапию.Сохраняющиеся симптомы или результаты обследования должны побудить к эскалации терапии, как описано выше, или, в случае тубо-яичникового абсцесса, хирургическому дренированию.
C. Лабораторные тесты для мониторинга реакции и корректировок в управлении.
Цервицит
В течение короткого периода пребывания в больнице не требуется лабораторных анализов для контроля неосложненного цервицита. Повторную НААТ следует начинать через 3 месяца после первого эпизода цервицита из-за возможности повторного заражения от нелеченного партнера.
Воспалительные заболевания органов малого таза
Пациентам с отсутствием реакции на противомикробные препараты и повышенным лейкоцитозом может потребоваться хирургическое обследование по поводу тубо-яичникового абсцесса. Пациенты, которые надлежащим образом реагируют на лечение, демонстрируя улучшение в течение 1-3 дней, не нуждаются в рутинных лабораторных исследованиях для последующего наблюдения.
D. Долгосрочное управление.
Долгосрочное лечение цервицита должно быть сосредоточено на предотвращении инфекционных или неинфекционных причин, что более подробно обсуждается ниже.Если симптомы сохраняются или повторяются, пациента следует обследовать на предмет повторного контакта с заболеваниями, передающимися половым путем. Если эта оценка отрицательна, следует изучить другие причины цервицита.
Женщины с хламидийными или гонококковыми ВЗОМТ имеют высокий уровень повторного инфицирования в течение последующих 6 месяцев. Рекомендации CDC рекомендуют повторное тестирование как на N. gonorrhoeae, так и на C. trachomatis через 3-6 месяцев после первоначального курса ВЗОМТ.
E. Общие подводные камни и побочные эффекты управления.
Самой большой проблемой для госпиталистов, вероятно, будет диагностика цервицита или ВЗОМТ. У госпитализированной женщины с болью в животе ВЗОМТ особенно важно учитывать при дифференциальной диагностике, особенно у молодых женщин или женщин, недавно перенесших операции на органах малого таза. То, что диагноз в основном клинический, способствует необходимости держать ВЗОМТ на дифференциальном диагнозе в соответствующей популяции. После того, как диагноз поставлен, лечение становится простым, как описано выше.
IV. Лечение сопутствующих заболеваний.
CDC рекомендует, чтобы все беременные женщины проходили скрининг на C. trachomatis, а женщины с высоким риском или женщины в районах с высокой распространенностью — на N. gonorrhoeae. Беременных женщин с хламидийным цервицитом следует лечить азитромицином, а с гонорейным цервицитом — цефалоспоринами в соответствии с указаниями CDC, изложенными выше. Цели лечения — предотвратить восходящую инфекцию и предотвратить передачу новорожденному.
ВЗОМТ увеличивает материнскую заболеваемость и риск преждевременных родов у беременных. Это население должно быть госпитализировано для парентерального лечения. Доксициклин относится к категории D при беременности. В последних рекомендациях CDC не говорится конкретно о надлежащем хламидийном лечении беременных женщин, поэтому консультации с акушером пациента необходимы. Следует отметить, что ВЗОМТ реже встречается у женщин без менструации, включая беременных.
A. Почечная недостаточность.
Цефотетан, цефокситин и гентамицин необходимо вводить перорально в соответствии с клиренсом креатинина. Специальных доз азитромицина для почек не существует, но его следует применять с осторожностью у пациентов с почечной недостаточностью.
B. Печеночная недостаточность.
Азитромицин, доксициклин, цефотетан и метронидазол не имеют определенных доз для печени, но их следует применять с осторожностью при печеночной недостаточности.
C. Систолическая и диастолическая сердечная недостаточность.
Без изменений в стандартном управлении.
D. Заболевание коронарной артерии или заболевание периферических сосудов.
Азитромицин может увеличивать интервал QT. Рассмотрите альтернативу для пациентов из группы риска.
E. Диабет или другие эндокринные проблемы.
Как и при любой другой инфекции, диабетикам следует внимательно следить за уровнем глюкозы и при необходимости корректировать схемы приема лекарств.
F. Злокачественность.
Без изменений в стандартном управлении.
G. Иммуносупрессия (ВИЧ, хронические стероиды и т. Д.).
Лечение цервицита такое же, как у пациентов с вирусом иммунодефицита человека (ВИЧ).Следует отметить, что цервицит может увеличить выделение ВИЧ, поэтому его лечение может снизить передачу вируса.
Пациенты с ВИЧ и ВЗОМТ с большей вероятностью имеют тубо-яичниковые абсцессы, чем женщины, не инфицированные ВИЧ. Однако в остальном симптомы и признаки у этих двух групп схожи. CDC рекомендует одинаковые схемы лечения и показания для госпитализации для обеих групп, поскольку недостаточно данных, чтобы предположить, что женщины с ВИЧ и ВЗОМТ нуждаются в более агрессивном лечении, а также некоторые данные, показывающие, что ВИЧ-инфицированные и неинфицированные женщины реагируют аналогично существующим протоколы лечения.
H. Первичная болезнь легких (ХОБЛ, астма, ILD).
Без изменений в стандартном управлении.
I. Проблемы с желудочно-кишечным трактом или питанием.
Без изменений в стандартном управлении.
J. Проблемы гематологии или коагуляции.
Без изменений в стандартном управлении.
K. Деменция или психическое заболевание / Лечение.
Без изменений в стандартном управлении.
V. Переходы на лечение.
A. Рекомендации по выходу из системы во время госпитализации.
Госпиталист должен знать, что усиливающаяся боль в животе у пациента с цервицитом может быть признаком восходящей инфекции, которую следует лечить, как указано выше.
Пациенты с ВЗОМТ, у которых наблюдается прогрессирование боли, нестабильные показатели жизненно важных функций и / или острый живот, могут иметь разрыв трубчато-яичникового абсцесса. Это неотложная хирургическая помощь, и необходимо незамедлительно получить соответствующую консультацию, хирургическую или гинекологическую.
B. Ожидаемая продолжительность пребывания.
Цервицит можно лечить амбулаторно, и хотя он может быть вторичной жалобой госпитализированного пациента, он не должен быть основной причиной госпитализации или препятствием для выписки. Как уже отмечалось, госпиталист может начать эмпирическое лечение цервицита, пока ожидается лабораторное подтверждение.
Стационарные пациенты с ВЗОМТ могут перейти на пероральные препараты через 24 часа после клинического улучшения, которое обычно наступает в течение 72 часов после начала терапии.
C. Когда пациент готов к выписке.
Пациентов с цервицитом можно лечить эмпирически в ожидании результатов лабораторных исследований, и это не должно быть причиной задержки выписки.
Пациенты с ВЗОМТ должны иметь улучшение имеющихся симптомов и признаков, чтобы они могли перейти на пероральные антибиотики. Перед выпиской они должны хорошо переносить пероральные жидкости и лекарства.
D. Организация последующего наблюдения в клинике.
1. Когда и с кем следует организовать наблюдение в клинике.
Женщины с цервицитом должны обратиться к своему лечащему врачу в течение 3 месяцев для повторной NAAT. Назначение врача ближе к моменту выписки может облегчить своевременное консультирование по вопросам профилактики. Женщин с ВЗОМТ следует осмотреть вскоре после выписки, чтобы гарантировать разрешение имеющегося заболевания.
2. Какие анализы следует провести перед выпиской, чтобы лучше всего получить возможность первого посещения клиники.
Пациенту следует пройти тестирование на ВИЧ либо в стационаре, либо на амбулаторном контрольном приеме.
3. Какие анализы следует заказать амбулаторно до или в день посещения клиники.
Нет
E. Вопросы размещения.
Нет
F. Прогноз и консультирование пациентов.
Женщинам с цервицитом или ВЗОМТ следует воздерживаться от половых сношений до тех пор, пока они не завершат терапию антибиотиками, их партнеры не пройдут курс лечения и пока у пациентки и ее партнера не появятся симптомы. Следует подчеркнуть важность профилактики с помощью безопасных сексуальных практик (меньшее количество половых партнеров, воздержание или правильное использование презервативов).Спермициды и микробициды не рекомендуются для предотвращения передачи ВИЧ и венерических заболеваний.
Пациенты с ВЗОМТ должны знать о долгосрочных последствиях болезни, включая бесплодие, внематочную беременность, хроническую тазовую боль и рецидивирующую инфекцию. Частота бесплодия и внематочной беременности увеличивается с увеличением тяжести заболевания и увеличением числа эпизодов ВЗОМТ. Уровень бесплодия также увеличивается, если начальное лечение откладывается.
VI. Безопасность пациентов и меры качества.
A. Стандарты и документация по основным показателям.
Не существует основных мер Совместной комиссии, применимых к цервициту и ВЗОМТ.
B. Соответствующая профилактика и другие меры для предотвращения реадмиссии.
Женщины с высоким риском, определяемые как моложе 25 лет или женщины старше 25 лет, имеющие несколько сексуальных партнеров и / или имеющие в анамнезе заболевания, передающиеся половым путем, должны быть обследованы на C. trachomatis и N.gonorrhoeae не реже одного раза в год, хотя нет данных, подтверждающих идеальные временные рамки для этого. Упомянутая выше профилактика заболеваний также важна для ограничения рецидивов заболевания и, следовательно, повторной госпитализации.
VII. Какие доказательства?
Blenning, CE, Muench, J, Judkns, DZ. «Какие тесты наиболее полезны для диагностики ВЗОМТ». Т. об. 56. 2007. pp. 216-218.
«CDC: Руководство по лечению заболеваний, передаваемых половым путем, 2010 г.». . об. 59. 2010.
Cicchillo, LA, Hamper, UM, Scoutt, LM.«Ультразвуковая оценка гинекологических причин тазовой боли». . об. 38. 2011. С. 85–114.
Гайтан, Х., Ангел, Э, Диас, Р., Парада, А., Санчес, Л., Варгас, К. «Точность пяти различных диагностических методов при легких и умеренных воспалительных заболеваниях органов малого таза». . об. 10. 2002. С. 171–180.
Гайдос, C, Мальдейс, NE, Hardick, A, Hardick, J, Quinn, TC. «Как один из факторов множественной этиологии цервицита у женщин, посещающих клиники по лечению болезней, передающихся половым путем».. об. 36. 2009. С. 598-606.
Marrazo, JM, Martin, DH. «Ведение женщин с цервицитом». . об. 44. 2007. С. 5102-10.
Шорт, В.Л., Тоттен, Пенсильвания, Несс, Р.Б., Астете, С.Г., Келси, Сан-Франциско, Хаггерти, Калифорния. «Клинические проявления инфекции по сравнению с инфекцией у женщин с воспалительными заболеваниями органов малого таза». . об. 48. 2009. С. 41-47.
Soper, DE. «Воспалительные заболевания органов малого таза». . об. 116. 2010. С. 419-428.
Vandermeer, FQ, Wong-You-Cheong, JJ.«Визуализация острой тазовой боли». . об. 52. 2009. С. 2-20.
Copyright © 2017, 2013 ООО «Поддержка принятия решений в медицине». Все права защищены.
Ни один спонсор или рекламодатель не участвовал, не одобрял и не платил за контент, предоставляемый Decision Support in Medicine LLC. Лицензионный контент является собственностью DSM и защищен авторским правом.
Цервицит — WikEM
Фон
Клинические характеристики
Отечная и покрасневшая шейка матки.- Слизисто-гнойные эндоцервикальные выделения
- Может наблюдаться эндоцервикальное кровотечение, легко вызываемое ватным тампоном
- Часто бессимптомно
- Тазовая / абдоминальная боль или болезненность при пальпации должны указывать на диагноз воспалительного заболевания органов малого таза, а не цервицита.
Дифференциальный диагноз
Тазовая боль
Тазовое происхождение
Абдоминальное происхождение
Оценка
- мазок (для ГХ, хламидии)
- Вагинальные мазки, полученные от пациентов, БОЛЕЕ чувствительны, чем эндоцервикальные мазки, собранные клиницистами, на GC / Chlamydia [3] [4]
- Мокрое крепление
- Тест на беременность в моче
Ведение
Предполагаемый ГК / хламидиоз шейки матки, уретры или прямой кишки (неосложненный)
[5]Обычно показано лечение как гонореи, так и хламидиоза , если есть подозрение на одно заболевание.Дополнительное покрытие хламидиоза необходимо только при лечении цефиксимом
Лечение партнера
Ассоциированный бактериальный вагиноз или Trichomonas vaginalis
небеременная
Беременная
Лечить только при наличии у пациента симптомов и избегать кормления грудью до 24 часов после последней дозы
Лечение сексуального партнера
Женщины с ВИЧ-инфекцией
Распоряжение
См. Также
Внешние ссылки
Список литературы
- ↑ Norris DL, Young JD.ИМП. EM Clin N Am. 2008; 26: 413-30.
- ↑ Norris DL, Young JD. ИМП. EM Clin N Am. 2008; 26: 413-30.
- ↑ Schoeman SA, Stewart CM, Booth RA, Smith SD, Wilcox MH, Wilson JD. Оценка наилучшего единичного образца для обнаружения хламидиоза у женщин с симптомами и без: диагностическое тестовое исследование. BMJ. 2012; 345: e8013.
- ↑ Стюарт С.М., Шуман С.А., Бут Р.А., Смит С.Д., Уилкокс М.Х., Уилсон Дж. Д.. Оценка взятых самостоятельно мазков по сравнению с посевами мазков, взятых врачом для диагностики гонореи у женщин: единый центр, исследование диагностической точности.BMJ. 2012; 345: e8107.
- ↑ Cyr SS et al. Обновление Руководства CDC по лечению гонококковой инфекции, 2020 г. MMWR. Центр по контролю и профилактике заболеваний. 2020. 69 (50): 1911-1916.
- ↑ Kissinger P et al. Сравнение однократной и 7-дневной доз метронидазола для лечения трихомониаза у женщин: открытое рандомизированное контролируемое исследование. Lancet Infect Dis 2018 5 октября; [Электронный паб].
- ↑ CDC Trichomoniasis 2015. https://www.cdc.gov/std/tg2015/trichomoniasis.htm.
- ↑ CDC.Рекомендации по лечению заболеваний, передающихся половым путем. MMWR Recomm Rep 2010; 59 (№ RR-12)
Диагностика, тестирование и лечение
Что такое цервицит?
Цервицит — это воспаление шейки матки (конца матки). Это воспаление может иметь острый или хронический характер. Цервицит может не иметь симптомов, или у женщины с цервицитом могут быть аномальные выделения из влагалища.
Кто заболевает цервицитом?
Цервицит очень распространен.Прогнозируется, что в какой-то момент цервицитом будет больше половины всех взрослых женщин. Женщины, которые практикуют рискованное сексуальное поведение и имеют нескольких партнеров, подвержены более высокому риску развития цервицита. Женщины, перенесшие заболевания, передающиеся половым путем, или женщины, у которых есть партнеры, перенесшие заболевания, передающиеся половым путем, также подвержены более высокому риску цервицита. Однако сексуальная практика — далеко не единственная причина этого состояния.
Каковы причины цервицита?
Цервицит может иметь множество причин.Острый цервицит обычно вызывается инфекцией. Хронический цервицит чаще возникает по неинфекционной причине.
Инфекции могут возникать в результате попадания в матку стафилококков или стрептококков. Хламидиоз и гонорея, передающиеся половым путем, также являются серьезными причинами цервицита. По оценкам, 40 процентов случаев цервицита связаны с хламидиозом. Иногда причиной могут быть вирус простого герпеса, трихомонады и микоплазма гениталий.
Неинфекционные причины цервицита включают воздействие химикатов или механическое раздражение. К ним относятся:
- Химическое раздражение от спермицидов или спринцеваний или латекса, используемого в презервативах
- Реакция на вставленные диафрагмы, цервикальные колпачки, тампоны или пессарии
- Лучевая терапия или системные воспалительные заболевания
Каковы симптомы цервицита?
Симптомы цервицита могут включать:
- Ненормальные выделения из влагалища, которые могут быть желтыми, белыми или серыми с неприятным запахом.Это может сохраняться в течение длительного периода времени.
- Половой акт может быть болезненным.
- Раздражение вульвы или влагалища.
Цервицит часто протекает бессимптомно. Это одна из причин, по которой женщинам следует регулярно посещать гинеколога. Особенно важно пройти обследование, если вы заметили какой-либо из вышеперечисленных симптомов и / или перенесли в прошлом хламидиоз или другое заболевание, передающееся половым путем.
Далее: Диагностика и тестыПоследний раз проверял медицинский работник Cleveland Clinic 04.09.2014.
Список литературы
- Марраццо Дж.М., Мартин Д.Х. (2007). «Ведение женщин с цервицитом». Clin. Заразить. Дис. 44 (Дополнение 3): S102–10.
- Маккормак WM. Глава 107. Вульвовагинит и цервицит. В: Mandell G, Bennett J, Dolin R, eds. Принципы и практика инфекционных заболеваний. 7 изд. Филадельфия: Черчилль Ливингстон; 2009: Глава 107
Получите полезную, полезную и актуальную информацию о здоровье и благополучии
е НовостиКлиника Кливленда — некоммерческий академический медицинский центр.Реклама на нашем сайте помогает поддерживать нашу миссию. Мы не поддерживаем продукты или услуги, не принадлежащие Cleveland Clinic. Политика
Эктропион шейки матки Артикул
[1]
Эктропион шейки матки может быть причиной десквамативного воспалительного вагинита., Митчелл Л., Кинг М., Бриллхарт Х, Голдштейн А., Сексуальная медицина, сентябрь 2017 г. [PubMed PMID: 28460993]
[3]
Goldacre MJ, Loudon N, Watt B, Grant G, Loudon JD, McPherson K, Vessey MP, Эпидемиология и клиническое значение эрозии шейки матки у женщин, посещающих клинику планирования семьи. Британский медицинский журнал. 1978 25 марта; [PubMed PMID: 630328]
[4]
Райт К.О., Мохаммед А.С., Салису-Олатунджи О., Куйину Ю.А., Эктропион шейки матки и внутриматочное контрацептивное средство (IUCD): пятилетнее ретроспективное исследование клиентов медицинского учреждения третичного уровня в Лагосе, Нигерия.Примечания к исследованиям BMC. 2014 Dec 23; [PubMed PMID: 25539789]
[5]
Мадиле Б.М., Эпителий шейки матки от возраста плода до подросткового возраста. Акушерство и гинекология. 1976 May; [PubMed PMID: 1264400]
[6]
Якобсон Д.Л., Перальта Л., Грэм Н.М., Зенилман Дж., Гистологическое развитие эктопии шейки матки: связь с репродуктивными гормонами.Заболевания, передающиеся половым путем. 2000 May; [PubMed PMID: 10821596]
[7]
Reich O, Regauer S, McCluggage WG, Bergeron C, Redman C, Определение зоны трансформации шейки матки и плоскостолбчатого сочленения: можем ли мы достичь общего кольпоскопического и гистологического определения? Международный журнал гинекологической патологии: официальный журнал Международного общества гинекологических патологов.2017 ноя; [PubMed PMID: 28639968]
[8]
Autier P, Coibion M, Huet F, Grivegnee AR, Местоположение зоны трансформации и интраэпителиальная неоплазия шейки матки. Британский журнал рака. 1996 Aug; [PubMed PMID: 8695371]
[9]
Maqueo M, Azuela JC, Calderon JJ, Goldzieher JW, Морфология шейки матки у женщин, получавших синтетические прогестины.Американский журнал акушерства и гинекологии. 1966, 1 декабря; [PubMed PMID: 4162849]
[10]
Ostergard DR, Влияние беременности на плоскоколонный переход шейки матки у пациенток с аномальной цитологией шейки матки. Американский журнал акушерства и гинекологии. 1979 Aug 1; [PubMed PMID: 463976]
[11]
Ли В., Тобин Дж. М., Фоули Э., Связь эктопии шейки матки с хламидиозом у молодых женщин.Журнал планирования семьи и репродуктивного здоровья. 2006 Apr; [PubMed PMID: 16824301]
[12]
Де Лука Брунори I, Факкини В., Филиппески М., Баттини Л., Джусти Г., Романи Л., Сцида П., Урбано М., Клеточно-опосредованный иммунитет в процессе эктропиона шейки матки. Клиническое и экспериментальное акушерство [PubMed PMID: 7
8][13]
Morrison CS, Bright P, Wong EL, Kwok C, Yacobson I, Gaydos CA, Tucker HT, Blumenthal PD, Использование гормональных контрацептивов, эктопия шейки матки и приобретение цервикальных инфекций.Заболевания, передающиеся половым путем. 2004 Sep; [PubMed PMID: 15480119]
[14]
Венкатеш К.К., Ку-Увин С., Оценка взаимосвязи между эктопией шейки матки и восприимчивостью к ВИЧ: значение для профилактики ВИЧ у женщин. Американский журнал репродуктивной иммунологии (Нью-Йорк, Нью-Йорк: 1989). 2013 фев; [PubMed PMID: 23057756]
[15]
Monroy OL, Aguilar C, Lizano M, Cruz-Talonia F, Cruz RM, Rocha-Zavaleta L, Распространенность генотипов вируса папилломы человека и антивирусные реакции IgA слизистой оболочки у женщин с эктопией шейки матки.Журнал клинической вирусологии: официальное издание Панамериканского общества клинической вирусологии. 2010 Янв; [PubMed PMID: 19
7][16]
Kleppa E, Holmen SD, Lillebø K, Kjetland EF, Gundersen SG, Taylor M, Moodley P, Onsrud M, Эктопия шейки матки: ассоциации с инфекциями, передаваемыми половым путем, и ВИЧ. Поперечное исследование старшеклассников в сельских районах Южной Африки. Инфекции, передающиеся половым путем.2015 Март; [PubMed PMID: 25281761]
[17]
Junior JE, Giraldo PC, Gonçalves AK, do Amaral RL, Linhares IM, Эктопия шейки матки в репродуктивном возрасте: цитологические и микробиологические данные. Диагностическая цитопатология. 2014 Май; [PubMed PMID: 24166971]
[18]
Casey PM, Long ME, Marnach ML, Аномальный вид шейки матки: что делать, когда беспокоиться? Труды клиники Мэйо.2011 фев; [PubMed PMID: 21270291]
[19]
Джоши С.Н., Дас С., Такар М., Сахасрабуддхе В., Кумар Б.К., Каллахан М., Маук С., Кольпоскопически наблюдали сосудистые изменения шейки матки в зависимости от гормонального фона и менструального цикла. Журнал болезней нижних отделов половых путей. 2008 Oct; [PubMed PMID: 18820544]
[20]
Selo-Ojeme DO, Dayoub N, Patel A, Metha M, Клинико-патологическое исследование посткоитального кровотечения.Архивы гинекологии и акушерства. 2004 июл; [PubMed PMID: 15224216]
[21]
Critchlow CW, Wölner-Hanssen P, Eschenbach DA, Kiviat NB, Koutsky LA, Stevens CE, Holmes KK, Детерминанты цервикальной эктопии и цервицита: возраст, оральная контрацепция, специфическая цервикальная инфекция, курение и спринцевание. Американский журнал акушерства и гинекологии. 1995 Aug; [PubMed PMID: 7645632]
[22]
Stillo A, Bianco V, Lorenzin MG, Franzosi N, [Кольпоскопическая оценка эпителия шейки матки во время пероральной контрацепции.Контролируемое клиническое исследование. Annali di ostetricia, ginecologia, medicina perinatale. 1989 ноябрь-декабрь; [PubMed PMID: 2700878]
[23]
Slimani O, Ben Temim R, Makhlouf T, Mathlouthi N, Attia L, Cyto-colpo-гистологическая корреляция: об аналитическом исследовании 120 кольпоскопий. La Tunisie medicale. 2016 окт; [PubMed PMID: 28972254]
[24]
Гей С., Риль С., Рамана Р., Десмулен Дж., Виолайн Б. [Криотерапия в лечении симптоматической эктопии шейки матки].Гинекология, акушерство [PubMed PMID: 16530444]
[25]
Чекмез Й., Шанлыкан Ф., Гечмен А., Вурал А., Тюркмен С.Б., Криотерапия — друг или враг для симптоматической эктопии шейки матки? Медицинские принципы и практика: международный журнал Кувейтского университета, Центр медицинских наук. 2016; [PubMed PMID: 26436550]
[26]
Барам А., Паз Г.Ф., Пейсер М.Р., Шахтер А., Хомоннай З.Т., Лечение эктропиона шейки матки криохирургией: влияние на характеристики цервикальной слизи.Плодовитость и бесплодие. 1985 Jan; [PubMed PMID: 3838091]
[27]
Ага Дж., Шарифзаде М., Хоссейнзаде А. Криотерапия как метод облегчения симптомов эктопии шейки матки: рандомизированное клиническое испытание. Оманский медицинский журнал. 2019 июл; [PubMed PMID: 31360321]
[28]
Ян К., Ли Дж., Лю И, Ма Б., Робертс Х, Тан Дж, Тиан Дж, Ву Т, Чжан П., Микроволновая терапия для выворота шейки матки.Кокрановская база данных систематических обзоров. 2007 Oct 17; [PubMed PMID: 17943899]
[29]
Де Лука Брунори I, Урбано М., Романи Л., Тарани А., Фелипетто Р., Баттини Л., Амато А., Андреони П. [Клинико-морфологические изменения эктропиона после лечения полидезоксирибонуклеотидом (ПДРН)]. Annali di ostetricia, ginecologia, medicina perinatale. Ноябрь-декабрь 1990 г .; [PubMed PMID: 2102065]
[30]
де Лука Брунори I, Баттини Л., Филиппески М., Романи Л., Тарани А., Урбано М. [Местная терапия плацентарным полидезоксирибонуклеотидом при эктопии шейки матки и эктропионе].Annali di ostetricia, ginecologia, medicina perinatale. Январь-февраль 1989 года; [PubMed PMID: 2757327]
[31]
Хуа Х, Цзэн И, Чжан Р., Ван Х, Диао Дж, Чжан П., Использование богатой тромбоцитами плазмы для лечения симптоматической эктопии шейки матки. Международный журнал гинекологии и акушерства: официальный орган Международной федерации гинекологии и акушерства. 2012 окт; [PubMed PMID: 22835570]
[32]
Давуд А.С., Салем Х.А., Текущее клиническое применение богатой тромбоцитами плазмы при различных гинекологических заболеваниях: оценка теории и практики.Клиническая и экспериментальная репродуктивная медицина. 2018 июн; [PubMed PMID: 29984206]
[33]
Чен Дж., Чжоу Д., Лю И, Пэн Дж., Ли С., Чен В., Ван З., Сравнение ультразвуковой и лазерной терапии симптоматической эктопии шейки матки. Ультразвук в медицине [PubMed PMID: 18471953]
[34]
Li C, Xiong X, Li Y, Li J, Peng B, Wang Z, Chen W., Терапевтические эффекты сфокусированного ультразвука у 4014 пациентов с симптоматической эктопией шейки матки.Ультразвук в медицине [PubMed PMID: 23497842]
[35]
Cotarcea S, Stefanescu C, Adam G, Voicu C, Cara M, Comanescu A, Cernea N, Pană R, Важность ультразвукового мониторинга лечения нормального и пораженного шейного эктропиона. Текущий журнал медицинских наук. 2016 апрель-июнь; [PubMed PMID: 30568831]
[36]
Mitchell H, Выделения из влагалища — причины, диагностика и лечение.BMJ (под ред. Клинических исследований). 2004 29 мая; [PubMed PMID: 15166070]
[37]
Маттсон С.К., Полк Дж. П., Ньирджеси П. Хронический цервицит: особенности и ответ на терапию. Журнал болезней нижних отделов половых путей. 2016 июл; [PubMed PMID: 27243142]
[38]
Machado Junior LC, Dalmaso AS, Carvalho HB, Доказательства преимуществ лечения эктопии шейки матки: обзор литературы.Медицинский журнал Сан-Паулу = Revista paulista de medicina. 6 марта 2008 г .; [PubMed PMID: 18553039]
[39]
Hwang LY, Ma Y, Shiboski SC, Farhat S, Jonte J, Moscicki AB, Активная плоскоклеточная метаплазия эпителия шейки матки связана с последующим заражением вирусом папилломы человека 16 среди здоровых молодых женщин.

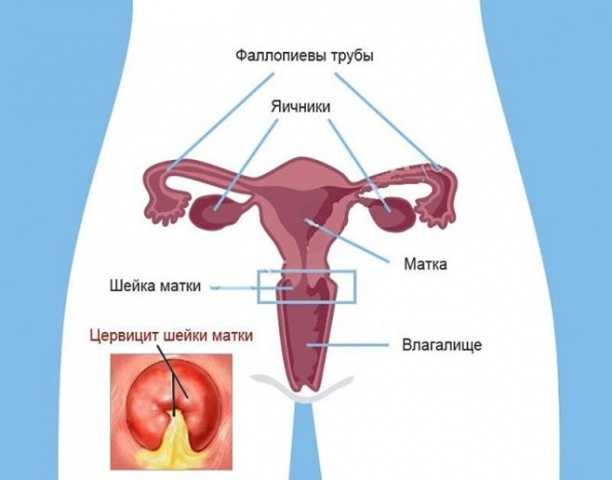 М. Ладыгина // Материалы Всеросийского форума «Мать и дитя». М., 2006. С. 331.
М. Ладыгина // Материалы Всеросийского форума «Мать и дитя». М., 2006. С. 331.
 Кривчик, Т. Ф. Соколова, Н. Г. Гордиенко, Е. В. Пахалкова, Н. Е. Турок // Вестник перинатологии, акушерства и гинекологии, Омск. 2004. С. 167–175.
Кривчик, Т. Ф. Соколова, Н. Г. Гордиенко, Е. В. Пахалкова, Н. Е. Турок // Вестник перинатологии, акушерства и гинекологии, Омск. 2004. С. 167–175.
 В. Особенности цервико-вагинальной экосистемы при цервицитах // Проблемы экологии и здоровья населения. Омск. 2000. С. 12–13.
В. Особенности цервико-вагинальной экосистемы при цервицитах // Проблемы экологии и здоровья населения. Омск. 2000. С. 12–13.
 Н. Заболевания шейки матки, влагалища и вульвы. Поликлиническая гинекология / В. Н. Прилепская, А. Е. Голубенко // М., 2004. С. 9–29.
Н. Заболевания шейки матки, влагалища и вульвы. Поликлиническая гинекология / В. Н. Прилепская, А. Е. Голубенко // М., 2004. С. 9–29.


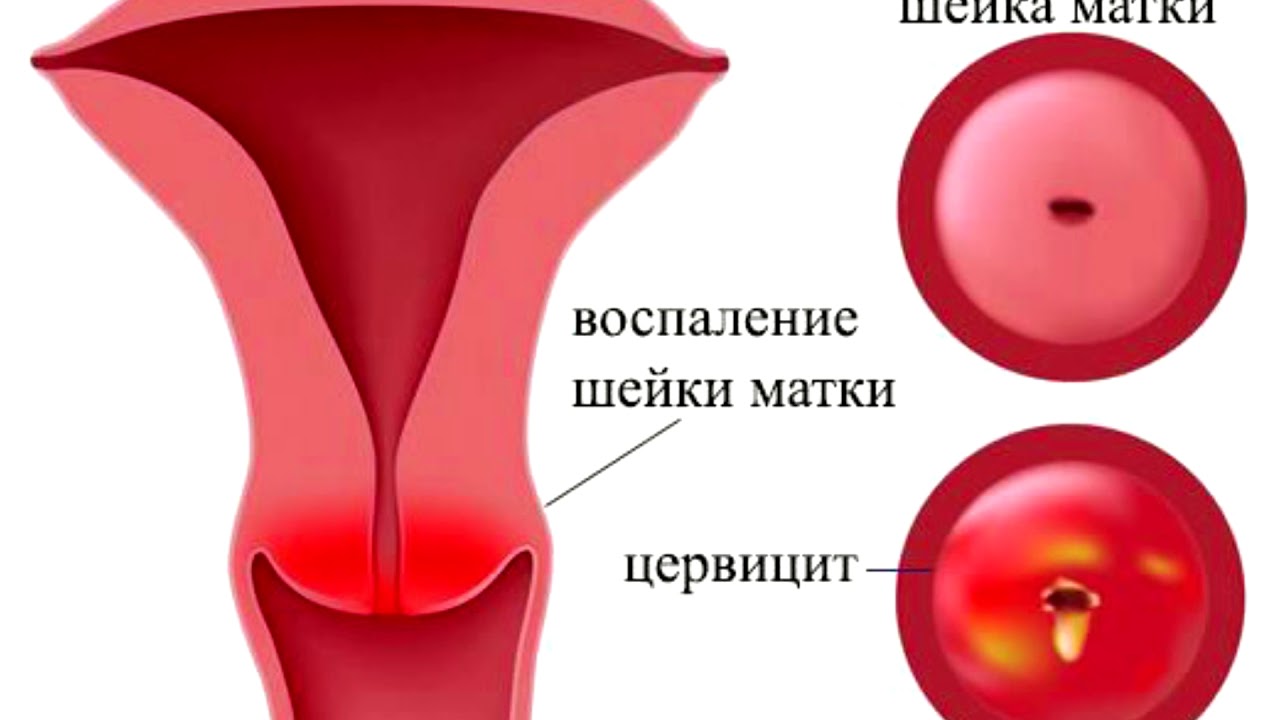 )
)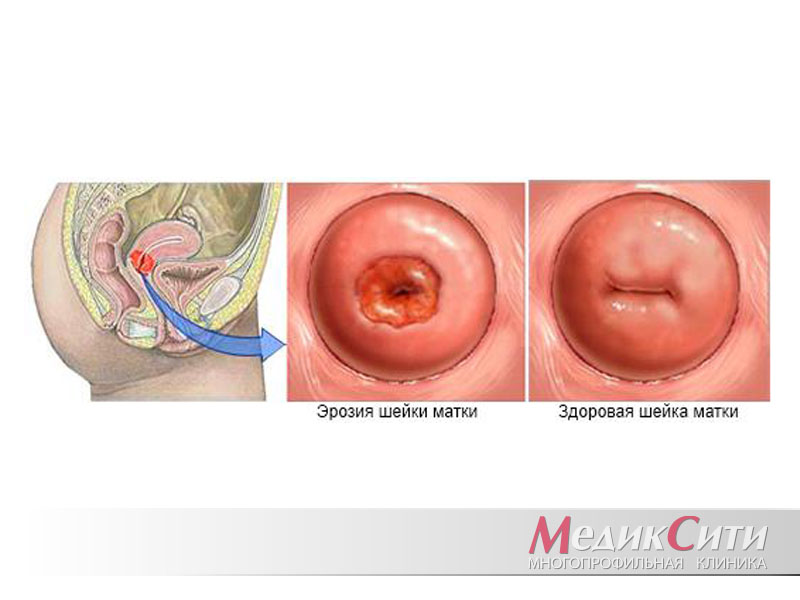 Выявляется покраснение шейки матки, могут быть заметны выделения. Прикосновение тампоном часто приводит к кровоточивости. При эндоцервиците определяется ярко-красный ободок вокруг внутреннего зева шейки матки
Выявляется покраснение шейки матки, могут быть заметны выделения. Прикосновение тампоном часто приводит к кровоточивости. При эндоцервиците определяется ярко-красный ободок вокруг внутреннего зева шейки матки

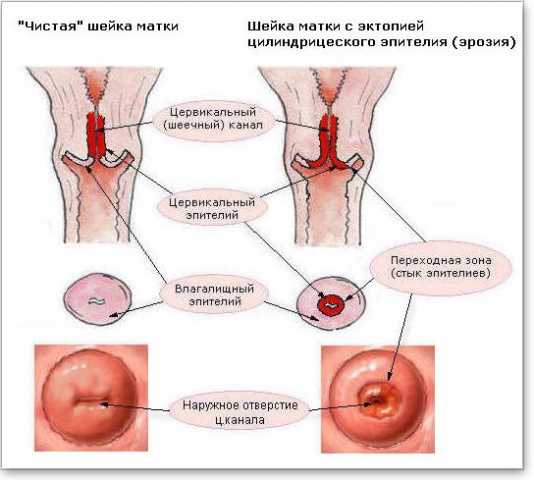 Обостряется ситуация в период менструации, после переохлаждения, при смене полового партнера. Характерный диагностический симптом — кровоточивость после коитуса или при осмотре гинекологом.
Обостряется ситуация в период менструации, после переохлаждения, при смене полового партнера. Характерный диагностический симптом — кровоточивость после коитуса или при осмотре гинекологом.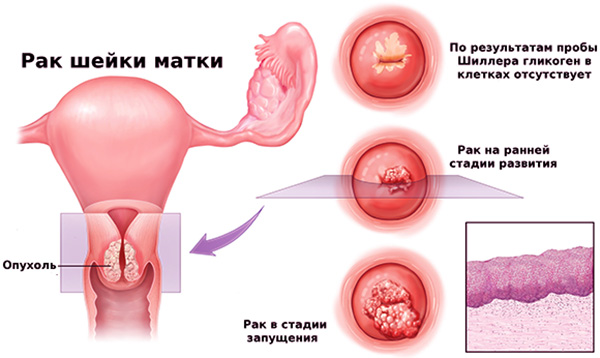 Также определяется характер выделений. Они могут быть слизистыми и гнойными.
Также определяется характер выделений. Они могут быть слизистыми и гнойными.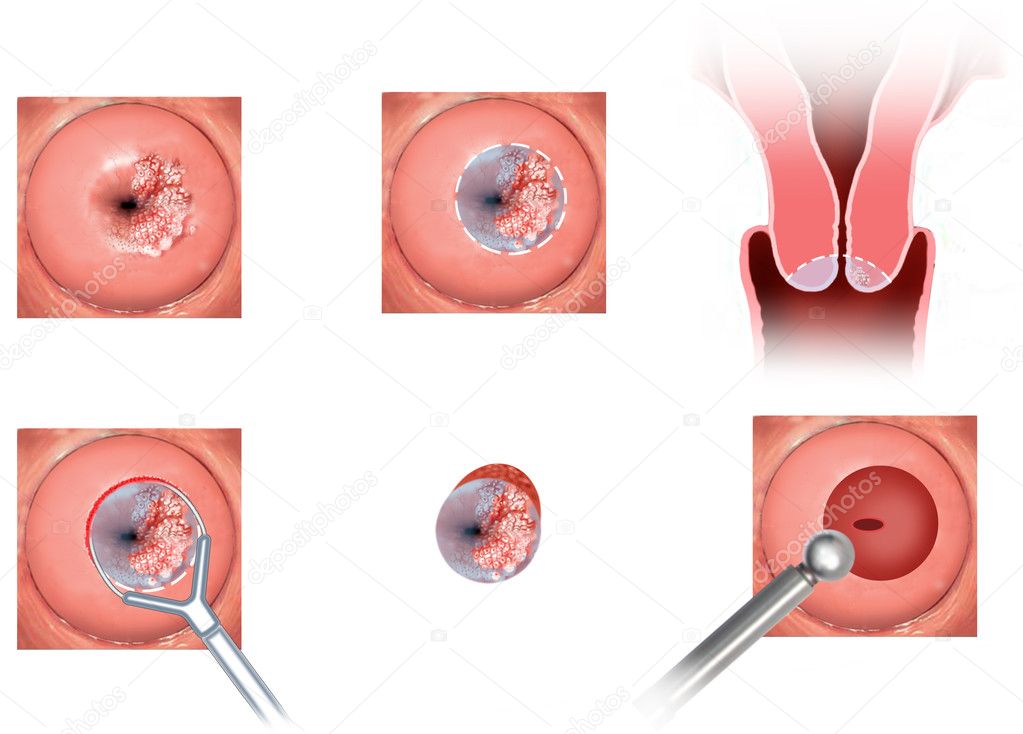
 После курса медикаментов проводится контрольное лабораторное исследование.
После курса медикаментов проводится контрольное лабораторное исследование.
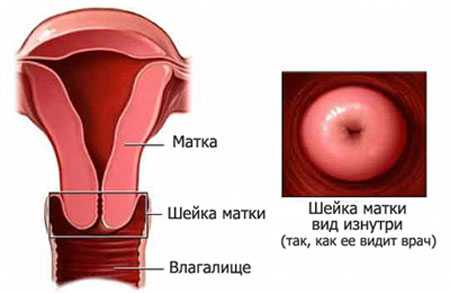 Метод базируется на замораживании воспаленных тканей, после заживления, эпителий не рубцуется, не деформируется.
Метод базируется на замораживании воспаленных тканей, после заживления, эпителий не рубцуется, не деформируется. Электропетлей иссекается видоизмененный фрагмент эпителия, одномоментно прижигаются мелкие сосуды, а полученный материал исследуется в лаборатории.
Электропетлей иссекается видоизмененный фрагмент эпителия, одномоментно прижигаются мелкие сосуды, а полученный материал исследуется в лаборатории.
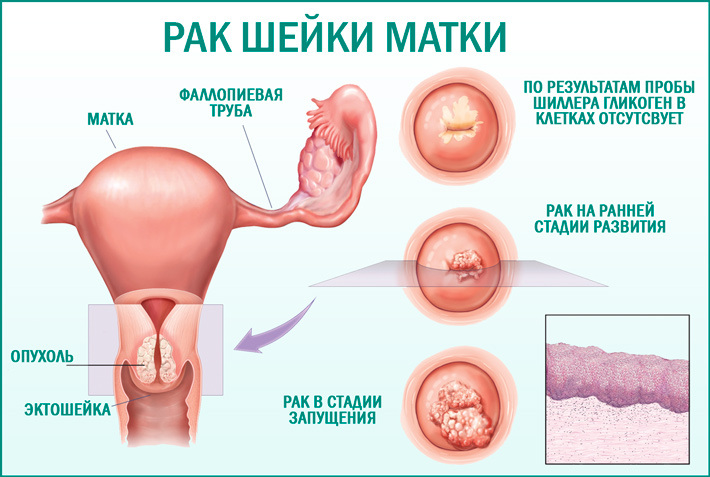 Результаты обследования выявляют возбудителя заболевания и определяют степень восприимчивости микрофлоры пациентки к действию антибиотиков.
Результаты обследования выявляют возбудителя заболевания и определяют степень восприимчивости микрофлоры пациентки к действию антибиотиков.