Младенческие угри
Почему у грудничка появились угри?
Все дело в гормональных изменениях, которые происходят в организме новорожденного. Сальные железы малыша могут закупориваться, из-за чего на его щечках, носике, лбе и подбородке появляются белые или желтоватые прыщики и черные точки. Врачи их называют комедонами. Иногда такие высыпания могут выскакивать на затылке, шее и коже половых органов.
Младенческие угри появляются у 30% новорожденных в первые недели и даже дни жизни. Никакой опасности для здоровья малыша они не представляют и бесследно исчезают с детской кожи через две-три недели. Так что если вы заметили на лице своего ребенка жировички и черные точки, переживать не стоит.
Сложная ситуация
Иногда у малыша из-за угревой сыпи могут начаться осложнения. Это происходит, если под кожу ребенка попадает инфекция. Тогда вокруг комедонов появляются отеки и покраснения, на поверхность проступают желтоватые гнойные выделения.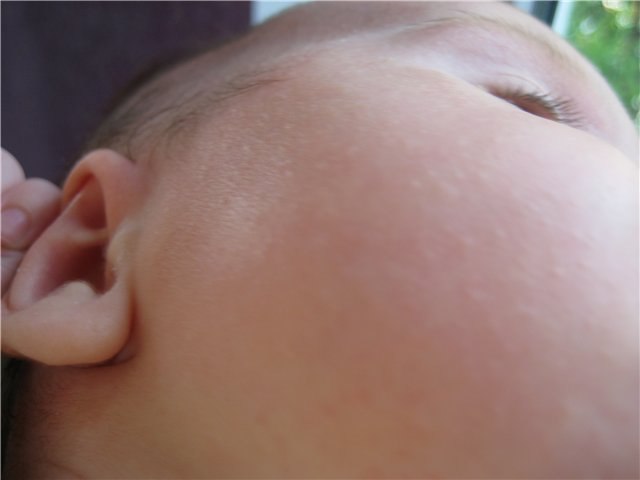
Ошибки родителей
Также строго не рекомендуется мазать лицо ребенка кремами, использовать лосьоны, присыпки и другие косметологические средства. Раствором марганцовки, йода и зеленки угри тоже обрабатывать не надо. Категорически запрещается давать малышу антигистаминные препараты, антибиотики и другие лекарства без рекомендации врача.
Раствором марганцовки, йода и зеленки угри тоже обрабатывать не надо. Категорически запрещается давать малышу антигистаминные препараты, антибиотики и другие лекарства без рекомендации врача.
Младенческие угри: правильный уход за кожей
Если у вашего ребенка не началось воспаление, но угри упорно не сходят с его личика, достаточно ежедневно проводить стандартные гигиенические процедуры:
- Купайте малыша в ванночках с отварами ромашки и череды;
- Каждое утро протирайте лицо ребенка ватными дисками, смоченными в теплой воде;
- Устраивайте крохе солнечные и воздушные ванны;
- Создайте в комнате, где спит малыш, комфортные условия. Помещение нужно регулярно проветривать. Температура в детской должна быть на уровне 18-21 °С, влажность воздуха в районе 70%;
Регулярно
- Стирайте одежду и постельное белье малыша специальным детским порошком;
- Не одевайте малыша слишком тепло;
- Регулярно подстригайте ребенку ногти, чтобы он не царапал ими свое личико.

Соблюдайте эти простые рекомендации, и угри у вашего малыша бесследно исчезнут через две-три недели.
Черные точки на лице у грудничка: что делать маме?
Стоит ли беспокоиться, если появляются черные точки на лице у грудничка, или это физиологически обоснованное явление? Для многих новоиспеченных мам эти высыпания на лице у младенца на 2-3 неделе жизни – как гром среди ясного неба. Они начинают винить себя в плохом уходе, неправильном питании и других мнимых грехах. На самом деле, ничьей вины здесь нет, это реакция детского организма на гормональную перестройку. Мамам следует спокойно осуществлять уход за малышом, а об остальном позаботится сама природа.
Почему появляются черные точки у младенцев
Черные точки на лице у ребенка грудного возраста не что иное, как комедоны. Почему они появляются у подростков, понятно всем – гормональный взрыв. А почему у грудничков? Оказывается, по той же самой причине – избыток женских гормонов эстрогенов, которые младенец получил от матери в изобилии перед родами. Связано это с гормональной перестройкой, происходящей в организме грудничка. Что же происходит с кожей в этот период:
Связано это с гормональной перестройкой, происходящей в организме грудничка. Что же происходит с кожей в этот период:
- Точки не единственная проблема грудничков, нередко кожный покров младенца бывает усыпан акне – угрями. Эти перламутровые папулы буквально обсыпают щеки, нос, лоб, подбородок и даже ушки.
- Появление комедонов и акне у малышей первой недели жизни провоцирует материнский гормон эстроген, сужающий поры и в то же время увеличивающий выделение секрета сальными железами эпидермиса. Происходит застой кожного сала в суженных порах.
- Когда сального секрета, или кожного жира, немного, то возникают черные комедоны (как маленькие точки), а когда в избытке – акне.
Многие ошибочно считают причиной возникновения угрей аллергию, что не соответствует действительности. Аллергия здесь совершенно ни при чем.
Особенности лечения грудничков
Ни акне, ни точки у новорожденного не требуют никакого лечения. Восстановится гормональный фон, и кожа у ребенка станет нежной и чистой, как и положено быть коже младенца.
Надо знать, что сам грудничок не испытывает никаких неудобств от черных высыпаний – они не болят, не чешутся и проходят сами по себе. Есть несколько советов, которые помогут обеспечить правильный уход за кожей ребенка в этот период:
- Купайте ребенка ежедневно, добавляя в ванночку для купания отвары трав (череды, чистотела, ромашки) и коры дуба.
- Концентрированный отвар можно приготовить на несколько дней и хранить его в холодильнике 3-4 дня, добавляя в воду перед купанием грудничка.
- Готовится отвар очень просто: 1 столовая ложка травы на 1 литр воды. Прокипятить на очень малом огне 15 минут, чтобы не было бурления при кипении, дать настояться и остынуть 45 минут. Обязательно процедить чрез марлю и добавить в воду для купания.
Можно сделать из трав сбор. Но лучше попробовать травки в отдельности, чтобы знать, как кожа реагирует на тот или иной отвар. Самая лучшая трава для грудничков – это ромашка. Она и воспаление снимет, и успокоит. Спать после такой ванночки грудничок будет отменно.
Акне у новорожденных не требует каких-то особенных средств по уходу. Достаточно протирать кожу отварами трав, обмакнув в них стерильную ватку, а вечером купать малыша.
Что делать запрещено
Иногда случается, что акне воспаляются. Может, малыш коснулся руками лица, может, мама, но воспалились черные точки у ребенка и на лице появились настоящие угри. Что предпринять мамам?
Для начала расскажем, чего делать нельзя ни в коем случае:
- Нельзя протирать лицо грудничка спиртосодержащими лосьонами, как и другими косметическими средствами для взрослых, в том числе от черных комедонов.
- Нельзя выдавливать угри. Часть гноя уйдет внутрь, и это может привести к серьезным осложнениям – фурункулам, чирьям, флегмоне.

- Нельзя втирать в кожу кремы, особенно жирные. Кожа лица не нуждается ни в каких кремах. При акне и точках это ухудшит состояние малыша, приведет к воспалению.
Единственная форма борьбы с черными воспаленными точками – это намазать их зеленкой или фукорцином точечно в случае, если произошло самовскрытие нагноения угревой сыпи.
Необходимо дифференцировать угревую и аллергическую сыпь. Разница очевидна даже для неопытной мамы:
- При аллергии высыпания случаются на теле, на ягодицах, на щеках. Это, как правило, мелкие высыпания, зудящие и доставляющие беспокойство. Ребенок капризен, плохо спит.
- Могут быть изменения консистенции и цвета стула.
При аллергических высыпаниях обязательно нужно обратиться к врачу. Ни в коем случае нельзя давать антигистаминные препараты без назначения педиатра.
Профилактика
Поскольку черные точки на лице грудного ребенка возникают из-за гормональной перестройки, то повлиять как-то на их появление не представляется возможным. Поэтому говорить о профилактике некорректно. Но всегда актуально одно условие – чтобы не было гнойничковых воспалений и черных комедонов, необходимо соблюдать гигиену тела ребенка, матери и среды обитания грудничка.
Поэтому говорить о профилактике некорректно. Но всегда актуально одно условие – чтобы не было гнойничковых воспалений и черных комедонов, необходимо соблюдать гигиену тела ребенка, матери и среды обитания грудничка.
Ребенок первых месяцев жизни должен, по возможности, находиться в надлежащих для его содержания условиях:
- белье нательное и постельное должно быть выстирано и выглажено;
- подгузники должны меняться регулярно;
- руки мамы должны быть идеально чистыми, когда она ухаживает за крохой;
- влажная уборка в комнате, где живет малыш, обязательно проводится ежедневно;
- комнаты проветриваются, пока малыша выносят на прогулку.
Правила нехитрые, а вот польза от их выполнения огромная – здоровье ребенка.
Комедоны: симптомы, диагностика и лечение
Постоянный процесс обновления кожного покрова может стать причиной закупорки сальных желез и фолликулов. Попадая в микроскопические отверстия, избыток кожного сала и омертвевшие клетки отслоившегося эпидермиса приводят к появлению черных точек или прыщиков.
Подавляющее большинство случаев образования комедонов отмечается на жирной коже лица: на носу, на лбу и щеках. По мнению большинства медицинских специалистов, подобная патология – верное свидетельство о нарушениях гормонального фона, скрытых дерматологических проблемах и сбоях в функционировании печени и органов ЖКТ. Поэтому пациентам, испытывающим неудобства от своего внешнего вида, рекомендуется не заострять внимание на косметической проблеме, а пройти комплексное обследование для выявления возможных заболеваний внутренних органов.
Этиология заболевания
Мнение о появлении комедонов только у подростков и молодых людей не вполне соответствует действительности. С ними сталкивается до 85% пациентов до 25 лет, после чего выработка кожного сала уменьшается, и условия для закупорки желез исчезают сами собой. Также от заболевания нередко страдают женщины в период беременности и при начале климактерического периода, когда на организм приходится значительная гормональная нагрузка. Интенсивное развитие заболевания может быть вызвано антисанитарными условиями труда или жизни, отсутствием надлежащего ухода за кожным покровом, пренебрежение правилами гигиены и прочими причинами, вследствие которых неблагоприятное воздействие на кожу лица приобретает столь неприятные последствия. Отказ от лечения комедонов может стать причиной образования рубцов и пигментных пятен на месте высыпания, устранить которые удастся только методами пластической хирургии.
Также от заболевания нередко страдают женщины в период беременности и при начале климактерического периода, когда на организм приходится значительная гормональная нагрузка. Интенсивное развитие заболевания может быть вызвано антисанитарными условиями труда или жизни, отсутствием надлежащего ухода за кожным покровом, пренебрежение правилами гигиены и прочими причинами, вследствие которых неблагоприятное воздействие на кожу лица приобретает столь неприятные последствия. Отказ от лечения комедонов может стать причиной образования рубцов и пигментных пятен на месте высыпания, устранить которые удастся только методами пластической хирургии.
Причины образования комедонов
Черная точка или выпуклое белое пятно на поверхности кожи – излишки кожного сала, которые застряли в сальном протоке или внутри фолликула. Образовавшаяся пробка нарушает работу желез и образует замкнутую среду, идеальную для размножения патогенных микроорганизмов. Их жизнедеятельность «обогащает» пробку токсинами, что становится причиной локального воспалительного процесса и его последующего распространения на здоровые участки кожного покрова.
В числе причин, вызывающих появление множественных комедонов на лице, в ушах или спине, специалисты называют:
- гиперактивность сальных желез;
- использование низкосортных косметических средств;
- отсутствие надлежащего ухода за лицом, вследствие чего избыток сала и клетки эпидермиса остаются на коже;
- отказ от удаления следов косметических средств перед сном;
- курение;
- проживание или работа в обстановке, для которой характерно наличие в воздухе пыли и мелких взвесей грязи;
- несбалансированный рацион, где преобладают жирные, копченые и острые блюда, сладости и мучные изделия;
- дефицит микроэлементов и витаминов.
Комплексное обследование организма пациента, жалующегося на открытые и закрытые комедоны, часто выявляет скрытые патологии следующего характера:
- заболевания печени и ЖКТ;
- гипотиреоз, дисфункцию половых желез, прочие гормональные нарушения;
- генетическую предрасположенность кожи к воспалениям;
- интенсивность выработки некоторых гормонов, их дисбаланс в организме;
- неконтролируемый прием гормональных препаратов;
- частые стрессы, нарушения сна, бессонницу.

Полное удаление внешнего дефекта кожи возможно только при устранении перечисленных выше внутренних причин.
Разновидности и особенности
Кожный покров чутко реагирует на отсутствие ухода и сбои в организме. В числе симптомов-предшественников появления подкожных комедонов большинство пациентов отмечает:
- резкое повышение уровня жирности кожи;
- плотность и грубость кожного покрова;
- изменение естественного цвета кожи на малопривлекательный бледный серо-зеленый оттенок;
- плотные узелки, свидетельствующие о закупорке сальных желез и волосяных фолликулов.
Выделяют открытые и закрытые комедоны, которые отличаются внешним видом. Черные точки на поверхности щек, носа и подбородка, так называемой Т-зоны – открытая форма заболевания. Заметные белые сальные пробки под кожей – закрытый вид патологии. Часто они развиваются на фоне скрытых воспалительных процессов вследствие поражения кожи грибковой инфекцией, стафилококком или патогенными бактериями.
Область локализации закрытых белых комедонов на лице – лоб, нос и подбородок, а также зона декольте и верхняя часть спины. Появление образований на теле часто связано с ношением синтетического белья и одежды, которое не пропускает воздух и заставляет кожу выделять потовой секрет. Попытка бороться с комедонами выдавливанием в антисанитарных условиях лишь усугубляет проблему. Гнойничковая инфекция распространяется на расположенные рядом здоровые участки кожного покрова, и заболевание быстро прогрессирует. А на месте выдавленных образований остается серозная корка и малозаметный шрам, свидетельствующий о повреждении кожи.
Открытые комедоны, или черные точки, приобретают неприятный внешний вид вследствие загрязнения сальной пробки пылью или остатками косметических средств. Под воздействием воздуха содержимое сального протока окисляется и темнеет, что делает его заметным на поверхности кожи. Удаление таких комедонов не приносит ожидаемого эффекта. Пустой проток железы вскоре забивается салом, и заболевание вновь дает о себе знать неприятным косметическим эффектом.
Удаление таких комедонов не приносит ожидаемого эффекта. Пустой проток железы вскоре забивается салом, и заболевание вновь дает о себе знать неприятным косметическим эффектом.
Когда необходимо обратиться к врачу
Специалисты рекомендуют не откладывать визит к врачу при появлении симптомов воспаления и закупорки сальных желез. Не стоит мириться с неприятным косметическим эффектом или пытаться справиться с ним домашними методами, рискуя усилить патологический процесс. Тем более что в распоряжении современной медицины есть немало эффективных методов борьбы с заболеванием в зависимости от типа и общего состояния кожи.
Диагностика
Опытному дерматологу достаточно внешнего осмотра кожи пациента, чтобы сразу поставить верный диагноз. Уточнить механизм развития заболевания и наличие патологий внутренних органов позволяют специализированные методы лабораторных исследований: анализ крови на предмет гормонального баланса и внутренних инфекций, томография органов ЖКТ и печени. Возможно назначение дополнительных мероприятий в рамках стандартного обследования, если в анамнезе пациента имеются серьезные заболевания внутренних органов.
Возможно назначение дополнительных мероприятий в рамках стандартного обследования, если в анамнезе пациента имеются серьезные заболевания внутренних органов.
Лечение
Справиться с появлением ограниченного числа прыщей и комедонов любого типа можно с помощью тщательного ухода за кожей. При интенсивном осыпании требуется консультация дерматолога. Он подберет средство от комедонов и подходящий перечень процедур для освобождения протоков (так называемая экстракция) и уменьшения объема выработки кожного сала.
В большинстве случаев применяют следующие методы лечения:
- механическая чистка лица – осуществляется после тщательной очистки и разогрева кожи усилием пальцев рук, ложкой Уно или иглой Видаля. После чистки кожа обрабатывается спиртом. При условии полного удаления содержимого протока риск заражения сведен к нулю, а на лице отсутствуют признаки гиперемии и воспаления. В течение суток категорически запрещено пользоваться косметикой, чтобы ее частицы не засорили открытый проток;
- ферментативный пилинг с применением экстрактов экзотических плодов.
 Разрыхление ороговевшего слоя кожи позволяет комедонам выйти естественным путем или при броссаже – процедуре очистки мягкими щетками. Пилинг противопоказан при наличии гнойников, воздействие на которые может стать причиной заражения кожи;
Разрыхление ороговевшего слоя кожи позволяет комедонам выйти естественным путем или при броссаже – процедуре очистки мягкими щетками. Пилинг противопоказан при наличии гнойников, воздействие на которые может стать причиной заражения кожи; - дезинкрустация – аппаратная методика удаления комедонов под воздействием слабого разряда электрического тока. Данный способ применяется сравнительно редко по причине множественных противопоказаний;
- пилинги – химический, кислотный, пленка или скатка, воздействие которых размягчает кожу и освобождает протоки от загрязнений. Одновременно вещества, содержащиеся в составе препарата для пилинга, снимают воспалительный процесс и успокаивают кожу;
- ультразвуковая чистка лица – обработка с помощью ультразвуковых волн, «удар» которых мягко «выбивает» пробки. При этом процедура имеет выраженный косметический эффект – убирает морщины, освежает цвет лица, подтягивает кожу;
- вакуумная чистка кожи – аккуратное вытяжение пробок из протоков, не оставляющее заметных следов.
 Процедура противопоказана пациентам с куперозом, т.к. возникает вероятность травмирования мелких сосудов.
Процедура противопоказана пациентам с куперозом, т.к. возникает вероятность травмирования мелких сосудов.
Обратите внимание: выдавливание комедонов и применение сомнительных домашних средств может ухудшить состояние кожи. Также не рекомендуется самостоятельно подбирать препараты в аптеке, ориентируясь на рекламные ролики и советы знакомых. Лечение должен назначать только опытный специалист, изучивший результаты диагностических исследований.
Как записаться на прием к дерматологу в АО «Медицина» (клиника академика Ройтберга) в Москве
Записаться на прием к специалистам АО «Медицина» (клиника академика Ройтберга) можно на сайте – интерактивная форма позволяет выбрать врача по специализации или осуществить поиск сотрудника любого отделения по имени и фамилии. Расписание каждого доктора содержит информацию о приемных днях и доступных для визитов пациентов часах.
Администраторы клиники готовы принять заявку на прием или вызов врача на дом по телефону +7 (495) 775-73-60.
Удобное расположение на территории центрального административного округа Москвы (ЦАО) – 2-й Тверской-Ямской переулок, дом 10 – позволяет быстро добраться до клиники от станций метро «Маяковская», «Новослободская», «Тверская», «Чеховская» и «Белорусская».
Откуда они берутся и стоит ли с ними бороться — Wonderzine
маргарита вирова
сегодня мир слишком увлёкся погоней за гладкой кожей — кажется, повод переживать найдётся всегда. Мы более-менее представляем, что делать с акне, несистематическими воспалениями или сухостью — но о загадочных «чёрных точках» точно имеет смысл поговорить отдельно. Разбираемся, какие явления скрываются под этим общим названием и какое состояние кожи считается здоровым.
Как правило «чёрными точками» называют два родственных типа образований: открытые комедоны («blackheads», невоспалительные элементы угревой сыпи) и так называемые sebaceous filaments, для которых в русском языке сложно подобрать вменяемый синоним (разве что неблагозвучное «сальные нити»). И с тем, и с другим сталкиваются обладатели жирной кожи, у которой нередко бывают расширенные поры — это абсолютно естественная особенность строения, «бороться» с которой едва ли стоит.
И с тем, и с другим сталкиваются обладатели жирной кожи, у которой нередко бывают расширенные поры — это абсолютно естественная особенность строения, «бороться» с которой едва ли стоит.
Комедоны, и закрытые белые, и те самые открытые «чёрные точки», образуются вследствие неправильного функционирования кожи, и хотя сами по себе они не опасны — а вот за причинами их появления стоит следить. Основная проблема заключается в том, что кожа начинает производить слишком много себума: это может происходить вследствие неправильного питания, недостаточного или, наоборот, чрезмерного очищения, а также из-за использования комедогенных косметических средств. В любом случае для приведения выработки кожного сала в стабильный режим придётся посоветоваться с косметологом, который назначит подходящий вид чистки и подскажет, с какой частотой и каким образом вам нужно проводить домашние процедуры. Кстати, чёрные точки — это не грязь в буквальном смысле этого слова, а видимое скопление меланина в пробке.
Информацию же о пресловутых sebaceous filaments придётся искать отдельно. Разница принципиальная: они не относятся к кожным заболеваниям, но встречаются при этом у многих. К сожалению, вследствие недостаточной информированности их часто причисляют к особенностям, требующим специального ухода, хотя лучшее решение в этом случае — успокоиться и не трогать. Наша кожа в нормальных условиях выделяет себум постоянно, и поэтому в волосяных фолликулах нежной кожи лица практически всегда содержится некоторое количество, смешанное с ороговевшими клетками и бактериями. Отличить эти нормальные для жирных участков кожи образования от комедонов легко невооружённым глазом: это точки не чёрного, а серого или светлого цвета, чуть темнее естественного оттенка кожи. В расширенных порах их просто лучше видно, и это совершенно не стоит переживаний и траты времени и сил.
Если у вас есть веские причины, по которым вы хотите сделать кожу идеально гладкой, в этом вам ненадолго поможет глубокая чистка — механическая или с салициловой кислотой. От одной до нескольких недель поры действительно останутся пустыми, но постепенно вернутся к обычному состоянию. Проводить чистки очень часто не стоит. К тому же вид чистых, но тем не менее расширенных пор в итоге нравится далеко не всем. Выбор в пользу агрессивных очищающих средств для домашнего ухода принесёт больше вреда, ведь небольшой переизбыток себума даёт положительный эффект — кожа таким образом сама обеспечивает себе защиту. Регулярное пересушивание спровоцирует ещё более интенсивное выделение кожного сала, что уже лежит в области вопросов здоровья, а не красоты. Вместо средств, которые помечены как «себорегулирующие», лучше выбирать косметику с кислотами и применять её курсами, или, если так комфортнее, выбирать лосьоны и маски с менее высоким содержанием активных веществ для регулярного использования.
От одной до нескольких недель поры действительно останутся пустыми, но постепенно вернутся к обычному состоянию. Проводить чистки очень часто не стоит. К тому же вид чистых, но тем не менее расширенных пор в итоге нравится далеко не всем. Выбор в пользу агрессивных очищающих средств для домашнего ухода принесёт больше вреда, ведь небольшой переизбыток себума даёт положительный эффект — кожа таким образом сама обеспечивает себе защиту. Регулярное пересушивание спровоцирует ещё более интенсивное выделение кожного сала, что уже лежит в области вопросов здоровья, а не красоты. Вместо средств, которые помечены как «себорегулирующие», лучше выбирать косметику с кислотами и применять её курсами, или, если так комфортнее, выбирать лосьоны и маски с менее высоким содержанием активных веществ для регулярного использования.
После того как «расширенные» и «закупоренные» поры постепенно перешли в категорию незаконных особенностей кожи, на рынке красоты появилось огромное количество продуктов, направленно решающих эти «проблемы». Делите все обещания производителей на два: да, некоторые из них действительно работают, но эффект исчезает без следа, как только вы прекращаете ими пользоваться. В большинстве же случаев это всё те же обыкновенные очищающие средства без спецэффектов, но с претензией. Быстрые решения можно найти и в рядах декоративной косметики: разнообразные «затирки для пор» и выравнивающие праймеры сегодня есть не только у корейских производителей. Их основные ингредиенты — силиконы циклопентасилоксан и диметикон, задачи которых заключаются в «заполнении» пор и матировании кожи. Вау-эффекта от таких средств дождаться сложно, но если всё-таки решитесь, выбирайте азиатские тюбики Etude House или TonyMoly. В конце концов, если чуда они и не сделают (что вероятнее всего), то в качестве базы под макияж сработают отлично.
Делите все обещания производителей на два: да, некоторые из них действительно работают, но эффект исчезает без следа, как только вы прекращаете ими пользоваться. В большинстве же случаев это всё те же обыкновенные очищающие средства без спецэффектов, но с претензией. Быстрые решения можно найти и в рядах декоративной косметики: разнообразные «затирки для пор» и выравнивающие праймеры сегодня есть не только у корейских производителей. Их основные ингредиенты — силиконы циклопентасилоксан и диметикон, задачи которых заключаются в «заполнении» пор и матировании кожи. Вау-эффекта от таких средств дождаться сложно, но если всё-таки решитесь, выбирайте азиатские тюбики Etude House или TonyMoly. В конце концов, если чуда они и не сделают (что вероятнее всего), то в качестве базы под макияж сработают отлично.
Полупрозрачные «чёрные точки» на носу и подбородке при желании легко маскируются тональными средствами: ни жирной, ни сухой, ни нормальной коже не рекомендуется постоянное использование плотных кремов, поэтому берите не количеством, а качеством. Для жирной кожи оптимальны увлажняющие флюиды, а равномерно положенный и максимально близко совпадающий с кожей по цвету тон добавит к «идеальному» лицу куда больше, чем замаскированные поры. Для более серьёзного покрытия любимое средство нужно не разносить по коже, а вбивать его с помощью спонжа — так вы и получите нужный эффект «заполнения». Но главный совет, который можно дать, когда речь заходит о «недостатках», следующий: единственный вариант идеальной кожи — это кожа здоровая. Превращение в отфотошопленную версию себя — неоправданно долгий и трудный путь. Понимать это гораздо полезнее, чем ввязываться в сомнительную борьбу с надуманными несовершенствами.
Для жирной кожи оптимальны увлажняющие флюиды, а равномерно положенный и максимально близко совпадающий с кожей по цвету тон добавит к «идеальному» лицу куда больше, чем замаскированные поры. Для более серьёзного покрытия любимое средство нужно не разносить по коже, а вбивать его с помощью спонжа — так вы и получите нужный эффект «заполнения». Но главный совет, который можно дать, когда речь заходит о «недостатках», следующий: единственный вариант идеальной кожи — это кожа здоровая. Превращение в отфотошопленную версию себя — неоправданно долгий и трудный путь. Понимать это гораздо полезнее, чем ввязываться в сомнительную борьбу с надуманными несовершенствами.
фотографии: Sashalab, guruXOX – stock.adobe.com
Милиум (роговая киста, белый угорь, «просянка»)
Милиум (роговая киста, белый угорь, «просянка») — это эпидермальное кистозное образование в устье волосяного фолликула, имеющее вид маленького белого зернышка. Обычно милиумы локализуются на лице в зонах со сравнительно тонкой кожей, очень редко на теле, и в течение длительного периода существуют без каких-либо изменений. Милиумы являются достаточно распространенной косметической проблемой, могут возникать в любом возрасте. Особенно часто белые угри появляются в период полового созревания; также нередко обнаруживаются у новорожденных младенцев (угри новорожденных). Представительницы женского пола более подвержены появлению милиумов.
Милиумы являются достаточно распространенной косметической проблемой, могут возникать в любом возрасте. Особенно часто белые угри появляются в период полового созревания; также нередко обнаруживаются у новорожденных младенцев (угри новорожденных). Представительницы женского пола более подвержены появлению милиумов.
Причины
Милиумы возникают у пациентов с густой формой жирной себореи, характеризующейся гиперфункцией сальных желез и изменением химического состава кожного сала и создающей благоприятный фон для развития угревой болезни.
Выделяют закрытые комедоны — белые угри (милиумы) и открытые комедоны – черные угри (черные точки). Для густой себореи также характерно появление глубоких кист сальных желез – атером и вульгарных угрей.
Милиумы имеют вид мелких округлых плотных узелков бело-желтоватого оттенка, размером 0,5-3 мм с четкими границами, выступающих над поверхностью кожи и напоминающих просяные зернышки (народное название – «просянка»). Для милиума характерна невоспаленная головка, поскольку белый угорь не имеет естественного выхода и контакта с окружающей средой. Милиумы долгое время не изменяются в размерах. При попадании в милиум микроорганизмов может развиться воспаление с образованием гнойничка. Милиумы (милии) нередко можно обнаружить на крыльях носа у недавно родившихся младенцев; они относятся к пограничным состояниям новорожденных и вскоре спонтанно исчезают без какого-либо лечения.
Милиумы долгое время не изменяются в размерах. При попадании в милиум микроорганизмов может развиться воспаление с образованием гнойничка. Милиумы (милии) нередко можно обнаружить на крыльях носа у недавно родившихся младенцев; они относятся к пограничным состояниям новорожденных и вскоре спонтанно исчезают без какого-либо лечения.
Милиумы распознаются на основании осмотра кожного покрова дерматологом-косметологом по характерным внешним признакам.
Лечение милиумов
Милиумы самостоятельно не проходят, избавиться от них с помощью косметических средств практически невозможно. Ни в коем случае не следует самостоятельно выдавливать милиумы, т. к. при этом травмируется волосяной фолликул и сальная железа. Подобное самолечение нередко приводит к последующему формированию более крупного угря или присоединению инфекции, может вызвать образование грубого рубца.
Лечение милиумов проводится врачом-дерматологом и заключается во вскрытии и удалении капсулы кисты с ее содержимым. Выбор метода удаления зависит от локализации, числа, размеров и глубины расположения милиумов. При единичных милиумах проводится их механическое удаление (с помощью стерильной иглы и кюретажа) с предварительной и последующей антисептической обработкой кожи. Небольшие ранки, оставшиеся после такой процедуры, бесследно заживают самостоятельно.
При множественных белых угрях применяются современные методы — удаление милиумов лазером, радиоволновым методом или электрокоагуляцией. Образовавшиеся на месте прижигания корочки сходят самостоятельно в течение 10-14 дней. Удаление более 10 элементов за один прием не рекомендуется во избежание значительной травматизации кожи и нарушения работы сальных желез.
Профилактика милиумов
Для профилактики появления милиумов необходимы тщательный уход за кожей лица с применением соответствующих типу кожи очищающих и увлажняющих средств, скрабов, пилингов, косметических масок, нормализующих деятельность сальных желез; устранение провоцирующих факторов, правильное и рациональное питание, здоровый образ жизни. Достаточно эффективно предупреждают появление милиумов салонные косметические процедуры, включающие механическую, ультразвуковую, вакуумную чистку лица, пилинги (химический, механический — микродермабразию), лазерную шлифовку.
Прыщи на лице во время беременности. Что делать?
Беременность — особый период в жизни женщины, который приносит не только радость, но и некоторые проблемы. Перестройка организма будущей мамочки, необходимая для роста и развития плода, сопровождается не только лабильностью психоэмоционального состояния, но и изменениями внешнего вида.
Даже на фоне нормально протекающей беременности могут появляться такие небольшие неприятности, как прыщи. Они не угрожают жизни женщины и эмбриона, но все же вызывают некоторое беспокойство у беременной.
Прыщи являются дерматологической проблемой, которая возникает вследствие воспаления волосяных луковиц, а также потовых, сальных желез. В большинстве случаев они располагаются на лице, груди, плечах. Причин для появления прыщей достаточно, это может быть.
- Гиперпродукция кожного сала (себума), которое с отмершими клетками кожи закрывает просвет пор. Такая среда хорошо подходит для размножения бактерий, что сопровождается воспалительным процессом и появлением прыщей.
- Недостаточный объем выпиваемой жидкости в сутки, что приводит к нарастанию интоксикации.
- Нервное перенапряжение, стрессовые факторы.
- Сбой в иммунной системе. Во время беременности отмечается снижение иммунитета, что сопровождается нарушением барьерной функции кожи.
- Погрешности в питании (голодание, чрезмерное употребление острых блюд, пряностей, сладостей).
- Использование некачественной косметики. Внимание следует обратить на состав косметического средства. При беременности рекомендуется останавливать свой выбор на натуральной косметике с минимальным содержанием консервантов, отдушек.
- Частый пилинг, применение скрабов, что приводит к удалению защитного слоя с поверхности кожных покровов. На этом фоне инфекционным возбудителям легче закрепиться на коже и спровоцировать возникновение прыщей.
- Гормональная перестройка, связанная с нарастанием уровня прогестерона. Высокий риск появления прыщей приходится на первый семестр, когда наблюдаются наибольшие колебания гормонов.
- Интоксикация. Обычно токсины большей частью выводятся с помощью органов мочевыделительной, пищеварительной системы. В случае увеличения концентрации токсинов в крови (при запорах, почечной недостаточности) возможно их усиленное выведение через кожные покровы. На фоне нарушения гигиенических правил на коже могут появляться прыщи.
- Гиповитаминоз и как следствие снижение иммунитета, барьерной функции кожи.
- Генетическая предрасположенность.
Прыщи, спровоцированные вышеперечисленными причинами, относительно безопасны, чего нельзя сказать о высыпаниях, которые являются симптомом заболеваний — краснухи, ветряной оспы. Если женщину помимо акне беспокоит гипертермия, недомогание, снижение аппетита, зуд кожи, головная боль, ломота в суставах, мышцах, следует немедленно обратиться к врачу.
Инфекционные заболевания во время беременности могут привести к возникновению таких серьезных осложнений, как внутриутробная смерть плода, тяжелые пороки развития, умственная отсталость, задержка физического развития.
Важно помнить, что беременным запрещается использование мазей, крема, в состав которых входят некоторые антибактериальные, гормональные компоненты, пероксид бензола, салициловая кислота.
Чтобы избавиться от акне, необходимо соблюдать определенные рекомендации.
- Требуется регулярное умывание лица. Это позволяет удалять «грязь» с поверхности кожных покровов, не допустить нарушения флоры и инфекционного воспаления.
- Питание должно включать свежие овощи, фрукты, крупы. Ограничения в еде касаются копченых изделий, жирных, острых блюд, сладостей.
- Запрещается выдавливание прыщей, так как дополнительная травматизация тканей приводит к заражению тканей, распространению инфекции на здоровые участки кожи и увеличению воспаления.
- Достаточный питьевой режим (приблизительно 1,5 литра). Объем суточной жидкости определяется врачом с учетом риска появления отеков при наличии токсикоза, сопутствующих заболеваний.
- Местное лечение должно включать средства, безопасные для беременной, плода — крем Скинерен (начиная со второго триместа), Зинерит, Квонтан, Цитовит.
- Контроль над регулярной очисткой кишечника. В этом может помочь правильно составленный рацион питания (с достаточным содержанием клетчатки, кисломолочных продуктов), слабительные средства (при наличии хронических запоров), а также пробиотики, которые необходимы для поддержки нормальной микрофлоры кишечника.
Пройти полное обследование, проконсультироваться с акушером-гинекологом, дерматологом, эндокринологом и другими узкопрофильными специалистами, можно в многопрофильной клинике Здоровье столицы. Благодаря большому опыту работы, высокой квалификации врачей удается за короткий промежуток времени установить причину развития кожной патологии, провести эффективное лечение и предупредить дальнейшее появление прыщей.
Последние Новости
«Винные» пятна на коже — диагностика и лечение
У людей, страдающих этим заболеванием, образуется не сосудистая сеточка, а сплошное бордовое или красное пятно. Такие сосуды просто не способны сужаться, они переполнены кровью, из-за чего и придают коже характерные бордовые и красно-фиолетовые тона. Стоит отметить, что эта проблема отнюдь нередка — на тысячу новорожденных трое малышей появляются на свет с «винными» пятнами.
В раннем возрасте такие образования выглядят плоскими, розовыми, красными или пурпурными. Чаще всего они располагаются на лице и шее, но могут находиться на любых других участках кожи и слизистой. «Винные» пятна растут вместе с ребенком. Со временем они меняют цвет, утолщаются, а на поверхности появляются темные узелки. К сожалению, «винные пятна» никогда не исчезают сами по себе, они остаются с человеком на всю жизнь.
Почему появляются «винные» пятна?
Пока медицина не дала точного ответа, почему возникают врожденные «винные» пятна. Но можно выделить некоторые факторы, провоцирующие их образование:
- Проникновение токсинов в организм женщины во время беременности;
- Неустойчивый уровень прогестинов эстрогенов у женщины во время вынашивания малыша;
- Некоторые инфекции мочевыделительной системы;
- Влияние различных излучений на организм будущей матери.
Какую опасность несут в себе «винные» пятна?
«Винные» пятна, особенно те, которые находятся на лице, безусловно, в первую очередь ведут к психологическим и социальным трудностям. У ребенка с подобным образованием развивается заниженная самооценка, в дальнейшем он может испытывать серьезные проблемы в общении. Человеку с «винным» пятном на лице сложнее устроить свою личную жизнь, найти высокооплачиваемую работу и продвигаться по службе.
Между тем, «винные» пятна не так невинны, как кажется, они могут нести большую опасность:
- Если пятно расположено на виске, лбу или веках, оно может спровоцировать развитие глаукомы (болезни повышенного давления глаза). При этом существует высокий риск полной потери зрения;
- Иногда в кожа в районе пятен может стать значительно толще и тем самым затруднить движения суставов рук и ног, а если пятно находится на щеке, даже мешать пережевывать пищу;
- С возрастом поверхность «винных» пятен становится неровной, на ней появляются темно-красные узелки, состоящие из расширенных сосудов — ангиомы. Они легко травмируются, кровоточат и плохо заживают;
- Иногда винные пятна свидетельствуют о наличии определённых генетических заболеваний, требующих внимания и соответствующего лечения.
Как избавиться от «винных» пятен?
Еще совсем недавно «винные» пятна либо не лечились, либо врачи прибегали к хирургическому вмешательству (пересадке кожи) — весьма травматичной и опасной процедуре, так как при опухолевой природе пятна его оставшиеся клетки могли преобразоваться в злокачественные.
Важно понимать, что на коже одного и того же человека могут существовать несколько форм невуса самого разнообразного происхождения. Если вам проводили манипуляцию по поводу удаления одного «винного» пятна, то остальные образования на теле могут иметь другое происхождение, они должны быть изучены отдельно.
При обращении по поводу невусного образования процесс диагностики начинается с осмотра. Врач фиксирует размеры пятна, его форму, точно описывает расположение винных пятен, участие в процессе волосяных фолликулов и многое другое. Если возникают сложности в диагностике – проводится ряд дополнительных исследований.
Методы лечения «винных» пятен
В прошлом для лечения «винных пятен» применялись такие методы как рентгенотерапия, криотерапия и склерозирование. Они не только не давали результата, но и оставляли рубцы и шрамы.
Лазеротерапия — самый эффективный способ лечения этой кожной патологии. В клинике «Альтермед» используются последние разработки в медицинской технике, основанные на принципе избирательного воздействия луча лазера на сосуды. В итоге, окружающие ткани вокруг пятна остаются неповрежденными, отсутствует риск появления рубцов, ожогов и других осложнений, кожа в районе невуса приобретает нормальный цвет.
Для полного избавления от «винного» пятна необходимо несколько процедур. Результат зависит от его размера: чем пятно больше, тем ниже процент результативности, т.е. кожа только осветляется. Между тем, во время сеанса улучшается питание тканей, микроциркуляция крови, увеличивается насыщаемость кислородом. Особо стоит отметить, что, как подтвердили научные и клинические исследования, количество осложнений и сроки лечения с использованием лазерного света уменьшаются на 30%.
Если Вы столкнулись с такой неприятной проблемой, как «винные» пятна, не стоит затягивать, ведь чем раньше начать лечение, тем оно будет эффективнее. В клинике «Альтермед» мы поможем решить этот вопрос максимально быстро и результативно: высококвалифицированные специалисты при помощи новейшего медицинского оборудования творят настоящие чудеса!
Чем мы можем помочь?
Доброкачественные новообразования кожи и пигментация у детей
Аномальный рост кожи и аномальная пигментация кожи могут присутствовать при рождении или развиваться позже. Хотя в большинстве случаев это безвредно, за ростом кожи и нарушениями пигментации следует внимательно следить за любыми изменениями, которые могут указывать на развитие раковых клеток кожи.
Существует множество типов кожных новообразований и нарушений пигментации, которые требуют клинического лечения со стороны врача или другого медицинского работника.Наиболее распространенные перечислены ниже.
Для получения дополнительной информации о росте кожи или информации о состояниях, не указанных в списке, посетите раздел «Семейные ресурсы по дерматологии», «Полезные веб-сайты».
Что такое родинки?
Родинки — это участки обесцвеченной и / или приподнятой кожи, которые видны при рождении или в течение нескольких недель после рождения. Родинки состоят из деформированных пигментных клеток или кровеносных сосудов. Примерно у 10 из 100 детей есть сосудистые родинки (родинки, состоящие из кровеносных сосудов).
Хотя причина появления родинок неизвестна, большинство из них доброкачественные (не злокачественные) и не требуют лечения. Однако в целях безопасности все дети с родинками должны быть обследованы и диагностированы врачом.
Какие типы сосудистых родинок встречаются чаще всего?
В этот список входят наиболее распространенные типы сосудистых родинок:
- Плоские пятна (также известные как «поцелуи ангела или укусы аистов»)
Самый распространенный тип сосудистых родинок с отметинами от розового до красного, которые могут появиться где угодно. на теле- Поцелуи ангела: отметка на лбу и веках, которая обычно исчезает после 2 лет
- Укусы аиста: отметка на задней части шеи, которая может сохраняться до взрослого возраста
- Гемангиома . Распространенная сосудистая родинка. Гемангиомы становятся видимыми в течение первых нескольких недель жизни и продолжают быстро расти в течение примерно шести-девяти месяцев. Затем они постепенно теряют красный цвет и уменьшаются в размерах. Их называют клубничными гемангиомами.
- Пятна от портвейна. Винное пятно, также называемое пыльным невусом, представляет собой плоскую розовую, красную или пурпурную отметину, которая появляется при рождении, часто на лице, руках и ногах, и продолжает расти по мере роста ребенка. Пятна от портвейна не исчезают и часто требуют лечения, если они расположены на веке или лбу.Пятна от портвейна на лице могут вызвать проблемы с глазами.
Другие доброкачественные новообразования на коже
Какие еще доброкачественные новообразования на коже?
Кожа меняется по мере того, как человек становится старше и подвергается воздействию солнечного света. У детей могут быть веснушки и родинки, которые со временем могут увеличиваться или темнеть.
Какие бывают типы кожных новообразований?
| Рост кожи | Характеристики | Лечение |
|---|---|---|
| Дерматофибромы | Маленькие твердые красные или коричневые бугорки, вызванные скоплением фибробластов (клеток мягких тканей под кожей).Они часто возникают на ногах и могут чесаться. | Дерматофибромы можно удалить хирургическим путем, если они становятся болезненными или зудящими. |
| Дермоидная киста | Доброкачественная опухоль, которая содержит волосы, потовые и сальные железы. Некоторые внутренние дермоидные опухоли могут содержать хрящи, костные фрагменты и зубы. | Дермоидные кисты можно удалить хирургическим путем из косметических соображений. |
| Веснушки | Затемненные плоские пятна, которые обычно появляются только на участках кожи, подвергшихся воздействию солнца.Веснушки часто встречаются у людей со светлыми или рыжими волосами. | Веснушки не требуют лечения. |
| Келоиды | Гладкие, твердые, выпуклые, волокнистые образования на коже, образующиеся в местах ран. Келоиды чаще встречаются у афроамериканцев. | Келоиды плохо поддаются большинству методов лечения. Инъекции кортикостероидных препаратов могут помочь их сгладить. Другие варианты лечения включают хирургическое вмешательство или силиконовые пластыри для дальнейшего разглаживания келоидов. |
| Липомы | Шишки круглой или овальной формы под кожей, вызванные жировыми отложениями. Липомы чаще встречаются у женщин и, как правило, появляются на предплечьях, торсе и задней части шеи. | Липомы в целом безвредны, но если опухоль меняет форму, врач может провести биопсию. Лечение может включать удаление хирургическим путем. |
| Родинки (невусы) | Небольшие отметины на коже, вызванные клетками кожи, вырабатывающими пигмент.Родинки могут быть плоскими или выступающими, гладкими или шероховатыми, а некоторые содержат волосы. Большинство родинок темно-коричневого или черного цвета, другие — телесного или желтоватого цвета. Родинки со временем могут меняться и часто реагируют на гормональные изменения. | Большинство родинок доброкачественные, лечение не требуется. Однако некоторые доброкачественные родинки могут перерасти в рак кожи (меланому). |
| Атипичные родинки (диспластические невусы) | Более крупные родинки (более полдюйма в диаметре), атипичные родинки могут быть круглыми или неправильной формы.Цвета варьируются от коричневого до темно-коричневого на розовом фоне. Атипичные родинки могут возникать на любом участке тела. | Лечение может включать удаление любой атипичной родинки, которая меняет цвет, форму и / или диаметр. Людям с атипичными родинками следует избегать пребывания на солнце, поскольку солнечный свет может ускорить изменение этих родинок. Любой человек с атипичными родинками должен проконсультироваться с врачом по поводу любых изменений, которые могут указывать на рак кожи. |
| Пиогенные гранулемы | Красные, коричневые или голубовато-черные выпуклые пятна, вызванные чрезмерным ростом капилляров (мелких кровеносных сосудов) и отеком.Пиогенные гранулемы обычно образуются после травмы кожи. | Некоторые пиогенные гранулемы исчезают без лечения, в других случаях для исключения рака необходима биопсия. Лечение может включать хирургическое удаление. |
Отличие доброкачественных родинок от меланомы
Согласно недавним исследованиям, некоторые родинки имеют более высокий риск превращения в злокачественные новообразования, включая злокачественную меланому, форму рака кожи. Родинки, которые присутствуют при рождении, и атипичные родинки имеют больше шансов стать злокачественными.Распознавание изменений в любых родинках с помощью этой таблицы ABCD имеет решающее значение для выявления злокачественной меланомы или других раковых образований кожи на самой ранней стадии их развития. Предупреждающие знаки:
Асимметрия: когда половина родинки не совпадает с другой половиной.
Граница: Когда граница (края) родинки неровные или неровные.
Цвет: Когда цвет родинки меняется на всем протяжении.
Диаметр: Если диаметр родинки больше ластика карандаша.
Нарушения пигментации кожи
Что такое нарушения пигментации кожи?
Цвет кожи определяется пигментом (меланином), вырабатываемым специализированными клетками кожи, называемыми меланоцитами. Количество и тип меланина определяют цвет кожи человека.
Какова функция меланина?
Меланин придает цвет коже, волосам и радужной оболочке глаз. Уровни меланина зависят от расы и количества солнечного света. Воздействие солнца увеличивает выработку меланина, чтобы защитить кожу от вредных ультрафиолетовых лучей.Кроме того, гормональные изменения могут повлиять на выработку меланина.
Какие бывают типы нарушений пигментации кожи?
| Пигментное расстройство | Характеристики | Лечение |
|---|---|---|
| Альбинизм | Это редкое наследственное заболевание характеризуется полным или частичным отсутствием меланина в коже по сравнению с пигментацией братьев, сестер и родителей. Альбиносы (люди с альбинизмом) имеют белые волосы, бледную кожу и розовые глаза.Часто нарушается зрение. | Нет лекарства от альбинизма. Альбиносам следует избегать солнечного света, потому что им не хватает естественной защиты от солнечного света (меланина). |
| Потеря пигмента после повреждения кожи | Иногда после язвы, волдыря, ожога или инфекции кожа не заменяет часть пигмента в этой области. | Никакого лечения не требуется. Косметика обычно может скрыть недостаток. |
| Витилиго | Гладкие белые пятна на коже.Витилиго вызывается потерей пигментных клеток кожи (меланоцитов). Белые пятна очень чувствительны к солнцу. | Нет лекарства от витилиго. Лечение может включать покрытие небольших участков стойкими красителями, светочувствительными препаратами, терапию ультрафиолетовым светом А, кремы с кортикостероидами и депигментацию оставшейся кожи. |
Рак кожи
Что такое рак кожи?
Рак кожи — это злокачественная опухоль, которая растет в клетках кожи.Рак кожи составляет 50 процентов всех раковых заболеваний. По данным Американского онкологического общества, на меланому, самый серьезный тип рака кожи, приходилось около 62 190 случаев рака кожи в 2006 году. Кроме того, по данным Американского онкологического общества, на меланому приходилось большинство (почти 8 000) из 10 710 смертей от рака кожи в 2006 году.
К счастью, рак кожи (базальноклеточный и плоскоклеточный рак, а также злокачественная меланома) у детей встречается редко. Когда возникают меланомы, они обычно возникают из пигментных невусов (родинок) со следующими характеристиками:
- Большой (диаметр более 6 мм)
- Асимметричный
- Неровные границы
- Неправильная окраска
Кровотечение, зуд и образование под кожей — другие признаки раковых изменений.Если ребенок прошел лучевую терапию по поводу рака, невусы в облученной области имеют повышенный риск стать злокачественными.
Что вызывает рак кожи?
Воздействие солнечного света является основным фактором, способствующим развитию рака кожи в более позднем возрасте. В частности, солнечные ожоги с волдырями в детстве и подростковом возрасте значительно повышают риск развития злокачественной меланомы.
Большинство людей получают более 50 процентов дозы ультрафиолета (УФ) в течение жизни к 20 годам.Ограничение воздействия солнечного света на детей и подростков может принести большие дивиденды в предотвращении рака в более позднем возрасте.
Какие бывают типы рака кожи?
Существует три основных типа рака кожи, в том числе:
- Базальноклеточная карцинома составляет примерно 75 процентов всех раковых заболеваний кожи. Этот хорошо поддающийся лечению рак начинается в базальном слое клеток эпидермиса (верхний слой кожи) и очень медленно растет. Базально-клеточная карцинома обычно проявляется в виде небольшой блестящей шишки или узелка на коже — в основном в тех областях, которые подвергаются воздействию солнца, например, на голове, шее, руках, кистях и лице.Обычно это происходит у людей со светлыми глазами, волосами и кожей.
- Плоскоклеточный рак , хотя и более агрессивен, чем базальноклеточный рак, но хорошо поддается лечению. На его долю приходится около 20 процентов всех случаев рака кожи. Плоскоклеточный рак может проявляться в виде узелков или красных чешуйчатых пятен на коже и обычно обнаруживается на лице, ушах, губах и во рту. Плоскоклеточный рак может распространяться на другие части тела. Этот тип рака кожи обычно встречается у светлокожих людей.
- Злокачественная меланома составляет всего 4 процента всех случаев рака кожи, но 79 процентов случаев смерти от рака кожи. Злокачественная меланома начинается в клетках меланоцитов, которые производят пигмент кожи. Злокачественная меланома обычно начинается с родинки, которая затем становится злокачественной. Этот рак может быстро распространяться. Злокачественная меланома чаще всего появляется у мужчин и женщин со светлой кожей, но могут поражаться люди со всеми типами кожи.
Отличие доброкачественных родинок от меланомы
Меланомы сильно различаются по внешнему виду.Некоторые меланомы могут проявлять все характеристики ABCD, в то время как другие могут показывать изменения только в одной или двух характеристиках. Всегда консультируйтесь с врачом для постановки диагноза.
Каковы факторы риска меланомы?
Рак кожи чаще встречается у людей со светлой кожей, особенно у людей со светлыми или рыжими волосами и светлыми глазами. Однако никто не застрахован от рака кожи. По данным Национального института рака, почти половине всех американцев, доживающих до 65 лет, в какой-то момент жизни будет диагностирован рак кожи.
К другим факторам риска относятся:
- Семейный анамнез меланомы
- Воздействие солнца (время, проведенное без защиты на солнце, напрямую влияет на риск развития рака кожи у ребенка)
- Солнечные ожоги в раннем детстве (исследования показали, что солнечные ожоги возникают в раннем возрасте). повышают риск рака кожи у ребенка в более старшем возрасте)
- Большое количество веснушек
- Большое количество обычных родинок (более 50)
- Атипичные родинки (диспластические невусы)
Что можно сделать для предотвращения кожных покровов рак?
Американская академия дерматологии (AAD) объявила войну раку кожи, рекомендуя следующие три профилактических шага:
- Носите защитную одежду, включая шляпу с четырехдюймовыми полями.
- Нанесите солнцезащитный крем на все тело ребенка и избегайте полуденного солнца с 10 до 16 часов. (Не допускайте попадания прямых солнечных лучей на детей младше 6 месяцев.)
- Регулярно пользуйтесь солнцезащитным кремом широкого спектра действия с SPF 15 или выше, даже в пасмурные дни.
Следующие шесть шагов были рекомендованы AAD и Фондом рака кожи для снижения риска солнечных ожогов и рака кожи:
- Сведите к минимуму пребывание на солнце в полдень — между 10 часами утра.м. и 16:00.
- Нанесите солнцезащитный крем с SPF-15 или выше, который защищает как от UVA, так и от UVB лучей, на все участки тела ребенка (старше 6 месяцев), подверженные воздействию солнца.
- Повторно наносите солнцезащитный крем каждые два часа, даже в пасмурные дни. Повторно нанесите после купания или вспотевания.
- Убедитесь, что ребенок носит одежду, закрывающую тело и затемняющую лицо. Шляпы должны обеспечивать тень как для лица, так и для шеи сзади. Ношение солнцезащитных очков уменьшит количество лучей, попадающих в глаза, за счет фильтрации до 80 процентов лучей и защиты век и линз.
- Избегайте воздействия ультрафиолетового излучения от солнечных лучей или соляриев.
- Защищайте детей от чрезмерного пребывания на солнце в наиболее сильные солнечные лучи (с 10 до 16 часов) и обильно и часто наносите солнцезащитный крем детям в возрасте от 6 месяцев и старше.
Американская академия педиатрии (AAP) одобряет использование солнцезащитного крема для детей младше 6 месяцев, если подходящая одежда и тень недоступны. Родители все же должны стараться избегать пребывания на солнце и одевать ребенка в легкую одежду, закрывающую кожу.Однако родители также могут нанести минимальное количество солнцезащитного крема на лицо и тыльную сторону рук ребенка.
Помните, песок и тротуар отражают ультрафиолетовые лучи даже под зонтиком. Снег является особенно хорошим отражателем ультрафиолетовых лучей. Отражающие поверхности могут отражать до 85 процентов вредных солнечных лучей.
Как проводить обследование кожи
Раннее обнаружение подозрительных родинок или рака кожи является ключом к успешному лечению рака кожи. Обычно первым шагом к выявлению рака кожи является обследование детей.Предлагаемый ниже метод обследования предоставлен Американским онкологическим обществом:
- Осмотрите тело ребенка спереди и сзади, затем с правой и левой стороны, с поднятыми руками
- Внимательно посмотрите на предплечья ребенка, тыльную сторону плеч, и ладони рук
- Осмотрите тыльную сторону ног и ступней, промежутки между пальцами ног и подошвы ступней
- Осмотрите заднюю часть шеи и кожу головы
- Осмотрите спину и ягодицы
- Ознакомьтесь с кожа ребенка и рисунок родинок, веснушек и других отметин
- Будьте внимательны к изменениям количества, размера, формы и цвета пигментированных участков
- Следуйте таблице ABCD при осмотре родинок на других пигментированных участках и проконсультируйтесь с ребенком немедленно к врачу в случае каких-либо изменений.
Лечение рака кожи
Каковы методы лечения рака кожи?
Специфическое лечение рака кожи будет назначено лечащим врачом ребенка на основании следующих данных:
- Общее состояние здоровья ребенка и история болезни
- Степень и тип заболевания
- Переносимость определенных лекарств, процедур или методов лечения
- Ожидания в отношении течения болезни
- Мнение или предпочтение ребенка или родителей
Существует несколько видов лечения рака кожи:
Сыпь и кожные заболевания у новорожденных | Детская больница CS Mott
Обзор темы
Какие кожные заболевания являются наиболее распространенными у новорожденных?
У новорожденных очень часто появляется сыпь или другие кожные проблемы.У некоторых из них длинные имена, которые сложно произнести и которые звучат пугающе. Но большинство уйдет само через несколько дней или недель.
Вот некоторые особенности кожи вашего ребенка, которые вы можете заметить.
- Похоже на прыщики.
- У младенцев часто появляются прыщи на щеках, носу и лбу. Эти детские прыщи могут появиться в течение первых нескольких недель жизни и обычно проходят сами по себе в течение нескольких месяцев. Детские прыщи не имеют ничего общего с тем, будут ли у вашего ребенка проблемы с прыщами в подростковом возрасте.
- Крошечные белые пятна очень часто появляются на лице новорожденного в течение первой недели. Пятна называются милиами (скажем «МИЛ-э-э-э»). Иногда белые пятна появляются на деснах и нёбе, где их называют жемчугом Эпштейна. Белые пятна проходят сами по себе через несколько недель и не причиняют вреда.
- Кожа ребенка выглядит пятнистой.
- В течение первых дней жизни у многих младенцев появляются безобидные красные пятна с крошечными шишками, которые иногда содержат гной.Это называется токсической эритемой (скажите «эй-э-э-мах ТОК-шик-ум»). Он может появиться только на части тела или на большей части тела. Пятнистые участки могут появляться и исчезать, но обычно проходят сами по себе в течение недели.
- Сыпь, называемая пустулезным меланозом (скажем, «PUS-chuh-ler mel-uh-NOH-sis»), часто встречается у чернокожих детей. Сыпь безвредна и в лечении не нуждается. Это вызывает появление заполненных гноем прыщиков, которые могут открываться и образовывать темные пятна, окруженные дряблой кожей. Младенцы рождаются с ней, и обычно она проходит через несколько дней жизни.Иногда темные пятна могут сохраняться от нескольких недель до месяцев.
- При простуде у новорожденного могут появиться пятнистые кружевные высыпания на конечностях и туловище. Уберите ребенка из холодного источника, и сыпь, как правило, пройдет. Пятнистость обычно не возникает в возрасте старше 6 месяцев.
- У ребенка сыпь.
- У младенцев может появиться тепловая сыпь, иногда называемая потницей, когда они одеты слишком тепло или в очень жаркую погоду.Это красная или розовая сыпь, обычно обнаруживаемая на участках тела, прикрытых одеждой. Он часто чешется и доставляет ребенку дискомфорт. Врачи называют эту сыпь потницей (скажите «mil-ee-AIR-ee-uh»). Чтобы сыпь исчезла, уберите ребенка из теплой обстановки. Оденьте ребенка в легкую свободную одежду и примите прохладную ванну. Дополнительную информацию см. В разделе Тепловая сыпь.
- Сыпь от подгузников — это красная и болезненная кожа на ягодицах или гениталиях ребенка, вызванная длительным ношением мокрых подгузников.Моча и стул могут вызывать раздражение кожи. Опрелость может возникнуть, когда младенцы спят много часов, не просыпаясь. Иногда инфекция, вызванная бактериями или дрожжами, может вызвать опрелость. Если у вашего ребенка опрелости, постарайтесь, чтобы он или она оставались как можно более сухими. Дополнительную информацию см. В разделе «Сыпь от подгузников».
- У многих младенцев появляется сыпь вокруг рта или на подбородке. Это вызвано слюнотечением и срыгиванием. Часто очищайте лицо ребенка, особенно после того, как он поел или срыгнул.Для получения дополнительной информации см. Тему «Срыгивание».
- Иногда на коже ребенка появляются крошечные красные точки.
- Вы можете заметить крошечные красные точки на коже новорожденного. Эти красные точки называются петехиями (скажем, «пух-ти-ки-глаз»). Это пятнышки крови, просочившиеся под кожу. Они вызваны травмой, полученной при протискивании через родовые пути. Они исчезнут в течение первых недель или двух.
- Кожа головы ребенка чешуйчатая.
- Многие дети получают так называемые колыбели. Эта чешуйчатая или покрытая корками кожа на макушке ребенка — это нормальное скопление липких кожных масел, чешуек и мертвых клеток кожи. В отличие от некоторых других высыпаний, колыбель можно лечить в домашних условиях шампунем или минеральным маслом. Колыбель обычно снимается к 1 году. Дополнительную информацию см. В теме Колпачок для люльки.
Какие родинки встречаются чаще всего?
Родинки бывают разных размеров, форм и цветов.Некоторые из них плоские, а некоторые образуют приподнятую область на коже. Большинство из них безвредны и не нуждаются в лечении. Они часто блекнут или исчезают по мере взросления ребенка.
- Пятна лосося, также называемые укусами аистов или поцелуями ангела, представляют собой плоские розовые пятна, которые появляются в основном на задней части шеи, верхних веках, верхней губе или между бровями. Большинство проходит к 2 годам, хотя пятна на шее сзади обычно сохраняются и во взрослом возрасте.
- Родинки — это коричневые шишки, которые могут возникать на любом участке тела.
- Пятна от кофе с молоком — это плоские коричневые родинки, обычно овальной формы. Они могут становиться больше и темнее, и ваш ребенок может получать их больше в детстве.
- Монгольские пятна — это гладкие плоские голубые или серо-голубые родинки, обычно на пояснице и ягодицах. Часто они похожи на синяки. Они очень распространены среди новорожденных с более темной кожей. Обычно они исчезают к школьному возрасту, но могут никогда не исчезнуть полностью.
- Пятна от портвейна при рождении имеют розово-красный цвет, а затем становятся более темными красно-пурпурными.Эти родинки образованы кровеносными сосудами, которые не развивались должным образом. Они могут быть большими. Легкие пятна от портвейна могут исчезнуть, но примерно половина из них становится больше по мере роста ребенка. Иногда они становятся толще и темнее.
- Гемангиомы (скажем, «хи-ман-джи-ох-мух») — это приподнятые синие, красные или фиолетовые родинки, образованные скоплением кровеносных сосудов любого размера и формы. Большинство из них растут около года, затем белеют и начинают усыхать.
Дополнительную информацию смотрите в теме Родинки.
А желтуха?
Кожа и белки глаз многих новорожденных имеют желтый оттенок. Это называется желтухой. У новорожденных желтуха обычно проходит сама по себе в течение недели и не требует лечения. Но в редких случаях желтуха усиливается и может вызвать повреждение головного мозга. Вот почему важно позвонить своему врачу, если вы заметили признаки ухудшения желтухи. Если вам кажется, что кожа или глаза вашего ребенка становятся более желтыми, или если ваш ребенок более устал или не ведет себя нормально, позвоните своему врачу.Дополнительную информацию см. В разделе Желтуха у новорожденных.
Когда обращаться к врачу?
Всегда вызывайте врача, если у вас есть какие-либо проблемы, если ваш ребенок не ведет себя нормально или если на коже появляются признаки инфицирования. Признаки могут включать:
- Усиление боли, отека или тепла в определенной области.
- Красные полосы, идущие от области.
- Гной.
- Увеличение лимфатических узлов в области шеи, подмышек или паха.
- Температура 100,4 ° F (38 ° C) или выше.
- Очень суетливый малыш.
Проблема с кожей | Позвоните своему врачу, если: |
|---|---|
Сыпь от подгузников |
|
Родинки |
|
Волдыри |
|
Желтуха |
|
Если у вас есть сомнения по поводу того, какие лосьоны или другие продукты использовать для кожи вашего ребенка, поговорите с врачом вашего ребенка при следующем посещении. Не все кожные заболевания новорожденных требуют лосьонов и кремов.Обычно нет необходимости использовать лосьоны и другие продукты для здоровой кожи новорожденного.
Список литературы
Консультации по другим работам
- Американская педиатрическая академия (2009 г.). Первые дни вашего ребенка. В С. П. Шелов и др., Ред., Уход за младенцем и маленьким ребенком: от рождения до 5 лет, 5-е изд., Стр. 125–130. Нью-Йорк: Бантам.
- Чанг МВт (2012 г.). Неонатальная, детская и подростковая дерматология. В LA Goldman et al., Eds., Дерматология Фитцпатрика в общей медицине, 8-е изд., т. 1. С. 1185–1203. Нью-Йорк: Макгроу-Хилл.
- Хабиф ТП (2010). Везикулярные и буллезные заболевания. В клинической дерматологии: Цветное руководство по диагностике и терапии, 5-е изд., Стр. 635–670. Эдинбург: Мосби.
- Миллер Дж. Х., Хеберт А. А. (2010). Гемангиомы. В MG Lebwohl et al., Ред., Лечение кожных заболеваний: комплексные терапевтические стратегии, 3-е изд., Стр. 289–291. Эдинбург: Сондерс Эльзевир.
Кредиты
Текущий по состоянию на: 27 мая 2020
Автор: Healthwise Staff
Медицинский обзор:
Susan C.Ким, доктор медицины — педиатрия
Кэтлин Ромито, доктор медицины — семейная медицина
Джон Поуп, доктор медицины — педиатрия
По состоянию на 27 мая 2020 г.
Сланцево-серые невусы (монгольские синие пятна): определение, причины и др. вид родинки, возникающей из-за пигмента на коже. Раньше их называли монгольскими синими пятнами, но теперь это название неуместно и устарело.
Также известные как сине-серые пятна и врожденный кожный меланоцитоз, следы часто присутствуют при рождении, но могут появиться и в течение первых недель жизни.Обычно они исчезают примерно к 3–5 годам, но могут оставаться в зрелом возрасте.
Невозможно предотвратить образование серо-серых невусов, и эксперты не знают, почему у некоторых младенцев они есть, а у других — нет.
Следы появляются, когда некоторые из пигментных клеток кожи или меланоцитов «застревают» в более глубоких слоях кожи во время развития ребенка. Когда пигмент не достигает поверхности, он выглядит как серая, зеленоватая, синяя или черная метка.
Поделиться на Pinterest Сланцево-серые невусы часто исчезают примерно в 3–5 лет.Изображение предоставлено: Gzzz, 2016.
Никто точно не знает, что вызывает серо-серые невусы, но у некоторых младенцев они чаще, чем у других. Они чаще поражают людей с более темной кожей, в том числе тех, кто имеет азиатское, латиноамериканское, индейское, африканское или восточно-индийское происхождение.
Пятна обычно появляются на пояснице, ягодицах и верхних конечностях.
Следы плоские и гладкие, могут выглядеть как синяки. Но, в отличие от синяков, они не вызывают боли и не возникают в результате травмы.
Согласно обзору 2013 года, серо-серые невусы поражают около 10% белых детей, 50% детей латиноамериканского происхождения и 90–100% детей чернокожего и азиатского происхождения.
Некоторые, однако, утверждают, что при микроскопическом исследовании все дети рождаются с какой-либо родинкой из-за пигментации.
Американская академия дерматологии отмечает, что пятна чаще всего встречаются у детей азиатского происхождения.
Сланцево-серые невусы безвредны, но они могут иногда возникать вместе с некоторыми редкими заболеваниями, влияющими на метаболизм человека, такими как:
- Болезнь Гурлера
- Синдром Хантера
- Болезнь Ниманна-Пика
- муколипидоз
- маннозидоз
Связь может быть более вероятной в тех, у кого есть большие и широко распространенные отметины, или на областях за пределами спины и ягодиц.
Смертельные серые невусы могут также возникать с другими родинками, связанными с сосудистыми особенностями или пигментацией, такими как пятна «кофе с молоком».
Врачи заметили серо-серые невусы, которые возникают при следующих состояниях, хотя неясно, существует ли связь:
- Синдром Шегрена-Ларссона
- лептоменингеальная меланоцитома с вовлечением спинного мозга
- скрытый спинальный дисрафизм
Learn подробнее о разных типах родинок.
Вскоре после родов врач осмотрит любые следы, которые могут быть у новорожденного, и внесет их в медицинскую карту ребенка.
Родители, опекуны и медицинские работники могут регулярно проверять пятна, чтобы определить, уходят ли они самостоятельно по мере роста ребенка. Большинство грифельно-серых невусов со временем исчезают.
Необходимо ли лечение?
Людям с грифельно-серыми невусами не требуется особого ухода, если следы не возникают одновременно с другим заболеванием.Они безболезненны и не представляют проблемы для здоровья.
По данным Американского общества дерматологической хирургии, они не требуют лечения.
Удаление лазером
Если серо-серые невусы сохраняются и в зрелом возрасте, и человек считает их надоедливыми, можно использовать процедуры удаления.
В небольшом исследовании, проведенном в Японии, профессионалы использовали устройство, называемое александритовым лазером, для лечения грифельно-серых невусов у 16 человек. В целом они пришли к выводу, что лечение было успешным.Однако двое участников покинули исследование, так как были недовольны результатами, а двое испытали гиперпигментацию после лечения.
Результаты другого исследования, проведенного в Японии, показывают, что лечение может быть более успешным в возрасте до 20 лет. Авторы также пришли к выводу, что изменение времени сеансов для оптимизации интервалов может снизить риск побочного эффекта потемнения кожи.
Поскольку серо-серые невусы могут напоминать синяки, были случаи, когда врачи и медицинские работники подозревали жестокое обращение с детьми в отношении детей, у которых они были.
Документирование любой родинки с раннего возраста может помочь предотвратить такую путаницу. Врач также может отличить синяки от невусов серо-серого цвета, проверив, является ли отметка:
- болезненной
- изменяется с течением времени
- исчезает в течение нескольких дней или недель
Невусы серо-серого цвета безболезненны и не меняются. Если они все-таки исчезнут, это займет несколько месяцев.
Серо-серые невусы — это разновидность родинок. Обычно они не вызывают беспокойства.Однако в редких случаях они могут быть признаком заболевания, требующего медицинской помощи.
Если медицинский работник при осмотре младенца обнаруживает серо-серые невусы, но не обнаруживает каких-либо других проблем со здоровьем, родителям и опекунам не о чем беспокоиться.
Пятна обычно исчезают в раннем детстве. Если они останутся, и человек сочтет их надоедливыми, врач или дерматолог могут посоветовать варианты лечения.
Мы выбрали связанные элементы, исходя из качества продуктов, и перечислили плюсы и минусы каждого из них, чтобы помочь вам определить, какой из них лучше всего подойдет вам.Мы сотрудничаем с некоторыми компаниями, которые продают эти продукты, что означает, что Healthline UK и наши партнеры могут получать часть доходов, если вы совершите покупку, используя ссылку (ссылки) выше.
Что может быть причиной появления крошечных черных пятен на лице моей дочери?
Ответил: Проф (доктор) DM Thappa | Доцент и заведующий отделением дерматологии и ЗППП
, JIPMER,
Пондичерри,
Q: У моей 8-летней дочери начали появляться крошечные черные точки на лице (область щек возле глаз).Специалист по коже сказал, что это бородавки, вызванные инфекциями, которые распространятся на другие части. Она прописала Дуофилм (предположительно кислый по своей природе) и посоветовала осторожно нанести лосьон на бородавку зубочисткой, и через пару дней бородавка пригорит и отлетит. Мы пробовали это на шее нашей дочери. Через 7 дней пятно стало коричневым и сошло, оставив белый след. Было страшно продолжать эту процедуру на лице. Мы проконсультировались с другим старшим специалистом по коже, который исключил возможность появления бородавок и диагностировал это как веснушки, которые безвредны, и их можно контролировать с помощью солнцезащитного крема и т. Д.в основном избегая солнца. Мы полностью сбиты с толку этими двумя разными мнениями. Что нам делать, чтобы избавиться от этих черных пятен на лице моей дочери и очистить их?
A: Вы правильно поступили, не нанеся Дуофильм (едкий агент) на лицо. Поражения лица, какими бы они ни были, нужно лечить под строгим контролем. Без клинической фотографии или клинического обследования я могу только строить предположения о различных возможностях. Веснушки обычно многочисленны на лице и имеют разные оттенки черного цвета с неровными краями.Они темнеют на солнце, поэтому рекомендуется защита от фото с помощью солнцезащитных кремов. Lentigenes — еще одна близкая возможность, но эти поражения равномерно темные, хорошо разграниченные, обычно их много. Эти поражения являются плоскими и не выступают над кожей. Папулезный черный дерматоз — еще одна возможность у молодых людей. Конечно, с ними можно спутать бородавки, особенно пигментированные плоские бородавки. Оба эти состояния вызывают слегка приподнятые кожные поражения. В случае сомнений диагноз может установить биопсия кожи.Помня об этом, вы можете проконсультироваться с любым другим дерматологом.
Педиатрическая консультация: новорожденные — Kids First Raleigh
Новорожденные
Праздновать чудо рождения очень интересно! Независимо от того, являетесь ли вы родителем впервые или хорошо подготовлены к уходу за новорожденными, медицинские работники и персонал Kids First Pediatrics всегда готовы помочь. Мы поможем вам защитить здоровье вашего новорожденного, сделав все возможное, чтобы ваш ребенок рос и развивался должным образом, имел необходимые ему вакцины и чтобы у вас были все необходимые инструменты для ухода за ребенком.
Чего ожидать при посещении новорожденных
Уход за новорожденным
- Время ванны
- Плач и колики
Подгузники и одежда
- недоношенные
- Сон
Детские родинки и высыпания
Монгольские пятна
Эти родинки могут значительно различаться по размеру, но все они представляют собой плоские участки кожи, содержащие дополнительный пигмент, из-за которого они выглядят коричневыми, серыми или даже синими (как синяк).Чаще всего расположены на спине или ягодицах, очень часто встречаются монгольские пятна, особенно у темнокожих младенцев. Обычно они исчезают до школьного возраста и не имеют медицинского значения.
Пустулезный меланоз
Маленькие волдыри, которые обычно появляются при рождении, они открываются и высыхают в течение нескольких дней. Они оставляют темные пятна в виде веснушек, которые обычно исчезают в течение нескольких недель. У некоторых новорожденных могут быть только пятна, что указывает на то, что у них была сыпь до рождения.Хотя пустулезный меланоз является обычным явлением (особенно у детей с более темной кожей) и представляет собой безобидную сыпь у новорожденных, всегда важно, чтобы врач вашего ребенка оценил все волдыри, такие как высыпания, чтобы убедиться, что они не вызваны инфекцией.
Милия
Эти крошечные белые шишки или желтые пятна находятся на щеках, подбородке или на кончике носа и вызваны секрецией кожных желез. Эта распространенная сыпь у новорожденных обычно проходит сама по себе в течение первых двух-трех недель жизни.
Miliaria
Потница, которую часто называют «тепловой сыпью» или «потницей», чаще всего возникает в жарком влажном климате или когда младенцы скручены. Сыпь может содержать крошечные пузырьки от пота и / или маленькие красные бугорки. Чаще всего он проявляется в складках кожи и закрытых участках и обычно проходит в течение нескольких дней.
Токсичная эритема
Эта сыпь, часто для краткости называемая «E tox», очень распространена и обычно появляется в течение первых нескольких дней после рождения. Он состоит из множества красных пятен с желтовато-белыми шишками в центре и проходит примерно через неделю.Обычно это разрешается, если его полностью оставить в покое.
Капиллярные гемангиомы
Эти выступающие красные пятна вызваны скоплением кровеносных сосудов на коже, напоминающих клубнику. В течение первой недели они могут казаться белыми или бледными, а позже покраснеть. Хотя они часто увеличиваются в течение первого года жизни, большинство из них уменьшаются и почти исчезают к тому времени, когда ребенок достигает школьного возраста, обычно без необходимости лечения.
Портвейн Пятно
Большие плоские участки неправильной формы темно-красного или пурпурного цвета.Пятна портвейна, вызванные дополнительными кровеносными сосудами под кожей, обычно располагаются на лице или шее, но, в отличие от гемангиом, не исчезают без лечения. Эти родинки поддаются лечению, иногда с помощью лазерной хирургии, которую проводит пластический хирург или детский дерматолог.
Если ваш ребенок родился естественным путем, помимо вытянутой формы головы, может быть некоторая припухлость кожи головы в той области, которая была вытолкнута первой во время родов. Если вы осторожно надавите на эту область, ваш палец может даже оставить небольшое углубление.Этот отек (называемый головкой) не является серьезным и должен исчезнуть через несколько дней.
Признаки правильного ухода
- Рот вашего ребенка широко открыт, губы вывернуты.
- Его подбородок и нос упираются в грудь.
- Он взял в рот столько ареолы, сколько возможно.
- Он сосет ритмично и глубоко, короткими порциями, разделенными паузами.
- Вы можете регулярно слышать, как он глотает.
- Ваш сосок чувствует себя комфортно после нескольких первых сосаний.
Признаки неправильного ухода
- Голова вашего ребенка не соответствует его телу.
- Он сосет только сосок, вместо того чтобы сосать ареолу
, при этом сосок находится далеко назад во рту. - Он сосет легко, быстро, порхающе, а не глубоко и регулярно.
- Его щеки сморщены внутрь или вы слышите щелчки.
- Вы не слышите, как он глотает регулярно после того, как у вас увеличилась выработка молока.
- Вы испытываете боль во время кормления или имеете признаки повреждения сосков (например, трещины или кровотечение).
Щелкните ЗДЕСЬ, чтобы узнать о распространенных проблемах грудного вскармливания.
Если ваш ребенок родился путем кесарева сечения, нажмите ЗДЕСЬ, чтобы получить советы по грудному вскармливанию после кесарева сечения.
Признавая преимущества грудного вскармливания, матери — и отцы тоже — могут чувствовать, что кормление из бутылочки дает матери больше свободы и времени для выполнения других обязанностей, помимо тех, которые связаны с уходом за ребенком.Папа, бабушка и дедушка, няни и даже старшие братья и сестры могут кормить грудью грудное молоко или смесь из бутылочки. Это может дать некоторым матерям больше гибкости.
Есть и другие причины, по которым некоторым родителям удобнее кормить из бутылочки. Они точно знают, сколько еды получает ребенок, и им не нужно беспокоиться о диете матери или лекарствах, которые могут повлиять на молоко.
Несмотря на это, производители смесей еще не нашли способа воспроизвести компоненты, которые делают грудное молоко таким уникальным.Хотя смесь обеспечивает основные питательные вещества, необходимые младенцу, в ней отсутствуют антитела и многие другие компоненты, которые содержатся только в материнском молоке.
Кормление смесью также является дорогостоящим и может быть неудобным для некоторых семей. Формулу необходимо покупать и готовить (если вы не используете более дорогие, готовые к употреблению виды). Это означает походы на кухню посреди ночи, а также дополнительные бутылки, соски и другое оборудование. Непреднамеренное загрязнение смеси также следует рассматривать как потенциальный риск.
Если вы решили кормить ребенка из бутылочки, вам нужно начать с выбора смеси. Ваш педиатр поможет вам выбрать один из них, исходя из потребностей вашего ребенка. Американская академия педиатрии не рекомендует домашние детские смеси, поскольку они, как правило, не содержат витаминов и других важных питательных веществ. Сегодня существует несколько разновидностей и брендов коммерческих формул, из которых можно выбирать.
Щелкните ЗДЕСЬ, чтобы узнать об основах кормления из бутылочки.
Безопасность
Здоровье матери
Работающие матери
Ресурсы и ссылки
www.Healthychildren.org
Milia (молочные пятна): причины, лечение
Обзор
Что такое милиумы?
Милии — это маленькие белые или беловатые кисты на коже. Чаще всего они возникают у младенцев и чаще всего появляются на лице, хотя встречаются в других возрастных группах и на других частях тела.Около 40-50 процентов новорожденных в США имеют милиумы.
«Милия» — слово во множественном числе; один называется «милиум». Милиум также известен как молочное пятно или масличное семя.
Не требуют лечения. У младенцев милиумы обычно длятся не дольше нескольких недель. Люди, достаточно взрослые, чтобы заботиться о том, как они выглядят, могут попросить их удалить.
Симптомы и причины
Какие виды милиумов бывают и что их вызывает?
- Милии возникают, когда мертвые клетки кожи попадают под кожу и образуют кисты.
- Неонатальные милиумы обнаруживаются примерно у половины всех младенцев. Они часто появляются на носу или вокруг него. Иногда их путают с «детскими прыщами», что не одно и то же. В отличие от детских прыщей, милиумы могут присутствовать при рождении.
- Первичные милиумы, которые часто появляются на веках, лбу, щеках или гениталиях, могут возникать у детей или взрослых. Первичные милиумы не связаны с повреждением кожи. Как и неонатальные милиумы, они обычно проходят самостоятельно, но это может занять несколько месяцев.
- Вторичные милиумы возникают после того, как кожа каким-либо образом повреждена — ожоги, высыпания, волдыри, чрезмерное воздействие солнечных лучей. Милии развиваются по мере заживления кожи. Другое название вторичных милиумов — травматические милиумы. Они также могут быть вызваны реакцией на жирный крем или мазь для кожи.
- Юношеские милиумы обычно связаны с наследственным заболеванием. Иногда милиумы присутствуют при рождении, а иногда появляются позже.
- Milia en plaque — необычное заболевание, которое в основном, но не исключительно, поражает женщин среднего возраста.Милии скапливаются вместе на приподнятом участке кожи, обычно за ушами, на веке, на щеке или челюсти.
- Множественные эруптивные милиумы, другая редкая форма, представляют собой группы милиумов, которые появляются в течение недель или месяцев, обычно на лице, плечах или верхней части живота. Иногда они зудят.
Диагностика и тесты
Как диагностируются милиумы?
В большинстве случаев, особенно если пациент — младенец, врач может диагностировать милиум, просто взглянув на него.Если неясно, являются ли кисты милиями или каким-либо другим типом кожного заболевания, может быть полезна биопсия кожи. Это тест, в ходе которого снимается небольшой кусочек кожи и исследуется под микроскопом.
Ведение и лечение
Как лечат милиумы?
Милии обычно не лечат, потому что они не вредны.Подростки и взрослые могут быть обеспокоены тем, что милиумы делают с их внешностью. В этих случаях есть способы, которыми врач может их удалить. К ним относятся медицинские методы лечения, такие как регулярное применение геля адапалена, отпускаемого без рецепта, или крема третиноина, отпускаемого по рецепту. Существуют также хирургические варианты, которые могут включать использование иглы для прокола милиумов и выдавливания содержимого и / или криотерапии, которая представляет собой метод, который включает замораживание кожи. Милиальный налет иногда можно успешно лечить с помощью лечебных кремов или антибиотика, называемого миноциклином.
Не пытайтесь выдавить или соскоблить милиумы самостоятельно, как это делается с прыщами. Это может вызвать шрам на коже или вызвать инфекцию. Но есть вещи, которые могут вам помочь дома:
- Умывайте лицо ребенка каждый день теплой водой с мягким мылом. Затем очень осторожно высушите. Промокните кожу насухо, не трите.
- Не используйте лосьоны или масла, предназначенные для взрослых, на ребенке. Кожа младенца слишком нежная.
- Взрослые могут попробовать отшелушивающее средство, отпускаемое без рецепта, то есть удаление омертвевшей кожи.
- Используйте солнцезащитный крем.
Профилактика
Можно ли предотвратить милиумы?
Большинство случаев милиумов невозможно предотвратить. Вы можете повысить свои шансы избежать вторичных милиумов, в частности, если примете меры по защите своей кожи. Избегайте чрезмерного пребывания на солнце, избегайте использования густых кремов / мазей для лица и отшелушивания — вот вещи, которые помогут.
Перспективы / Прогноз
Каковы перспективы для людей с милиумом?
Милии у младенцев длятся всего несколько недель. Они могут сохраняться дольше у детей старшего возраста и взрослых. Вторичные милиумы могут быть постоянными. Рубцы от неправильного лечения милиумов, например от попыток выдавить или соскрести их с собственного лица или ребенка, также могут быть необратимыми.
Жить с
Когда мне следует обращаться за медицинской помощью при милии?
Поскольку милиумы влияют на вашу внешность, но не на здоровье, безотлагательность ситуации зависит от того, насколько сильно она вас беспокоит. Взрослые с милиями могут захотеть обратиться к дерматологу, если отшелушивающие процедуры в домашних условиях не помогают.
Младенцы обычно довольно часто обращаются к врачам по расписанию. Если кажется, что милиум у вашего ребенка сохраняется или вас беспокоит другая причина, спросите врача при следующем посещении.
Черные младенцы: Уход за кожей | Бэбицентр
Как мне ухаживать за кожей ребенка?
Сохранение мягкой и здоровой кожи вашего ребенка начинается с понимания ее уникальных характеристик и потребностей. Младенцы афроамериканского и двурасового происхождения могут иметь чувствительную кожу, склонную к сухости и появлению темных пятен (гиперпигментация).
При рождении кожа вашего ребенка, вероятно, будет на оттенок или два светлее, чем его возможный цвет кожи. Кожа потемнеет и приобретет естественный цвет в первые две-три недели. Это прекрасное время, чтобы задуматься о регулярном уходе за кожей.
Мойка и купание
Слишком долгое нахождение в мыльной ванне может высушить кожу ребенка, поскольку при купании вместе с грязью удаляются натуральные масла.
В течение первой недели или около того, пока культя пуповины вашего новорожденного не отпадет и область не заживет, лучше всего пользоваться губкой и теплой влажной салфеткой.
После того, как культя пуповины высохнет, отпадет и участок заживет, можно начинать купать новорожденного в ванне. Пока ребенок крошечный, имеет смысл использовать кухонную раковину или небольшую пластиковую ванночку для ребенка вместо стандартной.
Купать новорожденного бывает непросто! Чтобы увидеть, как это делается, посмотрите наше видео.
Увлажнение
Кожа афроамериканцев может быть сухой, а чрезмерно сухая кожа может вызывать зуд и дискомфорт.Регулярное использование нежного увлажняющего крема успокаивает и защищает сухую кожу.
Сухие хлопья на поверхности кожи могут придать более темной коже «пепельный» вид. Пепельная кожа может появиться на любом участке тела, но обычно встречается на локтях, коленях, ногах, ступнях и спине. (Те же клетки сухой кожи присутствуют на всех оттенках кожи, но без контраста на более темном фоне они менее заметны.)
Вот советы по уменьшению сухости с помощью увлажняющего крема:
- Ищите увлажняющий крем, не содержащий агрессивных или токсичных ингредиентов, таких как формальдегид и 1,4-диоксан.
- Ищите продукты, не содержащие спирта и духов, которые могут сушить и раздражать кожу. Для ухода за пепельной кожей используйте более густые кремы, а не тонкие лосьоны.
- Увлажняющие средства с керамидами особенно полезны для увлажнения кожи.
- Нанесите увлажняющий крем в течение нескольких минут после того, как вытащите ребенка из ванны, чтобы удержать влагу, которая все еще остается на его коже после ванны.
- Если кожа вашего ребенка становится чрезмерно сухой и приобретенный в магазине увлажняющий крем не помогает, обратитесь к врачу, который может порекомендовать лечебный лосьон, крем или мазь.
Защита от солнца
Кожа вашего ребенка может быть темной, светлой или любой другой. Чем темнее кожа вашего ребенка, тем больше в нем меланина. Меланин — это пигмент, который обеспечивает естественную защиту от резких солнечных лучей, поэтому чем темнее кожа человека, тем больше времени потребуется, чтобы получить солнечный ожог.
Независимо от цвета кожи вашего малыша нужно позаботиться о том, чтобы он не обгорел. Ограничьте время, которое ваш ребенок проводит под прямыми солнечными лучами, и нанесите солнцезащитный крем широкого спектра за 20–30 минут до того, как вы отправитесь на улицу.Чрезмерное пребывание на солнце также может высушить кожу и вызвать тепловую сыпь.
Какие бугорки на груди у моего ребенка наполнены жидкостью?
Это, вероятно, преходящий пустулезный меланоз новорожденных (TNPM), безобидная сыпь, от которой страдают до 5 процентов новорожденных афроамериканцев. Он начинается с небольших белых или заполненных гноем шишек, которые могут появляться на подбородке, лбу, шее, груди, пояснице и голенях.
Никто не знает, что вызывает TNPM. Поражения лопаются через 24-48 часов и оставляют после себя крошечные плоские коричневые пятна.Темные пятна обычно исчезают через два-три месяца без лечения.
См. Наши статьи о высыпаниях и кожных заболеваниях.
Почему кожа моего ребенка такая сухая, шелушащаяся и зудящая?
У вашего ребенка может быть экзема (также называемая атопическим дерматитом), сыпь, вызванная чувствительностью кожи.
Экзема встречается у 17 процентов всех детей и примерно у 19% афроамериканцев. Обычно он проявляется у детей в возрасте от 2 до 6 месяцев, чаще всего на щеках, лбу, волосистой части головы и тыльной стороне рук.У детей старшего возраста экзема часто появляется на коже за коленями и локтями.
Как выглядит и ощущается экзема
Часто поражаются:
- Красный и неровный
- Имеют шероховатую шелушащуюся текстуру.
- Иногда появляются в виде небольших точечных шишек, известных как папулезная экзема. Этот тип чаще встречается у афроамериканцев.
У чернокожих детей дошкольного возраста экзема может осложняться очень светлыми пятнами, которые выделяются на фоне окружающего цвета кожи.У некоторых младенцев появляются светлые пятна с мелкими белыми чешуйками — разновидность экземы, называемая белый питириаз. После заживления могут появиться темные пятна или гиперпигментация.
Экзема не заразна, но обычно вызывает зуд. По мере того, как ваш ребенок становится старше, он может неоднократно тереть и царапать кожу, что может сделать эту область уязвимой для инфекции.
Причины экземы
Никто точно не знает, что вызывает экзему, но считается, что генетика играет ключевую роль. Семейный анамнез экземы, аллергического ринита (сезонной аллергии) и астмы повышает вероятность развития экземы у вашего ребенка.(Афроамериканцы также часто болеют астмой и аллергией.)
Советы по лечению экземы
- Спросите у врача, как часто купать ребенка . Многие эксперты теперь считают, что ежедневные ванны могут быть полезны для детей с экземой.
- Используйте мягкое мыло без отдушек и вымойте ребенка в конце ванны, чтобы он не сидел в мыльной воде. (Мойте волосы ребенка только один раз в неделю мягким детским шампунем.)
- Нанесите увлажняющий крем сразу после ванны, чтобы удержать влагу.
- Постарайтесь не позволять ребенку слишком сильно нагреться, а затем быстро остыть , так как быстрые перепады температуры могут усугубить экзему, так как это может усилить зуд
- Помогите своему ребенку не поцарапать : держите ногти коротко и уложите спать с хлопковыми рукавицами или носками на руках, если она терпит их. Расчесывание и трение могут еще больше вызвать раздражение кожи и привести к инфекции.
- В тяжелых случаях спросите лечащего врача о применении крема с гидрокортизоном. Врач может порекомендовать крем, безопасный для вашего ребенка. Вы также можете спросить врача, могут ли помочь пероральные антигистаминные препараты.
См. Нашу полную статью о экземе.
Что за синее пятно на попе моего ребенка?
Это кожный меланоцитоз (также называемый монгольским пятном), безобидное родимое пятно, распространенное у афроамериканских младенцев. По крайней мере, одно пятно присутствует при рождении у более чем 90 процентов коренных американцев и лиц африканского происхождения, более 80 процентов азиатов и более 70 процентов латиноамериканцев.У ребенка нередко бывает больше одного.
Кожный меланоцитоз различается по размеру и обычно проявляется на ягодицах или пояснице, но может также обнаруживаться на ногах, спине и плечах.
Кожный меланоцитоз может быть темно-синим, пурпурным, зеленым или серым и может напоминать синяк. Пятна представляют собой плотные скопления меланоцитов, клеток кожи, содержащих пигмент кожи меланин. Когда меланоциты находятся у поверхности, они выглядят темно-коричневыми. Чем глубже они находятся в коже, тем более синеватыми или пурпурными они кажутся.
Кожный меланоцитоз обычно исчезает к 3–4 годам и почти всегда проходит к подростковому возрасту, хотя некоторые из них никогда не исчезают полностью.
См. Полную статью о родимых пятнах.
Когда мне следует проконсультироваться с врачом по поводу кожи моего ребенка?
Лучше проконсультироваться с врачом, чтобы оценить и диагностировать любые высыпания или необычные состояния, которые появляются на коже вашего ребенка.




 Разрыхление ороговевшего слоя кожи позволяет комедонам выйти естественным путем или при броссаже – процедуре очистки мягкими щетками. Пилинг противопоказан при наличии гнойников, воздействие на которые может стать причиной заражения кожи;
Разрыхление ороговевшего слоя кожи позволяет комедонам выйти естественным путем или при броссаже – процедуре очистки мягкими щетками. Пилинг противопоказан при наличии гнойников, воздействие на которые может стать причиной заражения кожи; Процедура противопоказана пациентам с куперозом, т.к. возникает вероятность травмирования мелких сосудов.
Процедура противопоказана пациентам с куперозом, т.к. возникает вероятность травмирования мелких сосудов.