симптомы и 4 отличия в клинических проявлениях
Не всегда болезнь протекает «по плану», без особенностей. Встречаются случаи воспаления лёгких со стёртыми клиническими симптомами, когда заподозрить и вылечить недуг совсем не просто. Причиной необычных проявлений являются редкие возбудители инфекции – некоторые бактерии, вирусы, простейшие и грибы, а болезнь носит название «атипичная пневмония».
О болезни
Своё название заболевание получило в 30-х годах прошлого столетия, когда врачи впервые заподозрили иную природу инфекции. В отличие от частых возбудителей воспаления лёгких – стафилококка, пневмококка, причиной появления необычных симптомов была признана микоплазменная инфекция. Позднее список редких возбудителей пополнился хламидией, легионеллой, коксиеллой, респираторными вирусами и другими микроорганизмами.
Хотя причины атипичной пневмонии разнообразные, а каждый из возбудителей имеет свои особенности, у всех этих микроорганизмов есть общая черта. Все из них обладают устойчивостью к привычным антибиотикам для лечения респираторных инфекций – пенициллинам и β-лактамам. Поэтому обнаружение нетипичной микрофлоры играет важную роль в выборе рациональной терапии.
Болезнь передаётся воздушно-капельным путём от больного человека. Так же возможно инфицирование ребёнка через предметы обихода. После попадания инфекционного агента в организм, проходит от 2 до 10 дней, затем проявляются первые клинические признаки болезни. В среднем инкубационный период составляет от 3 до 5 дней.
Чтобы вовремя обнаружить заболевания нужно знать характерные признаки недуга. Но возбудителей инфекции множество, а симптомы атипичной пневмонии у детей могут отличаться в зависимости от этиологии болезни. Поэтому важно вовремя заметить признаки, указывающие на необычность возбудителя, понимать правила диагностики и алгоритм лечения атипичной инфекции. Среди всех нетипичных воспалений лёгких самыми распространёнными являются микоплазменная и хламидийная пневмонии.
Микоплазменная пневмония
Наиболее частая причина развития нетипичного воспаления лёгких – инфицирование Mycoplasma pneumoniae. Этот микроорганизм передаётся воздушно-капельным путём и чаще выявляется у детей до 5 лет. Распространённость инфекции достаточно высокая и занимает около 20% среди всех случаев пневмоний. Возможна передача возбудителя от больного ребёнка к здоровому в детских дошкольных учреждениях, школах. Обнаруживается болезнь обычно в зимний и осенний период.
Микоплазмы являются внутриклеточными паразитами, они не имеют своей собственной клеточной стенки, но способны самостоятельно синтезировать белок. Эти микроорганизмы считаются промежуточным звеном между вирусами и бактериями.
Особенности клиники микоплазменной пневмонии
Данный вид болезни характеризуется схожестью первых симптомов заболевания с проявлениями гриппа, ОРВИ. Малыш жалуется на боль и першение в горле, недомогание, обнаруживаются признаки ларингита, фарингита, синусита.
Затем микроорганизм проникает в нижние дыхательные пути и начинает там активно размножаться. Начиная с 3-го дня от начала заболевания появляются признаки поражения бронхов, плевры, лёгких:
- выраженная лихорадка до 39 – 40°С;
- боль в области грудины, которая усиливается при вдохе;
- приступообразный кашель с небольшим количеством мокроты.


Пневмония, вызванная микоплазмой, отличается нередким двухсторонним поражением лёгких, скудным выделением мокроты. Часто кроме респираторных проявлений наблюдаются внелёгочные симптомы: боль в животе, мышцах и суставах, кожная сыпь. Высыпания в виде пятен, папул, небольших волдырей можно обнаружить у 10 – 15% детей.
Пневмония обычно имеет затяжное течение – сухой непродуктивный кашель мучает малыша в течение нескольких недель и может переходить в хронические формы заболевания.
Заподозрить этот вид возбудителя можно по характеру мокроты. При появлении надрывного кашля может появляться белесоватое пенистое отделяемое с прожилками крови, что указывает на микоплазменное поражение лёгких. Однако этот признак может отсутствовать у детей младшего возраста.
Диагностика микоплазменной пневмонии
Выявить атипичную пневмонию бывает непросто, для этого потребуется комплексное обследование ребёнка:
- Сбор жалоб, анамнеза заболевания.
Чтобы заподозрить микоплазменную природу воспаления лёгких необходимо учитывать данные анамнеза заболевания, уточнить контакт с источником инфекции. Врача может насторожить длительный кашель с трудноотделяемой мокротой, характер которого не меняется. Нередко у детей обнаруживается стойкий субфебрилитет ( небольшое, но продолжительное повышение температуры тела), насморк.
- Физикальное обследование.
Признаки поражения лёгких при атипичной пневмонии трудно определить без рентгенологического обследования. Начиная с 3 – 5 суток от начала заболевания, врач может услышать ослабление дыхание и редкие влажные хрипы. При перкуссии (простукивании грудной клетки) лёгких, изменения выражены слабо и практически не определяются.
Данное заболевание лёгких отличается несоответствием данных, полученных при клиническом обследовании, рентгенологической картине заболевания. Нередко атипичную природу воспаления обнаруживают после неудачного лечения пенициллинами или цефалоспоринами.
- Лабораторные и инструментальные исследования.
Клиническое значение имеют общий анализ крови, рентгенография органов грудной клетки. При исследовании крови при пневмонии можно обнаружить признаки воспаления, которые выражены умеренно.
Более точно указывают на микоплазменную природу заболевания изменения на рентгенограмме. Доктор обнаруживает инфильтрацию лёгочной ткани в виде «размытых теней», появляются изменения со стороны бронхиального и сосудистого рисунка. Обнаруживаются петлевые и сетчатые элементы на рентгеновском снимке.


Рентгенологическое исследование, проведённое в 2 проекциях, является главным методом, позволяющим заподозрить микоплазменную природу пневмонии.
- Выявление возбудителя.
Чтобы точно определить возбудителя придётся сделать посев мокроты на питательную среду, использовать серологические методы. Но выделение культуры микоплазмы совершить достаточно сложно, микроорганизмы медленно растут и только на специальных средах. Приходится назначать лечение эмпирически, не дожидаясь 7 – 14 дней для получения результатов.
Из серологических методов наиболее широко используется выявление антител к возбудителю методом ИФА. С помощью данного способа можно установить характер течения и стадию заболевания. Выделить ДНК инфекционного агента можно с помощью ПЦР, но этот метод не является показательным в определении активности инфекции.
Лечение микоплазменной атипичной пневмонии у детей
Не зависимо от возбудителя терапия воспаления лёгких включает в себя общие принципы:
- постельный режим;
- тёплое, обильное питьё;
- дезинтоксикационная терапия;
- антибиотибактериальные препараты;
- отхаркивающие средства;
- симптоматическое лечение;
- физиопроцедуры.
Самым важным фактором рационального лечения пневмонии у детей является правильный подбор антибактериальных препаратов. Хорошим эффектом обладают лекарственные средства из группы макролидов, фторхинолонов, тетрациклинов.
Терапию микоплазменной пневмонии проводят «Азитромицином», который признан наиболее действенным в отношении данного микроорганизма. Иногда назначаются другие препараты: «Эритромицин», «Спирамицин», «Доксициклин», курсом не менее 7 – 10 дней, но их эффективность уступает «Азитромицину».Хламидийная атипичная пневмония
Причиной развития воспаления лёгких может стать неподвижный внутриклеточный микроорганизм – Chlamydophila. В процессе жизнедеятельность инфекционный агент полностью разрушает клетку, в которой он паразитирует. Наиболее уязвимы для инфекции эпителиальные клетки мочеполовых органов и конъюнктивы глаза.
Особенностью данного микроорганизма является способность образовывать L-формы, «впадать в спячу» при неблагоприятных условиях. В таком виде хламидия может длительно существовать, не вызывая конфликтов с иммунитетом человека. При снижении защитных сил организма инфекционный агент пробуждается и активно размножается, вызывая признаки болезни.


К предрасполагающим фактором для развития хламидийной пневмонии относятся: низкая устойчивость организма крохи к инфекциям, ослабленный иммунитет. Встречаются случаи длительного носительства возбудителя без проявлений болезни.
Если инфекционный агент попал в организм человека, развивается заболевание – хламидиоз. Скопление микроорганизма в дыхательных путях приводит к развитию в них инфекционного процесса.
По статистики атипичная пневмония, вызванная хламидиями, не такая уж редкая и встречается в 10% случаев всех воспалений лёгких.
Где можно заразиться хламидиями?
- при непосредственном контакте с больным человеком, т.к. микроорганизм может распространяться воздушно-капельным путём;
- через инфицированные хламидией вещи;
- прогуливаясь в местах скопления птиц; нередко пернатые переносят этот микроорганизм;
- новорождённые инфицируются хламидиями от больной матери через околоплодные воды и при прохождении по родовым путям.
Как проявляется болезнь?
Инфекция, вызванная хламидиям, имеет нетяжёлое, но затяжное течение. Через несколько дней после контакта с источником инфекции возникают первые проявления – заложенность носа, насморк. Температура может оставаться субфебрильной, не подниматься выше 38°С.
Через 1 – 4 недели от появления первых симптомов, инфекционные проявления прогрессируют. Появляется сухой приступообразный кашель, который возникает одновременно с лихорадкой, болью в грудной клетке, миалгией (мышечной болью). Температура повышается до 38 – 39°С, малыш жалуется на слабость, головную боль. Нередко инфекция сопровождается воспалением шейных лимфоузлов.
Диагностика хламидийной пневмонии
Методы определения этой формы воспаления лёгких схожи с диагностикой микоплазменной пневмонии:
- Сбор анамнеза заболевания и жалоб.
Чтобы заподозрить хламидийную природу инфекции стоит уделять внимание особенностям клинических проявлений, контакту с инфекционным больным.
- Врачебный осмотр.
При физикальном обследовании врач замечает притупление лёгочного звука при простукивании грудной клетки. Аускультативные данные могут отличаться, в зависимости от течения и стадии болезни: дыхание может быть ослабленным или жёстким, а хрипы крепитирующие, влажные.


- Лабораторная диагностика.
В клиническом анализе крови отмечаются небольшие признаки воспаления, нормальное количество лейкоцитов и умеренное повышение СОЭ.
- Рентгенологическое исследование.
Важным моментом в диагностике хламидийной пневмонии считается проведение рентгенографии. На снимке врач выявляет мелкие и крупные очаги воспаления, которые обычно обнаруживаются с двух сторон. Это даёт возможность заподозрить атипичную природу заболевания и назначить специфическое обследование.
- Выявление возбудителя.
Как и при микоплазменной пневмонии, выявить хламидий культуральным методом достаточно трудоёмко. Рост микроорганизма на питательной среде требует немалого времени, поэтому врачи отдают предпочтение серотипированию. Чаще всего используют реакции микроиммунофлюоресценции – ИФА, МИФ. Благодаря ПЦР можно быстро и безошибочно выявить возбудителя, но для определения стадии болезни этот метод не подходит.
Лечение хламидийной пневмонии
При лечении инфекции руководствуются общими принципами терапии воспаления лёгких. Кроме этого огромное значение имеет правильный подбор антибиотикотерапии. Наиболее активны в отношении хламидий макролиды, а самым действенным представителем данной группы считается кларитромицин.
Иногда при лечении хламидиоза назначаются фторхинолоны и тетрациклины, но эти препараты уступают в своей активности макролидам и имеют множество побочных эффектов.
Как отличить микоплазменную пневмонию от хламидийной?
Микоплазмы и хламидии – самые частые возбудители атипичных пневмоний у детей. Их объединяет схожесть клинических проявлений, отсутствие реакции на популярные антибиотики, общие принципы диагностики. Но некоторые отличия в проявлениях инфекций всё же есть:
- при поражении лёгких микоплазмой кашель сухой, приступообразный, мучительный;
- насморк более характерен для инфекций, причиной возникновения которой стала хламидия;
- поражения ротоглотки, горла, осиплость голоса свойственны для микоплазменной инфекции;
- из внелёгочных симптомов хламидийной инфекции чаще встречаются мышечные и суставные боли, а при заражении микоплазмой – сыпь на теле и нарушения пищеварения.
Таким образом, клинические симптомы болезни могут подсказать врачу возможного возбудителя, но поставить точный диагноз возможно лишь после полного обследования ребёнка.
Прогноз и профилактика атипичной пневмонии
Если заболевание вовремя диагностировано и назначено грамотное лечение, то серьёзных осложнений недуга не развивается. Нередко атипичная инфекция может протекать длительно, вызывая аллергизацию и нарушая работу дыхательной, нервной, иммунной системы. Поэтому важно вовремя выявить необычные проявления болезни и определить рациональное лечение.
Профилактика атипичной пневмонии направлена на:
- предотвращение контакта с источниками инфекции;
- избегание мест массового скопления людей;
- заботу об иммунитете ребёнка;
- обучение малыша правилам личной гигиены.
В настоящее время вакцины против атипичной пневмонии не разработаны. Поэтому в профилактике инфекции стоит придерживаться общих принципов предотвращения инфекционных заболеваний у детей.


Заключение
Атипичная пневмония у детей – серьёзное и коварное инфекционное заболевание. Особенностью этого вида инфекции является необычность клинических проявлений воспаления лёгких. Нередко симптомы заболевания стёртые и заподозрить недуг бывает сложно.
Причиной этого состояния могут быть различные микроорганизм, вирусы, бактерии, грибы. Но всех их объединяет невосприимчивость к обычным антибиотикам. При атипичных инфекциях очень важно правильно подобрать действенные средства, без которых недуг трудно излечить. Поэтому всем родителям нужно знать признаки атипичных инфекций и обращаться к врачу при обнаружении подозрительных симптомов.
симптомы и лечение, а также что это такое и какие особенности протекания
Редактор
Дарья Тютюнник
Врач, судебно-медицинский эксперт
Термин “атипичная пневмония” появился в конце 30-х годов прошлого века и получил общественную огласку в начале нулевых. Микробы, участвующие в процессе такого заболевания, обладают определенными особенностями. Для борьбы с ними требуется несколько другой подход, нежели при типичном возбудителе.
В статье мы расскажем о том, что такое атипичная пневмония, отличия от других видов, а также, как с ней успешно борются медики.
Что это такое?
Атипичная пневмония – это тяжелый острый респираторный синдром, вызываемый нехарактерными возбудителями «атипичными микробами». Симптомы заболевания схожи с признаками обычного воспаления легких.
В зависимости от типа возбудителя заболевания и от индивидуальных особенностей организма заболевшего зависит характер воспаления легких (типичный или атипичный). Микроорганизмы, способствующие развитию атипичной пневмонии, могут провоцировать и обычное воспаление легких.
 «Атипичными» бактериальными агентами называют микоплазмы, коронавирусы, хламидии и легионеллы. Реже могут встречаться некоторые другие виды бактерий.
«Атипичными» бактериальными агентами называют микоплазмы, коронавирусы, хламидии и легионеллы. Реже могут встречаться некоторые другие виды бактерий.
Данные микробы легко размножаются внутри клеток организма и не могут размножаться в иной среде, что и характеризует признаки атипичной пневмонии.
Атипичная форма пневмонии может развитьcя на фоне перенесенного гриппа, парагриппа или инфекции синцитиального вируса.
Обратите внимание! Опасность развития этой болезни заключается в том, что ее сложно диагностировать на ранних стадиях. А при запоздалом диагнозе возможен даже летальный исход.
Причины и возбудители
Самыми распространенными возбудителями атипичной пневмонии у детей считаются микоплазмы. Они становятся виновниками болезни в 40% случаев у детей до 7 лет, 25% – у детей 7 – 15 лет. В меньшей степени виною пневмонии у малышей выступают хламидии и легионеллы.
Заболевание относят к инфекционному, поэтому основной причиной болезни детей атипичной пневмонией считается попадание в их организм вирусного, грибкового или бактериального возбудителя.
Новорожденные детки заболевают по причине проникновения в их организм различных вирусов герпеса, оспы, цитомегаловирусов и хламидий. На фоне их внедрения иммунная система ослабевает и развивается вторичное заболевание. Заражение может быть внутриутробным, от матери к плоду или при занесении вируса синегнойной палочки, стрептококка, стафилококка в ходе лечения у ребенка другой болезни.
Возрастная группа 1 – 5 лет чаще всего заражаются вне стен больницы (по статистике до 80%), и причинами служат пневмококк, реже моракселла и синегнойная палочка.
У детей от 3-х лет часто выявляется крупозная разновидность пневмонии, вызываемая пневмококками. Она поражает только нижнюю часть левой доли легкого и очень редко затрагивает правую.
 Дошколята 5 – 7 лет заболевают вследствие кишечной палочки, клебсиеллы, стафилококка и энтеробактерий.
Дошколята 5 – 7 лет заболевают вследствие кишечной палочки, клебсиеллы, стафилококка и энтеробактерий.
У школьников и подростков врачи диагностируют атипичную пневмонию на фоне воспаления легких, и вызывается заболевание такими вирусами как легионелла и микоплазма.
В целом, дети любых возрастов уязвимы перед любыми стрессами.
К психосоматическим причинам пневмонии часто относят:
- отрицательные эмоции подростка;
- горе или стресс;
- подавленность;
Симптомы: как не спутать с чем-то другим?
Атипичная пневмония в детском возрасте протекает иначе, чем у более зрелых людей. Чаще всего болезнь проявляет себя высокой температурой выше 38°С на протяжении трех первых дней. При заражении у ребенка наблюдаются следующие симптомы:
- общая слабость;
- повышенная потливость;
- резкое снижение аппетита;
- учащенное поверхностное дыхание.
Обратите внимание! Визуальный осмотр тела показывает, что кожа при вздохах в области больного легкого втягивается в углубления между ребрами. При этом правая сторона отстает в проявлении подобных движений.
 По внешним признакам у малыша можно выявить следующие симптомы:
По внешним признакам у малыша можно выявить следующие симптомы:
- ему удобно лежать только на одном боку;
- дыхание может как учащаться, так и проходить с остановками, меняя свою глубину и частоту;
- он много плачет и капризничает;
- наблюдается рвота, диарея, а иногда и кровь из носа.
Новорожденные детки в первые месяцы жизни подвержены такому недугу, как эмфизема легких.
Чаще всего симптом кашля сразу не проявляется, вместо него в горле происходит першение, которое постепенно перерастает в сильный и частый кашель.
Атипичной пневмонии могут сопутствовать ангина и фарингит. Респираторные вирусные заболевания и грипп также могут способствовать переходу в данное заболевание.
По вышеперечисленным симптомам можно выявить атипичную пневмонию у малыша и подростка. Но нужно учитывать тот факт, что 100% диагноз может поставить только врач.
Лечение
Чаще всего при атипичной пневмонии врач назначает ребенку любого возраста антибиотики, так как народное лечение и лечение простыми препаратами не помогают победить болезнь.
Важно! Новорожденных детей и детей до года рекомендуется лечить в стационарных условиях, где все необходимые процедуры будут происходить под присмотром лечащего врача.
В стационаре помимо антибиотиков ребенку в зависимости от предписаний врача назначаются:
Дети постарше и подростки должны лечиться по строгому предписанию доктора. Родители должны четко следовать следующим инструкциям:
- Антибиотики пропиваются строго по графику. Если антибиотики полагается принимать два раза в сутки, то прием их должен осуществляться с интервалом в 12 часов. Трехкратный прием означает интервал между приемом препарата в 8 часов. Важно! Цефалоспорин и пенициллин принимаются не более недели, а макролиды – не более 5 дней.
- Жаропонижающие препараты эффективны в том случае, если температура у малыша превышает 39°, а у грудничков до года – 38°.
- Щадящее питание. По причине того, что при заболевании у детей пропадает аппетит, насиловать их тяжелой пищей не следует. Лучше всего для неокрепшего организма подойдут жидкие каши, паровая пища, супы, картофельное пюре.
- В период болезни ребенок должен пить много жидкости: компоты, чистую негазированную воду, соки из натуральных фруктов, обязательно зеленый чай с малиной. При отказе малыша пить в должном количестве воду, ему дают небольшие порции раствора Регидрона. Данный препарат восстанавливает водно-солевой баланс.
- В детской комнате должна соблюдаться влажная атмосфера. Уборку необходимо проводить утром и вечером.
- Для лечения не стоит применять антигистамины и иммуномодуляторы, которые при атипичной пневмонии способны вызвать побочные действия в сочетании с другими препаратами.
- А вот пробиотики, наоборот, оказывают положительный эффект на кишечник при приеме антибиотиков.
- Для вывода токсинов совместно с пробиотиками нужно пропить сорбенты.
Важно! В начале болезни нельзя выводить ребенка на прогулку, особенно зимой. С 6-го дня терапии ребенку уже можно гулять. Груднички могут находиться на свежем воздухе с 10-го дня приема лечащих препаратов.
При не осложненной форме протекания заболевания школьникам дается освобождение от физкультуры до 2 месяцев. Тяжелая форма пневмонии подразумевает освобождение от спорта до 14 недель.
Возможные осложнения
 Своевременная диагностика заболевания позволяет избежать возможных осложнений, которые могут проявляться следующим образом:
Своевременная диагностика заболевания позволяет избежать возможных осложнений, которые могут проявляться следующим образом:
- абсцесс в легком;
- отек легкого;
- легочная деструкция;
- инфекционно-токсический шок;
- сепсис;
- септикопиемия.
Самым частым осложнением после перенесенной атипичной пневмонии считается дыхательная недостаточность. У детей любого возраста могут развиться следующие признаки осложнений:
- поверхностное и тяжелое дыхание;
- одышка;
- учащение ритмов дыхания;
- губы и носогубный треугольник приобретают синеватый оттенок цвета.
При этом специалисты выделяют 3 стадии такого дыхательного осложнения.
Патология на первой стадии проявляется в виде характерной одышки при продолжительных физических нагрузках.
Вторая стадия проявляется тогда, когда малыш начинает задыхаться при незначительных физических нагрузках.
На третьей стадии наблюдается запущенная форма пневмонии. Одышка появляется периодически, даже, казалось бы, при отсутствии каких либо физических напряжений. Данная перманентная затяжная проблема может проявляться даже в виде периодической рвоты у малыша в состоянии покоя.
Чтобы не допустить таких последствий для организма ребенка, родителям нужно соблюдать следующие вещи:
- с самого рождения ребенку необходимо создавать комфортные социально-гигиенические условия проживания в его детской комнате;
- нужно следить за весом малыша и избегать излишней худобы;
- любой насморк необходимо своевременно лечить, не допуская возможных отеков легких;
- проводить своевременную вакцинопрофилактику;
- изолировать детей (особенно грудничков) от возможного общения с больными людьми.
Бережное и внимательное отношение родителей к своему чаду, соблюдение всех профилактических мероприятий, своевременное лечение атипичной пневмонии позволяет не только избежать любых осложнений после выздоровления, но и не допустить проявления этой неприятной болезни.
Полезное видео
Предлагаем посмотреть сюжет о воспалении легких у детей, в том числе о вирусной природе пневмонии. На видео доктор медицинских наук, профессор Войтович Татьяна Николаевна:
Справочные материалы (скачать)
Заключение
Признаки заболевания атипичной пневмонии схожи с признаками обычной пневмонии. Выявить с помощью диагностики данное заболевание с большей точностью под силу только врачу. Поэтому родителям не стоит затягивать с походом в поликлинику и с последующим лечением малыша. Чем раньше провести должное обследование и лечение, тем больше шансов ребенку выздороветь без последствий.
симптомы, лечение различных форм болезни
Атипичная пневмония представлена группой острой формы воспалительных процессов органов дыхания, которые вызваны редкой инфекцией; и не имеют похожих признаков. Возбудителями атипичного воспаления являются хламидии, микоплазмы, легионеллы, вирусы.;Исходя из статистических данных, данный недуг наблюдается у 7-20% больных. Когда возникает атипичная пневмония у детей, симптомы и особенности терапии зависят от причин развития заболевания легких.

Характеристика атипичного воспаления
Раньше в клинической медицине атипичные пневмонии называли интерстициальные поражения легких, которые вызваны нехарактерными инфекциями и имеют принципы клинического развития, диагностики и излечения.
Отличительной чертой от типичного поражения, которое вызвано бактериальной кокковой флорой, в случае с атипичным поражением представлены следующие возбудители:
- микоплазмы;
- хламидии;
- коксиеллы;
- клебсиелы;
- сальмонеллы;
- вирусы.
Заболевание атипичная пневмония у детей на первоначальном этапе образования воспаления не несет угрозы, так как она поддается лечению обычными лекарствами. Плохо, когда признаки поражения легких отсутствуют, и родители не предполагают о наличии болезни.

Важно контролировать здоровье ребенка. Так как если не вылечить до конца обычную простуду, можно столкнуться с тяжелыми последствиями. Такая патология у детей встречается нередко, потому родителям необходимо знать о ее проявлениях и влиянии на здоровье.
Атипичная форма воспаления является острым поражением органов дыхания, которая вызвана редкой инфекцией. Зачастую она развивается без типичных симптомов, из-за этого ее очень сложно обнаружить.
Возбудителем данного недуга является бактериальная флора. Если вовремя предпринять меры, можно излечить болезнь обычными антибактериальными средствами без явных осложнений.
Необходимо следовать предписаниям специалиста, иначе неправильная либо несвоевременная терапия может привести к серьезным последствиям, иногда к гибели пациента.
Причины возникновения недуга
Расположенность среди населения к заражению атипичной формы заболевания достаточно высокая. Переходит инфекция чаще всего через воздушно-капельный путь в больших скоплениях людей. Нередко можно наблюдать эпидемии пневмонии в дошкольных и школьных детских учреждениях.
Подобный вид пневмонии называется атипичным по 2 причинам.
Нетипичное развитие
Воспаление органов дыхания характеризуется температурой, достигая фебрильных показателей, приступообразным кашлем, с выделением мокроты, выраженной апатией и слабостью. Тяжелому течению свойственна дыхательная неполноценность разной степени тяжести. При выслушивании ребенка прослушивается жесткое дыхание, есть обильные влажные мелкопузырчатые хрипы над участком пораженного органа.
Исследование крови ребенка показывает наличие классических симптомов процесса воспаления. Это выявленный лейкоцитоз со сдвинутой влево лейкоцитарной формулы, которая представлена повышением палочкоядерных незрелых форм до 10% и больше, увеличение СОЭ до 20-30 мм/ч. Можно обнаружить симптомы воспаления в моче.

Рентген показывает симптомы консолидации пораженного органа, которые проявляются гомогенной тенью. При атипичном воспалении все имеющиеся признаки будут иметь сглаженное течение. Также будет присутствовать температура, но не высоких показателей, составляя не более 37,5 градусов. Ослабленное дыхание, хрипы можно прослушать, но не так выражено.
Общий анализ крови и мочи будут показывать изменения, но не явные, как при типичной форме. Рентгенограмма может не показать какие-либо изменения. Бывает, наблюдается тяжистость корней органов дыхания, что является характерным признаком пневмонии.
Нетипичная инфекция
Большинство случаев воспаления легких вызваны пневмококком, стафилококком, стрептококком, гемофильным возбудителем либо иными бактериями. В данной ситуации, микроорганизм, который породил к формированию болезни и процесса манифесиации, чаще всего является внутриклеточный паразит.
- Xламидии.
- Микоплазма.
- Легионеллы.
Помимо этого, к группе атипичных воспалений относят поражения легких вирусного характера, которые вызваны такими вирусами, как:
- корь;
- краснуха;
- грипп;
- герпес;
- цитомегаловирус.
У детей со сниженной защитной функцией организма часто наблюдают пневмонию, которая вызвана простейшими. Это пневмоцистная либо токсоплазменная болезнь легких.
Инкубационный период заболевания может проходить 3-10 суток.
Возбудитель, вызванный микоплазмой
Пневмонии у детей атипичной формы, вызванные микоплазмой, отличаются высокой заболеваемостью с потенциальным формированием очагов вспышки в коллективах закрытого типа.
После проникновения возбудителя в организм, на протяжении 3-20 дней длится инкубационный период. Больные дети, которые обладают устойчивостью к микоплазме, а это порядка 10-60% больных, оказываются основой инфекции на 2 недели.
Образование защитной функции организма у таких детей развивается без клинических симптомов. Остальные дети сталкиваются с развитием ринита, воспалением трахеи, бронхов. Наиболее тяжелые случаи характерны для пневмонии.

Инфицирование чаще происходит в осенне-зимний период среди детей, которые посещают сады, школы. Источником распространения инфекции является больной микоплазмой человек, от него возбудитель переходит через кашель и насморк.
Протекает микоплазменная пневмония чаще всего в легкой либо среднетяжелой форме. После периода инкубации наступает недолгий продромальный период, на протяжении 2 дней.
Симптомы
На начале развития недуга симптомы развиваются как при обычной вирусной инфекции.
- Сухие слизистые верхних путей дыхания.
- Першит в горле.
- Сухой кашель, с отделением мокроты светлого оттенка.
- Болит голова.
- Недомогание.
Далее, ребенок мучается от присоединившейся одышки, непродуктивного кашля, сохраняющегося 2-3 недели. Насморк возникает у 35% больных детей, также возникает фарингит у 59% и боль в слуховом проходе. Часто можно наблюдать воспаление синусов, без наличия каких-либо других признаков.
Признак атипичного микоплазменного воспаления характерен субфебрильной температурой, которая не превышает 38 градусов. При прослушивании ребенка можно услышать плохо выраженные мелкопузырчатые хрипы сухого и влажного типа.
На теле у детей появляется макулезно-папулезная сыпь.
Тяжелые случаи атипичной пневмонии протекают с поднятием температуры до высоких показателей с выраженной интоксикацией организма. Бывают кровотечения из носа, шейный лимфаденит, дистрофические изменения миокарда.
Важно знать, что микоплазменному поражению легких свойственно вялое и стертое течение.
К осложнениям данной пневмонии относят:
- деформирующий бронхит;
- бронхиолит;
- бронхоэктаз;
- пневмосклероз.
Как лечить микоплазменную пневмонию
Диагностические мероприятия заболевания основываются на инструментальных способах, результатах исследования, снимках рентгена.

Лечение воспаления проходит с приемом специфических химиопрепаратов сроком до 10 дней и симптоматических медикаментов.
- Макролиды – эритромицин, азитромицин, кларитромицин.
- Тетрациклины – доксицилин.
- Фторхинолоны – цитрофлоксацин, левофлоксацин.
Помимо этого прописывают кортикостероиды и средства, которыми можно устранить симптомы.
- НПВС.
- Сужающие сосуды препараты.
- Леденцы.
- Жаропонижающие.
Одновременно проходит терапия муколитиками и бронхолитиками.
При своевременном лечении состояние ребенка быстро улучшится.
Воспаление органов дыхания хламидиями
Согласно статистике, с данным видом болезни сталкивается около 11% людей. Зачастую признаки атипичного поражения легких, которые вызваны хламидиями, проявляются себя слабо либо их вовсе нет.; Бывает, фиксируют развитие недуга тяжелой формы.
Признаки недуга
Начало симптомов неспецифическое для данного недуга, проявляясь острыми респираторными признаками, характерными для ринита и фарингита.
- Общее недомогание.
- Насморк.
- Болевые ощущения в горле.
Далее, у больного замечаются:
- подъем температуры до 39 градусов;
- боли в мышцах и суставах;
- сухой кашель;
- хрипы изначально влажные, с переходом на сухие умеренной выраженности;
- субфебрилитет;
- интоксикация разной степени тяжести;
- одышка;
Развивается заболевание чаще тяжело, но легко переносится. Долгое пребывание хламидии в организме может привести к аллергии антигенами инфекции с возникновением обструктивного бронхита хронического типа и бронхиальной астмы.
При прослушивании ребенка слышны хрипы влажного и сухого характера в течение 10 суток. Рентген показывает наличие мелкоочаговой либо интерстициальной инфильтрации, чаще двусторонней.
Лечение болезни

Основой для борьбы с воспалением легких является терапия антибиотиками. Дети по возрасту старше 9 лет на протяжении 14 дней употребляют антибиотики группы тетрациклинов. Для полной поправки прописывают макролиды. Детям, которым меньше 9 лет можно применять только макролиды.
В отдельных случаях могут назначить фторхинолоны.
- Спарфлоксацин.
- Офлоксацин.
Важно помнить, что дозу препарата назначают в зависимости от веса и возраста пациента.
Заболевание, которое вызвано легионеллой
Атипичное поражение легких, которое вызвано легионеллами, возникает по причине вдоха инфицированного воздуха из кондиционера. Обнаруживается этот недуг у 10% людей. Чаще всего это лица, которые работают в офисах в жаркую пору. Среди детей наблюдается редко.
Период инкубации занимает 2-10 суток. Данный вид болезни может иметь 2 формы течения.
Понтиакская лихорадка не требует излечения, проходит с умеренной гипертермией, недомоганием и болями головы. Имеет положительный итог.
Заболевание легионеров, гибель от внебольничного типа которого, при не своевременно оказанной помощи, либо некачественной терапии доходит до 30%, когда госпитальное поражение составляет 50% больных.
Признаки болезни

Развитие симптомов при легионеллезном заболевании стремительное. Практически сразу температура достигает 40 градусов и более. У больного наблюдается сильный озноб и кашель. На следующий день появляется одышка, слизистая отделяемая мокрота, с нередким кровохарканьем, болевые ощущения в районе грудины. Также у больного болит голова, артралгия, миалгия.
Помимо атипичных воспалений возникает:
- диарея;
- рвота;
- боль в мышцах;
- тахикардия;
- абдоминальные боли.
При развитии дыхательной и почечной неполноценности не исключена гибель пациента.
Терапия недуга
У больного во время выслушивания легких преобладают влажные хрипы. Рентген показывает долевые очаги инфильтрации с возможным слиянием, также плеврит.

Основой микробиологической диагностики являются посевы мокроты, которые взяты при бронхоскопии либо плеврального выпота на специальные среды.
Улучшение состояния пациента наступает через 5 дней от начала излечения химиопрепаратами. Однако в течение 14 дней может присутствовать температура. Инфильтраты в ткани легкого разрешаются за месяц, с возможным формированием пневмосклероза.
К препаратам выбора относятся:
- фторхинолоны – спарфлоксацин;
- макролиды;
- рифампицины;
- тетрациклины.
Прием противомикробных лекарств составляет 10-21 день.
Чтобы полностью поправиться, необходимо долго восстанавливаться. Выздоровление, как правило, медленное, с длительным сохранением слабости и утомляемости.
Вирусное поражение органов дыхания
Под атипичной пневмонией понимают проявление тяжелой формы острого респираторного синдрома, которая поражает верхние пути дыхания.
Коронавирус; передается воздушно-капельный способ, при этом обнаружение инфекции в моче и кале не отделяет возможность фекально-орального инфицирования.
Период инкубации занимает 2-7 дня, редко 10 суток.
Признаки болезни
На начальном этапе симптомы неспецифические.
- Температура.
- Озноб.
- Боли мышц.
- Повышена потливость.
- Боли головы.
- Тошнота.
- Рвота.
- Понос.
- Спустя 5 дней возникает одышка, кашель.
- Возможна тахикардия, понижение давления.
При тяжелом течении возникает дистресс-синдром, требуется перевести больного на искусственную вентиляцию легких. Когда развиваются грозные осложнения, например, токсический шок и сильная острая дыхательная неполноценность, есть высокий риск гибели больного.
Лечение

Лекарственная терапия начинается с приема антимикробных средств, которые имеют широкий спектр воздействия, чтобы предотвратить активацию повторной инфекции, а также противовирусных медикаментов из группы рибовирина.
Далее, к специфической терапии присоединяются кортикостероиды для снятия воспаления.
Лечение проходит только в условиях клиники с возможностью прохождения больным ИВЛ, кислородотерапии, инфузионного лечения, противокашлевыми и отхаркивающими медикаментами.
Атипичная пневмония опасна для детей и плохо поддается излечению. Потому важно всегда своевременно обращаться к специалисту.
как проявляется и лечение заболевания, возбудитель и признаки болезни, прогноз и профилактика
Не всегда болезнь протекает «по плану», без особенностей. Встречаются случаи воспаления лёгких со стёртыми клиническими симптомами, когда заподозрить и вылечить недуг совсем не просто. Причиной необычных проявлений являются редкие возбудители инфекции – некоторые бактерии, вирусы, простейшие и грибы, а болезнь носит название «атипичная пневмония».
О болезни
Своё название заболевание получило в 30-х годах прошлого столетия, когда врачи впервые заподозрили иную природу инфекции.
В отличие от частых возбудителей воспаления лёгких – стафилококка, пневмококка, причиной появления необычных симптомов была признана микоплазменная инфекция.
Позднее список редких возбудителей пополнился хламидией, легионеллой, коксиеллой, респираторными вирусами и другими микроорганизмами.
Хотя причины атипичной пневмонии разнообразные, а каждый из возбудителей имеет свои особенности, у всех этих микроорганизмов есть общая черта. Все из них обладают устойчивостью к привычным антибиотикам для лечения респираторных инфекций – пенициллинам и β-лактамам. Поэтому обнаружение нетипичной микрофлоры играет важную роль в выборе рациональной терапии.
Болезнь передаётся воздушно-капельным путём от больного человека. Так же возможно инфицирование ребёнка через предметы обихода. После попадания инфекционного агента в организм, проходит от 2 до 10 дней, затем проявляются первые клинические признаки болезни. В среднем инкубационный период составляет от 3 до 5 дней.
Чтобы вовремя обнаружить заболевания нужно знать характерные признаки недуга. Но возбудителей инфекции множество, а симптомы атипичной пневмонии у детей могут отличаться в зависимости от этиологии болезни.
Поэтому важно вовремя заметить признаки, указывающие на необычность возбудителя, понимать правила диагностики и алгоритм лечения атипичной инфекции.
Среди всех нетипичных воспалений лёгких самыми распространёнными являются микоплазменная и хламидийная пневмонии.
Наиболее частая причина развития нетипичного воспаления лёгких – инфицирование Mycoplasma pneumoniae. Этот микроорганизм передаётся воздушно-капельным путём и чаще выявляется у детей до 5 лет.
Распространённость инфекции достаточно высокая и занимает около 20% среди всех случаев пневмоний. Возможна передача возбудителя от больного ребёнка к здоровому в детских дошкольных учреждениях, школах.
Обнаруживается болезнь обычно в зимний и осенний период.
Микоплазмы являются внутриклеточными паразитами, они не имеют своей собственной клеточной стенки, но способны самостоятельно синтезировать белок. Эти микроорганизмы считаются промежуточным звеном между вирусами и бактериями.
Данный вид болезни характеризуется схожестью первых симптомов заболевания с проявлениями гриппа, ОРВИ. Малыш жалуется на боль и першение в горле, недомогание, обнаруживаются признаки ларингита, фарингита, синусита.
Затем микроорганизм проникает в нижние дыхательные пути и начинает там активно размножаться. Начиная с 3-го дня от начала заболевания появляются признаки поражения бронхов, плевры, лёгких:
- выраженная лихорадка до 39 – 40°С;
- боль в области грудины, которая усиливается при вдохе;
- приступообразный кашель с небольшим количеством мокроты.
Пневмония, вызванная микоплазмой, отличается нередким двухсторонним поражением лёгких, скудным выделением мокроты. Часто кроме респираторных проявлений наблюдаются внелёгочные симптомы: боль в животе, мышцах и суставах, кожная сыпь. Высыпания в виде пятен, папул, небольших волдырей можно обнаружить у 10 – 15% детей.
Пневмония обычно имеет затяжное течение – сухой непродуктивный кашель мучает малыша в течение нескольких недель и может переходить в хронические формы заболевания.
Заподозрить этот вид возбудителя можно по характеру мокроты. При появлении надрывного кашля может появляться белесоватое пенистое отделяемое с прожилками крови, что указывает на микоплазменное поражение лёгких. Однако этот признак может отсутствовать у детей младшего возраста.
Выявить атипичную пневмонию бывает непросто, для этого потребуется комплексное обследование ребёнка:
- Сбор жалоб, анамнеза заболевания.
Чтобы заподозрить микоплазменную природу воспаления лёгких необходимо учитывать данные анамнеза заболевания, уточнить контакт с источником инфекции. Врача может насторожить длительный кашель с трудноотделяемой мокротой, характер которого не меняется. Нередко у детей обнаруживается стойкий субфебрилитет ( небольшое, но продолжительное повышение температуры тела), насморк.
- Физикальное обследование.
Признаки поражения лёгких при атипичной пневмонии трудно определить без рентгенологического обследования. Начиная с 3 – 5 суток от начала заболевания, врач может услышать ослабление дыхание и редкие влажные хрипы. При перкуссии (простукивании грудной клетки) лёгких, изменения выражены слабо и практически не определяются.
Данное заболевание лёгких отличается несоответствием данных, полученных при клиническом обследовании, рентгенологической картине заболевания. Нередко атипичную природу воспаления обнаруживают после неудачного лечения пенициллинами или цефалоспоринами.
- Лабораторные и инструментальные исследования.
Клиническое значение имеют общий анализ крови, рентгенография органов грудной клетки. При исследовании крови при пневмонии можно обнаружить признаки воспаления, которые выражены умеренно.
Более точно указывают на микоплазменную природу заболевания изменения на рентгенограмме. Доктор обнаруживает инфильтрацию лёгочной ткани в виде «размытых теней», появляются изменения со стороны бронхиального и сосудистого рисунка. Обнаруживаются петлевые и сетчатые элементы на рентгеновском снимке.

Рентгенологическое исследование, проведённое в 2 проекциях, является главным методом, позволяющим заподозрить микоплазменную природу пневмонии.
Чтобы точно определить возбудителя придётся сделать посев мокроты на питательную среду, использовать серологические методы. Но выделение культуры микоплазмы совершить достаточно сложно, микроорганизмы медленно растут и только на специальных средах. Приходится назначать лечение эмпирически, не дожидаясь 7 – 14 дней для получения результатов.
Из серологических методов наиболее широко используется выявление антител к возбудителю методом ИФА. С помощью данного способа можно установить характер течения и стадию заболевания. Выделить ДНК инфекционного агента можно с помощью ПЦР, но этот метод не является показательным в определении активности инфекции.
Не зависимо от возбудителя терапия воспаления лёгких включает в себя общие принципы:
- постельный режим;
- тёплое, обильное питьё;
- дезинтоксикационная терапия;
- антибиотибактериальные препараты;
- отхаркивающие средства;
- симптоматическое лечение;
- физиопроцедуры.
Самым важным фактором рационального лечения пневмонии у детей является правильный подбор антибактериальных препаратов. Хорошим эффектом обладают лекарственные средства из группы макролидов, фторхинолонов, тетрациклинов.
Терапию микоплазменной пневмонии проводят «Азитромицином», который признан наиболее действенным в отношении данного микроорганизма. Иногда назначаются другие препараты: «Эритромицин», «Спирамицин», «Доксициклин», курсом не менее 7 – 10 дней, но их эффективность уступает «Азитромицину».
Хламидийная атипичная пневмония
Причиной развития воспаления лёгких может стать неподвижный внутриклеточный микроорганизм – Chlamydophila. В процессе жизнедеятельность инфекционный агент полностью разрушает клетку, в которой он паразитирует. Наиболее уязвимы для инфекции эпителиальные клетки мочеполовых органов и конъюнктивы глаза.
Особенностью данного микроорганизма является способность образовывать L-формы, «впадать в спячу» при неблагоприятных условиях. В таком виде хламидия может длительно существовать, не вызывая конфликтов с иммунитетом человека. При снижении защитных сил организма инфекционный агент пробуждается и активно размножается, вызывая признаки болезни.

К предрасполагающим фактором для развития хламидийной пневмонии относятся: низкая устойчивость организма крохи к инфекциям, ослабленный иммунитет. Встречаются случаи длительного носительства возбудителя без проявлений болезни.
Если инфекционный агент попал в организм человека, развивается заболевание – хламидиоз. Скопление микроорганизма в дыхательных путях приводит к развитию в них инфекционного процесса.
По статистики атипичная пневмония, вызванная хламидиями, не такая уж редкая и встречается в 10% случаев всех воспалений лёгких.
- при непосредственном контакте с больным человеком, т.к. микроорганизм может распространяться воздушно-капельным путём;
- через инфицированные хламидией вещи;
- прогуливаясь в местах скопления птиц; нередко пернатые переносят этот микроорганизм;
- новорождённые инфицируются хламидиями от больной матери через околоплодные воды и при прохождении по родовым путям.
Инфекция, вызванная хламидиям, имеет нетяжёлое, но затяжное течение. Через несколько дней после контакта с источником инфекции возникают первые проявления – заложенность носа, насморк. Температура может оставаться субфебрильной, не подниматься выше 38°С.
Через 1 – 4 недели от появления первых симптомов, инфекционные проявления прогрессируют. Появляется сухой приступообразный кашель, который возникает одновременно с лихорадкой, болью в грудной клетке, миалгией (мышечной болью). Температура повышается до 38 – 39°С, малыш жалуется на слабость, головную боль. Нередко инфекция сопровождается воспалением шейных лимфоузлов.
Методы определения этой формы воспаления лёгких схожи с диагностикой микоплазменной пневмонии:
- Сбор анамнеза заболевания и жалоб.
Чтобы заподозрить хламидийную природу инфекции стоит уделять внимание особенностям клинических проявлений, контакту с инфекционным больным.
При физикальном обследовании врач замечает притупление лёгочного звука при простукивании грудной клетки. Аускультативные данные могут отличаться, в зависимости от течения и стадии болезни: дыхание может быть ослабленным или жёстким, а хрипы крепитирующие, влажные.

- Лабораторная диагностика.
В клиническом анализе крови отмечаются небольшие признаки воспаления, нормальное количество лейкоцитов и умеренное повышение СОЭ.
- Рентгенологическое исследование.
Важным моментом в диагностике хламидийной пневмонии считается проведение рентгенографии. На снимке врач выявляет мелкие и крупные очаги воспаления, которые обычно обнаруживаются с двух сторон. Это даёт возможность заподозрить атипичную природу заболевания и назначить специфическое обследование.
Как и при микоплазменной пневмонии, выявить хламидий культуральным методом достаточно трудоёмко.
Рост микроорганизма на питательной среде требует немалого времени, поэтому врачи отдают предпочтение серотипированию. Чаще всего используют реакции микроиммунофлюоресценции – ИФА, МИФ.
Благодаря ПЦР можно быстро и безошибочно выявить возбудителя, но для определения стадии болезни этот метод не подходит.
При лечении инфекции руководствуются общими принципами терапии воспаления лёгких. Кроме этого огромное значение имеет правильный подбор антибиотикотерапии. Наиболее активны в отношении хламидий макролиды, а самым действенным представителем данной группы считается кларитромицин.
Иногда при лечении хламидиоза назначаются фторхинолоны и тетрациклины, но эти препараты уступают в своей активности макролидам и имеют множество побочных эффектов.
Как отличить микоплазменную пневмонию от хламидийной?
Микоплазмы и хламидии – самые частые возбудители атипичных пневмоний у детей. Их объединяет схожесть клинических проявлений, отсутствие реакции на популярные антибиотики, общие принципы диагностики. Но некоторые отличия в проявлениях инфекций всё же есть:
- при поражении лёгких микоплазмой кашель сухой, приступообразный, мучительный;
- насморк более характерен для инфекций, причиной возникновения которой стала хламидия;
- поражения ротоглотки, горла, осиплость голоса свойственны для микоплазменной инфекции;
- из внелёгочных симптомов хламидийной инфекции чаще встречаются мышечные и суставные боли, а при заражении микоплазмой – сыпь на теле и нарушения пищеварения.
Таким образом, клинические симптомы болезни могут подсказать врачу возможного возбудителя, но поставить точный диагноз возможно лишь после полного обследования ребёнка.
Прогноз и профилактика атипичной пневмонии
Если заболевание вовремя диагностировано и назначено грамотное лечение, то серьёзных осложнений недуга не развивается. Нередко атипичная инфекция может протекать длительно, вызывая аллергизацию и нарушая работу дыхательной, нервной, иммунной системы. Поэтому важно вовремя выявить необычные проявления болезни и определить рациональное лечение.
Профилактика атипичной пневмонии направлена на:
- предотвращение контакта с источниками инфекции;
- избегание мест массового скопления людей;
- заботу об иммунитете ребёнка;
- обучение малыша правилам личной гигиены.
В настоящее время вакцины против атипичной пневмонии не разработаны. Поэтому в профилактике инфекции стоит придерживаться общих принципов предотвращения инфекционных заболеваний у детей.

Атипичная пневмония у детей – серьёзное и коварное инфекционное заболевание. Особенностью этого вида инфекции явля
Атипичная пневмония у детей: симптомы, лечение и причины
Атипичными считаются пневмонии, которые вызываются нетипичными для воспаления легких возбудителями – хламидиями, легионеллами, микоплазмами. Атипичными они называются потому, что протекают с нетипичными для пневмонии симптомами.
Опасность таких воспалений легких заключается в том, что они могут быть своевременно не диагностированы. Согласно данным медицинской статистики, на долю атипичных пневмоний приходится около 20% внебольничных пневмоний.
- Микоплазменная атипичная пневмония
- Хламидийная атипичная пневмония
- Легионеллезная атипичная пневмония
- Особенности клиники микоплазменной пневмонии
- Клиническое течение хламидийной пневмонии у детей
- Особенности клиники легионеллезной пневмонии
Причины и патогенез атипичных пневмоний у детей
Чаще всего возбудителями таких пневмоний у детей являются микоплазмы (до 40% атипичных пневмоний у детей до 7 лет и до 25% , в возрасте 7-15 лет). Второе место среди причин возникновения атипичных воспалений легких занимают хламидии, а третье – легионеллы.
Микоплазмы, хламидии и легионеллы являются внутриклеточными микроорганизмами, развитие и размножение которых происходит внутри клеток хозяина. Именно этим и объясняется отличие симптоматики атипичных пневмоний от типичных.
При обсеменении слизистых оболочек дыхательных путей внутриклеточными микроорганизмами происходит их проникновение в эпителиальные клетки и иммунные клетки альвеол (альвеолярные макрофаги). Таким образом, микроорганизмы подавляют местный бронхопульмональный иммунитет.
Факторами риска, которые способствуют возникновению атипичных пневмоний у детей, являются:
- частые острые респираторные инфекции,
- хронические респираторные заболевания,
 обструктивные болезни дыхательной системы,
обструктивные болезни дыхательной системы,- переохлаждение или перегревание,
- родовые травмы,
- иммунодефициты,
- дефицит витаминов,
- недостаточный или избыточный вес ребенка,
- наличие хронических патологий других органов в организме.
Патогенез атипичных воспалений легких зависит от возбудителя, так как каждый из них имеет особенный цикл развития.
Микоплазменная атипичная пневмония
Микоплазмы являются микроорганизмами, не имеющими собственной клеточной стенки. Их стенка состоит только из цитоплазматической мембраны, которая не может синтезировать пептиды. Именно эта особенность микоплазм объясняет их устойчивость к антибиотикам пенициллинового ряда, которые избирательно способны блокировать синтез пептидогликанов к клеточных стенках микроорганизмов.
Микоплазменная инфекция имеет воздушно-капельный механизм передачи, а попадает она в организм ребенка бронхогенным путем от больного или носителя.
В организованных коллективах, по данным некоторых авторов, носителями микоплазм являются до 10% детей.
Хламидийная атипичная пневмония
Цикл развития хламидийной пневмонии имеет три последовательных стадии:
 Элементарных телец, которые являются патогенной формой хламидий и способны проникать непосредственно внутрь клетки хозяина,
Элементарных телец, которые являются патогенной формой хламидий и способны проникать непосредственно внутрь клетки хозяина,- Ретикулярных телец, которые являются неинфекционной формой, однако способны к размножению внутри клетки хозяина,
- Промежуточных форм, которые играют только транспортную роль для элементарных телец хламидий.
При попадании на слизистую оболочку хламидии провоцируют эндоцитоз и захватываются клеткой-мишенью хозяина (чаще всего эпителиальной) в виде элементарных телец. Внутри клеток они в несколько раз увеличиваются в размерах и превращаются в ретикулярные тельца. Там они размножаются делением, в конце которого происходит разрушение клетки хозяина и выход микроколоний хламидий из клеток в виде промежуточных форм, которые оседают на следующих клетках организма хозяина.
Цикл повторяется каждые 24-48 часов. Таким образом, происходит размножение хламидий в организме.
Передаются хламидии пневмонии воздушно-капельным или контактным путем от больного человека. В научной литературе имеются сведения о том, что хламидия пневмонии может вызывать также хронические заболевания органов дыхания (хронические бронхиты, фарингиты, синуситы).
Легионеллезная атипичная пневмония
Легионеллы попадают в легкие ребенка из влажной окружающей среды (водных объектов, систем кондиционирования, ванных комнат). При попадании легионелл в легкие они быстро вызывают ответную реакцию макрофагов альвеол, которые поглощают их.
После фагоцитоза макрофаги выделяют специальные вещества – цитокины, которые способствуют развитию местной и общей воспалительной реакции организма. Находясь внутри клеток, легионеллы блокируют их фагосомальные ферменты. Внутри макрофагов происходит размножение легионелл, после чего макрофаг погибает, а микробы выходят наружу, вовлекая в инфекционный процесс все новые макрофаги.
Симптомы и особенности течения атипичных пневмоний
Вид возбудителя влияет на клинику, с которой будет протекать атипичная пневмония у детей. Симптомы при этом зависят от возраста ребенка и обширности патологического процесса в легких.
Особенностью лабораторной диагностики этих воспалений легких является то, что внутриклеточные микроорганизмы плохо культивируются на питательных средах, поэтому метод бактериологического посева в качестве диагностического при атипичных пневмониях оказывается неинформативным.
Особенности клиники микоплазменной пневмонии
Для этого вида воспаления легких характерна сезонность. Больше ним болеют дети 4-5 лет. Микоплазменная пневмония обычно протекает нетяжело, но длительно. Если антибактериальное лечение начато не в самом начале заболевания, происходит присоединение вторичной микрофлоры (чаще всего пневмококка).
Проявления микоплазменной пневмонии можно разделить на респираторные и внелегочные:
- воспаление сегмента или доли легкого,
- образование гнойных полостей в легких,
- плевриты,
 изменения крови (анемия, тромбоцитопения),
изменения крови (анемия, тромбоцитопения),- пищеварительной системы (гастроэнтероколит, гепатит, панкреатит),
- сердечно-сосудистой системы (миокардит, перикардит),
- кожные (эритема, сыпи),
- неврологические (невриты черепных нервов, менингит, энцефалит),
- опорно-двигательного аппарата (артралгии, миалгии),
- генерализация инфекции (септикопиемия, сепсис).
Инкубационный период микоплазменного воспаления легких составляет до 3 недель. Развивается эта инфекция обычно на фоне воспаления верхних дыхательных путей. Основными симптомами микоплазменной пневмонии являются:
- признаки острой респираторной инфекции: дискомфорт и ощущение комка в горле, слезотечение, риниты, фарингиты, трахеиты, головные боли и головокружения, мышечные боли, общая слабость, субфебрильная температура (до 38°С),
- покраснение слизистой оболочки рото- и носоглотки,
- кашель (сухой, позже , влажный с отхождением мокроты),
- к концу первой недели болезни наблюдаются: лихорадка до 39-40°С, усиление кашля, боль в грудной клетке, которая усиливается при дыхании, появление внелегочных симптомов.
 Объективное обследование определяет:
Объективное обследование определяет:
- перкуторно – притупление перкуторного звука (редкий симптом),
- аускультативно – ослабление дыхания, мелкопузырчатые хрипы и крепитацию.
Подтверждение диагноза проводят с помощью лабораторных и рентгенологических методов диагностики. В общем анализе крови обнаруживаются признаки острого воспаления, которые не являются специфичными при микоплазменной инфекции: лейкоцитоз, сдвиг лейкоформулы влево, повышение СОЭ.
Рентгенологические признаки микоплазменной пневмонии проявляются в виде усиления легочного рисунка (за счет интерстиция).
При постановке диагноза микоплазменной пневмонии важными диагностическими показателями являются:
- Постепенное начало.
 Мало объективных признаков.
Мало объективных признаков.- Выраженность внелегочных проявлений.
- Дополнительные методы исследования: серологические методы (нарастание титра антител к микоплазме в течение 15 суток), выявление антигенов микроорганизмов в мокроте методами РИФ и ИФА (реакции иммунофлуоресценции и иммуноферментного анализа) или с помощью ПЦР (полимеразной цепной реакции).
Клиническое течение хламидийной пневмонии у детей
Хламидийная атипичная пневмония у детей возникает чаще в возрасте до шести месяцев жизни или у подростков. Как правило, этот вид пневмонии протекает нетяжело. Только у 10-15% детей наблюдается тяжелое течение с деструктивными изменениями в легких, выраженным интоксикационным синдромом, увеличением размеров печени и селезенки.
Клиническая картина начинается обычно с сухого упорного кашля, позже выделяется мокрота.
 Основными клиническими симптомами хламидийной пневмонии у детей являются:
Основными клиническими симптомами хламидийной пневмонии у детей являются:
- повышение температуры тела до 38°С (редко , выше),
- интоксикационный синдром (головные боли, боли в мышцах, общая слабость),
- часто развивается фарингит,
- при аускультации выслушиваются рассеянные хрипы над легкими.
Для постановки диагноза назначаются дополнительные методы обследования:
- Общий анализ крови (уменьшение количества лейкоцитов при ускоренном СОЭ).
- Серологические анализы (нарастание титра антител к хламидиям спустя 10-12 дней).
- Бактериологический посев мокроты.
- Выявление антигенов хламидии в мокроте.
- Рентгенографию (интерстициальные изменения в интерстиции, инфильтрация легочной ткани, усиление рисунка в легких, очаговые изменения, увеличение лимфоузлов средостения).
Особенности клиники легионеллезной пневмонии
Инкубационный период в среднем составляет 7 дней. Начало заболевания неспецифично: болезнь начинается с головных, мышечных и суставных болей, общей слабости, что часто трактуется как вирусная инфекция.
 На вторые-третьи сутки повышается температура тела до 39-40°С, что сопровождается сильным ознобом. Еще через 2-3 дня появляется сухой кашель, который быстро переходит во влажный. Мокрота при этом слизистая, часто – слизисто-гнойная, может наблюдаться примесь крови.
На вторые-третьи сутки повышается температура тела до 39-40°С, что сопровождается сильным ознобом. Еще через 2-3 дня появляется сухой кашель, который быстро переходит во влажный. Мокрота при этом слизистая, часто – слизисто-гнойная, может наблюдаться примесь крови.
Поражение легких при легионеллезной пневмонии часто долевое, что обусловливает выраженную одышку, часто наблюдается вовлечение плевры. При перкуссии определяется притуплением звука, а при аускультации , хрипами, крепитацией и шумом трения плевры.
При легионеллезной пневмонии часто страдают и другие органы детей:
- пищеварительная система (тошнота, рвота),
- печень (увеличение размеров, повышение билирубина крови, разрушение паренхимы печени с поступлением ферментов печени в кровь),
- почки (выделение эритроцитов и белков с кровью),
- центральная нервная система (головные боли, нарушения сознания и чувствительности, галлюцинации).
Чтобы выявить легионеллезную этиологию пневмонии, назначаются дополнительные методы исследования:
- Общий анализ крови (выраженный лейкоцитоз со сдвигом лейкоформулы влево, лимфопения, тромбоцитопения, увеличение СОЭ).
 Рентгенография легких (определение теней, инфильтрации в легких, реже , плевральных выпотов).
Рентгенография легких (определение теней, инфильтрации в легких, реже , плевральных выпотов).- Биохимический анализ крови (снижение уровня натрия, фосфора и альбуминов, увеличение содержания ферментов и пигментов печени – аминотрансферазы, щелочной фосфатазы, билирубина).
- Серологические тесты: определение легионеллезных антигенов в мокроте, определение антигенов легионелл в моче, нарастание титра антител к легионеллам в парных сыворотках.
- Бактериологический посев мокроты (выделение легионелл). Информативность метода отмечается только в 30-50% случаев.
Таким образом, чтобы установить наличие у ребенка атипичной пневмонии, в большинстве случаев требуется проведение дополнительных методов исследования (рентгенографии легких, серологических исследований).
Кроме перечисленных, для назначения адекватной терапии необходимо исследование газового и кислотно-основного состава крови, ультразвуковое исследование внутренних органов, компьютерная томография или другие методы исследования (на усмотрение лечащего врача).
Осложнения, лечение и профилактика атипичных пневмоний
Ранняя диагностика и назначение адекватного лечения атипичных пневмоний предотвращают развитие осложнений. К осложнениям атипичных пневмоний относятся:
- плевриты,
 абсцессы легких,
абсцессы легких,- эмпиема плевры,
- отек легких,
- инфекционно-токсический шок,
- генерализация инфекционного процесса,
- септикопиемия,
- сепсис.
Возникновение осложнений значительно усугубляет течение заболевания и прогноз для выздоровления и жизни ребенка.
Дети с признаками атипичной пневмонии должны быть госпитализированы в стационар. Лечение атипичных пневмоний у детей, вызванных микоплазмами, хламидиями или легионеллами, должно быть своевременным и комплексным. Основным направлением терапии таких пневмоний является рациональная антибиотикотерапия.
 Особенностью таких пневмоний является то, что эти возбудители очень сложно культивировать на средах, и, соответственно, выявить их антибиотикочувствительность.
Особенностью таких пневмоний является то, что эти возбудители очень сложно культивировать на средах, и, соответственно, выявить их антибиотикочувствительность.
Антибактериальная терапия атипичных пневмоний предусматривает назначение препаратов группы макролидов (Азитромицина, Кларитромицина, Рокситромицина, Спирамицина, Мидекамицина). При неэффективности этих антибиотиков их заменяют Ко-Тримоксазолом, Доксициклином, Вибрамицином. Неэффективной антибактериальную терапию признают через 2-3 суток, если у ребенка не наблюдается уменьшения симптоматики.
Параллельно с антибиотикотерапией ребенку назначаются:
- кислородотерапия (при наличии признаков дыхательной недостаточности),
- препараты для восстановления дренажной функции бронхов (бронхолитики, муколитики, отхаркивающие),
- нормализация объема циркулирующей крови (дезинтоксикационная и инфузионная терапия),
- симптоматическое лечение (жаропонижающие, болеутоляющие, противокашлевые),
- препараты для лечения легочных и внелегочных осложнений,
- витаминные и иммуномодулирующие средства,
- немедикаментозные методы лечения (физиотерапия, массаж, дыхательная и лечебная гимнастика).
Этот комплекс лечения может быть уменьшен или расширен в зависимости от обширности патологического процесса, возраста ребенка, наличия осложнений.
Чтобы не допустить развития атипичных пневмоний у детей, необходимо своевременно проводить комплекс профилактических мероприятий:
- создание комфортных социально-гигиеничных условий для ребенка, начиная с момента его рождения,
- предупреждение дефицита веса у детей,
- лечение генитальных и экстрагенитальных инфекционных патологий у беременных женщин,
 правильное ведение родов у женщин с высоким риском инфицирования ребенка в родах,
правильное ведение родов у женщин с высоким риском инфицирования ребенка в родах,- своевременное лечение острых респираторных заболеваний у детей,
- проведение немедикаментозной профилактики сезонных респираторных заболеваний,
- вакцинопрофилактику,
- рациональную антибиотикотерапию инфекционных заболеваний у детей,
- изоляцию детей раннего возраста от взрослых при инфекционных заболеваниях.
Прогноз при атипичных пневмониях у детей зависит от многих факторов (возраста и зрелости ребенка, вида возбудителя, обширности инфекционного поражения, тяжести патологии, исходного состояния, наличия осложнений).
Согласно данным медицинской статистики, летальность от атипично протекающих пневмоний у детей составляет около 10%.
Внимательность родителей к состоянию здоровья ребенка, своевременное их обращение к врачу, отказ от самолечения и строгое выполнение профилактических и лечебных рекомендаций врачей уменьшает вероятность возникновения у ребенка атипичных пневмоний и снижает риск развития осложнений.
 Загрузка…
Загрузка…симптомы у детей, признаки воспаления легких с температурой и без температуры, как проявляется скрытая, вирусная, атипичная, аспирационная, бессимптомная, прикорневая, вялотекущая, с кашлем и без кашля, анализы, Комаровский
Вконтакте
Google+
Одноклассники
Любая пневмония опасна для ребенка и требует назначения своевременного и адекватного лечения. Симптомы и лечение пневмонии неразрывно связаны. Чтобы распознать и не запустить заболевание, необходимо четко знать симптомы каждой пневмонии и признаки, по которым ее можно отличить от иной вирусной инфекции.
Содержание статьи
Симптоматические особенности течения
Скрытая (бессимптомная)
 Один из самых опасных видов заболевания, поскольку протекает абсолютно бессимптомно.
Один из самых опасных видов заболевания, поскольку протекает абсолютно бессимптомно.
Как распознать подобное воспаление, если на него ничего не указывает? Действительно, подозрение на скрытую пневмонию подтверждается в самом последнем случае. В связи с этим данный вид пневмонии диагностируется уже на поздних стадиях.
Именно тогда симптомы и начинают себя проявлять активно. По статистике дети первых месяцев жизни наиболее подвержены заболеванию в данной форме.
Среди основных признаков скрытой пневмонии у малышей и детей постарше выделяют следующие:
- Ребенок начинает плохо кушать, вплоть до полного отказа от еды.
- Вы заметили, что малыш тяжело дышит, а при вдохе-выдохе появляются нехарактерные для здорового дыхания шумы.
- Повышена раздражительность, капризы на пустом месте, отказ от игр и развлечений, необоснованная нервозность.
- Ребенок вялый и неактивный, ему хочется постоянно лежать.
- Слабость во всем теле сопровождается повышенным потоотделением.
- Дети первого полугодия жизни отказываются от груди или смеси, подозрительно долго спят, беспрерывно плачут и беспокоятся.
- Зачастую при скрытой пневмонии у детей замечается сбой в режиме: они путают день с ночью.
Малыши постарше, которые могут внятно пожаловаться родителям, часто как первый признак болезни отмечают боль в грудной клетке, одышку. При этом детей абсолютно всех возрастов мучает бьющий сухой кашель.
При всех этих проявлениях не стоит медлить, а срочно вызывать педиатра на дом или скорую помощь. Как правило, врач при осмотре обращает внимание на специфическую синюшность кожи и ногтевой пластинки.
Вирусная
Один из самых острых воспалительных процессов дает вирусная пневмония, симптомы у детей чаще всего встречаются от 6 месяцев до 7 лет. К сожалению, именно эта форма пневмонии становится причиной смерти у детей до 5 лет в 15% случаях.
От того, как начинается пневмония, зависит врачебная тактика. Поэтому важно зафиксировать первые признаки. Выявить заболевание и принять своевременные меры помогут следующие симптомы:
- температура тела поднимается до 38 градусов и держит более трех суток. При обычном респираторном заболевании температура приходит в норму на третьи сутки;
- общее недомогание может сопровождаться ринитом, а иногда и конъюнктивитом;
- жалобы на боли в горле, постоянное першение и дискомфорт;
- головная боль;
- бледная коша, синюшные ногти, общая вялость, на теле появляется «мраморный» рисунок.
 На первый взгляд может показаться, что все это симптомы обычной простуды. Однако существуют и специфические признаки, появление которых требует незамедлительных терапевтических действий.
На первый взгляд может показаться, что все это симптомы обычной простуды. Однако существуют и специфические признаки, появление которых требует незамедлительных терапевтических действий.
Понять, что у ребенка вирусная пневмония, помогут следующие факторы:
- У малыша первого года жизни замечается обильное срыгивание, больше похожее на рвоту.
- Влажный или сухой изнуряющий кашель.
- Нередки случаи острой боли в районе груди.
- В тяжелых случаях в мокроте больного ребенка могут встретиться кровяные прожилки, налицо становятся признаки нехватки воздуха или удушья.
- В критической ситуации, когда болезнь максимально запущена, диагностируются судороги, обмороки, учащение стула.

Осторожно! Обратите внимание, какое дыхание у ребенка. У здорового человека при вдохе грудная клетка полностью расправляется, у детей с признаками вирусной пневмонии грудь при вдохе втягивается внутрь.
Атипичная
Атипичная пневмония получила свое название от того, что не имеет тех симптомов и клинической картины течения, которые характерны для пневмонии «классической».
Данный тип недуга чаще всего встречается у детей, которые посещают детский сад: большое скопление людей и бесконечный воздушно-капельный поток являются прекрасной средой для появления атипичного возбудителя. Заболевание дает о себе знать на 3-5 день после контактирования с носителем вируса.
Проявляет себя следующим образом:
- Ребенок откашливается, но мокроты очень мало.
- Повышается температура тела, и ко всему очень сильно болит голова. От того, какая температура преобладает в течение дня, зависит вид и способ применения жаропонижающего средства, поэтому следить и отмечать это обязательно.
- На фоне вышеперечисленного ребенок становится вялым и апатичным, груднички постоянно плачут.
Это общие признаки атипичного проявления, которые можно диагностировать в домашних условиях. Если вы прошли обследование, то атипичная пневмония слабораспознаваема на рентгене, а анализ крови будет почти идеальным, за исключением чуть повышенных лейкоцитов.
Хламидийная
 Это бронхо-легочное заболевание вызвано «Хламидией пневмония». Коварность хламидии в том, что сразу обнаружить очаг заболевания практически невозможно.
Это бронхо-легочное заболевание вызвано «Хламидией пневмония». Коварность хламидии в том, что сразу обнаружить очаг заболевания практически невозможно.
Хламидийная пневмония прекрасно маскируется под фарингит, синусит, бронхит. То есть ребенок начинает заболевать пневмонией, а лечение назначается от иного заболевания.
При данной пневмонии повышается температура, но озноб отсутствует. Общее недомогание, вялость, слабость, отказ от игрушек и бесконечные капризы – картина, которая сопровождает любое детское заболевание.
Температура может появиться не сразу. Зафиксированы случаи, когда температура поднялась на десятый день уже прогрессирующего заболевания.
Насторожить мам и пап должен сухой кашель, проявляющийся приступами. При этом ребенок откашливается, но мокроты при этом выделяется скудное количество. Откашляться сразу ребенок не может.
Нередкими симптомами хламидийной формы пневмонии являются:
- боли в суставах,
- неврологические расстройства,
- сыпь.
Аспирационная
Аспирационный вид пневмонии – это патология, требующая серьезного терапевтического вмешательства, которая возникает из-за попадания в бронхи инородного тела мелких размеров.
Проявляет себя следующими особенностями:
- высокая температура от 38 градусов,
- усиливающаяся одышка,
- невозможность сделать глубокий вдох,
- боль в области грудной клетки,
- влажный кашель, сопровождающийся гнойной мокротой,
- синюшный оттенок кожи,
- тахикардия.
Особенно опасно это заболевания для новорожденных детей. В результате срыгивания частицы биомасс могут попасть в бронхи, чем вызовут размножение микробов и, как следствие, воспалительный процесс.
Распознать аспирационную пневмонию у новорожденных можно по следующим признакам:
- Рефлексы новорожденного снижены, иногда полностью отсутствуют.
- Начинаются проблемы с кормлением: малыш хочет есть, но сосать не может.
- Ярко выраженный серый оттенок кожи в сочетании с бледностью покровов.
- После каждого кормления кроха срыгивает так, что это больше похоже на рвоту.
- Новорожденный не набирает в весе, а в некоторых случаях и вовсе его теряет.
Неонатологи говорят, что даже при наличии двух признаков – слабого сосательного рефлекса и потери веса – родители должны инициировать обследование малыша дабы исключить наличие аспирационной пневмонии.
Микоплазменная
 Данный тип заболевания вызывается бактерией «Микоплазма пневмония». Одно из редчайших видов пневмонии. У детей до 5 лет возникает на фоне недолеченной в раннем возрасте микоплазменной инфекции.
Данный тип заболевания вызывается бактерией «Микоплазма пневмония». Одно из редчайших видов пневмонии. У детей до 5 лет возникает на фоне недолеченной в раннем возрасте микоплазменной инфекции.
Среди основных признаков выделяют следующие:
- Ребенок жалуется на головную боль.
- Сопутствующая боль в горле и насморк.
- Небольшая лихорадка, сопровождающаяся ознобом.
- Ребенка мучает изнуряющий сухой кашель.
Коварство микоплазменной пневмонии в том, что она очень качественно маскируется под трахеит, синусит или бронхит, от которых назначается лечение, а ребенок на поправку не идет.
Прикорневая
Симптомы прикорневой пневмонии у детей довольно типичны. По ним заболевание хорошо распознается.
- Температура повышается до 40 градусов и практически не сбивается жаропонижающими средствами. Если заболевание уже в стадии развития, но еще не диагностировано, температура может неделями держаться на уровне 38 градусов.
- Сухой кашель с ежедневным прогрессированием заболевания переходит во влажный и бесконечно мучительный.
- Ребенок становится вялым и апатичным, плохо спит ночью и капризничает.
Прикорневая пневмония у малышей развивается очень стремительно. От бронхита до воспаления легких достаточно одних суток.
Вялотекущая
Это заболевание относится к категории щадящих. Особенность его в том, что это легкая форма недуга, которая не проявляет себя никакими особенностями течения.
Симптомы вялотекущей пневмонии очень напоминают признаки простудного заболевания. Сначала картина бывает довольно радужной: ребенок пару дней помучался насморком, немного першило в горле, была невысокая температура и несильный кашель.
Однако на 4-5 день кашель превращается в сухой и лающий, температура близится к 39 градусам, замечается одышка и тяжесть дыхания.
Дети до года капризничают, отказываются от еды, плохо спят, агрессивничают. Когда недуг начинает прогрессировать, ко всем выше описанным симптомам добавляется вялость и сонливость.
Двусторонняя
Последнее время медицинская статистика неутешительна: симптомы двусторонней пневмонии чаше всего проявляются у дошколят. Чем младше ребенок, тем внезапнее развивается болезнь и тем ярче симптоматика.
У маленьких пациентов наблюдается:
- Затрудненное дыхание. Ребенок хочет глубоко вдохнуть и не может. На этом фоне появляется синий оттенок кожных покровов или мраморный рисунок. Особое внимание следует обратить на носогубный участок.
- Влажный кашель, который «бьет» ребенка долгое время. Сопутствует ему обильное слезоотделение и насморк.
- Слабость, быстрая утомляемость, потеря аппетита и интереса к игрушкам, мультикам и т.д.
- Врач прослушает тяжелое жесткое дыхание, специфические хрипы.
- Ломота во всем теле и головные боли.
Воспаление легких без температуры
 В том, что пневмония протекает без повышения температуры тела, не только плохо, но и опасно для малыша. Родителям кажется, что все хорошо, а в это время болезнь набирает обороты.
В том, что пневмония протекает без повышения температуры тела, не только плохо, но и опасно для малыша. Родителям кажется, что все хорошо, а в это время болезнь набирает обороты.
От того, сколько держится безтемпературный период, зависит общая продолжительность заболевания и вид противопневмонийной терапии.
Врачи выделяют несколько причин того, что воспаление легких не сопровождается температурой:
- У ребенка настолько ослаблен иммунитет, что бороться с вирусами и микробами у него просто не хватает сил. Инфекция беспрепятственно «разгуливает» по всему организму, а иммунные клетки-защитники на них никак не реагируют.
- Неправильный диагноз, повлекший за собой неправильное лечение. Нарушается естественный отток мокроты, что приводит к воспалительному процессу, на который организм не дает реакции.
- Долговременный или постоянный прием антибиотиков. Есть категория мам, которые при каждом подозрении на инфекцию начинают лечение антибиотиками. Делать этого нельзя, поскольку беспорядочный прием антибактериальных препаратов не только не убивает микробы, а только создает благоприятную среду для их развития.
С кашлем (какой кашель бывает) и без кашля
Практически все разновидности пневмонии сопровождаются кашлем. От вида и характера кашля зависит, на какой стадии находится заболевание, и в каком отделе органов дыхания локализовано воспаление.
- Сухой кашель присутствует на начальной стадии заболевания, когда микробы и вирусы уже в слизистых оболочках легких, но еще не размножаются.
- Влажный кашель наступает при быстром развитии пневмонии и свидетельствует о том, что микробы уже активно размножаются.
- Лающий кашель свойственен пневмонии, которая вытекает из заболевания гортани и трахеи. Лающий кашель это признак вирусной пневмонии.
Пневмония может протекать и без кашля. Это касается, в основном тех детей, чей иммунитет подорван предыдущими эпизодами заболевания (не обязательно пневмонией). Пневмония без кашля и без температуры — одно из опаснейших состояний.
Дело все в том, что кашель — естественная защитная функция организма. Ребенок кашляет, чтобы очистить свои легкие. Когда воспаление легких протекает без кашля, легкие не освобождаются от мокроты, за счет этого состояние малыша усугубляется.
 Вам будет интересно:
Вам будет интересно:Профилактика пневмонии у детей и прививки, статья;
Почему возникает и как передается заболевание, читать.
Что говорит о воспалении легких Комаровский
Доктор Комаровский довольно серьезно подходит к вопросу пневмонии. По мнению известного педиатра, причиной недуга может стать что угодно. Нельзя отрицать связь даже самого незначительно заболевания и даже физической травмы с дальнейшим наступлением воспаления легких.
По словам доктора, возбудителем пневмонии может стать любой микроб или вирус, попавший в детский организм. И нередко сами родители провоцируют своей чрезмерной опекой возникновение этого малоприятного заболевания.
По мнению Комаровского, бить тревогу нужно начинать при следующих обстоятельствах:
- Ребенок начал кашлять. Есть кашель – значит есть проблема.
- Малыш немного приболел, и после небольшого курса терапии вроде бы все пошло на поправку, и вдруг все возвращается на круги своя.
- О возможной пневмонии свидетельствует и простуда, от которой родители не могут избавить своего кроху неделю и больше.
- Вы замечаете, что ребенок хочет сделать глубокий вдох, а ничего не получается. Взамен этому появляется изнуряющий сухой кашель без мокроты.
- Появились первые признаки простудного заболевания с невысокой температурой, насморком, но ко всему прочему прибавилась бледность и синюшность кожи.
- Ребенок вроде бы здоров, но вы замечаете одышку.
- Высокая температура не сбивается жаропонижающими.
Доктор напоминает, что мамам и папам надо помнить, что они не врачи. И лечить малыша могут только специалисты, у которых есть современные методы определения пневмонии у детей.
Диагностика
Точно определить пневмонию педиатр может только по результатам двух основных исследований:
- общий анализ крови и мочи,
- рентгенологическое обследование.
Дополнительно может быть взят посев мокроты, чтобы установить, к каким антибиотикам вирус устойчив.
Анализ крови
| Форменный компонент | Изменения при пневмонии |
|---|---|
| Эритроциты | Ниже нормы или в норме. В случае запущенности уровень эритроцитов резко поползет вверх. |
| Нейтрофилы | Присутствуют, в них образуется токсическая зернистость. |
| Моноциты, эозинофилы, базофилы | Снижены |
| Тромбоциты | В норме |
Плюсом ко всему идет уменьшение лимфоцитов, которые считаются клетками-защитниками при пневмонии.
Лейкоциты
Повышение уровня лейкоцитов – главный показатель воспаления в организме. При пневмонии у ребенка в крови обнаруживается повышенный уровень лейкоцитов. Если в норме он составляет 4-9 м/г, то при пневмонии этот уровень повышается до 40-60 м/г.
При пневмонии, вызванной бактериями, лейкоциты останутся в норме, а рентген либо вовсе не покажет очаг заболевания, либо укажет на небольшой участок воспаления.
Острая пневмония у детей характеризуется повышением уровня таких лейкоцитарных компонентов, как миелоцитов и метамиелоцитов.
СОЭ
Скорость оседания эритроцитов при пневмонии может быть как выше нормы, так и не изменять своего нормального уровня. Повышенным считается уровень СОЭ с отметкой 20-25 мм/ч. В тяжелых случаях эти показатели могут доходить до 40-45 мм/ч.
Другие анализы
- Анализ мочи необходим, чтобы определить уровень белка и эритроцитов в моче. Как правило, анализ мочи будет в пределах возрастной нормы. Единственным сигналом, что в организме идет воспаление, будет незначительное появление белка и эритроцитов. В норме их не может быть.
- Биохимический анализ крови. Не столько помогает диагностировать пневмонию, сколько показывает общую картину работы всех органов. При воспалении значительно повышается С-реактивный белок, альфа и гамма-глобулины выше нормы.
- Исследование мокроты. При подозрении на пневмонию отмечается повышение уровня эритроцитов, нейтрофилов, фибрина. При микроскопическом исследовании нередко можно увидеть возбудителя.
Фото, рентген:

Заключение
- Клиника всех видов пневмоний схожи между собой, однако при внимательном наблюдении за состоянием и поведением ребенка родители могут отличить их и начать действовать согласно рекомендациям педиатра.
- Немаловажным фактором в назначении адекватного лечения является своевременное обращение в медицинское учреждение и сдача анализов для определения наличия маркеров, свидетельствующих о воспалении.
- В отношении часто болеющих детей имеет смысл завести дневник наблюдений за малышом и отмечать в нем, как проявляется болезнь, какой (предположительно) инкубационный период имеет, бывает ли ребенок активен во время болезни или все время лежит. Так, при каждом новом эпизоде воспаления легче найти отличия от предыдущего и вовремя начать лечение.
Вконтакте
Google+
Одноклассники
Атипичная пневмония у детей: симптомы, лечение, Комаровский
Атипичная пневмония у детей вызывается «нетипичными» микроорганизмами и имеет необычное клиническое течение. Заболевание может иметь различные признаки, так как оно вызывается несколькими патогенными агентами.
Симптомы атипичной пневмонии у детей

Симптомы атипичного воспаления легких могут быть следующими:
- Неэффективность лечения сульфаниламидными медикаментами и β-лактамными антибиотиками.
- Небольшое количество мокроты или ее отсутствие.
- Количество лейкоцитов в норме или немного повышено.
- Отсутствие симптомов уплотнения легочной ткани, так как воспалительный процесс несильно выражен. Но при прогрессировании заболевания может развиться долевая пневмония, при которой поражается одна или несколько долей легкого.
- Небольшое количества экссудата (жидкости) в альвеолах.
- Появление внелегочных признаков болезни, которые могут различаться в зависимости от конкретного патогенного агента, спровоцировавшего инфекцию.
Кроме этого, признаки атипичной пневмонии у ребенка в зависимости от того какой возбудитель стал причиной болезни могут быть следующие:
| Возбудитель | Симптомы |
|---|---|
| Микоплазмы | Инкубационный период может варьировать от 3 до 11 дней, во время которого признаки инфекции отсутствуют. Микоплазменная атипичная пневмония проявляется сухим приступообразным кашлем, нарушением функции пищеварительного тракта, высокой температурой, болями в груди, сыпью. Также при такой форме болезни беспокоит першение в горле, головные, суставные и мышечные боли, кровотечение из носа. Заболевание может сопровождаться увеличением шейных лимфоузлов, печени и селезенки, появлением белка в мочи, повышенным количеством эритроцитов в урине, дистрофическими процессами в сердечной мышце. У ребенка во время сильного кашля может пойти пена изо рта, в которой видны прожилки крови. |
| Хламидии | Инкубационный период инфекции длится 5 дней. При таком виде заболевания могут появиться такие признаки, как насморк, боли в мышцах и суставах, одышка. Температура у ребенка может подняться до 38—39 градусов, увеличиваются лимфоузлы. Когда заболевание вызвано хламидиями появляется сухой кашель, слабость. Если инфекция вызвана микоплазмами, то температура и кашель появляются в первую неделю, тогда как при заражении хламидиями симптомы могут быть слабо выражены и яркая клиническая картина появляется только через месяц после инфицирования. |
| Легионелла пневмофила | Атипичная пневмония, вызванная этим микроорганизмом называется еще «болезнь легионеров». Она имеет тяжелую симптоматику. Всего за 1—2 дня температура повышается до 40 градусов и выше. Ребенка знобит, его мучают сильные головные боли. У него появляется сначала сухой, а затем влажный кашель, который сопровождается выделением мокроты, в том числе и гнойной. У некоторых пациентов бывает кровохарканье. Также такое течение болезни сопровождается одышкой, болями в мышцах, в районе живота и грудной клетки, рвотой, расстройством желудка, учащенным сердцебиением. |
| Коронавирус SARS | Коронавирус SARS вызывает атипичную пневмонию, которая известна как тяжелый острый респираторный синдром или сокращено ТОРС. Другие названия болезни SARS и пурпурная смерть. Были только единичные случае этой инфекции у пациентов младше 15 лет. В России был зарегистрирован только 1 случай атипичной пневмонии, вызванной SARS. При заражении коронавирусом инкубационный период может варьировать от 2 до 7 дней, а иногда до 10 дней. Сначала у ребенка повышается температура, которая сопровождается ознобом, чрезмерной потливостью, мышечными и головными болями. Иногда бывает рвота и жидкий стул. На 3—7 день болезни появляется непродуктивный кашель, одышка, кислородное голодание, для которого характерны синюшность носогубного треугольника, учащение дыхания, снижение давления, прослушиваются глухие тоны сердца. В последующую неделю у одних пациентов наступает улучшение, а других начинается респираторный дистресс-синдром, при котором нужно проводить искусственную вентиляцию легких, и он может стать причиной летального исхода. |
Диагностика
В постановке диагноза «атипичная пневмония» доктору помогает осмотр ребенка, сбор анамнеза. Врачу нужно сообщить, если ребенок был в неблагоприятном районе, где можно заразиться коронавирусом.
Кроме этого, доктору помогают следующие методы диагностики:
- рентгенография легких в двух проекциях;
- бакпосев мокроты и мазка из носоглотки, который позволяет выявить возбудитель;
- иммуноферментный анализ;
- реакция связывания комплимента и иммунофлуоресценции;
- радиоиммунный анализ;
- полимеразная цепная реакция;
- компьютерная и магнитно-резонансная томография;
- бронхоскопия — метод диагностики, позволяющий оценить состояние слизистой дыхательных путей;
- клинический анализ крови;
- плевральная пункция.
Лечение

Лечение атипичной пневмонии подбирают индивидуально в зависимости от природы возбудителя, возраста пациента, наличия у него болезней, которые могут быть противопоказаниями к началу терапии и ее переносимости.
При развитии инфекции назначаются следующие группы медикаментов:
- Для понижения температуры ребенку можно давать медикаменты, которые в качестве главных компонентов содержат парацетамол и ибупрофен.
- При кашле рекомендованы муколитические и отхаркивающие средства, к примеру, Амброксол.
- Если воспаление легких вызвано микоплазмами, то прописывают макролиды и линкозамины. Это антибиотики на основе азитромицина, эритромицина, клиндамицина. Их нужно пить в течение минимум 1 недели. После того, как пройдут признаки инфекции давать их ребенку надо еще 2 суток.
- Когда инфекция спровоцирована хламидиями, то рекомендованы антибиотики тетрациклинового ряда и макролиды. Ребенку можно давать Азитромицин и его аналоги, такие как Сумамед, Хемомицин. Из тетрациклинов можно сам Тетрациклин или Доксициклин (Юнидокс Солютаб). Курс антибиотикотерапии должен быть не меньше 10 суток.
- При легионеллезной пневмонии рекомендован эритромицин, рифампицин или доксициклин.
- При ТОРС-инфекции, чтобы не присоединилась бактериальная инфекция назначают цефалоспорины, тетрациклины, бета-лактамы.
Гонконгские пульмонологи сообщают о том, что ТОРС-инфекцию с успехом можно вылечить переливаем крови больных, которые перенесли SARS.
При воспалении легких, которое спровоцировано коронавирусами рекомендована кислородотерапия, а чтобы предупредить отек легких назначают мочегонные средства.
Профилактика

Чтобы предупредить заражение и распространение атипичной пневмонии ВОЗ советует придерживаться следующих правил:
- не стоит посещать регионы, где были случаи распространения инфекции;
- нужно установить строгий контроль за людьми, которые прибывают из этих районов;
- носить маски при контакте с людьми, у которых имеются признаки, напоминающие атипичную пневмонию;
- проводить дезинфекцию транспортных средств, пребывающих их неблагоприятных районов.
Кроме этого, нужно соблюдать следующие рекомендации, чтобы не заболеть:
- нужно закаливать ребенка;
- регулярно бывать на свежем воздухе;
- уделять достаточно времени физическим нагрузкам;
- сбалансировано питаться;
- не бывать во время эпидемии болезней в местах большого скопления людей.
Мнение Е.О. Комаровского о атипичной пневмонии
Евгений Олегович сообщает, что лечить пневмонию должен только врач, а родители должны заботиться о иммунитете ребенка. Чаще с ним гулять, не разрешать ребенку проводить все воскресенье у телевизора, убрать из его комнаты ковры и другие пылесборники. Нельзя курить в присутствии детей. Эти меры помогут уберечь ребенка от воспаления легких.
При появлении у ребенка симптомов атипичной пневмонии нельзя откладывать визит к доктору, так как заболевание может стать причиной летального исхода.

 обструктивные болезни дыхательной системы,
обструктивные болезни дыхательной системы, Элементарных телец, которые являются патогенной формой хламидий и способны проникать непосредственно внутрь клетки хозяина,
Элементарных телец, которые являются патогенной формой хламидий и способны проникать непосредственно внутрь клетки хозяина, изменения крови (анемия, тромбоцитопения),
изменения крови (анемия, тромбоцитопения), Мало объективных признаков.
Мало объективных признаков. Рентгенография легких (определение теней, инфильтрации в легких, реже , плевральных выпотов).
Рентгенография легких (определение теней, инфильтрации в легких, реже , плевральных выпотов).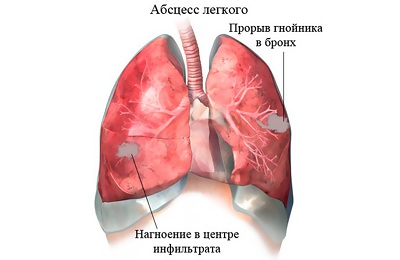 абсцессы легких,
абсцессы легких, правильное ведение родов у женщин с высоким риском инфицирования ребенка в родах,
правильное ведение родов у женщин с высоким риском инфицирования ребенка в родах,