Угроза выкидыша: как распознать и предотвратить
Угроза выкидыша: как распознать и предотвратить
Беременность – период жизни, необычайно важный для любой женщины. Однако именно на этом этапе организм утрачивает большую часть своих защитных свойств, становясь более уязвимым к неблагоприятным факторам, тем более в случае имеющихся проблем со здоровьем. Согласно неутешительной статистике, около 15% всех подтверждены клинически беременностей завершается потерей малыша, а с диагнозом “угроза выкидыша” не понаслышке знакома каждая вторая будущая мать.
Что представляет собой выкидыш?
Выкидыш – непроизвольное прерывание беременности, происходящее на сроке до 20 недель, когда вес плода не превышает 500 гр. Более 80% выкидышей приходится на ранний срок до 12 недель. Именно на этом сроке происходит начальная закладка органов плода, а потому негативным может оказаться любое воздействие. Зачастую сама женщина, не зная о своей беременности, воспринимает возникшее кровотечение за ежемесячное начало менструального цикла.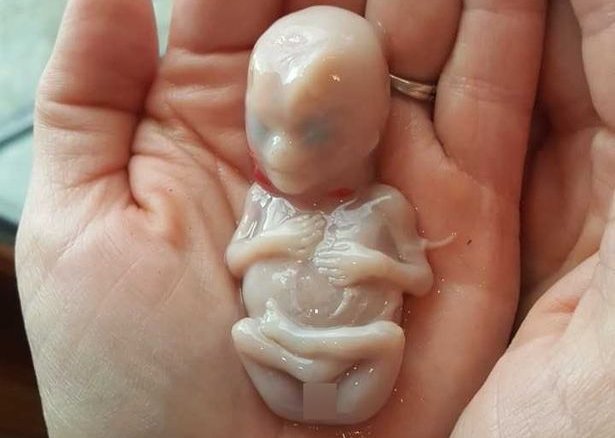
В случае если угроза выкидыша возникает на сроке после 22 недель, то речь идет о преждевременных родах и появившиеся на свет малыши весом свыше 650 гр. могут быть успешно выхожены благодаря достижениям современной медицине и опыту врачей.
Симптомы, которые нельзя игнорировать
О том, что беременность находится под угрозой выкидыша, говорит начавшееся вагинальное кровотечение. Какой бы не была его интенсивность, продолжительность и насыщенность цвета, это сигнал того, что следует немедленно обратиться за помощью к специалисту.
Не менее тревожным признаком служит появившаяся в нижней части живота тянущая боль. Отдающие в область крестца или паховой области болезненные ощущения свидетельствуют о наличии гипертонуса матки и о попытке организма избавиться от развивающегося плода.
Возможно, причины кровотечения и возникновения неприятных ощущений менее серьезны, однако оставлять подобные симптомы без внимания точно не следует. В случае если будущей маме поставлен неутешительный диагноз, задача врачей сделать все возможное, чтобы сохранить беременность до безопасного срока.
Основные причины, вызывающие угрозу прерывания беременности
Угроза выкидыша может быть спровоцирована рядом причин и далеко не в каждом случае удается установить истинную проблему. И, тем не менее, знать о факторах способных привести к прерыванию беременности, следует каждой женщине:
- Любые воспалительные и инфекционные заболевания, при которых температура тела поднимается свыше отметки 38’C – серьезная угроза беременности. Лидеры, значащиеся в числе первых в этом списке – краснуха, хламидиоз, гепатит, таксоплазмоз, сифилис. Даже привычная всем ангина на начальном сроке может оказаться губительной.
- Для поддержания беременности и развития плода необходим прогестерон – гормон, вырабатываемый первоначально желтым яйцом, а впоследствии плацентой.
 Недостаток прогестерона может привести к отторжению уже оплодотворенной яйцеклетки. Переизбыток мужских гормонов – еще одна причина прерывания беременности, поскольку при этом подавляется выработка женских гормонов.
Недостаток прогестерона может привести к отторжению уже оплодотворенной яйцеклетки. Переизбыток мужских гормонов – еще одна причина прерывания беременности, поскольку при этом подавляется выработка женских гормонов. - Сильный стресс, наряду с тяжелым физическим трудом и ведением нездорового образа жизни истощают организм будущей матери, делая его неспособным выносить плод на протяжении необходимого периода. В случае чрезмерной эмоциональной нагрузки, врач принимает решение о необходимости назначения седативных средств.
- Разнообразные гинекологические проблемы такие, как наличие швов или патология развития матки представляют серьезную угрозу для вынашивания плода. Нестандартная форма (двурогая, седловидная) не позволяет оплодотворенному яйцу закрепиться и удержаться в эндометрии.
- Бесконтрольное употребление разнообразных медицинских препаратов в период беременности может спровоцировать выкидыш. Даже безопасные на первый взгляд травы, следует употреблять лишь предварительно, проконсультировавшись с опытным врачом.

- Генетические аномалии развития плода – основная причина, по которой возникает угроза выкидыша. Патология является следствием единичной мутации, при которой останавливается развитие эмбриона, что приводит к его последующей гибели. Развитие подобных патологий, пожалуй, единственный из перечисленных выше факторов, при которых медицина бессильна.
Кто находится в зоне дополнительного риска?
От непроизвольного прерывания беременности не застрахована ни одна женщина и все же существует ряд факторов повышающих риск и требующих большего внимания со стороны будущей матери и дополнительного контроля со стороны наблюдающего врача:
- Если возраст будущей матери превышает 35 лет, угроза выкидыша существенно возрастает. Проведя ряд исследований, медики утверждают, что риск прерывания беременности после 30 лет увеличивается в 2 раза, после 40 лет вероятность выносить ребенка снижается до 20 %.
 Врачи связывают подобную проблему со старением яйцеклеток, которыми природа наделяет женщину при рождении и теряющими свою жизнестойкость, становясь старше. Перенесенные заболевания, скапливание токсичных веществ негативно сказываются на способности яйцеклеток к зачатию.
Врачи связывают подобную проблему со старением яйцеклеток, которыми природа наделяет женщину при рождении и теряющими свою жизнестойкость, становясь старше. Перенесенные заболевания, скапливание токсичных веществ негативно сказываются на способности яйцеклеток к зачатию. - О наличии у женщины хронических и эндокринных заболеваний, необходимо информировать наблюдающего врача еще до момента возникновения беременности. Нередко такая проблема, как сахарный диабет развивается параллельно с ростом плода. Находясь под постоянным контролем специалиста, женщина увеличивает шансы доносить долгожданного ребенка до безопасного срока.
- Новая беременность спустя короткий срок после недавно перенесенных родов – серьезный фактор, способный привести к неспособности организма выносить малыша. По мнению медиков, остерегаться новой беременности следует минимум в течение трех месяцев после родов.
- В случае если ранее женщина сталкивалась с проблемой самопроизвольного прерывания беременности,
 По наблюдениям специалистов, в случае двух выкидышей последовавших друг за другом почти каждую новую беременность не удается сохранить до конца, если предварительно не было проведено необходимое обследование и не получено соответствующее лечение.
По наблюдениям специалистов, в случае двух выкидышей последовавших друг за другом почти каждую новую беременность не удается сохранить до конца, если предварительно не было проведено необходимое обследование и не получено соответствующее лечение. - Медицине известны немало случаев, когда генетическая несовместимость отца и матери приводили к отторжению плода. В наибольшей зоне риска находятся родители, у которых не совпадает резус-фактор крови. Если у матери отрицательный, а у отца положительный резус-фактор, может возникнуть ситуация, при которой женский организм, воспринимая развивающийся плод за инородное тело, пытается всеми силами избавиться от него.
- Современные женщины предпочитают вести активный образ жизни и работать до позднего срока. С одной стороны подобную активность можно только приветствовать, поскольку физическая подвижность помогает будущей маме легче перенести довольно сложный процесс предстоящих родов. Однако если женщине приходится постоянно испытывать чрезмерные нагрузки, поднимать тяжести, то это серьезный повод задуматься о смене работы либо скорейшем выходе в декретный отпуск.

Что делать при подозрении на угрозу выкидыша?
Даже при малейшем подозрении, следует незамедлительно обратиться к специалисту. Очень важно сохранять трезвость рассудка и не впадать в панику. Ваше спокойствие и своевременно оказанная медицинская помощь в большинстве случаев помогают сохранить беременность.
Заметив кровянистые выделения, свидетельствующие о возможной отслойки хориона – оболочек эмбриона, при помощи которых он удерживается на стенках матки, следует лечь и вызвать скорую помощь. Пытаться добраться до медицинского учреждения самостоятельно в подобном состоянии не стоит.
В случае если врачом будет заподозрена угроза выкидыша, прояснить ситуацию и выявить степень опасности поможет ряд анализов и обследований. В первую очередь, специалист проверит сердцебиение развивающегося плода. Ультразвуковое исследование поможет узнать о состоянии плаценты и эмбриона, а также покажет возможные патологии строения матки.
Методы лечения
Проведя тщательное обследование и определив уровень опасности, врачом будет назначена сохраняющая терапия. В случае, когда риск прерывания беременности особо велик, будущую маму оставляют на лечение в стационаре до тех пор, пока ее состояние не стабилизируется и угроза выкидыша не будет устранена. Если же состояние не вызывает серьезных опасений женщина может проходить лечение и дома, при условии выполнения предписаний врача и сохранении полного спокойствия, для чего ей будут назначены успокоительные препараты на натуральной основе.
Лечение, направленное на сохранения беременности, включает следующие этапы:
1. Гормональная терапия
Если угроза выкидыша была вызвана гормональными нарушениями, беременной будет назначено лечение основным необходимым в этот период гормоном – прогестероном. Прием препаратов (обычно “Утрожестан” или “Дюфастон”) назначается по особой схеме и применяется до достижения срока в 16 недель. К этому времени созревшая плацента начинает вырабатывать необходимые гормоны самостоятельно.
К этому времени созревшая плацента начинает вырабатывать необходимые гормоны самостоятельно.
Нужда в получении гормонов искусственным путем отпадает, однако очень важно знать, что резкое прекращение употребления прогестерона способно стать причиной самопроизвольного прерывания беременности. Отмена препарата должна происходит поэтапно, путем уменьшения поступающей в организм дозы еженедельно.
2. Снижение тонуса
Назначение спазмолитиков позволяет снизить тонус матки и уменьшить болезненные ощущения. Наиболее распространенные препараты, которые можно применять до полного исчезновения боли: папаверин (свечи) и дротаверин (таблетки).
3. Поддержка витаминами
В обязательном порядке будущей маме будет назначен прием витаминов, что позволит не только укрепить организм в целом, но и способствует тому, что угроза выкидыша будет сведена к минимуму. Употребление фолиевой кислоты на протяжении первого триместра в качестве отдельного препарата или в составе витаминного комплекса позволит предотвратить развитие пороков нервной трубки эмбриона.
Как избежать угрозы выкидыша: меры профилактики
Учитывая число фактов, оказывающих влияние на течение беременности, найти волшебную формулу, при которой угроза выкидыша сводится к нулю невозможно. И все же некоторые профилактические меры помогут снизить риск осложнений до возможного минимума:
- Комплексное обследование, пройти которое желательное как будущей матери, так и отцу позволит выявить возможную генетическую несовместимость и начать меры по сохранению беременности на самой ранней стадии в случае подтверждения проблемы.
- Своевременное посещение гинеколога и сдача необходимых анализов поможет вовремя обнаружить и предотвратить развитие влагалищной инфекции.
- При имеющихся наследственных заболеваниях, передающихся по материнской линии, обязательно следует информировать об этом своего наблюдающего врача.
- Каждая беременная должна с удвоенным вниманием следить за применяемыми в пищу продуктами.
 Перед употреблением все ингредиенты, составляющие меню будущей матери должны быть подвергнуты необходимой обработке, чтобы избежать пищевых инфекций, способных привести к гибели плода.
Перед употреблением все ингредиенты, составляющие меню будущей матери должны быть подвергнуты необходимой обработке, чтобы избежать пищевых инфекций, способных привести к гибели плода. - Отказаться от употребления спиртного, сигарет и наркотических средств следует за несколько месяцев до планирования беременности.
- Не переоценивайте свои силы. Не стоит отказываться от предложенной помощи по хозяйству. Если работа связана с большими физическими и эмоциональными нагрузками, воспользуйтесь больничным, чтобы пройти курс поддерживающей терапии.
- Настройтесь на позитивное течение беременности, даже если ранее в вашей жизни возникала угроза выкидыша, и предыдущую беременность не удалось сохранить. Разговор с психологом и консультации лечащего врача помогут пережить горечь от утраты до наступления новой беременности.
Период ожидания малыша – это тот момент, когда пренебрежение советами специалиста может стать роковой ошибкой. Не стоит заниматься самолечением, при любых подозрениях следует проконсультироваться со своим лечащим врачом.
Помошь при выкидыше на ранних сроках
При выкидыше происходит отторжение плода от эндометрия – внутренней оболочки матки. По утверждениям специалистов, две из 10 беременностей, установленных клинически, заканчиваются самопроизвольным абортом. Необходимо более подробно разобраться в причинах, симптомах и методах борьбы с выкидышем.
Как происходит выкидыш на раннем сроке беременности
Этот процесс занимает три последовательных этапа. Сначала погибает плод, после чего происходит его отслоение от эндометриального слоя. Проявляется это тем, что начинается кровотечение.
На третьем этапе из полости матки выводится все, что отслоилось. Процесс может быть полным или неполным. На ранних сроках – пять-шесть недель – процесс напоминает обычные месячные. Им характерны болезненные и гораздо более неприятные ощущения. Узнать о том, что это был именно выкидыш на раннем сроке можно, сдав анализы на соотношение ХГЧ в крови.
Симптомы выкидыша
Предвестниками самопроизвольного аборта становятся спазмы в области живота, судороги или кровянистые выделения.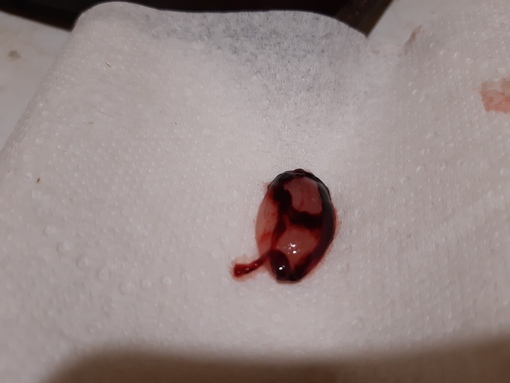 Однако проявляются они далеко не всегда. Необходимо отметить наиболее типичные проявления представленного состояния и их основные характеристики.
Однако проявляются они далеко не всегда. Необходимо отметить наиболее типичные проявления представленного состояния и их основные характеристики.
Температура
На небольшом сроке гипертермия вполне может не наблюдаться. Повышение температуры далеко не самый частый из симптомов. В некоторых случаях показатели градусника действительно поднимаются до 38 и более градусов.
При этом, когда гипертермия сопровождается рядом дополнительных симптомов, вероятен септический выкидыш. Таковы его признаки:
- сильные боли в области живота и в глубине влагалища;
- повышение тонуса матки, которое ощущается толчками внутри;
- острый, резкий и неприятный запах.
Все это указывает на то, что присоединилась инфекция. В подобном случае настоятельно рекомендована экстренная госпитализация, чтобы остановить развитие процесса. Самолечением или применением народных рецептов лучше не заниматься.
Выделения
Выкидыш на раннем сроке действительно может сопровождаться выделениями. Они могут быть привычными, как во время менструации. Также выделения могут оказаться мажущими, незначительными.
Они могут быть привычными, как во время менструации. Также выделения могут оказаться мажущими, незначительными.
Секреция коричневого цвета, скудная, намного реже заканчивается самопроизвольным абортом. Чаще всего на подобное указывают обильные и ярко-красные выделения. Именно кровь в норме появляется при отторжении плода от внутреннего слоя матки.
Боли
Выраженность неприятных и специфических ощущений может отличаться друг от друга в зависимости от срока беременности. Вероятно присоединение боли, похожей на менструальную. Чаще всего подобный признак указывает на выкидыш на раннем сроке – не больше шести недель.
Вероятны спастические боли в области живота, которые тянут в области спины. Их сила может изменяться от незаметных до гораздо более ярко выраженных. В самых редких случаях, когда клиническая картина осложняется длительным течением, подобное приводит к шоковому состоянию.
Еще одно типичное проявление болей – это неприятные ощущения в области спины или живота.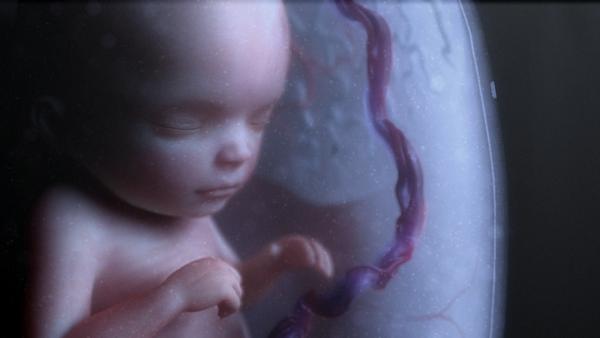 Только после этого идентифицируют выделения. Подобная ситуация наиболее характерна для самопроизвольного аборта на седьмой-восьмой неделе беременности.
Только после этого идентифицируют выделения. Подобная ситуация наиболее характерна для самопроизвольного аборта на седьмой-восьмой неделе беременности.
Причины выкидыша
Первым фактором являются генетические аномалии в развитии плода. Именно они чаще всего приводят к выкидышу на раннем сроке. Нарушения могут выражаться в качественных или количественных сбоях в хромосомах. В связи с этим женский организм распознает дефект, а потому не дает подобному плоду развиваться далее. Чаще всего подобное отторжение отмечается на третьей неделе беременности.
Следующей причиной того, что развился выкидыш на раннем сроке, могут оказаться нарушения в работе эндокринной железы. Гормоны определяют не только успешность и регулярность цикла, но и то, насколько хорошо плод прикреплен к слизистой поверхности матки. Если вследствие сбоя в работе щитовидной железы эндометрий не способен обеспечить плод всеми необходимыми компонентами, беременность не пройдет удачно. Чаще всего выкидыш происходит вначале или в конце четвертой недели.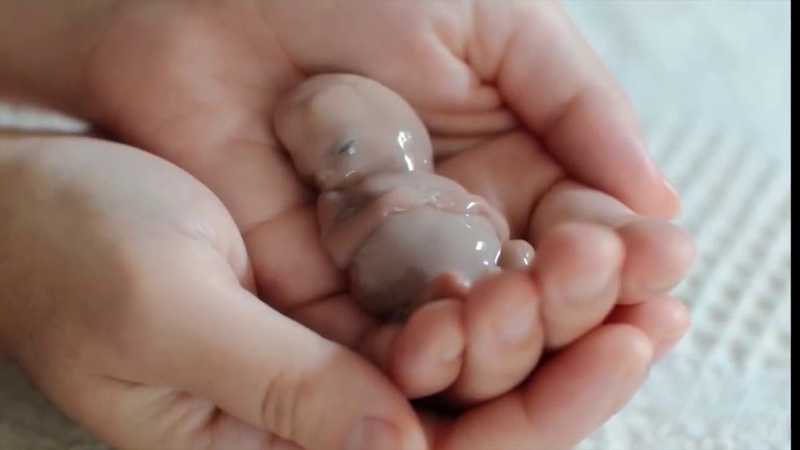
Другие причины, почему беременность прерывается:
- Резус-конфликт. Если у родителей разные резус-факторы, то риск, что произойдет выкидыш после первых недель беременности, значительно увеличивается. Происходит подобное, если у женщины отрицательный резус, а у ребенка – положительный, наследованный от отца. В подобной ситуации женский организм распознает плод как инородный объект. Поэтому происходит его выделение из матки. Своевременная диагностика позволяет сохранить ребенка за счет полноценной медикаментозной терапии.
- Заболевания, которые передаются половым путем, другие инфекции. Подобные проблемные состояния тоже приводят к самопроизвольному прерыванию беременности. В этом случае эмбрион инфицирован на самой ранней стадии. Именно поэтому организм будет воспринимать его как инородный объект. В связи с этим уже на пятой неделе произойдет выкидыш.
- Ранее перенесенные аборты. Еще одна частая причина, почему произошел выкидыш. Аборт – это огромный стресс для репродуктивной системы, который приводит к истончению слизистой оболочки матки.
 Именно поэтому риск невынашивания плода может оказаться более значительным.
Именно поэтому риск невынашивания плода может оказаться более значительным.
Не следует исключать из списка травмы, повреждения живота. Резкое давление на брюшину, в том числе при поднятии тяжестей, может спровоцировать прерывание беременности. Также в представленном списке находятся сильные стрессы, переживания и депрессивное состояние. Все, что нарушает нормальное состояние женщины, может привести к серьезным последствиям.
Как избежать выкидыша
Основной задачей лечения является снятие напряжения в области матки. Не менее важно будет остановить кровотечение и продлить беременность, но лишь при том условии, что зародыш является жизнеспособным. Чем быстрее будет оказана врачебная помощь, тем выше вероятность сохранения плода, без необходимости определять предполагаемые сроки выкидышей.
Помогут в этом наши специалисты. Только у нас наиболее квалифицированные и опытные врачи, которые точно знают, как осуществлять лечение даже в самых сложных случаях. Они проведут полноценную диагностику и назначат наиболее эффективные, действенные лекарства.
Они проведут полноценную диагностику и назначат наиболее эффективные, действенные лекарства.
Медикаментозное лечение
Применяют гормональные препараты. Они на раннем сроке обуславливают нормальное течение беременности. Эффективными являются медикаменты на основе гормона прогестерона.
- Применение кровоостанавливающих препаратов. В случае с беременными женщинами используют капельницы с такими средствами, как Дицинон или Транексам. Они необходимы для остановки кровотечения.
- Спазмолитики. Специалисты рекомендуют инъекции Дротаверина с последующим переходом на такие обезболивающие таблетки, как Но-шпа. Также применяют суппозитории Папаверин, капельницы с добавлением магнезии. Все они необходимы в целях снятия ряда признаков патологического состояния, а именно повышенного тонуса матки и ярко выраженных болей.
- Использование Токоферола. Витамин Е – незаменимый компонент для женщин, в том числе беременных. Он обеспечивает нормальную и полноценную работу яичников.
 Также Токоферол укрепляет сосудистые стенки, исключает образование тромбов.
Также Токоферол укрепляет сосудистые стенки, исключает образование тромбов. - Седативные препараты. Применяют пустырник или настойку валерианы. Представленная мера рекомендована при повышенной раздражимости или нервозности беременной.
Чтобы исключить выкидыш на раннем сроке, специалисты нашей клиники рекомендуют глюкокортикостероиды. Применяют Дексаметазон или Метипред. Их назначают пациентам с диагностированными иммунными нарушениями, которые могут привести к прерыванию беременности на раннем сроке.
Дополнительно может быть установлено специальное разгрузочное кольцо. Представленная процедура осуществляется во втором триместре, а точнее после 20 недели вынашивания плода.
Снимают такое устройство не ранее 38 недели. Оно необходимо женщине, чтобы сохранить правильное положение матки. Также разгрузочное кольцо позволяет предупредить преждевременные роды.
Дополнительные меры
Чтобы выкидыш на раннем сроке не наступил, рекомендуется отказаться от физических нагрузок. Особенно если это касается прыжков, подъема тяжестей. Сохранить беременность поможет покой, отсутствие резкой физической активности и соблюдение постельного режима.
Особенно если это касается прыжков, подъема тяжестей. Сохранить беременность поможет покой, отсутствие резкой физической активности и соблюдение постельного режима.
Еще одной мерой профилактики станет исключение резких движений. На любых сроках беременности они могут спровоцировать отслоение эмбриона или привести к серьезным осложнениям в его развитии.
Исключить ранний выкидыш позволит:
- эмоциональное спокойствие и отсутствие стрессов;
- отказ от принятия горячей ванны или посещения бани, сауны – это связано с тем, что высокие температуры провоцируют усиление кровотечения, а также отслоение плода;
- ограничение половых контактов – если есть угроза, что произойдет ранний выкидыш, от занятий сексом отказываются;
- исключение алкоголя, никотиновой зависимости.
Также важно отказаться от употребления ряда продуктов. Запрет касается шоколада, кофе и любых других напитков с содержанием кофеина. Ни в коем случае не стоит заниматься самолечением. Дело в том, что применение препаратов без назначения специалиста только усугубит ситуацию. Не рекомендуется применять и народные средства, чтобы остановить кровотечение, снять боли. Все лекарства и используемые рецепты должны согласовываться со специалистом, потому что велика вероятность нанесения вреда эмбриону.
Дело в том, что применение препаратов без назначения специалиста только усугубит ситуацию. Не рекомендуется применять и народные средства, чтобы остановить кровотечение, снять боли. Все лекарства и используемые рецепты должны согласовываться со специалистом, потому что велика вероятность нанесения вреда эмбриону.
Исключить такую проблему, как ранний выкидыш, действительно можно. Необходимо соблюдать все меры безопасности, полноценно и своевременно лечиться. Именно в таком случае беременность завершится рождением здорового ребенка.
Выкидыш, как избежать — Планирование и ведение беременности в гинекологии поликлиники Литфонда после выкидыша
Выкидыш всегда связан с тяжелыми последствиями для всего организма женщины и для ее репродуктивных органов в особенности, так же он отражается на семейной ситуации, нарушает рабочий график женщины. Неблагоприятный исход беременности требует больших душевных и физических затрат со стороны родителей. Поэтому обращение к врачам за выяснением причин проблемы составляет самый первый и правильный шаг на пути к рождению ребенка.
Любой грамотный гинеколог скажет, что проблему выкидыша можно решить. При грамотной подготовке к беременности и ее ведении в следующий раз у Вас будет благополучное завершение беременности. Большинство девушек после выкидыша впадают в крайность: принимают попытки скорее забеременеть снова. А если это удается, то выкидыш очень часто повторяется. А нужно дать организму отдохнуть 2-3 месяца, затем выявить и устранить причину. И только потом пробовать.
Причины выкидыша
Многие убеждены, что выкидыш происходят из-за падения, ушиба или другого какого-то физического потрясения. Любая женщина, у которой был выкидыш, может вспомнить, что незадолго до этого она или падала, или подняла что-то тяжелое. И уверена, что потеряла будущего ребенка именно из-за этого. Однако падают и поднимают тяжелое и те женщины, беременность которых прошла нормально. Большинство внезапных выкидышей происходит не поэтому. Причина в нарушениях самой беременности. Примерно половина выкидышей происходит по причине неправильного генетического развития плода, которое может быть наследственным или случайным. Милосердная природа, следующая во всем принципам естественного отбора, уничтожает неполноценный и нежизнеспособный плод. Но пугаться этого не стоит. То, что в одном зародыше оказался дефект, вовсе не означает, что и все остальные будут такими.
Милосердная природа, следующая во всем принципам естественного отбора, уничтожает неполноценный и нежизнеспособный плод. Но пугаться этого не стоит. То, что в одном зародыше оказался дефект, вовсе не означает, что и все остальные будут такими.
В другой половине выкидышей почти всегда виноват организм женщины. Они вызываются различными известными и неизвестными факторами, такими как: острые инфекционные заболевания, перенесенные в первом триместре беременности, плохая экология или тяжелые условия труда, чрезмерное психологическое или физическое напряжение, неправильное развитие матки, радиация, алкоголь, курение и некоторые виды лекарств.
Причины выкидыша на ранних и более поздних сроках могут различаться, хотя могут и совпадать. Самое главное — выяснить и устранить или компенсировать Вашу собственную причину невынашивания. Обнаружив причину, гинеколог подскажет, как избежать очередной потери.
Замершая беременность
В статистику выкидышей входит и «замершая беременность». Иногда так происходит, что зародыш погибает и задерживается в полости матки. Чаще всего этот факт выявляется на УЗИ. Погибший плод может начать разлагаться, а это, тем самым, приведет к отравлению материнского организма.
Иногда так происходит, что зародыш погибает и задерживается в полости матки. Чаще всего этот факт выявляется на УЗИ. Погибший плод может начать разлагаться, а это, тем самым, приведет к отравлению материнского организма.
Врачи прибегают к хирургическому выскабливанию, которое связано с риском воспалений и осложнений. При таком выкидыше следующую беременность планируют после полного восстановления организма – не раньше года. За этот год придется выяснить причину замершей беременности и провести лечение.
Выкидыш на сроке до 6 недель
Основными причинами выкидыша на этом строке являются пороки развития самого эмбриона. Статистика гласит, что от 70-90 % эмбрионов имели хромосомные нарушения: они случайны и не возникнут при других беременностях. Возможно, вы приболели, принимали лекарства или были под воздействием иных вредных факторов. Судьба вас уберегла от ребенка с пороками развития.
Организм человека совершенен и сам находит способ исправить ситуацию выкидышем. Сегодня для вас – это трагедия. Настоящей трагедией стало бы сохранение и рождение больного, нежизнеспособного ребенка. Так что не плачьте и поймите: все к лучшему, слезами горю не поможешь… И через тройку месяцев попробуйте повторить попытку – почти наверняка она окажется удачной.
Сегодня для вас – это трагедия. Настоящей трагедией стало бы сохранение и рождение больного, нежизнеспособного ребенка. Так что не плачьте и поймите: все к лучшему, слезами горю не поможешь… И через тройку месяцев попробуйте повторить попытку – почти наверняка она окажется удачной.
Следует также учесть, что факт выкидыша еще не означает, что вы что-то потеряли. Так на сроке 7-8 недель обнаруживается отсутствие эмбриона в плодном яйце – «анэмбриония». Есть мнение, что в 80-90 % случаев выкидыши – это недиагностированные неразвивающиеся беременности.
Выкидыш на сроке от 6 до 12 недель
Выкидыш в этом периоде тоже считается ранним. Наиболее частыми его причинами являются:
Эндокринные нарушения
Эндокринные нарушения, когда яичники синтезируют недостаточно гормонов для удержания плода в утробе матери, либо увеличено количество мужских половых гормонов, – одна из наиболее распространенных причин невынашивания беременности и выкидыша.
Нарушение баланса гормонов в организме женщины с большой вероятностью может привести к прерыванию беременности на раннем сроке. При недостатке главного гормона прогестерона, вырабатываемого яичниками, это случается чаще всего. Еще одна гормональная проблема – повышение тонуса матки, провоцирующее изгнание плода.
При недостатке главного гормона прогестерона, вырабатываемого яичниками, это случается чаще всего. Еще одна гормональная проблема – повышение тонуса матки, провоцирующее изгнание плода.
Прогестерон обеспечивает подготовку слизистой матки к имплантации, и является гормоном сохранения беременности в первые месяцы. Если же зачатие происходит, зародыш не может должным образом закрепиться в матке. В итоге плодное яйцо отторгается. Но беременность можно спасти с помощью препаратов прогестерона при благовременном обнаружении этой проблемы.
Также причиной раннего выкидыша может быть избыток мужских половых гормонов, подавляющих выработку эстрогенов и прогестерона. Нередко, причиной повторяющихся выкидышей являются андрогены, влияющие на формирование и развитие беременности; так же гормоны щитовидной и железы надпочечников. Следовательно, изменение функции этих желёз может привести к выкидышу.
Недолеченные половые инфекции
Эту проблему необходимо решить еще до зачатия. Зачастую причиной выкидыша становятся инфекции, передающиеся половым путём: сифилис, трихомониаз, токсоплазмоз, хламидиоз, цитомегаловирусная и герпетическая инфекции. Их влияние на плод и течение беременности различно у каждой женщины и зависит от сроков инфицирования, активности микроорганизма, степени иммунной защиты и наличия других неблагоприятных факторов. В зависимости от ситуации они могут привести к формированию пороков развития плода, его внутриутробному инфицированию, фето-плацентарной недостаточности, выкидышу на ранних сроках или преждевременным родам. Инфицирование плода и поражение оболочки плода приводит к выкидышу. Во избежание этого, лечение инфекций стоит проводить до беременности. Применение терапии возможно и во время беременности по предписанию врача.
Зачастую причиной выкидыша становятся инфекции, передающиеся половым путём: сифилис, трихомониаз, токсоплазмоз, хламидиоз, цитомегаловирусная и герпетическая инфекции. Их влияние на плод и течение беременности различно у каждой женщины и зависит от сроков инфицирования, активности микроорганизма, степени иммунной защиты и наличия других неблагоприятных факторов. В зависимости от ситуации они могут привести к формированию пороков развития плода, его внутриутробному инфицированию, фето-плацентарной недостаточности, выкидышу на ранних сроках или преждевременным родам. Инфицирование плода и поражение оболочки плода приводит к выкидышу. Во избежание этого, лечение инфекций стоит проводить до беременности. Применение терапии возможно и во время беременности по предписанию врача.
Вирусные инфекции и другие заболевания
К выкидышу могут привести любые заболевания, сопровождающиеся интоксикацией и повышением температуры выше 38оС. Краснуха, грипп и вирусный гепатит – занимают лидирующую позицию в этом списке. На сроке 4-10 недель для беременности стать трагичной может и обычная ангина, более серьезный риск несет за собой пневмония. Пиелонефрит и аппендицит может вызвать ранние роды. Планируя беременность, обязательно нужно пройти медицинское обследование, чтобы выявить и пролечить очаги инфекций.
На сроке 4-10 недель для беременности стать трагичной может и обычная ангина, более серьезный риск несет за собой пневмония. Пиелонефрит и аппендицит может вызвать ранние роды. Планируя беременность, обязательно нужно пройти медицинское обследование, чтобы выявить и пролечить очаги инфекций.
Крайне опасна во время беременности краснуха – она приводит к тяжелейшим порокам развития плода, поэтому заражение ею во время беременности является показанием для медицинского аборта.
Любое заболевание на фоне беременности может привести к нежизнеспособности зародыша. И организм путем выкидыша страхует вас от нежелательного потомства. При таком выкидыше следующая беременность имеет все шансы пройти благополучно.
Иммунные причины выкидыша
Иногда в крови беременной образуются антитела, враждебные плоду. Эту причину можно спрогнозировать и устранить заранее. Чаще всего конфликт возникает, когда эмбрион наследует положительный резус-фактор отца, а отрицательный резус-фактор организм матери отторгает чужеродные для него ткани эмбриона.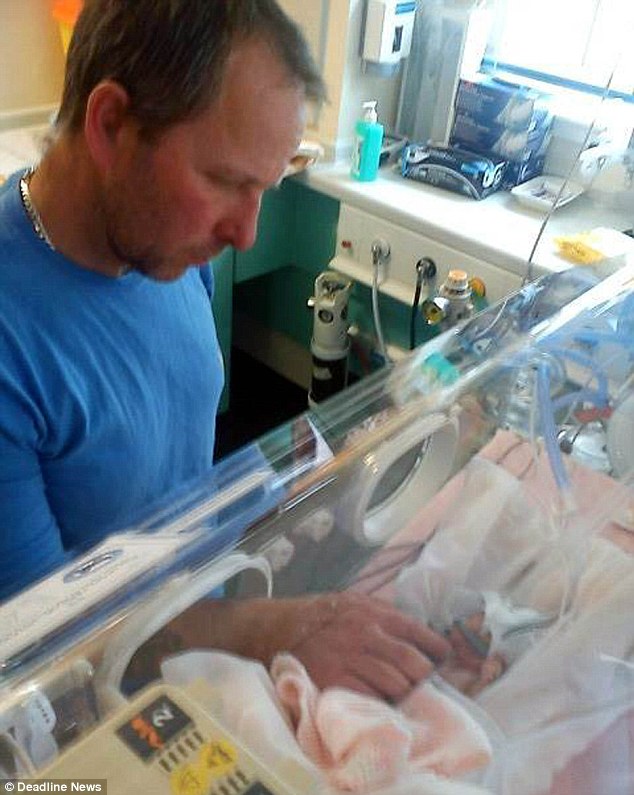 Постоянный контроль титра антител и введение антирезусных иммуноглобулинов позволяет поддержать и сохранить беременность. При иммунном конфликте также используют препараты прогестерона для профилактики невынашивания плода, оказывающего в этом случае иммуномодулирующее действие.
Постоянный контроль титра антител и введение антирезусных иммуноглобулинов позволяет поддержать и сохранить беременность. При иммунном конфликте также используют препараты прогестерона для профилактики невынашивания плода, оказывающего в этом случае иммуномодулирующее действие.
Пониженный иммунитет
Пониженный иммунитет беременной также относится к иммунным причинам. Организм просто не в состоянии вырастить в себе новую жизнь. Вам нужно позаботиться о себе и восстановиться до следующего зачатия.
Анатомические причины выкидыша
Анатомические причины невынашивания – самые трудноразрешимые. Пороки развития матки – серьезное основание выкидыша. Иногда с этим приходится просто смириться.
Выкидыш на сроке от 12 до 22 недель
Такой выкидыш считается поздним. Причины его совпадают с причинами выкидышей на ранних сроках (анатомические, иммунные, инфекционные, эндокринные).
На таком сроке выкидыш случается еще и из-за истмико-цервикальной недостаточности – слабая шейка матки не может удержать плод и раскрывается. По этой причине выкидыш может произойти во 2-3 триместре. Истмико-цервикальная недостаточности наблюдается у 15,0-42,7% женщин, страдающих невынашиванием. Тщательное наблюдение за беременной позволяет вовремя выявить проблему и произвести хирургическую коррекцию шейки до наступления родов.
По этой причине выкидыш может произойти во 2-3 триместре. Истмико-цервикальная недостаточности наблюдается у 15,0-42,7% женщин, страдающих невынашиванием. Тщательное наблюдение за беременной позволяет вовремя выявить проблему и произвести хирургическую коррекцию шейки до наступления родов.
При истмико-цервикальной недостаточности существует только один метод лечения — это механическое сужение канала шейки матки. Для этого шейку либо зашивают, либо одевают на нее специальное кольцо. Однако последний метод менее эффективный, т.к. кольцо может легко соскальзывать с шейки, тогда оно уже не будет сдерживать процесс ее раскрытия.
После наложения швов, при необходимости, возможно применение антибиотиков и препаратов, нормализующих микрофлору влагалища. Обработку влагалища и контроль за состоянием швов проводят ежедневно в течение 5 дней. Швы снимают в 37-38 недель и при преждевременном начале родовой деятельности.
Истмико-цервикальная недостаточность может быть первичной (без видимых причин), может являться следствием абортов или гормональных нарушений (повышенного уровня андрогенов – мужских половых гормонов или их предшественников).
Выкидыш на сроке после 22-й недели
Такую потерю трудно забыть. Акушеры говорят о преждевременных родах после 28-й недели беременности. Традиционно, жизнеспособным считается ребенок, рожденный именно после этого срока. Но медицине известно немало случаев, когда удавалось сохранить жизнь и более ранним деткам.
Рекомендуем Вам тщательно обследоваться на предмет невынашивания беременности, проверьте вышеперечисленные факторы. Кроме них причиной выкидыша может быть антифосфолипидный синдром, при этом организм женщины воспринимает ребенка, как нечто чужеродное и отторгает его. Это заболевание, как и другие перечисленные поддается коррекции, т.е. у Вас есть вполне реальные шансы выносить ребенка.
Выкидыши из-за нарушений гемостаза
Все вышеперечисленные причины составляют лишь 30-40%. До 70% выкидышей обусловлено нарушениями в системе свертываемости крови (гемостаза).
Нарушения свертывающей системы крови, приводящие к потере беременности, можно разделить на тромбофилические (повышенная свертываемость) и геморрагические (склонность к кровотечениям).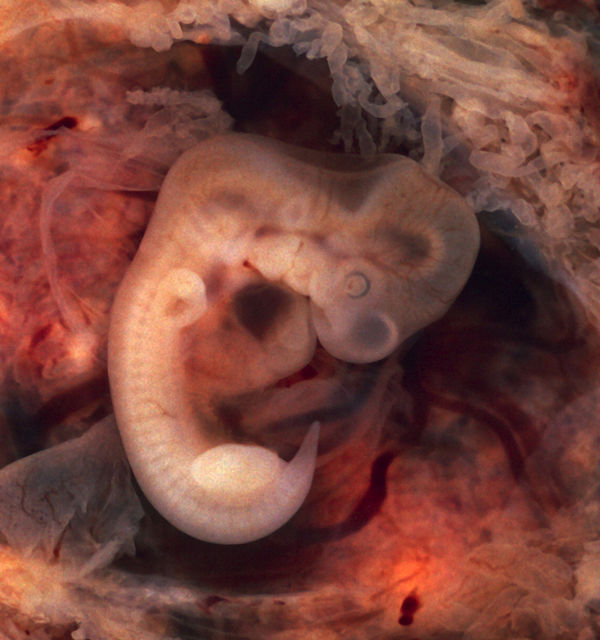 Обе эти крайности опасны для плода. Различные нарушения, приводящие к формированию мелких тромбов приводят к тому что плод теряет достаточное кровоснабжение, нарушается развитие и плод отторгается.
Обе эти крайности опасны для плода. Различные нарушения, приводящие к формированию мелких тромбов приводят к тому что плод теряет достаточное кровоснабжение, нарушается развитие и плод отторгается.
Основные геморрагические изменения могут проявиться еще в детском возрасте в виде повышенной кровоточивости при порезах, удалении зубов, начале менструации. Но порой они заявляют о себе только при беременности и являются причиной выкидыша. Кровотечения на ранних сроках и отслойку хориона трудно остановить.
Вы можете и не догадываться, но непонятные головные боли, слабость, утомляемость, временное снижение обоняния или слуха могут оказаться симптомами нарушений в свертывающей системе крови.
При планировании беременности нужно пройти генетическое обследование и при необходимости начать лечение.
Желательно обследоваться на скрытые дефекты гемостаза даже тем, кто считает себя здоровым. Это позволит прогнозировать возникновение осложнений и предупредить потерю. Заранее начатая терапия позволяет предупредить выкидыш в 98% случаев. Если дефекты гемостаза обнаружились уже при беременности, сохранить ее бывает сложно.
Если дефекты гемостаза обнаружились уже при беременности, сохранить ее бывает сложно.
Что делать после выкидыша?
Выявлять причину! Идеальный вариант – обследоваться будущим родителям: гораздо разумнее отложить зачатие и потратить два-три месяца на выявление причин, чем рискнуть снова забеременеть, провести два месяца в ожидании, а потом все вновь потерять и все равно отправиться к врачам.
Пока вы не поняли причину, она не испариться. В большинстве случаев, ответы лежат на поверхности. Позаботьтесь о своем здоровье и о своем будущем малыше.
Записывайтесь на консультацию акушер-гинеколога по телефону +7(495)150-60-01
Возврат к списку
Самопроизвольный выкидыш и замершая беременность
За последние 10 лет количество самопроизвольных выкидышей стремительно растет. Организация международной гистологической классификации (FIGO) объявила эпидемией ситуацию с повышением частоты замерших беременностей.Самопроизвольный выкидыш – это прерывание беременности до достижения плодом жизнеспособного срока (до 22-х недель беременности и массе плода 500гр.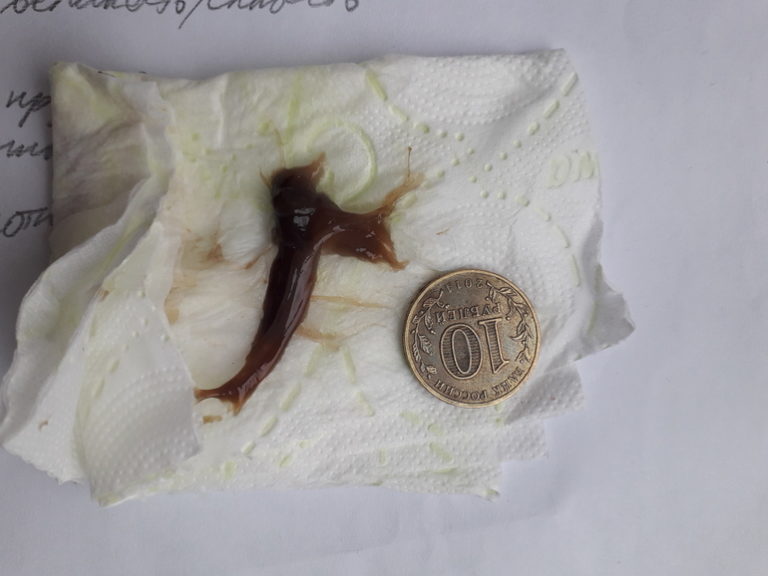 ).
).
Большая часть выкидышей (около 80%) происходит до 12 недель беременности. Причем, на ранних сроках до 8 недель беременности, причиной выкидыша являются хромосомные нарушения в 50% случаев. Получается, что природа отсеивает неполноценный продукт зачатия. И эти причины сложно предотвратить, особенно при наличии наследственных заболеваний. К счастью случайные поломки бывают значительно чаще, чем генетически обусловленные. Поэтому последующие беременности обычно заканчиваются благополучно. Но остальные 50% выкидышей имеют совершенно реальные и устранимые причины. Их легко можно выявить на этапе подготовки к беременности у врача гинеколога.
Какие это причины?
— хронические заболевания: воспалительные заболевания матки и придатков, синдром поликистозных яичников, миома матки, эндометриоз, пороки развития половых органов.
— инфекции: токсоплазмоз, листериоз, туберкулез половых органов, половые инфекции –хламидии, микоплазмы, уреаплазмы, сифилис.
— антифосфолипидный синдром.
— эндокринные заболевания: диабет, болезни щитовидной железы.
— нарушение обмена веществ в организме: ожирение, дефицит фолиевой кислоты, дефицит железа, витамина Д.
— мужской фактор.
Конечно, эти причины выявляются и устраняются до момента планируемого зачатия.
Существуют вредные факторы, которые могут повлиять на развитие плода на ранних этапах беременности и привести к выкидышу:
— употребление алкоголя.
— использование кофеина (4-5 чашек кофе в день).
— курение (более 10 сигарет в день).
— употребление наркотиков.
— прием медикаментов с тератогенным действием (например: аспирин, найз и другие из этой группы препаратов; противогрибковые средства; антидепрессанты; некоторые антибиотики и ряд других препаратов).
— токсины и профессиональные вредности: ионизирующее излучение, пестициды, вдыхание анестезиологических газов.
Какие признаки возможной потери беременности?
Это жалобы на боли внизу живота и пояснице, кровянистые выделения из половых путей. Необходимо обратиться к врачу для исключения внематочной беременности и проведения дополнительного обследования (теста ХГЧ, анализа крови на прогестерон, УЗИ).
Необходимо обратиться к врачу для исключения внематочной беременности и проведения дополнительного обследования (теста ХГЧ, анализа крови на прогестерон, УЗИ).
На ранних сроках беременности при сомнительных данных УЗИ или подозрении на неразвивающуюся (замершую) беременность выбирается выжидательная тактика с повторением осмотра гинеколога, УЗИ, тестов через 7-10 дней. Если
диагноз поставлен и факт маточной беременности подтвержден, при угрожающем выкидыше проводится сохраняющая терапия в условиях амбулаторного дневного стационара. Начавшийся выкидыш требует госпитализации в гинекологическое отделение. В случае неразвивающейся беременности проводится прерывание беременности.
В соответствии с клиническим протоколом лечения, утвержденным МЗ РФ от 07.06.2016г. предпочтение отдается медикаментозной терапии, направленной на прерывание беременности аналогами простагландинов (мизопростол) с предварительным использованием или без использования антипрогестина (мифепристона). В случае необходимости хирургического лечения (при неполном выкидыше при инфицированном выкидыше) рекомендуется использовать аспирационный кюретаж (с электрическим источником вакуума или мануальный вакуум-аспиратор). Что имеет существенное преимущество перед выскабливанием полости матки поскольку менее травматичен и может быть выполнен в амбулаторных условиях.
Что имеет существенное преимущество перед выскабливанием полости матки поскольку менее травматичен и может быть выполнен в амбулаторных условиях.
Все женщины, у которых произошел самопроизвольный выкидыш, нуждаются в лечении, направленном на профилактику осложнений и предотвращение повторных выкидышей. Почему необходима реабилитационная терапия?
Согласно решению XVIII Всемирного конгресса акушеров-гинекологов диагноз хронического эндометрита следует ставить абсолютно всем женщинам, перенесшим неразвивающуюся беременность. Два из трех выкидышей по мнению профессора В.Е. Радзинского обусловлены именно этим заболеванием. При исследовании материала из полости матки были выделены инфекционные возбудители: уреаплазмы, микоплазмы, стрептококки, стафилококки, кишечная палочка, вирусы (герпес, ВПЧ). Поэтому очень важно лечение провести сразу после прерывания беременности.
Если время упущено, необходимо провести дополнительную диагностику: пайпель-биопсию эндометрия с гистологическим исследованием и исследованием на инфекции, в том числе на туберкулез. Затем с учетом полученных результатов проводится симптоматическая противовоспалительная терапия (иммуномодуляторы, антибактериальные препараты, физиолечение, гинекологический массаж, грязелечение). Параллельно назначается обследование на выявление других причин выкидыша (мужского фактора, хронических заболеваний матери, половых инфекций, антифосфолипидного синдрома).
Затем с учетом полученных результатов проводится симптоматическая противовоспалительная терапия (иммуномодуляторы, антибактериальные препараты, физиолечение, гинекологический массаж, грязелечение). Параллельно назначается обследование на выявление других причин выкидыша (мужского фактора, хронических заболеваний матери, половых инфекций, антифосфолипидного синдрома).
В медицинском центре «Мифра-Мед» на уровне современных требований медицины созданы все возможности полного адекватного обследования: все виды анализов, УЗИ, гистероскопия, аспирационная биопсия, консультации узких специалистов (эндокринолога, терапевта, невролога, уролога). Наши врачи-гинекологи высшей категории Мелько О.Н., Новицкая Е.Л., Тихонова Т.Н. и врач-уролог высшей категории Канаев С.А. имеют достаточный опыт в реабилитации и подготовке супружеских пар к следующей беременности с благополучным исходом. Лечение проводится в дневном стационаре с применением лекарственных препаратов, физиолечения, гинекологического массажа, массажа простаты.
МЫ ОБЯЗАТЕЛЬНО ВАМ ПОМОЖЕМ!
ул. Яковлева, 16 ул. Кирова 47 Б
тел. 244-744 тел. 46-43-57
“У меня был выкидыш”: как не бояться рассказывать о пережитом
- Анастасия Анисимова
- для Би-би-си
Автор фото, ASHLEY MACLURE
Книга Мишель Обамы, в которой она призналась, что пережила выкидыш, вызвала на Западе бурную дискуссию о том, почему женщины до сих пор не решаются открыто говорить об этой теме. Выход книги совпал с публичными признаниями российских знаменитостей, которые тоже пережили потерю неродившегося ребенка.
В своей биографической книге «Становление» бывшая первая леди США впервые рассказала, что до рождения дочерей, которые были зачаты с помощью ЭКО, у нее был выкидыш.
«Я чувствовала себя потерянной и одинокой. Мне казалось, что это моя проблема. Тогда я не знала, насколько распространены выкидыши. Мы не говорим об этом в обществе. Мы, женщины, храним эту боль в себе. Мне кажется, это самое страшное, что мы сами делаем с собой — не делимся друг с другом правдой о нашем теле и о том, где бывают сбои», — рассказала экс-первая леди в интервью телекомпании Эй-би-си.
Мы не говорим об этом в обществе. Мы, женщины, храним эту боль в себе. Мне кажется, это самое страшное, что мы сами делаем с собой — не делимся друг с другом правдой о нашем теле и о том, где бывают сбои», — рассказала экс-первая леди в интервью телекомпании Эй-би-си.
Признание Мишель Обамы неожиданно отозвалось в России. На прошлой неделе актриса Эвелина Бледанс записала в своем «Инстаграме» видеобращение к подписчикам с просьбой не спрашивать ее о беременности, потому что «у нее не получилось иметь девочек» (ранее актриса публично заявила, что беременна двойней) .
Спустя несколько дней на телеканале НТВ появилось интервью бывшего депутата Госдумы, оперной певицы Марии Максаковой, которая рассказала, как на втором месяце беременности перенесла выкидыш.
Автор фото, ASHLEY MACLURE
В западных медиа идет дискуссия о том, почему сегодня, когда женщины постепенно отвоевывают право голоса во всех сферах жизни, о выкидыше они все еще говорят шепотом, а большинство не говорит совсем.
«В этом есть какая-то ужасная ирония — миллионы женщин во всем мире переживают прерванную беременность, и никто об этом не говорит вслух, — пишет Telegraph — Чувство вины, которое женщина держит в себе, не длится какой-то промежуток времени — оно может преследовать ее всю жизнь. Постепенно она просто учится с этим жить».
Что чувствует женщина?
«Выкидыш — это одинокий, болезненный и разрушающий тебя изнутри — практически на клеточном уровне — опыт», — пишет в книге Мишель Обама.
«Выкидыш — это страх. Моим фанатам, которые ходили на мои концерты, наверное, сложно в это поверить, но во время второй беременности, когда я пела и танцевала на сцене, я постоянно чувствовала внутри этот парализующий страх, который рождается в тебе, когда ты теряешь ребенка. Страх потери еще одного», — вспоминает певица Бейонсе, которая ранее тоже призналась, что пережила выкидыш.
«Выкидыш — это когда ты чувствуешь себя недоженщиной, потому что ты не смогла выносить ребенка. Тебе кажется, что твое собственное тело виновато, оно тебя подвело», — говорит художница Эшли Маклюр.
Тебе кажется, что твое собственное тело виновато, оно тебя подвело», — говорит художница Эшли Маклюр.
Автор фото, ASHLEY MACLURE
«Это настоящее горе. По-другому не объяснить. В тот момент главное, о чем я думала, — что у меня не получится родить и в следующий раз. Все-таки и возраст уже. Я смогла это пережить только потому, что забеременела после очень быстро — через три месяца. Если бы не забеременела, то я бы себя сгрызла, наверное», — вспоминает Мария Максакова.
Несмотря на отсутствие публичной дискуссии, на российских форумах и в группах в социальных сетях можно найти сотни комментариев женщин, которые пытаются пережить выкидыш и понять, как рассказать об этом родителям, родственникам, друзьям и новым партнерам.
Почему она это чувствует?
«Всем женщинам сложно говорить о выкидышах — это очень личная тема. Они винят в этом, в первую очередь, себя, не понимая, что причина может крыться, например, в хромосомных нарушениях в самом эмбрионе, что напрямую не зависит от женщины», — рассказала Русской службе Би-би-си врач-гинеколог Елена Гришанова.
По ее словам, женщины в России часто боятся, что мужчины уйдут от них, если узнают, что они у них был выкидыш. «Женщины считают это своим дефектом», — говорит Гришанова.
Автор фото, ASHLEY MACLURE
Психологи отмечают, что информационный вакуум влияет не только на самих женщин, но и на их партнеров, которые тоже переживают серьезный стресс, и на общество, которое зачастую не знает, как реагировать, когда женщина все же решается рассказать о своем опыте. Большинство просто не понимают, что говорить женщине в этой ситуации и как ее поддержать.
А что на самом деле?
Беременность и рождение ребенка зачастую окутаны предрассудками и суевериями. Считается, что нельзя, например, фотографировать аппарат УЗИ, многие не рекомендуют стричься во время беременности, высоко поднимать руки (не держаться за поручень в автобусе) — и конечно, не принято объявлять о своей беременности на ранних сроках.
Причем последнее — далеко не только российское явление. Газета Guardian отмечает, что в Англии многие женщины тоже умалчивают о беременности в первые недели и месяцы — на всякий случай, мало ли что может случиться…
Газета Guardian отмечает, что в Англии многие женщины тоже умалчивают о беременности в первые недели и месяцы — на всякий случай, мало ли что может случиться…
Автор фото, ASHLEY MACLURE
Случиться действительно может. В Великобритании это случается с каждой четвертой беременностью. В России сосчитать количество выкидышей непросто — Росстат объединяет в одну строку и естественное прерывание беременности (выкидыши), и искусственное (аборты). В документах минздрава России говорится, что 10-20% клинически диагностированных беременностей заканчиваются выкидышем.
Врачи отмечают, что реальная цифра может быть выше и включает процент не диагностируемых случаев — не все женщины обращаются к врачу.
Одна из главных причин выкидыша — это генетические нарушения у плода, также существенны и другие факторы: иммунологическая несовместимость пары, стрессы, инфекции и лекарственные препараты.
Британская ассоциация помощи женщинам, пережившим выкидыши, подчеркивает, что важно помнить: вероятность потери ребенка из-за действий — или бездействия — самой женщины крайне мала.
Автор фото, ASHLEY MACLURE
Врачи призывают женщин не забивать боль внутрь и не замалчивать эту тему, а делиться своим опытом с близкими, и особенно — со своими подрастающими детьми.
В США началась дискуссия о том, как именно учителя должны рассказывать школьникам о выкидышах на уроках сексуального воспитания.
«Тема естественного прерывания беременности должна быть больше интегрирована в наше представление о самом процессе беременности, — пишет Washington Post. Тексты в учебниках, сайты по половому воспитанию, пособия по биологии и брошюры о беременности должны предоставлять нам и нашим детям точную информацию. Сегодня схемы развития эмбриона, нарисованные в учебниках, показывают, будто оплодотворенная яйцеклетка всегда становится ребенком. Но мы ведь знаем, что это не так».
В статье использованы рисунки художницы Эшли Маклюр. Публикуются с разрешения автора. Все права защищены.
Угроза выкидыша: лечение, причины и симптомы, диагностика и профилактика
Что может привести к выкидышу
Потеря ребенка на ранней стадии беременности может быть вызвана рядом причин, в числе которых:
- Гормональные нарушения, приводящие к дефициту прогестерона и избытку мужских гормонов.
 Профилактика в этом случае предполагает прием соответствующих препаратов, позволяющих восстановить гормональный баланс.
Профилактика в этом случае предполагает прием соответствующих препаратов, позволяющих восстановить гормональный баланс. - Инфекции, передающиеся половым путем. Лечение у специалиста позволит избежать возможного осложнения.
- Перенесенные аборты.
- Слабость шейки матки.
- Прием лекарственных препаратов и травяных сборов, приводящих к раскрытию шейки матки.
- Подъем тяжестей, удары, падения.
- Курение, прием алкоголя.
- Хромосомные отклонения.
Характерные симптомы
Выкидыш может сопровождаться болевыми ощущениями в нижней части живота и выделениями различной степени интенсивности: от мажущих до маточного кровотечения.
Для выкидыша характерно несколько клинических стадий:
- Угроза выкидыша. Неприятные тянущие боли внизу живота, незначительные выделения. Такая ситуация может длиться вплоть до родов.
- Начало выкидыша. Усиление выделений, боль из ноющей превращается в схваткообразную, сопровождается головокружением и слабостью.
 Прием специальных препаратов позволяет устранить проблему и сохранить беременность.
Прием специальных препаратов позволяет устранить проблему и сохранить беременность. - Выкидыш в действии. В этом случае надеяться на спасение ребенка бессмысленно. Резкие боли, охватывающие всю поясничную область, свидетельствуют о гибели плодного яйца.
- Сокращение матки, после которого проходят все болевые ощущения и кровотечение прекращается.
Как нужно вести себя при угрозе выкидыша
Первое, что нужно сделать в этом случае – связаться с врачом, который проведет необходимое обследование и на основании его результатов назначит адекватное лечение. Обследование предполагает выполнение целого ряда анализов – от исследования гормонального фона до выявления инфекций, склонности к ряду заболеваний.
Основная рекомендация, которую все специалисты дают пациенткам с угрозой выкидыша, – это полный покой, а в ряде случаев – госпитализация и соблюдение установленной схемы лечения.
Врачи нашей клиники имеют большой опыт диагностирования, профилактики и лечения целого ряда заболеваний женской половой сферы.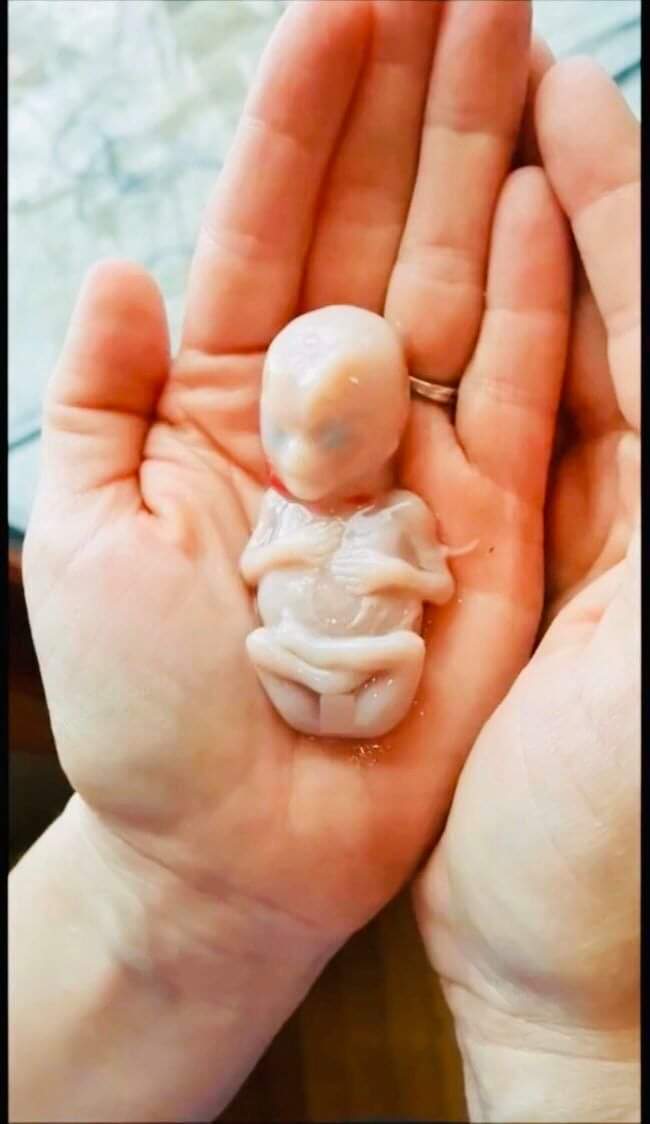 Записаться на приём можно круглосуточно.
Записаться на приём можно круглосуточно.
зачем прерывать беременность на поздних сроках и как это делают в Красноярске / Новости общества Красноярска и Красноярского края / Newslab.Ru
Беременность и ожидание ребенка — это всегда волнительно, а появление малыша приносит счастье и радость в дом. Но порой на пути стоит череда тяжелых испытаний. Современная медицина еще в утробе выявляет у плода нарушения и патологии, несовместимые с жизнью или не дающие возможность его нормального существования. Тогда ставится вопрос о прерывании беременности. Раньше отказаться от рождения больного ребенка можно было только до 22 недели беременности, сейчас же ее прерывают и на более поздних сроках. Через что проходит женщина, решившаяся на эту процедуру, и почему для врачей это не менее тяжелое испытание — читайте в материале Newslab.
«Как гром среди ясного неба»
«Мы считали пальчики на ручках и ножках, видели, как бьется сердечко. Потом наступила небольшая пауза, и врач попросил нас сходить погулять, чтобы малыш перевернулся, и он мог закончить исследование. Когда мы вернулись, в кабинете врачей было уже двое. Теперь они вместе пристально смотрели в монитор и пытались что-то разглядеть. Я понимала, что есть какие-то проблемы.
Потом наступила небольшая пауза, и врач попросил нас сходить погулять, чтобы малыш перевернулся, и он мог закончить исследование. Когда мы вернулись, в кабинете врачей было уже двое. Теперь они вместе пристально смотрели в монитор и пытались что-то разглядеть. Я понимала, что есть какие-то проблемы.
И вдруг как гром среди ясного неба прозвучала фраза: „Не удается увидеть мочевой пузырь у малыша. Есть какое-то образование, но что это, слишком тяжело понять“», — историй с подобным началом сотни.
Для многих женщин стать матерью — заветная мечта. В большинстве случаев беременность завершается благополучно — рождением здорового ребенка. Но иногда семьи получают неутешительный прогноз еще на этапе первых УЗИ и анализов. Узнать, что у ребенка серьезные заболевания, всегда тяжело, особенно если со здоровьем у отца и матери все в порядке и нет никаких предпосылок для страшных диагнозов.
Куда идти, что делать, какие решения принимать? Это только первые вопросы, которые возникают у беременных, получивших нехороший прогноз.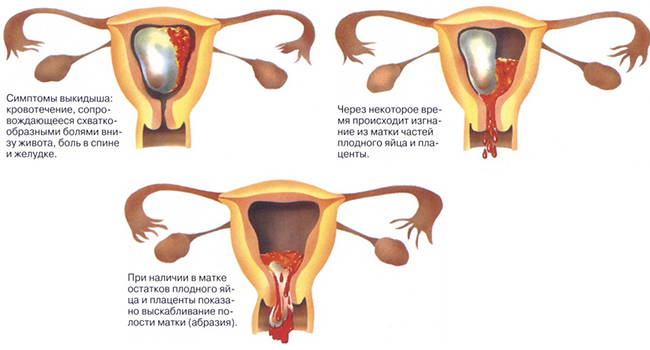
В обществе не принято обсуждать данную тему. В наше время, когда все еще не решен вопрос о том, считается ли аборт убийством, тема с прерыванием беременности на поздних сроках, когда неродившийся ребенок — не просто эмбрион, а уже похож на полноценного младенца, болезненна даже для врачебного сообщества.
«Ошибки быть не может»
Воспоминания матерей, переживших потерю ребенка (с форума благотворительного фонда «Свет в руках»):
«После 12 недель никто не сделает прерывание беременности без специального консилиума врачей и четко установленного диагноза. Стоит ли говорить, что никто из врачей не поговорил с нами нормально, никто не объяснил четкую последовательность действий, сроки, риски, что вообще значит „прерывание беременности“ и т.д.?»
Генетические отклонения выявляются на этапе скринингов беременной, всего их три. Скрининг — это комплекс исследований, позволяющий получить максимально полную информацию о здоровье плода. Если на обследовании у врача ультразвуковой диагностики появляются сомнения, пациентку направляют в Медико-генетический Центр.
«Конечно, больше всего мы настроены на раннюю диагностику, а именно — на выявление каких-то отклонений на сроке до 12 недель, реже — до 21-22 недель. Но иногда бывают случаи, когда обнаружить отклонения можно только во второй половине срока: обычно это происходит либо когда женщина поздно поступает на учет и до этого никогда не проходила обследований, либо когда патология поздно себя проявляет. Тогда уже принимают решение о более подробном обследовании и о возможном прерывании такой беременности», — рассказала главный врач медико-генетического центра Татьяна Елизарьева.
Если женщина прошла все обследования, и диагноз подтвердился, ее приглашают на врачебную комиссию генетического центра. Прийти на нее можно как одной, так и с мужем или членами семьи, обычно пациентку спрашивают, как ей удобно. В комиссию входят несколько специалистов: УЗИ-диагност, неонатолог, акушер- гинеколог, врач, специализирующийся на определенной патологии (кардиохирург, нейрохирург, детский хирург и др.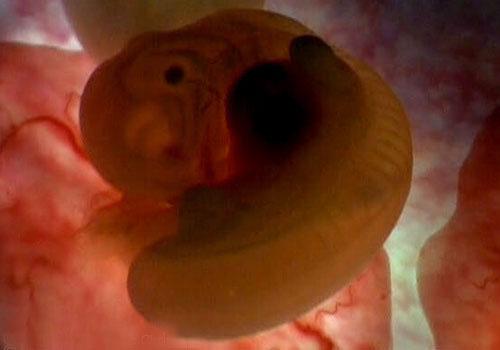 ). Там женщине подробно рассказывают о том, что происходит, что за патология есть у ребенка, поддается ли она лечению и каково это лечение.
). Там женщине подробно рассказывают о том, что происходит, что за патология есть у ребенка, поддается ли она лечению и каково это лечение.
«Важно дать женщине понять, с чем она сталкивается, и предложить все возможные варианты. Если это хромосомные нарушения и интеллектуальный дефицит у плода, например, синдром Дауна, мы поясняем, что ребенок может родиться и при отсутствии каких-то физических недостатков даже сможет развиваться — сидеть, возможно, писать и рисовать, немного общаться. Но мы также даем понять, что такой ребенок никогда не сможет самостоятельно жить, особенно после ухода родителей или других опекунов, такой ребенок требует довольно больших финансовых затрат, к которым готова не каждая семья, такой ребенок всегда будет требовать больше внимания и сил, и за каждый его шаг в развитии родителям придется бороться. Все это нужно, чтобы семьи понимали, на что они идут и в том, и в другом случае. В любой ситуации мы как врачи обязаны уважать их выбор», — подчеркивает Татьяна Елизарьева.
После врачебного консилиума у любой пары есть время подумать и принять взвешенное решение. Врачи отмечают, что на сегодняшний день оборудование и техника медико-генетического центра исключает даже саму возможность постановки неправильного диагноза. Кроме того, в каждом случае результаты анализов обрабатывает несколько врачей, каждый дает заключение и рекомендации по беременности.
«Это вынужденная мера»
До 22 недель прервать беременность можно, в том числе медикаментозным методом. Процедуру проводят в красноярском роддоме № 4.
«Медицинскими показаниями к прерыванию беременности с 12 до 22 недели являются аномалии развития плода несовместимые с жизнью, которые не поддаются хирургической коррекции— рассказала главный врач роддомом № 4 Людмила Попова.
По словам врачей, женщина может выбрать — прервать ей беременность или доносить. Но зачастую матери не до конца отдают отчет, на что обрекают себя и свою семью, рожая детей с серьезнейшими патологиями или нежизнеспособных.
Воспоминания матерей, переживших потерю ребенка с форума благотворительного фонда «Свет в руках»):
«Диагноз был страшным, врачи сказали, что детки с такими патологиями рождаются мёртвыми или умирают в младенчестве. Понимая, что потерять малышку, долгожданную дочурку, после её рождения будет просто смертельным для меня, я согласилась на аборт по медицинским показаниям. Честно говоря, до сих пор не понимаю, правильно ли я поступила, и виню себя, что пошла на поводу у родственников и врачей, согласившись на этот аборт».
«Пережить это очень тяжело. Ходить 9 месяцев и знать, что ребенок может на первый-второй день уйти из жизни. Что сложнее: ходить и знать, что будет так, или прервать беременность еще в середине? Обычно женщины соглашаются с мнением врачей, но иногда все же принимают решение оставить ребенка», — рассказывает Людмила Попова.
В целом же чаще всего до 22 недели женщины соглашаются и идут на прерывание беременности.
«Это ведь не просто аборт по желанию женщины, это вынужденная мера. Потому что потом поддерживать жизнь этих детей — это колоссальная нагрузка. Бывает, что матери потом отказываются от них, так как не могут справиться, отдают в „Дома инвалидов“ и тогда заботу об этих детях берет на себя государство», — подытожила Людмила Попова.
Потому что потом поддерживать жизнь этих детей — это колоссальная нагрузка. Бывает, что матери потом отказываются от них, так как не могут справиться, отдают в „Дома инвалидов“ и тогда заботу об этих детях берет на себя государство», — подытожила Людмила Попова.
«После 22 недель — это уже полноценные роды»
До 2019 года в Красноярском крае не прерывали беременность на поздних сроках (после 22 недель беременности) по показаниям со стороны плода (несовместимые с жизнью врожденные пороки развития, которые по каким то причинам не были выявлены ранее). У женщин был только один выход — рожать ребенка с патологией. И лишь в конце 2018 года был утвержден клинический протокол Минздрава РФ «Искусственное прерывание беременности на поздних сроках по медицинским показаниям при наличии аномалий развития плода», на основании которого в Красноярском краевом клиническом центре охраны материнства и детства внедрена данная медицинская технология.
Процедура прерывания беременности на поздних сроках одинакова во всей России: внутриутробно плоду вводят обезболивающее лекарство, после этого проводят элиминацию (остановку сердечной деятельности) плода, и вызывают родовую деятельность. Процедуру выполняют врач ультразвуковой диагностики, врач-анестезиолог, медсестра-анестезистка и лаборант.
Процедуру выполняют врач ультразвуковой диагностики, врач-анестезиолог, медсестра-анестезистка и лаборант.
«Как и любая манипуляция, процедура прерывания имеет определенные риски, связанные как с использованием медицинских препаратов, так и с проведением операции. Может развиться кровотечение, могут быть негативные последствия от препаратов — побочные действия, аллергия. Любое вмешательство в организм женщины даже на современном этапе развития медицины — это всегда риски для здоровья, которые могут привести к полному лишению репродуктивной функции. Многие пары принимают решение пролонгировать беременность, надеясь на чудо, на ошибку диагностики», — говорит заведующий консультативной поликлиникой Краевого клинического центра охраны материнства и детства Павел Бауров.
Женщины, отказывающиеся прервать беременность в случае медицинских показаний, причинами чаще всего называют личные убеждения — как свои, так и своих семей. В случае, когда принимается решение оставить нежизнеспособного ребенка, пациентка продолжает наблюдаться в консультации.
Как пережить невозможное
Прерывание беременности на поздних сроках — тяжелая психологическая травма. После самой процедуры каждую женщину ждет процесс реабилитации, с ней обязательно работает психолог. Сейчас такие специалисты есть при каждой женской консультации. Психолог Центра охраны материнства и детства беседует с пациенткой до процедуры и после нее.
«У женщины в такой ситуации очень много тяжелых переживаний. И одно из самых тяжелых, которое появляется в такие моменты — это чувство вины. В голове у мамы часто возникают мысли: „Я как мать могла позволить это сделать?“, даже если ситуация совершенно безнадежная. Отпечаток накладывает и момент выбора — женщина все-таки сама решает, прерывать ей беременность или сохранять. Вина, как правило, бывает иррациональной, не соответствующей реальной ситуации», — отмечает психолог.
Воспоминания матерей, переживших потерю ребенка (с форума благотворительного фонда «Свет в руках»):
«Прошло уже два года. И да, мы все-таки родили ребенка, прекрасную доченьку. Но не было и дня, чтобы я не вспоминала свою первую дочку. Я просыпаюсь среди ночи и вспоминаю те дни. Я храню эти воспоминания как единственное, что осталось от моего ребенка».
И да, мы все-таки родили ребенка, прекрасную доченьку. Но не было и дня, чтобы я не вспоминала свою первую дочку. Я просыпаюсь среди ночи и вспоминаю те дни. Я храню эти воспоминания как единственное, что осталось от моего ребенка».
Прерывание по медицинским показаниям — это точно такая же антенатальная потеря (ситуация, когда ребенок погибает во время беременности— прим.ред.). Женщина теряет малыша на большом сроке, при том, что с конца первого триместра она уже воспринимает его как человека, взаимодействует с ним, внутренне общается.
Психолог никак не влияет на выбор женщины — такова профессиональная позиция. Он помогает осознавать некоторые вещи, оказывает психологическую поддержку. Иногда сама ситуация может быть полностью безнадежной, когда выносится диагноз о патологии, не совместимой с жизнью, но даже это не всегда влияет на окончательный выбор пары. Психолог помогает развеять какие-то сомнения, снять напряжение и хотя бы немного облегчить момент страдания.
После прерывания женщина проходит процесс горевания, как после любой другой утраты. Если адаптация нарушается на слишком долгое время и человек не может жить полноценной жизнью, то психологи говорят о патологическом горевании, которое требует уже более серьезного лечения. Очень важно, чтобы пережить кризис помогало и окружение женщины.
«Нас, наше общество, к сожалению, никто не учил сочувствию, и обычно люди чувствуют дискомфорт рядом с теми, кто перенес утрату. Как правило, родственники женщины думают, что самое главное — это чтобы она перестала переживать. Отсюда начинаются все эти советы: „хватит плакать“, „живи дальше“, „соберись“ и так далее. А женщине это не надо, ей надо прожить свое горе, выплакать слезы, ей нужно выговориться», — рассказывает психолог Светлана Чурсина.
На реабилитацию обычно уходят месяцы, но даже когда женщина вернулась к обычной жизни, в ее памяти этот тяжелый момент останется навсегда, стереть его невозможно. Периодически со слезами она все равно будет вспоминать своего не увидевшего мир малыша.
Периодически со слезами она все равно будет вспоминать своего не увидевшего мир малыша.
Часто пациентки ставят вопрос: «А что делать с ребенком? Что с ним будет после того, как я его рожу?».
«Врач не может настаивать, но все же лучше, если вы посмотрите на малыша, попрощаетесь с ним. Лучше сохранить какие-то его вещи, связанные с беременностью, снимки УЗИ и прочее. Во-первых, мозг устроен таким образом, что пока не увидит — не поверит, что это окончательно, поэтому подсознательно он не даст вам покоя, всегда будут сомнения: „А что, если он был бы жив, а если он был бы здоров?“. Во-вторых, спустя какое-то время женщины, которые не смогли посмотреть на ребенка и попрощаться, могут сожалеть об этом. Все-таки со временем это воспринимается как утрата и гибель близкого человека, поэтому не стоит совсем обезличивать малыша. Но в любом случае выбор за самой женщиной. Можно предлагать, но ни в коем случае не настаивать», — советует Светлана Чурсина.
Материалы по теме
В Центре охраны материнства и детства женщина получает 1-2 консультации, после этого врачи рекомендуют ей (в случае необходимости) обратиться к психологу в женской консультации, либо же посетить бесплатные группы поддержки. В России с матерями, перенесшими перинатальную утрату, работает благотворительный фонд «Свет в руках». По горячей линии фонда можно получить консультацию и узнать все условия работы.
В России с матерями, перенесшими перинатальную утрату, работает благотворительный фонд «Свет в руках». По горячей линии фонда можно получить консультацию и узнать все условия работы.
Родным, близким и коллегам психологи советуют отталкиваться от желаний женщины — не стоит навязывать помощь, настаивать на разговорах, если она этого не хочет. «Время лечит» — один из главных принципов восстановления, поэтому главное — дать женщине это время.
Как говорят врачи, в вопросе прерывания беременности нет правильных или неправильных решений, есть только такие, с которыми семья сможет жить дальше. Задача медиков — поддержать жизнь и здоровье как матери, так и ее ребенка любой ценой. Жизнь и качество жизни зависит только от той семьи, где столкнулись с проблемой. Предугадать возможные риски на 100 % невозможно, и нужно помнить, что от этого не застрахована ни одна семья. На сегодня в Красноярском крае есть все необходимое медицинское сопровождение для беременных с патологиями будущего малыша и для тех, кто решил прервать беременность. Надеемся, что такая помощь потребуется как можно меньшему количеству семей.
Надеемся, что такая помощь потребуется как можно меньшему количеству семей.
Валя Котляр специально для интернет-газеты Newslab.
Фотографии Алины Ковригиной.
Доставка смерти: выкидыш во втором триместре
17 сентября 2015 года в 10:40 мой мир рухнул из-за четырех простых слов: «Ваш ребенок мертв».
Это был обычный дородовой визит. Я уже слышал сердцебиение в 12 недель. И все же я был здесь, в 16 с половиной недель, чувствуя оцепенение и растерянность.
Когда вы беременны, вы сосредотачиваетесь на двух основных целях: благополучно пройти первый триместр и благополучно родить. Все, что между ними, — это просто детали.
В первом триместре нам неоднократно говорят, на что обращать внимание и когда обращаться к врачу. За нами внимательно следят. Мы читаем статьи в Интернете и знаем, что статика высока для ранней потери беременности. Мы знаем, что 10-25 процентов беременностей заканчиваются выкидышем. А если вам от 35 до 45 лет, это возрастает до 20–35 процентов.
А если вам от 35 до 45 лет, это возрастает до 20–35 процентов.
Однако после второго срока вы больше не слышите о выкидышах. Все, что мы читаем, это то, насколько волшебен второй член.Это когда вы начинаете получать удовольствие от своей шишки. Это когда тошнота, вероятно, исчезнет и заменится энергией. Мы даже уверены, что наше неожиданное сексуальное влечение — это нормально, и мы получаем от него удовольствие.
Короче говоря, нам говорят, что мы в чистом виде.
Я тоже думал, но моя история другая. У меня был поздний выкидыш.
Поздний выкидыш
Поздние выкидыши случаются между 13-19 неделями. Лишь 2–3 процента выкидышей случаются во втором триместре.Так что легко понять, почему мы не часто слышим о них.
После того, как мы узнали, что наш ребенок умер, следующие 20 часов прошли как в тумане. Я позвонила мужу, чтобы сообщить ему новости по телефону. Я сидел в больничной палате онемевший. Я чувствовал себя опустошенным, больным.
Поскольку мне было 16 с половиной недель и, возможно, я хотела снова забеременеть, мне сказали, что будет лучше роды, а не D&C. Доставка займет от 12 до 24 часов.
Доставка займет от 12 до 24 часов.
Выйдя из здания, я почувствовал себя ходячим гробом.В ту ночь я продолжал смотреть на свой беременный живот в зеркало в нашей спальне. Я так сильно плакала, что дышала тяжело. Стыдно, что я никогда не делал больше снимков живота до этого момента и ужасался, что я каким-то образом стал причиной этого. Я слишком сильно себя заставил? Был ли это надувной дом на вечеринке по случаю 4-го дня рождения моего сына, который убил моего ребенка? Сделал ли это секс, который у нас был ранее на этой неделе?
Одна вещь, которую я быстро понял о позднем выкидышах, — это то, что никто не знает ответов, и еще меньше людей знают, что сказать. Вы слышите глупые комментарии.От всех. Повсюду. Даже от профессионалов.
Второй срок потери, требующий родов, происходит в отделе труда и доставки. На одном этаже находятся все счастливые молодые родители, взволнованные бабушка и дедушка и очаровательные, плачущие живых младенцев. Там кипит жизнь.
Когда я вошел, я почувствовал себя ангелом смерти.
Не «нормальное» рождение
Медсестра встретила меня радушной улыбкой и соболезнованиями. Меня сразу же заверили: «Не волнуйтесь, это не похоже на нормальные роды и ».» Она была права. Было намного хуже.
В случае позднего выкидыша спровоцировать выкидыш не так просто, как сделать внутривенное введение питоцина, потому что ваш организм не может зарегистрировать питоцин на столь ранних сроках беременности. Так что, хотя да, меня побудили, все произошло по-другому.
Каждые четыре часа мне в шейку матки вводили таблетку. Если вы когда-либо добивались успеха, подумайте о том моменте, когда вы наконец начнете работать. А теперь представьте, что кто-то просовывает руку внутрь вас.Так чувствовалось каждые четыре часа.
Я не принимал обезболивающее. Я подумала, что если у меня не будет «вагинальных родов», то мне хотелось бы чувствовать как можно больше. Моя первая индукция началась в ту пятницу в 8 часов утра. Срок поставки 12–24 часа превратился в три полных дня. Мои врачи никогда не сталкивались с такой ситуацией, как моя. У может быть выкидыш на позднем сроке один раз в год.
Срок поставки 12–24 часа превратился в три полных дня. Мои врачи никогда не сталкивались с такой ситуацией, как моя. У может быть выкидыш на позднем сроке один раз в год.
К вечеру субботы я больше не мог терпеть боль. У меня уже было 10 индукций, и иногда, если мне «повезло», врач был слишком «грубым» с введением, чтобы попытаться ускорить родоразрешение.Дошло до того, что каждый раз, когда открывалась дверь, я начинал плакать от боли, прежде чем меня кто-нибудь даже касался. Около полуночи мне наконец сделали эпидуральную анестезию.
Жесткие разговоры
Доставка в течение трех дней дала нам много времени для разговоров. Процесс. Развалиться. Быть. Как ты проводишь время?
Мы с мужем впервые заговорили об именах. Было приятно обсудить то, что заставило нас почувствовать себя обычными родителями. Но это быстро превратилось в темную дыру печали.Как вы назовете человека, которого встретили только после его смерти? Как передать их истинную сущность и дух? В чем вообще была их сущность и дух? Мы так и не узнали секс раньше времени, что только усложняло нам жизнь сейчас. (Когда мы узнали, что ребенок был мальчиком, мы назвали его Дейли.)
(Когда мы узнали, что ребенок был мальчиком, мы назвали его Дейли.)
Итак, мы перешли к следующей теме: что нам делать с останками нашего ребенка? Мы думали, что сразу взяться за эту тему — это умное воспитание. Если эмоции берут верх, хорошо быть логичным. Правильно? Я хорошо помню, как рационализировал идею добавления тела нашего ребенка к братской могиле в больнице вместе с другими младенцами, потому что было приятно думать о младенцах, которые были все вместе, играли, хихикали.
В конце концов мы решили кремировать его тело и купили красивую урну, которая стоит у нас дома. (Похоронные бюро предоставляют эту услугу бесплатно. Какое благословение!)
Пробыв в больнице три дня — конца не видно и те же медсестры по вызову — мы выработали распорядок дня. Мы привыкли к графику. Сдвиг меняется. Встреча с доктором дня. Нам даже стало нравится слышать крики новорожденных. Как будто мы были там по одной и той же счастливой причине.
Я начал чувствовать себя в безопасности. Безопасный. В приюте.
Безопасный. В приюте.
Доставляя смерть
Именно тогда эти чувства проникли в мою глубину, когда смерть постучала и была доставлена: понедельник, 21 сентября 2015 года, в 8:12.
Мой врач приехал меня проверить и после осмотра сказала: «Все кончено». Она спросила, хочу ли я увидеть ребенка. Я сказал нет. Я не знал, чего ожидать. Я не знал, смогу ли я справиться с тем, что увижу. Будет ли ребенок выглядеть инопланетянином? Не хватало бы деталей? Это меня напугало.
Итак, медсестра забрала нашего ребенка.Она сделала несколько снимков и вернулась, чтобы сказать нам, что ребенок действительно выглядит хорошо, но было бы лучше увидеть его раньше, чем позже, потому что его цвет будет продолжать меняться.
Встреча с нашим малышом была лучшим решением, которое мы когда-либо принимали. Оказывается, наш крошечный ангелочек, хоть и фиолетовый, был красив. Я все еще могу видеть его взгляд, когда смотрел на него. Как будто он заглянул мне прямо в душу и сказал, что с ним все в порядке. На мгновение для меня он был жив. И он одарил меня тем очаровательным взглядом, который знают все матери.
На мгновение для меня он был жив. И он одарил меня тем очаровательным взглядом, который знают все матери.
Мы были так погружены в настоящий момент. Держатся за секунды, как если бы они были годами. Поскольку я имела честь держать нашего ребенка на руках 17 недель, мой муж держал его все время, пока мы были вместе. Мы помолились с ним. Мы сказали ему, как он был любим. Мы рассказали ему о его старшем брате. Мы плакали вместе с ним. Мы его обняли. Вот и все.
Наша медсестра собрала прекрасную шкатулку памяти, и через шесть часов мы покидали больницу. Это было нереально после того, как я прожил там большую часть недели.Я поехала туда беременной, а уехала пустой. Нашего ребенка отправляли в похоронное бюро для кремации. Тем временем мы провели тесты, чтобы узнать, сможем ли мы определить причину выкидыша. Мы также хотели подтвердить пол.
Начало исцеления
Исцеление через этот опыт было извилистым путем. Я хотел бы, чтобы мы просто сказали своей семье, чтобы другие узнали из уст в уста и пошли дальше. Но горе или поздние выкидыши работают не так.
Но горе или поздние выкидыши работают не так.
Физически я исцелялся после родов, что означало, что я носил макси-прокладки.Смена пропитанных кровью прокладок каждый день была постоянным напоминанием о потере сына. Кроме того, мне приходилось носить обтягивающие спортивные бюстгальтеры в течение месяца, чтобы перестать поступать молоко. В довершение всего, мой живот стал на более плоским, вместо более толстым. Это так меня расстроило, что я помню, как постоянно ела, чтобы набрать вес, чтобы выглядеть беременной.
Еда, возможно, сыграла отрицательную роль в стратегии выживания, но именно здесь я начал действительно исцеляться. У меня не было сил готовить, а нам нужно было кормить здорового четырехлетнего ребенка.К счастью, друг установил поезд с едой. Несколько недель нам приносили еду женщины, которых я даже не знала. И именно в их пище, их карточках, их выкидышах, мертворождениях и детских смертях я начал чувствовать себя достаточно любимым, чтобы исцелиться. Может, со временем я поправлюсь.
Может, со временем я поправлюсь.
Мудрые женщины и новое племя
Я никогда не думала, что стану частью этого сообщества женщин после моей первой волшебной беременности. Но это одно из самых красивых племен, которые я когда-либо знал.
Эмоционально я понятия не имел, как буду горевать.Я отказался. Я избегал некоторых собраний (особенно детских душ), и мы даже говорили людям не присылать нам открытки. Я не хотел, чтобы по почте появлялись постоянные напоминания.
Но среди нас всегда есть бунтарь, мудрая женская душа, знающая, что нужно. Однажды по почте пришла маленькая синяя коробочка с красивым ожерельем ангела. Именно это ожерелье продержало меня весь первый год. Когда я его носила, мне казалось, что Дейли физически все еще со мной. Мне это было нужно больше, чем я думал.
Есть и другие вещи, которые я испытал на пути исцеления, которые привели меня туда, где я нахожусь сегодня. Но именно женщины в моей жизни были достаточно сильными, чтобы просто присутствовать со мной и делиться своими историями, которые вернули меня к жизни.
Лечение позднего выкидыша | Tommy’s
Поздний выкидыш — это выкидыш, который происходит во втором триместре, то есть после первых 3 месяцев беременности, но раньше 24 недель.Если ребенок умирает на 24 неделе беременности или позже, это называется мертворождением.
Может быть очень трудно понять, почему очень поздняя потеря называется выкидышем, а не мертворождением. Это связано с тем, что с юридической точки зрения считается, что у ребенка есть хорошие шансы на выживание, если он родится живым в 24 недели.
Это различие может расстраивать некоторых женщин с поздним выкидышем, потому что они также могут родить своего ребенка и, естественно, считают, что это следует называть мертворождением.
Как я узнаю, что у меня поздний выкидыш?
Наиболее частыми признаками выкидыша являются вагинальное кровотечение и сильные схваткообразные боли, похожие на схваткообразные. Иногда ваши воды могут лопнуть, и ваш ребенок может родиться очень быстро.
У некоторых женщин вообще нет никаких признаков того, что их ребенок умер, и, к сожалению, они обнаруживают потерю только тогда, когда они посещают плановую дородовую консультацию для ультразвукового исследования.
Другие женщины могут заметить, что движения их ребенка остановились, замедлились или изменились.Немедленно обратитесь к акушерке или родильному отделению, если вас беспокоит шевеление ребенка.
Узнайте больше об общих симптомах выкидыша.
Лечение позднего выкидыша
Если у вас поздний выкидыш, вам нужно будет пройти через роды, чтобы родить ребенка. Это может быть очень тяжелое время, и вы можете быть в шоке. Персонал, обслуживающий вас в больнице, поймет это и объяснит, какие у вас есть варианты, чтобы вы могли принять решение о своем лечении.Задайте как можно больше вопросов, чтобы чувствовать себя максимально комфортно.
Ваш врач может посоветовать вам пойти домой и подождать, чтобы увидеть, начнутся ли роды естественным путем. Если вы хотите сделать это, постарайтесь, чтобы кто-нибудь остался с вами для поддержки.
Если вы хотите сделать это, постарайтесь, чтобы кто-нибудь остался с вами для поддержки.
Ваш врач может посоветовать вам искусственное начало родов. Вы также можете выбрать стимуляцию как можно скорее, если не хотите ждать, пока роды начнутся естественным путем.
Вам нужно будет пойти в больницу, чтобы пройти вводный курс, где вам должна быть предоставлена отдельная комната или тихое место.
Возможно, вы захотите как можно скорее начать стимулирование родов. В таком случае вам дадут лекарство для проглатывания или пессарии, которые нужно ввести во влагалище, чтобы вызвать роды. Когда это произойдет, может зависеть от того, когда отдельная комната свободна.
Вам предложат лекарство, которое поможет смягчить шейку матки (вход в матку), чтобы беременность вышла из матки. Это лекарство можно принимать в виде таблеток для перорального приема или вагинального пессария.
Вам также могут дать окситоцин.Это происходит, если у вас отошли воды, и им нужно стимулировать схватки, если они не начались естественным путем. Окситоцин также можно использовать для регулярных и сильных схваток.
Окситоцин также можно использовать для регулярных и сильных схваток.
Для того чтобы лекарство подействовало, может потребоваться несколько часов, и, в зависимости от срока беременности, роды могут быть очень болезненными. Вам предложат ряд обезболивающих, чтобы помочь в этом. Иногда роды наступают быстро. Иногда это может занять еще несколько часов.
С вами будет медсестра или акушерка, которые ответят на любые вопросы о том, что происходит.
Видеть и держать ребенка на руках после выкидыша
Вы можете поговорить с персоналом больницы о том, хотите ли вы увидеть своего ребенка и подержать его после того, как он родится.
Персонал также может делать такие вещи, как:
- поможет вам создать отпечатки рук и ног
- оденьте ребенка в выбранную вами одежду
- сделайте снимок и сохраните его на случай, если вы захотите увидеть его позже.
Нет ничего правильного или неправильного.Это зависит от того, что может сделать персонал больницы и как себя чувствуете вы и ваш партнер. У вас должно быть время подумать об этом.
У вас должно быть время подумать об этом.
«Когда нас спросили, хочу ли я увидеть нашего ребенка, Артура, наши чувства охватили повсюду. Мы хотели его видеть? Будет ли он нормально выглядеть? Мы решили его увидеть, и он был куплен нам в палату. В больнице его сфотографировали, и это неплохо, но я бы хотел сделать свои собственные. Думаю, я немного стеснялся этого. Было ли это нормальным поступком? Оглядываясь назад, нет ничего более нормального, чем сфотографировать собственного ребенка.Мы приняли решение организовать собственные похороны, так как я хотел сохранить прах Артура. Мы устроили для него небольшие похороны. Это было очень маленьким и частным делом между мной и моим мужем. Мой совет, и это то, что я хотел бы сделать, заключается в том, что даже если вы думаете, что у вас все в порядке, найдите группу или кого-нибудь, с кем можно поговорить. Оглядываясь назад, я действительно мог бы справиться с дополнительной помощью, чтобы обработать свои чувства. Хотя я думал, что со мной все в порядке, на самом деле я был в довольно плохом месте ».
Дженнифер
Что будет с моим ребенком после выкидыша?
Некоторые больницы предлагают похороны или кремацию младенцев, у которых выкидыш.К сожалению, некоторые больницы до сих пор не могут предложить эту услугу.
Вы можете сами организовать захоронение или кремацию, независимо от того, пользуетесь ли вы услугами похоронного директора или специализированной службы кремации.
Узнайте больше о том, что происходит с вашим ребенком после выкидыша.
Есть много способов вспомнить свою потерю. Узнайте больше о том, как помнить своего ребенка после выкидыша.
Что будет с моим телом во время выкидыша?
Ваше тело претерпит некоторые изменения, поскольку уровень гормонов беременности начнет снижаться.Узнайте больше о том, что происходит с вашим телом во время выкидыша.
Анализы и лечение после позднего выкидыша
Иногда врачи проводят тесты, чтобы выяснить, почему у вас случился выкидыш, и что это означает для будущих беременностей.
Вам также могут предложить патологоанатомическое исследование вашего ребенка, чтобы выяснить, почему он умер. Этого не произойдет без вашего разрешения (согласия).
После этого ваш врач поговорит с вами о результатах ваших анализов и о том, что они могут означать для ваших шансов на повторный выкидыш и успешную беременность, если вы хотите снова забеременеть.
Имейте в виду, что врачи могут быть не в состоянии выяснить, почему у вас произошел выкидыш, что может быть трудным и неприятным. Но у большинства пар в будущем, вероятно, будет успешная беременность, особенно если результаты анализов будут нормальными.
Узнайте больше о тестах после выкидыша.
Ваше эмоциональное здоровье после выкидыша
Потеря ребенка может стать причиной разрыва сердца, а поздний выкидыш может быть особенно трудным для многих родителей. Ваши чувства и эмоции принадлежат вам, и никто не может сказать вам, что вы должны или не должны чувствовать.Не существует правильного или неправильного мнения о потере беременности.
Для восстановления физического и эмоционального состояния может потребоваться некоторое время. Важно найти время, чтобы скорбеть. Со временем вы можете начать думать о возможности попробовать еще раз, если это то, что вы хотите сделать.
Выкидыш может повлиять на ваше психическое здоровье. Если вы или кто-то, кого вы любите, чувствуете, что вам нужна помощь, вам доступна поддержка.
Рассказывать другим о своем выкидышах
Если у вас был поздний выкидыш, вы, вероятно, уже рассказали друзьям и семье о своей беременности.Сообщение о том, что вы потеряли ребенка, может очень расстроить и эмоционально истощить.
Нет единственного правильного способа рассказать людям о своей потере. Вы даже можете сделать это по-разному, в зависимости от того, с кем вы разговариваете. Вам может показаться, что идея рассказать каждому индивидуально немного устрашает. Если да, вы можете попросить своего партнера, члена семьи или друга рассказать людям от вашего имени.
Убедитесь, что вы заботитесь о себе во время этого процесса. Вам не нужно объяснять подробности произошедшего или говорить людям, что все в порядке.Вы и ваш партнер будете обрабатывать свои собственные чувства и эмоции по поводу того, что произошло, поэтому постарайтесь не слишком беспокоиться о том, как другие люди воспримут новости. Надеюсь, у вас есть друзья и семья, которые могут поддержать вас и вашего партнера в это трудное время и помочь вам преодолеть горе.
Поздний выкидыш — Ассоциация выкидышей
Большинство выкидышей происходит в первые 12 или 13 недель беременности. После этого выкидыши случаются гораздо реже.
Что такое поздний выкидыш?
Поздний выкидыш, также называемый потерей во втором триместре или в середине триместра, означает выкидыш, который происходит, когда ребенок умирает на сроке от 14 до 24 недель беременности.
Если ребенок умирает до 14 недель, но сам выкидыш происходит позже, это обычно считается пропущенной или скрытой потерей в первом триместре.
Если ребенок умирает на 24 неделе беременности или позже, это называется мертворождением.
(Эти определения применимы к Великобритании — они могут отличаться в других странах.)
Вам может быть очень сложно понять, почему очень поздняя потеря называется выкидышем, а не мертворождением. Причина в том, что 24 недели беременности — это установленный законом возраст жизнеспособности в Великобритании — стадия, на которой считается, что у ребенка есть хорошие шансы выжить, если он родился живым.Некоторых родителей это расстраивает.
Почему случаются поздние выкидыши?
Есть несколько известных причин позднего выкидыша. Некоторые из них также могут вызвать более ранние потери, в то время как другие могут вызвать проблемы после 24 недель беременности, а также раньше. Большинство выкидышей на любой стадии происходит из-за отклонений в организме ребенка.
Причины позднего выкидыша
Основными причинами позднего выкидыша считаются:
- Хромосомные проблемы: Обычно это разовые события, которые происходят неожиданно, но они могут быть из-за к проблеме, которая есть у вас или вашего партнера, возможно, даже не зная.
 Примерами расположения хромосом или различий, которые могут вызвать выкидыш, являются синдром Дауна, синдром Эдвардса и синдром Тернерса.
Примерами расположения хромосом или различий, которые могут вызвать выкидыш, являются синдром Дауна, синдром Эдвардса и синдром Тернерса. - Генетический : Это когда ребенок не развивается нормально с самого начала и не может выжить. Это причина более половины всех ранних выкидышей, но также может стать причиной поздних выкидышей.
- Структурные : Проблемы в организме ребенка, например расщелина позвоночника или врожденный порок сердца.
- Антифосфолипидный синдром (APS): APS — это состояние, при котором повышается свертываемость крови.Если кровь слишком легко сворачивается во время беременности, это может вызвать ранний или поздний выкидыш, а также другие проблемы с беременностью.
- Инфекция : Некоторые инфекции могут вызвать поздний выкидыш, либо заразив ребенка, либо заразив околоплодные воды (жидкость вокруг ребенка).
- Анатомические : Есть две основные анатомические причины позднего выкидыша:
- матка необычной формы (матка), особенно та, которая частично разделена на две
- слабая шейка матки (шейка матки), которая может начинаться открываться по мере того, как матка становится тяжелее на более поздних сроках беременности и, таким образом, вызывает выкидыш.

Более подробная информация о причинах, лечении и расследованиях позднего выкидыша представлена здесь. И здесь мы подробнее поговорим об эмоциональном воздействии поздней потери.
Моя девочка умерла и выпала из меня в 16 недель.
Доктор Джессика Цукер уже десять лет консультировала женщин по поводу их выкидышей, когда она сама пережила один из них, оставив ее «эмоционально задетой».
Психолог из Лос-Анджелеса, ныне мама двоих детей, была дома одна, когда потеряла девочку, которая «выпала из нее» на 16 неделе, несмотря на то, что два дня назад показала здоровое сердцебиение на сканировании.
5
Доктор Джессика Цукер, мама двоих детей, психолог и борца за выкидыши, сама потеряла ребенка Фото: Эллиана Аллон Эксклюзивно для Fabulous Online Джессика, которая специализируется на репродуктивном и материнском психическом здоровье женщин, вспоминала: «На 16 неделе у меня начались кровянистые выделения.
«Технически я был« вне леса », у меня был уже второй триместр, казалось, что до этого момента все шло гладко.
«Я пошла к врачу, чтобы убедиться, что все в порядке, все в порядке, сердцебиение в порядке.
«Затем, через два дня, в четверг, 11 октября 2012 года, моя дочь выпала, когда я был дома один. Она вышла сама».
ПЛАТИТЕ ЗА ВАШИ ИСТОРИИ!
Fabulous Online всегда готов рассказать о потрясающих, слезливых и душераздирающих историях.
Присоединяйтесь к нашей группе в Facebook или , напишите нам , чтобы заработать £$$, поделившись своей историей.
5
У Джессики есть 10-летний сын и 5-летняя дочь, и она потеряла свою маленькую девочку шесть лет назад Фото: Эллиана АллонВ шоке Джессика, у которой уже был четырехлетний сын в сразу же позвонила гинекологу, который проводил ее по телефону.
Она сказала: «Мне пришлось самой перерезать пуповину, и тут сразу началось кровотечение.
«Мой муж быстро вернулся домой, мы взяли с собой ребенка и быстро пошли к моему врачу.
«Я столкнулся с выбором: либо провести немедикаментозное лечение и лечение (дилатацию и выскабливание), что невероятно болезненно, либо дождаться анестезиологии и затем, возможно, сделать переливание крови, потому что вы продолжаете терять кровь до тех пор, пока не выйдет плацента.
«Итак, я выбрал безмедикаментозный D&C, что было абсолютно непостижимо.«
Я чувствовал себя эмоционально задетым. Я был вне себя. Это было невероятно запутанным и подавляющим
Д-р Джессика Цукер
Этот опыт оставил Джессику совершенно потрясенной, но она все еще стремилась вернуться к работе и помочь другим пережить то же самое.
Она сказала: «Я провела десять лет с женщинами, рассказывающими мне о своих потерях, о своих мертворожденных и младенческих потерях, и до этого момента у меня не было жизненного опыта, связанного с моими пациентами.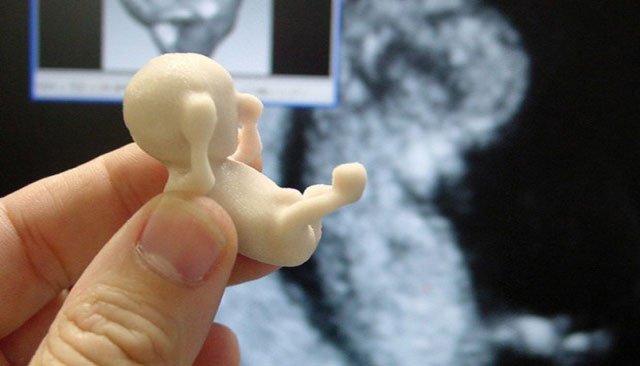
«Я чувствовал себя эмоционально задетым. Я был вне себя. Это было невероятно сбивающим с толку и подавляющим.
«Так как я уже была матерью, мне нужно было поддерживать определенный уровень функционирования, и из-за работы, которую я выполняю, я не хотела находиться вне офиса в течение длительного периода времени.
«Итак, я вернулся через неделю, и сейчас, оглядываясь назад, думаю, что это, возможно, не самый разумный выбор.
«Но я хотел обеспечить последовательность для моих пациентов, потому что многие из них прошли через подобный опыт и вернулись, чтобы иметь возможность осмыслить свои чувства по поводу моей потери.«
Джессика теперь знает, что у этого ребенка, которого она с тех пор зовут Олив, были хромосомные проблемы.
5
Джессика побуждает женщин рассказывать о своих выкидышах и о том, как это влияет на их сексуальную жизнь, отношения с телом и воспитание детей Фото: Эллиана Аллон Джессика забеременела своей дочерью, которой сейчас пять, всего через три или четыре месяца — и прожил с «мучительной тревогой» все девять месяцев.
Она сказала: «После того, как мы сделали тестирование и узнали, что плод здоров, моя тревога уменьшилась, но я думаю, что из-за моей работы я продолжала беспокоиться, что одна из этих историй, о которых я слышу, может случиться и со мной. .
«Став статистикой, вы слишком хорошо понимаете, насколько мы уязвимы как люди, и что на самом деле может случиться все».
Это было невыносимое беспокойство, которое я пережила во время этой беременности.
Д-р Джессика Цукер
Как психолог, который также потерял ребенка, Джессика обладает уникальным пониманием проблемы выкидыша и хочет побудить женщин высказаться и сломать стигму.
В октябре 2014 года, через два года после собственной потери, Джессика запустила кампанию #Ihadamiscarriage, опубликовав заметную статью в New York Times.Сейчас на ее странице в Instagram 32 300 подписчиков.
Она сказала: «В то время я действительно не знала, что создаю что-то большее, я просто надеялась бросить вызов женщинам, если они действительно стыдятся этого, подвергнуть это сомнению.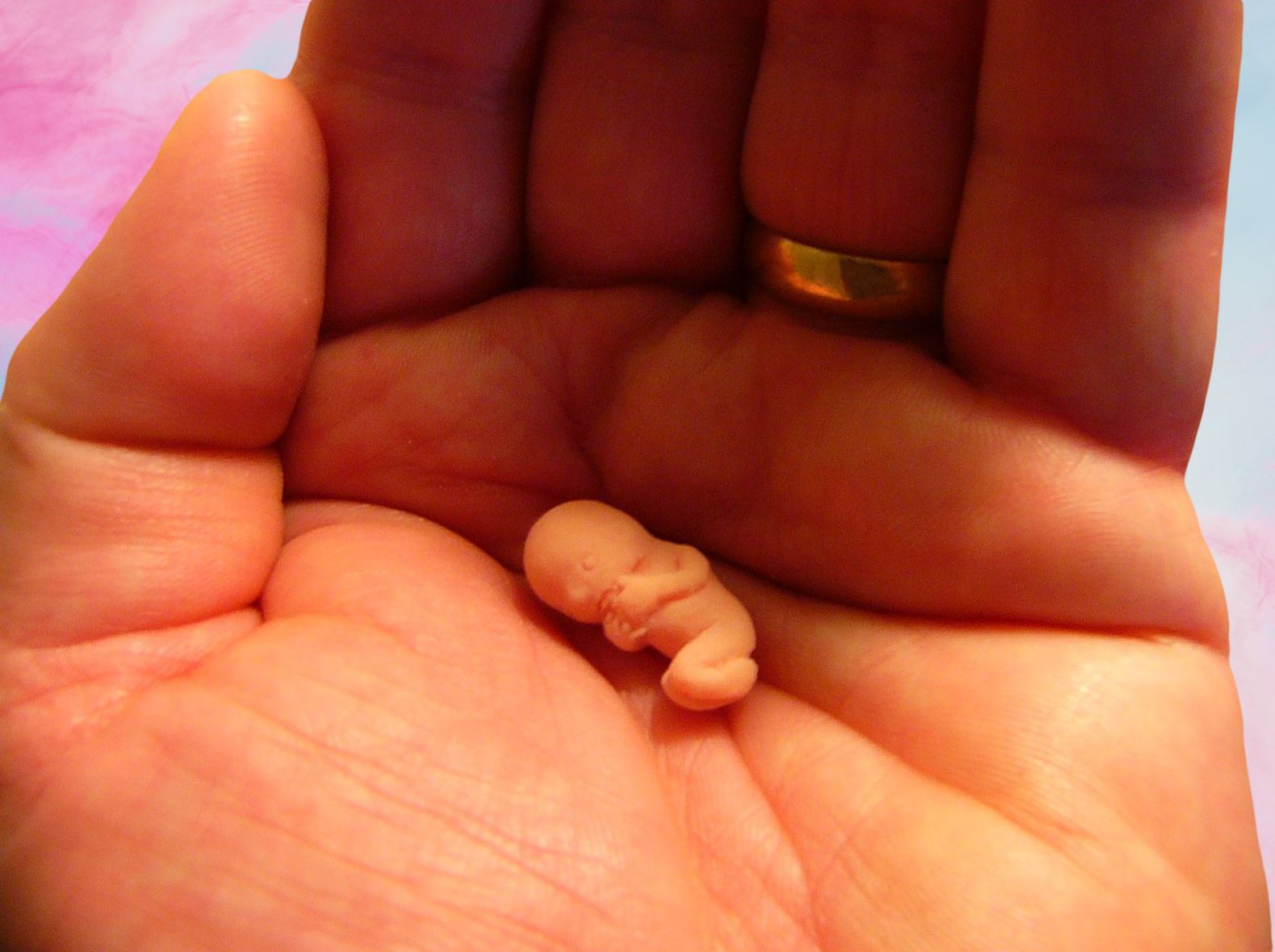
«У меня не было абсолютно никакого чувства стыда, самообвинения, вины за то, что мое тело подвело меня.
«Думаю, именно поэтому я почувствовал себя обязанным начать кампанию, потому что большая часть исследований показывает, что женщины сообщают, что испытывают все эти неприятные эмоции.
«Я хотел предложить людям подумать немного иначе или задать вопрос, откуда вообще взялись эти понятия.
5
Джессика говорит, что важно, чтобы женщины научились не винить себя в своих выкидышах Фото: Эллиана Аллон«Если бы только у нас был такой контроль над нашим телом, мы могли бы каким-то образом проявить выкидыш. Это просто невозможно.
«Это действительно обескураживает то, как женщин учат искать внутри себя то, что они сделали неправильно.
«Молчание, стыд и стигма влияют друг на друга. Почему женщины испытывают такой стыд, когда признаются, что у них случился выкидыш?
«Это потому, что это так стигматизировано в нашей культуре, или потому, что они действительно считают, что с ними что-то не так, или они потерпели неудачу во время беременности?
«Выкидыш — это вопрос выживания наиболее приспособленных. Выкидыш — это естественный процесс, и выкидыш — это нормально, и беременность не всегда протекает здоровым образом, но это не личное».
Выкидыш — это естественный процесс, и выкидыш — это нормально, и беременность не всегда протекает здоровым образом, но это не личное».
Когда вы становитесь статистиком, вы слишком хорошо понимаете, насколько мы уязвимы, как люди, и что на самом деле все может случиться
Доктор Джессика Цукер
Джессика также хочет оспорить идею о том, что пары не должны объявлять о своей беременности до 12-недельного срока из-за риска выкидыша.
Она сказала: «Это правда, что большинство выкидышей происходит в первом триместре, но что на самом деле означает это предложение?
«Он говорит:» Не делитесь хорошими новостями, потому что, если они станут плохими, вам придется поделиться своими плохими новостями «.
«Я этого не понимаю, я думаю, что это сломанное, устаревшее представление, которое никому не помогает, что порождает еще больше стыда, изоляции и отчуждения, которые испытывают многие женщины.
«Я думаю, что женщины должны делать все, что они хотят! Меня бесит, что женщины находятся под контролем с точки зрения того, как они говорят или чувствуют себя в своем теле.
«Мы оказываем им медвежью услугу. Если хочешь поделиться, поделись.
«Вы хотите поделиться с друзьями и семьей, если у вас все же есть потеря? И большинство людей скажет« да ».
«Не все, некоторые люди просто более скрытны, но многим нужна поддержка, когда они скорбят».
5
Джессика начала кампанию #Ihadamiscarriage в 2014 году Фото: Эллиана АллонВыкидыш может полностью разрушить отношения женщины со своим телом, особенно для тех, у кого он есть во втором или третьем триместре.
Джессика сказала: «Для тех из нас, у кого были более поздние потери, мертворождения или младенческие потери, ходить в том, что выглядит как беременное тело, абсолютно ужасно.
«Если кто-то невероятно строг к себе и набрал вес, а затем изо всех сил пытался похудеть (после потери ребенка), это может быть очень сложно.
«Я редко вижу, чтобы люди были очень нежными с собой после потери».
Хотите поделиться с друзьями и семьей, если у вас все-таки есть потеря? Большинство людей скажут «да»
Д-р Джессика Цукер
Это чувство неполноценности влияет не только на отношение женщины к своему весу, но и на ее сексуальную жизнь — Джессика недавно говорила с несколькими женщинами для Harper’s Bazaar о самоудовлетворении после потери.
Джессика сказала: «Потеря влияет на нашу жизнь по-разному. Беременность после потери, секс после потери, мастурбация после потери, воспитание детей после потери.
«Мастурбация казалась мне важной темой, которую я хотел бы осветить в своих статьях, чтобы узнать, как женщины возвращаются к себе.
«Чтобы прикоснуться к себе в том самом месте, где вы пережили потерю, вы автоматически возвращаетесь к удовольствиям?
«Некоторые люди чувствовали себя виноватыми, другие тянулись к тому, чтобы вернуться к этому, а некоторые люди чувствовали себя недостойными.
«Это действительно то, о чем нам нужно больше говорить. Я думаю об этом как о женщинах и их телах.
«Да, это об удовольствии и сексе с самим собой, но на самом деле это о том, как вы себя чувствуете и как вы затем относитесь к себе, и эта концепция может сосуществовать между удовольствием и горем? Я думаю, это действительно убедительно».
«Я ХОЧУ ПОМОЩЬ МОИМ ДЕВУШКАМ»
Я хожу в доме голым, как Аманда Холден, но мои дети ненавидят этоCLEAN SWEEP
Мама делится вещами, которые ДОЛЖНЫ иметь каждый организованный дом, и ее советы по уборкеOH РЕБЕНОК
Мама 16 лет не хотела НИКАКИХ детей, но ее муж хотел, и она была беременна 23 разаГОРЯЧИЙ КАРТОФЕЛЬ
Стейси Соломон очищает окорочка на неделю по воскресеньям, делясь советом, чтобы они оставались свежимиНА БУКЕТЕ
Родители превращают батуты в удобные логовища, и они выглядят потрясающеТРЕЩАЕТСЯ ВСЕГО
Мама из 11 детей, чьи дети используют 600 подгузников в НЕДЕЛЮ, показывает, что она беременна девочкой О своих отношениях с мужем после выкидыша она сказала: «Это было сложно. Несмотря на все его усилия, я чувствовал себя очень одиноким в этом путешествии.
Несмотря на все его усилия, я чувствовал себя очень одиноким в этом путешествии.
«С тех пор он написал кое-что, что я поделился в Instagram о его опыте. Он был просто напуган, и я думаю, что это происходит со многими партнерами.
«Они напуганы, они так сильно хотят, чтобы это ушло и заставило вас почувствовать себя лучше, они не обязательно слишком сильно заботятся о своих эмоциях. И поэтому это может стать своего рода беспорядком».
Здесь вы можете узнать больше о работе Джессики.
Выкидыш без кровотечения: симптомы и диагностика
В большинстве случаев кровотечение является первым признаком выкидыша.Однако выкидыш может произойти без кровотечения или сначала могут появиться другие симптомы.
Многие женщины предпочитают невынашивание беременности в срок. Выкидыши чаще всего возникают в течение первых недель беременности, и риск неуклонно снижается по мере развития беременности.
Важно помнить, что симптомы беременности со временем меняются. Эти изменения не всегда сигнализируют о невынашивании беременности.
Эти изменения не всегда сигнализируют о невынашивании беременности.
Всем, кто считает, что они потеряли беременность, с кровотечением или без него, следует обратиться за медицинской помощью.
Поделиться на PinterestУ женщины не будет кровотечения, если ее матка не опорожнится во время выкидыша.Потеря беременности не всегда связана с кровотечением. Фактически, женщина может не испытывать никаких симптомов и узнавать о потере только тогда, когда врач не может обнаружить сердцебиение во время обычного УЗИ.
Кровотечение при невынашивании беременности происходит, когда матка опорожняется. В некоторых случаях плод умирает, но матка не опорожняется, и у женщины не будет кровотечения.
Некоторые врачи называют этот вид невынашивания беременности невынашиванием.Потеря может оставаться незамеченной в течение многих недель, и некоторые женщины не обращаются за лечением.
По данным Американской ассоциации беременных, большинство потерь происходит в течение первых 13 недель беременности. Хотя примерно 10–25 процентов всех признанных беременностей заканчиваются выкидышем, потеря во втором триместре очень редка.
Хотя примерно 10–25 процентов всех признанных беременностей заканчиваются выкидышем, потеря во втором триместре очень редка.
У некоторых женщин отсутствуют внешние симптомы невынашивания беременности. Когда потеря происходит на ранней стадии, у женщины может быть немного признаков беременности, что может затруднить определение потери.
Изменения в признаках беременности с течением времени — это нормально, особенно при переходе от первого ко второму триместру. Эти изменения обычно не указывают на потерю беременности.
Некоторые предупреждающие признаки потери беременности без кровотечения включают:
- внезапное уменьшение признаков беременности
- тесты на беременность, показывающие отрицательный результат
- тошнота, рвота или диарея
- боль в спине
Если беременность продвинутый, движения плода могут заметно замедляться или останавливаться.
Поделиться на PinterestУльтразвуковое сканирование часто необходимо для окончательной диагностики выкидыша.
Большинство женщин обращаются за медицинской помощью в связи с потерей беременности, когда у них возникает кровотечение. Когда кровотечения нет, врач может диагностировать потерю только во время обычного сканирования.
Врач также может заподозрить потерю по другим показаниям, например, из-за падения уровня гормонов беременности или необычного снижения других признаков беременности.
Анализы крови могут определить уровень гормонов, что может помочь оценить вероятность потери беременности.Чтобы окончательно диагностировать потерю, врач должен провести УЗИ, чтобы проверить сердцебиение.
Сердцебиение не развивается до 6,5–7 недель беременности, поэтому отсутствие сердцебиения до этого срока не указывает на потерю.
Чтобы подтвердить потерю беременности, врач может выбрать сканирование в несколько дней.
Чтобы определить причину потери, врач может также порекомендовать генетическое тестирование, дополнительное ультразвуковое сканирование или анализ крови.
Целью лечения является удаление плода и ткани из матки и предотвращение таких осложнений, как инфекция матки.Доступны различные варианты лечения, и врач или акушерка посоветуют лучший вариант.
Когда выкидыш происходит без кровотечения, часто бывает безопасно подождать несколько недель, прежде чем обращаться за лечением, поскольку матка может опорожниться сама по себе.
Когда это происходит, у женщины может возникнуть кровотечение, связанное с отхождением ткани. Обычно это длится меньше недели, и это могут сопровождать спазмы.
Если матка не опорожняется или женщина не хочет ждать, наиболее распространенными вариантами лечения являются:
- лекарства, стимулирующие высвобождение плода
- хирургическая процедура, называемая дилатацией и кюретажем
A врач может порекомендовать обезболивающее, чтобы уменьшить спазмы.Часто эффективны безрецептурные препараты. Если они не подействуют, врач может назначить что-нибудь посильнее.
В редких случаях невынашивание беременности приводит к инфекции матки, требующей лечения.
При выборе курса лечения необходимо учитывать психическое здоровье. Многие женщины испытывают безмерное горе после потери беременности. Вина и тревога также являются обычными реакциями.
Терапия и группы поддержки могут помочь. Некоторым женщинам также может быть полезно принимать снотворные или антидепрессанты.
Многие женщины обеспокоены тем, что они несут ответственность за потерю беременности. В большинстве случаев это неправда, и потеря находится вне контроля человека.
Наиболее частой причиной потери беременности является хромосомная аномалия, которая сделала бы невозможным выживание ребенка.
Менее распространенные причины включают:
- инфекции
- болезни
- физические травмы
- аномалии в матке или других репродуктивных органах
- нелеченные заболевания, такие как диабет или почечная недостаточность
- полипы или спайки матки
- эндометриоз

Время восстановления, связанное с потерей беременности, зависит от многих факторов, в том числе от того, как долго длилась беременность.
У большинства женщин время на физическое восстановление относительно короткое. Женщины, перенесшие хирургическое удаление плода, могут не испытывать никаких физических симптомов после остановки связанного с ними кровотечения.
Те, у кого возникли осложнения, например инфекция матки, могут рассчитывать на более длительное время восстановления.
Однако эмоциональные последствия потери беременности могут длиться намного дольше.Некоторые женщины скорбят всю жизнь. Другие чувствуют себя лучше после зачатия еще одного ребенка.
Нет стандартного графика, нет правильного способа скорбеть и нет правильного способа переживать потерю беременности.
Многие женщины считают, что разговоры с близкими, присоединение к группе поддержки и встреча с терапевтом, специализирующимся на прерывании беременности, помогают.
Исследование, проведенное в 2016 году, показало, что женщины могут безопасно снова попытаться забеременеть во время цикла, следующего за выкидышем. Фактически, исследователи обнаружили, что шансы забеременеть после потери могут быть немного выше.Женщинам, готовым повторить попытку, не следует думать, что им нужно ждать.
Фактически, исследователи обнаружили, что шансы забеременеть после потери могут быть немного выше.Женщинам, готовым повторить попытку, не следует думать, что им нужно ждать.
После потери беременности многие женщины опасаются, что они больше не смогут забеременеть. Однако потери являются обычным явлением, и проблемы, ответственные за них, часто не повторяются.
Нет правильного ответа на потерю беременности. Многим нужно время, чтобы огорчиться, а другие хотят сразу же попробовать еще раз.
Точно так же потери могут возникать по-разному. Некоторые из них не имеют физических симптомов, другие болезненны и требуют хирургического вмешательства.
Работа с проверенными поставщиками медицинских услуг может помочь женщине справиться с физическими и эмоциональными последствиями потери беременности.
16 недель беременности: симптомы и развитие ребенка
16 недель беременности: развитие вашего ребенка
Крошечные мышцы вашего ребенка становятся сильнее! На этой неделе голова вашего малыша стоит прямо, и теперь начинают происходить скоординированные движения рук и ног. Что еще нового в 16 недель? Уши вашего ребенка близки к тому, чтобы занять свое окончательное положение, и, возможно, ваш ребенок может слышать звуки в этот момент или в следующие несколько недель.Не стесняйтесь говорить и петь со своим малышом. Если вам сделают УЗИ на 16 неделе беременности, вы сможете увидеть наружные гениталии ребенка. Если сканирование не показывает это четко, может пройти еще несколько недель, прежде чем ваш лечащий врач сможет сказать вам, будет ли у вас мальчик или девочка — конечно, если вы решите это выяснить! Хотите поделиться новостью о своей беременности с семьей и друзьями? Ознакомьтесь с этими забавными идеями открыток с объявлениями о беременности, которые помогут вам поделиться новостью со своими родными и близкими.Вы даже можете использовать их, чтобы сделать объявление в социальных сетях!
Что еще нового в 16 недель? Уши вашего ребенка близки к тому, чтобы занять свое окончательное положение, и, возможно, ваш ребенок может слышать звуки в этот момент или в следующие несколько недель.Не стесняйтесь говорить и петь со своим малышом. Если вам сделают УЗИ на 16 неделе беременности, вы сможете увидеть наружные гениталии ребенка. Если сканирование не показывает это четко, может пройти еще несколько недель, прежде чем ваш лечащий врач сможет сказать вам, будет ли у вас мальчик или девочка — конечно, если вы решите это выяснить! Хотите поделиться новостью о своей беременности с семьей и друзьями? Ознакомьтесь с этими забавными идеями открыток с объявлениями о беременности, которые помогут вам поделиться новостью со своими родными и близкими.Вы даже можете использовать их, чтобы сделать объявление в социальных сетях!
Размер плода на 16 неделе беременности
На 16 неделе ваш плод теперь размером с яблоко. Ваш малыш может быть более 4 1/2 дюймов в длину, от макушки до крупа, и весить около 4 унций. Трудно представить, как выглядит ваш ребенок, укрытый внутри амниотического мешка в вашей матке. Взгляните на иллюстрацию ниже, чтобы получить представление о ней.
Трудно представить, как выглядит ваш ребенок, укрытый внутри амниотического мешка в вашей матке. Взгляните на иллюстрацию ниже, чтобы получить представление о ней.
Тело мамы на 16-й неделе беременности
Сейчас до середины беременности осталось всего четыре недели.Достаточно ли вы отдыхаете и спите? Большинство медицинских работников рекомендуют спать на боку во время беременности. Сон на животе на 16 неделе беременности может быть немного неудобным, и эксперты считают, что лежание на спине может увеличить давление на полую вену — кровеносный сосуд, который возвращает кровь к сердцу. Сон на левом боку улучшает кровообращение, улучшая приток крови к плоду, матке и почкам. Попробуйте положить подушку между коленями и использовать другую для поддержки живота, чтобы вам было комфортнее; спросите своего лечащего врача, если вам все еще не удается найти удобное положение для сна.Где-то между настоящим моментом и 20 неделями или даже позже вы можете впервые почувствовать, как ваш ребенок шевелится. Это называется оживлением. Но не волнуйтесь, если вы пока ничего не чувствуете. Ваш малыш еще очень маленький, и каждая беременность индивидуальна. Движения, которые совершает ваш ребенок, также очень незначительны, поэтому может быть трудно определить, вызваны ли ощущения, которые вы испытываете, урчанием, голодным животиком, газом, движением ребенка или чем-то еще.
Это называется оживлением. Но не волнуйтесь, если вы пока ничего не чувствуете. Ваш малыш еще очень маленький, и каждая беременность индивидуальна. Движения, которые совершает ваш ребенок, также очень незначительны, поэтому может быть трудно определить, вызваны ли ощущения, которые вы испытываете, урчанием, голодным животиком, газом, движением ребенка или чем-то еще.
16-я неделя беременности: ваши симптомы
На 16-й неделе беременности вы можете испытывать следующие симптомы:
Изменения кожи. Возможно, вы слышали о «сиянии беременности», и теперь, возможно, настала ваша очередь испытать его! Из-за увеличения объема крови в кровеносных сосудах и гормонов беременности, вызывающих увеличение выработки масла, кожа беременной может выглядеть покрасневшей и влажной. Хотя многим женщинам нравится, как в это время выглядит их кожа, также возможно появление темных пятен, называемых меланодермией (которые обычно исчезают после рождения ребенка), или случайных вспышек акне.
 Чтобы избежать высыпаний, умывайтесь дважды в день мягким очищающим средством и теплой водой.Вы также можете попросить своего врача или дерматолога порекомендовать продукты, которые безопасны для использования во время беременности.
Чтобы избежать высыпаний, умывайтесь дважды в день мягким очищающим средством и теплой водой.Вы также можете попросить своего врача или дерматолога порекомендовать продукты, которые безопасны для использования во время беременности.Носовые кровотечения. На 16 неделе беременности кровотечение из носа может быть проблемой для некоторых будущих мам и может быть вызвано усилением кровообращения и повышенным уровнем гормонов. Хотя носовые кровотечения во время беременности являются нормальным явлением, от этого не легче справиться. Вы можете свести к минимуму кровотечение из носа, связанное с беременностью, увлажняя воздух в помещении, увлажняя края ноздрей вазелином и осторожно очищая каждую ноздрю по одной, если вам нужно высморкаться.
Боль в пояснице. Это один из наиболее распространенных симптомов, который может проявиться во время беременности, и полезно иметь некоторые стратегии, позволяющие избежать или уменьшить дискомфорт. Например, примите теплую ванну или душ, регулярно делайте растяжку, чтобы расслабить напряженные мышцы спины, обращайте внимание на свою осанку и носите обувь на низком каблуке.
 Упражнения также могут помочь предотвратить боль в пояснице, поэтому прочитайте об упражнениях для беременных или спросите своего врача, что делать.
Упражнения также могут помочь предотвратить боль в пояснице, поэтому прочитайте об упражнениях для беременных или спросите своего врача, что делать.Головокружение. Чувствуете, что комната крутится? У некоторых будущих мам часто возникают приступы головокружения. Головокружение может быть побочным эффектом гормонов, вызывающих нарушение кровообращения во время беременности. Постарайтесь избежать обезвоживания и не стойте в течение длительного времени. Если вы чувствуете головокружение, попробуйте лечь на бок, а если вы почувствуете головокружение во время тренировки, обратитесь к своему врачу.
Беременность в 16 недель: на что следует обратить внимание
Быть беременным на этом этапе может быть весело! Беспокоящие симптомы ранней беременности могут исчезнуть, и у вас появится больше энергии.Наслаждайтесь этим временем, оставаясь умеренно активным с прогулками, плаванием или пренатальной йогой.

Хотя каждая будущая мама уникальна, неровно, что шишка начинает проявляться к 16 неделе беременности. По мере того, как ваша шишка становится больше, подумайте о том, чтобы побаловать себя одеждой для беременных, которая поможет вам чувствовать себя более комфортно. Чтобы немного развлечься, пройдите нашу викторину «Какой у вас стиль для беременных».
Возможно, вы захотите приобрести профессиональный бюстгальтер, который поможет вам носить правильный размер по мере роста груди.Ищите широкие ремни, полный охват и расширяемые крючки. Если вы занимаетесь спортом, вам, вероятно, также понадобятся поддерживающие спортивные бюстгальтеры большего размера по мере развития беременности.
Если вы чувствуете дискомфорт во время сна, подумайте об использовании дополнительных подушек для дополнительной поддержки там, где это необходимо, например, между коленями и под животом для поддержки, когда вы лежите на боку. Также возможны специальные подушки для беременных.

Второй триместр — прекрасное время для короткого беби-месяца.Возможно, вы решите поехать куда-нибудь поблизости на выходные или подумываете о том, чтобы полететь. Всегда безопаснее всего проконсультироваться с врачом перед поездкой, а если вы летите, ознакомьтесь с правилами авиакомпаний относительно полетов во время беременности. Чтобы немного повеселиться — или помечтать об отпуске, — пройдите нашу викторину: «Какое место для вас идеальное место для новорожденного»?
Если это ваша вторая беременность, стоит подумать, как на этот раз все может быть немного иначе.Узнайте больше о том, как могут отличаться симптомы беременности во время второй беременности.
16 неделя беременности: спросите своего врача
Как ваш вес прибавляет в весе на 16 неделе беременности? Если вы начали беременность при здоровом ИМТ (от 18,5 до 24,9), то с этого момента и до родов вам, скорее всего, потребуется прибавлять около фунта в неделю.
 Если вы не знаете, что есть, чтобы набрать здоровый вес или какой вес вам следует набирать, попросите своего врача дать вам указатели и посоветуйтесь с диетологом.
Если вы не знаете, что есть, чтобы набрать здоровый вес или какой вес вам следует набирать, попросите своего врача дать вам указатели и посоветуйтесь с диетологом.Вы рекомендуете тест MSAFP? Этот простой анализ крови позволяет выявить врожденные дефекты, такие как синдром Дауна и расщелина позвоночника, и его необходимо проводить между 16 и 18 неделями. Всем будущим мамам предлагается пройти скрининговые тесты на врожденные дефекты, но вы можете обсудить это со своим врачом. любые потенциальные риски и преимущества.
Вы рекомендуете амниоцентез?
16 недель беременности: ваш контрольный список
Изучите варианты ухода за детьми и их стоимость после рождения ребенка.Вы можете планировать быть домоседом или обратиться в местные центры по уходу за детьми или у поставщиков услуг по уходу на дому.
При необходимости запланируйте стоматологические работы на этот триместр.
 Если вы не проходили регулярный стоматологический осмотр в течение последних шести месяцев, сейчас хорошее время для этого.
Если вы не проходили регулярный стоматологический осмотр в течение последних шести месяцев, сейчас хорошее время для этого.Спланируйте поездку или совершите поездку — младенческий месяц! — с вашим партнером. Запланируйте что-нибудь расслабляющее и не забудьте пройти дородовое обследование, чтобы получить одобрение от врача перед поездкой.
По мере того, как ваша шишка начинает проявляться, вы можете загрузить наши ежемесячные карточки вехи Bump to Baby, которые вы можете принять позу, поделившись ими в социальных сетях, или просто сохранить на память.
Если вам все еще нужно объявить о своей беременности друзьям, семье или коллегам, ознакомьтесь с этими 30 забавными идеями для объявления о беременности.
Подпишитесь, чтобы получить еще больше советов по беременности здесь:
Как мы писали эту статью
Информация в этой статье основана на рекомендациях экспертов, найденных в надежных медицинских и государственных источниках, таких как Американская академия педиатрии и Американский колледж акушеров и гинекологов.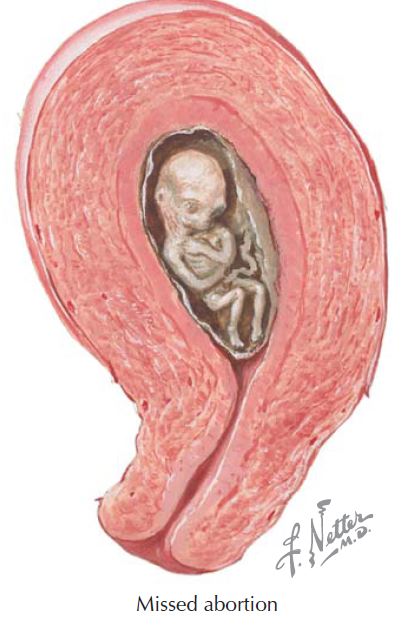 Содержимое этой страницы не должно заменять профессиональные медицинские консультации. Всегда консультируйтесь с медицинскими работниками для полной диагностики и лечения.
Содержимое этой страницы не должно заменять профессиональные медицинские консультации. Всегда консультируйтесь с медицинскими работниками для полной диагностики и лечения.
Выкидыш: признаки, симптомы и причины
Выкидыш — это потеря эмбриона или плода до 20-й недели беременности. Медицинский термин для обозначения выкидыша — самопроизвольный аборт.
По данным March of Dimes, большинство выкидышей происходит в течение первого триместра, то есть первых 12 недель беременности. Во втором триместре, на 13-19 неделе беременности, выкидыш случается гораздо реже.
Большинство людей думают, что выкидыши случаются очень редко, но на самом деле они чрезвычайно распространены, — сказал доктор Зев Уильямс, директор программы по раннему и повторяющемуся выкидышу в Медицинском колледже Альберта Эйнштейна в Нью-Йорке и исследователь выкидышей. «Это одно из самых больших заблуждений относительно потери беременности», — сказал он.
В исследовании, которое Уильямс провела среди более чем 1000 американских мужчин и женщин, более половины опрошенных считают, что выкидыш — редкое событие, происходящее менее чем в 5 процентах беременностей.
На самом деле от 20 до 30 процентов всех беременностей заканчиваются выкидышем, сказал Уильямс Live Science. Это примерно 1 из каждых 5 беременностей, или около 1 миллиона в год в Соединенных Штатах.
Частота выкидышей может быть даже выше, чем зарегистрированное число, потому что многие из них происходят на самых ранних неделях беременности, еще до того, как женщина осознает, что зачала.
Поскольку выкидыш традиционно был запретной темой, женщины, которые пережили выкидыш, часто не говорят об этом, и в результате они могут чувствовать себя виноватыми, стыдными и одинокими, сказал Уильямс.Он сказал, что почти каждая женщина, которую он лечил от выкидыша, винит себя в потере беременности и чувствует, что сделала что-то не так, чтобы вызвать это.
Но женщина редко виновата: большинство выкидышей — или от 60 до 80 процентов из них — происходит из-за ненормального количества хромосом в эмбрионе, сказал Уильямс.
И все же его исследование показало, что 76 процентов опрошенных людей считали, что стрессовое событие часто вызывает выкидыш, в то время как 64 процента мужчин и женщин считали, что поднятие тяжелого предмета играет определенную роль в прерывании беременности. Но, по словам Уильямса, поднятие тяжестей, регулярный стресс или ссора на работе не вызывают выкидышей.
Но, по словам Уильямса, поднятие тяжестей, регулярный стресс или ссора на работе не вызывают выкидышей.
Различные типы выкидыша
Есть два класса выкидыша. Один из видов известен как спорадический выкидыш.
Уильямс сказал, что подавляющее большинство спорадических выкидышей происходит из-за того, что эмбрион получает ненормальное количество хромосом. Эта генетическая ошибка может произойти во время оплодотворения, когда яйцеклетка и сперматозоид соединяются, и это затрудняет рост или выживание эмбриона.
«Когда беременность прекращается, организм женщины функционирует нормально, — сказал Уильямс.
Второй класс невынашивания беременности известен как повторное невынашивание беременности. Это относится к женщине, у которой было два или более выкидыша, согласно недавно измененному определению Американского общества репродуктивной медицины. Рецидивирующая потеря беременности происходит примерно у 5 процентов пар, пытающихся зачать ребенка.
Уильямс сказал, что у женщин, у которых случаются повторяющиеся выкидыши, обычно нет проблем с беременностью, и у них часто кажется, что у них здоровая, нормальная беременность, но выкидыш у них продолжается. Чтобы выяснить причину повторных выкидышей, женщине, страдающей этим заболеванием, необходимо пройти обследование и обратиться к специалисту, который попытается определить возможную причину.
Чтобы выяснить причину повторных выкидышей, женщине, страдающей этим заболеванием, необходимо пройти обследование и обратиться к специалисту, который попытается определить возможную причину.
Женщина с повторяющимся невынашиванием беременности может быть обследована на предмет проблем со свертыванием крови, гормонального дисбаланса, заболеваний щитовидной железы, аутоиммунных заболеваний, рубцов или миомы в матке. Будущая мать и ее партнер могут сдать анализ крови для оценки хромосомных аномалий. Тем не менее, по словам Уильямса, нет ничего необычного в отсутствии причин.
Кто подвержен риску выкидыша?
Возраст матери является самым большим фактором риска самопроизвольного выкидыша, сказал Уильямс.
Он объяснил, что чем старше становится женщина, тем выше вероятность того, что ее яйцеклетки могут содержать ненормальное количество хромосом, что увеличивает вероятность выкидыша. По данным Национального института здоровья детей и человеческого развития (NICHD), риск выкидыша увеличивается с возрастом матери, начиная с 30 лет и становясь выше после 35 лет.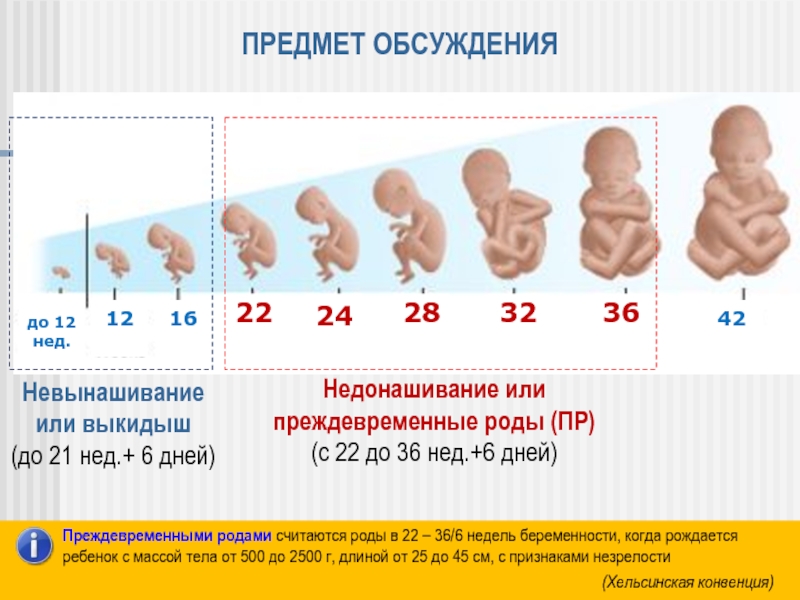
Другие возможные причины потери беременности включают проблемы со здоровьем матери, такие как диабет, высокое кровяное давление, заболевания щитовидной железы и аутоиммунные заболевания (такие как волчанка), согласно NICHD. Другие факторы, которые могут способствовать потере беременности, могут включать аномалии матки или шейки матки, а также инфекции матери или плода.
Факторы образа жизни, такие как беременная женщина, которая курит, употребляет алкоголь, употребляет наркотики, страдает ожирением или употребляет более 200 миллиграммов кофеина (количество в чашке кофе объемом 12 унций) за день до беременности, также могут увеличиваться. ее риск выкидыша.
Но не только употребление кофе женщиной может повлиять на ее риск выкидыша. Кофеиновые привычки ее партнера-мужчины также могут иметь значение. В исследовании 2016 года среди пар, в которых партнер-мужчина пил два или более напитков с кофеином ежедневно до зачатия, был связан с 74-процентным повышением риска выкидыша.
Что такое мертворождение?
Согласно данным Центров по контролю и профилактике заболеваний, мертворождение — это потеря плода после 20-й недели беременности.По данным NICHD, примерно в половине всех случаев мертворождения причина потери беременности не обнаружена.
Многие из состояний здоровья и причин образа жизни, перечисленных выше в качестве возможных причин выкидыша, также применимы к мертворождению. Некоторые дополнительные факторы риска мертворождения включают проблемы с плацентой, травмы пуповины, резус-инфекцию (вызванную несовместимостью крови матери и плода) и недостаток кислорода для плода во время родов.
Каковы признаки выкидыша?
По данным Американского конгресса акушеров и гинекологов (ACOG), наиболее частыми симптомами выкидыша являются вагинальное кровотечение и выходящие сгустки крови.У женщины также могут быть спазмы, которые хуже менструальных спазмов, или слабая или сильная боль в пояснице.
Внезапное уменьшение признаков беременности, таких как тошнота, может быть еще одним возможным предупреждающим признаком выкидыша.
Хотя есть явные симптомы, которые могут указывать на то, что женщина пережила выкидыш, некоторые из этих симптомов также могут возникать во время нормальной беременности, сказал Уильямс.
Как лечат выкидыш?
Большинство пар, которые пережили один или два выкидыша и не имеют основных медицинских проблем, обычно сохраняют здоровую и успешную беременность, сказал Уильямс.
Потеря беременности обычно лечится одним из трех способов, и каждый вариант имеет свои риски и преимущества, сказал Уильямс.
Первый подход — ничего не предпринимать и подождать, пока выкидыш не пройдет естественным образом. Преимущество этого метода в том, что требуется меньше медицинского вмешательства. Но одним из недостатков является то, что прерывание беременности может занять до двух недель. Кроме того, кровотечение может быть очень сильным, и важную генетическую информацию из тканей плода невозможно проанализировать, чтобы понять, почему произошел выкидыш.
Второй подход к лечению — это использование лекарства, которое заставляет беременность проходить в течение 6–12 часов. Преимущество этого лечения состоит в том, что известно время прерывания беременности, поскольку спазмы могут быть очень сильными. Одним из недостатков является то, что ткань плода трудно восстановить для последующего исследования.
Преимущество этого лечения состоит в том, что известно время прерывания беременности, поскольку спазмы могут быть очень сильными. Одним из недостатков является то, что ткань плода трудно восстановить для последующего исследования.
Третий вариант лечения — это хирургический подход, известный как дилатация и выскабливание, также известный как D&C. В этой процедуре врач удалит оставшуюся ткань плода со слизистой оболочки матки женщины, и ткань можно будет исследовать.Однако при таком подходе может возникнуть кровотечение и существует небольшой риск инфицирования или рубцевания матки.
Как долго парам следует ждать, прежде чем снова забеременеть после выкидыша?
Уильямс сказал, что медицинское мышление по этому вопросу со временем изменилось. Раньше женщинам говорили подождать год, прежде чем снова забеременеть после выкидыша; потом стало шесть месяцев, а сейчас три месяца, сказал он.
По словам Уильямс, многое зависит от того, когда во время беременности произошел выкидыш. Он посоветовал, если потеря беременности случилась в первые недели беременности, пара может подождать один менструальный цикл. (По данным March of Dimes, у большинства женщин менструация возобновляется через четыре-шесть недель после выкидыша.) Но если выкидыш наступил через 20 недель, он предложил подождать не менее трех месяцев.
Он посоветовал, если потеря беременности случилась в первые недели беременности, пара может подождать один менструальный цикл. (По данным March of Dimes, у большинства женщин менструация возобновляется через четыре-шесть недель после выкидыша.) Но если выкидыш наступил через 20 недель, он предложил подождать не менее трех месяцев.
Уильямс рекомендовал, чтобы после выкидыша женщина находилась под наблюдением врача или акушерки, и в идеале ей следует подождать, пока ее уровень матки и гормонов не вернется к состоянию, предшествующему беременности.
По его словам, важно, чтобы ее уровень хорионического гонадотропина человека (ХГЧ) вернулся к нулю. Это связано с тем, что если у женщины, у которой произошел выкидыш, уровень ХГЧ в крови колеблется, и она пытается забеременеть слишком рано, трудно понять, повышен ли уровень так называемого гормона беременности в ее крови в результате фетальной ткани от старой беременности. или из-за нового.
Итог: согласно исследованию 2016 года, женщина и ее партнер должны начинать попытки забеременеть после выкидыша, когда они оба чувствуют себя физически и эмоционально готовыми.

 Недостаток прогестерона может привести к отторжению уже оплодотворенной яйцеклетки. Переизбыток мужских гормонов – еще одна причина прерывания беременности, поскольку при этом подавляется выработка женских гормонов.
Недостаток прогестерона может привести к отторжению уже оплодотворенной яйцеклетки. Переизбыток мужских гормонов – еще одна причина прерывания беременности, поскольку при этом подавляется выработка женских гормонов.
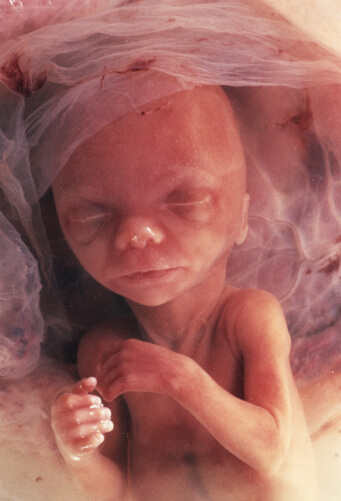 Врачи связывают подобную проблему со старением яйцеклеток, которыми природа наделяет женщину при рождении и теряющими свою жизнестойкость, становясь старше. Перенесенные заболевания, скапливание токсичных веществ негативно сказываются на способности яйцеклеток к зачатию.
Врачи связывают подобную проблему со старением яйцеклеток, которыми природа наделяет женщину при рождении и теряющими свою жизнестойкость, становясь старше. Перенесенные заболевания, скапливание токсичных веществ негативно сказываются на способности яйцеклеток к зачатию.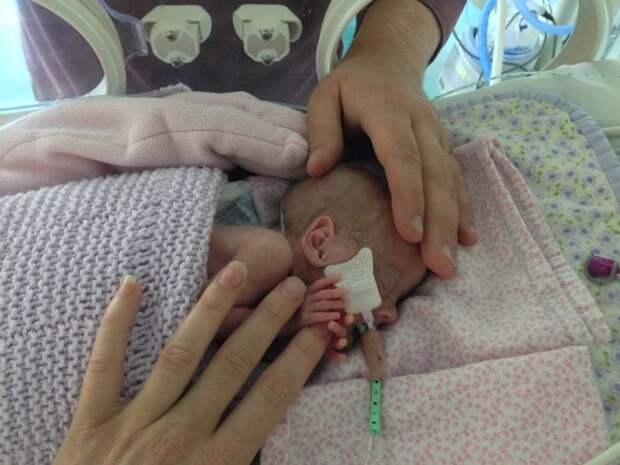 По наблюдениям специалистов, в случае двух выкидышей последовавших друг за другом почти каждую новую беременность не удается сохранить до конца, если предварительно не было проведено необходимое обследование и не получено соответствующее лечение.
По наблюдениям специалистов, в случае двух выкидышей последовавших друг за другом почти каждую новую беременность не удается сохранить до конца, если предварительно не было проведено необходимое обследование и не получено соответствующее лечение.
 Перед употреблением все ингредиенты, составляющие меню будущей матери должны быть подвергнуты необходимой обработке, чтобы избежать пищевых инфекций, способных привести к гибели плода.
Перед употреблением все ингредиенты, составляющие меню будущей матери должны быть подвергнуты необходимой обработке, чтобы избежать пищевых инфекций, способных привести к гибели плода. Именно поэтому риск невынашивания плода может оказаться более значительным.
Именно поэтому риск невынашивания плода может оказаться более значительным.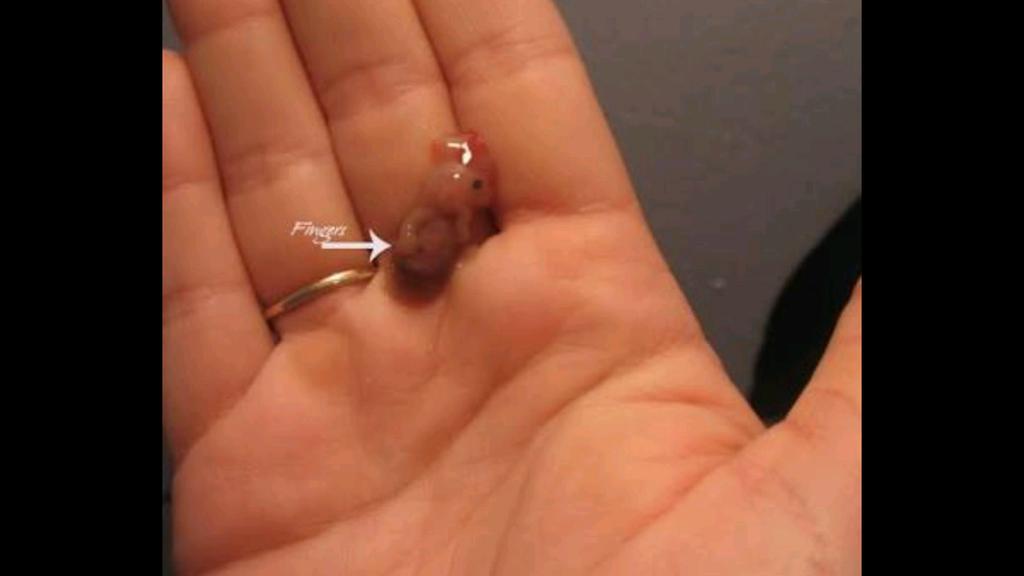 Также Токоферол укрепляет сосудистые стенки, исключает образование тромбов.
Также Токоферол укрепляет сосудистые стенки, исключает образование тромбов. Профилактика в этом случае предполагает прием соответствующих препаратов, позволяющих восстановить гормональный баланс.
Профилактика в этом случае предполагает прием соответствующих препаратов, позволяющих восстановить гормональный баланс. Прием специальных препаратов позволяет устранить проблему и сохранить беременность.
Прием специальных препаратов позволяет устранить проблему и сохранить беременность.
 Примерами расположения хромосом или различий, которые могут вызвать выкидыш, являются синдром Дауна, синдром Эдвардса и синдром Тернерса.
Примерами расположения хромосом или различий, которые могут вызвать выкидыш, являются синдром Дауна, синдром Эдвардса и синдром Тернерса.
 Чтобы избежать высыпаний, умывайтесь дважды в день мягким очищающим средством и теплой водой.Вы также можете попросить своего врача или дерматолога порекомендовать продукты, которые безопасны для использования во время беременности.
Чтобы избежать высыпаний, умывайтесь дважды в день мягким очищающим средством и теплой водой.Вы также можете попросить своего врача или дерматолога порекомендовать продукты, которые безопасны для использования во время беременности.

 Если вы не знаете, что есть, чтобы набрать здоровый вес или какой вес вам следует набирать, попросите своего врача дать вам указатели и посоветуйтесь с диетологом.
Если вы не знаете, что есть, чтобы набрать здоровый вес или какой вес вам следует набирать, попросите своего врача дать вам указатели и посоветуйтесь с диетологом. Если вы не проходили регулярный стоматологический осмотр в течение последних шести месяцев, сейчас хорошее время для этого.
Если вы не проходили регулярный стоматологический осмотр в течение последних шести месяцев, сейчас хорошее время для этого.